инструкция по применению, показания, состав
Если Вы беременны или кормите грудью, думаете, что можете быть беременны, или планируете беременность, перед началом применения препарата проконсультируйтесь с лечащим врачом.
Исследования репродуктивной токсичности нистатина для местного применения на животных не проводились. Также неизвестно, могут ли эти препараты причинить вред плоду или повлиять на репродуктивную функцию при использовании беременной женщиной. Исследования на животных не установили эмбриональные или фетотоксические эффекты нистатина.
Данные о применении ограниченным количеством беременных женщин не выявили побочные эффекты нистатина на беременность или здоровье плода/новорожденного. Сведения о других соответствующих эпидемиологических данных отсутствуют. Нистатин практически не всасывается через неповрежденную кожу или слизистые оболочки, не проникает через плаценту.
Управление транспортными средствами и работа с механизмами
НИСТАТИН не влияет на способность управления автотранспортом или работу с механизмами. Подобно всем лекарственным препаратам, НИСТАТИН может вызывать нежелательные реакции, однако они возникают не у всех.

При применении препарата НИСТАТИН возможно развитие описанных ниже нежелательных реакций.
Редко (могут возникать менее чем у 1 человека из 1 000)
• реакции гиперчувствительности или аллергические реакции, сыпь, зуд, жжение, экзема, боль в месте нанесения мази.
При возникновении вышеперечисленных нежелательных реакций прекратите применение препарата и обратитесь к лечащему врачу.
Сообщение о нежелательных реакциях
Если у Вас появились нежелательные реакции, сообщите об этом своему лечащему врачу. Это также относится к любым нежелательным реакциям, которые не указаны в данном листке-вкладыше.
Нистатин инструкция по применению, цена в аптеках Украины, аналоги, состав, показания | Nystatinum
Состав
действующее вещество: нистатин;
1 таблетка содержит нистатина 500000 ЕД;
вспомогательные вещества: целлюлоза микрокристаллическая, повидон, натрия кроскармелоза, магния стеарат;
пленкообразующее покрытие: гидроксипропилметилцеллюлоза, коповидон, полиэтиленгликоль, триглицериды средней цепочки, полидекстроза, титана диоксид (Е 171), железа оксид красный (Е 172), железа оксид желтый (Е 172).
Лекарственная форма
Таблетки, покрытые пленочной оболочкой.
Основные физико-химические свойства: таблетки круглой формы, с двояковыпуклой поверхностью, покрытые пленочной оболочкой от желтого до коричневато-желтого цвета.
Фармакотерапевтическая группа
Противомикробные средства, применяемые при кишечных инфекциях. Код АТХ А07А А02.
Фармакологические свойства
Фармакодинамика.
Нистатин — антибиотик полиеновой группы, продуцируемый актиномицетом Streptomyces noursei. Проявляет противогрибковый эффект. Нистатин связывается со стеринами клеточной мембраны грибков, в результате чего мембрана становится не способной функционировать как селективный барьер, что приводит к потере основных компонентов клетки. Нистатин выборочно действует на патогенные дрожжеподобные грибки рода Candida и Aspergillus. Устойчивость к нистатину у грибков рода Candida и других чувствительных видов развивается медленно. Оказывает фунгистатическое, а в больших дозах — фунгицидное действие. Препарат неактивен в отношении бактерий, актиномицетов и вирусов. Неэффективный относительно Trichomonas vaginalis и Gardnerella vaginalis (Haemophilus vaginalis).
Фармакокинетика.
При приеме внутрь плохо всасывается в пищеварительном тракте (его биодоступность не превышает 3-5 %). Фунгистатические концентрации антибиотика в крови и близкие к терапевтическим в тканях внутренних органов достигаются только при введении его в больших дозах. Препарат не проникает через гематоэнцефалический барьер и не поступает в спинномозговую жидкость. Основная масса принятого внутрь антибиотика выделяется с калом в неизмененном виде, при этом в испражнениях создаются высокие его концентрации, достаточные для проявления лечебного эффекта при кандидомикозе слизистой оболочки пищеварительного тракта. Всосавшийся препарат выводится из организма с мочой.
Клинические характеристики
Показания.
Лечение заболеваний пищеварительного тракта, вызванных грибками рода Candida (Candida albicans).
Противопоказания.
- Повышенная чувствительность к любым компонентам препарата;
- нарушение функции печени;
- панкреатит;
- язвенная болезнь желудка и двенадцатиперстной кишки.

Взаимодействие с другими лекарственными средствами и другие виды взаимодействий.
При одновременном применении с клотримазолом снижается противогрибковая активность клотримазола, с хлорамфениколом — взаимное ослабление противомикробного действия; следует избегать их одновременного применения. Наблюдается перекрестная резистентность с рядом полиенових антибиотиков, например, с амфотерицином В.
Особенности применения.
Препарат не применять для лечения системных микозов. Необходимо проведение полного курса терапии. Следует строго соблюдать режим и схему лечения в течение всего курса, принимать препарат через равные промежутки времени и не пропускать дозу. При пропуске дозы следует применить ее как можно скорее; не принимать, если почти наступило время приема следующей дозы; не удваивать дозу.
Нистатин может повышать чувствительность кожи к солнечному облучению, поэтому во время лечения следует избегать прямых солнечных лучей и искусственного ультрафиолетового облучения.
При развитии побочных реакций следует отменить препарат.
Применение в период беременности или кормления грудью.
Безопасность применения препарата беременным женщинам не установлена, поэтому препарат противопоказан в период беременности.
На период лечения кормление грудью следует прекратить.
Способность влиять на скорость реакции при управлении автотранспортом или другими механизмами.
Не влияет.
Способ применения и дозы.
Таблетки Нистатина применять внутрь, не разжевывая, за 40-60 минут до еды. Взрослым назначать в дозе 500000 ЕД (1 таблетка) препарата 3-4 раза в сутки. Суточная доза составляет 1500000-3000000 ЕД (3-6 таблеток), в тяжелых случаях -до 4000000-6000000 ЕД (8-12 таблеток).
Детям с 6 лет препарат назначать в дозе 500000 ЕД (1 таблетка) 34 раза в сутки. Детям с 13 лет — дозировка как для взрослых. Максимальная суточная доза для детей старше 6 лет — 2000000 ЕД (4 таблетки), с 13 лет — 4000000 ЕД (8 таблеток), в тяжелых случаях — 6000000 ЕД (12 таблеток).
Средняя продолжительность лечения -10-14 дней (в зависимости от тяжести заболевания и чувствительности к препарату).
При хронических рецидивирующих кандидозах проводить повторные курсы терапии с перерывами между ними 2-3 недели.
Пациентам с почечной или печеночной недостаточностью изменение дозы не требуется.
Дети.
Препарат в даной лекарственной форме не применять детям до 6 лет.
Передозировка.
Симптомы: возможно усиление побочных эффектов. Пероральные дозы нистатина, превышающие 5000000 ЕД в сутки вызывали тошноту и желудочно-кишечные расстройства. Поскольку поглощение нистатина из желудочно-кишечного тракта незначительно, передозировка не вызывает системной токсичности.
Лечение: отмена препарата, симптоматическая терапия.
Побочные реакции.
Пищеварительная система: привкус горечи во рту, диспептические проявления, тошнота, рвота, диарея, боль в животе, потеря аппетита.
Иммунная система: повышение температуры тела, озноб, реакции гиперчувствительности, в т.ч. зуд, кожная сыпь, крапивница, анафилактические реакции, например, ангиоедема, в т.ч. отек лица, бронхоспазм, редко — синдром Стивенса-Джонсона.
Другие: фотосенсибилизация, тахикардия, неспецифические миалгии; возможен риск распространения резистентных форм грибков, что требует отмены препарата.
Срок годности.
2 года. Не применять после окончания срока годности, указанного на упаковке.
Условия хранения
В оригинальной упаковке при температуре не выше 25 °С. Хранить в недоступном для детей месте.
Упаковка
По 10 таблеток в блистере, по 2 блистера в пачке; по 20 таблеток в блистере, по 1 блистеру в пачке.
Категория отпуска
По рецепту.
Производитель
Публичное акционерное общество «Научно-производственный центр «Борщаговский химико-фармацевтический завод».
Местонахождение производителя и адрес места осуществления деятельности
Украина, 03134, г. Киев, ул. Мира, 17.
Состав
действующее вещество: нистатин;
1 г мази содержит нистатина 100 000 ЕД;
вспомогательные вещества: препарат ОС-20 (смесь полиэтиленгликоля (макрогола) и цетостеарилового эфира), спирт цетостеариловый, масло минеральное, полиэтиленоксид-400, вода очищенная.
Лекарственная форма
Мазь.
Основные физико-химические свойства: однородная масса желтого или слегка коричневатого цвета со слабым специфическим запахом.
Фармакотерапевтическая группа
Противогрибковые препараты, применяемые в дерматологии наружно. Антибиотики.
Код АТХ D01A A01.
Фармакологические свойства
Фармакодинамика.
Нистатин — антибиотик полиеновой группы. Его активность выражается в международных единицах действия (МЕ). Нистатин действует на патогенные грибы и особенно на дрожжеподобные грибы рода Candida, а также на аспергиллы; относительно бактерий не активен.
Препарат имеет умеренную гиперосмолярную активность, в результате чего оказывает антиэкcсудативное действие.
Фармакокинетика.
Не изучалась.
Клинические характеристики
Показания.
Заболевания кожи, вызванные грибами рода Candida.
Противопоказания.
Повышенная чувствительность к нистатину или к другим компонентам лекарственного средства.
Взаимодействие с другими лекарственными средствами и другие виды взаимодействий.
Наблюдается перекрестная резистентность с рядом полиеновых антибиотиков, например с амфотерицином В. Активность препарата снижается в присутствии двухвалентных ионов, жирных кислот.
Особенности применения.
Избегать попадания мази в глаза и на другие слизистые оболочки. В случае попадания мази в глаза необходимо тщательно промыть их проточной водой.
Не применять Нистатиновую мазь при туберкулезе и вирусных поражениях кожи, стафилококковой пиодермии кожи.
В состав лекарственного средства входит спирт цетостеариловый, который может привести к развитию таких местных кожных реакций, как контактный дерматит.
Применение в период беременности или кормления грудью.
В период беременности или кормления грудью лекарственное средство не применять.
Способность влиять на скорость реакции при управлении автотранспортом или другими механизмами.
Не влияет.
Способ применения и дозы.
Нистатиновую мазь применять местно. Мазь наносить тонким слоем на пораженную поверхность кожи 1–2 раза в сутки в течение 7–10 дней.
При хронических рецидивирующих и генерализованных кандидамикозах проводить повторные курсы лечения с перерывами между ними 2–3 недели.
Дети.
Препарат не назначают детям.
Передозировка
Не описана.
Побочные реакции
Аллергические реакции, включая зуд, сыпь, лихорадку, озноб.
Срок годности.
3 года.
Условия хранения
Хранить в оригинальной упаковке при температуре не выше 25 °С.
Хранить в недоступном для детей месте.
Упаковка
По 15 г у тубах № 1.
Категория отпуска
По рецепту.
Производитель
ПАО «Лубнифарм».
Местонахождение производителя и адрес места осуществления его деятельности
Украина, 37500, г. Лубны, Полтавская обл., ул. Барвинкова, 16.
причины и основные симптомы патологии, способы лечения медикаментами и народными средствами, влияние на лактацию
Возникновение молочницы при грудном вскармливании явление нередкое. Беременность и роды сопровождаются стрессами, снижением иммунитета и перестройкой гормонального фона мамы. Это создаёт благоприятные условия для развития или обострения болезни.
Чем лечить молочницу при грудном вскармливании? Какие крема можно использовать для молочной железы? Какое влияние оказывает болезнь на лактацию? Разберёмся во множестве препаратов против молочницы. Расскажем, чем можно лечить молочницу при лактации. Какие есть народные средства и какой диеты следует придерживаться. Какие есть 8 золотых правил, чтобы не повстречаться с молочницей.
Расскажем, чем можно лечить молочницу при лактации. Какие есть народные средства и какой диеты следует придерживаться. Какие есть 8 золотых правил, чтобы не повстречаться с молочницей.
Симптомы молочницы
Молочница — не что иное, как болезнь кандидоз, которая получила народное название. Это грибковая инфекция, вызванная дрожжеподобными грибами рода Candida. Но болезнь вызвана не самим появлением грибков Candida, т. к. они присутствуют в нормальной микрофлоре слизистой. А их беспорядочным размножением, а также внесением патогенных штаммов данного грибка.
Признаки вагинальной молочницы
У женщин наиболее часто встречается вагинальная молочница. Для неё характерны следующие симптомы:
- Жжение и зуд влагалища и наружных половых органов.
- Выделения белого цвета, похожие на творог и имеющие кислый запах.
- Отмечается рост количества выделений поле полового акта, сна и контакта с водой.
- Покраснение, а иногда отёчность половых губ.
- Боль во время мочеиспускания.
Болезнь может развиваться не только на слизистых поверхностях. Молочница грудных желёз при грудном вскармливании не такая редкость.
Кандидоз может появиться на кожных покровах, таких как соски и ареола груди. Зачастую этим заболеванием страдают кормящие мамы. Грибок может развиться во время беременности или же после начала лактации.
- Опухание сосков.
- Шелушение и трещинки на ареоле.
- Появляется сыпь и белый налёт.
- Зуд и жжение.
- Касание сосков сопровождается болью.
- Неприятные ощущения или боль во время кормления ребёнка.
- Боль как бы отдаёт вовнутрь, в руку или спину.
- Уменьшение лактации.
Грудной малыш тоже подвержен опасности. Кормящая мама и новорождённый — это, можно сказать, одно целое. И молочница может передаваться от одного другому бесконечно. Наиболее часто подвергаются поражению язык, дёсны, нёбо, щёки.
Симптомы молочницы у грудничка
- Появление небольших пятен белого налёта, которые увеличиваются в размерах при отсутствии лечения.

- После удаления налёта можно увидеть под ним красную и воспалённую слизистую.
- Ребёнок теряет аппетит, много плачет, отказывается от груди.
- Малыш плохо спит.
Причины болезни
Причин возникновения молочницы более 30. В большинстве своём они касаются нарушения микрофлоры влагалища.
Влияние молочницы на лактацию
Отказываться от грудного вскармливания во время молочницы не стоит. Во время болезни возможно уменьшение количества молока. Болевые ощущения у мамы снижают лактацию.
В свою очередь, ребёнок из-за молочницы во рту неэффективно сосёт грудь, что тоже провоцирует снижение выработки молока. Кроха может совсем отказываться от груди.
В случае развития молочницы у малыша потребуется одновременное лечение ребёнка и матери.
Как лечить молочницу при грудном вскармливании
Чтобы вылечить молочницу при грудном вскармливании потребуется несколько другой подход, нежели в случае с обычной женщиной. Неправильно подобранное лекарство может негативно сказаться на составе и количестве грудного молока. Это, в свою очередь, может повлиять на развитие малыша.
Назначением препаратов для лечения молочницы занимается только лечащий врач. Это особенно актуально для кормящих мам.
При грудном вскармливании врачи рекомендуют использовать мази и свечи. От таблеток придётся отказаться. Крем и мазь рекомендуется использовать, когда болезнь ещё в зародыше, на начальной её стадии. Мази замечательно подойдут для обработки сосков.
Разрешённые препараты при грудном вскармливании
Пимафуцин
Один из самых популярных препаратов, назначаемых при молочнице.
Противогрибковый антибиотик. Это одно из тех средств, которое разрешено при беременности и грудном вскармливании. Основным действующим веществом является натамицин.
Выпускается в виде крема, суппозиториев (свечей) и таблеток. Крем продаётся в пластиковых или алюминиевых тубах по 30 г. Свечи фасуют в коробочки по 3 или 6 штук.
Свечи фасуют в коробочки по 3 или 6 штук.
Крем наносится на повреждённую кожу от одного до четырёх раз в сутки в зависимости от тяжести заболевания. Свечи применяют интравагинально ежедневно перед сном. Курс лечения длится от 3 до 9 дней, обычно достаточно 6 дней.
Как правило, для лечения используются свечи.
Примафунгин
Аналог Пимафуцина. Противогрибковый антибиотик. Действующее вещество – натамицин. Выпускается в виде суппозиториев (свечей) по 3 шт.
Свечи применяют интравагинально ежедневно перед сном. Курс лечения длится 6 дней.
Экофуцин
Аналог Пимафуцина и Примафунгина. Действующее вещество – натамицин. Выпускается в виде суппозиториев (свечей) по 3 или 6 шт. Способ применения аналогичен указанным препаратам.
Гексикон
Является антисептиком. Действующее вещество – хлоргексидин. Выпускается в виде вагинальных таблеток или суппозиториев (свечей). Свечи продают по 1 или 10 шт. Вагинальные таблетки – по 5 или 10 шт.
Надо отметить, что грибки Candida нечувствительны к хлоргексидину. То есть нельзя назначать Гексикон в качестве монотерапии против молочницы.
Свечи используют по 1–2 раза в сутки в течение 7–10 дней. Таблетки применяют интравагинально, предварительно смочив водой, 1–2 раза в сутки в течение 7–10 дней. Абсолютно безвреден при грудном вскармливании.
Условно разрешённые препараты
Залаин
Противогрибковый препарат. Действующее вещество – сертаконазол. Выпускается в виде крема или суппозиториев (свечей). Свечи продают по 1 шт. Крем — в тубах по 20 г.
Крем наносят 2 раза в день, радиус нанесения нужно увеличить на 10 см здоровой кожи.
Суппозитории применяют только при лечении инфекций влагалища, вызванных грибами Candida. Свечу вводят единожды перед сном.
Достаточных исследований по применимости Залаина во время лактации не проводилось. Учитывая однократность применения свечей и отсутствие абсорбции препарата, применение Залаина при беременности и в период лактации возможно в том случае, если предполагаемая польза для матери превосходит возможный риск для плода или ребёнка.
Клотримазол
Выпускается в виде вагинальных таблеток или крема для наружного применения. Действующее вещество – клотримазол. Крем продаётся в алюминиевых тубах по 20 г. Вагинальные таблетки фасуют в коробочки по 6 штук.
Перед нанесением крема повреждённую кожу необходимо очистить и высушить. Наносится тонкий слой 2–3 в день. Лечение продолжают не менее 30 дней.
Вагинальные таблетки вводят ежедневно перед сном как можно глубже во влагалище. Курс лечения – 6 дней.
В результате клинических исследований не было установлено отрицательное влияние на здоровье мамы или ребёнка на грудном вскармливании. Тем не менее Клотримазол во время грудного вскармливания нужно применять с осторожностью. Необходим контроль лечащего врача.
Нанесение крема грудь противопоказано.
Тержинан
Комбинированный препарат, сочетающий в себе действие противогрибкового, противовоспалительного средства и антибиотика. Действующие вещества — тернидазол, неомицин, нистатин и преднизолон. Выпускается в виде вагинальных таблеток в упаковке по 6 или 10 шт.
Применяют интравагинально ежедневно перед сном. Перед использованием таблетку смочить в воде в течение 20–30 секунд. Курс лечения 10 дней.
Применение Тержинана в период лактации (грудного вскармливания) возможно только в случаях, когда ожидаемая польза лечения для матери превышает потенциальный риск для плода или младенца.
Сравнительная таблица средств от молочницы
Название/ Форма выпуска/ Курс лечения/ Применение при ГВ/ Цена,руб
| Пимафуцин | Крем, свечи, таблетки | 6 дней | Разрешен при грудном вскармливании | 400 |
| Примафунгин | Свечи | 6 дней | Разрешен при грудном вскармливании | 200 (400 руб на курс лечения) |
| Экофуцин | Свечи | 6 дней | Разрешен при грудном вскармливании | 400 |
| Гексикон | Таблетки вагинальные, свечи | 7-10 дней | Разрешен при грудном вскармливании | 200 |
| Залаин | Крем, свечи | Свечи – однократно | Условно разрешенный препарат. Под контролем врача. Под контролем врача. | 500 |
| Клотримазол | Крем, таблетки вагинальные | 6 дней | Условно разрешенный препарат. Под контролем врача. | 50 |
| Тержинан | Таблетки вагинальные | 10 дней | Условно разрешенный препарат. Под контролем врача. | 350 |
| Ломексин | Капсулы вагинальные | Однократно | При использовании очень вероятен зуд и жжение. При ГВ не применяется. | 400 |
| Флуконазол | Капсулы, порошок, раствор | Однократно | Не рекомендуется при грудном вскармливании | 50 |
Диета при молочнице
Чтобы избавиться от молочницы нужно снизить до минимума употребление продуктов, провоцирующих размножение грибков Candida:
Есть продукты, которые рекомендуется есть при заболевании молочницей:
- чеснок обязательно;
- натуральные йогурты обязательно;
- репчатый и зелёный лук;
- различные ягоды (брусника, черника, облепиха, клюква и др.) и несладкие соки из них;
- капуста: цветная, брокколи, брюссельская;
- морковь, лимон, слива;
- орехи;
- гречка;
- морепродукты;
- масло оливковое;
- пробиотики с лактобактериями;
- пить много воды, чая на травах.
Личная гигиена
Несоблюдение личной гигиены может спровоцировать кандидоз. Есть несколько правил, чтобы снизить эту вероятность.
- Не дотрагивайтесь до половых органов грязными руками, обязательно мойте их перед этим.
- Откажитесь от интимных ласк.
- Пользуйтесь гелями для интимной гигиены, например, Гинофитом и Лактацидом.
- Ежедневно меняйте нижнее бельё, лучше использовать х/б ткани.
- После стирки обязательно гладьте нижнее бельё с обеих сторон.
- Для вытирания половых органов пользуйтесь личным полотенцем.
Народные методы лечения
Действие немедикаментозных средств основано на создании щелочной среды во влагалище, которая препятствует распространению грибка. Применение народных методов возможно как совместно с лекарственными препаратами, так и отдельно.
Применение народных методов возможно как совместно с лекарственными препаратами, так и отдельно.
Сода пищевая. Самое популярное средство. В литре тёплой и кипячёной воды растворяем 1–2 чайных ложки соды. Полученным раствором 4 раза в день протирать поражённые участки кожи. Спринцевание нужно делать утром и перед сном.
Кефир. Использовать нужно только свежий кефир. Он устраняет не только симптомы, но и причину болезни, т. е. восстанавливает нормальную микрофлору влагалища. Нужно взять тампон, смочить его в кефире и ввести во влагалище на 3 часа. После процедуры извлечь тампон и подмыться.
Тетраборат натрия 20% (бура с глицерином). Антисептическое средство. Перед использованием провести спринцевание настоем ромашки или тёплой кипячёной водой. Смочите тампон в борном растворе и поместите его во влагалище на 30 минут.
8 золотых правил, чтобы избежать молочницу при ГВ
- Есть побольше йогуртов, содержащих натуральные кисломолочные культуры.
- Увеличить количество продуктов противогрибкового действия: чеснока, брусники, прополиса, грейпфрутового сока.
- Исключить случайные половые связи.
- Привести в норму вес.
- Свести к минимуму сахар, выпечку, сыр с плесенью.
- Не использовать синтетику.
- Использовать смазки для полового акта только на водной основе.
- Исключить спринцевания без необходимости, чтобы не вымывать здоровую микрофлору влагалища.
Лечение молочницы при грудном вскармливании довольно трудоёмкий процесс, к которому нужно подходить ответственно. Ведь от правильно подобранного лечения зависит не только здоровье кормящей мамы, но и грудничка.
Наберитесь терпения, соблюдайте курс лечения, который вам назначил врач, следуйте рекомендациям, указанным в нашей статье, и победа над противной молочницей обязательно будет за вами.
Источник: https://KormiGrudyu.ru/molochnitsa-pri-grudnom-vskarmlivanii
Эти препараты можно использовать для лечения кандидоза при кормлении грудью
Грибок Кандида, возбудитель болезни, относится к дрожжевидным грибкам и обитает в микрофлоре влагалища, на слизистой полости рта и кишечника, и совершенно не опасен, если его показатель в норме.
Однако если под влиянием определенных факторов его количество начинает значительно увеличиваться, происходит стремительное развитие молочницы. Каждая вторая женщина в мире страдает кандидозом. Особенно в список риска этого заболевания попадают женщины, кормящие грудью.
Если учесть, что многие препараты для лечения молочницы при грудном вскармливании нельзя принимать из-за возможного вреда для малыша, то молодая мамочка теряется и не знает, что именно ей делать.
Особенности и причины развития болезни при ГВ
Организм кормящей женщины очень уязвим под напором различных нехороших микробов и инфекций. Обнаружив у себя рецидив молочницы, не следует срочно бежать в ближайшую аптеку и покупать первое попавшего лекарство, надеясь на его лечебную силу.
Такое действие может стать причиной усугубления протекания недуга, что очень опасно для женщины и ее ребенка.
Когда женщина замешает у себя симптомы прогрессирующего кандидоза, который затрагивает не только половые органы, а и соски, у нее возникает естественный вопрос: чем и как лечить болезнь? Прежде чем ответить на этот вопрос, необходимо понять, что провоцирует активность грибка кандидоза.
От чего и почему прогрессирует болезнь при ГВ?
Проявление молочницы у кормящей женщины может быть вызвана следующими причинами:
- Уменьшение защитник свойств иммунитета.
- Сбой гормонального фона, что считается нередким явлением в период беременности и при ГВ.
- Присутствие инфекционных болезней половых органов, ротовой полости и кишечника.
- Употребление антибактериальных и гормональных медикаментов.
- Авитаминоз.
- Слишком быстрое восстановление половой жизни после родов, когда организм матери полностью не восстановлен.
- Произошло заражение кандидозом в момент занятия сексом. В этом случае, не обязательно мужчина болеет молочницей, просто он может быть носителем грибка Кандида.
- Несоблюдение элементарных правил личной гигиены.

Основные симптомы кандидоза при грудном кормлении
Белые творожистые выделения из вагины – первый симптом молочницы. Но в период ГВ, болезнь может также распространиться и на соски, они приобретают ярко-розовый цвет, с образованием болезненных трещин, в которых собирается беловатое вещество. Молочницу у кормящих мамочек сопутствуют и другие явные клинические симптомы:
- тянущие боли в нижней части живота;
- зуд и жжение в зоне гениталий, сосков;
- вялость;
- упадок сил;
- температура (при острой форме молочницы).
Вовремя начатое лечение молочницы, особенно при ГВ – залог здорового состояния ребенка, который первым попадает в зону риска заражения этой болезнью. Лечение болезни у маленьких детей – продолжительно многосложная и болезненная процедура.
Какие лекарства можно использовать при ГВ для лечения кандидоза
Медикаментозные препараты, которые назначаются при молочнице, разделяются на две группы:
- Для внутреннего употребления (капсулы, таблетки).
- Для местного использования (свечи, кремы, мази, влагалищные таблетки).
Многие медики оральные лекарства считают вредными при лактации, поэтому предпочтение следует отдавать препаратам местного назначения.
Антибиотик – действенный вариант лечения молочницы, который помогает за короткий срок избавиться от болезни, но при ГВ его следует избегать из-за предполагаемой опасности для ребенка.
Более мягкими считаются различные мази и кремы, изготовленные на основе антибиотиков.
Гексикон
Свечи с противовоспалительным и антисептическим действием. Абсолютно не проявляют каких-либо побочных явлений. Нормализуют микрофлору слизистой оболочки, уничтожают вредные бактерии и грибки. Используется непосредственно перед сном, так как свеча тает и превращается в гель, который распределяется по всей проблемной поверхности, тем самым проявляя свое медикаментозное воздействие. Основная особенность Гекскона – при контакте с водой и щелочью его лечебные свойства снижаются. Поэтому, при использовании препарата придерживайтесь гигиены только наружных половых органов.
Поэтому, при использовании препарата придерживайтесь гигиены только наружных половых органов.
Залаин
Основной компонент – сертаконазол, подавляет жизнеспособность дрожжевых грибков и вредных микроорганизмов. Устраняет все условия для развития кандидоза. Продолжительность лечебного курса – 14 дней, не должен пугать кормящих женщин. Он совершенно не оказывает вредного влияния на организм мамы и качество ее молока.
Кандид крем(мазь)
Противогрибковое средство с широким лечебным эффектом. Рекомендуется для лечения молочницы даже при грудном вскармливании. Отличается антибактериальными и противопротозойными качествами.
Клотримазол
Имеет обширный спектр своего влияния. Успешно используется для терапии молочницы, особенно в период лактации, так как его основное действие – местная терапия, которая не требует прерывания грудного кормления.
Лактагель
Популярный с результативным действием препарат. Восстанавливает природную здоровую среду во влагалище. Продуктивно устраняет все болезненные симптомы: зудящий дискомфорт, неприятный запах и другую симптоматику молочницы. Отлично зарекомендовал себя как профилактическое средство. Многие гинекологи советуют кормящим женщинам именно это лекарство, так как оно является одним из лучших препаратов при кандидозе.
Нистатиновая мазь
Имеет отличное медикаментозное влияние на грибок Кандида. Разрушительно действует на его структуру, что в дальнейшем приводит к его гибели. Очень часто назначают, как профилактическое средство при угрозе развития молочницы.
Пимафуцин
Изготавливается на основе антибиотика активного действия, обладает моментальным лечебным эффектом. Уже после первого своего применения уменьшает зуд и жжение во влагалище.
Снимает красноту и припухлость на пораженных участках. Основные вещества препарата губительно воздействуют на все виды вредных микроорганизмов и грибка.
Кормящим женщинам лучше использовать данное средство в виде мази, что обезопасит ребенка от его медикаментозного влияния.
Тержинан
Располагает уникальными возможностями против грибка и бактерий. Фармакологическая форма – вагинальные суппозитории. Главный действующий компонент препарата – преднизолон, совершенно безвреден для малыша.
Флуконазол
Противогрибковое средство, рекомендуется при заболеваниях грибкового происхождения, в том числе и молочнице. Хотя в аннотации к нему и указано, что он противопоказан при ГВ, в международных медицинских справочниках отмечено, что лекарство совместимо с грудным кормлением.
Заключение
Любое лекарственное средство для лечения молочницы в период лактации, несмотря на свои щадящие свойства, обладает рядом противопоказаний. В случае проявления побочных симптомов, спровоцированных приемом лекарства, необходимо обратиться к гинекологу для получения грамотной консультации.
Женщина, кормящая ребенка грудью, заподозрив у себя молочницу, должна проконсультироваться с врачом для уточнения диагноза.
Лечение молочницы у женщин при ГВ нужно начинать с посещения врача, который выпишет направления на необходимые анализы, в их числе и посев на бактерии. Полученные результаты станут основным критерием для назначения препаратов.
Если кандидоз распространился и на соски, понадобиться обследование ребенка. После получения данных с анализов, педиатр назначит действенное лечение грудничку.
Источник: https://FemaleSafety.ru/molochnica/preparaty-dlya-lecheniya-kandidoza-pri-kormlenii-grudyu.html
Какими препаратами можно лечить молочницу при грудном вскармливании?
В гестационном и лактационном периодах организм женщины наиболее уязвим для патогенного действия болезнетворной микрофлоры ввиду снижения иммунного статуса.
Именно в это время немалое количество представительниц прекрасной половины человечества сталкивается с неприятным заболеванием, именуемым в быту «молочница».
Усугубляет ситуацию отсутствие возможности проведения полноценной терапии, включающей прием сильнодействующих лекарств, которые могут оказать негативное влияние на формирование и рост плода.
Лечение молочницы при лактации базируется на применении медикаментов и средств народной медицины, обладающих мягким действием и не имеющим в составе вредных компонентов. Как избавиться от молочницы во время лактации и не навредить малышу? Рассмотрим этот вопрос более подробно.
Характеристики и особенности заболевания
Кандидоз или молочница у кормящих женщин является скорее распространенным фактором, нежели редкостью.
И объяснить подобную тенденцию достаточно просто – нередко заболевание развивается на фоне ослабленного иммунитета и гормональных изменений, происходящих в женском организме в период гестации.
По причине того, что принимать лекарства, обладающие терапевтическим эффектом, не рекомендуется, молочница при лактации приобретает хроническую форму и вступает в острую фазу после родов.
Симптомы молочницы у кормящей мамы имеют несколько иной характер, нежели у беременной женщины. К числу классических признаков, выраженных в появлении зуда, жжения, неприятного запаха и творожистых выделений, присоединяются боли и дискомфорт в груди, застои молока, белесый налет и сильное жжение в области сосков, ухудшение общего самочувствия.
При кормлении грудью существует высокий риск инфицирования грибком младенца.
Симптомы болезни у ребенка проявляются несколько иным образом: наблюдается появление белесого налета на слизистых тканях ротовой полости, высыпания и покраснения в области паха и половых органов.
Кроме того, малыш испытывает болезненные ощущения при сосании, в связи с чем существует вероятность отказа ребенка от груди.
Важно! Для эффективного лечения молочницы при грудном вскармливании и предупреждения возможных осложнений является обязательным проведение терапии не только в отношении матери, но и ребенка.
Осложнения и риски
Избавиться от молочницы при лактации несколько сложнее, нежели после прекращения грудного вскармливания, что обусловлено запретом на прием эффективных лекарственных препаратов.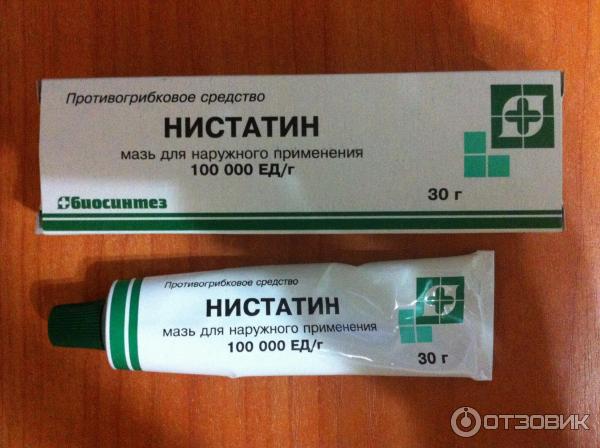 Тем не менее пренебрегать лечением категорически не рекомендуется, ведь отсутствие принятых своевременно мер может обернуться серьезными последствиями, в числе которых:
Тем не менее пренебрегать лечением категорически не рекомендуется, ведь отсутствие принятых своевременно мер может обернуться серьезными последствиями, в числе которых:
- При появлении грибка в ротовой полости малыша существует риск поражения болезнетворной микрофлорой органов дыхания, пищевода, миндалин.
- С течением времени грибок захватывает все более обширные поверхности кожных покровов.
- Существует риск инфицирования внутренних половых органов, что может привести к развитию совокупных заболеваний воспалительного патогенеза.
- Высока вероятность появления болезненных трещин в области сосков.
Распространенным осложнением кандидоза во время лактации является также нарушение оттока грудного молока, что может привести к его застою и развитию воспалительных процессов. Важно своевременно начать адекватную терапию, которая поможет существенно снизить риск вероятных осложнений недуга.
Лечение
Процесс лечения при молочнице при грудном вскармливании существенно осложняется по причине того, что в этот период допустимо использовать ограниченное количество медикаментов.
Преимущественно практикуется использование средств для наружного применения, которые обладают антибактериальными свойствами и способствуют устранению основных симптомов, таких как жжение, зуд, нарушение целостности кожных покровов.
Кроме того, комплексная терапия включает меры, направленные на восстановление естественной микрофлоры половых органов и кожных покровов груди. Совокупное сочетание указанных методов помогает не только избавиться от имеющейся болезни, но также существенно снизить риск возможных рецидивов.
Крема, растворы, мази
Для устранения симптомов и внешних проявлений недуга рекомендуется использовать препараты от молочницы при грудном вскармливании для наружного применения. Регулярное их использование способствует угнетению болезнетворной микрофлоры, купированию воспалительных процессов, устранению жжения, дискомфорта и зуда. К числу разрешенных лекарств относятся:
К числу разрешенных лекарств относятся:
- Нистатиновая мазь.
- Гексорал.
- Кандид.
Для стимуляции процессов заживления и восстановления естественной микрофлоры рекомендуется использовать средство Лактобактерин, представленное в виде порошка. Регулярное нанесение аппликаций с данным медикаментом при лечении молочницы в период лактации позволяет быстро восстановить поврежденную кожу груди и сосков.
Суппозитории
Самое популярное и часто применяемое средство от молочницы при гв – вагинальные антибактериальные суппозитории. Лечебные свойства этих лекарств заключаются в оказании местного антисептического действия.
Проникновение активных компонентов свечей в системный кровоток исключено, в связи с чем их смело можно использовать для устранения молочницы при кормлении новорожденных детей или грудничка.
В период лактации рекомендовано использовать следующие препараты:
- Клотримазол. Одно из наиболее эффективных лекарств при молочнице при грудном вскармливании, обладающее широким спектром действия. Способствует оказанию противогрибкового и заживляющего воздействия. Применять следует на протяжении пяти – семи дней. Схема и продолжительность лечебного курса разрабатывается в индивидуальном порядке.
- Тержинан. Эффективное комбинированное средство для лечения молочницы у кормящих мам. Оказывает антибактериальное, антисептическое, противогрибковое и противовоспалительное действие. Несмотря на мощные свойства, не нарушает естественную микрофлору внутренних органов.
- Гексикон. Эффективный препарат, способствующий оказанию местного антисептического и противогрибкового действия. В процессе лечения быстро устраняет симптомы молочницы при гв, выраженные в виде зуда и жжения, а также нормализует микрофлору.
- Пимафуцин. Относится к разряду антибиотических противомикробных средств. Применение с целью устранения признаков и симптомов молочницы при гв допускается ввиду оказания местного действия, а также исключения проникновения активных компонентов в состав грудного молока.

- Дифлюкан. Суппозитории на основе флуконазола для лечения молочницы во время лактации. Обладают высокоэффективным противомикробными и противовоспалительными свойствами. Рекомендуется применять только в соответствии со схемой, рекомендованной врачом, так как бесконтрольное лечение может привести к нарушению микрофлоры и развитию осложнений.
Для предупреждения осложнений рекомендуется использовать следующее средство от молочницы при грудном вскармливании – Бифидумбактерин. Оно способствует восстановлению микрофлоры и устранению беспокоящих симптомов. Для достижения лечебного эффекта применять суппозитории следует один раз в сутки. Проводить процедуру желательно перед сном.
Важно! Прежде чем лечить молочницу на гв, следует проконсультироваться с лечащим врачом. Использование препаратов, выбранных самостоятельно, может нанести вред организму как матери, так и ребенка.
Таблетки
Лечиться медикаментами для приема внутрь не рекомендуется, так как содержащиеся в них компоненты проникают в грудное молоко. Исключение составляют таблетки от молочницы при грудном вскармливании Тержинан, предназначенные для наружного применения и оказания местного действия.
При обширных поражениях организма и распространении грибка на внутренние органы эффективная терапия предусматривает использование антибиотиков. Однако в период приема средств данной категории следует прекратить естественное вскармливание.
Диета
Эффективное лечение молочницы у кормящей женщины включает обязательное соблюдение сбалансированной диеты. В это период рекомендуется ограничить в рационе количество блюд и продуктов, в состав которых входят пекарские дрожжи и сахар, в том числе, выпечку, сладкие блюда, кондитерские изделия, белый и черный хлеб.
Для восстановления микрофлоры после молочницы при кормлении грудью следует ежедневно употреблять свежие кисломолочные продукты, в том числе, кефир, ряженку, йогурт, твердые сорта сыра, творог. Для насыщения организма важными витаминами и микроэлементами рекомендуется включить в рацион свежие овощи, ягоды, фрукты, зелень.
Образ жизни
Помимо традиционных методов лечения кандидоза кормящим мамам рекомендуется внести в привычный образ жизни некоторые коррективы, которые помогут устранить проявления кандидоза и снизить вероятность развития заболевания в будущем. Помимо препаратов косвенно лечить молочницу при грудном вскармливании необходимо следующим образом:
- Для того чтобы максимально снизить вероятность инфицирования грудничка, следует тщательно мыть руки антибактериальными средствами после каждой процедуры использования лекарств и посещения туалета.
- Важно следить за тем, чтобы нижнее белье всегда было чистым. Для этого рекомендуется, например, использовать гигиенические ежедневные прокладки.
- Можно ли кормить грудью при молочнице? Безусловно. Но процесс кормления ребенка – грудничка при молочнице нередко осложняется тем, что при инфицировании слизистых оболочек ротовой полости малыш отказывается брать грудь. Для того чтобы избежать застоев и развития воспалительных процессов, рекомендуется сцеживать молоко и регулярно массировать грудь мягкими движениями.
- При распространении инфекции на кожу груди рекомендуется регулярно принимать воздушные ванны.
- Следует носить нижнее белье, изготовленное исключительно из натуральных материалов. Менять его следует не менее одного раза в сутки.
- Следует поддерживать кожу груди и наружных половых органов в чистоте. Для этого важно не только ежедневно совершать водные процедуры, но также принимать гигиенический душ после каждого похода в туалет.
Вылечить молочницу при грудном вскармливании можно только при условии соблюдения всех норм и правил личной гигиены. Игнорирование приведенных правил может привести к распространению грибка и усугублению воспалительных процессов.
Народные методы
Задумываясь о том, чем и как лечить при грудном вскармливании молочницу кормящей маме, необходимо также обратить внимание на советы и средства нетрадиционной медицины. Использование собственноручно приготовленных лекарств в комплексном сочетании с традиционными средствами поможет быстро устранить симптомы неприятного недуга и восстановить поврежденную микрофлору внутренних органов.
Использование собственноручно приготовленных лекарств в комплексном сочетании с традиционными средствами поможет быстро устранить симптомы неприятного недуга и восстановить поврежденную микрофлору внутренних органов.
В числе эффективных и безопасных методик такого рода можно назвать:
- Травяной отвар. Молочница при грудном вскармливании провоцирует развитие воспалительных процессов, поражающих слизистые ткани внутренних и внешних половых органов. Для их устранения рекомендуется использовать отвары ромашки, календулы, зверобоя. Приготовить лечебное средство достаточно просто: необходимо заварить столовую ложку выбранного сырья половиной литра кипящей воды и выдержать в течение двух часов. Лечить молочницу во время грудного вскармливания рекомендуется путем обработки пораженных участков полученным настоем.
- Раствор пищевой соды. Угнетению патогенной микрофлоры и устранению симптомов недуга способствует также щелочной раствор, для приготовления которого достаточно растворить две столовых ложки обычной соды в литре теплой воды. Готовой жидкостью обрабатывать пораженные участки, а также использовать воду для проведения процедур спринцеваний.
Эффективное лечение молочницы у женщин при грудном вскармливании включает также употребление средств, способствующих повышению иммунных сил и общей резистентности организма.
Использовать для данной цели можно такие напитки, как зеленый чай, отвар боярышника, шиповника, домашний компот из черной смородины.
При условии отсутствия индивидуальной непереносимости употреблять их можно в любом количестве.
Профилактические меры
Для того чтобы в последующем не искать ответы на столь актуальный вопрос, как: чем лечить молочницу у кормящей матери, рекомендуется своевременно обратить внимание на принятые своевременно меры профилактики кандидоза. Для предупреждения неконтролируемого роста колоний патогенных микроорганизмов следует в первую очередь соблюдать основные правил личной гигиены.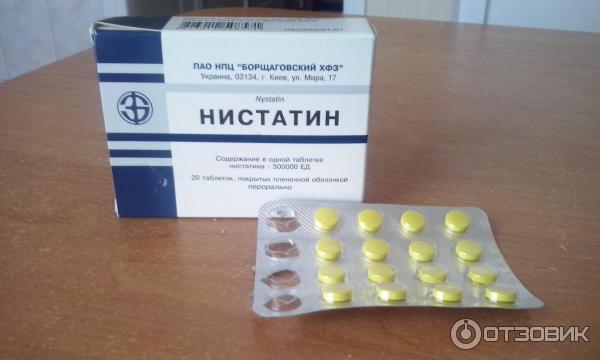
Для повышения иммунных сил необходимо питаться полноценно и разнообразно, включая в привычный рацион достаточное количество продуктов, обогащенных важными витаминами и микроэлементами. Важно носить только качественное белье из натуральных материалов, подходящее по размеру.
И наконец, основным правилом является соблюдение рекомендаций, которые предпишет лечащий врач относительно того, как лечить молочницу при лактации.
Несоблюдение рекомендованных правил может привести к принятию заболеванием хронической формы и развитию осложнений.
В подобных ситуациях требуется применение сильнодействующих препаратов, прием которых необходимо осуществлять только на фоне прекращения гв и кормления ребенка искусственными смесями, что, как известно, не является предпочтительным.
Источник: https://venerbol.ru/molochnica/lechenie-pri-grudnom-vskarmlivanii-gv-preparaty-u-kormyashchey-mamy.html
Молочница у кормящих
Молочница у кормящих мам считается самым частым инфекционным процессом. Поражается чаще всего слизистая наружных половых органов.
Молочницу вызывают дрожжевые грибы рода Candida. Эти микроорганизмы встречаются практически у каждого здорового человека. Впервые они попадают на кожу и слизистые ребенка во время рождения. Проходя через родовые пути, малыш инфицируется микрофлорой матери, в том числе и грибками Candida. Далее человек спокойно живет с такой флорой, не имея никаких признаков заболевания. Грибы можно определить в ротовой полости, кишечнике, на коже и наружных половых органах.
При определенных условиях количество микроорганизмов резко возрастает. Тогда развивается заболевание молочница (кандидоз). Молочница у кормящих матерей связана с падением иммунитета, нарушением гормонального баланса, дисбактериозом влагалища и кишечника.
Молочница при кормлении грудью отчасти является следствием повышения пролактина и отсутствия овуляторных менструальных циклов. Хотя это состояние, безусловно, абсолютно физиологично для женского организма, тем не менее, оно способствует развитию кандидоза.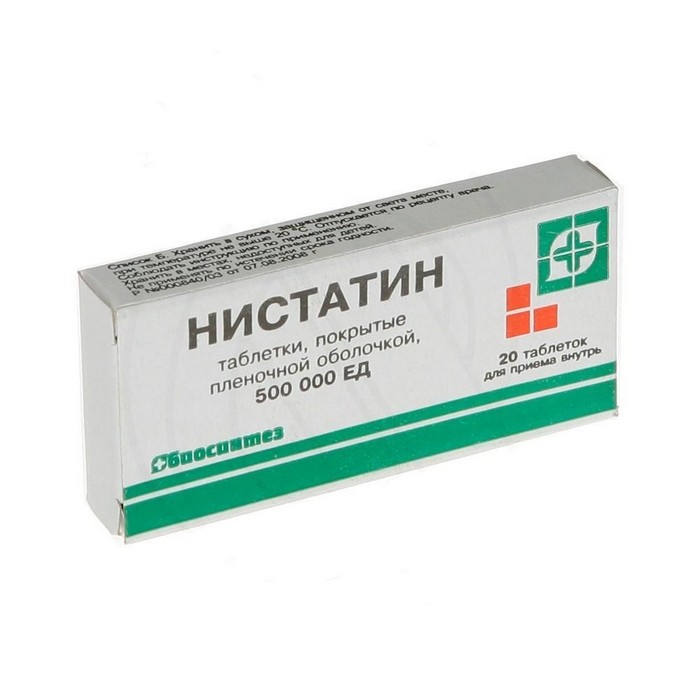
Снижение функциональной активности иммунной системы связано с предшествующей беременностью и родами. Женскому организму нужны витамины, микроэлементы и просто время для восстановления.
Из-за истощенности защитных сил молочница во время кормления проявляется у каждой третьей женщины.
Нужно ли лечить молочницу у кормящих мам?
Иногда у женщин не хватает на себя времени в послеродовый период и все время лактации. Однако не стоит пренебрегать лечением молочницы у кормящих. Дискомфорт при мочеиспускании, боль, жжение снижают эмоциональный фон женщины, способствуют отказу от сексуальных отношений, развитию депрессии.
Последствия молочницы во время кормления грудью лежат не только в области психологии и семейных отношений. Воспаленная слизистая становится особенно уязвима для других инфекций. Иногда развиваются неспецифические воспаления наружных половых органов и мочевых путей. Особенно опасно инфекционное поражение мочевого пузыря и почек.
Молочница при кормлении грудничка, потенциально опасна и для ребенка. Дисбактериоз у матери способствует развитию аналогичной патологии у малыша. Кандидоз у новорожденных и детей первого года жизни связывают с молочницей у кормящих мам.
Кандидоз ротовой полости у ребенка может привести к отказу от пищи. В тяжелых случаях молочницу у детей лечат в условиях стационара. Самолечение у женщин с молочницей во время кормления крайне опасно для младенца.
Многие лекарства способны через грудное молоко навредить здоровью малыша.
Жалобы женщин с молочницей во время кормления грудью
Чаще всего молочница при кормлении грудью возникает у тех, кто и раньше сталкивался с подобной проблемой. Проявления молочницы у кормящих матерей такие же, как и у остальных женщин.
Воспаление возникает на слизистой наружных половых органов. Многих беспокоят сильный постоянный зуд и жжение. Дискомфорт усиливается при мочеиспускании и во время полового акта.
Очень характерным проявлением кандидоза считаются обильные выделения из влагалища в виде белых творожистых хлопьев.
Все эти жалобы должны стать поводом обратиться за медицинской помощью. Иногда проявления молочницы у кормящих почти незаметны. В этом случае особенно важно пройти обследование у врача при малейшем дискомфорте. Посещая гинеколога в плановом порядке, сообщите обо всех своих жалобах.
Подтверждение диагноза молочницы при кормлении
Гинеколог в женской консультации или в любом другом медицинском центре, скорее всего, назначит дополнительное обследование при подозрении на молочницу у кормящих матерей.
Достаточным считается взятие мазка на анализ со слизистой влагалища. Полученный материал содержит различные микроорганизмы. Их помещают на специальные лабораторные чашки с питательной средой. Далее микроорганизмы выращивают в благоприятных условиях в течение суток. После этого лаборант оценивает полученные колонии бактерий и грибов.
Среди них могут находиться и колонии гриба Candida. Если таких колоний много, а нормальная флора влагалища практически отсутствует, то устанавливается диагноз молочницы у кормящей женщины. Далее определяется чувствительность микроорганизмов к различным противогрибковым препаратам.
Зная эффективные в данном случае лекарства, гинеколог сможет подобрать самую подходящую схему лечения.
Чем лечить молочницу при кормлении грудью?
Арсенал противогрибковых препаратов широк, но не все их можно кормящей матери. Некоторые медикаменты могут навредить ребенку. Особенно сильно влияют капсулы и таблетки для приема внутрь. Их действующие вещества сначала попадают в кровь матери, а потом в грудное молоко. Питаясь таким молоком, ребенок тоже получает некоторую дозу препарата.
Крема, свечи, спринцевания действуют в основном только местно. В кровь и грудное молоко они почти не проникают. Но и с местными средствами следует соблюдать осторожность во время лечения молочницы у кормящих.
Самостоятельно можно пройти курс лечения настоем лекарственных трав в виде спринцевания два раза в день. Наиболее хорошо помогают от молочницы при кормлении грудью ромашка, календула, кора дуба. Раствор соды (1 ложка на литр воды) поможет снять зуд и жжение. В случае если все это окажется неэффективным, обязательно обратитесь к врачу.
Наиболее хорошо помогают от молочницы при кормлении грудью ромашка, календула, кора дуба. Раствор соды (1 ложка на литр воды) поможет снять зуд и жжение. В случае если все это окажется неэффективным, обязательно обратитесь к врачу.
Самые популярные средства от молочницы во время лактации запрещены. Флюкостат, Дифлюкан, Микосист, Клотримазол придется исключить из схемы лечения. В виде таблеток считается безопасным только современный противогрибковый препарат Пимафуцин. Чаще всего гинекологи рекомендуют местное лечение свечами и влагалищными таблетками. Для лечения молочницы у кормящих используют Пимафуцин, Ливарол, Тержинан, Гексикон, Йодоксид и Бетадин. Эти медикаменты эффективны и безопасны при грудном вскармливании.
Как предотвратить молочницу у кормящих мам
В идеале, профилактика молочницы у кормящих мам начинается еще до зачатия. Женщина должна пройти обследование у гинеколога. При выявлении скрытой молочницы или дисбактериоза влагалища, планирующим беременность женщинам назначают курс противогрибковых препаратов. У этого контингента пациенток могут быть использованы и иммуномодуляторы, и препараты нормальной бактериальной флоры.
Правильное питание тоже способствует профилактике молочницы во время кормления грудью. Необходимо отказаться от переедания и избыточного потребления в пищу углеводов, особенно сахара.
Ешьте больше овощей, особенно богатых клетчаткой и микроэлементами. Полезными могут оказаться листья и ягоды брусники, чеснок, красный перец.
Для нормализации микрофлоры кишечника и влагалища ежедневно употребляйте в пищу кисломолочные продукты.
Правильно подобранные комплексные препараты витаминов и микроэлементов могут быть полезны для лечения и профилактики молочницы у кормящих матерей.
Источник: https://www.neboleem.net/stati-o-detjah/5645-molochnica-u-kormjashhih.php
Чем нас лечат: Нистатин — Индикатор
Испытания на 4226 пациентах, просуммированные в обзоре, рассмотревшем способность антигрибковых препаратов предотвращать кандидоз полости рта при химиотерапии, предоставили убедительные доказательства, что лекарства, которые всасывются в желудочно-кишечном тракте, выполняют свою работу, но Нистатин (который не всасывается) справляется хуже всех. Не удалось установить эффективность Нистатина для профилактики кандидоза полости рта у детей и взрослых с ВИЧ. В целом же пациентам с подавленным иммунитетом авторы еще одного обзора (на этот раз на основании 14 исследований на 1569 пациентах) не рекомендуют Нистатин: доказано, что для профилактики он бесполезен.
Не удалось установить эффективность Нистатина для профилактики кандидоза полости рта у детей и взрослых с ВИЧ. В целом же пациентам с подавленным иммунитетом авторы еще одного обзора (на этот раз на основании 14 исследований на 1569 пациентах) не рекомендуют Нистатин: доказано, что для профилактики он бесполезен.
Беременность, новорожденные и диализ
При вагинальном кандидозе у беременных Нистатин в виде кремов и мазей показал свою эффективность. Однако лекарства из группы имидазолов работали лучше него. Правда, стандартный курс в четыре дня оказался недостаточным для большинства пациентов, а вот семидневный курс позволил вылечить 90% участниц.
Новорожденным с очень маленьким весом Нистатин может помочь в профилактике грибковых инфекций, хотя риска смерти он не снижает. Однако к этим результатам авторы обзора рекомендуют относиться с осторожностью, так как качество исследований на эту тему сомнительно. Доказательства того, что Нистатин помогает в профилактике грибковых инфекций детям и взрослым в тяжелых состояниях, но с нормальным уровнем нейтрофилов (тип иммунных клеток — лейкоцитов) в крови, тоже признаны слабыми. Но хотя про подавления инфекций вопрос остается открытым, известно, что рост грибков в теле (исключая кровь), даже когда они еще не патогенные, такие препараты подавляют.
Наконец, еще один обзор рассматривает эффективность противогрибковых лекарств при брюшинном, или перитонеальном, диализе, когда серозная оболочка под названием брюшина используется как мембрана для фильтрации жидкостей и их обмена с кровью. Такая процедура нужна людям, у которых отказали почки, однако из-за нее можно занести инфекцию в брюшину, вызвав перитонит. По имеющимся данным (39 исследований на 4435 пациентах), Флюконазол и Нистатин, принимаемые внутрь, помогают избежать грибкового заражения.
Indicator.Ru рекомендует: лучше плацебо, но слабее имидазолов
Нистатин — ветеран в войне с грибками-оборотнями. Неудивительно, что лекарство входит в список важнейших, дешевых и эффективных препаратов по версии Всемирной организации здравоохранения. Несмотря на то, что грибки приобретают устойчивость, а новые препараты (Флюконазол и другие имидазолы) оказываются сильнее по действию, Нистатин все же остается эффективным против грибковых инфекций при ношении протезов и подгузников. Для профилактики он, однако, не всегда полезен: пациентам с ВИЧ, подавленным иммунитетом и во время химиотерапии он, скорее всего, не поможет. Однако при перитонеальном диализе Нистатин предотвращает грибковый перитонит.
Несмотря на то, что грибки приобретают устойчивость, а новые препараты (Флюконазол и другие имидазолы) оказываются сильнее по действию, Нистатин все же остается эффективным против грибковых инфекций при ношении протезов и подгузников. Для профилактики он, однако, не всегда полезен: пациентам с ВИЧ, подавленным иммунитетом и во время химиотерапии он, скорее всего, не поможет. Однако при перитонеальном диализе Нистатин предотвращает грибковый перитонит.
Микрофлора кишечника у детей – почему это важно
Микрофлора (или микробиота, микробиом) – это комплекс микроорганизмов разных видов, живущих в симбиозе с человеческим организмом и помогающих ему. Бактерии присутствуют практически на каждом участке нашего тела: во рту, в легких, в носу, на коже. Их нет в желудке: там они не выживают из-за высокой кислотности. Зато в кишечнике присутствуют в большом количестве.
Кишечная микрофлора у детей: ее особенности и этапы формирования
Бактерии начинают заселять кишечник малыша с самого рождения и сопровождают человека до конца жизни. Ребенок появляется на свет со стерильной пищеварительной системой. В первородном кале микроорганизмов не обнаруживается. Эту фазу называют асептической.
Но по мере взаимодействия новорожденного с окружающей средой начинает формироваться микрофлора. Происходит это в несколько этапов:
• 2-ая фаза. Во время родов ребенок впервые встречается с бактериями. В его организм попадает микрофлора из половых органов и кишечника матери, в которой преобладают лактобациллы.
• Транзиторная фаза (первые дни жизни). На формирование микробиоты оказывает влияние несколько факторов: состояние здоровья роженицы, характер питания малыша (грудное или искусственное вскармливание), уровень микробного загрязнения окружающей обстановки. В этот период в организме новорожденного преобладают клостридии и коковая флора (энтерококки, микрококки). Позже их вытесняют энтеробактерии, бифидобактерии.
• Фаза трансплантации (первые 2-3 недели). Состав кишечной микробиоты подвержен колебаниям. Стабилизация наступает к концу первого месяца жизни. Доминирующей становится бифидофлора. Искусственное и смешанное вскармливание увеличивают трансплантационный период. При таком питании бифидофлора несколько угнетена.
К 4-7 годам отмечаются значительные изменения в микробиоценозе: уменьшается содержание лакто- и бифидобактерий, возрастает число граммположительных аспорогенных организмов. Формирование занимает несколько лет. Обычно только к 12-13 годам состав кишечной микрофлоры у детей становится таким же, как у взрослых.
Коротко о составе микробиоты
Нормальная микрофлора кишечника у детей состоит на 90% из молочнокислых микроорганизмов (бифидо- и лактобактерий) и на 10% из энтеробактерий. Но такое соотношение возможно только в том случае, если малыш доношен и здоров. Именно молочнокислые микроорганизмы вырабатывают молочную и уксусную кислоты, которые обеспечивают иммунную защиту от патогенных и гнилостных бактерий.
Отмечаются характерные особенности микрофлоры у детей, находящихся на грудном и искусственном вскармливании. Если младенец питается грудным молоком, преобладают бифидобактерии. При кормлении смесями – лактобактерии.
Состав сформированной кишечной микробиоты представлен 2-мя группами микроорганизмов:
• Облигатными (обязательными, основными). К ним относятся бифидо-, лакто-, пропионибактерии, энтерококки, кишечные палочки, бактериоды. Они абсолютно безопасны для организма.
• Факультативные (условно-патогенные). В эту группу входят клостридии, цитро-, энтеробактеры, клебсиеллы. Они могут мирно существовать в кишечнике, не давая о себе знать. Но при снижении местного иммунитета, ухудшении самочувствия человека способны вызвать воспалительный процесс.
Наличие патогенных микроорганизмов (золотистого стафилококка, холерного вибриона, дрожжевых грибков Кандида) всегда указывает на развитие заболевания. Обычно у здорового человека их нет. Бывают случаи обнаружения в кишечнике небольшого количества (0.01%) возбудителей инфекций, но при отсутствии проблем с иммунной защитой, это не приводит к возникновению патологий.
Обычно у здорового человека их нет. Бывают случаи обнаружения в кишечнике небольшого количества (0.01%) возбудителей инфекций, но при отсутствии проблем с иммунной защитой, это не приводит к возникновению патологий.
Роль микрофлоры для здоровья детей
Присутствие микроорганизмов необходимо. Нормальная флора кишечника оказывает благоприятное влияние на здоровье, ведь она:
• Препятствует размножению патогенных штаммов, что спасает от возникновения кишечных инфекций.
• Предотвращает развитие гнилостных процессов в толстой кишке, останавливает брожение. Это обеспечивает хорошее самочувствие.
• Завершает процесс переработки пищи, формируя нормальные каловые массы, легко покидающие пищевой тракт. Устраняет предпосылки для поноса или диареи.
• Способствует всасыванию многих полезных микроэлементов. При этом препятствует проникновению внутрь токсинов.
• Участвует в синтезе минералов, витаминов, ферментов.
• Укрепляет детский иммунитет, продуцируя иммуноглобулин А и стимулируя работу лимфоидной ткани, 80% которой присутствует в слизистой пищеварительной системы.
В 2016 году были опубликованы исследования западных микробиологов, которые пришли к интересным выводам. Оказывается, нормальная микробиота способствует крепкому сну. Мелатонин — гормон, отвечающий за его качество, вырабатывается не только мозгом, но и бактериями кишечника.
И это еще не все: польза нормофлоры огромна. Она может влиять как на самочувствие, так и на настроение. В частности, бороться с депрессией. Микроорганизмы способствуют снижению концентрации гормона стресса – кортизола, тем самым избавляют от тревожности.
Значимость отдельных бактерий
У каждого представителя облигатной группы свои задачи, решение которых позволяет поддерживать здоровье ребенка:
• Молочнокислые бактерии стимулируют синтез желудочного сока, способствуют быстрому усвоению микроэлементов, устраняют газообразование.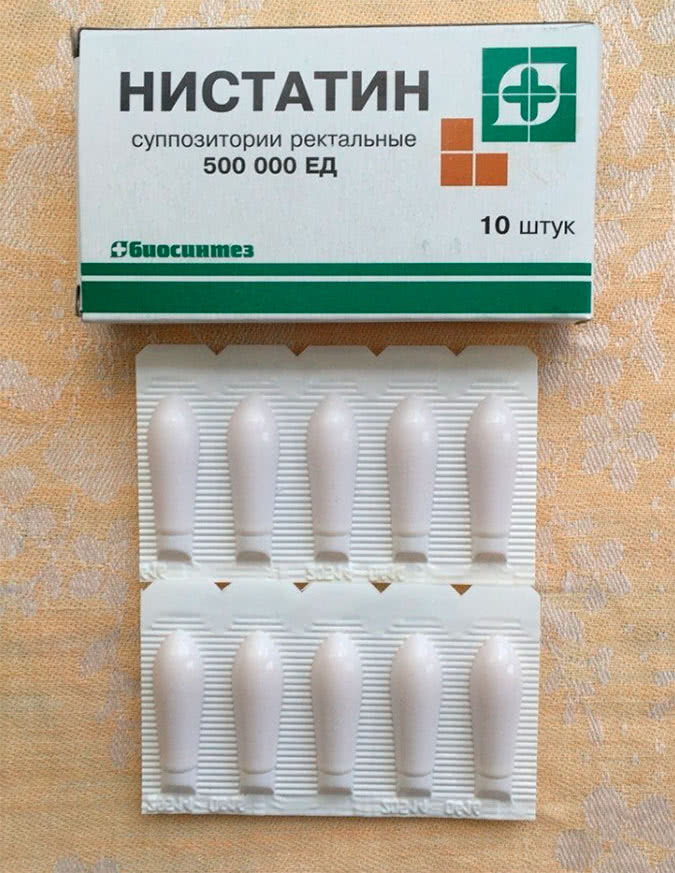
• Энтерококки, размножаясь в дрожжевой среде или лактозе, улучшают и ускоряют переваривание пищи.
• Бактероиды нейтрализуют желчь с помощью специального вещества, полученного в процессе брожения.
• Кишечная палочка синтезирует лактозу, участвует в выработке витаминов группы В, К. Она выделяет антисептик, способный уничтожить сальмонеллу.
Отсутствие обязательных микроорганизмов приведет к серьезным проблемам со здоровьем.
Чем грозит нарушение микрофлоры
При грамотном уходе за новорожденными, правильном питании малышей и ребят старшего возраста микробное сообщество находится в равновесии. Родители младенцев, не достигших 3-х месяцев, часто сталкиваются с возникающими у малышей коликами, метеоризмом, проблемами с дефекацией. Объясняется это недостатком полезных бактерий и нехваткой ферментов для переваривания молока.
Опасность представляют и нестерильные погремушки, пустышки, через которые вредоносные бактерии попадают в детский организм и начинают размножаться.
Нарушение микрофлоры кишечника у ребенка объясняется 2-мя факторами: проникновением патогенных или снижением полезных микроорганизмов. Причины этого бывают разные:
• Неправильный рацион кормящей мамы.
• Раннее введение искусственного прикорма.
• Инфекции.
• Применение некоторых лекарственных препаратов (противовоспалительных, антибиотиков).
• Плохая экологическая обстановка.
• Некоторые заболевания: анемия, рахит.
• Пребывание ребенка в стрессовой ситуации.
Все это может привести к дисбактериозу, то есть нарушению баланса патогенной и полезной микрофлорой. Он бывает транзиторным (наблюдается у малышей в первые дни жизни) и истинным. При грудном вскармливании транзиторный быстро проходит, так как молочнокислые бактерии вытесняют болезнетворных аналогов. Но может затянуться у недоношенных младенцев и тех, которым назначили антибиотики.
Истинный дисбактериоз разделяется на 2 вида. При компенсированном виде о нарушении микрофлоры свидетельствуют только анализы кала. Некомпенсированный дисбиоз сопровождается образованием газов, рвотой, вздутием живота.
Симптомы дисбактериоза
Медики выделяют 4 степени выраженности патологии. Каждая из них имеет характерные признаки:
1. Компенсированная. Проявляется появлением слизи в каловых массах, их необычным запахом, снижением аппетита.
2. Субкомпенсированная. Усиленное газообразование вызывает колики. Нарушается стул, возможно появление поносов или запоров. Ребенок ведет себя беспокойно: малыши часто срыгивают, взрослые ребята испытывают тошноту, чувствуют позывы рвоты.
3. Средняя. К присутствующим ранее симптомам добавляются повышенная температура, слабость, явно выраженное вздутие живота. Дети плачут, отказываются от еды.
4. Тяжелая. Характеризуется учащенными испражнениями (до 15 раз в сутки), сильными болями в животе, сухой кожей из-за обезвоживания, бледностью. Возможно развитие анемии, так как полезные микроэлементы не усваиваются. Лечится только в инфекционном отделении.
Также на любой стадии могут появляться покраснения (особенно в складках кожи), аллергия, молочница в ротовой полости. О дисбактериозе кишечника свидетельствует и диатез у малыша. Такое состояние не пройдет самостоятельно. Оно будет длиться до тех пор, пока не будет выявлена и устранена причина нарушения баланса патогенных и полезных микроорганизмов.
Помощь при дисбактериозе
Главная задача – восстановить сбалансированный биоценоз, то есть устранить вредоносные бактерии, уменьшить количество условно-патогенных и увеличить численность полезных микроорганизмов.
Следует придерживаться правил питания:
• Кормить ребенка только свежеприготовленными блюдами.
• Не допускать переедания, так как при этом замедляется процесс переваривания пищи.
• Придерживаться дробного питания – не менее 5 раз в день.
• Исключить или ограничить употребление соли.
Для улучшения микрофлоры кишечника ребенку назначают специальную диету. В рацион малышей на смешанном вскармливании добавляются кисломолочные продукты — желательно без красителей и ароматизаторов: простокваша, кефир. Для прикорма лучше выбирать смеси, обогащенные бифидобактериями, олигосахаридами, овощные пюре и каши без сахара.
Диета для детей старшего возраста предполагает ограничение животных белков, сахара, углеводов. Обязательно должны присутствовать хлеб грубого помола, крупы, овощи. Выбор продуктов во многом зависит от симптоматики. При запоре рекомендуют чернослив, овсянку, свеклу. При поносе – рисовые каши, пюре из цветной капусты, печеные яблоки. При метеоризме – паровые омлеты, легкие бульоны, запеченный картофель. Лучше отказаться от бобовых, сладостей, цельного молока. Способствуют восстановлению биоценоза геркулес и гречка.
Медикаментозное лечение
Фармакология предлагает много средств для устранения дисбактериоза разными способами. Обычно применяют:
• Пребиотики. Формируют благоприятные условия жизни для полезных бактерий. Доказали эффективность сироп «Лактусан», «Дюфалак» в виде суспензии. Назначенные после поноса или курсовой терапии антибиотиками, они способствуют заживлению слизистой кишечника, улучшают пищеварение.
• Пробиотики. Используются для заселения флоры, выступают аналогами полезных микроорганизмов. В составе может присутствовать один тип бактерий или несколько. Часто выписывают свечи «Лактобактерин», капсулы «Линекс», «Бифидумбактерин» в виде порошка.
• Симбиотики. Совмещают свойства про- и пребиотиков. Создают благоприятную среду и заселяют кишечник полезной флорой. Улучшают пищеварение, продуцируют фолиевую кислоту, пиридоксин, витамин К. В аптеках встречаются «Бифистим», «Максилак», а специально для детей с 4-хмесячного возраста создан «Максилак Бэби».
• Антибиотики. Назначаются при тяжелом протекании патологии. Устраняют патогенную микрофлору, хорошо справляются с грибами, стафилокками. Наиболее распространен «Метронидазол».
Все препараты назначает врач. Заниматься самолечением нельзя. Также доктор может выписать дополнительные средства. Детям, подверженным заболеваниям, назначается иммуномоделирующая терапия. При нарушении пищеварения – ферменты, при интоксикации – сорбенты. Для устранения кандидозного дисбактериоза используются «Флукозонал», «Нистатин» — препараты с противогрибковым эффектом. Также могут применяться антидиарейные, антигистаминные, спазмолитические средства.
Профилактика дисбактериоза
Нарушение микробной флоры лучше предупредить, чем потом устранять последствия. Причем заниматься профилактикой нужно задолго до рождения малыша. Все начинается с правильного режима дня и сбалансированного питания беременной женщины. Будущая мама должна избавиться от возможных очагов инфекции. Особенно часто они локализуются в мочевыводящих путях и ротовой полости.
После появления младенца на свет большое значение имеет раннее прикладывание к груди – в течение получаса с момента родов. Не следует быстро отказываться от естественного вскармливания. Введение прикормов должно быть своевременным. Они обязательно должны включать обогащенные бифидобактериями кисломолочные продукты. Выбирать нужно только качественные, желательно с коротким сроком годности, без ароматизаторов.
Профилактика для ребят старшего возраста заключается в правильном питании, в своевременном лечении болезней ЖКТ, так как они практически всегда нарушают состав кишечной флоры. Если был назначен курс антибактериальных препаратов, после него обязательно прохождение общеукрепляющей терапии.
Дисбактериоз свидетельствует о сбоях в организме детей. Его нельзя оставлять без внимания. Не допустить нарушений флоры позволят профилактические мероприятия. А своевременное и грамотное лечение восстановит биоценоз, если он все-таки пошатнулся.
Нистатин (свечи, мазь) при беременности: инструкция / Mama66.ru
Во время беременности происходит немало изменений в организме женщины, одно из них – снижение иммунитета. На фоне этого легко развивается молочница, называемая также кандидозом. Появляются белые творожистые выделения, жжение и зуд половых органов. Один из препаратов, который врачи назначают для устранения грибковой инфекции – Нистатин, при беременности некоторые из его форм практически безопасны.
Этот препарат применяется в составе комплексной терапии. Врач должен определить, в какой именно форме лучше принимать Нистатин, его допустимую дозировку и длительность лечения.
Общая характеристика и формы выпуска препарата
Нистатин является противогрибковым препаратом. Наиболее эффективен он в отношении возбудителей рода Candida и аспергилл. На бактериальные очаги инфекции не воздействует. В кровь всасывается в минимальных количествах, при пероральном употреблении основная часть препарата выводится с калом.
Активное вещество препарата имеет такое же название – нистатин. Оно способно встраиваться в мембранную оболочку клеток грибков и нарушать ее целостность. В результате все питательные вещества выходят наружу и микроорганизм погибает. Но существуют и разновидности грибка, которые адаптировались к воздействию Нистатина и стали невосприимчивы к нему.
Есть 5 форм выпуска Нистатина:
- Суппозитории вагинальные. Средство местного воздействия для лечения грибковых инфекций влагалища. Дозировка может составлять 250000 или 500000 ед. дважды в день. Курс терапии – от 10 дней до 2 недель. На этот период необходимо отказаться от половых контактов, при появлении менструации использование свечей прекращать не нужно. Свечи Нистатин при беременности противопоказаны.
- Суппозитории ректальные. Назначаются при инфекционных грибковых заболеваниях нижнего отдела кишечника, а также для профилактики в пред- и послеоперационный период.
 Дозировка и длительность лечения такие же, как у вагинальных суппозиториев. Нистатин в форме ректальных свечей при беременности инструкция применять не запрещает, но при условии, что препарат назначен врачом.
Дозировка и длительность лечения такие же, как у вагинальных суппозиториев. Нистатин в форме ректальных свечей при беременности инструкция применять не запрещает, но при условии, что препарат назначен врачом. - Таблетки. Применяются для лечения и профилактики грибковых инфекций различной локализации, но наиболее эффективны при поражениях слизистой оболочки желудочно-кишечного тракта. Существуют две схемы приема: по 500000 ед. в 3-4 приема или по 250000 в 6-8 приемов за день.
- Гранулы для приготовления суспензии (детям). Суспензия для приема внутрь назначается в тех же случаях, что и таблетки, но в детском возрасте. Дозировка всегда подбирается врачом индивидуально, зависит не только от особенностей заболевания, но и от возраста пациента.
- Мазь. Назначается для местного и наружного применения. Ее наносят несколько раз в день. Курс терапии – до 2 недель.
Показания и противопоказания в период беременности
Лучше всего Нистатин уничтожает грибки рода Candida, поэтому основное показание к его применению – кандидоз слизистых оболочек. Молочница может развиться не только в половых и мочевыводящих органах, но и в отделах желудочно-кишечного тракта, легких, полости рта и т. д. В зависимости от того, какая область поражена, подбирается оптимальная форма препарата.
Как профилактическое средство Нистатин во время беременности применяется редко. Но по усмотрению врача он может быть назначен наряду с приемом антибиотиков, поскольку они являются одной из причин развития кандидоза.
В инструкции к препарату написано, что беременность – противопоказание для лечения. Однако там же есть информация, согласно которой Нистатин может применяться в этот период, если польза для матери будет выше, чем риск для плода.
Поэтому лечение допустимо проводить по назначению и под контролем врача. Тем более что препарат плохо всасывается в кровь, а при использовании местных форм совсем незначительное его количество проникает в организм.
Нистатин не назначается беременным в первом триместре и тем, у кого наблюдается гиперчувствительность к действующему веществу данного лекарственного средства. Также противопоказаниями служат некоторые заболевания органов желудочно-кишечного тракта.
Способы применения и дозировка при беременности
При беременности разрешены не все формы Нистатина, предлагаемые производителями. Специально для лечения кандидоза женских половых органов производятся вагинальные свечи, но их применение запрещено при вынашивании ребенка.
Допустимо использовать следующие формы препарата:
- Мазь. Наносится непосредственно на пораженную область два раза в день. Курс терапии может составлять от 10 дней до двух недель. Мазь Нистатин при беременности быстро снимает зуд, жжение и покраснение слизистой оболочки.
- Таблетки. Назначаются редко, поскольку все больше врачей сомневаются в их эффективности. Препарат в небольших количествах поступает в кровь, а, значит, и с инфекцией борется не достаточно активно. Положительный момент – риск воздействия на плод тоже минимален. Дозировку рассчитывает врач.
- Ректальные свечи. Применяются для лечения кандидоза в нижних отделах желудочно-кишечного тракта. Использовать их нужно два раза в сутки: утром и вечером.
Точную дозировку Нистатина определяет врач. Она во многом зависит от локализации инфекционного процесса, а также от степени его выраженности. В сочетании с этим препаратом могут назначаться другие противогрибковые, иммуностимулирующие средства, а также пробиотики определенной группы.
Побочные действия
Нистатин крайне редко вызывает побочные эффекты. Они проявляются у пациентов с повышенной чувствительностью к этому препарату. При использовании свечей или таблеток может развиться диарея, боли в области живота, озноб, тошнота и повышение температуры, аллергические проявления. Подробнее об аллергии при беременности→
При появлении хотя бы одного из вышеописанных симптомов стоит посетить врача. Если это необходимо, препарат будет заменен другим средством.
Если это необходимо, препарат будет заменен другим средством.
Аналоги Нистатина
Все больше врачей приходят к мнению, что Нистатин при беременности не самый эффективный препарат от молочницы, к тому же в инструкции период вынашивания указан как противопоказание. Из медикаментозных средств безопасный аналог один – Пимафуцин. Он выпускается в форме таблеток, вагинальных свечей и крема. Его применение разрешено во время вынашивания ребенка и при кормлении грудью.
Частично заменить Нистатин могут антисептические и противовоспалительные препараты местного действия. Это в первую очередь зеленка и бура в глицерине.
Раствор необходимо нанести на марлевый тампон и очистить им пораженную слизистую оболочку. Особенно показаны эти средства в первом триместре, когда использование противогрибковых препаратов нежелательно.
Применение Нистатина при беременности возможно по назначению врача. Препарат показан при кандидозе различной локализации. Наиболее безопасной и эффективной формой препарата для будущих мам является мазь.
Использование таблеток и ректальных свечей оправдано при поражении слизистых желудочно-кишечного тракта. Во время беременности не применяются вагинальные свечи, а также не рекомендуется использование любой из форм Нистатина в первом триместре.
Автор: Ольга Ханова, врач,
специально для Mama66.ru
Полезное видео: молочница у беременных
Советуем почитать: Полезны ли семечки при беременности?
АвторАвтор портала Mama66. ru
ru
Администрация сайта не осуществляет деятельность в сфере медицинских услуг. Консультации и рекомендации носят информационный характер и не являются полноценной медицинской помощью. Любая медицинская помощь осуществляется только в специализированных медицинских учреждениях. При любых недомоганиях обратитесь к врачу.
Все о дисбактериозе | Медицинский центр «Новая медицина»
ВСЁ О ДИСБАКТЕРИОЗЕ
Дисбактериоз очень распространенное заболевание. По данным Минздрава дисбактериоз выявляют у 90% взрослого населения и свыше 25% детей в возрасте до года. Многие заболевания, в том числе и хронические, связаны с нарушением микробиоценоза кишечника и часто являются следствием дисбактериоза, а не его причиной.
Дисбактериоз считается основной социальной болезнью 21-го века. Актуальность проблемы требует постоянного поиска новых средств лечения дисбактериоза и его коррекции.
ДИСБАКТЕРИОЗ У ДЕТЕЙ
Дисбактериоз у детей, как и у взрослых, возникает вследствие нарушения баланса микрофлоры кишечника. Определить его наличие без анализа в лаборатории крайне сложно, поскольку это не является самостоятельным заболеванием, а возникает вследствие воспалительного процесса в организме или же в случае нарушения баланса витаминов. В медицинской терминологии также применяется определение «дисбиоз», которое является синонимом «дисбактериоза».
Чаще всего возникает дисбактериоз у детей грудного возраста. К основному фактору его появления относится искусственное вскармливание малыша и недостаток витаминов, получаемых с дополнительной пищей. Также дисбактериоз у детей может возникнуть при аллергических реакциях организма, приема антибиотиков, зоны повышенной радиации, острых и хронических заболеваний пищеварительной системы или нарушения нормального функционирования кишечника из-за недостатка бактерий, расщепляющих кислоты и питательные вещества. Источник, как правило, устанавливает врач.
Источник, как правило, устанавливает врач.
Кишечно-желудочный тракт взрослого человека содержит примерно 1,5 кг бактерий, около 400—500 разных видов, а у детей до двух лет, вскармливаемых грудным молоком, преобладают в основной массе бифидобактерии, которые препятствуют развитию кишечно-желудочных заболеваний. У малышей, которых вскармливают искусственным путем, из-за невозможности кормить грудью, не формируется преобладание какой-то определенной группы бактерий — бифидо бактерий, такое питание не сможет предотвратить дисбактериоз у ребенка и защитить организм от других заболеваний. Поэтому врачи рекомендуют кормить теми кисломолочными смесями, которые способствуют их размножению. Информацию о свойствах смесей можно прочитать на упаковке и выбрать оптимальную для ребенка.
Преобладание бифидобактерий в детском организме важно тем, что они помогают регулировать обмен желчных кислот, а также принимают участие в формировании органических веществ и кислот, необходимых для работы кишечника. Способствуют усваиванию витаминов К, группы В, D, солей, никотиновой и фолиевой кислоты, получаемых с питанием. Имеют антиаллергическое, антирахитическое и антианемическое действие на организм, а кроме того формируют иммунитет.
Как мы уже говорили, симптомов, по которым можно однозначно сделать вывод, что это дисбактериоз — нет, поэтому нужно искать в первую очередь причину — то заболевание, которое может сопровождаться дисбактериозом.
Раньше дисбактериоз определяли с помощью анализа состава кала, но так как осуществить правильный сбор кала в стерильную посуду не возможно, результат такого анализа не до конца объективен. На сегодняшний день в современной медицине применяются более сложные и точные методы, такие как исследование с помощью биохимии; для гастроскопии — анализ соскоба слизистой 12-перстнойлибо тощей кишки, для колоноскопии — анализ соскоба прямой и толстой кишки. Но такие сложные исследования проводятся только по назначению лечащего врача.
Каким же образом происходит лечение?
Первостепенно необходимо лечить причину его возникновения — основное заболевание, которое устанавливает один из врачей, назначенных педиатром. Курс лечения будет состоять из лечения очага заболевания и специализированного питания смесями, способствующими либо образованию правильной (здоровой) микрофлоры кишечника либо смесями, которые уже содержат микроорганизмы.
Курс лечения будет состоять из лечения очага заболевания и специализированного питания смесями, способствующими либо образованию правильной (здоровой) микрофлоры кишечника либо смесями, которые уже содержат микроорганизмы.
Предотвращается возможный дисбактериоз у ребенка в первую очередь длительным грудным кормлением и своевременным введением дополнительного прикорма к молоку. Лучше всего все этапы вскармливания ребенка согласовывать с наблюдающим педиатром, собственная интуиция важна, но совет профессионала не менее важен, тем более в этом возрасте закладывается основа иммунитета на всю жизнь. Дополнять рацион питания рекомендуется специальными кисло-молочными смесями, которые содержат в себе бифидо и лактобактерии полезные деткам.
В том случае, если врач установил дисбактериоз у ребенка, к основному питанию добавляются кисло-молочные продукты, в зависимости от направления лечения. Наринэ-Форте, Биовестин, Биовестин-лакто содержат бифидо и лактобактерии в пропорциях и состояние, которые способны стимулировать развитие микроорганизмов нормальной флоры.
Но не забывайте — не только питанием лечится дисбактериоз у детей, а также предупреждением первоисточника его возникновения, который определяет врач. Лучше всего сразу применять смеси, которые способствуют образованию бифидобактерий, как прикорм к основному питанию, для того, чтобы поддерживать необходимую микрофлору кишечника и предотвратить дисбактериоз у ребенка, а именно лечение смесями уже осуществлять под руководством врача в сочетании с лечением очага воспаления.
ДИСБАКТЕРИОЗ — ВРАГ ЗДОРОВЬЯ
Каждый день наш организм нуждается в еде. Без пищи человек не может существовать. Прием пищи становится ритуалом, который человек должен соблюдать изо дня в день. Однако не всегда наш организм в силе переварить ее. Особенно, если мы позволяем себе лишнего.
Например, переедаем за ужином или перед сном, едим не совсем полезную и здоровую пищу. Полноценное пищеварение возможно только в случае наличия в желудке каждого человека самых разнообразных микробов.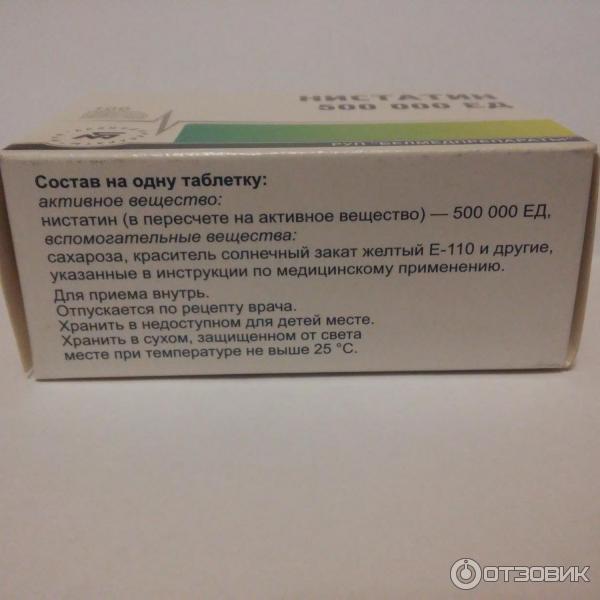 Причем эти микробы могут быть как положительными, так и, как это ни странно, отрицательными. Именно они помогают нашему желудку все это переварить.
Причем эти микробы могут быть как положительными, так и, как это ни странно, отрицательными. Именно они помогают нашему желудку все это переварить.
Если говорить о дисбактериозе, то это состояние, во время которого все микробы нашего организма изменяют свой состав. Это изменение в свою очередь ведет к нарушению работы желудка и кишечника.
Вполне правильным будет вопрос — почему же все это происходит? Изменение состава Вашего кишечника происходит в результате каких-либо изменений в Вашем организме. Что это значит? Ваш организм чем-то заражен или в него попала какая-то инфекция. Все это приводит к появлению дисбактериоза.
Рассмотрим подробнее причины появления дисбактериоза. Этот сбой работы кишечника может произойти в результате неправильного применения различных антибиотиков. Если Вы страдаете заболеваниями пищеварительного тракта, у Вас также может появиться дисбактериоз. Слабый иммунитет, послеоперационное состояние или неправильное питание — еще три причины появления дисбактериоза.
Во время дисбактериоза кишечник перестает обладать полезными микробами. Он наполнен только вредными бактериями, которые приводят к болям в области кишечника. В этот момент организм человека практически не получает никаких витаминов, жиров и других важных для организма веществ. Все это приводит к сильному снижению веса больного. При дисбактериозе у больного болит и вздувается живот. У него обязательно меняется стул.
Чтобы выявить наличие этого заболевания, Вам необходимо обратиться к врачу-гастроэнтерологу. Он назначит Вам гастроскопию, то есть проверят Ваш кишечник при помощи специального аппарата. Вам также проверят кишку и возьмут анализы кала. Все эти процедуры помогут врачу назначить Вам правильный курс лечения.
При любом курсе лечения этого заболевания Вы должны будете соблюдать диету. Эта диета обязательно будет включать в свой состав различные продукты, которые богаты полезными бактериями. Чаще всего таковыми являются различные кисломолочные продукты. Также Вам пропишут антибиотики или бактериофаги. Это препараты, которые помогут Вам очистить кишечник от вредных бактерий. Также Ваше лечение не обойдется без лекарственных препаратов, которые помогут Вашему кишечнику нормализоваться. Это такие препараты как: Нарине-Форте, Бификол, Биовестин, Нарине Ф-баланс и др.
Также Вам пропишут антибиотики или бактериофаги. Это препараты, которые помогут Вам очистить кишечник от вредных бактерий. Также Ваше лечение не обойдется без лекарственных препаратов, которые помогут Вашему кишечнику нормализоваться. Это такие препараты как: Нарине-Форте, Бификол, Биовестин, Нарине Ф-баланс и др.
Чаще всего для полного выздоровления хватает двух месяцев. Однако есть одно но. Как правило, после лечения ни один врач не даст Вам стопроцентной гарантии, что Вы не заболеете дисбактериозом вновь. Микрофлора кишечника имеет один большой минус. Она очень быстро реагирует на любые изменения Вашего организма. Чтобы избежать всех этих неприятностей, Вам необходимо вовремя избавляться от любых неполадок Вашего органи. Например можно проводить профилактику — время от времени пропивать препараты, которые нормализуют микрофлору кишечника. Для этих целей отлично подойдет Нарине-Форте или Нарине Ф-баланс. При регулярном применение эти препараты не дадут развиться дисбактериозу, а так же нормализуют микрофлору пищеварительного тракта, что улучшит аппетит, стул и защитит Ваш кишечник от патогенных микробов. Также Вам не стоит принимать никакие антибиотики без консультации у врача.
Если говорить честно, то все в Ваших руках. Здоровье каждого человека в огромнейшей степени зависит исключительно от него самого. Если Вы будете себя беречь, Вы навсегда останетесь здоровыми и счастливыми.
БАД — ЭТО ТО, ЧТО НАМ НЕ ХВАТАЕТ В ПИЩЕ?
Относятся ли БАДы к разряду медикаментозных препаратов? Вызывают ли пищевые добавки привыкание? Могут ли добавки заменить обычное питание? Как правильно их применять? Что входит в их состав? Есть ли у БАДов противопоказания, и в каких случаях необходимо посоветоваться с врачом, прежде чем их принимать? На вопросы отвечает директор направления по улучшению качества пищевых продуктов канадского Института Здоровья Nutrilite.
Кто из нас не мечтает укрепить здоровье и продлить отпущенный природой срок жизни? Для этих целей вроде бы и выпускаются различные биологически активные добавки (БАДы). О них ходит множество мифов. Кто-то считает их панацеей от всего, кто-то убежден, что они не дают никакого эффекта, а их производители — шарлатаны…
О них ходит множество мифов. Кто-то считает их панацеей от всего, кто-то убежден, что они не дают никакого эффекта, а их производители — шарлатаны…
Так что же такое БАДы и как правильно их принимать? С этим вопросом «Правда.ру» обратилась к Одре Дэвис — директору направления по улучшению качества пищевых продуктов канадского Института Здоровья Nutrilite.
— Относятся ли БАДы к разряду медикаментозных препаратов?
— Биологически активные добавки к пище — не лекарства. Но использовать их в комплексе с лекарственными средствами вполне разумно и оправданно. Они помогают оздоровить организм, сократить длительность болезни, снизить риск развития осложнений и обострений, позволяют увеличить продолжительность жизни. Лекарства хороши, когда человек уже заболел. А БАДы применяются как средства профилактики, предупреждения болезней. Ведь, за исключением травм и инфекций, болезнь никогда не возникает внезапно. Зачастую развитие заболевания являет собой длительный процесс, на протяжении которого организм пытается бороться с патологическими изменениями… Если в это время прибегнуть к БАДам, возможно, удастся восстановить нормальную работу органов еще до того, как нарушения станут очевидны.
— Вызывают ли пищевые добавки привыкание?
— Физиологического привыкания не вызывают. Но есть люди, «зацикленные» на приеме различных витаминов, добавок и лекарств. На самом деле в состав добавок входят вещества, которые должны присутствовать в нашем ежедневном рационе. Но мало кто из нас умеет питаться рационально. Вот и бежим покупать БАДы!
— Могут ли добавки заменить обычное питание? Как правильно их применять?
— БАДы являются именно добавками к пище, а не ее заменителями. С их помощью организм адаптируется к воздействию различных внешних и внутренних факторов. Биодобавки и витаминно-минеральные комплексы рекомендуется принимать регулярно в осенно-зимне-весенний период, когда организм ослаблен непогодой и гиповитоминозами. Кроме того, они могут оказать незаменимую помощь в восстановлении после стрессов и физических нагрузок.
— А что входит в их состав?
— БАДы включают в себя компоненты животного, растительного и минерального происхождения. В их состав могут входить как природные ингредиенты, так и соединения, полученные биотехнологическими или химическими методами. Могу с уверенностью сказать, что генетически модифицированные продукты при производстве биологически активных добавок не используются. В России утвержден и действует список из 190 разрешенных компонентов. Есть и перечень запрещенных: это, во-первых, сильнодействующие психотропные и ядовитые вещества, а также вещества, не являющиеся аналогами элементов нашего пищевого рациона, неприродные синтетические продукты, гормоны и ряд других…
— Есть ли у БАДов противопоказания, и в каких случаях необходимо посоветоваться с врачом, прежде чем их принимать?
— Предупреждения о возможных противопоказаниях потребитель может прочитать на этикетке к препарату. В России БАДы обязательно проходят государственную регистрацию. Но за консультацией к врачу не мешает обратиться, если вы беременны, кормите грудью, а также, если препарат предназначается для ребенка. Стоит помнить и о том, что у разных людей организм может по-разному реагировать на те или иные продукты и препараты, даже, на первый взгляд, безвредные. Поэтому совет грамотного специалиста никогда не помешает.
РОДИТЕЛЯМ ОБ АНТИБИОТИКАХ
Вторую половину ХХ века можно смело назвать антибактериальной эрой, и это не будет преувеличением: число жизней, спасенных с помощью антибиотиков, давно перешагнуло за миллиард! Об их чудотворной силе ходят легенды, но и хулы в их адрес приходится слышать не меньше. Виной тому поверхностное знание, провоцирующее неоправданные ожидания, а стало быть — и многочисленные обвинения антибиотиков в бедах, за которые они на самом деле ответственности вовсе не несут.
А хуже всего то, что антибиотики применяют гораздо чаще, чем это необходимо, нанося тем самым серьезнейший вред не только больным, но и обществу в целом. Я далек от мысли научить родителей самостоятельно использовать антибиотики — это дело врача. Но я убежден, что понимать логику назначения врача современные родители не только могут, но и обязаны.
Но я убежден, что понимать логику назначения врача современные родители не только могут, но и обязаны.
О ПОЛЬЗЕ ГРЯЗНОЙ ПОСУДЫ
Слово «антибиотик» образовано из двух элементов греческого происхождения: anti- — «против» и bios — «жизнь». Антибиотиками называют образуемые микроорганизмами, высшими растениями или тканями животных организмов вещества, избирательно подавляющие развитие микроорганизмов (или клеток злокачественных опухолей).
Любопытна история открытия первого антибиотика — пенициллина — шотландским бактериологом Александером Флемингом в 1829 г.: будучи по природе человеком неряшливым, он очень не любил… мыть чашки с бактериологическими культурами. Каждые 2—3 недели на его рабочем столе вырастала целая груда грязных чашек, и он скрепя сердце приступал к очистке «авгиевых конюшен». Одна из таких акций дала неожиданный результат, масштаб последствий которого сам ученый оценить в тот момент не мог. В одной из чашек обнаружилась плесень, подавляющая рост высеянной культуры болезнетворной бактерии группы staphylococcus. Кроме того, «бульон», на котором разрослась плесень, приобрел отчетливо выраженные бактерицидные свойства по отношению ко многим распространенным патогенным бактериям. Плесень, которой была заражена культура, относилась к виду penicillium.
В очищенном виде пенициллин был получен лишь в 1940 г., т. е. спустя 11 лет после его открытия, в Великобритании. Сказать, что это произвело революцию в медицине, — значит не сказать ничего. Но у любой медали, увы, две стороны…
ОБОРОТНАЯ СТОРОНА МЕДАЛИ
Открыв столь мощное оружие в борьбе с болезнетворными микроорганизмами, человечество впало в эйфорию: к чему долго и кропотливо подбирать лекарственную терапию, если можно «шарахнуть» по зловредным микробам антибиотиком? Но и микробы «не лыком шиты» — они весьма эффективно защищаются от грозного оружия, вырабатывая устойчивость к нему. Если антибиотик, скажем, блокирует синтез необходимых микробу белков — микроб в ответ на это просто… меняет белок, обеспечивающий его жизнедеятельность. Некоторые микроорганизмы ухитряются научиться выработке ферментов, разрушающих сам антибиотик. Короче говоря, способов множество, и «хитроумные» микробы ни одним из них не пренебрегают. Но самое печальное заключается в том, что устойчивость микробов может передаваться от одного вида другому путем межвидового скрещивания! Чем чаще применяется антибиотик, тем быстрее и успешнее микробы приспосабливаются к нему. Возникает, как вы понимаете, порочный круг — чтобы разорвать его, ученые вынуждены вступить в навязанную микробами «гонку вооружений», создавая все новые и новые виды антибиотиков.
Некоторые микроорганизмы ухитряются научиться выработке ферментов, разрушающих сам антибиотик. Короче говоря, способов множество, и «хитроумные» микробы ни одним из них не пренебрегают. Но самое печальное заключается в том, что устойчивость микробов может передаваться от одного вида другому путем межвидового скрещивания! Чем чаще применяется антибиотик, тем быстрее и успешнее микробы приспосабливаются к нему. Возникает, как вы понимаете, порочный круг — чтобы разорвать его, ученые вынуждены вступить в навязанную микробами «гонку вооружений», создавая все новые и новые виды антибиотиков.
НОВОЕ ПОКОЛЕНИЕ ВЫБИРАЕТ…
К настоящему времени создано более 200 противомикробных препаратов, из них более 150 используются для лечения детей. Их мудреные названия нередко ставят в тупик людей, не имеющих отношения к медицине. Как же разобраться в обилии замысловатых терминов? На помощь, как всегда, приходит классификация. Все антибиотики делятся на группы — в зависимости от способа воздействия на микроорганизмы.
Пенициллины и цефалоспорины разрушают оболочку бактериальной клетки.
Аминогликозиды, макролиды, левомицетин, рифампицин и линкомицин убивают бактерии, подавляя синтез разных ферментов — каждый своего.
Фторхинолоны уничтожают микроорганизмы более «изощренно»: подавляемый ими фермент отвечает за размножение микробов.
В непрекращающемся состязании с микробами ученым приходится придумывать все новые и новые методы борьбы — каждый из них дает начало новому поколению соответствующей группы антибиотиков.
Теперь о названиях. Увы, здесь царит изрядная неразбериха. Дело в том, что помимо основных международных (так называемых генерических) названий многие антибиотики имеют и фирменные, запатентованные тем или иным конкретным производителем (в России их более 600). Так, например, один и тот же препарат может называться амоксициллином, Оспамоксом и Флемоксин Солютабом. Как же разобраться? По закону наряду с патентованным фирменным названием на упаковке лекарства обязательно указывается и его генерическое название — мелким шрифтом, нередко по-латыни (в данном случае — amoxycillinum).
При назначении антибиотика часто говорят о препаратепервого выбора и резервных препаратах. Препарат первого выбора — это тот препарат, назначение которого определяется диагнозом — если у больного нет устойчивости или аллергии к этому лекарственному средству. В последнем случае обычно назначаются резервные препараты.
ЧЕГО ЖДАТЬ И ЧЕГО НЕ ЖДАТЬ ОТ АНТИБИОТИКОВ?
Антибиотики способны излечить заболевание, вызванное бактериями, грибками и простейшими, но не вирусами. Именно поэтому бесполезно ожидать эффекта от антибиотика, назначенного при ОРВИ, точнее, эффект в таких случаях бывает негативным: температура держится несмотря на прием антибиотика — вот вам и «питательная среда» для распространения молвы о якобы потерянной эффективности антибиотиков или же о повальной устойчивости микробов.
Назначение антибиотика при вирусной инфекции не предотвращает бактериальных осложнений. Напротив, подавляя рост чувствительных к препарату микробов, например обитающих в дыхательных путях, антибиотик облегчает заселение дыхательных путей устойчивыми к нему патогенными бактериями, легко вызывающими осложнение.
Антибиотики не подавляют воспалительного процесса, обусловливающего подъем температуры, так что «сбить температуру» через полчаса, как парацетамол, антибиотик не может. При приеме антибиотика падение температуры наступает лишь через несколько часов или даже через 1—3 дня. Именно поэтому нельзя давать одновременно антибиотик и жаропонижающее: падение температуры от парацетамола может замаскировать отсутствие эффекта от антибиотика, а при отсутствии эффекта антибиотик, естественно, необходимо как можно скорее сменить.
Однако сохранение температуры нельзя считать признаком, однозначно свидетельствующим о неэффективности принимаемого антибиотика: порой выраженная воспалительная реакция, образование гноя требуют дополнительного к антибактериальному лечения (назначения противовоспалительных средств, вскрытия гнойника).
ВЫБОР ЗА ВРАЧОМ
Для лечения заболеваний, вызываемых чувствительными к антибиотикам микробами, обычно используются препараты первого выбора. Так, ангину, отит, пневмонию лечат амоксициллином или оспеном, микоплазменную инфекцию или хламидиоз эритромицином или другим антибиотиком из группы макролидов.
Возбудители кишечных инфекций зачастую быстро вырабатывают устойчивость к антибиотикам, поэтому при лечении кишечных инфекций антибиотики применяются лишь в тяжелых случаях — обычно цефалоспорины 2—3-го поколений или хинолоны.
Инфекции мочевых путей вызываются представителями кишечной флоры, их лечат амоксициллином или, при устойчивости возбудителей, резервными препаратами.
Как долго принимают антибиотик? При большинстве острых болезней его дают в течение 2—3 дней после падения температуры, однако есть много исключений. Так, отит обычно лечат амоксициллином не более 7—10 дней, а ангину — не менее 10 дней, иначе может быть рецидив.
ТАБЛЕТКИ, СИРОПЫ, МАЗИ, КАПЛИ…
Для детей особенно удобны препараты в детских формах. Так, препарат амоксициллина Флемоксин Солютаб выпускается в растворимых таблетках, их легко дать с молоком или чаем. Многие препараты, такие как джосамицин (Вильпрафен), азитромицин (Сумамед), цефуроксим (Зиннат), амоксициллин (Оспамокс) и др., выпускаются в сиропе или в гранулах для его приготовления.
Есть несколько форм антибиотиков для наружного применения — левомицетиновая, гентамициновая, эритромициновая мази, тобрамициновые глазные капли и др.
ОПАСНЫЕ ДРУЗЬЯ
Опасности, связанные с приемом антибиотиков, часто преувеличивают, но помнить о них необходимо всегда.
Поскольку антибиотики подавляют нормальную флору организма, они могут вызывать дисбактериоз, т. е. размножение бактерий или грибов, не свойственных тому или иному органу, прежде всего кишечнику. Однако лишь в редких случаях такой дисбактериоз опасен: при недлительном (1—3 недели) лечении антибиотиками проявления дисбактериоза фиксируются крайне редко, к тому же пенициллин, макролиды, цефалоспорины 1-го поколения не подавляют роста флоры кишечника. Так что противогрибковые (нистатин) и бактериальные (Бифидумбактерин, Лактобактерин) препараты применяются для предупреждения дисбактериоза лишь в случаях длительного лечения несколькими лекарственными препаратами широкого антибактериального спектра.
Термином «дисбактериоз», однако, в последнее время стали злоупотреблять — ставят его в качестве диагноза, списывая на него чуть ли не любые нарушения функционирования желудочно-кишечного тракта. Есть ли вред от такого злоупотребления? Да, поскольку это мешает постановке правильного диагноза. Так, например, у многих детей с пищевой непереносимостью диагностируют дисбактериоз, а потом «лечат» Бифидумбактерином, обычно без успеха. Да и стоят анализы кала на дисбактериоз немало.
Еще одна опасность, подстерегающая при приеме антибиотиков, — аллергия. У некоторых людей (в том числе и у грудных детей) имеется аллергия к пенициллинам и другим препаратам-антибиотикам: сыпи, шоковые реакции (последние, к счастью, встречаются очень редко). Если у вашего ребенка уже наблюдалась реакция на тот или иной антибиотик, об этом надо обязательно сообщить врачу, и он легко подберет замену. Особенно часты аллергические реакции в тех случаях, когда антибиотик дают больному, страдающему заболеванием небактериальной природы: дело в том, что многие бактериальные инфекции как бы снижают «аллергическую готовность» больного, что уменьшает риск реакции на антибиотик.
Аминогликозиды могут вызывать поражение почек и глухоту, их без большой надобности их не применяют. Тетрациклины окрашивают эмаль растущих зубов, их дают детям только после 8 лет. Препараты фторхинолонов детям не назначают из-за опасности нарушения роста, их дают лишь по жизненным показаниям.
Принимая во внимание все вышеперечисленные «факторы риска», врач обязательно оценивает вероятность осложнений и применяет препарат только тогда, когда отказ от лечения сопряжен с большой степенью риска.
В заключение остается лишь сказать несколько слов об экономических аспектах назначения антибиотиков. Новые антибиотики стоят очень дорого. Спору нет, бывают ситуации, когда их применение необходимо, однако я часто сталкиваюсь со случаями, когда эти препараты назначаются без надобности, при заболеваниях, которые можно легко вылечить дешевыми лекарствами «старого образца». Я согласен с тем, что не следует скупиться, если речь идет о лечении ребенка. Но траты должны быть разумными! (Можно, например, купить антибиотик в форме сиропа: сиропы довольно дороги, но дети их принимают охотно, да и дозировать сироп или капли очень удобно.) Однако это не означает, что при выборе препарата вовсе не следует принимать во внимание финансовую сторону дела. Не надо стесняться спросить у врача, во что обойдется вам выписанный рецепт, и если он вас не устраивает (слишком дорог или слишком дешев — это тоже нередко настораживает родителей), поищите вместе с врачом удовлетворяющую вас замену. Хочу еще раз повторить: десятки препаратов, имеющиеся сегодня в аптеках, почти всегда позволяют найти эффективное лекарство, соответствующее вашим возможностям.
ДИСБАКТЕРИОЗ — АКТУАЛЬНОСТЬ ПРОБЛЕМЫ
Проблема сохранения здоровья, поиск путей снижения неблагоприятного воздействия на организм внешней среды являются в настоящее время крайне актуальными для нашей страны. По данным Российской академии наук, более 90% населения Российской Федерации в настоящее время имеют отклонения от физиологической нормы по тем или иным показателям, характеризующим здоровье человека.
Техногенные и экологические катастрофы, инфекционные болезни, экспансия некачественных лекарственных средств и продуктов питания, самоотравление алкоголем и наркотиками, психоэмоциональное напряжение и множество других вредоносных факторов истощают защитные силы организма, снижают его адаптационный потенциал.
Одной из важнейших систем поддержания и сохранения гомеостаза организма является его нормальная микрофлора, населяющая желудочно-кишечный тракт, мочеполовую систему, кожные покровы. Она оказывает многоплановое влияние на защитные, адаптационные и обменно-трофические механизмы организма, а ее нарушения под влиянием факторов эндогенной или экзогенной природы могут привести к утрате или искажению этих функций, которые влекут за собой проявления дисбактериоза — изменения качественного и количественного состава микрофлоры организма. Спектр клинических синдромов и патологических состояний, патогенез которых связан с дисбактериозом, в настоящее время очень широк и имеет тенденцию к увеличению.
Это возводит проблему разработки средств, повышающих адаптационный потенциал организма человека, в ранг первостепенных задач не только медицинского, но и экономического и политического характера.
В настоящее время одним из наиболее доступных и эффективных способов экологической реабилитации являются пробиотики — продукты, биологически активные добавки и фармацевтические препараты на основе полезных микроорганизмов, прежде всего, бифидобактерий и лактобацилл, оказывающих многофакторное регулирующее и стимулирующее воздействиие на организм человека, укрепляющих иммунную систему, защищающих от болезнетворных микробов. И не случайно, согласно данным российских маркетологов, занятых анализом объемов потребления фармпрепаратов и БАД, начиная с 2000 года только два сегмента этого рынка имеют тенденцию к росту — антиканцерогенные и пробиотические препараты. Им принадлежит ведущая роль в нормализации микробиоценоза кишечника, поддержании неспецифической резистентности организма, улучшении процессов всасывания и гидролиза жиров, белкового и минерального обмена, синтезе биологически активных веществ.
Представители нормофлоры синтезируют витамины группы В, никотиновую кислоту, биотин, витамин К. Большая роль принадлежит им в защите организма от токсических элементов экзогенного происхождения и эндогенных субстратов и метаболитов. Они принимают активное участие в метаболизации разнообразных веществ растительного, животного и микробного происхождения, рециркуляции желчных кислот, активно влияют на метаболизм билирубина и холестерина. Установлена их антиканцерогенная и антимутагенная активность. Известна способность инактивировать гистамин, играющий важную роль в проявлении аллергии.
Все эти положительные эффекты позволяют рассматривать представителей нормальной микрофлоры как эффективный биокорректор и основу для создания различных форм пробиотиков.
По материалам сайта www.disbakterioza.net
Что мне делать при молочнице моего ребенка? — Плато педиатрия
Молочница вызывается дрожжевой инфекцией, которая растет на слизистой оболочке рта. Это может вызвать кровотечение изо рта и десен, если оно серьезное. Это очень часто встречается у младенцев. Иногда родители видят белый материал во рту ребенка и задаются вопросом, молочница это или просто остатки молока. Остатки молока тонкие, легко вытираются или смываются изо рта. Обычно это просто на языке. С другой стороны, молочницу нелегко удалить из слизистой оболочки рта или языка.После соскабливания толстых белых бляшек обычно остаются небольшие язвы или кровоточащие. Также молочница обычно покрывает десны и внутреннюю часть щек. Молочницу лечат, удаляя источники дрожжей из ребенка и с помощью лекарств, таких как нистатин.
Как применять НистатинНистатин является лекарством местного действия — он действует только на поверхности, которых можно коснуться. Поэтому очень важно, чтобы нистатин наносился непосредственно на участки, пораженные молочницей. Иногда родители просто брызгают лекарство в рот ребенку, и оно в основном вытекает или проглатывается, прежде чем оно подействует.Лучше всего применять нистатин с помощью ватной палочки. Отмерьте дозу в небольшую чашку. Окуните ватный тампон в лекарство, затем осторожно протрите им белые участки во рту ребенка. Повторите то же самое, введя дополнительную дозу внутрь другой щеки. Принимайте нистатин каждый день, пока рот ребенка не станет чистым, а затем продолжайте прием еще два дня. Если после недели лечения все равно не станет лучше, сообщите нам.
Прочие действия, которые вы должны сделатьКак и в случае с большинством других болезней в педиатрии, лекарства по рецепту составляют только половину лечения .Источники дрожжей необходимо устранить. В противном случае ребенок будет снова заражаться, и нистатин не принесет никакой пользы. Для детей, находящихся на грудном вскармливании, матери необходимо обрабатывать грудь кремом Нистатин. У матери могут быть дрожжевые грибки на сосках, которые продолжают повторно заражать ребенка. Обычно у матери бывают красные потрескавшиеся соски, но это не всегда так. Для детей, находящихся на искусственном вскармливании, вскипятите все соски. Это убьет дрожжи, скапливающиеся в сосках. Выбросьте пустышки. Если ребенок использует пустышку, полностью избавиться от дрожжевых грибков очень сложно.
Причины, лечение и когда обратиться к врачу
Молочница — это инфекция, вызываемая грибком Candida (CAN-did-ah). Молочница во рту начинается с крошечных плоских белых пятен. Эти пятна собираются вместе и образуют «сырные» белые пятна, которые могут покрывать язык, десны или боковые стороны и нёбо. Эти пятна часто принимают за «молочные пятна». Вы не сможете удалить эти пятна мягкой тканью или ватным тампоном. Если этих пятен очень много, ваш ребенок может испытывать боль при сосании и не будет пить столько смеси и других жидкостей, как обычно.
Лечение
Если у вашего ребенка молочница, врач пропишет лекарство. Некоторые лекарства действуют непосредственно во рту, Нистатин (nie-STAT-in). Другие работают только после проглатывания лекарства, флуконазола (flu-CON-a-zol).
Как вводить нистатин
Дайте нистатин внутрь. Давайте его сразу после кормления ребенка, чтобы лекарство некоторое время оставалось во рту. Вашему ребенку не повредит проглотить лекарство. Чтобы дать лекарство:
- Хорошо вымойте руки.
- Младенца или маленького ребенка: положите его на спину и поверните щеку белыми пятнами вниз к кровати ( Рис. 1 ).
- Осторожно откройте рот ребенка и капните половину лекарства на белые пятна внутри щеки. Поверните голову ребенка на другую сторону и капните вторую половину лекарства на внутреннюю сторону щеки.
- Ватным тампоном «нарисуйте» лекарство на языке и деснах ребенка.
- Для старшего ребенка: пусть он или она прополоскают лекарство во рту в течение 30 секунд, затем проглотят.
- Подождите 30 минут, прежде чем давать ребенку что-нибудь поесть или выпить.
Как вводить флуконазол
Давайте лекарство ребенку перорально, соблюдая предписанную дозу, в течение рекомендованного количества дней.
Другие консультации
- Всегда тщательно мойте руки после прикосновения ко рту ребенка, чтобы не передать инфекцию другим людям.
- Убедитесь, что ваш ребенок пьет много смеси или других жидкостей, чтобы не обезвоживаться (терять слишком много жидкости).
- Стерилизовать соски детских бутылочек после каждого использования. Для этого опустите соски в кипящую воду на 10 минут. Перед использованием дайте соскам остыть.
- Если ваш ребенок пользуется соской-пустышкой, купите несколько дополнительных принадлежностей, которые можно стерилизовать между использованиями. Стерилизуйте пустышки так же, как и соски от бутылочек. Меняйте соску ребенку несколько раз в день.
- Не позволяйте другим детям пользоваться соской вашего ребенка или пить из бутылочки или чашки вашего ребенка.Молочница заразна («заражение»), и другие дети могут заболеть молочницей. Взрослые тоже могут заболеть молочницей; не кладите ребенку соску в рот.
- Если вы кормите грудью, промывайте каждую грудь водой и сушите на воздухе после каждого кормления. Если ваша грудь показывает какие-либо признаки инфекции, такие как болезненность или покраснение, обратитесь к врачу. Возможно, одновременно потребуется лечение и вашей груди.
- Ограничьте время сосания до 20 минут на одно кормление. Используйте пустышку только перед сном. Продолжительное сосание может усилить раздражение.
Кандидозная инфекция в области подгузников
Candida также может инфицировать область подгузников. Это может вызвать красную сыпь с крошечными волдырями, похожую на ошпаренную.
Лечение
Если у вашего ребенка высыпание от подгузников Candida, врач назначит мазь или крем для нанесения на область подгузников. Пожалуйста, следуйте этим шагам по уходу за областью подгузников:
- При каждой смене подгузника очищайте область подгузника теплой водой с мягким мылом. Всегда протирайте спереди назад.Пэт насухо.
- Не используйте детские салфетки или детское масло, пока сыпь не исчезнет. В большинстве салфеток есть детское масло. Вместо этого используйте чистую ткань при каждой смене подгузника.
- Нанесите мазь в соответствии с указаниями врача.
- Всегда тщательно мойте руки после каждой смены подгузников.
- Снимайте подгузник на несколько минут несколько раз в день ( Рисунок 2 ). Воздух помогает лечить сыпь.
Когда звонить врачу
- Молочница обычно начинает проходить через 4–5 дней после лечения, но следует использовать все лекарства (в течение как минимум 7 дней).
- Обратитесь к врачу вашего ребенка, если молочница усиливается после 3 дней лечения или если она длится более 10 дней.
Если у вас есть какие-либо вопросы, обязательно спросите своего врача или медсестру.
Дрозд (PDF)
HH-I-117 6/90, отредактировано 15 декабря Copyright 1990, Национальная детская больница
Нистатин: лекарство для лечения или профилактики инфекций, вызванных грибком (или дрожжами).
Важно принимать лекарство столько, сколько рекомендует врач.Если вы перестанете принимать его слишком рано, инфекция может вернуться.
Дозировка для нистатина жидкого
Обычная доза (для взрослых, младенцев и детей):
- для лечения молочницы составляет 1 мл, принимается 4 раза в день. Между дозами должно быть не менее 3 часов. Если ваш врач рекомендует что-то другое, следуйте его советам.
- предотвратить молочницу полости рта — это 1 мл, принимать один или два раза в день
Как принимать жидкий нистатин
Люди обычно принимают жидкий нистатин в течение примерно 1 недели для лечения молочницы полости рта.
Лучше всего принимать после еды или еды. Однако не смешивайте его с пищей, водой или любым другим напитком.
- Хорошо встряхните бутылку.
- Снимите крышку и отмерьте необходимое количество с помощью орального шприца, ложки для лекарств или пипетки. Не используйте кухонную чайную ложку, так как она не даст вам нужного количества.
- Положите лекарство в рот.
- Держите его во рту не менее 30 секунд, если возможно, используя его как жидкость для полоскания рта, прежде чем проглотить.
- Ничего не ешьте и не пейте в течение 30 минут после приема. Это помешает вам слишком быстро вымыть лекарство изо рта.
Может быть трудно заставить ребенка держать его во рту, но поощряйте его делать это, если можете. Не волнуйтесь, если они не смогут. Лекарство все равно поможет, даже если они быстро его проглотят.
Крем или мазь с нистатином
Нистатин также доступен в составе кремов и мазей, смешанных с другими ингредиентами. Ваш врач решит, что лучше для вас.
Обычно крем или мазь наносят 2 или 3 раза в день в течение максимум 7 дней. Количество, которое вы используете, будет зависеть от состояния вашей кожи. Ваш врач или фармацевт скажет вам, сколько и как долго использовать.
Что делать, если я забыл принять дозу?
Если вы забыли принять дозу, примите ее, как только вспомните, если только не пришло время для следующей дозы. В этом случае просто пропустите пропущенную дозу и примите следующую как обычно.
Не принимайте двойную дозу, чтобы восполнить пропущенную дозу.
Если вы часто забываете о дозах, может помочь установка будильника, чтобы напомнить вам. Вы также можете посоветоваться с фармацевтом о других способах запоминания лекарств.
Что делать, если я возьму слишком много?
Нистатин в целом очень безопасен. Принятие слишком большого количества вряд ли может навредить вам или вашему ребенку.
Если вы беспокоитесь, поговорите со своим фармацевтом или врачом.
Если ваш крем или мазь с нистатином содержит сильный стероид, называемый клобетазолом, поговорите со своим фармацевтом или врачом.Они смогут сказать вам, если вы использовали слишком много.
Дрозд | OHPA
ОПРЕДЕЛЕНИЕ
- Белые пятна неправильной формы, покрывающие внутреннюю часть рта, а иногда и язык, прилипают ко рту и не смываются или не стираются легко, как молоко. (Если единственным симптомом является равномерно белый цвет языка, это связано с молочницей, а не с молочницей). Молочница вызывает легкий дискомфорт.
- Ребенок, находящийся на искусственном или грудном вскармливании.
ПРИЧИНА
Молочница вызывается дрожжевыми грибками (Candida), которые быстро разрастаются на слизистой оболочке рта на участках, истираемых в результате длительного сосания (например, когда ребенок спит с бутылочкой или соской).Большая соска или соска также могут повредить слизистую оболочку рта. Молочница также может возникнуть, если ваш ребенок недавно принимал антибиотики широкого спектра действия. Молочница не заразна, поскольку не поражает нормальные ткани.
ДОМАШНИЙ УХОД
Нистатин Оральная медицина. Лекарство для устранения этого — пероральная суспензия нистатина. Требуется рецепт. Ваш врач обычно прописывает 1 мл нистатина четыре раза в день. Поместите его в переднюю часть рта с каждой стороны (после проглатывания он не принесет никакой пользы).Если молочница не реагирует, нанесите нистатин прямо на пораженные участки ватным тампоном или марлей, обернутой вокруг пальца. Применяйте его после еды или, по крайней мере, не кормите ребенка в течение 30 минут после нанесения. Делайте это как минимум 7 дней или пока молочница не исчезнет в течение 3 дней. Если вы кормите грудью, нанесите нистатин на любые раздраженные участки сосков.
Уменьшить время сосания до 20 минут за кормление. Продолжительное сосание (например, когда ребенок спит с бутылочкой или соской) может повредить слизистую оболочку рта и сделать ее более склонной к дрожжевой инфекции.Если ребенку больно сосать сосок, временно воспользуйтесь чашкой. Если молочница повторяется и ваш ребенок находится на искусственном вскармливании, используйте соску другой формы, изготовленную из силикона.
Ограничьте использование соски перед сном. Временно откажитесь от соски, кроме тех случаев, когда она действительно нужна перед сном. Если ваш младенец пользуется соской ортодонтического типа, переключитесь на обычную соску меньшего размера. Замочите все соски в воде с температурой 130 ° F (55 ° C), равной температуре самой горячей водопроводной воды, на 15 минут.
Сыпь от подгузников, связанная с молочницей. Если у вашего ребенка есть связанная с ним опрелость, предположите, что это вызвано дрожжами. Закажите крем с нистатином и наносите его четыре раза в день.
ЗВОНИТЕ НАШ ОФИС (В обычные часы, если)
- Ваш ребенок отказывается пить.
- Молочница ухудшается после лечения.
- Молочница сохраняется более 10 дней.
Нистатин при кандидозной инфекции | Лекарства для детей
Нистатин против Candida
В этой брошюре рассказывается об использовании нистатина при инфекции Candida, которая является разновидностью грибковой инфекции (вызывается дрожжеподобным грибком).Кандида также широко известна как молочница. Нистатин используется для предотвращения или лечения инфекции Candida во рту, горле и кишечнике.
Эта брошюра была написана для родителей и опекунов о том, как применять это лекарство у детей. Наша информация иногда отличается от той, что предоставляется производителями, потому что их информация обычно предназначена для взрослых пациентов. Пожалуйста, прочтите внимательно эту брошюру. Сохраните его в безопасном месте, чтобы вы могли прочитать его снова.
Название препарата
Нистатин
Фирменное наименование: Нистан®
Почему моему ребенку важно принимать это лекарство?
Кандида (молочница) — это инфекция, вызываемая дрожжеподобным грибком.Нистатин убивает грибок и тем самым избавляет от инфекции или останавливает ее развитие.
Часть грибка может остаться после того, как симптомы инфекции исчезнут. Поэтому важно, чтобы вы продолжали давать лекарство в соответствии с предписаниями врача, чтобы убедиться, что все грибки уничтожены, иначе инфекция может вернуться. Пожалуйста, не останавливайтесь рано.
Как доступен нистатин?
Жидкое лекарство (суспензия): 100 000 единиц в 1 мл; содержит сахарозу и может содержать спирт.Если у вас есть какие-либо проблемы или вопросы, поговорите с лечащим врачом или фармацевтом вашего ребенка.
Когда следует давать нистатин?
Для лечения инфекции: При лечении инфекции нистатин обычно назначают четыре раза в день после еды. Это должно быть после завтрака, после обеда, после чая и перед сном. Эти интервалы должны быть не менее 3 часов.
Для профилактики инфекции: При использовании для профилактики инфекции нистатин назначают один раз в день после еды.Это должно происходить каждый день примерно в одно и то же время.
Давайте лекарство примерно в одно и то же время каждый день, чтобы это стало частью распорядка дня вашего ребенка, что поможет вам запомнить.
Сколько я должен отдать?
Ваш врач определит количество нистатина (дозу), которое подходит для вашего ребенка. Доза будет указана на этикетке лекарства.
Важно, чтобы вы следовали указаниям врача относительно того, сколько давать.
Как давать нястин?
Нистатин следует всегда давать после еды или некоторой пищи, а не до нее.
- Хорошо взболтать лекарство. Отмерьте нужное количество с помощью орального шприца или ложки для лекарств. Вы можете получить их у своего фармацевта. Не используйте кухонную чайную ложку, так как она не даст нужного количества.
- Положите лекарство в рот ребенку. Они должны держать его во рту как можно дольше — чем дольше он будет контактировать с инфицированным участком, тем лучше он будет работать.
- Затем ваш ребенок должен проглотить или выплюнуть лекарство, в зависимости от того, что вам сказал врач.
Не разбавляйте лекарство и не смешивайте его с едой или напитками.
Когда должно подействовать лекарство?
Ваш ребенок должен начать поправляться после приема лекарства в течение 2 дней. Им следует продолжать принимать лекарство даже после того, как они почувствуют себя лучше, так как требуется время, чтобы убить весь грибок.
Что делать, если мой ребенок болен (рвет)?
- Если ваш ребенок заболел менее чем через 30 минут после приема дозы нистатина, дайте ему ту же дозу еще раз.
- Если ваш ребенок заболел более чем через 30 минут после приема дозы нистатина, вам не нужно давать ему еще одну дозу. Дождитесь следующей нормальной дозы.
Что делать, если я забыл его отдать?
Если вы вводите его четыре раза в день для лечения инфекции: Если вы пропустите прием, дождитесь следующей нормальной дозы. Не давайте пропущенную дозу.
Если вы вводите его один раз в день для предотвращения инфекции: Дайте пропущенную дозу, как только вспомните, но не менее чем за 12 часов до следующей нормальной дозы.Вам не нужно будить ребенка, чтобы дать пропущенную дозу.
Что, если я дам слишком много?
Нистатин обычно является безопасным лекарством, и вряд ли он вызовет какие-либо проблемы, если вы введете дополнительную дозу по ошибке.
Если вас беспокоит, что вы дали ребенку слишком много нистатина, обратитесь к врачу или в местную службу NHS (111 в Англии и Шотландии; 0845 4647 в Уэльсе). Имейте при себе контейнер или пакет с лекарством, если вы обратитесь за советом по телефону.
Возможны ли побочные эффекты?
Мы используем лекарства, чтобы нашим детям стало лучше, но иногда они имеют другие нежелательные эффекты (побочные эффекты).
Нистатин может вызвать незначительные побочные эффекты, когда ваш ребенок только начинает его принимать. Они должны исчезнуть через несколько дней. Если через неделю проблема не исчезнет, обратитесь за советом к врачу.
- У вашего ребенка может появиться кожная сыпь или зуд, хотя это маловероятно. Можно нанести водный крем или крем от зуда.
- Ваш ребенок может чувствовать себя плохо.
- Рот и горло вашего ребенка могут болеть или раздражаться.
Иногда могут быть другие побочные эффекты, не перечисленные выше.Если вы заметили что-то необычное и обеспокоены, обратитесь к врачу. Вы можете сообщить о любых предполагаемых побочных эффектах в службу безопасности Великобритании по телефону http://www.mhra.gov.uk/yellowcard .
Можно ли принимать другие лекарства одновременно с нистатином?
- Вы можете давать своему ребенку лекарства, содержащие парацетамол или ибупрофен, если только ваш врач не запретил вам это делать.
- Проконсультируйтесь с врачом или фармацевтом перед тем, как давать ребенку какие-либо другие лекарства.Это включает в себя травяные и дополнительные лекарства.
Что еще мне нужно знать о нистатине?
- Если ваш ребенок принимает нистатин для лечения инфекции, важно, чтобы он прошел весь курс лечения. Грибы Candida могут остаться после того, как ваш ребенок почувствует себя хорошо; однако важно убить все грибки, чтобы инфекция не вернулась.
- Если у вашего ребенка есть корсет или протез, узнайте у врача или фармацевта, как их чистить.
- Никогда не откладывайте лекарства от будущих болезней. Выбросьте неиспользованное лекарство или верните его в аптеку.
Общие сведения о лекарственных средствах
- Старайтесь давать лекарства примерно в одно и то же время каждый день, чтобы лучше запомнить.
- Давайте ребенку только нистатин. Никогда не давайте его кому-либо еще, даже если их состояние кажется таким же, так как это может навредить.
- Если вы считаете, что это лекарство случайно принял кто-то другой, обратитесь за советом к врачу.
Где мне хранить это лекарство?
- Храните лекарство в шкафу, вдали от источников тепла и прямых солнечных лучей.
- Убедитесь, что дети не могут видеть или дотянуться до лекарства.
- Храните лекарство в той упаковке, в которой оно было.
К кому обратиться за дополнительной информацией
Врач, фармацевт или медсестра вашего ребенка сможет дать вам дополнительную информацию о нистатине и о других лекарствах, используемых для лечения Candida.
Молочница и кормление грудью — La Leche League GB
Молочница — это грибковая инфекция, вызываемая чрезмерным ростом дрожжеподобных организмов, называемых Candida albicans или «кандида».Эти организмы любят тепло и влагу и являются нормальными обитателями кожи, рта, кишечника и влагалища. Определенные условия побуждают их чрезмерно размножаться, и это может вызвать кандидозную инфекцию с возможными симптомами боли, зуда или другого раздражения. Кормящая мать с молочницей соска, ареолы и / или груди может испытывать боль в этих областях как во время кормления, так и между ними. Если рот ребенка инфицирован, он может болеть, из-за чего он становится суетливым во время кормления.
Женщины описывают боль от молочницы как сильную, даже мучительную.Они боятся кормления, даже если хотят кормить грудью своих детей, и действительно беспокоятся о том, как они будут продолжать кормить грудью. Без соответствующей помощи и поддержки многие матери отказываются от грудного вскармливания до того, как к этому готовы. Хорошая новость заключается в том, что соответствующее лечение может защитить мать и ребенка от прекращения грудного вскармливания до того, как они будут готовы.
Признаки и симптомы
Исследования молочницы и ее лечения
Устранение других возможностей
Лечение
Гигиена
Диета
Добавки и дополнительная терапия
Лекарства от молочницы
Лекарства для местного применения для матери
Лекарства для ребенка
Применение мазей или кремов
При лечении не работает, как предполагалось
Устранение молочницы
Признаки и симптомы
Симптомы молочницы у ребенка
У вашего ребенка могут быть один или несколько из следующих симптомов:
- Белые пятна на щеках, языке или деснах.Это похоже на остатки молока. После протирания они оставляют красные болезненные участки, которые могут кровоточить.
- Рот вашего ребенка может быть неудобным или болезненным, что делает его суетливым во время кормления и между кормлениями. Он может поскользнуться и соскользнуть с груди и издать щелкающий звук.
Симптомы молочницы у матери
Наличие двух или более из этих симптомов повышает вероятность поражения молочницы, особенно если они включают блестящую или шелушащуюся кожу:
- Жгучая боль в сосках
- Отслаивание кожи на соске или ареоле
- Блестящая кожа на соске или ареоле
- Болезненная грудь без болезненных пятен или болезненных комков
- Колющие боли в груди за ареолой.
Молочница также связана с предыдущим заживающим повреждением сосков. Зуд сосков или жгучая боль, вероятно, являются наиболее частыми симптомами молочницы сосков. Соски и ареола также могут выглядеть бледными. Боль сохраняется во время кормления, а также между ними и обычно возникает в обеих грудях, даже если начинается в одной. Сама по себе боль в груди с меньшей вероятностью указывает на молочницу. Поэтому, хотя боль может быть единственным симптомом молочницы, важно исключить другие причины.
Молочница сосков более вероятна, когда:
- У матери молочница, поражающая любую другую часть ее тела, например, вагинальный молочница.
- У любого другого члена семьи есть кандидозная инфекция, например, спортивная стопа, сыпь от подгузников или зуд.
- Мать или ребенок получали антибиотики или кортикостероиды, либо мать принимает противозачаточные таблетки.
Дрозд также связан с:
Исследования о молочнице и ее лечении
У исследователей есть противоречивые взгляды на диагностику и лечение молочницы.Этому не помогает то обстоятельство, что молочница может быть связана с бактериальной инфекцией. Было высказано предположение, что молочница не может распространяться по молочным протокам. Однако некоторые практикующие врачи считают, что молочница может проникнуть в молочные протоки, отрываясь от кожи у соска, вызывая колющие боли в передней части груди.
Устранение других возможностей
Попытайтесь отрегулировать позу для кормления и степень захвата ребенка грудью, прежде чем предположить, что боль вызвана молочницей. Это особенно важно, если:
- Грудное вскармливание всегда было болезненным.
- Ваши соски уплощены, имеют форму клина или кажутся белыми после кормления.
В этом может помочь руководитель LLL. Внезапное появление боли после периода комфортного кормления грудью может указывать на молочницу. Посещение терапевта для диагностики важно, так как другие кожные заболевания, включая экзему, дерматит, псориаз, импетиго, герпес и бактериальную инфекцию, могут иметь симптомы, похожие на молочницу. Мать также может испытывать боль в груди по другим причинам, например: нагрубание, закупорка протоков, мастит, проблемы с кровообращением (синдром Рейно) или неправильное сосание ребенка.
Лечение
Источник: Комитет США по грудному вскармливанию
При соответствующем лечении многие женщины и дети преодолевают молочницу и продолжают кормить грудью. Есть практические и эффективные меры, которые вы можете предпринять для борьбы с молочницей вместе с любыми лекарствами, которые вы принимаете. Молочница легко распространяется, и споры остаются на всем, чего они касаются, готовые заразить следующий контакт. Следовательно, может потребоваться четырехступенчатый подход к лечению:
- Гигиена
- Диета
- Пищевые добавки и дополнительная терапия
- Лекарство.
Гигиена
- Тщательное мытье рук всеми членами семьи очень важно, особенно после смены подгузников или использования туалета. Мойте ребенку и руки.
- Держите отдельное полотенце для каждого члена семьи, или, по крайней мере, для вас и вашего ребенка. Часто стирайте полотенца при 60ºC. Или используйте бумажные полотенца для вытирания рук и немедленно утилизируйте их.
- Держите соски как можно более сухими насколько возможно между кормлениями и, в идеале, избегайте использования подушечек для груди.Если вы используете прокладки для груди, выбирайте одноразовые и сразу же после использования заверните и утилизируйте их, либо сразу же постирайте многоразовые прокладки при высокой температуре.
- Вымойте все, что соприкасается с пораженным участком. сразу после использования при высокой температуре.
- Носите чистый хлопчатобумажный бюстгальтер каждый день и стирайте всю одежду в горячей воде, по возможности, при температуре не менее 50ºC. Повесьте на солнце, чтобы высушить или высушите их при высокой температуре. Горячий утюг также убивает дрожжи.
- Используйте стерилизующую жидкость для регулярной очистки любых предметов, которые могут переносить молочницу: игрушек, насосного оборудования, бутылочек, сосков, пустышек. Или кипятите оборудование для кормления и сцеживания в течение 20 минут и еженедельно меняйте соски и пустышки.
- Замените зубные щетки, туалетных принадлежностей и косметику, так как они могли быть инфицированы.
- Дрозд не может расти в кислых условиях. Добавьте 120 — 240 мл (½ — 1 стакана) дистиллированного белого уксуса в ванны и при заключительном полоскании в стиральных машинах.
Диета
При борьбе с любой инфекцией хорошей идеей является сбалансированное питание и питье достаточного количества воды. Ограничьте употребление сахара и других рафинированных углеводов, поскольку они могут ухудшить симптомы молочницы . Это может быть проблемой, поскольку больные молочницей часто испытывают тягу к этой пище. Многие обработанные продукты содержат рафинированные углеводы, поэтому внимательно читайте этикетки на продуктах. Обратите внимание, что фрукты и соки содержат сахар в виде фруктового сахара.
Некоторые матери обнаружили, что определенные продукты усугубляют их молочницу, и решили ограничить их употребление.Это могут быть дрожжевые продукты (например, хлеб, алкоголь и грибы), молочные продукты или искусственные подсластители. Если вы решите внести серьезные изменения в свой рацион, возможно, вам будет полезно проконсультироваться с диетологом.
Не давайте ребенку детскую смесь
Исследования показали, что у детей, находящихся на искусственном вскармливании, выше вероятность развития молочницы2. Хотя в грудном молоке могут расти дрожжи, оно содержит вещества, которые помогают ограничить рост молочницы. Формула, с другой стороны, имеет высокий уровень добавленного железа, что может стимулировать рост дрожжей.
Избегайте хранения сцеженного молока
, когда вы и ваш ребенок болеете молочницей. Замораживание не убивает дрожжевые клетки, поэтому вы можете повторно заразить вашего ребенка молочницей в хранящемся молоке.
Добавки и дополнительная терапия
Молочница чаще встречается у истощенных матерей или в состоянии стресса. Подслащенные и обработанные продукты содержат мало питательных веществ. Поэтому постарайтесь вместо этого придерживаться разнообразной диеты, состоящей из продуктов, богатых витаминами и минералами. Хотя научных данных нет, некоторые матери решают попробовать следующее наряду с прописанными лекарствами:
- Пищевые добавки в магазинах здорового питания и в аптеке.
- Терапия от зарегистрированных гомеопатов или натуропатов.
Изменение относительной кислотности (pH) кожи сосков может уменьшить зуд. Промойте соски с помощью:
.- 5-10 мл (1-2 чайные ложки) дистиллированного белого уксуса в 160 мл (1/4 пинты) воды четыре раза в день
- Или 5 мл (1 чайная ложка) бикарбоната натрия на 240 мл (1 стакан) воды один или два раза в день Не следует наносить на соски травяные продукты и эфирные масла, так как не ясно, насколько они безопасны для вашего ребенка. .
| Пищевая добавка | Дозировка |
|---|---|
| Таблетки Lactobacillus acidophilus | Следуйте дозировке, указанной на упаковке, пока симптомы не исчезнут в течение 2 недель |
| Экстракт семян грейпфрута | 250 мг в день или 5-15 капель в 150 мл воды 2-5 раз в день |
| Чеснок | 3 дезодорированные таблетки тройной концентрации, 3 раза в день |
| Ацетат цинка или глюконат цинка | 45 мг в день |
| Витамины группы B | 100 мг каждый день (исключая пищевые дрожжи) |
Лекарства от молочницы
Выписываемые лекарства
Некоторые штаммы кандида могут становиться устойчивыми к часто используемым лекарствам, поэтому перед применением любых лекарств важно убедиться, что у вас определенно есть молочница.Если ваш терапевт подозревает молочницу, он подберет подходящий вариант лечения для вас и вашего ребенка. Во время лечения важно продолжать грудное вскармливание, поэтому узнайте у врача, какие обезболивающие следует использовать вместе с лечением, если боль сильная.
Завершить курс лечения
Даже если симптомы улучшатся раньше, необходимо использовать определенные лекарства в течение определенного периода времени, чтобы избавиться от инфекции. Следуйте инструкциям, прилагаемым к конкретному лекарству, или обратитесь к врачу или фармацевту за более подробными инструкциями.
Лечить и маму, и ребенка
Молочница легко распространяется, поэтому и вам, и вашему ребенку необходимо одновременное лечение, чтобы избежать повторного заражения друг друга, даже если у одного из вас нет симптомов. Исследования показали, что матери часто дают положительный результат на молочницу до появления симптомов.
Лекарства для местного применения для матери
Принимая решение об использовании лекарств, вы должны взвесить потенциальную пользу и возможные побочные эффекты. Лечение будет зависеть от наличия воспаления или связанной с ним бактериальной инфекции.Вы можете обсудить это со своим терапевтом и медперсоналом. Возможно, вам будет полезно поделиться этой страницей со своим врачом. При диагностировании молочницы врачи могут назначить один из следующих кремов или мазей. См. Раздел Нанесение кремов или мазей для получения информации о применении и лечении полости рта.
| Название | Марка | Примечания |
|---|---|---|
| НИСТАТИН | Нистатин | Некоторые штаммы молочницы становятся устойчивыми к нистатину.Использовать не менее 14 дней. |
| КЛОТРИМАЗОЛ | Канестан | Риск контактного дерматита. Клотримазол менее эффективен при местных инфекциях груди, чем миконазол | .
| МИКОНАЗОЛ | Дактарин | |
| КЕТОКОНАЗОЛ | Низорал | |
| НИСТАТИН Три-адкортил Содержит кортикостероид. Иногда используется для стойкого лечения с триамцинолоном | Tri-adcortyl | Содержит кортикостероид.Иногда используется при стойком воспалении, напоминающем экзему, вызванном триамцинолоном, связанном с инфекцией молочницы. Спросите своего врача о безопасном использовании во время грудного вскармливания. |
Лекарства для младенцев
Лекарства от молочницы во рту у ребенка представляют собой жидкости или гели. Чтобы они работали эффективно, их необходимо наносить на все укромные уголки и щели во рту ребенка в соответствии с указаниями врача или фармацевта. Всегда мойте руки до и после нанесения.
• МИКОНАЗОЛ (Дактарин гель) рекомендуется в качестве лечения первой линии у детей младше двух лет.7 Из-за риска удушья производители рекомендуют не применять его детям младше 4 месяцев и применять только с осторожностью от 4 до 6 месяцев. . Разделите каждую дозу перед применением и держитесь подальше от горла ребенка, чтобы избежать удушья. При нанесении пальцем держите ногти короткими.
• Пероральная суспензия NYSTATIN (Nystan) рекомендуется в качестве терапии второй линии, когда миконазол неэффективен или вызывает побочные эффекты.Самый простой способ применить это — налить нужную дозу на мерную ложку и нанести пипеткой или тампоном. Выбросьте тампон после использования. Если пипетка контактировала со ртом вашего ребенка, простерилизуйте ее, прежде чем вставлять в бутылочку. Некоторые штаммы молочницы становятся устойчивыми к нистатину.
Обратите внимание на : Нанесение перорального геля на грудь вряд ли будет эффективным; он не был разработан для этого использования таким образом, поэтому не будет иметь эффективных местных свойств.
Нанесение мазей или кремов
Если врач не укажет иное, кремы (обычно водорастворимые) или мази (обычно масляные) необходимо наносить после кормления несколько раз в день в течение рекомендованного периода времени и до тех пор, пока симптомы не исчезнут в течение как минимум двух дней. . Тщательно мойте руки до и после нанесения. Сотрите излишки крема или мази перед кормлением ребенка. Водорастворимый крем с большей вероятностью впитается кожей.Лучше избегать жирной мази, так как может потребоваться смыть ее теплой водой с мягким мылом. Интенсивное мытье может вызвать дальнейшую болезненность.
• Поскольку вы будете кормить ребенка чаще, чем принимать лекарство, спросите своего врача, как часто и в каком количестве применять.
• Возможно, вы сочтете полезным использовать крем после того, как ваш ребенок ложится спать, особенно если он собирается поспать какое-то время.
• Устойчивые дрожжи могут воспроизводиться каждые 30 минут, поэтому, если молочница не проходит, спросите своего терапевта о применении вышеуказанных лекарств в меньших и более частых дозах, используя такое же количество в течение 24 часов.
• Имейте в виду, что симптомы могут ухудшиться по мере того, как молочница начинает умирать, прежде чем вы заметите какое-либо улучшение.
• Всегда пробуйте лекарство для местного применения самостоятельно, так как ваш ребенок будет его пробовать. Некоторые лекарства, используемые для лечения стопы спортсменов (например, Тимодин), имеют неприятный вкус, и их следует избегать любой ценой!
Процедуры для полости рта
Пероральный флуконазол (дифлюкан) обычно используется только в том случае, если есть определенный диагноз молочницы и местные методы лечения неэффективны. Ударная доза 150–200 мг с последующим приемом 100 мг в день требуется на срок до 2 недель.Если за это время что-то не улучшится, обратитесь за помощью по другим причинам. Несмотря на то, что флуконазол разрешен к применению младенцам в отделениях для новорожденных, в Великобритании флуконазол не лицензирован для использования кормящими матерями младенцев младше 6 месяцев. Он доступен только матерям младшего возраста по усмотрению врача общей практики.
Когда лечение не дает ожидаемых результатов
Иногда требуется время, чтобы найти эффективное лечение вашей инфекции. Если симптомы не улучшаются или ухудшаются:
• Поищите другие источники боли.Руководитель LLL сможет поделиться информацией о других возможных причинах боли в сосках и груди.
• Проверьте возможные источники повторного заражения, особенно если симптомы улучшились в начале лечения. Лечение любых других кандидозных инфекций в семье может помочь.
• Подумайте, нужно ли менять диету и гигиену.
Сообщите своему врачу, если лечение не было эффективным или улучшило ситуацию лишь незначительно:
• Другой крем или мазь могут быть более эффективными, если диагноз молочницы точно установлен.
• Возможно, вам и вашему врачу потребуется изучить другие возможные причины боли и изменений кожи.
• Другим членам семьи, у которых есть кандидозная инфекция, может потребоваться лечение. В частности, если у вас вагинальный молочница, вашему партнеру может потребоваться лечение.
Если вы подумываете о смене лечения, попробуйте новый препарат только с одной стороны, а на другой груди продолжайте с прежним лечением. У вас две груди, так что экспериментирование с ними может помочь!
Устранение молочницы
Чтобы справиться с молочницей и снова насладиться комфортным кормлением, может потребоваться немного времени и настойчивости.Иногда нужно приложить немного усилий, чтобы найти подходящее лекарство от молочницы. Многие матери обнаружили, что диета, гигиена, пищевые добавки и альтернативные методы лечения наряду с любыми лекарствами могут иметь большое значение и помочь предотвратить повторное появление молочницы.
Написано Сью Апстоун и матерями LLLGB
Дополнительная литература
Женское искусство грудного вскармливания. LLLI. Лондон: Пинтер и Мартин, 2010.
Боль в сосках
Ссылки
1.Фрэнсис-Моррилл, Дж. Диагностическая ценность признаков и симптомов кандидоза молочной железы среди кормящих женщин. J Hum Lact 2004; 20 (3): 288-94.
2. da Costa Zöllner, MSA et al. Candida spp. появление в полости рта у грудных младенцев, а также во рту и груди их матерей. Бюстгальтеры Pesqui Odontol 2003; 17 (2): 151-5.
3. Фрэнсис Моррилл, Дж. И др. Факторы риска кандидоза молочной железы у кормящих женщин. JOGNN 2005; 34: 37-45.
4. Francis Morrill, J et al.Обнаружение Candida albicans в материнском молоке. J Clin Microbiol 2003; 41 (1): 475–478. 5. Wiener,
S. Диагностика и лечение Candida соска и груди. J Здоровье женщин акушерок 2006; 51 (2): 125-8.
6. Chetwynd, EM et al. Флуконазол при послеродовом кандидозном мастите и детской молочнице. J Hum Lact 2002; 18 (2): 168-71.
7. http://www.nhs.uk/chq/Pages/2448.aspx
8. Brent, NB. Молочница в диаде грудного вскармливания: результаты обследования по диагностике и лечению. Клиника педиатрии 2001; 40 (9): 503-6.
9. Грудное вскармливание стало проще. Mohrbacher, N. Amarillo, TX: Hale Publishing, 2010.
10. * Лекарства и материнское молоко. Хейл, TW. TX: Hale Publishing, 2010
11. Moorhead, AM et al. Проспективное исследование лечения молочницы молочной железы и сосков флуконазолом. Обзор грудного вскармливания 2011; 19 (3): 25–29.
Эту информацию можно приобрести в распечатанном виде в магазине LLLGB
.Обратите внимание: информация предоставляется только в образовательных целях.Если вы беспокоитесь о своем здоровье или здоровье своего ребенка, проконсультируйтесь со своим врачом относительно целесообразности каких-либо мнений или рекомендаций в отношении вашей индивидуальной ситуации.
Авторские права LLLGB 2016
Использование нистатина при грудном вскармливании | Drugs.com
Лекарства, содержащие нистатин: Микостатин, Нистоп, Нямик, Миколог II, Нилстат, Микостатин для местного применения, Нистат-Rx, пастилки микостатин, жидкость для полоскания рта FIRST Duke’s, Mytrex, Show all 25 »Нист-Статин II, Трико-Олон II, Трико-Олон II Triacet II, NTA, Myco Biotic II, Mycasone, Pediaderm AF, Mycogen II, Nyata, Pedi-Dri, FIRST Mary’s для полоскания рта, Bio-Statin, Nystex, FIRST BXN для полоскания рта, Mycomar
Медицинский осмотр компании Drugs.com. Последнее обновление: 10 января 2021 г.
Уровни и эффекты нистатина при грудном вскармливании
Краткое описание применения во время кормления грудью
Хотя информации о выделении нистатина с молоком нет, он практически не всасывается при пероральном приеме, поэтому большинство составителей обзоров и клиницистов считают его приемлемым для использования кормящими матерями, включая местное нанесение на соски. [1-3] Только водорастворимый крем или гелевые продукты следует наносить на грудь, потому что мази могут подвергнуть ребенка воздействию высоких уровней минеральных парафинов при лизании.[4] Перед кормлением необходимо удалить излишки крема с сосков. Нистатин менее эффективен, чем другие местные средства для лечения молочницы. [5,6]
Уровни лекарств
Материнские уровни. Соответствующая опубликованная информация на дату редакции не найдена.
Детские уровни. Соответствующая опубликованная информация на дату редакции не найдена.
Воздействие на младенцев на грудном вскармливании
Соответствующая опубликованная информация на дату ревизии не найдена.
Влияние на лактацию и грудное молоко
Соответствующая опубликованная информация на дату ревизии не найдена.
Список литературы
- 1.
Mactal-Haaf C, Hoffman M, Kuchta A. Использование противоинфекционных средств во время кормления грудью, Часть 3: Противовирусные, противогрибковые и мочевые антисептики. J Hum Lact. 2001; 17: 160–6. [PubMed: 11847833]
- 2.
Илетт К.Ф., Кристенсен Дж. Х. Употребление наркотиков и грудное вскармливание. Экспертное мнение Drug Saf.2005. 4: 745–68. [PubMed: 16011452]
- 3.
Brent NB. Молочница в диаде грудного вскармливания: результаты обследования по диагностике и лечению. Клиника Педиатр (Phila). 2001; 40: 503–6. [PubMed: 11583049]
- 4.
Ноти А., Гроб К., Бидерманн М. и др. Воздействие на младенцев минеральных парафинов C (15) -C (45) из материнского молока и грудных мазей. Regul Toxicol Pharmacol. 2003. 38: 317–25. [PubMed: 14623482]
- 5.
Huggins KE, Billon SF.Двадцать случаев стойкой боли в сосках: сотрудничество консультанта по грудному вскармливанию и дерматолога. J Hum Lact. 1993; 9: 155–60. [PubMed: 8260031]
- 6.
Hoppe JE, Hahn H. Рандомизированное сравнение двух пероральных гелей нистатина с пероральным гелем миконазола для лечения орального молочницы у младенцев. Группа изучения антимикотиков. Инфекционное заболевание. 1996; 24: 136–9. [PubMed: 8740106]
Идентификация вещества
Регистрационный номер CAS
1400-61-9
Класс наркотиков
Грудное вскармливание
Лактация
Противогрибковые средства
Заявление об ограничении ответственности: Информация, представленная в этой базе данных, не заменяет профессионального суждения.




 Дозировка и длительность лечения такие же, как у вагинальных суппозиториев. Нистатин в форме ректальных свечей при беременности инструкция применять не запрещает, но при условии, что препарат назначен врачом.
Дозировка и длительность лечения такие же, как у вагинальных суппозиториев. Нистатин в форме ректальных свечей при беременности инструкция применять не запрещает, но при условии, что препарат назначен врачом.