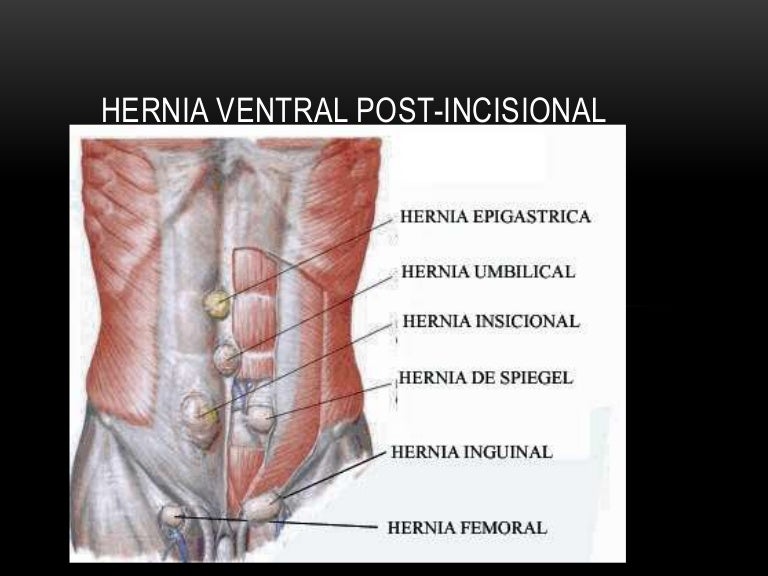
Топографическая анатомия дугообразной линии апоневротического влагалища прямых мышц живота у лиц с разным типом телосложения | Черных
1. Кошелев П.И., Глухов А.А., Хуссаин М., Лейбович Б.Е. Инновационные пути совершенствования методов ненатяжной герниопластики. Системный анализ и управление в биомедицинских системах. 2007; 6(2): 528–32
2. Малков И.С., Мухтаров М.О., Малкова М.И. Пути улучшения результатов лечения больных с послеоперационными грыжами. Казанский медицинский журнал. 2014; 95 (4): 543–8
3. Паршиков В.В., Логинов В.И. Техника разделения компонентов брюшной стенки в лечении пациентов с вентральными и послеоперационными грыжами. Современные технологии в медицине. 2016; 8(1):183–94
4. Скипидарников А.А., Бежин А.И., Нетяга А.А., Скипидарникова А. Н. Особенности иннервации прямых мышц живота у людей с различными типами телосложения. Курский научно-практический вестник «Человек и его здоровье». 2013;1: 21–6
Скипидарников А.А., Бежин А.И., Нетяга А.А., Скипидарникова А. Н. Особенности иннервации прямых мышц живота у людей с различными типами телосложения. Курский научно-практический вестник «Человек и его здоровье». 2013;1: 21–6
5. Чередников Е.Ф., Полубкова Г.В., Глухов А.А., Скоробогатов С.А. Выбор способа хирургического лечения пациентов с послеоперационными срединными вправимыми грыжами на основе неинвазивной оценки внутрибрюшного давления. Вестник экспериментальной и клинической хирургии. 2017;10(2):103–10
6. Шаповальянц С. Г., Михалев А. И., Михалева Л. М., Дзаварян Т. Г. Сравнительная оценка влияния различных методов сепарации передней брюшной стенки на увеличение объема брюшной полости. Журнал анатомии и гистопатологии. 2017; 6(1):115–20
7. Шевкуненко В.
8. Ansari MM. Arcuate line variations: Are they important for TEP surgeons. Kuwait Medical Journal. 2015; 4:313–16.
9. Chirappapha P, Trikunagonvong N, Prapruttam D, Rongthong S, Lertsithichai P, Sukarayothin T, et al. Donor-Site Complications and Remnant of Rectus Abdominis Muscle Status after Transverse Rectus Abdominis Myocutaneous Flap Reconstruction. Plastic and Reconstructive Surgery – Global Open. 2017 Jun;5(6):e1387. doi: 10.1097/gox.0000000000001387
10. Graur F. Treatment of incisional hernia using the sublay technique. Chirurgia (Bucur). 2010;105(3):387–91.
 Clinical Anatomy. 2010;(2): 246. doi: 10.1002/ca.20928
Clinical Anatomy. 2010;(2): 246. doi: 10.1002/ca.2092812. Martín-Cartes JA, Tamayo-López MJ, Bustos-Jiménez M. «Sandwich» technique in the treatment of large and complex incisional hernias. ANZ Journal of Surgery. 2015 Sep 1;86(5):343–7. doi: 10.1111/ans.13285
13. Messaoudi N, Amajoud Z, Mahieu G, Bestman R, Pauli S, Cleemput MV. Laparoscopic Arcuate Line Hernia Repair. Surgical Laparoscopy, Endoscopy & Percutaneous Techniques. 2014 Jun;24(3):e110–2. doi: 10.1097/sle.0b013e31828fa7a1
14. Milloy FJ, Anson BJ, Mcafee DK. The rectus abdominis muscle and the epigastric arteries. Surg Gynecol Obstet. 1960; 110:293–02.15. Schwarz J, Reinpold W, Bittner R. Endoscopic mini/less open sublay technique (EMILOS)—a new technique for ventral hernia repair.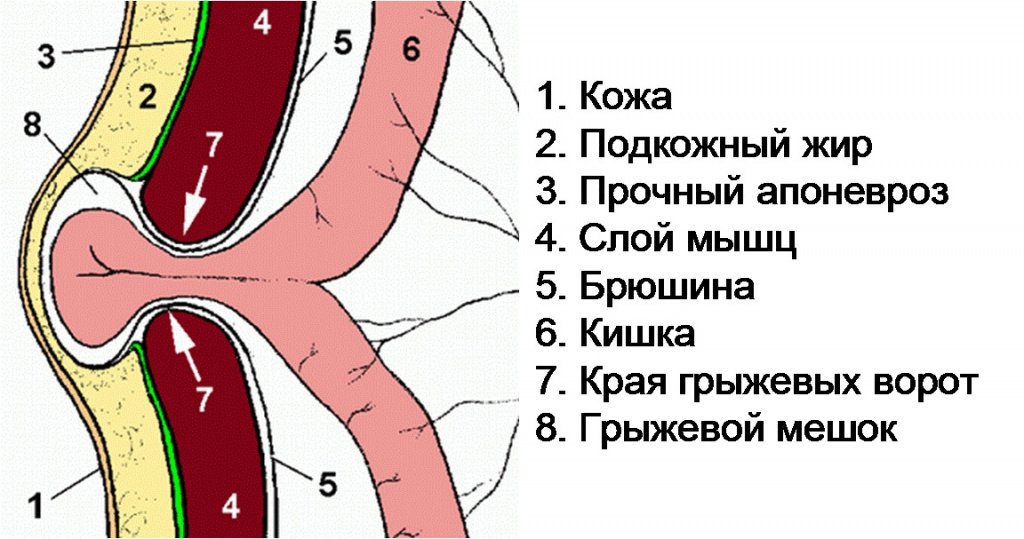 Langenbeck’s Archives of Surgery. 2016 Oct 20;402(1):173–80. doi: 10.1007/s00423-016-1522-0
Langenbeck’s Archives of Surgery. 2016 Oct 20;402(1):173–80. doi: 10.1007/s00423-016-1522-0
16. Song Z, Yang J, Gu Y. Surgical treatment of large incisional hernia. Zhonghua Wei Chang Wai Ke Za Zhi. 2015 Nov;18(11):1077-9.
17. Warren JA, Love M. Incisional Hernia Repair: Minimally Invasive Approaches. Surg Clin North Am 2018 Jun 12;98(3):537–59.
19. Yao S, Li JY. Treatment for incisional parapubichernia: an experience of 25 cases. Am Surg. 2010 Dec;76(12):1420-2
лечение, операция по удалению грыжи, лапароскопия
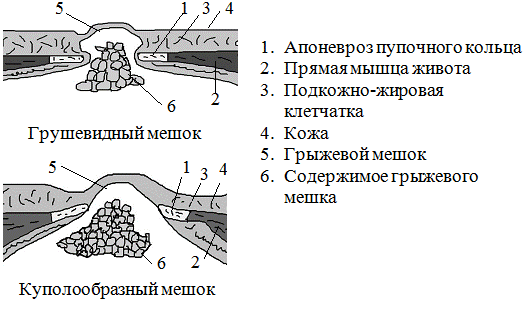
Грыжей белой линии живота называют выпячивание, которое находится вдоль срединной линии живота как выше, так и ниже пупочного кольца, содержащее в себе предбрюшинную жировую клетчатку, а также брюшину, которая служит оболочкой для сформировавшегося грыжевого мешка.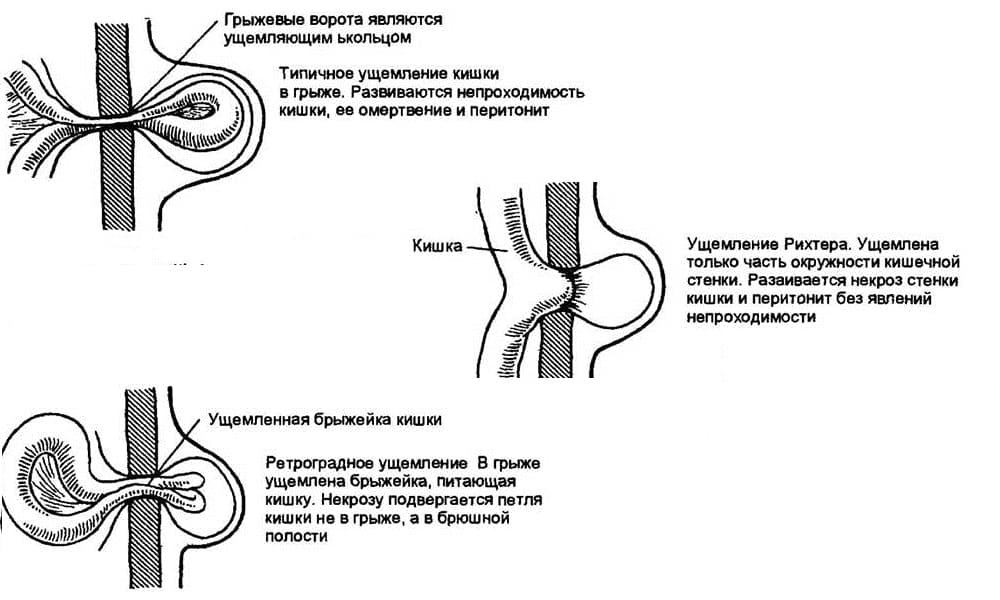
Возникновение таких грыж обусловлено особенностями анатомического строения передней брюшной стенки. Основная опора, поддерживающая форму брюшной стенки, составляется мускульным каркасом, который располагается в несколько слоев. Мышечный слой выстлан соединительно-тканной оболочкой, поддерживающей переднюю стенку живота и формирующей фасцию, обеспечивающую соединение с мускульным слоем, а также закрывающую участки, не защищенные мышечным покровом.
Анатомия строения живота такова, что все его мышцы топографически расположены симметрично слева и справа относительно срединной линии, которая сама мускульной составляющей не покрыта. Покрывающая правую и левую прямую мышцу живота фасция не только соединяет их между собой, но и укрепляет стенку живота в целом, являясь каркасом. Эта фасция имеет белый цвет, за счет этого срединную линию называют также «белой линией живота». Ширина этой линии варьируется на всем своем протяжении и в разных отделах неодинакова: выше пупочного кольца она всегда шире — от 1 до 3 сантиметров, ниже уровня пупочного кольца сужается от нескольких миллиметров до 1 сантиметра.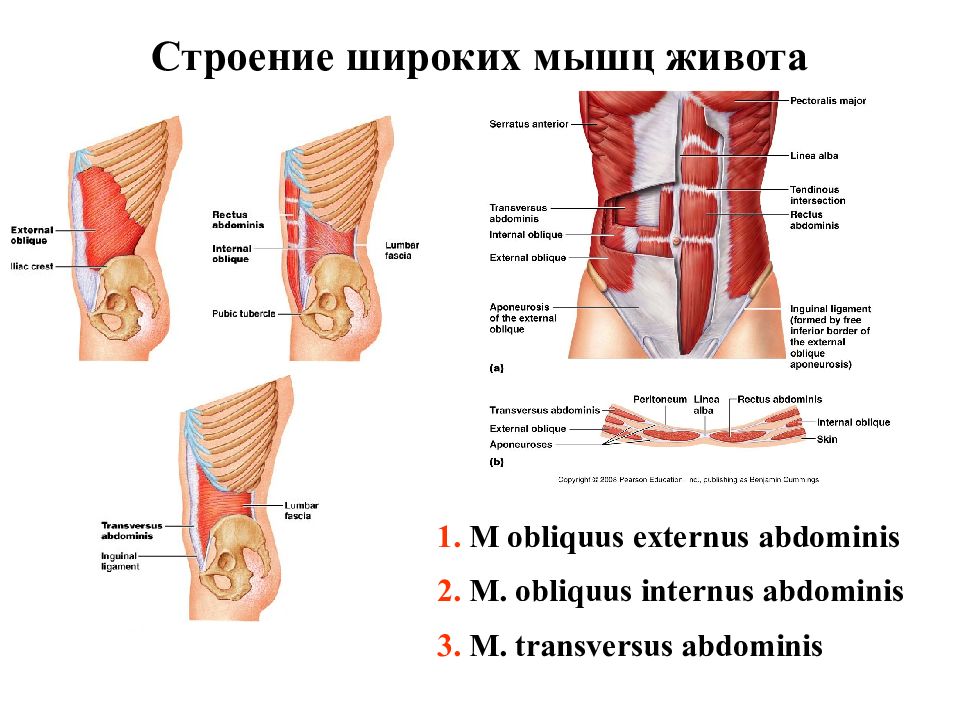
Как часто встречаются грыжи белой линии живота?
Самыми распространенными грыжами являются паховые, а также пупочные, в то время как грыжи белой линии живота встречаются значительно реже. Данной разновидностью грыж страдают в большей степени женщины после беременности и молодые мужчины при занятии тяжелыми физическими нагрузками.
Причин формирования грыж белой линии достаточно много.
Самым значительным фактором может являться генетическая предрасположенность. Унаследованная физиолого-анатомическая несостоятельность соединительнотканных структур организма может приводить к растяжению белой линии, формированию эктазии (расширения) прямых мышц живота, что в дальнейшем влечет за собой утончение фасции; в ней формируются дилатации и прощелины, через которые возможно формирование грыжи.
Нарушения обмена веществ, сахарный диабет и другие патологические состояния организма, приводящие к изменения метаболических процессов, могут вызвать истощение соединительнотканной структуры белой линии.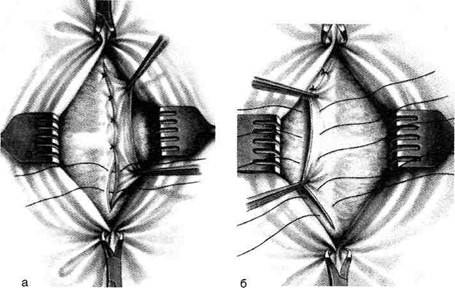 К заболеваниям, которые могут повлечь за собой склонность к грыжевыпячиванию, а также воздействий, которые влекут за собой повышение давления в брюшной полости, — множество: накопление в ней жидкости, тяжелая физическая нагрузка, беременность, тяжелое течение родов, хронические заболевания легких, хронический запор.
К заболеваниям, которые могут повлечь за собой склонность к грыжевыпячиванию, а также воздействий, которые влекут за собой повышение давления в брюшной полости, — множество: накопление в ней жидкости, тяжелая физическая нагрузка, беременность, тяжелое течение родов, хронические заболевания легких, хронический запор.
Этапы формирования грыжи белой линии
Формирование данной разновидности грыж проходит в несколько этапов.
- При самом раннем, как правило, незаметном для пациента, этапе сквозь щелевидный дефект в соединительной ткани выпячивается предбрюшинная жировая ткань, образуется так называемая предбрюшинная липома.
- Вслед за этим вытягивается брюшина, и формируется грыжевой мешок, который удается пропальпировать. В последующем на стадии уже сформированной грыжи вовлекаются иные органы брюшной полости: сальник, петли тонкого кишечника, пупочно-печеночная связка, поперечно-ободочная кишка. При этой стадии уже сформировавшейся грыжи можно обнаружить абсолютно все составляющие части патологического процесса: грыжевые ворота и грыжевой мешок с грыжевым содержимым.
 Риск ущемления грыжевого выпячивания, как очень грозного состояния, напрямую зависит от формы и величины грыжевых ворот, размеры которых могут варьировать от нескольких миллиметров до нескольких сантиметров и приобретать форму овала, окружности или даже ромба; при этом чем меньше ворота, тем выше вероятность, что грыжа внезапно ущемится.
Риск ущемления грыжевого выпячивания, как очень грозного состояния, напрямую зависит от формы и величины грыжевых ворот, размеры которых могут варьировать от нескольких миллиметров до нескольких сантиметров и приобретать форму овала, окружности или даже ромба; при этом чем меньше ворота, тем выше вероятность, что грыжа внезапно ущемится.
Редко, но случается, что описываемый в данной статье вид грыж достигает больших размеров, в общей своей массе они относительно не велики. Зачастую формирование грыжи не происходит дальше стадии предбрюшинной липомы, которая не вызывает болезненных ощущений, и без воздействия усугубляющих факторов не эволюционирует в прогрессии и не распространяется за границы белой линии.
Проявления грыжи белой линии живота
Заболевание можно заподозрить, если вдруг на средней линии живота у пациента пальпируется небольшая выпуклость. Очень часто она не доставляет болезненных ощущений и может быть обнаружена случайно самим пациентом либо врачом при осмотре. В связи с тем, что в нормальном состоянии новообразование, как таковое, может не приносить болезненных ощущений, одним из показателей, позволяющих её все-таки заподозрить, является появление боли при занятиях тяжелым трудом, после приема пищи или в иных ситуациях, приводящих к усилению внутрибрюшного давления. Повышение болевых ощущений может быть связано с натяжением органов и других, фиксированных к грыжевому мешку, структур, или являться следствием ущемления содержимого грыжевого выпячивания, что в свою очередь требует экстренного хирургического вмешательства. Болезненные ощущения могут отдавать во всевозможные области груди, живота и спины. Во время расслабления мышц брюшной стенки в горизонтальном положении на спине грыжевое выпячивание, а с ним и болевые ощущения зачастую пропадают. В случае возникновения такого грозного и крайне опасного осложнения как ущемление грыжи, возникают все симптомы острого живота и нарастает общая интоксикация организма: повышается температура, появляются пронизывающие, интенсивно усиливающиеся боли в животе, тошнота и рвота, задержка стула и газов, присутствует кровянистое отделяемое в кале, а грыжевое выпячивание уже не может вправиться в положении лежа на спине.
В связи с тем, что в нормальном состоянии новообразование, как таковое, может не приносить болезненных ощущений, одним из показателей, позволяющих её все-таки заподозрить, является появление боли при занятиях тяжелым трудом, после приема пищи или в иных ситуациях, приводящих к усилению внутрибрюшного давления. Повышение болевых ощущений может быть связано с натяжением органов и других, фиксированных к грыжевому мешку, структур, или являться следствием ущемления содержимого грыжевого выпячивания, что в свою очередь требует экстренного хирургического вмешательства. Болезненные ощущения могут отдавать во всевозможные области груди, живота и спины. Во время расслабления мышц брюшной стенки в горизонтальном положении на спине грыжевое выпячивание, а с ним и болевые ощущения зачастую пропадают. В случае возникновения такого грозного и крайне опасного осложнения как ущемление грыжи, возникают все симптомы острого живота и нарастает общая интоксикация организма: повышается температура, появляются пронизывающие, интенсивно усиливающиеся боли в животе, тошнота и рвота, задержка стула и газов, присутствует кровянистое отделяемое в кале, а грыжевое выпячивание уже не может вправиться в положении лежа на спине.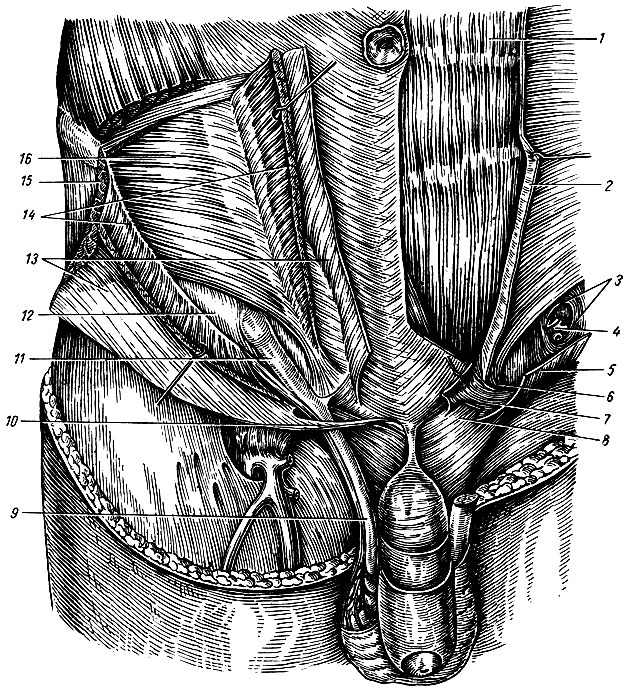
Диагностика грыжи белой линии живота
Постановка диагноза «грыжа белой линии живота» для врача не требует какого-либо сложного обследования. При сборе анамнеза и осмотре при напряжении мышц передней брюшной стенки можно визуализировать грыжевыпячивание, а пациент может отмечать, что у него в таком состоянии определяется болезненность в данной области живота. Помимо визуального осмотра, необходима пальпация, при которой в области выпячивания определяется плотная овальная или округлая структура в размерах от менее 1 см до более 10 см, расположенная в области белой линии живота. Если грыжа белой линии живота самостоятельно вправима, то во время пальпации можно обнаружить слабые места — щелевидные грыжевые ворота. Если содержимым грыжи является петля кишки или стенка желудка, то при аускультации грыжевого мешка можно услышать кишечные шумы.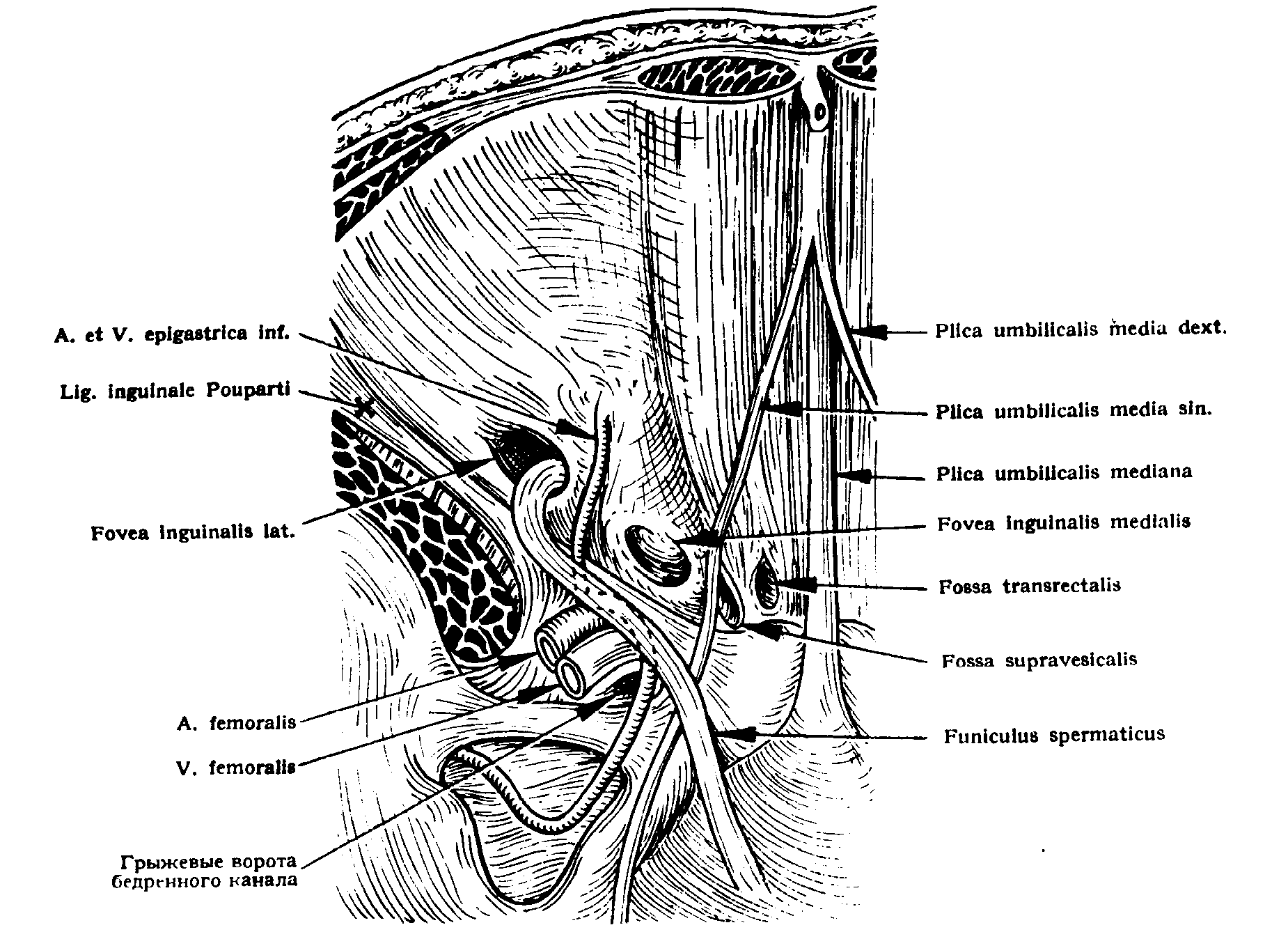 Дополнительные методы обследования — такие как УЗИ, КТ органов брюшной полости, рентгенологическое обследование, гастроскопия необходимы только для уточнения состояния фиксированных в грыжевом мешке органов при больших сформированных грыжах, а также для выбора способа операции.
Дополнительные методы обследования — такие как УЗИ, КТ органов брюшной полости, рентгенологическое обследование, гастроскопия необходимы только для уточнения состояния фиксированных в грыжевом мешке органов при больших сформированных грыжах, а также для выбора способа операции.
Лечение грыжи
Грыжи белой линии живота медикаментозно и консервативно не лечатся, их терапия требует обязательного оперативного вмешательства.
Ношение бандажа не позволит избавиться пациенту от грыжи, как бы долго и усердно его пациент не носил. Злоупотребление им может крайне усугубить ситуацию: мышцы при ношении бандажа возлагают на него свою опорную и поддерживающую функцию, что приводит к их ослаблению в значительной мере. И как итог — их слабость усугубляется, и в результате «мышцы пресса» ещё больше растягиваются, а грыжа увеличивается. Кроме того, в результате трения в грыжевом мешке образуются сращения, нарушающие работу фиксированных в нем органов.
Физическая нагрузка и тренировка «мышц пресса» также может дать негативный результат в виде еще большего расхождения мускульного слоя, увеличения эктазии и увеличения грыжи.
Нет ни одного вида грыж, который бы мог лечиться консервативно; данный вид патологии требует сугубо хирургического вмешательства в условиях стационара. Основной смысл операции заключается в том, что необходимо устранить саму грыжу и выполнить пластику (восстановление) передней брюшной стенки.
Особенностью оперативного вмешательства при грыже белой линии живота является одновременная ликвидация эктазии мышц живота брюшного пресса. На сегодня освоено множество методов лечения грыж передней брюшной стенки посредством хирургического вмешательства (более 300). В практической медицине применяются как несложные методики с применением аутотканей (собственных тканей) больного, так и комбинационные реконструктивные операции с установкой синтетических имплантов.
Виды операций:
Пластика с использованием собственных тканей
- Разрез производится по срединной линии над грыжевым выпячиванием.

- Грыжевой дефект ушивается нерассасывающейся нитью, при этом устраняют вероятность расхождения мышц брюшного пресса.
Этот вид операций используется при небольших грыжевых воротах и отсутствии у пациента состояний и заболеваний, вызывающих несостоятельность соединительно-тканных структур организма.
К недостаткам данного вида операций относится необходимость создания натяжения тканей передней брюшной стенки, что может привести к рецидиву заболевания. Ещё одним недостатком можно считать длинный разрез по срединной линии и длительный период реабилитации с ограничением физической нагрузки.
Пластика с использованием синтетических протезов и сеток
Это также традиционное (открытое) вмешательство, выполняемое через разрез над грыжевым выпячиванием. Однако при этом типе операций не создается натяжения собственных тканей брюшной стенки, а дефект закрывается за счет протеза из синтетического материала.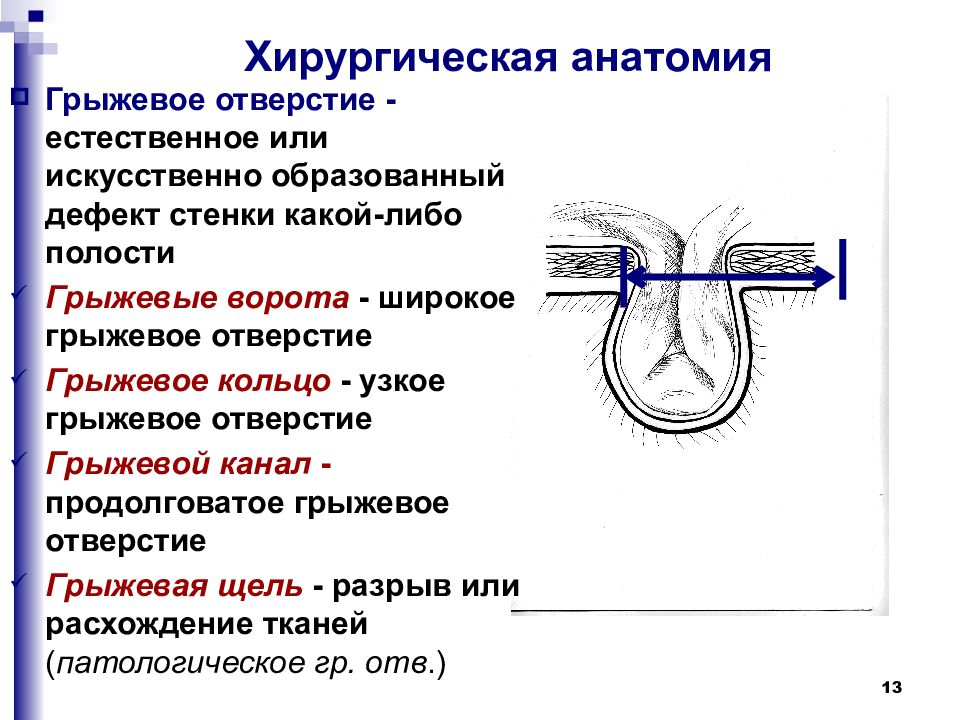 Искусственные импланты и сетки прорастают со временем собственными тканями человека и создают прочную опору; в связи с этим возможность рецидивирования заболевания сводится практически к нулю.
Искусственные импланты и сетки прорастают со временем собственными тканями человека и создают прочную опору; в связи с этим возможность рецидивирования заболевания сводится практически к нулю.
Лапароскопическая пластика грыжи белой линии живота.
С появлением высокотехнологичных аппаратов данная методика в лечении грыж становится все более популярной. Для операции не нужно выполнение длинного кожного разреза.
В брюшной стенке выполняется несколько проколов, расположенных в основном в боковых отделах, через которые выделяется грыжевой мешок, разделяются сращения при их наличии и устанавливается специальный сетчатый протез.
Лапароскопическая операция несет в себе меньше травмирующих факторов, чем открытое вмешательство. Период реабилитации и восстановления после лапароскопии значительно меньше, чем при других методиках. Даже при больших грыжах через месяц можно возвращаться к привычному ритму жизни и привычным нагрузкам. К тому же послеоперационный период не требует ношения бандажа. Удаленность проколов кожи от места установки сетчатого протеза уменьшает риск гнойно-воспалительных осложнений, что может иметь большое значение у людей со сниженным иммунитетом (например, при сахарном диабете, ожирении) и значительно снижает риск рецидивирования грыжи.
К тому же послеоперационный период не требует ношения бандажа. Удаленность проколов кожи от места установки сетчатого протеза уменьшает риск гнойно-воспалительных осложнений, что может иметь большое значение у людей со сниженным иммунитетом (например, при сахарном диабете, ожирении) и значительно снижает риск рецидивирования грыжи.
Относительным недостатком лапароскопической пластики грыжи белой линии живота можно считать отсутствие коррекции диастаза прямых мышц и, следовательно, неполное восстановление формы передней брюшной стенки, особенно у худощавых людей. Широкое использование данной методики также ограничивает значительная стоимость импланта, имеющего специальное покрытие, предотвращающее спаечный процесс, и инструментов для его лапароскопической установки. Такие операции также не подходят пациентам с тяжелыми заболеваниями сердечно-сосудистой и дыхательной систем. Все хирургические вмешательства выполняются под общим наркозом. Послеоперационное пребывание в стационаре зависит от многих факторов и сопутствующих заболеваний и составляет при этом от 2 до 10 дней.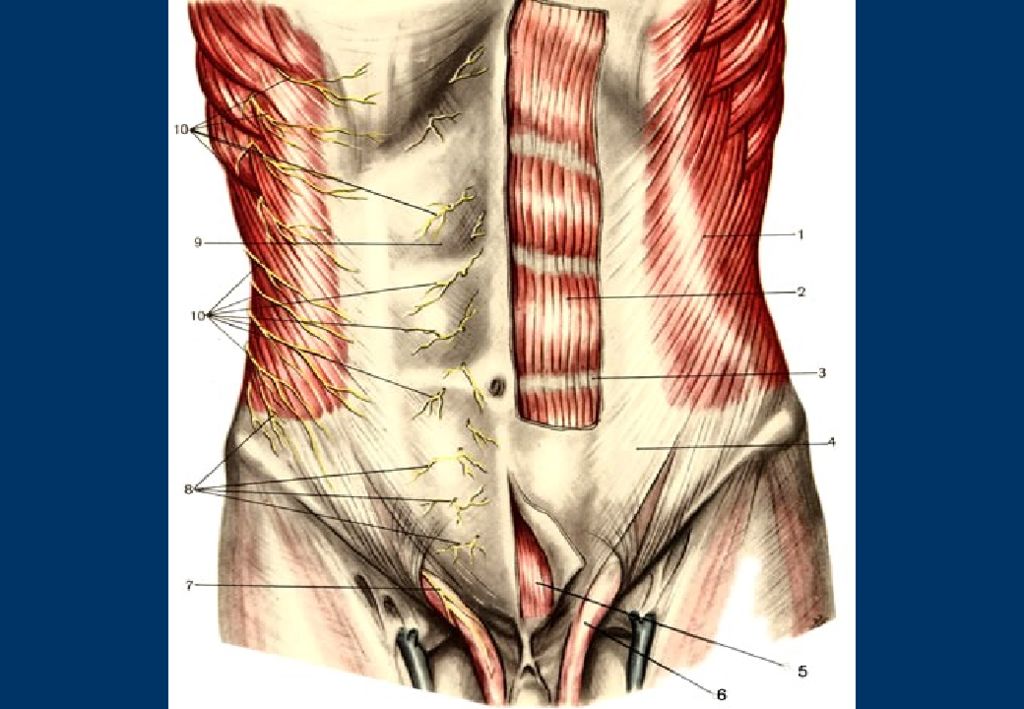
Реабилитация после операции
При традиционных методах пластики в послеоперационном периоде рекомендуется ношение бандажа. Кроме того, в период реконвалесценции важно соблюдать все рекомендации лечащего врача: соблюдать специальную щадящую диету и избегать каких-либо физических нагрузок. Игнорирование такого заболевания как грыжа и попустительское отношение к своему здоровью может привести к жизнеугрожающим состояниям и в дальнейшем — к серьезным осложнениям. Несмотря на то, что единственным методом лечения данного заболевания является хирургическая операция, существующее в настоящее время разнообразие видов операций позволяет подобрать для каждого пациента оптимальный вид пластики с учетом его индивидуальных особенностей.
ОХТА — Занятие 3
Топографическая анатомия передней брюшной стенки (слои, кровоснабжение, иннервация, слабые места: белая линия, пупочное кольцо, паховый канал и др.). Анатомо-физиологическое обоснование и техника оперативных доступов к органам живота. Паховые, белой линии и пупочные грыжи живота. Скользящие грыжи, особенности строения. Принципы оперативного лечения наружных грыж живота. Ущемленные грыжи, особенности операций.
Лекции
Раздел учебника
Топографическая анатомия и оперативная хирургия. Под редакцией И.И.Кагана, И.Д.Кирпатовского, Том 2. Москва, издательство «Геотар-Медиа», 2013г. Раздел 18.1, 18.3-18.8. Просмотр через «Консультант студента» (образовательный ресурс).
Контрольные вопросы
- Топографическая анатомия переднебоковой стенки живота. Строение, особенности кровоснабжения и иннервации. Клетчаточные пространства.
- Топографическая анатомия влагалища прямой мышцы живота. Особенности его строения выше и ниже Lineae arcuatae.
- Слабые места передней брюшной стенки.
- Топографическая анатомия пупочной области и белой линии живота.
- Строение передней брюшной стенки изнутри брюшной полости. Складки брюшины. Надпузырная, медиальная и латеральные ямки, их границы.
- Виды оперативных доступов к органам брюшной полости. Показания к срединному оперативному доступу. Комбинированные доступы. Минидоступ. Лапараскопические и лапараскопически поддержанные операции.
- Определение грыжи. Строение грыжи.
- Хирургическая анатомия пупочных грыж. Техники операции при пупочной грыже — способы Мейо, Лексера, Сапежко, Шпитца.
- Понятие об эвентрация органов брюшной полости.
- Паховая область. Паховый треугольник. Паховый канал. Стенки, наружное и внутренние паховые кольца. Содержимое пахового канала у мужчин и женщин. Топографо-анатомические признаки прямых, косых, врожденных и скользящих паховых грыж, их отличия.
- Натяжные и ненатяжные способы пластик при грыжах. Лапараскопическая герниопластика.
- Техника операций при паховых грыжах. Укрепление передней стенки пахового канала при косых паховых грыжах у взрослых и детей по методам Мартынова, Жирара-Спасокукоцкого, Кимбаровского, Ру-Краснобаева. Укрепление задней стенки пахового канала при прямых паховых грыжах по методам Бассини, Постемпского, Шолдайса, Лихтенштейна.
- Бедренный канал. Строение бедренного канала. Стенки внутреннего отверстия. Типичные и атипичные бедренные грыжи.
- Пластика грыжевых ворот при бедренных грыжах по методам Бассини и Руджи-Парловеччо.
- Виды осложнений грыж. Особенности невправимых и послеоперационных грыж.
- Ущемленные грыжи. Виды ущемлений. Отличие этапов операции от планового грыжесечения. Топографо-анатомические обоснования направлений рассечения ущемляющих колец при паховых (косой и прямой), бедренной и пупочной грыжах.
- Понятие о флегмона грыжевого мешка. Причины.
- Атипичные ущемления грыж (Рихтеровское и Мейснеровское).
- Редкие виды грыж (внутренние, межмышечные, «двурогие», поясничные, атипичные бедренные, запирательного канала, спигелевой и полулунной линий).
Тесты по теме
- Каган: Передняя брюшная стенка, диафрагма.
Анатомические карты: Живот — передняя брюшная стенка
- Влагалище прямой мышцы живота на разных уровнях срезов.
- Глубокое паховое кольцо, треугольник Гассельбаха.
- Доступы к органам полости живота.
- Паховый канал.
- Передняя стенка живота со стороны полости живота.
Перейти к тестированию →
Пупочная грыжа у новорожденных или расширение пупочного кольца?
Гипотонус пупочного кольца у новорождённых: причины, симптомы, способы лечения
Разница между пупочной грыжей и расширением пупочного кольца
Следует разграничить часто смешиваемые понятия: «пупочная грыжа» и «гипотонус пупочного кольца», или расширение пупочного кольца.
На фото 1 представлена классическая грыжа у взрослого человека. Это мышечное выпячивание, которое может образоваться по нескольким причинам, в числе которых:
- тяжёлые заболевания, нарушившие тургор тканей и тонус мышц;
- слабость и недостаточная плотность брюшной фасции;
- перекрывание пупочного кольца брюшной фасцией и так далее.
Грыжа создаёт дискомфорт и провоцирует риски для здоровья человека, вылечить её можно только хирургическим путём.
В повседневной практике расширение пупочного кольца у младенцев для простоты также называют грыжей (фото 2). Хотя на самом деле оно возникает по иным причинам — обычно из-за недоношенности или из-за того, что, когда пуповинный остаток уже отпал, пупочное кольцо замкнулось медленнее, чем нужно. В отличие от истинной грыжи, такая выпуклость лечится и без операции — для этого применяются бандажи, ЛФК-массажи, специальные упражнения. Малыша также следует выкладывать на ровную жёсткую поверхность в соответствии с рекомендациями врача.
Насколько опасна «пупочная грыжа» у новорождённых?
Самое главное для родителей — не оставаться в неведении и не преувеличивать масштабы проблемы. Так называемая грыжа у новорожденных появляется не так уж редко, при этом у девочек её обнаруживают чаще, чем у мальчиков. В группе риска — малыши, рождённые прежде срока, а также те, чей вес при рождении составлял меньше трёх килограммов.
Если у ребёнка обнаружилось расширение пупочного кольца, это не повод паниковать! И уж тем более это не означает, что обязательно потребуется операция. В подавляющем большинстве случаев достаточно использовать надёжные и эффективные пупочные пластины «Rupfix» от компании Арилис, которые уже помогли многим детям избавиться от так называемой грыжи, а также следовать другим рекомендациям врача.
Мифы о пупочной грыже у новорождённых
Несмотря на развитие медицины и просветительскую работу врачей, многие родители по-прежнему пребывают во власти мифов и предрассудков. Так, некоторые уверены, что повышение внутрибрюшного давления якобы способно спровоцировать грыжу у ребёнка, а потому называют опасными явлениями кашель, крик, плач, рвоту и вздутие живота.
Всё это не имеет ничего общего с действительностью. На самом деле расширение пупочного кольца может появиться лишь при анатомической предрасположенности или же при нарушениях развития брюшной фасции, что обычно диагностируется уже в первые недели после рождения ребёнка. Эти причины, в свою очередь, не связаны с факторами, которые провоцируют истинную пупочную грыжу (тяжёлые заболевания и так далее).
Что касается крика и плача, то они являются как раз следствием, а не причиной. При развитии гипотонуса пупочного кольца малыш испытывает сильный дискомфорт, который и побуждает его плакать. Чтобы устранить такую проблему, необходимо заниматься ей под руководством и наблюдением педиатра или перинатолога.
Как и когда обнаруживают расширение пупочного кольца у детей
Пупочное кольцо — это анатомически слабое место любого ребёнка. У одних детей мышцы смыкаются достаточно быстро, у других этого не происходит, в результате чего образуется небольшое выпячивание в районе пупка. Его хорошо видно невооружённым глазом, к тому же ребёнок в этом случае крайне редко будет чувствовать себя хорошо. К счастью, избавиться от такой проблемы довольно легко.
Обнаружить расширение пупочного кольца у ребёнка при визуальном осмотре могут родители или врач. Обычно любые нарушения обнаруживаются в первые недели или месяцы после рождения ребёнка. Довольно редки, но всё же возможны случаи, когда проблему обнаруживают у малыша уже в возрасте года или даже полутора лет. Образовавшееся выпячивание сложно не заметить, особенно когда ребёнок сидит или стоит, когда он плачет или по другим причинам напрягает живот.
Следует помнить, что в раннем возрасте выпячивание в области пупка грыжей не является: оно временно вправляется, стоит лишь легонько надавить пальцами. Но если вдруг у ребёнка в возрасте трёх и более лет образуется мышечная выпуклость, которой раньше не было, — скорее всего, это начало развития истинной пупочной грыжи. Причины у неё могут быть разные, и они отличаются от тех, которые провоцируют выпуклую форму пупка у новорождённых. Ребёнка старшего возраста следует обязательно показать врачу — скорее всего, он подтвердит истинную пупочную грыжу, и потребуется хирургическое вмешательство.
Нужно ли обращаться к врачу?
Да, к специалисту следует обратиться обязательно! Родители малыша — не профессиональные медики, и они не могут поставить точный диагноз. Сделать это может только детский хирург. Родителям достаточно будет сообщить, что они обнаружили у ребёнка похожее на грыжу выпячивание. Возможные дополнительные симптомы — повышенная температура, изменение цвета кожи, нарушения стула.
В любом случае затягивать с обращением к врачу нельзя! Чем раньше сообщить о проблеме, тем проще будет её устранить, не допуская рисков и осложнений. По статистике, около двух третей случаев устраняются исключительно консервативными способами, то есть без операции. Иссекать грыжу и делать пластику строго необходимо лишь в тяжёлых случаях, а также в возрасте от пяти лет. Но вне зависимости от возраста нужна диагностика.
Может ли ситуация нормализоваться без лечения?
У некоторых детей отклонение в развитии пупочного кольца от нормы составляет менее семи миллиметров, выпячивание при этом совсем небольшое или вовсе незаметное. В этом случае врач ставит диагноз «расширение пупочного кольца». Иногда оно проходит самостоятельно — именно на это надеялись родители детей, когда медицина ещё не была развита.
Но сегодня есть способы решить проблему гарантированно, и не стоит ими пренебрегать:
- Ребёнка следует регулярно показывать врачу.
- Пупочные пластины «Rupfix» позволят зафиксировать проблемные мышцы и безболезненно, постепенно вернуть их в нормальное положение. Благодаря отсутствию аллергенных свойств, пластины можно носить очень долго.
- Назначается лечебный массаж, который может выполняться как в клинических, так и в домашних условиях.
- Специальные гимнастические упражнения для новорождённых, регулярное выкладывание малыша на живот на жёсткую поверхность — дополнительные меры по избавлению от гипотонуса пупочного кольца.
- При комплексном подходе можно рассчитывать на быстрое избавление от проблемы. Ключевую роль будет играть ношение пупочных пластин «Арилис», поскольку они будут оказывать положительное воздействие постоянно.
Компания Арилис хорошо зарекомендовала себя среди родителей. Согласно многим отзывам, всего за десять — двадцать первых дней можно увидеть значительные улучшения. Пластины Rupfix не причиняют дискомфорта, не вызывают аллергии, при этом держатся очень хорошо и значительно превосходят любые медицинские бандажи по своим характеристикам. Благодаря использованию таких пластин, можно существенно ускорить процесс избавления от так называемой пупочной грыжи у новорождённого.
Задания для самостоятельной аудиторной/внеаудиторной работы по данной теме
МЕТОДИЧЕСКИЕ УКАЗАНИЯ ДЛЯ СТУДЕНТОВ
По самостоятельной аудиторной/внеаудиторной работе на тему: «Топографическая анатомия и оперативная хирургия передней боковой стенки живота»
Факультет: Педиатрический
Дисциплина: Топографическая анатомия и оперативная хирургия
Специальность: Педиатрия, Код 060103
Курс IV
Семестр VII
Уфа
2013 г.
Тема: Топографическая анатомия и оперативная хирургия передней боковой стенки живота.
На основании рабочей программы топографическая анатомия и оперативная хирургия
Направление подготовки Педиатрия, Код 060103
Утвержденной «___» ___________ 2013г.
Рецензенты:
1. Зав. кафедрой оперативной хирургии и топографической анатомии ГБОУ ВПО Саратовского ГМУ, д.м.н., профессор В.В. Алипов
2. Зав. кафедрой оперативной хирургии и топографической анатомии ГБОУ ВПО Астраханская ГМА, д.м.н., профессор С.А. Зурнаджан
Авторы: Профессор И.И. Хидиятов
Ст. преподаватель Р.З. Нуриманов
Утверждение на заседании № ___ кафедры оперативной хирургии и хирургической анатомии от _____ 2013г.
Тема: Топографическая анатомия и оперативная хирургия передней боковой стенки живота.
Цель изучения темы:Изучить хирургическую анатомию передней брюшной стенки: топографию пупочной области, пупочного кольца, паховой области, пахового канала. Дать определение грыжам: предпосылки и составные части грыжи (грыжевые ворота, грыжевой мешок, грыжевое содержимое). Анатомические предпосылки пупочной грыжи, грыжи белой линии живота, паховых и бедренных грыж, а также хирургическую анатомию врожденных пороков развития.
Студент должен уметь:
· лапароцентез
· срединную лапаротомию,
· трансректальную лапаротомию,
· лапаротомию по Волковичу-Дьяконову,
· грыжесечение при пупочной и паховой грыжах.
Студент должен знать:
· анатомическое строение передней брюшной стенки (мышцы, апоневрозы, фасции, белую линию, их кровоснабжение, иннервацию).
· топографию пупочной области, пахового канала, семенного канатика,
· анатомию грыж: грыжевые ворота, грыжевой мешок, грыжевое содержимое,
· патогенез врожденных грыж (пупочная, паховая),
· хирургическую анатомию скользящих грыж,
· принципы оперативного лечения паховых грыж: вскрытие пахового канала, выделение грыжевого мешка, удаление грыжевого мешка, пластика пахового канала.
· Принципиальное отличие техники ущемленной паховой грыжи,
· принципы оперативного лечения пупочной грыжи, бедренной грыжи,
· технику оперативного лечения всех видов грыж,
· анатомическое обоснование различных лапаротомных доступов.
Студент должен владеть:
· Методикой ПХО ран
· Техникой послойного разъединения тканей (кожи, подкожной клетчатки, фасции, мышцы)
· Техникой завязывания узла
· Техникой послойного зашивания кожной раны
· Техникой снятия кожного шва
· Техникой лапаротомии
· Методом ушивания раны брюшной стенки
· Техникой операций при грыжах брюшной стенки
·
Задания для самостоятельной аудиторной/внеаудиторной работы по данной теме
1. Ознакомиться с теоретическим материалом по теме занятия с использованием конспектов лекций, рекомендуемой литературы
2. Ответить на вопросы самоконтроля
1.Какая стенка пахового канала ослаблена при прямой паховой грыже?
А. верхняя
Б. передняя
В. задняя
Г. нижняя
2.Какие грыжи передней брюшной стенки являются показание к экстренной операции
А. врожденные
Б. скользящие
В. невправимые
Г. ущемленные
3. С какой стороны обычно обходят пупок при срединной лапаротомии?
А. слева
Б. справа
В. пупок рассекают
Г. не имеет значения
4.Что такое паховый промежуток?
А. пространство между паховой связкой и нижним краями внутренней косой и поперечной мышцами и латеральным краем влагалища прямой мышцы живота
Б. пространство между наружным и внутренним кольцами пахового канала
В. пространство между паховой связкой и передней стенкой пахового канала
Г. пространство между передней и задней стенками пахового канала
5. Что способствует образованию прямых паховых грыж?
А. наличие высокого пахового промежутка
Б. расширение внутреннего отверстия пахового канала
В. слабость апоневроза наружной косой мышцы живота
Г. длинный паховый канал
6. Паховая грыжа располагается
А. выше паховой связки
Б. ниже паховой связки
В. в мышечной лакуне
Г. в сосудистой лакуне
7.Чем образована передняя стенка фиброзного влагалища прямой мышцы живота выше пупка?
А. апоневрозом наружной косой и передней пластинкой апоневроза внутренней косой мышцы живота
Б. всеми апоневрозами широких мышц живота
В. поперечной фасцией
Г. апоневрозом наружной косой мышцы живота
8. Чем образована передняя стенка фиброзного влагалища прямых мышц живота на 5 см ниже пупка?
А. апоневрозом наружной косой мышц живота
Б. апоневрозами всех широких мышц живота
В. поперечной фасцией
Г. апоневрозами наружной косой и внутренней косой мышц живота
9. Где находится полукружная линия (Дугласа) влагалища прямой мышцы живота?
А. выше пупка на 5 см
Б. на уровне пупка
В. ниже пупка на 5 см
Г. ниже пупка на 10 см
10.Чем образована задняя стенка влагалища прямой мышцы живота ниже полукружной линии (Дугласа)?
А. поперечной фасцией живота
Б. апоневрозом поперечной мышцы живота
В. апоневрозом внутренней косой мышц живота
11. На каком уровне белая линия живота чаще имеет наибольшую ширину?
А. выше пупка на 5 см
Б. на уровне пупка
В. ниже пупка на 5 см
Г. над лоном
12. Какие венозные анастомозы существуют в пупочной области?
А. порто-кавальные
Б. кава-кавальные
В. артериовенозные
Г. анастомозов не имеется
13.Наиболее часто грыжи белой линии живота образуются:
А. выше пупка
Б. на 5 см ниже пупка
В. над лобковым симфизом
Г. под пупком
14. Проекция внутреннего отверстия пахового канала по отношению к середине паховой связки располагается
А. на середине паховой связки
Б. на 1,5 см выше середины паховой связки
В. на 2 см ниже середины паховой связки
Г. на 3 см ниже середины паховой связки
15. При какой форме пахового промежутка чаще возникают паховые грыжи?
А. при треугольной форме
Б. щелевидно-овальной
В. щелевидной
Г. форма пахового промежутка значения не имеет
16.Грыжевыми воротами при прямой паховой грыже может являться:
А. надпузырная ямка
Б. медиальная ямка
В. латеральная ямка
Г. запирательное отверстие
17. Какая пара межреберных нервов иннервирует кожу живота на уровне пупка
А. 1Х пара
Б.Х пара
В. Х1 пара
Г.Х11 пара
18. Между какими мышцами переднебоковой стенки в боковых областях располагаются основные нервные стволы?
А. между наружной и внутренней косыми
Б. между внутренней косой и поперечной
В. между поперечной мышцей и поперечной фасцией
Г. между брюшиной и поперечной фасцией
19.При какой лапаротомии нагрузка на линию швов в послеоперационном периоде будет выше?
А. срединном разрезе
Б. поперечном разрезе
В. косом разрезе
Г. боковом доступе
20.Какие разрезы брюшной стенки сопровождаются наибольшей денервацией мышц?
А. срединный
Б. вдоль реберных дуг
В. параректальный
Г. поперечный по Пфаненштилю
Ответы к тестовым заданиям
1. В
2. Г
3. А
4. А
5. А
6. А
7. А
8. Б
9. В
10. А
11. Б
12. А,Б
13. А
14. Б
15. А
16. Б
17. Б
18. Б
19. А
20. Б,В
4 Решить задачи
Ситуационная задача № 1.
У больного после операции грыжесечения по поводу косой паховой грыжи развились упорные и интенсивные боли в паховой области, отдающие в яичко.
Объясните причину развития этого осложнения. На каком этапе операции была допущена техническая ошибка хирургом? Какую топографо-анатомическую особенность пахового канала нужно учитывать, чтобы избежать такого осложнения?
Ответ: Повреждение подвздошно-пахового нерва при выделении грыжевого мешка.
Ситуационная задача № 2.
Хирург во время операции грыжесечения по поводу врожденной пахово-мошоночной грыжи, выделяя грыжевой мешок, обратил внимание на значительное количество жировой клетчатки по заднелатеральной стенке грыжевого мешка. В самом мешке обнаружены петли тонкой кишки, слепая и часть восходящей ободочной кишки.
Что за грыжа встретилась хирургу? Объясните появление жировой клетчатки у стенки грыжевого мешка. Как и почему хирург должен видоизменить технику удаления грыжевого мешка в такой ситуации?
Ответ: Хирургу встретилась скользящая грыжа. При скользящей грыже клетчаточное пространство параколон находится у передней стенки грыжевого мешка, задняя стенка отсутствует, поэтому после вправления грыжи производится ушивание брюшины и пластика пахового канала
Ситуационная задача № 3.
Ребенок 7 лет жалуется на боли в животе в области пупка. При обследовании у ребенка выявлена деструктивная пневмония, осложненная эмпиемой плевры.
Дайте топографо-анатомическое обоснование болей в животе, напряжению мышц передней брюшной стенки при пневмонии, осложненной плевритом.
Ответ: Межреберные нервы иннервируют переднюю брюшную стенку
Ситуационная задача № 4.
Хирург оперирует ребенка с врожденной косой пахово-мошоночной грыжей.
Какие особенности хирургической анатомии врожденной паховой грыжи, отличающие ее от приобретенной, хирург должен учитывать в ходе операции? Как эти особенности врожденной грыжи скажутся на технике обработки грыжевого мешка?
Ответ: при врожденной паховой грыже, грыжевой мешок находится в элементах семенного канатика, поэтому выделение грыжевого мешка требует тщательной осторожности из-за опасности повреждения семявыносящего протока.
Ситуационная задача № 4.
Хирург оперирует мальчика 3 лет с врожденной пахово-мошоночной грыжей.
Какие особенности врожденной грыжи скажутся на технике обработки грыжевого мешка и семенного канатика? Какой метод пластики пахового канала он должен применить?
Ответ: При врожденной паховой грыже, грыжевой мешок находится в элементах семенного канатика, поэтому выделение грыжевого мешка требует тщательной осторожности из-за опасности повреждения семявыносящего протока. Лучшим способом является методика пластики по Краснобаеву.
Форма контроля освоения заданий по самостоятельной аудиторной/внеаудиторной работе по данной теме:тестовые задания, решение задач, контрольные вопросы
1. Дайте анатомическое объяснение симптома «голова медузы», который наблюдается у больных с портальной гипертензией,
2. Назовите слабые места передней брюшной стенки (по средней линии) через которые могут выходить грыжи.
3. Объясните, почему верхняя полуокружность пупочного кольца является анатомической предпосылкой для возникновения грыжи у новорожденного
4. Перечислите способы пластики пупочного кольца у детей.
5. Укажите причины развития врожденных свищей пупка у детей.
6. Укажите, куда впадает пупочная вена.
7. Укажите топографоанатомические особенности строения пахового канала у детей.
8. Укажите, через какие паховые ямки выходят наружная косая, прямая, паховые грыжи.
9. Перечислите анатомические предпосылки образования паховых грыж.
10. Укажите отношение грыжевого мешка к семенному канатику при прямой паховой грыже, при наружной косой паховой грыже.
11. Перечислите продольные разрезы передней брюшной стенки по отношению к прямой мышце живота.
12. Объясните принципы пластики пахового канала по Ру-Краснобаеву у детей.
13. Укажите места пункции живота при асците.
14. Назовите авторов оперативных доступов к червеобразному отростку.
15. Укажите особенности строения грыжевого мешка при скользящей паховой грыже. Стенки каких органов могут принимать участие в образовании грыжевого мешка при прямой и наружной косой скользящих паховых грыжах.
16. Укажите, чем образован грыжевой мешок при врожденной паховой грыже.
17. Укажите, чем опасна ущемленная грыжа.
18. Укажите последовательность действий хирурга при ущемленной паховой грыже.
19. Укажите, при каких грыжах во время операции укрепляют заднюю, а при каких переднюю стенки пахового канала.
20. Назовите авторов основных способов пластики при бедренных грыжах,
21. Укажите, где располагается точка Мак Бурнея. Объясните, как располагается разрез Волковича-Дьяконова по отношению к ней у детей.
22. Перечислите слои передней брюшной стенки, которые рассекает xnpypi во время аппендэктомии при косом переменном разрезе по Волковичу -Дьяконову.
23. Перечислите слои передней брюшной стенки, которые рассекают при трансректальном разрезе во время операции на желудке, при срединной лапаротомии.
24. Назовите, чем образованы передняя, задняя, верхняя, нижняя стенки пахового канала.
25. Назовите отверстия пахового канала. Чем они образованы.
26. Перечислите ямки, которые располагаются на задней поверхности передней брюшной стенки. Какие образования ограничивают эти ямки.
27. Перечислите наиболее крупные артериальные сосуды, принимающие участие в кровоснабжении передней брюшной стенки.
Материалы для самоподготовки к освоению данной темы:
Понятие о животе.
Как часть туловища область живота от груди отграничена краями нижней апертуры грудной клетки. Снизу гребнями подвздошных костей паховыми связками симфизом граничит: ягодичными областями передней областью бедра промежностью. Данная область соответствует наружной стенке живота подразделяющейся на область передней брюшной стенки и область поясницы линиями соединяющими угол реберной дуги с передней верхней остью подвздошной кости.
Полость живота отграничена внутренностной фасцией и занимает значительный больший объем – вверх до уровня 4 межреберья, вниз до терминальной линии входа в таз.
В полости живота расположен брюшинный мешок из париетальной брюшины отграничивающий брюшную полость. Между брюшиной и внутренностной фасции живота находится жировая клетчатка – спереди предбрюшинная(за исключением области пупка и купола диафрагмы), сзади забрюшинная
Передняя брюшная стенка- мышечно-апоневротическое образование.
По строению передняя брюшная стенка подразделяется на боковые отделы и центральные. Границы между ними проходят по наружным краям прямых мышц живота
Боковые отделы представлены широкими мышцами живота расположенными в три слоя.
Центральный отдел имеет апоневротическое строение. Апоневрозы широких мышц формируют переднюю и заднюю стенку прямой мышцы и белую линию живота.
Слабые места передней брюшной стенки характеризуются отсутствием мышечного слоя образованные вследствие особенности начала внутренней косой мышцы и перехода широких мышц в апоневрозы.
Различают:
1. Паховый промежуток. Расположен над медиальной третью паховой связки. Слои — апоневроз наружной косой мышцы живота, поперечная фасция.
2. У наружного края прямой мышцы живота ниже пупка по спигелиевой линии. Слои – апоневрозы широких мышц живота, поперечная фасция.
3. Белая линия живота выше и на уровне пупка. Слои – белая линия живота, поперечная фасция.
4. Область пупочного кольца. Слои – пупочная фасция сращенная снаружи с кожей, снутри с париетельной брюшиной. Слабые места передней брюшной стенки характеризуются отсутствием мышечного слоя образованные вследствие особенности начала внутренней косой мышцы и перехода широких мышц в апоневрозы.
На задней поверхности передней брюшной стенки брюшина покрывая заросший мочевой проток, заросшие пупочные артерии и нижние чревные артерии образует пупочные складки и между ними ямки: надпузырные, внутренние паховые и наружные паховые ямки.
Иннервация передней брюшной стенки осуществляется за счет межреберных нервов которые проходят между внутренней и поперечной мышцами живота и в толще задней стенки влагалища прямой мышцы живота до ее середины.
Паховая область иннервируется нервами поясничного сплетения. В пределах пахового треугольника они располагаются под апоневрозом наружной косой мышцы живота и лежат: на внутренней косой мышце живота подвздошный подчревный нерв, на семенном канатике или круглой связки матки подвздошно-паховый нерв.
Паховый канал проходит через переднюю брюшную стенку имеет 4 стенки и 2 отверстия.
Стенки пахового канала:
1. Передняя стенка образована апоневрозом наружной косой мышцей живота. Укреплена внутренней косой мышцей при щелевидно-овальной форме пахового промежутка
2. Задняя стенка образована поперечной фасцией. Укреплена связками- межямковая связка Гиссельбаха укрепляет внутренний край глубокого отверстия пахового канала. Паховый серп (связка Генле) укрепляет заднюю стенку области внутренней паховой ямки.
3. Верхняя стенка образована внутренней косой и поперечной мышцами живота в области пахового промежутка.
4. Нижняя стенка образована паховой связкой.
Наружная грыжа живота- это выхождение органов брюшной полости под действием внутрибрюшного давления вместе с париетальной брюшиной через слабые места или естественные отверстия стенки живота в подкожную клетчатку.
По ходу формирования грыжи различают следующие варианты:
1. Грыжа невыходящая за пределы полости живота располагается в забрюшинном пространстве- внутренняя грыжа (вариант диафрагмальная грыжа). Грыжевыми воротами являются карманы брюшины на задней стенке брюшной полости.
2. Грыжа раполагающаяся в толще стенки живота между ее слоями – интерстициальная грыжа (параректальная грыжа Дугласа).
3. Грыжа выходящая за пределы стенки живота в подкожную клетчатку образует грыжевое выпячивание
Компоненты грыжи:
1. Грыжевые ворота-место выхождения грыжи определяющее ее локализацию (паховые, пупочные, бедренные грыжи и т. д.
2. Грыжевой мешок образован париетальной брюшиной различают:
а) врожденные
б) приобретенные
в) скользящие- когда часть стенки грыжевого мешка представлена внебрюшинным отделом органа(мочевого пузыря,задней стенки слепой кишки
3. Грыжевые оболочки – покрывающие грыжевой мешок
• предбрюшинная клетчатка
• поперечная фасция
• оболочки семенного канатика
4. Грыжевое содержимое
• большой сальник
• петли тонкого кишечника
• сигмовидная кишка
• слепая кишка с червеобразным отростком
• мочевой пузырь
• матка, придатки
Грыжевое содержимое. По грыжевому содержимому грыжи бывают:
а) вправимая- грыжевое содержимое выходит из грыжевого мешка.
б) невправимая- грыжевое содержимое сраслось со стенкой грыжевого мешка.
в) ущемленная – ущемление бывает эластичное, каловое.
Грыжевое содержимое. По грыжевому содержимому грыжи бывают:
а) вправимая- грыжевое содержимое выходит из грыжевого мешка.
б) невправимая- грыжевое содержимое сраслось со стенкой грыжевого мешка.
в) ущемленная – ущемление бывает эластичное, каловое.
Грыжевые оболочки. В зависимости от вида грыжи представлены:
1.предбрюшинной клетчаткой
2.поперечной фасцией
3.оболочками семенного канатика.
Топографоанатомические предпосылки образования паховых грыж:
1. Наличие слабого места- паховый промежуток
2. Наличие отверстий пахового канала
3. Наличие ямок брюшины расположенных перед отверстиями пахового канала.
Индивидуальные предпосылки выявляются по ходу операции грыжесечения:
а) Слабость передней стенки пахового канала
б) Высокий (треугольной формы) паховый промежуток
в) Слабость задней стенки пахового канала
Рис1. Варианты пахового промежутка, а — щелевидный, б — овальный, в — треугольный; 1 —поперечная мышца живота, 2 — паховая связка, 3 — прямая мышца живота. (Из: Шевкуненко В.Н. Краткий курс оперативной хирургии с топографической анатомией. — М., 1947.)
Характеристика паховых грыж.
Косая паховая грыжа
1. Грыжевыми воротами является наружная паховая ямка
2. Грыжевой мешок расположен среди элементов семенного канатика
3. Грыжевой мешок покрыт 3 оболочками семенного канатика
а) Общевлагалищная оболочка семенного канатика и яичка от поперечной фасции
б) Мышца подымающая яичко от внутренней косой
в) Наружная оболочка семенного канатика (фасция кремастерика) от апоневроза наружной косой мышцы живота
4. Грыжа в составе семенного канатика проходит по паховому каналу и опускается в мошонку.
5. По грыжевому мешку косая паховая грыжа бывает:
а) Врожденная – грыжевой мешок образован влагалищным отростком брюшины и связан с яичком
б) Приобретенная – грыжевой мешок образован париетальной брюшиной (или скользящая)
Прямая паховая грыжа:
1. Грыжевыми воротами является внутренняя паховая ямка
2. Грыжевой мешок располагается кнутри и сверху от семенного канатика
3. Грыжевой мешок покрыт поперечной фасцией
4. Грыжа проходит через наружное отверстие пахового канала
5. Прямая паховая грыжа бывает только приобретенной.
Грыжесечение.
Этапы грыжесечения:
I-этап – вскрытие пахового канала.
Кожный разрез проводится на расстоянии 2см выше пахово-бедренной складки. По ходу семенного канатика по зонду через поверхностное отверстие пахового канала рассекается апоневроз наружной косой мышцы живота. Грыжесечение.
II-этап – нахождение, выделение и обработка грыжевого мешка.
Грыжевой мешок косой паховой грыжи выделяется после продольного рассечения оболочек семенного канатика. Грыжевой мешок прямой паховой грыжи выделяют после продольного разреза поперечной фасции.
Грыжевой мешок приобретенной косой паховой грыжи после вскрытия прошивают и перевязывают у шейки, грыжевой мешок удаляется.
Грыжевой мешок врожденной паховой грыжи вскрывается , прошивается и перевязывается у шейки. Грыжевой мешок выворачивается серозной оболочкой наружу и сшивается позади семенного канатика и яичка .
При скользящих грыжах грыжевой мешок вскрывается в области брюшины перед органом накладывается кисетный шов. При затягивании брюшинная часть отсекается удаляется орган вправляется в полость живота.
III-этап- пластика пахового канала. Различают:
а) пластику передней стенки пахового канала: по методу Ру-Оппеля, Краснобаева, Дюамеля, по Мартынову, по Жирару-Спасокукоцкого со швом Кимбаровского – применяются при косых паховых грыжах.
Рис 2. Этап пластики передней стенки пахового канала по Спасокукоцкому, а — подшивание латерального лоскута наружной косой мышцы живота поверх медиального, б — схема способа на сагиттальном разрезе. (Из: Вой-ленко В.Н., Меделян А.И., Омельченко В.М. Атлас операций на брюшной стенке и органах брюшной полости. — М., 1965.; Кукуджанов Н.И. Паховые грыжи. — М., 1969.)
б) Пластика задней стенки пахового канала – по Бассини, Кукуджанову – применяется при прямых паховых грыжах и при косых паховых грыжах – особенно при больших и рецидивных.
Рис 3. Этап пластики задней стенки пахового канала по Бассини, а — сшивание медиаль-ного и латерального лоскутов апо-невроза наружной косой мышцы живота над семенным канатиком, б — схема способа на сагитталь-ном разрезе. (Из: Воиленко В.Н., Меделян А.И., Омельченко В.М. Атлас операций на брюшной стен-ке и органах брюшной полости. — М.,1965.; Кукуджанов Н.И. Паховые грыжи. — М., 1969.)
в) Ненатяжной метод пахового канала с использованием синтетических сеток – Лихтенштейн
г) Метод Постемского — с ликвидацией пахового канала и формированием нового противоположно направленного канала – применяется у пожилых людей с прямой паховой грыжи
Грыжесечение при бедренной грыже.
1. Бедренный способ Бассини – путем подшивания паховой связки к верхней лонной связке Купера
2. Паховый метод Руджи-Первалоччи – после вскрытия пахового канала и рассечения задней стенки пахового канала выделяют и обрабатывают грыжевой мешок. Поперечную фасцию подшивают к верхней лонной связке Купера со стороны полости живота.
Операции грыжесечения при пупочных грыжах:
1. По Лекснеру – под пупком производится овальный разрез кожи грыжевой мешок выделяют и обрабатывают вокруг пупочного кольца накладывают кисетный шов дополнительно над ним сшиваются отдельными швами передние стенки влагалищ прямых мышц живота
2. Метод Сапежко – производится продольный окаймляющий разрез кожи грыжевой мешок выделяется и обрабатывается рассекается белая линия живота вверх и вниз передняя стенка влагалища одной стороны подшивается к задней стенке влагалище другой стороны. Апоневрозы другой стороны подшиваются к передней стенке другой стороны с образованием дупликатуры.
3. Метод Мейо- производится поперечный окаймляющий разрез кожи ниже пупка. Грыжевой мешок выделяют и обрабатывают. Разрез влагалищ прямых мышц рассекаются в поперечном направлении. Нижние края рассеченных стенок влагалища П- образными швами подшиваются позади верхнего лоскута рассеченных апоневрозов. Верхние края рассеченных апоневрозов подшиваются к передним стенкам влагалищ прямых мышц живота с образованием дупликатуры.
ОПЕРАЦИИ ПРИ ПУПОЧНЫХ ГРЫЖАХ.
1.Способ Лексера (Lexer). Разрез кожи проводят полулунный, окаймляющий грыжевую опухоль снизу, реже — циркулярный. Во время операции пупок можно удалить или оставить.Если грыжа небольшая, то пупок обычно оставляют.Кожу с подкожной клетчаткой отслаивают кверху и выделяют грыжевой мешок. Нередко очень трудно выделить дно грыжевого мешка, которое интимно спаяно с пупком. В таких случаях выделяют шейку грыжевого мешка, вскрывают ее и грыжевое содержимое вправляют в брюшную полость. Шейку мешка прошивают шелковой нитью, перевязывают и мешок отсекают. Культю мешка погружают за пупочное кольцо, а дно его отсекают от пупка. Закончив обработку грыжевого мешка, приступают к закрытию грыжевых ворот. Для этого под контролем указательного пальца, введенного в пупочное кольцо, на апоневроз вокруг кольца накладывают шелковый кисетный шов который затем затягивают и завязывают. Поверх кисетного шва накладывают еще 3—4 узловых шелковых шва на передние стенки влагалищ прямых мышц живота. Кожный лоскут укладывают на место и пришивают рядом узловых швов.
Рис 4.. Операция пупочной грыжи по способу Лексера. Выделение грыжевого мешка.
Нередко очень трудно выделить дно грыжевого мешка, которое интимно спаяно с пупком. В таких случаях выделяют шейку грыжевого мешка, вскрывают ее и грыжевое содержимое вправляют в брюшную полость. Шейку мешка прошивают шелковой нитью, перевязывают и мешок отсекают. Культю мешка погружают за пупочное кольцо, а дно его отсекают от пупка. Закончив обработку грыжевого мешка, приступают к закрытию грыжевых ворот. Для этого под контролем указательного пальца, введенного в пупочное кольцо, на апоневроз вокруг кольца накладывают шелковый кисетный шов который затем затягивают и завязывают. Поверх кисетного шва накладывают еще 3—4 узловых шелковых шва на передние стенки влагалищ прямых мышц живота. Кожный лоскут укладывают на место и пришивают рядом узловых швов.
Рис 5. Операция пупочной грыжи по способу Лексера. Наложение кисетного шва вокруг пупочного кольца.
Рис 6. Операция пупочной грыжи по способу Лексера. Наложение узловых швов на переднюю стенку влагалища прямых мышц
2. Способ К. М. Сапежко. Разрез кожи проводят над грыжевым выпячиванием в вертикальном направлении. Выделяют грыжевой мешок из подкожной жировой клетчатки, которую отслаивают от апоневроза в стороны на 10—15 см. Грыжевое кольцо рассекают кверху и книзу по белой линии живота Грыжевой мешок обрабатывают по общепринятой методике. После этого рядом узловых шелковых швов подшивают край рассеченного апоневроза одной стороны к задней стенке влагалища прямой мышцы живота противоположной стороны. Оставшийся свободный край апоневроза укладывают на переднюю стенку влагалища прямой мышцы живота противоположной стороны и также фиксируют рядом узловых шелковых швов. В результате этого влагалища прямых мышц живота наслаиваются друг на друга по белой линии, как полы пальто.
Рис 7. Операция пупочной грыжи по способу К. М. Сапежко. Рассечение грыжевого кольца по зонду Кохера.
Рис 8. Операция пупочной грыжи по способу К. М. Сапежко. Подшивание края правого лоскута апоневроза к задней стенке влагалища левой прямой мышцы живота.
Рис 9. Операция пупочной грыжи по способу К. М. Сапежко. Подшивание левого лоскута апоневроза к передней стенке влагалища правой прямой мышцы живота.
Операцию заканчивают наложением швов на кожу.
В случае необходимости несколькими швами соединяют подкожную жировую клетчатку.
3. Способ Мейо (Mayo). Проводят два полулунных разреза кожи в поперечном направлении вокруг грыжевого выпячивания. Кожный лоскут захватывают зажимами Кохера и отслаивают от апоневроза вокруг грыжевых ворот на протяжении 5—7 см (рис. 72). Грыжевое кольцо рассекают в поперечном направлении по зонду Кохера (рис. 73). Выделив шейку грыжевого мешка, его вскрывают (рис. 74), содержимое осматривают и вправляют в брюшную полость. При наличии сращений грыжевого содержимого с грыжевым мешком спайки рассекают (рис. 75). Грыжевой мешок иссекают по краю грыжевого кольца и удаляют вместе с кожным лоскутом. Брюшину зашивают непрерывным кетгутовым швом (рис. 76). Если брюшина сращена с краем грыжевого кольца, то ее зашивают вместе с апоневрозом. Затем на апоневротические лоскуты накладывают несколько П-образных шелковых швов так, чтобы при завязывании их один лоскут апоневроза наслаивался на другой (рис. 77). Свободный край верхнего лоскута подшивают рядом узловых швов к нижнему (рис. 78).
Разрез кожи зашивают несколькими узловыми шелковыми швами.
Рис 10. Операция пупочной грыжи по способу Мейо. Отслаивание кожного лоскута и выделение шейки грыжевого мешка.
Рис. 11. Операция пупочной грыжи по способу Мейо. Рассечение грыжевого кольца.
Рис 12. Операция пупочной грыжи по способу Мейо. Вскрытие грыжевого мешка.
Рис 13. Операция пупочной грыжи по способу Мейо. Подшивание нижнего лоскута апоневроза к верхнему лоскуту рядом узловых П-образных швов.
Рис 14. Операция пупочной грыжи по способу Мейо. Подшивание верхнего лоскута апоневроза к нижнему лоскуту рядом узловых швов.
ОСОБЕННОСТИ ОПЕРАЦИИ ПРИ УЩЕМЛЕННОЙ ПАХОВОЙ ГРЫЖИ
1. Обнажение грыжевого мешка вне пахового канала
2. Обложение грыжевого мешка стерильными салфетками – предупреждение инфицирования раны грыжевой водой
3. Вскрытие грыжевого мешка и фиксация грыжевого содержимого
4. Вскрытие пахового канала
5. Рассечение ущемляющего кольца – при прямой паховой грыжи вверх и медиально, при косой – вверх и лотерально с учетом прохождения нижней эпигастральной артерии
6. Определение вида ущемления и восстановление кровообращения в органе
7. Обработка грыжевого мешка
8. Пластика пахового канала
Рекомендуемая литература:
Основная литература
1. Каган, И. И. Топографическая анатомия и оперативная хирургия [Электронный ресурс]: учебник / И. И. Каган, С. В. Чемезов. — Электрон. текстовые дан. — М. : ГЭОТАР-МЕДИА, 2011. — 672 с.
Режим доступа: http://www.studmedlib.ru/book/ISBN9785970420126.html
2. Топографическая анатомия и оперативная хирургия: учебник для студ. мед. вузов : в 2 т. / В. И. Сергиенко, Э. А. Петросян, И. В. Фраучи; под ред. Ю. М. Лопухина. — М. : ГЭОТАР МЕДИЦИНА, 2010 -(XXI век). Т 2.
Режим доступа: http://www.studmedlib.ru/book/ISBN978597041317584.html
Дополнительная литература
1. Николаев, Анатолий Витальевич Топографическая анатомия и оперативная хирургия [Электронный ресурс] : учебник : в 2 т. / А. В. Николаев. — Электрон. текстовые дан. — М. : ГЭОТАР МЕДИЦИНА, 2009. Т. 2. — 2009. — 384 с.
Режим доступа: http://www.studmedlib.ru/book/ISBN9785970412084.html
2. Топографическая анатомия и оперативная хирургия: учебник для студ. мед. вузов : в 2 т. / В. И. Сергиенко, Э. А. Петросян, И. В. Фраучи; под ред. Ю. М. Лопухина. — М. : ГЭОТАР МЕДИЦИНА, 2001 -(XXI век). Т 2.
Режим доступа: http://www.studmedlib.ru/book/ISBN9785970417560.html2
3. База Данных научных медицинских 3D иллюстраций по анатомии “Primal Pictures: Anatomy Premier Library Package” [Электронный ресурс], [2007].
Режим доступа: http://ovidsp.tx.ovid.com
4. Хирургическая анатомия и оперативная хирургия органов брюшной полости: учебно-метод. пособие для студ. М. Т. Юлдашев, И. И. Хидиятов, Г. Т. Гумерова Башк. гос. мед. ун-т; сост; Уфа: Изд-во БГМУ, 2009. Режим доступа: http://92.50.144.106/jirbis/
Пупок | Топографическая анатомия живота
Пупок (umbilicus) расположен на середине белой линии живота. Это втянутый рубец на месте пупочного кольца, которое пропускало зародышевый мочевой проток, две артерии (аа. umbilicales) и одну вену (v. umbilicalis) зародыша. Пупочное кольцо диаметром 0,7—1 см ограничено краем белой линии живота. В области кольца имеется лишь кожа, поперечная фасция и брюшина, сращенные друг с другом из-за отсутствия соединительнотканных прослоек. Пупочное кольцо может быть местом образования пупочной грыжи.
Внутренняя фасция живота (f. endoabdominalis). Выстилая изнутри поперечную мышцу живота, она описывается как поперечная фасция (f. transversa abdominis). Фасция утолщена в области пупка и становится более выраженной у паховых связок. Предбрюшинная клетчатка больше выражена в нижнем отделе и ближе к пояснице. Через клетчатку проходят своими основными стволами a. epigastrica inferior и а. circumflexa ilium profunda. Их сопровождают одноименные вены.
Пристеночная брюшина — последний слой стенки живота. Вверху она продолжается на диафрагму и внизу опускается в полость таза. На внутренней поверхности передней брюшной стенки брюшина формирует складки и углубления. Три складки определяются между пупком и мочевым пузырем. Одна расположена по средней линии тела и направлена на верхушку мочевого пузыря — срединная пупочная (plica umbilicalis mediana), остальные следуют к боковым поверхностям мочевого пузыря — средние пупочные (plicae umbilicales mediales). Первая складка содержит заросший мочевой проток, две другие — облитерированные пупочные артерии (рис. 130). Кнаружи от последних складок, ориентируясь на середину паховых связок, имеется еще по одной складке брюшины — боковая пупочная (plica umbilicalis lateralis), (содержащая нижние надчревные сосуды (a. et v. epigastricae inferior). У нижней границы передней брюшной стенки пять упомянутых складок брюшины формируют парные углубления, или ямки. Надпузырные ямки (fossae supravesicales) ограничены срединной и средней пупочными складками. Средние паховые ямки (fossae inguinales media) находятся между средней и боковой пупочной складкой брюшины. Наружные паховые ямки (fossa inguinales lateralis) лежат кнаружи от боковой пупочной складки, соответствуют внутреннему отверстию пахового канала.
Рис. 130. Передняя стенка живота. Вид со стороны брюшной полости. Справа удалены брюшина и поперечная фасция. 1 — m. transversus abdominis; 2 — m. rectus abdominis; 5 — a. epigastrica Inferior и plica umbilicale lateralis; 4 — lig. inguinalis; 5 — кость; 6 — a. femoralis; 7 — v. femoralis; 8 — ductus deferens; 9 — lig. umbilicalis lateralis и plica umbilicale media; 10 — мочевой пузырь; 11 — линия разреза брюшины; 12 — plica umbilicale mediana; 13 — fossa supravesicalis; 14 — fossa inguinalis medialis; 15 — fossa inguinalis lateralis; 16 — пупок.
РЕЗУЛЬТАТЫ ЛЕЧЕНИЯ ПУПОЧНЫХ ГРЫЖ С ВЫПОЛНЕНИЕМ ЛИФТИНГА БРЮШНОЙ СТЕНКИ И УРОГЕНИТАЛЬНОГО ОТДЕЛА ПРОМЕЖНОСТИ У ЖЕНЩИН С ОЖИРЕНИЕМ И НЕДЕРЖАНИЕМ МОЧИ | Суковатых
1. Барт И. И., Иванов В. П., Иванов С. В. Функциональная активность рибосомальных генов и ее вовлеченность в формирование вентральных грыж у человека // Человек и его здоровье : Курский науч.- практ. вестн. 2012. № 3. С. 37–41.
2. Дисплазия соединительной ткани : современные подходы к клинике, диагностике и лечению / Р. О. Демидов, С. А. Лапшина, С. П. Якупова, Р. Г. Мухина // Практ. медицина. 2015. Т. 2, № 4. С. 37–40.
3. Друк И. В., Нечаева Г. И. Клапанный синдром : Дисплазия соединительной ткани : характеристика клинических проявлений, прогноз течения // Междунар. журн. сердца и сосудистых заболеваний. 2015. Т. 3, № 8. С.32–39.
4. Суковатых Б. С., Валуйская Н. М., Нетяга А. А. и др. Влияние анатомо-функциональной недостаточности брюшной стенки на прогноз возникновения послеоперационных вентральных грыж // Хирургия. 2014. № 1. С. 43–47.
5. Косинец В. А., Штурич И. П., Украинец Е. А. Опыт комбинированной абдоминопластики и ненатяжной герниопластики передней брюшной стенки // Новости хир. 2012. Т. 20, № 2. С. 101–104.
6. Пат. 2668489 РФ. Эндопротез для пластики пупочных грыж с лифтингом мышечно-апоневротических тканей гипогастральной области и урогенитального отдела промежности у женщин и способ его применения / Б. С. Суковатых, В. А. Жуковский, А. А. Нетяга, Н. М. Валуйская, Т. В. Мутова, Е. В. Герасимчук ; заявитель и патентообладатель Курский гос. мед. ун-т. № 2017120624 ; заявл. 13.06.2017 ; опубл. 01.10.2018, Бюлл. № 28.
7. Klinge U., Klosterhalfen B. Mesh implants for hernia repair : an update // Expert Rev Med Devices. 2018. Vol. 15, № 10. P. 735–746.
8. Паршиков В. В., Романов Р. В., Градусов В. П. и др. Экспериментально-клиническое обоснование применения эндопротезов из репертена для пластики брюшной стенки // Вестн. хир. им. И. И. Грекова. 2010. Т. 169, № 4. С. 26–30.
9. Anurov M. V., Titkova S. M., Oettinger A. P. Biomechanical compatibility of surgical mesh and fascia being reinforced : dependence of experimental hernia defect repair results on anisotropic surgical mesh positioning // Hernia. 2012. Т. 16, № 2. P. 199–210.
10. Касян Р. Г., Куприянов Ю. А. Функциональные аспекты различных форм недержания мочи у женщин // Мед. совет. 2014. № 19. С. 56–60.
Пупочное кольцо — обзор
Жеребята
У жеребят уроперитонеум чаще всего развивается после разрыва мочевого пузыря во время родов у жеребят с распространенностью от 0,5% до 2,5%. 3,8–10 Общепринятое объяснение состоит в том, что высокое внутрипузырное давление, которое возникает во время прохождения через тазовый канал во время родов, в сочетании с закупоркой уретры, приводит к разрыву мочевого пузыря у жеребят, родившихся с умеренно полным мочевым пузырем. Однако наличие клапанов задней уретры является наиболее частой причиной обструкции нижних мочевых путей у младенцев мужского пола и может вызвать разрыв мочевого пузыря, пузырно-мочеточниковый рефлюкс и гидронефроз, но у лошадей эта проблема еще не обнаружена. 11 Разрывы мочевого пузыря обычно имеют длину от 2 до 5 см на дорсальной поверхности с геморрагическими и отечными краями (рис. 66-1). 3 Хирургическое исследование также выявило у некоторых жеребят вентральные разрывы мочевого пузыря 8,12 или дефекты мочевого пузыря с гладкими краями без признаков травматического разрыва, 8,10,13,14 очаговых областей некроза стенки мочевого пузыря, так как а также очевидное отсутствие частей мочевого пузыря. 15 Хотя это не ясно, было высказано предположение, что эти последние дефекты могут быть аномалиями развития, а не разрывами.
Чрезмерное вздутие или мегавезика мочевого пузыря также было описано у мертворожденных 16 и неонатальных жеребят с вздутием живота с разрывом мочевого пузыря или без него. 12,17 In utero Расширение мочевого пузыря предполагает обструкцию нижних отделов мочевого пузыря, но определенная причина обструкции в этих случаях не была обнаружена. Однако слишком длинная пуповина (> 85 см) может привести к периодической урахальной обструкции, 16 , но в этом случае моча, продуцируемая внутриутробно , должна пройти в амниотическую полость через уретру.Вздутие мочевого пузыря, вызывающее вздутие живота, можно спутать с мочевым пузырем. Например, увеличенный вялый мочевой пузырь был обнаружен у жеребенка, перенесшего исследовательскую целиотомию по поводу подозрения на мочеиспускание. Половина чрезмерно растянутого мочевого пузыря была удалена, и жеребенок выжил. 12 Аномальное сращение мочевого пузыря с внутренним пупочным кольцом с отсутствием урахуса препятствовало опорожнению мочевого пузыря и вызвало вздутие живота из-за мегавезика в другом отчете. 18 Мочевой пузырь был отделен от пупочного кольца во время хирургического обследования для восстановления нормальной анатомической и функциональной целостности мочевого пузыря.Вздутие живота также было описано у жеребенка старшего возраста с заметно растянутым мочевым пузырем, связанное с сращением мочевого пузыря с урахусом. 19 У жеребенка, замеченного автором, мегавезика с мочевым пузырем была исправлена хирургическим удалением большой части мочевого пузыря, но у жеребенка после отлучения от груди возникли периодические колики, а при вскрытии было обнаружено сужение дистальной части тонкой кишки. Таким образом, мегавезика остается плохо изученным состоянием и при обнаружении требует тщательной оценки других врожденных аномалий.
Вздутие мочевого пузыря также распознается у жеребят с синдромом перинатальной асфиксии (ПАС), особенно в лежачем положении. 12,20,21 Ультразвуковое исследование может выявить либо увеличенный мочевой пузырь, либо неполное опорожнение мочевого пузыря, и оба пола, по-видимому, подвергаются одинаковому риску возникновения этой проблемы. Временное использование постоянного катетера мочевого пузыря, чтобы поддерживать мочевой пузырь пустым, полезно для снижения риска разрыва, но восходящая инфекция мочевых путей может быть осложнением. Локализованный сепсис урахуса у этих пациентов, а также у жеребят с септицемией может привести к урахальному подтеканию мочи. 12,20,21 Моча может просачиваться в брюшную полость, вызывая уроперитонеум, или извне, вызывая открытый урахус. Моча также может просачиваться в подкожные ткани и вызывать образование отека (собственно мочи), выходящего из пупка. 8,12,22
Жеребята с разрывом мочевого пузыря, сохраненные во время родов, часто кажутся здоровыми и хорошо кормятся в течение первых 24–48 часов после жеребенка. Ранние признаки включают снижение активности при кормлении грудью и вялость, за которыми следует прогрессирующее вздутие живота и признаки перемежающихся колик. 8–10 Некоторые жеребята постоянно принимают позу, чтобы помочиться, но такое поведение можно спутать с задержкой мекония. Небольшие различия в натуживании, наблюдаемые при этих двух проблемах, могут заключаться в том, что жеребята с мочевым брюшком имеют опущенный пенис и периодически выделяют небольшое количество мочи, тогда как жеребята с импакцией мекония часто демонстрируют более сильное поднятие хвоста и виляние. Скорость накопления мочи в брюшной полости зависит от размера дефекта. Клинические признаки с меньшими разрывами, обычно в области урахуса, могут не проявиться до 3-7-дневного возраста.
Клинико-патологическая оценка обычно выявляет гипонатриемию, гипохлоремию и умеренную или выраженную гиперкалиемию наряду с азотемией. 8–10,23,24 Эти изменения электролитов могут привести к развитию тонкого мышечного тремора и неврологического дефицита. 8,25 Мочеиспускание брюшной полости может быть подтверждено путем измерения отношения перитонеальной жидкости к креатинину сыворотки более двух. 8–10,23,24 Чаще всего уроабдомен становится подозрительным, когда большое количество свободной жидкости в брюшной полости визуализируется с помощью трансабдоминальной ультрасонографии (рис. 66-2), так что подтверждающий анализ перитонеальной жидкости не всегда проводится.
Поскольку жеребята с ПА или сепсисом часто лежат в лежачем положении, частоту мочеиспускания трудно оценить, а наличие неврологического дефицита можно отнести к гипоксически-ишемической энцефалопатии или менингиту. У лежачих жеребят изначально может быть сухой пупок, из которого снова начинает течь моча, особенно когда они не могут эффективно опорожняться и имеют хроническое вздутие мочевого пузыря. Бесшумный уроабдомен может развиться с просачиванием урахала в брюшную полость и может не обнаруживаться до тех пор, пока не станет очевидным вздутие живота.Однако это случается редко, потому что большинство госпитализированных новорожденных проходят повторное обследование один или два раза в день с помощью УЗИ брюшной полости. В результате, увеличивающееся количество свободной перитонеальной жидкости часто обнаруживается до того, как разовьется сильное вздутие живота. На этих ранних стадиях уроабдомена изменения концентраций электролитов в сыворотке и азотемия менее серьезны, но концентрация креатинина в перитонеальной жидкости все равно должна быть значительно выше, чем в сыворотке. 11,20,21
Какая анатомия пупка имеет отношение к пупочным заболеваниям?
Автор
Роберт К. Минкес, доктор медицины, доктор философии Медицинский директор педиатрической хирургической службы Детской больницы Голизано на юго-западе Флориды; Группа врачей Ли
Роберт К. Минкес, доктор медицины, доктор философии является членом следующих медицинских обществ: Alpha Omega Alpha, Американский колледж хирургов, Американская медицинская ассоциация, Американская педиатрическая хирургическая ассоциация, Phi Beta Kappa
Раскрытие информации: не раскрывать.
Соавтор (ы)
Стивен М. Мегисон, доктор медицины Профессор хирургии Юго-Западного медицинского центра Техасского университета; Медицинский директор травматологической службы, Детский медицинский центр, Даллас
Стивен М. Мегисон, доктор медицинских наук, является членом следующих медицинских обществ: Американской академии педиатрии, Американской ассоциации хирургии травм, Американской ассоциации педиатрических хирургов, Американского общества травматологов, Общества. of Critical Care Medicine
Раскрытие: Ничего не раскрывать.
Ли Эрн Чен, доктор медицины Медицинский директор хирургических служб, Baylor Health Care System; Директор по исследованию результатов хирургических вмешательств, Департамент хирургии, Медицинский центр Университета Бэйлора
Ли Эрн Чен, доктор медицинских наук, является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия педиатрии, Американский колледж хирургов, Американская медицинская ассоциация, Американская педиатрия. Хирургическая ассоциация
Раскрытие информации: не раскрывать.
Марк В. Мацциотти, доктор медицины Доцент кафедры хирургии и педиатрии, Медицинский колледж Бейлора, Детская больница Техаса
Марк В. Мацциотти, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия педиатрии, American Medical Ассоциация, Американский колледж хирургов, Американская педиатрическая хирургическая ассоциация, Phi Beta Kappa
Раскрытие: Ничего не нужно раскрывать.
Юджин С. Ким, доктор медицины, FACS, FAAP Доцент кафедры хирургии детской хирургии Медицинской школы Кека Университета Южной Калифорнии; Лечащий детский хирург, Детская больница Лос-Анджелеса
Юджин С. Ким, доктор медицины, FACS, FAAP является членом следующих медицинских обществ: Американская академия педиатрии, Американская ассоциация исследований рака, Американский колледж хирургов, Американская медицинская ассоциация, Американская педиатрическая больница. Хирургическая ассоциация, Ассоциация академической хирургии, Общество лапароэндоскопических хирургов, Общество университетских хирургов, Техасская медицинская ассоциация, Детская онкологическая группа
Раскрытие: Ничего не разглашать.
Специальная редакционная коллегия
Мэри Л. Виндл, PharmD Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: нечего раскрывать.
Дебора Ф. Биллмайр, доктор медицины Доцент кафедры хирургии, Медицинский центр Университета Индианы
Дебора Ф. Биллмайр, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия педиатрии, Американский колледж хирургов, США Педиатрическая хирургическая ассоциация, Phi Beta Kappa, Society of Critical Care Medicine
Раскрытие: Ничего не раскрывать.
Главный редактор
Юджин С. Ким, доктор медицины, FACS, FAAP Доцент кафедры хирургии детской хирургии Медицинской школы Кека Университета Южной Калифорнии; Лечащий детский хирург, Детская больница Лос-Анджелеса
Юджин С. Ким, доктор медицины, FACS, FAAP является членом следующих медицинских обществ: Американская академия педиатрии, Американская ассоциация исследований рака, Американский колледж хирургов, Американская медицинская ассоциация, Американская педиатрическая больница. Хирургическая ассоциация, Ассоциация академической хирургии, Общество лапароэндоскопических хирургов, Общество университетских хирургов, Техасская медицинская ассоциация, Детская онкологическая группа
Раскрытие: Ничего не разглашать.
Дополнительные участники
Роберт Келли, доктор медицины
Роберт Келли, доктор медицины, является членом следующих медицинских обществ: Американская академия педиатрии, Американский колледж хирургов, Американская медицинская ассоциация, Американская педиатрическая хирургическая ассоциация, Американское общество абдоминальных хирургов, Медицинское общество Вирджиния, Медицинская академия Норфолка, Южная медицинская ассоциация
Раскрытие: Ничего не подлежит разглашению.
Благодарности
Роберт С. Блосс, доктор медицины Клинический адъюнкт-профессор хирургии и педиатрии, Медицинская школа Техасского университета; Клинический доцент кафедры хирургии медицинского колледжа Бейлора; Консультант, Хьюстонские детские хирурги
Роберт С. Блосс, доктор медицины, является членом следующих медицинских обществ: Американской академии педиатрии, Американского колледжа хирургов, Американской медицинской ассоциации, Американской педиатрической хирургической ассоциации, Юго-западного хирургического конгресса и Техасского педиатрического общества
Раскрытие: Ничего не нужно раскрывать.
Анатомия и эмбриология пупка у новорожденных: обзор и клинические корреляции
Тамилсельван К., Мохан А., Чеслин-Кертис С., Эйзенхут М. Стойкие пупочные выделения из кисты омфаломезентериального протока, содержащей слизистую оболочку желудка. Case Rep Pediatr, 2012; 2012: 482185
PubMed PubMed Central Google Scholar
Abhyankar A, Lander AD. Пупочные расстройства. Хирургия (Оксфорд) 2004; 22 (9): 214–217
Статья Google Scholar
Шоу WW, Aston SJ, Zide BM. Реконструкция багажника. В: McCarthy JG. Пластическая хирургия. Vol. 6. Филадельфия: WB Saunders, 1990. 3675–3796
Google Scholar
Маркони Ф. Реконструкция пупка: простая техника. Пласт Реконстр Сург 1995; 95 (6): 1115–1117
CAS PubMed Статья Google Scholar
Фокнер-Корбетт Д., Николсон Дж. А., Буллен Т., Кросс П., Бейли Д., Скотт М. Х.Анатомические вариации положения пупка и последствия для лапароскопической хирургии. Int J Surg 2010; 8 (7): 540–578
Статья Google Scholar
Du-Plessis DJ. Краткий обзор хирургической анатомии. 11-е изд. Бристоль: John Wright and Son Ltd., 1975
Google Scholar
Смит Т. Основы анестезии. 3-е изд. Кембридж: Издательство Кембриджского университета, 2009
Книга Google Scholar
Уильямс AM, Brain JL. Нормальное положение пупка у новорожденного: помощь в улучшении косметического результата при большом экзомфалезе. J Pediatr Surg 2001; 36 (7): 1045–1046
CAS PubMed Статья Google Scholar
Снелл Р. Клиническая анатомия по регионам. 9 изд. Липпинкотт, 2012
Google Scholar
Селлерс Дж., Ньюман Дж. Х. Дезинфекция пупка при абдоминальной хирургии.Lancet 1971; 298 (7737): 1276–1278
Артикул Google Scholar
Апрель EW. Анатомия: Национальная медицинская серия для независимого изучения. 2-е изд. Медицинское издание Wily, 1990
Google Scholar
Хегази А.А. Клиническая эмбриология для студентов-медиков и аспирантов. Берлин: Lap Lambert Academic Publishing, 2014
Google Scholar
Schoenwolf GC, Bleyl SB, Brauer PR, Francis-West PH. Ларсенс Эмбриология человека. 5-е изд. Черчилль Ливингстон, 2015
Google Scholar
Sadler TW. Медицинская эмбриология Лангмана. 13-е изд. Балтимор, 2015
Google Scholar
Стединг Г. Анатомия человеческого эмбриона: сканирующий электронный микроскопический атлас. Каргер, Базель, 2008
Google Scholar
Khati NJ, Enquist EG, Javitt MC. Визуализация пупка и околопупочной области. Радиография 1998; 18 (2): 413–431
CAS PubMed Статья Google Scholar
Sinnatamby CS. Анатомия Ласта: региональная и прикладная. 11-е изд. Черчилль Ливингстон, 2006
Google Scholar
Merkle EM, Gilkeson RC. Остатки кровообращения плода: вид на МДКТ у взрослых.AJR Am J Roentgenol 2005; 185 (2): 541–549
PubMed Статья Google Scholar
Разви С., Мерфи Р., Шласко Э., Каннингем-Рандлс К. Задержка отделения пуповины, связанная с урахальными аномалиями. Педиатрия 2001; 108 (2): 493–494
CAS PubMed Статья Google Scholar
Джозеф Т., Лендер А.Д. Детские грыжи, связанные с пупком.Хирургия 2005; 23 (9): 326–327
Google Scholar
Поэнару Д. Заболевания пупка у младенцев и детей: согласованное заявление Канадской ассоциации детских хирургов. Педиатр по детскому здоровью 2001; 6 (6): 312–313
Google Scholar
Поддар Р., Хартли Л. Экзомфалос и гастрошизис. BJA: CEACCP 2009; 9 (2): 48–51
Google Scholar
Дуракбаса К.У., Окур Х., Мутус Х.М., Бас А, Озен М.А., Сехиралти В., Тосяли А.Н., Земхери И.Е. Симптоматические остатки омфаломезентериального протока у детей. Pediatr Int 2010; 52 (3): 480–484
PubMed Статья Google Scholar
MorreseyPR. Пупочные проблемы. Сосредоточьтесь на рассмотрении дела первого года жизни / 2014. Доступно по адресу: http://www.aaep.org/custdocs/5% 20Morresey% 20-% 20Umbilical% 20Problems.pdf
Фархат А.С., Мохаммадзаде А.Сравнение двух и двадцати четырех часов солевого порошка при лечении детской пупочной гранулемы. Медицинский центр Красного Полумесяца Ирана, 2008 г .; 10 (4): 267–269
Google Scholar
Нагар Х. Пупочная гранулема: новый подход к старой проблеме. Pediatr Surg Int 2001; 17 (7): 513–514
CAS PubMed Статья Google Scholar
Пирс Б.Т., Дэнс В.Д., Вагнер РК, Аподака СС, Нильсен ЧП, Калхун Британская Колумбия.Перинатальный исход после диагностики единственной пупочной артерии у плода. J Matern Fetal Med 2001; 10 (1): 59–63
CAS PubMed Статья Google Scholar
Джонс К.Л., Бениршке К., Чемберс CD. Гастрошизис: этиология и патогенез развития. Clin Genet 2009; 75 (4): 322–325
CAS PubMed Статья Google Scholar
Кравиц Х.Температура пупка. J Pediatr 1966; 68 (3): 418–422
CAS PubMed Статья Google Scholar
Cameron GS, Lau GYP. Пупок как место временной колостомы у младенцев. J Pediatr Surg 1982; 17 (4): 362–364
CAS PubMed Статья Google Scholar
Строение прямой и непрямой пупочной грыжи и последствия хирургического вмешательства у детей | Annals of Pediatric Surgery
Анатомия передней брюшной стенки неизменно вызывает интерес анатомов на протяжении десятилетий.Это сыграло значительную роль в хирургии. Кроме того, брюшная стенка считалась важным средством открытия брюшины, где она участвует в формировании грыжевого мешка. Поэтому передняя брюшная стенка является объектом различных хирургических исследований в отношении заживления и закрытия ран [2].
Одной из самых распространенных проблем, с которыми сталкиваются детские хирурги, является пупочная грыжа. Сообщалось, что частота рецидивов пупочной грыжи составляет около 10–15% [7]. Традиционная пластика пупочной грыжи включала поперечное закрытие фасциального дефекта белой линии [6] . Этот метод используется для обоих типов пупочной грыжи без учета структурных различий между этими двумя типами. В большинстве литературных исследований обсуждается разница между прерывистым и непрерывным закрытием или восстановлением с использованием сетки и без нее [11].
В исследовании El Den et al. Не было разницы между непрерывным и прерывистым закрытием дефекта пуповины [12]. Мы не смогли найти никаких исследований в литературе о гистологических различиях пупочного дефекта и их влиянии на репарацию.
Conze et al. в 2005 г. объяснил высокую частоту рецидивов послеоперационной грыжи (40%) направлением линии шва по отношению к поперечным коллагеновым волокнам в белой линии. Это предположение открыло путь к размышлениям о роли поперечных волокон коллагена в белой линии в заживлении ран [13].
Axer и его коллеги в 2001 году продемонстрировали, что lamina fibrae transversae (поперечные волокна в белой линии) могут иметь значение при выборе направления лапаротомного разреза.Они добавили, что поперечные разрезы лапаротомии более устойчивы к разрыву, чем продольные разрезы. Фактически, при поперечной лапаротомии поперечные волокна в влагалищах белой линии и прямой мышцы живота не разрезаются и могут выполнять свою функцию, в то время как при продольных разрезах швы не фиксируются между разрезанными поперечными волокнами [2].
В этом исследовании изучалась гистологическая структура пупочного кольца при обоих типах пупочной грыжи, чтобы выявить разницу в структуре между двумя типами и изменить технику хирургического восстановления в соответствии с расположением коллагеновых волокон, чтобы дать больше прочности для восстановления за счет восстановления в основном поперечных волокон коллагена в белой линии.Пациентам в нашем исследовании была проведена хирургическая пластика пупочной грыжи традиционным методом (поперечное закрытие фасциального дефекта при обоих типах грыжи), а перед закрытием — биопсия из верхнего, нижнего, правого и левого углов грыжи. пупочное кольцо было снято. Биопсии сохраняли в 10% формалине, а парафиновые срезы делали после сушки и очистки образцов. Образцы окрашивали гематоксилином и эозином и исследовали под световым микроскопом.
Было обнаружено, что коллаген является преобладающим белком в фасциальных слоях брюшной полости и составляет 80% структурной ткани. Два типа коллагеновых волокон были обнаружены в структуре белой линии: поперечные волокна, которые отвечают за противодействие внутрибрюшному давлению, и косые волокна, которые в основном участвуют в движении. Снижение уровня поперечного коллагена в ране снижает прочность раны на растяжение и увеличивает риск механического разрушения раны и может привести к расхождению раны [2].
Мы обнаружили, что расположение коллагеновых волокон в четырех углах кольца пупочной грыжи значительно различается для обоих типов грыжи. При прямом типе поперечные волокна коллагена значительно преобладали на верхней и нижней границах кольца. Следовательно, закрытие будет более устойчивым, если оно будет выполнено поперечно (верхняя и нижняя границы совпадают). При непрямом типе поперечные волокна коллагена значительно преобладали на правой и левой границах кольца.Таким образом, закрытие будет более устойчивым, если оно будет выполнено продольно (правая и левая границы накладываются друг на друга).
У нас нет достаточных данных, чтобы определить, имеет ли это структурное различие практическое хирургическое значение или нет, но это может быть очень полезно для применения в повторяющихся случаях, чтобы уменьшить частоту расхождений. Дальнейшие исследования с использованием электронной микроскопии для определения количества коллагена в четырех углах пупочного кольца могут быть очень полезны для подтверждения или опровержения нашей гипотезы.Принимая во внимание другие факторы, которые могут привести к рецидиву, такие как сопутствующие заболевания, необходимо учитывать тип швов и размер пупочной грыжи, прежде чем вносить какие-либо изменения в стандартный способ закрытия пупочной грыжи.
Существуют и другие факторы, которые могут повлиять на заживление и увеличить частоту рецидивов, например, возраст и пол пациентов, но предыдущие исследования в литературе не показали значительного влияния на частоту рецидивов [13, 14].
Детская, желудочно-кишечная и гепатология: пупочная грыжа: введение пупочной грыжи: заболевания и состояния
Введение
Пупочная грыжа — один из самых распространенных дефектов брюшной стенки, встречающихся у маленьких детей.Пупочная грыжа определяется как выпуклость, видимая и / или ощущаемая на пупке или пупке. Брюшное содержимое может выступать за пределы брюшной полости через дефект брюшной стенки на месте пупка.
Заболеваемость:
Почти 10-20% детей страдают пупочной грыжей. Мальчики и девочки страдают одинаково. Чаще встречается (20-30%) у афроамериканских детей и 4% у белых детей. Заболеваемость выше у младенцев с недоношенными, с низкой массой тела при рождении, врожденным гипотиреозом, синдромом Дауна, трисомией 13, трисомией 18, трисомией 21, синдромом Гурлера, синдромом Беквита-Видемана или детьми, нуждающимися в перитонеальном диализе. 1
Патофизиология пупочной грыжи:
Пупочная область вовлечена в очень сложные процессы внутриутробной жизни. На эмбриональной стадии существует широко открытое сообщение между желточным мешком и примитивным кишечником. Во время развития плода в утробе матери происходит грыжа средней кишки у ребенка за пределами тела в желточном мешке на 32 день, происходит вращение кишечника. Эта физиологическая пупочная грыжа сохраняется до 9-й недели, а на 10-й неделе кишечник возвращается обратно в брюшную полость.В 3 триместре сужается отверстие вокруг пупочных сосудов и урахуса. В постнатальном периоде пупочное кольцо образуется, когда мезодерма мышцы и фасции вокруг пупочных сосудов и урахуса сокращается. Пупочная грыжа возникает из-за того, что пупочное кольцо не закрылось. 2
Клиническая анатомия пупочной грыжи:
Пупочное кольцо (фиброзно-мышечное кольцо) — широкий дефект брюшной стенки. Размер фактического фасциального дефекта варьируется от 1 до 4 см.Кольцо спереди окаймлено белой линией, латерально влагалищем прямой мышцы живота, а сзади — пупочной фасцией и брюшиной (рис. 1). Когда содержимое брюшной полости (кишечник и / или мезентериальный жир) прорывается через кольцо, они покрываются брюшиной. (Фигура 2). Степень выступа кожи не указывает на размер пупочного дефекта. Поэтому важно уменьшить содержимое грыжи и ощутить фактический размер кольца. 1,2
Рисунок 1: Схематическая диаграмма слоев брюшной стенки у здоровых.
Рисунок 2: Схематическая диаграмма пупочной грыжи и ее связь со слоями брюшной стенки
Признаки и симптомы:
Дети с пупочной грыжей проявляются в раннем детстве в виде выпуклости на пупке. Выпуклость становится более заметной после плача, кашля или напряжения. В противном случае они протекают бессимптомно и редко вызывают боль. Мешочек может содержать петлю кишечника, которая легко проталкивается обратно в брюшную полость или некоторое количество перитонеального жира. 1,2
Расследования
Пупочная грыжа — это клинический диагноз. Для диагностики этого состояния не требуется специальных исследований. Если присутствуют какие-либо осложнения, может быть выполнено УЗИ брюшной полости или КТ брюшной полости.
Управление:
Использование давящей повязки или других приспособлений для удержания грыжи в уменьшенном состоянии не помогает при раннем закрытии пупочной грыжи. Это может привести к раздражению кожи и не рекомендуется.
Хирургический ремонт:
Большинство пупочных грыж устраняется прямым закрытием дефекта. В отличие от взрослых, протезирование не требуется.
Наиболее распространенный метод хирургического восстановления выглядит следующим образом:
- Делается небольшой поперечный инфра-пупочный разрез
- Грыжевой мешок идентифицируется и отделяется от дермы
- Иссечение грыжевого мешка
- Шитье фасциального дефекта поперечным способом нерассасывающимися швами.
Дефекты пуповины более 3 см называются Гигантскими пупочными грыжами. 4
Осложненные грыжи чаще встречаются с небольшими дефектами.
Частые осложнения после операций:
Послеоперационные заболевания наблюдаются у 2% пациентов, которые включают поверхностную раневую инфекцию, гематому и серому. Рецидив может наблюдаться у 2% пациентов, которым проводится повторная операция. 5
Осложнения:
Лишение свободы, удушение, непроходимость кишечника, эрозия вышележащей кожи и перфорация кишечника — редкие явления у младенцев и маленьких детей.Риск лишения свободы значительно возрастает с уменьшением пупочного кольца от 0,5 до 1,5 см. 3
Прогноз:
Большинство пупочных грыж не представляют проблемы. К 2 годам 80% пупочных грыж закрываются самопроизвольно и не требуют хирургической коррекции.
Дефект более 1,5 см, как правило, самопроизвольно не закрывается. Хирургическая коррекция должна рассматриваться при большой пупочной грыже, старше 4 лет и грыже ущемления.Пупочная грыжа закрывается до школьного возраста. 1,2,3
NORD (Национальная организация по редким заболеваниям)
Точный механизм гастрошизиса не известен, однако было предложено несколько теорий.
Совсем недавно было высказано предположение, что гастрошизис является дефектом средней линии первичного пупочного кольца, основываясь на находках у плодов и новорожденных людей. Уже через 35 дней после зачатия после слияния двух стеблей тела амнио-эктодермальное соединение либо не повреждено с правой стороны, либо позже отделяется, позволяя кишечнику и другим органам выпадать наружу.Эта гипотеза основана на подробной клинической оценке плодов человека в дополнение к нашему нынешнему пониманию эволюции амниот и биологии развития.
Сообщалось о нескольких семьях, в которых гастрошизис имел место у братьев и сестер или у детей с заболеваниями дальнего родства, имеющих несколько поколений. Различные исследования показывают, что гастрошизис может следовать аутосомно-рецессивному или доминантному типу наследования в некоторых семьях.
Рецессивные генетические нарушения возникают, когда человек наследует аномальный ген от каждого родителя.Если человек получает один нормальный ген и один аномальный ген для заболевания, он будет носителем болезни, но обычно не проявляет симптомов. Риск для обоих родителей-носителей передать аномальный ген и, следовательно, иметь больного ребенка, составляет 25% при каждой беременности. Риск иметь ребенка-носителя, как и родителей, составляет 50% при каждой беременности. Вероятность того, что ребенок получит нормальные гены от обоих родителей, составляет 25%. Риск одинаков для мужчин и женщин.
Доминирующие генетические нарушения возникают, когда для того, чтобы вызвать конкретное заболевание, необходима только одна копия неработающего гена.Нерабочий ген может быть унаследован от любого из родителей или может быть результатом мутировавшего (измененного) гена у пораженного человека. Риск передачи неработающего гена от пораженного родителя потомству составляет 50% для каждой беременности. Риск одинаков для мужчин и женщин.
Не всегда сообщалось о хромосомных или генетических аномалиях в качестве причины гастрошизиса. Наиболее вероятное объяснение состоит в том, что изолированный гастрошизис следует многофакторному наследованию, так что несколько генов или генетическая предрасположенность в сочетании с фактором окружающей среды действуют вместе, вызывая аномалию.Двумя наиболее постоянными факторами риска гастрошизиса являются возраст матери (самый высокий риск в самой молодой популяции женщин, моложе 20 лет) и воздействие сигаретного дыма на мать. Кроме того, пять исследований показали, что инфекции мочеполовых путей у матери повышают риск гастрошизиса.
Изменения (мутации) в нескольких генах ( ICAM1, NOS3, и NPPA .) Были связаны с повышенным риском гастрошизиса. Эти результаты считаются предварительными, и необходимы дополнительные исследования, чтобы определить, могут ли эти мутации вызывать гастрошизис.
Брюшная стенка, пупок, брюшина, брыжейки, сальник и забрюшинное пространство
Десмоидная опухоль
Десмоидная опухоль, также известная как фиброматоз или агрессивный фиброматоз , является необычным унаследованным или спорадическим новообразованием. синдром, в первую очередь семейный аденоматозный полипоз (FAP) и синдром Гарднера, аутосомно-доминантный синдром аденоматозных полипов или аденокарциномы желудочно-кишечного тракта, остеом и опухолей кожи и мягких тканей.Эти опухоли возникают из фиброапоневротической ткани и обычно представляют собой медленно растущую массу. Хотя у них отсутствует метастатический потенциал, они являются местно агрессивными и инвазивными, с высокой склонностью к рецидивам.
Десмоидные опухоли обычно классифицируются по расположению как экстраабдоминальные десмоиды или десмоиды на конечностях (т. Е. Опухоли, возникающие в проксимальных конечностях или поясе конечностей), опухоли брюшной стенки и внутрибрюшные десмоиды, которые включают брыжейку, таз или кишечник. стена.
Частота десмоидных опухолей среди населения в целом составляет от 2,4 до 4,3 случая / миллион; этот риск увеличивается в 1000 раз у пациентов с ФАП. 2, 3 Подавляющее большинство десмоидных опухолей носят спорадический характер, как правило, у молодых женщин во время беременности или в течение года после родов. Использование оральных контрацептивов также было связано с возникновением этих опухолей. Эти ассоциации в сочетании с обнаружением рецепторов эстрогена в опухоли предполагают регулирующую роль эстрогена в этом заболевании.
Пациенты с десмоидной опухолью с бессимптомным новообразованием или симптомами, связанными с массовым эффектом от опухоли. Часто существует временная связь между обнаружением опухоли и предшествующей историей травмы брюшной полости или операции. 3 Визуализация (КТ или МРТ) необходима для полного определения степени поражения опухоли, но в противном случае нет необходимости определять стадию метастатического заболевания. На КТ десмоидная опухоль выглядит как однородная масса, возникающая из мягких тканей брюшной стенки (рис.45-10). Десмоидная опухоль будет выглядеть как однородная и изоинтенсивная масса по сравнению с мышцами на Т1-взвешенных МРТ-изображениях, тогда как Т2-взвешенные изображения демонстрируют большую гетерогенность и сигнал немного менее интенсивный, чем у жира.
Для установления диагноза требуется биопсия. Биопсия стержневой иглы или послеоперационная биопсия покажут опухоль, состоящую из пучков веретенообразных клеток и обильной фиброзной стромы. Центр опухоли часто бесклеточный, тогда как периферия содержит большую часть фибробластов.Гистология может быть похожа на гистологию фибросаркомы низкой степени злокачественности, но диагностика обычно не представляет трудностей, поскольку фибробласты высоко дифференцированы и не обладают митотической активностью, присущей злокачественным новообразованиям. Иммуногистохимия может помочь прояснить трудные диагнозы; опухоли обычно окрашиваются положительно на β-катенин, актин и виментин и отрицательно окрашиваются на цитокератин и S-100.
Резекция опухоли с широким краем нормальной ткани в настоящее время считается оптимальным методом лечения.Часто размер этой резекции требует реконструкции брюшной стенки с помощью местных тканевых лоскутов или сетчатых протезов. Полнота резекции — важный прогностический фактор; Stojadinovic и его коллеги 4 сообщили, что 68% десмоидных опухолей, резецированных с положительным краем, рецидивируют в течение 5 лет, по сравнению ни с одной из опухолей, у которых край резекции был свободен от болезни.
Десмоиды брюшной стенки поддаются лучевой терапии, хотя лечебный эффект медленный и может прогрессировать в течение нескольких лет.Сама лучевая терапия является приемлемым вариантом лечения для пациентов с неоперабельными десмоидными опухолями или опухолями, резекция которых связана с высоким риском заболеваемости или серьезной функциональной потерей. В ретроспективном обзоре онкологического центра M.D. Андерсона сообщается, что 10-летняя частота рецидивов составляет 38% для одной операции (27% для пациентов с отрицательным краем), 25% для комбинированной хирургии и лучевой терапии и 24% для одной лучевой терапии. 5 Был также сделан вывод, что лучевая терапия может смягчить неблагоприятное влияние положительных границ на местный рецидив опухоли.В аналогичных крупных исследованиях сообщается, что уровень местного контроля составляет примерно 80% при использовании только лучевой терапии, что неизменно эквивалентно или даже превосходит только хирургическое вмешательство. 6
Адъювантная лучевая терапия является спорным вопросом, и большинство центров резервируют этот метод для пациентов с положительными границами или близкими границами из-за критических структур. Использование неоадъювантной лучевой терапии менее приемлемо, чем адъювантная лучевая терапия из-за медленного времени ответа, часто 1 год и более, с потенциалом затруднить последующую реконструкцию брюшной стенки и нескольких исследований, демонстрирующих явную пользу.
Антагонисты рецепторов эстрогенов, нестероидные противовоспалительные препараты (НПВП) и системная химиотерапия успешно используются для лечения пациентов с местнораспространенными, рецидивирующими или неоперабельными десмоидными опухолями. Использование этих агентов в адъювантных или неоадъювантных условиях недостаточно изучено, и их лучше всего использовать в условиях клинических испытаний.
Обнаружение рецепторов эстрогена на десмоидных опухолях, а также связь с беременностью и оральными контрацептивами обеспечивают определенную поддержку использования антиэстрогенов, таких как тамоксифен.Клиническое улучшение было зарегистрировано у 43% пациентов, получавших антиэстрогены, хотя скорость ответа варьируется в зависимости от исследований. Опухолевые реакции на антиэстрогены проявляются медленно, но часто длятся несколько лет. 7, 8 В большинстве сообщений о лечении НПВП использовался сулиндак, но использовался и индометацин. Исследование с использованием комбинации высоких доз тамоксифена и сулиндака рекомендовало эту схему в качестве начального лечения FAP-ассоциированных десмоидных опухолей. 9
Для лечения пациентов с неоперабельными десмоидами использовались различные схемы цитотоксической химиотерапии.
 Риск ущемления грыжевого выпячивания, как очень грозного состояния, напрямую зависит от формы и величины грыжевых ворот, размеры которых могут варьировать от нескольких миллиметров до нескольких сантиметров и приобретать форму овала, окружности или даже ромба; при этом чем меньше ворота, тем выше вероятность, что грыжа внезапно ущемится.
Риск ущемления грыжевого выпячивания, как очень грозного состояния, напрямую зависит от формы и величины грыжевых ворот, размеры которых могут варьировать от нескольких миллиметров до нескольких сантиметров и приобретать форму овала, окружности или даже ромба; при этом чем меньше ворота, тем выше вероятность, что грыжа внезапно ущемится.