Слизисто-кожный лимфонодулярный синдром [Кавасаки] (синдром/болезнь Кавасаки) у детей
Критерии постановки диагноза синдрома Кавасаки [13,23]:
1. Лихорадка, часто до 40 С˚ и выше, длительностью минимум 5 дней и наличие хотя бы четырех из приведенных ниже пяти признаков:
2. Изменения слизистых оболочек, особенно ротовой полости и дыхательных путей, сухие, в трещинах губы; «земляничный» /малиновый язык, гиперемия губ и ротоглотки.
3. Изменения кожи кистей, стоп, (в том числе плотный отек, покраснение ладоней и подошв, часто – яркая эритема над мелкими суставами кистей и стоп) в ранней фазе, а также генерализованное или локализованное шелушение в паховых областях и на подушечках пальцев рук и ног на 14-21-й день от начала заболевания.
4. Изменение со стороны глаз, прежде всего двусторонняя инъекция сосудов склер и конъюнктивы, без слезотечения и изъязвления роговицы; при осмотре в проходящем свете может быть выявлен передний увеит.
5. Увеличение размеров лимфоузлов (в 50% случаев), особенно шейных, чаще возникает одиночный болезненный узел диаметром более 1,5 см.
• Синдром Кавасаки встречается значительно чаще, чем распознается • При лихорадке более 5 дней следует подумать об этом диагнозе |
Кроме вышеуказанных симптомов, рекомендуется также при наличии следующих симптомов и признаков рассмотреть вероятность синдрома Кавасаки у ребенка [24]:
1. Сердечно-сосудистая система: аускультация (сердечный шум, ритм галопа,), изменения на ЭКГ (удлинение интервалов PR/QT аномальная Q волна, низкий вольтаж комплекса QRS, изменения сегмента ST и T-зубца, аритмии), кардиомегалия по данным обзорной рентгенограммы органов грудной клетки, ЭхоКГ (жидкость в полости перикарда, аневризмы коронарных сосудов), аневризмы периферических артерий (например, аксиллярной), загрудинные боли (стенокардия) или инфаркт миокарда
2. Желудочно-кишечный тракт: диарея, рвота, боль в животе, водянка желчного пузыря, паралитический илеус, легкая желтушность кожи, небольшое кратковременное повышение сывороточных трансаминаз.
3. Кровь: лейкоцитоз со сдвигом влево, тромбоцитоз (до 1-1,2 млн), ускорение СОЭ, повышение уровня СРБ, гипоальбуминемия, повышение уровня α2-глобулина, небольшое повышение количества эритроцитов и уровня гемоглобина
4. Моча: протеинурия, стерильная лейкоцитурия
5. Кожа: гиперемия и появление корки на месте введения БЦЖ вакцины мелкие пустулы, поперечные борозды на ногтях пальцев рук.
6. Органы дыхания: кашель, ринорея, затемнения легочных полей на обзорной ренгенограмме органов грудной клетки
7. Суставы: боль, отек
8. Неврологические: плеоцитоз в цереброспинальной жидкости (с преобладанием мононуклеаров с нормальным уровнем белка и углеводов), судороги, потеря сознания, паралич лицевого нерва, паралич конечностей
Следует подчеркнуть важность выявления склерита для предположения о СК при скудности или необычности другой симптоматики. Обнаружение при ультразвуковом исследовании расширения или, хотя бы, изменений стенок коронарных артерий, позволяет подтвердить диагноз СК при наличии лишь 2 признаков из 6.
Жалобы и анамнез
Самый существенный признак СК – стойкая лихорадка, которая начинается, как правило, внезапно, достигая 40˚С и выше, резистентная к жаропонижающим препаратам. Ее «диагностический минимум» — 5 дней, но обычно она держится намного дольше, иногда на протяжении месяца. На фоне лихорадки в течение первых 10 дней обычно появляются симптомы, относящиеся к основным критериям диагностики заболевания (типичные признаки СК): сыпь, сухие в трещинах гиперемированные губы, гиперемия и инъецированность склер, плотный отек и покраснение ладоней и подошв.
Характерный клинический признак для детей раннего возраста — покраснение и уплотнение места инъекции БЦЖ (этот признак не был внесен в список обязательных, т.к. в США нет массовой вакцинации БЦЖ).
В подострой стадии – шелушение кожи на кончиках пальцев рук и ног.
Следует тщательно провести расспрос родителей (законных представителей) с целью выявления анамнестических данных о типичных и/или вероятных проявлениях СК.Физикальное обследование
Необходимо проведение стандартного осмотра ребенка. Обязательно обратить внимание на типичные признаки СК.
Клинически может выявляться тахикардия, аритмия (вследствие вовлечения в процесс проводящей системы сердца, вплоть до развития угрожающих жизни аритмий), выслушиваться шумы в сердце вследствие поражения клапанного аппарата (митральная, аортальная, трикуспидальная недостаточность, как правило, обратимые без формирования клапанных пороков), возможно развитие сердечной недостаточности.
Лабораторная диагностика
• Рекомендовано проведение следующих лабораторных тестов (Американская Ассоциация Кардиологов (American Heart Association — AHA) и Американская Академия Педиатрии (American Academy of Pediatrics — AAP)), особенно у пациентов с вероятным неполным синдромом Кавасаки [23,25]:
— С-реактивный белок
— Общий анализ крови с оценкой СОЭ и лейкоцитарной формулой
— Общий анализ мочи (средняя порция)
— Уровень сывороточной аланинаминотрансферазы (АЛТ>50 ЕД/л)
— Уровень сывороточного альбумина
(Сила рекомендации 1; уровень доказательств С)Комментарий: Лабораторные признаки, свидетельствующие в пользу СК:
— Повышение СРБ ≥3 мг/дл или СОЭ ≥40 мм/ч)
— Лейкоцитоз ≥15,000/мкл
— Нормохромная нормоцитарная анемия
— Уровень тромбоцитов в общем анализе крови ≥450,000/мкл после 7 дня заболевания
— Стерильная лейкоцитурия (≥10 лейкоцитов в поле зрения)
— Уровень сывороточного альбумина ≤3 г/дл
Для СК типичен лейкоцитоз (более 15-20х109/л) с нейтрофилезом. На 2-й неделе может быть выявлена гипохромная анемия и нарастающий тромбоцитоз (более 1000х109/л), СОЭ обычно повышена. Тромбоцитоз сопровождается гиперкоагуляцией, угрожающей тромбозом.
• Рекомендуется также исследование коагулограммы [10, 23, 25].
(Сила рекомендации 1; уровень доказательств С)
• При неясности диагноза рекомендовано провести:
— посевы крови,
— мочи,
— мазки из зева (и/или экспресс-тест) на β- гемолитический стрептококк группы А (БГСА, Streptococcus pyogenes),
— определить антистрептолизин О (АСЛО),
— ПКТ,
— аутоантитела к нейтрофилам [6].
(Сила рекомендации 1; уровень доказательств С)
Инструментальная диагностика
• Пациентам с неясной фебрильной лихорадкой ≥ 5 дней рекомендовано провести Эхо-КГ с оценкой состояния коронарных сосудов [10,25].
(Сила рекомендации 1; уровень доказательств С)
Комментарий: при СК обычно визуализируются: жидкость в полости перикарда, аневризмы и дилатация коронарных сосудов, утолщение стенок коронарных артерий, неровные контуры, тромбоз коронарных артерий с развитием в последующем инфаркта миокарда. При тромбозе коронарных артерий отмечаются: нарушение глобальной и локальной систолической функции желудочков сердца вследствие ишемии миокарда, снижение насосной функции сердца и других параметров гемодинамики, приводящих к развитию недостаточности кровообращения.
• Пациентам с подозрением на СК рекомендовано проведение электрокардиограммы (ЭКГ) [23,25,10].
(Сила рекомендации 1; уровень доказательств С)
Комментарий: изменения на ЭКГ: в острой фазе сводятся к увеличению интервала PR, снижению вольтажа комплекса QRS, уплощению зубца T, изменениям сегмента ST. Ишемические изменения возникают позже, в подострой фазе, в результате тромбоза аневризм коронарных артерий.
• По показаниям (подозрение на инфаркт миокарда или ишемию миокарда) рекомендовано проводить исследования уровней:
— Креатинкиназы;
— Миокардиальной фракции креатинкиназы;
— Миокардиального тропонина T и I [15,14].
(Сила рекомендации 1; уровень доказательств В)
опасен ли этот синдром и как его пролечить?
Системные васкулиты – опасная группа заболеваний, поражающих крупные и мелкие артерии и сосуды. Особую опасность они составляют тогда, когда развиваются в незрелом детском организме, так как в этом случае могут привести к всевозможным осложнениям или даже летальному исходу.
Одна из патологий, которые чаще всего диагностируются у детей, носит название болезнь (синдром) Кавасаки. Как же распознать его симптомы и вовремя оказать ребенку необходимую помощь?
Описание
Болезнь Кавасаки относится к генерализованным васкулитам невыясненной этиологии острого некротизирующего характера, поражающих крупные и мелкие артерии, а также кожные покровы и слизистые оболочки организма. Впервые оно было описано в 1961 году известным японским врачом Томисаку Кавасаки.
 В группе риска находятся все дети в возрасте от полугода до восьми лет (примерно 80% больных не достигли трехлетнего возраста), причем мальчики страдают от заболевания в 1,5 чаще
В группе риска находятся все дети в возрасте от полугода до восьми лет (примерно 80% больных не достигли трехлетнего возраста), причем мальчики страдают от заболевания в 1,5 чаще
Наибольшее распространение синдром Кавасаки получил в азиатских странах – там ее частота составляет 100:100 000 детей до пяти лет.
В Европе и США заболевание встречается значительно реже – например, в Германии от него страдают 9 детей из 100 тыс. Также в истории медицины есть случаи, когда болезнь Кавасаки диагностировалась у взрослых пациентов.
Причины
Точные причины развития болезни Кавасаки пока неизвестны, но тот факт, что ее вспышки имеют некоторую цикличность и сезонную изменчивость, позволяют говорить об инфекционной природе.
К тому же обследования больных данной формой васкулита детей выявили в их крови остатки неизвестных микроорганизмов, которые больше всего напоминают вирусы.
В качестве возможных агентов, провоцирующих развитие болезни, сегодня рассматриваются вирус Эпштейн-Барра, парвовирус, стафилококк, стрептококк, ретровирус и спирохета.
Кроме того, существуют теории о том, что заболевание является ответом иммунной системы на воздействие какого-то токсина, а также о роли наследственного фактора и этнической принадлежности (доказательством этого является повышенная чувствительность азиатских детей к синдрому Кавасаки).
Классификация
 Диагноз «синдром Кавасаки» может быть полным или неполным: в первом случае у пациентов присутствуют 5 из основных 6 симптомов заболевания, включая сильную лихорадку, или 4 симптома в комплексе с коронарными аневризмами.
Диагноз «синдром Кавасаки» может быть полным или неполным: в первом случае у пациентов присутствуют 5 из основных 6 симптомов заболевания, включая сильную лихорадку, или 4 симптома в комплексе с коронарными аневризмами.
Если же признаков меньше (при условии, что они не могут быть вызваны другими причинами), то состояние больного определяют как неполный (атипичный) синдром Кавасаки.
В клиническом течении болезни выделяют три основных стадии:
- острый период, который продолжается от 7 до 10 дней;
- подострый период длительностью 2-4 недели;
- период выздоровления, который может продолжаться от нескольких месяцев до нескольких лет.
Опасность и осложнения
Несмотря на угрожающие симптомы, при своевременной диагностике болезнь Кавасаки достаточно хорошо поддается лечению. Смертность в этом случае составляет 1-2%, причем летальный исход может наступить как в первый месяц после начала заболевания, так и через несколько лет.
Главная опасность заключается в том, что в 5-20% в патологический процесс вовлекаются крупные и мелкие артерии, в результате чего возникает патологическое расширение коронарных артерий.
Небольшое расширение может быть преходящим и исчезнуть через некоторое время, а ярко выраженное (аневризмы) иногда приводит к инфаркту и серьезным сердечным заболеваниям в будущем.
К остальным осложнениям синдрома Кавасаки относятся воспаление мягких мозговых оболочек, суставов и мочевого пузыря, но опасности для жизни они обычно не представляют.
Симптомы и фото
Заболевание начинается остро, с высокой (39-40о) температуры, сильной возбудимости, которая проявляется ярче, чем при других лихорадочных состояниях. Часто больные мучаются от боли в мелких суставах и животе, причем при отсутствии лечения лихорадка может продолжаться очень долго, от одной до нескольких недель.
На фоне высокой температуры у ребенка развиваются повреждения слизистых оболочек, в частности, гиперемия конъюнктив, которая не сопровождается выраженными экссудативными проявлениями, и проходит в течение 1-2 недель.
Кроме того, с первых дней заболевания у пациента наблюдаются сухость и трещины губ, слизистой оболочки рта, а также отек языка, причем примерно на второй неделе развития заболевания он приобретает малиновый оттенок.
Вскоре после появления лихорадки на туловище и в паху больного появляется сыпь, которая может иметь несколько вариантов: эритрематозные бляшки неправильной формы, скарлатиноподобная сыпь и т.д.
На этих фото вы увидите основные симптомы болезни Кавасаки:

Впоследствии возникает эритрема промежности, кожи ладоней и стоп, сопровождающаяся отеком, сильной болезненностью и ограниченной подвижностью пальцев. Через некоторое время сыпь отцветает, а вместо нее появляется шелушение, которое распространяется на пальцы, кисти и стопы.
К остальным симптомам синдрома Кавасаки относятся увеличение лимфоузлов (не менее 1,5 см), боли в суставах, нарушения функций ЖКТ, желчного пузыря и печени (гепатомегалия, панкреатит, водянка желчного пузыря). Реже встречаются асептический менингит, плевральный выпот и легочные инфильтраты.
У половины пациентов с диагнозом «болезнь Кавасаки» развиваются патологические изменения сердечно-сосудистой системы, проявляющиеся аритмией, тахикардией и сердечными шумами. Острую фазу заболевания часто сопровождают изменения сердечных оболочек, которые обычно имеют положительную динамику и уменьшаются по мере выздоровления ребенка.
При этом характерная особенность данного васкулита заключается в том, что аневризмы коронарных артерий развиваются очень быстро, буквально в течение 1-4-х недель. Помимо коронарных, процесс может распространяться на другие сосуды: брюшную аорту, подмышечные, плечевые, подключичные, и почечные артерии.
 Узнайте также все о симптомах ревматоидных васкулитах и отличиях в их терапевтическом комплексе от лечения синдрома Кавасаки.
Узнайте также все о симптомах ревматоидных васкулитах и отличиях в их терапевтическом комплексе от лечения синдрома Кавасаки.Знание симптомов микроскопического полиангиита поможет вам вовремя заметить их при необходимости.
О причинах, диагностике и проявлениях другого опасного васкулита — болезни Бехчета — читайте в этом материале.
Диагностика
Сложность диагностики болезни Кавасаки заключается в том, что она является достаточно редким явлением (особенно для европейских стран), поэтому не каждый врач может отличить ее от других детских заболеваний: краснухи, скарлатины, ветрянки и т.д.
 Основными критериями для постановки диагноза являются 6 основных признаков (у пациента должно присутствовать как минимум 5 из них):
Основными критериями для постановки диагноза являются 6 основных признаков (у пациента должно присутствовать как минимум 5 из них):
- лихорадка, которая продолжается не менее 5 дней;
- воспаления слизистых оболочек;
- эритрема ладоней и стоп, сопровождающаяся шелушением пальцев;
- гиперемия конъюнктивы;
- увеличение шейных лимфоузлов;
- кожная сыпь, которая представлена разными вариантами.
Когда обращаться к врачу?
Так как любые детские болезни, включая синдром Кавасаки, отличаются очень быстрым, реактивным течением, любое повышение температуры, сопровождающееся сыпью и поражениями слизистой, является поводом немедленно обратиться к врачу.
Для исключения заболеваний инфекционного характера пациенту может понадобиться консультация инфекциониста, а для подтверждения диагноза, назначения адекватного лечения и профилактики сердечно-сосудистых осложнений – консультации ревматолога и кардиолога.
Лабораторные методы диагностики заболевания включают:
- Общий анализ крови. У больных могут отмечаться увеличение количества лейкоцитов и повышение СОЭ, тромбоцитоз и нормохромная анемия.
- Биохимический анализ. При поражениях желчного пузыря и печени часто повышается активность трансаминаз, а также уровень прямого билирубина и уробилиногена.
- Иммунологический анализ. Для синдрома Кавасаки характерно повышение содержания С-реактивного белка.
- Анализ мочи. Во время острого периода заболевания у детей возникает небольшая микрогематурия, протеинурия и стерильная пиурия.
- ЭКГ. Если патологический процесс распространяется на сердечно-сосудистую систему, на электрокардиограмме наблюдается снижение вольтажа зубца R, депрессия сегмента ST и другие нарушения.
- ЭхоКГ. Данное обследование проводится на первой-второй неделе после появления основных симптомов, а при выявлении поражений коронарных артерий – каждые три месяца.
- Коронарная ангиография. Позволяет оценить состояние артерий и выявить не только аневризмы, но и стенозы любых отделов.

Например, если симптомы предполагаемого васкулита сопровождаются формированием везикул, пурпурами или корочками, а также узелками и артериальной гипертензией, то речь о синдроме Кавасаки в таком случае, скорее всего, не идет.
Лечение
Основная цель медикаментозной терапии заключается в том, чтобы защитить от поражения сердечно-сосудистую систему. Хороший эффект дают следующие препараты:
- Иммуноглобулин. Препарат вводится внутривенно раз в сутки и позволяет организму быстрее справиться с заболеванием путем повышения пассивного иммунитета.
- Аспирин. Обычный аспирин обладает мощным противовоспалительным действием и способствует разжижению крови, поэтому широко применяется для лечения болезни Кавасаки.
- Антикоагулянты. Для профилактики тромбообразования больным назначаются антикоагулянты, чаще всего клопилогель и варфарин.
Прогнозы и профилактика
Большинство детей с диагнозом «синдром Кавасаки» после проведенного лечения полностью выздоравливают, то есть прогноз для больных скорее благоприятный.
 При этом нельзя забывать о том, что заболевание может привести к серьезным проблемам в будущем, поэтому в качестве мер вторичной профилактики пациенты должны в течение нескольких лет после выздоровления наблюдаться у кардиолога. Первичные меры профилактики данной патологии пока что не разработаны.
При этом нельзя забывать о том, что заболевание может привести к серьезным проблемам в будущем, поэтому в качестве мер вторичной профилактики пациенты должны в течение нескольких лет после выздоровления наблюдаться у кардиолога. Первичные меры профилактики данной патологии пока что не разработаны.
Синдром Кавасаки, как и любая другая форма системного васкулита у детей, действительно несет потенциальную угрозу для жизни, но при внимательном отношении родителей к здоровью своего ребенка можно не только полностью излечить заболевание, но и предупредить возможные осложнения.
Больше о болезни (синдроме) Кавасаки смотрите на видео:
что это, фото, причины, симптомы, лечение
Одно из возможных осложнений инфекций у детей — синдром Кавасаки. Неясность этиологии делает болезнь трудной для предотвращения, а высокая заболеваемость инфекционными патологиями среди младенцев повышает риск развития.
По международной классификации болезней (МКБ – 10) эта патология находится в группе системных поражений соединительной ткани и имеет код — M30.3. Лечение почти всегда эффективно и избежать негативных последствий удается в 80% случаев, а летальность не превышает 1%.
Что это за заболевание?
Синдром Кавасаки — генерализованное воспаление сосудов с аутоиммунной, т. е. возникающей из-за собственного иммунитета, природой. Иногда его также называют синдромом мукокутанного лимфоузла или узелковым периартериитом.
Суть заболевания заключается в повреждении артерий и вен среднего и меньшего диаметра, которое приводит к развитию аневризм, стенозов, кровоизлияний.
Заболевание было описано в монографии Томисаку Кавасаки в 1967 году, в честь него позже и было дано название.


Он определил группу больных детей с одинаковыми симптомами:
- кожной сыпью;
- долгой лихорадкой;
- двусторонним конъюнктивитом;
- увеличением шейных лимфоузлов;
- отеками.
Первое время патология носила название «кожно-слизисто-лимфатического синдрома», но в 1970 году были также выявлено поражение коронарных сосудов.
Пик заболеваемости синдромом Кавасаки приходится на 12-24 месяцев жизни, но зарегистрированы проявления и в возрасте до 5 лет. В России и странах СНГ патология встречается очень редко, чаще всего встречается в Японии.
У взрослых синдром Кавасаки регистрируется в единичных случаях, потому заболевание относится к педиатрии и считается исключительно детским. Во взрослом возрасте протекает схожим образом, его тяжесть зависит от первичной инфекции.
Установлено, что главным звеном патогенеза является реакция антител к эндотелиальным клеткам и вирусам. Антитела поражают сосуды и вызывают воспалительные процессы в среднем слое стенки, вызывая развитие некрозов гладкой мускулатуры.


Этот процесс приводит к образованию аневризм и разрывов, которые могут сопровождаться инфарктами и инсультами. Чаще всего поражаются сердечные, подкожные, почечные, подмышечные, околояичниковые артерии.
Болезнь Кавасаки всегда сопровождается лихорадкой — температура около 40 градусов может держаться все течение болезни, потому организм испытывает сильное истощение. А также сильно воспаляются артерии глаза, что приводит к конъюнктивиту. Особенность его течения — всегда двустороннее проявление.
Постоянные кровотечения из-за разрыва аневризм могут спровоцировать побочное развитие ДВС-синдрома с образованием большого количества тромбов и последующим массивным кровоизлиянием. Ревматологический прогноз в данном случае будет неутешителен.
Возможные причины патологии
Причина возникновения синдрома Кавасаки установлена не до конца. Большая распространенность заболевания в Японии и его редкая встречаемость за пределами азиатского региона позволяет говорить о возможной генетической предрасположенности.
Принцип наследования предрасположенности также выяснен не до конца. Статистически, примерно у 10% людей, предки которых перенесли болезнь Кавасаки, также диагностируется это заболевание.
Ревматология – раздел медицины, изучающий соединительную ткань, выделяет обязательное влияние инфекции вирусной или бактериальной природы.
Возбудители:
- Вирус Эпштейна-Барра.
- Парвовирус.
- Риккетсии.
- Герпес.
- Спирохеты.
- Стафилококки.
- Стрептококки.
Сам синдром Кавасаки не заразен для остальных людей, но передаться может бактерия или вирус, ставший причиной его проявления. Поэтому при общении с ребенком, следует использовать меры предосторожности: перчатки, марлевую маску.
Симптомы и признаки
У заболевания имеется полная и неполная форма. Общим для них является стойкая лихорадка, с температурой тела малыша в 39-40 градусов, которая длится более 5 дней.
Для точного определения разновидности смотрят на следующие обязательные признаки:
- Двусторонний конъюнктивит.
- Изменения слизистых носоглотки, рта и языка («клубничный», ярко выраженного цвета, язык), трещины губ, гиперемия щек, покраснение горла.
- Локальные эритемы на ладонях и стопах, плотные отеки, отшелушивание кожи на пальцах.
- Ярко красная крапивница, без корочек и пузырьков.
- Набухание лимфоузлов в области шеи, без отделения гноя.
При наличии всех признаков врачами диагностируется полная форма болезни, при отсутствии 2-3 из представленного списка — неполная.
Вот как они выглядят на фото:


Остальная симптоматика может присутствовать, но она не является обязательной для постановки точного диагноза.
Ее можно разделить на следующие виды:
- Кожные проявления, поражения опорно-двигательного аппарата.
- Проявления на слизистых.
- Поражения сердца и сосудов.
Проявления на коже, в суставах
На поверхности тела заболевание выражается макулярной сыпью и волдырями.
Появляются они по причине разрушения кровеносных сосудов. Располагаются обычно на туловище или конечностях, могут возникать в паховой области и подмышках — местах наибольшего трения кожи.


Со временем на поверхности кожи образуется эритема — сильное покраснение, которое отмечается болезненностью. Частые места появления — подошвенная поверхность рук и ног. Сильное уплотнение ограничивает двигательную активность пальцев.
Аневризмы сосудов и их разрушение влияет на суставы. Внутрисуставные кровотечения, артралгия, артриты проявляются в трети случаев. Суставной синдром длится до одного месяца, после чего следует стойкая ремиссия с восстановлением двигательной активности.
Проявления на слизистых оболочках
Зачастую повреждается слизистая глаз и полости рта. На глазах это выражается конъюнктивальным кровотечением, развивается конъюнктивит. Они постоянно красные, отлично видны прожилки крови.
Особые изменения претерпевает язык. Из-за лопающихся сосудов может проявиться клубничный или малиновый цвет сосочковой поверхности языка, который представлен на фото ниже:


На слизистых оболочках щек и деснах отмечаются кровотечения, имеются симптомы воспаления в глотке — покраснение, увеличение гланд, возможно развитие гнойной ангины. Губы трескаются и кровоточат.
Симптомы со стороны сердечно-сосудистой системы
Синдром Кавасаки опасен поражением сердца: в коронарных артериях образуются аневризмы, ухудшается кровоснабжение, возникает ишемия миокарда.
Нередко проявляется миокардит с тахикардией, болезненностью в сердце, аритмическими расстройствами. При отсутствии терапии возможно развитие острой сердечной недостаточности с высокой вероятностью летального исхода.


Реже возникают: перикардит, аортальная и митральная недостаточность. Возможен дефект трискупидального клапана, проблемы с легкими из-за нарушения сердечной деятельности.
Стадии течения болезни
Синдром Кавасаки у детей протекает в 3 стадии:
- Острая, в течение первых 10 дней.
- Подострая, в течение 2-3 недель.
- Период выздоровления, от месяца до двух лет.
Острая стадия начинается с резкого подъема температуры (гипертермии) до 39-40 градусов, с перемежающимся характером. Высокая температура сохраняется в течение всего острого периода.
На фоне лихорадки происходит увеличение шейных и грудных лимфоузлов, имеется симптоматика общего интоксикационного синдрома — рвота, слабость, диарея, боли в области печени. В острый период возникает конъюнктивит.
Подострая стадия характеризуется появлением эритемы, высыпаний. Некроз медиального слоя приводит к образованию аневризм, развивающееся кровотечение вызывает тромбоз. Эта стадия опасна развитием поражения сердечно-сосудистой системы. Высыпания на коже проходят к ее концу, кожа начинает шелушиться, спадает проявление конъюнктивита.
Этап выздоровления характерен постепенным восстановлением сосудов. Длительность зависит от массивности поражения, количества аневризм. Скорость восстановления зависит от того, как быстро было начато лечение.
Как проводится диагностика?
Кроме обычного осмотра, которого зачастую достаточно для того, чтобы диагностировать патологию, назначают анализы и инструментальные исследования.
Анализы
Помочь в определении патологии помогает:
- Анализы крови и мочи.
- Исследование спинномозговой жидкости.
Само заболевание не имеет каких-либо специфических маркеров как на клиническом, так и на биохимическом исследовании крови. Установить болезнь Кавасаки можно с помощью суммации факторов.
В общем анализе крови будет наблюдаться анемия, тромбоцитоз, рост СОЭ. Биохимия покажет большое количество иммуноглобулинов, серомукоидов. В моче обнаруживается белок и лейкоциты.
Исследование спинномозговой жидкости позволяет определить функциональное состояние мозга, исключить развитие менингита. Это важно, поскольку при несвоевременной диагностике менингита велик риск необратимых поражений спинного и головного мозга с последующей смертью.


Дополнительно проводят коагулограмму, что служит дифференциальным методом обследования для исключения ДВС-синдрома.
Исследования
Для определения состояния органов, и особенно сердца, проводят:
- ЭКГ.
- ЭхоКГ.
- Рентген органов грудной клетки;
- Ангиографию.
ЭКГ показывает тахикардию, начальные признаки ишемии, аритмию. Важно на данном этапе исключить острую сердечную недостаточность. ЭхоКГ позволяет узнать состояние перикарда и стенок сердца, плотность клапанов.
Диагностика сердечных поражений занимает одно из главных мест в лечении этого заболевания, поскольку ранняя терапия позволяет предотвратить неприятные последствия.
Ангиография позволяет оценить состояние коронарных сосудов, обнаружить аневризмы и тромбозы. Дополнительно могут назначить УЗИ почек — это является мерой для предотвращения почечной недостаточности из-за повреждения артерий.
Методы лечения
Синдром Кавасаки не предполагает возможного оперативного лечения, также, как и специфичной терапии.
Лечение медикаментами направляется на устранение симптомов и, в ряде случаев – подавление аутоиммунных процессов.
Иммуноглобулины
Основной метод — введение иммуноглобулинов, которые предотвращают процесс разрушения кровеносных сосудов. Главный показатель достаточности дозы — снижение температуры в первые несколько часов после введения. Если его не отмечается, то проводят повторную инъекцию до получения результата.
Наилучший результат иммуноглобулины показывают в первые 10 дней развития, поскольку они помогают предотвратить поражение сосудов.
Аспирин
Вторым лекарственным средством является ацетилсалициловая кислота, или аспирин.
Препарат входит в группу нестероидных противовоспалительных средств и препятствует агрегации тромбоцитов. Особенным плюсом является его низкая токсичность для детей.
При падении температуры дозу снижают до уровня профилактической, с введением других антикоагулянтов.

 Аспирин разжижает кровь, что помогает не допустить появления тромбов
Аспирин разжижает кровь, что помогает не допустить появления тромбовПараллельно ведется терапия основного инфекционного осложнения — антибиотики, противовирусные препараты. Бактериофаги показывают хорошую эффективность на этапе восстановления, но до него они способны спровоцировать иммунный ответ и обострить ситуацию.
Для подавления аутоиммунных процессов могут применяться кортикостероиды, однако их применение при лечении синдрома Кавасаки является спорным моментом.
Некоторые исследователи указывают на возможный вред кортикостероидов из-за их способностей вызывать развитие аневризм и отрицательного влияния на свертывающую систему крови.
Возможные осложнения
Главным возможным последствием синдрома Кавасаки у маленьких детей является инфаркт миокарда. Множественные аневризмы в коронарных артериях приводят к повреждению сердца и его ишемии. Предотвращение этих патологий — основная задача, поскольку острая сердечная недостаточность почти всегда приводит к смерти.
Тромбозы могут привести к нарушениям в головном мозге, почках.
Инсульты и почечная недостаточность – также довольно частое осложнение. Для их предотвращения проводят терапию антикоагулянтами.
Постоянные кровотечения и ослабленный иммунитет могут привести к септическому шоку. Он несет осложнения для сердца и легких, является предвестником для развития ДВС-синдрома. Недопущение последнего также является отдельной задачей для врачей.
Прогноз
Выздоровление и наличие осложнений при болезни Кавасаки у детей зависит от своевременности начала лечения.
При введении иммуноглобулинов в первые 5-6 дней заболевания — шанс выздоровления и быстрого восстановления максимален.
А также прогноз крайне положителен при недопущении разрыва аневризм коронарных сосудов.
Скорость выздоровления зависит и от инфекционного агента. Наихудший прогноз при госпитальных инфекциях, наилучший — при сезонных и распространенных возбудителях, например, при герпесной болезни.
А также по отзывам врачей прогноз более благоприятен если ребенок переносит заболевание в возрасте старше 3-4 лет.

 Автор статьи: Дмитриева Юлия (Сыч) — В 2014 году с отличием окончила Саратовский государственный медицинский университет имени В. И. Разумовского. В настоящее время работает врачом-кардиологом 8 СГКБ в 1 к/о.
Автор статьи: Дмитриева Юлия (Сыч) — В 2014 году с отличием окончила Саратовский государственный медицинский университет имени В. И. Разумовского. В настоящее время работает врачом-кардиологом 8 СГКБ в 1 к/о.Болезнь Кавасаки: роковое заболевание маленьких детей
Инфаркт миокарда вовсе не характерен для детского возраста. Но в настоящее время мы наблюдаем, как казуистика переходит в разряд проблем мирового масштаба — причем не только на территории стран Восточной Азии, родины данного синдрома, но и на территории Российской Федерации.
Когда в 70-е годы прошлого века японские педиатры впервые описали системный некротизирующий васкулит, его не считали опасной болезнью. Однако очень скоро предположение о том, что симптомы проходят без следа, было опровергнуто — и сегодня болезнь Кавасаки признают, ни много ни мало, ведущей причиной приобретенного заболевания сердца у детей и серьезной опасностью для жизни маленького пациента.
Оказалось, что в основе лежит аномальный воспалительный ответ в эндотелии сосудов среднего и мелкого калибра, а коронарные сосуды являются «слабым звеном» и первыми попадают под удар (хотя могут пострадать и почечные, бедренные, подключичные и др.). У четверти детей формируются аневризмы (мешотчатые углубления в стенке сосудов) примерно на 14-й день развития болезни, и в каждом 6-м случае они имеют гигантские размеры. Поскольку такой «мешочек» с воспаленной стенкой является идеальным местом для формирования сгустка крови, становится понятной главная опасность данной болезни: ребенок может внезапно погибнуть от закрытия просвета сосуда тромбом, сформировавшимся в аневризме. Именно эта причина является ведущей, согласно протоколам истории болезней, кроме того, возможен разрыв аневризмы. Вероятность гибели составляет около 0,8%.
Болезнь Кавасаки изучена во множествах эпидемиологических исследованиях, вот ее особенности, согласно данным статистики:
- До 90% пострадавших — детки младше пяти лет, младенцы в возрасте до года болеют чаще. У деток младше 6 месяцев и старше 9 лет возможна стертая клиническая картина, так называемый «неполный синдром Кавасаки».
- Возникновение болезни требует двух базовых условий — генетическая предрасположенность и провоцирующее воздействие инфекционного агента, что обусловливает нетипичное протекание иммунных реакций и в результате — существенную травму эндотелия (внутренней оболочки сосудов).
- Девочки болеют в полтора раза реже мальчиков.
- Если у заболевшего малыша есть братья или сестры, риск возникновения заболевания у них повышается в 10 раз, по сравнению с детками из общей популяции. В будущем у детей переболевших вероятность развития синдрома в два раза выше.
- Для развития заболевания характерна сезонность и вспышки эпидемий: пик приходится на зимние месяцы (84% зарегистрированных заболеваний), а спад — на летние и осенние.
- Вероятность развития инфаркта миокарда — около 2%, из которых примерно каждый второй приводит к смерти.
- Так как эндотелий выстилает не только сосуды, но и сердечные клапаны, они также могут повреждаться — вероятность поражения структур клапанов около 1,2%.
- Начинать терапию необходимо в первые 8-10 дней заболевания. Вовремя начатая терапия (в первую очередь, иммуноглобулины, а также ацетилсалициловая кислота) позволяет сократить риск возникновения аневризм на 73%.
Перенесенный в детском возрасте синдром Кавасаки достоверно повышает риск атеросклероза и сердечно-сосудистых заболеваний в ближайшее время и во взрослом возрасте. В первую очередь это относится к тем лицам, у кого системный васкулит не обошелся без формирования аневризм. Поэтому им необходимо более бережно относиться к своему здоровью, тщательно контролировать физическую активность, рацион, вес, артериальное давление, уровень сахара и холестерина в крови.
симптомы, фото, лечение у детей и взрослых
Болезнь Кавасаки (синдром Кавасаки, слизисто-кожно-лимфатический синдром) принадлежит к группе заболеваний под названием «системный васкулит». Заболевания этой группы вызывают аномальное повреждение клетками иммунной системы сосудов, чаще всего, артерий и вен среднего и маленького размера. В случае с синдромом Кавасаки, то при нем возможно повреждение у детей коронарных артерии – сосудов, несущих обогащенную кислородом кровь и питательные веществ к сердцу.Кроме коронарных артерий, воспалительный процесс может охватить околосердечную сумку (перикард), которая окружает сердце, а также эндокардиальную ткань (внутреннюю часть сердца), и даже саму сердечную мышцу.
Болезнь Кавасаки чаще всего поражает детей – обычно в возрасте до 5 лет. Редко ей подвергаются дети старшего возраста и взрослые. Пик заболеваемости попадает на возраст от 1 до 2 лет, причем чаще болеют мальчики.
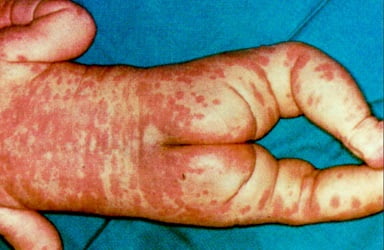
Что это такое?
Синдром Кавасаки — острое лихорадочное заболевание детского возраста, характеризующееся поражением коронарных и других сосудов с возможным образованием аневризм, тромбозов и разрывов сосудистой стенки.
Причины возникновения
В настоящее время ревматология не имеет однозначных данных о причинах развития болезни Кавасаки.
Наиболее признанной теорией является предположение о том, что болезнь Кавасаки развивается на фоне наследственной предрасположенности под влиянием инфекционных агентов бактериальной (стрептококк, стафилококк, риккетсии) или вирусной (вирус Эпштейна-Барра, простого герпеса, парвовирусы, ретровирусы) природы.
В пользу наследственно обусловленной предрасположенности к болезни Кавасаки свидетельствует связь заболевания с расовой принадлежностью, его распространение в других странах преимущественно среди японских эмигрантов, развитие заболевания у 8-9% потомков переболевших лиц.
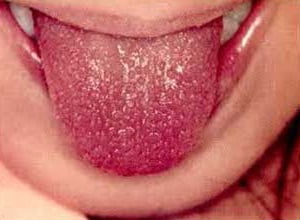
Симптомы болезни Кавасаки
Самый яркий симптом синдрома-болезни Кавасаки у детей (см. фото) — лихорадка, продолжающаяся дольше 5 суток. Также при СК наблюдается:
- увеличение размера шейного лимфоузла;
- отёчность языка;
- приобретение языком алого оттенка;
- покраснение губ;
- трещины на губах;
- сыпь полиморфного характера, локализующаяся на любом участке тела;
Примерно через 2 недели после появления лихорадки у ребёнка могут появиться уплотнения с шелушащейся кожей на ладони или подошвах.
В течении патологии выделяют три стадии, циклично сменяющих друг друга:
- Острая стадия длится две недели и проявляется лихорадкой, симптомами астенизации и интоксикации. В миокарде развивается воспалительный процесс, он ослабевает и перестает функционировать.
- Подострая стадия проявляется тромбоцитозом в крови и симптомами сердечных расстройств — систолическим шумом, приглушенностью сердечных тонов, аритмией.
- Выздоровление наступает к концу второго месяца болезни: исчезают все симптомы патологии и нормализуются показатели общего анализа крови.
Синдром Кавасаки у взрослых характеризуется воспалением коронарных сосудов, которые перестают быть эластичными и набухают на некоторых участках. Болезнь приводит к раннему атеросклерозу, кальцинозу, тромбообразованию, дистрофии миокарда и инфаркту. У молодых людей аневризмы со временем становятся меньше и могут окончательно исчезнуть.
Пациенты жалуются на боль в сердце, тахикардию, артралгию, рвоту, понос. В более редких случаях отмечаются симптомы менингита, холецистита и уретрита, кардиомегалия, гепатомегалия.
Диагностика
Для постановки диагноза синдрома Кавасаки необходимо наличие лихорадки более 5 дней и любых 4 нижеперечисленных критерия
- Эритема ладоней или стоп;
- Плотный отёк кистей или стоп на 3-5-й день болезни;
- Шелушение на кончиках пальцев на 2-3-й неделе заболевания;
- Двусторонняя конъюнктивальная инъекция;
- Изменения на губах или в полости рта: «клубничный» язык, эритема или трещины на губах, инфицирование слизистой полости рта и глотки;
- Любые из перечисленных изменений, локализованные на конечностях;
- Полиморфная экзантема на туловище без пузырьков или корочек;
- Острая негнойная шейная лимфаденопатия (диаметр одного лимфатического узла >1,5 см).
Если отсутствуют 2-3 из 4 обязательных признаков болезни, устанавливается диагноз неполной клинической картины заболевания.
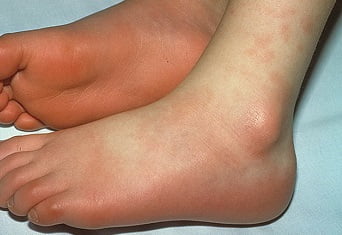
Осложнения
Болезнь Кавасаки имеет очень тяжелое течения и часто осложняется развитием серьезных нарушений:
- Миокардита,
- Приобретенной аортальной и митральной недостаточностью,
- Гемоперикарда,
- Среднего отита,
- Инфаркта миокарда,
- Разрыва аневризмы,
- Перикардита,
- Вальвулита,
- Острой и хронической сердечной недостаточности.
Своевременная диагностика и лечение синдрома Кавасаки позволили резко сократить заболеваемость и детскую смертность.
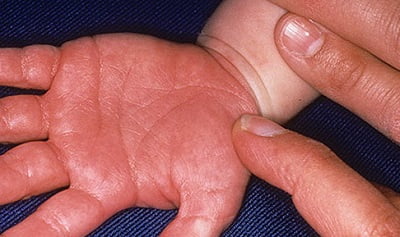
Лечение болезни Кавасаки
Основная цель медикаментозной терапии заключается в том, чтобы защитить от поражения сердечно-сосудистую систему.
Хороший эффект при болезни Кавасаки дают следующие препараты:
| Аспирин | обладает мощным противовоспалительным действием и способствует разжижению крови, поэтому широко применяется для лечения болезни Кавасаки. |
| Иммуноглобулин | вводится внутривенно раз в сутки и позволяет организму быстрее справиться с заболеванием путем повышения пассивного иммунитета. |
| Антикоагулянты | для профилактики тромбообразования больным назначаются антикоагулянты, чаще всего клопилогель и варфарин. |
При развитии осложнений со стороны сердечно-сосудистой системы (стеноза, аневризм, инфаркта миокарда) детям, перенесшим острую и подострую стадию болезни Кавасаки могут быть назначены ангиопластика, аорто-коронарное шунтирование или стенирование.
Прогноз
Обычно, на 2-3 месяц течения заболевания симптоматика полностью сходит на нет. Спустя 4-8 недель после этого на ногтевых пластинах момента могут образоваться поперечные борозды белого цвета. Если заболевание не лечить, то в 25% случаев развивается разрыв аневризмы.
На данный момент случаи смертельного исхода составляют 0,1-0,5%, что позволяет говорить о положительном прогнозе. В редких случаях, примерно в 3%, заболевание может рецидивировать в течение года после излечения.
Болезнь Кавасаки у детей: симптомы и лечение
Болезнь Кавасаки может развиться в любом возрасте, но преимущественно она диагностируется у детей. Характеризуется патология сосудистым поражением и в качестве осложнения можно выделить сердечный приступ, который приводит к летальному исходу. Опасность болезни состоит в том, что до сих пор неизвестна точная причина ее развития, а также ее симптомы схожи с другими патологиями, что затрудняет своевременную диагностику.
Болезнь Кавасаки у детей что это?
Болезнь Кавасаки – это состояние, которое сопровождается воспалительным процессом в коронарных и прочих артериях различного калибра. Заболевание встречается крайне редко. Страдают от него преимущественно маленькие дети до 5-8 лет. У взрослых патология встречается редко, иногда она диагностируется у молодых людей от 20 до 30 лет. Чаще болезнь Кавасаки выявляется у мальчиков.
Болезнь имеет и другие названия:
- Детский узелковый периартериит.
- Генерализованный васкулит.
- Синдром мукокутанного лимфоузла.

Болезнь Кавасаки выступает основной причиной приобретенных пороков сердца в детском возрасте. При плохо проведенном лечении появляется аневризма коронарной артерии, что случается в 25% случаев из 100. При проведенном лечении этот процент сокращается в разы и составляет лишь 2%.
Впервые определили это заболевание в Японии в 1960 году.
Причины заболевания
Даже современные ревматологи не могут дать точный ответ, почему воспаляются стенки сосудов. Имеются лишь некоторые предположения. Наиболее достоверной считается генетическая предрасположенность в совокупности с влиянием на организм инфекционных процессов – микробной или вирусной направленности. Чаще всего к ним относятся:
- парвовирус риккетсии;
- вирус герпеса простого;
- вирус Эпштейна-Барра;
- спирохеты;
- ретровирус;
- стрептококки;
- стафилококки.
Примерно у 10% заболевших предки тоже перенесли заболеванием Кавасаки. Замечено, что азиаты болеют этой патологией чаще европейцев.
Предрасполагающим фактором выступает ослабленная иммунная система.
Болезнь Кавасаки у детей симптомы
Сначала у ребенка поднимается температура тела до отметки 38,9 °C и выше. Ребенок раздражен, капризничает, многие маленькие пациенты становятся вялыми и сонливыми. Иногда малыша беспокоят спазмы в животе. Высокая температура держится в течение как минимум 5 дней.
Спустя несколько дней на теле появляется сыпь. Развиться она может где угодно и не имеет определенного рисунка, может быть в виде красных пятен или волдырей. Через несколько дней она исчезает без следа. Из-за расширенных капилляров на теле появляются розовые или бордовые пятна.
Глаза краснеют, выделений не наблюдается.
Краснеют, сушатся и трескаются губы. При осмотре языка можно заметить, что он увеличился в размерах, покраснел, сосочки его тоже увеличиваются, что внешне напоминает спелую клубнику.
Опухают и руки с ногами, помимо отека преобладает гиперемия. Пальцы рук и ног начинают шелушиться. Становится тяжело ими пошевелить.
Опухают лимфоузлы, особенно это заметно в области шеи.
Лечение заболевания
К сожалению медики пока не разработали радикального способа лечения болезни Кавасаки. Она не поддается антибиотикотерапии или стероидным препаратам.
Единственным положительным эффектом обладает внутривенное введение одновременно двух препаратов: ацетилсалициловой кислоты и иммуноглобулина.
Иммуноглобулин способен повысить пассивный иммунитет, и организм начинает борьбу с болезнью.
Задача ацетилсалициловой кислоты – разжижить кровь и предотвратить образование тромбов.
При одновременном введении этих медикаментов больной сразу чувствует облегчение, так как снижается повышенная температура и улучшается общее самочувствие.
Кроме этого, врач может назначить антикоагулянты, такие как Варфарин или Клопидогрел. Эти препараты также предотвращают возможное образование тромбов. Их обычно назначают при больших аневризмах.
Если аневризмы небольшие, то они исчезают в течение года, однако чаще остаются ослабленные артерии, которые могут вызывать проблемы сердечной деятельности в будущем.
Если все лечебные мероприятия были проведены вовремя и коронарные артерии не успели повредиться, то выздоровление может наступить уже на 6-10 сутки.
Возможные осложнения
Осложнения возникают не часто, лишь 20% заболевших детей подвержены им. В основном они связаны с сердечной деятельностью, хотя крайне редко у больного случается сердечный приступ или наступление внезапной смерти.
К ряду наиболее частых осложнений относятся:
- Патологическое расширение коронарных артерий.
- Аневризма.
- Перикардит.
- Миокардит.
Менее распространенные последствия, не связанные с сердцем:
- Воспаление тканей вокруг головного мозга.
- Воспаление суставных тканей.
- Воспаление тканей желчного пузыря.
- Воспалительный процесс во внутренней части глаз.
Избавиться от этих осложнений возможно, если следовать всем рекомендациям врача.
Опасность болезни
Системные васкулиты, в эту же группу входит болезнь Кавасаки, считаются опасными заболеваниями, так как способны поражать как крупные, так и мелкие кровеносные сосуды и артерии. Особо опасно, когда они развиваются в незрелом детском организме. Риск осложнений в этом случае высок, так же, как и летальный исход заболевания.
Мнение доктора Комаровского
В Европейском регионе болезнь Кавасаки считается редкостью, поэтому не все врачи с первого раза могут поставить правильный диагноз, путая заболевание с краснухой, скарлатиной или ветрянкой.
Доктор Евгений Комаровский рекомендует запомнить основные характерные признаки, присущие именно болезни Кавасаки. В этом случае диагноз будет проще поставить:
- Продолжительная лихорадка (не менее 5 суток).
- Воспалены слизистые оболочки.
- Эритема ладоней и стоп, при этом видно явное шелушение кожи в области пальцев.
- Конъюнктива гиперемирована.
- Увеличены шейные лимфатические узлы.
- Кожные высыпания, не имеющие определенного рисунка.
Что касается диагностирования болезни, то нет определенных тестов для ее выявления. Врачи могут назначить лабораторные исследования только с целью выявления начавшихся осложнений. Так, например, назначается ЭХО-кардиограмма, чтобы выяснить, насколько повреждена сердечная мышца.
Профилактика
Несмотря на опасность заболевания, по статистике полное выздоровление происходит достаточно часто. Но это при условии правильно проведенного лечения.
Однако стоит помнить о том, что болезнь может вызывать серьезные проблемы со здоровьем в будущем. Поэтому вторичная профилактика крайне важна. Для этого переболевшего ребенка обязательно ставят на учет в местной поликлинике. Он регулярно наблюдается у кардиолога.
А вот первичные меры профилактики до сих пор не разработаны ввиду отсутствия информации о причинах ее возникновения.
Родители лишь могут позаботиться об укреплении иммунной системы ребенка.
Если у ребенка развилась болезнь Кавасаки, родители не должны паниковать, стоит помнить, что в 90% случаев наступает полное излечение. Главное следовать всем рекомендациям доктора. Лишь 1% заболевших умирали от этой болезни. Но всему виной несвоевременно начатая терапия.
Самым опасным временем считается первые 2-3 недели после развития лихорадочного синдрома. Именно в этот период необходим тщательный уход за больным. Дальше болезнь идет на спад и опасность осложнений постепенно сокращается.
опасен ли этот синдром и как его пролечить? — Симптомы
Сердечные осложнения представляют собой наиболее важный аспект болезни Кавасаки. Это основная причина сердечно-сосудистых заболеваний, приобретаемых в детстве, в Соединенных Штатах и Японии. В развитых странах она заменяется острой ревматической лихорадкой в качестве наиболее распространенной причины приобретенных в детстве сердечно-сосудистых заболеваний. Аневризмы коронарных артерий возникают в качестве осложнения васкулита у 20-25% не подвергнутых лечению детей.20)
Они впервые обнаруживаются в среднем по прошествии 10 дней болезни, а пиковая частота появления дилатации или аневризм коронарных артерий наблюдается в течение четырех недель после начала заболевания. Аневризмы классифицируются на мелкие (внутренний диаметр сосудистой стенки <5 мм), средние (диаметр в диапазоне 5–8 мм) и крупные (диаметр > 8 мм). Мешковидные и фузиформные аневризмы обычно развиваются между 18 и 25 днями после начала болезни.
Даже при лечении высокими дозами ВВИГ на протяжении первых 10 дней течения болезни, у 5% детей с болезнью Кавасаки развивается по меньшей мере временная дилатация коронарных артерий, а у 1% развиваются крупные аневризмы.
тальный исход может произойти в связи либо с инфарктом миокарда за счет образования тромбов в аневризме коронарной артерии, либо в связи с разрывом крупной аневризмы коронарной артерии. Летальный исход наиболее часто наблюдается со второй по 12 неделю после начала болезни. Могут быть выявлены многие факторы риска, предшествующие аневризмам коронарных артерий, включая устойчивый жар после терапии ВВИГ, низкая концентрация гемоглобина, низкая концентрация альбумина , большое число белых кровяных тел, высокое количество палочкоядерных нейтрофилов, высокая концентрация C-реактивного белка, мужской пол и возраст менее одного года.21)
Повреждения коронарных артерий в результате болезни Кавасаки динамически меняются с течением времени. Рассасывание спустя от одной до двух недель после начала болезни наблюдается в половине сосудов с аневризмами. Сужение коронарной артерии, которое возникает как результат процесса заживлении стенки сосуда, часто ведет к значительной обструкции кровеносного сосуда и приводит к тому, что сердце не получает достаточного количества крови и кислорода. Это в конечном итоге может привести к омертвению тканей сердечной мышцы (инфаркт миокарда).22) Инфаркт миокарда, вызванный тромботической окклюзией в аневризматической, стенозированной, либо в аневризматической и стенозированной коронарной артерии, представляет собой основную причину летального исхода от болезни Кавасаки.
Наивысший риск инфаркта миокарда возникает в первый год течения болезни. Инфаркт миокарда у детей представлен симптомами, отличающимися от взрослых. Основными симптомами являются шок, беспокойство, рвота и боль в животе; боль в груди широко распространена у более старших детей. У большинства данных детей обострение возникает во время сна или отдыха, при этом около одной трети обострений бессимптомны. Недостаточность клапанов, в частности митрального или трехстворчатого клапанов, часто наблюдается на острой стадии течения болезни Кавасаки в связи с воспалением сердечного клапана или вызванной воспалением сердечной мышцы миокардиальной дисфункцией, независимо от вовлеченности коронарных артерий.
Данные поражения в большинстве своем исчезают с прекращением острой фазы болезни, но небольшая группа повреждений сохраняется и прогрессирует. Также наблюдается аортальная или митральная недостаточность с поздним началом, вызванная истончением или деформацией фиброзных клапанов, при этом временной промежуток составляет от нескольких месяцев до лет после начала болезни Кавасаки. Некоторые из этих повреждений вызывают необходимость замены клапана.
Что это такое?
Синдром Кавасаки — острое лихорадочное заболевание детского возраста, характеризующееся поражением коронарных и других сосудов с возможным образованием аневризм, тромбозов и разрывов сосудистой стенки.
Причины возникновения
В настоящее время ревматология не имеет однозначных данных о причинах развития болезни Кавасаки.
Наиболее признанной теорией является предположение о том, что болезнь Кавасаки развивается на фоне наследственной предрасположенности под влиянием инфекционных агентов бактериальной (стрептококк, стафилококк, риккетсии) или вирусной (вирус Эпштейна-Барра, простого герпеса, парвовирусы, ретровирусы) природы.
В пользу наследственно обусловленной предрасположенности к болезни Кавасаки свидетельствует связь заболевания с расовой принадлежностью, его распространение в других странах преимущественно среди японских эмигрантов, развитие заболевания у 8-9% потомков переболевших лиц.

Симптомы болезни Кавасаки
Самый яркий симптом синдрома-болезни Кавасаки у детей — лихорадка, продолжающаяся дольше 5 суток. Также при СК наблюдается:
- увеличение размера шейного лимфоузла;
- отёчность языка;
- приобретение языком алого оттенка;
- покраснение губ;
- трещины на губах;
- сыпь полиморфного характера, локализующаяся на любом участке тела;
Примерно через 2 недели после появления лихорадки у ребёнка могут появиться уплотнения с шелушащейся кожей на ладони или подошвах.
В течении патологии выделяют три стадии, циклично сменяющих друг друга:
- Острая стадия длится две недели и проявляется лихорадкой, симптомами астенизации и интоксикации. В миокарде развивается воспалительный процесс, он ослабевает и перестает функционировать.
- Подострая стадия проявляется тромбоцитозом в крови и симптомами сердечных расстройств — систолическим шумом, приглушенностью сердечных тонов, аритмией.
- Выздоровление наступает к концу второго месяца болезни: исчезают все симптомы патологии и нормализуются показатели общего анализа крови.
Синдром Кавасаки у взрослых характеризуется воспалением коронарных сосудов, которые перестают быть эластичными и набухают на некоторых участках. Болезнь приводит к раннему атеросклерозу, кальцинозу, тромбообразованию, дистрофии миокарда и инфаркту. У молодых людей аневризмы со временем становятся меньше и могут окончательно исчезнуть.
Пациенты жалуются на боль в сердце, тахикардию, артралгию, рвоту, понос. В более редких случаях отмечаются симптомы менингита, холецистита и уретрита, кардиомегалия, гепатомегалия.
Диагностика
Для постановки диагноза синдрома Кавасаки необходимо наличие лихорадки более 5 дней и любых 4 нижеперечисленных критерия
- Эритема ладоней или стоп;
- Плотный отёк кистей или стоп на 3-5-й день болезни;
- Шелушение на кончиках пальцев на 2-3-й неделе заболевания;
- Двусторонняя конъюнктивальная инъекция;
- Изменения на губах или в полости рта: «клубничный» язык, эритема или трещины на губах, инфицирование слизистой полости рта и глотки;
- Любые из перечисленных изменений, локализованные на конечностях;
- Полиморфная экзантема на туловище без пузырьков или корочек;
- Острая негнойная шейная лимфаденопатия (диаметр одного лимфатического узла >1,5 см).
Если отсутствуют 2-3 из 4 обязательных признаков болезни, устанавливается диагноз неполной клинической картины заболевания.

Осложнения
Болезнь Кавасаки имеет очень тяжелое течения и часто осложняется развитием серьезных нарушений:
- Миокардита,
- Приобретенной аортальной и митральной недостаточностью,
- Гемоперикарда,
- Среднего отита,
- Инфаркта миокарда,
- Разрыва аневризмы,
- Перикардита,
- Вальвулита,
- Острой и хронической сердечной недостаточности.
Своевременная диагностика и лечение синдрома Кавасаки позволили резко сократить заболеваемость и детскую смертность.

Лечение болезни Кавасаки
Основная цель медикаментозной терапии заключается в том, чтобы защитить от поражения сердечно-сосудистую систему.
Хороший эффект при болезни Кавасаки дают следующие препараты:
| Аспирин | обладает мощным противовоспалительным действием и способствует разжижению крови, поэтому широко применяется для лечения болезни Кавасаки. |
| Иммуноглобулин | вводится внутривенно раз в сутки и позволяет организму быстрее справиться с заболеванием путем повышения пассивного иммунитета. |
| Антикоагулянты | для профилактики тромбообразования больным назначаются антикоагулянты, чаще всего клопилогель и варфарин. |
При развитии осложнений со стороны сердечно-сосудистой системы (стеноза, аневризм, инфаркта миокарда) детям, перенесшим острую и подострую стадию болезни Кавасаки могут быть назначены ангиопластика, аорто-коронарное шунтирование или стенирование.
Прогноз
Обычно, на 2-3 месяц течения заболевания симптоматика полностью сходит на нет. Спустя 4-8 недель после этого на ногтевых пластинах момента могут образоваться поперечные борозды белого цвета. Если заболевание не лечить, то в 25% случаев развивается разрыв аневризмы.
На данный момент случаи смертельного исхода составляют 0,1-0,5%, что позволяет говорить о положительном прогнозе. В редких случаях, примерно в 3%, заболевание может рецидивировать в течение года после излечения.
Что это такое?

Болезнь открыта в 1961 г. японским врачом-педиатром Кавасаки, в честь которого и названа болезнь.
Им были выявлены патологии сердца и коронарных артерий, объединенные в комплексное заболевание – синдром Кавасаки.
Это иммунное заболевание, этимология которого до сих пор не выявлена. В результате болезни происходит васкулитное поражение мелких и крупных коронарных артерий и сосудов, а также образованием аневризм, тромбов и разрывов.
Провоцирующим фактором служит повышенный уровень Т-лимфоцитов из-за наличия антигенов на стрептококки и стафилококки, однако это лишь гипотеза, которая еще не нашла научного подтверждения.
Болезнь чаще всего развивается в раннем возрасте (1-5 лет), причем в 30 раз чаще у представителей монголоидной расы. По статистике, 80% больных – дети младше 3-х лет.
У мальчиков болезнь Кавасаки наблюдается в 1,5 раза чаще, чем у девочек. В медицинской практике есть случаи данного заболевания и у взрослых людей старше 30 лет.
Причины и патогенез
Конкретного объяснения появления заболевания нет. Однако выявлены некоторые закономерности и цикличность возникновения вспышек синдрома Кавасаки, например, сезонность, что говорит о возможной инфекционной природе недуга.

Кроме того, обследования больных пациентов показали наличие остатков неизвестных микроорганизмов в крови, напоминающих вирусы.
Основными возможными возбудителями считаются:
- спирохета;
- стафилококки;
- парвовирус;
- стрептококки;
- риккетсии;
- герпес;
- вирус Эпштейн-Бара;
- ретровирус.
Согласно еще одной теории, причина кроется в иммунной системе и наследственных факторах, то есть генах, так как азиаты чаще других страдают от болезни.
Возможной причиной в этом случае считают реакцию организма на токсин или инфекцию, запускающих механизм целого комплекса патологий.
Клиническая картина
Больные синдромом Кавасаки проходят через 3 стадии:
- Острый фебрильный – от 7 до 10 дней.
- Подострый – со 2-й по 3-ю неделю.
- Период выздоровления – от месяца до нескольких лет.
Симптомы болезни Кавасаки у детей — фото:

Сперва у больного подымается температура тела, как при обычном ОРВИ, и начинается лихорадка. При отсутствии лечения лихорадка продолжается до 2-х недель. Чем дольше длится этот период, тем меньше шансов на выздоровление.
Далее возникают проблемы с кожными покровами: красные пятна, вздутия кожи, волдыри, сыпь и др. Возможно уплотнение кожи на подошвах ног и ладонях, при этом снижается подвижность пальцев. Данные симптомы сохраняются около 2-3 недель, затем кожа шелушится.
Также происходит поражение слизистой оболочки ротовой полости и глаз. В первую неделю у больных появляется конъюнктивит обоих глаз без выделений.
Слизистая оболочка страдает от сухости и кровотечения, например из десен, губы лопаются и трескаются, язык приобретает малиновый оттенок, а миндалины увеличиваются в размерах. В половине случаев наблюдается значительное увеличение в размерах шейных лимфоузлов.

Со стороны сердца и коронарной системы появляются следующие симптомы:
- миокардит;
- сердечная недостаточность;
- аритмия;
- тахикардия;
- боли в груди;
- аневризмы сосудов;
- инфаркт миокарда;
- перикардит;
- митральная недостаточность.
В каждом третьем случае заболевания у больных происходит поражение суставов в области голеностопа, коленей, кистей рук.
Также возможны диарея, боли в животе, тошнота, рвота, а иногда менингит или уретрит.
Диагностика
В медицинской практике принято считать, что поводом на возможное наличие заболевания служит непрекращающаяся лихорадка на протяжении 5 дней и более. Кроме этого должны присутствовать хотя бы 4 из 5 следующих симптомов:

- конъюнктивит обоих глазных яблок;
- сыпь в паху, на стопах и спине;
- воспаленная слизистая ротовой полости, языка и губ;
- отеки кистей и стоп;
- увеличение лимфоузлов и миндалин.
Если у больного есть аневризмы коронарных сосудов, то достаточно 3-х признаков.
Лабораторные исследования дают мало информации. У пациента повышенный уровень лейкоцитов и тромбоцитов. Биохимия крови показывает чрезмерное количество иммуноглобулина, трансаминаза и серомукоида. В моче наблюдается лейкоцитурия и протеинурия.
В качестве дополнительной диагностики проводят ЭКГ сердца, рентген грудного отдела, УЗИ сердца, а также ангиографию коронарных артерий. В некоторых случаях требуется проведение люмбальной пункции.
Для дифференцирования синдрома Кавасаки могут проводиться и другие исследования, чтобы отличить данное заболевание от кори, краснухи, скарлатины и других недугов со схожими симптомами.
Последствия и осложнения
Осложнения после болезни Кавасаки возникают редко, в результате ослабленного иммунитета или неверного лечения. Это приводит к следующим последствиям:
- миокардит;
- артрит;
- аневризмы коронарных сосудов;
- гангрена;
- водянка желчного пузыря;
- вальвулит;
- отит;
- асептический менингит;
- диарея.
Методы лечения

Радикальных методов терапии заболевания не существует.
Болезнь не поддается лечению стероидами или антибиотиками.
Единственный эффективный способ – внутривенные инъекции иммуноглобулина и ацетилсалициловой кислоты одновременно.
Иммуноглобулин купирует происходящие в сосудах патологии и воспалительные процессы, тем самым препятствуя образованию аневризм.
Ацетилсалициловая кислота снижает риск появления тромбов и оказывает противовоспалительное действие. Кроме того, оба препарата снижают температуру тела, устраняют лихорадку и облегчают состояние больного.
Дополнительно могут назначаться антикоагулянты по показанию врача для профилактики образования тромбоза. Это обычно Варфарин и Клопидогрел.
Терапия кортикостероидами в данном случае опасна, так как повышается риск коронарного тромбоза сосудов.
Прогноз к выздоровлению
В абсолютном большинстве случаев прогноз положительный. Общий курс лечения длится в среднем 3 месяца. Смертность от болезни Кавасаки составляет порядка 1-3%, в основном от тромбоза сосудов и их последующего разрыва или инфаркта миокарда.
Около 20% пациентов, перенесших заболевание приобретают необратимые изменения стенок коронарных сосудов, что в будущем становится причиной атеросклероза, ишемии сердца и повышенного риска инфаркта миокарда.
Этому способствуют курение и гипертония. Все больные обязательно должны находиться под постоянным наблюдением кардиолога всю жизнь и хотя бы раз в 5 лет проводить полное обследование сердца и коронарной системы.
Рекомендации

Истинные причины болезни до сих пор неизвестны, поэтому конкретных рекомендаций нет.
Необходимо лишь своевременно лечить любые инфекционные заболевание и при любых тревожных симптомах обращаться за врачебной помощью.
Болезнь Кавасаки – редкое и малоизученное заболевание. Оградить ребенка от него практически невозможно. Важно лишь тщательно изучить данное заболевание, чтобы быть способным вовремя его выявить и обратиться к врачу.
Это важно, так как на ранних этапах болезнь успешно купируется с минимальным риском для здоровья. Если же затянуть с лечением, то есть вероятность образования тромбов и появления аневризм, способных привести к летальному исходу.