Официальный сайт ОБУЗ «Центр медицинской профилактики» комитета здравоохранения Курской области. Центр медицинской профилактики Курской области. Курск. Здоровый образ жизни. Курск.Профилактика и лечение.
Рахит — это заболевание, связанное с нарушением минерального обмена в организме ребенка и, в частности, обмена фосфора и кальция. Внешне рахит проявляется главным образом изменениями со стороны костной системы.
Нарушения костеобразования при тяжелых формах рахита приводят к изменениям скелета, которые могут сохраниться на всю жизнь: непропорционально большая голова, нависающий лоб, запавшая переносица, неправильный рост зубов и аномалия прикуса, низкорослость, искривление ног, деформация грудной клетки. Рахит может быть причиной раннего появления кариеса зубов, дефектов зрения (астигматизм, близорукость), плоскостопия и т.д. Все это нередко формирует у человека комплекс неполноценности, ограничивает возможность физических нагрузок, у женщин в дальнейшем отягощает течение беременности и родов.
Кроме того, рахит способствует возникновению и осложненному течению многих заболеваний (ОРВИ, воспаление легких, кишечные инфекции и др.). Изменения в органах дыхания при рахите являются одной из причин затяжных и даже хронических пневмоний у детей, а в органах пищеварения — стойких поносов, дистрофии и значительного отставания в физическом развитии.
Серьезные последствия заболевания, перенесенного в самом раннем детстве, говорят сами за себя. Поэтому родители должны знать, что существуют реальные возможности профилактики рахита. Для этого важно ознакомиться с причинами его возникновения.
Заболеванию рахитом больше всего подвержены дети в возрасте от 1-1,5 до 15-18 месяцев.
Одной из основных причин развития рахита является недостаток витамина Д, который необходим для роста и развития костей. Витамин Д организм получает с некоторыми продуктами питания животного происхождения, а также образует его в коже под воздействием ультрафиолетовых солнечных лучей. Это обязательно надо учитывать при организации питания и режима дня маленького ребенка.
Это обязательно надо учитывать при организации питания и режима дня маленького ребенка.
Д-витаминная недостаточность особенно часто развивается у недоношенных детей (даже при правильном питании и соблюдении режима), у детей с большой энергией роста, а также у страдающих заболеваниями желудочно-кишечного тракта вследствие нарушения всасывания витамина в кишечнике. К значительному снижению активности витамина Д приводят заболевания печени и почек у ребенка, повторные респираторные инфекции.
Родителям следует знать, что появление у ребенка первого года жизни таких симптомов как беспокойство, тревожный поверхностный сон, вздрагивание при звуках, вскрикивание во сне, повышенная потливость, нередко сопровождающаяся появлением на коже потницы, облысение затылка, снижение тонуса мышц (ребенок сидит, придерживаясь руками, складывается как «перочинный нож»), изменение запаха мочи свидетельствуют о начавшемся рахите и требуют обязательного обращения к педиатру.
Профилактика рахита должна начинаться еще до рождения младенца!
Различные заболевания во время беременности, неудовлетворительные условия быта и труда, вредные привычки (курение, употребление алкоголя), нарушение питания и режима будущей матери могут способствовать раннему появлению и тяжелому течению рахита у ребенка. Вот почему мероприятия по дородовой профилактике заслуживают особого внимания. Они просты, но достаточно эффективны.
Беременной женщине необходимо соблюдать рациональный режим труда и отдыха, правила личной гигиены, систематически посещать женскую консультацию, своевременно обращаться к врачу в случае заболевания.
Очень полезны будущей материдлительные прогулки. В теплое время года рекомендуется ежедневно принимать воздушные ванны на свежем воздухе, заниматься посильной лечебной гимнастикой. Врачом, могут быть назначены и солнечные ванны, но загоратьни в коем случае нельзя.
Питание беременной женщины должно быть разнообразным и обязательно содержать продукты, богатые различными витаминами и микроэлементами, которые необходимы для правильного развития плода (мясо, печень, творог, яйца, сливочное масло, рыба, икра, соки, овощи, фрукты и т.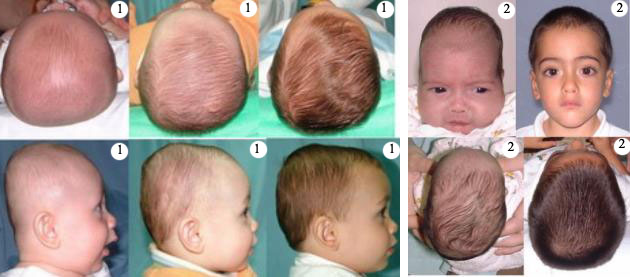
Если беременность протекает в осенне-зимний период, то недостаток солнечного света можно восполнить с помощью ультрафиолетового облучения (УФО) специальной кварцевой лампой. Однако необходимость УФО может определить только врач, наблюдающий женщину во время беременности. Самостоятельное применение этого метода профилактики без учета противопоказаний к нему чревато серьезными осложнениями
Очень большое значение имеет индивидуальная профилактика рахита после рождения ребенка.
Прежде всего, необходимо правильно организовать режим сна и бодрствования малыша. Он должен спать в просторной постели, не на перине или подушке, а на плотном матраце. Движения его не должны быть стеснены одеждой или тяжелым одеялом. В часы бодрствования для предупреждения искривления позвоночника следует класть ребенка на живот. Необходимо создавать условия, позволяющие ему свободно переворачиваться, двигаться соответственно возрастным возможностям.
Не менее важны ежедневные прогулки на воздухе. В теплое время года ребенок должен гулять с первых дней жизни. Продолжительность прогулки — от 10-15 минут до 2-3 часов с перерывами. Очень полезен сон на воздухе.
В осенне-зимний период прогулки следует начинать спустя 2-3 недели после рождения. До начала прогулок рекомендуется приучить ребенка к прохладному воздуху, организуя ему воздушные ванны. Для этого в проветренной комнате, при температуре 20-22°С ребенка нужно оставить на 2-3 минуты, постепенно увеличивая процедуры до 10-15 минут. Зимой в безветренную погоду и при морозе не более 10-15°С дети, соответственно одетые, могут спать на воздухе.
Для профилактики рахита еще более важно использовать действие ультрафиолетовых лучей солнца. Но надо помнить, что яркий солнечный свет при прямом воздействии на маленького раздетого ребенка может вызвать перегревание, бессонницу, расстройства пищеварения, ожог и т.д. Для получения антирахитического эффекта достаточно открывать для солнечных лучей отдельные части тела малыша: руки, ноги, лицо и т.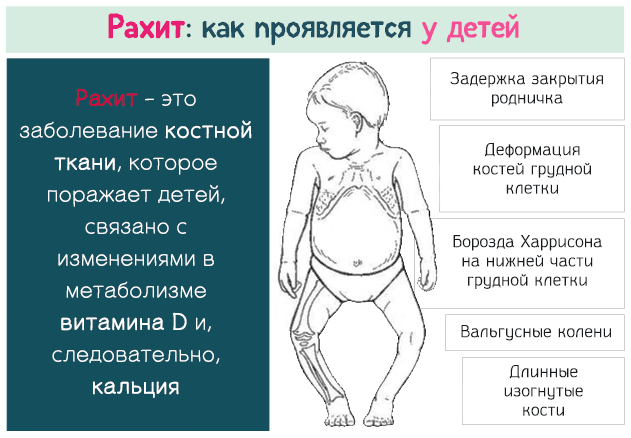
Учитывая загрязненность воздуха в промышленных городах, целесообразно в весенне-летний период вывозить ребенка за город. При температуре воздуха не ниже 25°С дети могут оставаться вне помещения неограниченное время.
При недостатке солнечного света может быть использовано искусственное облучение кварцевой лампой (по назначению врача!).
Для улучшения обмена веществ в организме следует ежедневно делать ребенку массаж, заниматься с ним гимнастикой, начиная с 1,5-месячного возраста. Мать может получить необходимые для этого знания в детской поликлинике.
Очень важный момент в профилактике рахита — организация рационального сбалансированного питания. Оптимальным продуктом питания для ребенка первых месяцев жизни является грудное материнское молоко. Однако и оно не застраховывает ребенка полностью от заболевания рахитом. Витаминный баланс в рационе достигается введением с первого месяца жизни фруктовых и овощных соков, затем с 1,5 месяцев — тертого яблока. С 4,5 месяцев дается первый прикорм в виде овощного пюре как основного источника микроэлементов. С 6-ти месяцев в рацион ребенка следует добавлять мясо. В прикорм необходимо вводить продукты, содержащие витамин Д: яичный желток, печень млекопитающих и птиц, икру различных рыб, но не более 5-10 г в сутки. Развитию рахита способствуют злаки и мучные блюда.Поэтому надо по возможности ограничивать в рационе ребенка количество белого хлеба, каш, вермишели и т.д., заменяя их овощами и фруктами.
При искусственном или смешанном вскармливании для питания ребенка лучше использовать адаптированные сухие смеси, содержащие антирахитические добавки.
Наряду с мероприятиями общего оздоровительного характера, в профилактику рахита может быть включен витамин Д, непременным условием приема которого является обязательный врачебный контроль.
Родителям следует знать, что препараты витамина Д имеют ряд серьезных противопоказаний для назначения, обусловленных состоянием здоровья ребенка. Нецелесообразно и даже опасно использование витамина Д одновременно с ультрафиолетовым облучением, а также в летнее, солнечное время года.
БЕСКОНТРОЛЬНОЕ ПРИМЕНЕНИЕ ПРЕПАРАТОВ ВИТАМИНА Д, ПЕРЕДОЗИРОВКА ИХ ОПАСНЫ ДЛЯ ЗДОРОВЬЯ И ЖИЗНИ РЕБЕНКА.
Рахит у детей — МОЙ ДОКТОР СОЧИ
Как не пропустить рахит
Рахит-заболевание детей грудного и раннего возраста с расстройством костеобразования и недостаточностью минерализации костей, патогенетическим звеном которого является дефицит витамина D, поступающего с пищей или через кожу.
Рахит — одно из самых частых заболеваний у маленьких детей.
У рахита есть очень опасное свойство. Он является толчком для острых респираторных заболеваний, пневмонии, кишечных расстройств и многих других заболеваний у детей раннего возраста.
Если на первых стадиях рахит был замечен, он прогрессирует, и мама обязательно обнаружит нарушение скелета при утяжелении заболевания.
Тяжёлые формы рахита проявляются во внешнем облике ребёнка: низкий рост, искривление ног и грудной клетки, большая голова, нависающий лоб, дефект зрения, неправильный прикус, плоскостопие и другие.
При лёгкой степени первые признаки появляются в 2-3 месяца жизни малыша, у недоношенных деток:
— появляется беспокойство, возбудимость, сон поверхностный, тревожный;
— развитие двигательных умений отстаёт от срока развития ребёнка;
— ребёнок сильно потеет, особенно во время кормления, крике и засыпании;
— малыш становится вялым, быстро устаёт, возникает гипотонус.
Группы риска
— Дети, у чьих мам были патологические заболевания до беременности и во время, а также тяжёлое течение беременности.
— Недоношенные дети.
— Дети, рождённые с недостаточной массой тела и ростом.
— Малыши на искусственном вскармливании.
В нашем медицинском центре используются программы физиотерапевтического лечения для детей, имеющих данные проблемы.
Это направление современной медицины, которому уделяется незаслуженно мало внимания среди всевозможных методов лечения и профилактики заболеваний.
Хорошо переносится детьми.
Большая голова рахит. Симптомы рахита
Нарушения минерального обмена при рахите
[7], [8], [9], [10], [11], [12], [13], [14], [15], [16], [17]Кальципенический рахит
Помимо классических костных конфигураций с доминированием остеомаляции отмечают симптомы завышенной возбудимости (тремор рук, нарушение сна, немотивированное беспокойство). Также у малышей имеется выраженное расстройство вегетативной нервной системы (повышенная потливость, тахикардия, белоснежный дермографизм).
При биохимическом исследовании крови на фоне значимого понижения уровня кальция обнаруживают высшую концентрацию паратгормона и пониженную концентрацию кальцитонина. Типично завышенное выделение кальция с мочой.
[18], [19]Фосфопенический рахит
Отмечают общую вялость, заторможенность, выраженную мышечную гипотонию и слабость связочного аппарата, «лягушачий живот», признаки гиперплазии остеоидной ткани.
Характерны выраженная гипофосфатемия, высочайший уровень паратгормона и кальцитонина в сыворотке крови, в моче – гиперфосфатурия.
Рахит без выраженных конфигураций концентраций кальция и фосфора в крови
У нездоровых данной для нас формой рахита, как правило, не бывает отчётливых клинических конфигураций нервной и мышечной систем. Типично подострое течение заболевания с признаками гиперплазии остеоидной ткани (теменные и лобные бугры).
Симптомы рахита: поражение нервной системы
Функциональные нарушения нервной системы – исходные симптомы рахита. Они появляются в виде беспокойства, плаксивости, нарушения сна, вздрагиваний во сне, выраженной потливости. В особенности сильно потеет голова в области затылка. Клейкий пот раздражает кожу, возникает зуд. Ребёнок трётся головой о подушечку, и, как следствие, возникает облысение затылка – соответствующий признак начинающегося рахита.
Они появляются в виде беспокойства, плаксивости, нарушения сна, вздрагиваний во сне, выраженной потливости. В особенности сильно потеет голова в области затылка. Клейкий пот раздражает кожу, возникает зуд. Ребёнок трётся головой о подушечку, и, как следствие, возникает облысение затылка – соответствующий признак начинающегося рахита.
Важным симптомом рахита со стороны нервной системы является гиперестезия. Нередко при попытке взятия на руки ребёнок рыдает, беспокоится.
При тяжёлом рахите отмечают конфигурации ЦНС: общественная двигательная заторможенность, малыши стают неподвижными, медлительными, затрудняется выработка условных рефлексов.
Симптомы рахита: поражение костной системы
Характерно поражение всего скелета, но клинические проявления наиболее выражены в тех костях, которые в данном возрасте растут более интенсивно. Так, при появлении рахита в 1-ые 3 мес жизни конфигурации появляются со стороны костей черепа. При развитии заболевания в срок с 3 до 6 мес конфигурации обнаруживаются в костях грудной клеточки. При заболевании рахитом малышей старше 6 мес поражаются кости конечностей и таза. Отмечают 3 варианта конфигурации костей:
- остеомаляцию;
- остеоидную гиперплазию;
- остеопороз.
Симптомы остеомаляции
- Поражение костей черепа. Отмечают размягчение краёв огромного родничка и швов, краниотабес [участки размягчения тела кости черепа (чаще всего поражается затылочная кость)]. Чувство, получаемое при надавливании на эти участки, можно сопоставить с надавливанием на пергамент либо фетровую шапку. Мягкость костей черепа приводит к появлению его деформаций: уплощению затылка либо боковой поверхности в зависимости от того, как ребёнок больше лежит.
- Поражение костей грудной клеточки. В итоге размягчения рёбер формируются гаррисонова борозда (по месту прикрепления диафрагмы отмечают втяжение рёбер, нижняя апертура грудной клеточки развёрнута), искривление ключиц. Грудная клеточка сдавлена с боков, грудина выступает вперед либо западает.

- Поражение костей конечностей. Отмечают их искривление. Ноги ребёнка получают О- либо Х-образную форму.
Проявления остеоидной гиперплазии
- Поражение костей черепа. Отмечают повышение лобных, теменных, затылочных бугров.
- Поражение костей грудной клеточки. Формирование рахитических «чёток» на рёбрах (V-VIII рёбра) в месте перехода костной ткани в хрящевую.
- Поражение костей конечностей. Возникновение «браслеток» в области запястья, «нитей жемчуга» на пальцах.
Изменения костной системы при рахите
Отдел скелета | Костные деформации |
Голова | Краниотабес (размягчение участков теменных костей, пореже – участков затылочной кости) Деформация костей черепа Лобные и теменные бугры Нарушение соотношения меж верхней и нижней челюстями Позднее закрытие огромного родничка, нарушение прорезывания зубов (несвоевременное, неправильное), недостатки эмали зубов, склонность к кариесу |
Грудная клетка | Деформация ключиц (усиление кривизны) Рёберные «чётки» (полушаровидное утолщение в месте перехода хрящевой части ребра в костную) Расширение нижней апертуры и сужение верхней, сдавление грудной клеточки с боков Ладьевидные углубления на боковых поверхностях грудной клетки Деформация грудины («куриная грудь», «грудь сапожника») |
Позвоночник | Кифоз в нижней части грудного отдела Кифоз либо искревление в поясничном отделе Сколиоз в грудном отделе |
Кости таза | Плоский таз Сужение входа в малый таз |
Нижние конечности | Искривление бёдер вперёд и кнаружи Разнообразные искривления нижних конечностей (0- либо Х-деформации, К-образные) Деформации в области суставов |
Верхние конечности | Искривление плечевой кости и костей предплечья Деформация в области суставов: «браслетки» (утолщение в области лучезапястных суставов), «нити жемчуга» (утолщение в области диафизов фаланг пальцев) |
Мышечная система
Важные симптомы рахита – слабость связочного аппарата и гипотония мускул. Слабость связочного аппарата приводит к «разболтанности» суставов, что даёт возможность нездоровому создавать движения большего объёма (например, лёжа на спине, ребёнок просто притягивает стопу к собственному лицу и даже закидывает её за голову). Характерна поза больного – он посиживает со скрещенными ногами и подпирает туловище руками. Гипотония мускул передней брюшной стены проявляется распластанием животика с расхождением прямых мускул («лягушачий живот»). Нарушаются статические функции: детки позднее начинают держать голову, посиживать, стоять, ходить, у их возникает «рахитический горб».
Слабость связочного аппарата приводит к «разболтанности» суставов, что даёт возможность нездоровому создавать движения большего объёма (например, лёжа на спине, ребёнок просто притягивает стопу к собственному лицу и даже закидывает её за голову). Характерна поза больного – он посиживает со скрещенными ногами и подпирает туловище руками. Гипотония мускул передней брюшной стены проявляется распластанием животика с расхождением прямых мускул («лягушачий живот»). Нарушаются статические функции: детки позднее начинают держать голову, посиживать, стоять, ходить, у их возникает «рахитический горб».
Нарушение функций остальных органов и систем
- У части деток в разгар рахита обнаруживают гипохромную анемию.
- Нередко отмечают повышение печени и селезёнки (гепатолиенальный синдром).
- Изменения грудной клеточки и гипотония мускулатуры приводят к расстройствам дыхания при рахите II-III степени. У деток возникают одышка, цианоз, нарушается лёгочная вентиляция. Могут возникать участки ателектаза в лёгких, предрасполагающие к развитию пневмонии.
- Нарушения экскурсии грудной клеточки, недостающее сокращение диафрагмы приводят к нарушению гемодинамики, которые появляются тахикардией, приглушением тонов сердца, многофункциональным систолическим шумом.
- В ряде случаев отмечают патологию со стороны пищеварительной и мочевой системы.
Периоды рахита
Период заболевания определяют по медицинской картине, степени выраженности остеомаляции и биохимическим изменениям.
Симптомы рахита в исходном периоде
Чаще возникает на 2-3-м мес жизни и продолжается от 2-3 нед до 2-3 мес.
Характерны нарушения вегетативной нервной системы, и лишь в конце этого периода возникают конфигурации костной системы в виде податливости краёв огромного родничка и стреловидного шва.
Со стороны мышечной системы отмечают гипотонию, запоры.
При биохимическом исследовании крови отмечают маленькое понижение содержания фосфора, уровень кальция остаётся обычным. Типично увеличение активности щелочной фосфатазы.
Типично увеличение активности щелочной фосфатазы.
Симптомы рахита в периоде разгара («цветущий» рахит)
Характерно прогрессироваиие поражений нервной и костной систем. Костные конфигурации выступают на 1-ый план. Отмечают все 3 вида конфигураций (остеомаляцию, остеоидную гиперплазию, нарушение остеогенеза), но их выраженность зависит от тяжести и течения заболевания.
Кроме того, для периода разгара характерны:
- отчетливая мышечная гипотония;
- слабость связочного аппарата;
- увеличение печени и селезёнки;
- гипохромная анемия;
- функциональные нарушения со стороны остальных органов и систем.
Количество вовлечённых систем и выраженность их конфигураций зависит от тяжести процесса.
При биохимическом исследовании крови регистрируют существенно сниженные уровни кальция и фосфора, завышенную активность щелочной фосфатазы.
Симптомы рахита в периоде реконвалесценции
Отмечают обратное развитие симптомов рахита. Первыми исчезают симптомы поражения нервной системы, потом уплотняются кости, возникают зубы, исчезают конфигурации мышечной системы (нормализуются статические и моторные функции), уменьшаются размеры печени и селезёнки, восстанавливаются нарушения функций внутренних органов.
Увеличивается до обычных значений уровень фосфора; концентрация кальция может оставаться сниженной, активность щелочной фосфатазы повышена.
Симптомы рахита в периоде остаточных явлений
Наблюдается у деток старше 2-3 лет. В этот период сохраняются только последствия рахита в виде деформации костей, которые указывают на то, что ребёнок перенёс болезнь в тяжёлой форме (И либо III степени). Отклонений в лабораторных показателях минерального обмена не отмечают.
Благодаря следующим действиям перемоделирования костной ткани, более активно протекающим опосля 3 лет, деформации трубчатых костей со временем исчезают. Деформации плоских костей уменьшаются, но остаются. У малышей, перенёсших рахит, сохраняются повышение теменных и лобных холмов, уплощение затылка, нарушение прикуса, деформации грудной клеточки, костей таза.
Тяжесть течения рахита
I степень (лёгкая)
Небольшое количество слабовыраженных признаков рахита со стороны нервной и костной систем с вовлечением в процесс 1-2-го отделов скелета. Время от времени наблюдают невыраженную гипотонию мышц.
После рахита I степени не отмечают остаточных явлений.
II степень (средней тяжести)
III степень (тяжёлая)
В настоящее время практически не встречается. Проявляется значительными переменами со стороны ЦНС: нарушением сна, аппетита, заторможенностью, отставанием в развитии речи и двигательных способностей. Конфигурации костной системы имеют нрав множественных, отчётливо выраженных деформаций (размягчение костей основания черепа, западение переносицы, «олимпийский» лоб, грубая деформация грудной клеточки, конечностей, костей таза). Возможны переломы костей без смещения либо с угловым смещением. Имеются выраженные конфигурации со стороны мышечной системы (нарушение статических функций). Существенно растут печень и селезёнка, имеются отчётливые многофункциональные нарушения сердечно-сосудистой системы, органов дыхания. ЖКТ, тяжёлая анемия.
Характер течения рахита
Острое течение
Быстрое нарастание симптомов, доминирование действий остеомаляции над действиями остеоидной гиперплазии. Наблюдается почаще в первом полугодии жизни, в особенности у недоношенных, имеющих сверхизбыточную массу тела, и нередко болеющих детей.
[20], [21], [22], [23], [24], [25], [26], [27], [28]Подострое течение
Медленное развитие заболевания. Отмечают в большей степени симптомы остеоидной гиперплазии: лобные и теменные холмы, «чётки» на рёбрах, «браслетки», «нити жемчуга». Краниотабес не характерен. Почаще встречается опосля 6 мес у деток завышенного питания и у получивших недостающее количество витамина D в целях профилактики рахита.
Рецидивирующее течение
Периоды улучшения состояния сменяются обострениями рахитического процесса. Это может быть обосновано ранешным прерыванием исцеления, наличием сопуствующих болезней, нерациональным питание.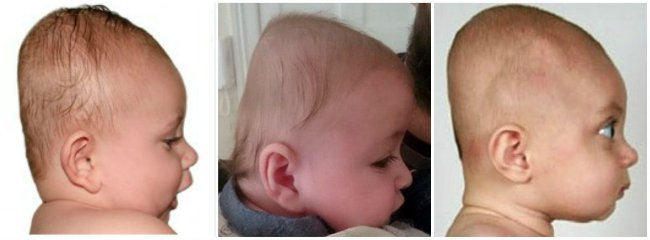 Соответствующим рентгенографическим симптомом рахита является возникновение в зоне роста кости полос окостенения, количество которых соответствует числу обострений.
Соответствующим рентгенографическим симптомом рахита является возникновение в зоне роста кости полос окостенения, количество которых соответствует числу обострений.
Микроцефалия
\nМасштабы проблемы
\n\nМикроцефалия является редким состоянием. По оценкам, распространенность микроцефалии значительно варьируется из-за разных определений и в зависимости от целевых популяций. Ученые изучают потенциальную, хотя и не доказанную, связь между ростом числа случаев микроцефалии и вирусной инфекцией Зика.
\nДиагностика
\n\nМикроцефалию можно иногда диагностировать с помощью ультразвукового исследования плода. Наиболее подходящим периодом для диагностики является конец второго триместра (около 28 недель) или третий триместр беременности.
\n\nНеобходимо измерять окружность головы новорожденных, как минимум, через 24 часа после родов и сопоставлять данные со стандартными показателями ВОЗ в области развития детей. Результаты интерпретируются с учетом гестационного возраста ребенка, а также его роста и веса. При наличии подозрений ребенка направляют на осмотр к педиатру и на сканирование мозга, измеряют окружность его головы раз в месяц в раннем грудном возрасте и сопоставляют полученные данные со стандартными показателями. Врачи также должны проводить тесты на известные причины микроцефалии.
\nПричины микроцефалии
\n\nУ микроцефалии есть много потенциальных причин, но часто причина остается неизвестной. Наиболее распространенные причины включают:
\n- \n
- внутриутробные инфекции: токсоплазмоз (вызываемый паразитом, обнаруживаемым в мясе, которое не прошло надлежащую тепловую обработку), краснуха, герпес, сифилис, цитомегаловирус и ВИЧ; \n
- воздействие токсических химических веществ: воздействие на мать тяжелых металлов, таких как мышьяк и ртуть, алкоголя, радиации и курения; \n
- генетические патологии, такие как синдром Дауна; и \n
- тяжелая недостаточность питания во время внутриутробного развития.
 \n
\n
Признаки и симптомы
\n\nУ многих детей, рожденных с микроцефалией, при рождении могут отсутствовать другие симптомы, но позже могут развиваться эпилепсия, церебральный паралич, нарушения обучаемости, потеря слуха и проблемы со зрением. Некоторые дети с микроцефалией развиваются совершенно нормально.
\nЛечение и уход
\n\nСпециального лечения микроцефалии нет. Для оценки состояния и лечения новорожденных и детей с микроцефалией необходима многопрофильная группа специалистов. Раннее проведение мероприятий по стимулированию и игровых программ может оказывать положительное воздействие на развитие. Семейное консультирование и поддержка родителей также очень важны.
\nДеятельность ВОЗ
\n\nС середины 2015 года ВОЗ тесно сотрудничает со странами Америки в проведении расследований и принятии ответных мер в связи со вспышкой болезни.
\n\nВ Стратегической программе ответных мер и плане совместных действий изложены шаги, предпринимаемые ВОЗ и партнерами в связи с вирусом Зика и потенциальными осложнениями:
\n- \n
- Тесное сотрудничество с пострадавшими странами в проведении расследований вспышки, вызванной вирусом Зика, и принятии ответных мер в связи с необычным ростом числа случаев микроцефалии. \n
- Взаимодействие с местными сообществами для передачи информации о рисках, связанных с болезнью, вызванной вирусом Зика, и о том, как они могут защититься. \n
- Предоставление рекомендаций и смягчение потенциального воздействия на женщин детородного возраста и беременных, а также на семьи, пострадавшие от вируса Зика. \n
- Оказание содействия пострадавшим странам для улучшениия медицинской помощи беременным женщинам и семьям с детьми, рожденными с микроцефалией. \n
- Расследование регистрируемого роста случаев микроцефалии и возможной связи с вирусной инфекцией Зика при участии экспертов и партнеров. \n
«,»datePublished»:»2018-02-16T09:06:00.0000000+00:00″,»image»:»https://www.
 who.int/images/default-source/imported/measure-microcephaly475-jpg.jpg?sfvrsn=7be7eab_0″,»publisher»:{«@type»:»Organization»,»name»:»World Health Organization: WHO»,»logo»:{«@type»:»ImageObject»,»url»:»https://www.who.int/Images/SchemaOrg/schemaOrgLogo.jpg»,»width»:250,»height»:60}},»dateModified»:»2018-02-16T09:06:00.0000000+00:00″,»mainEntityOfPage»:»https://www.who.int/ru/news-room/fact-sheets/detail/microcephaly»,»@context»:»http://schema.org»,»@type»:»Article»};
who.int/images/default-source/imported/measure-microcephaly475-jpg.jpg?sfvrsn=7be7eab_0″,»publisher»:{«@type»:»Organization»,»name»:»World Health Organization: WHO»,»logo»:{«@type»:»ImageObject»,»url»:»https://www.who.int/Images/SchemaOrg/schemaOrgLogo.jpg»,»width»:250,»height»:60}},»dateModified»:»2018-02-16T09:06:00.0000000+00:00″,»mainEntityOfPage»:»https://www.who.int/ru/news-room/fact-sheets/detail/microcephaly»,»@context»:»http://schema.org»,»@type»:»Article»};Рахит (Витамин-D зависимый рахит)
Рахит (Витамин-D зависимый рахит)
Автор: врач-педиатр ДМЦ «Тигренок» Жарков П. А.
Рахит — широко распространенное заболевание растущего организма обусловленное, как правило, временным нарушением обмена веществ и недосточностью кальция и фосфора. Данное заболевание известно с незапамятных времен. Первое описание характерных для рахита изменений со стороны костной системы описано еще Сораном Эфесским в I-II вв. В средние века данное заболевание носило название «Английская болезнь» что было связано с тем, что большое количество характерных костных деформаций было описано именно в этом регионе. На сегодняшний день имеются убедительные данные что рахитом гораздо чаще страдают дети проживающие в северных регионах, а также дети средней полосы, рожденные в зимнее время года, однако данная патология может встречаться и у жителей южных райнов. Хотя считается что в Москве рахитом страдает около 30% детей, на самом деле эта цифра может быть значительно выше. По некоторым данным, начальные явления рахита отмечаются у 65 и даже 80% детей, проживающих в городе Москве.
Среди предрасполагающих к развитию данного заболевания факторов следует отметить ранний (младше 17 лет) или поздний (старше 35 лет) возраст матери, токсикозы беременности, обменные заболевания, болезни желудочно-кишечного тракта у матери, дефекты питания матери до и во время беременности, неблагоприятные социально-бытовые условия, несоблюдение режима дня, сна и отдыха, а также недостаточную инсоляцию матери во время беременности. Со стороны ребенка следует отметить такие провоцирующие факторы как недоношенность, морфофункциональная незрелость, большая масса при рождении (более 4 кг), стремительный набор массы тела в первые 3-4 мес жизни, раннее введение неадаптированных смесей, позднее введение прикорма при исключительно грудном вскармливании, прием противосудорожных препаратов, заболевания желудочно-кишечного тракта, печени, почек и кожи у новорожденного, а также несоблюдение режима пребывания ребенка на свежем воздухе и малая двигательная активность.
Со стороны ребенка следует отметить такие провоцирующие факторы как недоношенность, морфофункциональная незрелость, большая масса при рождении (более 4 кг), стремительный набор массы тела в первые 3-4 мес жизни, раннее введение неадаптированных смесей, позднее введение прикорма при исключительно грудном вскармливании, прием противосудорожных препаратов, заболевания желудочно-кишечного тракта, печени, почек и кожи у новорожденного, а также несоблюдение режима пребывания ребенка на свежем воздухе и малая двигательная активность.
Витамин D (а точнее его активные метаболиты) выполняет ряд важнейших функций в организме среди которых следует особо отметить способность данного вещества поддерживать постоянный и необходимый уровень кальция и фосфора в крови и обеспечивать их встраивание в костную ткань, а также опосредованноо влиять на мышечный тонус. Кроме того, было показано что некоторые активные формы данного витамина обладают свойством активировать защитные имунные процессы и регулировать обмен веществ. Сам процесс образования активных форм витамина D достаточно сложен и включает в себя ферментативное расщепление полученного из пищи предшественника активного витамина в коже, печени и почках. Важнейшей причиной развития рахита у детей является недостаточность поступления витамина D, а также дефицит преобразования данного вещества в активные формы, регулирующие процессы минерального обмена в организме.
Как уже говорилось ранее, рахит — заболевание всего организма, поэтому чаще поражается несколько его систем. Первые признаки рахита, как правило, можно выявить на 2-3 месяце жизни ребенка, однако у новорожденных, рожденных недоношенными или незрелыми симптомы рахита дебютируют уже на 1-2 месяце.
Одними из начальных симптомов рахита являются функциональные нарушения со стороны нервной системы. Ребенок становится плаксив, раздражителен, негативно реагирует на прикосновения, яркий свет и другие раздражители, нарушается сон. Характерным признаком является выраженная потливость, особенно волосистой части затылка. Пот раздражает кожу, появляется зуд, который мешает ребенку. Малыш трется головой о подушку и возникает облысение затылка. При тяжелой форме, наоборот, ребенок становится вялым, малоподвижным. Учитывая что заболевание затрагивает процессы транспорта кальция и фосфора в костную ткань наблюдаются изменения со стороны скелета, причем в большей степени, со стороны тех костей которые в данный момент растут особенно быстро. Если заболевание развивается в первые три месяца жизни наибольшие отклонения наблюдаются со стороны костей черепа, в возрасте 3-6 мес манифестируют поражения грудной клетки, старше 6 месяцев — когда ребенок пытается садиться и вставать на ножки — наиболее ярко проявляются отклонения со стороны костей таза и конечностей. В процессе течения заболевания могут наблюдаться как размягчение костей, так и явления избыточного роста костей или остеопороза. Поэтому у таких детей можно увидеть как изменения конфигурации и формы костей, так и избыточный рост костной ткани. Основные характерные изменения в костной системе ребенка, страдающего рахитом представлены в таблице.
Характерным признаком является выраженная потливость, особенно волосистой части затылка. Пот раздражает кожу, появляется зуд, который мешает ребенку. Малыш трется головой о подушку и возникает облысение затылка. При тяжелой форме, наоборот, ребенок становится вялым, малоподвижным. Учитывая что заболевание затрагивает процессы транспорта кальция и фосфора в костную ткань наблюдаются изменения со стороны скелета, причем в большей степени, со стороны тех костей которые в данный момент растут особенно быстро. Если заболевание развивается в первые три месяца жизни наибольшие отклонения наблюдаются со стороны костей черепа, в возрасте 3-6 мес манифестируют поражения грудной клетки, старше 6 месяцев — когда ребенок пытается садиться и вставать на ножки — наиболее ярко проявляются отклонения со стороны костей таза и конечностей. В процессе течения заболевания могут наблюдаться как размягчение костей, так и явления избыточного роста костей или остеопороза. Поэтому у таких детей можно увидеть как изменения конфигурации и формы костей, так и избыточный рост костной ткани. Основные характерные изменения в костной системе ребенка, страдающего рахитом представлены в таблице.
|
Отдел скелета |
Характерные изменения |
|
Голова |
Размягчение участков теменных, затылочных костей. Избыточные лобные и теменные бугры Деформация костей черепа (например плоский затылок) Позднее закрытие большого родничка Дефекты прорезывания и строения зубов (дефекты эмали, склонность к кариесу) |
|
Грудная клетка |
Усиление кривизны ключиц. Реберные «четки» — округлые утолщения в месте перехода хрящевой части ребер в костную. Ладьевидные вдавления на боковых поверхностях грудной клетки. Расширение нижней апертуры и сужение верхней апертуры грудной клетки. Различные деформации грудной клетки («грудь сапожника» — вдавление грудины, килевидная деформация грудной клетки (сдавление с боков) — «куриная или птичья грудь». |
|
Верхние конечности |
Различные искривления костей верхних конечностей. Различные деформации в области суставов: «браслетки» — утолщение в области лучезапястных суставов, «нити жемчуга» — утолщения в области пальцев кисти. |
|
Позвоночник |
Различные искривления позвоночника. |
|
Тазовые кости |
Плоский таз, сужение входа в малый таз. |
|
Нижние конечности |
Различные деформации костей (Х-, О-, К-образная деформация) и суставов. |
Помимо нервной системы и костей наблюдаются отклонения со стороны мышечного апппарата — мышечная гипотония или снижение тонуса мышц, в результате чего мышцы становятся мягкими, дряблыми, движения разболтаны, появляется «лягушачий» живот. Поражения других органов встречаются реже и связаны, как правило, со среднетяжелыми и тяжелыми формами заболевания. Могут наблюдаться расстройства дыхания, гипохромная анемия, нарушения со стороны сердечно-сосудистой, пищеварительной и мочевыделительной систем. Нередко отмечается увеличение печени и селезенки. Данные симптомы имеют разную выраженность в зависимости от периода заболевания и наиболее четко видны в период разгара, которому предшествует начальный период. В это время (чаще 2-3 мес жизни) обычно вывляются начальные и стертые формы функциональных нарушений со стороны нервной системы, снижение мышечного тонуса, запоры, костные изменеия наблюдаются в конце этого периода. После угасания периода разгара возникает период реконвалесценции — отмечается обратное развитие симптомов. Первыми исчезают симптомы со стороны нервной системы, затем происходит уплотнение костей, прорезывание зубов и нормализация тонуса мышц. Восстанавливаются нарушения со стороны внутренних органов. Период остаточных явлений наблюдается у детей старше 2-3 лет — сохраняются последствия перенесенного рахита в виде деформации костей. Следует учесть что несмотря на то что изменения формы трубчатых костей (конечности) с возрастом могут исчезать, деформации плотных костей уменьшаются, но остаются.
Нередко отмечается увеличение печени и селезенки. Данные симптомы имеют разную выраженность в зависимости от периода заболевания и наиболее четко видны в период разгара, которому предшествует начальный период. В это время (чаще 2-3 мес жизни) обычно вывляются начальные и стертые формы функциональных нарушений со стороны нервной системы, снижение мышечного тонуса, запоры, костные изменеия наблюдаются в конце этого периода. После угасания периода разгара возникает период реконвалесценции — отмечается обратное развитие симптомов. Первыми исчезают симптомы со стороны нервной системы, затем происходит уплотнение костей, прорезывание зубов и нормализация тонуса мышц. Восстанавливаются нарушения со стороны внутренних органов. Период остаточных явлений наблюдается у детей старше 2-3 лет — сохраняются последствия перенесенного рахита в виде деформации костей. Следует учесть что несмотря на то что изменения формы трубчатых костей (конечности) с возрастом могут исчезать, деформации плотных костей уменьшаются, но остаются.
В зависимости от тяжести, формы и течения рахита при лабораторной диагностики может отмечаться целый ряд измений которые затрагивают не только концентрацию кальция и/или фосфора в сыворотке крови но и свидетельствуют о более глубоких биохимических нарушениях. Так может выявляться снижение уровня глюкозы крови, ацидоз, нарушения со стороны соотношения белковых фракций, повышение концентрации щелочной фосфатазы, изменения гормонального профиля (прежде всего паратгормона, кальцитонина и кальцитриола) и некоторые другие изменения. Данные изменения, как правило, сопутствуют и характерной рентгенологической картине. Не смотря на кажущуюся простоту диагностики, не следует забывать о целом ряде рахитоподобных заболеваний таких, например, как витамин D-резистентный рахит, почечный тубулярный ацидоз или болезнь Де-Тони-Дебре-Фанкони. Кроме того, дифференциальный диагноз рахита необходимо проводить с хондродистрофией, гипотиреозом, врожденным несовершенным остеогенезом и некоторыми другими заболеваниями.
Целями лечения рахита являются устранение дефицита витамина D, нормализация фосфорно-кальциевого обмена, усиление процессов образования костной ткани, а также коррекция обменных нарушений и ликвидация ацидоза. Для этого могут быть использованы различные комбинации немедикаментозных методов и лечение препаратами. Одной из основ лечения рахита является рациональное питание с использованием грудного вскармливания или адаптированных молочных смесей, содержащих профилактические дозы витамина D (400 МЕ на 1 л смеси). Важно своевременное введение прикорма. Не менее важную роль играет организация правильного режима дня ребенка, с обязательным проветриванием помещений и прогулками малыша. В летнее время, если позволяет погода, необходимо оставлять открытую коляску с ребенком в полутени. Через 2-3 недели после начала медикаментозной терапии должен быть включен массаж и ЛФК. Можно применять и бальнеотерапевтические методы. На сегодняшний день препаратом выбора для лечения рахита является водный раствор холекальциферола (Аквадетрим), назначаемый как правило в дозах 1500-5000 МЕ курсами на 30-45 дней. Терапия подбирается в каждом случае индивидуально. Необходим тщательный мониторинг уровней кальция и фосфора в крови и моче, а также регулярные врачебные осмотры. Кроме того, могут применяться и неспецифические общеукрепляющие средства такие как карнитин, оротат калия, витамины группы В, С, А, Е, а также препараты калия и магния, цитратная смесь улучшающая всасывание солей кальция и фосфора в кишечнике ребенка.
Профилактику рахита у детей можно разделить на 3 направления. Антенатальная профилактика начинается задолго до родов и сводится к организации правильного режима и питания беременных женщин. Необходимо ежедневно проводить на свежем воздухе не менее трех часов вне зависимости от погоды. Специально загорать не нужно. В рационе беременной женщины обязательно должны присутствовать продукты богатые витамином D, кальцием и фосфором такие как мясо, рыба, яйца, творог, сыр, молоко, а также поливитаминные и микроэлементные препараты. С 32 недели беременности и до родов женщины из группы риска должны получать 400-800 МЕ холекальциферола. Постнатальная профилактика может быть неспецифической и специфической. При неспецифической профилактике применяются общеукрепляющие процедуры такие как массаж и гимнастика, прогулки на свежем воздухе, соблюдение режима дня и основных принципов правильного питания новорожденного. Специфическая профилактика доношенным детям проводится вне зависимости от вида вскармливания в период с осени по весну. Начиная с 1 мес жизни ежедневно ребенок должен получать 400-500 МЕ водного раствора холекальциферола (1 капля препарата Аквадетрим). Многие специалисты рекомендуют проводить данную профилактику в условиях нашей полосы и особенно у жителей города Москвы и в летний период. Для жителей регионов с низкой инсоляцией (северные регионы, Урал) эта доза может быть увеличена до 1000 МЕ в сутки. Для доношенных детей из группы риска доза препарата подбирается, как правило, индивидульно. Дети, рожденные недоношенными, в зависимости от степени недоношенности и наличии сопутствующих факторов риска должны начинать профилактику с 10-14 дня жизни. Дозы препарата подбираются индивидуально, но обычно не превышают 1000 МЕ. Не забывайте что даже у витамина D имеются четкие противопоказания к применению, поэтому не следует начинать лечить рахит или менять профилактическую дозу самостоятельно, т.к. это может привести к неблагоприятным последствиям. Кроме того, мы не рекомендуем использование масляных препаратов холекальциферола. В любом случае, при возникновении каких либо вопросов лучше не корригировать назначенную врачом терапию самостоятельно.
С 32 недели беременности и до родов женщины из группы риска должны получать 400-800 МЕ холекальциферола. Постнатальная профилактика может быть неспецифической и специфической. При неспецифической профилактике применяются общеукрепляющие процедуры такие как массаж и гимнастика, прогулки на свежем воздухе, соблюдение режима дня и основных принципов правильного питания новорожденного. Специфическая профилактика доношенным детям проводится вне зависимости от вида вскармливания в период с осени по весну. Начиная с 1 мес жизни ежедневно ребенок должен получать 400-500 МЕ водного раствора холекальциферола (1 капля препарата Аквадетрим). Многие специалисты рекомендуют проводить данную профилактику в условиях нашей полосы и особенно у жителей города Москвы и в летний период. Для жителей регионов с низкой инсоляцией (северные регионы, Урал) эта доза может быть увеличена до 1000 МЕ в сутки. Для доношенных детей из группы риска доза препарата подбирается, как правило, индивидульно. Дети, рожденные недоношенными, в зависимости от степени недоношенности и наличии сопутствующих факторов риска должны начинать профилактику с 10-14 дня жизни. Дозы препарата подбираются индивидуально, но обычно не превышают 1000 МЕ. Не забывайте что даже у витамина D имеются четкие противопоказания к применению, поэтому не следует начинать лечить рахит или менять профилактическую дозу самостоятельно, т.к. это может привести к неблагоприятным последствиям. Кроме того, мы не рекомендуем использование масляных препаратов холекальциферола. В любом случае, при возникновении каких либо вопросов лучше не корригировать назначенную врачом терапию самостоятельно.
Заколдованный – «ИнфоМедФармДиалог»
Рассматривая многочисленные портреты семьи, можно заметить, что помимо большой челюсти у всех у них были толстые, вывернутые нижние губы и большой нос с горбом на спинке. Как оказалось, представители всех девяти поколений династии имели различные лицевые аномалии, что позволяет говорить об аутосомно‑доминантном типе наследования. Однако если мы рассмотрим их детские портреты, то такой диспропорции ни у кого не будет.
Однако если мы рассмотрим их детские портреты, то такой диспропорции ни у кого не будет.
К другим проявлениям МЭН1 относятся множественные опухоли паращитовидных желез, вызывающие первичный гиперпаратиреоз. Это наиболее частый компонент МЭН1, он возникает почти у всех пациентов, достигших возраста 50 лет.
Классическое проявление гиперпаратиреоза – кистозный остеит, который клинически характеризуется болью в костях. Кроме этого проявлением гиперпаратиреоза может быть мочекаменная болезнь, она встречается у 15–20% пациентов. Именно этим заболеванием вполне можно объяснить гематурию Карла II. Не редки и нервно‑мышечные симптомы, которые включают в себя слабость и утомляемость, кроме того, у ряда больных наблюдается так называемый нервно‑мышечный синдром, характеризующийся атрофией мышечных волокон. Можно предположить, что сложности с речью, нарушение жевания и «очень худые» ноги Карла II косвенно подтверждают этот диагноз. Гиперпаратиреоз часто сопровождают нейропсихиатрические симптомы, включающие депрессию, психоз, снижение социального взаимодействия и когнитивную дисфункцию.
У пациентов с МЭН1 могут быть опухоли, отличные от опухолей паращитовидных желез и гипофиза, а также островковых клеток поджелудочной железы. Опухоли кишечника и других внутренних органов, карциноидные опухоли тимуса или бронхов, аденомы надпочечников, другие опухоли головного мозга – полиморфизм клинической картины болезни довольно широк. Желудочно‑кишечные симптомы могли быть связаны с гастриномой, а появление эпиприступов, например, с гипогликемией – общепризнанной причиной судорожного синдрома.
Точную картину нозологической единицы заболевания Карла II еще предстоит выяснить. Многие авторы размышляли о различных болезнях, большинство из которых являются генетическими. Был предложен и синдром Клайнфельтера, и синдром ломкой Х‑хромосомы. Каким бы ни было его основное заболевание, можно предположить, что увеличение головы, позднее начало роста и отставание в умственном развитии, а также частые эпизоды рвоты были связаны с гидроцефалией. Естественно, свидетельств, позволяющих предположить определенную этиологию гидроцефалии Карла II, не сохранилось, однако если верить отчету, отправленному французскому королю Людовику XIV, то у принца можно
Естественно, свидетельств, позволяющих предположить определенную этиологию гидроцефалии Карла II, не сохранилось, однако если верить отчету, отправленному французскому королю Людовику XIV, то у принца можно
заподозрить герпетическую инфекцию, которую он перенес сразу после рождения.
Нефрологи описали последствия передозировки витамином D — Российская газета
Передозировка витамина D, который известен еще как «солнечный витамин», грозит почечной недостаточностью. Группа канадских ученых под руководством Борна Л. Огюста изучила историю болезни 54-летнего пациента и результаты исследования опубликовала в Canadian Medical Association Journal.
В нефрологической клинике, куда больной был экстренно направлен лечащим врачом с подозрением на острое повреждение почек, выяснилось, что мужчина нескольких месяцев принимал витамин D в высокой концентрации. А незадолго до резкого ухудшения состояния вернулся из Юго-Восточной Азии, где в течение 2 недель находился на солнце по 6-8 часов в день.
Ученые предупреждают: бесконтрольный прием витамина D может представлять серьезный риск для здоровья пациентов, не информированных об угрозе препарата для организма.
Витамин D на самом деле не витамин, а предшественник гормона. Когда солнце попадает на кожу, в печени и почках образуется активный витамин D — почти 90% вещества производится собственным организмом. Остальные 10% поступают в организм, если в рационе есть жирная рыба. Организм прекращает собственное производство витамина D, как только восполнит его недостаток. Витамин D регулирует кальциевый и фосфатный обмен и укрепляет мышцы. Если организм испытывает недостаток витамина D, снижается уровень кальция. Серьезный дефицит витамина D может вызвать рахит у детей и размягчение костей у взрослых.
Врачи назначают искусственные добавки тем, кто страдает от дефицита витамина D, особенно в зимние месяцы, когда недостаток солнечного света. Доза определяется с помощью теста. Тот, кто принимает биодобавку самостоятельно, рискует превысить концентрацию витамина D в организме. В лучшем случае передозировка может вызвать тошноту, гипотензию и учащенное сердцебиение. В худшем случае — привести к тяжелому мочеиспусканию и проблемам с почками.
В лучшем случае передозировка может вызвать тошноту, гипотензию и учащенное сердцебиение. В худшем случае — привести к тяжелому мочеиспусканию и проблемам с почками.
Что и произошло с канадцем, у которого врачи обнаружили слишком высокий уровень кальция. Мужчина сообщил, что, будучи пациентом натуропата, он по его рекомендации принимал витамин D без прохождения теста на диагностику дефицита. В течение двух с половиной лет он употреблял капли общей дозой от 8000 до 12000 международных единиц. Для сравнения: безрецептурные добавки витамина D содержат от 800 до 1000 единиц.
По словам врачей, передозировка витамина D довольно редкое явление, тем не менее они предупреждают о риске бесконтрольного приема препарата. Они рекомендуют не принимать более 1000 международных единиц в день.
Макроцефалия у младенцев: причины, диагностика и лечение
У младенцев разный размер головы. Но иногда наблюдается непропорциональный отек черепа, и такая большая голова у младенцев называется макроцефалией. Это часто указывает на проблему.
Что вызывает макроцефалию у младенцев и как родители с этим борются? В этой статье MomJunction расскажет вам о причинах непропорционально большой головы у младенцев и о том, есть ли лекарство от этой проблемы.
Что такое макроцефалия?
Макроцефалия, также называемая синдромом большой головы или большой головы, — это состояние, которое вызывает аномальное увеличение окружности головы ребенка.Не у всех младенцев одинаковая окружность головы. Поэтому врачи делят окружность головы на разные процентили (1).
Если окружность тела находится в пределах здорового диапазона для их возраста и пола, то это считается нормальным. Медицинские эксперты определяют макроцефалию как состояние, при котором окружность головы ребенка (в сантиметрах или дюймах) превышает 98-й процентиль (2). Причин макроцефалии может быть несколько.
Вернуться к началу
Что вызывает макроцефалию у младенцев?
Вот несколько причин, по которым у младенца может быть большая голова или она может развиться (3):
- Гидроцефалия — это состояние, при котором чрезмерное количество спинномозговой жидкости накапливается в желудочках (пространствах) головного мозга.
 Это одно из самых распространенных заболеваний головного мозга у младенцев (4). Избыток жидкости раздувает череп. Сама гидроцефалия может возникнуть из-за нескольких заболеваний, от врожденной гидроцефалии до травмы или инфекции.
Это одно из самых распространенных заболеваний головного мозга у младенцев (4). Избыток жидкости раздувает череп. Сама гидроцефалия может возникнуть из-за нескольких заболеваний, от врожденной гидроцефалии до травмы или инфекции.
- Инфекции нервной системы могут привести к увеличению мозга и черепа. Примеры включают менингит, инфекцию оболочки, покрывающей мозг, и энцефалит, тяжелое воспаление ткани мозга. Инфекции могут развиваться из-за патогенов, таких как бактерии и вирусы.
- Рахит возникает из-за дефицита витамина D в организме. Рахит вызывает аномалии скелетной системы, включая кости черепа. Череп может увеличиваться в размерах, вызывая большую голову (5).
- Заболевания головного мозга: Проблемы в головном мозге, такие как опухоль, могут вызвать у младенцев большую голову. Некоторые врожденные деформации головного мозга, которые могут вызвать макроцефалию, — это гидранэнцефалия (отсутствие головного мозга) и мегалэнцефалия (аномальное увеличение мозгового вещества).
- Генетические нарушения: Дефектные гены также могут вызывать макроцефалию. Одна из самых заметных — синдром Сотоса. Это генетическое заболевание, поражающее скелет и приводящее ко многим проблемам, включая развитие необычно большой головы (6). Младенцы с аутизмом также могут демонстрировать макроцефалию в раннем детстве (7).
Могут быть ситуации, когда макроцефалия является нормальным явлением. В таких случаях у ребенка не будет никаких симптомов, связанных со здоровьем, и он будет нормально расти.В таких ситуациях не о чем беспокоиться. Тем не менее, если вы подозреваете, что череп младенца теряет форму и становится непропорциональным телу, не стесняйтесь обратиться к врачу.
[Читать: Признаки аутизма у младенцев ]
Вернуться к началу
Как диагностируется макроцефалия у младенцев?
Врачи измеряют рост, вес и окружность головы младенца и могут обнаружить макроцефалию во время планового осмотра в первый год жизни ребенка. Врачи будут использовать следующие инструменты для проверки основного состояния, которое привело к большой голове у младенцев:
Врачи будут использовать следующие инструменты для проверки основного состояния, которое привело к большой голове у младенцев:
- Физический осмотр: Врач проверяет внешний вид и прощупывает родничок (мягкое пятно) на черепе ребенка. Некоторые заболевания головного мозга, такие как гидранэнцефалия, можно диагностировать, освещая череп ярким светом. Врач также проверит наличие признаков внутреннего кровотечения, которые могут указывать на травму головного мозга.
- Наблюдение за другими симптомами: Врачи проверяют, является ли ребенок раздражительным, имеет ли слабый сосательный рефлекс, чрезмерную летаргию и не пропустил ли какой-либо из этапов развития.Эти симптомы могут указывать на генетическое заболевание, вызывающее инвалидность.
- Ультразвук: Ультразвук может дать быстрый анализ того, что находится под черепом. Это может помочь врачам определиться с дальнейшим курсом обследования.
- Компьютерная томография: Компьютерная томография, или компьютерная томография, позволяет сделать трехмерное изображение черепа с помощью нескольких рентгеновских снимков. Это помогает проверить контур черепа и место деформации.
- МРТ: Магнитно-резонансная томография (МРТ) использует магнитное поле для создания высокоточного и детального изображения всего черепа.Хотя МРТ дает подробную картину макроцефалии, она требует, чтобы человек оставался неподвижным.
Итак, врачи могут использовать немного седативных средств, чтобы ребенок не двигался с помощью сканера МРТ. В некоторых больницах сейчас проводят «Быструю МРТ» без седативных препаратов, что рекомендуется для педиатрических пациентов, хотя эта форма МРТ имеет ограниченные возможности визуализации изображений (8).
- Анализ крови и сбор жидкости: Анализ крови может помочь определить наличие генетических проблем.
 Врач может даже взять образец спинномозговой жидкости из основания спинного мозга, используя процедуру, называемую спинномозговой пункцией. Жидкость также может быть получена из верхних слоев мозга в зависимости от состояния черепа.
Врач может даже взять образец спинномозговой жидкости из основания спинного мозга, используя процедуру, называемую спинномозговой пункцией. Жидкость также может быть получена из верхних слоев мозга в зависимости от состояния черепа.
Как только ваш врач поставит диагноз, он порекомендует лучший курс лечения.
Вернуться к началу
Как лечится макроцефалия?
Лечение макроцефалии зависит от причины заболевания. Варианты включают:
- Хирургия часто является единственным вариантом при нескольких причинах макроцефалии.Тип операции будет зависеть от степени отека и причины. Например, гидроцефалия заключается в оттоке спинномозговой жидкости в брюшную полость, где организм может ее поглотить. Эта операция называется шунтирующей операцией, при которой силиконовая трубка помещается в мозговую жидкость с одной стороны и в брюшную полость с другой стороны. Но это не излечивает заболевание, поскольку гидроцефалия — постоянное заболевание. В случае травмы головного мозга хирургическое вмешательство может помочь полностью решить проблему.
- Врач может предоставить пероральные препараты для контроля отека ткани головного мозга.Заболевания, связанные с дефицитом, такие как рахит, можно вылечить, если дать ребенку правильную дозу питательного вещества.
- Макроцефалия, вызванная генетическими нарушениями, не лечится, и с ней можно только справиться. Несколько младенцев с неизлечимой макроцефалией сталкиваются с некоторой формой когнитивных и физических недостатков наряду с такими осложнениями, как судороги.
Вы можете связаться с организациями поддержки и тренерами, которые специализируются на работе с младенцами с ограниченными возможностями. Такие ресурсы могут помочь обучить родителей тому, как справляться с этим заболеванием и улучшить качество жизни ребенка.
[Читать: Что вызывает гидроцефалию у младенцев ]
Вернуться к началу
Большая голова у младенцев может быть нормальным явлением или результатом серьезной проблемы. В любом случае врач вашего ребенка, скорее всего, поставит диагноз во время обычного осмотра. Ведение макроцефалии имеет решающее значение в случаях, когда причина неизлечима. Используйте доступные ресурсы, чтобы обеспечить лучшее качество жизни вашему ребенку.
В любом случае врач вашего ребенка, скорее всего, поставит диагноз во время обычного осмотра. Ведение макроцефалии имеет решающее значение в случаях, когда причина неизлечима. Используйте доступные ресурсы, чтобы обеспечить лучшее качество жизни вашему ребенку.
Есть чем поделиться о макроцефалии у младенцев? Расскажите нам в разделе комментариев ниже.
Ссылки:
Рекомендуемые статьи:
У детей развивается болезнь «большой головы» после употребления твердого напитка, продаваемого в виде сухого молока
Фото: скриншот с Hunan Economic TV.
Китайские органы регулирования рынка призвали в среду провинцию Хунань расследовать случай, когда местный магазин для матери и ребенка продавал протеиновый твердый напиток в качестве молочной смеси, в результате чего у нескольких детей после употребления этого продукта развились «большие головы» и рахит.
Местные власти заявили, что к этому делу не причастны ни больницы, ни врачи, сообщает The Beijing News в среду.
Пять родителей в округе Юнсин, Чэньчжоу, недавно обнаружили, что их дети страдают от экземы, сильной потери веса, деформации черепа, напоминающей «большую голову», и ряда других необычных заболеваний, сообщает Hunan Economic TV в понедельник.
Все дети использовали «специальный медицинский сухой порошок молока», купленный в местном магазине для матери и ребенка после того, как у них была диагностирована аллергия на молоко, и врачи рекомендовали им использовать сухое молоко с аминокислотами, согласно отчетам.
Продавец, который продавал «сухое молоко» родителям в магазине, заявил, что этот продукт является самым продаваемым «сухим молоком» для детей с аллергией, сказал один из родителей в телевизионном репортаже.
На вопрос, почему на упаковке продукта написано «твердый напиток», продавец ответил, что это просто «другое название молока», по словам родителей.
Банка специального медицинского «сухого молока» 400 грамм продается за 298 юаней (42 доллара США). «Хотя этот продукт стоил более чем в два раза дороже обычных, я все же продолжал покупать его для своего ребенка», — сказал СМИ другой родитель по фамилии Чжу.
«Хотя этот продукт стоил более чем в два раза дороже обычных, я все же продолжал покупать его для своего ребенка», — сказал СМИ другой родитель по фамилии Чжу.
Чжу отметила, что ее дочь выпила 89 банок «сухого молока» за два года, в течение которых у нее часто был кашель, экзема, и она гладила себя по голове.
3-летняя девочка весит менее 15 кг, а ее волосы пожелтели. Позже у нее обнаружили рахит и нехватку витаминов А и В.
Чжу считает, что магазин должен нести ответственность и выплатить компенсацию за болезнь ее дочери, поскольку продавцы вводили покупателей в заблуждение, заставляя их покупать твердый напиток, думая, что это сухое молоко.
Но владелец магазина заявил, что это производитель продвигал продукт как пищевую добавку для детей, страдающих аллергией, сообщает The Beijing News.
Производитель продукта сообщил СМИ, что компания остановила производство в середине 2019 года, а твердый напиток соответствует национальным стандартам и подходит для всех категорий людей, сообщает The Beijing News.
Компания также сообщила, что непонятно, почему продукт был продан в магазинах для матери и ребенка детям с аллергией на молоко.
Все 47 алкогольных напитков, закупленных указанными магазинами, были проданы покупателям.
Местное правительство округа заявило, что больницы будут предоставлять бесплатные полные медицинские осмотры для детей, которые использовали эти продукты. Заболевшие будут лечиться под руководством экспертов по питанию.
Государственная администрация по регулированию сбыта Китая опубликовала в среду уведомление, в котором призвала власти провинции Хунань провести тщательное расследование незаконного акта продажи обычных пищевых продуктов в качестве пищевых продуктов с особой медицинской смесью.
Согласно китайскому закону о безопасности пищевых продуктов, пищевые продукты со специальными медицинскими формулами должны проходить строгий учет и инспекцию партии на заводе, чтобы гарантировать их качество и безопасность.
Эта новость вызвала волну критики в социальных сетях и вызвала сильные эмоции у китайских пользователей сети, которые вспомнили скандал с детским молоком Sanlu в 2008 году, в результате которого погибли шесть младенцев и около 300 000 младенцев заболели.
Пользователи сети призвали к тщательному расследованию дела и ужесточению управления производством смесей.
Случай не был изолирован в Чэньчжоу.
30 марта было опубликовано совместное письмо нескольких родителей из Чэньчжоу, чьи дети заболели «большой головкой» после употребления другого специального медицинского «сухого молока», которое врачи рекомендовали детям с аллергией на молоко.
Позже выяснилось, что данный врач работал с магазином для матери и ребенка, чтобы продвигать продукт среди пациентов, который на самом деле также является крепким напитком.
После длительного употребления «молока» в качестве единственного источника пищи дети страдали от недоедания, повреждений внутренних органов разной степени и отставания в росте, интеллекте и подвижности.
Макроцефалия — wikidoc
Главный редактор: С. Майкл Гибсон, магистр медицины, доктор медицины [1] Заместитель главного редактора: Калсанг Долма, М.Б.С. [2]
Синонимы и ключевые слова: Macrocephalus; мегацефалия; мегалоцефалия; голова увеличена; большая голова; большая голова; увеличенная голова
Обзор
Макроцефалия (от греческих слов μακρύς , что означает «длинный», и κεφάλη , что означает «голова»), когда окружность головы больше среднего для возраста и пола младенца или ребенка.
Причины
Распространенные причины
Причины по системе органов
| Сердечно-сосудистые | Кардиофациально-кожный синдром, синдром Лухана-Фринса, Велокардиофациальный синдром |
| Химические вещества / отравления | Без основных причин |
| Дерматологический | Без основных причин |
| Побочный эффект препарата | Без основных причин |
| Горло уха и носа | Без основных причин |
| Эндокринная | Без основных причин |
| Окружающая среда | Без основных причин |
| Гастроэнтерологический | Без основных причин |
| Генетический | Дефицит альфа-маннозидазы, дефицит аспартоацилазы, синдром Аткина-Флайца-Патила, бифункциональная недостаточность пероксисомальных ферментов, кардиофациально-кожный синдром, краниофациальный дисморфизм-полисиндактилия, синдром глутаровая ацидурия, десмостеролезный синдром-корнеформный синдром, синдром лютариновой ацидурии, десмостеролезно-корнеформный синдром, корнеформный синдром Люминофосфата капиллярная мальформация, муколипидоз II альфа / бета, мукополисахаридоз VII, синдром Мюнке, синдром Опица-Кавеггиа, полосатая остеопатия с черепным склерозом, синдром Протея, синдром Ториелло-Кэри, болезнь Ван-дер-Кнаапа, синдром Вайсмана-Лаксова, болезнь мочи кленового сиропа, Моркио синдром, синдром Нейхаузера, нейрофиброматоз, несовершенный остеогенез, остеопатия полосатая с черепным склерозом, остеопетроз, болезнь Педжета, синдром карликовости Робинова, синдром Рубинштейна-Тайби, болезнь Сандхоффа, болезнь Тея-Сакса, синдром Ведеофака туберозного склероза, синдром Ведеавера, туберозный склерозовериал синдром, болезнь Коудена , |
| Гематологический | Серповидно-клеточная анемия, большая талассемия |
| Ятрогенный | Без основных причин |
| Инфекционные болезни | Врожденный сифилис |
| Скелетно-мышечный / Орто | Танатофорная дисплазия, рахит, дефицит альфа-маннозидазы, черепно-лицевой дисморфизм-полисиндактилия синдром, десмостеролоз, гиперостоз corticalis deformans juvenilis, синдром Мюнке, несовершенный остеогенез, остеопатия полосатая остеопатия, синдром остеопатии полосатого тела, синдром остеопатиоза с остеопатией Синдром Уивера |
| Неврологический | Артериовенозная мальформация головного мозга, субарахноидальное кровоизлияние, дефицит аспартоацилазы, бифункциональная недостаточность пероксисомальных ферментов, синдром Опица-Кавеггиа, болезнь Ван дер Кнаапа, нейрофиброматоз, туберозный склероз |
| Пищевые / метаболические | Болезнь мочи кленового сиропа, синдром Моркио, болезнь Сандхоффа, болезнь Тея-Сакса, дефицит альфа-маннозидазы |
| Акушерско-гинекологический | Без основных причин |
| Онкологический | Синдром Легиуса, синдром Протея, нейрофиброматоз, туберозный склероз, болезнь Коудена |
| Офтальмологический | Без основных причин |
| Передозировка / токсичность | Без основных причин |
| Психиатрическая | Без основных причин |
| Легочная | Без основных причин |
| Почек / электролит | Без основных причин |
| Ревм / иммунитет / аллергия | Без основных причин |
| Сексуальные | Без основных причин |
| Травма | Без основных причин |
| Урологический | Без основных причин |
| Стоматологическая | Без основных причин |
| Разное | Без основных причин |
Причины в алфавитном порядке
Диагностика
Симптомы
Повышенное давление в голове (повышенное внутричерепное давление) часто возникает при увеличении окружности головы.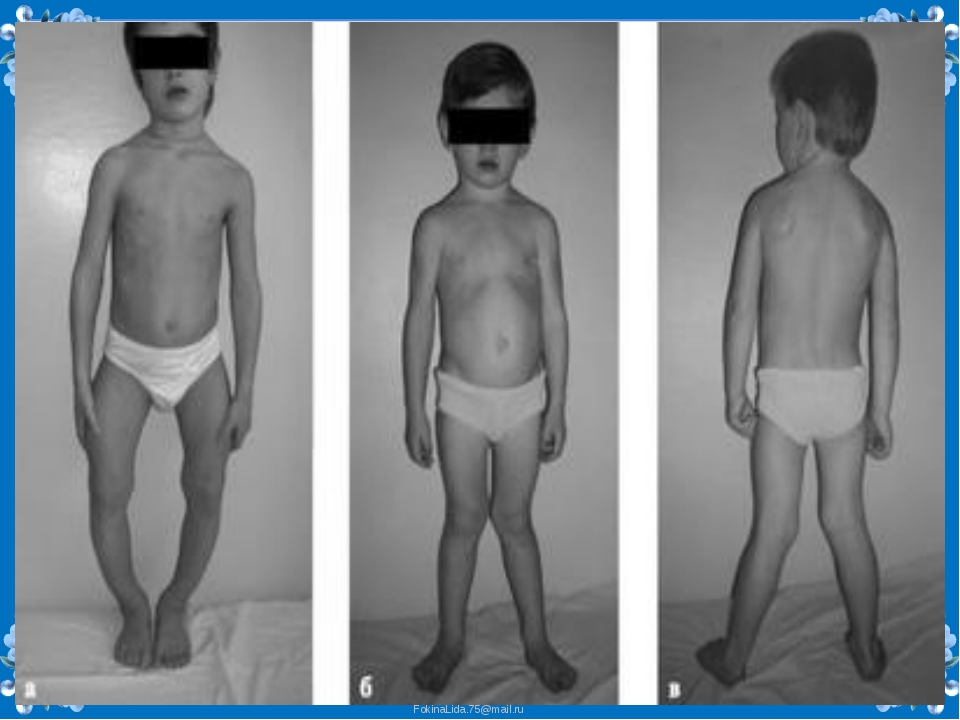 Симптомы этого состояния включают:
Симптомы этого состояния включают:
Медицинский осмотр
Голова
Макроцефалия обычно диагностируется, если окружность головы превышает среднее значение более чем на 2 стандартных отклонения (SD). Относительная макроцефалия возникает, если показатель менее чем на 2 SD выше среднего, но непропорционально выше, чем при учете этнической принадлежности и роста. В исследованиях также используется высота черепа или изображение головного мозга для более точного определения внутричерепного объема. [1]
Глаза
Связанные разделы
Список литературы
Шаблон: WS
Пятнадцатиминутная консультация ребенка с большой головой
РЕФЕРАТ
Младенец с большой головой (2.5 SDs выше нормы для веса и пола или выше 99,6-го центиля для возраста) — обычное клиническое проявление. Обычно это происходит из-за доброкачественной изолированной макроцефалии или семейной макроцефалии (FM), при которой некоторые близкие члены семьи страдают аналогичным образом1; ни одно из состояний не требует дальнейшего вмешательства. Однако есть несколько важных первопричин, которые клиницист должен активно учитывать и исследовать при наличии показаний, прежде чем успокаивать родителей. Эти соображения включают наличие какого-либо связанного расстройства развития, предположения о синдромальной ассоциации или свидетельств повышенного внутричерепного давления (ВЧД).
Клинический подход
В большинстве случаев тщательный сбор анамнеза и обследование либо уточняют диагноз; например, у экс-недоношенного ребенка развивается гидроцефалия. В других случаях он предоставляет указатели для дальнейшего исследования и лечения, например, для проведения генетических тестов у ребенка с макроцефалией и множественными пятнами cafe au lait , предполагающими возможный диагноз нейрофиброматоза (NF) типа 1.
Полезны следующие соображения.
Голова на самом деле большая? Врач должен точно измерить и нанести на график затылочно-фронтальную окружность (OFC), используя соответствующую нерастягивающуюся рулетку.
 OFC простирается от наиболее выступающей части глабели до наиболее выступающей задней части затылка или самой большой измеряемой окружности. На OFC могут влиять густые волосы и деформации черепных костей или гиперостоз. Рост и вес следует наносить на график одновременно, так как OFC может быть в пределах нормальных центилей, но существенно не соответствовать росту тела.Если OFC находится в пределах нормальных центилей, но голова кажется явно большой, тогда рассмотрите позднюю задержку внутриутробного развития плода, дисплазию скелета, например, несовершенный остеогенез и состояния, вызывающие выступание в лобной части, например, рахит.
OFC простирается от наиболее выступающей части глабели до наиболее выступающей задней части затылка или самой большой измеряемой окружности. На OFC могут влиять густые волосы и деформации черепных костей или гиперостоз. Рост и вес следует наносить на график одновременно, так как OFC может быть в пределах нормальных центилей, но существенно не соответствовать росту тела.Если OFC находится в пределах нормальных центилей, но голова кажется явно большой, тогда рассмотрите позднюю задержку внутриутробного развития плода, дисплазию скелета, например, несовершенный остеогенез и состояния, вызывающие выступание в лобной части, например, рахит.Есть ли серийные измерения? Часто ОФК при рождении и последующие измерения доступны из неонатальных записей и записей наблюдения за состоянием здоровья ребенка, которые ведутся родителями. OFC пересекает центили вверх? Это не обязательно указывает на патологическую причину, поскольку это может произойти при доброкачественной ФМ / мегалэнцефалии, но должно вызывать беспокойство в отношении повышенного ВЧД.
Существуют ли какие-либо факторы высокого риска, которые, как известно, связаны с первопричинами большой головы в младенчестве? См. Рамку 1.
Есть ли признаки или симптомы повышенного ВЧД? См. Таблицу 1. Если есть клиническое подозрение на повышенное ВЧД, переходите к нейровизуализации, желательно МРТ головного мозга. Стоит отметить, что не всегда присутствуют все обозначенные признаки и симптомы.
Есть ли у ребенка в анамнезе задержка / расстройство развития, судороги, потеря навыков, изменение поведения или неврологические проблемы? Возьмите конкретную историю развития и проверьте уровни развития.Остерегайтесь «улыбающегося ребенка», который кажется «умным», но мало что делает. Помните, чуткая социальная улыбка достигается к 6–8 неделям!
По возможности измерьте размеры головы родителей и членов семьи (братьев, сестер, бабушек и дедушек) и нанесите их на соответствующие диаграммы.
 Самая частая причина большой головы — FM. Если у ребенка нет неврологических симптомов или признаков, у него нормальное развитие, признаков повышенного ВЧД, системное обследование нормальное, а OFC не поднимается на центили, успокойте тех, кто ухаживает за ним.Если OFC пересекает центили, это все еще может быть FM, но исключите повышенное ICP с помощью нейровизуализации. Критерии ДеМайера для диагноза FM: отсутствие признаков синдрома, нормальное рентгенографическое исследование мозга и родителя или брата или сестры с макроцефалией или макроцефалия, которая может быть прослежена через несколько поколений.2 Обсудите диагноз с семьей и поставьте отметку « безопасность за исключением симптомов и признаков повышенного ВЧД, судорог, задержки в обучении или проблем развития, которые должны контролировать лица, осуществляющие уход.
Самая частая причина большой головы — FM. Если у ребенка нет неврологических симптомов или признаков, у него нормальное развитие, признаков повышенного ВЧД, системное обследование нормальное, а OFC не поднимается на центили, успокойте тех, кто ухаживает за ним.Если OFC пересекает центили, это все еще может быть FM, но исключите повышенное ICP с помощью нейровизуализации. Критерии ДеМайера для диагноза FM: отсутствие признаков синдрома, нормальное рентгенографическое исследование мозга и родителя или брата или сестры с макроцефалией или макроцефалия, которая может быть прослежена через несколько поколений.2 Обсудите диагноз с семьей и поставьте отметку « безопасность за исключением симптомов и признаков повышенного ВЧД, судорог, задержки в обучении или проблем развития, которые должны контролировать лица, осуществляющие уход.Тщательное обследование, направленное на выявление любых известных причин макроцефалии (см. Рисунок 1)
дисморфизм
необычных паттернов роста, например, усиление роста при синдроме Сото
нейрокожных признаков, например NF-1, туберозный склероз
грубое лицо или любые признаки нарушения накопления, такие как мукополисахаридозы
полное неврологическое обследование, включая проверку на наличие очаговых нарушений, координацию и осмотр глазного дна
признаков повышенного ВЧД (см. Вставку 1).Нейровизуализация обычно определяет причину повышенного ВЧД, например, гидроцефалию, поражение внутричерепного пространства (увеличивающиеся кисты или опухоли) или субдуральные скопления
гепатоспленомегалия, указывающая на нарушения накопления или гематологические нарушения, например талассемии
Признаки и симптомы повышенного внутричерепного давления (ВЧД) в младенчестве
Рисунок 1Причины большой головы у младенца.
Вставка 1Заболевания, связанные с повышенным риском появления большой головы в младенчестве
В анамнезе у других ближайших родственников имелась бессимптомная большая голова
Экс-недоношенный ребенок с внутрижелудочковым кровотечением в анамнезе
Предыдущая история субдурального кровотечения
Менингит новорожденных
Наличие нечерепных врожденных аномалий может увеличить риск аномалий головного мозга и / или гидроцефалии, например, spina bifida
Семейный анамнез генетических синдромов, связанных с макроцефалией, например, нейрофиброматоз 1 типа
Соответствующий семейный анамнез проблем развития, например аутизм или нарушение обучаемости
Причины (см. Рисунок 1): Этиологию макроцефалии можно разделить на генетические и негенетические причины.3
Рисунок 1): Этиологию макроцефалии можно разделить на генетические и негенетические причины.3
Управление : Следуйте алгоритму на рисунке 2 от A до E, чтобы исследовать и управлять соответствующим образом.
Рисунок 2Ведение ребенка с подозрением на макроцефалию.
Рахит — канал улучшения здоровья
Рахит — это заболевание костей, поражающее младенцев и детей младшего возраста. Растущие кости ребенка не могут развиваться должным образом из-за нехватки витамина D. Это может привести к мягким и ослабленным костям, переломам, боли в костях и мышцах и костным деформациям.Вы можете помочь защитить своего ребенка от последствий рахита, изучив факторы риска дефицита витамина D и приняв меры по его предотвращению.
Чаще всего страдают дети с темной кожей от природы или с недостаточным воздействием солнечного света. Наличие матери с дефицитом витамина D также увеличивает риск для ребенка. Другими причинами могут быть недостаточность питательных веществ и заболевания печени, почек или тонкого кишечника. Подобное состояние может возникать и у взрослых, но это называется остеомаляцией.
Рахит, хотя и встречается редко, среди австралийских детей растет. Считается, что чрезмерное использование средств защиты от солнца из-за повышенной озабоченности по поводу риска рака кожи является одной из причин такого увеличения.
Если вы считаете, что у вашего ребенка рахит или риск дефицита витамина D, важно проконсультироваться с семейным врачом или поставщиком медицинских услуг. Они могут помочь вам выбрать подходящий план лечения для вашего ребенка.
Признаки и симптомы
Признаки и симптомы рахита могут включать:
- Болезненные кости, мышечная слабость, судороги и спазмы
- Замедленный рост и развитие
- Повышенный риск переломов костей, включая спонтанные переломы, которые возникают сами по себе без давления или травма
- Стоматологические проблемы, такие как неспособность формироваться или медленно прорастать зубы, деформированные зубы или мягкая зубная эмаль
- Выступающий лоб и большой передний родничок (мягкое пятно) у младенцев
- Деформации скелета, такие как искривленные ноги, кифоз («горб»), сколиоз (изгибы позвоночника в стороны), выступающая вперед грудина или неправильная форма черепа.

Ряд причин
Некоторые из факторов, способствующих рахиту, включают:
- Недостаточное воздействие солнечного света на кожу
- Цвет кожи — пигмент кожи у детей с от природы темной кожей имеет тенденцию поглощать меньше солнечного света чем светлая кожа
- Недостаток витамина D или кальция в рационе
- Исключительное грудное вскармливание (без добавок витамина D) младенцев, матери которых имеют дефицит витамина D
- Заболевания кишечника, печени или почек, препятствующие усвоению организмом витамина D или преобразование его в активную форму
- Нарушения, снижающие пищеварение или всасывание жиров, поскольку витамин D является жирорастворимым витамином.
Роль витамина D
Нашему организму необходим витамин D, который помогает ему усваивать кальций и фосфор. Эти минералы необходимы для роста и развития крепких и здоровых костей. Недостаток витамина D снижает способность организма контролировать уровень этих жизненно важных минералов и увеличивает риск развития рахита у ребенка.
Около 80 процентов витамина D поступает в организм из-за пребывания на солнце. Когда прямые солнечные лучи попадают на нашу кожу, ультрафиолетовое излучение превращает кожное вещество, называемое 7-дегидрохолестерином, в витамин D.В некоторых продуктах также содержится очень небольшое количество витамина D. Однако одних источников пищи обычно недостаточно для поддержания необходимого нашему организму уровня витамина D.
Когда витамин D образуется в коже или всасывается с пищей через кишечник, он превращается в свою активную форму — гормон — в печени и почках. Затем он становится доступным, чтобы помочь нашему телу построить крепкие кости и зубы в процессе «минерализации».
Группы высокого риска
Дети, которые могут подвергаться повышенному риску рахита из-за дефицита витамина D, включают детей, которые:
- Рождаются от женщин с дефицитом витамина D
- Покрывают большую часть своего тела по религиозным или культурным причинам
- Болеют, инвалиды или не могут проводить время на открытом воздухе по другим причинам
- Никогда не выходите на улицу без солнцезащитного крема
- Имеют от природы очень темную кожу
- Имеют некоторые заболевания, такие как определенные заболевания кишечника
- Вы находитесь на вегетарианстве, не употребляете молочные продукты или безлактозные диеты.

Диагноз
Рахит может быть диагностирован с помощью ряда тестов, включая:
- Физический осмотр
- Анализы крови
- Рентген длинных костей
- Сканирование костей.
Лечение
Варианты лечения рахита включают:
- Улучшение воздействия солнечного света
- Улучшенная диета, которая включает адекватное потребление кальция и витамина D
- Пероральные добавки витамина D — их, возможно, потребуется принимать в течение примерно трех месяцев
- Специальные формы добавок витамина D — для людей, организм которых не может преобразовать витамин D в его активную форму.
- Лечение любого основного заболевания
- Операция по исправлению деформаций костей.
Высокодозированные добавки витамина D доступны в Австралии. Для этого требуется специальный рецепт врача. Использование этой особой формы добавки витамина D может быть наиболее эффективным вариантом лечения рахита. Ваш врач может посоветовать вам об этом.
Долгосрочная перспектива
Кости, которые плохо минерализованы, очень быстро реагируют на пищевые добавки с кальцием и витамином D. Улучшения можно увидеть на рентгеновских снимках уже через несколько дней лечения.
Если рахит лечить в раннем возрасте, есть все шансы, что деформации скелета исчезнут по мере взросления ребенка. Однако деформации и уменьшенный рост будут постоянными, если ребенок пройдет период полового созревания без лечения.
Профилактика
Вы можете помочь защитить своего ребенка от последствий рахита, изучив их факторы риска дефицита витамина D и приняв меры по его предотвращению. Предложения включают:
- Солнечный свет — разумный баланс воздействия солнца и защиты от солнца может защитить от дефицита витамина D, не подвергая вашего ребенка риску рака кожи.Рекомендуемое количество солнечного света каждый день — несколько минут солнечного света до 10 утра и после 15 часов каждый день (с сентября по апрель) и два-три часа пребывания на солнце в течение недели (с мая по август).
 Всегда защищайте кожу вашего ребенка от солнца в периоды пикового воздействия ультрафиолета одеждой, тенью и / или солнцезащитным кремом.
Всегда защищайте кожу вашего ребенка от солнца в периоды пикового воздействия ультрафиолета одеждой, тенью и / или солнцезащитным кремом. - Диета — включите в рацион ребенка продукты, богатые витамином D и кальцием. Продукты, естественно содержащие витамин D, включают жирную рыбу (особенно сардины, лосось, сельдь и скумбрию), печень и яичные желтки.Продукты, «обогащенные» витамином D, включают маргарин и молоко (в том числе обогащенное детское молоко).
- Добавки — проконсультируйтесь с лечащим врачом или поставщиком медицинских услуг о том, следует ли назначать ребенку пищевые добавки.
Be SunSmart
Уровни УФ-излучения различаются в зависимости от местоположения, времени года, времени суток, облачности и окружающей среды. Младенцы и маленькие дети нуждаются в дополнительной защите из-за их чувствительной кожи. Высокий уровень УФ-излучения в Австралии означает, что большинство детей получают более чем достаточно витамина D, даже находясь на открытом воздухе в течение очень коротких периодов времени с небольшим количеством обнаженной кожи.
Людям с очень темной кожей может потребоваться в три-четыре раза больше времени на солнце, чем людям со светлой кожей. Это связано с тем, что пигменты темной кожи замедляют химическую реакцию, которая приводит к выработке витамина D.
Детям, которые находятся на открытом воздухе в течение продолжительных периодов времени, с очень светлой кожей или у которых в семейном анамнезе есть рак кожи, возможно, потребуется использовать солнцезащитный крем вне рекомендуемых часов. Поговорите со своим врачом для получения дополнительной информации.
Где получить помощь
- Ваш врач
- Медсестра по охране здоровья матери и ребенка
- Педиатр
- Эндокринолог
- Ассоциация диетологов Австралии Тел.1800 812 942
Что следует помнить
- Рахит — это предотвратимое заболевание костей, поражающее детей грудного и раннего возраста и вызывающее мягкость и ослабление костей.

- Рахит вызывается недостатком витамина D, кальция или фосфора.
- Дефицит витамина D может возникать в результате темной кожи, недостаточного воздействия солнечных лучей, недостаточности питательных веществ и заболеваний печени, почек или тонкого кишечника.
- Варианты лечения включают улучшение воздействия солнечного света, диету, витамин D и минеральные добавки.
Ненормальный родничок — Американский семейный врач
1. Сомс Р. Скелетная система. В: Gray H, Williams PL, Bannister LH, eds. Анатомия Грея: анатомические основы медицины и хирургии. 38-е изд. Нью-Йорк: Черчилль Ливингстон, 1995: 425–736 ….
2. Словарь Вебстера II Университета Нью-Риверсайд. Бостон: Риверсайд Паблишинг Ко., 1984.
3. Симпсон Д.П. Латинский словарь Кассела: латинско-английский, англо-латинский. Нью-Йорк: Macmillan, 1968.
4.Адейемо А.А., Омотаде О.О. Изменение размера родничка в зависимости от срока беременности. Ранний Хум Дев . 1999; 54: 207–14.
5. Сэдлер Т.В., Лангман Дж. Медицинская эмбриология Лангмана. 8-е изд. Филадельфия: Липпинкотт Уильямс и Уилкинс, 2000.
6. Дейл Дж., Маурер П.К. Аномальная голова. В: Ziai M, ed. Прикроватная педиатрия: диагностическая оценка ребенка. Бостон: Литтл, Браун, 1983.
7. Liptak GS, Serletti JM. Педиатрический подход к краниосиностозу. Педиатр Ред. . 1998; 19: 352.
8. Скелетная система. В: Мур К.Л., Persaud TV, ред. Развивающийся человек: клинически ориентированная эмбриология. 6-е изд. Филадельфия: Сондерс, 1998: 414–21.
9. Флетчер МА. Физическая диагностика в неонатологии. Филадельфия: Липпинкотт-Рэйвен, 1998.
10. Хаслам Р. Неврологическая оценка. В: Behrman RE, Klieg-man RM, Arvin AM, Nelson WE, ред. Нельсон Учебник педиатрии. 15-е изд. Филадельфия: Сондерс, 1996: 1667–77.
11. Грин М. Педиатрическая диагностика: интерпретация симптомов и признаков у детей и подростков. 6-е изд. Филадельфия: Сондерс, 1998.
6-е изд. Филадельфия: Сондерс, 1998.
12. Сундин MJ. Клинические данные и лечение детей с аномальной формой головы. Дж. Кай Мед Ассо . 1999; 97: 248–54.
13. Мачадо HR, Мартелли Н, Ассирати Дж. А. Младший, Colli BO. Детская гидроцефалия: сонография головного мозга как эффективный инструмент диагностики и последующего наблюдения. Чайлдс Нерв Syst . 1991; 7: 205–10.
14. Нард Дж. Ненормальный размер и форма головы. В: Gartner JC, Zitelli BJ, ред. Общие и хронические симптомы в педиатрии: дополнение к атласу педиатрической соматической диагностики. Сент-Луис: Мосби, 1997: 95–109.
15. Баркович А.Ю. Детская нейровизуализация. 3-е изд. Филадельфия: Липпинкотт Уильямс и Уилкинс, 2000.
16. Faix RG. Размер родничка у черно-белых доношенных новорожденных. Дж. Педиатр .1982; 100: 304–6.
17. Попич Г.А., Смит DW. Фонтанели: диапазон нормального размера. Дж. Педиатр . 1972: 80: 749–52.
18. Клигман Р.М. Новорожденный. В: Behrman RE, Klieg-man RM, Arvin AM, Nelson WE, ред. Нельсон Учебник педиатрии. 15-е изд. Филадельфия: Сондерс, 1996: 433–40.
19. Дык Г, Largo RH. Передний родничок: размер и закрытие у доношенных и недоношенных детей. Педиатрия . 1986; 78: 904–8.
20. Туннессен У.В., Робертс КБ. Признаки и симптомы в педиатрии. 3-е изд. Филадельфия: Липпинкотт Уильямс и Уилкинс, 1999.
21. Ротман С.М., Ли BC. Что выпирает под выпирающим родничком? Arch Pediatr Adolesc Med 1998; 152: 100–1.
Котран Р.С., Кумар В., Роббинс С.Л. Патологические основы болезни Роббинса. 4-е изд. Philadelphia: Saunders, 1989.
23. Taeusch HW, Sniderman S. Первоначальная оценка: анамнез и физикальное обследование новорожденного. В: Taeusch HW, Ballard RA, ред.Болезнь Эйвери новорожденного. 7-е изд. Филадельфия: Сондерс, 1998: 334–53.
24. Барнесс Л.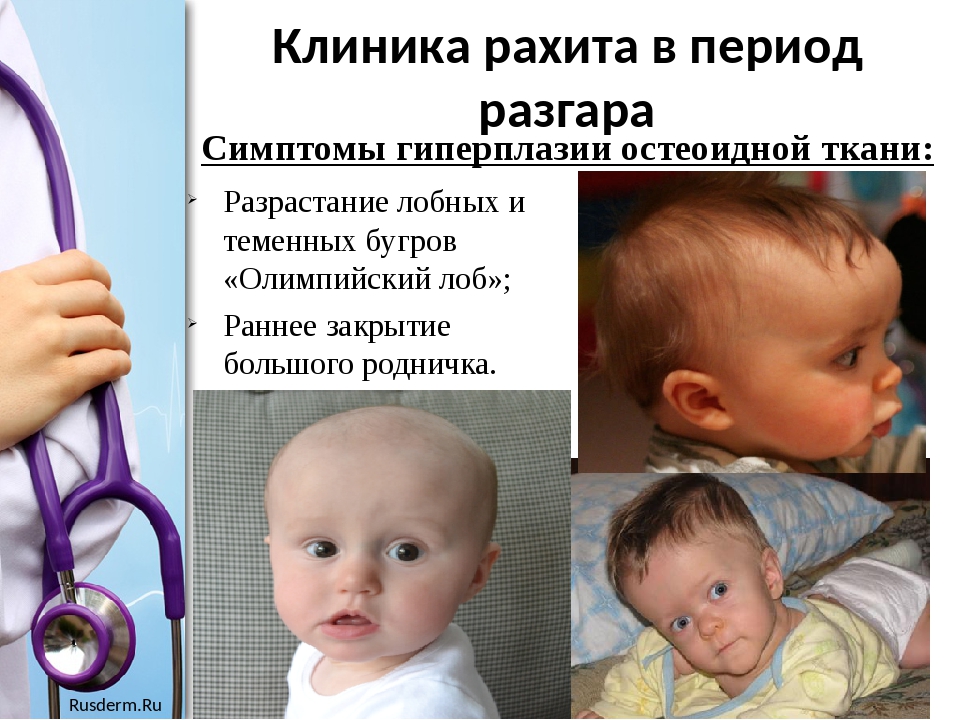 А. Руководство по детской физической диагностике. 6-е изд. Сент-Луис: Мосби, 1991.
А. Руководство по детской физической диагностике. 6-е изд. Сент-Луис: Мосби, 1991.
25. Томашек К.М., Несби С, Scanlon KS, Когсвелл, Мэн, Пауэлл К.Э., Парашар УД, и другие. Пищевой рахит в Грузии. Педиатрия . 2001; 107: E45.
26. Сундин М.Дж. Аномальные формы головы у детей: классификации и синдромы. Дж. Кай Мед Ассо . 1999; 97: 202–7.
27. Парк Т.С., Робинсон С. Несиндромный краниосиностоз. В: McLone DG, ed. Детская нейрохирургия: хирургия развивающейся нервной системы. 4-е изд. Филадельфия: Сондерс, 2001: 345–62.
28. Белле П. Диагностический подход к общим симптомам и признакам у младенцев, детей и подростков. Филадельфия: Lea &; Febiger, 1989.
29. Martinez-Lage JF, Торроба А, Лопес Ф, Monzonis MC, Поза М.Черепной фасциит переднего родничка. Чайлдс Нерв Syst . 1997; 13: 626–8.
30. Руге JR, Томита Т, Найдич Т.П., Хан Ю.С., McLone DG. Образования кожи головы и свода черепа у младенцев и детей. Нейрохирургия . 1988; 22: 1037–42.
31. Hart BL, Benzel EC, Ford CC. Основы нейровизуализации. Филадельфия: Сондерс, 1997.
32. Маккензи А., Шэнн Ф, Барнс Дж. Клинические признаки обезвоживания у детей. Ланцет . 1989; 2: 1529–30.
Возрождение пищевого рахита: историческая перспектива | Гериатрия | JAMA Педиатрия
Последние сообщения о случаях заболевания указывают на возобновление рахита в определенных группах детей, находящихся на грудном вскармливании. Младенцы, проживающие на Севере, независимо от цвета кожи, и темнокожие афроамериканские младенцы, проживающие где-либо в Соединенных Штатах, наиболее уязвимы для пищевого рахита, если они находятся на исключительно грудном вскармливании в возрасте старше 6 месяцев без добавок витамина D.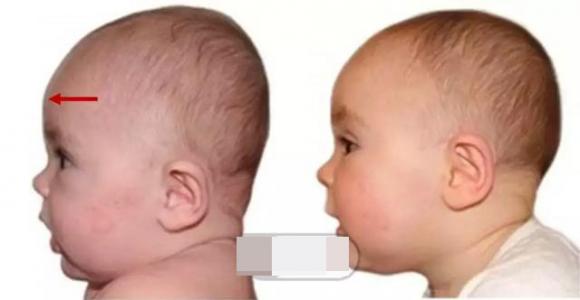 На рубеже 20-го века рахит был почти повсеместным среди афроамериканских младенцев, живущих на Севере. Открытие витамина D, начало кампаний общественного здравоохранения по обогащению детского питания витамином D и добавление витамина D младенцам, находящимся на грудном вскармливании, были ответственны за преодоление бедствия рахита. Мы рассматриваем классическое исследование питания, проведенное Альфредом Ф. Хессом, одним из величайших клинических исследователей питания начала 20 века, в контексте возобновления рахита, особенно среди темнокожих младенцев.Район Колумбус-Хилл, негритянская община Нью-Йорка, штат Нью-Йорк, служил местом проведения исследования. Шестьдесят пять младенцев (в возрасте 1-17 месяцев) вошли в 6-месячное открытое испытание ежедневной терапии рыбьим жиром. Участников оценивали на наличие признаков рахита при наборе и через 2, 4 и 6 месяцев. Жир печени трески предотвратил развитие рахита у 34 (92%) из 37 младенцев, получавших лечение в течение 6 месяцев, и у 7 (58%) из 12 детей, получавших лечение в течение 4 месяцев. Из 16 младенцев, не принимавших назначенное лечение, у 15 рахит неуклонно прогрессировал.Гесс воплотил свой успех в кампании общественного здравоохранения, которая привела к созданию первой клиники по лечению рахита в 1917 году. Это было первым шагом в борьбе с эпидемией рахита в начале 20 века.
На рубеже 20-го века рахит был почти повсеместным среди афроамериканских младенцев, живущих на Севере. Открытие витамина D, начало кампаний общественного здравоохранения по обогащению детского питания витамином D и добавление витамина D младенцам, находящимся на грудном вскармливании, были ответственны за преодоление бедствия рахита. Мы рассматриваем классическое исследование питания, проведенное Альфредом Ф. Хессом, одним из величайших клинических исследователей питания начала 20 века, в контексте возобновления рахита, особенно среди темнокожих младенцев.Район Колумбус-Хилл, негритянская община Нью-Йорка, штат Нью-Йорк, служил местом проведения исследования. Шестьдесят пять младенцев (в возрасте 1-17 месяцев) вошли в 6-месячное открытое испытание ежедневной терапии рыбьим жиром. Участников оценивали на наличие признаков рахита при наборе и через 2, 4 и 6 месяцев. Жир печени трески предотвратил развитие рахита у 34 (92%) из 37 младенцев, получавших лечение в течение 6 месяцев, и у 7 (58%) из 12 детей, получавших лечение в течение 4 месяцев. Из 16 младенцев, не принимавших назначенное лечение, у 15 рахит неуклонно прогрессировал.Гесс воплотил свой успех в кампании общественного здравоохранения, которая привела к созданию первой клиники по лечению рахита в 1917 году. Это было первым шагом в борьбе с эпидемией рахита в начале 20 века.
Нутриционный рахит, явно побежденная болезнь в Соединенных Штатах, снова в центре внимания и снова стал проблемой общественного здравоохранения. В 2003 году в ответ на проблему повторного появления рахита Американская академия педиатрии пересмотрела свою политику в отношении добавления витамина D младенцам и детям. 1 Несколько недавно описанных серий случаев 2 -5 подчеркнули уязвимость афроамериканских младенцев, вскармливаемых грудью, перед развитием пищевого рахита. Общей темой среди недавно зарегистрированных случаев пищевого рахита в Северной Америке и Соединенном Королевстве является то, что чаще всего страдают дети с темной кожей (афроамериканцы, афрокарибцы или выходцы из Азии) 2 -6 или жители северных широт. которые находились на исключительно грудном вскармливании старше 6 месяцев без добавок витамина D. 7 , 8 Несколько сообщений были из Северной Каролины и Джорджии, относительно солнечных южных штатов, которые считаются подверженными низкому риску сезонного гиповитаминоза D. 2 -4 В контексте возобновления пищевого рахита, мы рассматриваем классическое исследование питания Альфреда Хесса, в котором изучается профилактическая роль жира печени трески в искоренении пищевого рахита у афроамериканских младенцев.
которые находились на исключительно грудном вскармливании старше 6 месяцев без добавок витамина D. 7 , 8 Несколько сообщений были из Северной Каролины и Джорджии, относительно солнечных южных штатов, которые считаются подверженными низкому риску сезонного гиповитаминоза D. 2 -4 В контексте возобновления пищевого рахита, мы рассматриваем классическое исследование питания Альфреда Хесса, в котором изучается профилактическая роль жира печени трески в искоренении пищевого рахита у афроамериканских младенцев.
Фотосинтез витамина D и история рахита
Склонность темнокожих младенцев, находящихся на грудном вскармливании, к развитию рахита проистекает из того факта, что люди в основном удовлетворяют свои потребности в витамине D под воздействием солнечного света и что грудное молоко само по себе является плохим источником витамина D. 1 , 9 , 10 Витамин D, солнечный витамин, является гормоном. 11 , 12 Под воздействием УФ-В-лучей (290-315 нм) 7-дегидрохолестерин, предшественник витамина D в коже, фотолизируется до превитамина D 3 . Превитамин D 3 термически изомеризуется в витамин D 3 (холекальциферол). 9 , 12 Витамин D 3 подвергается дальнейшему гидроксилированию в печени и почках, превращаясь в активную форму витамина D (1,25-дигидроксивитамин D или кальцитриол). 9 , 12 Производство витамина D в коже зависит от географической широты проживания, степени пигментации кожи, времени года, одежды, загрязнения атмосферы и применения солнцезащитного крема. 9 , 11 , 12
Из нескольких факторов, определяющих выработку эндогенного витамина D, доминирующими факторами являются географическая широта проживания и пигментация кожи. Жители более высоких широт уязвимы для сезонного гиповитаминоза D в зимние месяцы из-за недостаточного воздействия солнечного света. 12 -15 В северных широтах зенитный угол солнца увеличивается зимой, и, как следствие, наклонная траектория через озоновую стратосферу приводит к тому, что меньшее количество лучей УФ-В достигает поверхности Земли. Вебб и др. 15 показали, что зимнее солнце неэффективно для выработки кожного витамина D в период с ноября по февраль в Бостоне, Массачусетс (42 ° с.ш.), и с октября по март в Эдмонтоне, Альберта (52 ° с.ш.). В основе роли пигментации кожи в выработке эндогенного витамина D лежит функция меланина.Содержание меланина в эпидермисе определяет различия в цвете кожи у разных групп рас. Самая высокая концентрация 7-дегидрохолестерина, предшественника витамина D, находится в более глубоких слоях эпидермиса (шиповидный слой и базальный слой). 16 Меланин конкурирует с 7-дегидрохолестерином за фотоны УФ-В и преимущественно поглощает необходимые лучи УФ-В, необходимые для синтеза витамина D. 17 Таким образом, люди с темной пигментацией кожи, проживающие на Севере, наиболее уязвимы к сезонному дефициту витамина D зимой. 18
Жители более высоких широт уязвимы для сезонного гиповитаминоза D в зимние месяцы из-за недостаточного воздействия солнечного света. 12 -15 В северных широтах зенитный угол солнца увеличивается зимой, и, как следствие, наклонная траектория через озоновую стратосферу приводит к тому, что меньшее количество лучей УФ-В достигает поверхности Земли. Вебб и др. 15 показали, что зимнее солнце неэффективно для выработки кожного витамина D в период с ноября по февраль в Бостоне, Массачусетс (42 ° с.ш.), и с октября по март в Эдмонтоне, Альберта (52 ° с.ш.). В основе роли пигментации кожи в выработке эндогенного витамина D лежит функция меланина.Содержание меланина в эпидермисе определяет различия в цвете кожи у разных групп рас. Самая высокая концентрация 7-дегидрохолестерина, предшественника витамина D, находится в более глубоких слоях эпидермиса (шиповидный слой и базальный слой). 16 Меланин конкурирует с 7-дегидрохолестерином за фотоны УФ-В и преимущественно поглощает необходимые лучи УФ-В, необходимые для синтеза витамина D. 17 Таким образом, люди с темной пигментацией кожи, проживающие на Севере, наиболее уязвимы к сезонному дефициту витамина D зимой. 18
На рубеже 20-го века рахит был широко распространен среди младенцев, проживающих в северных промышленно развитых городах Соединенных Штатов. Обсуждалась точная причина рахита. Неправильная диета, плохая окружающая среда (плохая гигиена, недостаток свежего воздуха и солнечного света) и недостаток физических упражнений — все это явилось причиной рахита. 19 Научный прогресс в борьбе с рахитом достиг своего пика в начале 20 века. Mellanby, 20 McCollum et al., 21 и Shipley et al 22 индуцировали рахит на животных моделях и продемонстрировали лечебные свойства рыбьего жира в лечении индуцированного экспериментального рахита.В 1922 году МакКоллум и др. 23 показали, что нагретый жир печени трески теряет свои антиксерофтальмические свойства, но не антирахитическую функцию, и назвали антирахитический фактор витамином D, потому что это был четвертый описанный витамин.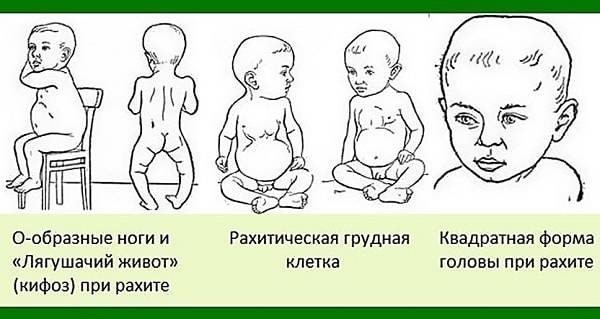 В 1919 году, когда был открыт диетический витамин D, Курт Хульдщинский лечил рахит у младенцев, подвергая их воздействию ртутной лампы. 24 , 25 Вскоре после этого клинические эксперименты подтвердили лечебные и профилактические свойства рыбьего жира при лечении рахита. 26 В 1924 году Гесс и Гарри Стинбок независимо друг от друга обнаружили, что УФ-облучение различных продуктов питания, таких как молоко, масла и злаки, может придать им антирахитические свойства за счет активации эргостерина. 27 Облученный эргостерин вскоре стал легко доступным в качестве мощного источника витамина D для обогащения пищевых продуктов и лечения рахита. 28 Инициатива общественного здравоохранения по обогащению смесей на основе коровьего молока витамином D и добавлением витамина D для грудных детей стала обычной практикой к 1930-м годам, что привело к практически исчезновению рахита в Соединенных Штатах к 1960-м годам. 28 -30
В 1919 году, когда был открыт диетический витамин D, Курт Хульдщинский лечил рахит у младенцев, подвергая их воздействию ртутной лампы. 24 , 25 Вскоре после этого клинические эксперименты подтвердили лечебные и профилактические свойства рыбьего жира при лечении рахита. 26 В 1924 году Гесс и Гарри Стинбок независимо друг от друга обнаружили, что УФ-облучение различных продуктов питания, таких как молоко, масла и злаки, может придать им антирахитические свойства за счет активации эргостерина. 27 Облученный эргостерин вскоре стал легко доступным в качестве мощного источника витамина D для обогащения пищевых продуктов и лечения рахита. 28 Инициатива общественного здравоохранения по обогащению смесей на основе коровьего молока витамином D и добавлением витамина D для грудных детей стала обычной практикой к 1930-м годам, что привело к практически исчезновению рахита в Соединенных Штатах к 1960-м годам. 28 -30
Роль грудного вскармливания и солнечного света
Возрождение рахита совпало с возрождением грудного вскармливания. 28 , 29,31 Пропаганда грудного вскармливания без акцента на необходимости добавления витамина D для профилактики рахита привела к возрождению этого нарушения питания в уязвимых группах. 28 Последние зарегистрированные случаи рахита произошли у афроамериканских младенцев, вскармливаемых грудью. 2 -5
Несмотря на увеличивающуюся распространенность пищевого рахита среди афроамериканских младенцев, рахит — болезнь дальтоников. 2 -5 Грудное молоко — плохой источник витамина D. 9 В фазе отсутствия добавок витамина D все младенцы, находящиеся на грудном вскармливании, уязвимы для развития рахита, если они не могут фотосинтезировать требуемый уровень витамина D.Сообщение общественного здравоохранения о том, что младенцы младше 6 месяцев не подвергаются воздействию прямых солнечных лучей, чтобы снизить возможный риск рака кожи, и использование солнцезащитных кремов и защитной одежды среди младенцев старшего возраста, чтобы избежать воздействия прямых солнечных лучей, также являются важными факторами в возобновление рахита. 1 Риск развития рахита намного выше среди темнокожих младенцев, потому что им требуется в 6 раз больше солнечного света, чтобы поднять уровень витамина D до такой же степени, как у белых младенцев. 32 Культурные обычаи, ограничивающие воздействие солнечного света, также усугубляют уязвимость к дефициту витамина D.
В этом контексте мы рассматриваем плодотворное исследование 1917 года, проведенное Гессом и Унгером 33 под названием «Профилактическая терапия рахита в негритянском сообществе». В этом исследовании изучалась проблема искоренения рахита у афроамериканских младенцев с помощью профилактического введения рыбьего жира.
Почти 85 лет назад Альфред Ф.Хесс (рис. 1) в сотрудничестве с Лестером Унгером впервые провел клиническое исследование на уровне общины для оценки эффективности рыбьего жира в качестве средства профилактики рахита. 33 До тех пор жир печени трески использовался только в качестве терапевтического средства в отдельных случаях детского рахита. Зная, что бремя рахита было самым высоким среди чернокожих младенцев, Гесс и Унгер выбрали район Колумбус-Хилл, чернокожую общину Нью-Йорка, штат Нью-Йорк, для проведения своего исследования.Во время этого исследования рахит был широко распространен среди чернокожих младенцев. Гесс и Унгер отметили: «Можно с уверенностью сказать, что 90% цветных детей страдают рахитом, и что даже у большинства из тех, кто кормит грудью, наблюдаются признаки этого заболевания». 33 (p487)
Рис. 1.
Альфред Ф. Гесс (1875–1933). Предоставлено Национальной медицинской библиотекой, Бетесда, штат Мэриленд,
.Поселение на Генри-стрит (рис. 2) и Национальная лига по изучению городских условий негров определили район Колумбус-Хилл как нуждающийся район с точки зрения неравенства в отношении здоровья и экономических проблем. 33 , 34 Хесс и Унгер резюмировали свое тяжелое положение следующим образом: «Люди платят высокую арендную плату, получают низкую заработную плату и, к сожалению, имели лишь скудные возможности для получения образования». 33 (p487) Статистика младенческой смертности отражает степень бремени здоровья, с которым сталкиваются жители Коламбус-Хилл. В 1915 году, когда коэффициент младенческой смертности составлял 96 на 1000 среди белого населения и 202 на 1000 среди негритянских младенцев Нью-Йорка, коэффициент младенческой смертности в районе Колумбус-Хилл составлял 314 на 1000.Большинство младенческих смертей было вызвано респираторными заболеваниями, такими как туберкулез легких, коклюш и пневмония, а рахит предрасполагает младенцев к повышенной заболеваемости такими респираторными заболеваниями. Поэтому Гесс и Унгер предположили, что снижение рахита может косвенно снизить высокий уровень детской смертности среди негритянских младенцев.
Рис. 2.
Ранняя фотография поселения Генри-стрит. Любезно предоставлено Генри-стрит Settlement, Нью-Йорк, штат Нью-Йорк.
Шестьдесят пять младенцев в возрасте от 1 до 17 месяцев изучались в течение 6-месячного периода с декабря 1916 по июнь 1917 года. Медсестра, знакомая с местным сообществом, помогла исследователям получить доступ к набранным пациентам в их домах на протяжении всего исследования (рис. ). У большинства зачисленных младенцев на момент набора были братья и сестры с рахитом. Пациенты были клинически обследованы на рахит в начале исследования на основании наличия или отсутствия краниотабов, шатких четок и расширения эпифиза, а признаки рахита были разделены на 4 степени интенсивности (от + до ++++).Набранные пациенты начали ежедневную терапию рыбьим жиром в течение 6 месяцев. Младенцам младше 6 месяцев назначали чайную ложку (2,5 мл) рыбьего жира 3 раза в день, а младенцам старшего возраста — вдвое больше. Хотя рыбий жир изначально доставлялся в дома младенцев, рецептурные запасы давались в соседнем поселке каждое утро и 1 вечер в неделю. При приеме на работу были пересмотрены режим вскармливания младенцев (грудное вскармливание или искусственное вскармливание) и рацион питания матерей.Были собраны данные о времени, проведенном семьей на Севере, и о социально-экономических слоях семьи. Исследователи оценили клинический статус рахита среди включенных в исследование пациентов через 2, 4 и 6 месяцев. Медсестра и исследователи часто посещали семьи, чтобы следить за здоровьем зарегистрированных младенцев и убедиться в соблюдении предписанного лечения.
Рис. 3.
Медсестра-афроамериканка с младенцем афроамериканца.Фотография из отчета службы медсестер за 1923 год, находящегося в ведении поселения Генри-стрит. С любезного разрешения Архив поселений Генри-Стрит, Библиотеки Университета Миннесоты, Миннеаполис.
По истечении 6 месяцев подходящие пациенты были разделены на 3 группы лечения и 1 контрольную группу. Групповая категоризация была основана на среднем совокупном количестве жира печени трески, потребляемом каждым младенцем в группе, и продолжительности терапии.Группа лечения 1 (n = 32) соответствовала требованиям в течение 6 месяцев, и каждый ребенок имел в среднем совокупное количество 54 унций (1620 мл) жира печени трески. Хотя группа лечения 2 (n = 5) также соответствовала требованиям в течение 6 месяцев, среднее кумулятивное потребление жира печени трески на одного младенца было ниже (23 унции [690 мл]). Младенцы, принадлежащие к группе лечения 3 (n = 12), соблюдали режим лечения только в течение 4 месяцев, а среднее кумулятивное потребление печени трески на одного ребенка составляло 21 унцию (630 мл). Контрольную группу составили 16 младенцев, не соблюдающих предписания, которые совсем не принимали рыбий жир.
Профилактическая терапия маслом печени трески успешно предотвратила начало рахита или устранила признаки установившегося рахита у 92% детей, получавших лечение в течение 6 месяцев, и у 58% детей, получавших лечение в течение 4 месяцев (Таблица 1). Из 16 нелеченных младенцев в контрольной группе у 15 (94%) к концу 6 месяцев наблюдался прогрессирующий устойчивый рахит (таблица 1). Это четкое разграничение между экспериментальной и контрольной группами, несмотря на отсутствие изменений в базовом рационе или образе жизни или предоставлении какого-либо другого лечения, кроме жира печени трески, устанавливает ценность жира печени трески как эффективного профилактического средства против развития рахита. .
Таблица 1.
Сравнительная заболеваемость рахитом среди младенцев, получающих и не получающих профилактическую терапию *
Исследователи полагались только на клиническое обследование, чтобы установить диагноз рахита, оценить его тяжесть и отслеживать его прогресс во время исследования. Ни радиографический, ни биохимический мониторинг пациентов не был обычной практикой при диагностической оценке рахита в 1915 году. В начале исследования было установлено наличие или отсутствие рахита, и младенцы были повторно оценены через 2, 4 и 6 месяцев на предмет выявления рахита. прогрессирование, разрешение или развитие рахита.Клинический рахит был очевиден у 59 (91%) из 65 пациентов при включении в исследование, и большинство из них находились на грудном вскармливании (48 из 65; 74%).
Гесс и Унгер отметили: «Жир печени трески оказался более мощным фактором предотвращения рахита, чем грудное вскармливание, и что почти у всех цветных детей развивался рахит, даже если их кормили грудью» 33 (p489) (Таблица 2 ). В контрольной группе, в группе, не получавшей рыбьего жира, рахит прогрессировал у 15 из 16 младенцев, и ни грудное вскармливание, ни искусственное вскармливание не обеспечивали никакой защиты от рахита.
Таблица 2.
Взаимосвязь между режимом кормления, статусом рахита и профилактической терапией маслом печени трески *
Гесс и Унгер пришли к выводу, что рыбий жир эффективен в защите негритянского младенца от развития рахита. Хотя большие дозы рыбьего жира обеспечивали большую защиту (54 против 23 унций [1620 против 690 мл]), Гесс и Унгер заявили, что регулярность и продолжительность приема (6 против 4 месяцев) обеспечивают защиту от рахита.Младенцы, не получавшие профилактического лечения, неизменно страдали прогрессирующим хроническим рахитом.
Гесс и Унгер 33 знали о сезонной уязвимости для возникновения рахита и выбрали «более холодное время года» для проведения своего исследования. Признавая сезонные ограничения своего исследования и свой предыдущий опыт борьбы с рахитом, Хесс и Унгер заявили, что профилактическое лечение рыбьим жиром следует рассматривать только в более холодное время года. Гесс и Унгер поняли, что многие негритянские младенцы, проживающие в Нью-Йорке, страдают рахитом и что ни грудное вскармливание, ни искусственное вскармливание не обеспечивают никакой защиты от развития рахита.Пытаясь объяснить это расовое пристрастие, они исследовали роль материнского рациона, кулинарии и иммиграционную историю жителей Колумбус-Хилла. 33 , 34
Район Коламбус-Хилл находился на Манхэттене, на западной 30-й улице и в районе 7-й авеню, и ранее назывался Сан-Хуан-Хилл. 35 , 36 Большинство жителей Коламбус-Хилл были мигрантами из Вест-Индии, и лишь некоторые из них были с Юга.В их родной Вест-Индии было много солнечного света и изобилие свежих овощей и фруктов. 34 Напротив, в Нью-Йорке резко изменились климат и диета. В рационе жителя Колумбус-Хилла отсутствовали свежие фрукты, овощи и молоко, но было много мяса. 34 Рахит редко встречается у младенцев, проживающих в тропиках. Гесс и Унгер 34 подтвердили непосредственно от нескольких врачей, практикующих в Вест-Индии и других частях тропиков, что рахит редко встречается среди местных младенцев.Они осмелились предположить, что контраст в образе жизни северных негров, изменение климата и заметная разница в пище — все это может сыграть свою роль в их чрезмерной восприимчивости к рахиту. 33
В этом основополагающем исследовании Хесс и Унгер 33 также демонстрируют успешные основы привлечения меньшинств к участию в исследованиях и создания эффективных инициатив общественного здравоохранения для преодоления бремени рахита.Национальная лига по изучению городских условий негров и поселения Генри-Стрит провела обследование общины Колумбус-Хилл, чтобы установить социально-экономические условия, ответственные за высокий уровень детской смертности. Дом Линкольна, филиал поселения Генри-стрит в районе Коламбус-Хилл, имел репутацию центра социальных реформ. 36 , 37 Партнерство с этими организациями было важно для построения доверия между сообществом и исследователями, что позволило исследователям получить доступ к домам участников.Тот факт, что медсестра-исследователь проработала в округе несколько лет назад, также стал фактором, способствовавшим укреплению доверия между участниками и исследователями и получению доступа к домам участников. 33 Проведение исследования в экономически и медицински уязвимом сообществе, где широко распространен рахит, было важным для оценки воздействия вмешательства. В исследовании сифилиса в Таскиги (1932–1972) использовались аналогичные методы для укрепления доверия в обществе, а именно, нанимая черную медсестру (Юнис Риверс) для поддержания сплоченности и преемственности проекта. 38 Хотя желательно укреплять доверие при работе с уязвимыми группами населения, мы должны помнить о возможности непредвиденных последствий во имя добрых дел. 39
В ходе исследования станция выдачи жира печени трески превратилась в местную клинику по лечению рахита. По мере продвижения исследования осведомленность населения о рахите росла, и матери округа Колумбус-Хилл начали обращаться за консультацией по диагностике и лечению рахита в эту клинику.Гесс и Унгер 33 предложили открыть такие «клиники рахита» в негритянских и итальянских районах крупных городов, потому что рахит был одинаково распространен среди итальянских младенцев. Предлагаемое создание клиники по борьбе с рахитом было смоделировано по образцу существующих специализированных клиник для лечения малярии или туберкулеза с учетом особых потребностей района. 33 Они предположили, что существующие молочные пункты или пункты ухода за детьми будут подходящими площадками для создания клиник по лечению рахита.Как прямой результат исследования Гесса и Унгера, 33 Уполномоченный Эмерсон из Министерства здравоохранения согласился открыть осенью 1917 года клинику по лечению рахита в центре по уходу за детьми округа Колумбус-Хилл и продавать рыбий жир по себестоимости. По замыслу Гесса, Министерство здравоохранения в сотрудничестве с Ассоциацией по улучшению положения бедняков осенью 1917 года открыло клинику по лечению рахита. Центр здоровья Mulberry, расположенный в итальянском районе, и дети младше 1 года активно обследовались и лечились от рахита. 41 Клиника Колумбус-Хилл уделяла особое внимание охране здоровья матери и ребенка в первые годы жизни, и к 1925 г. ею пользовались 90% населения. 41
В этой статье мы отмечаем вклад Гесса как клинического исследователя и его способность претворить клинические исследования в общественное здравоохранение и профилактическую медицину. Гесс был ведущим клиническим исследователем начала 20 века. Его новаторская работа относится к наукам о питании. Он продемонстрировал, что окисление продуктов приводит к потере витамина С. 42 В еврейском приюте для младенцев Гесс наблюдал несколько случаев цинги у младенцев, которых кормили пастеризованным молоком, когда апельсиновый сок был исключен из их рациона. 43 , 44 Он показал, что употребление апельсинового сока, сырого молока или картофеля может вылечить цингу. 44 Гесс рекомендовал добавлять свежие фруктовые или овощные соки младенцам, которых кормили подогретым молоком, для предотвращения цинги. 44 Это привело к искоренению цинги в США.
Вклад Hess в область питания витамином D является плодотворным. Помимо успешной демонстрации эффективности рыбьего жира в качестве профилактического средства при профилактике рахита, Гесс также показал, что детский рахит можно вылечить только воздействием солнечного света, в то время как диета пораженного ребенка остается неизменной. 33 , 42 , 45 Гесс установил химическую основу гелиотерапии, продемонстрировав, что клиническое излечение рахита солнечным светом связано с повышением уровня фосфата в сыворотке, как было отмечено при терапии жиром печени трески. 46 Величайшее открытие Гесса произошло в 1924 году, когда он показал, что УФ-излучение может оказывать антирахитическое действие определенным продуктам питания. 27 , 42 Виндаус определил антирахитическое вещество в облученных продуктах питания как эргостерол в 1927 году, а в следующем году ему была присуждена Нобелевская премия за это открытие. 42 Виндаус признал влияние работы Гесса на его открытие в своей благодарственной речи. 42
К моменту смерти Гесса в 1933 году он опубликовал 227 медицинских рукописей и классических монографий по цинге и рахиту.На момент своей смерти Гесс был ведущим исследователем среди педиатров в Соединенных Штатах. 42 Выдающийся современный педиатр охарактеризовал Гесса как «пост в продвижении научной медицины». 42 В память о Гессе Абрахам Флекснер заявляет, что «Гесс выпустил целую серию чрезвычайно ценных и ценных публикаций. Некоторые из них устарели со временем; наука вышла за их пределы, и их важность на момент их появления больше не очевидна.Другие имеют сегодня большое значение ». 42 (pxxvii) Вклад Гесса в охрану здоровья детей всегда будет уважаться; однако его способность воплощать клинические знания в успешные инициативы общественного здравоохранения по искоренению рахита — это то, что мы хотели бы отразить. Мы считаем, что обзор этого классического исследования Гесса в то время, когда рахит вновь становится болезнью, с которой приходится бороться среди афроамериканских младенцев, находящихся на грудном вскармливании, вдохновит нас на поиск способов борьбы с этой проблемой.
Для корреспонденции: Кумаравел Раджакумар, доктор медицины, отделение педиатрии, Детская больница Питтсбурга, 3705 Пятая авеню, Питтсбург, Пенсильвания 15213-2583 ([email protected]).
Принята к публикации: 17 ноября 2004 г.
Дополнительная информация: На протяжении всей статьи термины негр , черный , цветной и афроамериканец используются взаимозаменяемо, чтобы отразить номенклатуру того времени, когда эти термины использовались.
Благодарность : Мы благодарим Генри Стрит Сетлмент, Нью-Йорк, за предоставленные фотоматериалы из их архивов; Сари Вайнтрауб из поселения Генри-Стрит и Дэвида Классена, архивариуса и временного куратора, Архив истории социального обеспечения, Библиотеки Университета Миннесоты, за их помощь в нашем исследовании архивных материалов поселения Генри-Стрит; Джеффри Броско с кафедры педиатрии Медицинской школы Университета Майами, Майами, Флорида, за предложения и комментарии, которые помогут улучшить эту рукопись; и анонимный рецензент из Архивов педиатрии и подростковой медицины .
1. Американская педиатрическая академия, Профилактика рахита и дефицита витамина D: новые рекомендации по потреблению витамина D. Pediatrics 2003; 111908- 910PubMedGoogle ScholarCrossref 2. Серьезное недоедание среди детей младшего возраста — Грузия, январь 1997 г. — июнь 1999 г. MMWR Morb Mortal Wkly Rep 2001; 50224- 227Google Scholar3.Tomashek К.М. Несби SScanlon KS и другие. Пищевой рахит в Грузии. Педиатрия 2001; 107e45Google ScholarCrossref 4.Крейтер С. Р. Шварц Р.П. Киркман HN JrCharlton PACalikoglu ASDavenport ML Нутритивный рахит у афроамериканских младенцев, вскармливаемых грудью. J Pediatr 2000; 137153-157PubMedGoogle ScholarCrossref 5.Biser-Rohrbaugh А.Хэдли-Миллер N Дефицит витамина D у детей ясельного возраста, находящихся на грудном вскармливании. J Pediatr Orthop 2001; 21508-511PubMedGoogle Scholar6.Ladhani ССринивасан LBuchanan CAllgrove J Представление дефицита витамина D. Arch Dis Child 2004; 89781-784PubMedGoogle ScholarCrossref 7.Eugster EASane KSBrown DM Миннесота рахит: необходимость изменения политики для поддержки добавок витамина D. Minn Med 1996; 7929-32PubMedGoogle Scholar8.Binet AKooh SW Сохранение рахита, вызванного недостаточностью витамина D, в Торонто в 1990-е годы. Can J Public Health 1996; 87227-230PubMedGoogle Scholar9.Институт медицины, Нормы потребления кальция, фосфора, магния, витамина D и фторида с пищей.Вашингтон, округ Колумбия National Academy Press, 1997; 251-287
10. Комитет по питанию; Американская академия педиатрии, витамины: витамин D Клейнман Рид. Справочник по педиатрическому питанию 4-е изд. Elk Grove Village, Ill, Американская академия педиатрии, 1998; 275–277. MF Витамин D: недооцененный гормон D-легкости, который важен для здоровья скелета и клеток. Curr Opin Endocrinol Diabetes 2002; 987-98Google ScholarCrossref 12.Holick Лекция MF McCollum Award, 1994: витамин D: новые горизонты 21 века. Am J Clin Nutr 1994; 60619-630PubMedGoogle Scholar14.McLaughlin MRaggatt PRFairney ABrown DJLester EWills MR Сезонные колебания сывороточного 25-гидроксихолекальциферола у здоровых людей. Lancet 1974; 1536-538Google ScholarCrossref 15.Webb ARKline LHolick MF Влияние времени года и широты на кожный синтез витамина D 3 : воздействие зимнего солнечного света в Бостоне и Эдмонтоне не способствует синтезу витамина D 3 в коже человека. J Clin Endocrinol Metab 1988; 67373-378Google ScholarCrossref 16.Holick MFMacLaughlin JAClark МБ и другие. Фотосинтез превитамина D3 в коже человека и физиологические последствия. Science 1980; 210203-205PubMedGoogle ScholarCrossref 17.Norman AW Солнечный свет, время года, пигментация кожи, витамин D и 25-гидрокси витамин D: неотъемлемый компонент эндокринной системы витамина D. Am J Clin Nutr 1998; 671108-11110PubMedGoogle Scholar 18.Харрис SSDawson-Hughes B Сезонные изменения концентрации 25-гидроксивитамина D в плазме у молодых чернокожих и белых американских женщин. Am J Clin Nutr 1998; 671232-1236PubMedGoogle Scholar19.Rajakumar K Витамин D, рыбий жир, солнечный свет и рахит: историческая перспектива. Педиатрия 2003; 112e132- e135Google ScholarCrossref 20. Мелланби E Экспериментальное исследование рахита. Ланцет 1919; 1407-412Google Scholar21.McCollum EVSimmonds NParsons HTShipley PGPark EA Исследования экспериментального рахита, I: производство рахита и подобных заболеваний у крыс при недостаточном питании. J Biol Chem 1921; 45333-342Google Scholar22.Shipley PGPark EAMcCollum EVSimmonds NParsons HT Исследования экспериментального рахита, II: эффект рыбьего жира, вводимого крысам с экспериментальным рахитом. J Biol Chem 1921; 45343-348Google Scholar 23.McCollum EVSimmonds NBecker Дж. Э. Шипли PG Исследования экспериментального рахита, XXI: экспериментальная демонстрация существования витамина, который способствует отложению кальция. J Biol Chem 1922; 53293-312Google Scholar 24.Макколлум EV История питания. Кембридж, Mass Riverside Press 1957;
27. Хесс А.Ф.Льюис Ю.М.Ривкин H Клинический опыт применения облученного эргостерола. JAMA 1928; 91783 перепечатано в Hess AF Сборник сочинений 2 Springfield, Ill Charles C Thomas 1936; 337-349Google ScholarCrossref 28.Welch TRBergstrom WHTsang RC Рахит с дефицитом витамина D: возрождение некогда побежденной болезни. J Pediatr 2000; 137143-145PubMedGoogle ScholarCrossref 30.Harrison HE Дань первой леди здравоохранения (Марта М. Элиот) V: Исчезновение рахита. Am J Public Health Nations Health 1966; 56734-737PubMedGoogle ScholarCrossref 32. Клеменс TLHenderson SLAdams JS и другие. Повышенный пигмент кожи снижает способность кожи синтезировать витамин D 3 . Lancet 1982; 174-76PubMedGoogle ScholarCrossref 33.Hess AFUnger LJ Профилактическая терапия рахита в негритянском сообществе. JAMA 1917; 691583 Отпечатано на: Hess AF Собрание сочинений 1 Springfield, Ill Charles C Thomas 1936; 487-494Google ScholarCrossref 34.Hess AFUnger LJ Диета матери-негритянки в Нью-Йорке. JAMA 1918; 70-900 Перепечатано на: Hess AF Сборник сочинений 1 Спрингфилд, штат Иллинойс Чарльз К. Томас 1936; 500–509 Google Scholar 36.Основание Линкольн-хауса, В: Ежегодник поселения Генри-стрит и его филиалов, 1921: Линкольн-хаус. New York, NY Henry Street Settlement 1921; 58-63
37. Лаш-Куинн E Основное поселенческое движение и негры. Черные соседи: раса и пределы реформ в движении американских поселений, 1890-1945 гг. Университет Чапел-Хилл, Северная Каролина, 1993; 29-46.Джонс J Плохая кровь: эксперимент по сифилису в Таскиги .Нью-Йоркская свободная пресса 1993;
39. Томас SQuinn S Исследование сифилиса Таскиги, 1932-1972: значение для просвещения по вопросам ВИЧ и программ сокращения СПИДа среди чернокожего населения. Am J Public Health 1991; 811498-1505PubMedGoogle ScholarCrossref 40. Rosen G Случай чахоточного кондуктора или общественное здравоохранение в трамвае: столетняя дань уважения Альфреду Ф. Гессу, доктору медицины. Am J Public Health 1975; 65977-978Google ScholarCrossref 41.Duffy J История общественного здравоохранения в Нью-Йорке, 1866-1966 гг. .Нью-Йорк, Фонд Рассела Сейджа, 1974;
42. Флекснер Альфред Фабиан Гесс: биографические воспоминания. Hess AF Собрание сочинений 1 Springfield, Ill Charles C Thomas 1936; ix- xxviiiGoogle Scholar43.Hess AFFish M Детская цинга: кровь, кровеносные сосуды и диета. AJDC 1914; 8385-405Google Scholar 45. Hess AFUnger LJ Лечение детского рахита искусственным светом и солнечным светом.


 Это одно из самых распространенных заболеваний головного мозга у младенцев (4). Избыток жидкости раздувает череп. Сама гидроцефалия может возникнуть из-за нескольких заболеваний, от врожденной гидроцефалии до травмы или инфекции.
Это одно из самых распространенных заболеваний головного мозга у младенцев (4). Избыток жидкости раздувает череп. Сама гидроцефалия может возникнуть из-за нескольких заболеваний, от врожденной гидроцефалии до травмы или инфекции. Врач может даже взять образец спинномозговой жидкости из основания спинного мозга, используя процедуру, называемую спинномозговой пункцией. Жидкость также может быть получена из верхних слоев мозга в зависимости от состояния черепа.
Врач может даже взять образец спинномозговой жидкости из основания спинного мозга, используя процедуру, называемую спинномозговой пункцией. Жидкость также может быть получена из верхних слоев мозга в зависимости от состояния черепа.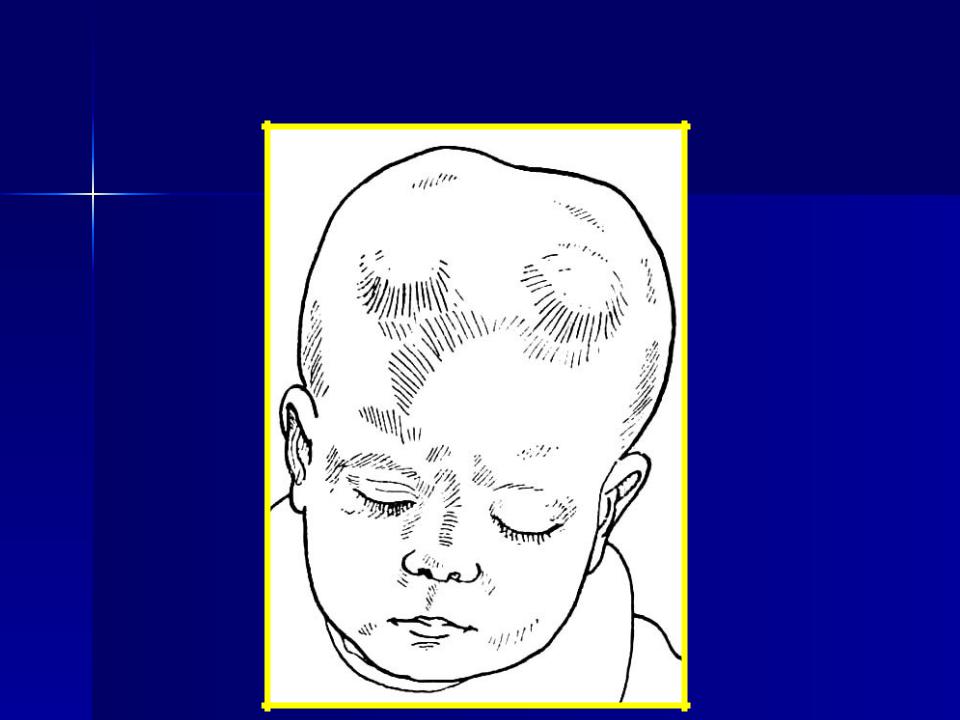 OFC простирается от наиболее выступающей части глабели до наиболее выступающей задней части затылка или самой большой измеряемой окружности. На OFC могут влиять густые волосы и деформации черепных костей или гиперостоз. Рост и вес следует наносить на график одновременно, так как OFC может быть в пределах нормальных центилей, но существенно не соответствовать росту тела.Если OFC находится в пределах нормальных центилей, но голова кажется явно большой, тогда рассмотрите позднюю задержку внутриутробного развития плода, дисплазию скелета, например, несовершенный остеогенез и состояния, вызывающие выступание в лобной части, например, рахит.
OFC простирается от наиболее выступающей части глабели до наиболее выступающей задней части затылка или самой большой измеряемой окружности. На OFC могут влиять густые волосы и деформации черепных костей или гиперостоз. Рост и вес следует наносить на график одновременно, так как OFC может быть в пределах нормальных центилей, но существенно не соответствовать росту тела.Если OFC находится в пределах нормальных центилей, но голова кажется явно большой, тогда рассмотрите позднюю задержку внутриутробного развития плода, дисплазию скелета, например, несовершенный остеогенез и состояния, вызывающие выступание в лобной части, например, рахит.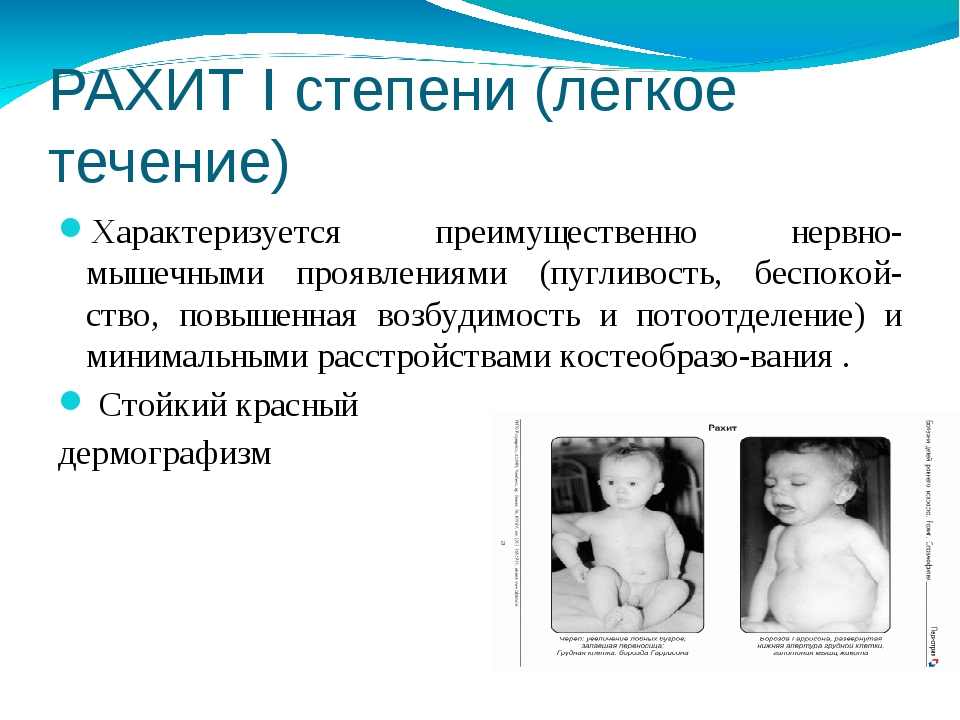 Самая частая причина большой головы — FM. Если у ребенка нет неврологических симптомов или признаков, у него нормальное развитие, признаков повышенного ВЧД, системное обследование нормальное, а OFC не поднимается на центили, успокойте тех, кто ухаживает за ним.Если OFC пересекает центили, это все еще может быть FM, но исключите повышенное ICP с помощью нейровизуализации. Критерии ДеМайера для диагноза FM: отсутствие признаков синдрома, нормальное рентгенографическое исследование мозга и родителя или брата или сестры с макроцефалией или макроцефалия, которая может быть прослежена через несколько поколений.2 Обсудите диагноз с семьей и поставьте отметку « безопасность за исключением симптомов и признаков повышенного ВЧД, судорог, задержки в обучении или проблем развития, которые должны контролировать лица, осуществляющие уход.
Самая частая причина большой головы — FM. Если у ребенка нет неврологических симптомов или признаков, у него нормальное развитие, признаков повышенного ВЧД, системное обследование нормальное, а OFC не поднимается на центили, успокойте тех, кто ухаживает за ним.Если OFC пересекает центили, это все еще может быть FM, но исключите повышенное ICP с помощью нейровизуализации. Критерии ДеМайера для диагноза FM: отсутствие признаков синдрома, нормальное рентгенографическое исследование мозга и родителя или брата или сестры с макроцефалией или макроцефалия, которая может быть прослежена через несколько поколений.2 Обсудите диагноз с семьей и поставьте отметку « безопасность за исключением симптомов и признаков повышенного ВЧД, судорог, задержки в обучении или проблем развития, которые должны контролировать лица, осуществляющие уход.
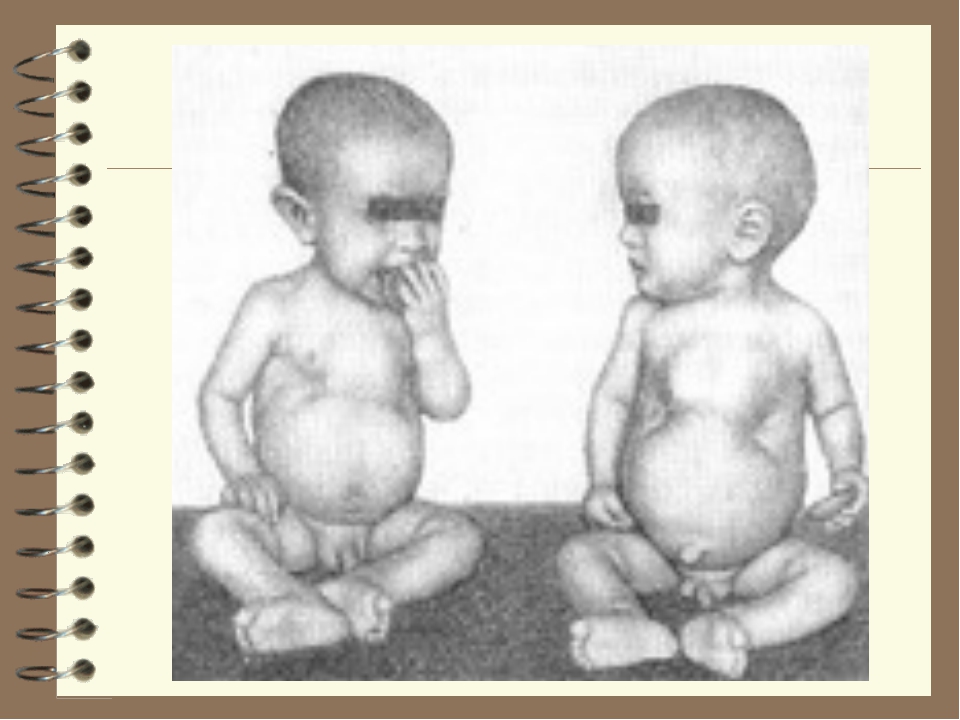 Всегда защищайте кожу вашего ребенка от солнца в периоды пикового воздействия ультрафиолета одеждой, тенью и / или солнцезащитным кремом.
Всегда защищайте кожу вашего ребенка от солнца в периоды пикового воздействия ультрафиолета одеждой, тенью и / или солнцезащитным кремом.