Кишечная инфекция: симптомы и лечение у взрослых и детей, профилактика
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А]
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазопрессин .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Деацетилазы гистонов .. Дофамин
- [Ж] Железы .. Жиры
- [И] Иммунитет .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Макрофаги .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Онкоген .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [А]
Кишечная инфекция у детей: симптомы и лечение

Летняя пора несет детям и взрослым не только радость долгожданного тепла и отдыха, но и массу опасных вирусных и бактериальных инфекций. Получить расстройство ЖКТ проще простого: достаточно не вымыть овощи-фрукты или подать к столу мясо, рыбу, приобретенные у сомнительных продавцов.
Статистика показывает, что в летнее время свыше 60% госпитализированных детей проходят лечение именно от кишечных инфекций. Еще несколько десятилетий назад ребенку могли провести операцию по удалению аппендикса, в то время как виной всему являлась кишечная инфекция.
Многочисленные случаи расстройства ЖКТ отмечаются у туристов, например, отведавших воды из фонтана вопреки предупреждениям гида. Так или иначе, в большинстве случаев виноваты сами заболевшие: многие забывают даже об элементарных правилах гигиены, например, обязательном мытье рук после поездки в общественном транспорте. А бактерии и вирусы не прочь «переселиться» в здоровый организм ребенка или туриста…
О чем необходимо рассказать детям
Основная часть вредоносных микроорганизмов разрастается в организме в геометрической прогрессии. Способствовать их размножению могут вода, тепло, питание и время. Идеальной средой для них являются мясные и морепродукты, отварной рис и макароны, а также молоко, яйца и сыр.
Через 15 минут после попадания бактерии в организм образуется вторая бактерия, а спустя 6 часов их количество достигает 16 миллионов. Нанести вред может даже малое количество вредных микроорганизмов. Основным отличием вирусов от бактерий является их размер (бактерии в несколько раз больше вирусов). Кроме того, вирусы не размножаются в воде или продуктах, а используют пищу в качестве средства перемещения.
Неприятные «друзья»
Кишечная инфекция у детей, при высокой температуре и болях в животе, сопровождающихся плачем ребенка, родители стремятся сбить жар, не задумываясь о том, какой тип инфекции мог спровоцировать подобную реакцию организма. А ведь, имея базовые знания о кишечных расстройствах, можно грамотно оказать первую помощь больному, особенно, если это – ребенок.
Условно все кишечные инфекции можно разделить на две группы: ротавирусные, известные как кишечный грипп, и энтеровирусные.
Ротавирусная инфекция у детей, как помочь
Общая симптоматика обоих групп практически одинакова: инфекцию сопровождают резкое повышение температуры, частая рвота и обильный жидкий стул (понос). Однако энтеровирусную инфекцию сложно диагностировать из-за схожести симптомов с другими заболеваниями.

Энтеровирусы поражают не только желудочно-кишечный тракт, но и мышцы, сердце и нервную систему. К основным симптомам могут добавиться боли в сердце, головная или мышечная боль, светобоязнь и воспаление носоглотки. Поэтому важно своевременное обращение в больницу либо вызвать доктора на дом и исключение самолечения. До визита доктора или бригады скорой помощи необходимо обеспечить больного теплым питьем во избежание обезвоживания его организма. В качестве питья можно использовать чистую воду или солевой раствор (в литре воды растворить ½ ч. л. поваренной соли и 5 ч. л. сахара). Нельзя больному ребенку давать скрепляющие препараты, поскольку с естественными процессами (рвотой и/или поносом) из организма удаляется возбудитель инфекции.
Правила безопасного питания от ВОЗ
- Во-первых, следует соблюдать чистоту и мыть руки перед любым контактом с пищевыми продуктами, особенно перед началом трапезы или после туалета. Все поверхности и оборудование, используемое в процессе готовки, следует тщательно мыть и дезинфицировать. По возможности необходимо исключить или ограничить доступ животных к кухне.
- Во-вторых, готовые блюда требуется отделять от сырых продуктов. Рекомендуется выделить в холодильнике полку под сырые продукты (мясо, птицу, рыбу и др.) и полку под продукты, готовые к употреблению. Такая мера позволит предотвратить перекрестное загрязнение. Приготовленную пищу следует хранить в емкостях, закрываемых крышкой. После каждого использования посуды ее необходимо хорошо вымыть.
- В-третьих, любой продукт должен проходить процесс тепловой обработки. Особенно это касается мясных блюд, блюд из морепродуктов или мяса птицы, а также яиц. Супы и тушеные блюда необходимо доводить до кипения, а остывшую приготовленную пищу – тщательно разогревать. Важно помнить, что микроволновая печь не может гарантировать равномерного разогрева блюда.
- В-четвертых, все продукты следует хранить в холодильнике при температуре не ниже 5°C. Оставлять продукты при комнатной температуре можно не более чем на 2 часа. Во избежание порчи пищи рекомендуется готовить ее небольшими порциями. Также не следует размораживать замороженные продукты при комнатной температуре.
- В-пятых, безопасность питания можно обеспечить, употребляя чистую воду и экопродукты. Перед употреблением в пищу овощи и фрукты необходимо вымыть, а поврежденные участки кожуры – срезать. Покупая продукты важно изучить на этикетке данные о сроке годности и правилах их хранения.

Важно знать
Согласно исследованиям центров по контролю и профилактике заболеваний в США, норовирусы являются наиболее частой причиной пищевых отравлений. Распространены и бактерии, вызывающие расстройства ЖКТ:
- кампилобактер;
- сальмонелла;
- кишечная палочка;
- шигелла;
- стафилококк.
Кампилобактер
Зачастую является причиной послабления стула у путешественников (диареи). В ряде случаев заболевание может протекать бессимптомно, в противном случае у больного повышается температура, возникает тошнота, рвота, судороги, понос (иногда с кровью), боли в животе. Источниками заражения могут стать: грязная вода, сырые или некачественно приготовленные мясные и молочные продукты, контакт с животными. Заболевание в среднем длится 2-5 дней, иногда – до 10 дней.
Сальмонелла
Чаще всего встречается в таких продуктах как яйца, мясо, молоко и морепродукты. Источником заражения также может стать контакт с рептилиями (черепахами, змеями, ящерицами). У больного повышается температура, возникают спазмы в животе, понос, в некоторых случаях кожу покрывают мелкие розовые пятна. До проявления первых симптомов бактерии могут развиваться от 8 до 48 часов. Заболевание в среднем длится 1-7 дней. Важно знать, что организм с ослабленной иммунной системой подвержен риску попадания сальмонеллы в кровоток, что представляет собой угрозу жизни.
Кишечная палочка
Источником заражения кишечной палочкой (E Coli) могут стать вода или пища. У больного возникает понос и рвота, в редких случаях – повышается температура. До проявления первых симптомов бактерии могут развиваться от 8 до 48 часов. Длительность протекания заболевания зависит от штамма и составляет в среднем 2-5 дней. При заражении штаммом 0157: H7 больного госпитализируют.
Норовирусы

Около 90% случаев возникновения эпидемий, вызывающих нарушения в работе ЖКТ, связано с небактериальным заражением, а именно – норовирусами. Источником заражения является употребление в пищу грязных овощей и фруктов, и использование грязной посуды и поверхностей. Симптомы заболевания (понос, тяжелая рвота) возникают в течение 24-48 часов после контакта с зараженным объектом. Также больной может испытывать спазмы в животе, тошноту, головную и мышечную боль, слабость. Никаких мер по лечению заражения норовирусами предпринимать не следует: симптомы исчезнут через 12-72 часов.
Опасным токсико-инфекционным заболеванием является ботулизм. Причиной его возникновения является токсин Clostridium botulinum. Источниками заражения могут стать: контакт с животными, почвой, употребление консервов, копченой и сырой рыбы, меда. Через 8-36 часов после заражения проявляются первые симптомы заболевания (запор, слабость, затрудненное глотание). Важно знать, что ботулотоксин воздействует на парасимпатическую нервную систему, поэтому заболевшему ребенку требуется незамедлительное лечение. В противном случае высока вероятность возникновения паралича дыхания.
Предыдущая статьяВарикоз на ногах у мужчин: причины, симптомы и лечение патологииСледующая статьяСиндром Рейтера: симптомы, лечение и клинические рекомендацииСпециализация: невролог. Диплом по специальности «Лечебное дело (Лечебно-профилактическое дело)», Омский государственный медицинский институт
Кишечная инфекция — как избежать больницы? — 34 ответов на Babyblog
Евгений Александрович Щербина, инфекционист, написал очень хорошую статью на тему кишечных инфекций.
Что такое острая кишечная инфекция?
Острая кишечная инфекция (ОКИ) — это инфекционное воспаление желудка и кишечника, которое проявляется диареей (жидкий стул более 3-х раз в сутки) иногда тошнотой, рвотой и повышением температуры тела. Примерно в 80% случаев кишечная инфекция вызывается вирусами (очень часто это ротавирус), то есть применение антибиотиков не будет иметь никакого эффекта.
Чего нужно бояться при кишечной инфекции и как не попасть в больницу
Самое опасное для ребенка с поносом и рвотой — обезвоживание. Именно из-за него приходится госпитализировать ребенка, если родители не смогли его отпоить. Как этого не допустить мы с вами очень подробно разберем ниже.
Что мне делать, если мой ребенок заболел ОКИ?
Чаще всего нетяжелые кишечные инфекции можно лечить в домашних условиях. При появлении симптомов заболевания вам желательно связаться со своим врачом и предупредить его, что ваш ребенок заболел, и подробно описать всю ситуацию. Диарея и рвота (да плюс еще и повышение температуры) — это потеря воды и солей, а значит первое и основное, что должны сделать родители — восполнить уже имеющиеся потери и постоянно компенсировать то, что будет теряться дальше.
Сколько давать жидкости?
В среднем для отпаивания ребенка при острой кишечной инфекции нужно примерно 100 мл на каждый килограмм массы тела (1000 мл для малыша весом 10 кг), но может понадобиться и больше. Чтобы было более удобно, вам нужно следить за тем, чтобы у ребенка была влажная кожа и писал он примерно раз в три часа. Если писаете реже — значит, не доработали, давайте больше пить, пока мочеиспускания не учащатся.
Чем отпаивать?
Идеальный раствор для восполнения жидкости при кишечной инфекции — солевые растворы. Они продаются в аптеках (Хумана электролит, Оралит, Гидровит, Регидрон Био или Регидрон Оптим) или же их можно приготовить дома: три чайные ложки сахара без верха плюс 1/2 чайной ложки соли на литр кипяченой воды. Далеко не все, особенно маленькие дети, в восторге от этих напитков, но потери восполнять все равно нужно. Если маленький пациент отказывается пить солевой раствор — сварите ему компот из сухофруктов. Если и это не помогает, тогда можно давать абсолютно любую жидкость, которую вообще можно пить: хоть обычную воду, хоть чай, хоть арбуз дать поесть, хоть сладкую воду из магазина — лишь бы пил! (вред от выпитой ребенком кока-колы не так опасен, как смерть от обезвоживания, поверьте). Детям на грудном вскармливании (в основном до 12 месяцев) нужно как можно чаще предлагать грудь (грудное молоко на 95% состоит из воды), особенно, если они не хотят пить солевой раствор. Итого у нас сформировались следующие приоритеты: солевые растворы — компот — любая другая жидкость.
Чем кормить?
Пока у ребенка рвота, ему вообще нет смысла давать еду — только жидкость. Когда рвота прекратиться, то параллельно с отпаиванием вы можете предлагать уже и еду, но строго по аппетиту! Не нужно кормить насильно — это только вызовет рвоту и усилит понос. Дети на грудном вскармливании прекрасно обходятся грудным молоком + солевые растворы или компот при необходимости. Более старшие дети могут начинать с легко усваиваемых продуктов: фруктовые кисели, сухари с чаем, галетное печенье, рисовая каша (с компотом, например), супы не на бульоне. Основное правило — давайте часто, но понемногу. Через день-два уже можно возвращаться к старым продуктам (то, что ел до болезни), исключая на некоторое время жареное, жирное и острое.
Какое еще лечение эффективно при кишечной инфекции?
Всемирная организация здравоохранения и другие крупные медицинские организации рекомендуют помимо восполнения жидкости и продолжения кормления принимать препараты цинка. Многочисленные исследования показали, что прием препаратов цинка (10-20 мг в сутки вплоть до прекращения диареи) существенно снижает тяжесть и продолжительность диареи у детей моложе 5 лет.В настоящее время на основании проведенных исследований рекомендуется вводить цинк (10-20 мг/день) в рацион питания всех детей в течение 10-14 дней.
Так же вы много слышали о пробиотиках — Энтерол 250, Бифиформ, Линекс, Энтерожермина и т.д. Доказано, что пробиотики снижают длительность диареи у детей на фоне кишечной инфекции в среднем на 24 час. Это все, на что вы можете рассчитывать.
Можно ли у детей использовать противодиарейный препарат лоперамид?
Нет. Это лекарство запрещено для детей в связи с риском развития угрожающих жизни побочных эффектов.
А как насчет сорбентов (активированный уголь, Атоксил, Смекта)?
Эти препараты не влияют на длительность заболевания. Они лишь могут в некоторых случаях ослабить диарею, за счет «закрепления» каловых масс, однако нередко это приводит к формированию каловой «пробки», которая выходит довольно таки болезненно. В связи с этим сорбенты не входят в протоколы лечения острой кишечной инфекции у детей.
Если почти 80% всех кишечных инфекций вызываются вирусами, значит, будут очень полезны противовирусные препараты?
Эффективность «противовирусных» и «иммуномодулирующих» лекарств, таких как Виферон, Иммунофлазид, Протефлазид, Арбидол, Амиксин, Гропринозин и т.д. в лечении острых кишечных инфекций не доказана.
Ну, хоть Нифуроксазид дать-то можно?
Нифуроксазид (Энтерофурил) — кишечный антисептик, который запретили применять у детей кишечными инфекциями в той стране, которая его впервые начала производить (Франция). В 2003 г. после переоценки соотношения польза/риск от применения нифуроксазида и длительных дискуссий между производителями и Французским медицинским агентством (FMA), использование оральной суспензии было ограничено и запрещено у детей младше двух лет. Это явилось долгожданной мерой, однако наилучшим подходом представляется прекращение назначения нифуроксазида вообще.
А когда нужно давать антибиотики?
Антибиотики при острых кишечных инфекциях показаны довольно редко, в основном это так называемые инвазивные диареи, когда в кале появляется кровь. Еще их применяют в случае заболевания холерой, а так же внекишечными бактериальными болезнями, которые приводят к развитию диареи (пневмония, средний отит и т.д.) Как вы уже поняли, примерно в 80% всех случаев кишечных инфекций антибиотики назначаются зря. И это как минимум.
Блин! Не хочу, чтобы мой ребенок заболел. Как предотвратить это?
Во-первых, вы всегда можете сделать вакцинацию от ротавирусной инфекции (до 6 и 8 месячного возраста, в зависимости от вакцины), так как именно она является самой частой причиной госпитализации и даже смерти от обезвоживания у маленьких детей. Во-вторых, о способах профилактики заражения кишечными инфекциями я уже подробно объяснял — почитайте соответствующую статью Профилактика кишечных инфекций
Фууууххх, как все запутано! А можно на примере объяснить, как же все-таки правильно лечить острую кишечную инфекцию?
Конечно можно. Представим, что у вашего ребенка 12-ти месяцев вдруг началась рвота. Однократная рвота не страшна, причин у нее множество и зачастую они не страшны, однако в случае повторения или если у ребенка уже начался понос, вам стоит по возможности предупредить об этом своего врача. Сразу же разведите 1-2 пакетика купленного солевого раствора (можно сделать самому) и на всякий случай приготовьте любимый напиток ребенка (компот, сок, вода), если он откажется от солевого раствора. Рвота при кишечных инфекциях обычно не продолжительная — в пределах нескольких часов. Пока рвота интенсивная — не нужно ничего давать, так как все сразу же вернется назад. Если рвоты нет в пределах 20-30 минут — можете начинать давать солевой раствор (или любимое питье, если выплевывает солевой раствор) по столовой ложечке каждые 10-15 минут. Дадите много за один раз — вырвет 100%! В случае повторной рвоты не нужно расстраиваться, а просто подождите опять 20-30 минут и снова начинайте давать жидкость понемногу. После остановки рвоты отпаивать становится значительно легче, даже если присутствует понос. После этого уже можно давать пить из чашки. Как уже было сказано выше, давать нужно примерно 100 мл на каждый килограмм массы тела, или чтобы у ребенка была влажная кожа и писал он каждые 3 часа. Если писает реже — предлагайте пить чаще.
А если у него поднимается температура тела?
Вы можете дать жаропонижающий препарат для облегчения состояния — ибупрофен или парацетамол в обычной дозировке. Подробнее о лихорадке и методах борьбы с ней можете почитать здесь Правда и мифы о лихорадке.
Малыш отказывается пить. Как поступить?
В таком вам нужно будет решить для себя — сидеть над ним и уговаривать (а потом поехать в больницу и плакать над капельницей) или взять шприц от Нурофена/Панадола и давать жидкость через силу небольшими порциями за щеку. Неприятно? Жалко? Да. А в больнице будет лучше?
Сколько будет длиться этот понос?
В большинстве случаев самая острая фаза диареи прекращается в пределах 5-7, реже 9 дней. После этого у ребенка может оставаться на некоторое время жидковатый, неоформленный стул, пока не восстановится кишечник, но это уже не профузный понос в 10-20 раз за сутки.
Когда нужно немедленно обращаться к врачу?
По большому счету, это два варианта:
1) У ребенка в кале появилась кровь. Появление крови в кале говорит о поражении толстого кишечника, что чаще всего бывает при бактериальных кишечных инфекциях — в таком случае может понадобиться антибиотик.
2) Вы не справились с отпаиванием. Если вопреки всем вашим стараниям у ребенка кожа стала сухой, и он не писал в течение 6-ти часов (у грудных детей памперс сухой на протяжении 6-ти часов) — вам нужно обратиться за медицинской помощью, так как, скорее всего, понадобится внутривенное восполнение жидкости.
В качестве заключения хочу сказать: чаще всего кишечные инфекции можно лечить дома, только для этого ребенка нужно ОТПАИВАТЬ, а не засовывать ему вместо этого в рот Нифуроксазид, а в задницу — Виферон.
(с) Евгений Александрович Щербина, инфекционист. источник: http://klubkom.net/posts/104061
кишечные инфекции у детей, симптомы, лечение, диета
Все продукты питания и вода, которую употребляют люди, к сожалению, очень далеки от стерильности. Каждый день и каждый час миллиарды разных бактерий попадают к нам в организм. Ничего страшного от этого не происходит, потому что природа придумала действенные способы нейтрализации микробов. «Хорошие» бактерии, слюна с бактерицидными свойствами, ядовитый желудочный сок не позволяют чужакам прижиться в организме и разрушать его.
Но организм ребенка очень нежный и восприимчивый, поэтому с ним чудеса случаются не всегда. К сожалению, рассуждает доктор Комаровский, кишечные инфекции случаются с детками почти с такой же частотой, как и ОРВИ. Что должны делать родители, которые заподозрили у своего карапуза кишечную инфекцию, и есть ли способы предупреждения опасного заражения? Постараемся в этом разобраться.
Причина кишечной инфекции
Не существует ни одного человека, ни разу не подхватившего кишечную инфекцию. Это так потому, что есть много способов нейтрализации огромного количества защитных сил организма: нейтрализация щелочным напитком кислого желудочного сока, уничтожение собственных микробов антибиотиками, глотание пищи, не пережевывая ее и многие другие.

Попадают все-таки в организм довольно часто эти вредители, считает доктор Комаровский. Кишечные инфекции действительно не нужны ни взрослому, ни тем более ребенку. Главной их причиной было, есть и будет несоблюдение простейших гигиенических норм: немытые руки, неверное хранение пищевых продуктов, летающие между туалетом и обеденным столом стаи мух. Какими бы великолепными защитными силами ни владел организм человека вообще и малыша в частности, всегда найдутся микробы, нейтрализовать которых нереально.
Кишечная инфекция у любого члена семьи — огромный сигнал тревоги для всех остальных. Больному нужна отдельная посуда, а остальным — чаще мыть руки, организовывать идеальную чистоту, всю посуду следует перекипятить, не жалея дезинфицирующих средств.
Главным принципом помощи при получении кишечной инфекции — восполнить как можно быстрее потери солей и жидкости. Пойдет компот из сухофруктов, зеленый чай.
Возбудители инфекций
Как и многие другие, кишечные инфекции у малышей могут быть вирусными и бактериальными. По их названию видно, что разница в природе возбудителя. Среди огромного количества вирусных кишечных инфекций, у деток самая распространенная — ротавирус.
Кроме этого, еще есть наиболее часто встречающиеся у малышей инфекции: дизентерия, энтеровирус и сальмонеллез.

Каждый год (по статистике ВОЗ) около 2 млн. детишек в возрасте до 5 лет погибают от заболевания под названием кишечная инфекция у детей. Комаровский считает, что если бы принимались все необходимые меры, эта цифра была бы намного ниже.
Самолечение или опыт профессионалов?
Но не стоит родителям пугаться и отчаиваться. Не самое страшное, что может приключиться с их малышом, эта ротавирусная кишечная инфекция. Комаровский утверждает, что свыше 90 процентов всех случаев заболевания кишечными инфекциями можно побороть без применения особых лекарств. Но оставшиеся 10% — самые коварные и страшные. Это как раз тот случай, когда самолечение применять ни в коем случае нельзя! Само главное в сложившейся ситуации — как можно скорее привезти малыша к инфекционистам.
Показания для вызова врача
Срочная помощь доктора необходима при следующих симптомах у вашего ребенка:
- в рвотных массах малыша или его испражнениях есть сгусточки крови;
- ребенка невозможно напоить — он либо срыгивает воду, либо не может ее проглотить;
- присутствуют явные признаки обезвоживания — «сухой» язык, малыш не писает последние 5-6 часов, есть сухость кожи и слизистых оболочек, нет пота и слез;
- на теле ребенка выступила сыпь;
- кроха жалуется на головную боль;
- резко и сильно повышается температура тела;
- при диарее или рвоте родители могут видеть, что кожа малыша довольно бледна и его сильно знобит.
Признаки и симптомы кишечной инфекции у малышей
Все указанные выше признаки и симптомы описывают ситуацию, при которой кишечная инфекция у детей (Комаровский заявляет об этом со всей ответственностью) уже приобрела достаточно тяжелую или даже смертельно опасную форму. К счастью, такие ситуации не часты.
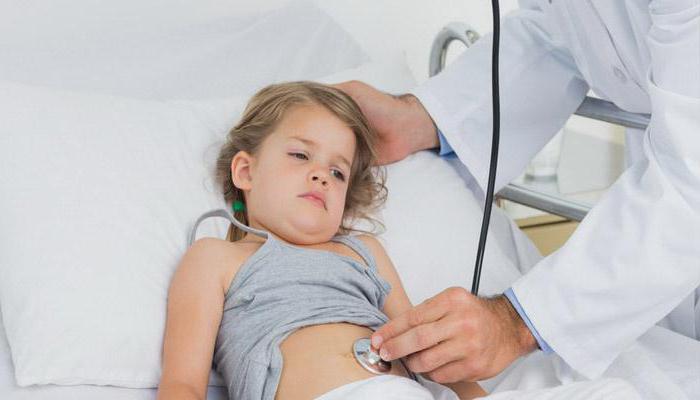
Большинство случаев заражения инфекцией обычно выражается несколькими универсальными симптомами:
- малыш отказывается от еды;
- есть рвота или понос;
- немного повышается температура тела;
- малыш сонливый, вялый и бледный.
Кто приносит инфекцию в организм?
Далеко не во всех случаях страшна и опасна кишечная инфекция у детей. Лечение (Комаровский в этом убежден с высоты своего профессионального опыта) должно быть своевременным и точным.

К возбудителям кишечных инфекций относятся бактерии (вибрион холеры, палочка брюшного тифа, стафилококк) и некоторые вирусы. Они прекрасно могут размножаться в кишечнике и приводить к нарушению процесса пищеварения. Они и поспособствуют воспалению всех клеток слизистой оболочки кишечника. Обычным и характерным следствием этих процессов является понос как основной симптом при ситуации, когда наблюдается острая кишечная инфекция. Комаровский поясняет, что изначально само понятие заболевания, полученного путем заражения, разнится. Для человека, не сведущего в медицинских терминах, понос является гарантией присутствия в организме инфекции. Для доктора важными являются не сами симптомы, а пути заражения.
Часть симптомов — это еще не болезнь
«Любая болезнь у малышей, передающаяся через рот (так называемый фекально-оральный путь инфицирования) и показывает, что такое кишечная инфекция у грудничка» (Комаровский). Самый наглядный пример — болезнь Боткина. Вирус проникает в желудочно-кишечный тракт, поноса в большинстве случаев нет, а печень поражена. Вот почему не надо ориентироваться только на понос. Ведь есть еще и другие признаки болезни — боли в животике малыша, высокая температура тела, тошнота и рвота, нет аппетита, ребенок слабенький. Такие признаки встречаются довольно часто, но далеко не всегда они свидетельствуют о том, что присутствует кишечная инфекция у детей. Симптомы, лечение (Комаровский, как представитель клана талантливых докторов, убежден, что результат будет намного лучше, чем раньше родители обратились к врачу) должны быть: первые — хорошо изучены, а второе — применяться согласно предписаниям врача.
Обезвоживание детского организма
Всего лишь незначительная часть заболеваний под названием «кишечная инфекция», лечение (Комаровский как врач с многолетним опытом в этом убежден) которых не требует раздумий, должна проводиться при помощи антибиотиков. А остальные проходят без подобного вмешательства, в сопровождении иммунной системы малыша. Она через несколько суток начинает вырабатывать необходимую защиту против этой болезни. Главной задачей любого малыша — продержаться эти несколько дней. И самый опасный риск за этот период для ребенка — самое обычное обезвоживание, сообщает доктор Комаровский. Кишечные инфекции способствуют тому, что при поносе или рвоте жидкость уходит из организма. Поэтому так важно ее возобновить.

Если мама и папа точно знают, как оберегать организм их ребенка от обезвоживания, то их карапузу не страшна ни одна кишечная инфекция.
Особенности лечения кишечной инфекции у малышей: высокая температура и антибиотики
Кишечная инфекция у детей — симптомы, лечение (Комаровский подробно останавливался на этом моменте в своих передачах) ее при возникшей ситуации — должны быть сначала вовремя выявлены, а потом ликвидированы при помощи правильно назначенных препаратов.
Обычно считается, что если у малыша температура тела около 38оС, то ее не надо сбивать (организм борется сам). Но как утверждает доктор Комаровский, кишечные инфекции — штука опасная, поэтому сбивать температуру не только можно, но и необходимо. Это следует из того, что жар выводит огромные запасы жидкости из организма, а ведь именно обезвоживание при кишечной инфекции для малышей особенно опасно.

Карапузу (если температура тела поднялась) надо дать жаропонижающее средство, чтобы не было обезвоживания и интоксикации. Следует постоянно давать малышу попить.
Родители, запомните: чем выше при кишечной инфекции температура тела малыша, тем больше его надо поить!
Ранее уже говорилось о том, что лишь незначительный процент кишечных инфекций требует для излечения применение противомикробных средств. А применение любых антибиотиков в этом случае строго регламентировано ВОЗ.
Как считает доктор Комаровский, кишечная инфекция у детей штука опасная, но не смертельная. Надо лишь придерживаться всех рекомендаций врача и не заниматься самолечением. Антибиотики можно применять в случаях диареи, которая длится уже несколько дней, гемоколите (когда в каловых или рвотных массах есть примесь крови) и при тяжелых формах холеры. Только в этих случаях оправданно и довольно эффективно применение антибиотиков для малышей.
Лечение кишечной инфекции у малышей: сорбенты
Действительно, есть некий резон в применении сорбентов при кишечных инфекциях малышей. Они могут поглотить яды, токсины и другие вредные вещества внутри ЖКТ, избавят от переизбытка газов. Практикующие педиатры убеждены, что в некоторой степени сорбенты уберегают организм ребенка от обезвоживания и интоксикации. Пока еще никто не смог доказать, что применение таких средств представляет угрозы для ребенка.
Пища малыша после избавления от кишечной инфекции
Итак, какова диета после кишечной инфекции? Комаровский напоминает, что во время болезни у малыша возникла временная ферментативная недостаточность. После болезни она недолго сохраняется. Это важно учесть при составлении меню малыша.
В первые дни после болезни надо сдерживать аппетит выздоравливающего ребенка.

Частенько ведь бывает так, что после того как наступает фаза выздоровления, состояние малыша улучшается, приходит аппетит. Вот родители (особенно бабушки) и рады стараться — выставляют на стол все вкусненькое — пожирнее и погуще. Но чисто физиологически организм ребенка к таким излишествам пока не готов: у него еще нет ферментов, которые бы переварили всю эту вкуснотищу.
Не следует кормить его «тяжелой» и жирной пищей. Лучше подольше продлить лечебную диету, в состав которых входят овощные супчики, крупяные каши на воде, печенье, фруктовое пюре. Это всего на 5-7 дней, пока активность ферментов не восстановится.
Обязательно должна соблюдаться диета ребенка после кишечной инфекции. Комаровский советует, что можно поступить и по-иному: какое-то время давать выздоравливающему малышу специальные ферменты. Хотя многие педиатры считают, что продленная диета лучше, чем «скармливать» ребенку аптечные ферменты.
Здоровья вам и вашим детям!
Кишечная инфекция у детей: симптомы, признаки и лечение
На чтение 6 мин. Просмотров 227k.
Кишечные инфекции у детей вызываются различными бактериями (сальмонеллы, ротавирусы, шигеллы, эшерихии, кампилобактерии и другие), которые поражают преимущественно пищеварительный тракт и характеризуются токсической реакцией организма с возможной тенденцией к генерализации процесса (поражение различных органов и тканей).
Кто лечит, к какому врачу обращаться? Врач-педиатр.
 Источником заражения может быть животное (зоонозная инфекция), больной человек (антропонозная инфекция), реконвалесцент и больные с субклинической формой заболевания, а также бактерионосители. Наибольшая заразность у больных кишечной инфекцией отмечается в первые три дня заболевания. Механизм заражения чаще всего фекально-оральный, а основные пути передачи — это алиментарный, водный и контактно-бытовой. Обычно кишечной инфекцией заболевают дети младшей возрастной группы, от 2 до 5 лет, дети до года заболевают крайне редко благодаря грудному вскармливанию. Кишечные инфекции могут носить сезонный характер (например, летне-осенний при шигеллезе), а могут быть не связаны со временем года (ротавирусная инфекция).
Источником заражения может быть животное (зоонозная инфекция), больной человек (антропонозная инфекция), реконвалесцент и больные с субклинической формой заболевания, а также бактерионосители. Наибольшая заразность у больных кишечной инфекцией отмечается в первые три дня заболевания. Механизм заражения чаще всего фекально-оральный, а основные пути передачи — это алиментарный, водный и контактно-бытовой. Обычно кишечной инфекцией заболевают дети младшей возрастной группы, от 2 до 5 лет, дети до года заболевают крайне редко благодаря грудному вскармливанию. Кишечные инфекции могут носить сезонный характер (например, летне-осенний при шигеллезе), а могут быть не связаны со временем года (ротавирусная инфекция).
Симптомы кишечной инфекции у детей
Симптомы кишечной инфекции зависят от источника заражения.
Дизентерия или шигеллез
При дизентерии или шигеллезе клинические проявления инфекции связаны с явлениями интоксикации и преимущественным поражением дистального отдела кишечника. Инкубационный период длиться от нескольких часов до 7 дней. Характерно острое начало с появлением общетоксического и диарейного синдромов. Дизентерия может протекать по колитическому, гастроэнтероколитическому и гастроэнтеритическому вариантам. Стул при шигеллезе частый, каловый, жидкий, скудный, с примесью мутной слизи, гноя и крови. Характерны тенезмы, сопровождающиеся тянущими схваткообразными болями в подвздошной области.
При легкой форме дизентерии признаки колита и интоксикации выражены слабо, температура не превышает 38 градусов, стул сохраняет каловый характер.
Гастроэнтероколитический и гастроэнтеритические варианты протекают по типу острой токсической реакции, с коротким инкубационным периодом, острым началом, повышением температуры, интенсивной диареей. Часто развивается обезвоживание разной степени выраженности.
Атипичные формы дизентерии обычно протекают без развития колитических явлений, а иногда и без нарушения функции кишечника. Гипертоксическая форма заболевания характеризуется развитием явлений нейротоксикоза и инфекционно-токсического шока с первых часов инфекции.
Эшерихиоз
Различают следующие клинические формы эшерихиозов:
- Энтероинвазивный, характеризуется острым началом, повышением температуры до 38-39 градусов, болями в животе. Стул жидкий, 5-10 раз в сутки, часто с примесью крови и слизи.
- Энтеротоксигенный эшерихиоз характеризуется частой рвотой, стул жидкий, без примесей, до 10-15 раз в сутки и напоминает рисовый отвар. Характерно развитие обезвоживания изотонического типа. Повышение температуры не характерно.
- Энтеропатогенный эшерихиоз характерен для детей первого года жизни. Развивается токсикоз и эксикоз. Заболевание протекает достаточно тяжело.
- Энтеропатогенный эшерихиоз II типа напоминает по клинике сальмонеллез. Заболевание начинается остро, с повышением температуры до 38-38,5 градусов. Характерны ознобы, стул 3-6 раз в сутки, жидкий, без примесей. Боли в животе носят приступообразный характер.
- Энтерогеморрагический эшерихиоз характеризуется частым стулом, до 10 раз в сутки, кровянистого характера, почти лишенного каловых масс. На 2-4 день заболевания отмечается ухудшение состояния. Высокая температура не характерна.
Сальмонеллез
Инкубационный период заболевания зависит от массивности инфицирования и варьирует от 5 часов до 2х суток.
Различают следующие клинические варианты заболевания:
- Гастритический и гастроэнтеритический варианты чаще всего встречаются у детей старше 3-х лет. Характерна многократная рвота, боли в эпигастральной области, стул обильный, разжиженный, каловый, часто зловонный. Весьма характерна зеленоватая окраска испражнений (стул по типу «болотной тины»).
- Энтероколитическая и гастроэнтероколитическая форма встречается у детей раннего возраста. Максимальная выраженность симптомов отмечается на 3-7 день заболевания. Стул рано или поздно приобретает темно-зеленую окраску, в нем появляется примесь крови.
- Тифоподобная форма протекает с длительной лихорадкой, головной болью, рвотой, иногда с проявлениями мененгизма, бредом, нарушениями сознания, энтеритным стулом. На высоте заболевания возможно появление розеолезно-папулезной сыпи.
- Септическая форма сальмонеллеза встречается у ослабленных детей первого года жизни и недоношенных. Характерно появление гнойных очагов в различных органах: легких, почках, мозговых оболочках, суставах, костях. Стул у таких детей энтероколитический.
- Стертая форма сальмонеллеза характеризуется слабовыраженными и быстропроходящими симптомами. Диагноз устанавливается только на основе лабораторных данных.
Иерсиниоз
Начало заболевания острое, с быстрым подъемом температуры до 38-39 градусов. В зависимости от преобладающих клинических проявлений различают локализованную и генерализованные формы заболевания.
- Локализованная форма характеризуется болями в животе разной интенсивности, метеоризмом, урчанием. Стул жидкий, вязкий, зловонный, иногда с примесью зелени, слизи и крови. Язык в первые дни болезни обложен белым налетом, затем, очистившись, трансформируется в «малиновый».
- Генерализованная форма проявляется в виде болей в животе, диареей, лихорадкой, а также мелкопятнистой сыпью на симметричных участках туловища и конечностей. У части больных наблюдается поражение печени, селезенки, увеличение лимфатических узлов, развитие склерита и конъюнктивита. У детей с иммунодефицитными состояниями генерализованные формы иерсиниоза приобретают черты сепсиса.
Ротавирусная инфекция
Заболевание характеризуется водянистой диареей, рвотой, интоксикацией, повышением температуры. Часто развивается вторичная лактазная недостаточность.
Кампилобактериоз
Инкубационный период заболевания составляет от 2 до 7 дней. Заболевание протекает в виде острого гастроэнтерита и энтероколита.
Лечение кишечной инфекции у детей
Комплекс лечения кишечной инфекции у детей включает в себя лечебное питание, этиотропную терапию, патогенетическую и симптоматическую терапию.
Лечебное питание
При легкой форме сохраняется возрастная диета с ограничениями: уменьшение объема питания – по аппетиту, механическое щажение и другие. При среднетяжелых формах инфекции объем питания уменьшают на 30-50 %, увеличивая при этом кратность кормления до 5-8 раз в сутки. В питании детей старше 4-х месяцев целесообразно включение кисломолочных смесей. При инвазивных энтеритах, гастроэнтеритах, протекающих с выраженным метеоризмом, назначают низколактозные или безлактозные смеси. При острой кишечной инфекции применяют смеси, обогащенные защитными факторами: бифидобактериями, лактобактериями, биологически активными добавками.
Детям старшего возраста в первые дни болезни показана легкоусвояемая, протертая пища. Не рекомендуют употреблять:, цельное молоко, черный хлеб, йогурты, ряженку, сливки, каши на цельном молоке, свеклу, бобовые, цитрусовые, мясные и рыбные бульоны, жирные сорта мяса, рыбы, птицы. При тяжелых формах кишечной инфекции при возникновении дефицита белка у детей раннего возраста его корригируют с 3го дня болезни смесями, обогащенными белком. При нарушении внешнесекреторной функции поджелудочной железы и развития синдрома мальабсорбции показано назначение лечебных смесей.
Этиотропная терапия
Этиотропная терапия включает в себя антибиотики, химиопрепараты, специфические бактериофаги, энтеросорбенты, энтеральные иммуноглобулины, лактоглобулины.
Назначаются следующие антибиотики и химиопрепараты: налидиксовая кислота (невиграмон, нергам), фуразолидон, эрцефурил, гентамицин, анамицина сульфат, канамицин.
К препаратам резерва относятся: рифампицин, меронем, тиенам, ципрофлоксацин, цефтазидим.
Специфические бактериофаги показаны как монотерапия при легких и стертых формах кишечной инфекции.
Энтеросорбенты показаны при секреторных диареях (ротавирусная инфекция). Препаратом выбора при легкой и средней тяжести кишечных инфекциях является смекта. Курс лечения энтеросорбентами 5-7 дней.
Патогенетическая терапия
Патогенетическая терапия включает в себя оральную регидратацию (регидроном, оралитом, гастролитом, цитроглюкосоланом), ферментную терапию (панзинорм форте, абомин-пепсин, панкреатин, панкурмен, дигестал, фестал, мезим форте, креон и другие), антиаллергическую терапию, а также коррекцию дисбактериоза.
Симптоматическая терапия
Назначаются антидиарейные препараты: имодиум, диарол. При инвазивной и осмотической диареях детям до 2-х лет эти препараты не назначаются. Для купирования болевого синдрома показаны миотропные спазмолитики: дротаверин, папаверин, спазмомен 40 и другие. Витаминотерапия назначается всем детям в период реконвалесценции. Курс лечения 10-14 дней.
Осложнения
При острой кишечной инфекции у детей могут развиваться следующие синдромы: нейротоксикоз, отек мозга, электролитные нарушения, инфекционно-токсический шок, сепсис, гемолитико-уремический синдром, токсико-дистрофические состояние.
Кишечные инфекции: причины, симптомы, диагностика, лечение
Диагностика кишечной инфекции
При подозрении на кишечную инфекцию врач в первую очередь определяет время появления первых симптомов, возможные факторы риска, которые могли спровоцировать заболевание (купание в воде, вода плохого качества, отсутствие пищи, контакт с животными или птицами, и т.д.). Также обнаруживаются сопутствующие заболевания, которые могут повышать риск заражения кишечной инфекцией (алкоголизм, ВИЧ и др.)).
Симптомы кишечной инфекции присущи ряду других заболеваний, поэтому невозможно точно поставить диагноз и назначить дополнительные анализы (кровь, моча, кал, бактерию) для определения возбудителя инфекции и определения эффективного курса лечения во время первичный осмотр.
Анализ кишечных инфекций необходим для выявления возбудителя заболевания и подбора антибиотика, способного побороть инфекцию.Обычно без анализа лечение кишечных инфекций затягивается, так как лекарственная чувствительность бактерий к антибиотикам или другим препаратам у разных пациентов может отличаться.
Как уже было сказано, кишечные заболевания могут иметь вирусную или бактериальную природу, правильно поставить диагноз и назначить эффективное лечение сложно.
По этой причине анализы важны при кишечных инфекциях.
Микробиологический анализ кала выявляет возбудителя кишечной инфекции.Такой анализ еще называют посевом, он основан на исследовании кала под микроскопом с последующим посевом. Под микроскопом не всегда можно определить тип инфекции, так как в исследуемом образце может быть небольшое количество бактерий, поэтому образец кала затем высевается в специальное устройство, поддерживающее оптимальную температуру для роста бактерий. , На этом этапе, когда начинается активный рост бактериальных колоний, выявляются микроорганизмы, населяющие кишечник.
Через несколько дней образец чистых культур снова исследуют под микроскопом для точного обнаружения патогенных бактерий.
При обнаружении в кале возбудителей болезней проводится анализ на чувствительность бактерий к антибактериальным препаратам. На этом этапе в колонию бактерий вводят различные группы антибиотиков и отмечают, насколько быстро и в каком количестве бактерии погибают после воздействия того или иного препарата.
Результаты анализа указывают на возбудителя инфекции и другие бактерии, обнаруженные в кишечнике, а также на то, к какому типу антибиотиков чувствительны болезнетворные микроорганизмы.
Анализ методом ПЦР позволяет определить тип инфекции по небольшому фрагменту РНК или ДНК патогенных микроорганизмов в любой жидкости, вырабатываемой организмом человека. Это исследование может определить как бактериальные, так и вирусные инфекции.
ПЦР-анализ бывает количественным и качественным. При количественном исследовании выявляют количество возбудителей в кале, при качественном — выявляют тип возбудителя инфекции.
 [28], [29], [30], [31], [32], [33], [34], [35], [36], [37]
[28], [29], [30], [31], [32], [33], [34], [35], [36], [37]
Дифференциальная диагностика
Дифференциальная диагностика исключает несимптоматические заболевания, что в конечном итоге позволяет диагностировать одно возможное заболевание.
Существуют различные системы, программы, выполняющие дифференциальную диагностику, как полную, так и частичную.
Основным, но не исключительным признаком кишечной инфекции является диарея, это дифференциальная диагностика, позволяющая исключить ошибки и неправильное лечение.
Перед постановкой диагноза специалист определяет возраст пациента, также учитывается характер и частота испражнений, рвота, интенсивность болей, сезонность.
 [38], [39], [40], [41], [42], [43], [44], [45], [46], [47], [48]
[38], [39], [40], [41], [42], [43], [44], [45], [46], [47], [48]
Кишечная инфекция: 3 распространенные причины и 2 варианта лечения
Кишечная инфекция не приносит ничего хорошего. Вот как позаботиться о себе при ударе.
Кишечные инфекции, как правило, поражаются в самые тяжелые времена. Пять лет назад мы с мужем и двумя детьми путешествовали от одного хорватского острова к другому, когда это случилось — мучительные спазмы согнули меня вдвое, а пот стекал по каждой щели. Меня перешло от легкой тошноты к желанию умереть в течение нескольких минут — все из-за кишечной инфекции, которую я развил после употребления в пищу плохого тунца 12 часов назад.
Неважно, вызваны ли они пищевым заболеванием, как у меня, паразитом или бактериями, полученными вами от детей, кишечные инфекции опасны. Они вызывают воспаление желудочно-кишечного тракта (то есть желудка и тонкой кишки). Их наиболее тревожный побочный эффект: обезвоживание. Вот то, что вам нужно знать о кишечных инфекциях: от распознавания ключей, необходимых для диагностики вашего заболевания, до изучения способов лечения и предотвращения его распространения.
Каковы наиболее распространенные признаки и симптомы желудочно-кишечных заболеваний?
Признак номер один того, что вы заразились кишечной инфекцией? Диарея.«Большинство инфекций желудочно-кишечного тракта вызываются вирусами, которые проявляются в виде кратковременной водянистой диареи», — говорит д-р Даниэль Фридберг, доктор медицины, доцент медицины в Медицинском центре Колумбийского университета. «Дизентерия (кровавая диарея) чаще вызывается бактериями». Другие симптомы включают тошноту, рвоту, судороги, а иногда и лихорадку.
Сколько времени нужно, чтобы преодолеть кишечную инфекцию?
Это зависит от того, от какого типа кишечной инфекции вы страдаете. В то время как с некоторыми заболеваниями, такими как болезни пищевого происхождения, можно справиться в течение 24 часов, для преодоления других, например некоторых паразитов, могут потребоваться месяцы.
Какие антибиотики лечат кишечную инфекцию?
В некоторых случаях время и большое количество жидкости — единственное лечение кишечной инфекции. Для других, таких как бактериальные инфекции или паразиты, могут быть полезны антибиотики. «Наиболее часто назначаемые лекарства для лечения кишечных инфекций включают фторхинолоны и метриндазол, азитромицин и триметерприм-сульфаметоксазол», — говорит Фридберг. «Но это полностью зависит от организма, и используются самые разные лекарства, в том числе и антипаразитарные.”
Распространенные типы кишечных инфекций
Есть три основных типа кишечных инфекций.
- Норовирус. Эта группа вирусов вызывает гастроэнтерит (т.е. воспаление желудка или кишечника), который приводит к спазмам, тошноте, рвоте и диарее. По данным Центров по контролю за заболеваниями (CDC), норовирус вызывает от 19 до 21 миллиона заболеваний ежегодно. По их оценкам, «человек заразится норовирусом примерно 5 раз в течение жизни.«Если у вас когда-либо была такая кишечная инфекция, вы знаете, что один раз — это слишком много! Норовирус также может вызвать пищевое заболевание, если микробы попали в продукт. Он очень заразен: более 80 процентов вспышек происходит зимой (то есть с ноября по апрель).
- Пищевые бактериальные инфекции. По данным CDC, 48 миллионов человек ежегодно заболевают болезнями пищевого происхождения. Они также заявляют, что выявлено более 250 из этих заболеваний.«Большинство из них — инфекции, вызываемые различными бактериями, вирусами и паразитами», — говорится в сообщении CDC. Один из наиболее распространенных типов болезней пищевого происхождения, Clostridium perfringens, ежегодно вызывает около миллиона случаев пищевого отравления. Эта бактерия, обычно встречающаяся в сыром мясе и птице, может быстро размножаться и создавать токсины в кишечнике. Его часто получают из «говядины, птицы, подливок, сушеных или полуфабрикатов», — сообщает CDC. Хорошая новость: симптомы появляются быстро и длятся менее 24 часов.Кроме того, у вас маловероятно рвота или жар, и это не заразно. Наш старый друг сальмонелла — еще одно заболевание пищевого происхождения, которое может привести к кишечной инфекции. По данным CDC, сальмонелла ежегодно вызывает около 1,1 миллиона заболеваний в США. Симптомы включают диарею, лихорадку и спазмы в животе, которые появляются через 12-72 часа после заражения. На выздоровление требуется от 4 до 7 дней. Шигелла и кишечная палочка — это еще два типа бактерий, которые могут вызывать кишечную инфекцию.Как и в случае с Clostridium perfingens и сальмонеллой, они часто заражаются при употреблении недоваренной пищи (например, птицы, говядины, молочных продуктов или яиц). Они также могут передаваться после тесного контакта с зараженным животным или его водой.
- Кишечные паразиты. Еще одна частая причина кишечной инфекции, которую часто принимают за пищевое отравление. По данным CDC, «лямблиоз является наиболее часто диагностируемым кишечным паразитарным заболеванием в Соединенных Штатах и среди путешественников с хронической диареей.Это может длиться от одной до двух недель или дольше и включает такие симптомы, как газы, жирный стул, спазмы в животе, тошнота, рвота и диарея. Модель
Дети, страдающие дегельминтизацией — признаки, диагностика и домашние средства
Дегельминтизация — это первый шаг, который нужно предпринять, как только вы заметите у ребенка симптомы кишечных глистов. Есть разные способы дегельминтизации вашего ребенка. Однако лечение различается в зависимости от типа заражения, от которого страдает ваш ребенок. Вы можете избавиться от кишечного червя с помощью лекарств, прописанных детям старшего возраста, или использовать сироп для малышей в соответствии с рекомендациями врача.
Что такое кишечные глисты?
Кишечные черви — это паразитические черви, такие как ленточные черви, круглые черви, острицы и анкилостомы, которые могут вызывать проблемы у людей, как только они начинают заражать свое тело.Они гноятся в стенках кишечника людей и животных и приводят к большим проблемам со здоровьем, если их не лечить. Негигиеничная и антисанитарная обстановка, а также употребление загрязненной воды или пищи являются частой причиной заражения кишечными червями в организме человека. Есть несколько симптомов, которые могут быть связаны с заражением этими паразитическими червями. Ранняя диагностика может помочь определить тип глистов, которыми заражен ваш ребенок. Как только тип глистов определен, вы можете легко вылечить своего ребенка с помощью дегельминтных препаратов, прописанных врачом.
Что такое дегельминтизация?
Дегельминтизация — это процесс изгнания кишечных червей или паразитических червей из организма путем введения глистогонного лекарства / лекарства. Другими словами, это лечебный процесс избавления от кишечных червей. Процесс дегельминтизации включает использование противогельминтных препаратов.
Как дети заражаются глистами?
Есть несколько причин появления глистов у детей. Ниже приведены некоторые из распространенных способов, которыми дети могут стать жертвами паразитических червей:
- Вода — самое распространенное средство заражения.Питье зараженной воды может спровоцировать заражение ваших детей глистами.
- Плохая гигиена — еще один способ проникновения этих червей в ваше тело.
- Употребление недоваренного мяса зараженного животного или недоваренных фруктов и овощей, зараженных глистами.
- Почва, зараженная червями, является еще одним виновником заражения вашего ребенка.
- Зараженные домашние животные также могут стать посланниками этих паразитических червей, которые могут легко перемещаться от ваших домашних животных к вашему ребенку.
- Отсутствие санитарии — одна из причин заражения паразитическим червем, особенно у тех, кто не моет руки после посещения туалета.
Паразитические черви или кишечные черви размножаются в антисанитарных условиях. Обычно, когда ваши дети касаются таких вещей, как зараженные червями игрушки или играют в грязи, они в конечном итоге получают яйца глистов на руку, которые попадают в их тело, когда они прикасаются к своему рту или едят что-то прямо, не мыть руки.
Симптомы глистов у детей
Ниже приведены несколько симптомов, которые могут помочь вам определить, стал ли ваш ребенок жертвой кишечных глистов или нет:
- Боль в животе
- Покраснение или сыпь на ягодицах
- Рвота или диарея
- Похудание.
- А также потеря аппетита.
- Анемия может быть связана с паразитическими червями.
- Усталость, слабость или голод из-за глистов.
- Кровь в стуле
- Диарея или запор
- Часто мочеиспускание
- Боль при мочеиспускании
Диагностика глистов
Если вы подозреваете заражение вашего ребенка глистами на основании симптомов, вам следует проконсультироваться с врачом и поставить ребенку диагноз, не задумываясь.
Существует множество способов диагностики глистов у детей, например, взятие образцов стула для проверки наличия глистов или взятие образца крови для проверки наличия антител, которые наш организм обычно вырабатывает при атаке паразитов.
Вот несколько распространенных методов диагностики глистов у детей:
1. Проверка ногтей
Поскольку ваши руки являются основным способом переноса червей внутрь тела через глотание, черви часто оставляют свои яйца под ногтями.Врач осмотрит область под ногтями вашего ребенка, чтобы определить наличие глистов.
2. Тест липкой ленты
Это обычный экзамен на наличие червей. Врач приклеивает к попе ребенка кусок ленты. Лента соберет все яйца глистов, если они есть. Затем его удаляют и отправляют в лабораторию, чтобы проверить, нет ли яиц глистов, прилипших к ленте.
3. Осмотр стула
Стул можно проверить на глистов. Если положительный, это означает, что в кишечнике есть глисты.
4. УЗИ
В случае подозрения на серьезное заражение глистами врач может провести ультразвуковое исследование.
Опасности заражения червем
Люди с низким иммунитетом, особенно дети, более восприимчивы к заражению кишечными глистами. Есть различные опасности заражения глистами, которых следует остерегаться. Недоедание, кишечная непроходимость, препятствие для здорового роста детей, потеря веса и анемия — это несколько рисков, связанных с заражением глистами.
.Кишечная колика: причины, симптомы, диагностика, лечение
Симптомы кишечной колики
Как правило, признаки колик возникают внезапно, проявляясь острой острой болью внизу живота, которая иногда может отдаваться в поясницу. Такая атака может спровоцировать подъем тяжелого веса, резкий быстрый бег. Но в большинстве случаев это состояние возникает через некоторое время после плотного обеда.
Боль внизу живота режущая, постепенно нарастающая. Больной не может определить позу, корчится и пытается изменить положение тела, чтобы уменьшить болезненные проявления.Во время максимального спазма больной стонет, кричит, может наблюдаться состояние сильного возбуждения.
Если припадки продолжаются, то постепенно болезненность может сгладиться, а затем снова усилиться. Боль передается в поясничную и паховую области, половые органы.
Из-за раздражения нервных окончаний брюшины нарушается газоудаление и дефекация, поэтому возникает метеоризм, тошнота, головная боль. Люди, склонные к гипертонии, имеют высокое кровяное давление.
Пациент после продолжительной колики истощен, апатичен, выглядит уставшим, истощенным.
Если колика вызывает внезапную диарею, пациент чувствует резкое облегчение, хотя тянущая боль в животе может присутствовать и дальше.
Острая кишечная колика
Приступ колики всегда острый, проявляется схваткообразными болями, чувством жжения в области кишечника. Такое состояние не возникает само по себе, без причины. После окончания приступа в любом случае рекомендуется посетить врача и выяснить причину заболевания.
Следующие признаки указывают на то, что приступ острый:
- боль при кишечных коликах внезапная, неожиданная, обычно застигнутая врасплох;
- ощущаются периодические, чаще кратковременные, кишечные спазмы;
- стул жидкий, неоднородный, с различными примесями (преимущественно слизистый), зловонный;
- Во время приступа напрягаются (только) мышцы живота.
Самочувствие больного резко ухудшается, пропадает аппетит, запор переходит в диарею.
Температура при кишечных коликах чаще бывает нормальной, если состояние не вызвано кишечной инфекцией. В противном случае возможно повышение температуры до высоких цифр (до 39 ° С), симптомы могут напоминать простудное заболевание вместе с проблемами кишечника.
Иногда пациент испытывает ложные и болезненные позывы к дефекации. Боль может наблюдаться по всей поверхности живота или преимущественно в правой подвздошной зоне, напоминая острый приступ аппендицита.
 [12], [13], [14], [15], [16], [17]
[12], [13], [14], [15], [16], [17]
Кишечные колики у взрослых
Кишечная боль у взрослых пациентов не может рассматриваться как самостоятельное заболевание. Это может быть симптомом большого количества различных патологий пищеварительной системы. Другими словами, с первого взгляда невозможно определить первопричину этого состояния. Это может быть нарушение функции ЖКТ, спазмы гладкой мускулатуры, аллергические проявления.
Признаки поражения кишечника без изменений: болезненные приступы, спазматические боли, повышенное газообразование, нарушение стула, слизь в кале.При ощущении живота определяется боль, но мышцы брюшного пресса напрягать не следует. Температура нормальная. Приступ может длиться несколько минут, затем наступает короткий или более длительный перерыв. Общая продолжительность приступа от нескольких часов до нескольких дней.
Тяжесть общего состояния у взрослого пациента зависит от наличия других сопутствующих заболеваний желудочно-кишечного тракта. Например, если колики развиваются на фоне гастрита, то расстройство стула могут сопровождать тошнота, рвота, боли в эпигастральной области, изжога.
Частым гостем у взрослых одновременно со спазматическим приступом является непроходимость кишечника — механическое нарушение, либо нарушение моторики определенного участка толстого кишечника. Результатом такой патологии может стать полный паралич кишечника, сужение просвета кишечника, что в любом случае требует неотложной медицинской помощи. Иногда приходится прибегать к хирургическому вмешательству.
Кишечные колики у беременных
Внезапные приступы схваткообразной боли внизу живота могут напугать любую беременную женщину.Не понимая происходящего, женщина часто впадает в панику: лучшим выходом в сложившейся ситуации станет срочная консультация врача. В экстренных случаях рекомендуется немедленно вызвать скорую помощь.
Проблемы с кишечником при беременности могут возникнуть из-за неправильного питания или гиподинамии — малоподвижного образа жизни. Дело в том, что для нормальной работоспособности пищеварительной системы необходимо не только соблюдать особый режим питания, но и ежедневно заниматься гимнастическими упражнениями, гулять в парке или просто во дворе, полностью исключить из своей жизни. диета такие продукты, как газировка, копчености и жареные блюда.
При беременности категорически не приветствуется переедание: пищеварительный тракт уже раздавлен увеличенной маткой, а мы еще больше усложняем ему жизнь, употребляя в пищу большое количество пищи. Все это затрудняет процесс пищеварения, ухудшает прохождение элементов пищи в кишечнике, что угнетает работу кишечника. Отсюда — запор, чередующийся со спастическими приступами диареи.
Прекращению спазмов и болей в кишечнике помогут спазмолитики (Но-шпа, Папаверин), однако направление к врачу при любых обстоятельствах должно быть обязательным.
Кишечные колики у детей
Пищеварительный тракт состоит из нескольких отделов, в которых происходят различные процессы пищеварения и всасывания компонентов пищи. Например, в полости желудка происходит расщепление белков, в 12-перстной кишке — расщепление жиров и т. Д.
При нарушении пищеварения (например, при поджелудочной железе, желчевыводящих путях, воспалении стенок желудка, а также при некоторых наследственных заболеваниях) могут возникнуть проблемы с правильным перевариванием пищи.Клинически в детском возрасте может проявляться расстройством пищеварения, сопровождающимся снижением аппетита, вздутием живота, стула, появлением жира или слизи в кале, общим дискомфортом, снижением двигательной активности.
В зависимости от причины этого состояния врач назначит лечение. Возможно, это будет прием ферментных средств или другое лечение, в зависимости от ситуации.
Помощь при детских коликах следует подбирать индивидуально и дифференцированно. Каждую конкретную ситуацию врач должен рассматривать отдельно, учитывая возраст маленького пациента, механизм возникновения болезненного состояния, индивидуальную переносимость составляющих ингредиентов того или иного препарата.
Колики кишечные у новорожденных
В первые месяцы жизни новорожденный ребенок может страдать кишечными коликами. Это своеобразные спазмы в животике, которые появляются приступообразно и протекают с болью и повышенной капризностью малыша. Во многих случаях судороги возникают из-за неспособности пищеварительной системы маленького организма изменить условия своей жизни. Такого состояния болезни нет.
Первой пищей новорожденного ребенка обычно является материнское молоко. Сначала младенец употребляет его в относительно небольших количествах, поэтому переваривается и переваривается без проблем.В течение нескольких недель потребности маленького человека в пище увеличиваются, могут появляться кишечные колики, свидетельствующие о том, что детский кишечник не справляется с поставленными задачами.
После того, как ребенок поел, он прижимается ногами к животику и становится беспокойным. Может плакать, краснеть и напрягаться. Это признак кишечной колики у ребенка.
Что может помочь ребенку в таких случаях?
- Массаж живота.
- Перемещение ребенка со спины на животик.
- Горячая грелка.
- Иногда необходимо пересмотреть детское питание (возможно, перейти на другую смесь). Изменение рациона матери также полезно, если ребенок находится на грудном вскармливании.