Послеродовые осложнения
После родов внутренняя поверхность матки представляет собой обширный участок раневой поверхности, в который могут попасть возбудители инфекций, живущие в нашем организме и находящиеся вокруг нас. Важно, чтобы организм правильно отреагировал на проникновение инфекции, но при сниженном иммунитете он сопротивляется слабо.
Послеродовый эндометрит — воспаление стенок матки, обычно возникает после родов с длительным безводным промежутком (околоплодные воды излились более чем за 12 часов до рождения ребёнка) или после операции кесарева сечения. На 2-5 сутки после самостоятельных родов (2-е–3- е сутки после кесарева сечения) появляются клинические признаки эндометрита: высокая температура тела (38-39 градусов), озноб, боли внизу живота. Кроме того, выделения из половых путей, которые с каждым днём должны становиться бледнее, становятся ярче, появляется характерный неприятный запах. Для своевременной профилактики и диагностики эндометрита на 3-5 сутки после родов сделать УЗИ матки. В случае подтверждения диагноза лечение проводится в стационаре.
В случае подтверждения диагноза лечение проводится в стационаре.
Перитонит – воспаление брюшины, тонкой тканевой оболочки, выстилающей стенки брюшной полости и органы, которые в ней находятся. Довольно часто заболевание возникает после операции кесарева сечения. Клинические проявления: высокая температура тела (38-39), озноб, головная боль, выраженная болезненность матки, симптом раздражения брюшины (при надавливании рукой на живот и затем резком отпускании — сильная боль). Нередко перитонит развивается на фоне начатой антибактериальной терапии при лечении послеродового эндометрита. В ряде случаев стенки кишечника начинают пропускать микроорганизмы, которые попадают в брюшную полость, вызывая интоксикацию и обезвоживание организма.
Сепсис — заражение крови, угрожающее жизни состояние, сопровождается ознобом, резким подъёмом температуры тела до 40 – 41, нарушением функций всех жизненно важных органов (дыхательной, выделительной, сердечно-сосудистой и других функций). При сепсисе первичным очагом инфекции чаще всего бывает матка, но иногда случается, что её «заменяют» другие источники инфекции в организме (кариес зубов, воспаление миндалин или молочной железы, почки).
При сепсисе первичным очагом инфекции чаще всего бывает матка, но иногда случается, что её «заменяют» другие источники инфекции в организме (кариес зубов, воспаление миндалин или молочной железы, почки).
Лечение. Если в матке после родов обнаруживают остатки последа или скопления сгустков крови, их удаляют. Если первичный гнойный очаг обнаружен в молочной железе (мастит), гнойник вскрывают, удаляют гной и устанавливают дренаж (резиновую трубку) для оттока содержимого. Одновременно с этим назначается общее лечение сепсиса: дезинтоксикационная, антибактериальная терапия, гормональная поддержка и т.д..
Послеродовый мастит – воспаление молочной железы у женщины, кормящей грудью. Чаще всего возбудителем заболевания является золотистый стафилококк. При появлении первых признаков застойных явлений (лактостаз) в молочной железе следует срочно обратиться к специалисту. Своевременное лечение лактостаза может быстро разрешить ситуацию, не доводя до мастита.
Как правило, лактостаз начинается с повышения температуры тела (38-39), появляется озноб, слабость, при кормлении усиливается боль в молочной железе. Грудь увеличивается в объёме, кожа над уплотненными участками железы воспалена, резко болезненная, могут наблюдаться трещины сосков. При неэффективном лечении заболевание прогрессирует, происходит нагноение инфильтрата. Для гнойного мастита характерно повышение температуры тела до 40 градусов, озноб, потеря аппетита, отказ мамы от кормления грудью.
Грудь увеличивается в объёме, кожа над уплотненными участками железы воспалена, резко болезненная, могут наблюдаться трещины сосков. При неэффективном лечении заболевание прогрессирует, происходит нагноение инфильтрата. Для гнойного мастита характерно повышение температуры тела до 40 градусов, озноб, потеря аппетита, отказ мамы от кормления грудью.
Лечение. Так как причиной лактостаза являются застойные явления сладкого молока в железе, то самым верным средством будет сам малыш. Частое прикладывание к груди, причём правильное прикладывание, быстро купирует застой, молочная железа «расцеживается» и происходит выздоровление. Кроме того, хорошим помощником является молокоотсос, который должен быть у каждой молодой мамы. Правильно подобранное нижнее белье (бюстгалтер для кормящих женщин), тщательная гигиена, уход за сосками – меры профилактики лактостаза и мастита.
Если всё-таки мастит получил своё развитие, то необходима антибактериальная терапия, подобранная врачом. В настоящее время есть препараты, которые можно принимать без прерывания грудного вскармливания.
Ангина:Как передается ангина?,Виды ангины,Симптомы ангины
Как передается ангина?
Виды ангины
Причины ангины
Симптомы ангины
Лечение ангины
Ангина у детей
Ангина у грудничка
Ангина при грудном вскармливании
Осложнения после ангины
Профилактика ангины
Профилактика осложнений
Ангина представляет собой инфекционно-аллергическое заболевание, поражающее в основном область небных миндалин. Как правило, провоцируется стрептококками, попадающими в глотку в результате пользования общими с заболевшим человеком предметами либо воздушно-капельным путем. Иногда болезнь вызывается микробами, которые обычно живут в глотке здорового человека, не причиняя беспокойства, но активизируются под воздействием таких факторов, как переохлаждение организма, ослабленность иммунитета и т.д. Ангина при беременности может дать осложнение на развитие плода.
Как передается ангина?
Болезнетворные микроорганизмы живут в миндалинах каждого человека, в том числе абсолютно здорового, обычно никак себя не проявляя. Но если возникают какие-либо провоцирующие факторы, то патогенная микрофлора активизируется, в результате миндалины воспаляются — развивается ангина.
Обычно пик заболеваемости приходится на зиму и межсезонье, когда люди кашляют и чихают особенно часто. Связано это с тем, что ангина передается воздушно-капельным путем. Можно заразиться от близкого через поцелуй или пользование общими предметами личной гигиены.
Виды ангины
Существенных различий в классификации заболевания у детей и взрослых нет. Болезнь может быть катаральной, лакунарной, фолликулярной, некротической. Самой легкой является катаральная, а наиболее тяжелой — некротическая. Рассмотрим подробно, какая бывает ангина у детей и взрослых.
- Катаральная ангина — поверхностное поражение гланд и умеренные признаки интоксикации, температура до 38 градусов, изменения в крови незначительные.
 При осмотре горла обнаруживается яркая гиперемия, охватывающая заднюю стенку глотки, твердое и мягкое небо. Увеличиваются миндалины преимущественно за счет отечности и инфильтрации.
При осмотре горла обнаруживается яркая гиперемия, охватывающая заднюю стенку глотки, твердое и мягкое небо. Увеличиваются миндалины преимущественно за счет отечности и инфильтрации. - Лакунарная и фолликулярная ангина. Данные виды ангины имеют похожие симптомы и часто развиваются одновременно: сопровождаются температурой до 39-40 градусов, явно выражены признаки интоксикации
- Фибринозная ангина — характеризуется наличием беловато-желтого фибринозного налета на миндалинах, наблюдается регионарный лимфаденит. Необходимо отметить следующую особенность данной разновидности ангины — у детей с сильно ослабленным иммунитетом она возникает чаще. Это заболевание может стать результатом лакунарной ангины или развиться самостоятельно.
- Флегмонозная ангина — гнойное расплавление участка миндалины. В основном подвержены люди в возрастном промежутке от 15 до 40 лет. Миндалина гиперемирована, увеличена, при пальпации возникает болезненность. Горло при разговоре и глотании болит сильно, ярко выражены признаки интоксикации.
 Температура у больного повышается до внушающего тревогу уровня 39-40 градусов.
Температура у больного повышается до внушающего тревогу уровня 39-40 градусов. - Некротическая ангина. В данном случае общая и местная симптоматика носят более выраженный характер, чем при вышеописанных формах. У пациента наблюдаются: устойчивое лихорадочное состояние, признаки спутанности сознания, постоянная рвота. На миндалинах обнаруживается налет с изрытой поверхностью. Ее цвет может быть сероватым либо зеленовато-желтым. Пораженные участки нередко пропитываются фибрином, то есть становятся плотными.
Причины ангины
Основной причиной ангины являются различные вирусы, иногда это могут быть бактерии, из которых гемолитический стрептококк встречается в 80% случаев. При вторичной форме ангины причинами могут быть инфекционные заболевания и заболевания крови: скарлатина, корь, мононуклеоз, дифтерия, сифилис, агранулоцитоз и лейкоз.
Ангина передается воздушно-капельным путём, через пищу и воду, а также при общении и контакте с заболевшим человеком. Чаще всего заболевание встречается в сырое и холодное время года, осенью или зимой. Ангина у ребенка может быть последствием переохлаждения при слабом иммунитете и других заболеваниях. Причинами ангины могут быть заболевания зубов, кариес и инфекции в ротовой полости.
Ангина у ребенка может быть последствием переохлаждения при слабом иммунитете и других заболеваниях. Причинами ангины могут быть заболевания зубов, кариес и инфекции в ротовой полости.
Симптомы ангины
Ангина проявляется остро следующими симптомами:
- сильная мышечная слабость;
- резкая боль в горле при глотании и разговоре;
- высокая температура, которая может доходить до 40 градусов при тяжелых формах заболевания;
- головная боль;
- увеличение миндалин, характерный белый налет;
- сильное покраснение слизистой оболочки горла и миндалин.
Первые симптомы ангины легко принять за простуду или грипп, но она протекает более тяжело. При ангине миндалины сразу увеличиваются, боль в горле может продолжаться целую неделю, поэтому ее легко определить. Очень важно сразу начать лечение, так как это заболевание опасно различными осложнениями. Одним из них является паратонзиллярный абсцесс. У больного может возникнуть резкая боль в горле, которая постоянно возрастает.
Диагностикой ангины должен заниматься только врач. Как правило, он назначает ларингоскопию, но при необходимости, могут понадобится и дополнительные анализы: анализ крови и бактериоскопическое исследование мазков из зева и полости носа.
Лечение ангины
При данном заболевании терапия должна быть комплексной. Ее основой являются полный покой в условиях постельного режима. Даже при грамотном медикаментозном лечении без постельного режима вирусный тонзиллит может дать осложнения, при которых понадобятся гораздо более радикальные и дорогостоящие методы воздействия.
Что касается питания, то лучше отказаться на время болезни от тяжелых и сладких блюд. Некоторые из них раздражают горло, их переваривание требует от организма дополнительных сил.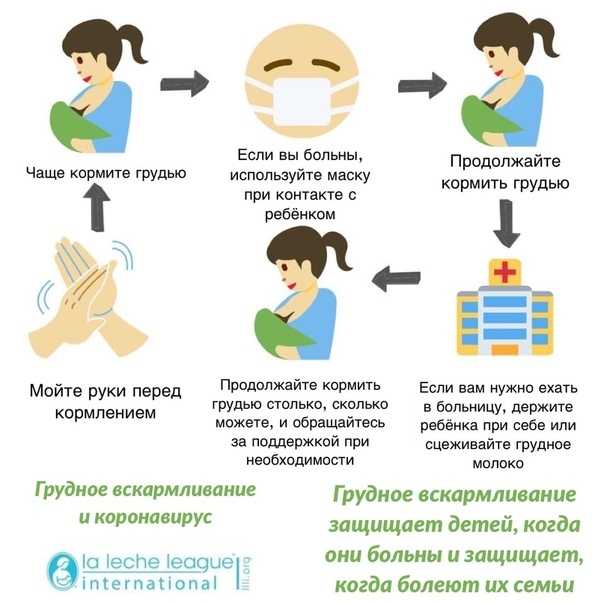
Обильное питье поможет организму справиться с инфекцией гораздо быстрее. При этом токсины будут выводиться вместе с мочой.
Проведение регулярного полоскания горла способно в максимально быстрые сроки вывести инфекцию из организма и уменьшить боль. В этом вопросе главное придерживаться стабильности.
Антигистаминные и противовоспалительные средства назначаются, чтобы уменьшить отечность и болезненность в горле, а также смягчить общие токсические проявления.
Некоторые формы ангины требуют оперативного вмешательства, так как больной может задохнуться или инфекция распространяется в другие органы. В таком случае производится полное или частичное удаление пораженных миндалин и гноя. Больной восстанавливается в больнице. После операции необходимо ограничить физические нагрузки, беречься от переохлаждений, укреплять иммунитет и здоровье.
Поиск в аптеках надлежащего качества лекарств для лечения ангины, прочитать их инструкцию и забронировать можно через наш интернет-сервис.
Ангина у детей
Симптомы и лечение ангины у детей имеют определенную специфику. Течение болезни у старших детей сопровождается слабостью и сонливостью, а у младших, наоборот, можно заметить проявления беспокойства и раздражительности. Энтеровирусная ангина у детей сопровождается появлением на слизистых миндалин, дужек и глотки пузырьковой сыпи с жидкостью внутри. Когда пузырьки вскрываются, появляются язвочки с белым налетом. Рубцов после их заживления не остается.
Ангина у детей до пяти лет опасна тем, что может развиться такое опасное состояние, как ложный круп. При этом наблюдается отек гортани, ее просвет сужается, в результате возникает клиника удушья. Если у ребенка проявились проблемы с дыханием, нужно вызвать скорую помощь немедленно, а до ее приезда всеми возможными способами обеспечивать доступ свежего воздуха, к примеру, вынести малыша на балкон или просто открыть окно.
Рекомендуем ознакомится со статьей: Лечение ангины у ребенка в домашних условиях
Ангина у грудничка
Ангина у грудничка — достаточно опасное явление, способное привести к тяжелым последствиям. Для назначения адекватного лечения необходимо поставить правильный диагноз. Эта задача затрудняется тем, что грудничок не может рассказать о своих ощущениях. При постановке диагноза врач опирается на данные осмотра и информацию, полученную от родителей.
Для назначения адекватного лечения необходимо поставить правильный диагноз. Эта задача затрудняется тем, что грудничок не может рассказать о своих ощущениях. При постановке диагноза врач опирается на данные осмотра и информацию, полученную от родителей.
Заподозрить ангину у грудничка дают основания следующие признаки:
- подъем температуры до 39-40 градусов, на фоне чего иногда возникают судороги;
- отказ от еды, рвота, понос;
- беспокойство и постоянный плач.
При необходимости грудничок помещается в стационар. Это придется сделать, если он страдает врожденными заболеваниями, ангина дала осложнения или есть признаки сильной интоксикации.
Ангина при грудном вскармливании
Ангина при грудном вскармливании — довольно распространенное явление, а лечение в период лактации — сложная задача, ведь оно должно помочь матери и при этом не навредить ребенку. Когда возникает ангина у кормящей мамы, чем лечить ее, должен решить врач, ведь в этот период самолечение недопустимо.
Большинство лекарств проникают в грудное молоко хотя бы в небольших количествах. Медикаментозное лечение ангины при грудном вскармливании должно проводиться осторожно, со строгим соблюдением дозировки препаратов. Преимущественно применяются средства, которые действуют местно и редко дают выраженные побочные эффекты.
Осложнения после ангины
При таком заболевании, как ангина, лечение в соответствии с рекомендациями врача — это гарантия того, что болезнь не спровоцирует развитие более серьезных патологий. На практике многие люди приходят к врачу уже тогда, когда становится невозможным отворачиваться от последствий вызванного вирусами тонзиллита.
Всякий воспалительный процесс в области горла таит в себе потенциальную угрозу, даже если течение болезни на первых порах кажется легким. Ослабленный вирусом организм не способен сопротивляться бактериальным инфекциям (стафилококку, стрептококку, пневмококку). Патогенные процессы в результате этого распространяются на органы, которые находятся не только вблизи гортани, но и далеко от этой зоны.
У ребенка может развиться заглоточный абсцесс, характеризующийся сильными болевыми ощущениями в горле, которые обостряются, когда он открывает рот. Если случается разрыв абсцесса, гной попадает в заднее средостение. При этом развивается задний медиастинит, последствиями которого бывают нервно-психические расстройства и сердечно-сосудистая недостаточность.
Ангина может вызвать воспаления в области среднего уха и околоушной слюнной железы. Попадая в лимфу и кровь, инфекция в ряде случаев поражает суставы, печень или почки.
Профилактика ангины
Профилактика ангины направлена на общее укрепление организма и исключение различных инфекций, провоцирующих заболевание. Она требует комплексного подхода:
- Поддержание личной гигиены. Во время болезни больному необходимо пользоваться отдельным полотенцем, туалетными принадлежностями и посудой.
- При ангине больного нужно изолировать от других членов семьи и людей. В комнате производить регулярную уборку.
- Поддержка правильного питания.
 Оно должно быть полезным, питательным, содержать витамины и минералы.
Оно должно быть полезным, питательным, содержать витамины и минералы. - Регулярный осмотр и лечение гельминтозов, а также всех источников хронической инфекции: кариеса, пиелонефрита, гайморита, хронической ангины, различные гнойные заболевания кожи. Поддерживать гигиену полости рта, проходить осмотр у дантиста. При необходимости провести частичное или полное удаление аденоидов или миндалин.
- Закаливание ребенка с раннего возраста. Лучше всего начинать закаливание в детстве, но его можно проводить в любом возрасте. Среди методов закаливания выделяют обливание, обтирание, контрастный душ, плавание, хождение босиком по камням и песку. Процесс должен проходить постепенно, чтобы организм привыкал к нагрузкам. Закаливание можно проводить только в здоровом состоянии.
- Повышение уровня иммунитета. Необходимо оградить от повреждения слизистые оболочки сухим и теплым воздухом. Не использовать часто местные антисептики в виде спреев. Холодные напитки и продукты употреблять можно, только в небольших количествах, чтобы слизистая привыкала к низким температурам.
 Нужно повышать защитные силы организма. Для этого можно записаться к иммунологу который назначит прием препаратов, стимулирующих клеточный и гуморальный иммунитет, иммуномодуляторы бактериального происхождения, комплекс витаминов.
Нужно повышать защитные силы организма. Для этого можно записаться к иммунологу который назначит прием препаратов, стимулирующих клеточный и гуморальный иммунитет, иммуномодуляторы бактериального происхождения, комплекс витаминов.
Профилактика осложнений
С учетом того, какие осложнения могут быть после ангины, необходимость продуманных профилактических мер становится очевидной. Соблюдение нескольких простых рекомендаций позволит предотвратить тяжелые последствия для здоровья. Итак, как избежать осложнений после ангины?
- Соблюдать постельный режим нужно, пока окончательно не уйдет симптоматика со стороны ротоглотки, даже если температура находится в пределах нормы.
- Местное лечение, направленное на устранение проявлений болезни, должно включать в себя смазывание пораженных миндалин и полоскания.
- После перенесенной ангины следует некоторое время воздерживаться от сильной физической активности, стараться не переохлаждаться.
Очень важно соблюдать рекомендации по режиму и питанию, которые дает врач. Он должен объяснить, какие осложнения бывают после ангины и как их избежать. Выбрать лучшего врача-отоларинголога или врача-терапевта в Киеве, который назначит эффективное лечение, можно на сайте Doc.ua.
Он должен объяснить, какие осложнения бывают после ангины и как их избежать. Выбрать лучшего врача-отоларинголога или врача-терапевта в Киеве, который назначит эффективное лечение, можно на сайте Doc.ua.
Грудное вскармливание и уход за новорожденными, если у вас есть COVID-19
CDC пересматривает эту страницу, чтобы привести ее в соответствие с обновленными рекомендациями.
- Уход за новорожденным в больнице, если у вас есть COVID-19
- Уход за новорожденным дома, если у вас есть COVID-19
- Грудное вскармливание и COVID-19
Нам еще многое предстоит узнать о рисках COVID-19 для новорожденных людей с COVID-19 , однако мы знаем эти факты:
- Хотя абсолютные риски невелики, если вы беременны или недавно были беременны, у вас больше шансов серьезно заболеть COVID-19, чем у небеременных людей. Кроме того, если вы заболели COVID-19 во время беременности, вы подвергаетесь повышенному риску осложнений, которые могут повлиять на вашу беременность и развитие ребенка.

- Большинство новорожденных людей, перенесших COVID-19 во время беременности, не имеют COVID-19 при рождении.
- Некоторые новорожденные дали положительный результат на COVID-19вскоре после рождения. Мы не знаем, заразились ли эти новорожденные вирусом до, во время или после рождения.
- У большинства новорожденных с положительным результатом на COVID-19 симптомы были легкими или отсутствовали, и они выздоровели. В сообщениях говорится, что у некоторых новорожденных развилась тяжелая форма заболевания COVID-19.
См. последние данные об исходах родов и младенчества среди беременных женщин с COVID-19.
Уход за новорожденным в больнице, если у вас есть COVID-19
Текущие данные свидетельствуют о том, что вероятность заражения новорожденного COVID-19от их биологических родителей, особенно когда родитель принимает меры (например, носит маску и моет руки) для предотвращения распространения до и во время ухода за новорожденным.
Решите, будет ли ваш новорожденный жить с вами в больнице.

Поговорите со своим лечащим врачом о рисках и преимуществах пребывания вашего новорожденного в одной палате с вами. Преимущество того, что ваш новорожденный остается в комнате с вами, облегчает грудное вскармливание и помогает установить связь между родителями и новорожденным.
Примите меры предосторожности, если ваш новорожденный живет с вами в одной комнате в больнице.
Если вы находитесь в изоляции от COVID-19 и находитесь в одной комнате с новорожденным, примите следующие меры, чтобы уменьшить вероятность передачи вируса новорожденному:
- Мойте руки с мылом и водой не менее 20 секунд, прежде чем брать новорожденного на руки или ухаживать за ним. Если мыло и вода недоступны, используйте дезинфицирующее средство для рук с содержанием спирта не менее 60%.
- Носите подходящую маску, когда находитесь в пределах 6 футов от новорожденного.
- Держите новорожденного на расстоянии не менее 6 футов от вас, насколько это возможно.

- Поговорите со своим лечащим врачом о том, как вы можете защитить своего новорожденного, например, используя физический барьер (например, поместив новорожденного в инкубатор) во время пребывания в больнице.
Скорее всего, вы не передадите вирус своему новорожденному или другим близким контактам после окончания периода изоляции.
- Если у вас были симптомы, период изоляции заканчивается после:
- 5 дней с момента появления первых симптомов, и
- 24 часа без лихорадки, без жаропонижающих препаратов, и
- Другие симптомы COVID-19 улучшаются.
- Если у вас никогда не было симптомов, период изоляции заканчивается после
- Прошло 5 дней с момента положительного результата теста на COVID-19.
После окончания периода изоляции
 Эти сроки не применяются, если у вас сильно ослаблена иммунная система или вы тяжело болели COVID-19. Пожалуйста, обратитесь к разделу «Карантин и изоляция» и проконсультируйтесь со своим лечащим врачом о том, когда безопасно для вас завершить период изоляции.
Эти сроки не применяются, если у вас сильно ослаблена иммунная система или вы тяжело болели COVID-19. Пожалуйста, обратитесь к разделу «Карантин и изоляция» и проконсультируйтесь со своим лечащим врачом о том, когда безопасно для вас завершить период изоляции.К началу страницы
Уход за новорожденным дома, если у вас есть COVID-19
Если вы находитесь в изоляции по поводу COVID-19 , , до окончания периода изоляции принимайте следующие меры предосторожности:
- Соблюдайте рекомендуемые меры предосторожности, если вам необходимо ухаживать за новорожденным до окончания периода изоляции.

Рекомендуемые меры предосторожности для здоровых лиц, ухаживающих за новорожденными:
- Лица, осуществляющие уход, должны мыть руки не менее 20 секунд, прежде чем прикасаться к новорожденному. Если мыло и вода недоступны, они должны использовать дезинфицирующее средство для рук с содержанием спирта не менее 60%.
- Если лицо, осуществляющее уход, живет в том же доме или находится в тесном контакте с вами, возможно, оно заразилось.
- Люди, вступившие в тесный контакт с больным COVID-19, должны пройти тестирование на наличие инфекции:
- Если у вас появятся симптомы, немедленно пройдите тест и изолируйтесь, пока не получите результаты теста. Если у вас положительный результат, следуйте рекомендациям по изоляции.
- Если у вас нет симптомов, пройдите тест не менее чем через 5 дней после последнего тесного контакта с человеком, инфицированным COVID-19.
- Самотестирование — один из нескольких вариантов тестирования на вирус, вызывающий COVID-19.
 и может быть более удобным, чем лабораторные тесты и тесты по месту оказания медицинской помощи. Если вам нужна помощь в интерпретации результатов теста, обратитесь к своему поставщику медицинских услуг или в местный отдел здравоохранения.
и может быть более удобным, чем лабораторные тесты и тесты по месту оказания медицинской помощи. Если вам нужна помощь в интерпретации результатов теста, обратитесь к своему поставщику медицинских услуг или в местный отдел здравоохранения.
- Люди, вступившие в тесный контакт с больным COVID-19, должны пройти тестирование на наличие инфекции:
- Опекуны должны носить маску, когда они находятся в пределах 6 футов от вашего новорожденного в течение всего времени вашего пребывания в изоляции, а также во время их собственного карантина после того, как вы завершите изоляцию.
Если здорового опекуна нет, вы можете ухаживать за новорожденным, если чувствуете себя достаточно хорошо.
- Мойте руки водой с мылом не менее 20 секунд, прежде чем прикасаться к новорожденному. Если мыло и вода недоступны, используйте дезинфицирующее средство для рук с содержанием спирта не менее 60%.
- Носите маску, когда находитесь на расстоянии 6 футов от новорожденного и других людей в течение всего периода изоляции. Маска помогает предотвратить распространение вируса среди других.

- Другие члены вашей семьи и лица, ухаживающие за больными COVID-19, должны изолироваться и по возможности избегайте ухода за новорожденным. Если им необходимо ухаживать за новорожденным, они должны следовать приведенным выше рекомендациям по мытью рук и использованию масок.
Скорее всего, вы не передадите вирус своему новорожденному или другим близким контактам после окончания периода изоляции.
- Если у вас были симптомы, период изоляции заканчивается после:
- 5 дней с момента появления первых симптомов, и
- 24 часа без лихорадки без жаропонижающих препаратов, и
- Другие симптомы COVID-19 улучшаются
- Если у вас никогда не было симптомов, период изоляции заканчивается после
- Прошло 5 дней с момента положительного результата теста на COVID-19.
После окончания периода изоляции вы все равно должны носить маску до 10-го дня. Через 10 дней вы все равно должны мыть руки перед уходом за новорожденным, но вам не нужно принимать другие меры предосторожности. Эти сроки не применяются, если у вас сильно ослаблена иммунная система или вы тяжело болели COVID-19.. Пожалуйста, обратитесь к разделу «Карантин и изоляция» и проконсультируйтесь со своим лечащим врачом о том, когда безопасно для вас завершить период изоляции.
Через 10 дней вы все равно должны мыть руки перед уходом за новорожденным, но вам не нужно принимать другие меры предосторожности. Эти сроки не применяются, если у вас сильно ослаблена иммунная система или вы тяжело болели COVID-19.. Пожалуйста, обратитесь к разделу «Карантин и изоляция» и проконсультируйтесь со своим лечащим врачом о том, когда безопасно для вас завершить период изоляции.
Следите за своим новорожденным на наличие симптомов COVID-19.
Если у вашего новорожденного есть один или несколько из этих признаков или симптомов, у него могут быть ранние симптомы COVID-19 или другого заболевания, и вам следует обратиться к своему лечащему врачу.
- Лихорадка (температура 100,4 и выше считается неотложным состоянием)
- Вялость (чрезмерная усталость или малоподвижность)
- Насморк
- Кашель
- Рвота
- Диарея
- Плохая подача
- Повышенная работа дыхания или поверхностное дыхание
Дополнительную информацию см. на веб-странице CDC, посвященной соображениям об оценке и ведении новорожденных, подверженных риску COVID-19.
на веб-странице CDC, посвященной соображениям об оценке и ведении новорожденных, подверженных риску COVID-19.
К началу страницы
Грудное вскармливание и COVID-19
Имеющиеся данные свидетельствуют о том, что грудное молоко вряд ли может передавать вирус младенцам.
COVID-19вакцинация рекомендуется беременным, кормящим грудью, пытающимся забеременеть в настоящее время или планирующим забеременеть в будущем. Кроме того, все, кто имеет на это право, в том числе беременные, кормящие грудью, пытающиеся забеременеть сейчас или планирующие забеременеть в будущем, должны получить бустерную прививку. Вы всегда должны мыть руки с мылом в течение 20 секунд перед кормлением грудью или сцеживанием грудного молока, , даже если у вас нет COVID-19. Если мыло и вода недоступны, используйте дезинфицирующее средство для рук с содержанием спирта не менее 60 %.
Если у вас COVID-19 и вы решили кормить грудью:
- Мойте руки перед грудным вскармливанием
- Носите маску во время грудного вскармливания и всякий раз, когда вы находитесь в пределах 6 футов от вашего ребенка.

Если у вас есть COVID-19 и вы решили сцеживать грудное молоко:
- Используйте свой собственный молокоотсос (не используемый совместно с кем-либо еще), если это возможно.
- Носите маску во время сцеживания грудного молока.
- Мойте руки водой с мылом не менее 20 секунд, прежде чем прикасаться к частям молокоотсоса или бутылочки, а также перед сцеживанием грудного молока.
- Следуйте рекомендациям по надлежащей очистке помпы после каждого использования. Очистите все части молокоотсоса, соприкасающиеся с грудным молоком.
- Подумайте о том, чтобы здоровый опекун кормил ребенка сцеженным грудным молоком. Опекун должен быть в курсе своих вакцин против COVID-19 и не подвергаться повышенному риску тяжелого заболевания от COVID-19. Если опекун живет в том же доме или был в тесном контакте с вами, он мог заразиться.
- Люди, вступившие в тесный контакт с больным COVID-19следует проверить на наличие инфекции:
- Если у вас появятся симптомы, немедленно пройдите тест и изолируйтесь, пока не получите результаты теста.
 Если у вас положительный результат, следуйте рекомендациям по изоляции.
Если у вас положительный результат, следуйте рекомендациям по изоляции. - Если у вас нет симптомов, пройдите тест не менее чем через 5 дней после последнего тесного контакта с человеком, инфицированным COVID-19.
- Самостоятельные тесты – это один из нескольких вариантов тестирования на вирус, вызывающий COVID-19, и он может быть более удобным, чем лабораторные тесты и тесты по месту оказания медицинской помощи. Если вам нужна помощь в интерпретации результатов теста, обратитесь к своему поставщику медицинских услуг или в местный отдел здравоохранения.
- Если у вас появятся симптомы, немедленно пройдите тест и изолируйтесь, пока не получите результаты теста.
- Люди, вступившие в тесный контакт с больным COVID-19следует проверить на наличие инфекции:
- Любой опекун, кормящий ребенка, должен носить маску при уходе за ребенком в течение всего времени, пока вы находитесь в изоляции, и в течение своего периода карантина после полной изоляции.
К началу страницы
Симптомы (лихорадка после грудного вскармливания), лечение и профилактика
Автор Дэнни Бонвиссуто
В этой статье
- Причины
- Симптомы
Диагностика0006
- Профилактика
В хороший день ваша грудь может чувствовать себя нежной. Они всегда на передовой, принимая на себя основную тяжесть каждой послеобеденной пробежки и набрасываясь на малышей. Они не часто заражаются, но когда они это делают, это может причинить боль, как никогда не бывает от плохого лифчика или боли при ПМС.
Они всегда на передовой, принимая на себя основную тяжесть каждой послеобеденной пробежки и набрасываясь на малышей. Они не часто заражаются, но когда они это делают, это может причинить боль, как никогда не бывает от плохого лифчика или боли при ПМС.
Общее название инфекции ткани молочной железы — мастит. Если вы кормите грудью, это называется лактацией или послеродовым маститом. Если нет, это называется перидуктальным маститом. Мастит может вызвать у вас ощущение, что вы больны гриппом, но его можно вылечить намного быстрее.
Причины
Мастит является распространенным заболеванием у кормящих грудью женщин. До 1 из 10 кормящих женщин в США получают его. Это вызвано скоплением молока в молочных протоках. Это происходит, когда ваш ребенок не сосет или не прикладывает грудь должным образом, или предпочитает одну грудь другой. Мастит также может возникнуть, если вы не кормите или не сцеживаете регулярно.
Не только кормящие женщины болеют маститом. Если вы не кормите грудью, треснувший сосок или пирсинг соска могут вызвать инфекцию молочной железы. Оба позволяют бактериям попасть в молочные протоки. Особенно это характерно для курящих женщин.
Оба позволяют бактериям попасть в молочные протоки. Особенно это характерно для курящих женщин.
Симптомы
Как и при любой другой инфекции, ткань вокруг зараженного участка воспаляется, чтобы предотвратить распространение инфекции на другие части тела. При мастите инфицированный молочный проток вызывает набухание груди. Ваша грудь может выглядеть красной и чувствовать себя нежной или теплой.
Многие женщины с маститом чувствуют себя так, как будто они больны гриппом, включая болезненность, озноб и лихорадку 101 F или выше.
У вас также могут быть выделения из соска или ощущение твердого уплотнения в груди.
Диагностика
Симптомы мастита могут появиться очень внезапно. Вы можете почувствовать, что заболели гриппом, прежде чем почувствуете дискомфорт в груди. Когда вы почувствуете эту боль или увидите явное покраснение, как можно скорее обратитесь к врачу.
Ваш врач может диагностировать мастит на основании физического осмотра. Его выдают лихорадка и озноб, а также красное клиновидное пятно на груди, указывающее на сосок.
 При осмотре горла обнаруживается яркая гиперемия, охватывающая заднюю стенку глотки, твердое и мягкое небо. Увеличиваются миндалины преимущественно за счет отечности и инфильтрации.
При осмотре горла обнаруживается яркая гиперемия, охватывающая заднюю стенку глотки, твердое и мягкое небо. Увеличиваются миндалины преимущественно за счет отечности и инфильтрации.  Температура у больного повышается до внушающего тревогу уровня 39-40 градусов.
Температура у больного повышается до внушающего тревогу уровня 39-40 градусов. Оно должно быть полезным, питательным, содержать витамины и минералы.
Оно должно быть полезным, питательным, содержать витамины и минералы. Нужно повышать защитные силы организма. Для этого можно записаться к иммунологу который назначит прием препаратов, стимулирующих клеточный и гуморальный иммунитет, иммуномодуляторы бактериального происхождения, комплекс витаминов.
Нужно повышать защитные силы организма. Для этого можно записаться к иммунологу который назначит прием препаратов, стимулирующих клеточный и гуморальный иммунитет, иммуномодуляторы бактериального происхождения, комплекс витаминов.


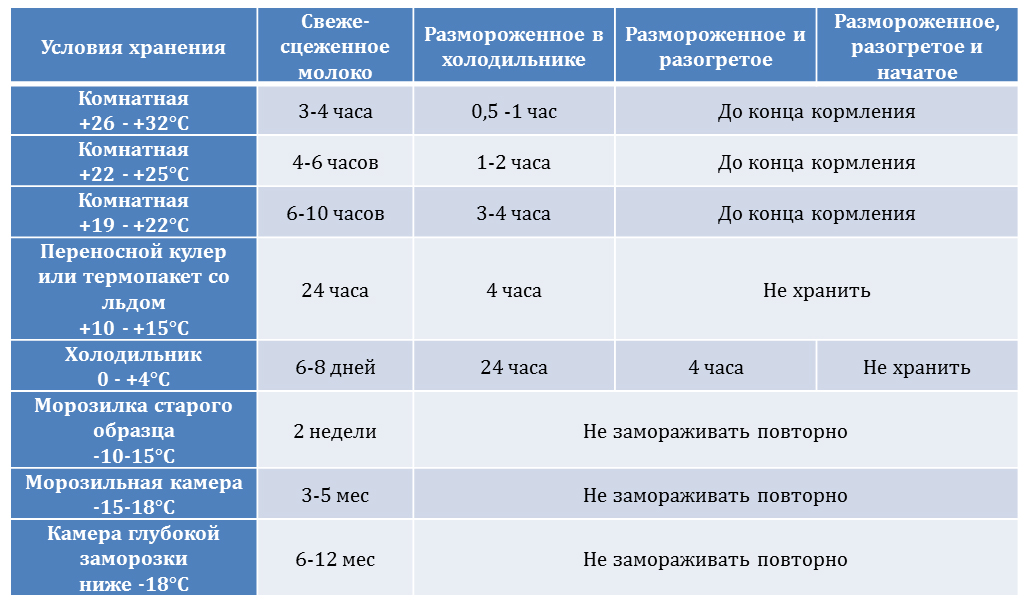 и может быть более удобным, чем лабораторные тесты и тесты по месту оказания медицинской помощи. Если вам нужна помощь в интерпретации результатов теста, обратитесь к своему поставщику медицинских услуг или в местный отдел здравоохранения.
и может быть более удобным, чем лабораторные тесты и тесты по месту оказания медицинской помощи. Если вам нужна помощь в интерпретации результатов теста, обратитесь к своему поставщику медицинских услуг или в местный отдел здравоохранения.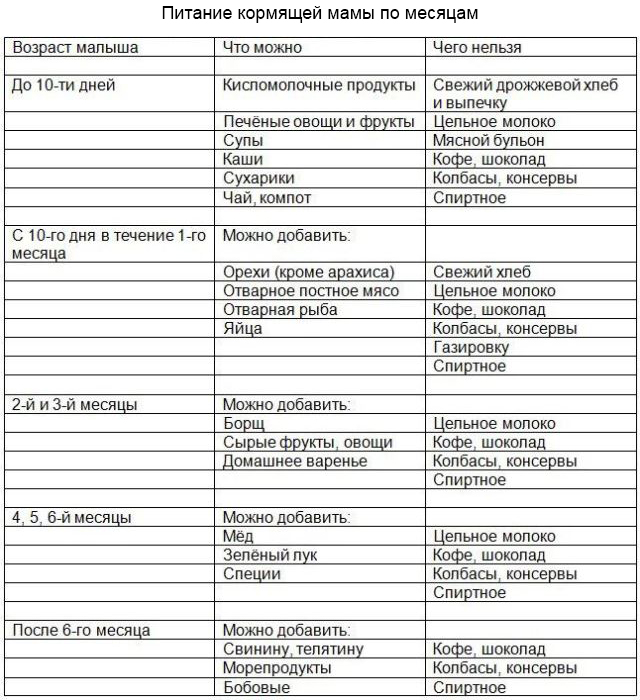

 Если у вас положительный результат, следуйте рекомендациям по изоляции.
Если у вас положительный результат, следуйте рекомендациям по изоляции.