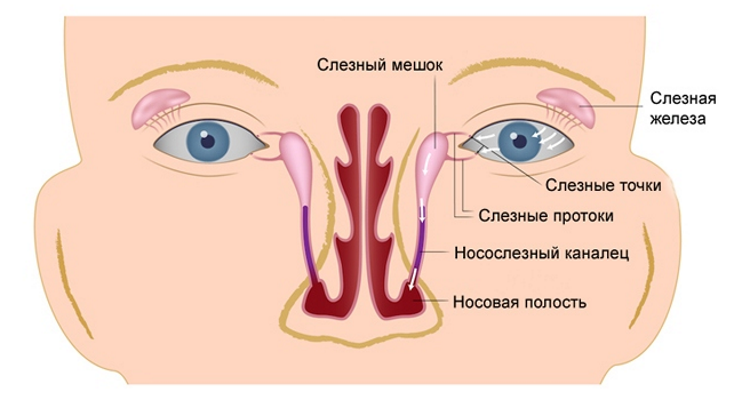
полное описание, симптомы и причины
Дакриоцистит является достаточно частой патологией у новорожденных и грудных детей. Одними из самых распространённых жалоб со стороны глаз в грудном возрасте – гнойное отделяемое из глаз в течение дня, слезотечение, слезостояние. Чаще всего эти симптомы являются признаком дакриоцистита. Но данное заболевание очень часто путают с конъюнктивитом из-за схожей клинической картины. Помочь отличить эти два заболевания может специалист. Дакриоцистит относят чаще к заболеваниям детей грудного возраста, хотя оно встречается у взрослых и детей старшего возраста.
Классификация дакриоцистита
Разделяют в зависимости от возраста, в котором впервые появляются симптомы заболевания:
- Дакриоцистит новорожденного (врождённый дакриоцистит) – воспаление слезного мешка в первые месяц жизни ребёнка
- Дакриоцистит в грудном возрасте (дакриоцистит младенца) – воспаление слезного мешка в период от 1 месяца до 1 года
- Дакриоцистит детей старшего возраста
- Дакриоцистит взрослых
И в зависимости от течения заболевания:
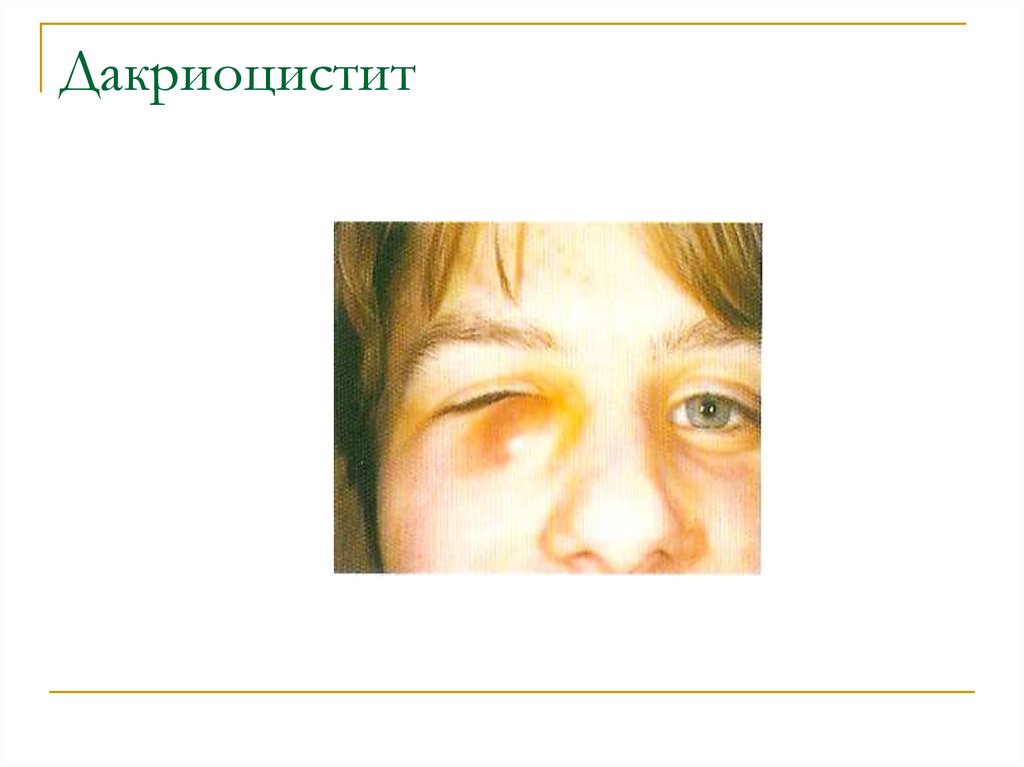
— Острый дакриоцистит – острое воспаление слезного мешка в результате полной непроходимости слезных путей. Возникает покраснение кожи над слезным мешком, большое количество гнойного отделяемого из нижней слезной точки и из полости глаза, слезостояние, слезотечение, может повышаться температура тела, ребёнок может быть беспокойным, капризничать
Возникает покраснение кожи над слезным мешком, большое количество гнойного отделяемого из нижней слезной точки и из полости глаза, слезостояние, слезотечение, может повышаться температура тела, ребёнок может быть беспокойным, капризничать
— Хронический дакриоцистит – вялотекущее воспаление слезного мешка из-за частичной непроходимости слезных путей. Сопровождается периодическим гнойными выделениями из нижней слезной точки и полости глаза, слезостоянием и слезотечением, цвет кожи над слезным мешком не изменен, температура тела нормальная, не сопровождается двигательным и общим беспокойством ребёнка, здесь беспокоит только внешний вид глаза
Причины дакриоцистита
- Наиболее частая причина — наличие желатинозной плёнки в носослёзном канале, это соустье, которое соединяет конъюнктивальную полость глаза с нижним носовым ходом. Именно через этот канал слеза из глаза оттекает в нос. Желатинозная пленка есть в носослёзном канале у ребёнка, когда тот находится в утробе матери.
 К рождению у большинства детей плёнка рассасывается, но у тех, у кого она не рассосалась, возникает затруднение сообщения глаза с носом через носослезный канал, так как есть препятствие для прохождения слезы в виде плёнки, в результате затруднения оттока слезы из конъюнктивальной полости по носослезному каналу в нос, слеза не оттекает, застаивается в слезном мешке и в конъюнктивальном мешке, далее присоединяется бактериальная инфекция, и возникает воспаление слезного мешка. Отсюда появление гноя из глаз и слезостояние
К рождению у большинства детей плёнка рассасывается, но у тех, у кого она не рассосалась, возникает затруднение сообщения глаза с носом через носослезный канал, так как есть препятствие для прохождения слезы в виде плёнки, в результате затруднения оттока слезы из конъюнктивальной полости по носослезному каналу в нос, слеза не оттекает, застаивается в слезном мешке и в конъюнктивальном мешке, далее присоединяется бактериальная инфекция, и возникает воспаление слезного мешка. Отсюда появление гноя из глаз и слезостояние
- Отсутствие слезных точек на внутренних краях век- верхней, нижней или обеих
- Аномалии развития слезных канальцев- узкие канальцы, искривленные канальцы, отсутствие канальцев
- Аномалии развития слезного мешка- отсутствие слезного мешка, дивертикулы слезного мешка, аномалии формы слезного мешка
- Аномалии развития носослезного канала – узкий слезный канал, отсутствие слезного канала, отсутствие соединения слезного канала с носом
- Длительные воспалительные заболевания полости носа и придаточных пазух носа – риниты, риносинуситы
- Травмы лица и век
- Новообразования слёзных путей
Симптомы дакриоцистита
Как можно заподозрить дакриоцистит у ребёнка?
- Родители замечают постоянное или периодическое отделяемое в течение всего дня из глаза разного цвета (белое, желтоватое, зеленоватое).
 Как правило с этой жалобой чаще всего и приходят на приём к врачу
Как правило с этой жалобой чаще всего и приходят на приём к врачу
- Слезостояние — в норме слеза должна быть в глазу -слезный ручей между глазом и нижним веком. Но в данном случае будет избыточное количество слезы – фактически “глаза на мокром месте»
- Слезотечение — в норме плач со слезами у младенца появляется в 2 месяца, до этого возраста дети плачут без слёз, так как слезная железа полностью начинает функционировать полностью именно в этом возрасте. Появление слез при плаче в более раннем возрасте, а особенно постоянное отделение слезы из глаза в течение дня должно насторожить
- Слезотечение усиливающееся в холодную погоду – в результате действия холодного воздуха мышечный слой, выступающий изнутри слёзные канальцы сокращается – полость слезных канальцев сужается, слеза не может пройти в канальцы, появляется слезотечение
- Воспаленная конъюнктива, при опускании нижнего века, слизистая оболочка, покрывающая веко изнутри – красного цвета
Чаще всего данные симптомы появляются с рождения, НО! Такие же симптомы характерны и для такого заболевания как конъюнктивит, однако у дакриоцистита есть симптом, который четко разграничивает эти заболевания – отделяемое из нижней слёзной точки при надавливании на область слезного мешка.

При конъюнктивите данного симптома не будет.
Диагностика
Как правило, дакриоцистит не требует специальных методов диагностики. Заболевание устанавливается врачом по вышеперечисленным симптомам – гнойное отделяемое из глаз, слезостояние и слезотечение, и самое главное- по наличию кардинального признака -отделяемое из нижней слезной точки во внутренней части нижнего века при надавливании на область слезного мешка.
В некоторых случаях, для более точной картины, а также для исключения новообразований проводятся дополнительные инструментальные методики:
- Колларголовая проба- для установления конкретной причины непроходимости слёзных путей – из пипетки закапывается раствор колларгола в полость глаза, одновременно ватная турунда ставится в полость носа с той же стороны, где есть симптомы дакриоцистита, засекается время, затем по появлению колларгола на ватной турунде и времени появления колларгола на турунде оценивают причину непроходимости.
 Если через 5 минут турунда окрашивается, то проба считается положительной- слезные пути проходимы. Окрашивание ваты через 6-20 минут считается проба замедленной, есть стеноз слезоотводящих путей. При окрашивании ваты через 20 минут или отсутствия окрашивания совсем — проба считается отрицательной- -полная непроходимость слезных канальцев и носослезного канала.
Если через 5 минут турунда окрашивается, то проба считается положительной- слезные пути проходимы. Окрашивание ваты через 6-20 минут считается проба замедленной, есть стеноз слезоотводящих путей. При окрашивании ваты через 20 минут или отсутствия окрашивания совсем — проба считается отрицательной- -полная непроходимость слезных канальцев и носослезного канала.
- Рентген с контрастированием слезных путей – закапывают йодолипол и на его фоне проводят зрительный рентген слезных путей
- Компьютерная томография с контрастированием слезных путей
- Мультиспиральная компьютерная томография с контрастированием слезных путей
- Конусно-лучевая компьютерная томография
- Магнитно-резонансная томография
- Радионуклидная дакриосцинтиграфия
Лечение дакриоцистита
Лечение при дакриоцистите начинается сразу, с момента постановки диагноза.
Массаж слезного мешка помогает создать давление в носослёзном канале, в результате желатинозная плёнка прорывается и восстанавливается отток слезы. Массаж проводят каждый день в течение 1 месяца 3-5 раз в день, желательно после кормления, за 1 раз рекомендуется не менее 10 массажных движений. Распространенной ошибкой в лечении является именно неправильная техника проведения массажа. Массаж необходимо делать именно в области нахождения слезного мешка. При массаже палец должен проваливается в ямочку у внутреннего угла глаза, тогда техника массажа будет правильной.
При неэффективности проведения массажа и закапывания капель, а также при остром дакриоцистите проводят оперативное лечение – зондирование и промывание слезных путей. Данная процедура носит лечебно-диагностический характер, при зондировании прорывается желатинозная пленка зондом, введением через нижнюю слёзную точку в слезные пути, далее промывание слезных путей таким же способом — лечебная часть. Одновременно устанавливается причина непроходимости слёзных путей, в этом и есть диагностическая часть.
И в России, и за рубежом лечение дакриоцистита всегда начинают консервативно.
В России чаще процедуру зондирования рекомендуют проводить при неэффективности консервативного лечения с 2-х месяцев, иногда с 1 месяца жизни. За рубежом консервативная тактика более долгая, зондирование не проводят до 1 года, считается, что при росте лицевого скелета данная проблема самостоятельно уходит. При наличии анатомических аномалий развития слезных путей, проводят более сложные операции – ретроградное зондирование слезных путей, эндоназальную дакриоцисториностомию, формирования силиконовыми каналами слезных канальцев. Тактику лечения и назначение капель в конъюнктивальную полость всегда определяет лечащий врач-офтальмолог.
За рубежом консервативная тактика более долгая, зондирование не проводят до 1 года, считается, что при росте лицевого скелета данная проблема самостоятельно уходит. При наличии анатомических аномалий развития слезных путей, проводят более сложные операции – ретроградное зондирование слезных путей, эндоназальную дакриоцисториностомию, формирования силиконовыми каналами слезных канальцев. Тактику лечения и назначение капель в конъюнктивальную полость всегда определяет лечащий врач-офтальмолог.
Осложнения дакриоцистита
- Флегмона слезного мешка
- Хронический конъюнктивит – хроническое воспаление конъюнктивы век и глазного яблока
- Кератит — воспаление роговицы из-за воспаленной конъюнктивы
- Язва роговицы — гнойное глубокое воспаление конъюнктивы
Профилактика
В первую очередь, своевременные осмотр и лечение врача-офтальмолога.
При наличии настораживающих симптомов обратиться сразу к врачу-офтальмологу, не заниматься самолечением.
Обязательно проходить плановый осмотр врача-офтальмолога в первые месяцы жизни ребёнка. Обязательное обследование у ЛОР-врача для исключения патологии и воспаления со стороны носа и носовых пазух. Проведение лечения воспалительных заболеваний носа и придаточных пазух при их обнаружении.
Источники:
-
Офтальмология. Учебник под редакцией Е.И.Сидоренко, 2005 г.
-
Глазные болезни, Ковалевский Е.И. 1980 г.
-
Руководство по детской офтальмологии, Аветисов Э.С., Ковалевский Е.И, 1987 г.
-
Лучевые методы диагностики слезоотводящих путей Любавска В., Белдовская Н.Ю., Новиков С.А., Зубарева А.А.
 , Шавгулидзе М.А., Офтальмологические ведомости Том 10, номер 3, 2017 г.
, Шавгулидзе М.А., Офтальмологические ведомости Том 10, номер 3, 2017 г.
Предупреждение о самолечении
Все созданные и размещенные на сайте nv-clinic.ru материалы написаны исходя из принципов доказательной медицины, но не являются инструкцией к лечению. Данная статья и любая информация на сайте nv-clinic.ru является информационной и не заменяет полноценный прием врача.
Дакриоцистит у детей – причины, симптомы, лечение детей до года и старше — клиника «Добробут»
Главная
Медицинская библиотека Добробут
Дата публикации: 2020-02-19
Острый и хронический дакриоцистит у детей – симптомы, лечение
Врожденный дакриоцистит у детей – патология, возникшая вследствие аномалий развития носослезного протока. Встречается она у 1-5% малышей и при отсутствии лечения может привести к переходу процесса в хронический. Вторичный дакриоцистит развивается, как правило, на фоне синусита, хронического ринита, после ОРВИ, при повреждениях слезных канальцев, при переломах костей носа и орбиты, полипах полости носа.
Вторичный дакриоцистит развивается, как правило, на фоне синусита, хронического ринита, после ОРВИ, при повреждениях слезных канальцев, при переломах костей носа и орбиты, полипах полости носа.
Причины дакриоцистита
Врожденная форма болезни развивается при аномалии развития носового устья (выхода) носослезного протока, который в этом случае заканчивается слепым мешком. Это происходит из-за того, что пленка, закрывающая проток во время внутриутробного развития, остается целой и не рвется с первым вдохом новорожденного. В результате нормальный отток слезной жидкости в полость носа отсутствует, слеза задерживается в протоке, в котором возникает ее застой. Так формируется благоприятная среда для роста патогенных и условно-патогенных микробов, которые и вызывают воспаление. Микроорганизмы чаще всего проникают в проток в момент родов из половых путей матери.
Симптомы дакриоцистита
В первые дни жизни новорожденного в области глаза появляется небольшое количество слизисто-гнойного отделяемого. С течением времени его количество растет, оно становится более жидким. Зачастую заболевание проходит самостоятельно, так как из-за воспалительного процесса сохранившаяся пленка истончается и в определенный момент разрывает. Отток слезы по носослезному протоку восстанавливается.
С течением времени его количество растет, оно становится более жидким. Зачастую заболевание проходит самостоятельно, так как из-за воспалительного процесса сохранившаяся пленка истончается и в определенный момент разрывает. Отток слезы по носослезному протоку восстанавливается.
Если же пленка сохраняется, процесс переходит в хроническую форму, и тогда без специализированного лечения не обойтись. Отказ от лечения или самолечение часто приводит к полной непроходимости носослезного протока вследствие спаек, сращений, сужения его просвета, а также к конъюнктивитам, флегмоне слезного мешка и орбиты, кератиту с последующей стойкой потерей зрения, сепсису.
Именно поэтому сайт dobrobut.com рекомендует при малейших признаках неблагополучия в органе зрения как можно раньше обратиться к офтальмологу.
Лечение дакриоцистита у детей
Цели лечения этого заболевания, которые преследует офтальмолог:
- восстановление проходимости носослезного протока;
- устранение инфекции;
- подавление воспалительного процесса;
- профилактика осложнений и лечение уже возникших.

При своевременном обращении к врачу достаточно консервативной терапии.
Начинается лечение с массажа слезного мешка, при котором энергичными движениями выдавливают его содержимое в сторону носа. Врач обучает родителей этой манипуляции, которую необходимо проводить ежедневно. Дважды в неделю ее проводит офтальмолог, заодно контролируя ее результативность. Если эффект от массажа отсутствует, врач прибегает к промыванию слезоотводящих путей.
В течение месяца эта процедура, осуществляемая с помощью специального шприца, вполне способна привести к успеху. Если же этого не произойдет, то с двухмесячного возраста проводят ретроградное зондирование носослезного протока специальным тонким зондом. Обычно после первой же процедуры в течение 2-3 дней исчезают гноетечение и слезотечение, и в дальнейшем лечении ребенок не нуждается. Иногда может потребоваться повтор зондирования через 5-7 дней.
Отсутствие эффекта от ретроградного зондирования, проведенного троекратно, заставляет врача перейти к зондированию через верхнюю слезную точку – вход в носослезный проток со стороны глаза. Процедура, показанная малышам с четырехмесячного возраста, проводится 3-4 раза с недельным интервалом.
Процедура, показанная малышам с четырехмесячного возраста, проводится 3-4 раза с недельным интервалом.
Все перечисленные манипуляции производят при дакриоцистите у детей до года. Если ни одна из них не увенчалась успехом, считается, что процесс стал хроническим и тогда врачи занимают выжидательную позицию до достижения малышом возраста 2,5-3 года. После этого проводится операция, в ходе которой реконструируется связь носослезного протока с полостью носа. Такое долгое ожидание операции объясняется тем, что лицевой череп малыша продолжает формироваться, и, если прооперировать его слишком рано, созданное устье может закрыться из-за изменений формы костей лица ребенка.
Дакриоцистит – это прогностически благоприятное заболевание, которое можно излечить, тщательно выполняя рекомендации врача. Не затягивайте с визитом к нему при первых же признаках болезни, тогда вероятность быстрого излечения максимальна.
Хотите получить онлайн разъяснение от врача МС “Добробут”?
Скачивайте наше приложение Google Play и App Store
Наши врачи
Смотреть всех врачей 636
Наши сертификаты
Сертифікат № QIZ 804 468 C1
Сертифікат № QIZ 804 469 C1
Сертифікат № QIZ 804 470 C1
Сертифікат № QIZ 804 471 C1
Смотреть все сертификаты
Заказать обратный звонок
Введите Ваш телефон
Другие статьи
Основные симптомы и причины токсического отека легких
От чего зависит прогноз лечения кардиогенного отека легких. Неотложная помощь при остром отеке легких – информация для всех. Клинические проявления грозной патологии легких.
Неотложная помощь при остром отеке легких – информация для всех. Клинические проявления грозной патологии легких.
Причины возникновения, провоцирующие факторы, признаки и лечение сердечной недостаточности
Что такое сердечная недостаточность и что может привести к ее появлению. Симптомы сердечной недостаточности разной степени развития. Общие клинические рекомендации по сердечной недостаточности.
Симптомы и первая помощь при ложном крупе у ребенка
Что такое ложный круп, его специфические и сопутствующие симптомы. Что входит в понятие первой помощи при приступе ложного крупа. Что можно дать ребенку до приезда врача.
Дальнозоркость – что это такое, причины развития, лечение и коррекция
Что такое дальнозоркость, причины ее развития у детей и взрослых. Виды лечения гиперметропии – лазерная коррекция, консервативная терапия, хирургическое вмешательство.
Виды лечения гиперметропии – лазерная коррекция, консервативная терапия, хирургическое вмешательство.
Смотреть все статьи
Заказать обратный звонок
Введите Ваш телефон
Дакриоцистит: причины, симптомы и лечение
Дакриоцистит — это инфекция слезных мешочков или слезных мешочков в нижнем углу глаза, которая может вызывать боль, покраснение и дискомфорт.
Болезненные глаза с липкими выделениями неприятны для тех, кто с ними сталкивается. К счастью, при правильном лечении симптомы быстро исчезают. В этой статье вы узнаете о том, что вызывает дакриоцистит и как его лечить.
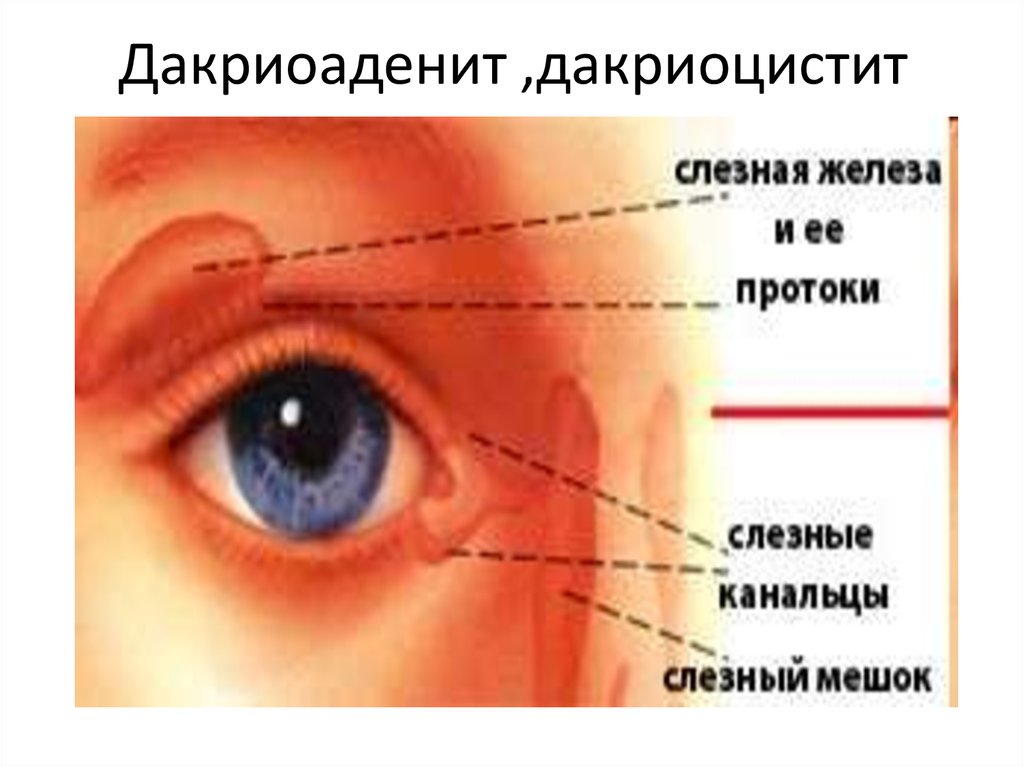
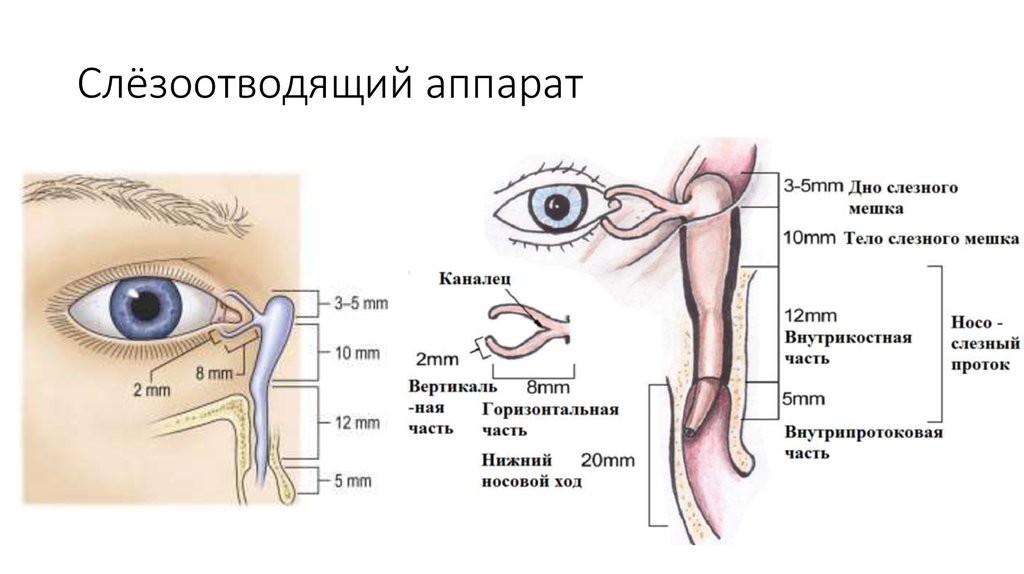
Поделиться на PinterestДакриоцистит — это инфекция слезных протоков, которая может вызывать такие симптомы, как обильное слезотечение.Дакриоцистит — воспаление или инфекция слезных мешочков. Эти мешочки представляют собой верхнюю часть слезных каналов, идущих от внутреннего угла глаза вниз к носовым ходам.
Слезные протоки служат путями, по которым выводятся слезы, смывшие грязь с поверхности глаз.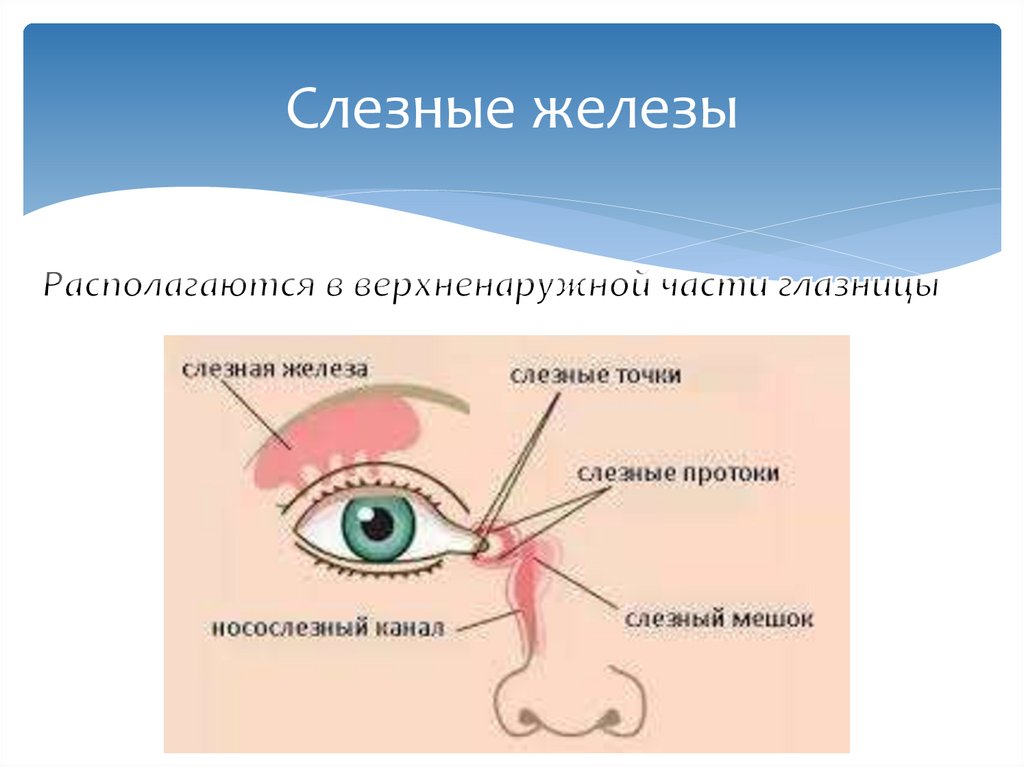 По мере того, как отработанные слезы удаляются от глаза через слезные протоки, в них поступают свежие слезы.
По мере того, как отработанные слезы удаляются от глаза через слезные протоки, в них поступают свежие слезы.
При закупорке слезных мешков или слезных протоков этот процесс нарушается, и отработанные слезы не могут выйти из глаза. Затем бактерии могут собираться в этом районе.
Поскольку симптомы дакриоцистита схожи со многими другими глазными инфекциями, важно, чтобы люди обращались к врачу, который может исключить более серьезные заболевания и предотвратить распространение инфекции или возникновение осложнений.
Дакриоцистит чаще всего встречается у младенцев. Однако взрослые старше 40 лет также имеют более высокий риск развития дакриоцистита.
В младенчестве врожденные аномалии слезных путей, такие как закупорка слезного канала, идущего к носовым ходам, являются частой причиной дакриоцистита.
Поделиться на Pinterest Синусит и назальные абсцессы являются потенциальными причинами инфицирования слезного канала.
Причины дакриоцистита у детей старшего возраста и взрослых включают:
- синусит
- назальный абсцесс
- травму области, вызывающую закупорку
Дакриоцистит может быть острым или хроническим.
 Симптомы острого дакриоцистита начинаются внезапно и часто включают лихорадку и гной из глаз. Бактериальные инфекции обычно являются причиной острого дакриоцистита, а лечение антибиотиками обычно устраняет инфекцию в течение нескольких дней.
Симптомы острого дакриоцистита начинаются внезапно и часто включают лихорадку и гной из глаз. Бактериальные инфекции обычно являются причиной острого дакриоцистита, а лечение антибиотиками обычно устраняет инфекцию в течение нескольких дней.В случаях хронического дакриоцистита начало симптомов может быть более постепенным. Симптомы часто менее выражены, лихорадка и гной могут отсутствовать. Однако некоторые люди могут испытывать длительную боль или дискомфорт в уголках глаз.
Хронический дакриоцистит может быть вызван закупоркой слезных путей. В некоторых тяжелых случаях хронического дакриоцистита для облегчения симптомов может потребоваться операция по расширению слезных протоков.
Симптомы дакриоцистита различаются по интенсивности у разных людей и зависят от его типа.
Люди с острым дакриоциститом часто испытывают более тяжелые симптомы, чем люди с хроническим дакриоциститом.
Как острый, так и хронический дакриоцистит могут вызывать следующие симптомы:
- гной и густые выделения из глаза
- боль в нижнем наружном углу века
- покраснение и отек нижнего наружного века
- слезотечение
- избыточные слезы
- лихорадка
Люди с хроническим дакриоциститом реже испытывают боль, покраснение или отек.

Диагностика дакриоцистита относительно проста. Во время осмотра врач может запросить историю болезни человека, а затем получить доступ к глазу на наличие видимых признаков дакриоцистита, таких как отек или покраснение.
Врач может надавить на слезный мешок, чтобы увидеть, не выходит ли гной. Если это так, врач может взять образец гноя для проверки на наличие бактерий.
В некоторых случаях врач может провести тест на исчезновение красителя. Во время этого теста врач поместит желтый краситель в угол глаза. В здоровом глазу желтый краситель исчезает через несколько минут. Если есть закупорка, краска будет задерживаться в глазу гораздо дольше.
Тест на исчезновение красителя также может показать, частично или полностью заблокированы слезные протоки.
Чтобы проверить степень закупорки, врач возьмет мазок из носа человека со стороны предполагаемой закупорки. Если краска проникла внутрь носа, скорее всего, это частичная закупорка.
Поделиться на PinterestЛечение дакриоцистита может включать пероральный прием антибиотиков или использование глазных капель.

Врачи обычно лечат острый дакриоцистит только при наличии видимого покраснения, мутных выделений или гноя, сопровождающихся лихорадкой. Во всех возрастных группах острый дакриоцистит обычно быстро проходит после перорального приема антибиотиков.
Некоторые люди также могут использовать местные антибиотики. Тем, у кого более серьезные симптомы, могут потребоваться внутривенные (в/в) антибиотики.
У младенцев с рецидивирующим острым дакриоциститом слезные протоки обычно перерастают закупорку к возрасту от 9 до 12 месяцев.
Для лечения хронического дакриоцистита врачи могут прописать стероидные глазные капли для уменьшения отека, который может закупоривать слезные протоки.
Однако людям с хроническим дакриоциститом может потребоваться хирургическое вмешательство для расширения слезных протоков или обхода закупорки. Эта процедура, известная как дакриоцисториностомия, использует лазер для удаления части кости, расширения пути для слезных протоков и устранения любых препятствий.

Большинство людей с дакриоциститом могут облегчить симптомы, наложив теплый компресс на наружную часть глаза, чтобы открыть протоки.
Кроме того, безрецептурные обезболивающие и противовоспалительные препараты могут помочь справиться с болью и лихорадкой до окончательного лечения антибиотиками или хирургического вмешательства.
Перспективы
Большинство случаев острого дакриоцистита проходят при правильном лечении и не имеют долгосрочных последствий.
Людям с рецидивирующими вспышками дакриоцистита следует обратиться к врачу для обследования на хронический дакриоцистит. Случаи хронического дакриоцистита обычно разрешаются после операции или другого интервенционного лечения.
Дакриоцистит: причины, симптомы и лечение
Дакриоцистит — это инфекция слезных мешочков или слезных мешочков в нижнем углу глаза, которая может вызывать боль, покраснение и дискомфорт.
Болезненные глаза с липкими выделениями неприятны для тех, кто с ними сталкивается.
Поделиться на PinterestДакриоцистит — это инфекция слезных протоков, которая может вызывать такие симптомы, как обильное слезотечение. К счастью, при правильном лечении симптомы быстро исчезают. В этой статье вы узнаете о том, что вызывает дакриоцистит и как его лечить.
К счастью, при правильном лечении симптомы быстро исчезают. В этой статье вы узнаете о том, что вызывает дакриоцистит и как его лечить.Дакриоцистит — воспаление или инфекция слезных мешочков. Эти мешочки представляют собой верхнюю часть слезных каналов, идущих от внутреннего угла глаза вниз к носовым ходам.
Слезные протоки служат путями, по которым выводятся слезы, смывшие грязь с поверхности глаз. По мере того, как отработанные слезы удаляются от глаза через слезные протоки, в них поступают свежие слезы.
При закупорке слезных мешков или слезных протоков этот процесс нарушается, и отработанные слезы не могут выйти из глаза. Затем бактерии могут собираться в этом районе.
Поскольку симптомы дакриоцистита схожи со многими другими глазными инфекциями, важно, чтобы люди обращались к врачу, который может исключить более серьезные заболевания и предотвратить распространение инфекции или возникновение осложнений.

Дакриоцистит чаще всего встречается у младенцев. Однако взрослые старше 40 лет также имеют более высокий риск развития дакриоцистита.
В младенчестве врожденные аномалии слезных путей, такие как закупорка слезного канала, идущего к носовым ходам, являются частой причиной дакриоцистита.
Поделиться на Pinterest Синусит и назальные абсцессы являются потенциальными причинами инфицирования слезного канала.
Причины дакриоцистита у детей старшего возраста и взрослых включают:
- синусит
- назальный абсцесс
- травму области, вызывающую закупорку
Дакриоцистит может быть острым или хроническим. Симптомы острого дакриоцистита начинаются внезапно и часто включают лихорадку и гной из глаз. Бактериальные инфекции обычно являются причиной острого дакриоцистита, а лечение антибиотиками обычно устраняет инфекцию в течение нескольких дней.
В случаях хронического дакриоцистита начало симптомов может быть более постепенным. Симптомы часто менее выражены, лихорадка и гной могут отсутствовать.
 Однако некоторые люди могут испытывать длительную боль или дискомфорт в уголках глаз.
Однако некоторые люди могут испытывать длительную боль или дискомфорт в уголках глаз.Хронический дакриоцистит может быть вызван закупоркой слезных путей. В некоторых тяжелых случаях хронического дакриоцистита для облегчения симптомов может потребоваться операция по расширению слезных протоков.
Симптомы дакриоцистита различаются по интенсивности у разных людей и зависят от его типа.
Люди с острым дакриоциститом часто испытывают более тяжелые симптомы, чем люди с хроническим дакриоциститом.
Как острый, так и хронический дакриоцистит могут вызывать следующие симптомы:
- гной и густые выделения из глаза
- боль в нижнем наружном углу века
- покраснение и отек нижнего наружного века
- слезотечение
- избыточные слезы
- лихорадка
Люди с хроническим дакриоциститом реже испытывают боль, покраснение или отек.
Диагностика дакриоцистита относительно проста. Во время осмотра врач может запросить историю болезни человека, а затем получить доступ к глазу на наличие видимых признаков дакриоцистита, таких как отек или покраснение.

Врач может надавить на слезный мешок, чтобы увидеть, не выходит ли гной. Если это так, врач может взять образец гноя для проверки на наличие бактерий.
В некоторых случаях врач может провести тест на исчезновение красителя. Во время этого теста врач поместит желтый краситель в угол глаза. В здоровом глазу желтый краситель исчезает через несколько минут. Если есть закупорка, краска будет задерживаться в глазу гораздо дольше.
Тест на исчезновение красителя также может показать, частично или полностью заблокированы слезные протоки.
Чтобы проверить степень закупорки, врач возьмет мазок из носа человека со стороны предполагаемой закупорки. Если краска проникла внутрь носа, скорее всего, это частичная закупорка.
Поделиться на PinterestЛечение дакриоцистита может включать пероральный прием антибиотиков или использование глазных капель.
Врачи обычно лечат острый дакриоцистит только при наличии видимого покраснения, мутных выделений или гноя, сопровождающихся лихорадкой.
 Во всех возрастных группах острый дакриоцистит обычно быстро проходит после перорального приема антибиотиков.
Во всех возрастных группах острый дакриоцистит обычно быстро проходит после перорального приема антибиотиков.Некоторые люди также могут использовать местные антибиотики. Тем, у кого более серьезные симптомы, могут потребоваться внутривенные (в/в) антибиотики.
У младенцев с рецидивирующим острым дакриоциститом слезные протоки обычно перерастают закупорку к возрасту от 9 до 12 месяцев.
Для лечения хронического дакриоцистита врачи могут прописать стероидные глазные капли для уменьшения отека, который может закупоривать слезные протоки.
Однако людям с хроническим дакриоциститом может потребоваться хирургическое вмешательство для расширения слезных протоков или обхода закупорки. Эта процедура, известная как дакриоцисториностомия, использует лазер для удаления части кости, расширения пути для слезных протоков и устранения любых препятствий.
Большинство людей с дакриоциститом могут облегчить симптомы, наложив теплый компресс на наружную часть глаза, чтобы открыть протоки.

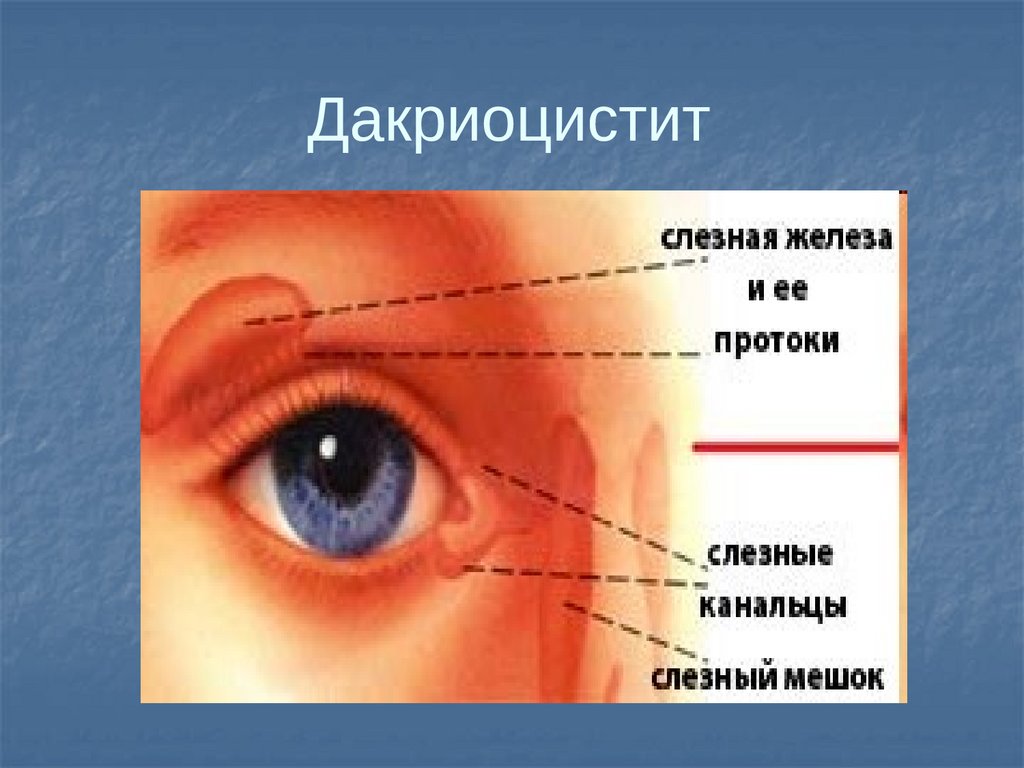 К рождению у большинства детей плёнка рассасывается, но у тех, у кого она не рассосалась, возникает затруднение сообщения глаза с носом через носослезный канал, так как есть препятствие для прохождения слезы в виде плёнки, в результате затруднения оттока слезы из конъюнктивальной полости по носослезному каналу в нос, слеза не оттекает, застаивается в слезном мешке и в конъюнктивальном мешке, далее присоединяется бактериальная инфекция, и возникает воспаление слезного мешка. Отсюда появление гноя из глаз и слезостояние
К рождению у большинства детей плёнка рассасывается, но у тех, у кого она не рассосалась, возникает затруднение сообщения глаза с носом через носослезный канал, так как есть препятствие для прохождения слезы в виде плёнки, в результате затруднения оттока слезы из конъюнктивальной полости по носослезному каналу в нос, слеза не оттекает, застаивается в слезном мешке и в конъюнктивальном мешке, далее присоединяется бактериальная инфекция, и возникает воспаление слезного мешка. Отсюда появление гноя из глаз и слезостояние Как правило с этой жалобой чаще всего и приходят на приём к врачу
Как правило с этой жалобой чаще всего и приходят на приём к врачу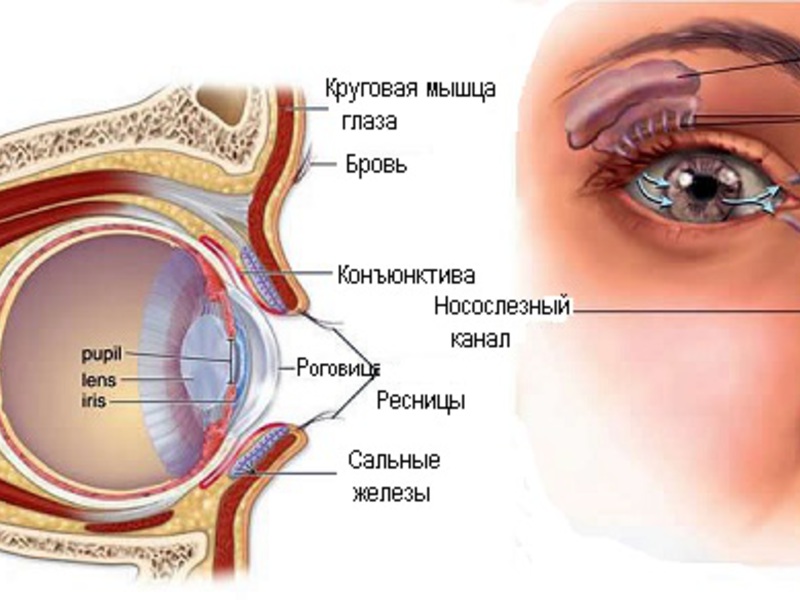
 Если через 5 минут турунда окрашивается, то проба считается положительной- слезные пути проходимы. Окрашивание ваты через 6-20 минут считается проба замедленной, есть стеноз слезоотводящих путей. При окрашивании ваты через 20 минут или отсутствия окрашивания совсем — проба считается отрицательной- -полная непроходимость слезных канальцев и носослезного канала.
Если через 5 минут турунда окрашивается, то проба считается положительной- слезные пути проходимы. Окрашивание ваты через 6-20 минут считается проба замедленной, есть стеноз слезоотводящих путей. При окрашивании ваты через 20 минут или отсутствия окрашивания совсем — проба считается отрицательной- -полная непроходимость слезных канальцев и носослезного канала. , Шавгулидзе М.А., Офтальмологические ведомости Том 10, номер 3, 2017 г.
, Шавгулидзе М.А., Офтальмологические ведомости Том 10, номер 3, 2017 г.

 Симптомы острого дакриоцистита начинаются внезапно и часто включают лихорадку и гной из глаз. Бактериальные инфекции обычно являются причиной острого дакриоцистита, а лечение антибиотиками обычно устраняет инфекцию в течение нескольких дней.
Симптомы острого дакриоцистита начинаются внезапно и часто включают лихорадку и гной из глаз. Бактериальные инфекции обычно являются причиной острого дакриоцистита, а лечение антибиотиками обычно устраняет инфекцию в течение нескольких дней.
 К счастью, при правильном лечении симптомы быстро исчезают. В этой статье вы узнаете о том, что вызывает дакриоцистит и как его лечить.
К счастью, при правильном лечении симптомы быстро исчезают. В этой статье вы узнаете о том, что вызывает дакриоцистит и как его лечить.
 Однако некоторые люди могут испытывать длительную боль или дискомфорт в уголках глаз.
Однако некоторые люди могут испытывать длительную боль или дискомфорт в уголках глаз.
 Во всех возрастных группах острый дакриоцистит обычно быстро проходит после перорального приема антибиотиков.
Во всех возрастных группах острый дакриоцистит обычно быстро проходит после перорального приема антибиотиков.