Диета и режим кормящей матери
Кормящая женщина должна рационально питаться, соблюдать правильный режим дня, чередовать посильный труд и отдых, непременно пользоваться свежим воздухом, солнцем. Количество и качество грудного молока находятся в зависимости от питания. Кормящая женщина выделяет за сутки около 1 л, иногда до 1,5 л молока. В 1 л женского молока содержится 700 кал, поэтому суточный рацион кормящей женщины должен быть увеличен приблизительно на 700—1000 кал.
В суточном рационе кормящей матеря должно содержаться 130 г белка, 130 г жиров, 500 г углеводов, что составит в среднем 3500—3700 кал. Обязательной составной частью пищевого рациона матерей должны быть молоко, творог, сыр и другие молочные продукты, так как они содержат большое количество белка, фосфора и кальция. Необходимо наряду с молоком вводить в рацион кефир, простоквашу, ацидофилин, которые благоприятно влияют на процессы пищеварения и микрофлору кишечника.
Особенно полезны кормящей женщине сырые фрукты, овощи, ягоды, свежая зелень, которые способствуют обогащению организма всеми видами витаминов и минеральными солями. При невозможности по тем или иным причинам включить в питание свежие фрукты или овощи можно рекомендовать широкое использование витаминных препаратов. Особенно широко следует применять препараты аскорбиновой кислоты.
Кормящая мать, помимо животных жиров, должна потреблять растительные масла (подсолнечное, льняное, кукурузное, конопляное, соевое), лучше без тепловой обработки. Следует предостеречь женщин от избыточного потребления жира (свыше 150 г в день), так как он ухудшает усвоение кальция. Мясо и рыба могут быть использованы в самой разнообразной кули-парной обработке. Вполне допустимо включение в рацион и различных закусочных блюд — колбас, селедки и т. д. Ограничивать в рационе углеводы необходимо лишь тогда, когда масса тела женщины прогрессивно нарастает. Кормящей женщине следует воздержаться от чрезмерного потребления лука,чеснока. Если мать ест много чеснока, то молоко приобретает специфический запах и ребенок может отказаться от него. В сутки кормящая мать должна получать не более 2 л жидкости, включая жидкость, содержащуюся в пище и фруктах. Однако нельзя рекомендовать матери насильно пить больше, чем ока хочет, так как это не ведет к увеличению лактации. Во время кормления грудью категорически запрещаются употребление алкоголя и курение, так как содержание никотина и алкоголя в женском молоке может быть высоким, т. е. опасным для здоровья ребенка.
Чередование умеренного физического или умственного труда с отдыхом — основа сохранения здоровья. Продолжительность ночного сна матери должна быть не менее 8 ч. Каждая кормящая мать непременно должна ежедневно бывать на свежем воздухе. Через определенный срок после родов необходимы занятия физкультурой и спортом.
При соблюдении указанных условий у здоровых женщин, как правило, количество и качество молока обеспечивают потребности ребенка.
При недостатке молока у матери или низком его качестве следует в первую очередь отрегулировать общий режим матери и обеспечить ее полноценным питанием. Хорошее лактогенное действие оказывает прием матерью сразу после кормления ребенка небольшого количества горячего крепкого чая с молоком (в равных частях) и небольшим бутербродом. Мощным стимулом, повышающим лактацию, является более частое прикладывание ребенка к груди и полное опорожнение ее. Обычно ребенка при появлении гипогалактии кормят не 7, а 8 раз и более. Кроме того, рекомендуется прикладывать ребенка водно кормление к обеим грудям. Положительный эффект оказывает прием матерью никотиновой кислоты (по 40—50 мг 2—3 раза в день за 10—15 мин до кормления ребенка), витамина Е (до 10—15 мг 2 раза в день в течение 10—15 дней), микродоз йода.
Применяют также облучение молочных желез ртутно-квар-цевой лампой. Облучение проводят с расстояния 70—80 см ежедневно, начиная с 5—7 мин, продолжительность каждого следующего сеанса увеличивают на 2—5 мин и постепенно доводят ее до 30—45 мин. Когда лактация достаточно усилится, число сеансов сокращают до двух в педелю продолжительностью 25—30 мин. Женщинам с гипогалактией следует применять на область молочных желез УВЧ-терапию малой интенсивности. Длительность сеанса 10—12 мин, продолжительность курса при ежедневном применении 10 дней.
Применение сухих пивных дрожжей, сухих обезгоречных дрожжей (по 1 чайной ложке 2 раза в день) в течение всего периода лактации увеличивает количесгво белка и жиров в женском молоке. Качество молока улучшается также при ежедневном (в течение месяца) введении в рацион кормящей матери масляного раствора витамина А в количестве 20000 ME (6—7 капель) или никотиновой кислоты по 50 мг 2 раза в день за 15 мин до кормления ребенка.
Следует остановиться на назначении некоторых лекарственных веществ кормящей матери. Переход лекарственных средств в молоко матери доказан, поэтому следует по возможности избегать назначения кормящей женщине таких препаратов, как фтивазид, сульфаниламиды, салицилат натрия, мышьяк, ртуть, омнопон, морфин, кодеин, промедол и др., так рак организм ребенка очень чувствителен к этим средствам. Если кормящей женщине все же приходится вводить эти лекарственные препараты, то необходимо пропустить одно-два кормления, обязательно сцедив молоко.
Препараты хлоралгидрата, опия, применяемые кормящей женщиной в средних лечебных дозах, обычно безвредны для ребенка; у некоторых детей, однако, может отмечаться сонливость. Большие дозы бромистых препаратов, принимаемых матерями, могут вызвать у ребенка раздражение кожи (бром-дерматозы). Не рекомендуется назначать кормящей женщине солевые слабительные средства, так как они могут привести к уменьшению лактации.
Диета кормящей мамы
Грудное молоко — самая главная пища для ребенка, особенно в первые полгода жизни. Но грудное вскармливание — это не просто еда, это еще и очень важный физиологический и психологический процесс взаимодействия мамы и малыша.
Практически каждая женщина может кормить своего ребенка грудью (конечно, все индивидуально, но об этом необходимо спросить доктора). Успех грудного вскармливания зависит не только от настроя молодой мамы, состояния ее здоровья, условий отдыха и труда, но и от качества питания.

В период кормления грудью молодой маме необходимо особенно тщательно продумывать свой ежедневный рацион: он должен не только обеспечивать организм женщины всеми необходимыми пищевыми веществами и энергией, но и способствовать поддержанию ее здоровья. А еще не стоит забывать о том, что питание мамы отражается на составе грудного молока, а значит, и на здоровье малыша.
О том, как должно выглядеть меню кормящей грудью женщины, нам расскажет доктор медицинских наук, старший научный сотрудник Отдела детского питания ГУ НИИ питания РАМН Мария Гмошинская.
Каким должен быть рацион кормящей женщины?
Рацион кормящей женщины должен быть сбалансированным и разнообразным. Необходимо, чтобы в него были включены все основные группы продуктов: мясо, рыба, молочные продукты, яйца, хлеб, крупы, растительное и сливочное масло, овощи, фрукты и ягоды. И, конечно, о вкусных «маленьких радостях» забывать не надо, но в разумных пределах.

Итак, что же обязательно должно быть в рационе мамы, кормящей грудью?
Мясо нежирных сортов. Подойдут курица, индейка, кролик, говядина и телятина. Все те виды мяса, которое вы уже скоро предложите своему малышу в виде мясного пюре.

Овощи. Свежие, отварные или тушеные овощи являются источником пищевых волокон. Ограничить стоит лишь овощи, которые вызывают брожение, — например, капусту или те, на которые у самой мамы аллергия.

Фрукты. Яблоки, груши, персики, бананы… Все они содержат натуральные фруктовые сахара, органические кислоты, витамины и минеральные вещества, которые необходимы не только для поддержания здоровья самой мамы, но и для полноценного питания малыша.
Кисломолочные продукты. Употребление цельного коровьего молока кормящей женщине лучше ограничить, потому что оно может послужить причиной развития пищевой аллергии у малыша. А вот кисломолочная продукция — творог, ряженка, кефир, сыр — маме просто необходима, поскольку содержит кальций, фосфор, полноценные животные белки и жиры.

Крупы. Зерновые нужны кормящей маме как источник углеводов, клетчатки, витаминов и микроэлементов. Гречка, например, содержит железо. Овес, рис, пшеница — крупы обязательно надо чередовать. Во всем следует придерживаться принципа умеренности
В суточном рационе кормящей женщины должны присутствовать сливочное масло и растительные — подсолнечное, рапсовое, кукурузное, соевое, оливковое, льняное.

Рекомендуемый среднесуточный набор продуктов питания для кормящих женщин разработан ГУ НИИ питания РАМН, утвержден департаментом медико-социальных проблем семьи, материнства и детства Министерства здравоохранения и социального развития Российской Федерации, 16.05.2006, № 15-3/691-04. По материалам Национальной программы оптимизации вскармливания детей первого года жизни в Российской Федерации; Союз педиатров России. Москва. 2011 г.
Важно помнить и о том, что сейчас для кормящих мам созданы витаминные комплексы, позволяющие избежать дефицита витаминов и минералов, а также специализированные обогащенные продукты, обеспечивающие женщину необходимыми пищевыми веществами.
Кормящей маме также очень важно соблюдать определенный режим питания, потому что прием пищи в определенные часы будет способствовать выработке грудного молока. Хорошо, если мама перед каждым кормлением ребенка может покушать. Обычно рекомендуется шестиразовое питание: первый и второй завтраки, обед, полдник, ужин и какое-нибудь питье перед ночным кормлением.
Питьевой режим кормящей женщины

Так как в организме кормящей женщины ежедневно вырабатывается до 1 литра молока (а иногда и больше), то ей просто необходимо примерно на столько же увеличить потребление жидкости. Это может быть питьевая вода, специальные чаи для кормящих женщин (должны употребляться с осторожностью, после консультации с врачом), обогащенные соки для кормящих матерей и кисломолочные напитки (также с учетом индивидуальной переносимости). И никакого алкоголя! В целом жидкая часть дневного рациона с учетом супов и напитков должна быть в пределах 2 литров.
Существует миф: чем больше кормящая женщина пьет жидкости, тем лучше. Но это не совсем верно. Действительно, если пить много жидкости, то количество грудного молока может несколько увеличиться, а вот его состав при этом ухудшится — молоко станет более «разбавленным».
Основная задача мамы, как ни странно, — в первую очередь позаботиться о своем здоровье, наладить режим питания и сна. Только в этом случае можно рассчитывать на то, что малыш будет получать все необходимое без ущерба для маминого здоровья и красоты.
35. Режим и диета кормящей матери.
Суточный рацион беременной и кормящей грудью женщины должен содержать 100-130 г белка, около 100 г жира, 400-500 г углеводов, необходимое количество минеральных солей, особенно кальция, фосфора, а также витаминов. Оптимальное потребление жидкости кормящей женщиной составляет около 2 л в сутки, а достаточное мочеиспускание свидетельствуют об адекватном содержании жидкости выпитой в течение суток. Избыточное потребление молока или молочных продуктов (более 0,5 литра в сутки) может вызвать сенсибилизацию организма ребенка к белку коровьего молока!
Полноценное питание кормящей матери обеспечивается ежедневным употреблением в пищу 180-200 г мяса, 50 г масла, 1 яйца, 800 г овощей и фруктов, 400 — 500 г хлеба. Особенно важно не забывать о включении в рацион фруктов, овощей, свежей зелени, ягод, овощных и фруктовых соков, а также о соблюдении режима питания в течение дня.
Рациональное полноценное питание обязательно должно сочетаться с правильным режимом, что во многом обеспечивает достаточную лактацию. Для кормящей матери должна быть создана спокойная комфортная обстановка. Сон не менее 8 – 9 часов в сутки, полноценный отдых, прогулки на свежем воздухе, минимальная физическая работа.
Совершенно недопустимы курение и употребление спиртного!
Отдельного разговора заслуживают лекарственные препараты, которые иногда принимает кормящая мать. Некоторые из них, например мышьяк, барбитураты, бромиды, йодиды, медь, ртуть, салицилаты, ряд антимикробных средств (сульфаниламиды, левомицетин, метронидазол), антитиреоидные препараты, противоопухолевые средства, могут передаваться с молоком и воздействовать на организм ребенка. Поэтому кормящая мать по возможности должна прекратить прием этих лекарств, а при невозможности отмены лечения, временно перейти на искусственное вскармливание не прекращая сцеживание молока, чтобы не нарушить лактацию. По окончании лечения необходимо вновь продолжить грудное вскармливание.
Следует отметить, что гипогалактия (снижение лактации) нередко развивается у женщин, находящихся в нормальных условиях жизни. Различают две формы гипогалактии — первичную и вторичную.
Первичная гипогалактия чаще всего возникает на фоне общей инфантильности матери и плохо поддается лечению (в большей степени это обусловлено особенностями конституции организма). В таких случаях необходимо своевременно назначить ребенку докорм. Вторичная гипогалактия чаще всего наступает при нарушении самого процесса грудного вскармливания, когда по ряду причин не происходит достаточного опорожнения грудных желез и начинается процесс снижение выработки молока.
Одной из проблем в первый период кормления грудью является повышенная чувствительность сосков. Кроме этого, при неправильном положении ребенка у груди, может возникать болезненность при сосании, а в некоторых случаях и трещины сосков. Поэтому, при кормлении необходимо не только правильно прикладывать ребенка к груди, но и периодически менять положение ребенка, чтобы изменить силу давления сосания на разные участки соска. Другой причиной является недостаточное сосание, в результате которого голодный ребенок при начале кормления сосет более рьяно и, возможно, неправильно, а затем, не получив необходимый объем кормления, прекращает сосание. В этом случае лучше не ограничивать продолжительность кормления, прикладывая ребенка к груди не один раз. Допустимо кормить ребенка чаще, предотвращая тем самым как чрезмерно интенсивное сосание, так и застой молока в груди. Наиболее оптимальный вариант – проводить после каждого кормления контрольное взвешивание, определяя объем съеденного молока.
Чтобы у кормящей матери не было никаких осложнений, она должна правильно ухаживать за молочной железой:
·избегать излишнего мытья груди, особенно с мылом, так как при этом удаляется естественная смазка, защищающая кожу сосков.
·не пользоваться кремами и аэрозолями, раствором борной кислоты, так как они могут вызвать развитие аллергического дерматита.
·после кормления оставлять несколько капель молока на соске, чтобы они высохли на воздухе.
·соски всегда должны быть сухими.
При возникновении у ребенка молочницы, может произойти инфицирование сосков у матери, появится их болезненность. В этом случае необходимо проводить лечение, как ребенка, так и матери.
Нередко встречается психосоматическая болезненность сосков, когда мать испытывает чувство беспокойства и неуверенности в способности кормить ребенка грудью (особенно у первородящих женщин), особенно если ей приходится кормить ребенка в открытой палате или в присутствии других лиц.
Для борьбы со вторичной гипогалактией кроме нормализации режима и питания применяют облучение молочных желез ртутно-кварцевой лампой, УВЧ, стимуляцию ультразвуком. Назначают прием витаминов А, Е, никотиновой и глутаминовой кислот, апилака, гидролизата сухих пивных дрожжей.
Вместе с этим существуют и противопоказания для кормления ребенка материнским молоком. Абсолютными противопоказаниями к грудному вскармливанию со стороны матери являются:
-септические состояния
-активная форма туберкулеза
-тиф и малярия
-злокачественные новообразования, лейкемия
-заболевания почек, сопровождающиеся почечной недостаточностью с азотемией
-послеродовые психозы, тяжелые формы неврозов
-прием матерью в период лактации лекарственных препаратов, обладающих токсическим воздействием на новорожденного.
Относительными противопоказаниями к грудному вскармливанию являются:
-заболевания сердца с недостаточностью кровообращения
-выраженные формы гипертиреоза
-хроническая недостаточность питания
-гнойный мастит.
Со стороны ребенка – врожденная лактазная недостаточность. При этом необходим индивидуальный подбор молочных смесей для вскармливания новорожденного.
Меню для кормящей мамы. Диета и питание мамы в период грудного вскармливания
Содержание:

Питание женщины во время лактации должно быть максимально сбалансированным и безопасным для ребенка. Сегодня есть продукты, которые не только безопасны, но даже рекомендованы для включения в рацион в период кормления грудью. Они помогают восполнить потребность организма женщины в витаминах и микроэлементах.

Грудное молоко — идеальное питание для малыша
Идеальным питанием для новорожденного ребенка является грудное молоко. До сих пор не изобретен достойный заменитель женскому молоку. Ведь оно содержит самые важные для ребенка вещества в самых точных пропорциях, заданных самой природой. Грудное молоко легко переваривается и содержит все необходимые витамины, минералы и особые белки (лактоферрин, иммуноглобулины, лизоцим). Эти белки осуществляют защитную функцию в борьбе с патогенными микроорганизмами и формируют у малыша иммунитет. Материнское молоко от 2 до 4 раз снижает опасность возникновения у ребенка инфекции, аллергии, диабета, предотвращает ожирение у детей. Грудное вскармливание оказывает благотворное влияние на физиологическое, эмоциональное и психическое развитие детей, формирование их поведения, устойчивость к действию неблагоприятных внешних факторов. Да и маме кормление грудью идет на пользу: восстановление организма после родов происходит гораздо быстрее.
Польза грудного молока для малыша напрямую зависит от его количества и качества. Однозначно решить, достаточно ли в мамином молоке необходимых ребенку основных питательных веществ, витаминов и микроэлементов, можно только проведя химических анализ молока. Содержание белка в грудном молоке практически не зависит от количества белка, съедаемого мамой, а вот содержание жира, витаминов и минеральных веществ действительно может колебаться в зависимости от материнского рациона. Именно поэтому питание кормящей мамы должно быть полноценным и здоровым.

Во время лактации у кормящей мамы повышается потребность во всех пищевых веществах, особенно в витаминах и минералах, да и для ребенка материнское молоко — единственная пища, поэтому калорийность диеты кормящей мамы особенно в первом полугодии должна быть на 500-600 калорий больше, чем в период беременности.
Рацион кормящей мамы
Рацион должен включать все основные группы продуктов: мясо и рыбу, молоко и молочные продукты; яйца; хлеб, крупы, макаронные изделия; растительное и сливочное масла; овощи, фрукты, ягоды, плодоовощные соки; сахар и кондитерские изделия. Однако всё должно быть в меру, и рацион кормящей женщины должен обеспечивать абсолютную безопасность молока и отсутствие в нем целого ряда веществ, способных оказывать неблагоприятное влияние на организм младенца. Маме необходимо понимать, что продукты, которые она употребляет, с молоком попадают в организм ребенка. Одни продукты усиливают метеоризм и колики у малыша, другие могут вызвать аллергию. Чтобы не спровоцировать аллергических реакций следует сразу исключить из рациона шоколад, мед, цитрусовые, копченые, вяленые продукты, очень пряные и острые блюда, консервы, соления, маринады, колбасные изделия. Нежелательно употребление пищи, вызывающей брожение в кишечнике и тем самым — нарушение функции желудочно-кишечного тракта: винограда, больших количеств сахара и кондитерских изделий, сладких творожных паст и сырков, сладких безалкогольных напитков, сладких каш и других продуктов, содержащих большое количество сахара. Некоторые продукты, такие как капуста, чеснок, спаржа, лук, могут изменить вкус молока, и ребенок может отказаться от груди.
Что можно есть кормящей маме
Теперь несколько слов о том, что же все-таки можно есть. Как источник белка в рационе обязательно должно быть мясо: говядина, курица, нежирная свинина, а также рыба. Молочные продукты обеспечат организм кальцием. Фрукты и овощи обязательно должны входить в рацион кормящей матери. Рекомендуется начинать с яблок, затем можно вводить другие виды фруктов, желательно с минимальным содержанием кислоты. Овощи лучше употреблять зеленые, а «цветные» использовать в супах или овощных рагу. «Многие мамы акцентируют внимание на том, что хочется сладкого. Из сладостей лучше употреблять пастилу, мармелад, сухофрукты, варенье. Из мучных изделий рекомендуется песочное печенье, а от шоколадных тортов лучше отказаться», — советует Светлана Вахлярская, практикующий врач-педиатр Российской Детской Клинической больницы (г. Москва), специалист по иммунологии и ревматологии, эксперт компании HiPP.
Кормящей маме целесообразно питаться 5 — 6 раз в день, примерно за 30 минут до кормления ребенка (молоко для малыша придет как раз вовремя).

Продукты для повышения лактации
Количество грудного молока в большей степени определяется генетической предрасположенностью, чем диетой. Однако при нехватке грудного молока следует, прежде всего, обратить внимание на количество употребляемой жидкости. Питьевой режим кормящей матери является чрезвычайно важным для поддержания полноценной лактации. Мама должна выпивать дополнительно к обычному объему не менее 1 л жидкости (в виде чая, молока, соков, напитков и др.). Таким образом, пить нужно не менее 1,5-2 литров в день. Следует отметить, что нельзя сразу после родов вводить в рацион большое количество жидкости. Так, до начала лактации, в период выработки молозива, количество употребляемой жидкости (включая первые блюда, фрукты и овощи) должно ограничиваться 1 л. В противном случае с началом лактации, которое приходится в среднем на 2-4-е сутки после родов, количество молока может быть избыточным, что затруднит его отделение, в результате может развиться лактостаз.
Для повышения лактации можно употреблять специализированные продукты. Они рекомендованы к включению в рацион в период кормления грудью и помогают восполнить потребность в самых важных витаминах и микроэлементах: железо, фолиевая кислота, йод, витамины С, В1, В2, В6, В12, биотин, цинк. Несомненным достоинством специальных обогащенных соков является то, что женщина, не меняя традиционных привычек в питании, получает витамины и кальций в легкоусвояемой форме. Для повышения выработки молока рекомендуются также чаи с экстрактами лекарственных растений, являющихся натуральными стимуляторами лактации: анис, крапива, фенхель, тмин, мелисса.
Очень важным для кормящей матери является вопрос регулярной работы кишечника. Стул у кормящей женщины должен быть в идеале ежедневно либо не реже одного раза в 48 часов. Для профилактики запора необходимо включать в питание достаточно овощей и фруктов, кисломолочные продукты (натуральный йогурт без добавок сахара и фруктов), овсяную и гречневую каши, а также не забывать о соках, компотах и ягодах.
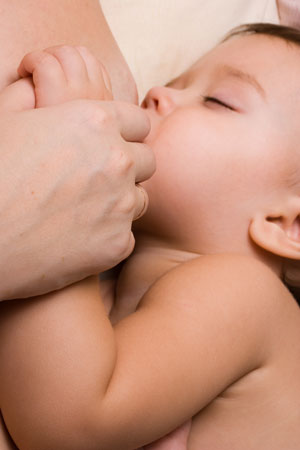
- белки, идеально подходящие ребенку, включая сывороточные альбумины и глобулины;
- жиры, хорошо усваиваемые ребенком;
- витамины и железо, необходимые ребенку для полноценного развития;
- минеральные соли и микроэлементы (кальций, фосфор, медь, цинк и другие), потребность в которых испытывает ребенок;
- достаточное количество воды, даже в жаркое время года;
- специальные ферменты (липаза, амилаза), способствующие расщеплению основных ингредиентов материнского молока;
- специальный белок лактоферрин, связывающий и удерживающий железо, что угнетает рост патогенной флоры в кишечнике ребенка;
- вещество таурин, необходимое для нормального построения сетчатки глаза, а также для оптимального развития и функционирования головного мозга ребенка;
- живые клетки крови (нейтрофилы, моноциты, лимфоциты), которые убивают патогенные бактерии в организме ребенка;
- антитела, защищающие ребенка от многих инфекционных заболеваний;
- опиоидные вещества, улучшающие сон ребенка.
Na danij moment primerno 80%rozdajutsja s potologijami.Davajte nebudem zabivat,4to vsje individualna!Odno vazna-zdorovje mali6a i poetomu lu46e 4em kormit grudju bit nemozet!!Vnimatelno nabljudajte za rebjenkam,obra6ajte vnimanie na ego malej6uju reakciju!Kone4no est gruppa ,ob6ih dlja vseh,produktov kotoruju lu46e isklju4it iz raciona- bobovie kulturi/garoh,fasol/kapusta,ono i ponjatna-gazi!citrusovie,zarenoe vjalenoe kop4jenoe mjasa!ostruju pi6u da i voob6e s pripravami pookuratnej!nu i t.d.
09.09.2009 00:57:14, libiteБред. Я пила сколько хотела и когда хотела. Если кормить по требованию и не мучить себя сцеживаниями после кормления — шансы получить застой очень низкие. То же самое с едой. Питаться надо в меру, и основываясь на продуктах данного региона. Я спокойно ела все фрукты и овощи, все было нормально. Надо просто внимательно смотреть на реакцию ребенка. А перестраховка — ето лишнее, на мой взгляд.
06.07.2009 11:28:30, YyyВсего 4 сообщения Прочитать обсуждение полностью.
Отправить свой рассказ для публикации на сайте можно на [email protected]
Методические рекомендации «Режим и диета кормящей матери»
Тамбовское областное государственное бюджетное профессиональное образовательное учреждение
«Тамбовский областной медицинский колледж»
Методические рекомендации
«Режим и диета кормящей матери»
Выполнил:
Преподаватель
Кирсанов Георгий Георгиевич
Тамбов 2015
Введение
Позаботиться о здоровье ребенка следует задолго до его рождения. Ведь еще до того момента, как он появится на свет и заявит о себе первым криком, его «биография» будет насчитывать те несколько месяцев, которые он провел в утробе матери. А это и есть начало его жизни – скрытое ото всех и ощущаемое только женщиной. Поэтому особенности течения беременности, предупреждение возможных осложнений, своевременное и правильное лечение заболеваний беременной имеют большое значение как для матери, так и для ребенка.
Актуальность данной темы будет заключаться в необходимости правильного питания матери для сохранения собственного здоровья и здоровья ребенка; особенно с учетом стрессоватости и уровня современной жизни.
Существует две цели моей курсовой работы:
Рассмотреть диетический рацион питания для женщин в период беременности и кормления. Выявить закономерности питания, необходимые вещества и калорийность в этот период.
Разработать примерное меню для кормящих и беременных женщин.
Прочитав первый раздел, вы можете узнать о том, как правильно питаться, чтобы роды прошли легко, и чем нужно питаться в последний триместр беременности, а также о заболеваниях беременной женщины. А из второго раздела вы узнаете о рационе питания кормящей женщины и о вскармливании недоношенных детей.
1. Диета беременной женщины
1.1 Диета в первой и во второй половине беременности
Питание здоровых беременных женщин зависит от сроков беременности, характера труда, роста, массы тела и других факторов. В первую половину беременности(1-4 месяцев) потребность в пищевых веществах и энергии соответствует таковой для женщин различных групп интенсивности труда. К концу этого периода суточная потребность в энергии возрастает на 100-150 ккал., а во второй половине беременности (5-9 месяцев) – на 300-350 ккал., достигая в среднем 2900 ккал в день. Если беременная переходит на сидячий образ жизни, такое потребление энергии может быть избыточным и вести к ожирению. Среднее увеличение массы тела во второй половине беременности не должно превышать 300-350г в неделю, а за весь период беременности -8-10кг. Если беременная по состоянию здоровья находиться на постельном режиме, потребность в энергии снижается на 20-30%.
В первой половине беременности рекомендуется 4-разовое питание, во второй 5-разовое с исключением обильных (более 30-35% суточной энергоценности и массы) приемов пищи. После еды не следует лежать, отдых должен быть активным. В последние 1-2 месяца беременности желателен 6-разовый режим питания.
Во второй половине беременности в связи с увеличением массы плода, ростом матки, плаценты, молочных желез потребность в белках возрастает до 100г в день, из которых 60% должны составлять полноценные животные белки: за счет мяса и рыбы примерно30%, молочных продуктов-25%, яиц-5% Количество жиров и углеводов в этом периоде – соответственно 100-105г и 400-420г в день. Растительных жиров должно быть 30% от общего количества жира. При избыточной массе тела беременной энергоценность рациона снижают за счет жиров и углеводов. Также во второй половине беременности на 20-30% увеличивается потребность в витаминах. Желательно включение в рацион отвара из шиповника и пшеничных отрубей, дрожжевого напитка, прием в зимнее – весенний период 1-2 таблеток поливитаминов в день. Избыточное потребление витаминных препаратов вредно для беременных.
Примерный суточный продуктовый набор для второй половины беременности: мясо-120г, рыба-100г, творог-150г, молоко и кисломолочные напитки-450г, масло сливочное-15г, сметана-30г, яйца-1шт., масло растительное-25г, сахар-50г, хлеб ржаной и пшеничный – по 100г, крупа и макаронные изделия-60г, картофель-200г, различные овощи-550г, фрукты, ягоды или их соки-200г.
1.2 Диета в последние месяцы беременности
Ученые, которые исследовали взаимосвязь между питанием во время беременности и легкими родами, пришли к выводу, что в последнем триместре беременности женщине полезно следовать определенной диете. Правильное питание позволяет настолько хорошо подготовиться к родам, что не потребуется никакого хирургического вмешательства. Да и малыш родится здоровым!
Если вы хотите добиться такого же результата, то в этом вам поможет специальное меню. Благодаря ему ткани станут настолько эластичными, что разрывы не появятся. Если вы считаете этот аргумент достаточно веским, то тогда приступайте!
1. За несколько месяцев до родов перейдите на 5-разовое питание. Оптимальный интервал между приемами пищи-3-3,5 часа. За это время полезные вещества усвоятся лучше.
2. Ешьте понемногу, но часто, чтобы не перегружать желудок.
3. В первой половине дня старайтесь есть калорийные блюда (рыба, мясо), которые дольше задерживаются в организме.
4. Во второй половине дня отдавайте предпочтение легкоусвояемым продуктам (овощные, крупяные блюда). Они не перегружают желудочно-кишечный тракт и не возбуждают нервную систему.
5. Помните о том, что творог-исключение из правил. Лучше всего он усваивается утром.
6. Старайтесь чередовать легкие блюда с более калорийной пищей – тогда чувство голода не будет вас мучить.
За три недели до родов. В этот период диетологи советуют постепенно исключать из рациона рыбу и мясо. Пора переходить на жиры растительного происхождения (кукурузное, оливковое, подсолнечное масла, орехи). Они заряжают организм энергией. А избыток животного белка снижает эластичность тканей промежности и способствует появлению разрывов при родах. Поэтому на время вам стоит отказаться и от яиц. Крупы, печеные овощи, свежие соки, постные супы, кефир вам особенно полезно. Эти продукты повысят эластичность тканей.
За две недели до родов. Сейчас особенно важно обратить внимание на проблемы с пищеварением. Если вы страдаете от запоров, то пора исключить из меню каши и хлеб. Это поможет кишечнику оставаться незагруженным. Используйте только хлебобулочные изделия из отрубей. Клетчатка поможет отрегулировать работу кишечника. Кисломолочные продукты, салаты, свежие фрукты и тушеные овощи увеличивают секрецию пищеварительных соков и усиливают ферментативную активность.
За неделю до родов. Доказано, что кисломолочные продукты возбуждают нервную систему. Временно исключите их из своего меню. Откажитесь пока и от молока. В нем содержаться элементы, которые участвуют в формировании костной ткани. Употребляйте вареные овощи, сухофрукты, салаты из свежих плодов. Они обогатят организм пищевыми волокнами.
1.3 Меню на неделю для женщины перед родами
Понедельник
Завтрак:
Второй завтрак:
Обед:
Полдник:
Ужин:
Вторник
Завтрак:
Второй завтрак:
Отварной язык с овощами, приготовленными на пару
Свежевыжатый сок из яблока и сельдерея
Обед:
Полдник:
Ужин:
Среда
Завтрак:
Второй завтрак:
Обед:
Салат из свежих овощей с растительным маслом
Суп с субпродуктами (печень, почки, сердце)
Полдник:
Ужин:
Четверг
Завтрак:
Второй завтрак:
Обед:
Полдник:
Ужин:
Пятница
Завтрак:
Сок из цитрусовых (лимон, апельсин, мандарин)
Печеночный пудинг
Второй завтрак:
Обед:
Полдник:
Ужин:
Суббота
Завтрак:
Второй завтрак:
Обед:
Полдник:
Ужин:
Воскресенье
Завтрак:
Второй завтрак:
Обед:
Полдник:
Ужин:
1.4 Заболевания беременной женщины
В случаях заболеваний беременных женщин, при которых требуется лечебное питание, используют номерную систему диет, изменяя их энергоценность и химический состав с учетом принципов рационального питания беременных. Последнее допустимо в тех случаях, если не возникает противоречия в диетотерапии конкретных заболеваний и больная не находится на строгом постельном режиме. Однако возможны заболевания, свойственные только беременности и объединяемы понятием «токсикоз беременных». Различают ранние и поздние токсикозы — соответственно в первые месяцы и в последние 2-3 месяца беременности. Для ранних токсикозов характерны тошнота, рвота, слюнотечение; для поздних – нарушение обмена веществ, функций почек, печени, сердечно-сосудистой, отеки.
При ранних токсикозах, сопровождаемых частыми рвотами, организм обезвоживается, теряется масса тела. При тяжелых рвотах (20-30 раз в сутки) прием пищи невозможен и необходимо внутривенное питание. В более легких случаях рекомендуется питание, назначаемое во второй половине беременности, но с ограничением на 20-25% углеводов и увеличением содержания поваренной соли (15г). Пищу хорошо проваривают и готовят преимущественно протертой. Принимать ее следует через каждые 2-3 часа, небольшими порциями, слегка подогретой, желательно лежа. Жидкую и плотную пищу лучше употреблять раздельно. Жидкость не ограничивают, но питье следует давать малыми порциями (50-100г). Целесообразны разгрузочные дни: яблочные (в виде пюре), компотные, творожно — сметанные.
При поздних токсикозах рацион должен содержать требуемое для беременных, но не избыточное количество белка, в первую очередь – за счет молочных продуктов, особенно творога. Жиры ограничивают до 60-80г в день, а при выраженном нарушении жирового обмена – до 40-50г. Тугоплавкие жиры исключают. В связи со сдвигом кислотно-основного состояния организма в кислотную сторону желательна преимущественно молочно-растительная диета с повышенным содержанием овощей и плодов. Целесообразна замена сахара медом. При нарушении функций почек, артериальной гипертонии, отеках назначают бессолевую диету, свободную жидкость ограничивают 0,6-0,8л в день, увеличивают в рационе богатые калием продукты. В этих случаях наиболее подходящей является диета №7 с увеличением содержания животного белка до необходимой беременным потребности. При преобладании нарушений в печени питание строится на основе диет №5а и 5. При поздних токсикозах полезны 1-2 раза в 10 дней разгрузочные и специальные диеты.
2. Рацион и питание беременной и кормящей женщины
2.1 Режим и диета кормящей матери
Для достаточно полноценной лактации важно правильное питание уже в период беременности, что позволяет обеспечить наиболее оптимальный процесс формирования и роста плода, а также подготовить организм женщины к будущей лактации.
Суточный рацион беременной и кормящей грудью женщины должен содержать 100-130г белка, около 100г жира, 400-500г углеводов, необходимое количество минеральных солей, особенно кальция, фосфора, а также витаминов. Потребление жидкости кормящей женщиной составит до 2 литров в сутки, достаточный диурез свидетельствуют об адекватном содержании жидкости в диете. Неверным является мнение о лактогенном действии таких продуктов, как молоко, пиво, овсяная каша и чай. Полноценное питание кормящей матери может быть обеспечено при ежедневном употреблении в пищу 180-20г мяса,50 г масла, 1 яйца, 800г овощей и фруктов, не более 500г хлеба. Особенно важно включать в рацион фрукты, овощи, свежую зелень, ягоды, овощные и фруктовые соки и соблюдать режим питания в течение дня. Избыточное потребление кормящей матерью молока или молочных продуктов (более 0,5 литра в сутки) может вызвать сенсибилизацию организма ребенка к белку коровьего молока! Рациональное полноценное питание необходимо сочетать с правильным режимом, что во многом предупреждает гипогалактию. Кормящая мать должна находиться в спокойной обстановке, достаточно отдыхать, выполнять умеренную физическую работу, гулять на свежем воздухе и спать не менее 8-9 ч в сутки. Совершенно недопустимы курение и употребление спиртных напитков. Некоторые препараты, например мышьяк, барбитураты, бромиды, йодиды, медь, ртуть, салицилаты, опиум, атропин, ряд антимикробных средств (сульфаниламиды, левомицетин, метронидазол), антитиреоидные препараты, противоопухолевые средства, гидразиды изоникотиновой кислоты, могут передаваться с молоком и воздействовать на организм ребенка. Поэтому кормящая мать по возможности не должна принимать лекарств.
Однако гипогалактия нередко развивается у женщин, находящихся в нормальных условиях жизни. Различают гипогалактию первичную и вторичную. Первичная гипогалактия обычно возникает на фоне общей инфантильности матери и плохо поддается лечению. В таких случаях необходимо своевременно назначить ребенку докорм. Женщины, особенно первородящие, нередко расстраиваются от предположения, что у них мало молозива или молока, из-за повышенной чувствительности сосков или ощущения переполненности грудных желез на 4-5-й день после родов. Чувствительность сосков является одной из проблем в первый период кормления грудью. Основной причиной болезненности и трещин сосков является неправильное сосание, обусловленное неправильным положением ребенка у груди. При кормлении необходимо менять положение ребенка, чтобы изменить силу давления сосания на разные участки соска ругой причиной является недостаточное сосание, в результате которого голодный ребенок сосет более рьяно и, возможно, неправильно. В этом случае не нужно ограничивать продолжительность кормления. Лучше кормить ребенка чаще, предотвращая тем самым как чрезмерно интенсивное сосание, так и застой молока в груди.
Чтобы избежать появление трещин и болезненности сосков, кормящая мать должна правильно ухаживать за молочной железой:
1. избегать излишнего мытья желез, особенно с мылом, так как при этом удаляется естественная смазка, защищающая кожу сосков.
2. Не пользоваться кремами и аэрозолями, раствором борной кислоты, так как они могут вызвать развитие аллергического дерматита.
3. после кормления оставлять несколько капель молока на соске, чтобы они высохли на воздухе.
4. держать соски на открытом воздухе столько, сколько можно, по крайней мере, ночью.
5. соски всегда должны быть сухими.
Если ребенок сосет правильно и в правильном положении, а соски остаются чувствительными, следует искать другие объяснения.
Возможно, что у ребенка молочница, тогда у матери могут инфицироваться соски, появится их болезненность. В этом случае необходимо лечить мать и ребенка. Может иметь место психосоматическая болезненность сосков, особенно у первородящих женщин, если мать испытывает чувство беспокойства и неуверенности в способности кормить ребенка грудью.
Мать может чувствовать себя неловко, если ей приходится кормить ребенка в открытой палате или в присутствии других лиц. Тревожное настроение женщины может быть связано и с тем, что она беспокоится о происходящем в ее отсутствии дома, о том, что произойдет, когда она вернется домой. Внимательный врач должен своевременно выявлять эти переживания ( особенно если это первородящая женщина) и тактичными объяснениями помочь избежать их или свести к минимуму.
Для борьбы со вторичной гипогалактией кроме нормализации режима и питания применяются облучение молочных желез ртутно кварцевой лампой, УВЧ, стимуляция ультразвуком, необходимы витамины А, Е, никотиновая и глютаминовая кислота, апилак, гидролизат сухих пивных дрожжей.
Противопоказаниями для кормления ребенка материнским молоком могут быть причины, связанные со здоровьем детей и матерей.
Абсолютными противопоказаниями к грудному вскармливанию являются:
— септические состояния
— активная форма туберкулеза
— тиф и малярия
— злокачественные новообразования, лейкемия
— заболевания почек, сопровождающиеся почечной недостаточностью с азотемией
— врожденные нарушения метаболизма у ребенка (галактоземия, фенилкетонурия, болезнь «кленового сиропа»)
— послеродовые психозы, тяжелые формы неврозов
— прием матерью в период лактации лекарственных препаратов, обладающих токсическим воздействием на новорожденного.
Относительными противопоказаниями к грудному вскармливанию являются:
— заболевания сердца с недостаточностью кровообращения
— выраженные формы гипертиреоза
— хроническая недостаточность питания
— гнойный мастит.
2.1 Вскармливание недоношенных детей
Организация питания недоношенных детей – сложная и ответственная задача, многие вопросы которой остаются спорными и до конца нерешенными. Недоношенные дети очень чувствительны к недостатку питания, что обусловлено крайне ограниченными запасами белка, жира и энергии. Соотношение поверхности и массы тела у недоношенного ребенка очень высокое, это также определяет более высокую потребность в пищевых веществах и энергии, хотя способность к перевариванию, всасыванию и обмену пищевых веществ ограничена.
Необходимо учитывать, что даже при одинаковой массе тела и степени физиологической незрелости недоношенные дети могут значительно отличаться по своему состоянию, адаптационным возможностям и способности усваивать пищевые вещества. В зависимости от возраста, массы тела ребенка, внешних температурных условий потребность в энергии составляет от 110 до 150 ккал/кг (несколько меньше в 1-ю неделю жизни – 50-100 ккал/кг).
Потребность в белке у недоношенных детей относительно высока. Однако при повышенном введении его с пищей может развиться токсический эффект, что обусловлено незрелостью метаболических процессов. Поэтому количество белка в 1-й месяц, по мнению большинства авторов, должно составлять 2,5-3 г/кг массы тела, для детей старше 1 месяца – 3-3,5 г/кг. Потребность в жирах у недоношенных почти такая же, как и у доношенных: в первом полугодии – 6,5-7 г/кг и 6,5-5,5 г/кг – во втором полугодии, хотя утилизация их, в частности насыщенных жиров, ограничена. За счет смеси растительных и животных жиров должно быть обеспечено 40 – 50% калорийной потребности организма. Количество углеводов , необходимое недоношенному,- 12-14 г/кг массы тела, то есть примерно такое же , как и доношенных. У недоношенных детей высока потребность в кальции, фосфоре вследствие активной минерализации скелета, у них рано (уже со 2-го месяца жизни) развивается недостаток железа. В связи с большой напряженностью обмена веществ таким детям требуется повышенное количество витаминов. В рекомендациях Американской педиатрической ассоциации (1985) величина потребности недоношенного ребенка (при массе тела 800-1200г.) в энергии составляет 130 ккал/кг массы в сутки, в белках – 4 г/кг массы и в минеральных веществах соответственно: натрия – 80 мг/кг, калия -97 мг/кг, фосфора – 140 мг/кг, кальция – 280мг/кг, магния – 10мг/кг массы тела.
У глубоконедоношенных детей (1500г и менее) может отсутствовать сосательный и глотательный рефлексы. В таких случаях ребенка в первые 1-2 недели кормят через зонд, используя соответствующий зонд, соединенный с 10- или 20-граммовым шприцем. При этом зонд вводят через нос на глубину 10-13см. При появлении сосательного рефлекса ребенка прикладывают к груди, а при активном сосании – кормят ребенка только грудью. Так как сосание груди требует от недоношенного ребенка больших энергетических затрат, некоторые авторы рекомендуют до и после кормления делать ребенку 3-5 минут ингаляцию увлажненного кислорода.
Обычно недоношенных детей кормят 7-8, а глубоконедоношенных до 10 раз в сутки. По мере нарастания массы тела число кормлений сокращают до 6. Калорийность пищи должна составлять в первые 3 дня 40-60 ккал, к 7-8-му дню – 70-80 ккал, 10-14-му – 100-120 ккал, а в месячном возрасте – 135-140 ккал/кг массы тела. С 2-месячного возраста расчет калорийности проводится с учетом массы тела при рождении. Так, детям, родившимся с массой более 1500г, калорийность снижается до 130-135 ккал/кг массы тела. У детей, родившихся с массой 1000-1300г, до 3-месячного возраста калорийность пищи должна составлять 140ккал/кг массы тела, а в 4-5 месяцев – 130 ккал/кг.
Суточное количество пищи для недоношенного ребенка в первые 10 дней может быть рассчитано по формуле Роммеля, по которой на каждые 100 г массы тела назначается столько молока, сколько ребенку дней, плюс 10. Например, на 3-и сутки ребенку с массой 1500г суточное количество молока = (3 + 10) * 15 = 195 мл.
В последнее время большое внимание уделяется вопросам вскармливания глубоконедоношенных (маловесных – около 1000г) детей, у которых потребность в пищевых веществах несколько отличается. Так, потребность в энергии составляет 140 ккал/кг в сутки за счет высокоутилизируемых источников, белка 2,5 – 4г/кг в сутки при соотношении сывороточных белков к казеину, близком к таковому в женском молоке, воды – 150 – 200 мл/кг в сутки. Жиры должны обеспечить 40% суточной энергетической ценности рациона, углеводы – до 55%.
При искусственном вскармливании количество белка для недоношенного составляет 3,5 – 4 г/кг массы тела.
Белки в рационе недоношенных детей обычно рассчитывают на должную массу тела.
Из адаптированных смесей для вскармливания недоношенных детей используют смеси «Малютка», «Алеся-1» (Беларусь), «Новолак-ММ (Россия), «Препилтти»(Финляндия), «Ненатал»(Голландия), «СМА Анатом»(США), «Прематалк»(Англия), «Виталакт» и «Ладушка» (Украина) и др. Хорошо использовать для кормления недоношенных детей ацидофильные варианты этих смесей, смеси и молоко, обогащенное специальными биологическими активными добавками:
1. БАД-1 – с добавлением бифидумбактерина
2. БАД-1-л – с добавлением лизоцима
3. БАД-2 – с лизоцимом и бифидумбактерином
4. БАД-ИГ – со специфическим противостафилококковым иммуноглобулином.
Между кормлениями и во время ночного перерыва недоношенному ребенку небольшими порциями дается жидкость. Потребность в ней составляет 200 – 250 мл/кг массы тела (более 80% за счет молока или смеси). Обычно дополнительно к молоку дают смесь физиологического раствора и 5% раствора глюкозы в соотношении 1:1.
С месячного возраста рекомендуется овощной отвар. В питании недоношенных детей важно предусмотреть раннее введение соков и прикорма для удовлетворения их повышенной потребности в витаминах и минеральных солях. Соки начинают давать детям с 3-4 –й недели жизни в постепенно возрастающей дозировке, как и доношенным детям, после еды. Набор соков может быть таким же, как и у доношенных детей. С 2-месячного возраста недоношенный ребенок должен получать фруктовое пюре начиная с 1/2 чайной ложки до 50г – в первом полугодии и до 100г – к концу года. Яичный желток, как и доношенным детям, дают с 3 – месячного возраста. Первый прикорм в виде овощного пюре начинают давать с 4 месяцев.
С целью профилактики анемий ряд авторов с 4-5-месячного возраста рекомендует недоношенным детям пюре из мяса и печени. В 5 месяцев начинают давать второй прикорм в виде молочной каши, с 7-8 месяцев вводится третий прикорм – кисломолочные продукты (биолакт, кефир, ацидофильное молоко и др.).
Чтобы добиться правильного развития недоношенного ребенка, нужно регулярно контролировать нарастание массы тела и своевременно осуществлять коррекцию питания. Расчет питания следует проводить не реже одного раза в месяц, а при плохой прибавке в массе – еженедельно.
2.2 Меню кормящей женщины
Первый завтрак: каша молочная или творог со сметаной или кефиром. Чай или кофе с молоком, хлеб с маслом и сыром.
Второй завтрак: сосиски с картофелем и салат из свежих овощей. Сок или отвар шиповника.
Обед: винегрет, щи свежие (или из квашеной капусты) на мясном бульоне. Тефтели с рисом. Свежие (или мороженые) ягоды, фрукты с молоком.
Ужин: котлеты капустные или морковные с молочно-мучным соусом. Пудинг крупяной на молоке с вареньем.
Перед сном: стакан кефира или простокваши с сахаром.
Заключение
В заключении своей работы хочу ещё раз подчеркнуть, что питание беременных женщин зависит от сроков беременности, характера труда, роста, массы тела и других факторов.
Также хочу повторить, что в ежедневный рацион беременной и кормящей женщины, должно входить: молоко (0,5-1л), мясо, или рыба, или яйцо (одно в день), свежие овощи и фрукты, салат, морковь, яблоки, сваренные овощи (картофель, свекла), ржаной хлеб, каши (овсяная, гречневая и другие), масло (сливочное и растительное).
Питание женщины после родов должно быть таким же разнообразным и высококачественным, как и во время беременности.
Список используемой литературы:
Аксарина Н.М. Воспитание детей раннего возраста. — М.: Просвещение, 1981.
Амосов Н.М. Здоровье и счастье ребенка. – М.: Знание, 1979-95с.
3. М. А. Ананьева. Москва. Медицина 1974.
4. М. М. Гурвич. Диета для здоровья. Москва 1995
5. И. И. Гребешевой «Ваш ребенок» Москва Медицина 1990.
С. Г. Грибакин «Мой ребенок» Санкт-Питербург 1986.
Дела Торе А. Ошибка родителей. — М.: Прогресс, 1984-134с.
Ребенок и уход за ним / Под ред. М.П.дроко.-5-е изд. — Ми.: ООО «Попурри чуда» 2004-848с.
Л. В. Дружинина. Мы ждем ребенка. – М.: Просвещение, 1978.
Еренков В.А. Детское питание. – М.: Просвещение, 1981.
Журнал «Самая. Мама это я». №4 2007 апрель.
В. И. Кулакова. Москва. Медицина 1986
О. В. Макеевой Здоровье женщины. Издательство «Медицина» Москва 1965.
Мурзалеева Х. Е. Что должна знать каждая женщина. Издательство «Казахстан» 1966.
Б. Л. Смоленский, Ж.И.Абрамова. Справочник по лечебному питанию для диет-сестер и поваров. Медицина 1984.
Режим и питание кормящей женщины
Следует помнить, что объем лактации, зависит почти исключительно от частоты прикладывания ребенка к груди, от интенсивности сосания. Именно поэтому период кормления грудью не требует назначения каких-либо необычных калорий или особенных рационов и диет.
Калорийность питания матери, если вырабатывается до 1 литра молока в день, должна быть повышена в среднем на 700 ккал.
Необходимо брать во внимание тот факт, что повышенная потребность в энергии и основных нутриентах при лактации частично удовлетворяется за счет внутренних ресурсов. Женщина за период беременности при нормальном питании накапливает запасы питательных веществ, которые потом используются для компенсации увеличения потребности в них на протяжении первых месяцев лактации.
Исходя из этих позиций, питание женщины до и во время беременности имеет для нормальной лактации не менее важное значение, чем во время кормления грудью.
Кроме этого, исследования показали, что во время лактации значительно повышается эффективность обмена веществ, в результате чего пища усваивается существенно полнее, чем обычно.
Поэтому в современной нутрициологии большое внимание уделяют не количественному, а качественному составу питания женщины, которая кормит. Рацион питания должен быть сбалансированным по составу всех питательных веществ. От этого зависит качество материнского молока, что существенно отмечается на формировании здоровья ребенка.
Например, целесообразно ввести в рацион питания женщин, которая готовится стать матерью, и затем в период беременности, и в период кормления грудью молоко «Clinutren optimum» фирмы «Nestle». Данный продукт обеспечивает организм женщины необходимыми питательными веществами в период подготовки к беременности. Также обеспечивает повышенные потребности женщин в белках, жирах, углеводах, витаминах и минералах в период беременности и кормления грудью. Обеспечивает поступление белков, незаменимых аминокислот, витаминов, минералов в организм женщины и плода. Уменьшает выраженность симптомов раннего токсикоза беременности и анемии, улучшает самочувствие. Clinutren optimum особенно необходим женщинам, которые нуждаются в диетотерапии по медицинским показаниям: анемия, токсикоз беременности, многоплодная беременность, пред- и послеоперационный период при кесаревом сечении, а также для поддержания идеальной массы тела.
Табл.4
Рекомендованный суточный перечень продуктов и энергетическая
ценность рациона питания женщины в период кормления грудью
Продукты
Вес, г
1
2
Мясо и мясные продукты
120
Рыба и рыбные продукты
100
Сыр нежирный
100
Яйца
1 шт
Кефир и др. кисломолочные продукты
200
Молоко
300
Сметана
30
Масло сливочное
15
Масло растительное
30
Сахар, мед, варенье
60
Хлеб житний
120
Хлеб пшеничный
120
Мучные продукты (сдоба)
100
Крупы и макаронные изделия
60
Картофель
200
Овощи разные
500
Фрукты, ягоды
300
Сок фруктовый, ягодный
200
Орехи
20
Энергетическая ценность
3220 ккал
Водный режим кормящей женщины должен быть достаточным (не менее 2 литров в сутки, включая супы, молоко и кисломолочные продукты, чай, отвары). Избыточное потребление жидкости не приводит к повышению лактации, а вызывает увеличение нагрузки на сердечно-сосудистую систему, почки и может, наоборот, угнетать лактацию. Показателем достаточного потребления жидкости будет выделение нормального количества мочи светло-жёлтого цвета и отсутствие жажды.
Контроль над адекватностью питания кормящей женщины кроме удовлетворительного состояния ребенка, выражается в оценке динамики массы тела женщины. Как правило, во время лактации отмечается постепенное снижение массы тела женщины на 500-1000 г в месяц на протяжении 4-6 месяцев после родов.
Женщина, которая кормит, должна принимать пищу 5-6 раз в сутки в удобное для неё время и с равномерным распределением объёма и питательной нагрузки на протяжении дня.
Для улучшения секреции и выделении молока за 15-20 минут до кормления рекомендуется женщине выпить 200-250 мл теплого питья (чай с молоком, отвар трав, компот и др.).
Пища должна быть качественной, вкусной и разнообразной. Преимущество отдают свежим продуктам в отваренном и в тушеном виде.
Употребление пережаренных продуктов, концентрированных бульонов, пряностей, консервов, избыточное количество соли может вызывать раздражение слизистой оболочки желудочно-кишечного тракта ребенка, появление у него кишечных колик, диспепсических расстройств, аллергии.
Недопустимым является употребление крепкого кофе, алкогольных напитков, в том числе пива, поскольку проникновение их через материнское молоко в организм ребенка может вызвать у него неврологические нарушения, также влиять на развитие ЦНС.
Кормящая женщина должна иметь возможность полноценно отдыхать, достаточное время пребывать на свежем воздухе, избегать тяжелого физического труда.
Правильное питание для кормящих мам
Правильное питание кормящей мамы является основным и важным моментом, который интересует большинство женщин. Изучив свойства многих продуктов, можно прийти к выводу, что молодой маме практически ничего нельзя есть. Однако при скудном и недостаточном рационе может пострадать не только организм женщины, но и организм её малыша, поэтому необходимо изучить правильное питание для кормящих мам.
Калорийность
Во время лактации женщина должна нести ответственность за здоровье ребёнка, обеспечивая его полноценным питанием. Количество и качество грудного молока напрямую зависит от того, что употребляет молодая мама. Как известно, в лактационный период калорийность рациона кормящей женщины должна повышаться примерно на 600 ккал, что полностью исключает какие-либо диеты.
Режим питания
Кормящим женщинам рекомендуется кушать небольшими порциями 5-6 раз в сутки, особенно перед кормлением ребёнка, что способствует увеличению количества молока. Более того, такой режим удобен молодой мамочке, так как она может принимать пищу в спокойной обстановке, пока малыш спит.
Разнообразие питания
Если какой-нибудь продукт полностью отсутствует в рационе питания, это может спровоцировать авитаминоз не только у женщины, но и у ребёнка, поэтому меню молодой мамы должно быть разнообразным. В противном случае организм малыша может получить большой стресс, что приведёт к отказу от груди и проблемам с желудочно-кишечным трактом.
Очень важным моментом в правильном питании является постепенное введение необходимых организму продуктов, которые могут негативно отразиться на самочувствии малыша. Особенно это касается тех кормящих матерей, которые имеют ребёнка в возрасте до 4 месяцев, когда практически ни одна ночь не проходит спокойно, без кишечных расстройств и колик у малыша.
Роль жидкости в питании кормящих мам
После родов женский организм теряет очень много жидкости, которую необходимо восполнить, чтобы избежать обезвоживания. Ко всему прочему, от количества потребляемой жидкости зависит количество вырабатываемого грудного молока. Для кормящих мам рекомендуется увеличить вдвое употребление жидкости, особенно в летний период.
Рацион питания кормящей мамы
Правильное питание для кормящих мам обязательно должно содержать отваренное нежирное мясо: телятину, свинину и птицу (осторожнее с курицей, разрешается только филе грудок в ограниченном количестве, лучше индейка), а также продукты богатые белком, такие как рыба, яйца и молочные продукты. Кисломолочные продукты, например творог, ряженка, сметана и кефир, значительно улучшают процесс пищеварения и у матери, и у ребёнка. Всему нужно знать меру, иначе у малыша может возникнуть аллергия. Следует внимательно отнестись к молоку: кормящей маме разрешается ограниченное количество кипяченого, разбавленного молока, иначе у малыша может быть аллергия.
Важным компонентом в рационе кормящей мамы являются разнообразные фрукты и овощи, которые содержат клетчатку, необходимую для хорошей работы кишечной и пищеварительной систем. Кроме того, фрукты и овощи обогащают организм полезными микроэлементами и витаминами, которые не смогут заменить никакие синтетические препараты. Рекомендуется употребление различных каш, например овсяной, гречневой и пшённой, которые содержат полезные пищевые волокна.
Запрещённые продукты питания в период лактации
Правильное питание для кормящих мам полностью исключает употребление жирных, копчёных, солёных и маринованных блюд. С осторожностью необходимо относиться к потреблению лука и чеснока, так как эти овощи способны испортить вкусовые качества грудного молока. Также рекомендуется ограничить количество продуктов, которые способны вызвать в кишечнике процесс брожения, например сахара, винограда, сладостей и кондитерских изделий.
Педиатры советуют кормящим матерям исключить из меню красные яблоки, мандарины, апельсины и грейпфруты, так как эти продукты могут спровоцировать сильнейшие аллергические реакции у грудных детей. К опасным аллергенам также относятся креветки, арахис, шоколад, раки и клубника, помидоры. Чтобы не навредить малышу кормящая мама должна составить своё собственное меню, которого следует неукоснительно придерживаться.
Напитки для кормящих мам
Идеальным напитком в период лактации считается обычная питьевая вода, конечно же, не из-под крана, чтобы избежать попадания в грудное молоко болезнетворных бактерий, которые несут большую угрозу слабому детскому организму. Рекомендуется употреблять чистую родниковую воду или очищенную при помощи фильтра.
Из рациона необходимо исключить газированные напитки, так как содержащиеся в них газы нередко возбуждают в кишечнике процесс брожения, в результате чего ребёнок страдает от колик. Кроме того, различные лимонады содержат множество красителей и консервантов, способных с лёгкостью проникать в молоко.
Педиатры рекомендуют кормящим мамочкам постепенно вводить в свой рацион соки из зелёных яблок, так как красные могут вызвать аллергию. Также следует воздерживаться от потребления цитрусового, томатного и виноградного соков. Очень важно включать в свой рацион кисломолочные и молочные напитки.
Крайне опасно во время лактации употреблять алкоголь, так как он легко проникает в детский организм через грудное молоко и вызывает сильнейшее алкогольное отравление. Употребление алкогольных напитков кормящей женщиной в небольших количествах нередко приводит к заторможенному развитию у ребёнка умственных и физических способностей.
Очень осторожно следует пить чай или кофе, так как эти напитки часто негативно действуют на нервную систему ребёнка. Чтобы включать в свой рацион такие продукты необходимо проконсультироваться с врачом, который поможет выбрать полезный для лактации чай.
Исходя из всего вышеперечисленного, становится понятно, что правильно составленный для кормящей мамы рацион питания поможет в дальнейшем избежать больших проблем со здоровьем малыша. Консультанты по грудному вскармливанию всегда помогут сделать правильный выбор необходимых и полезных продуктов, грамотно составить меню и оградить ваше чадо от многих неприятностей.
Источник>>>
Наверх>>>