Дисплазия у детей: причины и лечение
Дисплазия у детей (МКБ-10: М24.8) в наши дни становится все более распространенной патологией. В большинстве своем речь идет о врожденных нарушениях физического развития, которые проявляются в первые шесть месяцев жизни малыша. Чаще всего во врачебной практике встречают дисплазию коленного и тазобедренного сустава. О том, какие причины вызывают появление дисплазии у детей, а также о том, как проводится лечение этой патологии, расскажем в нашей статье.
Общие причины развития
Большое влияние на врожденную дисплазию оказывает образ жизни с питанием матери в период вынашивания плода. Причин для возникновения недуга может быть очень много. К основным факторам следует отнести гормональные расстройства с нарушением обменных процессов у женщины, которая находится в положении. Нехватка кальция в материнской крови является едва ли не главной причиной, из-за чего у ребенка впоследствии развивается дисплазия. Негативное воздействие оказывает употребление алкоголя, а кроме того, наркотиков или никотина в том случае, если будущая мать курит. Кроме того, дисплазия суставов у детей может сформироваться под влиянием следующих факторов:
- Передача плохой наследственности.
- Присутствие сильного токсикоза у матери, а также гестоз.
- Инфекционные болезни, которые были перенесены женщиной в период ее беременности.
- Жизнь в плохой экологии.
- Вредная работа.
- Наступление поздней беременности.
- Наличие избыточного веса матери во время беременности.
- Неправильное положение плода в утробе.
Как определяется дисплазия у детей?
Чтобы предотвратить необратимые последствия, которые могут последовать из-за запущенности заболевания, необходимо своевременно определить развитие этой болезни. Выявить патологию тазобедренного сустава самостоятельно удастся лишь в случае ее очевидного проявления. Зато болезнь коленного сустава определяется проще, так как эта патология визуально видна.
Дисплазию у детей до года можно установить сразу же после того, как мать с грудничком окажутся дома. Нужно распеленать малыша и положить его на спину, далее согнуть ножки и раздвинуть бедра. Затем выполняются вращательные движения, при этом нужно взяться за бедра младенца. В том случае, если есть тазобедренная дисплазия у детей, то они будут двигаться по-разному, а раздвигать бедра в полной мере никак не получится. Помимо этого, патология тазобедренного сустава проявляется у ребенка разной длиной ног.
Патологию коленного сустава выявить проще. Следует положить грудничка на живот и согнуть у него колени. В том случае, если имеется патология, то она станет заметна сразу же. Если обнаружатся какие-либо симптомы, необходимо обратиться в больницу. После роддома новоиспеченную мать с ребенком будет посещать медсестра. Нужно попросить, чтобы она внимательно выполнила осмотр на наличие возможной дисплазии. Далее подробно рассмотрим, какие именно симптомы сопровождают развитие дисплазии у детей.
Дисплазия тазобедренных суставов и ее симптомы
Какие существуют симптомы, если у ребенка тазобедренная дисплазия? Прежде всего, данная патология будет проявляться в следующем:
- Присутствие укорочения одного из бедер. Этот симптом возникает, когда смещается головка тазобедренного сустава по отношению к вертлужной впадине. Это явление называют врожденным вывихом, его считают наиболее тяжелой формой патологии. Увидеть смещение удастся, если положить ребенка на спину, после чего согнуть его ноги. На фоне этого станет очевидно, что колени располагаются на разном уровне.
- Наличие асимметрии кожных складок. Такой симптом в особенности ярко проявляется у малышей до трех месяцев. Его особенность заключается в том, что асимметрия складок на фоне двухстороннего поражения тазобедренного сустава почти незаметна. В связи с этим информативность данного симптома максимальна при наличии деформации сустава одной ноги. В рамках диагностики исследовать нужно подколенную, ягодичную и паховую складку. Они могут обладать разной формой или глубиной, располагаясь на разных уровнях. На ноге с вывихом наблюдают больше складок. Для диагностики дисплазии этого симптома недостаточно, так как он встречается также и среди здоровых детей.
- Ограниченное отведение бедра при тазобедренной дисплазии у детей. Для определения этого признака ребенка укладывают на спину, а ноги разводят в стороны. У новорожденных угол при этом составляет девяносто градусов. В более старшем возрасте (около восьми месяцев) этот показатель может сокращаться до шестидесяти градусов. О присутствии вывиха бедра говорит возможность отведения только на сорок процентов.
- Присутствие симптома соскальзывания. Этот симптом был открыт еще в начале прошлого века, но данный тест и в наши дни остается наиболее информативной методикой определения дисплазии сустава. Врач укладывает малыша на спину, медленно разводя его ноги в сторону. При наличии дисплазии в это время может ощущаться толчок, так как суставная головка при этом смещается. У здоровых детей на фоне отведения ноги почти полностью касаются поверхности, расположенной под ними.
Определением наличия дисплазии у детей занимается врач-ортопед, который делает это еще в рамках первичного осмотра новорожденного. Самостоятельно определить легкую форму данной патологии бывает трудно, а терапия наиболее эффективна именно на начальном этапе развития болезни. На фоне дисплазии ребенок может испытывать боль во время отведения бедра. Также при этом можно заметить различие между паховыми складками. Правда, подобные симптомы свойственны и многим другим заболеваниям.
Точно определить дисплазию суставов у детей только по внешним признакам не получится, так как требуется проведение более подробного обследования. Поэтому важно показать ребенка именно специалисту, если имеются хоть какие-то подозрения на отклонение. Первый осмотр у врача осуществляется сразу после рождения, а затем он проводится регулярно спустя каждые пару месяцев. В том случае, если нарушения в развитии произошли сразу на обеих ногах, то определить это может только врач, так как внешне подобная деформация не будет видна.
Проведение своевременной диагностики дисплазии в раннем детстве очень важно. Например, у взрослых эта патология оказывается причиной развития коксартроза тазобедренного сустава. Люди, которые страдают им, обычно мучаются из-за сильных болей, испытывая трудности во время движения, и в итоге оказываются инвалидами. Кроме того, дисплазия может провоцировать нарушение осанки, способствуя развитию артроза. Выясним теперь, какие причины вызывают тазобедренную дисплазию у новорожденных.
Причины развития дисплазии тазобедренного сустава
Причин для развития именно тазобедренной дисплазии существует очень много, рассмотрим наиболее распространенные из них:
- Нарушение в период беременности. В это время в организме женщины вырабатывается релаксин. Этот гормон способствует размягчению бедренного и крестцового сустава. Эти суставы должны быть эластичными для того, чтобы роды прошли легко. Наряду с этим подвижность приобретают также тазовые кости. Оказывая влияние на кости беременной, релаксин воздействует и на костную ткань ребенка. Кости у малыша еще очень плохо сформированы, поэтому крайне легко травмируются. В связи с этим, если тазобедренные суставы матери устойчивы к подобному воздействию, то у малыша может наблюдаться их деформация, которая заключается в том, что суставная головка выходит за предел вертлужной впадины. Именно поэтому у большинства детей после рождения диагностируют дисплазию. Постепенно присутствие деформации в суставе ликвидируется. Порой для этого требуется помощь врачей. Но зачастую этот процесс проходит без внешней помощи.
- В группу риска могут попадать женщины, которые беременны первым ребенком. На фоне первой беременности организмом вырабатывается наибольшее количество релаксина. Кроме того, наиболее свойственна дисплазия девочкам, ведь именно на их суставы релаксин оказывает сильное влияние, что обусловлено большей пластичностью по сравнению с мальчиками.
- Большой вес плода. В том случае, если вес новорожденного превышает три килограмма, то это может создавать некоторые трудности, приводящие к развитию дисплазии. Причиной подобного явления оказывается повышенная нагрузка на тазобедренные суставы малыша. Помимо этого, большой вес плода или слишком маленькая масса тела ребенка ограничивает его способность двигаться в материнской утробе. Это тоже может приводить к дисплазии суставов у детей. Лечение рассмотрим ниже.
- Причиной развития патологии могут послужить и ягодичные роды. Когда малыш выходит попой вперед, тазобедренный сустав чаще всего деформируется. Суставная головка выходит при этом из вертлужной впадины, потому что кости у новорожденного слишком пластичны. Избежать такой проблемы дает возможность выполнения кесарева сечения. Поэтому в том случае, если ультразвуковое исследование сообщает о нестандартном расположении плода, есть смысл задуматься о проведении подобной операции.
- Наличие генетической предрасположенности. У женщин, у которых была такая дисплазия, риск родить малыша с аналогичным заболеванием намного выше по сравнению с другими роженицами.
- Выполнение тугого пеленания. Эта процедура создает дополнительное давление на тазобедренные суставы, увеличивая риск их деформации. В малоразвитых государствах, в которых детей вовсе не пеленают, проблема дисплазии почти не возникает. В Японии в свое время даже был проведен специальный эксперимент, который заключался в введении запрета на тугое пеленание младенцев. В итоге было зафиксировано значительное уменьшение случаев появления дисплазии суставов у детей. Массаж тоже эффективен.
- Появление деформации стоп. Такая деформация оказывается причиной нарушения походки, что провоцирует, в свою очередь, тазобедренную дисплазию. К примеру, при наличии косолапости с возрастом у людей зачастую появляются вывихи с подвывихами.
- Пребывание в плохой экологии. Уровень заболеваемости дисплазией значительно выше в местах планеты с плохой экологией. Специалисты выдвигают предположение, что токсины наряду с загрязнением окружающей среды служат причиной деформации костной системы у малышей.

Предотвратить тазобедренную дисплазию можно, если вовремя определить возможность появления этой патологии в период внутриутробного развития. Если во время вынашивания будет спрогнозирован риск развития дисплазии, рекомендуется проведение кесарева сечения, чтобы впоследствии избежать проблем с суставами у ребенка.
Появление дисплазии коленного сустава
Рассмотрим другие симптомы дисплазии у детей.
В случае развития коленной дисплазии, чашечка, как правило, деформируется, вследствие чего происходит изнашивание кости. Особенностью этого вида дисплазии является то, что заболевание может развиваться в разном районе ног.
На фоне развития данной патологии возможно искривление ног у ребенка. Основные симптомы при таком нарушении проявляются в форме болезненных ощущений во время любого движения, кроме того, отмечается деформация суставов. Последствия несвоевременного лечения могут оказаться очень серьезными. У ребенка на фоне этого может развиться необратимое изменение позвоночника, костей ног.
Диагностика патологии
В том случае, если признаки дисплазии у ребенка были обнаружены непосредственно в роддоме, то диагностику в виде ультразвукового исследования назначают незамедлительно. Надо сказать, что тяжелую форму отклонения наблюдают крайне редко. Намного чаще встречается легкая форма дисплазии у недоношенных детей.

Малышей после осмотра педиатра отправляют на различные обследования, которые подтверждают или опровергают диагноз. Грудничков в первые тридцать дней жизни, как правило, не подвергают каким-либо исследованиям. Зато со второго месяца уже можно посетить ортопеда. Согласно показаниям этого специалиста, может быть назначено ультразвуковое исследование тазобедренных или коленных суставов. Если появится необходимость в дополнительных обследованиях, то с трехмесячного возраста могут направить малыша на рентген. Подобные медицинские исследования не оказывают негативного влияния на детский организм. Согласно полученным результатам врач определит, какое именно лечение требуется. Далее разберемся, как в настоящее время проводится терапия данной патологии.
Лечение дисплазии у детей
Большую роль в выборе методики лечения играет детский возраст на момент диагностирования болезни. В случае обнаружения легкой формы заболевания во время, когда ребенок еще не достиг полугодовалого возраста, применяют консервативное лечение, так как в этот период головка бедра может вернуться на место без серьезных медицинских вмешательств. Непосредственно после того, как ребенку исполнится шесть месяцев, могут назначить более серьезную терапию. Что касается консервативного лечения дисплазии у детей, то оно, как правило, осуществляется посредством пеленания, гимнастики и массажа.
Пеленание
Отличной профилактикой легкой дисплазии может стать пеленание. Этот способ хорошо помогает лечить нарушения суставного развития легкой степени. Таким образом, для пеленания следует использовать тканевые подгузники. Ткань, которую располагают между ног малыша, фиксирует движение бедер, а применение широкого завертывания пеленкой позволяет свободно двигаться ножкам. В рамках восстановления при дисплазии костей у детей до трех месяцев порой оказывается достаточно применения пеленания и гимнастики.
Проведение гимнастики
Проводить гимнастику следует уже с первых дней жизни малыша. Это довольно простая процедура, которая способна предотвратить развитие патологии. Выполнять гимнастику совсем не сложно. Следует выполнять вращательные движения с помощью бедер, сгибая и разгибая ножки. Выполнять любые упражнения требуется очень аккуратно, чтобы нечаянно не навредить ребенку.
Выполнение массажа
Курс массажа ребенка при дисплазии должен назначаться ортопедом. Выполнять такую процедуру поначалу тоже должен специалист. Правда, через несколько сеансов, после получения консультации и инструкций врача, можно будет делать массаж ребенку при дисплазии тазобедренных суставов и самостоятельно дома. Это не сложно.
Проведение медикаментозного лечения
Лечение с применением медикаментов назначают в более тяжелых случаях дисплазии у детей до года и в более старшем возрасте. На фоне тяжелых форм патологии особенно важно не заниматься самолечением. Любые препараты, которые принимает ребенок, должны даваться ему строго согласно врачебному рецепту. К лекарствам для лечения тазобедренной дисплазии у детей, как правило, относятся кортикостероидные медицинские препараты наряду с инъекциями гиалуроновой кислоты.
Выполнение фиксации
После того, как малышу исполнится полгода, к терапии дисплазии может быть применен несколько другой подход. В случаях развития тазобедренной дисплазии детям назначают ношение специальных шин, которые фиксируют пораженные бедра в требуемом положении. Если ребенок страдает от коленной дисплазии, то ему назначают ношение специальных наколенников, которые рассчитаны на фиксацию поврежденной части ног.
Проведение оперативного вмешательства
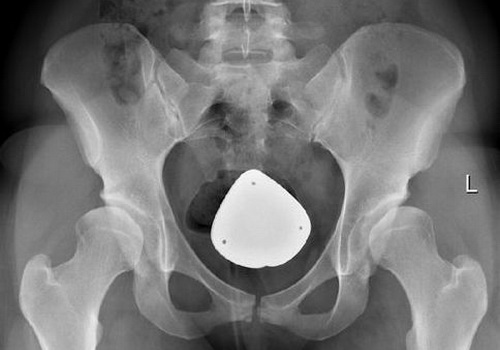
В наиболее запущенных случаях врачи назначают проведение операции. В ходе хирургического вмешательства пораженный сустав может быть заменен на искусственный аналог. Правда, к сожалению, не всегда операции дают гарантию полного выздоровления. Порой существует риск того, что функциональность суставов будет восстановлена не полностью.
Таким образом, дисплазия суставов у детей является очень серьезным заболеванием, требующим своевременной диагностики и проведения надлежащего лечения. В том случае, если вовремя не исправить подобное нарушение, это может спровоцировать крайне серьезные последствия в виде деформации костей, развития утиной походки и появления болей, которые постоянно будут докучать человеку. В связи с этим каждая женщина, которая планирует ребенка, должна обогатить свой организм достаточным содержанием кальция, а кроме того, требуется отказаться от любых вредных привычек.

Фиброзная дисплазия у детей или остеодисплазия — довольно серьезное заболевание, препятствующее нормальной работе опорно-двигательного аппарата. Встречается одинаково часто как у взрослых, так и у детей.
Патология может возникнуть по многим причинам. Наблюдается патогенное поражение костной ткани. В ней образуются фиброзные включения, состоящие из соединительно-тканных волокон. У замещенных костных трабекул плохая прочность, поэтому они становятся подвержены переломам.
В настоящее время фиброзную дисплазию характеризуют онкологи как опухолевый процесс, хотя это не совсем так. Это скорее заместительный процесс. Но исключать их роль в образовании предпосылок для возникновения остеосарком тоже не стоит.
Бронхолегочная дисплазия у детей также встречается.
Среди всех патологий у недоношенных малышей особенно часто встречаются проблемы с дыханием. В терапии используют кислород, из-за чего возникает другая патология – бронхолегочная дисплазия.
Она проявляет себя после отключения младенца от искусственной вентиляции легких. У ребенка отмечается высокая частота дыхания, лицо синеет, возникает кашель, промежутки между ребрами втягиваются во время дыхания, выдох удлиняется, слышен свист.
В лечении используется кислородотерапия, диетотерапия, медикаментозные препараты.
Дисплазия суставов у детей. Причины, симптомы, лечение и профилактика

Дисплазия – это заболевание, связанное с нарушением развития костно-хрящевой структуры сустава, его связочного и мышечного компонента. Среди детей дисплазия встречается довольно часто (6 случаев из 1000 новорожденных). Особенностью этого заболевания является то, что при отсутствии лечения практически в 100% случаев оно приводит к инвалидизации ребенка. У новорожденных чаще всего выявляется дисплазия тазобедренных суставов.
Причины дисплазии
Причинами развития дисплазии у новорожденного могут быть:
1. Наследственность. Наличие у матери или близких родственников диспластических заболеваний.
2. Неправильное питание матери во время беременности. Костно-хрящевой аппарат формируется на всем протяжении беременности, и если в организм ребенка от матери не поступает достаточное количество питательных веществ, то это ведет к нарушению роста опорно-двигательного аппарата ребенка.
4. Особенности протекания беременности (изменение размеров полости матки (миома матки), маловодие, неправильное положение плода в полости матки, токсикозы). Это приводит к нарушению формирования суставных поверхностей и недоразвитию хрящевой основы сустава.
5. Перенесенные во время беременности вирусные заболевания так же нарушают процесс формирования костно-хрящевых структур сустава.
Симптомы дисплазии
Тазобедренный сустав состоит из следующих структурных образований:
1. Вертлужная впадина. Это образования в подвздошной кости, которое имеет округлую форму, выслано хрящевой тканью и представляет собой ложе сустава.
2. Головка бедренной кости. Располагается в полости вертлужной впадины. Её форма повторяет форму ложа, в которой она находится.
3. Связки. Связки образуют вокруг сустава капсулу, которая удерживает головку бедренной кости в вертлужной впадине.
Если наблюдается недоразвитие каких-либо структур, входящих в состав тазобедренного сустава, происходит смещение головки бедренной кости относительно вертлужной впадины, развивается подвывих, и у ребенка выявляются признаки дисплазии. Крайней степенью дисплазии является развитие вывиха бедра у ребенка. В данном случае головка бедренной кости покидает вертлужную впадину.
Диспластические изменения могут затрагивать как оба сустава, так и один. Чаще всего это заболевание наблюдается у девочек.
Все основные симптомы дисплазии у детей лучше всего определять в возрасте до 7 дней, так как в этот период мышечный тонус у детей снижен, что позволяет беспрепятственно провести обследование. Позднее мышечный тонус повышается, и это затрудняет постановку диагноза. В этом случае возможно предположение наличия у ребенка дисплазии на основании нескольких признаков.
Дисплазия у детей проявляется:
1. Ограничением разведения ног в тазобедренном суставе. Для выявления этого симптома производят разведение ножек ребенка, согнутых в коленных суставах в горизонтальной плоскости, когда ребенок лежит на спине. При этом коленки ребенка должны касаться пеленального столика. Когда у ребенка повышен мышечный тонус, добиться подобного результата не всегда удается, поэтому, чаще всего при подобном обследовании выявляется подвывих одного из суставов по разности разведения ножек.
2. Ассиметрия кожных складок. Кожные складки определяют как на передней, так и на задней поверхности бедра. На передней поверхности при положении ребенка на спине определяется три кожные складки. В норме они должны быть зеркальным отражением друг друга. Если кожные складки находятся на разном уровне, то это может говорить о наличии у ребенка диспластических изменений в суставах. На задней поверхности бедра при положении ребенка на животе определяют расположение ягодичных складок, которые так же должны быть симметричны друг другу. Это не абсолютный показатель, небольшая ассиметрия складок иногда может наблюдаться и у здоровых детей.
4. Укорочение конечности на стороне поражения. Так как происходит смещение головки тазобедренного сустава относительно положения вертлужной впадины, то пораженная конечность смещается кверху, из-за этого происходит ее укорочение. Проверять длину конечности у маленьких детей при помощи сантиметровой ленты не представляется возможным. Поэтому исследование производят следующим образом: ребенок находится в положении на спине, ноги его согнуты в коленных суставах, подошвы стоп находятся на пеленальном столике. В этом положении оценивают расположение коленных суставов одной конечности и другой. Но стороне поражения коленный сустав будет располагаться ниже.

Отчетливая клиническая картина наличия у ребенка диспластических изменений в тазобедренном суставе становится заметна после того, как ребенок начинает ходить. Обычно это происходит позже, чем у здоровых детей (в возрасте 1,5 лет). При этом происходит изменение походки, так называемая «утиная» походка. Изменение походки сопровождается периодическими болями в поясничной области. Это происходит по той причине, что из-за изменения прикрепления мышц, наблюдается искривление поясничного отдела позвоночника. При одностороннем поражении у детей будет наблюдаться хромота.
Если у ребенка длительное время существует вывих бедра, то это приводит к изменению формы суставной капсулы. В центре суставной капсулы образуется перетяжка, которая придает ей форму песочных часов. Это приводит к затруднению вправления вывиха бедра.
Для подтверждения диагноза дисплазии тазобедренного сустава производят рентгенографическое исследование. Этот способ обследования затруднен тем, что у маленьких детей кости еще представлены только хрящами, которые не видны на рентгенограмме. Поэтому для таких детей используют специальные таблицы для определения наличия у них дисплазии. В зависимости от полученных результатов рентгенографического исследования, выставляется степень дисплазии тазобедренных суставов. Выделяют четыре степени дисплазии. Четвертая степень дисплазии соответствует вывиху бедра. Для того чтобы визуально оценить связки, строение капсулы сустава и хрящевые структуры в полость сустава вводят рентгеноконтрастное вещество (верографин, йодамид), которые окрашивают эти структуры и делают их видными на рентгенограмме.
Лечение дисплазии у детей
Для лечения дисплазии у новорожденных детей применяют широкое пеленание. Для этого на область промежности укладывают сложенную втрое пеленку, которую закрепляют при помощи другой пеленки. Таким образом, ножки ребенка остаются в постоянном разведении. При ярко выраженных диспластических изменениях рекомендуется фиксация ножек при помощи гипсовой повязки. Для детей до 1 года очень хороший эффект в лечении оказывает применение отводящей шины-распорки. Лечение вывиха бедра намного сложнее и требует длительной фиксации ножек на шине-распорке. При этом происходит постепенно возвращение головки бедренной кости в вертлужную впадину и ее фиксация. Процесс этот занимает 2-3 месяца. У детей старше 2 лет наличие диспластических изменений является показанием для проведения хирургического вмешательства.
Очень важно проводить ребенку постоянный массаж, так как это способствует укреплению суставной сумки и стимулирует мышцы. Массаж можно проводить в домашних условиях. Для этого ребенка укладывают на спину на ровную поверхность без памперса, ножки захватывают руками в согнутом в коленных суставах положении, приводят к животу, после чего их разводят, стараясь коленками коснуться поверхности стола. Затем попеременно выпрямляют то одну, то другую ножку. Данное упражнение необходимо проводить 6-8 раз в день перед кормлением, повторяя его по 8-10 раз за упражнение.
Прогноз при дисплазии
Прогноз при дисплазии у детей благоприятный. При своевременности начала лечения выздоровление наблюдается в 100% случаев. При позднем начале лечения, особенно если ребенок старше 2-х лет, прогноз менее благоприятный, так как в этом случае происходит изменение не только тазобедренного сустава, но и позвоночника. Но даже при таком позднем начале лечения полное выздоровление наблюдается более чем у половины детей.
Врач педиатр Литашов М.В.
что это такое? Лечение и симптомы дисплазии, как лечить дисплазию, степени и виды дисплазии
Дисплазия – это нарушение строения тканей организма, с упрощением их структуры, деформацией клеток и их составных частей. Обусловленные генетическими причинами врожденные дисплазии, как правило, имеют многообразные проявления, часто множественные и в разных системах.
Дисплазии слизистых оболочек имеют локальную привязку к определённому органу, как-то желудок, кишечник, шейка матки. В отличии от всех прочих дисплазий этот вид патологии не наследуется и не связан с глобальным генетическим сбоем, а вызывается жизнедеятельностью патологической микрофлоры.
Виды дисплазии
Дисплазии очень разнообразны и разнородны, врожденные и благоприобретенные дисплазии по сути очень разные процессы, одни захватывают несколько систем, другие – только участки слизистой оболочки.
Врожденные дисплазии проявляются аномалиями развития – отклонениям в строении, не мешающими нормальному функционированию, и пороками развития – эти аномалии уже нарушают функционирование анатомической области.
Дисплазии слизистой не формируют пороков и аномалий развития, но способны привести к злокачественным процессам. Абсолютно разные проявления дисплазий не позволяют создать единую классификацию, каждый исследователь проблемы предлагает собственную систематизацию разнородной патологии, не свободную от недостатков.
Врожденные дисплазии формируются во внутриутробном периоде, клинические проявления затрагивают покровные ткани и костно-мышечную систему, разделение их весьма условно.
Выделяют дисплазию эктодермы – поверхностной ткани зародыша, из которой формируются наружные покровы: кожа с ногтями и волосами и слизистая ротовой полости с зубами. Патология может проявиться в любом возрасте, в любом наборе признаков и с любой их выраженностью. Это может быть только сухость кожи с небольшими пятнышками атрофии и почти полным отсутствием зубов или гнездная плешивость с без ногтей и с лунообразными дефектами зубной эмали при полном наборе зубов. Возможно и просто снижение числа потовых желез в коже, что приводит к быстрому перегреванию уже в младенчестве и опасности внезапной смерти.
У подавляющего большинства страдающих генетической дисплазией соединительной ткани возможны нарушения всех систем организма от незначительных до опасных для жизни и с любым набором признаков: неврологические нарушения, пороки сердечных клапанов, изменения скелета, аневризмы сосудов, размягчение колец трахеи, опущение почек, а также приводящие к внезапной смерти сочетанное поражение сердечно-сосудистой и дыхательной систем. Наиболее активный всплеск проявлений отмечается в подростковом возрасте, когда, например, резко прогрессирует сколиоз и плоскостопие, появляется сердечная аритмия и близорукость. Сформировано несколько синдромов с характерными внешними проявлениями, опять-таки с вариабельной выраженностью — от мизерных отдельных проявлений до чрезвычайно выраженных с ранней гибелью от осложнений, как синдром Марфана и несовершенный остеогенез.
Дисплазия суставов проявляется врожденными пороками развития крупных – тазобедренных и коленных, а также мелких суставов кисти и стопы, и по своей сути может считаться все той же дисплазией соединительной ткани, но в отдельно взятой суставной системе. Как правило, патология выявляется у грудничка, но в минимальной форме может проходить незаметно, констатируют которую при обследовании по поводу случайной травмы ноги.
Дисплазию фиброзную выдают одиночные и множественные кисты в костях. Некоторые люди до глубокой старости проживают здоровую жизнь и узнают о генетической патологии в виде небольшой кисточки случайно при рентгене по другому поводу. Другие страдают хроническими болями и деформацией конечности, часто с укорочением, из-за множества кистозных полостей в костной ткани.
Дисплазию слизистых оболочек внутренних органов «зарабатывают» в процессе жизни. В большинстве случаев процесс не проявляется симптомами или имеет нехарактерные и нестабильные минимальные признаки, находят его при микроскопии кусочка ткани. Дисплазия может прогрессировать от легкой степени, через среднюю и тяжелую вплоть до рака нулевой стадии – и в этом её главная опасность. Тяжелую степень дисплазии сложно, а иногда и невозможно достоверно отличить от неинвазивного рака in situ.
Дисплазия желудка клинически может проявляться желудочной патологией, нередко у пациента отмечается инфицирование хеликобактерией. Патология заключается в упрощении клеточного строения – снижении дифференцировки, изменении клеточных ядер и других внутриклеточных структур. Легкая дисплазия не только переходит в среднюю, но и регрессирует, аналогично протекает и средняя, а тяжелая считается предраковым процессом и подлежит серьёзному лечению и наблюдению. Желудочная дисплазия по частоте встречаемости существенно уступает метаплазии – формированию в слизистой участков из клеток очень похожих на клетки толстой или тонкой кишки. При микроскопии вокруг любой дисплазии обязательно находят участки кишечной метаплазии и это тоже предраковый процесс.
Первичная дисплазия уротелия — нечасто встречающаяся патология, проявляющаяся симптоматикой раздраженного мочевого пузыря с частыми и болезненными позывами на мочеиспускание. Этот вариант дисплазии не принято разделять на степени, вероятность развития рака на диспластичном фоне чуть больше 15% и переход в нулевую стадию рака займет от 4 до 8 лет.
Цервикальная или дисплазия слизистой шейки матки очень частая патология, поскольку её ведущая причина – инфицированность вирусом папилломы человека. Сам вирус убить невозможно – он устойчив к любым лекарствам, но он смертен и у подавляющего большинства женщин самостоятельно излечивается в ближайшие два-три года.
Степени дисплазии
На трёх женщин с легкой дисплазией шеечной слизистой приходится одна пациентка со средней и тяжелой дисплазией. У девяти из десяти женщин место патологического изменения слизистой расположено у перехода плоского эпителия в железистый, который в норме находится у начала цервикального канала, но вследствие родов и абортов может перемещаться вглубь канала ближе к полости матки.
Дисплазия характеризуется появлением неправильных клеток – атипичных, но межклеточные структуры совсем не страдают. Клетки изменяют свою форму, ядра в них тоже меняют размер, форму и цвет. Ядра более крупные, неровные с толстой наружной оболочкой, внутриклеточная жидкость светлеет и увеличивается в объёме. Вместо абсолютно одинаковых клеточек эпителия появляется полная клеточная пересортица, усиленно делящаяся на такие же дефектные экземпляры. Вероятность развития рака в этой группе разноразмерных клеток доходит до 50%, правда, на это потребуются многие годы.
Степени дисплазии или по современной классификации, подчеркивающий возможность прогрессии до злокачественного процесса, цервикальной интраэпителиальной неоплазии или CIN градуируются следующим образом:
- Легкая цервикальная дисплазия или CIN I – патология располагается в одной трети пласта эпителия. Исследования показали, что у двух третей женщин в течение трёх лет с момента заражения вирусом папилломы человека 16 и 18 типов (ВПЧ) процесс самопроизвольно разрешится вследствие естественной гибели пораженной вирусом клетки, которую вирус не успеет покинуть и слущится вместе со своим клеточным «домиком». У трёх из десяти зараженных женщин ВПЧ продолжит жить дальше, а у одной перейдёт в среднюю степень дисплазии, тем не менее легкая дисплазия не считается предраком.
- Средняя степень цервикальной дисплазии или CIN II – поражение охватывает больше половины толщины эпителия – до двух третей. У трёх из сотни с течением времени такая дисплазия прогрессирует в тяжелую.
- При тяжелой степени цервикальной дисплазии или CIN III свободным от атипических клеток остается только поверхность эпителия, визуально даже в электронном микроскопе это патологическое состояние очень похоже на рак in situ. Предполагается, что у каждой седьмой женщины с диагностированной CIN III уже есть злокачественные клетки, тем не менее, у каждой третьей пациентки тяжелая дисплазия может уйти в среднюю и легкую степень и даже исчезнуть. Проблема в одном – нельзя сказать у кого в будущем будет рак шейки матки, а кто им не заболеет.
Риск рака реален у женщины с длительной цервикальной неоплазией, поэтому оперируют даже легкую дисплазию, не исчезнувшую после 36 месяцев наблюдения. Кстати, инфицирование ВПЧ не обещает обязательной дисплазии, у каждой четвертой зараженной женщины вирус не внедряется внутрь клеток – «проносится» мимо к выходу из половых путей.
Диагностика заболевания
Дисплазия слизистой не болит, не мешает жить – у неё нет симптомов.
Самый простой способ выявления патологии слизистой шейки матки был придуман Папаниколау в 1940-х годах и состоял он из взятия соскоба поверхностных клеток. Сегодня применяется модифицированный инструментарий, позволяющий собрать больше материала. Исследование клеток под микроскопом – цитология позволяет определиться во следующим диагностическим этапом – кольпоскопией.
Расширенная кольпоскопия – осмотр тканей под большим увеличением от пятикратного до 30-кратного, с дополнительным усилением «картинки» специальными обработками растворами, что помогает выбору оптимального места для взятия кусочка ткани – биопсии участка дисплазии. Кусочки слизистой размером не менее 3 миллиметров отправляются на микроскопию – гистологию. Биопсия исключается при воспалении и инфекциях, но только на время.
Дальше при морфологическом подтверждении дисплазии проводится выскабливание слизистой оболочки цервикального канала для выявления его изменений, у женщины дисплазия может локализоваться в железистых криптах – ямках слизистой и зона эпителиального перехода способна смещаться выше. Выскабливание визуализирует скрытый от глаза патологический субстрат.
Лечение дисплазии
При врожденных дисплазиях радикального лечение не существует, при некоторых опасных для жизни пороках развития проводятся операции, но вся терапия направлена только на уменьшение симптомов с увеличением двигательной активности и паллиативная по своей сути.
При дисплазии суставов разработаны эффективные, но тягостные методики многомесячной фиксации для создания покоя и предоставления времени для не случившегося во внутриутробном периоде развития.
При дисплазии желудка проводится избавление от хеликобактерии, налаживается ритм питания, модифицируется диета и образ жизни в сторону нормального, используются защищающие слизистую от повреждений лекарственные средства.
Лечение дисплазии шейки матки зависит от её выраженности: при легкой степени дисплазии прибегают к консервативным мероприятиям. Вирус папилломы человека устойчив к лекарственному воздействию, но его жизнедеятельность поддерживают нарушения слизистой оболочки при хроническом воспалении, способствует снижение иммунитета при гормональных нарушениях и системных заболеваниях.
Здоровой женщине проще избавится от ВПЧ, но при наличии у неё болезней необходимо помочь организму – излечить острое воспаление, перевести хронический процесс в длительную ремиссию, добиться гормонального баланса, нормализовать сахар и другие элементы крови.
При длительно существующей CIN I, которую наблюдают почти 3 года без тенденции ткани к нормализации структуры, тоже оперируют – удаляют сектор шейки. Сектор похож на геометрическую фигуру — конус, отсюда и название операции – конизация.
Среднюю и тяжелую дисплазию лечат только хирургией – проводится конизация шейки матки радиоволновым или лазерным методами. Операция высокоэффективна, почти не оставляет рубцов и не мешает в дальнейшем забеременеть и выносить ребенка.
Восстановительный период
Биопсия шейки матки для диагностики дисплазии при правильном выполнении не чревата проблемами, но некоторым пациенткам с хроническими воспалительными процессами половой сферы требуется профилактическое применение антибиотиков. Не допускается использование в послеоперационном периоде вагинальных тампонов и промывания влагалища, на 2 недели также исключается половая жизнь.
После конизации по поводу дисплазии несколько дней беспокоят не столько боли, сколь неприятные ощущения внизу живота. Будут и выделения, в первые дни могут быть прожилки крови или окрашивание кровью. С течением времени выделения осветляются и уменьшается их количество. Длительность истечения зависит от скорости заживления. Возможно усиление менструации. На полное восстановление слоя слизистой потребуется несколько недель, период ограничений увеличивается, как минимум до месяца, то есть на это время полностью исключается секс, тампоны, спринцевания и высокие физические нагрузки.
Восстановление обязательно должен контролировать врач. Результат лечения оценивает контрольная кольпоскопия и соскоб слизистой — не должно быть признаков атипии и участков дисплазии.
Предраковые процессы и дисплазии умеют лечить обычные гинекологи, но наблюдение специалиста с онкологической подготовкой, тем более в специализированной онкологической клинике поднимает диагностику и терапию на должный уровень качества.
Запись на консультацию круглосуточно
Список литературы
- Каприн А.Д., Новикова Е.Г., Трушина О.И., Грецова О.П. /Скрининг рака шейки матки — нерешенные проблемы // Исследования и практика в медицине; 2015, т. 2, N 1.
- Короленкова Л.И. /Цервикальные траэпителиальные неоплазии и ранние формы рака шейки матки: клинико-морфологическая концепция цервикального канцерогенеза// М., 2017.
- Короленкова Л.И., Ермилова В.Д./ Зона трансформации шейки матки как объект канцерогенного действия вирусов папилломы человека при возникновении CIN и инвазивного рака — отражение в клинике// Архив патологии; 2011, Т. 73, N 6.
- Кудинова Е.Г., Момот А. П. /Наследственные нарушения соединительной ткани и семейный рак: есть ли взаимосвязь?// Архив внутренней медицины; 2015; 4(24).
- Митрофанов А. И., Борзунов Д. Ю. /Результаты лечения пациентов с активными солитарными костными кистами с применением чрескостного остеосинтеза //Гений ортопедии; 2010, № 2.
- Яковлев В.М., Нечаева Г.И., Мартынов А.И., Викторова И.А. /Дисплазия соединительной ткани в практике врачей первичного звена здравоохранения: Руководство для врачей//М.: КСТ Интерфорум; 2016.
- Darragh T.M., Colgan T.J., Cox J.T., et al. /The Lower Anogenital Squamous Terminology Standardization Project for HPV-Associated Lesions: background and consensus recommendations from the College of American Pathologists and the American Society for Colposcopy and Cervical Pathology // Arch. Pathol. Lab. Med.; 2012 Oct. Vol. 136, N 10.
- Saslow D., Solomon D., Lawson H.W., et al. /American Cancer Society, American Society for Colposcopy and Cervical Pathology, and American Society for Clinical Pathology screening guidelines for the prevention and early detection of cervical cancer // Am. J. Clin. Pathol.; Vol. 137.
Запись на консультацию круглосуточно
Дисплазия тазобедренных суставов у детей
Дисплазия тазобедренного сустава, как патология детского организма, представляет собой особое внутриутробное недоразвитие у младенцев. Определяется поражение мягких и тонких суставных тканей. Подобные изменения автоматически приводят к существенному изменению положения головки бедра и вертлужной впадины. В процессе развития данной патологии основные элементы сустава развиваются неполноценно.
Важные моменты
Новорожденного наличие патологии никак не беспокоит. Заболевание определяется родителями и детскими врачами исключительно по определенным внешним проявлениям.
Несмотря на то, что малыш не плачет и не проявляет беспокойства, проблему нужно максимально своевременно лечить!
В противном случае у малыша разовьется деформация всего костно-мышечного аппарата, стремительно и безвозвратно нарушается процесс формирования общей опорно-двигательной системы, что автоматически приводит к инвалидности.

Выявлением и устранением данной проблемы занимается детский педиатр
В самые первые 4 недели жизни малыша он внимательно осматривает его и при необходимости назначает лечение. Особенностью данной патологии является то, что наиболее часто она проявляется у девочек. Мальчики страдают от дисплазии в 7 раз реже. Вне зависимости от того, у кого была обнаружена проблема, функциональное и физиологическое состояние сустава при правильном подходе полностью восстанавливается. Самое главное максимально своевременно диагностировать заболевание и предпринять определенные меры.
Суть проблемы
В процессе развития дисплазии у младенца могут появиться следующие виды изменений в анатомии:
- Впадина значительно уплощается, на основании чего исчезает упор для сустава.
- Головка бедра сильно деформируется. Часто он приобретает форму стандартного конуса или гриба.
- Шейка становится короткой и несколько утолщенной положенного уровня.
- Деформируется хрящ. В особо запущенных ситуациях данные элементы сильно недоразвиты и даже разрушены.
- Связка увеличивается в объеме, а иногда полностью отсутствует. На основании этого можно судить о серьезности заболевания и о необходимости проводить грамотно продуманное лечение.
На основании перечисленных выше признаков и симптомов строится классификация заболевания. Среди самых основных форм патологии можно отметить следующие:
- Предвывих – отсутствует смещение, а мышечные связки плотно удерживают головку в нужном месте.
- Подвывих – представляет собой неполное изменение положения головки. Находится она немного кверху и кнаружи относительно уплощенной впадины.
- Полноценный вывих – серьезное смещение. Здесь полностью утеряна связка между элементами сустава.
Перечисленные формы заболевания вполне можно принимать как дисплазию относительно легкой стадии, а также средней и более тяжелой.
Причины образования и развития дисплазии
Существует десять достаточно распространенных причин образования и развития описываемой патологии. Вот самые основные из них:
- Нарушение закладки и последующего развития опорной и двигательной системы младенца в период его развития в утробе матери. Подобное нарушение может проявиться по причине воспаления.
- Физиологическое отставание плода в естественном развитии.
- Разнообразные сбои эндокринного характера у мамы и у плода.
 Стандартное механическое сдавливание или травма, вызванные недостаточным количеством околоплодной жидкости.
Стандартное механическое сдавливание или травма, вызванные недостаточным количеством околоплодной жидкости.- Сильные токсикозы во время вынашивания малыша.
- Проблемы с почками у мамы.
- Неблагоприятное тазовое предлежание.
- Долговременная родовая деятельность.
- Естественная наследственность.
- Неграмотное пеленание младенца.
Как видно из всего сказанного выше, основная масса причин напрямую связана с периодом беременности. Именно по этой причине в этот период нужно максимально внимательно относиться к своему здоровью, проходить все назначенные обследования.
Основные признаки
При небольшой дисплазии на визуальном уровне отмечаются незначительные ограничения в разведении бедер, определяется небольшая асимметрия бедренных кожных складок. Если у новорожденного присутствует подвывих, все перечисленные выше симптомы становятся ярче, у малыша можно наблюдать небольшое укорочение той ноги, где отмечается дисплазия. Если же у ребенка вывих, он будет характеризоваться следующими симптомами:
- Ярко выраженная асимметрия складок на поверхности кожи.
- Немного затруднено естественное отведение бедра. При этом осуществляется проверка пассивного отведения, когда ножку малышу отводит врач, не самостоятельное движение.
- Нога с дисплазией немного короче здоровой.
- В полностью расслабленном состоянии колено, а также стопа поврежденной ноги, немного отклоняется к наружи.
- Признак соскальзывания, при котором в процессе разведения слышится определенный щелчок. Это случается, когда головка бедра автоматически соскальзывает обратно во впадину.
- В процессе нажатия на артерию бедра в паховой складке биение пульса не устраняется. Это происходит по причине того, что смещение головки не дает максимально плотно прижать к ней артерию. Если бедро развивается нормально, пульс при подобной манипуляции полностью исчезает.
- Если вывих отмечается у девочек, у них можно наблюдать небольшой перекос половой щели.

Это достаточно серьезные симптомы, их обнаружит любой педиатр, совершающий стандартный послеродовой осмотр младенца
Проведение диагностики и показания к лечению
Диагностируется заболевание в большинстве случаев на основании данных относительно внутриутробного развития и на визуальном осмотре. При возникновении сомнений относительно точности диагноза, в качестве получения более точного результата будет применима процедура УЗИ или рентген.
Для получения максимально точного диагноза оптимально подойдет УЗИ. Данная форма исследования в состоянии показать, какие существуют изменения образовались у малышей до 4 месяцев. Кроме того, это совершенно безопасный метод обследования.
Нередко применяется и рентген, но уже для подросших малышей. Причина в том, что у новорожденных на полученных при рентгене снимках не видна бедренная головка по причине отсутствия очагов окостенения. Данный процесс полностью заканчивается в возрасте 8-10 месяцев. Также на снимках не просматривается состояние впадины.
Если необходимо провести подобное обследование совсем маленьким детишкам, данные элементы сустава будут дорисованы мысленно. Это в свою очередь может привести к получению ошибочного результата. Если дисплазия является односторонней, снимок больного сустава будет сравниваться со здоровым, но в этом случае, если поражены оба сустава, метод будет значительно затруднен.
Лечение после проведенного обследования прописывается при выявлении таких факторов, как:
- Наличие стандартных клинических симптомов;
- Полное отсутствие четких симптомов, но обнаружены изменения после проведенного УЗИ или снимка;
- Нет симптомов, но обнаружена слабость в капсулярно-смазочном аппарате;
- Нет явных признаков, но наличие зафиксированной наследственности;
- Осложненные роды;
- Определенные показания к лечению, основанные на иных признаках.
Чтобы получить от проведенного лечения максимально высокий результат, пройти обследование и начать его необходимо максимально своевременно.
Четыре методики лечения
Оперативная терапия не показана. Младенцам до 6 месяцев показаны следующие 4 консервативных метода. Проводится широкое или полностью свободное пеленание. Его применяют при первоначальной степени. Назначается массаж и ЛФК, а также специальные фиксирующие устройства. Каждый метод стоит изучить более подробно.
Пеленание
Подобная форма пеленания проводится для поддержания правильного положения ног, соответствующего физиологии. Ножкам в процессе пеленания придается слегка отведенное и согнутое в суставах положение.
Для проведения данной процедуры малыша укладывают на стол для пеленания, подложив памперс. Ребенок самостоятельно приобретает естественное удобное положение, немного раскидывает бедра. Между ними нужно сложить свернутые 2-3 пеленки и подготовленной дополнительной повязкой зафиксировать их при помощи второй пеленки или штанишек.
В результате получается своеобразное пеленание, при котором тело малыша получает следующие преимущества:
- Сохранение естественного движения ног;
- Укрепление мышц;
- Полноценное питание тканей;
- Улучшение кровотока.
Это постепенно вызывает правильное формирование впадины и автоматическое вправление паха.

Массаж
Процедуру проводят строго до очередного кормления. Движения при массаже способствуют стимуляции кровообращения, улучшению питания тканей. На основании подобных преимуществ запускаются процессы роста костей и хряща, а также усиливается естественная нервная проводимость. Спустя месяц сустав начинает формироваться, как нужно.
При выполнении массажа все движения должны выполняться нежно и очень плавно. Здесь можно применять такие манипуляции, как:
- Обхват сустава. Малыш при этом находится на спине, а родитель или массажист массирует сустав, одновременно плотно обхватывая его. Данную манипуляцию можно делать, поочередно растирая переднюю и заднюю поверхности.
- Легкие поглаживания. Кисти плотно прилегают к суставу. Здесь важно тщательно контролировать степень давления, избегая излишнего надавливания. Манипуляции должны быть скользящими, кожа при поглаживании не смещается.
- Спиральные перемещения, которые выполняются всей поверхностью ладони или двумя пальцами – большим и указательным. При выполнении данной манипуляции нужно избегать массирования области рядом с половыми органами.
- После 3-4 минут поглаживания можно перейти к растираниям. Здесь уже можно предпринимать некоторые усилия. Кисти не просто скользят по телу, но немного смещают поверхность кожи. При проведении массажа растирать желательно подушечками, умеренно проникая в мышечные волокна.
Полезно при массаже проводить растирание стоп, а также ягодиц и поясницы.
Все описанные выше процедуры значительно улучшает циркуляцию крови по организму. Массажные движения можно выполнять, положив малыша на живот или на спину. Общая продолжительность процедуры – пять минут – этого вполне достаточно.
После проведения мероприятия стоит дать ему полежать некоторое время на животике на руке, чтобы ножки свободно свисали по сторонам. Это будет оптимальным дополнением к процедуре в виде закаливания и дополнительного укрепления всего организма.
Лечебная гимнастика
Что касается упражнений, то их количество, виды и уровень интенсивности должен подбирать детский врач. Он должен опираться на степени развития патологии. Процедура состоит в массе случаев состоит из таких упражнений, как:
- Велосипед – ребенок лежит на спине. Взрослый сгибает и разгибает ноги в коленях и в тазу. Далее при помощи рук выполняются движения, которые похожи на перемещение на велосипеде.
- Попеременное сгибание и последующие разгибание. Начинается упражнение, когда ножка согнута, а вторая выпрямлена, а потом последовательность чередуется.
- Одна ножка сгибается в бедренном суставе. Одна рука взрослого фиксирует сустав, а другая плотно обхватывает колено и немного надавливает на него, одновременно вращая бедра по направлению внутрь.
При выполнении данных упражнений требуется следить за тем, чтобы не производились резкие манипуляции. Ребенку должно быть не больно и комфортно. Дело не в беспокойстве малыша, но также в предотвращении причинения вреда.
После курса ЛФК необходимо показаться врачу, который скорее всего назначит проверочную рентгенографию суставов. На основании полученных снимков специалист установит состояние ребенка и обозначит последующее лечение – продолжение гимнастики или наложение специальной шины.
Движения выполняются достаточно плавно. Оптимального результата можно достигнуть, если выполнять зарядку в воде, в процессе купания. Продолжительность гимнастики также должна составлять 5 минут, не больше.
Первые сеансы массажа и ЛФК стоит провести вместе со специалистом, только потом приступать к самостоятельным процедурам. Оптимальным вариантом является посещение специализированных курсов.
Специальные приспособления
Суть подобной формы лечения основана на применении фиксирующих устройств. Они держат ножки в установленном положении – отведение их в стороны под 90 градусов. В массе случаев врачи назначают стремена Павлика, специальная шина Волкова, подушка Фрейка.
Любое применяемое устройство должно соответствовать росту и комплекции малыша. Устройство назначает врач и дает консультацию, как подгонять его под рост ребенка.
Среди представленного разнообразия устройств наиболее часто используются специальные стремена Павлика. Подобный прибор состоит из тканевых ремешков, охватывающих малыша под грудью, ножки его со всех сторон. Также есть застежки, специальные регуляторы по длине и крепежи для голени. Две первые процедуры приспособление надевается просто для того, чтобы малыш привык к нему. Во все последующие разы прибор можно понемногу подтягивать, придавая ему необходимое положение.
 Такое устройство, как стремена, в состоянии обеспечить максимально свободный доступ к телу ребенка. Благодаря этому можно без проблем проводить массаж, не снимая их, а также можно без проблем менять пеленки. Применять стремена нужно на протяжении, как минимум, 2-3 месяцев. Для достижения оптимального результата, можно совмещать их со специальным валиком, выполненным из свернутых пеленок.
Такое устройство, как стремена, в состоянии обеспечить максимально свободный доступ к телу ребенка. Благодаря этому можно без проблем проводить массаж, не снимая их, а также можно без проблем менять пеленки. Применять стремена нужно на протяжении, как минимум, 2-3 месяцев. Для достижения оптимального результата, можно совмещать их со специальным валиком, выполненным из свернутых пеленок.
Благодаря подобным приборам головка вставляется в нужно во впадину сустава.
Оказывается определенное давление, тем самым создавая нужное положение для нормального естественного развития бедер.
По окончании использования всех перечисленных выше приспособлений в течении еще одного-двух месяцев требуется провести сеансы массажа и специальной физкультуры. После специалист даст разрешение производить легкую нагрузку на ножки.
Последствия патологии
При обнаружении проблемы с суставами, как дисплазия, обязательно должен быть пройден соответствующий курс терапии. При ее отсутствии или при проведении в более позднем возрасте, ребенок может столкнуться с достаточно серьезными проблемами. Среди самых основных неприятных последствий можно отметить следующие:
- Развитие прихрамывания во процессе ходьбы. Данное явление может быть, как ярко выраженным, так и еле заметным.
- Ребенок не может отводить ножку в сторону или осуществляет данный процесс с достаточно большим трудом.
- Малыша часто беспокоят постоянные ноющие боли в коленных суставах и в области таза.
- Возможный перекос костей.
- В прямой зависимости от выраженности симптомов данного заболевания, у детей может развиться атрофия мышц определенной степени тяжести.

Одновременно с ростом малыша все неприятные симптомы будут только усиливаться и усугубляться. Часто наблюдается такая проблема, как «утиная походка». Ребенок в процессе перемещения переваливается с ноги на ногу, а таз оттопыривается назад.
Значительно ограничивается активность у ребенка, что автоматически влечет за собой физиологическое недоразвитие всех остальных суставов. Данные неприятные явления напрямую отражаются на работе внутренних органов и на общем физическом развитии. В более взрослом возрасте мышцы начинают атрофироваться, начнутся постоянные боли. Еще большей неприятностью является образование гиперлордоза позвоночника в области поясницы. Сильно страдают органы малого таза.
Всех перечисленных выше неприятностей можно избежать посредством своевременного лечения и соблюдения определенных мер профилактики.
Профилактические мероприятия
В более половины случаев появления дисплазии головка бедренной кости может вернуться в естественное положение самостоятельно. Чем меньше возраст малыша, тем больше вероятность такого явления. Чтобы это произошло, родители должны соблюдать определенные профилактические мероприятия:
- Обеспечение максимально свободного пеленания. Категорически нельзя при осуществлении данного процесса перекрещивать или сильно выпрямлять бедра малыша. Это правило относится к недоношенным и ослабленным. Показанием является излишне ослабленные связки, а также рождение из тазового предлежания.
- Важно регулярно выполнять несложную профилактическую гимнастику и массажные мероприятия. Их требуется делать и без каких-либо показаний, а обязательном порядке после снятия специальных приспособлений.
- Нужно всегда следить за общим естественным положением ножек малыша во время отдыха и держа на руках. Держать ребенка необходимо лицом, чтобы ножки разводились в стороны. Если ребенок лежит на животике, его ножки обязательно разводятся.
- Категорически запрещено играя с малышом выполнять присаживание его корточки, делать легкое пританцовывание, нельзя ставить ребенка вертикально с упором на ноги.
Своевременно проведенная терапия и соблюдение определенных правил профилактики в состоянии обеспечить быстрое восстановление функционирования сустава, а также легкую красивую походку в будущем.
Подводя итоги
Услышав данный диагноз, не нужно впадать в панику, так как все достаточно быстро и эффективно лечится. При диагностировании дисплазии нужно обязательно пройти назначенное педиатром лечение. Если начать его до наступления трехмесячного возраста, полное исцеление наступит в 98% случаев. Если ребенок не получит адекватной терапии до наступления 6 месяцев, даже при проведении реабилитационной терапии выздоровление наступит только в 30% ситуаций. Это говорит о том, что дисплазия – это излечимое заболевание, но категорически запрещено затягивать с направленной против него терапией.
Не стоит пускать заболевание на самотек. Необходимо предпринять определенные меры, выполнить все назначения врача. Только так можно предотвратить развитие очень серьезных последствий для здоровья и обеспечить полноценную жизнь своему ребенку.
Дисплазия тазобедренных суставов у новорожденных, причины
Диагноз дисплазия тазобедренных суставов, поставленный любимому чаду, вызывает у его родителей панический страх. И, действительно, оставленный без внимания ребенок, в дальнейшем может иметь большие проблемы со здоровьем. Но паниковать не стоит, поскольку, приложив немного усилий и терпения, эта патология быстро останется позади без последствий для ребенка. Предлагаем узнать, что такое дисплазия тазобедренных суставов у детей, как лечить и какие меры по профилактике предпринять.
Дисплазия — что это такое, причины и виды
Если обойти медицинские термины, то дисплазия – это отклонение от нормы развития тазобедренных суставчиков. Чаще всего это врожденная патология, но встречается и приобретенная. Бывает три степени неполноценности суставчиков — это предвывих, подвывих и вывих. Отличаются они тем, в какой мере головка кости бедра смещается относительно впадины сустава.
 Как распознать дисплазию сустава у новорожденных
Как распознать дисплазию сустава у новорожденныхПоследняя степень подразумевает полное смещение и является выраженной формой патологии. Существует статистика, что процент неправильного развития тазобедренных суставов у новорожденных девочек гораздо выше, чем у мальчиков, также левая сторона чаще поражается нарушению раза в три. Объяснения этому медицине еще не известно.

Интересная статья: протезирование тазобедренного сустава
Причин проявления недуга много, но чаще всего на его проявление влияет:
- наследственная предрасположенность
- нарушение в развитии во время беременности (авитаминоз, токсикоз, курение, гормональный сбой)
- крупный ребеночек, неправильное внутриутробное его расположение (а именно тазовое предлежание),
- маловодие затрудняют движение малышу еще до его рождения и тем самым способствую развитию отклонения
- медикаментозное вмешательство во время лечения при беременности.
Как определяется дисплазия у новорожденных
Точно диагноз может поставить только врач, но есть определенные симптомы, которые должны натолкнуть родителей сразу же обратиться к специалисту и понять, что это такое. Симптомы проявляются или все вместе, или по отдельности у новорожденных.
 Фото дисплазии сустава
Фото дисплазии сустава- Ассиметричные складочки – лежа на спине с ровными ножками у детеныша должны быть симметричные складочки на внутренней стороне бедра, а лежа на животе – симметричные складки на попе.
- Разведение ножек в согнутом состоянии меньше 85-90°, может только одна из ножек отводится с ограничением, а могут и обе. Причем никаких усилий при этом не надо прикладывать, гибкость здоровых суставов у новорожденных позволяет запросто выполнять эту процедуру.
- Слышится хруст при разведении бедер или при их сведении.
В случае обнаружения каких-либо подозрений на несоответствие развития у новорожденных поход к ортопеду откладывать не стоит, тем более когда вы знаете, что такое дисплазия тазобедренного сустава у детей. При необходимости врач назначает УЗИ или рентгенографию, и тогда уже точно обозначит наличие патологии или ее отсутствие.

Лечение дисплазии у новорожденных
Если диагноз подтвердился после осмотра и обследования специалистом, в зависимости от стадии дисплазии тазобедренного сустава назначаются лечебные мероприятия. Это может быть широкое пеленание, гимнастика, массаж, плавание на животе, электрофорез с кальцием, при более выраженных формах – ношение стремян Павлика, подушки Фрейка. Если первые процедуры не вызывают особых трудностей, то ортопедические приспособления тревожат как родителей, так и малышей.
 Фото лечения дисплазии тазобедренного сустава у новорожденных
Фото лечения дисплазии тазобедренного сустава у новорожденныхНеобходимо помнить, что маленькие дети быстро привыкают к таким устройствам, хотя поначалу, конечно, вызываю небольшой дискомфорт, и при правильном использовании дадут быстрый положительный эффект. Некоторые мамочки без ведома врача снимают шины, тем самым снижают эффективность лечения. Кроме того, при дисплазии ни в коем случае не разрешается ставить детёныша на ножки, это может лишь усугубить вывих.

Также почитайте: Грибок ног у детей, причины и лечение
Профилактика дисплазии у новорожденных
Известно, что в местности где нет тугого пеленания младенцев, гораздо меньше процент дисплазии тазобедренного сустава, поэтому для нормального развития деток доктора рекомендуют либо вообще их не пеленать, либо использовать широкое пеленание. А в спокойном состоянии ребенок должен находиться в естественной позе, т.е. с согнутыми в коленках ножками в разведенном положении.
 Фото ребенка
Фото ребенкаГлавное, что должны помнить родители, дисплазия – это не приговор, и даже не болезнь, но для здоровой и счастливой жизни ребенка в будущем, требуется вовремя определить патологию, оставить свои страхи и правильно корректировать развитие крохи. Зная, что такое дисплазия тазобедренного сустава у новорожденного, вы сможете своевременно обратиться к специалисту и предпринять меры. Здоровье ног детей напрямую зависит от внимательности родителей.
 Стандартное механическое сдавливание или травма, вызванные недостаточным количеством околоплодной жидкости.
Стандартное механическое сдавливание или травма, вызванные недостаточным количеством околоплодной жидкости.