Дисплазия голеностопного сустава лечение
Нарушение в развитии костно-мышечной системы — дисплазия голеностопного сустава, происходит при внутриутробном формировании опорно-двигательного аппарата. Развивается болезнь вследствие внутренних сбоев на генетическом уровне либо внешних негативных влияний во время беременности. Исправлением важно заняться сразу после рождения ребенка для предупреждения нарушенного развития суставов и позвоночника.
Главные причины отклонения
Дисплазия нижних конечностей, в частности голеностопа, формируется в период беременности вследствие генетических мутаций наследственного характера либо под влиянием болезнетворных факторов. Причины патологии:
- опухолевые процессы либо аномалии развития матки;
- крупный плод, многоплодная либо поздняя беременность;
- снижение уровня околоплодных вод;
- влияние медикаментов для сохранения беременности;
- гормональный дисбаланс;
- общие заболевания при вынашивании ребенка;
- тяжелый токсикоз;
- неправильное предлежание плода.
- несбалансированное и недостаточное питание;
- вредные привычки;
- постоянное психоэмоциональное напряжение;
- неблагоприятная экологическая, рабочая и бытовая обстановка;
- неправильное положение и пеленание конечностей у новорожденных;
- несвоевременное обнаружение и терапия деформации голеностопных суставов.
Вернуться к оглавлению
Как своевременно распознать болезнь?
Проявление дисплазии голеностопного сустава обнаруживается у детей после рождения при ярко выраженной деформации конечностей.
У взрослых в запущенных случаях и при несвоевременном излечении патология усугубляется дополнительной симптоматикой. Основные признаки дисплазии голеностопа:
- односторонняя либо двухсторонняя вывернутость стопы внутрь или косолапость;
- выпячивание внешнего края стопы наверх;
- поперечное положение голеностопного сустава с деформацией пальцев;
- ограничение суставной подвижности.
Во взрослом возрасте проявляются дополнительные симптомы:
- болезненность разной степени и интенсивности в суставах голеностопа;
- ограниченность движений;
- слабость нижних конечностей;
- хромота.
Вернуться к оглавлению
Методы диагностики у детей и взрослых
При подозрении на развитие деформации голеностопных суставов применяются основные и дополнительные методы диагностирования. Обязательна консультация у ортопеда. Диагностические меры определения патологии:
- УЗИ. Проводится с первых дней жизни для определения состояния внутрисуставных структур и мягких тканей.
- Рентгенография. Применяется после 3-месячного возраста, показывает степень выраженности деформации голеностопного сустава.
 Диагностика дисплазии голеностопного сустава требует аппаратных процедур.
Диагностика дисплазии голеностопного сустава требует аппаратных процедур.
- Ультрасонография. Ультразвуковое сканирование суставных структур.
- КТ. Послойные снимки нарушенной области.
- МРТ. Определяет степень деформации и состояние близлежащих тканей.
- Артроскопия. Введение в область сустава специального прибора с выведением изображения на монитор.
- Артрография. Рентгенологическое обследование с введением контрастного вещества.
Вернуться к оглавлению
Как и чем лечить дисплазию голеностопного сустава?
Лечение дисплазии голеностопного сустава проводится комплексно на протяжении длительного времени. Коррекция деформаций начинается у ребенка с 10-го дня жизни. Используются консервативные методы лечения, направленные на постепенное вправление стоп до естественного положения. Основные виды терапии:
- фиксация суставов;
- массаж;
- лечебная физкультура;
- физиотерапия;
- ношение специальной обуви.
В зависимости от степени искривленности голеностопных суставов врачом подбирается способ и длительность фиксирования. В легких случаях дисплазии применяются мягкие фланелевые бинты, в более сложных — наложение повязок из гипса. При помощи этих приспособлений на фоне роста конечностей происходит постепенное давление со смещением стоп в естественное положение.
Обязательно одновременное проведение массажных процедур и лечебной физкультуры для укрепления мышц и стимуляции мышечной подвижности. Комплекс упражнений и длительность лечебного воздействия определяется врачом для каждого конкретного пациента в зависимости от степени выраженности дисплазии и эффективности применяемой терапии.
Физиотерапия
Физиотерапевтические методы лечения дисплазии:
- электрофорез;
- парафинотерапия;
- грязелечение;
- аппликации «Озокерита».
Когда ребенок начинает ходить, используется ортопедическая обувь. Если положение суставов к этому времени выравнивается, стопы приходят в естественное положение, и не наблюдается нарушений походки, лечение считается успешным. В дальнейшем необходим регулярный врачебный осмотр для контроля результатов терапевтических действий.
Необходимость в операции
При неэффективности проведенной терапии и рецидиве болезни в возрасте 2-х лет проводится оперативное вмешательство — сухожильная пластика. После накладывается на полгода фиксирующая повязка из гипса. Восстановительный период включает физиомеханотерапию:
- лечебная физкультура;
- массаж;
- тепловые аппликации.
Перед отходом ко сну обязательно голеностоп фиксируется бинтом, в дневное время при хождении используется индивидуальная ортопедическая обувь. При несвоевременном обращении либо неудовлетворительном состоянии положения суставов и нарушениях походки выполняется хирургическое исправление костных структур у ребенка в возрасте не ранее 7-ми лет.
Источник etosustav.ru
Самые полные ответы на вопросы по теме: «дисплазия голеностопного сустава у детей».
Дисплазией сустава называется нарушение роста и развития суставной ткани. Дисплазия голеностопного сустава проявляется врожденной косолапостью, проявляющейся изменением формы и нарушением функций сустава. Врожденная косолапость наблюдается чаще у мальчиков и обычно бывает двухсторонней.
Причинами, приводящими к появлению дисплазии голеностопного сустава, являются:
Наследственная предрасположенность
Воздействие вредных факторов на организм беременной женщины
Маловодие
Опухоли матки у беременной женщины
Лечение дисплазии голеностопного сустава начинают как можно раньше, обычно с 10 – 12 дня жизни ребенка. Консервативное лечение врожденной косолапости заключается в поэтапном фиксировании стопы в правильном положении. В легких случаях используют мягкие повязки фланелевыми бинтами, в тяжелых пользуются гипсовыми повязками. Помимо фиксации стопы большое значение придается массажу, лечебной физкультуре, физиотерапевтическим методам лечения (аппликации парафина или озокерит, электростимуляция малоберцовых мышц). После того, как ребенок начинает самостоятельно ходить используют ортопедическую обувь. При отсутствии эффекта от консервативной терапии, повторных рецидивах деформации голеностопного сустава возникают показания к оперативному лечению. У детей в возрасте от 1,5 до 2 лет обычно используют сухожильную пластику. После операции голеностопный сустав фиксируют гипсовой повязкой на полгода. После того, как повязка будет снята, с ребенком проводят физиомеханотерапию, на ночь осуществляют бинтование сустава, а днем обязательно ношение ортопедической обуви. В запущенных случаях после 7 летнего возраста выполняют операцию на костях.
Если врожденный вывих голеностопного сустава не лечить, то развиваются нарушения походки. Больной переносит стопу одной ноги через стопу другой. Образуются натоптыши и происходит смещение костей сустава по отношению друг к другу. Атрофируются хрящевые поверхности и мышцы голени. Нарушения походки приводит к увеличению нагрузки на другие суставы конечности и позвоночника, что в дальнейшем приводит и к нарушению их функций.
Медицинские центры, врачи
Слово «дисплазия» дословно означает с древнегреческого языка «нарушение образования», где «дис» — нарушение, «плазия» — развитие или образование.
Дисплазия в области суставов представляет собой нарушение процесса формирования суставных структур.
Такая патология поражает не только суставные поверхности хрящей и костей, но и соседние мышцы, а также связочный аппарат.
При некоторых видах заболеваний, дисплазия суставов развиваться вместе с тяжелыми поражениями органов.
Причины появления дисплазий суставов
Дисплазия это одна из разновидностей пороков развития. Опорно-двигательный аппарат начинает свое развитие на 4-й неделе эмбрионального развития. Окончание формирования – в период новорожденности.
Основными причинами дисплазии суставов являются генные мутации либо действие негативных факторов на плод в период его вынашивания. В частности выделяют следующие факторы:
- Неполноценное и (или) недостаточное питание,
- Постоянное напряжение беременной,
- Курение, употребление наркотиков и алкогольных напитков,
- Маловодие,
- Инфекционные заболевания,
- Неполноценное питание,
- Стрессы.
Суставная дисплазия, которая генетически обусловлена – это один из видов дисплазий соединительной ткани. Все эти состояния входят в группу наследственных патологий, среди которых:
- синдром Элерса-Данлоса,
- синдром Марфана,
- несовершенный остеогенез.
Вместе с некоторыми клиническими разностями, у данных заболеваний имеется один общий момент – нарушение синтеза белковых соединений (коллагена и гликопротеидов). Они обеспечивают надежность соединительных структур, то есть мышц, суставов и костей.
При подобных состояниях претерпевают изменения не только суставы, но и опорно-двигательных аппарат в целом. Так, нарушается конфигурация позвоночника, грудной клетки, голеней и стоп. Кроме этого, появляются патологические изменения в системах внутренних органов, например, в пищеварительной, сердечнососудистой, нервной или дыхательной.
Как правило, дисплазия не ярко выражена и протекает изолированно, а впервые обнаруживается только в период взросления. Обычно человек первоначально обращает внимание на нестабильность суставных связок, избыточную подвижность некоторых суставов, например, тазобедренного.
У взрослых людей дисплазия суставов может появиться по причине преждевременного износа на фоне постоянных нагрузок при танцах или занятии спортом.
Ключевые признаки
Чаще всего среди дисплазий диагностируют функциональные и структурные нарушения тазобедренных суставов у новорожденных детей. По статистической информации, дисплазия бывает у 2-3% младенцев.
Состояние имеет еще одно название – врожденный вывих бедра. При этом девочки болеют чаще, чем мальчики. Возникает вопрос: почему именно в тазобедренных суставах возникает патология?
Этому есть определенное объяснение. Дело в том, что во время новорожденности тазобедренный сустав недостаточно зрелый с анатомической стороны.
Сустав образовывает вертлужная впадина таза, и головка бедренной кости. У тазобедренного сустава имеется собственная капсула, он укрепляется связками и мышцами.
Вертлужную впадину окружает хрящевая губа, которая увеличивает место соприкосновения вертлужной впадины и головки.
Во время новорожденности площадь этой впадины существенно больше головки бедренной кости, и имеет скошенную поверхность, вследствие чего формируются условия для вывиха. Кроме этого, дисплазия тазобедренного сустава может появиться:
- из-за медленного окостенения головки, а также соседних районов бедренной кости,
- из-за высокой эластичности связочного аппарата и суставной капсулы.
На сегодняшний день известны такие виды дисплазий тазобедренного сустава:
- Дисплазия головки бедренной кости и самой кости,
- Ротационная дисплазия – изменения оси сустава,
- Ацетабулярная дисплазия – изменения в вертлужной впадине,
У тазобедренной дисплазии есть несколько стадий выраженности:
- Предвывих, когда головка уходит с суставной поверхности, но во время движения опять возвращается на нужное место,
- Подвывих, когда головка немного смещается за рамки вертлужной впадины,
- Вывих, когда головка целиком смещается за рамки вертлужной впадины, вывих при этом не вправляется.
На фото видно, что дисплазия коленного сустава вместе с дополнительными нарушениями привела к вывиху голени. Вследствие структурных изменений в суставе появилась патологическая подвижность.
Вывих бедра является крайней степенью нарушений. Есть основные симптомы врожденного вывиха бедра:
- Укорочение ноги на стороне вывиха,
- Асимметрия кожных складок. Ее определяют при укладывании ребенка на живот,
- Характерный щелчок. Если щелкает тазобедренный сустав у ребенка, такой симптом говорит о вправлении вывиха при разведении ножек ребенка в стороны, которые ранее были согнуты в тазобедренном и коленном суставах. Щелчок наблюдается у ребенка с вывихом бедра до 3 месяцев.
- Ограничение отведения. У здорового ребенка угол отведения в сторону ног, согнутых в тазобедренных и коленных суставах составляет 80-90 градусов. Если есть тазобедренная дисплазия, то угол намного меньше. Обычно это наблюдается у ребенка до 1 года.
Стоит отметить, что немногие родители обращают должное внимание на указанные признаки, поэтому дисплазия тазобедренных суставов выявляется на поздних этапах, когда у ребенка формируется навык хождения.
При дисплазии, ребенок начинает ходить позже сверстников, и в этот период также есть настораживающие признаки:
- хромота (при односторонней дисплазии),
- переваливающаяся « утиная» походка (при двусторонней дисплазии).
Дисплазия коленного сустава диагностируется в несколько раз реже, чем дисплазия тазобедренного сустава. Как правило, она выступает следствием нарушений в росте хрящевой ткани надколенника, или большой берцовой кости.
Клинически дисплазия коленного сустава проявляется видимыми изменениями конфигурации коленного сустава. Характерные признаки:
- боль при ходьбе,
- вальгусное (О-образное) или варусное (Х-образное) искривление ног.
Иногда может быть дисплазия голеностопных суставов, ее основная особенность – деформация голеностопа, голени и стопы по типу косолапости.
У патологии двусторонних характер, и в большинстве случаев она возникает у мальчиков.
Сопутствующие патологические нарушения
При дисплазиях соединительной ткани генетической обусловленности патологические изменения в форме гипермобильности имеют множественные признаки и появляются в различных суставах.
Часты случаи дисплазий позвонков и трубчатых костей, когда появляются различные разновидности искривления позвоночника:
Но искривление позвоночника может быть вторичным, это бывает когда вырастает нагрузка на позвоночник при дисплазии суставов нижних конечностей. В большинстве случаев вместе с позвоночником патология затрагивает и грудную клетку.
При этом, вместе с опорно-двигательным аппаратом поддаются различным нарушениями и внутренние органы. Например, сердечнососудистая система может иметь форму лапанных пороков, не исключено истончение стенок (аневризм) крупных сосудов.
Могут быть зрительные расстройства, выражающиеся в подвывихе хрусталика и отслойке сетчатки. Появляется также опущение почек и органов ЖКТ.
Процесс лечения
Для результативного лечения суставных дисплазий у ребенка, нужно начинать его как можно раньше. Если терапия не начата своевременно, то в суставе начнется дегенеративный процесс артрозных изменений. В будущем это приведет к ярко выраженным двигательным нарушениям и инвалидности.
Стремена Павлика является одним из самых лучших ортопедических инструментов для ликвидации дисплазии тазобедренных суставов у ребенка. Стремена при дисплазии, это распорки для фиксации и разведения ножек ребенка, которые можно свободно регулировать. Разновидности стремян можно изучить по фото.
При лечении тазобедренной дисплазии необходимо приводить конечности в положение отведения и сгибания. Именно в этом положении формируются наилучшие условия для вправления вывиха. Фиксация всегда должна быть непрерывной. Активные движения в конечностях сохраняются.
Данным требованиям полностью соответствуют различные ортопедические приспособления, например:
В тяжелых случаях вывих вправляет врач, а конечность фиксируется гипсовой повязкой. Ребенка грудного возраста с тазобедренной дисплазией нельзя туго пеленать.
При дисплазиях голеностопного и коленного суставов на ноги ребенка накладывают разные виды фиксирующих, в том числе и гипсовых, повязок. Лечение должно производиться с первых дней жизни.
Дополнительное лечение при использовании ортопедических приспособлений – лечебная физкультура. Упражнения направлены на укрепление мышц нижних конечностей и таза. Все комплексы нужно подбирать для каждого ребенка индивидуально.
Показаны физиотерапевтические процедуры и массаж. Эффективны следующие методы физиотерапии:
Когда консервативная терапия неэффективна либо диагностика проводилась с запозданием, то нужна операция, в рамках которой выполняют различные виды пластики и восстановления суставных структур.
Если есть сопутствующие нарушения со стороны органов, то необходимо провести симптоматическую терапию данных нарушений с помощью лекарств различных групп.
Перед тем, как подробно рассказать Вам о методах лечения
дисплазии , медколлегия tiensmed.ru (www.tiensmed.ru) считает необходимым напомнить о том, что чем раньше начато лечение, тем лучших результатов Вы добьетесь и тем быстрее получите результат.
Что такое дисплазия? Дисплазия – это такое состояние сустава, когда его ткани сформированы неправильно. Дисплазия чаще встречается тазобедренного и голеностопного суставов. Особенностью лечения дисплазии любого вида является то, что лечение проводится очень долгое время – не менее трех месяцев, но не дольше года.
Как же лечится дисплазия у детей? Многие мамы, услышав диагноз «дисплазия» с ужасом представляют своего малыша в специальных приспособлениях для фиксации ножек. К сожалению, при лечении малышей с трехмесячного возраста применяется именно этот метод. Дело в том, что для правильного формирования тазобедренного сустава у больного ребенка, его ножки должны постоянно быть зафиксированы в определенном положении.
Если дисплазию у Вашего ребенка обнаружили совсем рано, то Вам будет назначено широкое пеленание. При таком способе при помощи проложенной между ножек пеленки создается эффект распорки. Ножки зафиксированы в раздвинутом положении – задача выполнена. Распорка надевается на малыша на три месяца. Существует множество видов распорок. Есть такие, которые не снимаются месяцами – они сделаны из гипса, а есть такие, которые можно снять самостоятельно. Наиболее «гуманной» является шина Виленского. Это приспособление фиксирует ножки ребенка на уровне лодыжек, при этом колени остаются свободными и малыш может их сгибать, но бедра все равно постоянно разведены. Снимается она только на время зарядки и купания. За пару дней малыш привыкает к шине и перестает обращать на нее внимание. Как правило, при правильном лечении к полугоду необходимость в распорке отпадает.
Ни в коем случае не тяните с посещением врача, если у Вас подозрение на дисплазию у ребенка. Чем раньше Вы начнете лечение, тем быстрее получите результаты. Бывают случаи, когда дисплазия у детей выявляется поздно. Малышу уже пора начинать ползать, а на него надевают распорки. Это тяжело и для ребенка, и для родителей. Поэтому начинайте лечение как можно раньше.
Кроме ношения шины малышу необходимо будет пройти курс физиотерапии: массаж со специальными вращательными упражнениями в тазобедренных суставах. Массаж должен делать только высококвалифицированный специалист, в противном случае толку от него будет мало. Кроме этого, малышу с дисплазией тазобедренных суставов обязательно назначат курс электрофореза, озокеритовых аппликаций, парафина, грязелечения. Не забывайте делать с ним зарядку и самостоятельно. Для улучшения кровоснабжения нужно выполнять как можно больше упражнений на тазобедренные суставы.
И после окончания лечения Ваш малыш еще долгое время будет находиться под постоянным вниманием ортопеда, ведь дисплазия, если она не вылечена до конца, может дать осложнение на позвоночник.
Если дисплазия у детей выявляется в возрасте старше годика, то чаще всего прибегают к хирургическим методам лечения. Иногда одной операции не достаточно. Нередко у ребенка остаются нарушения движений на всю жизнь.
Лечение дисплазии голеностопного сустава можно начать у малыша даже в возрасте двух недель. Если дисплазия выражена не сильно, то для фиксации сустава используют бинтование фланелевыми лентами. Если же случай более сложный – прибегают к гипсу.
Также очень важно сочетать фиксацию с физиотерапевтическими процедурами, массажем, физкультурой.
Когда Ваш малыш уже встанет на ножки, приобретите для него ортопедические ботиночки. В редких случаях дисплазия голеностопного сустава возвращается, тогда в полтора – два годика малышу делают операцию на сухожилиях. После операции на шесть месяцев голеностоп фиксируют при помощи гипсовой повязки. Далее ребенок проходит сеансы физиотерапии, разработки сустава. И опять обязательно ношение ортопедической обуви.
Для лучшего выздоровления и правильного развития ребенка очень важно, чтобы в его рационе присутствовали все необходимые вещества. Сбалансировать меню малыша Вам поможет Детское питание Инь Янь Цань от Тяньши. Корпорация Тяньши провела множество исследований на тему здорового питания детей. Результатом этих работ стало Детское питание Инь Янь Цань. Вашему малышу Детское питание от Тяньши обязательно понравится.
ВНИМАНИЕ! Информация, размещенная на нашем сайте, является справочной или популярной и предоставляется широкому кругу читателей для обсуждения. Назначение лекарственных средств должно проводиться только квалифицированным специалистом, на основании истории болезни и результатов диагностики.
Позвольте представиться. Меня зовут Василий. Я уже более 8 лет работаю массажистом и костоправом. Я считаю, что являюсь профессионалом в своей области и хочу помочь всем посетителям сайта решать свои задачи. Все данные для сайта собраны и тщательно переработаны с целью донести в доступном виде всю требуемую информацию. Перед применением описанного на сайте всегда необходима ОБЯЗАТЕЛЬНАЯ консультация с вашим специалистом.
Источник xn—-8sbgjpqj5bakj7b9c.xn--p1ai
Врожденное изменение структуры суставных частей нижних конечностей вызывает дисплазия голеностопного сустава. Патология способна нанести непоправимый вред всему организму. Поэтому осмотры специалиста, раннее диагностирование и комплексное лечение является залогом физиологически правильного развития суставов. Рекомендации врача по применению консервативного лечения помогут избежать хирургии и инвалидности.

Причины дисплазии голеностопного сустава у взрослых и детей
Дисплазия является врожденным нарушением формирования костно-хрящевых структур, сухожильных соединений и нервных волокон. Причинами развития голеностопной патологии являются такие факторы:
- генетическая предрасположенность;
- опухоль матки и токсикоз матери в период вынашивания;
- обезвоживание;
- эндокринные нарушения;
- инфекционные заболевания;
- несвоевременное диагностирование.
Проявление заболевания
Для поражения суставных частей нижних конечностей характерно симметричное развитие. Аномалия выражается косолапым расположением стоп у новорожденных. При этом ступни подвернуты, внутренняя сторона и пятка приподняты. Запущенная болезнь приводит к выкручиванию голеностопа наружу, поперечному перегибу подошвы и деформации пальцев. С развитием у ребенка проявляется нарушение походки, распределения нагрузки на суставы. Это приводит к потере их функциональных способностей. Атрофируются хрящевые и сухожильные структуры голени. Сопутствующими нарушениями становятся деформация позвоночника и грудной клетки, нарушения функций внутренних органов и системы кровообращения.
Образование аномалии связочных, соединительных и костных структур у взрослых приводит к гиперподвижности суставов.
Диагностика патологии
Выявление дисплазии голеностопных суставов происходит сразу после рождения при осмотре ребенка врачом. Косолапость ступней, особенно односторонняя, является ярким признаком патологии. При сильном деформировании стоп и для уточнения пораженных частей сустава проводят дополнительные мероприятия:
- Ультразвуковое исследование является главной процедурой в определении патологии.
- Рентгенография проводится у детей старшего возраста и взрослых.
- КТ и МРТ применяется при неясных результатах визуализации картинки.
- Артрография и артроскопия рекомендуются при осложненных проявлениях болезни.
Лечебные мероприятия
Раннее диагностирование и своевременная терапия патологии суставных соединений дает положительный результат. Аномалия успешно поддается исправлению в раннем возрасте, поэтому лечебные меры применяют сразу после рождения. В зависимости от тяжести развития поражения врач назначает вид фиксации сустава и метод воздействия на заболевание. Они направлены на стимулирование и расслабление соответствующих мышечных структур, и возвращение стопы в физиологически правильное положение. Как правило, достаточно использовать консервативное комплексное лечение, которое включает воздействие на сопутствующие заболевания и состоит из таких мероприятий:
Хирургический метод лечения
Оперативное вмешательство показано при запущенном вывихе голеностопного сустава или развитии сложной патологии, которая не поддается традиционному методу влияния. В раннем возрасте проводится пластика сухожильного соединения. Детям постарше и взрослым проводят операции костных тканей и суставных частей. Людям пожилого возраста проводят протезирование суставов.
Тяжелая дисплазия опорно-связочного узла стопы с упущенным лечением приводит к развитию диспластического артроза и эндопротезированию сустава.
Поражение связочных, хрящевых и костных структур голеностопного соединения способно повлиять и ухудшить состояние всей структуры опорно-двигательного аппарата организма и распространиться на внутренние органы. Избежать осложнений этого опасного заболевания помогут регулярные осмотры врача, своевременная диагностика и соответствующее лечение. Исправление патологии сразу после рождения обеспечит дальнейшее правильное формирование суставных частей конечностей. Нормализация развития голеностопа позволит избежать оперативного вмешательства и инвалидности, вернув пациента к активному образу жизни.
Источник osteokeen.ru
Дисплазия голеностопного сустава у детей
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…Читать далее »
Артрит у детей возникает крайне редко и диагностируется в раннем возрасте — от 2 до 4 лет. У грудничка обнаружить это заболевание очень сложно, поскольку он не может объяснить причину своих болей.
Общая информация о заболевании
Наиболее часто артрит возникает в результате иммунного сбоя, происходящего в неокрепшем детском организме. Причинами такого иммунного сбоя являются кишечные и мочеполовые инфекции. В редких случаях у ребенка могут диагностироваться врожденные аутоиммунные патологии.
Артрит у детей приводит к тому, что ребенок отказывается от активных игр, в которых нужно использовать руки и много ходить. Обусловлено это тем, что воспаленные суставы вызывают сильные болевые ощущения, особенно в утренние часы.
Современная медицина различает несколько видов артрита, среди которых можно отметить следующие:
- пауциартикулярный;
- олигосуставной;
- олигоартикулярный;
- ювенильный.
Как уже отмечалось выше, подобный диагноз ставится детям, чей возраст составляет менее 5 лет. При этом у девочек подобное заболевание возникает гораздо чаще, чем у мальчиков. Детский артрит приводит к появлению в крови антител и вызывает поражение глаз.
Если своевременно диагностировать заболевание у ребенка, то в большинстве случаев можно полностью от него избавиться. Недолеченная форма болезни начинает прогрессировать и переходит в многосуставное хроническое поражение, которое одновременно захватывает больше 4-5 суставов.
Многосуставное поражение сопровождается сильными болевыми ощущениями, скованностью суставов и образованием на них опухоли. Среди симптомов можно отметить воспаление сухожилий, особенно на запястьях рук. В том случае, когда заболеванию подвержены ноги, у ребенка возникают трудности с ходьбой.
Ювенильный артрит и его разновидности
Ювенильный артрит подразделяется на 2 основные формы — системный ювенильный артрит и ювенильный спондилоартрит. Системный ювенильный артрит чаще всего протекает в хронической форме. Его довольно сложно диагностировать, поскольку на начальных этапах болезнь имеет слабые проявления. Ювенильному артриту чаще всего подвергаются дети младшей возрастной группы, до того как им исполнится 2 года.
Среди его основных симптомов можно выделить появление красноты кожи на проблемных участках, которая проявляется в виде пятен. Появившиеся пятна вызывают сильный зуд и повышение температуры тела. У некоторых детей может произойти отек гланд или миндалин. Особенностью этого недуга является то, что в настоящее время отсутствуют методы его точной диагностики. Поэтому замечают ювенильный артрит уже на поздних стадиях, когда требуется прием специальных медицинских препаратов.
Ювенильному спондилоартриту подвержено небольшое количество детей, не более 8-10% от общего числа заболевших. Признаки спондилоартрита возникают уже тогда, когда ребенку исполняется 2 или 3 года. Сопровождается болезнь повреждением голеностопного, бедренного или коленного сустава. Может произойти повреждение ахиллова сухожилия. При постановке данного диагноза у ребенка может возникнуть иридоциклит (поражение глазного яблока) или воспаление позвоночного крестца.
Особенности лечения
Лечение артрита следует выполнять комплексно. Первоначально надо воспользоваться физиотерапевтическими процедурами, в состав которых должны быть включены массаж и лечебная физкультура (ЛФК). Чтобы снять нагрузку с суставов, на конечности могут накладываться шины. Это позволит заболевшему ребенку двигаться. Должна использоваться специальная лечебная обувь, которая будет поддерживать голеностопный сустав. В отдельных случаях вместо ботинок можно пользоваться корректирующими стельками.
Дисплазия голеностопного сустава у новорожденных
Что такое дисплазия суставов и ее лечение
Термин «дисплазия» в дословном переводе с древнегреческого языка означает нарушение образования (дис – нарушение, плазия – образование, развитие). Дисплазия суставов — это нарушение формирования суставных структур. Причем данная патология затрагивает не только суставные костно-хрящевые поверхности, но и близлежащие мышцы, связочный аппарат. А при некоторых заболеваниях дисплазия суставов сочетается с тяжелыми поражениями внутренних органов.
Причины
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Дисплазия суставных структур – это одна из форм пороков развития. Закладка нашего опорно-двигательного аппарата начинается еще в период эмбрионального развития, примерно на 4-й неделе, а заканчивается – уже в период новорожденности. Основные причины дисплазии суставов заключаются в генных мутациях или в действии различных неблагоприятных факторов на организм матери и плода во время беременности. Среди этих факторов:
- Неполноценное питание;
- Бытовые и профессиональные вредности;
- Курение, употребление алкоголя и наркотиков;
- Инфекционные заболевания;
- Маловодие;
- Стрессы.
Генетически обусловленная суставная дисплазия является одним из проявлений дисплазий соединительной ткани. Эти состояния объединяют в себе группу наследственных патологий, среди которых – синдром Элерса-Данлоса, Марфана, несовершенный остеогенез. Наряду с некоторыми клиническими отличиями у этих заболеваний есть один общий признак. Это нарушение синтеза белковых соединений – гликопротеидов, коллагена, обеспечивающих прочность соединительнотканных структур — костей, суставов, мышц. При этих состояниях страдают не только суставы, а весь опорно-двигательный аппарат – нарушается конфигурация грудной клетки, позвоночника, голеней, стоп. Помимо этого, развиваются патологические изменения и в различных системах внутренних органов – сердечно-сосудистой, нервной, пищеварительной, дыхательной.
Хотя в большинстве случаев дисплазия суставов протекает изолированно, слабо выражена, и впервые обнаруживается во время взросления. При этом обращает на себя внимание «разболтанность» суставных связок, избыточная подвижность (гипермобильность) некоторых суставов. Дисплазия суставов у взрослых может быть следствием преждевременного износа при регулярных нагрузках во время занятий спортом, танцами.
Признаки
Среди всех суставных дисплазий преобладают структурные и функциональные нарушения в тазобедренном суставе у новорожденных. Согласно статистическим данным эта патология наблюдается примерно у 2-3% родившихся детей. Это состояние еще называют врожденным вывихом бедра. Причем девочки болеют чаще, чем мальчики. Почему именно тазобедренный сустав? Для этого есть определенные предпосылки. Суть в том, что даже у здоровых детей в период новорожденности тазобедренный сустав является незрелым с анатомической точки зрения. Этот сустав образован вертлужной впадиной таза и головкой бедренной кости, имеет собственную капсулу и укреплен мышцами и связками. Вертлужная впадина окружена хрящевой губой, которая дополнительно увеличивает площадь соприкосновения головки и вертлужной впадины.
В период новорожденности площадь вертлужной впадины значительно превосходит площадь головки бедренной кости, имеет скошенную поверхность, из-за чего создаются условия для развития вывиха. Помимо этого, дисплазия тазобедренного сустава может быть следствием замедленного окостенения головки и близлежащих отделов бедренной кости, повышенной эластичности суставной капсулы и связочного аппарата. В этой связи выделяют несколько видов дисплазии тазобедренного сустава:
- Ацетабулярная – изменения вертлужной впадины;
- Дисплазия бедренной кости и ее головки;
- Ротационная – изменение оси тазобедренного сустава.
Тазобедренная дисплазия может иметь несколько степеней выраженности:
- Предвывих – головка соскальзывает с суставной поверхности, но при движениях вновь возвращается на место;
- Подвывих – головка частично смещается за пределы вертлужной впадины;
- Вывих — головка полностью смещается за пределы вертлужной впадины, и вывих не вправляется.
Последняя степень, вывих бедра, безусловно, является самой тяжелой. Основные симптомы при врожденном вывихе бедра:
- Асимметрия складок кожи – ягодичных, паховых, надколенных. Определяется при укладывании ребенка на живот.
- Укорочение конечности на стороне вывиха.
- Симптом щелчка. Слышен характерный щелчок, свидетельствующий о вправлении вывиха при разведении в стороны ножек, согнутых в коленных и в тазобедренных суставах. Наблюдается у детей с вывихом бедра до 2-3 мес.
- Ограничение отведения. У здоровых детей угол отведения в сторону ножек, согнутых в коленных и тазобедренных суставах, равен 80-90 градусов. При тазобедренной диспл
Дисплазия суставов — причины и признаки дисплазии суставов
Дисплазия суставов – это общее название многих патологических процессов, которые приводят к неправильному развитию суставов. Чаще всего дисплазия врожденная, но иногда она может развиться после рождения или даже во взрослом возрасте.
Содержание статьи
Виды заболевания
Дисплазия суставов бывает двух видов:
- дисплазия тазобедренного сустава
- предвывих
- подвывих
- врожденный вывих
- дисплазия голеностопного сустава
В подавляющем большинстве случаев встречается дисплазия тазобедренного сустава у новорожденных, особенно часто ее диагностируют у девочек, которые родились в ягодичном предлежании.
Причины
Генетическая предрасположенность является основной причиной дисплазии суставов, но также немаловажная роль отводится и другим факторам, таким как:
- проблематичное течение беременности (токсикозы, гестозы, инфекционные заболевания беременной)
- неправильный образ жизни беременной (употребление алкоголя, курение, употребление медикаментозных препаратов, неправильное питание и режим физической активности)
- влияние профессиональных вредностей и экологического фактора при беременности
- несвоевременная диагностика патологии
Симптомы дисплазии суставов
Определить четкую симптоматику дисплазии у новорожденных затруднительно, единственно, можно заметить беспокойство, боль, плач новорожденного при попытке осуществить движение в суставе. В зависимости от степени дисплазии отмечается явное ограничение движений в суставе.
При появлении дисплазии во взрослом возрасте, пациенты чаще всего жалуются на резкую беспричинную боль в суставе, ограничение движений, слабость в нижних конечностях, хромоту.
Диагностика
Диагностикой дисплазии занимается врач-ортопед. На сегодняшний день дисплазия суставов довольно хорошо изученное заболевание, и его диагностика не является затруднительной. В первую очередь факторами риска, на которые обращают пристальное внимание врачи, являются крупные размеры плода, тазовое предлежание плода, неблагоприятное течение беременности (токсикозы, гестозы),ранее диагностирована дисплазия суставов у одного из родителей ребенка. Детей с наличием хоть одного из вышеперечисленных факторов относят в группу риска по врожденной дисплазии.
На врожденную дисплазию могут указывать следующие пункты:
- асимметрия кожных складок и кожного покрова в месте дисплазии
- укорочение конечности
- ограничение движений бедра
- наличие симптома соскальзывания Маркса-Ортолани
Для полного подтверждения диагноза дисплазии суставов проводится рентгенологическое и ультразвуковое исследование (применяется как для детей, так и для взрослых)
Лечение
Способ лечения дисплазии зависит от вида и сложности проблемы. Для эффективного устранения дисплазии новорожденных очень важно вовремя диагностировать проблему и незамедлительно начать лечение, так как несвоевременное и неправильное лечение может привести к усложнениям и инвалидизации ребенка.
Лечение дисплазии суставов, как у детей, так и во взрослых должно иметь комплексный подход и включать в себя такие основные пункты:
- закрытое вправление вывиха (если возможно)
- применение ортопедических приспособлений (специальных шин, подушек, стремян, аппаратов, обуви)
- массаж и лечебная физкультура
- хирургическое лечение (по показаниям)
Профилактика
Чтобы обезопасить ребенка от дисплазии суставов необходимо в период беременности вести здоровый образ жизни и придерживаться правильного и рационального питания, богатого на кальций. Если ребенок попадает в группу риска, то после рождения, даже при отсутствии клинических признаков дисплазии, стоить пройти консультацию у детского врача-ортопеда. Если ранее диагностирована дисплазия была качественно вылечена (как у детей, так и во взрослых), необходимо в дальнейшем продолжать заниматься лечебной физкультурой, периодически проходить курсы массажа и ежегодный профилактический осмотр у врача.
Дисплазия суставов у детей и взрослых: причины, симптомы, лечение
 Содержание:
Содержание:Термин «дисплазия» в дословном переводе с древнегреческого языка означает нарушение образования (дис – нарушение, плазия – образование, развитие). Дисплазия суставов — это нарушение формирования суставных структур. Причем данная патология затрагивает не только суставные костно-хрящевые поверхности, но и близлежащие мышцы, связочный аппарат. А при некоторых заболеваниях дисплазия суставов сочетается с тяжелыми поражениями внутренних органов.
Причины
Дисплазия суставных структур – это одна из форм пороков развития. Закладка нашего опорно-двигательного аппарата начинается еще в период эмбрионального развития, примерно на 4-й неделе, а заканчивается – уже в период новорожденности. Основные причины дисплазии суставов заключаются в генных мутациях или в действии различных неблагоприятных факторов на организм матери и плода во время беременности. Среди этих факторов:
- Неполноценное питание;
- Бытовые и профессиональные вредности;
- Курение, употребление алкоголя и наркотиков;
- Инфекционные заболевания;
- Маловодие;
- Стрессы.
Генетически обусловленная суставная дисплазия является одним из проявлений дисплазий соединительной ткани. Эти состояния объединяют в себе группу наследственных патологий, среди которых – синдром Элерса-Данлоса, Марфана, несовершенный остеогенез. Наряду с некоторыми клиническими отличиями у этих заболеваний есть один общий признак. Это нарушение синтеза белковых соединений – гликопротеидов, коллагена, обеспечивающих прочность соединительнотканных структур — костей, суставов, мышц. При этих состояниях страдают не только суставы, а весь опорно-двигательный аппарат – нарушается конфигурация грудной клетки, позвоночника, голеней, стоп. Помимо этого, развиваются патологические изменения и в различных системах внутренних органов – сердечно-сосудистой, нервной, пищеварительной, дыхательной.
Хотя в большинстве случаев дисплазия суставов протекает изолированно, слабо выражена, и впервые обнаруживается во время взросления. При этом обращает на себя внимание «разболтанность» суставных связок, избыточная подвижность (гипермобильность) некоторых суставов. Дисплазия суставов у взрослых может быть следствием преждевременного износа при регулярных нагрузках во время занятий спортом, танцами.
Признаки
Среди всех суставных дисплазий преобладают структурные и функциональные нарушения в тазобедренном суставе у новорожденных. Согласно статистическим данным эта патология наблюдается примерно у 2-3% родившихся детей. Это состояние еще называют врожденным вывихом бедра. Причем девочки болеют чаще, чем мальчики. Почему именно тазобедренный сустав? Для этого есть определенные предпосылки. Суть в том, что даже у здоровых детей в период новорожденности тазобедренный сустав является незрелым с анатомической точки зрения. Этот сустав образован вертлужной впадиной таза и головкой бедренной кости, имеет собственную капсулу и укреплен мышцами и связками. Вертлужная впадина окружена хрящевой губой, которая дополнительно увеличивает площадь соприкосновения головки и вертлужной впадины.
В период новорожденности площадь вертлужной впадины значительно превосходит площадь головки бедренной кости, имеет скошенную поверхность, из-за чего создаются условия для развития вывиха. Помимо этого, дисплазия тазобедренного сустава может быть следствием замедленного окостенения головки и близлежащих отделов бедренной кости, повышенной эластичности суставной капсулы и связочного аппарата. В этой связи выделяют несколько видов дисплазии тазобедренного сустава:
- Ацетабулярная – изменения вертлужной впадины;
- Дисплазия бедренной кости и ее головки;
- Ротационная – изменение оси тазобедренного сустава.
Тазобедренная дисплазия может иметь несколько степеней выраженности:
- Предвывих – головка соскальзывает с суставной поверхности, но при движениях вновь возвращается на место;
- Подвывих – головка частично смещается за пределы вертлужной впадины;
- Вывих — головка полностью смещается за пределы вертлужной впадины, и вывих не вправляется.
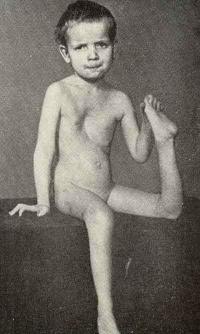
Дисплазия коленного сустава в сочетании с другими скелетными нарушениями осложнилась вывихом голени. Из-за грубых структурных изменений сформировалась патологическая подвижность в суставе
Последняя степень, вывих бедра, безусловно, является самой тяжелой. Основные симптомы при врожденном вывихе бедра:
- Асимметрия складок кожи – ягодичных, паховых, надколенных. Определяется при укладывании ребенка на живот.
- Укорочение конечности на стороне вывиха.
- Симптом щелчка. Слышен характерный щелчок, свидетельствующий о вправлении вывиха при разведении в стороны ножек, согнутых в коленных и в тазобедренных суставах. Наблюдается у детей с вывихом бедра до 2-3 мес.
- Ограничение отведения. У здоровых детей угол отведения в сторону ножек, согнутых в коленных и тазобедренных суставах, равен 80-90 градусов. При тазобедренной дисплазии эта величина значительно меньше. Наблюдается у детей до года.
К сожалению, далеко не все родители обращают внимание на эти признаки, и дисплазия тазобедренных суставов диагностируется в более позднем возрасте, когда ребенок начинает ходить. В это время настораживающими признаками являются хромота (при односторонней дисплазии), переваливающаяся утиная походка (при двусторонней дисплазии), а также тот факт, что ребенок начал ходить намного позже своих сверстников.
Дисплазия коленного сустава встречается намного реже, чем дисплазия тазобедренного. Чаще всего она является следствием нарушения роста хрящевой ткани надколенника, бедренной и большой берцовой кости. Клинически проявляется видимым изменением конфигурации коленного сустава, болью при ходьбе, вальгусным (О-образным) или варусным (Х-образным) искривлением ног. Изредка наблюдается дисплазия голеностопных суставов. Основной признак – деформация голеностопного сустава, стопы и голени по типу косолапости. Патология имеет двусторонний характер и в подавляющем большинстве случаев наблюдается у мальчиков.
Сопутствующие нарушения
При генетически обусловленных дисплазиях соединительной ткани патологические изменения по типу гипермобильности имеют множественный характер и проявляются в различных группах суставов. Нередки случаи дисплазии трубчатых костей, позвонков, вследствие чего развиваются различные виды искривлений позвоночника – сколиоз, патологический лордоз и кифоз. Хотя искривления позвоночника могут носить и вторичный характер, когда возрастает нагрузка на нормальный позвоночник при дисплазиях суставов нижних конечностей. В большинстве случаев вместе с позвоночником деформируется грудная клетка.
При этом наряду с опорно-двигательным аппаратом страдают внутренние органы. Со стороны сердечно-сосудистой системы нарушения могут иметь вид лапанных пороков, аневризм (истончения стенок) крупных сосудов. Зрительные расстройства принимают характер подвывиха хрусталика, отслойки сетчатки. Возникает опущение органов желудочно-кишечного тракта, почек.
Лечение
Чтобы лечение суставных дисплазий у детей было максимально результативным, его следует начинать как можно раньше. В противном случае, даже при минимальной степени дисплазии, в суставе формируются дегенеративные артрозные изменения. В последующем это приводит к необратимым двигательным нарушениям и к инвалидности.

Стремена Павлика – одно из самых эффективных ортопедических приспособлений для лечения дисплазии тазобедренных суставов. Представляют собой регулирующиеся распорки для разведения и фиксации ножек ребенка
Лечение тазобедренных дисплазий предусматривает приведение конечностей в положение сгибания и отведения. Именно в таком положении создаются оптимальные условия для вправления вывиха бедра. Фиксация должна быть непрерывной. При этом активные движения в конечностях должны быть сохранены. Всем этим требованиям соответствуют разнообразные ортопедические приспособления по типу шин, ходунов, штанишек, подушек. В особо тяжелых случаях вывих вправляют, и конечность фиксируют гипсовой повязкой. Грудничкам с тазобедренной дисплазией противопоказано тугое пеленание. При дисплазиях коленного и голеностопного суставов на ножки накладываются различные типы фиксирующих повязок, в т. ч. и гипсовые. Лечение в этих случаях начинают буквально с первых дней жизни.
Видео о дисплазии тазобедренного сустава у ребенка:
В дополнение к ортопедическим приспособлениям проводят лечение с использованием упражнений лечебной физкультуры. Это лечение направлено на укрепление мышц таза и нижних конечностей. Комплексы упражнений подбираются индивидуально для каждого ребенка. Обязателен массаж и лечение физиотерапевтическими процедурами, среди которых — озокерит, парафин, грязи, электрофорез. Если консервативное лечение неэффективно или диагностика проведена поздно, проводят хирургическое лечение, в ходе которого осуществляют различные виды реконструкции и пластики суставных структур. При сопутствующих нарушениях со стороны внутренних органов проводится симптоматическое лечение этих нарушений с применением препаратов различных групп.
Дисплазия голеностопного сустава
Дисплазия суставов представляет собой нарушения в их росте и развитии. Одна из проблем ортопедии — дисплазия голеностопного сустава, которая чаще встречается у мальчиков. Данная патология проявляется врожденной косолапостью вследствие нарушения функций суставов. Обычно она носит двусторонний характер.
Причины
Основная причина — генетические особенности, которые передаются по наследству. Именно они чаще всего приводят к неправильному формированию тканей голеностопного сустава. Однако могут быть другие причины, которые, как правило, связаны с внутриутробным развитием ребенка.
Причины:
- Наследственность,
- Токсикозы во время беременности,
- Негативное влияние на плод: употребление алкоголя, профессиональные вредности, побочное действие лекарств, неправильный режим питания, физической нагрузки,
- Маловодие,
- Опухоли матки у беременной,
- Несвоевременная диагностика нарушений развития.
Проявления проблемы
Дисплазия голеностопного сустава обычно бывает симметричной и проявляется косолапостью. При этом, стопа имеет характерный вид: она повернута внутрь, а ее внутренний край «смотрит» вверх. Подтягивается кверху и пятка. В более трудных случаях возможно скручивание голени наружу, перегиб подошвы поперек и деформация пальцев.
Диагностика
Дисплазия голеностопных суставов, проявляющаяся косолапостью, диагностируется почти сразу после рождения ребенка. Обычно ее замечает педиатр, который осматривает малыша. Ненормальное положение стоп бросается в глаза. Особенно заметна односторонняя косолапость. Если родители или педиатр подозревают косолапость у ребенка, то нужно организовать осмотр ортопедом или хотя бы на первых порах хирургом. Возможно понадобится рентген или другие исследования. Особенно актуальны они при очень сильной дисплазии и сильной деформации стоп.
Как лечить?
Лечение нужно начинать сразу, потому что несвоевременная помощь приводит к неудобствам и проблемам в дальнейшей жизни. Если дисплазия несильная, то ребенок сможет ходить, но неправильное положение стоп означает дополнительную нагрузку на суставы. В результате кости голеностопных суставов смещаются и еще больше деформируются.
Из-за неестественного распределения нагрузки страдает весь скелет, особенно позвоночник. Возможно нарушение функций организма.
Гораздо легче исправить патологию костной ткани, пока ребенок еще совсем маленький. Обычно лечение начинают на 10-12 дне жизни малыша. Применяют консервативное и хирургическое лечение.
Консервативное лечение
В большинстве случаев получается справиться консервативными мерами, которые направлены на возвращение стопы в нормальное положение.
Методы консервативной терапии:
- Мягкие фиксирующие повязки,
- Гипсовые повязки,
- Ортопедическая обувь,
- Массаж,
- Физиотерапия,
- Лечебная физкультура.
При легкой и средней степени косолапости с проблемой удается справиться уже к 12-18 месяцам. Специалист решает, какой вид фиксирующей повязки нужно использовать. Это зависит от степени выраженности патологии. Фиксирование стопы происходит поэтапно. Одновременно необходимо делать массажные процедуры и физиотерапию. Они направлены на стимуляцию одних мышц и расслабление других. Ортопедическую обувь используют как только ребенок начнет ходить. Если, научившись ходить, малыш ставит стопы на пол полностью, если у него формируется правильная походка, то дальнейшей коррекции, как правило, не требуется. Однако еще некоторое время необходимо наблюдение.
Хирургическое лечение
Если консервативные меры не приносят результата, или гиперплазия настолько выраженная, что невозможно рассчитывать на ее успех, необходимо хирургическое вмешательство. Маленьким детям, в полтора-два года, выполняют сухожильную пластику. После операции накладывают фиксирующую гипсовую повязку примерно на 6 месяцев. После этого срока еще некоторое время будет нужна днем ортопедическая обувь, а на ночь необходимо выполнять бинтование сустава.
Детям постарше в запущенных случаях приходится делать операцию на костях.
Все лечение длится от трех месяцев до года.
Дисплазия голеностопного сустава у подростка
Содержание статьи
Артроз голеностопного сустава: симптомы и лечение голеностопа
По мере старения у человека повышается риск развития различных дегенеративных и деструктивных процессов. Это в первую очередь касается нарушений работы скелетно-мышечного аппарата.
Согласно медицинской статистике, больше всего проблем возникает с голеностопным суставом.
Примерно 10% людей в возрасте старше 40 лет прочувствовали на себе все симптомы артроза голеностопа.
Особенности заболевания и его виды
Голеностопный сустав состоит из нескольких частей: таранная, большая, малая берцовые кости, суставные связки, медиальная и латеральная лодыжки. Если развивается артроз, то этот дегенеративный воспалительный процесс возникает в суставном хряще. Воспаление пагубно сказывается на его тканях, что провоцирует истончение хряща, утрату прочности.
Артроз голеностопного сустава характеризуется постепенным разрастанием поврежденных тканей, вызывая деформации (костный нарост остеофит). Медики выделяют несколько типов заболевания:
- первичный артроз голеностопа. Начаться заболевание может после чрезмерной нагрузки на стопу;
- вторичный артроз. Отличается серьезным разрушением, протекающим в самом хряще.
Вторичный артроз иногда называют посттравматическим потому, что он является ответом на травму (часто это происходит после перелома конечности).
Характерные признаки и симптомы
Если стадия артроза голеностопа начальная, то она практически не дает о себе знать, что существенно усложняет диагностику. У пациента могут наблюдаться лишь несущественные боли после физической нагрузки. Со временем они становятся все сильнее и продолжительней. В состоянии же покоя, голеностопный сустав не болит.
Существуют и другие симптомы артроза, кроме болей. По мере прогрессирования проблемы пациент ощутит ограниченность подвижности и деформацию пораженного сустава.
Боль, хруст и скрипы (крепитация) в суставах постепенно усиливаются. По утрам после пробуждения или долгого покоя больной отметит скованность в движениях. Если артроз голеностопа посттравматический, то болеть нога будет при ходьбе. Происходит атрофия мышц, которые расположены около сустава, на нем образовывается остеофит.
При заболевании все чаще случаются подвывихи из-за ослабленных мышц и сухожилий. Если артроз развивается на фоне воспалительного процесса, то голеностопный сустав припухает, а кожный покров над пораженным местом становится горячим.
Часто наблюдается искривление обычной оси голени. Она может принимать как Х-образную, так и О-образную форму.
Причинами патологии медики называют:
- несоответствие нагрузки на сустав (получаемая нагрузка не сопоставима с естественным противодействием к ней). Обычно этот фактор провоцирует артроз у профессиональных спортсменов и людей с избыточной массой тела;
- неверное сопоставление суставных поверхностей (происходит неравномерная нагрузка на сустав). Существенно ослаблять способность к противостоянию нагрузке и вызывать изменения в естественных свойствах хрящевой ткани может сахарный диабет и артрит;
- неправильно подобранная обувь. Этот пункт касается преимущественно женщин, кто ходит на высоких каблуках и имеет привычку приобретать слишком узкую обувь, неподходящую по размеру ноги;
- высокие физические нагрузки. Артрозу подвержены те люди, кто перенес сильные нагрузки на голеностопный сустав ввиду интенсивных занятий спортом или профессиональной деятельности.
Названные причины становятся толчком истончения, старения и утраты былой эластичности хрящевой ткани. Она трескается, а в ранах откладываются соли кальция, способствующие еще большей деформации. Артроз можно смело назвать профессиональным заболеванием танцоров и футболистов.
Способы диагностики патологии
Поставить предварительный диагноз доктор сможет еще во время визуального осмотра и опроса пациента. Для подтверждения заболевания, кроме сбора данных, потребуется проведение клинических исследований.
Основным из них станет рентгенография. Именно такое фото дает точную информацию о локализации оси больного сустава, расположении поврежденного хряща, степени разрушения и образовался ли остеофит.
Снимок обычно делают