Ингаляции при влажном кашле небулайзером детям: с чем делать, отзывы
Содержание статьи:
Ингаляции при влажном кашле при помощи небулайзера, а также паровые относятся к широко используемым методам лечения ввиду своей доступности и эффективности.
Влажный (продуктивный, мокрый) кашель является распространенным симптомом ряда заболеваний органов дыхательной системы. Он может быть признаком острой респираторной вирусной инфекции, гриппа, трахеита, бронхита, пневмонии, отека легких, новообразований дыхательной системы, абсцесса легких и пр.
 Ингаляции — эффективный метод лечения влажного кашля
Ингаляции — эффективный метод лечения влажного кашляПеред началом лечения влажного кашля нужно обратиться к врачу, пройти обследование и установить причину развития данного симптома. Квалифицированный специалист разъяснит, с чем делать ингаляции небулайзером при влажном кашле ребенку или взрослому, как правильно проводить процедуру, какие еще методы терапии можно использовать.
Ингаляции небулайзером при мокром кашле
Детям и взрослым для небулайзерных ингаляций выписывают одинаковые лекарственные средства, однако дозировка препарата зависит от возраста больного.
Применяются компрессионные и ультразвуковые небулайзеры, использовать их можно не только в медицинском учреждении, но и дома. Если ребенок часто болеет респираторными заболеваниями, может оказаться целесообразным приобретение небулайзера для использования его в домашних условиях.
Перед проведением ингаляции нужно убедиться в отсутствии у больного аллергии на действующее вещество.
Небулайзерные ингаляции при кашле с трудноотделяемой мокротой способствуют ее разжижению и скорейшему выведению из дыхательных путей, причем процедуру можно использовать как взрослым, так и детям. Такие ингаляции позволяют быстро доставить действующее вещество к пораженной слизистой оболочке дыхательных путей, способствуют регенерации вовлеченных в патологический процесс тканей, улучшению общего состояния пациента. Ингаляции при мокром кашле способны увеличивать лечебный эффект других лекарственных средств.
К преимуществам ингаляций при помощи небулайзера относятся:
- возможность применять лекарственные средства, которые теряют свою эффективность при нагревании;
- частицы лекарственного вещества в небулайзере имеют меньший размер, чем таковые при паровой ингаляции, и способны достигать бронхов и легких;
- небулайзер позволяет точно дозировать лекарственное средство и доставлять вещество непосредственно к очагу поражения;
- при проведении ингаляции при помощи небулайзера отсутствует риск получения больным ожога, поэтому процедура может назначаться даже грудным детям (с 6 месяцев).
Ингаляции с Лазолваном: лекарственное средство разводят физраствором в соотношении 1:1. Количество ингаляций в сутки и длительность курса лечения подбираются врачом в зависимости от возраста и диагноза.
Ингаляции с раствором Пертуссина: 1 мл препарата растворяют в 3 мл физиологического раствора (для 1 ингаляции). В сутки можно проводить до 4 процедур. Длительность курса лечения обычно составляет 7 дней.
Ингаляции с Мукалтином: 1 таблетку препарата растворяют в 80 мл физраствора, после чего жидкость процеживают. Для 1 процедуры обычно рекомендуется брать 4 мл раствора.
Если во время ингаляции у пациента возникла тошнота, головная боль, затруднение дыхания и/или другие неприятные ощущения, процедуру следует немедленно прекратить.
Ингаляции с Фурацилином: Препарат обладает противовоспалительным и антисептическим эффектом (его можно использовать и для паровых ингаляций), применяется при лающем кашле у взрослых и детей. Фурацилин (для детей – 1 таблетка, для взрослых – 2 таблетки) растворяют в 1 стакане кипятка и охлаждают до нужной температуры. Продолжительность процедуры составляет 5 минут для детей и 10 минут для взрослых.
Ингаляции с минеральной водой: при влажном кашле хорошо помогают небулайзерные ингаляции с Боржоми, Нарзан, Ессентуки и другой щелочной минеральной водой. Перед проведением процедуры из минеральной воды нужно выпустить газ. Для одной ингаляции обычно достаточно 4 мл воды. Детям рекомендуется проводить небулайзерные ингаляции
Детям рекомендуется проводить небулайзерные ингаляцииЧитайте также:4 утренние процедуры, которые улучшают самочувствие
7 полезных свойств апельсиновой кожуры
Аптекарский огород: лекарственные растения, которые можно вырастить на даче
Паровые ингаляции для лечения влажного кашля
Паровые ингаляции – самый простой и доступный вид, для их проведения можно не покупать специальных приборов, хотя удобнее проводить их с помощью специального парового ингалятора. Паровые ингаляции не подходят для маленьких детей, детям рекомендовано проводить ингаляции небулайзером.
Паровые ингаляции наиболее эффективны при лечении заболеваний верхних дыхательных путей, гортани, трахеи, так как размер частиц лекарственного вещества составляет не менее 20 мкм и не достигает бронхов и легких, оседая на слизистых оболочках верхних отделов респираторного тракта.
Самый популярный рецепт ингаляций для лечения влажного кашля: тщательно вымыть и отварить 3 картофелины большого размера, слить воду и дышать паром над картофелем на протяжении 10 минут. В сутки можно проводить до 4 процедур. Курс лечения продолжается 3-7 дней.
Небулайзерные ингаляции при кашле с трудноотделяемой мокротой способствуют ее разжижению и скорейшему выведению из дыхательных путей.
При влажном кашле хорошо помогают ингаляции раствором пищевой соды. Для этого 1 столовую ложку вещества нужно растворить в стакане кипятка. Жидкость следует остудить до нужной температуры и дышать паром на протяжении 5 минут, накрыв голову полотенцем. Вдыхать пар нужно ртом, выдыхать – через нос. Слишком глубокие вдохи делать нежелательно, так как это может спровоцировать приступ кашля. В сутки можно проводить 1-2 процедуры. Продолжительность лечения влажного кашля при помощи данного метода составляет около 5 дней.
Для паровых ингаляций можно использовать морскую или минеральную воду. Для ингаляции с содой и морской солью берут по 1 чайной ложке каждого вещества, заливают стаканом горячей воды, размешивают и дышат паром на протяжении 10 минут.
Эффективным способом лечения влажного кашля является ингаляция раствором меда. Для ее проведения в стакане горячей воды (но не кипятка) растворяют 1 столовую ложку натурального меда, предпочтительнее липового. Длительность такой ингаляции составляет 10 минут. В сутки можно делать до 4 процедур. Курс лечения составляет 5-7 дней.
При отсутствии склонности к аллергии можно проводить ингаляции с эфирными маслами, обладающими антисептическим и противовоспалительным действием. При влажном кашле они помогают снять отечность и воспаление слизистых оболочек дыхательных путей. Для этого в 500 мл кипятка добавляют 5 капель соснового, пихтового, лимонного, елового, эвкалиптового или можжевелового масла. Процедуру проводят 5-10 минут. Если во время ингаляции у пациента возникла тошнота, головная боль, затруднение дыхания и/или другие неприятные ощущения, процедуру следует немедленно прекратить. В сутки можно делать 1-2 ингаляции. Курс лечения составляет около 5 дней.
Паровые ингаляции не подходят для маленьких детей, детям рекомендовано проводить ингаляции небулайзером.
При влажном кашле может быть полезным такой рецепт: корки 2 апельсинов измельчают до состояния кашицы, заливают 1 стаканом кипятка. В жидкость добавляют 10 капель масла пихты. Ингаляцию делают на протяжении 10 минут 2 раза в сутки. Терапия длится 6 дней.
Хорошо помогает при влажном кашле ингаляция с чесноком и содой. Для ее проведения нужно измельчить 1 головку чеснока, залить получившуюся массу 1 стаканом кипятка, добавить 1 столовую ложку пищевой соды. Дышат паром до 3 раз в сутки, курс лечения – неделя.
Средство от сильного кашля: высушенную мяту (2 столовых ложки) заливают водой (2 стакана), доводят до кипения, снимают с огня и добавляют в жидкость 2 измельченных зубчика чеснока. Средство следует остудить до нужной температуры и дышать паром на протяжении 20 минут. Такие ингаляции делают до 3 раз в сутки на протяжении 10 дней.
Хорошим средством при заболеваниях дыхательных путей, которые сопровождаются мокрым кашлем, являются ингаляции с настоем ромашки лекарственной и шалфея. На 1 столовую ложку сухого сырья следует взять 1 стакан кипятка. Над готовым средством следует дышать около 7 минут.
Из лекарственных трав для ингаляций наиболее популярными являются мята перечная, ромашка аптечная, мать-и-мачеха, зверобой, тимьян. Данные растения можно использовать по отдельности или в смеси. Для приготовления раствора для ингаляции 1 столовую ложку травы заливают 1 стаканом кипятка, доводят до кипения, проваривают несколько минут, после чего настаивают на протяжении 1 часа.
Рекомендации по проведению ингаляций
Ингаляции при помощи спрея при влажном кашле нужно проводить согласно инструкции к применению лекарственного средства.
Ингаляции при мокром кашле способны увеличивать лечебный эффект других лекарственных средств.
Противопоказания к проведению ингаляций при влажном кашле:
- гнойный процесс в органах дыхательной системы;
- наличие в отделяемой слизи примеси крови;
- пневмоторакс;
- эмфизема легких;
- склонность к развитию носовых и/или легочных кровотечений;
- новообразования в респираторном тракте и/или в головном мозге;
- тяжелые болезни сердечно-сосудистой системы в анамнезе.
Ингаляции могут быть горячими (температура средства для ингаляции выше комнатной) и холодными (температура раствора не выше комнатной). При горячих ингаляциях нельзя дышать над кипящим раствором, так как ожог дыхательных путей лишь усугубит течение заболевания. Обычно раствор для паровой ингаляции рекомендуется остудить до 50-65 °С. Горячие ингаляции не проводятся при повышенной температуре. Холодные ингаляции можно проводить при повышенной температуре тела.
 Раствор для паровых ингаляций не должен быть обжигающим
Раствор для паровых ингаляций не должен быть обжигающимПеред проведением ингаляции нужно убедиться в отсутствии у больного аллергии на действующее вещество.
Во время ингаляции не следует разговаривать или заниматься еще каким-либо видом деятельности. Для каждой процедуры нужно готовить свежий раствор. Ингаляцию нужно делать за 1-2 часа до или через такое же время после еды.
После процедуры нужно прополоскать водой рот и умыть лицо для удаления остатков раствора. Не рекомендуется выходить на улицу на протяжении 1-2 часов после ингаляции.
Если кашель после проведения ингаляции усилился, причиной может быть неправильный подбор лекарственного средства, индивидуальная непереносимость компонентов раствора, неправильная последовательность применения препаратов при комплексном лечении. Если состояние пациента во время или после ингаляции ухудшилось, нужно прекратить лечение и обратиться за медицинской помощью.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Ингаляции при мокром кашле у детей
Какие ингаляции применяют при кашле у детей?

 Ингаляция – это один из эффективных и надежных способов лечения кашля у детей, с помощью их можно излечить сухой и мокрый кашель. Ингаляция помогает ребенку вывести лишнюю мокроту, избавится от сухого кашля, остановить воспалительный процесс. Это средство является лучшим заменителем микстуры, уколов, который негативно воздействуют на организм ребенка, вызывая серьезные патологические процессы в печени, почках, сердце.
Ингаляция – это один из эффективных и надежных способов лечения кашля у детей, с помощью их можно излечить сухой и мокрый кашель. Ингаляция помогает ребенку вывести лишнюю мокроту, избавится от сухого кашля, остановить воспалительный процесс. Это средство является лучшим заменителем микстуры, уколов, который негативно воздействуют на организм ребенка, вызывая серьезные патологические процессы в печени, почках, сердце.
Особенности ингаляций у ребенка
В начале заболевания, небулайзер надежно спасает от дальнейших осложнений. С помощью его дыхательная система наполняется нужными препаратами. Пар, усиливает действие лекарственных средств, с помощью его можно снять спазм с органов дыхания, разжижает мокроту.
Виды ингаляторов для ребенка
1. Домашние – дышать над чайником, кастрюлей.
2. Паровой вид ингалятора, для него используются травяные сборы, сода, ароматические масла.
3. Масляный ингалятор нельзя использовать для детей, которые страдают аллергическими реакциями. Для ингаляции применяют эфирные масла.
4. Эффективным аппаратом является ультразвуковый ингалятор, для него используется боржоми, мед, травяные отвары, каланхоэ, лазолван, фурацилин.
5. Использование компрессорного ингалятора, с помощью его лекарственные препараты превращаются в аэрозоль, при этом они не влияют желудок, кишечник, печень.
Современная медицина использует ингаляции для ребенка двух видов:
1. С помощью ультразвукового небулайзер, можно использовать для маленького ребенка, может разрушить лекарственные активные частицы, поэтому нельзя применять для гормональной терапии, антибактериальных средств.
2. С помощью компрессионного небулайзера вырабатывается небольшие частички лекарственных средств. Когда выбираете тип камер, нужно обратить внимание на возрастную категорию ребенка, заболеваний. Лучше всего ингалятор, который вырабатывает частицы не больше, чем 10 мкп.
Препараты для ингаляции детям
Чтобы излечить сухой кашель, нужно снять воспаление с горла, избавится от вязкой слизи, как можно больше очистить от мокроты легкие, бронхи. При сухом кашле используют Беродуал, Сальгим, Беротек, Тровент
Если у ребенка влажный кашель и нужно как можно быстрее вывести мокроту нужно при ингаляции использовать Лазолван, Флуимицил, Абмробене, Боржоми, Нарзан, Синупрет, Пертуссин, Мукалтин.
Если у ребенка воспаляются дыхательные пути, нужно использовать Ротокан, Малавит, Прополис, Эвкалипт, Календулу.
С помощью небулайзера у ребенка можно излечить бактериальный бронхит, для этого используют Фурацилин, Флуимицил, Хлорофиллипт, Диоксидин, Мирамистин.
Самолечением заниматься нельзя, дозировка должна быть выписана лечащим доктором.
Последовательность проведения ингаляции у ребенка
1. Сначала нужно провести ингаляцию с помощью препаратов, которые помогут расширить бронхи.
2. Спустя 20 минут нужно использовать средство, которок поможет разжижить мокроту.
3. Через 30 минут выполняется ингаляция с помощью антисептического лекарственного препарата.
3. После используются противовоспалительные лекарственные средства.
4. В конце проводя ингаляцию с препаратами для укрепления иммунной системы.
Обязательно после каждого использования небулайзер тщательно вымывается, можно применять для него только разрешенные растворы, предварительно их нужно подогреть.
Ингаляция для ребенка дома
Тяжело заставить вдыхать пар маленького ребенка, но нужно постараться это сделать. Если нет небулайзера или другого ингалятора, можно использовать домашние подручные средства. В данной ситуации важно придерживаться определенных правил:
1. Осторожно использовать нужно ингаляции для детей, которым не исполнилось еще 2 года.
2. Лучше всего посадить ребенка в ванну и наполнить полезными парами или баню, которая проветривается.
3. Научите ребенка вдыхать пар картофеля, накрывши его полотенцем. Можно поставить кипяченый картофель, раскрыть зонтик и заставить его подышать. Ингаляцию нужно проводить не меньше, чем 20 минут.
4. Пользуется популярностью и такой способ, взять чайник, на его нос надеть бумажную трубку, затес начать постепенно втягивать пары. Процедура должна длиться не меньше, чем 10 минут. Для ингаляции используется ромашка, календула, шалфей, сода.
Если у ребенка ларингит, ангина, трахеит, нужно использовать специально приготовленный настой. Для него потребуется небольшое количество шалфея, эвкалипта, ромашки, сосны, девясила, мяты, тимьяна. Залить все 700 мл кипятка, настоять. После нагревается и вдыхается ребенком.
Когда ребенок задыхается при кашле, нужно использовать соду, с помощью ее можно разжижить мокроту и быстро вывести ее, также отлично помогает щелочная минеральная вода «Боржоми», «Ессентуки».
В домашних условиях, если ребенок не страдает аллергической реакцией, у него нет бронхиальной астмы, можно использовать ингаляцию на основе хвойного дерева – пихты, ели, можжевел
Ингаляции при мокром кашле у детей
Ингаляции при кашле у детей: рецепты и правила
При появлении кашля у ребенка родители практически сразу начинают волноваться, переживать и даже впадать в панику — любимое чадо заболело! И действительно, кашель может стать симптомом достаточно серьезного заболевания, но ведь это необзятельно — нужно знать, как классифицируют и дефференцируют кашель врачи.
Виды кашля
В медицине принято дифференцировать/классифицировать кашель следующим образом:Физиологический. Считается абсолютной нормой, чаще всего возникает по утрам и способствует очищению бронхов/легких от скопившейся слизи. Признаки:
- кашель приглушенный и не приступообразный;
- отсутствуют другие признаки простуды;
- возникает в основном по утрам;
- не слышатся хрипы, «булькание».
Хриплый. Его еще называют «лающим» и считают признаком развивающегося ларингита. Заболевание опасно тем, что провоцирует отек гортани — ребенок начинает задыхаться. Признаки:
- приступообразные;
- при кашле слышатся сиплые звуки;
- ребенок жалуется на ощущение жжения в горле при кашле.
Сухой. Наиболее неприятный тип кашля, который может означать развитие коклюша. Но такой же вид кашля развивается и в самом начале бронхита, острой респираторно-вирусной инфекции. Признаки:
- приступообразный;
- ощущается надрывность;
- может продолжаться вплоть до рвоты.
Свистящий. Является симптомом обструктивного бронхита, может сочетаться с влажным кашлем. Признаки:
- во время процесса в груди чувствуется «булькание»;
- ребенок жалуется на ощущение «пробки» в глотке;
- приступ сопровождается едва слышимым свистом.
Влажный. Наиболее распространенный вид кашля, который может означать и банальную простуду, и развитие крупа, и бронхит. Признаки:
- во время приступа отчетливо слышатся булькающие звуки;
- кашель заканчивается выходом мокроты.
При появлении кашля, независимо от его вида, родителям необходимо посетить врача и провести диагностические мероприятия ребенку — лечение будет зависеть от выявления конкретной причины рассматриваемого синдрома. Но в любом случае первая помощь может быть оказана и в домашних условиях — ингаляции снимут приступ, обеспечат облегчение состояния ребенка и подарят ему спокойный сон.
Растворы для ингаляций небулайзером
Проведение ингаляций небулайзером позволяет частицам лечебного раствора глубже проникнуть в дыхательные пути
Если в доме имеется небулайзер, то процедура ингалирования значительно облегчается — оборудование в эксплуатации простое и понятное. Но прежде чем начинать проводить ингаляции, следует знать не только название подходящих растворов, но и их дозировку.
Как делать правильно ингаляции небулайзером при ларингите, можно прочесть из статьи.
Как правильно делать ингаляции при ларингите, указано в описании данной статьи.
Как делать ингаляции при сухом кашле небулайзером с физраствором, указано в статье здесь: http://prolor.ru/g/bolezni-g/kashel/ingalyacii-fizrastvorom.html
От сухого кашля
При сухом кашле ставится задача снизить уровень воспаления горла и вязкости мокроты, обеспечить выход скопившейся слизи. Как помочь ребенку при сильном сухом кашле? Рекомендуется применять для этого следущие растворы:
- Тровента — детям до 6 лет достаточно 8 капель, до 12 лет — 15 капель, старше 12 лет — 20 капель. Препарат необходимо развести в физрастворе (максимальное количество — 4 мл) и проводить несколько ингаляций в сутки (до 4).
- Беротека — может применяться только детям в возрасте от 6 лет, допустимое количество — 10 капель, разведенных в 3 мл физраствора. Если кашель имеет приступообразный характер, ребенок жалуется на ощущение недостаточности дыхания, то одну ингаляцию можно провести в объеме 20 капель препарата на 4 мл физраствора — это считается экстренной помощью.
- Беродуал — 10 капель на 3 мл физраствора для детей до 6 лет, старшим пациентам можно доводить количество препарата до 20 капель на тот же объем физр
Ингаляции при влажном кашле: как правильно сделать
Вместе с развитием технологий развивается медицина. Многие врачи стараются придумывать средства для лечения, позволяющие одинаково эффективно устранять проблемы со здоровьем как маленьких детей, так и взрослых людей. Следствием таких изысканий стало изобретение – небулайзер.

Можно ли делать ингаляцию при кашле
Прежде чем лечить кашель необходимо разобраться в причинах его появления и видах. Медицина выделяет несколько типов кашля. Физиологический — он возникает из-за естественной нужды в очистке бронхов или легких от скопления слизи и проявляется после пробуждения. Это единственный вид кашля, не свидетельствующий о болезни.
Хриплый кашель сигнализирует о начале развития ларингита. Опасность состоит в том, что возникает отек гортани, препятствующий нормальному дыхательному процессу. Он проявляется сиплыми звуками, жжением во время кашля. Сухой кашель может означать появление разных болезней:
- коклюша,
- бронхита,
- ОРВИ.
Во время такого кашля приступы могут продолжаться до рвотных позывов. Свистящий кашель проявляется при обструктивном бронхите. При его появлении образуется легкий свист и ощущение кома в горе. Влажный встречается чаще всего, он появляется при простуде, бронхите и крупе. Самый явный признак при мокром кашле– мокрота.

Необходимо понимать, что в отличии от обычных паровых ингаляций небулайзер оказывает терапевтический эффект на дыхательные пути. За счет этого, применение приспособления оказывается очень эффективно при всех видах кашля. Он позволяет получать максимум от медикаментов.
Преимущества ингаляций
Положительное воздействие от ингаляций ученые заметили уже давно. Сложно найти человека, который хотя бы раз не дышал паром от варенной картошки. В отличии от многих медицинских препаратов ингаляции при мокром кашле можно проводить детям любого возраста, за счет безопасности и лучшей переносимости лекарств.
ФАКТ: Это позволяет улучшить кровообращение, расширить сосуды.
Такой эффект утоляет болевые ощущения, увлажняет слизистые оболочки, избавляет от затрудненного дыхания. При мокром кашле метод ингаляции используется для ускорения отхождения мокроты.

Растворы для небулайзера: дозировки, рецепты, как разводить
Для каждого вида кашля нужны отдельные лекарства. Это связано с разной этиологией явлений. Таким образом при сухом кашле подойдет Тровента. Ребенку младше 6 лет хватит 8 капель, а старшему школьнику до 12 лет назначается дозировка – 15 капель, подросткам и взрослым нужно 20. Их нужно развести в 4 мл физраствора и использовать в день не более 4 раз. Также можно использовать Беродуал, который разводится на 3 мл раствора. Для дошкольников доза – 10 капель, а вот всем, кто старше 6 лет нужно до 20 капель препарата. Если нет желания беспокоиться о правильном соотношении активного компонента и физраствора, используйте Сальгиму. Она подходит деткам любого возраста в дозировке 2.5 мл на одну ингаляцию.

Ингаляция при кашле с мокротой требует использования других медикаментов, ведь он возникает по другим причинам. При влажном кашле часто используют растворенную в 80 мл физраствора таблетку Мукалтина. Важно добиться однородности состава и отсутствия осадка. Лазолван не уступает по популярности и смешивается в равном соотношении с физраствовром. Младенцам до 2 лет хватит 1 мл вещества, детям до 6 лет нужно использовать 3 мл препарата, а от 6 до 12 лет – 5 мл. Это позволить улучшить отхождение мокроты
Также эффективными считаются процедуры с применением минералки. Она используется без добавления лекарств, но перед проведением ингаляций обязательно чтобы вышел весь газ. Это будет помогать отхождению мокроты.

Факт: при астме небулайзер может использоваться для улучшения работы дыхательной системы, также как ингалятор.
Алгоритм проведения процедуры в небулайзере
Независимо от причин использования и действующего вещества понадобится соблюдение ряда правил. Они нужны для получения максимального результата. Прежде всего необходимо занять сидячее положение. Во время проведения процедуры нельзя разговаривать.
Совет: Перед началом ингаляции проверьте срок годности, если хранить раствор в правильных условиях, то он не портится 14 дней.
Лучшим вариантом будет использование свежеприготовленных растворов. Для создания лекарственного состава использовать можно только физраствор или дистиллированную воду. Прокипяченная или отфильтрованная жидкость может навредить здоровью. Используйте специальные приборы, чтобы поместить раствор в небулайзер.

Запрещается:
- делать ингаляцию в первые полтора часа после употребления пищи или занятий спортом;
- Делать полоскания антисептическими средствами;
- Пить и кушать на протяжении 30 минут после ингаляции;
Продолжительность и частота лечения
Время проведения таких процедур 5-10 минут, в зависимости от самочувствия больного. Срок лечения зависит от предписаний врача. Доктор ориентируется на состояние больного и тип кашля. Большинству людей необходимо использовать небулайзер около недели. Оптимальное количество процедур в день 4-6, это зависит от используемых медикаментов.
Совет: важно проведение одной ингаляции перед сном. Это позволит избежать бессонницы и ночных приступов кашля.
Ингаляции в домашних условиях без небулайзера
Использование народных средств лечения дает хороший результат, нельзя забывать о необходимости консультаций с медиками. Это делается для избегания осложнений и побочных эффектов.
Одним из лучших средств лечения кашля являются паровые ингаляции с пищевой содой. Для усиления эффекта следует накрыть голову и ёмкость с содовым раствором полотенцем и начать дышать.
Другой вариант лечения влажного кашля – использование липового меда. Столовую ложку десерта необходимо размешать в стакане кипятка, дождаться пока вода немного остынет и начинать ингаляцию.
Нельзя забывать о классическом методе, который используется несколько веков. Речь идет о сваренном картофеле в кожуре. Рекомендуется делать ингаляции около недели несколько раз в день.

Помните и о лечебной силе цитрусовых. Апельсиновые корки следует взбить в блендере до кашеобразного состояния и залить стаканом кипятка. Когда средство немного охладится можно начинать ингаляцию.
Совет: Для детей дышать паром можно до 5 минут, а вот взрослым следует проводить ингаляцию дольше, 10-12 минут.
Особенности лечения ингаляциями
Любой способ лечения заболеваний имеет свои достоинства и недостатки. Это относится и к ингаляциям, поэтому стоит предварительно проконсультироваться с доктором.
У детей
Если заболел ребенок, то разрешения на ингаляции при влажном кашле у детей необходимо спрашивать у педиатра. Есть несколько нюансов, на которые стоит обратить внимание:
- Сначала давайте минимальную дозу лекарства;
- Необходимо использовать мундштук;
- Важно следить за тем, чтобы маска плотно прилягала к лицу;
- Следует промывать маску после каждой ингаляции;
- Не сочетать сразу несколько препаратов в одном подходе;
- Делать паузу между подходами минимум в 1 час.

У взрослых
Детские рекомендации применимы и к взрослым, но есть и свои особенности:
- Необходимо избегать курения за час перед процедурой;
- Стоит отказаться от употребления спиртных напитков в период лечения;
- Можно пользоваться эфирными маслами и травами;
Ингаляции детям до года
Для младенцев необходимо делать лечение интересным. Можно сделать предложение повторить различные виды дыхания за животными или предложить другую аналогию, понятную малышу. Необходимо делать все аккуратно, нельзя чтобы малыш мог отвлечься от ингаляционного процесса.
Противопоказания и побочные эффекты
Использование ингаляции небулайзером имеет свои достоинства, но использовать этот метод можно не всегда. Имеется ряд противопоказаний:
- Температура выше 38;
- Гайморит, фронтит или отит;
- Пневмония;
- Сердечная недостаточность;
- Отек легких;
- Аллергия на лекарственные препараты;
- Лечение травами детей.
В случае неправильного применения прибора могут возникнуть неприятные осложнения. Самые безобидные это головокружение и слабость. В более сложных случаях могут возникать рвотные позывы и удушливый кашель. Также инфекция может пройти дальше по дыхательным органам и вызвать осложнение болезни.

Что делать если после ингаляции кашель усилился
Причин такой реакции существует несколько. Прежде всего это связано с наличием противопоказаний, неправильного использования или аллергии на травяной состав. Самым лучшим решением в таком случае является вызов скорой помощи. Поскольку в домашних условиях не возможно понять причины усиления кашля то предпринять адекватные меры не получится.

Факт: Профессиональные медики проведут исследования и вылечат заболевание дыхательной системы и его осложнения не причинив вреда здоровью.
Подведение итогов
Небулайзер является более эффективной альтернативой традиционным ингаляциям. Такой метод значительно безопасней, ведь не вызывает ожогов горячим паром. Он подходит взрослым и детям при сухом и мокром кашле. За счет точечного воздействия он позволяет быстрее избавиться от болезни и вернуться к привычным делам, и прекрасно дополняет ингалятор.
Ингаляции при влажном кашле у детей
Какие ингаляции применяют при кашле у детей?

 Ингаляция – это один из эффективных и надежных способов лечения кашля у детей, с помощью их можно излечить сухой и мокрый кашель. Ингаляция помогает ребенку вывести лишнюю мокроту, избавится от сухого кашля, остановить воспалительный процесс. Это средство является лучшим заменителем микстуры, уколов, который негативно воздействуют на организм ребенка, вызывая серьезные патологические процессы в печени, почках, сердце.
Ингаляция – это один из эффективных и надежных способов лечения кашля у детей, с помощью их можно излечить сухой и мокрый кашель. Ингаляция помогает ребенку вывести лишнюю мокроту, избавится от сухого кашля, остановить воспалительный процесс. Это средство является лучшим заменителем микстуры, уколов, который негативно воздействуют на организм ребенка, вызывая серьезные патологические процессы в печени, почках, сердце.
Особенности ингаляций у ребенка
В начале заболевания, небулайзер надежно спасает от дальнейших осложнений. С помощью его дыхательная система наполняется нужными препаратами. Пар, усиливает действие лекарственных средств, с помощью его можно снять спазм с органов дыхания, разжижает мокроту.
Виды ингаляторов для ребенка
1. Домашние – дышать над чайником, кастрюлей.
2. Паровой вид ингалятора, для него используются травяные сборы, сода, ароматические масла.
3. Масляный ингалятор нельзя использовать для детей, которые страдают аллергическими реакциями. Для ингаляции применяют эфирные масла.
4. Эффективным аппаратом является ультразвуковый ингалятор, для него используется боржоми, мед, травяные отвары, каланхоэ, лазолван, фурацилин.
5. Использование компрессорного ингалятора, с помощью его лекарственные препараты превращаются в аэрозоль, при этом они не влияют желудок, кишечник, печень.
Современная медицина использует ингаляции для ребенка двух видов:
1. С помощью ультразвукового небулайзер, можно использовать для маленького ребенка, может разрушить лекарственные активные частицы, поэтому нельзя применять для гормональной терапии, антибактериальных средств.
2. С помощью компрессионного небулайзера вырабатывается небольшие частички лекарственных средств. Когда выбираете тип камер, нужно обратить внимание на возрастную категорию ребенка, заболеваний. Лучше всего ингалятор, который вырабатывает частицы не больше, чем 10 мкп.
Препараты для ингаляции детям
Чтобы излечить сухой кашель, нужно снять воспаление с горла, избавится от вязкой слизи, как можно больше очистить от мокроты легкие, бронхи. При сухом кашле используют Беродуал, Сальгим, Беротек, Тровент
Если у ребенка влажный кашель и нужно как можно быстрее вывести мокроту нужно при ингаляции использовать Лазолван, Флуимицил, Абмробене, Боржоми, Нарзан, Синупрет, Пертуссин, Мукалтин.
Если у ребенка воспаляются дыхательные пути, нужно использовать Ротокан, Малавит, Прополис, Эвкалипт, Календулу.
С помощью небулайзера у ребенка можно излечить бактериальный бронхит, для этого используют Фурацилин, Флуимицил, Хлорофиллипт, Диоксидин, Мирамистин.
Самолечением заниматься нельзя, дозировка должна быть выписана лечащим доктором.
Последовательность проведения ингаляции у ребенка
1. Сначала нужно провести ингаляцию с помощью препаратов, которые помогут расширить бронхи.
2. Спустя 20 минут нужно использовать средство, которок поможет разжижить мокроту.
3. Через 30 минут выполняется ингаляция с помощью антисептического лекарственного препарата.
3. После используются противовоспалительные лекарственные средства.
4. В конце проводя ингаляцию с препаратами для укрепления иммунной системы.
Обязательно после каждого использования небулайзер тщательно вымывается, можно применять для него только разрешенные растворы, предварительно их нужно подогреть.
Ингаляция для ребенка дома
Тяжело заставить вдыхать пар маленького ребенка, но нужно постараться это сделать. Если нет небулайзера или другого ингалятора, можно использовать домашние подручные средства. В данной ситуации важно придерживаться определенных правил:
1. Осторожно использовать нужно ингаляции для детей, которым не исполнилось еще 2 года.
2. Лучше всего посадить ребенка в ванну и наполнить полезными парами или баню, которая проветривается.
3. Научите ребенка вдыхать пар картофеля, накрывши его полотенцем. Можно поставить кипяченый картофель, раскрыть зонтик и заставить его подышать. Ингаляцию нужно проводить не меньше, чем 20 минут.
4. Пользуется популярностью и такой способ, взять чайник, на его нос надеть бумажную трубку, затес начать постепенно втягивать пары. Процедура должна длиться не меньше, чем 10 минут. Для ингаляции используется ромашка, календула, шалфей, сода.
Если у ребенка ларингит, ангина, трахеит, нужно использовать
Ингаляции при мокром кашле, особенности процедуры, противопоказания
Отоларингологи и пульмонологи имеют кардинально разные мнения и часто спорят о полезности ингаляций при мокром кашле. Одни врачи доказывают пользу лечения ингаляциями, другие наоборот, против данного метода.
Способы ингаляций
Кашель, сопровождающийся мокротой, называется мокрым или влажным, а на медицинском языке — продуктивным, то есть содержащим продукты секреции слизистой органов дыхательной системы и/или гнойных сгустков воспалительного процесса в них. Отделение слизи при кашле характерно для аллергического бронхита и ринита, а гнойной мокроты – при воспалительных процессах различной этиологии. И самый спорный вопрос: можно ли ингаляции при мокром кашле?
Существуют разные способы провести ингаляции при мокром кашле, как в домашних условиях, так и в медицинском учреждении. Основное различие – это принцип воздействия лекарственного вещества на органы дыхательной системы: небулы, теплый пар, эфир. Какой метод предпочесть, зависит от вида мокрого кашля и его причины.

Использование при мокром кашле небулайзера при ингаляциях – не только самый современный способ, но и самый эффективный. Мелкодисперсные частицы лекарства, распыляемые под действием компрессора в аппарате, мгновенно проникают в слизистую органов дыхания, что обеспечивает быстрый положительный эффект от препарата. Такие процедуры выбирают для лечения кашля при любом заболевании, но важно грамотно подобрать медикаментозный препарат, дозировку и состав раствора.
На заметку! Паровые ингаляции при помощи специальных компактных саун или нагретой воды в кастрюле подходят только при лечении остаточного кашля, когда основной воспалительный процесс остановлен и нет опасности размножения вируса под действием тепла и влаги.
Данный метод с осторожностью и только после консультации врача можно проводить при аллергических ринитах и бронхитах, так как пар способен вызвать усиление отека слизистой.
Ингаляции эфирными растворами прекрасно подходят для смягчения слизистой и расслабления мускулатуры органов дыхательной системы при мокром кашле. Также они оказывают отхаркивающее, противомикробное и антибактериальное действия. В силу описанных свойств сухие эфирные ингаляторы (например, пластыри «Дыши», «Сопелка», карандаши «Звездочка», «Викс» и др.) прекрасно подходят для использования в период активной фазы заболевания, при температуре. Однако некоторые эфирные масла могут усиливать кашель и вызывать отек носоглотки, трахеи и бронхов при аллергическом бронхите и рините, астме.

Почему небулайзер предпочтительней при мокром кашле
Ингаляции небулайзерами популярны по причине уникальных свойств частиц высокой дисперсии и применяются:
- При мокром кашле у детей с 6 месяцев по назначению врача, когда детский организм еще не готов к принятию микстур, таблеток и суспензий, но нужно срочно доставить лекарственный препарат до больного органа дыхательной системы. Для этого в комплекте большинства небулайзеров есть специальная маска для грудничков.
- При мокром кашле у людей, страдающих различными заболеваниями ЖКТ, почек и печени, и существенных противопоказаниях приема препаратов перорально. При вдыхании частиц лекарство практически не попадает в ЖКТ и риск побочных действий минимален.
- При мокром кашле, осложненном обструкцией (непроходимость бронхиальных протоков). По статистике, непродуктивный (обструктивный) кашель является осложнением после длительного хронического бронхита и после острого вирусного бронхита. Слизь и гной скапливаются в сгустки больших размеров, приводя к застойным явлениям и закупорке протоков бронхов. Отхаркивающие микстуры и сиропы в таких случаях не дают нужного эффекта, и больному требуется серьезная и срочная комплексная терапия, включающая ингаляции бронхолитиками. Так, например, самым популярным препаратом для ингаляций при обструктивном мокром кашле, получившим множество положительных отзывов, врачи называют Беродуал.
- При мокром аллергическом кашле для быстрого купирования приступа кашля, а также для профилактики снижения частоты приступов.
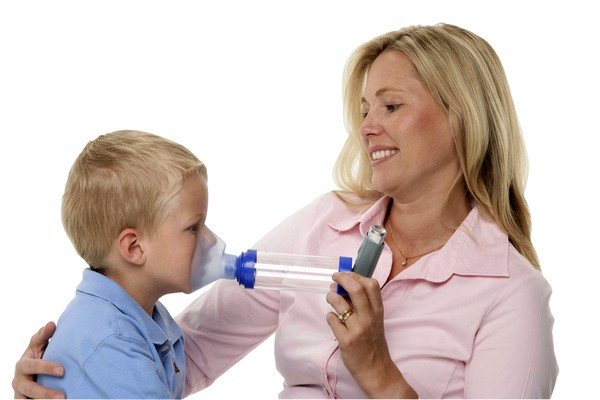
Особенности ингаляций для детей небулайзером
Можно ли делать ингаляции при мокром кашле детям,должен всегда решать врач-педиатр, как и выбирать лекарственный препарат, состав и пропорции согласно весу и возрасту ребенка, наличию других заболеваний. Самое главное, что необходимо помнить при выборе ингаляций для детей при помощи небулайзера:
- начинать с минимальной прописанной дозы препарата и отслеживать состояние ребенка;
- использовать мундштук, если позволяет возраст ребенка и плотно прислонять маску, не допуская попадания лекарственных частиц в глаза;
- максимальная длительность ингаляций, по мнению педиатров, не должна превышать 5 минут;
- промывать после каждого использования маску, трубку и емкость для раствора при помощи водного 0,05 % раствора хлоргексидина биглюконата в пропорции 1:1;
- исключить прием пищи, напитков и других лекарственных средств за 30 минут до и после процедуры;
- не сочетать в одной ингаляции несколько медикаментозных препаратов, за исключением составов, назначенных врачом;
- перерыв между ингаляции различных растворов должен быть не менее одного часа;
- использовать только раствор хлорида натрия 0,09% для разведения лекарств, нельзя добавлять воду;
- всегда приобретать готовые лекарственные растворы для ингаляций, не пытаться купить другую форму препарата или готовить раствор самостоятельно.

Паровые ингаляции при мокром кашле: есть ли опасность
Именно паровые ингаляции так часто критикуют врачи, особенно педиатры. Например, известный врач-педиатр Евгений Комаровский настоятельно не рекомендует делать детям паровые ингаляции и советует использовать только небулайзеры при мокром кашле у детей. Врачебная практика показывает, что ингаляции теплым паром при мокром кашле у детей могут привести к формированию более серьезных осложнений в виде развития вирусной инфекции, отека слизистой, аллергическим реакциям.
При тепловом воздействии пара и благодаря созданию влажной среды, что прекрасно подходит для развития микроорганизмов, начинаются процессы размножения вредных бактерий и микроорганизмов, и именно в этом заключается ошибка многих мам, когда температура у ребенка под действием жаропонижающих уже снизилась, а вирусы в крови и слизистой еще остались. Этим же негативным последствиям подвержены и взрослые, которые не редко дышат над кастрюлей или специальным паровым прибором в период активной фазы заболевания.

Паровые ингаляции при мокром кашле показаны для снятия тонуса мускулатуры органов дыхания, отхождения мокроты и гнойных сгустков, купирования приступов кашля и размягчения застойных сгустков только после острой фазы болезни и полного отсутствия повышенной температуры тела.
Внимание! При паровых ингаляциях категорически запрещено использовать неорганические лекарственные препараты и использовать воду температурой 70-80˚C, так как именно данный метод чаще всего приводит к ожогам слизистой органов дыхания.
Средства для ингаляций в домашних условиях
Для небулайзеров чаще всего используются:
- Ингаляции с муколитиками при мокром продуктивном кашле: Лазолван, Флуимуцил, Муколтин.
- Ингаляции с бронхолитиками при мокром непродуктивном (обструктивном) кашле: Беродуал, Беротек, Сальгим;
- Ингаляции глюкокортикостероидами и антигистаминами при аллергическом мокром кашле и отеках слизистой: Десаметозон, Кромогексал
- Ингаляции солевыми растворами при любом кашле для смягчения слизистой и нормализации ее секреции: Боржоми, Нарзан (с предварительно вымешанным газом).

Строго соблюдайте инструкцию к препарату и не превышайте максимальную суточную дозу, разделяя ингаляции (2-6 раз в день).
Для ингаляций паром в саунах или с использованием нагретой воды в кастрюле:
- отхаркивающие при мокром продуктивном кашле: настойка эвкалипта, прополиса, шалфея, таблетка валидола;
- при мокром непродуктивном (обструктивном) кашле: эфирное масло эвкалипта, пихты, сосны, мяты;
- при аллергическом мокром кашле: 2-3 ст. ложки отвара корня солодки, чабреца, шиповника, мать-и-мачехи, ромашки;
- для смягчения слизистой и ее нормализации: 1-2 ст. ложки соды, морской соли, отвара подорожника, липового цвета, настойка календулы.
Строго соблюдайте пропорции, указанные на упаковке к настойкам и эфирным маслам, во избежание ожога слизистой. Продолжительность паровой ингаляции – от 20 до 40 мин., частота – 2-4 раза в день. Важно не выходить на улицу час после процедуры и не дышать холодным воздухом.
Пассивные ингаляции
Воздух в помещении и его свойства очень важны при лечении влажного кашля. Если вдыхаемый воздух очень сухой, то мокрота и гной могут засыхать в протоках, закупоривая их. Важно нормализовать влажность воздуха при помощи увлажнителя и добавить в воду несколько капель эфирных масел бергамота, аниса, пихты, сосны, лаванды, апельсинового дерева. Вдыхая обогащенный маслами воздух, человек чувствует облегчение при заложенности носа и грудной клетки, это уменьшает приступы кашля и облегчает отхождение мокроты. Противопоказания к такому методу – наличие аллергии к эфирным маслам и астма.
На заметку! Находясь в офисе или в пути, при удушающем кашле с затруднением откашлять мокроту возьмите носовой платок и смочите 1-2 каплями эфирного масла эвкалипта, аниса, мяты, сосны или пихты.
Дышать через носовой платок с маслами можно до 6 раз в день.
Солевые лампы и вдыхание паров соли полезно не только при мокром кашле, но и для укрепления общего состояния здоровья. Соль богата минералами и прекрасно подходит для лечения людей с частыми простудами и осложнениями после них. При постоянном использовании солевой лампы уменьшаются астматические приступы.
Ингаляции при мокром и сухом кашле у детей
Введение фармакологических веществ ингаляторным путем обеспечивает максимальную биологическую доступность – до 98% лекарственного соединения попадает именно туда, где оно должно оказать действие. Поэтому такой способ поступления препаратов при патологиях дыхательной системы ребенка наиболее предпочтительный. При сухом кашле это стимулирует формирование мокроты и облегчит состояние пациента, а ингаляции при влажном кашле у детей обеспечат разжижение слишком вязкой слизи и упростят отведение мокроты из бронхиального дерева.
Содержание статьи
Способы ингалирования
 Самая простая методика проведения этой процедуры подразумевает использование емкости с широким верхом. Такой емкостью может послужить обычная неглубокая кастрюля. В нее наливается сильно разогретый раствор препарата, который и испаряется, неся с паром лекарственные соединения. Пациент при этом нагибается над кастрюлей, наклоняя голову и накрываясь полотенцем – это сохранит температуру и не даст пару рассеиваться. А затем больной начинает интенсивно вдыхать ртом поднимающиеся испарения.
Самая простая методика проведения этой процедуры подразумевает использование емкости с широким верхом. Такой емкостью может послужить обычная неглубокая кастрюля. В нее наливается сильно разогретый раствор препарата, который и испаряется, неся с паром лекарственные соединения. Пациент при этом нагибается над кастрюлей, наклоняя голову и накрываясь полотенцем – это сохранит температуру и не даст пару рассеиваться. А затем больной начинает интенсивно вдыхать ртом поднимающиеся испарения.
У детей лечить кашель этим способом нужно с повышенной осторожностью. При данной методике введения препаратов всегда имеется риск перевернуть кастрюлю и получить ожог.
Вторая методика предполагает применение закрытой посуды. В ее роли чаще используется чайник, в который помещается ингалируемая жидкость. Горячий пар в этом случае имеет только один путь для выхода – через носик. Поэтому в носик чайника вставляется конус, скрученный из плотной бумаги. Диаметр основания конуса должен быть таким, чтобы он полностью закрывал носогубной треугольник пациента – получается своего рода маска для ингаляций. Чем длиннее сделать такой конус, тем прохладнее получится пар, вдыхаемый ребенком.
Третий способ ингаляций – это использование небулайзеров. Так называется устройство, предназначенное для распыления лекарственного вещества в аэрозоль, который и будет поступать в дыхательные пути. Есть разные модели небулайзеров, предназначенные для введения различных типов препаратов. Кроме того, некоторые лекарства продаются в аптеках в уже запечатанных флаконах с распылителями.
Преимуществом небулайзеров является компактность большинства моделей, удобство и простота использования, а также возможность точно дозировать препарат.
Какой метод выбрать?
Кашель – это не отдельное заболевание, а проявление какой-то другой патологии дыхательной системы ребенка. Поэтому и выбор способа ингалирования зависит, в первую очередь, от того, какое именно нарушение вызвало данный симптом. Кроме этого, выбор определяется еще и тем, какой именно препарат будет вводиться с использованием ингаляций. Так, например, содо-солевые растворы или препараты лекарственных трав позволяют использовать почти все варианты, а вот фармакологические соединения обычно требуют применения небулайзеров. При этом необходимо обязательно учитывать, какие виды лекарственных веществ получится распылять с помощью этих приборов – у каждого из них существуют определенные ограничения.
Бронхолитики
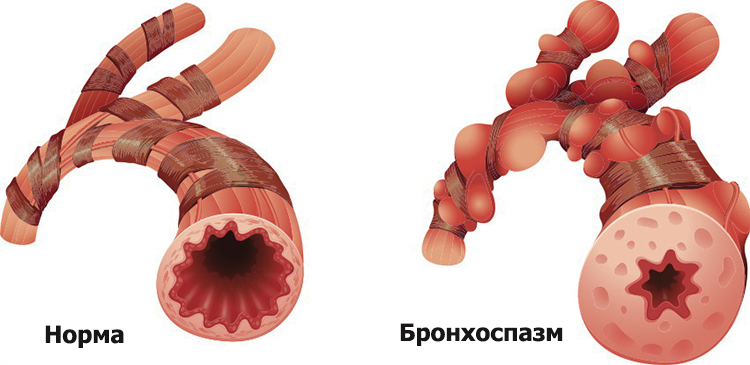 Задача этого класса препаратов – расширение просвета бронхиальной трубки. Кашель – симптом, который в детском возрасте очень часто сопровождается спазмом бронхов и гортани. Эти пути у детей и так довольно узки и при поражении слизистой практически полностью закупориваются вязкой мокротой. Бронхоспазм только ухудшает ситуацию, делая выведение слизи практически невозможным. Поэтому, для того, чтобы очистить дыхательное дерево ребенка при мокром, продуктивном кашле или стимулировать образование мокроты при сухом варианте, необходимо предварительно расширить бронхиальные просветы.
Задача этого класса препаратов – расширение просвета бронхиальной трубки. Кашель – симптом, который в детском возрасте очень часто сопровождается спазмом бронхов и гортани. Эти пути у детей и так довольно узки и при поражении слизистой практически полностью закупориваются вязкой мокротой. Бронхоспазм только ухудшает ситуацию, делая выведение слизи практически невозможным. Поэтому, для того, чтобы очистить дыхательное дерево ребенка при мокром, продуктивном кашле или стимулировать образование мокроты при сухом варианте, необходимо предварительно расширить бронхиальные просветы.
Среди препаратов-бронходилататоров у детей чаще применяются Беродуал, Беротек и Атровент. Также иногда используется Сальбутамол, но это лекарство предназначено преимущественно для экстренных ситуаций, когда нужно расширить бронхи немедленно (например, при кашле и одышке связанном с приступом бронхиальной астмы). Все эти фармакологические средства продаются в аптеках в специальных флаконах-ингаляторах с автоматическими дозаторами.
Муколитики и отхаркивающие
Это один из важнейших классов препаратов, которые используются для ингаляций при кашле. Их действие направлено на усиление образования мокроты, ее разжижение и стимуляцию моторики бронхиального дерева. А это, в свою очередь, приводит к интенсивному выведению мокроты.
Мокрота – среда для размножения патогенных бактерий, вызывающих заболевания, симптомами которых является кашель. Выведение мокроты из бронхов – скорейший путь не только к снятию кашлевого синдрома, но и к окончательному излечению.
Детям ингаляторно чаще вводятся такие лекарства, как Лазолван и Амбробене, действующим веществом которых является гидрохлорид амброксола. Также получил довольно большое распространение и препарат под названием АЦЦ, который также продается под брендом Флуимуцил. В нем действующим соединением служит ацетилцистеин.
Стандартная схема применения этих веществ при кашле у  детей – 2 ингаляции в сутки. Дозировка варьируется в зависимости от возраста ребенка:
детей – 2 ингаляции в сутки. Дозировка варьируется в зависимости от возраста ребенка:
- у детей младше 2 лет – 1 мл на одно введение;
- с 2 до 6 – 2 мл;
- по достижении 6 лет – 3 мл.
Муколитические и отхаркивающие средства, равно как и бронходилататоры, часто продаются в готовом виде во флаконах. Но можно купить и бутыль с препаратом для самостоятельной заправки личного небулайзера. В этом случае к лекарству нужно добавить такой же объем физиологического раствора.
Антибиотики и антисептики
Эти лекарственные средства применяются в случае, если кашель, а значит и заболевание, его спровоцировавшее, вызваны инфекционным поражением дыхательных путей. На кашель, как на отдельный симптом, эти фармакологические препараты действия не оказывают. Но они являются основой терапии при таких патологиях, поскольку направлены на лечение непосредственной причины. А когда заболевание будет вылечено, кашель пропадет самостоятельно. Их тех антибиотиков и антисептиков, которые применяются для ингаляторного введения при патологиях дыхательной системы, нужно выделить:
- Флуимуцил-антибиотик ИТ;
- гентамицин и его производные;
- хлорофилипт;
- раствор диоксидина;
- раствор фурацилина.
Антибиотики предназначены для борьбы с болезнетворными бактериями. Но в случае, если кашель вызван вирусным поражением (например, ОРВИ), эти препараты назначаются для профилактики осложнений и развития вторичной инфекции.
Глюкокортикостероиды
Такие препараты обладают мощным противовоспалительным действием. Ингаляторным путем они вводятся только с использованием небулайзеров и готовых флаконов-распылителей с фиксированной дозировкой. В случае простудного кашля эти фармакологические соединения не используются – гормональные средства обладают избыточной эффективностью для подавления воспаления при простой простуде. Кроме того, применение гормонов в детском возрасте должно иметь серьезные обоснования. Таким показанием к ингаляторному введению глюкокортикоидов служат, например, выраженные аллергические реакции или системные заболевания аутоиммунного характера, одним их симптомов которых может быть и кашель.
Физраствор и минеральные воды
Эти жидкости представляют собой самый простой вариант ингаляций при кашле у детей. Их введение легко осуществимо в домашних условиях при помощи любых способов ингалирования. Главная задача, которую решает использование таких жидкостей – доставка в дыхательные пути повышенного количества влаги. Это разжижает густую слизь, смягчает раздраженные слизистые оболочки и снабжает их влагой.
Ингаляции с физраствором и минводами удобнее производить с использованием небулайзеров. Обычно для одной процедуры достаточно 3-4 мл жидкости, а выполняется введение 5-6 и более раз за день. Проследите за тем, чтобы в минеральной воде не содержалось углекислого газа. Из марок минеральных вод, продающихся в торговых сетях, предпочтительнее выбирать уже зарекомендовавшие себя бренды, например Нарзан или Ессентуки.
Содовые и солевые препараты
Растворенная в кипяченой воде пищевая сода – одно из наиболее простых, но, тем не менее, очень эффективных средств для подавления слишком интенсивного кашлевого рефлекса. Помимо прочего, такая жидкость прекрасно разжижает мокроту, способствуя ее отведению. Для ингаляции вам нужно на 1 литр воды взять 2 столовые ложки соды и тщательно их растворить.
 Если вы намерены провести ингаляцию с солевым раствором, то его уже в готовом виде
Если вы намерены провести ингаляцию с солевым раствором, то его уже в готовом виде
можно приобрести в аптеке. Кроме того, его несложно сделать и самостоятельно. Для этого вам нужно растворить 3 столовых ложки кухонной соли в одном литре теплой кипяченой воды. Кухонную соль полезно заменить морской солью. При этом йодированную соль использовать нельзя – она раздражающе действует на слизистую горла ребенка.
При использовании самостоятельно приготовленных солевых растворов в небулайзерах, нужно внимательно проследить за тем, чтобы все кристаллики соли растворились в воде.
Но наибольшую эффективность и при сухом и при влажном кашле будет иметь комбинированный раствор. В его состав входят 1 большая ложка кухонной соли, столько же пищевой соды и 10 капель йода на 1 литр воды.
Жидкие соединения целебных трав
Настои и отвары лекарственных растений – часто применяемое средство для ингаляций. При кашле детям ингаляторным путем вводят следующие настои и отвары:
- 3 чайные ложки цветов бузины и 3 чайные ложки цветов коровяка на 0,5 л кипятка;
- 1 чайную ложку термописа и 10 чайных ложек первоцвета на 0,5 л кипятка;
- 10 чайных ложек мать-и-мачехи, 10 ч.л. багульника и 10 ч.л. на 0,5 л кипятка;
- 5 чайных ложек ромашки и 5 чайных ложек почек сосны на 0,5 л кипятка;
- 10 чайных ложек смеси, включающей ромашку, корни солодки, эвкалиптовые листья, календулу, шалфей и череду в равных пропорциях на 0,5 л кипятка.
Общее правило приготовления таких растворов требует, чтобы жидкость настаивалась 1-2 часа и остывала самостоятельно. Если вы хотите использовать эти растворы при помощи кастрюли или чайника с конусом, то перед процедурой нужно добавить в емкость равный объем крутого кипятка – это поднимет температуру раствора и обеспечит качественное испарение. В случае, если фитопрепарат предназначен для применения в небулайзере, его предварительно необходимо тщательно отфильтровать через 2-3 марлевых слоя – убрав твердые фракции, вы убережете прибор от поломки. А вот дополнительно подогревать жидкость перед заполнением небулайзера не нужно – аэрозольное облако будет сформировано без испарения раствора.
Масляные препараты
Ингалирование эфирными и ароматическими маслами очень полезно при любых типах кашля у детей. Применять такие жидкости лучше с помощью кастрюлей или чайников, поскольку очень немногие модели небулайзеров способны создавать воздушную взвесь из  масел, обладающих повышенной густотой и вязкостью. При сухом кашле полезно проводить ингаляции с лимонным или эвкалиптовым маслами – они стимулируют выделение слизи. А если кашель уже перешел во влажную стадию, и образование мокроты в бронхах уже началось, то лучше использовать анисовое или мятное масла. Эти препараты помогут выведению слизи из дыхательных путей.
масел, обладающих повышенной густотой и вязкостью. При сухом кашле полезно проводить ингаляции с лимонным или эвкалиптовым маслами – они стимулируют выделение слизи. А если кашель уже перешел во влажную стадию, и образование мокроты в бронхах уже началось, то лучше использовать анисовое или мятное масла. Эти препараты помогут выведению слизи из дыхательных путей.
В течение одной процедуры ингаляции рекомендовано использовать только один вид ароматического или эфирного масла.
Порядок использования препаратов
Зачастую бывает так, что ребенку назначают сразу несколько фармакологических средств, помогающих от кашля. В данном случае надо знать и соблюдать последовательность введения препаратов:
- Первой всегда проводится ингаляция с соединениями, расширяющими бронхиальный просвет бронхов и снимающими спазматические и отечные явления на стенках дыхательных путей. Это позволяет обеспечить условия, необходимые для отведения мокроты.
- Второй этап – ингаляция муколитиков и отхаркивающих фармакологических средств. Они стимулируют образование слизи (при сухом кашле), разжижают ее (при кашле мокром) и усиливают моторную функцию бронхов, способствуя скорейшему отхождению мокроты. На короткое время отхаркивающие препараты усиливают кашель – пугаться этого не нужно, поскольку данное действие направлено на стимуляцию выведение слизи и скоро прекратится самостоятельно.
- Кашель обычно проходит через 10-15 минут и наступает время для ингаляций антибиотиков, антисептиков, противовоспалительных веществ и т.д.
Промежутки между этапами комплексного ингаляторного введения лекарств обычно составляют около четверти часа. По завершению основных лечебных мероприятий рекомендуется сделать еще одну ингаляцию с фитопрепаратом для смягчения и увлажнения слизистых.
Правила ингалирования
- Проследите за тем, чтобы последний прием пищи или питья произошел у ребенка как минимум за 1 час до начала ингаляции. Кроме этого, ограничьте физическую активность ребенка за полчаса до процедуры.
- Перед тем, как использовать для введения
 ингаляторным путем любой новый препарат, лекарственное растение или эфирное масло, убедитесь, что ребенок не имеет индивидуальной непереносимости этого вещества.
ингаляторным путем любой новый препарат, лекарственное растение или эфирное масло, убедитесь, что ребенок не имеет индивидуальной непереносимости этого вещества.
- Объясните ребенку, что в процессе ингаляции надо постараться сосредоточиться на происходящем. Чем меньше он будет отвлекаться на какие-либо другие виды деятельности и раздражающие факторы, тем безопаснее и эффективнее пройдет вся процедура.
- При ингаляциях в домашних условиях в теплой квартире лучше одеть ребенка в свободную одежду, не касающуюся горла (футболки, майки и т.д.). Так вы получите гарантию, что дыхание пациента не будет затруднено внешними причинами.
- Никогда не используйте для ингаляторного введения препаратов кипящие растворы. Это относится не только к детям, но и ко взрослым. Применение жидкости в состоянии кипения имеет высокий риск кожных ожогов брызгами. А кроме того, вдыхание слишком разогретого пара приводит и к ожогам слизистых оболочек бронхиального дерева. Лечение кашля предполагает температуру раствора в кастрюле или чайнике 70-750С, но не больше в 800С.
- У детей всегда существует вероятность опрокидывания емкости с горячим раствором – в процессе ингаляции посуду лучше придерживать самостоятельно.
- Стандартная продолжительность ингаляции в детском возрасте – 5 минут с периодическими перерывами после каждого вдоха. Чем младше ребенок, тем меньше планируемая длительность процедуры.
- При кашле ингаляции производятся путем вдыхания пара через рот. Сделав вдох, ребенок задерживает дыхание на 2-3 секунды, а затем спокойно выдыхает через нос. Слишком глубоко дышать не рекомендуется – это может привести к рефлекторному бронхоспазму.
- После окончания процедуры постарайтесь занять ребенка, чтобы он провел в относительном спокойствии следующие час-полтора. Ему нельзя выходить на холодный воздух, петь, громко разговаривать и принимать пищу.
Автор: Денис Локошко
Источники: medscape.com, health.harvard.edu, medicalnewstoday.com.
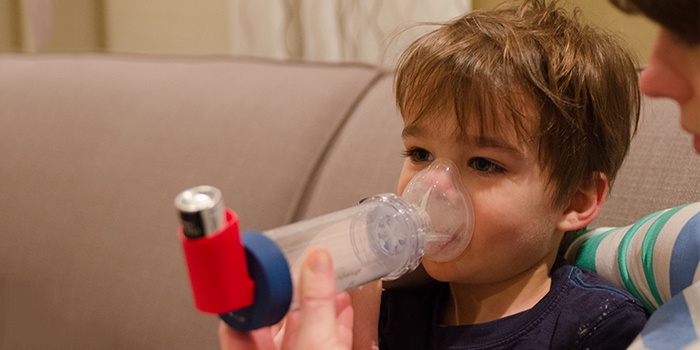 ингаляторным путем любой новый препарат, лекарственное растение или эфирное масло, убедитесь, что ребенок не имеет индивидуальной непереносимости этого вещества.
ингаляторным путем любой новый препарат, лекарственное растение или эфирное масло, убедитесь, что ребенок не имеет индивидуальной непереносимости этого вещества.