какие и при каком кашле?
- Можно ли лечить кашель ингаляцией
- Противопоказания
- Преимущества
- Чем делать ингаляции при кашле и как провести процедуру
- Ингаляции при сухом кашле
- Ингаляции при влажном кашле
- Лечение кашля у детей
Кашель – это симптом целого ряда патологий дыхательных путей. Он сопровождает ОРЗ, бронхит, ларингит. В комплексном лечении этих болезней используют ингаляционную терапию. Когда рекомендуется делать ингаляции при кашле и насморке и какие правила следует соблюдать?
Можно ли лечить кашель ингаляцией
Ингаляционная терапия является разновидностью физиотерапии и часто используется в лечении кашля. Метод предполагает вдыхание воздуха или пара в сочетании с лекарствами или определенными химическими соединениями с помощью небулайзера или другого оборудования. Отхаркивающие препараты способствуют выводу мокроты, а ингаляции усиливают эффект терапии и способствуют ускорению процесса выздоровления.
Главное при проведении ингаляции — учитывать, при каком кашле использовать те или иные препараты, как правильно провести процедуру, чтобы она принесла пользу.
Противопоказания
Ингаляционная терапия противопоказана некоторым категориям пациентов с определенными патологиями:
- туберкулез или пневмония в стадии обострения;
- болезни сердца, которые сопровождаются дыхательной недостаточностью;
- предрасположенность к носовому кровотечению;
- температура тела выше 37.5 С°;
- повышенная чувствительность к компонентам растворов для ингаляции при кашле.
Преимущества
При грамотном подходе ингаляционная терапия оказывает быстрый лечебный эффект. Лекарственные вещества воздействуют непосредственно на пораженную воспалением слизистую оболочку дыхательных путей. Лекарство в виде пара или аэрозоля имеет большую контактную поверхность по сравнению с каплями, способствует разжижению слизи и выделению мокроты, уменьшению воспаления.
Чем делать ингаляции при кашле и как провести процедуру
В лечении заболеваний респираторной системы используют несколько видов ингаляций:
Выбор способа лечения зависит от вида заболевания, возраста и состояния здоровья пациента. Чаще всего рекомендуют ингаляции при кашле небулайзером. Это — компактный медицинский прибор, который можно приобрести для домашней аптечки. Он образует сверхмалое дисперсное распыление лекарственного препарата. В отличие от ингалятора устройство создает пар без нагрева жидкости, то есть применяется для холодных ингаляций. У этих процедур меньше противопоказаний по сравнению с тепловыми.
При проведении ингаляции следует соблюдать ряд правил:
- При кашле препарат вдыхают через рот и выдыхают через нос.
- Процедуру можно делать после 1-1.
 5 часа после еды или физической нагрузки.
5 часа после еды или физической нагрузки. - Пациенту важно соблюдать спокойствие, не отвлекаться во время процедуры.
- После завершения лечения некоторое время нужно воздержаться от курения, пения, громкого разговора.
- Ингаляцию нужно делать несколько раз в день по рекомендации врача.
Ингаляции при сухом кашле
В отличие от влажного — сухой кашель образуется в гортани. При нем отсутствуют слизистые выделения. Кашлевой рефлекс формируется под воздействием воспалительного процесса, который раздражает заднюю стенку гортани. Надсадный сухой кашель важно превратить в продуктивный, то есть уменьшить отек, обеспечить разжижение и выход мокроты. Специалисты рекомендуют несколько групп растворов для ингаляции при кашле такого типа:
- солевые и щелочные растворы;
- составы с бронхолитиками;
- отхаркивающие и антисептические препараты;
- антибиотики (по назначению врача).

Самыми безопасными являются ингаляции с содовым раствором и растворами солей. Можно делать солевые ингаляции при сухом кашле взрослому и ребенку, а также беременным женщинам. В аптеке можно приобрести готовый физраствор, который используют в качестве самостоятельного средства или смешивают с лекарствами. Солевые ингаляции уменьшают отечность, оказывают антисептический эффект.
Ингаляции при влажном кашле
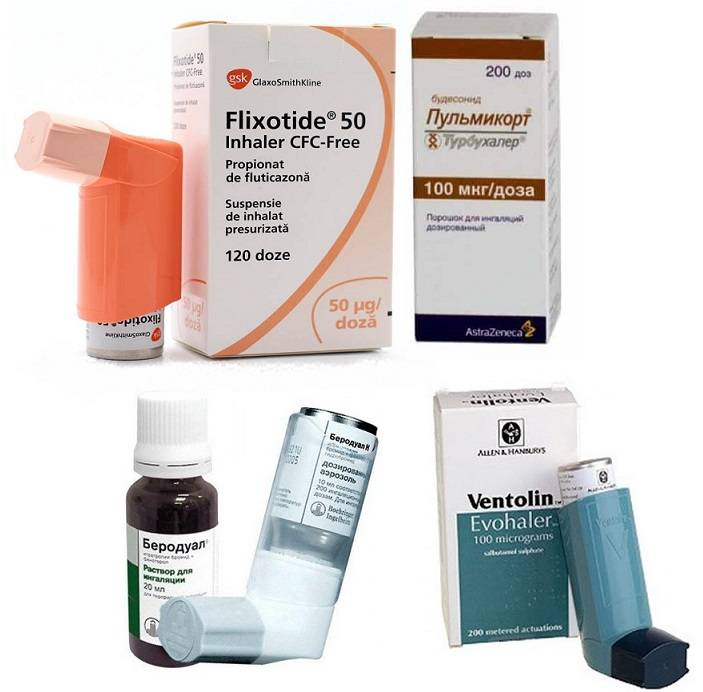
Влажный (мокрый) кашель является продуктивным, то есть приводит к выделению мокроты. Если мокрота слишком густая, она тяжело отделяется. Задача ингаляции — ускорить выведение слизи из легких, оказать дезинфицирующее и антисептическое воздействие на слизистые. Для этих целей врачи рекомендуют ингаляции с физраствором или минеральной водой, с отхаркивающими препаратами (например, Амброксол раствор), с лекарствами, которые обладают противовоспалительным воздействием, бронхолитики (небутамол, беродуал). Если заболевание имеет бактериальную этиологию, его лечат антибактериальными препаратами.
При выборе препарата необходимо соблюдать рекомендации специалиста. В случае непереносимости лекарства от него стоит отказаться и сообщить о наличии нежелательных эффектов лечащему врачу.
Лечение кашля у детей
Ингаляции при кашле у детей применяются в рамках комплексной терапии. Процедуру проводят при помощи небулайзера. Популярные в народе методы вдыхания горячего пара от чайника или картофельного отвара ребенку не подходят, так как существует высокий риск ожога. Безопасными для детей являются процедуры с использованием физраствора. Если необходимо применение сильнодействующих лекарств, их назначает врач, а начинать введение препарата в организм следует с минимальной дозировки. Для улучшения дренажа мокроты ингаляцию стоит сочетать с массажем и дыхательной гимнастикой.
При правильном проведении ингаляционной терапии уже на второй день наступает улучшение. Курс ингаляций у детей обычно составляет около пяти дней. Если после процедуры самочувствие ребенка ухудшается, это может свидетельствовать о непереносимости выбранного препарата и необходимости его замены.
Курс ингаляций у детей обычно составляет около пяти дней. Если после процедуры самочувствие ребенка ухудшается, это может свидетельствовать о непереносимости выбранного препарата и необходимости его замены.
как проводят в домашних условиях
- Разновидности ингаляций: пассивные, паровые, аэрозольные (с небулайзером)
- Показания для проведения ингаляций
- Как делать аэрозольные ингаляции?
- Как правильно проводить пассивные ингаляции?
Отвечая на вопрос родителей, чем лечить кашель при простуде у ребенка, врачи часто рекомендуют ингаляции. Этот метод отличается высокой эффективностью. Ингаляции нормализуют состояние слизистой, воздействуют адресно, позволяют доставить лекарственное средство не только в носоглотку, но также в бронхи, трахею.
Как и чем делать ингаляции при кашле и других признаках простуды ребенку? Какие бывают разновидности процедуры?
1. Пассивные (естественные)
Пассивные (естественные)
Пассивные ингаляции не требуют использования специальных аппаратов: ребенку нужно лишь вдыхать воздух, в котором находятся пары полезных веществ.
Пассивные ингаляции проводятся только с использованием летучих веществ: подойдут, к примеру, эфирные масла. Масла разных растений оказывают разное действие. Для ингаляций при простуде и кашле рекомендуется выбирать эфирные масла с противовоспалительными, противовирусными и антибактериальными свойствами. Например, мяты, эвкалипта, можжевельника и т. д.
Раствор морской соли или физраствор бесполезно брать для пассивных ингаляций, так как они при комнатной температуре испаряются очень медленно и не принесут никакой практической пользы, разве что немного увлажнят воздух в комнате.
К преимуществам процедуры относят легкость и простоту проведения, а также длительное воздействия активных веществ. Так, эфирные масла испаряются в течение 4–6 часов.
Минус процедуры – возможность воздействия только на верхние дыхательные пути. Это значит, что при кашле у детей лучше остановиться на ингаляциях другого вида.
2. Паровые
Наверняка, многие помнят, как в детстве мама или бабушка предлагала при простуде подышать над картошкой. Картофельный отвар – это самый известный пример паровых ингаляций. При такой процедуре лекарственные средства растворяют в горячей воле или разогревают на водяной бане, чтобы получился пар.
Ингаляции горячим паром увлажняют и смягчают слизистые, способствуют их очищению от бактерий и вирусов.
Ингаляции с горячим паром противопоказаны, если у ребенка повышена температура тела, в этом случае его состояние может ухудшиться. Также нежелательно проводить паровые ингаляции при тонзиллитах (ангинах) и гайморите, так как прогревания могут стимулировать развитие воспалительных процессов.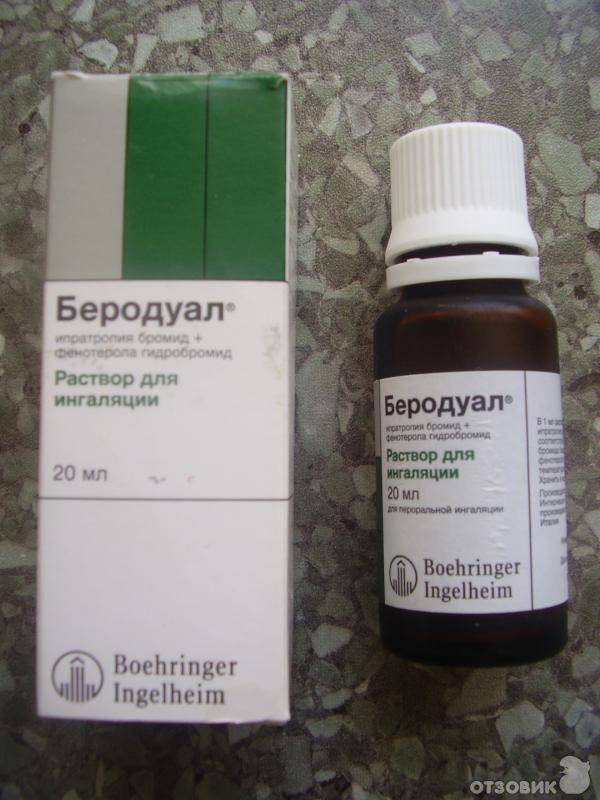
Учтите, что врачи не одобряют «самодельные» ингаляции (дышать над кастрюлей), так как при их проведении высока вероятность ожога слизистой и кожи. Лучше использовать специальные паровые ингаляторы (это не небулайзеры!). Их применение более безопасно.
3. Аэрозольные ингаляции (с небулайзером)
При аэрозольных ингаляциях лекарственное вещество преобразуется в мелкодисперсный холодный пар и при вдыхании этого пара поступает в дыхательные пути. Такие ингаляции при кашле для ребенка требуют использования специального аппарата – небулайзера.
При кашле аэрозольные ингаляции делают с лекарственными средствами, назначенными врачом. Можно также использовать физраствор, минеральную воду, отвары трав. Обратите внимание, что в небулайзере нельзя использовать эфирные масла. Кроме того, не все лекарственные препараты от кашля можно использовать в небулайзере, поэтому перед процедурой обязательно уточните возможность использования того или иного средства в инструкции к прибору.
Основной плюс процедуры – это возможность воздействия лекарственных средств на нижние дыхательные пути: трахею, бронхи, легкие.
Есть и минус: процедура требует усидчивости, поэтому не все дети охотно на нее соглашаются. Многие дети категорически не хотят надевать маску.
Наибольшую эффективность ингаляций отмечают при первых признаках простуды. Но их можно проводить и в период выздоровления, что позволяет устранить остаточные явления, например, затянувшийся кашель. Также ингаляции используют для профилактики обострения хронических болезней дыхательных путей.
У пассивных ингаляций нет ограничений: их можно проводить на любой стадии болезни и при любой температуре тела. Они способствуют облегчению дыхания, улучшают качество сна, уменьшают выраженность симптомов простуды.
Аэрозольные ингаляции показаны при сухом кашле: холодный влажный пар, который производит прибор, способствует отхождению мокроты.
При выполнении аэрозольной ингаляции при простуде ребенку нужно учитывать следующие нюансы:
- Процедуру проводят минимум через час (оптимально – через два) после того, как ребенок поел.
- Важно следить за тем, чтобы ребенок правильно дышал. При выполнении процедуры ребенок должен дышать спокойно и равномерно, делать вдох и выдох через нос (глубокий вдох, задержка дыхания, выдох). Вдох через рот делают при фарингите, бронхите и ларингите.
- Есть и пить ребенку можно не раньше, чем через час после процедуры.
Обратите внимание, что у аэрозольных ингаляций есть противопоказания:
- Температура тела выше 37,5 ℃.
- Плохое общее самочувствие. Например, ребенку сложно сидеть, он капризничает, плачет. В подобных ситуациях подойдут только пассивные ингаляции.
- Заболевания сердца, легких.
- Носовые кровотечения, склонность к ним.

- Аллергия на компоненты препарата.
Провести пассивную ингаляцию несложно – достаточно нанести пару капель эфирного масла на салфетку и разместить ее рядом с ребенком. Эффективнее использовать готовую композицию эфирных масел – например, Масло Дыши®, в состав которого входят шесть натуральных эфирных масел с антибактериальными и противовирусными свойствами. Масло Дыши® также выпускается в комплекте с браслетом-ингалятором. Это очень удобно: нанесите несколько капель масла на браслет и наденьте его на руку ребенку. Ребенок будет вдыхать пары эфирных масел, где бы он ни находился и что бы ни делал – на прогулке, дома, в общественном транспорте.
Использование Масла Дыши® при простуде позволяет сократить длительность заболевания и снизить риск развития осложнений. Пассивные ингаляции эфирными маслами можно использовать и для профилактики ОРВИ.
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИ ЭКСПЕРТОВ.
Кашель | Бостонская детская больница
Кашель — один из наиболее частых симптомов детских болезней, и хотя иногда он может звучать ужасно, обычно он не является признаком чего-то опасного. На самом деле кашель — это здоровый рефлекс, который помогает очистить дыхательные пути в горле и грудной клетке.
- Есть много типов кашля, которые могут означать разные вещи.
- Большинство случаев кашля вызывают вирусы.
- Лекарства от кашля, отпускаемые без рецепта (OTC), следует использовать только под наблюдением врача вашего ребенка.
Помощь при кашле
Однако иногда кашель может стать поводом для посещения детского врача. Если вы научитесь распознавать определенные виды кашля, вы будете знать, как с ними справляться и когда следует обратиться за медицинской помощью. В Children’s лечащий врач вашего ребенка определит, как лечить вашего ребенка, частично основываясь на характере кашля.
В Children’s лечащий врач вашего ребенка определит, как лечить вашего ребенка, частично основываясь на характере кашля.
Кашель | Симптомы и причины
Существует несколько различных типов кашля, включая:
Лающий кашель
Этот кашель обычно вызывается крупом, вызванным аллергией, изменением температуры ночью или, чаще всего, вирусной инфекцией верхних дыхательных путей.
Когда у маленького ребенка воспаляются дыхательные пути, они могут отекать вокруг голосовых связок, что затрудняет дыхание.
У детей младше 3 лет круп чаще всего возникает из-за узких дыхательных путей — у некоторых детей он возникает практически каждый раз при респираторных заболеваниях.
Круп может возникнуть внезапно посреди ночи, что может напугать как вас, так и вашего ребенка.
Хотя в большинстве случаев можно лечиться дома, если вы подозреваете, что у вашего ребенка круп, позвоните своему детскому врачу, чтобы определить, нужно ли вашему ребенку посещать его или ее.

Коклюшный кашель
«Ключащий» звук на самом деле возникает после кашля, когда ребенок пытается сделать глубокий вдох после нескольких кашлей подряд.
Если ваш ребенок издает «коклюш» (который на самом деле звучит как «коклюш») после сильных приступов быстрого кашля, это, скорее всего, симптом коклюша (коклюша), особенно если ваш ребенок не переболел дифтерией/столбняком. вакцинация против коклюша (АКДС).
Младенцы, больные коклюшем, обычно не «кричат» после продолжительных эпизодов кашля, но они могут не получать достаточного количества кислорода или даже перестать дышать при этом заболевании.
У младенцев и очень маленьких детей коклюш может быть смертельным, поэтому немедленно позвоните своему детскому врачу.
Кашель с хрипами
Когда кашель сопровождается хрипящим звуком, когда ваш ребенок выдыхает (выдыхает), это признак того, что что-то может частично блокировать нижние дыхательные пути.

Это может быть вызвано отеком из-за респираторной инфекции (например, бронхиолита или пневмонии), астмы или предмета, застрявшего в дыхательных путях.
Позвоните своему детскому врачу, если у вашего ребенка эта проблема возникает часто, и у вас есть лекарство, например, ингалятор или небулайзер, с инструкциями по использованию лекарства для домашнего лечения астмы у вашего ребенка.
Если кашель и свистящее дыхание не уменьшаются при приеме лекарств, обратитесь к врачу вашего ребенка.
Стридор
Хотя свистящее дыхание обычно возникает во время выдоха, стридор (произносится: стридор) представляет собой шумное, жесткое дыхание (некоторые врачи описывают его как грубый музыкальный звук), которое слышно, когда ребенок вдыхает (вдыхает).
Чаще всего вызывается отеком верхних дыхательных путей, как правило, вирусным крупом.
Однако иногда это вызвано более серьезной инфекцией, называемой эпиглоттитом, или инородным предметом, застрявшим в дыхательных путях ребенка.

Если у вашего ребенка стридор, немедленно обратитесь к детскому врачу.
Внезапный кашель
Когда ребенок внезапно начинает кашлять, это может означать, что он проглотил пищу или жидкость «неправильным путем» (в дыхательные пути) или что-то (немного еды, рвотные массы или, возможно, даже маленькая игрушка или монета) попало в дыхательные пути. ее горло или дыхательные пути.
Кашель помогает очистить дыхательные пути и может продолжаться в течение минуты или около того просто из-за раздражения горла или дыхательных путей.
Но если вам кажется, что кашель не проходит или у вашего ребенка проблемы с дыханием, позвоните своему детскому врачу.
Не пытайтесь прочищать горло пальцем, потому что вы можете протолкнуть препятствие еще дальше вниз по дыхательному горлу.
Ночной кашель
Часто кашель усиливается ночью, потому что заложенность носа и придаточных пазух у ребенка стекает в горло и вызывает раздражение, когда ребенок лежит в постели.
 Это проблема только в том случае, если ваш ребенок не может спать.
Это проблема только в том случае, если ваш ребенок не может спать.Астма также может вызывать ночной кашель, потому что дыхательные пути, как правило, более чувствительны и становятся более раздражительными ночью.
Дневной кашель
Обычными виновниками являются аллергии, астма, простуда и другие респираторные инфекции.
Холодный воздух или активность могут усугубить кашель, и он часто стихает ночью или когда ребенок отдыхает.
Вы должны убедиться, что ничто в вашем доме, например, освежитель воздуха, домашние животные или дым, не вызывают кашель у вашего ребенка.
Кашель при насморке
Поскольку в большинстве случаев простуда сопровождается кашлем, совершенно нормально, что у вашего ребенка во время простуды может развиться влажный или сухой кашель.
Кашель обычно длится около недели, часто после исчезновения всех других симптомов простуды.

Кашель с лихорадкой
Если у вашего ребенка кашель, небольшая температура и насморк, скорее всего, у него простая простуда.
Но кашель с температурой 102 градуса по Фаренгейту (39 градусов по Цельсию) или выше может означать пневмонию, особенно если ваш ребенок вялый и часто дышит. В этом случае немедленно позвоните врачу вашего ребенка.
Кашель с рвотой:
Дети часто так сильно кашляют, что это вызывает у них рвотный рефлекс, вызывающий рвоту.
Обычно это не является поводом для беспокойства, если только рвота не проходит.
Кроме того, если у вашего ребенка кашель при простуде или обострении астмы, его может вырвать, если в желудок попадает много слизи, что вызывает тошноту.
Постоянный кашель
Кашель, вызванный простудой, может длиться от нескольких недель до трех недель, особенно если ваш ребенок болеет одной простудой за другой.

Астма, аллергия или хроническая инфекция носовых пазух или дыхательных путей также могут быть причиной длительного кашля.
Если кашель вашего ребенка длится более месяца, вам следует запланировать визит к детскому врачу.
Кашель у детей раннего возраста
Кашель может утомлять детей младше 6 месяцев, поэтому внимательно следите за появлением кашля у вашего ребенка.
Эти младенцы также относятся к группе населения, наиболее подверженной риску осложнений от респираторно-синцитиального вируса (РСВ), который чаще всего встречается зимой. RSV вызывает простуду и ушные инфекции у детей старшего возраста и взрослых, но у маленьких детей он может вызвать бронхиолит и пневмонию и привести к серьезным респираторным заболеваниям. Заболевание начинается как обычная простуда, но становится хуже, пока у ребенка не появляются свистящее дыхание, кашель и затрудненное дыхание.
Некоторых детей, возможно, придется госпитализировать для получения кислорода и жидкости.

Когда мне следует звонить детскому врачу?
В большинстве случаев детский кашель не вызывает беспокойства. Однако в некоторых случаях вам следует проконсультироваться с врачом, просто чтобы быть в безопасности. Позвоните своему детскому врачу, если ваш ребенок:
имеет проблемы с дыханием или тяжело дышит
имеет синий или темноватый цвет губ, лица или языка
имеет высокую температуру (особенно у младенца раннего возраста или при отсутствии заложенности носа или насморка; при любой лихорадке у младенца в возрасте до 3 месяцев обратитесь к врачу вашего ребенка)
— младенец (в возрасте 3 месяцев или младше), который кашляет более нескольких часов
издает хриплый звук, когда дышит после кашля
кашляет кровью (если у вашего ребенка недавно было кровотечение из носа, обычно это не проблема)
стридор при вдохе
имеет свистящее дыхание при выдохе (если у вас нет инструкций по домашнему лечению астмы от лечащего врача)
вялый или капризный.

Кашель | Процедуры
Как лечить кашель у ребенка в домашних условиях?
Домашнее лечение ни в коем случае не должно заменять консультацию врача вашего ребенка по любому из перечисленных выше состояний, но есть несколько вещей, которые вы можете сделать дома, чтобы вашему ребенку было легче, когда у него или у нее раздражающий кашель.
Если у вашего ребенка астма, убедитесь, что вы получили инструкции по лечению астмы от детского врача. Внимательно следите за развитием вашего ребенка во время обострения и давайте лекарства от астмы в соответствии с инструкциями врача.
Если ваш ребенок просыпается среди ночи с лающим или крупозным кашлем, отведите его в ванную, закройте дверь и дайте горячему душе поработать несколько минут. После того, как комната пропарится, посидите с ребенком на полу в ванной около 20 минут. Пар должен помочь вашему ребенку легче дышать.
 Попробуйте вместе почитать книгу, чтобы занять ребенка.
Попробуйте вместе почитать книгу, чтобы занять ребенка.Увлажнитель с прохладным туманом в комнате вашего ребенка может помочь ему спать всю ночь.
Прохладительные напитки, такие как сок, могут успокаивать; однако избегайте газированных или цитрусовых напитков, потому что газировка и лимонная кислота могут причинять боль воспаленным участкам.
Вы не должны давать своему ребенку (особенно младенцу или малышу) безрецептурное лекарство от кашля без специальных инструкций от врача вашего ребенка. Многие из этих лекарств подавляют кашель, но при респираторных заболеваниях иногда выделяется много выделений, и кашель помогает вывести их из дыхательных путей. Если кашель подавлять лекарствами, это может быть вредно для вашего ребенка. В некоторых случаях эти лекарства даже вызывали опасные побочные эффекты, когда их давали младенцам или очень маленьким детям. Кроме того, рекомендации по безрецептурным дозировкам для детей часто основаны на рекомендациях для взрослых (не сформулированы специально для маленьких детей), поэтому лекарство может работать не совсем так, как предполагалось.

Леденцы от кашля, которые хорошо подходят для детей старшего возраста, могут вызвать удушье у маленьких детей. Лучше оставить решение о лекарствах для вашего ребенка лечащему врачу.
Кашель | Программы и услуги
Отделы
Вдыхание дыма у детей: Инструкции по уходу
Пропустить навигацию
Инструкции по уходу
Вдыхание горячего воздуха, дыма или химических паров может вызвать раздражение или отек дыхательных путей вашего ребенка. Нахождение в огне или рядом с ним может вызвать хрипы и проблемы с дыханием. Ваш ребенок может не заметить эти проблемы до нескольких часов спустя. Когда ваш ребенок вдыхает дым, в его организм могут попасть вредные токсины. Это более вероятно, если дым исходил от горящего пластика или синтетических материалов.
Возможно, вашему ребенку сделали анализ крови и другие анализы, которые измеряли работу легких. Возможно, вашему ребенку сделали анализ газов крови. Он измеряет количество кислорода, двуокиси углерода и угарного газа в крови. Ваш врач, возможно, дал вашему ребенку кислород через маску, чтобы помочь ему или ей дышать.
Во время заживления у вашего ребенка может быть кашель, одышка и боль. Если ваш ребенок вдохнул сажу, он может откашлять серую или черную слизь.
Последующее наблюдение является ключевой частью лечения и безопасности вашего ребенка. Обязательно записывайтесь на все приемы и посещайте их, а также звоните своему врачу, если у вашего ребенка возникают проблемы. Также полезно знать результаты анализов вашего ребенка и вести список лекарств, которые принимает ваш ребенок.
Как вы можете ухаживать за своим ребенком дома?
- Дайте ребенку больше отдыхать и спать.
 Ваш ребенок может некоторое время чувствовать слабость и усталость, но со временем его или ее уровень энергии улучшится. Положите голову ребенка на подушки, чтобы облегчить кашель и облегчить дыхание.
Ваш ребенок может некоторое время чувствовать слабость и усталость, но со временем его или ее уровень энергии улучшится. Положите голову ребенка на подушки, чтобы облегчить кашель и облегчить дыхание. - Держите ребенка подальше от дыма. Не курите и не позволяйте никому курить рядом с ребенком или в вашем доме.
- Помогите ребенку избегать вещей, которые могут раздражать легкие. Это может быть холодный сухой воздух или горячий влажный воздух.
- Будьте осторожны с лекарствами. Пусть ваш ребенок принимает лекарства точно так, как это предписано. Позвоните своему врачу, если вы считаете, что у вашего ребенка проблемы с лекарством. Вы получите более подробную информацию о конкретных лекарствах, которые прописывает ваш врач.
- Если ваш врач прописал лекарство для облегчения дыхания, пусть ваш ребенок использует его точно по назначению. Это может включать бронходилататор или ингаляционное стероидное лекарство.
- Если вашему ребенку дали спирометр для измерения работы легких, помогите ему или ей использовать его в соответствии с инструкциями.
 Это может помочь вашему врачу определить, как идет выздоровление вашего ребенка.
Это может помочь вашему врачу определить, как идет выздоровление вашего ребенка.
Когда следует звать на помощь?
Звоните по номеру 911 в любое время, когда вы считаете, что вашему ребенку может понадобиться неотложная помощь. Например, звоните, если:
- У вашего ребенка серьезные проблемы с дыханием. Симптомы могут включать:
- Использование мышц живота для дыхания.
- Грудь впадает или ноздри раздуваются, когда ваш ребенок пытается дышать.
Позвоните своему врачу сейчас или немедленно обратитесь за медицинской помощью, если:
- У вашего ребенка появились новые или более серьезные проблемы с дыханием.

 5 часа после еды или физической нагрузки.
5 часа после еды или физической нагрузки.




 Это проблема только в том случае, если ваш ребенок не может спать.
Это проблема только в том случае, если ваш ребенок не может спать.



 Попробуйте вместе почитать книгу, чтобы занять ребенка.
Попробуйте вместе почитать книгу, чтобы занять ребенка.
 Ваш ребенок может некоторое время чувствовать слабость и усталость, но со временем его или ее уровень энергии улучшится. Положите голову ребенка на подушки, чтобы облегчить кашель и облегчить дыхание.
Ваш ребенок может некоторое время чувствовать слабость и усталость, но со временем его или ее уровень энергии улучшится. Положите голову ребенка на подушки, чтобы облегчить кашель и облегчить дыхание.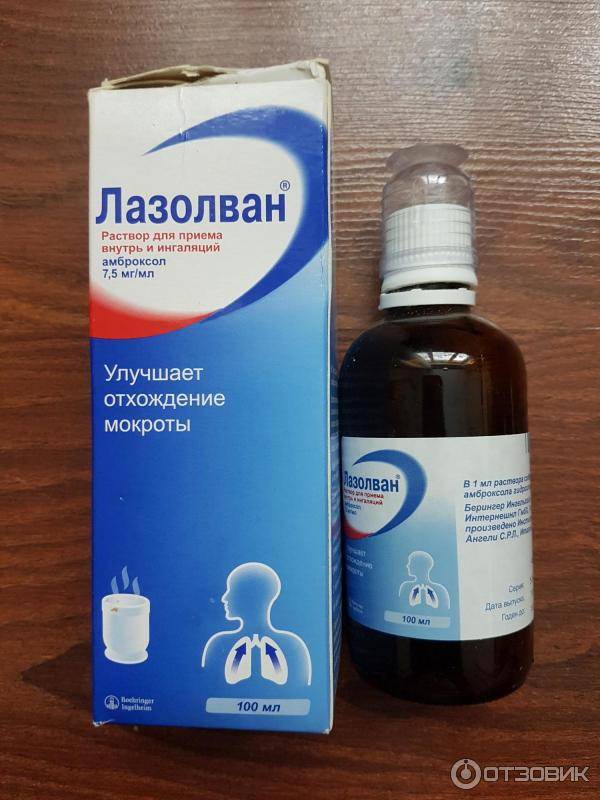 Это может помочь вашему врачу определить, как идет выздоровление вашего ребенка.
Это может помочь вашему врачу определить, как идет выздоровление вашего ребенка.