Как правильно делать ингаляцию ребенку — советы практикующих врачей
Небулайзером можно лечить разнообразные заболевания дыхательных путей, даже шахтерам и химикам иногда прописывают ингаляции при помощи небулайзера. Когда речь заходит о ребенке и лечении карапуза, тут главное не перестараться. Всегда уточняйте у доктора, какое лекарство лучше подойдет для лечения бронхита, насморка или ОРЗ и потом прибегайте к помощи небулайзера. Ведь ингалятор не панацея — это прибор, при помощи которого лекарственное вещество попадает на необходимые участки — слизистую носа, гортань, бронхи, легкие, все воспаления в этих участках можно лечить при помощи ингалятора (небулайзера).
Допустим, Вы выбрали подходящий небулайзер (кстати, мы написали на эту тему интересную статью: “Как правильно выбрать небулайзер (ингалятор)? Какой лучше купить ингалятор?”) Вы уже знаете, что нельзя лечить крупнодисперсными небулайзерами нижние дыхательные пути (астму, бронхит), соответственно мелкодисперсными — верхние дыхательные пути (ринит), если Вам интересно более досконально узнать про небулайзеры, то советуем прочитать статью 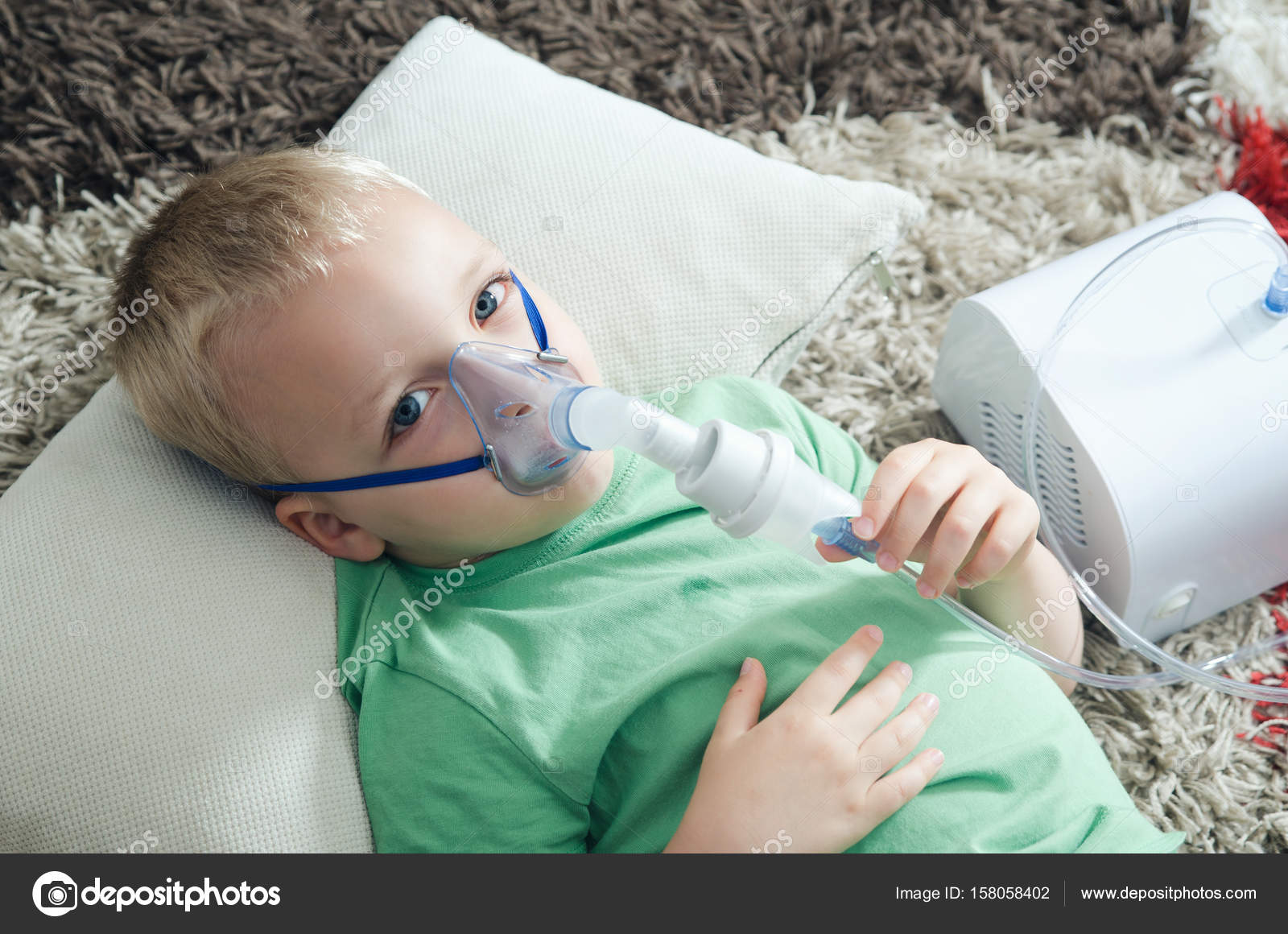 Естественно возникают вопросы: как правильно использовать ингалятор для ребенка? Запомните, небулайзер — это не панацея, это как шприц для лекарства, не стоит делать ингаляции, когда Вы не уверены в диагнозе и очень осторожно относитесь к подбору лекарств, всегда помните, что на кону здоровье ребенка. Как правильно сделать ингаляцию ребенку? — об этом Вы узнаете из этой статьи.
Естественно возникают вопросы: как правильно использовать ингалятор для ребенка? Запомните, небулайзер — это не панацея, это как шприц для лекарства, не стоит делать ингаляции, когда Вы не уверены в диагнозе и очень осторожно относитесь к подбору лекарств, всегда помните, что на кону здоровье ребенка. Как правильно сделать ингаляцию ребенку? — об этом Вы узнаете из этой статьи.
Небулайзер детский, как пользоваться
Давайте обратимся к профессионалам. При написании статьи нас консультировала доктор-пульмонолог Елизавета Павловна и на вопрос, что делает небулайзер детский, как пользоваться им дома, дала следующие рекомендации:
“Перед процедурой не кормите ребенка, должно пройти 1,5 часа после еды. Одежда должна быть максимально удобной и комфортной. Для ингаляции нужно принять положение сидя, максимально расслабиться, дышать глубоко и спокойно. Во время процедуры пациент вдыхает ртом (для лечения астмы) и задерживает дыхание на пару секунд, выдыхает.
Для детей дошкольного возраста процедура по времени не должна превышать 3-х минут. После ингаляции рекомендуется 30 минут отдыха и спокойствия: ребенок должен полежать и расслабиться.”
Хотим добавить — поговорите с крошкой, для него это такой же стресс, как и для Вас. Всё поменялось, теперь нужно привыкать к новым реалиям жизни, пусть и ненадолго, ведь терапия при помощи небулайзеров крайне эффективна.
Ответит на частые вопросы — ингалятор для детей, как пользоваться, — наш знакомый врач педиатр Анатолий Сергеевич.
“Ингалятор детский как пользоваться? Расскажу шаг за шагом, а вы записывайте” — смеется доктор, но мы реально записываем. — “В первую очередь аккуратно, при помощи шприца переливаем лекарство в специальный контейнер. Потом подсоединяем контейнер с лекарством к компрессору специальной трубкой. Одеваем на малыша маску для ингаляций, в комплекте должна быть детская. Нажимаем кнопку старт и начинаем процедуру. Вот и все дела.
В зависимости от препарата процедура может занимать около 10-15 минут, на это время попробуйте чем то развлечь ребенка, почитать сказку, чтобы он сильно не заскучал. Это у взрослых 15 минут, как два раза моргнуть, а малыши очень быстро утомляются от монотонного сидения.”
А как правильно делать ингаляцию ребенку 1 год или даже младше? Помните, что детям до года не желательно проводить ингаляционную терапию без назначения доктора, если лечиться при помощи ингалятора, то только по предписанию врача.
Софья Алексеевна работает в детской поликлинике уже более 15 лет и видела как развивалась ингаляционная терапия за последние годы.
“Для совсем маленьких детей не требуется никаких особых правил ингаляции. Просто включите прибор и поднесите к личику спящего ребенка. Помните, если ротик закрыт — то Вы лечите верхние дыхательные пути, ротик открыт — лекарство будет попадать непосредственно в легкие и бронхи. Если у Вас стационарный небулайзер предложите ребенку поиграть с прибором, например налейте в него воды, пусть малыш сам включит и выключит прибор, наша задача, чтобы ребенок не боялся лечения.
Если малыш капризничает или у него плохое настроение дождитесь, когда настроение выровняется. Тогда лечение будет связано с позитивными эмоциями, а небулайзер не будет ассоциироваться с пыткой или наказанием. Это основные моменты которые нужно учитывать проводя ингаляцию для грудничка.”
Памятка
Дорогие наши родители! Главное в лечении — это соблюдать бодрость духа и хорошее настроение. Все небулайзеры и ингаляторы созданы исключительно для нашего удобства и скорейшего выздоровления. Спектр болезней, которые лечат при помощи небулайзеров очень большой: ингаляторы приобретают, чтобы лечить астму, пневмонию, также Вы можете лечиться ими при сезонных заболеваниях, и использовать для оздоровительных и даже косметических процедур. Мы сделали для Вас подборку самых качественных небулайзеров по версии этого года, ознакомиться с ними Вы можете в статье “Самый лучший ингалятор небулайзер — отзывы врачей, рейтинг топ 10 небулайзеров (ингаляторов)”. Благо сейчас такое количество моделей, что можно выбрать подходящий прибор отдельно для ребенка или ту, которая вписывается в семейный бюджет и удовлетворит любые требования пользователя.
Благо сейчас такое количество моделей, что можно выбрать подходящий прибор отдельно для ребенка или ту, которая вписывается в семейный бюджет и удовлетворит любые требования пользователя.
Здоровья Вам и Вашему малышу!
(смотреть «Ингаляторы (небулайзеры)» в нашем магазине)
Ингаляции при ангине: небулайзер для детей, ингаляции при гнойной ангине
Можно ли делать ингаляцию при ангине? Этот метод лечения оправдан, поскольку помогает быстрее избавиться от налета и снять воспаление. Применять его следует в составе комплексной терапии, то есть вместе с антибиотиками и полосканиями.
Преимуществом ингаляции является то, что больной может провести процедуру самостоятельно в домашних условиях. Однако без назначения врача прибегать к данному методу не следует.
Способы проведения процедуры
Ингаляции при ангине делают разными методами, самый простой из которых — дышать паром, накрыв голову полотенцем.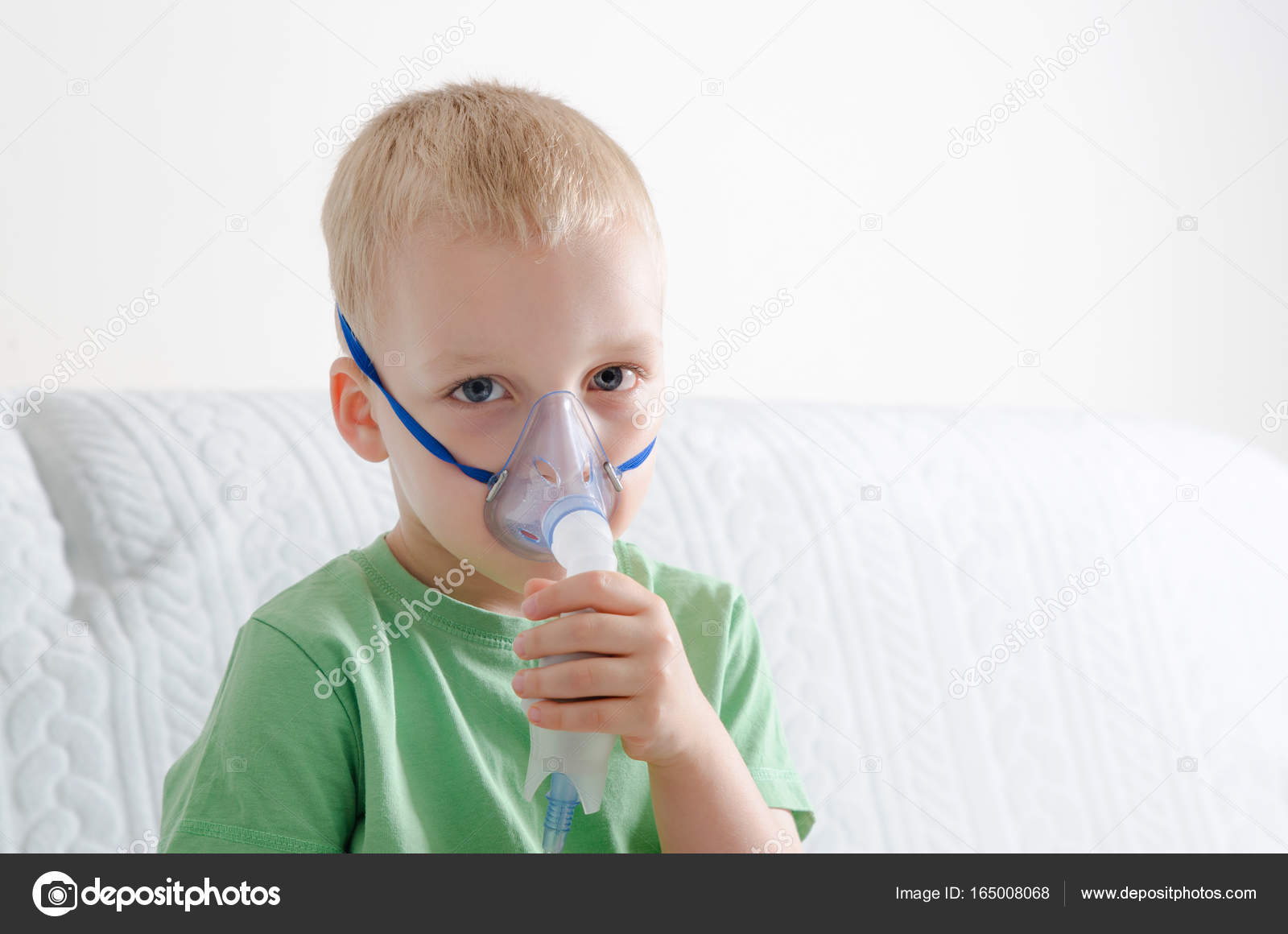
Можно использовать и специальный ингалятор при ангине. С ним процедура становится более комфортной.
Небулайзер при ангине
Небулайзер представляет собой специальный аппарат для вдыхания лекарственных средств. Он позволяет делать так называемые влажные ингаляции, которые, в отличие от прочих (паровых, сухих, масляных), абсолютно безопасны. Можно ли при ангине делать ингаляцию небулайзером? Бесспорно, да, кроме того, при правильном использовании этот аппарат подходит даже для лечения грудничков. Небулайзер действует следующим образом: в него засыпается сухая лекарственная смесь, заливается физиологический раствор, далее прибор преобразует эту жидкость в аэрозоль.
При ангине можно дышать данным ингалятором при помощи трубки или мундштука. Раствор распыляется непосредственно на очаг инфекции и охватывает все пораженные болезнью участки. Есть несколько видов небулайзеров:
- компрессорный;
- ультразвуковой;
- меш-небулайзер.

Средства для ингаляций
Лучше дышать над свежеприготовленным лечебным средством, поскольку его активные вещества в этом случае будут действовать более эффективно. Ингаляции при тонзиллите можно делать с использованием шалфея, ромашки, зверобоя, мази «Звездочка», а также эфирных масел.
Смягчить боли в горле позволит и простая вода с добавлением соды. Традиционный способ лечения при ангине — дышать над вареной картошкой. Ее варить нужно до тех пор, пока вода не приобретет характерный картофельный запах. Для усиления эффекта можно добавить корицу или пихтовое масло.
При ангине хороший эффект дают ингаляции с луковым соком. Его необходимо развести раствором хлорида натрия в пропорции 1:2.
Для ингаляций с помощью небулайзера следует использовать медикаментозные средства — антибиотики, антисептики, препараты для укрепления иммунитета. Они при этом дают не менее выраженный эффект, чем при традиционных полосканиях. Если лечащий врач назначил определенные препараты из этой группы, проверить наличие лекарств в аптеках Киева можно через наш ресурс.
Ингаляции при гнойной ангине
Обычно именно данная форма заболевания причиняет наибольшее беспокойство. Ингаляции при гнойной ангине в острой форме делать нельзя. Направленный тепловой поток может спровоцировать прорыв гнойного содержимого, которое в результате разнесется по кровотоку. В результате патогенная флора способна вызвать опасный патологический процесс в любом участке организма.
Лучшее средство от гнойной ангины — это антибиотики, которые воздействуют непосредственно на причину болезни. Они уничтожают патогенные микроорганизмы и предотвращают осложнения.
Хорошо использовать лекарство от гнойной ангины, которое действует местно, но в острый период это могут быть полоскания либо таблетки для рассасывания. Если гнойники прорвались либо их рост остановился, что сопровождается снижением температуры, то ингаляции уже безопасны. И все же лучше проконсультироваться с врачом прежде, чем начинать их применять.
Ингаляции при ангине у детей
Горячий пар маленьким детям противопоказан, так как он может травмировать нежные ткани слизистой оболочки. Лучше всего делать ингаляции при ангине у детей небулайзером.
Лучше всего делать ингаляции при ангине у детей небулайзером.
Растворы с антибиотиками или гормональными средствами при лечении ребенка следует применять осторожно. Можно использовать для ингаляции при ангине небулайзером препараты Ротокан и Тонзилгон-Н, а также календулу, настойку эвкалипта или прополиса. Ингаляции с обычной минеральной водой очень хорошо увлажняют и убирают воспаление.
Ингаляции небулайзером при ангине у детей до 6 месяцев без контроля специалиста применять нельзя. Для ребенка постарше длительность процедуры не должна превышать 5 минут.
Ингаляции небулайзером при температуре
Одной из разновидностей ингаляционной терапии является применение небулайзера. Использование аппарата эффективно при лечении системы органов дыхания.
Устройство преобразовывает заполненный в него раствор лекарства в аэрозоль. Лечебная дымка облегчает доступ лекарственных средств к слизистым органов дыхания, легко проникает к труднодоступным воспаленным участкам бронхов и легких. Помогает бороться с инфекциями и возбудителями, вызывающими заболевания легочной системы.
Помогает бороться с инфекциями и возбудителями, вызывающими заболевания легочной системы.
Ингаляции небулайзером – прекрасное профилактическое средство, особенно для детей и взрослых страдающие хроническими заболеваниями дыхательной системы. Но любая процедура, связанная с вмешательством в работу организма, должна быть строго под контролем или наблюдением специалиста.
Можно ли делать ингаляции небулайзером при температуре?
Человек в нормальном состоянии имеет температуру 36,6°С. Если протекание процессов в организме исправно, то температура держится в пределах этой нормы. Но когда организму необходимо бороться с болезнетворными микробами и инфекциями, повышается температура тела, что свидетельствует о подобной борьбе.
При температуре тела свыше 37,5°С запрещено проведение паровых ингаляций, т.к. горячий пар может спровоцировать дальнейшее повышение температуры. Поэтому, при необходимости снятия сухости и воспаления верхних дыхательных путей (для чего и предназначен паровой ингалятор), следует прибегнуть к другим способам.
Небулайзеры
Ингаляции небулайзером при температуре практикуется в лечебных программах. Такая ингаляция не спровоцирует повышения жара еще больше, так как система аппарата рассчитана на распыление аэрозольного облака комнатной температуры – будет только положительный лечебный эффект без дополнительных последствий.
Тем не менее некоторые врачи настоятельно рекомендует прекратить любые ингаляции при температуре выше 37,5°С без назначения специалиста. Поэтому, если вы уверены в необходимости ингаляции, следует предварительно сбить температуру лекарствами или физическими методами, а затем приступить к процедуре. Исключения составляют такие заболевания как астма, хроническая обструктивная болезнь легких (ХОБЛ) – введение бронходилятаторов и гормональных препаратов (по назначению врача) жизненно важны для таких больных и температура не является противопоказанием.
Побочные явления после ингаляции при температуре могут проявиться в виде тошноты, головокружения, слабости и общего ухудшения самочувствия.
Следует помнить, что, если есть серьезное острое воспаление или состояние лихорадки, нужна помощь специалистов и госпитализация. Домашнее лечение небулайзером должно согласоваться с врачом, т.к у каждого могут свои особые реакции на один и тот же лекарственный компонент. Врач подберет правильные компоненты для ингаляции и определит дозировку лекарства, рассмотрит всю картину заболевания и учтет возможные аллергические реакции.
Можно ли делать ингаляцию перед сном небулайзером ребенку и взрослому
При проведении терапии дыхательных путей с помощью небулайзера, часто возникает вопрос, можно ли делать ингаляцию перед сном. Вечернее время является наиболее удобным. Дела завершены. Лечение проводится в комфортной обстановке.
Важно! Ингаляции хотя зачастую и проводятся дома, не предназначены для самолечения. Поэтому необходима консультация доктора.
Применение небулайзеров
Ингаляционная терапия применяется:
- для профилактики и лечения болезней органов дыхания;
- поддержки иммунитета;
- борьбы с аллергическими реакциями;
- наиболее эффективна в терапии простудных болезней.

Дети более подвержены простуде, поэтому родителям полезно иметь прибор дома. Кроме семей с детьми, ингаляторы показаны людям, деятельность которых связана с риском получения болезней горла и легких. К ним относятся:
- работники угольной промышленности;
- сотрудники, работающие с химическими соединениями;
- больные астмой, туберкулезом и другими хроническими болезнями дыхательных путей;
- некоторые другие категории.
Правила проведения
Для того чтобы достичь результата необходимо:
- проводить процедуры в одно и то же время;
- пациент находится в положении «сидя»;
- открыть шею, нос и рот;
- не принимать дополнительно средства для отхаркивания;
- время проведения 10-15 минут;
- промежуток между процедурами составляет не менее трех часов;
- применять лекарства назначенные врачом.
Оптимальное время
Эффективность терапии зависит от правильного использования небулайзеров.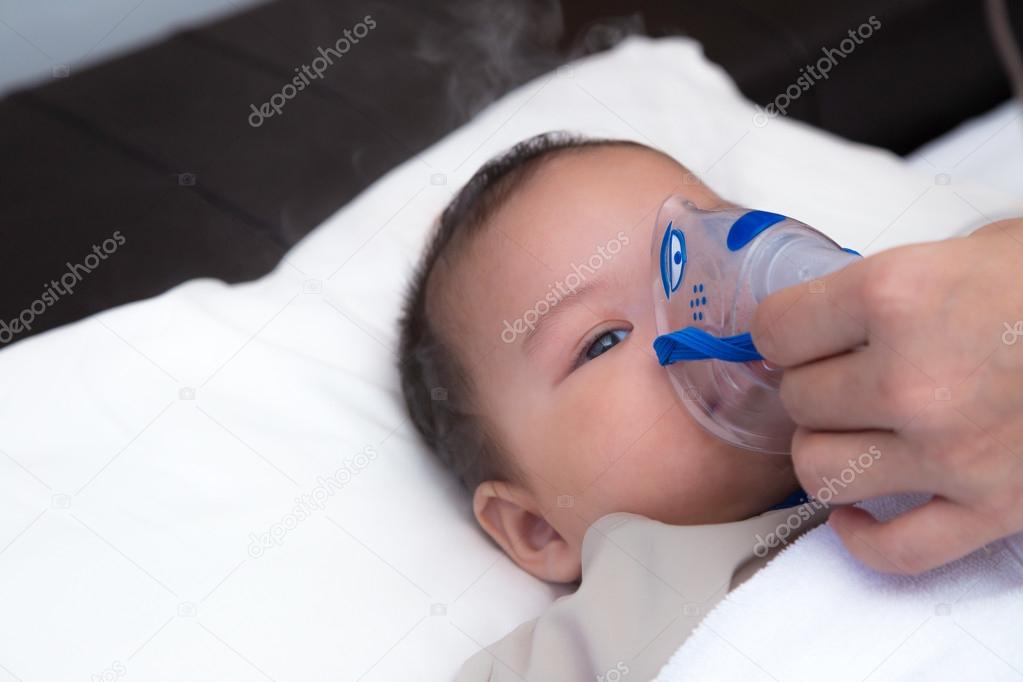 Важным фактором является время проведения терапии.
Важным фактором является время проведения терапии.
Важно! Если ингаляция необходима в срочном порядке (приступ астмы, например), то проводится немедленно.
Первую процедуру рекомендуется делать утром после пробуждения. В результате дыхательные пути освобождаются от мокроты, скопившейся за ночь. После этого до завтрака должно пройти не менее 40 минут. В противном случае лекарство, которое осело на слизистых оболочках, попадет в желудок и не окажет нужного воздействия. Если по утрам человек делает интенсивную зарядку или тренируется, необходимо дождаться восстановления дыхания и сердечного ритма.
Можно ли пользоваться небулайзером перед сном
Опытные медики советуют делать ингаляцию не менее чем за два часа до того, как пациент отправится в постель. Причины:
1 | Лекарственные препараты возбуждают нервную систему, что приводит к тревожному сну. |
2 | Горизонтальное положение затрудняет отток мокроты из дыхательных путей. |
3 | Процедура вызывает кашель. Во сне это приводит к возникновению рвотного рефлекса. |
Эти правила еще более актуальны для детей. Опытный педиатр на вопрос, можно ли делать ингаляции ребенку перед сном, всегда даст отрицательный ответ.
Внимание! Использование ингаляторов для лечения детей до одного года противопоказано!
Таким образом, лечение небулайзером, проводится, как правило, два раза в сутки утром и вечером. Количество процедур и препараты для ингаляции определяются лечащим врачом. На вопрос, можно ли дышать перед сном небулайзером, большинство врачей отвечает отрицательно.
Ингаляции могут быть опасны для здоровья. Подробно читайте в нашей статье: Опасность и вред ингаляций.
Лекарства для небулайзерной терапии и ингаляций
Группы ингаляционных препаратов:
- Антисептики (Фурацилин, Диоксидин, Мирамистин)
- Антибиотики (Гентамицин, Тобрамицин)
- Анестетики (Лидокаин)
- Гормональные препараты (Кромогексал, Будесонит, Пульмикорт, Дексаметазон)
- Иммуномодуляторы (Интерферон, Деринат)
- Муколитики (Флуимуцил, Лазолван, Амброксол, Амброгексал, Пульмозим, Ацетилцистеин)
- Бронходилятаторы (Беродуал, Фенотерол, Вентолин, Беротек, Саламол)
- Фитотерапия (Ротокан, Туссамаг, Хлорофиллипт)
- Сосудосуживающие средства (Адреналин, Нафтизин)
- Щелочные и солевые растворы (0,9% физиологический раствор)
Не рекомендуются использовать для небулайзеров:
- Все растворы, содержащие масла
- Суспензии и растворы, содержащие взвешенные частицы, в том числе отвары и настои трав
- Растворы эуфиллина, папаверина, платифиллина, димедрола и им подобные средства
- Препараты, содержащие спиртовые растворы
- Рекомендации при проведении ингаляций детям:
- Нельзя заставлять ребенка дышать часто во время ингаляций
- Нельзя проводить ингаляции сразу после еды
- Нельзя самопроизвольно назначать или увеличивать лекарственные дозы, назначенные врачом
- После ингаляций дайте ребенку отдохнуть
Растворы для ингаляций при лечении детей:
-
Бронходилятаторы (препараты, которые расширяют бронхи)
Беродуал (фенотерол и бромид ипратропиума раствор для ингаляций)
Взрослым и детям старше 12 лет – 2 мл (40 капель) препарата на 1 ингаляцию, до 4 раз в день
Детям от 6 до 12 лет – 1 мл (20 капель) препарата на 1 ингаляцию, до 4 раз в день
Детям до 6 лет – 0,5 мл (10 капель) препарата на 1 ингаляцию, до 3 раз в день
Атровент (бромид ипратропиума 0,025% раствор для ингаляций)
Взрослым и детям старше 12 лет – 0,5 мг (40 капель) на 1 ингаляцию, 3–4 раза в день
Детям 6–12 лет – 0,25 мг (20 капель) на 1 ингаляцию, 3–4 раза в день
Детям до 6 лет – по 0,1–0,25 мг (8-20 капель) на 1 ингаляцию, 3–4 раза в день (под наблюдением врача).
Рекомендованную дозу перед применением разводят физиологическим раствором до объема 4 мл.
- Муколитики (препараты, разжижающие мокроту
АЦЦ (ацетилцистеин 10% раствор для инъекций)
Взрослым и детям старше 12 лет – 3 мл препарата на 1 ингаляцию, 1-2 раза в день
Детям от 6 до 12 лет – 2 мл препарата на 1 ингаляцию, 1-2 раза в день
Детям от 2 до 6 лет – 1-2 мл препарата на 1 ингаляцию, 1-2 раза в день
Рекомендуемую дозу препарата необходимо развести с физиологическим раствором в соотношении 1:1.
Лазолван (амброксол — раствор для ингаляций и приема внутрь)
Взрослым и детям старше 6 лет – 2-3 мл раствора на 1 ингаляцию, 1-2 раза в день
Детям от 2 до 6 лет – 2 мл раствора на 1 ингаляцию 1-2 раза в день
Детям до 2 лет – 1 мл раствора на 1 ингаляцию, 1-2 раза в день
Для приготовления ингаляционного раствора необходимо развести дозу препарата с физиологическим раствором в соотношении 1:1
Нарзан, Боржоми (слабощелочные минеральные воды)
На 1 ингаляцию используют 3-4 мл минеральной воды, 2-4 раза в день.
Перед ингаляцией минеральную воду следует отстоять до дегазации.
Синупрет (гомеопатический фитопрепарат — капли на основе экстрактов растений)
Для приготовления ингаляционного раствора препарат необходимо предварительно развести в физиологическом растворе:
Для взрослых и детей старше 16 лет – в соотношении 1:1 (на 1 мл препарата 1 мл физраствора)
Для детей от 6 до 16 лет – в соотношении 1:2 (на 1 мл препарата 2 мл физраствора)
Для детей от 2 до 6 лет – в соотношении 1:3 (на 1 мл препарата 3 мл физраствора)
На 1 ингаляцию используют 3-4 мл полученного раствора, 3 раза в день.
Мукалтин (таблетки на основе экстракта корня алтея)
Для приготовления ингаляционного раствора необходимо 1 таблетку растворить в 80 мл физиологического раствора до полного растворения таблетки без оставления осадка
На 1 ингаляцию используют 3-4 мл полученного раствора, 3 раза в день.
- Гормональные и антигистаминные препараты
Пульмикорт (будесонид — суспензия для ингаляций. «детская» (0,25 мг/мл) и «взрослая» (0,5 мг/мл) дозировка
Взрослые/пожилые и дети старше 12 лет – 1 мг на 1 ингаляцию, 1-3 раза в день
Дети от 6 мес. и до 12 лет – 0,25 мг на 1 ингаляцию, 1-3 раза в день
Этот препарат не используют в ультразвуковых небулайзерах. Если разовая доза препарата меньше 2 мл, то необходимо добавить физиологический раствор для увеличения объема раствора до 2 мл.
Суточная доза препарата:
0,25 мг/мл – 1 мл по 0,25 мг/мл
0,5 мг/мл – 2 мл по 0,25 мг/мл
0,75 мг/мл – 3 мл по 0,25 мг/мл
1 мг/мл – 4 мл по 0,25 мл/мг или 2 мл по 0,5 мг/мл
1,5 мг/мл – 3 мл по 0,5 мг/мл
2 мг/мл – 4 мл по 0,5 мг/мл\
Дексаметазон (0,4% раствор для инъекций, 4 мг/мл)
На 1 ингаляцию используют 0,5 мл (2 мг) препарата, до 4 раз в день.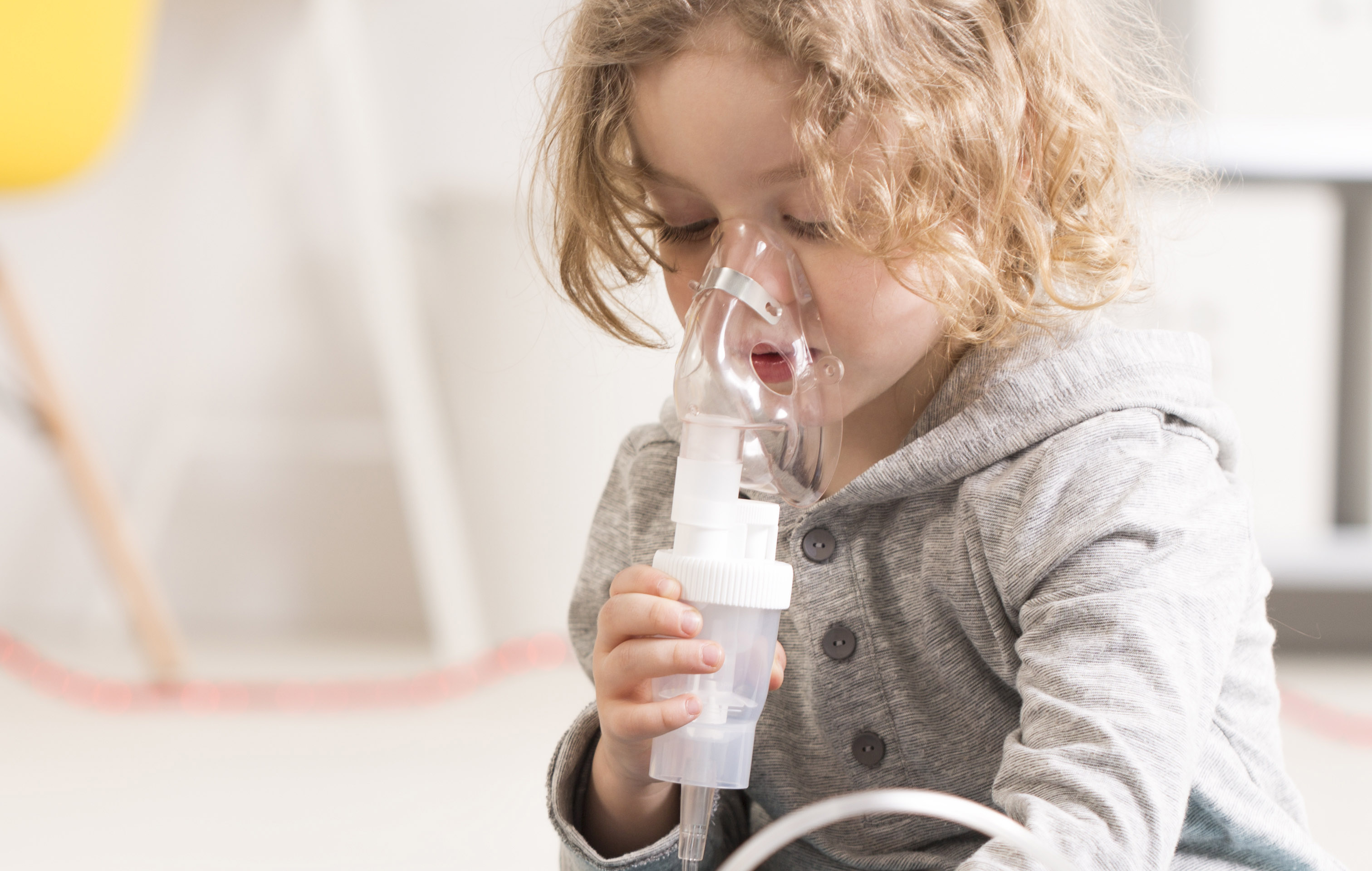
Для приготовления ингаляционного раствора добавляют к рекомендуемой дозе 3 мл физиологического раствора.
- Антибиотики и антисептики
Фурацилин (нитрофурал 0,024% водный раствор, 1:5000)
Для ингаляции используют готовый раствор фурацилина по 4 мл на 1 ингаляцию 2 раза в день. Раствор приготавливается и покупается в аптеке, также можно приготовить раствор самостоятельно, растворив 1 таблетку фурацилина в 100 мл физиологического раствора до полного растворения таблетки без осадка.
Гентамицин (4% раствор сульфата гентамицина для инъекций, 40 мг/мл)
Взрослым и детям старше 12 лет – 0,5 мл (20 мг) препарата на 1 ингаляцию, 1-2 раза в день
Детям от 2 до 12 лет – 0,25 мл (10 мг) препарата на 1 ингаляцию, 1-2 раза в день
Для приготовления ингаляционного раствора к дозе препарата следует добавить 3 мл физиологического раствора.
Мирамистин (0,01% раствор)
Взрослым и детям старше 12 лет для ингаляции используют готовый 0,01%-ный раствор мирамистина по 4 мл на 1 ингаляцию 3 раза в день.
Детям до 12 лет для приготовления раствора для ингаляций препарат следует развести физиологическим раствором в соотношении 1:2.
Ложный круп у детей — НЦЗД
У малышей ложный круп возникает довольно часто, поэтому мамам нужно о нем знать. Только родители могут вовремя заметить первые признаки сужения гортани и вовремя помочь ребенку.
- Ложный круп — состояние, при котором ребенку становится трудно дышать из-за сужения дыхательных путей. Причина — вирусные инфекции. У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
- Если у простуженного малыша кашель становится «лающим», а голос осипшим, нужно, чтобы он подышал паром над горячей водой в ванной. Если это не помогает, и вдох становится шумным и затрудненным, вызывайте «скорую», не прекращая ингаляций пара.
Что такое ложный круп?
Круп — это затруднение дыхания из-за сужения гортани. Чтобы почувствовать, где находится гортань, можно приложить руку к передней поверхности шеи и произнести любой звук — гортань будет вибрировать.
Эта часть дыхательных путей достаточно узкая, и если слизистая оболочка отекает, она может полностью перекрыть просвет гортани, и воздух не будет попадать в легкие. У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
В отличие от ложного, истинный круп начинается при дифтерии, когда просвет гортани перекрывается плотными пленками. Благодаря прививкам (АКДС, АДС-М) эта болезнь, к счастью, стала редкой.
Причина ложного крупа — острые вирусные инфекции (например, вирус парагриппа или респираторно-синцитиальный вирус). Слизистая оболочка воспаляется, отекает, и хотя пленки, как при дифтерии, не образуются, результат выходит тот же — ребенку трудно дышать.
Как все начинается?
Обычно сначала появляются привычные симптомы ОРЗ, то есть насморк, кашель, повышение температуры. Первые признаки близости ложного крупа возникают или усиливаются к вечеру — это нарастающий сухой «лающий» кашель и осипший голос.
Затем вдох становится «шумным» — сначала только во время плача или беспокойства, то есть когда малыш глубже и быстрее дышит. Спустя время эти симптомы сохраняются и в спокойном состоянии.
При крупе малышу трудно именно вдохнуть, то есть вдох получается шумным, с усилием, а выдох остается нормальным. Во время вдоха можно заметить как втягивается внутрь ярёмная ямка (углубление в нижней части шеи между ключицами).
Можно ли предотвратить ложный круп?
Есть возбудители, которые чаще других вызывают круп: вирус парагриппа, гриппа и респираторно- синцитиальный вирус. Если ребенок заразился именно этой инфекцией, риск развития крупа высок, и, к сожалению, средств, которые от него защищают, нет.
Есть дети, которые переносят простуды без этого осложнения, но у некоторых слизистая оболочка более склонна к отеку, и если один эпизод затруднения дыхания при ОРЗ уже был, вероятно, такие состояния будут повторяться. Родителям нужно быть к ним готовыми — пока ребенок не подрастет, и круп перестанет ему угрожать.
Что делать при ложном крупе?
Если вы заметили его признаки, прежде всего, нужно успокоить себя и ребенка, потому что при волнении мышцы гортани сжимаются, и дышать становится еще тяжелее.
При «лающем» кашле, пока дыхание бесшумно и не затруднено, может помочь паровая ингаляция. Включите в ванной горячую воду, пусть ребенок подышит несколько минут влажным воздухом.
Если это не помогает, и дышать становится трудно (шумный вдох, втяжение яремной ямки), вызывайте «скорую» и продолжайте делать паровую ингаляцию до ее приезда. Врач назначит при крупе специальные ингаляции местным гормональным препаратом. Пусть вас не пугает слово «гормональный», потому что этот препарат действует только в дыхательных путях, устраняя воспаление, и никакое другое лекарство при ложном крупе не будет таким эффективным. В тяжелых случаях врач введет гормон (преднизолон или дексаметазон) внутримышечно. Не тревожьтесь по поводу побочных эффектов, потому что короткие курсы гормонов безопасны, а в таких ситуациях они спасают жизнь.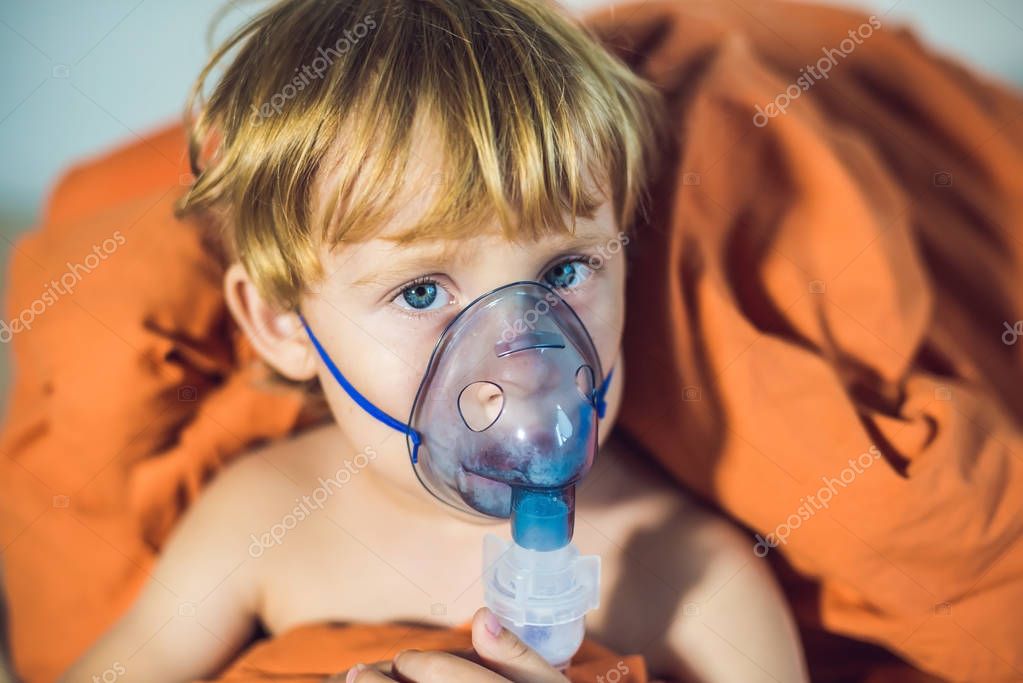
Если вам предлагают госпитализировать ребенка, не отказывайтесь, потому что после временного облегчения нарушения дыхания могут повториться.
Есть состояния, которые можно спутать с ложным крупом, например, воспаление надгортанника (хряща, который закрывает гортань при глотании). Эта болезнь называется эпиглоттит: температура у ребенка поднимается выше 39 градусов, возникает сильная боль в горле, с трудом открывается рот, и гормональные препараты ребенку не помогают.
При воспалении надгортанника ребенка кладут в больницу и лечат антибиотиками. Но эта болезнь встречается редко, а ложный круп вызывают вирусы, поэтому принимать антибиотики не имеет смысла.
Можно ли прервать приступ крупа своими силами?
Если ложный круп у ребенка возникает не первый раз, вы можете домой специальный прибор для ингаляций — небулайзер (выбирайте компрессорную модель, поскольку ультразвуковая может разрушать препараты, используемые при крупе). Врач напишет вам, какое лекарство иметь дома и в каких дозировках его использовать в случае необходимости.
Ребенок может вернуться в детский сад сразу, как только нормализуется температура тела и малыш будет чувствовать себя хорошо.
Лёгкое дыхание — Евромед клиника
— Какие лор-заболевания наиболее часто встречаются у детей?
— Для детского возраста есть более характерные состояния, с которыми мы у взрослых либо не встречаемся вообще или встречаемся крайне редко.Яркий пример этому — гипертрофия небных миндалин, аденоиды и все, что с ними связано: аденоидиты, рецидивирующие отиты и воспаление околоносовых пазух (синуситы), затяжной насморк и кашель. Эпизоды повторяющихся отитов — ситуация чаще встречающаяся у детей, нежели чем у взрослых. По статистике около 80% детей первого года жизни переносят острый средний отит.
В принципе, частые респираторные заболевания у детей — это признак возраста. Мамы переживают, когда их ребенок слишком часто болеет ОРВИ. Однако, ничего особенного или страшного, в большинстве случаев, в этом нет. Существуют физиологические периоды становления иммунной системы, причем этот процесс возможен только при столкновении с новой микрофлорой — вирусными и/или бактериальными агентами, попадающими в организм ребенка. Ответом и является заболевание. Не нужно бояться, если болезнь заключается в насморке, боли в горле, кашле и не перерастает каждый раз в бронхит, пневмонию и другие гнойные процессы. На сегодняшний день ребенок, болеющий респираторными заболеваниями до 8 раз в год, даже не считается часто болеющим. Это норма.
У детей более часто, чем у взрослых, встречаются ангины — острый стрептококковый тонзиллит (ангина), который проявляется интенсивными болями в горле, характерным налетом на миндалинах, температурой выше 38 °С. Детский возраст даже является одним из критериев постановки этого диагноза. Это та самая ангина, которая дает осложнения на сердце, на суставы, на почки. Это состояние в обязательном порядке требует назначения антибиотиков, причем не на 5–7 дней, а курсом — не меньше 10 дней. В случаях рецидивов это заболевание становится причиной развития хронического тонзиллита.
Хронический тонзиллит — это инфекционное заболевание с локализацией хронического очага инфекции в небных миндалинах с периодическими обострениями в виде ангин. Характеризуется нарушением общей реактивности организма, снижением общего иммунитета, обусловленным поступлением из миндалин в организм токсических и инфекционных агентов, а также продуктов воспаления.
— Что не является нормой? Какие состояния требуют вмешательства лор-врача?
— Проблемы, достаточно характерные для детского возраста, при которых ребенка надо показать лору:Когда ребенок постоянно плохо дышит носом.
Когда на фоне затруднения носового дыхания рецидивируют головные боли.
Когда у ребенка повторяются отиты, причем не просто раз в год, а по несколько раз за год.
Когда у ребенка снижается слух (и не в результате серной пробки).
— Вышеперечисленные симптомы обычно появляются при аденоидах?
— Да, в том числе. Аденоидами называется разрастание глоточной миндалины, расположенной в куполе носоглотки. Это одна из десяти структур лимфоидно-глоточного кольца Пирогова — Вальдейера. Разросшаяся или гиперплазированная миндалина носит название аденоиды. Это состояние наиболее часто встречается у детей 3–7 лет, хотя может диагностироваться и в более раннем и более позднем возрасте.Разрастание глоточной миндалины провоцируется ее активной работой по защите организма от инфекций, передающихся через дыхательные пути. Чем чаще ребенок переносит респираторные заболевания, тем больше приходится работать этой миндалине. Таким образом, ее разрастание (гипертрофия) оказывается абсолютно физиологически обоснованным моментом.
— Всегда ли надо удалять аденоиды?
— Показаниями к удалению аденоидов является появление серьезных проблем со здоровьем ребенка – когда от разросшейся лимфоидной ткани становится больше вреда, чем пользы. Абсолютное показание к удалению аденоидов: стойкое затруднение носового дыхания, сопровождающаяся храпом во сне, синдромом обструктивного апноэ сна (остановкой дыхания во сне).Отсутствие нормального носового дыхания приводит к гипоксии — состоянию хронического недостатка кислорода, следствием этого могут быть: быстрая утомляемость ребенка, нарушение когнитивных функций головного мозга, задержка психоэмоционального, а порой и физического развития, нарушение анатомического формирования лицевого скелета и прикуса, готическое нёбо, в отдельных случаях даже развитие энуреза является следствием выраженной гипертрофии глоточной миндалины.
Существуют и относительные показания к удалению аденоидов. Это рецидивы отитов у ребенка, развитие тугоухости, рецидивы синусита, неэффективность лечения хронического аденоидита (воспаление увеличенной миндалины) в течение полугода. Разросшаяся аденоидная ткань создает постоянно существующее препятствие движению воздушного потока, что является причиной недостаточной вентиляции околоносовых пазух и полостей среднего уха, это приводит к вышеперечисленным проблемам.
Бояться операции по удалению аденоидов не стоит — современные щадящие эндоскопические методики, адекватное анестезиологическое пособие позволяют минимизировать риски вмешательства, провести его с минимальной травматичностью для пациента, а в результате значительно повышается качество жизни вашего малыша.
Если же ткань глоточной миндалины не создает помех нормальному носовому дыханию, то аденоиды удалять не надо. Во-первых, в пубертатном возрасте (после 12 лет) начинается склерозирование лимфоидной ткани, она начинает уплотняться и постепенно перерастает в фиброзную – это, в основном, соединительная ткань, во-вторых растет череп и по отношению к нему размер лимфоидной ткани нивелируется, занимая все меньше пространства в носоглотке.
— Как можно профилактировать появление аденоидов?
— Профилактировать появление аденоидов нельзя, ведь это понятие по сути сопутствует взрослению, однако, как уже было сказано, к прогрессированию аденоидов приводят рецидивирующие воспалительные процессы. Кроме понятия «аденоиды», есть понятие «аденоидит», описывающее воспаление глоточной миндалины, и вот здесь есть целый ряд схем системного и местного лечения, позволяющих эффективно контролировать воспалительный процесс. Безусловно, системное лечение должно подбираться индивидуально и только лечащим врачом. Большое значение при этом принадлежит схемам местного лечения, составляющие которых должны подбираться с учетом механизмов развития болезни.Первым этапом необходимо снять отек слизистой оболочки полости носа, который возникает как реакция на воспалительный процесс в носоглотке. С этой целью используются возрастные концентрации сосудосуживающих препаратов, которые подбирает врач в зависимости от возраста ребенка и степени выраженности отека. Через несколько минут, по достижении сосудосуживающего эффекта, применяются средства элиминационной терапии, причем интенсивность струи применяемого средства должна быть достаточной, чтобы смыть слизисто-гнойное отделяемое, покрывающее миндалину, но в то же время щадящей, чтобы раствор не попадал в слуховую трубу ребенка. После этого на чистую лимфоидную ткань носоглотки воздействуют антибактериальными, противовоспалительными препаратами местного действия или вяжущими растворами. Длительность подобного курса составляет 7–10 дней. При необходимости продолжения лечения составляющие схемы меняются.
Так что главный совет – не затягивайте с обращением к лор-врачу, если ваш малыш часто болеет респираторными заболеваниями.
— Одно из самых неприятных и пугающих всех мам заболеваний — отит. Какие они бывают, как их лечат и как можно их избежать?
— Отиты — достаточно широкое понятие. Выделяют наружные отиты – заболевания наружного слухового прохода и ушной раковины, и средние отиты – воспалительные процессы в среднем ухе, последние бывают гнойные и негнойные.Боль в ухе при среднем отите бывает не всегда, но обязательно он сопровождается снижением слуха.
Острый гнойный средний отит, чаще всего, встречается у детей первого года жизни, во многом, вследствие анатомических особенностей строения слухового анализатора — евстахиева труба очень короткая, широкая, расположена практически горизонтально, и в нее легко затекают слизь и пища при срыгивании ребенка, а также развивается отек, приводящий к сужению просвета и, как следствие, к нарушению вентиляции и оттока слизи. (евстахиева труба соединяет полость среднего уха с носоглоткой, и через нее осуществляется доступ воздуха в барабанную полость), при прекращении свободного доступа воздуха возникает эффект термостата, что способствует развитию патогенной флоры и воспалительного процесса.
Гнойный отит протекает в три стадии
Первая стадия – катаральная, доперфоративная стадия. Симптомы: интенсивная боль в ушах, повышение температуры, снижение слуха.На второй стадии происходит перфорация (разрыв) барабанной перепонки, и гной, который скопился в среднем ухе, выходит в наружный слуховой проход. Это, как правило, сразу облегчает состояние больного, болевые ощущения резко уменьшаются. Эта стадия длится несколько дней.
Репаративная стадия. Гной вышел, воспаление купируется, барабанная перепонка должна зарубцеваться, чтобы восстановить свою целостность.
Если нам очень повезло, родители вовремя обратились к оториноларингологу, лечение было назначено оперативно и правильно, отит можно остановить на первой стадии и не допустить перфорации барабанной перепонки. Это идеальный вариант развития событий. Если перфорация все же произошла, то важно, чтобы она не стала стойкой, чтобы барабанная перепонка точно восстановила свою целостность. Иначе разовьется хронический средний гнойный отит. Понятно, что ничего хорошего в этом заболевании нет, оно дает массу осложнений, в том числе — стойкую тугоухость, и требует уже хирургического восстановления барабанной перепонки.
— Как лечат отит?
— Один из распространенных мифов: в больное ухо надо закапать капли. В то время как в большинстве случаев при отите, в первую очередь, надо капать в нос!Патогенез или развитие острого отита связано с проблемами нормальной вентиляции среднего уха из-за нарушения нормального носового дыхания. Как только мы теряем нормальное носовое дыхание, возникает отек в слуховой трубе, запускается механизм воспаления. То есть отит – это всегда Последствие выраженной назальной обструкции (затруднения носового дыхания). Кстати, аналогично развиваются синусит и гайморит.
Еще раз подчеркнем: просто так гнойный средний отит не возникнет. Он не разовьется от того, что от того что ребенка продуло, от того, что он гулял без шапки, и даже включенный кондиционер дует не в ухо, а действует опосредованно, через внезапно возникший насморк.
Что делать при отите? Если у ребенка заболело ухо, первое, что может сделать любая мама – закапать в нос сосудосуживающие капли, соблюдая правила: наклонив голову к плечу, капать в ниже расположенную половину носа, потом повторить в другую сторону; дать антигистаминный препарат – потому что он снимает отек; дать любое НПВС (нестероидное противовоспалительное средство) – например, «Нурофен». Это то, что можно сделать, не заглянув ребенку в ухо. После этого срочно записываетесь к лору, и врач назначает лечение, исходя из стадии развития заболевания, из вида отита и пр.
Базовое лечение при отите – это назначение сосудосуживающих капель (у детей старше двух лет – предпочтительно в виде спрея), антигистаминных препаратов, противовоспалительных. При отсутствии перфорации назначают также ушные капли на спиртовой основе.
Антибиотики назначают не всегда, только при наличии строгих показаний. К ним относятся: возраст до двух лет, интенсивная боль в ухе, снижение слуха, высокая температура. У детей старше двух лет с нормальным иммунитетом сначала назначается противовоспалительная и противоотечная терапия, эффект от которой оценивается в течение 72 часов, и только если она окажется неэффективна, назначаются антибиотики. При лор-патологии антибиотики назначаются курсом минимум 7 дней (за редким исключением). При более коротком курсе не подавляется та флора, на которую направлено действие препарата, более того – вырабатывается антибиотикорезистентность, то есть устойчивость микрофлоры (бактерий) к действующему веществу, в результате чего снижается эффективность от его последующего применения.
В любом случае назначить антибиотик и подобрать лечение может только врач! Выбор препаратов для применения в детском возрасте достаточно ограничен и сложен, потому что они могут иметь массу противопоказаний, например, некоторые капли могут замедлять развитие костной ткани. Поэтому не занимайтесь самолечением!
— Как мама может заподозрить, что у малыша отит? Маленькие дети же не могут пожаловаться?
— Они жалуются: ушная боль она очень интенсивная, сравнима с зубной. Как правило, ребенок держится за ухо, часто повышается температура. Боль усиливается при глотании – особенно у грудных детей, это очень ярко проявляется при кормлении: малыш начинает глотать, отечная слуховая труба слипается–разлипается, вызывая боль, ребенок прерывается, плачет.Если у ребенка длительный насморк, повысилась температура, он плачет, держится за ухо, плохо спит — сразу покажите его лору.
Еще одна группа отитов — экссудативные отиты. Они чаще возникают у детей более старшего возраста, страдающих гипертрофией глоточной миндалины или аденоидами, которые провоцируют стойкий блок слуховой трубы. При экссудативном отите в барабанной полости скапливается жидкость (но не гной, как при гнойном отите). Это заболевание несколько сложнее заподозрить, потому что боли нет, температуры нет. По сути, единственное, на что мама может обратить внимание, — снижение слуха: ребенок переспрашивает. Иногда дети жалуются, что у них в ухе «трещит» или «пукает» – я слышала много разных определений. Это действительно так: пузырьки воздуха лопаются в жидкости в среднем ухе с характерным треском – и детишки на это обращают внимание.
— Какая существует профилактика отитов?
— Наиболее частыми возбудителями средних отитов Является кокковая флора (пневмококки, стафилококки), гемофильная палочка, а также другие патогенные и условно-патогенные бактерии, активизирующиеся при вирусном или бактериальном воспалении слизистой оболочки носа.Частично от этих возбудителей можно защититься при помощи вакцинации. От пневмококковых инфекций защищают вакцины «Превенар 13», «Пневмо-23», «Синфлорикс». Против гемофильной палочки существуют моновакцины («Акт-ХИБ», «Хиберикс»), также она входит в состав комбинированных вакцин («Пентаксим», «Инфанрикс Гекса»).
К сожалению, прививки не дадут стопроцентной защиты от отитов (потому что возбудителей заболевания намного больше), но значительно снизят риск его появления, а также – развития осложнений. Кроме того, привитый ребенок, в принципе, будет реже болеть, что также уменьшает риск отитов как осложнения ОРВИ.
— Почему не рекомендуется использовать ватные палочки для гигиены уха?
— Ватные палочки — это косметическое средство, они не предназначены для ушей. Наружный слуховой проход — это самоочищающаяся система. Как и кожный покров по всему нашему телу, кожный покров в наружном слуховом проходе регулярно обновляется. Эпидермис слущивается с кожи постепенно (причем есть определенное направление слущивания — от ближайшего конца наружного слухового прохода к его дальнему концу – переходу на барабанную перепонку) и со всем, что есть на его поверхности: серой, кожным салом и пр. Большинство взрослых сибиряков имеют широкие и довольно прямые слуховые проходы, и при обычном мытье головы попадающая в уши вода все эти массы вымывает.У детей, особенно – у детей первого года жизни – с этим сложнее, так как у них анатомически другое строение слухового прохода, он более узкий, под другим углом расположен, и соответственно, очищается хуже. Если же мама решает почистить ухо ребенку ватной палочкой, что происходит? Она утрамбовывает все эти эпидермальные массы, которые и так скапливаются в наружном слуховом проходе. И в результате мы получаем серно-эпидермальные пробки. В результате требуется помощь отоларинголога для того, чтобы прочистить ухо. И сами представляете реакцию ребенка, которому промывают ухо или пытаются удалить серу механически.
— Что же делать для того, чтобы очистить уши ребенку?
— Для начала важно понимать, что это не грязь! Сера — это нормальный секрет человеческого организма, продукт работы серных желез, она необходима для защиты наружного слухового прохода от инфицирования и наружного отита. У нас в наружном ухе идеальные условия для возникновения грибковой флоры: тепло, темно и сыро. Сера же содержит целый ряд антисептиков, обладает даже фунгицидными свойствами – защищает от грибковой и бактериальной инфекции.Для туалета слухового прохода – если недостаточно обычного мытья ушей – можно использовать специальные средства «Ремо-Вакс», «А-Церумен») – их формула позволяет использовать их с рождения ребенка. Для профилактики образования серной пробки эти препараты рекомендуется применять раз в месяц, в случае образования серных масс – по рекомендации врача – может быть назначен курс более интенсивного использования.
— Какие существуют способы профилактики лор-заболеваний у детей?
— Как мы уже сказали выше, частично снижению частоты заболеваемости способствует вакцинация от пневмококковой инфекции и гемофильной палочки.Другим очень важным моментом является элиминационная терапия. Элиминация — это удаление частиц (вирусов, бактерий, аллергенов, токсинов и пр.), попадающих на слизистую оболочку и вызывающих воспаление, путем промывания полости носа. Таким образом мы механически избавляемся от антигенов, которые могут спровоцировать развитие заболевания.
Маленький ребенок не может сам высморкаться, в его носовых проходах скапливается слизь, которую надо убирать. Поэтому ежедневно необходимо осуществлять гигиенические процедуры: у младенцев — закапать нос физраствором или солевым раствором (продаются в аптеках) и удалить содержимое при помощи аспиратора. Также промывать таким образом нос рекомендуется ребенку при возвращении из любых общественных мест – из поликлиники, магазина и пр. Ребенку старше двух лет, а также взрослым рекомендуется ежедневно – утром и по возвращении домой, а также перед сном для профилактики ОРВИ использовать спреи, орошающие полость носа, так называемые носовые души, смывающие слизь и частицы вирусов и бактерий. Обращайте внимание, что у них есть градация по интенсивности поступления струи в полость носа. Во время профилактического промывания особо сильно вымывать не надо. Для этого можно использовать назальные спреи и души, мягко очищающие слизистую. При большом количестве отделяемого стоит выбрать средства с более интенсивной подачей жидкости вплоть до полного объемного промывания полости носа.
Еще одним банальным, но действенным средством профилактики сезонных респираторных инфекций является частое тщательное мытье рук. Если нет возможности помыть руки – используйте влажные салфетки, антибактериальные растворы.
Если в детском саду или школе – вспышка ОРВИ, можно использовать профилактически противовирусные препараты — индукторы интерферонов.
Для того, чтобы у организма ребенка (да и взрослого тоже) были силы сопротивляться инфекции, важно, чтобы он не был ослаблен неправильным питанием, нездоровым образом жизни. Соответственно, обращаем внимание на сбалансированность рациона питания, режим дня, закаливание. При отсутствии противопоказаний – принимайте курсами мультивитаминные препараты.
— По статистике при ОРВИ примерно треть детей младше трех лет страдают от стеноза – отека гортани. С чем это связано?
— Действительно, стеноз встречается очень часто.Стенозирующий ларингит/ларинготрахеит (или ложный круп — в педиатрии это синонимы) — нарушение нормального дыхания за счет сужения просвета гортани.
Ложный круп или стеноз гортани, который развивается у детей на фоне ОРВИ, возникает потому, что у малышей в подскладочном отделе гортани очень рыхлая слизистая оболочка, и подслизистый слой очень легко отекает. При вирусной инфекции развивается отек слизистой оболочки верхних дыхательных путей, и в случае возникновения отека в гортани резко сужается свободное пространство в ее просвете, нарушается прохождение воздуха, затрудняется, становится шумным вдох, развивается, так называемая, инспираторная (затруднение вдоха) одышка. У детей до 3-4-летнего возраста особенности анатомического строения таковы, что создают предпосылки для легкого развития стеноза гортани, поэтому и встречается это состояние чаще именно в этом возрасте. Дополнительный риск создает предрасположенность ребенка к развитию аллергических реакций. В этом случае частота развития стеноза гортани выше.
Стеноз можно классифицировать по скорости возникновения: молниеносный, острый, подострый и хронический.
Молниеносный стеноз, как правило, возникает при аллергии или из-за инородного тела.
При ложном крупе, чаще всего, возникает острый стеноз. Снять его проявления можно противоотечными средствами. Звук стеноза ни с чем на спутаешь — любая мама его услышит: затруднение вдоха, хриплый, сипящий звук. Как только вы обнаружили, что у ребенка затруднен вдох, надо дать ребенку антигистаминное (снимает отек) и сделать ингаляцию небулайзером гормональными препаратами и горячую ножную ванну (при условии отсутствия высокой температуры). Если ребенок задыхается и ингаляции не помогают, срочно вызывайте Скорую помощь! Врач введет гормон, если и это не поможет, тогда стеноз является показанием к госпитализации. Ребенка укладывают в стационар, в реанимацию, обеспечивают подачу кислорода, назначают лечение гормонами, антигистаминными препаратами, при необходимости — антибиотиками, добиваясь постепенного снижения отека во всех отделах верхних дыхательных путей.
После впервыевозникшего эпизода стеноза ребенка рекомендуется обследовать на предмет возможной аллергии — сдать аллергопробы, чтобы исключить или подтвердить диагноз. К сожалению, у маленьких детей аллергопробы могут быть ложноотрицательными. Если же стенозы рецидивирующие и продолжаются у ребенка старше трех лет надо обязательно Повторить обследование.
— Что может спровоцировать кровотечение из носа и как его остановить?
— Кровотечение из носа могут возникнуть результате травмы, особенностей строения полости носа, близкого расположения кровеносных сосудов к поверхности слизистой, заболеваний крови, повышенной сухости и истончения слизистой оболочки, формирования на ней грубых корок (что нередко бывает из-за центрального отопления), при удалении которых легко травмируется слизистая.Бывают достаточно безобидные по своей интенсивности носовые кровотечения, но настораживающие по своей частоте. Нередко они носят наследственный характер. Здесь я всегда советую пройти обследование. Да, возможно, ребенку по наследству от родителей просто передалось строение полости носа, близкое расположение сосудов к поверхности слизистой. Но по наследству могут передаваться и, например, нарушение свертывающей системы крови (тромбоцитопатии, тромбоцитопении и др.). С этим надо всегда разбираться.
Как остановить кровотечение из носа?
Правила остановки очень просты. Первое и главное: никогда не запрокидывать голову назад, голова держите прямо, слегка наклонив вниз. Возьмите вату, нанесите на нее 3% раствор перекиси водорода или любой сосудосуживающий препарат, который есть дома. Эта ватка вводится в преддверие полости носа с той стороны, где кровотечение, и прижимается крылом носа к перегородке.Это поможет, если кровотечение не интенсивное. Если же кровотечение интенсивное — кровь скатывается не только наружу из носа, но и в глотку, – вызывайте Скорую помощь, с большой долей вероятности вы сами уже не справитесь и потребуется госпитализация.
Внезапные, спонтанные, интенсивные кровотечения из носа у мальчиков 7–11 лет могут являться симптомов такого неприятного заболевания, как юношеская или ювенильная ангиофиброма основания черепа. Это доброкачественное новообразование, очень богатое сосудами. Эта опухоль весьма агрессивная по своему характеру роста, поэтому очень важно выявить ее как можно раньше. Так что, если мальчик страдает рецидивирующими интенсивными кровотечениями из носа на фоне нормального здоровья, рекомендую срочно обратиться к лору.
Как младенцы дышат в утробе матери?
Развивающимся младенцам необходим кислород на ранних сроках беременности. Но ребенок не сделает первый вдох до тех пор, пока не родится. Это означает, что младенцы не дышат в утробе матери. Вместо этого пуповина обеспечивает ребенка кислородом до первого вдоха.
Развитие легких начинается на ранних сроках беременности, но завершается не раньше третьего триместра. Между 24–36 неделями беременности в легких начинают развиваться альвеолы - крошечные легочные мешочки, которые наполняются кислородом.Пока эти мешочки не разовьются полностью, ребенку может быть трудно дышать самостоятельно за пределами матки.
Роженицы иногда беспокоятся о том, как их младенцы будут дышать, особенно когда ребенок движется по узким границам родовых путей. Пуповина продолжает снабжать ребенка кислородом до тех пор, пока он не появится на свет.
Краткие сведения о том, как младенцы дышат в утробе матери:
- В первые недели беременности развивающийся ребенок больше похож на клубок клеток, чем на человека.В эти первые недели не нужно дышать.
- Пуповина — основной источник кислорода для плода.
- Пока пуповина остается неповрежденной, не должно быть риска утопления в матке или за ее пределами.
Определенную роль играют несколько биологических систем и процессов. К ним относятся:
Пуповина
После 5-6 недель беременности пуповина развивается и доставляет кислород непосредственно в тело развивающегося плода. Пуповина соединяется с плацентой, которая соединяется с маткой.Обе структуры содержат множество кровеносных сосудов и продолжают расти и развиваться на протяжении всей беременности.
Вместе пуповина и плацента доставляют питательные вещества от матери к ребенку. Они также обеспечивают ребенка богатой кислородом кровью, необходимой для роста.
Это означает, что мать вдыхает за ребенка, и кислород из ее крови затем передается в кровь ребенка. Мать также делает выдох за ребенка, поскольку углекислый газ из ребенка выводится через плаценту в кровь матери, а удаляется при выдохе.
Вещества, попадающие в развивающийся ребенок, такие как кислород, никогда не взаимодействуют с веществами, покидающими ребенка, например, с продуктами жизнедеятельности. Они проходят через пуповину через два отдельных кровеносных сосуда.
Развитие легких в утробе матери
Развитие легких обычно завершается после 35–36 недель беременности. Однако развитие может быть разным, и можно ошибиться в определении времени зачатия ребенка. Вот почему даже поздно недоношенные дети часто испытывают затруднения с дыханием.Стероиды могут помочь ускорить развитие легких ребенка. Когда женщина должна родить раньше срока или когда у нее есть риск преждевременных родов, врачи могут порекомендовать стероиды, назначенные матери, чтобы улучшить шансы ребенка на выживание вне матки.
Даже когда легкие плода полностью развиты, плод не может дышать до тех пор, пока не родится. Развивающиеся дети окружены околоплодными водами, и их легкие заполнены этой жидкостью. К 10–12 неделе беременности развивающиеся дети начинают «тренироваться» дышать.Но это дыхание не дает им кислорода, а лишь наполняет легкие большим количеством околоплодных вод. Поскольку легкие плода наполняются жидкостью — это нормально, он не может утонуть в утробе матери.
Если есть проблема с плацентой или пуповиной, у развивающегося ребенка нет другого способа дышать. В результате проблемы с этими структурами могут вызвать врожденные дефекты, травмы головного мозга или даже смерть плода.
Некоторые дети рождаются с обмоткой пуповины вокруг шеи.Эта относительно распространенная проблема, называемая затылочной пуповиной, встречается у 12–37 процентов рождений. В большинстве случаев это не вызывает проблем. Это связано с тем, что пуповина все еще может обеспечивать ребенка кислородом.
Однако, если пуповина очень плотно обернута вокруг шеи ребенка, поступление кислорода в пуповину может быть ограничено. Во время родов врач проверит, нет ли затылочной пуповины, и, если возможно, развернет пуповину. Когда ребенок рождается, новая среда — включая перепады температуры, недостаток околоплодных вод и пребывание на воздухе — вызывает у ребенка первое дыхание.
У некоторых детей первое испражнение происходит во время рождения, прежде чем выйти из матки. Такой стул называется меконием. Во время тренировочного дыхания во время или незадолго до рождения ребенок может вдохнуть меконий. Вдыхание мекония может быть опасным и может повредить способности ребенка дышать вне матки. Таким образом, младенцам, которые вдохнули меконий, может потребоваться лечение аспирацией и кислородом после рождения.
Многие больницы предлагают роды в воде, которые некоторые женщины предпочитают традиционным родам.Женщины, рожающие дома или в родильных домах, также могут выбрать роды в воде. Рождение в воде может быть успокаивающим, может помочь облегчить боль и имитировать окружающую среду матки. Как правило, это безопасно и не влияет на способность ребенка дышать.
Это связано с тем, что ребенок будет продолжать получать кислород из пуповины до тех пор, пока не будет извлечен из ванны для родов. Ребенок, оставленный в ванне для родов слишком долго, теоретически может утонуть. Отдельные сообщения предполагают, что ребенок может получить травму во время родов в воде.Однако в Кокрановском обзоре 2009 года, в котором рассматривались 12 предыдущих исследований водного рождения, не было обнаружено увеличения риска причинения вреда ребенку. После родов ребенка вынимают из воды и затем делают первый вдох.
Стоит отметить, что и Американский колледж акушеров и гинекологов, и Американская академия педиатрии не рекомендуют доставку воды.
Когда ребенок не получает достаточно кислорода во время схваток и сразу после них, это называется гипоксией.Гипоксия лишает мозг и тело кислорода, который им необходим для правильного функционирования. Это может вызвать целый ряд родовых травм, включая церебральный паралич и смерть. К распространенным причинам гипоксии относятся:
- Проблемы со пуповиной, например повреждение пуповины или пуповина с поврежденными кровеносными сосудами.
- Аномальное предлежание. Некоторые дети, рожденные с тазовым предлежанием, при рождении страдают кислородным голоданием.
- Дистоция плеча, которая возникает, когда плечи застревают, замедляя роды после выхода головы.
- Обильное кровотечение во время беременности или родов.
Качественный дородовой уход и внимательный персонал во время родов могут значительно снизить риск гипоксии. Ребенку, страдающему гипоксией, может потребоваться поддерживающая терапия, например кислородная терапия или вентилятор.
Шумное дыхание ребенка
Вдохните, выдохните. Когда делаешь это, это кажется таким простым, не правда ли? И так … тихо? Что ж, вашему малышу это не так просто: помните, что его крошечные легкие и нос только что познакомились с концепцией вдыхания воздуха всего несколько недель назад.А так как вы сидите в первом ряду (или слушаете его по радионяни!), Вы можете слышать каждый скул, свист или хрип, который издает его ветровая секция, когда она настраивается.
Подслушивать меняющийся репертуар чихания, писка и фырканья ребенка является обычным делом, когда речь идет о новорожденном ребенке, и не является признаком того, о чем следует беспокоиться. Симфоническое дыхание вашего ребенка в порядке. Так что попробуйте сами сделать глубокий вдох «ом» и узнайте, что такое детское дыхание:
- Изменчивость. Если вы внимательно присмотритесь, то, вероятно, заметите, что дыхание вашего ребенка так же изменчиво, как и ваше собственное: медленнее, когда он расслаблен, и учащается, когда он возбужден.
- Скорость. Когда ребенок бодрствует, он может делать более 60 вдохов в минуту, особенно если у него появляется крик. Это намного быстрее, чем у взрослых, и это совершенно нормально.
- Паузы. Если вы посмотрите, как грудь вашего малыша поднимается и опускается, пока он спит (конечно, вы знаете, что в этом нет необходимости), вы можете заметить, что его дыхание вообще останавливается на несколько секунд.Не беспокоиться. Спящий новорожденный часто задерживает дыхание на пять-десять секунд, а затем снова начинает работать (без заботы — не подозревая, что в панике вы задержали дыхание).
- Шумы. Все эти фырканья и ворчание случаются потому, что младенцы умеют дышать носом. Это хорошо, поскольку позволяет им одновременно дышать и кормить грудью («Смотри, мама, без рук!»). Но дыхание через нос может быть проблематичным, когда что-то блокирует единственный воздушный путь.Типичному новорожденному ребенку не приходит в голову открывать рот в качестве альтернативного пути поступления кислорода. И само собой разумеется, что он недостаточно скоординирован, чтобы попытаться высморкаться (и у него нет словесных отбивных, чтобы попросить салфетку!). Это означает, что если в его ноздрях застрянет кусочек сухого молока или слизи, то именно там они останутся (пока не вытеснят или не распадутся), вызывая свист, сопение или даже фырканье. (Вы можете попробовать облегчить его заложенный нос, посасывая его ноздри, если это беспокоит вас или его.)
Когда беспокоиться: Если дыхание вашего ребенка затруднено — если вы измеряете его частоту более 60 вдохов в минуту (и это не замедляется, когда он спокоен), если вы слышите постоянное хрюканье в конце его вдохи, если он раздувает ноздри или если он дышит так тяжело, что его грудь втягивается при каждом вдохе — вам следует отвести его к врачу. А если дыхание вашего ребенка прекращается более чем на 10 секунд за раз или он посинел, немедленно позвоните своему врачу (или позвоните по номеру 911).
От редакции «Чего ожидать» и Хайди Муркофф, автора книги «Что ожидать в первый год ». Информация о здоровье на этом сайте основана на рецензируемых медицинских журналах и уважаемых медицинских организациях и учреждениях, включая ACOG (Американский колледж акушеров и гинекологов), CDC (Центры по контролю и профилактике заболеваний) и AAP (Американская академия педиатрии), а также а также «Чего ожидать от » Хайди Муркофф.
Первая помощь при удушье (младенцы в возрасте до 1 года)
Источник: Krames StayWell
Удушье возникает, когда предмет застревает в горле или дыхательных путях.Это может заблокировать поток воздуха и перекрыть доступ кислорода к мозгу. У вашего ребенка будет слабый кашель, затрудненное дыхание или шумное дыхание.
Маленькие дети могут подавиться, если они проглотят грудное молоко или смесь слишком быстро или если у них будет слишком много слизи.
Любой предмет, достаточно маленький, чтобы попасть в дыхательные пути ребенка, может заблокировать его. Сюда входят небольшие кусочки пищи, такие как орехи, виноград, бобы, попкорн, хот-доги или плохо пережеванные продукты. Предметы домашнего обихода, такие как пуговицы, шарики, монеты, латексные шарики и бусы, также часто представляют опасность удушья.Маленькие детали игрушки также могут стать причиной удушья ребенка.
Если ваш ребенок задохнулся, немедленно окажите первую помощь. Это очистит дыхательные пути, и ваш ребенок сможет дышать.
Признаки закупорки дыхательных путей
Признаки удушья:
Сильный кашель
Высокий звук при вдохе
Ваш ребенок не может кашлять, дышать или плакать
Лицо становится бледным и синюшным
При первых признаках удушья
Если ваш ребенок в сознании, имеет проблемы с дыханием дыхание, и не могут плакать или издают звуки, начинают первым помощь при удушье сразу.Это очистит дыхательные пути. Следуйте этим рекомендациям:
Не засовывайте палец в рот ребенка, чтобы удалить предмет. Ваш палец может протолкнуть предмет дальше в горло ребенка.
Попросите кого-нибудь позвонить 911 , если вы не одиноки .
Сядьте. Затем положите ребенка животом вдоль предплечья. Поддержите лицо (голову) и шею ребенка рукой. При необходимости поддерживайте руку с ребенком вдоль бедра.Убедитесь, что голова ребенка немного ниже, чем остальная часть его или ее тела. Это поможет легче выбить предмет из горла.
Пяткой свободной руки сделайте 5 быстрых ударов (ударов спиной) между лопатками ребенка.
Если предмет все еще застрял, переверните ребенка лицом вверх на предплечье. Поддержите голову. Поместите 2 или 3 пальца в середину грудины ребенка. Нажмите примерно на 1/2 — 1 дюйм. Сделайте это 5 раз быстро.
Проверьте рот ребенка, чтобы увидеть, не смещается ли предмет. Если нет, повторяйте шаги 3 и 4 до тех пор, пока дыхательные пути ребенка не очистятся и ребенок не будет дышать нормально.
Если вашему ребенку не дышит , потеряет сознание или не отвечает , следуйте этим рекомендациям, если не одинок :
Попросите кого-нибудь немедленно позвонить по номеру 911 .
Положите ребенка на твердую плоскую поверхность, например на стол, пол или землю.
Начните СЛР младенцев (сердечно-легочная реанимация):
Сделайте 30 компрессий грудной клетки. Для этого двумя пальцами осторожно надавите на центр груди ребенка, чуть ниже линии соска. Вдавите примерно 1,5 дюйма (4 см). Сделайте это 30 раз быстро. Это должно занять около 20 секунд.
Наклоните голову ребенка назад и опустите подбородок. Поищите предмет во рту. Если вы его видите, попробуйте осторожно смести его в сторону. Будьте очень осторожны, чтобы не протолкнуть его дальше в горло.
Сделайте 2 искусственных вдоха. Для этого одной рукой аккуратно приподнимите подбородок вверх и отклоните голову назад. Прикрывайте рот и нос ребенка ртом. Осторожно сделайте 2 вдоха воздуха в рот и нос ребенка. Каждый вдох должен занимать около 1 секунды. Следите, чтобы увидеть, поднимается ли грудь ребенка.
Если ребенок не начинает дышать, сделайте еще 30 сжатий грудной клетки, а затем 2 искусственных вдоха.
Продолжайте СЛР ( повторите весь шаг 3 ), пока не прибудет скорая помощь или пока ваш ребенок не начнет дышать.
Если вашему ребенку не дышит , потеряет сознание или не отвечает , следуйте этим рекомендациям, если вы один :
Положите ребенка на твердую плоскую поверхность, например стол или пол или землю.
Сделайте СЛР в течение 2 минут (5 циклов):
Сделайте 30 компрессий грудной клетки. Для этого двумя пальцами осторожно надавите на центр груди ребенка, чуть ниже линии соска.Вдавите примерно 1,5 дюйма (4 см). Сделайте это 30 раз быстро. Это должно занять около 20 секунд.
Наклоните голову ребенка назад и опустите подбородок. Поищите предмет во рту. Если вы его видите, попробуйте осторожно смести его в сторону. Будьте очень осторожны, чтобы не протолкнуть его дальше в горло.
Сделайте 2 искусственных вдоха. Для этого одной рукой аккуратно приподнимите подбородок вверх и отклоните голову назад. Прикрывайте рот и нос ребенка ртом. Осторожно сделайте 2 вдоха воздуха в рот и нос ребенка.Каждый вдох должен занимать около 1 секунды. Следите, чтобы увидеть, поднимается ли грудь ребенка.
Если ребенок не начинает дышать, сделайте еще 30 сжатий грудной клетки, а затем 2 искусственных вдоха.
Позвоните по телефону 911 после 5-го цикла.
Продолжайте СЛР (повторите шаг 2), пока не прибудет скорая помощь или пока ваш ребенок не начнет дышать.
Если вы один, не обучены СЛР, и рядом есть телефон, позвоните по номеру 911 .
Профилактика
Наблюдайте за ребенком во время еды. Дети должны сесть, чтобы поесть. Нарежьте еду небольшими кусочками.
Ежедневно проверяйте каждую комнату в доме на наличие мелких предметов, таких как пуговицы, монеты и детали игрушек.
Постарайтесь найти причину удушья и избежать проблем в будущем.
Выбирайте большие прочные игрушки без острых краев или мелких съемных деталей. Безопасные игрушки — это игрушки, которые не помещаются в рулон туалетной бумаги.
Часто проверяйте игрушки на предмет незакрепленных или сломанных частей.
Снимите завязки с одежды. Не привязывайте к кроватке воздушные шары, длинные завязки или ленты.
Последующее наблюдение
Последующее наблюдение у лечащего врача вашего ребенка или в соответствии с рекомендациями.
Специальное примечание для родителей
Каждый, кто ухаживает за младенцем, должен научиться СЛР младенца или ребенка. Узнайте у лечащего врача вашего ребенка о курсах СЛР в вашем районе.
Позвоните
911Позвоните 911 в случае возникновения любого из этих событий:
Продолжительное удушье или затрудненное дыхание
Свистящее дыхание или любые необычные звуки дыхания после инцидента с удушьем.Частично заблокированные дыхательные пути могут стать полностью заблокированными.
Кожа, губы и ногти выглядят синими или тусклыми
Ребенок не бдит или не отвечает
Было ли это полезно?
да НетПоследний вопрос: Насколько уверенно вы заполняете медицинские формы самостоятельно?
Нисколько Маленький В некотором роде Немного Очень сильноСпасибо!
© 2000-2020 Компания StayWell, LLC.Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Начать поиск нового образования для пациентов>Изменения у новорожденного при рождении: MedlinePlus Medical Encyclopedia
ЛЕГКИЕ, СЕРДЦЕ И КРОВЯНЫЕ СОСУДЫ
Плацента матери помогает ребенку «дышать», пока он растет в утробе матери.Кислород и углекислый газ проходят через кровь в плаценте. Большая его часть идет к сердцу и течет по телу ребенка.
При рождении легкие ребенка наполнены жидкостью. Они не надуты. Ребенок делает первый вдох примерно через 10 секунд после родов. Это дыхание похоже на удушье, так как центральная нервная система новорожденного реагирует на резкое изменение температуры и окружающей среды.
Когда ребенок делает первый вдох, в его легких и системе кровообращения происходит ряд изменений:
- Повышенное содержание кислорода в легких вызывает снижение сопротивления кровотоку в легких.
- Увеличивается сопротивление кровотоку в кровеносных сосудах ребенка.
- Жидкость уходит или всасывается из дыхательной системы.
- Легкие надуваются и начинают работать самостоятельно, перемещая кислород в кровоток и удаляя углекислый газ путем выдоха (выдоха).
ТЕМПЕРАТУРА ТЕЛА
Развивающийся ребенок производит в два раза больше тепла, чем взрослый. Небольшое количество тепла отводится через развивающуюся кожу ребенка, околоплодные воды и стенку матки.
После родов новорожденный начинает терять тепло. Рецепторы на коже ребенка посылают в мозг сигнал о том, что тело ребенка холодное. Тело ребенка создает тепло, сжигая запасы бурого жира, типа жира, который есть только у плодов и новорожденных. Новорожденные редко дрожат.
ПЕЧЕНЬ
У ребенка печень действует как хранилище сахара (гликогена) и железа. Когда ребенок рождается, печень выполняет различные функции:
- Она вырабатывает вещества, которые способствуют свертыванию крови.
- Он начинает разрушать продукты жизнедеятельности, такие как избыток эритроцитов.
- Он производит белок, который помогает расщеплять билирубин. Если организм ребенка не расщепляет билирубин должным образом, это может привести к желтухе новорожденных.
ЖКТ
Желудочно-кишечная система ребенка функционирует только после рождения.
На поздних сроках беременности у ребенка вырабатываются смолистые зеленые или черные отходы, называемые меконием. Меконий — это медицинский термин, обозначающий первый стул новорожденного.Меконий состоит из околоплодных вод, слизи, лануго (тонкие волосы, покрывающие тело ребенка), желчи и клеток, выделившихся из кожи и кишечника. В некоторых случаях стул (меконий) у ребенка выходит из матки.
МОЧЕВАЯ СИСТЕМА
Почки развивающегося ребенка начинают вырабатывать мочу на 9–12 неделе беременности. После рождения новорожденный обычно мочится в течение первых 24 часов жизни. Почки становятся способными поддерживать баланс жидкости и электролитов в организме.
Скорость фильтрации крови через почки (скорость клубочковой фильтрации) резко возрастает после рождения и в первые 2 недели жизни. Тем не менее, почкам требуется некоторое время, чтобы набрать скорость. Новорожденные имеют меньшую способность удалять избыток соли (натрия), концентрировать или разбавлять мочу по сравнению со взрослыми. Эта способность со временем улучшается.
ИММУННАЯ СИСТЕМА
Иммунная система начинает развиваться у ребенка и продолжает развиваться в течение первых нескольких лет жизни ребенка.Матка — относительно стерильная среда. Но как только ребенок рождается, он подвергается воздействию различных бактерий и других потенциально болезнетворных веществ. Хотя новорожденные младенцы более уязвимы для инфекций, их иммунная система может реагировать на инфекционные организмы.
Новорожденные действительно являются носителями некоторых антител от матери, которые обеспечивают защиту от инфекции. Грудное вскармливание также помогает повысить иммунитет новорожденного.
КОЖА
Кожа новорожденного зависит от срока беременности.У недоношенных детей тонкая прозрачная кожа. Кожа доношенного ребенка толще.
Характеристики кожи новорожденного:
- Тонкий волос, называемый лануго, может покрывать кожу новорожденного, особенно у недоношенных детей. Волосы должны исчезнуть в течение первых нескольких недель жизни ребенка.
- Густое воскообразное вещество, называемое верниксом, может покрывать кожу. Это вещество защищает ребенка, когда он плавает в околоплодных водах в утробе матери. Верникс следует смыть во время первого купания ребенка.
- Кожа может трескаться, шелушиться или покрыться пятнами, но со временем ситуация улучшится.
Первая помощь ребенку, который не отвечает и не дышит
Общие вопросы по оказанию первой помощи ребенку, который не отвечает и не дышит
Почему так важно проверять дыхание у неотзывчивого ребенка?
С какой силой нужно дуть во время искусственного дыхания?
Как долго мне следует делать компрессии грудной клетки и искусственное дыхание?
Должен ли я делать искусственное дыхание?
Если я буду слишком сильно надавливать во время сжатия грудной клетки, могу ли я сломать ребра ребенка?
Что делать, если я один, а мой ребенок не отвечает и не дышит?
Что мне сказать по телефону в службу экстренной помощи?
Увижу ли я немедленную реакцию на сжатие грудной клетки и искусственное дыхание?
Вернет ли ребенка к жизни искусственное дыхание и компрессия грудной клетки?
Что делать, если я совершу ошибку и сделаю искусственное дыхание и сжатие грудной клетки, но ребенок на самом деле все еще дышит?
Что такое СЛР?
Как мне помочь ребенку, который не отвечает и не дышит?
Как мне помочь взрослому, который не отвечает и не дышит?
Почему так важно проверять дыхание у неотзывчивого ребенка?
Очень важно проверить дыхание.Знание того, дышат ли они, меняет то, как вы должны помогать ребенку. То, как вы помогаете неотзывчивому ребенку, который дышит, сильно отличается от того, как вы помогаете, если этот ребенок не дышит.
Узнайте, как помочь ребенку, который не отвечает и дышит.
Вернуться к вопросам
С какой силой нужно дуть во время искусственного дыхания?
Подуйте осторожно, пока не увидите, как грудь ребенка поднимается.
Вернуться к вопросам
Как долго мне следует делать массаж грудной клетки и искусственное дыхание?
Продолжайте, пока не прибудет помощь или пока ребенок не начнет дышать.
Вернуться к вопросам
Должен ли я делать искусственное дыхание?
Вы должны сделать искусственное дыхание, если можете и хотите. Выполнение как искусственного дыхания, так и сжатия грудной клетки увеличивает шансы ребенка на выживание.
Если по какой-либо причине вы не можете сделать искусственное дыхание, просто сделайте компрессию грудной клетки.
Вернуться к вопросам
Если я буду слишком сильно надавливать во время сжатия грудной клетки, могу ли я сломать ребра ребенка?
Грудная клетка ребенка гибкая, поэтому риск сломать ребра при сжатии грудной клетки невелик.Помните: вы делаете компрессию грудной клетки, чтобы ребенок остался жив. Без компрессий грудной клетки и искусственного дыхания до прибытия скорой помощи у них гораздо меньше шансов выжить.
Вернуться к вопросам
Что делать, если я одна, а ребенок не отвечает и не дышит?
Лучше всего пополнить запас кислорода у ребенка до того, как позвонить в службу 999. Если вы один, сделайте искусственное дыхание и компрессию грудной клетки в течение одной минуты, а затем позвоните по номеру 999.После того, как вы позвоните в службу 999, продолжайте искусственное дыхание и сжатие грудной клетки, пока не прибудет помощь. Если с вами еще кто-то, попросите его как можно скорее позвонить в службу 999.
Вернуться к вопросам
Что мне сказать по телефону в службу экстренной помощи?
Позвоните по номеру 999 как можно скорее, и оператор задаст вам вопросы. Важно сказать им, что ребенок не отвечает и не дышит. Предоставление им как можно большего количества информации поможет им расставить приоритеты для вашего звонка.
Вернуться к вопросам
Увижу ли я немедленную реакцию на сжатие грудной клетки и искусственное дыхание?
Вы вряд ли заметите какие-либо изменения в состоянии ребенка, но ваши действия могут иметь положительный эффект.
Вернуться к вопросам
Вернет ли ребенка к жизни искусственное дыхание и сжатие грудной клетки?
Вы делаете искусственное дыхание и компрессию грудной клетки, чтобы дать ребенку наилучшие шансы на выживание.Вы действуете как их сердце и легкие, даете им жизненно необходимое время до прибытия медицинской помощи. Шанс перезапустить их сердце только с помощью искусственного дыхания и сжатия грудной клетки низок.
Вернуться к вопросам
Что делать, если я совершу ошибку и сделаю искусственное дыхание и компрессию грудной клетки, но ребенок на самом деле все еще дышит?
Это не идеально, но не волнуйтесь. Нет никаких доказательств того, что вы задушите их или нанесете серьезный ущерб. Вам следует прекратить искусственное дыхание и компрессию грудной клетки, как только вы поймете, что они все еще дышат.
Узнайте больше о том, как помочь ребенку, который не отвечает и дышит.
Вернуться к вопросам
Что такое СЛР?
CPR — сердечно-легочная реанимация. СЛР — это сочетание сжатия грудной клетки и искусственного дыхания.
Вернуться к вопросам
Как мне помочь ребенку, который не отвечает и не дышит?
Узнайте больше о том, как помочь ребенку, который не отвечает и не дышит.
Вернуться к вопросам
Как мне помочь взрослому, который не отвечает и не дышит?
Узнайте больше о том, как помочь взрослому, который не отвечает и не дышит.
Вернуться к вопросам
Напишите нам, если у вас есть другие вопросы по оказанию первой помощи ребенку, который не отвечает и не дышит.
проглоченных или вдыхаемых предметов | Детская больница CS Mott
Вы проглотили или вдохнули какой-либо предмет?
Да
Проглоченный или вдыхаемый предмет
Нет
Проглоченный или вдыхаемый предмет
Сколько вам лет?
Менее 12 лет
Менее 12 лет
12 лет и старше
12 лет и старше
Вы мужчина или женщина?
Почему мы задаем этот вопрос?
- Если вы трансгендер или небинарный, выберите пол, который соответствует вашим частям тела (например, яичникам, семенникам, простате, груди, пенису или влагалищу), которые у вас сейчас в районе, где у вас наблюдаются симптомы.
- Если ваши симптомы не связаны с этими органами, вы можете выбрать свой пол.
- Если у вас есть органы обоих полов, вам, возможно, придется дважды пройти через этот инструмент сортировки (один раз как «мужские» и один раз как «женские»). Это гарантирует, что инструмент задает вам правильные вопросы.
Вы глотали или вдыхали что-то ядовитое?
Да
Проглотил известный или предполагаемый яд
Нет
Проглотил известный или предполагаемый яд
Вы полностью потеряли сознание (потеряли сознание)?
Если вы отвечаете за кого-то еще: этот человек сейчас без сознания?
(Если вы отвечаете на этот вопрос для себя, скажите нет.)
Вы вернулись к своему нормальному уровню бдительности?
После потери сознания нормально чувствовать себя немного смущенным, слабым или головокружительным, когда вы впервые просыпаетесь или приходите в себя. Но если что-то не так, эти симптомы должны пройти довольно быстро, и вскоре вы почувствуете себя таким же бодрым и бодрым, как обычно.
Да
Вернулся в норму после потери сознания
Нет
Вернулся в норму после потери сознания
Потеря сознания произошла в течение последних 24 часов?
Да
Потеря сознания за последние 24 часа
Нет
Потеря сознания за последние 24 часа
У вас проблемы с дыханием (больше, чем заложенность носа)?Да
Затрудненное дыхание больше, чем заложенный нос
Нет
Затруднение дыхания больше, чем заложенный нос
Вы проглотили острый предмет (например, зубочистку, булавку, кость или иглу) или длинный?
Длинный означает не менее 2 дюймов.(5 см) для взрослых и детей старшего возраста и не менее 1,25 дюйма (3 см) для младенцев и детей младшего возраста.
Да
Проглоченный острый или длинный предмет
Нет
Проглоченный острый или длинный предмет
Есть ли у вас боль в горле, груди или животе после проглатывания или вдыхания предмета?
Да
Боль в горле, груди или животе после проглатывания или вдыхания предмета
Нет
Боль в горле, груди или животе после проглатывания или вдыхания предмета
Были ли у вас легкие боли более часа?
Да
Слабая боль более 1 часа
Нет
Слабая боль более 1 часа
Не застрял ли какой-либо предмет в вашем горле за последние 2 дня и заставил вас задохнуться?
Да
Эпизод удушья за последние 2 дня
Нет
Эпизод удушья за последние 2 дня
Вы кашляете или хрипите?
Да
Кашель или свистящее дыхание сейчас
Нет
Кашель или свистящее дыхание сейчас
Вы кашляете кровью?
Это означает, что кровь течет из груди или горла.Кровь, которая стекает из носа в горло (например, из-за носового кровотечения), — это не одно и то же.
Были ли применены удары в спину или маневр Геймлиха, чтобы выбить еду или предмет из горла?
Да
Использовались удары спиной или маневр Геймлиха
Нет
Применялись удары спиной или маневр Геймлиха
У вас рвота или проблемы с глотанием?
Да
Рвота или проблемы с глотанием
Нет
Рвота или проблемы с глотанием
У вас текут слюни и вы не можете глотать?
Да
Слюни и неспособность глотать
Нет
Слюни и неспособность глотать
Как вы думаете, какой-то предмет может застрять у вас в горле?
Да
Ощущается, что предмет застрял в горле
Нет
Ощущается, будто предмет застрял в горле
Вас рвало кровью или чем-то похожим на кофейную гущу?
Если есть только одна или две полосы крови, которые, как вы уверены, вышли из вашего носа или рта, у вас не рвота кровью.
Да
Рвота кровью или чем-то похожим на кофейную гущу
Нет
Рвота кровью или чем-то похожим на кофейную гущу
Вас рвало более одного раза?
Да
Рвота 2 или более раз
Нет
Рвота менее 2 раз
Было ли ощущение, что что-то застряло у вас в горле более 30 минут?
Да
Предмет в горле более 30 минут
Нет
Предмет в горле более 30 минут
Были ли у вас какие-либо изменения в испражнениях после проглатывания предмета?
Да
Изменения дефекации после проглатывания предмета
Нет
Изменения дефекации после проглатывания предмета
Были ли у вас:
По крайней мере 1 стул, в основном черный или кровавый?
По крайней мере 1 стул в основном черный или кровавый
По крайней мере 1 стул частично черный или кровавый?
Как минимум 1 стул частично черный или с кровью
Полоски крови в стуле?
Полоски крови в стуле
Вы проглотили монету?
Вы проглотили монету более 24 часов назад?
Большинство монет без проблем проходят через тело за 24 часа.Если вы не сдадите монету в этот срок, лучше проконсультироваться с врачом.
Да
Монета проглочена более 24 часов назад
Нет
Монета проглочена более 24 часов назад
Монета вышла из вашего тела вместе со стулом?
Да
Монета вышла из тела в стуле
Нет
Монета вышла из тела в стуле
Есть ли у вас проблемы более чем через неделю после проглатывания предмета?
Да
Обеспокоенность по поводу предмета, проглоченного более 1 недели назад
Нет
Обеспокоенность по поводу предмета, проглоченного более 1 недели назад
Многие факторы могут повлиять на то, как ваше тело реагирует на симптом и какой уход может вам понадобиться.К ним относятся:
- Ваш возраст . Младенцы и пожилые люди, как правило, быстрее заболевают.
- Общее состояние вашего здоровья . Если у вас есть такое заболевание, как диабет, ВИЧ, рак или болезнь сердца, вам, возможно, придется уделять больше внимания определенным симптомам и как можно скорее обратиться за помощью.
- Лекарства, которые вы принимаете . Некоторые лекарства, такие как разжижители крови (антикоагулянты), лекарства, подавляющие иммунную систему, такие как стероиды или химиотерапия, лечебные травы или добавки, могут вызывать симптомы или усугублять их.
- Недавние события со здоровьем , такие как операция или травма. Подобные события могут впоследствии вызвать симптомы или сделать их более серьезными.
- Ваши привычки в отношении здоровья и образ жизни , такие как привычки в еде и физических упражнениях, курение, употребление алкоголя или наркотиков, половой анамнез и путешествия.
Попробуйте домашнее лечение
Вы ответили на все вопросы. Судя по вашим ответам, вы сможете решить эту проблему дома.
- Попробуйте домашнее лечение, чтобы облегчить симптомы.
- Позвоните своему врачу, если симптомы ухудшатся или у вас возникнут какие-либо проблемы (например, если симптомы не улучшаются, как вы ожидали). Вам может потребоваться помощь раньше.
Кровь в стуле может поступать из любого места пищеварительного тракта, например из желудка или кишечника. В зависимости от того, откуда идет кровь и как быстро она движется, она может быть ярко-красной, красновато-коричневой или черной, как смола.
Небольшое количество ярко-красной крови на стуле или на туалетной бумаге часто возникает из-за легкого раздражения прямой кишки.Например, это может произойти, если вам нужно сильно напрячься, чтобы опорожнить стул, или если у вас геморрой.
Большое количество крови в стуле может означать наличие более серьезной проблемы. Например, если в стуле много крови, а не только на поверхности, вам может потребоваться немедленно позвонить врачу. Если на стул или подгузник попало всего несколько капель, возможно, вам придется сообщить об этом своему врачу сегодня, чтобы обсудить ваши симптомы. Черный стул может означать, что у вас есть кровь в пищеварительном тракте, которая может нуждаться в немедленном лечении или может уйти сама по себе.
Определенные лекарства и продукты питания могут влиять на цвет стула . Лекарства от диареи (такие как Пепто-Бисмол) и таблетки железа могут сделать стул черным. Употребление большого количества свеклы может вызвать красный цвет стула. Употребление в пищу продуктов с черным или темно-синим пищевым красителем может сделать стул черным.
Если вы принимаете аспирин или другое лекарство (называемое разжижителем крови), предотвращающее образование тромбов, это может вызвать появление крови в стуле. Если вы принимаете антикоагулянт и в стуле постоянно течет кровь, обратитесь к врачу, чтобы обсудить симптомы.
Боль у взрослых и детей старшего возраста
- Сильная боль (от 8 до 10) : Боль настолько сильна, что вы не можете выдержать ее более нескольких часов, не можете спать и не можете делать это. что-нибудь еще, кроме сосредоточения на боли.
- Умеренная боль (от 5 до 7) : Боль достаточно сильная, чтобы нарушить вашу нормальную деятельность и ваш сон, но вы можете терпеть ее часами или днями. Умеренная также может означать боль, которая приходит и уходит, даже если она очень сильная.
- Слабая боль (от 1 до 4) : Вы замечаете боль, но ее недостаточно, чтобы нарушить ваш сон или деятельность.
Боль у детей младше 3 лет
Трудно сказать, насколько сильно болит ребенок.
- Сильная боль (от 8 до 10) : Боль настолько сильна, что ребенок не может спать , не может устроиться поудобнее и постоянно плачет, что бы вы ни делали. Ребенок может пинаться, сжиматься в кулаке или гримасничать.
- Умеренная боль (от 5 до 7) : ребенок очень суетлив, много цепляется за вас и, возможно, плохо спит, но реагирует, когда вы пытаетесь его или ее утешить.
- Легкая боль (от 1 до 4) : ребенок немного суетлив и немного цепляется за вас, но реагирует, когда вы пытаетесь его или ее утешить.
Симптомы затрудненного дыхания могут варьироваться от легких до тяжелых. Например:
- Вы можете почувствовать небольшую одышку, но все еще можете говорить (легкое затрудненное дыхание), или вы можете настолько запыхаться, что вообще не можете говорить (тяжелое затрудненное дыхание).
- Возможно, вам становится трудно дышать при активности (легкое затруднение дыхания), или вам, возможно, придется очень много работать, чтобы дышать, даже когда вы находитесь в состоянии покоя (серьезное затруднение дыхания).
Серьезное затруднение дыхания означает:
- Вы вообще не можете говорить.
- Надо очень много работать, чтобы дышать.
- Вам кажется, что вам не хватает воздуха.
- Вы не чувствуете бдительности или не можете ясно мыслить.
Умеренное затруднение дыхания означает:
- Трудно говорить полными предложениями.
- Тяжело дышать активностью.
Легкое затруднение дыхания означает:
- Вы чувствуете небольшую одышку, но все еще можете говорить.
- От активности становится трудно дышать.
Серьезное затруднение дыхания означает:
- Ребенок не может есть или говорить, потому что он или она очень тяжело дышит.
- Ноздри ребенка раздуваются, а живот с каждым вдохом движется вперед и назад.
- Ребенок, кажется, утомляется.
- Ребенок кажется очень сонным или растерянным.
Умеренное затруднение дыхания означает:
- Ребенок дышит намного быстрее, чем обычно.
- Ребенок должен делать перерывы в еде или разговоре, чтобы дышать.
- Ноздри раздуваются или живот движется внутрь и наружу, когда ребенок дышит.
Легкое затруднение дыхания означает:
- Ребенок дышит немного быстрее, чем обычно.
- Ребенок немного запыхался, но все еще может есть или говорить.
Дисковые батареи — это маленькие круглые батареи, используемые в игрушках, фотоаппаратах, часах и других устройствах.Из-за химических веществ, которые они могут выделять, они могут вызвать серьезные проблемы при проглатывании или застревании в ухе или носу. Маленькие магниты , используемые в предметах домашнего обихода и предметах, содержащих много свинца (например, пули, картечь, рыболовные грузила и грузила, а также некоторые игрушки), также могут вызвать проблемы при проглатывании.
- Если дисковая батарея застряла в ухе или носу :
- Батарею необходимо вынуть немедленно — по возможности в течение 1 часа.
- Пинцетом попробуйте извлечь аккумулятор. Если вы не можете удалить его, обратитесь за медицинской помощью.
- Если вы проглотили дисковую батарею, магнит или свинцовый предмет :
- Немедленно обратитесь за медицинской помощью.
- Не пытайтесь рвать.
- Ничего не есть и не пить.
Обратитесь за помощью сегодня
Основываясь на ваших ответах, вам может потребоваться помощь в ближайшее время . Проблема, вероятно, не исчезнет без медицинской помощи.
- Позвоните своему врачу сегодня, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью сегодня.
- Если сейчас вечер, наблюдайте за симптомами и обращайтесь за помощью утром.
- Если симптомы ухудшатся, скорее обратитесь за помощью.
Позвоните 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните 911 или в другую службу экстренной помощи сейчас .
Иногда люди не хотят звонить в службу 911.Они могут подумать, что их симптомы несерьезны или что они могут просто заставить кого-нибудь их водить. Или они могут быть обеспокоены стоимостью. Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую помощь — это позвонить в службу 911, чтобы доставить вас в больницу.
Обратитесь за медицинской помощью сейчас
Основываясь на ваших ответах, вам может потребоваться немедленная помощь . Без медицинской помощи проблема может усугубиться.
- Позвоните своему врачу, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью в течение следующего часа.
- Вам не нужно вызывать скорую помощь, кроме случаев, когда:
- Вы не можете безопасно передвигаться, ведя машину самостоятельно или попросив кого-нибудь отвезти вас.
- Вы находитесь в районе, где интенсивное движение транспорта или другие проблемы могут замедлить работу.
Отравление
Первое дыхание ребенка, впервые зафиксированное на УЗИ
30 августа 2018 г. | Беременность и новорожденные | Исследования и клинические испытанияВрачи Королевской женской больницы впервые сделали движущиеся ультразвуковые изображения легких новорожденных, когда они делают первый вдох.
Первое в мире исследование с участием Женского университета и Университета Монаш знаменует собой прорыв в понимании того, как легкие человека переходят из матки к первому вдоху при рождении.
Исследователи говорят, что новая информация может привести к диагностике серьезных проблем с дыханием у очень недоношенных детей в первые минуты жизни, а не в течение нескольких часов в настоящее время, что позволит спасти жизнь лечению.
В исследовании DOLFIN исследователи использовали ультразвук, чтобы сделать снимки 115 новорожденных легких сразу после рождения у женщин.Это включало изображения 28 доношенных детей до того, как они сделали первый вдох после рождения. Исследование было опубликовано в журналах «Реанимация» и «Архив детских болезней BMJ».
«Если смотреть на легкие сразу после рождения, они больше похожи на печень и наполнены жидкостью, но когда они впервые наполняются воздухом, жидкость выталкивается наружу, и легкие открываются по мере того, как они вентилируют», — ведущий исследователь д-р. Сказал Дуглас Бланк из Университета женщин и Монаш.«В течение 10 минут легкие этих здоровых детей, похоже, почти завершили настройку, необходимую после рождения, хотя в среднем требуется до четырех часов для удаления всей жидкости из легких ребенка.
«Это исследование имеет важное значение, потому что качество изображения и скорость, с которой младенцы переходят в нормальные легкие, позволяют предположить, что мы можем диагностировать проблемы с легкими у новорожденных в течение первых 20 минут после рождения с помощью ультразвука. Это особенно важно для недоношенных детей, поскольку 50% из них имеют серьезные проблемы с дыханием и требуют интенсивного лечения.В настоящее время оценка серьезности проблем с дыханием занимает несколько часов ».
Д-р Бланк возглавляет новое исследование под названием DOLFIN Jr, чтобы проверить, можно ли использовать визуализацию легких в первые минуты жизни, чтобы точно предсказать, какие крайне недоношенные дети (родившиеся до 29 недель) нуждаются в интенсивной поддержке дыхания. и какие дети получат пользу от минимальной поддержки дыхания.
Недоношенным детям с серьезными проблемами дыхания требуется жизненно важное лекарство, называемое сурфактантом.Его вводят, помещая дыхательную трубку в дыхательные пути крошечного ребенка и помещая ребенка на вентилятор, который является аппаратом, который помогает ему дышать. Этот процесс может вызвать долговременное повреждение хрупких легких, поэтому его следует проводить только в том случае, если у ребенка серьезные проблемы с дыханием.
Младенцы без серьезных проблем с дыханием не нуждаются в вентиляции и могут получать помощь при дыхании CPAP, что снижает риск повреждения легких и смерти.
Окно для принятия решения о том, какое лечение дыхательных путей лучше всего подходит для ребенка, невелико.
В настоящее время крайне недоношенные дети получают минимальную поддержку дыхания с помощью CPAP. Если их уровень кислорода слишком низкий, что указывает на то, что они изо всех сил пытаются дышать, им вводят сурфактант и помещают в дыхательный аппарат.
«В конечном итоге мы стремимся к тому, чтобы младенцы, которым требуется сурфактант и помощь с помощью дыхательного аппарата, получили эту поддержку намного раньше, в то время как те, чьи легкие функционируют лучше, получат минимальную поддержку дыхания», — сказал д-р Бланк. «Ультразвук легких может сказать нам, какой подход подходит для каждого ребенка.Более точное нацеливание на поддержку дыхания снизит риск заболеваний легких и смерти в обеих группах ».
Директор женского отдела исследований новорожденных профессор Питер Дэвис сказал, что новое исследование представляет собой прорыв в понимании перехода легких человека при рождении.
«Мы действительно не понимали, что происходило в те первые секунды родов, поскольку единственный способ сделать это — делать рентгеновский снимок ребенка каждые несколько секунд — что не приносит пользы ни маме, ни ребенку.Но ультразвук позволил нам получить представление и увидеть, что делают легкие.
«С помощью этой технологии мы теперь можем посмотреть на очень недоношенных детей сразу после рождения и увидеть, у каких из них разовьется заболевание легких, и при условии дополнительной помощи механической вентиляции и сурфактанта», — сказал профессор Дэвис.
Исследование DOLFIN Jr финансируется за счет гранта General Electric в размере 50 000 долларов США и Фонда неотложной медицины. Он проводится в Королевской женской больнице и в медицинском центре Монаш.Среди партнеров — Гудзоновский институт медицинских наук.
Кончетта Тарталья и ее девочки-близнецы Марта и Сара участвуют в исследовании Долфина-младшего. Они родились на 28 неделе беременности, их вес составлял всего 1033 и 870 граммов.
«Я выбрала участие, потому что это неинвазивное исследование и, надеюсь, поможет младенцам получить правильное лечение намного раньше в будущем», — сказала г-жа Тарталья.
В то время как Марта прогрессировала хорошо, Саре в первые пять дней потребовалась помощь при дыхании через аппарат искусственной вентиляции легких. Теперь, когда обе девочки отмечают свой 50-дневный рубеж, они переходят на менее инвазивные средства поддержки дыхания.
Фон
115 доношенных новорожденных были вовлечены в исследование с использованием ультразвука для визуализации их дыхания в первые минуты после рождения.Самое первое дыхание 28 младенцев было зафиксировано на УЗИ, а еще 35 — в течение первых четырех вдохов.
Поверхностно-активное вещество — это вещество естественного происхождения, разновидность пенистой жирной жидкости, которая действует как жир в легких. Без него воздушные мешочки открываются, но им трудно оставаться открытыми, потому что они слипаются. Сурфактант обычно появляется в легких плода примерно на 24-й неделе беременности и постепенно достигает своего полного уровня к 37-й неделе. Если недоношенному ребенку не хватает сурфактанта, можно назначить искусственное сурфактант.
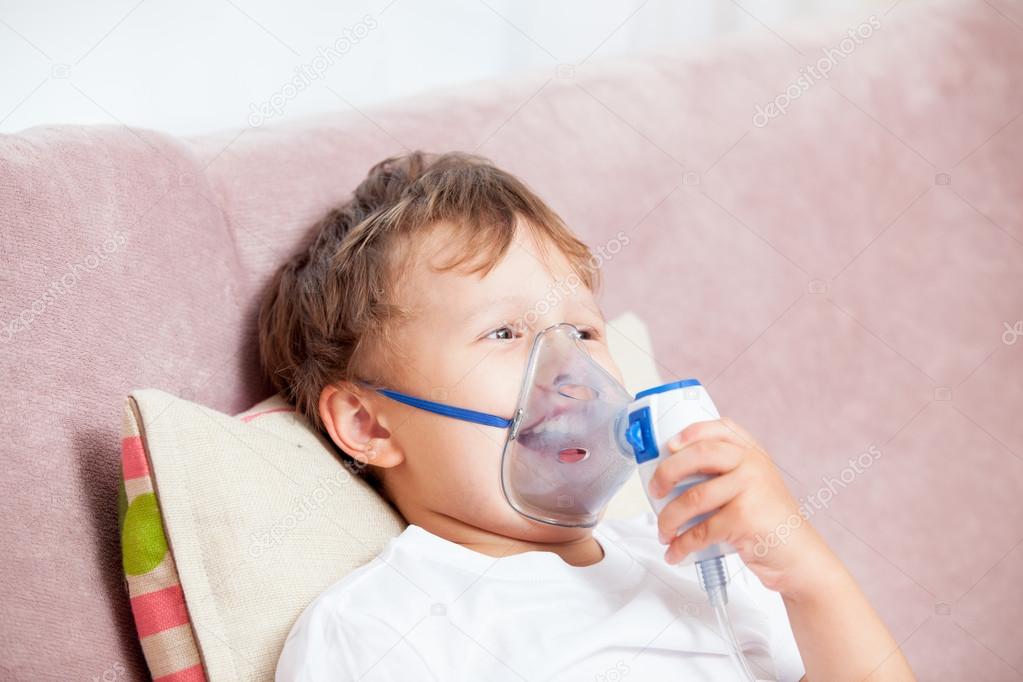 Для детей дошкольного возраста процедура по времени не должна превышать 3-х минут. После ингаляции рекомендуется 30 минут отдыха и спокойствия: ребенок должен полежать и расслабиться.”
Для детей дошкольного возраста процедура по времени не должна превышать 3-х минут. После ингаляции рекомендуется 30 минут отдыха и спокойствия: ребенок должен полежать и расслабиться.”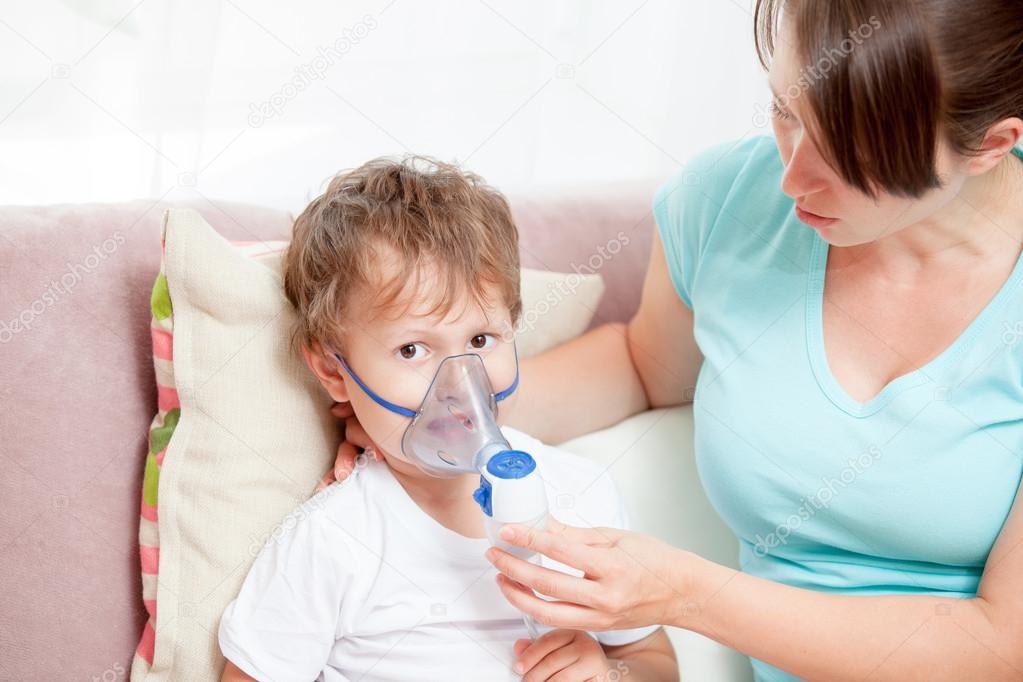 В зависимости от препарата процедура может занимать около 10-15 минут, на это время попробуйте чем то развлечь ребенка, почитать сказку, чтобы он сильно не заскучал. Это у взрослых 15 минут, как два раза моргнуть, а малыши очень быстро утомляются от монотонного сидения.”
В зависимости от препарата процедура может занимать около 10-15 минут, на это время попробуйте чем то развлечь ребенка, почитать сказку, чтобы он сильно не заскучал. Это у взрослых 15 минут, как два раза моргнуть, а малыши очень быстро утомляются от монотонного сидения.” Если малыш капризничает или у него плохое настроение дождитесь, когда настроение выровняется. Тогда лечение будет связано с позитивными эмоциями, а небулайзер не будет ассоциироваться с пыткой или наказанием. Это основные моменты которые нужно учитывать проводя ингаляцию для грудничка.”
Если малыш капризничает или у него плохое настроение дождитесь, когда настроение выровняется. Тогда лечение будет связано с позитивными эмоциями, а небулайзер не будет ассоциироваться с пыткой или наказанием. Это основные моменты которые нужно учитывать проводя ингаляцию для грудничка.”

