Симптомы пневмонии у ребенка 1, 2, 3 года: лечение, признаки
 Симптомы пневмонии у ребенка 1, 2, 3 года: лечение, признаки.
Симптомы пневмонии у ребенка 1, 2, 3 года: лечение, признаки.
Пневмонией называют воспалительный процесс в легочной ткани.
Бывает бактериального или вирусного происхождения, реже грибкового.
Развивается как осложнение перенесенной вирусной инфекции или как первоначальное заболевание.
Чаще болеют дети первых лет жизни.
Какие симптомы вызывают подозрение на воспаление легких?
Общие сведения о пневмонии
 Пневмония у ребенка
Пневмония у ребенкаПри пневмонии обычно поражаются альвеолы и ткань легкого. Бывает разного происхождения.
В зависимости от возбудителя различается симптоматика, течение болезни и метод лечения.
Воспаление легких у ребенка могут вызывать:
- Бактерии. Чаще всего встречается пневмококковая инфекция. Возбудителями могут быть стафилококк, стрептококк, гемофильная палочка, хламидии и другие болезнетворные микроорганизмы.
- Вирусы. Примерно в половине случаев пневмония имеет вирусное происхождение. Наиболее распространенными являются вирусы гриппа, парагриппа, аденовирусы. При крайне ослабленном иммунитете воспаление в легких может вызывать вирус герпеса.
- Грибы. Достаточно редко встречается грибковая пневмония (например, кандидозная). В основном поражает людей с сильным иммунодефицитом. Характерно очень тяжелое течение болезни.
- Паразиты. При проникновении паразитов в легкие для борьбы с ними накапливаются эозинофилы (один из видов лейкоцитов, реагируют на аллергены и паразитов). Развивается эозинофильная пневмония. Легкие поражаются человеческими аскаридами, легочным сосальщиком, свиным цепнем, эхинококком и другими.
В зависимости от площади воспаления различают пневмонии:
Если поражено одно легкое, воспаление называется односторонним, если оба – двусторонним. Пневмония может быть самостоятельным заболеванием или как осложнение от перенесенной инфекции.По причинам заражения выделяют:
- Госпитальную (внутрибольничную) пневмонию. Если пациент заболевает воспалением легких после трех суток проведенных в больнице или спустя три дня после выписки.
- Внебольничную. Наиболее распространенный вид.
- Пневмония вследствие медицинских вмешательств. Когда возбудители заносятся при проведении медицинских процедур.
- Аспирационную пневмонию. Возникает при попадании инородных тел, пищи или жидкости в дыхательные пути.
- Атипичную пневмонию. Заболевание, вызванное редкими видами возбудителей. Например, микоплазмами, хламидиями.
Лечение пневмонии у детей до трех лет направлено на устранение возбудителя, уменьшение симптоматических проявлений, поддержку иммунной системы.
Важно правильно определить причину. Тогда лечение будет максимально эффективным.
Причем человек перенесший инфекцию может стать бессимптомным носителем.
Особенности пневмонии у ребенка
 Воспаление легких у детей
Воспаление легких у детейПневмония у детей отличается проявлениями и скоростью течения.
Часто является тяжелым заболеванием, требующим стационарного лечения.
Пневмония у маленьких детей редко бывает заразной.
Чаще возникает как осложнение ангин, бронхитов, ларингитов, и других заболеваний.
Опасно воспаление легких у малышей до года. Это связано с особенностями строения дыхательной системы у грудничков.
Дыхание детей до двух лет неглубокое, следовательно, легкие плохо вентилируются, что создает дополнительные возможности для развития патогенных микроорганизмов в легких.
Все дыхательные ходы у малышей очень узкие, а слизистая склонна к отекам.
Поэтому воспалительные процессы приводят к затруднению дыхания или его остановке, что крайне опасно.
Кроме того, у детей все процессы протекают быстрее, чем у взрослых.
Существует ряд факторов, способствующих возникновению пневмонии у детей до трех лет:
- кислородное голодание плода во время беременности или при родах;
- осложнения в родах, родовые травмы;
- проблемы с раскрытием легких после рождения;
- недоношенность;
- анемия, рахит, отставание в физическом развитии;
- заражение ребенка от матери хламидиями, вирусом герпеса и другими заболеваниями;
- ослабленный иммунитет;
- порок сердца;
- некоторые наследственные заболевания;
- расстройства пищеварения;
- недостаток витаминов и микроэлементов в организме.
Также на развитие пневмонии влияют вдыхание химических испарений (например, от бытовой химии), аллергические процессы в организме (особенно сопровождающиеся кашлем), переохлаждение или перегрев дыхательных путей.
У ребенка до трех лет любые процессы, которые ослабляют защитные свойства легочной ткани, могут вызвать воспаление.
У детей пневмония часто возникает на фоне острого респираторного заболевания или гриппа.
Под действием вируса иммунная система ослабевает, и болезнетворные микроорганизмы вызывают воспаление легких.
Бактерии могут присутствовать в воздухе, предметах обстановки и обихода, мягких игрушках, покрытиях, в дыхательных путях.
Пневмония может возникнуть при контакте ребенка с людьми, имеющими гнойно-воспалительные заболевания.
Ребенку до трех лет тяжело откашливать мокроту.
Вследствие чего она скапливается в легких и является прекрасной средой для жизнедеятельности болезнетворных микроорганизмов.
К воспалению легких может привести неправильное лечение респираторной инфекции.
Поэтому нельзя заниматься самолечением детей, особенно проводить профилактические курсы антибиотикотерапии.
Нужно стараться не допустить «опускания» инфекции из слизистой носа и горла в легкие.
Для этого поддерживать оптимальные по температуре и влажности условия в помещении, где находится ребенок.
Обязательно давать малышу много жидкости.
Симптомы пневмонии у ребенка
 Симптомы пневмонии у ребенка с температурой
Симптомы пневмонии у ребенка с температуройСледует разделить симптомы воспаления легких у ребенка до года и в возрасте до 2–3 лет.
Особо подвержены детки до 9 месяцев.
Это связано с особенностями строения дыхательной системы и с ограничением двигательной активности грудничков.
Так как дети такого возраста в основном лежат, происходит скопление мокроты в легких.
Процессы воспаления распространяются быстро и могут затрагивать другие системы организма.
У детей до года пневмония часто возникает уже к концу первой недели заболевания.
Вирус нарушает защитные механизмы легких, бактерии получают возможность размножаться и внедряться в легочные ткани.
Иногда воспаление легких вызывает непосредственно вирусная инфекция.
Особая категория – новорожденные. Врожденная пневмония у них может развиться вследствие внутриутробного заражения от матери вирусами или микроорганизмами.
Подозрение на пневмонию у детей вызывает изменение дыхания у ребенка, одышка.
Бывает острое течение заболевания и затяжное. Симптомы интоксикации при остром заболевании ярко выражены.
Симптомы пневмонии у ребенка до 1 года
- Начало заболевания часто характеризуется явным снижением активности малыша. Ребенок постоянно спит, слабо реагирует на внешние раздражители. Может быть и другая картина. Ребенок капризничает, не ест, плачет. Обратить внимание нужно на явную смену поведения ребенка.
- У грудничков температура может не подниматься выше 37,1–37,5. Иногда температура и вовсе не повышается.
- Расстройство пищеварения, рвота, жидкий стул, частые срыгивания – признаки интоксикации.
- Насморк, боль в горле, кашель.
- При кашле выделяется мокрота желтого цвета, иногда зеленая – гнойная.
- Одышка или увеличение числа вдохов (больше 50–60 в минуту). Ребенок при дыхании раздувает щеки, а губы вытягивает. Возможны пенистые выделения из носа или рта, чаще у деток до 3 месяцев.
- Если раздеть ребенка можно заметить, как кожа при дыхании втягивается со стороны больного легкого.
- Возможно затруднение дыхания и его остановка при запущенных воспалительных процессах.
- Характерным признаком является посинение кожи носогубного треугольника – цианоз. Особо видно при сосании.
У детей до года быстро наступает состояние интоксикации.
Поэтому при малейших подозрениях на воспаление следует обратиться за медицинской помощью.
Симптомы пневмонии у ребенка 2–3 лет
- После перенесенного вирусного заболевания улучшение не наступает или после уменьшения симптомов ОРВИ опять поднимается температура, усиливается кашель.
- Более 7 дней сохраняется снижение активности, отсутствие аппетита, нарушения сна.
- Сильный кашель.
- Одышка. Число вдохов превышает 30 раз в минуту.
- Температура невысокая, может и не повышаться при вялом течении заболевания.
- Отмечается явная бледность кожи.
- Признаки интоксикации организма.
- При повышении температуры не помогают обычные жаропонижающие средства. Жар держится 4 дня и дольше.
При подозрении на пневмонию можно попросить ребенка глубоко вдохнуть.
Если воспаление имеется, то у ребенка возникнет сильный приступ кашля.
Иногда болезнь протекает бессимптомно. Родителей должен насторожить кашель, который сохраняется длительное время.
Даже несильный. Кашель может проявляться только после физической активности или во сне.
В случае подозрения следует сделать рентген легких.
При вирусной пневмонии кожа ребенка розового цвета, при остальных симптомах воспаления.
Такое заболевание не требует особого лечения и через 4–6 дней проходит самостоятельно.
Синий цвет кожи указывает на бактериальный характер воспаления.
Такое состояние требует лечения антибиотиками.
Природу заболевания и тактику лечения определяет врач.
Если воспаление имеет хламидийную или микоплазменную природу симптоматика отличается.
Вялое развитие болезни вызывает подозрение на атипичное течение.
Симптомы атипичной инфекции:
- Резкий подъем температуры до 39 градусов и выше, затем наблюдается нормализация или сохранение 37–37,5.
- Сухой кашель, иногда с одышкой.
- Симптоматика простудного заболевания.
- Анализ крови не показывает значительных изменений.
Причины частых пневмоний у детей

Дети первых трех лет жизни чаще болеют воспалением легких. Случаются и повторные заболевания.
Часто связано с тем, что возбудитель не был полностью удален из организма.
При снижении иммунитета бактерии опять вызывают воспаление.
Рецидивы опасны сильными интоксикациями организма.
Факторы, способствующие повторному воспалению легких:
- хронические заболевания, особенно пороки сердца;
- муковисцидоз;
- неправильно подобранный антибиотик при лечении первичной пневмонии;
- слабый иммунитет.
Если у ребенка частые пневмонии (несколько раз за год), следует провести всесторонне обследования.
С целью выявить фактор ослабляющий иммунитет.
Диагностика пневмонии у детей
Если появились настораживающие симптомы нужно обратиться к врачу для постановки точного диагноза.
Если у ребенка кашель, обязательно прослушиваться у врача каждые 3–4 дня до его прекращения.
Особенно у детей до года. В случае возникновения пневмонии доктор услышит затрудненное дыхание и хрипы в месте воспаления.
Для подтверждения диагноза рекомендуется провести ребенку рентгенографию в двух проекциях.
Это наилучший метод определения заболевания. Позволяет оценить масштабы поражения, выявить возможные осложнения.
Также проводятся клинические исследования крови. По сдвигу формулы можно определить наличие воспаления, вирусную или бактериальную природу и его тяжесть.
Важно. Легкие, помимо основной функции, выполняют в организме роль фильтра. И при любой болезни, травме, ожоге, отравлении легкие активно фильтруют кровь. В результате «мусор» может спровоцировать пневмонию. Также как ослабление иммунитета.
Лечение пневмонии у ребенка
 Как лечить пневмонию у детей?
Как лечить пневмонию у детей?В зависимости от тяжести заболевания врач выберет лечение в стационаре или дома.
Для детей до года предпочтительнее нахождение в стационаре, потому что велик риск возникновения осложнений.
Как уже отмечалось, вирусная пневмония не требует специального лечения и проходит сама под действием интерферона человека, который вырабатывается на пятый день болезни.
Бактериальная форма требует комплексного лечения. Основа терапии – прием антибиотиков.
Правильно подобранный препарат – залог быстрого выздоровления.
Лечение подобрано правильно, если признаки интоксикации и кашель уменьшаются.
При грибковой пневмонии назначаются курсы противогрибковых препаратов.
Профилактика пневмонии у ребенка
- Не сдерживать двигательную активность ребенка. Чтобы не допустить скопления слизи в дыхательных путях.
- Поддерживать в помещении оптимальную температуру и влажность.
- Не допускать сгущения слизи. Для этого давать ребенку как можно больше пить.
- Следует избегать контакта ребенка с человеком, имеющим признаки ОРВИ или других инфекций, которые предаются воздушно-капельным путем.
- Соблюдение правил гигиены и режим дня. Прогулки на свежем воздухе, правильное питание.
- Не стоит загромождать детскую комнату предметами, на которых оседает пыль, мягкими игрушками, ковровыми покрытиями.
- Нельзя допускать курение в помещении, где есть ребенок.
- Для детей до года желательно сохранять грудное вскармливание, проводить общеукрепляющий массаж. Важно соблюдать температурный режим. Не допускать резких переохлаждений или перегревов.
Если ребенок перенес пневмонию, врач может назначить восстановительную терапию.
Обычно в нее входят: прием витаминов, курсы массажа, дыхательная гимнастика.
Воспаление легких – инфекционное заболевание. Возбудителями являются бактерии или вирусы.
Чаще болеют дети до трех лет. Основным симптомом является нарушение дыхания у ребенка, одышка.
Если возникли признаки заболевания, следует обратиться за медицинской помощью.
При бактериальной природе заболевания обязателен курс антибиотикотерапии.
Вирусная пневмония особого лечения не требует. Важно правильно определить причину заболевания, чтобы подобрать адекватное лечение.
Особо опасно воспаление легких у детей до года. Обязательно проводить лечение под наблюдением врача.
виды воспаления легких, симптомы и лечение, а также диагностика ребенка
Редактор
Дарья Тютюнник
Врач, судебно-медицинский эксперт
Пневмония – это тяжелое заболевание легких, при котором повреждается легочная ткань и страдает процесс газообмена. Для детей ранних лет жизни она представляет наибольшую опасность.
Поэтому родителям малышей полезно знать, каковы симптомы, принципы лечения и куда обратиться. Будьте в курсе, прочитав нашу статью.
Общая картина и особенности
Пневмония (то же, что и воспаление легких) – это заболевание легких, сопровождающееся воспалением альвеол и бронхов, имеющее инфекционную природу. Вследствие выделения большого количества мокроты болезнь приводит к склеиванию альвеол и их исключению из процесса дыхания.
Заболевание поражает людей со слабым иммунитетом независимо от возраста. Однако наиболее опасна пневмония для пожилых и детей. Это объясняется высоким уровнем смертности пациентов этих групп и риском развития осложнений.
У детей до 1 года пневмония развивается постепенно. Заболевание начинается с общего недомогания в виде слабости, нарушения сна, капризности и отказа от еды и срыгивания. После чего появляются признаки затруднения дыхания.
Особенности течения болезни у детей раннего возраста в том, что их слабый иммунитет еще не способен справляться с возбудителями пневмонии, а потому организм более подвержен вредному воздействию.

Изменение формы грудной клетки с возрастом
Кроме того, слабо развитая и неокрепшая ткань легких, обилие кровеносных сосудов, способствуют быстрому распространению инфекции.
Это приводит к обширному поражению органов и высокому риску осложнений. Также возникает опасность деформации бронхо-альвеолярных структур вследствие их неоконченного формирования.
К пневмонии предрасполагает и строение грудной клетки ребенка. Ребра в таком возрасте расположены горизонтально и имеют малый объем движений. Из-за этого происходит застой крови в задних и нижних отделах легких, что позволяет болезнетворным микроорганизмам свободно размножаться.
Ослаблению здоровья способствуют также уже имеющиеся заболевания. Все это предоставляет возможность для развития пневмонии.
Причины возникновения и возбудители
Основная причина для развития пневмонии – это слабый иммунитет. Данная причина обусловлена ранним возрастом пациентов, их неокрепшим здоровьем, Кесаревым сечением и особенностями строения.
Так, из-за своеобразного строения грудной клетки с горизонтально расположенными ребрами и лежачего положения, кровь застаивается в легких, что создает благоприятную среду для бактерий. Также располагает к заболеванию и обилие кровеносных сосудов в тонкой легочной ткани. Это способствует быстрому распространению инфекции и обширному поражению органов.
В зависимости от возникновения различают пневмонии:
- первичная – самостоятельное заболевание;
- вторичная – осложнение после или на фоне инфекций.

Проникновение возбудителя (например, бактерии хламидии) через плаценту к плоду в утробе матери
Первичный тип заболевания развивается на фоне заражения возбудителем в утробе матери, в момент рождения или после него.
К возбудителям относят следующие группы микроорганизмов:
- бактерии – пневмококки, стафилококки, стрептококки;
- вирусы – грипп, герпес, аденовирус;
- грибы – кандида.
Факторы риска для развития пневмонии:
- рождение раньше срока;
- дети с пороками развития;
- родовые травмы;
- перенесенные заболевания;
- легочная недостаточность;
- иммунодефицит.
Виды
Пневмония у годовалых детей, как заболевание делится на разные виды.
Заболевание может поражать только одно легкое (односторонняя пневмония) либо оба сразу (двусторонняя). Случаи одностороннего заболевания наиболее часты, больше всего страдает правое легкое – правосторонняя пневмония.
Размеры очага воспаления тоже отличаются. В зависимости от этого признака выделяют:
Врачи отмечают, что заболевание протекает по-разному у разных пациентов. Поэтому введена соответствующая классификация по зависимости от течения болезни:
- Острая – симптомы ярко выражены, длится до двух месяцев.
- Хроническая – признаки заболевания выражены незначительно, длится от года. Приводит к гибели ребенка.
- Затяжная – ярко выраженные симптомы, длится до восьми месяцев.
Кроме того, ребенок может заболеть разными путями. В зависимости от способа заражения отличаются возбудители инфекции. Потому имеет смысл использовать следующую классификацию:
- Госпитальная – инфицирование произошло в стационарном отделении.
- Внебольничная – ребенок заразился, находясь дома.
- Вследствие медицинского вмешательства – возбудитель проникает в организм из-за недостаточных мер стерилизации инструментов.
- Аспирационная – пневмония развивается из-за попадания инородных тел в дыхательные пути.

Рентген новорожденного с мекониальной аспирацией
Симптомы
Пневмония у малышей начинается с нарушений поведения, они отказываются есть и часто плачут, кашель сопровождается рвотой. Далее появляются симптомы затрудненного дыхания:
Кроме того, проступают признаки интоксикации организма в виде высокой температуры вплоть до сорока градусов. Этот симптом не обязателен, поскольку часто болезнь сопровождается нормальной и субфебрильной температурой.
При появлении указанных проявлений немедленно обратитесь к врачу для постановки диагноза и последующего лечения.
Более подробно о симптомах >>Диагностика воспаления легких
Диагностика воспаления легких у детей до года затруднена тем, что они не могут самостоятельно описать свои ощущения и пожаловаться на боли и недомогание. Поэтому опрос пациента заменяется опросом матери об изменениях в поведении ребенка. Также врач проводит внешний осмотр, в ходе которого отмечает хрипы, синюшность, тяжелое поверхностное дыхание и кашель, отставание той или иной стороны грудной клетки при вдохе.
Для уточнения диагноза назначают следующие анализы:
- Кровь – увеличение СОЭ и уровня лейкоцитов может быть причиной пневмонии;
- Моча – появление белков может свидетельствовать о пневмонии;
- Мокрота и слизь из зева – проводят бактериальный посев, который помогает выявить возбудителя.

Цвета мокроты (в том числе с гноем) при пневмонии
Помимо анализов рекомендовано проведение рентгена грудной клетки. Это поможет локализовать очаг воспаления и уточнить степень поражения легких.
Важно! Диагностикой занимается квалифицированный врач. Самодиагностика приведет к неправильному заключению и лечению.
Лечение
Лечение этого заболевания у детей до года проводится только в условиях стационарного отделения под присмотром педиатра и пульмонолога. Постоянный контроль состояния малыша позволит предотвратить его ухудшение и гибель.
Терапия комплексная и направлена на повышение иммунитета, угнетение размножения и уничтожение возбудителя, симптоматическое лечение.
В зависимости от типа возбудителя назначают противовирусные, противогрибковые препараты и антибиотики.
Симптоматическое лечение заключается в устранении проявлений болезни. Для этого используют лекарственные средства:
- жаропонижающие;
- противокашлевые;
- капельницы для снижения интоксикации.
Основная процедура для стимуляции иммунитета и устранении патогенной флоры – оксигенотерапия. Она способствует восстановлению поврежденных тканей, уничтожению возбудителя и укреплению здоровья малыша.

Процедура оксигенотерапии
Не занимайтесь самолечением! Это навредит ребенку и вызовет развитие осложнений.
Более подробно о лечении >>Последствия и осложнения
При недостаточном либо некорректном лечении у ребенка развиваются разнообразные осложнения. Нередко причиной осложнений становится позднее начало терапии, когда состояние ребенка уже значительно ухудшилось. Также к этому приводит лечение народными средствами. К негативным последствиям и осложнениям относят:
- задержка развития;
- сердечно-легочная недостаточность;
- гиперактивность;
- плеврит;
- хроническое воспаление легочной ткани;
- деформация бронхов и альвеол;
- абсцесс и гангрена легкого.
Для предотвращения осложнений рекомендовано начинать лечение своевременно и следовать всем советам врача.
Подробнее о том, чем опасна пневмония >>Реабилитация
Для нейтрализации последствий пневмонии показана реабилитация. Она заключается в периодическом посещении врача педиатра для контроля восстановления ребенка. Хорошо зарекомендовали себя следующие методы:
- правильное питание, обогащенное витаминами;
- физиотерапия для стимуляции иммунитета и восстановления тканей;
- массаж груди;
- пассивные упражнения для восстановления объема легких.
После восстановления ребенку показано санаторно-курортное лечение и закаливание с ранних лет.
Полезное видео
Рекомендуем посмотреть видео, где врач рассказывает, как обычный кашель у ребенка может перерасти в течение нескольких часов в пневмонию или бронхит:
Заключение
Пневмония у детей до 1 года случается нередко и вызывает опасения родителей из-за риска осложнений и высокой смертности малышей. Однако, врачи утверждают, что комплексное и своевременное лечение помогает снизить риски, а реабилитация позволяет избежать негативных последствий. Основное условие для полного выздоровления – диагностика на ранних сроках болезни.
Пневмония у ребенка — симптомы, признаки, лечение
Содержание:
Воспаление легких или пневмония — одно из наиболее распространенных острых инфекционно — воспалительных заболеваний человека. Причем, понятие пневмонии не включает различные аллергические и сосудистые заболевания легких, бронхиты, а также нарушения функций легких, спровоцированные химическими или физическими факторами (травмы, химические ожоги).
Особенно часто возникают пневмония у детей, симптомы и признаки которой достоверно определяются только на основании данных рентгена и общего анализа крови. Пневмония среди всей легочной патологии у детей раннего возраста составляет почти 80%. Даже с учетом внедрения прогрессирующих технологий в медицине — открытием антибиотиков, усовершенствованными методами диагностики и лечения — до сих пор это заболевание входит в десятку самых частых причин смерти. По статистическим данным в различных регионах нашей страны заболеваемость пневмонией у детей составляет 0,4- 1,7%.
Когда и почему может возникнуть пневмония у ребенка?
Легкие в организме человека выполняют несколько важнейших функций. Основная функция легких – это газообмен между альвеолами и каппилярами, которые их окутывают. Проще говоря, кислород из воздуха в альвеоле транспортируется в кровь, а из крови углекислый газ попадает в альвеолу. Также они регулируют температуру тела, регулируют свертываемость крови, являются одним из фильтров в организме, способствуют очищению, выводу токсинов, продуктов распада, возникающих при различных травмах, инфекционных воспалительных процессах.
И при возникновении пищевого отравления, ожога, перелома, оперативных вмешательств, при любой серьезной травме или заболевании, происходит общее снижение иммунитета, легким сложнее справляться с нагрузкой по фильтрации токсинов. Вот почему очень часто после перенесенных или на фоне травм или отравлений у ребенка возникает пневмония.
Чаще всего возбудителем заболевания являются болезнетворные бактерии — пневмококки, стрептококки и стафилококки, а также в последнее время регистрируются случаи развития воспаления легких от таких возбудителей, как патогенные грибы, легионелла (обычно после пребывания в аэропортах с искусственной вентиляцией), микоплазма, хламидии, которые не редко бывают смешанными, ассоциированными.
Пневмония у ребенка, как самостоятельное заболевание, которое возникает после серьезного, сильного, длительного переохлаждения, бывает крайне редко, поскольку родители стараются не допускать таких ситуаций. Как правило, у большинства детей воспаление легких возникает не как первичное заболевание, а как осложнение после ОРВИ или гриппа, реже других болезней. Почему это происходит?
Многие из нас полагают, что острые вирусные респираторные заболевания в последние десятилетия стали более агрессивными, опасными своими осложнениями. Возможно, это связано с тем, что и вирусы, и инфекции стали более устойчивыми к антибиотикам и противовирусным препаратам, поэтому так тяжело протекают они у детей и вызывают осложнения.
Одним из факторов повышения заболеваемости пневмонией у детей в последние годы стало общее слабое здоровье у подрастающего поколения — сколько детей на сегодняшний день рождается с врожденными патологиями, пороками развития, поражениями ЦНС. Особенно тяжелое течение пневмонии бывает у недоношенных или новорожденных малышей, когда заболевание развивается на фоне внутриутробной инфекции при недостаточно сформированной, не зрелой дыхательной системе.
При врожденных пневмониях не редко возбудителями являются вирус простого герпеса, цитомегаловирус, микоплазмы, а при инфицировании при родах — хламидии, стрептококки группы В, условно патогенные грибы, кишечная палочка, клебсиеллы, анаэробная флора, при заражении госпитальными инфекциями, пневмония начинается на 6 день или через 2 недели после рождения.
Естественно, что пневмония чаще всего бывает в холодное время, когда и так организм подвергается сезонной перестройке с тепла на холод и наоборот, возникают перегрузки для иммунитета, в это время ощущается недостаток естественных витаминов в продуктах, перепады температур, сырая, морозная, ветреная погода способствуют переохлаждению детей и их инфицированию.
К тому же, если ребенок страдает какими-либо хроническими заболеваниями — тонзиллитом, аденоиды у детей, синуситом, дистрофией, рахитом (см. рахит у грудничка), сердечно- сосудистым заболеванием, любые тяжелые хронические патологии, такие как врожденные поражения центральной нервной системы, пороки развития, иммунодефицитные состояния — значительно повышают риск развития пневмонии, отягощают ее течение.
Тяжесть заболевания зависят от:
- Обширности процесса (очаговая, очагово-сливная, сегментраная, долевая, интерстициальная пневмония).
- Возраста ребенка, чем младше малыш, тем уже и тоньше дыхательные пути, тем менее интенсивный газообмен в организме ребенка и тяжелее течение пневмонии.
- Места, где и по какой причине возникла пневмония:
— внебольничная: чаще всего имеют более легкое течение
— госпитальная: более тяжелое, поскольку воз.можно заражение бактериями, устойчивым к антибиотикам
— аспирационная: при попадании в дыхательные пути инородных предметов, смеси или молока. - Важнейшую роль при этом играет общее состояния здоровья ребенка, то есть его иммунитет.
Неправильное лечение гриппа и ОРВИ может привести к пневмонии у ребенка
Когда ребенок заболел обычной простудой, ОРВИ, гриппом — воспалительный процесс локализуется только в носоглотке, трахее и гортани. При слабом иммунном ответе, а также если, возбудитель весьма активный и агрессивный, а лечение у ребенка проводится неправильно, процесс размножения бактерий опускается с верхних дыхательных путей на бронхи, тогда может возникнуть бронхит. Далее, воспаление может затрагивать и легочные ткани, вызывая пневмонию.
Что происходит в организме ребенка при вирусном заболевании? У большинства взрослых и детей в носоглотке всегда присутствуют различные условно-патогенные микроорганизмы — стрептококки, стафилококки, не причиняя вреда для здоровья, поскольку местный иммунитет сдерживает их рост.
Однако, любое острое респираторное заболевание приводит к активному их размножению и при правильном действии родителей во время болезни ребенка, иммунитет не допускает их интенсивного роста.
Что не следует предпринимать во время ОРВИ у ребенка, чтобы не возникли осложнения:
- Нельзя использовать противокашлевые средства. Кашель — это естественный рефлекс, помогающий организму очистить трахею, бронхи и легкие от слизи, бактерий, токсинов. Если для лечения ребенка, с целью снижения интенсивности сухого кашля, использовать противокашлевые средства, влияющие на кашлевой центр в головном мозге, такие как Стоптусин, Бронхолитин, Либексин, Пакселадин, то может произойти скопление мокроты и бактерий в нижних дыхательных путях, что в конечном счете приводит к воспалению легких.
- Нельзя проводить никакой профилактической терапии антибиотиками при простуде, при вирусной инфекции (см. антибиотики при простуде). Против вируса антибиотики бессильны, а с условно-патогенными бактериями должен справиться иммунитет, и только при возникновении осложнений по назначению врача показано их использование.
- То же касается использования различных назальных сосудосуживающих средств, их применение способствует более скорому проникновению вируса в нижние дыхательные пути, поэтому Галазолин, Нафтизин, Санорин использовать при вирусной инфекции не безопасно.
- Обильное питье — одним из самых эффективных методов снятия интоксикации, разжижения мокроты и быстрого очищения дыхательных путей служит обильное питье, даже если ребенок отказывается пить, родителям стоит быть весьма настойчивыми. Если не настаивать на том, чтобы ребенок выпивал достаточно большого количества жидкости, к тому же в комнате будет сухой воздух — это будет способствовать высушиванию слизистой, что может привести к более длительному течению заболевания или осложнению — бронхиту или пневмонии.
- Постоянное проветривание, отсутствие ковров и ковровых покрытий, ежедневная влажная уборка комнаты, в которой находится ребенок, увлажнение и очищение воздуха с помощью увлажнителя и воздухоочистителя помогут быстрее справиться с вирусом и не дать развиться пневмонии. Поскольку чистый, прохладный, влажный воздух способствует разжижению мокроты, быстрому выведению токсинов с потом, кашлем, влажным дыханием, что позволяет быстрее поправится ребенку.
Острый бронхит и бронхиолит — отличия от пневмонии
При ОРВИ обычно следующие симптомы:
При остром бронхите на фоне орви, могут быть следующие симптомы:
- Незначительное повышение температуры тела, обычно до 38С.
- Сначала кашель сухой, затем он становиться влажным, одышки нет, в отличие от воспаления легких.
- Дыхание становится жестким, с обеих сторон возникают разнокалиберные рассеянные хрипы, которые изменяются или исчезают после кашля.
- На рентгенограмме определяется усиление легочного рисунка, структурность корней легких снижается.
- Локальные изменения в легких отсутствуют.
Бронхиолит бывает чаще всего у детей до года:
- Отличие бронхиолита от пневмонии можно определить только при рентгенологическом обследовании, на основании отсутствия локальных изменений в легких. По клинической картине острые симптомы интоксикации и нарастание дыхательной недостаточности, появление одышки — очень напоминают пневмонию.
- При бронхиолите дыхание у ребенка ослаблено, одышка с участием вспомогательной мускулатуры, носогубный треугольник становиться синеватого оттенка, возможен общий цианоз, выраженная легочно-сердечная недостаточность. При прослушивании определяется коробочный звук, масса рассеянных мелкопузырчатых хрипов.
Признаки пневмонии у ребенка
При высокой активности возбудителя инфекции, или при слабом иммунном ответе организма на него, когда даже самые эффективные профилактические лечебные мероприятия не купируют воспалительный процесс и состояние ребенка ухудшается, родители могут по некоторым симптомам догадаться, что ребенок нуждается в более серьезном лечении и срочном осмотре врача. При этом, ни в коем случае не стоит начинать лечение каким-либо народным методом. Если это действительно пневмония, это не только не поможет, но может ухудшиться состояние и будет упущено время для адекватного обследования и лечения.
Симптомы пневмонии у ребенка 2 — 3 лет и старше
Как определить внимательным родителям при простудном или вирусном заболевании, что стоит срочно вызвать врача и заподозрить пневмонию у ребенка? Симптомы, которые требуют проведения рентгенологической диагностики:
После орви, гриппа в течение 3-5 дней нет улучшения состояния или после незначительного улучшения снова появляется скачек температуры и усиление интоксикации, кашля.
- Отсутствие аппетита, вялость ребенка, нарушение сна, капризность сохраняются в течении недели после начала болезни.
Главным симптомом болезни остается сильный кашель.
- Температура тела не высокая, но у ребенка одышка. При этом количество вдохов в минуту у ребенка увеличивается, норма вдохов в минуту у детей в возрасте 1-3 лет 25-30 вдохов, у детей 4-6 лет — норма 25 вдохов в минуту, если ребенок находится в расслабленном спокойном состоянии. При пневмонии количество вдохов становится больше этих цифр.
- При прочих симптомах вирусной инфекции — кашле, температуре, насморке наблюдается выраженная бледность кожных покровов.
- Если температура высокая держится более 4 дней и при этом не эффективны жаропонижающие средства, такие как Парацетамол, Эффералган, Панадол, Тайленол.
Симптомы пневмонии у грудных детей, ребенка до года
Начало заболевания мама может заметить по изменению поведения малыша. Если ребенок постоянно хочет спать, становиться вялым, апатичным или наоборот, много капризничает, плачет, отказывается от еды, при этом может незначительно повышаться температура — маме следует срочно обратиться к педиатру.
Температура тела
На первом году жизни пневмония у ребенка, симптомом которой принято считать высокую, не сбиваемую температуру, отличается тем, что в этом возрасте она бывает не высокой, не достигает 37,5 или даже 37,1-37,3. При этом температура не является показателем тяжести состояния.
Первые симптомы пневмонии у грудного ребенка
Это беспричинное беспокойство, вялость, снижение аппетита, малыш отказывается от груди, сон становится беспокойным, коротким, появляется жидкий стул, может быть рвота или срыгивания, насморк и приступообразный кашель, усиливающийся во время плача или кормления ребенка.
Дыхание ребенка
Боль в грудной клетке при дыхании и кашле.
Мокрота — при влажном кашле выделяется гнойная или слизисто-гнойная мокрота (желтого или зеленого цвета).
Одышка или увеличение числа дыхательных движений у маленьких детей — яркий признак пневмонии у ребенка. Одышка у грудничков может сопровождаться киванием головы в такт дыхания, а также малыш раздувает щеки и вытягивает губы, иногда появляются пенистые выделения изо рта и носа. Симптомом воспаления легких считается превышение нормы количества вдохов в минуту:
- У детей до 2 месяцев — норма до 50 вдохов в минуту, свыше 60 считается высокой частотой.
- У детей после 2 месяцев до года норма 25 -40 вдохов, если 50 и более, то это превышение нормы.
- У детишек старше одного года количество вдохов более 40 считается одышкой.
Изменяется рельеф кожи при дыхании. Внимательные родители также могут заметить втяжение кожи при дыхании, чаще с одной стороны больного легкого. Чтобы это заметить, следует раздеть малыша и понаблюдать за кожей между ребрами, она втягивается при дыхании.
При обширных поражениях может быть отставание одной стороны легкого при глубоком дыхании. Иногда можно заметить периодические остановки дыхания, нарушение ритма, глубины, частоты дыхания и стремление ребенка лежать на одном боку.
Цианоз носогубного треугольника
Это важнейший симптом пневмонии, когда появляется посинение кожи между губами и носиком малыша. Особенно этот признак ярко выражен, когда ребенок сосет грудь. При сильной дыхательной недостаточности небольшое посинение может быть не только на лице, но и на теле.
Хламидийная, микоплазменная пневмония у ребенка
Среди пневмоний, возбудителями которых являются не банальные бактерии, а различные атипичные представители выделяют микоплазменную и хламидийную пневмонию. У детей симптомы таких воспалений легких несколько отличаются от протекания обычной пневмонии. Иногда они характеризуются скрытым вялотекущим течением. Признаки атипичной пневмонии у ребенка могут быть следующими:
- Начало заболевания характеризуется резким подъемом температуры тела до 39,5С, затем формируется стойкая субфебрильная температура -37,2-37,5 или даже происходит нормализация температуры.
- Также возможно начало заболевания с обычных признаков ОРВИ — чиханье, першение в горле, сильный насморк.
- Упорный сухой изнуряющий кашель, одышка же может быть не постоянной. Такой кашель обычно бывает при остром бронхите, а не пневмонии, что усложняет установление диагноза.
- При прослушивании врачу чаще всего представляются скудные данные: редкие разнокалиберные хрипы, легочный перкуторный звук. Поэтому по характеру хрипов врачу тяжело определить атипичную пневмонию, поскольку нет традиционных признаков, что значительно усложняет диагностику.
- В анализ крови при атипичной пневмонии может не быть значительных изменений. Но обычно отмечается увеличенная СОЭ, нейтрофильный лейкоцитоз, сочетание с анемией, лейкопенией, эозинофилией.
- На рентгене грудной клетки выявляется выраженное усиление легочного рисунка, неоднородная очаговая инфильтрация легочных полей.
- И хламидии, и микоплазмы имеют особенность длительно существовать в эпителиальных клетках бронхов и легких, поэтому чаще всего пневмония носит затяжной рецидивирующий характер.
- Лечение атипичной пневмонии у ребенка осуществляется макролидами (азитромицин, джозамицин, кларитромицин), поскольку возбудители к ним наиболее чувствительность (к тетрациклинам и фторхинолонам тоже, но они детям противопоказаны).
Показания к госпитализации
Решение о том, где производить лечение ребенка с пневмонией — в стационаре или дома, принимает врач, при этом он учитывает несколько факторов:
- Тяжесть состояния и наличие осложнений — дыхательной недостаточности, плеврита, острые нарушения сознания, сердечная недостаточность, падения АД, абсцесс легкого, эмпиема плевры, инфекционно-токсический шок, сепсис.
- Поражение нескольких долей легкого. Лечение очаговой пневмонии у ребенка в домашних условиях вполне возможно, но при крупозной пневмонии лечение лучше производить в условиях стационара.
- Социальные показания – плохие бытовые условия, невозможность выполнения ухода и предписаний врача.
- Возраст ребенка — если заболел грудной ребенок, это является основанием для госпитализации, поскольку пневмония у грудничка представляет серьезную угрозу для жизни. Если развилась пневмония у ребенка до 3 лет, лечение зависит от тяжести состояния и чаще всего врачи настаивают на госпитализации. Детям постарше возможно проводить лечение дома при условии, что пневмония не тяжелого характера.
- Общее состояние здоровья — при наличии хронических заболеваний, ослабленном общем здоровье ребенка, вне зависимости от возраста, врач может настаивать на госпитализации.
Лечение пневмонии у ребенка
Как лечить пневмонию у детей? Основу терапии воспаления легких составляют антибиотики. Во времена, когда в арсенале врачей не было антибиотиков при бронхите и воспалении легких, очень частой причиной смерти взрослых и детей была пневмония, поэтому ни в коем случае нельзя отказываться от их применения, никакие народные средства при воспалении легких не эффективны. От родителей требуется четко выполнять все рекомендации врача, осуществление правильного ухода за ребенком, соблюдение питьевого режима, питания:
- Прием антибиотиков обязательно следует осуществлять строго по времени, если назначен прием препарата 2 раза в день, это значит, что между приемами следует перерыв в 12 часов, если 3 раза в день, то перерыв 8 часов (см. 11 правил как правильно принимать антибиотики). Назначаются антибиотики — пенициллины, цефалоспорины 7 дней, макролиды (азитромицин, джозамицин, кларитромицин) — 5 дней. Эффективность препарата оценивается в течение 72 часов — улучшение аппетита, снижение температуры, одышки.
- Жаропонижающие средства применяются если температура выше 39С, у грудных детей выше 38С. Сначала лечения антибиотиками жаропонижающие не назначаются, поскольку затрудняется оценка эффективности терапии. Следует помнить, что во время высокой температуры в организме вырабатывается максимальное количество антител против возбудителя болезни, поэтому если ребенок может переносить температуру 38С, лучше ее не сбивать. Так организм быстрее справиться с микробом, вызвавшем воспаление легких у малыша. Если у ребенка был хоть один эпизод фебрильных судорог, температуру следует сбивать уже при 37,5С.
- Питание ребенка при пневмонии — отсутствие аппетита у детей во время болезни считается естественным и отказ ребенка от приема пищи объясняется повышенной нагрузкой на печень при борьбе с инфекцией, поэтому насильно кормить ребенка нельзя. По-возможности следует готовить для больного легкую пищу, исключить любые готовые химизированные продукты, жареные и жирные, стараться кормить ребенка простой, легкоусвояемой пищей — каши, супчики на слабом бульоне, паровые котлеты из нежирного мяса, отварной картофель, различные овощи, фрукты.
- Оральная гидратация — в воду, натуральные свежевыжатые разбавленные соки — морковный, яблочный, слабозаваренный чай с малиной, настой шиповника добавляется водно-электролитные растворы (Регидрон и пр).
- Проветривание, ежедневная влажная уборка, использование увлажнителей воздуха — облегчают состояние малыша, а любовь и забота родителей творит чудеса.
- Никакие общеукрепляющие (синтетические витамины), антигистаминные, иммуномодулирующие средства не применяются, поскольку часто приводят к побочным эффектам и не улучшают течение и исход пневмонии.
Прием антибиотиков при пневмонии у ребенка (неосложненная) обычно не превышает 7 дней (макролиды 5 дней), и если соблюдать постельный режим, выполнять все рекомендации врача, при отсутствии осложнений, ребенок быстро выздоравливает, но в течение месяца еще будут наблюдаться остаточные явления в виде кашля, незначительной слабости. При атипичной пневмонии лечение может затянуться.
При лечении антибиотиками в организме нарушается микрофлора кишечника, поэтому врач назначает пробиотики — РиоФлора Иммуно, Аципол, Бифиформ, Бифидумбактерин, Нормобакт, Лактобактерин (см. Аналоги Линекса — список всех препаратов пробиотиков). Для вывода токсинов после окончания терапии врач может назначить сорбенты, такие как Полисорб, Энтеросгель, Фильтрум.
При эффективности лечения на общий режим и прогулки можно переводить ребенка с 6-10-го дня болезни, закаливание возобновлять через 2-3 недели. При нетяжелом течении пневмонии большие физические нагрузки (спорт) разрешены спустя 6 недель, при осложненной спустя 12 недель.
Как проявляется пневмония у детей? Симптомы и лечение
Одним из самых опасных детских заболеваний остается пневмония. Болезнь опасна не только своим тяжелым течением, но и тяжелыми последствиями. Еще около сорока лет назад примерно 25% случаев пневмонии у детей заканчивались летальным исходом. Сегодня медицина продвинулась далеко вперед: для лечения используются современные антибиотики, диагностика осуществляется при помощи высокоточного оборудования. Но все же смертность от воспаления легких остается на первом месте среди малышей. Тем важнее заметить симптомы пневмонии у маленьких детей в первые часы.
Если вы не знаете, что такое пневмония, то можно назвать эту болезнь у детей проще – воспаление легких. Инфекция или вирус проникают вглубь дыхательной системы, оседая в легких. После этого начинает развиваться ярко выраженный воспалительный процесс, который постепенно охватывает все большую площадь легочной ткани. Воспаленные зоны не позволяют органу работать полноценно, кислород этими участками не усваивается, организм ощущает его нехватку. Чаще пневмония у детей носит спорадический характер, но встречаются и вспышки болезни в детском коллективе.
Причины возникновения

Пневмония у детей развивается по различным причинам. Часто это появление осложнений после перенесенных простудных заболеваний или же их неграмотного лечения. Воспаление легких появляется после ларингита и фарингита, после ОРВИ, ангины, но чаще всего является осложнением бронхита.
Процесс происходит следующим образом: в бронхах образуется густая слизь, которая постепенно проникает в легкие. Эта субстанция затрудняет поступление кислорода и провоцирует такие симптомы, как затрудненное дыхание, сухой навязчивый кашель, одышка и другие.
Возбудителем являются патогенные микроорганизмы, от этого зависит тип заболевания. Симптомы для каждого типа воспаления легких тоже могут быть разными.
- Бактериальная. Обычно это осложнение перенесенной болезни дыхательных путей, но бывает, что бактерии проникают в ослабленный детский организм и без других заболеваний. Симптомы данного типа предполагают обязательную терапию антибактериальными препаратами широкого спектра действия. Самыми распространенными возбудителями являются кишечная и гемофильная палочка, стафилококки, пневмококки, стрептококки.
- Вирусная пневмония. Самый распространенный тип болезни. Несмотря на то, что симптомы ее не так опасны, как в первом случае, заболевание требует грамотного лечения. Самые опасные и распространенные вирусы- цитомегаловирус, вирус гриппа, адено-, энтеровирус.
- Грибковая. Причиной грибковой пневмонии у детей является неправильное лечение, почему в легочной ткани и поселяется грибок типа Кандида. Встречается данный тип редко.
Можно выделить также факторы риска, которые способствуют появлению воспаления легких и его характерных симптомов. К факторам риска относятся следующие:
- Частые заболевания верхних дыхательных путей, которые сопровождаются воспалительным процессом
- Ослабленный иммунитет новорожденного ввиду недостатка в рационе питательных веществ
- Инфекции у женщины в период вынашивания, которые поражают легкие малыша еще внутриутробно. Обычно на состоянии легочной ткани сказываются перенесенные во время беременности хламидиоз или герпес
- Недоразвитая легочная ткань или пороки ее формирования у плода в утробе матери.
- Рахит
- Онкологические заболевания, ВИЧ-инфекция
- Болезни крови
- Диатез
- Проживание в неблагоприятных условиях: в сырых и холодных комнатах, в доме с плохой вентиляцией, в районе с сильно загрязненным воздухом
- Частое нахождение в помещении, где курят. Если родители имеют эту вредную привычку, то ребенок поневоле становится «пассивным курильщиком»
- Несоблюдение режима дня, а именно – отсутствие полноценных прогулок и доступа к свежему воздуху
Важно! В последнее время появилась атипичная форма пневмонии, она передается воздушно-капельным путем. Причиной ее возникновения является активизация микоплазмы. Симптоматика, а также тяжесть течения заболевания во многом зависят от иммунитета ребенка.
Проявление заболевания

Признаки пневмонии у ребенка пропустить практически невозможно. Симптомы в чем-то похожи на признаки других болезней, но в комплексе дают ясную картину.
- Затяжная простуда. Если простудное заболевание не идет на спад в течение недели, если состояние ребенка при назначенном лечении не улучшается, это может быть симптомом воспаления легких.
- Кашель. При пневмонии у детей кашель носит приступообразный характер, длится долго, периодически после кашля наступает удушье, воспаление может сопровождаться температурой. Дыхание частое и поверхностное, ребенку словно не хватает воздуха. Невозможно совершить глубокий вдох – ребенок сразу начинает кашлять и задыхаться.
- Общее состояние. Если через 1-2 дня после перенесенной простуды, ОРЗ, ОРВИ малыш начинает резко чувствовать себя плохо, это тревожный симптом, который указывает на возможность диагностирования воспаления легких.
- Температура. Симптомы пневмонии у детей сопровождаются высокой температурой. Отличительная особенность – невозможность ее сбить, так как жаропонижающие либо не помогают, либо снижают температуру на пару делений всего на несколько часов. Высокая температура сохраняется длительное время, улучшения наблюдаются только при адекватном лечении.
- Кожные покровы. Наряду с температурой и кашлем одним из симптомов заболевания является бледность кожи ребенка. Это актуально для бактериальной пневмонии, когда сосуды закупориваются продуктами жизнедеятельности микроорганизмов.
Внимание! Если кожа ребенка приобрела синеватый оттенок, следует немедленно ехать в больницу или вызвать скорую помощь!
Если ребенок достаточно взрослый, чтобы объяснить свое состояние и описать самочувствие, то и определиться с диагнозом будет проще. Но как распознать пневмонию у маленького ребенка, который не умеет говорить? Особенно сложно распознать первые признаки у новорожденных, их легко спутать с симптомами простуды.
Новорожденные малыши и дети до года

Первым признаком пневмонии у ребенка до 1 года является поведение малыша, которое становится ненормальным. Он постоянно спит, становится вялым, неактивным, наблюдается снижение аппетита. Другой вариант развития событий – возникновение беспричинных капризов и частый плач. Более заметные признаки – срыгивание и рвота, жидкий стул, кашель приступообразной формы. Также обращайте внимание на небольшое повышение температуры. Принято считать, что пневмония всегда сопровождается температурой под 40 градусов, но у грудного ребенка признаком может быть температура от 37 до 37,5 градусов в течение длительного периода времени.
Внимание! Если субфебрильная температура держится в течение четырех или более дней, то это веский повод обратиться к педиатру и высказать свои подозрения о диагнозе.
Следует обратить внимание на то, как проявляется пневмония у детей при обычном дыхании. Ребёнок чувствует боли в груди, особенно, если попытается вдохнуть поглубже, так что он будет плакать и капризничать. Больные дети дышат часто и неглубоко, у них сильно выражена одышка. При влажном кашле отделяется мокрота желтовато-зеленого цвета, иногда изо рта или из носа появляется пена. Можно понаблюдать за грудной клеткой годовалого ребенка при пневмонии: со стороны больного легкого малыша кожа между ребрами будет втягиваться на выдохе.
У новорожденных обратите внимание на носогубный треугольник. Ввиду кислородного голодания кожа между носом и губками малыша становится синеватого оттенка. При запущенном воспалении синюшный оттенок приобретают кожные покровы всего тела. Часто стремится лежать на одном боку, в зависимости от локализации очага воспаления в левом или правом легком – это также признаки и симптомы пневмонии у детей.
Малыши двух лет и старше

Диагностика пневмонии у ребенка в 2 года и старше проводится по рентгенологическому снимку, а не только по характерным признакам. Симптомами, при которых рентген необходим, являются следующие:
- После перенесенного вирусного заболевания улучшения состояния не наблюдается. Либо сначала происходит незначительное улучшение, появляется надежда на выздоровление, а затем симптомы интоксикации появляются снова. Это один из вариантов, как проявляется пневмония у ребенка.
- Сильный кашель, который настигает ребенка приступами – это главный признак воспаления легких.
- Температура тела необязательно будет высокой. У маленьких детей она может не подниматься выше 37,5 градусов. но если температура высокая, то жаропонижающие средства практически не сбивают ее либо наблюдается улучшение состояния на короткое время.
- Одним из важных симптомов является одышка, хриплое дыхание. Также обратите внимание на частоту, количество вдохов и выдохов. У ребенка в возрасте 3 года норма составляет до 30 вдохов в минуту, симптомом пневмонии является увеличение этой цифры. У детей до 6 лет – 25 вдохов в минуту. При пневмонии дыхание становится частым и неглубоким.
- Бледная кожа является симптомом воспаления легких, если сочетается с другими признаками этой болезни.
Также в любом возрасте наблюдаются проблемы со сном, общая слабость, потливость, вялость и апатия.
Виды

Несмотря на схожесть симптомов воспаление легких у детей может быть разных видов. Определение типа заболевания и причин его возникновения позволяют назначить грамотное лечение.
Возбудители
В зависимости от того, какой микроорганизм является возбудителем, воспаление легких может быть трех типов.
- Вирусная пневмония у детей имеет характерные симптомы и поддается лечению противовирусными препаратами.
- Бактериальная пневмония вызывается бактериями пневмококков, стрептококков и другими. Для ее лечения необходим прием антибиотиков.
- Грибковая пневмония. Причина – грибок типа Кандида.
Локализация очагов воспаления
Тяжесть симптомов пневмонии указывает на обширность поражения легочной ткани. Воспаление может охватывать небольшую часть одного легкого или же поразить орган с обеих сторон. Однако, существуют формы пневмонии без кашля, с невысокой температурой или вовсе безо всяких признаков.
- Очаговая пневмония. Воспаляются небольшие очаги легочной ткани. Симптомы исчезают через неделю грамотного лечения.
- Сегментарная. Воспалением охвачен только один сегмент легкого. Встречается обычно у детей в возрасте до семи лет. Через две недели интенсивного лечения симптомы пневмонии прекращают беспокоить детей.
- Крупозная. Редкая разновидность пневмонии, которая характеризуется воспалением одной доли легкого. Симптомы могут быть смазаны, так что есть опасность назначения неверной терапии и, как следствие, осложнений.
- Интерстициальная. Характерна для новорожденных детей и характеризуется сильной интоксикацией. Вызывают воспаление бактерии, вирусы, микоплазма, грибок. Опасность заключается в поражении сосудов.
- Деструктивная. Все симптомы воспаления легких при этой форме ярко выражены. Выздоровление возможно только при своевременном лечении и правильном назначении препаратов. Именно деструктивная пневмония чаще всего заканчивается летальным исходом либо переходит в хроническую стадию.
Отдельно следует отметить атипичную форму. Симптомы заболевания могут не совпадать с общими признаками, пневмония у ребенка вообще может протекать без симптомов.
Возможные осложнения
Воспаление легких опасно в детском возрасте появлением осложнений. При своевременном обращении к врачу детская пневмония проходит бесследно за две-три недели. При развитии осложнений процесс лечения может занять до двух месяцев. В самых тяжелых ситуациях воспаление легких заканчивается летальным исходом. Также часты случаи, когда заболевание переходит в хроническую форму.
| Легочные осложнения | Внелегочные осложнения |
|---|---|
| Абсцесс (образование гнойника в легком) | Токсический шок |
| Деструкция (появление в легком полости) | Воспаление мышцы сердца или его наружной оболочки |
| Плеврит | Сепсис внутренних органов |
| Нарушение проходимости бронхов | Менингит (воспаление мозга или его оболочки) |
| Отек легких | Анемия |
Чаще всего последствия пневмонии у детей в виде осложнений вызываются синегнойной палочкой, стафилококковой или пневмококковой инфекцией.
Диагностика

Пневмония у детей диагностируется исключительно медицинским специалистом. Постановка точного диагноза проходит в несколько этапов.
- Внешний осмотр и сбор анамнеза. Педиатр расспросит ребенка и его родителей о самочувствии, беспокоящих симптомах, проведете пальпацию грудной клетки.
- Общий анализ крови. Заболевание характеризуется повышением показателя СОЭ. При вирусной пневмонии в результатах анализов будут повышены лимфоциты, при бактериальной – лейкоциты.
- Рентген. Это самый точный способ диагностировать воспаление легких у детей. Именно рентгенография позволяет исключить множество других заболеваний и позволяет с уверенностью назначать лечение именно от пневмонии.
- Биохимический анализ крови. Позволяет выяснить степень запущенности заболевания и влияние инфекции/грибка/вируса на другие внутренние органы.
При диагностике пневмонии проводится дифференциальный диагноз, который позволяет отсечь ряд заболеваний с похожими симптомами. Так, врачи постепенно исключают бронхит, ларинготрахеит, туберкулез, мусковисцидоз, корь, коклюш, сердечную недостаточность, наличие в легких инородного тела. Чтобы распознать пневмонию у ребенка проводят ряд других анализов и действий с детьми. Например, врач может попросить сделать реакцию манту, пройти процедуру бронхоскопии, сделать ЭКГ или специфические анализы крови.
Основная терапия

Вылечить пневмонию у детей можно, только если следовать всем рекомендациям врачей. Никакие народные методы и рецепт не помогут, если диагностировано именно это заболевание. Недаром до открытия антибиотиков летальный исход при воспалении легких был нормальным явлением. Во многом назначаемая врачом терапия зависит от типа, возбудителя, степени поражения органа. Но можно выделить ряд основных методов.
- Прием антибиотиков при пневмонии. Это обязательное условие выздоровления при бактериальной форме заболевания. При других типах пневмонии антибактериальная терапия назначается, чтобы предотвратить возможные осложнения. Если через трое суток с начала курса антибиотиков не наблюдается улучшения, то препарат подобран неправильно.
- Прием пробиотиков. Необходим для профилактики дисбактериоза.
- Жаропонижающие препараты. Применяются у детей с температурой тела выше 38,5 градусов и кашлем. Исключение –склонность к фебрильным судорогам.
- Средства, разжижающие мокроту. Применяются при навязчивом кашле, который не проходит и вызывает удушье.
- Оральная гидратация. Эффективное лечение пневмонии у детей возможно лишь при усиленном питьевом режиме. Для предотвращения обезвоживания рекомендуется давать ребенку водно-электролитный раствор.
Важно не только, как лечится пневмония у детей медикаментозно, но и соблюдение режима дня, обеспечения детей полноценным питанием, ежедневная проверка и влажная уборка помещения, где находится больной.
Важно! Врач знает, как и чем лечить пневмонию у ребенка, чтобы достичь лучших результатов. Поэтому не стоит отказываться от антибактериальной терапии или других методов лечения.
Профилактика

Если у вашего ребенка не было пневмонии, то подойдут общие рекомендации по укреплению иммунитета, а именно:
- закаливание
- полноценное питание
- ежедневные прогулки
- уход за малышом
- максимально быстрая санация возникающих инфекций
Так как детская пневмония часто вызывается гемофильной инфекцией или бактериями пневмококка, рекомендуется пройти соответствующую вакцинацию.
Также существует вторичная профилактика, таким образом можно помочь предотвратить развитие болезни, если дети пневмонией уже болели. Здесь основным действием является предотвращение заболеваний верхних дыхательных путей или же их своевременное лечение. Лучше при любых простудных явлениях обратиться за советом к педиатру.
Информация для родителей
Пневмония представляет собой опасное заболевание, которое до сих пор характеризуется высокой детской смертностью. Остановить развитие пневмонии у детей можно только при соблюдении рекомендаций специалиста. Несвоевременное или неправильно назначенное лечение могут привести к осложнениям, инвалидности и даже летальному исходу.
Предотвратить воспаление легких возможно общим укреплением организма, повышением иммунитета. При появлении симптомов пневмонии и подозрении на возникновение этого заболевания у детей необходимо немедленно обратиться к врачу для назначения лечения.
симптомы у детей, признаки воспаления легких с температурой и без температуры, как проявляется скрытая, вирусная, атипичная, аспирационная, бессимптомная, прикорневая, вялотекущая, с кашлем и без кашля, анализы, Комаровский
Вконтакте
Google+
Одноклассники
Любая пневмония опасна для ребенка и требует назначения своевременного и адекватного лечения. Симптомы и лечение пневмонии неразрывно связаны. Чтобы распознать и не запустить заболевание, необходимо четко знать симптомы каждой пневмонии и признаки, по которым ее можно отличить от иной вирусной инфекции.
Содержание статьи
Симптоматические особенности течения
Скрытая (бессимптомная)
 Один из самых опасных видов заболевания, поскольку протекает абсолютно бессимптомно.
Один из самых опасных видов заболевания, поскольку протекает абсолютно бессимптомно.
Как распознать подобное воспаление, если на него ничего не указывает? Действительно, подозрение на скрытую пневмонию подтверждается в самом последнем случае. В связи с этим данный вид пневмонии диагностируется уже на поздних стадиях.
Именно тогда симптомы и начинают себя проявлять активно. По статистике дети первых месяцев жизни наиболее подвержены заболеванию в данной форме.
Среди основных признаков скрытой пневмонии у малышей и детей постарше выделяют следующие:
- Ребенок начинает плохо кушать, вплоть до полного отказа от еды.
- Вы заметили, что малыш тяжело дышит, а при вдохе-выдохе появляются нехарактерные для здорового дыхания шумы.
- Повышена раздражительность, капризы на пустом месте, отказ от игр и развлечений, необоснованная нервозность.
- Ребенок вялый и неактивный, ему хочется постоянно лежать.
- Слабость во всем теле сопровождается повышенным потоотделением.
- Дети первого полугодия жизни отказываются от груди или смеси, подозрительно долго спят, беспрерывно плачут и беспокоятся.
- Зачастую при скрытой пневмонии у детей замечается сбой в режиме: они путают день с ночью.
Малыши постарше, которые могут внятно пожаловаться родителям, часто как первый признак болезни отмечают боль в грудной клетке, одышку. При этом детей абсолютно всех возрастов мучает бьющий сухой кашель.
При всех этих проявлениях не стоит медлить, а срочно вызывать педиатра на дом или скорую помощь. Как правило, врач при осмотре обращает внимание на специфическую синюшность кожи и ногтевой пластинки.
Вирусная
Один из самых острых воспалительных процессов дает вирусная пневмония, симптомы у детей чаще всего встречаются от 6 месяцев до 7 лет. К сожалению, именно эта форма пневмонии становится причиной смерти у детей до 5 лет в 15% случаях.
От того, как начинается пневмония, зависит врачебная тактика. Поэтому важно зафиксировать первые признаки. Выявить заболевание и принять своевременные меры помогут следующие симптомы:
- температура тела поднимается до 38 градусов и держит более трех суток. При обычном респираторном заболевании температура приходит в норму на третьи сутки;
- общее недомогание может сопровождаться ринитом, а иногда и конъюнктивитом;
- жалобы на боли в горле, постоянное першение и дискомфорт;
- головная боль;
- бледная коша, синюшные ногти, общая вялость, на теле появляется «мраморный» рисунок.
 На первый взгляд может показаться, что все это симптомы обычной простуды. Однако существуют и специфические признаки, появление которых требует незамедлительных терапевтических действий.
На первый взгляд может показаться, что все это симптомы обычной простуды. Однако существуют и специфические признаки, появление которых требует незамедлительных терапевтических действий.
Понять, что у ребенка вирусная пневмония, помогут следующие факторы:
- У малыша первого года жизни замечается обильное срыгивание, больше похожее на рвоту.
- Влажный или сухой изнуряющий кашель.
- Нередки случаи острой боли в районе груди.
- В тяжелых случаях в мокроте больного ребенка могут встретиться кровяные прожилки, налицо становятся признаки нехватки воздуха или удушья.
- В критической ситуации, когда болезнь максимально запущена, диагностируются судороги, обмороки, учащение стула.

Осторожно! Обратите внимание, какое дыхание у ребенка. У здорового человека при вдохе грудная клетка полностью расправляется, у детей с признаками вирусной пневмонии грудь при вдохе втягивается внутрь.
Атипичная
Атипичная пневмония получила свое название от того, что не имеет тех симптомов и клинической картины течения, которые характерны для пневмонии «классической».
Данный тип недуга чаще всего встречается у детей, которые посещают детский сад: большое скопление людей и бесконечный воздушно-капельный поток являются прекрасной средой для появления атипичного возбудителя. Заболевание дает о себе знать на 3-5 день после контактирования с носителем вируса.
Проявляет себя следующим образом:
- Ребенок откашливается, но мокроты очень мало.
- Повышается температура тела, и ко всему очень сильно болит голова. От того, какая температура преобладает в течение дня, зависит вид и способ применения жаропонижающего средства, поэтому следить и отмечать это обязательно.
- На фоне вышеперечисленного ребенок становится вялым и апатичным, груднички постоянно плачут.
Это общие признаки атипичного проявления, которые можно диагностировать в домашних условиях. Если вы прошли обследование, то атипичная пневмония слабораспознаваема на рентгене, а анализ крови будет почти идеальным, за исключением чуть повышенных лейкоцитов.
Хламидийная
 Это бронхо-легочное заболевание вызвано «Хламидией пневмония». Коварность хламидии в том, что сразу обнаружить очаг заболевания практически невозможно.
Это бронхо-легочное заболевание вызвано «Хламидией пневмония». Коварность хламидии в том, что сразу обнаружить очаг заболевания практически невозможно.
Хламидийная пневмония прекрасно маскируется под фарингит, синусит, бронхит. То есть ребенок начинает заболевать пневмонией, а лечение назначается от иного заболевания.
При данной пневмонии повышается температура, но озноб отсутствует. Общее недомогание, вялость, слабость, отказ от игрушек и бесконечные капризы – картина, которая сопровождает любое детское заболевание.
Температура может появиться не сразу. Зафиксированы случаи, когда температура поднялась на десятый день уже прогрессирующего заболевания.
Насторожить мам и пап должен сухой кашель, проявляющийся приступами. При этом ребенок откашливается, но мокроты при этом выделяется скудное количество. Откашляться сразу ребенок не может.
Нередкими симптомами хламидийной формы пневмонии являются:
- боли в суставах,
- неврологические расстройства,
- сыпь.
Аспирационная
Аспирационный вид пневмонии – это патология, требующая серьезного терапевтического вмешательства, которая возникает из-за попадания в бронхи инородного тела мелких размеров.
Проявляет себя следующими особенностями:
- высокая температура от 38 градусов,
- усиливающаяся одышка,
- невозможность сделать глубокий вдох,
- боль в области грудной клетки,
- влажный кашель, сопровождающийся гнойной мокротой,
- синюшный оттенок кожи,
- тахикардия.
Особенно опасно это заболевания для новорожденных детей. В результате срыгивания частицы биомасс могут попасть в бронхи, чем вызовут размножение микробов и, как следствие, воспалительный процесс.
Распознать аспирационную пневмонию у новорожденных можно по следующим признакам:
- Рефлексы новорожденного снижены, иногда полностью отсутствуют.
- Начинаются проблемы с кормлением: малыш хочет есть, но сосать не может.
- Ярко выраженный серый оттенок кожи в сочетании с бледностью покровов.
- После каждого кормления кроха срыгивает так, что это больше похоже на рвоту.
- Новорожденный не набирает в весе, а в некоторых случаях и вовсе его теряет.
Неонатологи говорят, что даже при наличии двух признаков – слабого сосательного рефлекса и потери веса – родители должны инициировать обследование малыша дабы исключить наличие аспирационной пневмонии.
Микоплазменная
 Данный тип заболевания вызывается бактерией «Микоплазма пневмония». Одно из редчайших видов пневмонии. У детей до 5 лет возникает на фоне недолеченной в раннем возрасте микоплазменной инфекции.
Данный тип заболевания вызывается бактерией «Микоплазма пневмония». Одно из редчайших видов пневмонии. У детей до 5 лет возникает на фоне недолеченной в раннем возрасте микоплазменной инфекции.
Среди основных признаков выделяют следующие:
- Ребенок жалуется на головную боль.
- Сопутствующая боль в горле и насморк.
- Небольшая лихорадка, сопровождающаяся ознобом.
- Ребенка мучает изнуряющий сухой кашель.
Коварство микоплазменной пневмонии в том, что она очень качественно маскируется под трахеит, синусит или бронхит, от которых назначается лечение, а ребенок на поправку не идет.
Прикорневая
Симптомы прикорневой пневмонии у детей довольно типичны. По ним заболевание хорошо распознается.
- Температура повышается до 40 градусов и практически не сбивается жаропонижающими средствами. Если заболевание уже в стадии развития, но еще не диагностировано, температура может неделями держаться на уровне 38 градусов.
- Сухой кашель с ежедневным прогрессированием заболевания переходит во влажный и бесконечно мучительный.
- Ребенок становится вялым и апатичным, плохо спит ночью и капризничает.
Прикорневая пневмония у малышей развивается очень стремительно. От бронхита до воспаления легких достаточно одних суток.
Вялотекущая
Это заболевание относится к категории щадящих. Особенность его в том, что это легкая форма недуга, которая не проявляет себя никакими особенностями течения.
Симптомы вялотекущей пневмонии очень напоминают признаки простудного заболевания. Сначала картина бывает довольно радужной: ребенок пару дней помучался насморком, немного першило в горле, была невысокая температура и несильный кашель.
Однако на 4-5 день кашель превращается в сухой и лающий, температура близится к 39 градусам, замечается одышка и тяжесть дыхания.
Дети до года капризничают, отказываются от еды, плохо спят, агрессивничают. Когда недуг начинает прогрессировать, ко всем выше описанным симптомам добавляется вялость и сонливость.
Двусторонняя
Последнее время медицинская статистика неутешительна: симптомы двусторонней пневмонии чаше всего проявляются у дошколят. Чем младше ребенок, тем внезапнее развивается болезнь и тем ярче симптоматика.
У маленьких пациентов наблюдается:
- Затрудненное дыхание. Ребенок хочет глубоко вдохнуть и не может. На этом фоне появляется синий оттенок кожных покровов или мраморный рисунок. Особое внимание следует обратить на носогубный участок.
- Влажный кашель, который «бьет» ребенка долгое время. Сопутствует ему обильное слезоотделение и насморк.
- Слабость, быстрая утомляемость, потеря аппетита и интереса к игрушкам, мультикам и т.д.
- Врач прослушает тяжелое жесткое дыхание, специфические хрипы.
- Ломота во всем теле и головные боли.
Воспаление легких без температуры
 В том, что пневмония протекает без повышения температуры тела, не только плохо, но и опасно для малыша. Родителям кажется, что все хорошо, а в это время болезнь набирает обороты.
В том, что пневмония протекает без повышения температуры тела, не только плохо, но и опасно для малыша. Родителям кажется, что все хорошо, а в это время болезнь набирает обороты.
От того, сколько держится безтемпературный период, зависит общая продолжительность заболевания и вид противопневмонийной терапии.
Врачи выделяют несколько причин того, что воспаление легких не сопровождается температурой:
- У ребенка настолько ослаблен иммунитет, что бороться с вирусами и микробами у него просто не хватает сил. Инфекция беспрепятственно «разгуливает» по всему организму, а иммунные клетки-защитники на них никак не реагируют.
- Неправильный диагноз, повлекший за собой неправильное лечение. Нарушается естественный отток мокроты, что приводит к воспалительному процессу, на который организм не дает реакции.
- Долговременный или постоянный прием антибиотиков. Есть категория мам, которые при каждом подозрении на инфекцию начинают лечение антибиотиками. Делать этого нельзя, поскольку беспорядочный прием антибактериальных препаратов не только не убивает микробы, а только создает благоприятную среду для их развития.
С кашлем (какой кашель бывает) и без кашля
Практически все разновидности пневмонии сопровождаются кашлем. От вида и характера кашля зависит, на какой стадии находится заболевание, и в каком отделе органов дыхания локализовано воспаление.
- Сухой кашель присутствует на начальной стадии заболевания, когда микробы и вирусы уже в слизистых оболочках легких, но еще не размножаются.
- Влажный кашель наступает при быстром развитии пневмонии и свидетельствует о том, что микробы уже активно размножаются.
- Лающий кашель свойственен пневмонии, которая вытекает из заболевания гортани и трахеи. Лающий кашель это признак вирусной пневмонии.
Пневмония может протекать и без кашля. Это касается, в основном тех детей, чей иммунитет подорван предыдущими эпизодами заболевания (не обязательно пневмонией). Пневмония без кашля и без температуры — одно из опаснейших состояний.
Дело все в том, что кашель — естественная защитная функция организма. Ребенок кашляет, чтобы очистить свои легкие. Когда воспаление легких протекает без кашля, легкие не освобождаются от мокроты, за счет этого состояние малыша усугубляется.
 Вам будет интересно:
Вам будет интересно:Профилактика пневмонии у детей и прививки, статья;
Почему возникает и как передается заболевание, читать.
Что говорит о воспалении легких Комаровский
Доктор Комаровский довольно серьезно подходит к вопросу пневмонии. По мнению известного педиатра, причиной недуга может стать что угодно. Нельзя отрицать связь даже самого незначительно заболевания и даже физической травмы с дальнейшим наступлением воспаления легких.
По словам доктора, возбудителем пневмонии может стать любой микроб или вирус, попавший в детский организм. И нередко сами родители провоцируют своей чрезмерной опекой возникновение этого малоприятного заболевания.
По мнению Комаровского, бить тревогу нужно начинать при следующих обстоятельствах:
- Ребенок начал кашлять. Есть кашель – значит есть проблема.
- Малыш немного приболел, и после небольшого курса терапии вроде бы все пошло на поправку, и вдруг все возвращается на круги своя.
- О возможной пневмонии свидетельствует и простуда, от которой родители не могут избавить своего кроху неделю и больше.
- Вы замечаете, что ребенок хочет сделать глубокий вдох, а ничего не получается. Взамен этому появляется изнуряющий сухой кашель без мокроты.
- Появились первые признаки простудного заболевания с невысокой температурой, насморком, но ко всему прочему прибавилась бледность и синюшность кожи.
- Ребенок вроде бы здоров, но вы замечаете одышку.
- Высокая температура не сбивается жаропонижающими.
Доктор напоминает, что мамам и папам надо помнить, что они не врачи. И лечить малыша могут только специалисты, у которых есть современные методы определения пневмонии у детей.
Диагностика
Точно определить пневмонию педиатр может только по результатам двух основных исследований:
- общий анализ крови и мочи,
- рентгенологическое обследование.
Дополнительно может быть взят посев мокроты, чтобы установить, к каким антибиотикам вирус устойчив.
Анализ крови
| Форменный компонент | Изменения при пневмонии |
|---|---|
| Эритроциты | Ниже нормы или в норме. В случае запущенности уровень эритроцитов резко поползет вверх. |
| Нейтрофилы | Присутствуют, в них образуется токсическая зернистость. |
| Моноциты, эозинофилы, базофилы | Снижены |
| Тромбоциты | В норме |
Плюсом ко всему идет уменьшение лимфоцитов, которые считаются клетками-защитниками при пневмонии.
Лейкоциты
Повышение уровня лейкоцитов – главный показатель воспаления в организме. При пневмонии у ребенка в крови обнаруживается повышенный уровень лейкоцитов. Если в норме он составляет 4-9 м/г, то при пневмонии этот уровень повышается до 40-60 м/г.
При пневмонии, вызванной бактериями, лейкоциты останутся в норме, а рентген либо вовсе не покажет очаг заболевания, либо укажет на небольшой участок воспаления.
Острая пневмония у детей характеризуется повышением уровня таких лейкоцитарных компонентов, как миелоцитов и метамиелоцитов.
СОЭ
Скорость оседания эритроцитов при пневмонии может быть как выше нормы, так и не изменять своего нормального уровня. Повышенным считается уровень СОЭ с отметкой 20-25 мм/ч. В тяжелых случаях эти показатели могут доходить до 40-45 мм/ч.
Другие анализы
- Анализ мочи необходим, чтобы определить уровень белка и эритроцитов в моче. Как правило, анализ мочи будет в пределах возрастной нормы. Единственным сигналом, что в организме идет воспаление, будет незначительное появление белка и эритроцитов. В норме их не может быть.
- Биохимический анализ крови. Не столько помогает диагностировать пневмонию, сколько показывает общую картину работы всех органов. При воспалении значительно повышается С-реактивный белок, альфа и гамма-глобулины выше нормы.
- Исследование мокроты. При подозрении на пневмонию отмечается повышение уровня эритроцитов, нейтрофилов, фибрина. При микроскопическом исследовании нередко можно увидеть возбудителя.
Фото, рентген:

Заключение
- Клиника всех видов пневмоний схожи между собой, однако при внимательном наблюдении за состоянием и поведением ребенка родители могут отличить их и начать действовать согласно рекомендациям педиатра.
- Немаловажным фактором в назначении адекватного лечения является своевременное обращение в медицинское учреждение и сдача анализов для определения наличия маркеров, свидетельствующих о воспалении.
- В отношении часто болеющих детей имеет смысл завести дневник наблюдений за малышом и отмечать в нем, как проявляется болезнь, какой (предположительно) инкубационный период имеет, бывает ли ребенок активен во время болезни или все время лежит. Так, при каждом новом эпизоде воспаления легче найти отличия от предыдущего и вовремя начать лечение.
Вконтакте
Google+
Одноклассники
Правосторонняя пневмония у детей: признаки, диагностика, лечение
Пневмония характеризуется развитием инфекционно-воспалительного процесса в органах дыхания. Самой распространенной формой является правосторонняя. По результатам медицинских исследований данная патология устанавливается в 60% случаях пневмонии у детей. Тяжесть течения патологии и дальнейший прогноз во многом зависят от своевременного обращения к специалисту и лечения. Во многих случаях требуется госпитализация в медицинское учреждение.
Что такое пневмония и как она развивается?
 Пневмония у ребёнка
Пневмония у ребёнкаПравосторонняя пневмония у ребенка – это инфекционное воспаление, протекающее чаще в острой стадии. Патологический процесс при этом локализуется в верхней, нижней или средней доли правого легкого. У детей трахея и крупные бронхи значительно короче, чем у взрослых, а мелкие бронхи узкие. С правой стороны главный бронх короче и шире левого, в результате чего воспаление распространяется в структуры быстрее. Именно по этой причине заболевание чаще диагностируется в детском возрасте. Взрослые болеют пневмонией реже.
Пневмонию, в зависимости от характера течения разделяют на четыре категории, по которым определяется тактика лечения пациентов:
- Первая категория.
Терапия осуществляется в амбулаторных условиях, госпитализация не требуется. Характеризуется легким течением, отсутствием дыхательной недостаточности. Воспаление локализуется только в одной доли легкого. - Вторая категория.
Отличается средней степенью тяжести. У пациентов наблюдается незначительная лихорадка, но так же отсутствует нарушение дыхания. Курс лечения проходит амбулаторно. Назначаются отхаркивающие, жаропонижающие и противовоспалительные лекарственные препараты. - Третья категория.
Для данной категории характерно тяжелое течение, возникновение лихорадки. В случаях наличия сопутствующих неврологических патологий возможно появление судорог. У детей отмечается дыхательная недостаточность. При диагностировании третьей группы пневмонии требуется срочная госпитализация в инфекционное соматическое отделение. - Четвертая категория.
Проявляется тяжелым течением, при котором наблюдаются сильная лихорадка, потеря сознания, бредовое состояние, фебрильные судороги и дыхательная недостаточность. Детей с четвертой клинической группой пневмонии доставляют в реанимационное отделение и проводят интенсивную терапию.
Курс и продолжительность лечения напрямую зависят от клинической группы. При своевременном выявлении заболевания риск развития серьезных последствий снижается. Поэтому если ваш ребенок заболел, важно незамедлительно обратиться к педиатру https://www.zdravitsa.ru/services/detyam/pediatr.
Причины пневмонии
 Причины пневмонии
Причины пневмонииВ большинстве случаев установления правосторонней пневмонии причиной развития становятся вирусы и бактерии патогенного вида. Они проникают в организм ребенка в результате контакта с носителем инфекции. Чаще всего болеют дети, посещающие дошкольные учреждения.
Пневмония правого легкого развивается в результате размножения стрептококка. Спровоцировать возникновение заболеваний верхних дыхательных путей также могут пневмококки. Это специфические бактерии коккового генеза, которые становятся причиной ларингита, тонзиллита и гайморита.
Учеными был выделен ряд факторов, которые способствуют возникновению пневмонии у ребенка. К ним относятся:
- Недоношенность.
- Недостаточный вес.
- Заболевания дыхательных путей хронической формы
- Врождённые и приобретённые иммунодефицитные состояния.
- Недостаток витаминов и минеральных веществ в организме ребенка.
- Пороки развития сердца попадание жидкости околоплодных вод рвотных масс легкие.
- Наличие хронических инфекций.
Пневмония у детей любого возраста также может возникать на фоне респираторных инфекций. Это обуславливается тем, что вирусы негативно воздействует на иммунитет ребенка. В результате снижения защитных сил организма замедляется скорость иммунного ответа на проникновение инфекции. Это дает возможность вирусам активно размножаться в легких и других органах дыхания.
Симптомы правосторонней пневмонии
 Симптомы правосторонней пневмонии
Симптомы правосторонней пневмонииПри правосторонней пневмонии патологический процесс распространяется на все доли легкого и прилегающей к нему плевре. Заболевание протекает в 3 стадии:
- Стадия прилива. Это начальный этап развития патологии.
- Стадия уплотнения, при которой симптомы становятся более выраженным.
- Стадия разрешения. В исключительных случаях наступает самостоятельно без применения лекарственных препаратов.
Продолжительность приема медикаментов зависит от стадии и тяжести лечение патологии.
Стадия прилива всегда начинается остро и проявляется следующими симптомами:
- Повышение температуры тела точка Чаще всего она поднимается до 40 градусов.
- Приступы кашля. Возникают в вечернее и ночное время.
- Затрудненность дыхания. Спровоцировано отеком слизистой оболочки дыхательных путей.
- Одышка. Дыхание становится тяжелым и учащённым.
- Общее недомогание. Развивается на фоне интоксикации продуктами жизнедеятельности вирусов.
При прослушивании звуков в легких при помощи фонендоскопа на начальной стадии развития заболевания устанавливается ослабленное дыхание. В редких случаях возникают крепитация и мелкопузырчатые хрипы. Данная стадия не требует госпитализации ребенка в медицинское учреждение. Лечение проходит в амбулаторных условиях при помощи антибиотиков, противовоспалительных и противовирусных средств.
У детей стадия уплотнения характеризуется следующими симптомами:
- Усиление кашля. Приступы возникают так же и в дневное время.
- Отхождение мокроты, в которой присутствует гной и слизь.
- Болевыми ощущениями в правой половине грудной клетки, усиливающиеся при вдохе.
- Одышка.
- Учащенное сердцебиение точка интоксикация, при которой возникают головные боли тошнота, рвота, озноб.
Во время прослушивания легких отмечаются мелкопузырчатые хрипы, а также шум трения плевры в случаях, когда патологический процесс распространяется на соседние ткани.
При стадии разрешения правосторонней пневмонии клинические признаки уменьшаются, что характеризуется снижением температуры и улучшением общего самочувствия ребенка. Во время прослушивания легких наблюдается хрипы и крепитация, что является свидетельством отхождение мокроты из легких. Данные стадия в редких случаях наступает самостоятельно и только при легкой форме патологии.
Особенности пневмонии у детей до года
 Особенности пневмонии у детей до года
Особенности пневмонии у детей до годаУ детей до года особенно важно установить патологию в домашних условиях. Это дает возможность избежать возникновения серьезных последствий и летального исхода.
Организм грудных детей чаще всего не способен самостоятельно справиться с инфекциями, провоцирующим возникновения пневмонии и других заболеваний дыхательных путей. Заболевание возникает по причине недоразвитости органов. Бактерии усиленно размножаются в правой доле и перемещаются в левую по лимфатическим сосудам и с кровяным током. К признакам правосторонней пневмонии у детей до года относятся:
- Температура более 38 градусов. Данные показатели могут сохраняться больше 3 дней. При этом лекарственные препараты не приносят нужного результата.
- Усиленное потоотделение. Чаще всего отмечается в ночное время.
- Общая слабость усталость.
- Учащение дыхания без видимых причин точка
Поводом для беспокойства родителей должна стать большая частотность дыхания, которая составляет более 60 ударов в минуту. Зачастую это говорит о развитии воспаления легких или внебольничной формой пневмонии, которая сопровождается тахипноэ. В этом случае необходимо немедленное обращение к специалистам.
При развитии правосторонней пневмонии ребенок спит исключительно в одном положении, так как при этом он не испытывает боли в грудной клетке.
Промежутки между ребрами у детей становятся впалыми и мягкими. Кроме этого мышечная ткань грудной клетки находится в тонусе.
Дети до 1 года больше всех подвержены развитию пневмонии. Это обусловлено их малой подвижностью, В результате мокрота из легких во время кашля не отходит, образуются застойные процессы. С течением временем появляется гной, воспаление распространяется на левую сторону. Именно по этой причине родителям необходимо своевременно обращаться к врачу при возникновении простудных или инфекционных заболеваний.
Методы диагностики
 Методы диагностики
Методы диагностикиДля постановки диагноза детский пульмонолог проводит внешний осмотр, изучает анамнез. Также назначаются следующие методы диагностики:
- Рентгенография грудной клетки. Назначается для установления локализации очага воспаления.
- Общий анализ крови.
- Микроскопия мокроты. Целью лабораторного исследования является обнаружение микроорганизмов и установление их типа.
- Бактериологический анализ. Для определения устойчивости к лекарственным препаратам.
При необходимости врач может назначить ультразвуковое исследование, компьютерную томографию или бронхоскопию. Схема лечения правосторонней пневмонии и необходимость госпитализации определяются по результатам лабораторных исследований и других методов диагностики. В зависимости от данных бактериологического анализа мокроты назначается антибиотик.
Лечение
 Лечение пневмонии
Лечение пневмонииСтроение бронхиального древа у детей разного возраста обуславливает высокую частотность рецидивов. Для того чтобы лечение пневмонии было успешным, при назначении лекарственных препаратов и физиотерапевтических процедур врач опирается на следующие критерии:
- соотношение лейкоцитов в крови;
- тип бактерии, которая стала причиной развития заболевания;
- наличие осложнений;
- частота дыхания;
- возможность вентиляции паренхимы.
Целью терапии является не только снятие симптомов, но и купирование воспалительного процесса, а также предотвращение рецидива. В случаях, когда устанавливается высокая частотность сердечных сокращений, ребенка направляют в стационар. В некоторых случаях для восстановления дыхания требуется вентилирование легких. При этом ребенка в срочном порядке направляет в реанимационное отделение.
Медикаментозная терапия
Зачастую на момент назначения лекарственных средств результатов бактериологического исследования нет. Поэтому назначаются антибиотики широкого спектра действия:
- Препараты пенициллиновой группы например «Амоксиклав».
- Макролиды. К ним относятся «Ровамицин» и «Азитромицин».
- Цефалоспорины такие как «Цефепим», «Цефтриаксогн».
- Фторхинолоны, например, «Левофлоксацин».
Лечение пневмонии у ребенка легкой и средней степени осуществляется при помощи антибиотиков в виде таблеток. В случае установления тяжелого течения развития заболевания назначается внутримышечное или внутривенное введение. Такой способ помогает быстрее доставить активные вещества в очаг воспалительного процесса. Благодаря этому врачам удается купировать ярко выраженные симптомы, такие как повышенная температура в кратчайшие сроки.
Эффективность лекарственных средств оценивается через 2 дня после начала их приема. Антибиотик меняют, если температура у ребенка не снижается, а другие симптомы не ослабевает.
С целью уменьшения проявление интоксикации показано обильное питье. Врачи рекомендуют щелочные минеральные воды без содержания газа. При тяжелом течении патологии назначаются солевые растворы.
В случаях установления ярко выраженой отдышки ребенка направляют в реанимационное отделение для прохождения курса интенсивной терапии.
Правосторонняя пневмония легких сопровождает не только затруднённым дыханием, но и приступами кашля. Для улучшения отхождения скопившейся мокроты врач назначает следующие препараты:
- Бронхолитики. «Мукалтин», «Бромгексин».
- Бронхорасширяющие средства. «Атровент», «Эуфиллин».
- Антигистаминные препараты. «Тавегил», «Цетрин» или «Супрастин».
Проведение бронхоскопии целью искусственного отсасывания слизи из легкого и бронхов показано тяжёлых случаях, когда клинические признаки ярко выражены и наблюдается ухудшение состояние малыша.
Для того чтобы повысить защитные силы организма, необходим прием иммуномодуляторов и витаминных комплексов.
В некоторых случаях в плевральной области могут образовываться спайки. Для улучшения их рассасывания и предотвращения их формирования назначается энзимотерапия.
Продолжительность медикаментозной терапии определяется тяжестью заболевания и наличия сопутствующих патологий. Чаще всего курс лечения составляет от 14 до 21 дней. При легкой и средней степени развитие пневмонии лечение проходит в амбулаторных условиях под контролем лечащего врача. В случаях тяжелого состояния ребенка терапия проводится в стационарных условиях.
Физиотерапевтические процедуры
В случаях, когда установлена правосторонняя пневмония, лечение должно осуществляться комплексно. Вместе с приемом лекарственных средств назначается комплекс физиотерапевтических процедур. Основными методами терапевтического воздействия являются:
- Ультрафиолетовое облучение в области грудной клетки. Небольшие дозы облучения не вызывают покраснение кожи и улучшают регенерацию клеток тканей.
- Дыхательная гимнастика. Комплекс упражнений помогает улучшить вентиляцию нижних отделов правого легкого.
- Массаж. Применяется для улучшения отхождения мокроты.
- Лечебная физкультура. Все упражнения направленные на улучшение процесса отхождения скопившейся слизи в бронхах и легких, а также самочувствия ребенка.
При сильном кашле специалисты рекомендуют небулайзерную терапию. Процедура проводится при помощи специального аппарата, принцип действия которого заключается в распылении лекарственного препарата верхние дыхательные пути. Чаще всего применяют антисептические и муколитические растворы. Данный метод терапевтического воздействия значительно ускоряет процесс выздоровления ребенка.
Все физиотерапевтические процедуры должны проводиться под наблюдением лечащего врача. Стоит помнить, что наличие высокой температуры у ребенка категорически запрещено применять методы физиотерапии, так как это становится причиной развития серьезных последствий.
Профилактика
 Профилактика пневмонии
Профилактика пневмонииПневмонию, как и любое другое заболевание легче предотвратить, чем вылечить. Для того, чтобы избежать развития патологии, необходимо соблюдать ряд рекомендаций:
- Обеспечить ребёнка сбалансированным питанием. В рацион обязательно должны входить овощи и фрукты.
- Своевременно проводить вакцинацию.
- Лечить хронические инфекции, такие как тонзиллит или гайморит.
- Избегать контакта с больными.
- Регулярно принимать витамины и минеральные комплексы. Они значительно повышают иммунитет ребенка, что помогает предотвратить тяжелую форму заболевания.
Правосторонняя пневмония чаще всего развивается у детей. В большей степени подвержены груднички. Родителям необходимо быть особенно внимательными и в случаях возникновение первых симптомов патологии обращаться к лечащему врачу. У детей до года пневмония может стать причиной развития серьезных заболеваний и нарушений работы органов и систем организма, а также летального исхода. Начальная стадия легче поддается терапии, проходит полностью, не вызывая осложнений.
Пневмония у детей — причины, симптомы, диагностика и лечение

Пневмония у детей – острый инфекционный процесс в легочной паренхиме с вовлечением в воспаление всех структурно-функциональных единиц респираторного отдела легких. Пневмония у детей протекает с признаками интоксикации, кашлем, дыхательной недостаточностью. Диагноз пневмонии у детей ставится на основе характерной аускультативной, клинико-лабораторной и рентгенологической картины. Лечение пневмонии у детей требует назначения антибиотикотерапии, бронхолитиков, жаропонижающих, отхаркивающих, антигистаминных средств; в стадии разрешения – физиотерапии, ЛФК, массажа.
Общие сведения
Пневмония у детей — острое инфекционное поражения легких, сопровождающееся наличием инфильтративных изменений на рентгенограммах и симптомов поражения нижних дыхательных путей. Распространенность пневмонии составляет 5-20 случаев на 1000 детей раннего возраста и 5–6 случаев на 1000 детей в возрасте старше 3 лет. Заболеваемость пневмонией среди детей ежегодно повышается в период сезонной эпидемии гриппа. Среди различных поражений респираторного тракта у детей доля пневмонии составляет 1-1,5%. Несмотря на достижения диагностики и фармакотерапии, показатели заболеваемости, осложнений и смертности от пневмонии среди детей остаются стабильно высокими. Все это делает изучение пневмонии у детей актуальным вопросом педиатрии и детской пульмонологии.
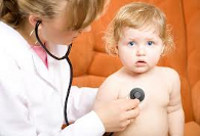
Пневмония у детей
Причины
Этиология пневмонии у детей зависит от возраста и условий инфицирования ребенка. Пневмонии новорожденных обычно связаны с внутриутробным или внутрибольничным инфицированием. Врожденные пневмонии у детей часто вызываются вирусом простого герпеса типов 1 и 2 типов, ветряной оспы, цитомегаловирусом, хламидией. Среди внутригоспитальных патогенов ведущая роль принадлежит стрептококкам группы В, золотистому стафилококку, кишечной палочке, клебсиелле. У недоношенных и доношенных новорожденных велика этиологическая роль вирусов – гриппа, РСВ, парагриппа, кори и др.
У детей первого года жизни преобладающим возбудителем внебольничной пневмонии выступает пневмококк (до 70-80% случаев), реже — гемофильная палочка, моракселла и др. Традиционными патогенами для детей дошкольного возраста служат гемофильная палочка, кишечная палочка, протей, клебсиелла, энтеробактер, синегнойная палочка, золотистый стафилококк. У детей школьного возраста, наряду с типичным воспалением легких, возрастает число атипичных пневмоний, вызванных микоплазменной и хламидийной инфекцией. Факторами, предрасполагающими к развитию пневмонии у детей, служат недоношенность, гипотрофия, иммунодефицит, стресс, охлаждение, хронические очаги инфекции (кариес зубов, гайморит, тонзиллит).
В легкие инфекция проникает преимущественно аэрогенным путем. Внутриутробная инфекция в сочетании с аспирацией околоплодных вод приводят к возникновению внутриутробной пневмонии. Развитие аспирационной пневмонии у детей раннего возраста может происходить вследствие микроаспирации секрета носоглотки, привычной аспирации пищи при срыгиваниях, гастроэзофагеальном рефлюксе, рвоте, дисфагии. Возможно гематогенное распространение патогенов из внелегочных очагов инфекции. Инфицирование госпитальной флорой нередко происходит при проведении ребенку трахеальной аспирации и бронхоальвеолярного лаважа, ингаляции, бронхоскопии, ИВЛ.
«Проводником» бактериальной инфекции обычно выступают вирусы, поражающие слизистую респираторного тракта, нарушающие барьерную функцию эпителия и мукоцилиарный клиренс, увеличивающие продукцию слизи, снижающие местную иммунологическую защиту и облегчающие проникновение возбудителей в терминальные бронхиолы. Там происходит интенсивное размножение микроорганизмов и развитие воспаления, в которое вовлекаются прилегающие участки легочной паренхимы. При кашле инфицированная мокрота забрасывается в крупные бронхи, откуда попадает в другие респираторные бронхиолы, обусловливая образование новых воспалительных очагов.
Организации очага воспаления способствует бронхиальная обструкция и формирование участков гиповентиляции легочной ткани. Вследствие нарушения микроциркуляции, воспалительной инфильтрации и интерстициального отека нарушается перфузия газов, развивается гипоксемия, респираторный ацидоз и гиперкапния, что клинически выражается признаками дыхательной недостаточности.
Классификация
В используемой в клинической практике классификации учитываются условия инфицирования, рентгеноморфологические признаки различных форм пневмонии у детей, тяжесть, длительность, этиология заболевания и т. д.
По условиям, в которых произошло инфицирование ребенка, выделяют внебольничные (домашние), внутрибольничные (госпитальные) и врожденные (внутриутробные) пневмонии у детей. Внебольничная пневмония развивается в домашних условиях, вне лечебного учреждения, главным образом, как осложнение ОРВИ. Внутрибольничной считается пневмония, возникшая спустя 72 часа после госпитализации ребенка и в течение 72 часов после его выписки. Госпитальные пневмонии у детей имеют наиболее тяжелые течение и исход, поскольку у внутрибольничной флоры нередко развивается резистентность к большинству антибиотиков. Отдельную группу составляют врожденные пневмонии, развивающиеся у детей с иммунодефицитом в первые 72 часа после рождения и неонатальные пневмонии у детей первого месяца жизни.
С учетом рентгеноморфологических признаков пневмония у детей может быть:
- Очаговой (очагово-сливной) – с очагами инфильтрации диаметром 0,5-1 см, расположенными в одном либо нескольких сегментах легкого, иногда – билатерально. Воспаление легочной ткани носит катаральный характер с образованием в просвете альвеол серозного экссудата. При очагово-сливной форме происходит слияние отдельных участков инфильтрации с образованием большого очага, нередко занимающего целую долю.
- Сегментарной – с вовлечением в воспаление целого сегмента легкого и его ателектазом. Сегментарное поражение часто протекает в виде затяжной пневмонии у детей с исходом в легочный фиброз или деформирующий бронхит.
- Крупозной – с гиперергическим воспалением, проходящим стадии прилива, красного опеченения, серого опеченения и разрешения. Воспалительный процесс имеет лобарную или сублобарную локализацию с вовлечением плевры (плевропневмония).
- Интерстициальной – с инфильтрацией и пролиферацией интерстициальной (соединительной) ткани легких очагового или диффузного характера. Интерстициальная пневмония у детей обычно вызывается пневмоцистами, вирусами, грибами.
По тяжести течения различают неосложненные и осложненные формы пневмонии у детей. В последнем случае возможно развитие дыхательной недостаточности, отека легких, плеврита, деструкции легочной паренхимы (абсцесса, гангрены легкого), экстрапульмональных септических очагов, сердечно-сосудистых нарушений и т. д.
Течение пневмонии у детей может быть острым или затяжным. Острая пневмония разрешается в сроки 4-6 недель; при затяжной пневмонии клинико-рентгенологические признаки воспаления сохраняются более 1,5 месяцев. По этиологии выделяются вирусную, бактериальную, грибковую, паразитарную, микоплазменную, хламидийную, смешанную формы пневмонии у детей.
Симптомы пневмонии у детей
Клиника очаговой пневмонии у детей обычно развивается на 5-7-й день ОРВИ. Общеинфекционная симптоматика характеризуется фебрильной температурой тела (>38°С), признаками интоксикации (вялостью, нарушением сна, бледностью кожных покровов, расстройством аппетита; у грудных детей — срыгиваниями и рвотой). Респираторные симптомы пневмонии у ребенка включают кашель (влажный или сухой), одышку, периоральный цианоз; иногда — участие в дыхании вспомогательной мускулатуры, втяжение межреберий. Течение очагово-сливной пневмония у детей всегда более тяжелое; нередко с дыхательной недостаточностью, токсическим синдромом, развитием плеврита или деструкции легочной ткани.
Сегментарные пневмонии у детей протекают с лихорадкой, интоксикацией и дыхательной недостаточностью различной степени выраженности. Процесс восстановления может затягиваться до 2-3 месяцев. В дальнейшем на месте воспаления может формироваться сегментарный фиброателектаз или бронхоэктазы.
Клиника крупозной пневмонии у детей отличается бурным началом, высокой лихорадкой с ознобами, болью при кашле и дыхании в грудной клетке, откашливанием «ржавой» мокроты, выраженной дыхательной недостаточностью. Нередко при пневмонии у детей развивается абдоминальный синдром с рвотой, болями в животе с симптомами раздражения брюшины.
Интерстициальная пневмония у детей характеризуется преобладанием симптомов нарастающей дыхательной недостаточности: одышки, цианоза, мучительного кашля со скудной мокротой, ослабления дыхания; нередко — признаками правожелудочковой сердечной недостаточности.
В числе осложнений пневмонии, встречающихся у детей, — инфекционно-токсический шок, абсцессы легочной ткани, плеврит, эмпиема плевры, пневмоторакс, сердечно-сосудистая недостаточность, респираторный дистресс-синдром, полиорганная недостаточность, ДВС-синдром.
Диагностика
Основу клинической диагностики пневмонии у детей составляет общая симптоматика, аускультативные изменения в легких и рентгенологические данные. При физикальном обследовании ребенка определяется укорочение перкуторного звука, ослабление дыхания, мелкопузырчатые или крепитирующие хрипы. «Золотым стандартом» выявления пневмонии у детей остается рентгенография легких, позволяющая обнаружить инфильтративные или интерстициальные воспалительные изменения.
Этиологическая диагностика включает вирусологические и бактериологические исследования слизи из носа и зева, бакпосев мокроты; ИФА и ПЦР-методы выявления внутриклеточных возбудителей.
Гемограмма отражает изменения воспалительного характера (нейтрофильный лейкоцитоз, увеличение СОЭ). Детям с тяжелой пневмонией необходимо проводить исследование биохимических показателей крови (печеночных ферментов, электролитов, креатинина и мочевины, КОС), пульсоксиметрию.
Пневмонию у детей необходимо отличать от ОРВИ, острого бронхита, бронхиолита, туберкулеза, муковисцидоза. В типичных случаях диагностика пневмонии у детей проводится участковым педиатром; в сомнительных ситуациях ребенку требуется консультация детского пульмонолога или фтизиатра, проведение КТ легких, фибробронхоскопии и др.
Лечение пневмонии у детей
Основаниями для госпитализации ребенка, заболевшего пневмонией, являются: возраст до 3-х лет, вовлечение в воспаление двух и более долей легких, тяжелая дыхательная недостаточность, плеврит, тяжелые энцефалопатии, гипотрофия, врожденные пороки сердца и сосудов, хроническая патология легких (бронхиальная астма, бронхолегочная дисплазия и др.), почек (гломерулонефрит, пиелонефрит), состояния иммунодефицита. В лихорадочном периоде ребенку показан постельный режим, рациональное питание и питьевая нагрузка.
Основным методом лечения пневмонии у детей является эмпирическая, а затем этиотропная антибактериальная терапия, для которой могут использоваться бета-лактамы (амоксициллин+клавулановая кислота и др.), цефалоспорины (цефуроксим, цефамандол), макролиды (мидекамицин, азитромицин, кларитромицин), фторхинолоны (ципрофлоксацин, офлоксацин), имипенемы (имипенем) и др. При неэффективности терапии в течение 36-48 часов стартовый антибиотик заменяют на препарат из другой группы.
Симптоматическая и патогенетическая терапия пневмонии у детей включает назначение препаратов жаропонижающего, муколитического, бронхолитического, антигистаминного действия. После стихания лихорадки показано физиолечение: СВЧ, индуктотермия, электрофорез, ингаляции, массаж грудной клетки, перкуторный массаж, ЛФК.
Прогноз и профилактика
При своевременном распознавании и лечении исход пневмонии у детей благоприятный. Неблагоприятный прогноз имеют пневмонии, вызванные высоковирулентной флорой, осложненные гнойно-деструктивными процессами; протекающие на фоне тяжелых соматических заболеваний, иммунодефицитных состояний. Затяжное течение пневмонии у детей раннего возраста чревато формированием хронических бронхолегочных заболеваний.
Профилактика пневмонии у детей заключается в организации хорошего ухода за ребенком, его закаливании, предупреждении ОРВИ, лечении ЛОР-патологии, вакцинации против гриппа, пневмококковой инфекции, гемофильной инфекции. Все дети, переболевшие пневмонией, подлежат диспансерному учету у педиатра в течение 1 года с проведением контрольной рентгенографии грудной клетки, ОАК, осмотра ребенка детским пульмонологом, детским аллергологом-иммунологом и детским отоларингологом.