Как повысить уровень лактобактерий 🚩 для чего нужны лактобактерии 🚩 Здоровье и медицина 🚩 Другое
Автор КакПросто!
Лактобактерии относятся к положительным микроорганизмам, всегда присутствуют в кишечнике и влагалище. Благодаря им в организме постоянно образовывается молочная кислота, подавляющая патогенную микрофлору. Однако, когда снижается иммунитет количество лактобактерий может уменьшится, что ухудшает жизнедеятельность организма. Поэтому очень важно на протяжении все жизни подержвать их уровень в норме.

Статьи по теме:
Вам понадобится
- — пробиотики;
- — пребиотики;
- — иммуномодуляторы;
- — средства интимной гигиены с молочной кислотой.
Инструкция
Принимайте пробиотики. Это средства, содержащие бифидо- и лактобактерии, необходимые для нормальной жизнедеятельности организма. Они способствуют повышению иммунитета человека, что уменьшает вероятность возникновения заболеваний. Пробиотики рекомендуется принимать не только во время восстановления организма после болезни, но и в профилактических целях. Только не путайте кисломолочные продукты, продающиеся в магазине, с лечебными. Последние выпускаются в специальных лабораториях и содержат очень большое количество живых бактерий. Кефир и йогурт подвергаются тепловой обработке, в результате которой большая часть молочнокислых бактерий погибает. Включайте в ежедневный рацион пребиотики — не перевариваемые пищевые ингредиенты . Они являются полезной пищей для лактобактерий, а значит, стимулируют их рост. Они содержатся во многих продуктах питания. К примеру, капуста, лук, горох, артишок, отруби, цикорий, чеснок, бананы и другие. Кроме того, их можно купить в виде БАДов.
Употребляйте в пищу молодые сыры (сулугуни, адыгейский), йогурты (с небольшим сроком хранения), соевые и растительные продукты.
Принимайте иммуномодуляторы. Уменьшение количества лактобактерий в в первую очередь связано с ослаблением защитных механизмов организма. В результате чего начинается бурный рост патогенных бактерий. Поэтому без коррекции иммунитета здесь не обойтись.
Соблюдайте интимную гигиену. Для этого очищайте наружные половые органы средствами, содержащими молочную кислоту или детским мылом. Регулярно меняйте гигиенические прокладки и нижнее белье, которое должно быть из натуральной ткани.
Следите за ежедневным опорожнением кишечника. Исследования показали, что этот процесс напрямую связан с количеством лактобактерий. При своевременной дефекации наблюдается их рост в организме.
Обратите внимание
Принимать пробиотики и имунномодуляторы следует курсами, делая перерывы. Так как может произойти угнетение собственной микрофлоры и защитных сил организма.
Полезный совет
Для увеличения роста лактобактерий следует отказаться от вредных привычек (курения, алкоголя) и избыточного употребления жирной (сладкой) пищи.
Источники:
- Дисбактериоз-2.
- Что такое пребиотики?
- как повысить микрофлору
Совет полезен?
Статьи медицинского характера на Сайте предоставляются исключительно в качестве справочных материалов и не считаются достаточной консультацией, диагностикой или назначенным врачом методом лечения. Контент Сайта не заменяет профессиональную медицинскую консультацию, осмотр врача, диагностику или лечение. Информация на Сайте не предназначена для самостоятельной постановки диагноза, назначения медикаментозного или иного лечения. При любых обстоятельствах Администрация или авторы указанных материалов не несут ответственности за любые убытки, возникшие у Пользователей в результате использования таких материалов.
Похожие советы
Как повысить лактобактерии в кишечнике у взрослых — gastris.ru
Когда происходит нарушение равновесия облигатной полезной и условно-патогенной микрофлоры в кишечнике, гастроэнтерологи по результатам анализа кала, устанавливают диагноз — дисбактериоз кишечника, симптомы которого выражаются в диарее, запорах, тошноте, потере веса, у детей в возникновении аллергических реакций, беспокойстве, болях в животе и пр. Как лечить дисбактериоз кишечника? Лечение этого заболевания должно осуществляться гастроэнтерологом в нескольких направлениях:
- во -первых — выяснение причин появления дисбактериоза и их устранение. Это может быть прием антибиотиков, пищевое отравление из-за кишечной инфекции (желудочный грипп, дизентерия, сальмонеллез), острые или обострение хронических заболеваний ЖКТ (холецистит, гепатит, панкреатит, язвенная болезнь желудка), а также хронический стресс или нарушение в режиме питания, смена климата, диета. Это возможно с помощью патогенетического лечения, направленного на восстановление моторных функций кишечника, устранения воспалительных процессов, назначении заместительных ферментных препаратов.
- во- вторых — снятие острых проявлений дисбактериоза, нормализация пищеварения. В этом большую положительную роль играет диета, нормализующая деятельность кишечника, это стол №4, при ее соблюдении уменьшается интенсивность гнилостных процессов.
- в- третьих — коррекция состава микрофлоры кишечника с применением невсасывающихся антибактериальных препаратов, бактериофагов, кишечных антисептиков, пребиотиков и пробиотиков, восстанавливающих нормальный биоценоз в кишечнике (см. полное описание и Список препаратов пробиотиков).
- в -четвертых — укрепление защитных сил организма, применение растительных и синтезированных иммуномодуляторов.
Теперь рассмотрим подробнее как лечить дисбактериоз кишечника: препараты, диета при дисбактериозе, все лекарственные средства, схемы лечения дисбактериоза кишечника:
Лечение дисбактериоза в зависимости от степени интенсивности нарушения
Степени интенсивности нарушений микрофлоры кишечника подразделяют на 3 группы в зависимости от возраста пациента и результатов анализа кала на дисбактериоз. В таблице представлены характеристики этих степеней.
| Дети до 1 года |
|
| Дети старше 1 года |
|
| Взрослые до 50 лет |
|
| Взрослые старше 50 лет |
|
При обнаружении дисбактериоза кишечника, лечение у детей и взрослых зависит от степени выраженности заболевания, основные принципы терапии следующие:
При 1 степени дисбактериоза показано:
- Функциональное питание, витаминотерапия, энтеросорбенты
- Пребиотики
При 2 степени дисбактериоза рекомендуется:
- Функциональное питание, витаминотерапия, энтеросорбенты
- Пробиотики
При 3 степени дисбактериоза кишечника, лечение препаратами следующее:
- Функциональное питание, витаминотерапия, энтеросорбенты
- Антибактериальная терапия, бактериофаги, кишечные антисептики
- Пробиотики
Диета при дисбактериозе — функциональное питание
Как лечить дисбактериоз кишечника? При легкой степени дисбаланса в микрофлоре кишечника, может быть достаточно устранения этих причин с помощью рационального питания, приема пребиотиков или пробиотиков. При тяжелом нарушении одновременно с комплексной антимикробной терапией также показано диетическое питание:
Диета при дисбактериозе должна быть сбалансирована по содержанию жиров, белков, и углеводов, а также богата микроэлементами и витаминами, количество выпиваемой жидкости для взрослого должно быть не мене 2 литров в сутки. Причем, очень хорошо выпивать 1-2 стакана чистой воды за 30-40 минут до приема пищи, идеально, если это будет теплая минеральная вода без газов.
Очень важно соблюдать режим питания, в соответствии с биоритмами человеческого организма, то есть прием пищи желательно осуществлять в одно и то же время — завтрак, 2 завтрак, обед, полдник и ужин.
В ежедневный рацион человека с дисбактериозом должны входить аминокислоты, такие как глутамин (источник высокоэнергетических соединений, азота, пурина), аргинин, который оказывает иммуностимулирующий и анаболический эффекты, а также кисломолочные продукты, обогащенные активными бифидобактериями и лактобактериями — творог, кефир, сыр, домашний йогурт, натуральное сливочное масло. Магазинное сливочное масло в наших супермаркетах чаще всего содержит пальмовое и прочие рафинированные масла, в том числе твердый говяжий жир, что очень вредно для поджелудочной железы и всего ЖКТ, поэтому стоит приобретать проверенное или домашнее сливочное масло без многочисленных добавок, либо совсем отказаться от него. Обязательно должны присутствовать пищевые волокна и пектины — это свекла, морковь, отруби, капуста, морские водоросли.
Не все знают, что многие продукты являются природными пребиотиками или пробиотиками, и обладают слабым антибактериальным действием, например, для некоторых видов патогенных микроорганизмов губительными являются следующие продукты питания:
- На кишечную палочку действуют сладкий перец, лук и гранат.
- На стафилококк в кишечнике — земляника, малина, черноплодная и красная рябина, барбарис.
- На клебсиеллу, протеи, синегнойную палочку оказывают подавляющее действие яблоки, редька, абрикос, чеснок, шалфей, укроп, черника, рябина, хрен.
- На грибки, в частности кандидоз, оказывают разрушающее действие брусника и свежая морковь.
Как корректировать диету при дисбактериозе в зависимости от характера кишечной патологии:
Если испражнения темные, зловонные
анализ копрограммы показывает щелочную реакцию, массу не переваренных волокон — это гнилостная диспепсия. В этом случае следует ограничить употребление жиров и мяса, увеличить в рационе отварные овощи, каши, кисломолочку. Полезен также кисель или клюквенный морс, компоты из абрикосов, кураги, свежие абрикосы. При таком дисбактериозе кишечника лечение травами основано на применении полыни, мелиссы, шалфея и тмина.
Если кал желтоватого цвета
Кал желтого цвета, в анализе кислая реакция, много крахмала и не переваренной клетчатки- это бродильная диспепсия. В таком случае следует исключить молоко, ограничить углеводы и сырые овощи, показана больше белковая пища — творог, отварное мясо, паровая рыба, яйца. Овощи можно употреблять только в отварном виде, а также хорошо помогают кисломолочные продукты и различные каши, такие пряности, как лавровый лист, перец, гвоздика угнетают процессы брожения. Из траволечения полезны фиточаи из ромашки и мяты, они уменьшают спазмы и оказывают противовоспалительное действие.
Если заболевание сопровождается поносом
То диета при дисбактериозе заключается в употреблении отварной и протертой пищи, а также еда должна быть средней температуры, ни холодной, ни горячей. Из фитосредств оптимально использовать гранатовые корочки, кору дуба, компот из плодов черники, черемухи. Подробнее обо всех лекарствах от поноса в нашей статье.
Если дисбактериоз характеризуется постоянными запорами
Тогда в рационе должно быть много клетчатки, которая в максимальном количестве содержится в абрикосах, белокочанной капусте, баклажанах, моркови, яблоках, тыкве. Улучшает перистальтику кишечника компот из ревеня, а также чистые отруби, которые следует принимать по 1 ч. или ст. ложке 3 р/день, идеально это запивать кисломолочным продуктом — простоквашей, кефиром, бифилином.
Применение пребиотиков при дисбактериозе
Современная фармакологическая промышленность очень богата лекарственными средствами, способствующими установлению равновесия микрофлоры кишечника. К таким препаратам относят пробиотики и пребиотики, в состав которых включены либо сами живые микроорганизмы, либо продукты их жизнедеятельности.
Для стимуляции естественного роста полезных бактерий гастроэнтерологи назначают пребиотики — это вещества, поступающие в организм вместе с пищей немикробного происхождения, они не перевариваются, но призваны стимулировать развитие нормальной микрофлоры, поскольку для облигатной, полезной флоры они служат питательной средой.
Пребиотики не только способствуют улучшению обменной активности естественной микрофлоры, но и подавляют размножение болезнетворных бактерий, организм их не отторгает. В отличие от пробиотиков они не нуждаются в особых условиях хранения и специальной упаковке. К пребиотикам относят:
- Неперевариваемые дисахариды — это Лактулоза (Нормазе, Дюфалак, Гудлак, Прелакс, Лактусан), Лактитол (Экспортал), ЖКТ транзит пребиотик (в состав входит фруктоолигосахариды, экстракты артишока, лимона и зеленого чая), молочные кислоты — Хилак форте.
- Эти вещества находятся в натуральных продуктах: в злаковых — кукурузе, цикории, луке и чесноке, а также в молочных продуктах.
Лечение дисбактериоза кишечника — препараты пробиотики
Пробиотики — это препараты для эффективного лечения дисбактериоза кишечника, в составе которых есть живые микроорганизмы, они применяются для профилактики и терапии дисбиоза, поскольку их действие основано на регуляции микрофлоры кишечника. Все пробиотики, можно условно разделить на несколько групп:
Поликомпонентные
они состоят из нескольких видов бактерий, колибактерии, бифидумбактерии, лактобактерии — это Линекс, Бифиформ, Бификол. В среднем курс лечения дисбактериоза такими препаратами составляет 14 дней.
Монокомпонентные
состоящие из одного вида бактерий — бифидобактерий, лактобактерий, колибактерий — Бифидумбактерин, Лактобактерин, Колибактерин. Курс лечения может составлять от 2 до 4 недель.
Комбинированные
они включают симбиотические сообщества основных бактерий и штаммы, которые невосприимчивы к большинству антибиотиков в сочетании с питательной средой и иммуноглобулиновыми комплексами. Эти препараты ускоряют процесс роста полезной микрофлоры, к ним относят Линекс, Риофлора иммуно, они содержат стрептококк, бифидобактерии, лактобактерии, а также Бификол, который содержит E.coli и бифидобактерии.
Рекомбинантные или генно-инженерные
кроме обязательных микроорганизмов они содержат клонированные гены, контролирующие синтез альфа-интерферона — это Бифилиз (бифидобактерии и лизоцин), курс лечения которым до 14 дней.
Синбиотики
Для более стойкого эффекта, и пребиотики, и пробиотики назначают одновременно. Для лечения дисбактериоза кишечника, препараты синбиотики производятся при грамотной комбинации пре- и пробиотиков, образуя готовые комплексные лекарства, например, Бифидобак, Мальтодофилюс, Ламинолакт. Курс лечения такими средствами должен быть не меньше 21 дня.
Антагонисты
К пробиотикам условно можно отнести антагонисты, это микроорганизмы, которые также могут подавлять развитие условно-патогенной флоры, к ним относят такие противодиарейные препараты как Энтерол, Бактиспорин, Бактисубтил. Курс лечения дисбактериоза кишечника этими лекарствами не должен быть более 5-7 дней.
Однако, при тяжелых формах дисбакетриоза, применение одних только пробиотиков и пребиотиков не достаточно. Они не способны уничтожать патогенные организмы, поскольку призваны только составлять конкуренцию условно-патогенной флоре, подавляя ее размножение, и в случае серьезного нарушения равновесия, необходимо дополнительное использование антибактериальных средств, кишечных антисептиков.
Антибактериальные препараты, кишечные антисептики, бактериофаги
Их применение должно быть очень осторожным, назначаться только врачом гастроэнтерологом, когда известна степень и форма дисбактериоза, на основании лабораторно определенной чувствительности бактерии к конкретному препарату:
Антибактериальные препараты
- Стафилококк — к примеру, если дисбактериоз вызван размножением стафилококка, то показан стафилококковый или пиобактериофаг, лечение 14 дней. Если дело идет о сочетанном поражении (воспаление пупка у новорожденного, риски сепсиса у недоношенных), то макролиды (азитромицин, кларитромицин, джозамицин) или аминогликозиды.
- Энтерококки — если преобладают энтерококки (наиболее частая из которых клебсиелла), то показан клебсиеллезный бактериофаг или нитрофураны (Эрсефурил, Фуразолидон, Стоп-диар, Энтерофурил), макролиды, левомицитин или полусинтетические пенициллины.
- Протеи — кишечные палочки измененные или протеи чаще всего чувствительны к нитрофуранам– наиболее эффективны нитрофураны (Эрсефурил, Энтерофурил), производные налидиксовой кислоты — Невиграмон, а также Сульгин, Фталазол — сульфаниламидные препараты.
- Синегнойная палочка — для подавления ее размножения, чаще всего используют полимиксин, карбенициллин или аминогликозиды — Канамицин, Гентамицин.
- Кандидоз — дисбактериоз, вызванный ростом грибков рода кандида или прочих грибковых агентов лечится противогрибковыми препаратами, такими как Флуконазол (Дифлюкан, Микосист, Флюкозан, Флуконорм и пр), Тербинафин (Ламизил, Тербизил, Тербинокс, Экзитерн, Брамизил), амфотерицин В (Амбизом, Амфоцил, Амфоглюкамин, Амфолип, Фунгизон).
- Клостридии — когда речь идет о псевдомембранозном колите, вызываемом клостридиями, то сначала назначается курс метронидазола (трихопола), а при его неэффективности – курс антибиотика ванкомицина.
Бактериофаги
Бактериофаги, это специальные вирусы, которые действуют на конкретный вид бактерий, их можно применять как самостоятельное средство лечения или в комплексе с прочей антимикробной терапией, использовать в виде клизм или для приема внутрь. В настоящее время производятся следующие бактериофаги: протейный, стафилококковый, колипротейный и синегнойный (подробнее про лечение бактериофагами).
Что такое нормальная микрофлора и дисбактериоз кишечника?
Нормальная микрофлора кишечника – это сбалансированное сообщество нескольких видов микроорганизмов. Их разделяют на две группы: облигатная флора (обязательная или постоянная) и сопутствующая флора. Облигатная микрофлора включает бифидобактерии и бактероиды, их доля составляет примерно 90%. Сопутствующая флора представлена энтерококками, лактобактериями, кишечной палочкой – доля этих микроорганизмов в составе нормальной микрофлоры около 9%.
Представитель нормальной микрофлоры кишечника не просто прекрасно уживаются с нашим организмом, но и приносят ему пользу:
- они вырабатывают витамины группы В, которые в последующем усваиваются в нашем кишечнике;
- способствуют всасыванию в кишечнике витамина D и железа;
- синтезируют и выделяют в полость кишечника ферменты, которые помогают переваривать пищу;
- вырабатывают вещества (антибиотикоподобные вещества, органические кислоты: муравьиная, молочная, янтарная), обладающие антибактериальными свойствами, благодаря чему подавляются гнилостные процессы в кишечнике, а также рост патогенной и условно-патогенной микрофлоры;
- присутствие нормальной микрофлоры стимулирует местный неспецифический иммунитет в полости пищеварительного тракта;
- препятствуют появлению и развитию онкологических процессов.
1% всех микроорганизмов, живущих в нашем кишечнике – это факультативная микрофлора. Она представлена в различных сочетаниях стафилококками, протеем, клостридиями, синегнойной палочкой, цитобактером, дрожжеподобными грибами и другими микроорганизмами. Представители факультативной флоры условно патогенные, то есть, пока их мало, мы чувствуем себя хорошо, но если баланс нарушается в их пользу, то появляются признаки дисбактериоза.
Симптомы дисбактериоза у взрослых
Как будет проявляться дисбактериоз у взрослого человека завит от стадии болезни, то есть от того, насколько выражен дисбаланс микрофлоры.
Первая стадия
Первая стадия протекает практически бессимптомно. Человек может ощущать урчание в кишечнике и легкий дискомфорт. Соотношение нормальной и условно патогенной микрофлоры изменяется незначительно. Чаще всего такое наблюдается после кратковременного курса антибиотикотерапии и при качественных изменениях рациона, например, во время поездок теплые страны, когда в меню появляются новые продукты и блюда или меняется состав питьевой воды. Дисбактериоз первой стадии может вылечиться сам собой, как только исчезнет вызвавшая его причина или закончится процесс адаптации к новым условиям питания.
Вторая стадия
На этой стадии факультативной флоры становится еще больше. В полости пищеварительного тракта активизируются процессы брожения и гниения. Ухудшается пищеварение и усвоение пищи. Симптомами второй стадии дисбиоза являются: пониженный аппетит, тошнота, неприятный привкус во рту, метеоризм и вздутие живота. Расстройства работы кишечника могут проявляться диареей или, наоборот, запорами. Подобные симптомы характерны не только для дисбактериоза, и могут появляться при некоторых других заболеваниях, поэтому лечиться самостоятельно не следует. У женщин на этой стадии могут появляться признаки дисбиоза репродуктивных органов.
Третья стадия
Дисбактериоз третьей стадии характеризуется усилением всех симптомов второй, а также появлением новых. Нарушения пищеварения становятся более выраженными, поэтому в стуле можно увидеть непереваренные частички пищи, слизистые и пенистые включения. Активизация жизнедеятельности условно патогенной микрофлоры приводит к воспалению стенок кишечника и появлению болей в животе. Лечение в домашних условиях без контроля специалиста на этой стадии дисбактериоз совершенно неприемлемо.
Четвертая стадия
Теперь в пищеварительном тракте присутствует только условно патогенная и патогенная флора. Полезные бактерии остались в подавляющем меньшинстве, поэтому их жизнедеятельность практически незаметна. Пищеварение и усвоение пищи нарушены настолько, что могут появляться признаки авитаминоза, анемии, снижения иммунитета. Пациенты жалуются на повышенную утомляемость, астению, бессонницу ночью и сонливость днем, апатию и депрессивное состояние. При значительном росте патогенной микрофлоры, дисбактериоз может вылиться в тяжелое инфекционное заболевание кишечника.
Как лечат дисбактериоз кишечника?
Лечение дисбактериоза кишечника у взрослых направлено на решение нескольких задач:
- Устранение патогенной микрофлоры.
- Заселение кишечника необходимыми бактериями.
- Достижение и поддержание нормального баланса.
- Восстановление оптимальной функции кишечника.
- Корректировка иммунного статуса.
Для достижения этих целей прежде всего вносятся коррективы в диету пациентов и применяется лекарственная терапия, включающая несколько основных групп препаратов.
Следует заметить, что попытка самостоятельно лечить дисбактериоз относительно безопасна и может закончиться успешно только на первой стадии болезни. Внесение изменений в диету и прием пробиотиков помогут нормальной микрофлоре восстановить свои позиции и вытеснить условно патогенные микроорганизмы.
Антибактериальные препараты широкого спектра действия
Их назначение целесообразно при развитии инфекционных воспалительных процессов в ЖКТ, при нарушении всасывания и расстройствах пищеварения вследствие переизбытка патогенной микрофлоры. Антибактериальные средства назначают после установления формы дисбактериоза, учитывая спектр чувствительности микроорганизма:
- Стафилококки. Применяют полусинтетические пенициллины (Амоксициллин, Оксациллин), макролиды (Олеандомицин, Кларитромицин), Линкомицин.
- Измененные формы кишечной палочки, протей. Самыми эффективными являются нитрофураны, сульфаниламидные средства (Фталазол, Сульгин), производные налидиксовой кислоты (Неграм, Невиграмон).
- Энтерококки. Используют макролиды (например, Эритромицин), полусинтетические пенициллины, Левомицетин.
- Кандидомикозный дисбактериоз требует назначения Ламизила, Дифлюкана, Амфотерицина В.
- Синегнойная палочка. Применяют Карбенициллин, аминогликозиды (Канамицин, Гентамицин), Полимиксин.
Средства данной группы не всасываются в кишечнике. Их действие заключается в подавлении патогенной микрофлоры, при этом основная микрофлора почти не меняется.
- Нифуроксазид (Эрсефурил, Энтерофурил) – относится к группе нитрофуранов. В зависимости от дозировки может оказывать и бактериостатическое, и бактерицидное действие.
- Интетрикс – состоит из трех производных хинолонов, является противопротозойным средством.
Препараты для улучшения пищеварения
Способствуют расщеплению пищи, всасыванию питательных веществ, благодаря чему создаются условия для восстановления нормальной микрофлоры кишечника. Применяют:
- Ферментные препараты (Мезим, Креон).
- Желчегонные средства (Хофитол).
- Гепатопротекторы (Эссенциале, Резолют) для поддержания функции печени.
Пробиотики и пребиотики
Средства применяются для восстановления нормального баланса микрофлоры. Это наиболее важный, продолжительный и трудный этап лечения дисбактериозах кишечника у взрослых.
Пробиотики
Препараты содержат живые культуры бактерий, представляющих нормальную микрофлору кишечника человека.
- Монокомпонентные – содержат одного представителя облигатной (постоянной) или сопутствующей микрофлоры (Лактобактерин, Колибактерин, Бифидумбактерин). Лечение длится 1-1,5 месяца.
- Поликомпонентные – включают несколько представителей постоянной или сопутствующей микрофлоры (Линекс, Бифиформ, Бификол). Средняя длительность курса – 14 дней.
- Комбинированные – помимо облигатной и сопутствующей флоры, в их состав входят также вещества с иммуномодулирующими свойствами (Бифилиз, Аципол). Лечение длится от 10 до 14 дней.
- Антагонисты – такие бактерии не относятся к постоянной флоре, однако могут подавлять рост условно-патогенной микрофлоры (Бактиспорин, Бактисубтил, Энтерол). Максимальная длительность лечения – 1 неделя.
- Синбиотики – являются комбинацией облигатной флоры и пребиотика (Ламинолакт, Мальтодофилюс, Бифидобак). Курс длится минимум 21 день.
В задачу пробиотиков не входит колонизация кишечника. Они подавляют рост факультативной флоры, конкурируя с ней, и восстанавливают нарушенное равновесие.
Пребиотики
В состав этих препаратов входят питательные вещества, которые не усваиваются в верхних отделах ЖКТ. Они ферментируются флорой толстого кишечника, стимулируют его естественное заселение полезными микроорганизмами, препятствуют размножению патогенной микрофлоры (Лактулоза, Лактусан, Галактоза. Инулин, изомеры фруктозы, Дюфалак, Хилак форте).
Бактериофаги
Представляют собой вирусы, избирательно поражающие конкретный вид бактерий, например, только стафилококки, только синегнойную палочку или только протеи. Их используют в качестве альтернативного лечения или сочетают с антибактериальной терапией. Бактериофаги вводятся в прямую кишку при помощи клизмы.
Витамины
Облигатная микрофлора участвует в процессах синтеза водорастворимых витаминов и всасывания витаминов А, D, E. Поэтому дисбактериозы во всех случаях сопровождаются гиповитаминозом. Для его устранения используют поливитаминные средства (Мультитабс, Декамевит и др.).
Иммуномодуляторы и биостимуляторы
Нарушение нормальной микрофлоры кишечника приводит к снижению местного иммунитета. Применение иммуномодулирующих средств и биостимуляторов позволяет снизить риск простудных заболеваний и ускорить восстановление нормального баланса микрофлоры. Предпочтение отдается натуральным препаратам (Прополис, Иммунал, Дибазол, настойки лимонника, эхинацеи, элеутерококка)
Симптоматическое лечение
- При диарее назначают спазмолитики, противодиарейные средства, антиперистальтические препараты, сорбенты.
- При запорах хорошо помогают осмотические слабительные, растительные слабительные, сорбит, ксилит, вазелиновое масло, стимуляторы перистальтики (Тримедат), при спастических запорах – спазмолитики (Дюспаталин, Но-шпа)
- При аллергических реакциях применяют антигистаминные средства (Кларитин, Зиртек).
- При неврастенических состояниях назначают седативные препараты (Валериана, Персен).
Диета при дисбактериозе
Во многих случаях дисбактериоз становится следствием неправильного питания. Но даже если он развился по другим причинам, для эффективного лечения этого состояния требуется изменение рациона. Целью диеты является восстановление нормального баланса микрофлоры и регулирование моторики кишечника.
- Необходимо исключить острую и жирную пищу, затрудняющую пищеварение и раздражающую стенки кишечника. Кроме того, пряные и жирные продукты стимулируют рост вредной микрофлоры и приводят к проблемам со стулом.
- К запретным продуктам относятся также цельное молоко, сладости, мороженое, продукты с консервантами, красителями, ароматизаторами, кофе, алкоголь.
- Еду нельзя запивать. Воду или чай можно пить не раньше, чем через 30-40 минут после приема пищи. Дело в том, что жидкости разбавляют пищеварительные соки, тем самым затрудняют переваривание пищи.
- Мясо можно есть, но только в тушеном или отварном виде. От жарки придется отказаться.
- В рационе должны содержаться продукты с живыми лакто- и бифидобактериями (Айран, Бифидок, кефир, йогурт с небольшим сроком хранения).
- Рост полезной микрофлоры стимулирует растительная клетчатка. Она входит в состав овощей, фруктов, злаков, хлеба грубого помола. Эти продукты также нужно включить в диету. Однако, если дисбактериоз сопровождается метеоризмом и частыми поносами, эти продукты употреблять не следует.
Дисбактериоз кишечника у взрослых, симптопмы и лечение (видео):
Принцип действия. Примеры. Инструкция. Личный 3-х летний опыт.
В нашем кишечнике идет постоянная настоящая борьба между «хорошими» и «плохими» бактериями!
🔹 Нам очень важно, чтобы ХОРОШИХ бактерий всегда было больше, чтобы в сражении наши побеждали, иначе возникнет всем известный дисбактериоз (дисбиоз) — повышенное газообразование, диарея(понос), колит (воспаление кишечника), а при запущенных формах он становится ещё и причиной множества других заболеваний.
🔹 При дисбактериозе очень плохо усваиваются питательные вещества из пищи. Едим полезную еду, а усвоить полезность из нее не можем, вообщем, перевод продуктов.
Роль в организме наших друзей (бифидо- и лактобактерий):
— oни помогают переваривать и усваивать пищу;
— вырабатывают для нас важные витамины, такие как B1, B2, B3, В5, В6, В9, и К, аминокислоты, белки и др.;
— вытесняют из кишечника болезнетворные бактерии и палочки;
— способствуют всасыванию ионов кальция, железа и витамина D;
— защищают от проникновения микробов и токсинов во внутреннюю среду организма.
Какие причины нарушения баланса микрофлоры (дисбактериоза)?Одна из главных причин — это прием антибиотиков. Во время лечения мы убиваем сразу всех и хороших и плохих бактерий.
Вторая причина — это недостаточное количество в рационе кисломолочных продуктов, растительной клетчатки и преобладание рафинированных продуктов.
❗ А теперь представьте, масса всех бактерий, живущих в кишечнике обычного человека, составляет около 2-х килограммов — это около 10 триллиардов бактерий, это целый МИР и наше здоровье напрямую зависит от него.
А теперь расскажу, как мы в семье уже более 3-х лет выращиваем нужные бактерии для идеальной микрофлоры кишечника.
Принцип действия.Главное в этом деле – клетчатка (они же пищевые волокна), которой мы кормим в нашем кишечнике нужных нам микроорганизмов.
Самое лучшее время для кормления наших друзей) — полчаса до сна. Этот прием пищи не для нас, а для них, так как ферменты нашей пищеварительной системы не переваривают клетчатку.
Примеры позднего «дружеского» ужина из 5 вариантов (смотрите фото), которые мы чередуем:
№ 1 — Кольраби.
№ 2 — Морковь (не сладкая).
№ 3 — Дайкон.
№ 4 — Кефир с отрубями.
№ 5 — Растворимая клетчатка сенегальской акации.
Когда внезапно заканчивается любой из вариантов его можно смело заменять на другой продукт, содержащий грубые пищевые волокна.
Здесь подойдет и репа (заранее вымоченная), и топинамбур, и редька, и свекла кормовая и другие корнеплоды. Можно использовать любые отруби, а на айхербе из раздела 👉 «Волокна» здесь можете заказать готовую к употреблению любую другую клетчатку, как пример, мой вариант под №5. — растворимая клетчатка сенегальской акации.
Они все будут работать!
Инструкция.Варианты из корнеплодов №1, №2, №3
Режем на небольшие кусочки. Количество полной порции – это ваши две сложенные ладошки (смотрите фото). Есть надо тщательно разжевывая.
Первый прием лучше начинать с одного-двух кусочков, постепенно доводя до полного объема.
Вариант с отрубями и кефиром №4.
Насыпаем в стакан 1-2 столовые ложки отрубей, заливаем кефиром, выдерживаем примерно 15 минут и выпиваем. Первый прием начинайте с одной чайной ложки отрубей, постепенно увеличивая количество до 1-2 столовых ложек.
Вариант с клетчаткой сенегальской акации №5:
Насыпаем две столовые ложки порошка, помешивая заливаем водой (комнатной температуры), ждем одну минуту, затем снова размешиваем полученную жидкость до полного растворения клетчатки и выпиваем. Порошок плохо растворяется в горячей или ледяной воде, поэтому берите воду именно комнатной температуры.
Первый прием начинайте с пол чайной ложки порошка, постепенно увеличивая количество до 2 столовых ложек.
Немного от производителя: пребиотический эффект сенегальской акации стимулирует рост здоровой кишечной флоры для повышения стабильности работы кишечника.
Вкуса не имеет, пьется приятно и легко. Этот вариант мне очень нравится, рекомендую.
От себя еще посоветовала бы яблочную клетчатку от бренда Now Foods. Это тоже порошок, но с ароматом и вкусом сушеных яблок.
❗ Не торопитесь, начинайте с маленьких порций.
Резкое увеличение количества клетчатки в рационе может вызвать усиленное газообразование, вздутие, в редких случаях даже тошноту, рвоту и понос.
❗ Все пищевые волокна активно всасывают воду, поэтому необходимо выпивать 1,5-2 литра воды в сутки, иначе могут быть запоры.
За ночь работы бифидо и лактобактерии из отработанной клетчатки подготовят нам в толстом кишечнике идеальный качественный кал, а утром мы получим идеальный стул. Извините за интимные подробности, но идеальный кал считается колбасовидной формы с мягкой гладкой поверхностью. Проходя через желудочно-кишечный тракт, клетчатка захватывает и выводит из организма разные шлаки и токсины. Вообще идеально проснуться от того, что хочется в туалет по большому! Вспоминайте мамы)), именно так ведут себя здоровые маленькие дети!
- Если будете стараться не забывать ежедневно кормить перед сном своих бифидо- и лактобактерий, то через полгода ваш кишечник будет заселен правильными и нужными микроорганизмами, а пищеварительная и иммунная система заработают заметно лучше!
❗ Если у Вас есть проблемы с ЖКТ, то обязательно сначала проконсультируйтесь со своим лечащим врачом, чтобы он подобрал подходящий именно для Вас вид и количество клетчатки.
Личный 3-х летний опыт.
3 года назад нас с мужем беспокоило повышенное газообразование в наших животах)). Ежедневный стул часто отсутствовал. Боролись с газовой проблемой)), пропивая курсы пробиотиков, но через некоторое время мы возвращались в прежнее состояние.
И тогда было решено на семейном консилиуме)), что с этим пора что-то делать. Пить все время пробиотики нас не устраивало, тем более, что это помогало только на некоторое время.
Итак, к вопросу подошли по-научному)), вникли в корень проблемы, тщательно изучили информацию, что, как и откуда, узнали, как правильно кормить и поддерживать популяцию своих (хороших) бактерий в своем же организме и принялись за дело)).
Ежедневно день за днем мы ели второй ужин не для себя)).
Количество потребляемой клетчатки на ночь увеличивали постепенно в течении 4-х месяцев.
Муж пробовал сразу перескочить на полную порцию, но организм сразу ему отвечал вздутиями.
Уже после трех месяцев мы смогли добиться устойчивого результата, газообразование нас больше не беспокоило. Наладился утренний стул, организм стал работать четко по будильнику, просыпаемся (как здоровые маленькие дети) от того, что надо посетить маленькую комнату)).
Результатом очень довольны, теперь сложно представить, что можно лечь спать, не покормив своих друзей, которые сражаются за наше здоровье.
Через год мы заметили, что многие наши знакомые, с которыми мы контактировали, часто болеют, а нас болезни обходят стороной. Наша иммунная система, однозначно стала работать стабильней.
- Если Вы тоже захотите улучшить свое здоровья, то можете воспользоваться этим проверенным методом.
❗ Только помните, что начинать надо с малых порций, постепенно увеличивая объем.
Также главное в этом деле постоянство, не пропускайте поздние ужины и результат не заставит вас долго ждать!
Желаю Вам и всем Вашим близким крепкого здоровья и долгих лет жизни!
- Благодарю Всех, кто поддерживает развитие этого блога, вводя в корзине при покупке на Айхерб мой реферальный кодLLV189.
- Читать обо мне 👈
Как правильно вырастить своими силами бифидо- и лактобактерии?: health_natali — LiveJournal

Принцип действия. Примеры. Инструкция. Личный 3-х летний опыт.
В нашем кишечнике идет постоянная настоящая борьба между «хорошими» и «плохими» бактериями!
🔹 Нам очень важно, чтобы ХОРОШИХ бактерий всегда было больше, чтобы в сражении наши побеждали, иначе возникнет всем известный дисбактериоз (дисбиоз) — повышенное газообразование, диарея(понос), колит (воспаление кишечника), а при запущенных формах он становится ещё и причиной множества других заболеваний.
🔹 При дисбактериозе очень плохо усваиваются питательные вещества из пищи. Едим полезную еду, а усвоить полезность из нее не можем, вообщем, перевод продуктов.
Роль в организме наших друзей (бифидо- и лактобактерий):
— oни помогают переваривать и усваивать пищу;
— вырабатывают для нас важные витамины, такие как B1, B2, B3, В5, В6, В9, и К, аминокислоты, белки и др.;
— вытесняют из кишечника болезнетворные бактерии и палочки;
— способствуют всасыванию ионов кальция, железа и витамина D;
— защищают от проникновения микробов и токсинов во внутреннюю среду организма.
Какие причины нарушения баланса микрофлоры (дисбактериоза)?Одна из главных причин — это прием антибиотиков. Во время лечения мы убиваем сразу всех и хороших и плохих бактерий.
Вторая причина — это недостаточное количество в рационе кисломолочных продуктов, растительной клетчатки и преобладание рафинированных продуктов.
❗ А теперь представьте, масса всех бактерий, живущих в кишечнике обычного человека, составляет около 2-х килограммов — это около 10 триллиардов бактерий, это целый МИР и наше здоровье напрямую зависит от него.
А теперь расскажу, как мы в семье уже более 3-х лет выращиваем нужные бактерии для идеальной микрофлоры кишечника.
Принцип действия.Главное в этом деле – клетчатка (они же пищевые волокна), которой мы кормим в нашем кишечнике нужных нам микроорганизмов.
Самое лучшее время для кормления наших друзей) — полчаса до сна. Этот прием пищи не для нас, а для них, так как ферменты нашей пищеварительной системы не переваривают клетчатку.
Примеры позднего «дружеского» ужина из 5 вариантов (смотрите фото), которые мы чередуем:
№ 1 — Кольраби.
№ 2 — Морковь (не сладкая).
№ 3 — Дайкон.
№ 4 — Кефир с отрубями.
№ 5 — Растворимая клетчатка сенегальской акации.

Когда внезапно заканчивается любой из вариантов его можно смело заменять на другой продукт, содержащий грубые пищевые волокна.
Здесь подойдет и репа (заранее вымоченная), и топинамбур, и редька, и свекла кормовая и другие корнеплоды. Можно использовать любые отруби, а на айхербе из раздела 👉 «Волокна» здесь можете заказать готовую к употреблению любую другую клетчатку, как пример, мой вариант под №5. — растворимая клетчатка сенегальской акации.
Они все будут работать!
Инструкция.Варианты из корнеплодов №1, №2, №3
Режем на небольшие кусочки. Количество полной порции – это ваши две сложенные ладошки (смотрите фото). Есть надо тщательно разжевывая.
Первый прием лучше начинать с одного-двух кусочков, постепенно доводя до полного объема.

Вариант с отрубями и кефиром №4.
Насыпаем в стакан 1-2 столовые ложки отрубей, заливаем кефиром, выдерживаем примерно 15 минут и выпиваем. Первый прием начинайте с одной чайной ложки отрубей, постепенно увеличивая количество до 1-2 столовых ложек.

Вариант с клетчаткой сенегальской акации №5:
Насыпаем две столовые ложки порошка, помешивая заливаем водой (комнатной температуры), ждем одну минуту, затем снова размешиваем полученную жидкость до полного растворения клетчатки и выпиваем. Порошок плохо растворяется в горячей или ледяной воде, поэтому берите воду именно комнатной температуры.

Первый прием начинайте с пол чайной ложки порошка, постепенно увеличивая количество до 2 столовых ложек.
Немного от производителя: пребиотический эффект сенегальской акации стимулирует рост здоровой кишечной флоры для повышения стабильности работы кишечника.
Вкуса не имеет, пьется приятно и легко. Этот вариант мне очень нравится, рекомендую.

От себя еще посоветовала бы яблочную клетчатку от бренда Now Foods. Это тоже порошок, но с ароматом и вкусом сушеных яблок.

❗ Не торопитесь, начинайте с маленьких порций.
Резкое увеличение количества клетчатки в рационе может вызвать усиленное газообразование, вздутие, в редких случаях даже тошноту, рвоту и понос.
❗ Все пищевые волокна активно всасывают воду, поэтому необходимо выпивать 1,5-2 литра воды в сутки, иначе могут быть запоры.
За ночь работы бифидо и лактобактерии из отработанной клетчатки подготовят нам в толстом кишечнике идеальный качественный кал, а утром мы получим идеальный стул. Извините за интимные подробности, но идеальный кал считается колбасовидной формы с мягкой гладкой поверхностью. Проходя через желудочно-кишечный тракт, клетчатка захватывает и выводит из организма разные шлаки и токсины. Вообще идеально проснуться от того, что хочется в туалет по большому! Вспоминайте мамы)), именно так ведут себя здоровые маленькие дети!
- Если будете стараться не забывать ежедневно кормить перед сном своих бифидо- и лактобактерий, то через полгода ваш кишечник будет заселен правильными и нужными микроорганизмами, а пищеварительная и иммунная система заработают заметно лучше!
❗ Если у Вас есть проблемы с ЖКТ, то обязательно сначала проконсультируйтесь со своим лечащим врачом, чтобы он подобрал подходящий именно для Вас вид и количество клетчатки.
Личный 3-х летний опыт.
3 года назад нас с мужем беспокоило повышенное газообразование в наших животах)). Ежедневный стул часто отсутствовал. Боролись с газовой проблемой)), пропивая курсы пробиотиков, но через некоторое время мы возвращались в прежнее состояние.
И тогда было решено на семейном консилиуме)), что с этим пора что-то делать. Пить все время пробиотики нас не устраивало, тем более, что это помогало только на некоторое время.
Итак, к вопросу подошли по-научному)), вникли в корень проблемы, тщательно изучили информацию, что, как и откуда, узнали, как правильно кормить и поддерживать популяцию своих (хороших) бактерий в своем же организме и принялись за дело)).
Ежедневно день за днем мы ели второй ужин не для себя)).
Количество потребляемой клетчатки на ночь увеличивали постепенно в течении 4-х месяцев.
Муж пробовал сразу перескочить на полную порцию, но организм сразу ему отвечал вздутиями.
Уже после трех месяцев мы смогли добиться устойчивого результата, газообразование нас больше не беспокоило. Наладился утренний стул, организм стал работать четко по будильнику, просыпаемся (как здоровые маленькие дети) от того, что надо посетить маленькую комнату)).
Результатом очень довольны, теперь сложно представить, что можно лечь спать, не покормив своих друзей, которые сражаются за наше здоровье.
Через год мы заметили, что многие наши знакомые, с которыми мы контактировали, часто болеют, а нас болезни обходят стороной. Наша иммунная система, однозначно стала работать стабильней.
- Если Вы тоже захотите улучшить свое здоровья, то можете воспользоваться этим проверенным методом.
❗ Только помните, что начинать надо с малых порций, постепенно увеличивая объем.
Также главное в этом деле постоянство, не пропускайте поздние ужины и результат не заставит вас долго ждать!
Желаю Вам и всем Вашим близким крепкого здоровья и долгих лет жизни!
- Благодарю Всех, кто поддерживает развитие этого блога, вводя в корзине при покупке на Айхерб мой реферальный код LLV189 .
- Читать обо мне 👈

Микрофлора кишечника: что может её улучшить или ухудшить?

Мы делим наши тела с нашими кишечными микробами (микрофлорой). Мы не умеем и не можем жить без этой кишечной микрофлоры. На самом деле, даже можно сказать, что многое из того, что мы из себя представляем, зависит от наших бактерий. Они могут сделать нас худыми или толстыми, здоровыми или больными, счастливыми или несчастными. Именно поэтому очень важно содержать нашу микрофлору в хорошо сбалансированном состоянии. В этой статье вы узнаете про факторы, которые влияют на микрофлору кишечника и о способах её улучшения.
Наша кишечная микрофлора чрезвычайно важна. Бактерии, которые мы носим в себе, играют различные роли в нашем теле и влияют на нашу жизнь множеством способов. Поэтому важно держать их в равновесии.
Факторы, влияющие на микрофлору кишечника
Диета
То, что мы едим, оказывает большое влияние на наши кишечные бактерии [И]. Если хорошие (полезные) виды бактерий не получают через еду или добавки соответствующие вещества, то они не смогут развиваться и создавать колонии в кишечнике. Таким образом, ваше питание оказывает наиболее мощный эффект на кишечную микрофлору, гораздо больше, чем специальные пробиотики.
Ваша еда позволяет изменять состав микрофлоры в пределах 30-60%, в то время, как ваши наследственные гены оказывают всего 12% влияние на кишечные бактерии. [И, И]
 Влияние продуктов питания на микрофлору кишечника и на показатели работы органов тела
Влияние продуктов питания на микрофлору кишечника и на показатели работы органов телаЛюди, которые едят много животных жиров или белков, содержат в своем кишечнике больше Бактероидов (Bacteroides), в то время, как те, кто есть больше простых углеводов – показывают многообразие Превотелл (Prevotella). А люди, получающие больше растительной клетчатки, например, вегетарианцы, содержат много Фирмикутов (Firmicutes). [И, И]
Западная диета, содержащая большое количество красного мяса, животных жиров, а также сахара и низкое количество клетчатки, способствует развитию Бактероидов. [И]
Кратковременные изменения в диете довольно быстро, но и реверсивно (обратимо) меняют микрофлору. Однако, длительные изменения в питании могут привести к необратимым изменениям микрофлоры кишечника. [И]
В одном исследовании был проведен эксперимент, когда было изменено питание людей, ранее практикующие Западную диету с большим количеством мясных блюд, на питание с большим количеством растительных продуктов. Новой диеты испытуемые придерживались в течение 5 дней. Их бактериальная микрофлора стала меняться сразу, с первого дня. Тем не менее, восстановление «старой» микрофлоры произошло уже через 2 дня после окончания эксперимента и переход на свое обычное питание. [И, И]
Известно, что длительное соблюдение средиземноморской диеты помогает увеличить количество бактерий, производителей бутирата, имеющего много преимуществ для здоровья. [И]
 Распределение микрофлоры в частях кишечника
Распределение микрофлоры в частях кишечникаПребиотики: растительные волокна и стойкий крахмал
Пребиотики – это в основном неусвояемые растительные волокна (сложные углеводы). Они обладают следующими характеристиками [И]:
- Они устойчивы к кислотности желудка и пищеварительным ферментам
- Они достигают толстого кишечника без повреждения от агрессивной среды
- В толстом кишечнике пребиотики ферментируются присутствующими там кишечными бактериями
- Они способствуют росту и активности «хороших» бактерий
Пребиотики включают олиго – и полисахариды, инулин, резистентный крахмал и пектин. Пребиотики усиливают рост полезных бактерий: Бифидобактерии и Лактобактерии. [И, И, И] Пребиотики увеличивают количество бактерий, продуцирующих бутират. [И]
Пробиотики
Они, как правило, повышают уровень полезных бактерий, таких как Лактобактерии и Бифидобактерии в кишечнике при уменьшении уровня потенциально вредных микроорганизмов. [И]
Пробиотики также увеличивают уровень жирных кислот, таких, как бутират. [И] Они помогают восстановить кишечную микрофлору после курса антибиотиков или болезни. [И]
Продукты питания, улучшающие микрофлору кишечника
- Фрукты, овощи и целые зерна (продукты с волокнами) [И]
- Яблоки [И]
- Гранат [И]
- Черника [И]
- Черная смородина [И]
- Черная малина [И]
- Орехи (миндаль, фисташки, грецкие орехи) [И]
- Йогурт и кефир (не из магазина) [И]
- Кимчи [И]
- Красное вино [И]
- Какао [И]
- Кофе [И]
- Овсянка (не хлопья) [И]
- Рисовые отруби [И]
- Оливковое масло [И]
- Тимьян [И]
- Львиная грива [И]
- Капсаицин (находится в жгучих перцах и более выгоден для людей, питающихся в большей степени мясными продуктами) [И]
- Ретиноевая кислота [И]
Продукты, отрицательно влияющие на микрофлору кишечника
Продукты с комплексным воздействием на микрофлору кишечника
- Длинноцепочечные насыщенные жирные кислоты [И]
 Изменение микрофлоры кишечника с возрастом, а также из-за болезней, ожирения и применения антибиотиков
Изменение микрофлоры кишечника с возрастом, а также из-за болезней, ожирения и применения антибиотиковСтресс
Стресс может нарушить состояние кишечной микрофлоры, а это может, в свою очередь, вызвать различные расстройства и заболевания.
В одном исследовании рассматривались последствия стресса во время беременности (измерялся как самооценка, уровень стресса, повышенные показатели кортизола). Из 56 детей, наблюдаемых в исследовании, те, кто был рожден от матерей, которые находились под воздействием стресса во время беременности, показали нарушение микрофлоры кишечника. Они имели больше вредных бактерий, а также сниженное количество полезных бактерий, таких как молочнокислые бактерии и бифидобактерии. Эти дети в дальнейшем было более склонны к заболеваниям органов пищеварения и к аллергическим реакциям. [И]
Аналогичная ситуация характерна и для животных, где стресс во время беременности серьезно изменял микрофлору кишечника у потомства. Стресс негативно изменил кишечную микрофлору мышей. Они в конечном итоге получили повышенную кишечную проницаемость, и они стали более склонны к травмам кишечника с помощью лекарственных препаратов. [И]
Физическая нагрузка
Физические упражнения способны увеличивать количество «хороших» бактерий и увеличивать разнообразие кишечной микрофлоры. [И]
Исследование показало, что элитные регбисты (40 мужчин) обладали более богатой микрофлорой кишечника по сравнению с тщательно подобранными не-спортсменами (46 мужчин). В частности, у регбистов было большее разнообразие Фирмикутов (в том числе полезных Faecalibacterium prausnitzii). [И]
В другом исследовании сравнивали 40 активных и малоподвижных женщин. Активные женщины имели больше здоровых бактерий (включая F. prausnitzii, Roseburia хоминис, и Akkermansia muciniphila).
При сравнении 39 здоровых людей с различной степенью физической подготовки, те, кто обладал более хорошей физической формой, показывали больше бактерий производящих бутират. [И]
Высокая численность бактерий Превотелл (≥2.5%) было связано с увеличенной длительность тренировок в среднем за неделю у 33 велосипедистов. [И]
Физическая нагрузка также улучшает микрофлору кишечника у животных. [И]
Интересно, что физические упражнения на раннем этапе жизни у крыс, были более эффективны в поддержании полезной микрофлоры, по сравнению с физической нагрузкой в зрелом возрасте. [И]
Важно понимать, что физические упражнения низкой и средней интенсивности гораздо более полезны по сравнению с физической нагрузкой большой интенсивности. [И]
Например, интенсивная физическая подготовка у 73 молодых солдат увеличила количество воспалений в кишечнике и подавила численность полезной микрофлоры. [И]
Сон
Недостаток сна и низкое его качество нарушают кишечную микрофлору.
В одном исследовании, с участием 9 человек, у всех было увеличено соотношение Фирмикуты/Бактероиды после 2-х дней частичного лишения сна. Ограничение длительности сна вызывало сдвиг в составе кишечных бактерий, связанных с нарушением метаболизма. Это может привести к развитию метаболического синдрома и сахарного диабета. [И]
Хронический (длительный) недосып приводил у подопытных мышей обратимые изменения кишечных бактерий (убывали полезные Лактобактерии). [И]
Интересно, что увеличение пребиотиков в диете помогло улучшить микрофлору кишечника и качество сна у крыс. [И]
Посменная работа повышает риск развития ожирения, диабета 2-го типа, и нарушение микрофлоры в кишечнике является одним из основных подозреваемых в развитии этих заболеваний. [И]
Нарушение циркадных ритмов
Оказалось, что нарушение суточных биоритмов (циркадных ритмов) приводит к нарушению и колебаний в численности и активности кишечной микрофлоры (да, кишечные бактерии тоже имеют суточные ритмы). Подобные нарушения приводят к микробному дисбалансу, также известному как дисбактериоз.
Стерильным мышам передавали бактерии из кишечника тех мышей, у которых был нарушен циркадный ритм, в результате стерильные животные показали развитие непереносимости глюкозы и ожирения. [И]
 Изменение содержания бифидобактерий в микрофлоре кишечника с возрастом и риски развития заболеваний
Изменение содержания бифидобактерий в микрофлоре кишечника с возрастом и риски развития заболеванийЛекарства
Антибиотики, ингибиторы протонного насоса, антидепрессанты, статины и другие, часто используемые лекарственные препараты, изменяют нашу микрофлору. Как следствие, у людей, часто применяющих эти лекарственные средства, может произойти серьезные изменения в кишечной микрофлоре, что уменьшит сопротивляемость инфекциям, увеличит воспаления кишечника, или приведет к нарушению метаболизма. [И]
Антибиотики
Хотя антибиотики и помогают нам в лечении или предотвращении инфекции, они могут нанести непреднамеренный ущерб из-за серьезного истощения полезных кишечных бактерий. [И] Антибиотики могут значительно уменьшить количество микрофлоры в кишечнике. [И]
После курса применения одного антибиотика, восстановления микрофлоры кишечника занимает от 3 до 4 месяцев. В некоторых случаях, после длительной терапии антибиотиками, особенно несколькими типами, полного восстановления микрофлоры кишечника добиться уже невозможно. [И]
Например, 7-дневная терапия антибиотиком Клиндамицином, который показывает сильную и широкую активность, произошло снижение разнообразия Бактероидов по 4-м штаммам, по сравнению с теми испытуемыми, кто не принимал этот антибиотик. Разнообразие Бактероидов не было восстановлено до исходного уровня даже спустя 2 года после терапии. [И]
Более того, эти эффекты антибиотикотерапии могут быть переданы и детям по наследству. В одном исследовании с участием 606 младенцев было обнаружено истощение микрофлоры у тех детей, матери которых ранее проходили лечение антибиотиками. [И]
Кроме того, вредные бактерии могут воспользоваться изменения в микрофлоре от антибиотиков, и начать сильно размножаться. [И] Чтобы свести к минимуму риск дисбактериоза кишечника, лучше всего использовать узкий спектр антибиотиков, когда это возможно, [И]
Наконец, в некоторых условиях, когда кишечная микрофлора уже нарушена, антибиотики могут реально помочь. Они могут восстановить баланс кишечника микробный путем уменьшения количества “плохих бактерий”. Например, в 2-х исследованиях с участием 211 пациентов, антибиотик рифампицин помог предотвратить избыточный рост плохих бактерий. [И]
Ингибиторы протонного насоса (ИПН)
Чрезмерное применение ингибиторов протонного насоса ИПН смещает микрофлору кишечника в сторону менее здорового состояния. Это может увеличить риск развития кишечных инфекций. Кроме того, ИПН способны стимулировать рост стрептококков, вредных бактерий, которые могут вызывать язвы. [И]
В исследовании с участием 1.815 людей, у 211 пациентов, практикующих прием ИПН, было более низкое бактериальное разнообразие и 20% бактерий микрофлоры было значительно изменено по сравнению с теми, кто не применял ИПН. [И]
Нестероидные противовоспалительные препараты НПВП
НПВП вызывают повреждение тонкого кишечника и язвы. Повреждение может быть хуже у тех людей, кто показал негативные изменения в микрофлоре кишечника. В контролируемом исследовании с участием 20 добровольцев применяли пробиотики, которые смогли снизить повреждения кишечника от влияния НПВП за счет улучшения состава кишечных бактерий. [И]
Метформин
Препарат метформин, предназначенный для улучшения симптомов диабета 2-го типа, способствует увеличению полезных бактерий: А. muciniphila (производитель бутирата) и Лактобацилл. [И]
В другом исследовании с участием 199 пациентов с диабетом было показано, что метформин смог увеличить количество Эширихий, которые могут быть вредными. [И]
Курение
Курение серьезно меняет микрофлору кишечника. В одном исследовании было показано, что у курящих женщин было более низкое микробное разнообразие в кишечнике по сравнению со здоровыми людьми. Снижение происходило в штаммах бифидобактерий (20 видов). [И]
Когда люди бросают курить, их микрофлора снова изменяется. В основном их микрофлора кишечника становится похожей на людей, которые имеют ожирение. Это может частично объяснить увеличение веса тела, которое происходит после отказа от курения. [И]
У крыс, сигаретный дым уменьшал SCFAs (уксусная кислота, пропионовая кислота и масляная кислота – вырабатывается хорошими бактериями). Дым также снизил уровень полезных бифидобактерий. [И]
Загрязнение окружающей среды
Загрязняющие вещества способны нарушить микрофлору кишечника и метаболические процессы, которые связаны с этой микрофлорой. [И]
Мыши, подвергшиеся воздействием грязного воздуха, показали изменения в составе микрофлоры, в которой сократилось количество бактерий, помогающих в выработке бутирата. Подобные изменения увеличили у мышей риски развития острых и хронических заболеваний кишечника. [И]
Операции на желудке
Мета-анализ 22 исследований в составе 562 пациентов показал, что шунтирование желудка приводит к изменению микрофлоры кишечника. После операции микрофлора напоминала состав бактерий, который наблюдается у худощавых людей. [И]
 Влияние микрофлоры кишечника на развитие сердечно-сосудистых заболеваний (источник: https://www.sciencedirect.com/science/article/pii/S0966842X13000218)
Влияние микрофлоры кишечника на развитие сердечно-сосудистых заболеваний (источник: https://www.sciencedirect.com/science/article/pii/S0966842X13000218)Однако, также возможные побочные эффекты после шунтирования. Исследование 51 пациентов показало, что шунтирование желудка увеличило TMAO в 2 раза. [И] Известно, что TMAO – это продукт жизнедеятельности бактерий и способен увеличивать риски развитии сердечно-сосудистых заболеваний, особенно атеросклероза. Концентрация ТМАО в крови повышается, если в питании присутствуют аминокислоты карнитин и лецитин. Большое количество карнитина содержится в красном мясе, а лецитин – в сое и яйцах.
Трансплантация фекальной микрофлоры
 Трансплантация фекальной микрофлоры
Трансплантация фекальной микрофлорыТрансплантация (внесение) фекальной микрофлоры – относительно новая процедура. С её помощью возможна пересадка кишечных бактерий от здорового человека в кишечник больного. Цель состоит в том, чтобы полностью восстановить здоровую микрофлору.
Пока существует малое количество исследований, но результаты многообещающие.
Эта процедура успешно работает у 15 пациентов из 16 (94% эффективности) по инфекции Clostridium. [И]
Поданным мета-анализа из 9 исследований у 22% пациентов с язвенным колитом и у 60% пациентов с болезнью Крона после операции прошли симптомы их заболеваний. [И]
Место жительства
Люди в разных уголках мира имеют разный состав кишечной микрофлоры. [И] Однако большинство этих различий связаны с их рационом питания. Например, бактерии вида Превотелл доминируют у жителей Венесуэлы, Перу, Индии, Тибета, Индонезии, Таиланда и Ю.Кореи. [И]
Бактероиды доминируют в микрофлоре жителей США, Дании, Китая, Испании, Франции и Ямайки. [И]
Жители России показывают большее количество Eubacterium dominates (Эубактерии) – грамположительных анаэробных бактерий. [И] Хотя эти бактерии являются нормальной микрофлорой наших тонкого и толстого кишечника, они способны стимулировать развитие гнойных процессов в плевре и легких, инфекционного эндокардита, артрита, инфекций мочеполовой системы, вагиноза, сепсиса, послеоперационных осложнений.
Японцы показывают большее присутствие бифидобактерий и клостридий. У них также есть кишечные бактерии, которые могут расщеплять углеводы из водорослей, что нет у других людей. [И]
Люди в Буркина-Фасо практикуют диету с высоким содержанием клетчатки, что привело к 4-х кратному увеличению содержания бутирата и пропионата в кишечнике по сравнению с европейцами. [И] Кочевые племена хадза из Танзании показывают меньше факторов воспаления в кишечной микрофлоре, чем итальянцы. [И]
Самое большое разнообразие бактерий в кишечнике было зафиксировано у индейцев США, которые жили в резервациях и не контактировали с обычными жителями США. [И]
Городская и сельская среда
Люди, живущие в сельской местности, как правило, имеют более богатую и более здоровую микрофлору. Это, в основном, связано с питанием простыми продуктами, доступными в сельской местности. [И] Например, дети из сельских районов Таиланда имеют больше молочнокислых бактерий, чем дети из городов Сингапура. [И]
 Влияние способа рождения и вскармливания новорожденного на его микрофлору кишечника
Влияние способа рождения и вскармливания новорожденного на его микрофлору кишечникаРождение и грудное вскармливание
Исследование 24 новорожденных, показало, что у детей, родившихся путем кесарева сечения, микрофлора кишечника была менее разнообразна. Такие дети имели более низкие уровни Бактероидов по сравнению с детьми, родившихся обычным путем. [И]
Микрофлора обычных детей напоминала микрофлору их матерей в 72% случаев. Но при кесарево сечении подобное сходство уменьшалось до 41%. [И]
Другое исследование с участием 60 детей показало, что различия в микрофлоре между обычно родившимися детьми и родившимися с помощью кесарево сечения сохраняется до 7 лет. [И]
Наконец, в исследовании с участием 606 младенцев было показано, что дети, находившиеся на искусственном вскармливании, демонстрировали меньшее количество бифидобактерий, по сравнению с детьми на грудном вскармливании. [И]
Старшие братья или сестры
Люди, имеющие старших братьев и сестер, демонстрируют более высокое разнообразие кишечной микрофлоры в раннем детстве (исследование с участием 114 детей). [И]
Инфекции
Инфекции меняют микрофлору кишечника. Это касается и бактериальных инфекций, и вирусных инфекций, например, таких как грипп, ВИЧ или гельминтозы [И] Эти инфекции могут вызвать длительные изменения в составе бактерий кишечника, которые длительно сохраняются, уже после окончания инфекционного заболевания. [И]
Подобные изменения способны перерасти в дисбактериоз кишечника, что может привести к другим заболеваниям, например, к ишемической болезни сердца (ИБС) или к сопротивлению инсулину (метаболическому нарушению). К примеру, у инфицированных мышей бактериями H.pylori (вызывающими язву и рак желудка) часто развивается резистентность к инсулину, что приводит к метаболическому синдрому и диабету. [И]
Женский или мужской пол
Состав нашей микрофлоры кишечника – это смесь, опирающаяся на разность полов. [И] Гендерные различия в составе кишечной микрофлоры появляются в период полового созревания. [И]
При исследовании мышей было обнаружено, что после рождения только у мужских особей происходит изменение микрофлоры, а женские особи свою микрофлору не меняют. Если кастрировать самца во время полового созревания, то разницы в составе микрофлоры не возникает. Это показывает роль гормона тестостерона в организации состава микрофлоры кишечника. [И]
Интересно, что если самки в период полового созревания получали кишечные бактерии от взрослых самцов, то у них разовьется мужская микрофлора. И, в конечном итоге, они покажут повышенный уровень тестостерона. [И]
В тоже время, у животных кишечные сообщества бактерий показывают высокую изменчивость только у самок. Это говорит о возможном вкладе пульсации эстрогена (менструальные циклы) в развитие изменчивости микрофлоры у женщин. [И]
Информация на этом сайте не была оценена какой либо медицинской организацией. Мы не стремимся диагностировать и лечить любые болезни. Информация на сайте предоставляется только в образовательных целях. Вы должны проконсультироваться с врачом, прежде чем действовать исходя из полученной информации из этого сайта, особенно, если вы беременны, кормящая мать, принимаете лекарства, или имеете любое заболевание.
Оцените эту статью
Среднее 5 Всего голосов (3)Бифидобактерии для кишечника и их полезные свойства

Бифидобактерии – основные представители полезной микрофлоры кишечника. Маленькие вогнутые палочки незаметны для человека, но выполняют огромное количество функций.
Они отвечают за самочувствие, иммунитет, участвуют в расщеплении пищи и кроветворении.Это самая важная часть микрофлоры кишечника, без которой человек не может нормально существовать.
Что такое бифидобактерии
Бифидобактерии (bifidobacterium)– род грамположительных анаэробных бактерий. Они живут и размножаются в кишечнике человека вместе с другими видами микроорганизмов без участия кислорода. Если человек полностью здоров, то они занимают лидирующие позиции, количество достигает 90%. Всем остальным полым бактериям остается лишь 10%.
Понижено содержание бифидобактерий провоцирует дисбиоз (дисбактериоз). Он проявляется нарушением работы ЖКТ, сложно поддается медикаментозному лечению. Необходимо заселять кишечник полезными микроорганизмами. Ниже описаны способы, как это правильно сделать.
Полезные свойства бифидобактерий
Род бифидобактерий насчитывает свыше 30 видов. Они живут не только у человека, но и в кишечнике животных. Однако отличаются, ни один вид не встречается там и там.
Зачем нужны живые бифидобактерии человеку:
- Они препятствуют попаданию в организм патогенных микроорганизмов. Их продукты жизнедеятельности играют роль антибактериальных агентов, не дают размножаться и расти болезнеторным бактериям.
- Вторая важная функция, которую выполняют бактерии (бифидобактерии) – это синтез витаминов. Они вырабатывают витамины группы B, а также витамин K. Он необходим для нормальной свертываемости крови. При недостатке появляются сложные заболевания
- Пищеварительная функция. Полезные бифидобактерии расщепляют продукты на ферменты.
- Улучшают перистальтику, нормализуют работу кишечника, решают проблемы со стулом.
- Бифидо и лактобактерии вырабатывают органические кислоты. Именно они подавляют процессы брожения и гниения в кишечнике, обеспечивают его правильную работу.
Интересный факт. Каловые массы любого человека на 50-70% состоят из погибших бактерий. Процесс роста, размножения и смерти не прекращается. Бактерии появляются в младенце сразу после рождения с первой порцией материнского молока, постепенно заселяют весь кишечник.
Симптомы нарушения баланса

Главным симптомом дисбаланса бактерий в кишечнике является снижение иммунитета. Защитные силы организма падают, он не может бороться с инфекциями, человек начинает чаще болеть, молниеносно схватывает вирусы, они стремительно развиваются, самочувствие ухудшается.
Следствие (оно же симптомы) нарушения дисбаланса:
- анемия;
- хрупкость костей, зубов;
- нарушения стула;
- боль, вздутие в кишечнике;
- кислая отрыжка.
Все это сопровождается плохим самочувствием, быстрой утомляемостью, сонливостью, бледным цветом кожи. Может присутствовать раздражительность.
Продукты с бифидобактериями
При заболеваниях ЖКТ и нарушении пищеварения детям и взрослым назначают употребление специальных лечебных продуктов. Они должны отвечать следующим требованиям: содержать клетки живых бактерий, кальций, белок, при этом не слишком высокую кислотность.
Какие продукты рекомендуется употреблять:
- Кефир, йогурты. Желательно выбирать кисломолочные напитки с пометкой «Био». Они должны иметь небольшой срок годности. Стоит обходить стороной продукты с консервантами, химическими наполнителями.
- Творог. Правила покупки такие же: натуральный и свежий продукт с минимальным сроком годности. Жирность значения не имеет, как и консистенция. Бактерии прекрасно живут в мягком и зернистом твороге.
- Ацидофильные напитки. Они похожи на кефир, но специально обогащены ацидофильными палочками. Обычно в продаже встречается простокваша, молоко. Они также отличаются маленьким сроком годности. В простоквашу дополнительно вводятся молочные стрептококки.
- Соевые обогащенные продукты. Соевое молоко, мисо (паста), натто (бобы) также ферментируют путем добавления живых бактерий. Чрезвычайно полезные продукты, богатые не только микроорганизмами, но и протеинами.
В аптеке можно приобрести специальные закваски, они содержат живые бифидобактерии и лактобактерии. С ними легко делать полезные домашние йогурты, кефир.
Кстати, квашеная капуста также содержит лактобактерии. Именно они повышают концентрацию витаминов и других полезных элементов в заготовке. Но использовать столь кислый продукт в повседневном меню при дисбиозе не рекомендуется, существует вероятность навредить организму.
Подборка пищевых добавок для улучшения микрофлоры, специально для женщин:
Probulin, Women’s Health, пробиотик. Разработан специально для женского здоровья, в котором кроме бифидобактерий содержится в большом количестве лактобактерии, важные для микрофлоры.

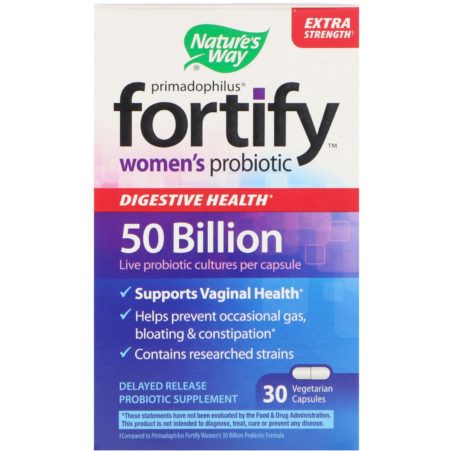
Nature’s Way, Primadophilus, Fortify, пробиотик для женщин. Для баланса вагинальной микрофлоры важно сочетание полезных бифидобактерий и лактобактерий в соотношении 20% к 30% соответственно. Именно в таком соотношении по количеству бактерий разработаны растительные капсулы. Ежедневный прием Primadophilus Fortify помогает улучшить женскую микрофлору, предотвратить запоры и улучшить иммунитет.
Natrol, Ацидофильный пробиотик в биогранулах. Капсулы препарата уникальным образом защищены тройной оболочкой, гарантирующей сохранение эффективности пробиотиков. В капсуле содержится 2 миллиарда живых культур, которые помогают восстановить баланс пищеварительной системы и укрепляют естественный иммунитет.

MegaFood, Пищевая добавка с пробиотиками. Препарат полезен для женского здоровья, так как содержит в большом количестве бактерии, способствующие восстановлению специфичной микрофлоры. Препарат полностью растительный и походит для вегетарианецев.

Питание для восстановления баланса

Мало просто пить бифидобактерии для кишечника или употреблять продукты с ними в составе. Важно убрать все негативные факторы, которые вызвали дисбаланс. Зачастую это последствие приема антибиотиков или затяжной болезни, иногда следствие отравления, длительной диареи. Бывает, что причина в непереносимости каких-то продуктов. В любом случае во время восстановления кишечника нужно придерживаться диеты.
От каких продуктов следует отказаться:
- перец, горчица, чеснок, все остальные острые соусы и приправы;
- копчености, консервы, полуфабрикаты;
- алкоголь;
- сырые овощи;
- фрукты с высокой кислотностью;
- дрожжевая и сладкая выпечка, кремовые десерты;
- пшено, неочищенный рис;
- черный чай, кофе.
Рацион диетический из каш и вареных, тушеных овощей. Можно употреблять любое мясо, птицу, рыбу, яйца, белый рис и другие крупы, макаронные изделия. Из напитков отдавать предпочтение компотам и киселя, отвару шиповника и трав. Обязательно употребляются свежие кисломолочные продукты с живыми бактериями.
Какие бифидобактерии лучше

Эубиотики (пробиотики) – группа препаратов с живыми бифидобактериями. Применяют для устранения дисбиоза. Это удобно, так как не всегда есть возможность самостоятельно готовить закваски, а качество покупной молочной продукции иногда под большим вопросом.
Существует такое понятие, как классификация бифидобактерий. Его относят к препаратам с живыми бактериями, различают по принадлежности микроорганизмов к какому-то виду и времени синтезирования. При назначении лечения врачи ориентируются по поколению, к которому относятся препараты.
В препаратах первого поколения содержится только один вид микроорганизмов. Назначают для коррекции микрофлоры, повышения сопротивляемости к патогенным микроорганизмам.
Список препаратов первого поколения:
- бифидобактерии Бифидум;
- Лактобактерин;
- Колибактерин.
Лекарства второго поколения назначаются при дисбактериозе неинфекционного происхождения. В одном препарате содержатся простейшие грибы и споры бацилл.
Препараты второго поколения:
- Бактисубтил;
- Энтерол;
- Споробактерин.
К третьему поколению относятся комбинированные препараты из нескольких видов живых бактерий. На сегодняшний день они считаются самыми эффективными в лечении дисбаланса любого происхождения. Кишечник быстро заселяется бактериями, они активно растут и размножаются.
Препараты третьего поколения:
- Линекс;
- Аципол;
- Ацилакт;
- Бифиформ.
Положительным побочным эффектом лечебной диеты и употребления препаратов с полезными бактериями может являться снижение веса. Часто наблюдается улучшение состояния кожи, снижается артериальное давление, улучшается состав крови. Негативные побочные эффекты не наблюдаются.
Избыточный бактериальный рост в кишечнике: патогенетические особенности и лечебные подходы | Шульпекова Ю.О.
ММА имени И.М. Сеченова
В желудочно–кишечном тракте человека обитает множество бактерий, которые, по сути, являются симбионтами своего «хозяина». Как это ни парадоксально звучит, организм «хозяина» так же нуждается в микробных обитателях, как и они в его поддержке.
Основная часть микроорганизмов поступает в просвет желудочно–кишечного тракта из ротоглотки и с пищей.
В составе нормальной микрофлоры желудочно–кишечного тракта выделено более 400 видов непатогенных аэробных и факультативно анаэробных бактерий.
В кишечный биоценоз входит также небольшое количество условно патогенных организмов, образующих так называемую «остаточную популяцию»: стафилококки, грибы, протей, гемолитические штаммы (E.coli).
Состав микрофлоры неодинаков на всем протяжении желудочно–кишечного тракта. В верхнем и среднем отделах тонкой кишки популяция микроорганизмов сравнительно небольшая (в начале тощей кишки их содержание не более 100 микроорганизмов на 1 мл содержимого) и включает преимущественно грамположительные факультативные аэробы, небольшое количество анаэробов, дрожжей и грибов.
По мере приближения к илеоцекальному клапану состав микролоры начинает все более походить на популяцию толстой кишки. В дистальном отделе подвздошной кишки содержание микробов составляет 105–108/г кишечного содержимого.
Наибольшее содержание микроорганизмов наблюдается в толстой кишке. Здесь их концентрация достигает 1010–1011 и более на 1 г содержимого.
В толстой кишке обитает основная масса анаэробных микроорганизмов. «Главную популяцию» (около 70%) составляют анаэробы – бифидобактерии и бактероиды. В качестве «сопутствующей популяции» выступают лактобациллы, кишечная палочка, энтерококки.
Бактерии, населяющие просвет желудочно–кишечного тракта, выполняют ряд функций, имеющих весьма важное значение для организма «хозяина».
Микробная популяция играет важнейшую роль во внутрипросветном пищеварении, в частности, участвует в переваривании пищевых волокон (целлюлозы), ферментативном расщеплении белков, высокомолекулярных углеводов, жиров и в процессе метаболизма вырабатывает ряд полезных для организма веществ.
Главный представитель анаэробной кишечной микрофлоры – бифидобактерии – синтезируют аминокислоты, белки, витамины В1, В2, В6, В12, викасол, никотиновую и фолиевую кислоты. Выдвинуто предположение, что некоторые вещества, вырабатываемые бифидобактериями, обладают антиоксидантными свойствами и способствуют снижению риска заболеваемости раком толстой кишки.
Среди аэробных микроорганизмов важнейшая роль в метаболических процессах принадлежит кишечной палочке, обладающей большим спектром функциональных свойств. E.coli вырабатывает несколько витаминов (тиамин, рибофлавин, пиридоксин, витамины В12, К, никотиновую, фолиевую, пантотеновую кислоты), участвует в обмене холестерина, билирубина, холина, желчных и жирных кислот, и, опосредованно влияет на всасывание железа и кальция.
Образующиеся под влиянием микрофоры продукты метаболизма белка (индол, фенол, скатол) оказывают регулирующее воздействие на перистальтическую активность кишечника.
В последнее время интенсивно изучается роль кишечной микрофлоры в формировании иммунологической реактивности и иммунологической толерантности организма.
Представители нормальной кишечной микрофлоры вырабатывают вещества с антибактериальной активностью (такие как бактериокины и короткоцепочечные жирные кислоты, лактоферрин, лизоцим), которые предотвращают внедрение патогенных микроорганизмов и подавляют избыточное размножение условно–патогенной флоры. Кишечные палочки, энтерококки, бифидобактерии и лактобациллы обладают наиболее выраженными антагонистическими свойствами в отношении патогенных штаммов.
Продуктами метаболизма молочнокислых бактерий (бифидобактерий, лактобацилл) и бактероидов являются молочная, уксусная, янтарная, муравьиная кислоты. Это обеспечивает поддержание показателя рН внутрикишечного содержимого на уровне 4,0–3,8, благодаря чему тормозится рост и размножение патогенных и гнилостных микроорганизмов в ЖКТ.
Ограниченные первоначально представления о «местной» защитной роли кишечных микроорганизмов существенно расширились за последние годы. Микробиологами и иммунологами подчеркивается важность непрерывного «общения» оганизма «хозяина» со своими симбионтами. Путем контакта с микробной популяцией через слизистую оболочку и постоянного проникновения небольшого количества бактерий, их антигенов и продуктов метаболизма в кровоток поддерживается необходимая напряженность иммунитета, в том числе, вероятно, поддерживается «тонус» противоопухолевой защиты.
Микрофлора желудочно–кишечного тракта активно участвует в химических превращениях многих веществ эндогенного и экзогенного происхождения, в частности, лекарств. В процессе кишечно–печеночной циркуляции вещества, поступающие из просвета кишечника в печень, подвергаются конъюгации с глюкуронатом, сульфатом и другими молекулярными остатками, и многие из них затем вновь выделяются с желчью. В просвете кишечника под действием ферментов кишечной микрофлоры они подвергаются деконъюгации и другим изменениям, после чего вновь всасываются и возвращаются в печень по воротной вене.
Механизмы поддержания нормального «микробного равновесия» в просвете желудочно–кишечного тракта и сдерживания микробного роста включают защитные факторы слизистой оболочки (бактерицидные свойства соляной кислоты желудка, выработка слизи и антител, главным образом, принадлежащих к классам иммуноглобулинов А и М), а также нормальную перистальтическую активность кишечника, в процессе которой часть бактерий регулярно удаляется во внешнюю среду. Целостность щеточной каёмки энтероцитов также выступает как важное звено защиты, поскольку выполняет роль «бактериального фильтра», препятствующего контакту бактерий с клетками слизистой оболочки.
Количественный и качественный состав кишечной микрофлоры может изменяться под воздействием различных факторов эндогенного или экзогенного происхождения. Однако это изменение следует рассматривать как вторичное по отношению к первопричинному фактору.
Избыточный бактериальный рост в кишечнике (в англоязычной литературе – bacterial overgrowth) – обусловлен нарушением качественного и количественного состава микробного биоценоза кишечника, размножением условно–патогенных бактерий в количестве, не свойственном здоровому человеку. Нельзя забывать, что избыточный бактериальный рост в кишечнике и связанные с ним клинические проявления представляет собой не самостоятельную нозологическую форму, а синдром.
Устаревший термин «дисбактериоз» использовать не совсем корректно, поскольку это название не в полной мере отражает сущность развивающихся нарушений.
С точки зрения микробиологии, избыточный бактериальный рост проявляется значительным уменьшением количества анаэробных представителей (особенно бифидобактерий), увеличением общего количества функционально неполноценных кишечных палочек («лактозо»–, «маннит»–, «индолоотрицательных»), содержанием гемолитических форм E.coli, созданием условий для размножения кандид.
Фоном для развития синдрома избыточного бактериального роста служат различные состояния, сопровождающиеся нарушением переваривания пищи, пассажа внутрипросветного содержимого; изменением иммунологической реактивности организма, ятрогенные воздействия на микрофлору кишечника.
При различных состояниях, сопровождающихся нарушением переваривания и всасывания пищи (врожденный дефицит ферментов, панкреатит, глютеновая энтеропатия, энтериты), невсосавшиеся питательные вещества служат питательной средой для избыточного размножения бактерий.
Нарушение пассажа внутрипросветного содержимого наблюдается при формировании межкишечных свищей, оперативных вмешательствах с формированием «слепых петель» кишечника, развитии дивертикулов, нарушении двигательной активности кишечника (запоры или поносы), кишечной непроходимости (обструктивной или паралитической). В этих условиях также создаются благоприятные условия для нарушения «бактериального равновесия».
При анацидных состояниях и иммунодефицитах утрачивается регулирующее влияние со стороны организма на поддержание состава кишечной микрофлоры.
Применение антибиотиков, кортикостероидов, цитостатиков, особенно у ослабленных и пожилых пациентов, сопровождаются вмешательством во взаимоотношения микрофлоры и макроорганизма.
Пожалуй, в качестве единственной самостоятельной нозологической формы избыточного бактериального роста в кишечнике выступает псевдомембранозный колит, который обусловлен избыточным размножением Clostridium difficile – облигатно–анаэробной грамположительной спорообразующей бактерии, обладающей природной устойчивостью к большинству широко применяемых антибиотиков. Популяция C.difficile в составе нормальной микрофлоры кишечника составляет примерно 0,01–0,001%; она существенно возрастает (до 15–40%) при приеме антибиотиков, угнетающих рост штаммов кишечной флоры, которые в норме подавляют жизнедеятельность C.difficile (в первую очередь, клиндамицина, ампициллина, цефалоспоринов).
Синдром избыточного бактериального роста характеризуется различными клиническими проявлениями, «наслаивающимися» на проявления основного заболевания.
Избыточное размножение бактерий в тонкой кишке является дополнительным фактором, поддерживающим воспаление слизистой оболочки, снижающим продукцию ферментов (в наибольшей степени – лактазы) и усугубляющим нарушение переваривания и всасывания. Эти изменения обусловливают развитие таких симптомов, как коликообразные боли в околопупочной области, метеоризм, диарея, похудание.
При преимущественном вовлечении в процесс толстой кишки пациенты предъявляют жалобы на неоформленный стул, метеоризм, ноющие боли в животе.
Выраженные нарушения равновесия в составе кишечной микрофлоры могут сопровождаться признаками гиповитаминоза В12, В1, В2, В3 (РР). У пациента выявляются трещины в углах рта, глоссит, хейлит, поражения кожи (дерматит, нейродермит), железо– и В12–дефицитная анемия. Поскольку микрофлора кишечника служит важным источником викасола, могут наблюдаться нарушения свертывания крови. В ряде случаев в результате нарушения обмена желчных кислот развиваются симптомы гипокальциемии (онемение губ, пальцев, остеопороз). Ряд авторов связывает нарушения обмена холестерина с нарушением «микробного баланса» желудочно–кишечного тракта.
Диагностика синдрома избыточного бактериального роста подразумевает анализ картины основного заболевания, с выявлением возможной причины нарушения микробного биоценоза кишечника. Проводится дополнительное обследование, которое может включать эндоскопическое, рентгенологическое исследование кишечника для выявления нарушений анатомического строения, оценки перистальтики желудочно–кишечного тракта; биопсию тонкой кишки – для установления диагноза энтерита, энтеропатии, диагностики ферментопатий (к сожалению, возможности проведения этого исследования в нашей стране ограничены) и др. Мало доступными на сегодняшний день, но точными методами диагностики избыточного бактериального роста являются аспирация содержимого тонкой кишки с немедленным посевом аспирата на питательную среду, а также неинвазивный дыхательный водородный тест с лактулозой. Посев кала, ранее использовавшийся в нашей стране как метод оценки микробного биоценоза кишечника, признан неинформативным, поскольку даже при максимальном приближении к правилам проведения микробиологических исследований может дать представление лишь о микробном составе дистального отдела толстой кишки.
Перед тем как непосредственно приступить к лечению синдрома избыточного бактериального роста, необходимо определить причину развития нарушений микробного биоценоза и, по возможности, устранить влияние данного фактора. Например, назначить пациенту противовоспалительную, заместительную ферментную терапию, использовать возможности по нормализации перистальтической активности кишечника.
Изменение характера питания позволяет воздействовать на микрофлору физиологическим путем. Однако диетические предписания необходимо давать с учетом основного заболевания. В любом случае, при избыточном бактериальном росте в кишечнике показано ограничение потребления легкоусвояемых углеводов и исключение потребления молока (особенно пресного). При отсутствии противопоказаний целесообразно потребление овощей, фруктов и ягод, обладающих бактерицидным действием (редька, редис, лук, чеснок, хрен, морковь, малина, клубника, земляника, черника, абрикосы, яблоки, черноплодная рябина, сок граната, гвоздика, корица, лавровый лист).
Устаревший подход «санировать – и вновь заселить кишечник» не соответствует современным представлениям о патогенезе избыточного бактериального роста.
Однако при тяжелых формах избыточного бактериального роста в кишечнике показана антибактериальная терапия (назначение метронидазола по 400 мг 3 раза в день в течение недели; при неэффективности метронидазола к лечению целесообразно добавить тетрациклин по 250 мг 4 раза в день в течение 2 недель). Антибиотики резерва – ципрофлоксацин (по 500 мг 2 раза в день) и ванкомицин (по 125 мг 4 раза в день). Лечение псевдомембранозного колита проводится по определенным схемам и не рассматривается в данной статье вследствие обособленности этого заболевания.
В ряде случаев для подавления условно-патогенных микроорганизмов используются бактериофаги (стафилококковый и коли–протейный) по 50 мл 2 раза в день за час до еды в течение 3–4 дней, проводится 2–3 курса с 3–дневным перерывом.
Не менее важным и, зачастую, основным направлением лечения является воссоздание условий, благоприятных для восстановления нормальной микрофлоры. Лекарственные препараты, обладающие подобными свойствами, носят название пробиотиков.
Некоторое время назад в качестве пробиотиков особенно широко использовались биологические препараты для перорального приема, содержащие в своем составе бифидобактерии, лактобациллы, кишечные палочки с полезными сойствами. Необходимо учитывать, что микробы, вводимые в составе лекарственных препаратов, сами по себе надолго не приживаются в кишечнике и элиминируются спустя 2–3 недели. Основой лечебного действия подобных препаратов является их способность временно поддерживать ферментативную активность и защитные свойства (колициногенность) собственной микрофлоры кишечника. Ниже охарактеризованы некоторые из наиболее известных препаратов.
«Колибактерин» содержит взвесь живых бактерий штамма E.coli M–17, обладающего антагонизмом по отношению к условно–патогенной и патогенной микрофлоре. Назначают по 6–10 доз в 1–2 приема за 40 мин до еды в течение 3–4 недель.
«Бифидумбактерин» содержит штамм бифидобактерий, устойчивых к антибиотикам. Назначают по 5–10 доз в сутки в 1–2 приема в течение 2–3 недель. «Бифидумбактерин» наиболее благоприятно действует при наличии у пациента запоров.
«Бификол» – сочетание совместно выращенных культур E.coli M–17 и бифидумбактерий. В сутки назначают 6–10 доз.
«Лактобактерин» приготовлен из молочнокислых бактерий. Микробы, входящие в состав этого препарата характеризуются высокой устойчивостью к антибиотикам. Лактобактерии эффетивно угнетают рост протея, гемолитических штаммов стафилококка и поддерживают рост популяции E.coli. Применяют по 3–6 доз в сутки. Лечебной и профилактической активностью обладают также молочные продукты, содержащие культуру молочнокислых бактерий, аналогичную входящей в состав «Лактобактерина» – ацидофильный дрожжевой творог и ацидофильное молоко, а также биомасса ацидофильных лактобактерий, носящая название «Наринэ».
В настоящее время широко применяется препарат «Энтерол», содержащий в составе лиофилизированные лечебные дрожжи Saccharomyces boulardii, обладающие природной устойчивостью к антибиотикам. S. boulardii не колонизируют пищеварительный тракт и элиминируются с калом в течение нескольких дней после завершения курса терапии. Они вырабатывают белки, препятствующие связыванию патогенных микроорганизмов и их токсинов со слизистой оболочкой кишечника; стимулируют защитные свойства слизистой оболочки.
Благоприятные условия для размножения бифидобактерий создает дисахарид лактулоза, обладающий также слабительными и аммонийсвязывающими свойствами. Он служит питательной средой для размножения молочнокислых бактерий и источником выработки ими молочной кислоты, снижающей рН кишечного содержимого. К существенным недостаткам лактулозы относятся нередко развивающиеся вздутие живота и диарея с потерей электролитов (поэтому назначение лактулозы предпочтительно пациентам, страдающим запором). Лактулоза противопоказана при галактоземии. Доза сиропа лактулозы для взрослых варьирует от 15 до 45 мл в сутки (в 2–3 приема).
Существует и другой, совершенно оригинальный, подход к нормализации среды в просвете кишечника, что способствует восстановлению нормальной популяции его «обитателей». Данное направление фармакологической коррекции избыточного бактериального роста представлено препаратом «Хилак–форте».
Препарат «Хилак–форте» представляет собой стерильный концентрат биологически активных веществ, вырабатываемых нормальной микрофлорой кишечника (как грамположительной, так и грамотрицательной). Среди них – молочная кислота и короткоцепочечные летучие жирные кислоты (обладающие антибактериальными свойствами в отношении условно–патогенной и патогенной флоры), молочно–солевой буфер, лактоза, аминокислоты. Всего в одной капле концентрата содержатся продукты биосинтеза 100 миллиардов кишечных бактерий.
«Хилак–форте» позволяет создать благоприятные условия для размножения молочно–кислых бактерий (за счет снижения рН, восстановления водно–электролитного баланса в просвете кишечника и подавления конкурентной флоры). Интересно, что действие препарата не ограничивается влиянием на бактериальный состав, отмечено, что «Хилак–форте» также стимулирует регенерацию эпителия слизистой оболочки кишечника.
«Хилак–форте» показан при самых разнообразных состояниях, сопровождающихся нарушением «микробного баланса»: нарушениях мальдигестии и мальабсорбции различного происхождения, нарушении перистальтической активности кишечника, в периоде выздоровления после острых инфекционных энетроколитов и т.д. Назначение «Хилак–форте» целесообразно во время лечения антибиотиками и некоторое время после их отмены для профилактики нарушений в составе кишечной микрофлоры.
«Хилак–форте» характеризуется высокой эффективностью и хорошей переносимостью. Противопоказаний к назначению препарата и побочных действий не выявлено. его можно назначать не только взрослым, но и детям грудного возраста.
«Хилак–форте» принимают внутрь до или во время еды, разбавив небольшим количеством жидкости (не щелочной реакции!).
Начальная доза для взрослых составляет по 40–60 капель 3 раза в день; для детей – по 20–40 капель 3 раза в день; для детей грудного возраста – по 15–30 капель 3 раза в день. По мере клинического улучшения доза может быть уменьшена наполовину.
«Хилак–форте» нельзя принимать в одно время суток с антацидными препаратами и адсорбентами, поскольку антациды нейтрализуют, а адсорбенты – снижают биодоступность кислот, входящих в состав препарата.
Диагностируя у пациента синдром избыточного бактериального роста, необходимо понимать главное в коррекции этого состояния – не агрессивно вмешиваться в микробный биценоз, а «протянуть руку помощи» микробам, обеспечивающим наше здоровье и благополучие.
Литература:
1. Вудли М., Уэлан А., ред. Терапевтический справочник Вашингтонского университета. Пер. с англ. – М.: Практика, 1995г.
2. Гребенев А.Л., Мягкова Л.П. Болезни кишечника. – М.: Медицина, 1994 г.
3. Денисов И.Н., Кулаков В.И., Хаитов Р.М., гл. ред. Клинические рекомендации для практикующих врачей, основанные на доказательной медицине. – М.: ГЭОТАР–МЕД, 2001г.
4. Ивашкин В.Т., Комаров Ф.И., Рапопорт С.И., ред. Краткое руководство по гастроэнтерологии. – М.: Издательский дом «М–Вести», 2001 г.
5. Котельников Г.П., Яковлев О.Г., ред. Практическая гериатрия: Руководство для врачей. – Самара: Самарский Дом печати, 1995г.
6. Fauci A.S., Braunwald E., Isselbacher K.J. et al., ed. Harrison’s Principles of Internal Medicine. 14th edition – Copyright (c) 1998 by The McGraw–Hill Companies, Inc., USA.
7. Herfindal Е.Т., Gourley D.R., ed. Textbook for therapeutics: drug and disease managment – 6th ed. – Copyright (c) 1996 Williams & Wilkins, Baltimore, USA.