Пеленочный дерматит у детей: фото, лечение
После выхода из роддома родители остаются один на один с ребенком. Укачивания, смена подгузников, кормление и другие ежедневные хлопоты дарят то самое счастливое осознание наступившего родительства. Однако только столкнувшись с такой малейшей проблемой, как пеленочный дерматит, мама и папа осознают всю степень свалившейся на них ответственности. Поэтому нужно разобраться, что это такое.
Чем отличается дерматит от опрелости?
Пеленочный дерматит – это воспаление кожного покрова младенца, причиной возникновения которого являются внешние раздражающие факторы. Поскольку в первые месяцы жизни наиболее тесный контакт с кожей новорожденного имеют пеленки (а сейчас уже подгузники), отсюда и появилось название данного явления.
Среди родителей данный медицинский термин известен под названием «опрелость». Поэтому эти два понятия равнозначны. В том, что это одно и то же, можно убедиться, просмотрев фото пеленочного дерматита, представленное ниже.
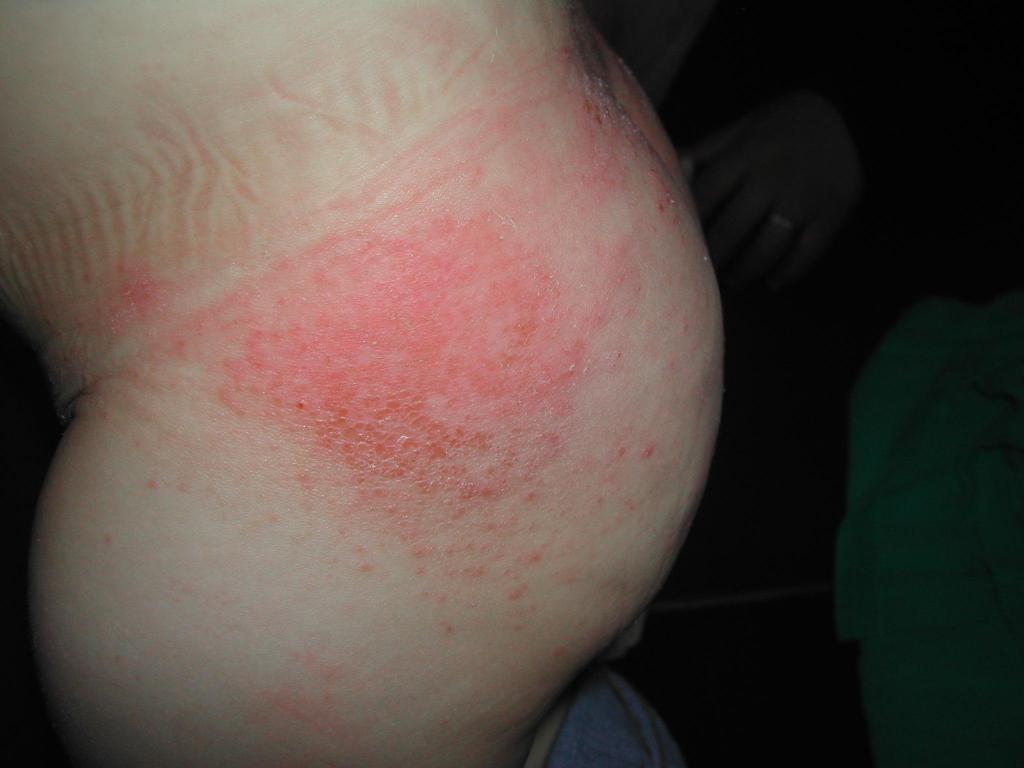
Причины возникновения дерматита у детей
Наиболее часто опрелости локализованы в самых пикантных местах – в области промежности, ягодиц и подмышек. Это обусловлено рядом причин, которые объясняют природу возникновения пеленочного дерматита.
Причины:
- Воздействие на кожу механических раздражителей (ткани или подгузников).
- Негативные химические реакции на соприкосновение с аммиаком, солями мочи, ферментами стула.
- Потливость, возникающая вследствие повышенной температуры окружающей среды.
- Заражение кишечной палочкой или другими опасными микроорганизмами.
Чаще всего причина возникновения пеленочного дерматита у новорожденного банальна – не соблюдение правил личной гигиены, в частности несвоевременная смена подгузника. Однако раздражение может возникнуть и на определенную марку подгузников. Но в таком случае речь идет не об опрелости, а об аллергии на определенный химический элемент (чаще всего ароматизатор), который входит в состав товара.
В повышенную группу риска также входят дети с нарушением микрофлоры грибком Candida. Он хоть и не является возбудителем данного заболевания, но при неправильном уходе за кожей малыша обязательно выступит катализатором развития опрелости.
Факторы, влияющие на возникновение
У всех грудничков кожа одинаково тонкая и нежная. Однако замечено, что одни дети постоянно страдают от пеленочного дерматита, а другие ни разу с ним не сталкивались. И дело здесь не в халатном отношении матери к гигиене ребенка.
Риски возникновения опрелости гораздо выше у детей с:
- аллергией;
- атопическим дерматитом;
- иммунодефицитом;
- молочницей;
- нарушением водно-солевого баланса;
- повешенным уровнем аммиака в моче.
Чтобы не тратить время на лечение пеленочного дерматита, гигиене детей с данными заболевания необходимо уделять больше внимания. В первую очередь нужно ответственно подойти к выбору подгузников или пеленок.

Пеленки или подгузники – что лучше?
Время, когда родители по всему миру радовались изобретению подгузников, сходит на нет. Все чаще стали появляться слухи о том, что они вредны для нежной кожи малыша. Однако это мнение не справедливо.
Замечено, что процент заболеваний пеленочным дерматитом гораздо выше среди тех детей, чьи родители по собственной воле или в силу каких-то обстоятельств отказываются от подгузников. Дело в том, что, во-первых, ткань имеет более грубую структуру, нежели материал подгузника, а во-вторых, она не имеет впитывающей способности, что препятствует их мгновенной замене.
Именно поэтому специалисты рекомендуют использовать подгузники ночью вплоть до 1,5 лет. Примерно в этом возрасте дети начинают контролировать свои естественные потребности, что позволяет начать приучение ребенка к горшку.
Симптомы
Никаких внутренних изменений в организме опрелости не несут. Ниже представлено фото пеленочного дерматита. Как видно, к основным симптомам относятся:
- Покраснение и раздражение кожного покрова в области промежности.
- Шелушение, зуд.
- Беспокойное поведение ребенка, капризность, плаксивость.
- В редких случаях – появление гнойников, отечность тканей.
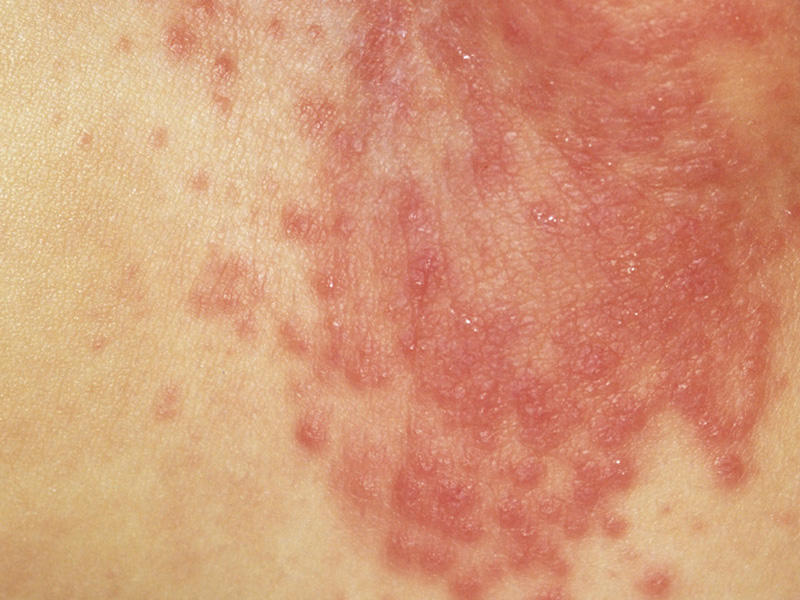
Из-за неправильно подобранного размера подгузника покраснения могут также появиться в местах, где он наиболее плотно прилегает к коже (на животе, ножках, спине).
Симптомы опрелостей встречаются как у мальчиков, так и у девочек. Кроме того, существует мнение, что дети, находящиеся на искусственном вскармливании, также более склонны к появлению опрелостей. Это объясняют повышенной щелочной средой стула, что ведет к появлению покраснений в области ануса.
От симптомов заболевания зависит лечение пеленочного дерматита. На фото можно увидеть гнойнички и водянки в области опрелости. Это говорит об осложнениях, вызванных бактериальной средой и требующих медикаментозного лечения.
Степени запущенности заболевания
К опрелостям нельзя относиться беспечно. Ведь это заболевание имеет несколько стадий развития. Поэтому чем раньше начнется лечение, тем быстрее наладится состояние малыша.
Пеленочный дерматит у грудничков бывает:
- Первой степени. Это самая легкая стадия заболевания, которую проще всего лечить. Она характеризуется небольшим локальным покраснением, которое проходит после воздушных ванн с нанесением специальных заживляющих мазей и кремов на основе пантенола или цинка.
- Второй степени. Это пеленочный дерматит средней тяжести. Воспаление кожи начинает расти и приобретает бордовый оттенок. Возможно появление гнойников.

- Третьей степени. Запущенная форма опрелости характеризуется обильными мокрыми высыпаниями, глубокими трещинами эпидермиса, а также отечностью тканей.
Если своевременно не начать лечение пеленочного дерматита у детей, есть высокий риск поражения нижних слоев кожи, а также возникновения абсцесса.
Диагностика
Кроме визуального осмотра, для диагностики данного заболевания от педиатра ничего не потребуется. Матери же необходимо предоставить всю важную информацию для точной постановки диагноза.
Дело в том, что воспаление кожи может быть вызвано не только дерматитом, но и аллергией, потницей или крапивницей. Поэтому нужно вспомнить, менялись ли за последнее время средства личной гигиены (мыло, подгузники, присыпки и пр.)

Если покраснения локализованы только в области промежности и никаких других признаков аллергической реакции нет, то вероятнее всего родители столкнулись именно с опрелостью. Это хорошо, ведь лечение пеленочного дерматита у детей (фото ниже) проходит проще и быстрее, чем любого другого заболевания эпидермиса.
Лечение
Опрелость, на первый взгляд, кажется безобидным заболеванием. Однако в первые месяцы жизни малыша лучше все-таки обращаться за консультацией к педиатру для определения точного диагноза и назначения эффективной терапии.
Как лечить пеленочный дерматит:
- Менять подгузники каждые 2 часа, в случае опорожнения кишечника это нужно сделать незамедлительно. Некоторые марки подгузников имеют специальный индикатор, который подскажет родителям, что пора его сменить.
- При смене памперса ребенку нужно тщательно вымыть промежность без мыла. Нанесение моющих средств на воспаленную кожу может вызывать жжение и боль, что отразится на самочувствии малыша.
- Влагу, оставшуюся на коже после мытья, необходимо впитать мягким полотенцем. Не нужно сильно тереть кожу. Излишнее раздражение лишь замедлит процесс заживления опрелости.
- После купания нужно оставить ребенка «подышать» без подгузника, то есть не надевать на него сразу памперсы или ползунки.
- Когда воспаленная область окончательно высохнет, нужно нанести специальный заживляющий крем или мазь на основе декспантенола либо цинка.
- В течение дня врачи рекомендуют почаще устраивать ребенку воздушные ванны. Главное, чтобы в комнате была оптимальная температура и влажность воздуха.

Средства для заживления опрелостей
Медикаменты для обработки опрелостей выбираются, исходя из состояния кожи. При пеленочном дерматите кожный покров может быть как сухим, так и мокрым. При сухих и шершавых пятнах в области опрелости рекомендуется использовать кремы и жирные масла, а при мокнущих ранах – присыпки и мази, которые подсушивают кожу.
Медикаменты для лечения пеленочного дерматита:
- Средства на основе оксида цинка. Цинк подсушивает кожу и быстро снимает ее воспаление, а также он обладает высокими регенерирующими свойствами. К таким средствам относятся: цинковая мазь, «Судокрем», «Бюро плюс».
- Антисептики. Антисептические мази необходимы для того, чтобы обезопасить кожу ребенка от присоединения бактериальной инфекции. Также можно использовать комбинированные препараты, содержащие антибиотик и антисептик. Но только в том случае, если уже произошло заражение. Самые распространенные препараты: «Левомеколь», «Офлокаин». Антибиотики должен назначать врач.
- Кремы и мази на основе декспантенола. Такие препараты имеют схожий принцип действия со средствами на основе цинка. Поэтому при лечении пеленочного дерматита нужно остановиться на любом из них. Препараты, содержащие декспантенол: «Бепантен», «Декспантенол», «Пантенол».
- Гормональные препараты. Гормональные мази назначаются только при запущенной стадии болезни врачом-педиатром.
В каких случаях необходима консультация педиатра?
Несмотря на то, что опрелости быстро и легко лечатся, иногда без помощи врача не обойтись. Особенно если родители заметили следующие симптомы:
- повышение температуры тела;
- образование гнойничков и трещин;
- стремительное увеличение площади воспаления;
- изменение плотности и цвета кожи до малинового, бордового или синюшного;
- слабость, капризность и беспокойность ребенка.
Тревогу может также вызвать безрезультативное лечение опрелости в течение нескольких дней. Если нет положительной динамики, лучше сразу обратиться к специалисту, чтобы не запускать заболевание, как это видно на приведенных выше фото пеленочного дерматита у детей.

Профилактика опрелостей
Чтобы не допустить раздражения нежной детской кожи, нужно с первых дней жизни проводить профилактику дерматита. Правила по уходу достаточно просты и не требуют специфической подготовки.
Правила по уходу за кожей ребенка в области подгузника:
- Своевременно менять памперс, даже если ребенок спит.
- Наносить специальные средства после каждой смены подгузника.
- Вместо присыпок лучше отдавать предпочтения кремам и мазям, в составе которых имеется декспантенол. Такие мази, как «Бепантен», используются не только для лечения пеленочного дерматита, но и для его профилактики. Поэтому они подходят для ежедневного применения.
- В течение дня ребенок должен систематически принимать воздушные ванные – не менее 4-5 раз в день по 20-30 минут.
- Следить, чтобы размер и вид подгузника подходил младенцу. Сегодня производители выпускают две отдельные линейки подгузников: для мальчиков и для девочек. Это не спланированный маркетинговый ход. Гендерное разделение средств гигиены обусловлено анатомическими особенностями разных полов.
В осенне-зимний период специалисты рекомендуют восполнять недостаток витамина D. Как известно, он вырабатывается в организме под действием солнечных лучей. Когда солнца не хватает, возникает его дефицит, что ведет к риску снижения иммунитета. Кроме того, его недостаток может привести к нарушению теплообмена и излишней потливости, что станет первопричиной возникновения опрелостей.
Заключение
Пеленочный дерматит характерен для детей от 0 до 3-х месяцев. В это время родители только учатся правильному уходу за младенцем и допускают в этом некоторые ошибки, которые стимулируют образование опрелостей. Однако со временем, научивших их не только предотвращать, но и лечить, эта проблема забывается раз и навсегда.
Пеленочный дерматит у новорожденных детей лечение
Нежная детская кожица новорожденного ребенка отличается повышенной восприимчивостью к любым термическим, химическим воздействиям. У грудничка она может повредиться не только от физического действия, но и в результате перегрева. Грубая, жесткая ткань пеленки может вызвать воспаление кожи. Пелёночный дерматит – одна из основных проблем для детишек раннего возраста.

Причиной данного заболевания является нарушение правил по уходу за новорожденными детьми, легкомысленное отношение родителей к первым симптомам. Именно поэтому при первых признаках дерматита необходимо проконсультироваться у педиатра, и принять меры комплексного профилактического воздействия.
Причины возникновения
- Повышенная влажность внутри подгузника или пеленки.
- Затруднение доступа воздуха.
- Жесткая, пересушенная пеленка. Неправильно одетые подгузники.
- Длительное воздействие мочи и кала на нежную кожу ребенка. Эти причины обусловлены, прежде всего, недостаточным уходом за грудничком, нарушением гигиенических норм. Чаще всего пеленочный дерматит диагностируется у новорожденных девочек. Страдают этим видом заболевания и детки, находящиеся на искусственном вскармливании.
- Аллергия.
- Повышенная чувствительность кожного покрова.
Пелёночный дерматит может появиться уже в первые дни после рождения младенца. Особенно остро данный вид заболевания проявляется у детишек с 6 месяцев, и может длиться до 1 года. Связано это с изменением рациона питания малышей.

Внешний вид
Внимательное отношение мамочки к здоровью своего чада поможет вовремя выявить первые симптомы пеленочного дерматита. Чтобы правильно определить заболевание, необходимо знать, как именно выглядит пеленочный дерматит. Первоначально в паховых складочках, на ягодицах, бедрах, а также на половых органах появляется легкое покраснение или небольшая сыпь.
Эту стадию обычно называют опрелостью. Если не принять незамедлительных мер, то опрелость достаточно быстро переходит на следующую стадию: здоровые участки кожи, находящиеся рядом, также воспаляются. Зона раздражения расширяется.
Можно наблюдать следующие симптомы:
- Пятна яркого красного цвета разной формы постепенно сливаются, занимают все большее пространство.
- Наблюдается шелушение на воспаленных участках, корочки.
- Мелкие трещинки, эрозия.
- Внутрикожные маленькие пузырьки.

Иногда пеленочный дерматит не расширяется, а носит местный характер. Можно выделить следующие зоны, предрасположенные к воспалению:
- Складочки шеи. При частом срыгивании содержимое желудочка попадает в складки шеи и вызывает раздражение.
- Половые органы ребенка. Дерматит половых органов вызывается особенностью мочи.
- Паховые складочки.
- Задний проход малыша.
Отдельно можно выделить кандидозный пеленочный дерматит. Он возникает, когда к обычному воспалению кожи присоединяется действие патогенных микроорганизмов, таких как грибки, бактерии. Состояние кожи при кандидозном дерматите ухудшается: заметна сильная отечность, краснота кожи приобретает яркий насыщенный оттенок. Видимое раздражение занимает большие участки тела, покрывая бедра, ягодицы, половые органы, часто переходит на спинку и животик.

Если пеленочный дерматит в процессе обычного лечения не проходит в течение 3 — х суток, предполагается, что у ребенка кандидозный дерматит. Этот вид воспаления всегда начинается в паховых складочках. Отличается быстрым распространением болезненных гнойничков. Диагноз ставится специалистом на основе внешнего, поверхностного осмотра. Педиатр советует, как лечить у ребенка пеленочный дерматит.
Виды дерматита
Прежде чем назначить при пелёночном дерматите лечение, врач, в зависимости от состояния поврежденной и воспаленной кожицы младенца, выясняет вид заболевания.
- Потертость. Данный вид исчезает после устранения причин возникновения. Потертости появляются в местах соприкосновения с одеждой, памперсами или пеленками.
- Краевой – при тесных подгузниках, ползунках, появляются покраснения и воспаления на месте резинки или швов.
- Перианальный – раздражение складок кожи около заднего прохода. Чаще всего страдают детки, находящиеся на кормлении искусственными смесями. Смеси повышают кислотность каловых масс, которые при выделении раздражают кожицу.
- Атопический. Присущ малышам старше 6 месяцев, что связано с добавкой в рацион новых продуктов, некоторые из которых вызывают аллергическую реакцию. Для это вида характерны высыпания на личике, ручках, шейке малыша. Раздражение и краснота сопровождаются сильным зудом, что очень болезненно переносится детьми.
- Себорейный. Кроме ярко выраженного раздражения, этот вид характеризуется появлением «бляшек», покрывающих голову и тело малыша. Бляшки покрыты жирным желтоватым налетом.
- Кандидозный вид проявляется в основном у ослабленных малышей, а также у детей, прошедших курс лечения антибиотиками. Внешне выделяется ярко-красными высыпаниями с гнойничками в паховых складочках, на попке малыша.
- Импетиго – самый сложный вид дерматита, тяжело лечится. У младенца появляются волдыри, которые после вскрытия превращаются в плотную коричневую корочку. Эти волдыри могут покрывать спинку, животик, бедра ребенка.

Быстрое лечение в домашних условиях
Для успешного и быстрого лечения в домашних условиях необходимо соблюдать все предписания врача, в которых подробно объясняется, чем лечить пеленочный обычный дерматит у новорожденных детей.
- После процесса опорожнения необходимо сменить пеленку или снять подгузник для гигиенических процедур. Грудной ребенок в подгузнике не всегда издает звуки, по которым можно понять, что он опорожнился. Мамочке надо примерно через 5 — 7 минут после кормления снять подгузник и проверить.
- Подмыть малыша. Подмывать следует от половых органов в сторону заднего прохода.
- Использовать только детское мыло. Запрещается использовать мыло с антибактериальными свойствами.
- Кожу промокнуть мягкой тканью или бумажной салфеткой.
- Нанести специальный крем для лечения дерматита. Предварительно нанесите капельку крема на сгиб ручки или ножки малыша. Проверьте, не появится ли аллергическая реакция на данный крем.
- Воздушные ванны. После нанесения крема или мази младенец должен полежать свободно несколько минут, без пеленок и подгузников. Это необходимо, чтобы воспаленная кожа высохла в естественных условиях, отдохнула, немного подышала.
- После воздушной ванный умеренно припудрите покрасневшие места.

Излишнее припудривание воспаленных участков кожи, особенно сразу после купания, когда кожа младенца еще не высохла, приведет к крошкам и корочкам в складках тела малыша.
Помочь в борьбе с опрелостями, которые чаще всего и приводят к дерматиту, помогают простейшие рекомендации:
- Тщательно проглаживайте пеленки горячим утюгом с двух сторон.
- Детские вещи стирать детским мылом или таким же порошком. После стирки вещи необходимо как можно тщательнее прополоскать.
- Перед тем как брать грудничка на руки, взрослый обязан помыть руки горячей водой с мылом.
- Не держать младенца в одном подгузнике дольше 3 — 4 часов днем или 8 — ми часов ночью. Если подгузник переполнен, не ждите, когда пройдет три часа, меняйте сразу. Оптимально, когда смена памперсов проходит 6 — 8 раз за день.

Родителей интересует, что такое пеленочный дерматит и какие последствия он может вызвать у младенца? Ответы на эти вопросы можно узнать у лечащего врача. Нередко взрослые пытаются сами ставить диагнозы, покупают специальные мази и кремы для лечения раздражения.
Чтобы вылечить пеленочный дерматит, используют мази с оксидом цинка. Мази бывают с разными эффектами: стягивающие, противогрибковые, антисептические или просто защитные. Каждый вид заболевания лечится определенными средствами, порекомендовать которые может только специалист после осмотра младенца.
Профилактика
Лечение пелёночного дерматита у детей должно начинаться с профилактических мер. Вовремя проведенные меры профилактики помогут предотвратить или вылечить болезнь на ранней стадии. Пеленочный дерматит – это заболевание, которое быстро прогрессирует, если младенец подолгу лежит в мокрой пеленке или тесном памперсе. Чтобы избежать раздражения кожи, необходимо соблюдать рекомендации специалистов по уходу за детьми.

Ниже описаны принципы профилактики, соблюдение которых поможет заменить лечение пелёночного дерматита простым уходом, с соблюдением правил гигиены и санитарии:
- Кожа ребенка должна быть чистой и сухой в области подгузника.
- Для снижения влажности кожи меняйте подгузники как можно чаще. Если ребенок просыпается по ночам, в этот период также смените подгузник.
- Одежда должна быть свободного покроя. Швы на одежде для младенцев не должны быть плотными и располагаются снаружи. При пеленании разглаживайте на ткани все складки.
- Подгузники не должны быть маленькими и тесными или большими «на вырост». Липучки у подгузников фиксировать симметрично. Аккуратно разглаживать резинку, чтобы не было заломов и складок.
- При каждой смене подгузника, ребенка тщательно подмывать теплой водой. Не использовать шампуни и мыло для взрослых. Применение косметических средств гигиены, таких как шампунь, гель, мыло, необходимо сократить до двух раз в неделю.
- После подмывания необходимо аккуратно промокнуть все складочки мягкой тканью. Устроить крохе воздушную ванну, избегая при этом сквозняков.
- Сухую кожу припудривать или смазывать детским кремом. В случае возникновения покраснения, лучше использовать мазь с оксидом цинка.
- Если в комнате тепло, нет сквозняков, оставляйте младенца полежать голеньким или только в распашонке. Приток свежего воздуха к нежной коже ребенка – лучшее средство профилактики, которое помогает на начальных стадиях предотвратить переход легкой опрелости в тяжелую форму пеленочного дерматита.
- Соблюдение температурного режима. Не стоит сильно кутать младенца, так как перегрев приводит к потничке и опрелости.
- С помощью корректировки рациона питания можно также предотвратить или вылечить только появившиеся покраснения, раздражения и зуд. Нередко вспышки пеленочного дерматита происходят у малышей после 6 месяцев, что связано с переходом на твердое питание и добавление различных видов прикорма.

Химическая составляющая кожного раздражения вызвана воздействием мочи и каловых масс. При резкой смене питания повышается кислотность мочи, что приводит к покраснениям и воспалениям. В рационе у малыша должно быть достаточно жидкости, что позволит избежать излишней концентрированности мочи.
Добавление новых видов продуктов должно происходить медленно, мелкими порциями. Родителям необходимо внимательно наблюдать за реакцией ребенка на новую пищу. Кожа должна выглядеть чистой, не иметь высыпаний. Не стоит сразу добавлять 2 или больше новых видов прикорма, чтобы в случае появления аллергической реакции, быстро выявить продукт, который является аллергеном для крохи.
Лечение народными методами
На первых стадиях заболевания очень хорошо себя показывают испытанные народные средства: отвары, растворы, сделанные на основе лекарственных трав. В аптеках продаются уже готовые травяные сборы с противовоспалительными свойствами или отдельные виды трав, такие как ромашка, чистотел, череда, кора дуба.

Мамочка может сама приготовить отвар или настой для купания младенца, чтобы снять раздражение на коже. Для купания лучше всего подходят настои и отвары с ромашкой, которая обладаем мощным противовоспалительным эффектом.
- Настой с чередой или корой дуба хорошо подсушивает ранки малыша, снимает покраснения и раздражения.
Средство готовится следующим образом: размельченная трава (1 ст. л.) смешивается с кипяченой водой (0.5 стакана). Настаивается в темном месте примерно 30 минут до появления насыщенного оттенка. Небольшой кусок марли или бинта смачивается и наносится на поврежденные участки до полного высыхания. В день проводится 3 — 4 процедуры.
- При использовании чистотела следует соблюдать особую осторожность, так как он является очень сильным компонентом. Эта трава для повязок не используется, и настои не делаются. Применяется разведенный сок чистотела: 2 части воды на 1 часть сока. Можно приготовить отвар.
Народные средства хорошо помогают при легких формах раздражения, однако, если у малютки диагностируется кандидозный или инфекционные виды дерматита, запрещается заниматься самолечением ребенка. Народные средства на запущенных стадиях заболевания также не рекомендуется применять.

Как правильно лечить
При первых признаках покраснения, появления сыпи, раздражения, необходимо обратиться к врачу. Мамочке надо пересмотреть свое отношение к уходу за младенцем: чаще менять подгузники, делать ванночки с травяными отварами, устраивать крохе воздушные ванны. Но все это меры профилактического характера.
Если раздражение не проходит в течение нескольких дней, врач начинает медикаментозное лечение. Родителям не следует самим покупать мазь «с самым сильным эффектом», так как самостоятельный выбор только навредит крохе. При назначении препаратов врач учитывает всю симптоматику заболевания, и именно с учетом всех данных выбирает и назначает лекарственное средство.
Для обработки кожи рекомендуется применять специальные присыпки, в состав которых входят окись цинка, микроэлементы, тальк. На места с раздражением, покраснением наносятся противовоспалительные, антибактериальные крема или мази:
- Цинковая мазь, вазелин, ланолин.
- Д-Пантенол, Деситин, Бепантен применяются при более сложных раздражениях.
- Миконазол, Клотримазол применяются только по назначению врача, если у ребенка инфекционное заболевание.
- Тетрациклиновая мазь для глаз – хорошее средство для лечения бактериального нагноения, так как при ее применении малыш не испытывает чувства жжения.
Мази применяются, когда кожа нуждается в увлажнении. Крема лучше впитываются, а кожа дышит. Что лучше применить, мазь или крем, также подскажет лечащий врач.

Автор статьи
Карина Осипова
Карина является постоянным экспертом портала PupsFull. Она пишет статьи о играх, беременности, воспитании и обучении, уходе за ребенком и здоровье мамы и ребенка.
Написано статей
213
Рейтинг автора
5[mrp postnumb=4]Пеленочный дерматит у детей: лечение, симптомы и фото
 Болезнь, которая часто беспокоит новорожденных, – пелёночный дерматит – возникает при непосредственном контакте кожи малыша с пелёнками или памперсами.
Болезнь, которая часто беспокоит новорожденных, – пелёночный дерматит – возникает при непосредственном контакте кожи малыша с пелёнками или памперсами.
Проявляется она в виде сыпи, покраснений, преимущественно, на попе и половых органах ребёнка. «Пострадать» могут складки кожи на шее, и что самое страшное, в паховой зоне. Этому заболеванию подвержены и девочки, и мальчики в возрасте до 3-х лет, которые еще не научились контролировать мочеиспускание и дефекацию (не приучены к горшку).
Чаще остальных страдают малыши 4-6 месяцев. В этом возрасте они начинают активно двигаться, сильно потеть. Такая активность становится причиной повреждения кожных покровов.
Что это такое?
Пеленочный дерматит у детей — воспаление чувствительной детской кожи, возникающее под воздействием внешних раздражающих факторов. В связи с тем, что наиболее тесный контакт имеют с кожей пеленки или подгузники, то именно с этим и связано название заболевания — «пеленочный».
Более распространенное в народе наименование пеленочного дерматита — опрелость.
Причины развития дерматита
Пеленочный дерматит у грудничков наблюдается в области ягодиц и внутренней поверхности бедер. На его появление влияют несколько факторов:
- механические раздражители – ткань или подгузник трется о нежную кожу малыша;
- химическое воздействие – негативное влияние аммиака, ферментов стула и солей жирных кислот;
- физические факторы – избыточная потливость, влажность и температура влияют на появление опрелостей;
- нарушение микрофлоры – кишечная палочка и другие патогенные и условно-патогенные микроорганизмы.
Пеленочный дерматит у новорожденных наиболее часто возникает из-за нарушений общих правил гигиены. Использование недопустимых марлевых подгузников и пеленок, несвоевременная смена мокрого или грязного подгузника увеличивает опасность возникновения опрелостей.
Есть ряд детских болезней, с которыми вероятность заболеть пеленочным дерматитом резко увеличивается – аллергия, атопическая экзема, нарушение водно-солевого обмена, непостоянный стул, повышенное содержание аммиака в моче, иммунодефицит.
Нарушение микрофлоры грибами рода Candida также негативно влияет на протекание воспалительного процесса. Пеленочный дерматит не является формой кандидоза кожи, но наличие грибковой инфекции делает заболевание еще более серьезным или может спровоцировать появление опрелостей у ребенка при условии неправильной гигиены.
Симптомы пеленочного дерматита, фото
Основным симптомом пеленочного дерматита (см. фото) является гиперемия кожи, появление сухости, шелушения и корочек, через время присоединяется мокнутие и формируются везикулы, заполненные серозной жидкостью. В запущенных случаях содержимое везикул становится гнойным – гнойнички, появляется отек тканей. Формируются микротрещины, которые быстро переходят в изъязвления и язвы.
Изменяется общее самочувствие ребенка, появляются болезненные ощущения, часто капризничает, снижается аппетит, нарушается сон. Температура тела сохраняется в пределах возрастной нормы, однако при присоединении микробной флоры может возникать гипертермия.
По степени тяжести и особенностям течения классифицируется:
- легкая: умеренная гиперемия, кожа розовая или бледно-розовая, возможны корочки, устраняется просушиванием и обработкой специальными растворами;
- средняя: отмечается отек тканей с инфильтрацией, цвет кожи от ярко-розового до бордового, характерны гнойнички;
- тяжелая: кожа натянутая, лоснящаяся, красного или бордового оттенка, выраженное мокнутие, корки, изъязвления склонные к слиянию, глубокие болезненные трещины.
Если не приступить вовремя к лечению пеленочного дерматита, может возникнуть ряд осложнений в результате присоединения вторичной инфекции. В этом случае гнойно-воспалительные процессы затрагивают более глубокие слои кожи, и возможно развитие самых разнообразных осложнений:
- абсцессы;
- инфильтраты;
- кандидозный дерматит;
Возникает при лечении антибиотиками. Ярко-красную сыпь постепенно сменяют мелкие гнойнички. Пораженная кожа может быть сухой или иметь мокнущие участки. Такой дерматит не поддается лечению обычными средствами и требует назначения специальных мазей.
Этот тип дерматита вызывается микроорганизмами, в частности стрептококками и стафилококками. В области контакта кожи с подгузником появляется сыпь в виде волдырей, которые подсыхают, а на их месте образуется желто-коричневая корочка. Импетиго имеет тенденцию «расплываться» по всему телу, поражая кожу спины и живота, а также бедра и руки.
Все осложнения сопровождаются нарушениями в общем состоянии ребенка: повышением температуры, снижением аппетита, беспокойством или, наоборот, вялостью. При этом малыш часто плачет и плохо спит.

Диагностика
Для диагностирования пеленочного дерматита следует провести обычный осмотр. Другие диагностические мероприятия могут понадобиться лишь в случае длительного течения болезни. Педиатр может направить ребенка на мазок, который берется из пораженного участка дермы. Он нужен для определения микрофлоры.
Постановка точного диагноза проводится доктором в процессе клинического осмотра. При неосложненном течении болезни проведение дополнительных лабораторных исследований не требуется.
Лечение пеленочного дерматита
Главный принцип лечения пеленочного дерматита – это правильный уход.
В первую очередь ребенка необходимо раздеть, подмыть и увеличить время «проветривания» кожи при комнатной температуре. То есть исключить контакт воспаленной кожи с раздражителем (в данном случае с мочой и/или калом). Подмывать ребенка, даже здорового, необходимо каждый день, и обязательно каждый раз после того, как ребенок покакал.
При появлении признаков пеленочного дерматита подгузники следует менять не позже, чем через 3 часа, независимо от его наполнения. Использовать лучше одноразовые подгузники хорошего качества — у них хороший влаговпитывающий слой (при условии своевременной замены), что уменьшает риск контакта кожи с влагой. Ребенка не нужно тепло одевать — пот также проявляет агрессивные свойства по отношению к коже малыша, и так уже воспаленной.
Дальнейшая терапия зависит от симптомов. Если есть мокнутие (выделение жидкости с поверхности воспаления), то применяют присыпки и мази с подсушивающими свойствами. Если появились трещины и шелушение, то пораженное место обрабатывают мазями или кремами.
В механизме развития пеленочного дерматита нет аллергического компонента, поэтому нет необходимости в применении антигистаминных лекарственных средств (средств от аллергии).
Соблюдение правил гигиены
Каждый родитель должен ответственно подходить к уходу за детской кожей в домашних условиях:
- После того, как ребенок покакал или пописал, подгузник надо сменить.
- Область ягодиц, бедер и промежности тщательно промыть теплой водой, не забыть про складочки.
- Из гигиенических средств можно использовать гипоаллергенное детское мыло или обойтись совсем без него. Другие средства для мытья лучше не использовать.
- Влажную кожу аккуратно промокнуть мягким полотенцем, избегая растирания поврежденных участков.
- Нанести лечебное средство (о них будет написано ниже) на пораженную кожу.
- Оставить ребенка голеньким на 20-30 минут.
Самым действенным и безопасным способ избавления от пеленочного дерматита является сочетание указанных выше правил гигиены с проведением воздушных ванн, т.е. обеспечением контакта раздраженной кожи с воздухом.
Медикаменты
Медикаментозное лечение пеленочного дерматита заключается в выполнении следующего алгоритма действий:
- Снять подгузник, вымыть пораженную область дермы (половые органы, ягодицы) теплой проточной водой.
- Ограничьте или исключите использование всевозможных гигиенических средств. В качестве гигиенического средства используйте гипоаллергенное мыло или теплую воду без ничего.
- Промокните влагу с дермы полотенцем. Нельзя выполнять растирающие движения.
- Перед нанесением терапевтических средств рекомендуется принять воздушную ванну протерев предварительно кожу ватным, марлевым тампоном, смоченным в теплом растворе из дуба, ромашки, череды.
- На пораженную область эпителия нанести противовоспалительное, антибактериальное средство (крем, мазь). С этой целью можно использовать «Ланолин», «Вазелин», «Цинковую мазь». Также обработку дермы можно выполнять тальком, «Судокремом», кремом «Деситином», «Бепантеном», «Драполеном», «Д-Пантенолом».
- Если у ребенка имеются признаки грибковой инфекции доктор может назначить «Миконазол», «Клотримазол».
- При наличии у малыша бактериального нагноения назначают антибактериальные мази (глазная тетрациклиновая мазь).
Народные средства
Пеленочный дерматит – это как раз то заболевание, при лечении которого следует обратить внимание на средства из категории «народная медицина». Весьма эффективными могут оказаться различные травы, которые снимают воспаление и раздражение – например, кора дуба, аптечная ромашка, череда, чабрец. Эти травы используются для ванн и аппликаций.
Для приготовления лечебной ванны нужно взять 2 столовые ложки любого из указанных лекарственных растений и залить их стаканом кипятка (200-250 мл). Настаивается средство в течение 20 минут, затем процеживается и выливается в воду непосредственно перед купанием малыша. Не рекомендуется смешивать сразу все лекарственные растения, лучше отдать предпочтение чему-то одному.
А вот для аппликаций нужно приготовленный настой (рецепт тот же) разбавить теплой кипяченой водо. Затем в нем смачиваются марлевые салфетки (или кусочек мягкой ветоши) и прикладываются к пораженным участкам на 2-5 минут. Удобно эту процедуру проводить сразу после смены подгузника.
Лечение пеленочного дерматита всегда комплексное – нужно и народные средства применять, и мази/кремы использовать. Как правило, лечение рассматриваемого заболевания никогда не бывает продолжительным – буквально через 2 дня процедур можно отметить улучшение состояния пораженных участков кожи.
Профилактика
Соблюдение простых правил позволит избежать появления пелёночного дерматита:
- Подбирайте подгузник по размеру.
- Используйте качественные памперсы, которые позволят коже «дышать».
- Не лишним будет смазать ягодицы и область паха специальными кремами и маслами.
- Прежде чем надеть подгузник, дайте коже подсохнуть.
- Используйте белье из натуральных волокон (хлопок, бамбук). Откажитесь от синтетических материалов.
- Стирайте белье гипоаллергенным порошком.
- Поддерживайте в комнате комфортную температуру и влажность.
- Следите за тем, чтобы пациент регулярно принимал воздушные ванны.
Для профилактики пеленочного дерматита важно регулярно менять подгузники (не менее 7-8 раз в сутки). Их следует менять утром, как только ребенок проснулся, затем после каждого кормления и обязательно перед сном. Если малыш ведет себя беспокойно, то подгузник следует также заменить.
Прогноз
Прогноз излечения зависит от многих факторов, таких как стадия заболевания, отягощенность другими болезнями, причина возникновения кожного воспаления. В самых легких случаях достаточно исключить первопричину, и покраснение пройдет за несколько дней. При должном дальнейшем уходе за ребенком рецидива не возникнет.
Более сложные и тяжелые случаи этого заболевания требуют квалифицированной помощи и наблюдения специалиста, правильных назначений лекарственных препаратов с возможностью дальнейшей корректировки. В таких случаях, повторов болезни, как правило, также не возникает.
лечение и симптомы заболевания у грудничков и новорожденных по Комаровскому
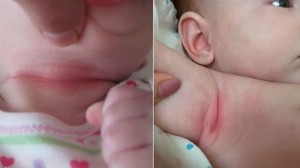 Всевозможные раздражения на кожных покровах малыша являются неотъемлемой частью формирования ребёнка. Даже если родители уделяют внимание состоянию кожи ребёнка и часто выполняют смену подгузника, рано или поздно они сталкиваются с раздражением на коже в различных его проявлениях. Зачастую это раздражение и есть не что иное, как пелёночный дерматит.
Всевозможные раздражения на кожных покровах малыша являются неотъемлемой частью формирования ребёнка. Даже если родители уделяют внимание состоянию кожи ребёнка и часто выполняют смену подгузника, рано или поздно они сталкиваются с раздражением на коже в различных его проявлениях. Зачастую это раздражение и есть не что иное, как пелёночный дерматит.
Причины развития патогенной среды
Данную патологию не стоит недооценивать, т. к. вовремя нераспознанный пелёночный дерматит может прогрессировать, переходить в более тяжёлые формы и приводить к серьёзным осложнениям не только со стороны кожного покрова, но и со стороны других систем органов.
Грибковый пеленочный дерматит — это реакция, которая может развиваться у малышей с самого рождения и до года. На протяжении этого времени ребёнка окружают различные агрессивные факторы, которые способствуют формированию данной патологии. К ним относятся: естественные физиологические выделения, такие как секреты активно формирующихся сальных и потовых желез, избыточная влажность, тесное и постоянное соприкосновение с различными элементами одежды, пелёнок или подгузников, меняющееся кислотно-основное состояние кожных покровов.
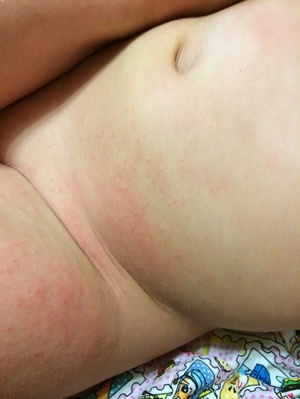 Присутствующие на коже бактерии, особенно в ягодичной области, взаимодействуя с биологическими выделениями и ферментами, способствуют формированию воспаления как в поверхностных, так и в глубоких слоях. Кожный покров, будучи очень нежным и находясь только на стадии формирования, не способен противостоять этим агрессивным факторам, зачастую потенцирующим действие друг друга.
Присутствующие на коже бактерии, особенно в ягодичной области, взаимодействуя с биологическими выделениями и ферментами, способствуют формированию воспаления как в поверхностных, так и в глубоких слоях. Кожный покров, будучи очень нежным и находясь только на стадии формирования, не способен противостоять этим агрессивным факторам, зачастую потенцирующим действие друг друга.
Следует отметить, что к указанному заболеванию более склонны дети в возрасте около 6 месяцев, чем новорождённые и годовалые дети. Младенцы менее активны, а у годовалых детей уже сформирован защитный кожный барьер. Проведённые исследования также доказали, что у детей, чьи родители склонны к различным аллергическим реакциям, вероятность развития патогенной среды из-за неверного уход и неблагоприятных условий содержания в несколько раз выше, чем у детей родителей с неотягощенным аллергическим анамнезом.
Стоит также принять во внимание характер питания ребёнка.
Дети, находящиеся на грудном вскармливании, менее склонны к воспалительным явлениям на коже, чем дети на искусственном вскармливании. Неправильно подобранные косметические средства могут стать одной из причин формирования воспаления на кожи.
Основные симптомы заболевания
Как выглядит пелёночный дерматит у грудничка, необходимо знать каждой маме. Для этого нужно знать основные симптомы. Эта патологическая среда начинает формироваться в тех местах, где наиболее часто происходит контакт с нижеперечисленными раздражающими факторами, а именно:
Чтобы определить, что патологическая среда уже начинает развиваться,  необходимо знать о ее типичных проявлениях, к ним относятся:
необходимо знать о ее типичных проявлениях, к ним относятся:
- покраснение;
- отёк;
- инфильтрация;
- шелушение кожи;
- локальное повышение температуры.
Наиболее типичный симптом — это сыпь в различных вариантах её проявления (пузырьки, гнойнички, язвочки), сопровождающиеся зудом, беспокойством ребёнка, снижением аппетита и нарушением сна.
Характерные черты
Патогенная среда может носить как генерализированный, так и местный характер. Одновременное воздействие кала и мочи многократно усиливает воспаление уже поражённой кожи.
Отдельно выделяют перианальный дерматит, который проявляется сильным раздражением вокруг ануса, это возникает при частом стуле и может косвенно указывать на проблемы с желудочно-кишечным трактом. При подозрении на перианальный дерматит следует проконсультироваться с педиатром, гастроэнтерологом и специалистом по грудному вскармливанию.
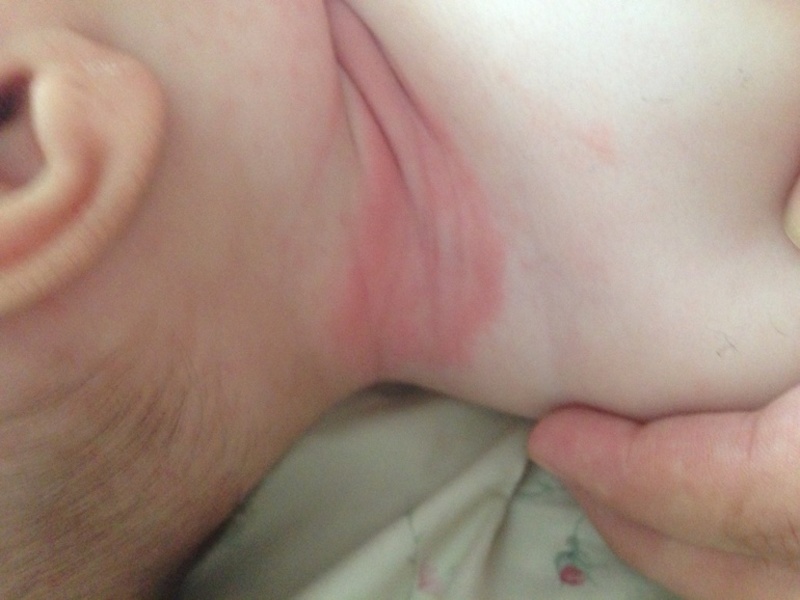
При нарушении барьерной функции кожи, что часто свойственно больным, ослабленным и недоношенным детям, в местах воспаления может присоединяться инфекция, вызванная влиянием патогенных микроорганизмов, таких как бактерии и грибки. Грибковый или дрожжеподобный дерматит имеет тяжёлое течение и требует незамедлительного начала лечения.
Клиническими проявлениями присоединившейся грибковой инфекции являются ярко-красные очаги с неровными краями, мокнущие, зудящие.
Профилактика и лечение высыпания на коже
Зачастую это кожное заболевания носит прогностически благоприятное течение, особенно если он вовремя выявлен и приняты все необходимые профилактические меры, направленные на устранение агрессивных факторов, соблюдение гигиены и правильный уход за малышом. Но если симптомы уже налицо, следует хорошо знать, как лечить пеленочный дерматит у грудничка.
Лечение пеленочного дерматита у детей Комаровский советует проводить через максимальный контакт повреждённой кожи с воздухом. Поэтому следует выполнять такие несложные действия:
- Проветривание тела и воздушные ванны. Нужно также помнить, что после подмывания ребёнка следует промокнуть складки чистой нежной пелёнкой и подержать малыша без памперса так долго, сколько позволяет его возраст и температура окружающей среды.
- Быстро менять подгузник. Чтобы избежать появления на кожных покровах характерного высыпания, необходимо менять подгузник не позднее чем через 30 мин после того, как ребёнок справил нужду. Если подгузник используется регулярно и у ребёнка имеются признаки кожного воспаления в паховой и ягодичной областях, то следует говорить о так называемом памперсном дерматите, лечение которого сводится к регулярной (раз в 3 часа) смене подгузника вне зависимости от того, был акт дефекации или мочеиспускания или нет. Лучше пользоваться одноразовыми подгузниками, обращая внимание на степень их впитываемости, воздухопроницаемости и мягкости.
 Правильный размер подгузника. Следует подбирать правильный размер подгузника и одежды, чтобы исключить излишнее трение и не провоцировать уже воспалённые участки.
Правильный размер подгузника. Следует подбирать правильный размер подгузника и одежды, чтобы исключить излишнее трение и не провоцировать уже воспалённые участки.- Соблюдение температурного режима. Это очень важно. Не следует допускать перегревания малыша во время сна и бодрствования, так как секрет потовых желёз является самым агрессивным фактором, раздражающим кожные покровы.
- Использование специальных мазей. Чтобы быстро устранить начавшийся патогенный процесс, необходимо использовать мази на основе оксида цинка, такие как: «Циндол», «Декстин», «цинковая паста», а также разнообразные кремы под подгузники, которые формируют защитную плёнку, уменьшая раздражение различных веществ на кожу, а также подсушивая её. Целесообразно использование мазей на основе цинка в самом начале, при первых признаках воспаления, для предотвращения последующего контакта с калом и мочой.
Важным компонентом терапии, которая позволит избавиться от неприятных симптомов, является применение ранозаживляющих кремов и мазей с декспантенолом, например: «Бепантен», «Депантенол». Механизм их действия основан на стимуляции эпителизации кожи и уменьшении воспаления. Перед аппликациями защитных и ранозаживляющих средств рекомендуется промыть поражённую область.
Дифференциальную диагностику указанного заболевания следует проводить с аллергией, себорейным дерматитом, потницей, недостатком цинка в организме ребёнка.
Стоит отметить, что в лёгкой форме это неприятное детское заболевание можно вылечить 3−4 дня. Но если же воспалительный процесс запущен и не поддаётся лечению, то необходимо обратиться к узким специалистам: дерматологу, гастроэнтерологу, иммунологу, аллергологу.
 Правильный размер подгузника. Следует подбирать правильный размер подгузника и одежды, чтобы исключить излишнее трение и не провоцировать уже воспалённые участки.
Правильный размер подгузника. Следует подбирать правильный размер подгузника и одежды, чтобы исключить излишнее трение и не провоцировать уже воспалённые участки.