Анализы при планировании беременности для женщин и мужчин: сдать анализы в Санкт-Петербурге
Планирование беременности. От физиологических данных будущих мам и пап, а также их склонности к определенным заболеваниям зависит не только как быстро и благополучно произойдет зачатие, но и характер протекания беременности и развитие плода и, конечно же, здоровье родившегося младенца. Важно не только правильно питаться и избавиться от пагубных привязанностей, необходимо свести все вероятные риски к минимуму, поэтому подготовка к беременности должна начинаться с первого и самого важного этапа – прохождения потенциальными родителями полноценного исследования, которое включает в себя лабораторные анализы и диагностику.
Такой подход позволит получить общую клиническую картину и при необходимости даст возможность установить истинную причину бесплодия и систематических выкидышей, а также подобрать наиболее эффективную терапию и минимизировать риски осложнений и патологий. Причем обследование должны проходить как будущие мамы, так и папы, даже если они очень молоды и никогда не чувствовали недомогание.
Особенностью женского организма является способность быстро адаптироваться к любым физиологическим изменениям и поэтому очень многие заболевания часто нельзя диагностировать по первичным признакам и симптомам. Лабораторные исследования помогут составить анамнез и установить истинные причины дисфункции различных органов, влияющих на деторождение.
Бактериоскопия влагалищного мазка – рутинный гинекологический метод исследования, позволяющий оценить состояние слизистой стенок влагалища и шейки матки и выявить патогенную микрофлору. Скрининг с высокой степенью достоверности подтверждает воспалительные процессы во влагалище и гормональные нарушения, также показывает наличие грамположительных и грамотрицательных бактерий, дрожжевых грибов и других патогенных микроорганизмов и уровень апатичных клеток.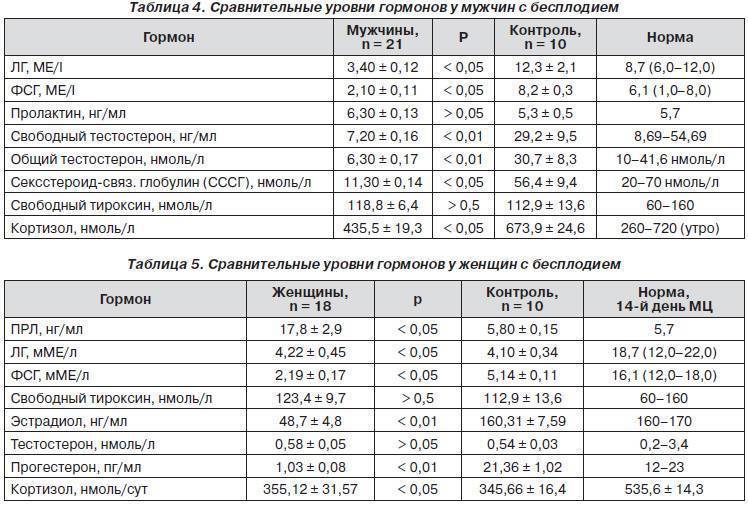
Перейти к анализам
Общий и биохимический анализ крови
Инвазивный метод лабораторных исследований, позволяющий получить информацию о состоянии здоровья потенциальных родителей, расширенный скрининг основных параметров крови и первичные данные о метаболизме и недостатке жизненно важных микроэлементов. Результаты анализов включают данные об уровне:
-
глюкозы и мочевины;
-
общих липидов и небелкового азота;
-
холестерина, фосфолипидов и триглицеридов;
-
билирубина и белка.
Также исследование поможет определить СОЭ, гемоглобин и количество лейкоцитов, тромбоцитов и эритроцитов. Пациентки могут сдавать на общий и биохимический анализ венозную или капиллярную кровь. Забор биоматериала осуществляется с использованием современных материалов и исключает риски перекрестного инфицирования.
Перейти к анализам
Общий анализ мочи
Лабораторное исследование, широко востребованное в клинической гинекологической практике. Параметры, полученные при анализе, позволяют с высокой достоверностью судить специалистам о состоянии мочевыводящей системы и полноценности работы почек.
Исследование направлено на изучение физико-химических, органолептических и биохимических параметров, а также цвета утренней мочи. Обязательно предполагает микроскопический и микробиологический скрининг мочевого осадка.
Перейти к анализам
Соскоб с шейки матки на ПЦР-исследование
Современный инвазивный метод полимеразной цепной реакции, основанный на молекулярной биологии и выявляющий множественные заболевания даже на ранней стадии.
Для проведения исследования достаточно минималистического количества биологического материала. Это позволяет сделать процедуру соскоба максимально безболезненной и комфортной для пациентки.
Биоматериал для исследования берется с внешней стороны шейки матки, стенок влагалища и с цервикального канала. Цитология предполагает микроскопическое исследование соскоба и позволяет установить изменения в тканях эпителия, которые в дальнейшем могут спровоцировать развитие новообразований. Дополнительная подготовка пациентки не требуется.
Гормоны щитовидной железыКак эндокринный орган, щитовидная железа, вырабатывает многочисленные тиреоидные гормоны. Ее недостаточная или повышенная активность вызывает многочисленные нарушения, которые провоцируют изменения в обмене веществ, негативно отражаются на детородной функции и нервной системе. При этом клинические признаки гормонального дисбаланса не имеют ярко выраженных симптомов. Как правило, это:
-
недостаточный или избыточный вес;
-
нарушение сна и повышенная нервозность;
-
агрессия, резко сменяющаяся апатией и депрессией;
-
нестабильный менструальный цикл, бесплодие, частые выкидыши.
Но данные симптомы характеры и для других заболеваний. Исследование крови на гормоны щитовидной железы позволит точно подтвердить или опровергнуть первичный диагноз и подобрать медикаментозный курс наиболее эффективной терапии.
Для анализа выполняется забор венозной крови. Если пациентка употребляет гормональные препараты, исследование не будет достоверным.
Перейти к анализам
УЗИ молочной и щитовидной железы, органов малого таза
К сожалению, в современном мире у женщин детородного возраста все чаще проявляются фиброзные процессы, нарушения кровопитания органов, гормональный дисбаланс и онкологические заболевания. Ультразвуковая диагностика, являясь безинвазивным и высокоинформативным способом, позволит:
-
своевременно выявить различные патологии;
-
отслеживать эффективность медикаментозной терапии;
-
подтвердить или опровергнуть предварительно поставленный диагноз.
УЗИ органов малого таза – диагностика, дающая достоверную и объективную информацию о непроходимости труб, аднексите, фибромах, кистах и других новообразованиях. Учитывая, что гинекологические проблемы сопряжены с гормональным фоном и могут иметь смешанную симптоматику, будущим мамам целесообразно проходить комплексное обследование, включающее также ультразвуковую диагностику щитовидной и молочной железы. Это позволит получить объективную клиническую картину, выявить новообразования размером от 2 мм и назначить лечащему врачу наиболее эффективную медикаментозную или гормональную терапию.
УЗИ щитовидной и молочных желез, а также органов малого таза абсолютно безболезненно и невредно. Поэтому, даже если оно проводится на очень малом сроке беременности, можно не переживать, что оно станет причиной каких-либо отклонений у плода.
Для анатомически правильного и здорового развития плода важно задолго до наступления беременности выявить у потенциальной мамы антитела к различным инфекциям. Это обусловлено тем, что взрослый организм может иметь устойчивый иммунитет к патогенным возбудителям, а вот развивающийся плод очень чувствителен и из-за скрытого инфицирования материнского организма может произойти выкидыш или проявиться различные патологии у ребенка.
Антитела к токсоплазмозу, вирусу герпеса, краснухи, цитомегаловируса, папилломавируса человека
TORCH-инфекции, к которым относится герпес, цитомегаловирус и другие перитонально передающиеся заболевания, диагностируются исключительно лабораторным способом. Для проведения анализа используется венозная кровь.
Скрининг белковых соединений плазмы дает максимально объективную информацию о наличии в организме будущей матери ТОРЧ-инфекций. Поэтому данное исследование является обязательным и входит в курс анализов общей подготовки к беременности.
Перейти к анализам
Антитела к гепатиту В и С, ВИЧ, сифилису, гоноккокам, микоплазме, гарднереллезуПоложительный иммунный ответ трактуется как фактическое носительство определенного вируса. Но в некоторых случаях выявляется факт комплексного инфицирования, например HCV+HIV.
Перейти к анализам
Антитела к кишечной палочке и стафилококку
Попадая в кровь или детородные органы, штаммы Escherichia и Staphylococcus провоцируют внутриутробную инфекцию плода, дисбактериоз и прочие заболевания. Своевременно выявив антитела к кишечной палочке и стафилококку можно пройти эффективную терапию и обезопасить себя и своего будущего ребенка от проблем со здоровьем.
Иммуноферментное исследование сыворотки крови является наиболее часто применяемым методом для выявления антител к кишечной палочке и стафилококку. Но анализ также может проводиться и путем бакпасева в мазке, моче и кале.
Учитывая, что беременность и роды потенциально сопряжены с возможными кровопотерями, будущим мамам обязательно необходимо сделать тест на свертываемость крови – коагулограмму. Это позволит ей лично и лечащему врачу обладать полноценной информацией, а, значит, объективно оценить риски, своевременно пройти оптимизирующий курс лечения и при необходимости предупредить или минимизировать открытые и внутренние кровотечения.
Перейти к анализам
Какие анализы нужно сдать мужчине
В общем случае перечень лабораторных исследований и функциональных обследований, которые рекомендуется пройти потенциальным отцам при планировании беременности, также направлен на оценку общефизического состояния, выявление патогенных и болезнетворных инфекций и воспалительных процессов. Но если существует проблема зачатия, специалисты рекомендуют пройти обследование на бесплодие и сперматогенез.
В Северо-западном центре доказательной медицины в рамках подготовительного курса перед беременности мужчинам предлагается возможность пройти все необходимые исследования и ультразвуковую диагностику. В АО «СЗЦДМ» вы сможете сделать:
-
тесты на гормоны;
-
спермограмму и MAR-тест;
-
общие анализы мочи и крови;
-
исследование секрета предстательной железы;
-
биохимический скрининг крови и на резус-фактор;
-
УЗИ органов малого таза, мошонки и предстательной железы.
Ну и, конечно же, для полной минимизации рисков будущим отцам рекомендуем рассмотреть вопрос о сдаче анализов на антитела к ТОРЧ-инфекциям (токсоплазмоз, вирус герпеса, краснухи, цитомегаловирус, папилломавирус), венерическим заболеваниям, HCV и HIV. Это позволит полностью исключить вероятность внутриутробного инфицирования плода, минимизирует риски выкидышей и развития патологий. Обращаем внимание, что все исследования лучше пройти за четыре, а то и шесть и более месяцев до планируемого зачатия, ведь возможно потребуется медикаментозная терапия.
Это позволит полностью исключить вероятность внутриутробного инфицирования плода, минимизирует риски выкидышей и развития патологий. Обращаем внимание, что все исследования лучше пройти за четыре, а то и шесть и более месяцев до планируемого зачатия, ведь возможно потребуется медикаментозная терапия.
В нашем центре внедрена система управления в соответствии с ISO 9001 и ISO 15189, используются качественные материалы и наиболее эффективные методологии лабораторной и функциональной диагностики. Это позволяет нам поддерживать высокое качество обслуживания, гарантировать достоверность обследований и формировать конкурентные рыночные цены.
У нас обширная сеть филиалов и терминалов, поэтому обращение в Северо-западный центр доказательной медицины позволит оперативно и комплексно пройти все необходимые обследования и получить абсолютно достоверный результат лабораторных исследований и функциональной диагностики в кратчайшие сроки. При этом у нас вы можете вызвать медработника на дом для сбора биологического материала или получить только одну из вышеперечисленных услуг.
Анализы на Планирование беременности, базовый, цены в лаборатории KDL
Комплекс предназначен для оценки уровня базовых женских гормонов. Актуален при планировании беременности, перед приёмом оральных контрацептивов и для профилактического обследования.
Что входит в состав комплекса?
ФСГ (фолликулостимулирующий гормон) – вырабатывается в гипофизе, основная функция – стимулирует образование фолликулов и созревание фолликула в каждом менструальном цикле.
ЛГ (лютеинизирующий гормон) – гормон гипофиза, стимулирует выработку прогестерона в яичниках.
Пролактин – гормон гипофиза, участвует в формировании молочных желёз, существенно повышен при беременности и грудном вскармливании. Большое повышение в другие периоды может говорить о возможном наличии опухоли гипофиза – пролактиномы.
Эстрадиол – самый активный женский половой гормон, секретируется фолликулами яичника. Повышение эстрадиола в норме приводит с снижению выработки ФСГ в гипофизе, но повышению ЛГ (происходит овуляция) . Такая связь обеспечивает цикличность процессов в организме женщины.
В каких случаях обычно назначают комплекс «планирование беременности, базовый»?
- Плановая подготовка к беременности
- Нарушения менструального цикла
- При изменениях массы тела для исключения гормональных причин
- Профилактические обследование здоровых женщин
- Перед приёмом оральных контрацептивов и для наблюдения на фоне применения
Что означают результаты теста?
Изменения показателей оцениваются в комплексе, выводы о состоянии здоровья делаются врачом на основании результатов лабораторных тестов и других исследований пациента.
Сроки выполнения теста.
1-2 дня
Как подготовиться к анализу?
Венозная кровь сдаётся обычно на 3-5 день менструального цикла, если лечащий врач не назначил иначе. Сдать анализ можно не ранее, чем через 3 часа после приема пищи или утром натощак (чистую воду можно пить в обычном режиме), но не ранее, чем через 1 час после пробуждения. Перед исследованием исключить тяжелые физические нагрузки, стрессы, накануне исследования исключить секс и пальпацию молочных желез. Несоблюдение правил подготовки может повлиять на уровень гормона пролактина.
Планирование беременности — с чего начать, какие анализы сдать, как питаться и т.д.
С чего начать?
С визита к врачу акушеру-гинеклогу. Врач будет координатором, который поможет супругам составить индивидуальный план подготовки к беременности.
Женщине начинать обследование стоит за 3-4 месяца до предполагаемого зачатия.
Избавьтесь от вредных привычек
Исключите из своей жизни табак, алкоголь и другие психоактивные вещества. Они не только вредны для здоровья в целом и ломают генетический материал половых клеток, но и влияют на рост и развитие плода.
Уберите из дома старые ненужные вещи, сделайте ремонт, оснастите его необходимой техникой, сделайте дом удобным и комфортным.
Смените нелюбимую работу, особенно если она связана с вредными производствами и стрессами. Перейдите на здоровое и регулярное питание. Начните заниматься физкультурой и спортом. Начните получать от жизни удовольствие.
Залечите старые болячки
Длительно текущие и хронические заболевания требуют ответственного подхода в беременности. Хотя большинство из них не препятствует наступлению беременности, может потребоваться медикаментозная терапия или коррекция доз препаратов. В тяжелых случаях, беременность лучше отложить.
Скорректируйте свой вес, это относится к ситуации как повышенного, так и пониженного веса. Для определения нормального диапазона используйте индекс массы тела: ИМТ = вес (кг)/рост2(метры). Нормальный индекс колеблется от 18,5 до 24,9.
На этом этапе требуются консультации терапевта, эндокринолога, кардиолога, гастроэнтеролога, оториноларинголога, офтальмолога, невролога, стоматолога.
Мужчины, начните с себя
Для определения фертильности у мужчины достаточно сдать спермограмму. При обнаружении отклонений следует обратиться к урологу-андрологу.
Дополнительно:
- Комплекс серологических реакций на ВИЧ, сифилис, гепатит В, С
- Флюорография
Обследование женщин
Начинать обследование стоит за 3 месяца до предполагаемого зачатия. Раньше нет особого смысла, все еще может поменяться. Позже – можно не успеть все сделать.
Планирование беременности
Хочется верить, что в настоящее время необходимость планировать беременность уже никем не оспаривается.
Планирование беременности необходимо для того, чтобы попытаться выявить те проблемы, которые могут оказать влияние либо на течение беременности и развитие плода, либо на здоровье женщины в условиях развития беременности. Конечно, план обследования при планировании беременности индивидуален и зависит от многих факторов: возраста женщины, состояния ее здоровья, в том числе и в половой сфере, а также наличия или отсутствия у нее ранее беременностей и родов. Но есть обследования, которые можно рекомендовать провести всем женщинам перед тем, как она забеременеет.
Конечно, анализы можно сдать и самостоятельно, но в любом случае, прием гинеколога – это первое, что вам необходимо сделать, если вы решили в скором времени обзавестись потомством. Желательно сразу обратиться к врачу, у которого в дальнейшем вы планируете наблюдать течение вашей беременности. В этом случае врач сможет после обследования заранее спланировать себе план ведения вашей беременности и учесть все возможные проблемы, которые могут возникнуть в этот период времени.
Консультация по планированию беременности: Что спрашивает врач-гинеколог?
Наличие жалоб
Первым делом врач-гинеколог выясняет у вас наличие жалоб, которые уже могут указывать на наличие определенных проблем и, соответственно, требуют назначения тех или иных обследований для уточнения диагноза. Врач обязательно попросит вас рассказать об особенностях вашего менструального цикла (периода от первого дня очередной менструации до первого дня последующей), длительности самих менструаций, наличии или отсутствии болезненности и других проблем, сопровождающих менструальные кровотечения. Советую подготовиться к этому приему заранее, проанализировав эту информацию сначала дома, с календариком в руках, на котором вы отмечаете дни своих менструаций. Желательно, чтобы данная информация была как можно более точной, т.к. многие женщины, к сожалению, не следят за своими менструациями, но утверждают, что менструальный цикл у них регулярный. Когда же начинаешь выяснять, что такое «регулярный менструальный цикл», то оказывается, что колебания по длительности менструального цикла у таких женщин могут составлять до 7-10 дней, а в норме допускается не более 2-3 дней. Особенности менструального цикла, во-первых, могут указать на возможные проблемы с наступлением беременности. А во-вторых, дают информацию о возможных гормональных нарушениях, которые могут нарушить течение беременности, в том числе, вызвать самопроизвольное прерывание беременности на ранних сроках. Если врач заподозрит возможные гормональные нарушения, он направит вас на гормональные анализы, о которых мы поговорим ниже.
Когда же начинаешь выяснять, что такое «регулярный менструальный цикл», то оказывается, что колебания по длительности менструального цикла у таких женщин могут составлять до 7-10 дней, а в норме допускается не более 2-3 дней. Особенности менструального цикла, во-первых, могут указать на возможные проблемы с наступлением беременности. А во-вторых, дают информацию о возможных гормональных нарушениях, которые могут нарушить течение беременности, в том числе, вызвать самопроизвольное прерывание беременности на ранних сроках. Если врач заподозрит возможные гормональные нарушения, он направит вас на гормональные анализы, о которых мы поговорим ниже.
Наличие беременностей и абортов в прошлом
Далее необходимо рассказать врачу о том, были ли у вас в прошлом беременности и чем они закончились. Если ранее у вас уже были беременности, закончившиеся самопроизвольными прерываниями на любом сроке, это сразу сориентирует врача в необходимости провести определенные обследования. Это поможет исключить наличие у вас проблем, которые могут вызвать преждевременное прерывание беременности в конкретных сроках. Так, например, прерывание беременности в ранних сроках чаще всего связано с генетическими аномалиями, что может потребовать назначения медико-генетической консультации. Кроме того, причиной прерывания беременности на начальном этапе может быть антифосфолипидный синдром (образование в крови определенных веществ, разрушающих фосфолипиды – структурный элемент клеточной стенки, которые называются антифосфолипидные антитела) или гиперандрогения (увеличение в крови гормонов, действующих аналогично мужским половым гормонам). Соответственно, если вы укажете на то, что ранее у вас был выкидыш на раннем сроке или неразвивающаяся беременность, вам назначат пройти соответствующее обследование, о чем будет сказано ниже.
Прерывание беременности в сроке 13-26 недель (во втором триместре) наиболее часто связано с патологией шейки матки, при которой она не в состоянии оставаться закрытой и удерживать плод внутри матки (истмико-цервикальная недостаточность) или с внутриутробной инфекцией. Соответственно, врач обязательно обследует шейку матки и назначит анализы для исключения инфекций, которые могут вызвать внутриутробное инфицирование плода и преждевременное прерывание беременности.
Соответственно, врач обязательно обследует шейку матки и назначит анализы для исключения инфекций, которые могут вызвать внутриутробное инфицирование плода и преждевременное прерывание беременности.
После этого последуют вопросы о контрацепции и наличии у вас диагностированных гинекологических заболеваний.
Таким образом, уже на этом этапе ваш врач составит впечатление о вас и наметит себе план обследований, который необходим для того, чтобы подтвердить или опровергнуть свои предположения.
Гинекологический осмотр при планировании беременности
После беседы с врачом-гинекологом следует гинекологический осмотр. Осмотр включает в себя забор необходимых гинекологических анализов, осмотр шейки матки и стенок влагалища в зеркалах, а также двуручное исследование, при котором матка и ее придатки (яичники и маточные трубы) ощупываются через переднюю брюшную стенку и стенку влагалища.
Гинекологический мазок
Давайте подробнее остановимся на анализах. Первым делом всегда берется гинекологический мазок или, как его еще называют, мазок на флору. Этот мазок дает общее представление о состоянии наружных половых органов. Стандартно он берется из трех точек: мочеиспускательный канал (уретра), канал шейки матки и задний свод влагалища. В некоторых случаях материал может забираться из прямой кишки, иногда он не берется из уретры.
Стандартный гинекологический мазок дает представление о наличии или отсутствии воспалительной реакции в тех точках, откуда он был получен, а также может выявить возбудителей таких инфекций, как кандидоз (молочница), трихомониаз, гонорея и гарднереллу. Кроме того, такой мазок дает общее представление о составе микрофлоры влагалища и канала шейки матки.
ПЦР-диагностика
Однако, обычно гинекологического мазка недостаточно для того, чтобы сделать правильное заключение, тем более на этапе планирования беременности. Поэтому для исключения инфекций, которые могут оказать значительное влияние на течение беременности и развитие плода, используется ПЦР-диагностика. ПЦР – полимеразно-цепная реакция, которая позволяет выявить в материале ДНК (генетический материал) возбудителя инфекции. Проще говоря, положительный результат ПЦР означает, что в исследуемом материале выявлен непосредственно возбудитель заболевания (вирус или микроб), причем независимо от того, живой этот микроб или «мертвый». Поэтому после лечения какой-либо инфекции нет смысла сдавать анализы сразу же, нужно подождать 3-4 недели. В противном случае, ПЦР будет положительной за счет обнаружения уже «убитых», но еще не выведенных из организма микробов.
ПЦР – полимеразно-цепная реакция, которая позволяет выявить в материале ДНК (генетический материал) возбудителя инфекции. Проще говоря, положительный результат ПЦР означает, что в исследуемом материале выявлен непосредственно возбудитель заболевания (вирус или микроб), причем независимо от того, живой этот микроб или «мертвый». Поэтому после лечения какой-либо инфекции нет смысла сдавать анализы сразу же, нужно подождать 3-4 недели. В противном случае, ПЦР будет положительной за счет обнаружения уже «убитых», но еще не выведенных из организма микробов.
ПЦР может выявлять возбудителя в соскобе тканей, крови и других жидкостях, главное, чтобы искомый микроб или вирус в принципе мог там находиться. Простой пример: хламидии, микоплазмы и уреаплазмы располагаются внутри клеток, поэтому бесполезно для их обнаружения брать обычный мазок, он будет всегда «чистым». Для выявления этих инфекций необходимо выполнить соскоб клеток цервикального канала и/или уретры, где в принципе эти микробы могут быть обнаружены. По этой же причине бесполезно исследовать кровь методом ПЦР на вирус папилломы человека (ВПЧ), т.к. данный вирус в крови не обнаруживается, для его исследования также необходим соскоб тканей.
В настоящее время на этапе планирования беременности рекомендуется обследование на хламидию трахоматис, уреаплазму уреалитикум, микоплазму гениталис и микоплазму хоминис, вирус простого герпеса тип 1 и 2, цитомегаловирус. Общепринято, что обнаружение в соскобах из половых органов методом ПЦР хламидий, микоплазмы гениталис, вируса простого герпеса или цитомегаловируса независимо от результатов анализов крови требует отложить планирование беременности и пройти лечение до получения отрицательных анализов, т.к. данные заболевания могут оказать существенное влияние на течение беременности и развитие плода.
Бактериологическое исследование (посев на микрофлору)
В большинстве случаев при обследовании перед беременностью рекомендуется бактериологическое исследование (посев) на микрофлору с определением чувствительности к антибиотикам. Данное исследование позволяет оценить микрофлору влагалища и цервикального канала (канала шейки матки) и выявить микробов, которые могут вызвать воспалительные заболевания во время беременности. Стрептококки, стафилококки, кишечная палочка и др. возбудители, выявляемые при данном исследовании, нередко становятся причиной воспалительных заболеваний беременных и могут даже привести к преждевременному прерыванию беременности на любом сроке.
Данное исследование позволяет оценить микрофлору влагалища и цервикального канала (канала шейки матки) и выявить микробов, которые могут вызвать воспалительные заболевания во время беременности. Стрептококки, стафилококки, кишечная палочка и др. возбудители, выявляемые при данном исследовании, нередко становятся причиной воспалительных заболеваний беременных и могут даже привести к преждевременному прерыванию беременности на любом сроке.
Выявление ВПЧ (вируса папилломы человека)
После взятия анализов проводится визуальный осмотр наружных половых органов – вульвы, влагалища и шейки матки. Влагалище и шейка матки осматриваются в зеркалах. При осмотре могут быть обнаружены остроконечные кондиломы – доброкачественные образования, вызванные вирусом папилломы человека (ВПЧ). Известно около 100 типов ВПЧ, но нас в данном случае волнуют только те типы вирусов, которые могут вызвать заболевания половых органов. Эти типы подразделяются на две группы: высокого и низкого онкогенного риска. ВПЧ высокого онкогенного риска выявляют более чем в 99% случаев раков шейки матки. К ним относятся типы вируса 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68, 73, 82. Соответственно, ВПЧ низкого риска онкогенности (6, 11, 36, 42, 43, 44, 46, 47 и 50) злокачественных новообразований не вызывают, а значит для здоровья не опасны. Но ВПЧ 6 и 11 типов нередко вызывают развитие остроконечных кондилом. Кондиломы заразны и передаются контактным путем (при контакте кожи и/или слизистых оболочек здорового и зараженного человека). При обнаружении кондилом на этапе планирования беременности необходимо обязательно их удалить. При прохождении ребенка через родовые пути, зараженные кондиломами, возможно инфицирование дыхательных путей новорожденного вирусом папилломы человека. В этом случае возникает папилломатоз гортани, на фоне которого в дальнейшем может развиться рак гортани.
ВПЧ высокого риска онкогенности обычно рекомендуют сдавать при выявлении патологии шейки матки. При выявлении ВПЧ высокого риска онкогенности в сочетании с патологией шейки матки рекомендуется хирургическое лечение шейки матки и, при необходимости, противовирусное лечение. Если при обследовании не выявлены 16 и 18 типы папилломавируса, для профилактики заражения этими наиболее опасными для здоровья типами вирусами можно провести вакцинацию. В настоящее время зарегистрированы две вакцины: Гардасил и Церварикс. Гардасил защищает от 16, 18, 6 и 11 типов вируса, Церварикс – от 16 и 18 типов. Прививки делаются троекратно в течение полугода. Если женщина планирует беременность, то последняя инъекция должна быть сделана за три месяца до зачатия. В этом случае успеет сформироваться полноценный иммунитет. Если на момент вакцинации у женщины имеется один из типов, от которых делается прививка, то к этому типу иммунитет не образуется.
При выявлении ВПЧ высокого риска онкогенности в сочетании с патологией шейки матки рекомендуется хирургическое лечение шейки матки и, при необходимости, противовирусное лечение. Если при обследовании не выявлены 16 и 18 типы папилломавируса, для профилактики заражения этими наиболее опасными для здоровья типами вирусами можно провести вакцинацию. В настоящее время зарегистрированы две вакцины: Гардасил и Церварикс. Гардасил защищает от 16, 18, 6 и 11 типов вируса, Церварикс – от 16 и 18 типов. Прививки делаются троекратно в течение полугода. Если женщина планирует беременность, то последняя инъекция должна быть сделана за три месяца до зачатия. В этом случае успеет сформироваться полноценный иммунитет. Если на момент вакцинации у женщины имеется один из типов, от которых делается прививка, то к этому типу иммунитет не образуется.
Двуручное исследование внутренних половых органов
После осмотра с помощью гинекологического зеркала врач проведет двуручное исследование внутренних половых органов (матки и придатков). Это исследование позволяет определить размеры и форму матки и яичников, исключить аномалии развития внутренних половых органов, наличие воспалительного процесса.
Дополнительные исследования и анализы при планировании беременности
Ультразвуковое исследование (УЗИ)
Если во время гинекологического осмотра обнаружены какие-либо отклонения от нрмы, то для уточнения этой информации используется ультразвуковое исследование (УЗИ). Это исследование позволяет увидеть на экране ультразвукового аппарата внутренние органы, в том числе матку и яичники. Исследование внутренних половых органов проводится двумя способами: абдоминальным (через живот) и внутривлагалищным. Абдоминальное УЗИ требует наполнения мочевого пузыря женщины. Без этого увидеть матку и яичники будет практически невозможно. Для более детального осмотра яичников и матки применяется внутривлагалищное исследование, при котором специальный датчик вводится во влагалище женщины.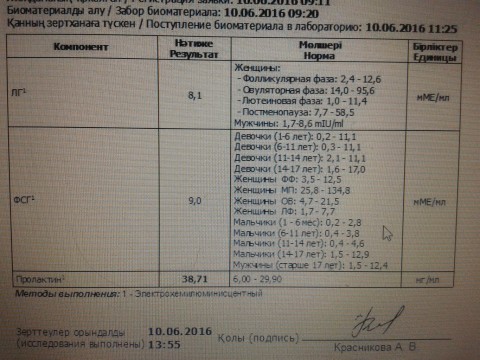 Для этого УЗИ не нужна специальная подготовка. Внутривлагалищное УЗИ дает большую информацию о состоянии фолликулов (фолликулы – пузырьки, в которых находятся яйцеклетки) в яичниках и слизистой оболочки матки (эндометрия).
Для этого УЗИ не нужна специальная подготовка. Внутривлагалищное УЗИ дает большую информацию о состоянии фолликулов (фолликулы – пузырьки, в которых находятся яйцеклетки) в яичниках и слизистой оболочки матки (эндометрия).
Обычно на этапе планирования беременности УЗИ проводится в первую фазу цикла. Однако, при определенных показаниях врач может назначить УЗИ и в другие дни менструального цикла. Во время УЗИ можно выявить аномалии развития матки (седловидная, двурогая и т.д.), различные заболевания матки, при которых может нарушаться способность к зачатию (эндометриоз — гормонозависимое заболевание, при котором слизистая оболочка матки врастает в мышечную оболочку матки, вызывая кровотечение и боли). Некоторые заболевания, выявляемые во время УЗИ, могут потребовать хирургического лечения до наступления беременности: миома – доброкачественная опухоль матки, киста (жидкостное образование) или опухоль яичника, полип (опухолевидное образование) слизистой оболочки матки ( эндометрия).
В том случае, если необходимо отследить процесс формирования доминантного фолликула в яичнике и дальнейшую овуляцию (выход созревшей яйцеклетки из лопнувшего фолликула), УЗИ (предпочтительно внутривлагалищным датчиком) проводится несколько раз в течение одного менструального цикла. Вначале на 5-7-й день от начала менструации проводится УЗИ, которое определяет исходное состояние яичников и матки, далее УЗИ проводится на 10-14-й день в зависимости от длительности стандартного цикла. В этот момент должен определяться доминантный фолликул диаметром 20-30 мм в зависимости от дня цикла. Третье УЗИ проводится после предполагаемой овуляции. При нормальном функционировании гормональной системы на этом этапе в яичнике на месте доминантного фолликула определяется желтое тело – образование, выделяющее гормоны, которые будут поддерживать развитие беременности на начальном этапе.
Кольпоскопия
Если при осмотре шейки матки в зеркалах выявляются какие-либо изменения на шейке матки, обычно проводится кольпоскопия (осмотр шейки матки под большим увеличением с помощью специального прибора – кольпоскопа). Если визуально шейка матки не изменена, можно ограничиться забором анализа для цитологического исследования.
Если визуально шейка матки не изменена, можно ограничиться забором анализа для цитологического исследования.
Выявление заболеваний шейки матки на этапе планирования беременности очень важно. На процесс зачатия и развитие ребенка заболевания шейки матки, даже самые серьезные, влияния не оказывают. Но при наличии у женщины до беременности, например, предракового заболевания (дисплазии), велик риск быстрого прогрессирования заболевания в течение беременности вплоть до развития рака. Осложняется ситуация тем, что во время беременности затруднены не только лечение, но и даже диагностика заболеваний шейки матки, т.к. под воздействием гормонов беременности происходит перестройка всех половых органов, и особенно шейки матки.
Очень распространенное мнение, что нерожавшим категорически нельзя лечить шейку матки хирургическими методами, ошибочно. Если состояние шейки матки требует хирургического лечения, то оно должно проводиться независимо от того, рожала женщина ранее или нет. Тем более, что современные методы лечения шейки матки не вызывают формирования грубой рубцовой ткани и, соответственно, не влияют на течение беременности и родов.
Исследование гормонов крови
Отклонение ультразвуковой картины от нормальной на каждом этапе, указывает на возможность тех или иных гормональных нарушений. Для выявления причин этих нарушений используется исследование гормонов крови.
Первоначально половые гормоны исследуют в первую фазу цикла (на 2-4-й день от начала менструации). Стандартно сдают ТТГ (тиреотропный гормон, отражающий функцию щитовидной железы), ЛГ и ФСГ (лютеинизирующий и фолликулостимулирующий гормоны гипофиза, регулирующие функцию яичников), эстрадиол (основной женский гормон, вырабатываемый в яичниках), пролактин (гормон, обеспечивающи образование молока в молочных железах), тестостерон, ДГЭА и 17-ОН прогестерон – гормоны, обладающие активностью мужских половых гормонов, образуются в яичниках (тестостерон) и надпочечниках (ДГЭА и 17-ОН прогестерон).
Во вторую фазу цикла, примерно через неделю после овуляции обычно сдают прогестерон (женский гормон, вырабатываемый желтым телом в яичнике). Так, например, повышенный уровень пролактина нередко вызывает бесплодие, а увеличение в крови мужских половых гормонов может не влиять на способность к зачатию, но останавливать развитие беременности на ранних сроках (неразвивающаяся беременность). При обнаружении гормональных нарушений необходима консультация гинеколога-эндокринолога.
Анализы на TORCH-инфекции
Всем женщинам, планирующим беременность в обязательном порядке необходимо пройти обследование на так называемые TORCH-инфекции. Аббревиатура TORCH-инфекции объединяет те инфекции, которые могут оказать наиболее выраженное негативное влияние на течение беременности, могут вызвать внутриутробное заражение плода и новорожденного, а в наиболее тяжелых случаях даже привести к его гибели.
Расшифровка данной аббревиатуры в общем виде выглядит так: T – токсоплазмоз, O – от англ. other, т.е. другие – сюда включают различные инфекции: хламидиоз, микоплазмоз, листериоз и др., R – rubella – краснуха, C – СMV – цитомегаловирус, H – HSV – вирус простого герпеса. О необходимости обследования методом ПЦР на хламидии, микоплазмы и уреаплазмы мы уже говорили. Помимо этого, при планировании беременности рекомендуется исследование крови на наличие защитных антител к возбудителям краснухи, токсоплазмоза, вируса простого герпеса и цитомегаловируса. При исследовании анализов крови могут быть обнаружены защитные антитела классов М и G. В типичном случае, если в крови выявлены только антитела класса G, это означает, что произошло инфицирование, и в организме сформировался иммунитет к данному возбудителю, но в данный момент заболевания нет и лечение не требуется. Выявление антител класса М в большинстве случаев указывает на острую фазу заболевания, даже если нет никаких проявлений. Если антитела к возбудителю не обнаружатся, значит, иммунитета к данному заболеванию в организме нет. Однако, в каждом конкретном случае возможны варианты, поэтому оценивать результаты анализов должен врач.
Однако, в каждом конкретном случае возможны варианты, поэтому оценивать результаты анализов должен врач.
При выявлении заболеваний группы TORCH-комплекса в период планирования беременности возможности для лечения значительно выше, чем при уже наступившей беременности. На этапе планирования могут использоваться наиболее эффективные препараты, позволяющие достичь максимально возможного результата.
Анализ крови на группу и резус-фактор
Вместе с анализами крови на инфекции необходимо сдать кровь на группу крови и резус-фактор, общий анализ крови, биохимический анализ крови, свертываемость крови и волчаночный антикоагулянт. Обычно одновременно сдается общий анализ мочи. Желательно, чтобы с этими анализами вы отправились к терапевту, который на основании данных исследований и вашего осмотра даст заключение о состоянии вашего здоровья. Если обнаружатся какие-то отклонения в состоянии здоровья, понадобится более детальное обследование для того, чтобы уточнить диагноз. После этого необходимо будет пройти соответствующее лечение. Беременность – это большая нагрузка на все органы – сердце, почки, печень и др. Поэтому все проблемы, которые были скрыты до беременности и не беспокоили вас, во время беременности начнут проявляться и могут существенно повлиять как на ваше самочувствие, так и на течение самой беременности.
Отрицательный резус-фактор у женщины
При выявлении у женщины отрицательного резус-фактора, необходимо исследовать резус-фактор предполагаемого отца ребенка. Если резус-фактор будущего отца также отрицательный, то никаких дальнейших обследований проводить не нужно. Если его резус-фактор положителен, а у женщины ранее были беременности, независимо от того, чем они закончились (роды, аборт, выкидыш), то женщине необходимо сдать кровь на антитела к резус-фактору (защитные антитела образуются при контакте резус-отрицательной крови матери с резус-положительной кровью ребенка). Если антитела к резус-фактору не обнаружены, женщина может планировать беременность, но при беременности будет постоянно сдавать кровь на эти антитела. При обнаружении антител в крови беременность противопоказана, т.к. если у эмбриона будет резус-положительная кровь, то уже с 7 недель возможно образование антител в крови матери, которые будут разрушать эритроциты (красные кровяные тельца) эмбриона. В этом случае у плода развивается гемолитическая болезнь, которая может привести к его гибели. Поэтому выявление антител к резус-фактору в крови женщины, планирующей беременность, требует проведения лечения. Для этого, например, может использоваться плазмаферез, очищающий кровь от антител.
При обнаружении антител в крови беременность противопоказана, т.к. если у эмбриона будет резус-положительная кровь, то уже с 7 недель возможно образование антител в крови матери, которые будут разрушать эритроциты (красные кровяные тельца) эмбриона. В этом случае у плода развивается гемолитическая болезнь, которая может привести к его гибели. Поэтому выявление антител к резус-фактору в крови женщины, планирующей беременность, требует проведения лечения. Для этого, например, может использоваться плазмаферез, очищающий кровь от антител.
Конфликт по группе крови
Реже встречается конфликт по группе крови. Он возможен, если у женщины первая группа крови, а мужчины любая другая, если у женщины вторая группа, а у мужчины третья или четвертая и если у женщины третья группа крови, а у мужчины – вторая или четвертая. При таком сочетании рекомендуется исследовать кровь на антитела к групповым антигенам на этапе планирования беременности, если предстоящая беременность будет не первая. При первой беременности необходимо проводить исследование на групповые антитела, начиная с 8 недель беременности.
При обнаружении волчаночного антикоагулянта в крови женщины, необходимо пройти обследование на антифосфолипидный синдром. Антифосфолипидный синдром – заболевание, при котором в организме образуются иммунные антитела к собственным фосфолипидам – компонентам клеточной стенки, в результате чего, в частности, образуются множественные тромбы в сосудах. Это приводит к спонтанным выкидышам на ранних сроках беременности. При выявлении данного заболевания проводится лечение до и во время беременности с целью ее сохранения.
Посетите стоматолога на этапе планирования беременности
Помимо гинеколога и терапевта всем женщинам, планирующим беременность, необходимо посетить стоматолога. Обязательно провести профессиональную чистку зубов, т.к. зубные отложения вызывают развитие пародонтита – воспаления тканей вокруг зуба, проявляющегося на первом этапе кровоточивостью десен, неприятным запахом изо рта. А в дальнейшем способствует расшатыванию и выпадению зубов. При беременности в результате снижения иммунитета, изменения минерального и солевого обмена данный процесс может значительно активизироваться, что будет способствовать потере зубов.
А в дальнейшем способствует расшатыванию и выпадению зубов. При беременности в результате снижения иммунитета, изменения минерального и солевого обмена данный процесс может значительно активизироваться, что будет способствовать потере зубов.
При выявлении кариозных зубов необходимо пройти лечение. Во время беременности для строительства тканей растущего плода требуется много кальция, при недостатке его в организме, он «отнимается» у матери. Отсюда широко распространенное мнение о том, что при беременности обязательно «сыпятся» зубы. Но если до беременности зубы будут пролечены, и во время нее женщина будет получать достаточно кальция, ни один зуб за время беременности не пострадает. Кроме того, кариозные зубы – очаги инфекции, которые могут активизироваться при беременности и вызвать воспалительные заболевания различных органов.
Планирование беременности при наличии хронических заболеваний
Женщинам, у которых есть какие-либо хронические заболевания, обязательно перед планируемой беременностью нужно посетить соответствующего врача-специалиста, чтобы он провел обследование и выяснил, есть ли в настоящее время опасность обострения и при необходимости проведет необходимые профилактические мероприятия. Это позволит избежать обострения заболевания во время беременности или, по крайней мере, позволит отодвинуть обострение на возможно более поздний срок беременности, когда оно будет представлять меньшую опасность для развивающегося плода.
Таким образом, несложные процедуры обследования на этапе планирования беременности помогут избежать серьезных проблем во время самой беременности, а значит, родить здорового малыша.
Анализы при планировании беременности
Анализы при планировании беременности правильный шаг на пути зачатия и воспитания ребенка. С помощью них можно выявить и предупредить возможные проблемы как у родителей, так и у будущего ребенка.
Сейчас у многих пар не получается забеременеть без подготовки.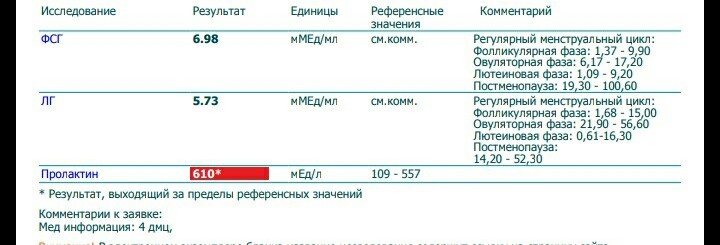 Многие планируют беременность чуть ли не годами, и для этого им приходится проходить массу обследований.
Многие планируют беременность чуть ли не годами, и для этого им приходится проходить массу обследований.
Во время обследований врачи назначают анализы, которые сдают оба супруга. Многие против того, чтобы сидеть в очередях, поэтому обращаются в платные медицинские центры и клиники, где можно сдать все необходимые анализы, провести исследования и получить исчерпывающую консультацию.
Если во время обследования выявляются какие-либо заболевания, либо о них уже известно, то могут назначить дополнительные анализы, как мужчине, так и женщине. Некоторые из них потребуют повторной сдачи, ведь важно не только выявить, но и пролечить все заболевания, и потом вновь сдать тот или иной анализ. Но что не сделаешь ради будущего ребенка?
Кроме сдачи анализа следует следить за своим режимом дня, рационом питания и отсутствием вредным привычек. Займитесь спортом и найдите себе занятие «по душе». Иногда стоит отвлечься, чтобы потом снова приступить к планированию беременности с новыми силами.
Где сдать анализы перед беременностью?
Отвечая на вопрос, где сдать анализы перед беременностью, скажем, что можно обратиться в поликлинику рядом с постоянным местом жительства или к своему гинекологу, который поможет подсказать, что нужно сдать конкретно каждой женщине при планировании ее первой или последующей беременности.
Однако анализы и обследования должна проходить не только будущая мама, но и будущий папа, поэтому стоит посетить врача-уролога и терапевта. Часто супруги просто ищут хорошего врача, если предыдущие консультации и обследования ничего не дали.
Если вы планируете беременность, то советуем вам обратиться в наш медицинский центр «ИмиджЛаб», где опытные специалисты помогут вам не только подготовить организм к беременности, но и выявить причины её отсутствия. В этом вопросе очень важно обследовать как мужчину, так и женщину, поскольку причина может быть в любом из партнеров.
В нашем центре «Имидж Лаб» мы назначим все необходимые анализы, которые нужно сдать, также специалистов, к которым лучше всего обратиться за помощью.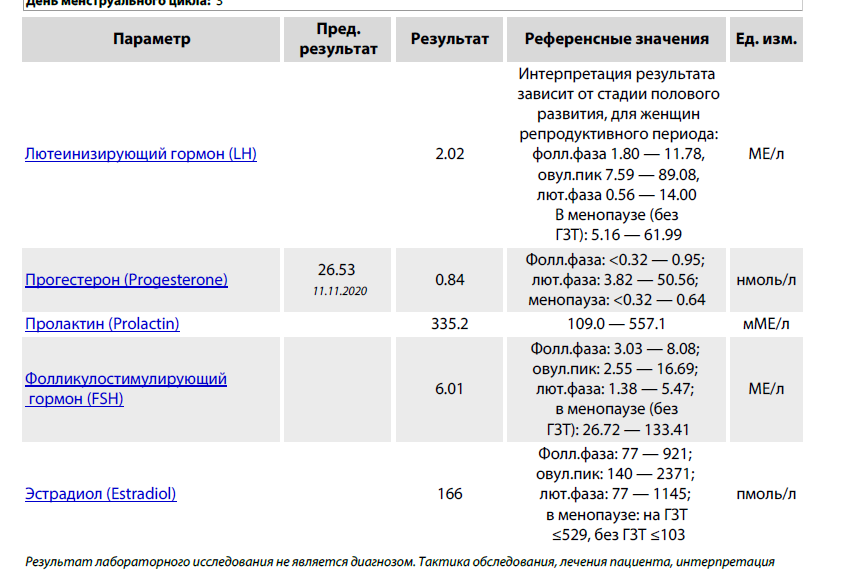 Кроме того, иногда нужно посетить и семейного психолога, где можно рассказать о своих проблемах и вместе найти пути их решения.
Кроме того, иногда нужно посетить и семейного психолога, где можно рассказать о своих проблемах и вместе найти пути их решения.
Какие анализы необходимо сдать перед беременностью?
Чтобы знать, какие анализы сдавать при планировании беременности, советуем прочитать нижеприведенный список.
- Обязательно сдается анализ крови, чтобы узнать или еще раз подтвердить группу крови и ее резус-фактор. Это касается обоих будущих родителей. Если исследование выявит резус-конфликт, то при наступлении беременности врач будет знать о такой проблеме и ее последствиях.
- УЗИ. Если врач не находит никаких отклонений, то его можно не делать. Когда у женщины есть проблемы с овуляцией или месячным, то данное исследование поможет выяснить, в чем причина и устранить ее.
- Также сдают анализы на выявление различных инфекций, которые, впоследствии, могут навредить и матери, и ее будущему ребенку. К таким анализам нужно отнести краснуху, токсоплазмоз, вирусы гепатита, герпеса и цитомегаловирус, различные инфекции, которые передаются половым путем. Если какая-либо инфекция или заболевание обнаруживается у одного из супругов, то второму также нужно сдать подобный анализ.
- Необходимыми считаются анализы на гормоны. Его назначают, если женщина имеет нарушения цикла, повышенный или недостаточный вес, постоянные проблемы с кожей, у нее были выкидыши или аборты, а также при длительном сроке планирования беременности.
- Мужчинам следует сдать спермограмму, чтобы оценить качество спермы и другие ее показатели. Часто случается, что именно супруг становится причиной невозможности зачать ребенка. По результатам могут быть назначены другие анализы и лечение.
В любом случае, список необходимых анализов обоим будущим родителям назначит лечащий врач. Он также подскажет, что еще нужно сделать, чтобы, наконец, забеременеть, выносить и родить здорового ребенка.
🧬 Анализы при планировании беременности, какие анализы нужно сдать перед беременностью
Какие анализы следует сдать при планировании беременности
Если вы планируете беременность в ближайший месяц и хотите сдать анализы, сначала следует посетить терапевта.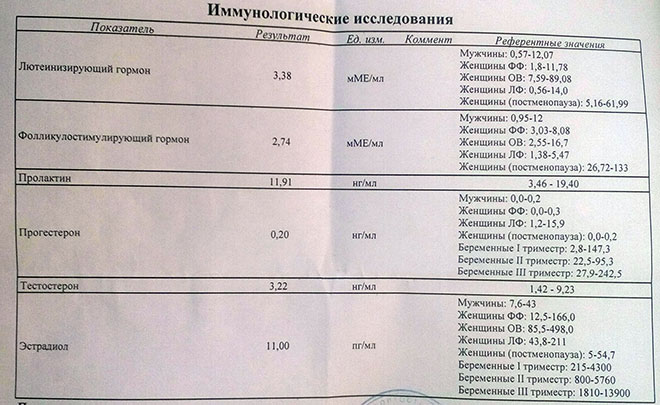 Врач терапевт проведет осмотр и назначит ряд лабораторных и, возможно, дополнительных исследований.
Врач терапевт проведет осмотр и назначит ряд лабораторных и, возможно, дополнительных исследований.В обязательном порядке, даже при отсутствии каких-либо жалоб, женщине назначаются:
- Общий анализ крови с исследованием количества гемоглобина, числа красных кровяных телец, тромбоцитов, лейкоцитов с расшифровкой лейкоцитарной формулы, скорости оседания эритроцитов.
- Общий анализ мочи с исследованием ее относительной плотности и характера мочевого осадка.
- Развернутый биохимический анализ крови с вычислением уровня общего белка (при необходимости, его фракций), креатинина и мочевины, печеночных ферментов (АСТ, АЛТ, ЩФ, ХЭ).
- Коагулограмма (общий анализ крови на светрывание: ПТИ, фибриноген, АЧТВ, МНО).
- Определение уровня сахара крови и мочи.
- Флюорография органов грудной клетки.
- Исследование электрической активности сердца (ЭКГ).
- Исследование кала на яйца глистов.
- Уточнение группы крови и резус-фактора для потенциальных родителей.
- Анализ крови на ВИЧ, Реакцию Вассермана, вирусные гепатиты В и С.
Как правило, все анализы крови берутся утром натощак, а моча приносится предварительно собранная в стеклянной таре. В государственных поликлиниках не всегда удается пройти обследование быстро, часто бывают очереди и нехватка талончиков.
Чтобы избежать очередей и сократить время, затраченное на анализы, вы можете обратиться в московский медицинский центр GMS Clinic и пройти обязательный минимум обследования в любое удобное для вас время, в течение одного дня.
Если никаких отклонений в полученных результатах не обнаруживается, обследование женщины продолжается посещением узких специалистов:
- Гинеколог
- Стоматолог (для исключения очага хронической инфекции, например, кариеса)
- ЛОР (для исключения очага хронической инфекции, например, хронической ангины)
Гинекологическое обследование
Какие анализы сдать перед переменностьюЧтобы сдать анализы при планированием беременности, необходимо записаться на прием к гинекологу и пройти гинекологический осмотр, включающий осмотр наружных половых органов и осмотр с помощью влагалищных зеркал, бимануальную пальпацию матки и придатков, осмотр и пальпацию молочных желез.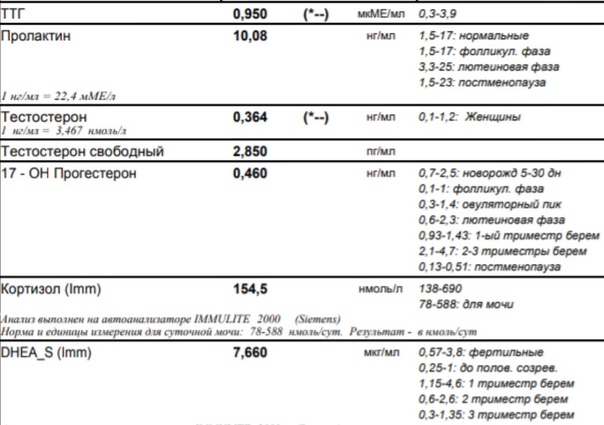
Во время осмотра врач берет мазки из половых путей и выписывает направления на другие исследования:
- Микроскопия мазка
- Полимеразная цепная реакция на инфекции, передающиеся половым путем (гонорея, трихомониаз, хламидиоз, уреаплазмоз, микоплазмоз, стрептококк, половой герпес, цитомегаловирус и др.)
- Анализ крови на TORCH-комплекс с определением титра антител (к токсоплазмозу, герпесу, хламидиям, краснухе, цитомегаловирусу).
Обследование мужчин на детородную функцию (анализ спермограмма) и половые инфекции проводит врач уролог андролог.
Важно не только знать какие анализы сдать перед беременностью, но и выбрать грамотного, ответственного и опытного врача гинеколога, который будет вести пациентку и до и во время беременности.
В нашем медицинском центре GMS Clinic работают настоящие профессионалы своего дела, которые имеют обширный опыт ведения беременности в России и за рубежом. Современные схемы обследования будущих родителей, высокоточное диагностическое оборудование и наличие всех необходимых специалистов в клинике, а также индивидуальный подход к каждой паре и отсутствие очередей позволят сдать анализы перед беременностью быстро, удобно и надежно. Стоимость услуг позволяет обследоваться и лечиться у нас большинству работающих семейных пар.
Обращайтесь к нам, мы поможем вам стать родителями!
Какие анализы нужно сдавать мужчине при планировании беременности
Оглавление
Важной частью процесса планирования беременности является проверка будущих родителей на возможные заболевания и патологии – прохождение различных типов анализов и обследований. Это поможет избежать возникновения осложнений в период вынашивания плода.
Список анализов и их краткое описание
Мужское репродуктивное здоровье не менее важно, чем женское, поэтому существует ряд анализов при беременности для мужчин:
- На наличие половых инфекций
- Спермограмма
- На TORCH-инфекции
- Исследование секрета простаты
- Ряд анализов крови и мочи
Первоначально мужчине-будущему отцу необходимо записаться на прием к врачу-урологу, который проведет квалифицированный осмотр, опросит пациента, а также направит его на необходимые анализы и исследования.
Половые инфекционные болезни
В процессе обследования на инфекционные заболевания, передающиеся половым путем, используются такие типы анализов:
- Соскоб из мочеиспускательного канала на предмет оценки полимеразной цепной реакции (ПЦР)
- Данный образец также исследуется на предмет признаков наличия таких возбудителей заболеваний, как: трихомонад, токсоплазмы, гарднереллы, хламидий, уреаплазмы, ВПЧ, вируса герпеса, Эпштейн-Барра, гонококков, цитомегаловируса, папилломы и др.
При обнаружении возбудителей подобных заболеваний пациенту, а также его партнерше, назначается курс лечения, который необходимо пройти одновременно и до зачатия ребенка.
TORCH-инфекции
Анализы при беременности мужчине включают в себя обследование на TORCH-инфекции:
- Герпес
- Краснуха
- Цитомегаловирус
- Токсоплазмоз
Данные заболевания чрезвычайно опасны для будущего ребенка.
При таком исследовании в крови мужчины оценивается содержание иммуноглобулиновых антител lgM и lgG:
- Наличие антител группы lgM показывает, что в настоящий момент пациент заражен инфекцией, поэтому необходимо назначение лечения
- Если в крови присутствуют lgG, это значит, что пациент ранее уже перенес заболевание, и его организм обладает необходимым иммунитетом
Спермограмма
Спермограмма – это анализ семенной жидкости мужчины на способность к оплодотворению. Перед его проведением нужна длительная подготовка:
В течение нескольких месяцев пациент должен придерживаться здорового образа жизни и избегать вредных привычек
- За 4 недели необходимо отказаться от посещения сауны и бани
- За 2 недели следует перестать заниматься спортом и испытывать тяжелые физические нагрузки
- В течение недели до анализа необходимо воздерживаться от любых видов сексуальных контактов, чтобы избегать семяизвержения
Для сдачи семенной жидкости пациент уединяется в отдельном помещении и при помощи любого удобного способа собирает материал для исследования в специальную емкость.
Оценка состояния секрета простаты
Секрет предстательной железы выделяется в процессе массажа простаты. В результате такого анализа возможно определить следующие патологии:
- Аденома простаты
- Злокачественное новообразование
- Воспаление
Перед проведением данного обследования также необходимо воздерживаться от половой близости в течение 5–7 дней.
Анализы мочи
Данные исследования показывают такие параметры мочи, как:
- Цвет
- Наличие белков
- Наличие кровяных клеток
- Солевые компоненты
Если результат не соответствует норме, врач направляет пациента на дообследование.
Анализы крови
Перед предполагаемым зачатием необходимо пройти несколько типов исследований крови:
- Общий анализ – показывает наличие воспаления, анемии и других патологий, а также наличие хронических заболеваний
- Биохимический – показывает недостаток витаминов, наличие хронических патологий, сбои функционирования различных органов
- Анализ на содержание гормонов:
- Тестостерон
- Фолликулостимулирующий гормон (ФСГ) – влияет на корректную работу половых желез
- Эстрадиоловый гормон – отвечает за множество процессов, но его содержание в норме в мужском организме ниже, чем в женском
- Хорионический гонадотропин (ХГЧ) – в норме в мужском теле его нет
- Лютеинизирующий гормон – регулирует работу половых желез, а также обеспечивает выработку тестостерона
- Пролактин
- Анализы на ряд заболеваний:
- ВИЧ
- Гепатит B и C
- RW
- Исследование на определение группы и резус-фактора (если они не были определены ранее)
Анализы при беременности у мужчин могут также включать в себя дополнительные виды обследований, такие, как:
- Ультразвуковое исследование
- Магнитно-резонансная томография
- Компьютерная томография и другие
Такие исследования могут назначаться врачом для уточнения диагноза, если были обнаружены отклонения в лабораторных анализах пациента.
В случае, если пациент или его супруга страдают наследственными генетическими заболеваниями, рекомендуется пройти обследование у врача-генетика, чтобы определить риск развития таких болезней у будущего ребенка.
Преимущества проведения процедуры в МЕДСИ
- Прием ведут опытные урологи, гинекологи, андрологи и репродуктологи, которые выработают индивидуальную программу обследования перед планированием беременности как для женщин, так и для мужчин
- Наличие собственной лаборатории позволяет проводить исследования в максимально короткие сроки
- Широкий спектр диагностического оборудования ведущих стран-производителей (США, Япония, Германия и др.) обеспечивает точные результаты УЗИ, КТ, МРТ и других типов обследований
- Записаться на консультацию специалиста высокой квалификации можно по телефону 8 (495) 7-800-500 (работает круглосуточно)
- Специалисты клиники разрабатывают комплексные программы планирования и ведения беременности, а также обучающие курсы для будущих родителей
гормонов и бесплодие | Денвер
Гормоны и бесплодие: краткий обзор
- Высокий уровень фолликулостимулирующего гормона (ФСГ) в крови женщины может снизить шансы забеременеть.
- Аномальный уровень эстрадиола, важной формы эстрогена, снижает шансы на успех экстракорпорального оплодотворения (ЭКО).
- Недостаточный уровень лютеинизирующего гормона (ЛГ), который стимулирует яичники к высвобождению яйцеклетки и началу выработки прогестерона, также может быть причиной проблем с фертильностью.
- Нормальный уровень прогестерона, который подготавливает матку к прибытию оплодотворенной яйцеклетки, должен присутствовать, чтобы женщина могла забеременеть.
Фолликулостимулирующий гормон (ФСГ)
Фолликулостимулирующий гормон (ФСГ) помогает контролировать менструальный цикл и производство яиц. Уровни ФСГ проверяются на 2 или 3 день менструального цикла, чтобы определить функцию яичников женщины и оценить качество яйцеклеток.
В целом, женщины с повышенным уровнем ФСГ, обнаруженным в крови на 2 или 3 день менструального цикла, имеют меньшие шансы на рождение живого ребенка по сравнению с другими женщинами того же возраста, даже при индукции овуляции и ЭКО.
В настоящее время для измерения уровня ФСГ в крови используется несколько лабораторных методов, и измерение этих уровней может значительно варьироваться в зависимости от лаборатории и используемого метода. Поэтому сложно сравнивать уровни в крови, которые измеряются в разных лабораториях или разными методами.
Важно, чтобы нормальные и отклоняющиеся от нормы результаты тестов основывались на частоте наступления беременности у женщин, обследованных в конкретном центре с использованием тех же лабораторных методов.
Эстрадиол
В сочетании с тестом на ФСГ функция яичников женщины и качество яйцеклеток могут быть оценены путем тестирования эстрадиола, важной формы эстрогена.Этот тест также проводится на 2 или 3 день менструального цикла.
Результаты этих тестов не являются абсолютными индикаторами бесплодия, но аномально повышенные уровни коррелируют со сниженным ответом на лекарства для индукции овуляции и, таким образом, снижают успешность ЭКО.
Лютеинизирующий гормон
Лютеинизирующий гормон (ЛГ) стимулирует яичники к выпуску яйцеклетки и началу выработки прогестерона — гормона, который подготавливает среду матки к оплодотворению яйцеклетки.ЛГ можно обнаружить в моче женщины непосредственно перед овуляцией. Тесты, отпускаемые без рецепта, которые помогают предсказать овуляцию, измеряют это повышение уровня ЛГ в образце мочи. Тест на ЛГ в моче обычно используется, чтобы сократить время полового акта и повысить шансы на беременность.
Прогестерон
Яичники вырабатывают гормон прогестерон сразу после овуляции. Примерно в середине цикла — через 12–16 дней после первого дня менструального цикла — прогестерон подготавливает матку к прибытию оплодотворенной яйцеклетки.
Уровень прогестерона обычно достигает пика через неделю после овуляции, и его можно измерить с помощью анализов крови, чтобы определить количество прогестерона, присутствующего в кровотоке. После определения исходного уровня прогестерона в крови врач выполнит тест на прогестерон в средней лютеиновой сыворотке примерно на 21 день менструального цикла или, если тесты на прогестерон ЛГ в моче покажут положительный всплеск, соответствующий овуляции, через семь дней после положительного результата этого теста. .
Анализ слюны
Слюна также может быть проверена на уровень прогестерона.Хотя слюна содержит гораздо меньше прогестерона в крови, уровень гормона все же можно измерить. Этот тест может быть выполнен врачом или с помощью домашнего тестового набора, но все результаты следует обсудить с врачом. Достоверность этого теста все еще обсуждается в медицинском сообществе, и покупатели домашних тестовых наборов должны остерегаться того, что показатели успешности домашних тестов не всегда верны.
Процедура, критерии донора и юридические последствия
Донорство яйцеклеток — это процесс, в котором плодородная женщина жертвует яйцеклетку или ооцит другой женщине, чтобы помочь ей зачать ребенка.Это часть вспомогательных репродуктивных технологий или ВРТ.
Процедура обычно заключается в том, что врач извлекает яйцеклетку или яйцеклетки у донора, оплодотворяет их в лаборатории, а затем переносит полученные эмбрионы в матку реципиента. Врачи делают это с помощью процедуры имплантации, такой как экстракорпоральное оплодотворение (ЭКО).
Иногда специалисты учреждения могут заморозить некоторые или все эмбрионы для последующего использования или имплантации другим женщинам.
Донорство яйцеклеток часто приносит пользу женщинам, которые не могут использовать собственные яйцеклетки по разным причинам, включая недостаточность функции яичников, предотвращение врожденных аномалий у плода или пожилой возраст.
В одной записи 2014 года в журнале Fertility and Sterility говорилось, что 93 процента всех центров репродуктивной медицины в США предлагают донорство яйцеклеток. То же исследование показывает, что в 49,4–50% случаев эта процедура приводит к успешным родам.
В этой статье мы рассмотрим критерии отбора доноров, саму процедуру и юридические последствия после донорства яйцеклеток.
Поделиться на PinterestКлиника проведет тщательный отбор потенциальных доноров.Специалисты клиники репродуктивного здоровья проведут интенсивный процесс отбора, чтобы найти подходящего донора, и тщательно проработают юридические процедуры.
Перед началом процедуры большинству доноров необходимо принять лекарства, останавливающие их нормальный менструальный цикл.
Побочные эффекты этого лекарства могут включать:
Затем донор примет серию лекарств от бесплодия, которые стимулируют яичники производить сразу несколько яйцеклеток. Это называется гиперстимуляцией.Донорам нужно будет самостоятельно вводить это лекарство, вводя его под кожу или в мышцу.
Некоторые женщины могут испытывать легкие побочные эффекты, такие как синяки в месте инъекции, перепады настроения и болезненность груди. В редких случаях у женщины может развиться тяжелый синдром гиперстимуляции яичников (СГЯ). Это происходит, когда в яичниках образуется слишком много яиц. Женщинам, у которых развивается СГЯ, может потребоваться госпитализация.
Доноры рискуют забеременеть до того, как яйцеклетки будут извлечены, поэтому рекомендуется избегать полового акта или использовать барьерные противозачаточные средства, такие как презерватив.
В течение всего цикла сдачи крови донор будет часто проходить анализы крови и ультразвуковые исследования, чтобы контролировать свою реакцию на лекарства.
Во время извлечения
Незадолго до извлечения яйцеклеток донор получит последнюю инъекцию для подготовки к процедуре.
Врач выполнит трансвагинальную аспирацию яичников, чтобы удалить яйцеклетки из донорских яичников. Они введут ультразвуковой зонд во влагалище и с помощью иглы извлекут яйцеклетку из каждого фолликула.
Во время процедуры, которая длится около 30 минут, врач может дать донору болеутоляющие, седативные или обезболивающие.
Поскольку это незначительная процедура, донору не нужно оставаться в клинике или больнице на ночь.
После донорства
Некоторым женщинам требуется несколько дней отдыха, чтобы восстановиться после трансвагинальной аспирации яичников. Другие возвращаются к нормальной деятельности на следующий день.
Некоторые программы предоставляют последующий уход донорам, а другие нет.Поскольку процесс донорства яйцеклеток может иметь психологическое воздействие, некоторым женщинам может быть полезно поработать с консультантом или психотерапевтом после процедуры.
Поделиться на PinterestЛюди используют донорские яйцеклетки до того, как врач имплантирует их путем экстракорпорального оплодотворения. Это процедура с низким уровнем риска.Риски донорства яйцеклеток относительно низкие. Процедуры и лекарства для доноров яйцеклеток такие же, как и для женщин, использующих собственные яйцеклетки в процессе ЭКО, и несут такой же уровень риска.
Использование анестетика в процессе извлечения яйцеклетки сопряжено с небольшим риском, но серьезные проблемы возникают редко.
У некоторых женщин может возникнуть кровотечение, когда врач вводит иглу в яичник. В редких случаях может произойти повреждение кишечника, мочевого пузыря или близлежащих кровеносных сосудов. Однако серьезное повреждение или сильное кровотечение маловероятно.
Заражение может также произойти после удаления яиц. Врач может назначить антибиотики, чтобы предотвратить это.
Иногда лекарства, которые прописывает врач для стимуляции овуляции у донора яйцеклеток, могут вызывать СГЯ, которое может быть легкой, средней или тяжелой степени.В любом случае обратитесь к врачу.
В тяжелых случаях может потребоваться госпитализация с такими симптомами, как:
- затрудненное дыхание
- быстрое увеличение веса
- боль в животе
- рвота
Несколько факторов могут повлиять на способность женщины сдавать яйцеклетки.
Эти факторы увеличивают вероятность успешной беременности и снижают риск врожденных аномалий.
Обычно доноры в возрасте от 21 до 35 лет.Женщины в этой возрастной группе, как правило, лучше реагируют на лекарства от бесплодия и часто имеют более высокое качество и количество яиц.
Доноры не должны иметь инфекций, таких как ВИЧ и гепатит С. Кроме того, они не должны иметь высокого риска генетических заболеваний, таких как те, которые являются носителями гена муковисцидоза.
Женщины могут не иметь права делать пожертвования, если они сталкиваются с высоким риском заражения ВИЧ или другими инфекциями. Точно так же человек может не иметь возможности сдать яйцеклетки, если он не может предоставить подробную семейную историю болезни.
Некоторые программы отдают предпочтение женщинам, которые уже успешно сдали яйцеклетки или родили.
Скрининг доноров яйцеклеток
Авторитетные программы предлагают строгий процесс скрининга, чтобы минимизировать риск врожденных аномалий и других осложнений.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) издает руководящие принципы, чтобы помочь клиникам по лечению бесплодия подтвердить право донора яйцеклеток.
Процесс скрининга программы может включать несколько или все из следующих этапов:
- заявление
- собеседование, по телефону или лично
- медицинский осмотр
- анализы крови
- тесты на наркотики
- ультразвук для исследования репродуктивных органов
- Медицинский и психологический анамнез — для выявления донора и истории болезни семьи
- Скрининг на инфекционные заболевания
- Скрининг на наследственное заболевание
Психологический скрининг
Донорство яйцеклетки может вызвать эмоциональные переживания как для донора, так и для получателя.
Авторитетные программы донорства яйцеклеток включают тщательный психологический скрининг всех вовлеченных лиц.
Оценка психического здоровья донора имеет жизненно важное значение для обеспечения здоровья всех полученных в результате этого детей, а также для уверенности в том, что донор принимает информированное решение перед началом процесса донорства.
Правовой статус донорства яйцеклеток зависит от страны. В США женщина может сдавать яйцеклетки анонимно или нет. Также законным является получение финансовой компенсации за донорство яйцеклеток.
Клиники донорства яйцеклеток потребуют от всех доноров подписания контракта, который гарантирует, что у них нет юридических прав или обязанностей по отношению к каким-либо полученным детям или эмбрионам.
Хотя женщина, получившая яйцеклетку, не будет генетической родственницей ребенка, в юридических документах она будет записана как биологическая мать.
Идентификационные данные донора
В США доноры могут быть анонимными. Они также могут узнать или узнать получателя.
Многие программы донорства яйцеклеток не разглашают личность донора.В других случаях получатели яйцеклеток получат конкретную информацию о доноре, но не будут встречаться друг с другом и не будут знать имена друг друга.
Некоторые программы могут разрешать донорам и получателям встречаться друг с другом, если обе стороны желают. В некоторых ситуациях получатели могут разрешить донору вступить в контакт с ребенком по достижении им определенного возраста.
В других случаях донор может уже иметь отношения с получателями. Это происходит, если женщина просит друга или члена семьи пожертвовать яйцеклетку.В таких ситуациях клиники рекомендовали обращаться напрямую, чтобы организовать процессы обследования, лечения и перевода.
Parents Via Egg Donation, глобальная некоммерческая организация, оценивает стоимость донорства свежих яйцеклеток в США в 35 000–50 000 долларов за эксклюзивный цикл свежих яиц. Это означает, что получатели не делятся яйцеклетками с другими женщинами, участвующими в программе.
Стоимость цикла общих донорских яйцеклеток начинается примерно с 18 000 долларов.
Женщина может использовать замороженные яйцеклетки из банка доноров.Обычно это стоит 16 000–20 000 долларов в США, а в Европе доступны гораздо более низкие тарифы.
Доноры яйцеклеток обычно получают компенсацию за свое время и усилия. Оплата не зависит от результата.
Размер компенсации сильно различается в зависимости от программы пожертвований. Комитет по этике Американского общества репродуктивной медицины пришел к выводу, что платить женщинам за донорство яйцеклеток этично.
Они также обнаружили, что суммы денег, которые может получить донор, очень разнообразны и зависят от ряда факторов, в том числе от региона.
Донорство яйцеклеток — это короткая процедура с хорошей вероятностью успеха. В нем врач извлекает яйцеклетку у тщательно проверенных доноров. Стоимость донорства свежих яйцеклеток колеблется от 35 000 до 50 000 долларов.
Донор яйцеклеток примет лекарство, чтобы остановить менструальный цикл и стимулировать яичники.
Процедура проходит под седативным действием, анестезией или с применением обезболивающих. Донору может потребоваться несколько дней для выздоровления.
Донорство и имплантация яиц может иметь побочные физические и психологические эффекты, но в целом это безопасная и хорошо переносимая процедура.
Получатель может знать или не знать донора, и разные учреждения имеют разные уровни конфиденциальности донора. Многие доноры получают финансовую компенсацию за свое время и яйца.
Процесс скрининга сводит к минимуму риск врожденных аномалий и генетических заболеваний. Учреждение также проясняет юридические последствия для донора и получателя яйцеклеток.
Q:
Я пробовала использовать донорскую яйцеклетку для зачатия, но в моем случае это не увенчалось успехом.Какие у меня есть альтернативы?
A:
Возможные варианты: повторение процесса. В некоторых циклах используются свежие донорские яйцеклетки, а в других — замороженные донорские яйцеклетки. Люди могут повторять циклы до трех раз. Тем не менее, чем больше требуется циклов, тем меньше вероятность успеха.
Некоторые люди также рассматривают суррогатное материнство. Суррогаты вынашивают плод [PF1] от имени другой женщины. Этот процесс может включать использование собственного яйца или яиц женщины и спермы ее партнера, донорских свежих или замороженных эмбрионов или любой другой комбинации.
Стоимость суррогатного материнства зависит от местоположения. Они могут варьироваться от
до 130000 долларов.
Валинда Риггинс Нвадике Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет.
Общие сведения о гормонах фертильности — Viera Fertility
Создание семьи — замечательное дело. Это одно из самых чудесных событий в жизни пары. Чтобы зачать ребенка, многое должно произойти и быть в порядке.Один из наиболее важных аспектов достижения беременности — это уровень гормонов в организме женщины. Гормоны определяют, созреет ли яйцеклетка и отправится ли она в матку, и найдет ли эмбрион безопасное место для вынашивания беременности в матке в течение следующих девяти месяцев. Гормоны напрямую связаны с фертильностью, беременностью и проблемами, с которыми сталкиваются многие наши пациенты.
Что такое гормоны?
Гормоны — это химические вещества, которые выделяются в кровоток нашей эндокринной системой.Эндокринная система состоит из желез, и каждая железа отвечает за различные гомеостатические функции в организме. Когда мы пережили период полового созревания, наш гипофиз сигнализировал о росте костей и тканей и говорил телу, что пора созреть. Вилочковая железа, щитовидная железа, поджелудочная железа, яичники, яички, а также гипофиз, шишковидная железа и надпочечники ответственны за выработку соответствующих гормонов, позволяющих нашему телу функционировать. Некоторые из этих желез могут работать неправильно и вызывать серьезные проблемы.От диабета до гипертиреоза и даже бесплодия — гормоны могут вызвать у организма серьезные и эмоционально истощающие проблемы.
Гормоны фертильности
Есть много гормонов, которые работают вместе, чтобы создать идеальную среду для роста эмбриона. В Viera Fertility Center мы проводим наших пациентов через столько тестов, сколько необходимо, чтобы определить, связаны ли проблемы с фертильностью с функцией гормонов. Сложная карта гормонов вырабатывается каждый месяц, чтобы подготовить женский организм к беременности, и есть много факторов, которые могут сдерживать и изменять эти гормоны на их пути.
Фолликулостимулирующий гормон и лютеинизирующий гормон
Первые выделяемые гормоны называются фолликулостимулирующим гормоном и лютеинизирующим гормоном, или ФСГ и ЛГ соответственно. Эти гонадотропины секретируются гипофизом и стимулируют яичники. Всплеск ЛГ наводняет яичники и стимулирует созревание яйцеклетки. Этот всплеск вызывает реакцию, которая высвобождает прогестерон и эстрадиол, чтобы начать подготовку матки к возможной имплантации — но об этом чуть позже.Как только овуляция начинается с выброса ЛГ, ФСГ начинает работать и стимулирует яичники к созреванию яйцеклетки. Когда яйцеклетка созреет, ФСГ будет отключен, и выработка ЛГ будет увеличиваться, и созревшая яйцеклетка будет продвигаться по фаллопиевой трубе для встречи с жизнеспособными сперматозоидами.
Высокая или низкая масса тела, чрезмерный стресс и резкие, быстрые колебания веса могут регулярно тайно нарушать выработку этих гормонов. Обычно это нерегулярные менструации, и его можно проверить с помощью простого анализа крови.
Прогестерон, ХГЧ и hPL
Прогестерон — еще один очень важный гормон, который может определять фертильность женщины. Как только ЛГ начинает процесс овуляции, начинается выработка прогестерона. Прогестерон в первую очередь отвечает за подготовку матки к беременности. Это достигается за счет утолщения слизистой оболочки эндометрия, чтобы оплодотворенный ооцит стал безопасным местом для имплантации и в конечном итоге превратился в плод. Если жизнеспособный сперматозоид встречается со зрелой яйцеклеткой и имплантируется в подготовленную слизистую оболочку матки, вырабатывается ХГЧ, и у вас на руках беременность.ХГЧ присутствует только во время беременности и обеспечивает свежий эмбрион питанием, необходимым для его дальнейшего развития. На 11 неделе беременности уровень этого гормона снижается, и его действие берет верх, обеспечивая питание, необходимое для развития плода. Прогестерон продолжает играть жизненно важную роль, предотвращая сокращения, которые могут привести к отторжению эмбриона. Слишком много или недостаточно прогестерона может вызвать множество проблем у женщины, желающей забеременеть. Для имплантации уровни должны быть оптимальными.
Гормоны чрезвычайно важны для фертильности.Если у вас проблемы с фертильностью, в первую очередь мы проверяем уровень гормонов. Это позволяет нам помочь, но мы можем, если это стимулирует ваши фолликулы с помощью ЛГ или ФСГ или повышает уровень прогестерона для создания оптимальной среды. Чтобы узнать больше о гормонах, позвоните в Центр лечения бесплодия Viera прямо сегодня.
Женская фертильность: как мужские гормоны влияют на ваши шансы забеременеть? — Центр репродуктивных ресурсов Канзас-Сити ЭКО
Любая женщина, пытающаяся забеременеть, знает, что гормоны являются ключом к женской фертильности.Такие состояния, как СПКЯ и эндометриоз, часто являются результатом гормонального дисбаланса, который трудно исправить, потому что гормональный баланс организма очень хрупкий и постоянно меняется. Наиболее распространенные гормоны, связанные с женской фертильностью:
- Эстроген
- Прогестерон
- Фолликулостимулирующий гормон (ФСГ)
- Гормон, высвобождающий гонадотропин
- Лютеинизирующий гормон
Однако оказывается, что андрогены — или мужские гормоны — тоже играют роль.Мы узнаем, что андрогены, такие как тестостерон, могут иметь гораздо большую роль в женском репродуктивном цикле, чем предполагала медицинская наука. В результате клиники по лечению бесплодия по всей стране начинают вводить тестостерон некоторым женщинам, участвующим в циклах ЭКО.
Недавнее медицинское исследование доказывает важность мужских гормонов в женской фертильности
В недавнем исследовании, опубликованном Школой медицины и стоматологии Рочестерского университета, говорится:
В области репродуктивной эндокринологии ведутся ожесточенные дебаты о том, что мужские гормоны влияют на женскую фертильность … Наше исследование не решает противоречия, но, наряду с некоторыми более ранними основополагающими исследованиями других групп, оно говорит нам, что мы можем Выбрасываю мужские гормоны.Возможно, они действительно делают что-то полезное … Андрогены увеличивают рост фолликулов и гарантируют, что фолликулы не умирают — именно то, что вам нужно при лечении бесплодия …
Исследование было проведено на самках мышей и обнаружило, что андрогены, особенно тестостерон, необходимы для нормальной функции яичников. Андрогены, по-видимому, способствуют росту фолликулов, отвечающих за удержание и высвобождение зрелых яиц. Мужские гормоны также предотвращают отмирание фолликулов в более раннем возрасте.Следовательно, женщины с более низким уровнем андрогенов и, возможно, те, у кого снижено количество рецепторов к андрогенам, могут страдать от меньшего количества фолликулов в целом, а также от фолликулов, которые умирают до того, как яйцеклетка получит шанс созреть и освободиться.
Лечение тестостероном может стать частью лечения ЭКО
До сих пор остается загадкой, какая именно роль тестостерона и других андрогенов влияет на женскую фертильность, поскольку доказательств этого мало. Однако эти недавние открытия вдохновят эндокринологов глубже разгадать загадку.Добавки DHEA (дегидроэпиандростерон), которые, по слухам, замедляют процесс набора, улучшают память и уровень энергии, а также укрепляют иммунную систему, теперь рекомендуются женщинам, которые плохо отреагировали на лечение ЭКО (обратите внимание: не принимайте новый добавку, не обсуждая ее с вашим лечащим врачом). В то время как несколько клинических испытаний показали, что ДГЭА улучшает показатели успешности ЭКО, достоверные медицинские исследования еще не выявили какой-либо связи между добавлением ДГЭА и улучшением передачи и коэффициентом живорождения.
Однако недавнее исследование Университета Рочестера, похоже, указывает на то, что тестостерон может быть частью решения для некоторых женщин, борющихся с проблемами фертильности. В результате некоторые клиники ЭКО начали добавлять терапию тестостероном женщинам, которые соответствуют определенным условиям, с помощью кожного пластыря или геля, наносимого на кожу и впитываемого ею, в попытке увеличить количество яйцеклеток, производимых для их циклов ЭКО. С наибольшей вероятностью польза от терапии тестостероном получат женщины, у которых выявлено снижение резервов яичников, а также женщины в возрасте от 40 лет, которые пытаются забеременеть.
Поговорите со своим специалистом по фертильности о том, являетесь ли вы кандидатом на терапию тестостероном
Если вы готовитесь к ЭКО или другим вспомогательным репродуктивным технологиям в результате бесплодия, вызванного вашим возрастом или уменьшением резервов яичников, поговорите со своим врачом о добавках DHEA и возможности терапии тестостероном. Повышение уровня андрогенов может быть небольшим дополнительным стимулом, необходимым вашему организму для зачатия ребенка.
5 фактов о донорских яйцеклетках, которых вы, вероятно, не знали
Донорские яйцеклетки революционизировали возможности для пар, пытающихся забеременеть. Вот пять вещей, которые могут вас удивить.
Как врач-репродуктолог , я знаю, что семьи бывают разных форм, размеров … и возрастов. На самом деле, вы, вероятно, видели, как пожилые мужчины толкают коляски и посещают игровые группы, особенно в городских районах.Мои друзья за тридцать будут постулировать предысторию: вечный холостяк, наконец, остепенится? Второй брак с молодой женщиной? Молодой дедушка?
Мужчины всегда наслаждались роскошью времени, когда дело касалось воспроизводства — они продолжают производить новую сперму всю свою жизнь. С другой стороны, женские яйца никогда не пополняются. Качество яйцеклеток резко падает после 35 лет, и даже при экстракорпоральном оплодотворении (ЭКО) вероятность наступления беременности после 44 лет составляет около одного процента. Таким образом, хотя средний возраст пап в игровой группе может увеличиться, мамы останутся прежними.
Окончательность женских биологических часов была душераздирающе не обсуждалась, пока не были донорские яйцеклетки. Доступ к более молодым, жизнеспособным яйцеклеткам помог тысячам женщин забеременеть, когда другого пути не было.
Вот пять вещей, которые вы должны знать о донорских яйцеклетках:
1. Вы не можете заплатить женщине за ее яйца
Если женщина хочет пожертвовать яйцеклетки, это совершенно законно, если нет оплаты. Это называется известным или направленным донорством яйцеклеток.В Канаде действуют федеральные законы в соответствии с Законом о вспомогательной репродукции человека, призванные избежать использования репродуктивных возможностей женщин в целях получения прибыли. Это означает, что доноры яйцеклеток должны делать это из альтруистических соображений, и им можно возместить только личные расходы (например, лекарства или дорожные расходы). Клиники репродуктивного здоровья следят за тем, чтобы их пациенты хорошо знали правила, потому что за нарушение этих законов взимается штраф в размере 500 000 долларов и / или 10 лет тюрьмы.
Поскольку беременность и выкидыш в первую очередь связаны с возрастом женщины и качеством яйцеклеток, донорские яйцеклетки неизменно имеют самые высокие показатели успешности среди всех типов цикла ЭКО.Они также имеют самую высокую цену. Весь процесс замораживания донорских яйцеклеток (см. Ниже) может стоить 20 000 долларов или больше, в зависимости от банка яйцеклеток и текущего обменного курса.
2. Банк яиц может отправлять замороженные яйца в Канаду
Так же, как банки спермы, которые существуют уже несколько десятилетий, теперь у нас есть банки яйцеклеток. В 2012 году Американское общество репродуктивной медицины сочло, что замораживание яиц больше не является экспериментальным, поэтому с тех пор банки замороженных яиц появляются по всей территории Соединенных Штатов.В отличие от Канады, США не запрещают компенсацию донорам. Банки яиц проверяют потенциальных доноров с помощью обширного тестирования на инфекции, медицинские состояния и генетические нарушения. Доноры, как правило, женщины в возрасте от двадцати лет, также предоставляют фотографии и другую личную информацию, например, семейную историю и образование. Однако, в отличие от донорства спермы, где открытая личность является тенденцией, донорство замороженных яйцеклеток остается почти полностью анонимным.
Женщина, сдающая яйцеклетки, прошла через цикл традиционного ЭКО .Это включает десять дней инъекций гормонов для стимуляции яичников, а также регулярное ультразвуковое исследование, чтобы проверить, сколько яиц развивается. Процесс завершается минимально инвазивной процедурой по откачке яиц из яичников. После того, как яйца удалены, они принадлежат получателю, обычно называемому предполагаемым родителем.
Женщины, рассматривающие возможность замороженных донорских яйцеклеток, должны сначала посетить врача по лечению бесплодия, прежде чем выходить в Интернет для просмотра профилей доноров. После выбора донора банк яйцеклеток отправляет партию из шести замороженных яиц в местную канадскую клинику репродуктологии для оплодотворения.Яйца могут быть оплодотворены спермой партнера или спермой донора для создания эмбрионов. Эти эмбрионы растут в инкубаторе в течение пяти дней, после чего один из них переносится в матку, а дополнительные — повторно замораживаются.
3. Популярность донорских яйцеклеток растет
Как я строю свою семью с помощью донорских яйцеклеток и спермы Донорские яйцеклетки революционизировали возможности, доступные парам , пытающимся забеременеть . Чаще всего их используют женщины, у которых нет собственных жизнеспособных яйцеклеток.Поскольку женщины рождаются со всеми яйцеклетками, качество и количество со временем снижаются. Как врач-репродуктолог, я видел, как это ужасно, когда женщина, наконец, чувствует себя готовой создать семью, но обнаруживает, что уже слишком поздно.
Нельзя отрицать, что женщины в нашем обществе хотят иметь детей в более позднем возрасте . В Британской Колумбии и Онтарио самый высокий возраст рожениц в стране, при этом подавляющее большинство родов приходится на женщин старше 30 лет.Растущий спрос на донорские яйцеклетки связан с ростом возрастного бесплодия. В 2017 году десять процентов всех циклов лечения ЭКО в Канаде проводились с использованием донорских яйцеклеток — большой скачок с трех процентов в 2008 году.
Увеличение числа матерей старшего возраста — не единственный фактор, определяющий спрос на замороженные яйца. Донорские яйцеклетки также предоставляют потенциальным родителям в сообществе ЛГБТ возможность оплодотворения. Геи и транс-пары могут использовать донорские яйцеклетки в сочетании с суррогатом . Лесбийские пары могут выбрать разделение яйцеклеток или взаимное ЭКО, когда яйцеклетки берут у одной женщины, чтобы ее партнер мог вынашивать беременность.
4. Женщины могут использовать донорские яйцеклетки до 50 лет
Я часто говорю своим пациенткам, что матка не стареет. Я имею в виду, что даже после менопаузы матка сохраняет способность реагировать на гормоны и вынашивать беременность. Таким образом, даже если женщина не может использовать собственные яйцеклетки из-за преждевременной менопаузы или плохого качества яйцеклеток, она все равно может забеременеть от донорских яйцеклеток. Таблетки эстрогена и прогестерона могут имитировать нормальный менструальный цикл и подготовить матку к имплантации эмбриона.
Также важно учитывать общее состояние здоровья женщины, поскольку беременность невероятно требовательна к организму . По этой причине акушеры-акушеры внимательно следят за такими осложнениями беременности, как высокое кровяное давление, диабет и преждевременные роды, которые становятся все более распространенными с возрастом женщин.
5. Мама и ребенок не будут связаны генетически
Донорские яйцеклетки дают женщинам невероятную возможность забеременеть и родить ребенка. Однако, даже если этот ребенок в значительной степени принадлежит им, важно понимать, что он не будет иметь генетического родства.Например, ДНК-тест, проведенный на ребенке, рожденном от гетеросексуальной пары с использованием донорских яйцеклеток при возрастном бесплодии, покажет, что ребенок генетически связан с отцом (спермой), но не с матерью. Это может быть одна из самых сложных концепций, которые пары могут решить с донорскими яйцеклетками. По этой причине в клиниках по лечению бесплодия обычно требуется сеанс профессионального психолога, прежде чем приступить к этому процессу.
Обычно для плодовитость воспринимается как должное . Многие из нас полагают, что, поскольку рождение ребенка естественно, это также должно быть легко.К сожалению, это не всегда так. Каждая шестая пара борется с бесплодием. Хорошей новостью является то, что инновационных методов лечения бесплодия, разрабатываются каждый день. Донорские яйцеклетки помогают создавать семьи, которые раньше были невозможны. Хотя в Канаде платить за яйца незаконно, у женщин есть возможность заказать замороженные яйца из США или попросить друга или члена семьи пожертвовать их альтруистически. Битва за лечение бесплодия еще далека от завершения, но донорские яйцеклетки являются ценным дополнением к списку возможных методов лечения.
Кейтлин Данн, доктор медицины, содиректор Тихоокеанского центра репродуктивной медицины в Ванкувере и клинический доцент Университета Британской Колумбии
Подробнее:
Как я справлялась со всеми инъекциями и гормонами во время экстракорпорального оплодотворения
Чему меня научило бесплодие
Если я пожертвую яйца, смогу ли я иметь детей?
Помогая семье жертвовать яйцеклетки, вы можете подумать о том дне, когда вы начнете создавать свою собственную семью.Скорее всего, вы сами не хотите сейчас ребенка, но когда-нибудь вы, вероятно, захотите стать мамой. Женщины, которые думают о пожертвовании, иногда беспокоятся, что такая щедрость сейчас может повлиять на их способность иметь детей позже. Вот краткий ответ: не будет. Ух!
Исследования никогда не давали никаких доказательств того, что донорство яйцеклеток влияет на будущую фертильность, а недавнее небольшое исследование в Бельгии, в котором участвовали доноры яйцеклеток после их донорства, показало, что из 60 женщин 54 забеременели в течение года после того, как начали попытки, и три другие забеременели в течение 18 месяцев, и все это без какой-либо помощи.Последние три женщины тоже забеременели после лечения бесплодия, но двум из них потребовалось лечение из-за проблем с фертильностью с партнером-мужчиной. Все еще беспокоит? Вот несколько ответов на самые частые вопросы, которые мы получаем по этой теме.
Сдача яиц истощает мои запасы яйцеклеток?Это самый распространенный миф о донорстве яйцеклеток. Имеет смысл, почему люди беспокоятся об этом. Когда вы овулируете естественным путем, ваше тело выпускает одну яйцеклетку. Когда вы сдаете яйцеклетки, ваше тело может созревать от 10 до 20 яиц за цикл.Вот в чем дело: в каждом цикле ваше тело начинает созревать от 15 до 20 яйцеклеток, и все они борются за то, чтобы стать единственным победителем, дожившим до овуляции. Проигравшие поглощаются вашим телом и исчезают. Единственная разница в цикле донорства яйцеклеток заключается в том, что ваше тело созревает все яйца сразу. В конце концов, у вас в запасе осталось столько же яиц, сколько у вас было бы в любом случае.
Повлияют ли лекарства от бесплодия на мои гормоны в будущем?Исследования показали, что прием лекарств от бесплодия не имеет долгосрочных последствий для фертильности. По сути, они повышают уровень гормонов, пока вы их принимаете, но они быстро покидают ваше тело, как только вы их прекратите. На то, чтобы менструация вернулась к обычному графику, может потребоваться пара месяцев, но это не повод для беспокойства.
Что насчет возможных осложнений?Донорство яйцеклеток очень безопасно, но, как и любая медицинская процедура, не лишено рисков. Может произойти редких осложнений. Синдром гиперстимуляции яичников (СГЯ) — это когда ваше тело чрезмерно реагирует на лекарства от бесплодия, что может вызвать вздутие живота и судороги.В очень, очень редких случаях СГЯ может привести к состоянию, которое называется перекрут яичника, когда яичник скручивается и вызывает сильную боль и возможное повреждение яичника. Риск перекрута яичника составляет менее 1%, и, чтобы снизить риск еще больше, ваш врач порекомендует вам расслабиться, выполняя упражнения и повышая эффективность во время сдачи крови.
Вам интересно узнать о вашей фертильности после донорства? Загрузите нашу электронную книгу, чтобы узнать больше »
Что я могу сделать, чтобы защитить свою фертильность в будущем?Независимо от того, решите ли вы сдать яйцеклетки, размышления о будущем сейчас могут повысить ваши шансы забеременеть, когда вы захотите.На этом этапе выбор образа жизни является наиболее важной частью защиты вашей фертильности, но вы также можете получить помощь от врача.
Диета и питание могут иметь большое влияние на фертильность. Значительный избыточный или недостаточный вес может затруднить зачатие, когда вы будете готовы, из-за нарушения выработки гормонов, которые могут повлиять на овуляцию. Питание тоже важно. В частности, было доказано, что транс-жиры нарушают овуляцию, но хороший баланс белка, углеводов с медленным высвобождением и полезных жиров гарантирует, что в вашем организме есть все необходимое для воспроизводства.Регулярные упражнения отлично подходят для поддержания формы и снижения уровня стресса, а также для вашей фертильности. Однако, когда вы вспотеете, будьте осторожны, чтобы не перетренироваться. Даже если ваш ИМТ в норме, сверхнапряженные упражнения могут настолько перегрузить ваше тело, что изменит способ выработки гормонов.
Все мы знаем, что употребление никотина ужасно для нас во многих отношениях, особенно для фертильности. Повреждение клеток, вызванное курением, распространяется на яичники и, как известно, повреждает яйцеклетки.Курение также может привести к более раннему наступлению менопаузы, а это время для беременности.
- Контролируйте употребление алкоголя и кофеина
Алкоголь и кофе не так опасны для вас, но их следует употреблять в умеренных количествах. Пьянство может казаться естественной частью жизни в студенческие годы и в 20 лет, но вред, который он наносит, может привести к нерегулярным циклам. Кофе — не такое уж большое дело, и исследования кофеина и фертильности неясны, но есть некоторые свидетельства того, что высокие дозы (более двух чашек в день) могут вызвать проблемы.
- Следите за своим сексуальным здоровьем и здоровьем шейки матки
Одним из наиболее важных способов защитить свою фертильность является более безопасный секс и регулярное обследование на инфекции, передаваемые половым путем. Невылеченные ИППП могут вызвать серьезные проблемы в будущем, повреждая маточные трубы, вызывая воспаление, рубцы и другие ужасные проблемы.
Хуже всего то, что многие из ИППП, которые наиболее опасны для вашей фертильности, действительно очень коварны.При отсутствии очевидных симптомов вы можете даже не знать, что у вас это есть, пока он уже не нанес ущерб. Хорошая новость заключается в том, что многие из этих инфекций можно лечить антибиотиками или лечить с помощью противовирусных препаратов, так что пройдите тестирование! Если вам меньше 26 лет, обязательно сделайте прививку от ВПЧ, чтобы защитить себя от рака шейки матки, и всем женщинам следует регулярно обращаться к врачу для сдачи мазка Папаниколау.
Знание — сила. Для тех, кто задается вопросом, сколько времени на ваших конкретных биологических часах, тестирование фертильности может дать вам снимок вашего резерва яичников и уровней гормонов.Лучшая часть? Одним из преимуществ пожертвования яйцеклеток является то, что вы можете получить всю эту информацию бесплатно!
- Рассмотрите возможность заморозки яиц
Этот вариант становится все более популярным среди молодых женщин, у которых большие планы на ближайшее десятилетие: учеба, карьера, отношения, путешествия. Замораживание собственных яиц сейчас, когда вы находитесь на пике фертильности, позволяет приостановить их старение. Молодые яйца — это яйца более высокого качества, а яйца более высокого качества обеспечивают гораздо более высокие показатели успеха.Нет никаких гарантий, но это отличный способ повысить ваши шансы забеременеть, когда вы станете старше. Бонусные баллы: замораживание яйцеклеток — это тот же процесс, что и донорство яйцеклеток, поэтому, если вы уже сделали пожертвование, вы точно знаете, чего ожидать! Думаете, это слишком дорого? Подумай еще раз. Вы можете использовать свою компенсацию от донорства яйцеклеток, чтобы покрыть расходы или изучить план выплат. Это может быть намного доступнее, чем вы думаете!
Донорство яйцеклеток не представляет опасности для вашей фертильности в будущем, но изучение всех преимуществ и рисков — действительно разумный шаг.Поздравляю с заданием вопросов и заботой о собственном здоровье и будущем! Такой вид заботы о себе очень важен: пожертвовать свои яйцеклетки семье, которая борется с фертильностью, — это такой огромный акт сострадания, поэтому вы должны не забывать быть добрыми и к себе.
Жизненно важная связь для роста вашей семьи
Почему я должен беспокоиться о прогестероне?
Потому что это своего рода большое дело, и вот почему: прогестерон, также называемый «, гормон беременности », является обычным женским гормоном, естественным образом обнаруживаемым в организме женщины.Это также играет важную роль как до, так и во время беременности. Когда предлагается обследование на фертильность, есть два основных половых гормона, которые проверяет медицинский работник: эстроген и прогестерон.
Прогестерон (в качестве прописанной гормональной добавки) часто необходим во время процедур вспомогательной репродуктивной технологии (ВРТ), таких как экстракорпоральное оплодотворение (ЭКО). Отчасти потому, что лекарства, которые вы можете использовать во время этих процедур, могут подавить способность вашего организма вырабатывать прогестерон.Некоторые процедуры могут даже непреднамеренно удалить из яичников клетки, вырабатывающие прогестерон.
Иногда есть другие причины для использования добавок прогестерона, такие как низкая выработка прогестерона яичниками или его полное отсутствие или плохо развитые фолликулы, которые не секретируют достаточное количество прогестерона для развития слизистой оболочки матки.
Суть в том, что всем женщинам, желающим забеременеть, нужен прогестерон, чтобы помочь своей матке подготовиться к беременности и сохранить ее.Прочтите ниже, чтобы узнать больше о важной связи между прогестероном и его влиянии на фертильность и беременность.
До беременности
Роль прогестерона в общем здоровье фертильности заключается в том, что он помогает подготовить матку к беременности. После овуляции яичники начинают вырабатывать прогестерон, необходимый матке. Прогестерон вызывает утолщение слизистой оболочки матки или эндометрия. Общая цель — получить толстую подкладку, которая поможет создать в матке идеальную поддерживающую среду для оплодотворенной яйцеклетки / эмбриона.
Во время беременности
Баланс прогестерона во время беременности имеет важное значение. Постоянное поступление прогестерона в эндометрий помогает поддерживать развивающийся плод на протяжении всей беременности. После успешной имплантации прогестерон также помогает поддерживать благоприятную среду для развивающегося плода. После 8-10 недель беременности плацента берет на себя выработку прогестерона яичниками и значительно увеличивает выработку прогестерона.
Различные формы прогестерона
Не все формы прогестерона одинаковы.Доступно несколько типов прогестерона, в том числе вагинальные продукты, которые доставляют прогестерон непосредственно в матку. К различным формам относятся следующие:
Вагинальный гель:
- Используется один раз в день для приема прогестерона
- Unique — единственный прогестерон, одобренный Управлением по контролю за продуктами и лекарствами (FDA) для АРТ на срок до 12 недель беременности
- Единственный прогестерон, одобренный FDA для замены реципиентов донорских яйцеклеток и переноса замороженных эмбрионов
- Более чем десятилетний опыт и более 40 миллионов прописанных доз
В исследованиях, в которых оценивалось предпочтение пациентов, большинство женщин предпочли гель из-за комфорта и удобства по сравнению с другими препаратами прогестерона - Сообщалось о некоторых выбросах во время использования
Суппозитории вагинальные:
- Приготовлено у специализированных фармацевтов
- На восковой основе
- Широко используется, но не одобрен FDA
- Используется 2-3 раза в день
- Утечка может быть беспорядочной
Вагинальные вставки:
- Предназначен для вагинального применения
- Одобрено FDA для добавления прогестерона, но не для заместительной терапии прогестероном
- Эффективен у женщин до 35 лет; нет установленных результатов у женщин старше 35 лет
Используется 2–3 раза в день
Капсулы прогестерона для приема внутрь вагинально:
- Не разработан или одобрен FDA для вагинального применения
- Меньше побочных эффектов при вагинальном применении капсул вместо перорального
- Используется до 3 раз в день
Впрысков:
- Раствор на масляной основе (иногда называемый прогестероном в масле)
- Широко используется; самый старый и наиболее распространенный метод введения прогестерона
- Вводится в ягодицы один раз в день
- Требуется длинная толстая игла для проникновения через слои кожи и жира
- Самостоятельно управлять сложно
- Уколы могут быть болезненными
- Часто встречаются кожные реакции
Какая добавка вам подходит?
Это решение, которое вы и ваш лечащий врач можете принять вместе.