Все большее число родителей добровольно отказываются от вакцинации своих новорожденных детей. Связано это с тем, что после некоторых прививок у малышей наблюдаются побочные реакции организма. Вопрос с вакцинированием малышей до года сейчас стоит очень остро. Существуют противники такого действия и, наоборот, люди, которые поддерживают идею с прививками.
Какие прививки делают детям до года
До одного года детям ставят самую большую дозу прививок. Связано это с тем, что слабый иммунитет малыша, попавшего в этот мир, не способен противостоять атакам различных патогенных вирусов и бактерий. Его организму необходима выработка антител, которая и осуществляется за счет вакцинации.
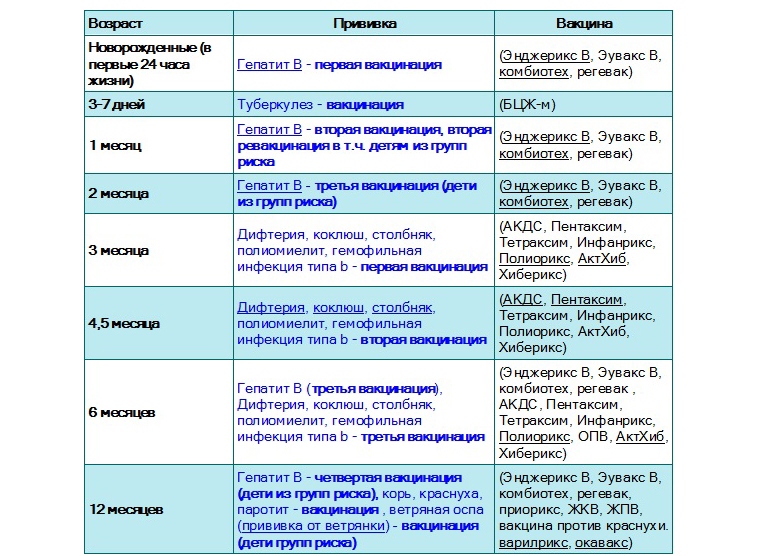
До года ребенку проставляют прививки от семи самых опасных заболеваний. В целом, в России разработан и утвержден перечень необходимых прививок, которые должен получить ребенок до 12 месяцев своей жизни. К ним отностся прививки от следующих заболеваний:
- гепатита В,
- туберкулеза,
- дифтерии,
- столбняка,
- коклюша,
- полиомелита,
- краснухи,
- кори,
- паротита,
- гемофильной инфекции.
График прививок для детей до года
От гепатита В
В первые 24 часа сразу после рождения ребенка на свет ему проставляют внутримышечно в бедро прививку от гепатита В. Столь скорая вакцинация связана с тем, что ослабленный иммунитет новорожденного может не справиться с инфекцией, которая может передасться в быту, внутриутробно или через нестерильные инструменты при родовой деятельности. На фоне этого может сильно пострадать печень.
Место укола нельзя мочить в течение суток. Если этого не соблюсти, то у ребенка может подскочить температура или на месте укола возникнуть аллергическая сыпь.
В некоторых случаях у новорожденного подобные негативные реакции организма могут наблюдаться. Именно поэтому многие мамочки боятся ставить первый укол в столь ранний срок.Прививка безболезненная и совершенно безопасная, если проставляется в специализированном учреждении.
В качестве противопоказаний к вакцинации может выступать подозрение на ВИЧ-инфекцию, недоношенность плода и имеющееся в анемнезе матери сильные аллергические проявления.
Ревакцинацию необходимо делать дважды: в месяц и через полгода. Иммунитет вырабатывается на 5 лет.
От туберкулеза
Туберкулез относится к тяжелейшему заболеванию, которое протекает в хронической форме и дает серьезное осложнение на легкие и другие системы и органы. Единственной действенной защитой от туберкулеза считается прививка БЦЖ, которая проставляется на 3 – 7 день жизни ребеночка. Если в данный период имели место противопоказания к вакцинации, то БЦЖ можно проставит и позже по времени, а именно в условиях поликлиники, а не роддома.
Нельзя ставить эту прививку позже, чем через 6 месяцев от рождения, так как ее эффективность резко уменьшится. Срок действия вакцины длится до 7 лет. Проставляется вакцина в левое плечо. На месте ранки возникает припухлость, которую нельзя мочить и обрабатывать какими-либо антисептическими препаратами.
При наличии контакта новорожденного с возбудителем туберкулеза и отсутствия у него вакцины БЦЖ уже нельзя проставлять прививку. Также избегают данной процедуры при острых заболеваниях малыша, при наличии у него или у матери ВИЧ-инфекции, а также в случае низкой массы тела (менее 2 кг).
От коклюша, дефтирии и столбняка
4 раза при жизни ребенка ему придется проставить комплексную вакцинацию от серьезных заболеваний коклюша, дефтерии и столбняка. Данная вакцина носит название АКДС и проставляется в 3, 4,5, 6 и 18 месяцев. Обеспечивается крепость иммунитета сроком от 5 до 10 лет.
АКДС ставится в бедро малыша внутривенно. Очень часто малыши тяжело переносят данную вакцину и это считается нормальным. У них может повыситься температура вплоть до 39 градусов, появиться отечность и возникнуть покраснение на месте укола, а также может появиться аллергия.
Нельзя ставить АКДС детишкам, склонным к аллергическим проявлениям, иммунодефиците, а также имеющими острые хронические заболевания.
От полиомелита
Заболевание может затронуть и серьезно поразить дыхательную, пищеварительную и нервную системы. Передача происходит воздушно-капельным путем, после этого может возникнуть даже паралич. Полиомелитная вакцинация проводится параллельно с АКДС в 3, 4,5 и в 6 месяцев. Срок выработки иммунитета составляет от 5 до 10 лет. Прививка легко переносится и не несет за собой последствий.
От кори, краснухи и паротита
Вакцина проставляется против сразу трех опаснейших заболеваний:
- Кори. Передается по воздуху и сразу поражает дыхательные пути младенца. Последствиями выступают тяжелая интоксикация организма ребенка.
- Краснухи. Казалось бы, на первый взгляд, небольшие высыпания на кожи не несут проблем. Но вопрос в том, что это заболевание в большинстве случаев приводит к различным осложнениям с внутренними органами.
- Паротита. Поражается нервная система и железистые органы.
Прививка может проявить реакцию покраснения на коже, у ребенка резко поднимается температура. При аллергии и острых хронических заболеваниях данную вакцину не проводят.
Обязательна ли вакцинация
Многие родители задаются вопросом, стоит ли вызывать стресс у маленького ребенка и подвергать его проыедурам вакцинации в столь раннем возрасте. Несмотря на то, что детские прививки плотно вошли в перечень, рекомендованный ВОЗ и Министерством здравоохранения РФ и являются прописными в национальном календаре прививок, проставление их не носит обязательный характер.
Родители могут заблаговременно написать отказ от вакцинации на имя главврача роддома, ссылаясь на свои опасения. Например, часто родители переживают за побочные реакции организма на прививки или у ребенка имеется изначально большая восприимчивость к препаратам. Во всех этих случаях мамочки вправе отказаться от процедур вполне на законных основаниях.
Но если родители решаются на вакцинацию чада, то они должны изучить досконально этот вопрос и исключить заболевания у своего ребенка. При этом следует ознакомиться с графиком проставления вакцин и изучить их состав.
Как подготовить ребенка к процедуре
Перед вакцинированием ребенка его должен осмотреть педиатр. У малыша берутся анализы мочи и крови, по которым просчитываются риски от прививания. Если в моче или крови ребенка обнаруживается вирусная инфекция, то вакцинация отменяется или, если это возможно, переносится на какой-то определенный срок.
Только после комплексного обследования новорожденного можно говорить о безопасности вводимых ему прививок. При этом если ребенок является аллергиком, то ему заблаговременно прописываются антигистаминные препараты.
Общие противопоказания
Прививки не делаются детям до года по следующим причинам:
- простудные заболевания, сопровождающиеся высокой температурой и прочими негативными симптомами,
- недоношенность,
- врожденные заболевания,
- врожденная или приобретенная ВИЧ-инфекция,
- заболевания центральной нервной системы,
- аллергические проявления на некоторые компоненты препаратов.
Советы мамам
Для того чтобы по графику вовремя проставить определенный перечень прививок, мамы должны интересоваться у детского педиатра этим вопросом. Участковый врач в обязательном порядке должен осмотреть ребенка, оценить состояние его дыхательной системы, пульса, температуры, внешнего состояния кожных покровов. При признаках какого-либо заболевания вакцинация переносится на какой-то срок либо вообще отменяется по рекомендации специалиста.
Мамочки должны учесть тот момент, что после прививки у их малыша может подняться температура. Именно поэтому следует приобрести заранее жаропонижающие средства по типу детского парацетамола. Также важно поить ребенка чистой питьевой водой до процедуры и после. Для этого в арсенале всегда должна быть бутылочка с наполненной жидкостью.
График прививок для детей обычно разрабатывает инфекционист. В хороших детских прививочных центрах обязательно осматривают малышей в день проведения прививки. Таким образом могут выявиться ранее не замеченные противопоказания. При повышенной температуре и обострении хронических заболеваний, а также при диатезе и герпесе вакцинация не выполняется. В платных учреждениях мамочки могут обезопасить себя и пройти дополнительную консультацию по поводу вакцинации малышей.
 Загрузка…
Загрузка…Прививки по графику
Только благодаря прививкам врачам удалось покончить с высочайшей детской смертностью на первом году жизни и заложить каждому ребенку еще в младенчестве фундамент крепкого здоровья и долголетия.
В начале третьего тысячелетия человечество превратилось в вакцинозависи-мый биологический вид, и отказ от общепринятой системы прививок с рождения был бы равносилен массовому самоубийству, утверждают ученые
| Сроки начала вакцинации | Наименование вакцины | |
|---|---|---|
| ВГВ-1 | ||
| 3-4 день | БЦЖ, (БЦЖ-М) | |
| 1 месяц | ВГВ-2 | |
| 3 месяца | АКДС-1.ИПВ-1 (ОПВ-1) | |
| 4 месяца | АКДС-2, ОПВ-2 | |
| 5 месяцев | АКДС-3, ОПВ-3, ВГВ-3 | |
| 12 месяцев | Тривакцина (или ЖКВ, ЖПВ, вакцина против краснухи) | |
| 18 месяцев | АКДС-4, ОПВ-4 | |
| 24 месяца | ОПВ-5 | |
| 6 лет | АДС, тривакцина (или ЖВК, ЖПВ, вакцина против краснухи) | |
| 7 лет | ОПВ-6, БЦЖ (БЦЖ-М) | |
| 11 лет | АД-М | |
| 13 лет | ВГВ | |
| 16 лет и каждые последующие 10 лет до 66 лет включительно | АДС-М, (АД-М, АС) | |
Условные обозначения:
-
- БЦЖ — вакцина туберкулезная
- БЦЖ-М — вакцина туберкулезная с уменьшенным содержанием антигена
- АКДС — адсорбированная коклюшно-дифтерийно-столбнячная вакцина
- АДС — адсорбированный дифтерийно-столбнячный анатоксин
- АДС-М — адсорбированный дифтерийно-столбнячный анатоксин с уменьшенным содержанием антигенов
- АД-М — адсорбированный дифтерийный анатоксин с уменьшенным содержанием антигенов
- АС — анатоксин столбнячный
- ОПВ — оральная полиомиелитная вакцина
- ИПВ — инактивированная полиомиелитная вакцина
- ЖКВ — живая коревая вакцина
- ЖПВ — живая паротитная вакцина
- Тривакцина — комплексная вакцина против кори, краснухи, эпидпаротита
Примечание:
- Профилактические прививки должны проводиться в сроки, строго установленные календарем. В случае их нарушения разрешается одновременное введение нескольких вакцин, но в разные участки тела и отдельными шприцами. При раздельном проведении прививок минимальный интервал должен быть не менее 1 месяца. Если прививка против гепатита B проводится не в один день с другими прививками, то интервал между их введением не регламентируется.
- Ревакцинируют детей, неинфицированных возбудителем туберкулеза с отрицательной реакцией Манту.
- При возникновении острых заболеваний, в том числе ОРВИ и ОКИ, или обострении хронических плановая иммунизация откладывается до окончания исчезновения симптомов заболевания.
- Плановую иммунизацию против инфекций, не входящих в календарь профилактических прививок, проводят в соответствии с приказами Министерства здравоохранения Республики Беларусь и инструкциями по применению препарата.
ИММУНИЗАЦИЯ ПРОТИВ ГЕПАТИТА В
- Первая прививка проводится в течение 24 часов после рождения ребенка перед прививкой БЦЖ, вторая — в возрасте 1 месяц. Третья вакцинация в 5 месяцев проводится одновременно с введением вакцины АКДС и ОПВ.
- Недоношенных детей с массой тела менее 2 кг следует начать прививать с 2-месяцев с аналогичными интервалами между прививками.
- Вакцинация подростков (13 лет) проводится трехкратно по схеме 0, 1, 6 месяцев.
- Тестирование на наличие HBsAg и анти HBs перед вакцинацией детей и подростков не проводится.
ИММУНИЗАЦИЯ ПРОТИВ ТУБЕРКУЛЕЗА
- Первичную вакцинацию (однократно) против туберкулеза осуществляют новорожденным детям на 3-4 день жизни.
- Недоношенных детей с массой тела менее 2кг, а также детей, не вакцинированных в родильном доме по медицинским противопоказаниям, вакцинируют в поликлинике БЦЖ-М вакциной.
- Дети старше 2-х месяцев, не вакцинированные в период новорожденности, прививаются в поликлинике после постановки туберкулиновой пробы при отрицательном ее результате.
- Дети прививаются повторно в том случае, если через 2 года после вакцинации и 1 год после ревакцинации у них не развился постпрививочный рубчик и реакция Манту отрицательная. Дети, у которых дважды после вакцинации или ревакцинации рубчик не развился, в дальнейшем не прививаются.
- Ревакцинации подлежат дети в возрасте 7-14 лет, имеющие отрицательную реакцию на пробу Манту.
- Интервал между постановкой пробы Манту и ревакцинацией должен быть не менее 3 дней и не более 2 недель.
- Ревакцинацию против туберкулеза разрешается проводить одновременно с ревакцинацией оральной полиомиелитной вакциной (ОПВ).
- Если ребенок не получил прививку в 7 лет, а иммунизируется по индивидуальному календарю и неинфицирован, ревакцинацию ему проводят до 14 лет.
- Не подлежат иммунизации лица с положительной и сомнительной реакциями на пробу Манту, а также имевшие осложнения на предыдущие введения БЦЖ и БЦЖ-М вакцин (келлоидный рубец, региональный лимфаденит, холодные абсцессы, язвы, генерализованная инфекция БЦЖ).
- В случае длительного медицинского отвода от вакцинации БЦЖ или БЦЖ-М иммунизацию следует начинать с АКДС и полиомиелитной вакцин, а по окончании срока медотвода от БЦЖ (БЦЖ-М) приступать к иммунизации против туберкулеза.
ИММУНИЗАЦИЯ ПРОТИВ ПОЛИОМИЕЛИТА
- Вакцинацию проводят с 3-х месяцев трехкратно с интервалом между прививками 1 месяц, ревакцинацию — в 18 мес., 24 мес. и 7 лет — однократно. При наличии инактивированной полиовакцины первую прививку в вакцинальном цикле в возрасте 3-х месяцев проводят ИПВ, а 2 последующие ОПВ.
- До поступления в школу ребенок должен получить 5 прививок: 3 на первом году жизни и 2 на втором.
- Если ребенок прививался по индивидуальной схеме, минимальный интервал между законченной вакцинацией и ревакцинациями должен быть не менее 6 месяцев.
- В том случае, если ребенок по каким-либо причинам не получил ревакцинацию в 7 лет, ее необходимо сделать в более поздние сроки без ограничения возраста.
- Допускается совместное введение оральной полиовакцины (ОПВ) со всеми вакцинами, в том числе и БЦЖ.
- При проведении эпидемиологического расследования вакциноассоциированного паралитического полиомиелита (ВАПП) необходимо помнить, что возникновение ВАПП у реципиентов вакцины возможно в сроки от 4 до 30 дней, у контактных лиц — от 4 до 75 дней. У лиц с иммунодефицитом сроки могут быть различными.
- В случае общения с больным полиомиелитом, вызванным диким полиовирусом, ОПВ должны получить все контактные как вакцинированные, так и невакцинированные, а так же лица с неизвестным прививочным статусом. При этом полностью привитым вводят 1 дозу ОПВ, лиц непривитых и с неизвестным прививочным статусом прививают по полной схеме, а частично привитых — до установленного календарем числа прививок.
- Взрослые, не вакцинированные против полиомиелита, подлежат иммунизации только при выезде в эндемичную зону за 4 недели до выезда.
ИММУНИЗАЦИЯ ПРОТИВ КОКЛЮША, ДИФТЕРИИ И СТОЛБНЯКА
- Вакцинацию проводят с 3-х месяцев вакциной АКДС трехкратно с интервалом между прививками 1 месяц, ревакцинацию проводят однократно в 18 месяцев.
- Прививки АКДС-вакциной проводят одновременно с иммунизацией против полиомиелита.
- Прививки против коклюша проводят с 3-х месяцев до 4-х лет.
- Дети, имеющие противопоказания к введению АКДС-вакцины, вакцинируются АДС анатоксином по схеме: вакцинация в 3 и 4 месяца с последующей ревакцинацией через 9-12 месяцев.
- Если ребенок, перенесший коклюш, ранее получил 3 или 2 прививки АКДС-вакциной, курс вакцинации против дифтерии и столбняка считают законченным. В первом случае ревакцинацию проводят АДС анатоксином в 18 месяцев, а во втором — через 9-12 месяцев после последнего введения препарата. Если ребенок получил только одну прививку АКДС-вакциной, он подлежит второй вакцинации АДС анатоксином с последующей ревакцинацией через 9-12 месяцев.
- Если у ребенка возникло поствакцинальное осложнение на первую прививку АКДС-вакцины, то вторую прививку проводят АДС анатоксином, если на вторую, то вакцинация считается законченной. Если осложнение развилось на 3-ю вакцинацию АКДС, первую ревакцинацию АДС анатоксином проводят через 12-18 месяцев.
- Если но каким-либо причинам после второй вакцинации АКДС прошло 12 месяцев или более, вакцинация считается законченной. Первую ревакцинацию проводят АДС анатоксином.
-
В случае нарушения схемы иммунизации против дифтерии и столбняка у отдельных детей интервалы между введениями вакцины должны составлять:
- после законченной вакцинации и первой ревакцинацией — не менее 9-12 месяцев;
- между первой и второй ревакцинациями — не менее 4 лет;
- между второй и третьей, а также третьей и четвертой — не менее 4 лет;
- между последующими ревакцинациями — не менее 10 лет.
- Для экстренной профилактики коклюша у непривитых детей применяют иммуноглобулин человека нормальный. Препарат вводят не привитым и не полностью привитым двукратно с интервалом 24 часа в разовой дозе 3 мл в максимально ранние сроки после контакта с больным коклюшем.
- Детям, не получившим вакцинацию до контакта с больным коклюшем, вакцинопрофилактика не проводится. В этом случае рекомендуется, особенно детям в возрасте до 1 года, введение иммуноглобулина. Более эффективна химиопрофилактика эритромицином (40-50мг/кг/д) в течение 14 дней. В случае контакта с больным коклюшем детей с незавершенным вакцинальным циклом иммунизацию продолжают по календарю. Если ребенок получил 3-ю дозу АКДС более 6 месяцев назад, его следует ревакцинацинировать.
ИММУНИЗАЦИЯ ПРОТИВ ДИФТЕРИИ И СТОЛБНЯКА
- Вторую ревакцинацию (6 лет) проводят АДС анатоксином однократно; третью (11 лет) — АД-М анатоксином однократно; четвертую (16 лет) и последующие, АДС-М анатоксином, проводят каждые 10 лет однократно. Обязательную плановую иммунизацию взрослых против дифтерии проводят до 66 лет включительно. Лица старше этого возраста прививаются по желанию и эпидпоказаниям.
- Дети старше 6 лет, ранее не привитые, вакцинируются АДС-М анатоксином: 2 прививки с интервалом 1 месяц. Первую ревакцинацию проводят через 9-12 месяцев после законченной вакцинации однократно.
- Взрослые, достоверно не привитые против дифтерии в течение последних 20 лет (не имеют документального подтверждения или уровень иммунитета в РПГА ниже 1:40), должны получить полный курс иммунизации АДС-М (АД-М) анатоксином: 2 вакцинации с интервалом 1 месяц и ревакцинацией через 9-12 месяцев. Последующие ревакцинации проводятся каждые 10 лет однократно.
- АД-М анатоксин применяют для плановой ревакцинации дифтерии в 11 лет и плановых возрастных ревакцинаций лицам, получившим АС анатоксин в связи с экстренной профилактикой столбняка.
-
Лица, находившиеся в тесном контакте с больным дифтерией, подлежат немедленной иммунизации в зависимости от их вакцинального статуса:
- полностью вакцинированные, получившие последнюю прививку анатоксина менее 5 лет назад, ревакцинации не подлежат;
- вакцинированным лицам, получившим последнюю дозу анатоксина более 5 лет назад, вводится 0,5 мл АДС-М (АД-М) анатоксина;
- непривитым, а также взрослым лицам с неизвестным прививочным анамнезом, вакцинацию анатоксином проводят двукратно с интервалом в 1 месяц.
-
Переболевшие дифтерией должны быть привиты в стационаре за день до выписки в следующем случае:
- лицам, ранее привитым, вводится 0,5 мл АДС-М или АД-М анатоксина, если со времени последней ревакцинации прошло более 5 лет. Если же прошло менее 5 лет, дополнительная ревакцинация в стационаре не делается;
- частично привитых лиц допрививают до полной схемы;
- лицам, ранее не привитым, вводится 0,5 мл (1 доза) АДС, АДС-М или АД-М анатоксина в зависимости от возраста. Вторая доза препарата вводится через 1 месяц, первая ревакцинация проводится через 9-12 месяцев, последующие — в соответствии с календарем профилактических прививок.
- Лица, бывшие бактерионосителями токсигенного штамма дифтерии, иммунизируются в соответствии с календарем прививок.
- Плановая ревакцинация взрослого населения против столбняка проводится одновременно с ревакцинацией против дифтерии АДС-М анатоксином каждые 10 лет до 66 лет включительно.
ИММУНИЗАЦИЯ ПРОТИВ КОРИ, ЭПИДИМИЧЕСКОГО ПАРОТИТА, КРАСНУХИ
- Вакцинируют детей в 12 месяцев комплексной вакциной против кори, эпидпаротита и краснухи. Ревакцинация проводится в 6 лет комплексной вакциной, если ребенок не болел ни одной из указанных инфекций. В том случае, если до достижения прививочного возраста ребенок переболел одной из них, его иммунизируют моновакцинами в сроки, установленные календарем.
- Моновакцины можно вводить одновременно в разные участки тела или с интервалом в 1 месяц.
- Комплексную вакцину против кори, эпидпаротита и краснухи разрешается вводить одновременно с любой другой вакциной, кроме БЦЖ и БЦЖ-М. В каждом конкретном случае следует продумать тактику иммунизации. Если число прививок будет сочтено чрезмерным, их можно провести раздельно с интервалом в 1 месяц.
- Прививку против кори можно проводить не ранее чем через 3 месяца после или за 6 недель до введения иммуноглобулина или плазмы.
- По эпидпоказаниям живую коревую вакцину не болевшим и не привитым детям старше 12 месяцев, а также подросткам и взрослым следует вводить в первые три дня от момента контакта с больным. Детям в возрасте до 12 месяцев и лицам с противопоказаниями к введению ЖКВ вводится иммуноглобулин человека нормальный 1,5 или 3,0 мл в зависимости от состояния здоровья и времени, прошедшего от момента контакта.
- При контакте с больным эпидпаротитом прививку ЖПВ следует проводить не вакцинированным и не болевшим лицам не позднее чем через 72 часа с момента контакта.
- Применение иммуноглобулина при беременности в случае контакта с больным краснухой не рекомендуется. Его вводят только в тех случаях, когда женщина не желает прерывать беременность
Противопоказания к проведению прививок
ПРОТИВОПОКАЗАНИЯ КО ВСЕМ ВАКЦИНАМ
- Осложнение на введение предыдущей дозы препарата (анафилактический шок, развившийся в течение 24 часов после прививки, немедленные анафилактические реакции, энцефалит, судороги).
ПРОТИВОПОКАЗАНИЯ КО ВСЕМ ЖИВЫМ ВАКЦИНАМ
- Первичное иммунодефицитное состояние.
- Иммуносупрессия.
- Злокачественные новообразования.
- Беременность
ДОПОЛНИТЕЛЬНЫЕ ПРОТИВОПОКАЗАНИЯ К ОТДЕЛЬНЫМ ВАКЦИНАМ
- Туберкулезная вакцина (БЦЖ). Недоношенность (масса тела ребенка менее 2 кг), региональный лимфаденит, региональный абсцесс, келлоидный рубец после предыдущей прививки, туберкулезный сепсис в анамнезе ребенка, генерализованная БЦЖ-иифекция (диссеминированный БЦЖит, развившейся через 1-12 месяцев после иммунизации), инфицирование туберкулезом и туберкулез в анамнезе.
- Оральная полиомиелитная живая вакцина (ОВП). Абсолютные противопоказания отсутствуют.
- Адсорбированная коклюшно-дифтерийно-столбнячная вакцина (АКДС). Прогрессирующие заболевания нервной системы: неконтролируемая эпилепсия, инфантильные спазмы, прогрессирующая энцефалопатия и др.
- Адсорбированные дифтерийный и дифтерийно-столбнячный анатоксины (АДС, АДС-М, АД, АС). Абсолютные противопоказания отсутствуют.
- Живая коревая вакцина (ЖКВ). Анафилактические реакции на аминогликозиды, белок яиц.
- Живая паротитная вакцина (ЖПБ). Анафилактические реакции на аминогликозиды, белок яиц.
- Комплексная вакцина против кори, эпидпаротита и краснухи. Анафилактические реакции на аминогликозиды и белок яиц.
- Вакцина против краснухи. Анафилактическая реакция на аминогликозиды
- Вакцина против гепатита B. Повышенная чувствительность к дрожжам и другим компонентам вакцины.
Какие прививки делают детям в Украине
Вакцинация представляет собой один из самых эффективных способов, позволяющих противостоять развитию в организме инфекционных заболеваний. Процедура является добровольной, однако большинство медиков настоятельно призывают не отказываться от ее проведения. О том, какие прививки делают детям в Украине, говорится на законодательном уровне. Как и в предыдущие годы, в 2019 г. проводится как обязательная, так и дополнительная иммунизация.
Для чего нужно прививать детей
Под вакцинацией подразумевают введение в организм особых сывороток (антигенного материала), обеспечивающих стойкий иммунитет к определенным возбудителям. Благодаря своевременно сделанной прививке вырабатываются антитела, а риск заражения разными инфекциями сводится к минимуму.
Вакцинация является обязательной противоэпидемиологической процедурой, утвержденной действующими законами. Решение о том, какие прививки надо делать в детском возрасте, принимается в высших учреждениях здравоохранения. Благодаря применению специальных препаратов удается обеспечить надежную защиту младших пациентов от многочисленных инфекций, многие из которых способны вызывать опасные осложнения и даже летальный исход. Современные вакцины гарантируют организму надежную защиту, а риск заражения снижается не менее чем на 90 %.
С целью вакцинации детей применяют биологический материал в виде ослабленных микробов, белков вирусов или их синтетических копий, не способных вызывать инфицирования. Такие компоненты сывороток признаны полностью безопасными, не приводящими к развитию полноценной болезни.
Как формируется иммунитет после прививки?
Чтобы представить механизм действия вакцины, необходимо понимать, каким образом организм борется с поражающими его инфекциями. При заражении болезнетворными вирусами или бактериями в теле человека начинают действовать природные инструменты, направленные на уничтожение опасных патогенов. Иммунная система использует:
- эритроциты, доставляющие кислород из легких в разные органы и ткани;
- лейкоциты, объединяющие Т-лейкоциты и макрофаги.
Т-лейкоциты атакуют клетки, заразившиеся инфекцией. Макрофаги пожирают и переваривают вредоносные микроорганизмы, проникшие извне, затем оставляют их частицы (антигены). Последние распознаются организмом и подвергаются уничтожению.
Прививка моделирует проникновение инфекции в организм. При этом заболевания не возникает, однако иммунная система начинает вырабатывать Т-лимфоциты и антитела.
Когда мнимая инфекция проходит, остается запас «клеток памяти», знающих, как можно побороть такую же болезнь в будущем. Подобный процесс проходит постепенно, в течение нескольких недель.
Иногда после вакцинации возникают незначительные проявления болезни (чаще всего – легкое повышение температуры тела). Подобное состояние является не опасным, и обусловлено естественной выработкой иммунитета.
Обязательная вакцинация
Вакцинация детей в Украине осуществляется в соответствии с Календарем прививок, утвержденным в 2015 году и действующим на данный момент. Согласно ему, обязательно проводится иммунизация, описанная ниже.
Какие прививки делают новорожденным
Основные прививки дети получают до 12 месяцев. Это позволяет обеспечить максимально эффективную защиту от многих инфекционных патологий.
В первый год жизни иммунная система малышей только начинает формироваться. Именно поэтому каждой маме нужно знать, какие прививки делают новорожденному. Подобные процедуры считаются максимально безопасными и проводятся с использованием самых надежных вакцин.
Национальный календарь четко обозначает, какие прививки делают в роддоме. В первый день жизни младенцев выполняется вакцинация от гепатита В. На 3-4 сутки показана иммунизация против туберкулеза (БЦЖ).
Педиатры всегда сообщают, какую прививку делают в месяц. После 30 дней жизни малышам выполняется повторная инъекция от гепатита В.
В 2 месяца
Родители должны обязательно знать, какие прививки делают в 2 месяца. По достижен
Какие прививки делают детям до года
АКДС расшифровывается так: адсорбированная коклюшно-дифтерийно-столбнячная вакцина.
Почему прививают. Коклюш особенно тяжело протекает у детей первого года жизни: они мучаются от приступов характерного кашля без возможности вдохнуть. Кашель держится несколько недель даже после того, как подействовали антибиотики. У привитых детей и взрослых коклюш может протекать без выраженных проявлений или в форме легкой ОРВИ.
Дифтерия осложняется тяжелыми поражениями сердечно-сосудистой системы, например миокардитом. Передается при разговоре и кашле, а также через посуду, предметы ухода и игрушки, с которыми контактировал больной. Привитые дети тоже болеют дифтерией, но в этом случае заболевание протекает легко.
Столбняком ребенок может заразиться при повреждении кожи, даже при незаметных царапинах. Болезнь поражает нервную систему, развиваются судороги, нарушается дыхание. По данным ЮНИСЕФ, в случае заражения столбняком погибает больше 70% новорожденных.
Как прививают. Детей первого года жизни прививают от коклюша, дифтерии и столбняка трижды: в 3, в 4,5 и в 6 месяцев.
Как переносят дети. Зависит от вакцины. В отечественных препаратах, например АКДС или «Тетракоке», есть цельноклеточный коклюшный компонент. Большинство импортных препаратов относится к бесклеточным вакцинам против коклюша. Разница в том, что, по данным ВОЗ, цельноклеточные вакцины чаще вызывают легкие и умеренные реакции, например боль в месте прививки. В остальном импортные и отечественные вакцины одинаково надежно защищают от коклюша, столбняка и дифтерии. И одинаково редко вызывают тяжелые нежелательные реакции.
В поликлиники обычно поставляют отечественную вакцину АКДС. За свой счет можно приобрести импортные пяти- или шестикомпонентные вакцины. Кроме коклюша, дифтерии и столбняка, пятикомпонентные вакцины, например «Пентаксим» или «Инфанрикс Пента», защищают от полиомиелита и гемофильной инфекции. В шестикомпонентную вакцину входит защита от вирусного гепатита B.
как в России пройдет вакцинация
Эксперты прогнозируют, что с большой вероятностью осенью нас может накрыть вторая волна коронавирусной инфекции. Об этом же предупредил в одном из недавних выступлений президент Владимир Путин.
Поэтому и врачи, и большинство пациентов с нетерпением ждут появления вакцины — чтобы от коронавируса можно было сделать прививку, как и от гриппа. «Мы видим, что сегодня интерес к вакцине (против коронавируса. — Ред.) достаточно высок, число ее сторонников увеличилось», — рассказал министр здравоохранения Михаил Мурашко в программе «Вести» на канале «Россия-1».
В то же время заставлять сделать прививку от «короны» жителей нашей страны никто не будет, пообещал глава Минздрава. Вакцинация дело добровольное, «в любом случае идет только с согласия самого гражданина», подчеркнул Мурашко. Министр напомнил, что в России есть 17 перспективных прототипов вакцин, над которыми ведется углубленная работа. Некоторые разработчики уверяют, что начать делать прививки можно будет уже до конца этого года. В первую очередь предлагается вакцинировать медперсонал, который находится группе повышенного риска.
Юристы напоминают, что, хоть принудительная вакцинация по закону сейчас и не допускается, в случае официального объявления эпидемии «отказников» могут ждать некоторые ограничения. В частности, непривитым от инфекции детям и молодежи может быть временно отказано в посещении детсадов, школ и вузов (хотя, при неблагоприятной эпидобстановке, скорее всего, они и так будут переведены на дистанционный режим). Взрослых могут отстранить от работы, если ее выполнение связано с высоким риском заражения (все ограничения прописаны в статье 5 Федерального закона «Об иммунопрофилактике инфекционных болезней»).
А В ЭТО ВРЕМЯ
Разработчики вакцин против коронавируса столкнулись с тревожным явлением. Об этом рассказал замдиректора отдела вакцин Управления по контролю за качеством пищевых продуктов и медикаментов США (FDA) Константин Чумаков. По его словам, оказалось, что часть антител, возникающих в организме, не то, что не защищает от коронавирусной инфекции, а даже может усилить болезнь. Научным языком это называется «антителозависимое усиление». Технологически есть способы избежать такого опасного эффекта, поэтому очень важно проявлять повышенное внимание к разработке и тестированию вакцин, подчеркнул ученый.
Поделиться видео </>Добровольцы, испытывающие вакцину от COVID-19, чувствуют себя хорошо – Минобороны.
Вакцины могут предотвратить заболевание. Большинство болезней, предупреждаемых с помощью вакцин, встречаются гораздо реже, чем раньше, но некоторые из этих болезней все еще встречаются в Соединенных Штатах. Когда вакцинируется меньше детей, заболевает больше детей.
Дифтерия, столбняк и коклюш
- Дифтерия (D) может привести к затруднению дыхания, сердечной недостаточности, параличу или смерти.
- Столбняк (T) вызывает болезненное напряжение мышц.Столбняк может привести к серьезным проблемам со здоровьем, включая неспособность открыть рот, проблемы с глотанием и дыханием или смерть.
- Коклюш (AP), также известный как «коклюш», может вызвать неконтролируемый, сильный кашель, из-за которого трудно дышать, есть или пить. Коклюш может быть чрезвычайно серьезным у младенцев и детей младшего возраста, вызывая пневмонию, судороги, повреждение мозга или смерть. У подростков и взрослых это может вызвать потерю веса, потерю контроля над мочевым пузырем, обморок и переломы ребер в результате сильного кашля.
Hib ( Haemophilus influenzae тип b) болезнь
Haemophilus influenzae тип b может вызвать много различных видов инфекций. Эти инфекции обычно поражают детей в возрасте до 5 лет. Hib-бактерии могут вызывать легкие заболевания, такие как ушные инфекции или бронхит, или они могут вызывать тяжелые заболевания, такие как инфекции кровотока. Тяжелая инфекция Hib требует лечения в больнице и иногда может быть смертельной.
Гепатит B
Гепатит B является заболеванием печени.Острая инфекция гепатита В — это кратковременное заболевание, которое может привести к лихорадке, усталости, потере аппетита, тошноте, рвоте, желтухе (желтая кожа или глаза, темная моча, густые кишечные движения) и боли в мышцах, суставах и желудок. Хронический гепатит В является длительной болезнью, которая очень серьезна и может привести к повреждению печени (циррозу), раку печени и смерти.
полиомиелит
полиомиелит вызван полиовирусом. Большинство людей, инфицированных полиовирусом, не имеют симптомов, но некоторые люди испытывают боль в горле, лихорадку, усталость, тошноту, головную боль или боль в животе.У меньшей группы людей будут развиваться более серьезные симптомы, которые влияют на головной и спинной мозг. В наиболее тяжелых случаях полиомиелит может вызывать слабость и паралич (когда человек не может двигать частями тела), что может привести к постоянной нетрудоспособности и, в редких случаях, к смерти.
Пневмококковая инфекция
Пневмококковая инфекция — это любая болезнь, вызываемая пневмококковыми бактериями. Эти бактерии могут вызывать пневмонию (инфекция легких), ушные инфекции, инфекции пазух, менингит (инфекция тканей головного и спинного мозга) и бактериемию (инфекция кровотока).Большинство пневмококковых инфекций являются легкими, но некоторые могут привести к долговременным проблемам, таким как повреждение мозга или потеря слуха. Менингит, бактериемия и пневмония, вызванные пневмококковой инфекцией, могут быть смертельными.
детских вакцин на 12-23 месяца

Защитите своего ребенка от 14 потенциально серьезных заболеваний в возрасте до 2 лет с помощью вакцин.
Какие вакцины получит мой ребенок?
В возрасте от 12 до 23 месяцев ваш ребенок должен получать вакцины для защиты от следующих заболеваний:
Получите советы, как подготовиться к хорошему визиту вашего ребенка.
После прививки
Иногда у детей наблюдаются легкие реакции на вакцины, такие как боль в месте инъекции, сыпь или лихорадка.Эти реакции нормальны и скоро уйдут.
- Ознакомьтесь с информационными листками о вакцинах, которые доктор вашего ребенка дал вам, чтобы узнать о побочных эффектах, которые может возникнуть у вашего ребенка.
- Чаще предлагайте грудное молоко и жидкости. Для некоторых детей нормально есть меньше в течение 24 часов после получения вакцины.
- Обратите особое внимание на своего ребенка на несколько дней. Если вы видите что-то, что вас беспокоит, позвоните врачу вашего ребенка.
значок сердца
Лечение легких реакций от вакцин:
- Используйте прохладную влажную ткань, чтобы уменьшить покраснение, болезненность и / или припухлость в месте инъекции.
- Уменьшите жар с помощью прохладной губчатой ванны.
- Спросите врача вашего ребенка, можете ли вы дать ребенку обезболивающее, не содержащее аспирин.
Важные вехи развития
В 18 месяцев ваш ребенок должен пройти общий скрининг развития. Спросите об этом доктора вашего ребенка.
Обратитесь к средствам отслеживания иммунизации и вехи развития, чтобы увидеть вехи в возрасте 12, 15, 18 и 19–23 месяцев.
В соответствии с графиком вакцинации
Центры по контролю и профилактике заболеваний, Американская академия семейных врачей и Американская академия педиатрии настоятельно рекомендуют детям получать все вакцины в соответствии с рекомендованным графиком вакцинации.
,Статистика вакцин и цифры — VAXOPEDIA
Чтобы помочь вам лучше узнать о вакцинах, это может помочь узнать некоторые статистические данные о вакцинах и некоторые другие цифры за вакцинами.
Включая числа, которые бросают люди против вакцины.
Статистика вакцин
Говоря о том, что некоторые люди откладывают или пропускают вакцины, знаете ли вы, сколько вакцин дают в день?
По данным CDC, с 2006 по 2017 год в Соединенных Штатах было распространено не менее 3 454 269 356 доз вакцин.Это вакцины, на которые распространяется Национальная программа компенсации травм от вакцин, такие как DTaP, MMR, гепатит A и B, HPV, грипп и т. Д.
Это более 287 миллионов доз в год, причем многие из этих доз поступают почти 4 миллионам детей, которые рождаются в Соединенных Штатах каждый год.
ВОЗ сообщает, что 85% детей во всем мире получают вакцины против АКДС, полиомиелита, кори и гепатита В.Как насчет мира?
Сложнее понять, но учтите, что Всемирная организация здравоохранения сообщает, что 85% младенцев во всем мире, или почти 100 миллионов младенцев, получают как минимум:
- 3 дозы АКДС
- 3 дозы гепатита В
- не менее одной дозы кори
- 3 дозы полиомиелита
Plus, все большее число людей получают вакцины для защиты от Hib, пневмококковой инфекции, ротавируса, ВПЧ, менингита А, эпидемического паротита, краснухи, столбняка и желтой лихорадки.
«ЮНИСЕФ поставляет вакцины для 45 процентов детей в мире в возрасте до пяти лет в рамках своей приверженности улучшению выживания детей».
О каких дозах вакцин идет речь?
Много. Только ЮНИСЕФ закупает 2,8 миллиарда доз вакцин в год! Затем эти вакцины раздаются детям более чем в 100 странах.
Статистика заболеваний, предупреждаемых с помощью вакцин
Впечатляюще, как количество вакцин, которые вводятся каждый год, это цифры о том, что происходит, когда мы даем вакцины:
- в мире на 2–3 миллиона человек ежегодно умирает, потому что в Соединенных Штатах вакцинированы и защищены
- человек, каждый 1 доллар, потраченный на вакцины, дает 3 доллара в виде прямых льгот и до 10 долларов в случае, если вы включаете социальные расходы В развивающихся странах
- в расчете на 1 долл. США, потраченные на вакцины, дают прямые выгоды в размере 16 долл. США, но это возрастает до 44 долл. США, если принять во внимание «более широкое экономическое воздействие болезни».
- для детей, родившихся в Соединенных Штатах в течение «1994–2013 гг., Согласно оценкам, плановая иммунизация детей предотвращает 322 миллиона заболеваний (в среднем 4.1 заболевание на ребенка) и 21 миллион госпитализаций (0,27 на ребенка) в течение их жизни и предотвращение 732 000 преждевременных смертей от болезней, предупреждаемых с помощью вакцин », а также« потенциально предотвратит прямые затраты на 402 миллиарда долларов и социальные расходы на 1,5 триллиона долларов из-за предотвращенных заболеваний »
- только две страны продолжают иметь дикий полиомиелит — Афганистан и Пакистан — и вместе, у них было только 21 случай в 2017 году
Тем не менее, только одно заболевание, которое можно предотвратить с помощью вакцины, — оспа.
И во всем мире более 3 миллионов человек по-прежнему умирают от болезней, предупреждаемых с помощью вакцин, причем многие из них — маленькие дети.
Другие номера вакцин
Есть еще несколько цифр о вакцинах и болезнях, которые можно предотвратить с помощью вакцин:
- количество педиатров, которые получили бонус в размере 3 млн. Долл. США — ноль
- количество доз вакцин, которые дети получают сегодня —
697254 дозы (включая ежегодные прививки от гриппа) к возрасту 18 - количество вакцин которые содержат антифриз в качестве ингредиента — ноль
- количество вакцин, которые содержат арахисовое масло в качестве ингредиента — ноль
- количество исследований, которые связывают вакцины с аутизмом — ноль
- количество заболеваний, которые гомеопатические вакцины могут предотвратить — ноль
- число мест для вакцинации, в которых упоминаются какие-либо преимущества вакцин — ноль
- количество сообщений VAERS, которые, как считается, не связаны с вакциной, — 53%
- количество сообщений VAERS, которые, как считается, определенно вызваны вакцина — 3%
- количество определенных серьезных отчетов VAERS — 1% (анафилаксия)
- количество мифов о вакцинах, которые могут отпугнуть вас от вакцины кормление и защита ваших детей — 100 с
- количество вспышек кори, вызванных вакцинным штаммом, — ноль
- , как долго вы должны оставаться в карантине, если вы не вакцинированы и подвергаетесь воздействию кого-либо, больного корью, — не менее 21 дня
- Количество новых вакцин в трубопроводе —
300
И да, 4 060 857 713 долл. США.42 было оплачено Судом по вакцинам за 6 355 компенсированных претензий в связи с травмами, вызванными вакцинами, с 1989 года, в течение которых были предоставлены миллиарды доз вакцин.
«Это означает, что на каждый 1 миллион доз вакцины, которые были распределены, компенсируется 1 человек».
Данные о компенсации вреда от вакцин
И многие из этих претензий были просто урегулированы.
Вакцины работают. Вакцины безопасны. Вакцины необходимы.
Получите прививку и защищены.
Какое наибольшее число вы должны думать? Слишком много людей все еще заболевают и умирают от болезней, предупреждаемых с помощью вакцин.
Что нужно знать о статистике вакцин
Хотя для защиты большего числа людей необходимо проделать большую работу, статистика вакцин ясно показывает, что вакцины работают и что они безопасны и необходимы.
Подробнее о статистике вакцин
Последнее обновление
Нравится:
Нравится Загрузка…
Похожие
,Вакцина MMR является безопасной и эффективной комбинированной вакциной.
Защищает от 3 серьезных заболеваний:
Эти высокоинфекционные заболевания могут легко распространяться среди непривитых людей.
Важно сделать прививку, так как эти состояния могут также привести к осложнениям, включая менингит, потерю слуха и проблемы во время беременности.
2 дозы вакцины MMR обеспечивают наилучшую защиту от кори, эпидемического паротита и краснухи.
Информация:Если у вас есть какие-либо вопросы о прививках, вы можете:
Когда дети должны получить вакцину MMR
Вакцина MMR предоставляется детям и маленьким детям в рамках графика вакцинации NHS:
MMR вакцинный график
| детский возраст | Вакцина |
|---|---|
| 1 год | MMR (1-я доза) |
| 3 года и 4 месяца | MMR (2-я доза) |
пропущенных вакцин
Важно наверстать упущенное при любой вакцине.
Вы все еще можете попросить своего врача общей практики о вакцине MMR, если ваш ребенок пропустил одну из этих двух доз.
Общие вопросы
Почему детям вводят вакцину MMR в 1 год плюс 3 года и 4 месяца?MMR на 1 год
У новорожденных детей антитела передаются от матери при рождении. Это помогает защитить их на короткое время от кори, эпидемического паротита и краснухи.
Эти антитела делают вакцину MMR менее эффективной, если ее вводить новорожденному.
К тому времени, когда ребенку исполнился 1 год, эти антитела практически исчезли, и вакцина MMR станет эффективной.
MMR в 3 года и 4 месяца
2-я доза дается примерно за 3 года и 4 месяца до того, как ребенок пойдет в школу.
Обе дозы дают длительную защиту от кори, эпидемического паротита и краснухи.
Вакцина MMR когда-либо давалась детям раньше?Дети старше 6 месяцев иногда получают вакцину MMR раньше, чем обычно, если:
- они, возможно, были подвержены вирусу кори
- есть вспышка кори
- они выезжают за границу в страну, где корь распространена
2 обычных дозы MMR все еще будут необходимы, когда они старше, чтобы обеспечить полную защиту.
Как я узнаю, когда мой ребенок должен получить вакцину?Обычно с вами свяжется хирургия общей практики, когда вашему ребенку назначена плановая вакцинация. Это может быть письмо, текст, телефонный звонок или электронная почта.
Вы также можете получить письмо из Службы информации о здоровье детей, в котором сообщается, что ваш ребенок должен пройти вакцинацию.
Если вы знаете, что ваш ребенок должен пройти вакцинацию, лучше поговорить с вашим врачом общей практики, чтобы записаться на прием.Вам не нужно ждать, чтобы услышать от них.
Узнайте больше о бронировании посещений вашего ребенка для прививок.
Когда вакцины MMR должны быть у детей старшего возраста и взрослых
Каждый, у кого не было двух доз вакцины MMR, должен попросить своего врача общей практики назначить вакцинацию.
Важно проверить, принимали ли вы обе дозы, если вы:
- собираются поступить в колледж или университет
- едут за границу
- планируют беременность
- являются работниками передового медицинского или социального обслуживания
- родились в период между 1970 и 1979 годами, поскольку вы, возможно, были вакцинированы только против кори
- были рождены в период между 1980 и 1990 годами, поскольку вы не можете быть защищены от эпидемического паротита
Общие вопросы
Как мне проверить, были ли у меня обе дозы вакцины MMR?Ваша хирургия общего профиля должна быть в состоянии проверить, были ли у вас обе дозы вакцины MMR.
Вы также можете получить доступ к своей записи о прививках онлайн через онлайн-сервисы GP.
Узнайте о том, как получить доступ к вашей медицинской карте.
Если ваши записи о прививках отсутствуют или не существуют, вам не повредит повторная прививка MMR.
Могу ли я получить вакцину MMR, если я беременна?В качестве меры предосторожности вакцина MMR не рекомендуется для беременных женщин.
Вам также следует избегать забеременеть в течение 1 месяца после вакцинации MMR.
Лучше всего сообщить своему врачу или акушерке, если у вас была вакцина MMR во время беременности.
Доказательства предполагают, что вашему ребенку не будет никакого вреда, но лучше сообщить ему об этом.
Могу ли я получить вакцину MMR, если у меня ослабленная иммунная система?Вакцина MMR не рекомендуется для людей с сильно ослабленной иммунной системой. Например, люди, получающие химиотерапию.
Если у вас есть заболевание или вы принимаете лекарство, которое может повлиять на вашу иммунную систему, проконсультируйтесь с вашим лечащим врачом, безопасно ли для вас вводить вакцину MMR.
Несрочный совет: поговорите со своим врачом общей практики, если:
- вы считаете, что вы или ваш ребенок пропустили какие-либо прививки
- вам нужно изменить назначение прививки
- в любом возрасте, вы не уверены, что вам или вашему ребенку было 2 дозы вакцины MMR
Ваш лечащий врач Операция может забронировать или изменить назначение.
Лучше всего делать прививки вовремя, но вы все равно можете наверстать упущенное в большинстве вакцин, если пропустите их.
Информация:Тем не менее важно получить помощь от GP, если вам это нужно. Чтобы связаться с вашим врачом общей практики:
- посетите их веб-сайт
- с помощью приложения NHS
- позвоните им
Узнайте об использовании NHS во время коронавируса
Как вводится вакцина MMR
Вакцина MMR вводится в виде 2 доз одной инъекции в мышцу бедра или плеча.
2 дозы вакцины необходимы для обеспечения полной защиты.
Может ли мой ребенок пройти вакцинацию против кори, эпидемического паротита или краснухи?Отдельные вакцины против кори, эпидемического паротита и краснухи не доступны в ГСЗ и не рекомендуются.
Комбинированные вакцины, такие как вакцина MMR, безопасны и помогают сократить количество инъекций, необходимых вашему ребенку.
Преимущества включают в себя:
- , исключающую любую задержку между инъекциями, которая может привести к риску заболевания
- уменьшение дискомфорта для вашего ребенка
- сокращение необходимого количества посещений
Некоторые частные клиники в Великобритании предлагают отдельные вакцины против кори, эпидемического паротита и краснуха, но эти вакцины нелицензионные.Это означает, что нет никаких проверок их безопасности и эффективности. Государственная служба здравоохранения не ведет список частных клиник.
Узнайте больше о том, почему NHS использует комбинированную вакцину на GOV.UK.
Насколько эффективна вакцина MMR?
Вакцина MMR очень эффективна. После 2 доз:
- около 99% людей будут защищены от кори и краснухи
- около 88% людей будут защищены от эпидемического паротита
Люди, которые вакцинированы против эпидемического паротита, но все еще заражаются, с меньшей вероятностью иметь серьезные осложнения или поступить в больницу.
Защита от кори, эпидемического паротита и краснухи начинает развиваться примерно через 2 недели после вакцинации MMR.
Побочные эффекты вакцины MMR
Вакцина MMR очень безопасна. Большинство побочных эффектов слабо выражены и длятся недолго, например:
- область, где игла становится красной, опухшей и чувствующей боль в течение 2-3 дней
- примерно через 7-11 дней после инъекции, дети или молодые дети могут чувствовать себя немного плохо или у них может развиться высокая температура в течение 2 или 3 дней.
Некоторые дети могут также плакать и расстраиваться сразу после инъекции.Это нормально, и они должны чувствовать себя лучше после объятий.
Важно помнить, что возможные осложнения инфекционных заболеваний, таких как корь, эпидемический паротит и краснуха, гораздо серьезнее.
Общие побочные эффекты вакцины MMRПоскольку в одной инъекции имеется 3 отдельных вакцины, разные побочные эффекты могут происходить в разное время.
Побочные эффекты вакцины против кори
Приблизительно через 7–11 дней после инъекции у некоторых детей развивается очень легкая форма кори.Это включает в себя:
- сыпь
- высокая температура
- потеря аппетита
- общее ощущение недомогания в течение 2-3 дней
Эти симптомы не являются заразными, поэтому ваш ребенок ничего не передаст невакцинированные дети.
Побочные эффекты вакцины против паротита
Примерно через 3-4 недели после инъекции у 1 из 50 детей развивается легкая форма паротита. Это включает в себя опухшие железы на щеках, шее или под челюстью, которые могут длиться до 2 дней.
Эти симптомы не являются заразными для других людей.
Побочные эффекты вакцины против краснухи
Примерно через 1–3 недели после инъекции некоторые взрослые женщины испытывают болезненные, жесткие или опухшие суставы на срок до 3 дней.
Редкие побочные эффекты вакцины MMRПятна, похожие на синяки
Редко, ребенок может получить небольшую сыпь, похожую на синяки, примерно через 2 недели после вакцинации MMR.
Этот побочный эффект связан с вакциной против краснухи и известен как идиопатическая тромбоцитопеническая пурпура (ИТП).
Подсчитано, что ITP развивается в 1 из каждых 24 000 доз данной вакцины MMR. Тем не менее, риск развития ITP от инфекции кори или краснухи намного выше, чем при наличии вакцины.
ITP обычно улучшается без лечения, но, как и в случае любой сыпи, вы должны как можно скорее получить консультацию у своего терапевта.
Припадки (подходит)
Существует небольшая вероятность возникновения припадка (подходит) через 6–11 дней после вакцинации MMR. Это может быть вызвано высокой температурой в ответ на вирус вакцины против кори.
Это может звучать тревожно, но редко, примерно в 1 раз на 1000 доз.
Фактически судороги, связанные с MMR, встречаются реже, чем судороги, которые являются прямым следствием инфекции кори.
Аллергические реакции на вакцину MMRУ кого-то редко бывает серьезная аллергическая реакция на вакцину. Если это происходит, это обычно происходит в течение нескольких минут.
Лицо, которое вакцинирует вас или вашего ребенка, будет обучено справляться с аллергическими реакциями и немедленно их лечить.При быстром лечении вы или ваш ребенок поправитесь.
Желатин и неомицин аллергии
Сообщите своему врачу или медсестре, если у вас или вашего ребенка были серьезные аллергические реакции на:
- желатин
- антибиотик под названием неомицин
Аллергия на яйца
Вакцина MMR безопасна для детей и взрослые с сильной аллергией на яйца.
Это потому, что вакцина MMR выращивается на клетках цыпленка, а не на яичном белке или желтке.
Информация:Для получения дополнительных советов о том, что ожидать после прививок и как лечить общие побочные эффекты, прочитайте советы по вакцинации для родителей.
Вакцина MMR не связана с аутизмом
Нет никаких доказательств какой-либо связи между вакциной MMR и аутизмом. Есть много исследований, которые исследовали это.
Вы можете ознакомиться со списком исследований MMR и их результатами на веб-сайте Оксфордского университета.
Ингредиенты вакцины MMR
В Великобритании доступны две марки вакцины MMR. Они называются Priorix и MMRVaxPro.
Основным ингредиентом вакцины MMR является небольшое количество ослабленных вирусов кори, эпидемического паротита и краснухи.
Вакцина MMR не содержит ртути (тиомерсал).
MMRVaxPro содержит свиной желатин для обеспечения безопасности и эффективности вакцины при хранении. Вы можете прочитать или скачать брошюру о вакцинах и желатине свиньи в GOV.Веб-сайт Великобритании, в том числе листовки переведены на арабский, бенгальский и урду.
Вы можете найти полный список ингредиентов в этих информационных листках для пациентов:
Информация:Узнайте больше о том, почему вакцины безопасны и важны, включая то, как они работают и что они содержат.
Полезные ресурсы
На сайте GOV.UK вы можете прочитать или скачать листовки о:
,