причины, симптомы, диагностика и лечение
Из этой статьи вы получите всю нужную информацию про синдром Кавасаки. Механизм развития патологии, предположительные причины ее возникновения, симптомы, методы диагностики и способы лечения.

Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Дата публикации статьи:
Дата обновления статьи:
Содержание статьи:
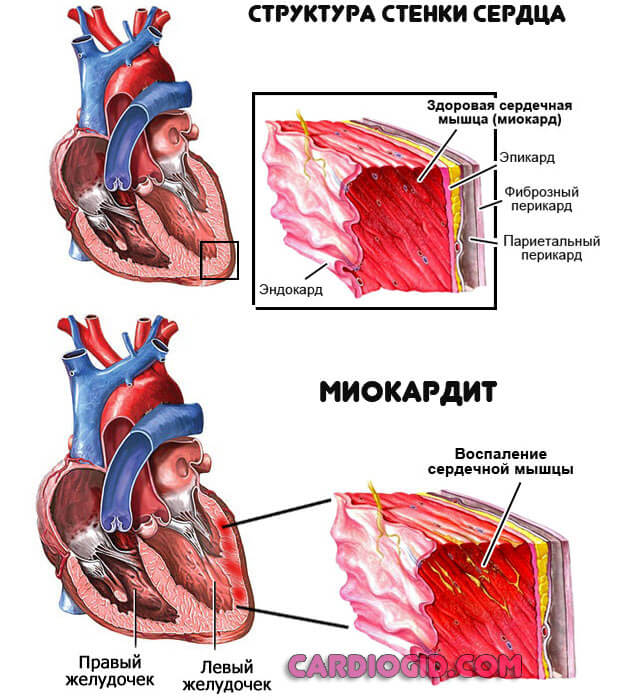
Болезнь Кавасаки – редкое серьезное заболевание, характеризующееся воспалительным поражением коронарных и остальных артерий разного калибра. Развивается преимущественно у детей до 5 лет, гораздо реже у взрослых в 20–30-летнем возрасте. В 1,5 раза чаще выявляют у мальчиков.

Эту болезнь еще называют узелковым периартериитом детского возраста, генерализованным васкулитом и синдромом мукокутанного лимфоузла. Она опасна своими осложнениями, среди которых формирование и разрыв аневризм, развитие миокардита, артрита, асептического менингита и др. По причине развития пороков сердца у детей эта патология в развитых странах обогнала ревматическую лихорадку.
Механизм развития заключается в следующем. По до сих пор точно не установленным причинам в организме ребенка начинают вырабатываться антитела к собственным эндотелиальным клеткам, из которых состоят стенки сосудов. Вследствие иммунных реакций в них начинают происходить патологические изменения:
- средняя оболочка – медия – воспаляется, ее клетки отмирают;
- внутренняя и наружная мембраны разрушаются, приводя к формированию патологических расширений в стенках – аневризм.

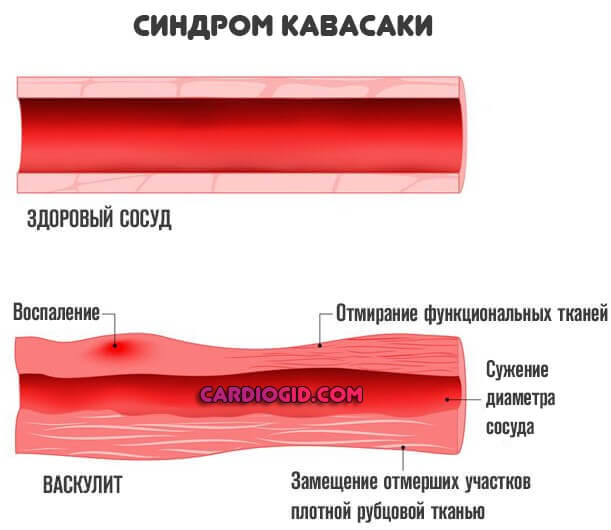
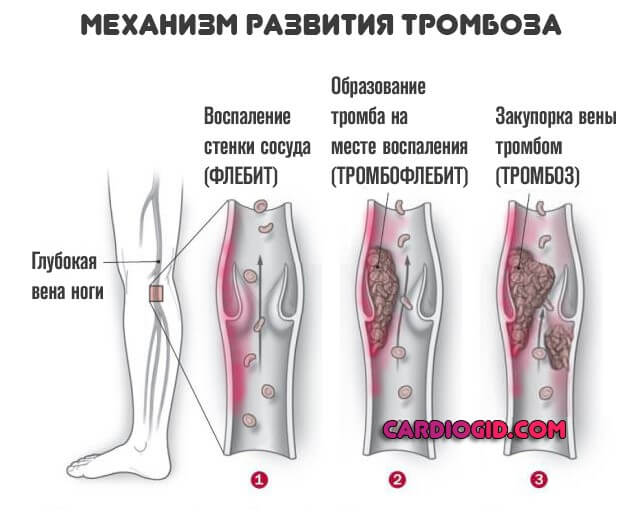
Без лечения через 1–2 месяца начинается фиброз сосудистых стенок, просветы артерий сужаются, а в тяжелых случаях полностью закрываются, развивается «закрытие» сосудов.
При вовремя начатой адекватной терапии прогноз чаще благоприятный, однако в отдельных случаях не исключен риск летального исхода (до 3% от общего числа заболевших) из-за тромбоза артерий либо острого инфаркта миокарда.
Синдром Кавасаки относится к ревматологическим, поэтому его лечением занимается врач-ревматолог. В зависимости от сложности ситуации к лечению может подключиться кардиолог или кардиохирург.
Причины развития синдрома Кавасаки
Ревматология до настоящего времени не располагает однозначными точными данными о причинах воспаления стенок сосудов. Есть несколько теорий развития синдрома. Наиболее признанная – наследственная предрасположенность вкупе с влиянием на организм микроорганизмов вирусной и бактериальной природы – вируса Эпштейна-Барра, парвовируса, риккетсии, вируса герпеса простого, спирохет, ретровируса, стрептококков, стафилококков. До 10% людей, у которых предки перенесли болезнь Кавасаки, тоже заболевают ею.
Предпосылки для развития синдрома:
- Расовая принадлежность. Склонность к заболеванию обнаружена у азиатов.
- Снижение защитных функций иммунитета.
Симптомы болезни
Различают 3 периода генерализованного васкулита:
- Острый. Длиться первые 7–10 дней.
- Подострый с продолжительностью 2–3 недели.
- Период реконвалесценции (выздоровления). Занимает от нескольких месяцев до 2 лет.
Синдром Кавасаки у детей начинается резко и бурно. Температура поднимается до 39,0–40,0 градусов, носит перемежающийся характер, сохраняется на протяжении первых 5–7 дней, а без лечения – до 2 недель. Увеличение продолжительности лихорадочного периода – плохой признак для дальнейшего прогноза. На фоне фебрильной температуры увеличиваются региональные (чаще шейные) лимфоузлы, присоединяются симптомы выраженной интоксикации – сильная слабость, учащение пульса, боли в животе, тошнота, диарея. Ребенок тяжело переносит болезнь, становясь раздражительным, беспокойным. Он часто плачет, отказывается от пищи, плохо спит.
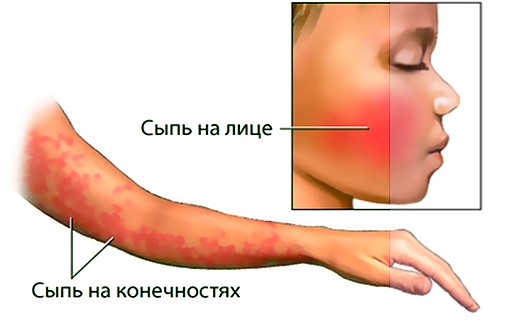
Кожные проявления развиваются на протяжении первых 5 недель болезни. На теле появляются мелкие волдыри, скарлатино- или кореподобная сыпь. Ее элементы располагаются на конечностях, теле, в паху. Постепенно на стопах и ладонях появляются покрасневшие участки, кожа уплотняется, начинает болеть, из-за чего ограничиваются движения пальцами. Стопы отекают. Высыпания проходят через 7 дней после появления, а эритема сохраняется до 3 недель, после чего кожа начинает шелушиться.
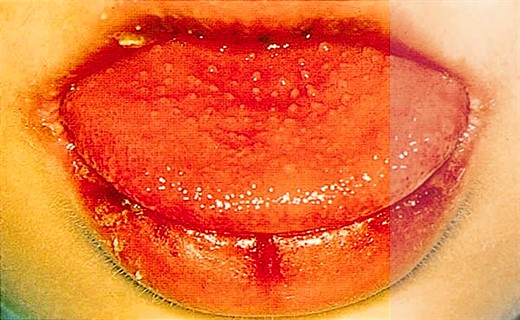
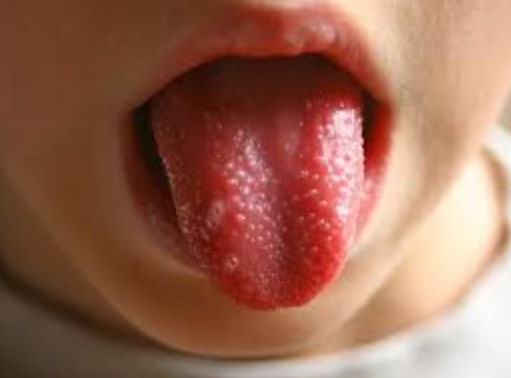
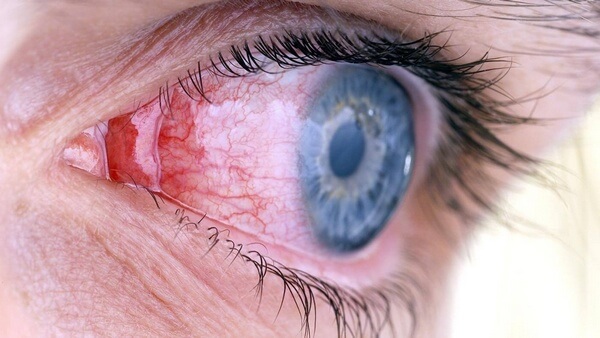
Поражение слизистых в остром периоде проявляется в виде конъюнктивита обоих глаз. У некоторых к нему присоединяется передний увеит – воспаление одновременно нескольких элементов сосудистой оболочки глаз. Слизистая рта краснеет, становится сухой, губы покрываются болезненными кровоточащими трещинками, миндалины увеличиваются, цвет языка меняется на малиновый.
 Симптомы синдрома Кавасаки: покарснение глаз, покарснение и уплотнение кожи стоп, малиновый цвет языка, увеличенные шейный лимфоузлы
Симптомы синдрома Кавасаки: покарснение глаз, покарснение и уплотнение кожи стоп, малиновый цвет языка, увеличенные шейный лимфоузлыИзменения со стороны сосудов и сердца при болезни Кавасаки у детей приводят к развитию миокардита с болями, тахикардией или аритмией, одышкой, осложняющегося часто острой недостаточностью сердца. Реже воспаляется околосердечная сумка – перикард – и формируется митральная либо аортальная недостаточность. У 25% больных на 5–7 неделе возникают расширения отдельных участков стенок коронарных сосудов. Не исключено появление аневризм подключичных, локтевых или бедерных артерий.
Поражение суставов выявляют примерно у 35% больных, у которых воспаляются как мелкие, так и крупные суставы с соответствующей симптоматикой.Воспаление коронарных артерий при синдроме Кавасаки у взрослых приводит к потере их эластичности и множественным аневризмам (расширениям), вследствие чего у них резко возрастает риск развития дистрофии или инфаркта миокарда, тромбозов, кальциноза и раннего атеросклероза. Пациентов беспокоят боли в сердце и суставах, нарушение сердечного ритма и работы пищеварения. В отдельных случаях возможно развитие менингита, уретрита, поражения органов пищеварительного тракта.

У больного возникают проблемы с выполнением привычной физической нагрузки. Некоторые повседневные действия, такие как подъем в гору, быстрая ходьба или бег, поднятие тяжестей, становятся затруднительны.
После лечения патологические расширения стенок сосудов у взрослых остаются, но со временем уменьшаются и могут исчезнуть полностью.
Диагностика синдрома Кавасаки
Болезнь Кавасаки подтверждается наличием на фоне 5-дневной лихорадки минимумом 4 клинико-диагностических критериев. Среди них:
- Конъюнктивит обоих глаз.
- Локальная (шейная) аденопатия.
- Полиморфная сыпь по всему телу.
- Симптомы поражения слизистой рта.
- Покраснение, уплотнение кожи стоп и ладоней с их отеком.
- Шелушение подушечек пальцев на 2–3 неделе от начала болезни.
Если при обследовании выявлена аневризма коронарных артерий, то для установки диагноза достаточно 3 дополнительных признаков.
 Нажмите на фото для увеличения
Нажмите на фото для увеличенияАтипичный (неполный) синдром Кавасаки диагностируют при наличии 2–3 вышеперечисленных критериев. Это объясняется тем, что симптомы могут быть вызваны другой патологией. Для полной клинической картины заболевания недостаточно в совокупности объективных данных.
Методы диагностики
| Лабораторные исследования | Инструментальные исследования |
|---|---|
| Клинический анализ крови | ЭКГ |
| «Биохимия» крови | УЗИ сердца |
| Общий анализ мочи | Рентген органов грудной клетки |
| Исследование состава спинномозговой жидкости | Ангиография коронарных артерий |
Важно провести дифференциальную диагностику с гриппом, синдромом Стивенса-Джонса, краснухой, корью, скарлатиной, микоплазменной пневмонией, ревматоидным артритом, аденовирусной инфекцией, мононуклеозом.
 Мультиспиральная компьютерная томография (МСКТ) коронарных сосудов, 3D-реконструкция. Аневризмы обозначены стрелками
Мультиспиральная компьютерная томография (МСКТ) коронарных сосудов, 3D-реконструкция. Аневризмы обозначены стрелкамиЛечение синдрома Кавасаки
Поскольку точные причины патологии не установлены, то лечение, направленное на устранение причины, не предусмотрено. Для купирования симптомов и предотвращения дальнейшего развития воспаления применяют препараты из таблицы ниже.
| Название лекарственного средства или фармакологической группы | Действие, применение |
|---|---|
| Иммуноглобулин | Основной препарат. Вводят в/в-капельно в течение 9–12 часов каждый день. Лучший эффект достигается при его введении в первые 10 дней болезни. Уменьшает воспалительные явления в стенках артерий. |
| Ацетилсалициловая кислота | Большие дозы назначают в лихорадочный период (5 дней) со снижением дозировки до профилактической в следующие 2–3 мес. Аспирин разжижает кровь, снимает воспаление, снижает риск образования тромбов. |
| Антикоагулянты – клопидогрель, варфарин | Рекомендованы детям с выявленными аневризмами с целью профилактики тромбообразования. |
Дети должны быть обязательно привиты от ветряной оспы, гриппа, т. к. длительный прием в больших дозах аспирина вместе с этими инфекциями повышает риск развития острой печеночной энцефалопатии – синдрома Рея.
Назначение кортикостероидов спорно. Доказано, что гормоны повышают риск развития аневризмы и коронарного тромбоза.
Осложнения
- Со стороны сердца и сосудов: миокардит, поражение сердечных клапанов, аневризмы артерий, инфаркт миокарда.
- Со стороны других органов: диарея, асептический менингит, гангрена мягких тканей, артрит, холецистит с затруднением прохождения желчи по протокам, отит и др.
 Гангрена пальца руки
Гангрена пальца рукиПрогноз при болезни Кавасаки
Несмотря на вероятность развития осложнений, прогноз при этой патологии благоприятный. При своевременно начатом лечении выздоровление наступает через 6–10 недель. Смертью заканчивается лишь в 0,8–3% запущенных случаев, когда терапия не была начата вовремя; смерть наступает от инфаркта, тромбоза, реже – миокардита с тяжелой сердечной недостаточностью.
Синдром Кавасаки у ребенка: симптомы, причины, лечение, осложнения

Болезнь Кавасаки затрагивает в основном детей от двух до пяти лет, если не обращать внимание на первые симптомы, она может привести к сердечному приступу, кровоизлиянию и в конечном итоге, гибели ребенка. Когда меры предприняты своевременно, ничего подобного не происходит, более 95% детей выздоравливают без осложнений.
Синдром Кавасаки — это острое воспалительное заболевание мелких и средних кровеносных сосудов, поражающее весь организм, в том числе внутренние органы. Педиатры относят заболевание к ревматическим, во время которого воспаляются лимфатические узлы. Название болезнь получила в честь своего «первооткрывателя» японца в 1967 году. Специалист описал несколько случаев, когда дети страдали от высокой температуры в течение нескольких дней и покрывались сыпью.
Почему происходит воспаление все еще не известно, коронарных артерий может повредить стенку сосуда, а если проявится кровотечение или закупорка, пациенту грозят тяжелые последствия, например, возникновение сердечного приступа через несколько лет.
Синдром Кавасаки у ребенка — симптомы
Болезнь скрывается за самыми различными факторами, поскольку он влияет практически на каждый орган. Именно поэтому врачи рекомендуют обращаться к ним при каждом повышении температуры у ребенка, чтобы педиатр мог вовремя определить болезнь и принять все меры для предотвращения дальнейшего развития. Самостоятельная диагностика до осмотра врачом вполне допустима, существуют пять основных признаков.
Во всех случаях наблюдается повышение температуры свыше 39°С не снижающейся более трех дней, обычно, лихорадка возникает при заражении вирусами или бактериями, но в случае Ковасаки, патогены отсутствуют, поэтому снизить температуру обычными средствами не удается. У 90% детей слизистые оболочки рта и губы приобретают багровый, схожий с малиной цвет.
В 80% случаев появляется сыпь на груди, животе и спине, как если бы у ребенка была скарлатина или корь. Кроме того, имеется сыпь на ладони и подошве стопы. Через две-три недели сыпь распространяется на пальцы рук и ног. Сухость, шелушение кожи — поздние признаки.
Очень часто встречается двусторонний конъюнктивит без образования гноя, так как в воспалении не участвуют бактерии. Когда он присутствует, можете быть уверены, что это не Кавасаки. Примерно у 2/3 пациентов увеличиваются лимфатические узлы реагирующие на процесс воспаления и активацию иммунитета. Ребенок становится вялым, возможна боль в суставах, болезненное мочеиспускание. Безусловно самое опасное проявление — воспаление сосудов сердца. Первые симптомы — одышка, неприятные ощущения в груди.
Синдром Кавасаки — причины
Исследователи подозревают, что за этим стоит чрезмерная реакция защитной системы организма. Воспалительная реакция запускается в кровеносных сосудах, повреждая их стенки. Также здесь играет роль генетика, некоторые эксперты предполагают, что клетки «запрограммированы» на особую чувствительность к любым изменениям в организме. В России заболевание встречается редко, четверо из пяти пациентов — дети от двух до пяти лет, мальчики болеют чаще девочек.
Проводимые обследования
Диагноз в основном ставится клинически на основании выше перечисленных симптомов без каких-либо дополнительных тестов, кроме обследования крови, состояния сердца с помощью УЗИ и электрокардиограммы. Анализ крови показывает уровень воспаления и позволяет уточнить с чем оно связано — вирусами и бактериями или устанавливаемой болезнью.
Синдром Кавасаки у детей — лечение
За последние годы лечение значительно улучшилось. Стандарт сегодня — терапия антителами (иммуноглобулинами). Это искусственно продуцируемые белки, уменьшающие воспалительный ответ и восстанавливающие иммунную систему по регулируемым путям. При введении препаратов, повреждения сердца в значительной степени предотвращаются, поэтому вероятность возникновения осложнений значительно снижается.
Если ребенку не становится лучше через один-два дня после начала терапии, дополнительно используют стероиды подавляющие иммунную систему. Когда болезнь уже привела к разрыву окклюзии коронарных сосудов, может потребоваться хирургическое вмешательство. После лечения необходимо наблюдение у кардиолога и временный прием лекарственных средств предотвращающих позднее развитие осложнений.
Поскольку затрагиваются все органы, течение заболевания у разных детей отличается. В острой фазе, может возникнуть миокардит, вызывающий долговременное повреждение сердца. Инфаркты и аневризма обычно происходит в первые несколько недель после начала лихорадки. Также возможно атипичное развитие, при котором болезнь становится узнаваемой на поздней стадии.
Благоприятный прогноз дает только раннее начало лечение, чем меньше повреждение, тем ниже вероятность отдаленных последствий заболевания.
Болезнь Кавасаки у детей — симптомы и лечение
Острый системный некротизирующий васкулит с поражением крупных, средних и мелких артерий, сочетающийся с кожно-слизисто-железистым синдромом — это болезнь Кавасаки или слизисто-кожный лимфатический синдром. В этой статье мы расскажем вам о симптомах болезни Кавасаки у детей и о лечении болезни Кавасаки у ребенка.
Как передается болезнь Кавасаки?
Болезнью Кавасаки болеют дети младше 8 лет (до 80%), чаще мальчики. Ее распространённость значительно превышает частоту всех остальных форм васкулитов и ревматической лихорадки. По мнению специалистов, именно ревматическая лихорадка и болезнь Кавасаки — ведущие причины формирования приобретённой патологии сердца и сосудов. Частота заболевания в Японии, Китае и Корее составляет 100 110:100 000 детей до 5 лет, в США — 1022 : 100 000, в Германии — 9:100 000, заболеваемость в России неизвестна. Наличие сезонной изменчивости и цикличности заболевания позволяет предположить инфекционную его природу, однако до настоящего времени подтвердить это предположение не удалось.
Симптомы болезни Кавасаки
У детей заболевание Кавасаки начинается остро, повышается температура тела, появляются гиперемия конъюнктив, сухость и гиперемия губ, слизистой оболочки полости рта. У 50 — 70% больных увеличиваются шейные лимфатические узлы с одной или с обеих сторон. В последующие дни присоединяются такие симптомы, как:
- интенсивная эритема пальцев рук и ног,
- полиморфные или скарлатиноподобные высыпания на туловище, конечностях и в паховых областях,
- плотный отёк кистей и стоп.
Могут также появляться артралгии, кардиомегалия, приглушённость сердечных тонов, систолический шум, увеличение размеров печени, диарея. Возможно формирование аневризм коронарных сосудов. Высокая лихорадка продолжается от 12 до 36 дней. На 2-й неделе такие симптомы, как сыпь, конъюнктивит, увеличение лимфатических узлов исчезают, язык становится «малиновым», появляется пластинчатое шелушение пальцев рук и ног.
Осложнения болезни Кавасаки: Инфаркт миокарда, разрыв коронарной артерии.
Диагностика болезни Кавасаки
При лабораторном исследовании обнаруживают лейкоцитоз и тромбоцитоз в периферической крови, увеличение СОЭ, анемию. При поражении коронарных сосудов на ЭКГ выявляют признаки ишемии миокарда, а при помощи допплерографии и коронарографии — аневризмы. К 6 — 10-й неделе все клинические и лабораторные симптомы исчезают, наступает выздоровление. В эти же сроки возможен и внезапный смертельный исход.
Диагноз устанавливают при наличии пяти из шести основных клинических критериев или четырёх основных и коронарита.
Как диагностируют у ребенка болезнь Кавасаки?
Основные критерии следующие:
- Повышение температуры тела, продолжающееся не менее 5 дней;
- Гиперемия конъюнктив;
- Воспалительные изменения слизистой оболочки губ и полости рта;
- Ладонная и подошвенная эритема с отёком и последующим шелушением кожи пальцев;
- Полиморфная сыпь;
- Не гнойное увеличение одного или нескольких шейных лимфатических узлов (более 1,5 см в диаметре).
Лечение болезни Кавасаки
Лечение антибиотиками и глюкокортикоидами неэффективно.
Лекарства для лечения болезни Кавасаки
Предупредить формирование коронарных аневризм и их осложнений помогает только лечение ацетилсалициловой кислотой и высокими дозами внутривенно вводимого Ig. Ig назначают для лечения в курсовой дозе 1 — 2 г/кг массы тела ребёнка (1 раз в день в течение 5 дней) в сочетании с ацетилсалициловой кислотой (30 мг/кг/сут на время лихорадочного периода). В последующем в течение 3 мес назначают поддерживающую дозу ацетилсалициловой кислоты (2-5 мг/кг/сут).
Аневризмы обнаруживают в 6% случаев при лечении Ig в течение первых 10 дней от начала лихорадки и в 29% — при более позднем начале лечения. Без лечения аневризмы коронарных артерий формируются более чем у 60% больных.
Прогноз лечения чаще благоприятный. Большинство пациентов выздоравливают. При задержке или отсутствии лечения самый высокий риск развития аневризм отмечен у детей в возрасте до 1 года. Летальность составляет 0,1 — 0,5%. Смерть чаще всего развивается в результате разрыва аневризмы коронарной артерии или инфаркта миокарда.
Теперь вы знаете основные симптомы болезни Кавасаки у детей, о том, как проводится лечение болезни Кавасаки у малышей.
причины развития у детей, симптомы, лечение
Достаточно редко диагностируемое поражение артерий у детей младшего возраста возникает из-за отложения иммунных комплексов. Это состояние названо болезнью Кавасаки. Оно проявляется повышенной температурой, высыпаниями на коже, поражением слизистых оболочек ротовой полости, глаз, покраснением ладоней и стоп, увеличением шейных лимфоузлов.
Осложнениями могут быть аневризмы сосудов, миокардит и инфаркт миокарда, менингит. Для лечения назначается иммуноглобулин во внутривенных инъекциях и длительный прием Аспирина.
📌 Читайте в этой статье
Причины развития синдрома Кавасаки
Однозначного заключения о происхождении болезни нет. Самая вероятная теория – генетическая предрасположенность. В качестве пускового фактора могут быть инфекции, вызванные:
- бактериями – стрептококками и стафилококками;
- риккетсиями;
- вирусами герпеса, Эпштейн-Барра, ретровирусами.
Чаще всего болеют японцы, у них обнаружены особые гены, вызывающие формирование аутоиммунного процесса при попадании микробов в организм.
Рекомендуем прочитать статью о классификации васкулитов. Из нее вы узнаете о патологии и ее видах, методах диагностики и лечения.
А здесь подробнее о коронарной недостаточности.
Симптомы у детей
Синдром возникает обычно в возрасте от года до двух лет, реже обнаруживают после 5-летнего возраста. Болезнь протекает стадийно. Это связано с тем, что в острую фазу происходит активный воспалительный процесс с температурой, формированием аневризм сосудов, тромбов. Он длится около 2 недель, затем, даже без лечения, переходит в подострую фазу, продолжающуюся примерно месяц.
Исходом воспаления является замещение ткани оболочек сосудов соединительнотканными волокнами и закупорке их тромбами.
Нелеченое или не диагностированное заболевание приводит к массивному поражению коронарных артерий, оканчивающееся аневризмами с их разрывом.
Основные клинические проявления:
- температура до 38,5 — 39 градусов от 1 до 2 недель;
- мелкопятнистая сыпь, волдыри, скарлатиноподобные элементы на туловище, конечностях;
- отечность ладоней и стоп, покраснение кожи на них с последующим шелушением;
- конъюнктивит и увеит;
- сухость во рту, малиновый язык, трещины губ, увеличенные миндалины;
- уплотненные, большие лимфатические узлы шеи;
- боль в суставах кистей, стоп, голеней.
Для постановки диагноза учитывают длительную лихорадку, наличие минимум 4 критериев из приведенных. Коварство болезни состоит в том, что эти признаки неспецифичны, не всегда присутствуют у пациента, возникают не в одно время. Поэтому зачастую синдром Кавасаки остается не выявленным, что приводит к осложнениям.
В чем опасность заболевания
Тяжелее всего протекает поражение коронарных артерий. Нелеченый васкулит вызывает такие последствия:
Аневризма сосудов вследствие синдрома КавасакиДругими состояниями, которыми может сопровождаться болезнь Кавасаки, бывают: менингит, воспаление ЛОР-органов, нарушение пищеварения, понос, гангрена пальцев кистей или стоп, уретрит. Кроме этого аневризмы возникают не только в коронарных артериях, но и в сосудах конечностей, брюшной полости. Разрывы в большинстве случаев провоцируют массивные внутренние кровотечения с летальным исходом.
Смотрите на видео о болезни Кавасаки и рекомендациях для больных:
Методы диагностики
Нет ни одного способа, который мог бы с высокой достоверностью определить синдром Кавасаки, поэтому нужно ориентироваться на длительный период лихорадки и наличие нескольких критериев, характерных для патологии.
Дополнительные методы исследования имеют вспомогательное значение, их используют чаще для дифференциальной диагностики.
Данные обследования чаще следующие:
- анализ крови – низкие эритроциты и гемоглобин, лейкоциты выше нормы, ускоренное СОЭ;
- биохимия крови – высокие иммуноглобулины, трансаминазы и серомукоид, рост титра циркулирующих антител в острую стадию;
- анализ мочи – белок и лейкоциты;
- ЭКГ – признаки ишемии;
- ангиография – нарушение коронарного кровотока.
Лечение синдрома Кавасаки
Несмотря на аутоиммунную природу болезни гормональная терапия кортикостероидами противопоказана, потому что она усиливает процесс тромбообразования в венечных артериях сердца.
Назначают внутривенное введение иммуноглобулина. Капельница ставится только в условиях стационара под наблюдением врача. Ее длительность около 10 часов.
Наиболее эффективна такая терапия в первые две недели болезни. Если после первой инфузии не упала температура, не снизились показатели воспалительного процесса в крови, то назначается повторное применение. На курс может понадобиться 3 — 5 флаконов препарата.
Для понижения риска закупорки сосудов сгустками крови рекомендуют:
- Аспирин – после стабилизации температуры переходят на профилактический длительный прием. Для защиты слизистой применяют таблетки в оболочке и пьют их после еды.
- Варфарин или Плавикс используют у детей с выявленной аневризмой артерий.
Прогноз для пациентов
Если поставлен диагноз правильно, начато введение на ранних этапах болезни иммуноглобулина и препаратов для разжижения крови, то отмечается обратное развитие основных признаков. Прогноз при этом благоприятный в большинстве случаев.
Описаны также крайне тяжелые формы с летальным исходом от инфаркта с острой недостаточностью кровообращения. Реже смертью заканчивается миокардит.
Отдаленными последствиями болезни являются:
Атеросклероз коронарной артерии как последствие синдрома КавасакиПоэтому всех пациентов, которым был поставлен диагноз, наблюдают кардиолог или ревматолог, они не реже одного раза в 2 — 3 года проходят УЗИ сердца и ЭКГ. Факторами, которые могут спровоцировать нарастание признаков ишемии миокарда, являются:
- курение,
- высокий холестерин крови,
- повышенное давление,
- ожирение,
- частое психоэмоциональное напряжение,
- низкая двигательная активность.
Рекомендуем прочитать статью об уртикарном васкулите. Из нее вы узнаете о видах патологии и ее признаках, диагностике, методах лечения и прогнозе для больных.
А здесь подробнее о васкулите при волчанке.
Синдром Кавасаки протекает с поражением артериальной стенки циркулирующими иммунными комплексами. Клиническая картина включает длительную лихорадку, разнообразную сыпь, увеличение лимфоузлов. Самым тяжелым последствием является васкулит и тромбоз венечных артерий. Возникающий инфаркт миокарда или аневризма сосуда могут быть смертельными.
При несвоевременной диагностике и отсутствии лечения иммуноглобулином и антикоагулянтами прогноз неблагоприятный. Терапия на ранней стадии обычно эффективна и приводит к обратному развитию признаков болезни. Все пациенты, перенесшие это заболевание, относятся к группе повышенного риска инфаркта миокарда в дальнейшем.
Читайте также
Синдром Марфана: признаки, причины, диагностика…
Многие известные люди имели синдром Марфана, признаки которого ярко выражены. Причины кроются в неправильном развитии соединительной ткани. Диагностика у взрослых и детей не отличается. Какое лечение и прогноз?Болезнь Такаясу или неспецифический аортоартериит…
Выявить болезнь Такаясу непросто. Неспецифический аортоартериит диагностируется у взрослых и детей. Симптомы заметить непросто, поскольку основной из них — разница давления на руках. Лечение включает кортикостироиды, прогноз дается осторожно.Синдром верхней полой вены: симптомы сдавления…
ВПВ или синдром верхней полой вены возникает по причини сдавления из-за внешних факторов. Симптомы проявляются расширение вен в верхней части туловища, синюшностью лица. Лечение заключается в снятии симптомокомплекса и терапии основного заболевания.Васкулиты: классификация
Классификация васулитов на сегодняшний день достаточно поверхностная, поскольку объединить четко все параметры под один невозможно. Тем не менее, она есть.Коронарная недостаточность: причины, симптомы, виды…
Выявляется коронарная недостаточность обычно не сразу. Причины ее появления заключаются в образе жизни и наличии сопутствующих заболеваний. Симптомы напоминают стенокардию. Бывает внезапная, острая, относительная. Диагностика синдрома и подбор средства зависят от вида.Синдром Рейно: симптомы, причины, стадии, диагностика…
Причины, почему возникает синдром Рейно, кроются в постоянных вибрациях, из-за которых меняются сосуды пальцев. Синдром без лечения может стать настоящим заболеванием, и тогда уже народные методы не помогут. Чем раньше будут замечены симптомы, начато лечение, тем лучше.Синдром Бадда-Киари: симптомы у взрослых и детей…
Возникает синдром Бадда из-за закупорки тромбом вен печени. Симптомы у взрослых и детей схожи с желтухой, но развиваются быстрее и гораздо опаснее. Диагностика синдрома Бадда-Киари — УЗИ, анализы крови, КТ, МРТ. Лечение проводится экстренно, иначе пациент может умереть.
что это такое, симптомы, причины и лечение
Болезнь Кавасаки — это генерализованное воспаление сосудов, в основном артерий, которое сопровождается с острым лихорадочным состоянием и грозит риском развития инфаркта, кардиосклероза, ИБС, аневризмы аорты и прочих сердечно-сосудистых заболеваний.
В части симптоматики и сути явления, нарушение очень похоже на васкулит. Но имеет несколько отличительных черт:
- Поражает только детей. В основном до 5 лет жизни.
- Синдром обладает расовой выборочностью. Наиболее часто он встречается у азиатов, если точнее — у японцев. У них отклонение диагностируется почти в 5 раз чаще, чем у европейцев.
- Протекает стремительно, не хронизируется и не имеет свойства рецидивировать. Обостряться.
- Дает обильную внутреннюю симптоматику чуть ли не с первых дней существования. В основном поражает сердце, может навредить глазам.
- Хорошо поддается терапии. В отличие от васкулита, который устраняется неделями и даже дольше.
- Парадоксально, но при своевременной медицинской помощи, нарушение полностью излечивается и имеет хорошие прогнозы.
Болезнь нужно побороть как можно быстрее. В противном случае не избежать осложнений. В том числе смертельно опасных: вплоть до инфаркта, остановки сердца.
Механизм развития
Нарушение было и остается довольно загадочным. Ученые не пришли к единому мнению об этиологии этого процесса, его происхождении. Однако кое-какие подвижки в плане исследований есть.
Существует группа теорий относительно патогенеза синдрома Кавасаки.
Наследственный фактор
Подавляющее большинство специалистов придерживается версии о том, что нарушение имеет генетически обусловленные черты. В пользу этого говорят, в том числе и расовые, точечные и очень избирательные предпочтения состояния. Страдают японцы, чаще прочих азиатов.
Почему так? По всей видимости, предрасположенность передается с какими-то определенными генами, с целой группой. Что и приводит к росту заболеваемости в популяции.
Точно сказать, насколько вероятна болезнь у человека с отягощенным анамнезом, пока тоже не удалось. Исследования продолжаются.
Инфекционный механизм
В основе этой теории лежит предположение о том, что всему виной вирусы (герпеса, в частности Эпштейна-Барр) или бактерии вроде стафилококков.
Здесь мнения специалистов разделяются:
- Некоторые предполагают, что нарушение имеет сугубо септическую природу. То есть начинается с поражения стенок артерий самими аномальными агентами.
- Другие же считают, что любой инфекционный очаг может стать триггером. Спусковым механизмом. И далеко не обязательно вирусу или бактерии поражать сосуды.
И здесь начинается последняя точка зрения на болезнь Кавасаки.
Аутоиммунный механизм
Сторонники этой теории считают, что септические агенты не провоцируют синдром непосредственно. Речь идет о повышении чувствительности организма.
Если бактерия или вирус воздействует достаточно долго, защитные силы дают сбой. Ослабляют позиции. Риск их неправильной работы повышается.
В конечном итоге, иммунная система атакует собственные клетки и ткани. Вызывает воспаление. В таком случае болезнь Кавасаки становится еще ближе к васкулиту.
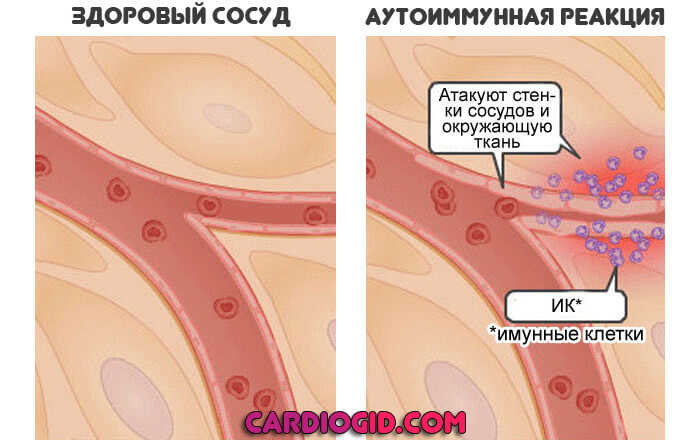
Большая часть исследователей придерживается некоей синтетической теории. Все три механизма играют роль в этиологии. Наследственность и воздействие инфекции — вот основные виновники. Они в системе провоцируют расстройство.
Симптомы
Клиническая картина довольно типична. Это облегчает работу врачам. Если учесть, что заболевание не имеет специфических черт с точки зрения диагностики.
В основе патологического процесса — вялое воспаление внутренних слоев артерий. Однако количество сосудов, вовлеченных в нарушение столь велико, что симптомы сразу хорошо заметны.
Основная категория больных — дети до 5 лет. Болезнь Кавасаки у взрослых не встречается, это невозможно. Пик приходится на период с 9 месяцев до 2-х лет.
Есть некоторые разночтения, исследователи называют отличные цифры. В России диагноз ставят редко, но это скорее проблема неправильной диагностики и некомпетентного отношения.
Распространенность синдрома примерно такая же, как в Европе. Она в 5 раз ниже, чем в Японии и в 3 меньше чем в среднем по азиатскому региону.
Начало расстройства
Первый признак — скачок температуры тела без понятных причин. Как правило, лихорадка довольно мягкая. Показатели термометра редко поднимаются выше 38-38.5 градусов Цельсия.
Но возможны исключения. Особенно у детей с пониженным иммунитетом. У таких пациентов нарушение вполне может проходить в атипичной, более опасной форме.
Повышенные показатели термометра сохраняются на протяжении нескольких дней. Примерно к концу первой недели, они приходят в норму. Но прочие проявления никуда не деваются.
Появление кожной сыпи
Характер ее может быть самым разным. Это и папулы, и плоские красные пятна, и волдыри, скарлатиноподобные дефекты. Локализация — дермальные слои туловища, шеи, паховой области. Реже — конечности, лицо.
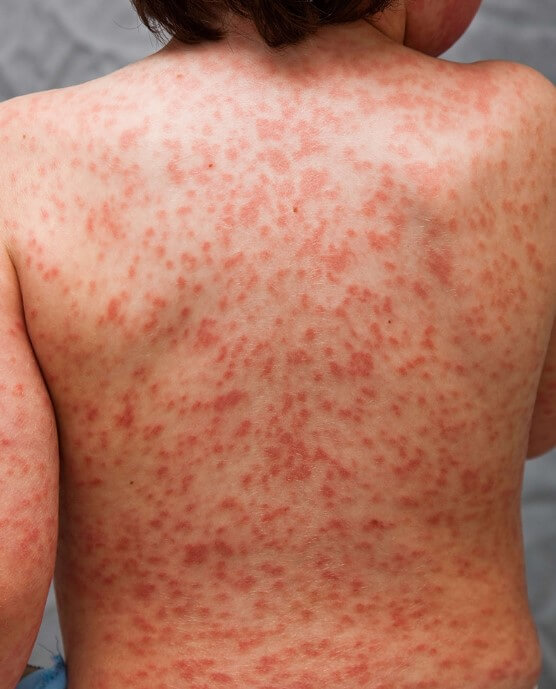
Очаги довольно крупные. Могут формироваться постепенно, а затем сливаться, покрывая большую часть конечности, грудной клетки, поясницы и т.д. обильные высыпания типичны для тяжелого течения расстройства.
Внимание:Желательно перевести пациента в стационар пока не минует острый период.
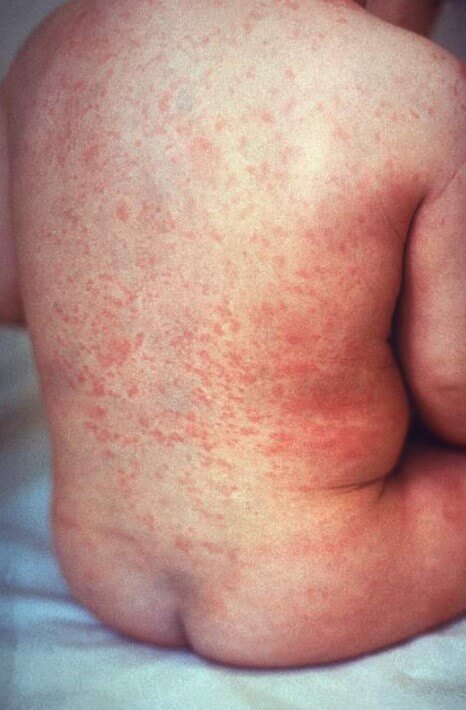
Кожные проявления сохраняются на протяжении 7-14 дней. Затем папулы вскрываются, язвы зарастают. Полное разрешение комплекса симптомов наступает к концу 3-5 недели заболевания.
Воспаление суставов
Происходит почти всегда. В основном страдают нижние конечности. Мелкие структуры, если болезнь существует долго и не корректируется.
Объективно патологию определяют как артрит. Возможны и мягкие варианты, когда интенсивного разрушительного воспаления нет. Однако присутствуют суставные боли — артралгии.
В среднем, на полное восстановление опорно-двигательного аппарата при синдроме Кавасаки уходит до 1-2 месяцев.
Внимание:Необратимые изменения со стороны хряща отмечаются у 20-25% пациентов. В основном, это те лица, которые не получали должного лечения.
Вовлечение слизистых оболочек
Предсказать, что пострадает в конкретном случае — трудно. Как правило, речь идет о полости рта. Развиваются воспалительные процессы, стоматиты. Возможное поражение десен, языка (глоссит). Горла. Визуально определяется сильное покраснение и раздражение. Слизистые оболочки приобретают насыщенно малиновый оттенок.
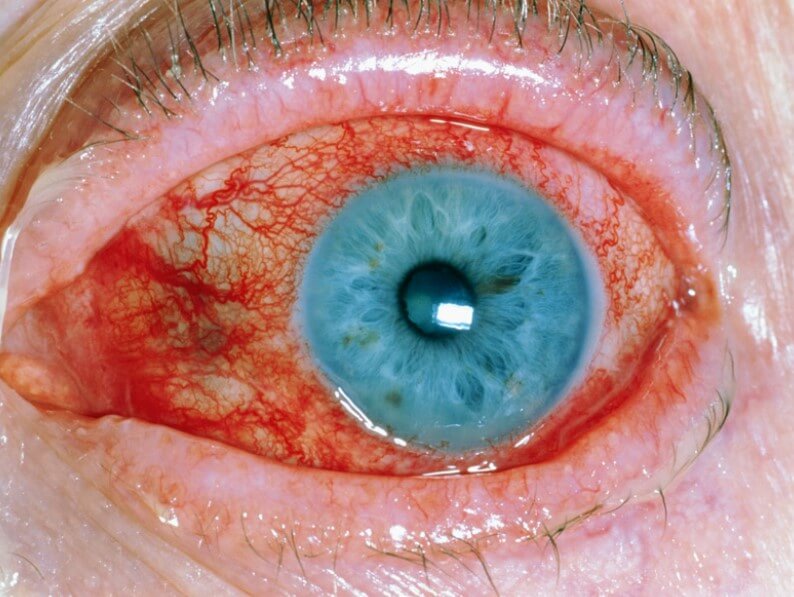
Почти так же часто страдает конъюнктива. Наружная выстилка глаза. Поскольку процесс несептический, выделений нет. Но пациент ощущает сильное жжение, рези при моргании сухость. Количество слезной жидкости снижается.
Визуально белки глаз выглядят тусклыми, красными. Присутствует болезненный блеск.
Опаснее всего, если синдром Кавасаки затрагивает внутренние структуры глаза. Сосудистую оболочку, сетчатку (увеит и прочие варианты нарушений).
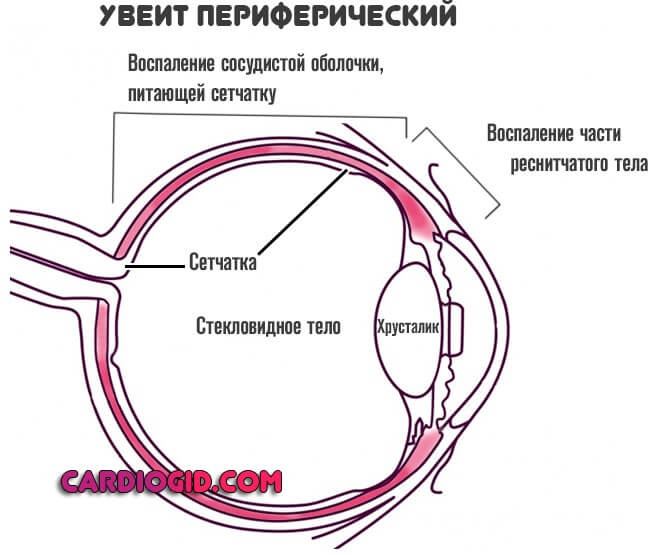
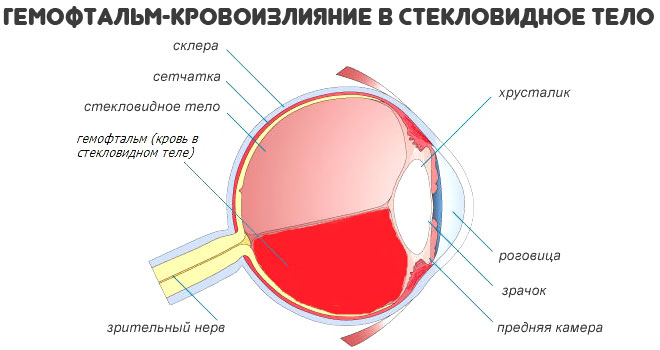
В таком случае даже при грамотном лечении есть риски повреждения зрительного анализатора. В том числе, в результате кровотечений в стекловидной тело (гемофтальм). Это может закончиться слепотой на один или сразу оба глаза.
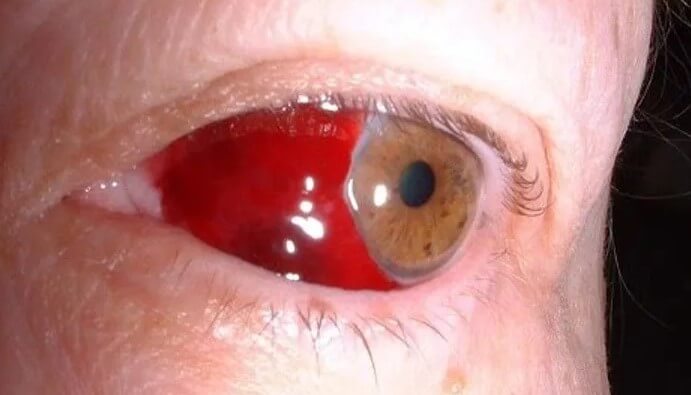
Нестандартные ситуации требуют обязательного участия офтальмолога. Сложные вопросы решаются только в больнице.
Поражение сердца и сосудов
Объективно, патология проявляет себя как миокардит. Возникают эпизоды длительной тахикардии. Частота сокращений мышечного органа существенно растет. До 120-150 ударов в минуту и более.
У детей раннего возраста ЧСС сама по себе больше, потому оценивают показатель относительно. При превышении уровня на 20-30 уд. уже говорят о расстройстве. Нормы пульса по возрастам подробно описаны в этой статье.
Возможны боли в грудной клетке разной интенсивности. По характеру они давящие, жгучие.
У детей раннего возраста субъективные ощущения выявить невозможно по понятным причинам.
Смотрят на визуальные признаки:
- Побледнение кожных покровов, цианоз области вокруг рта и носа.
- Пациенты в острый период апатичны, больше спят.
- У всех без исключения больных развивается одышка. Даже в состоянии полного покоя.
Это результат ишемического процесса. Сердце само недополучает питательных веществ и кислорода и не может обеспечить прочие ткани организма. Отсюда попытки компенсировать недостаток O2 интенсификацией дыхания.
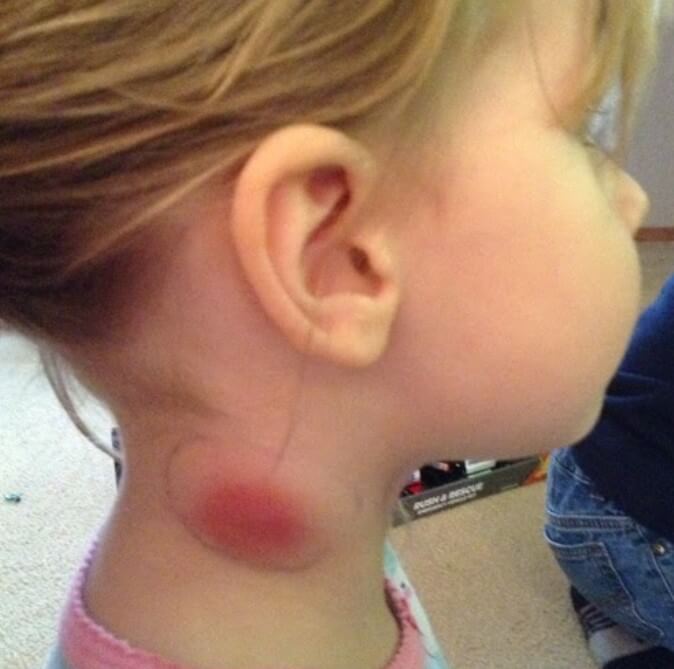
Увеличение шейных лимфоузлов
Почти в половине случаев. Симптом плохо заметен родителям ребенка. Обнаружить проявление может врач, при пальпации.
В тяжелых случаях все понятно и так. Изменяется рельеф шеи. Возможен полноценный лимфаденит. Он проявляется агрессивно: скачками температуры тела, сильными болями в проекции узлов, местным покраснением и серьезным увеличением тканей в размерах. Их деформацией. Это крайне опасно.
В среднем, синдром Кавасаки у детей проходит спустя 3-6 недель. Бесследно оставить пациента нарушение может только в том случае, если проводилось полноценное лечение. Иначе велики риски осложнений.
Как скоро они разовьются и возникнут ли вообще — вопрос вероятностный. Из-за такого «коварства» болезни, врачи продолжают действовать даже когда симптоматика сходит на нет. Это уже скорее методы профилактики.
Причины
Частично этот вопрос затрагивался. Точно сказать, почему развивается болезнь Кавасаки невозможно. Речь идет о трех ключевых факторах:
- Отягощенная наследственность. Генетическая обусловленность. При этом сказать, как именно передается нарушение и переходит ли оно непосредственно вообще, пока не получается. Вполне может быть, что говорить нужно не о прямом наследовании, а о повышении вероятности у потомства. Следовательно, речь идет не об одном, а о целой группе генов. И это не мутация, а определенный склад иммунной, сердечнососудистой системы.
- Инфекционный фактор. Особую роль в этиологии болезни Кавасаки играют вирусы герпеса (четвертого типа), пиогенная флора (стрептококки и стафилококки). Непосредственно нарушение они не провоцируют. Действуют косвенно. Если в организме есть септический очаг, вероятность болезни у ребенка становится выше. Но пока невозможно сказать насколько.
- Аутоиммунный процесс — третья составляющая синдрома Кавасаки. Речь идет о повышении чувствительности организма. Так называемой гиперсенсибилизации. Если тело долго борется с инфекционным очагом, иммунитет начинает давать сбой. По ошибке реагирует слишком агрессивно даже на малейшие раздражители. Отсюда воспалительный процесс.
Болезнь кавасаки у детей имеет комплексную этиологию: влияет как наследственность, так и инфекционный фактор. Собственные защитные силы венчают общую картину, запуская патологический процесс.
Диагностика
Обследованием пациентов с подозрениями на синдром Кавасаки занимаются педиатры, кардиологи, ЛОР-врачи. Иногда и другие специалисты.
При оценке состояния, доктора опираются на формальные критерии ВОЗ:
- Двустороннее воспаление структур глаза: конъюнктивит.
- Увеличение регионарных шейных лимфоузлов.
- Поражение слизистой горла, полости рта вообще.
- Кожные высыпания любого характера.
- Проявления со стороны суставов рук и/или ног. Признаки воспаления. Отечность, покраснение.
Для того чтобы констатировать болезнь Кавасаки, нужно хотя бы 4 симптома из названных. Это надежные критерии.
Выявить патологию просто: достаточно даже визуальной оценки состояния пациента. Но тут и скрывается основной подвох.
Синдром очень похож на прочие заболевания. Будь то васкулит, ревматоидный артрит и др. Потому не обойтись без полного комплекса исследований. Это уже вопрос подтверждения (верификации) диагноза.
- Консультация ЛОР-врача с осмотром. Врач оценивает состояние ротовой полости, глотки. Любые отклонения, покраснения и признаки воспаления рассматриваются как положительный диагностический результат.
- Консультация офтальмолога. Конъюнктивит выявляется сразу.
Осмотр педиатра. Позволит исследовать прочие критерии. Подтвердить симптомы, выведенные ВОЗ. - В рамках первичной верификации, нужен общий анализ крови. Специфических признаков этим способом найти не удастся. Косвенно на патологию указывают повышенные лейкоциты, СОЭ. Если бушует иммунитет, появляются отклонения по эозинофилам.
- Рентгенография грудной клетки. Чтобы исключить пневмонию и проблемы с легкими.
- ЭКГ. Специфическое исследование функционального состояния сердца. На фоне синдрома Кавасаки как минимум развивается тахикардия. Стабильная. Длится она от нескольких часов до суток непрерывно. Иногда даже более. Прочие расстройства тоже возможны.
- Эхокардиография. Или же УЗИ сердца. Применяют его скорее как способ исключить опасные осложнения здесь и сейчас.
- По необходимости назначают биохимическое исследование крови.
- При явном поражении суставов показана консультация ортопеда или ревматолога.
- Пальпация. Возможно, УЗИ внутренних структур опорно-двигательного аппарата.
Работы много. Врачи действуют в тандеме. Болезнь не терпит пренебрежения. Начинать коррекцию нужно быстрее. От этого зависят риски осложнений.
Лечение
Надежных методов терапии пока нет. Все способы, к которым прибегают врачи, призваны снизить риски осложнений, приблизить момент выздоровления. Как именно помогать пациенту — вопрос дискуссионный.
В основном назначают препараты:
- Иммуноглобулин. В форме растворов для внутривенных инъекций. Резко, в течение 10-12 часов устраняет все симптомы патологического процесса. Если присутствует аутоиммунный компонент, результата нет или он обратный. Потому перед тем, как назначать белки, специалист проверяет, насколько повышена чувствительность организма. Иначе можно навредить. Это первая сложность.
- Не менее трудно разобраться с кортикостероидами. Согласно исследованиям и данным клинической практики, такие средства хорошо снимают воспаление и купируют симптомы. Но возникает другая проблема. Специальные тесты показали, что глюкокортикоиды повышают риски тромбоза коронарных артерий в будущем. В такой ситуации получится, что лечение куда опаснее основного заболевания. Применять или нет препараты подобного рода, решает врач.
- Антиагреганты. На основе ацетилсалициловой кислоты. Их назначают только когда есть реальные риски тромбозов. В остальных ситуациях от столь опасных препаратов воздерживаются.
- Антикоагулянты. Еще более мощные средства. Варфарин и прочие. Их вводят, если ребенок страдает аневризмой. В остальных ситуациях смысла нет. К тому же такие лекарства очень опасны.
Из немедикаментозных методов выделяют плазмаферез. Способ очистки жидкой фракции крови. Польза от него тоже спорная.
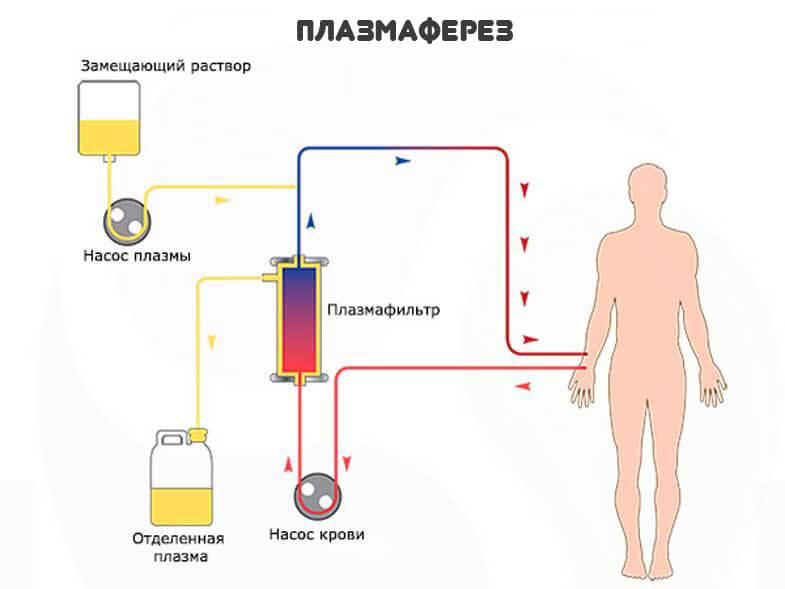
Однозначно эффективных и универсальных способов лечения не существует. Решать вопрос должен врач, исходя из конкретного клинического случая.
Прогноз
Как ни странно, благоприятный. Летальность заболевания держится на уровне 1-3%, плюс-минус по разным оценкам. Но при своевременной коррекции шансы на полное восстановление максимальны. Главное не тянуть с медицинской помощью.
Последствия
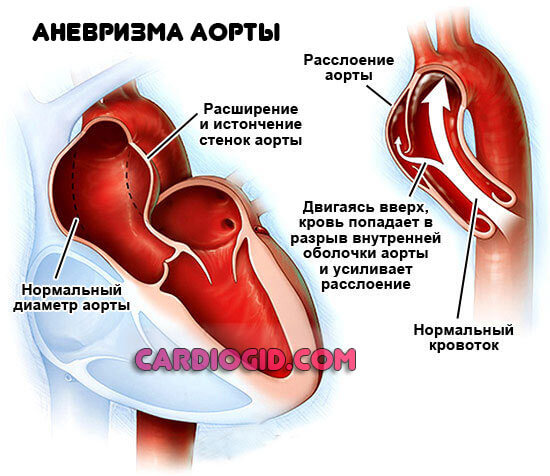
Осложнений масса. В основном они имеют сердечно-сосудистую основу:
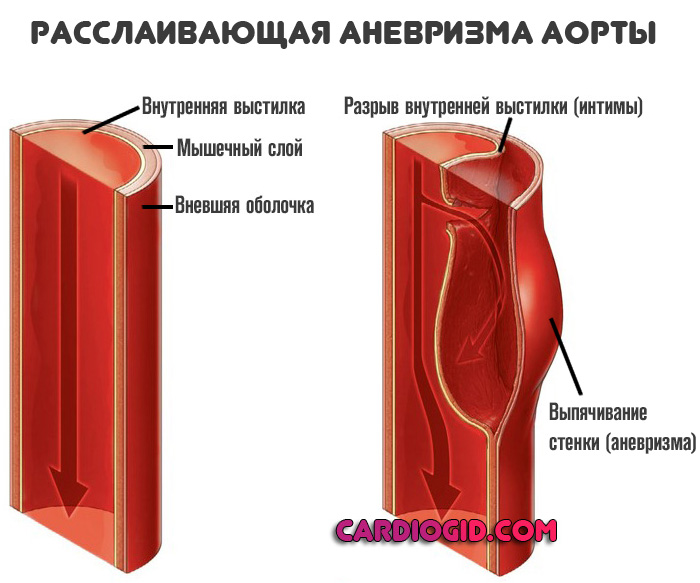
- Аневризма аорты (стеночное выпячивание). Смертельно опасное последствие. В основном поражает коронарные сосуды. Те, что питают мышечный орган.
- Атеросклероз.
Синдром кавасаки — это распространенное педиатрическое заболевание смешанного характера, отличается сложной этиологией и довольно слабо изучено, несмотря на то, что известно более полувека.
Чтобы гарантировать положительный прогноз, лечение нужно начать как можно раньше. При грамотном подходе риски минимальны.
симптомы, диагностика и лечение :: SYL.ru
Кавасаки – болезнь, которая обычно возникает у детей от полутора до 5 лет. Чаще всего заболевание начинается между 1,5 и 2 годами. Ко всему прочему Кавасаки – болезнь, которой больше подвержены мальчики, чем девочки (1,5:1).
Как же можно описать этот недуг? Синдром Кавасаки характеризуется воспалением стенок кровеносных сосудов, приводящим к расширению в основном коронарных артерий. Также имеет место лихорадка, васкулит и изменение лимфатических узлов, слизистых оболочек кожи.

История
Впервые это заболевание было описано японским педиатром Т. Кавасаки в 1967 году. Он представил его как новую детскую болезнь – слизисто-кожный лимфо-нодулярный синдром. Всего он наблюдал 50 случаев заболевания. У всех детей имелись лимфатические узлы увеличенных размеров, трещины на губах, экзантема, отек подошв и ладоней, гиперемия. Сначала этот недуг считался легко излечимым, но после нескольких смертей обнаружилось, что у пациентов имеются серьезные поражения сердца. Впоследствии об открытии ученого узнал весь мир, и болезнь назвали его именем.
Причины
В настоящее время медицина не знает причин возникновения болезни Кавасаки. Однако есть доводы в пользу того, что Кавасаки – болезнь, которая развивается благодаря инфекционному агенту у генетически предрасположенных пациентов.
Этот недугом в 10 раз чаще болеют в Японии, чем в Америке, и почти в 30 раз чаще, чем в Британии и Австралии. Было отмечено, что зимой и весной заболевают чаще.
Болезнь Кавасаки, симптомы
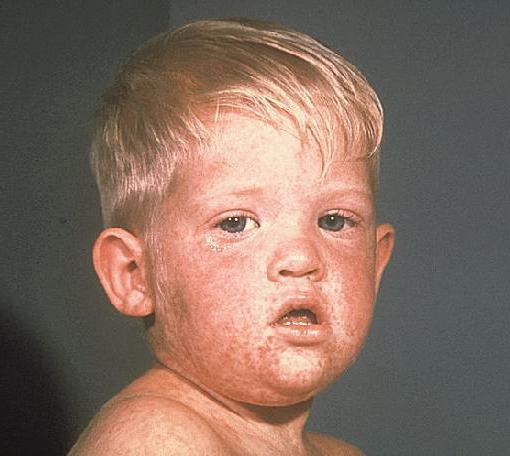
Для болезни характерны следующие симптомы:
• Лихорадка, которая наблюдается более 5 дней.
• На губах появляются трещинки, часто бывает, что они кровоточат. Имеют место очаги эритемы.
• Имеют место кровоизлияния в слизистой оболочке ротовой полости.
• Кавасаки – болезнь у детей, для которой характерной является яркая окраска языка.
• Наблюдается заложенность носа и гиперемия зева.
• Диарея.
• Повышается температура тела.
• Появляется конъюнктивит вследствие повышенного наполнения сосудов кровью.
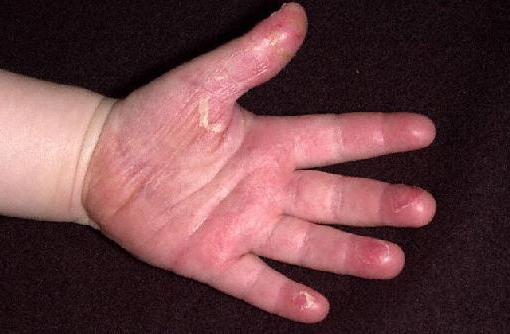
• Начинает шелушиться кожа на кончиках пальцев (на 2-3 неделе течения болезни).
• Наблюдается экзантема на коже тела, эритема на стопах и ладонях.
• Появляются плотные отеки на кистях и стопах. Это обычно происходит на 3-5 сутки после начала заболевания.
• Ребенок быстро утомляется и становится очень раздражительным.
• Синдром Кавасаки также характеризуется повышением частоты сердечных сокращений. Так как повреждается сердце, то может нарушиться сердечный ритм.
• Становятся больше лимфатические узлы обычно на шее.
Со временем могут наблюдаться различные осложнения со стороны многих систем и органов. Возможно развитие миокардита, инфаркта миокарда со стороны сердечно-сосудистой системы. При заболевании есть вероятность разрыва аневризмы, при этом кровь попадает в полость перикардии, тем самым развивается гемоперикард. Многие редкие болезни, в том числе и болезнь Кавасаки, вызывают поражение сердечных клапанов. В них может развиться воспалительный процесс, который получил название вальвулита. Если поражается желчный пузырь, то формируется водянка, мозговые оболочки – асептический менингит, суставы – артрит, полости уха – средний отит. При закупорке крупных артерий, которые расположены в конечностях, формируется гангрена.
Диагностика заболевания
Пациенту ставится диагноз на основании клинических признаков и, конечно же, обязательными являются диагностические обследования.
• анализ крови – выявляется тромбоцитоз, анемия, трансаминаз, повышенный уровень С-реактивного белка, СОЭ, антитрипсина;
• анализ мочи – наблюдается наличие гноя и белка в моче;
• электрокардиография – применяется для постановки раннего диагноза инфаркта миокарда;
• рентген органов грудной клетки – позволяет обнаружить изменение границ сердца;
• магнитно-резонансная и компьютерная ангиография – необходимы для того, чтобы оценить проходимость коронарных артерий;
• эхокардиография – дает возможность определить, имеются ли нарушения в работе сердца.
Сложность при постановке диагноза
Редкие болезни обычно не так часто встречаются врачам. Они знают о них только по книгам. Поэтому у маленьких детей сложнее поставить диагноз, такой как синдром Кавасаки, чем у более старших детей. Однако чаще всего именно у маленьких пациентов после перенесенного заболевания возникают осложнения на сердце. Ребенок, страдающий от этого заболевания, обычно раздражен и безутешен (это может быть следствием асептического менингита), однако такие признаки могут быть и при других инфекциях, например, при кори.
Другим признаком является уплотнение и покраснение места инъекции BCG вследствие перекрестной реактивности между Т-клетками и протеинами теплового шока.
Изменение ротовой полости, а также периферические изменения и сыпь могут быть и при скарлатине. Хотя увеличение лимфатических узлов и коньюктивит при ней не наблюдаются.
Кавасаки – болезнь, которую можно также спутать с синдромом ошпаренной кожи, краснухой, детской розеолой, вирусом Эпштейна-Барр, инфекционным мононуклеозом, гриппом А, синдромом токсического шока, аденовирусной инфекцией, синдромом Стивенсона-Джонсона, системным ювенильным ревматоидным артритом.
Стадии заболевания
1. Острая фебрильная. Продолжается первые две недели, основными признаками являются лихорадка и симптомы острого воспаления.
2. Подострая. Длится со 2 по 3 неделю, характеризуется повышением уровня тромбоцитов, возможны появления аневризмов.
3. Выздоровление. Обычно на 6-8 неделе после начала заболевания, при этом исчезают все симптомы заболевания, стадия продолжается до нормальных показателей СОЭ и уменьшаются или разрешаются поражения кровеносных сосудов.
Болезнь Кавасаки, как и все лихорадочные заболевания, начинается остро с резкого повышения температуры тела до 40°С. Также характерным является сильная возбудимость больных. Пациенты страдают от повышенной температуры, часто мучаются от боли в животе и мелких суставах. Если не принимать никаких мер, то лихорадка длится от 1 до 2 недель, но иногда и до 36 дней.
Лечение
Обычно состоит из двух стадий. На первой стадии применяется аспирин или вводится внутривенно иммуноглобулин. Эти препараты необходимы для предотвращения образования аневризм в коронарных артериях. Самый лучший эффект от лечения достигается, если начать его в первые 10 дней с начала острой стадии болезни.
Известно, что после прохождения этой терапии большинство детей излечиваются от синдрома Кавасаки. Однако проведенные в недавнее время исследования показывают, что у таких пациентов с течением времени могут возникать аномалии коронарной артерии. Вот почему перенесшим это страшное заболевание людям необходимо хотя бы 1 раз в 5 лет обследоваться при помощи эхокардиографа и наблюдаться у кардиолога.
На второй стадии организуется лечение аневризм, которые появились в коронарной артерии. При выявлении их назначается дополнительный курс приема аспирина, также необходимо периодически подвергаться осмотру (эхокардиография и возможно ангиография коронарных сосудов). В случае, когда аневризма артерии большого размера, тогда возможно назначение дополнительного антикоагулянта (clopidogrel или warfarin).
В случае если развился стеноз коронарной артерии, назначается катетеризация, ротационная абляция и шунтирование артерии.
Воздействие на сердце
Кавасаки – болезнь, являющаяся причиной развития сердечной недостаточности у детей, хотя не во всех случаях. Сердце вовлекается в патологический процесс в первые несколько дней болезни или уже после кризиса. Острая форма болезни характеризуется развитием воспалительного процесса в сердечной мышце (миокарде). Однако в большинстве случаев после этого не наблюдается тяжелых последствий, но иногда это может быть стимулом для развития застойной сердечной недостаточности. Сердечная мышца ослабевает и не может нормально функционировать. Это является причиной накапливания жидкости в тканях и образования отеков.
Болезнь Кавасаки у взрослых
Напоминает ли о себе недуг с течением времени? Известно, что многие люди, перенесшие редкие заболевания, выздоравливают, и от болезни не остается и следа. В случае с синдромом Кавасаки один человек из пяти испытывает на себе тяжелые последствия со стороны сердца и сосудов, которые питают сердечную мышцу. При этом стенки сосудов теряют свою эластичность и упругость, а также наблюдаются аневризмы (набухание некоторых участков). Это приводит к раннему возникновению атеросклероза или кальциноза. Иногда все это ведет к образованию тромбов, происходит нарушение питания сердечной мышцы и, в конце концов, наступает инфаркт миокарда.
Обычно с течением времени аневризмы, которые развиваются при заболевании, становятся меньше. Выяснено, что чем меньше возраст человека на момент появления новообразований, тем больше вероятность, что они окончательно исчезнут со временем. Аневризмы, которые сохраняются у взрослых, могут стать причиной стеноза, блокады, тромбоза, что может привести к инфаркту. Поэтому очень важными становятся обследования таких пациентов, чтобы в дальнейшем исключить вероятность побочных симптомов.
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Корь | Лихорадка, конъюнктивит, пятнисто-папулезная экзантема | Физикальный осмотр Анамнез (контакт) Лабораторные данные | Катар верхних дыхательных путей в виде ринита с обильными слизистыми, затем слизисто-гнойными выделениями и сухого, навязчивого кашля. Сыпь папулёзная, обильная. Этапность: лицо → туловище → конечности. Пятна Коплика Шелушение при кори на кистях и на стопах не наблюдается |
| Ювенильный идиопатический артрит, системный | Длительной (2 недели и более) гектической лихорадкой, генерализованной лимфоаденопатией и пятнистой розовой летучей сыпью в отсутствие артрита. | Оценка клинической картины болезни, Лабораторные и инструментальные данные | Генерализованная лимфоаденопатия безболезненная, гепатомегалия или серозит. Пятнистая розовая летучая сыпь. Нет конъюнктивита, шелушения кистей и стоп, «малинового языка» |
| Узелковый полиартериит | Лихорадка астения артралгии миалгия | Оценка клинической картины болезни и подтверждается ангиографическим исследованием и биопсией поражённых тканей (чаще — кожно-мышечного лоскута, икроножного нерва, реже — почки). | Подкожные узелки, дистальная гангрена, артериальная гипертензия, множественный асимметричный мононеврит. |
| Синдром Стивенса-Джонсона | Лихорадка Поражение слизистых оболочек Сыпь | Анамнез (характер питания, принимаемые лекарственные средства, заболевания, особенно аллергические, у родителей и других родственников. Время начала заболевания, действие на организм разнообразных факторов, предшествовавших ему, особенно прием лекарственных препаратов. Оцениваются внешние проявления заболевания, для чего больного необходимо раздеть и тщательно осмотреть кожные покровы и слизистые оболочки. | Наличием последовательно трансформирующихся высыпаний: макулы – папулы – везикулы и буллы, уртикарные элементы или сливная эритема с изъязвлениями и некрозом. По клиническим данным, а также потому, что лихорадка при них длится менее 5 дней и/или реагирует на введение антибиотика. |
| Экзантемные инфекции | Лихорадка, сыпь, лимфоаденопатия | Оценка клинической картины, лабораторные данные | Диффузная эритема, корочки, петехии, пурпура, формирование везикул не характерны для СК |
| Инфекционный мононуклеоз | в 10-15% случаев сопровождается макуло-папулезной сыпью, увеличение шейных лимфоузлов | Физикальные и лабораторные данные | Анорексия, недомогания, температура, которая длится 1-3 недели |
| Скарлатина | Сыпь Лихорадка Лимфоаденопатия | Оценка клинической картины, анамнез | Не встречается инъекция конъюнктивы, плотного отека кистей и стоп с последующим шелушением |
| Аденовирусная инфекция | Чаще у детей до 5 лет Лихорадка Конъюнктивит | Физикальные и лабораторные данные | Не бывает «малинового языка», плотного отека кистей и стоп с последующим шелушением |
| Синдром ошпаренной кожи | Макулярная эритема, которая начинается на лице, неэкссудативный конъюнктивит | Оценка клинической картины, анамнез | Поражения слизистой оболочки не наблюдается, крупные вялые пузыри, кожа по типу папиросной бумаги. Эффект от антибактериальной терапии |