фото, симптомы поражения вирусом, причины и лечение
Одной из основных причин патологий сердца и сосудов у детей является синдром Кавасаки. Данная аномалия считается редкой и малоизученной. Она способна привести к печальным последствиям, в том числе и к летальному исходу. Поэтому важно вовремя распознать признаки заболевания и оказать ребенку помощь.
Блок: 1/7 | Кол-во символов: 373
Источник: https://ProSindrom.ru/cardiovascular/sindrom-kavasaki-u-detej.html
Из этой статьи вы узнаете:
Что это такое?

Болезнь открыта в 1961 г. японским врачом-педиатром Кавасаки, в честь которого и названа болезнь.
Им были выявлены патологии сердца и коронарных артерий, объединенные в комплексное заболевание – синдром Кавасаки.
Это иммунное заболевание, этимология которого до сих пор не выявлена. В результате болезни происходит васкулитное поражение мелких и крупных коронарных артерий и сосудов, а также образованием аневризм, тромбов и разрывов.
Провоцирующим фактором служит повышенный уровень Т-лимфоцитов из-за наличия антигенов на стрептококки и стафилококки, однако это лишь гипотеза, которая еще не нашла научного подтверждения.
Болезнь чаще всего развивается в раннем возрасте (1-5 лет), причем в 30 раз чаще у представителей монголоидной расы. По статистике, 80% больных – дети младше 3-х лет.
У мальчиков болезнь Кавасаки наблюдается в 1,5 раза чаще, чем у девочек. В медицинской практике есть случаи данного заболевания и у взрослых людей старше 30 лет.
Блок: 2/9 | Кол-во символов: 972
Источник: https://pediatrio.ru/b/bolezn-kavasaki/u-detej-8.html
Общие сведения
Болезнь Кавасаки получила свое название благодаря открывшему ее в 1961 году японскому педиатру по фамилии Кавасаки. Первоначально предполагалось, что заболевание имеет легкое течение. Лишь в 1965 году был выявлен случай тяжелой сердечной патологии, связанный с перенесенной болезнью Кавасаки. В России первый клинический случай болезни Кавасаки был диагностирован в 1980 году.
Сегодня болезнь Кавасаки является одной из самых распространенных причин приобретенной патологии сердца в детском возрасте. Наиболее часто заболевание встречается среди представителей желтой расы, особенно японцев. В Японии болезнь Кавасаки диагностируется в 30 раз чаще, чем в Австралии или Великобритании и в 10 раз чаще, чем в Америке.

Болезнь Кавасаки
Блок: 2/7 | Кол-во символов: 744
Источник: https://www.KrasotaiMedicina.ru/diseases/rheumatology/kawasaki-disease
Причины возникновения
В настоящее время ревматология не имеет однозначных данных о причинах развития болезни Кавасаки.
Наиболее признанной теорией является предположение о том, что болезнь Кавасаки развивается на фоне наследственной предрасположенности под влиянием инфекционных агентов бактериальной (стрептококк, стафилококк, риккетсии) или вирусной (вирус Эпштейна-Барра, простого герпеса, парвовирусы, ретровирусы) природы.
В пользу наследственно обусловленной предрасположенности к болезни Кавасаки свидетельствует связь заболевания с расовой принадлежностью, его распространение в других странах преимущественно среди японских эмигрантов, развитие заболевания у 8-9% потомков переболевших лиц.

Блок: 3/8 | Кол-во символов: 701
Источник: https://medsimptom.org/bolezn-kavasaki/
Как развивается?
Для развития заболевания характерно образование большого количества Т- лимфоцитов. В норме эти иммунные клетки помогают устранять из организма различных возбудителей инфекционных заболеваний.
При попадании микробов запускается сильный иммунный каскад реакций. В ходе этого процесса образуется большое количество различных цитокинов. Эти вещества обладают воспалительным действием.
Попадая во внутренние стенки кровеносных сосудов, провоспалительные цитокины вызывают в них сильнейшее воспаление. По мере развития воспалительного процесса повреждаются все слои артерий и вен послойно.
В результате такого повреждения стенки сосудов начинают расслаиваться и истончаться. В конечном итоге это приводит к появлению патологических расширений — аневризм.
Опасность данных новообразований в том, что они очень ломкие и легко могут разорваться. Любой перепад артериального давления способен вызвать разрыв аневризмы и привести к внутреннему кровотечению.
Наиболее подвержены данной болезни коронарные сосуды. Они созданы природой для того, чтобы обеспечивать кровью сердечную мышцу. При любых повреждениях коронарных сосудов может возникать гибель сердечной ткани — некроз, приводящий к инфаркту.
Спустя некоторое время, в стенки воспаленных сосудов начинают проникать фибробласты. Эти клетки способны запускать в организме образование соединительной ткани.
При избыточном количестве они способствуют формированию слишком плотных сосудов, которые не могут полноценно сужаться и расширяться.
Блок: 3/8 | Кол-во символов: 2091
Источник: https://o-krohe.ru/bolezni-rebenka/kavasaki-u-detej/
Характерные признаки
Заболевание сопровождается поражением коронарных и других сосудов, образованием аневризм, тромбозов. Обычно оно развивается через два месяца после рождения. В большинстве случаев патология приходится на четвертый год жизни малыша. Отмечено, что мальчики страдают ею в два раза чаще, чем противоположный пол.
Болезнь кавасаки у детей имеет симптомы, проявляющиеся внезапно. Изначально у ребенка повышается температура, которая может держаться целый месяц. Иногда она доходит до 40 градусов. Больного беспокоит лихорадка, которая длится не менее пяти дней. При этом он ощущает сонливость, спазмы в животе, становится раздражительным. Есть и другие симптомы синдрома Кавасаки:
- сухость губ;
- увеличение лимфоузлов шеи;
- покраснение внутренней ротовой оболочки и соединительной оболочки глаз.
Через несколько дней к неприятным признакам добавляются кожная экзантема, полимфорные образования, отек ладоней и подошв, на слизистой во рту и на половых органах появляются высыпания. В некоторых случаях синдром сопровождается следующими проявлениями:
- суставной болью;
- расстройством желудочно-кишечного тракта;
- аритмией;
- тахикардией;
- выпячиванием стенки артерий;
- кардиомегалией.
Примерно через три недели некоторые признаки исчезают, на ладонях и подошвах появляются шелушения, а язык становится малиновым. Увидеть больных с симптомами Кавасаки можно на фото (представлено ниже). Что касается органов дыхания, то у больного могут наблюдаться ринорея, кашель. В некоторых случаях проявляются судороги, паралич лицевого нерва и конечностей.

У грудных детей наблюдаются повышенная возбудимость, плохой сон, зуд из-за сыпи на коже. Опухания и болевые ощущения в языке могут стать причиной отказа от еды.
Характерным клиническим признаком у девочек и мальчиков является уплотнение и покраснение области в месте инъекции БЦЖ. Этот симптом в некоторых странах не выявляется, так как подобная массовая вакцинация в определенных государствах не предусмотрена.
Блок: 3/7 | Кол-во символов: 1953
Источник: https://ProSindrom.ru/cardiovascular/sindrom-kavasaki-u-detej.html
Симптомы
Болезнь Кавасаки характеризуется наличием нескольких специфичных симптомов. Диагностика заболевания преимущественно основывается на обнаружении данных клинических признаков.
Появление только одного симптома не является диагностически значимым. Для установления диагноза потребуется обнаружение не менее 4 признаков.
К наиболее специфическим симптомам относят:
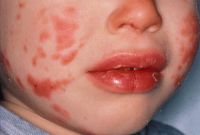
- Появление сыпных элементов на теле. Практически все туловище, включая конечности и даже паховую область, покрывается сыпью. Она напоминает внешне коревую. Элементы могут быть настолько многочисленными, что кожные покровы приобретают равномерный красный, «пылающий» цвет. В ряде случаев сыпь появляется только на ногах.
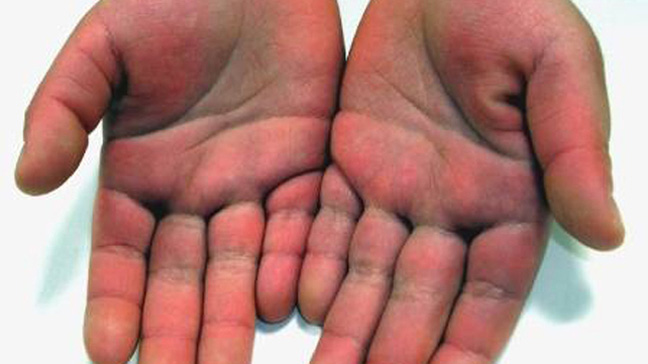
- Покраснение ладошек и стоп. Они становятся ярко-малиновыми. С течением болезни кожа начинает шелушиться и отторгаться. На ногтях можно увидеть многочисленные канавки и борозды.
- Изменения в ротоглотке и зеве. Ротовая полость становится ярко-красного или даже малинового цвета. На языке могут образовываться пупырышки и различные воспаления. Губы растрескиваются. На красной кайме рта и слизистых оболочках появляются корочки.
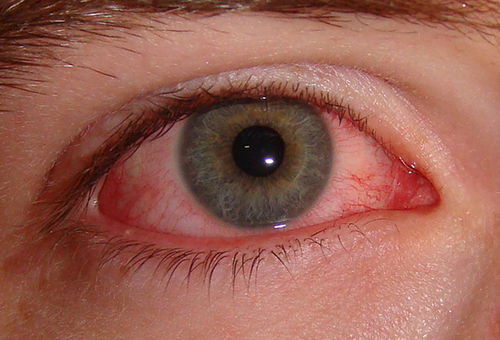
- Развитие конъюнктивита. Склеры становятся инъецированными. Усиливается слезотечение и светобоязнь. Глаза сильно краснеют. В некоторых случаях появляется отек век. Часто малыши стараются находиться в полутемных помещениях, так как это приносит им выраженное улучшение самочувствия.
- Увеличение шейных лимфатических узлов. Они становятся уплотненными, спаянными с кожей. Обычно лимфатические узлы увеличиваются от 1,5 до 2 см. При тяжелом течении их становится видно даже со стороны.
Все течение заболевания проходит в своем развитии несколько последовательных стадий:
- Острой лихорадки. Обычно развивается в первые 7-10 дней с момента начала болезни. Сопровождается появлением высокой лихорадки — более 39-40 градусов. Она плохо поддается снижению, даже несмотря на использование жаропонижающих средств. К концу данного периода появляется конъюнктивит, а также специфичные изменения со стороны полости рта и на кожных покровах.
- Подострый период. Длится около 6 недель. Характеризуется нормализацией температуры тела и появлением первых аневризм в кровеносных сосудах. Сопровождается стойкими кожными проявлениями. Если во время данного периода температура тела резко нарастает вновь, то это может быть весьма неприятным предвестником нового рецидива заболевания.
- Период выздоровления. Постепенно проходят все неблагоприятные симптомы. Самыми последними видимыми изменениями становятся лишь поперечные полоски на ногтях. Возникшие аневризмы кровеносных сосудов постепенно проходят. Это происходит только при своевременно назначенной интерферонотерапии.
- Если заболевание было выявлено достаточно поздно, что привело к развитию у ребенка осложнений, то в таком случае говорят о переходе болезни в хроническую форму.
Блок: 4/8 | Кол-во символов: 4679
Источник: https://o-krohe.ru/bolezni-rebenka/kavasaki-u-detej/
Стадии болезни
В медицинской литературе описываются 3 стадии протекания синдрома Кавасаки:
- острая фебрильная;
- подострая;
- выздоровление.
1-ая стадия длится около двух недель. Для нее характерны воспалительные процессы в области сердечной мышцы, лихорадка, интоксикация и смена возбудимости усталостью.
2-ая стадия наступает через 14 дней. Для нее характерны такие симптомы, как повышение уровня тромбоцитов, шумы в сердце, аритмия.
По истечении 2 месяцев вся симптоматика заболевания бесследно исчезает. Наступает полное выздоровление пациента, его анализы приходят в норму.
Блок: 4/7 | Кол-во символов: 566
Источник: https://www.deti34.ru/bolezni/kardiologiya/virus-kavasaki-u-detej.html
Диагностика
Так как при болезни Кавасаки могут возникать опасные для жизни осложнения, то врачи пришли к выводу о том, чтобы диагностика была наиболее простой и быстрой.
Выходом из ситуации послужила Американская классификация, позволяющая заподозрить заболевание на раннем этапе. Для этого совсем не нужны специальные тесты и анализы.
Наличие четырех из пяти клинических симптомов болезни на фоне повышения температуры, которое наблюдается в течение 5 дней, служит основой для установления предположительного диагноза данного заболевания. Такой экспресс-метод позволяет установить диагноз уже в течение первых дней с момента начала болезни и появления лихорадки.
Лабораторные и инструментальные методы диагностики носят в этом случае вспомогательный характер. В основном они нужны для того, что вовремя обнаружить опасные осложнения.
Для того чтобы подтвердить диагноз болезни Кавасаки и выявить осложнения, доктора назначают:
- Общий анализ крови. Многократное увеличение СОЭ свидетельствует о наличии аутоиммуного воспаления. Изменения в лейкоцитарной формуле могут показать присутствие вирусной или бактериальной инфекции в организме.
- Биохимическое исследование. Превышение С-реактивного белка свидетельствует о развитии системного иммунного воспаления. Во всем остром периоде болезни данный показатель значительно превышает норму. Также повышается уровень альфа1 — антитрипсина.
- Эхокардиография сердца. Проводится несколько раз: в момент первого установления диагноза, спустя 14 дней с начала болезни и по прошествии двух месяцев. Такая последовательность позволяет докторам не пропустить начало развития осложнений заболевания.
- ЭКГ. Выявляет скрытые нарушения сердечного ритма. При болезни Кавасаки могут развиваться различные аритмии или тахикардия. Обнаружить эти изменения очень легко, используя ЭКГ. Детям, которые перенесли данное заболевание, исследование сердца проводится регулярно.
- Рентгенография органов грудной клетки. Дает описание анатомического строения сердца и крупных сосудов. Позволяет выявить аневризмы, возникшие в крупных кровеносных сосудах. Данный метод также применяется для выявления скрытых и отдаленных последствий болезни.
Блок: 5/8 | Кол-во символов: 3176
Источник: https://o-krohe.ru/bolezni-rebenka/kavasaki-u-detej/
Методы лечения
В связи с тем, что источник возникновения синдрома до сих пор не выявлен, радикальных методов его лечения нет. От этой болезни нельзя излечиться при помощи антибиотиков или стероидов. Единственное, что дает положительный результат, — это одновременное внутривенное введение иммуноглобулина и ацетилсалициловой кисл
фото, симптомы и лечение, клинические рекомендации
Болезнь Кавасаки является синдромом, который встречается чаще всего у детей до пяти лет. Это заболевание является редкой комплексной иммунной или инфекционной патологией, которая характеризуется наличием поражения коронарных артерий, а кроме того, проявлением лихорадки, конъюнктивита и других тяжелых симптомов. Лечение болезни проводят в клинических условиях с использованием медицинских препаратов.

Что это за заболевание?
Данная болезнь была открыта в 1961 году. Открыл ее японский врач-педиатр Кавасаки, в честь которого она и получила свое название. Доктором были установлены патологии сердца, а кроме того, коронарных артерий, которые были объединены в комплексное заболевание под названием «синдром Кавасаки».
На фоне этой патологии происходит васкулитное поражение различных коронарных артерий и сосудов, помимо прочего, возникает аневризм. Основным провоцирующим фактором выступает повышенный уровень Т-лимфоцитов в виду наличия антигенов к стрептококкам и стафилококкам, правда, на сегодняшний день это всего лишь гипотеза, которая еще не нашла подтверждения со стороны науки.
Болезнь Кавасаки у детей чаще всего формируется в раннем возрасте, от одного года до пяти лет. Причем в тридцать раз чаще возникает она у представителей монголоидной расы. Согласно статистике, восемьдесят процентов больных являются детьми в возрасте младше трех лет. У мальчиков эту патологию наблюдают в полтора раза чаще, чем у девочек.
В медицинской практике имеются случаи возникновения данного заболевания и среди взрослых людей, которые старше тридцати лет.
Причины заболевания
Конкретного объяснения появлению данной патологии нет. Но специалистами были выявлены некоторые закономерности наряду с цикличностью возникновения вспышек этого заболевания, например сезонность, которая может свидетельствовать о вероятной инфекционной природе недуга.
Помимо этого, обследования больных людей показали присутствие остатков неизвестных организмов в крови, которые напоминают те или иные вирусы. Таким образом, главными возбудителями считаются следующие паразиты: спирохет, стафилококк, парвовирусы, стрептококк, риккетсия, герпес, вирус Эпштейна — Барр и ретровирус.
В соответствии с еще одной теорией, причина заболевания может крыться в иммунной системе, а кроме того, в наследственных факторах — генах, ведь азиаты чаще остальных страдают от данного заболевания. Вероятной причиной в этой ситуации считают реакцию организма на инфекцию, запускающую механизм огромного комплекса патологий.
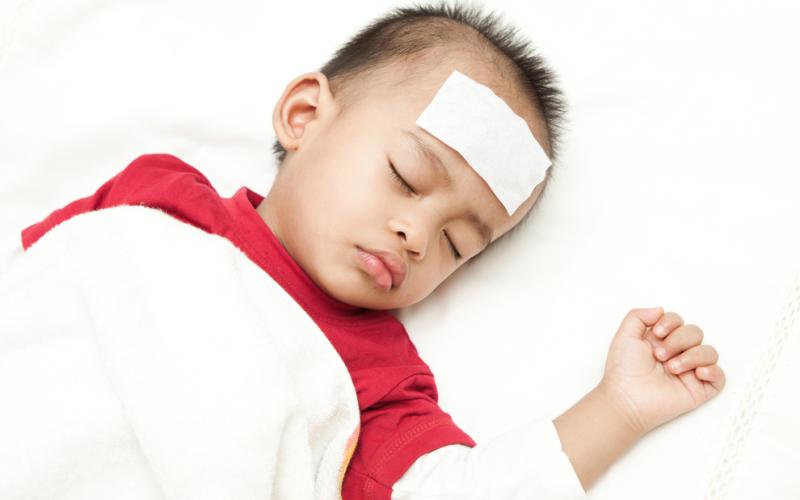
Клиническая картина и симптомы
Как правило, люди, которые больны синдромом Кавасаки, проходят через три следующие стадии:
- Острая фебрильная стадия, которая продолжается от семи до десяти дней.
- Подострая стадия, длящаяся со второй по третью неделю.
- Период выздоровления, который длится от месяца до нескольких лет.
Симптомы болезни Кавасаки приведем ниже.
Вначале у человека повышается температура, как это бывает при обычном отоларингологическом заболевании, далее начинается лихорадка. При отсутствии необходимого лечения она может длиться до двух недель. Чем дольше продолжается этот период, тем меньше есть шансов на выздоровление.
Далее начинаются проблемы с кожными покровами от красных пятен до вздутия кожи, волдырей и сыпи. Не исключено уплотнение кожи на подошве ног, а кроме того, ладонях, при этом, как правило, снижается подвижность пальцев. Данная симптоматика сохраняется около трех недель, затем кожа начинает шелушиться.
Поражение слизистой
Помимо этого происходит поражение слизистой полости рта и глаз. В первую неделю у пациентов появляется конъюнктивит на обоих глазах без каких-либо выделений. Слизистая оболочка рта страдает от сухости и кровотечений, к примеру, из десен. Губы при этом лопаются, трескаются, а язык становится малиновым, миндалины, в свою очередь, увеличиваются в размерах. В половине случаев наблюдают чрезмерное увеличение шейных лимфоузлов в размере. Со стороны коронарной системы, а также сердца появляется следующая симптоматика:
- Развитие миокардита.
- Наличие сердечной недостаточности, аритмии и тахикардии.
- Появление болевых ощущений в груди.
- Аневризм сосудов наряду с инфарктом миокарда и перикардитом.
- Развитие митральной недостаточности.
В каждом третьем случае развития данной патологии у пациентов происходит поражение суставов в районе коленей, кистей рук и голеностопа. Не исключена диарея наряду с болями в животе, тошнотой и рвотой. В некоторых случаях возникает менингит или уретрит.

Диагностика патологии
В медицинской практике считается, что признаком вероятного наличия болезни Кавасаки служит присутствие непрекращающейся лихорадки на протяжении пяти дней и более. Помимо этого, должны присутствовать по меньшей мере четыре из пяти следующих симптомов:
- Наличие конъюнктивита на обоих глазных яблоках.
- Появление сыпи в паху, а кроме того, на стопах и спине.
- Воспаление слизистой ротовой полости, губ и языка.
- Наличие отеков кистей и стоп.
- Увеличение миндалин и лимфоузлов.
В том случае если у больного имеются аневризмы коронарных сосудов, будет достаточно всего трех признаков. Лабораторные исследования предоставляют мало информации. Но, как правило, при развитии этого заболевания у пациента повышается уровень лейкоцитов и тромбоцитов, биохимия крови сообщает о чрезмерном количестве иммуноглобулина наряду с трансаминазой и серомукоидом. В моче при этом наблюдают лейкоцитурию и протеинурию.
В рамках дополнительной диагностики проводится ЭКГ сердца наряду с рентгеном грудного отдела и УЗИ. Кроме того, выполняют ангиографию коронарных артерий. В ряде ситуаций требуется осуществление люмбальной пункции. Для дифференцирования болезни Кавасаки (фото больных есть в статье) проводят и другие исследования, важно суметь отличить данную патологию от кори, краснухи, а также от скарлатины и прочих недугов с похожими симптомами.

Возможные последствия и осложнения
Патология на фоне ослабленной иммунной системы или неверного лечения может приводить к развитию миокардита, артрита, аневризме коронарных сосудов, гангрене, водянке желчного пузыря, вальвулиту, отиту, асептическому менингиту и диарее.
Каковы клинические рекомендации при болезни Кавасаки?
Методы лечения патологии
Радикальных методик терапии на сегодняшний день не существует. Этот недуг не поддается лечению посредством стероидов или антибиотиков. Единственным эффективным способом лечения болезни Кавасаки являются внутривенные инъекции ацетилсалициловой кислоты и иммуноглобулина одновременно.
Благодаря иммуноглобулину купируются происходящие в сосудах патологии наряду с воспалительными процессами, что тем самым препятствует образованию аневризм. Ацетилсалициловая кислота, в свою очередь, уменьшает риск формирования тромбов, оказывая противовоспалительное воздействие. Кроме этого, оба препарата помогают снижать температуру тела, устраняя лихорадку и облегчая состояние больного. Дополнительно больному могут быть назначены антикоагулянты в соответствии с показаниями врача в целях профилактики появления тромбоза. Это, как правило, «Варфарин» и «Клопидогрел».

Прогноз: можно ли поправиться?
Насколько опасна болезнь Кавасаки у взрослых?
В абсолютном большинстве ситуаций прогноз положительный. Курс лечения длится, как правило, около трех месяцев. Смертность от болезни Кавасаки приблизительно составляет три процента, в основном происходит это из-за тромбоза сосудов, а также по причине их последующего разрыва или инфаркта.
Около двадцати процентов пациентов, которые перенесли это заболевание, приобретают изменения коронарных сосудов, что в будущем оказывается причиной атеросклероза наряду с ишемией сердца и повышенным риском инфаркта миокарда. Все, кто перенес этот синдром, в обязательном порядке должны находиться под наблюдением кардиолога в течение всей жизни и хотя бы раз в пять лет проходить обследование сердца и сосудов.
Рекомендации
Так как причины, вызывающие болезнь Кавасаки, до сих пор медицине неизвестны, в связи с этим отсутствуют и конкретные рекомендации. Требуется лишь своевременно обращаться за лечением любых инфекционных заболеваний и при малейших тревожных симптомах идти за врачебной помощью. Таким образом, важно тщательно изучить этот недуг, чтобы оказаться способным своевременно его выявить и пойти к врачу. На ранних этапах болезнь лечится, а на поздних образование тромбов наряду с появлением аневризма способно привести к летальному исходу.
причины, симптомы, диагностика, лечение, профилактика
Детское заболевание, характеризующееся острым течением и развитием лихорадки. При данной болезни поражаются кровеносные сосуды, преимущественно средних размеров, отмечается образование тромбов, развивается аневризма.
Причины синдрома Кавасаки
Истинные причины развития заболевания неизвестны. Существует предположение, что провоцирующую роль играет воздействие стрептококковых и стафилококковых суперантигенов, которые провоцируют повышенное продуцирование Т-лимфоцитов, приводя к появлению специфических иммунных реакций организма. Поражаются, преимущественно артерии среднего размера, в результате развития васкулита, кровеносный сосуд сужается, что приводит к образованию тромбов.
Симптомы синдрома Кавасаки
Манифестирует патология лихорадкой, длительность её может составлять от 5 суток до нескольких недель, температура тела поднимается до показателей 38-39 °С, в некоторых случаях и выше. По прошествии нескольких суток болезни, у ребенка развивается воспаление слизистой оболочки глаза — конъюнктивит. На пятые сутки, на теле возникает сыпь в виде пятен, губы пересыхают, язык приобретает малиновый оттенок, возникают отеки в области стоп и ладоней. На десятый день на кожных покровах отмечаются шелушения. Из прочих клинических симптомов может возникать диарея, рвота. Могут возникать осложнения в виде отита, уретрита, гепатита, асептического менингита, переднего увеита.
Диагностикасиндрома Кавасаки
Выполняется общий анализ крови, анализ мочи, проводится электрокардиография, рентгенография органов грудной клетки, эхокардиография, компьютерная и магниторезонансная томография.
Лечениесиндрома Кавасаки
Лечение проводится симптоматическое, полное излечения от данной болезни невозможно. В ходе медикаментозной терапии, назначается прием нестероидных противовоспалительных средств в больших дозах, иммуноглобулинов, в случае неэффективности использования вышеописанных средств назначают прием кортикостероидов.
Профилактика синдрома Кавасаки
Специфических профилактических мер не разработано. В целях предупреждения возможных серьезных осложнений, следует обеспечить своевременное лечение и диагностику заболевания.
причины, симптомы, диагностика, лечение, профилактика
Представляет собой редкое иммунокомплексное воспалительное поражение артерий различного калибра, развитию которого преимущественно подвержены дети первых лет жизни.
Причины
На данный момент нет единого мнения относительно первичных механизмов развития данного заболевания. Самой распространенной теорией развития болезни Кавасаки является предположение о том, что она развивается на фоне генетической предрасположенности под влиянием инфекционных агентов бактериальной (стрептококк, стафилококк, риккетсии) или вирусной (вирус Эпштейна-Барра, простого герпеса, парвовирусы, ретровирусы) этиологии. На наследственную форму заболевания указывает связь заболевания с расовой принадлежностью, его распространение в других странах преимущественно среди японских эмигрантов, развитие патологии примерно у 9% потомков лиц, которые ранее перенесли данное заболевание.
Симптомы
Болезнь Кавасаки чаще всего возникает в первые пять лет жизни ребенка, отдельные случаи заболевания зафиксированы у детей до 8 лет. Пик заболеваемости болезнью Кавасаки приходится по одним данным на возраст от 9 до 11 месяцев, а по другим — от 1,5 до 2 лет. В течении болезни Кавасаки выделяют три периода: острый длительностью от 7 до 10 дней, подострый — от 14 до 21 дня и период выздоровления, который может занимать от нескольких месяцев до 1 или даже 2 лет.
На начальной стадии у больного определяется повышение температуры тела. Без корректного лечения лихорадка может сохраняться в течение 2 недель. Специалисты считают увеличение лихорадочного периода прогностически неблагоприятным симптомом.
Кожные проявления болезни Кавасаки могут возникнуть за 5 недель до начала заболевания. На этом этапе у больного появляются кожные высыпания, которые характеризуются полиморфными диффузными элементами в виде мелких плоских пятен красного цвета, волдырей, а также скарлатиноподобных или похожих на корь высыпаний. Элементы сыпи располагаются в основном на коже туловища, паховой области и проксимальных отделов конечностей. Со временем возникают эритематозные участки, отмечается болезненное уплотнение кожи на ладонях и подошвах, вызывающие ограничение движений в пальцах. Разрешение элементов сыпи при болезни Кавасаки начинается примерно через неделю после их появления. Эритематозные пятна сохраняются от 2 до 3 недель, после чего их поверхность начинает шелушиться.
Поражения слизистых оболочек глаз и ротовой полости. У большинства больных в первые 7 дней отмечается появление высыпаний на конъюнктиве обоих глаз, такие поражения обычно не сопровождаются появлением выделений. В некоторых случаях высыпания сопровождаются развитием переднего увеита. Появляется сухость и покраснение слизистой оболочки ротовой полости, появление кровоточащих трещин на губах, малиновая окраска языка и увеличение миндалин. Болезнь Кавасаки в 50% случаев сопровождается увеличением шейных групп лимфатических узлов, чаще односторонним.
Поражение сердца и сосудов при болезни Кавасаки может носить характер миокардита, проявляющегося тахикардией, болями в сердце, аритмией и нарушением сердечных сокрашений которые часто становится основной причиной развития острой сердечной недостаточности. У 25% пациентов с болезнью Кавасаки через 5 или 7 недель от начала заболевания выявляются аневризматические расширения коронарных сосудов сердца, которые могут приводить к развитию инфаркта миокарда. В редких случаях появляется перикардит, аортальная или митральная недостаточность. Возможно возникновение аневризм по ходу крупных артерий: локтевых, подключичных, бедренных.
Диагностика
Общепринятыми клиническими диагностическими критериями болезни Кавасаки является наличие на фоне продолжающейся более 5 дней лихорадки как минимум 4 из ниже приведенных признаков:
двустороннего конъюнктивита;
полиморфной сыпи с диффузным распространением по кожным покровам;
поражений слизистой рта;
покраснения и отека кистей и стоп;
увеличения шейных лимфоузлов.
Если болезнь Кавасаки сопровождается появлением аневризмы коронарных артерий достаточным считается наличие трех из указанных диагностических признаков.
Для выявления сердечной патологии больному может быть назначена электрокардиограмма, рентгенография органов грудной клетки, ультразвуковое исследование сердца, ангиография коронарных артерий. При необходимости может быть назначено проведение люмбальной пункции и исследования ликвора.
Лечение
Для купирования воспалительных изменений в сосудах производится внутривенное введение иммуноглобулина. Если после введения иммуноглобулина не отмечается снижение температуры и уменьшение воспалительных явлений, показано его повторное введение. Наилучшие результаты лечения иммуноглобулином получены при его проведении в первые 10 дней после появления первых симптомов заболевания.
В современной медицине ацетилсалициловая кислота назначается только при наличие строгих показаний. Однако в лечении болезни Кавасаки он входит в перечень необходимых медикаментов. Ее прием направлен на снижение риска образования тромбов.
Также больному может быть назначено введение антикоагулянтов.
Профилактики
В связи с тем, что механизм развития данного заболевания пока не установлен не представляется возможным разработать эффективную схему его профилактики.
Болезнь Кавасаки: причины, симптомы, лечение синдрома
Болезнь Кавасаки — это редкая, но довольно опасная сосудистая патология, относящаяся к категории системных васкулитов. Во время течения такого заболевания отмечается атака стенок сосудов клетками собственной иммунной системы. В настоящее время причины формирования подобного недуга остаются для клиницистов белым пятном, однако принято считать, что патологическое влияния оказывают болезнетворные бактерии и вирусы.
Такой синдром обладает специфическими клиническими признаками, среди которых — длительная лихорадка, увеличение размеров лимфатических узлов, изменения со стороны органов зрения и языка, а также отёчность ладоней и стоп.
Диагноз устанавливается путём изучения симптоматической картины, а также при помощи осуществления широкого спектра лабораторных и инструментальных обследований. Такие манипуляции в обязательном порядке дополняются тщательным осмотром больного.
Лечение недуга осуществляется только консервативными методами, суть которых заключается в приёме, внутривенном введении и местном использовании медикаментов.
Международная классификация заболеваний десятого пересмотра выделяет для такого синдрома отдельный шифр. Код по МКБ-10 — М30.03.
Этиология
На сегодняшний день выяснить, почему развивается синдром Кавасаки, не представляется возможным, однако клиницисты из области педиатрии и детской ревматологии выделяют несколько теорий, согласно которым в качестве предрасполагающего фактора могут послужить:
- различные аутоиммунные процессы, во время которых иммунная система начинает вырабатывать антитела против собственных клеток, тканей, сосудов и внутренних органов;
- проникновение в человеческий организм болезнетворных агентов;
- наследственная предрасположенность — вероятность того, чтопотомство больных с подобным диагнозом пострадает от такого недуга, составляет примерно 9%.
В подавляющем большинстве ситуаций в качестве патологических микроорганизмов выступают:
Также стоит отметить про основную группу риска, которую составляют:
- представители мужского пола;
- дети, страдающие от иммунодефицитных состояний;
- малыши, в семье которых уже были ранее зафиксированы случаи диагностирования болезни Кавасаки;
- лица, относящиеся к жёлтой расе — чаще всего вспышки такого недуга фиксируются среди японцев;
- дети от 1 года до 5 лет.
Клиницисты выделяют два основных пика заболеваемости:
- первый — в возрастной категории от 9 до 11 месяцев;
- второй — от 1.5 до 2 лет.
Примечательно то, что болезнь Кавасаки у взрослых и детей старше 5 лет практически никогда не диагностируется.
Классификация
Во время своего прогрессирования синдром Кавасаки проходит несколько стадий развития:
- острую — продолжается от одной недели до 10 суток;
- подострую — может занимать от 14 до 21 дня;
- фаза выздоровления — длительность составляет от 2 месяцев до 2 лет.
Помимо этого, принято выделять полный и неполный вариант течения такой патологии.
Симптоматика
Отличительной чертой такого недуга является то, что симптоматика появляется внезапно и резко, а в качестве первого клинического признака выступает повышение температуры тела до 38-40 градусов. Зачастую лихорадочный период составляет 2 недели. Тем не менее увеличение длительности протекания такого состояния считается признаком, ведущим к неблагоприятному прогнозу.
При типичном протекании болезни Кавасаки симптомы будут следующими:
- стойкий отёк лица и конечностей;
- покраснение кожи ладоней и стоп, в несколько раз реже она принимает фиолетовый окрас;
- формирование небольших по размерам плоских пятен, обладающих красным оттенком. Зачастую такие высыпания локализуются в области паха, а также на верхних и нижних конечностях;
- возникновение на кожном покрове волдырей по типу скарлатины;
- шелушение кожи;
- воспалительное поражение сосудистой оболочки органов зрения;
- двусторонний конъюнктивит;
- сухость губ, приводящая к появлению трещин и кровоточивости;
- увеличение миндалин;
- изменение размеров лимфатических узлов в большую сторону — наиболее часто в патологию вовлекаются шейные лимфоузлы;
- опухание языка, при этом он приобретает ярко-красный оттенок;
- болевые ощущения в области сердца и в животе;
- уплотнение суставов;
- приступы тошноты, сопровождающиеся рвотой;
- расстройство стула, выражающееся в чередовании запоров и диареи;
- менингит и уретрит;
- нарушение сна, вплоть до бессонницы;
- усталость и упадок сил;
- аритмия и одышка;
- суставные боли.
Синдром Кавасаки у детей грудного возраста выражается в:
- повышенной возбудимости;
- расстройствах сна;
- сильнейшем кожном зуде;
- отказе от еды;
- обильной диарее;
- частой рвоте.
Симптоматика неполного синдрома представлена:
- лихорадкой, продолжающейся менее недели;
- эритемой стоп и ладоней;
- кожными высыпаниями;
- трещинами на губах, но без кровоточивости;
- отёчностью языка;
- конъюнктивитом.

Симптомы болезни Кавасаки
Диагностика
Благодаря тому, что подобная патология обладает ярко выраженными специфическими признаками, с установлением правильного диагноза проблем не возникает. Тем не менее диагностика в обязательном порядке должна носить комплексный поход.
Из этого следует, что, прежде всего, клиницисту нужно:
- ознакомиться с историей болезни — для выявления иммунодефицитных или аутоиммунных состояний, которые могут спровоцировать манифестацию данного синдрома;
- собрать и проанализировать анамнез жизни — сюда стоит отнести информацию касательно диагностирования подобного недуга среди близких родственников маленького пациента;
- провести тщательный осмотр больного, с обязательным изучением состояния кожных покровов, измерением ЧСС и температуры;
- детально опросить родителей пациента на предмет перового времени возникновения и интенсивности выраженности клинических проявлений. Это даст возможность врачу составить полную симптоматическую картину и понять характер протекания синдрома Кавасаки.
Для уточнения диагноза необходимы такие лабораторные исследования:
- общеклинический анализ крови;
- иммунологические тесты;
- серологические пробы;
- биохимия крови;
- общий анализ урины.
Что касается инструментальных обследований, то наибольшей диагностической ценностью обладают:
- рентгенография грудины;
- ЭКГ и ЭхоКГ;
- суточное мониторирование ЭКГ;
- ультрасонография внутренних органов;
- КТ и МРТ;
- коронарография;
- люмбальная пункция.

Техника проведения люмбальной пункции
Во время дифференциального диагностирования болезнь Кавасаки у детей дифференцируют от:
Лечение
После подтверждения диагноза следует госпитализация больного. Помимо терапевта и ревматолога, в лечении принимают участие — кардиолог и кардиохирург. Терапия проводится только консервативными методиками и направлена на:
- купирование лихорадочного состояния;
- стабилизацию иммунных реакций;
- предупреждение развития осложнений.
Для достижения таких результатов используют:
- иммуноглобулины, которые вводят внутривенно — наибольшим эффектом такие вещества обладают, если их применяют в первые 10 суток с момента начала протекания недуга;
- противовоспалительные средства — принимают курсом по 5-10 дней;
- лекарства, направленные на разжижение крови;
- антикоагулянты — показано их инъекционное введение;
- препараты ацетилсалициловой кислоты;
- кортикостероидные и гормональные мази — для устранения кожных проявлений.
Хирургическое вмешательство может потребоваться только в случаях формирования последствий. Вопрос об операции решается для каждого пациента в индивидуальном порядке.
Возможные осложнения
Несмотря на то что исход подобного недуга зачастую благоприятный, синдром Кавасаки может привести к развитию таких осложнений:
Профилактика и прогноз
На фоне того, что причины развития болезни Кавасаки у ребёнка остаются неизвестными, то вполне естественно, что не существует специфических профилактических мероприятий. Тем не менее для предупреждения возникновения этого недуга используются такие клинические рекомендации:
- постоянное укрепление иммунной системы;
- витаминотерапия и рациональное питание;
- контроль над адекватным течением беременности;
- консультирование у генетика — показано парам, в семьях которых ранее был диагностирован такой синдром;
- лечение на ранних стадиях прогрессирования заболеваний вирусной и бактериальной природы;
- регулярное обследование малыша у педиатра и иных детских специалистов.
Своевременно оказанная квалифицированная и адекватная помощь — это залог благоприятного прогноза. Однако стоит отметить, что осложнения возникают у каждого 5 пациента с подобным диагнозом. Риск летальности варьируется от 0.8 до 3%.
Болезнь Кавасаки (синдром Кавасаки) — Кардиолог
 Болезнь Кавасаки — это генерализованный васкулит неизвестной этиологии, также называемый синдромом мукокутанного лимфоузла, или узелковым периартериитом детского возраста. В развитых странах болезнь Кавасаки обогнала по распространенности острую ревматическую лихорадку в качестве причины приобретенных заболеваний сердца.
Болезнь Кавасаки — это генерализованный васкулит неизвестной этиологии, также называемый синдромом мукокутанного лимфоузла, или узелковым периартериитом детского возраста. В развитых странах болезнь Кавасаки обогнала по распространенности острую ревматическую лихорадку в качестве причины приобретенных заболеваний сердца.
В возникновении заболевания имеют значение наследственные факторы; предполагается инфекционная природа болезни.
По оценкам, распространенность заболевания в США составляет 10 на 100 000 детей младше 5 лет (неазиаты) и 44 детей на 100 000 (азиаты). Смертность составляет около 1%. Без лечения аневризмы коронарных артерий разиваются у 25% детей. При лечении гамма-глобулином и при его начале ранее 10-го дня частота развития аневризм коронарных артерий снижается до 5-10%. 80% пациентов с диагнозом «болезнь Кавасаки» – это дети младше 4 лет. До 3 лет заболевание развивается редко.
Патогенез
Центральная роль в генезе данного васкулита приписывается антителам к эндотелиальным клеткам и вирусам. В пораженных сосудах развивается воспаление медии с некрозом гладкомышечных клеток. Могут образовываться аневризмы артерий вследствие расслоения эластичного слоя. Через 4-8 недель развивается фиброзирование стенки сосуда, пролиферация и утолщение интимы; развиваются острые общие симптомы заболевания. В пораженных сосудах развивается стенозирование, возможны тромбоз и окклюзия. Так, при болезни Кавасаки может развиться инфаркт миокарда вследствие тромбоза или разрыва аневризмы коронарной артерии. Поражаются артерии среднего диаметра: почечные, околояичниковые, спланхнические, подмышечные и др., а также вены, капилляры, артериолы и более крупные артерии.
Клиника
У маленьких детей после начальной 3-4-недельной фазы с температурой 38-40°С происходит образование микроаневризм в коронарных артериях. Лихорадка обычно выше 39,9°С длится не менее 5 дней, носит перемежающийся характер. Без лечения может затягиваться на 1-2 недели, может не отвечать на антипиретики, но исчезает через 1-2 дня после начала лечения внутривенным гамма-глобулином. Наряду с этим проявляется неспецифическая кожная экзантема, общие тяжелые признаки заболевания, конъюнктивит, потрескавшиеся губы, малиновый язык и болезненное припухание лимфатических узлов. Характерны подошвенная и ладонная эритема, сопровождаемая отеками и последующей десквамацией (см таблицу).
Диагностика
| Диагностика синдрома Кавасаки (в соответствии с критериями Американской коллегии ревматологов 1990) |
|---|
| Жар не менее 5 дней (и дольше) (другие причины жара отсутствуют), сопровождаемый, по меньшей мере, четырьмя из перечисленных ниже критериев: |
| Изменения в области конечностей, например, ладонная эритема |
| Отеки кистей и стоп (острый парез) |
| Околоногтевая десквамация (наблюдается в период выздоровления, через 2 недели после начала болезни) |
| Эритематозная сыпь: неспецифичная макулопапулезная эритематозная сыпь, мелкие пустулы на разгибательных поверхностях конечностей, нет пузырьков |
| Изменения слизистой оболочки, губы: сухие, красные, с трещинами, легко кровоточат; воспаленный зев, малиновый язык с выраженными сосочками. При этом нет экссудации, изъязвлений, пятен Коплика. |
| Инъекция конъюнктивы с двух сторон |
| Острая негнойная шейная лимфаденопатия (не менее 1 лимфоузла ≥ 1,5 см) у 50-75% пациентов |
| Могут быть другие признаки: артралгия, головная боль и ригидность мышц шеи, мастит, вульвит, острая митральная регургитация, застойная сердечная недостаточность, средний отит, желтуха, диарея, боль в груди, редко — гангрена |
В анализах отмечается лейкоцитоз за счет гранулоцитоза, может быть анемия и тромбоцитоз на 2-3 неделе (до 700*109/л). Повышается СОЭ, С-реактивный белок, α1-антитрипсин. Комплемент остается в норме. Могут быть слегка повышены трансаминазы (у 40% пациентов).
В общем анализе мочи может отмечаться пиурия, протеинутрия.
Инфаркт микарда диагностируется по кардиоспецифичным ферментам и ЭКГ. На ЭКГ также могут определяться признаки миокардита, перенесенного инфаркта.
На рентгенограмме ОГК может определяться кардиомегалия. Состяние сердца контролируется по ЭхоКГ. Возможно выполнение КТ-ангиографии и МР-ангиографии сердца.
Синдром Кавасаки зачастую является диагнозом исключения; дифференциальная диагностика проводится со скарлатиной, синдромом стафилококковой кожи, синдромом Стивена-Джонса, реакцией на лекарства, ЮРА, корью, отравлением ртутью, вирусными экзантемами.
Лечение
Основная цель терапии при болезни Кавасаки — предотвратить развитие аневризм коронарных артерий, что позволит снизить летальность. Основа терапии — внутривенный гамма-глобулин (IVIG) в полной дозе — 2 г/кг за 10-12 часов. Дополнительно обычно назначаются аспирин и, возможно, кортикостероидные гормоны.
Традиционно в лечении болезни Кавасаки применяется аспирин. Однако, по данным некоторых исследований, аспирин в высоких и средних дозах (до 100 мг/кг сут в 2-4 приема на период лихорадки, после снижения температуры — 3-5 мг/кг/сут в течение 3 месяцев) даже при раннем начале терапии не увеличивал эффективность внутривенного гамма-глобулина, т.е. не влиял на длительность лихорадки и частоту развития аневризм коронарных артерий. Поэтому целесообразность назначения салицилатов при болезни Кавасаки остается спорной.
Недостаточно изученным является и применение глюкокортикостероидов. По данным одного рандомизированного японского исследования, кортикостероиды в дополнение к внутривенному иммуноглобулину не снижали частоту развития аневризм коронарных артерий, не оказывали существенного влияния на длительность лихорадки, уровень С-реактивного белка. По данным другого рандомизированного исследования, проведенного в США, однократное введение метилпреднизолона (30 мг/кг) в дополнение к традиционной терапии приводило к значимому снижению СОЭ через неделю от начала лечения, но не влияло на частоту аномалий коронарных артерий.
В процессе лечения важно проводить динамический кардиологический мониторинг (см. выше). После разрешения лихорадки развитие поражения сердца маловероятно. Важно повторить эхоскопию сердца примерно через месяц после начала лихорадки. Довольно редким осложнением является эндокардит с поражением митрального клапана, требующий протезирования клапана. Пациентам с большими аневризмами коронарных артерий в последующем назначается антиаггрегантная терапия (как правило, аспирин). Частота рецидива заболевания — от 1 до 3%.

Узнайте смертельные симптомы болезни Кавасаки
 Болезнь Кавасаки недавно стала одной из самых исследуемых тем. Каковы симптомы болезни Кавасаки, особенно у детей с высокой температурой? Как заразна болезнь Кавасаки, которая становится страшным сном матерей? Читайте 14 полезных фруктов для борьбы с акне
Болезнь Кавасаки недавно стала одной из самых исследуемых тем. Каковы симптомы болезни Кавасаки, особенно у детей с высокой температурой? Как заразна болезнь Кавасаки, которая становится страшным сном матерей? Читайте 14 полезных фруктов для борьбы с акне
ЧТО ТАКОЕ БОЛЕЗНЬ КАВАСАКИ?
Болезнь Кавасаки – это сыпь с высокой и продолжительной лихорадкой у детей. Он назван в честь японского доктора Кавасаки, который впервые описал болезнь в 1960-х годах. С годами увеличение клинического опыта становится все более распространенным из-за технологических достижений в диагностических методах, и что более важно, поскольку педиатры становятся все более и более подозрительными.
ОПАСНА ЛИ БОЛЕЗНЬ КАВАСАКИ?
Поскольку болезнь Кавасаки поражает сердечные сосуды, наиболее опасные осложнения вызваны закупоркой или сужением сосудов. Может возникнуть сердечный приступ, сердечная недостаточность и боли в сердце. 1% необработанных детей умирает в результате этих осложнений. Коронарный урон сохраняется в 20-25%. При лечении этот показатель снижается до 0,01%. Поэтому ранняя диагностика и лечение болезни Кавасаки очень важны. Читайте Как преодолеть боль в спине фруктовыми соками- и вкусно и полезно!
КТО ЗАБОЛЕВАЕТ КАВАСАКИ?
- Заболевание обычно наблюдается у детей в возрасте до 5 лет.
- Это редко наблюдается у детей старше 8 лет. Не видели у взрослых.
- Это чаще встречается у мальчиков, чем у девочек.
- Чаще встречается зимой и ранней весной.
ЯВЛЯЕТСЯ ЛИ БОЛЕЗНЬ КАВАСАКИ ЗАРАЗНОЙ?
Болезнь Кавасаки не является наследственным заболеванием. Считается, что может быть генетическая предрасположенность; Болезнь Кавасаки не заразна и не передается от одного ребенка к другому. Сегодня известный способ профилактики еще не доступен. Заболевание может иметь второй приступ у того же пациента, но это очень редко. Узнайте Побочные эффекты использования большого количества назальных спреев.
УЗНАЙТЕ СИМПТОМЫ БОЛЕЗНИ КАВАСАКИ.
Первый этап
Симптомы первого этапа включают в себя:
- Лихорадка, как правило, выше 38,5 градусов и длится 1-2 недели.
- Чрезмерное покраснение глаз без конъюнктивита (конъюнктивит)
- Сыпь на туловище и области половых органов
- Красные, сухие и потрескавшиеся губы и чрезвычайно красный, опухший язык (красный окрашенный язык)
- Вздутие живота и покраснение ладоней и подошв.
- Увеличенные лимфатические узлы на шее и, возможно, в других местах
Второй этап
На второй стадии заболевания ваш ребенок может:
- Облазит кожа в основном на руках и ногах, особенно на кончиках пальцев
- Понос
- Рвота
- Боли в животе
Третий этап
На третьей стадии заболевания, если не возникает осложнений, симптомы постепенно исчезают. Узнайте Как использовать сок гуавы для лечения лихорадки денге
КОГДА ОБРАЩАТЬСЯ К ВРАЧУ?
Если у вашего ребенка температура превышает четыре дня, обратитесь к врачу. Если у вас есть четыре или более из следующих симптомов в дополнение к лихорадке, обратитесь к врачу:
- Покраснение в обоих глазах
- Чрезмерное покраснение и вздутие живота
- Покраснение рук и подошв
- Рост в лимфатических узлах
!! Если болезнь Кавасаки лечится в течение 10 дней с момента ее возникновения, вероятность необратимого повреждения может быть значительно снижена.
КАКОВЫ СМЕРТЕЛЬНЫЕ СИМПТОМЫ БОЛЕЗНИ КАВАСАКИ?
- Отек лимфатических узлов на шее ребенка
- Покраснение и отек век у детей
- Сушка и растрескивание губ
- Высокая температура, температура длится в среднем 10 дней, наблюдается 40 градусов высокой температуры.
- Сыпь: более пятнистая к области груди,
- Отек рук и ног, покраснение, а затем шелушение
- Боль отек в суставах артрит (артрит может прогрессировать), суставы держатся симметрично
- Отек горла, рта и губ, покраснение, затрудненное глотание, боль в горле и удушье
- Язык желтого цвета виден на белом языке с красными пятнами, или язык красный опухший и отечный.
- Диарея возникает
- Ребенок также жалуется на головную боль, боль в животе, боль в суставах и ригидность затылочных мышц.
- У ребенка беспокойство.
Несмотря на то, что состояние ребенка не лечилось, состояние улучшилось в течение 2 недель, но эта фаза заболевания обманчива. В этот момент болезнь начинает поражать сосуды, которые обеспечивают кровоснабжение сердца и питают само сердце. Частота сердечных сокращений у ребенка может увеличиться или стать нерегулярной. Может возникнуть воспаление коронарной артерии, может развиться аневризма (образование сосудистых пузырьков), и эта аневризма блокируется или взрывается, что может угрожать жизни ребенка.
Вам будет интересно Как использовать сок сахарного тростника во время лихорадки Денге
ДИАГНОСТИКА БОЛЕЗНИ КАВАСАКИ
При диагностике болезни Кавасаки, врач исследует признаки и симптомы заболевания и запрашивает анализы крови и мочи. Может потребоваться электрокардиография для определения наличия аритмии, эхокардиография для выявления аневризмы и грудная пленка для оценки состояния сердца ребенка. При наличии всех симптомов, таких как лихорадка, опухшие лимфатические узлы, воспаление глаз, потрескавшиеся губы, сыпь на теле и отек рук, которые длятся более 5 дней без каких-либо причин, врач подтверждает диагноз болезни Кавасаки.
КАК ЛЕЧИТЬ КАВАСАКИ?
Целью лечения является предотвращение сердечно-сосудистых заболеваний, вызванных болезнью Кавасаки. Чем раньше начато лечение, тем успешнее будет предотвращение осложнений. Ребенок госпитализирован, и внутривенно вводится препарат крови под названием гамма-глобулин. После начала лечения состояние ребенка начинает улучшаться в течение 2-3 дней. Некоторым детям может потребоваться вторая доза гамма-глобулина для улучшения их состояния. Детям с болезнью Кавасаки можно давать аспирин в течение 8 недель в течение первых двух недель в более высокой дозе, а затем в сниженной дозе. Успешное раннее лечение обеспечивает полное улучшение состояния пациента. От одного до двух процентов детей могут умереть из-за сердечных осложнений.
Берегите себя и будьте здоровы!