Похожие на синдром Кавасаки симптомы у детей связывают с коронавирусом
Автор фото, PA Media
Десятки британских и американских детей за последнее время были поражены редким воспалительным заболеванием, которое медики связывают с коронавирусом.
В небольшом количестве случаев возникли серьезные осложнения. Нескольким детям потребовалась реанимация.
В Британии соответствующие симптомы проявились примерно у 100 детей. По данным исследований, аналогичные реакции имели место и в континентальной Европе.
Как предполагают медики, они вызваны запоздалой иммунной реакцией на вирус и напоминают симптомы другого, давно известного заболевания — синдрома Кавасаки.
Болезнь Кавасаки (ее также называют синдромом Кавасаки) — редкое заболевание, названное по имени японского врача, впервые описавшего его в 1967 году. Оно характеризуется, прежде всего, воспалением кровеносных сосудов, а также сыпью, отеком миндалин и пересыханием губ, и поражает почти исключительно детей в возрасте до пяти лет.
В апреле врачам Национальной системы здравоохранения Британии было рекомендовано обратить внимание на редкие, но опасные болезненные проявления у детей, после того как они были отмечены у восьми несовершеннолетних пациентов в Лондоне. Один 14-летний подросток тогда скончался.
Все они проходили лечение в лондонской детской клинике «Эвелина», и у всех были одинаковые симптомы: высокая температура, сыпь, покраснение глаз, отечность, ломота во всем теле.
Большинство из них не имели серьезных проблем с дыханием, однако семерым врачи предписали принудительную вентиляцию легких для облегчения сердечной деятельности и кровообращения.
Постинфекционный синдром
Врачи называют это новым феноменом, сходным с болезнью Кавасаки. Однако, в отличие от последней, он поражает не только дошкольников, но и подростков в возрасте до 16 лет, а в некоторых случаях вызывает тяжелые осложнения.
По мнению Лиз Уиттакер, практикующего врача и преподавателя детских инфекционных болезней и иммунологии в Имперском колледже Лондона, тот факт, что синдром проявил себя в разгар пандемии коронавируса, вероятно, указывает на связь этих двух явлений.
«Мы проходим пик Covid-19, а через три или четыре недели наблюдаем пик нового заболевания. Это заставляет думать, что мы имеем дело с постинфекционным синдромом, вероятно, связанным с накоплением в организме антител», — считает эксперт.
Профессор Рассел Винер, президент Королевского колледжа педиатрии и детского здоровья, указывает, что большинство детей, у которых проявились эти симптомы, хорошо реагируют на лечение и начинают выписываться домой.
Синдром пока является исключительно редким и не должен останавливать родителей, выпускающих детей из карантина, добавил ученый.
По словам профессора Винера, изучение данного синдрома поможет объяснить, почему некоторые дети тяжело переносят Covid-19, тогда как большинство не заражается или болеет бессимптомно.
Дети составляют 1-2% случаев коронавируса в Британии, и менее чем 500 из них понадобилась госпитализация.
Коварное осложнение новой коронавирусной инфекции у детей
В ОДКБ РО успешно вылечили и уже выписали ребенка с синдромом Кавасаки.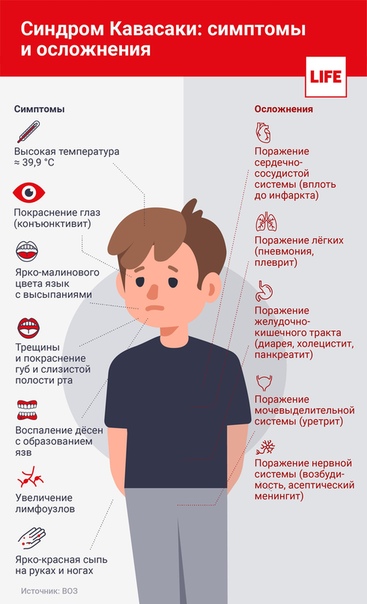
Рассказывает Лариса Харахашян, заведующая инфекционным отделением Областной детской клинической больницы Ростовской области, врач-педиатр высшей категории:
— Еще несколько месяцев назад ученые были уверены, что коронавирус опасен только для пожилых людей. Потом выяснилось, что молодые умирают от него почти так же часто. Но за детей до недавнего времени все были спокойны. И вот теперь выясняется, что COVID-19 смертельно опасен и для них. Причем, коварная болезнь поначалу может никак не проявляться. А потом обрушивается на ребенка цитокиновым штормом, вызывая синдром Кавасаки. Во всем мире уже зарегистрировано около сотни случаев. И несколько детей, увы, спасти не удалось.
Что такое синдром Кавасаки? Впервые столкнулся с этим заболеванием японский педиатр Томисаку Кавасаки. Однажды к нему попал 4-летний мальчик со странным сочетанием симптомов: лихорадка, сыпь, шелушение на коже, воспалённые глаза, распухшие лимфоузлы на шее и ярко-красный (“клубничный”) язык. Ребенка вылечили, он уже давно вырос и живет полноценной жизнью. Но выявить причину этой странной болезни ни самому Кавасаки, ни его коллегам не удалось. Одно из предположений, что спусковым механизмом может стать как раз вирусная инфекция.
Ребенка вылечили, он уже давно вырос и живет полноценной жизнью. Но выявить причину этой странной болезни ни самому Кавасаки, ни его коллегам не удалось. Одно из предположений, что спусковым механизмом может стать как раз вирусная инфекция.
Спустя уже несколько месяцев после начала коронавирусной пандемии практически одновременно поступили тревожные данные от врачей из США и нескольких стран Европы: резко увеличилось число госпитализированных с подозрением на синдром Кавасаки. Вообще синдром Кавасаки достаточно редкое заболевание и диагностируется, в основном, у младенцев и дошкольников до пяти лет. Новый опасный синдром встречается и у детей старшего возраста, он сопровождается высокой температурой, сыпью, отеками, воспалением, поражающим кожу, глаза, сосуды и сердце, а также инфекционно-токсическим шоком. В ВОЗ даже разработали рекомендации по постановке такого диагноза. Там говорится о детях с 0 до 19 лет. Если коротко, то мультисистемный воспалительный синдром мы подозреваем, когда у ребенка больше трех дней лихорадка и ряд таких симптомов, как сыпь, конъюнктивит, воспаления слизистых, гипотония или шок и еще ряд симптомов, а также подтвержденный коронавирус или возможный контакт с зараженными.
В инфекционном отделении ОДКБ успешно прошел лечение и выписан ребенок с таким синдромом.
Синдром Кавасаки как осложнение коронавирусной инфекции у детей
Главный внештатный специалист-педиатр ДЗМ, главный врач ДГКБ им. З. А. Башляевой ДЗМ, профессор, д. м. н. Османов Исмаил Магомедович провел совещание, посвященное повышению настороженности врачей-педиатров первичного звена в плане возможного развития такого грозного осложнения новой коронавирусной инфекции COVID-19, как синдром Кавасаки.
В совещании приняли участие главный внештатный специалист детский кардиолог Минздрава России Школьникова М. А., главные внештатные специалисты ДЗМ – детский кардиолог Трунина И. И., ревматолог Жолобова Е. С., детский эндокринолог Петряйкина Е. Е, специалист по детским инфекционным заболеваниям Мазанкова Л. Н., главные врачи амбулаторных центров, главные педиатры округов Москвы.
Н., главные врачи амбулаторных центров, главные педиатры округов Москвы.
Слизисто-кожный лимфонодулярный синдром (синдром/болезнь Кавасаки) – остро протекающее системное заболевание, характеризующееся преимущественным поражением средних и мелких артерий с развитием деструктивно-пролиферативного васкулита, клинические проявления: лихорадка более 3 дней, изменения слизистых оболочек (хейлит, стоматит), кожи, лимфатических узлов, возможное поражение коронарных и других висцеральных артерий. Наиболее часто синдром Кавасаки встречается у детей раннего возраста и до 5 лет. Он является ведущей причиной развития аневризм коронарных артерий, что может привести к развитию инфаркта миокарда.
В настоящее время Кавасаки-подобный синдром, синдром мультисистемного воспалительного ответа, диагностирован как у детей раннего возраста, так и у подростков, перенесших COVID-19. Обращает на себя внимание отягощенный эпидемиологический анамнез (тесный контакт с родственниками, больными ОРЗ или пневмонией, в течение последнего месяца), легкое или бессимптомное течение ОРЗ/COVID-19, новая волна лихорадки, позднее поступление пациентов в стационар и, соответственно, поздно начатое лечение, что значительно снижает эффективность терапевтических мероприятий.
Новые случаи заболевания требуют комплексного подхода, объединения усилий специалистов разного профиля для выработки алгоритмов ранней диагностики осложнений COVID-19 у детей, диспансерного наблюдения за детьми, перенесшими новую коронавирусную инфекцию. Большая ответственность за своевременность госпитализации ребенка с подозрением на болезнь Кавасаки лежит на участковых педиатрах, отмечено на совещании.
Какие осложнения наблюдаются у детей, перенесших COVID-19?
В США за июль 2020 года примерно у 100 тысяч детей и подростков был выявлен COVID-19, из них более 90 заболевших скончались. Среди инфицированных встречались случаи, когда у маленьких пациентов выявлялся синдром Кавасаки.
Хотя и считается, что несовершеннолетние легче переносят коронавирус, болезнь таит опасности и для их неокрепших организмов.
Директор Национального центра охраны материнства и детства (НЦОМиД) Камчыбек Узакбаев сообщил, что официально с марта в Кыргызстане COVID-19 был выявлен у 388 детей, из них один младенец умер:
Камчыбек Узакбаев.‒ Ему не было и года. К нам в больницу его не привозили. Других летальных исходов среди детей, по официальным данным, нет. Наши коллеги из Нарына подтвердили, что анализы показали наличие коронавируса у умершего малыша. Как только вирус проник в Кыргызстан, он был выявлен у ребенка, имеющего заболевание крови.
Вообще, мы предполагали такое, потому что обычно у таких детей наблюдается анемия, ослабленный иммунитет. Когда эпидемия только началась, мы, медики, обсудили и выявили несколько групп риска. И возглавляют этот список именно дети, имеющие заболевания крови. За ними идут те, кто имеет хронические заболевания, на третьем месте – перенесшие различные хирургические вмешательства. Для них всех вирус, инфекция несут угрозу.
Вирус может усилиться осенью
По словам Камчыбека Узакбаева, сейчас проводятся профилактические меры по защите детей в осенне-зимний период. Из-за нехватки в регионах педиатров, детских реаниматологов-анестезиологов, предусмотрено и дополнительное обучение специалистов. Помимо этого властям направлен запрос об открытии детских отделений в строящихся инфекционных больницах.
Из-за нехватки в регионах педиатров, детских реаниматологов-анестезиологов, предусмотрено и дополнительное обучение специалистов. Помимо этого властям направлен запрос об открытии детских отделений в строящихся инфекционных больницах.
Риск, что с началом работы детских садов и школ, вирус больше распространится среди несовершеннолетних, очень высок.
«Мы должны очень тщательно отслеживать эпидемиологическую ситуацию. А родители, чьи дети пойдут в детсады и школы, должны приучить их правилам личной гигиены, мытью рук с мылом, пользованию антисептиком и соблюдению социальной дистанции. Помимо этого, в детсадовских группах у нас очень много детей, необходимо сокращать это число, если мы хотим успешно осуществить инфекционный контроль. Вдобавок к этому мы планируем обучить работающих с детьми преподавателей и воспитателей тому, как распознавать первые признаки коронавируса», ‒ рассказал глава НЦОМиД.
«Синдром Кавасаки может появиться и в Кыргызстане»
Между тем бишкекский врач Бекмамат Сурапов рассказал, что где-то с середины июля лечил почти всех членов одной семьи, где у самого младшего – семилетнего ребенка — из-за осложнений после вируса было выявлено аутоиммунное заболевание – синдром Кавасаки:
‒ По всем признакам у него был васкулит.
Синдром Кавасаки — довольно редкое заболевание, не думаю, что даже [наши] опытные гематологи когда-то с ним сталкивались… Я до этого довольно часто сталкивался с геморрагическим васкулитом, а так как Кавасаки — это почти тот же васкулит, патогенетически они ничем не отличаю, мы вели его как васкулит, и в принципе все хорошо сейчас.
В этой семье четверо детей младше 10 лет, в том числе грудной ребенок. Все они сдали анализы на COVID-19, и он у всех подтвердился, то есть вышел иммуноглобулин G, что означает перенесенную инфекцию. Если же говорить о мальчике, у которого было подозрение на синдром Кавасаки, у него случилось переохлаждение – он купался в бассейне. И через день у него началось ухудшение состояния, повысилась температура. И как сейчас рекомендуют многие специалисты, изучающие COVID-19, всем переболевшим надо избегать переохлаждения и перегревов в течение полугода после выздоровления.
Медики Кыргызстана утверждают, что если у ребенка нет хронических заболеваний, то течение болезни после заражения коронавирусом может быть относительно легким. Вместе с тем западные ученые доказали, что острая форма респираторного заболевания может вызвать осложнения в виде аутоиммунных заболеваний.
Ожидается, что школы и детсады откроются в сентябре.Аспирант университета в Роттердаме и член Московского общества терапевтов по изучению коронавируса Амир Талипов перечислил симптомы синдрома Кавасаки, который может быть выявлен у детей, кто в тяжелой форме перенес COVID-19:
‒ Признаков очень много на самом деле, но самые частые – это сильные головные боли, резь в глазах, конъюнктивит и гастроэнтерологические синдромы: тошнота, понос, рвота. Кроме того, могут быть те или иные кровотечения, особенно носовые. Также встречаются сильная боль в животе, которая может быть похожа на воспаление аппендикса, проблемы с желчными путями, печенью.
Этот диагноз выставляет только клиницист при осмотре… И самый простой, рутинный метод – это обычный общий анализ крови. Но второй показатель – это данные по С-реактивному белку, который отражает уровень воспаления. В итоге сумма клинических проявлений и грамотно собранный анамнез со слов родителей и самого ребенка, если он может объяснить свое состояние, позволит выставить этот диагноз. И делать это надо срочно, потому что от этого зависит жизнь. Синдром Кавасаки довольно редкое заболевание, но это не значит, что его нет.
Для создания протокола по выявлению и лечению аутоиммунных заболеваний и болезней крови у детей после перенесенного коронавируса в НЦОМиД была создана специальная группа медиков. Эти специалисты помимо прочего будут определять и пути восстановления здоровья несовершеннолетних, которые переболели COVID-19.
В Кыргызстане за минувшие сутки лабораторно подтверждено 179 новых случаев инфицирования коронавирусом, зафиксирован один летальный исход — в Баткенской области. Всего за период эпидемии COVID-19 в Кыргызстане от этого заболевания умерло 1 054 человек. Необходимо отметить, что 18 августа Минздрав Кыргызстана пересмотрел статистику по COVID-19, после чего показатель смертности сократился почти на треть.
Всего за период эпидемии COVID-19 в Кыргызстане от этого заболевания умерло 1 054 человек. Необходимо отметить, что 18 августа Минздрав Кыргызстана пересмотрел статистику по COVID-19, после чего показатель смертности сократился почти на треть.
NO
Перевод с кыргызского. Оригинал статьи здесь.
Синдром Кавасаки у детей после Covid-19. Всё, что нужно знать
Признаки болезни Кавасаки начали выявлять у казахстанских детей, перенёсших коронавирус. Но это немного другая патология, которая называется мультивоспалительный синдром (МВС), временно ассоциированный с Covid-19. По данным на 19 августа в стране зарегистрировано 14 таких случаев.
Совместно с председателем правления Научного центра педиатрии и детской хирургии Ризой Боранбаевой разбираем, чем отличается МВС от болезни Кавасаки и что делать родителям.
№1. Чем болезнь Кавасаки отличается от синдрома Кавасаки?
Болезнь Кавасаки – редкая патология, которая встречается в основном у детей до пяти лет, чаще – в два-три года.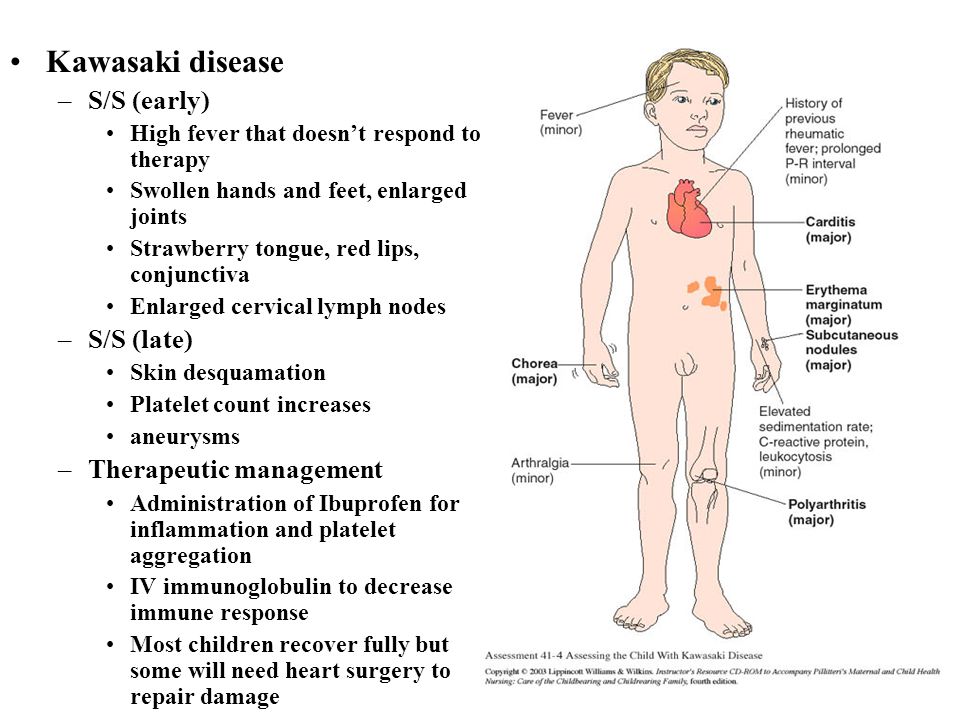 Причиной может быть любая инфекция. Считается, что на появление этой болезни влияет и генетическая предрасположенность. Болезнь может привести к сердечно-сосудистым осложнениям.
Причиной может быть любая инфекция. Считается, что на появление этой болезни влияет и генетическая предрасположенность. Болезнь может привести к сердечно-сосудистым осложнениям.
Основные симптомы:
- лихорадка;
- кожная сыпь;
- конъюнктивит;
- покраснение горла и полости рта;
- увеличение лимфатических узлов в области шеи;
- отёк рук и ног.
Кавасаки-подобный синдром правильнее называть «мультисистемный воспалительный синдром» (МВС), временно ассоциированный с Covid-19, или «постинфекционный синдром». Он развивается через две-три недели после перенесённой коронавирусной инфекции. Это отсроченный иммунологический ответ на Covid-19.
«В отличие от истинного синдрома Кавасаки, МВС может возникнуть у детей в любом возрасте. Во время пандемии в мире он встречался даже у молодых людей в возрасте 21 года. Связано ли это с генетикой или нет, пока неизвестно, так как синдром до конца не изучен. Эта патология характерна для стран с высоким уровнем заражения Covid-19″, – говорит Риза Боранбаева.
Эта патология характерна для стран с высоким уровнем заражения Covid-19″, – говорит Риза Боранбаева.
Например, в Нью-Йорке (США занимают первое место в мире по количеству заражённых коронавирусом) известно об около 100 случаев МВС у детей. Зарубежные медицинские эксперты предупреждают, что страны, которые прошли пик пандемии коронавируса, должны быть готовы к появлению МВС у детей.
№2. Какие симптомы при Кавасаки-синдроме?
Если Covid-19 у 80% детей протекает в лёгкой форме или бессимптомно, то МВС – тяжело.
«Мы столкнулись с тем, что из-за бессимптомной формы Covid-19 некоторые родители даже не знали, что их дети перенесли инфекцию. Через какое-то время появилась температура, после обследования у детей выявляли антитела», – рассказывает Риза Боранбаева.
У детей с МВС могут быть следующие симптомы:
- высокая температура, которая трудно сбивается жаропонижающими и держится в течение 24 часов и более;
- пятнистая сыпь;
- специфически красный язык, губы;
- отёк ладоней и стоп;
- конъюнктивит;
- увеличенные лимфоузлы;
- одышка;
- боли в сердце, животе.

При МВС могут быть поражены органы дыхания, сердце, лёгкие, желудочно-кишечный тракт.
Читайте также: «Covid-19 может негативно повлиять на ребёнка». Всё о беременности и родах во время пандемии
№3. Нужна ли госпитализация при Кавасаки-синдроме?
Если у ребёнка действительно мультисистемный воспалительный синдром, то госпитализация и диагностика обязательны. Нужно наблюдение не одного специалиста, а целой команды врачей. Поэтому маленьких пациентов с синдромом Кавасаки в основном лечат в многопрофильных детских больницах, где есть все специалисты.
Но медики в первую очередь советуют родителям не паниковать.
«Если вы обнаружили один из симптомов у ребёнка, нужно вызвать участкового врача. К примеру, температура может быть и от обычной инфекции. Если доктор в этом уверен, то госпитализация не нужна. Для того и существует врач, чтобы проводить диагностику и решать вопрос о госпитализации. Но в любом случае температурящие дети не должны оставаться без внимания, самолечением заниматься не нужно», – рекомендует Риза Боранбаева.
№4. Может ли быть летальный исход при Кавасаки-синдроме?
Теоретически – да, но в Казахстане таких случаев не было. В зарубежных медицинских публикациях приводятся случаи летального исхода, связанные с МВС. Но сам по себе Каваски-подобный синдром не смертелен, и, главное, он лечится. Если начать лечение на ранних стадиях, то с ним можно справиться
Читайте также: Реабилитация после Covid-19: как восстановить поражённые лёгкие
№5. Как лечат детей с Кавасаки-синдромом?
Терапия при МВС схожа с терапией при болезни Кавасаки из-за схожести по течению. Применяют высокодозные иммуноглобулины внутривенно, аспирин, гормоны. Не обязательно будут назначать всё вместе – лечение зависит от того, какие симптомы превалируют больше. Иногда клинически воспаление может не проявляться, но обнаруживается в анализах крови.
№6. Какими могут быть последствия от Кавасаки-синдрома?
О последствиях от МВС говорить рано, так как случаи Кавасаки-синдрома начали регистрировать недавно. Но если говорить о болезни Кавасаки, с которой он имеет схожесть, то она может давать осложнения на сосудистую систему.
Но если говорить о болезни Кавасаки, с которой он имеет схожесть, то она может давать осложнения на сосудистую систему.
Также возможно влияние сопутствующих заболеваний: ожирение, сахарный диабет, хронические заболевания желудочно-кишечного тракта. Такая категория детей должна быть под пристальным вниманием, потому что она в группе риска.
«Сейчас мы можем только предполагать. Все дети с МВС на нашем постоянном контроле. Создана рабочая группа экспертов, есть отдельный чат, куда поступают данные об этих детях. Мы всё обговариваем, так как патология новая и важны все нюансы», – поясняет Риза Боранбаева.
Читайте также: Как лечиться дома от пневмонии, вызванной Covid-19
№7. Встречался ли Кавасаки-синдром до пандемии Covid-19?
Проблема Кавасаки-подобного синдрома существовала и раньше, просто о нём не слышали.
«Каждый год сезонный грипп, ОРВИ могут осложняться и Кавасаки-подобным синдромом. Также и пневмония может перейти в сепсис, ветрянка – в энцефалит, инфекционный мононуклеоз вирусов Эпштейна – Барра может вызвать увеличение селезёнки и разрыв. Но насколько часто мы это видим? Один случай на 1000″, – рассказал член Американской ассоциации семейных врачей Дмитрий Киреев в своём Instagram.
Но насколько часто мы это видим? Один случай на 1000″, – рассказал член Американской ассоциации семейных врачей Дмитрий Киреев в своём Instagram.
Как и любое осложнение, Кавасаки-сидром встречается редко. Он развивается не у всех детей, перенёсших коронавирус.
Власти Москвы назвали число детей с «тяжелейшим осложнением» COVID-19 :: Общество :: РБК
Всего, по словам заместителя мэра Москвы Анастасии Раковой, в столице с начала пандемии COVID-19 переболели свыше 45 тыс. детей
Фото: Сергей Мальгавко / ТАСС
Дети в среднем болеют коронавирусной инфекцией COVID-19 «в разы менее тяжело, чем взрослые и пожилые люди», однако нельзя говорить, что болезнь для детей не страшна. Об этом заявила в интервью «Интерфаксу» заместитель мэра Москвы по вопросам социального развития Анастасия Ракова.
Об этом заявила в интервью «Интерфаксу» заместитель мэра Москвы по вопросам социального развития Анастасия Ракова.
«110 детям [в Москве], к сожалению, пришлось столкнуться с тяжелейшим осложнением — мультисистемным воспалительным синдромом. Он был спровоцирован именно коронавирусной инфекцией», — рассказала Ракова.
Всего, по словам заместителя мэра, в столице с начала пандемии COVID-19 переболели свыше 45 тыс. детей (общее число выявленных заражений превышает 632 тыс.), из которых у более чем 2 тыс. заболевание протекало настолько тяжело, что их пришлось госпитализировать.
«В настоящий момент несколько десятков детей находятся в Морозовской больнице», — добавила Ракова.
Глава ВОЗ предупредил о возможном последствии COVID-19 для детей«Дети легко переносят COVID».
 Почему это не всё, что вам нужно знать
Почему это не всё, что вам нужно знатьДЕТИ ПЕРЕНОСЯТ COVID ЛЕГКО. ПОЧЕМУ?
Ученые и медики говорят о стабильной обстановке по заражению коронавирусом среди детей, в том числе в Казахстане. Это связано с физиологическими особенностями, говорят специалисты.
— У детей, в силу анатомо-физиологических особенностей, вообще коронавирусная инфекция протекает, можно сказать, атипично. Прежде всего, большинство детей не дают никаких симптомов, и родители узнают [о заражении] совершенно случайно, когда надо сдать, к примеру, ПЦР или анализ крови. И тогда выясняется, что ребенок или уже переболел, или в настоящее время он является носителем вируса, — говорит Ляззат Ералиева, профессор кафедры детских инфекционных заболеваний национального медицинского университета.
В среднетяжелой и тяжелой форме коронавирус протекает у детей редко, говорит Ералиева.
— Дети легче переносят COVID-19, потому что у них в основном страдают верхние дыхательные пути и коронавирус не попадает в легкие. Ученые предполагают, что вирусу нужен белок на поверхности клетки, чтобы попасть внутрь. На поверхности клеток есть особые рецепторы, через которые вирус попадает в клетку, — возможно, у детей их меньше в нижних дыхательных путях, поэтому заболевание у них протекает как ОРВИ и не поражает легкие, — говорит Риза Боранбаева, председатель правления АО «Научный центр педиатрии и детской хирургии».
Ученые предполагают, что вирусу нужен белок на поверхности клетки, чтобы попасть внутрь. На поверхности клеток есть особые рецепторы, через которые вирус попадает в клетку, — возможно, у детей их меньше в нижних дыхательных путях, поэтому заболевание у них протекает как ОРВИ и не поражает легкие, — говорит Риза Боранбаева, председатель правления АО «Научный центр педиатрии и детской хирургии».
Боранбаева подчеркивает, что дети подвержены заражению COVID-19 так же, как и взрослые. К тому же дети и подростки могут так же, как и взрослые, быть распространителями вируса.
Среди прочих последствий коронавируса среди детей отдельно выделяют синдром Кавасаки, который также называют «мультисистемным воспалительным синдромом».Всемирная организация здравоохранения, сообщает, что на детей в возрасте до 18 лет приходится около 8,5 процента зарегистрированных случаев заболевания COVID-19 «с относительно небольшим количеством смертей по сравнению с другими возрастными группами». У детей младшего возраста, по сообщению Странового офиса ВОЗ в Казахстане, уровень заражения ниже, чем у более старших возрастов. К тому же в организации отмечают, что маленькие дети меньше распространяют вирус.
К тому же в организации отмечают, что маленькие дети меньше распространяют вирус.
«Мы всё еще находимся в процессе изучения. Однако в целом мы видим, что дети, когда они инфицированы, как правило, легче переносят болезнь и болеют бессимптомно, и это то, что остается верным благодаря растущему числу опубликованных исследований, но это не универсально, так как некоторые дети переносили заболевание тяжело, и даже были смертельные исходы», — сказано в сообщении ВОЗ.
«К ГОСУДАРСТВЕННЫМ УЧРЕЖДЕНИЯМ ДОВЕРИЯ НЕТ»
Согласно официальной статистике от министерства здравоохранения, с января по ноябрь в Казахстане зарегистрировано 4 835 случаев заражения COVID-19 среди детей до 18 лет. Но, как оказалось, не все дети попадают в официальную статистику.
Оксана (по просьбе героини фамилия не указана) утверждает, что ее ребенок переболел коронавирусом, но в общую статистику их случай не попал, потому что Оксана не стала обращаться в государственную больницу.
— Болезнь протекала очень тяжело. Ровно две недели держалась температура, были боли в мышцах, конъюнктивит. На 14-й день спала температура. После третьей недели исчезли практически все симптомы, — рассказывает Оксана.
Ровно две недели держалась температура, были боли в мышцах, конъюнктивит. На 14-й день спала температура. После третьей недели исчезли практически все симптомы, — рассказывает Оксана.
Где и как заразился ребенок, Оксана не знает. Больше никто в семье, утверждает она, не болел.
— Что примечательно, я сначала обратилась в свою поликлинику, только в платное отделение. Там ведёт практику взрослая и, как мне казалось, опытная врач. Она пришла домой на четвертый день болезни. Успокоила меня, что это всего лишь обычный вирус. Я переспросила, может ли это быть ковидом, может, нам есть смысл сдать анализы. Врач покачала головой: «Успокойтесь, всё нормально», — рассказывает Оксана.
Даже если коронавирусная инфекция у детей протекает в основном в бессимптомной и легкой форме, впоследствии существует риск развития мультисистемного воспалительного синдрома, который может протекать в тяжелой форме и даже быть жизнеугрожающим.На следующий день, рассказывает женщина, она обратилась в частную клинику.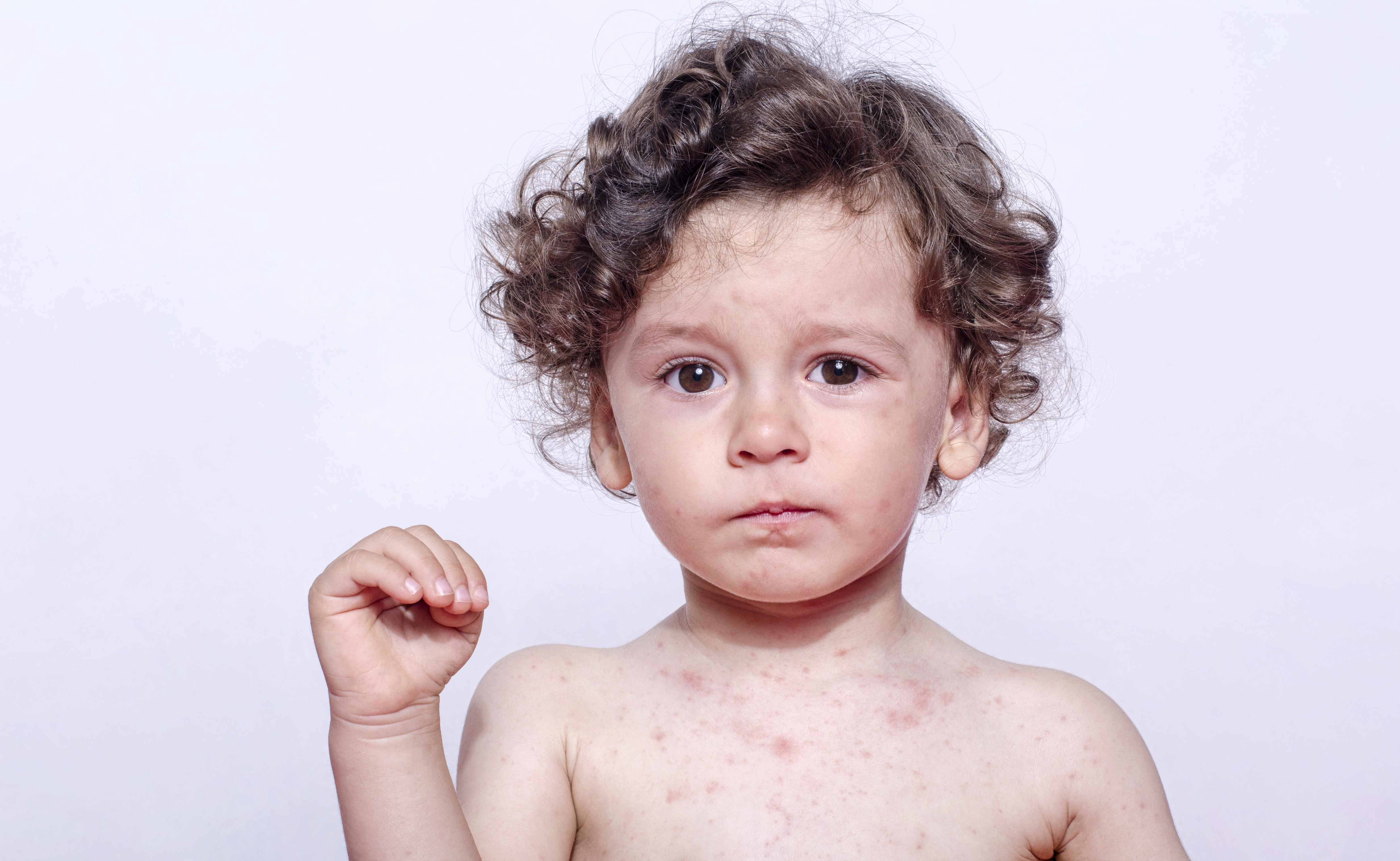 Там врачи установили двустороннюю пневмонию и начинающийся плеврит.
Там врачи установили двустороннюю пневмонию и начинающийся плеврит.
— Мы принимали сложные антибиотики, капельницы. Все по назначению лечащего врача. ПЦР-тест сдавать не стали. После выздоровления мы сдали тест на антитела, результат был положительным, — говорит Оксана.
Через два месяца после выздоровления, рассказывает героиня, у ее ребенка начали выпадать волосы. Это продолжается до сих пор, утверждает Оксана.
— Насколько я знаю, многие с легким течением болезни вообще никуда не обращаются. Я готова была положить ребёнка в больницу, которую открывали волонтеры, но, к сожалению, они детьми не занимались — у них были только взрослые. К государственным учреждениям у меня доверия нет, — подытожила Оксана.
КАК ОБСТОИТ ДЕЛО В ДРУГИХ СТРАНАХ
— Большинство детей очень хорошо переносят COVID-19. Очень небольшая часть детей серьезно заболевает, а еще меньшая часть умирает. COVID-19 — очень серьезное заболевание, но, к счастью, в педиатрии у детей дела идут неплохо, — говорит Стивен Цайхнер, главный врач отдела детских инфекционных заболеваний Университета Вирджинии в США.
Цайхнер отмечает, что «пока что не наблюдается увеличения клинической тяжести» COVID-19 у детей.
В соседней России специалисты отмечают, что среди выявленных заражений COVID-19 дети составляют восемь процентов. Болеют при этом «дети всех возрастов», отмечает замдиректора по научной работе Центрального НИИ эпидемиологии Роспотребнадзора Александр Горелов.
— Отмечается абсолютный тренд: растет число заболевших, начиная с семилетнего возраста и основная доля среди заболевших — это подростки, — рассказал Горелов в ходе международной научно-практической конференции по вопросам противодействия новой коронавирусной инфекции и другим инфекционным заболеваниям.
Горелов сообщил, что за девять месяцев в России заболело более 85 тысяч детей. Почти половина из них перенесли COVID-19 в легкой форме. Осложнения, отметил Горелов, в виде двусторонней пневмонии были зарегистрированы у чуть более двух процентов детей. Чаще, подчеркнул Александр Горелов, доля осложнений увеличивается с возрастом детей — у подростков пневмонию регистрируют чаще.
В Кыргызстане за время пандемии зарегистрировано 975 случаев заражения среди детей, которые получили лечение в стационарах. Об этом сообщает Камчыбек Узакбаев, директор Национального центра охраны материнства и детства. Из них четыре — летальные случаи. В почти четверти всех случаев (23,8 процента) врачи выявили различные осложнения. Среди них осложнения на легкие (пневмонии), на систему желудочно-кишечного тракта (энтероколиты), на сердце (миокардиты), на почки.
СИНДРОМ КАВАСАКИ — ПОБОЧНЫЙ ЭФФЕКТ?
Среди прочих последствий коронавируса среди детей отдельно выделяют синдром Кавасаки, который также называют «мультисистемным воспалительным синдромом». Такие случаи описывали специалисты ВОЗ, упоминая, что до сих пор ведется сбор информации о случаях синдрома Кавасаки в разных концах мира и его исследование.
Мультисистемный воспалительный синдром у детей — это состояние, при котором могут воспаляться различные части тела, включая сердце, легкие, почки, мозг, кожу, глаза или органы желудочно-кишечного тракта, рассказывает врач Стивен Цайхнер. У детей с мультисимптомным воспалительным синдромом могут быть лихорадка и различные симптомы, включая боль в животе (кишечнике), рвоту, диарею, боль в шее, сыпь, налитые кровью глаза или чувство сильной усталости. Такие последствия, отмечает Цайхнер, встречаются во многих регионах мира.
Первыми симптомами специалисты называют температуру выше 38 градусов, возникает одышка, кашель и сыпь. Сыпь полиморфная, то есть разная по всему телу. Возможен конъюнктивит, склерит. У ребенка увеличиваются лимфоузлы, и он жалуется на боли в животе. Чаще всего бывает рвота, тошнота, болят мышцы. Ребенок говорит, что не может ходить, боли в суставах, в ногах, рассказывает Ляззат Ералиева.
В Казахстане, согласно официальным данным, выявлено 43 случая развития синдрома Кавасаки у детей, переболевших COVID-19. Из них два — с летальным исходом.
Из них два — с летальным исходом.
— Всего в нашей стране COVID-19 заболело 5 986 детей, у 43 развился Кавасаки-подобный синдром (мультисистемный воспалительный синдром). Как видите, такое осложнение развивается очень редко, — говорит Риза Боранбаева.
Такой синдром может развиться после любой инфекции, говорит Боранбаева. Свое название синдром получил, потому что похож симптомами на болезнь Кавасаки.
— В группе риска, конечно, дети с хронической сопутствующей патологией — с сахарным диабетом, ожирением, патологией почек, сердца, иммунодефицитами и другими, но могут болеть и относительно здоровые дети, — комментирует Риза Боранбаева.
Синдром Кавасаки может развиться через две, четыре или шесть недель после перенесенной коронавирусной болезни, даже если она была перенесена в легкой форме, говорит детский инфекционист Ляззат Ералиева.
— Никто не может сейчас сказать, почему это случается у того или иного ребенка. Но чаще всего это дети, у которых имеются хронические заболевания, дети с какой-то генетической предрасположенностью к аутоиммунным воспалениям, вирусам и инфекциям.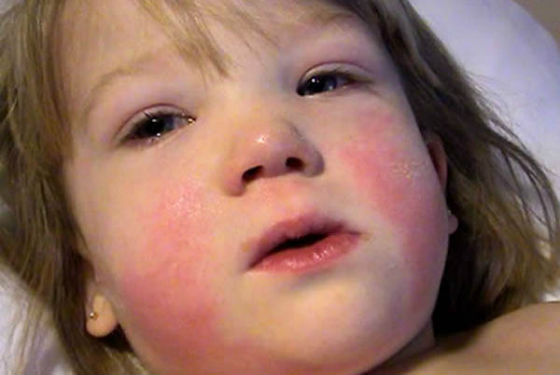 Этот вопрос сейчас интенсивно изучается — никто не может сказать, как тот или иной ребенок перенесет COVID-19, поэтому рекомендуют: если у ребенка имеются симптомы коронавирусной инфекции, не относиться к этому беспечно, — говорит Ляззат Ералиева.
Этот вопрос сейчас интенсивно изучается — никто не может сказать, как тот или иной ребенок перенесет COVID-19, поэтому рекомендуют: если у ребенка имеются симптомы коронавирусной инфекции, не относиться к этому беспечно, — говорит Ляззат Ералиева.
Для лечения мультисистемного воспалительного синдрома (МВС) применяют высокие дозы внутривенных иммуноглобулинов, аспирин, кортикостероиды иногда и в редких случаях используются генно-инженерные биологические препараты, рассказывает Риза Боранбаева.
— Все дети с МВС должны быть госпитализированы в детский многопрофильный стационар, в диагностике и лечении этого заболевания участвует мультидисциплинарная команда специалистов: кардиологи, ревматологи, гематологи, пульмонологи и другие, — говорит Боранбаева.
Необходимости отмены занятий в школах или детских садах нет, говорят медики. Но крайне важно, чтобы учебное заведение неукоснительно и педантично соблюдало санитарные нормы.
КАК ЗАЩИТИТЬ РЕБЕНКА?
Пока нет специальных лекарственных средств для профилактики COVID-19 и не началась вакцинация, необходимо соблюдать все рекомендуемые противоэпидемические мероприятия, чтобы защитить детей от заражения, говорит председатель правления АО «Научный центр педиатрии и детской хирургии» Риза Боранбаева.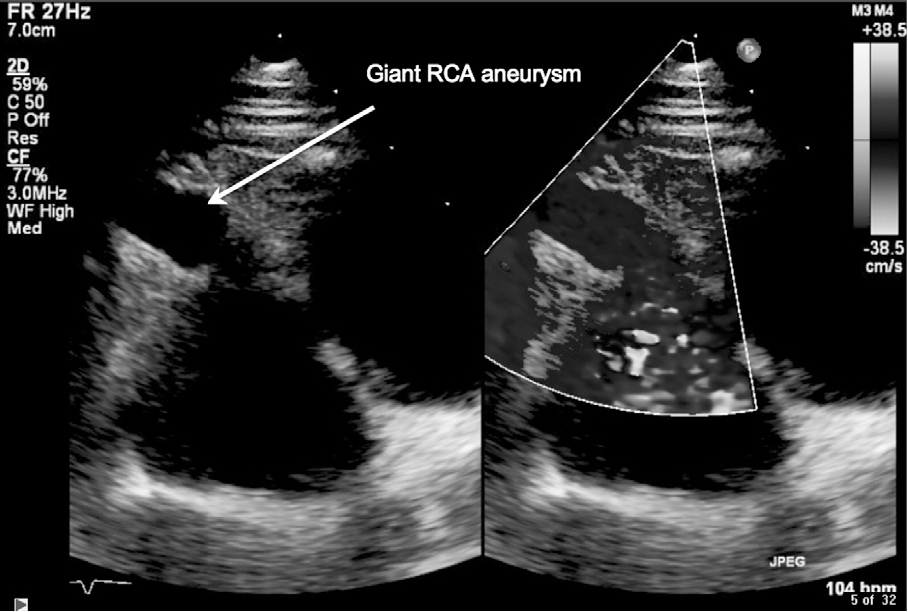
— Даже если коронавирусная инфекция у детей протекает в основном в бессимптомной и легкой форме, впоследствии существует риск развития мультисистемного воспалительного синдрома, который может протекать в тяжелой форме и даже быть жизнеугрожающим, — говорит Боранбаева.
Специалисты ВОЗ отмечают, что родителям необходимо привить ребенку несколько основных навыков. Это поможет детям защититься от заражения коронавирусной инфекцией. Среди них: часто мыть руки, закрывать рот и нос салфеткой при чихании и кашле, не трогать рот, нос и глаза до мытья рук, ограничить использование общественного транспорта, избегать многолюдные места.
Необходимости отмены занятий в школах или детских садах нет, говорят медики. Но крайне важно, чтобы учебное заведение неукоснительно и педантично соблюдало санитарные нормы.
Болезнь Кавасаки у детей | Сидарс-Синай
Не то, что вы ищете?Что такое болезнь Кавасаки? дети?
Болезнь Кавасаки — редкое заболевание, которое чаще всего поражает детей в возрасте от 0 до 5 лет, но иногда может поражать детей до 13 лет. Это разновидность васкулита. Васкулит означает воспаление кровеносных сосудов. Это может повлиять на все тело, включая кровеносные сосуды сердца (коронарные артерии).Причина болезни Кавасаки неизвестна. Без лечения пораженные дети подвержены более высокому риску развития проблем с коронарными артериями. Также могут быть затронуты другие области сердца. При своевременном лечении большинство детей выздоравливают без длительных проблем.
Это разновидность васкулита. Васкулит означает воспаление кровеносных сосудов. Это может повлиять на все тело, включая кровеносные сосуды сердца (коронарные артерии).Причина болезни Кавасаки неизвестна. Без лечения пораженные дети подвержены более высокому риску развития проблем с коронарными артериями. Также могут быть затронуты другие области сердца. При своевременном лечении большинство детей выздоравливают без длительных проблем.
Какие дети подвержены риску Болезнь Кавасаки?
Дети любой расы или этнической группы может заболеть болезнью Кавасаки. Чаще встречается у детей, чьи семьи из Восточной Азии. или азиатское происхождение.Большинство детей, заболевших болезнью Кавасаки, моложе 5 лет. У мальчиков встречается чаще, чем у девочек.
Что вызывает болезнь Кавасаки в ребенок?
Причина болезни Кавасаки неизвестна.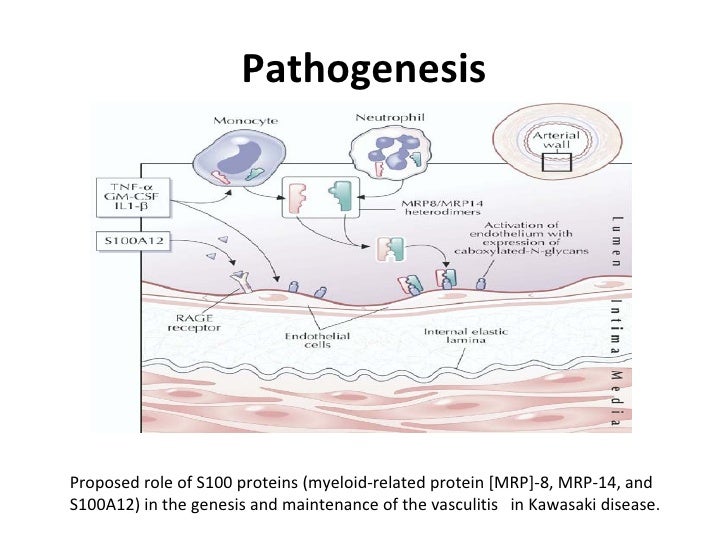 Исследователи считают, что это может быть результатом инфекции.
Исследователи считают, что это может быть результатом инфекции.
Какие симптомы Кавасаки? болезнь у ребенка?
Это общие симптомы болезни Кавасаки:
- Лихорадка 102.От 0 ° F до 104,0 ° F (от 38,8 ° C до 40,0 ° C) в течение не менее 5 дней
- Красная сыпь
- Увеличенный лимфатический узел, обычно на шее
- Опухшие руки и ноги
- Красные глаза
- Красные и сухие потрескавшиеся губы
- Красный язык с белыми пятнами (так называемый «клубничный язык»)
- Раздражительность
- Учащенное сердцебиение
- Диарея или рвота
- Пилинг кожи
Симптомы болезни Кавасаки могут быть похожи на другие заболевания.Убедитесь, что ваш ребенок посещает своего врача для постановки диагноза.
Как диагностируется болезнь Кавасаки в детстве?
Лечащий врач вашего ребенка обычно может диагностировать болезнь Кавасаки по его или ее симптомам и физическому осмотру.
Чтобы диагностировать Кавасаки, необходимо исключить другие причины симптомов. Должна присутствовать лихорадка в течение 5 дней в дополнение к 4 из 5 из следующих:
- Красные глаза
- Изменения слизистой оболочки рта
- Изменения кожи рук и ног
- Сыпь
- Увеличение лимфатических узлов
Другие рекомендуемые тесты включают:
Лабораторные тесты. Образцы крови и мочи берутся на предмет признаков воспаления. Они также используются, чтобы исключить другие проблемы со здоровьем.
Электрокардиография (ЭКГ).
 Этот тест регистрирует электрическую активность
сердце через маленькие липкие пятна на груди ребенка. Патчи
подключен к машине с помощью проводов. Машина записывает электрическую активность.Это помогает выявить проблемы с сердечным ритмом и структурой сердца.
Этот тест регистрирует электрическую активность
сердце через маленькие липкие пятна на груди ребенка. Патчи
подключен к машине с помощью проводов. Машина записывает электрическую активность.Это помогает выявить проблемы с сердечным ритмом и структурой сердца.
- Эхокардиография (эхо). В этом тесте используются звуковые волны для создания изображения сердце. Это может указывать на проблемы со структурой сердца, клапанами и сердцем. функция.
- Катетеризация сердца. В этом тесте используется небольшой трубка, которая входит в кровеносные сосуды и фотографирует коронарные артерии с помощью контраста и рентгена.
Как лечат болезнь Кавасаки в ребенок?
Лечение будет зависеть от симптомов, возраста и общего состояния вашего ребенка. Это также будет зависеть от степени тяжести состояния. Лечение обычно начинается, как только возникает подозрение на проблему. Вашему ребенку, возможно, придется остаться в больнице на несколько дней или дольше.
Это также будет зависеть от степени тяжести состояния. Лечение обычно начинается, как только возникает подозрение на проблему. Вашему ребенку, возможно, придется остаться в больнице на несколько дней или дольше.
Ваш Лечащий врач ребенка может назначить аспирин или гамма-глобулин внутривенно (ВВИГ).Кортикостероиды и другие лекарства также могут быть назначены, если аспирин и ВВИГ. не работают. Когда ваш ребенок вернется домой, ему может потребоваться прием аспирина в низких дозах. от 6 до 8 недель. Не давайте ребенку аспирин, не поговорив предварительно с ребенком. поставщик медицинских услуг. Если у вашего ребенка проблемы с сердцем, поставщик может направить вас к детский кардиолог. Это врач со специальной подготовкой для лечения детских проблемы с сердцем.Вашему ребенку могут потребоваться лекарства, процедуры или операция.
Какие возможные осложнения Болезнь Кавасаки у ребенка?
Большинство детей с болезнью Кавасаки поправляются в течение нескольких недель.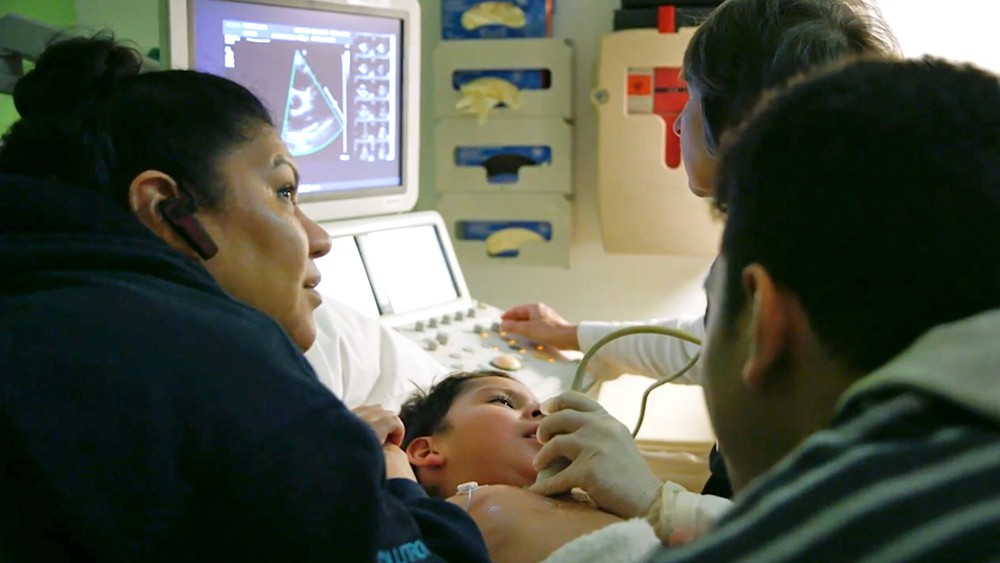 Но могут возникнуть серьезные осложнения. Те, что связаны с сердцем, включают:
Но могут возникнуть серьезные осложнения. Те, что связаны с сердцем, включают:
- Ослабление одной из артерий сердца (аневризма коронарной артерии)
- Не работает сердечная мышца или сердечный приступ
- Воспаление сердечной мышцы (миокардит), оболочки сердца (эндокардит) или оболочки сердца (перикардит)
- Неисправные сердечные клапаны
- Сердечная недостаточность
Болезнь Кавасаки может поражать и другие системы организма.Это включает нервную, иммунную, пищеварительную и мочевыделительную системы.
Как лечить болезнь Кавасаки в ребенок?
Если
у вашего ребенка аневризма коронарной артерии, ему потребуются эхокардиограммы,
иногда в течение нескольких лет после болезни. Вашему ребенку может потребоваться дополнительное лечение,
в том числе разжижители крови для предотвращения образования тромбов. Важно, чтобы при последующих посещениях
лечащий врач вашего ребенка, даже если он чувствует себя хорошо.
Важно, чтобы при последующих посещениях
лечащий врач вашего ребенка, даже если он чувствует себя хорошо.
Существует риск ранней ишемической болезни сердца после болезни Кавасаки, включая ранние сердечные приступы. Вашему ребенку необходимо будет всю жизнь вести здоровый образ жизни. Это включает в себя здоровую пищу, регулярные физические упражнения и отказ от курения. Ваш ребенок должен регулярно посещать кардиолога на протяжении всей жизни.
Поговорите с лечащим врачом вашего ребенка о том, чего ожидать от вашего ребенка.
Когда мне следует позвонить поставщику медицинских услуг для моего ребенка?
Позвоните лечащему врачу вашего ребенка, если у вашего ребенка симптомы болезни Кавасаки.Если вашему ребенку поставлен диагноз болезнь Кавасаки, записывайтесь на все последующие визиты. Также следите за признаками или симптомами осложнений, в том числе:
- Усталость
- Плохое питание или питание
- Проблемы с дыханием
- Вздутие
- Боль в груди
Основные сведения о болезни Кавасаки у детей
- Болезнь Кавасаки — серьезное заболевание, поражающее маленьких детей.Это может повредить кровеносные сосуды по всему телу.
- Болезнь Кавасаки диагностируется по определенным симптомам. Например, жар продолжительностью не менее 5 дней.
- Лечащий врач вашего ребенка будет лечить Кавасаки аспирином, внутривенным иммуноглобулином (ВВИГ) или другими лекарствами.
- У ребенка с болезнью Кавасаки могут быть серьезные осложнения, особенно со стороны сердца.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения лечащего врача вашего ребенка:
- Знайте причину визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые ваш врач дает вашему ребенку.
- Узнайте, почему прописано новое лекарство или лечение и как они помогут вашему ребенку. Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить состояние вашего ребенка другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок не принимает лекарство, не проходит обследование или процедуру.
- Если вашему ребенку назначен повторный прием, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться с лечащим врачом вашего ребенка в нерабочее время. Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
Болезнь Кавасаки у младенцев и детей раннего возраста
Болезнь Кавасаки является основной причиной приобретенных пороков сердца у младенцев и детей младшего возраста в Соединенных Штатах. Каждый год более 4200 детей в США заболевают болезнью Кавасаки.
Состояние вызывает воспаление кровеносных сосудов, и симптомы могут быть серьезными. Помимо нескольких дней лихорадки, у детей с болезнью Кавасаки могут развиться такие симптомы, как сыпь, опухшие шейные железы, опухшие руки и ноги, а также покраснение глаз, губ и языка.
Вначале болезнь Кавасаки может влиять на функцию сердечной мышцы или сердечных клапанов. Если это обнаружено и начато лечение на ранней стадии, дети могут начать чувствовать себя лучше через несколько дней с низкой вероятностью долгосрочных проблем с сердцем.
Быстрые факты:
- От 80% до 90% случаев болезни Кавасаки возникают у детей в возрасте до 5 лет и старше 6 месяцев. Дети старшего возраста и подростки заболевают реже, но некоторые заболевают.
- Болезнь Кавасаки не заразна.Он не распространяется среди членов семьи или детей в детских учреждениях.
- Болезнь Кавасаки чаще встречается у детей азиатского или тихоокеанского происхождения. Однако это может повлиять на людей всех расовых и этнических групп.
- Причина болезни Кавасаки неизвестна, но считается, что это реакция иммунной системы организма.
Признаки и симптомы:
Болезнь Кавасаки начинается с лихорадки выше 102 градусов по Фаренгейту, которая сохраняется не менее пяти дней.Другие признаки и симптомы могут включать:
- Сыпь на любом участке тела, но более серьезная в области подгузников.
- Красные, налитые кровью глаза без гноя, дренажа и корок.
- Припухлость и болезненность железы (лимфатического узла) с одной стороны шеи.
- Опухшие кисти и стопы с покраснением ладоней и подошв.
- Очень красные, опухшие и потрескавшиеся губы; клубничный язык с шершавыми красными пятнами.
- Сильная раздражительность и суетливость.
- Отслаивание пальцев рук и ног (обычно через 2–3 недели после начала лихорадки).
Примечание. Следующие ключевые признаки и симптомы могут отсутствовать одновременно . У некоторых очень маленьких детей действительно развиваются лишь некоторые из них. Также могут присутствовать другие неспецифические симптомы, такие как рвота, диарея, боль в животе, кашель, насморк, головная боль или боль или опухание суставов.
Когда обращаться к врачу:
Если у вашего ребенка в течение 4–5 дней наблюдается лихорадка с одним из основных признаков и симптомов, указанных выше, спросите своего врача, может ли он болеть болезнью Кавасаки.Поставить диагноз может быть сложно, поэтому вашему ребенку, возможно, придется проходить обследование несколько раз. См. Когда обращаться к педиатру: Лихорадка для получения дополнительной информации о лихорадках.
Диагноз:
Специфического единого теста для диагностики болезни Кавасаки не существует. Однако при подозрении на болезнь Кавасаки ваш врач может назначить анализы для контроля функции сердца (эхокардиограмму) и взять образцы крови и мочи. Кроме того, ваш врач может направить вас к детскому специалисту по инфекционным заболеваниям, ревматологии или кардиологии для получения дополнительных рекомендаций по диагностике и лечению.
Осложнения, если не лечить:
Если болезнь Кавасаки не лечить, она может привести к серьезным осложнениям, таким как воспаление кровеносных сосудов. Это может быть особенно опасно, поскольку оно может повлиять на коронарные артерии — кровеносные сосуды, снабжающие кровью сердечную мышцу, — вызывая развитие аневризм коронарных артерий. Аневризма представляет собой баллон, выходящий из поврежденной и ослабленной стенки кровеносного сосуда.
К счастью, лечение в течение первых 10 дней болезни значительно снижает риск аневризм.Вот почему очень важно диагностировать болезнь Кавасаки к 10 -му дню болезни. Лечение следует начинать как можно раньше.
Лечение болезни Кавасаки:
В больницу поступают дети с диагнозом болезни Кавасаки. Лекарство, используемое для лечения болезни Кавасаки в больнице, называется внутривенным гамма-глобулином (ВВИГ). ВВИГ вводится через вену в течение 8–12 часов. Дети остаются в больнице не менее 24 часов после завершения дозы ВВИГ, чтобы убедиться, что лихорадка не вернулась и другие симптомы улучшились.
Детям также можно давать аспирин для снижения риска сердечных заболеваний. (Аспирин следует давать маленьким детям только под наблюдением врача, так как он может вызвать серьезное заболевание печени, называемое синдромом Рейе.)
Если ребенок плохо реагирует на однократную дозу ВВИГ, может потребоваться дополнительное лечение. лихорадка возвращается или на первой эхокардиограмме обнаруживаются отклонения от нормы. Может быть рекомендована другая доза ВВИГ или других препаратов для борьбы с воспалением, таких как стероиды, инфликсимаб или этанерцепт.В этой ситуации можно проконсультироваться с педиатрами-ревматологами, инфекционистами или кардиологами.
Чего ожидать после выписки из больницы:
Детей, лечившихся от болезни Кавасаки, отправляют домой из больницы на низкой дозе аспирина, которую они принимают внутрь каждый день в течение 6–8 недель. По мере выздоровления эти дети нередко очень сильно устают или кажутся «отключенными» в течение нескольких недель. Отдых очень важен. Ожидается шелушение кожи рук и ног, и это не повод для беспокойства.
Немедленно позвоните своему врачу, если у вашего ребенка поднимется температура или вернутся какие-либо другие симптомы болезни Кавасаки. Потребуется дополнительная оценка, чтобы определить, нужно ли вашему ребенку возвращаться в больницу.
Последующее наблюдение:
Очень важно внимательно наблюдать за детьми, перенесшими болезнь Кавасаки, чтобы убедиться, что состояние их здоровья улучшается, и проверить наличие коронарных аневризм. Аневризмы чаще всего образуются после первых двух недель болезни, поэтому детям следует назначить эхокардиограмму и обследование через 2 недели, а затем через 6-8 недель после того, как у них впервые поднялась температура.Если на любой из эхокардиограмм обнаруживаются отклонения от нормы, необходимо более частое наблюдение и эхокардиограммы.
Примечание: Живые вирусные вакцины следует отложить по крайней мере на 11 месяцев после ВВИГ, поскольку ВВИГ может сделать вакцины неэффективными. К ним относятся вакцины MMR (против кори, эпидемического паротита, краснухи) и против ветряной оспы (ветряная оспа). Детям старше 6 месяцев следует вводить инактивированную вакцину против гриппа (гриппа).
Долгосрочное наблюдение:
Дети, лечившиеся от болезни Кавасаки, у которых не развиваются аневризмы, имеют отличный долгосрочный результат.Однако для них важно соблюдать здоровую для сердца диету и образ жизни. Уровень холестерина следует проверять каждые 5 лет.
Дети, у которых – имеют аневризмы коронарных артерий, должны находиться под наблюдением детского кардиолога по мере их роста и требуют особого длительного ухода и последующего наблюдения.
Дополнительная информация и ресурсы:
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра.Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Болезнь Кавасаки — NHS
Болезнь Кавасаки — это заболевание, которое в основном поражает детей в возрасте до 5 лет. Оно также известно как синдром кожно-слизистых лимфатических узлов.
Характерными симптомами являются высокая температура, которая сохраняется в течение 5 дней и более, с:
- сыпью
- опухшими лимфатическими узлами на шее
- сухими потрескавшимися губами
- красными пальцами рук или ног
- красными глазами
Через несколько недель и при правильном лечении симптомы станут менее серьезными, но у некоторых детей это может занять больше времени.
Подробнее о симптомах болезни Кавасаки.
Важный: Коронавирус (COVID-19)
В настоящее время может быть трудно понять, что делать, если ваш ребенок нездоров.
Важно доверять своему чутью и при необходимости обратиться за медицинской помощью.
Когда обращаться к вашему терапевту
Срочно обратитесь к терапевту или позвоните по номеру 111, если вы не можете поговорить с терапевтом, если ваш ребенок нездоров и имеет вышеуказанные симптомы.
Если вашему ребенку меньше 6 месяцев, еще важнее сразу же обратиться к терапевту или позвонить по номеру 111.
Симптомы болезни Кавасаки могут быть аналогичны симптомам других заболеваний, вызывающих лихорадку у детей.
Болезнь Кавасаки невозможно предотвратить. Дети могут полностью выздороветь в течение 6-8 недель, если заболевание будет диагностировано и вылечено вовремя, но могут развиться осложнения.
Важно обратиться к терапевту и как можно скорее начать лечение.
Подробнее о диагностике болезни Кавасаки.
Точно не ясно, что вызывает болезнь Кавасаки. Это может быть связано с рядом факторов.
Подробнее о возможных причинах болезни Кавасаки.
Лечение болезни Кавасаки
Лечение болезни Кавасаки всегда проводится в больнице.
Лучше всего, если лечение начнется как можно скорее. Чем раньше начнется лечение, тем быстрее будет время восстановления и меньше риск развития осложнений.
Внутривенный иммуноглобулин (ВВИГ), раствор антител и аспирин являются двумя основными лекарствами, используемыми для лечения болезни Кавасаки.
Подробнее о лечении болезни Кавасаки.
Осложнения болезни Кавасаки
Болезнь Кавасаки вызывает воспаление и опухание кровеносных сосудов, что может привести к осложнениям в кровеносных сосудах, снабжающих кровью сердце (коронарные артерии).
Около 25% детей с болезнью Кавасаки испытывают сердечные осложнения.
Если заболевание не лечить, примерно в 2–3% случаев осложнения могут быть фатальными.
Из-за этого это заболевание стало основной причиной приобретенных пороков сердца (сердечных заболеваний, которые развиваются после рождения) в Великобритании.
Подробнее об осложнениях болезни Кавасаки.
Кто пострадал
Ежегодно в Великобритании около 8 из 100 000 детей заболевают болезнью Кавасаки.
Исследования, проведенные в Англии с 1998 по 2003 год, показали, что 72% детей с болезнью Кавасаки были в возрасте до 5 лет.
Было также показано, что это заболевание встречается в 1,5 раза чаще у мальчиков, чем у девочек.
Поддержка
Группа поддержки Kawasaki и Societi, Британский фонд борьбы с болезнью Кавасаки, могут предоставить вам дополнительную информацию и советы о состоянии вашего ребенка.
Последняя проверка страницы: 26 июля 2018 г.
Срок следующей проверки: 26 июля 2021 г.
Болезнь Кавасаки: симптомы, диагностика и лечение
Кавасаки (Kah-wah-SOCK-ee) Заболевание, хотя и встречается редко, но является наиболее частой причиной приобретенного (не рожденного) сердечного заболевания в США и Японии.Более 80% детей младше 5 лет. Это чаще встречается у мальчиков, а также у азиатов и американцев азиатского происхождения.
Болезнь Кавасаки начинается внезапно. Болезнь может вызвать воспаление или опухание кровеносных сосудов по всему телу. При отсутствии лечения отек может привести к повреждению стенок кровеносных сосудов, особенно тех, которые идут к сердцу (коронарные артерии). Часть стенки кровеносного сосуда может раздуваться и становиться слабой. Это называется аневризмой. Со временем воспаление в сосуде проходит, но аневризма остается.Позднее аневризмы могут вызвать серьезные проблемы, в первую очередь тромбы.
Когда лечение начинается в течение 10 дней от начала заболевания, риск возникновения проблем с кровеносными сосудами и сердцем невелик.
Причина болезни неизвестна. Иммунная система может реагировать на неизвестный вирус или может существовать генетическая связь в семьях. Невозможно предотвратить болезнь Кавасаки. Это не заразно. Он не может передаваться от одного человека к другому.
Симптомы
Первым признаком болезни Кавасаки является высокая температура (более 101 ° F, а часто и 104 ° F), которая держится более 4 дней.В течение следующих нескольких дней (не сразу) могут появиться следующие ключевые признаки:
- Руки и ступни становятся очень красными и опухшими, особенно ладони и подошвы. Через две-три недели после начала лихорадки кожа на руках, кончиках пальцев и ступнях обычно шелушится.
- Краснеют внутренняя часть рта и губы. Губы становятся сухими и потрескавшимися. На языке могут быть грубые красные пятна. Это называется «клубничный язык».
- Красная сыпь с пятнами появляется по всему телу, особенно в области паха (исчезает примерно через неделю).
- В лимфатическом узле с одной стороны шеи развивается опухоль.
- Глаза становятся красными и выглядят «налитыми кровью» (без дренажа и корок).
Большинство детей с болезнью Кавасаки также очень раздражительны и суетливы. Однако не у всех детей есть все эти признаки. У детей может быть более легкая форма, называемая «неполной» (атипичной) болезнью Кавасаки. Обе формы могут вызвать повреждение кровеносных сосудов, если не лечить сразу.
К другим менее частым симптомам относятся:
Диагностика
Не существует единого теста, чтобы узнать, болен ли ребенок болезнью Кавасаки.Диагноз считается при наличии у ребенка:
- Высокая температура более 4 дней
- Не менее 4 ключевых знаков
Если есть подозрение на болезнь Кавасаки, ребенок будет немедленно госпитализирован. В больнице врач может назначить анализы для проверки здоровья его или ее сердца.
- Электрокардиограмма (ЭКГ). Этот тест регистрирует сердцебиение ребенка и показывает ненормальные ритмы или удары.
- Эхокардиограмма (ЭКГ). В этом тесте используются звуковые волны для визуализации сердца и кровеносных сосудов.
- Анализы крови и мочи. Эти тесты предназначены для поиска аномального количества клеток крови и белков, которые сигнализируют о воспалении.
Лечение
Большинство детей полностью выздоравливают без повреждения кровеносных сосудов, если лечение начинается в течение 10 дней. В роддоме ребенку выдадут:
- Гамма-глобулин, также называемый внутривенным иммуноглобулином (ВВИГ). Небольшая трубка, называемая катетером или IV, помещается в кровеносный сосуд.Лекарство ВВИГ вводится через этот катетер в течение нескольких часов после постановки диагноза. ВВИГ помогает снизить температуру и предотвратить повреждение кровеносных сосудов.
- Аспириновая терапия. Детский аспирин назначают регулярно, днем и ночью. Аспирин помогает контролировать лихорадку и воспаление, а также предотвращает слипание клеток крови и образование сгустков. Доза аспирина вначале будет высокой и будет снижена через несколько дней.
После того, как ваш ребенок пойдет домой
Часто ребенок чувствует раздражительность и усталость в течение многих недель, прежде чем вернуться к нормальной жизни.Восстановление часто занимает от 6 до 8 недель и более.
Врач скажет вам:
- Проверяйте температуру вашего ребенка каждый день в течение трех дней после выписки.
- Дайте аспирин в соответствии с предписанием. Вашему ребенку необходимо будет принимать аспирин в течение как минимум 6 недель после возвращения домой. Обычно детям нельзя давать аспирин, но в этом случае он нужен и помогает. Проблемы с аспирином, такие как расстройство желудка или чувство жжения в желудке, можно предотвратить, давая аспирин с едой или стаканом молока.
- Не давайте ребенку другие лекарства без предварительной консультации с врачом.
- Убедитесь, что ваш ребенок получает достаточно жидкости (не менее 3 стаканов в день).
- Обработайте сухие губы вазелином, а сухую кожу — лосьонами или кремами без запаха.
- Не получать вакцины, в которых используются живые вирусы, такие как MMR и Varicella (ветряная оспа), в течение 11 месяцев после лечения ВВИГ. Перед началом сезона гриппа убедитесь, что ваш ребенок ежегодно получает прививку от гриппа, особенно если он все еще принимает аспирин.
- Действия, которые может выполнять ваш ребенок в зависимости от состояния его сердца. Обычно после первого контрольного визита, через две недели после выписки из больницы, разрешается больше занятий. Иногда ваш ребенок может вернуться в школу или детский сад в течение недели после выписки.
Когда звонить врачу
Позвоните врачу вашего ребенка, если заметите:
- Температура более 100,4 °.
- Возвращается лихорадка или сыпь.
- Признаки слишком большого количества аспирина. Если ребенок получает слишком много аспирина, он может жаловаться на звон в ушах, головокружение, головную боль, тошноту или рвоту более одного раза, усиление синяков или необычное кровотечение.
- Ваш ребенок не похож на себя. Если он выглядит очень уставшим и у него недостаточно энергии для игры, особенно после того, как спала лихорадка.
- При приеме аспирина болен гриппом («гриппом») или ветряной оспой.
Контрольные встречи
Вашему ребенку необходимо будет регулярно посещать клинику Kawasaki Disease Clinic в течение первых нескольких месяцев.Обычно ЭКГ назначают через 2 недели и снова через 6-8 недель после начала лечения. Врач осмотрит вашего ребенка, чтобы убедиться, что у него нет проблем с сердцем.
Если у вашего ребенка аневризма, вызванная болезнью Кавасаки, можно чаще посещать врача. Даже при аневризме долгосрочные перспективы для вашего ребенка хорошие. По мере взросления важно, чтобы он придерживался здоровой диеты, регулярно занимался спортом и не курил.
Болезнь Кавасаки (PDF)
HH-I-93 10/87, редакция 17 апреля Copyright 1987 Национальная детская больница
Болезнь Кавасаки | Симптомы, диагностика, лечение и отдаленные последствия
Диагноз
Не существует одного специфического теста для диагностики болезни Кавасаки.Врач ставит диагноз на основании признаков и симптомов вашего ребенка. Лабораторные тесты могут помочь в диагностике. Длительная лихорадка (то есть более пяти дней и обычно выше 101,3 F) часто является первым симптомом, который заставляет врача задуматься о болезни Кавасаки. Признаки и симптомы, которые помогают поставить диагноз, включают:
- Длительная высокая температура (продолжающаяся более пяти дней и обычно выше 101,3 F)
- Неспецифическая красная сыпь, которая часто поражает область паха и может шелушиться
- Красные глаза или конъюнктивит без дренажа
- Очень красные губы и язык
- Увеличенные лимфатические узлы на одной стороне шеи
- Отечность и покраснение кистей и стоп, иногда с последующим шелушением кожи
- Болезненные суставы
- Раздражительность у пациентов более молодого возраста
- У некоторых детей увеличение желчного пузыря может вызвать боль в животе и рвоту
Другие болезни и распространенные вирусы могут иметь те же симптомы.Чтобы определить, есть ли у ребенка болезнь Кавасаки, врач может назначить анализы крови на поиск:
- Недавняя стрептококковая или вирусная инфекция
- Иммунный ответ организма
Иногда также берут образец мочи.
Эти лабораторные тесты полезны; однако единственный способ поставить диагноз болезни Кавасаки — это соответствовать клиническим критериям по большинству признаков и симптомов, перечисленных выше.
Если ваш ребенок соответствует критериям диагноза болезни Кавасаки, проконсультируется с кардиологами.Кардиолог и / или практикующая медсестра проводит анамнез и медицинский осмотр. Вашему ребенку сделают электрокардиограмму (для оценки электрической системы сердца) и эхокардиограмму (ультразвуковое исследование сердца). Даже если эти исследования в норме, ваш ребенок будет получать лечение на основе клинических симптомов и лабораторных исследований.
Влияние болезни Кавасаки на сердце
Болезнь Кавасаки может поражать сердце, вызывая следующие осложнения:
- Аневризмы коронарных артерий (или раздувание артерий)
- Негерметичность клапанов (часто регургитация митрального клапана)
- Скопление жидкости вокруг сердца (перикардиальный выпот)
Болезнь Кавасаки — основная причина приобретенных пороков сердца у детей.У 25% детей с болезнью Кавасаки сердце поражается без надлежащего лечения. Аневризмы коронарных артерий, кровеносных сосудов, снабжающих кислородом само сердце, являются наиболее важным осложнением болезни Кавасаки . При надлежащем и своевременном лечении риск поражения коронарной артерии снижается примерно до 5 процентов.
В целом, если изменения коронарной артерии не произошли через шесть-восемь недель после начала заболевания, риск развития этих изменений очень низок.
Если развивается коронарная аневризма, наличие долговременных изменений коронарной артерии зависит от размера аневризмы — изменения коронарной артерии могут разрешиться, оставаться неизменными или прогрессировать. Пациенты с большими аневризмами подвержены риску развития сгустков коронарных артерий или стеноза (сужения) по мере заживления аневризм.
Сообщается, что у половины пациентов с небольшими коронарными аневризмами изменения проходят в течение первого года после болезни. К сожалению, врачи не могут предсказать, какой курс выберет пациент.
Независимо от поражения коронарной артерии вашему ребенку необходимо будет посещать детского кардиолога в детстве, а часто и во взрослом возрасте. В Детском кардиологическом институте Цинциннати есть клиника коронарной артерии, которая специализируется на этой группе пациентов.
Что делать, если происходят изменения коронарной артерии?
Из-за неровности стенки сосуда аневризма коронарной артерии может стать местом образования тромба. Если образуется достаточно большой сгусток крови, он может блокировать кровоток, и ткани сердца лишаются необходимого кислорода, что в редких случаях может привести к сердечному приступу.
В зависимости от размера и количества коронарных аневризм вашему ребенку могут потребоваться лекарства для предотвращения свертывания крови. Если аневризмы маленькие и немногочисленные, обычно принимают только аспирин один раз в день. Если аневризмы большие (так называемые «гигантские аневризмы»), используется разжижитель крови, такой как кумадин (варфарин).
Детям с гигантскими коронарными аневризмами потребуется периодическая катетеризация сердца для проверки размеров сосудов. Периодические тесты на нагрузку / упражнения используются для проверки способности сердца получать достаточное количество кислорода во время нагрузки.
Дети с крупными аневризмами коронарных артерий или отклонениями от нормы при нагрузочных тестах могут иметь ограничения в отношении определенных физических нагрузок.
Лечение болезни Кавасаки
Детей обычно госпитализируют на два — пять дней.
Лечение включает внутривенное введение гамма-глобулина (ВВИГ), которое представляет собой инфузию через капельницу вашего ребенка и высокие дозы аспирина каждые шесть часов.
- Эти лекарства помогают уменьшить отек и воспаление кровеносных сосудов.ВВИГ может снизить, но НЕ устранить риск развития коронарных аневризм.
- Настой наиболее эффективен, если вводится в течение первых 10 дней после болезни. Риск развития коронарных изменений снижается с 25 до менее 5 процентов, если вы делаете это в первые 10 дней болезни.
После выписки ваш ребенок будет продолжать принимать высокие дозы аспирина до тех пор, пока не исчезнут признаки воспаления и лихорадки.
- Дети продолжают принимать низкие дозы аспирина каждый день в течение обычно от шести до восьми недель или более.
- Кардиолог продолжит наблюдение за вашим ребенком после того, как болезнь Кавасаки пройдет.
Родители часто обеспокоены использованием аспирина у детей из-за связи между употреблением аспирина и синдромом Рейе. Синдром Рейе — это воспалительный процесс, который возникает в головном мозге и связан с пациентами, которые длительное время принимают аспирин и болеют ветряной оспой или гриппом. Некоторые врачи предлагают, чтобы, если ваш ребенок по какой-либо причине длительное время принимает аспирин, ему следует сделать прививку от гриппа, чтобы избежать заражения гриппом.
Если ваш ребенок принимает аспирин и переболел ветряной оспой, вам следует немедленно обратиться к врачу за советом.
Кардиологическое наблюдение
После выписки ваш ребенок будет проходить кардиологическое наблюдение. Первоначально вашего ребенка увидят через две недели и шесть-восемь недель. Во время этих посещений мы будем повторять эхокардиограмму и электрокардиограмму, чтобы проверить коронарные артерии вашего ребенка. Если к шести-восьми неделям не будет никаких признаков поражения сердца, сердечный риск вашего ребенка чрезвычайно низок.
Если через шесть-восемь недель коронарная артерия не будет поражена, ваш ребенок будет посещать кардиологов каждый год или каждые несколько лет. Ваша кардиологическая бригада также может попросить дополнительные анализы крови, такие как уровни холестерина и триглицеридов.
Долгосрочная перспектива
Если через год после постановки диагноза болезни Кавасаки не обнаруживается поражения сердца, посещения кардиолога вашего ребенка переносятся на ежегодные посещения или даже каждые несколько лет.
Пациентам с коронарными аневризмами требуется периодическое обследование кардиолога.Частота этих посещений варьируется в зависимости от степени коронарных изменений. Часто эти посещения назначаются раз в шесть-12 месяцев. При правильной медицинской помощи у этих пациентов обычно хороший прогноз. Поскольку болезнь Кавасаки поражает коронарные артерии, семьям и пациентам целесообразно придерживаться здоровых привычек для сердца, которые помогают предотвратить ишемическую болезнь сердца и сердечные приступы у взрослых.
Болезнь Кавасаки | Бостонская детская больница
Что такое болезнь Кавасаки?
Болезнь Кавасаки — острое детское заболевание, вызывающее воспаление кровеносных сосудов во многих частях тела.Если не лечить на ранней стадии, это может вызвать повреждение коронарных артерий, которые снабжают сердце кислородом.
При раннем лечении большинство детей начинают чувствовать себя лучше через несколько дней с низкой вероятностью долгосрочных проблем с сердцем. Большинство детей возвращаются к нормальному здоровью примерно через шесть-восемь недель.
Болезнь Кавасаки — наиболее распространенная форма приобретенного порока сердца в США и Японии. Чаще всего он встречается у детей младше 5 лет, хотя он может развиться у детей любого возраста.У мальчиков в 1,5 раза больше шансов заболеть, чем у девочек.
Не существует однозначного теста на болезнь Кавасаки, и ее симптомы часто напоминают симптомы других детских болезней.
Каковы симптомы болезни Кавасаки?
Симптомы болезни Кавасаки обычно проявляются поэтапно и со временем могут меняться или развиваться.
Симптомы классической болезни Кавасаки включают:
- высокая температура
- сыпь
- покраснение или отек рук с последующим шелушением кожи пальцев рук и ног
- налитые кровью глаза (оба глаза), без дренажа
- красный, потрескавшиеся губы
- клубничный язык (красный, опухший язык)
- Увеличенный лимфоузел на шее
У некоторых детей с болезнью Кавасаки также могут быть следующие сопутствующие симптомы:
Что вызывает болезнь Кавасаки?
Несмотря на десятилетия исследований, причины болезни Кавасаки до сих пор неизвестны.Мы подозреваем, что у людей может развиваться это состояние по нескольким причинам.
Поскольку доказано, что ни одна бактерия или вирус не вызывают болезнь Кавасаки, некоторые эксперты считают, что болезнь Кавасаки — это иммунная реакция, которую дети могут иметь на различные инфекционные агенты. Генетическая предрасположенность может сыграть роль.
Болезнь Кавасаки встречается в Японии чаще, чем в любой другой стране. Дети азиатского или азиатско-американского происхождения подвержены более высокому риску болезни Кавасаки независимо от того, где они живут, хотя болезнь Кавасаки может возникать в любой расовой или этнической группе.
Заразна ли болезнь Кавасаки?
Болезнь не заразна (передается от человека к человеку). О вспышках болезни сообщалось волнообразно в пределах географических районов, и болезнь, как правило, возникает чаще зимой и ранней весной.
Как мы лечим болезнь Кавасаки
Опытные члены команды Бостонской детской больницы Программы борьбы с болезнью Кавасаки обеспечивают скоординированный уход за детьми с болезнью Кавасаки — во время острой фазы болезни, а также для краткосрочного и долгосрочного наблюдения.
Ежегодно наша программа, в которой работают опытные кардиологи, ревматологи и практикующая детская медсестра, лечит более 65 пациентов с подтвержденным или подозреваемым заболеванием Кавасаки. В нашем амбулаторном кардиологическом центре мы наблюдаем более 1500 детей и молодых людей, перенесших болезнь Кавасаки.
Программа борьбы с болезнями Кавасаки служит национальным и международным ресурсом для родителей и врачей. Мы предоставляем семьям обширную информацию и поддержку, а также помогаем педиатрам и другим специалистам подтверждать и лечить это трудно диагностируемое заболевание.
Болезнь Кавасаки (детский васкулит) | Лихорадка, сыпь, отек
Что такое болезнь Кавасаки?
Болезнь Кавасаки — одна из наиболее распространенных форм васкулита (состояния, включающего воспаление кровеносных сосудов), которым страдают дети младшего возраста. Это не заразно, но иногда случаются эпидемии, в первую очередь у детей в возрасте до трех лет. Возникновение после позднего детства крайне редко.
Наиболее тревожная проблема, связанная с болезнью Кавасаки, заключается в том, что она может вызывать воспаление коронарных артерий, которые снабжают кровью сердце.Хотя это редкое осложнение, воспаление коронарной артерии может быть серьезным или даже смертельным. По этой причине болезнь Кавасаки требует своевременной диагностики и лечения врачом.
Что вызывает болезнь Кавасаки?
Причина болезни Кавасаки остается неизвестной, хотя многие теории обсуждались в медицинской литературе.
Вызывает ли коронавирус COVID-19 болезнь Кавасаки?
Поступали сообщения о том, что коронавирус COVID-19 вызвал у детей состояние с симптомами, похожими на болезнь Кавасаки.Это редкое заболевание известно как детский мультисистемный воспалительный синдром (PMIS). Для получения дополнительной информации прочтите статью о болезни Кавасаки, педиатрическом мультисистемном воспалительном синдроме и объяснении COVID-19.
Каковы симптомы болезни Кавасаки?
Болезнь Кавасаки обычно начинается с продолжительной высокой температуры, продолжающейся не менее пяти дней. В дополнение к лихорадке, у детей, как правило, возникает множество других симптомов, вызванных острым воспалением, и это помогает врачам поставить диагноз.Эти симптомы включают:
- сухие, потрескавшиеся губы или другие изменения во рту или языке
- красные глаза
- Изменения конечностей, включая отек кистей и стоп или покраснение ладоней и подошв
- высыпаний
Как диагностируется болезнь Кавасаки?
У детей с болезнью Кавасаки диагноз ставится исключительно на основании клинических признаков и симптомов. Возможность болезни Кавасаки следует учитывать у любого ребенка с продолжительной лихорадкой, продолжающейся более пяти дней, без какого-либо другого вероятного объяснения.
Анализы крови и мочи могут помочь поставить диагноз, исключив другие причины. Всем детям с подозрением на болезнь Кавасаки следует как можно скорее пройти обследование у кардиолога с помощью электрокардиограммы (ЭКГ и) эхокардиограммы, чтобы определить, есть ли поражение коронарной артерии.
Как лечится болезнь Кавасаки?
Болезнь Кавасаки лечится препаратом, который называется внутривенным иммуноглобулином (ВВИГ). Это лекарство обычно назначают в больнице.Лечение болезни Кавасаки с помощью ВВИГ обычно очень эффективно для остановки лихорадки и воспаления при болезни Кавасаки, а также для ограничения сердечного поражения при введении на ранней стадии заболевания.
У ребенка, принимающего ВВИГ, это состояние редко не улучшается. Однако некоторым детям требуется два курса лечения или дополнительные иммунодепрессанты, включая кортикостероиды. В дополнение к ВВИГ болезнь Кавасаки лечится аспирином, обычно в течение нескольких месяцев.Детям требуется длительное наблюдение у кардиолога, особенно если заболевание затронуло сердце. Большинство детей с болезнью Кавасаки полностью выздоравливают после своевременной диагностики и лечения.

 Этот тест регистрирует электрическую активность
сердце через маленькие липкие пятна на груди ребенка. Патчи
подключен к машине с помощью проводов. Машина записывает электрическую активность.Это помогает выявить проблемы с сердечным ритмом и структурой сердца.
Этот тест регистрирует электрическую активность
сердце через маленькие липкие пятна на груди ребенка. Патчи
подключен к машине с помощью проводов. Машина записывает электрическую активность.Это помогает выявить проблемы с сердечным ритмом и структурой сердца.