Частота колонизации «гипервирулентными» штаммами Klebsiella pneumoniae новорожденных и грудных детей с внебольничной и нозокомиальной клебсиеллезной инфекцией | Семенова
1. Воложанцев Н.В., Мякинина В.П., Веревкин В.В., Комиса-рова Е.В., Красильникова В.М. и др. Выделение и молекулярно-генетический анализ бактериофагов для идентификации патогенных эшерихий и клебсиелл. Инфекция и иммунитет 2016; 6(3): 15.
2. Paczosa M.K., Mecsas J. Klebsiella pneumoniae: going on the offense with a strong defense. Microbiol Mol Biol Rev 2016; 80(3): 629-661. DOI: 10.1128/MMBR.00078-15
3. Broberg C.A., Palacios M., Miller V.L. Klebsiella: a long way to go towards understanding this enigmatic jet-setter. F1000Prime Rep 2014; 6: 6-64. DOI: 10.12703/P6-64
4. Rice L.B. Progress and challenges in implementing the research on ESKAPE pathogens. Infect Control Hosp Epidemiol 2010; 31: 7-10. DOI: 10.1086/655995
5. Pendleton J.N., Gorman S.P., Gilmore B.F. Clinical Relevance of the ESKAPE Pathogens. Expert Rev Anti Infect Ther 2013; 11(3): 297-308. DOI: 10.1586/eri.13.12.
Expert Rev Anti Infect Ther 2013; 11(3): 297-308. DOI: 10.1586/eri.13.12.
6. Li B., Zhao Y., Liu C., Chen Z, Zhou D. Molecular pathogenesis of Klebsiella pneumoniae. Future Microbiol 2014; 9(9): 1071-1081. DOI: 10.2217/fmb.14.48
7. Podschun R., Ullmann U.Klebsiella spp. As Nosocomial Pathogens: Epidemiology, Taxonomy, Typing Methods, and Pathogenicity Factors. Clin Microbiol Rev 1998; 4(11): 589-603.
8. Aljanaby A.A.J., Alhasani A.H.A. Virulence factors and antibiotic susceptibility patterns of multidrug resistance Klebsiella pneumoniae isolated from different clinical infections. Afr J Microbiol Res 2016; 10: 829-843.
9. Janda J.M., Abbott S.L. The Genera Klebsiella and Raoultella. The Enterobacteria. 2nd ed. Washington, USA: ASM Press, 2006; 115-129.
10. Hentzien M., Rosman J., Decre D., Brenkle K., Mendes-Mar-tins L., Mateu P. Seven hypervirulent ST380 Klebsiella pneumoniae septic localizations. Med Mal Infect 2017; 47: 171— 173. DOI: 10.1016/j.medmal.2016. 10.002
10.002
11. Shon A.S., Bajwa R.P., Russo T.A. Hypervirulent (hyper-mucoviscous) Klebsiella pneumoniae: a new and dangerous breed. Virulence 2013; 4: 107-118. DOI: 10.4161/viru.22718
12. Marcoleta A.E., Bernos-Pasten C., Nunez G., Monasterio O., Lagos R. Klebsiella pneumoniae asparagine tDNAs are integration hotspots for different genomic islands encoding mi-crocin E492 production determinants and other putative virulence factors present in hypervirulent strains. Front Microbiol 2016; 7: 1-17. DOI: 10.3389/fmicb.2016.00849
13. Conlan S., Kong H.H., Segre J.A. Species-level analysis of DNA sequence data from the NIH Human Microbiome Project. PloS One 2012; 7(10): 47075-47077. DOI: 10.1371/journal.pone.0047075
14. Sun Y., Wu H., Shen D. Detection and Analysis of Regional Trends of Klebsiella pneumoniae Causing Liver Abscess. Clin Microbiol 2015; 4: 208. DOI: 10.4172/2327-5073.1000208
15. Janda J.M. The Genus Klebsiella: An Ever-Expanding Panorama of Infections, Disease-Associated Syndromes, and Problems for Clinical Microbiologist. Clin Microbiol Case Rep 2015; 1: 2.
Clin Microbiol Case Rep 2015; 1: 2.
16. Lee I.R., Molton J.S., Wyres K.L., Gorrie C., Wong J., Hoh C.H. et al. Differential host susceptibility and bacterial virulence factors driving Klebsiella liver abscess in an ethnically diverse population. Sci Rep 2016; 6: 29316. DOI: 10.1038/srep29316
17. TuY.C., Lu M.C., Chiang M.K., Huang S.P., Peng H.L., Chang H.Y. et al. Genetic requirements for Klebsiella pneu-moniae-induced liver abscess in an oral infection model. Infect Immunity 2009; 77(7): 2657-2671. DOI: 10.1128/IAI.01523-08
18. Khaertynov K.S., Anokhin V.A., Davidyuk Y.N., Nico-laeva I.V., Khalioullina S.V., Semyenova D.R. et al. Case of Meningitis in a Neonate Caused by an Extended-Spectrum-Beta-Lactamase-Producing Strain of Hypervirulent Klebsiella pneumoniae. Front Microbiol 2017; 8: 1576. DOI: 10.3389/fmicb.2017.01576
19. Gu D.X., Huang Y.L., Ma J.H., Zhou H.W., Fang Y, Cai J.C. et al. Detection of colistin resistance gene mcr-1in hypervirulent Klebsiella pneumonia and Escherichia coli isolates from an infant with diarrhea in China. Antimicrob Agents Chemo-ther 2016; 60: 5099-5100. DOI: 10.1128/AAC.00476-16
Antimicrob Agents Chemo-ther 2016; 60: 5099-5100. DOI: 10.1128/AAC.00476-16
20. Kishibe S., Okubo Y., Morino S., Hirotaki S, Tame T., Aoki K. et al. Pediatric hypervirulent Klebsiella pneumoniae septic arthritis. Pediatr Int 2016; 58(5): 382-385. DOI: 10.1111/ped.12806
21. Harada S, Tateda K., Mitsui H., Hattori Y., Okubo M., Kimu-ra S. et al. Familial spread of a virulent clone of Klebsiella pneumoniae causing primary liver abscess. J Clin Microbiol 2011; 49(6): 2354-2356. DOI: 10.1128/JCM.00034-11
Поделиться Материалы предназначены исключительно для врачей и специалистов с высшим медицинским образованием. Автор: Трубачева Е.С., врач – клинический фармаколог Темой нынешнего разговора будет, с точки зрения автора, королева внутрибольничных инфекций любого стационара Микробиологические аспекты Первое и главное, о чем надо знать, – Klebsiella pneumonia – это представитель нормальной микрофлоры кишечника. Еще раз и большими буквами – НОРМАЛЬНОЙ! Не надо ее там лечить (как и стафилококк в носоглотке) – она там живет, и это ее естественный ареал обитания. А все остальные локации, где она может быть обнаружена: нижние дыхательные пути, мочевыводящий тракт, секрет простаты или содержимое полости матки (анальный сексуальный акт без презерватива – зло, имейте это в виду при сборе анамнеза, особенно у женщин с послеродовым эндометритом, автор такого навидался в достатке… мужчин это тоже касается, и обнаружение подобной зверюшки в секрете простаты должно навести на определенные мысли и вопросы, и пока пациент не закончит данную практику, простатит вы ему при всем желании не вылечите), кровь и в раны при раневых инфекциях после хирургического вмешательства на брюшной полости – могут указывать на возбудителя текущего состояния. Что вызывает:
Общим у всех этих патологий является одно – они все тем или иным образом связаны с вмешательством, и чаще всего (опуская уже упомянутые анальные сексуальные акты) это вмешательство носит ятрогенный характер. Эпидемиологические аспекты Как мы уже обсуждали в статье о синегнойной палочке, при некотором желании и упертости эпидемиологической службы или клинического фармаколога (или команды из оных, так как каждый знает свое звено), извести неферментеров из стационара – не самая сложная задача. Было бы желание у администрации этим заняться. Что касается лечащих врачей и среднего персонала, то это тот случай, когда достаточно обработать перчатки и далее, на уровне ЦСО и утилизации отходов, правильно избавиться от контаминированого материала, и если инструментарий не одноразовый, то очистить и простерилизовать его. То есть даже на уровне обработанных (или стерильных) перчаток, касающихся только одной области пациента (другая область, если необходимо, требует смены перчаток, либо обработки рук с полным выдерживанием экспозиции, а не чуть-чуть антисептиком помазал-растер-побежал), вы уже снижаете риск контаминации оным зверьем с последующим развитием синегнойной инфекции. С клебсиеллой все намного сложнее. Эта, не побоюсь громкого слова, зверища, живет в кишечниках всего персонала медицинских учреждений. И в первую очередь, как понятно из ее названия, поражает нижние дыхательные пути. А если персонал работает с антибиотиками, то клебсиелла еще и устойчивая ко всему арсеналу применяемых препаратов (это к вопросу о разумном ограничении доступа к препаратам резерва). Так как сама клебсиелла не имеет ножек и крылышек, то попадает в оные пути она двумя способами: или в случае аспирации, или на руках персонала и с оборудования. Иного не дано. При аспирации это будет личная дикая зверюшка пациента, в случае грязных шаловливых ручек или оборудования (например, эндоскопов) Как вы понимаете, истребить медицинский персонал мы не можем, поэтому и полностью очистить стационар от данной проблемы не получится. И она обязательно выскочит, стоит на секунду расслабиться, и выскочит на самом тяжелом больном, где еще умудрится смутировать в такого урода, которого не достанешь никаким антибиотиком. На общемировом клебсиеллу тоже очень сильно боятся, и когда в 2010 году вдруг в Великобритании обнаружили штамм NDM (он устойчив вообще ко всему набору существующих антибиотиков и обозван абсолютным убийцей), паника была знатной. В результате проведенного эпидемиологического расследования, по итогам которого большая группа видных ученых стала персонами non-grata в Индии, было установлено, что данный штамм привезен оттуда и из Пакистана. Присутствие в сточных водах возбудителей, имеющих карбапенемазы (то есть это уже не внутрибольничная флора, это то, что там живет на улице) на момент проведения расследования составляла 90% по CTX-M15 и 36% по NDM. Так как любого врага надо знать в лицо, то наиболее часто встречаемые портреты у автора тоже есть. Итак, дикая и ничем ни разу не пуганная клебсиелла выглядит вот так: Где встречается? Те самые послеродовые эндометриты, как результат плотских утех, простатиты, а также раневые инфекции после оперативных вмешательств на брюшной полости у ранее не леченных пациентов. На этом рисунке: – вы можете увидеть устойчивый внутрибольничный штамм, который еще можно чем-то полечить, но это будет тяжело и дорого, проще персонал научить руки мыть и бороды брить (фекальной микрофлоры в мужских бородах в таком достатке, что единственный вариант для тех, кто хоть как-то соприкасается с ранами, данное украшение не носить или не оперировать). На следующей картинке: – мы видим практически неубиваемого зверя, который сам по себе вбивает тот самый последний гвоздь в гроб пациента. Но как же Тигециклин, спросите вы. Отвечу – тигацил является бактериостатиком, и пока он наберет необходимую силу, пациента уже отнесут и закопают. Но даже это еще не предел. Предел на следующем рисунке, и нет, Имипенем при указанной MIC уже бессилен: Как вы понимаете – эти два зверя являются абсолютными убийцами, против которых в данный момент медицина бессильна полностью. И именно такое зверье живет в стационарах без микробиологического мониторинга и систем противостояния в виде эпидемического надзора. Именно эти звери убивают самых тяжелых пациентов, если каким-то образом (руки персонала или плохо обработанное оборудование) в них попали. Но что хуже всего, эти штаммы способны передавать свои факторы устойчивости другой грамотрицательной флоре, например, кишечным палочкам, а потому пациенты, инфицированные такими клебсиеллами, должны быть полностью изолированы и карантинизированы. Чем лечить? Дикая клебсиелла отлично лечится препаратами группы цефалоспоринов третьего ряда. А вот внутрибольничную можно побороть, только четко понимая, с чем вы имеете дело, и обычный диско-дифузионный метод диагностики тут не поможет. Нужны автоматизированные системы с определением MIC. Но во главе угла все равно стоит инфекционная безопасность пациентов. Коллеги! Автор понимает, что выглядит «городской сумасшедшей», коим в свое время был объявлен Земмельвейс, но он вас умоляет – мойте руки после посещения туалета и мойте их правильно. Вам это ничего не стоит, а пациенты выживут. Ничего более эффективного против внутрибольничных клебсиелл пока не придумано. А эпидемиологи ваших учреждений будут проводить свои работы по контролю и дезинфекции отделений и целых зданий. ← Предыдущая статья Следующая статья → Поделиться Вас может заинтересовать
|
Внутрибольничные инфекции в отделении интенсивной терапии новорожденных – Klebsiella pneumoniae
Обзор
. 26 октября 2002 г. (5): 340-5.
26 октября 2002 г. (5): 340-5.
doi: 10.1053/sper.2002.36267.
Арчана Гупта 1
принадлежность
- 1 Отделение неонатологии, кафедра педиатрии, Колумбийский университет, Нью-Йоркская пресвитерианская больница, Нью-Йорк, NY 10032, США. [email protected]
- PMID: 12452506
- DOI: 10.1053/испр.2002.36267
Обзор
Арчана Гупта. Семин Перинатол. 2002 Октябрь
. 26 октября 2002 г. (5): 340-5.
26 октября 2002 г. (5): 340-5.
doi: 10.1053/sper.2002.36267.
Автор
Арчана Гупта 1
принадлежность
- 1 Отделение неонатологии, кафедра педиатрии, Колумбийский университет, Нью-Йоркская пресвитерианская больница, Нью-Йорк, NY 10032, США. [email protected]
- PMID: 12452506
- DOI: 10.1053/испр.2002.36267
Абстрактный
Klebsiella pneumoniae является с медицинской точки зрения наиболее важным организмом из видов Klebsiella.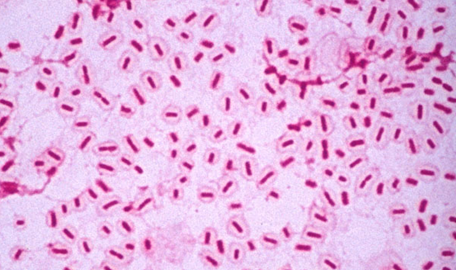 Он является причиной значительной доли внутрибольничных инфекций, включая септицемию, инфекции мочевыводящих путей, пневмонию и инфекции мягких тканей, особенно у носителей с ослабленным иммунитетом, таких как новорожденные. Руки медицинских работников и желудочно-кишечный тракт госпитализированных младенцев служат резервуарами для передачи возбудителя и являются причиной многочисленных внутрибольничных вспышек. В последние годы увеличилось число вспышек, вызванных микроорганизмами K. pneumoniae с множественной лекарственной устойчивостью или K. pneumoniae, продуцирующими бета-лактамазы расширенного спектра (БЛРС). Проблемы, связанные с микроорганизмами, продуцирующими бета-лактамазы расширенного спектра, включают трудности в точном тестировании чувствительности к противомикробным препаратам, ограниченные возможности лечения и повышенную заболеваемость и, возможно, смертность. Таким образом, профилактика посредством соблюдения строгих правил инфекционного контроля, эффективного мытья рук и разумного использования противомикробных препаратов, таких как цефалоспорины третьего поколения, важна для эффективного снижения заболеваемости, связанной с этой инфекцией.
Он является причиной значительной доли внутрибольничных инфекций, включая септицемию, инфекции мочевыводящих путей, пневмонию и инфекции мягких тканей, особенно у носителей с ослабленным иммунитетом, таких как новорожденные. Руки медицинских работников и желудочно-кишечный тракт госпитализированных младенцев служат резервуарами для передачи возбудителя и являются причиной многочисленных внутрибольничных вспышек. В последние годы увеличилось число вспышек, вызванных микроорганизмами K. pneumoniae с множественной лекарственной устойчивостью или K. pneumoniae, продуцирующими бета-лактамазы расширенного спектра (БЛРС). Проблемы, связанные с микроорганизмами, продуцирующими бета-лактамазы расширенного спектра, включают трудности в точном тестировании чувствительности к противомикробным препаратам, ограниченные возможности лечения и повышенную заболеваемость и, возможно, смертность. Таким образом, профилактика посредством соблюдения строгих правил инфекционного контроля, эффективного мытья рук и разумного использования противомикробных препаратов, таких как цефалоспорины третьего поколения, важна для эффективного снижения заболеваемости, связанной с этой инфекцией.
Похожие статьи
Оперативная борьба со вспышкой, вызванной Klebsiella pneumoniae, продуцирующей бета-лактамазы расширенного спектра действия, в отделении интенсивной терапии новорожденных.
Кантей Дж. Б., Шрирамойу П., Джалил М., Тревиньо С., Гандер Р., Хайнан Л. С., Хилл Дж., Браун С., Чанг В., Сигел Дж. Д., Санчес П. Дж. Кантей Дж. Б. и соавт. J Педиатр. 2013 сен;163(3):672-9.e1-3. doi: 10.1016/j.jpeds.2013.03.001. Epub 2013 10 апр. J Педиатр. 2013. PMID: 23582136
Первая вспышка Klebsiella pneumoniae, продуцирующей бета-лактамазы расширенного спектра действия, в отделении интенсивной терапии новорожденных в Норвегии; связаны с зараженным грудным молоком и разрешены строгой когортой.
Реттедал С.
 , Лёр И.Х., Натас О., Гиске К.Г., Сундсфьорд А., Оймар К.
Реттедал С. и др.
АПМИС. 2012 г., август; 120 (8): 612-21. doi: 10.1111/j.1600-0463.2012.02879.x. Epub 2012 24 марта.
АПМИС. 2012.
PMID: 22779683
, Лёр И.Х., Натас О., Гиске К.Г., Сундсфьорд А., Оймар К.
Реттедал С. и др.
АПМИС. 2012 г., август; 120 (8): 612-21. doi: 10.1111/j.1600-0463.2012.02879.x. Epub 2012 24 марта.
АПМИС. 2012.
PMID: 22779683Бета-лактамазы расширенного спектра действия, продуцирующие Klebsiella pneumoniae, в отделении интенсивной терапии новорожденных.
Абдель-Хади Х., Хавас С., Эль-Дакер М., Эль-Кади Р. Абдель-Хади Х. и др. Дж. Перинатол. 2008 окт; 28 (10): 685-90. doi: 10.1038/jp.2008.73. Epub 2008 26 июня. Дж. Перинатол. 2008. PMID: 18580881
Изменение эпидемиологии госпитальных вспышек, вызванных Klebsiella pneumoniae, продуцирующей БЛРС: консолидация типа CTX-M-15.
Кальбо Э., Гарау Дж. Кальбо Э. и др. Будущая микробиология.
 2015;10(6):1063-75. doi: 10.2217/fmb.15.22.
Будущая микробиология. 2015.
PMID: 26059626
Обзор.
2015;10(6):1063-75. doi: 10.2217/fmb.15.22.
Будущая микробиология. 2015.
PMID: 26059626
Обзор.Длительная вспышка из-за продуцирующей CTX-M-15 Klebsiella pneumoniae ST336 в реабилитационном отделении: отчет и обзор литературы.
Валсдоттир Ф., Эльфарсдоттир Йелле А., Гудлаугссон О., Хилмарсдоттир И. Валсдоттир Ф. и др. Джей Хосп заражает. 2017 Сентябрь;97(1):42-51. doi: 10.1016/j.jhin.2017.04.002. Epub 2017 9 апр. Джей Хосп заражает. 2017. PMID: 28454769 Обзор.
Посмотреть все похожие статьи
Цитируется
Основной анализ объединения данных микробиома.
Ли Ю, Ли Г, Чен К. Ли Ю и др. Гены (Базель). 2022 24 июня; 13 (7): 1139.
 doi: 10.3390/genes13071139.
Гены (Базель). 2022.
PMID: 35885922
Бесплатная статья ЧВК.
doi: 10.3390/genes13071139.
Гены (Базель). 2022.
PMID: 35885922
Бесплатная статья ЧВК.Клональная и горизонтальная передача bla NDM среди Klebsiella pneumoniae в детских отделениях интенсивной терапии.
Фу Б., Инь Д., Сунь С., Шен И., Лю Д., Бай Р., Чжан Р., Шен Дж., Ху Ф., Ван Ю. Фу Б и др. Микробиологический спектр. 2022 31 августа; 10 (4): e0157421. doi: 10.1128/spectrum.01574-21. Epub 2022 27 июня. Микробиологический спектр. 2022. PMID: 35758676 Бесплатная статья ЧВК.
Неонатальный сепсис: влияние резистентной к карбапенемам и гипервирулентной Klebsiella pneumoniae .
Мукерджи С., Митра С., Датта С., Басу С. Мукерджи С. и др. Front Med (Лозанна). 2021 11 июня; 8:634349.
 doi: 10.3389/fmed.2021.634349. Электронная коллекция 2021.
Front Med (Лозанна). 2021.
PMID: 34179032
Бесплатная статья ЧВК.
Обзор.
doi: 10.3389/fmed.2021.634349. Электронная коллекция 2021.
Front Med (Лозанна). 2021.
PMID: 34179032
Бесплатная статья ЧВК.
Обзор.Klebsiella pneumoniae: растущая угроза общественному здоровью.
Effah CY, Sun T, Liu S, Wu Y. Effah CY и соавт. Энн Клин Микробиол Антимикроб. 2020 9 января; 19 (1): 1. doi: 10.1186/s12941-019-0343-8. Энн Клин Микробиол Антимикроб. 2020. PMID: 31918737 Бесплатная статья ЧВК. Обзор.
Возникновение и детерминанты инфекции кровотока видами Klebsiella в западных внутренних районах Британской Колумбии, Канада.
Рид С.Б., Стил Л., Паскуилл К., Парфитт Е.К., Лаупланд К.Б. Рид С.Б. и др. BMC Infect Dis. 2019 19 декабря; 19 (1): 1070. doi: 10.1186/s12879-019-4706-8.
 BMC Infect Dis. 2019.
PMID: 31856756
Бесплатная статья ЧВК.
BMC Infect Dis. 2019.
PMID: 31856756
Бесплатная статья ЧВК.
Просмотреть все статьи «Цитируется по»
Типы публикаций
термины MeSH
вещества
Сепсис, вызванный резистентной к карбапенемам Klebsiella pneumoniae
Случай сепсиса, вызванной резистентной к карбапенемам Klebsiella pneumoniae , у новорожденного с экстремально низкой массой тела при рождении, получавшего лечение триметопримом-сульфаметоксазолом
Авторы Венг Б., Чжан С., Хун В., Ян С., Гонг С., Цай С.
Поступила в редакцию «> 12 апреля 2021 г.
Принято к публикации 9 июня 2021 г.
Опубликовано 22 июня 2021 г. Том 2021:14 Страниц 2321—2325
DOI https://doi.org/10.2147/IDR.S312183
Проверено на плагиат Да
Обзор от Одиночная анонимная экспертная оценка
Комментарии рецензентов 2
Редактор, подтвердивший публикацию: Доктор Сахил Кханна
Загрузить статью [PDF]
Bowen Weng, Xiaoyue Zhang, Wenchao Hong, Chongbing Yan, Xiaohui Gong, Cheng Cai
Отделение неонатологии, Шанхайская детская больница, Шанхайский университет Цзяо Тонг, Шанхай, 200062, Китайская Народная Республика
Адрес для переписки: Cheng Cai
Отделение неонатологии, Шанхайская детская больница, Шанхайский университет Цзяо Тонг, Шанхай, 200062, Китайская Народная Республика
Тел.: +86 21 52976179
Факс +86 21 62790494
Электронная почта [email protected]
Резюме: В последние годы в отделении интенсивной терапии новорожденных наблюдается рост числа инфекций, вызванных полирезистентными микроорганизмами. Устойчивая к карбапенемам Klebsiella pneumoniae (CRKP) представляет собой проблему в клиническом противоинфекционном лечении. Здесь мы сообщаем о случае сепсиса CRKP у младенца с экстремально низкой массой тела при рождении (ELBWI), который не ответил на меропенем и ванкомицин, но был успешно вылечен после 10-дневного курса антибиотиков триметоприма-сульфаметоксазола (TMP-SMZ). Недавние исследования сепсиса, связанного с CRKP, и применение терапии TMP-SMZ у детей и новорожденных были рассмотрены, чтобы предложить ссылку для клинической практики.
Устойчивая к карбапенемам Klebsiella pneumoniae (CRKP) представляет собой проблему в клиническом противоинфекционном лечении. Здесь мы сообщаем о случае сепсиса CRKP у младенца с экстремально низкой массой тела при рождении (ELBWI), который не ответил на меропенем и ванкомицин, но был успешно вылечен после 10-дневного курса антибиотиков триметоприма-сульфаметоксазола (TMP-SMZ). Недавние исследования сепсиса, связанного с CRKP, и применение терапии TMP-SMZ у детей и новорожденных были рассмотрены, чтобы предложить ссылку для клинической практики.
Ключевые слова: Устойчивость к карбапенеме, чрезвычайно низкий вес при рождении, Klebsiella pneumoniae , сепсис, Trimethoprim-Sulfamethoxazazole
ВВЕДЕНИЕ
KLEBSIELLA PNEUMONIAE 9060 1111111111111111111111111111111111111111111111111111111111111111111111111112). Это ферментирующая лактозу, неподвижная, факультативная анаэробная и грамотрицательная палочка, встречающаяся в природе в почве. Хотя обычно он встречается в нормальной флоре, он является одним из важных возбудителей внутрибольничных инфекций. Он вызывает пневмонию и сепсис у недоношенных и новорожденных детей, а также у пациентов с ослабленным иммунитетом. 1
Хотя обычно он встречается в нормальной флоре, он является одним из важных возбудителей внутрибольничных инфекций. Он вызывает пневмонию и сепсис у недоношенных и новорожденных детей, а также у пациентов с ослабленным иммунитетом. 1
Неонатальный сепсис является причиной 30–50% ежегодной неонатальной смертности в развивающихся странах. 2 K. pneumoniae (17,54%) является одним из наиболее распространенных возбудителей бактериального сепсиса новорожденных. 2 Устойчивость к карбапенемам представляет серьезную проблему в клиническом лечении. Частота карбапенемрезистентного грамотрицательного сепсиса с поздним началом (LOS) составила 6,5 случая на 1000 пациенто-дней, а наиболее часто выделяемый бактериальный штамм — 9.0111 К. пневмонии . 3 Резистентный к карбапенемам K. pneumoniae (CRKP) связан с длительной госпитализацией и неблагоприятными исходами, а неспособность своевременно распознать септицемию CRKP и определить оптимальную антибактериальную терапию может иметь фатальные последствия. 4 Однако из-за опасений по поводу безопасности и эффективности антибиотикотерапии у детей было мало подходящих антибиотиков для лечения КРКП.
4 Однако из-за опасений по поводу безопасности и эффективности антибиотикотерапии у детей было мало подходящих антибиотиков для лечения КРКП.
В этом исследовании мы сообщаем о случае сепсиса КРКП у младенца с экстремально низкой массой тела при рождении (ЭНМТ), который не ответил на меропенем и ванкомицин, но успешно вылечился после 10-дневного курса антибиотиков триметоприма-сульфаметоксазола (ТМП). -СМЗ). Родители пациента дали информированное согласие на публикацию сведений о случае. Разрешение Шанхайской детской больницы на публикацию сведений о случае.
История болезни
Недоношенный младенец мужского пола в возрасте 28 +1 недель беременности родился естественным путем от матери с трехплодной беременностью и преждевременным разрывом плодных оболочек около 89 часов в Народной больнице округа Путуо 14 мая 2020 года. жидкость, плацента и пуповина были в норме. Этот младенец был доставлен в отделение интенсивной терапии новорожденных (ОИТН) Шанхайской детской больницы из-за тахипноэ и хрипов через 1 час после рождения. Масса тела при рождении составила 970 г, 1-, 5- и 10-минутная оценка по шкале Апгар — 3, 6 и 9 баллов., соответственно. Жизненно важные показатели были стабильными на обычной ИВЛ при поступлении.
Масса тела при рождении составила 970 г, 1-, 5- и 10-минутная оценка по шкале Апгар — 3, 6 и 9 баллов., соответственно. Жизненно важные показатели были стабильными на обычной ИВЛ при поступлении.
На 8-й день госпитализации у него появились лихорадка и частые апноэ; к 15 дню у него была лихорадка с легочной экссудацией на рентгенограмме и обычные параметры инфекции. На 23-й день у него появились симптомы некротизирующего энтероколита (НЭК), С-реактивный белок (СРБ) 74 мг/л. К 45 дню его состояние быстро ухудшилось с повышением активности печеночных ферментов (аланинаминотрансфераза (АЛТ) в сыворотке, 145 ЕД/л), тромбоцитопенией и анемией. Инфекция центральной нервной системы была исключена с помощью люмбальной пункции. Культуры из интубации трахеи, мокроты и крови показали одинаковый рост штамма CRKP. Тест на чувствительность in vitro показал, что этот штамм чувствителен только к цефтазидиму авибактаму (DISK 26 мм), полимиксину B (DISK 16 мм), TMP-SMZ (минимальные ингибирующие концентрации (МИК) ≤ 20 мкг/мл) и тигециклину (МИК 2 мкг/мл). После противоинфекционного лечения СРБ значительно снизился на 49-й день.с постепенным разрешением тромбоцитопении и анемии. Однако уровень АЛТ в сыворотке составлял 345 ЕД/л на 51-й день и 878 ЕД/л на 58-й день. Повторный посев крови показал отрицательный результат на 69-й день, но посев мокроты все еще был положительным на K. pneumoniae . Функция печени пациента нормализовалась на 85-е сутки. К сожалению, у него развилась бронхолегочная дисплазия (БЛД) и ретинопатия недоношенных (РН). В конечном итоге пациентка была выписана на 87-й день.
После противоинфекционного лечения СРБ значительно снизился на 49-й день.с постепенным разрешением тромбоцитопении и анемии. Однако уровень АЛТ в сыворотке составлял 345 ЕД/л на 51-й день и 878 ЕД/л на 58-й день. Повторный посев крови показал отрицательный результат на 69-й день, но посев мокроты все еще был положительным на K. pneumoniae . Функция печени пациента нормализовалась на 85-е сутки. К сожалению, у него развилась бронхолегочная дисплазия (БЛД) и ретинопатия недоношенных (РН). В конечном итоге пациентка была выписана на 87-й день.
Что касается лечения, пациенту требовалась искусственная вентиляция легких в течение 4 дней, а затем 10 дней назального постоянного положительного давления в дыхательных путях (NCPAP). После госпитализации ему был назначен ампициллин сульбактам, а на 8-й день для эмпирической терапии был назначен цефтазидим, который был заменен на сульперазон на 15-й день. Ему была проведена экстренная операция по дренированию брюшной полости, а после развития НЭК на 23-й день ему был назначен меропенем; ванкомицин (15 мг/кг, в/в, каждые 12 ч) вместе с искусственной вентиляцией легких потребовался при быстром ухудшении состояния на 45-й день. В соответствии с клиническими симптомами и тестом на чувствительность in vitro мы прекратили прием ванкомицина и перешли на ТМП–СМЗ (20 мг/кг). 2 раза в день) в течение 10 дней. В конце концов пациенту стало лучше, и искусственная вентиляция легких была переведена на NCPAP на 51-й день, а подача кислорода была прекращена с 75-го дня. Лечение кофеином начинали с первого дня после рождения и продолжали до 63 дней. Пациент получал частичное парентеральное венозное питание перед полным энтеральным питанием, инъекции глицирризина и комплекса коферментов при нарушении функции печени, а также пероральные диуретики и ингаляционный будесонид в качестве лечения БЛД.
В соответствии с клиническими симптомами и тестом на чувствительность in vitro мы прекратили прием ванкомицина и перешли на ТМП–СМЗ (20 мг/кг). 2 раза в день) в течение 10 дней. В конце концов пациенту стало лучше, и искусственная вентиляция легких была переведена на NCPAP на 51-й день, а подача кислорода была прекращена с 75-го дня. Лечение кофеином начинали с первого дня после рождения и продолжали до 63 дней. Пациент получал частичное парентеральное венозное питание перед полным энтеральным питанием, инъекции глицирризина и комплекса коферментов при нарушении функции печени, а также пероральные диуретики и ингаляционный будесонид в качестве лечения БЛД.
Обсуждение
В этом отчете описывается случай сепсиса CRKP у ELBWI, которому потребовалось хирургическое вмешательство по поводу NEC, чувствительного только к цефтазидиму, авибактаму, полимиксину B, TMP-SMZ и тигециклину. K. pneumoniae может вызывать опасные для жизни внутрибольничные инфекции кровотока (BSI) с высоким риском смертности 54,3%. 5 К сожалению, трудно выбрать подходящий антибиотик для лечения K. pneumoniae , поскольку в Китае до сих пор нет лицензированного антибиотика для его лечения. 6 В этом случае состояние ребенка ухудшилось после лечения меропенемом и ванкомицином, поэтому мы вводили ТМП-СМЗ в течение 10 дней на основании результатов анализа чувствительности к противомикробным препаратам. Ребенок был выписан после того, как его состояние постепенно улучшилось. Насколько нам известно, это первый и единственный случай сепсиса CRKP у ELBWI, который лечился TMP-SMZ в нашем отделении интенсивной терапии.
5 К сожалению, трудно выбрать подходящий антибиотик для лечения K. pneumoniae , поскольку в Китае до сих пор нет лицензированного антибиотика для его лечения. 6 В этом случае состояние ребенка ухудшилось после лечения меропенемом и ванкомицином, поэтому мы вводили ТМП-СМЗ в течение 10 дней на основании результатов анализа чувствительности к противомикробным препаратам. Ребенок был выписан после того, как его состояние постепенно улучшилось. Насколько нам известно, это первый и единственный случай сепсиса CRKP у ELBWI, который лечился TMP-SMZ в нашем отделении интенсивной терапии.
В исследовании BSI, связанного с оказанием медицинской помощи, K. pneumoniae составляли наибольшую долю патогенных организмов в BSI, связанном с оказанием медицинской помощи (32%, 93/292). Кроме того, в подгруппе из 12 новорожденных с бактериемией K. pneumoniae средний (межквартильный диапазон) гестационный возраст при рождении составлял 27 недель, а средний вес при рождении — 1100 г. 7 28-дневная смертность K. pneumoniae BSI составила 8,7%. 5 У нашего пациента младенец имел высокие факторы риска инфекции CRKP, такие как искусственная вентиляция легких, полная парентеральная внутривенная пищевая поддержка, длительное использование противомикробных препаратов широкого спектра действия и госпитализация в отделение интенсивной терапии. Кроме того, K. pneumoniae был чувствителен только к цефтазидиму, авибактаму, полимиксину В, ТМП-СМЗ и тигециклину. Сообщалось, что ребенку с инвазивными инфекциями CRKP требовались цефтазидим авибактам (CAZ-AVI), фосфомицин и меропенем в качестве комбинированного лечения. 8 Однако у этого пациента отмечалась не только умеренная тромбоцитопения во время терапии, но и рецидивирующий сепсис КРКП после отмены антибиотиков на 2 дня. 8 В исследовании применения колистина при неонатальном сепсисе только один из семи пациентов с сепсисом, вызванным K. pneumoniae выжил.
7 28-дневная смертность K. pneumoniae BSI составила 8,7%. 5 У нашего пациента младенец имел высокие факторы риска инфекции CRKP, такие как искусственная вентиляция легких, полная парентеральная внутривенная пищевая поддержка, длительное использование противомикробных препаратов широкого спектра действия и госпитализация в отделение интенсивной терапии. Кроме того, K. pneumoniae был чувствителен только к цефтазидиму, авибактаму, полимиксину В, ТМП-СМЗ и тигециклину. Сообщалось, что ребенку с инвазивными инфекциями CRKP требовались цефтазидим авибактам (CAZ-AVI), фосфомицин и меропенем в качестве комбинированного лечения. 8 Однако у этого пациента отмечалась не только умеренная тромбоцитопения во время терапии, но и рецидивирующий сепсис КРКП после отмены антибиотиков на 2 дня. 8 В исследовании применения колистина при неонатальном сепсисе только один из семи пациентов с сепсисом, вызванным K. pneumoniae выжил.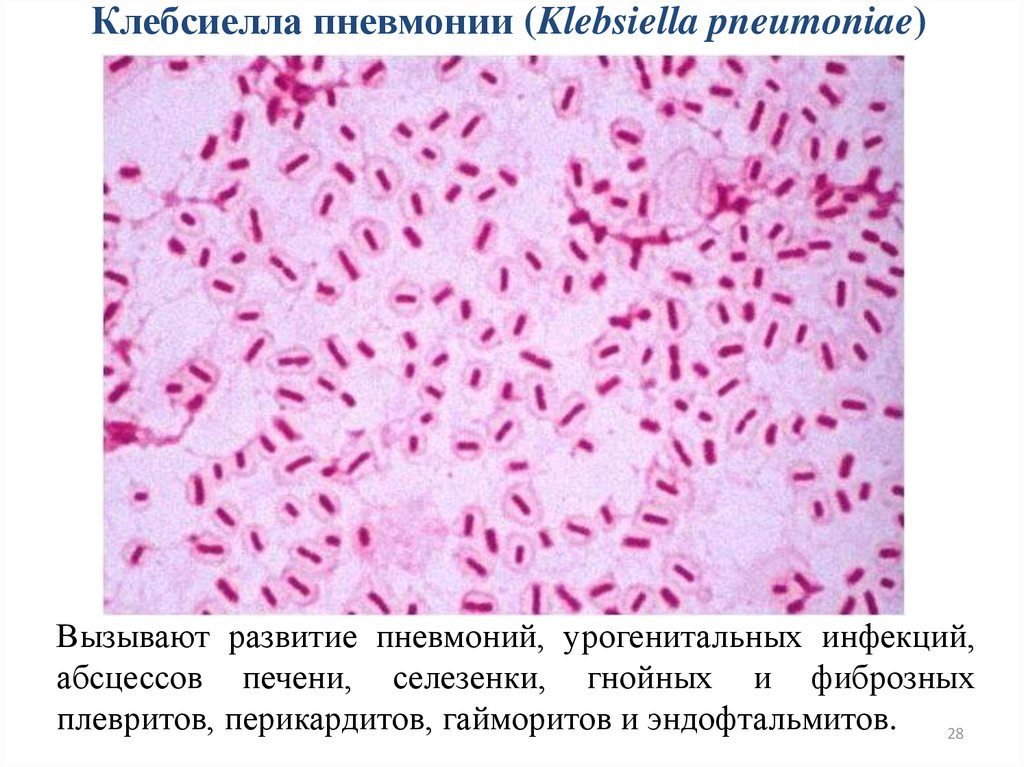 Кроме того, не проводилось фармакокинетических и фармакодинамических исследований колистина при неонатальном сепсисе. 9 Существует много ограничений при лечении тигециклином у детей, например, заявленная доза и продолжительность лечения варьировались в зависимости от небольшого размера выборки, и он часто используется в сочетании с другими противомикробными препаратами (таблица 1). 10
Кроме того, не проводилось фармакокинетических и фармакодинамических исследований колистина при неонатальном сепсисе. 9 Существует много ограничений при лечении тигециклином у детей, например, заявленная доза и продолжительность лечения варьировались в зависимости от небольшого размера выборки, и он часто используется в сочетании с другими противомикробными препаратами (таблица 1). 10
Таблица 1 Использование противомикробных препаратов и их эффективность в случаях неонатального сепсиса |
Неонатальный сепсис остается основной причиной смерти новорожденных с очень низкой массой тела при рождении с высоким риском как краткосрочных осложнений, таких как БЛД, НЭК, внутрижелудочковое кровоизлияние и перивентрикулярная лейкомаляция, так и долгосрочных осложнений, включая церебральный паралич, задержка психомоторного развития, нарушения зрения и слуха. 11 K./10/10.jpg) pneumoniae является одним из трех основных изолированных патогенов неонатального сепсиса. Пациенты, инфицированные K. pneumoniae имеют высокую частоту тромбоцитопении. 6 У нашего пациента развились тромбоцитопения, БЛД и РН после того, как ему поставили диагноз сепсис. Количество тромбоцитов нормализовалось после терапии антибиотиками TMP-SMZ в течение 3 дней, а дополнительный кислород был прекращен через 75 дней после рождения. РН показала постепенное разрешение при последующем осмотре глазного дна.
pneumoniae является одним из трех основных изолированных патогенов неонатального сепсиса. Пациенты, инфицированные K. pneumoniae имеют высокую частоту тромбоцитопении. 6 У нашего пациента развились тромбоцитопения, БЛД и РН после того, как ему поставили диагноз сепсис. Количество тромбоцитов нормализовалось после терапии антибиотиками TMP-SMZ в течение 3 дней, а дополнительный кислород был прекращен через 75 дней после рождения. РН показала постепенное разрешение при последующем осмотре глазного дна.
TMP-SMZ является одним из немногих оставшихся антимикробных агентов с некоторой активностью против CRKP в Китае. 12 Однако функции печени и почек у детей незрелые, а ацетилтрансферазная система у новорожденных еще не сформировалась. Следовательно, ТМП-СМЗ может конкурировать с содержанием билирубина в месте связывания с белками плазмы, что вызывает повышение концентрации в крови свободного сульфаниламида. Это, в свою очередь, увеличивает риск ядерной желтухи; следовательно, использование ТМП-СМЗ у детей и младенцев имеет свои ограничения. В другом сообщении о случае недоношенный ребенок, у которого развился сепсис, менингит и гидроцефалия, успешно лечился с помощью TMP-SMZ в течение 3 недель без побочных эффектов. 13 Таким образом, несмотря на то, что Государственное управление по лекарственным средствам не одобрило применение ТМП-СМЗ у детей младше 2 месяцев, при отсутствии безопасных и эффективных альтернатив, ТМП-СМЗ можно использовать в качестве разумной замены для снижения смертности от CRKP сепсис в ELBWI. У нашего пациента был повышенный уровень ферментов печени, что является известным сопутствующим побочным эффектом; тем не менее, при симптоматическом лечении функция печени пациента нормализовалась на 85-й день. Мы рекомендовали контролировать функцию печени и почек не реже одного раза в неделю у младенцев, получавших ТМП-СМЗ. Кроме того, мы также провели последующую магнитно-резонансную томографию головы, чтобы отслеживать любые побочные реакции на ТМП-СМЗ после выписки.
В другом сообщении о случае недоношенный ребенок, у которого развился сепсис, менингит и гидроцефалия, успешно лечился с помощью TMP-SMZ в течение 3 недель без побочных эффектов. 13 Таким образом, несмотря на то, что Государственное управление по лекарственным средствам не одобрило применение ТМП-СМЗ у детей младше 2 месяцев, при отсутствии безопасных и эффективных альтернатив, ТМП-СМЗ можно использовать в качестве разумной замены для снижения смертности от CRKP сепсис в ELBWI. У нашего пациента был повышенный уровень ферментов печени, что является известным сопутствующим побочным эффектом; тем не менее, при симптоматическом лечении функция печени пациента нормализовалась на 85-й день. Мы рекомендовали контролировать функцию печени и почек не реже одного раза в неделю у младенцев, получавших ТМП-СМЗ. Кроме того, мы также провели последующую магнитно-резонансную томографию головы, чтобы отслеживать любые побочные реакции на ТМП-СМЗ после выписки.
Таким образом, в этом отчете описывается сепсис CRKP, который связан с высокой заболеваемостью и смертностью при ELBWI. Мы считаем, что своевременная и рациональная терапия ТМП-СМЗ у этих недоношенных детей может снизить смертность и улучшить прогноз сепсиса КРКП.
Мы считаем, что своевременная и рациональная терапия ТМП-СМЗ у этих недоношенных детей может снизить смертность и улучшить прогноз сепсиса КРКП.
Сокращения
NICU, отделение интенсивной терапии новорожденных; CRKP, устойчивый к карбапенемам Klebsiella pneumoniae ; ELBWI, ребенок с экстремально низкой массой тела при рождении; ТМП-СМЗ, триметоприм-сульфаметоксазол; К. pneumoniae, Klebsiella pneumoniae ; LOS, сепсис с поздним началом; NRDS, неонатальный респираторный дистресс-синдром; НЭК, неонатальный некротизирующий энтероколит; ЦСЖ, спинномозговая жидкость; БЛД, бронхолегочная дисплазия; РН, ретинопатия недоношенных; NCPAP, носовое постоянное положительное давление в дыхательных путях; BSI, инфекции кровотока; CAZ-AVI, цефтазидим авибактам.
Заявление о совместном использовании данных
Не предоставляется, так как содержит конфиденциальные данные пациента.
Одобрение этических норм и информированное согласие
Родители пациента предоставили информированное согласие на публикацию сведений о случае. Разрешение Шанхайской детской больницы на публикацию сведений о случае.
Разрешение Шанхайской детской больницы на публикацию сведений о случае.
Согласие на публикацию
Родители данного пациента предоставили письменное разрешение на публикацию.
Вклад авторов
WBW, CC и HWC внесли существенный вклад в концепцию и дизайн, а также в сбор, анализ и интерпретацию данных. WBW, ZXY, YCB и CC участвовали в составлении рукописи и ее критическом редактировании на предмет важного интеллектуального содержания. CC и GXH отредактировали рукопись и дали окончательное разрешение на публикацию версии. Все авторы участвовали в анализе данных, составлении или редактировании статьи, договорились о журнале, в который будет представлена статья, дали окончательное одобрение версии для публикации и соглашаются нести ответственность за все аспекты работы.
Раскрытие информации
Все авторы подтверждают, что они не связаны и не участвуют в какой-либо организации или организации с какой-либо финансовой или нефинансовой заинтересованностью в предмете или материалах, обсуждаемых в этой рукописи.
Ссылки
1. Bengoechea JA, Sa Pessoa J. Биология инфекции Klebsiella pneumoniae: жизнь для противодействия защите хозяина. FEMS Microbiol Rev . 2019;43(2):123–144.
2. Акбарян-Рад З., Риахи С.М., Абдоллахи А. и др. Неонатальный сепсис в Иране: систематический обзор и метаанализ национальной распространенности и возбудителей. PLoS One . 2020;15(1):e0227570. doi:10.1371/journal.pone.0227570
3. Нур И., Эльдегла Х.Е., Насеф Н., Шуман Б., Абдель-Хади Х., Шабаан А.Е. Факторы риска и клинические исходы карбапенеморезистентного грамотрицательного сепсиса с поздним началом в отделении интенсивной терапии новорожденных. Джей Хосп Заражение . 2017;97(1):52–58. doi:10.1016/j.jhin.2017.05.025
4. Di Tella D, Tamburro M, Guerrizio G, Fanelli I, Sammarco ML, Ripabelli G. Молекулярно-эпидемиологическое понимание устойчивых к колистину и продуцирующих карбапенемазы клинических изолятов Klebsiella pneumoniae. Заражение лекарственной устойчивостью . 2019;12:3783–3795. doi:10.2147/IDR.S226416
2019;12:3783–3795. doi:10.2147/IDR.S226416
5. Zhang Y, Guo LY, Song WQ, Wang Y, Dong F, Liu G. Факторы риска карбапенеморезистентной инфекции K. pneumoniae в кровотоке и предикторы смертности у китайских педиатрических пациентов. BMC Infect Dis . 2018;18(1):248. doi:10.1186/s12879-018-3160-3
6. Guo J, Luo Y, Wu Y, Lai W, Mu X. Клиническая характеристика и спектр патогенов неонатального сепсиса в городе Гуанчжоу с июня 2011 г. по июнь 2017 г. Med Sci Monit . 2019;25:2296–2304. doi:10.12659/MSM.912375
7. Essel V, Tshabalala K, Ntshoe G, et al. Многосекторальное расследование вспышки бактериемии Klebsiella pneumoniae в отделении новорожденных в региональной больнице в провинции Гаутенг, Южная Африка. S Afr Med J . 2020;110(8):783–790. doi:10.7196/SAMJ.2020.v110i8.14471
8. Esposito P, Sbrana F, Di Toro A, Gombos S, Tascini C. Цефтазидин-авибактам спасательная терапия у новорожденных с KPC-продуцирующими инвазивными инфекциями Klebsiella pneumoniae. Минерва Анестезиол . 2019;85(7):804–805. doi:10.23736/S0375-9393.19.13521-3
Минерва Анестезиол . 2019;85(7):804–805. doi:10.23736/S0375-9393.19.13521-3
9. Jasani B, Kannan S, Nanavati R, Gogtay NJ, Thatte U. Аудит использования колистина при неонатальном сепсисе в центре третичной помощи в стране с ограниченными ресурсами. Indian J Med Res . 2016;144(3):433–439. doi:10.4103/0971-5916.198682
10. Mastrolia MV, Galli L, De Martino M, Chiappini E. Применение тигециклина в педиатрической клинической практике. Expert Rev Anti Infect Ther . 2017;15(6):605–612. дои: 10.1080/14787210.2017.1318064
11. Bahuizen SE, de Haan TR, Teune MJ, et al. Мета-анализ показывает, что дети, перенесшие неонатальный сепсис, сталкиваются с повышенным риском смертности и тяжелых осложнений. Акта Педиатр . 2014;103(12):1211–1218. doi:10.1111/apa.12764
12. Su J, Li D, Guo Q, Guo Y, Zheng Y, Xu X. Бактерицидная активность in vitro комбинации триметоприм-сульфаметоксазол/колистин в отношении резистентных к карбапенемам клинических изолятов Klebsiella pneumoniae. Устойчивость к микробам . 2019;25(2):152–156. doi:10.1089/mdr.2018.0085
Устойчивость к микробам . 2019;25(2):152–156. doi:10.1089/mdr.2018.0085
13. Gokce IK, Oncel MY, Ozdemir R, et al. Лечение триметопримом-сульфаметоксазолом менингита, вызванного полирезистентной Элизабеткингией менингосептической, у недоношенного ребенка с экстремально низкой массой тела при рождении. Педиатр Int Child Health . 2012;32(3):177–179. doi:10.1179/2046905511Y.0000000008
14. Shobowale EO, Solarin AU, Elikwu CJ, Onyedibe KI, Akinola IJ, Faniran AA. Неонатальный сепсис в нигерийской частной больнице третичного уровня: бактериальные изоляты, факторы риска и модели чувствительности к антибиотикам. Энн Афр Мед . 2017;16(2):52–58. doi:10.4103/aam.aam_34_16
© 2021 Автор(ы). Эта работа опубликована и лицензирована Dove Medical Press Limited. Полные условия этой лицензии доступны по адресу https://www.dovepress.com/terms.php и включают лицензию Creative Commons Attribution — некоммерческая (неперенесенная, v3.0).
Получая доступ к работе, вы тем самым принимаете Условия.
 Статьи носят информационно-образовательный характер. Самолечение и самодиагностика крайне опасны для здоровья. Автор статей не дает медицинских консультаций: клинический фармаколог — это врач только и исключительно для врачей.
Статьи носят информационно-образовательный характер. Самолечение и самодиагностика крайне опасны для здоровья. Автор статей не дает медицинских консультаций: клинический фармаколог — это врач только и исключительно для врачей.


 И нет, перчатки, даже стерильные в данном случае, не спасают, они не презерватив. Руки надо мыть и обрабатывать правильно, обязательно соблюдая технологию и экспозицию.
И нет, перчатки, даже стерильные в данном случае, не спасают, они не презерватив. Руки надо мыть и обрабатывать правильно, обязательно соблюдая технологию и экспозицию. С чем связан сей факт? С безрецептурным масштабным использованием карбапенемов и… проблемами с проточной канализацией. Ее либо нет, либо ей не пользуются, а делают все по старинке. А так как земной шар оказался очень маленьким, теперь NDM-штаммы обнаруживаются по всей планете. У нас, например, очень быстро данным штаммом заселились клиники Санкт-Петербурга. И медицина перед ними бессильна. До тех пор, пока не налажен эпиднадзор, а персонал не моет руки после каждого посещения туалета.
С чем связан сей факт? С безрецептурным масштабным использованием карбапенемов и… проблемами с проточной канализацией. Ее либо нет, либо ей не пользуются, а делают все по старинке. А так как земной шар оказался очень маленьким, теперь NDM-штаммы обнаруживаются по всей планете. У нас, например, очень быстро данным штаммом заселились клиники Санкт-Петербурга. И медицина перед ними бессильна. До тех пор, пока не налажен эпиднадзор, а персонал не моет руки после каждого посещения туалета.

 Так получилось, что именно эту королеву ВБИ мы, врачи, медсестры и младший персонал, носим исключительно в себе. Берегите себя, своих близких и своих пациентов, тем более в это нелегкое для отечественной медицины время, с угрозой введения врачебных статей в УК. Клебсиелла – это почти всегда чистая ятрогения. Повторюсь
Так получилось, что именно эту королеву ВБИ мы, врачи, медсестры и младший персонал, носим исключительно в себе. Берегите себя, своих близких и своих пациентов, тем более в это нелегкое для отечественной медицины время, с угрозой введения врачебных статей в УК. Клебсиелла – это почти всегда чистая ятрогения. Повторюсь  , Лёр И.Х., Натас О., Гиске К.Г., Сундсфьорд А., Оймар К.
Реттедал С. и др.
АПМИС. 2012 г., август; 120 (8): 612-21. doi: 10.1111/j.1600-0463.2012.02879.x. Epub 2012 24 марта.
АПМИС. 2012.
PMID: 22779683
, Лёр И.Х., Натас О., Гиске К.Г., Сундсфьорд А., Оймар К.
Реттедал С. и др.
АПМИС. 2012 г., август; 120 (8): 612-21. doi: 10.1111/j.1600-0463.2012.02879.x. Epub 2012 24 марта.
АПМИС. 2012.
PMID: 22779683 2015;10(6):1063-75. doi: 10.2217/fmb.15.22.
Будущая микробиология. 2015.
PMID: 26059626
Обзор.
2015;10(6):1063-75. doi: 10.2217/fmb.15.22.
Будущая микробиология. 2015.
PMID: 26059626
Обзор. doi: 10.3390/genes13071139.
Гены (Базель). 2022.
PMID: 35885922
Бесплатная статья ЧВК.
doi: 10.3390/genes13071139.
Гены (Базель). 2022.
PMID: 35885922
Бесплатная статья ЧВК.