Коклюш у детей. Лабораторные методы диагностики
Опубликовано: 28.11.2018 Обновлено: 15.09.2020 Просмотров: 2462
Чаще всего коклюшу подвержены дети от 2-х до 5 лет и младенцы. Не хотим пугать, но от того насколько своевременно диагностирована болезнь зависит жизнь маленького человека.
Причины коклюша
Болезнь вызывает грамотрицательная бактерия палочковидной формы Bordetella pertussis. Впервые эпидемия коклюша была зафиксирована документально в XVI веке французским врачом Гийомом де Байю. Официальная статистика заболеваемости ведется с 1920 года. Первая вакцина от коклюша была разработана в 1926 году. С 1959 года прививки от коклюша в нашей стране стали обязательными.
Попав в организм, вредоносная бактерия начинает размножаться и постепенно поражает клетки бронхов, бронхиол и альвеол с выделением токсина, который и провоцирует сильный спастический, приступообразный кашель. Такие приступы нередко являются причиной недостаточности дыхания и приводят к гипоксии — состоянию, когда кислорода не хватает. Это отрицательно сказывается на работе головного мозга и может привести к сильнейшим судорогам и нарушению в работе центральной нервной системы.
Симптомы и течение коклюша
Выделяют две формы болезни: с выраженным кашлем спазматического характера (типичная) и с обычным кашлем (атипичная). Выраженность симптомов при типичной форме может отличаться. Различают несколько стадий коклюша, каждая последующая усугубляет состояние ребенка. Приступов может становиться больше, они протекают тяжелее, малыш перестает нормально спать, у него пропадает аппетит, начинаются проблемы с дыханием.
В среднем от момента проникновения инфекции в организм до появления первых симптомов болезни проходит от 5 до 8 дней. В последующие 2-3 недели коклюш развивается медленно и циклично с прохождением определенных стадий.
Лабораторная диагностика коклюша
Первый раз ребенка вакцинируют от коклюша в 3 месяца, а затем повторяют трижды с интервалом в 1-1,5 месяца. Важно понимать, иммунная защита после этой процедуры все еще несовершенна. Поэтому ревакцинацию проводят вновь через 1,5-2 года.
Чаще других заболевают именно не привитые дети, а также дети постарше и даже взрослые из-за ослабления поствакцинального иммунитета.
Что важно в диагностике коклюша? В первую очередь дифференцировать его от других возможных заболеваний, протекающих с кашлем (ОРВИ, туберкулезный бронхоаденит, паракоклюш).
В СИТИЛАБ вы можете выполнить все необходимые исследования и не только выявить возбудителя коклюша Bordetella pertussis, но и провести анализ на наличие антител IgM — для установления факта болезни и антител IgG — для выяснения вопроса о ревакцинации.
Для выявления возбудителя можно сдать мазки из носоглотки, ротоглотки и слюну (ПЦР-диагностика). А для определения уровня антител берется кровь. Процедуру проводят детские медсестры с помощью специальных систем: все проходит быстро и комфортно для ребенка.
62-92-710 — Выявление ДНК возбудителя коклюша (Bordetella pertussis) /носоглотка;
62-96-710 — Выявление ДНК возбудителя коклюша (Bordetella pertussis) /ротоглотка;
62-80-710 — Выявление ДНК возбудителя коклюша (Bordetella pertussis) /слюна;
45-20-104 — Антитела к Bordetella pertussis IgG (возбудитель коклюша) /кровь;
45-20-105 — Антитела к Bordetella pertussis IgM (возбудитель коклюша) / кровь
Во время коклюша малыш плохо себя чувствует, может быть раздражен и взволнован поездкой в медицинский центр. Напоминаем всем заботливым родителям: вы можете вызвать бригаду медсестер СИТИЛАБ на дом, чтобы сдать анализы в привычной, домашней обстановке и не ехать с заболевшим ребенком в медицинский центр!
После процедуры взятия медсестра забирает весь биоматериал и самостоятельно доставляет в лабораторию. Вам ехать не нужно. Результаты придут оперативно на e-mail и будут доступны в личном кабинете на сайте citilab.ru; их также можно получить с курьером.
Вам ехать не нужно. Результаты придут оперативно на e-mail и будут доступны в личном кабинете на сайте citilab.ru; их также можно получить с курьером.
Крепкого здоровья вашим детям!
Коклюш у детей | Санаторно-курортный комплекс «ДиЛУЧ»
Коклюш – это опасное и крайне неприятное бактериальное заболевание, которое распространяется воздушно-капельным путем. Стоит лишь оказаться радом с кашляющим человеком, как риск подхватить от него инфекцию становится огромным. Бактерии атакуют слизистую оболочку бронхов, сильно раздражая ее и вызывая сильный приступообразный кашель, иногда даже до рвоты.
В чем причина развития коклюша у детей? По каким признакам можно распознать это заболевание? Каковы его основные симптомы, и как правильно диагностировать коклюш?
Причины развития коклюша
Как правило, коклюш в начально стадии ведет себя, как обыкновенная простуда, вводя в замешательство зараженного человека. Достаточно часто происходят ситуации, когда взрослые, сами того не подозревая, уже являются носителями бактерии, и заражают детей. Опасность заключается в том, что новорожденные дети не имеют иммунитета к данной патологии.
Возбудитель и непосредственный виновник коклюша – коклюшная палочка или Борде-Жангу. Бактерия крайне неприятная, однако, не способная выжить в условиях вне организма человека. Поэтому заражение ею происходит только при контакте с больным.
Чаще всего, коклюш поражает детей в возрасте до 7 лет, при этом наибольшая группа риска – это дети младшего возраста, до двух лет. Так как у новорожденных иммунная система еще не сформирована, они переносят болезнь значительно тяжелее. Период расцвета заболеваемости – осенне-зимнее время, когда дети получают недостаточное количество солнечных лучей.
Признаки коклюша
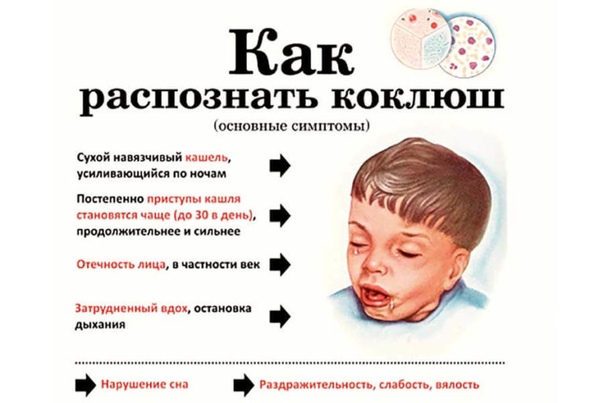
В течении первых трех недель развития заболевания, коклюш легко спутать с самой обыкновенной простудой, поэтому ребенок не изолируется от окружающих, продолжает посещать школу или детский сад, заражая других детей.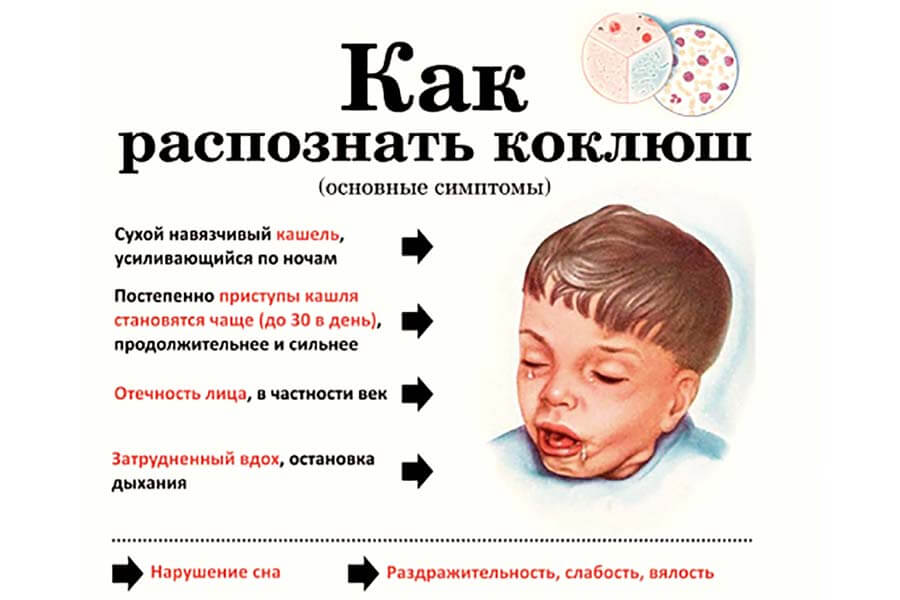 Основные первые признаки болезни – это:
Основные первые признаки болезни – это:
- Боль в мышцах и ломота в теле
- Головная боль
- Повышенная температура
- Выделения из носа
- Потеря аппетита, общая слабость и быстрая утомляемость.
По мере развития коклюша появляется сухой кашель, приступы которого становится невозможно остановить, применяя обычные медикаментозные средства. Постепенно приступы становятся все более частыми и продолжительными, особенно одолевая ребенка по ночам. Длительность кашля может доходить до пяти минут, и иногда он может даже заканчиваться рвотой.
Внимание! Слишком сильный приступ кашля может стать причиной гипоксии и удушья, поэтому детям, болеющим данной патологией, жизненно важно находиться под наблюдением врачей!
Основное отличие коклюша от других инфекционных заболеваний заключается в том, что температура тела при нем лишь в редких случаях пересекает отметку в 38 градусов.
Симптомы коклюша у детей
В зависимости от стадии заболевания, симптомы коклюша у детей бывают разные.
|
Стадия заболевания |
Симптомы коклюша у детей |
|
Катаральная |
Незначительное ухудшение самочувствия. Постепенно появляется приступообразный кашель, который особенно часто возникает ночью во время сна. Появляется раздражительность и повышенная утомляемость. Эта стадия может продлиться до двух недель. |
|
Пароксизмальная |
Приступы кашля приобретают все более навязчивый характер, переносить их ребенку становится все сложнее, а специалист уже может определить заболевание и поставить верный диагноз. При кашле возможен свистящий звук, лицо может краснеть и синеть. Данная стадия так же может продлиться до двух недель. |
|
Период разрешения |
При правильном и своевременном тщательно подобранном лечении болезнь удается победить. |
При несвоевременном лечении или же при его отсутствии кашель сильно затрудняет дыхание ребенка, порой приводя к гипоксии. Процент детской смертности от коклюша при отсутствии вакцинации, по статистике, достигает 60% случаев. Поэтому при первых признаках заболевания очень важно обратиться к врачу для получения квалифицированно медицинской помощи.
Диагностика коклюша у детей
Как уже упоминалось выше, распознать коклюш на ранних стадиях развития обычно достаточно сложно. Для того, чтобы точно диагностировать его, необходимы специальные лабораторные исследования, опираясь на результаты которых врач сможет сделать точные выводы.
Помимо классической беседы с родственниками ребенка и первичного осмотра, специалист назначает ряд анализов:
- Общий анализ крови, показывающий насколько выросло содержание лейкоцитов и лимфоцитов в крови.
- Анализ крови на наличие антител.
- Бактериологический посев мазка со слизистой горла и другие виды исследований.
Особый кашель. Как отличить коклюш от простуды? | Здоровье ребенка | Здоровье
Яд возбудителя
Коклюшная палочка попадает в организм через дыхательные пути и размножается в слизистой оболочке гортани, бронхов и в альвеолах лёгочной ткани. Возбудитель выделяет токсин, который раздражает нервные окончания слизистой оболочки и вызывает кашлевый рефлекс. Токсин оказывает влияние и на нервную систему, приводя в состояние возбуждения её нервные центры – дыхательный, сосудодвигательный… В результате на любое раздражение – свет, звук, порыв ветра, укол… – ребёнок отвечает приступом судорожного, конвульсивного кашля.Срочно в больницу!
Заболевание начинается с незначительного повышения температуры – до 37,5–37,7°, – и насморка. Как правило, врач ставит диагноз «ОРВИ», и, как только температура спадает, ребёнок возвращается в детский сад или в школу, щедро делясь коклюшной палочкой с окружающими. Кашель у него не проходит, напротив, становится всё более мучительным.
Кашель у него не проходит, напротив, становится всё более мучительным.
Приступ коклюшного кашля особый. Он начинается с серии коротких кашлевых толчков, следующих друг за другом без перерыва. Затем ребёнок делает вдох, который сопровождается свистящим звуком из-за спастического сужения голосовой щели. После чего приступ продолжается такими же кашлевыми толчками с последующим свистящим вдохом. Количество кашлевых циклов колеблется от 2 до 15. Приступ завершается отделением густой, вязкой, прозрачной мокроты. Иногда возникает рвота.
Во время приступа ребёнок возбуждён, его лицо становится красным, глаза наливаются кровью, набухают шейные вены, язык высовывается так, что травмируется уздечка. На коже лица и склерах остаются следы мелких кровоизлияний из-за повреждения капилляров от напряжения. Тяжёлый приступ может привести к остановке дыхания, непроизвольному отделению мочи и кала. У малышей на фоне спазматического кашля могут возникнуть судорожные припадки с потерей сознания. Поэтому младенцы с подозрением на коклюш должны быть госпитализированы под наблюдение врачей, которые не допустят у них длительной остановки дыхания (апноэ).
Лекарство – бурные эмоции
Болезнь может длиться 2–3 месяца. Постепенно частота и продолжительность приступов уменьшается, кашель перестаёт быть спазматическим. Правда, иногда возникают осложнения на органы дыхания: ларингит, бронхит, пневмония, реже в процесс вовлекается плевра и развивается плеврит.
Если температура нормализовалась и опасность осложнений миновала, ребёнок должен как можно больше гулять. В этот период он уже незаразный, так что можно не избегать друзей-приятелей, но стоит ограничивать физические нагрузки, которые могут провоцировать кашель.
Чтобы побороть очаг возбуждения в головном мозге, надо создать более сильный, который вызовет у ребёнка бурные положительные эмоции. Это может быть выход в цирк, поездка в деревню, на рыбалку, а ещё лучше – полёт на самолёте к морю.
А как же защита?
В последние десятилетия практически все дети у нас в стране с 3‑месячного возраста получают прививки от коклюша одновременно с вакцинацией против дифтерии и столбняка (АКДС). Почему же эта детская инфекция по-прежнему продолжает встречаться?
Дело в том, что коклюшная вакцина не создаёт пожизненного иммунитета. Чтобы уж наверняка избежать болезни, иммунитет надо постоянно подхлёстывать повторными вакцинациями. Младенцев от коклюша прививают трижды до полугода и ещё один раз в 18 месяцев. С 6 месяцев – после введения 3‑й дозы – и в течение 5–8 лет ребёнок защищён от этого заболевания. В школьном возрасте восприимчивость к коклюшу постепенно возвращается. Но, если привитый ребёнок и заболевает, болезнь протекает у него в стёртой, лёгкой форме, иногда даже диагноз поставить трудно, и не даёт осложнений.
Но и больной нетипичным коклюшем заражает всех вокруг: ровесников, взрослых, младенцев до полугода, которые ещё не получили трёх прививок. Так инфекция и циркулирует.
Смотрите также:
Лабораторная диагностика коклюша — сдать анализы в СЗЦДМ
Коклюш — патология инфекционного генеза, которая чаще встречается у детей. Заболевание обладает специфической симптоматикой и требует соответствующего лечения. Патогенез болезни заключается в нарушении дыхательной функции, а в процессе развития болезни происходит поражение слизистой оболочки дыхательных путей. Болезнь является довольно сложной и, до изобретения вакцины и лечения, была значительной причиной в структуре детской смертности.
На сегодня болезнь также является довольно опасной. Ежегодно около 300 000 людей умирает от этой патологии. Смертельными являются осложнения болезни, которые чаще наблюдаются у пациентов детского и преклонного возраста, в силу анатомо-физиологических и иммунных особенностей. Это говорит о том, насколько важно знать симптомы болезни и особенности лечения.
Особенности симптомов зависят от периода болезни. Они бывают следующие:
-
инкубационный;
-
катаральный;
-
спазматический;
-
разрешения;
-
восстановительный.
Рассмотрим их подробнее.
Инкубационный период длится с момента поступления возбудителя в организм до появления первых симптомов. Как правило, это от 3 до 20 суток. За это время дыхательные пути поражаются возбудителем настолько, что организм перестаёт компенсировать состояние и начинается клиническая картина болезни.
Катаральный период соответствует степени поражения организма патогенным агентом, а значит развивается постепенно. Пациент даже не может сразу определить начало болезни, настолько размытыми являются первые симптомы. Первый знак — сухой кашель или даже небольшое откашливание. Может быть насморк, при котором из носовых ходов выделяется слизь в незначительном количестве. Пациенты младшего возраста более тяжело переносят этот период, так как их анатомическое строение дыхательных путей способствует более быстрому развитию болезни. В целом, начало болезни напоминает ОРВИ, что часто сбивает с толку как пациентов, так и специалистов. Кашель постепенно становится все сильнее, к нему присоединяется раздражительность и беспокойное состояние пациента.
Далее развивается период спазматического кашля, что, обычно, совпадает с 2 неделей катарального периода. Длительность этого отрезка болезни — несколько недель, 3-4. В это время наблюдаются наиболее яркие проявления болезни, а именно спазматический кашель, который возникает приступами. Перед приступом появляются его предвестники — дискомфорт и першение в горле, чувство сдавливания в грудной клетке, паника и беспокойство. Время возникновения приступов может быть разным, нередко они беспокоят ночью.
Время возникновения приступов может быть разным, нередко они беспокоят ночью.
Как распознать приступ кашля? Он состоит из сильных толчков, которые сменяют судорожные вдохи. Такой вдох сопровождается слабым стоном и свистом и называется репризой. Этот звук возникает при прохождении воздуха через сильно суженные дыхательные пути. По окончанию приступа у пациента начинает отходить вязкая прозрачная мокрота.
Если болезнь доходит до тяжёлой степени, могут появляться рвота, судороги, тахикардия, дыхательная недостаточность.
Внешне такой приступ сопровождается отёчностью тканей лица, цианозом, набуханием сосудов шеи. Может наблюдаться покраснение глаз, в повышенном количестве отходит слюна и слёзная жидкость.
Между приступами кашля ребёнок находится в нормальном состоянии, играет, кушает с аппетитом, не испытывает какого-либо дискомфорта. Из характерных симптомов, которые бывают при коклюше: язва белого цвета на уздечке языка, которая бывает при его повреждении зубами, кровоизлияния в конъюнктиву, склонность к носовым кровотечениям.
Стадия разрешения болезни постепенно сменяет предыдущий этап. Кашель возникает все реже, становится менее специфичным, исчезают приступы и репризы. Пациент становится слабым, астеничным, ощущает раздражительность и усталость. Это состояние истощённости может удерживаться некоторое время после болезни.
Период восстановления или реконвалесценции занимает около полугода. Пациент устаёт при физических нагрузках, детям трудно даются уроки, наблюдается капризность и эмоциональная лабильность. В этот период несколько снижена иммунная функция организма и пациент становится более склонный к ОРВИ, во время которых опять возникает типичный кашель для коклюша.
Такие периоды характерны для типичной клинической картины коклюша. Но есть и атипичные формы заболевания. Это абортивная и стёртая форма. Они могут наблюдаться у тех, кто вакцинирован, а также у взрослых, чей иммунитет более развит, чем у детей и пожилых людей.
Они могут наблюдаться у тех, кто вакцинирован, а также у взрослых, чей иммунитет более развит, чем у детей и пожилых людей.
Стёртая форма сопровождается обычным сухим кашлем, который не проходит на фоне приёма противокашлевых средств. Характерных приступов при этом нету. такой кашель может беспокоить пациента от нескольких недель до нескольких месяцев, однако состояние остаётся стабильным, осложнения не проявляются.
Абортивная форма характеризуется молниеносным течением, при котором симптомы внезапно появляются и так же внезапно проходят через несколько дней.
Когда необходима диагностика коклюша?Показаниями к диагностике коклюша являются клинические проявления болезни, которые необходимо подтвердить или опровергнуть. Так как патология имеет инфекционный характер, постановка диагноза на основе клинических данных невозможны — необходимы результаты лабораторного исследования. Если у пациента есть характерные приступы кашля — анализ обязателен.
Существуют также эпидемические показания к диагностике. Необходимо сдавать анализы всем лицам, которые посещают или находились в детских учреждениях, больницах, родильных отделениях, где были обнаружены пациенты с коклюшем и есть риск заражения.
Кроме того, диагностика требуется для дифференциального диагноза при таких состояниях, как муковисцидоз, инородное тело дыхательных путей, астма, острые бронхиты, лимфогранулематоз, корь, пневмония, ОРЗ.
Современные методы диагностики патологииНа сегодня используются такие методы исследования:
-
Бактериологический метод;
-
Серологический метод;
-
Иммуноферментный метод;
-
ПЦР;
-
гематологический.

Рассмотрим подробнее эти виды диагностики.
Бактериологический метод
Исследование проводится на 5-7 день болезни, именно в это время оно обладает наибольшей информативностью. Также следует учесть то, что лучше всего проводить забор материала до начала приёма антибактериальной терапии, иначе результат может быть ложноотрицательным. Перед сдачей анализа нельзя принимать пищу, полоскать рот, пить, чистить зубы. Забор материала проходит с задней стенки глотки с помощью специального тампона. Иногда к пациенту подносят посуду с питательной средой во время кашля. Полученный материал сеют на питательный среды, которые подходят для жизнедеятельности и роста микроорганизма. Через несколько суток после получения материала можно сделать предварительной заключение, а через неделю — точный результат анализа.
Серологический метод
Данная методика применяется на более поздних сроках болезни, через несколько недель после появления характерных симптомов. К этому времени бактериологический метод теряет свою эффективность, так как возбудитель практически исчезает из дыхательных путей, а вот антитела к нему циркулируют по организму. Определяются титры антител к патогену и их тип. Различают три класса иммуноглобулинов, М, А и G. Антитела класса М появляются на 2 неделе заболевания, иммуноглобулины А говорят о том, что болезнь развивается больше 2-3 недель, а иммуноглобулины G можно обнаружить после 4 недель болезни.
Иммуноферментный метод
Это основной метод из серологической диагностики. Для исследования требуется венозная кровь. Полученный материал соединяют с лабораторным реактивом, который содержит патоген. Если в крови есть антитела, происходит возникновение иммунокомплекса, что говорит о наличии заболевания. Перед сдачей анализов пациент не должен принимать пищу, медикаменты, подвергаться физическим нагрузкам. Проводится исследование парных сывороток, промежуток между которыми от 10 до 14 дней. Результаты получают на основе прироста титра антител, что говорит о дальнейшем развитии патологии и позволяет исключить тот факт, что антитела появились в результате вакцины или ранее перенесённой болезни.
Проводится исследование парных сывороток, промежуток между которыми от 10 до 14 дней. Результаты получают на основе прироста титра антител, что говорит о дальнейшем развитии патологии и позволяет исключить тот факт, что антитела появились в результате вакцины или ранее перенесённой болезни.
ПЦР
Метод полимеразно-цепной реакции — наиболее современный и качественный способ подтверждения или исключения диагноза. Для реакции необходимо сдать кровь. В лабораторных условиях проводится её исследование на предмет фрагментов аминокислот генетического материала возбудителя. Далее подтверждается или исключается принадлежность полученной структуры именно к тому типу возбудителя, который вызывает коклюш. Для анализа требуются специфические дорогостоящие реактивы и соответствующее оборудование лаборатории, а также навыки персонала.
Гематологический анализ
Имеется в виду обычный анализ крови, который не обладает специфическими результатами. На его основе можно только уверенно сказать про наличие воспалительного процесса бактериального генеза, так как наблюдается лейкоцитоз с типичным сдвигом лейкоцитарной формулы. Такой результат может стать началом лабораторной диагностики, на основе которого врач сделает следующие назначения.
Схема диагностики отличается по возрасту пациента, а также по наличию прививки от болезни.
Схема диагностики для тех, кто не прививался:
-
в первые две недели болезни эффективно проведение бактериологического обследования или ПЦР;
-
на 3-4 неделе болезни применяют ПЦР или серологическое исследование;
-
более 4 недель болезни — показание для серологического обследования.

На фоне приёма антибиотиков применяется ПЦР.
Для привитых лиц применяется такая схема обследования:
-
на 1-2 неделе болезни — метод ПЦР, бактериологический анализ;
-
на 3-4 неделе используют ПЦР;
-
срок болезни более 4 недель требует серологической диагностики.
Результаты бактериологического метода однозначны: наличие микроорганизмов в материале говорит о том, что именно они являются причиной патологии.
Гематологический метод является неспецифичным, диагностическое значение имеет повышение лейкоцитов более чем 9·109/л.
Результаты ПЦР являются положительными, если в организме есть фрагменты генетического материала бактерии.
Результаты серологической диагностики расшифровываются следующим образом:
-
менее 10,0 — отрицательный результат, отсутствие антител. Такой результат может быть у здорового человека или у пациента, который заболел менее, чем три недели назад;
-
от 10,0 до 50,0 — слабоположительная реакция, недостоверный результат, который требует повторной диагностики;
-
более 50,0 — реакция положительная, антитела обнаружены. Такой результат говорит о том, что человек болен или недавно перенёс коклюш.
Профилактика коклюша заключается в плановой вакцинации. Применяется вакцина АКДС, которая содержит компоненты против коклюша, дифтерии и столбняка и применяется в возрасте 3, 4, 5, 6 месяцев, а после этого в 1,5 и 6 лет. Существует также экстренная профилактика, которая заключается в введении специфического иммуноглобулина после контакта непривитого ребёнка или ребёнка до года с носителем бактерии.
Вакцина обладает высокой эффективностью, однако она не исключает возможного заболевания. Обратите внимание на то, что болезнь в таком случае будет более лёгкой формы, не принесёт осложнений, а также не приведёт к тяжёлым последствиям, ограничившись лишь стёртыми симптомами болезни. Вакцина необходимо не столько для предотвращения самой болезни, сколько для профилактики её тяжёлого течения и смертельных осложнений. Неспецифическая профилактика заключается в соблюдении эпидемических мероприятий в коллективе, где есть случаи заболевания, ограничении контакта с носителями микроорганизма, санитарно-гигиеническими мероприятиями.
Лечение проводится в амбулаторных условиях для пациентов с лёгким течение болезни, а госпитализируют тех, кто тяжело переносит болезнь, детей маленького возраста. Применяется антибактериальная терапия, глюкокортикоиды, антигистаминные средства, витамины, препараты, которые влияют на дыхательную функцию. В тяжёлых случаях требуется дополнительное введение кислорода, ноотропов, психостимулирующих препаратов.
Лаборатория центра оснащена новейшим диагностическим оборудованием. Анализы выполняются быстро и качественно. В штате медицинских центров работают высококвалифицированные специалисты, что позволяет сделать диагностику разносторонней и эффективной. Пациент может не только установить факт заболевания, но и пройти расширенную проверку организма, а также лечение. Для наших врачей нет заболевания отдельной системы — они оценивают полноценное состояние пациента и лечат его, а не патологию. Есть возможность получить результаты исследования на личную электронную почту или получить их в распечатанном виде в медицинском центре.
Симптомы ларингита у детей, причины возникновения, способы профилактики
Ларингит – это серьезное воспаление гортани, которое связано с простудным заболеванием или же с такими инфекциями, как скарлатина, корь, коклюш. А развитию этого заболевания способствует дыхание через рот, переохлаждение, курение, запыленный воздух, перенапряжение гортани и употребление спиртных напитков.
А развитию этого заболевания способствует дыхание через рот, переохлаждение, курение, запыленный воздух, перенапряжение гортани и употребление спиртных напитков.
Вообще ларингит бывает кратковременным или хроническим. Обычно это заболевание прогрессирует очень быстро и длится не более двух недель.
Причины
- Переохлаждение организма.
- Ослабленный иммунитет.
- Присутствие бактериальной или вирусной инфекции.
- Травмы и ожоги, перенапряжение голоса.
- Запыленность помещения, горячий сухой воздух.
- Наличие хронического воспаления носоглотки и нарушение носового дыхания.
- Хронические воспаления дыхательных путей.
- Аллергические процессы.
Симптомы
- Ухудшение общего состояния здоровья.
- Повышение температуры.
- Боль при глотании.
- Хриплый голос.
- Затрудненное дыхание (так как происходит сужение голосовой щели из-за ее спазма, отека или же в результате абсцесса).
- Ощущение першения, сухости и царапанья в горле.
- Сухой кашель.
Если у больного ребенка появились задышка, острый кашель, то необходимо вызвать скорую помощь.
Для установления диагноза ларингита детскому отоларингологу обычно достаточно данных анамнеза и клинической картины. Специальное отоларингологическое обследование ребенка включает фарингоскопию, риноскопию, отоскопию, пальпацию шейных лимфатических узлов.
Основная роль в инструментальной диагностике ларингита у детей принадлежит ларингоскопии, в ходе которой обнаруживается гиперемия, отек, усиление сосудистого рисунка или петехиальные кровоизлияния в слизистую оболочку гортани; утолщение и неполное смыкание голосовых складок при фонации. Для идентификации возбудителя ларингита у детей проводится бактериологическое, вирусологическое или ПЦР-исследование смывов из верхних дыхательных путей.
Профилактика
- Повышение неспецифического иммунитета.
- Своевременное лечение заболеваний ЛОР-органов.
- Исключение контакта с потенциальными аллергенами.
- Соблюдение рационального голосового режима.
Подробнее о детской оториноларингологии в клинике «ЮгМед»
Трахеит у детей — причины, симптомы, диагностика и лечение трахеита у ребенка в Москве в детской клинике «СМ-Доктор»
ПОЛУЧИТЬ КОНСУЛЬТАЦИЮ Содержание:Описание заболевания
Симптомы
Причины
Диагностика
Лечение
Профилактика Трахеит – воспаление слизистой оболочки дыхательной трубки (трахеи) инфекционного или аллергического происхождения. Лечением заболевания занимается педиатр, детский отоларинголог или врач-аллерголог.
Описание заболевания
Трахеей называют трубчатый орган, который соединяет гортань и бронхи, служит для проведения воздуха в легкие. При попадании на слизистую трахеи аллергенов или инфекционных агентов, развивается диффузный воспалительный процесс, который охватывает весь орган. Из-за раздражения нервных окончаний формируется защитный рефлекс – кашель. При трахеите он сухой и малопродуктивный.Трахеит бывает инфекционным (вызван грибками, бактериями, вирусами, простейшими) и неинфекционным (аллергический). В зависимости от течения выделяют острую форму (яркие симптомы на протяжении короткого времени) и хроническую (длительная умеренная или слабая симптоматика). Как правило, хроническая возникает на фоне серьезных системных заболеваний или при неадекватной терапии острого.
В детской отоларингологии и педиатрии воспаление дыхательной трубки редко развивается изолированно. Чаще это происходит на фоне ОРВИ, когда поражается не только трахея, но и другие органы респираторной системы. У маленьких пациентов чаще диагностируют трахеобронхит и ларинготрахеит.
Длительное воспаление слизистой трахеи приводит к ее морфологическим изменениям. Хронический трахеит протекает с гипертрофическими процессами (утолщение слизистой) или атрофическими (оболочки истончаются).
Симптомы трахеита
Трахеит у малышей проявляется как обычная респираторная инфекция – насморком, першением или болью в горле, слабостью. Характерным признаком воспаления дыхательной трубки является кашель. Его характеристики при трахеите:- внезапный;
- приступообразный;
- малопродуктивный;
- надсадный;
- болезненный;
- продолжается несколько минут, иногда несколько часов (нередко приводит к рвоте).
Приступ может быть спровоцирован резким глубоким вдохом, перепадом температуры воздуха, плачем или криком. Тупая боль за грудиной и в области спины сохраняется после приступа. Боясь вызвать очередную атаку, ребенок дышит часто и поверхностно. Как правило, кашель мучает малыша ночью, ранним утром или при выходе из помещения на улицу.
При аллергической форме кашлю предшествует нестерпимое першение в горле. Его провоцирует контакт с аллергеном (вдыхание определенных запахов, запыленного воздуха, употребление некоторых продуктов).
Кашель сопровождается отхождением небольшого количества мокроты (обычно в конце приступа). Она выходит маленькими слизистыми комочками. По мере нарастания катаральных процессов мокроты становится больше, и откашливается она легче. При бактериальной форме секрет становится гнойным (зеленоватого, желтого цвета).
Острый период длится 3-4 дня. Затем воспаление идет на спад, приступы повторяются реже, боль в грудной клетке исчезает. При хронической форме кашель сохраняется длительное время. Ребенок заходится приступами с утра и периодически покашливает в течение дня.
Другие симптомы трахеита (общая слабость, повышение температуры) связаны скорее не с воспалением дыхательной трубки, а с инфекцией.
Причины трахеита
В большинстве случаев трахеит вызывают вирусы. Чаще патология развивается вторично (на фоне дифтерии, коклюша, гриппа). Бактериальный трахеит возникает вследствие вирусного поражения слизистой, когда она становится боле уязвимой, или после инвазивных медицинских вмешательств, травм трахеи инородным телом. Воспаление дыхательной трубки может быть вызвано простейшими (микоплазмами, хламидиями). Грибковый трахеит развивается на фоне системных грибковых инфекций и в педиатрической практике встречается редко. Аллергическая форма запускается при повышенной чувствительности организма к аллергенам (пища, лекарства, пыль, бытовая химия).
Чаще патология развивается вторично (на фоне дифтерии, коклюша, гриппа). Бактериальный трахеит возникает вследствие вирусного поражения слизистой, когда она становится боле уязвимой, или после инвазивных медицинских вмешательств, травм трахеи инородным телом. Воспаление дыхательной трубки может быть вызвано простейшими (микоплазмами, хламидиями). Грибковый трахеит развивается на фоне системных грибковых инфекций и в педиатрической практике встречается редко. Аллергическая форма запускается при повышенной чувствительности организма к аллергенам (пища, лекарства, пыль, бытовая химия).Хронический трахеит возникает при неправильном лечении острого. К нему склонны ослабленные дети (с гиповитаминозом, иммунными нарушениями, другими хроническими заболеваниями). Прогрессированию трахеита с более тяжелыми симптомами и распространением воспаления на другие дыхательные органы способствуют переохлаждения, дыхание сухим, морозным, пыльным воздухом, табачным дымом.
Диагностика трахеита
Врачи центра «СМ-Доктор» имеют огромный опыт в диагностике и лечении трахеита у детей. Специалисты уделяют внимание поиску основного причинного фактора, а также обстоятельств, которые могли усугубить воспалительные изменения. При их устранении трахеит лечится быстро и не приводит к осложнениям.Диагностика детского трахеита, как правило, не вызывает трудностей. Врач ориентируется на жалобы родителей и данные осмотра ребенка. Дополнительные сведения дают аускультация грудной клетки и общеклинический анализ крови. При подозрениях на серьезные изменения в дыхательных органах проводят ларинго- и трахеобронхоскопию, рентгенографию грудной клетки, аспирацию трахеального содержимого (для вирусологического или ПЦР-анализа слизи, посева на питательную среду).
Для выяснения этиологии и особенностей течения заболевания, могут потребоваться консультации пульмонолога, аллерголога-иммунолога.
Лечение трахеита
Врачи центра «СМ-Доктор» подходят к лечению трахеита комплексно. Специалисты тщательно изучают особенности клинического случая и составляют персонифицированную терапевтическую программу. Она направлена на устранение причины заболевания, уменьшение выраженности симптоматики, скорейшее восстановление организма и профилактику рецидивов. При таком подходе можно рассчитывать на быстрое облегчение и полное выздоровление.
Специалисты тщательно изучают особенности клинического случая и составляют персонифицированную терапевтическую программу. Она направлена на устранение причины заболевания, уменьшение выраженности симптоматики, скорейшее восстановление организма и профилактику рецидивов. При таком подходе можно рассчитывать на быстрое облегчение и полное выздоровление.Лечение трахеита подразумевает этиотропную терапию. Назначают противовирусные, антибактериальные, антипротозойные или противогрибковые препараты (в зависимости от возбудителя). При аллергической форме подбирают антигистаминные средства. Надсадный кашель в острой фазе купируют противокашлевыми средствами. По мере образования мокроты назначают отхаркивающие и муколитические препараты. В период выздоровления показаны витамины и иммуномодуляторы.
При хроническом трахеите добиться выздоровления крайне сложно. Целесообразны мероприятия по профилактике простуд и вирусных инфекций. Важно заниматься укреплением здоровья ребенка комплексно: обеспечить рациональный режим, полноценное питание, достаточное поступление в организм витаминов и минералов.
В острый период трахеита хороший эффект дают ингаляции небулайзером. После стихания воспалительного процесса назначают физиопроцедуры (массаж, электрофорез, УВЧ). Они улучшают микроциркуляцию в органах дыхательной системы, оказывают стимулирующее влияние на местный иммунитет и способствуют восстановлению тканей.
Для полного выздоровления важно обеспечить оптимальные условия дома: поддерживать влажность воздуха, проветривать помещение, проводить влажную уборку, устранить пахучие вещества, источники пыли, исключить вдыхание табачного дыма. Желательно на некоторое время исключить перепады температур.
Профилактика трахеита
Чтобы не допустить развитие трахеита у ребенка, нужно уделять внимание неспецифическим профилактическим мероприятиям. К таковым относят активный образ жизни, прогулки на свежем воздухе, качественное питание, занятия спортом, закаливание. Важно вовремя вакцинировать малыша от основных инфекций. Таким образом осуществляется профилактика вторичного трахеита.
Важно вовремя вакцинировать малыша от основных инфекций. Таким образом осуществляется профилактика вторичного трахеита.Лечение трахеита под руководством врачей центра «СМ-Доктор» позволит в кратчайшие сроки избавить ребенка от неприятных симптомов и предотвратить переход болезни в хроническую форму. Комплексный подход, заботливое отношение и современные методики сделают процесс лечения более комфортным и эффективным. За квалифицированной помощью обращайтесь в «СМ-Доктор»!
Врачи-отоларингологи:
Детская клиника м.Марьина РощаМосина Екатерина Ивановна
Детский отоларинголог, врач высшей категории
Игнатенко (Цивилёва) Елена Васильевна
Детский отоларинголог, детский отоларинголог-сурдолог, оперирующий специалист
Степанова Светлана Михайловна
Детский отоларинголог, врач высшей категории
Казанова Анна Владимировна
Детский отоларинголог, оперирующий специалист, врач высшей категории, кандидат медицинских наук
Гнездилова Юлия Валерьевна
Детский отоларинголог, оперирующий специалист
Шишков Руслан Владимирович
Детский отоларинголог, детский онколог, оперирующий специалист, врач высшей категории, профессор, д. м.н.
м.н.
Горшков Степан Вячеславович
Детский отоларинголог, оперирующий специалист
Записаться на прием Детская клиника м.Войковская Записаться на прием Детская клиника м.Новые Черемушки Записаться на прием Детская клиника м.Текстильщики Записаться на прием Детская клиника м.Молодежная Записаться на прием Детская клиника м. Чертановская
Записаться
на прием Детская клиника м.ВДНХ
Записаться
на прием Детская клиника в г.Солнечногорск, ул. Красная
Записаться
на прием
Чертановская
Записаться
на прием Детская клиника м.ВДНХ
Записаться
на прием Детская клиника в г.Солнечногорск, ул. Красная
Записаться
на приемЗаписаться на прием
Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по указанному вами телефону. Ваши данные необходимы для обеспечения обратной связи и организации записи к специалисту клиники.
Симптомы, диагностика и лечение паракоклюша у детей
Записаться к врачу Вызов педиатра на домПаракоклюш у детей – острое инфекционное заболевание бактериальной природы возникновения, вызванное палочкой Bordetella parapertussis. Проявляется длительными, сильными и судорожными приступами кашля. Протекает заболевание с умеренной интоксикацией, поражением центральной нервной системы и респираторного тракта. Паракоклюш симптомы у детей имеет похожие на коклюш, но по факту это разные заболевания. Отличия обусловлены особенностями проявления клинической картины, наличием осложнений и длительностью протекания инфекционного недуга. Болеют в основном дети в возрасте от 3 до 6 лет. Паракоклюш относится к эндемичным инфекциям. Во всем мире периодически случаются вспышки заболеваемости. Буквально каждые 3-5 лет. Распространяется быстро. Взрослые переносят его легче, чем дети.
Буквально каждые 3-5 лет. Распространяется быстро. Взрослые переносят его легче, чем дети.
Причины паракоклюша у детей
Передается заболевание воздушно-капельным путем. Источником заражения может быть как больной человек, так и носитель бактерии. Нужно знать, чем отличается коклюш от паракоклюша у детей, чтобы поставить правильный диагноз. В первом случае возбудителем выступает неподвижная грамотрицательная палочка Bordetella pertussis, а у паракоклюша – Bordetella parapertussis. Несмотря на тождественность между ними, отличие состоит в антигенной структуре и патогенности.
Для передачи бактерии от носителя к здоровому человеку достаточно расстояния 2,5 м. Человек может чихнуть, кашлянуть или просто вести беседу, а в этом время палочка Bordetella parapertussis начинает миграцию в другой организм. Во внешней среде она быстро гибнет, не выдерживая влияния ультрафиолета, высушивания и других условий окружающей среды. Под прямыми солнечными лучами достаточно 1 часа, а при температуре +56 градусов аналогичный эффект наступает в течение 15-30 минут.
Эпидемиология заболевания у детей
Больные паракоклюшем остаются заразными с 1 по 14 день. Чаще всего заболевание встречается у детей в возрасте 4 лет, хотя период риска остается в пределах возраста от 3 до 6 лет. Если ребенок был вакцинирован, вероятность заболеть при контакте с инфекцией составляет 80%. Самая высокая восприимчивость – у младенцев. Переболевшие, которые знают уже коклюш и паракоклюш симптомы у детей как проявляются, получают стойкий к ним иммунитет. В крови будут присутствовать антитела, способные бороться с бактериальной инфекцией. Выделяют четыре периода развития:
- инкубационный – с 1 по 14 день;
- катаральный – около 4-5 дней;
- спазматический – от 3 до 6 недель;
- стадия выздоровления (фаза разрешения) – от 2 до 3 недель.
Формы болезни
В медицине различают три формы паракоклюша. Атипичная или стертая характеризуется отсутствием выраженной поэтапности в протекании инфекции. Нет перехода от инкубационного к катаральному развитию и т.д. Это приводит к неправильной постановке диагноза. Вторая разновидность – коклюшеподобная форма. Она более выраженная по симптоматике. Ее можно считать классическим проявлением болезни, поскольку наблюдается характерный кашель. Третья форма – бактерионосительство. При таком положении дел нет симптомов плохого самочувствия, интоксикации. Человек является носителем бактерий.
Нет перехода от инкубационного к катаральному развитию и т.д. Это приводит к неправильной постановке диагноза. Вторая разновидность – коклюшеподобная форма. Она более выраженная по симптоматике. Ее можно считать классическим проявлением болезни, поскольку наблюдается характерный кашель. Третья форма – бактерионосительство. При таком положении дел нет симптомов плохого самочувствия, интоксикации. Человек является носителем бактерий.
Симптомы паракоклюша у детей
Паракоклюш симптомы у детей проявляет с разной интенсивностью. На начальном этапе проявления заболевания отсутствуют, хотя процесс уже запущен. Ребенок может себя абсолютно нормально чувствовать, но он уже считается носителем патологических бактерий. В инкубационном периоде отмечаются такие симптомы: охриплость голоса, общая слабость и недомогание, насморк, кашель, покраснение задней стенки гортани. Возможно небольшое повышение температуры. В катаральном периоде кашель имеет сухой и короткий характер, прослушиваются множественные хрипы, беспокоит головная боль. Приступы кашля в основном происходят ночью. На этом этапе паракоклюш можно спутать с ОРЗ, рингофарингитом, трахеобронхитом.
Самый разгар болезни припадает на спазматический период. Судорожные приступы кашля появляются внезапно в виде коротких толчков один за другим. Между ними отмечаются репризы – глубокие свистящие вдохи. В моменты приступа у ребенка краснеет лицо, вплоть до синевы из-за нехватки кислорода. Заметно увеличение кровеносных сосудов головы. Именно такие коклюш и паракоклюш симптомы у детей проявляет в спазматический период заболевания. Подобное напряжение не проходит бесследно. Одутловатость лица, припухшие веки, кровоизлияния на коже и слизистых – типичные симптомы болезни. Кашель провоцируется густой и прозрачной мокротой (стекловидной), которая трудно отделяется. У многих детей начинается рвота сразу после приступа. Особенно это часто происходит у маленьких детей. Периодичность приступов сложно спрогнозировать. Они физически выматывают ребенка. Развитие таких симптомов начинается на 7-10 день паракоклюша. Фаза разрешения характеризуется ослаблением кашля, который может продолжаться в течение нескольких дней. В случае коклюша продолжительность болезни намного дольше – от 40 до 70 дней.
Развитие таких симптомов начинается на 7-10 день паракоклюша. Фаза разрешения характеризуется ослаблением кашля, который может продолжаться в течение нескольких дней. В случае коклюша продолжительность болезни намного дольше – от 40 до 70 дней.
К какому врачу обратиться
В педиатрическом отделении АО «Медицина» (клиника академика Ройтберга) в ЦАО работают квалифицированные врачи-педиатры и инфекционисты. Паракоклюш у детей симптомы и лечение в домашних условиях без медицинского контроля имеют по типу ОРЗ, что является ошибочным моментом. Если у ребенка наблюдается кашель с тяжело отделяемой мокротой, он долго не проходит, приступы повторяются по 5-7 раз в день, нужен медицинский осмотр. С самого начала с такими симптомами обращаются к педиатрам, которые дальше могут направить к инфекционисту. В зависимости от особенностей протекания болезни дополнительно может потребоваться помощь смежных специалистов – отоларинголога и пульмонолога.
Диагностика паракоклюша у детей
Паракоклюш клинические рекомендации у детей может иметь только после постановки диагноза. В этом аспекте грамотная диагностика занимает первостепенное положение. Паракоклюш невозможно поставить только по клинической картине и жалобам в анамнезе. В этом бывает врачебная ошибка. Подсказкой может быть наличие контакта с ранее инфицированным ребенком. В этом случае вероятность заражения высокая. Анализы на коклюш и паракоклюш у детей – серологический метод и основная диагностическая процедура. Результаты позволяют исследовать наличие антител в крови. Они представляют собой иммунную защиту организма и инструмент борьбы с бактериями. Бактериологический метод диагностики состоит в обнаружении грамотрицательных палочек в слизи. Анализы на паракоклюш у детей в этом случае берут с задней стенки глотки (мазок). Для дополнения картины делают анализ мочи.
Лечение паракоклюша у детей
Госпитализация не требуется. Паракоклюш у детей лечение проводят в домашних условиях. Желательно изолировать больного ребенка.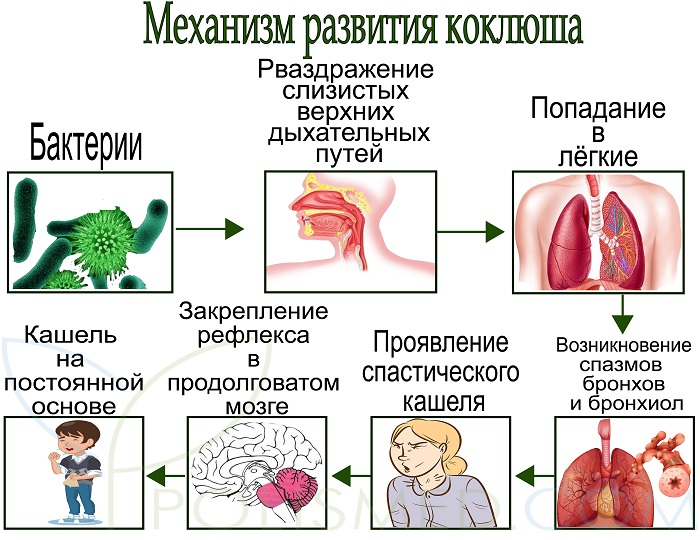 Даже привитые дети могут заразиться, хотя и в легкой форме. Для облегчения состояния рекомендуются длительные прогулки на свежем воздухе. Это связано с нехваткой кислорода во время приступов кашля. Слишком холодная или жаркая погода не подходят по температурным показателям и влажности. Оптимально совершать прогулки при температуре воздуха в диапазоне от -5 до +10°C. Физические нагрузки на период болезни стоит ограничить, чтобы не провоцировать новые приступы кашля.
Даже привитые дети могут заразиться, хотя и в легкой форме. Для облегчения состояния рекомендуются длительные прогулки на свежем воздухе. Это связано с нехваткой кислорода во время приступов кашля. Слишком холодная или жаркая погода не подходят по температурным показателям и влажности. Оптимально совершать прогулки при температуре воздуха в диапазоне от -5 до +10°C. Физические нагрузки на период болезни стоит ограничить, чтобы не провоцировать новые приступы кашля.
В АО «Медицина» (клиника академика Ройтберга) педиатр подберет адекватную медикаментозную терапию, которая предполагает прием муколитических преператов для разжижения слизи и облегчения ее выхода. Во время болезни организм ослаблен борьбой с бактериями, наблюдается упадок сил и ослабление иммунитета. Для коррекции состояния назначают прием витаминов группы А, В, С, Е. Для улучшения состояния могут назначаться процедуры: оксигенотерапия, физиотерапия, иглорефлексотерапия.
Диетическое питание во время лечения
Если анализы на паракоклюш у детей показали положительный результат, рекомендуется придерживаться диеты. Она состоит в ограничении следующих продуктов питания в ежедневном рационе:
- полуфабрикаты и вредный фастфуд;
- консервированные продукты;
- жирные первые блюда;
- сухие снеки, печенье, орехи;
- горячие блюда и чаи;
- соленые продукты.
Антибиотикотерапия в системе лечения
Антибиотики – один из этапов лечения. Назначают преимущественно в катаральном периоде. Они способны подавить бактерии, ускорить выздоровление. Врачи назначают антибиотики при сложном течении заболевания или при риске осложнений, хотя это больше характерно для коклюша. В каждом отдельном случае состояние ребенка оценивается индивидуально. Лечение коклюша и паракоклюша у детей должно проводиться под врачебным контролем, поэтому самолечение при постановке диагноза исключено. Исход болезни благоприятный. Летальных случаев при этом виде инфекционного заболевания нет.
Возможные осложнения у детей
Без антибиотиков в тяжелых случаях возможно развитие осложнений в виде пневмонии и бронхита, отита, плеврита. Если говорить о коклюше, то он может стать причиной глухоты (разрыв барабанной перепонки), пупочной грыжи, неврозов, кровоизлияний в мозг и сетчатку. Это осложнения с умеренными последствиями по сравнению со следующими: внутримозговой отек, постгипоксическая энцефалопатия, спастический паралич, неврологические расстройства, умственная отсталость, задержки в развитии.
Профилактика паракоклюша у детей
Коклюш и паракоклюш симптомы у детей проявляют одинаковые, но с разной степенью интоксикации. На это влияет патогенность возбудителя. Чтоб не сталкиваться с этими заболеваниями в агрессивной форме, рекомендуется вакцинироваться в соответствии с утвержденным календарем прививок. Стоит понимать, что вакцина АКДС не дает гарантию отсутствия рисков заболеть. Ее цель – иммунизация. Она снижает риск развития осложнений и тяжелого протекания болезни, вплоть до летального исхода.
Для ограничения распространения инфекции больной ребенок должен быть изолирован на 25 дней. Допускать в коллективы можно только после получения двух отрицательных результатов бактериологического анализа. Следует придерживаться общих эпидемиологических рекомендаций. Дети в возрасте до 7 лет, которые имели контакт с бактерионосителями, должны быть исключены из коллектива минимум на 14 дней. Это инкубационный период, в течение которого сложно определить наличие бактериальной инфекции при отсутствующей симптоматике. Паракоклюш у детей лечение начинает получать после появления сухого кашля в анамнезе. Стандартные меры профилактики состоят в избегании мест с большим скоплением людей. Рекомендуется закалять детей, соблюдать режим дня, сбалансировано питаться, чтобы организм поддерживал силы и иммунитет для борьбы с различными бактериями.
Как записаться к педиатру
В центре Москвы в АО «Медицина» (клиника академика Ройтберга) можно записаться на прием к педиатру для определения состояния здоровья и постановки диагноза при подозрении на болезнь. Доктор проведет диагностику и подскажет, чем лечить паракоклюш у ребенка в амбулаторных условиях. Если понадобится очная консультация инфекциониста или другого доктора узкой специальности, попасть на прием к таким врачам, а также сдать анализы на коклюш и паракоклюш у детей, можно в любое удобное время.
Доктор проведет диагностику и подскажет, чем лечить паракоклюш у ребенка в амбулаторных условиях. Если понадобится очная консультация инфекциониста или другого доктора узкой специальности, попасть на прием к таким врачам, а также сдать анализы на коклюш и паракоклюш у детей, можно в любое удобное время.
На сайте клиники в специальной форме «Записаться к врачу» можно оставить сведения для обратной связи. Администратор перезвонит для согласования удобной даты и времени. Задать вопросы по услугам и условиям их предоставления можно по номеру телефона: +7 (495) 995-00-33. Клиника расположена в пешей доступности от станций метро «Маяковская», «Новослободская», «Белорусская», «Тверская», «Чеховская». Приходите на консультацию, диагностику и лечение детей по адресу: 2-й Тверской-Ямской переулок, дом 10. В штате клиники работают высококвалифицированные доктора, которые умеют не только ставить диагнозы и лечить, а также находить подход к каждому маленькому пациенту.
Статьи
20 Окт 2020
Анорексия у подростковВ современном обществе анорексия стала одной из глобальных проблем среди подростков, особенно среди девочек. По мнению экспертов, легкая форма расстройства имее…
15 Апр 2020
Коронавирус у детей2020 год ознаменовался пандемией нового коронавируса SARS-CoV-2. Свое шествие по планете он начал с рыбного рынка в китайском городе Ухань в конце ноября 2019 года, охватив за неск…
13 Мар 2020
Энтерит у детейВоспаление, протекающее в тонкой кишке, называется энтеритом у детей.
12 Мар 2020
Глаукома у детей: причины, методы лечения
Глаукома у детей – это целая группа болезней глаза, характерными особенностями которой являются повышение внутриглазного давления и дефекты зрения, развивающиеся на фоне данного. ..
..
Услуги
Диспансеризация
Признаки и симптомы коклюша (коклюша)
Коклюш (коклюш) может вызывать серьезные заболевания у младенцев, детей, подростков и взрослых. Симптомы коклюша обычно развиваются в течение 5-10 дней после заражения. Иногда симптомы коклюша не развиваются до 3 недель.
Ранние симптомы
Заболевание обычно начинается с симптомов простуды и, возможно, легкого кашля или лихорадки. У младенцев кашель может быть минимальным или даже отсутствовать. У младенцев может быть симптом, известный как «апноэ».Апноэ — это пауза в дыхании ребенка. Коклюш наиболее опасен для младенцев. Около половины детей младше 1 года, заболевших этой болезнью, нуждаются в помощи в больнице. Узнайте больше об осложнениях, связанных с коклюшем.
У тех, кто получил вакцину против коклюша:
- В большинстве случаев кашель не длится столько дней
- Приступы кашля, коклюша и рвоты после приступов кашля возникают реже
- Процент детей с апноэ (длительная пауза в дыхании), цианозом (синяя / пурпурная окраска кожи из-за недостатка кислорода) и рвотой меньше
Ранние симптомы могут длиться от 1 до 2 недель и обычно включают:
- Насморк
- Субфебрильная температура (как правило, минимальная на протяжении болезни)
- Легкий, эпизодический кашель
- Апноэ — пауза дыхания (у младенцев)
Коклюш на ранних стадиях кажется не более чем простудой.Поэтому медицинские работники часто не подозревают и не диагностируют это, пока не появятся более серьезные симптомы.
Симптомы поздней стадии
Через 1-2 недели и по мере прогрессирования заболевания могут появиться традиционные симптомы коклюша, в том числе:
- Пароксизмы (приступы) частого быстрого кашля с последующим пронзительным криком
- Рвота (рвота) во время или после приступов кашля
- Истощение (сильная усталость) после приступов кашля
Важно знать, что многие дети, больные коклюшем, вообще не кашляют. Вместо этого они перестают дышать и становятся синими.
Вместо этого они перестают дышать и становятся синими.
Коклюш может вызывать сильный и частый кашель, повторяющийся снова и снова, пока воздух не уйдет из легких. Когда в легких больше нет воздуха, вы вынуждены вдыхать с громким «кричащим» звуком. Этот сильный кашель может вызвать рвоту и сильную усталость. Хотя после приступа кашля вы часто бываете истощены, обычно вы чувствуете себя довольно хорошо в промежутках между ними. Приступы кашля, как правило, становятся более частыми и тяжелыми по мере продолжения болезни и могут возникать чаще ночью.Приступы кашля могут продолжаться до 10 недель и более. В Китае коклюш известен как «100-дневный кашель».
Крика часто не бывает, если у вас более легкое (менее серьезное) заболевание. Инфекция обычно протекает легче у подростков и взрослых, особенно у тех, кто получил вакцину от коклюша.
значок изображенияУвеличить изображение значка
Восстановление
Выздоровление от коклюша может происходить медленно. Кашель становится слабее и встречается реже. Однако приступы кашля могут возобновиться вместе с другими респираторными инфекциями в течение многих месяцев после начала коклюшной инфекции.
Список литературы
- Макнамара Л.А., Скофф Т., Фолкнер А. и др. Снижение степени тяжести коклюша у людей, получивших соответствующую возрасту вакцинацию против коклюша — США, 2010–2012 гг., Внешний значок. Клиническая инфекция . Epub впереди печати. 2017.
- Barlow RS, Reynolds LE, Cieslak PR, et al. Вакцинированные дети и подростки с коклюшной инфекцией снизили тяжесть и продолжительность заболевания, внешний значок штата Орегон, 2010–2012 гг. Клиническая инфекция . 2014. 58 (11): 1523–9.
- Stehr K, Cherry JD, Heininger U, et al. Испытание сравнительной эффективности в Германии на младенцах, получивших либо бесклеточную коклюшную компонентную вакцину DTP (DTaP), либо цельноклеточную компонентную вакцину DTP, либо внешнюю вакцину DT.
 Педиатрия . 1998; 101 (1 Pt 1): 1–11.
Педиатрия . 1998; 101 (1 Pt 1): 1–11. - Tozzi AE, Ravá L, Ciofi ML, et al. Клинические проявления коклюша у невакцинированных и вакцинированных детей в первые шесть лет жизни. Внешний значок. Педиатрия .2003. 112 (5): 1069–75.
- Ward JI, Cherry JD, Swei-Ju C и др. Bordetella pertussis инфекция у вакцинированных и невакцинированных подростков и взрослых, по оценке национального проспективного рандомизированного испытания бесклеточной коклюшной вакцины (APERT) external icon. Клиническая инфекция . 2006; 43: 151–7.
Начало страницы
Причины, симптомы, лечение и профилактика
Что такое коклюш?
Коклюш (также известный как коклюш) — это бактериальная инфекция, которая попадает в нос и горло.Он легко распространяется, но вакцины, такие как DTaP (дифтерия, столбняк и коклюш) и Tdap (столбняк, дифтерия и коклюш), могут помочь предотвратить его у детей и взрослых.
Симптомы коклюша
Сначала коклюш имеет те же симптомы, что и обычная простуда:
У вас также может быть диарея на ранней стадии.
Примерно через 7-10 дней кашель превращается в «приступы кашля», которые заканчиваются коклюшом, когда человек пытается вдохнуть воздух.
Поскольку кашель сухой и не выделяет слизи, эти приступы могут длиться до 1 минуты.Иногда это может привести к тому, что ваше лицо ненадолго станет красным или пурпурным.
У большинства людей с коклюшем бывают приступы кашля, но не у всех.
Младенцы могут не издавать звук коклюша или даже кашлять, но они могут задыхаться или пытаться отдышаться во время этих заклинаний. Некоторых может рвать.
Иногда у взрослых с этим заболеванием просто не проходит кашель.
Осложнения при коклюше
Коклюш опасен для младенцев, особенно младше 6 месяцев, поскольку он может помешать им получать необходимый им кислород. Это может вызвать:
Это может вызвать:
Если вы считаете, что это может быть у вашего ребенка, немедленно обратитесь к врачу.
Дети в возрасте до 18 месяцев с коклюшем должны постоянно находиться под наблюдением, поскольку приступы кашля могут заставить их перестать дышать. Маленьким младенцам с тяжелыми заболеваниями также может потребоваться госпитализация.
Помогите защитить своего ребенка, убедившись, что он и все окружающие его взрослые часто проходят вакцинацию.
У подростков и взрослых коклюш может привести к пневмонии. Сильный кашель также может вызывать:
Причины коклюша и факторы риска
Тип бактерий, называемых Bordetella pertussis, вызывает коклюш.Если человек с коклюшем чихает, смеется или кашляет, маленькие капельки, содержащие эти бактерии, могут летать по воздуху. Вы можете заболеть, если вдыхаете капли.
Продолжение
Когда бактерии попадают в дыхательные пути, они прикрепляются к крошечным волоскам на внутренней стороне легких. Бактерии вызывают отек и воспаление, которые приводят к сухому, продолжительному кашлю и другим симптомам, похожим на простуду.
Коклюш может стать причиной заболевания любого человека в любом возрасте. Это может длиться от 3 до 6 недель.Вы можете заболеть этим, даже если вам уже сделали прививку, но это маловероятно.
Диагностика коклюша
Поскольку симптомы коклюша во многом схожи с симптомами, вызванными простудой, гриппом или бронхитом, его бывает трудно диагностировать на ранней стадии. Ваш врач может определить, что это у вас есть, по звуку вашего кашля, но тесты могут подтвердить это.
Посев из носа или зева. Простой мазок из области соприкосновения носа и горла можно проверить на наличие бактерий, вызывающих коклюш.
Анализ крови. Высокое количество лейкоцитов — признак того, что ваше тело борется с инфекцией, но это не обязательно означает, что это коклюш.

Рентген грудной клетки. Это может показать, есть ли у вас воспаление или жидкость в легких, что может быть признаком пневмонии.
Лечение коклюша и домашние средства
Если вы обнаружите, что у вас коклюш на ранней стадии, антибиотики могут помочь уменьшить кашель и другие симптомы.Они также могут помочь предотвратить распространение инфекции на других. Но большинству людей диагноз ставится слишком поздно, чтобы антибиотики подействовали.
Не используйте безрецептурные лекарства от кашля, средства от кашля или отхаркивающие средства (лекарства, которые вызывают отхаркивание слизи) для лечения коклюша. Они не работают.
Если приступы кашля настолько сильны, что мешают пить достаточно жидкости, вы можете получить обезвоживание. Если это произойдет, немедленно позвоните своему врачу.
Вы можете делать несколько вещей, чтобы чувствовать себя лучше и быстрее восстанавливаться:
Много отдыхайте.Это может дать вашему телу больше сил для борьбы с болезнью.
Ешьте небольшими порциями так часто, как вам хочется. Менее частое питание может помочь предотвратить рвоту, иногда вызываемую резкими приступами кашля.
Чистый воздух. Избегайте попадания в воздух вокруг вас пыли, дыма и других раздражителей, чтобы облегчить кашель.
Пейте жидкости. Пейте много воды или сока, чтобы избежать обезвоживания. Если вы заметили признаки обезвоживания, такие как сухость губ или реже мочеиспускание, немедленно обратитесь к врачу.
Профилактика коклюша
Вакцина DTaP может помочь защитить детей от коклюша. Младенцы должны получать дозу один раз в два месяца в течение первых 6 месяцев, еще одну дозу между 15 и 18 месяцами, затем в последний раз в возрасте от 4 до 6 лет.
Детям старшего возраста и взрослым требуется вакцина Tdap и ревакцинация каждые 10 лет, поскольку вакцина может со временем ослабнуть. Наилучший возраст для вакцинации детей — от 11 до 12 лет. Взрослые, которые никогда не получали вакцину, могут получить ее в любое время.Беременным женщинам следует принимать ревакцинацию, чтобы защитить своего новорожденного.
Еще одним важным ключом к профилактике является защита окружающих вас людей. Если у кого-то в вашей семье коклюш, убедитесь, что он прикрывает рот или кашляет локтем, чтобы не допустить распространения бактерий. Часто мойте руки и подумайте о том, чтобы они носили маску, когда находятся рядом с другими людьми.
Коклюш Перспективы
После лечения вы должны постепенно начать чувствовать себя лучше примерно через 4 недели.Но вы, вероятно, будете кашлять и чувствовать слабость в течение 3-6 месяцев.
Информация о здоровье детей: коклюш
Коклюш — это респираторная инфекция (инфекция легких), вызывающая кашель. Кашель может происходить в течение продолжительных периодов и часто заканчивается пронзительным криком при вдохе. Коклюш вызывается бактериями, называемыми Bordetella pertussis , также известными как коклюш.
Коклюш чрезвычайно заразен.Это особенно серьезно у детей в возрасте до шести месяцев, которые подвержены риску серьезных осложнений и обычно нуждаются в госпитализации. Дети и взрослые также могут заболеть коклюшем, но им вряд ли понадобится госпитализация. Многие младенцы, заболевшие коклюшем, заражаются им от детей старшего возраста или взрослых, которые могут даже не знать, что у них инфекция.
Коклюш иногда лечат антибиотиками. Есть прививки от коклюша.
Признаки и симптомы коклюша
- Коклюш обычно начинается с симптомов простуды, таких как насморк и сухой кашель, которые длятся около недели.
- После этого появляется более выраженный кашель, который может длиться 10 недель и более.
 Кашель возникает длительными приступами и часто заканчивается пронзительным криком, когда ребенок делает вдох.
Кашель возникает длительными приступами и часто заканчивается пронзительным криком, когда ребенок делает вдох. - Некоторые дети так сильно кашляют, что их потом рвет.
- Дети обычно здоровы между приступами кашля.
- У младенцев в возрасте до шести месяцев могут быть паузы в дыхании (апноэ) вместо кашля.
- В более тяжелых случаях у младенцев и детей могут возникнуть проблемы с дыханием после приступа кашля.
- Другие инфекции, такие как пневмония (инфекция грудной клетки) и инфекции среднего уха, часто встречаются у детей при коклюше.
Когда обращаться к врачу
Немедленно вызовите скорую помощь, если вашему ребенку трудно дышать или если его губы начинают синеть.
Если вы считаете, что у вашего ребенка коклюш, покажите его терапевту.
Врач часто решает, есть ли у вашего ребенка коклюш, задавая вам вопросы о его кашле или фактически наблюдая за одним из приступов кашля.Они могут захотеть подтвердить диагноз, сделав анализ крови или выделений (жидкостей) из носа, но микроб коклюша может не быть обнаружен, если у вашего ребенка кашель в течение трех или более недель, или если он был на антибиотики перед взятием образца.
Время, необходимое для выздоровления, у каждого ребенка разное.
Лечение коклюша
Врач вашего ребенка порекомендует различные методы лечения коклюша в зависимости от:
- возраст вашего ребенка
- насколько серьезны симптомы
- , как долго у вашего ребенка были симптомы.
Поскольку коклюш опасен для жизни детей в возрасте до 6 месяцев, они, скорее всего, будут помещены в больницу для тщательного наблюдения. Детям старшего возраста, которые плохо себя чувствуют, также обычно необходимо оставаться в больнице.
Врач вашего ребенка может прописать вашему ребенку антибиотики, но это не всегда необходимо. Лечение антибиотиками сокращает время, в течение которого ваш ребенок остается заразным (до пяти дней или меньше). Даже если ваш ребенок принимает антибиотики, его кашель будет продолжаться в течение многих недель.Если ваш ребенок кашляет более трех недель, он больше не заразен, и антибиотики обычно не требуются.
Даже если ваш ребенок принимает антибиотики, его кашель будет продолжаться в течение многих недель.Если ваш ребенок кашляет более трех недель, он больше не заразен, и антибиотики обычно не требуются.
Уход на дому
В большинстве случаев дети с коклюшем могут лечиться дома после осмотра врача.
- Давайте ребенку частые небольшие порции еды и часто пить воду (например, глотками воды или небольшими порциями, но чаще).
- Уход за ребенком с коклюшем может вызывать стресс. Обратитесь за помощью к семье и друзьям, чтобы вы могли поспать.
- Не позволяйте никому курить дома или рядом с ребенком.
Как передается коклюш?
Коклюш чрезвычайно заразен. Он легко распространяется по каплям жидкости в воздухе при кашле и чихании. Он также может передаваться руками, которые соприкоснулись с бактериями.
Если у вашего ребенка коклюш, они будут заразными непосредственно перед началом кашля в течение трех недель после начала кашля.Если вашему ребенку дают антибиотики, он все еще может распространять инфекцию, пока не пройдет пять дней приема антибиотиков.
Поскольку коклюш легко распространяется, часто другие члены семьи или близкие контакты ребенка с коклюшем также могут быть инфицированы. Антибиотики, возможно, потребуется дать любому, кто очень близко контактировал с вашим ребенком, когда ваш ребенок был заразным, включая женщин на последнем месяце беременности и младенцев младше шести месяцев. Антибиотики помогут защитить их от коклюша.Ваш терапевт может посоветовать, если это необходимо.
Детям с коклюшем не следует посещать детский сад, детский сад или школу:
- в течение трех недель от начала кашля, если не вводятся антибиотики
- до тех пор, пока они не пройдут не менее пяти дней курса антибиотиков.
Если произошла вспышка коклюша и ваш ребенок не прошел вакцинацию, ему придется избегать посещения детских садов, детских садов или школ в течение трех недель или до тех пор, пока вспышка не утихнет.
Иммунизация от коклюша
Иммунизация — лучший способ предотвратить коклюш.
- Вакцина от коклюша рекомендуется для всех детей в возрасте шести недель, четырех месяцев, шести месяцев, 18 месяцев и четырех лет. Затем в возрасте 12–13 лет вводится бустерная доза против коклюша взрослым (в 7 классе средней школы).
- Все дети младше шести месяцев рискуют заболеть коклюшем, поскольку они не завершили трехдозовый курс первичной вакцинации.Этот период риска увеличивается, если шестимесячные вакцины не вводятся вовремя.
- Защита от коклюша может длиться до 10 лет после ревакцинации.
- Бустерная доза вакцины против коклюша для взрослых рекомендуется для всех родителей новорожденных. Бабушки, дедушки и другие лица, осуществляющие уход за детьми младше шести месяцев, также должны получать ревакцинацию от коклюша для взрослых, даже если они уже были инфицированы коклюшем в прошлом.
- Каждый взрослый подвержен коклюшной инфекции, если он недавно не прошел вакцинацию против коклюша.Взрослые чаще всего передают инфекцию младенцам в возрасте до шести месяцев, которые еще не прошли полную вакцинацию.
- Беременным женщинам рекомендуется сделать прививку от коклюша, чтобы защитить ребенка от коклюша в первые несколько недель жизни. Вакцинация рекомендуется в третьем триместре (от 28 до 32 недель).
- Все родители должны проверять вакцинацию своего ребенка и попросить своего терапевта наверстать упущенное.
Ключевые моменты, которые следует запомнить
- Коклюш особенно опасен для детей младше 6 месяцев. Если ребенок в возрасте до шести месяцев заболевает коклюшем, его обычно необходимо госпитализировать.
- Коклюш легко распространяется, и часто заражаются другие члены семьи или близкие люди.
- Коклюш можно предотвратить путем иммунизации и вакцинации взрослых, контактирующих с маленькими детьми.

- Немедленно вызовите скорую помощь, если вашему ребенку трудно дышать или если его губы начинают синеть.
Для получения дополнительной информации
Общие вопросы, которые задают нашим врачам
В молодости у меня был коклюш. Мне все еще нужна ревакцинация для взрослых?
Если вы контактируете с ребенком младше шести месяцев, вам следует сделать прививку от коклюша для взрослых. Перенесенная в прошлом инфекция коклюша обеспечивает некоторую защиту от повторного заражения, но это не пожизненный иммунитет.
Может ли мой ребенок заразиться коклюшем, если он был вакцинирован?
Иногда дети могут заразиться коклюшем, даже если они прошли вакцинацию. Но болезнь будет менее серьезной, и часто они быстрее поправляются. Это означает, что они заразны в течение более короткого периода времени, поэтому с меньшей вероятностью передадут коклюш другим людям.
Я не уверена, есть ли у моего ребенка коклюш или круп.Как я могу сказать?
У детей с крупом может быть резкий лающий кашель и при вдохе издавать скрипучий пронзительный звук (называемый стридором). Название «коклюш» сбивает с толку, потому что кашель не похож на коклюш. Кашель — это нормальный кашель, но он возникает длительными периодами. Когда кашель прекращается, ребенок делает быстрый вдох, и это издает звук «кик». Если вы подозреваете, что у вашего ребенка коклюш, покажите его терапевту.
Разработано отделениями общей медицины и респираторной медицины и медицины сна Королевской детской больницы. Мы признательны потребителям и опекунам RCH.
Отзыв написан в апреле 2019 г.
Kids Health Info поддерживается Фондом Королевской детской больницы. Чтобы сделать пожертвование, посетите www.rchfoundation.org.au.
Коклюш | KidsHealth NZ
Ключевые моменты, которые следует помнить о коклюше
- коклюш вызывает приступы кашля — каждый приступ может длиться 2–3 минуты
- Маленькие дети могут посинеть и перестать дышать из-за приступов сильного кашля
- кашель может продолжаться 3 месяца
- коклюш очень легко передается от человека к человеку
- Может вызвать серьезное заболевание, а иногда и смерть младенцев
- У детей старшего возраста и взрослых он обычно менее тяжелый, но по-прежнему вызывает у них страдания.
 Иммунизация
Иммунизация - снижает риск заболевания коклюшем и делает болезнь менее тяжелой у тех, кто им заразился
Что такое коклюш?
Коклюш вызывается бактериями Bordetella pertussis (поэтому болезнь иногда называют коклюшем).Эти бактерии повреждают слизистую оболочку носа, горла и дыхательных путей (трахеи и бронхов) и вызывают кашель. Кашель может продолжаться неделями или месяцами. «Крик» описывает звук, который некоторые дети издают после кашля.
Коклюш может вызвать очень серьезные заболевания у младенцев и детей младшего возраста. Дети старшего возраста обычно болеют менее тяжелыми формами заболевания, но кашель и рвота могут сильно беспокоить. У взрослых может быть просто раздражающий кашель, который продолжается намного дольше, чем обычно.
Понаблюдайте за ребенком с коклюшем.
Как поймать коклюш?
Коклюш подхватить очень легко. Он распространяется по воздуху каплями, поэтому кашель и контакт со слюной передают его. В среднем каждый больной коклюшем передает инфекцию 12 другим людям.
Коклюш не поддается контролю в Новой Зеландии, и он по-прежнему является проблемой во всем мире. Каждые 3-5 лет случаются вспышки, от которых страдают несколько тысяч человек (в основном маленькие дети).Значительное количество младенцев в Новой Зеландии попадает в больницу. Коклюш у подростков и взрослых часто не распознается, и о нем часто не сообщают. До трети подростков и молодых людей с длительным кашлем имеют доказательства недавней инфекции коклюша.
Родители или дети старшего возраста в семье, страдающие коклюшем, могут легко передать его младенцам, которые слишком малы для того, чтобы полностью пройти курс иммунизации.
Каковы признаки и симптомы коклюша?
Коклюш поражает детей по-разному в зависимости от их возраста. Чем младше ваш ребенок, тем выше риск сильно заболеть коклюшем.
Чем младше ваш ребенок, тем выше риск сильно заболеть коклюшем.
Младенцы до 6 месяцев
Младенцы в возрасте до 6 месяцев обычно не кричат.
Они могут:
- перестань дышать
- посинение с приступами сильного кашля
- Простуда, затем кашель и затрудненное дыхание
- устали от кашля
- не может есть из-за кашля
- худеет из-за затруднений при кормлении и из-за того, что кашель вызывает рвоту
Младенцы старшего и младшего возраста
У младенцев старшего и младшего возраста болезнь имеет 3 стадии:
Коклюш в ранней стадии
Начинается с насморка и глаз, легкой температуры и чихания — совсем как вирусная простуда.Это длится 1-2 недели.
Вторая ступень
Далее появляется раздражающий кашель. Через неделю или две кашель усиливается, и у вашего ребенка будут приступы кашля. Они задыхаются между приступами кашля. Они становятся очень красными. Эти заклинания длятся много минут, и они могут вызвать рвоту пищей или слюну (мокроту) после кашля. Кашель часто усиливается при глотании или приеме пищи. Это очень огорчает и родителей, и ребенка.
Заключительный этап
Завершающий этап — этап длительного восстановления.Симптомы становятся менее серьезными, но кашель продолжается несколько недель.
Дети старшего возраста и взрослые
Дети старшего возраста и взрослые могут заболеть менее тяжелым заболеванием, особенно если у них ранее был коклюш. Но у большинства из них длительный раздражающий кашель, а у некоторых все же будет тяжелая болезнь.
Коклюш может вызвать ряд других проблем.
Как долго длится коклюш?
Коклюш может длиться неделями или месяцами.
Если ваш ребенок заболел обычной вирусной простудой в течение нескольких недель после выздоровления от коклюша, приступы кашля иногда возвращаются на некоторое время.
Коклюш обычно длится более короткое время:
- у взрослых
- у частично привитых детей
- у детей старшего возраста, если эффект иммунизации младенцев начинает ослабевать
Что подвергает мой ребенок риску заболеть коклюшем?
Коклюш можно заболеть в любом возрасте. Тяжелое заболевание и осложнения наиболее вероятны в:
- младенцев, которые слишком малы для первой иммунизации
- младенцев, не прошедших все прививки
- у детей с заболеваниями сердца или легких или другими заболеваниями
Как диагностируется коклюш?
Ваш семейный врач задаст несколько вопросов и осмотрит вашего ребенка.Ваш врач может диагностировать коклюш, выслушав ваши объяснения симптомов вашего ребенка. Иногда коклюш сложно диагностировать.
Ваш врач может взять образец слизи (соплей) из носа вашего ребенка. Ваш врач отправит это в лабораторию. На то, чтобы результат вернулся, могут пройти несколько дней. Ваш врач может также попросить сдать анализ крови.
Как лечится коклюш?
Антибиотики могут помочь уменьшить тяжесть заболевания, если их начать очень рано
Коклюш вызывается бактериями, но антибиотики не помогают остановить кашель, если он начался.Антибиотики могут помочь уменьшить тяжесть заболевания, но только в том случае, если они у вашего ребенка появились на очень ранней стадии болезни. Вашему ребенку необходимо сделать это до того, как начнется кашель, и даже тогда это может иметь лишь небольшое значение. Если начать лечение рано, антибиотики могут сократить время, в течение которого ваш ребенок заразит окружающих, с примерно 3 недель до 5 дней.
Не существует лекарства, которое остановит кашель, когда он начался
Система борьбы с инфекциями (иммунная) вашего ребенка поможет избавиться от бактерий через 3 или 4 недели без какого-либо лечения, но повреждение дыхательных трубок требует больше времени для восстановления. Нет лекарства, которое остановит кашель, если он начался. Лекарства от кашля (средства от кашля) неэффективны и могут иметь побочные эффекты, поэтому их не рекомендуют.
Нет лекарства, которое остановит кашель, если он начался. Лекарства от кашля (средства от кашля) неэффективны и могут иметь побочные эффекты, поэтому их не рекомендуют.
Иногда вашему ребенку может понадобиться лечь в больницу
Если ваш ребенок очень маленький или очень плохо себя чувствует из-за коклюша, или у него есть какие-либо осложнения, ему, возможно, придется остаться в больнице. Иногда из-за коклюша маленькому ребенку трудно получить достаточно кислорода. Если у вашего ребенка есть какие-либо признаки этого, ему может потребоваться кислород во время или после приступов кашля.
Если ваш ребенок не пьет достаточно, ему может потребоваться выпить жидкости от:
- капельница внутривенная (в вену) или
- путем назогастрального кормления (кормление через зонд, введенный через нос или рот в желудок)
Как предотвратить коклюш?
Иммунизация
См. Страницу иммунизации против коклюша.
Тесный контакт с коклюшем
Обратитесь к врачу, если у вашего ребенка был коклюш.Вашему ребенку могут быть назначены антибиотики, если он близко контактировал с больным коклюшем (например, с братом или сестрой). Это может помочь предотвратить заражение вашего ребенка.
Очень важно обратиться к врачу, если у вашего ребенка был коклюш, и они:
- моложе 1 года
- были преждевременными
- имеют заболевание сердца или легких
Как я могу ухаживать за своим ребенком с коклюшем дома?
Ваш ребенок с коклюшем должен держаться подальше от людей вне семьи (особенно других детей) в течение 3 недель.Это сделано для остановки распространения инфекции. Если ваш ребенок принимает антибиотики, это время сокращается до 5 дней.
Если ваш ребенок принимает антибиотики, убедитесь, что он принимает все дозы.
Если кашель причиняет боль вашему ребенку, вы можете дать ему парацетамол, чтобы он почувствовал себя более комфортно. Вы должны следовать инструкциям по дозировке на флаконе. Опасно давать больше рекомендованной дозы.
Вы должны следовать инструкциям по дозировке на флаконе. Опасно давать больше рекомендованной дозы.
Вашему ребенку понадобится отдых вначале, когда приступы кашля вызывают больше всего неприятностей.
Поощряйте их пить жидкость и есть здоровую пищу небольшими порциями.
Каковы осложнения коклюша?
Осложнения коклюша чаще всего возникают у младенцев и маленьких детей. Осложнения менее вероятны у детей старшего возраста и взрослых.
К серьезным осложнениям относятся:
- остановка дыхания
- недостаток кислорода
- пневмония
- изъятия
- кровотечение в мозг, которое может вызвать повреждение головного мозга
- Снижение веса из-за того, что младенцы и маленькие дети не могут удерживать достаточно еды
Коклюш у очень маленьких детей непредсказуем и может очень быстро ухудшиться.
Дети в возрасте до 1 года, находящиеся в больнице с коклюшем, имеют шанс 1 из 10 попасть в педиатрическое отделение интенсивной терапии. Если они там окажутся, у них есть 1 из 6 шансов либо умереть, либо остаться с повреждением мозга или повреждением легких.
Когда мне следует обращаться за помощью при коклюше?
Когда мне нужно обратиться к врачу?
Вам следует обратиться к семейному врачу, если ваш ребенок:
- моложе 1 года, и они контактировали с кем-то, кто болел коклюшем
- кашель, который продолжается длительное время без пауз, или кашель, который заканчивается рвотой
- ежедневно кашлял более 2 недель
- младше 3 месяцев и кашляет
Когда мне срочно нужно обратиться к врачу?
Вам следует срочно обратиться к врачу, если ваш ребенок любого возраста:
- затрудненное дыхание
- выглядит нездоровым, и вы беспокоитесь
Когда мне набрать 111?
Наберите 111 в Новой Зеландии, чтобы получить неотложную медицинскую помощь (используйте соответствующий номер службы экстренной помощи в других странах), если ваш ребенок:
- синеет при кашле
- перестает дышать
- имеет изъятие
- становится очень сонным, и его нелегко разбудить
NORD (Национальная организация по редким заболеваниям)
Профилактика
Самым важным методом лечения коклюша является профилактика. Вакцина АКДС предоставляется младенцам, и, хотя инъекция может вызывать некоторый дискомфорт, в целом она безопасна и эффективна. У некоторых детей могут быть крайне редкие, но серьезные побочные реакции. Когда они начинают появляться, их следует немедленно довести до сведения врача.
Вакцина АКДС предоставляется младенцам, и, хотя инъекция может вызывать некоторый дискомфорт, в целом она безопасна и эффективна. У некоторых детей могут быть крайне редкие, но серьезные побочные реакции. Когда они начинают появляться, их следует немедленно довести до сведения врача.
Бесклеточная вакцина, которая производится с использованием части бактерии, вызывающей коклюш, а не всей бактерии, доступна для вакцинации младенцев. Вакцина, известная как Tripedia, производится Connaught Laboratories.Есть надежда, что эта бесклеточная вакцина вызовет меньше побочных эффектов (например, лихорадку, судороги и т. Д.), Чем клеточные вакцины.
Побочные реакции были связаны с вакцинацией против дифтерии коклюша столбняка (АКДС), и риск этих реакций увеличивается с возрастом. В большинстве случаев вакцинация не рекомендуется детям старше семи лет. Побочные реакции могут быть местными или системными. Местные реакции могут включать боль, покраснение кожи (эритему) и / или отек.Повышенная температура — обычная системная реакция на коклюшную вакцину. В некоторых редких случаях сообщалось о лихорадке выше 104,9F. К другим очень редким осложнениям относятся судороги, шок и тяжелые реакции гиперчувствительности (анафилаксия). Самым тяжелым осложнением вакцинации АКДС является очень редкое воспаление головного мозга (энцефалопатия). (Для получения дополнительной информации об этих аллергических реакциях выберите «Анафилаксия» в качестве поискового запроса в базе данных редких заболеваний.)
Новая комбинированная вакцина, известная как Certiva, от дифтерии, столбняка и бесклеточного коклюша (DTaP) была одобрена Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) в качестве профилактической меры против этих заболеваний. Для получения дополнительной информации обращайтесь:
NIH / Национальный институт детского здоровья и развития человека
9000 Rockville Pike
Building 31 Rm 2a32, Msc 2425
Bethesda, M. 20892
20892
Тел .: (301) 496-5133
Факс: (301) 496-7101
Веб-сайт: http: // www.nih.gov/nichd/
Лечение
Лечение коклюша включает введение антибиотиков, которые помогают избавиться от бактерий из горла пораженных людей, обычно в течение трех-четырех дней. К четвертому дню лечения болезнь перестает быть заразной. Эритромицин является предпочтительным антибиотиком, и его обычно назначают, потому что он останавливает передачу болезни другим людям. Курс антибактериальной терапии также может быть назначен тем лицам, которые находились в тесном контакте с пораженными людьми, особенно с детьми.Комбинация триметоприм-сульфаметоксазол представляет собой альтернативную терапию антибиотиками, которую назначают тем, кто не переносит эритромицин.
Недавно Центры по контролю за заболеваниями (CDC) сообщили, что причиной может быть эритромицин. пилорический стеноз, тяжелое заболевание желудка, у некоторых младенцев. Стеноз привратника блокирует пищеварение и вызывает рвоту. Однако, хотя CDC призывает врачей и родителей знать об этом потенциально серьезном побочном эффекте, он не рекомендует врачам прекращать прописывать эритромицин при коклюше.
Тяжело больных коклюшем младенцев следует содержать в темном и тихом помещении. Их следует как можно меньше беспокоить, чтобы предотвратить частые приступы сильного кашля. Пристальное внимание следует уделять потребностям ребенка в питании, так как неправильное питание может значительно усугубить осложнения. Прием пищи небольшими порциями следует давать как можно чаще. Отхаркивающие смеси от кашля, средства для подавления кашля и седативные средства не имеют большой ценности и должны использоваться с осторожностью или вообще не использоваться.
Госпитализация может быть рекомендована тяжелобольным детям с коклюшем. При сильной рвоте может потребоваться парентеральная инфузионная терапия (ВВ) для восполнения потери соли и воды. Может потребоваться осторожное отсасывание из глотки для удаления чрезмерных слизистых выделений. Когда отсасывание не может очистить дыхательные пути, может быть проведена хирургическая процедура для создания временного отверстия в горле (трахеостомия). Затем в это отверстие вставляется трубка, через которую кислород поступает в легкие.Кислород также можно вводить пораженным младенцам, если их кожа и слизистые оболочки приобрели голубоватый оттенок (синюшный) после удаления выделений из горла. Этот тип интенсивной поддерживающей терапии может спасти жизнь в очень тяжелых случаях коклюша.
Когда отсасывание не может очистить дыхательные пути, может быть проведена хирургическая процедура для создания временного отверстия в горле (трахеостомия). Затем в это отверстие вставляется трубка, через которую кислород поступает в легкие.Кислород также можно вводить пораженным младенцам, если их кожа и слизистые оболочки приобрели голубоватый оттенок (синюшный) после удаления выделений из горла. Этот тип интенсивной поддерживающей терапии может спасти жизнь в очень тяжелых случаях коклюша.
Коклюш — HealthyChildren.org
Что такое коклюш?
Коклюш, или коклюш, у маленьких детей встречается реже, чем раньше, поскольку вакцина против коклюша сделала большинство детей невосприимчивыми.До того, как эта вакцина была разработана, в Соединенных Штатах ежегодно регистрировалось несколько сотен тысяч случаев коклюша. В настоящее время в США регистрируется около 1 миллиона случаев в год, но в основном это взрослые и подростки.
Это заболевание вызывается бактериями коклюша, которые поражают слизистую оболочку дыхательных путей (бронхи и бронхиолы), вызывая сильное воспаление и сужение дыхательных путей. Ярким симптомом является сильный кашель. Если не распознать должным образом, бактерии могут распространиться на тех, кто находится в тесном контакте с инфицированным человеком, через его дыхательные выделения.
Кто подвергается риску?
Младенцы в возрасте до одного года подвергаются наибольшему риску развития серьезных проблем с дыханием и опасного для жизни заболевания от коклюша. Поскольку у ребенка одышка, она глубоко и быстро вдыхает между кашлями. Эти вдохи (особенно у младенцев старшего возраста) часто издают «кричащий» звук — отсюда и название болезни. Сильный кашель разбрасывает бактерии коклюша в воздух, распространяя болезнь на других восприимчивых людей.
Симптомы
Коклюш в течение недели или двух часто проявляется как простуда. Затем кашель усиливается, и у старшего ребенка могут появиться характерные «крики». Во время этой фазы (которая может длиться две недели и более) у ребенка часто возникает одышка, и вокруг рта он может выглядеть синеватым. У нее также могут быть слезы, слюни и рвота.
Во время этой фазы (которая может длиться две недели и более) у ребенка часто возникает одышка, и вокруг рта он может выглядеть синеватым. У нее также могут быть слезы, слюни и рвота.
Младенцы с коклюшем истощаются, и у них развиваются такие осложнения, как предрасположенность к другим инфекциям, пневмония и судороги.Коклюш может быть смертельным для некоторых младенцев, но обычно выздоровление начинается через две-четыре недели. Кашель может не исчезать в течение нескольких месяцев и может вернуться при последующих респираторных инфекциях.
Когда звонить врачу
Инфекция коклюша начинается с простуды. Вы должны учитывать возможность коклюша, если присутствуют следующие условия.
- Ребенок — очень маленький младенец, который не был полностью иммунизирован и / или имел контакт с кем-то с хроническим кашлем или заболеванием.
- Кашель ребенка становится более сильным и частым, или его губы и кончики пальцев становятся темными или синими.
- Она истощается после приступов кашля, плохо ест, рвет после кашля и / или выглядит «больной».
Когда вашему ребенку требуется стационарное лечение
Большинство младенцев с коклюшем в возрасте до шести месяцев и чуть менее половины детей старшего возраста, страдающих этим заболеванием, первоначально лечатся в больнице. Эта более интенсивная терапия может снизить вероятность осложнений.Эти осложнения могут включать пневмонию, которая возникает у чуть менее четверти детей в возрасте до одного года, страдающих коклюшем. (Если ваш ребенок старше, он, скорее всего, будет лечиться только дома.)
Находясь в больнице, вашему ребенку может потребоваться отсасывание густых выделений из дыхательных путей. Его дыхание будет контролироваться, и ему может потребоваться введение кислорода. В течение нескольких дней ваш ребенок будет изолирован от других пациентов, чтобы инфекция не распространилась на них.
Лечение
Коклюш лечится антибиотиками, обычно в течение двух недель. Эти лекарства наиболее эффективны, когда их дают на первой стадии болезни до начала приступов кашля. Хотя антибиотики могут остановить распространение инфекции коклюша, они не могут предотвратить или лечить сам кашель. Поскольку лекарства от кашля не снимают приступы кашля, ваш педиатр, вероятно, порекомендует другие формы домашнего лечения, чтобы помочь справиться с кашлем.
Эти лекарства наиболее эффективны, когда их дают на первой стадии болезни до начала приступов кашля. Хотя антибиотики могут остановить распространение инфекции коклюша, они не могут предотвратить или лечить сам кашель. Поскольку лекарства от кашля не снимают приступы кашля, ваш педиатр, вероятно, порекомендует другие формы домашнего лечения, чтобы помочь справиться с кашлем.
Дайте ребенку отдохнуть в постели и используйте испаритель с прохладным туманом, чтобы успокоить его раздраженные легкие и дыхательные пути. Вапорайзер также поможет ослабить секрецию в дыхательных путях. Спросите своего педиатра о том, в каком положении лучше всего будет ваш ребенок, чтобы помочь слить эти выделения и улучшить дыхание. Также спросите своего врача, нужно ли давать антибиотики или бустеры вакцины другим членам вашей семьи, чтобы предотвратить развитие болезни.
Профилактика
Лучший способ защитить вашего ребенка от коклюша — вакцинация DTaP (иммунизация в возрасте двух, четырех и шести месяцев и ревакцинации в возрасте от двенадцати до восемнадцати месяцев и в четыре или пять лет).См. Рекомендуемые графики иммунизации.
Tdap также защищает от коклюша. Однократная доза вакцины Tdap следует вводить детям в возрасте от 7 до 10 лет, которые были недостаточно вакцинированы DTaP или имеют неполный анамнез прививок.
Американская академия педиатрии (AAP) продолжает рекомендовать вакцинацию подростков, в том числе беременных подростков. Беременные женщины также должны получить вакцину. Разовую дозу следует вводить взрослым, контактирующим с младенцами, даже если они старше 65 лет, а также медицинским работникам любого возраста.
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать различные варианты лечения в зависимости от индивидуальных фактов и обстоятельств.
Информационный бюллетень о коклюше или коклюше
Что такое коклюш?
Коклюш еще называют коклюшем. Это серьезная инфекция легких, вызванная бактериями.Он также очень заразен и вызывает приступы кашля. Коклюш наиболее опасен для детей с очень узкими дыхательными путями. Это может привести к смерти.
Это серьезная инфекция легких, вызванная бактериями.Он также очень заразен и вызывает приступы кашля. Коклюш наиболее опасен для детей с очень узкими дыхательными путями. Это может привести к смерти.
Каковы симптомы?
Симптомы обычно появляются через 7-10 дней после заражения. Но симптомы могут появиться от 4 до 21 дня после заражения человека. Это редко, но для развития симптомов может потребоваться до 6 недель. У некоторых людей симптомы более легкие, особенно если они были вакцинированы.
Симптомы проявляются в 3 этапа:
- Первая стадия длится 1-2 недели: насморк, чихание, субфебрильная температура, легкий случайный кашель.Это может выглядеть как обычная простуда, но кашель начинает ухудшаться.
- Вторая стадия может длиться 1-2 месяца: кашель становится более сильным. Бывают приступы кашля, за которыми может следовать пронзительный возглас. Крик означает, что человек пытается отдышаться. Иногда человек становится синим и его рвет слизью или едой. У них также могут быть короткие периоды, когда они перестают дышать.
- Третий этап может длиться от нескольких недель до нескольких месяцев. Фаза восстановления — это когда человек медленно поправляется.Приступы кашля могут возобновиться, если человек заболеет другим респираторным заболеванием.
Какие осложнения при коклюше?
Осложнения коклюша чаще встречаются у младенцев и детей младшего возраста. Они могут включать пневмонию, инфекцию среднего уха, потерю аппетита, нарушение сна, обмороки, обезвоживание, судороги, нарушение функции мозга (энцефалопатию), короткие периоды остановки дыхания и смерть.
Как долго человек с коклюшем заразен?
Человек с коклюшем может передать его другим, как только у него появятся симптомы, похожие на простуду.Они также могут пройти через 3 недели после начала кашля. Если инфицированный человек принимает соответствующий антибиотик, он не будет распространять микроб через 5 полных дней лечения.
Что такое лечение?
Антибиотики могут предотвратить и лечить коклюш. Рекомендуемые антибиотики включают азитромицин, эритромицин и кларитромицин. Также можно использовать триметоприм сульфаметоксазол.
Если мой ребенок или другой член семьи заразился коклюшем, что мне делать?
Позвоните в местный отдел здравоохранения, к врачу или в клинику за советом.Если вы находитесь в тесном контакте с инфицированным человеком, вам дадут те же лекарства, что и при коклюше. Это поможет вам и другим людям не заболеть.
Как лучше всего предотвратить коклюш?
Лучший способ предотвратить коклюш — это сделать вакцинацию.
Мы рекомендуем всем детям и взрослым сделать коклюшную вакцину.
- Рекомендуемая вакцина против коклюша для младенцев и детей называется АКДС. Это защищает детей от 3 болезней: дифтерии, столбняка и коклюша.
- Прививки DTaP делаются в возрасте 2, 4 и 6 месяцев. Для поддержания защиты бустеры также назначаются в возрасте от 15 до 18 месяцев и от 4 до 6 лет.
- Дети в возрасте от 7 до 10 лет, не прошедшие полную вакцинацию DTaP, должны получить вакцину Tdap, которая защищает от дифтерии, столбняка и коклюша (коклюша).
- Дети в возрасте 11 или 12 лет, идущие к врачу на регулярный осмотр, должны получить бустерную дозу Tdap. Если ребенок в возрасте от 11 до 12 лет не прошел вакцинацию Tdap, он должен быть вакцинирован при следующем посещении врача.
- Всем взрослым от 19 лет и старше, не получившим вакцину Tdap, необходима ревакцинация.
- Взрослые должны получать ревакцинацию от столбняка и дифтерии (Td) каждые 10 лет. Им также следует заменить одну из бустеров вакциной Tdap. Tdap может быть предоставлен раньше, чем 10-летний интервал.
- Для взрослых очень важно убедиться, что они используют новейшие вакцины против коклюша, если они проводят какое-то время с младенцами. Сюда входят родители, бабушки и дедушки, братья и сестры, няни, родственники и друзья.

- Беременные женщины должны получать вакцину Tdap в третьем триместре каждой беременности, чтобы передать иммунитет новорожденному до тех пор, пока ребенок не станет достаточно взрослым, чтобы начать вакцинацию в возрасте 2 месяцев.
- Путешественники должны быть оснащены вакцинами, содержащими коклюш, перед поездкой. Коклюш встречается повсюду в мире.
- Медицинский персонал, имеющий прямой контакт с пациентами, должен получить однократную дозу Tdap, если они еще не получили ее.
Каковы требования к вакцине против коклюша для посещения школы?
- Prekindergarten (детский сад, детский сад): 4 дозы (в соответствии с возрастом)
- От детского сада до 5-го класса: 5 доз или 4 дозы с 4-й дозой в возрасте 4 лет и старше.Или 3 дозы, если они начинают серию в возрасте 7 лет и старше
- 6–12 классы: 3 дозы
- 6–12 классы: одна доза Tdap (требуется для учащихся 6–12 классов, которые ранее не получали Tdap в возрасте 7 лет и старше)
Что мне делать, если я не уверен, что получил вакцину от коклюша?
Посоветуйтесь со своим врачом. Подросток или взрослый, у которых нет документов о получении первичной серии не менее трех доз вакцины против столбняка и дифтерии (Td) в течение своей жизни, должны получить эту серию.Первая доза должна быть Tdap. Остальные две дозы должны быть составом для взрослых Td.
Что мне или моей семье следует делать, чтобы предотвратить коклюш, если мы выезжаем из страны?
Коклюш все еще распространен в Соединенных Штатах и во многих других странах. Перед поездкой убедитесь, что вы и ваши дети полностью вакцинированы.
- Взрослые 19 лет и старше должны получить разовую дозу вакцины Tdap. Уточните у врача, что вы получили вакцину от коклюша.
- Младенцы, дети и подростки должны получать вакцины, содержащие коклюш, как описано выше.
Дополнительная информация
.
 Приступы кашля становятся слабее и реже, мокрота отходит все реже, и постепенно состояние здоровья малыша приходит в норму.
Приступы кашля становятся слабее и реже, мокрота отходит все реже, и постепенно состояние здоровья малыша приходит в норму.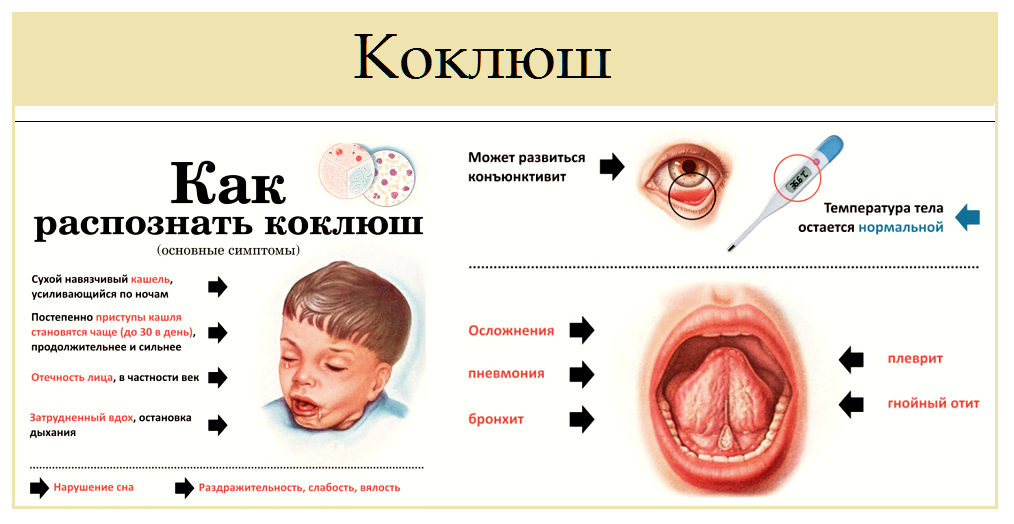

 Педиатрия . 1998; 101 (1 Pt 1): 1–11.
Педиатрия . 1998; 101 (1 Pt 1): 1–11.