зачем, как и когда делают?
Кардиотокография – важная составляющая часть комплексной оценки состояния плода наряду с УЗИ и доплометрией. С помощью данной процедуры врачи регистрируют маточные сокращения и сердцебиение еще не появившегося на свет малыша. КТГ позволяет выявить какие-либо проблемы и своевременно начать их решать.
Врачи, наблюдающие за развитием плода, выдают женщинам направления на кардиотокографию с 30-й недели, но они могут быть выданы и раньше, если есть на это определенные показания к КТГ при беременности.
Обычно представительницам прекрасного пола советуют проходить КТГ при беременности несколько раз, а именно в течение третьего триместра 2 раза. Если же беременность сопровождается осложнениями, то медицинские работники могут назначить дополнительное исследование.
КТГ проводят также во время родов. Это требуется для того, чтобы определить общее состояние крохи и принять решение о дальнейшем ведении родового процесса. Особый контроль требуется малышам, у которых по результатам УЗИ было выявлено обвитие пуповиной.
Как делается КТГ при беременности?
Кардиотокография представляет собой безопасную процедуру. Она не причинит вреда ни матери, ни ребенку.
Вопрос, как делается КТГ при беременности, интересен женщинам, которые ни разу не проходили эту процедуру. Она абсолютно нестрашна. Врач просит женщину принять лежачее или полулежачее положение. Нужно будет всего лишь расслабиться и удобно расположиться на спине. К животику прикрепят несколько датчиков:
- Ультразвуковой, регистрирующий сердцебиение малыша;
- Тензодатчик (датчик давления), с помощью которого фиксируются сокращения матки.
Кардиотокография проводится в фазу, для которой характерна активность плода. Запись врач осуществляет в течение 30-60 минут. Все данные в виде графиков специальный аппарат фиксирует на бумажной ленте.
Женщине не стоит забывать о подготовке к КТГ при беременности. Рекомендуется хорошо выспаться перед процедурой, настроиться, забыть о всех проблемах и страхах и перекусить перед ней. Можно перед кардиотокографией съесть шоколадку, чтобы ребенок не спал, а был более активным. Перед началом исследования обязательно стоит сходить в туалет, так как процедура длится долго.
Расшифровка КТГ при беременности
Результаты КТГ при беременности врач может показать на бумажной ленте, на которой изображены графики-кривые, или сказать, назвав количество набранных баллов.
Расшифровка КТГ при беременности – непростое дело. Хорошо, если графики не вызывают абсолютно никаких подозрений. Тогда врачу и будущей матери не придется ни о чем беспокоиться. Однако в жизни бывают разные случаи. Результаты КТГ могут и насторожить. В такой ситуации очень важно не ошибиться. Любое решение должно быть тщательно продумано врачом, ведь каждое действие и слово сказывается на ребенке.
Вот наглядный пример, взятый из жизни: молодому врачу, не набравшемуся еще опыта, не понравились результаты кардиотокографии одной пациентки. Он сообщил беременной женщине о своих опасениях, но она категорически не поверила результатам КТГ плода при беременности. Можно легко представить, что чувствовала женщина в тот момент. Специалист вызвал «скорую помощь», так как беспокоился о состоянии пациентки и о жизни плода. В родильном доме в отделении патологии позже выяснилось, что у беременной женщины нет абсолютно никаких отклонений. С каким же настроением данная пациентка придет в следующий раз в женскую консультацию?
Было бы неплохо, если будущая мамочка научилась бы интерпретировать в общих чертах результаты кардиотокографии. Так можно было бы избежать лишней траты нервов и столкновения с вышеописанным казусом.
При расшифровке кардиотокографии и постановке диагноза нужно учитывать множество факторов, ведь на результаты влияют погодные условия, настроение беременной женщины, сон или активное бодрствование деток. По одним результатам плохого КТГ при беременности не рекомендуется делать выводы о состоянии ребенка, находящегося в животике, ведь даже у абсолютно здорового малыша могут быть «подозрительные» графики.
При расшифровке кардиотокограммы врачи учитывают несколько основных параметров: базальный ритм, амплитуду, а также частоту отклонений от него, урежения и учащения сердечных сокращений. Каждому параметру начисляется 0-2 балла. На заключительном этапе полученные баллы складываются, и по их сумме оценивается состояние плода:
- 8-10 баллов – норма КТГ при беременности;
- 6-7 баллов указывают на возможное наличие начальных признаков страдания плода. Врач может назначить дополнительное исследование;
- 5 и менее баллов являются показателем того, что беременной женщине срочно требуется госпитализация и оказание помощи.
Оценка сердечного ритма
Базальный ритм сердечных сокращений плода должен составлять 110-160 ударов в минуту. На графике хорошо заметно, что взлеты чередуются с падениями. Однако врача не интересуют минимальные или максимальные значения. Он оценивает среднее значение.
Женщина может оценить самостоятельно то, что показывает КТГ при беременности. Для этого нужно отодвинуть распечатку на расстояние вытянутой руки и провести пальцем по графику, будто рисуя его в виде прямой линии. Уровень, которому будет соответствовать черта по вертикальной оси, и будет являться базальным ритмом.
Изучение зубчиков и зубьев
Следующий параметр, который оценивают врачи – вариабельность сокращений сердца ребенка. Определив базальный ритм, можно приступать к изучению частоты и амплитуды отклонений от данного ритма.
На графике хорошо видно, что у кривых есть множество мелких зубчиков и несколько больших зубьев. Маленькие зубчики показывают отклонения от базального ритма. Желательно, чтобы за минуту их насчитывалось не более 6 штук – это норма КТГ на 32-39 неделях беременности. Однако посчитать количество мелких зубчиков не так просто. Врачи зачастую оценивают амплитуду отклонений – изменения высоты зубчиков в среднем, которые в норме должны составлять 11-25 ударов в минуту.
Врачам может не понравиться, если изменение высоты зубчиков составляет 0-10 ударов в минуту. Однако это может быть вполне нормальным явлением, если малыш чувствует себя уютно в животике мамы и спит или срок беременности не превышает 28 недель. При превышении оцениваемого показателя в 25 ударов в минуту медицинские работники начинают подозревать наличие обвития пуповиной или гипоксии у плода.
Оценка учащений и урежений
При оценке учащений и урежений по КТГ на 32-38 неделях беременности стоит обратить внимание на большие зубья, изображенные на графике. Врачи, делая кардиотокографию на старых приборах, просят беременных женщин нажимать специальную кнопку при шевелениях ребенка. Современные модели уже этого не требуют. Они сами способны зарегистрировать активность плода. Когда малыш толкается, его сердце в течение нескольких секунд бьется чаще. На графике это будет представлено в виде большого зуба, растущего вверх. Это называют учащением. Если на графике их будет не менее 2 за 10-минутный период, то это будет считаться хорошим признаком.
Учащения могут быть и не выявлены за исследование. Не стоит из-за этого паниковать раньше времени. Возможно, малыш еще не проснулся.
Урежения – это полная противоположность учащениям. На графике КТГ за 35-39 недели беременности они выглядят в виде зубьев, растущих вниз. Нет повода для беспокойства, если за учащением на графике идет короткое и неглубокое урежение, после которого кривая возвращается на уровень базального ритма. Насторожить могут высокоамплитудные урежения. Однако прежде чем делать вывод, следует обратить внимание на 2-ой график, имеющийся на распечатке. Сокращения матки, которые отмечаются на нем, могут влиять на возникновение урежений.
В заключение стоит отметить, что метод КТГ обладает несколькими неоспоримыми преимуществами. Во-первых, благодаря этой процедуре можно узнать о состоянии плода и характере родовой деятельности, быстро выявить имеющиеся проблемы и найти пути их решения, а во-вторых, когда делают КТГ при беременности, не возникает никаких неприятных ощущений. Процедура совершенно безопасна для матери и плода. Таким образом, если будущих мам волнует вопрос, вредно ли КТГ при беременности, то ответ всегда однозначен – невредно.
На каком сроке делают КТГ плода при беременности?

Если УЗИ во время беременности – необходимое исследование в течение всего периода, то остальные обследования считаются дополнительными. Но показывают ряд важных параметров. На каком сроке делают КТГ, как делают КТГ и что показывает этот тип исследования?
Обычно КТГ назначают после 28 недели, чаще всего на 30-32 неделе. Обусловлено это тем, что к этому периоду формируется взаимодействие сердца и нервной системы, а именно работу сердца и отражает КТГ. Как делают КТГ?
КТГ или кардиотокограмма (кардиотокография) отражает количество сердечных сокращений, и позволяет отследить любые отклонения от нормы. Исследование выполняется по принципу УЗИ диагностики, то есть используется ультразвуковая волна. КТГ позволяет оценить состояние плода на основе подсчета количества сердцебиений. Также аппарат отражает сокращение матки.
Кому делают КТГ и на каком сроке?

Поскольку кардиотокография является высокоинформативным, доступным и безвредным способом обследования, его назначают всем беременным женщинам, но с разной частотой и разном сроке. В зависимости от протекания беременности, график устанавливается врачом.
График проведения КТГ:
- При нормальном течении беременности – раз в десять дней после 28 недели;
- При перенашивании – раз в 4-5 дней до самых родов;
- При многоводии – раз в семь дней;
- При патологиях (плацентарной недостаточности, многоводии, многоплодной беременности, пороках развития плода) назначают не реже, чем раз в неделю;
- При резком прекращении движений плода (когда женщина перестает чувствовать движения в течение 8-12 часов) – срочно.
Также процедуру назначают в предполагаемый день родов и в начале родовой деятельности. Плюс подготовка к родам проводится под контролем. От начала схваток до начала потуг все роженицы подключаются к аппарату, регистрирующему количество ЧСС. Это важно для наблюдения за состоянием ребенка. В норме у плода вне периода схваток количество ударов в минуту от 110 до 160, если их более 160, а потом количество снижается, это сигнал акушерам что что-то идет не так, возможен риск гипоксии. КТГ-норма у женщины позволяет также принять решение в пользу естественных родов.
На каком сроке делается исследование? Проведение исследования по методу КТГ актуально только после 28 недели беременности. В этот период формируются связи между нервной системой и сердцем, то есть активность ребенка влияет на изменение количества сердечных сокращений, они разнятся в период покоя и активности.
Как делают КТГ и на каком сроке?

Процедура абсолютно безвредна для мамы и ребенка. К животу женщины крепится датчик, который улавливает сердцебиение. Предварительно врач прослушивает, где его слышно наиболее явственно.
Важно на КТГ зафиксировать нормальную активность ребенка – то есть выбрать период после приема пищи (спустя 2-3 часа после еды), исключить физическую активность мамы перед процедурой, попробовать попасть в период бодрствования малыша.
Это, кстати, одна из самых больших «проблем» на обследовании – спящий малыш. В этом случае рекомендуется съесть сладкое.
Если аппарат фиксирует активность ребенка, предыдущие результаты КТГ были нормальными, беременность протекает без осложнений – исследование прекращают через 20-30 минут. Если аппарат не может зафиксировать активность, беременность протекает с особенностями, то процедура может длиться от 40 минут до полутора часов. Сказать точно, как делают КТГ, какой продолжительностью может и должна быть процедура, рассказывает врач.
От недели к неделе показания разнятся.
В итоге аппарат выдает график, на котором отмечены пики активности и частота сердцебиений.Прочитать результаты может специалист, который проводит исследование, но заключение по нему должен выдавать только врач, учитывая общую картину протекания беременности.
Токограмма выдает следующие оценки на основе сведений о сердцебиении (не путать с баллами ПСП):
- 8-10 баллов – все в порядке;
- 5-7 баллов – необходима консультация врача;
- 1-4 балла – высокие риски гипоксии плода.
При получении сомнительных или неудовлетворительных результатов, назначают допплерометрию и ультразвуковое исследование. Допплерэхокардиография помогает изучить состояние кровотока, работу сосудов и сердца ребенка, а также плацентарный кровоток и работу маточных сосудов женщины. УЗИ помогает оценить состояние плода, работу всех его систем.
Показатели, которые оцениваются в ходе кардиотокографии:
- Базальный ритм – в норме от 110 до 160 ударов в минуту;
- Вариабельность сокращений или размах ЧСС (отражаются в виде зубчиков на графике), в норме 10-25 в минуту. Превышение значений указывает на риски и возможные проблемы;
- Акцелерации или учащения сердцебиений (в виде больших зубьев, пиков на диаграмме) – в норме не менее 2 за 10 минут, максимум 10 за 40-минутный период;
- Децелерации или урежения – не более 5 за весь сеанс КТГ;
- После 36 недели – отсутствие поздних децелераций.
Почему важно подключать к аппарату рожающих женщин, зачем и как делают КТГ в период начала родовой деятельности

Поскольку КТГ фиксирует сокращение матки, то оно явно отображает схватки.
На что влиет, на каком сроке делать исследование?Сразу оговоримся – зафиксированные после 36й недели на кардиотокограмме схватки, если они не сопровождаются учащенным сердцебиением ребенка, считаются нормальными. Это подготовка матки.
При нормальном протекании родовой деятельности ресурсов организма мамы и малыша хватает на преодоление трудностей, нормального прохождения через родовые пути. Но с целью предупреждения возникновения острой гипоксии, роженицу подключают к аппарату КТГ. Нехватка кислорода для новорожденного может быть крайне опасна. Доказано, что она может приводить к серьезным неврологическим патологиям.
Таким образом, показания кардиотокограммы во время родовой деятельности могут служить сигналом для акушеров принимать необходимые меры в срок.
Тахикардия плода до 200 ударов в минуту в ответ на схватку считается нормальным показателем. Но ЧСС более 180 ударов в минуту непрерывно на протяжении 10 минут и более может являться признаком гипоксии. При частоте сердечных сокращений более 220 ударов в минуту есть риски возникновения сердечной недостаточности. Все эти цифры вне нормы, равно как и монотонный график КТГ, служат сигналами для врачей к изменению тактики родов.
Таким образом, сегодня результаты, полученные во время кардиотокограммы, позволяют снизить риски гибели плода в родах, делают минимальной возможность возникновения острой гипоксии, тяжелой асфиксии, оценить состояние ребенка более точно.Что, несомненно, доказывает необходимость проведения исследования регулярно. С какого срока лучше начинать?С 28й недели до самых родов женщины.
Во время беременности КТГ делается в рамках оказания бесплатной медицинской помощи по полису ОМС для граждан РФ, а также за дополнительную плату во многих медицинских центрах (по желанию пациентки). Стоимость процедуры от 700 до 1500 р. в зависимости от региона.
Для чего проводят КТГ плода при беременности
Во время беременности женщины с нетерпением ждут рождения своего ребенка, стараясь, чтобы плод развивался правильно, без отклонений, не ощущал дискомфорта, находясь в животе.
И для того, чтобы вовремя обнаруживать какие-либо отклонения, врачи назначают беременной разнообразные анализы и исследования.
Одним из обследований является кардиотокография (КТГ плода), благодаря которой можно узнать состояние малыша.
Что исследует КТГ при беременности? Она регистрирует сокращения сердечной мышцы малыша и маточных стенок беременной женщины.
В России КТГ плода стали использовать несколько лет назад. И проводят, как правило, совместно с доплерометрией и УЗИ, в результате чего можно точно определить состояние ребенка.
На каком сроке делают КТГ
Показания КТГ начинают снимать с 28 недель, но самые точные результаты можно получить после 32 недель.  Это связано с тем, что нервные и мышечные импульсы малыша формируются на поздних сроках, к 32 неделям. И к этому сроку у ребенка устанавливаются циклы покоя и активности
Это связано с тем, что нервные и мышечные импульсы малыша формируются на поздних сроках, к 32 неделям. И к этому сроку у ребенка устанавливаются циклы покоя и активности
При плановых осмотрах беременной, врач считает удары сердца плода специальным стетоскопом, изучая частоту сокращения сердечной мышцы. При обнаружении отклонений женщину направляют на кардиотокографию для точной постановки диагноза.
 Продолжительность КТГ около часа, для тщательного анализа динамики сердечных сокращений и их зависимости от сокращений матки.
Продолжительность КТГ около часа, для тщательного анализа динамики сердечных сокращений и их зависимости от сокращений матки.
Во время обследования важно, чтобы женщина находилась в комфортных условиях, т. к. при дискомфорте ребенок активно двигается, тем самым результат КТГ плода будет ложным.
Если беременность проходит в спокойной обстановке, без угроз прерывания и врожденных патологий, кардиотокография показывает норму в 90% случаев.
 Взаимосвязь состояния мамы и малыша установлена давно, поэтому если обследование показало плохой результат, а состояние беременной хорошее, назначается еще одно обследование.
Взаимосвязь состояния мамы и малыша установлена давно, поэтому если обследование показало плохой результат, а состояние беременной хорошее, назначается еще одно обследование.При плохих анализах и неудовлетворительном самочувствии женщины, КТГ назначается чаще, для своевременного диагностирования отклонений и принятия мер их устранения.
Для получения наиболее точной картины состояния, могут назначить несколько обследований, одного раза может быть не достаточно.
Какова норма КТГ
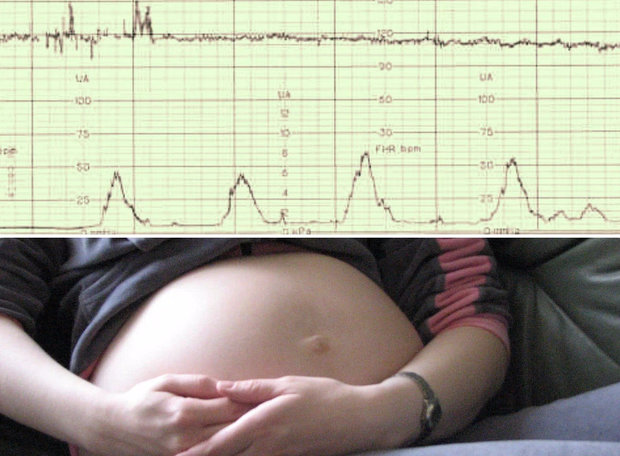
Результат КТГ выводится на ленту в виде кривой линии, по показаниям которой врач определяет состояние малыша и наличие или отсутствие отклонений.
Нормальные показатели:
- Частота сокращений сердца (ЧСС) в состоянии покоя малыша 110-160 ударов/минуту, при движении — 130-190 уд/мин.

- Норма вариабельности ритма
- Замедления сердечных сокращений (деселерация) должны быть максимально редки, их глубина — не более 15 ударов/минуту. Медленне деселерации должны отсутствовать.
- Количество акселераций (частота сокращения сердечной мышцы ускоряется) – больше двух за 30 минут, амплитуда примерно15 ударов.
- Активность матки (токограмма) допускается не более 15 % относительно частоты сокращений сердца ребенка за 30 секунд.
Расшифровка результатов КТГ
Результат исследования выдается в виде бумажной ленты, если аппарат КТГ старой модели. Новое оборудование сразу анализирует полученные данные и предоставляет результат с рассчитанными баллами.
Как правило, врач не разъясняет полученные данные, т.к неподготовленному человеку понять их довольно тяжело. Женщине только сообщают, о наличии или отсутствии отклонений.
Различным критериям ставится оценка 0-2 балла, далее баллы складываются, выводят общий показатель. Для получения общих представлений о результате КТГ плода приводим следующую расшифровку:
- 9-12 баллов — норма.
- 6-8 баллов — у плода наблюдается умеренная гипоксия (кислородное голодание). Обычно назначают повторное исследование для уточнения результата.
- 5 баллов и меньше — сильное кислородное голодание, в связи с чем жизни малыша угрожает опасность. Назначается срочное лечение, на поздних сроках могут направить на кесарево сечение.
 Здесь можно узнать о симптомах внематочной беременности
Здесь можно узнать о симптомах внематочной беременности
О преждевременном старении плаценты расскажет наша статья
Перейдя по ссылке http://mamochkaiya.ru/beremennost/prichiny-i-priznaki-mnogovodiya-chem-opasno-zabolevanie-dlya-beremennyx.html вы узнаете о причинах и признаках многоводия
Основные показатели сердечной деятельности плода
- Базальный ритм (частота сердечных сокращений). При нахождении ребенка в спокойном состоянии, отклонениями являются удары меньше 110 и больше и 160. При движении плода показатели увеличиваются на 20 ударов.
- Размах ЧСС – определяется среднее число отклонений от нормы. Отклонением является меньше 5 и больше 25 ударов/мин.
- Акселерация (моменты увеличения сокращений сердца) – на графике они отмечаются в виде зубцов. Отклонением является меньше 2-х пиков за десять минут активного движения ребенка.
- Деселерация (замедление сокращений) – зубцы вниз на графике. В норме — отсутствие.
- Показатель плода (ПСП) – незначительным отклонениям присваивают значение 1-2, серьезным – более двух.
 Отклонение от нормы хотя бы одного показателя показывает возможные нарушения у плода
Отклонение от нормы хотя бы одного показателя показывает возможные нарушения у плодаМожет ли принести вред проведение КТГ во время беременности?
КТГ — полностью безопасное исследование, без каких-либо противопоказаний. Беременным свойственно опасаться за здоровье своих малышей, поэтому к каждому обследованию относятся с опаской. В случае с кардиотокографией можно быть спокойной — обследование не навредит малышу.
Процедура безболезненная, без ввода каких-либо лекарственных средств, без проколов кожи, без уколов и т. д. Подобную процедуру могут повторять длительное время.
- 5
- 4
- 3
- 2
- 1
КТГ при беременности — что это и для чего проводится
Во время вынашивания ребенка женщине приходится сдавать много анализов и проходить плановые обследования, строго придерживаться рекомендации наблюдающего беременность специалиста.
Одно из важных исследований, проводимых беременным — кардиотокография или КТГ, позволяющая определить гипоксию плода, патологии развития сердца и прочие нарушения, а также вовремя предпринять меры по устранению гипоксии, определить тактику родоразрешения.

Что такое кардиотокография (КТГ)
Это один из видов функционального исследования внутриутробного развития ребенка. Он основан на записи показателей частоты сердечных сокращений младенца и ее изменений в связи с активностью ребенка, сокращениями матки и прочими факторами.
Исследование длится в течение пятнадцати-двадцати минут. Допускается его проведение в течение сорока минут. Сколько будет идти процедура, зависит от состояния беременной и ее малыша. Она может проводиться в спокойном эмоциональном и физическом состоянии матери, а также в процессе родовой деятельности.
Беременную женщину на сроке 35-37 недель укладывают на левый бок. На живот прикрепляются специальные датчики. Один из них фиксирует сердцебиение дитя, а второй сокращения матки.
Некоторые приборы КТГ оборудуются дополнительным датчиком, фиксирующим движения крохи. Его дают будущей маме в руки и она сама нажимает кнопку, как только почувствует шевеления малыша. На ленте прибора появляется соответствующая отметка.
Если в процессе исследования малыш спит или не совершает активных движений, кардиотокография проводится дополнительно.
В каких случаях назначают обследование
КТГ при беременности относится к обязательным функциональным исследованиям. Проводится оно в третьем триместре беременности на сроке с 32 по 36 неделю. Этот период наиболее оптимален для него.
В случаях, когда у беременной отмечается нарушение маточно-плацентарного кровотока, либо другие патологии, оно проводится с 38 по 40 неделю беременности регулярно, для постоянного контроля состояния малыша и исключения у него гипоксии.
Во сколько недель делать процедуру, определяется особенностями протекания беременности, наличием ее осложнений. Первое обследование делают не раньше 32 недели. В крайнем случае по показаниям его проводят в 29 недель, но итог такого раннего обследования считается спорным.
Показаниями к проведению исследования внепланово (в норме оно проводится один-два раза):
- Отрицательный резус-фактор крови у матери.
- Наличие абортов, выкидышей и преждевременного родоразрешения у беременной женщины.
- Уменьшение двигательной активности плода.
- Тяжелое протекание беременности (поздний токсикоз, многоплодие, большое или малое количество околоплодных вод, «перехаживание» или перенашивание плода, неверное предлежание).
- Проблемы развития плода, зафиксированные УЗИ (слишком большой или маленький копчиково-теменной размер малыша, задержка развития, нарушения плацентарного кровотока).
- Наличие у будущей мамы эндокринных заболеваний (диабет, патологии сердечно-сосудистой системы).
Что показывает обследование
КТГ на 39 неделе и более ранних сроках вынашивания дает информацию о сердечной деятельности ребенка, частоте его сердечных сокращений в движении и состоянии покоя, реакции плода на сократительную деятельность матки, частоту маточных сокращений.
Расшифровываются показания с помощью графиков, отражающих несколько базовых параметров состояния работы сердца крохи.
Оценка сердечного ритма
Нормальными показаниями сердечного ритма при расшифровке показаний кардиотокографии для доношенной беременности считаются:
- Базальная частота сердечных сокращений в диапазоне от 110 до 160 ударов в минуту. Ее среднее значение равняется 145-150 ударам в минуту. Повышение их числа под 200 ударов признак серьезной патологии.
- Отсутствие децелераций ( показателей урежения сердечного ритма).
- Две и больше акцелерации за период обследования ( в среднем за 20 минут).

Показатели процедуры, отвечающие указанным параметрам говорят о том, что развитие и состояние плода хорошее. Отклонения от этих показателей — признак нарушений сердечной деятельности малыша или других показателей его состояния, свидетельствующих о том, что надо принимать меры для их коррекции.
Изучение зубчиков и зубьев
Вариабельность базального ритма отмечается на амплитудном графике, фиксирующем частоту сердечной работы малыша. Он состоит из мелких зубчиков и больших зубьев. Зубчики отображают отклонения от базального ритма, а зубья удары в минуту.
В норме мелких зубчиков на графике должно быть не больше 6, а зубьев от 11 до 25. Часто подсчитать точное количество зубчиков врачу проблематично, поэтому в таких случаях оценивается изменение их высоты.
Превышение показаний больше двадцати пяти ударов в минуту говорит о том, что начинает развиваться нехватка кислорода у плода.
Оценка учащений и урежений ритма
Оценивая данные результатов кардиотокографии на 33-41 неделе вынашивания малыша, специалист уделяет пристальное внимание высоким зубьям на амплитудном графике. Учащения отмечаются на амплитудах графика, когда ребенок активно шевелится. Если он не совершает активных движений или спит, учащения не фиксируются.
Противоположный им параметр — урежение. На графике это состояние фиксируется в виде зубчиков, направленных вниз. Если урежения глубокие, врач смотрит второй график исследования. На снижение частоты сердечного ритма могут влиять сокращения матки, фиксируемые на втором графике. Чтобы подтвердить , что урежения не означают патологии плода, назначается повторное исследование.
Если за учащением на графике отмечается неглубокое урежение — это не повод паниковать и беспокоиться.
Расшифровать графики должен специалист, проводивший исследование, либо акушер-гинеколог, наблюдающий беременную. Самостоятельное толкование результатов КТГ может быть ошибочным и станет источником напрасных переживаний и стресса, который категорически противопоказан женщинам в положении.
По итогам кардиотокографии специалист оценивает полученные графики по бальной системе Фишера, присваивая им значения, отвечающие состоянию плода: патологическое, предпатологическое, нормальное. Норме соответствуют показатели 7,8, 9 баллов из 10.
Значения в 7-8 баллов оцениваются как начинающееся кислородное голодание, не несущее экстренной угрозы (предпатологические показатели). Более низкие показатели говорят о сильнейшем недостатке кислорода и угрозе для дитя (патологическое показатели).
Результаты расшифровки зависят от срока, на котором проводился анализ. Например, для ребенка в возрасте тридцати трех недель нормой будет график с двумя акцелерациями (временными учащениями сердечного ритма).
Какие патологии может показать кардиотокография
Список довольно обширный:
- прижатие пуповины или обвитие, недостаточное кровоснабжение малыша, угрожающее развитием тяжелой гипоксии;
- аномалии и патологии развития сердца — заподозрить их можно по ломаному сердечному-ритму;
- гипоксию плода.
- различные заболевания у матери, способные повлиять на состояние ребенка;
- осложнения родовой деятельности, из-за которых у ребенка развивается кислородное голодание.
Если результат КТГ плохой, это значит что женщине будут назначены повторные исследования, а также показана допплерометрия и ультразвуковое исследование. Возможно, будет назначена терапия выявленной патологии, после которого необходимо провести повторное контрольное обследование.
Терапия проводится на сроках 34-36 недель. Если выявлены серьезные патологии, с 37 недели по 41 врачи принимают решение о проведении планового родоразрешения путем кесарева сечения, либо проводят экстренное родоразрешение, если для жизни матери и дитя есть серьезная угроза.
Подготовка и методы проведения КТГ
Правильная подготовка к проведению кардиотокографии плода очень важна. Перед процедурой обязателен прием пищи. Завершить его можно небольшой шоколадкой или гематогеном. Сладкое стимулирует активность плода.
Важно, чтобы малыш не спал во время процедуры, для чего маме рекомендуется немного подвигаться активно, например, быстро подняться по лестнице перед исследование, чуточку попрыгать, сделать легкую разминку, наклоны в стороны, например. Активные действия мамы не дадут крохе уснуть, либо наоборот, разбудят его и врач сможет получить достоверные данные кардиотокографии.

Важно чтобы в процессе записи показаний кардиотокографа женщина была в спокойном эмоциональном состоянии и ни о чем не беспокоилась. Частота ее сердечных ритмов, а также тонус матки могут негативно повлиять на результат процедуры.
Желательно перед посещением кабинета КТГ сходить в туалет, отключить мобильный телефон и настроиться на то, что некоторое время нужно будет провести в покое, не совершая никаких движений.
В некоторых кабинетах, где проводится КТГ, рекомендуется брать с собой сменную обувь.
Вредно ли КТГ при вынашивании ребенка?
Сведений, говорящих о том, что кардиотокография вредна для ребенка, нет. Она не имеет противопоказаний и ограничений, исключая ограничения по возрасту плода. Раньше 32 недели ее результаты сомнительны, поскольку ребенок еще мал для ее проведения.
Некоторые женщины во время процедуры замечают ускорение движений дитя, его «беспокойство», ошибочно полагая, что датчики прибора несут для ребенка угрозу. Действительно, малыш реагирует на звук датчика или на то, что он слишком туго прикреплен к животу матери. Необычное поведение младенца проходит, как только заканчивается процедура и не считается опасным.
Кардиотокография многим будущим мамам назначается неоднократно. Не стоит переживать по поводу частоты исследования. Ни сама процедура, ни количество раз, которое она проводится, не представляют никакой угрозы. Метод успешно применяется в акушерстве во всем мире.
КТГ и режим питания
Для молодой мамы крайне важно соблюдать режим питания в течение всего периода вынашивания малыша. Сбалансированное, правильно питание без жареных, острых, копченых, пересоленных блюд — источник минералов и витаминов, отвечающих за рост и развитие крохи.
Специалисты и многие женщины заметили взаимосвязь между результатами анализа тем, голодной или сытой приходит будущая мама на процедуру.
Часто, когда мама голодна, ребенок проявляет излишнюю активность или наоборот, находится в состоянии сна. Поэтому перед ее проведением женщинам рекомендуется легкий прием пищи. Обязательно нужно позавтракать или пообедать, в зависимости от времени, на которое назначена кардиотокография. Кушать желательно умеренное количество пищи, не переедая.
Мама с собой на процедуру может взять небольшую шоколадку, леденцы, гематоген или любое другое сладкое угощение. Употребление сладких продуктов стимулирует активность малыша, но усердствовать с ними не стоит.
Подробнее о том, зачем нужен этот метод обследования беременных , успешно применяемый в акушерстве более ста лет, и что он определяет, а также как интерпретировать его результаты, вы узнаете из видеосюжета:
Заключение
Процедура КТГ очень важна для оценки показателей состояния плода (ПСП). Ее стоимость не превышает цены ультразвукового исследования и позволяет оценить работу сердца малыша, а также то, достаточно ли ему кислорода и питательных веществ для правильного развития и роста.
Результаты кардиотокографии достоверны и информативны. а сам метод позволяет оценивать состояние малыша в динамике (в ходе родовой деятельности), что дает возможность своевременно принять решение об экстренном родоразрешении, если в нем возникнет необходимость.
КТГ при беременности — что это такое, расшифровка, что показывает, когда делают, норма, на каком сроке, для чего, с какой недели, сколько длится, отзывы, подготовка, плода, сколько раз, вредно ли, что смотрят, стоимость, показания
Автор Анна Свиридова На чтение 5 мин. Просмотров 4.1k. Опубликовано
Самое радостное время в жизни каждой женщины, безусловно, это беременность. Но и в то же время – это ответственный период. Ведь каждая мамочка желает, чтобы её малыш развивался хорошо в самых комфортных условиях. Для этого приходится постоянно отслеживать свой образ жизни, сдавать разнообразные анализы и постоянно обследоваться. К одному из наиболее важных способов диагностики можно отнести КТГ при беременности.
Что это такое
Кардиотокография (КТГ) – это способ, позволяющий оценить функциональное самочувствие малыша в утробе матери. Даёт возможность зарегистрировать сокращения матки и частоту сердцебиения ребенка.
На уровне с ультразвуковым исследованием и допплерометрией, в настоящее время КТГ при беременности значится неотъемлемой частью оценки самочувствия плода. Благодаря КТГ возможно обнаружить какие-либо отклонения и назначить лечение. Либо, если есть ухудшение состояния плода, можно провести экстренное родоразрешение и тем самым спасти малыша.
Когда делают и сколько раз
Первое КТГ при беременности проводят в третьем триместре беременности, начиная с тридцать второй недели. Если потребуется, лечащий врач иногда вправе назначить и на 28-ой неделе беременности.
Проведение КТГВ последующем проходят один раз за десять дней, если со здоровьем у пациентки все отлично. На случай если замечены какие-либо изменения у будущей матери, то медицинский работник вправе прописать вспомогательные обследования.
Это может возникнуть, если у женщины:
- хронические заболевания;
- угроза выкидыша;
- снижена активность малыша;
- прошел предусматриваемый срок родов.
Только в третьем триместре у малыша получится отследить частоту сердечных сокращений, так как в это время устанавливается равномерный распорядок сна и бодрствования.
КТГ при беременности: норма и расшифровка
Кардиотокографией основной диагноз все же установить не получится, результаты являются лишь вспомогательной информацией о состоянии ребенка в определённые промежутки времени. И судить о здоровье ребенка по одной кардиотокографии не следует, требуется ее проводить несколько раз в течение всей беременности.
Есть ли отклонения от нормы, определит лишь врач. Результаты исследования отображаются на специальной ленте, на которой изображаются кривые в виде зубчиков. При кардиотокографии производят оценку средней частоты сокращений сердца, которая на ленте фиксируется аббревиатурой ЧСС либо БЧСС.
Нормальной величиной при спокойном состоянии будет от 110 до 160 ударов в минуту. Когда малыш начинает шевелиться, то удары начинают тоже увеличиваться до 130, а иногда до 190 ударов.
Исследуется средняя высота отклонений от базального ритма, в норме должна составлять от 5 до 25 ударов в минуту. Вдобавок, проводят исследования маточной активности (токограмма), в норме должна составлять не больше 15 процентов от частоты сокращения сердца малыша длительностью 30 секунд.
Расшифровать получается по десятибалльной системе, где каждый показатель набирает от 0 до двух баллов. В итоге, если исследование набирает от 9 до 12 баллов, то с малышом все в порядке, если от 6 до 8 баллов, то у плода есть гипоксия. В таком состоянии требуется повторить процедуру.
Если же набрано менее пяти баллов, то это говорит о сильнейшей гипоксии плода, требуется скорейшее вмешательство врачей. В этот момент медицинский работник принимает решение о вызове родовой деятельности.
Результат КТГМожно ли отказаться
Современные аппараты кардиотокографии дают множество возможностей:
- записывают и учитывают все шевеления малыша;
- фиксируют наличие имеющегося тонуса матки;
- некоторые дают возможность самостоятельно расшифровать сведения и в итоге сделать заключение.
Медицина не стоит на месте, и сейчас появляется множество беспроводных датчиков. Они не привязывают к кровати будущую мамочку и не стесняют ее движения. Для особенно требовательных женщин придуманы КТГ, позволяющие производить запись, лежа в джакузи.
Проведенные своевременно обследования позволяют отследить ход беременности, и, если есть отклонения, помогают вовремя среагировать и родить малыша.
Будущей мамочке не стоит волноваться, если лечащий врач отправит на требуемое обследование в виде кардиотокографии.
Как делают КТГПодготовка
Перед проведением кардиотокографии пациентка в необходимой подготовке не нуждается, но все же лучше к этой процедуре подойти ответственно. Перед кардиотокографией желательно хорошенько выспаться и покушать какой-нибудь сладкий продукт, который поднимет будущей маме настроение и, тем самым, позволит малышу активнее двигаться.
Перед началом обследования лучше посетить дамскую комнату, так как процедура длится и больше тридцати минут. Проводится в основном в положении лежа на спине, но если женщина не может долго принимать такое положение, то лучше об этом предупредить врача заранее.
И самые важные требования к пациентке – это соблюдать покой при проведении обследования. От переизбытка волнения малыш начнет двигаться активнее.
Сам аппарат кардиотокографии ребенок совсем не ощущает, а вот волнения, которые испытывает будущая мамочка, чувствует хорошо. Поэтому к проведению процедуры следует относиться спокойнее. А всю требуемую работу проводит аппаратура и медицинский работник.
На видео о проведении кардиотокографии
Проведение процедуры
Кардиотокография является не опасной и не причиняющей боль процедурой, как для будущей матери, так и для ребенка. Живот обрабатывают специальным гелем, туда закрепляется широкой лентой датчик – регистрирующий сокращения сердца плода. Немного ниже области пупка устанавливается датчик давления, который фиксирует тонус матки.
Каждый раз, как только малыш начинает шевелиться, пациентке требуется нажимать специальную кнопку, которую предоставляет медицинский работник, проводящий обследование.
Запись сведений проводится в тот момент, когда малыш не дремлет и более активен. По результатам кардиотокографии составляется график на специальной бумаге, который отображает изменения частоты сердечных сокращений.
Процедура проводится обычно на кушетке. Принимается горизонтальное положение, например, лежа на спине, либо на боку, все зависит от желания женщины.
Вредно обследование или нет
Кардиотокография при беременности – безвредная процедура для матери и ребенка. Если требуется, ее проводят в течение всей беременности по несколько раз, а иногда даже и каждый день. Но все же при любых обстоятельствах исследование делают лишь по указанию врача.
Полученные результаты рассматривают совместно с результатами иных методов обследования, таких как ультразвуковое исследование и допплерометрия. После этого только врач может сделать заключение.
что показывает, как подготовиться, как часто и как делают
 Кардиотокография (КТГ) — важная часть комплексной диагностики состояния плода. Это процедура регистрации маточных сокращений и сердцебиения малыша, который еще находится внутри мамы, с целью выявления проблем любого рода.
Очень часто возникает множество вопросов по данной теме: что такое КТГ, почему эта процедура необходима при беременности, что значат показатели в расшифровке и т. п.
Кардиотокография (КТГ) — важная часть комплексной диагностики состояния плода. Это процедура регистрации маточных сокращений и сердцебиения малыша, который еще находится внутри мамы, с целью выявления проблем любого рода.
Очень часто возникает множество вопросов по данной теме: что такое КТГ, почему эта процедура необходима при беременности, что значат показатели в расшифровке и т. п.
Что позволяет выявить исследование
Кардиотокография — это ультразвуковая диагностика состояния плода, оценивающая активность, характер и частоту биения сердца, а также маточных сокращений. Очень важно понимать, зачем делают КТГ при беременности. Эта процедура не относится к обязательным, но ее проведение рекомендуется врачами для определения рисков в виде:
КТГ становится обязательной мерой в случае возникновения у беременной женщины жалоб на недомогание, плохих результатов анализов и УЗИ.
Безопасность процедуры
Волноваться по поводу вреда процедуры вовсе не стоит. Кардиотокографическое исследование абсолютно безопасно, так как КТГ-прибор работает без использования опасных явлений, угрожающих развитию плода. Ультразвук не влияет на внутриутробного малыша и эффективно помогает осуществить оценку его состояния.
Не волнуйтесь, когда врач рекомендует сделать повторное КТГ, ведь частота проведения исследования при беременности также не имеет отрицательного влияния.
На каком сроке проводят
Кардиотокография проводится с 28–30-недельного срока, но качественный результат получается после 32 недели. В этот период проходит процесс становления цикла «активность – покой». Последний означает регулярность смены активного режима отдыхом. Кардиотокографическое исследование лучше проводить в момент бодрствования ребенка, но специально будить его не стоит. 
Важно! Продолжительность сна составляет около 30 минут, что имеет огромное значение во время проведения оценки результатов обследования.
Оптимальный срок для проведения диагностической процедуры — 32–34 неделя.Сколько раз нужно делать
Только лечащий врач определяет, сколько раз делать КТГ при беременности, когда и с какой периодичностью. Как правило, если течение беременности происходит без каких-либо отклонений от нормы, то проводить его чаще, чем раз в неделю, не стоит. Средний интервал между диагностикой в таком случае составляет 10 дней.
Если же беременность трудная, с рисками или осложнениями, постоянным недомоганием и плохими результатами анализов, КТГ проводят с интервалом в один день или ежедневно. При осложненном течении, но с положительными результатами исследований, проведенных ранее, интервал между процедурами должен составлять от 5 до 7 дней. 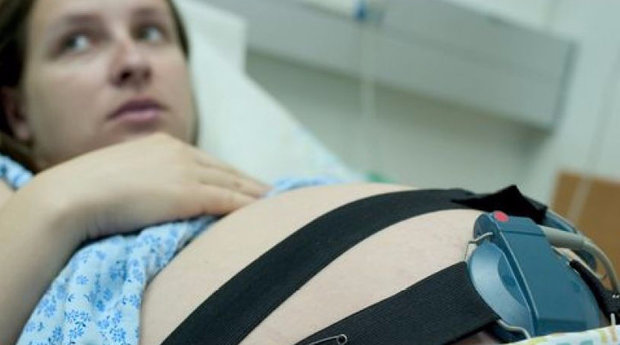
Важно! Диагностику необходимо проводить в период с 9:00 до 14:00, а также с 19:00 до 24:00, когда степень биофизической активности наивысшая.
К кардиотокографии, как и к любому другому исследованию, стоит подготовиться.Подготовка к процедуре
Чтобы ребенок во время процедуры не находился в состоянии сна, мама тоже не должна отдыхать. Лучший вариант — прогулка на свежем воздухе и шоколадка. Как уже упоминалось, если малыш спит, результаты диагностики будут неточными. Обследование проводят спустя 2–3 часа после приема пищи.
Состояние, в котором пребывает женщина при беременности, очень влияет на состояние малыша внутри утробы, а именно от этого и зависит, сколько по времени длится процедура КТГ.
Обычно длительность кардиотокографического исследования составляет 40–90 минут. Поэтому о своем комфорте стоит подумать заранее, прихватив маленькую подушку и/или одеяло. После манипуляции вам наверняка понадобится углеводная еда (шоколад, печенье и т. п.). Важный момент: посещение туалета перед процедурой просто необходимо. 
Как проходит
Очень часто женщин, пребывающих в состоянии беременности, волнуют вопросы: как проводится КТГ и возникают ли какие-либо неприятные ощущения при этом. Непрямой метод КТГ предполагает пребывание женщины в положении лежа на левом боку или сидя.
УЗ-датчик располагают на передней брюшной стенке. Необходимо выбрать место с лучшей слышимостью сердцебиения плода. При этом тензометрический датчик располагают в правом углу матки.
Несмотря на 40-минутный регламент кардиотокографии, существует возможность сокращения процесса до 20 минут при условии получения положительных результатов. Для функциональных проб достаточно 10 минут базовой записи и стандартных временных затрат на тест.
Знаете ли вы? Во время беременности крови в организме женщины становится в 1,5 раза больше, из-за чего ее кожа становится блестящей и гладкой.
Виды КТГ:1. Нестрессовый:
- нестрессовый тест — проведение записи сердечной деятельности внутриутробного ребенка, включая регистрацию его шевеления;
- шевеления плода — определение двигательной активности через смену тонуса матки, если отсутствует датчик, регистрирующий движения.
 Существует также ряд других дополнительных методов для проведения комплексной диагностики. В любом случае, после проведения процедуры вы получите расшифровку результатов КТГ плода.
Существует также ряд других дополнительных методов для проведения комплексной диагностики. В любом случае, после проведения процедуры вы получите расшифровку результатов КТГ плода.Нормы и расшифровка результатов
В расшифровке кардиотокограммы используется целый ряд показателей:
- ЧСС показывает частоту сердечных сокращений, то есть количество ударов сердца в минуту.
- Базальный уровень ЧСС — показатель, фиксирующий неизменное сердцебиение плода в течение 10 минут. Количество ударов приравнивается к определенному баллу.
- Вариабельность базальной частоты отражает амплитудные колебания сердцебиения в минуту.
- Показатель акцелерации отражает кратковременное ускорение сердечного ритма на 15–20 ударов в минуту в состоянии активности.
- Показатель децелерации обратный предыдущему, то есть отражает замедление ритма биения сердца при активности.
Знаете ли вы? Малыш внутри мамы способен плакать, смеяться и танцевать.
Если ваш общий балл равен 6-7, состояние плода предпатологическое, и обследование необходимо пройти повторно через определенный промежуток времени. Если оценка попадает в промежуток от 8 до 10, волноваться не стоит, все в пределах нормы и плод абсолютно здоров. Если общий показатель ниже 6, вам потребуется немедленная госпитализация из-за неудовлетворительного результата КТГ.Нормативными показателями кардиотокографического исследования можно считать:
- Базальный ритм от 120 до 160 ударов в минуту.
- Вариабельность базального ритма от 5 до 25 ударов в минуту.
- Наличие двух и более акцелераций в течение 10-минутной записи.
- Полное отсутствие децелерации или редкое неглубокое короткое ее проявление.
Как долго действует рецепт после его выписки? И что делать!
Опубликовано 6 мая 2019 года Майклом Чемберленом — см. Редакционные правила 
Согласно исследованию Национального центра статистики здравоохранения, 48,9% американцев принимали хотя бы одно лекарство, отпускаемое по рецепту, за последние 30 дней и до 11,9% используют пять или более рецептурных препаратов. Неудивительно, что многие люди задаются вопросом, действует ли их старый рецепт от, возможно, продолжающейся проблемы со здоровьем или от которой они, возможно, ранее страдали? Читайте дальше, чтобы узнать больше, но сначала давайте дадим быстрый и четкий ответ.
Как долго действует рецепт после выписки? Рецепты на неконтролируемые препараты обычно действительны в течение 1 года после даты их выписки. Срок годности контролируемого вещества, внесенного в Список II, истекает через 6 месяцев с даты, указанной в письме. По истечении срока действия рецепта фармацевт должен получить разрешение от вашего врача. Это может варьироваться от штата к штату.
Многие лекарства по рецепту можно пополнить на срок до 18 месяцев после того, как они были сданы в местной аптеке, если есть запасные части.Пополнение запасов контролируемых лекарств возможно только на срок до одного года.

Может ли мой врач дать мне неограниченное количество добавок?
 Если вам интересно, действует ли ваш старый рецепт, вам также может быть интересно, может ли ваш врач выписать вам рецепт на неограниченное количество пополнений?
Если вам интересно, действует ли ваш старый рецепт, вам также может быть интересно, может ли ваш врач выписать вам рецепт на неограниченное количество пополнений?
К сожалению, ответа на этот вопрос нет. Ваш врач не может выписывать вам рецепт на неопределенное время. Даже если у вас есть 100 добавок по рецепту, вы сможете пополнять рецепт только на срок до 18 месяцев (или 1 год в зависимости от лекарства).Этот срок отсчитывается с того дня, когда он был доставлен в аптеку.
Этот предел, хотя и разочаровывающий, предназначен для вашей же безопасности. Любая качественная медицинская практика обязательно закажет у вас консультацию для дальнейшей оценки, прежде чем выписать еще один рецепт.
Вы можете выписывать рецепты, чтобы избежать ненужных походов в аптеку и, например, если у вас длительное заболевание, требующее ежедневного приема лекарств; высокий уровень холестерина, ваш врач может выписать вам рецепт на 90 дней на каждую дозу.Это приводит к получению рецепта на 90 дней с 3 пополнениями, что дает вам лекарства, которых хватит на целый год.
Как долго действует мой рецепт на антибиотики?
Может быть, у вас была инфекция 6 месяцев назад, и теперь у вас похожие симптомы, и вы задаетесь вопросом, действует ли ваш рецепт? Рекомендуется сначала проконсультироваться с врачом, прежде чем вы получите лекарство по рецепту или повторно получите его, поскольку, возможно, ваши потребности изменились с медицинской точки зрения, и теперь вам может потребоваться совершенно другое лекарство для лечения новой инфекции, поэтому всегда рекомендуется убедиться, что вы посоветуйтесь с врачом, чтобы подтвердить природу вашей инфекции, поскольку она может отличаться от вашей предыдущей инфекции и может потребовать совершенно другого курса лечения.
Типы рецептов
Ваш врач может выписывать лекарства и создавать для вас рецепт разными способами. Здесь мы более подробно рассмотрим многие доступные способы и то, как они могут повлиять на срок действия вашего рецепта.
Телефонные рецепты
Иногда, если вы находитесь за пределами штата, ваш врач позвонит и выпишет вам рецепт как своему пациенту. В 2017 году большинство врачей перешли на безопасную систему электронной почты под названием Escripts.В некоторых штатах все рецепты отправляются таким образом, если не требуется иное. Однако, если ваш конкретный рецепт относится к препарату Списка 1, для этого потребуется бумажная копия рецепта. Для большинства лекарств врач может пополнить рецепт, не встречаясь с пациентом лично, но ваш врач должен сначала увидеть вас, прежде чем прописать какое-либо новое лекарство.
Рецепт, отправленный по факсу
В подавляющем большинстве случаев рецепты должны быть получены пациентами или их представителями перед отпуском в соответствии с большинством практических протоколов.Как правило, не рекомендуется использовать факсимильные аппараты для повседневной передачи информации. Это происходит главным образом из-за неотъемлемых юридических рисков и рисков конфиденциальности для пациентов.
Однако признано, что в некоторых случаях использование факсов для передачи информации о рецептах между поставщиком медицинских услуг и фармацевтом может быть полезным. Например, в срочном порядке в нерабочее время, когда проблемы со временем или расстоянием приводят к нереалистичным сборам — до того, как будет произведена выдача.
Отправленный по факсу рецепт дает общественному фармацевту уверенность в том, что он содержит подробные сведения о рецепте, и предпочтительнее, чем рецепт, который вызывается.
Однако отправленный по факсу рецепт не является юридическим документом, и врач, выписывающий рецепт, должен передать оригинальный рецепт врачу. фармацевт в течение 72 часов.
Ниже перечислены протоколы, которым необходимо следовать, чтобы убедиться, что ваш рецепт, отправленный по факсу, действителен.
- факсимильные аппараты должны храниться в безопасном месте
- Защита данных гласит, что клиническая информация и информация о пациенте должны отправляться по факсу отдельно
- Убедитесь, что по факсу отправляется только основная информация
- Все рецепты должны быть полностью заполнены перед отправкой по факсу, включая подпись пациента
Виртуальная консультация Рецепт
С появлением виртуальных консультаций многие врачи выписывают рецепты виртуально, по электронной почте, прямо вашему фармацевту после виртуального приема.
Врачи, выписывающие рецепты с помощью этих методов консультации, обычно не могут назначать контролируемые обезболивающие, такие как сильные обезболивающие и снотворные, нелицензированные лекарства, лекарства, требующие назначения и наблюдения специалиста, или лекарства, которые необходимо вводить путем инъекции.
Главный вывод заключается в том, что независимо от того, каким образом ваш рецепт будет доставлен в аптеку по телефону, электронной почте, факсу или лично, вышеуказанные сроки имеют преимущественную силу, но, как указывалось ранее, обязательно ознакомьтесь с надлежащими инструкциями для вашего конкретного штата. поскольку они могут варьироваться от штата к штату.
«Независимо от того, как ваш рецепт поступает в аптеку,
проверьте правильность рекомендаций для вашего штата»
Что делать, если в моем рецепте отсутствует информация?
Аптеки — очень загруженные места, где в среднем фармацевт выписывает до 25 рецептов за один час, согласно данным health.usnews.com, хотя, к счастью, ошибки случаются очень редко. Так что будьте внимательны, когда имеете дело со своим рецептом.
Неразборчиво выписанные от руки рецепты становятся все реже, что является печально известным источником ошибок в лекарствах. Появление электронных рецептов сейчас становится нормой.
Совет, чтобы убедиться, что ваша медицинская информация остается верной, заключается в том, чтобы оставаться в определенной аптеке, узнавая фармацевта, а не использовать несколько фармацевтов или интернет-магазинов.
Клиентам не следует слишком беспокоиться об ошибках в рецептах, поскольку они встречаются довольно редко, обычно несерьезны и легко исправляются.
Этикетка с рецептом с неправильным указанием, вероятно, является наиболее частой ошибкой. Это менее распространено, но, конечно, гораздо опаснее, когда пациенту прописана неправильная доза или совершенно неправильное лекарство. У многих лекарств есть названия, которые звучат одинаково или выглядят похожими при написании, а если они расположены в алфавитном порядке на полке в аптеке, очень легко по ошибке выбрать неправильный!
Если вы обнаружите ошибку, немедленно сообщите об этом своему фармацевту, это дает фармацевту возможность задокументировать ошибку, определить источник ошибки, исправить ошибку и предотвратить дальнейшие ошибки.
«Если вы обнаружите ошибку, немедленно сообщите об этом своему фармацевту»
Имеет ли значение дата приема моих таблеток?
Итак, срок годности таблеток истекает? Срок годности лекарства — это дата, при которой производитель может гарантировать полную безопасность и эффективность любого конкретного лекарства.
Интересно, что большая часть того, что известно по этому вопросу, взято из исследования, проведенного Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов по запросу военных.
Военные обнаружили огромные и дорогие запасы лекарств, которые, как они обнаружили, им приходилось утилизировать в конце каждого года. В ходе этого исследования было обнаружено, что 90% из более чем 100 лекарств, включая рецептурные и безрецептурные, действительно были совершенно хороши для использования даже через 15 лет после истечения срока годности!
Это правда, что эффективность препарата со временем может снизиться, но большая часть его первоначальной силы все еще сохраняется — даже десятилетие спустя.Сюда не входят жидкие антибиотики, нитроглицерин, а также инсулин, поэтому обязательно проконсультируйтесь с врачом, если вы принимаете эти лекарства.
Что делать, если срок действия вашего рецепта истек?
Вам интересно, что делать, потому что срок действия вашего рецепта истек, и, возможно, до следующего визита к врачу еще месяц или около того?
При определенных условиях ваш врач может продлить действие вашего рецепта на ограниченное время, чтобы избежать прерывания лекарственной терапии.Взгляните на следующие условия:
- Аптеки не могут продлевать рецепт на период, превышающий первоначальный срок действия рецепта
- Если первоначальный период был дольше одного года, фармацевт не может продлить ваш рецепт на период который превышает один год.
- Продление приема некоторых лекарств невозможно. Для получения дополнительной информации обратитесь к своему фармацевту.
- В каждом случае фармацевты должны будут сообщать врачу о продлении срока действия
. Важно помнить, что ваш фармацевт не заменяет вашего врача.Вам по-прежнему необходимо будет проконсультироваться с врачом для получения нового рецепта после того, как фармацевт будет продлен.
Однако имейте в виду, что после просмотра вашей досье на лекарство и задания вопросов, касающихся вашего здоровья, ваш фармацевт может решить не продлевать ваш рецепт или продлить его только на более короткий срок, это остается на их усмотрение.

Заключение
В целом мы можем видеть, что продолжительность рецептов может варьироваться от штата к штату, хотя обычно годичный срок действия является хорошим практическим правилом.Обязательно проконсультируйтесь с местным фармацевтом, врачом или свяжитесь с нами по телефону или электронной почте, и мы будем рады помочь вам с любыми вопросами относительно лекарств, отпускаемых по рецепту.
.Как долго действует рецепт?
Стандартный рецепт действителен в течение 6 месяцев с даты, указанной в рецепте, если прописанное лекарство не содержит контролируемого лекарства.
Датой на рецепте может быть:
- дата, когда он был подписан медицинским работником, выдавшим его, или
- дата, когда медицинский работник указал, что рецепт не должен быть выдан раньше
Если рецепт показывает обе эти даты, 6 месяцев начинаются с более поздней даты.
Это относится к лекарствам, прописанным как в системе здравоохранения, так и в частном порядке.
Всегда следуйте инструкциям терапевта или лица, выписавшего рецепт, о том, когда принимать лекарство.
Повторные рецепты
Повторные рецепты позволяют выдавать один и тот же рецепт более одного раза. Повторный рецепт должен быть выписан в первый раз в течение 6 месяцев с даты, указанной в рецепте.
После этого повторный рецепт может оставаться в силе более 6 месяцев в соответствии с указаниями на рецепте.
Контролируемые лекарства
Некоторые лекарства, отпускаемые по рецепту, находятся под контролем в соответствии с законодательством о злоупотреблении наркотиками. К ним относятся морфин, петидин и метадон.
Иногда эти лекарства используются не по назначению, поэтому в отношении их поставок применяется строгий правовой контроль.
Срок действия рецепта на контролируемое лекарство составляет 28 дней с даты, указанной на рецепте.
Если у вас есть рецепт на контролируемое лекарство, в котором указано, что оно должно быть выдано несколькими частями, первая партия обычно должна быть выдана в указанную дату или в течение 28 дней с даты, указанной в рецепте.
Прочтите ответы на дополнительные вопросы об услугах и лечении NHS.
Дополнительная информация:
Последняя проверка страницы: 20 февраля 2020 г.
Срок следующего рассмотрения: 20 февраля 2023 г.
Как долго длится радикулит? Дополнительные советы по борьбе с симптомами
Ишиас — это боль, которая начинается в пояснице. Он проходит через бедра, ягодицы и вниз по ногам. Это происходит, когда нервные корешки, составляющие седалищный нерв, защемляются или сдавливаются. Ишиас обычно поражает только одну сторону тела.
Ишиас может быть острым или хроническим. Острый приступ может длиться от одной до двух недель и обычно проходит через несколько недель. Довольно часто после того, как боль утихнет, на какое-то время можно почувствовать онемение.У вас также могут быть приступы седалищного нерва несколько раз в год.
Острый радикулит со временем может перейти в хронический ишиас. Это означает, что боль существует довольно регулярно. Хронический ишиас — это пожизненное заболевание. В настоящее время он плохо поддается лечению, но боль при хроническом ишиасе часто менее сильна, чем при острой форме.
У многих людей ишиас хорошо поддается лечению. Отдохните пару дней после начала обострения, но не ждите слишком долго, прежде чем возобновить активность.Длительное бездействие на самом деле усугубит ваши симптомы.
Применение горячих или холодных компрессов к нижней части спины может временно облегчить состояние. Вы также можете попробовать эти шесть растяжек, чтобы облегчить боль в седалищном суставе.
Лекарства, отпускаемые без рецепта, например аспирин или ибупрофен (Адвил), могут помочь уменьшить воспаление, отек и частично облегчить боль.
Если у вас тяжелые симптомы и домашние средства не уменьшают вашу боль, или если боль усиливается, обратитесь к врачу.Они могут прописать лекарства для облегчения ваших симптомов, например:
Ваш врач может также посоветовать вам пройти курс физиотерапии после улучшения ваших симптомов. Физическая терапия может помочь предотвратить обострения в будущем, укрепив мышцы кора и спины.
Ваш врач может также предложить инъекции стероидов. При введении в область, окружающую пораженный нерв, стероиды могут уменьшить воспаление и давление на нерв. Однако вы можете получить только ограниченное количество инъекций стероидов, поскольку существует риск серьезных побочных эффектов.
Хирургическое вмешательство может быть рекомендовано как последнее средство, если ваша боль не поддается лечению другими методами. Это также может быть вариантом, если ишиас вызывает потерю контроля над кишечником или мочевым пузырем.
Есть несколько вещей, которые вы можете сделать, чтобы предотвратить будущие обострения радикулита:
- Регулярно выполняйте упражнения, чтобы поддерживать силу спины.
- Сидя, сохраняйте хорошую осанку.
- Не наклоняйтесь, чтобы поднять тяжелые предметы. Вместо этого присядьте на корточки, чтобы поднять предметы.
- Придерживайтесь правильной осанки при длительном стоянии и носите поддерживающую обувь.
- Придерживайтесь здорового питания. Ожирение и диабет — факторы риска развития радикулита.
Позвоните своему врачу, если:
- Ваши симптомы не улучшаются при самопомощи
- обострение длилось дольше недели
- боль более сильная, чем при предыдущих обострениях или постепенно ухудшается
Обратитесь за неотложной медицинской помощью, если боль возникла сразу после травмы, такой как автомобильная авария, или если у вас возникли проблемы с контролем над мочевым пузырем или кишечником.
При ишиасе боль распространяется от поясницы к ноге. При болях в спине сохраняется дискомфорт в пояснице.
Есть много других состояний с симптомами, похожими на ишиас. К ним относятся:
Вот почему так важно обратиться к врачу для полной диагностики. Затем ваш врач может вместе с вами составить соответствующий план лечения.
По оценкам обзора 2008 года, от 50 до 80 процентов женщин испытывают боли в пояснице во время беременности, но маловероятно, что это действительно ишиас.
Иногда положение ребенка может оказывать давление на седалищный нерв, что приводит к ишиасу. В зависимости от того, изменится ли положение вашего ребенка, боль может длиться до конца беременности, приходить и уходить или исчезать. Оно должно полностью исчезнуть после рождения ребенка.
Ишиас при беременности не указывает на какие-либо проблемы, кроме боли и дискомфорта для матери. Пренатальный массаж или пренатальная йога могут помочь немного облегчить ваш дискомфорт. Вы также можете попробовать одно из этих других безмедикаментозных методов лечения ишиаса во время беременности.
Ишиас — болезненное состояние. Это может затруднить выполнение повседневных задач. У вас может быть сильная боль, но относительно нечастые приступы, или у вас может быть менее сильная, но постоянная боль в седалищном поясе.
Есть много способов облегчить симптомы ишиаса. В большинстве случаев боль полностью проходит в течение пары недель.
Поговорите со своим врачом, если ваши симптомы не улучшаются после лечения в домашних условиях, длятся долгое время или у вас возникают трудности с выполнением повседневных задач.Ваш врач может помочь составить план лечения, который подойдет вам.
Осознанные движения: 15 минут йоги при ишиасе
.прописать глагол — Определение, изображения, произношение и примечания по использованию
глагол Формы глагола| настоящее простое I / вы / мы / они предписывают | |
| он / она / оно предписывает | |
| прошедшее простое предписанное | |
| прописанное причастие прошедшего времени | |
| — прописывающая форма |
- (врача), чтобы посоветовать кому-нибудь принять определенное лекарство или пройти определенное лечение; выписать рецепт на конкретное лекарство и т. д.
- прописать то, что обычно прописывают валиум для лечения тревоги.
- прописать (кому-нибудь) что-то (для чего-то) Он может выписать вам что-нибудь от этого кашля.
- Лекарство больше не может быть предписано законом.
- Эти препараты широко назначают для контроля высокого кровяного давления.
- Этот препарат часто назначают женщинам с сердечными заболеваниями.
- юридически
- обычно
- часто
- …
- (лица или организации с полномочиями), чтобы сказать, что должно быть сделано или как что-то должно быть сделано синонимом оговорка
- прописать что-то Предписанная форма должна быть заполнена и возвращена в этот офис.
- предписывают, что… Правила полиции предписывают, чтобы номер офицера был четко виден.
- прописывают, что, что и т. Д. Программа точно определяет, какие книги следует изучать.
- Учебная программа строго прописывается с раннего возраста.
- культурно предписанные гендерные роли
- узко
- жестко
- строго
- …
- культурно предписанные
- социально предписанные
Слово Originlate среднеанглийское (в смысле ‘ ограничивать в пределах », также как юридический термин, означающий« требование по рецепту »): от латинского praescribere« прямо в письменной форме », от prae« перед »+ scribere« писать ».

