Симптомы диатеза у детей. Виды диатеза, как его избежать — клиника «Добробут»
Профилактика и лечение диатеза у детей
Распространенный термин «диатез» – это не диагноз, как многие почему-то считают. Это врожденная аномалия конституции – пограничное состояние, характеризующееся повышенным риском возникновения ряда заболеваний. Причина диатеза у грудных детей – наследственная предрасположенность организма, проявляющаяся патологической реакцией (гиперреактивностью) на определенные раздражители. Склонность к диатезу можно считать результатом своеобразного накопления предыдущими поколениями особенностей от воздействия неблагоприятных условий среды. Механизм появления диатеза связан с особенностями работы иммунной системы (избыточная продукция Ig E) ,нарушениями обмена веществ, повышенной проницаемостью капилляров. При определенных условиях снижается приспосабливаемость организма, изменяется его реактивность, вследствие чего возникает предрасположенность к определенным болезням.
Симптомы диатеза у детей
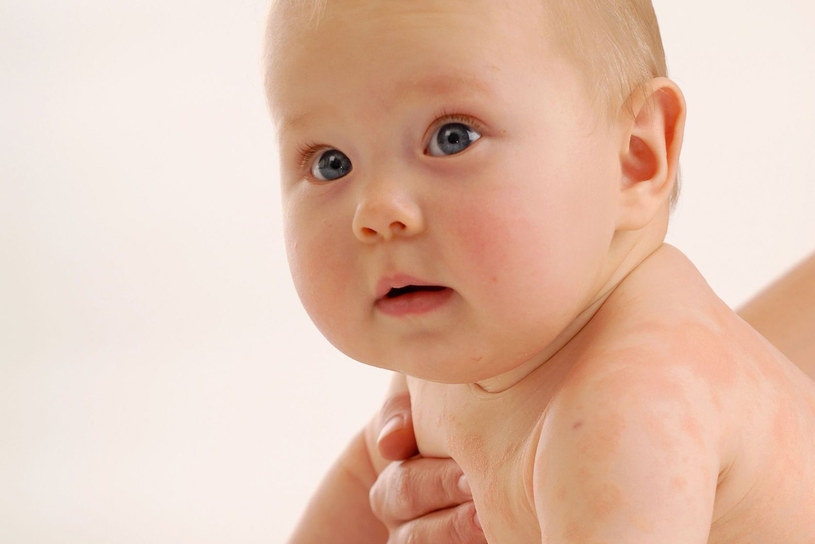
Симптоматика зависит от возраста малыша. Диатез у ребенка на щеках, сыпь, опрелости в складках кожи, покраснение, боль в животе, плохой аппетит, частый стул – такие симптомы характерны для грудничков. Реакция может возникнуть при употреблении в пищу коровьего молока, сока или пюре из оранжевых/красных плодов, а в случае исключительно грудного вскармливания – при погрешностях в питании матери. Поэтому профилактика диатеза у новорожденных заключается в выявлении продуктов, после употребления которых мамой ребенка «обсыпает», и исключении их из рациона матери. Соблюдение гипоаллергенной диеты женщинами из группы риска по рождению ребенка с аллергической предрасположенностью может снизить вероятность развития диатеза. Чаще всего малыши реагируют на цитрусовые, шоколад, яйца, морепродукты.
Основные симптомы диатеза у детей старше одного года – сыпь и зуд.Такая реакция может быть на следующие продукты:
- цитрусовые;
- клубнику, малину;
- шоколад, какао;
- арахис, мед;
- рыбу;
- крабы, креветки, раки.

У детей с экссудативно-катаральным диатезом уже на первом месяце жизни появляются стойкие опрелости в кожных складках, себорейные корочки на голове, а чуть позже – покраснение кожи щек, эритематозные пятна на разных частях тела, зудящая узелковая сыпь на конечностях, сухость и шелушение кожи, участки мокнутия. На сгибах рук/ног появляются высыпания, причиняющие нестерпимый зуд. При расчесываниях ребенок может занести инфекцию. Вид «географической карты» приобретает язык, наблюдаются аллергические высыпания по всему телу. Дети могут страдать затяжными конъюнктивитами, отитами, ринитами. У девочек с экссудативным диатезом может развиться вульвовагинит.
Геморрагический диатез
Для этого расстройства характерна склонность к кровоизлияниям или кровоточивости, что является следствием нарушений свертываемости крови. Отмечают несколько форм состояния: от легкой до крайне тяжелой.
Диагноз «геморрагический диатез» объединяет ряд врожденных и приобретенных патологий, при которых наблюдается склонность к повторным кровотечениям и кровоизлияниям. Как выглядит диатез? У детей, страдающих этим видом диатеза, синяки на теле появляются спонтанно без видимых причин или вследствие легких прикосновений. При этом количество и размеры кровоподтеков абсолютно не соответствуют повреждениям. Механизм развития такого состояния связан с патологией тромбоцитов, нарушением свертываемости крови или поражением стенок сосудов. Геморрагический диатез у детей может быть следствием генетических нарушений, например, при гемофилии или болезни фон Виллебранда.
Как выглядит диатез? У детей, страдающих этим видом диатеза, синяки на теле появляются спонтанно без видимых причин или вследствие легких прикосновений. При этом количество и размеры кровоподтеков абсолютно не соответствуют повреждениям. Механизм развития такого состояния связан с патологией тромбоцитов, нарушением свертываемости крови или поражением стенок сосудов. Геморрагический диатез у детей может быть следствием генетических нарушений, например, при гемофилии или болезни фон Виллебранда.
Симптоматика зависит от причины заболевания. При нарушении проницаемости стенок сосудов появляется мелкая сыпь по всему телу, включая слизистые оболочки, может присутствовать кровь в моче. Боль в животе, суставах, отеки также могут свидетельствовать о геморрагическом диатезе. При нарушении свертываемости крови у детей обычно выявляют анемию. У маленьких пациентов, страдающих геморрагическим диатезом, часто наблюдаются носовые кровотечения, внезапные подкожные кровоизлияния и кровоизлияния в суставную полость.
Другие виды диатеза
Мочекислый диатез не рассматривают как патологию. Он является одним из вариантов аномалии конституции. Для состояния характерна повышенная интенсивность пуринового обмена, конечный продукт которого – мочевая кислота. При этом виде диатеза наблюдается склонность к дискинезиям ЖКТ с возникновением ацетонемической рвоты, часто встречаются заболевания сердечно-сосудистой, нервной систем, мочекаменная и желчекаменная болезни, артриты, сахарный диабет.
«Солевой диатез» – диагноз, не имеющий отношения к детям. Патология диагностируется у людей старше 25 лет. При этом заболевании происходит избыточное накопление в почечных лоханках солей, которые периодически выделяются с мочой. Соли способствуют образованию камней в почках и/или мочевом пузыре.
Профилактика и терапия эксудативно-катарального диатеза
Прежде всего, необходимо соблюдать гигиену. Показаны ежедневные ванны с отваром лаврового листа, специальными смягчающими средствами . Ванны оказывают успокаивающее, дезинфицирующее, увлажняющее действие. Не купайте ребенка слишком долго, не используйте мочалки! Не растирайте мокрую кожу – высушите ее, промокая мягким полотенцем. Желательно использовать дехлорированную воду (можно отстаивать воду в ванне в течение 1-2 часов, а затем нагревать, можно использовать фильтры или смягчители для воды). В течение 3-5 минут после купания нанесите на кожу смягчающее средство – это позволит сохранить в коже влагу.
Показаны ежедневные ванны с отваром лаврового листа, специальными смягчающими средствами . Ванны оказывают успокаивающее, дезинфицирующее, увлажняющее действие. Не купайте ребенка слишком долго, не используйте мочалки! Не растирайте мокрую кожу – высушите ее, промокая мягким полотенцем. Желательно использовать дехлорированную воду (можно отстаивать воду в ванне в течение 1-2 часов, а затем нагревать, можно использовать фильтры или смягчители для воды). В течение 3-5 минут после купания нанесите на кожу смягчающее средство – это позволит сохранить в коже влагу.
Чем лечить диатез на лице у грудничка? Самый простой способ – соблюдение гипоаллергенной диеты кормящей мамой. Исключив аллергены из пищи, по максимуму ограничив синтетические моющие средства, можно обойтись без лекарств. Также следует убрать ковры, проводить ежедневную влажную уборку, выбирать для ребенка только хлопчатобумажную одежду и качественные игрушки.
Медикаментозное лечение диатеза у детей:
- антигистаминные средства оказывают двойное действие: противоаллергическое и седативное, исключение – препараты третьего поколения (эриус в сиропе, ксизал в каплях), которые не вызывают сонливость;
- энтеросорбенты;
- при наличии дисбактериоза назначают пробиотики;
- гормональные мази применяют с осторожностью и только по назначению врача.

Подробнее о видах диатеза и способах лечения читайте на нашем сайте https://www.dobrobut.com/
Связанные услуги:
Консультация педиатра
Диатез у новорожденных при грудном вскармливании
Высыпания на коже у детей до года определяются наследственностью, питанием и условиями ухода. Диатез у новорожденных как воспаление кожи на лице или ручках — одно из проявлений аллергической реакции. Когда у малыша больше шансов заболеть диатезом, каковы последствия запущенного состояния и как предотвратить развитие диатеза у грудничка благодаря питанию, которое включает «козьи» смеси, поясняет к. м. н., врач высшей категории, врач-педиатр и заместитель заведующей детским центром «Мать и Дитя» на Савеловской Алла Анатольевна Щербакова.
— Алла Анатольевна, диатезы с удивительной частотой встречаются у младенцев. Что это за аномалия и почему диатез возникает в самом раннем возрасте, у новорожденных?
— Диатез — слово греческого происхождения, которое с точки зрения врача означает наследственную предрасположенность к развитию определенных патологических состояний. В рутинном понимании диатез — это высыпания на коже у ребенка в грудном возрасте (атопический дерматит).
В рутинном понимании диатез — это высыпания на коже у ребенка в грудном возрасте (атопический дерматит).
Период новорожденности длится первые 28 дней жизни, дальше ребенка называют грудным. Дебют диатеза в виде воспалительного состояния кожи чаще всего случается в переходном периоде от новорожденности к грудному возрасту — в 3—5 недель.
Диатез — не диагноз, а предрасположенность организма маленьких детей к аллергическим реакциям. Самая распространенная форма аллергического диатеза — это атопический дерматит (пищевая аллергия). В 99 % случаев он выявляется в первые три месяца жизни. Другие формы дерматита у детей — пеленочный, контактный, себорейный — также часто проявляются уже в раннем младенчестве.
— Как проявляется диатез у грудничков и как отличить диатез от аллергии?
— Высыпания на щеках, краснота на лице, сухость кожи, шелушение, покраснения и сыпь на сгибах локтей и коленей, ступнях, зуд — все это проявления атопического дерматита (кожной формы пищевой аллергии). Если у ребенка имеются подобные жалобы, то это не диатез, а именно симптомы пищевой аллергии, к которой со временем присоединяется вторичная инфекция в виде стрептодермии. Из-за внешних проявлений мамы обычно называют дерматит диатезом.
Если у ребенка имеются подобные жалобы, то это не диатез, а именно симптомы пищевой аллергии, к которой со временем присоединяется вторичная инфекция в виде стрептодермии. Из-за внешних проявлений мамы обычно называют дерматит диатезом.
— Какими бывают виды диатеза, как отличить один от другого?
— Диатез у грудничков расценивается как аномалия конституции. Выделяют несколько видов такого состояния, но у детей раннего возраста наиболее распространенная форма — аллергический дерматит.
Экссудативно-катаральный диатез (аллергический дерматит) |
|
Лимфатико-гипопластический диатез |
|
Нервно-артрический (мочекислый) диатез |
|
— Передается ли склонность к развитию диатеза по наследству?
— Да, конечно, тип конституции передается от мамы, папы или ближайших родственников. А вот риск развития на этом фоне аллергических реакций (диатеза) в виде атопического дерматита выше у деток, ближайшие родственники которых (родители, братья, сестры) страдали аллергией. Но бывают дети, которые и без отягощенного семейного анамнеза имеют аллергию и высыпания на коже.
А вот риск развития на этом фоне аллергических реакций (диатеза) в виде атопического дерматита выше у деток, ближайшие родственники которых (родители, братья, сестры) страдали аллергией. Но бывают дети, которые и без отягощенного семейного анамнеза имеют аллергию и высыпания на коже.
— Есть ли продукты, которые провоцируют развитие диатеза?
— Любой продукт может вызвать диатез, то есть стать аллергеном и спровоцировать аллергическое заболевание. У новорожденных и малышей 2—3—4—5 месяцев жизни чаще всего аллергеном становится коровий белок, на втором месте белки пшеницы. У младенцев постарше — аллергены из «взрослой» жизни: соя, арахис, рыба, морепродукты, яйца, лесные орехи. Они могут вызывать диатез и анафилактические реакции немедленного типа, которые сохраняются всю жизнь.
— Дети на грудном вскармливании зависимы от диеты кормящей мамы. Как питание мамы влияет на профилактику и лечение диатеза у грудничка при грудном вскармливании?
— Профилактика диатеза — это питание мамы с ограничением белков коровьего молока, что снижает риск развития аллергии у младенца. При признаках диатеза важно придерживаться полностью безмолочной диеты, чтобы помочь ребенку избавиться от болезненного состояния.
При признаках диатеза важно придерживаться полностью безмолочной диеты, чтобы помочь ребенку избавиться от болезненного состояния.
Питание мамы в зависимости от состояния ребенка при грудном вскармливании
Ребенок здоров, жалоб нет, анамнез не отягощен |
|
У ребенка жалоб нет, но отягощен анамнез (пищевая аллергия у родителей, родственников) |
|
У ребенка проявления пищевой аллергии (кожа красная, сухая, диатезная, атопичная) |
|
— Алла Анатольевна, при остром диатезе младенцам, получающим мамино молоко, могут ли вводиться детские смеси?
— Если у ребенка на грудном вскармливании появились признаки пищевой аллергии, то маме следует назначить безмолочную диету. Когда из маминого рациона исчезнет коровий белок, он перестанет появляться в грудном молоке, и это будет лечением ребенка при его реакции на пищу.
Когда из маминого рациона исчезнет коровий белок, он перестанет появляться в грудном молоке, и это будет лечением ребенка при его реакции на пищу.
Бывает и так, что спустя даже месяц полностью безмолочной диеты мамы у младенца сохраняются кожные проблемы. Причина в том, что материнское молоко — живая жидкость, и в ней не могут быть устранены все факторы, которые вызывают аллергический дерматит. Тогда ребенка переводят на особую расщепленную смесь. Семья и врач дожидаются положительной динамики, ремиссии, наблюдают за состоянием маленького пациента. В период лечения грудничка маме важно сцеживаться, чтобы стимулировать лактацию и позже вернуться к кормлению грудью.
— Может ли появиться диатез на искусственном вскармливании? Чем такой диатез отличается от аллергического состояния, которое возникает при грудном вскармливании?
— Диатез может развиться и на естественном, и на искусственном вскармливании. Но грудное молоко снижает риск развития диатеза, а при вскармливании сухой молочной смесью на основе коровьего молока у детей повышается риск иметь диатез с рождения.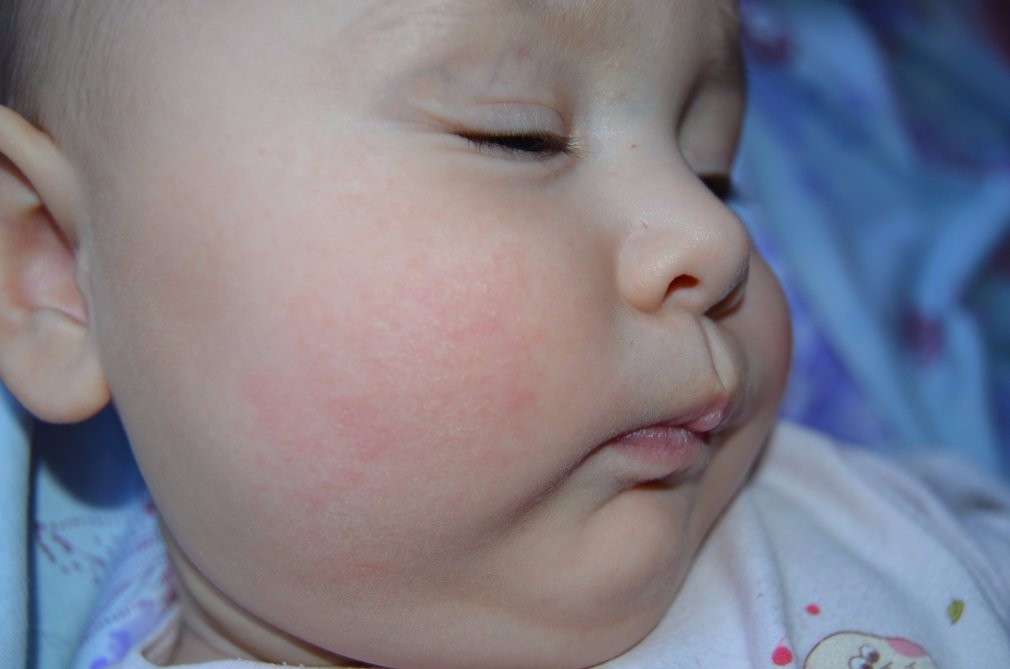
Если же у ребенка-искусственника отягощенный анамнез по аллергическим состояниям (даже без жалоб), лучше подобрать гипоаллергенную формулу. Смесь на коровьем белке не стоит выбирать для детей, предрасположенных к аллергии.
— Молоко козы считается гипоаллергенным. Молочные «козьи» формулы разрешены при диатезе?
— Разрешены, они вводятся в рацион здоровых детей с отягощенным анамнезом, потому что белки козьего молока действительно гипоаллергенны. К тому же приблизительно девять процентов детей с чувствительностью к белкам молока коровы могут переносить молоко козы. Но при жалобах и возникновении аллергических реакций и диатеза малышу будет назначена лечебная смесь.
Комфортная для пищеварения смесь МАМАКО® Premium — это смесь для здоровых деток, которая может быть использована для снижения риска развития диатеза.
— Чем вылечить диатез на щечках у грудничка? Можно ли лечить диатез в домашних условиях народными средствами?
— Высыпания на коже и проявления диатеза у грудничка — сигнал, чтобы непременно обратиться к врачу. Лечением в таком случае станет подбор питания: диета — кормящей женщине, лечебная смесь — ребенку-искусственнику.
Лечением в таком случае станет подбор питания: диета — кормящей женщине, лечебная смесь — ребенку-искусственнику.
Особенной терапии в виде антигистаминных препаратов, пробиотиков или антибиотиков назначать не следует. В домашних условиях мама может подпитать сухую кожу малыша увлажняющим средством — мазью или кремом для атопичной кожи, но это не решение проблемы, а скрытие симптомов.
Чего нельзя делать при признаках диатеза у новорожденных:
- менять сухую молочную смесь по своему желанию;
- давать какие-либо препараты и медикаменты;
- купать ребенка в марганцовке или в череде.
Кожа ребенка — тонкий нежный орган, который может инфицироваться. Поэтому при диатезе нельзя заниматься самолечением. Это в дальнейшем может привести к негативным последствиям и более серьезно сказаться на состоянии ребенка.
— Чем опасен диатез у грудничка и почему лучше лечить его на ранних стадиях?
— Начало диатеза (дебют атопического марша, начало аллергических проявлений) чаще всего отмечается в первые месяцы жизни. Такой дебют может не прекратиться, и аллергия будет сопровождать ребенка всю дальнейшую жизнь, но уже не в виде детского атопического дерматита, а во взрослых формах. Это поллинозные сезонные насморки, непереносимость шерсти животных и пыльцы растений, бронхиальная астма и другие выражения аллергических реакций. Поэтому лечение диатеза у младенца — это прекращение атопического марша в дальнейшем, снижение риска аллергических реакций в старшем возрасте.
Такой дебют может не прекратиться, и аллергия будет сопровождать ребенка всю дальнейшую жизнь, но уже не в виде детского атопического дерматита, а во взрослых формах. Это поллинозные сезонные насморки, непереносимость шерсти животных и пыльцы растений, бронхиальная астма и другие выражения аллергических реакций. Поэтому лечение диатеза у младенца — это прекращение атопического марша в дальнейшем, снижение риска аллергических реакций в старшем возрасте.
Диатез — это предрасположенность, а не диагноз. Мы называем диатезом красные щеки и кожную сыпь, в то время как это аллергическое проявление — атопический дерматит. Диатез бывает от молочной пищи: женского грудного молока или смеси. Поэтому лечение диатеза — подбор питания при вскармливании естественным и искусственным способом.
Врач-педиатр
Алла Анатольевна Щербакова
*Идеальным питанием для грудного ребенка является молоко матери. ВОЗ рекомендует исключительно грудное вскармливание в первые 6 мес. МАМАКО® поддерживает данную рекомендацию. Перед введением в рацион малыша новых продуктов проконсультируйтесь со специалистом.
МАМАКО® поддерживает данную рекомендацию. Перед введением в рацион малыша новых продуктов проконсультируйтесь со специалистом.
АТОПИЧЕСКИЙ ДЕРМАТИТ(ДИАТЕЗ)-ЧТО ДЕЛАТЬ? | Альянс-2007
Главная » Услуги » Полезно знать » АТОПИЧЕСКИЙ ДЕРМАТИТ(ДИАТЕЗ)-ЧТО ДЕЛАТЬ?Атопический дерматит – это хроническое аллергическое воспалительное заболевание кожи с наследственной предрасположенностью. Чаще всего возникает в раннем детстве. Развитию и обострению заболевания способствует целый ряд аллергенов: пищевые, пыльцевые, грибковые и другие. Проявляется выраженной сухостью кожи и периодическим появлением сыпи на разных участках тела. Беспокоит сильный зуд, который мешает спать и приводит к расчесам.
Функциональные и анатомические особенности кожи детей раннего возрастаКожа легкоранима при малейших неблагоприятных воздействиях
Повышен риск системного токсического эффекта топических препаратов
Связи между эпидермисом и дермой непрочные; роговой слой эпидермиса имеет меньше слоев клеток, чем у взрослого; эпидермальный липидный барьер незрелый; поглощение кислорода через кожу у ребенка в 8 раз выше, чем у взрослого.
Кожа ребенка с трудом нейтрализует щелочь неспециализированных моющих средств; ощелачивание кожи приводит к быстрому присоединению патогенных микроорганизмов.
КАК ЛЕЧИТЬ АТОПИЧЕСКИЙ ДЕРМАТИТ?Правильный уход за кожей
— Следите, чтобы в комнате малыша было не жарко, и чтобы он не потел во время сна, ведь пот вызывает пересыхание и дополнительное раздражение кожи. Влажность должна быть не менее 60-70%, температура воздуха 20-21⁰С
-Больным с атопическим дерматитом можно принимать ванны, но вода не должна быть слишком горячая. Малыша купать следует не более 5 минут в мягкой кипяченой воде при температуре воды не выше 38⁰С
— Избегать использования агрессивных моющих средств, которые повреждают кожный барьер и провоцируют сухость и раздражение
-Нельзя растирать кожу малыша мочалкой, даже если в данный момент на коже нет высыпаний и покраснений
-После купания малыша кожу следует промокнуть
мягким полотенцем. Не втирать и не растирать!
Не втирать и не растирать!
— Сразу после очищения следует наносить липидовостанавливающее, смягчающее, увлажняющее средство(эмолент). Рекомендуется использовать специальный крем, разработанный для атопичной, склонной к раздражениям кожи и содержащей натуральные липиды.
-Вода в бассейнах с избыточным хлорированием может раздражать кожу.
-Выбирайте занятия теми видами спорта, при которых меньше потеете(пот провоцирует зуд).
-Избегайте ношения грубой одежды или одежды из раздражающих тканей (полиэстер, шерсть) на голое тело. Не стоит носить облегающую и тесную одежду. Подбирайте одежду из мягких, натуральных тканей, позволяющих коже «дышать». Предпочтительной является одежда из хлопка с длинными рукавами и штанинами. Обувь должна быть из натуральных материалов.
-Старайтесь не использовать при стирке ополаскиватели для белья. Используйте дополнительное
полоскание после стирки, чтобы все детергенты полностью вымылись.
— Меняйте постельное бельё 1-2 раза в неделю.
— Проводить больше времени на улице.
— Защищайте кожу от избыточного воздействия солнечных лучей.
Исключение контакта с аллергеном
В первые годы жизни атомический дерматит часто является следствием пищевой аллергии. В этом случае необходимо выявить и исключить аллергенный продукт из рациона. Диета должна быть строго индивидуальной, и рацион питания должен остаться полноценным(белки, жиры, углеводы и витамины), в этом Вам поможет пищевой дневник. При пищевой аллергии врач может установить, какой продукт является причиной аллергии, анализируя пищевой дневник ребенка. Для этого родители каждый день фиксируют все виды пищи, напитков, пищевых добавок, а также клинические симптомы аллергии, их выраженность и характер. В дневнике должно быть отражено: самочувствие больного после каждого приема пищи, частота возникающих симптомов аллергии и их продолжительность.
Пищевой дневник
|
Число, время приема пищи |
Вид пищи или блюда |
Симптомы, время их проявления |
Принятые лекарства, дозировка |
|
|
|
|
|
Наиболее вероятные аллергены(исключить):
Коровье молоко, куриные яйца, рыба, икра, морепродукты, орехи(любые), манка, фрукты и овощи ярко-красной или оранжевой окраски (цитрусовые, экзотические фрукты, свекла, морковь, клубника, малина, помидоры, баклажаны и пр.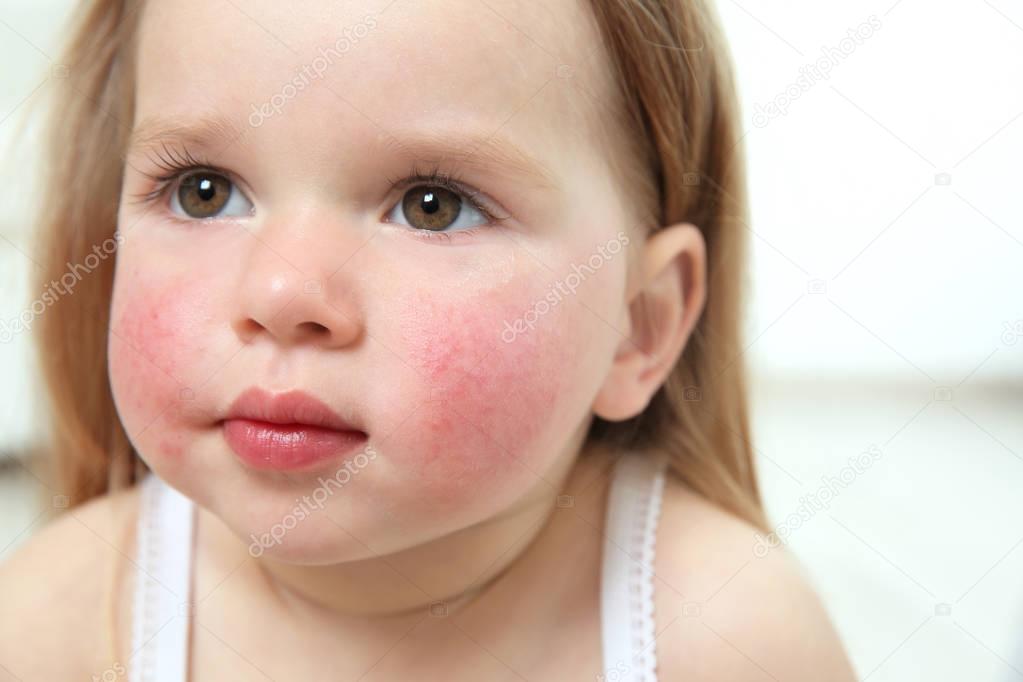 ), мед, шоколад, кофе, какао, грибы, мясные бульоны, копченые колбасы, ферментированные сыры, кислая капуста, чипсы, газированные напитки, карамель, драже, консервированные продукты, пудинг, глазурь, пряники, замороженные хлебобулочные полуфабрикаты.
), мед, шоколад, кофе, какао, грибы, мясные бульоны, копченые колбасы, ферментированные сыры, кислая капуста, чипсы, газированные напитки, карамель, драже, консервированные продукты, пудинг, глазурь, пряники, замороженные хлебобулочные полуфабрикаты.
Наименее вероятные аллергены(разрешено):
Рисовая, овсяная, гречневая каши на воде, овощное пюре из картофеля, кабачков, патиссонов, белокочанной капусты, зеленые яблоки (отечественные), груша, желтая слива, белая смородина, постная говядина, кролик(мясо дважды проварить, первый бульон слить).
Давайте малышу больше воды: так токсины скорее выведутся из организма. Воду лучше давать артезианскую с минеральными веществами.
Сроки введения и ассортимент продуктов и блюд прикорма для детей первого года жизни:
| Продукты | Возраст детей, мес. | |||
| Здоровые дети | Группа высокого риска по развитию атопии | Пищевая аллергия | ||
| Каша | 4-6 | 4,5-6 | 5-6 | |
| Овощное пюре | 4-6 | 4,5-6 | 5-6 | |
| Фруктовое пюре | 4-6 | 5,5 | 6,5 | |
| Фруктовый сок | 4-6 | 6 | после 8 | |
| Мясное пюре | 6 | 6 | 6 | |
| Творог | 6 | 6-7 | — | |
| Желток | 7 | 8 | — | |
| Рыбное пюре | 8 | 9-10 | — | |
| Детский кефир, йогурт | не ранее 8 | не ранее 8 | — | |
| Сухари, печенье | 7 | 7 | 7(несдобные, без яйца) | |
| Хлеб пшеничный | 8 | 8 | 9(несдобные, без яйца) | |
| Растительное масло | 4-6 | 5 | 5 | |
| Сливочное масло | 4-6 | 5,5 | 5-6(топленое масло) | |
При аллергии к пыльце
Увезите ребенка в другую климатическую зону в период пыления Ваших растений-аллергенов. Держите окна закрытыми и сокращайте пребывание ребенка на улице, особенно до 11 утра. Принимайте душ после возвращения с прогулки.
Держите окна закрытыми и сокращайте пребывание ребенка на улице, особенно до 11 утра. Принимайте душ после возвращения с прогулки.
При аллергии к клещам домашней пыли
Поместите матрасы в специальные противоклещевые чехлы на молнии. Обрабатывайте постель акарицидами (противоклещевыми препаратами). Используйте пылесосы с НЕРА-фильтрами, проводите регулярно влажную уборку. Поддерживайте влажность 35-50%, температуру 20-22⁰С. Избавьтесь от ковров, гобеленов, шерстяных покрывал, мягкой мебели, все в комнате должно быть моющимися. Храните книги в закрытых шкафах. Используйте синтетические одеяла и подушки. Еженедельно стирайте постельное бельё при 70 градусах.
При аллергии к плесени
Избавьтесь от сырости и от плесени в доме(почините текущие краны и пр.). Не оставляйте мокрыми
полотенца и вещи, выбрасывайте заплесневевшие продукты. Насухо
протирайте ванную после мытья. Регулярно мойте душевые
хлорсодержащими средствами. Используйте краски, устойчивые к
плесени. Регулярно чистите или заменяйте фильтры кондиционеров.
Избавьтесь от комнатных растений.
Регулярно чистите или заменяйте фильтры кондиционеров.
Избавьтесь от комнатных растений.
При аллергии к животным
Исключите контакты с животными.
Атопический дерматит – это заболевание, которое с возрастом часто переходит в другие формы аллергии – аллергический ринит и даже бронхиальную астму. Однако этого можно избежать принимая антигистаминные препараты, которые применяют для лечения атопического дерматита и уменьшают риск развития осложнений.
Разобраться с симптомами и помочь в лечении атопического дерматита Вам помогут врачи нашего центра
Врачи-дерматовенерологи
Время работы центра
Диатез у детей, лечение диатеза у детей в Москве
Воспаленные алые щечки малыша, себорейные корочки на голове, зуд и шелушение кожи – явные признаки экссудативного диатеза. Он может быть вызван неправильным питанием женщины во время беременности, генетической предрасположенностью ребенка к аллергии, нарушением режима питания малыша, наличием аллергенных продуктов в рационе кормящей мамы.
Диатез это еще не болезнь, а только склонность организма к аллергическим проявлениям на коже. Но несвоевременное лечение диатеза у детей может стать причиной серьезнейших аллергических заболеваний и значительно ухудшить качество жизни человека
В сети клиник ПреАмбула диатез у детей лечат специалисты высшей категории, кандидаты медицинских наук. Врачи-педиатры с 20-летним опытом работы поставят верный диагноз и назначат грамотное лечение с учетом индивидуальных особенностей малыша.
Клинические проявления экссудативно-катарального диатеза
Клиническая картина диатеза различается в зависимости от возраста ребенка.
- У детей от рождения и до окончания периода новорожденности наблюдаются опрелости, эритема (покраснение кожи), мелкая сыпь на лице, жирные чешуйки на голове, лбу и бровях.
- В грудном возрасте добавляется молочный струп. Так медики называют струпья и корочки, образовавшиеся от расчесов из-за сильного зуда.
- При некачественном лечении диатеза во втором полугодии жизни молочный струп переходит в экзематозное поражение лица (детскую экзему).

- У детей 2-3-х летнего возраста неизлеченный экссудативно-катаральный диатез провоцирует развитие истинных аллергических заболеваний.
- В старшем возрасте нейродермит и экзема нередко сочетаются с крапивницей, бронхиальной астмой, ангионевротическим отеком.
Вот к таким серьезнейшим последствиям может привести диатез, который некоторые родители считают достаточно безобидным и не требующим квалифицированного лечения.
Лечение диатеза
Из-за многообразия причин возникновения и механизмов развития экссудативно-катарального диатеза, специфического лечения нет. В каждом отдельном случае лечение сугубо индивидуальное, в зависимости от выраженности кожных проявлений, длительности проявлений диатеза и особенностей организма малыша. Но в любом случае лечение проводится комплексно и сочетается с диетотерапией.
Комплексное лечение предполагает:
- устранение предполагаемых и выявленных аллергенов;
- лекарственную терапию;
- нормализацию общего режима ребенка;
- рациональное питание;
- массаж, гимнастику;
- санацию очагов хронической инфекции и последующее диспансерное наблюдение.
Большое внимание в комплексе лечебных мероприятий уделяется осторожному закаливанию, длительному пребыванию ребенка на свежем воздухе, тщательному уходу за малышом.
Педиатры рекомендуют родителям обязательное ведение пищевого дневника, в который записывается состав, количество и время приема пищи, способ ее приготовления, самочувствие ребенка, появление зуда, высыпаний на коже, изменения в общем состоянии малыша. Подробные записи очень важны для выявления индивидуальной непереносимости аллергенов.
Самостоятельно лечить диатез у ребенка – недопустимо. Лекарственные средства и рекомендации должны назначаться только компетентным врачом, который много раз за свою практику сталкивался с проявлениями аллергических реакций и знает, как эффективно лечить диатез.
Если вы заметили у своего малыша первые признаки диатеза, не занимайтесь самолечением. Обращайтесь к опытным профессионалам.
Звоните нам и записывайтесь на прием.
на щеках, на лице, на теле
Диатез – это довольно распространенное, но от этого не менее сложное и неприятное явление, и лечение должно быть продуманным и комплексным.
Слава богу, у нашего малыша симптомы проявлялись очень редко и в небольших количествах. Зачастую это происходило, когда не удавалось поменять вовремя подгузник, и попа расцветала. Устраняли проблему, мазали мазью, и все проходило.
Сейчас очень многие детки сталкиваются с этим явлением. Самым распространенным местом для высыпания является лицо младенца. Не все мамы знают, что это сложные системные нарушения в организме малыша, и подходить к их устранению, нужно осознано. Консультация с врачом — это обязательная мера необходимая мера для избавления ребенка от сыпи на лице и теле.
Существуют и народные средства, которыми издавна пользовались во многих семьях. К ним относятся ванны с лавровым листом, мази и отвары на его основе. Более подробно мы рассмотрим рецепты в статье.
Что такое диатез
В народе этим словом принято называть сыпь у детей, но медики, в том числе и доктор Комаровский, подчеркивают – это не заболевание, а специфическая реакция на определенные раздражители, проявление более глубокой болезни, то есть лечение диатеза у грудничков невозможно без установления причины высыпаний.
Вызывает такие высыпания аномалия в организме малыша, определяющая его адаптивные реакции и расположенность к болезням, в первую очередь аллергических реакций на коже и в дыхательной системе.
Таким образом, устранение диатеза – довольно сложный процесс, который предполагает определение причины сыпи и устранения аллергической реакции организма малыша, и помочь ребенку может только опытный дерматолог. Но долг каждого родителя – вовремя заметить проблему и постараться ее избежать.
Причины диатеза у грудничков
Установить источник нарушений порой бывает довольно сложно из-за комбинирования сразу нескольких причин.
Наиболее частые из них:
- Наследственность. Если у мамы или бабушки ребенка в детстве были такие высыпания, то с высокой долей вероятности и младенец почувствует на себе все прелести диатеза.
- Неправильное питание женщины еще во время беременности. В частности, злоупотребление алкоголем, сладким, продуктами с химическими добавками, аллергенами. К ним относятся цитрусовые, мед, орехи, клубника, яйца.
- Ранний или поздний токсикоз.
- Инфекции, перенесенные женщиной в период вынашивания малыша.
- Курс антибиотиков в процессе беременности.
- Раннее искусственное вскармливание.
- Неправильное введение прикорма или использование неподходящей смеси для грудничка.
- Наличие респираторных раздражителей. К ним можно отнести пыль, запахов от новой мебели, красок, шерсти животных, дезодорантов, бытовой химии, запаха от дешевых игрушек.
- Пищевая аллергия на прикорм или еду, которую употребляет кормящая мама. Кроме традиционных аллергенов сыпь на щечках и теле могут вызвать безобидные продукты.
- Контактная аллергия, то есть реакция на синтетическую одежду, неподходящий стиральный порошок, шампунь, мыло, антибактериальные гигиенические салфетки. Например, опрелости возникают у малышей применения довольно дорогих подгузников с антибактериальной пропиткой.
Виды
Оказывается, высыпания на щечках – далеко не все проявления проблемы.
Медики выделяют такие типы болезни:
- Экссудативно-катаральный – склонность к реакциям на коже, то есть различным опрелостям, покраснениям, высыпаниям, гнейсам на волосистой части головы, молочным струпьям на щеках, опрелостями на теле. Если ребенку не будет проведено должное лечение, то у него в будущем появятся более серьезные проблемы, к примеру, аллергический дерматит, экзема.
- Лимфатико-гипопластический тип – разрастание лимфоидных тканей, что приводит к увеличению аденоидов и миндалин, в результате такие детки часто страдают от болезней дыхательной системы.
- Нервно-артрический тип – склонность к нарушению в работе нервной системы и обмене веществ.
Симптомы у грудничков
Невзирая на то, что сам термин слышал каждый, далеко не все родители точно представляют себе проявления диатеза. Но чтобы своевременно выявить проблему, важно точно знать, как он выглядит у грудничков.
Среди кожных симптомов стоит выделить:
- Гнейс на голове, иногда – за ушами или на лбу. Пожалуй, большинству родителей известно это проявление себореи, так как она проявляется почти у всех новорожденных. Это поражение кожи на волосистой части головы, характеризующееся появлением мягких жирных корочек, что снимаются после отмачивания и обработки маслом. Без правильного лечения через пару дней кожа вновь покрываются чешуйками.
- Молочные струпья – покраснение кожи на лице, в первую очередь в области щек, шелушение, огрубение кожного покрова. Если малыша не лечить, то может образоваться экссудативный диатез, при нем на коже формируются пузырьки с жидкостью.
- Строфулюз – мелкая сыпь по телу, сопровождающаяся сильным зудом.
- Опрелости – покраснения кожи, которые не спровоцированы недостатком гигиены, как правило, проявляются в складках тела – за ушами, на ногах в паховых и коленных складках, под подгузниками на попе и в области промежности.
- Экзема образуется при проникновении инфекции в небольшие ранки и высыпания, чаще образуется на лице, но без должного ухода может распространяться по телу.
- Крапивница – высыпания, похожие на ожоги от крапивы (наверное, каждый с детства знает, как выглядит сыпь от этой едкой травы), сопровождаются зудом и раздражением.
Симптомы на слизистых:
- Хаотичные красные пятна на языке от слущивания кожи.
- Раздражение желудочно-кишечного тракта, что вызывает понос, рвоту, боли в кишечнике.
- Частые риниты, бронхиты с аллергической основой.
- Конъюнктивит
- Аллергический цистит.
Общие проявления:
- Беспокойность малыша.
- Нарушение сна.
- Срыгивание у новорожденных.
- Ухудшение аппетита.
Как лечить диатез у грудничка
Странно, но при борьбе с проблемой наружные средства малоэффективны. То есть важно найти причину реакции организма и устранить ее, а крем или мазь помогут только уменьшить неприятные симптомы, такие как зуд, боль, раздражение.
Лечение в домашних условиях предполагает такие шаги:
- Коррекция питания малыша и кормящей мамы
- Правильный уход – регулярная смена постельного и нательного белья, использование натуральных тканей, отказ от агрессивных стиральных порошков, шампуней для купания, подмывание малыша после каждого похода в туалет, регулярные ванны.
Лечение на щеках медикаментозными методами
Настоятельно советую вам сначала узнать причину столь яркой реакции организма крохи, а потом узнать у дерматолога, как лечить диатез у ребенка, учитывая все его особенности.
В целом же лечение предполагает:
- Прием антигистаминных препаратов. Медикаменты 1-го поколения (супрастин, пипольфен) действую быстро, но имеют ярко выраженный седативный эффект, который пригодится при беспокойстве малыша, возбудимости, плаче. Их можно пить не более двух недель, а потом обязательно менять препарат во избежание привыкания. Медикаменты 2-го поколения (кларитин, лоратадин, зодак) не вызывают сонливости и могут применяться неделями. Антигистаминные препараты выпускаются в форме таблеток, сиропов и капель, для деток до года рекомендуют использовать наиболее безвкусный и безопасный Фенистил в каплях.
- Успокоительные приписывают при лечении диатеза на щеках у грудничка при общем беспокойстве малыша.
- Прием энтеросорбентов в комплексной терапии. Часто, пищевая аллергия обусловлена неспособностью желудочно-кишечного тракта малыша, переработать некоторые элементы пищи. Специальные препараты помогают вывести токсины и аллергены из организма, убирая причину диатеза. Мне очень понравился «Энтескогель», его можно принимать внутрь как кормящим мамам, так и самим малышам перед каждым кормлением согласно определенной дозировке. А в некоторых случаях гель можно смешивать с Циндолом и наносить на сыпь.
- Пробиотики необходимы при поражении слизистой ЖКТ, вызвавшем дисбактериоз.
- Мази и крема помогают убрать зуд, ускорить заживление, отшелушивание. Опять же, чем мазать высыпания, должен решать опытный врач, не стоит самостоятельно, основываясь на рекламе или совете подруги покупать первый попавшийся тюбик и мазать им кожу в неограниченном количестве. Довольно эффективны гормональные мази, но из-за вероятности проникновения гормонов через кожу в организм их нужно использовать очень осторожно. Поэтому большей популярность пользуется мазь негормональная, сюда можно отнести безобидный Бепантен, который разрешено применять буквально с рождения. Зато благодаря наличию витамина В5 ускоряется регенерация кожи, поражения быстро заживают. К негормональным также относят пасту Гужиенко, изготовленную на основе димедрола и цинка.
- Примочки из соды (1 ч.л. на стакан теплой кипяченой воды) помогают убрать зуд, для этого чистую ткань, смоченную в растворе, прикладывают к коже, где есть высыпания.
Сложно определить, через сколько проходит диатез при правильном лечении. Все зависит от тяжести течения заболевания, характера кожи ребенка, длительности высыпаний. Но, как правило, уже через 1-2 неделю явно видны положительные результаты.
Лечение народными средствами
Довольно эффективны народные средства:
Купание ребенка в ванне с отваром трав. Для этого подойдут чистотел, крапива, ромашка, череда, иван-да-марья, лавровый лист.
Довольно популярен очищающий отвар, в котором сбор из корней валерианы, солодки, травы череды, душицы, крапивы и цветов ромашки (в равных количествах) заваривают по столовой ложке в стакане кипятка, варят на медленном огне 10-15 минут, настаивают до охлаждения, процеживают и дают пить деткам по 1 ч. за 30 минут до еды.
- Ванна с лавровым листом
При появлении на теле ребенка сыпи целесообразно добавить в ванну настой из лаврового листа. Готовить его надо непосредственно перед купанием, т.к. используется он только свежеприготовленным.
- 1 литр воды
- 5 шт.листьев
Заливаем листочки водой, ставим на огонь, томим в течение 15 минут. Затем укутываем одеялом, и даем настояться в течение 30 минут. Готовый настой выливаем в ванну. Время купания не более 15 минут. Процедуру желательно повторять ежедневно.
Для устранения зуда на коже приготовим мазь из пахучей специи. Три листочка растолчем в ступке или просто перетрем руками до мелкой крошки. Зальем 30 мл.масла и поставим на водяную воду на полчаса. Дадим остыть. Состав втирать в проблемные места два раза в день.
Питание грудничка
Если малыш находится на грудном вскармливании, то маме нужно сесть на жесткую диету из каш на воде, сухариков, отварных и приготовленных овощей на пару (при этом их нужно вымачивать в воде не менее 10 часов), супов на основе второго бульона.
При этом нужно исключить все потенциально опасные аллергены, непривычные фрукты и овощи, алкоголь и продукты с химическими добавками. По рекомендации ВОЗ малыши должны быть на грудном вскармливании до 6 месяцев, только после этого можно вводить прикорм, причем очень осторожно.
Для детей на искусственном питании важно выбирать смесь без аллергенов, к примеру, без коровьего молока.
Профилактика
Проще уберечь малыша от этих неприятных симптомов, так как лечить их придется долго и сложно.
Итак, важно:
- при грудном питании кормящей маме питаться правильно, сбалансировано, без большого количества сладостей, жирного, потенциальных аллергенов;
- при искусственном вскармливании выбирать гипоаллергенные смеси;
- вводить прикорм только после 6 месяцев при грудном вскармливании и после месяца при искусственном. При этом каждый новый продукт нужно добавлять в мизерных количествах, наблюдая за реакцией крохи и с каждым днем увеличивая объем еды до желаемого. Новый компонент пробовать только после хорошего усвоения предыдущего;
- деткам постарше также устанавливать ограничения, особенно после перенесенного приступа диатеза. Это не значит, что малышу категорически запрещены мандарины, шоколад и другие вкусности, но есть их можно в небольшом количестве;
- при смене шампуня, стирального порошка, иной бытовой химии следить за реакцией малыша. При появлении симптомов (а мы уже знаем, как он проявляется) придется отказаться от этого продукта.
Видео по теме диатеза доктора Комаровского
В завершении темы предлагаю вам ознакомиться с мнением уважаемого доктора Евгения Олеговича Комаровского об особенностях диатеза, его причинах, а также советы для борьбы с ним.
Надеюсь, статья поможет определить наличие диатеза и сделать лечение диатеза у грудничков быстрым и эффективным. До встречи, следите за новостями нашего блога, желаю крепкого здоровья вам и вашим малышам!
Лечение экссудативного диатеза — Медицинский центр диагностики и лечения Ла Вита Сана
Экссудативный диатез — это не заболевание, а своеобразное состояние организма ребенка, характеризующееся склонностью к воспалительным процессам, пониженной сопротивляемостью и болезненными реакциями на не болезнетворные в обычных условиях раздражители. При экссудативном диатезе организм ребенка отличается потенциальной готовностью к заболеванию, которое может развиться от самых, казалось бы, незначительных причин.
Например, десятерых малышей одели в шерстяные свитера. Девяти было приятно и удобно в такой одежде, а одного стали «кусать» ворсинки, он расчесал себе шею, и с этого началась экзема.
Еще немецкий педиатр Черни, который в начале прошлого века впервые ввел в медицину понятие «диатез», обратил внимание на его связь с питанием ребенка. Замечено, что дети, страдающие экссудативным диатезом могут плохо переносить даже доброкачественные и полезные продукты, например, мед, яйца, рыбу, апельсины и др.
Экссудативный диатез делает ребенка предрасположенным к различным аллергическим заболеваниям: экземе, бронхиальной астме, крапивнице. Нередко на фоне этого заболевания возникают расстройства желудка и кишечника, заболевания органов дыхания, мочевыводящих путей.
Основной причиной появления экссудативного диатеза является наследственная предрасположенность. Но надо учесть, что вторая важная причина развития диатеза — неправильное вскармливание ребенка. Если есть даже малейшая генетическая предрасположенность к диатезу, то избыток сладостей и мучных изделий а рационе питания ребенка очень нежелателен.
Чтобы предупредить развитие экссудативного диатеза, крайне важно заметить самые ранние его симптомы и вовремя принять необходимые меры. Очень часто диатез начинается с еле заметных желтоватых пятнышек в области надбровных дуг и на коленках малыша, которые появляются уже в первые недели его жизни. Спустя некоторое время у ребенка могут появиться желтоватые корочки на голове и на бровях и красноватые, резко очерченные пятна на щечках. В таком случае надо проследить, какой продукт в рационе кормящей матери или в рационе ребенка вызывает такую реакцию.
Если у малыша имеется предрасположенность к диатезу, кормящая мать обязательно должна отказаться на время грудного вскармливания от употребления крепких мясных бульонов, копченостей, а также острых и соленых блюд. В то же время она должна включить в свой рацион следующие продукты: отварную говядину, кисломолочные продукты, овощи (картофель, морковь, свекла, репа), крупяные каши и супы. Из фруктов предпочтительнее яблоки и гранаты.
Если у ребенка наблюдается резко выраженные симптомы экссудативного диатеза, врач может назначить кормящей матери антигистаминные препараты, снижающие предрасположенность организма к аллергическим реакциям. Принимать эти препараты следует за полчаса до кормления.
Продумывая рацион питания ребенка, страдающего диатезом, надо учитывать, что у детей, страдающих диатезом, повышена потребность организма в так называемых ненасыщенных жирных кислотах, которые содержатся в растительном масле. Следует добавлять растительное масло в салаты, винегреты. В тоже время, надо ограничить употребление сахара, заменив его, например, ксилитом.
Реакции организма ребенка на те или иные продукты очень индивидуальны. Некоторые дети могут прекрасно переносить продукты, считающиеся «классическими» провокаторами аллергии (мед, рыбу, яйца), но выдавать аллергическую реакцию на безобидную гречневую кашу. Поэтому, чтобы подобрать своему ребенку подходящий рацион питания, родители должны вести специальный дневник и записывать в него, как их ребенок реагирует на ту или иную пищу.
Дети, страдающие экссудативным диатезом, нуждается в особом режиме дня и специальной гигиене. Очень хорошо на состояние таких детей влияют закаливающие процедуры, зарядка и частое пребывание а свежем воздухе — все это укрепляет иммунную систему ребенка и помогает уменьшить проявления диатеза.
Что же касается гигиены, то тут необходимо соблюдать несколько правил.
1. Нельзя кутать ребенка, так как при диатезе наблюдается повышенная потливость, а потная кожа более чувствительна к раздражителям.
2. Одежда, которую носит ребенок, должна быть из натуральных тканей: льна, хлопка, шелка. Ношение синтетики противопоказано.
3. Необходимо тщательно следить за чистотой кожи и одежды ребенка, так как грязь и сырость могут спровоцировать крапивницу или экзему.
Как правило, с возрастом экссудативный диатез проходит. Обычно самые сильные проявления диатеза наблюдаются у детей на первом и втором годах жизни, затем, постепенно ослабевая, стихают в одних случаях к четырем-пяти годам, в других — к семи-девятилетнему возрасту. Иногда последние проявления диатеза исчезают у ребенка только к пятнадцати-шестнадцати годам. Но из этого не следует, что надо спокойно дожидаться, пока ребенок «перерастет» и ничего не предпринимать. Родители должны понимать: чем раньше начато лечение, тем быстрее наступит выздоровление. Страдающий экссудативным диатезом ребенок должен находится под постоянным наблюдением врача, все рекомендации которого родители должны беспрекословно выполнять, так как диатез может стать своего рода трамплином для развития тяжелых аллергических заболеваний, например, бронхиальной астмы.
С полным прейскурантом цен медицинского центра «Ла Вита Сана» Вы можете ознакомиться на странице Цены на услуги.
Лечение диатеза, атопического дерматита в Казани
Это наследственная предрасположенность организма человека к таким заболеваниям как:- Аллергическая реакция;
- Инфекции (в частности, респираторные),
- Нарушение обменных процессов.
Диатез у взрослых бывает очень редко. Чаще всего эта проблема дает о себе знать в раннем детском возрасте.
Атопический дерматит
Это другое название диатеза.В основе этого патологического процесса — нарушение иммунитета и нарушение обмена веществ. Как результат — прогрессирование различных аномальных реакций на внешние раздражители.
Причины наследственной предрасположенности разные:
- Потребление беременной продуктов и лекарств, которые запрещены во время вынашивания ребёнка;
- Вредные привычки (алкоголь, никотин) у будущей матери;
- Токсикоз во время вынашивания ребёнка;
- Инфекционные заболеваний женщины во время беременности.
У маленьких детей возможно также возникновение и развитие этой патологии под воздействием внешних неблагоприятных факторов:
- Неправильная еда;
- Постоянные болезни;
- Вакцинация.
Разновидности диатеза
В данное время существуют различные виды диатеза, всего их более 20.
Наиболее распространенный – аллергический диатез. Этот диагноз дерматологи ставят более половине всех страдающих атопическим дерматитом. Диатез у детей, как правило, проявляется уже в первый год жизни.
Диатез лечение
Ведение пациентов с атопическим дерматитом, выявление аллергена и сопутствующих заболеваний дерматологи Клиники МЕДЕЛ проводят в сотрудничестве с такими специалистами как аллерголог, иммунолог, гастроэнтеролог.
Основным методом борьбы с диатезом является диетотерапия. Здесь продукты питания, провоцирующие аллергию, заменяют подобными, но безвредными.
При выборе рациона врачи-дерматологи Клиники МЕДЕЛ учитывают индивидуальные особенности маленького пациента. Прописанной врачом диеты рекомендуется придерживаться до исчезновения симптомов недуга.
В дальнейшем очень важна профилактика диатеза, чтобы не возник рецидив заболевания.
Медикаментозная терапия
При необходимости врачом-дерматологом Клиники МЕДЕЛ может быть назначена терапия с применением лекарственных средств. Они устраняют симптомы проблемы и облегчают состояние малыша.
Врач-дерматолог назначает препараты, когда воспалительные процессы имеют ярко выраженный характер.
При аллергическом диатезе используют следующие эффективные средства:
- Мази и кремы, снимающие зуд и раздражение;
- Антигистаминные препараты с легким седативным эффектом;
- Антибактериальные препараты;
- Иммуномодуляторы, предназначенные для восстановления правильного функционирования иммунной системы.
Лечение диатеза может назначить только специалист! Особенно это касается лекарственных препаратов, применять которые следует очень осторожно и строго по указанию врача.
Врачи-дерматологи Клиники МЕДЕЛ на консультации проведут диагностику диатеза у Вашего ребенка, выработают рекомендациями по лечению и профилактике.
При своевременном и правильном лечении можно избежать развития стойких аллергических заболеваний в последующей взрослой жизни.
Вот почему очень важно вовремя обратиться к специалистам.
Если у Вашего ребенка прогрессирует диатез, не откладывайте визит к дерматологу.
Ждем Вас в Клинике МЕДЕЛ. Для записи на прием звоните по тел. (843) 520-20-20.
Кровотечения при врожденных синдромах
Реферат
Педиатры предоставляют медицинский дом детям с врожденными синдромами, часто нуждающимся в комплексной междисциплинарной помощи. Есть несколько синдромов, связанных с тромбоцитопенией, наследственными заболеваниями тромбоцитов, дефицитом факторов, нарушениями соединительной ткани и сосудистыми аномалиями, которые представляют реальный риск кровотечения у пораженных детей, связанных с травмами или операциями. Риск кровотечения не всегда является очевидным признаком синдрома и недостаточно хорошо задокументирован в литературе.Это особенно затрудняет работу педиатров, которые могут ухаживать за горсткой детей с этими редкими врожденными синдромами в течение их жизни. В этом обзоре представлен обзор этиологии кровотечения при различных врожденных синдромах, а также краткий обзор гематологических и негематологических клинических проявлений. В нем также подчеркивается необходимость и время проведения диагностической оценки для выявления риска кровотечений при этих синдромах с упором на подход первичной медико-санитарной помощи.
- aPTT —
- Активированное частичное тромбопластиновое время
- DS —
- Синдром Дауна
- EDS —
- Синдром Элерса-Данлоса
- FFP —
- свежая замороженная плазма
- HHT — HHT — телеангиэктазия
- IBMFS —
- синдромы наследственной недостаточности костного мозга
- ITP —
- иммунная тромбоцитопения
- ML-DS —
- миелоидный лейкоз, связанный с синдромом Дауна
- PCP —
- TAR —
- тромбоцитопения с отсутствующим радиусом
- vWF —
- Фактор фон Виллебранда
09 врач первичной медико-санитарной помощи
времяДети с врожденными синдромами с множественными аномалиями нуждаются в мультидисциплинарном подходе к уходу, а также постоянном наблюдении за редкими проявлениями, такими как кровотечения диатез, который может не быть очевидным при диагностике.Этот сопутствующий кровоточащий диатез из-за тромбоцитопении или других дефектов свертывания крови может быть частью синдрома, который обычно не лечится. Следовательно, это может оставаться нераспознанным у этих детей до тех пор, пока они не столкнутся с проблемами гемостаза, что не является редкостью (учитывая количество корректирующих операций, выполненных по поводу врожденных дефектов) в этой популяции, что приводит к непредвиденному хирургическому кровотечению. Консультации для этих семей должны включать обсуждение потенциальных спонтанных или связанных с травмами кровотечений, связанных с этими синдромами, которые могут развиваться с течением времени.Этот обзор направлен на выявление врожденных синдромов, при которых сообщалось о нарушениях гемостаза, помочь лечащему врачу первичной медико-санитарной помощи (PCP) адекватно обследовать этих пациентов в рамках наблюдения или перед запланированными процедурами и рекомендовать руководящие принципы для соответствующего и своевременного направления к гематологу.
Достижение гемостаза — сложный процесс, начинающийся с повреждения эндотелия, которое приводит к образованию тромбоцитарной пробки, которая затем усиливается отложением фибрина, образованного каскадом протеолитической коагуляции.Тромбоциты первоначально прикрепляются к субэндотелиальному коллагену и фактору фон Виллебранда (vWF) через гликопротеины VI и 1bα (GPVI, GPIbα). Это приводит к активации тромбоцитов, высвобождающих тромбоксан А2 (TxA2) и согласования рецептора гликопротеина IIb / IIIa (GPIIb / IIIa) на поверхности тромбоцитов в его высокоаффинное состояние, которое теперь связывается с фибриногеном и vWF. Это дополнительно приводит к высвобождению содержимого гранул тромбоцитов (фибриноген, фактор V, фактор 4 тромбоцитов, кальций, АДФ, АТФ, серотонин, vWF), что приводит к чрезвычайно прокоагулянтной поверхности и агрегации тромбоцитов.Теперь готовится этап для каскада сериновых протеаз (факторы V, VII, VIII, IX, X, XI, XII, XIII), активируемых высвобождением тканевого фактора, что завершается расщеплением тромбина с образованием нерастворимого фибринового мешка. приводящий к стабильному сгустку на месте травмы. С учетом того, что в коагуляцию вовлечено множество игроков, можно увидеть, как клинический фенотип кровотечения может быть изменен посредством взаимодействия генов путем улучшения или ухудшения целостности образования сгустка прямо или косвенно. Поэтому в этом обзоре основное внимание будет уделено врожденным синдромам, связанным с количественными (тромбоцитопения) и качественными дефектами функции тромбоцитов (т.е. дефектами образования тромбоцитов или дефектами на 1 или более уровнях активации тромбоцитов) и дефицитом факторов свертывания крови.Также будут выявлены врожденные синдромы, при которых кровотечение может быть результатом дефектов основной соединительной ткани или анатомических аномалий, повышающих предрасположенность к кровотечению. Далее будет обсуждаться базовая оценка этих пациентов на основе высокого индекса подозрительности и выделено, какие фенотипы требуют направления к специалисту как для поддержания здоровья, так и для предотвращения хирургического кровотечения, а также обсуждаются общие принципы лечения. Таблица 1 и дополнительные таблицы 5 и 6 суммируют ключевые особенности врожденных синдромов, обсуждаемых в этом обзоре.
ТАБЛИЦА 1Особенности врожденных синдромов, связанных с тромбоцитопенией
Общие врожденные синдромы, связанные с кровоточащим диатезом
Хромосомные синдромы
Нарушение распределения хромосом во время деления клеток приводит к анеуплоидии, которая редко бывает тяжелой, но может быть связана с тромбопенией. Hohlfeld et al. 6 в исследовании 5194 образцов крови плода (от 17 до 41 недели) сообщили о 4,7% образцов (247 образцов) с тромбоцитопенией (количество тромбоцитов <150 000 / мкл), из которых 17% (43 образца) были из-за хромосомных аномалий.Распространенность составила 54% при трисомии 13, 86% при трисомии 18, 31% при синдроме Тернера и 6% при трисомии 21 – синдроме Дауна (DS). Однако Hord et al. 7 сообщили о тромбоцитопении от легкой до умеренной (количество тромбоцитов 40 000–100 000 / мкл) у 28% новорожденных с СД. Точный механизм неизвестен, но считается, что он связан со снижением выработки тромбоцитов в результате хронической гипоксии плода, что также приводит к задержке внутриутробного развития. 8
DS (трисомия 21) также связана с другими гематологическими признаками, такими как полицитемия, нейтропения, аномальные циркулирующие бласты, эритробластоз и гигантские тромбоциты. 9 Примерно 10% новорожденных с СД имеют преходящее миелопролиферативное заболевание, которое может проявляться изолированной тромбоцитопенией или тромбоцитозом, лейкоцитозом или стойкими бластами периферической крови. Эти аномальные клетки крови рассасываются у большинства младенцев к 3 месяцам после рождения; однако у 20% заболевание может быть более прогрессивным. Как преходящее миелопролиферативное заболевание, так и миелоидный лейкоз, связанный с DS (ML-DS), который проявляется в возрасте от 1 до 4 лет, имеют соматические мутации в факторе транскрипции эритроидных клеток мегакариоцитов GATA-1. 10 , 11 ML-DS имеет предшествующую миелодиспластическую фазу с пациентами с прогрессирующей анемией и тромбоцитопенией, которая затем перерастает в лейкоз. Острый лимфобластный лейкоз, связанный с DS, развивается после 4 лет и проявляется цитопенией и часто более низким количеством тромбоцитов, чем у пациентов с ML-DS. Таким образом, все пациенты с СД должны иметь полный анализ крови при рождении, и в случае обнаружения каких-либо гематологических отклонений их следует направлять в гематологию.
Другие трисомии, такие как трисомия 13 и трисомия 18, имеют очень разные клинические картины (таблица 1), и диагноз обычно ставится вскоре после рождения. Хотя выживаемость после младенчества — редкость, продолжительность жизни увеличивается. Распознавание тромбоцитопении важно, потому что эти состояния связаны с сердечными, респираторными и черепно-лицевыми аномалиями, которые могут потребовать корректирующих или паллиативных операций. Планирование хирургического вмешательства у этих пациентов требует наличия многопрофильной бригады со скринингом крови для выявления тромбоцитопении, которая при ее наличии потребует переливания тромбоцитов до и после операции в зависимости от сложности операции под руководством гематолога.
Синдром Тернера (45, X) может быть связан с преходящей тромбоцитопенией (31% пациентов 6 ) в период новорожденности. Из-за единственной функциональной Х-хромосомы девочки могут унаследовать Х-сцепленные состояния, такие как гемофилия, но это очень редко описывается. 12 Следовательно, длительное кровотечение требует направления к гематологу для обследования. Гастроэнтеральное кровотечение может возникать при синдроме Тернера из-за ассоциированного воспалительного заболевания кишечника или часто нераспознанных телеангиэктазий кишечника (частота 7%). 13
Синдром ДиДжорджи (22q11.2 del) является наиболее распространенным синдромом микроделеции с ассоциированной легкой макротромбоцитопенией у 30% пациентов в результате делеции смежного гена GP1BB в локусе удаленной хромосомы 22q11, который кодирует субъединицу рецептор адгезии тромбоцитов. 1 Иммунная дисфункция часто встречается у этих пациентов, и, по оценкам, иммунная тромбоцитопеническая пурпура у этих пациентов встречается в 200 раз чаще, чем в общей популяции. 14 , 15 Эти аномалии тромбоцитов необходимо выявлять на ранней стадии и особенно перед корректирующими кардиохирургическими операциями. Тесное сотрудничество с гематологом перед этими операциями поможет предотвратить кровотечения.
Синдром Нунана является относительно распространенным аутосомно-доминантным мультисистемным заболеванием с распространенностью от 1 на 1000 до 2500 человек. Пациенты с синдромом Нунана с мутациями зародышевой линии в PTPN11 должны находиться под наблюдением на предмет развития миелопролиферативного заболевания или ювенильного миеломоноцитарного лейкоза. 16 Распространенность нарушений свертываемости крови при синдроме Нунана хорошо описана (от 50% до 89%), если учитываются положительные результаты кровотечений в анамнезе или аномальные лабораторные показатели гемостаза, тогда как она колеблется от 10% до 42%, если как анамнез, так и лабораторные значения считаются. 17 — 22 Тромбоцитопения редко встречается; тем не менее, нарушения функции тромбоцитов встречаются довольно часто, их частота составляет 27%. 2 До 37% этих пациентов могут иметь дефицит фактора XI, при этом также сообщается о болезни фон Виллебранда и смешанном дефиците факторов. 2 Из-за сложного фенотипа значительная часть этих пациентов нуждается в хирургических вмешательствах. Разумный процесс скрининга может начаться с получения как минимум количества тромбоцитов, протромбинового времени (ПВ), активированного частичного тромбопластинового времени (АЧТВ) и уровня фактора XI даже при отсутствии симптомов кровотечения и при наличии значительного кровотечения в анамнезе тестирование функции тромбоцитов и тестирование других компонентов каскада свертывания крови по согласованию с гематологом.
Заболевания соединительной ткани
Легкие синяки и кровотечения являются яркими проявлениями наследственных заболеваний коллагена, наиболее распространенными из которых является синдром Элерса-Данлоса (СЭД). Хотя белки коллагена являются неотъемлемой частью капиллярного каркаса, они также способствуют активации, адгезии и агрегации тромбоцитов. EDS — это клинически и генетически гетерогенная группа состояний с различной степенью гиперрастяжимости кожи, гипермобильности суставов, замедленного заживления ран и атрофического рубцевания кожи.Существует 5 подтипов с комбинированным показателем распространенности 1 на 5000 человек. EDS IV типа (сосудистый тип) имеет наиболее тяжелый прогноз, затрагивая сосуды среднего и крупного размера. Первоначально он может проявляться в виде легкого синяка и кровотечения из десен, но в зависимости от пораженных сосудов может иметь место кровотечение из всех возможных участков тела, включая смертельное внутрибрюшное кровотечение. 23 Другие подтипы EDS проявляются мягкой, хрупкой, гиперрастяжимой кожей, а также вывихами суставов и костными аномалиями. 23 Диагноз у детей часто является сложной задачей, особенно при отсутствии семейного анамнеза, и может привести к обширным исследованиям кровотечения, связанным с гемостазом, которые часто являются нормальными. В офисе клиницисты могут использовать балльную систему Beighton (рис. 1) для оценки гипермобильности суставов и направлять пациентов с высокими баллами к генетику для дальнейшей оценки и подтверждающего генетического тестирования. 24 , 25 Хрупкость капилляров распространена среди всех подтипов с различной степенью дефектов функции тромбоцитов и дефицита факторов свертывания (факторы VIII, IX, XI, XII и XIII). 23 Было показано, что десмопрессин снижает риск кровотечений и послеоперационных кровотечений у педиатрических пациентов с EDS, предполагая, что ослабленное взаимодействие коллагена тромбоцитов лежит в основе тенденции к кровотечениям при EDS. 26 Следовательно, людей с подозрением или подтвержденным диагнозом EDS с любыми симптомами кровотечения или запланированными хирургическими процедурами следует направлять к гематологу.
РИСУНОК 1Система оценки Beighton для гипермобильности суставов. Степень подвижности оценивается путем пассивных маневров в 5 суставах.Общий балл: 0–9. Оценка гипермобильности: ≥5. (Рисунок воспроизведен с разрешения Arthritis Research UK; http://www.arthritisresearchuk.org)
Нарушения в сосудистой сети
Наследственная геморрагическая телеангиэктазия (HHT) или синдром Ослера – Вебера – Ренду является распространенным аутосомным наследственным заболеванием с измененными дефектами целостность сосудов — 1 случай на 5000 человек. Основные гены ENG, ACVRL1, SMAD4 кодируют белки, приводящие к повышенной экспрессии фактора роста эндотелия сосудов. 27 Это приводит к характерным клиническим проявлениям расширенных и извитых посткапиллярных венул (телеангиэктазии) без промежуточных капилляров, которые имеют более высокую склонность к кровотечению из-за изначально повышенного перфузионного давления. При HHT телеангиэктазии могут развиваться на слизистой оболочке носа в течение первого десятилетия и ухудшаться с возрастом, проявляясь тяжелыми и повторяющимися носовыми кровотечениями. При оценке значительного и продолжительного носового кровотечения у педиатрического пациента лечащий врач должен узнать о кровотечении из других участков, наличии анемии и желудочно-энтерального кровотечения, а также об инсультах, связанных с артериовенозными мальформациями, у близких членов семьи.Поставить диагноз в детстве может быть сложно, поскольку характерные телеангиэктазии часто проявляются позже или проявляются в виде доброкачественных кожно-слизистых пятен, которые остаются незамеченными медработниками. Критерии Кюрасао (Таблица 2) — это проверенная система оценок, разработанная для того, чтобы помочь прояснить диагноз ГГТ, поскольку носовые кровотечения и телеангиэктазии распространены среди населения в целом. 28 , 29 У ребенка с длительными рецидивирующими носовыми кровотечениями на ранних этапах следует проконсультироваться с оториноларингологами для выявления этих телеангиэктазий, без которых диагноз может быть пропущен до более позднего столкновения с опасным для жизни эпизодом кровотечения.
ТАБЛИЦА 2Диагностические критерии Кюрасао для HHT
Редкие врожденные синдромы, связанные с кровоточащим диатезом
Унаследованные заболевания тромбоцитов
Многие из унаследованных тромбоцитопений клинически легки и могут остаться нераспознанными, если не столкнуться с менструальным стрессом, таким как гемостатический стресс. травма или роды. 30 Тщательный анамнез кровотечений является важным компонентом при обследовании этих пациентов, включая получение предыдущих анализов крови, если таковые имеются.В частности, следует уделить время выяснению семейного анамнеза с особым вниманием к гемостатическим стрессорам, таким как меноррагия, кровотечение после удаления зубов, переливание крови после операции или необъяснимая анемия. Количество тромбоцитов следует определять у членов семьи с симптомами кровотечения. Характер кровоподтеков и кровотечений, несоразмерных травме, должен вызывать подозрение на неслучайную травму даже у пациентов с подозрением на врожденные нарушения тромбоцитов. 31 Использование стандартизированных инструментов оценки кровотечения очень полезно в этой ситуации.Опросник по педиатрическому кровотечению выявил высокие показатели кровотечений (> 96% пациентов) в когорте из 23 пациентов с известными наследственными заболеваниями тромбоцитов. 32
Дополнительная таблица 5 описывает различные особенности наследственных тромбоцитопенических синдромов. Лежащий в основе молекулярный дефект может быть ограничен только тромбоцитами или в некоторых случаях может включать другие клетки, что приводит к мультисистемной дисфункции. Оценка пациента и его семьи на наличие иммунодефицита, потери слуха, альбинизма и почечных нарушений укажет на основную синдромную причину тромбоцитопении.Это еще больше осложняется тем фактом, что все компоненты синдрома могут не присутствовать у пораженных людей, и поэтому высокий индекс подозрительности является ключом к их диагнозу. При работе с такими пациентами важно собрать образцы свежей крови с цитратом в качестве антикоагулянта, чтобы устранить феномен псевдотромбоцитопении. Автоматические счетчики тромбоцитов не являются точными при наличии макро- или микротромбоцитопении, а ручное исследование периферических мазков при окрашивании по Гимзе или Райту дает важную информацию о количестве, размере и гранулярности тромбоцитов.После распознавания этих синдромов дальнейшая диагностическая оценка нарушений тромбоцитов требует тщательной подготовки (нетравматический забор крови для сохранения компонентов белков каскада коагуляции), обращения с образцами и интерпретации, и ее следует проводить в сотрудничестве с опытным гематологом, который может точно интерпретировать клинические и лабораторные данные. Хотя агрегометрия светопропускания и ее модификация люмиаггрегометрии используются для первоначального скрининга дефектов функции тромбоцитов, существуют ограничения стандартизации и воспроизводимости.Тем не менее, это может помочь выявить дефекты адгезии или агрегации тромбоцитов, дефекты высвобождения гранул тромбоцитов, на основании которых может быть проведено дополнительное подтверждающее тестирование.
Синдром Вискотта – Олдрича — редкое аутосомно-рецессивное заболевание, вызванное дефектами гена WASP (Xp 11.22), с частотой 4 случая на миллион живорождений. 3 Классически клинические признаки включают триаду микротромбоцитопении (количество тромбоцитов 5000–50 000 / мкл), проявляющейся синяками и пурпурой в неонатальном периоде, экземой, развивающейся в младенчестве, и иммунными дефектами с рецидивирующими синяно-легочными инфекциями в среднем детстве.Высокий индекс подозрения должен побудить к обращению к гематологу, который может порекомендовать спленэктомию для облегчения симптомов кровотечения, связанных с тромбоцитопенией или трансплантацией костного мозга, которая обычно является лечебной (таблица 1 и дополнительная таблица 6).
Синдромы недостаточности костного мозга
Тромбоцитопения при наследственных синдромах недостаточности костного мозга (IBMFS) представляет собой компонент прогрессирующей недостаточности костного мозга, что является отличительной чертой этих синдромов. Тромбоцитопения может проявляться в неонатальном периоде при врожденной амегакариоцитарной тромбоцитопении и тромбоцитопении с отсутствием радиуса (TAR), проявляющейся в виде петехиального кровотечения и редко приводящей к катастрофическому внутричерепному кровоизлиянию.В отличие от других IBMFS, тромбоцитопения при TAR улучшается после младенчества и может подняться до уровня, безопасного для проведения хирургического вмешательства, предполагая, что неопасные для жизни процедуры можно отложить до младенческого возраста. Анемия Фанкони проявляется тромбоцитопенией как первым гематологическим проявлением в среднем детском возрасте, тогда как при синдроме Швахмана-Даймонда она появляется позже, которой предшествовала нейтропения в течение различного времени. 33 Дополнительная таблица 6 описывает различные IBMFS, у которых тромбоцитопения является частью синдрома.Патогномоничные физические особенности могут помочь в распознавании лежащей в основе IBMFS, но важно понимать, что половина этих пациентов может не распознаваться до взрослого возраста. 34
Хромосомные заболевания
Синдром Корнелии де Ланге (гетерозиготная мутация гена NIPBL) — аутосомно-доминантное редкое наследственное заболевание, которое может иметь преходящую тромбоцитопению при рождении. 35 Совсем недавно была описана более высокая частота хронической иммунной тромбоцитопении (ИТП) у этих пациентов (см. Таблицу 1). 4 Самоповреждающее поведение часто является компонентом синдрома, который в сочетании с тромбоцитопенией может привести к повышенному риску внутричерепного кровотечения. Было предложено проводить подсчет тромбоцитов у этих пациентов при постановке диагноза, с любыми необычными симптомами кровотечения и с 5-летними интервалами, если они бессимптомны, и обращаться к гематологу при тяжелых симптомах кровотечения. 4
Синдром Якобсена (синдром 11q), возможно, является наиболее хорошо описанным врожденным синдромом с тромбоцитопенией, который представляет значительную заболеваемость для пораженных детей.Клинический фенотип варьирует с макротромбоцитопенией, частым (88,5% пациентов) признаком синдрома и рядом других описанных аномалий тромбоцитов, включая дефекты функции тромбоцитов (Таблица 1). 36 — 38 Важно понимать, что аномальная функция тромбоцитов обычно сохраняется, несмотря на разрешение тромбоцитопении у некоторых пациентов. Поэтому перед основными процедурами показано формальное тестирование функции тромбоцитов с планом переливания тромбоцитов, несмотря на нормальное количество тромбоцитов. 5
Другие врожденные заболевания
Расстройства памяти, такие как болезнь Гоше и болезнь Ниманна – Пика, проявляющиеся спленомегалией вследствие прямой инфильтрации селезенки или портальной гипертензии. Ухаживая за этими пациентами, важно помнить, что тромбоциты могут накапливаться и изолироваться внутри аномально увеличенной селезенки, что может привести к острой опасной для жизни тромбоцитопении. Было показано, что болезнь фон Гирке (болезнь накопления гликогена 1) связана с дефектами функции тромбоцитов. 39 После того, как эти нарушения будут диагностированы, важно получить исходное количество тромбоцитов и обратиться к гематологу по поводу симптомов кровотечения или перед хирургической процедурой для всесторонней оценки фенотипа кровотечения и рекомендаций по хирургическому вмешательству.
Общие рекомендации по поддержанию здоровья и лечению симптомов кровотечения
Период новорожденных
Тромбоцитопения встречается довольно часто (до 25% госпитализированных новорожденных) в отделениях интенсивной терапии интенсивной терапии, частота которых увеличивается по мере недоношенности. 40 Задача состоит в том, чтобы определить, какие из них могут быть вызваны основным наследственным заболеванием. Тромбоциты плода обнаруживаются в кровотоке примерно к 5 неделям беременности и начинают достигать значений для взрослых к 22 неделям. 41 Диагностический подход должен основываться на сроке беременности, начале тромбоцитопении (<72 часов указывает на вероятные плацентарные, перинатальные факторы;> 72 часа указывает на инфекции, приобретенные в постнатальном периоде) и клиническое состояние новорожденного (болен или хорошо выглядит) .Тестирование кариотипа должно проводиться у всех младенцев с явно дисморфозом и тромбоцитопенией. Наследственные причины тромбоцитопении в целом редки и редко проявляются в период новорожденности. Если имеется четкий семейный анамнез, следует проконсультироваться с гематологом, чтобы определить подходящее время для подтверждающего тестирования и помочь контролировать тромбоцитопению в неонатальном периоде. Это должно включать комплексный план родоразрешения с противопоказаниями для инструментального родоразрешения, вакуумирования или использования мониторинга кожи головы плода.Раннее начало тромбоцитопении <72 часов, наличие макротромбоцитов в мазке, аномалии конечностей и количество тромбоцитов, обычно> 50 000 / мкл, являются хорошими подсказками, указывающими на лежащий в основе наследственный дефект. В условиях хорошо выглядящего младенца с изолированной тромбоцитопенией и отсутствия каких-либо других признаков целесообразно лечить иммуноопосредованные причины тромбоцитопении (неонатальная аллоиммунная тромбоцитопения) до тех пор, пока несовместимость тромбоцитов по антигенам не будет продемонстрирована серологически между матерью и младенцем.Большинство алло- или аутоантител против неонатальных тромбоцитов со временем выводятся из кровотока, а количество тромбоцитов у большинства младенцев нормализуется в течение 1-2 недель. Сохранение тромбоцитопении более 8–12 недель 42 после рождения должно потребовать консультации гематолога, особенно при отсутствии каких-либо иммунологических факторов или генетических синдромов.
Младенчество и старше
Читателя отсылают к руководствам по надзору за здоровьем при различных генетических синдромах, которые являются полезным источником для врачей, занимающихся уходом за этими детьми. 43 — 46 Периодический гематологический скрининг рекомендован при синдроме Нунана, DS, синдроме Тернера и синдроме Якобсена, как описано в предыдущих разделах.
Комплексный уход за детьми и подростками с синдромами, упомянутыми в этом обзоре, должен включать тщательное внимание к гигиене полости рта для предотвращения кровотечения десен, гормональный контроль менструального кровотечения и отказ от лекарств, таких как аспирин и нестероидные противовоспалительные анальгетики.Стоматологические процедуры должны обеспечивать хороший местный гемостаз с фибриллярными продуктами коллагена наряду с другой показанной системной гемостатической терапией из-за обильного фибринолиза во рту. Детям с высоким риском кровотечения следует избегать контактных видов спорта, тяжелых упражнений или изометрических упражнений и носить защитные прокладки, чтобы избежать глубоких гематом и синяков. 26 Упражнения без веса, такие как аква-терапия, должны поощряться для пропаганды здорового образа жизни. Некоторым из этих детей может потребоваться ограничительная диета, и может потребоваться добавление витамина К и витамина С, дефицит которых может усугубить основное нарушение свертываемости крови.Общие симптомы кровотечения и их лечение описаны в таблице 3.
ТАБЛИЦА 3Лечение общих симптомов кровотечения с выявленными дефектами тромбоцитов / коагуляции
Антифибринолитические агенты (ε-аминокапроновая кислота и транексамовая кислота) подавляют активность плазмина, тем самым усиливая образование сгустков и могут может использоваться для предотвращения незначительного хирургического кровотечения, вызванного травмой, или незначительного хирургического кровотечения, особенно на поверхности слизистой оболочки, богатой фибринолитическими ферментами, в таких областях, как рот, нос, матка и желудочно-кишечный тракт.Десмопрессин (1-деамино-8-D аргинин вазопрессин) увеличивает агрегацию тромбоцитов за счет увеличения плазменных уровней vWF и фактора VIII, тем самым улучшая адгезию и функцию тромбоцитов. Было показано, что он полезен при различных дефектах секреции тромбоцитов и гранул, синдромах EDS и Noonan, где он может улучшить функцию тромбоцитов и способствовать гемостазу. 26 , 47 — 49 Как 1-деамино-8-D аргинин вазопрессин, так и / или антифибринолитические агенты могут использоваться в качестве монотерапии или адъювантной терапии для более окончательного лечения.Терапия гемостазом должна быть адаптирована на основе основного гемостатического дефекта, тяжести симптомов кровотечения или гемостатической проблемы запланированной операции и результатов оценки кровотечения. Хотя переливание тромбоцитов кажется несложным, развитие аллоантител может вызвать рефрактерность тромбоцитов, и поэтому его следует применять при серьезных симптомах кровотечения. В некоторых случаях может быть показано разумное и индивидуальное использование свежезамороженной плазмы (СЗП), криопреципитата и rVIIa.Использование rVIIa одобрено при тромбастении Гланцмана, где он улучшает агрегацию тромбоцитов и образование фибрина и тромбина. 50 Устройства для оказания медицинской помощи, такие как тромбоэластограмма, которые могут количественно определять глобальный гемостаз и контролировать реакцию на терапевтические агенты, все чаще исследуются в клинических условиях, таких как травмы и хирургия, 51 , которые могут обеспечить улучшенное управление кровотечением и исходы для пациентов. Необходимы дальнейшие исследования, чтобы оценить влияние тромбоэластограммы на улучшение результатов лечения нарушений свертываемости крови у пациентов.
Рекомендации по ведению пациентов перед хирургическими процедурами
Пациенты с подозрением на врожденный синдром с кровоточащим диатезом (симптоматическим или бессимптомным) должны пройти последовательное обследование по крайней мере за 2–4 недели до запланированной хирургической процедуры, как показано на рисунке 2. Оценка кровотечения инструменты полезны для получения стандартизованного анамнеза кровотечений и расчета баллов кровотечений, которые могут помочь определить индивидуальный риск кровотечения. Компоненты опросника по педиатрическому кровотечению представлены в таблице 4 для ознакомления. 52 Тщательное физикальное обследование с головы до ног для выявления и выявления риска кровотечения должно быть сосредоточено на гиперрастяжимости, телеангиэктазиях, пальпируемых синяках, спленомегалии, экхимозах и петехиях. Все лекарства и альтернативные методы лечения (включая травяные препараты) должны быть тщательно пересмотрены, а любые лекарства, о которых известно, что они влияют на гемостаз, должны быть отменены или заменены. Базовое обследование должно включать общий анализ крови, ПВ и АЧТВ с исследованиями смешивания (когда ПВ / АЧТВ пролонгированы), что помогает отличить дефицит фактора свертывания крови от неспецифических ингибиторов свертывания.При синдромах с известными качественными дефектами тромбоцитов анализ функции тромбоцитов (PFA-100), который заменил время кровотечения, должен быть включен как часть начального обследования, если это возможно. Дальнейшее тестирование должно проводиться под руководством детского гематолога, который затем может назначить подтверждающее тестирование. Знание о лежащей в основе патологии тромбоцитов может помочь в дальнейшем тестировании функции тромбоцитов, поскольку использование определенных агонистов тромбоцитов может ограничить количество забираемой крови у педиатрических пациентов. Многопрофильная команда, включающая хирурга, гематолога и анестезиолога, должна разработать план лечения перед операцией для этих пациентов с разумным использованием тромбоцитов и других компонентов крови, чтобы избежать аллоиммунизации, особенно потому, что пациентам с клиническими синдромами может потребоваться более одной корректирующей процедуры.Риск кровотечения из-за любой основной тромбоцитопении частично зависит от характера операции, критической потребности в поддержании послеоперационного гемостаза и ускорения заживления, а также индивидуального количества тромбоцитов-мишеней в зависимости от типа операции. Регионарная анестезия и эпидуральные катетеры могут быть противопоказаны в зависимости от уровня тромбоцитопении и других нарушений гемостаза.
РИСУНОК 2Предлагаемый подход к последовательному предоперационному обследованию детей с врожденными синдромами с известным или предполагаемым кровоточащим диатезом.Лабораторное обследование следует начинать с первоначального скрининга, а более исчерпывающее обследование может быть выполнено совместно с гематологом на основе известных гемостатических дефектов для конкретного врожденного синдрома и фенотипа кровотечения у отдельного пациента. a Фенотип кровотечения: длительные (> 10 мин), стойкие (> 5 эпизодов в год) носовые кровотечения, петехии с незначительной травмой, кровотечение при чистке зубов, сильное менструальное кровотечение, длительное кровотечение после прорезывания зубов или удаления зубов; длительное кровотечение после процедуры, требующей переливания эритроцитов, синяки размером> 1 см, особенно ощутимые после незначительной травмы. b Процедуры высокого риска: хирургия краниосиностоза, удаление нескольких зубов, особенно зубов мудрости, пластические или сосудистые процедуры, кардиологические процедуры, хирургия сколиоза, нейрохирургия, биопсия печени или почек. c Процедуры низкого риска: простое удаление зубов, бронхоскопия, удаление центрального венозного катетера, кожная биопсия, эндоскопия желудочно-кишечного тракта с биопсией, лапароскопическая абдоминальная хирургия. d Включите уровни фактора XI у пациентов с синдромом Нунана.
ТАБЛИЦА 4Компоненты и баллы опросника по педиатрическому кровотечению
Выводы
Нарушения гемостаза, ведущие к клиническому кровотечению, часто являются неидентифицируемым компонентом многих врожденных синдромов.Эти отклонения важны для того, чтобы PCP мог распознать и предвидеть их, что побуждает своевременно обращаться к гематологу для адекватного лечения этих пациентов и предотвращения катастрофического кровотечения.
Сноски
- Принято 15 августа 2016 г.
- Адресная переписка с Сучитрой С. Ачарья, доктором медицины, Программа по проблемам кровотечения и тромбоза, Детский медицинский центр Коэна в Нью-Йорке, 269-01 76th Ave, Suite 255, New Гайд-Парк, Нью-Йорк, 11040. Электронная почта: сачарья Нортвелл.edu
РАСКРЫТИЕ ФИНАНСОВОЙ ИНФОРМАЦИИ: Авторы указали, что у них нет финансовых отношений, имеющих отношение к этой статье, которые следует раскрывать.
ФИНАНСИРОВАНИЕ: Нет внешнего финансирования.
ПОТЕНЦИАЛЬНЫЙ КОНФЛИКТ ИНТЕРЕСОВ: Авторы указали, что у них нет потенциальных конфликтов интересов, которые необходимо раскрывать.
- Авторское право © 2017 Американской академии педиатрии
Проблемы коагуляции новорожденных | ADC Fetal & Neonatal Edition
- APTT, активированное частичное тромбопластиновое время
- DIC, диссеминированное внутрисосудистое свертывание
- FII, FVII, FIX, FX, FXI и FXII, фактор II, VII, IX, X, XI и XII
- VKDB, кровотечение из-за недостаточности витамина K
- vWD, болезнь фон Виллебранда
- vWF, фактор фон Виллебранда
Проблемы с кровотечением часто возникают в неонатальном периоде, особенно в отделениях интенсивной терапии.Тромбоцитопения, вероятно, является наиболее частой причиной, но также наблюдаются дефекты коагуляции, и эти две проблемы часто сосуществуют. Хотя большинство проблем коагуляции отражает приобретенные нарушения, в это время также может присутствовать ряд наследственных состояний. Надлежащая диагностика и лечение этих состояний во многом зависят от быстрого распознавания клинически аномальных кровотечений и начала соответствующих исследований. Хотя приобретенные нарушения чаще всего проявляются у доношенных или недоношенных детей, многие наследственные нарушения проявляются у здоровых детей.Таким образом, признание клинической ситуации, в которой происходит кровотечение, является важным ключом к основному диагнозу. Исследование требует тщательного наблюдения за возрастными особенностями, которые особенно важны в первые недели жизни.
НЕОНАТАЛЬНАЯ ГЕМОСТАТИЧЕСКАЯ СИСТЕМА
Нормальный гемостаз отражает очень сложный процесс, который зависит от ряда взаимодействий, происходящих между эндотелиальными клетками, тромбоцитами и гемостатическими белками.Наше понимание этого процесса значительно улучшилось за последние годы, и теперь принято считать, что традиционные модели гемостаза неадекватно отражают события in vivo и являются чрезмерным упрощением вовлеченных процессов. В настоящее время признано, что традиционный внешний путь с участием тканевого фактора и фактора VIIa является основным путем, посредством которого инициируется коагуляция, и что тромбин играет решающую роль как в активации, так и в ингибировании коагуляции, а также в активации тромбоцитов. 1
Понимание системы гемостаза и особенностей, характерных для первых недель жизни, важно, когда дело доходит до обследования новорожденного с геморрагической проблемой. На систему гемостаза в значительной степени влияет возраст, а концентрация многих гемостатических белков зависит как от гестационного, так и от послеродового возраста младенца. При рождении концентрации зависимых от витамина К (FII, FVII, FIX, FX) и контактных факторов (FXI, FXII) снижаются примерно до 50% от нормальных значений для взрослых и еще больше снижаются у недоношенных детей. 2, 3 Аналогичным образом, концентрации встречающихся в природе антикоагулянтов, антитромбина, протеина C и протеина S при рождении низкие, и, как следствие, образование тромбина и ингибирование тромбина снижаются в период новорожденности. 2, 3 Плазминоген является основным белком, участвующим в фибринолизе, и его количество снова снижается в неонатальном периоде, что приводит к относительно гипофибринолитическому состоянию. 4
Несмотря на эту очевидную функциональную незрелость, неонатальная гемостатическая система, по-видимому, приводит к относительно небольшому количеству клинических проблем с кровотечением у здоровых доношенных детей.Гемостатическая система созревает в течение первых недель и месяцев жизни, и концентрации большинства гемостатических белков как у доношенных, так и у недоношенных детей очень близки к значениям для взрослых к 6-месячному возрасту.
Тромбоциты также зависят от возраста, но скорее качественно, чем количественно. Таким образом, количество тромбоцитов находится в пределах нормы для взрослых как у доношенных, так и у недоношенных детей. Хотя количество тромбоцитов у новорожденных в норме, исследования функции тромбоцитов показывают, что неонатальные тромбоциты гипореактивны по сравнению с тромбоцитами взрослых.Несмотря на это, время кровотечения, которое можно рассматривать как оценку взаимодействия тромбоцитов с сосудистой стенкой in vivo, у нормальных здоровых новорожденных укорачивается. 5 Это, вероятно, отражает множество факторов, включая повышенные концентрации фактора фон Виллебранда (vWF), присутствие больших мультимеров vWF и большой объем неонатальных упакованных клеток. 6
ИССЛЕДОВАНИЕ НОВОРОЖДЕННОГО С АНОМАЛЬНЫМ КРОВОТЕЧЕНИЕМ
Клинические аспекты
Ряд клинических соображений важен при обследовании новорожденного с геморрагической проблемой и возможной основной коагулопатией.Наиболее важным из них, вероятно, являются клинические условия, в которых происходит кровотечение. Кровотечение у здорового новорожденного гораздо больше указывает на наследственную коагуляцию или иммуноопосредованную тромбоцитопению, тогда как у больного недоношенного новорожденного с большей вероятностью будет туберкулезная коагулопатия с диссеминированным внутрисосудистым свертыванием (ДВС). Наличие в семейном анамнезе нарушения свертываемости крови или ранее пораженного младенца также может быть важным диагностическим признаком. Акушерские осложнения и проблемы при родах также могут повлиять на систему гемостаза, что приведет к активации коагуляции и ДВС-синдрому.Наконец, лекарства для беременных и новорожденных, особенно в отношении метаболизма витамина К, могут иметь большое значение в настоящее время.
Лабораторные исследования
Первоначальные скрининговые исследования обычно включают полный анализ крови и базовый скрининг коагуляции. Результаты этих первоначальных скрининговых тестов могут затем использоваться для определения направления дальнейших исследований. Проблемы с отбором проб обычны в период новорожденности, и особенно важно, чтобы пробы для тестирования на коагуляцию избегали загрязнения или активации перед анализом.Снижение концентрации прокоагулянта приводит к удлинению исходных показателей коагуляции, особенно активированного частичного тромбопластинового времени (АЧТВ), и поэтому очень важно, чтобы результаты интерпретировались вместе с нормальными диапазонами, скорректированными по возрасту. В идеале лаборатории, обрабатывающие большое количество неонатальных образцов, должны определять свои собственные референсные диапазоны, поскольку они зависят как от машины, так и от реагента, но на практике это часто сложно сделать, и может потребоваться использование опубликованных диапазонов. 2, 3 Поскольку многие из этих диапазонов были получены некоторое время назад и не отражают текущую технологию, их следует использовать с осторожностью. Большой объем неонатальных упакованных клеток также приводит к незначительному ложному увеличению времени свертывания, что особенно актуально для младенцев с полицитемией.
Если требуется дальнейшее исследование, оно может включать факторные анализы, которые снова следует интерпретировать с использованием соответствующих диапазонов с поправкой на возраст. В определенных обстоятельствах могут потребоваться более специализированные методы для исследования менее распространенных дефектов, включая нарушения функции тромбоцитов. 7
НАСЛЕДСТВЕННЫЕ НАРУШЕНИЯ СВЕРТЫВАНИЯ
Гемофилия
Гемофилия A и B — наиболее частые наследственные нарушения свертываемости крови, проявляющиеся в период новорожденности. Эти расстройства возникают в результате дефицита FVIII и FIX соответственно и имеют разную степень тяжести, что отражает гетерогенную природу лежащих в основе молекулярных аномалий. Оба состояния наследуются как Х-сцепленные рецессивные расстройства, и клинические проявления в раннем возрасте почти всегда наблюдаются у мальчиков.
По крайней мере, треть всех случаев гемофилии происходит в отсутствие положительного семейного анамнеза и, следовательно, не вызывается подозрением при рождении. Недавние когортные исследования показывают, что в 15–33% случаев могут проявляться кровотечения в течение первого месяца жизни. 8– 10 Характер кровотечения, наблюдаемый в неонатальном периоде, отличается от такового у детей старшего возраста, и значительная часть кровотечений имеет ятрогенное происхождение. Вытекание или образование гематомы после венепункции или введения витамина К являются относительно частыми проявлениями.Также признается сильное кровотечение, как внутричерепное, так и экстракраниальное, и, согласно недавнему обзору литературы, 41% всех зарегистрированных случаев кровотечений в течение первого месяца жизни были связаны с черепными кровотечениями. 11 Этот тип кровотечения часто связан с травмой во время родов и плохим исходом. 9
При исходном скрининге на коагуляцию гемофилия А и В обычно приводит к изолированному пролонгированию АЧТВ, что у здорового в остальном младенца мужского пола весьма наводит на мысль о диагнозе (таблица 1).Подтверждение диагноза требует измерения концентраций FVIII и FIX. Поскольку концентрации FVIII находятся в пределах нормы для взрослых или слегка повышены при рождении, обычно можно подтвердить диагноз гемофилии А независимо от тяжести состояния или гестационного возраста младенца. Единственным исключением из этого правила является легкая гемофилия А, когда начальный результат на нижнем пределе нормы может потребовать повторного обследования, когда ребенок станет старше. С другой стороны, концентрации FIX значительно снижаются при рождении, что не позволяет диагностировать случаи с легкой степенью поражения до 3–6 месяцев из-за совпадения с нормальным диапазоном в этом возрасте.
Таблица 1Лабораторное исследование нарушений свертывания крови у новорожденных
Важно, чтобы у младенцев с аномальными кровотечениями проводилось соответствующее обследование на гемофилию и другие наследственные нарушения свертываемости крови. К сожалению, в литературе говорится, что задержки в постановке диагноза в этих условиях довольно распространены. 12, 13 Это может отражать неспособность распознать кровотечение как ненормальное или проблемы при инициировании или интерпретации соответствующих исследований.В частности, следует с осторожностью интерпретировать физиологическое удлинение АЧТВ, и также следует отметить, что умеренно сниженная концентрация FVIII не является несовместимой с нормальным АЧТВ. Поэтому всегда следует проводить анализ факторов, если кровотечение чрезмерное.
После постановки диагноза лечение обычно проводится после консультации с детским гематологом, имеющим опыт лечения гемофилии. Для лечения проблем с кровотечением требуется соответствующая заместительная терапия факторами, и в развитом мире рекомбинантные препараты в настоящее время являются предпочтительным методом лечения. 14
Болезнь фон Виллебранда
Болезнь фон Виллебранда (vWD) является относительно распространенным наследственным нарушением свертываемости крови, которое возникает в результате количественных или качественных отклонений в белке vWF. Состояние можно разделить на три широких подтипа, из которых заболевание типа I является наиболее распространенным и обычно приводит к относительно легкому клиническому фенотипу. 15 Из-за физиологического увеличения концентрации vWF при рождении заболевание типа I обычно не проявляется до более позднего возраста, и даже при наличии семейного анамнеза обычно невозможно поставить диагноз этого состояния во время родов. период новорожденности.Некоторые подтипы заболевания типа II связаны с тромбоцитопенией, которая может проявляться в неонатальном периоде и может привести к кровотечению.
Тип III vWD — это редкое аутосомно-рецессивное заболевание, которое чаще встречается в популяциях, где распространены кровнородственные браки. Обычно симптомы у обоих родителей протекают бессимптомно. В этом состоянии концентрации vWF почти полностью отсутствуют, и это приводит к тяжелой тенденции к кровотечению, которая может присутствовать в неонатальном периоде.Проявления разнообразны, хотя кровотечение из слизистых оболочек встречается чаще, чем при гемофилии.
При vWD типа III, как и при гемофилии, скрининг на коагуляцию обычно приводит к изолированному удлинению APTT, и диагноз подтверждается путем измерения уровней антигенов и активности FVIII и vWF (таблица 1).
Лечение кровотечения при vWD типа III обычно осуществляется с помощью замещения фактора с использованием концентрата FVIII промежуточной чистоты, содержащего высокомолекулярные мультимеры vWF. 14
Редкие нарушения свертывания крови
Так называемые редкие нарушения свертывания крови включают группу аутосомно-рецессивных дефектов, которые в гомозиготном или комплексно-гетерозиготном состоянии могут вызывать серьезный клинический геморрагический диатез. Из-за способа наследования эти аномалии чаще встречаются в странах или группах населения, где кровнородственные браки распространены (таблица 2). Опубликованная информация о клинических проявлениях и лечении относительно ограничена, но очевидно, что некоторые из этих расстройств связаны с тенденцией к тяжелым кровотечениям, которые могут проявляться в первые несколько дней жизни. 16
Таблица 2Редкие нарушения свертывания крови
Тяжелая недостаточность фибриногена, FVII, FX и FXIII — наиболее вероятные состояния у новорожденных. Кровотечение мягких тканей и кровотечение из пуповины являются типичными проявлениями, при этом пупочные кровотечения сообщаются в 80% случаев тяжелого дефицита FXIII. Однако также очевидно, что внутричерепное кровотечение является относительно частым признаком этих заболеваний.Это подчеркивает необходимость исключения наследственного нарушения свертываемости крови у любого новорожденного с необъяснимым внутричерепным кровотечением.
За исключением дефицита FXIII, все эти отклонения могут привести к некоторому нарушению исходного уровня скрининга коагуляции, хотя, как и в случае с гемофилией, проблемы с интерпретацией аномальных результатов скрининга могут привести к поздней диагностике. В таблице 1 показаны типичные паттерны коагуляции, наблюдаемые при каждом заболевании. Затем для подтверждения диагноза требуются специфические факторные анализы.Дефицит FXIII, даже в его наиболее тяжелой форме, связан с нормальным скринингом коагуляции и должен быть оценен специально с помощью скринингового теста или анализа FXIII. Скрининговый тест FXIII чувствителен только к наиболее серьезным формам дефицита, и в настоящее время ведутся споры об оптимальных стратегиях тестирования. Эти тесты не являются широко доступными, и обычно используется местный справочный центр.
Лечение эпизодов кровотечений в этой группе состояний должно осуществляться с помощью концентрата конкретного фактора, если он доступен.Из-за высокого риска внутричерепного кровоизлияния, регулярную профилактику следует начинать сразу после постановки диагноза дефицита FXIII, а также следует учитывать как тяжелый дефицит FVII, так и дефицит FX.
ПРИОБРЕТЕННЫЕ НАРУШЕНИЯ СВЕРТЫВАНИЯ
DIC
ДВС-синдром — довольно распространенная проблема, особенно у нездоровых новорожденных. Возрастная группа новорожденных, по-видимому, особенно восприимчива. ДВС-синдром всегда возникает как вторичное явление, и с этим осложнением связан ряд перинатальных и неонатальных проблем: асфиксия при рождении, ацидоз, респираторный дистресс-синдром, инфекция, некротизирующий энтероколит, аспирация мекония, аспирация околоплодных вод, травма головного мозга, гипотермия, гигантская гемангиома, дефицит гомозиготного белка C / S, тромбоз, злокачественные новообразования.Как и у детей старшего возраста, так и у взрослых, однажды установленный ДВС-синдром часто связан с повышенной смертностью. Хотя ДВС-синдром часто рассматривается как гемостатическая проблема, на самом деле это сложный системный процесс, включающий активацию и нарушение регуляции как свертывающих, так и воспалительных процессов. Клинически могут возникать как кровотечение, так и тромботические проблемы, и, в частности, микроваскулярный тромбоз способствует повреждению нескольких органов. Неспособность регулировать процесс коагуляции приводит к массивному неконтролируемому образованию тромбина с широко распространенным отложением фибрина и потреблением белков свертывания и тромбоцитов.
ДВС-синдром, особенно на ранних стадиях, может быть трудно диагностировать, и клинические условия могут быть важным исходным указателем. Это состояние гораздо чаще наблюдается у больных новорожденных, у которых может быть явный сепсис или другие осложнения, такие как некротический энтероколит. Лабораторный диагноз ДВС-синдрома у детей старшего возраста и взрослых обычно основан на типичном паттерне снижения тромбоцитов, длительных переменных коагуляции (протромбиновое время, АЧТВ с или без времени свертывания тромбина), сниженном фибриногене и увеличении d-димеров (или других маркерах тромбина). фибрин или деградация фибриногена).Хотя эта картина, вероятно, будет присутствовать у новорожденного с молниеносным ДВС-синдромом, результаты могут отличаться, и ряд факторов усложняет диагностику в неонатальном периоде.
Тромбоцитопения может быть ранним проявлением ДВС-синдрома, но является чрезвычайно частым гематологическим осложнением в неонатальный период, особенно в популяции новорожденных в отделениях интенсивной терапии. Опубликованные исследования показывают, что тромбоцитопения развивается у 22–35% новорожденных, поступающих в отделение интенсивной терапии новорожденных, и является тяжелой у 20%. 17 До недавнего времени тромбоцитопению часто приписывали наличию чахоточного процесса, но теперь кажется более вероятным, что многие из этих эпизодов очевидно самоограничивающейся тромбоцитопении связаны с недостаточной продукцией тромбоцитов, вторичной по отношению к плацентарной недостаточности. 18 Это контрастирует с развитием глубокой стойкой тромбоцитопении через несколько дней после родов, которая с большей вероятностью отражает лежащий в основе ДВС-синдром.
Переменные коагуляции, по крайней мере на начальном этапе, могут быть минимально отклонены, и могут возникнуть трудности с различением того, что представляет собой аномальный результат, особенно у недоношенных детей.Точно так же нет надежных нормальных диапазонов для d-димеров, и есть ограниченные данные, позволяющие предположить, что исходные концентрации могут быть выше в неонатальный период. 19 Кроме того, концентрации фибриногена обычно незначительно повышаются в течение первых нескольких дней жизни и могут первоначально сохраняться. Ранняя диагностика этого состояния, вероятно, будет иметь все большее значение для целевого лечения, и с учетом этого были разработаны системы оценки для использования у взрослых, которые могут помочь предсказать ранний неявный ДВС-синдром. 20
Поскольку ДВС-синдром является вторичным процессом, из этого следует, что важным аспектом лечения этого осложнения является быстрое и эффективное лечение основной причины. Хотя это логично, после того, как DIC прочно установится, может быть трудно отключить задействованные процессы. Отсутствуют научно обоснованные руководящие принципы для других конкретных методов лечения, что отражает отсутствие недавних рандомизированных контролируемых исследований в этой возрастной группе. Существует значительный интерес к использованию активированного протеина С, который, как было показано, приносит пользу при ДВС-сепсисе у взрослых, но имеется лишь ограниченная информация о применении этого агента в неонатальном периоде. 21, 22
Таким образом, большая часть управления ДВС-синдромом по-прежнему сосредоточена вокруг использования поддерживающего лечения свежезамороженной плазмой, криопреципитатом и тромбоцитами, чтобы попытаться поддерживать адекватный гемостаз. Хотя использование продуктов крови и пороговые значения, установленные для переливания, во многом являются эмпирическими, представляется разумным назначить заместительную терапию, особенно там, где существует повышенный риск кровотечения. Руководства по переливанию тромбоцитов предполагают, что количество тромбоцитов должно поддерживаться выше 50 × 10 9 / л путем переливания концентратов тромбоцитов (10–15 мл / кг). 23 Свежезамороженная плазма (10–15 мл / кг) может использоваться для замены гемостатических белков, хотя криопреципитат (5–10 мл / кг) является лучшим источником фибриногена, содержание которого должно быть выше 1 г / л. 24
Кровотечение при недостаточности витамина К
Кровотечение из-за дефицита витамина К (ВКДБ) относится к кровотечению, которое возникает в результате дефицита витамина К в течение первых шести месяцев жизни. Ранее известное как геморрагическая болезнь новорожденных, оно было переименовано, чтобы подчеркнуть, что проблемы с кровотечением в неонатальном периоде не ограничиваются проблемами, вызванными дефицитом витамина К, и что кровотечение, вторичное по отношению к дефициту витамина К, может возникать после первого месяца жизни. 25
Концентрации зависимых от витамина К факторов (FII, FVII, FIX и FX) снижаются в период новорожденности и функционально неактивны в отсутствие витамина К. VKDB традиционно классифицируется как ранний, классический и поздний в зависимости от сроки презентации. Эта классификация отражает различные факторы риска, связанные с этим состоянием. Ранняя ВКДБ обычно связана с антенатальным приемом лекарств, которые мешают метаболизму витамина К, тогда как классические и поздние формы связаны с грудным вскармливанием и мальабсорбцией.Проявления кровотечения разнообразны, но существует относительно высокая частота внутричерепных кровотечений, особенно на поздних стадиях ВКДБ, что связано со значительной заболеваемостью и смертностью.
Диагноз дефицита витамина К можно заподозрить на основании результатов скрининга коагуляции, когда первоначально наблюдается изолированное удлинение протромбинового времени с последующим удлинением АЧТВ в сочетании с нормальной концентрацией фибриногена и нормальным количеством тромбоцитов.Подтверждение диагноза требует измерения конкретных факторов, зависящих от витамина К (II, VII, IX, X), которые корректируются введением витамина К.
После подтверждения диагноза следует ввести витамин К внутривенно, чтобы исправить существующий дефицит. В подозреваемых случаях витамин К может быть назначен до определения концентрации фактора. При сильном кровотечении может также потребоваться факторная заместительная терапия свежезамороженной плазмой, концентратом протромбинового комплекса (FII, FIX, FX) или четырехфакторным концентратом, содержащим все витамин K-зависимые факторы. 24
Оптимальные методы предотвращения VKDB были предметом значительных споров в последние годы и еще предстоит полностью решить. Принято считать, что, хотя однократная внутримышечная доза витамина К, вводимая после рождения, предотвратит развитие как классической, так и поздней ВКБ, однократная пероральная доза не защитит всех младенцев от поздней ВКБ. Несколько лет назад безопасность внутримышечного введения витамина К была поставлена под сомнение, и, хотя результаты этого исследования не были подтверждены, многие центры предпочли использовать режим перорального приема для профилактики.Оптимальный состав и режим дозирования для пероральной профилактики витамина К еще предстоит определить, но очевидно, что режимы, состоящие из нескольких доз, более эффективны, особенно для младенцев, находящихся на грудном вскармливании. 26, 27 Недавние данные также показали, что пероральный прием смешанного мицеллярного витамина К не превосходит более старые препараты витамина К. 28
ЗАКЛЮЧЕНИЕ
Ряд различных нарушений свертывания крови может проявляться проблемами с кровотечением в неонатальном периоде.Раннее распознавание аномального кровотечения вместе с тщательным использованием соответствующих диагностических исследований и распознаванием тех особенностей, которые уникальны для неонатальной системы гемостаза, должны облегчить быструю диагностику и надлежащее лечение этих младенцев.
ССЫЛКИ
- ↵
Манн КГ . Thromb Haemost1999; 82: 165–74.
- ↵
Эндрю М. , Паес Б., Милнер Р., и др. Развитие свертывающей системы у доношенных детей. Blood1987; 70: 165–72.
- ↵
Эндрю М. , Паес Б., Милнер Р., и др. Развитие свертывающей системы человека у здорового недоношенного ребенка. Blood 1988; 80: 1998–2005.
- ↵
Эндрю М. , Паес Б., Джонстон М. Развитие системы гемостаза у новорожденных и младенцев.J Pediatr Hematol Oncol1990; 12: 95–104.
- ↵
Эндрю М. , Паес Б., Боукер Дж., и др. Оценка автоматического устройства измерения времени кровотечения у новорожденного. Am J Hematol1990; 35: 275–7.
- ↵
Майкельсон AD . Функция тромбоцитов у новорожденного. Семин Тромб Хемост 1998; 24: 507–12.
- ↵
Blanchette VS , Rand ML.Нарушения тромбоцитов у новорожденных: диагностика и лечение. Семин Перинатол, 1997; 21: 53–62.
- ↵
Conway JH , Hilgartner MW. Первичная диагностика педиатрических больных гемофилией. Arch Pediatr Adolesc Med, 1994; 148: 589–94.
- ↵
Ljung R , Lindgren AC, Patrini P, et al. Нормальные вагинальные роды рекомендуются беременным-носителям гемофилии. Acta Paediatr1994; 83: 609–11.
- ↵
Chambost H , Gaboulaud V, Coatmelec B, et al. Какие факторы влияют на возраст при постановке диагноза гемофилии? Результаты французского когортного исследования. Журнал Педиатр, 2002; 141: 548–52.
- ↵
Kulkarni R , Lusher J. Перинатальное ведение новорожденных с гемофилией. Br J Haematol2001; 112: 264–74.
- ↵
Йоффе G , Бьюкенен ГР.Внутричерепное кровоизлияние у новорожденных и младенцев с гемофилией. J Pediatr1988; 113: 333–6.
- ↵
Myles LM , Massicotte P, Drake J. Внутричерепное кровоизлияние у новорожденных с нераспознанной гемофилией A: постоянная проблема. Педиатр Нейрохирург, 2001; 34: 94–7.
- ↵
UKHCDO . Руководство по выбору и использованию терапевтических продуктов для лечения гемофилии и других наследственных нарушений свертываемости крови.Гемофилия, 2003; 9: 1-23.
- ↵
Sadler JE . Пересмотренная классификация болезни фон Виллебранда. Thromb Haemost1994; 71: 520–5.
- ↵
Peyvandi F , Mannucci PM. Редкие нарушения свертывания крови. Thromb Haemost1999; 82: 1207–14.
- ↵
Roberts I , Murray NA. Неонатальная тромбоцитопения: причины и лечение.Arch Dis Child Fetal Neonatal Ed 2003; 88: F359–64.
- ↵
Мюррей Н.А. , Робертс И.А. Циркулирующие мегакариоциты и их предшественники при ранней тромбоцитопении у недоношенных новорожденных. Педиатр Res1996; 40: 112–19.
- ↵
Hudson IRB , Gibson BES, Brownlie J, et al. Повышенные концентрации D-димеров у новорожденных. Arch Dis Child, 1990; 65: 383–9.
- ↵
Тейлор Ф. Б. , Тох Ч., Хутс В. К., и др. К определению, клиническим и лабораторным критериям и балльной системе для диссеминированного внутрисосудистого свертывания крови. Thromb Haemost, 2001; 86: 1327–30.
- ↵
Бернар GR , Винсент Дж.Л., Латерир П.Ф. Эффективность и безопасность рекомбинантного активированного протеина С человека при тяжелом сепсисе. N Engl J Med, 2001; 344: 699–709.
- ↵
Rawiocz M , Sitkowska B, Rudzinska I, et al. Рекомбинантный человеческий активированный протеин C для лечения тяжелого сепсиса у новорожденных. Med Sci Monit, 2002; 8: CS90–4.
- ↵
БЦШ . Рекомендации по переливанию тромбоцитов. Br J Haematol2003; 122: 10–23.
- ↵
Williams MD , Chalmers EA, Gibson BES.Руководство: исследование и лечение неонатального гемостаза и тромбоза. Br J Haematol, 2002; 119: 295–309.
- ↵
Sutor AH , von Kries R, Cornelissen EAM, et al. Кровотечение при недостаточности витамина К в младенчестве. Thromb Haemost1999; 81: 456–61.
- ↵
Hansen KN , Ebbesen F. Неонатальная профилактика витамином К в Дании: трехлетний опыт перорального приема в течение первых трех месяцев жизни по сравнению с одним пероральным приемом при рождении.Acta Paediatr 1996; 85: 1137–9.
- ↵
Cornelissen M , von Kries R, Loughnan P, et al. Профилактика кровотечений из-за дефицита витамина К: эффективность различных схем приема многократных пероральных доз витамина К. Eur J Pediatr1997; 156: 126–30.
- ↵
Von Kries R , Hachmeister A, Gobel U. Пероральный смешанный мицеллярный витамин К для предотвращения поздних кровотечений, вызванных недостаточностью витамина К.Arch Dis Child Fetal Neonatal Ed 2003; 88: F109–12.
Клиническая оценка кровотечений и синяков в первичной медицинской помощи
1. Джеймс А.Х., Рагни М.В., Picozzi VJ. Нарушения свертываемости крови у женщин в пременопаузе: (еще один) кризис общественного здравоохранения для гематологии? Hematology Am Soc Hematol Educational Program . 2006: 474–485 ….
2. Дилли А., Дрюс С. Миллер С, и другие. болезнь фон Виллебранда и другие наследственные нарушения свертываемости крови у женщин с диагностированной меноррагией. Акушерский гинекол . 2001. 97 (4): 630–636.
3. Knol HM, Малдер А.Б., Богчельман Д.Х., Клюин-Нелеманс ХК, ван дер Зее АГ, Мейер К. Распространенность основных нарушений свертываемости крови у пациенток с обильными менструальными кровотечениями с гинекологическими аномалиями и без них. Am J Obstet Gynecol . 2013; 209 (3): 202.e1–202.e7.
4. Кадир Р.А., Economides DL, Сабин CA, Оуэнс Д., Ли CA.Частота наследственных нарушений свертываемости крови у женщин с меноррагиями. Ланцет . 1998. 351 (9101): 485–489.
5. Srámek A, Eikenboom JC, Бриет Э, Vandenbroucke JP, Rosendaal FR. Полезность опроса пациентов при нарушениях свертываемости крови. Arch Intern Med . 1995. 155 (13): 1409–1415.
6. Баллас М, Kraut EH. Кровотечение и синяки: диагностическое обследование. Ам Фам Врач .2008. 77 (8): 1117–1124.
7. Конкле Б.А. Нарушения тромбоцитов и стенок сосудов. В: Харрисон Т.Р., Каспер Д.Л., Фаучи А.С. и др., Ред. Принципы внутренней медицины Харрисона. 19 изд. Нью-Йорк, штат Нью-Йорк: Макгроу-Хилл; 2015.
8. Бисс ТТ, Бланшетт В.С., Кларк Д.С., и другие. Количественное определение симптомов кровотечения у детей с болезнью Виллебранда: использование стандартизированного педиатрического опросника по кровотечению. J Thromb Haemost . 2010. 8 (5): 950–956.
9. Боуман М., Манделл Дж., Грабелл Дж, и другие. Создание и проверка сокращенного опросника MCMDM-1VWD по кровотечению при болезни фон Виллебранда. J Thromb Haemost . 2008. 6 (12): 2062–2066.
10. Родегиеро Ф, Кастаман Г, Тозетто А, и другие. Дискриминантная сила анамнеза кровотечений в диагностике болезни фон Виллебранда 1 типа: международное многоцентровое исследование [опубликованная поправка опубликована в J Thromb Haemost.2006; 4 (4): 925]. J Thromb Haemost . 2005. 3 (12): 2619–2626.
11. Tosetto A, Кастаман Г, Подключи I, Родегьеро Ф, Эйкенбум Дж. Проспективная оценка клинической применимости количественной оценки тяжести кровотечения у пациентов, направленных на гемостатическую оценку. J Thromb Haemost . 2011; 9 (6): 1143–1148.
12. Родегиеро Ф, Тозетто А, Абшир Т, и другие.; ISTH / SSC совместная рабочая группа подкомитетов по ФВ и перинатальному / педиатрическому гемостазу.Инструмент оценки кровотечений ISTH / SSC: стандартизированный вопросник и предложение по новой шкале кровотечений для наследственных нарушений свертываемости крови. J Thromb Haemost . 2010. 8 (9): 2063–2065.
13. Эльбатарный М, Молла С., Грабелл Дж, и другие.; Исследователи программы Циммермана. Нормальный диапазон оценок кровотечений для ISTH-BAT: взрослые и педиатрические данные из объединенного проекта. Гемофилия . 2014. 20 (6): 831–835.
14. Дефорест М, Грабелл Дж, Альберт С, и другие. Создание и оптимизация инструмента для самостоятельной оценки кровотечений и его валидация в качестве скринингового теста на болезнь фон Виллебранда. Гемофилия . 2015; 21 (5): e384 – e388.
15. Лоу Г.К., Lordkipanidzé M, Watson SP; Исследовательская группа UK GAPP. Полезность инструмента оценки кровотечений ISTH для прогнозирования дефектов тромбоцитов у участников с подозрением на наследственные нарушения функции тромбоцитов. J Thromb Haemost . 2013. 11 (9): 1663–1668.
16. Хойер LW. Гемофилия A. N Engl J Med . 1994. 330 (1): 38–47.
17. Джордж Дж. Н., Aster RH. Лекарственная тромбоцитопения: патогенез, оценка и лечение. Hematology Am Soc Hematol Educational Program . 2009: 153–158.
18. Israels SJ, Кар WH, Бланшетт В.С., Любань Н.Л., Ривард Г.Е., Rand ML. Нарушения тромбоцитов у детей: диагностический подход. Рак крови у детей . 2011; 56 (6): 975–983.
19. Довлатова Н. Текущее состояние и будущие перспективы тестирования функции тромбоцитов в диагностике наследственных нарушений свертываемости крови. Br J Haematol . 2015; 170 (2): 150–161.
20. Рыдз Н, Джеймс П.Д. Подход к диагностике и лечению распространенных нарушений свертываемости крови. Семин Тромб Гемост . 2012. 38 (7): 711–719.
21. Gresele P; Подкомитет по физиологии тромбоцитов.Диагностика наследственных нарушений функции тромбоцитов: руководство SSC ISTH. J Thromb Haemost . 2015; 13 (2): 314–322.
22. Каттанео М. Полезны ли время кровотечения и PFA-100 при первоначальном обследовании пациентов с кровотечениями из кожно-слизистой оболочки наследственного характера? J Thromb Haemost . 2004. 2 (6): 890–891.
23. Харрисон П., Робинсон М, Лизнер Р, и другие. PFA-100: потенциальный инструмент быстрого скрининга для оценки дисфункции тромбоцитов. Clin Lab Haematol . 2002. 24 (4): 225–232.
24. Зева Б, Николс В.Л., Рик МЕНЯ. Диагностика и лечение болезни фон Виллебранда: рекомендации по первичной медико-санитарной помощи. Ам Фам Врач . 2009. 80 (11): 1261–1268.
25. Кершоу Г., Орельяна Д. Смешивание тестов: диагностические средства в исследовании продленного протромбинового времени и активированного частичного тромбопластинового времени. Семин Тромб Гемост . 2013. 39 (3): 283–290.
26. Hayward CP, Харрисон П., Каттанео М, Ортел ТЛ, Рао АК; Подкомитет по физиологии тромбоцитов Комитета по науке и стандартизации Международного общества тромбоза и гемостаза. Анализатор функции тромбоцитов (PFA) -100 время закрытия при оценке нарушений тромбоцитов и функции тромбоцитов. J Thromb Haemost . 2006. 4 (2): 312–319.
Причины биполярного расстройства: гипотеза диатеза и стресса — биполярное расстройство
На процесс медицинских исследований влияют современные идеи и культурные особенности.На медицинские исследования причин и происхождения биполярного расстройства повлияла идея, известная как гипотеза диатеза и стресса. Эта модель была применена ко многим медицинским и психическим расстройствам.
Основная гипотеза диатеза-стресса предполагает, что люди имеют уязвимость (известную как предрасположенность) к болезням (известным как диатезы). У некоторых людей этих уязвимостей больше, чем у других, по разным причинам, связанным с их генетикой, биологией и опытом.Однако одной лишь уязвимости к болезни недостаточно, чтобы заставить ее действовать. Вместо этого уязвимости людей должны взаимодействовать с жизненными стрессами, чтобы вызвать начало болезни. Чем сильнее у человека естественная склонность к заболеванию, тем меньше стресса необходимо для начала болезни. Если существует меньшая уязвимость для развития болезни, требуется больший стресс, чтобы вызвать болезнь. Пока не будет достигнут этот критический уровень стресса (независимо от того, насколько он необходим в данном случае), нельзя сказать, что люди болеют.Их уязвимости называются «скрытыми» или скрытыми.
Современные представления о причинах биполярного расстройства сводятся к тому, что биполярное расстройство возникает, когда биполярный диатез (скрытая уязвимость) встречается с источником достаточного стресса, необходимого для их активации и начала болезни.
Конечно, это не так просто, как может показаться последнее утверждение. Например, различные источники стресса могут сочетаться, чтобы произвести расслабляющий эффект. Эти стрессоры могут быть психологическими, социальными и биологическими.Например, травмы, семейный стресс, депрессия, вирусы и родовые осложнения могут быть достаточно мощными силами, чтобы повысить уязвимость к биполярному расстройству. К другим стрессам, которые могут повысить уязвимость, относятся лишение сна (которое, как известно, вызывает манию), серьезное депрессивное расстройство с сезонным характером (ранее — SAD), алкоголизм и злоупотребление наркотиками, дисбаланс химических веществ в мозге, гормонов, инфекции и предменструальный синдром у женщин. Хотя связь между менструальным циклом и биполярным расстройством все еще неясна, эта связь может способствовать тому, что депрессивные эпизоды у женщин возникают чаще, чем у мужчин.Важно помнить, что события или стрессы, которые приводят болезнь в движение, могут сильно отличаться от тех, которые поддерживают ее после того, как она началась.
Доказательства того, что биполярное расстройство является биологическим по своей природе, получены из широкого круга исследований в области генетики, нейрохимии, эндокринологии и иммунологии.
Что такое кровотечение при дефиците витамина К?
- Витамины — это вещества, в которых нуждается наш организм, которые мы получаем либо из продуктов, которые мы едим, либо из поливитаминов.
- Витамины обычно хранятся в организме. Человек без достаточного количества витаминов, хранящихся в организме, имеет « дефицит витаминов » или имеет « дефицит витаминов ».
Что такое витамин К и почему он важен?
Витамин К — это вещество, необходимое нашему организму для образования сгустков и остановки кровотечения. Мы получаем витамин К из пищи, которую едим. Некоторое количество витамина К вырабатывают полезные бактерии, живущие в нашем кишечнике. Младенцы рождаются с очень небольшим количеством витамина К, хранящегося в их организме, что может привести к серьезным проблемам с кровотечением, если не принимать добавки.
Что такое кровотечение при дефиците витамина К или ВКДБ?
Кровотечение из-за дефицита витамина К или VKDB возникает, когда младенцы не могут остановить кровотечение из-за того, что в их крови недостаточно витамина К для образования сгустка. Кровотечение может произойти в любом месте внутри или снаружи тела. Когда кровотечение происходит внутри тела, его бывает трудно заметить. Обычно у ребенка с VKDB кровотечение попадает в кишечник или мозг, что может привести к повреждению мозга и даже смерти. Младенцы, которые не получают прививку витамина К при рождении, могут развить ВКДБ в любое время до 6-месячного возраста.Существует три типа VKDB, в зависимости от возраста ребенка, когда начинаются проблемы с кровотечением: ранний, классический и поздний. Более подробная информация об этих типах приведена ниже.
Почему младенцы чаще страдают дефицитом витамина К и заболевают ВКДБ?
Все младенцы, независимо от пола, расы или этнического происхождения, подвергаются более высокому риску развития VKDB до тех пор, пока они не начнут есть обычную пищу, обычно в возрасте 4-6 месяцев, и , пока нормальные кишечные бактерии не начнут вырабатывать витамин К.Это потому, что:
- При рождении в организме детей хранится очень мало витамина К, потому что лишь небольшое количество витамина К попадает к ним через плаценту от матери.
- Полезные бактерии, вырабатывающие витамин К, еще не присутствуют в кишечнике новорожденного.
- Грудное молоко содержит небольшое количество витамина К, поэтому дети, вскармливаемые исключительно грудью, не получают достаточно витамина К только с грудным молоком.
Что я могу сделать, чтобы предотвратить дефицит витамина К и ВКДБ у моего ребенка?
Хорошая новость заключается в том, что ВКДБ легко предотвратить, введя младенцам инъекцию витамина К в мышцу бедра.Один укол, сделанный сразу после рождения, защитит вашего ребенка от ВКДБ. Чтобы обеспечить немедленную связь и контакт между новорожденным и матерью, введение витамина К можно отложить до 6 часов после рождения.
Безопасна ли инъекция витамина К?
Да. Многие исследования показали, что витамин К безопасен для новорожденных. Для получения дополнительной информации о безопасности инъекции витамина К см. Наши часто задаваемые вопросы.
Что может вызвать у младенцев дефицит витамина К и проблемы с кровотечением?
Некоторые вещи могут подвергать младенцев более высокому риску развития VKDB.Младенцы с повышенным риском включают:
- Младенцы, которые не получают прививку витамина К при рождении. Риск еще выше, если они находятся на исключительно грудном вскармливании.
- Младенцы, матери которых использовали определенные лекарства, такие как изониазид или лекарства для лечения судорог. Эти препараты влияют на то, как организм использует витамин К.
- Младенцы с заболеваниями печени; часто они не могут использовать запасы витамина К в их организме.
- Младенцы с диареей, глютеновой болезнью или кистозным фиброзом часто плохо усваивают витамины, в том числе витамин К, из пищи, которую они едят.
Как часто у младенцев возникают кровотечения из-за дефицита витамина К?
Так как дети могут быть поражены до достижения 6-месячного возраста, поставщики медицинских услуг делят VKDB на три типа; ранний, классический и поздний. Приведенная ниже таблица помогает объяснить эти три различных типа.
- Ранняя и классическая ВКДБ более распространены и встречаются у 1 из 60–1 из 250 новорожденных, хотя риск ранней ВКДБ намного выше среди тех младенцев, матери которых принимали определенные лекарства во время беременности.
- Поздняя ВКДБ встречается реже и встречается от 1 из 14 000 до 1 из 25 000 младенцев (1–3) .
- У младенцев, которые не получают прививку витамина К при рождении, вероятность развития поздней ВКБ в 81 раз выше, чем у младенцев, которые получают прививку витамина К при рождении. (4)
| Тип ВКДБ | Когда это происходит | Характеристики |
|---|---|---|
| Ранний | 0-24 часа после рождения |
|
| Классический | 1-7 дней после рождения |
|
| Поздний | Обычно это происходит через 2-12 недель после рождения, но может произойти в возрасте до 6 месяцев у ранее здоровых младенцев |
|
Что мне следует искать в моем ребенке, если я думаю, что у него или у нее может быть VKDB?
К сожалению, в большинстве случаев VKDB НЕТ ПРЕДУПРЕЖДАЮЩИХ ЗНАКОВ перед началом опасного для жизни события.У младенцев с VKDB могут развиться любые из следующих признаков:
- Синяки, особенно вокруг головы и лица ребенка
- Кровотечение из носа или пуповины
- Цвет кожи более светлый, чем раньше. У детей с темной кожей десны могут казаться бледными
- После первых 3 недель жизни белые части глаз вашего ребенка могут пожелтеть.
- Стул с кровью, черный или темный и липкий (также называемый «дегтеобразным») или рвущий кровью
- Раздражительность, судороги, чрезмерная сонливость или сильная рвота могут быть признаками кровотечения в головном мозге
Помните, что ВКДБ легко предотвратить с помощью всего одной прививки витамина К при рождении.
Список литературы
1. Зипурский А.В. Профилактика витамин К кровотечений у новорожденных. Br J Haematol 1999; 104: 430–7.
2. Sutor AH, Kries R, Cornelissen EAM, McNinch AW, Andrew M. Кровотечение из-за недостаточности витамина K (VKDB) в младенчестве. Тромб Хемост 1999; 81: 456–61.
3. Американская академия педиатрии, Специальная рабочая группа по витамину К. Споры относительно витамина К и новорожденного. Педиатрия 1993; 91: 1001–3.
4. McNinch AW, Tripp JH. Геморрагическая болезнь новорожденных на Британских островах: двухлетнее проспективное исследование.BMJ 1991; 303: 1105–9.
Кровотечение и беременность | Павильон для женщин
Нарушения свертываемости крови, также известные как коагулопатия, — это состояния, которые влияют на способность вашего организма нормально свертываться в месте травмы, что приводит к кровотечению, которое может варьироваться от легкого до тяжелого. Кровотечение может быть внутри или снаружи тела.
Во время беременности нарушения свертываемости крови могут представлять серьезную опасность для матери и ребенка.
Большинство нарушений свертываемости крови передаются по наследству. Другие являются приобретенными, то есть они могут развиться в любое время, в некоторых случаях в результате беременности.
Осложнения нарушений свертываемости крови при беременности
Женщины с нарушениями свертываемости крови или кровотечениями в анамнезе подвергаются большему риску осложнений беременности, в том числе:
- Кровотечение при беременности
- Тяжелое послеродовое кровотечение, при котором может потребоваться переливание крови или гистерэктомия
- Риски, связанные с анестезией во время родов
- Риск родов для детей с наследственными нарушениями свертываемости крови
Причины кровотечения
К причинам нарушения свертываемости относятся:
- Болезнь фон Виллебранда
- Гемофилия
- Другие дефициты факторов свертывания крови
- Нарушения тромбоцитов
- Нарушения, вызванные антикоагулянтами (антикоагулянтами) ,00
- Акушерские осложнения, связанные с коагулопатией (например, отслойка плаценты, преэклампсия или острый ожирение печени при беременности)
Расстройства свертываемости крови можно диагностировать с помощью анализов крови или по клиническим симптомам и признакам.
Лечение нарушений свертываемости крови во время беременности
- Лечение зависит от нарушения свертываемости крови, общего состояния здоровья женщины и ее беременности. В общем, лечение может включать:
- Специализированная помощь от врача по материнско-фетальной медицине, акушера-гинеколога, специализирующегося на беременностях высокого риска
- Частые дородовые посещения для тщательного наблюдения
- Тщательно спланированное родоразрешение, включая анестезию и варианты родоразрешения, сводящие к минимуму риск кровотечения
- Генетическое консультирование для оценки риска у ребенка наследственного нарушения свертываемости крови
- Многопрофильная медицинская бригада, включая гематолога (специалиста по лечению заболеваний крови), анестезиолога, имеющего опыт беременных с нарушениями свертываемости крови, а также детского гематолога, аптеку и банк крови, при необходимости
- Доставка в современном учреждении с ресурсами, необходимыми для устранения серьезных проблем с кровотечением
Преимущества специализированной помощи
Техасский детский павильон для женщин предлагает специализированную помощь при беременности, связанной с нарушением свертываемости крови, с оптимизацией безопасности и результатов для матери и ребенка.
Преимущества включают:
- Консультации до зачатия для оценки и снижения рисков для матери и плода до беременности
- Пренатальная консультация, оценка и лечение специалистом по материнско-фетальной медицине, прошедшим подготовку и имеющим опыт ведения таких беременностей с высоким риском
- Расширенная визуализация для раннего выявления и лечения осложнений
- Доставка в переднем центре женского павильона , оборудованном для реагирования на опасные для жизни осложнения и чрезвычайные ситуации, включая круглосуточный доступ к продуктам крови и услугам по переливанию крови
- Беспрепятственный доступ к Детской больнице Техаса и специалистам для младенцев, нуждающихся в дополнительном уходе и наблюдении, включая Детский центр плода Техаса®, Детский центр новорожденных Техаса® и отделение интенсивной терапии новорожденных IV уровня (ОИТН)
- Экспертное генетическое консультирование и новейшие технологии тестирования через Клинику пренатальной генетики при Медицинском колледже Бейлора, крупнейшую в своем роде в США
- Многопрофильная, совместная группа специалистов , имеющих опыт работы с потребностями матерей и младенцев при беременности с нарушением свертываемости крови
- Тесное сотрудничество с существующими поставщиками медицинских услуг
Дифференциальная восприимчивость к воздействиям окружающей среды | Международный журнал политики в области ухода за детьми и образования
Bakermans-Kranenburg, M.Дж. И Ван Эйзендорн, М. Х. (2007). Обзор исследований: генетическая уязвимость или дифференциальная восприимчивость в развитии ребенка: случай привязанности. Журнал детской психологии и психиатрии , 48 (12), 1160–1173.
Артикул Google Scholar
Бакерманс-Краненбург, М. Дж., И ван Эйзендорн, М. Х. (2011). Различная восприимчивость к среде выращивания в зависимости от генов, связанных с дофамином: новые данные и метаанализ. Развитие и психопатология , 23 (1), 39–52.
Артикул Google Scholar
Бич, С. Р. Х., Броуди, Г. Х., Лей, М.-К., и Филибер, Р. А. (2010). Дифференциальная предрасположенность к воспитанию детей среди афроамериканской молодежи: проверка гипотезы DRD4. Журнал семейной психологии , 24 (5), 513–521. DOI: 10.1037 / a0020835
Статья Google Scholar
Пляж, С.Р. Х., Лей, М. К., Броуди, Г. Х., Саймонс, Р. Л., Катрона, К., и Филибер, Р. А. (2012). Генетическая модерация контекстуальных эффектов на негативное возбуждение и воспитание у афроамериканских родителей. Журнал семейной психологии , 26 (1), 46–55. DOI: 10.1037 / a0026236
Статья Google Scholar
Бивер, К. М., Сак, А., Васке, Дж., И Нильссон, Дж. (2010). Генетический риск, отношения между родителями и детьми и антисоциальные фенотипы в выборке афроамериканских мужчин. Психиатрические исследования , 175, 160–164
Статья Google Scholar
Бельский Дж. (1997). Вариация восприимчивости к растущему влиянию: эволюционный аргумент. Психологический опрос , 8 , 182–186.
Артикул Google Scholar
Бельский Дж. (2005). Дифференциальная восприимчивость к вздымающему влиянию: эволюционная гипотеза и некоторые свидетельства.В Б. Эллис и Д. Бьорклунд (ред.), Происхождение социального разума: эволюционная психология и развитие ребенка (стр. 139–163). Нью-Йорк: Гилфорд.
Google Scholar
Бельски Дж., Бакерманс-Краненбург М. Дж. И ван Эйзендорн М. Х. (2007). К лучшему или к худшему: дифференциальная восприимчивость к воздействиям окружающей среды. Текущие направления психологической науки , 16 (6), 300–304.
Артикул Google Scholar
Бельский, Дж. И Бивер, К. М. (2011). Кумулятивно-генетическая пластичность, воспитание и самоконтроль / регуляция подростков. Журнал детской психологии и психиатрии , 52 (5), 619–626.
Артикул Google Scholar
Belsky, J., Hsieh, K., & Crnic, K. (1998). Материнство, отцовство и младенческий негатив как предшественники экстернализирующих проблем и сдерживания мальчиков в возрасте 3 лет: различная восприимчивость к воспитывающему влиянию? Развитие и психопатология , 10 , 301–319.
Артикул Google Scholar
Belsky, J., & Pluess, M. (2009). Помимо диатеза-стресса: дифференциальная восприимчивость к воздействиям окружающей среды. Психологический бюллетень , 135 (6), 885–908.
Артикул Google Scholar
Belsky, J., & Pluess, M. (2013a). Помимо риска, устойчивости и дисрегуляции: фенотипическая пластичность и человеческое развитие. Развитие и психопатология , 25 , 1243–1261.
Артикул Google Scholar
Belsky, J., & Pluess, M. (2013b). Генетическая модерация влияния ухода за детьми раннего возраста на проблемы поведения и социальную компетентность в детстве: анализ развития. Развитие ребенка , 84, 1209–1225.
Артикул Google Scholar
Блэр, К.(2002). Раннее вмешательство для недоношенных новорожденных с низкой массой тела при рождении: роль отрицательной эмоциональности в спецификации эффектов. Развитие и психопатология , 14 , 311–332.
Артикул Google Scholar
Бойс, W.T. & Ellis, B. (2005). Биологическая чувствительность к контексту: I. Эволюционно-эволюционная теория происхождения и функций стресс-реактивности. Развитие и психопатология , 17 , 271–301.
Артикул Google Scholar
Броуди, Г. Х., Бич, С. Р. Х., Чен, Й.-Ф., Обаси, Э., Филибер, Р. А., Коган, С. М., и Саймонс, Р. Л. (2011). Воспринимаемая дискриминация, статус полиморфной области, связанной с переносчиком серотонина, и развитие проблем с поведением. Развитие и психопатология , 23 (2), 617–627.
Артикул Google Scholar
Броды, Г.Х., Чен Ю. и Бич С. Р. Х. (2013). Дифференциальная восприимчивость к профилактике: ГАМКергический, дофаминергический и мультилокусный эффекты. Журнал детской психологии и психиатрии , 54 , 863–871.
Артикул Google Scholar
Броуди, Г. Х., Чен, Ю., Бич, С. Р. Х., Коган, С. М., Ю, Т., Диклементе, Р. Дж.,… Филибер, Р. А. (2013). Дифференциальная чувствительность к профилактическим программам: усиленный дофаминергическим полиморфизмом профилактический эффект на защитное воспитание и употребление психоактивных веществ подростками. Психология здоровья .
Карвер, К. С., Джонсон, С. Л., Джорманн, Дж., Ким, Ю., и Нам, Дж. Ю. (2011). Полиморфизм транспортера серотонина взаимодействует с невзгодами детства, чтобы предсказать аспекты импульсивности. Психологические науки , 22 (5), 589–595.
Артикул Google Scholar
Каспи А. и Моффит Т. (2006). Взаимодействие генов и окружающей среды в психиатрии. Nature Reviews: Neuroscience , 7 , 583–590.
Артикул Google Scholar
Каспи, А., Сагден, К., Моффит, Т. Э., Тейлор, А., Крейг, И. У., Харрингтон, Х., Поултон, Р. (2003). Влияние жизненного стресса на депрессию: сдерживание полиморфизмом в гене 5-HTT. Science , 301 (5631), 386–389.
Артикул Google Scholar
Кэссиди, Дж., Вудхаус, С. С., Шерман, Л.Дж., Ступика Б. и Лехуэз К. В. (2011). Повышение безопасности детской привязанности: исследование эффективности лечения и дифференциальной восприимчивости. Развитие и психопатология , 23 (1), 131–148.
Артикул Google Scholar
Чикетти, Д., и Рогош, Ф. А. (2012). Gene x Взаимодействие с окружающей средой и устойчивость: эффекты плохого обращения с детьми и серотонина, кортикотропин-рилизинг-гормона, дофамина и генов окситоцина. Развитие и психопатология , 24 (2), 411–427.
Артикул Google Scholar
Чиккетти, Д., Рогош, Ф. А., и Стердж-Эппл, М. Л. (2007). Взаимодействие жестокого обращения с детьми и полиморфизма переносчика серотонина и моноаминоксидазы A: депрессивная симптоматика среди подростков из семей с низким социально-экономическим статусом. Dev Psychopathol , 19 (4), 1161–1180.
Google Scholar
Чикетти, Д., Рогош, Ф.А., & Тибодо, Э.Л. (2012). Влияние жестокого обращения с детьми на ранние признаки антисоциального поведения: генетическая модерация генами триптофангидроксилазы, переносчика серотонина и моноаминоксидазы А. Развитие и психопатология , 24 (3), 907–928. 728–735. DOI: 10.1016 / j.physbeh.2011.11.014
Статья Google Scholar
Коннер, Б. Т., Хеллеманн, Г. С., Ричи, Т. Л., и Ноубл, Э.П. (2010). Генетические, личностные и экологические предикторы употребления наркотиков у подростков. Журнал лечения наркозависимости , 38 (2), 178–190. doi: 10.1016 / j.jsat.2009.07.004
Статья Google Scholar
Дитер-Декард, К., и Додж, К. (1997). Берегите жезл, балуйте авторов: новые темы в исследованиях по воспитанию детей. Психологический опрос , 8 , 230–235.
Артикул Google Scholar
Дочерти, С.Дж., Ковас Ю., Пломин Р. (2011). Взаимодействие генов и окружающей среды в этиологии математических способностей с использованием наборов SNP. Behavior Genetics , 41 (1), 141–154.
Артикул Google Scholar
Друри, С. С., Глисон, М. М., Тилл, К. П., Смайк, А. Т., Нельсон, К. А., Фокс, Н. А., и Зеана, К. Х. (2012). Генетическая чувствительность к контексту ухода: влияние 5httlpr и BDNF val66met на неизбирательное социальное поведение. Физиология и поведение , 106 (5), 728–735.
Артикул Google Scholar
Элей, Т. К., Хадсон, Дж. Л., Кресвелл, К., Тропеано, М., Лестер, К. Дж., Купер, П.,… Коллиер, Д. А. (2012). Therapygenetics: 5HTTLPR и ответ на психологическую терапию. Молекулярная психиатрия , 17, 236–241. doi: 10.1038 / mp.2011.132
Статья Google Scholar
Элей Т.К., Сагден, К., Корсико, А., Грегори, А. М., Шам, П., Макгаффин, П.,… Крейг, И. У. (2004). Анализ взаимодействия генов и окружающей среды маркеров серотониновой системы с подростковой депрессией. Молекулярная психиатрия , 9 (10), 908–915.
Артикул Google Scholar
Эллис, Б. Дж., Бойс, В. Т., Бельски, Дж., Бакерманс-Краненбург, М. Дж., И ван Эйзендорн, М. Х. (2011). Дифференциальная восприимчивость к окружающей среде: эволюционная теория развития нервной системы. Развитие и психопатология , 23 (1), 7–28.
Артикул Google Scholar
Фельдман Р., Гринбаум К. и Йирмия Н. (1999). Мать-младенец влияет на синхронность как на предшественник возникновения самоконтроля. Психология развития , 35 , 223–231.
Артикул Google Scholar
Фортуна, К., ван Эйзендорн, М. Х., Манкута, Д., Кайц, М., Авинун, Р., Эбштейн, Р. П., и Кнафо, А. (2011). Дифференциальная генетическая предрасположенность к детскому риску при рождении в прогнозировании наблюдаемого материнского поведения. PLoS ONE , 6 (5), e19765.
Артикул Google Scholar
Ханкин, Б. Л., Недерхоф, Э., Оппенгеймер, К. В., Дженнесс, Дж., Янг, Дж. Ф., Абела, Дж. Р. З.,… Олдехинкель, А. Дж. (2011). Дифференциальная восприимчивость у молодежи: доказательства того, что 5-HTTLPR x положительное воспитание связано с положительным аффектом «к лучшему и к худшему». Трансляционная психиатрия , 1 , e44.
Артикул Google Scholar
Кегель, К. А. Т., Бус, А. Г., и Ван Эйзендорн, М. Х. (2011). Дифференциальная восприимчивость в раннем обучении грамоте с помощью компьютерных игр: роль гена рецептора допамина D4 (DRD4). Разум, мозг и образование , 5 (2), 71–78.
Артикул Google Scholar
Ким, С., & Кочанская, Г. (2012). Детский темперамент смягчает влияние взаимности родитель-ребенок на саморегуляцию: путь, основанный на отношениях для эмоционально негативных младенцев. Развитие ребенка , 83 (4), 1275–1289.
Артикул Google Scholar
Кляйн Вельдерман, М., Бакерманс-Краненбург, М.Дж., Джуффер, Ф., и ван Эйзендорн, М. (2006). Влияние вмешательств на основе привязанности на материнскую чувствительность и младенческую привязанность: дифференциальная восприимчивость высокореактивных младенцев. Журнал семейной психологии , 20 , 266–274.
Артикул Google Scholar
Кнафо, А., Израиль, С., и Эбштейн, Р. П. (2011). Наследственность просоциального поведения детей и дифференцированная восприимчивость к воспитанию детей за счет вариаций гена дофаминового рецептора D4. Развитие и психопатология , 23 (1), 53–67.
Артикул Google Scholar
Кочанская, г., Аксан Н. и Джой М.Э. (2007). Детский страх как модератор обучения в ранней социализации. Психология развития , 43 , 222–237.
Артикул Google Scholar
Кочанская, Г., Ким, С., Барри, Р. А., и Филибер, Р. А. (2011). Генотипы детей взаимодействуют с материнской заботой при прогнозировании компетентности детей: диатез-стресс или дифференциальная восприимчивость? Развитие и психопатология , 23 , 605–616.
Артикул Google Scholar
Кюппер, Ю., Вильпуэц, К., Александр, Н., Мюллер, Э., Грант, П., и Хенниг, Дж. (2012). 5-HTTLPR S-Аллель: фактор генетической пластичности в отношении влияния жизненных событий на личность? Гены, мозг и поведение .
Митчелл, К., Ноттерман, Д., Брукс-Ганн, Дж., Хобкрафт, Дж., Гарфинкель, И., Джегер, К.,… Макланахан, С. (2011). Роль генов матери и окружающей среды в послеродовой депрессии. Proceedings of the National Academy of Sciences of the United States of America , 108 (20), 8189–8193.
Артикул Google Scholar
Моррелл Дж. И Мюррей Л. (2003). Воспитание и развитие расстройства поведения и симптомов гиперактивности в детстве. Журнал детской психологии и психиатрии , 44 , 489–508.
Артикул Google Scholar
Парк, А., Шер, К. Дж., Тодоров, А. А., и Хит, А. С. (2011). Взаимодействие между полиморфизмом DRD4 VNTR и проксимальной и дистальной средой при алкогольной зависимости в молодом и молодом возрасте. Журнал аномальной психологии , 120 (3), 585–595.
Артикул Google Scholar
Питцер М., Дженнен-Стейнмец К., Эссер Г., Шмидт М. Х. и Лаухт М. (2011). Различная восприимчивость к влияниям окружающей среды: роль раннего темперамента и воспитания детей в развитии экстернализирующих проблем. Комплексная психиатрия , 52 (6), 650–658.
Артикул Google Scholar
Плюсс, М., Бельски, Дж., Уэй, Б. М., и Тейлор, С. Э. (2010). 5-HTTLPR смягчает влияние жизненных событий на невротизм: дифференциальная восприимчивость к воздействиям окружающей среды. Prog Neuropsychopharmacol Biol Psychiatry , 34 , 1070–1074.
Артикул Google Scholar
Poehlmann, J., Хейн, А., Бернсон, К., Малек, С., Гамбург, Э., и Шах, П. Э. (2012). Недоношенные дети, склонные к стрессу: различное влияние воспитания на 36-месячные поведенческие и когнитивные результаты. Журнал детской психологии, психиатрии и смежных дисциплин . DOI: 10.1111 / j.1469-7610.2012.02564.x
Рэйвер, К. К., Блэр, К., и Уиллоуби, М. (2013). Бедность как предиктор исполнительной функции 4-летних: новые взгляды на модели дифференциальной восприимчивости. Психология развития , 49 , 292–304.
Артикул Google Scholar
Рец, В., Фрейтаг, К. М., Рец-Юнгингер, П., Венцлер, Д., Шнайдер, М., Кисслинг, К.,… Рослер, М. (2008). Полиморфизм функционального гена промотора транспортера серотонина усиливает симптомы СДВГ у правонарушителей: взаимодействие с неблагоприятной детской средой. Психиатрические исследования , 158 (2), 123–131.
Артикул Google Scholar
Риш, Н., Herrell, R., Hehner, T., Liang, K.Y., Eaves, L., Hoh, J.,…. И Мерикангас, К. (2009). Взаимодействие между геном переносчика серотонина (5-HTTLPR), стрессовыми жизненными событиями и риском депрессии: метаанализ. JAMA , 301 , 2462–2471.
Артикул Google Scholar
Ройсман, Г. И., Ньюман, Д. А., Фрейли, Р. К., Халтиган, Дж. Д., Гро, А. М., и Хейдон, К. С. (2012). Отличие дифференциальной восприимчивости от диатеза-стресса: Рекомендации по оценке эффектов взаимодействия. Развитие и психопатология , 24 (2), 389–409.
Артикул Google Scholar
Раттер, М. (2006). Гены и поведение . Лондон: Блэквелл.
Google Scholar
Скотт С. и О’Коннор Т. Г. (2012). Экспериментальный тест дифференциальной восприимчивости к родителям среди детей с эмоциональной дисрегуляцией в рандомизированном контролируемом исследовании оппозиционного поведения. Журнал детской психологии и психиатрии и смежных дисциплин , 53, 1184–1193.
Артикул Google Scholar
Саймонс, Р. Л., Лей, М. К., Бич, С. Р., Броуди, Г. Х., Филибер, Р. А., и Гиббонс, Ф. Х. (2011). Социальная изменчивость окружающей среды, гены пластичности и агрессия: доказательства гипотезы дифференциальной восприимчивости. Американский социологический обзор , 76 (6), 833–912.
Артикул Google Scholar
Сонуга-Барке, Э. Дж., Оадес, Р. Д., Психогиу, Л., Чен, В., Франке, Б., Буйтелаар, Дж., Фараоне, С. В. (2009). Генотипы переносчиков дофамина и серотонина умеренная чувствительность к материнским эмоциям: поведенческие и эмоциональные проблемы при синдроме дефицита внимания / гиперактивности. Журнал детской психологии и психиатрии , 50, 1052–1063.
Артикул Google Scholar
Штейн, М.Б., Шорк, Н. Дж., И Гелернтер, Дж. (2008). Взаимодействие между генами и окружающей средой (переносчик серотонина и жестокое обращение в детстве) для чувствительности к тревоге, промежуточного фенотипа для тревожных расстройств. Нейропсихофармакология , 33 (2), 312–319.
Артикул Google Scholar
Суоми, С. (1997). Ранние детерминанты поведения. Британский медицинский бюллетень 53 , 170–184.
Артикул Google Scholar
Сертиз, П.Г., Уэйнрайт, Н. В., Уиллис-Оуэн, С. А., Любен, Р., Дэй, Н. Е. и Флинт, Дж. (2006). Социальные невзгоды, полиморфизм транспортера серотонина (5-HTTLPR) и большое депрессивное расстройство. Биологическая психиатрия , 59 (3), 224–229.
Артикул Google Scholar
Тейлор, С. Э., Уэй, Б. М., Велч, В. Т., Хилмерт, К. Дж., Леман, Б. Дж., И Эйзенбергер, Н. И. (2006). Раннее семейное окружение, текущие невзгоды, полиморфизм промотора транспортера серотонина и депрессивная симптоматика. Биологическая психиатрия , 60 (7), 671–676.
Артикул Google Scholar
Ван дер Кой-Хофланд, В. А., ван дер Кой, Дж., Бус, А. Г., ван Ийзендорн, М. Х., и Бонсель, Г. Дж. (2012). Дифференциальная восприимчивость к раннему вмешательству в обучение грамоте у детей с легкими перинатальными заболеваниями: краткосрочные и долгосрочные эффекты рандомизированного контрольного исследования. Журнал педагогической психологии , 104 (2), 337–349.
Артикул Google Scholar
Ван Эйзендорн, М.Х., и Бакерманс-Краненбург, М.Дж. (2006). Полиморфизм 7-повторов DRD4 смягчает связь между неразрешенной утратой или травмой матери и дезорганизацией младенца. Привязанность и человеческое развитие , 8 , 291–307.
Артикул Google Scholar
Van IJzendoorn, M.H., Bakermans-Kranenburg, M.Дж. И Месман Дж. (2008). Гены дофаминовой системы, связанные с воспитанием детей в контексте повседневных хлопот. Гены, мозг и поведение , 7 , 403–410.
Артикул Google Scholar
Ван Эйзендорн, М.Х., Бельски, Дж., И Бакерманс-Краненбург, М. (2012). Генотип транспортера серотонина 5HTTLPR как маркер дифференциальной восприимчивости? Мета-анализ детского и подросткового генетических исследований окружающей среды. Трансляционная психиатрия 2, e147.
Артикул Google Scholar
Вильгельм К., Митчелл П. Б., Нивен Х., Финч А., Веджвуд Л., Сцимон А.,… Шофилд П. Р. (2006). Жизненные события, первое начало депрессии и ген переносчика серотонина. Британский журнал психиатрии , 188 , 210–215.