симптомы, признаки и методы лечения
Среднее время прочтения: 10 минут
Дата публикации: 28 марта 2022
Содержание:
- Как дети заражаются ОРВИ?
- Симптомы ОРВИ у детей
- Как диагностируется ОРВИ у детей?
- Как и чем лечить ОРВИ у ребенка?
- Возможные последствия заражения ОРВИ у детей
Острые респираторные вирусные инфекции (ОРВИ) – заболевания вирусной природы, при которых поражается слизистая оболочка дыхательных путей1. До 5 лет каждый ребенок в среднем переносит 6-8 ОРВИ за год1, причем риск заразиться вирусами увеличивается с сентября, а пик заболеваемости приходится на февраль-март1.
Дети чувствительны к инфекциям, поскольку их иммунная система еще незрелая. У ребенка может быть снижена выработка иммуноглобулинов (антител), а у многих детей наблюдается физиологический дисбаланс между разными видами иммунных клеток, в частности, между T-хелперами (помогают синтезировать антитела) и Т-супрессорами (регулируют иммунный ответ)

Что делать, если малыш часто простужается, как справиться с признаками простуды и можно ли уберечь ребенка от ОРВИ? Ответы на эти вопросы мы дадим в статье.
Наверх к содержанию
Как дети заражаются ОРВИ?
Один из путей передачи — воздушно-капельный. Заражение происходит, когда ребенок вдыхает воздух, содержащий вирусы1. При кашле или чихании микроскопические вирусные частицы распространяются от больного человека на расстояние более 6 метров3 и через «входные ворота» — полость носа и носоглотку — попадают в дыхательные пути здорового ребенка4.
Однако заразиться ОРВИ можно и контактно-бытовым путем 1,5 — при взаимодействии с загрязненными поверхностями. Детские игрушки, дверные ручки, кнопки лифта, поручни в общественном транспорте — это те места, где вирусы сохраняются до нескольких суток6. Чтобы «занести» вирус в организм, достаточно коснуться инфицированных предметов, а потом почесать глаза или нос грязными руками1.
Неудивительно, что дети в детском саду чаще болеют ОРВИ, чем малыши, которые не посещали детский сад, ведь здесь они используют общие игрушки и проводят время в закрытом помещении. Но малыши, «пропустившие» ясли и детсад, обычно болеют чаще, как только начинают ходить в школу1.
Наверх к содержанию
Симптомы ОРВИ у детей
В первые несколько дней после инфицирования симптомы заболевания отсутствуют, потому что вирусу необходимо время, чтобы вызвать болезнь. Этот период — от момента заражения до появления признаков болезни — называют инкубационным
Чаще причиной ОРВИ становятся риновирусы, энтеровирусы, аденовирусы, вирусы гриппа и парагриппа. Инфекцию дыхательных путей у детей могут вызывать более 200 видов вирусов5. Но несмотря на разнообразие возбудителей, в большинстве случаев все ОРВИ протекают почти одинаково — начинаются остро, продолжаются от нескольких дней до полутора-двух недель и проявляются следующими симптомами5:
Но несмотря на разнообразие возбудителей, в большинстве случаев все ОРВИ протекают почти одинаково — начинаются остро, продолжаются от нескольких дней до полутора-двух недель и проявляются следующими симптомами5:
- кашель1;
- насморк1;
- боль в горле1;
- чихание1 ;
- повышение температуры тела1.
Также больные дети жалуются на следующие признаки ОРВИ: слабость, потерю аппетита, сонливость, головную боль1.
Отдельно стоит отметить грипп, который также относится к ОРВИ, но имеет некоторые особенности. Вирус очень заразен и способен вызывать эпидемии9.
Основные отличия гриппа от ОРВИ4 приведены в таблице.
|
Признак |
Грипп |
ОРВИ |
|
Инкубационный период8 |
не более 36 часов |
от 2 до 10 дней |
|
|
острое |
обычно постепенное |
|
Основное проявление10 |
лихорадка |
воспаление слизистых оболочек дыхательных путей |
|
Озноб8 |
часто |
редко |
|
Ломота в суставах, мышечные боли10 |
характерна |
не характерна |
|
Боль при движениях глазных яблок10 |
характерна |
не характерна |
|
Насморк8 |
редко |
часто |
|
Кашель11 |
сухой |
сухой или влажный |
|
Повышение температуры8,10 |
выше 38,5 °С |
обычно умеренное (до 38 °С) |
|
Длительность лихорадки (острого периода)8 |
до 5 суток |
|
|
Носовые кровотечения9 |
могут быть |
не характерны |
Родители могут справедливо задаться вопросом: «а нормально ли, что мой ребенок так часто болеет?».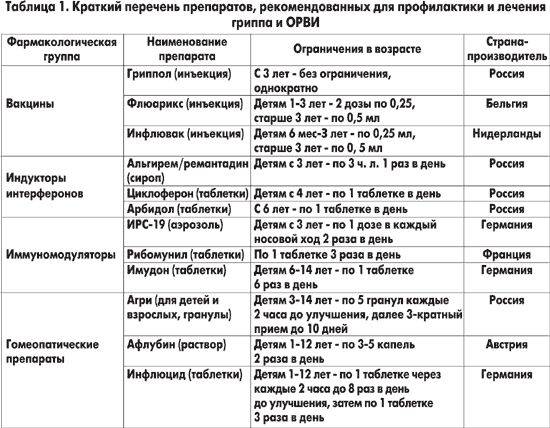
Большинство детей переносит от 3 до 5 респираторных инфекций в год, максимальная заболеваемость отмечается в возрасте 2-6 лет. Если ребенок болеет чаще — он относится к категории часто болеющих детей (ЧБД). В этом случае подверженность простудам объясняется несостоятельностью иммунитета, проживанием в неблагоприятных регионах с экологическими рисками или психосоматическим компонентом (нарушением взаимоотношений “родители-ребенок”) 2.
Родителям на заметку!
Симптомы ОРВИ являются не только результатом повреждающего влияния вируса, но и реакции системы врожденного иммунитета1. Поэтому тяжесть, длительность и прогноз ОРВИ во многом зависят от индивидуальных особенностей организма ребенка и, в первую очередь, от состояния его иммунной системы2.
При ОРВИ обычно поражается конкретный участок дыхательных путей — носоглотка, глотка, гортань, трахея, бронх. Поэтому врач ставит диагноз не “ОРВИ”, а «назофарингит», «фарингит», «ларинготрахеит» и др.1. О каждой болезни поговорим подробнее.
Поэтому врач ставит диагноз не “ОРВИ”, а «назофарингит», «фарингит», «ларинготрахеит» и др.1. О каждой болезни поговорим подробнее.
Назофарингит
Болезнь развивается при возникновении очага воспаления в носоглотке. На передний план выходят заложенность и обильные выделения из носа, неприятные ощущения в горле — першение, царапанье, сухость
Иногда на фоне назофарингита отмечается кашель, усиливающийся во время сна, когда ребенок находится в горизонтальном положении, или после пробуждения. Это проявление постназального затека, при котором слизь из носа стекает по глотке и раздражает кашлевые рецепторы13.
Фарингит
Фарингит — это поражение глотки, при котором ребенка беспокоит сухой навязчивый кашель. Он возникает довольно часто и плохо поддается лечению препаратами, которые облегчают отхождение мокроты1
Он возникает довольно часто и плохо поддается лечению препаратами, которые облегчают отхождение мокроты1
Ларинготрахеит
Ларинготрахеит — это одновременное воспаление слизистой гортани (ларингит) и трахеи (трахеит). Если поражается только глотка, появляются характерные симптомы — грубый лающий кашель и осиплость голоса, а при присоединении трахеита кашель становится частым, изнуряющим, обычно не сопровождается выделением мокроты. Из-за длительного кашля возникает ощущение саднения за грудиной1.
При ларингите у детей до 5 лет из-за неразвитой еще подслизистой основы гортани может возникнуть «ложный круп» ее сужение5. Причина – воспалительный отек голосовой щели, из-за которого она становится едва проходимой для воздуха. Обычно «ложный круп» развивается в ночные или предутренние часы, проявляется приступом кашля и шумным, тяжелым, затрудненным дыханием14.
Наверх к содержанию
Как диагностируется ОРВИ у детей?
Наблюдение ребенка с ОРВИ осуществляет врач-педиатр1.
- уточняет, какие жалобы беспокоят ребенка;
- выясняет, контактировал ли малыш с больным человеком, когда это было и как быстро проявились симптомы;
- оценивает общее состояние ребенка — осматривает его глотку, полость рта, носа, слуховой проход, выслушивает легкие и сердце и т.д.
Далеко не всегда возникает необходимость делать анализы или диагностические исследования. Но врач может назначить лабораторные тесты крови и мочи, если у ребенка выраженная лихорадка и тяжелые симптомы ОРВИ1.
Рентгенография органов грудной клетки назначается при подозрении на пневмонию1.
Наверх к содержанию
Как и чем лечить ОРВИ у ребенка?
Лечение легкой формы проводится в домашних условиях, но только с разрешения врача. Если малыш хорошо переносит ОРВИ, болезнь проходит за 1-2 недели1.
Некоторые родители, стремясь в кратчайший срок облегчить состояние ребенка, начинают самолечение. Это категорически запрещено: высокая лекарственная нагрузка при респираторной инфекции не только не улучшит ситуацию, но может навредить. Например, при одновременном применении 4 и более препаратов, риск развития нежелательных реакций возрастает в 20 раз15.
Это категорически запрещено: высокая лекарственная нагрузка при респираторной инфекции не только не улучшит ситуацию, но может навредить. Например, при одновременном применении 4 и более препаратов, риск развития нежелательных реакций возрастает в 20 раз15.
Использовать надо только те лекарственные средства, которые рекомендованы врачом, не нарушая схему приема.
В лечении ОРВИ используются несколько групп препаратов1:
- противовирусные средства;
- иммуномодуляторы4;
- сосудосуживающие капли при сильном насморке, не более 5 дней1;
- раствор в нос для улучшения отхождения слизи1;
- жаропонижающие1;
- местные антисептики при першении, сухости и боли в горле1.
Антибиотики при неосложненной ОРВИ не назначаются, так как они не действуют на вирусы, но негативно влияют на нормальную кишечную микрофлору, и способствуют развитию устойчивости к антибиотикам4,15.
Некоторые специалисты уверены, что «тренировка» иммунитета необходима. То, что дети переносят ОРВИ — нормально, но при этом болезнь должна проходить у них в легкой форме. Поэтому к настоящему времени педиатры, учитывая механизм развития ОРВИ у детей, все чаще предпочитают применение иммуномодулирующих средств11.
Для поддержки иммунитета и борьбы с возбудителями ОРВИ врач может назначить Анаферон® детский, эффективность и благоприятный профиль безопасности которого показаны в многоцентровых клинических исследованиях, включая международные16. Действующее вещество препарата — технологически обработанные антитела к гамма интерферону — позволяют препарату проявлять противовирусную и иммуномодулирующую активность17,18. Она реализуется за счет активации собственных особых защитных белков интерферонов и стимуляции их выработки организмом, что позволяет в конечном итоге блокировать распространение вирусов с уменьшением их концентрации в тканях17, 18. Кроме того, Анаферон® детский усиливает выработку антител и повышает активность иммунных клеток17.
Кроме того, Анаферон® детский усиливает выработку антител и повышает активность иммунных клеток17.
Анаферон® детский разрешен к применению в возрасте от 1 месяца17,18. Препарат выпускается в форме таблеток для рассасывания (показан детям с 1 месяца до 18 лет)17 и капель для приема внутрь (с 1 месяца до 3 лет)18,которые могут применяться для лечения острых респираторных инфекций. Анаферон детский в таблетках для рассасывания может быть рекомендован для длительного профилактического приема17.
При использовании Анаферон® детский сокращается длительность ОРВИ и выраженность ее проявлений16, уменьшается тяжесть болезни и ускоряется выведение вирусов из организма16.
Наверх к содержанию
Возможные последствия заражения ОРВИ у детей
Иногда, например, при ослаблении защитных сил организма, ОРВИ может привести к развитию осложнений, связанных с присоединением бактериальной инфекциисреднего уха, придаточных пазух носа, легких, а иногда спровоцировать обострение сопутствующих хронических заболеваний1.
Несмотря на высокую распространенность ОРВИ среди детей, в большинстве случаев простуда – не повод для беспокойства. Становление иммунной системы происходит путем «знакомства» с различными возбудителями – через инфекционное заболевание19. При любом течении вирусной инфекции нужно стараться ускорить выздоровление и уменьшить выраженность болезненных проявлений. В этом может помочь Анаферон® детский, оказывающий противовирусное и иммуностимулирующее действиепри гриппе и ОРВИ у детей17.
Наверх к содержанию
Список литературы:
- Клинические рекомендации. Острая респираторная вирусная инфекция (ОРВИ) у детей. (утв. Союзом педиатров России). Союз педиатров России. 2018. 33 с. URL: https://www.pediatr-russia.ru/information/klin-rek/deystvuyushchie-klinicheskie-rekomendatsii/ОРВИ%2… (дата обращения — 28.08.2021, режим доступа — свободный).
- Овсянников Д.Ю., Илларионова Т.
 Ю., Пушко Л.В., Кузьменко Л.Г. Часто болеющие дети: что еще кроме инфекций? Вопросы современной педиатрии. 2013; 12 (1): 74-86.
Ю., Пушко Л.В., Кузьменко Л.Г. Часто болеющие дети: что еще кроме инфекций? Вопросы современной педиатрии. 2013; 12 (1): 74-86. - Dbouk T., Drikakis D. On coughing and airborne droplet transmission to humans. Phys Fluids (1994). 2020; 32(5): 053310.
- Осидак Л.В., Дондурей Е.А., Образцова Е.В., Головачева Е.Г., Афанасьева О.И. Структура заболеваемости и современные подходы к терапии ОРВИ у детей. РМЖ. Медицинское обозрение. 2019; 3: 33–38.
- Купченко А.Н., Понежева Ж.Б. Современные принципы диагностики и лечения ОРВИ. Архивъ внутренней медицины. 2016;6(1):6-12.
- Charlton C.L., Babady E., Ginocchio C.C., Hatchette T.F., Jerris R.C., Li Y., et al. Practical Guidance for Clinical Microbiology Laboratories: Viruses Causing Acute Respiratory Tract Infections. Clin Microbiol Rev. 2018 Dec 12; 32(1): e00042-18. doi: 10.1128/CMR.00042-18.
- Санин Б. И. Инкубационный период. Большая российская энциклопедия. Электронная версия (2016).
 URL: https://bigenc.ru/medicine/text/2012194 (дата обращения — 08.10.2021, режим доступа — свободный)
URL: https://bigenc.ru/medicine/text/2012194 (дата обращения — 08.10.2021, режим доступа — свободный) - Рекомендации по клинике, дифференциальной диагностике и лечению людей, инфицированных высоко патогенным вирусом гриппа A(H5N1). М.: ФГУН ЦНИИ эпидемиологии Роспотребнадзора, 2005: 11с.
- Плавунов Н.Ф., Кадышев В.А., Чернобровкина Т.Я., Проскурина Л.Н., Кардонова Е.В. Грипп и острые респираторные вирусные инфекции в практике врачей выездных бригад скорой медицинской помощи г. Москвы Архивъ внутренней медицины. 2016; 6(6): 48-55.
- Орлова Н.В., Суранова Т.Г. Острые респираторные заболевания: особенности течения, медикаментозная терапия. Медицинский совет. 2018; (15): 82-88.
- Абдуллаева Г.М. ОРВИ у детей. Возможные пути решения проблемы. Медицина (Алматы), 2018; 7 (193): 54-61.
- Федеральные клинические рекомендации по оказанию медицинской помощи детям с острой респираторной вирусной инфекцией (острый назофарингит) (утв. на XVIII Конгрессе педиатров России «Актуальные проблемы педиатрии»).
 2015. 12 с. URL: https://minzdrav.midural.ru/uploads/назофарингит.pdf (дата обращения — 28.09.2021, режим доступа — свободный).
2015. 12 с. URL: https://minzdrav.midural.ru/uploads/назофарингит.pdf (дата обращения — 28.09.2021, режим доступа — свободный). - Кулагина В.В. Синдром постназального затекания слизи у детей: что рекомендовать? Доктор.Ру. 2019; 5 (160): С. 19–22.
- Геппе Н.А., Колосова Н.Г., Малахов А.Б., Волков И.К. Острый обструктивный ларингит круп у детей: диагностика и лечение (по материалам клинических рекомендаций). РМЖ. Мать и дитя. 2014; 14(22): 1006-1009.
- Субботина М.В., Казанцева Е.Д., Казанцев А.Ю., Филиппов Е.С. Полипрагмазия при ОРВИ у детей. Актуальные вопросы оториноларингологии: материалы межрегиональной научно-практической конференции оториноларингологов Сибири и Дальнего Востока с международным участием. 2018: 93-97.
- Геппе Н.А., Афанасьева О.И., Заплатников А.Л., Кондюрина Е.Г. Коронавирусная инфекция у детей. Вопросы практической педиатрии. 2020. 15(5): 73–86.
- Государственный реестр лекарственных средств: Инструкция по медицинскому применению лекарственного препарата Анаферон детский (таблетки для рассасывания).
 URL: https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=2ba954e0-47b6-4d93-a96e-d03cc7695d2c&t= (дата обращения: 28.08.2021, режим доступа — свободный).
URL: https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=2ba954e0-47b6-4d93-a96e-d03cc7695d2c&t= (дата обращения: 28.08.2021, режим доступа — свободный). - Государственный реестр лекарственных средств: Инструкция по медицинскому применению лекарственного препарата Анаферон детский (капли для приема внутрь). URL: https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=80ba9a81-d8e8-412e-b4da-a10b9985f3ab&t= (дата обращения:28.08.2021, режим доступа — свободный).
- Краснов В.В. ОРВИ у детей: как лечить? Практика педиатра. 2019; (2): 7-9.
Интересные статьи:
- Детская простуда: признаки, симптомы, чем лечить простуду у ребенка
- Осложнения после гриппа и ОРВИ у детей
- Противовирусные средства и препараты для детей
Грипп у детей
Дети заболевают гриппом в 4-5 раз чаще, чем взрослые. Это объясняется тем, что их иммунная система несовершенна. У детей первых 3х лет отмечается наиболее тяжелое течение и высокий риск развития осложнений в любые сроки от начала заболевания. В группе особого риска находятся дети больших городов, посещающие детские организованные коллективы (детские сады, школы, спортивные секции). У детей, живущих в больших городах, иммунитет может быть снижен из-за загрязненного воздуха и неполноценного питания.
В группе особого риска находятся дети больших городов, посещающие детские организованные коллективы (детские сады, школы, спортивные секции). У детей, живущих в больших городах, иммунитет может быть снижен из-за загрязненного воздуха и неполноценного питания.
Грипп – это острое высоко заразное инфекционное заболевание, поражающие верхние и нижние дыхательные пути, возбудителем которого является вирус.
Вирус гриппа передается воздушно – капельным путем при кашле, чихании и разговоре и обладает высокой заразностью. Очень легко передается, когда дети находятся долгое время в одном помещении.
Инкубационный период ( период с момента заражения до появления первых симптомов) от 1 до 5 дней.
Симптомы гриппа:
- Развивается заболевание быстро, остро с появления озноба и лихорадки от 38.5 до 40 гр. в течение первых суток
- У детей первого года жизни на пике лихорадки могут возникнуть судороги
- Головная боль
- Боль и резь в глазных яблоках
- Боль в суставах, мышцах
- Снижение аппетита
- Выраженная слабость
- У детей раннего возраста мраморность кожных покровов, бледность
- Могут проявляться катаральные явления, такие как насморк, боли в горле, сухой кашель
- У грудных детей возможен отказ от груди, беспокойство, нарушение режима сна и бодрствования.

Группы риска:
- Дети периода новорожденности
- Дети первого полугодия жизни
- Дети, посещающие дошкольные учреждения
У данной группы детей начало заболевания может быть нетипичным, характерно молниеносное развитие осложнений, которые могут закончиться неблагоприятным исходом.
- От 6 месяцев до 5 лет течение болезни может быть очень тяжелым с развитием энцефалита.
Осложнения
Чаще всего грипп осложняется воспалением легких (пневмония), бронхитом, поражением нервной системы. Отитом, гайморитом, воспалением сердечной мышцы (миокардитом). В худшем случае может развиться воспаление мозга и его оболочек.
Нередко у детей возникает ларинготрахеит, который может привести к возникновению ложного крупа (приступ удушья. который вызывает перекрытие дыхательных путей). Ложный круп может привести к летальному исходу.
Так же возможны осложнения со стороны суставов, такие как ревматоидный артрит, который приводит к ограничению подвижности и деформации суставов.
Лечение гриппа у детей
Если ребенок заболел, в первую очередь, необходимо обратиться к врачу. Во время лечения гриппа следует соблюдать следующие рекомендации:
- Выполнять указания врача
- Принимать лекарства
- Соблюдать постельный режим
- Обильное теплое питье (жидкость ускоряет выведение токсинов, которые образуются в процессе жизнедеятельности вирусов)
- Не стоит заставлять ребенка есть, если он не хочет, Во время гриппа аппетит снижается. Необходимо соблюдать диету (легкие блюда в небольших порциях)
- Не стоит кутать ребенка
- Необходимо как можно чаще проветривать детскую комнату.
Чаще всего лечение гриппа проводится в домашних условиях, но иногда возникает необходимость госпитализировать ребенка в стационар в случае тяжелого течения заболевания или развития осложнения.
Профилактика гриппа у детей:
Основным видом профилактики гриппа у детей является вакцинация. Она показана детям, посещающим дошкольные учреждения, детям часто страдающими простудными заболеваниями, детям с хроническими заболеваниями сердечно-сосудистой и дыхательной систем. Вакцинация проводится с начала осени. Вакцинация способствует выработке иммунитета против вируса гриппа. Даже, если привитой ребенок заболеет, он перенесет заболевание в легкой форме, а шанс развития осложнений у таких детей невелик. Вакцинация может использоваться у детей с 6 месяцев. Вакцинация должна проводиться ежегодно.
Вакцинация проводится с начала осени. Вакцинация способствует выработке иммунитета против вируса гриппа. Даже, если привитой ребенок заболеет, он перенесет заболевание в легкой форме, а шанс развития осложнений у таких детей невелик. Вакцинация может использоваться у детей с 6 месяцев. Вакцинация должна проводиться ежегодно.
Помимо вакцинации, существуют и другие методы профилактики, направленные на повышение иммунитета, например, прогулки на свежем воздухе. Физическое развитие, закаливание.
Перед посещением школ, детских садов, поликлиник рекомендуется смазывать нос оксолиновой мазью.
Рекомендуется избегать мест скопления людей.
Необходимо часто и тщательно мыть руки. Не трогать лицо грязными руками, на руках могут находиться вирусные частицы.
Если в доме находиться больной – необходимо:
- Изолировать больного гриппом в отдельную комнату
- Регулярно проветривать помещение, где находится больной
- При уходе за больным использовать медицинскую маску
- После каждого контакта мыть руки с мылом
- Ежедневно проводить влажную уборку.

Уважаемые родители, следите за состоянием здоровья своего ребенка! При малейших признаках вирусной инфекции — обращайтесь к врачу!
Факторы риска острых респираторных инфекций у детей в возрасте от 0 до 23 месяцев в пригородном районе Пакистана: сопоставленное исследование случай-контроль заболеваемость и смертность во всем мире, на долю которых приходится треть случаев смерти детей в возрасте до пяти лет в странах с низким уровнем дохода (1, 2). Острые респираторные инфекции включают инфекции как верхних, так и нижних дыхательных путей, при этом наиболее распространенными ОРЗ являются простуда и грипп (3). Симптомы ОРЗ включают короткое, учащенное дыхание или затрудненное дыхание, связанное с грудной клеткой. Пневмония является проявлением ОРИ и является единственной причиной 15% глобальных детских смертей во всем мире (2). Симптомы, представленные при пневмонии, включают учащенное дыхание и втяжение грудной клетки (4). Глобальное бремя болезней (2019 г.
 )) исследование сообщает, что инфекции нижних дыхательных путей являются второй по значимости причиной бремени у детей (5). По состоянию на 2015 г. пневмония ежегодно убивает 0,9 миллиона детей в возрасте до пяти лет и является причиной 15% смертей детей в возрасте до пяти лет в Южной Азии (6).
)) исследование сообщает, что инфекции нижних дыхательных путей являются второй по значимости причиной бремени у детей (5). По состоянию на 2015 г. пневмония ежегодно убивает 0,9 миллиона детей в возрасте до пяти лет и является причиной 15% смертей детей в возрасте до пяти лет в Южной Азии (6). В Пакистане детская смертность составляет 67 смертей на 1000 живорождений (2). Страна занимает третье место в мире по количеству смертей от пневмонии среди детей в возрасте до пяти лет — 640 000 смертей в год (6). Заболеваемость ОРЗ у детей в возрасте до пяти лет снизилась с 16% в 2012–2013 гг. до 14% в 2017–2018 гг., при этом самая высокая распространенность симптомов наблюдается у детей в возрасте от 6 до 23 месяцев (7). В другом исследовании сообщается о распространенности пневмонии у детей в возрасте до пяти лет в возрасте 29 лет.% в долине Сват, Пакистан (8). В исследовании также сообщается о более высокой заболеваемости ОРЗ среди представителей низшего социального класса, в переполненных домах и домах, в которых для приготовления пищи используется топливо (8). Согласно Кластерному обследованию по многим показателям (MICS) в Пенджабе (2017–2018 гг.), «борьба с ведущими смертельными заболеваниями, такими как пневмония», является направлением к достижению Цели устойчивого развития 3.2 к 2030 году, которая направлена на снижение детской смертности до 25 смертей на 1000 живорождений. (9, 10).
Согласно Кластерному обследованию по многим показателям (MICS) в Пенджабе (2017–2018 гг.), «борьба с ведущими смертельными заболеваниями, такими как пневмония», является направлением к достижению Цели устойчивого развития 3.2 к 2030 году, которая направлена на снижение детской смертности до 25 смертей на 1000 живорождений. (9, 10).
Хотя пневмония диагностируется с помощью рентгенографии органов грудной клетки, посева мокроты и анализов крови, плохая инфраструктура и отсутствие доступа к диагностике в странах с низким уровнем дохода приводят к диагностике на основании симптомов (6). Эта ситуация усугубляется в сельских и более бедных районах, где доступ к медицинской помощи и наличие медицинских учреждений ограничены, что препятствует своевременному лечению респираторных инфекций у детей. Был достигнут прогресс в лечении заболеваний с помощью оксигенотерапии, но барьеры продолжают существовать на всех уровнях, особенно в сельских и бедных районах, где поведение, связанное с обращением за медицинской помощью, является наименее распространенным (6, 7). Более того, дети младшего возраста подвергаются более высокому риску развития ОРЗ из-за продолжающегося развития легких, повышенного риска инфицирования и более низкого иммунитета (11, 12).
Более того, дети младшего возраста подвергаются более высокому риску развития ОРЗ из-за продолжающегося развития легких, повышенного риска инфицирования и более низкого иммунитета (11, 12).
Несмотря на снижение смертности от ОРЗ в Пакистане за последнее десятилетие, страна по-прежнему занимает одно из первых мест по смертности от пневмонии. Таким образом, необходимо лучше понять факторы риска в сельских районах Пакистана для разработки соответствующих профилактических мер, которые можно сочетать с улучшением ведения больных. Чтобы понять эпидемиологию заболевания в сельской местности, мы провели опрос для выявления факторов риска, связанных с ОРЗ, среди детей в возрасте до пяти лет в сельской местности Джамшоро, Пакистан.
Методы
Дизайн исследования, процедура отбора образцов и выбор образца
Это исследование представляет собой ретроспективный дизайн случай-контроль, основанный на данных исходной оценки, проведенной до кластерного рандомизированного контролируемого исследования (протокол находится на рассмотрении).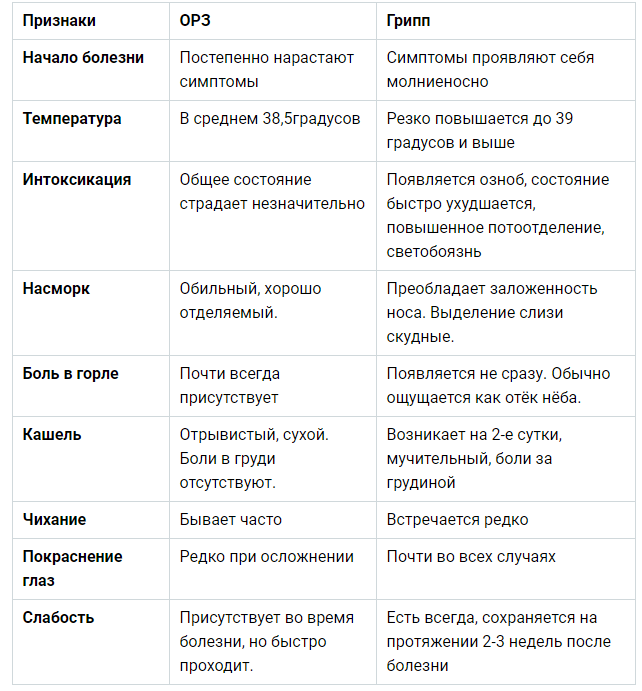 Ретроспективное исследование случай-контроль проводилось в период с октября по декабрь 2018 года в 10 профсоюзных советах (СП) в Талука-Котри Джамшорского района. Джамшоро — один из 29 районов провинции Синд, расположенный примерно в 150 км от столицы провинции Карачи. Джамшоро состоит из четырех Талука/Техсилов, включая Котри. Талука-Котри на две трети является городом с населением 0,43 миллиона человек и 64 500 детьми в возрасте до 5 лет. Он состоит из 12 учреждений первичной медико-санитарной помощи, одной третичной и одной районной центральной больницы. Случаи острых респираторных инфекций чаще встречаются в зимний период в Пакистане (13).
Ретроспективное исследование случай-контроль проводилось в период с октября по декабрь 2018 года в 10 профсоюзных советах (СП) в Талука-Котри Джамшорского района. Джамшоро — один из 29 районов провинции Синд, расположенный примерно в 150 км от столицы провинции Карачи. Джамшоро состоит из четырех Талука/Техсилов, включая Котри. Талука-Котри на две трети является городом с населением 0,43 миллиона человек и 64 500 детьми в возрасте до 5 лет. Он состоит из 12 учреждений первичной медико-санитарной помощи, одной третичной и одной районной центральной больницы. Случаи острых респираторных инфекций чаще встречаются в зимний период в Пакистане (13).
Исследуемая популяция
Исследуемая популяция включала детей в возрасте от 0 до 23 месяцев в пределах 10 НЯК. Дети были исключены, если у них отсутствовала информация о прививках или грудном вскармливании. Случай был определен как ребенок, у которого было учащенное дыхание или затрудненное дыхание из-за проблемы только в грудной клетке или в грудной клетке и носу за 2 недели до обследования. Контроль был определен как ребенок в возрасте от 0 до 23 месяцев, у которого не было учащенного или затрудненного дыхания за 2 недели до исследования. Два контроля были сопоставлены со случаем, основанным на возрасте в месяцах.
Контроль был определен как ребенок в возрасте от 0 до 23 месяцев, у которого не было учащенного или затрудненного дыхания за 2 недели до исследования. Два контроля были сопоставлены со случаем, основанным на возрасте в месяцах.
Показатели и исходы
Острые респираторные инфекции оценивались с использованием структурированного вопросника, в котором лицам, осуществляющим уход за детьми, задавался вопрос о наличии у ребенка лихорадки или заболевания с кашлем, приводящим к укороченному, учащенному или учащенному дыханию, а также о учащенном или затрудненном дыхании ребенка. дыхание из-за проблемы в груди или из-за заложенного или насморка. В качестве последующего наблюдения также задавали вопрос о втяжении грудной клетки из-за лихорадки и кашля. Факторы, связанные с ОРЗ, включали пол и возраст ребенка, возраст и образование матерей, количество проживающих в комнате, статус грудного вскармливания, индекс благосостояния, показатели WASH (улучшенные источники воды и санитарии) и иммунизированный статус ребенка. Резюме независимых определений результатов представлено в Таблице 1.
Резюме независимых определений результатов представлено в Таблице 1.
Таблица 1 . Показатели социально-экономических результатов и результатов ВСГ.
Сбор данных
Для исследования были посещены домохозяйства, в которых есть по крайней мере один ребенок в возрасте до 2 лет, зарегистрированный Министерством здравоохранения в рамках Программы женского медицинского работника (LHW). Медицинские работники из числа женщин (ОМЗ) сопровождали МСР, чтобы подготовить список домохозяйств, которые посещал МСР, для составления карты зоны обслуживания, охватываемой каждым МСР. В общей сложности 29 258 домохозяйств были включены в 10 UC, определенных для исследования, охваченных 210 LHW. Из них в 6 657 домохозяйствах был хотя бы один ребенок в возрасте от 0 до 23 месяцев. Была проведена удобная выборка, при которой домохозяйства отбирались в зависимости от легкости посещения ОРЗ. Все дети в возрасте от 0 до 23 месяцев с симптомами ОРЗ, проживающие на территории охвата, были включены в исследование как случаи заболевания. Контрольная группа также находилась в зоне охвата программы LHW.
Контрольная группа также находилась в зоне охвата программы LHW.
МРЗ разослал родителям/опекунам ребенка структурированный вопросник. Анкета содержала вопросы о социально-экономическом и демографическом статусе домохозяйства, состоянии здоровья и питания ребенка. Анкета доступна по запросу. Данные были собраны в бумажных вопросниках, перепроверены и проверены на точность, а затем дважды введены, чтобы избежать ошибок транскрипции.
Размер выборки и статистический анализ
В период с октября по декабрь 2018 г. в исследование был включен в общей сложности 1071 случай и 2142 соответствующих контроля. Это дает мощность 90% для определения отношения шансов (ОШ) ≥1,5 как значимого на уровне 5%, если распространенность воздействия среди контрольной группы составляет 10–90%, а корреляция между случаями и контрольной группой составляет 0,2–1.
Анализы были проведены с использованием STATA версии 15. Исследовательские анализы были обобщены с частотами и пропорциями. Предикторы ОРИ определяли методом условной логистической регрессии. Сначала мы провели двумерный анализ, чтобы изучить связь между каждым фактором риска и переменной исхода (таблицы 2, 3). Многопараметрическая модель была скорректирована с учетом всех факторов риска, значимых в возрасте 9 лет.0041 p < 0,2 в двумерной модели (модель А). Другая многомерная модель была подобрана путем включения переменных с p < 0,2 в двумерную модель (модель B) с использованием метода обратного исключения, а переменные с p < 0,05 были сохранены в модели. Результаты были представлены в виде совпадающих ОШ и их 95% доверительных интервалов (ДИ). Дополнительно оценивались правдоподобное взаимодействие и мультиколлинеарность. Значение p <0,05 считалось статистически значимым.
Предикторы ОРИ определяли методом условной логистической регрессии. Сначала мы провели двумерный анализ, чтобы изучить связь между каждым фактором риска и переменной исхода (таблицы 2, 3). Многопараметрическая модель была скорректирована с учетом всех факторов риска, значимых в возрасте 9 лет.0041 p < 0,2 в двумерной модели (модель А). Другая многомерная модель была подобрана путем включения переменных с p < 0,2 в двумерную модель (модель B) с использованием метода обратного исключения, а переменные с p < 0,05 были сохранены в модели. Результаты были представлены в виде совпадающих ОШ и их 95% доверительных интервалов (ДИ). Дополнительно оценивались правдоподобное взаимодействие и мультиколлинеарность. Значение p <0,05 считалось статистически значимым.
Таблица 2 . Описательный и одномерный анализ демографических и социально-экономических характеристик домохозяйств, связанных с ОРИ.
Таблица 3 . Описательный и однофакторный анализ поведения домохозяйств и практик ВСГ, а также состояния здоровья и питания участников с ОРИ.
Заявление об этике
Информированное и подписанное согласие было дано опекунами детей, включенных в исследование. В ситуации, когда смотритель был неграмотен, согласие подписывалось оттиском большого пальца в присутствии свидетеля. Если домохозяйство было заблокировано, семья недоступна или опекун отказывался дать информированное согласие, выбиралось следующее домохозяйство с подходящим ребенком. Этическое одобрение было получено от Комитета по этике Университета Ага Хана (4722-Ped-ERC-17).
Результаты
Мы выявили 1071 случай с симптомами ОРЗ за 2 недели до исследования, которые были сопоставлены с 2142 контрольными пациентами. В таблице 2 представлены демографические и социально-экономические характеристики, связанные с ОРЗ, с помощью одномерного логистического регрессионного анализа. Факторы риска, связанные с более низкой вероятностью развития ОРИ, включали женский пол (ОШ: 0,79, 95% ДИ: 0,68–0,92) и детей, чьи отцы получили высшее образование по сравнению с детьми без образования (ОШ: 0,80, 95% ДИ: 0,65–0,92). 0,98). Более того, дети, находившиеся на исключительно грудном вскармливании, реже болели ОРЗ (ОШ: 0,81, 95% ДИ: 0,69–0,96), а дети, страдающие диареей, чаще болели ОРИ (ОШ: 1,64, 95% ДИ: 1,41–1,91). ) (табл. 3).
0,98). Более того, дети, находившиеся на исключительно грудном вскармливании, реже болели ОРЗ (ОШ: 0,81, 95% ДИ: 0,69–0,96), а дети, страдающие диареей, чаще болели ОРИ (ОШ: 1,64, 95% ДИ: 1,41–1,91). ) (табл. 3).
Мы провели подгонку модели с несколькими переменными, чтобы скорректировать переменные, связанные с заболеваемостью ОРИ (таблица 4). Женский пол (ОШ: 0,78, 95% ДИ: 0,67–0,91) и исключительно грудное вскармливание в возрасте от 0 до 6 месяцев (ОШ: 0,81, 95% ДИ: 0,69–0,97) защищали от ОРЗ, в то время как младенцы, сопутствующие диарее, имели более высокий вероятность ОРЗ (ОШ: 1,64, 95% ДИ: 1,40–1,91).
Таблица 4 . Многофакторный анализ (полностью скорректированный и сокращенный) для факторов риска, связанных с ОРИ.
Обсуждение
В нашем исследовании оценивались факторы риска, связанные с ОРЗ, в сельском районе провинции Синд, Пакистан, среди детей в возрасте от 0 до 23 месяцев путем сравнения случаев с контрольной группой, у которых не было симптомов ОРЗ. Наше исследование показало, что у младенцев женского пола реже развиваются симптомы ОРЗ, чем у младенцев мужского пола. Исследование, проведенное в Пакистане, показало, что дети мужского пола более подвержены ОРЗ, чем девочки, но этот вывод не был значимым (8). Результаты, аналогичные нашему исследованию, были обнаружены в литературе из соседних стран, Бангладеш и Индии, где культурные и социальные нормы аналогичны тем, что были в контексте нашего исследования (14–17). Это может быть связано с культурными нормами, согласно которым младенцы мужского пола больше подвержены воздействию окружающей среды, дыма и загрязнения воздуха, в то время как девочки, как правило, остаются дома с раннего возраста и проводят больше времени со своими матерями.
Наше исследование показало, что у младенцев женского пола реже развиваются симптомы ОРЗ, чем у младенцев мужского пола. Исследование, проведенное в Пакистане, показало, что дети мужского пола более подвержены ОРЗ, чем девочки, но этот вывод не был значимым (8). Результаты, аналогичные нашему исследованию, были обнаружены в литературе из соседних стран, Бангладеш и Индии, где культурные и социальные нормы аналогичны тем, что были в контексте нашего исследования (14–17). Это может быть связано с культурными нормами, согласно которым младенцы мужского пола больше подвержены воздействию окружающей среды, дыма и загрязнения воздуха, в то время как девочки, как правило, остаются дома с раннего возраста и проводят больше времени со своими матерями.
Мы установили, что исключительно грудное вскармливание защищает от ОРЗ. Грудное вскармливание обеспечивает детям естественный иммунитет и защищает от ряда заболеваний. Метаанализ 10 исследований, проведенных в развивающихся и развитых странах по факторам риска острых инфекций нижних дыхательных путей (ОЛРИ), показал, что у младенцев, которые не находились на исключительно грудном вскармливании, вероятность развития тяжелой формы ОРЗ более чем в два раза выше, чем у детей, находившихся на исключительно грудном вскармливании (18). . По данным вербальной аутопсии, частичное или полное отсутствие грудного вскармливания повышает риск смертности от ОРИ в 2,40 раза (19).). Другое исследование, проведенное в Индии, показало, что своевременное начало грудного вскармливания приводит к снижению частоты ОРЗ (17). Кроме того, нигерийское исследование подчеркнуло важность защитных иммуноглобулинов в грудном молоке и значение грудного вскармливания для предотвращения недостаточности питания, что, в свою очередь, защищает от ОРЗ (20). Точно так же диарея представляет собой фактор риска ОРЗ из-за связи между диареей, недоеданием и ослабленным иммунитетом у младенцев, что приводит к более высокому риску заражения ОРЗ. Количественный анализ среди индийских и непальских детей выявил повышенную заболеваемость ОРЗ, когда диарея возникла в течение 28 дней до начала ОРЗ, с увеличением сопутствующих заболеваний с увеличением тяжести диареи (21). Поощрение использования исключительно грудного вскармливания может принести пользу не только в снижении числа случаев ОРИ у детей, но и в снижении заболеваемости диареей, что может иметь синергетический эффект в снижении числа случаев ОРИ в развивающихся странах.
. По данным вербальной аутопсии, частичное или полное отсутствие грудного вскармливания повышает риск смертности от ОРИ в 2,40 раза (19).). Другое исследование, проведенное в Индии, показало, что своевременное начало грудного вскармливания приводит к снижению частоты ОРЗ (17). Кроме того, нигерийское исследование подчеркнуло важность защитных иммуноглобулинов в грудном молоке и значение грудного вскармливания для предотвращения недостаточности питания, что, в свою очередь, защищает от ОРЗ (20). Точно так же диарея представляет собой фактор риска ОРЗ из-за связи между диареей, недоеданием и ослабленным иммунитетом у младенцев, что приводит к более высокому риску заражения ОРЗ. Количественный анализ среди индийских и непальских детей выявил повышенную заболеваемость ОРЗ, когда диарея возникла в течение 28 дней до начала ОРЗ, с увеличением сопутствующих заболеваний с увеличением тяжести диареи (21). Поощрение использования исключительно грудного вскармливания может принести пользу не только в снижении числа случаев ОРИ у детей, но и в снижении заболеваемости диареей, что может иметь синергетический эффект в снижении числа случаев ОРИ в развивающихся странах.
Образование отца было связано с ОРИ в одномерном анализе, но не было значимым в окончательной многомерной модели. Это также было выявлено в ходе исследования городских трущоб Гулбарги в Индии, где у детей, принадлежащих неграмотным отцам, вероятность развития ОРЗ была в два раза выше, чем у детей грамотных отцов (16). Аналогичное исследование в Нигерии также показало, что дети, родители которых плохо образованы, имели в три раза больший риск развития пневмонии (20). Воздействие отцовского образования может быть связано с культурной практикой, существующей в Пакистане, где отцы считаются лицами, принимающими решения в семье, и влияют на обращение за медицинской помощью, питание и общие условия жизни семьи, что напрямую влияет на детскую заболеваемость (22, 23). Недавно проведенное в Пакистане исследование показало, что обучение лиц, обеспечивающих уход, может улучшить распознавание признаков опасности у детей и, следовательно, улучшить практику обращения за помощью (24).
В отличие от других исследований, в нашем исследовании социально-экономические, связанные с ВСГ или домохозяйства характеристики не были определены как факторы риска ОРИ (8, 11, 14, 17, 25, 26). Возможно, это связано с тем, что наше исследование проводилось в одном населенном пункте Джамшорского района. Индекс благосостояния участников является субъективным и сопоставим только с индексом благосостояния исследуемой выборки и, следовательно, не может быть распространен на все население. Вполне вероятно, что в нашей исследуемой популяции не было резких различий между квинтилями благосостояния, поскольку они принадлежали к аналогичному социально-экономическому положению, поэтому мы не смогли выявить какую-либо связь между индексом благосостояния и ИРИ. Тем не менее, доступ к медицинской помощи для лечения болезни затруднен в сельских районах страны из-за расстояний, отсутствия медицинских учреждений и транспорта, что снижает использование медицинских услуг в сельской местности (27). Это подтверждает необходимость вмешательств, нацеленных на сельские районы, где дети откладывают лечение своей болезни.
Возможно, это связано с тем, что наше исследование проводилось в одном населенном пункте Джамшорского района. Индекс благосостояния участников является субъективным и сопоставим только с индексом благосостояния исследуемой выборки и, следовательно, не может быть распространен на все население. Вполне вероятно, что в нашей исследуемой популяции не было резких различий между квинтилями благосостояния, поскольку они принадлежали к аналогичному социально-экономическому положению, поэтому мы не смогли выявить какую-либо связь между индексом благосостояния и ИРИ. Тем не менее, доступ к медицинской помощи для лечения болезни затруднен в сельских районах страны из-за расстояний, отсутствия медицинских учреждений и транспорта, что снижает использование медицинских услуг в сельской местности (27). Это подтверждает необходимость вмешательств, нацеленных на сельские районы, где дети откладывают лечение своей болезни.
Несмотря на резкое снижение бремени респираторных инфекций во всем мире, включая почти 50-процентное снижение в Пакистане за последние два десятилетия, страна по-прежнему сталкивается с самым высоким числом смертей от пневмонии и диареи в мире (6). Как показывает наше исследование, диарея у детей является частым фактором риска ОРЗ; таким образом, целенаправленные вмешательства, направленные на снижение диареи у детей, могут взаимозаменяемо влиять на заболеваемость в результате снижения ОРИ. Диарея и пневмония также являются факторами риска недоедания и недоедания у детей; поэтому необходимо не только снижать заболеваемость ОРЗ у детей, чтобы предотвратить смертность и заболеваемость, связанные с ОРЗ, но также уменьшить исходы ОРЗ и отдаленные последствия ОРЗ в молодом возрасте (28, 29).).
Как показывает наше исследование, диарея у детей является частым фактором риска ОРЗ; таким образом, целенаправленные вмешательства, направленные на снижение диареи у детей, могут взаимозаменяемо влиять на заболеваемость в результате снижения ОРИ. Диарея и пневмония также являются факторами риска недоедания и недоедания у детей; поэтому необходимо не только снижать заболеваемость ОРЗ у детей, чтобы предотвратить смертность и заболеваемость, связанные с ОРЗ, но также уменьшить исходы ОРЗ и отдаленные последствия ОРЗ в молодом возрасте (28, 29).).
Используя согласованный дизайн исследования случай-контроль, в нашем исследовании оценивались многочисленные детерминантные факторы ОРИ, но не учитывалось курение в семье и состояние питания ребенка, которые были определены как императивные факторы риска ОРИ в литература. Ограничением нашего исследования было то, что все наши участники были из одной местности, поэтому оно не могло выявить большие социально-экономические различия между участниками; таким образом, наше исследование нельзя обобщить на полностью сельские или городские условия внутри страны.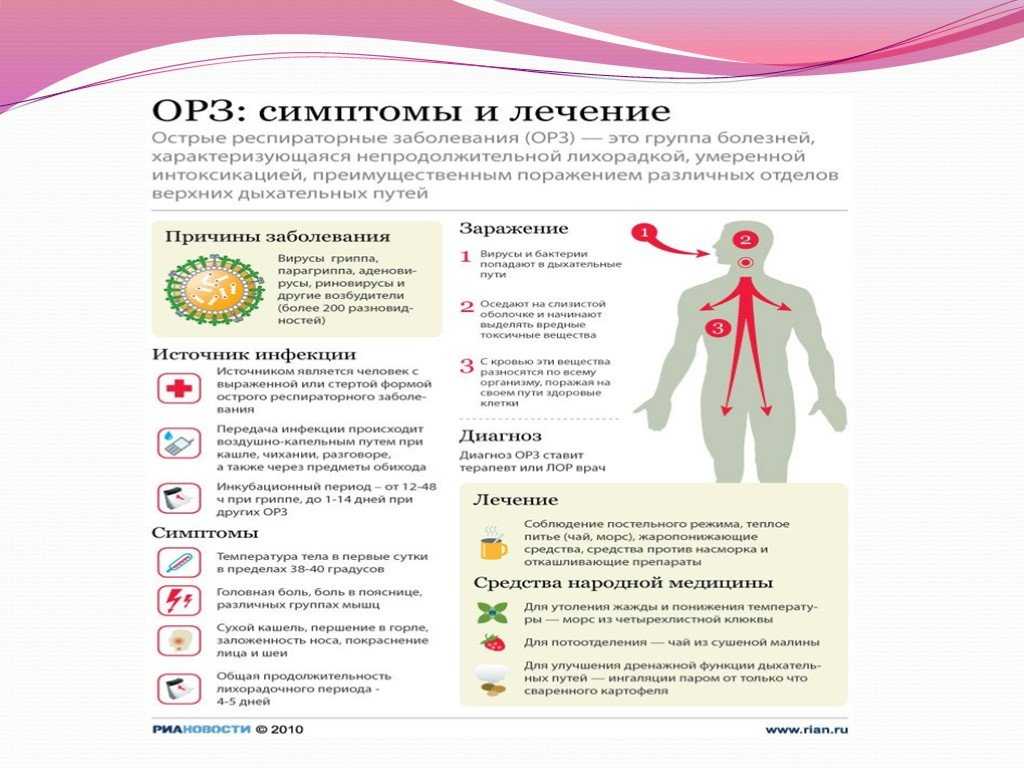 Еще одно ограничение заключается в том, что, поскольку мы использовали вопросники, чтобы вспомнить заболеваемость ОРЗ по симптомам, погрешность припоминания могла повлиять на точность данных. Более того, мы не подтверждали статус ОРЗ и не проводили клинических обследований для диагностики новорожденных. Еще одним ограничением нашего исследования было то, что наша возрастная группа была ограничена детьми в возрасте до 2 лет и, вероятно, не относилась к возрастной группе до пяти лет.
Еще одно ограничение заключается в том, что, поскольку мы использовали вопросники, чтобы вспомнить заболеваемость ОРЗ по симптомам, погрешность припоминания могла повлиять на точность данных. Более того, мы не подтверждали статус ОРЗ и не проводили клинических обследований для диагностики новорожденных. Еще одним ограничением нашего исследования было то, что наша возрастная группа была ограничена детьми в возрасте до 2 лет и, вероятно, не относилась к возрастной группе до пяти лет.
Заключение
Пакистан является одним из наиболее восприимчивых регионов к ОРИ и детской смертности от ОРИ. Несмотря на значительное улучшение, результаты в отношении здоровья еще предстоит пройти долгий путь. В нашем исследовании выделяются факторы риска, связанные с ОРЗ у детей в возрасте от 0 до 23 месяцев, при этом дети женского пола и дети, находящиеся исключительно на грудном вскармливании, имеют более низкую вероятность ОРЗ и диареи как общего фактора риска заболевания. Улучшение факторов, связанных с диареей, просвещение и повышение осведомленности для предотвращения ОРЗ и пропаганда грудного вскармливания могут эффективно снизить ОРЗ среди детей. Кроме того, изучение взаимодействия между ОРЗ, диареей, грудным вскармливанием и недоеданием может направить программы на применение многогранного подхода к решению проблемы смертности и заболеваемости детей в возрасте до пяти лет в Пакистане.
Кроме того, изучение взаимодействия между ОРЗ, диареей, грудным вскармливанием и недоеданием может направить программы на применение многогранного подхода к решению проблемы смертности и заболеваемости детей в возрасте до пяти лет в Пакистане.
Заявление о доступности данных
Необработанные данные, подтверждающие выводы этой статьи, будут предоставлены авторами без неоправданных оговорок.
Заявление об этике
Исследования с участием людей были рассмотрены и одобрены Комитетом по этике Университета Ага Хана (4722-Ped-ERC-17). Пациенты/участники предоставили письменное информированное согласие на участие в этом исследовании.
Вклад авторов
ZB, SS, FM и SA задумали и разработали исследование и рассмотрели окончательный вариант рукописи. SC и AN разработали инструменты, провели тренинги и внедрили исследование. MJ, AHu и AR очистили данные и провели окончательный анализ. FM, SC, MB, AN, MU, ZM, AHa, SA, SS и ZB внесли свой вклад в разработку рукописи. Все авторы внесли свой вклад в статью и одобрили представленную версию.
Все авторы внесли свой вклад в статью и одобрили представленную версию.
Финансирование
Это исследование финансировалось Фондом Билла и Мелинды Гейтс (BMGF) через грант OPP1148892.
Заявление об ограничении ответственности авторов
Выводы и заключения были продемонстрированы авторами и не представляют финансирующее агентство.
Конфликт интересов
Авторы заявляют, что исследование проводилось при отсутствии каких-либо коммерческих или финансовых отношений, которые могли бы быть истолкованы как потенциальный конфликт интересов.
Примечание издателя
Все утверждения, изложенные в этой статье, принадлежат исключительно авторам и не обязательно отражают претензии их дочерних организаций, издателя, редакторов и рецензентов. Любой продукт, который может быть оценен в этой статье, или претензии, которые могут быть сделаны его производителем, не гарантируются и не поддерживаются издателем.
Благодарности
Мы благодарны Министерству здравоохранения и программе Lady Health Workers, Синд, Пакистан, за разрешение и одобрение проведения этого исследования.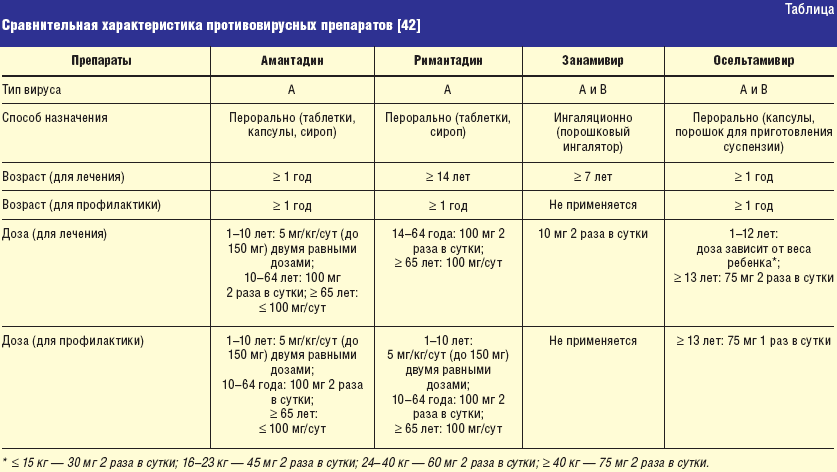 Мы очень благодарны медицинским работникам, которые оказали поддержку во время сбора данных. Наконец, мы ценим роль всех ОРЗ исследования, которые эффективно и с полной решимостью собрали данные.
Мы очень благодарны медицинским работникам, которые оказали поддержку во время сбора данных. Наконец, мы ценим роль всех ОРЗ исследования, которые эффективно и с полной решимостью собрали данные.
Ссылки
1. Всемирная организация здравоохранения ЮНИСЕФ. Прекращение предотвратимой детской смертности от пневмонии и диареи к 2025 г.: Комплексный глобальный план действий по пневмонии и диарее (GAPPD) . Женева: Всемирная организация здравоохранения ЮНИСЕФ (2013 г.).
Google Scholar
2. ЮНИСЕФ, ВОЗ, Всемирный банк, Отдел народонаселения ООН. Уровни и тенденции детской смертности: отчет за 2020 год. Оценки, разработанные Межведомственной группой ООН по оценке детской смертности. Нью-Йорк, штат Нью-Йорк: ЮНИСЕФ, ВОЗ, Всемирный банк, Отдел народонаселения ООН (2020).
3. Фам Х., Рахман А., Маджиди А., Уотерхаус М., Нил Р.Э. Острая инфекция дыхательных путей и концентрация 25-гидроксивитамина D: систематический обзор и метаанализ. Int J Environ Res Общественное здравоохранение. (2019) 16:3020. doi: 10.3390/ijerph26173020
(2019) 16:3020. doi: 10.3390/ijerph26173020
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
4. Всемирная организация здравоохранения ЮНИСЕФ. Улучшение здоровья детей: ИВБДВ: комплексный подход . (1999).
Google Scholar
5. Вос Т., Лим С.С., Аббафати С., Аббас К.М., Аббаси М., Аббасифард М. и др. Глобальное бремя 369 заболеваний и травм в 204 странах и территориях, 1990–2019 гг.: систематический анализ для исследования глобального бремени болезней, 2019 г.. Ланцет. (2020) 396:1204–22. doi: 10.1016/S0140-6736(20)30925-9
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
6. ЮНИСЕФ. Одного слишком много: положить конец детской смертности от пневмонии и диареи . Нью-Йорк: Нью-Йорк: ЮНИСЕФ (2016).
7. НИПС МКФ. Медико-демографическое обследование Пакистана, 2017–2018 годы . Исламабад, Пакистан, Роквилл, Мэриленд: Национальный институт демографических исследований (НИПС) [Пакистан] и ICF (2019).
Google Scholar
8. Рехман М., Исхак М. Распространенность острых респираторных инфекций (ОРЗ) и их факторы риска у детей в возрасте до пяти лет в городских и сельских районах Матта, округ Сват. Int J Infect Dis. (2018) 73:230. doi: 10.1016/j.ijid.2018.04.3937
CrossRef Полный текст | Google Scholar
9. Статистическое бюро Пенджаба, Совет по планированию и развитию GoP. Кластерное обследование по многим показателям, Пенджаб, 2017–2018 гг. . Лахор: Бюро статистики Пенджаба, Совет по планированию и развитию, Республиканская партия (2018 г.).
10. Всемирная организация здравоохранения. Преобразование нашего мира: Повестка дня в области устойчивого развития на период до 2030 г. . Нью-Йорк, штат Нью-Йорк: Штаб-квартира ООН (2015 г.) Доступно в Интернете по адресу: https://sustainabledevelopment.un.org/post2015/transformingourworld (по состоянию на 10 мая 2020 г.).
Google Scholar
11. Hassen S, Getachew M, Eneyew B, Keleb A, Ademas A, Berihun G, et al. Детерминанты острой респираторной инфекции (ОРЗ) среди детей в возрасте до пяти лет в сельских районах округа Легамбо, Южная зона Уолло, Эфиопия: сопоставленное исследование случай-контроль. Int J Infect Dis. (2020) 96: 688–95. doi: 10.1016/j.ijid.2020.05.012
Детерминанты острой респираторной инфекции (ОРЗ) среди детей в возрасте до пяти лет в сельских районах округа Легамбо, Южная зона Уолло, Эфиопия: сопоставленное исследование случай-контроль. Int J Infect Dis. (2020) 96: 688–95. doi: 10.1016/j.ijid.2020.05.012
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
12. Азад КМАК. Факторы риска острых респираторных инфекций (ОРЗ) среди детей в возрасте до пяти лет в Бангладеш. J Sci Res. (2009) 1:72–81. doi: 10.3329/jsr.v1i1.1055
Полный текст CrossRef | Google Scholar
13. Саму У., Эхсан С., Ага Ф. Частота и характер респираторных заболеваний у детей. Int J Contemp Pediatr. (2017) 4:1567–71. doi: 10.18203/2349-3291.ijcp20173765
CrossRef Полный текст
14. Имран М.К., Иншафи М.У.А., Шейх Р., Чоудхури М.А.Б., Уддин М.Дж. Факторы риска острой респираторной инфекции у детей младше пяти лет в Бангладеш. Общественное здравоохранение. (2019) 173:112–9. doi: 10.1016/j.puhe.2019.05.011
doi: 10.1016/j.puhe.2019.05.011
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
15. Кришнан А., Амарчанд Р., Гупта В., Лафонд К.Е., Сулианкатчи Р.А., Саха С. и др. Эпидемиология острых респираторных инфекций у детей — предварительные результаты когорты в сельской местности на севере Индии. BMC Infect Dis. (2015) 15:462. doi: 10.1186/s12879-015-1188-1
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
16. Рамани В.К., Паттанкар Дж., Путтахоннаппа С.К. Острые респираторные инфекции среди детей в возрасте до пяти лет в городских трущобах города Гулбарга: продольное исследование. J Clin Diag Res. (2016) 10:LC08–13. doi: 10.7860/JCDR/2016/15509.7779
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
17. Арун А., Гупта П., Сачан Б., Сривсатава Дж. Исследование распространенности острых инфекций дыхательных путей (ОРЗ) у детей младше пяти лет в округе Лакхнау. Natl J Med Res.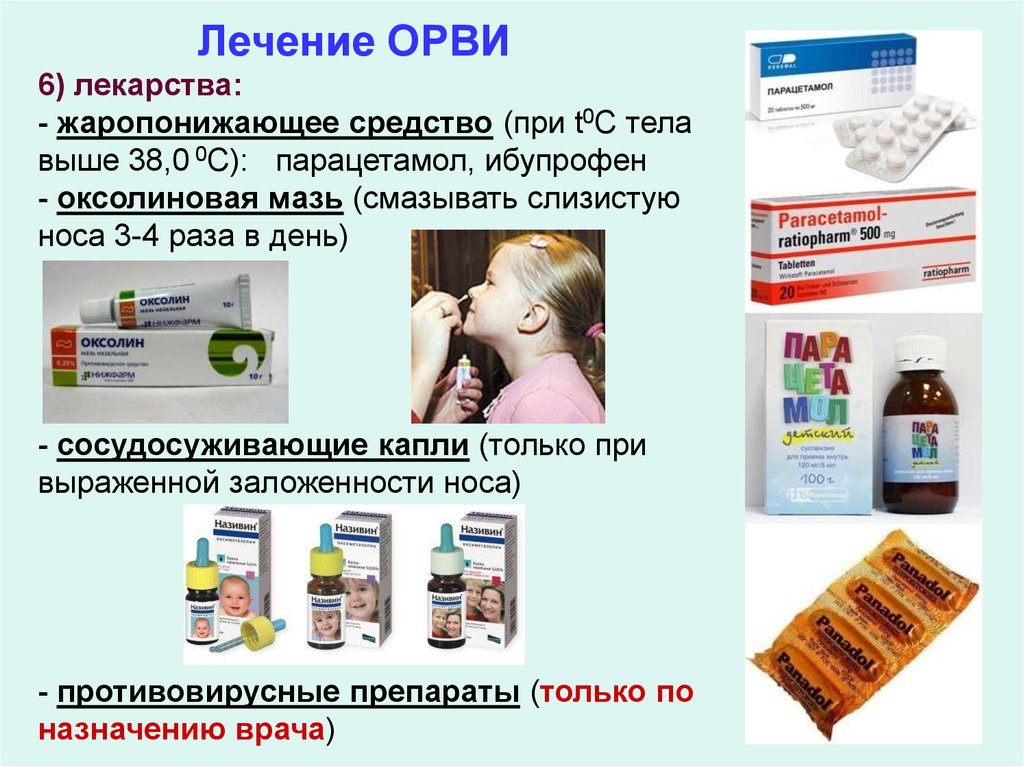 (2014) 4: 298–302. doi: 10.1016/j.ssmph.2019.100443
(2014) 4: 298–302. doi: 10.1016/j.ssmph.2019.100443
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
18. Джексон С., Мэтьюз К.Х., Пуланик Д., Фальконер Р., Рудан И., Кэмпбелл Х. и др. Факторы риска тяжелых острых инфекций нижних дыхательных путей у детей: систематический обзор и метаанализ. Croat Med J. (2013) 54:110–21. doi: 10.3325/cmj.2013.54.110
PubMed Abstract | Полный текст перекрестной ссылки | Академия Google
19. Arifeen S, Black RE, Antelman G, Baqui A, Caulfield L, Becker S. Исключительно грудное вскармливание снижает смертность от острых респираторных инфекций и диареи среди младенцев в трущобах Дакки. Педиатрия. (2001) 108:e67. doi: 10.1542/peds.108.4.e67
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
20. Ujunwa F, Ezeonu C. Факторы риска острых инфекций дыхательных путей у детей в возрасте до пяти лет в Энугу на юго-востоке Нигерии. Ann Med Health Sci Res. (2014) 4:95–9. doi: 10.4103/2141-9248.126610
(2014) 4:95–9. doi: 10.4103/2141-9248.126610
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
21. Walker CLF, Perin J, Katz J, Tielsch JM, Black RE. Диарея как фактор риска острых инфекций нижних дыхательных путей у детей раннего возраста в странах с низким доходом. Дж Глоб Здоровье. (2013) 3:010402. doi: 10.7189/jogh.03.010402
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
22. Аслам М., Кингдон Г.Г. Просвещение родителей и здоровье детей — понимание путей воздействия в Пакистане. Мир Дев. (2012) 40:2014–32. doi: 10.1016/j.worlddev.2012.05.007
CrossRef Полный текст | Google Scholar
23. Чон Дж., Ким Р., Субраманиан С.В. Насколько постоянны связи между образованием матерей и отцов и результатами роста и развития детей в 39 странах с низким и средним уровнем дохода? Дж. Эпидемиол Сообщества Здравоохранения. (2018) 72:434. doi: 10.1136/jech-2017-210102
PubMed Abstract | Полный текст перекрестной ссылки | Академия Google
24. Кераи С., Нисар И., Мухаммед I, Кайсар С., Фероз К., Раза А. и др. Обследование на уровне сообщества по использованию медицинской помощи при пневмонии у детей в пригородных трущобах Карачи, Пакистан. Am J Trop Med Hyg. (2019) 101:1034–41. doi: 10.4269/ajtmh.18-0656
Кераи С., Нисар И., Мухаммед I, Кайсар С., Фероз К., Раза А. и др. Обследование на уровне сообщества по использованию медицинской помощи при пневмонии у детей в пригородных трущобах Карачи, Пакистан. Am J Trop Med Hyg. (2019) 101:1034–41. doi: 10.4269/ajtmh.18-0656
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
25. Cardoso AM, Coimbra CE Jr, Werneck GL. Факторы риска госпитализации из-за острой инфекции нижних дыхательных путей у детей коренных народов гуарани на юге Бразилии: популяционное исследование случай-контроль. Trop Med Int Health. (2013) 18: 596–607. doi: 10.1111/tmi.12081
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
26. Banda B, Mazaba M, Mulenga D, Siziya S. Факторы риска, связанные с острыми респираторными инфекциями среди детей в возрасте до пяти лет, поступивших в детскую больницу Артура, Ндола, Замбия. Asian Pac J Health Sci. (2016) 3:153–9. doi: 10.21276/apjhs.2016. 3.3.23
3.3.23
CrossRef Полный текст | Google Scholar
27. Zou S, Qi X, He Q, Wang Z, Marshall K, Bhura M, et al. Понимание контекста использования медицинских услуг для детей в возрасте до пяти лет с диареей в ДРК: на основе поведенческой модели Андерсена. Азиатский пакет. J. Health Sci . (2021). 3: 153–9. doi: 10.21203/rs.3.rs-294318/v1
CrossRef Полный текст | Google Scholar
28. Тазинья А.А., Галле-Экане Г.Е., Мбуагбау Л.Т., Абанда М., Аташили Дж., Обама М.Т. Факторы риска острых респираторных инфекций у детей в возрасте до пяти лет, посещающих региональную больницу Баменда в Камеруне. BMC Pulm Med. (2018) 18:7. doi: 10.1186/s12890-018-0579-7
PubMed Abstract | Полный текст перекрестной ссылки | Академия Google
29. Schlaudecker EP, Steinhoff MC, Moore SR. Взаимодействия диареи, пневмонии и недоедания в детском возрасте: последние данные из развивающихся стран. Curr Opin Infect Dis. (2011) 24:496–502. doi: 10.1097/QCO. 0b013e328349287d
0b013e328349287d
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
Дети в возрасте
- Главная /
- Данные /
- ГХО /
- Список реестра метаданных индикатора /
× Подпишитесь здесь, чтобы получать уведомления об изменении контента на этой странице.
Уже подписались? Чтобы отказаться от подписки, нажмите здесь.
Тип данных:
Проценты
Обоснование:
Острые респираторные инфекции (ОРЗ) являются причиной почти 20% всех случаев смерти детей в возрасте до 5 лет во всем мире. Доля детей в возрасте до пяти лет с ОРИ, которых направляют к соответствующему поставщику медицинских услуг, является ключевым показателем охвата мероприятиями и обращениями за медицинской помощью, а также обеспечивает важнейший вклад в мониторинг прогресса в достижении Целей и стратегий развития тысячелетия, связанных с выживанием детей. .
.
Определение:
Доля детей в возрасте 0–59 месяцев, перенесших «предположительную пневмонию» (ОРЗ) в течение последних 2 недель и доставленных к соответствующему поставщику медицинских услуг «Соответствующие поставщики» для оценки, классификации и лечения подозрение на острую инфекцию нижних дыхательных путей (ОРЗ) может включать любого поставщика услуг, обученного стандартному ведению детей с подозрением на пневмонию (включая обучение ИВБДВ). В список соответствующих поставщиков услуг ВОЗ/ЮНИСЕФ включает медицинский персонал в больницах, медицинских центрах, диспансерах, общинных медицинских работников, мобильных/аутрич-клиник и частных врачей. Это определение изменено в соответствии с национальными рекомендациями и местными условиями).
Строго говоря, «ОРЗ» означает «острая респираторная инфекция». На совещании ЮНИСЕФ/ВОЗ по показателям, основанным на обследовании выживаемости детей, состоявшемся в Нью-Йорке 17–18 июня 2004 г., было рекомендовано описывать ОРИ как предполагаемую пневмонию, чтобы лучше отразить возможную причину и рекомендуемые вмешательства.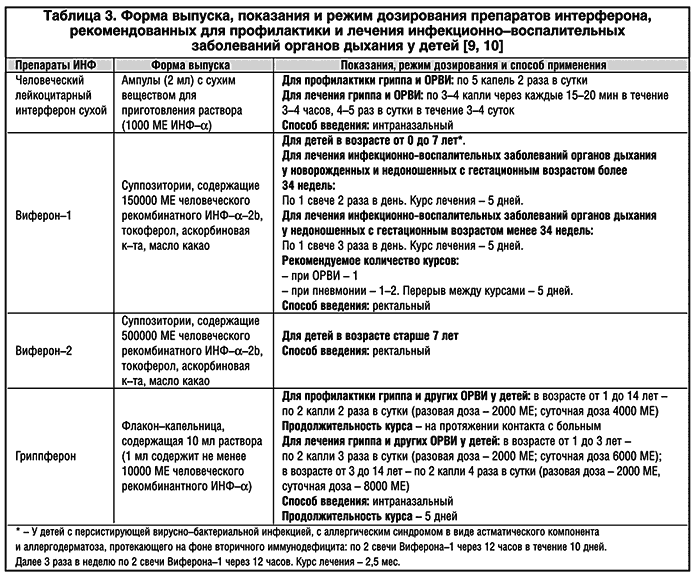
 Ю., Пушко Л.В., Кузьменко Л.Г. Часто болеющие дети: что еще кроме инфекций? Вопросы современной педиатрии. 2013; 12 (1): 74-86.
Ю., Пушко Л.В., Кузьменко Л.Г. Часто болеющие дети: что еще кроме инфекций? Вопросы современной педиатрии. 2013; 12 (1): 74-86. URL: https://bigenc.ru/medicine/text/2012194 (дата обращения — 08.10.2021, режим доступа — свободный)
URL: https://bigenc.ru/medicine/text/2012194 (дата обращения — 08.10.2021, режим доступа — свободный) 2015. 12 с. URL: https://minzdrav.midural.ru/uploads/назофарингит.pdf (дата обращения — 28.09.2021, режим доступа — свободный).
2015. 12 с. URL: https://minzdrav.midural.ru/uploads/назофарингит.pdf (дата обращения — 28.09.2021, режим доступа — свободный).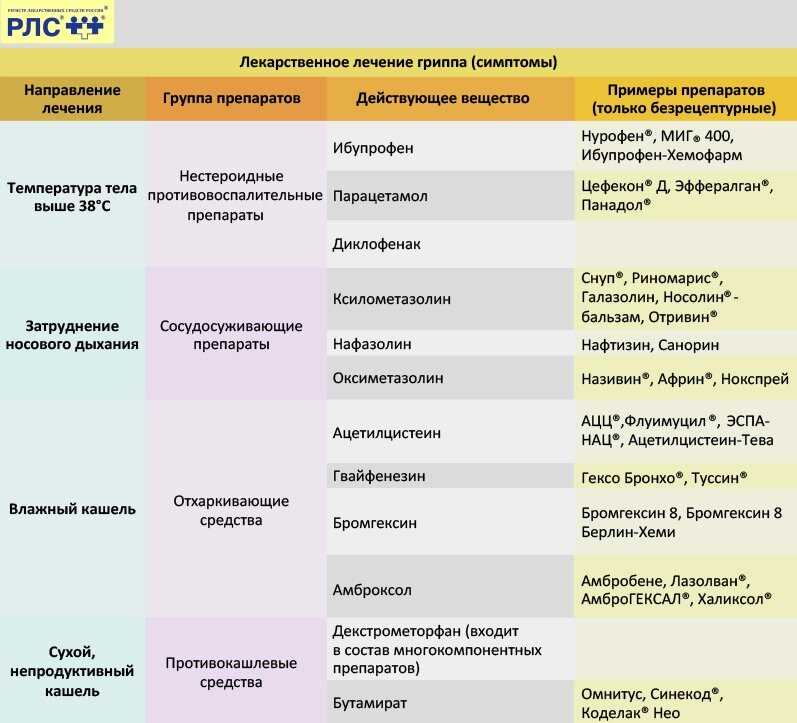 URL: https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=2ba954e0-47b6-4d93-a96e-d03cc7695d2c&t= (дата обращения: 28.08.2021, режим доступа — свободный).
URL: https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=2ba954e0-47b6-4d93-a96e-d03cc7695d2c&t= (дата обращения: 28.08.2021, режим доступа — свободный).
