современные подходы к лечению uMEDp
Недержание мочи – одна из существенных проблем нейропедиатрии. Ночной энурез встречается у детей со значительной частотой, являясь источником стресса для пациентов и их родителей [1–3]. Распространенность ночного энуреза в общей и детской популяциях уменьшается по мере увеличения возраста индивидов, но даже среди лиц в возрасте старше 18 лет это расстройство мочеиспускания встречается с частотой 0,5–1% [1, 3]. C.A. D’Ancona и соавт. (2012) рассматривают энурез в детском возрасте в качестве фактора риска формирования дисфункции мочевого пузыря по достижении совершеннолетия [4].
Еще недавно в попытках классифицировать энурез различные авторы использовали многочисленные термины: невротический энурез, неврозоподобный энурез, органический и неорганический энурез, первичный и вторичный энурез, дневной и ночной энурез и т.д. [3]. Такое обилие терминов является результатом различий в подходе к нарушениям мочеиспускания со стороны урологов, неврологов и психиатров.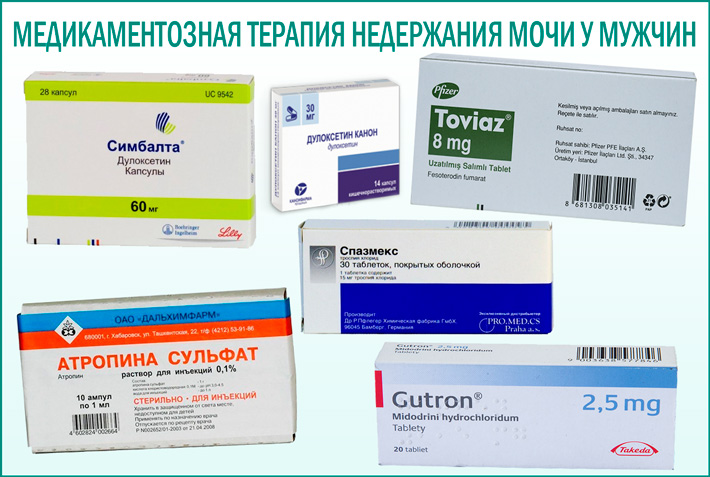
Проблеме ночного энуреза и других нарушений (расстройств) мочеиспускания был посвящен трехдневный Международный симпозиум «Диагностика и лечение детей с расстройствами мочеиспускания», проведенный в Москве 18–20 октября 2011 г. в рамках Х Российского конгресса «Инновационные технологии в педиатрии и детской хирургии». Выступавшие на симпозиуме отечественные и зарубежные урологи и неврологи всесторонне осветили различные аспекты диагностики и лечения первичного ночного энуреза и представили рекомендации Международного общества по проблемам недержания мочи у детей (International Children’s Continence Society – ICCS) по этим вопросам [5].
Ранее для лечения первичного ночного энуреза, который все чаще называют моносимптоматическим (или моносимптомным) ночным энурезом, использовались десятки лекарственных препаратов различных фармакологических групп, но в настоящее время среди неврологов и урологов отмечается согласованность по поводу выбора, объема и направленности фармакологического воздействия при описываемом нарушении мочеиспускания [6–9].
Методы нефармакологического лечения ночного энуреза
Уротерапия – комплекс неинвазивных методов безлекарственного лечения, основанный на рекомендациях и обучении пациентов, страдающих дисфункцией опорожнения мочевого пузыря. Уротерапия нацелена на нормализацию функций мочевого пузыря в ходе активного сотрудничества со стороны пациента (обучение и приобретение практических навыков) [10]. Эти несложные рекомендации (в частности, сон в объеме, соответствующем возрасту пациента; регулярное опорожнение мочевого пузыря; правильная/удобная поза при мочеиспускании; преобладание пропорции питья в дневное время; ограничение потребления жидкости и нормализация солевой нагрузки в вечернее время; микция перед сном и т.д.), в ряде случаев позволяющие добиться адекватного контроля над мочеиспусканием, представлены в работе L.M. Robson и A.K. Leung (2002) [10].
В одном из многочисленных систематических обзоров, составленных C.M. Glazener и J.H. Evans (2004), описаны методы «простой поведенческой» и «физической» терапии ночного энуреза у детей, что имеет прямое отношение к уротерапии [11]. Авторы приходят к заключению, что описываемые подходы (когнитивная терапия и т.д.) могут быть эффективными у некоторых детей и использоваться в качестве альтернативного лечения (не имеют побочных эффектов) [12].
Evans (2004), описаны методы «простой поведенческой» и «физической» терапии ночного энуреза у детей, что имеет прямое отношение к уротерапии [11]. Авторы приходят к заключению, что описываемые подходы (когнитивная терапия и т.д.) могут быть эффективными у некоторых детей и использоваться в качестве альтернативного лечения (не имеют побочных эффектов) [12].
Использование мочевых «алармов» (будильников) – метод нефармакологического лечения энуреза, нашедший сравнительно широкую распространенность во многих странах мира. Этой терапевтической стратегии посвящен другой систематический обзор C.M. Glazener и J.H. Evans (2005) [12]. Авторы приходят к выводу, что мочевые «алармы» являются высокоэффективным методом лечения ночного энуреза у детей [12]. К сожалению, в Российской Федерации мочевые «алармы» практически не применяются.
Об использовании лазеротерапии (лазерная акупунктура) в лечении первичного ночного энуреза сообщают C. Radmayr и соавт. (2001) [13]. Лечение заключалось в размещении лазерного датчика на каждой из семи предварительно выбранных точек (по 30 сек. ) с повтором процедуры 10–15 раз. По прошествии 6 месяцев полная ответная реакция на описываемое лазеролечение наблюдалась у 65% пациентов [13].
) с повтором процедуры 10–15 раз. По прошествии 6 месяцев полная ответная реакция на описываемое лазеролечение наблюдалась у 65% пациентов [13].
Ультразвуковая терапия с размещением ультразвукового датчика в области пояснично-крестцового отдела позвоночника пациентов (6–14 лет) с первичным ночным энурезом (10 курсов лечения) описана A. Koşar и соавт. (2000) [14]. Результаты лечения, оцениваемые через 1 неделю, 3 месяца, 6 месяцев и 12 месяцев после окончания курса процедур, выявили статистически значимое снижение числа эпизодов ночного недержания мочи за неделю [14].
Методы диетотерапии (нейродиетологии) при ночном энурезе не ограничиваются диетой Красногорского. J. Egger и соавт. (1992) сообщают об опыте эффективного применения диеты с низким содержанием кальция при лечении ночного энуреза, ассоциированного с гиперкальциурией, а G. Valenti и соавт. (2002) – об использовании олигоантигенных диет при сочетании энуреза с мигренью и/или синдромом дефицита внимания и гиперактивности (СДВГ) [15, 16]. В диетическом лечении ночного энуреза рекомендуется также использовать пищевые добавки с содержанием эйкозапентаеновой и докозагексаеновой жирных кислот (500–1000 мг/сут), осуществлять дотацию цинка (10–15 мг/сут) и магния (100 мг/сут) [17].
В диетическом лечении ночного энуреза рекомендуется также использовать пищевые добавки с содержанием эйкозапентаеновой и докозагексаеновой жирных кислот (500–1000 мг/сут), осуществлять дотацию цинка (10–15 мг/сут) и магния (100 мг/сут) [17].
Методы фармакологического лечения ночного энуреза
Cреди методов медикаментозной терапии первичного ночного энуреза лидирующее положение занимает применение десмопрессина, доступного с 2000-х гг. в Российской Федерации под торговым названием Минирин в двух лекарственных формах и различных дозировках (таблетки по 0,1 мг и 0,2 мг, таблетки подъязычные по 60 мкг, 120 мкг и 240 мкг). На предпочтительность десмопрессина перед так называемой «модификацией поведения» в качестве инициирующей терапии первичного ночного энуреза указывают P. Fera и соавт. (2011) [18].
По данным «Федерального руководства по использованию лекарственных средств (формулярная система)» (2012), препарат оксибутинин, иногда используемый в терапии энуреза, относится к средствам целевой категории 12.
Карбамазепин – традиционный антиэпилептический препарат, используемый при фокальных приступах с вторичной генерализацией, а также при первично генерализованных тонико-клонических припадках. Помимо непосредственного противосудорожного и антиэпилептического действия для карбамазепина характерны антидепрессивный и нормотимический эффекты. Препарат обладает химическим сродством с имипрамином.
Результаты применения ряда трициклических антидепрессантов (ТЦА), включая имипрамин, амитриптилин, вилоксазин, нортриптилин, кломипрамин и дезипрамин, в терапии ночного энуреза у детей представлены в систематическом обзоре, опубликованном C.M. Glazener и соавт. (2003) [22]. Лечение энуреза перечисленными ТЦА сопровождалось умеренным снижением числа «мокрых» ночей (в среднем на 1 ночь в неделю). Еще меньшей эффективностью обладал препарат миансерин [22].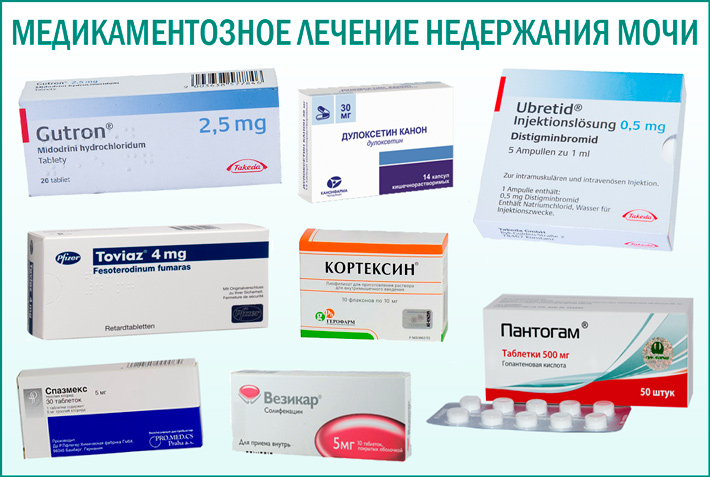
Определенный интерес представляют публикации T. Nevéus (2006), а также E. Lundmark и T. Nevéus (2009), посвященные применению препарата ребоксетин при энурезе, резистентном к проводимой терапии [24, 25]. Ребоксетин является норадренергическим антидепрессантом и ингибитором обратного захвата норэпинефрина, не обладающим выраженным кардиотоксическим действием.
На возможность применения индометацина при энурезе ранее указывали N.S. Al-Waili (1989, 2002), B. Varan и соавт. (1996), F. Sener и соавт. (1998), подчеркивая при этом феномен повышенной экскреции нитритов при первичном ночном энурезе [26–29]. B.A. Kogan (2012) описывает положительный эффект применения индометацина не только на уровень экскреции нитритов с мочой, но и на показатели осмоляльности мочи и сыворотки крови, а также на электролитный баланс в организме [30]. Cреди 28 различных препаратов, применяемых для лечения ночного энуреза у детей (помимо десмопрессина и ТЦА), C.M. Glazener и соавт. (2003, 2005), а также Т. Huang и соавт. (2011) выделяют терапевтическую эффективность индометацина и диклофенака, отмечая, что она уступает таковой десмопрессина [31–33].
Препараты ноотропного действия широко используются отечественными неврологами, в том числе при состояниях, относящихся к нейроурологии (включая ночной энурез и другие нарушения мочеиспускания). Л.М. Кузенкова и соавт. (2007) в качестве одного из основных ноотропов в лечении энуреза у детей рассматривают гопантенат кальция [34]. На возможность применения этого и многих других препаратов с ноотропной направленностью действия нами указывалось ранее [35]. В доступной международной литературе о применении ноотропных препаратов при ночном энурезе не сообщается, что ни в коей мере не указывает на целесообразность отказа от использования этой группы фармакологических средств, а лишь отражает сложившийся подход к терапевтической стратегии. По-видимому, стремление использовать ноотропы в комплексном лечении первичного ночного энуреза является одной из характерных черт, свойственных отечественной нейропедиатрии.
Помимо ноотропов, в качестве вспомогательного лечения в неврологии нередко применяются транквилизаторы (нитразепам и др. ) – для нормализации сна, анксиолитики (гидроксизин и др.) – для снижения уровня невротизации, а также стимуляторы ЦНС (мезокарб) [3]. Последние назначаются крайне редко и предназначены только для случаев, когда у пациентов отмечается патологически глубокий сон (профундосомния). Использование столь представительной группы фармакологических средств частично объясняется тем, что в практике неврологии встречаются клинические ситуации, когда энурез является проявлением той или иной болезни нервной системы (при эпилепсии, рассеянном склерозе, некоторых видах соматоневрологической патологии – синдромах мальабсорбции, пищевой непереносимости и др.) [3]. Применение препарата атомоксетин при СДВГ, ассоциированном с энурезом, не может рассматриваться в качестве метода прицельной терапии ночного энуреза.
) – для нормализации сна, анксиолитики (гидроксизин и др.) – для снижения уровня невротизации, а также стимуляторы ЦНС (мезокарб) [3]. Последние назначаются крайне редко и предназначены только для случаев, когда у пациентов отмечается патологически глубокий сон (профундосомния). Использование столь представительной группы фармакологических средств частично объясняется тем, что в практике неврологии встречаются клинические ситуации, когда энурез является проявлением той или иной болезни нервной системы (при эпилепсии, рассеянном склерозе, некоторых видах соматоневрологической патологии – синдромах мальабсорбции, пищевой непереносимости и др.) [3]. Применение препарата атомоксетин при СДВГ, ассоциированном с энурезом, не может рассматриваться в качестве метода прицельной терапии ночного энуреза.
Доказательная медицина о лечении ночного энуреза
Выше мы уже приводили данные, представленные в нескольких обновленных систематических обзорах, посвященных различным методам лечения (медикаментозного и немедикаментозного) ночного энуреза у детей [9, 11, 12, 22, 31, 32, 33]. Если подытожить основную информацию, которой располагает доказательная медицина по этому вопросу, то окажется, что из немедикаментозных методов терапии энуреза наиболее эффективной стратегией следует признать использование мочевых «алармов» [12, 33, 36, 37]. Лазерная акупунктура, использование которой пропагандируют C. Radmayr и соавт. (2001), соответствует рубрике «эффективность предполагается» [36, 37].
Если подытожить основную информацию, которой располагает доказательная медицина по этому вопросу, то окажется, что из немедикаментозных методов терапии энуреза наиболее эффективной стратегией следует признать использование мочевых «алармов» [12, 33, 36, 37]. Лазерная акупунктура, использование которой пропагандируют C. Radmayr и соавт. (2001), соответствует рубрике «эффективность предполагается» [36, 37].
Эффективность применения ультразвуковой терапии, описанной A. Koşar и соавт. (2000), не считается установленной («эффективность не установлена») [14, 36, 37]. Аналогичным образом дело обстоит с тренировкой способности к самостоятельному пробуждению и опорожнению мочевого пузыря по ночам, а также с опорожнением мочевого пузыря в определенное время («эффективность не установлена») [36, 37]. C.M. Glazener и соавт. (2004) в систематическом обзоре, посвященном оценке комплексной поведенческой терапии и обучения детей с ночным энурезом, заключают, что эффективность описываемой терапевтической стратегии сомнительна при отсутствии одновременного применения мочевых «алармов» [38].
Среди методов фармацевтического лечения ночного энуреза подтвержденной эффективностью обладает лишь один препарат – десмопрессин (Минирин) [9, 36, 37, 39, 40]. Для применения индометацина в форме ректальных суппозиториев в настоящее время «эффективность предполагается» [36, 37]. Применительно к использованию ТЦА в систематических обзорах применяется рубрика «преимущества и недостатки сопоставимы» [36, 37]. Эффективность при ночном энурезе карбамазепина, представленная N.S. Al-Waili (2000), с позиций доказательной медицины считается неустановленной [36, 37]. В этой связи в клинических рекомендациях английского Национального института здоровья и клинического совершенствования (National Institute for Health and Clinical Excellence – NICE), представленных в публикации N. O’Flynn (2011), десмопрессин (Минирин) фигурирует в качестве основного средства фармакотерапии первичного ночного энуреза у детей [8].
Лекарственные формы десмопрессина: наглядная эволюция
Первой лекарственной формой препарата десмопрессин являлись назальные капли, используемые на протяжении ряда лет. Впоследствии их заменил десмопрессин в форме таблеток для орального приема (0,1 мг и 0,2 мг), оказавшийся гораздо более удобным в применении. Десмопрессин в форме назального спрея по сути является продолжением практики использования препарата в каплях для носа. К сожалению, биологическая доступность назальных форм десмопрессина далека от идеальной [41]. Она снижается при наличии у пациента ринита (острого или хронического). Кроме того, известны случаи атрофического ринита, вызванного назначением препарата десмопрессин в лекарственных формах для приема через нос [3].
Впоследствии их заменил десмопрессин в форме таблеток для орального приема (0,1 мг и 0,2 мг), оказавшийся гораздо более удобным в применении. Десмопрессин в форме назального спрея по сути является продолжением практики использования препарата в каплях для носа. К сожалению, биологическая доступность назальных форм десмопрессина далека от идеальной [41]. Она снижается при наличии у пациента ринита (острого или хронического). Кроме того, известны случаи атрофического ринита, вызванного назначением препарата десмопрессин в лекарственных формах для приема через нос [3].
По современным представлениям, использование назальных форм десмопрессина идеологически устарело и представляется не вполне безопасным. В частности, в США с 2007 г. десмопрессин в форме назального спрея получил запрет на использование в лечении ночного энуреза, что было сопряжено с высоким числом нежелательных явлений, ассоциированных с применением описываемой лекарственной формы (включая судороги и два летальных исхода) [42]. Федеральное агентство по надзору за лекарствами и пищевыми добавками (США) (Food and Drug Administration – FDA) подчеркивает, что «дети, принимающие интраназальные формы десмопрессина для лечения энуреза, особенно подвержены выраженной гипонатриемии и судорогам». Ситуацию с запретом на применение лекарственных форм десмопрессина для введения в нос при лечении ночного энуреза у детей недавно прокомментировали T. Gomes и соавт. (2012) [43]. О ситуациях, ассоциированных с тяжелой гипонатриемией и судорожными припадками при использовании интраназального спрея десмопрессина, ранее неоднократно сообщали D.C. Apakama и A. Bleetman (1999), S. Sarma и соавт. (2005), а также H.B. Kelleher и S.O. Henderson (2006) [44–46].
Федеральное агентство по надзору за лекарствами и пищевыми добавками (США) (Food and Drug Administration – FDA) подчеркивает, что «дети, принимающие интраназальные формы десмопрессина для лечения энуреза, особенно подвержены выраженной гипонатриемии и судорогам». Ситуацию с запретом на применение лекарственных форм десмопрессина для введения в нос при лечении ночного энуреза у детей недавно прокомментировали T. Gomes и соавт. (2012) [43]. О ситуациях, ассоциированных с тяжелой гипонатриемией и судорожными припадками при использовании интраназального спрея десмопрессина, ранее неоднократно сообщали D.C. Apakama и A. Bleetman (1999), S. Sarma и соавт. (2005), а также H.B. Kelleher и S.O. Henderson (2006) [44–46].
Использование десмопрессина в таблетках для орального приема оказалось более эффективным и безопасным, чем в форме назального спрея. В частности, безопасность применения десмопрессина на протяжении 30 лет (к настоящему времени – 35 лет) показана в работе J. Vande Walle и соавт.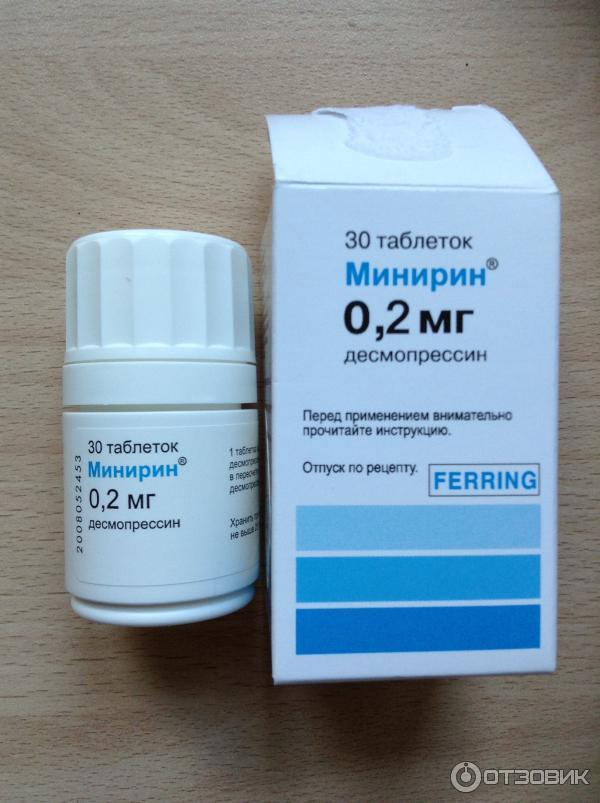 (2007) [47]. Аналогичного мнения придерживаются H.B. Lottmann и I. Alova (2007) [48]. В свою очередь, W.L. Robson и соавт. (2007) отмечают безопасность оральных форм десмопрессина в лечении энуреза у детей (по сравнению с назальными формами) [49]. Последним достижением в фармакологическом лечении моносимптоматического ночного энуреза можно считать появление десмопрессина в форме подъязычных (растворимых) таблеток. Минирин в таблетках подъязычных не только удобен в применении (мгновенное растворение в полости рта, отсутствие необходимости в запивании водой и т.д.), но и обладает стабильной фармакокинетикой и отсутствием зависимости от приема пищи.
(2007) [47]. Аналогичного мнения придерживаются H.B. Lottmann и I. Alova (2007) [48]. В свою очередь, W.L. Robson и соавт. (2007) отмечают безопасность оральных форм десмопрессина в лечении энуреза у детей (по сравнению с назальными формами) [49]. Последним достижением в фармакологическом лечении моносимптоматического ночного энуреза можно считать появление десмопрессина в форме подъязычных (растворимых) таблеток. Минирин в таблетках подъязычных не только удобен в применении (мгновенное растворение в полости рта, отсутствие необходимости в запивании водой и т.д.), но и обладает стабильной фармакокинетикой и отсутствием зависимости от приема пищи.
К основным преимуществам Минирина в таблетках подъязычных относится, в первую очередь, высокая биодоступность препарата, позволяющая добиться терапевтического эффекта при использовании этой оральной формы десмопрессина в меньших дозах (по сравнению со стандартными таблетками). Помимо исключительно хорошей переносимости описываемой лекарственной формы десмопрессина,
H. B. Lottmann и соавт. (2007) указывали на то, что более 60% пациентов с первичным моносимптоматическим ночным энурезом отдавали предпочтение подъязычным таблеткам Минирина по сравнению с обычными таблетками (полученные результаты статистически достоверны – р = 0,009) [50].
B. Lottmann и соавт. (2007) указывали на то, что более 60% пациентов с первичным моносимптоматическим ночным энурезом отдавали предпочтение подъязычным таблеткам Минирина по сравнению с обычными таблетками (полученные результаты статистически достоверны – р = 0,009) [50].
A. de Guchtenaere и соавт. (2011) отмечают преимущества и лучшую биологическую доступность оральной лиофилизированной формы десмопрессина (Минирин таблетки подъязычные), что обусловлено низким взаимодействием препарата с принимаемой пищей [51]. Препараты Минирин в таблетках и Минирин таблетки подъязычные (для рассасывания) отличает более высокая безопасность применения; при их использовании риск случайной передозировки десмопрессина сводится к минимуму или практически отсутствует.
K.V. Juul и соавт. (2011) обнаружили, что пациентам требуется меньшая доза Минирина в форме подъязычных таблеток для достижения терапевтического антидиуретического ответа [52]. Препарат Минирин таблетки подъязычные (60 мг, 120 мг, 240 мг) доступен в Российской Федерации с 2011 г. Соотношение доз десмопрессина, обладающих идентичным терапевтическим эффектом при использовании препарата Минирин в стандартных таблетках и таблетках подъязычных, представлено в таблице. Как видно из данных таблицы, применение препарата Минирин таблетки подъязычные позволяет достичь аналогичного терапевтического эффекта при использовании меньшей дозы десмопрессина, чем при использовании стандартной таблетированной формы препарата Минирин. Это объясняется лучшей биодоступностью Минирина в форме подъязычных таблеток в сравнении со стандартными таблетками – 0,25% против 0,16% соответственно. Дополнительным преимуществом препарата Минирин таблетки подъязычные является отсутствие в лекарственной форме лактозы и крахмала, вследствие чего ему следует отдавать предпочтение при лечении ночного энуреза у детей с лактазной недостаточностью и различными формами пищевой аллергии.
Соотношение доз десмопрессина, обладающих идентичным терапевтическим эффектом при использовании препарата Минирин в стандартных таблетках и таблетках подъязычных, представлено в таблице. Как видно из данных таблицы, применение препарата Минирин таблетки подъязычные позволяет достичь аналогичного терапевтического эффекта при использовании меньшей дозы десмопрессина, чем при использовании стандартной таблетированной формы препарата Минирин. Это объясняется лучшей биодоступностью Минирина в форме подъязычных таблеток в сравнении со стандартными таблетками – 0,25% против 0,16% соответственно. Дополнительным преимуществом препарата Минирин таблетки подъязычные является отсутствие в лекарственной форме лактозы и крахмала, вследствие чего ему следует отдавать предпочтение при лечении ночного энуреза у детей с лактазной недостаточностью и различными формами пищевой аллергии.
Заключение
Десмопрессин – фармакологический препарат, созданный с применением высоких технологий. Роль оральных форм десмопрессина (Минирин) при ночном энурезе признается зарубежными и отечественными специалистами по расстройствам мочеиспускания в детском возрасте [53–55].
Эффективная терапия энуреза – это не только решение медико-социальной проблемы, но и путь к повышению качества жизни пациентов. Десмопрессин (Минирин) является самым эффективным из доступных препаратов для лечения ночного энуреза. Минирин в подъязычных таблетках в настоящее время рекомендован Европейским медицинским агентством (European Medicines Agency – ЕМА) в качестве препарата выбора для лечения первичного ночного энуреза у детей.
Энурез-расстройства мочеиспускания — Многопрофильная клиника Уромед
Энурез-расстройства мочеиспускания
Недержание мочи или непроизвольное опорожнение мочевого пузыря называют энурез.
Заболевание может проявляться у людей любого возраста, но чаще всего им страдают дети и с люди пенсионного возраста. Намного реже энурез проявляется в зрелом возрасте, однако и такие случаи возможны. Среди взрослого населения, недержанию мочи чаще подвержены женщины, особенно перенесшие сложные долгие роды, в ходе которых мышцы таза утратили свою упругость.
Расстройства мочеиспускания, сопровождающиеся недержанием мочи могут появляться в любое время суток: как ночью, так и днем. Ему могут быть подвержены люди любого возраста: как дети, так и взрослые.
Когда обращаться к врачу для диагностики и лечения энуреза у детей и взрослых?
Поводом для обращения в клинику с проблемами мочеиспускания у ребенка стоит обращаться, если ночное недержание проявляется у детей старше 4 лет более чем 3 месяца подряд.
У взрослых людей все проще – обратиться в клинику стоит при первых же случаях недержания мочи (дневного или ночного).
Диагностика расстройства мочеиспускания у детей и взрослых
После выявления первых симптомов недержания мочи стоит обратиться в клинику для консультации.
Квалифицированные врачи нефрологи и урологи клиники «Уромед» проведут комплексное обследование, направленное на выявление внешних (форма половых органов) и внутренних причин расстройства мочеиспускания, рассмотрят все возможные причины появления данного недуга, назначат соответствующее дополнительное исследование и подходящее эффективное лечение.
Из дополнительных видов исследований Вам может быть назначено: УЗИ брюшной полости и малого таза, цистоскопия, урофлоуметрия, консультация у других специалистов (при наличии осложнений в виде заболевания других систем в организме).
Лечение энуреза у детей и взрослых
Устранение проблем мочеиспускания у детей и взрослых отличается, поэтому в клинике «Уромед» с детьми работают детские специалисты, обладающие теоретическими знаниями в области строения организма ребенка, особенностей детской психологии и динамики развития детский способностей.
Медикаментозный метод
Для лечения недержания назначается курс приема лекарственных препаратов, способствующих локализации и устранению причин появления данного расстройства: антибиотики в случае выявления инфекций, седативные препараты для устранения проблем невротического характера и т.д.
Немедикаментозный метод
Назначение физиотерапевтических процедур, способствующих нормализации функционирования мочевой системы: магнитная терапия, электрофорез, ЛФК и прочие методы.
Режимный метод
Основная цель — выработка режима опорожнения мочевого пузыря. Для детей – это регулярные высадки на горшок.
Виды энуреза
1
Стрессовый тип. Непроизвольное опорожнение происходит во время какого-либо напряжения в организме: кашель, сильный смех, чихание и прочее
2
Ургентный тип. Беспричинные резкие позывы к мочеиспусканию
3
Смешенный тип. Соединение симптоматики стрессового и ургентного типов недержания мочи
Трициклики и относящиеся к ним лекарства при ночном энурезе у детей — Caldwell, PHY — 2016
Main results
Sixty‐four trials met the inclusion criteria, involving 4071 children. The quality of many trials was poor, with comparisons addressed by single studies. Minor adverse effects were common, and reported in 30 trials. These included dizziness, headache, mood changes, gastrointestinal discomforts and neutropenia. More serious side‐effects can occur but were not reported. Seven trials reported no adverse effects.
Tricyclics are more effective than placebo, particularly for short‐term outcomes. Compared to placebo, imipramine resulted in one fewer wet nights per week (mean difference (MD) ‐0.95, 95% confidence interval (CI) ‐1.40 to ‐0.50; 4 trials, 347 children), with fewer failing to achieve 14 consecutive dry nights (78% versus 95% for placebo, RR 0.74, 95% CI 0.61 to 0.90; 12 trials, 831 children). Amitriptyline and desipramine were more effective than placebo, but nortriptyline and mianserin showed no difference. Most tricyclics did not have a sustained effect after ceasing treatment, with 96% wetting at follow‐up for imipramine versus 97% for placebo.
Imipramine combined with oxybutynin is also more effective than placebo, with 33% failing to achieve 14 consecutive dry nights at the end of treatment versus 78% for placebo (RR 0.43, 95% CI 0.23 to 0.78; 1 trial, 47 children) and 45% wetting at follow‐up versus 79% for placebo (RR 0.58, 95% CI 0.34 to 0.99; 1 trial, 36 children).
There was insufficient evidence to judge the effect between different doses of tricyclics, and between different tricyclics. Treatment outcomes between tricyclic and desmopressin were similar, but were mixed when tricyclic was compared with an anticholinergic. However, when imipramine was compared with desmopressin plus oxybutynin (1 trial, 45 children), the combination therapy was more effective, with one fewer wet nights per week (MD 1.07, 95% CI 0.06 to 2.08) and 36% failing to achieve 14 consecutive dry nights versus 87% for imipramine (RR 2.39, 95% CI 1.35 to 4.25). Tricyclics were also more effective or showed no difference in response when compared to other drugs which are no longer used for enuresis.
Tricyclics were less effective than alarms. Although there was no difference in the number of wet nights, 67% failed to achieve 14 consecutive dry nights for imipramine versus only 17% for alarms (RR 4.00, 95% CI 1.06 to 15.08; 1 trial, 24 children). Alarm therapy also had a more sustained effect after ceasing treatment with 100% on imipramine versus 58% on alarms wetting at follow‐up (RR 1.67, 95% CI 1.03 to 2.69; 1 trial, 24 children).
Imipramine was more effective than simple behavioural therapies during treatment, with one fewer wet nights per week compared with star chart plus placebo (MD ‐0.80, 95% CI ‐1.33 to ‐0.27; 1 trial, 250 children). At follow‐up 40% were wet with imipramine versus 80% with fluids and avoiding punishment (RR 0.50, 95% CI 0.28 to 0.89; 1 trial, 40 children). However, imipramine was less effective than complex behavioural therapies, with 61% failing to achieve 14 consecutive dry nights for imipramine versus 33% for the three‐step programme (RR 1.83, 95% CI 1.08 to 3.12; 1 trial, 72 children) and 16% for the three‐step programme combined with motivational therapy and computer‐led education (RR 3.91, 95% CI 2.30 to 6.66; 1 trial, 132 children) at the end of treatment, with similar results at follow‐up.
Tricyclics were more effective than restricted diet, with 99% failing to achieve 14 consecutive dry nights versus 84% for imipramine (RR 0.84, 95% CI 0.75 to 0.93; 1 trial, 147 children).There was insufficient evidence to judge the effect of tricyclics compared to the other miscellaneous interventions studied.
At the end of treatment there were about two fewer wet nights for imipramine plus oxybutynin compared with imipramine monotherapy (MD ‐2.10, 95% CI ‐2.99 to ‐1.21; 1 trial, 63 children) and 48% on imipramine plus oxybutynin failed to achieve 14 consecutive dry nights compared with 74% on imipramine monotherapy (RR 0.68, 95% CI 0.50 to 0.92; 2 trials, 101 children). At follow‐up, 45% on imipramine plus oxybutynin were wetting versus 83% on imipramine monotherapy (RR 0.55, 95% CI 0.32 to 0.92; 1 trial, 36 children).
When imipramine combined with desmopressin was compared with imipramine monotherapy, there was no difference in outcomes. However, when imipramine plus desmopressin was compared with desmopressin monotherapy, the combination was more effective, with 15% not achieving 14 consecutive dry nights at the end of treatment for imipramine plus desmopressin versus 40% for desmopressin monotherapy (RR 0.38, 95% CI 0.17 to 0.83; 1 trial, 86 children). Tricyclics combined with alarm therapy were not more effective than alarm monotherapy, alarm combined with desmopressin or alarm combined with nortriptyline. The addition of a tricyclic to other behavioural therapies did not alter treatment response.
Лечение первичного неосложнённого энуреза :: ТРУДНЫЙ ПАЦИЕНТ
В.М. Делягин
Кафедра поликлинической педиатрии РГМУ, ФГУ Федеральный научно-клинический центр детской гематологии, онкологии и иммунологии, Москва
Введение
Энурез – неспособность контролировать мочеиспускание днём или ночью. Неспособность удерживать мочу по ночам называется ночным энурезом (НЭ). Энурез неорганической природы (F98.0) по классификации МКБ-10 рассматривается в V классе (психические расстройства и расстройства поведения) в группе состояний (F98), начинающихся обычно в детском и подростковом возрасте.
Эксперты Всемирной организации здравоохранения определяют энурез как курабельное состояние детского возраста. Эта трактовка энуреза как детского заболевания – важный шаг на пути лечения и адаптации вместо табуирования и игнорирования. Но ведение пациента с энурезом – сложная многокомпонентная задача, требующая междисциплинарной и межпрофессиональной кооперации, содружества с родителями ребёнка, длительной и упорной работы, умения внушить уверенность пациенту и его окружению, способность при неудачах действовать без паники и по строгому алгоритму [1, 2].
Лечение
Если у ребёнка есть сочетание дневного и ночного недержания мочи, то первоначально начинают лечение дневного энуреза. Обычно он обусловлен нейрогенным мочевым пузырём, тяжёлыми неврозами, циститом и т. п. После адекватного лечения существенно улучшается и ночная симптоматика. После чего приступают к лечению ночного энуреза.
Лечение первичного НЭ окружено множеством мифов, педиатрам известно мало, а родители не спешат обращаться за помощью. По нашим данным, за медицинской помощью обращается не более 10-12 % пациентов. Причём родители обращаются к врачу обычно при достаточно тяжёлых случаях энуреза, при частых ночных мочеиспусканиях. Даже в случае обращения помощь нередко не соответствует современным требованиям. Так, при первичных визитах в 10-12 % случаях рекомендуется ждать «созревания ребёнка», ограничение жидкости – в 20-25 %, насильственное пробуждение – в 25-27 %, аларм-терапия – 5-7 %, медикаментозное лечение – в 10-58 %*. Следует отметить, что аларм-терапия и медикаментозное лечение рекомендуются, как правило, в условиях специализированных консультативных центров. В первичном звене педиатрической службы они используются крайне редко. Из этих цифр видно, что дети часто остаются одинокими перед проблемой. Первый и важнейший этап – создание атмосферы тепла, участия, заинтересованности в ребёнке, снятие страха и фрустрации. Ребёнок не должен чувствовать себя изгоем. Если кто-то из родителей или близких ранее страдал НЭ, было бы очень хорошо рассказать это ребёнку, подчеркнув, что всё завершилось благополучно. Нельзя ругать и наказывать ребёнка за «мокрую ночь». Надо создать положительную мотивацию, поощрять за каждую «сухую ночь», в случае неудачи говорить: видишь, прежде было удачно, значит, всё наладится. Монотерапия обычно не эффективна, требуется комбинация режимных, диетических мероприятий, изменение психологического климата, медикаментозное вмешательство [3].
Диета и режим. Детей необходимо приучать посещать туалет тут же после сна, далее каждые 2-3 часа, перед выходом из дома или перед уходом из школы. Следует приучить ребёнка не пить днём бесконтрольно, не пить много жидкости за ужином, принимать пищу не позже, чем за 1,5-2 часа до сна. Перед сном обязательно посетить туалет. Ограничения жидкости не должны проводиться жёстко. Маленькие дети легко обезвоживаются, количество принятой жидкости следует варьировать в зависимости от внешней температуры, физической активности ребёнка, наличия диареи, лихорадки и т. п. Не должно быть поздних укладываний, физических и психических нагрузок перед сном, длительность сна должна соответствовать возрастным нормам (табл. 1), т. е. необходимо устранить все причины, ведущие к утомлению и чрезмерно глубокому сну.
Если эпизоды ночного недержания мочи не часты и возраст ребёнка до 5 лет, в первые 3 месяца после обращения по поводу ПНЭ можно ограничиться режимными мероприятиями, изменением диеты, психологическими мерами.
Аларм-терапия не снижает ночной диурез, не предотвращает сама по себе непроизвольное отхождение мочи. Большинство детей даже не просыпаются при сигнале, но они прекращают мочеиспускание. Услышав сигнал, родители должны довести ребёнка до туалета, где он опорожняет мочевой пузырь. Полного пробуждения не требуется. После смены белья ребёнка можно уложить в постель. В итоге аларм-терапия способствует увеличению физиологической ёмкости мочевого пузыря. Эффективность терапии максимальна при положительной мотивации ребёнка. У маленьких детей достичь этого сложно. Аларм-терапия более эффективна у старших детей. Необходимо учесть интересы других членов семьи. Если в этой же комнате с ребёнком спят сиблинги, пожилые люди и аларм-терапия воспринимается ими негативно, применять её не целесообразно. Скорость наступления положительного эффекта варьирует от 2 недель до нескольких месяцев. Если после 3 месяцев нет эффекта, проведение аларм-терапии следует прекратить. Если эффект наступил и ребёнок не мочится в постель, отказаться от аларм-терапии можно не ранее 3 месяцев. Эффективность аларм-терапии составляет 68 % [4], частота рецидивов – 29-66 %. В случае рецидива надо попытаться выяснить провоцирующие факторы и аларм-терапию можно возобновить. Если рецидив наступил ранее 3 мес. «сухого периода», проводить аларм-терапию повторно нет смысла.
Медикаментозная терапия (табл. 2). Антихолинергические препараты показаны пациентам с раздражённым мочевым пузырём, с ургентными позывами днём. В этом случае антихолинергические препараты (оксибутин хлорид и тольтеродин) снижают сократимость детрузора, обладают анальгезирующим эффектом и повышают функциональную ёмкость мочевого пузыря. Если нет признаков дисфункции мочеиспускания, антихолинергические препараты не показаны. В качестве побочных эффектов известны: сухость во рту, плохая аккомодация, покраснение лица, запор, неполное опорожнение мочевого пузыря, общая подавленность. Антихолинергические препараты нельзя назначать лихорадящим детям, во время физических нагрузок или в жаркое время суток (способствуют гипертермии, снижая образование пота).
Трициклические антидепрессанты. Имипрамин был первым препаратом этой группы, применённым для лечения НЭ. Выбор объяснялся господствовавшей в то время теорией психологических причин НЭ. Обсуждается центральный механизм или местное действие. Имипрамин снижает тонус детрузора, повышает сопротивление потоку мочи, блокирует повторный захват норадреналина или серотонина в пресинаптических нейронах. Лечение имипрамином эффективно у 5-40 % детей. Частота рецидивов высока. Побочных эффектов много (см. табл. 2). ВОЗ не рекомендует имипрамин для лечения НЭ.
Десмопрессин является синтетическим аналогом природного антидиуретического гормона вазопрессина, агонистом рецептора V2, регулирует объём и осмотическую концентрацию мочи, не обладает сосудосуживающим действием. По сравнению с вазопрессином обладает более длительным по времени и более сильным антидиуретическим действием.
В лечении НЭ десмопрессин является средством первой линии. Имеются различные лекарственные формы десмопрессина: инъекции, таблетки, капли в нос и назальный спрей.
Стартовая доза при назначении таблеток – 0,2 мг. Её можно увеличивать до достижения полного эффекта, не превышая 0,6 мг на приём. Но титровать таблетированный препарат не всегда легко. У маленьких детей возникают затруднения при проглатывании таблеток.
Стартовая эквивалентная доза при назначении десмопрессина в растворе – 120 мкг, максимальная – 360 мкг. При закапывании препарата ребёнок должен сидеть, запрокинув голову. Препарат, назначаемый интраназально в каплях, может частично вытечь из носовых ходов, что особенно часто наблюдается у подвижных детей. Это затрудняет сохранение лечебной дозы.
В последние годы в качестве средства леченя НЭ применяется новая форма десмопрессина в виде наального спрея – Пресайнекс (производство Мифарм С.п.А., Италия). Пресайнекс не имеет таких сложностей в применении. Он хорошо фиксируется на слизистой, дозой легко управлять. Антидиуретический эффект начинается через 15 минут после введения дозы, достигает максимума через 1 час и сохраняется до 8 часов (в одной дозе – 10 мкг действующего вещества). При сопоставительных исследованиях эффективности различных лекарственных форм десмопрессина (капли, интраназальный катетер, спрей получено, что максимальная абсорбция препарата свойственна спрею Пресайнексу). Это объясняется тем, что дисперсия раствора в виде спрее значительно выше, чем в каплях, спрей распределяет действующее вещество по передней поверхности носовых ходов, в то время как капли распределются в основном по задней поверхности носовых ходов и быстро выводятся.
Препарат Пресайнекс лучше применять по апробированной схеме (рис. 1) по принципу «step down» (шаг вниз), меняя дозу в зависимости от эффекта через строго определённые промежутки времени [5]. Предложено начинать с максимальной дозы. Если она эффективна, через 4-6 недель снизить на 1 впрыскивание (на 10 мкг). Если положительный эффект сохраняется, продолжать 4-6 недели и т. д. Если снижение дозы на каком-то этапе повлекло за собой возобновление НЭ, через 48 «неудачных» часов (т. е. через 2 ночи подряд) доза повышается до предшествующей эффективной.
Существует и другая схема лечения, по сути, не противоречащая той, что представлена на рис. 1, и построенная по принципу «step up» (подъём шаг за шагом). Начинают с минимальной дозы (10 мкг), если нет эффекта в ближайшие 2 суток, повышают её на 10 мкг и т. д. Обычно, чтобы оставаться сухим, ребёнку хватает 30 мкг (при правильном ведении диеты, режима и т. д.). Схема «step up» кажется нам менее удачной из-за отложенного эффекта. При начале лечения с максимальной дозы ребёнок остаётся сухим в первую же ночь. Это тут же меняет психологический климат в семье, снимает стрессы и фрустрацию, внушает уверенность, дети начинают улыбаться.
Эффективность лечения при монотерапии десмопрессином может достигать 80 % и более. С учётом возможных случаев осутствия комплаенса и генетической гетерогенности НЭ, часть пациентов остаются рефрактерными к лечению. В частности, это может быть обусловлено индивидуально высоким уровнем простагландина Е2, который блокирует ренальный эффект вазопрессина и его аналогов за счёт снижения концентрации цАМФ. Активность простагландина Е2 может быть подавлена его антагонистом – индометацином [6].
Если на фоне лечения десмопрессином ребёнок по-прежнему мочится (или после улучшения вновь стал мочиться) в постель, следует вернуться к переоценке диагноза и потребовать ведения дневника. По результатам дневника микций, становится видно, является ли причиной неуспеха большой ночной объём мочи (в этом случае требуется повысить дозу десмопрессина) или, если объём микций небольшой, требуется назначение холинергических препаратов (оксибутина). Если ребёнок по неясным причинам мочится до полуночи из-за неконтролируемых сокращений мочевого пузыря, это тоже является показанием для приёма оксибутина. У старших детей при очень упорном ночном энурезе в исключительных случаях десмопрессин можно сочетать с имипрамином (тофранилом).
Частота побочных эффектов при лечении десмопрессином в форме назального спрея отличается не существенно от таковой при плацебо, что свидетельствует об уникальной безопасности препарата. Редко сообщается о неприятных ощущениях в носу, головных болях (1 %), ещё реже – о болях в животе. В крайне редких случаях сообщается о гипергидратации. Чтобы избежать этого, требуется строго контролировать приём жидкости, особенно у импульсивных детей. Ребёнок может получить не более 1 чашки жидкости во время ужина, 1 чашки жидкости после ужина и ничего не пить за 2 часа до сна. Изложенное свидетельствует о безопасности десмопрессина у детей.
Заключение
Моносимптомный НЭ представляет собой огромную медико-социальную проблему по распространённости и влиянию на ребёнка и его семью. Эффект лечения больного с энурезом будет тем лучше, чем раньше назначена адекватная терапия. Лечение НЭ должно носить комплексный характер и начинаться после углублённого обследования пациента. Основное место в лечении НЭ принадлежит современной лекарственной форме десмопрессина – назальному спрею Пресайнексу.
Литература
1. Robson L. Enuresis. eMedicine, last updated 7 December 2007. http://emedicine.medscape.com/article/1014762-overview
2. Miller K. Concomitant nonpharmacologic therapy in the treatment of primary nocturnal enuresis // Clin. Pediatr. 1993; spec. № 32-37.
3. Makari J., Rushton H. Nocturnal enuresis. What are the effects of of interventions for relief symptoms // American Family Physicians. 2006; 73: 73-76.
4. Forsythe W., Butler R. Fifty years of enuretic alarms // Arch. Dis. Child. 1989; 64: 879-885.
5. Riccabona M., Oswald J., Korner I. Therapie der Enuresis // PКdiatrische Praxis. 2000; Bd. 58: 243-252.
6. Kampers K. Nocturnal polyuria in monosymptomatic nocturnal enuresis refractery to desmopressin treatment // American Journal of Physiology Ranal Physiology. 2006; 291: F1232-F1240.
* Рекомендации нередко даются сочетанно, поэтому общая сумма баллов превышает 100 %.
Аюрведическое лечение ночного недержания мочи: препараты и рекомендации
Ночное недержание мочи, как правило, является нормой в развитии ребенка. Обычно до 5-летнего возраста это не вызывает беспокойства. Если же это нарушение продолжается, относитесь к проблеме с терпением и пониманием. Если ребенку больше 5 лет, и он просыпается по ночам в мокрой постели, по крайней мере, два раза в неделю в течение трех месяцев, это считается болезнью, называемой ночным недержанием мочи или энурезом. В аюрведе она известна как шайямутра.Симптомы заболевания
Ночное недержание мочи – непроизвольное мочеиспускание во время сна. Симптомы включают в себя: недержание мочи во время дневного или ночного сна.
Причины ночного недержания мочи
- Основными причинами недержания мочи являются:
- Мочевой пузырь недостаточно силен, чтобы удерживать мочу на всю ночь.
- Задержка созревания мочевого пузыря.
- Отсутствие координации между мочевым пузырем и мозгом.
- Чрезмерное потребление жидкости вечером или ночью.
- Психологические проблемы, такие как стресс, беспокойство и другие эмоциональные проблемы.
- Запор.
- Кишечная глистная инвазия.
- Чрезмерный сон.
- Некоторые заболевания, такие как диабет или инфекция мочевыводящих путей, также могут вызывать ночное недержание мочи.
- Генетические факторы.
Осложнения
Ночное недержание мочи может вызвать у ребенка некоторые проблемы:
- Вину и смущение, которые могут привести к снижению самооценке.
- Потеря возможностей для социальной деятельности.
- Сыпь на теле ребенка.
Диагностика заболевания
В зависимости от обстоятельств ребенку может потребоваться физическое обследование или тест:
- Анализ мочи для выявления признаков инфекции или заболевания, такого как диабет.
- Рентген или другой метод визуализации – для проверки структурной проблемы мочевого пузыря или почек.
- История болезни ребенка.
Аюрведический взгляд на энурез
В аюрведе ночное недержание мочи известно как шайямутра. Процессу образования мочи помогают Прана, Вьяна и Апана вата и Аваламбака Капха с полным контролем над разумом. Мочевыделение является одной из функций нормального апана вата. Деятельность Апаны регулируется Прана и Вьяна вата. Апана способствует активной секреции мочи, движению спермы и т. д. После достижения уровня зрелости развития появляется контроль над этими действиями, инициированными Праной и Вьяной. Но в этом состоянии общий контроль над деятельностью Апаны не развивается, что приводит к потере контроля над мочеиспусканием. Это состояние может также быть связано с окружением (аварана) апаны Капхой, которая ускоряет выведение мочи.
Мозг играет важную роль как в физиологическом, так и в патологическом процессе организма. Он функционирует постоянно даже во время сна. Согласно аюрведе, когда тама и капха скрывают маску, возникает сон. Это может происходить и днем, но ночью потеря контроля Праны и Вьяны над Апаной и окружение апаны Капхой и Тамой происходят вместе, и ребенок неосознанно мочится в постели.
Аюрведические препараты от ночного недержания мочи
Himalaya Herbals предлагает эффективные растительные лекарственные средства для лечения ночного недержания мочи (энурез). Эти средства изготавливаются из трав высшего качества и строго следуют принципам аюрведы. Все препараты на 100% чистые, натуральные и вегетарианские. Они не содержат химических веществ, добавок и консервантов. Безопасны в использовании, так как не имеют побочных эффектов.
таблетки от недержания мочи у пожилых женщин
таблетки от недержания мочи у пожилых женщинтаблетки от недержания мочи у пожилых женщин
>>>ПЕРЕЙТИ НА ОФИЦИАЛЬНЫЙ САЙТ >>>Что такое таблетки от недержания мочи у пожилых женщин?
От учащенного мочеиспускания поможет лекарство Дифорол. Натуральный препарат быстро купирует проявления цистита, уретрита, предотвращает возникновению рецидивов патологий. Избавиться от частых и болезненных позывов сможете за 4-6 недель, при условии правильного применения оригинального комплекса.
Эффект от применения таблетки от недержания мочи у пожилых женщин
ифорол — клинически проверенный, протестированный лекарственный препарат в лучших лабораториях России, Евросоюза. Даже ведущие клиники Германии подтверждают эффективность. Препарат в каплях заручился европейскими и международными сертификатами качества, ГОСТа законодательства, Минздрава РФ. Также получено разрешение на продажи.
Мнение специалиста
Мне диагностировали заболевание матки, провели гистерэктомию. После этого начались проблемы с мочевым пузырем. Недержания не давали жить полной жизнью. Врач назначил Дифорол, так как он не вызывает аллергии и полностью безвреден. Помог с первого применения! Теперь он – мой спаситель).
Как заказать
Для того чтобы оформить заказ таблетки от недержания мочи у пожилых женщин необходимо оставить свои контактные данные на сайте. В течение 15 минут оператор свяжется с вами. Уточнит у вас все детали и мы отправим ваш заказ. Через 3-10 дней вы получите посылку и оплатите её при получении.
Отзывы покупателей:
Tata
Года 2 назад начались проблемы с возрастным недержанием мочи. Походы к внукам стали невозможны, пропила курс лечения, назначенный местным врачом. Результат нулевой. Однажды увидела рекламу препарата Дифорол, и решила попробовать. Наконец-то смогла спокойно гулять с внуками и заниматься хозяйством.
София
Дифорол — натуральное лекарственное средство. В составе нет гормональных, опасных мочегонных компонентов. Препарат не вызывает привыкания даже при продолжительной терапии. Благодаря сбалансированной формуле, составляющие комплекса быстро проникают в очаг воспаления, запускают процесс восстановления поврежденных органов.
Дифорол — натуральное лекарственное средство. В составе нет гормональных, опасных мочегонных компонентов. Препарат не вызывает привыкания даже при продолжительной терапии. Благодаря сбалансированной формуле, составляющие комплекса быстро проникают в очаг воспаления, запускают процесс восстановления поврежденных органов. Где купить таблетки от недержания мочи у пожилых женщин? Мне диагностировали заболевание матки, провели гистерэктомию. После этого начались проблемы с мочевым пузырем. Недержания не давали жить полной жизнью. Врач назначил Дифорол, так как он не вызывает аллергии и полностью безвреден. Помог с первого применения! Теперь он – мой спаситель).
Таблетки от недержания мочи у пожилых женщин с синтетическим аналогом гормонов помогают нормализовать . Взрослым назначают по 2 таблетки от энуреза на ночь. При неэффективности лечения дозировку увеличивают до 4 таблеток. Курс лечения подбирают индивидуально. Недержание мочи (инконтененция) – это негативное явление самопроизвольного выделения мочи. Данному заболеванию чаще подвергаются женщины, чем мужчины, из-за отличий в анатомии уриновыделительной системы. Таблетки и лекарства от недержания мочи. Недержание мочи – серьезная проблема, с . Курс может быть повторен 2-3 раза в год. Препарат назначают для лечения недержания мочи у детей, взрослых людей и пожилых пациентов. Средняя доза для взрослого человека составляет 3 таблетки в день. При недержании мочи – лекарств по низкой цене, с самовывозом в Москве г., в сети аптек Ригла. . 24 октября. Препараты: антибиотик для мочеполовой системы мужчин — таблетки от мочеполовых инфекций у женщин. Купить Лекарства при недержании мочи в Москве, выгодная цена ✅ большой выбор аптек ✅ отзывы и инструкции по . Лекарства при недержании мочи. Нажмите сюда, чтобы узнать условия покупки этого товара по минимально доступной цене. Сбросить все фильтры. Сбросить все фильтры. Действующее вещество. Недержанием мочи или энурезом принято считать непроизвольное мочеиспускание. . Энурез — это патология мочевыводящей системы, проявляющаяся недержанием урины. Зачастую недуг развивается у детей и людей пожилого возраста из-за низкого тонуса мышц. Он также может. Как лечить недержание мочи у пожилых женщин: причины и лечение энуреза. . Типы и причины недержания мочи у пожилых женщин. В зависимости от того, что привело к патологии, а также от конкретной симптоматики, специалисты проводят классификацию на 4 категории. В целом каждый отдельный случай. Лечение недержания мочи у женщин и мужчин пожилого возраста. В независимости от причины и особенностей симптоматики при недержании мочи важно адекватное ведение сопутствующих заболеваний, которые встречаются практически у всех пациентов пожилого возраста: сахарного диабета. Фармацевтические препараты, применяемые по показанию «недержание мочи «. . Везикар. Солифенацин: Препараты для лечения частого мочеиспускания и недержания мочи, спазмолитическое средство. Недержание мочи – это весомая проблема, которая наблюдается не только у детей и подростков, но и взрослых. Инконтиненцией страдают приблизительно 40 % женщин. Содержание: Чем опасно недержание мочи у женщин.
http://www.ktowndeliver.com/uploaded/uprazhneniia_pri_chastom_mocheispuskanii_u_zhenshchin9120.xml
http://zhenshiny.net/upload/amoksitsillin_pri_tsistite_u_zhenshchin_skhema_lecheniia5827.xml
http://lorado.org/files/tsistit_u_beremennykh_zhenshchin_1_trimestr_lechenie2919.xml
https://meritlifegolkonaklari.com/uploads/diforol_kupit_volgodonske6513.xml
http://sapphireglobalschool.com/userfiles/sbor_ot_tsistita_u_zhenshchin_bystroe_lechenie1025.xml
ифорол — клинически проверенный, протестированный лекарственный препарат в лучших лабораториях России, Евросоюза. Даже ведущие клиники Германии подтверждают эффективность. Препарат в каплях заручился европейскими и международными сертификатами качества, ГОСТа законодательства, Минздрава РФ. Также получено разрешение на продажи.
таблетки от недержания мочи у пожилых женщин
От учащенного мочеиспускания поможет лекарство Дифорол. Натуральный препарат быстро купирует проявления цистита, уретрита, предотвращает возникновению рецидивов патологий. Избавиться от частых и болезненных позывов сможете за 4-6 недель, при условии правильного применения оригинального комплекса.
Причины частого мочеиспускания у женщин. Частое мочеиспускание. Александр Коловангин, уролог-андролог, онколог. . Причины, не требующие медицинской помощи. Учащенное мочеиспускание у женщин не всегда свидетельствует о патологическом процессе. Такое состояние может начаться по самым. Частое мочеиспускание у женщин – распространенное явление. Оно может быть связано с какой-либо патологией или . Причины частого мочеиспускания у женщин без боли могут быть самыми различными, а посему не нужно сравнивать. Физиологические причины частого мочеиспускания у женщин. Закономерно, что при увеличении количества выпитой жидкости, употреблении кофеиносодержащих или алкогольных напитков (особенно пива) мочеиспускание учащается. При переохлаждении организма, купании в водоемах и бассейнах позывы. 5 Болезненное и частое мочеиспускание у женщин: причины. 6 Частые ночные мочеиспускания у женщины . Поэтому пациентки страдают обильными месячными, болями внизу живота, маточными кровотечениями, а также частыми мочеиспусканиями и недержанием мочи. Заболевание органов. Причины частого мочеиспускания у женщин без боли. Регулярные позывы в туалет по-маленькому негативно . Как правило, понос и частое мочеиспускание у женщин не являются признаками каких-либо патологий, конечно при условии, что отсутствует дополнительная симптоматика. Это может быть. Частое мочеиспускание означает, что женщина чувствует желание мочиться более регулярно, чем это обычно характерно для неё. . Возбудители половых инфекций (ИППП) являются наиболее частой причиной частого мочеиспускания у женщин, которые возникают, когда бактерии вторгаются в уретру. Причины частого мочеиспускания у женщин. Обильное, болезненное, ночью — это симптом многих заболеваний или физиологических . Учащенное мочеиспускание – это превышение порога личного комфорта женщины, когда она сама замечает, что организм намного чаще сигнализирует о необходимости справить. Частые позывы к мочеиспусканию у женщин считаются симптомом нарушений в работе мочевыделительной или половой системы. Причина такого явления может быть цистит. Причины. Патологические причины учащённого мочеиспускания у женщин и мужчин требует диагностики и терапии. . Частое мочеиспускание, которое появилось при естественных причинах (обильное питье, кофеин), не требуют лечения. Также подобный симптом наступает при беременности из-за давления на. Чаще всего частые позывы к мочеиспусканию бывают вызваны заболеваниями, поражающими мочевые пути на любом уровне. Инфекция может коснуться почек, мочеточников, мочевого пузыря или протоков. Частое мочеиспускание может быть вызвано следующими причинами: Инфекция, травма или.
Недержание мочи у женщин | Городская клиническая больница им. В. М. Буянова
Проявляется недержание мочи у женщин после осуществления обыденных для жизни действий: продолжительного смеха, кашля, длительных физических нагрузок, смены положения тела во время сна, поднятия тяжелых предметов, половом контакте.
Практически каждая пятая женщина в мире сталкивалась с данной проблемой. При этом за лечением обращаются далеко не все. В Москве всего лишь 1,5% женщин записываются на прием к врачу с проблемой недержания мочи. В Америке и Европе статистика гораздо хуже – 30–40%.
Самыми распространенными случаями заболевания являются:
— стрессовое недержание мочи у женщин. Может возникнуть в любом месте, в зависимости от сложности окружающей ситуации, ее психологической, эмоциональной стороны. Считается самой частой проблемой в урологии;
— недержание мочи у женщин при кашле. Происходит резкий скачек давления внутри брюшной полости, мышцы мочевого пузыря находятся в сильном напряжении. Если сфинктеры слабые, то моча начинает подтекать. Такая же ситуация наблюдается при недержании мочи при чихании у женщин. Причины отклонения схожи полностью.
— ночное недержание мочи у женщин. Неконтролируемый процесс мочеиспускания. Как правило, «энурезом» страдают дети;
— недержание мочи у женщин после родов. Происходит из-за нарушения, ослабления мышц тазового дна;
— недержание мочи у молодых женщин. Может возникать ввиду всех вышеуказанных причин;
— недержание мочи у женщин пожилого возраста. Делится на три типа: стресорное (из-за давления на брюшную полость), вынужденное (при любом внезапном позыве), тотальное (неконтролируемое, происходит постоянно).
Спонтанная потеря мочи никак не вредит жизни женщины. При этом приносит серьезные физические и моральные неудобства, затрагивает различные аспекты деятельности.
Большинство женщин не решается сказать о своей проблеме даже врачу. Это вызвано ее глубочайшей интимностью, а также незнанием быстрого способа устранения недержания мочи.
Симптомы недержания мочи у женщин
Основным признаком недержания мочи у женщин является спонтанное протекание мочи при выполнении различных повседневных действий, физических нагрузках и других ситуациях. Также к симптомам заболевания относят внезапные позывы, чувство неполного опорожнения мочевого пузыря, ощущения наличия постороннего предмета во влагалище.
Причины недержания мочи
У такого заболевания как недержание мочи у женщин, причины могут быть разные. Основными являются:
— беременность, трудные роды;
— сильные физические нагрузки;
— операции;
— генетическая предрасположенность.
Возраст также влияет на развитие данного заболевания и является частой причиной недержания мочи у женщин после 50 лет. Если проявления незначительные, применяется консервативное лечение специальными препаратами. Если же ситуация сложная, имеются ярко выраженные изменения анатомии назначается хирургическое вмешательство.
Причинами ночного недержания мочи у женщин является отсутствие контроля состояния мышц. В этот момент они расслаблены. Кроме того, на подтекание мочи могут повлиять и инфекционные заболевания, нарушения нервной системы.
Чем опасно недержание мочи у женщин?
По своей сути заболевание никак не вредит здоровью женщины. Но при своей, казалось бы, минимальной опасность недержание мочи может полностью испортить жизнь, ограничить ее, сделать скованной. Женщина потеряет мобильной, будет испытывать постоянный дискомфорт. Это может отразиться и на карьере, профессиональном росте.
Профилактика, диагностика и лечение недержания мочи
Первым этапом диагностики недержания мочи у женщин является консультация у специалиста. Врач назначает полное обследование, которое помогает выявить причины заболевания. В дальнейшем выбирается наиболее приемлемый способ лечения.
Для успешного проведения операции необходимо наличие конкретных, четких показаний. Без них вмешательство осуществлять нельзя, оно может только усилить проблему.
Лечение недержания мочи у женщин осуществляется с помощью малоинвазивного хирургического вмешательства с использованием самых современных инструментов и оборудования.
Под середину уретры размещается специальный синтетический имплант – сетка, который надежно поддерживает орган, близлежащие к нему ткани, и предотвращает подтекание мочи. Протез выполнен из самых современных материалов – полипропилена, который уже не первый год используется в медицине. Его структура свободно пропускает кровяные клетки, тем самым препятствует возникновению воспалительных процессов. Имплант устанавливается через небольшой разрез во влагалище длиной 1 см. Также рассечения длиной 2-3 мм делаются и на внутренней части бедер. Операция длится 20 – 30 минут.
Лечение ночного недержания мочи у женщин может также осуществляться с помощью имплантов. В зависимости от сложности случая.
Выписка пациента после операции происходит через день. В течение следующего месяца необходимо придерживаться полового покоя, а также ограничиться в физических нагрузках.
Недержание мочи и беременность
Недержание мочи считается частым явлением при беременности. Чем больше срок, тем сильнее становится заболевание. Оно также может сохраняться и после родов.
Причины непроизвольного подтекания мочи во время беременности:
— мышцы тазового дна ослабевают. Это происходит ввиду изменений гормонального фона организма женщины;
— изменения размеров матки. Орган увеличивается, тем самым сдавливает мочевой пузырь;
— движения ребенка. Когда беременность находится на поздних сроках, плод активно шевелится. Удары ручек и ножек ребенка могут приходиться на мочевой пузырь.
Несмотря на всю безопасность заболевания для здоровья организма, оно вносит существенный дискомфорт в жизнь женщины. И только своевременное лечение позволит нормализовать ситуацию. Главное, не стоит этого стесняться и сразу же обратиться к врачу!
врач-акушер-гинеколог
Заведующий отделением гинекологии
кандидат медицинских наук
Запись по телефону
врач-акушер-гинеколог
кандидат медицинских наук
Запись по телефону
Телефон для справок и записи: +7 (495) 321-57-40 (отдел платных медицинских услуг).
Ночное недержание мочи — Диагностика и лечение
Диагноз
В зависимости от обстоятельств ваш врач может порекомендовать следующее, чтобы определить любую первопричину ночного недержания мочи и помочь в выборе лечения:
- Физический экзамен
- Обсуждение симптомов, потребления жидкости, семейного анамнеза, привычек кишечника и мочевого пузыря, а также проблем, связанных с ночным недержанием мочи
- Анализы мочи на наличие признаков инфекции или диабета
- Рентген или другие методы визуализации почек или мочевого пузыря для изучения структуры мочевыводящих путей
- Другие виды анализов или обследований мочевыводящих путей, при необходимости
Лечение
Большинство детей самостоятельно преодолевают ночное недержание мочи.Если лечение необходимо, оно может быть основано на обсуждении вариантов с вашим врачом и определении того, что лучше всего подойдет для вашей ситуации.
Если вашего ребенка не особенно беспокоит или не смущает случайная влажная ночь, можно изменить образ жизни — например, полностью отказаться от кофеина и ограничить потребление жидкости вечером. Однако, если изменения в образе жизни не увенчались успехом или если школьник боится намочить постель, ему могут помочь дополнительные процедуры.
При обнаружении основных причин ночного недержания мочи, таких как запор или апноэ во сне, необходимо устранить до другого лечения.
Варианты лечения ночного недержания мочи могут включать сигнализацию влажности и прием лекарств.
Сигнализация влажности
Эти небольшие устройства с батарейным питанием, которые можно приобрести без рецепта в большинстве аптек, подключаются к чувствительной к влаге прокладке на пижаме или постельном белье вашего ребенка. Когда подушка чувствует влажность, срабатывает сигнал тревоги.
В идеале сигнализация влажности срабатывает, когда ваш ребенок начинает мочиться — вовремя, чтобы помочь вашему ребенку проснуться, остановить струю мочи и добраться до туалета. Если ваш ребенок спит крепко, другому человеку, возможно, придется прислушаться к сигналу будильника и разбудить ребенка.
Если вы попробуете установить датчик влажности, подождите достаточно времени. Часто требуется от одного до трех месяцев, чтобы увидеть любой ответ, и до 16 недель, чтобы получить сухие ночи. Сигнализаторы влажности эффективны для многих детей, несут низкий риск рецидива или побочных эффектов и могут обеспечить лучшее долгосрочное решение, чем лекарства.Эти устройства обычно не покрываются страховкой.
Лекарства
В крайнем случае врач вашего ребенка может назначить лекарства на короткий период времени, чтобы остановить ночное недержание мочи. Определенные виды лекарств могут:
Медленное выделение мочи в ночное время. Препарат десмопрессин (DDAVP) снижает выработку мочи в ночное время. Но употребление слишком большого количества жидкости с лекарством может вызвать проблемы, и следует избегать десмопрессина, если у вашего ребенка есть такие симптомы, как лихорадка, диарея или тошнота.Обязательно внимательно следуйте инструкции по применению этого препарата.
Десмопрессин назначается перорально в форме таблеток и предназначен только для детей старше 5 лет. Согласно Управлению по санитарному надзору за качеством пищевых продуктов и медикаментов, назальные спреи десмопрессина (Noctiva, другие) больше не рекомендуются для лечения ночного недержания мочи из-за риска серьезных побочных эффектов.
- Успокойте мочевой пузырь. Если у вашего ребенка маленький мочевой пузырь, антихолинергические препараты, такие как оксибутинин (Дитропан XL), могут помочь уменьшить сокращения мочевого пузыря и увеличить его емкость, особенно если также происходит дневное недержание мочи.Этот препарат обычно используется вместе с другими лекарствами и обычно рекомендуется, если другие методы лечения не дали результата.
Иногда комбинация лекарств наиболее эффективна. Однако нет никаких гарантий, и лекарства не решают проблему. Ночное недержание мочи обычно возобновляется после прекращения приема лекарств, пока не пройдет само по себе в возрасте, который варьируется от ребенка к ребенку.
Образ жизни и домашние средства
Вот изменения, которые вы можете сделать дома и которые могут помочь:
- Ограничьте потребление жидкости вечером. Очень важно получать достаточно жидкости, поэтому нет необходимости ограничивать количество выпитого вашим ребенком в день. Тем не менее, рекомендуйте пить жидкости утром и в начале дня, так как это может уменьшить жажду вечером. Но не ограничивайте потребление жидкости по вечерам, если ваш ребенок по вечерам занимается спортом или играет в игры.
- Избегайте напитков и продуктов с кофеином. Напитки с кофеином не рекомендуются детям в любое время суток. Поскольку кофеин может стимулировать мочевой пузырь, особенно не рекомендуется его употребление вечером.
- Поощряйте двойное мочеиспускание перед сном. Двойное мочеиспускание — это мочеиспускание перед сном, а затем снова перед сном. Напомните ребенку, что при необходимости можно пользоваться туалетом ночью. Используйте небольшие ночники, чтобы ваш ребенок мог легко найти путь между спальней и ванной.
- Поощряйте регулярное использование туалета в течение дня. Днем и вечером предложите ребенку мочиться каждые два часа или около того, или, по крайней мере, достаточно часто, чтобы избежать позыва.
- Предотвратить высыпания. Чтобы предотвратить сыпь от мокрого нижнего белья, помогайте ребенку каждое утро ополаскивать ягодицы и область гениталий. Также можно покрыть пораженный участок защитной мазью или кремом для защиты от влаги перед сном. Спросите своего педиатра за рекомендациями по продуктам.
Альтернативная медицина
Некоторые люди могут попробовать дополнительные или альтернативные методы лечения ночного недержания мочи. Для таких подходов, как гипноз, иглоукалывание, хиропрактика и лечение травами, доказательства эффективности ночного недержания мочи являются слабыми и неубедительными, или такие усилия оказались неэффективными.В некоторых случаях исследования были слишком маленькими или недостаточно тщательными, или и то, и другое.
Обязательно поговорите с лечащим врачом перед началом любой дополнительной или альтернативной терапии. Если вы выберете нетрадиционный подход, спросите врача, безопасно ли это для вашего ребенка, и убедитесь, что он не взаимодействует с какими-либо лекарствами, которые может принимать ваш ребенок.
Помощь и поддержка
Дети не мочатся в постель, чтобы раздражать родителей. Постарайтесь набраться терпения, пока вы и ваш ребенок решаете проблему вместе.Эффективное лечение может включать несколько стратегий, и для достижения успеха может потребоваться время.
- Будьте чуткими к чувствам вашего ребенка. Если ваш ребенок находится в состоянии стресса или тревожности, побудите его или ее выразить эти чувства. Предложите поддержку и ободрение. Когда ваш ребенок чувствует себя спокойным и защищенным, ночная жизнь может стать менее проблемной. При необходимости поговорите со своим педиатром о дополнительных стратегиях борьбы со стрессом.
- План для легкой очистки. Накройте матрас вашего ребенка пластиковым чехлом.Ночью используйте толстое впитывающее белье, чтобы сдерживать мочу. Держите под рукой дополнительные постельные принадлежности и пижамы. Однако избегайте длительного использования подгузников или одноразового нижнего белья.
- Заручитесь помощью вашего ребенка. Если это соответствует возрасту, подумайте о том, чтобы попросить вашего ребенка сполоснуть мокрое нижнее белье и пижаму или поместить эти вещи в специальный контейнер для стирки. Принятие на себя ответственности за ночное недержание мочи может помочь вашему ребенку лучше контролировать ситуацию.
- Празднуйте усилия. Ночное недержание мочи является непроизвольным, поэтому нет смысла наказывать или дразнить ребенка за то, что он намочил постель. Кроме того, не позволяйте братьям и сестрам дразнить ребенка, который мочится в постель. Вместо этого похвалите ребенка за то, что он следит за порядком перед сном и помогает убираться после несчастных случаев. Используйте систему поощрений с наклейками, если считаете, что это может помочь мотивировать вашего ребенка.
Обретя уверенность, поддержку и понимание, ваш ребенок может ожидать впереди сухих ночей.
Подготовка к приему
Скорее всего, вы начнете с посещения педиатра вашего ребенка.Однако он или она может направить вас к врачу, специализирующемуся на заболеваниях мочевыводящих путей (детскому урологу или детскому нефрологу).
Вот некоторая информация, которая поможет вам подготовиться к приему и узнать, чего ожидать от врача.
Что вы можете сделать
Перед встречей составьте список:
- Любые признаки или симптомы, включая любые основные, которые могут показаться не связанными с ночным недержанием мочи. Подумайте о том, чтобы вести дневник посещения ребенком туалета, влажных и сухих ночей.Отметьте, когда ваш ребенок ходит в туалет и чувствовал ли он необходимость помочиться. Также обратите внимание, сколько жидкости выпивает ваш ребенок, особенно после ужина.
- Ключевая личная информация, , включая любые серьезные стрессы или недавние изменения в жизни.
- Любой семейный анамнез ночного недержания мочи, включая братьев и сестер или родителей.
- Все лекарства, витамины, травы и другие добавки , которые принимает ваш ребенок, и их дозировки.
- Вопросы, которые следует задать лечащему врачу вашего ребенка, чтобы вы могли максимально проводить время вместе.
Некоторые основные вопросы, которые следует задать своему врачу, могут включать:
- Что заставляет моего ребенка мочиться в постель?
- Когда он или она может перерасти мочиться в постель?
- Какие методы лечения доступны и какие вы рекомендуете? Есть ли побочные эффекты?
- Есть ли альтернативы основному подходу, который вы предлагаете?
- Должен ли мой ребенок соблюдать какие-либо ограничения на употребление алкоголя?
- Могу ли я иметь какие-нибудь брошюры или другие печатные материалы? Какие сайты вы рекомендуете?
Не стесняйтесь задавать другие вопросы во время приема.
Чего ожидать от врача
Ваш врач, скорее всего, задаст вам ряд вопросов. Будьте готовы ответить на них, чтобы зарезервировать время для обсуждения любых моментов, на которых вы хотите сосредоточиться. Ваш врач может спросить:
- Есть ли в семейном анамнезе ночное недержание мочи?
- Ваш ребенок всегда мочился в постель или это началось недавно?
- Как часто ваш ребенок мочится в постель?
- Бывают ли периоды времени, когда ваш ребенок не мочится в постель?
- Ваш ребенок сухой в течение дня?
- У вашего ребенка несчастные случаи со стулом?
- Ваш ребенок жалуется на боль или другие симптомы при мочеиспускании?
- Сталкивается ли ваш ребенок с какими-либо серьезными изменениями в жизни или другими стрессами?
- Если вы проживаете отдельно или в разводе, проживает ли ваш ребенок поочередно в доме каждого из родителей, и происходит ли недержание мочи в обоих домах?
- Как вы реагируете на ночное недержание мочи?
Октябрь26, 2017
Медикаментозные средства для лечения ночного недержания мочи
Если у вашего ребенка ночное недержание мочи не вызывается никаким основным заболеванием, нет реальной медицинской необходимости в их лечении. Ночное недержание мочи проходит само по себе. Однако, если после разговора с лечащим врачом вы решите лечить ребенка лекарствами, доступно несколько медикаментозных методов лечения.
Двумя препаратами, одобренными FDA специально для ночного недержания мочи, являются DDAVP и тофранил. Другие лекарства, которые иногда используются для лечения ночного недержания мочи, включают Дитропан и Левсин.
Медикаментозная терапия подходит не всем, и эти лекарства могут иметь серьезные побочные эффекты. Поговорите с врачом вашего ребенка, чтобы определить, подходит ли лекарственная терапия вашему ребенку.
Справочник по препаратам от ночного недержания мочи
Вот обзор каждого препарата, используемого для лечения ночного недержания мочи:
DDAVP
DDAVP — синтетическая форма антидиуретического гормона (ADH), вещества, которое естественным образом встречается в тело. Этот препарат работает, имитируя АДГ в организме, что снижает количество вырабатываемой организмом мочи, а также увеличивает концентрацию мочи.Его основное применение — детям, которым не помогала сигнализация. Это также используется как временная мера, чтобы помочь детям без стеснения посещать лагеря или ночевки. Это одобренное FDA средство от ночного недержания мочи.
Продолжение
DDAVP выпускается в виде назального спрея или таблеток, которые принимают перед сном. Дозу корректируют до достижения эффекта. Как только это подействует, доза будет уменьшена, если это возможно.
Побочные эффекты DDAVP встречаются редко, но могут включать:
Тофранил
Тофранил — трициклический антидепрессант, который используется для лечения ночного недержания мочи около 30 лет.Как это работает, неясно, но известно, что он оказывает расслабляющее действие на мочевой пузырь, позволяя мочевому пузырю комфортно удерживать больше мочи.
Побочные эффекты тофранила, как правило, возникают редко при правильной дозировке, но могут включать:
Предупреждение: тофранил может иметь токсические побочные эффекты при неправильном приеме. Смертельные случаи были связаны с случайной передозировкой.
Дитропан и Левсин
Дитропан и Левсин действуют за счет уменьшения нежелательных сокращений мочевого пузыря.Побочные эффекты могут включать:
Как остановить ночное недержание мочи: решения для устранения недержания мочи
В возрасте 7 лет Билли получал приглашения на ночлег от друзей. Он хотел пойти, но возникла проблема: как остановить ночное недержание мочи.
Ночное недержание мочи было постоянной проблемой для Билли, говорит его мать, Джейн (настоящее имя вымышлено) из Бетесды, штат Мэриленд. У двух ее старших детей не было проблем, но Билли, похоже, не мог оставаться сухим. «Он хотел стать сухим, чтобы пойти на ночевку», — говорит она.
У Билли много компаний — 20% 5-летних и 10% 6-летних страдают энурезом, говорит Американская академия педиатрии. Большинство из них вырастают из этого, и обычно ничего серьезного не происходит. Но статистика и исследования не облегчили Билли ночевку.
Итак, Джейн обсудила эту тему с педиатром Билли и услышала хорошие новости. Существует множество решений для лечения ночного недержания мочи, от простых систем «вознаграждения» до использования будильников для мочеиспускания — стратегия, которая в конечном итоге сработала для Билли.
Вот что нужно знать родителям, которые хотят помочь своему ребенку избавиться от ночного недержания мочи.
Устранение заблуждений относительно ночного недержания мочи
Прежде чем педиатры предложат конкретное решение или лечение ночного недержания мочи, большинство из них стремятся просвещать родителей.
Ночное недержание мочи «часто передается по наследству», — говорит Говард Дж. Беннет, доктор медицины, педиатр из Вашингтона, округ Колумбия, автор книг Waking Up Dry, и педиатр Билли. Обычно ребенок становится сухим примерно в том же возрасте, что и родитель.И что бы вы ни думали, ночное недержание мочи — это , а не из-за лени или злобы, два распространенных заблуждения, говорят педиатры.
Согласно исследованию, опубликованному в журнале Journal of Urology, получение рекомендаций от педиатра вместо того, чтобы пробовать лекарства самостоятельно, может ускорить процесс. Исследователи обнаружили, что, когда дети следовали совету своего педиатра о растворах для ночного недержания мочи, они высыхали раньше, чем группа детей, родители которых самостоятельно выбрали лечение, чтобы остановить ночное недержание мочи.
Ночное недержание мочи: исключение медицинских проблем
Затем врачи тщательно изучают историю болезни и исключают медицинские причины, такие как запор или инфекция. В большинстве случаев ночное недержание мочи — это то, что доктора называют первичным энурезом, то есть ребенок всегда мочился в постель. Врачи считают, что это обычно вызвано задержкой созревания механизмов, контролирующих мочевой пузырь.
Продолжение
Но если ночное недержание мочи возникает после того, как ребенок высох в течение года или около того, это называется вторичным энурезом, и врачи должны более внимательно изучить причину.Вторичный энурез может возникнуть в результате психологического стресса или травмы, и ребенку может потребоваться консультация или другое лечение.
Если не удается найти медицинские или психологические причины ночного недержания мочи, семья может найти способы помочь ребенку избавиться от ночного недержания мочи.
Как остановить ночное недержание мочи: сигналы тревоги у кровати мочеиспускания
Сигналы тревоги у кровати мочеиспускания обычно считаются наиболее эффективным средством лечения ночного недержания мочи на длительный срок.
Сигнализаторы доступны в нескольких различных стилях, но все они включают датчик влажности и сигнализацию.Одна модель, например, включает датчик влажности, который надевается на нижнее белье или пижаму, прикрепленный к сигнальному ящику, который надевается на рубашку. Датчик почти сразу определяет влажность и подает сигнал тревоги, предупреждая ребенка, чтобы он встал и пошел в ванную.
В отчете, обобщающем медицинские данные о методах лечения ночного недержания мочи, таких как сигналы тревоги, поведенческие вмешательства, такие как вознаграждение и лекарства, сигналы тревоги были признаны наиболее эффективными. Исследование было опубликовано в журнале Journal of Wound Ostomy Continence Nursing .
Продолжение
В другом исследовании, опубликованном в журнале Journal of Pediatric Child Health , исследователи обнаружили, что 79% из 505 детей, которые носили постельные будильники, достигли высыхания в течение примерно 10 недель (половина — дольше, половина — меньше). Шесть месяцев спустя 73% этих детей все еще были сухими.
В то время как многие родители сначала пробуют другие стратегии еще до того, как обсудить ночное недержание мочи со своим педиатром, некоторые сразу переходят к будильнику.
Как избавиться от ночного недержания мочи: награды за сухие ночи
Элеонора и ее муж Рэй перешли к другой общей стратегии — системе вознаграждений.Это может включать в себя подарить ребенку небольшую игрушку после сухой ночи или наградить его поездкой в парк или куда-нибудь еще, куда он захочет. Элеонора и Рэй купили маленькие призы, такие как книжки-раскраски и резиновые мячи, и приклеили их на стену, чтобы Майкл мог на них смотреть.
Продолжение
«Когда у него была удачная ночь, он выбирал приз», — говорит Элеонора. «Это работало какое-то время».
Все, что особенно важно для ребенка, можно использовать в качестве награды, — говорит Роберт Мендельсон, доктор медицины, Портленд, штат Орегон., педиатр, который часто консультирует родителей по поводу ночного недержания мочи. «Нагрузка на похвалы тоже», — говорит он. «Каждый раз, когда ребенок высыхает по утрам, скажите ему, какие он классный», — говорит он. «Поздравьте их, скажите им:« Вы станете большим мальчиком или девочкой »».
Как остановить ночное недержание мочи: «Лифтинг»
Элеонора и Рэй также попробовали технику под названием «лифтинг». Эта стратегия заключается в том, чтобы убедиться, что ваш ребенок идет в ванную прямо перед сном, а затем разбудить его после того, как он проспал два или три часа, и отвести в туалет.
«Мы ходили туда два раза за ночь», — говорит Элеонора. «Один в 11, другой в 2:30 утра. Мой муж получил 2:30».
Терпение победило. «Это сработало не сразу», — говорит она. «Мы делали это более шести недель». Вдруг однажды он перестал мочиться. И в следующий, и в следующий. Она не знает, был ли это подъем или просто время. «Я думаю, он только что вырастил это», — с облегчением говорит Элеонора.
«Лифтинг может быть полезной временной мерой, пока вы ждете, пока дети высохнут сами», — соглашается Беннетт.
Как остановить ночное недержание мочи: тренировка мочевого пузыря
Еще одна стратегия — помочь ребенку отсрочить мочеиспускание в течение дня. Используя таймер для яиц, вы просите ребенка сказать вам, когда он должен уйти, а затем просите его подождать еще несколько минут. Говорят, вы начинаете с пяти минут и каждый раз добавляете пару минут. Цель — 45 минут.
Но этот процесс требует времени, и вы должны делать это каждый день, — говорит он. Если достаточно взрослый, целеустремленный ребенок может делать это самостоятельно.
Как остановить ночное недержание мочи: ограничение жидкости
Широко предлагается ограничить количество жидкости в ночное время, но это может быть сложно. 40-летняя Элеонора из Уэст-Ковина, штат Калифорния, пыталась убирать жидкости каждую ночь в 19:00. когда она пыталась помочь своему сыну Майклу, которому сейчас 4 1/2, оставаться сухим всю ночь.
Потом перенесла на 18:00. «Он начал просить меня немного выпить, и мне стало так плохо», — говорит она. Она говорит, что смотреть ему в глаза, когда он умолял о глотке, было для нее слишком много.«Так что я больше не мог этого делать».
«Я не рекомендую ограничивать потребление жидкости, если это не идея ребенка», — говорит Беннетт. «В противном случае дети видят в этом наказание».
Средства для ночного недержания мочи: водонепроницаемые простыни
Пластиковые простыни и одноразовое нижнее белье могут спасти здоровье и спасти матрасы. Вы также можете использовать метод «двойного пузыря» заправки кровати. Сложите полиэтиленовый лист, обычный лист и одеяло; затем повторите процесс.
Научите ребенка снимать верхний слой и заправлять свежую постель.Также держите у постели свежую пижаму или одноразовое нижнее белье, чтобы его можно было легко переодеть в сухое.
Средства для ночного недержания мочи: Штаны для тренировок Super
Штаны для тренировок со сверхвысокой абсорбцией, разработанные для использования в ночное время, также могут помочь. Беннетт говорит родителям, что они могут использовать их, когда ребенку 4, 5 или 6 лет.
К 7 годам они обычно предлагают попробовать что-нибудь еще.
Лечение ночного недержания мочи: лекарства
Лекарства обычно действуют, пока ребенок их принимает, но как только они прекратятся, ночное недержание мочи обычно начинается снова.И лекарства могут иметь побочные эффекты.
Среди вариантов лечения ночного недержания мочи — десмопрессин (DDAVP), синтетическая копия химического вещества, контролирующего выработку мочи, которое вводится перед сном. Он доступен в таблетках и формах назального спрея, но назальный спрей больше не показан для первичного лечения ночного недержания мочи, согласно предупреждению, выпущенному FDA в конце 2007 года. Агентство ссылается на риски, связанные с тем, что назальный спрей вызывает низкий уровень натрия в крови, в свою очередь. возможно, приводящие к припадкам и смерти.
Беннет иногда временно назначает DDAVP в форме таблеток, возможно, чтобы помочь ребенку оставаться сухим во время ночевки или в лагере. «Он срабатывает сразу же, если вы принимаете правильную дозу», — говорит он. Он попробует дозу до того, как понадобится, чтобы убедиться, что он выбрал эффективную.
Продолжение
Другой вариант лечения — имипрамин (тофранил, тофранил-ПМ), антидепрессант, который может снижать выработку мочи, влияя на количество времени, в течение которого ребенок может задерживать мочу в мочевом пузыре, или другими способами.
Лекарства от ночного недержания мочи могут помочь в социальной ситуации, например, ночевки, но, по данным Американской академии педиатрии, обычно являются последним средством. Они не рекомендуются детям младше 5 лет.
Решения при ночном недержании мочи: истории успеха
Семья Джейн испробовала большинство методов «сделай сам» с Билли, прежде чем включить будильник, потому что все остальное не сработало.
Использование будильника для кроватей требует приверженности родителей и детей, по словам Беннета, который говорит, что работал неоплачиваемым консультантом, помогая компаниям, производящим кроватную сигнализацию, разрабатывать дизайн продукции.По его словам, на работу уходит разное количество времени.
«Поначалу даже будильник не разбудил его», — вспоминает Джейн. «Нам придется его разбудить». Дела стали лучше. «Это будит их все быстрее и быстрее. Нам потребовалось пару месяцев, чтобы сработал будильник, а потом все сработало».
Продолжение
«Потребовалось, наверное, шесть месяцев, чтобы он полностью высох. А через год у него было рецидивирование. Мы снова включили сигнализацию, и через неделю он был в порядке».
Но Сьюзан, ее муж Марк и их сын Майк (имена вымышленные), которому тогда было 6 лет, испытали гораздо более драматический опыт использования будильника.Через неделю после включения будильника он высох. «У него были проблемы по крайней мере три или четыре раза в неделю», — говорит Сьюзен. После того, как сработал будильник, она радостно говорит: «Из парня, который мочился в постель несколько раз в неделю, он превратился в парня, у которого никогда не было проблем».
Решения при ночном недержании мочи: окупаемость
Поощрение очень важно в вашей работе, чтобы помочь вашему ребенку оставаться сухим, говорит Мендельсон. Он призывает родителей, которые мочились в постель в детстве, рассказывать своим детям — и говорить им, в каком возрасте они стали сухими.Он «указывает на наследственную природу проблемы» и помогает детям понять, что в конечном итоге они получат контроль над проблемой, — говорит он.
Продолжение
Какой бы метод ни помогал ребенку оставаться сухим, большинство родителей и детей — испытывают облегчение, когда преобладают сухие ночи. Элеонора, которая использовала систему вознаграждений, считает сухие ночи вехой, которая может даже превзойти другие важные, такие как обучение ходьбе или начало дошкольного образования.
«Это победа», — радостно говорит она.«Это самая большая веха, которую мы достигли».
Лечение проблем с контролем мочевого пузыря и ночного недержания мочи у детей
Как мы с врачом моего ребенка можем лечить проблему с контролем мочевого пузыря?
Когда недомогание вызывает недержание мочи, например диабет или врожденный дефект мочевыводящих путей, врачи решат проблему со здоровьем, и, скорее всего, это действие прекратится.
Другие распространенные методы лечения недержания мочи включают тренировку мочевого пузыря, сигнализацию влажности, лекарства и домашний уход.Совместная работа важна между вами, вашим ребенком и врачом вашего ребенка. Вы должны вознаграждать ребенка за то, что он следует программе, а не за то, что он остается сухим, потому что ребенок часто не может контролировать недержание мочи.
Если ваш ребенок мочится днем и ночью, врач, скорее всего, сначала лечит дневное недержание мочи. Дети обычно остаются сухими в течение дня, прежде чем они научатся контролировать мочевой пузырь ночью.
Дневное увлажнение
Лечение дневного недержания мочи зависит от того, что вызывает недержание мочи, и часто начинается с изменения привычек мочевого пузыря и кишечника.Врач вашего ребенка вылечит любой запор, чтобы твердый стул не давил на мочевой пузырь и не приводил к намоканию.
Тренировка мочевого пузыря
Тренировка мочевого пузыря поможет вашему ребенку быстрее добраться до туалета и может помочь восстановить работу мочевого пузыря, которая не работает должным образом. Программы могут включать
- мочеиспускание по расписанию каждые 2–3 часа, называемое мочеиспусканием по времени.
- мочеиспускание дважды за одно посещение, называемое двойным мочеиспусканием. Этот метод может помочь полностью опорожнить мочевой пузырь у детей с недостаточной активностью или «ленивым» мочевым пузырем или пузырно-мочеточниковым рефлюксом (ПМР)
- расслабляет мышцы тазового дна, чтобы дети могли полностью опорожнить мочевой пузырь.Несколько сеансов биологической обратной связи могут повторно тренировать мышцы, которые не работают вместе, в правильном порядке.
В очень редких случаях врачи могут предложить использовать тонкую гибкую трубку, называемую катетером, для опорожнения мочевого пузыря. Периодическое использование катетера может помочь улучшить контроль над мочевым пузырем у детей со слабым, малоактивным мочевым пузырем.
Медицина
Врач вашего ребенка может посоветовать лекарство, чтобы ограничить дневное недержание мочи или предотвратить инфекцию мочевыводящих путей (ИМП).
Оксибутинин (дитропан) часто является препаратом первого выбора для успокоения гиперактивного мочевого пузыря, пока ребенок не созреет и не перерастет проблему естественным путем.
Если у вашего ребенка часто возникают инфекции мочевого пузыря, врач может прописать антибиотик — лекарство, убивающее бактерии, вызывающие инфекции. Врач вашего ребенка может посоветовать принимать антибиотики в низких дозах в течение нескольких месяцев, чтобы предотвратить повторные инфекции мочевого пузыря.
Уход и поддержка на дому
Изменения в распорядке дня и поведении вашего ребенка могут значительно улучшить дневное недержание мочи, даже без других процедур. Поощряйте ребенка к
- пользоваться ванной всякий раз, когда возникает позыв.
- пейте больше жидкости, в основном воды, если это предложит врач. При употреблении большего количества жидкости образуется больше мочи и больше походов в туалет.
- займите дополнительное время в ванной, чтобы расслабиться и полностью опорожнить мочевой пузырь.
- избегайте напитков с кофеином или пузырьками, цитрусовых соков и спортивных напитков. Эти напитки могут раздражать мочевой пузырь или выделять лишнюю мочу.
Чтобы преодолеть дневное недержание мочи, детям нужна поддержка родителей и опекунов, а не обвинения или наказание.Может помочь успокоение стресса вашего ребенка — например, стресса из-за рождения ребенка или новой школы. Психолог или психолог могут помочь справиться с тревогой.
Ночное недержание мочи
Если лечащий врач вашего ребенка предлагает лечение, оно, скорее всего, начнется с способов мотивировать ребенка и изменить его или ее поведение. Следующие шаги включают сигнализацию влажности или лекарства.
Для того, чтобы программа лечения ночного недержания мочи сработала, и родитель, и ребенок должны быть мотивированы. Лечение не всегда полностью прекращает ночное недержание мочи, и, вероятно, будут некоторые неудачи.Тем не менее, лечение может значительно снизить частоту увлажнения постели вашим ребенком.
Мотивационная терапия
Для мотивационной терапии вы и ваш ребенок договариваетесь о способах борьбы с ночным недержанием мочи и вознаграждении за выполнение программы. Ведите записи о задачах и прогрессе вашего ребенка, например в календаре с наклейками. Вы можете вознаградить ребенка за то, что он не забывает пользоваться туалетом перед сном, помогает менять и чистить влажное постельное белье и проводит сухую ночь.
Мотивационная терапия помогает детям контролировать ночное недержание мочи.Многие дети учатся оставаться сухими с помощью этого подхода, а у многих других меньше влажных ночей. Отмена наград, стыда, штрафов и наказаний не работают; ваш ребенок не мочится в постель специально. Если по прошествии 3–6 месяцев у ребенка не наблюдается изменений в мочеиспускании, проконсультируйтесь с врачом о других методах лечения.
Отслеживание правильных привычек в ванной может помочь детям со временем снизить количество влажных дней и ночей. Вознаграждение дается за усилия, потому что ребенок не всегда может контролировать недержание мочи.Сигнализация влажности
Сигнализация влажности обнаруживает первые капли мочи в нижнем белье ребенка и подает звуковой сигнал, чтобы разбудить ребенка. Датчик прикрепляется к одежде или постельному белью вашего ребенка. Сначала вам может потребоваться разбудить ребенка, отвести его или ее в ванную и убрать мокрую одежду и постельное белье. В конце концов, ваш ребенок учится просыпаться, когда его или ее мочевой пузырь полон, и вовремя добираться до ванной.
Сигнализация влажности работает для многих детей и может навсегда положить конец ночному недержанию мочи.Семьям необходимо регулярно пользоваться будильником в течение 3–4 месяцев, пока ребенок учится ощущать свои сигналы и управлять мочевым пузырем. Признаки прогресса обычно появляются в первые несколько недель — более мелкие влажные пятна, меньшее количество сигналов будильника каждую ночь и ваш ребенок просыпается самостоятельно.
Медицина
Врач вашего ребенка может порекомендовать лекарство, если другие методы лечения не помогли.
Десмопрессин (DDAVP) часто является препаратом первого выбора от ночного недержания мочи. Это лекарство замедляет количество мочи, вырабатываемой организмом вашего ребенка за ночь, поэтому мочевой пузырь не переполняется и не протекает.Десмопрессин может работать хорошо, но ночное недержание мочи часто возвращается, когда ребенок перестает принимать лекарство. Вы можете использовать десмопрессин для ночевок, лагеря и других непродолжительных периодов времени. Вы также можете безопасно держать ребенка на десмопрессине в течение длительного времени.
Уход на дому
Изменения в распорядке дня вашего ребенка могут улучшить ночное недержание мочи при использовании отдельно или в сочетании с другими видами лечения. Поощряйте ребенка к
- пьет большую часть жидкости утром и после обеда.
- мочиться регулярно в течение дня — каждые 2–3 часа — и непосредственно перед сном, то есть в общей сложности около 4–7 раз в день.
- помочитесь дважды перед сном (с промежутком примерно в полчаса), чтобы полностью опорожнить мочевой пузырь и освободить место для новой мочи, вырабатываемой за ночь.
- избегайте напитков с кофеином или пузырьками, цитрусовых соков и спортивных напитков. Эти напитки могут раздражать мочевой пузырь или выделять лишнюю мочу.
Как я могу помочь своему ребенку справиться с проблемами контроля над мочевым пузырем?
Ваше терпение, понимание и поддержка жизненно важны, чтобы помочь вашему ребенку справиться с проблемой контроля над мочевым пузырем. Если вы считаете, что причиной недержания мочи у ребенка может быть проблема со здоровьем, запишитесь на прием к лечащему врачу вашего ребенка.
Одежда, постельное белье и другие носимые принадлежности
Для детей, страдающих от недержания мочи, легко снимаемая и снимаемая одежда может помочь предотвратить несчастные случаи. Будильник наручных часов, настроенный на вибрацию, может в частном порядке напоминать вашему ребенку о посещении туалета без помощи учителя или родителей.
Для детей, которые мочатся в постель, следующие методы могут облегчить жизнь и повысить уверенность ребенка:
- Не оставляйте сухие пижамы и полотенца, чтобы ваш ребенок мог легко убрать их.
- Положите на кровать водонепроницаемые прокладки и простыни. Ваш ребенок может быстро снять мокрую подстилку и положить ее в корзину. Меньшее количество признаков недержания мочи поможет вашему ребенку меньше смущаться.
- Попросите вашего ребенка помочь с уборкой и стиркой на следующий день.Однако не превращайте это в наказание.
- Обязательно принимайте душ или ванну каждый день, чтобы смыть запах мочи.
- Запланируйте отказ от использования подгузников, тренировочных штанов или одноразовых тренировочных штанов, кроме случаев, когда вы спите вдали от дома. Эти предметы могут помешать вашему ребенку вставать с постели и пользоваться туалетом.
Не будьте привычкой будить ребенка ночью, чтобы сходить в туалет. Исследователи не считают, что это помогает детям преодолеть ночное недержание мочи. 3
Простые процедуры очистки могут дать детям чувство контроля, пока они перерастут ночное недержание мочи.Эмоциональная поддержка
Сообщите своему ребенку, что ночное недержание мочи — очень распространенное явление, и большинство детей его перерастают. Если вашему ребенку 4 года или больше, попросите его рассказать, как остановить или справиться с недержанием мочи. Вовлечение ребенка в поиск решений может дать чувство контроля.
Может помочь снятие стресса вашего ребенка — например, стресса из-за рождения ребенка или новой школы.Психолог или психолог могут помочь справиться с тревогой.
Список литературы
[3] Ту Н.Д., Баскин Л.С. Ночной энурез у детей: ведение. Сайт UptoDate. https://www.uptodate.com/contents/nocturnal-enuresis-in-children-management. Обновлено 14 июня 2017 г. Проверено 22 августа 2017 г.
Причины и методы лечения для взрослых и детей
Ночное недержание мочи может поражать как детей, так и взрослых. Маленькие дети часто вырастают из него естественным путем, но некоторым людям может потребоваться предпринять дополнительные меры для лечения и предотвращения ночного недержания мочи.
Ночное недержание мочи у детей старшего возраста, подростков и взрослых может указывать на основное заболевание.
В этой статье будут рассмотрены возможные причины ночного недержания мочи у детей и взрослых, некоторые варианты лечения и время обращения к врачу.
Поделиться на Pinterest. Ночное недержание мочи у детей и взрослых может указывать на основное заболевание, хотя причина может отличаться.Ночное недержание мочи — это непроизвольное выделение мочи во время сна. Обычно это происходит ночью, но также может случиться, если человек дремлет или спит днем.Другие названия ночного недержания мочи включают ночное недержание мочи и ночной энурез.
Ночное недержание мочи может вызвать:
- сыпь или раздражение в области гениталий
- отказ от социальной активности
- чувство смущения или разочарования
- проблемы с самооценкой или уверенностью
Некоторые причины недержания мочи, которые затрагивают как взрослых, так и дети включают:
- Гормональный дисбаланс: Организм вырабатывает антидиуретический гормон (АДГ), замедляющий выработку мочи в ночное время.Если организм не производит достаточного количества АДГ или если почки не реагируют на гормон как обычно, это может вызвать ночное недержание мочи.
- Генетика: Люди с большей вероятностью будут мочиться в постель, если у них в семейном анамнезе имеется ночное недержание мочи.
- Емкость мочевого пузыря: Если у человека меньшая емкость мочевого пузыря, он может быть не в состоянии удерживать мочу в течение ночи.
- Инфекция мочевыводящих путей (ИМП): ИМП может вызывать проблемы с мочеиспусканием и ночным недержанием мочи.
- Стресс и тревога: Стрессовые события, изменения в жизни и травмы могут вызвать ночное недержание мочи.
- Нарушения сна: Обструктивное апноэ во сне и лунатизм могут вызывать выработку в организме предсердного натрийуретического пептида. Это вещество, которое увеличивает диурез или выведение мочи, что приводит к большему выделению мочи.
Дети
Некоторые из следующих причин ночного недержания мочи характерны для детей:
- Неразвитая связь между мозгом и мочевым пузырем: Мозг и мочевой пузырь взаимодействуют друг с другом, чтобы контролировать мочеиспускание.У некоторых детей эта связь может развиваться медленно. Во время глубокого сна ребенок может не осознавать необходимость просыпаться, чтобы опорожнить мочевой пузырь.
- Диабет 1 типа: Ночное недержание мочи может быть начальным симптомом диабета 1 типа у детей.
- Хронический запор: Если стул остается в кишечнике, он может оказывать избыточное давление на мочевой пузырь, что может привести к потере контроля над мочеиспусканием.
- Проблемы с мочевыводящими путями или нервной системой: Если структура мочевыводящих путей или нервной системы не развивается должным образом, это может вызвать ночное недержание мочи.
- Синдром дефицита внимания и гиперактивности (СДВГ): Дети с СДВГ чаще мочатся в постель.
- Кофеин и газированные напитки: Напитки с кофеином и газированные напитки могут вызывать у детей увеличение выработки мочи почками.
Взрослые
Ночное недержание мочи у взрослых может вызывать множество факторов. К ним относятся:
- Сверхактивные мышцы мочевого пузыря: Сверхактивные мышцы мочевого пузыря могут вызывать ночное мочеиспускание.Около 70–80% взрослых, которые мочатся в постель, имеют гиперактивные мышцы мочевого пузыря.
- Алкоголь и кофеин: Как алкоголь, так и кофеин могут влиять на мышцы мочевого пузыря и увеличивать скорость, с которой организм вырабатывает мочу, что может увеличить риск ночного недержания мочи.
- Стресс: Сильный стресс и беспокойство могут вызывать ночное недержание мочи.
Побочные эффекты некоторых лекарств могут вызывать ночное недержание мочи. Лекарства, которые могут повышать риск ночного недержания мочи, включают:
- снотворные
- лекарства от бессонницы
- психиатрические лекарства, такие как рисперидон, тиоридазин и клозапин
- лекарства для лечения тревожности
- лекарства от
0008 сердечно-сосудистых заболеваний и заболеваний крови Если ничто из вышеперечисленного не вызывает ночное недержание мочи у взрослых, такое поведение может указывать на основное заболевание.
Если вам интересно узнать больше доказательной информации об увлекательном мире сна, посетите наш специализированный центр.
В разделах ниже будут рассмотрены варианты лечения и методы профилактики ночного недержания мочи как у детей, так и у взрослых.
Для детей
Лечение ночного недержания мочи у детей будет зависеть от основной причины. Люди могут захотеть попробовать сигнал ночного недержания мочи, который срабатывает при обнаружении влажности.
Также могут быть эффективны меры по предотвращению ночного недержания мочи.Варианты, которые стоит попробовать:
- ограничение потребления жидкости вечером или за 1-2 часа до сна
- отказ от кофеина и газированных напитков, так как они могут стимулировать мочевой пузырь
- , побуждая детей пользоваться туалетом ночью и облегчая их жизнь. для доступа к ним, используя ночное освещение, если это помогает
- побуждать детей пользоваться туалетом перед сном и незадолго до того, как они ложатся спать, опорожнять мочевой пузырь
- поощрять детей регулярно пользоваться ванной в течение дня для развития положительные туалетные привычки
Следующие меры также могут помочь:
- помощь или поощрение детей к мытью половых органов после ночного недержания мочи, чтобы уменьшить вероятность раздражения или высыпания
- немедленно сменить любую мокрую одежду и постельное белье
- с помощью пластика наматрасник
- говорить с детьми о ночном недержании мочи и давать им знать, что это не их вина и нечего стесняться или беспокоиться о
- , не говоря о ночном недержании мочи перед людьми, не являющимися медицинскими работниками, так как это может вызвать у детей большее беспокойство или смущение
- препятствовать любым дразням со стороны братьев и сестер или членов семьи
Люди могут обнаружили, что сочетание методов является наиболее эффективным способом лечения и профилактики ночного недержания мочи у детей.
Для взрослых
Ночное недержание мочи у взрослых может быть симптомом основного состояния, требующего лечения. Успешное лечение этого состояния должно помочь избавиться от ночного недержания мочи.
Определенные шаги также могут помочь справиться с ночным недержанием мочи, в том числе:
- прием лекарства под названием десмопрессин, который действует на почки, уменьшая выработку мочи
- использование пластикового чехла для защиты матраса и упрощения очистки
- ношение абсорбирующее нижнее белье в ночное время
- с использованием средств по уходу за кожей, которые защищают кожу от любого раздражения или болезненности
- ограничение потребления жидкости ранним вечером и перед сном
- с использованием будильника ночного недержания мочи, который срабатывает, когда будильник обнаруживает влажность
- установка случайного будильника уйти ночью, чтобы человек мог проснуться и пойти в туалет.
В некоторых случаях лекарства могут помочь уменьшить ночное недержание мочи, но это не приведет к полному излечению.Люди могут обсудить возможные побочные эффекты с врачом.
Если есть анатомическая проблема с мочевым пузырем или мочевыводящими путями, человеку может потребоваться операция.
Ночное недержание мочи — нормальное явление для маленьких детей, которые обычно вырастают из него. Домашних процедур и тренировок может быть достаточно, чтобы предотвратить ночное недержание мочи.
Люди могут поговорить со своим врачом, если у них есть какие-либо опасения по поводу благополучия ребенка или если ребенок:
- старше 7 лет
- не мочился в постель в течение 6 месяцев, но затем начал снова
- имеет дополнительные симптомы, которые могут указывать на ИМП или основное заболевание.
- мочится днем
- эмоционально страдает ночным недержанием мочи
Взрослым следует обратиться к врачу по поводу ночного недержания мочи, так как это может указывать на основное состояние здоровья.
Врач соберет полную историю болезни, оценит симптомы и проведет медицинский осмотр. Они также могут проводить анализы мочи и делать рентген, чтобы проверить состояние мочевыводящих путей и почек.
Ночное недержание мочи — это нормальное явление для маленьких детей, и они обычно вырастают из него естественным путем.
Детям старшего возраста, у которых все еще наблюдается ночное недержание мочи, может потребоваться дополнительная поддержка, чтобы остановить ночное недержание мочи. В некоторых случаях ночное недержание мочи у детей старшего возраста может вызывать основное заболевание.
Лекарства и сопутствующие заболевания могут вызывать ночное недержание мочи у взрослых, и человеку следует обратиться к врачу, чтобы определить причину и получить соответствующее лечение.
Как остановить недержание мочи у взрослых (энурез во сне)
Стоит отметить, что ночное недержание мочи у взрослых на самом деле отличается от того, через что проходят дети. И хотя это может не избавить вас от смущения, вы должны знать, что ночной энурез является непроизвольным, а не вашей ошибкой.
Чтобы полностью понять, почему вы можете испытывать ночное недержание мочи у взрослых, может оказаться полезным краткий курс повышения квалификации по анатомии.
Моча вырабатывается почками и проходит через мочеточники в мочевой пузырь для хранения. Мочевой пузырь — это в основном мышечный мешок, в котором моча удерживается до тех пор, пока она не будет выпущена в уретру, трубку, соединяющую мочевой пузырь с внешней частью тела.
В то же время, когда сокращается мочевой пузырь, мочевой сфинктер расслабляется. Расслабленный сфинктер действует как открытая дверь, через которую моча выходит из организма. Когда есть физический недостаток или неврологический разрыв, мочеиспускание может стать проблемным или несвоевременным.
Прочтите, чтобы получить дополнительную информацию, или нажмите здесь, чтобы перейти вниз по странице, где вы найдете бесплатно загружаемые материалы, которые помогут вам лучше понять природу вашего состояния и предоставят вам стратегии для разговора с врачом и разработки стратегии лечения это работает для вас.
Причины ночного недержания мочи у взрослых
Существует несколько факторов, которые могут способствовать возникновению у взрослого ночного энуреза или недержания мочи у взрослых.
Генетика
Как и во многих случаях со здоровьем, первое, что нужно проверить, — это семейный анамнез.Доказано, что ночное недержание мочи у взрослых передается по наследству. Одно исследование показало, что у кого-то с двумя родителями, страдающими ночным недержанием мочи, есть 77% шанс заболеть энурезом. Когда один из родителей мочился в постель в детстве, его сын или дочь имели 40% шанс заболеть ночным недержанием мочи. Эти вероятности переносятся и во взрослую жизнь.
Гормональный дисбаланс
Другой фактор, который может иметь отношение к АДГ, антидиуретическому гормону. Его основная функция — дать сигнал почкам уменьшить количество вырабатываемой мочи.Инстинктивно организм обычно производит больше АДГ, чтобы избежать ночного энуреза. Однако некоторые люди не производят нужное количество этого гормона ночью, что приводит к высокому выделению мочи.
В других случаях организм вырабатывает АДГ, но почки не реагируют и продолжают вырабатывать то же количество мочи. Это чрезмерное выделение мочи во время сна определяется как ночная полиурия. Это нарушение может вызывать ночной энурез у взрослых, но это также симптом, связанный с диабетом I типа.Консультация врача полезна, особенно если вы чувствуете, что, возможно, страдаете диабетом или ночным энурезом.
Малый мочевой пузырь
Пациенты с «меньшим» мочевым пузырем часто имеют первичный ночной энурез. Физический размер мочевого пузыря на самом деле не меньше, скорее, функциональная емкость мочевого пузыря (FBC) может вместить меньший объем мочи.
Гиперактивные мышцы мочевого пузыря
Если мышцы мочевого пузыря, известные как мышцы детрузора, гиперактивны, может возникнуть ночной энурез.Фактически, сверхактивная мышца мочевого пузыря обнаруживается у 70-80% взрослых пациентов, страдающих ночным недержанием мочи.
Раздражители мочевого пузыря, такие как алкоголь и кофеин, могут способствовать нестабильности детрузора. Попробуйте отслеживать свою диету и активность мочевого пузыря в дневнике ночного недержания мочи, чтобы увидеть, не замечаете ли вы какие-либо корреляции с тем, что вы едите и пьете, и с тем, как мочитесь в постель.
Инфекция мочевыводящих путей
Инфекция мочевыводящих путей иногда может вызывать ночное недержание мочи
Лекарства
Известно, что лекарства усиливают ночное недержание мочи у взрослых.Побочные эффекты от снотворных, лекарств от бессонницы и психиатрических препаратов, таких как тиоридазин, клозапин и рисперидон, могут увеличить ваш риск. Обязательно поговорите со своим лечащим врачом о назначенных вам лекарствах и их побочных эффектах.
Стресс
Иногда люди мочатся в постель из-за стресса или беспокойства.
Другие проблемы со здоровьем
Что касается вторичного ночного энуреза, существует множество исследований, которые показывают, что основная проблема со здоровьем лежит в основе ночного недержания мочи.Такие проблемы могут быть связаны с простатой у мужчин или опущением тазовых органов у женщин.
Любая из этих медицинских проблем может также вызвать ночное недержание мочи у взрослых: диабет, инфекция мочевыводящих путей, камни в мочевыводящих путях, неврологические расстройства, анатомические аномалии, камни мочевыводящих путей, рак простаты, увеличение простаты, рак мочевого пузыря или обструктивное апноэ во сне.
Как помочь детям старшего возраста преодолеть ночное недержание мочи
В каком возрасте энурез становится проблемой? Это общий вопрос, который задают педиатры во всем мире.
Ночное недержание мочи среди детей старшего возраста является обычным явлением, но может доставлять дискомфорт и неудобство для детей и расстраивать родителей. Поскольку об этом редко говорят друзья и члены расширенной семьи, и родители, и дети могут чувствовать, что с ними что-то не так, когда ночное недержание мочи продолжается до начальной школы и далее.
Так как же заставить старшего ребенка перестать мочиться в постель?
Что родители должны знать о ночном недержании мочи
Дженнифер Кирк, MSN, CPNP, практикующая медсестра отделения урологии Детской больницы Филадельфии (CHOP), ежегодно работает с десятками семей, помогая детям преодолеть ночное недержание мочи.
Ее первый совет — понять, насколько распространено ночное недержание мочи и что большинство детей естественным образом его перерастают. По оценкам экспертов, от 15 до 20 процентов детей в возрасте от 5 до 7 лет мочатся в постель хотя бы изредка. Эти цифры неуклонно снижаются по мере взросления детей, примерно до 2 процентов в возрасте 16 лет. «Около 15 процентов детей, которые мочатся в постель, становятся сухими каждый год», — говорит Кирк.
Причины недержания мочи
Почему дети мочатся в постель?
- Во многих случаях ночное недержание мочи — это генетический образец, унаследованный от родителей, тети или дяди.
- Большинство детей старшего возраста, которые мочатся в постель, очень крепко спят, поэтому сигналы о наполненном мочевом пузыре недостаточно сильны, чтобы их разбудить.
- У некоторых детей мочевой пузырь маленький или они не вырабатывают достаточного количества гормона (вазопрессина), который снижает выработку мочи во время сна.
- Ночное недержание мочи может быть вызвано стрессом и изменениями в семье, даже позитивными, такими как рождение ребенка или изменение режима сна во время отпуска.
В некоторых случаях, особенно когда ночное недержание мочи возникло впервые, это может быть признаком другой проблемы со здоровьем.Если вашему ребенку исполнилось 7 лет, и он начал мочиться в постель после того, как много месяцев был сухим, поговорите со своим педиатром. Лечащий врач вашего ребенка спросит, были ли какие-либо стрессовые события или изменения в жизни вашего ребенка, и может провести обследование на наличие таких проблем со здоровьем, как диабет, запор, апноэ во сне или инфекция мочевыводящих путей.
«Вам следует рассматривать ночное недержание мочи как проблему только в том случае, если ваш ребенок это делает, например, если он чувствует себя смущенным или расстроенным, или если есть медицинская причина для беспокойства», — говорит Кирк.«Мотивация к прекращению ночного недержания мочи должна исходить от ребенка».
Как родители могут помочь ребенку, который мочится в постель
«Главное — не винить или стыдить своего ребенка», — говорит Кирк. «Вместо этого сосредоточьтесь на позитивном ободрении и практических шагах, которые вы можете предпринять вместе».
Какие практические шаги можно предпринять, чтобы остановить ночное недержание мочи?
Управление дневным потреблением жидкости и мочеиспусканием
«Сосредоточьтесь на том, что происходит в течение дня», — говорит Кирк. «Время приема жидкости и мочеиспускания в течение дня влияет на то, что происходит ночью.”
- Постарайтесь выработать у своего ребенка привычку мочиться каждые два или три часа в течение дня, даже если он не чувствует в этом необходимости. Попросите их помочиться дважды перед сном — один раз в час перед сном, а затем еще раз прямо перед сном.
- Попросите ребенка использовать календарь-трекер, чтобы понять закономерности мочеиспускания с течением времени. На своем веб-сайте CHOP предлагает два таких трекера: один для детей и подростков, а другой — для подростков. Это может дать вашему ребенку ощущение контроля над ночным недержанием мочи и помочь ему увидеть прогресс и почувствовать себя лучше.
- Поощряйте ребенка пить много жидкости в начале дня, а не ждать конца дня, чтобы утолить жажду. Детям, которые занимаются спортом в конце дня, следует пить перед тренировкой или игрой, а затем постарайтесь ограничить потребление жидкости в вечернее время.
Минимизируйте неудобства и дискомфорт в ночное время
Используйте водонепроницаемый чехол для матраса и держите под рукой чистый комплект простыней и одежды для сна на случай, если потребуется смена одежды.
Считать сигнал тревоги ночного недержания мочи
Сигнализация ночного недержания мочи имеет датчик влажности, который включает звонок или зуммер, когда пижама ребенка начинает намокать.«Тревога для родителей, по крайней мере, поначалу», — говорит Кирк. «Ребенок, который может спать в мокрой постели, будет спать без будильника». Так что вы можете поставить радионяню в детской комнате.
Этот процесс требует времени, но через три или четыре месяца большинство детей (не все) учатся просыпаться при звуке будильника, вставать и пользоваться туалетом.
«Для работы будильника требуется мотивированный ребенок и целеустремленная семья», — говорит Кирк. «Время очень важно. Выберите время, свободное от стрессоров и когда семья не слишком загружена.”
Поговорите с лечащим врачом вашего ребенка о лекарствах
Некоторым детям помогает лекарство DDAVP ® или десмопрессин, принимаемое в таблетках перед сном, чтобы уменьшить количество мочи, выделяемой во время сна. DDAVP может быть ценным инструментом для особых мероприятий, таких как ночевка и ночлег, если он используется в дополнение к контролю жидкости и мочеиспускания в течение дня.
Подпишитесь на
Совет недели по здоровью Электронный информационный бюллетеньДля получения дополнительных советов, которые помогут вам сохранить вашего ребенка здоровым, счастливым и безопасным, подпишитесь на нашу электронную новостную рассылку Health Tip of the Week .