Аффективно-респираторные приступы — Википедия
Материал из Википедии — свободной энциклопедии
Аффективно-респираторные приступы (синоним: приступы задержки дыхания) — это эпизодические появления апноэ у детей, иногда сопровождающееся потерей сознания и судорогами.
АРП наблюдаются примерно у 5% населения с равным распределением между мужчинами и женщинами. Наиболее часто случаются у детей в возрасте от 6 до 18 месяцев и обычно не наблюдаются после 5-летнего возраста. Появление таких приступов до 6-месячного возраста является необычным. Положительный семейный анамнез можно выявить в 25% случаев. Они могут быть спутаны с эпилепсией. АРП обычно случаются в ответ на боль или разочарование, более вероятны в периоды нервного напряжения и усталости. Наличие приступов у детей в возрасте от 6 месяцев до 5 лет не требует лечения[1][2] и с возрастом исчезает без последствий, но требует обращения к невропатологу для дифференциального диагноза ввиду наличия сходных симптомов других более серьёзных заболеваний.
Очень часто АРП делят только на 2 типа — «синий» и «бледный».
Существуют четыре типа АРП.
- Самый обычный, называется простым АРП. Проявляется в виде задержки дыхания в конце выдоха. Обычно является следствием фрустрации или травмы. Нет никаких серьезных изменений кровообращения или оксигенации и восстановление дыхания происходит самопроизвольно.
- Синий тип. Как правило, вызывается гневом или фрустрацией, хотя бывают и от боли. Ребенок плачет и делает форсированный выдох, иногда возникает цианоз (синий цвет), потеря мышечного тонуса и потеря сознания. Большинство детей приходят в сознание, некоторые засыпают на час или два. Пост-иктальная фаза отсутствует. ЭЭГ нормальна.
- Бледный тип. Ребенок бледнеет (в противоположности синему типу) и теряет сознание; не плачет или плачет немного. Пост-иктальная фаза тоже отсутствует. ЭЭГ нормальна.
- Осложнённый тип. Может быть просто более тяжёлой формой предыдущих двух типов. Приступ этого типа начинается как «синий» или «бледный», а потом перетекает в подобие эпилептического припадка. Электроэнцефалограмма вне приступа в основном нормальна.
Наиболее важным аспектом является информирование членов семьи, так как приступ, в большинстве случаев, представляет собой пугающее и шокирующее зрелище, а попытки помочь могут привести к травмам и быть малоэффективными без должной информированности взрослого.
Не существует окончательного решения о необходимости лечения, так как в подавляющем большинстве случаев приступы неопасны для жизни, а ребенок, в конце концов, перерастает их.
Аффективно-респираторные приступы: причины, лечение | Компетентно о здоровье на iLive
В настоящее время ключевые причины аффективно-респираторных приступов у детей от шести месяцев до четырех-пяти лет усматривают в том, что многим структурам центральной нервной системы (ЦНС) в раннем детстве свойственна функциональная незрелость с отсутствием четкой координации в их работе и не до конца адаптированная вегетативная нервная система (ВНС).
В первую очередь, это связано с продолжающейся после рождения миелинизацией нервных волокон. Так, у детей спинной мозг и его корешки полностью покрываются миелиновой оболочкой только к трем годам, вагус (блуждающий нерв) миелинизируется до четырех лет, а волокна проводящих путей ЦНС (в том числе аксоны пирамидного тракта продолговатого мозга) – до пятилетнего возраста. А вот тонус блуждающего нерва стабилизируется намного позже, и, вероятно, поэтому аффективно-респираторные приступы у новорожденного происходят достаточно редко, и в таких случаях они могут быть признаком врожденной аномалии Арнольда-Киари или генетически обусловленных и передающихся по наследству синдромов Ретта (Rett syndrome) и Райли-Дея (Riley-Day syndrome).
Продолговатый мозг и его дыхательный центр, поддерживающий рефлекторный автоматизм движения дыхательных мышц, у детей развит хорошо, и выполняет свои функции с момента появления ребенка на свет, однако расположенный здесь же сосудодвигательный центр не всегда обеспечивает адекватность вазомоторных реакций.
В раннем детстве продолжают совершенствоваться симпатический и парасимпатический отделы ВНС, обеспечивающей дыхательный и все остальные безусловные рефлексы. В то же время количество передающих нервные импульсы синапсов стремительно возрастает, а возбуждение нейронов пока что адекватно не уравновешивается их торможением, поскольку в подкорке детского головного мозга недостаточен синтез гамма-аминомасляной кислоты (ГАМК) – ингибирующего нейромедиатора ЦНС. Вследствие этих особенностей кора больших полушарий может подвергаться как прямому, так и отраженному диффузному перевозбуждению, чем специалисты объясняют не только повышенную нервную возбудимость многих детей младшего возраста, но и их эмоциональную лабильность.
Необходимо заметить, что, в отличие от зарубежных, многие отечественные педиатры приравнивают аффективно-респираторные приступы у детей к истерическим припадкам или саморазрешающимся истерическим пароксизмам, то есть, по сути, к проявлениям
 [8], [9], [10], [11], [12]
[8], [9], [10], [11], [12]
G40—G47 Эпизодические и пароксизмальные расстройства
G40—G47 Эпизодические и пароксизмальные расстройства | МКБ-10 версия 2015Международная классификация болезней 10-го пересмотра
Класс VI. G00—G99. Болезни нервной системы- G40 Эпилепсия
- Исключены: синдром Ландау-Клеффнера (F80.3), судорожный припадок БДУ (R56.8), эпилептический статус (G41.-), паралич Тодда (G83.8)
- G40.0 Локализованная (фокальная) (парциальная) идиопатическая эпилепсия и эпилептические синдромы с судорожными припадками с фокальным началом. Доброкачественная детская эпилепсия с пиками на ЭЭГ в центрально-височной области. Детская эпилепсия с пароксизмальной активностью на ЭЭГ в затылочной области
- G40.1 Локализованная (фокальная) (парциальная) симптоматическая эпилепсия и эпилептические синдромы с простыми парциальными припадками
- G40.2 Локализованная (фокальная) (парциальная) симптоматическая эпилепсия и эпилептические синдромы с комплексными парциальными судорожными припадками
- G40.3 Генерализованная идиопатическая эпилепсия и эпилептические синдромы. Пикнолепсия. Эпилепсия с большими судорожными припадками (grand mal)
- G40.4 Другие виды генерализованной эпилепсии и эпилептических синдромов
- G40.5 Особые эпилептические синдромы. Эпилепсия парциальная непрерывная [Кожевникова] Эпилептические припадки, связанные с: употреблением алкоголя, применением лекарственных средств, гормональными изменениями, лишением сна, воздействием стрессовых факторов
- G40.6 Припадки grand mal неуточнённые (с малыми припадками petit mal или без них)
- G40.7 Малые припадки petit mal неуточнённые без припадков grand mal
- G40.8 Другие уточнённые формы эпилепсии
- G40.9 Эпилепсия неуточнённая
- G41 Эпилептический статус
- G41.0 Эпилептический статус grand mal (судорожных припадков)
- G41.1 Эпилептический статус petit mal (малых припадков)
- G41.2 Сложный парциальный эпилептический статус
- G41.8 Другой уточнённый эпилептический статус
- G41.9 Эпилептический статус неуточнённый
- G43 Мигрень
- Исключена: головная боль БДУ (R51)
- G43.0 Мигрень без ауры (простая мигрень)
- G43.1 Мигрень с аурой (классическая мигрень)
- G43.2 Мигренозный статус
- G43.3 Осложненная мигрень
- G43.8 Другая мигрень. Офтальмоплегическая мигрень. Ретинальная мигрень
- G43.9 Мигрень неуточнённая
- G44 Другие синдромы головной боли
- Исключены: атипичная лицевая боль (G50.1) головная боль БДУ (R51) невралгия тройничного нерва (G50.0)
- G44.0 Синдром «гистаминовой» головной боли. Хроническая пароксизмальная гемикрания. «Гистаминовая» головная боль:
- G44.1 Сосудистая головная боль, не классифицированная в других рубриках
- G44.2 Головная боль напряжённого типа. Хроническая головная боль напряжения
- G44.3 Хроническая посттравматическая головная боль
- G44.4 Головная боль, вызванная применением лекарственных средств, не классифицированная в других рубриках
- G44.8 Другой уточнённый синдром головной боли
- G45 Преходящие транзиторные церебральные ишемические приступы (атаки) и родственные синдромы
- Исключена: неонатальная церебральная ишемия (Р91.0)
- G45.0 Синдром вертебробазилярной артериальной системы
- G45.1 Синдром сонной артерии (полушарный)
- G45.2 Множественные и двусторонние синдромы церебральных артерий
- G45.3 Преходящая слепота
- G45.4 Транзиторная глобальная амнезия
- Исключена: амнезия БДУ (R41.3)
- G45.8 Другие транзиторные церебральные ишемические атаки и связанные с ними синдромы
- G45.9 Транзиторная церебральная ишемическая атака неуточнённая. Спазм церебральной артерии. Транзиторная церебральная ишемия БДУ
- G46 * Сосудистые мозговые синдромы при цереброваскулярных болезнях (I60 — I67)
- G46.0 Синдром средней мозговой артерии (I66.0)
- G46.1 Синдром передней мозговой артерии (I66.1)
- G46.2 Синдром задней мозговой артерии (I66.2)
- G46.3 Синдром инсульта в стволе головного мозга (I60 — I67). Синдром Бенедикта, Синдром Клода, Синдром Фовилля, Синдром Мийяра-Жюбле, Синдром Валленберга, Синдром Вебера
- G46.4 Синдром мозжечкового инсульта (I60 — I67)
- G46.5 Чисто двигательный лакунарный синдром (I60 — I67)
- G46.6 Чисто чувствительный лакунарный синдром (I60 — I67)
- G46.7 Другие лакунарные синдромы (I60 — I67)
- G46.8 Другие сосудистые синдромы головного мозга при цереброваскулярных болезнях (I60 — I67)
- G47 Расстройства сна
- Исключены: кошмары (F51.5), расстройства сна неорганической этиологии (F51.-), ночные ужасы (F51.4), снохождение (F51.3)
- G47.0 Нарушения засыпания и поддержания сна Бессонница
- G47.1 Нарушения в виде повышенной сонливости гиперсомния
- G47.2 Нарушения цикличности сна и бодрствования
- G47.3 Апноэ во сне
- G47.4 Нарколепсия и катаплексия
- G47.8 Другие нарушения сна. Синдром Клейне-Левина
- G47.9 Нарушение сна неуточнённое
МКБ-10, ICD-10 © 2015
Аффективно респираторные пароксизмы мкб 10. Осложнения при аффективно-респираторных приступах
Это приступы, при которых после воздействия чрезмерного для нервной системы эмоционального или физического раздражителя у ребенка задерживается дыхание, возникает кратковременное апноэ (остановка дыхания), иногда присоединяются судороги и потеря сознания. Такие приступы проходят обычно без последствий, но требуют наблюдения невролога и кардиолога.
Аффективно-респираторные приступы возникают у детей в возрасте от 6 месяцев до полутора лет. Иногда они появляются и у ребенка 2-3-летнего возраста. Новорожденные не страдают, до 6 месяцев приступов практически не бывает из-за выраженной незрелости нервной системы, а с возрастом ребенок их «перерастает». Частота приступов – до 5% от численности всех малышей. Такой ребенок требует особого внимания при воспитании, потому что детские приступы эквивалентны истерическим припадкам у взрослых.
Почему возникают приступы?
Ведущие причины – наследственные. Есть дети, возбудимые от рождения, и есть особенности характера родителей, которые невольно провоцируют эти приступы. Родители таких детей тоже переживали в детстве приступы «закатывания» . У детей аффективно-респираторные пароксизмы могут возникать в ответ на следующие ситуации и раздражители:
- игнорирование взрослыми требований ребенка;
- отсутствие внимания родителей;
- испуг;
- возбуждение;
- усталость;
- стресс;
- перегрузка впечатлениями;
- падения;
- травмы и ожоги;
- семейный скандал;
- общение с неприятным (с точки зрения ребенка) родственником.

Взрослые должны понимать, что ребенок так реагирует неосознанно, а вовсе не намеренно. Это временная и ненормальная физиологическая реакция, которая ребенком не контролируется. В том, что у ребенка возникает такая реакция, «виноваты» особенности его нервной системы, которые изменить уже нельзя. Ребенок таким родился, ранний возраст – начало всех проявлений. Это нужно корректировать педагогическими мерами, чтобы избежать проблем с характером в старшем возрасте.
Как это выглядит?
Аффективно-респираторный синдром педиатры условно делят на 4 типа. Классификация такая:
- Простой вариант, или задержка дыхания в конце выдоха. Чаще всего развивается после недовольства ребенка или травмы. Дыхание восстанавливается самостоятельно, насыщение крови кислородом не снижается.
- «Синий» вариант, который чаще всего возникает вслед за болевой реакцией. После плача происходит форсированный выдох, рот открыт, никаких звуков ребенок не издает – «закатился». Видны закатывание глаз и остановка дыхания. Малыш вначале ярко краснеет, потом синеет, затем обмякает, иногда теряет сознание. Некоторые приходят в сознание после восстановления дыхания, а другие сразу засыпают на час или два. Если записать ЭЭГ (энцефалографию) во время приступа, то никаких изменений на ней нет.
- «Белый» тип, при котором ребенок почти не плачет, а резко бледнеет и сразу теряет сознание. Затем наступает сон, после которого нет никаких последствий. Судорожного очага на ЭЭГ не обнаруживается.
- Осложненный – начинается как один из предыдущих, но затем присоединяются пароксизмы, похожие на эпилептический приступ, которые могут сопровождаться даже недержанием мочи. Однако последующее обследование никаких изменений не обнаруживает. Такое состояние может представлять опасность для всех тканей из-за выраженного кислородного голодания, или гипоксии головного мозга.
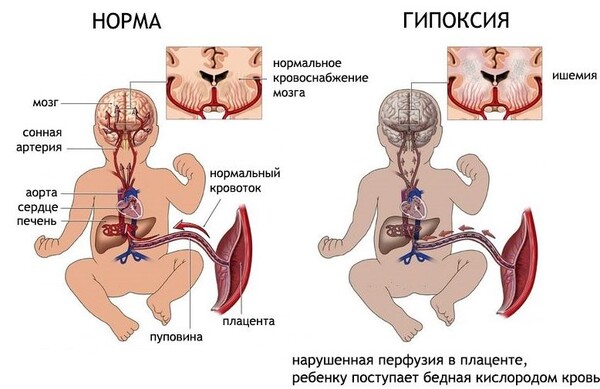
Опасности для жизни такие судороги не представляют, но консультация невролога обязательна для того, чтобы отграничить их от более тяжелых случаев. Дыхание останавливается на время от нескольких секунд до 7 минут, сохранить самообладание при этом родителям очень трудно. Среднее время остановки дыхания – 60 секунд.
Механизм развития и клиническая картина
Выглядят припадки устрашающе, особенно у грудничка. Когда ребенок перестает дышать, поступление кислорода в организм прекращается. Если задержка дыхания длится долго, рефлекторно падает мышечный тонус – малыш «обмякает». Это реакция на острую кислородную недостаточность, которой подвергается головной мозг. В мозгу возникает защитное торможение, работа его перестраивается, чтобы потреблять как можно меньше кислорода. Наступает закатывание глаз, которое сильно пугает родителей.
При продолжающейся задержке дыхания мышцы резко повышают тонус, тело ребенка напрягается, выгибается, могут наступить клонические судороги – ритмичные подергивания туловища и конечностей.
Все это приводит к накоплению в организме углекислого газа – гиперкапнии. От этого рефлекторно прекращается спазм мышц гортани, и малыш делает вдох. Вдох обычно делается при плаче, затем ребенок дышит хорошо и спокойно.
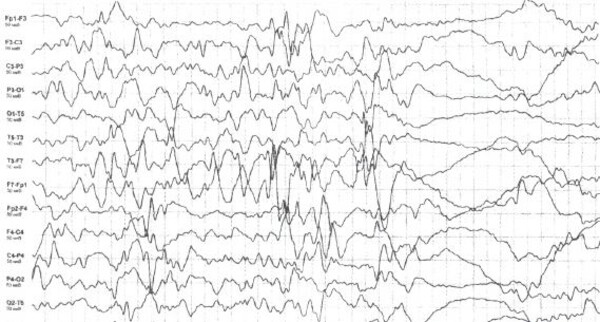
На практике до судорог доходит редко. После апноэ обычно ребенок сразу перестает закатываться, у некоторых дыхание восстанавливается после «обмякания».
Дыхание и эмоции
Приступ не зря называется аффективно-респираторным, сокращенно АРП. Маленький ребенок так выражает свой гнев и недовольство, если что-то делается «не по нему». Это самый настоящий аффект, эмоциональный припадок. Такой ребенок изначально отличается повышенной эмоциональной возбудимостью и капризностью. Если оставить особенности характера без внимания, то в старшем возрасте ребенок дает настоящие истерические реакции, если ему в чем-то отказывают: падает на пол, орет на весь магазин или детский сад, топает ногами и успокаивается только тогда, когда получает желаемое. Причины этого двоякие: с одной стороны, ребенок имеет наследственные особенности нервной системы, с другой – родители не умеют с ним обращаться так, чтобы сгладить все «углы» характера.
Что делать во время приступа?
Прежде всего, не впадать в панику самим. Эмоциональное состояние окружающих взрослых передается малышу, и если растерянность и страх «подогревать», то будет только хуже. Сделайте задержку дыхания сами. Почувствуйте, что с вами и малышом от временной задержки дыхательных движений не произошло ничего страшного. Подуйте на носик малыша, похлопайте его по щекам, пощекочите. Любое такое воздействие поможет ему быстрее прийти в себя и задышать.

При длительном приступе, особенно с судорогами, положите малыша на ровную постель и поверните его голову набок. Так он не захлебнется рвотными массами, если его стошнит. Брызните на него холодной водой, оботрите лицо, осторожно пощекочите.
Если во время приступа родители «рвут на себе волосы», то состояние малыша утяжеляется. После приступа, даже если были судороги, дайте малышу отдохнуть. Не будите его, если он уснул. Важно после приступа сохранять спокойствие, говорить негромко, не шуметь. При нервозной обстановке приступ может повториться.
При любом приступе с судорогами нужно проконсультироваться с неврологом. Только врач сможет отличить АРП от эпилепсии или других неврологических расстройств.
Договоритесь с врачом о консультации, если это случилось впервые. Нужно отграничить болезнь и аффективную реакцию. Если приступ был уже не раз, а болезни нет, нужно подумать о воспитании малыша.
Если с малышом такое случилось впервые, следует вызвать детскую «скорую помощь», особенно в том случае, если возникли судороги. Педиатр оценит тяжесть состояния и решит вопрос, требуется ли госпитализация. Ведь не всегда родители могут в полной мере уследить за малышом, и так могут проявиться последствия черепно-мозговой травмы, отравления или острого заболевания.
Простые правила для родителей
Задача родителей – научить малыша распоряжаться своим гневом и яростью так, чтобы это не мешало жить остальным членам семьи.

Недовольство, гнев и ярость – естественные человеческие эмоции, никто от них не застрахован. Однако для малыша должны быть созданы границы, которые переходить он не вправе. Для этого нужно вот что:
- Родители и все взрослые, живущие с ребенком, должны быть едины в своих требованиях. Нет ничего пагубнее для ребенка, когда один разрешает, а другой запрещает. Ребенок вырастает отчаянным манипулятором, от которого потом страдают все.
- Определить в детский коллектив. Там иерархия выстраивается естественным образом, ребенок научается «знать свое место в стае». Если приступы происходят по дороге в сад, нужна консультация детского психолога, который конкретно укажет, что нужно делать.
- Избегать ситуаций, когда возникновение приступа вероятно. Утренняя спешка, очередь в супермаркете, долгая прогулка на пустой желудок – все это провоцирующие моменты. Нужно так распланировать день, чтобы малыш был сыт, имел достаточный отдых и свободное время.
- Переключать внимание. Если ребенок расплакался и плач усиливаетс
Аффективно респираторные приступы код по мкб 10. Аффективно-респираторные приступы: симптомы, причины, предотвращение
У детей раннего возраста явление аффективно респираторных приступов не является такой уж редкостью. АРП – это внезапно проявляющиеся остановки дыхания, иными словами, апноэ. Но если у взрослых людей апноэ проявляется в основном по ночам и имеет под собой совершенно другие причины, то у детей задержки дыхания могут происходить на фоне каких-либо эмоций.
Например, многие мамы, наверное, замечали, что если ребенок сильно кричит и плачет, иногда он непроизвольно может задерживать дыхание. То же самое касается и испытанного страха, пережитой истерики, резкого испуга и т. д. Также аффективно респираторные приступы могут появляться при сильных ударах, к примеру, при падении.
Обычно поводов для беспокойства даже при частых проявлениях АРП нет.
Аффективно респираторные приступы наблюдаются у детей в возрасте 1-3 года, после 3 лет чаще всего они пропадают ввиду возрастных изменений, происходящих в организме достаточно быстро.
Если же АРП продолжают проявлять себя и в среднем детском возрасте, нужно немедленно обратиться к неврологу и психологу. Проблема может скрываться как в непосредственно дыхательных путях, так и в психологической составляющей ребенка.
Во время появления аффективно респираторных приступов происходит следующее: ребенок психологически и эмоционально перегружает себя, причем испытывает сугубо негативные и отрицательные чувства. Из-за этого возникает спазм гортани, поэтому нередко сильный крик обрывается, и у ребенка на время останавливается дыхание.
Несмотря на то, что внешне это выглядит, как будто он симулирует и притворяется, на деле же он не может контролировать деятельность гортани, в то время как она начинает сокращаться от болевого спазма.
Подвержены этому далеко не все дети – все зависит от индивидуальных особенностей их организма. Очень важны при этом показатели обмена веществ, у детей с дефицитом кальция аффективно респираторные приступы наблюдаются в разы чаще. Влияют на АРП и психологические особенности ребенка, существуют дети спокойные, а есть и дети с повышенной нервной возбудимостью, соответственно, они более подвержены приступам.
Частота появления аффективно респираторных приступов также опирается на индивидуальные особенности организма ребенка.
У одних АРП возникает один раз в год, у других – ежедневно.
Также стоит отметить, что сам приступ длится максимум одну минуту, но в основном и того меньше. При этом, естественно, кожа ребенка меняет цвет, после приступа он становится вялым, наблюдается кратковременная апатия. При этом частота приступов никак не влияет на эмоциональное поведение ребенка в повседневной жизни, он продолжает обычно развиваться.

Классификация
Аффективно респираторные приступы разделяются официально на два вида:
- бледные
- синие
Медицинской наукой они названы именно так, потому что лицо ребенка от различных причин может принимать или бледный, или синий цвет.
Бледные приступы обычно возникают при механическом воздействии, ударе, ушибе и даже уколе. При бледных приступах губы малыша белеют, лицо бледнеет, пульс еле прощупывается. Ребенок не может произнести ни звука, врачи обычно говорят, что это его естественная индивидуальная реакция на причиненную ему боль.
Синие респираторные приступы – более распространенные.
Они вызваны тем, что у ребенка начинается истерика, ярость, недовольство чем-либо. В это состояние может перерасти даже самый милый, на первый взгляд, каприз.
Поэтому всем родителям рекомендуется контролировать эмоциональное состояние малыша, особенно вне дома, потому что ребенок подсознательно чувствует наличие окружающих чужих людей, даже если находится в коляске. Именно при сильном плаче, криках и возникает аффективно респираторный приступ.
Ребенок вдыхает в себя воздух и на мгновение замолкает, лицо не двигается и приобретает синий оттенок, губы также синеют. В момент без дыхания у малыша снижается тонус мышц, его тело либо максимально выпрямляется, либо изгибается. В итоге он некоторое время после приступа испытывает вялость, слабость в теле.
И тот и другой тип классификации, принятой медициной, одинаково опасен, но не влияет на развитие ребенка и обычно исчезает с возрастом. Тем не менее, не нужно пренебрегать помощью и советами врача, даже если приступы наблюдаются в раннем возрасте.

Причины
Главная причина синих приступов – это само поведение ребенка, его раздражительность, негативное эмоциональное состояние. При бледных приступах ребенок не подвластен уничтожить причину АРП, ведь здесь наблюдается воздействие извне.
Представляется целесообразным выделить следующие общие причины аффективно респираторных приступов:
- истерика ребенка
- мелкие капризы
- испуг, пережитый страх чего-либо
- неустойчивое психологическое состояние
- повышенная нервная возбудимость малыша
- проблемный характер ребенка
- механическое воздействие, удар или ушиб, заставивший малыша испытать резкую боль
- поведение родителей
Последний пункт относится к правильному и последовательному воспитанию детей своими родителями. Очень часто в общественных местах можно видеть, как малыш плачет, устраивает истерику. Поведение родителей проявляется при этом по-разному: одни все дальше уходят от него, оставляя ребенка одного в толпе; другие начинают его бить, считая плач ребенка в людном месте позором; третьи ласково начинают говорить с ребенком, будучи готовыми исполнить его любую прихоть.
В делах воспитания малыша лучше всего искать золотую середину: нельзя излишне потакать ему, его желаниям, но и нельзя бросать его, причинять ему физическую боль, потому что это еще больше провоцирует его на крики, плач и нервную напряженность.

Возможные опасности
Конечно, главный вопрос, который интересует всех родителей, столкнувшихся с данным явлением, а не опасен ли респираторный приступ для здоровья ребенка.
Доктора во весь голос утверждают, что как бледные, так и синие приступы не несут в себе никакой опасности для организма. Однако снижение тонуса мышц, недостаток кислорода, поступающего в головной мозг, могут сказываться на организме, если частота приступов очень велика.
Также медицинские специалисты говорят, что вызов врача может потребоваться, если только ребенок задержал дыхание более чем на одну минуту. Но непонятным остается вопрос о том, как тогда быть родителям, переживающим и видящим эту опасность.
Поэтому лучшей рекомендацией в этом случае может быть единственный совет – родители, заметив хотя бы раз проявление аффективно респираторного приступа у своего ребенка, не должны откладывать визит к неврологу. Во-первых, именно слова врача о безопасности приступов могут обнадежить и успокоить папу и маму.
Во-вторых, при необходимости врач может назначить определенное эффективное лечение, заключающееся в приеме некоторых медикаментов. Также врач может сделать предписание и родителям по поводу большего внимания ребенку, его правильного воспитания именно в плане контролирования своих эмоций, причем не важно, положительные они или отрицательные.
Другими словами, бороться с АРП будет не ребенок, а именно его родители, которые обязаны создать вокруг него положительную атмосферу, не потакать его слабостям и желаниям, чтобы заставить его молчать.
Нужно помнить, что ребенок – это тоже человек, пусть и пока еще маленький, а поэтому он должен учиться терпеть, признавать свои ошибки.
Причинение физической боли, постоянная опека, попытки з
Аффективно-респираторные приступы — Википедия
Материал из Википедии — свободной энциклопедии
Аффективно-респираторные приступы (синоним: приступы задержки дыхания) — это эпизодические появления апноэ у детей, иногда сопровождающееся потерей сознания и судорогами.
АРП наблюдаются примерно у 5% населения с равным распределением между мужчинами и женщинами. Наиболее часто случаются у детей в возрасте от 6 до 18 месяцев и обычно не наблюдаются после 5-летнего возраста. Появление таких приступов до 6-месячного возраста является необычным. Положительный семейный анамнез можно выявить в 25% случаев. Они могут быть спутаны с эпилепсией. АРП обычно случаются в ответ на боль или разочарование, более вероятны в периоды нервного напряжения и усталости. Наличие приступов у детей в возрасте от 6 месяцев до 5 лет не требует лечения[1][2] и с возрастом исчезает без последствий, но требует обращения к невропатологу для дифференциального диагноза ввиду наличия сходных симптомов других более серьёзных заболеваний.
Классификация
Очень часто АРП делят только на 2 типа — «синий» и «бледный».
Существуют четыре типа АРП.
- Самый обычный, называется простым АРП. Проявляется в виде задержки дыхания в конце выдоха. Обычно является следствием фрустрации или травмы. Нет никаких серьезных изменений кровообращения или оксигенации и восстановление дыхания происходит самопроизвольно.
- Синий тип. Как правило, вызывается гневом или фрустрацией, хотя бывают и от боли. Ребенок плачет и делает форсированный выдох, иногда возникает цианоз (синий цвет), потеря мышечного тонуса и потеря сознания. Большинство детей приходят в сознание, некоторые засыпают на час или два. Пост-иктальная фаза отсутствует. ЭЭГ нормальна.
- Бледный тип. Ребенок бледнеет (в противоположности синему типу) и теряет сознание; не плачет или плачет немного. Пост-иктальная фаза тоже отсутствует. ЭЭГ нормальна.
- Осложнённый тип. Может быть просто более тяжёлой формой предыдущих двух типов. Приступ этого типа начинается как «синий» или «бледный», а потом перетекает в подобие эпилептического припадка. Электроэнцефалограмма вне приступа в основном нормальна.
Видео по теме
Лечение
Наиболее важным аспектом является информирование членов семьи, так как приступ, в большинстве случаев, представляет собой пугающее и шокирующее зрелище, а попытки помочь могут привести к травмам и быть малоэффективными без должной информированности взрослого.
Не существует окончательного решения о необходимости лечения, так как в подавляющем большинстве случаев приступы неопасны для жизни, а ребенок, в конце концов, перерастает их.
См. также
Примечания
Ссылки
Аффективно респираторные приступы мкб 10. Аффективно-респираторные пароксизмы у детей
Этот блок включает в себя расстройства, при которых основным нарушением является изменение эмоций и настроения в сторону депрессии (с тревогой или без нее) или в сторону приподнятости. Изменения настроения обычно сопровождаются изменениями общего уровня активности. Большинство других симптомов являются вторичными или легко объясняются на фоне изменений настроения и активности. Такие расстройства чаще всего имеют тенденцию к рецидивированию, причем начало отдельного эпизода нередко может связываться со стрессовыми событиями и ситуациями.
Все подрубрики этой трехзначной рубрики должны использоваться только для единственного эпизода. Гипоманиакальный или маниакальный эпизоды в случаях, когда в прошлом уже имели место один или несколько аффективных эпизодов (депрессивный, гипоманиакальный, маниакальный или смешанного характера), должны кодироваться как биполярное аффективное расстройство (F31.-)
Включено: биполярное расстройство, одиночный маниакальный эпизод
Расстройство, характеризующееся двумя или более эпизодами, при которых настроение и уровень активности пациента значительно нарушены. Эти нарушения представляют собой случаи подъема настроения, прилива энергии и усиления активности (гипомания или мания) и случаи падения настроения и резкого снижения энергичности и активности (депрессия). Повторные эпизоды только гипомании или мании классифицируются как биполярные.
Включены:
- маниакальная депрессия
- маниакально-депрессивное(ый)(ая):
- заболевание
- психоз
- реакция
Исключены:
- биполярное расстройство, единственный маниакальный эпизод (F30.-)
- циклотимия (F34.0)
последние изменения: январь 2015
В легких, средних или тяжелых типичных случаях депрессивных эпизодов у больного отмечаются пониженное настроение, уменьшение энергичности и падение активности. Снижена способность радоваться, получать удовольствие, интересоваться, сосредоточиваться. Обычным является выраженная усталость даже после минимальных усилий. Обычно нарушен сон и снижен аппетит. Самооценка и уверенность в себе почти всегда снижены, даже при легких формах заболевания. Часто присутствуют мысли о собственной виновности и бесполезности. Пониженное настроение, мало меняющееся день ото дня, не зависит от обстоятельств и может сопровождаться так называемыми соматическими симптомами, такими, как потеря интереса к окружающему и утрата ощущений, доставляющих удовольствие, пробуждение по утрам на несколько часов раньше обычного времени, усиление депрессии по утрам, выраженная психомоторная заторможенность, тревожность, потеря аппетита, похудание и снижение либидо. В зависимости от числа и тяжести симптомов депрессивный эпизод может классифицироваться как легкий, умеренно выраженный и тяжелый.
Включены: одиночный эпизод:
- депрессивной реакции