Младенческое состояние у ребёнка. Лечение такой порчи
Поделись в соцсетях:
Что это такое, что за порча? Младенческое-это очень сильная порча которая наводится на ребёнка от 0 дней до 7 лет. После 7 лет он уже не «ангелочек», а ребёнок, который вышел из возраста «младенец».
Если навести такую порчу, то у младенца появляются судороги, тело синеет, он задыхается, появляется пена во рту и если вовремя не начать лечение, малыш очень быстро умирает и врачи в данном случае ничем помочь не могут.
Если вдруг с вашим малышом начинает такое происходить, срочно беритесь за лечение, не важно день ли во дворе или ночь. Если у вас есть детки до 7 лет, то в вашем доме должна быть ткань чёрного цвета метра 2, иконы и свечи разных размеров, святая вода.
Места в шкафу ткань много не займёт, но пригодиться может. Что надо делать, если вдруг у вашего малыша неожиданно появились судороги, цвет лица меняется до синего, чёрного, пена у рта, заворачивайте его в эту ткань всего с головкой, подойдите с ним к иконам, зажгите 3 свечи(если есть в доме родные, пусть помогают) и читайте держа малыша на руках молитву «Отче наш» — 9 раз, а потом следующую молитву так же 9 раз:
«Кто навёл чёрную смерть на мл.(имя крещёное) пусть не радуется злу, сотворённым над ним кто душу дьяволу продал свою. Господь помогает, Господь исцеляет, исцелит Он малютку мою (имя), смерть обойдёт стороной, уйдёт в то место, откуда пришла. Господь исцеляет, Господь помогает и малютку мою (имя) исцелит от зла, от колдовства. Прошу Тебя Боже, смилуйся над нами и младенца исцели от порчи смертельной, от порчи ненужной. Пусть он (она) живёт и радует нас и Господа славить я буду всегда, в молитвах своих Тебя прославлять Господи Боже мой Иисусе Христе. Сними порчу быструю, смертельную с тела, с души младенца (имя).Пусть он (она) живёт, а смерть отойдёт и оставит его (её). Спаси, исцели малютку мою (имя) от порчи смертельной, ненужной. Аминь».
Пояснение: когда прочтёте, малыша положите на кровать и трижды перекрестите его со словами:
Потом окропите святой водой не снимая ткань, а лицо умойте этой водой и пусть лежит ваш малыш 3 часа, а вы приготовьте для него воды «От чародейства» дайте выпить и потом пусть пьёт эту воду вместо обычной.«Во имя Отца и Сына и Святого Духа.Аминь».
Просите своими словами снять с вашего малыша порчу на смерть, порчу «младенческую».
Через 3 часа повторите действо как в первый раз и снова положите на кровать, окропите святой водой и умойте лицо, пусть лежит и через 3 часа вновь повторите, помолитесь Господу Богу исцелить вашего ребенка от порчи. Когда закончите читать третий раз, ткань можно снять и просто прикрыть ею тело малыша. После трёх раз ваш ребёнок пойдёт на поправку.
Если ваш ребёнок уже большой и его тяжело держать на руках и при этом читать молитвы, положите его на кровать, укройте с головой чёрной тканью, рядом поставьте стол или стул на него иконы и свечи и читайте над малышом стоя на коленях всё, что написано выше.
При первой возможности сходите в церковь закажите сорокоуст о здравии на него, а когда будете на службе, то всегда подавайте требы о здравии на всю семью. Будьте всегда внимательны и бдительны.
Зла вокруг много и надо уметь защищать свою семью от того, кто наводит порчу. Молитесь о детях, есть такие молитвы, приучайте их к молитве и Господь всегда будет рядом.
Икону на стол поставьте Богородицы с младенцем на руках. Свечи зажгите побольше, чтобы вы их не меняя могли 3 раза палить. А потом когда уже вы прочтёте третий раз, то эти свечи пусть прогорят полностью. Вы не оставляйте их без присмотра. Когда будете готовить воду воду «От чародейства» зажгите 1 свечу (новую небольшую) и при ней читайте.
Когда вода будет готова свечу потушите и её можно зажигать во время чтения молитв утренних или вечерних. Когда вы снимите с тела ребёнка чёрную ткань совсем (это после 3 раза), то спрячьте её в шкаф и пусть лежит там. Если вдруг пригодится вновь, доставайте, укрывайте и лечите. Но лучше пусть будет так, чтобы она никогда бы вам не пригодилась. Пусть детки радуют вас своим здоровьем.
Но не путайте младенческое с отравление ребёнка. Если вы уверены в том, что отравиться он не мог ничем приступайте к данному лечению, но если есть вероятность отравления, то вызывайте скорую помощь.
4 октября 2017г.
Младенчик у детей или младенческое.
МЛАДЕНЧИК у детей не является официально зарегистрированным заболеванием, поэтому врачи передали в данном случае свои функции знахарям, шаманам, заговорщикам и прочим специалистам подобного рода. Существует русская поговорка — взял кого-либо младенчик. Так характеризуют человека, у которого имеется физический недостаток, который остался после перенесенного в детстве заболевания, либо тяжелых родов. Это таинственное заболевание еще называют прилагательным «младенческое», при этом у ребенка перекашивает рот и глаза, а все тело выкручивает. Судороги длятся до трех секунд. Приступы могут длиться по нескольку минут по несколько раз в день. Рекомендации народных целителей сводятся к тому, что младенца во время приступа, кладут на белую простыню и укрывают венчальным платьем или фатой. Когда он успокоится, следует напоить дитя чаем, заваренным из лепестков розового пиона, собранных с двенадцати цветков (чайную ложку на стакан кипятка). А вот если от этой процедуры отказываться, младенческое может трансформироваться в эпилепсию. Параллельно с проведением процедуры следует негромко читать молитву Богородице и «Отче наш», моля господа Бога послать здоровье больному младенцу.
Вообще-то судороги, это двигательные расстройства, при которых непроизвольно сокращаются мышцы; они возникают внезапно и проявляются приступообразно, либо постоянно. Судороги возникают, как следствие раздражения мозга. Такое болезненное состояние может проявиться при резком росте температуры, либо после испуга. Наблюдались судороги у детей раннего возраста при запорах, глистах; причиной младенческих судорог может быть и какое-либо заболевание нервной системы.
Описание симптомов так называемого младенчика у детей
Подобные припадки чаще возникают во время сна. К числу признаков относится и бледность кожи, и искажение черт лица. Глаза у малыша закатываются, слизистая оболочка губ синеет; конечности сведены судорогами, иногда сопровождаемыми рвотой. В тяжелых случаях припадки часто сменяются один за другим, дыхание у ребенка становится тяжелым, на губах может появиться пена, происходит непроизвольное испражнение, и утверждают, что все может завершиться смертельным исходом.
Для быстрой нормализации состояния ребенка при младенческом или как любят говорить младенчике у детей, профилактику этих судорог следует создать вокруг ребенка обстановку полного покоя. Должна быть тишина и приглушенный свет, нахождение лишних людей в детской нежелательно.
Если судороги по причине высокой температуры – срочно вызывайте врача или скорую помощь. До их приезда прикладывайте ко лбу ребенка влажное полотенце; ребенка следует раздеть, укрыть простыней и время от времени смачивать ему прохладной водой разные области тела — спинку, руки, ноги, грудь
После завершения судорог нужно сделать ребенку клизмочку из кипяченой воды комнатной температуры с несколькими каплями столового уксуса (только не эссенции). Это нужно для того, чтобы не допустить повторных припадков.
Малышу, у которого часто возникают судороги, необходимо ежедневно давать рыбий жир.
При простудах и повышении температуры детям, у которых наблюдались судороги, дают внутрь настой травы фиалки опушенной (она же младенческая или сердечная трава). Для приготовления средства берут до трех граммов сушеного и измельченного сырья, заливают стаканом теплой кипяченой воды и настаивают в закрытой посуде пару часов, затем фильтруют. В первые три года жизни дают внутрь по чайной ложке трижды в день.
Кроме того ребенку от судорог, рекомендуют пить в период простудных заболеваний настой травы гвоздики пышной. Для приготовления средства: около четырех граммов высушенного сырья, размолотого в порошок, заваривают стаканом кипятка и настаивают в закрытой посуде четверть часа, затем фильтруют, и дают по чайной ложке трижды в день перед приемом пищи.
Навигация по записям
Младенческая дисхезия или «синдром кряхтящего младенца»
Младенческая дисхезия или как ее смешно называют зарубежные врачи ‘grunting baby syndrome’ (синдром кряхтящего младенца) — довольно частая причина обращения к врачу в первые месяцы жизни ребенка.
Как выглядит это состояние?
Ребенок напрягается, кряхтит, краснеет от усилий, часто недовольно кричит перед отхождением стула. После стула ребенок снова отлично себя чувствует.
В отличии от младенческих колик беспокойство четко завязано по времени на стул.
Похоже на запор?
Похоже с первого взгляда… Но при запоре отходит плотный жесткий стул, а при младенческой дисхезии стул мягкий или даже жидкий.
Так почему же…?
В итоге много усилий и минимум результата. Как и любой человек, у которого что-то не получается, младенец начинает злиться и ругаться. То есть ребенок плачет не от боли!
Дисхезия возникает в первые два-три месяца жизни и проходит самостоятельно по мере самообучения ребенка согласовывать работу мышц, отвечающих за отхождение стула. Никаких препаратов для ускорения самообучения нет.
Для уточнения диагноза нужен только осмотр врача (после сбора жалоб, конечно).
Если у врача диагноз не вызывает сомнения, родителям надо просто успокоиться и ждать.
Часто родители замечают, что при младенческой дисхезии можно искусственно простимулировать стул, раздражая анус газоотводной трубкой или наконечником клизмы, и это реально приносит быстрое облегчение ребенку.
Такой способ приемлем иногда, но не рекомендуется для регулярного использования большинством специалистов.
Причина нелюбви педиатров к этой стимуляции проста — мы боимся, что замедлится естественное созревание механизмов координации.
4,236 просмотров всего, 1 просмотров сегодня
симптомы, лечение, прогноз — Онлайн-диагностика
Медучреждения, в которые можно обратитьсяОбщее описание
Младенческая колика (R10.4) — это приступообразная острая боль в брюшной полости функционального характера у детей первого года жизни. В случае возникновении функциональной абдоминальной боли у детей первого года жизни ставят диагноз младенческая колика. Частота выявления этого недуга составляет порядка 45% всех обращений к педиатру по поводу абдоминальных болей.

К причинам кишечной колики следует отнести нарушение техники вскармливания, быстрое сосание или заглатывание воздуха при сосании, эмоциональный дискомфорт ребенка, тревожное состояние матери, асоциальные бытовые условия и депривация.
Формирование детской колики происходит при патологических родах, травмах шейного отдела позвоночника, дисбактериозе кишечника, изменениях гормонального статуса кормящей матери, в частности недостатке выработки или особенности метаболизма прогестерона.
Действие причинных факторов реализуется на фоне морфофункциональной, прежде всего ферментативной, незрелости ЖКТ и несовершенстве нервной регуляции кишечника. Это вызывает нарушение переваривания и всасывания компонентов молока и других пищевых продуктов, что ведет к повышенному газообразованию, растяжению или спазму отдельных участков кишечника и тем самым провоцированию висцеральной абдоминальной боли спастического характера.
Симптомы младенческой колики
Для приступа считается характерным:
- начало в возрасте 1-4 месяцев, обычно вечером;
- беспокойство ребенка, продолжительный плач;
- гиперемия кожи лица, сучение ножками;
- вздутие и урчание в животе;
- уменьшение либо исчезновение симптомов вслед за отхождением газов и каловых масс;
- рекуррентный характер симптомов;
- продолжительность симптомов более 10% от времени суток.
Вначале приступы острых болей в животе отмечаются 1-2 раза в неделю и длятся около 20 минут. В дальнейшем частота и продолжительность приступов возрастает, кишечная колика беспокоит ежедневно, продолжается с небольшими перерывами до 5 часов в сутки. Следует подчеркнуть, что кишечная колика не характеризуется каким-либо изменениями стула, а также поведения и аппетита ребенка во внеприступном периоде.
Диагностика младенческой колики
Диагноз детской кишечной колики считается достоверным только после исключения патологии ЖКТ, для которой характерны острые боли в животе. Наличие таких клинических признаков как жидкий или редкий стул, патологические примеси в кале, рвота, интоксикация, лихорадка, несущественная прибавка в массе тела, свидетельствуют против функционального генеза абдоминального синдрома. В этих случаях необходимо проводить дифференциальный диагноз, прежде всего с хирургической патологией (инвагинация), а также с паразитарными заболеваниями, муковисцидозом и целиакией.
Прежде всего изучается анамнез, уточняющий характер питания матери и ребенка. Проводится копрологическое исследование, включающее детекцию углеводов в кале, бакпосев на кишечную и тифопаратифозную группу возбудителей кишечных инфекций, анализы на глистно-протозойную инвазию. По показаниям проводится консультация хирурга, нагрузочные пробы с лактозой и Д-ксилозой, определяется уровень общего и специфического Ig E в сыворотке крови ребенка.
Лечение младенческой колики
Вначале следует проводить комплекс преимущественно немедикаментозных лечебно-профилактических мероприятий, направленных на купирование спазмов и повышенного газообразования в кишечнике, нормализацию питания и техники вскармливания ребенка, создание благоприятного морально-психологического климата в семье.
При естественном вскармливании в рационе матери необходимо ограничить либо вовсе исключить цельное коровье молоко и газообразующие продукты. В то же время в питание кормящей матери в обязательном порядке следует вводить кисломолочные продукты.
При искусственном вскармливании нужно следить за правильной технологией приготовления смесей и не использовать в питании смеси, обогащенные железом. В перерывах между кормлениями, а также во время приступа, нужно помещать ребенка на живот, необходим тактильный контакт кожи живота ребенка с кожей живота матери.
Если нет эффекта от немедикаментозных корригирующих мероприятий используются лекарственные препараты для снижения повышенного газообразования, обладающих спазмолитическим и ветрогонным действием.
Неэффективность терапии на протяжении недели указывает на возможную органическую природу болей в брюшной полости, что требует проведения дополнительных диагностических мероприятий.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.



- Симетикон (Эспумизан) — препарат, уменьшающий метеоризм. Режим дозирования: детям грудного и младшего возраста назначают по 1 мерной ложке 3-5 раз в сутки. Препарат принимают внутрь во время приема пищи или после еды, при необходимости также перед сном. Детям грудного и младшего возраста препарат дают с детским питанием из бутылочки или с жидкостью после еды. Перед употрелением флакон с эмульсией необходимо взбалтывать.
- Боботик (препарат, уменьшающий метеоризм). Режим дозирования: препарат назначают внутрь, после еды. Перед применением флакон следует взболтать до получения однородной эмульсии. Для точной дозировки препарата во время закапывания флакон следует держать вертикально. При усиленном газообразовании и накоплении газов в ЖКТ детям от 28 дня жизни до 2 лет назначают по 8 капель (20 мг симетикона) 4 раза/сут; детям от 2 до 6 лет — по 14 капель (35 мг симетикона) 4 раза/сут; детям старше 6 лет и взрослым — по 16 капель (40 мг симетикона) 4 раза/сут. Для более удобного введения препарата, в частности маленьким детям, его можно предварительно смешать с небольшим количеством холодной кипяченой воды, детского питания или негазированной жидкости. После исчезновения симптомов прием препарата следует прекратить.
- Плантекс (предупреждает скопление газов в кишечнике и способствуют их отхождению). Режим дозирования: новорожденные и дети до 1 года: 1-2 пакетика (5-10 г) в сутки в 2-3 приема; детям после 2-3 месяцев — до 2 пакетиков в сутки. Для приготовления раствора необходимо высыпать содержимое пакетика в бутылочку или чашку, добавить 100 мл теплой кипяченой воды и размешивать до полного растворения гранул. Плантекс рекомендуется использовать в качестве средства фоновой коррекции у детей при младенческих кишечных коликах. Препарат можно давать ребенку в несколько приемов как в перерывах между приемами пищи, так и после еды.
Рекомендации при младенческой колике
Рекомендуется консультация педиатра.
Заболеваемость (на 100 000 человек)
| Мужчины | Женщины | |||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших | 17000 | 0 | 0 | 0 | 0 | 0 | 0 | 17000 | 0 | 0 | 0 | 0 | 0 | 0 |
Симптомы
синдромы, признаки и лечение детского церебрального паралича
Проявления ДЦП разнообразны — это могут быть как психические нарушения, так и двигательные расстройства. Строго говоря, ДЦП не считается генетическим заболеванием, однако сегодня ученые полагают, что фактор наследственности все же присутствует. Основные причины ДЦП — повреждение клеток мозга ребенка в результате кислородного голодания, вызванного гипоксией или асфиксией, или травмы, полученные в дородовый или послеродовый период. Развитие ДЦП также могут спровоцировать инфекционные и эндокринные болезни матери во время беременности, неблагоприятный радиационный фон, преждевременная отслойка плаценты. Статистика также показывает, что примерно половина детей с ДЦП рождаются недоношенными.
Признаки и ранние симптомы детского ДЦП
В некоторых случаях симптомы ДЦП можно заметить сразу после рождения ребенка. Однако иногда они проявляются постепенно, и крайне важно вовремя распознать их. К основным признакам ДЦП относятся нарушения двигательной активности. Дети с ДЦП позже начинают держать голову, переворачиваться, сидеть, ползать и ходить. При этом рефлексы, характерные для грудных детей, у них сохраняются дольше. Мышцы таких детей могут быть чрезмерно расслабленными или, наоборот, слишком напряженными. Оба состояния приводят к тому, что конечности принимают неестественные положения. Примерно у трети детей с ДЦП случаются судороги. Этот симптом нередко проявляется не в младенческом возрасте, а несколько позже.
Помимо этого встречаются такие симптомы ДЦП, как нарушения зрения, речи и слуха, изменение восприятия и способности ориентироваться в пространстве, эпилепсия, задержка психического и эмоционального развития, проблемы с обучением, функциональные нарушения работы желудочно-кишечного тракта и мочевыделительной системы.
В раннем возрасте диагностировать ДЦП бывает непросто. Но родители должны обратиться за консультацией к неврологу, если:
- в возрасте одного месяца ребенок не моргает глазами в ответ на громкий звук;
- в возрасте четырех месяцев ребенок не поворачивает голову на звук;
- в возрасте четырех месяцев ребенок не тянется за игрушкой;
- в возрасте семи месяцев ребенок не может сидеть без поддержки;
- в возрасте 12 месяцев ребенок не может произносить слова;
- в возрасте 12 месяцев ребенок совершает все действия только одной рукой;
- у ребенка судороги;
- у ребенка косоглазие;
- движения ребенка слишком резкие или слишком медленные;
- в возрасте 12 месяцев ребенок не ходит.
Формы ДЦП
ДЦП может проявляться по-разному, в зависимости от пораженной зоны головного мозга. Иногда проявления этого заболевания незначительны, однако в тяжелых случаях нарушения могут быть крайне серьезными. Существует несколько видов ДЦП:
- Спастическая диплегия встречается в 40% случаев. При этом виде ДЦП поражается часть мозга, ответственная за двигательную активность конечностей. В результате этого наступает полный или частичный паралич рук и ног.
- Двойная гемиплегия — самая тяжелая форма ДЦП, при которой поражаются большие полушария мозга. Это приводит к ригидности мышц. Дети с двойной гемиплегией не способны держать голову, стоять, сидеть и нормально двигаться.
- Гемипаретическая форма, которая характеризуется поражением одного из полушарий мозга корковыми и подкорковыми структурами, приводит к гемипарезу конечностей на одной стороне тела.
- Гиперкинетическая форма, при которой страдают подкорковые структуры, выражается в гиперкинезах — непроизвольных движениях. Эта форма ДЦП часто встречается в сочетании со спастической диплегией.
- Атонически-астатическая форма возникает при поражении мозжечка. Более всего страдает координация движений и чувство баланса, наблюдается также атония мышц.
Лечение и реабилитация детей с ДЦП
Реабилитация при ДЦП держится на двух главных принципах — комплексном подходе и непрерывности. Кроме того, при ДЦП нужна коррекция не только двигательных, но и речевых, и коммуникативных, и интеллектуальных навыков.
Лечение ДЦП — пожизненный процесс, так как полное излечение фактически невозможно. Однако это еще не означает, что ДЦП — приговор. Большинство больных ДЦП во взрослом возрасте могут вести нормальную жизнь. Однако все зависит от того, какие меры по минимизации ущерба для здоровья были приняты в раннем возрасте. В детстве мозг развивается очень активно. Он обладает гораздо большими компенсаторными возможностями, чем мозг взрослого. Поэтому лечение ДЦП, которое началось в ранние годы, будет наиболее эффективным.
Лечение ДЦП в основном направлено на устранение симптомов. Правильнее было бы называть это не лечением, а реабилитацией, ориентированной на восстановление функций, которые пострадали в результате этого заболевания. Одним из самых действенных методов считается массаж, который помогает привести в норму мышечный тонус. Также в реабилитации при ДЦП широко используется лечебная гимнастика. ЛФК помогает улучшить координацию движений. Но она дает ощутимый эффект лишь в том случае, если занятия проходят регулярно на протяжении всей жизни. Хороший результат дают и занятия на специальных тренажерах.
При отсутствии судорог показана и физиотерапия — например, миостимуляция и электрофорез. Многие врачи рекомендуют также электрорефлексотерапию для восстановления активности нейронов коры головного мозга — это помогает снизить мышечной тонус, улучшить координацию, речь и дикцию.
Во многих случаях показано медикаментозное лечение при помощи препаратов, улучшающих деятельность мозга.
ДЦП и лабораторные исследования
Недавние российские исследования подтвердили у детей со спастическими формами ДЦП различные нарушения метаболизма, проявляющиеся в тканевой гипоксии (кислородном голодании клеток), в высокой интенсивности свободнорадикального окисления липидов (жировых молекул), в компенсаторном напряжении антиоксидантной системы. Все это приводит к развитию фоновых заболеваний, таких как рахит (недостаточность минерализации костей), анемия (недостаточность гемоглобина и эритроцитов в крови), гипотрофия (белково-энергетическая недостаточность), а также к хронизации болезней ЛОР-органов, ЖКТ и почек. Определена прямая зависимость биохимических нарушений от тяжести ДЦП, поэтому важна индивидуальная диагностика и контроль биохимического дисбаланса в организме, чтобы компенсировать отклонения от биологической нормы при помощи специальных препаратов, диет, коррекции образа жизни. В результате можно существенно повысить потенциал и эффективность реабилитации детей с отставанием в развитии.
Детский церебральный паралич вызывает необратимое поражение определенных областей головного мозга. Задача врачей и родителей — скорректировать последствия ДЦП. Необходимо принять тот факт, что процесс реабилитации должен быть постоянным и непрерывным.

синдром у грудничка, суть эффекта у детей и нормы stomatvrn.ru
Рефлекс Моро у новорожденных детей
4 минуты Автор: Анастасия Егорова 1942
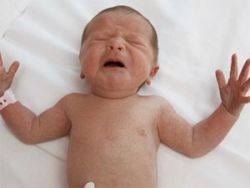
Рефлексы играют важную роль в жизни человека. Они бывают условные и безусловные, врожденные или приобретенные, но так или иначе являются основной формой деятельности нервной системы. Новорожденный, появляясь на свет, имеет свой набор физиологических врожденных рефлексов, их около 15. Они помогают ему адаптироваться к окружающему миру, ведь на данном этапе он многого не понимает, у ребенка еще не сформированы стереотипы поведения.
Каждый рефлекс в младенческом возрасте имеет свою важную цель: защитить (рефлекс Моро), удовлетворить потребность в питании (сосательный, хоботковый, поисковый), дать возможность свободно дышать. В этой статье мы рассмотрим, как проявляется рефлекс Моро у новорожденных, его особенности и время угасания.
Суть рефлекса
Рефлекс Моро можно наблюдать сразу после рождения. Так, акушеры и неонатологи тестируют младенца на различные реакции, которые, в свою очередь, могут показывать, в каком состоянии находится нервная система, есть ли какие-либо отклонения в мозговой деятельности.
Суть проверки заключается в следующем: малыша укладывают на ровную твердую поверхность на спинку. Затем врач ударяет рукой по поверхности на расстоянии ладони (где-то 15 см) от головки крохи или производит громкий хлопок. Как ответная реакция, у грудничка резко откидываются руки, он симметрично отводит их в стороны, разгибая кулачки. Это так называемая первая фаза рефлекса, длящаяся несколько секунд. Во второй фазе ручки медленно возвращаются в исходное положение, кулачки сжимаются.
Подобные симптомы также наблюдаются, если грудничка, держа на руках, поднять вверх, а затем резко опустить вниз. Еще проверяют так: лежащему на спине младенцу выпрямляют ножки и поднимают их вместе с тазом как бы вверх. Реакция с ручками будет такой же.
Когда проходит рефлекс? Полное угасание наступает приблизительно к 6 месяцу. До 4 месяцев он достаточно хорошо выражен, а с 4 по 6 можно наблюдать лишь его отдельные фрагменты.
Какими должны быть условия для оценки реакции Моро? Очень важно, чтобы на момент проверки малыш был спокоен, в меру сыт (рекомендовано утреннее время — через 2 часа после кормления) и здоров.
Что считается нормой
В ходе проведения теста нормальной считается следующая реакция у грудничка:
- испуг, плач младенца;
- учащенное сердцебиение, усиленное дыхание;
- выброс адреналина в кровь.
Это норма, так как данные проявления свидетельствуют, что центральная нервная система (ЦНС) правильно и быстро реагирует. Рефлекс Моро у новорожденного можно наблюдать и в обычной жизни, например, при громких звуках на улице, звонке в дверь, иногда ребенок может вздрагивать во сне.
При всей так называемой «норме» исследования, следует понимать, что в момент вздрагивания и разведения ручек происходит сильный испуг, малыш будто пытается ухватиться за маму или кого-то близкого, чувствуя опасность.
Поэтому было бы неправильно показывать «фокусы» со своим чадом друзьям и знакомым, то и дело вызывая проявления рефлекса в целях развлечения. Скорее, наоборот, необходимо постараться свести к минимуму возможные причины испуга, устранить раздражающие факторы, которые могут негативно сказаться на психике ребенка. В то же время, не нужно чрезмерно переживать, если вы замечаете, что при резких звуках кроха разводит ручки и начинает плакать.
Что должно насторожить
Оценивая реакцию крохи, обращают внимание на выраженность рефлекторного эффекта: он слабый, нормальный или слишком яркий, появляется быстро или с опозданием, и т. п. Если были замечены отклонения от нормы, ребенка направляют на обследование. Насторожить должны следующие факторы:
Асимметрия. При проведении теста ручки откидываются не симметрично. Это плохой признак для любого рефлекса, поскольку свидетельствует о внутричерепной травме или проблемах с ЦНС. Асимметрия нередко наблюдается при неврологических синдромах, например, парезах. Можно сказать, что парез — это неполный паралич, при котором повреждаются двигательные пути нервной системы, в результате чего двигательная активность ограничена.
Спонтанный рефлекс. Выражен тем, что грудничок отводит ручки в стороны даже при отсутствии хлопка или какого-либо другого раздражителя. Это может указывать на развитие внутричерепного давления, поэтому обязательно проводят нейросонографию и другие обследования.
Отсутствие рефлекса встречается при поражении мозговой деятельности и выявляется еще в родзале. Нередко в таких случаях угнетены или полностью отсутствуют несколько рефлексов, а новорожденный имеет низкую оценку по шкале Апгар. Так может происходить при сложных родах, глубокой недоношенности, кислородном голодании плода.
Неполный рефлекс. Наблюдается, когда младенец слегка откидывает руки и указывает на развитие гипертонии. Специалист способен оценить порог рефлекса Моро. Чем он ниже, тем большая вероятность поражения ЦНС. У деток с нарушениями мозговой деятельности рефлекторная активность может долго не угасать.
При тяжелых мозговых нарушениях, а также при сбоях в работе центральной или периферической нервной системы рефлекторное повреждение будет не единственным симптомом. Ребенка дополнительно обследуют неврологи и неонатологи и, в зависимости от диагноза и от тяжести заболевания, назначают лечение. Часто в схему терапии входит курс массажа, способствующего снятию тонуса мышц, а также прием ноотропных препаратов, улучшающих мозговое кровообращение.
К счастью, в большинстве случаев рефлексы у маленьких детишек работают слаженно и не вызывают никаких опасений.
Рефлекс Моро у новорожденных
Для оценки здоровья новорожденного младенца большое значение имеют безусловные рефлексы. По их проявлению или отсутствию можно судить, все ли в порядке с крохой и не требуется ли малютке дополнительное обследование и лечение. Одним из важных врожденных рефлексов только что появившегося на свет ребенка и подрастающего грудничка является рефлекс Моро.
Рефлексом Моро называют один из безусловных рефлексов, проявляющихся сразу же после рождения (его можно увидеть, когда акушер обрабатывает кроху). Его впервые описал немецкий педиатр Моро в 1918 году, в честь которого и назван автоматизм. Важно понимать, что это не патологический рефлекс, а абсолютно нормальная реакция здорового новорожденного.
Подробнее о рефлексах новорожденного можно узнать из следующего видеоролика.
Как вызвать и оценить рефлекс
Для вызова рефлекса Моро можно:
- Неожиданно ударить двумя руками по поверхности в 15-20 сантиметрах от головы, лежащего на ней ребенка (с обеих сторон).
- Внезапно разогнуть ножки лежащего на спине малыша или приподнять разогнутые ножки крохи вверх вместе с тазом.
- Взять малыша на руки и резко опустить его на руках на 20-30 см вниз, а затем вернуть на исходную высоту.
- Резко хлопнуть в ладоши рядом с лежащим ребенком.
Реакция на такие приемы разделяется на две фазы:
- В первую фазу младенец отводит свои плечи и ручки в стороны, открывая при этом кулачки (пальчики растопыриваются).
- Во вторую фазу ручки крохи возвращаются в положение, в котором они пребывали до воздействия (малыш будто прижимает к себе что-то или кого-то обнимает).
Как провести оценку рефлекса и почему кроху стоит пеленать, смотрите в следующем видео.
Из-за таких проявлений данный рефлекс также называют рефлексом испуга. Он часто появляется во время сна, если малютку испугал какой-либо шум, например, домашнее животное или звук автомобиля из открытого окна. Также он может возникать при резких движениях взрослого, у которого младенец пребывает на руках. Это никак не вредит карапузу, но может стать причиной длительного плача.
Важно отметить, что рефлекс проявляется симметрично с обеих сторон, то есть кроха приподнимает и разводит обе руки одинаково. У здоровых младенцев сохранение рефлекса Моро отмечают до 3-5-месячного возраста, после чего он постепенно угасает. У малышей старше 5 месяцев в норме отмечают лишь отдельные компоненты такого рефлекса.
Особенности проверки
- Рефлекс зачастую проверяют в утреннее время, примерно через 2 часа после кормления.
- Результат определяют по симметричности и выраженности рефлекса. Он может быть ярким, нормальным, слабым или отсутствующим.
- Также оценивают скорость проявления, согласно которой рефлекс может появляться быстро либо запаздывать.
- Проверка выполняется в динамике.
- В оценке результата немаловажно учитывать здоровье малыша и возбудимость его нервной системы, а также сыт ли малыш и не устал ли он.
Помните, что во время проверки кроха ощущает стресс, так как малышу становится страшно из-за падения и он старается спасти себя, ухватившись за маму или за поверхность. Даже если вам кажется, что это выглядит очень забавно, не стоит провоцировать появление такого рефлекса специально, если это не требуется для медицинского осмотра крохи.
Чтобы исключить частое появление рефлекса, советуют:
- Не совершать резких жестов рядом с малышом или когда кроха находится у вас на руках.
- Постараться ограничить уровень шума, воздействующего на карапуза.
- Разговаривать с младенцем нежным и спокойным голосом.
Выявление проблем по рефлексу Моро
- Отсутствие рефлекса сразу после родов или его снижение может свидетельствовать о внутричерепной травме.
- Асимметричное проявление рефлекса характерно для гемипарезов.
- Если малыш лишь немного отводит свои ручки, говорят о неполном рефлексе, который встречается при выраженной гипертонии.
- У младенцев с поражением ЦНС повышена частота появления рефлекса Моро как при разных манипуляциях, так и спонтанно.
- Если на малыша во время родов действовала гипоксия, рефлекс может быть ослаблен или проявиться позже.
Что делать, если он отсутствует
Поскольку такая ситуация наиболее часто возникает из-за повреждения мозга или проводящих нервных путей, важно сразу же оценить состояние новорожденного и провести нужные обследования, чтобы вовремя выявить проблемы с нервной системой. Как правило, отсутствие рефлекса после рождения сразу же отмечается врачами и становится причиной более тщательного осмотра крохи и проверки других рефлексов.
Если рефлекс проявляется лишь с одной стороны, то врач должен осмотреть плечо и ключицу новорожденного, чтобы исключить ситуацию их повреждения при родах. Если мама обнаружила отклонения в проявлении такого рефлекса после выписки с роддома, ей нужно рассказать о своих сомнениях педиатру.
Медицинский осмотр показан и при сохранении рефлекса Моро у детей, которым исполнилось полгода. Иногда причиной такой ситуации выступает повышенный мышечный тонус, что является поводом назначить малютке курс массажа.
Все что нужно знать про рефлекс Моро у детей
![]() Сразу же после рождения акушерами либо неонатологами, кроме обязательного общего осмотра, проводится проверка новорождённого на серию безусловных врождённых рефлексов.
Сразу же после рождения акушерами либо неонатологами, кроме обязательного общего осмотра, проводится проверка новорождённого на серию безусловных врождённых рефлексов.
Их наличие не только обеспечивает грудничку приспосабливающие функции с первых минут жизни, но и говорит о его здоровье.
Рефлекс Моро наряду с остальными уже много лет как включён в список обязательных проверок ребёнка после рождения.
Суть рефлекса у детей
Рефлекс Моро — простыми словами рефлекс испуга — один из врождённых безусловных рефлексов у ребёнка в первые месяцы жизни.В норме рефлекторная реакция на потенциальную угрозу к полугодовалому возраста малыша полностью замещается осознанным реагированием.
Суть рефлекса в проявлении ответной реакции малыша на неожиданный для него громкий звук в виде вскидывания и широкого разведения в стороны рук. Пальчики кисти при этом разгибаются, и поза сохраняется на протяжении нескольких секунд. После этого руки возвращаются в исходное положение, кулачки снова сжимаются, и ребёнок старается принять позу эмбриона.
Обратите внимание! Подобное тестирование часто провоцирует плач малыша, что является совершенной нормой.
Как проверяется реакция у новорожденного?
 Перед началом тестирования ребёнок должен быть полностью здоров, в меру сыт и хорошо отдохнувший.
Перед началом тестирования ребёнок должен быть полностью здоров, в меру сыт и хорошо отдохнувший.
Наиболее оптимальным временем является первая половина дня спустя 1,5-2 часа после кормления.
Рефлекс проверяется несколькими способами:
- Громко хлопнуть в ладоши перед лицом малыша.
- Ребёнка берут на руки, поднимают вверх, а затем резко опускают вниз.
- Новорождённый лежит на спине. Ребёнку выпрямляют ножки и резко приподнимают вместе с тазом кверху. Ответная реакция должна проявиться аналогично, если крепко прижать ручки ребёнка к его груди, а после резко их отпустить.
- На расстоянии примерно 20 см от головки лежащего ребёнка сделать резкий хлопок по поверхности матраса.
В процессе любого из перечисленных вариантов проверки ребёнок широко распахивает в стороны ручки с раскрытыми ладонями, а затем возвращает их в изначальное положение. Механизм действий очень похож на то, будто малыш пытается срочно за кого-то или что-то ухватиться в этот момент воспринимаемой опасности.
Лучше всего проводить тестирование в динамике во время массажа или игр с ребёнком. Обязательно стоит учесть и особенности нервной деятельности ребёнка. От этого будет зависеть, насколько ярко проявлен рефлекс. Например, у легковозбудимого малыша реакция будет активной, в то время как флегматичный младенец может реагировать достаточно вяло, но это всё же не повод говорить об отклонениях от нормы.
Проверку желательно периодически повторять на протяжении всего времени, пока рефлекс должен присутствовать: до 6-месячного возраста грудничка. Наиболее оптимальный вариант — 1 раз в 14 дней.
Справка. Первоначальной целью тестирования является проверка на полноценность функций центральной и периферической нервной системы ребёнка. Проявленный рефлекс вызывает высокую степень стресса у малыша выбросом адреналина, учащённым дыханием и сердцебиением.
Как бы комично при этом ни выглядел ребёнок, использовать подобную проверку в целях забавы молодым родителям настоятельно не рекомендуется.
Проявление во сне у грудничка
 Рефлекс Моро во время сна проявляется в виде спонтанных подёргиваний и это достаточно распространённое явление.
Рефлекс Моро во время сна проявляется в виде спонтанных подёргиваний и это достаточно распространённое явление.
Непроизвольные резкие движения могут появиться на любой, даже самой глубокой, фазе сна малыша.
Спровоцировать рефлекс могут громкие звуки, которые издают домашние животные, какой-либо шум или неосторожное резкое движение кого-либо из родителей.
С течением времени бурная реакция младенца на внешние раздражители будет всё больше угасать, а рефлекс будет проявляться лишь избирательно.
До какого возраста должен пройти?
В зависимости от индивидуальных особенностей каждого новорожденного рефлекс Моро проходит в интервале между 4 и 6 месяцем жизни. Рефлекторные реакции угасают постенно, и к полугодовалому возрасту при полноценном развитии и здоровье грудничка должны уйти полностью.
Патологические проявления
Для рефлекса Моро характерны и спонтанные проявления. Даже если какой-либо сторонний раздражитель не мог стать причиной для подобной реакции, малыш может вскидывать руки и разводить их в стороны. В ряде случаев это свидетельствует о повышенном внутричерепном давлении младенца и требует консультации невропатолога.
Как отклонение от нормы рассматривается и неполная рефлекторная реакция: ребёнок лишь слегка разводит ручки. Как правило, это говорит о гипертонии. Если же малыш надолго задерживает разведённые руки с раскрытыми пальчиками, это признак поражения ЦНС в той или иной степени. И чем ниже порог проявления рефлекса, тем выше вероятность проблем с ЦНС.
Асимметричная реакция, когда малыш отводит в сторону, например, только правую руку и правую ножку, может оказаться симптомом паралича Эрба либо детского церебрального паралича.
У недоношенных малышей либо у тех, кто испытал асфиксию в процессе родов, рефлекс может проявляться с опозданием. При своевременно принятых лечебных мерах, полноценном уходе и питании реакция со временем проявится.
Если отсутствует
 Полное отсутствие рефлекса Моро у грудничка практически всегда выявляется ещё в родильном зале и является признаком серьёзного поражения мозговой деятельности.
Полное отсутствие рефлекса Моро у грудничка практически всегда выявляется ещё в родильном зале и является признаком серьёзного поражения мозговой деятельности.
Как правило, в таком случае оказывается угнетён ещё ряд рефлексов и низкая оценка по шкале Апгар.
Это широко распространённое явление при остром кислородном голодании плода, глубокой недоношенности либо вследствие тяжёлых проблемных родов.
Отсутствие рефлекса свидетельствует об одной из таких проблем:
- патологии шейных позвонков;
- поражение ствола головного мозга;
- мозговые кровоизлияния;
- отёк головного мозга.
Внимание! Все перечисленные возможные патологии — серьёзные церебральные поражения, которые требуют безотлагательного адекватного лечения.
Ребёнок должен находиться под систематическим наблюдением педиатра и невропатолога. Всевозможные тестирования на рефлексы у грудничков выступают показателями здоровья его нервной системы. И это веский повод приступить к устранению существующей проблемы немедленно, чтобы избежать ещё более тяжёлых осложнений в ближайшей перспективе.
Полезное видео
Рекомендуем вам посмотреть полезное видео про рефлексы у детей:
Рефлекс Моро у грудничка – что это такое, как долго он длится и как проявляется?
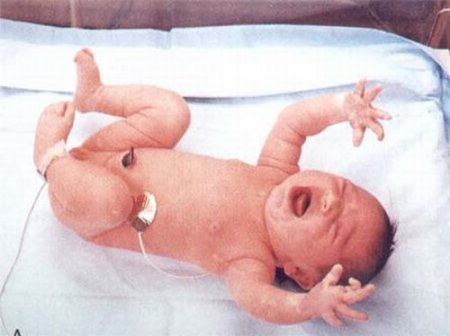 Рефлекс Моро у грудничка фото Рефлекс Моро у грудничка – понятие, знакомое не многим молодым мамам. Как правило, новоявленные мамаши путают этот рефлекс с повышенной нервозностью грудничка. Невзирая на то, что данный рефлекс для малышей является нормальным и естественным, есть некоторые нюансы. Суть в том, что он может проявляться в течение первых нескольких месяцев, однако, если он не проходит после 5-месячного возраста – то это должно у родителей вызвать легкое беспокойство.
Рефлекс Моро у грудничка фото Рефлекс Моро у грудничка – понятие, знакомое не многим молодым мамам. Как правило, новоявленные мамаши путают этот рефлекс с повышенной нервозностью грудничка. Невзирая на то, что данный рефлекс для малышей является нормальным и естественным, есть некоторые нюансы. Суть в том, что он может проявляться в течение первых нескольких месяцев, однако, если он не проходит после 5-месячного возраста – то это должно у родителей вызвать легкое беспокойство.
Что такое рефлекс у ребенка Моро? Нужно ли родителям волноваться, или это естественное явление?
Малыш появляется на свет с целым набором природных рефлексов, с помощью которых он и выживает в новом для него мире. К сожалению, у ребенка не бывает инструкции, а потому многие молодые родители начинают паниковать, когда сталкиваются с каким-либо явлением, незнакомым им ранее. Как правило, большинство родителей пугаются, когда их кроха вскидывает ручки. Подобное явление было названо – рефлекс Моро.
Данное явление еще принято называть – рефлекс испуга. Новоявленные родители, не осведомленные о его существовании, обращаются к педиатру с вопросом, почему их кроха беспричинно вскидывает ручки. А некоторые даже хватают малыша и бегут с ним к неврологу. Рефлекс Моро присутствует у новорожденных деток, однако на протяжении нескольких месяцев он быстро угасает. Наличие данного рефлекса проверяет неонатолог. Он укладывает малыша на спинку и убирает из-под нее руку. Кроме того рефлекс Моро проявляется при неожиданном, громком звуке, к примеру, при резком хлопке возле кроватки, где лежит новорожденный.
Родители, знающие, что это явление вполне нормальные, даже считают подобную реакцию малыша забавной, а потому изредка вызывают ее специально, допустим, чтобы повеселить знакомых. Это делать категорически воспрещается! Невзирая на то, что рефлекс Моро сам по себе не опасен, малыш вскидывает ручки совершенно не потому, что он радуется. Данное действие спровоцировано огромнейшим страхом, поскольку младенец уверен, что он падает, а потому стремится схватиться за маму. Можно сказать, что он фактически спасает свою жизнь. Новорожденный еще не может понимать, что он в безопасности. То есть, каждый раз, когда срабатывает рефлекс Моро, для детского организма является настоящим стрессом.
Родители могут не замечать, однако каждый раз при проявлении данного рефлекса, у малыша учащается дыхание и сердцебиение, вырабатывается повышенная доза адреналина. Часто после вскидывания ручек кроха начинает плакать. Можно сказать, что для новорожденного рефлекс Моро является сильнейшим испугом.
Само собой, что полностью избежать проявления рефлекса не удастся. В частности, если в доме имеются питомцы, семья живет на шумной улице, либо у грудничка есть малолетние братья и сёстры. Спровоцировать вскидывание ручек может громкий звук, резкое движение родителя с малышом на руках, чересчур быстрое движение укладывания в кроватку и прочее. Кроме того рефлекс Моро у одного и того же новорожденного может проявляться даже при незначительных факторах, а вот при громких звуках, наоборот, не наблюдаться. У родителей подобная ситуация не должна вызывать беспокойство.
Как правило, рефлекс Моро полностью пропадает через 9 – 12 недель жизни малыша. Однако если рефлекс сохраняется в течение более длительного периода и не угасает даже после 5-месячного возраста, то следует малыша показать специалисту. Кроме того отсутствие данного рефлекса либо его искажение свидетельствуют о проблемах с детским здоровьем. Нужно всегда внимательно следить, что происходит с крохой, как он реагирует на окружающую обстановку.
Рефлекс Моро у новорожденных, или почему ребенок вздрагивает
Автор: 4mam
Дата записи

Замечая как малыш неожиданно вскидывает ручками, неопытные родители сразу обращаются за помощью к педиатру или неврологу. Но доктор объясняет, что это совсем не отклонение, а нормальная реакция ребенка. Врачи называют ее “рефлекс Моро”, а родители — “рефлексом испуга”.
Рефлекс моро у грудничка
Впервые данный автоматизм в 1918 году описал немецкий педиатр Моро, в честь которого и назвали эффект.
Что это такое
Рефлекс Моро — это реакция на испуг, которая характеризуется учащенным сердцебиением, дыханием и выработкой адреналина. Состоит явление из двух фаз:
- I фаза. Кроха разводит ручки и разгибает кулачки;
- II фаза. Ручки малыша возвращаются в исходную позицию.
Как вызвать реакцию
Реакцию можно вызвать:
- сильно хлопнув по поверхности в 15 см от головы ребенка;
- резко опустив малыша вниз и вернув обратно;
- подняв таз за выпрямленные ножки;
- внезапно разогнув ноги лежащего грудничка;
- громко хлопнув в ладоши возле младенца.
Проверку желательно выполнять в утреннее время.
Нормы и отклонения
Вызвав реакцию внимательно проследите за поведением малыша. Данные проявления покажут правильно ли работает центральная нервная система (ЦНС) ребенка.
 Нормальная реакция
Нормальная реакция
Нормальной реакцией на испуг считается:
- откидывание тела назад;
- разгибание плечей;
- разведение рук в стороны;
- разжимание кулачков;
- возвращение рук в исходное положение.
Реакция отсутствует или ослаблена
В этих случаях нужна обязательная и немедленная консультация врача:
- Неполный рефлекс Моро. При резко выраженной гипертонии малыш может лишь слегка разводить руки.
- Спонтанный или задерживающийся рефлекс свидетельствует о поражении ЦНС.
- Асимметрия. Проявляется при акушерском парезе руки или при переломе ключицы.

- Отсутствие эффекта. У детей с внутричерепной травмой синдром может отсутствовать.
Когда проходит рефлекс Моро
Эффект Моро у младенцев, как правило исчезает уже на 9-12 неделе. Но если вы наблюдаете его и после 5-6 месяцев, то обратитесь к специалисту.
Если рефлекс Моро не проходит, нужно обратиться к неврологу!
Проявление синдрома после пяти месяцев может говорить о проблемах со здоровьем ребенка.
Почему ребенок вздрагивает во сне
Заметив как ребенок неожиданно пугается и вздрагивает во сне, родители ошибочно полагают что это рефлекс Моро.
На самом деле, причины совсем другие:
- Крохе снится сон. Младенец может вздрагивать при чередовании фаз сна (быстрая, глубокая), стоит отметить что у детей они меняются чаще чем у взрослых.
- Получил много впечатлений за день. Если день был слишком эмоциональным, сон будет поверхностным и прерывистым. Во время такого сна возможны подергивания ребенка.
- Его что-то болит. Малыш может вздрагивать от периодической боли (колики, режутся зубы и тд).
Если ребенок просыпается за ночь 10 раз и более — это повод обратиться к специалисту.
Не переусердствуйте!
 Каким бы забавным не казалось явление, помните, грудничок вскидывает руками не потому что ему весело — он напуган. Поэтому не стоит намеренно провоцировать появление синдрома, но и не старайтесь ему препятствовать.
Каким бы забавным не казалось явление, помните, грудничок вскидывает руками не потому что ему весело — он напуган. Поэтому не стоит намеренно провоцировать появление синдрома, но и не старайтесь ему препятствовать.
Госпитализм у детей — причины, симптомы, диагностика и лечение

Госпитализм у детей – комплекс нарушений психического и физического развития, возникающий в результате отделения от матери, дефицита эмоциональных социальных контактов. Проявляется потерей веса, вялостью, апатичностью, мышечным гипотонусом, слабым плачем, отсутствием гуления, зрительного контакта с взрослым, реакции на голос. Определяется отставание речевого развития, позднее освоение двигательных навыков, неадекватные эмоциональные реакции, навязчивые действия. Заболевание диагностируется после осмотра детским психологом, психиатром, неврологом. Лечение предполагает психолого-педагогическую коррекцию, социальную реабилитацию, применение симптоматических препаратов.
Общие сведения
Детский госпитализм возникает при длительном пребывании малыша в стационарном лечебном учреждении – «госпитале». Второе название болезни – синдром отрыва от дома. Госпитализм наиболее распространен среди детей, находящихся в сиротских домах, недельных яслях, стационарах различного профиля. Патология может развиться у ребенка, проживающего с матерью, но не получающего достаточного внимания, такие условия обычно возникают в социально неблагополучных семьях. Госпитализму подвержены новорожденные, младенцы, дети, имеющие соматические заболевания, пре- и постнатальные поражения нервной системы.
Госпитализм у детей
Причины госпитализма у детей
Основная причина возникновения расстройства – дефицит сенсорных, эмоциональных, интеллектуальных взаимодействий со значимым взрослым, к которому сформирована привязанность, либо отсутствие такого взрослого. Синдром формируется при отлучении ребенка от матери либо заменяющего ее близкого человека (папы, бабушки, медицинского работника). Существует два типа ситуаций высокого риска развития детского госпитализма:
- Нахождение вне семьи. Дети, длительно находящиеся в стационарах, приютах, детских домах страдают от недостатка общения с близкими людьми. Дефицит эмоциональных, тактильных, речевых взаимодействий объясняется сменным характером работы медицинского персонала, его загруженностью основными обязанностями (гигиенические, лечебные процедуры), переводами ребенка по учреждениям.
- Отстраненность матери. Причиной детского госпитализма может стать нехватка близкого материнского контакта (родительская депривация). Отсутствие заинтересованности, любви выявляется у женщин, страдающих алкоголизмом, наркоманией, психическими расстройствами. Иногда эмоциональная отстраненность является результатом изначального нежелания иметь ребенка либо личностной особенностью, основанной на замкнутости, увлеченности работой, карьерой.
Риску госпитализма подвержены младенцы, дети раннего возраста и малыши с ослабленным здоровьем. Причиной повышения вероятности возникновения расстройства является снижение или недостаточное развитие способностей к адаптации.
Патогенез
В основе патогенеза госпитализма лежит психическая депривация – состояние, при котором ребенку не предоставляются либо недостаточно предоставляются условия для удовлетворения основных потребностей. Депривация затрагивает сенсорную, эмоциональную, интеллектуальную сферы. Центральное место занимает неудовлетворенная потребность в эмоциональной близости, на основе нее возникает задержка психоэмоционального развития – поздно формируется комплекс оживления, заинтересованность окружающими предметами, людьми. Недостаток сенсорных воздействий и стимулов, упражняющих интеллектуальные функции, усиливает задержку развития.
Симптомы госпитализма у детей
Синдром затрагивает физическое, эмоциональное, интеллектуальное развитие. В первые месяцы жизни основным признаком госпитализма является отсутствие комплекса оживления – малыш не отвечает улыбкой на улыбку и речь, нет фиксации взгляда на лице, окружающих предметах, нет двигательного оживления, вокализаций (вскрикиваний, «гуканий») при приближении взрослого. У здоровых младенцев комплексная реакция оживления максимально разворачивается к трем-четырем месяцам, при госпитализме – формируется позже, отдельные звенья отсутствуют. Наблюдается частый продолжительный слабовыраженный плач. Объективно определяется недостаточная прибавка веса. Запаздывает навык удерживания головы, самостоятельного переворота туловища.
В период 4-12 месяцев госпитализм у детей проявляется отставанием моторных навыков, первыми признаками задержки речевого развития: в 5-8 месяцев возникает протяжное гуление, в 9 месяцев – обедненное лепетание. Большинство детей 4-5 месяцев могут самостоятельно удерживать голову, десятимесячные начинают ползать. Отмечается недостаточная координация, движения резкие, неустойчивые, неуверенные. Отставание проявляется неумением взять игрушку, переложить ее из руки в руку. Нередко отмечаются компульсивные движения: раскачивание тела, мотание головой, стереотипные удары предметами о стену, стол. Заинтересованность коммуникацией недостаточная, частой ответной реакцией становится плач, агрессия. Объективно наблюдается вялость, апатичность, мышечный гипотонус, нарушения сна и аппетита.
В раннем детском возрасте основным признаками госпитализма являются нарушения социально-коммуникативных и речевых навыков. Первые слова появляются после 14 месяцев, у большинства детей – к 3-3,5 годам. Фразовая речь представлена командами – «дай», «пусти». Интерес к общению снижен, во время контакта с людьми ребенок апатичен, замкнут либо эмоционально вспыльчив – плачет, кричит, дерется, убегает. Наблюдаются навязчивости: сосание пальца, кончика волос, раскачивание туловища. Недостаточность координации сохраняется. Игра часто носит манипулятивный характер – игрушки используются по функциональному назначению (кидает мячик, расчесывает куклу). Иногда сохраняются стереотипные действия: ребенок не строит башню из кубиков, стучит ими по столу. Запаздывает формирование гигиенических навыков, использование горшка.
Осложнения
Госпитализм у детей сопровождается задержкой роста, дефицитом массы тела, сниженным иммунитетом. Недостаточный гигиенический уход, несоблюдение температурного режима провоцирует респираторные заболевания, инфекции мочевыводящей системы, нарушение процессов пищеварения. При отсутствии медицинской, психологической и педагогической помощи синдром может привести к психическим расстройствам – младенческому маразму, аутизму, стойким интеллектуальным нарушениям, которые становятся причиной инвалидности. Редко заболевание заканчивается летальным исходом, факторами риска являются общая соматическая ослабленность, присоединение инфекции.
Диагностика
Ввиду специфики заболевания, возраста пациентов диагностика основывается на клинических методах – осмотре, наблюдении. Осуществляется опрос родителей, близких родственников, персонала, часто контактирующего с ребенком. Диагностика выполняется рядом специалистов:
- Детский невролог. Определяет уровень развития ребенка, мышечный тонус, реагирование на звук, свет, тактильное раздражение. Оценивает наличие и выраженность рефлексов, сформированность сложных целенаправленных движений, исключает/подтверждает сопутствующие неврологические патологии.
- Детский психиатр. Оценивает психомоторное развитие больного, особенности эмоциональной сферы. Через предметные манипуляции, уровень навыков коммуникации и самообслуживания выявляет отставание психической сферы.
- Клинический психолог. Проводит диагностическую беседу – определяет способность ребенка контактировать, адекватно реагировать. Использует экспериментальные методы оценки сформированности речи, когнитивных функций (памяти, внимания, мышления), методики выявления страхов, агрессивности, аутоагрессивности .
Дифференциальная диагностика основана на факте наличия психической депривации. При невозможности его установления (неблагополучные семьи), усложняется различение синдрома с иными эмоционально-интеллектуальными расстройствами. Определение диагноза занимает длительное время, требует оценки темпов развития, динамического наблюдения. Госпитализм нередко сопутствует умственной отсталости, аутизму, эпилепсии.
Лечение госпитализма у детей
Основу лечения составляет систематическая психолого-педагогическая коррекция, социальная реабилитация. Усилия психолога направлены на развитие познавательной сферы: выполняются игры-упражнения, тренирующие внимание, память, мышление. Еще одна цель работы – формирование положительного эмоционального состояния, устранение напряженности, тревоги, страхов. Педагогическая поддержка представлена реабилитационными мероприятиями, обеспечивающими социальные коммуникации: по возможности, восстанавливаются отношения ребенка и мамы (близкого родственника), малыш включается в детские коллективы.
В современных лечебных учреждениях активно внедряется совместное стационарное пребывание мамы и ребенка. Отделения закрытого типа (инфекционные, психиатрические) оснащаются специальными комнатами свиданий. Тяжелые случаи госпитализма требуют дополнения основного лечения медикаментозным. Назначаются препараты для коррекции эмоциональной нестабильности, стимуляции развития познавательных функций. Параллельно проводится лечение соматических заболеваний.
Прогноз и профилактика
Своевременное начало лечения, отсутствие тяжелых соматических болезней – факторы благоприятного прогноза детского госпитализма. Совместные усилия врачей, психологов, родителей позволяют полностью устранить синдром. Поздняя постановка диагноза, отсутствие лечения увеличивает вероятность инвалидизации, летального исхода. Профилактика госпитализма у детей, проживающих в семье, включает восстановление близких отношений с мамой или заменяющим ее родственником. В младенческом, раннем возрасте не рекомендуется помещать ребенка без мамы в лечебное учреждение. Детям в приютах, детских социально-реабилитационных учреждениях важно организовать четкий распорядок дня, включающий интересные занятия, общение со сверстниками, педагогами.
 Нормальная реакция
Нормальная реакция