Родителям – доступно об иммунитете и вакцинации
Инфекции – войны человека с микробами.
Насморк, кашель, боль в горле, плохое самочувствие… Эти симптомы известны
каждому. Нет на Земле человека, который бы никогда в жизни не болел. Мы
появляемся на свет из стерильной среды, и с самого момента рождения нас
непрерывно атакуют миллиарды микроорганизмов (бактерий, вирусов). Со
многими из них мы научились мирно уживаться. Но есть и такие, которые,
попадая в наш организм, разрушают его, вызывая инфекционные болезни.
иммунного щита – достигается.
Календарь вакцинации
Разные инфекции по-разному распространены в разных странах. В каждом
государстве принято защищать население от наиболее распространенных
инфекций, и для этого практически во всех странах мира существует
обязательная вакцинация. Какие прививки в каком порядке делать – на эти
вопросы отвечают Национальные календари вакцинации.
В России последняя редакция государственного Национального календаря
действует с 1 апреля 2014 года. На сегодня обязательны прививки от:
туберкулеза, гепатита В, дифтерии, столбняка, коклюша, полиомиелита, кори,
краснухи, паротита, гемофильной инфекции, пневмококковой инфекции, гриппа.
Вакцинация от некоторых других инфекций (например, ветряной оспы,
гепатита А, клещевого энцефалита, ротавирусной инфекции, менингококковой
инфекции и других) – обязательна для групп риска и при угрозе эпидемии, а
также по желанию.
Реакции на прививку
Каждый ребенок – особенный. И у каждого – свой собственный способ бороться с
болезнями. У кого-то при каждой банальной простуде всегда высокая температура, а у другого – любая ОРВИ вызывает приступ удушья. А кто-то, например, может вообще не замечать никаких болезней, спокойно перенося их
на ногах. А иногда организм преподносит сюрпризы в виде непредсказуемых
аллергий, которые могут возникнуть и у совершенно здорового человека.
Так и реакция на прививку – индивидуальна, и предсказать ее невозможно.
В большинстве случаев реакция ограничивается небольшим нарушением
самочувствия, или же обходится без этого.
Осмотр врача перед прививкой
Перед проведением прививки необходимо:
Во-первых, разобраться, какую прививку делать. Сведения о прививках с
рождения вносятся в несколько медицинских документов (прививочная карта,
амбулаторная карта, прививочный сертификат). Задача врача – разобраться с
этими сведениями. Для этого мы просим приносить на прием перед прививкой
все официальные медицинские документы.
Во-вторых, убедиться, что ребенок здоров. Врач осматривает ребенка, изучает
его анамнез, результаты анализов, измеряет температуру тела. Если будут
найдены противопоказания к вакцинации — прививку можно отложить на
некоторое время (это называется медицинский отвод).
В-третьих, врач объясняет родителям, как себя вести после прививки, на какие
симптомы обращать внимание, как можно помочь ребенку при нарушении
самочувствия и когда обращаться за срочной помощью.
В-четвертых, родители в обязательном порядке заполняют добровольное
информированное согласие на проведение прививки.
Наши советы помогут разобраться в порядке действий после прививки:
В первые 30 минут после прививки
Не забудьте и не стесняйтесь задать ваши вопросы врачу. Врач разъяснит, какие
реакции на прививку могут возникнуть и когда, а также – в каких случаях
обращаться за медицинской помощью.
Не торопитесь покинуть поликлинику или медицинский центр. Посидите в
течение 20-30 минут неподалеку от кабинета. Во-первых, это поможет
успокоиться, во-вторых – позволит быстро оказать помощь в случае
возникновения непредсказуемых немедленных аллергических реакций на
прививку.
Если ребенок находится на грудном вскармливании – дайте ему грудь, это
поможет ему успокоиться.
Если ребенок достаточно взрослый, порадуйте его каким-нибудь приятным
сюрпризом, наградите его чем-нибудь, похвалите. Скажите ему, что все в порядке.
Скажите ему, что все в порядке.
По возвращении домой после прививки
Если у ребенка поднялась температура выше 38,5 С вызовите врача.
Первая ночь после прививки
Чаще всего, температурные реакции на инактивированные вакцины возникают
в первые сутки-двое после прививки.
Ни в коем случае не пользуйтесь аспирином! Его применение у детей младшего
возраста чревато тяжелыми осложнениями. Анальгин – препарат, который детям
может вводиться только под контролем врача или бригад скорой медицинской
помощи.
Первые два дня после прививки (все вакцины)
Не вводите новых продуктов в рацион ребенка (и в свой рацион, если ребенок
находится на грудном вскармливании). Это можно будет сделать на 3-и сутки
после прививки и позже.
Принимайте те препараты для профилактики аллергии, которые назначил врач.
Следите за температурой тела ребенка. Старайтесь, чтобы она не поднималась
выше 38,5 С (в подмышечной впадине). Если температура остается повышенной,
Если температура остается повышенной,
продолжайте принимать жаропонижающие согласно инструкции к препаратам.
У части детей на фоне повышения температуры возможно появление так
называемых фебрильных судорог. В этом случае необходимо, чтобы ребенка
осмотрел врач.
С ребенком можно гулять (по самочувствию), можно купать его под душем.
Если была проведена проба Манту – при купании старайтесь, чтобы вода не
попадала на место постановки пробы. Не забывайте, что пот это тоже жидкость,
поэтому следите за тем, чтобы ручка ребенка не потела (ничем не заклеивайте
место пробы).
При появлении сильных реакций в месте укола (припухлость, уплотнение,
Покраснение нужно использовать только рекомендованные врачом мази.
После прививки – не всегда означает «вследствие прививки»
Если возникла какая-либо нежелательная реакция после 48 часов после прививки
инактивированной вакциной, то вакцинация с 99% вероятностью здесь ни при
чем.
детей младшего возраста являются режущиеся зубки, у детей старшего возраста –
простудные инфекции.
В любом случае, сохраняющаяся дольше 3 дней после прививки температурная
реакция требует осмотра ребенка врачом.
Через 5-12 дней после прививки (живые вакцины)
В случае прививки живыми вакцинами побочные реакции обычно возникают на
5-12 сутки после прививки.
Коревая вакцина иногда вызывает температурную реакцию, насморк, боль в
горле, подкашливание, конъюнктивит, иногда небольшую сыпь, похожую на
коревую. Все эти симптомы проходят за 2-3 дня, сами по себе.
Краснушная вакцина нередко сопровождается кратковременной сыпью,
похожей на саму краснуху. Лечения такая сыпь не требует, она не опасна и
проходит сама за 1-2 суток, без следа.
Паротитная вакцина также иногда дает температурные реакции и небольшое
увеличение околоушных слюнных желез.
В случае вакцинации живой полиомиелитной вакциной побочных реакций
практически не бывает, но после прививки необходимо соблюдать правила
личной гигиены (отдельная кровать, горшок, отдельные от других детей
постельное белье, одежда и изоляция привитого ребенка в семье от больных
иммунодефицитом).
Если после прочтения данной статьи у Вас остались какие-либо вопросы по
вакцинации, обратитесь к лечащему врачу.
Что нужно знать о вакцинации
Если вы понимаете важность прививок, то несколько советов помогут вам правильно подготовиться к процедуре, чтобы она прошла для малыша максимально легко.
Как подготовить ребенка к вакцинации. Несколько важных правил.
ПЕРЕД ВАКЦИНАЦИЕЙ
ПРАВИЛО 1. НА МОМЕНТ ПРИВИВКИ РЕБЕНОК ДОЛЖЕН БЫТЬ АБСОЛЮТНО ЗДОРОВ.Причем, здоров, прежде всего, с точки зрения мамы. У него должны быть нормальная температура и не должно быть других жалоб. Поведение, настроение, сон, аппетит – все как обычно. Если ребенок накануне капризничал, отказывался от любимой еды, то лучше понаблюдать, подождать. В то же время, если у ребенка уже несколько недель насморк, но температура нормальная и прекрасный аппетит, то никакой нагрузки на иммунитет этот насморк не оказывает и прививке не помешает.
Поведение, настроение, сон, аппетит – все как обычно. Если ребенок накануне капризничал, отказывался от любимой еды, то лучше понаблюдать, подождать. В то же время, если у ребенка уже несколько недель насморк, но температура нормальная и прекрасный аппетит, то никакой нагрузки на иммунитет этот насморк не оказывает и прививке не помешает.
То же можно сказать и о режиме дня: малыш должен быть не голоден, но и не накормлен до отвала, он должен быть выспавшимся и не перевозбужденным. Если малыш недавно ходит в детский сад и пока еще часто болеет, то оптимальным будет забрать его за несколько дней до вакцинации (например, не водить его в сад со среды, а прививку сделать в пятницу, до понедельника вы сможете проследить за реакцией ребенка). За несколько дней до прививки не следует изменять среду и режим питания ребенка.
ПРАВИЛО 2. МИНИМИЗИРУЙТЕ КОНТАКТЫ РЕБЕНКА ДО ПРИВИВКИ, В ДЕНЬ ПРИВИВКИ И ПОСЛЕ.
За 2-3 дня до прививки и столько же дней после нее не ходите с малышом в гости и на мероприятия, где бывает большое количество людей. Малыш может подхватить там инфекцию, инкубационный период которой составляет 2-3 дня, т.е. в день прививки или на следующие сутки малыш уже может заболеть, а в сочетании с вакциной болезнь может принять сложную форму.
Малыш может подхватить там инфекцию, инкубационный период которой составляет 2-3 дня, т.е. в день прививки или на следующие сутки малыш уже может заболеть, а в сочетании с вакциной болезнь может принять сложную форму.
Крайне нежелательно делать прививку тогда, когда имеется реальный риск заболеть. Таким днем очень часто является день посещения поликлиники. Разграничьте во времени походы по многочисленным кабинетам и прививку. Сначала пройдите всех специалистов, если все они «дали добро», помните, что инкубационный период большинства ОРВИ не превышает 2 дня. Если через 2 дня ребенок здоров – можно идти на прививку.
В день прививки, если есть возможность не сидеть в коридоре, а занять очередь и погулять — погуляйте на свежем воздухе. Подойдет время — позовут.
В любом случае, во время пребывания в поликлинике постарайтесь ребенка своевременно раздеть (чтоб не потел) и имейте при себе один из солевых растворов в виде капель для введения в носовые ходы («Салин», «Аква марис», обычный физраствор и т. п.). Упомянутые капли надо капать ребенку в нос каждые 15-20 минут по 2-3 капли в каждую ноздрю (реальное уменьшение вероятности ОРВИ).
п.). Упомянутые капли надо капать ребенку в нос каждые 15-20 минут по 2-3 капли в каждую ноздрю (реальное уменьшение вероятности ОРВИ).
ПРАВИЛО 3. ЕСЛИ РЕБЕНОК – АЛЛЕРГИК, ТО НА МОМЕНТ ПРИВИВКИ АЛЛЕРГИЯ ДОЛЖНА БЫТЬ В СТАДИИ РЕМИССИИ.
Если имеются проявления аллергического дерматита, то прививку можно делать лишь тогда, когда, как минимум, 3 недели нет новых высыпаний. Но здесь (сыпь, сопли, любые реальные симптомы) последнее слово уже за доктором. Если сомневаетесь — это реальный повод сделать накануне прививки клинический (общий) анализ крови. Если вы будете делать этот анализ по своей инициативе (т. е. за свои средства), то по стоимости заплатите немножко больше, но попросите, чтобы определили уровень тромбоцитов и время свертывания — дополнительная подстраховка.
Если вы даете ребенку витамин Д, то для предотвращения аллергических реакций лучше за 3 дня до прививки прекратить прием и возобновить не ранее, чем через 5 дней. Витамин Д регулирует в организме обмен кальция, а нарушения обмена кальция лежат в основе аллергических реакций. Малейшая передозировка витамина Д увеличивает вероятность аллергии. Не помешает 3 дня до и после прививки подавать ребенку кальций. Не надо покупать ничего дорогого, ионизированного, растворимого и т. п. Обычный, копеечный белого цвета кальция глюконат — 1 таблетка в сутки, можно за один раз. Растолочь (помолоть на кофемолке), добавить в молоко, скормить. Доза от возраста не зависит — лишний кальций просто не усваивается (не всасывается).
Малейшая передозировка витамина Д увеличивает вероятность аллергии. Не помешает 3 дня до и после прививки подавать ребенку кальций. Не надо покупать ничего дорогого, ионизированного, растворимого и т. п. Обычный, копеечный белого цвета кальция глюконат — 1 таблетка в сутки, можно за один раз. Растолочь (помолоть на кофемолке), добавить в молоко, скормить. Доза от возраста не зависит — лишний кальций просто не усваивается (не всасывается).
ПРАВИЛО 4. ЧЕМ МЕНЬШЕ НАГРУЗКА НА КИШЕЧНИК, ТЕМ ЛЕГЧЕ ПЕРЕНОСИТСЯ ПРИВИВКА.
За день до прививки, в день прививки и на следующий день — по возможности ограничьте объем и концентрацию съедаемой пищи. Не предлагайте еду, пока не попросит. При использовании молочных смесей или готовых растворимых каш для детского питания уменьшите концентрацию. Написано на упаковке: на 200 мл воды положить 6 ложек порошка. Положите 5! А если у ребенка лишний вес — 4,5! При естественном вскармливании проблем обычно не бывает — грудное молоко само по себе прекрасная профилактика послепрививочных реакций. Но после прививки ребенок вполне может испытывать умеренное недомогание, что проявляется большей капризностью, и его чаще кормят. Соответственно, в день прививки ребенок съедает еды больше, чем в обычные дни, потом у него болит живот. Если речь идет о свободном вскармливании, то алгоритм действий таков:
Но после прививки ребенок вполне может испытывать умеренное недомогание, что проявляется большей капризностью, и его чаще кормят. Соответственно, в день прививки ребенок съедает еды больше, чем в обычные дни, потом у него болит живот. Если речь идет о свободном вскармливании, то алгоритм действий таков:
- если можно напоить, а можно накормить, так следует напоить;
- если можно накормить сейчас, а можно через полчаса – лучше через полчаса;
- если можно подержать у груди 10 минут, а можно 30 — лучше 10.
ПРАВИЛО 5. НЕЛЬЗЯ ДЕЛАТЬ ПРИВИВКУ, ЕСЛИ В ТЕЧЕНИЕ СУТОК ПЕРЕД ПРИВИВКОЙ У РЕБЕНКА НЕ БЫЛО СТУЛА.
Нельзя делать прививку, если в течение суток перед прививкой у ребенка не было стула. Запор повышает риск осложнений. Даже если ребенок находится на грудном вскармливании и у него стул раз в 2-3 дня, то в день прививки дайте ему утром сироп лактулозы или поставьте очистительную клизму, чтобы кишечник к моменту вакцинации был опорожненным.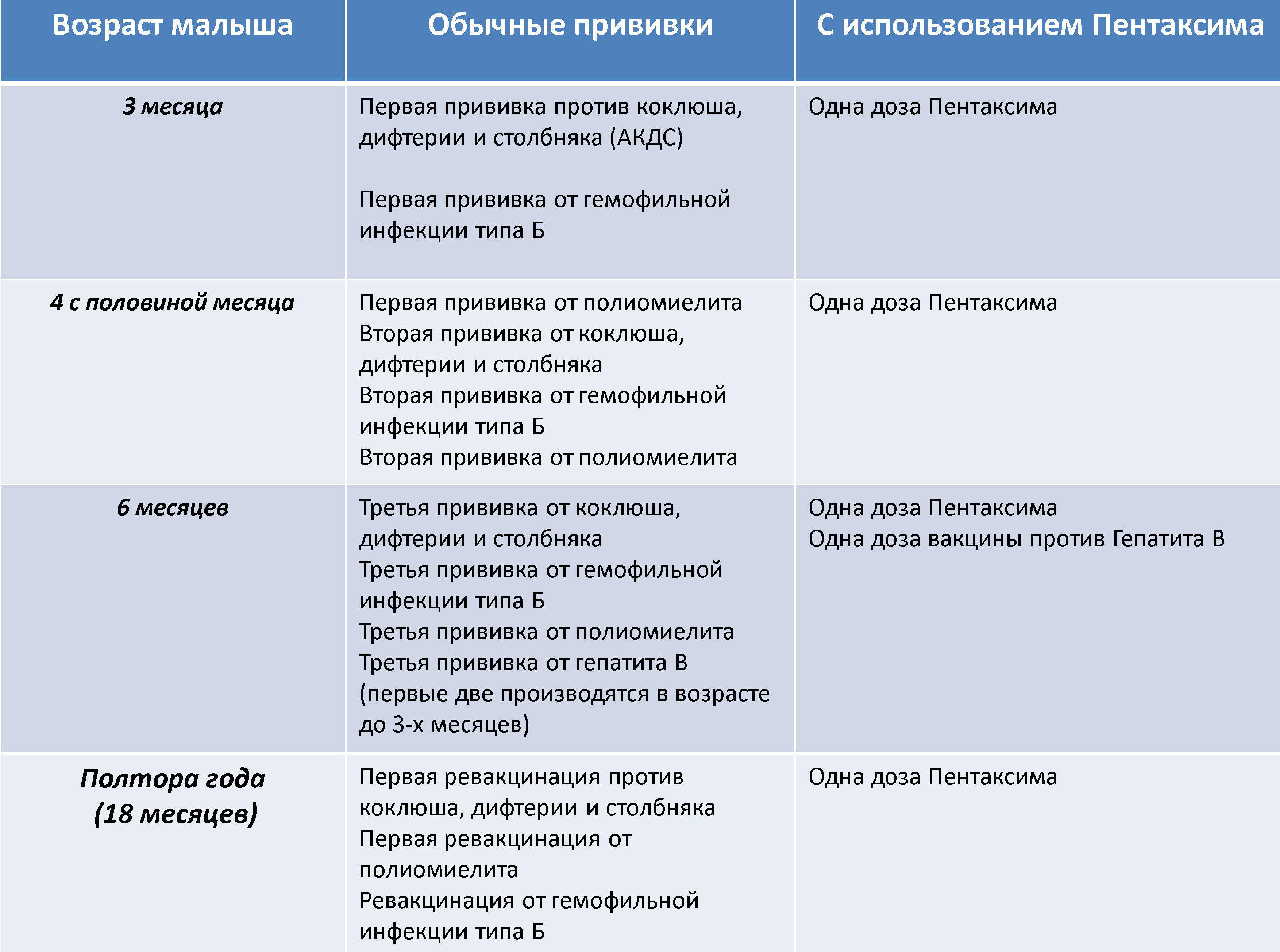
ПРАВИЛО 6. ПОДГОТОВИТЬ РЕБЕНКА К ПРИВИВКЕ КАКИМИ-ЛИБО ЛЕКАРСТВАМИ НЕВОЗМОЖНО.
Большинство лекарств, якобы облегчающих переносимость прививки — способ психотерапии родственников и врачей. В любом случае нельзя давать ребенку лекарства по своей инициативе. Если врач настаивает на использовании антигистаминных средств, не применяйте такие препараты, как супрастин и тавегил (они «высушивают» слизистые оболочки, а если после прививки будет подъем температуры, то сочетание двух этих факторов может увеличить риск осложнений со стороны дыхательных путей). В любом случае прием антигистаминных препаратов следует сочетать с приемом препаратов кальция.
ПРАВИЛО 7. НЕ КОЛИТЕ ПРИВИВКИ В СИЛЬНУЮ ЖАРУ, В МОРОЗ, В ПЕРИОД ЭПИДЕМИИ.
Нельзя делать прививку в непривычных, нестандартных для данного ребенка климатических условиях. Если на улице жара, сильный холод, то лучше отложить поход к врачу.
ВО ВРЕМЯ ВАКЦИНАЦИИ
ПРАВИЛО 8. БУДЬТЕ ГОТОВЫ ОТВЕТИТЬ НА ВОПРОСЫ ВРАЧА ИЛИ МЕДСЕСТРЫ.

Врач или медицинская сестра зададут несколько вопросов перед выполнением прививки. Эти вопросы задаются с целью выяснить, не имеются ли у ребёнка противопоказания для использования определённых вакцин. Чтобы не растеряться, можно подготовиться заранее.
ТИПИЧНЫЕ ВОПРОСЫ:
Возникала ли у вашего ребёнка тяжелая реакция на введение какой-либо вакцины ранее?
У детей часто отмечается неприятное чувство в области укола или повышение температуры тела после прививки. Однако о более тяжёлых реакциях врачу или медицинской сестре необходимо сообщить, некоторые из них могут быть противопоказанием для повторного введения той же вакцины.
Есть ли у вашего ребёнка тяжелые аллергии?
Для ребёнка, у которого тяжёлая аллергия на компонент вакцины, её введение может быть противопоказано. Под тяжёлыми аллергиями подразумеваются те, которые могут привести к угрожающим жизни состояниям. Более лёгкие аллергии не являются проблемой. На самом деле, вы можете не знать, на какие компоненты каких вакцин у вашего ребёнка есть аллергия. Поэтому вам необходимо сообщить обо всех аллергических реакциях, о которых вам известно. А врач или медицинская сестра смогут сопоставить их с ингредиентами конкретных вакцин. Тяжёлые аллергические реакции на вакцины крайне редки (порядка 1 случая на миллион введённых доз), и медицинский персонал специально обучен тому, как им противостоять в случае возникновения. Среди аллергий, о которых вы можете знать: яйца, желатин, некоторые антибиотики и дрожжи, которые имеют отношение к определенным вакцинам, а также латекс, содержащийся в материале шприца или пробке флакона с вакциной.
Поэтому вам необходимо сообщить обо всех аллергических реакциях, о которых вам известно. А врач или медицинская сестра смогут сопоставить их с ингредиентами конкретных вакцин. Тяжёлые аллергические реакции на вакцины крайне редки (порядка 1 случая на миллион введённых доз), и медицинский персонал специально обучен тому, как им противостоять в случае возникновения. Среди аллергий, о которых вы можете знать: яйца, желатин, некоторые антибиотики и дрожжи, которые имеют отношение к определенным вакцинам, а также латекс, содержащийся в материале шприца или пробке флакона с вакциной.
Имеются ли у вашего ребёнка проблемы с иммунной системой?
Ребёнку с подавленным иммунитетом может быть противопоказано введение определенных вакцин (живых). Подавление иммунитета зачастую вызывается такими заболеваниями как СПИД, лейкемия, рак или медицинскими процедурами – лечение стероидами, химиотерапия.
ПРАВИЛО 9. ЗАДАВАЙТЕ ВРАЧУ ВОПРОСЫ.
В поликлинике обязательно поинтересуйтесь у врача, каким препаратом будет проведена вакцинация, какие у него есть побочные эффекты и осложнения. Помните, что знаком – значит, вооружен.
Помните, что знаком – значит, вооружен.
В прививочном кабинете проверьте, достала ли медсестра вакцину из холодильника, спросите, соблюдены ли правила ее хранения и транспортировки, вы имеете право попросить почитать инструкцию на препарат. Вы должны своими глазами увидеть и своими руками почувствовать холодную ампулу!
ПОСЛЕ ПРИВИВКИ
ПРАВИЛО 10. ПОСЛЕ ПРИВИВКИ НЕ УХОДИТЕ СРАЗУ ДОМОЙ.
Сразу после прививки теоретически домой уходить нельзя, и доктор вас предупредит, чтоб посидели в коридоре минут 30. Это правильно (не уходить), но лучше все-таки часок погулять на свежем воздухе рядом с поликлиникой. Внимательно следите за малышом, при любых признаках нестандартного поведения немедленно обратитесь к врачу.
НАБЛЮДЕНИЕ ЗА РЕБЕНКОМ ПОСЛЕ ПРИВИВКИ.
После прививки ваш ребенок нуждается в большей любви и внимании. Многие прививки, которые защищают детей от серьезных болезней, также могут вызвать временный дискомфорт. Вот ответы на вопросы, которые задают родители по поводу беспокойства, жара или боли, иногда появляющихся у детей после прививок.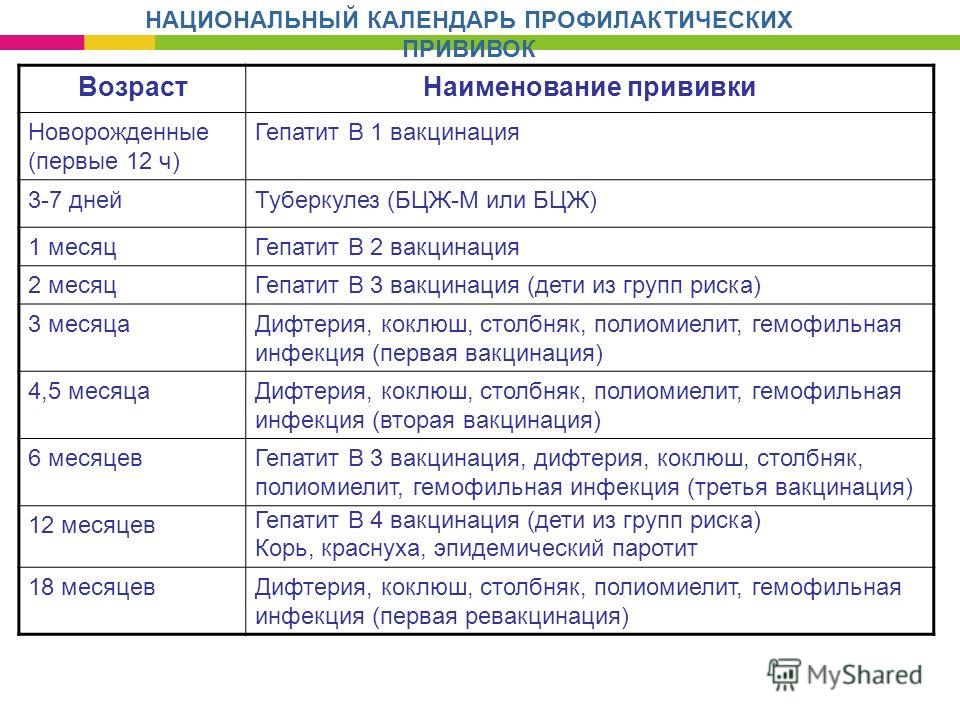
МОЙ РЕБЕНОК СТАЛ БЕСПОКОЙНЫМ, ПОСЛЕ ТОГО КАК ЕМУ СДЕЛАЛИ ПРИВИВКУ. ЧТО МНЕ ДЕЛАТЬ?
После прививки ребенок может начать нервничать из-за боли или жара. Следуйте указаниям вашего врача по поводу приема жаропонижающих или обезболивающих препаратов. Не давайте аспирин. Если ребенок не успокаивается более суток, позвоните своему врачу или в отделение скорой помощи ближайшей больницы.
У МОЕГО РЕБЕНКА ОПУХЛА РУКА ИЛИ НОГА, ОНА ГОРЯЧАЯ И КРАСНАЯ. ЧТО МНЕ ДЕЛАТЬ?
Чтобы облегчить состояние ребенка, вы можете сделать следующее. При необходимости приложите к больному месту чистую, прохладную, влажную ткань.
Если краснота или болезненность будут усиливаться по прошествии суток, позвоните своему врачу или в отделение скорой помощи ближайшей больницы.
Следуйте указаниям вашего врача по поводу приема жаропонижающих или обезболивающих препаратов. Не давайте аспирин.
Я ДУМАЮ, ЧТО У МОЕГО РЕБЕНКА ЖАР. ЧТО МНЕ ДЕЛАТЬ?
Измерьте температуру ребенка, чтобы узнать, действительно ли это жар. Простой способ сделать это – измерить температуру под мышкой с помощью электронного термометра (либо воспользоваться тем способом, который вам порекомендовали ваш врач или медсестра).
Простой способ сделать это – измерить температуру под мышкой с помощью электронного термометра (либо воспользоваться тем способом, который вам порекомендовали ваш врач или медсестра).
Вот что вы можете сделать, чтобы помочь сбить температуру.
- Давайте ребенку обильное питье.
- Одевайте ребенка легко. Не накрывайте и не кутайте его.
- Обтирайте ребенка губкой в неглубокой ванне с чуть теплой (не холодной) водой.
- Дайте жаропонижающее или обезболивающее лекарство – в зависимости от веса ребенка, в соответствии с указаниями врача. Не давайте аспирин.
Вновь проверьте температуру ребенка через 1 час. При необходимости продолжайте давать лекарства 1-3 дня в соответствии с указаниями, данными ниже (если ничего не указано, следуйте дозировке, указанной на упаковке препарата).
ЧТО ДЕЛАТЬ, ЕСЛИ У РЕБЕНКА ПОНОС?
Желудочно-кишечный тракт ребенка является очень чувствительным и неустойчивым, поэтому прививка способна вызвать расстройства пищеварения. Это связано с двумя причинами.
- Прививка содержит микробы, которые способны оказать воздействие на слизистую кишки. Если перед инъекцией ребенок имел любые проблемы с пищеварением (например, вздутие живота, колики или запор), то кишечник ослаблен, и прививка вполне может спровоцировать понос.
- Родители накормили ребенка слишком обильно, против его желания или продуктами, которые вызвали расстройство пищеварения.
Если понос удается прекратить приемом биопрепаратов (линекс, бифиформ, энтерол и др.), то беспокоиться не стоит. Если же цвет кала стал зеленым, или появилась примесь крови, или понос не удается остановить в течение суток – необходимо обратиться к врачу.
ЕСЛИ У РЕБЕНКА ВОЗНИКЛА РВОТА, ЧТО ДЕЛАТЬ?
Рвота после прививки может быть только однократно в течение дня. Если рвота развилась у ребенка спустя несколько дней после прививки, необходимо обратиться к врачу, так как в этом случае она может быть признаком совершенно иного заболевания, не связанного с вакцинацией.
МОЙ РЕБЕНОК ВЫГЛЯДИТ ОЧЕНЬ БОЛЬНЫМ. МНЕ ВЫЗВАТЬ ВРАЧА?
Если вы хоть немного обеспокоились тем, как выглядит или чувствует себя ваш ребенок, позвоните своему врачу или в отделение скорой помощи ближайшей больницы.
Итак, при возникновении следующих симптомов после прививки лучше не полагаться на самолечение: если ребенок беспокоен более одних суток с момента прививки, если краснота или болезненность на месте укола будут усиливаться по прошествии суток, если долго не спадает температура, если цвет кала стал зеленым, или появилась примесь крови, или понос не удается остановить в течение суток, если у ребенка развилась рвота спустя несколько дней после прививки. В этих случаях позвоните своему врачу или в отделение скорой помощи ближайшей больницы.
Детская вакцинация
Для чего детям нужны прививки?
Вакцинация или прививка – это введение в организм ребенка антигенов микроорганизмов- возбудителей заболеваний. В ответ на это иммунная система активно вырабатывает антитела. Впоследствии при встрече с живым микробом организм встречает его «во всеоружии», а значит ребенок не заболеет вовсе или перенесет заболевание в легкой форме.
Сейчас национальный календарь включает в себя прививки против следующих заболеваний: вирусный гепатит В, гемофильная и пневмококковая инфекции, грипп, дифтерия, коклюш, корь, краснуха, полиомиелит, столбняк, туберкулез, эпидемический паротит (свинка).
Помимо профилактических существуют прививки постконтактные: те, которые делаются в первые часы или дни после доказанного контакта с инфекцией. Таким образом можно защититься от гепатита А и В, кори, столбняка и ветряной оспы.
Как подготовить ребенка к прививке?
Чтобы свести к минимуму риск возможных осложнений после проведения прививки нужно соблюдать несколько простых правил:
- Прививать допустимо только здорового ребенка. Убедитесь в том, что у ребенка не повышена температура, отсутствуют катаральные явления (насморк, кашель, покраснение горла), нет сыпи, поведение малыша не отличается от обычного (если ребенок капризен, плохо спит, отказывается от еды – это может быть первыми признаками начинающейся болезни).
- За несколько дней до прививки нужно сдать анализы крови и мочи.
- Если ребенок склонен к аллергии, за пару дней до прививки стоит начать давать ему антигистаминный препарат.
- Нежелательно делать прививку АКДС в жаркое время года.
- За сутки до вакцинации не давайте малышу аллергенных продуктов, грудничкам не вводите новые виды прикорма, соблюдайте питьевой режим. Не кормите ребенка за час до прививки.
- Попросите медсестру показать вам вакцину в нераспечатанном виде.
- Постарайтесь отвлечь малыша, возьмите с собой его любимую игрушку.
Что делать после прививки?
Несколько советов:
- Не уходите домой сразу после прививки, подождите полчаса, чтобы удостовериться, что у ребенка нет аллергической реакции. Лучше не сидеть в коридоре, а погулять это время рядом с клиникой.
- Не кормите ребенка хотя бы час после вакцинации, но обязательно давайте ему пить, лучше всего не соки, а обычную воду.
- Как минимум три дня воздержитесь от аллергенных продуктов, изменений в питании ребенка.
- В день прививки ограничьте контакт малыша с водой, в последующие дни купайте его как обычно.
- Гулять с ребенком можно и нужно!
- Желательно на несколько дней ограничить контакты ребенка с другими детьми. Если есть возможность, не водите его пару дней в детский сад.
Если возникли поствакцинальные осложнения
После проведения прививки у малыша могут появиться некоторые нежелательные реакции, в том числе:
- Боль, припухлость и покраснение в месте укола.
- Повышение температуры тела
- Общее недомогание
Такие симптомы считаются нормой, не требуют специального лечения и бесследно проходят спустя 2-3 дня.
Незамедлительно обратиться к врачу нужно, если:
- Краснота и отек в месте прививки увеличиваются день от дня.
- Температура выше 39 и плохо сбивается жаропонижающими.
- Ребенок жалуется на головную боль.
- Общее состояние малыша сильно нарушено.
- Эти симптомы сохраняются более трех дней.
При введении «живых» вакцин у ребенка могут наблюдаться так называемые отсроченные реакции:
- через 7-14 дней при введении вакцины от кори
- 11-23 дня от паротита (свинки)
- 7 дней от краснухи
При появлении таких реакций вы можете наблюдать у ребенка «мини-болезнь», то есть симптомы будут похожи на соответствующее заболевание, только слабо выраженное и проходящее без лечения в короткие сроки.
Более серьезные осложнения от введения вакцин бывают крайне редко (примерно 1 случай на миллион).
Случается, что за реакцию на прививку родители принимают самостоятельное заболевание. Здесь уместно вспомнить известное высказывание: «после» не значит «поэтому». Если через несколько дней после прививки ребенок заболел, это вовсе не обязательно связано с введением вакцины. В любом случае обратитесь к доктору за правильным диагнозом.
В каких случаях вакцинация противопоказана
Перечень противопоказаний к прививкам невелик. Это, прежде всего, аллергия к компонентам вакцины, ранее уже возникавшая острая реакция на эту вакцину и заболевания в остром периоде.
Во всех остальных случаях вопрос о возможности вакцинации ребенка решает врач.
Чаще всего нежелательные реакции вызывает вакцина АКДС (коклюш, дифтерия, столбняк). Возможно, стоит подумать над заменой, например, использовать «Пентаксим».
И в заключение еще два совета:
- Постарайтесь найти врача, который отнесется к вашему ребенку со всем вниманием, как к личности, а не «человеку из очереди».
- Изучите информацию о вакцинах и примите осознанное решение о том, где, когда и какой вакциной привить вашего малыша.
Записаться на прививку
Здоровья вам и вашим детям!
Сопли после прививки акдс. Может ли после прививки акдс быть насморк
Все больше родителей начинают задумываться о прививках, о их последствиях и размышляют на тему прививать ребенка или все таки не стоит, лишний раз подвергать своего ребенка возможным тяжелым последствиям. Этот вопрос стоит очень остро. По телевизору, в газетах и радио все чаще и чаще мы слышим о печальных последствиях после обычной прививки, которая положена детям по национальному календарю, родители массово стали писать заявления на отказ от привития своего малыша.
Но нигде не афишируются положительные моменты, ни приводятся цифры и показатели заболеваемости не привитых детей по сравнению с привитыми. Медики обязаны осведомить родителей и дать полную информацию о прививках, а уж только сами родители выбирают ставить прививки или же отказаться от них…
Какие могут быть побочные действия после прививки АКДС?
Самой опасной прививкой на данный момент считается АКДС, чем же опасен этот укол и какие могут быть после прививки АКДС последствия.
АКДС расшифровывается как Адсорбированная Коклюшно-Дифтерийно-Столбнячная вакцина, ставится в три этапа, делается в основном до года, если нет медицинских противопоказаний. Первая вакцинация вводится деткам в три месяца и только лишь через 45 дней ставится вторая, а затем третья. После делается ревакцинация (через пол года от третьей прививки). Ребенка нужно подготовить к вакцинации, в первую очередь это сдача анализов.
Если ваш педиатр, по каким то причинам забыл дать вам направление, обязательно напомните ему об этом. Прививка АКДС ставиться только полностью здоровому детскому организму. Если ребенок переболел, то вакцина ставится через 10 дней после выздоровления. Далее это прием противо — аллергических препаратов: супрастин или фенистил, перед применением посоветуйтесь с врачом. Данные лекарственные средства следует принимать за 5 дней до вакцинации и 3 дня после, во избежание аллергической реакции на введенный препарат.
Покажите ребенка невропатологу. Перед каждой прививкой АКДС вам нужно будет получить допуск к прививкам, для этого требуется осмотр невропатолога. Только после разрешения можно ставить вакцинацию. В назначенный день прививки не забудьте измерить малышу температуру. Если температура повышена, стоит остаться дома и отложить вакцинацию и подождать пока состояние ребенка улучшится.
Если все хорошо и вы решили ставить прививку АКДС, то позаботьтесь о том, чтобы исключить контакт с больными детьми в поликлинике и долгое пребывание на улице, поскольку после прививки снизится иммунитет и ребенок может быть подвержен заражению.
Посетите педиатра и сообщите о общем состоянии ребенка, подпишите документы, в которых вы даете свое согласие на вакцинацию, где вы якобы ознакомлены со всеми аспектами касающимися о вакцинации АКДС. После укола наблюдайте за ребенком, нельзя купаться, гулять и вводить новые продукты в рацион малыша, для того чтобы избежать последствий после прививки АКДС. Какие же могут быть побочные эффекты?
Уплотнение после АКДС
Возможно на месте укола вы нащупаете уплотнение, которое может покраснеть. Ни в коем случае не прогревать и не делать компрессы – чем меньше трогать это место, тем быстрей пройдет шишка. Иногда педиатры рекомендуют смазывать это место фенистил-гелем для снятия отека, но мазать не само место укола, а только кожу вокруг него. Уплотнение может не проходить около месяца, оно не опасно и рассосется само. Следите за размерами шишки, если оно с горошину, то это норма, если с куриное яйцо – вызывайте врача или покажитесь хирургу.
Температура после прививки АКДС
Как правило температура на АКДС это обычное дело и считается нормой в пределах допустимости – это побочное действие после прививки. Температура поднимается через пару часов после укола и может держаться в течении трех дней после прививки. При появлении температуры не следует паниковать если градусы в пределах 37.5 °С это нормальная реакция организма на введенный препарат.
Сбивать такую температуру не нужно, но если малыш проявляет беспокойство, то можно дать ребенку нюрафен. Повышение температуры до 38.5 °С говорит уже о недомогании организма, нужно немедленно сбивать такую температуру. Если градусник показывает 40°С, то это уже осложнения на фоне вакцинации, вызывайте скорую помощь.
Как сбить температуру?
Можно поить малыша жаропонижающими отварами из липы или малины, делайте компрессы, давайте жаропонижающие препараты с интервалом 8 часов (парацетамол), используйте свечи виферон, чтобы исключить простуду. Давайте ребенку как можно больше жидкости.
Кашель после вакцинации АКДС
Кашель не является реакцией или побочным эффектом после вакцинации, кашель может быть вызван в следствии снижения иммунитета. Возможно ваш ребенок заболел и следует вызвать врача на дом, для назначения лечения.
Специально для женского журнала
Кашель после АКДС не является типичной реакцией на эту прививку. Почему у некоторых детей все-таки бывает кашель после процедуры? И как нужно поступать заботливым родителям, если их кроха покашливает после этой комплексной сыворотки?
Вакцину разработали для выработки иммунитета к таким серьезным недугам, как:
- Дифтерия.
- Столбняк.
- Коклюш.
Эта вакцина была разработана как взвесь анатоксинов против столбняка и дифтерии, а также умерщвленных микробов, провоцирующих коклюш. Она представляет собой суспензию изжелта-белого цвета. Когда препарат отстаивается, он разделяется на фракции – прозрачную часть и взвесь.
Суспензия относится к реактогенным, в том числе аллергенным взвесям. Это значит, что у большинства детей реакция на нее имеется. Причем при ревакцинациях ответ организма может усиливаться. Он может быть местного характера (то есть появление сыпи, припухлости, гиперемии в месте введения) и общего (повышение температуры тела, ухудшение самочувствия). Часто встречающиеся реакции:
- Отек и припухлость в месте укола.
- Боль в ноге после прививки и хромота.
- Повышение температуры до 38 С.
- Нарушения общего состояния (вялость, плаксивость или заторможенность) и сна (длительный беспокойный сон, бессонница).
В месте инъекции может быть небольшая гиперемия, припухлость и болезненность, так как суспензия, введенная в мышцу, провоцирует местную воспалительную реакцию. Это закономерное явление на введение препарата. В течение 5–7 дней отек и болезненность должны перестать беспокоить маленького пациента.
Поводы для беспокойства
Если красное пятно «расползается» более чем на 5 см, образуется инфильтрат, в диаметре превышающий 2 см, боли присутствуют более недели – нужно обязательно обратиться к педиатру. Подобная реакция, на введенную в мышцу суспензию, может стать поводом для прекращения иммунизации АКДС.
При сильной болезненности в месте укола детки могут прихрамывать. Если симптом заметен более 3–5 дней, стоит показать «хромоножку» врачу.
Длительное сохранение отека может быть вызвано неправильным введением взвеси. При попадании в подкожную клетчатку любое вещество будет рассасываться в разы дольше, чем при попадании в мышцу. Могут быть и более серьезные причины неприятного явления.
Высокая температура (39,5–41 С) может стать причиной судорог у крохи и даже его гибели. В этом случае нужно немедленно вызвать скорую помощь. Если температура на уровне 38 С и выше держится более 3 суток, стоит обратиться к педиатру. В редких случаях температура может держаться до 5 суток. Это сопровождается нарушением общего состояния, снижением аппетита, нарушением сна, но кашля у ребенка быть не должно.
Известный педиатр Комаровский согласен с информацией, изложенной в аннотации к препарату: кашель не считается им типичной реакцией на это профилактическое средство.
Побочные эффекты
К сожалению, не всегда прививка протекает с минимальной симптоматикой. Реже, но все-таки у детей развиваются осложнения разной степени тяжести:
- Тяжелые.
- Средней тяжести.
- Легкие.
У малышей до полугода отмечается синдром пронзительного крика (он плачет не останавливаясь более 2 часов подряд, при этом плач специфический, действует на психику взрослому человеку). Температура может повышаться до высоких (выше 39 С) цифр, развивается атаксия, место инъекции сильно отекает (более 8 см в диаметре) и болит, кроха отказывается от пищи. Крайне редко отмечаются судороги. Такое состояние считается тяжелым.
Высокую температуру до 40 С, плаксивость, длительную гиперемию в месте инъекции и нарушение сна относят к среднетяжелым формам реакции. Температуру около 38 С, держащуюся более недели, и длительный отек тканей в месте укола относят к легкой степени проявления побочных эффектов.
Нужно обязательно обратиться к педиатру, если у ребенка:
- Начался кашель.
- Появился насморк.
- Конъюнктива и склеры гиперемерованы.
- Глотка и миндалины красные и припухшие.
- Температура держится более 5 суток.
- Сильные высыпания в месте инъекции или по всему телу.
- Опухает подкожная клетчатка лица (отек Квинке).
Это совершенно ненормальная реакция на прививку. В последнем случае лучше вызвать скорую помощь, чтобы избежать асфиксии в результате бронхоспазма.
Скорую помощь нужно вызывать при судорожных приступах после введения препарата, при потере сознания, признаках анафилаксии (бледности кожного покрова, обмороке, слабости), температуре выше 39,5оС, которая не корригируется антипиретиками, открытии неукротимой рвоты или профузного поноса.
Причины кашля
Кашель после прививки АКДС может иметь аллергическую и инфекционную природу. В первом случае, а также при повышении температуры тела до 40 С и выше или развитии афебрильных судорог, ревакцинация АКДС становится невозможной. Это прямые противопоказания для введения данной взвеси.
Инфекционная природа кашля после АКДС может быть связана с тем, что:
- Вакцинацию провели не совсем здоровому ребенку (не прошло 30 суток после перенесенного ОРВИ или другого инфекционного заболевания в тяжелой форме или 14 суток после легкой формы недуга).
- Препарат ввели ребенку в продромальном или инкубационном периоде болезни, когда признаков заражения врач при визуальном осмотре выявить не смог.
- В окружении ребенка находился больной человек, иммунитет малыша, сниженный из-за прививки, не справился, и кроха «подхватил» ОРВИ.
Помимо этого, расстройство пищеварения, повышенная температура тела, усиление негативной реакции может быть у малыша при совмещении АКДС и противополиомиелитных капель.
График прививок для детей первого года жизни разработан с учетом неблагоприятных для их проведения периодов роста зубов. Прорезывание зубов не является противопоказанием к вакцинации. Но дети, у которых режутся сразу несколько зубов, хуже переносят инъекцию АКДС. Кроме того, прорезывание часто сопровождается:
- Отеком слизистой носа и ротовой полости.
- Появлением обильного слизистого отделяемого из носа.
- Кашлем.
- Расстройством пищеварения.
- Гиперсаливацией.
- Нервозностью.
- Плаксивостью.
- Плохим общим самочувствием.
- И даже повышением температуры тела.
Нужно этот момент родителям учесть и не ошибиться, принимая прорезывание зубов за побочный эффект или осложнение после АКДС.
В некоторых случаях кашель начинается у детей, страдающих ХОБЛ. Причина заключается в том, что суспензию ввели не в период стойкой ремиссии. Обычно в этом случае кашель бывает сухим и в течение нескольких суток проходит.
Обычно родители замечают после АКДС, что ребенок вял, раздражителен и у него сильнее, чем обычно блестят глазки. Затем появляется сухой кашель. Со временем он переходит во влажный, с хрипами и вязкой трудно откашливаемой мокротой (у малыша в груди будто пластина вибрирует). Затем мокрота начинает отходить полноценно, обычно на фоне приема отхаркивающих препаратов.
Во многих случаях родители полагают, что кашляет малыш на микробный (коклюшный) компонент вакцины. Это не считается нормальной реакцией и требует проведения бакпосева из зева.
Именно взвесь, вводимая деткам, вызвать коклюш не может. Вакцина содержит мертвые микробы и инфицировать организм они неспособны.
Стать причиной аллергии в респираторной форме данный раствор может. Такое состояние характеризуется бронхоспазмом, хрипящими звуками при дыхании и досаждающим кашлем. Хотя чаще гиперреакция организма протекает в кожной форме.
Как себя вести после введения взвеси АКДС?
Сразу после инъекции препарата ехать домой нельзя. Нужно побыть на территории поликлиники минимум 30 минут. Можно погулять с малышом возле здания, но далеко отходить не стоит. У крохи может начаться аллергическая реакция в острой форме. Нахождение рядом с медицинским учреждением позволит медработникам быстро принять меры по купированию приступа аллергии или анафилактического шока. Иногда это равноценно спасению жизни.
Манипуляционные кабинеты в норме оборудуются противошоковой аптечкой. Это позволяет медсестре отреагировать на ухудшение состояния маленького пациента практически мгновенно.
Часто родители задаются вопросом, гулять или не гулять с крохой после АКДС. Педиатры рекомендуют в день прививки воздержаться от прогулок и купания. На следующий день, если нет температуры и чадо хорошо себя чувствует, гулять можно. Но при этом стоит избегать:
- Многолюдных парков.
- Детских площадок.
- ТРЦ, магазинов.
- Других мест большого скопления людей.
Это связано с тем, что ослабленный прививкой иммунитет может не справиться с легкой вирусной инфекцией, циркулирующей «в толпе» или детском коллективе. Лучше пойти прогуляться в тихий сквер, посадку, любое место, где можно встретить поменьше людей.
Неделю после инъекции здоровье детей нужно поберечь – не допускать переохлаждения, нахождения на сквозняке, употребления сильно охлажденных напитков и десертов. Все это может спровоцировать респираторную инфекцию и стать причиной кашля, боли в горле, насморка и повышения температуры тела, причем до высоких цифр.
Обычно педиатры рекомендуют разрешенные по возрасту антигистаминные препараты (Фенистил в каплях, Эриус в сиропе и т. п.) давать деткам в течение 3 дней после инъекции АКДС. При остром реагировании иммунной системы на вакцину и при повышении температуры тела до 38,5 С и выше, рекомендованы жаропонижающие средства (Детский Панадол, Парацетамол).
АКДС вводится троекратно с интервалом 1,5 месяца в возрасте от 3 месяцев до 3 лет. По некоторым сведениям, бурная реакция иммунитета наблюдается при первом введении препарата, иногда родители жалуются, что третья прививка переносится наиболее тяжело. Очень многое зависит от состояния крохи, совмещения АКДС и противополиомиелитного средства и качества самой суспензии. Если же никаких реакций на препарат не наблюдается, можно обойтись даже без антигистаминов.
Прививать или не прививать свое чадо сегодня каждый родитель решает сам, взвешивая все за и против (возможные осложнения и защищенность малютки от серьезных патологий). При решении этого вопроса стоит посоветоваться с врачом, которому родители доверяют. Искать ответ на форумах – не лучшая идея.
АКДС-вакцины являются наиболее реактогенными, «тяжелыми» вакцинами детского возраста. В среднем побочные реакции встречаются у трети привитых, причем не на каждую прививку. Пик частоты реакций отмечается, как правило, на третье и четвертое введения вакцины, что совпадает с пиковыми показателями выработки иммунитета.
В некотором смысле появление побочных реакций на вакцинацию является закономерным, как «побочный продукт» процесса формирования иммунитета. Дело в том, что при иммунной реакции в кровь попадают особые вещества-посредники, внутренние иммуностимуляторы организма, которые, в том числе, обладают провоцирующими воспалительные процессы свойствами. С другой стороны, при создании вакцин используются все возможности, чтобы минимизировать хоть и закономерные, но все же неприятные побочные проявления, что достигается минимизацией содержания балластных веществ и особым балансом между количеством и качеством антигенов.
В целом, наличие нетяжелых побочных реакций – это благоприятный признак, косвенно указывающий на правильное формирование иммунной системы ребенка и эффективность формируемого иммунитета. С другой стороны, как результат усилий по минимизации риска побочных реакций, их отсутствие не следует воспринимать как сигнал тревоги или трактовать как дефект в иммунной системе.
Реакции в месте введения вакцины (в целом отмечаются у 15-25% привитых, без учета подготовки ребенка к вакцинации):
- покраснение (1-2%) и отечность (1-2%), вызванные иммунным воспалением в месте введения препарата и действием адъюванта (см.выше).
- боль в месте укола (вероятность около 15%, проявляется тем, что при движениях ребенок «бережет» ножку и плачет) – также является следствием воспалительной реакции.
Общие реакции (в среднем отмечаются у 20% привитых, без учета подготовки ребенка к вакцинации):
- повышение температуры тела (до 30%),
- прочие (беспокойство или наоборот, заторможеность, рвота, понос, нарушения аппетита).
Как правило, все побочные реакции на АКДС-вакцины развиваются не позднее 24 часов после прививки и длятся не более 24 часов. Реакции, возникшие позже и длящиеся дольше, не могут быть вызваны прививкой и в таких случаях следует искать другую причину. Как правило, это прорезывающиеся зубки, ОРЗ, кишечные инфекции. В части случаев, причиной позднего повышения температуры могут быть тяжелые заболевания, такие как отит и менингит, поэтому не спешите делать заключение о причастности такой реакции к прививке и проконсультируйтесь с Вашим врачом в целях исключения тяжелых заболеваний.
Во избежание путаницы между побочными реакциями на прививку и аллергией на пищевые продукты, по крайней мере в течение суток до прививки и суток после нее, не следует вводить новый прикорм или менять рацион мамы в случае кормления грудью.
Помимо нормальных, могут отмечаться тяжелые побочные реакции, частота которых подлежит учету отслеживается контролирующими организациями, с целью исключения попадания в практику некачественных серий вакцин. В случае превышения определенных величин (для исключения случаев индивидуальной реакции отдельных детей), конкретные серии вакцин могут быть изъяты из обращения или отозваны производителем.
К тяжелым побочным реакциям относят:
- Длительный необычный плач, когда спустя несколько часов после вакцинации ребенок начинает громко плакать, причем плач скорее напоминает визг. Причиной этой реакции является боль в месте укола и, предположительно, головная боль. Частота подобной реакции – 1 на 200 прививок.
- Повышение температуры тела (измеренной в подмышечной области) свыше 39оС.
- Значительный отек в месте введения вакцины, охватывающий область, превышающую 8 см в диаметре.
Избежать подобных реакций можно (и нужно) посредством профилактического назначения жаропонижающих средств (в рамках подготовки к вакцинации), которые обладают, в том числе, обезболивающим и противовоспалительным эффектами.
- Что нужно делать перед прививкой АКДС?
Сопли после прививки АКДС считаются одним из самых распространенных побочных явлений, особенно у детей. После вакцинации иммунитет очень ослаблен, что является последствием введения чужеродных веществ. Организм тратит много сил для того, чтобы распознать и устранить все новые для иммунитета объекты, которые могут представлять опасность. Так что насморк в такой период – это лишь незначительное отклонение от нормы, которое, как правило, не является опасным для человека.
Почему возникает насморк после прививки АКДС?
Если насморк у ребенка начался в первые 3 дня после прививки, то волноваться не стоит. Лечение не потребуется в том случае, если насморк не продлится долго. Однако в некоторых случаях насморк может наблюдаться длительный период, что вызывает беспокойство у пациентов. Вполне возможно, что организм очень долго борется с инфекцией в прививке либо иммунитет очень ослаблен.
Часто возникает такая ситуация, когда после того, как в кровь попала вакцина, организм направляет все силы на нее. В иммунной системе возникает брешь, через которую в организм запросто могут попасть новые микробы, которые вызывают инфекционное заболевание на фоне ослабленного иммунитета. С этим кризисом в организме уже нужно бороться, так как это нетипичное состояние для человека после прививки.
Вернуться к оглавлению
Как устранить насморк после прививки АКДС?
Насморк – это лишь незначительный симптом, однако он может очень надоедать человеку и мешать нормальному образу жизни. После прививки нужно тщательно следить за состоянием здоровья. Насморк может появиться в первую неделю либо в течение месяца после прививки. Многие люди, которым сделана прививка АКДС. сталкиваются с этой проблемой. В первую очередь необходимо обратиться к врачу и проконсультироваться с ним. Если насморк начался в первые дни после вакцинации и продлился не более трех дней, то лечение не понадобится. Если после того, как была введена вакцина, начался насморк, который длится более двух недель, то нужно делать диагностику общего состояния организма. Необходимо проконсультироваться с врачом и выявить причину.
Врач может назначить комплекс препаратов, которые помогут устранить проблему. При этом затягивать с лечением ринита не стоит, так как он может сказаться и на состоянии других органов. Например, затяжной насморк может перерасти в другие заболевания носоглотки. Может появиться кашель, боль в ушах. Виной этому уже не вакцина, а то, что в момент, когда иммунитет был занят переработкой белков инфекции в вакцине, человек заболел другой болезнью. Она в совокупности с бактериями вакцины вызвала побочные эффекты, которые похожи на респираторное заболевание.
В первую очередь необходимо использовать препараты, которые помогут восстановить правильное дыхание через нос. Кроме того, препараты должны устранять отечность носовых проходов. Для этого лучше всего выбирать сосудосуживающие средства. Для носа они производятся в форме спреев или капель, однако можно и пить таблетки – они тоже будут вполне эффективными. Примерами таких препаратов, которые помогают сузить кровеносные сосуды в носу, восстановить нормальное дыхание у человека, являются Назол, Нафтизин, Санорин и Галазолин. Лучше всего выбирать спреи, так как они позволяют более точно отмерить правильную дозу препарата, распространить его по всей внутренней поверхности носа. Но врачи не рекомендуют использовать сосудосуживающие лекарственные средства более недели. К тому же у них есть и свои побочные эффекты. Например, может возникать дискомфорт из-за временной потери чувствительности носа. Такие лекарства запрещено использовать, если у пациента есть ишемическая болезнь сердца, стенокардия, аритмия. От этих препаратов может повыситься давление.
Вторым направлением в лечении является устранение возбудителя заболевания. Хорошо помогают различные препараты, которые имеют противовоспалительные свойства. Эти лекарственные средства можно принимать как в форме таблеток, так и в виде капель и спреев. Но последние две формы выпуска имеют более локальное действие. Поэтому их нужно использовать в качестве дополнения к противовоспалительным средствам общего действия, которые чаще всего выпускаются в таблетках. Противовоспалительные средства нужно использовать на первых этапах лечения. Среди всех препаратов лучше всего выбирать между Колдрексом и Ринзой. Они имеют мягкое действие и не навредят организму человека. В их состав входит не только парацетамол, но и витамин С, который помогает укреплять иммунитет для борьбы с инфекцией.
Эти препараты обладают и сосудосуживающим действием, поэтому у человека нормализуется дыхание. Третьим направлением в лечении насморка после прививки является увлажнение слизистых оболочек носа. Предыдущие препараты могут пересушивать внутренние полости носа. Кроме того, в носовых полостях еще может оставаться слизь, содержащая опасные бактерии, которые были возбудителями заболевания после вакцинации.
Чтобы устранить эти остатки бактерий, а также увлажнить нос, можно использовать лечебное промывание. Хотя сейчас многие препараты, которые выпускаются в форме спреев, могут не только бороться с отечностью и вирусами в носовой полости, но дополнительно увлажнять слизистую.
Можно использовать растворенную морскую соль.
Этой жидкостью нужно промывать нос. Кроме того, хорошо помогает луковый сок. Обязательно необходима ингаляция. Для этого подойдет вареный картофель, раствор соды, эвкалиптовое масло, масло пихты и можжевельника, а также различные отвары лекарственных трав. Все эти вспомогательные средства можно использовать и в первые дни насморка, когда еще неизвестно, является он побочным эффектом после вакцинации или это инфекционное заболевание из-за ослабленного иммунитета.
http://ovakcinah.ru
Информация о прививках
На этот моменты ученые приняли на вооружение массу вакцин, с помощью которых удается бороться с различными тяжелыми инфекциями и вирусами во многих странах планеты. Вакцина помогает организму выработать иммунитет к болезнетворным бактериям, после укола начинается процесс формирования антител и человек становиться невосприимчивым. Единственный минус такой формы формирования иммунитета – нельзя подготовить организм к защите от нескольких заболеваний сразу одним уколом.
Исходя из этого для того, чтобы выработать иммунитет к каждому из заболеваний приходиться колоть отдельно – делать прививку нужно каждый раз, против каждой болезни отдельно.
При этом нужно понимать, что несмотря на болезни, которые опасны и смертельны для человека вакцинация проводиться только от части рядовых болячек, которые встречаются часто в обычной жизни. К примеру, если ребенок живет в зоне умеренного климата, то прививаться от какой-нибудь тропической лихорадки смысла не имеет в принципе.
Обратная сторона медали – некоторые люди утверждают, что нет смысла прививаться от оспы, хотя на территории России находятся резервуары, содержащие сибирскую язву и черную оспу. Хотя при этом заболевание не распространено даже в пределах страны. Однако позаботиться о собственной безопасности стоит. Дело в том, что споры этих болезней спокойно проживают даже в неблагоприятных условиях около ста лет и мало ли куда занесет вас в жизни. Эпидемиологи считают опасность распространения этого заболевания высокой.
Календарь уколов
Система здравоохранения предполагает, что до 14 лет организм ребенка должен стать не восприимчивым к рядовым заболеваниям. Вакцинация проводится в образовательных учреждениях, чтобы каждый ребенок обзавелся иммунитетом. Естественно, прививку инфанрикс при насморке или другом заболевании делать нельзя, но ничто не помешает вылечиться и после насморка ребенок обращается в больницу по месту жительства, где ему сделают соответствующий укол. В цивилизованных странах существует определенный порядок уколов, которые выполняются по такому графику:
- В первый день рождения делается укол, который спровоцирует появление иммунитета от краснухи, кори и свинки. Это уже четвертый укол, однако прививки до года имеют нюансы и это тема отдельного разговора;
- В полтора года делается повторный укол АКДС, который направлен против столбняка, дифтерии. коклюша. Делать АКДС при насморке и других симптомах запрещается;
- В год и семь месяцев назначаются капли от полиомиелита, при насморке также использование запрещено;
- Следующая вакцинация аж в 6 лет, против кори, краснухи и свинки;
- В сем лет делается укол от столбняка и через несколько месяцев от туберкулеза;
- И последняя в подростковом возрасте, аж в 14 лет, делается вакцинация от столбняка и дифтерии.
В отдельном порядке проводится вакцинация пациентов от гепатита. Каждый ребенок, который достиг одного года прививается. В таком же порядке делают прививку от гриппа. До 18 лет также обязательно делать уколы от краснухи, так как из-за этой болезни девочки становятся неспособными к зачатию.
Возможен ли насморк после прививки
Как мы уже знаем, с помощью вакцинации можно успешно вырабатывать иммунитет ко многим инфекциям у детей. Однако каждая вакцина имеет побочные эффекты, и одним из них является насморк. Тем не менее еще перед тем, как сделать прививку врачу следует учесть противопоказания и особенности организма каждого ребенка. Нередко насморк после АКДС появляется у детей на следующий день, это говорит о неправильности произведенной вакцинации.
Родителей волнует вопрос побочных эффектов, они сомневаются стоит ли ставить прививку АКДС при насморке. При этом врачами в действительности зафиксировано огромное число случаев, когда сопли после прививки являются не единственными негативными моментами, иногда появляется еще и кашель после прививки АКДС. Родители приходят вместе с детьми в больницы и пытаются понять, что врачи сделали не так. Однако, обратившись к исследованиям врачей стоит сказать, что сопли после прививки АКДС вызывает не сама вакцина.
Нужно понимать, что всегда есть вероятность нахождения в теле ребенка инфекции еще до того, как сделается прививка, просто она себя не проявляла до удобного момента. Прививка при насморке в этом случае выступает катализатором, который провоцирует развитие заболевания. Поэтому делать прививку при насморке нельзя, а предварительно лучше сдавать анализы и пройти осмотр у врача. И делать прививку пентаксим при насморке лучше сразу после сдачи анализов и проверки, так как может оказаться, что за то время, что прошло от осмотра до укола ребенок заболел.
Насморк после прививок
Существует определенный набор заболеваний, от которых нужно сделать прививки обязательно. Иначе если ребенок встретится с ними без иммунитета, то он эту встречу может не пережить. Вот эти заболевания:
Первый в списке, полиомиелит, является опасным заболеванием, и родители стараются уберечься от него доступными средствами. Поэтому делать полиомиелит при насморке не желательно, но нужно обязательно. Эта вакцина, как и другие способна спровоцировать определенные осложнения, но насморк и кашель после прививки от полиомиелита встречается реже, чем при той же АКДС.
При этом в других случаях, когда вакцинируются от кори, краснухи или паротита анализы нужно проводить два раза так, как и вакцинируются тоже два раза – в 1 год и в 6 лет. перед тем как ребенку предстоит идти в школу. Делать прививку КПК при насморке также запрещается, однако перед школой нужно успеть вылечиться и привиться, потому что эти болячки хорошо распространяются в детской среде. Отмечено, что насморк после прививки такого типа если и возникает, то не сразу, а через две или три недели. Как правило родители не замечают связи между прививкой и осложнениями через такой срок и лечатся как обычно.
Сопли после прививки от кори краснухи и паротита появляются не сразу потому, что в состав прививки входят настоящие инфекции каждой из этих болячек, просто они ослаблены до нужно степени. После того, как проходит 10-15 дней бактерии развиваются и достигнув пика провоцируют организм на иммунную реакцию. Эта реакция на прививку АКДС и полиомиелит появляется быстрее или медленнее, зависит от индивидуальных особенности организма ребенка.
Стоит отметить, что насморк и кашель после прививки от гриппа появляются далеко не у каждого и детки нормально переносят вакцинацию укрепляя организм. Насморк и побочные эффекты возникают у малой толики детей, но и с этим справиться можно. Труднее лечить ту болезнь, к которой вырабатывается иммунитет путем вакцинации.
Когда лучше делать прививки
Важно понимать, что кашель и прививка не всегда идут вместе, просто осложнения возникают в результате безответственности как врачей, так и родителей пациента. Нужно всегда помнить о негативных показаниях, и если они есть, то делать какие-либо прививки запрещается.
Лучшим решением будет за некоторое время, до того, как делать укол зайти к врачу, сдать на анализ, что требуется. И только когда вы увидите результаты посоветуйтесь с врачом стоит ли делать ревакцинацию АКДС при насморке и тогда уже приступайте к делу.
Нужно четко уяснить, что тело ребенка, ослабленное сильными болезнями не сможет адекватно перенести прививку и последствия навряд окажутся приятными. Исключением принято считать только манту. так как этот укол не сопровождается вводом в тело вакцины и реакцию можно успешно проследить даже во время болезни. Эту реакцию врачи рекомендуют колоть даже если от типичных вакцин вы отказались.
Родителям нужно понять, что прививка – это внедрение в организм штамма инфекции, которая со временем провоцирует организм к вырабатыванию иммунитета. Поэтому даже прививка от гриппа при насморке провоцирует осложнения при определенных условиях, предсказать которые не сможет ни один врач. Поэтому прививка при насморке у грудничка, ребенка дошкольного возраста или даже подростка исключается, так как вылечить последствия станет труднее, чем заболевание от которого прививается человек. Обязательным запретом считается и кашель, и повышенную температуру –это негативные факторы, которые сделают рядовую прививку ошибкой.
http://nasmorkoff.ru
Споры о пользе и вреде прививок постоянно ведутся среди врачей и простых обывателей. Однако есть вакцина, которая уже давно используется во всех странах мира и спасла миллионы жизней – это АКДС. Препарат применяется для защиты организма ребенка сразу от трех инфекций – коклюша, дифтерии и столбняка. Конечно, это серьезная нагрузка на иммунную систему, однако вполне допустимая и не опасная. Побочные реакции, например, сопли после прививки АКДС, бывают часто, это беспокоит родителей, но не может являться поводом для отказа от вакцинации.
Общая информация
Прививки нужны человеку для того, чтобы его организм заранее выработал антитела против ряда серьезных и опасных инфекций, тогда при встрече с настоящим возбудителем он не заболеет или перенесет болезнь в легкой форме. Крайне важно создать хорошую иммунную прослойку в обществе. Если бы люди не отказывались от прививок, то многие инфекции (коклюш, корь, столбняк, дифтерия) уже были бы полностью истреблены, как например, это произошло с натуральной оспой. Родители малышей всегда должны иметь право выбора, однако не стоит забывать о том, что риск осложнений от самой болезни в сотни и тысячи раз больше, чем риск побочных реакций и осложнений от прививок.
Из всех вакцин, которые входят в прививочный календарь каждого ребенка, АКДС является самой реактогенной, она переносится хуже других, поэтому ее применение всегда вызывает множество вопросов у родителей малышей. Сильную реакцию вызывает коклюшный компонент препарата, остальные переносятся значительно лучше.
Стоит понимать, что побочные действия от вакцины АКДС в тысячи раз слабее самой инфекции, от которой ребенка необходимо защитить по жизненным показаниям.
Какие реакции могут возникнуть после прививки:
- покраснение и уплотнение в месте инъекции;
- повышение температуры тела;
- вялость, раздражительность, плаксивость;
- рвота, понос, отказ от еды;
- аллергические прявления.
Все побочные реакции, связанные с прививкой, появляются в первые сутки после введения препарата. Если у ребенка начался понос или сопли после АКДС спустя 2-3 дня, то это, скорее всего, инфекция, которую ребенок мог подхватить на приеме у врача или в любом другом месте. Ситуация связана с напряжением и ослаблением иммунной системы малыша в поствакцинальный период. Тяжелые осложнения в виде судорог, гипертермии или нарушения сознания наблюдаются редко, они являются поводом для пересмотра в дальнейшем прививочного календаря у данного малыша (использование вакцин других производителей с расщепленным и очищенным коклюшным компонентом или без него).
Как правильно поступить
Бояться прививок не стоит, надо правильно к ним готовиться. Перед вакцинацией малыш должен быть осмотрен педиатром. Допуск дается при нормальной температуре, отсутствии признаков острого заболевания на момент приема. Кроме того, родителям надо знать, что после предыдущей ОРВИ или другой болезни должно пройти минимум 2 недели до настоящей прививки. Если ребенок склонен к аллергии, за 2-3 дня до и столько же времени после введения вакцины желательно давать ему антигистаминные препараты (тавегил, зодак или другие). Делать вакцинацию АКДС лучше на голодный желудок. После прививки в течение получаса желательно находиться вблизи медицинского учреждения, потом идти домой, избегая контакта с другими детьми или посещения общественных мест в ближайшие несколько дней.
Насморк после прививки АКДС чаще всего является проявлением вирусной инфекции, которую ребенок получил во время посещения поликлиники. Если он протекает нетяжело, с невысокой температурой и хорошим общим самочувствием, то можно не беспокоиться о лечении. Главное в такой ситуации, обеспечить малышу надлежащий уход, а именно:
- поддерживать оптимальную температуру в комнате в пределах 18-20 градусов и влажность 50-60%;
- давать ребенку больше жидкости для питья;
- регулярно проветривать помещение и делать влажную уборку;
- выходить с малышом на прогулки, если нет лихорадки;
- при повышении температуры тела давать ребенку жаропонижающие препараты на основе Ибупрофена или Парацетамола;
- периодически освобождать носик малыша от соплей с помощью аспиратора или мягкой резиновой груши;
- закапывать в носовые ходы капли на основе морской воды для очищения слизистой от микробов и увлажнения – например, Аквамарис, Отривин Бэби, Аквалор;
- в случае серьезной заложенности носа, при высокой температуре и невозможности дыхания через рот можно применять сосудосуживающие капли в детской концентрации, но не более 3 дней.
Если ринит сохраняется более 4-5 дней, а также при ухудшении самочувствия ребенка (отказ от еды, слабость, вялость, высокая температура) следует вызвать на дом врача и не заниматься самолечением во избежание развития осложнений.
Данное видео рассказывает о прививке АКДС:
Значение
До введения в прививочный календарь обязательной вакцинации АКДС каждый пятый ребенок болел коклюшем, причем половина из заболевших детей умирали от инфекции. Смертность от столбняка находится на уровне 85% от общего числа зараженных при условии их лечения в стационаре. Неутешительные цифры можно привести и по дифтерии. В разы снизилась заболеваемость от этих недугов после начала массовой вакцинации. Вот пример того, что прививки – это благо для человечества, позволившее спасти миллионы жизней.
Побочные эффекты от вакцин могут и не появиться, все зависит от правильной подготовки к прививке и отношения родителей к этому мероприятию. Справиться с насморком или температурой можно самостоятельно или с помощью врачей, чего нельзя сказать о самой болезни, против которой вырабатываются антитела после прививок.
Сегодня есть разные вакцины против коклюша, дифтерии и столбняка от разных производителей, поэтому родители могут сделать выбор в пользу одной из них с помощью своего врача и специалиста-иммунолога.
Главное, не отказываться от прививок, а укреплять организм малыша, не забывая про его будущее.
Кто сказал, что вылечить грипп и ОРВИ тяжело?
- Вас систематически мучает насморк и кашель с мокротой?
- А еще эта одышка, недомогание и усталость.
- Поэтому Вы со страхом ждете приближения осенне-зимнего периода с его эпидемиями.
- С его холодами, сквозняками и сыростью.
- Потому что ингаляции, горчичники и лекарства не сильно эффективны в Вашем случае…
- И сейчас Вы готовы воспользоваться любой возможностью.
Эффективно средство от гриппа и ОРВИ существует. Перейдите по ссылке и узнайте, что рекомендует Елена Малышева и после чего даже дети перестают болеть гриппом и ОРВИ.
http://nosnebolit.ru
На сегодняшний день родители с опасением относятся к вакцинации, так как наслышаны о негативных ее последствиях. В дошкольных и учебных заведениях перед прививкой, оповещают родителей и берут письменное согласие на проведение вакцинации.
Проведение вакцинации осуществляется для профилактики возникновения различных инфекционных заболеваний. Каждая прививка имеет свои противопоказания, может привести к возникновению побочных эффектов.
Наиболее распространенными явлениями являются:
- Личная непереносимость компонентов препарата.
- Повышение температуры тела.
- Кашель, насморк.
К проведению прививок необходимо подходить ответственно. Перед вакцинацией специалист информирует родителей о возможных побочных явлениях.
Важно! Перед прививкой необходимо убедиться, что ребенок полностью здоров. Если имеют место насморк, кашель, красное горло вакцинацию необходимо перенести до полного выздоровления.
АКДС может стать причиной возникновения аллергического насморка.
Снизить аллергическое влияния прививки на организм, можно путем приема антигистаминных препаратов.
В некоторых случаях, наблюдается повышение температуры тела.
Дома необходимо иметь средство для понижения температуры: это могут быть свечи с парацетамолом, сироп Нурофен форте, свечи Ефералган.
Если после АКДС появились сопли — это сигнал о том, что защитные силы организма направленны на борьбу с бактериями. После проведения прививки у ребенка формируются антитела для противостояния данному виду инфекций.
Если насморк после прививки АКДС начался через несколько дней после введения препарата, то волноваться не стоит. Рекомендуется проконсультироваться со специалистом. Среди всех прививок, именно АКДС оказывает сильную нагрузку на организм. В ее состав входят компоненты трех заболеваний таких как коклюш, дифтерия, столбняк.
Специалисты склоняются к мнению, что именно компонент коклюша дает побочные эффекты. На сегодняшний день специалистами выведен комплексный препарат, в котором отсутствует компонент коклюша. Вакцина имеет название АДСМ и вызывает минимум негативных последствий.
Существуют также импортные аналоги данной вакцины под названием Инфанрикс-Декса, Полидекса.
Что делать если появился насморк после вакцинации
Что делать если появился насморк после АКДС? Это актуальный вопрос среди большинства мамочек.
Данная реакция является незначительным симптомом, но в то же время ринит очень раздражает и мешает нормальной жизни.
После проведения вакцинации родители должны наблюдать за состоянием здоровья ребенка.
Насморк может проявится как в течении нескольких дней, так и спустя месяц. Данная проблема является распространенной среди большинства пациентов.
Если насморк начался в первые дни после вакцинации и прошёл за несколько дней, то лечение не требуется. При длительном течении насморка, который сохраняется две недели и больше необходимо диагностировать организм, для выявления причины.
Врачом будет назначена комплексная терапия для борьбы с насморком. Затяжной ринит может оказать негативное воздействие на иные органы, и проявится в виде кашля, и так далее.
Фармакологический рынок переполнен препаратами для лечения ринитов.
Изначально необходимо применять препараты, которые способствуют восстановлению нормального носового дыхания, снижая отечность.
К распространённым средствам относят: Назол, или .
Следующий этап лечения подразумевает избавление от инфекции, которая спровоцировала ринит. Положительным эффектом обладают противовоспалительные препараты, которые используются на начальной стадии заболевания. Оказывая мягкое воздействие на организм, практически не наносят вред организму. Витамин С помогает укрепить иммунитет.
Следующим этапом является увлажнение слизистой . В носовых ходах может накапливаться слизь с патогенной флорой, которую необходимо удалять.
Данные препараты идут на основе соленой воды , которые прекрасно увлажняют и дезинфицируют слизистую. Положительный эффект оказывает промывка носа физраствором. Воду для промывки можно приготовить в домашних условиях, из поваренной или морской соли.
Положительно действует на работу дыхательной системы ингаляции. Их можно проводить с использованием вареного картофеля, отвара лечебных трав. Все данные процедуры можно проводить на начальном этапе, когда сложно сказать, что стало причиной появления насморка. Сопли начались после прививки АКДС, или же присоединилась инфекция.
Вывод
Перед вакцинацией необходимо убедиться, что ребенок здоров. По возможности, до момента вакцинации необходимо укрепить иммунитет. Перед проведение процедуры воздержаться от употребления аллергенных продуктов.
Если имеет место личная непереносимость компонентов препарата, а также наличие признаков острого респираторного заболевания, то от вакцинации стоит воздержаться. Вакцинация позволяет обезопасить себя и малыша от возникновения серьезных заболеваний, поэтому проведение необходимо. Будьте здоровы!
Прививка акдс если ребенок кашляет. Может ли после прививки акдс быть насморк
анонимно , Женщина, 43 года
Прививка АКДС Здравствуйте! моему сыну 1,2 года. 13 октября (в четверг) нам сделали первую прививку АКДС. В связи с тем, что наблюдались у невролога, такое позднее начало вакцинации АКДС. Но перед прививкой ребенок был здоров. Поначалу ребенок чувствовал себя нормально, немного поднялась температура. По совету педиатра давали нурофен. Температура нормализовалась. А 16 октября (воскресенье) у ребенка начался кашель и потекли сопли. Кашель нечастый днем, и более частый ночью. Причем обратили внимание, что после приема пищи, молочной смеси кашель немного обостряется. Прошло почти две недели, но эти симптомы (кашель, насморк) не проходят. Температура за все это время поднималась два-три раза, не более чем до 37,5. На улицу не выходим после прививки, врач рекомендовал для уменьшения риска подцепить простуду или еще что-нибудь.. Что касается поведения, то ребенок, в принципе, не вялый, подвижный, правда, иногда начинает капризничать просится на руки. Заметно быстрее устает от игр… Подскажите, пожалуйста, может ли это быть реакция на АКДС, может ли она так долго длиться? Что делать с этими симптомами: лечить или они сами пройдут? И еще вопрос. Можно ли после АКДС продолжить вакцинацию инфанриксом? Я слышала и много читала, что инфанрикс переносится детишками значительно легче? Заранее большое спасибо за ответ.
Добрый день! Тут уже об осложнении после прививки и речи не идет. ребенок просто разболелся после вакцинации и его давно пора лечить. Дети часто болеют ОРВИ после прививок, так как вакцинация — это нагрузка на иммунитет. Но лечатся такие ОРВИ стандартно: с первых дней болезни — Виферон , чтобы поддержать иммунитет, устранить инфекцию и не дать болезни дальше развиваться. Но так как тут заболевание продолжается более недели, то назначается однозначно антибиотик, так как за это время воспаление осложняется бактериальной инфекцией и продолжает вялотекущее течение. Тогда ребенок долечивается и проблема уходит. Да, можно продолжать вакцинацию инфанриксом , ее дети лучше переносят, это более качественная вакцина. Здоровья Вам!
анонимно
Елена Сергеевна! спасибо за ответ. а не могли бы вы порекомендовать что-нибудь из антибиотиков?
анонимно
Елена Сергеевна! очень благодарна вам за ответ. Позвольте задать последний вопрос. Все, что вы перечислили поможет избавиться от кашля. У сын кашель, как я говорила нечастый, но какой-то хлюпающий, вероятно, мокрота. Ну и насморк периодически о себе напоминает. Сопельки не постоянно, но иногда текут, жидкие. Температуры практически не бывает. Очень жду ваш ответ. Заранее спасибо!
анонимно
Спасибо огромное за помощь!!! Будем лечиться.
анонимно
Здравствуйте, Елена Сергеевна! Помогите, пожалуйста. Как я уже писала, мой сын после прививки приболел. Симптомы, как при простуде. По вашей рекомендации мы приняли курс лечения амоксиклавом. Поначалу ему, действительно, полегчало.Он стал заметно меньше кашлять, пропали сопли, температуры вообще не было (впрочем, ее и в начале практически не было). Но через несколько дней кашель вернулся. И, по-моему стал немного сильнее. Кашель не сухой, не частый, все также хлюпающий, наверное, опять мокрота. Мы обратились к участковому педиатру. Он сказал, что все это из-за того что прорезаются зубы (мы, правда, так и не смогли разглядеть — лезут они у сына или нет). Врач назначил виброцил по капле в ноздрю на ночь и сироп геделикс 3 раза в день по чайной ложке. Елена Сергеевна, я прочла инструкцию к геделиксу в интернете и меня насторожила фраза «Не рекомендуется применять в детском возрасте». Подскажите, пожалуйста, что делать. Можно ли давать этот сироп ребенку? Ему всего год и 3 месяца. Буду вам очень признательна за ответ.
Добрый день! До 2 лет просто обычно назначают не сироп геделикс, а капли, они менее аллергичные для детей до 2 лет. Но если ребенок не склонен к аллергии, то назначают и сироп. Но тут назначено только местное и симптоматическое лечение, я бы подключила еще и Виферон для борьбы с инфекцией и поддержки иммунитета, чтобы болезнь снова не развилась до необходимости лечения антибиотиком.
На сегодняшний день родители с опасением относятся к вакцинации, так как наслышаны о негативных ее последствиях. В дошкольных и учебных заведениях перед прививкой, оповещают родителей и берут письменное согласие на проведение вакцинации.
Проведение вакцинации осуществляется для профилактики возникновения различных инфекционных заболеваний. Каждая прививка имеет свои противопоказания, может привести к возникновению побочных эффектов.
Наиболее распространенными явлениями являются:
- Личная непереносимость компонентов препарата.
- Повышение температуры тела.
- Кашель, насморк.
К проведению прививок необходимо подходить ответственно. Перед вакцинацией специалист информирует родителей о возможных побочных явлениях.
Важно! Перед прививкой необходимо убедиться, что ребенок полностью здоров. Если имеют место насморк, кашель, красное горло вакцинацию необходимо перенести до полного выздоровления.
АКДС может стать причиной возникновения аллергического насморка.
Снизить аллергическое влияния прививки на организм, можно путем приема антигистаминных препаратов.
В некоторых случаях, наблюдается повышение температуры тела.
Дома необходимо иметь средство для понижения температуры: это могут быть свечи с парацетамолом, сироп Нурофен форте, свечи Ефералган.
Если после АКДС появились сопли — это сигнал о том, что защитные силы организма направленны на борьбу с бактериями. После проведения прививки у ребенка формируются антитела для противостояния данному виду инфекций.
Если насморк после прививки АКДС начался через несколько дней после введения препарата, то волноваться не стоит. Рекомендуется проконсультироваться со специалистом. Среди всех прививок, именно АКДС оказывает сильную нагрузку на организм. В ее состав входят компоненты трех заболеваний таких как коклюш, дифтерия, столбняк.
Специалисты склоняются к мнению, что именно компонент коклюша дает побочные эффекты. На сегодняшний день специалистами выведен комплексный препарат, в котором отсутствует компонент коклюша. Вакцина имеет название АДСМ и вызывает минимум негативных последствий.
Существуют также импортные аналоги данной вакцины под названием Инфанрикс-Декса, Полидекса.
Что делать если появился насморк после вакцинации
Что делать если появился насморк после АКДС? Это актуальный вопрос среди большинства мамочек.
Данная реакция является незначительным симптомом, но в то же время ринит очень раздражает и мешает нормальной жизни.
После проведения вакцинации родители должны наблюдать за состоянием здоровья ребенка.
Насморк может проявится как в течении нескольких дней, так и спустя месяц. Данная проблема является распространенной среди большинства пациентов.
Если насморк начался в первые дни после вакцинации и прошёл за несколько дней, то лечение не требуется. При длительном течении насморка, который сохраняется две недели и больше необходимо диагностировать организм, для выявления причины.
Врачом будет назначена комплексная терапия для борьбы с насморком. Затяжной ринит может оказать негативное воздействие на иные органы, и проявится в виде кашля, и так далее.
Фармакологический рынок переполнен препаратами для лечения ринитов.
Изначально необходимо применять препараты, которые способствуют восстановлению нормального носового дыхания, снижая отечность.
К распространённым средствам относят: Назол, или .
Следующий этап лечения подразумевает избавление от инфекции, которая спровоцировала ринит. Положительным эффектом обладают противовоспалительные препараты, которые используются на начальной стадии заболевания. Оказывая мягкое воздействие на организм, практически не наносят вред организму. Витамин С помогает укрепить иммунитет.
Следующим этапом является увлажнение слизистой . В носовых ходах может накапливаться слизь с патогенной флорой, которую необходимо удалять.
Данные препараты идут на основе соленой воды , которые прекрасно увлажняют и дезинфицируют слизистую. Положительный эффект оказывает промывка носа физраствором. Воду для промывки можно приготовить в домашних условиях, из поваренной или морской соли.
Положительно действует на работу дыхательной системы ингаляции. Их можно проводить с использованием вареного картофеля, отвара лечебных трав. Все данные процедуры можно проводить на начальном этапе, когда сложно сказать, что стало причиной появления насморка. Сопли начались после прививки АКДС, или же присоединилась инфекция.
Вывод
Перед вакцинацией необходимо убедиться, что ребенок здоров. По возможности, до момента вакцинации необходимо укрепить иммунитет. Перед проведение процедуры воздержаться от употребления аллергенных продуктов.
Если имеет место личная непереносимость компонентов препарата, а также наличие признаков острого респираторного заболевания, то от вакцинации стоит воздержаться. Вакцинация позволяет обезопасить себя и малыша от возникновения серьезных заболеваний, поэтому проведение необходимо. Будьте здоровы!
АКДС-вакцины являются наиболее реактогенными, «тяжелыми» вакцинами детского возраста. В среднем побочные реакции встречаются у трети привитых, причем не на каждую прививку. Пик частоты реакций отмечается, как правило, на третье и четвертое введения вакцины, что совпадает с пиковыми показателями выработки иммунитета.
В некотором смысле появление побочных реакций на вакцинацию является закономерным, как «побочный продукт» процесса формирования иммунитета. Дело в том, что при иммунной реакции в кровь попадают особые вещества-посредники, внутренние иммуностимуляторы организма, которые, в том числе, обладают провоцирующими воспалительные процессы свойствами. С другой стороны, при создании вакцин используются все возможности, чтобы минимизировать хоть и закономерные, но все же неприятные побочные проявления, что достигается минимизацией содержания балластных веществ и особым балансом между количеством и качеством антигенов.
В целом, наличие нетяжелых побочных реакций – это благоприятный признак, косвенно указывающий на правильное формирование иммунной системы ребенка и эффективность формируемого иммунитета. С другой стороны, как результат усилий по минимизации риска побочных реакций, их отсутствие не следует воспринимать как сигнал тревоги или трактовать как дефект в иммунной системе.
Реакции в месте введения вакцины (в целом отмечаются у 15-25% привитых, без учета подготовки ребенка к вакцинации):
- покраснение (1-2%) и отечность (1-2%), вызванные иммунным воспалением в месте введения препарата и действием адъюванта (см.выше).
- боль в месте укола (вероятность около 15%, проявляется тем, что при движениях ребенок «бережет» ножку и плачет) – также является следствием воспалительной реакции.
Общие реакции (в среднем отмечаются у 20% привитых, без учета подготовки ребенка к вакцинации):
- повышение температуры тела (до 30%),
- прочие (беспокойство или наоборот, заторможеность, рвота, понос, нарушения аппетита).
Как правило, все побочные реакции на АКДС-вакцины развиваются не позднее 24 часов после прививки и длятся не более 24 часов. Реакции, возникшие позже и длящиеся дольше, не могут быть вызваны прививкой и в таких случаях следует искать другую причину. Как правило, это прорезывающиеся зубки, ОРЗ, кишечные инфекции. В части случаев, причиной позднего повышения температуры могут быть тяжелые заболевания, такие как отит и менингит, поэтому не спешите делать заключение о причастности такой реакции к прививке и проконсультируйтесь с Вашим врачом в целях исключения тяжелых заболеваний.
Во избежание путаницы между побочными реакциями на прививку и аллергией на пищевые продукты, по крайней мере в течение суток до прививки и суток после нее, не следует вводить новый прикорм или менять рацион мамы в случае кормления грудью.
Помимо нормальных, могут отмечаться тяжелые побочные реакции, частота которых подлежит учету отслеживается контролирующими организациями, с целью исключения попадания в практику некачественных серий вакцин. В случае превышения определенных величин (для исключения случаев индивидуальной реакции отдельных детей), конкретные серии вакцин могут быть изъяты из обращения или отозваны производителем.
К тяжелым побочным реакциям относят:
- Длительный необычный плач, когда спустя несколько часов после вакцинации ребенок начинает громко плакать, причем плач скорее напоминает визг. Причиной этой реакции является боль в месте укола и, предположительно, головная боль. Частота подобной реакции – 1 на 200 прививок.
- Повышение температуры тела (измеренной в подмышечной области) свыше 39оС.
- Значительный отек в месте введения вакцины, охватывающий область, превышающую 8 см в диаметре.
Избежать подобных реакций можно (и нужно) посредством профилактического назначения жаропонижающих средств (в рамках подготовки к вакцинации), которые обладают, в том числе, обезболивающим и противовоспалительным эффектами.
- Что нужно делать перед прививкой АКДС?
Сопли после прививки АКДС считаются одним из самых распространенных побочных явлений, особенно у детей. После вакцинации иммунитет очень ослаблен, что является последствием введения чужеродных веществ. Организм тратит много сил для того, чтобы распознать и устранить все новые для иммунитета объекты, которые могут представлять опасность. Так что насморк в такой период – это лишь незначительное отклонение от нормы, которое, как правило, не является опасным для человека.
Почему возникает насморк после прививки АКДС?
Если насморк у ребенка начался в первые 3 дня после прививки, то волноваться не стоит. Лечение не потребуется в том случае, если насморк не продлится долго. Однако в некоторых случаях насморк может наблюдаться длительный период, что вызывает беспокойство у пациентов. Вполне возможно, что организм очень долго борется с инфекцией в прививке либо иммунитет очень ослаблен.
Часто возникает такая ситуация, когда после того, как в кровь попала вакцина, организм направляет все силы на нее. В иммунной системе возникает брешь, через которую в организм запросто могут попасть новые микробы, которые вызывают инфекционное заболевание на фоне ослабленного иммунитета. С этим кризисом в организме уже нужно бороться, так как это нетипичное состояние для человека после прививки.
Вернуться к оглавлению
Как устранить насморк после прививки АКДС?
Насморк – это лишь незначительный симптом, однако он может очень надоедать человеку и мешать нормальному образу жизни. После прививки нужно тщательно следить за состоянием здоровья. Насморк может появиться в первую неделю либо в течение месяца после прививки. Многие люди, которым сделана прививка АКДС. сталкиваются с этой проблемой. В первую очередь необходимо обратиться к врачу и проконсультироваться с ним. Если насморк начался в первые дни после вакцинации и продлился не более трех дней, то лечение не понадобится. Если после того, как была введена вакцина, начался насморк, который длится более двух недель, то нужно делать диагностику общего состояния организма. Необходимо проконсультироваться с врачом и выявить причину.
Врач может назначить комплекс препаратов, которые помогут устранить проблему. При этом затягивать с лечением ринита не стоит, так как он может сказаться и на состоянии других органов. Например, затяжной насморк может перерасти в другие заболевания носоглотки. Может появиться кашель, боль в ушах. Виной этому уже не вакцина, а то, что в момент, когда иммунитет был занят переработкой белков инфекции в вакцине, человек заболел другой болезнью. Она в совокупности с бактериями вакцины вызвала побочные эффекты, которые похожи на респираторное заболевание.
В первую очередь необходимо использовать препараты, которые помогут восстановить правильное дыхание через нос. Кроме того, препараты должны устранять отечность носовых проходов. Для этого лучше всего выбирать сосудосуживающие средства. Для носа они производятся в форме спреев или капель, однако можно и пить таблетки – они тоже будут вполне эффективными. Примерами таких препаратов, которые помогают сузить кровеносные сосуды в носу, восстановить нормальное дыхание у человека, являются Назол, Нафтизин, Санорин и Галазолин. Лучше всего выбирать спреи, так как они позволяют более точно отмерить правильную дозу препарата, распространить его по всей внутренней поверхности носа. Но врачи не рекомендуют использовать сосудосуживающие лекарственные средства более недели. К тому же у них есть и свои побочные эффекты. Например, может возникать дискомфорт из-за временной потери чувствительности носа. Такие лекарства запрещено использовать, если у пациента есть ишемическая болезнь сердца, стенокардия, аритмия. От этих препаратов может повыситься давление.
Вторым направлением в лечении является устранение возбудителя заболевания. Хорошо помогают различные препараты, которые имеют противовоспалительные свойства. Эти лекарственные средства можно принимать как в форме таблеток, так и в виде капель и спреев. Но последние две формы выпуска имеют более локальное действие. Поэтому их нужно использовать в качестве дополнения к противовоспалительным средствам общего действия, которые чаще всего выпускаются в таблетках. Противовоспалительные средства нужно использовать на первых этапах лечения. Среди всех препаратов лучше всего выбирать между Колдрексом и Ринзой. Они имеют мягкое действие и не навредят организму человека. В их состав входит не только парацетамол, но и витамин С, который помогает укреплять иммунитет для борьбы с инфекцией.
Эти препараты обладают и сосудосуживающим действием, поэтому у человека нормализуется дыхание. Третьим направлением в лечении насморка после прививки является увлажнение слизистых оболочек носа. Предыдущие препараты могут пересушивать внутренние полости носа. Кроме того, в носовых полостях еще может оставаться слизь, содержащая опасные бактерии, которые были возбудителями заболевания после вакцинации.
Чтобы устранить эти остатки бактерий, а также увлажнить нос, можно использовать лечебное промывание. Хотя сейчас многие препараты, которые выпускаются в форме спреев, могут не только бороться с отечностью и вирусами в носовой полости, но дополнительно увлажнять слизистую.
Можно использовать растворенную морскую соль.
Этой жидкостью нужно промывать нос. Кроме того, хорошо помогает луковый сок. Обязательно необходима ингаляция. Для этого подойдет вареный картофель, раствор соды, эвкалиптовое масло, масло пихты и можжевельника, а также различные отвары лекарственных трав. Все эти вспомогательные средства можно использовать и в первые дни насморка, когда еще неизвестно, является он побочным эффектом после вакцинации или это инфекционное заболевание из-за ослабленного иммунитета.
http://ovakcinah.ru
Информация о прививках
На этот моменты ученые приняли на вооружение массу вакцин, с помощью которых удается бороться с различными тяжелыми инфекциями и вирусами во многих странах планеты. Вакцина помогает организму выработать иммунитет к болезнетворным бактериям, после укола начинается процесс формирования антител и человек становиться невосприимчивым. Единственный минус такой формы формирования иммунитета – нельзя подготовить организм к защите от нескольких заболеваний сразу одним уколом.
Исходя из этого для того, чтобы выработать иммунитет к каждому из заболеваний приходиться колоть отдельно – делать прививку нужно каждый раз, против каждой болезни отдельно.
При этом нужно понимать, что несмотря на болезни, которые опасны и смертельны для человека вакцинация проводиться только от части рядовых болячек, которые встречаются часто в обычной жизни. К примеру, если ребенок живет в зоне умеренного климата, то прививаться от какой-нибудь тропической лихорадки смысла не имеет в принципе.
Обратная сторона медали – некоторые люди утверждают, что нет смысла прививаться от оспы, хотя на территории России находятся резервуары, содержащие сибирскую язву и черную оспу. Хотя при этом заболевание не распространено даже в пределах страны. Однако позаботиться о собственной безопасности стоит. Дело в том, что споры этих болезней спокойно проживают даже в неблагоприятных условиях около ста лет и мало ли куда занесет вас в жизни. Эпидемиологи считают опасность распространения этого заболевания высокой.
Календарь уколов
Система здравоохранения предполагает, что до 14 лет организм ребенка должен стать не восприимчивым к рядовым заболеваниям. Вакцинация проводится в образовательных учреждениях, чтобы каждый ребенок обзавелся иммунитетом. Естественно, прививку инфанрикс при насморке или другом заболевании делать нельзя, но ничто не помешает вылечиться и после насморка ребенок обращается в больницу по месту жительства, где ему сделают соответствующий укол. В цивилизованных странах существует определенный порядок уколов, которые выполняются по такому графику:
- В первый день рождения делается укол, который спровоцирует появление иммунитета от краснухи, кори и свинки. Это уже четвертый укол, однако прививки до года имеют нюансы и это тема отдельного разговора;
- В полтора года делается повторный укол АКДС, который направлен против столбняка, дифтерии. коклюша. Делать АКДС при насморке и других симптомах запрещается;
- В год и семь месяцев назначаются капли от полиомиелита, при насморке также использование запрещено;
- Следующая вакцинация аж в 6 лет, против кори, краснухи и свинки;
- В сем лет делается укол от столбняка и через несколько месяцев от туберкулеза;
- И последняя в подростковом возрасте, аж в 14 лет, делается вакцинация от столбняка и дифтерии.
В отдельном порядке проводится вакцинация пациентов от гепатита. Каждый ребенок, который достиг одного года прививается. В таком же порядке делают прививку от гриппа. До 18 лет также обязательно делать уколы от краснухи, так как из-за этой болезни девочки становятся неспособными к зачатию.
Возможен ли насморк после прививки
Как мы уже знаем, с помощью вакцинации можно успешно вырабатывать иммунитет ко многим инфекциям у детей. Однако каждая вакцина имеет побочные эффекты, и одним из них является насморк. Тем не менее еще перед тем, как сделать прививку врачу следует учесть противопоказания и особенности организма каждого ребенка. Нередко насморк после АКДС появляется у детей на следующий день, это говорит о неправильности произведенной вакцинации.
Родителей волнует вопрос побочных эффектов, они сомневаются стоит ли ставить прививку АКДС при насморке. При этом врачами в действительности зафиксировано огромное число случаев, когда сопли после прививки являются не единственными негативными моментами, иногда появляется еще и кашель после прививки АКДС. Родители приходят вместе с детьми в больницы и пытаются понять, что врачи сделали не так. Однако, обратившись к исследованиям врачей стоит сказать, что сопли после прививки АКДС вызывает не сама вакцина.
Нужно понимать, что всегда есть вероятность нахождения в теле ребенка инфекции еще до того, как сделается прививка, просто она себя не проявляла до удобного момента. Прививка при насморке в этом случае выступает катализатором, который провоцирует развитие заболевания. Поэтому делать прививку при насморке нельзя, а предварительно лучше сдавать анализы и пройти осмотр у врача. И делать прививку пентаксим при насморке лучше сразу после сдачи анализов и проверки, так как может оказаться, что за то время, что прошло от осмотра до укола ребенок заболел.
Насморк после прививок
Существует определенный набор заболеваний, от которых нужно сделать прививки обязательно. Иначе если ребенок встретится с ними без иммунитета, то он эту встречу может не пережить. Вот эти заболевания:
Первый в списке, полиомиелит, является опасным заболеванием, и родители стараются уберечься от него доступными средствами. Поэтому делать полиомиелит при насморке не желательно, но нужно обязательно. Эта вакцина, как и другие способна спровоцировать определенные осложнения, но насморк и кашель после прививки от полиомиелита встречается реже, чем при той же АКДС.
При этом в других случаях, когда вакцинируются от кори, краснухи или паротита анализы нужно проводить два раза так, как и вакцинируются тоже два раза – в 1 год и в 6 лет. перед тем как ребенку предстоит идти в школу. Делать прививку КПК при насморке также запрещается, однако перед школой нужно успеть вылечиться и привиться, потому что эти болячки хорошо распространяются в детской среде. Отмечено, что насморк после прививки такого типа если и возникает, то не сразу, а через две или три недели. Как правило родители не замечают связи между прививкой и осложнениями через такой срок и лечатся как обычно.
Сопли после прививки от кори краснухи и паротита появляются не сразу потому, что в состав прививки входят настоящие инфекции каждой из этих болячек, просто они ослаблены до нужно степени. После того, как проходит 10-15 дней бактерии развиваются и достигнув пика провоцируют организм на иммунную реакцию. Эта реакция на прививку АКДС и полиомиелит появляется быстрее или медленнее, зависит от индивидуальных особенности организма ребенка.
Стоит отметить, что насморк и кашель после прививки от гриппа появляются далеко не у каждого и детки нормально переносят вакцинацию укрепляя организм. Насморк и побочные эффекты возникают у малой толики детей, но и с этим справиться можно. Труднее лечить ту болезнь, к которой вырабатывается иммунитет путем вакцинации.
Когда лучше делать прививки
Важно понимать, что кашель и прививка не всегда идут вместе, просто осложнения возникают в результате безответственности как врачей, так и родителей пациента. Нужно всегда помнить о негативных показаниях, и если они есть, то делать какие-либо прививки запрещается.
Лучшим решением будет за некоторое время, до того, как делать укол зайти к врачу, сдать на анализ, что требуется. И только когда вы увидите результаты посоветуйтесь с врачом стоит ли делать ревакцинацию АКДС при насморке и тогда уже приступайте к делу.
Нужно четко уяснить, что тело ребенка, ослабленное сильными болезнями не сможет адекватно перенести прививку и последствия навряд окажутся приятными. Исключением принято считать только манту. так как этот укол не сопровождается вводом в тело вакцины и реакцию можно успешно проследить даже во время болезни. Эту реакцию врачи рекомендуют колоть даже если от типичных вакцин вы отказались.
Родителям нужно понять, что прививка – это внедрение в организм штамма инфекции, которая со временем провоцирует организм к вырабатыванию иммунитета. Поэтому даже прививка от гриппа при насморке провоцирует осложнения при определенных условиях, предсказать которые не сможет ни один врач. Поэтому прививка при насморке у грудничка, ребенка дошкольного возраста или даже подростка исключается, так как вылечить последствия станет труднее, чем заболевание от которого прививается человек. Обязательным запретом считается и кашель, и повышенную температуру –это негативные факторы, которые сделают рядовую прививку ошибкой.
http://nasmorkoff.ru
Споры о пользе и вреде прививок постоянно ведутся среди врачей и простых обывателей. Однако есть вакцина, которая уже давно используется во всех странах мира и спасла миллионы жизней – это АКДС. Препарат применяется для защиты организма ребенка сразу от трех инфекций – коклюша, дифтерии и столбняка. Конечно, это серьезная нагрузка на иммунную систему, однако вполне допустимая и не опасная. Побочные реакции, например, сопли после прививки АКДС, бывают часто, это беспокоит родителей, но не может являться поводом для отказа от вакцинации.
Общая информация
Прививки нужны человеку для того, чтобы его организм заранее выработал антитела против ряда серьезных и опасных инфекций, тогда при встрече с настоящим возбудителем он не заболеет или перенесет болезнь в легкой форме. Крайне важно создать хорошую иммунную прослойку в обществе. Если бы люди не отказывались от прививок, то многие инфекции (коклюш, корь, столбняк, дифтерия) уже были бы полностью истреблены, как например, это произошло с натуральной оспой. Родители малышей всегда должны иметь право выбора, однако не стоит забывать о том, что риск осложнений от самой болезни в сотни и тысячи раз больше, чем риск побочных реакций и осложнений от прививок.
Из всех вакцин, которые входят в прививочный календарь каждого ребенка, АКДС является самой реактогенной, она переносится хуже других, поэтому ее применение всегда вызывает множество вопросов у родителей малышей. Сильную реакцию вызывает коклюшный компонент препарата, остальные переносятся значительно лучше.
Стоит понимать, что побочные действия от вакцины АКДС в тысячи раз слабее самой инфекции, от которой ребенка необходимо защитить по жизненным показаниям.
Какие реакции могут возникнуть после прививки:
- покраснение и уплотнение в месте инъекции;
- повышение температуры тела;
- вялость, раздражительность, плаксивость;
- рвота, понос, отказ от еды;
- аллергические прявления.
Все побочные реакции, связанные с прививкой, появляются в первые сутки после введения препарата. Если у ребенка начался понос или сопли после АКДС спустя 2-3 дня, то это, скорее всего, инфекция, которую ребенок мог подхватить на приеме у врача или в любом другом месте. Ситуация связана с напряжением и ослаблением иммунной системы малыша в поствакцинальный период. Тяжелые осложнения в виде судорог, гипертермии или нарушения сознания наблюдаются редко, они являются поводом для пересмотра в дальнейшем прививочного календаря у данного малыша (использование вакцин других производителей с расщепленным и очищенным коклюшным компонентом или без него).
Как правильно поступить
Бояться прививок не стоит, надо правильно к ним готовиться. Перед вакцинацией малыш должен быть осмотрен педиатром. Допуск дается при нормальной температуре, отсутствии признаков острого заболевания на момент приема. Кроме того, родителям надо знать, что после предыдущей ОРВИ или другой болезни должно пройти минимум 2 недели до настоящей прививки. Если ребенок склонен к аллергии, за 2-3 дня до и столько же времени после введения вакцины желательно давать ему антигистаминные препараты (тавегил, зодак или другие). Делать вакцинацию АКДС лучше на голодный желудок. После прививки в течение получаса желательно находиться вблизи медицинского учреждения, потом идти домой, избегая контакта с другими детьми или посещения общественных мест в ближайшие несколько дней.
Насморк после прививки АКДС чаще всего является проявлением вирусной инфекции, которую ребенок получил во время посещения поликлиники. Если он протекает нетяжело, с невысокой температурой и хорошим общим самочувствием, то можно не беспокоиться о лечении. Главное в такой ситуации, обеспечить малышу надлежащий уход, а именно:
- поддерживать оптимальную температуру в комнате в пределах 18-20 градусов и влажность 50-60%;
- давать ребенку больше жидкости для питья;
- регулярно проветривать помещение и делать влажную уборку;
- выходить с малышом на прогулки, если нет лихорадки;
- при повышении температуры тела давать ребенку жаропонижающие препараты на основе Ибупрофена или Парацетамола;
- периодически освобождать носик малыша от соплей с помощью аспиратора или мягкой резиновой груши;
- закапывать в носовые ходы капли на основе морской воды для очищения слизистой от микробов и увлажнения – например, Аквамарис, Отривин Бэби, Аквалор;
- в случае серьезной заложенности носа, при высокой температуре и невозможности дыхания через рот можно применять сосудосуживающие капли в детской концентрации, но не более 3 дней.
Если ринит сохраняется более 4-5 дней, а также при ухудшении самочувствия ребенка (отказ от еды, слабость, вялость, высокая температура) следует вызвать на дом врача и не заниматься самолечением во избежание развития осложнений.
Данное видео рассказывает о прививке АКДС:
Значение
До введения в прививочный календарь обязательной вакцинации АКДС каждый пятый ребенок болел коклюшем, причем половина из заболевших детей умирали от инфекции. Смертность от столбняка находится на уровне 85% от общего числа зараженных при условии их лечения в стационаре. Неутешительные цифры можно привести и по дифтерии. В разы снизилась заболеваемость от этих недугов после начала массовой вакцинации. Вот пример того, что прививки – это благо для человечества, позволившее спасти миллионы жизней.
Побочные эффекты от вакцин могут и не появиться, все зависит от правильной подготовки к прививке и отношения родителей к этому мероприятию. Справиться с насморком или температурой можно самостоятельно или с помощью врачей, чего нельзя сказать о самой болезни, против которой вырабатываются антитела после прививок.
Сегодня есть разные вакцины против коклюша, дифтерии и столбняка от разных производителей, поэтому родители могут сделать выбор в пользу одной из них с помощью своего врача и специалиста-иммунолога.
Главное, не отказываться от прививок, а укреплять организм малыша, не забывая про его будущее.
Кто сказал, что вылечить грипп и ОРВИ тяжело?
- Вас систематически мучает насморк и кашель с мокротой?
- А еще эта одышка, недомогание и усталость.
- Поэтому Вы со страхом ждете приближения осенне-зимнего периода с его эпидемиями.
- С его холодами, сквозняками и сыростью.
- Потому что ингаляции, горчичники и лекарства не сильно эффективны в Вашем случае…
- И сейчас Вы готовы воспользоваться любой возможностью.
Эффективно средство от гриппа и ОРВИ существует. Перейдите по ссылке и узнайте, что рекомендует Елена Малышева и после чего даже дети перестают болеть гриппом и ОРВИ.
http://nosnebolit.ru
Все больше родителей начинают задумываться о прививках, о их последствиях и размышляют на тему прививать ребенка или все таки не стоит, лишний раз подвергать своего ребенка возможным тяжелым последствиям. Этот вопрос стоит очень остро. По телевизору, в газетах и радио все чаще и чаще мы слышим о печальных последствиях после обычной прививки, которая положена детям по национальному календарю, родители массово стали писать заявления на отказ от привития своего малыша.
Но нигде не афишируются положительные моменты, ни приводятся цифры и показатели заболеваемости не привитых детей по сравнению с привитыми. Медики обязаны осведомить родителей и дать полную информацию о прививках, а уж только сами родители выбирают ставить прививки или же отказаться от них…
Какие могут быть побочные действия после прививки АКДС?
Самой опасной прививкой на данный момент считается АКДС, чем же опасен этот укол и какие могут быть после прививки АКДС последствия.
АКДС расшифровывается как Адсорбированная Коклюшно-Дифтерийно-Столбнячная вакцина, ставится в три этапа, делается в основном до года, если нет медицинских противопоказаний. Первая вакцинация вводится деткам в три месяца и только лишь через 45 дней ставится вторая, а затем третья. После делается ревакцинация (через пол года от третьей прививки). Ребенка нужно подготовить к вакцинации, в первую очередь это сдача анализов.
Если ваш педиатр, по каким то причинам забыл дать вам направление, обязательно напомните ему об этом. Прививка АКДС ставиться только полностью здоровому детскому организму. Если ребенок переболел, то вакцина ставится через 10 дней после выздоровления. Далее это прием противо — аллергических препаратов: супрастин или фенистил, перед применением посоветуйтесь с врачом. Данные лекарственные средства следует принимать за 5 дней до вакцинации и 3 дня после, во избежание аллергической реакции на введенный препарат.
Покажите ребенка невропатологу. Перед каждой прививкой АКДС вам нужно будет получить допуск к прививкам, для этого требуется осмотр невропатолога. Только после разрешения можно ставить вакцинацию. В назначенный день прививки не забудьте измерить малышу температуру. Если температура повышена, стоит остаться дома и отложить вакцинацию и подождать пока состояние ребенка улучшится.
Если все хорошо и вы решили ставить прививку АКДС, то позаботьтесь о том, чтобы исключить контакт с больными детьми в поликлинике и долгое пребывание на улице, поскольку после прививки снизится иммунитет и ребенок может быть подвержен заражению.
Посетите педиатра и сообщите о общем состоянии ребенка, подпишите документы, в которых вы даете свое согласие на вакцинацию, где вы якобы ознакомлены со всеми аспектами касающимися о вакцинации АКДС. После укола наблюдайте за ребенком, нельзя купаться, гулять и вводить новые продукты в рацион малыша, для того чтобы избежать последствий после прививки АКДС. Какие же могут быть побочные эффекты?
Уплотнение после АКДС
Возможно на месте укола вы нащупаете уплотнение, которое может покраснеть. Ни в коем случае не прогревать и не делать компрессы – чем меньше трогать это место, тем быстрей пройдет шишка. Иногда педиатры рекомендуют смазывать это место фенистил-гелем для снятия отека, но мазать не само место укола, а только кожу вокруг него. Уплотнение может не проходить около месяца, оно не опасно и рассосется само. Следите за размерами шишки, если оно с горошину, то это норма, если с куриное яйцо – вызывайте врача или покажитесь хирургу.
Температура после прививки АКДС
Как правило температура на АКДС это обычное дело и считается нормой в пределах допустимости – это побочное действие после прививки. Температура поднимается через пару часов после укола и может держаться в течении трех дней после прививки. При появлении температуры не следует паниковать если градусы в пределах 37.5 °С это нормальная реакция организма на введенный препарат.
Сбивать такую температуру не нужно, но если малыш проявляет беспокойство, то можно дать ребенку нюрафен. Повышение температуры до 38.5 °С говорит уже о недомогании организма, нужно немедленно сбивать такую температуру. Если градусник показывает 40°С, то это уже осложнения на фоне вакцинации, вызывайте скорую помощь.
Как сбить температуру?
Можно поить малыша жаропонижающими отварами из липы или малины, делайте компрессы, давайте жаропонижающие препараты с интервалом 8 часов (парацетамол), используйте свечи виферон, чтобы исключить простуду. Давайте ребенку как можно больше жидкости.
Кашель после вакцинации АКДС
Кашель не является реакцией или побочным эффектом после вакцинации, кашель может быть вызван в следствии снижения иммунитета. Возможно ваш ребенок заболел и следует вызвать врача на дом, для назначения лечения.
Специально для женского журнала
Прививка АКДС и реакция на прививку АКДС — вакцинация детей
— Чего следует ждать от вакцинации в первую очередь? Хорошего иммунитета от тех инфекций, от которых вы привились. Прививки работают и дают защиту. Мы в этом убедились на собственном примере. Ведь врачи, работающие с вакцинами, прежде всего вакцинируют себя и своих родственников.
О поствакцинальных реакциях существует много мифов. На самом деле более исследованного препарата, чем вакцина, не существует в принципе. Такой контроль качества, который проходит вакцина, не проходит ни одно лекарство в мире.
Когда вы идете вакцинировать ребенка, во-первых, нужно настроиться позитивно. Это очень важно. Ребенок чувствует вашу тревогу, волнуется родитель — ребенок тоже волнуется. Если вы пришли в поликлинику, но тревога все равно присутствует, задайте вопросы вашему врачу. У грамотного доктора вы получите исчерпывающие ответы.
Температура как реакция после прививки. Когда и чем сбивать
Поствакцинальных реакций не так уж много. Во-первых, это повышение температуры. Такая реакция наблюдается чаще всего после вакцинации АКДС (прививка от коклюша, дифтерии, столбняка). Это комплексная вакцина, однако именно коклюшный компонент является самым реактогенным, который и вызывает повышение температуры. Чаще всего организм ребенка подобным образом реагирует на вторую дозу, во время первой АКДС он знакомится с инфекционным агентом. После вакцинации у ребенка может также наблюдаться капризность, раздражительность и вялость.
Как правило, температура повышается через 8–12 часов после вакцинации. Держаться может в течение трех суток. Если у ребенка повышенная температура больше трех дней или есть признаки вялости, слабости, интоксикации, присутствует кашель, насморк — это говорит не о поствакцинальных реакциях. В таком случае обязательно обратитесь к врачу в ближайшее время.
Температура после прививок, как правило, не повышается до высоких отметок — не выше 38 градусов. Чаще всего ребенок переносит ее хорошо — бегает, нормально ест. Если так, то сбивать температуру не стоит, она упадет сама. Следите за состоянием ребенка. Если ему плохо, дайте жаропонижающий препарат — парацетамол. Здесь есть один важный нюанс: дозу нужно рассчитывать по весу ребенка — 15 мг/кг. Есть дети, которые в 8 месяцев весят 10 кг, другие набирают этот вес к году. Обязательно ориентируйтесь не на общие рекомендации в инструкции к лекарственному средству, а на вес ребенка. Таких доз можно давать до четырех раз в сутки.
Если ситуация требует приема большего количества жаропонижающих препаратов, можно дать ибупрофен (нурофен). Доза рассчитывается так: 10 мг на 1 кг веса ребенка. Не больше трех раз в сутки. Не увлекайтесь жаропонижающими средствами, ведь каждый прием снижает иммунный ответ.
Другие вакцины повышение температуры вызывают редко. Например, после вакцинации препаратами «Превенар», «Синфлорикс» (пневмококковые вакцины, рекомендованные, но не включенные в национальный календарь) чаще наблюдаются покраснение и уплотнение в месте укола.
После введения полиомиелитных вакцин (ИПВ или ОПВ) мы также не ожидаем повышения температуры. Поэтому если в течение трех суток после вакцинации у ребенка поднялась температура, скорее всего, у него вирус или другая инфекция.
КПК (вакцина от кори, паротита, краснухи) стоит особняком. Поствакцинальные реакции на данную прививку следует ожидать спустя 7–10–14 дней. Дело в том, что КПК — это живая ослабленная вакцина. У нее есть инкубационный период (период от внедрения возбудителя до проявления каких-либо клинических симптомов). Однако следует помнить, что если температура сопровождается насморком, кашлем, рвотой, диареей — речь не идет о реакции на прививку. Ребенок подхватил другую инфекцию, и его нужно показать врачу.
Реакцией на КПК может быть не только повышение температуры, но и сыпь, похожая на корь и краснуху. Если появляется другая сыпь, то это не реакция на прививку и нужно разбираться, что стало причиной. Если температура очень высокая, держится 3–4 дня и спустя несколько часов после падения возникает сыпь, то это может быть розеола, но не реакция на КПК. Когда нет высокого подъема температуры и параллельно появляется сыпь, которая не беспокоит ребенка, могут немного увеличиваться лимфоузлы — это нормальная реакция на КПК и беспокоиться не стоит.
Какой показатель температуры в ответ на вакцинацию можно считать нормальным? До 40 градусов. Однако такая температура крайне редка. Если подобная ситуация возникла, то надо разбираться, что ее вызвало. Чаще всего причиной является не вакцина. В такой ситуации нужно, чтобы ребенка осмотрел врач.
Покраснение и уплотнение в месте введения вакцины. Чего категорически нельзя делать
Подобная поствакцинальная реакция касается больше вакцин АКДС, «Синфлорикс». На введение АКДС достаточно выраженное уплотнение. На такую реакцию в первую очередь влияют вещества, которые называются адъювантами. Они есть во всех АКДС. Грубо говоря, их вводят для того, чтобы усилить иммунитет.
Обычно покраснение и уплотнение возникают к концу первых или на вторые сутки. Отнеситесь к этому спокойно по той простой причине, что это нормальная реакция.
Что делать? Ничего. Наблюдаем. Ничем не мажем, не прикладываем капустные листы с медом, не делаем йодную сетку, не мажем траумелем, спиртом (как это делают немало родителей)… Такие действия могут привести к дополнительному инфицированию места инъекции и осложнениям.
Как облегчить боль? Используйте тот же парацетамол. Но не увлекайтесь жаропонижающими средствами, ведь каждая доза снижает иммунный ответ. А нам нужен хороший иммунитет.
Может ли после АКДС «парализовать» ногу? Есть родители, обеспокоенные тем, что после прививки АКДС ребенок некоторое время не может ступать на ножку, в которую была введена вакцина. Чем вызвана подобная реакция? Виной тому болезненные ощущения в ноге. Чаще всего подобные реакции наблюдаются, если нарушается техника введения вакцины. Если говорить о ножке, то это должна быть передняя наружная поверхность бедра. Это нужно знать. Советую родителям перед прививкой ознакомиться с рекомендациями и правилами введения вакцины, чтобы уменьшить побочные эффекты.
В случае наличия покраснения и уплотнения ждем 3–5 дней. Уплотнение иногда держится гораздо дольше, может наблюдаться после как цельноклеточной вакцины АКДС, так и ацеллюлярной (бесклеточной). Если вы все правильно делаете — не прикладываете капусту с медом — и в течение пяти дней подобная реакция не проходит, стоит показаться врачу.
Продолжение читайте по ссылке.
Подготовила Оксана ШКЛЯРСКАЯ
Читайте такжеПринуждение к вакцинации, или Страна с идеальными условиями для эпидемий
После акдс сопли у ребенка: что делать родителям
Как бы родители ни заботились о здоровье и самочувствии своего малыша, у него рано или поздно могут появиться сопли.
Сопли — это слизь, которая образуется и выделяется из носа человека. Обычно слизь начинается как защитное проявление на некоторые внешние раздражители. При возникновении определенных причин простудного, аллергического и другого характера выделение слизистых масс может значительно увеличиться. Обильное появление слизи из носа называется насморком (ринитом).
Сопли вырабатываются слизистой оболочкой носа, увлажняют вдыхаемый воздух и являются своего рода фильтром, который задерживает вдыхаемую пыль.
В зависимости от внешних окружающих факторах количество такого составляющего слизи, как муцин увеличивается, и данное вещество борется с проникновением в нос инфекций, вирусов либо просто пыли.
Если обильная слизь не сопровождается температурой, болезненными проявлениями, вкраплениями крови либо гноя, то сопли в большинстве случаев проходят сами и лечить их не надо.
Проблемы с носом у детей появляются часто. Причин для этого множество. Сопли могут доставлять много неприятных минут не только грудничку, но и его родителям. Ребенок может капризничать, плакать, сопли мешают малышу спокойно спать, кушать, вызывают раздражение кожи возле носа и на верхней губе.
Как избавиться от детских соплей — вопрос, который нередко задают педиатрам родители грудных детей.
Например, доктор Комаровский объясняет, что не все ситуации появления выделений из носика новорожденного должны волновать родителей и требовать лечение насморка. Существует немало ситуаций, когда не стоит вмешиваться в течение детского ринита.
Самое важное, что советует Комаровский сделать обеспокоенным родителям ребенка — это установить природу происхождения выделений слизи. Исходя из найденной причины можно выяснить либо тип болезни, либо определить другие физиологические особенности дыхательной системы малыша.
Обстоятельства, влияющие на появление выделений из носа
Доктор Комаровский выделяет несколько факторов, которые традиционно вызывают появление соплей у новорожденного:
- Почти сразу после рождения небольшая слизь из носика имеет физиологический характер и является нормой. Если признаков простуды не наблюдается, а выделения небольшие и прозрачные, то их лечить не надо. Они пройдут сами приблизительно в течение 2 месяцев. Такие сопли говорят о перестройке дыхательной системы только что рожденного ребенка и приспособлении к новым условиям жизни.
- Причины инфекционного характера. Часто появление соплей происходит после проникновения в организм грудничка вирусной инфекции, которая обычно передается воздушно-капельным путем. У грудных детей заражение вирусной инфекцией происходит очень стремительно, ее симптомы носят ярко выраженный характер. Но сильно переживать не стоит — защитные свойства организма и иммунитет новорожденного еще очень высоки, и поэтому попавшие в организм ребенка вирусы и бактерии почти сразу погибают. Но все же в силу возраста вирусные причины появления слизи требуют обращения к педиатру.
- Аллергические причины. У грудных детей при носовом дыхании нередко возникают проявления в виде насморка на бытовые аллергены (пыль, шерсть домашних животных, цветение некоторых растений). Аллергический насморк всегда требует поиск причины его появления, то есть аллергена.
- Причиной появления соплей может быть реакция сосудов слизистой оболочки носа на какие-либо внешние раздражители, например, сильного раздражающего запаха, пересушенного воздуха в комнате, то есть помехой становятся индивидуальные окружающие обстоятельства. Обычно именно они провоцируют приступы чиханья, заложенность и обильную слизь из носа. Выделения прекращаются, если будет устранен провоцирующий фактор.
- Сопли и заложенность носа у ребенка могут вызывать увеличенные аденоиды. Как разъясняют детские отоларингологи, вскорости после рождения ребенка (в силу его физиологического развития) у него начинают быстро увеличиваться аденоиды, что также иногда становится провоцирующим моментом появления выделений.
- Нередко сопли ребенка связаны со временем прорезывания первых зубов.
Комаровский о детских соплях инфекционного характера
По словам доктора Комаровского, молодые неопытные родители ребенка до 1 года зачастую сами формируют условия, при которых дети часто болеют. Маленьких детей чересчур укутывают, нерегулярно бывают с ними на свежем воздухе, редко проводят влажные уборки в детской. Данные причины наиболее часто приводят к появлению ринита у ребенка.
Комаровский постоянно напоминает о том, что детские сопли можно не лечить, они исчезнут сами, когда будет устранена причина, их спровоцировавшая.
Помимо устранения причины насморка для новорожденного должны быть созданы комфортные условия для нормального дыхания и обеспечения спокойного сна. По мнению Комаровского, комфортными условиями для малыша являются:
- Температура в комнате должна быть не более 18—20 градусов тепла.
- Оптимальная влажность в детской должна равняться 50-70%.
- Рекомендуется ежедневно проветривать комнату и проводить процедуру увлажнения воздуха.
Отек носа и выделения из него, не связанные с простудой, в большинстве случаев возникают из-за сухого воздуха при включении центрального отопления.
Для лечения вирусного насморка просто создание комфортных условий для ребенка недостаточно. Как объясняет доктор Комаровский вирусные сопли у грудничка возникают как защита на проникновения вируса: слизистая оболочка носа старается не пустить инфекцию в носоглотку и бронхи. И с этой целью вырабатывает слизистую массу, предназначенную для уничтожения вирусов и бактерий.
Комаровский подчеркивает, что помимо медикаментозного лечения, назначенного педиатром, родители не должны допускать высыхания слизистой ребенка, когда он начинает дышать через рот. Ведь образуемая при этом слизь уплотняется и легко перемещается в бронхи и легкие, что вызывает развитие бронхита и воспаления легких.
Чтобы слизистая носа у детей не пересыхала, доктор Комаровский рекомендует давать им побольше пить (воду, компот из сухофруктов, чай с лимоном) и обеспечить чистый и влажный воздух в комнате для нормального дыхания.
Также Комаровский предлагает увлажнять носовые проходики новорожденного с помощью специальных средств, которые разжижают слизистые массы и способствуют их эвакуации из носа.
Чаще всего для этих целей используют физраствор либо изотонический раствор натрия хлорида, которые свободно продаются во всех аптеках.
Доктор Комаровский советует капать каждые 40—60 минут в оба проходика по 3—4 капли вышеуказанных препаратов.
Среди лекарственных средств для грудничков хорошо зарекомендовал себя Эктерицид. В его основе лежит маслянистая жидкость, которая отлично смазывает слизистую носа ребенка и предотвращает ее пересыхание.
- Также доктор Комаровский предлагает использовать любые лечебные масла (чайное, вазелиновое, оливковое) либо масляные растворы витаминов Е и А.
- Особенности протекания ринита у грудничка до 1 года
- Лечение ринита у грудных детей имеет ряд анатомических особенностей:
- у малышей этого возраста очень узенькие носовые проходы;
- дети сами не умеют освободить свой нос от слизи;
- у грудничков плохо получается дышать ртом, что доставляет немало хлопот в период кормления и сна.
Если не проводить соответствующее лечение и предупреждающие меры для выведения слизи из носа грудных детей, то анатомическое строение носоглотки может стать причиной появления таких тяжелых осложнений, как отит, синусит, фарингит.
Что следует делать для очищения носовой полости ребенка
В зависимости от вида выделений из носа (их цвета, консистенции), а также доставляемого малышу дискомфорта зависит лечение и помощь взрослых для облегчения состояния ребенка.
Густые выделения хорошо удалять с помощью назальных аспираторов, засохшие корочки на стенках носа необходимо обрабатывать размягчающими мазями.
Частое закапывание физраствором или раствором морской соли будет похоже на промывание носика малышу.
Профилактические меры, помогающие предотвратить появление слизи
В своей Школе доктор Комаровский рекомендует придерживаться профилактических мер, с помощью которых можно полностью предотвратить появление ринита у грудных детей:
- регулярно поддерживать правильный режим дня;
- обеспечивать ребенка полноценным здоровым питанием;
- делать с ребенком гимнастику с принятием воздушных ванн;
- постараться почаще бывать на свежем воздухе;
- по возможности проводить влажные обтирания.
Лечить ринит у детей намного сложнее, чем у взрослых, поэтому родителям стоит запастись терпением. Пусть носик крохи дышит свободно, и родители вместе с малышом чувствуют себя спокойно.
Смотрите видео — доктор Комаровский советует, как лечить насморк ребенку:
На сегодняшний день родители с опасением относятся к вакцинации, так как наслышаны о негативных ее последствиях. В дошкольных и учебных заведениях перед прививкой, оповещают родителей и берут письменное согласие на проведение вакцинации.
Может ли после прививки АКДС быть насморк
Проведение вакцинации осуществляется для профилактики возникновения различных инфекционных заболеваний. Каждая прививка имеет свои противопоказания, может привести к возникновению побочных эффектов.
Наиболее распространенными явлениями являются:
- Личная непереносимость компонентов препарата.
- Повышение температуры тела.
- Кашель, насморк.
К проведению прививок необходимо подходить ответственно. Перед вакцинацией специалист информирует родителей о возможных побочных явлениях.
Перед прививкой рекомендуется сдать анализы, а также показаться врачу. Терапевт делает осмотр пациента: прослушивает легкие, оценивает состояние горла, а также выявляет возможные проявления острой респираторной инфекции.
Важно! Перед прививкой необходимо убедиться, что ребенок полностью здоров. Если имеют место насморк, кашель, красное горло вакцинацию необходимо перенести до полного выздоровления.
- АКДС может стать причиной возникновения аллергического насморка.
- Снизить аллергическое влияния прививки на организм, можно путем приема антигистаминных препаратов.
- В некоторых случаях, наблюдается повышение температуры тела.
- Дома необходимо иметь средство для понижения температуры: это могут быть свечи с парацетамолом, сироп Нурофен форте, свечи Ефералган.
Если после АКДС появились сопли — это сигнал о том, что защитные силы организма направленны на борьбу с бактериями. После проведения прививки у ребенка формируются антитела для противостояния данному виду инфекций.
Если насморк после прививки АКДС начался через несколько дней после введения препарата, то волноваться не стоит. Рекомендуется проконсультироваться со специалистом. Среди всех прививок, именно АКДС оказывает сильную нагрузку на организм. В ее состав входят компоненты трех заболеваний таких как коклюш, дифтерия, столбняк.
Специалисты склоняются к мнению, что именно компонент коклюша дает побочные эффекты. На сегодняшний день специалистами выведен комплексный препарат, в котором отсутствует компонент коклюша. Вакцина имеет название АДСМ и вызывает минимум негативных последствий.
Существуют также импортные аналоги данной вакцины под названием Инфанрикс-Декса, Полидекса.
Что делать если появился насморк после вакцинации
Данная реакция является незначительным симптомом, но в то же время ринит очень раздражает и мешает нормальной жизни.
После проведения вакцинации родители должны наблюдать за состоянием здоровья ребенка.
Насморк может проявится как в течении нескольких дней, так и спустя месяц. Данная проблема является распространенной среди большинства пациентов.
Если насморк начался в первые дни после вакцинации и прошёл за несколько дней, то лечение не требуется. При длительном течении насморка, который сохраняется две недели и больше необходимо диагностировать организм, для выявления причины.
Врачом будет назначена комплексная терапия для борьбы с насморком. Затяжной ринит может оказать негативное воздействие на иные органы, и проявится в виде кашля, ушной боли и так далее.
Изначально необходимо применять препараты, которые способствуют восстановлению нормального носового дыхания, снижая отечность.
К распространённым средствам относят: Назол, Санорин или физраствор по методу Комаровского.
Следующий этап лечения подразумевает избавление от инфекции, которая спровоцировала ринит. Положительным эффектом обладают противовоспалительные препараты, которые используются на начальной стадии заболевания. Оказывая мягкое воздействие на организм, практически не наносят вред организму. Витамин С помогает укрепить иммунитет.
Следующим этапом является увлажнение слизистой. В носовых ходах может накапливаться слизь с патогенной флорой, которую необходимо удалять.
Можно использовать Носоль, Санорин аква, Аквамарис.
Данные препараты идут на основе соленой воды, которые прекрасно увлажняют и дезинфицируют слизистую. Положительный эффект оказывает промывка носа физраствором. Воду для промывки можно приготовить в домашних условиях, из поваренной или морской соли.
Положительно действует на работу дыхательной системы ингаляции. Их можно проводить с использованием вареного картофеля, отвара лечебных трав. Все данные процедуры можно проводить на начальном этапе, когда сложно сказать, что стало причиной появления насморка. Сопли начались после прививки АКДС, или же присоединилась инфекция.
Вывод
Перед вакцинацией необходимо убедиться, что ребенок здоров. По возможности, до момента вакцинации необходимо укрепить иммунитет. Перед проведение процедуры воздержаться от употребления аллергенных продуктов.
Сопли и насморк после прививки АКДС: может ли быть и что делать
Сегодня родители обеспокоены вакцинацией, потому что слышали о ее негативных последствиях. В дошкольных и учебных заведениях родители информируются об этом до проведения вакцинации и дают письменное согласие на вакцинацию.
Может ли после прививки АКДС быть насморк
Вакцинация используется для профилактики различных инфекционных заболеваний. Каждая вакцинация имеет свои противопоказания и может привести к побочным эффектам.
Наиболее часто встречающиеся случаи — это
- Личная непереносимость компонентов препарата.
- Повышение температуры тела.
- Кашель, насморк.
Вакцинация должна проводиться ответственно. Перед вакцинацией специалист информирует родителей о возможных побочных эффектах.
Рекомендуется сделать тест и проконсультироваться с врачом перед вакцинацией. Терапевт осмотрит пациента: Он слушает легкие, оценивает состояние горла и выявляет возможные проявления острой респираторной инфекции.
Важно! Перед вакцинацией убедитесь, что ребенок полностью здоров. Если у ребенка насморк, кашель или красное горло, вакцинацию следует отложить до полного выздоровления.
- ACDS может вызвать аллергический ринит.
- Аллергическое воздействие вакцинации на организм можно уменьшить, принимая антигистамины.
- В некоторых случаях наблюдается повышение температуры тела.
- Дома необходимо иметь средство для понижения температуры: это могут быть свечи с парацетамином, сиропом Nurofen Forte, эферические свечи.
Согласно ACDS, если есть железы, то это сигнал о том, что защита организма направлена на борьбу с бактериями. После вакцинации, антитела производятся в ребенке, чтобы противостоять этому типу инфекции.
Если ринит после вакцинации ACDV начался через несколько дней после введения препарата, нет необходимости беспокоиться. Рекомендуется проконсультироваться со специалистом. Среди всех вакцинаций именно АКДС ложится тяжелым бременем на организм. Он содержит компоненты трех заболеваний, таких как коклюш, дифтерия, столбняк.
Специалисты склонны считать, что именно коклюшный компонент вызывает побочные эффекты. На сегодняшний день специалистами разработан комплексный препарат, не содержащий коклюшного компонента. Вакцина называется ADSM и вызывает лишь минимальные побочные эффекты.
Есть также импортные аналоги этой вакцины под названием Infanrix-Dex, Polydex.
Что делать если появился насморк после вакцинации
Эта реакция является незначительным симптомом, но в то же время ринит очень раздражает и влияет на нормальную жизнь.
После вакцинации родители должны следить за здоровьем ребенка.
Насморк может появиться в течение нескольких дней или месяца. Эта проблема возникает у большинства пациентов.
Если насморк начинается в первые дни после вакцинации и появляется в течение нескольких дней, лечение не требуется. Если насморк продолжается в течение двух и более недель, организм должен поставить диагноз, чтобы определить причину.
Доктор пропишет комплексную терапию для борьбы с насморком. Длительное насморк может негативно влиять на другие органы и проявляться в виде кашля, ушных болей и т.д.
Прежде всего, необходимо использовать препараты, помогающие восстановить нормальное носовое дыхание, — уменьшить отечность.
Самые распространенные лекарства..: Назоль, Санорин или Комаровский солевой раствор.
На следующем этапе лечения инфекция, вызвавшая ринит, должна быть устранена. Противовоспалительные препараты, применяемые на ранних стадиях заболевания, оказывают положительный эффект. Они оказывают легкое воздействие на тело, но едва ли наносят вред организму. Витамин С помогает укрепить иммунную систему.
Следующим этапом является увлажнение слизистых оболочек . Слизь с патогенной флорой может накапливаться в носовых проходах и должна быть удалена.
Nasal, Sanorin aqua, Aquamaris могут быть использованы.
Эти препараты основаны на соленой воде , которая прекрасно увлажняет и дезинфицирует слизистую. Полоскание носа солевым раствором оказывает положительный эффект. Воду для стирки можно приготовить дома, из обычной или морской соли.
Положительное влияние на работу ингаляционной дыхательной системы. Его можно приготовить с отварным картофелем, отваром лекарственных трав. Все эти процедуры можно выполнить на ранней стадии, когда трудно определить причину насморка. Сон начался после вакцинации против АКД или добавления инфекции.
Вывод
Убедитесь, что ребенок здоров до вакцинации. По возможности, иммунитет должен быть укреплен до вакцинации. Избегайте потребления аллергенных продуктов перед процедурой.
Появился насморк после прививки АКДС: норма или повод для тревоги?
Насморк после АКСДС может считаться одной из наиболее распространенных реакций после вакцинации, особенно у детей. Часто это вызвано слабым иммунитетом ребенка. Тело молодого пациента только ‘учится’ бороться с инфекцией, а это очень напряженно. Стоит ли бояться такой реакции, и что делать, если бегущему носу все еще делают укол?
Может ли быть насморк после прививки АКДС у ребенка?
Каждая вакцинация значительно ослабляет иммунную систему за счет введения чужеродных веществ. АКСДС — комплексный препарат. Содержит сразу 3 антигена: микробов коклюша, столбняка и дифтерии. Все болезни, от которых эта вакцина должна защищать, смертельны.
Именно поэтому прививки от АКСДС получают младенцы уже через 3 месяца. И это большая нагрузка на незрелую иммунную систему ребенка, который тратит много усилий, чтобы обнаружить и устранить опасные болезнетворные микроорганизмы, с которыми он никогда раньше не сталкивался.
Насморк в период после вакцинации — обычное явление, и его не следует пугать: Это собственная реакция организма на возбудителей , которые были введены. Здесь нет серьезной опасности.
Если насморк беспокоит ребенка, нужно сообщить об этом педиатру. Он пропишет правильную терапию. Поэтому, если ринит появился в первые дни после вакцинации, нет причин для беспокойства.
Но иногда она может длиться дольше месяца, что, вероятно, вызывает беспокойство. Обычной причиной является длительная реакция на лекарства и незрелый иммунитет.
Чтобы избежать возможных негативных проявлений вакцины, родители должны исследовать состав вакцинируемого препарата и противопоказания. Если у вас есть какие-либо проблемы или вопросы, вы должны обсудить их с вашим терапевтом.
Родители должны знать, что даже легкое инфекционное заболевание у младенца в день вакцинации (включая насморк) является причиной отказа от вакцины и откладывания процедуры до полного выздоровления ребенка.
Как долго будут сопли у ребенка после вакцинации?
В большинстве случаев сальники не являются долговременным явлением после ACDS. Обычно они проходят через один или два дня. Если ринит сохраняется на второй неделе, необходима медицинская консультация.
Если Вы выясните причину заболевания, Ваш педиатр назначит необходимое лечение. У тебя не может быть насморка, это только видимо безобидно.
При возникновении ситуации инфекция ‘проходит’ через тело. Если ты кашляешь, у ребенка начинают болеть уши. Вы должны понимать, что в этой ситуации это не вина вакцинации.
Заболевание, не излеченное вовремя (на фоне ослабленной иммунной системы), часто способствует развитию других патологий. Вот почему так важно наблюдать за тем, как чувствует себя малыш в первые дни после инъекции.
Что делать, если появился насморк у грудничка после прививки АКДС?
В этом случае врач обычно прописывает серию лекарств для борьбы с проблемой. Не рекомендуется значительно продлевать ринит, так как он может развиться в более неприятные носоглоточные состояния.
Сначала врач выявляет ‘виновника’, возбудителя инфекции. Затем ребенку назначается курс антибактериальных препаратов.
Без температуры
Первым шагом обычно является применение препаратов, восстанавливающих нормальное носовое дыхание и снимающих отечность носовых ходов. Существуют отличные вазоконстрикторы, которые доступны во многих формах (спреи, таблетки или капли). Спреи — это хороший W
Однако многие врачи рекомендуют не использовать сужение сосудов более недели. В конце концов, у каждого препарата есть свои побочные эффекты.
Препараты имеют противопоказания, которые следует учитывать:
- аритмия;
- ишемическая болезнь сердца;
- стенокардия pectoris.
Если пациент страдает от этих патологий, необходимо также проконсультироваться с врачом для дальнейшей терапии. Не забывайте о препаратах, увлажняющих слизистые оболочки носа, так как вышеуказанные препараты часто обладают высыхающим эффектом. Sanorin Aqua или No-Sol хорошо увлажняют слизистые оболочки.
Плохого эффекта нет даже при вдыхании. Это может быть кипячение трав или картофеля.
С повышением температуры тела
Если насморк сопровождается повышением температуры, это указывает на наступление ОРВ. В этом случае, стандартный препарат, назначенный вашим врачом, поможет против простуды.
Для устранения патогена должны быть выделены отдельные средства. К ним относятся лекарства, обладающие противовоспалительными свойствами.
Форма выпуска может быть любая: таблетки, порошок, капли или растворы. Противовоспалительные препараты применяются на ранних стадиях лечения.
За это время они дают наилучший эффект. Самыми популярными являются Caldrex, Rinza и Teraflu . Эти лекарства обладают мягким эффектом, абсолютно безвредны для здоровья крошки.
Аллергический ринит у ребенка. В этом случае необходимы антигистаминные препараты. Если ринит сопровождается лихорадкой, малышу можно дать сироп Nurofen Forte или ректальные свечи, такие как Efferalgan.
Видео по теме
О рините и других реакциях на вакцинацию на видео:
Перед каждой вакцинацией необходимо убедиться, что ребенок здоров, сделать все необходимые анализы и проконсультироваться со специалистами. Но даже это не всегда мешает развитию нежелательных реакций.
Насморк является, как уже упоминалось, доказательством начала борьбы организма с вакцинационными бактериями. Так что не волнуйтесь о рините в начале периода после вакцинации. Это не самый худший из всех побочных синдромов, и его довольно легко победить.
Кашель после АКДС: что делать, если он появился у ребенка от прививки?
Многие родители считают, что вакцины могут нанести вред здоровью ребенка и вызвать серьезные побочные эффекты.
ACDS вакцина (адсорбированная вакцина от дифтерии-дифтерии-столбняка) защищает от таких заболеваний, как дифтерия, коклюш и столбняк. В нем содержатся убитые коклюшные микробы и очищенные анатоксины столбняка и дифтерии.
Чаще всего у детей после вакцинации появляется кашель и насморк. Врачи считают, что это осложнение не аномалия.
Может ли возникнуть кашель после прививки?
Тело каждого ребенка индивидуально, поэтому побочные эффекты вакцинации ACDV у детей различны. Неблагоприятные реакции обычно отмечаются в течение 24 часов после вакцинации.
Врачи предупреждают родителей, что небольшое повышение температуры тела не является поводом для беспокойства. Самое главное, что температура не достигает 38 градусов. Такую низкую температуру ни в коем случае нельзя опускать с помощью жаропонижающих средств. В течение нескольких дней после вакцинации у детей наблюдаются следующие симптомы:
- снижение активности;
- изменения в рационе питания, такие как снижение аппетита;
- бессонница и легкая бессонница.
Родители не должны беспокоиться, если ребенок капризничает, плохо ест и плохо спит. Постельный режим, смена диеты и обильное питье помогут пережить это время.
Некоторые дети начинают беспокоиться о кашле и соплях после вакцинации. Насморк сопровождается повышением температуры тела.
Причины возникновения кашля
Кашель и ринит после вакцинации могут быть аллергическими и инфекционными.
При аллергическом кашле, лихорадочных судорогах и повышении температуры до сорока градусов категорически противопоказана ревакцинация (повторная инъекция препарата для укрепления сформированного иммунитета) ККД. Организм начинает отвергать вакцину, что может привести к анафилактоидному шоку.
Кашель с вирусной и инфекционной этиологией вызван следующими причинами:
- Ребенок с ослабленным иммунитетом контактировал с человеком с острым респираторным заболеванием, что привело к инфекции.
- У ребенка недавно была острая респираторная вирусная инфекция. После тяжелого заболевания вакцинация должна была быть сделана не менее тридцати дней назад. Для легкой болезни достаточно двух недель.
- Вакцина была введена во время продромального или инкубационного периода, когда нет ясной клинической картины.
Какие существуют способы лечения кашля после АКДС?
Самолечение не имеет смысла, если первые осложнения возникают после введения адсорбированной вакцины против коклюша дифтерии столбняка. Важно проконсультироваться со специалистом. Как правило, врачи назначают симптоматическое лечение:
- При высокой температуре тела дети получают жаропонижающие препараты (парацетамол, панадол, эффероган, цефекон, калол) на один день (до двух дней). Не принимайте таблетки, свечи или суспензии при температуре ниже 38 градусов. Организм сам справится с болезнью.
- подавители кашля (Синекод, Коделак, Панатус, Омнитус, Стоптусин), подавляют рефлекс кашля. Их вводят новорожденным, когда они кашляют сухим.
- Секретолитические препараты, влияющие на секрецию бронхов и эффективно разбавляющие мокроту без значительного увеличения ее количества (Флавамед, Бромегезин, Лазольван и Мукосоль).
- Разлинители мокроты (Бронхик, Пертусин, Туссамаг, Коделак Брончо, Стоптусин) для облегчения разделения мокроты. Фитосанитарные препараты на основе подорожника и плюща безопасны для младенцев.
- Лекарственная терапия может быть дополнена массажем спины. Нежные поглаживания облегчают кашель и помогают чувствовать себя лучше.
- Насморк хорошо обрабатывается полосканием. Сосудосуживающие капли помогают снять запор.
- В случае слабости, озноба, ссадин в теле, постельного режима, дать много воды и аскорбиновой кислоты.
Может ли у детей быть насморк после прививки?
Родители считают, что вакцинация только навредит ребенку и делают это с осторожностью, так как сейчас ходят слухи, что после инъекции существует высокая вероятность неблагоприятных последствий. Вакцинация как процедура безопасна, главное, что сама по себе вакцинация в порядке. Но сегодня нас интересует, насколько ребенок чувствителен к вакцинации и как он реагирует на различные прививки.
Грызучий нос у ребенка
Информация о прививках
В это время ученые многих стран мира ввели массу вакцин для борьбы с различными тяжелыми инфекциями и вирусами.
Вакцина помогает организму развивать иммунитет против патогенных бактерий. После инъекции начинается процесс формирования антител, и человек приобретает иммунитет.
Единственным недостатком этой формы формирования иммунитета является то, что организм не может быть готов защититься от нескольких заболеваний одним уколом.
Предполагая, что для того, чтобы развить иммунитет против каждой из болезней, необходимо пробивать каждую из болезней в отдельности — вакцинировать каждый раз, против каждой из болезней в отдельности.
Следует помнить, что, несмотря на опасные и смертельные для человека заболевания, вакцинацию следует делать только против некоторых распространенных болезненных пятен, которые встречаются в обычной жизни. Например, если ребенок живет в умеренной зоне, нет смысла вакцинироваться от какой-то тропической лихорадки.
Другая сторона монеты — некоторые утверждают, что вакцинация от оспы не имеет смысла, хотя в России есть резервуары сибирской язвы и оспы. Хотя болезнь не распространена даже внутри страны.
Тем не менее, стоит позаботиться о собственной безопасности. Дело в том, что даже при неблагоприятных условиях споры об этих заболеваниях будут проходить спокойно в течение примерно ста лет, и вы не добьетесь многого в жизни.
Эпидемиологи оценивают опасность этого заболевания как высокую.
Вакцинация
Календарь уколов
Система здравоохранения предполагает, что организм ребенка должен стать иммунным к обычным заболеваниям до 14 лет. Вакцинация проводится в учебных заведениях, чтобы каждый ребенок обладал иммунитетом.
Конечно, вакцинация Infanrix не может быть проведена в случае насморка или любой другой болезни, но ничто не мешает ребенку быть вылеченным, и после насморка ребенок идет в больницу по месту жительства, где он получает правильную инъекцию.
В цивилизованных странах существует определенная последовательность инъекций, которые даются по этой схеме:
- В первый день рождения делают инъекцию, которая вызывает иммунитет к краснухе, кори и паротиту. Это четвертая инъекция, но прививки до одного года имеют нюансы, и это является предметом отдельного обсуждения;
- Через полтора года дается вторая инъекция АКСДС, которая направлена против столбняка, дифтерии, коклюша. В год и семь месяцев прописываются капли полиомиелита, которые запрещены даже с насморком;
- Следующая прививка дается в возрасте 6 лет от кори, краснухи и свинки;
- В возрасте 7 лет и несколько месяцев спустя, прививка от столбняка и туберкулеза;
- И последняя прививка дается в возрасте 14 лет от столбняка и дифтерии.
Календарь прививок
Вакцинация против гепатита проводится в отдельном порядке. Каждый ребенок, достигший возраста одного года, проходит вакцинацию. Вакцинация от гриппа проводится в том же порядке. Вакцинация от краснухи также обязательна до 18 лет, так как девушки больше не могут забеременеть из-за этого заболевания.
Возможен ли насморк после прививки
Как мы уже знаем, вакцинация может успешно развить иммунитет против многих инфекций у детей. Однако каждая вакцина имеет побочные эффекты, и один из них — насморк.
Однако врач должен учитывать противопоказания и характеристики каждого ребенка еще до вакцинации.
Нередки случаи, когда у детей на следующий день после синдрома ACDS появляется насморк, что указывает на то, что вакцинация была неправильной.
Родители беспокоятся о побочных эффектах, они неохотно проходят вакцинацию против ACDV с насморком.
На самом деле, врачи зарегистрировали большое количество случаев, когда сопли являются не единственной отрицательной точкой после вакцинации, иногда также наблюдается кашель после вакцинации ACDV.
Родители приходят в больницу со своими детьми и пытаются понять, что врачи сделали не так. Однако, что касается исследований врачей, стоит сказать, что после вакцинации железы вызывают не вакцинацию.
Важно знать, что перед прививкой в организме ребенка всегда есть вероятность заражения, оно только проявляется до благоприятного момента. В этом случае вакцинация насморком действует как катализатор, провоцирующий болезнь.
Поэтому вакцинация с насморком возможна, но лучше сделать тест и проконсультироваться с врачом.
И лучше вакцинировать пентаксимом сразу после тестов и обследований, когда у ребенка насморк, потому что не исключено, что ребенок заболеет в промежутке между обследованием и инъекцией.
Насморк после прививок
Существует ряд заболеваний, против которых необходима вакцинация. В противном случае, если ребенок столкнется с ними без иммунитета, возможно, что он не переживет эту встречу. Это болезни: Корь
Первая в списке болезней, полиомиелит, является опасной болезнью, и родители пытаются защитить ее доступными средствами. Поэтому делать полиомиелит с насморком не желательно, но нужно. Эта вакцина, как и другие, может вызвать некоторые осложнения, но после вакцинации против полиомиелита ринит и кашель встречаются реже, чем при той же вакцинации против АКДС.
В других случаях, однако, когда привиты корь, краснуха или свинка, тесты должны быть повторены дважды, как и в случае с корью, краснухой или свинкой, дважды в возрасте 1 года и дважды в возрасте 6 лет до того, как ребенок пойдет в школу.
Также запрещена вакцинация с помощью КПК, если у вас насморк, но вы должны успеть вылечиться и сделать прививку перед школой, так как эти раны хорошо распространяются среди детей. Следует отметить, что простуда после такого вида вакцинации, если она происходит, появляется не сразу, а только через две-три недели.
Как правило, после такого периода родители не замечают связи между вакцинацией и осложнениями и лечатся как обычно.
Сон после кори краснуха и свинки не происходит сразу, так как вакцина содержит реальные инфекции каждой из этих ран, они просто ослабляются до желаемой степени.
После 10-15 дней бактерии развиваются и достигают своего пика, провоцируя организм на иммунный ответ.
Эта реакция на АКСДС и вакцинацию от полиомиелита кажется более быстрой или медленной, в зависимости от индивидуальных особенностей организма ребенка.
Примечательно, что не каждый получает насморк и кашель после вакцинации от гриппа, и дети обычно выдерживают вакцинацию, укрепляя их тело. Насморк и побочные эффекты возникают у небольшого количества детей, но даже с этим можно справиться. Труднее лечить болезнь, против которой вакцинация развивает иммунитет.
Когда лучше делать прививки
Важно понимать, что кашель и вакцинация не всегда идут вместе, только осложнения возникают из-за безответственности как врачей, так и родителей пациента. Всегда необходимо помнить об отрицательных показаниях, а при их наличии запрещается делать какие-либо прививки.
Лучшее решение — это сделать инъекции за некоторое время до визита врача и сделать необходимый тест. И только когда вы увидите результаты, поговорите с вашим врачом о том, стоит ли делать усиление ACD для насморка, а затем начните.
Следует помнить, что организм ребенка, ослабленного тяжелой болезнью, не выдерживает достаточной вакцинации, и последствия, вероятно, будут неприятными. Исключением считается только манту, так как вакцинация не сопровождается вакциной, и реакция может успешно протекать даже во время болезни. Эта реакция рекомендуется врачами, даже если от типичных вакцин отказались.
Родители должны понять, что вакцинация — это введение в организм штамма инфекции, который вызывает развитие иммунитета в организме с течением времени. Поэтому даже прививка от гриппа насморком при определенных условиях вызывает осложнения, которые ни один врач не может предсказать.
Поэтому вакцинация против насморка у младенца , ребенка дошкольного или даже подросткового возраста исключается, так как последствия сложнее поддаются лечению, чем болезнь, против которой проводится вакцинация.
И кашель, и лихорадка считаются обязательными запретами — это негативные факторы, которые делают обычную вакцинацию ошибкой.
побочных эффектов вакцины против COVID-19 | Yale Health
Побочные эффекты вакцинации от COVID-19 могут ощущаться как грипп и даже влиять на вашу способность выполнять повседневные дела, но они должны исчезнуть через несколько дней.
Возможные побочные эффекты вакцины против COVID-19
Общие побочные эффекты включают:
- Боль в руке или боль и покраснение в месте инъекции
- Увеличение лимфатических узлов в подмышечной области на той же стороне, что и место инъекции
- озноб или лихорадка
- усталость, ломота в теле или ощущение усталости
- головная боль
- тошнота, рвота или диарея в первые 72 часа
Эти реакции встречаются часто и могут указывать на то, что ваш организм вырабатывает иммунный ответ на вакцину.Они должны исчезнуть в течение 1-2 дней, за исключением увеличения лимфатических узлов, которые могут сохраняться до 10 дней.
Советы, которые помогут вам выявить и минимизировать легкие побочные эффекты:
Прочтите информацию о вакцинах, прилагаемую к приглашению на планирование, чтобы освежить свои знания о побочных эффектах.
Используйте пакет со льдом или прохладную влажную ткань, чтобы уменьшить покраснение, болезненность и / или припухлость в месте, где была сделана инъекция.
Прохладная ванна также успокаивает.
Пейте много жидкости в течение 1-2 дней после вакцинации.
Если у вас нет особых противопоказаний, примите безрецептурное обезболивающее.
- Средство проверки состояния здоровья после вакцинации Центра по контролю и профилактике заболеваний (CDC) — это инструмент на базе смартфона, который вы можете использовать, чтобы быстро сообщить CDC, если у вас есть какие-либо побочные эффекты. Участие является добровольным и не заменяет собой медицинское обслуживание.
Когда звонить на справочную службу по COVID в кампусе (CCRL)
Если ваши симптомы тяжелые или длятся более 72 часов, звоните по телефону 203-432-6604 (или 866-924-9253) с 8:30 до 17:00, 7 дней в неделю.
Когда вам, возможно, потребуется пройти тестирование на инфекцию COVID-19
Хотя некоторые из общих побочных эффектов похожи на симптомы COVID-19, следующие симптомы указывают на инфекцию COVID-19 и не вызваны вакциной. Если вы испытываете какой-либо из этих симптомов:
- Новая потеря запаха или вкуса
- Кашель или одышка
- Застой / боль в горле / насморк / конъюнктивит (красные глаза)
- Тошнота / рвота или диарея, развивающиеся через 72 часа
Оставайтесь дома и позвоните своему провайдеру или в CCRL, чтобы назначить тест на COVID-19.
Johnson & Johnson, вакцина против COVID-19 Редкое и серьезное нежелательное явление
Редкое и серьезное нежелательное явление (образование тромбов с низким содержанием тромбоцитов) было связано с вакциной J&J. Это нежелательное явление очень редко встречается примерно у 7 на 1 миллион вакцинированных женщин в возрасте от 18 до 49 лет. В других популяциях этот показатель еще ниже. Женщины моложе 50 лет должны знать о редком, но повышенном риске этого нежелательного явления и о том, что существуют другие доступные варианты вакцины против COVID-19, для которых этот риск не выявлен.CDC и FDA будут продолжать следить за безопасностью всех вакцин против COVID-19.
Женщинам в возрасте от 18 до 49 лет, получившим вакцину J&J, рекомендуется следовать этому руководству:
Если вы получили вакцину J&J, помните о возможных симптомах тромба с низким содержанием тромбоцитов в течение трех недель после вакцинации. К ним относятся:
- Сильные или постоянные головные боли или помутнение зрения
- Одышка
- Боль в груди
- Отек ноги
- Постоянные боли в животе
- Легкие синяки или крошечные пятна крови под кожей за пределами места инъекции
Немедленно обратитесь за медицинской помощью, если у вас появится один или несколько из этих симптомов.
Что нужно знать о вакцинах против COVID-19
M Health Fairview в настоящее время поставляет вакцины против COVID-19 следующим группам:
Распространение вакцины против COVID-19 осуществляется штатом Миннесота. M Health Fairview и другие системы здравоохранения Миннесоты продолжают получать ограниченные поставки вакцин. По мере увеличения поставок мы планируем сделать вакцины доступными для большего числа людей по всему штату. Узнайте больше об этапах вакцинации штата здесь.
Мы понимаем, что у вас могут возникнуть вопросы об этих новых вакцинах. Чтобы помочь, мы составили список часто задаваемых вопросов.Если я имею право на вакцину, как я могу получить вакцину от COVID-19?
Если вы соответствуете нашим требованиям, посетите наш Центр ресурсов по COVID-19, чтобы ответить на наши контрольные вопросы, войдите в MyChart, проверьте возможность приема и назначьте встречу.
Прием вакцинацииCOVID-19 доступен только в определенных местах M Health Fairview по всему штату, и вам может потребоваться поехать в другую клинику, чем вы обычно посещаете для других посещений первичной медико-санитарной помощи и медицинских нужд.Вы сможете выбрать наиболее удобное для вас место при записи на прием. Щелкните здесь, чтобы увидеть карту мест вакцинации M Health Fairview.
Доступность наших еженедельных посещений зависит от количества вакцин, которые мы получаем от Министерства здравоохранения Миннесоты. Как правило, мы открываем новое время приема во вторник утром после того, как узнаем, сколько доз мы получим от штата. Это когда возможность записи лучше. В течение недели могут быть назначены дополнительные записи на прием, поскольку некоторые встречи переносятся или отменяются, и мы получаем дополнительную вакцину.
Мы рекомендуем вам чаще проверять обновленное время приема. Мы всегда будем обновлять информацию о назначениях на вакцинацию в нашем Центре ресурсов по COVID-19.
Нужна ли мне запись на прием для вакцинации от COVID-19?
Да, нам нужна запись на прием, чтобы получить вакцину от COVID-19. Пожалуйста, не приходите в клинику M Health Fairview для вакцины от COVID-19 без предварительной записи. Чтобы узнать, соответствуете ли вы критериям для назначения вакцинации COVID-19, посетите нашу программу проверки соответствия критериям и расписание.
Есть ли резервный список, список ожидания или другой способ записаться на прием в последнюю минуту?
Хотя у нас нет списка ожидания, нашим главным приоритетом является использование каждой дозы вакцины, предоставленной нам Министерством здравоохранения Миннесоты. Чтобы гарантировать, что все дозы будут распределены среди тех, кто соответствует текущим критериям вакцины, мы подготовили список для вызова или «резервный» список для тех, кто может прибыть в клинику в течение 15 минут после получения уведомления о доступных вакцинах.Лица, подписавшиеся на этот список , должны соответствовать нашим текущим критериям приемлемости вакцины, а должны, иметь возможность добраться до назначенного местоположения клиники в течение 15 минут после уведомления. Зарегистрируйтесь в списке ожидания здесь.
Чего мне следует ожидать на приеме по вакцинации COVID-19?
Чтобы назначить встречу быстрее, сделайте следующее:
Носите рубашку с короткими рукавами для облегчения вакцинации.
Наденьте маску и соблюдайте дистанцию шести футов от других, когда это возможно, на приеме. На прием должны приходить только те, кто проходит вакцинацию.
После вакцинации вас попросят подождать около 15 минут для наблюдения за вами на предмет немедленных побочных реакций. Если у вас в анамнезе есть аллергические реакции на вакцину, вас попросят подождать около 30 минут для наблюдения.Наши вакцинаторы готовы реагировать на побочные реакции в течение периода наблюдения. У них будет доступ к EpiPens и инструкции по уходу за людьми, испытывающими реакции.
Если вы беременны, кормите грудью (кормите грудью) или у вас слабая иммунная система, прочтите специальные сведения о вакцине на веб-сайте CDC.
Если у вас есть вопросы, не забудьте задать их своим обычным специалистам до приезда.
Для получения более подробной информации о вакцинах ознакомьтесь также с разрешениями на использование вакцин Pfizer / BioNTech в чрезвычайных ситуациях, с разрешениями на применение в чрезвычайных ситуациях Moderna Vaccine или с разрешениями Janssen (Johnson & Johnson) в чрезвычайных ситуациях.
Вакцины не обеспечивают немедленного иммунитета. Хотя все три вакцины очень эффективны в предотвращении госпитализации и смерти от COVID-19, иммунной системе вашего организма требуется время, чтобы выстроить защиту после того, как вы получите полную дозу вакцины. Мы не знаем, чего ожидать в ближайшие полгода-два года. Уровень иммунитета, который у вас есть после вакцинации, может снижаться в течение более длительных периодов времени, но мы еще не знаем, потребуются ли дополнительные, более поздние дозы какой-либо из вакцин для поддержания вашей защиты.
Вам нужны две дозы вакцин Pfizer / BioNTech и Moderna, тогда как вакцины Janssen (John & Johnson) требуется только одна доза. Вы должны получить вторую дозу вакцины Pfizer / BioNTech через 21 день после первой дозы, а вторую дозу вакцины Moderna через 28 дней после первой. Если вы получаете вакцины Pfizer / BioNTech или Moderna, вам будет назначена вторая доза во время вашего первого посещения вакцинации.
Эти вакцины не являются взаимозаменяемыми.Например, вам следует , а не , смешать первую дозу вакцины Pfizer / BioNTech со второй дозой вакцины Moderna. Если вы получили вакцину Pfizer / BioNTech во время вашего первого посещения, вам также следует сделать вакцину Pfizer / BioNTech во время второй дозы, чтобы вакцина была полностью эффективной.
Будет ли страхование покрывать вакцину COVID-19?
В настоящее время мы не взимаем плату за саму вакцину от COVID-19. Однако мы взимаем плату за код администрирования.Плата за первое администрирование составляет 25 долларов США. Плата за второе администрирование составляет 30 долларов США. Счет за введение вакцины будет выставлен на вашу страховку и будет покрываться страховыми компаниями без дополнительных расходов для пациента.
Могу ли я привести на прием друга или члена семьи, если они соответствуют критериям вакцины?
Если человек, которого вы приводите, не проходил вакцинацию от COVID-19, он не получит вакцинацию.
Почему трудно записаться на прием для вакцинации COVID-19?
В связи с высоким спросом на вакцину COVID-19 наши записи на прием быстро заполняются.Системы здравоохранения штата и страны также страдают от ограниченных поставок вакцин. Обновленная информация о доступности нашей вакцины против COVID-19 всегда будет публиковаться в нашем Центре ресурсов COVID-19. Его также можно найти, войдя в функцию планирования через свою учетную запись MyChart.
Почему M Health Fairview отдает приоритет вакцинации пожилым людям и людям с определенными заболеваниями?
Проще говоря, возраст и наличие других ранее существовавших заболеваний являются лучшими индикаторами того, может ли кто-то страдать от серьезных симптомов COVID, ведущих к госпитализации и смерти.Например, люди в возрасте 75 лет в восемь раз чаще попадают в больницу и в 220 раз чаще умирают от COVID, чем люди в возрасте 18-29 лет.
Безопасно ли получать вакцину от COVID-19? Насколько они эффективны?
На протяжении десятилетий вакцины были важным инструментом в нашей борьбе с болезнями, в том числе с гриппом, корью, полиомиелитом и ветряной оспой. Многие группы по всему миру разрабатывают вакцины против COVID-19.
Вакцины COVID-19, производимые Pfizer / BioNTech, Moderna и Janssen (Johnson & Johnson), безопасны и высокоэффективны для предотвращения тяжелых случаев COVID-19, госпитализации и смерти в результате этого заболевания, согласно результатам трех крупных исследований. клинические испытания, в которых приняли участие более 100 000 человек.
11 декабря 2020 года Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) выдало разрешение на использование в чрезвычайных ситуациях (EUA), позволяющее вводить вакцину Pfizer / BioNTech людям в Соединенных Штатах. Неделю спустя FDA выпустило аналогичный EUA для вакцины Moderna. Третья вакцина, произведенная Janssen (Johnson & Johnson), получила разрешение FDA 27 февраля.
Перед утверждением результаты клинических испытаний всех трех вакцин были рассмотрены экспертами FDA, независимой комиссией, созванной FDA, и группой независимых экспертов, привлеченных вовлеченными компаниями.
Обе вакцины Pfizer / BioNTech и Moderna показали эффективность более 94 процентов после введения двух доз. Доказано, что вакцина Janssen (Johnson & Johnson) на 66 процентов эффективна в предотвращении легких и умеренных случаев COVID-19 по крайней мере через 28 дней после вакцинации. Что еще более важно, исследователи обнаружили, что вакцина на 85 процентов эффективна в предотвращении тяжелых случаев COVID-19 и на 100 процентов эффективна в предотвращении госпитализации и смерти.
FDA не обнаружило каких-либо конкретных проблем безопасности, которые могли бы помешать выпуску трех вакцин.Центры по контролю и профилактике заболеваний и FDA будут продолжать контролировать людей, получивших вакцины, чтобы гарантировать отсутствие доказательств даже редких проблем с безопасностью.
Наша команда экспертов в M Health Fairview внимательно следит за наукой и данными, и мы настоятельно рекомендуем людям сделать первую предложенную вам вакцину, независимо от того, какой это вид вакцины. Вакцинация защитит вас и вашу семью, помогая предотвратить распространение этого заболевания. COVID-19 может вызвать смерть или серьезные проблемы со здоровьем даже у молодых здоровых людей.Риск заражения вирусом и серьезных побочных эффектов выше, чем возможные риски от вакцинации.
Как действуют вакцины Pfizer / BioNTech и Moderna и сколько доз мне нужно?
В вакцинах Pfizer / BioNTech и Moderna , а не используются живые или ослабленные версии коронавируса, вызывающего COVID-19. Вместо этого в этих вакцинах есть генетический материал, называемый мРНК или «информационной РНК», взятый из вируса. После инъекции этот материал заставляет наши тела производить белок, уникальный для вируса.Когда наша иммунная система обнаруживает этот белок, они создают клетки, которые распознают и разрушают его. Эти клетки иммунной системы остаются в нашем организме в течение длительного времени, обеспечивая нам защиту от вируса.
Обе вакцины выпускаются в двух дозах. Людям, получающим вакцину Pfizer / BioNTech, потребуется вторая доза через 21 день после первой, а тем, кто получает вакцину Moderna, потребуется ревакцинация через 28 дней. Вторая доза должна быть дополнена той же маркой вакцины, что и первая доза.Обе дозы важны для обеспечения полной защиты. Через две недели после введения вторых доз вакцины Pfizer / BioNTech и Moderna оказались эффективными более чем на 94 процента.
Вакцина Pfizer / BioNTech может использоваться людьми в возрасте от 16 лет и старше, а вакцина Moderna предназначена для людей в возрасте 18 лет и старше.
Как действует вакцина Янссена (Джонсон и Джонсон)?
Вакцина Janssen (Johnson & Johnson) выпускается в виде однократной дозы — в отличие от вакцин Pfizer / BioNTech и Moderna, которые требуют двух доз с разницей в несколько недель.Укол Janssen (Johnson & Johnson) использует метод «векторной вакцины». В векторных вакцинах используется другой ослабленный вирус — в данном случае это аденовирус под названием Ad26 — для доставки генетического материала, который заставляет ваше тело вырабатывать белок, который стимулирует иммунный ответ вашего организма. С помощью этой вакцины невозможно заразиться COVID-19 или заболеванием, вызванным аденовирусом.
Является ли вакцина Janssen (Johnson & Johnson) такой же хорошей, как вакцины Pfizer / BioNTech и Moderna?
Все три разрешенные вакцины очень эффективны для предотвращения тяжелых случаев COVID-19, госпитализации и смерти.Если вы соответствуете критериям, вы должны получить первую предложенную вам вакцину — независимо от того, какая это вакцина — чтобы лучше защитить себя и ускорить окончание пандемии.
Сравнение однократной вакцины Janssen (Johnson & Johnson) с другими вакцинами похоже на сравнение яблок с апельсинами. Вакцина Janssen (Johnson & Johnson) изучалась во время и после появления новых вариантов COVID-19, некоторые из которых распространяются легче, чем предыдущие формы болезни. Это самая современная вакцина и единственная вакцина, протестированная лицом к лицу с этими вариантами.Поскольку нет никаких исследований, напрямую сравнивающих одну вакцину друг с другом, неверно предполагать, что одна версия лучше другой.
После вакцинации мы должны продолжать носить маски, держаться подальше от общества и принимать другие меры для снижения нашего риска.
Каковы побочные эффекты?
После вакцинации у вас могут возникнуть побочные эффекты. Это нормальный признак того, что ваше тело строит защиту. Во время клинических испытаний вакцины отмечали лишь легкие и умеренные побочные эффекты, похожие на грипп, включая головную боль, усталость, озноб, лихорадку, болезненность мышц и суставов.Для вакцин Pfizer / BioNTech и Moderna побочные эффекты более вероятны после второй дозы. Большинство этих симптомов исчезли через три дня после вакцинации или раньше.
Кашель, одышка, насморк, боль в горле или потеря вкуса или запаха — это , а не побочные эффекты вакцины. Если вы испытываете эти симптомы, следите за своими симптомами, чтобы увидеть, ухудшаются ли они, и обратитесь за советом к своему врачу, если они появятся. Хотя невозможно заразиться COVID-19 от какой-либо из вакцин, вы могли подвергнуться воздействию вируса до вакцинации.
Могу ли я заразиться COVID-19 от вакцины? Кто-нибудь из них использует живой вирус?
Невозможно заразиться COVID-19 от вакцины. Вакцины Pfizer / BioNTech и Moderna используют только генетический материал от коронавируса, вызывающего COVID-19, в то время как вакцина Janssen (Johnson & Johnson) доставляет этот генетический материал с помощью ослабленного аденовируса (Ad26).
Что делать, если я пропущу вторую дозу вакцины?
Вакцины Pfizer / BioNTECH и Moderna COVID-19 не будут полностью эффективными, если вы не получите обе дозы.Первая доза вакцины запускает реакцию вашей иммунной системы, а вторая доза завершает процесс, чтобы у вас была наилучшая защита. Для полной эффективности вакцины Janssen (Johnson & Johnson) требуется всего одна доза.
Следует ли мне делать вакцину против COVID-19, если у меня была тяжелая аллергическая реакция на другие вакцины?
Если у вас когда-либо была тяжелая аллергическая реакция на какой-либо ингредиент вакцины COVID-19, Центры по контролю и профилактике заболеваний (CDC) рекомендуют , а не , получать эту вакцину.Если у вас была тяжелая аллергическая реакция на другие вакцины или инъекции, CDC рекомендует проконсультироваться с врачом перед вакцинацией COVID-19.
Что мне делать, если у меня есть побочная или аллергическая реакция на вакцину?
После вакцинации у вас могут возникнуть побочные эффекты. Побочные эффекты могут быть похожи на грипп и могут длиться несколько дней. Эти побочные эффекты являются нормальным явлением и являются признаком того, что организм вырабатывает защиту от вируса.
Существует очень небольшая вероятность того, что вакцина может вызвать тяжелую аллергическую реакцию — часто в течение от нескольких минут до одного часа после вакцинации.Симптомы включают:
Если вы считаете, что у вас возникла серьезная аллергическая реакция после того, как вы покинули место, где вы получили вакцину, немедленно обратитесь за медицинской помощью, позвонив по номеру 911. Если покраснение или болезненность в месте вакцинации усиливаются через 24 часа или если у вас проявляются побочные эффекты. беспокоит вас, или кажется, что вы не уйдете через несколько дней — позвоните в нашу службу медсестер Fairview по телефону 1-855-324-7843.
Посетите этот веб-сайт CDC, чтобы получить дополнительную информацию о том, чего ожидать после вакцинации COVID-19, или подумайте о загрузке и использовании приложения CDC для смартфонов, V-safe After Vaccine Health Checker , чтобы отслеживать и сообщать о побочных эффектах, получать персонализированные данные о здоровье проверки и получать напоминания о второй дозе.CDC рекомендует пациентам и медицинским работникам сообщать о побочных или аллергических реакциях в Систему сообщений о побочных эффектах вакцин (VAERS).
Зачем мне делать вакцину от COVID-19?
Хотя мы добились определенного прогресса в борьбе с COVID-19 с помощью таких мер общественного здравоохранения, как маскировка и социальное дистанцирование, широко распространенная вакцинация — единственный способ остановить пандемию.
Получение вакцины не только защищает вас от COVID-19, но и снижает вероятность того, что вы передадите его другим, в том числе своей семье и друзьям.Вместе вакцинация против COVID-19 и простые рекомендации по маскировке, гигиене и дистанцированию обеспечивают лучшую защиту от COVID-19. Наденьте маску, вымойте руки, держитесь на расстоянии не менее шести футов от других и оставайтесь дома, если заболели.
Я молод и здоров, у меня низкий риск COVID. Зачем мне делать вакцину?
Даже молодые люди могут иметь серьезные осложнения от COVID-19, хотя их риск не так высок, как у пожилых людей или людей с серьезными заболеваниями.Чем больше людей получит вакцину, тем ближе мы сможем достичь коллективного иммунитета. Коллективный иммунитет — это когда большинство людей невосприимчивы к болезни, то есть они не могут заразиться ею, потому что они получили вакцину или уже перенесли болезнь и не могут получить ее снова, по крайней мере, какое-то время. Коллективный иммунитет может остановить или замедлить распространение болезни.
Должен ли я сделать вакцину, если у меня был COVID-19?
Да. Люди, у которых был положительный результат теста на COVID-19, вырабатывают антитела, которые обеспечивают некоторую защиту от вируса, но мы еще недостаточно знаем о защите антител и о том, как долго она может длиться, поэтому мы рекомендуем всем получить вакцину.
Следует ли мне делать вакцину, если я беременна или кормлюсь грудью?
Клинические испытания Pfizer / BioNTech, Moderna и Janssen (Johnson & Johnson) не включали беременных и кормящих людей, поэтому в настоящее время нет данных о безопасности вакцин для этих групп. Американский колледж акушеров и гинекологов (ACOG), Консультативный комитет CDC по практике иммунизации (ACIP) и Общество материнско-фетальной медицины (SMFM) в настоящее время рекомендуют сделать вакцину доступной для беременных и кормящих людей, которые являются медицинскими работниками или членами. других приоритетных групп.Решение о вакцинации или отказе от вакцинации остается за каждым человеком. Разговор с вашим лечащим врачом может помочь вам принять обоснованное решение, но это не обязательно.
Могут ли дети получить вакцину от COVID-19?
Вакцину Pfizer / BioNTech можно вводить людям в возрасте 16 лет и старше, а вакцину Moderna — людям в возрасте 18 лет и старше. Вакцина Janssen (Johnson & Johnson) была одобрена для людей в возрасте 18 лет и старше. Вакцина для детей младше 16 лет еще не одобрена.Несколько компаний, включая Pfizer / BioNTech и Moderna, начали привлекать детей в возрасте от 12 лет к клиническим испытаниям. Однако перед вакцинацией детям необходимо получить гораздо больше информации.
Должен ли я продолжать носить маску после вакцинации?
Да. Каждый должен носить маски для лица, часто мыть руки, практиковать социальное дистанцирование и принимать другие меры безопасности до тех пор, пока больше людей не получит вакцину, количество случаев COVID-19 по всей стране больше не будет на уровне пандемии, и мы больше понимаем, как долго эти вакцины защитят нас.
Следует ли мне пройти тестирование на COVID-19 до вакцинации?
Нет, вам не нужно проходить диагностику COVID-19 или тест на антитела перед вакцинацией.
Реакция иммунизации
Это симптом вашего ребенка?
- Реакции на недавнюю иммунизацию (вакцина)
- Чаще всего это реакции на месте укола (такие как боль, отек, покраснение)
- Могут также возникать общие реакции (такие как лихорадка или беспокойство)
Реакции на Охвачены следующие вакцины:
- Вирус ветряной оспы (ветряной оспы)
- Вирус COVID-19
- DTaP (дифтерия, столбняк, коклюш)
- Hemophilus influenzae тип b
- Вирус гепатита A 0 Вирус гепатита B0 9 Вирус гепатита человека
- Вирус гриппа
- MMR (корь, эпидемический паротит, краснуха)
- Менингококковая инфекция
- Вирус полиомиелита
- Пневмококковая инфекция
- Ротавирус
- Туберкулез (вакцина БЦЖ)
Симптомы реакции на вакцину
В местах укола может появиться припухлость, покраснение и боль. Чаще всего эти симптомы проявляются в течение 24 часов после укола. Чаще всего они длятся от 3 до 5 дней. С вакциной DTaP они могут длиться до 7 дней.Бесплатное приложение для вакцин
- Приложение Vaccines on the Go от Детской больницы Филадельфии
- Это бесплатное приложение может ответить на любые ваши вопросы о вакцинах
- Оно основано на фактах и актуально
Когда следует Звонок о реакции на иммунизацию
Позвоните 911 сейчас
- Проблемы с дыханием или глотанием
- Не двигается или очень слабый
- Не могу проснуться
- Вы считаете, что вашему ребенку угрожает опасность для жизни
Позвоните врачу или обратитесь за помощью сейчас
- Лихорадка у ребенка младше 12 недель.Внимание: НЕ давайте ребенку никаких лекарств от лихорадки, пока его не осмотрят.
- Лихорадка выше 40 ° C (104 ° F)
- Лихорадка после вакцинации и слабая иммунная система (например, серповидноклеточная анемия, ВИЧ, рак, трансплантация органов, прием пероральных стероидов)
- Высокий плач продолжается более 1 раза час
- Непрерывный плач длится более 3 часов
- Вакцина против ротавируса с последующей рвотой или сильным плачем
- Ваш ребенок выглядит или ведет себя очень больным
- Вы думаете, что вашего ребенка нужно осмотреть, и проблема срочная
Связаться с врачом В течение 24 часов
- Покраснение или красная полоса начинается более чем через 48 часов (2 дня) после выстрела
- Покраснение вокруг выстрела становится больше 3 дюймов (7.5 см)
- Лихорадка длится более 3 дней
- Лихорадка возвращается более чем через 24 часа
- Сыпь после прививки от кори (начинается с 6-го по 12-й день после прививки) длится более 4 дней
- Вы думаете, что ваш ребенок должен быть виден, но проблема не срочна
Обратиться к врачу в рабочее время
- Покраснение или красная полоса вокруг выстрела больше 1 дюйма (2,5 см)
- Покраснение, отек или боль усиливаются через 3 дня
- Суетливость от вакцины длится более 3 дней
- У вас есть другие вопросы или проблемы
Самостоятельное лечение на дому
- Нормальная реакция на иммунизацию
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу при реакциях иммунизации
Лечение общих реакций иммунизации
- Что следует знать об общих реакциях на прививки:
- Прививки (вакцины) защищают вашего ребенка от серьезных заболеваний.
- Боль, покраснение и припухлость являются нормальным явлением в месте укола. Большинство симптомов проявляются в течение первых 12 часов после вакцинации.Покраснение и жар, начинающиеся в первый день укола, — это всегда нормально.
- Все эти реакции означают, что вакцина работает.
- Организм вашего ребенка вырабатывает новые антитела для защиты от настоящего заболевания.
- Большинство из этих симптомов длятся всего 2 или 3 дня.
- Нет необходимости обращаться к врачу при обычных реакциях, таких как покраснение или жар.
- Вот несколько советов по уходу, которые должны помочь.
- Реакция в месте введения вакцины: лечение
- Небольшая боль, отек и покраснение кожи в месте инъекции — это нормальное явление. Это означает, что вакцина работает.
- Массаж: мягко массируйте место инъекции 3 или более раз в день.
- Тепло: При боли или покраснении приложите грелку или теплую влажную мочалку к области на 10 минут. При необходимости повторите. Причина: усилит приток крови к этому участку. Если хотите, можете приложить холод, но избегайте льда.
- Нет обезболивающего: старайтесь не давать никаких обезболивающих. Причина: обезболивающие могут снизить нормальный иммунный ответ организма.Вместо этого используйте местное тепло. Боль редко становится сильной.
- Крапивница в месте укола: при зуде можно нанести 1% крем с гидрокортизоном (например, Cortaid). Рецепт не требуется. Используйте дважды в день по мере необходимости.
- Лихорадка с помощью вакцин: лечение
- Лихорадка с вакцинами нормально , безвредна и, вероятно, полезна. Причина: жар ускоряет работу иммунной системы.
- Лихорадка при использовании большинства вакцин начинается в течение 12 часов и длится 1-2 дня.
- При субфебрильной температуре от 100 до 102 ° F (от 37,8 до 39 ° C) не давайте лекарства от лихорадки. Причина: они могут снизить нормальный иммунный ответ вашего организма.
- При лихорадке выше 102 ° F (39 ° C) может быть дано лекарство от дискомфорта. При необходимости используйте парацетамол.
- Жидкости. Поощряйте прохладные жидкости в неограниченном количестве. Причина: предотвратить обезвоживание. Жидкости также могут снизить высокую температуру. Младенцам младше 6 месяцев давайте только смеси или грудное молоко.
- Одежда.Одевайтесь в обычную одежду. От дрожи или озноба накройте одеялом, пока он не прекратится.
- Общие симптомы от вакцин:
- Все вакцины могут вызывать легкую нервозность, плач и беспокойный сон. Обычно это происходит из-за больного места укола.
- Некоторые дети спят больше обычного. Также часто наблюдается снижение аппетита и уровня активности.
- Эти симптомы нормальны. В лечении они не нуждаются.
- Обычно они уходят через 24-48 часов.
- Позвоните своему врачу, если:
- Покраснение начинается через 2 дня (48 часов)
- Покраснение становится больше 2 дюймов (5 см)
- Боль или покраснение усиливаются через 3 дня (или длится более 7 дней) дней)
- Лихорадка начинается через 2 дня (или длится более 3 дней)
- Вы думаете, что вашему ребенку нужно осмотр
- Вашему ребенку становится хуже
Специфические реакции иммунизации
- Вакцина против ветряной оспы:
- Боль или припухлость в месте укола в течение 1-2 дней.(20% детей)
- Легкая лихорадка продолжительностью от 1 до 3 дней начинается через 14–28 дней после прививки (10%). Дайте ацетаминофен или ибупрофен при температуре выше 102 ° F (39 ° C).
- Никогда не давайте аспирин при лихорадке, боли или в течение 6 недель после укола. Причина: риск синдрома Рея, редкого, но серьезного заболевания головного мозга.
- Сыпь, похожая на ветряную оспу (обычно 2 красных шишки) на месте укола (3%)
- Сыпь, похожая на ветряную оспу (обычно 5 красных шишек), рассеянная по всему телу (4%)
- Эта легкая сыпь начинается от 5 до 26 дней после выстрела.Чаще всего это длится несколько дней.
- Дети с такими высыпаниями могут ходить в детский сад или в школу. Причина: из практических соображений высыпания от вакцин не передаются другим людям.
- Исключение: не ходите в школу, если красные шишки выводят жидкость и широко распространены. Причина: может быть ветряная оспа.
- Осторожно: Если сыпь от вакцины содержит жидкость, накройте ее одеждой. Вы также можете использовать повязку (например, пластырь).
- Вакцина против COVID-19
- Реакции в месте инъекции. Боль и болезненность начинаются в течение 8 часов (90% пациентов). Другими местными реакциями являются отек (10%) или покраснение кожи (5%). Местные симптомы обычно длятся от 1 до 3 дней.
- Общие симптомы со стороны организма после второй дозы. Лихорадка (15%), озноб (40%), усталость (70%), мышечные боли (50%) и головные боли (60%). Общие симптомы начинаются примерно через 24 часа. Обычно они длятся 1 день, иногда 2.
- Вакцины с 2 дозами. Симптомы чаще возникают после 2-й вакцины.
- Вакцины с одной дозой.Побочные эффекты были того же типа, но несколько реже.
- Вакцина не вызывает респираторных симптомов, таких как кашель, насморк или одышка.
- Невозможно заразиться COVID-19 от вакцины. Причина: в вакцине нет живого вируса COVID-19.
- Тяжелые аллергические реакции на вакцину очень редки.
- Дифтерия, столбняк, коклюш (DTaP) Вакцина:
- Возможны следующие безвредные реакции на DTaP:
- Основными побочными эффектами являются боль, болезненность, отек и покраснение в месте укола.Это происходит у 25% детей. Обычно это начинается в течение первых 12 часов. Покраснение и жар, начинающиеся в первый день укола, — это всегда нормально. Длится от 3 до 7 дней.
- Лихорадка (у 25% детей), длится от 24 до 48 часов.
- Легкая сонливость (30%), раздражительность (30%) или плохой аппетит (10%), длится от 24 до 48 часов.
- Большой отек более 4 дюймов (10 см) может последовать за более поздними дозами АКДС. Площадь покраснения меньше. Обычно это происходит с 4-й или 5-й дозой.Встречается у 5% детей. Большинство детей все еще могут нормально двигать ногой или рукой.
- Большой отек бедра или плеча проходит без лечения на 3-й день (60%) — 7-й день (90%).
- Это не аллергия. Будущие вакцины DTaP безопасны.
- Вакцина против гриппа B (Hib):
- О серьезных реакциях не сообщалось.
- Боль в месте инъекции или умеренная температура наблюдаются только у 2% детей.
- Вакцина против гепатита А:
- О серьезных реакциях не сообщалось.
- Болезненная инъекция встречается у 20% детей.
- Потеря аппетита встречается у 10% детей.
- Головная боль возникает у 5% детей.
- Чаще всего лихорадки нет.
- Эти симптомы чаще всего длятся 1-2 дня.
- Вакцина против вируса гепатита B (HBV):
- О серьезных реакциях не сообщалось.
- Болезнь в месте укола встречается у 30% детей, легкая лихорадка — у 3% детей.
- Лихорадка от вакцины встречается редко.Любого ребенка младше 2 месяцев, у которого после укола поднялась температура, следует обследовать.
- Вакцина против вируса гриппа:
- Боль, болезненность или припухлость в месте инъекции возникают в течение 6-8 часов. Это происходит у 10% детей.
- Легкая лихорадка ниже 103 ° F (39,5 ° C) встречается у 20% детей. Лихорадка в основном возникает у маленьких детей.
- Вакцина от назального гриппа: Заложенный или насморк, умеренная температура.
- Противокоревая вакцина (часть MMR):
- Прививка от кори может вызвать жар (10% детей) и сыпь (5% детей).Это происходит примерно через 6–12 дней после укола.
- Легкая лихорадка ниже 103 ° F (39,5 ° C) у 10%, длится 2 или 3 дня.
- Сыпь розового цвета легкой формы находится в основном на туловище и держится 2–3 дня.
- Лечение не требуется. Сыпь нельзя передать другим людям. Ваш ребенок может пойти в детский сад или в школу с сыпью.
- Позвоните своему врачу, если:
- Сыпь сменяется пятнами цвета крови
- Сыпь сохраняется более 3 дней
- Менингококковая вакцина:
- Серьезных реакций нет.
- Болезненное место укола в течение 1-2 дней встречается в 50% случаев. Ограниченное использование руки встречается у 15% детей.
- Легкая лихорадка возникает у 5%, головная боль — у 40% и боль в суставах — у 20%.
- Вакцина никогда не вызывает менингит.
- Вакцина против паротита или краснухи (часть MMR):
- Серьезных реакций нет.
- Иногда может образоваться болезненное место укола.
- Вакцина против папилломавируса:
- Никаких серьезных реакций.
- Боль в месте инъекции на несколько дней в 90% случаев.
- Легкое покраснение и припухлость в месте укола (в 50%).
- Лихорадка выше 100,4 ° F (38,0 ° C) у 10% и лихорадка выше 102 ° F (39 ° C) у 2%.
- Головная боль 30%.
- Пневмококковая вакцина:
- Никаких серьезных реакций.
- Боль, болезненность, припухлость или покраснение в месте инъекции в 20%.
- Легкая лихорадка ниже 102 ° F (39 ° C) у 15% в течение 1-2 дней.
- Вакцина против полиомиелита:
- Вакцина против полиомиелита, вводимая путем инъекции, иногда вызывает некоторую болезненность мышц.
- Вакцина против полиомиелита, вводимая перорально, больше не используется в США.
- Ротавирусная вакцина:
- Чаще всего серьезных реакций на эту вакцину, вводимую перорально, не наблюдается.
- Легкая диарея или рвота в течение 1-2 дней у 3%.
- Лихорадки нет.
- Редкая серьезная реакция: инвагинация. Риск составляет 1 из 100 000 (CDC). Проявляется рвотой или сильным плачем.
- Вакцина БЦЖ от туберкулеза (ТБ):
- Вакцина, используемая для профилактики ТБ в группах или странах высокого риска.Он не используется в США или большей части Канады. Примечание: это отличается от кожной пробы на предплечье для выявления туберкулеза.
- Вакцина БЦЖ вводится под кожу в область правого плеча.
- Время: в основном назначают младенцам и детям младшего возраста.
- Нормальная реакция: Через 6-8 недель образуется волдырь. Он постепенно увеличивается и со временем из него вытекает беловато-желтая жидкость. Затем волдырь заживает, оставляя шрам. Выпуклый шрам — доказательство защиты от туберкулеза БЦЖ.
- Ненормальная реакция: Абсцесс (инфицированная шишка) возникает в плече или под мышкой.Встречается у 1% пациентов.
- Позвоните своему врачу, если:
- Волдырь превращается в большую красную шишку
- Лимфатический узел в подмышечной впадине становится большим
И помните, обратитесь к врачу, если у вашего ребенка появится какая-либо из Симптомы врача.
Заявление об ограничении ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 30.05.2021
Последняя редакция: 11.03.2021
Авторские права 2000-2021.Schmitt Pediatric Guidelines LLC.
Заблуждений о сезонных вакцинах от гриппа и гриппа
Заблуждения о вакцинах от гриппа
Может ли вакцина от гриппа вызвать грипп?
Нет, вакцины против гриппа не могут вызвать заболевание гриппом. Вакцины против гриппа, вводимые с помощью иглы (т.е. прививки от гриппа), производятся либо с инактивированными (убитыми) вирусами, либо только с одним белком вируса гриппа. Вакцина в виде назального спрея содержит ослабленные (ослабленные) живые вирусы, поэтому они не вызывают болезни.
Рекомендована ли какая-либо из имеющихся вакцин против гриппа по сравнению с другими?
Для сезона гриппа 2020-2021 Консультативный комитет по практике иммунизации (ACIP) рекомендует ежегодную вакцинацию против гриппа (гриппа) для всех в возрасте 6 месяцев и старше любой лицензированной вакциной против гриппа, соответствующей возрасту и состоянию здоровья реципиента, в том числе инактивированной вакциной. вакцина против гриппа (IIV), рекомбинантная вакцина против гриппа (RIV) или живая аттенуированная вакцина против гриппа в виде назального спрея (LAIV4) без предпочтения какой-либо одной вакцины перед другой.
Есть много вариантов вакцины на выбор, но самое главное, чтобы все люди в возрасте 6 месяцев и старше получали вакцину от гриппа каждый год. Если у вас есть вопросы о том, какая вакцина лучше всего подходит для вас, поговорите со своим врачом или другим медицинским работником.
Лучше заболеть гриппом, чем сделать прививку от гриппа?
Нет. Грипп может быть серьезным заболеванием, особенно среди детей младшего возраста, пожилых людей и людей с определенными хроническими заболеваниями, такими как астма, болезни сердца или диабет.Любая инфекция гриппа чревата серьезными осложнениями, госпитализацией или смертью даже среди здоровых детей и взрослых. Поэтому вакцинация — более безопасный выбор, чем риск заболевания для получения иммунной защиты.
Действительно ли мне нужна вакцина от гриппа каждый год?
Да. CDC рекомендует делать ежегодную вакцинацию против гриппа всем в возрасте 6 месяцев и старше, за редким исключением. Причина этого в том, что иммунная защита человека от вакцинации со временем снижается, поэтому необходима ежегодная вакцинация, чтобы получить «оптимальную» или лучшую защиту от гриппа.Кроме того, вирусы гриппа постоянно меняются, поэтому состав вакцины ежегодно пересматривается и обновляется по мере необходимости в зависимости от того, какие вирусы гриппа вызывают заболевание людей.
Почему некоторые люди плохо себя чувствуют после вакцинации от сезонного гриппа?
Некоторые люди сообщают о легких побочных эффектах после вакцинации против гриппа. Наиболее частыми побочными эффектами прививки от гриппа являются болезненность, покраснение, болезненность или припухлость в месте, где была сделана прививка. Также могут возникать субфебрильная температура, головная боль и боли в мышцах.Если эти реакции возникают, они обычно начинаются вскоре после вакцинации и длятся 1-2 дня. В рандомизированных слепых исследованиях, в которых одни люди получали прививки от инактивированного гриппа, а другие получали прививки от соленой воды, единственными различиями в симптомах были повышенная болезненность в руке и покраснение в месте инъекции среди людей, сделавших прививку от гриппа. Не было различий в отношении болей в теле, лихорадки, кашля, насморка или боли в горле.
Побочные эффекты вакцины против гриппа в виде спрея для носа могут включать: насморк, одышку, головную боль, рвоту, мышечные боли, лихорадку, боль в горле и кашель.Если эти проблемы возникают, они обычно начинаются вскоре после вакцинации и являются легкими и непродолжительными. Наиболее частые реакции людей на вакцины против гриппа значительно менее серьезны, чем симптомы, вызванные настоящим гриппом.
А как насчет серьезных реакций на вакцину от гриппа?
Серьезные аллергические реакции на вакцины против гриппа очень редки. Если они действительно возникают, то обычно в течение нескольких минут или нескольких часов после вакцинации. Хотя эти реакции могут быть опасными для жизни, существуют эффективные методы лечения.
А как насчет людей, которые получили вакцину от сезонного гриппа и все еще болеют симптомами гриппа?
Есть несколько причин, по которым у кого-то могут появиться симптомы гриппа даже после вакцинации от гриппа.
- Одна из причин заключается в том, что некоторые люди могут заболеть другими респираторными вирусами, помимо гриппа, такими как риновирусы, которые связаны с простудой, вызывают симптомы, похожие на грипп, а также распространяются и вызывают болезнь во время сезона гриппа. Вакцина против гриппа защищает только от гриппа, но не от других болезней.
- Другое объяснение состоит в том, что можно подвергнуться воздействию вирусов гриппа, вызывающих грипп, незадолго до вакцинации или в течение двухнедельного периода после вакцинации, который требуется организму для развития иммунной защиты. Такое воздействие может привести к тому, что человек заболеет гриппом до того, как сработает защита от вакцинации.
- Третья причина, по которой некоторые люди могут испытывать симптомы гриппа, несмотря на вакцинацию, заключается в том, что они могли подвергнуться воздействию вируса гриппа, который сильно отличается от вирусов, для защиты от которых предназначена вакцина.Способность вакцины против гриппа защищать человека во многом зависит от сходства или «совпадения» между вирусами, выбранными для изготовления вакцины, и вирусами, которые распространяются и вызывают болезнь. Существует множество различных вирусов гриппа, которые распространяются и вызывают болезни среди людей. Для получения дополнительной информации см. Вирусы гриппа (гриппа).
- Последнее объяснение появления симптомов гриппа после вакцинации заключается в том, что вакцины от гриппа различаются по тому, насколько хорошо они действуют, и некоторые люди, прошедшие вакцинацию, все еще болеют. Когда это происходит, хотя в нескольких исследованиях было показано, что вакцинация снижает тяжесть заболевания у тех людей, которые прошли вакцинацию, но все равно заболели.
Может ли двойная вакцинация повысить иммунитет?
Исследования среди взрослых не показали пользы от получения более одной дозы вакцины в течение одного сезона гриппа, даже среди пожилых людей с ослабленной иммунной системой. За исключением детей, вакцинируемых впервые, рекомендуется вводить только одну дозу вакцины против гриппа каждый сезон.
Правда ли, что вакцинация против гриппа может сделать вас более восприимчивыми к другим респираторным вирусам?
Считается, что вакцины против гриппа не делают людей более восприимчивыми к другим респираторным инфекциям.
Внешний значок исследования 2012 года, который предположил, что вакцинация против гриппа может сделать людей более восприимчивыми к другим респираторным инфекциям. После того, как это исследование было опубликовано, многие эксперты изучили этот вопрос и провели дополнительные исследования, чтобы выяснить, можно ли воспроизвести результаты. Никакие другие исследования не обнаружили такого эффекта. Непонятно, почему это открытие было обнаружено в одном исследовании, но большинство данных свидетельствует о том, что это не обычное или регулярное явление и что вакцинация против гриппа на самом деле не делает людей более восприимчивыми к другим респираторным инфекциям.
Повышает ли вакцинация от гриппа риск заражения COVID-19?
Нет никаких доказательств того, что вакцинация от гриппа увеличивает риск заболевания коронавирусом, таким как тот, который вызывает COVID-19.
Вы, возможно, слышали об исследовании, опубликованном в январе 2020 года, в котором сообщалось о связи между вакцинацией от гриппа и риском четырех часто циркулирующих сезонных коронавирусов, но не о том, который вызывает COVID-19. Позднее этот отчет оказался неверным.
Результаты этого первоначального исследования побудили канадских исследователей изучить свои данные, чтобы увидеть, могут ли они найти аналогичные результаты в своей популяции. Результаты исследования, проведенного в Канаде, показали, что вакцинация против гриппа не увеличивает риск заражения этими сезонными коронавирусами. Канадские исследования подчеркнули защитные преимущества вакцинации против гриппа.
Канадские исследователи также выявили недостаток в методах первого исследования, отметив, что оно нарушает ту часть плана исследования, которая сравнивает уровни вакцинации среди пациентов с гриппом и без него (дизайн с отрицательным результатом теста).Этот недостаток привел к неправильной связи между вакцинацией от гриппа и риском сезонного коронавируса. Когда эти исследователи повторно изучили данные первого исследования, используя правильные методы, они обнаружили, что вакцинация против гриппа не увеличивает риск заражения другими респираторными вирусами, включая сезонные коронавирусы.
Заблуждения об эффективности вакцины против гриппа
Эффективность вакцины против гриппа (гриппа) может варьироваться. Защита, обеспечиваемая вакциной против гриппа, меняется от сезона к сезону и частично зависит от возраста и состояния здоровья человека, получающего вакцину, а также от сходства или «совпадения» между вирусами в вакцине и вирусами, находящимися в обращении.В течение многих лет, когда вакцина от гриппа соответствует требованиям, преимущества вакцинации от гриппа будут варьироваться в зависимости от таких факторов, как характеристики вакцинируемого человека (например, его здоровье и возраст), какие вирусы гриппа циркулируют в этот сезон и, возможно, какой тип вакцины против гриппа использовался. Для получения дополнительной информации см. «Эффективность вакцины — Насколько хорошо действует вакцина против гриппа». Для получения информации, относящейся к этому сезону, посетите О текущем сезоне гриппа.
Есть много причин делать вакцину против гриппа каждый год.Из-за продолжающейся пандемии COVID-19 вакцинация от гриппа в 2020-2021 годах будет важнее, чем когда-либо. Вакцины против гриппа не предотвратят COVID-19, но они уменьшат бремя заболеваний гриппом, госпитализаций и смертей для системы здравоохранения и сэкономят скудные медицинские ресурсы для ухода за людьми с COVID-19.
Ниже приводится краткое изложение преимуществ вакцинации против гриппа и отдельных научных исследований, подтверждающих эти преимущества.
- Вакцина против гриппа предотвращает миллионы заболеваний и предотвращает посещение врачей, связанных с гриппом, каждый год.Например, в течение 2019-2020 годов вакцинация от гриппа предотвратила примерно 7,5 миллиона заболеваний гриппом, 3,7 миллиона посещений врачей, связанных с гриппом, 105 000 госпитализаций, связанных с гриппом, и 6300 смертей, связанных с гриппом.
- В сезоны, когда вакцины против гриппа похожи на циркулирующие вирусы гриппа, было показано, что вакцина против гриппа снижает риск обращения к врачу с гриппом на 40-60 процентов.
- Вакцинация от гриппа может снизить риск связанной с гриппом госпитализации детей, взрослых трудоспособного возраста и пожилых людей.
- Исследование 2018 года показало, что с 2012 по 2015 год вакцинация взрослых от гриппа снизила риск госпитализации в отделение интенсивной терапии (ОИТ) с гриппом на 82 процента.
- Вакцинация против гриппа — важный профилактический инструмент для людей с хроническими заболеваниями.
- Вакцинация против гриппа была связана с более низкой частотой некоторых сердечных событий (внешних признаков) среди людей с сердечными заболеваниями, особенно среди тех, у кого сердечные приступы были в прошлом году.
- Вакцинация против гриппа может уменьшить ухудшение состояния и количество госпитализаций по поводу связанного с гриппом хронического заболевания легких, например, у лиц с хронической обструктивной болезнью легких (значок ХОБЛ, внешний вид).
- Вакцинация снижает риск возникновения острой респираторной инфекции, связанной с гриппом, у беременных примерно наполовину.
- Внешний значок исследования 2018 года, включающий сезоны гриппа с 2010 по 2016 год, показал, что прививка от гриппа снижает риск госпитализации беременной женщины с гриппом в среднем на 40 процентов.
- Ряд исследований показал, что вакцина против гриппа, вводимая во время беременности, не только помогает защитить беременных женщин, но и помогает защитить ребенка от гриппа в течение нескольких месяцев после рождения, когда он или она еще недостаточно взрослые для вакцинации.
- Вакцина от гриппа может спасти жизнь детей.
- Исследование 2017 года было первым в своем роде исследованием, показавшим, что вакцинация против гриппа может значительно снизить риск смерти ребенка от гриппа.
- В нескольких исследованиях было показано, что вакцинация против гриппа снижает тяжесть заболевания у людей, которые прошли вакцинацию, но все еще болеют.
- Исследование, проведенное в 2017 году, показало, что вакцинация против гриппа снижает смертность, количество госпитализаций в отделения интенсивной терапии (ОИТ), продолжительность пребывания в ОИТ и общую продолжительность госпитализации среди госпитализированных больных гриппом.
- Внешний значок исследования 2018 года показал, что среди взрослых, госпитализированных с гриппом, вакцинированные пациенты на 59 процентов реже попадут в отделение интенсивной терапии, чем те, кто не был вакцинирован.Среди взрослых в отделении интенсивной терапии с гриппом вакцинированные пациенты в среднем проводили в больнице на 4 дня меньше, чем те, кто не был вакцинирован.
- Самостоятельная вакцинация также может защитить окружающих, включая тех, кто более уязвим к серьезным заболеваниям гриппа, таких как младенцы и маленькие дети, пожилые люди и люди с определенными хроническими заболеваниями.
Заблуждения о сроках вакцинации от сезонного гриппа
Следует ли мне дождаться вакцинации, чтобы мой иммунитет сохранялся до конца сезона?
Как долго у вас иммунитет или «продолжительность иммунитета» обсуждается в рекомендациях ACIP.Хотя откладывание вакцинации до более поздней осени может привести к повышению уровня иммунитета в зимние месяцы, это должно быть сбалансировано с учетом возможных рисков, таких как упущенные возможности получить вакцину и трудности, связанные с вакцинацией большого числа людей в более короткие сроки. период.
Не слишком ли поздно делать прививку после Дня благодарения (или в конце ноября)?
Нет. Вакцинация может быть полезной, пока циркулируют вирусы гриппа. Если вы не были вакцинированы на День Благодарения (или в конце ноября), вакцинация в декабре или позже может оказаться защитной.Грипп непредсказуем, и времена года могут меняться. Пик сезонного гриппа обычно приходится на период с декабря по март в большинстве лет, но болезнь может возникнуть и в мае.
Заблуждения о согласии врача на вакцинацию
Нужно ли беременным женщинам или людям с уже существующими заболеваниями специальное разрешение или письменное согласие врача на вакцинацию от гриппа?
Нет. Беременным женщинам или людям с ранее существовавшими заболеваниями не рекомендуется обращаться за специальным разрешением или заручаться письменным согласием врача на вакцинацию, если они проходят вакцинацию в поликлинике, аптеке или другом месте за пределами кабинета врача.За редким исключением CDC рекомендует делать ежегодную вакцинацию от гриппа всем в возрасте 6 месяцев и старше, включая беременных женщин и людей с заболеваниями.
Доступны различные вакцины против гриппа (Таблица 1). Поставщики вакцины должны быть осведомлены об утвержденных возрастных показателях вакцины, которую они используют, а также о любых противопоказаниях или мерах предосторожности. Поставщики медицинских услуг также должны соответствующим образом проверять всех людей, получающих вакцинацию, на наличие аллергии на компоненты вакцины или других противопоказаний.Людям, у которых ранее была тяжелая аллергическая реакция на вакцину против гриппа или любой из ее компонентов, как правило, не следует вакцинироваться.
Есть люди, которым нельзя делать прививку от гриппа, не посоветовавшись предварительно со своим врачом. К ним относятся:
- Люди, у которых заболевание от средней до тяжелой степени, с лихорадкой или без нее (им следует дождаться выздоровления, чтобы пройти вакцинацию), и
- Люди с синдромом Гийена-Барре в анамнезе (тяжелое паралитическое заболевание, также называемое СГБ), развившееся после вакцинации против гриппа и не подверженные риску тяжелого заболевания гриппом, как правило, не должны получать вакцину.Сообщите своему врачу, если у вас когда-либо был синдром Гийена-Барре. Ваш врач поможет вам решить, рекомендована ли вам вакцина.
Беременным женщинам или людям с уже имеющимися заболеваниями, которые проходят вакцинацию, следует сделать прививку от гриппа.
Если человек вакцинирован кем-то, кроме его основного лечащего врача, провайдер вакцинации должен обеспечить, чтобы у пациента и, если возможно, у медицинского провайдера пациента были документы о вакцинации.
Полный список людей, которым не следует делать прививку от гриппа до разговора со своим врачом, можно найти в Информационном бюллетене по вакцине против гриппа для инактивированной или рекомбинантной вакцины против гриппа или живой интраназальной вакцины против гриппа.
Заблуждения о «желудочном гриппе»
«желудочный грипп» на самом деле грипп?
Нет. Многие люди используют термин «желудочный грипп» для описания болезней, сопровождающихся тошнотой, рвотой или диареей. Эти симптомы могут быть вызваны множеством различных вирусов, бактерий или даже паразитов. Хотя рвота, диарея, тошнота или «тошнота» иногда могут быть связаны с гриппом — чаще у детей, чем у взрослых — эти проблемы редко являются основными симптомами гриппа.Грипп — это респираторное заболевание, а не заболевание желудка или кишечника.
Вакцина MMR (против кори, эпидемического паротита и краснухи)
Зачем делать прививки?
Вакцина MMR может предотвратить кори, паротита и краснухи .
- КОРЬ (M) может вызывать жар, кашель, насморк и красные слезящиеся глаза, за которыми обычно следует сыпь, покрывающая все тело. Это может привести к судорогам (часто связанным с лихорадкой), ушным инфекциям, диарее и пневмонии.В редких случаях корь может вызвать повреждение головного мозга или смерть.
- MUMPS (M) может вызывать жар, головную боль, мышечные боли, усталость, потерю аппетита, а также опухшие и болезненные слюнные железы под ушами с одной или обеих сторон. Это может привести к глухоте, отеку головного и / или спинного мозга, болезненному отеку яичек или яичников и, очень редко, к смерти.
- РУБЕЛЛА (R) может вызывать жар, боль в горле, сыпь, головную боль и раздражение глаз. Он может вызвать артрит почти у половины подростков и взрослых женщин.Если женщина заболела краснухой во время беременности, у нее может быть выкидыш или ее ребенок может родиться с серьезными врожденными дефектами.
Большинство людей, вакцинированных MMR, будут защищены на всю жизнь. Вакцины и высокий уровень вакцинации сделали эти болезни гораздо менее распространенными в Соединенных Штатах.
Вакцина MMR
Детям требуется 2 дозы вакцины MMR, обычно:
- Первая доза в возрасте от 12 до 15 месяцев
- Вторая доза в возрасте от 4 до 6 лет
Младенцы, которые будут путешествовать за пределы США в возрасте от 6 до 11 месяцев должны получить дозу вакцины MMR перед поездкой.Ребенок должен получить 2 дозы в рекомендованном возрасте для длительной защиты.
Детям старшего возраста, подросткам, и взрослым также требуется 1 или 2 дозы вакцины MMR, если они еще не обладают иммунитетом к кори, эпидемическому паротиту и краснухе. Ваш лечащий врач может помочь вам определить, сколько доз вам нужно.
Третья доза вакцины MMR может быть рекомендована в некоторых случаях вспышки эпидемического паротита.
Вакцина MMR может вводиться одновременно с другими вакцинами.Дети от 12 месяцев до 12 лет могут получить вакцину MMR вместе с вакциной против ветряной оспы за один прием, известный как MMRV. Ваш лечащий врач может предоставить вам дополнительную информацию.
Поговорите со своим врачом
Сообщите своему поставщику вакцины, если человек, получающий вакцину:
- Имел аллергическую реакцию после предыдущей дозы вакцины MMR или MMRV или имел какие-либо серьезные, опасные для жизни аллергии .
- Беременна или думает, что беременна.
- Имеет ослабленную иммунную систему или у одного из родителей, брата или сестры в анамнезе есть наследственные или врожденные проблемы с иммунной системой.
- Когда-либо было состояние, при котором у него или нее легко появляется синяк или кровотечение.
- Недавно перенесла переливание крови или получала другие продукты крови.
- Болеет туберкулезом.
- Получал какие-либо другие вакцины за последние 4 недели.
В некоторых случаях ваш лечащий врач может решить отложить вакцинацию MMR до следующего визита.
Люди с легкими заболеваниями, такими как простуда, могут быть вакцинированы. Людям с умеренным или тяжелым заболеванием обычно следует дождаться выздоровления, прежде чем делать вакцину MMR.
Ваш лечащий врач может предоставить вам дополнительную информацию.
Риски реакции на вакцину
- Болезненность, покраснение или сыпь в месте укола, а также сыпь по всему телу после вакцинации MMR.
- После вакцинации MMR иногда возникают лихорадка или отек щек или шеи.
- Более серьезные реакции случаются редко. Они могут включать судороги (часто связанные с лихорадкой), временную боль и скованность в суставах (в основном у подростков или взрослых женщин), пневмонию, отек головного и / или спинного мозга или временное низкое количество тромбоцитов, которое может вызвать необычное кровотечение. или синяк.
- У людей с серьезными проблемами иммунной системы эта вакцина может вызвать инфекцию, которая может быть опасной для жизни. Людям с серьезными проблемами иммунной системы не следует делать вакцину MMR.
Иногда люди теряют сознание после медицинских процедур, в том числе после вакцинации. Сообщите своему врачу, если вы чувствуете головокружение, изменения зрения или звон в ушах.
Как и в случае с любым другим лекарством, существует очень малая вероятность того, что вакцина вызовет тяжелую аллергическую реакцию, другие серьезные травмы или смерть.
Что делать, если возникла серьезная проблема?
Аллергическая реакция может возникнуть после того, как вакцинированный покинет клинику. Если вы видите признаки тяжелой аллергической реакции (крапивница, отек лица и горла, затрудненное дыхание, учащенное сердцебиение, головокружение или слабость), позвоните по телефону 9-1-1 и доставьте человека в ближайшую больницу.
Если вас беспокоят другие признаки, позвоните своему врачу.
О побочных реакциях следует сообщать в Систему сообщений о побочных эффектах вакцин (VAERS). Этот отчет обычно подает ваш лечащий врач, или вы можете сделать это самостоятельно. Посетите веб-сайт VAERS по адресу vaers.hhs.gov или позвоните по телефону 1-800-822-7967 . VAERS предназначен только для сообщения о реакциях, и персонал VAERS не дает медицинских рекомендаций.
Национальная программа компенсации травм от вакцин
Национальная программа компенсации травм от вакцин (VICP) — это федеральная программа, которая была создана для компенсации людям, которые могли быть травмированы некоторыми вакцинами.Посетите VICP по адресу www.hrsa.gov/vaccine-compensation/index.html или позвоните по телефону 1-800-338-2382 , чтобы узнать о программе и о том, как подать иск. Срок подачи иска о компенсации ограничен.
Как я могу узнать больше?
Болит горло? Чихание? Насморк? Как узнать, COVID это или сезонная аллергия — NBC Chicago
Сезонная аллергия растет по мере того, как весенняя погода возвращается в район Чикаго, но поскольку пандемия коронавируса продолжает захватывать и город, и Иллинойс, как вы можете определить, являются ли ваши симптомы пыльцой в воздухе, простудой или чем-то еще?
Представители здравоохранения Чикаго говорят, что это может быть сложно сказать, и тестирование на коронавирус — один из способов узнать.
«Если у вас насморк или признаки простуды, есть большая вероятность, что у вас может быть COVID, верно», — заявила в прошлом месяце в Facebook Live комиссар Министерства здравоохранения Чикаго доктор Эллисон Арвади. «Наши показатели COVID растут … Наши рекомендации не изменились: если вы заболели или даже немного заболели, вам нужно оставаться дома и пройти тест на COVID, прежде чем мы сможем ответить на этот вопрос».
Арвади отметил, что такие меры предосторожности особенно важны для людей, направляющихся в места вакцинации от коронавируса.
«Я не хочу, чтобы вы приходили на место вакцинации COVID, если в вашем сознании есть хотя бы шанс, что у вас COVID прямо сейчас», — сказала она.
Однако у людей с «стойкой аллергией» все может быть иначе.
«Позвольте мне пояснить, что если, скажем, у вас стойкая аллергия, верно? Весна идет, и если у вас есть насморк или у вас что-то хроническое, вас проверили, это не COVID, вы можете получить вакцина в таких условиях «, — сказал Арвади.«Но если это новое, я не хочу, чтобы вы, и мы определенно не проводим тесты на COVID на месте вакцинации. Нам нужны все, кто имеет какие-либо опасения по поводу COVID — мы проводим скрининг симптомов и т. место — но если у вас есть какие-либо опасения по поводу того, что у вас может быть COVID, мы хотим, чтобы вы зашли на участок тестирования COVID, расположенный далеко от места вакцинации «.
Симптомы сезонной аллергии, простуды и коронавируса могут совпадать. Однако в некоторых случаях симптомы могут отличаться.
Осенью высокопоставленный чиновник здравоохранения Иллинойса предупредил, что люди должны обращать внимание на любые потенциальные симптомы коронавируса, поскольку их можно спутать с сезонной аллергией.
«Я все время слышу от своих контактных индикаторов в местных отделах здравоохранения, что они слышат одну и ту же историю снова и снова:« Я понятия не имел, что я положительный. Симптомы, которые у меня были, я считал симптомами аллергии. У меня никогда не было думал, что это COVID », — сказал директор Департамента общественного здравоохранения Иллинойса д-р.- сказал тогда Нгози Эзике.
Сезонная аллергия иногда может сопровождаться кашлем и насморком — оба из которых могут быть связаны с некоторыми случаями коронавируса или даже с простудой — но они также вызывают зуд или слезотечение и чихание, симптомы, которые необычны у пациентов с коронавирусом.
По данным Центров по контролю и профилактике заболеваний, аллергия и коронавирус несут с собой возможность кашля, одышки или затрудненного дыхания, усталости, головных болей, боли в горле и заложенности носа.
Симптомы, в большей степени связанные с коронавирусом, чем с аллергией, включают жар, боли в мышцах и теле, новую потерю вкуса или запаха, тошноту или рвоту и диарею.
Иногда аллергия проявляется потерей вкуса или запаха.
CDC сообщает, что воздействие пыльцы может вызвать аллергические реакции, такие как симптомы сенной лихорадки.
«Сенная лихорадка, также известная как аллергический ринит, возникает, когда аллергены, такие как пыльца, попадают в ваш организм, и ваша иммунная система ошибочно определяет их как угрозу», — заявляет CDC.«Если у вас аллергический ринит, ваше тело реагирует на аллерген, выделяя химические вещества, которые могут вызывать симптомы в носу».
Такие симптомы, в том числе чихание, насморк и заложенность носа, поражают до 60 миллионов человек в США в год, сообщает CDC.
Воздействие пыльцы также может вызвать симптомы так называемого аллергического конъюнктивита или «воспаления слизистой оболочки глаза из-за воздействия аллергенов, таких как пыльца».
«Аллергический конъюнктивит встречается у 30% населения в целом и у 7 из 10 пациентов с аллергическим ринитом», — сообщает CDC, добавляя, что симптомы аллергического конъюнктивита включают покраснение, слезотечение или зуд в глазах.
Коронавирус и простуда также имеют много общих симптомов.
По данным клиники Майо, диарея и тошнота или рвота — единственные симптомы, связанные с коронавирусом, которые не совпадают с простудой.
В больнице также отмечают, что, хотя симптомы COVID-19 обычно проявляются через 2–14 дней после контакта с SARS-CoV-2, симптомы простуды обычно появляются через 1–3 дня после контакта с вирусом, вызывающим простуду.
У некоторых людей коронавирус вызывает легкие или умеренные симптомы, которые проходят через пару недель.У других это может вообще не вызывать никаких симптомов. Пожилые люди и люди с существующими проблемами со здоровьем подвергаются более высокому риску более тяжелых заболеваний, включая пневмонию и смерть.
Даже те, кто получил вакцину от коронавируса, также могут заразиться вирусом и могут испытывать симптомы.
«Если вам сделали прививку, вы можете заразиться COVID», — сказал Арвади. «Это случается не очень часто».
Представители здравоохранения говорят, что вы не должны игнорировать свои симптомы и должны уделять им пристальное внимание.
«Пожалуйста, не упускайте из виду эти симптомы, подобные аллергии», — сказал Эзике. «COVID может выглядеть так, как много».
часто задаваемых вопросов пациентов о вакцине от COVID-19 | Аллергологи ACAAI отвечают на вопросы об аллергических реакциях и многом другом.
Этот FAQ от Американского колледжа аллергии, астмы и иммунологии предоставлен, чтобы помочь ответить на вопросы пациентов о вакцинах от COVID-19. Эти рекомендации основаны на лучших на сегодняшний день знаниях, но могут измениться в любое время в ожидании новой информации и дальнейших указаний от FDA или CDC.
Обновлено 14 мая 2021 г.
ПОЧЕМУ Я ДОЛЖЕН ПОЛУЧАТЬ ВАКЦИНУ ПРОТИВ COVID-19?
Защита. Вакцинация от COVID-19 поможет вам не заразиться COVID-19 или серьезно заболеть, если вы заразились COVID-19. Прививка от COVID-19 — это путь к остановке пандемии. ДЛЯ БОЛЬШИНСТВА ЛЮДЕЙ ПРЕИМУЩЕСТВА ВАКЦИНЫ ОЧЕНЬ ПРЕВОСХОДЯТ РИСКИ.
Я КАНДИДАТ ПОЛУЧИТЬ ВАКЦИНУ ПРОТИВ COVID-19?
Все, у кого нет противопоказаний к вакцинации от COVID-19, должны ее получить.В настоящее время единственным противопоказанием является наличие в анамнезе тяжелой аллергической реакции на любой из компонентов вакцины, включая чувствительность к PEG (полиэтиленгликоль) и / или полисорбат, которые перекрестно реагируют с PEG.
Хотя вакцины COVID-19 в настоящее время не одобрены для детей младше 12 лет, исследования безопасности и эффективности у детей и подростков продолжаются.
КАК УЗНАТЬ, что ВАКЦИНА COVID-19 БЕЗОПАСНА?
Опыт. Более 110000 человек приняли участие в клинических испытаниях в США до утверждения нынешних вакцин против COVID-19, и, согласно данным CDC на 13 мая, более 154 миллионов человек получили по крайней мере одну дозу вакцины Covid-19, в том числе около 118 миллионов человек были полностью вакцинированы однократной вакциной Johnson & Johnson или двухдозовой серией, разработанной Pfizer-BioNTech и Moderna.
Безопасность была продемонстрирована широкому кругу людей, включая людей разных возрастов, рас и национальностей, а также людей с различными заболеваниями.
ГДЕ МОЖНО ПОЛУЧИТЬ ВАКЦИНУ?
Получите вакцину везде, где она доступна. Для получения дополнительной информации обратитесь в местный департамент здравоохранения округа и штата. Новые пункты массовой вакцинации открываются по всей стране каждый день, а некоторые местные и государственные департаменты здравоохранения доставляют вакцины прямо в общины через мобильные подразделения и всплывающие пункты вакцинации.
В НАСТОЯЩЕЕ ВРЕМЯ ДОСТУПНЫ ТРИ ВАКЦИНЫ; ЧТО СЛЕДУЕТ ПРИНИМАТЬ?
Возьмите любую доступную вам вакцину. Вакцины Pfizer и Moderna очень похожи и одинаково безопасны и эффективны. Оба они соответствуют строгим стандартам безопасности, установленным FDA. Единственное значимое, незначительное отличие состоит в том, что вторая доза вакцины Pfizer вводится через 18–23 дня после первой вакцинации, а вторая доза вакцины Moderna вводится через 28 дней после первой вакцинации.Вы должны приложить все усилия, чтобы получить одну и ту же вакцину для обеих доз.
Третья вакцина от COVID-19 получила разрешение на экстренное использование в конце февраля. Эта вакцина производится Johnson & Johnson (J&J) и использует аденовирусный вектор, который не может реплицироваться и содержит ДНК для белка-шипа. Затем, как и в случае с мРНК-вакцинами, мышечные клетки производят спайковый белок, который стимулирует иммунную систему к выработке защитных антител. Для этой вакцины требуется всего одна доза.
В этой статье STAT дается хорошее параллельное сравнение вакцин Pfizer, Moderna и Johnson & Johnson
ПОЧЕМУ Я ДОЛЖЕН ПРИНИМАТЬ ДВЕ ВАКЦИНАЦИИ, РАЗДЕЛЕННЫЕ НА ТРИ И ЧЕТЫРЕ НЕДЕЛИ?
Первая доза стимулирует иммунную систему вырабатывать защитные антитела, а вторая доза усиливает выработку этих антител, тем самым значительно повышая вашу защиту.
ЧТО РЕКОМЕНДУЕТСЯ, ЕСЛИ Я НЕ ПОЛУЧИТЬ ВТОРОЙ ВАКЦИНАЦИЮ В ТЕЧЕНИЕ ОКНА ВРЕМЕНИ?
Получите вторую дозу как можно скорее по прошествии минимального рекомендованного времени, чтобы убедиться, что вы максимально защищены.По оценкам, защита, обеспечиваемая однократной дозой вакцины, составляет 50%, а вторая доза увеличивает ее до более чем 90%. Согласно CDC: «Вторую дозу следует вводить как можно ближе к рекомендуемому интервалу. Однако, если невозможно соблюсти рекомендуемый интервал, вторую дозу вакцин Pfizer-BioNTech и Moderna COVID-19 можно запланировать для введения в срок до 6 недель (42 дней) после первой дозы ».
ДОЛЖНЫ ЛИ ОБЕИ ДОЗЫ БЫТЬ С ОДНОЙ ВАКЦИНОЙ? Да, если возможно.CDC заявляет, что необходимо приложить все усилия, чтобы определить, какой вакцинный продукт был получен в качестве первой дозы, чтобы обеспечить завершение серии вакцины тем же продуктом. CDC также сообщает, что в исключительных ситуациях, когда первая доза вакцины не может быть определена или больше не доступна, любая доступная мРНК вакцина COVID-19 может быть введена с минимальным интервалом в 28 дней между дозами для завершения мРНК COVID- 19 вакцинационных серий. Если две дозы различных продуктов вакцины против COVID-19 с мРНК вводятся в этих ситуациях (или случайно), не рекомендуется вводить дополнительные дозы любого продукта.Вакцина J&J — это разовая доза.
МОГУ ЛИ Я ЗАРАЗИТЬСЯ COVID-19 ОТ СЕБЯ ВАКЦИНЫ?
Невозможно заразиться COVID-19 ни от одной из доступных вакцин или вакцин, в отношении которых проводится расследование. Вакцины с мРНК кодируют только информацию о шиповом белке вируса. Точно так же Johnson & Johnson использует вектор аденовируса, который кодирует тот же белок-спайк, что и вакцины мРНК. Ни один из них не может вызвать COVID-19. Вакцины проходят тщательное тестирование в ходе клинических испытаний, чтобы убедиться, что они безопасны и эффективны для тех, кто их получает, а вакцины COVID соответствуют тем же строгим стандартам безопасности и эффективности, что и все другие типы вакцин в Соединенных Штатах.
КАКОВЫ ПОБОЧНЫЕ ЭФФЕКТЫ ОТ ВАКЦИН?
У большинства людей не возникает серьезных проблем после вакцинации. Ваша рука может быть болезненной, красной или теплой на ощупь в месте инъекции, что может случиться при инъекциях любого типа. Как это иногда бывает с вакциной, в течение первых 24 часов у вас может возникнуть субфебрильная температура, головная боль и усталость. Сыпь в месте укола может появиться через несколько дней после вакцинации, но обычно проходит через несколько дней.Эти симптомы обычно проходят сами по себе и являются признаком того, что ваша иммунная система делает именно то, что должна делать: работает и создает защиту от болезней.
КАКОВЫ ДОЛГОСРОЧНЫЕ ПОБОЧНЫЕ ЭФФЕКТЫ ВАКЦИН ОТ COVID-19?
Для имеющихся в настоящее время вакцин не выявлено никаких долгосрочных побочных эффектов. FDA и CDC продолжают следить за безопасностью в большей части населения, как и в случае со всеми новыми медицинскими продуктами. Часть процесса мониторинга включает в себя новое телефонное приложение «V-safe», которое отправляет вам обычные текстовые сообщения после того, как вы получите вакцину от COVID-19, чтобы задать краткие вопросы о том, как вы себя чувствуете, и какие побочные эффекты, если таковые имеются, вы испытываете. в реальном времени.Это идеальный способ изучить и задокументировать любые краткосрочные или долгосрочные побочные эффекты вакцины. Обязательно загрузите приложение V-safe после вакцинации от COVID.
АЛЛЕРГИЧЕСКИЕ РЕАКЦИИ НА ВАКЦИНУ?
Сообщалось о нескольких пациентах, у которых наблюдалась анафилаксия (тяжелая аллергическая реакция) после вакцинации от COVID-19. Это редко, происходит менее одного раза на каждые 200 000 инъекций. В результате CDC выпустил руководство, касающееся вакцины COVID-19 и тяжелых аллергических реакций.Американский колледж астмы, аллергии и иммунологии (ACAAI) также опубликовал руководство по риску аллергических реакций на мРНК вакцины COVID. Пожалуйста, заранее запланируйте посещение опытного аллерголога / иммунолога, если у вас в анамнезе есть анафилаксия, заболевание тучных клеток или опасения по поводу вакцинации.
ЕСТЬ ЛИ ПРОТИВОПОКАЗАНИЯ ДЛЯ ПОЛУЧЕНИЯ ВАКЦИНЫ COVID-19?
По данным CDC, люди, у которых была немедленная аллергическая реакция, даже если она не была тяжелой, на вакцину или инъекционную терапию (т.е., внутримышечные, внутривенные или подкожные вакцины или методы лечения [за исключением подкожной иммунотерапии от аллергии, то есть «прививки от аллергии»], не относящиеся к компоненту мРНК вакцины COVID-19 или полисорбата), должны проконсультироваться со своим врачом, чтобы определить, следует ли сделайте вакцину от COVID-19. CDC утверждает, что это мера предосторожности, а не противопоказание. Вакцины COVID-19 не следует вводить в комбинации с другими вакцинами прямо сейчас, и CDC рекомендует 14 дней между вакцинацией COVID-19 и другими вакцинами.
После сообщений о небольшом количестве пациентов, испытывающих анафилаксию после вакцинации мРНК COVID-19, CDC выпустил руководство, касающееся мРНК вакцин COVID-19 и тяжелых аллергических реакций. ACAAI также опубликовало руководство по риску аллергических реакций на мРНК вакцины COVID-19.
Пациенты, у которых наблюдается немедленная (менее 4 часов) или тяжелая аллергическая реакция на первую дозу вакцины мРНК COVID-19, не должны получать вторую дозу.
Вакцины с мРНК COVID-19 не следует вводить лицам, у которых в анамнезе имеется серьезная аллергическая реакция на какой-либо компонент вакцины.Хотя конкретный компонент вакцины, вызывающий анафилаксию, не идентифицирован, полиэтиленгликоль (ПЭГ) является одним из ингредиентов этих вакцин и, как известно, вызывает анафилаксию. Вакцину Johnson & Johnson не следует вводить лицам, у которых возникла немедленная аллергическая реакция на какой-либо ингредиент вакцины (например, полисорбат).
ЧТО ЕСЛИ У ИНДИВИДУМА НЕМЕДЛЕННЫЙ АЛЛЕРГИЙ НА СВОЙ ПЕРВЫЙ УПРАВЛЕНИЕ мРНК? МОЖНО ЛИ ПРИМЕНЯТЬ ВАКЦИНУ JOHNSON & JOHNSON В КАЧЕСТВЕ «УСИЛИТЕЛЯ?»
CDC рекомендует людям обсудить это со своим врачом.После сбора подробного анамнеза аллергологи обсудят со своим пациентом риск / пользу, и, если у пациента нет противопоказаний к вакцине J&J, могут порекомендовать своему пациенту использовать J&J в качестве ревакцинации, однако текущих данных об эффективности или безопасности нет. использования вакцины J&J таким образом.
СЛЕДУЕТ ЛИ МНЕ ПРИВИВАТЬ, ЕСЛИ У МЕНЯ ЕСТЬ АЛЛЕРГИЧЕСКАЯ РЕАКЦИЯ НА АЛЛЕРГИЧЕСКУЮ ИНЪЕКЦИЮ ИЛИ УЖАЛОГО НАСЕКОМЫХ ИЛИ У МЕНЯ ПИЩЕВАЯ АЛЛЕРГИЯ?
Да.Аллергические реакции на продукты питания, лекарства или укусы пчел не являются поводом для отказа от вакцины. Однако, если у вас есть история анафилаксии по какой-либо причине, мы рекомендуем сделать вашу вакцинацию в учреждении, которое может лечить аллергические реакции, и под наблюдением в течение 30 минут после вакцинации.
Если у вас есть конкретные вопросы или опасения по поводу вакцины и того, являетесь ли вы кандидатом на ее получение, запланируйте визит, чтобы поговорить об этом с опытным врачом-аллергологом / специалистом по иммунологии.
Могу ли я получить вакцину от COVID в тот же день, когда я получу инъекцию от аллергии, XOLAIR, других биологических или других инфузий гамма-глобулина?
Введение вакцины с другими иммунизациями или биологическими препаратами не изучалось. Мы не рекомендуем делать прививку от COVID-19 в тот же день, что и инъекция от аллергии или биологическое введение.
МОГУ ЛИ Я ПРОДОЛЖАТЬ ПРИЕМ ЛЕКАРСТВА ОТ АЛЛЕРГИИ И АСТМЫ В тот же день, когда я получаю вакцину от COVID? УМЕНЬШАЕТ ЛИ ЭФФЕКТИВНОСТЬ ВАКЦИНЫ?
Да, примите обычные лекарства в день вакцинации.Нет никаких противопоказаний для приема каких-либо безрецептурных или рецептурных лекарств от аллергии или астмы, а также для вакцинации COVID. Если вы не принимаете лекарства ежедневно, CDC не рекомендует принимать лекарства перед вакцинацией. Если у вас есть вопросы, поговорите со своим врачом.
Я УЖЕ ЗАБОЛЕЛ COVID — НУЖНА ЛИ МНЕ ПОЛУЧИТЬ ВАКЦИНУ?
Да. Иммунитет, обеспечиваемый вакциной, может обеспечивать лучшую / более длительную защиту, чем сам вирус.
КАК СКОРО ПОСЛЕ ИЗЛЕЧЕНИЯ ОТ COVID Я МОГУ ПОЛУЧИТЬ ВАКЦИНУ?
Получение вакцины COVID безопасно после того, как симптомы COVID исчезнут.Если возможно, сделайте вакцину в течение 90 дней после заболевания COVID 19, поскольку к этому времени ваша защита от антител может начать ослабевать. Подождите 90 дней, чтобы получить вакцину от COVID-19, если вы получили сыворотку выздоравливающей крови или моноклональные антитела во время болезни.
КАК ЧАСТО НУЖНО ПОЛУЧАТЬ ВАКЦИНУ ОТ COVID? ПОХОЖИЕ НА ПРОБЛЕМЫ ГРИППА, И МНЕ НУЖНО ПОЛУЧАТЬ ЕЖЕГОДНО?
Ответы на эти вопросы все еще неизвестны, и это будет тщательно отслеживаться по мере появления новых данных.
НУЖНО ЛИ МНЕ НОСИТЬ МАСКУ И ИЗБЕГАТЬ БЛИЗКОГО КОНТАКТА С ДРУГИМИ, ЕСЛИ Я ПОЛУЧИЛ ДВЕ ДОЗЫ ВАКЦИНЫ?
Согласно CDC, полностью вакцинированным людям больше не нужно носить маску или физически дистанцироваться в большинстве помещений и на открытом воздухе, за исключением случаев, когда это требуется федеральными, государственными, местными, племенными или территориальными законами, правилами и положениями, включая руководство местным бизнесом и рабочим местом. Обратите внимание, что эти рекомендации CDC не применимы к медицинским учреждениям, включая кабинеты врачей и больницы; транспортные узлы, такие как аэропорты и вокзалы; исправительные учреждения и приюты для бездомных.
Дополнительную информацию можно найти на сайте CDC: Когда вы прошли полную вакцинацию, и CDC: Временные рекомендации общественного здравоохранения для полностью вакцинированных людей.
ДОСТАТОЧНО ЛИ ВАКЦИНЫ ДЛЯ КАЖДОГО?
Да. Правительство закупило достаточно вакцины, чтобы иммунизировать всех американцев. Цель состоит в том, чтобы к 1 мая было достаточно вакцины против COVID-19 для иммунизации всех взрослых, а также детей от 12 лет и старше.
НАСКОЛЬКО ПРОДОЛЖИТСЯ ЗАЩИТА ПОСЛЕ ВАКЦИНАЦИИ?
Мы еще не знаем, как долго продлится защита после вакцинации, но измеряем это как в клинических испытаниях, так и среди групп, которые в настоящее время вакцинируются.
МОГУТ ДЕТИ ПРИНИМАТЬ ВАКЦИНУ COVID 19?
12 мая 2021 года Консультативный комитет CDC по практике иммунизации (ACIP) подтвердил безопасность и эффективность вакцины Pfizer COVID-19 и ее применение у подростков от 12 до 15 лет. В их заявлении говорилось: «CDC теперь рекомендует использовать эту вакцину среди этой группы населения, и поставщики медицинских услуг могут начать вакцинацию сразу же».
В настоящее время продолжаются клинические испытания с участием детей младше 12 лет, чтобы предоставить важную информацию о том, когда эту популяцию можно иммунизировать.
МОЖНО ЛИ ПРИВИВАТЬ БЕРЕМЕННЫХ И КОРМЯЩИХ МАТЕРИ?
Да. Основываясь на том, как эти вакцины действуют в организме, эксперты считают, что они вряд ли представляют опасность для беременных женщин. Однако в настоящее время имеются ограниченные данные о безопасности вакцин против COVID-19 для беременных женщин.
Клинические испытания, изучающие безопасность вакцин COVID-19 и их эффективность у беременных женщин, продолжаются или планируются. Производители вакцин также собирают и анализируют данные людей, прошедших клинические испытания, которые получили вакцину и забеременели.Исследования на животных, получавших вакцину Moderna, Pfizer-BioNTech или J & J / Janssen COVID-19 до или во время беременности, не выявили проблем с безопасностью у беременных животных или их детей.
Беременные женщины чаще серьезно заболевают COVID-19, чем небеременные. Если вы беременны, вы можете получить вакцину от COVID-19. Вакцинация от COVID-19 во время беременности может защитить вас от тяжелого заболевания COVID-19. Если у вас есть вопросы о вакцинации, может помочь разговор с вашим лечащим врачом, но это не обязательно для вакцинации.
ЯВЛЯЕТСЯ ЛИ ИСТОРИЯ ПОЛУЧЕНИЯ ИНЪЕКЦИОННЫХ ДЕРМАЛЬНЫХ НАПОЛНИТЕЛЕЙ ПРОТИВОПОКАЗАНИЕМ ДЛЯ ПОЛУЧЕНИЯ мРНК вакцины от COVID-19?
Инъекции кожных наполнителей не являются противопоказанием для введения мРНК вакцины. У людей, которым вводили кожные наполнители, может развиться отек в месте инъекции наполнителя или рядом с ним после введения мРНК вакцины COVID 19. Симптом временный и поддается лечению и наблюдался при применении других вакцин.
ДОЛЖНЫ ЛИ ПАЦИЕНТЫ ЕЖЕГОДНО ПОЛУЧАТЬ СЕЗОННУЮ вакцину от гриппа? КАКОВ РЕКОМЕНДУЕМЫЙ ИНТЕРВАЛ В ОТНОШЕНИИ ПОЛУЧЕНИЯ ВАКЦИНЫ COVID-19?
Да, сделать прививку от гриппа очень важно, тем более что грипп может вызывать симптомы, похожие на COVID-19.Сокращение числа людей, которые заболели тяжелым гриппом и нуждаются в госпитализации, также поможет гарантировать, что система здравоохранения, больницы и отделения интенсивной терапии не будут перегружены в случае увеличения случаев COVID-19 во время сезона гриппа.