пониженные и повышенные у малышей в возрасте 2, 3 лет и не только, причины увеличения и уменьшения количества в крови, норма
Педиатры всегда обращают повышенное внимание на сегментоядерные и палочкоядерные нейтрофилы, когда рассматривают анализ крови ребенка, поскольку эти структуры отвечают за деятельность костного мозга и иммунной системы. В некоторых случаях наблюдается отклонение от нормы, что часто пугает родителей. Однако, надо понимать, что это не всегда обязательно означает наличие проблем со здоровьем, но при этом требует пристального внимания врача.
Содержание статьи
Что это такое?
Сегментоядерные нейтрофилы – это одна из разновидностей нейтрофилов, они составляют основную часть лейкоцитов. Образуются из палочкоядерных – это их незрелая форма. В крови зрелые нейтрофилы находятся дольше, чем незрелые – около 2-8 часов, и только потом проникают через сосудистые стенки в органы. С этим связан тот факт, что сегментоядерных нейтрофилов в крови всегда больше, чем палочкоядерных.

У палочкоядерных нейтрофилов ядра ровные, сплошные и похожие на изогнутые палочки. У сегментоядерных они делятся на сегменты 2-5 штук, поэтому их еще называют зернистыми. Такое строение ядра позволяет этим клеткам мигрировать через стенки сосудов в органы и ткани.
Справка! Цитоплазма нейтрофилов розовая, а зернистость коричневая. При наличии воспалительного процесса в организме зернистость становится крупнее и окрашивается в синий цвет.
Основной функцией нейтрофилов является борьба с различными инфекционными возбудителями, которые попадают в организм человека извне (в первую очередь грибковыми и бактериальными), а также поддержание иммунной системы на надлежащем уровне. Вырабатываются нейтрофилы костным мозгом, и могут быстро передвигаться и концентрироваться в местах повреждения или воспаления тканей.
Когда патогенная флора попадает в организм человека, сегментоядерные нейтрофилы поглощают их и переваривают, при этом сами нейтрофилы погибают – это называется фагоцитозом или фагоцитарной активностью.
Нейтрофилы – микрофаги, они способны поглощать только небольшие чужеродные частицы и клетки. Эти структуры содержат миелопероксидазу – фермент, который после гибели клетки повышает действие антибактериальных агентов в крови человека. Когда эти биологические вещества в больших количествах высвобождаются, они начинают повреждать бактерии и активизировать скопление иммунных клеток в пораженном очаге.

Погибшие нейтрофилы, клеточная масса, разрушенная воспалительным процессом, и патогенные микроорганизмы образуют смесь, которая называется гной. Гной зеленого цвета, так как фермент миелопероксидаза имеет зеленый пигмент.
Что касается вирусных инфекций, в борьбе с ними нейтрофилы играют куда меньшую роль, а также практически не участвуют в борьбе с гельминтами и опухолями.
Какие анализы могут определить уровень?
Узнать, какое количество нейтрофилов содержится в крови у ребенка можно из общего анализа крови с лейкоцитарной формулой. Также зернистые гранулоциты исследуются при помощи биохимического анализа крови и биопсии костного мозга.
Норма
В крови взрослого человека и ребенка старше 13 лет все виды лейкоцитов должны составлять 4-10*10 в 9 степени/л крови, из них нейтрофилов – 48-80%. Из них начальная форма нейтрофилов 1-3%, палочкоядерные 1-6%, сегментоядерные – 45-72%.
У детей до 12 лет происходит становление иммунной системы, поэтому лейкограмма у них несколько другая. Младенцы рождаются со «взрослой» нормой сегментоядерных нейтрофилов, которая продолжает нарастать в первые сутки жизни ребенка, а потом резко падает.

В 5-7 лет количество сегментоядерных нейтрофилов снова повышается, и в этот период педиатры и родители отмечают, что ребенок стал меньше болеть простудными заболеваниями.
Возрастные нормы сегментоядерных нейтрофилов в крови детей:
- первые сутки – 50-70%;
- 1-5 дней – 35-55%;
- 5-15 дней – 25-45%;
- 15-30 дней – 15-30%;
- 1-12 месяцев – 20-35%;
- 1-6 лет – 35-55%;
- 7-10 лет – 40-60%;
- 11-15 лет 40-75%.
Показатели повышены
Когда уровень нейтрофильных клеток повышается, это называется нейтрофилез. Однако незначительное повышение может наблюдаться при чрезмерных физических или психоэмоциональных нагрузках, а также после еды. Если же причина повышения нейтрофилов связана с заболеванием, то их уровень будет напрямую зависеть от активности болезни.
Причины увеличения
Патологическими причинами повышения уровня нейтрофилов можно назвать:
- активные воспалительные процессы – дерматит, пневмония, аппендицит, воспалительный процесс в поджелудочной железе и так далее;
- наличие в организме бактериальной инфекции, включая гнойные очаги поражения – флегмона, абсцесс,
- некоторые инфекции вирусного происхождения;
- грибковая инфекция или инфекции, спровоцированные простейшими микроорганизмами;
- опухолевые процессы;
- ожоги;
- сахарный диабет;
- отравления;
- трофическая язва;
- прием определенных медикаментозных препаратов, например, кортикостероидов;
- гемолиз эритроцитов или острая потеря крови.
Нейтрофилы повышаются в послеоперационный период.

Надо обратить внимание, что врачи оценивают тот факт за счет каких форм клеток произошло увеличение:
- Сдвиг формулы влево – повышены палочкоядерные нейтрофилы – такое часто бывает при лейкозе, анемии, гнойных инфекциях и ожогах.
- Сдвиг формулы вправо – повышены сегментоядерные нейтрофилы – встречается при лейкозе, анемии, полицитемии.
Симптомы
Чаще всего повышение нейтрофилов в крови начинается без какой-либо симптоматики, это связано с тем, что палочки появляются в момент начала болезни, и на их дозревание требуется время.
Когда нейтрофилы созревают, начинает появляться клиническая картина – начло гнойного процесса. Характерными признаками можно назвать:
- головную боль;
- повышение температуры;
- кашель;
- насморк;
- быстрая утомляемость и недомогание;
- отек и краснота пораженных участков дермы;
- наличие хрипов в легких;
- гной в носоглотке.
Лечение
Назвать нейтрофилез самостоятельной патологией нельзя, поэтому специфического лечения повышения нейтрофильных клеток нет. Врач определяет причину повышенных показателей и назначает лечение выявленного заболевания:
- инфекционные заболевания лечатся антибиотиками;
- вирусы – противовирусными средствами;
- грибки – противомикозными препаратами;
- патологии косного мозга – препаратами, которые угнетают патологически активную выработку этих клеток;
- инфаркт почки, легкого или миокарда требует реанимационных мероприятий;
- при несбалансированном питании корректируется меню и назначаются витаминные комплексы;
- при приеме некоторых медикаментозных средств изменяется курс лечения.

Пониженные значения
Пониженное значение нейтрофилов называется нейтропенией. Различают:
- наследственную нейтропению;
- врожденную;
- приобретенную.
Наследственные формы передаются из поколения в поколение, и могут абсолютно не влиять на состояние ребенка, они считаются индивидуальной особенностью организма.
Врожденные патологии иммунной системы, а также другие нарушения, способствуют прогрессу нейтропении, и это естественно сказывается на работе всего организма ребенка.
Механизм понижения сегментоядерных нейтрофилов может быть следующим:
- Снижение производства или его нарушение – результат сбоя в работе костного мозга.
- Перераспределение – сегментоядерные нейтрофилы кучкуются и двигаются в очаг воспаления.
- Повышенный процент гибели и элиминации – клетки погибают или организм сам уничтожает некачественные патологические формы.
При сдвиге лейкоцитарной формулы влево количество сегментоядерных нейтрофилов уменьшается в пользу молодых форм – метамиелоцитов, палочкоядерных и миелоцитов.
Важно! Изменение формулы может быть естественным ответом на воздействие патогенного фактора, во всех остальных случаях требуется немедленное врачебное вмешательство и выяснение причин.
У новорожденного ребенка норма сегментоядерных нейтрофилов такая же как и у взрослого человека, и если отклонение происходит в сторону уменьшения, родители должны насторожиться в отношении наследственных и врожденных форм патологии.

Это может быть:
- младенческий агранулоцитоз;
- циклическая врожденная нейтропения;
- доброкачественная семейная нейтропения.
Груднички, находящиеся на грудном вскармливании хорошо защищены от инфекций, так как с материнским молоком в их организм поступает большое количество иммунных клеток, которые борются с вирусами и бактериями. Дети, находящиеся на искусственном вскармливании, находятся в группе риска различных патологий.
Когда нейтрофилы понижены до года, нейтропения может сопровождаться появлением двуядерных патологических сегментоядерных нейтрофилов.
Следует быть крайне внимательным к назначению детям до 2 лет медикаментозных препаратов, так как в некоторых случаях этом может стать причиной агранулоцитоза. Особенно это касается препаратов сульфаниламидной группы и нестероидных противовоспалительных средств.
Причины снижения уровня
Показатели сегментоядерных нейтрофилов снижаются у ребенка в 2 года, так как у новорожденного он будет максимально высоким, а к 3 годам уже намного понижены.

То, что снижено содержание сегментоядерных нейтрофилов у ребенка, может быть обусловлено:
- вирусной и бактериальной инфекцией;
- тяжелым состоянием, которое возникает после существенного иммунного ответа – вторичная нейтропения истощения;
- нарушением обменных процессов;
- дефицитом витаминов, а также белково-энергетической недостаточностью, которая может возникать при тяжелой форме железодефицитной анемии;
- панцитопенией – снижение всех кровяных элементов;
- угнетение или полное прекращение созревания или синтеза клеток в косном мозге, так называемое первичное или вторичной апластическое состояние.
Признаки нейтропении
Если количество нейтрофилов в крови ниже нормы, это может проявляться в виде:
- частых простуд;
- постоянной апатии и вялости;
- сонливости, упадке сил;
- частого появления на кожном покрове гнойников;
- сильного потоотделения даже без физической нагрузки;
- беспричинном повышении температуры;
- частых головных болях;
- сыпи на слизистых.

Как лечить?
Чтобы подтвердить нейтропению у ребенка педиатр назначает дополнительные анализы и исследования, которые помогут определить какое именно необходимо лечение. Во время прохождение терапии необходимо исключить прививки, прием иммуномодуляторов, а также прочие манипуляции, которые способны снизить иммунитет ребенка.
Терапия нейтропении может заключаться в следующем:
- При наличии инфекционных возбудителей, лечение направляется на уничтожение патогенной флоры, при этом учитываются возраст и состояние ребенка.
- Если патология развивается по причине нехватки гемоглобина, необходимо изменить рацион питания ребенка, а также назначаются препараты железа, фолиевая кислота, витамин В12, который способствует усвоению организмом железа.
- При заболеваниях, которые провоцируют снижение нейтрофилов в крови, ребенок должен быть поставлен на учет к гематологу, и врач будет контролировать его состояние до тех пор, пока ситуация не нормализуется.
- Если на количество нейтрофилов повлияла плохая экология, токсические факторы, прием определенных групп препаратов, необходимо устранить провоцирующие факторы, и назначать ребенку щадящее лечение, поддерживающие силы организма.
- При тяжелой форме нейтропении – болезни Костмана, ребенку назначаются антибактериальные средства, а также препараты для профилактики опасных инфекций и стимулирования синтеза новых клеток. В особо сложных ситуациях назначается трансплантация костного мозга.
Родители должны понимать, что низкое или высокое количество нейтрофилов в крови ребенка не всегда свидетельствует о наличии какого-то заболевания. Самостоятельная трактовка результатов, а тем более самостоятельное лечение совершенно недопустимы. Устанавливать диагноз и назначать адекватную ситуации терапии может только врач.
Сегментоядерные нейтрофилы у ребёнка: повышенные и пониженные значения
 Сегментоядерные нейтрофилы – это разновидность лейкоцитов, ядро которых разделено на сегменты. С током крови они разносятся по всему организму и выявляют патологические клетки, а после этого поглощают их.
Сегментоядерные нейтрофилы – это разновидность лейкоцитов, ядро которых разделено на сегменты. С током крови они разносятся по всему организму и выявляют патологические клетки, а после этого поглощают их.
В норме сегментоядерные нейтрофилы в крови у ребенка в анализе крови составляют от 30 до 70% от общего числа лейкоцитов в зависимости от возраста. Эти клетки очень важны для организма, так как они защищают организм от микробов и микробных инфекций.
Сегментоядерные нейтрофилы находятся в крови, и активно передвигаются в ней благодаря тому, что у  них имеются ножки по типу тех, что у амёбы.
них имеются ножки по типу тех, что у амёбы.
Первый же достигший врага лейкоцит обволакивает его и выделяет в кровь особые вещества, которые привлекают других сегментоядерных нейтрофилов в крови.
Когда в организме имеет место бурный инфекционный микробный процесс, в анализе крови будут повышены сегментоядерные нейтрофилы у ребенка.
Если в результатах анализа происходит увеличение этого показателя, требуется полноценное обследование для выявления причины патологии и своевременного лечения.
Как готовить ребёнка к анализу?
 Взрослым важно грамотно подготовить малыша к процедуре. В первую очередь надо объяснить ребёнку, что будет происходить во время процедуры, и убедить его в том, что это не больно и бояться нечего.
Взрослым важно грамотно подготовить малыша к процедуре. В первую очередь надо объяснить ребёнку, что будет происходить во время процедуры, и убедить его в том, что это не больно и бояться нечего.
Также надо предварительно проконсультироваться с педиатром, который даст все рекомендации, как готовить ребёнка.
Основными из них являются:
- Приход на сдачу анализа за 30 минут до времени процедуры – ребёнку надо побыть в помещении, чтобы ходьба и перепад температуры между помещением и улицей не нарушили картину.
- Отсутствие физической нагрузки за 12 часов до забора материала – нельзя с вечера разрешать малышу активные игры, а также не следует идти с ребёнком на анализы пешком, если расстояние до лаборатории более 500 метров.
- Отказ от еды за 3 часа до процедуры – поить малыша можно, но только чистой водой и в объёме не более 1 стакана. Если договориться с детьми не получилось, и они всё же что-то съели, сдачу крови переносят.
Когда ребёнок отличается высокой нервной возбудимостью, то надо по согласованию с врачом подобрать лёгкое успокоительное средство, которое поможет избежать стресса и скачка показателей из-за него.
Референсные значения показателя по возрастам
В зависимости от возраста ребёнка, сегментоядерные лейкоциты присутствуют в крови в большем или меньшем количестве. Их чрезмерное количество называется — нейтрофилез, а пониженное — нейтропения.
Нормальные показатели в крови представлены в таблице:
| Возраст | Норма |
| новорождённые до 5 дня | 70% |
| у грудничка с 5 дня до 1 месяца | 55% |
| от 1 месяца до 1 года | 30% |
| от года до 5 лет | 35% |
| от 5 лет до 10 лет | 55% |
| старше 10 лет | 60% |
Повышение нейтрофилов в крови у ребенка является тревожным признаком, игнорировать который недопустимо, так как из-за этого можно пропустить тяжёлые инфекционные заболевания.
Особенно важно проводить полное обследование при повышенном уровне лейкоцитов у ребёнка до 3-х лет, так как в этом возрасте малыш ещё не может правильно описать симптомы и точно охарактеризовать своё состояние, что затрудняет своевременное и точное выявление патологии.
 Причины превышения нормы
Причины превышения нормы
Причин для увеличенного уровня нейтрофилов у ребёнка может быть несколько:
- бактериальные инфекции,
- туберкулёз – отклонение от нормы отмечается даже при самом начале болезни, когда каких-либо симптомов ещё нет,
- патология в работе щитовидной железы,
- лимфолейкоз,
- саркома,
- острые и хронические воспалительные процессы,
- ангина,
- ожоги на значительной площади,
- заболевания почек,
- сахарный диабет,
- трофические язвы,
- послеоперационный период,
- тяжёлая кровопотеря,
- отравления различной природы,
- отит,
- заражение крови,
- различные доброкачественные и злокачественные новообразования.
 Повышенные нейтрофилы у ребенка сигнализируют о болезни, которую требуется выявить. Чем больше отклонение от нормы, тем более тяжёлое состояние может быть у детей.
Повышенные нейтрофилы у ребенка сигнализируют о болезни, которую требуется выявить. Чем больше отклонение от нормы, тем более тяжёлое состояние может быть у детей.
Одно из наивысших значений уровня нейтрофилов отмечается при сепсисе.
В некоторых случаях повышение нейтрофилов в крови у ребёнка не является патологическим, и тогда показатели возвращаются у нормальным значениям в короткий срок.
К таким естественным причинам повышения относятся:
- нервное перевозбуждение,
- физическая перегрузка,
- стресс,
- резкая перемена температуры воздуха.
Во всех этих случаях высок риск получения при анализе ложного результата. Для исключения такого неприятного явления важно правильно подготовить ребёнка к забору крови. Для того чтобы исключить ошибку, когда выявлены повышенные нейтрофилы у ребёнка, проводят повторный анализ, если показатель повышен не очень значительно.
При серьёзных отклонениях показано срочное обследование и не исключена возможность неотложной госпитализации.
Причины пониженных показателей
 У детей может наблюдаться и понижение сегментоядерных нейтрофилов (нейтропения). Причиной такой патологии становятся длительно текущие инфекции, при которых организм расходует защитные клетки быстрее, чем успевает вырабатывать их.
У детей может наблюдаться и понижение сегментоядерных нейтрофилов (нейтропения). Причиной такой патологии становятся длительно текущие инфекции, при которых организм расходует защитные клетки быстрее, чем успевает вырабатывать их.
Явление встречается не часто и полностью проходит после устранения вызвавшего его заболевания.
Название патологии, когда нейтрофилы понижены, – нейтропения. Так, отклонение развивается при поражениях костного мозга и болезнях крови.
Если для их лечения используется химиотерапия или лучевая терапия, а также различные иммунодепрессанты и тяжёлые обезболивающие, показатели также снижаются.
У небольшого процента детей отмечается врождённое аутосомно-рецессивное заболевание, при котором сегментоядерные нейтрофилы полностью отсутствуют в организме. Смертность у младенцев с такой патологией очень высокая, в особенности в первый год жизни.
Меры по нормализации показателей
Лечение непосредственно самого нарушения картины крови не проводится. Любые попытки влиять непосредственно на высокие нейтрофилы недопустимо, так как это смажет картину заболевания и не позволит своевременно начать лечение ребёнка.
 Для выявления заболевания, которое стало причиной того, что нейтрофилы повышены у ребёнка, проводят дополнительные анализы крови, рентген, томографию и берут различные мазки.
Для выявления заболевания, которое стало причиной того, что нейтрофилы повышены у ребёнка, проводят дополнительные анализы крови, рентген, томографию и берут различные мазки.
Также необходимо обследование на наличие паразитов в организме, так как они у детей очень часто влияют на концентрацию нейтрофилов.
Нередки случаи, когда нарушения картины крови являются единственными проявлениями патологии в организме ребёнка.
Когда же у врача есть причины подозревать у ребёнка присутствие воспалительного процесса, анализ крови назначается в обязательном порядке.
При длительной болезни можно проводить несколько анализов через определённые периоды времени для контроля состояния малыша и чтобы не пропустить патологическое повышение сегментоядерных нейтрофилов.
Профилактика повышения показателей
 Имеются некоторые профилактически действия, которые позволяют улучшить состояние ребёнка и укрепить его иммунную систему.
Имеются некоторые профилактически действия, которые позволяют улучшить состояние ребёнка и укрепить его иммунную систему.
К рекомендациям по предотвращению повышения сегментоядерных нейтрофилов относятся:
- Планомерное закаливание с максимально раннего возраста.
- Регулярная физическая активность.
- Качественное сбалансированное питание.
В том случае если врачом назначается анализ крови, отказываться от него не следует, так как от своевременности выявления отклонения зависит здоровье малыша.
 Загрузка…
Загрузка…Нормы общего анализа крови у детей сегменты

Нейтрофилы принимают участие в защите иммунной системы ребенка.
Они предохраняют человека от влияния многообразных патогенных организмов, предотвращая появление вирусных и бактериальных инфекций.
Разновидность лейкоцитов, трансформированных путем сегментации из незрелых палочкоядерных нейтрофилов, определяются как – сегментоядерные нейтрофилы.
Норма у детей этих клеток в плазме крови зависит от возраста и анализируется исходя из общей лейкоцитарной формулы.
Что такое сегментоядерные нейтрофилы?
 Такого рода нейтрофилы получили название сегментоядерные, потому как они содержат сегменты, из которых состоит ядро.
Такого рода нейтрофилы получили название сегментоядерные, потому как они содержат сегменты, из которых состоит ядро.
В некоторых случаях их называют зернистыми лейкоцитами. Именно благодаря сегментам они мигрируют с кровью в разнообразные органы.
Просачиваясь в ткани внутренних органов нейтрофилы, выделяют патогенные бактерии, впитывают и устраняют их.
Существует форма палочкообразных нейтрофилов, которые являются незрелыми клетками. Они дозревают и преобразуются в сегментоядерные.
Зрелые нейтрофилы имеют ядро делимое на сегменты, поэтому в крови присутствуют длительнее, в отличие от незрелых (от двух до восьми часов). При обследовании зрелых нейтрофилов с ядрами всегда больше, чем палочкоподобных. Но отклонение от нормы одного и второго вида нейтрофилов указывают на присутствие болезни (в некоторых случаях серьезной). В связи с этим не нужно стараться после анализа проводить расшифровку самостоятельно.
Доктор, посмотрев результаты анализов, сумеет определить присутствие или отсутствие патологии, поставит точное заключение, чтобы терапия была начата вовремя.
Уровень зрелости нейтрофилов выделяется стадиями:
- Относительно недифференцированная клетка с крупным овальным ядром и большим ядрышком, гранулы в нем отсутствуют.
- Отличается от миелобласта более крупными размерами, неравномерностью окраски и калибра нитей хроматина в ядре.
- Крупная, базофильная зернистость, чаще не слишком густо заполняющая цитоплазму, однако ядро при этом перекрытое.
- Клетка гранулоцитарного ряда лейкопоэза, возникающая из миелоцита и являющаяся предшественницей палочково ядерного гранулоцита.
- Незрелые нейтрофилы, которые выбрасываются в кровь при появлении в организме инфекций.
- Клетки с выраженной защитной функцией, которые берут на себя основной удар и приводят к разрушению болезнетворных микроорганизмов.
По их количеству в крови можно определять наличие бактериальной инфекции, узнать о ее активности в организме.
Также существует два понятия в медицине, когда число нейтрофилов превышено или понижено:
- Нейтрофилез – увеличение числа нейтрофилов – считается отображением своего рода защиты организма от инфекций, болезней воспалительного характера.
- Нейтропения – понижение количества, что говорит о многофункциональном либо органическом угнетении кроветворения в костном мозге либо об интенсивном разрушении нейтрофилов под влиянием антител к лейкоцитам, токсических условий.
Симптомы нейтропении
 Признаки, по которым можно узнать, что уровень нейтрофилов отклоняется от нормы и понижен:
Признаки, по которым можно узнать, что уровень нейтрофилов отклоняется от нормы и понижен:
- чрезмерное выделение пота;
- нарушения функциональности сердца;
- повышенная эмоциональность;
- внезапная утрата массы тела.
Поскольку аналогичные признаки отвечают большинству болезням, то наилучшим вариантом будет обращение в клинику для дальнейшего обследования и сдачи анализов.
Понижение числа нейтрофилов в крови может встречаться не только при инфекциях, но и в случае приема определенных лекарств.
Функции
 Ключевая цель лейкоцитов – поддержать состояние здоровья, предохраняя организм от токсических веществ, потому что они относятся к клеточному иммунитету.
Ключевая цель лейкоцитов – поддержать состояние здоровья, предохраняя организм от токсических веществ, потому что они относятся к клеточному иммунитету.
Сегментоядерные нейтрофилы имеют способность самостоятельно перемещаться, благодаря цитоплазматическим выростам.
Ими клетка цепляется за находящиеся вокруг ткани (перемещение именуется амебоидным — свойственно простейшим, не имеющим определенных органов движения, а выпускающим непостоянные отростки). Такое движение клеток ориентировано на образовавшееся острое воспаление в организме.
Данный процесс называется хемотаксис — двигательная реакция микроорганизмов на химический раздражитель. Подобное перемещение обуславливается выделением специальных элементов в среду воспаления.
Проникая в зону размножения патогенных бактерий, клетки белой крови поглощают посторонние элементы (процесс фагоцитоза), обволакивая микроорганизмы – погибают. Из мертвой клетки извергаются вещества, которые оказываются ядовитыми для иных инициаторов инфекции, увеличивают воспалительный ответ, привлекая новые клетки белой крови.
Необходимо выделить, что зрелые нейтрофилы могут поглощать микроорганизмы, частички не очень большого объема. Важная роль отводится данным клеткам в период острого заболевания инфекцией бактериальной природы.
Гной, который скапливается в зоне воспаления, включает фрагменты данных лейкоцитов (микроорганизмов, гноеродных микробов). Зеленый тон подобных выделений свидетельствует о наличии значительного количества нейтрофилов.
Норма у детей
 Показатель нормы (сегменты в крови у ребенка — совсем нередкий случай) обусловливается с помощью общего рассмотрения с детальными показателями лейкоцитов.
Показатель нормы (сегменты в крови у ребенка — совсем нередкий случай) обусловливается с помощью общего рассмотрения с детальными показателями лейкоцитов.
Пока ребенок не подрастет, его характеристики лейкоцитарной формулы будут различаться от взрослых по абсолютному и относительному содержанию нейтрофилов.
Сегмент в анализе крови у ребенка норма

Нейтрофилы принимают участие в защите иммунной системы ребенка.
Они предохраняют человека от влияния многообразных патогенных организмов, предотвращая появление вирусных и бактериальных инфекций.
Разновидность лейкоцитов, трансформированных путем сегментации из незрелых палочкоядерных нейтрофилов, определяются как – сегментоядерные нейтрофилы.
Норма у детей этих клеток в плазме крови зависит от возраста и анализируется исходя из общей лейкоцитарной формулы.
Что такое сегментоядерные нейтрофилы?
 Такого рода нейтрофилы получили название сегментоядерные, потому как они содержат сегменты, из которых состоит ядро.
Такого рода нейтрофилы получили название сегментоядерные, потому как они содержат сегменты, из которых состоит ядро.
В некоторых случаях их называют зернистыми лейкоцитами. Именно благодаря сегментам они мигрируют с кровью в разнообразные органы.
Просачиваясь в ткани внутренних органов нейтрофилы, выделяют патогенные бактерии, впитывают и устраняют их.
Существует форма палочкообразных нейтрофилов, которые являются незрелыми клетками. Они дозревают и преобразуются в сегментоядерные.
Зрелые нейтрофилы имеют ядро делимое на сегменты, поэтому в крови присутствуют длительнее, в отличие от незрелых (от двух до восьми часов). При обследовании зрелых нейтрофилов с ядрами всегда больше, чем палочкоподобных. Но отклонение от нормы одного и второго вида нейтрофилов указывают на присутствие болезни (в некоторых случаях серьезной). В связи с этим не нужно стараться после анализа проводить расшифровку самостоятельно.
Доктор, посмотрев результаты анализов, сумеет определить присутствие или отсутствие патологии, поставит точное заключение, чтобы терапия была начата вовремя.
Уровень зрелости нейтрофилов выделяется стадиями:
- Относительно недифференцированная клетка с крупным овальным ядром и большим ядрышком, гранулы в нем отсутствуют.
- Отличается от миелобласта более крупными размерами, неравномерностью окраски и калибра нитей хроматина в ядре.
- Крупная, базофильная зернистость, чаще не слишком густо заполняющая цитоплазму, однако ядро при этом перекрытое.
- Клетка гранулоцитарного ряда лейкопоэза, возникающая из миелоцита и являющаяся предшественницей палочково ядерного гранулоцита.
- Незрелые нейтрофилы, которые выбрасываются в кровь при появлении в организме инфекций.
- Клетки с выраженной защитной функцией, которые берут на себя основной удар и приводят к разрушению болезнетворных микроорганизмов.
По их количеству в крови можно определять наличие бактериальной инфекции, узнать о ее активности в организме.
Также существует два понятия в медицине, когда число нейтрофилов превышено или понижено:
- Нейтрофилез – увеличение числа нейтрофилов – считается отображением своего рода защиты организма от инфекций, болезней воспалительного характера.
- Нейтропения – понижение количества, что говорит о многофункциональном либо органическом угнетении кроветворения в костном мозге либо об интенсивном разрушении нейтрофилов под влиянием антител к лейкоцитам, токсических условий.
Симптомы нейтропении
 Признаки, по которым можно узнать, что уровень нейтрофилов отклоняется от нормы и понижен:
Признаки, по которым можно узнать, что уровень нейтрофилов отклоняется от нормы и понижен:
- чрезмерное выделение пота;
- нарушения функциональности сердца;
- повышенная эмоциональность;
- внезапная утрата массы тела.
Поскольку аналогичные признаки отвечают большинству болезням, то наилучшим вариантом будет обращение в клинику для дальнейшего обследования и сдачи анализов.
Понижение числа нейтрофилов в крови может встречаться не только при инфекциях, но и в случае приема определенных лекарств.
Функции
 Ключевая цель лейкоцитов – поддержать состояние здоровья, предохраняя организм от токсических веществ, потому что они относятся к клеточному иммунитету.
Ключевая цель лейкоцитов – поддержать состояние здоровья, предохраняя организм от токсических веществ, потому что они относятся к клеточному иммунитету.
Сегментоядерные нейтрофилы имеют способность самостоятельно перемещаться, благодаря цитоплазматическим выростам.
Ими клетка цепляется за находящиеся вокруг ткани (перемещение именуется амебоидным — свойственно простейшим, не имеющим определенных органов движения, а выпускающим непостоянные отростки). Такое движение клеток ориентировано на образовавшееся острое воспаление в организме.
Данный процесс называется хемотаксис — двигательная реакция микроорганизмов на химический раздражитель. Подобное перемещение обуславливается выделением специальных элементов в среду воспаления.
Проникая в зону размножения патогенных бактерий, клетки белой крови поглощают посторонние элементы (процесс фагоцитоза), обволакивая микроорганизмы – погибают. Из мертвой клетки извергаются вещества, которые оказываются ядовитыми для иных инициаторов инфекции, увеличивают воспалительный ответ, привлекая новые клетки белой крови.
Необходимо выделить, что зрелые нейтрофилы могут поглощать микроорганизмы, частички не очень большого объема. Важная роль отводится данным клеткам в период острого заболевания инфекцией бактериальной природы.
Гной, который скапливается в зоне воспаления, включает фрагменты данных лейкоцитов (микроорганизмов, гноеродных микробов). Зеленый тон подобных выделений свидетельствует о наличии значительного количества нейтрофилов.
Норма у детей
 Показатель нормы (сегменты в крови у ребенка — совсем нередкий случай) обусловливается с помощью общего рассмотрения с детальными показателями лейкоцитов.
Показатель нормы (сегменты в крови у ребенка — совсем нередкий случай) обусловливается с помощью общего рассмотрения с детальными показателями лейкоцитов.
Пока ребенок не подрастет, его характеристики лейкоцитарной формулы будут различаться от взрослых по абсолютному и относительному содержанию нейтрофилов.
Когда у взрослого степень зрелых клеток в рамках от 47 до 75% от общего числа лейкоцитов при наличии незрелых нейтрофилов от 1 до 6%, то показатель у детей колеблется, учитывая возрастную категорию.
Таким образом, норма нахождения в крови зрелых нейтрофилов зависит от возраста ребенка:
- у новорождённых данный спектр составляет 45-78%;
- у детей до года, эта значимость колеблется от 20 до 45%;
- старше года и до 12-ти лет нормальный показатель составляет 25-60%;
- в подростковом возрасте от 13-ти до 15-ти лет данные показатели не должны выступать за границу 40-60%.
Общий анализ крови у ребенка: о чем вам скажут цифры?
Результаты анализа крови могут рассказать очень многое о состоянии здоровья ребенка, его предрасположенности к тем или иным заболеваниям, эффективности лечения. Поэтому общий анализ крови у детей берут как в профилактических целях, так и во время лечения. Забор крови производится из пальца руки, обычно – утром натощак, процедура не занимает много времени и не является чересчур болезненной.

Общий анализ крови – простое и информативное лабораторное исследование, являющееся основой диагностики большинства из известных заболеваний. Что показывает анализ?
Какие показатели позволяет определить общий анализ крови у детей?
Общий анализ крови – очень информативный показатель для врача. Это, на первый взгляд, простое исследование дает представление о числе, размере и форме эритроцитов, о содержании в них гемоглобина. Также анализ показывает отношение объема плазмы крови и форменных элементов, позволяет определить лейкоцитарную формулу, число тромбоцитов и скорость оседания эритроцитов. Все это весьма красноречиво говорит о состоянии здоровья пациента. Расшифровать и правильно интерпретировать данные анализа крови может только врач. Однако общее представление о содержании листа с результатами иметь все же нужно.
- Эритроциты (RBC) – наиболее многочисленные форменные элементы крови, содержащие гемоглобин.
- Гемоглобин (Hb) – основной компонент эритроцитов (красных кровяных телец). Это сложный белок, его основная функция состоит в переносе кислорода от легких к тканям, а также в выведении углекислого газа из организма и регуляции кислотно-основного баланса.
- Средний объем (CV) – один из эритроцитарных индексов (наряду с МСН и МСНС). Является количественной оценкой объема эритроцитов. Показатель носит относительный характер.
- Цветовой показатель крови (МСН, Mean Corpuscular Hemoglobin) – содержание гемоглобина в одном эритроците. Аналогичен МСНС (Mean Cell Hemoglobin) – средней концентрации гемоглобина в эритроцитах.
- Ретикулоциты (RTC) – молодые эритроциты. Их избыточное количество показывает повышенную потребность в образовании новых эритроцитов, вызванную потерей крови или заболеванием.
- Тромбоциты (PLT) – безъядерные бесцветные тельца крови сферической формы. Отвечают за свертываемость крови и играют важную роль в процессах заживления поврежденных тканей.
- Тромбокрит (PCT) — показатель, характеризующий процент тромбоцитарной массы в объеме крови. Очень важный критерий для оценки риска возникновения кровотечения и тромбозов.
- СОЭ (ESR) – это скорость оседания эритроцитов, является важным индикатором течения болезни.
- Лейкоциты (WBC) – группа клеток, называемых белыми кровяными тельцами. Для них характерно наличие ядра и отсутствие окраски. Роль лейкоцитов заключается в защите организма от микробов, бактерий, вирусов и чужеродных клеток.
- Лейкоцитарная формула – представляет собой процентное соотношение разных форм лейкоцитов в сыворотке крови. Показатель определяется при подсчете лейкоцитов в окрашенном мазке крови под микроскопом.
- Нейтрофилы сегментоядерные, или нейтрофильные лейкоциты, – наиболее многочисленная группа лейкоцитов. Их главная задача – уничтожение болезнетворных бактерий. Выделяют также палочкоядерные нейтрофилы. Это молодые нейтрофилы, имеющие палочкообразное сплошное ядро. Что касается нейтрофильных миелоцитов, то это более зрелые клетки, включающие в себя протоплазму, окрашенную в розовый цвет. Самые же юные нейтрофилы именуются метамиелоцитами. Они появляются в крови при наличии воспалительного процесса.
- Эозинофилы (EOS) – клетки, содержащиеся в крови, выполняющие защитную функцию и являющиеся составной частью лейкоцитарной формулы.
- Базофилы (BAS) – это самая малочисленная группа лейкоцитов. Повышение количества базофилов возникает при аллергических состояниях, инфекциях, заболеваниях системы крови, отравлениях.
- Лимфоциты LYM – форменные элементы крови, являющиеся частью иммунной системы. Они циркулируют в крови и тканях и обеспечивают защиту против чужеродных агентов, попавших в организм.
- Моноциты (MON) – крупные лейкоциты, отвечающие за очистку крови от физических агентов и инородных клеток. Моноциты могут поглощать как целые микроорганизмы, так и их фрагменты. Если число моноцитов в крови повышено, то это может говорить о наличии в организме инфекции.
Считается, что на планете живет около 1000 человек с голубой кровью, их называют кианетиками. Цвет крови обусловлен тем, что вместо железа в ней содержится медь. Дети с голубой кровью рождаются у обычных родителей. Такая кровь меньше подвержена заражению и обладает большей свертываемостью, даже серьезные травмы не вызывают сильного кровотечения. Поэтому древние рыцари «голубых кровей» вызывали у своих сородичей страх и почитание. Такая кровь считалась знаком избранных особ.
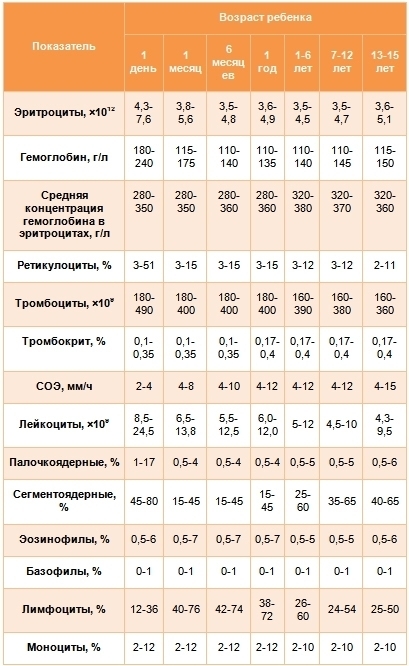
Показатели нормы для общего анализа крови у ребенка
Норма показателей различного рода у детей зависит от возраста, поскольку в связи с ростом ребенка и становлением организма состав крови меняется. Педиатры выделяют следующие возрастные группы: 1 день, 1 месяц, 6 месяцев, 1 год, 1-6 лет, 7-12 лет, 13-15 лет. Показатели нормы общего анализа крови для детей данных возрастных групп выглядят следующим образом.
О чем могут говорить отклонения результатов от нормы?
Если те или иные показатели общего анализа крови выходят за пределы нормы, то это сигнал к дальнейшим диагностике и лечению. Как правило, отклонения от нормы говорят о следующем.
- Эритроциты в сниженном количестве могут свидетельствовать о дефиците железа, альбумина и различных витаминов. Повышение же числа эритроцитов указывает на наличие врожденных пороков сердца, хронических заболеваний, разного рода эритроцитозах.
- Повышенный гемоглобин может указывать на болезни крови, ее сгущение, а также на проблемы с сердцем, в том числе и на пороки. Такая картина может наблюдаться также при обезвоживании и запорах. Что интересно: незначительное повышение гемоглобина свойственно детям из высокогорных районов. А вот пониженный гемоглобин обычно бывает при различных стадиях анемии.
- Тромбоциты в повышенном количестве говорят о воспалительных процессах, возможном туберкулезе, остеомиелите. Низкое их содержание наблюдают у недоношенных детей и при гемолитическом заболевании новорожденных.
- Лейкоциты в чрезмерном количестве могут указывать на врожденный лейкоз, инфекционные заболевания, а также на нарушения режима питания, стресс и чрезмерные физические нагрузки, а в пониженном – на лучевую болезнь, лейкоз в острой форме, поражение костного мозга, аллергические реакции, инфекционные заболевания (краснуха, ветрянка и др.), а также на упадок сил, истощение ребенка, низкое давление.
- Увеличенная СОЭ говорит об острых и хронических болезнях воспалительного генеза, об анемии, заболеваниях почек. А вот низкая СОЭ наблюдается при недостатке питания и дистрофии.
- Нейтрофилы в сниженном количестве указывают на инфекционные заболевания, причиной которых являются бактерии и вирусы. Также такая картина характерна при радиационном облучении, системной красной волчанке, недостатке массы тела. При увеличении нейтрофилов врачи диагностируют нейтрофилез. Он возникает при укусах насекомых, онкологических заболеваниях крови, разного рода воспалительных реакциях.
- Моноциты превышают норму содержания в крови при вирусных инфекциях, туберкулезе, заболеваниях сердца и злокачественных опухолях. Отсутствие моноцитов или их малое количество говорит об угнетении функции костного мозга, лейкозах, лучевой болезни.
- Эозинофилы в повышенном количестве присутствуют в крови при аллергиях, паразитарных заболеваниях, ряде кожных болезней, например при дерматите и кожном лишае. Снижение эозинофилов говорит об острых бактериальных инфекциях, а также о стрессах и неврозах.
- Базофилы превышают норму при лейкозах, гипофункции щитовидной железы, анемии, хронических заболеваниях желудочно-кишечного тракта, а также при лор-заболеваниях, например при синуситах. Снижение количества базофилов характерно при острых инфекционных состояниях, избытке гормонов щитовидной железы, стрессах, болезни Кушинга.
Как видим, общий анализ крови необходим для диагностирования широкого спектра патологий – от аллергий до хронических воспалительных и даже онкологических заболеваний. Поэтому так важно следить за показателями анализа крови, тем более, когда речь идет о состоянии неокрепшего детского организма.
Сегментоядерные норма в общем анализе крови у ребенка

Нейтрофилы принимают участие в защите иммунной системы ребенка.
Они предохраняют человека от влияния многообразных патогенных организмов, предотвращая появление вирусных и бактериальных инфекций.
Разновидность лейкоцитов, трансформированных путем сегментации из незрелых палочкоядерных нейтрофилов, определяются как – сегментоядерные нейтрофилы.
Норма у детей этих клеток в плазме крови зависит от возраста и анализируется исходя из общей лейкоцитарной формулы.
Что такое сегментоядерные нейтрофилы?
 Такого рода нейтрофилы получили название сегментоядерные, потому как они содержат сегменты, из которых состоит ядро.
Такого рода нейтрофилы получили название сегментоядерные, потому как они содержат сегменты, из которых состоит ядро.
В некоторых случаях их называют зернистыми лейкоцитами. Именно благодаря сегментам они мигрируют с кровью в разнообразные органы.
Просачиваясь в ткани внутренних органов нейтрофилы, выделяют патогенные бактерии, впитывают и устраняют их.
Существует форма палочкообразных нейтрофилов, которые являются незрелыми клетками. Они дозревают и преобразуются в сегментоядерные.
Зрелые нейтрофилы имеют ядро делимое на сегменты, поэтому в крови присутствуют длительнее, в отличие от незрелых (от двух до восьми часов). При обследовании зрелых нейтрофилов с ядрами всегда больше, чем палочкоподобных. Но отклонение от нормы одного и второго вида нейтрофилов указывают на присутствие болезни (в некоторых случаях серьезной). В связи с этим не нужно стараться после анализа проводить расшифровку самостоятельно.
Доктор, посмотрев результаты анализов, сумеет определить присутствие или отсутствие патологии, поставит точное заключение, чтобы терапия была начата вовремя.
Уровень зрелости нейтрофилов выделяется стадиями:
- Относительно недифференцированная клетка с крупным овальным ядром и большим ядрышком, гранулы в нем отсутствуют.
- Отличается от миелобласта более крупными размерами, неравномерностью окраски и калибра нитей хроматина в ядре.
- Крупная, базофильная зернистость, чаще не слишком густо заполняющая цитоплазму, однако ядро при этом перекрытое.
- Клетка гранулоцитарного ряда лейкопоэза, возникающая из миелоцита и являющаяся предшественницей палочково ядерного гранулоцита.
- Незрелые нейтрофилы, которые выбрасываются в кровь при появлении в организме инфекций.
- Клетки с выраженной защитной функцией, которые берут на себя основной удар и приводят к разрушению болезнетворных микроорганизмов.
По их количеству в крови можно определять наличие бактериальной инфекции, узнать о ее активности в организме.
Также существует два понятия в медицине, когда число нейтрофилов превышено или понижено:
- Нейтрофилез – увеличение числа нейтрофилов – считается отображением своего рода защиты организма от инфекций, болезней воспалительного характера.
- Нейтропения – понижение количества, что говорит о многофункциональном либо органическом угнетении кроветворения в костном мозге либо об интенсивном разрушении нейтрофилов под влиянием антител к лейкоцитам, токсических условий.
Симптомы нейтропении
 Признаки, по которым можно узнать, что уровень нейтрофилов отклоняется от нормы и понижен:
Признаки, по которым можно узнать, что уровень нейтрофилов отклоняется от нормы и понижен:
- чрезмерное выделение пота;
- нарушения функциональности сердца;
- повышенная эмоциональность;
- внезапная утрата массы тела.
Поскольку аналогичные признаки отвечают большинству болезням, то наилучшим вариантом будет обращение в клинику для дальнейшего обследования и сдачи анализов.
Понижение числа нейтрофилов в крови может встречаться не только при инфекциях, но и в случае приема определенных лекарств.
Функции
 Ключевая цель лейкоцитов – поддержать состояние здоровья, предохраняя организм от токсических веществ, потому что они относятся к клеточному иммунитету.
Ключевая цель лейкоцитов – поддержать состояние здоровья, предохраняя организм от токсических веществ, потому что они относятся к клеточному иммунитету.
Сегментоядерные нейтрофилы имеют способность самостоятельно перемещаться, благодаря цитоплазматическим выростам.
Ими клетка цепляется за находящиеся вокруг ткани (перемещение именуется амебоидным — свойственно простейшим, не имеющим определенных органов движения, а выпускающим непостоянные отростки). Такое движение клеток ориентировано на образовавшееся острое воспаление в организме.
Данный процесс называется хемотаксис — двигательная реакция микроорганизмов на химический раздражитель. Подобное перемещение обуславливается выделением специальных элементов в среду воспаления.
Проникая в зону размножения патогенных бактерий, клетки белой крови поглощают посторонние элементы (процесс фагоцитоза), обволакивая микроорганизмы – погибают. Из мертвой клетки извергаются вещества, которые оказываются ядовитыми для иных инициаторов инфекции, увеличивают воспалительный ответ, привлекая новые клетки белой крови.
Необходимо выделить, что зрелые нейтрофилы могут поглощать микроорганизмы, частички не очень большого объема. Важная роль отводится данным клеткам в период острого заболевания инфекцией бактериальной природы.
Гной, который скапливается в зоне воспаления, включает фрагменты данных лейкоцитов (микроорганизмов, гноеродных микробов). Зеленый тон подобных выделений свидетельствует о наличии значительного количества нейтрофилов.
Норма у детей
 Показатель нормы (сегменты в крови у ребенка — совсем нередкий случай) обусловливается с помощью общего рассмотрения с детальными показателями лейкоцитов.
Показатель нормы (сегменты в крови у ребенка — совсем нередкий случай) обусловливается с помощью общего рассмотрения с детальными показателями лейкоцитов.
Сегмент в крови норма у ребенка — Лор и Простуда
Нейтрофилы принимают участие в защите иммунной системы ребенка.
Они предохраняют человека от влияния многообразных патогенных организмов, предотвращая появление вирусных и бактериальных инфекций.
Разновидность лейкоцитов, трансформированных путем сегментации из незрелых палочкоядерных нейтрофилов, определяются как – сегментоядерные нейтрофилы.
Норма у детей этих клеток в плазме крови зависит от возраста и анализируется исходя из общей лейкоцитарной формулы.
Что такое сегментоядерные нейтрофилы?
 Такого рода нейтрофилы получили название сегментоядерные, потому как они содержат сегменты, из которых состоит ядро.
Такого рода нейтрофилы получили название сегментоядерные, потому как они содержат сегменты, из которых состоит ядро.
В некоторых случаях их называют зернистыми лейкоцитами. Именно благодаря сегментам они мигрируют с кровью в разнообразные органы.
Просачиваясь в ткани внутренних органов нейтрофилы, выделяют патогенные бактерии, впитывают и устраняют их.
Существует форма палочкообразных нейтрофилов, которые являются незрелыми клетками. Они дозревают и преобразуются в сегментоядерные.
Зрелые нейтрофилы имеют ядро делимое на сегменты, поэтому в крови присутствуют длительнее, в отличие от незрелых (от двух до восьми часов). При обследовании зрелых нейтрофилов с ядрами всегда больше, чем палочкоподобных. Но отклонение от нормы одного и второго вида нейтрофилов указывают на присутствие болезни (в некоторых случаях серьезной). В связи с этим не нужно стараться после анализа проводить расшифровку самостоятельно.
Уровень зрелости нейтрофилов выделяется стадиями:
- Относительно недифференцированная клетка с крупным овальным ядром и большим ядрышком, гранулы в нем отсутствуют.
- Отличается от миелобласта более крупными размерами, неравномерностью окраски и калибра нитей хроматина в ядре.
- Крупная, базофильная зернистость, чаще не слишком густо заполняющая цитоплазму, однако ядро при этом перекрытое.
- Клетка гранулоцитарного ряда лейкопоэза, возникающая из миелоцита и являющаяся предшественницей палочково ядерного гранулоцита.
- Незрелые нейтрофилы, которые выбрасываются в кровь при появлении в организме инфекций.
- Клетки с выраженной защитной функцией, которые берут на себя основной удар и приводят к разрушению бол
уровней свинца в крови у детей | Свинец
Защита детей от воздействия свинца важна для хорошего здоровья на протяжении всей жизни. Безопасный уровень свинца в крови у детей не выявлен. Было показано, что даже низкий уровень свинца в крови влияет на IQ, способность обращать внимание и успеваемость. И последствия воздействия свинца нельзя исправить.
Самый важный шаг, который могут сделать родители, врачи и другие люди, — это предотвратить воздействие свинца до того, как оно произойдет.
Особенности
- В 2012 году CDC обновил свои рекомендации по уровням свинца в крови детей.
- Смещая наше внимание на первичную профилактику воздействия свинца, мы можем сократить или устранить опасные источники свинца в окружающей среде детей ДО того, как они подвергаются воздействию.
- Что не изменилось, так это рекомендации по лечению детей. Эксперты рекомендуют хелатную терапию, когда обнаруживается, что у ребенка результат анализа больше или равен 45 микрограмм на децилитр свинца в крови.
- Хотя свинец можно найти во многих источниках, его воздействие можно полностью предотвратить. Главное — не допустить контакта детей со свинцом и лечить детей, отравленных свинцом. Родители могут предпринять простые шаги, чтобы сделать свои дома более безопасными для свинца.
- Детям можно сделать анализ крови, чтобы измерить уровень свинца в крови. Если вас беспокоит воздействие свинца, обратитесь к врачу вашего ребенка.
Контрольное значение свинца в крови CDC (BLRV)
- CDC теперь использует эталонное значение свинца в крови 5 микрограммов на децилитр для выявления детей с уровнями свинца в крови, которые намного выше, чем у большинства детей.Этот новый уровень основан на популяции США детей в возрасте от 1 до 5 лет, которые составляют 2,5% детей при тестировании на содержание свинца в крови.
- Это эталонное значение основано на 97,5-м процентиле распределения свинца в крови детей, проведенном Национальным обследованием здоровья и питания (NHANES). Текущее справочное значение основано на данных NHANES за 2007-2008 и 2009-2010 годы.
- Каждые четыре года CDC просматривает два последних набора данных NHANES, чтобы найти 97.5-й процентиль распределения свинца в крови у детей.
- NHANES — это обследование населения для оценки состояния здоровья и питания взрослых и детей в США, а также определения распространенности основных заболеваний и факторов риска заболеваний.
Предыдущая терминология
- До 2012 года дети определялись как имеющие «опасный уровень свинца» в крови, если результат теста составлял 10 или более микрограммов на децилитр свинца в крови.CDC больше не использует термин «уровень беспокойства», а вместо этого использует эталонное значение для выявления детей, которые подвергались воздействию свинца и которым требуется ведение случая.
- В прошлом родители могли сообщать, а могли и не сообщать об исследованиях уровня свинца в крови ниже 10 микрограммов на децилитр свинца. Новое более низкое значение означает, что больше детей, вероятно, будут идентифицированы как имеющие воздействие свинца, что позволит родителям, врачам, должностным лицам здравоохранения и сообществам принять меры раньше, чтобы уменьшить воздействие свинца на ребенка в будущем.
Что не изменилось
- Что не изменилось, так это рекомендации относительно лечения детей с высоким уровнем свинца в крови. Новая рекомендация не меняет руководства о том, что хелатную терапию следует рассматривать, когда у ребенка результат анализа крови на содержание свинца больше или равен 45 микрограмм на децилитр.
- Детям можно сделать анализ крови, чтобы измерить уровень свинца в крови. Эти тесты покрываются программой Medicaid и большинством частных медицинских страховок.
Дополнительные ресурсы
,Уровни свинца в крови у детей: что нужно знать родителям
Защита детей от воздействия свинца важна для хорошего здоровья на протяжении всей жизни. Было показано, что даже низкий уровень свинца в крови влияет на IQ, способность обращать внимание и успеваемость.
Самый важный шаг, который могут сделать родители, педиатры и другие люди, — это предотвратить воздействие свинца до того, как оно произойдет. См. Уровни свинца в крови беременных и кормящих мам .
Обновленная информация об уровне свинца в крови у детей
Детям можно сделать анализ крови, чтобы измерить уровень свинца в крови.
До недавнего времени определяли уровень свинца в крови у детей, если результат теста составлял 10 или более микрограммов на децилитр свинца в крови. Теперь эксперты используют новый уровень, основанный на популяции США детей в возрасте от 1 до 5 лет, которые входят в 2,5% лучших детей при тестировании на содержание свинца в крови.
В прошлом родители могли сообщать, а могли и не сообщать об исследованиях уровня свинца в крови ниже 10 микрограммов на децилитр свинца.Новое, более низкое значение означает, что больше детей, вероятно, будут идентифицированы как имеющие воздействие свинца, что позволяет родителям, врачам, должностным лицам здравоохранения и сообществам раньше принять меры для уменьшения воздействия свинца на ребенка в будущем. В настоящее время по данным Центров по контролю и профилактике заболеваний (CDC) уровень содержания свинца в крови детей составляет 5 микрограммов на децилитр свинца в крови.
Что не изменилось, так это рекомендации о том, когда использовать лечение для детей.Эти новые рекомендации не меняют рекомендации о рассмотрении хелатной терапии при обнаружении ребенка с результатом анализа, превышающим или равным 45 микрограмм на децилитр свинца в крови.
Простые шаги, чтобы сделать ваш дом более безопасным для свинца
Обратитесь в местный отдел здравоохранения о проверке краски и пыли в вашем доме на содержание свинца, если вы живете в доме, построенном до 1978 года.
Общий дом ремонтные работы, такие как шлифовка, резка и снос, могут создавать опасную свинцовую пыль и стружку из-за повреждения краски на основе свинца.Это может быть вредно для взрослых и детей.
Ремонтные работы должны выполняться сертифицированными ремонтными работниками, прошедшими обучение у утвержденных Агентством по охране окружающей среды учебных заведений соблюдению безопасных методов работы. Узнайте больше на веб-странице правил ремонта, ремонта и покраски EPA.
Если вы видите сколы краски или пыль на подоконниках или на полу из-за отслаивания краски, регулярно очищайте эти участки влажной шваброй.
Вытирайте ноги о коврики перед тем, как войти в дом, особенно если вы работаете на работе, где используется свинец.Снятие обуви при входе в дом — хороший способ контролировать свинец.
Уберите отозванные игрушки и игрушечные украшения у детей. Будьте в курсе последних отзывов, посетив веб-сайт Комиссии по безопасности потребительских товаров. См. Воздействие свинца: меры по защите своей семьи , чтобы узнать о других вещах, которые вы можете сделать.
Предпосылки
Влияние разного уровня свинца в крови
В прошлом родителям сообщалось, а могло и не сообщаться о тестах на уровень свинца в крови ниже 10 микрограммов на децилитр.Если уровень свинца в крови ребенка равен 5 микрограмм на децилитр или выше, это означает, что больше родителей должны узнать, что у их ребенка повышенный уровень свинца в крови.
Несмотря на то, что детям с уровнем свинца в крови ниже 45 микрограммов на децилитр не рекомендуется медицинское лечение, родители будут знать, что им необходимо узнать об источниках воздействия свинца и выяснить, присутствует ли в организме один или несколько неизвестных источников свинца. их дом. Затем родители могут следовать рекомендациям CDC по контролю воздействия свинца.
Не рекомендуется вносить никаких изменений в существующие руководства CDC по оценке и лечению детей, которым требуется хелатирование (с BLL ≥ 45 микрограмм на децилитр).
Новые рекомендации по определению повышенных уровней свинца в крови
В январе 2012 года комитет экспертов рекомендовал CDC изменить «вызывающий озабоченность уровень свинца в крови». Рекомендация была основана на растущем количестве научных исследований, которые показывают, что даже низкий уровень свинца в крови может вызывать пожизненные последствия для здоровья.
Комитет рекомендовал CDC связать уровни свинца с данными Национального исследования здоровья и питания (NHANES) для выявления детей, живущих или пребывающих в течение длительного времени в окружающей среде, которая подвергает их опасности свинца. Этот новый уровень основан на популяции детей в возрасте от 1 до 5 лет в США, которые входят в 2,5% лучших детей при тестировании на содержание свинца в крови. В настоящее время это 5 микрограммов на децилитр свинца в крови. «Уровень свинца в крови, вызывающий беспокойство» CDC ранее составлял 10 мкг на децилитр.
Новое значение означает, что больше детей будет идентифицировано как ранее подвергшихся воздействию свинца, и родители, врачи, представители органов здравоохранения и сообщества смогут принять меры раньше.
Комитет также заявил, как уже давно говорят CDC, что лучший способ защитить детей — это в первую очередь предотвратить воздействие свинца.
Для получения дополнительной информации:
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра.Ваш педиатр может порекомендовать различные варианты лечения в зависимости от индивидуальных фактов и обстоятельств.
.Нормальный диапазон артериального давления по возрасту: взрослые, дети, мужчины, женщины
Наше тело зависит от нормального диапазона артериального давления , чтобы гарантировать, что все органы и ткани тела получают достаточное количество кислорода и питательных веществ. Артериальное давление — это мера силы, которую сердце использует для перекачивания крови по телу. Артериальное давление измеряется в миллиметрах ртутного столба (мм рт. Ст.) И представляется врачом в виде двух показаний:
.- Систолическое давление
- Диастолическое давление
Первое из двух чтений, т.е.е. Систолическое Кровяное давление, — это мера давления в кровеносных сосудах, когда сердце сокращается и оказывает максимальное давление на стенки кровеносных сосудов, выталкивая кровь.
Второе показание, то есть Диастолическое Кровь Давление, измеряет давление в кровеносных сосудах, когда сердце находится в состоянии покоя, то есть между сокращениями. Большинство врачей считает нормальное систолическое артериальное давление равным 120, а нормальное диастолическое артериальное давление — 80.
Артериальное давление обычно повышается на протяжении всей жизни, с младенчества до пожилого возраста. Для большинства взрослых, независимо от их возраста, нормальным диапазоном АД в считается 120/80 или менее .
Что такое нормальный диапазон артериального давления?
Как упоминалось ранее, артериальное давление повышается с возрастом, начиная с младенчества и заканчивая пожилым человеком. Поскольку большинство здоровых младенцев и детей обычно не подвержены риску возникновения проблем с кровяным давлением, большинство врачей не проверяют их кровяное давление в плановом порядке.Но нормальный диапазон АД для всех взрослых , независимо от их возраста, считается ниже 120/80.
Каков нормальный диапазон АД для взрослых?
Нормальным АД для всех подростков, взрослых и пожилых людей считается 120/80. Под подростками понимаются люди в возрасте от 10 до 19 лет. Для этой возрастной группы нормальным считается систолическое артериальное давление от 120 до 136 и диастолическое артериальное давление от 82 до 86 .
Нормальный диапазон АД может варьироваться от 126/82 у подростков в возрасте от 11 до 13 лет, 136/86 у подростков в возрасте от 14 до 16 лет и 120/85 у подростков в возрасте от 17 до 19. Разница в диапазоне нормального артериального давления для эта возрастная группа обусловлена увеличением возраста, а также зависит от физической активности, диеты и веса человека.
Поскольку артериальное давление увеличивается с возрастом, у взрослых в возрасте от 20 до 60+ очень часто наблюдаются вариации АД в разном возрасте.В таблице ниже показано артериальное давление, которое считается нормальным у людей, принадлежащих к разным возрастным группам.
Нормальный диапазон АД для взрослых по возрасту
| Возрастная группа | Нормальное систолическое АД | Диастолическое АД нормальное |
|---|---|---|
| 20-24 | 120 | 79 |
| 25–29 | 121 | 80 |
| 30-34 | 122 | 81 |
| 35-39 | 123 | 82 |
| 40-44 | 125 | 83 |
| 45-49 | 127 | 84 |
| 50-54 | 129 | 85 |
| 55-59 | 131 | 86 |
| 60+ | 134 | 87 |
Понимание нормального диапазона АД в возрасте может помочь врачу и вам оценить ваше сердечно-сосудистое здоровье.Уровни артериального давления могут значительно колебаться от одного показания к другому, и важно помнить, что только одно аномально высокое показание не означает, что у вас высокое кровяное давление. Врачи обычно используют среднее значение нескольких показаний артериального давления, снятых в течение нескольких дней, чтобы поставить диагноз высокого артериального давления.
Предгипертония и гипертония
Считается, что у взрослого есть предгипертония, если его / ее систолическое артериальное давление постоянно выше 120, , но ниже 140, или если диастолическое артериальное давление выше 80 и ниже 90.Люди с предгипертонией обязательно разовьются до гипертонии, если они не внесут изменения в образ жизни, которые помогут снизить кровяное давление.
Гипертония на самом деле бывает двух типов, один называется Первичная гипертензия или Эссенциальная гипертензия , и этот тип гипертонии постепенно развивается с годами по мере старения человека, и его причины не известны. Другой тип гипертонии называется Вторичная гипертензия , и этот тип вызывается различными заболеваниями и факторами образа жизни человека, такими как диета, малоподвижный образ жизни, употребление алкоголя и т. Д.
Считается, что человек, постоянно показывающий артериальное давление выше 140/90 на нескольких измерениях, страдает гипертонией. Врачи советуют этим людям внести эффективные изменения в образ жизни, чтобы снизить артериальное давление, например, поддерживать здоровый вес, включая упражнения в свой распорядок дня, ограничить потребление соли и алкоголя и бросить курить. Врачи также порекомендуют лекарства от гипертонии в зависимости от того, насколько выше АД по сравнению с нормальным диапазоном артериального давления и любых других проблем со здоровьем, с которыми сталкивается пациент.
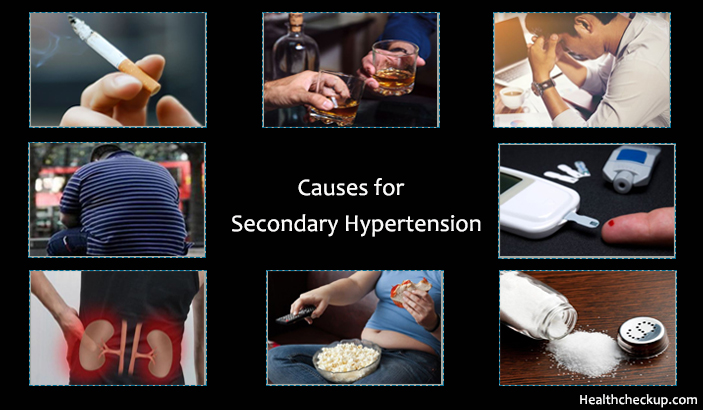

Причины вторичной гипертензии:
- Курение : Табак содержит гормон адреналин, который заставляет сердце биться быстрее и тем самым повышает кровяное давление.
- Ожирение : избыточный вес увеличивает вероятность развития гипертонии.
- Высокое потребление соли : Слишком большое количество натрия в кровотоке вызывает задержку воды в организме и вызывает повышение кровяного давления.
- Высокое потребление алкоголя: Употребление большого количества алкоголя, особенно ежедневно, может быть еще одной причиной повышения артериального давления.
- Недостаточная физическая активность: Недостаток физических упражнений и малоподвижный образ жизни — очень частая причина вторичной гипертензии.
- Стресс: Тяжелое эмоциональное или умственное напряжение также может вызвать повышение АД.
- Болезни почек
- Диабет: Диабет 2 типа обычно вызывает сужение кровеносных сосудов в организме и вызывает высокое АД.
- Семейный анамнез: Человек с семейным анамнезом гипертонии с большей вероятностью разовьется гипертонией, чем человек, в семейном анамнезе гипертония не было.
Что такое нормальное артериальное давление для мужчин и женщин?
Диапазон нормального кровяного давления для мужчин и женщин остается одинаковым для всех возрастных групп.
Нормальный диапазон АД для женщин в Индии — ниже 120/80 мм рт. Ст. И выше 90/60 мм рт. Ст. У взрослой женщины.
Нормальный диапазон АД для мужчин в Индии — ниже 120/80 мм рт. Ст. И выше 90/60 мм рт. Ст. У взрослого мужчины.
Однако, когда дело доходит до гипертонии, важно понимать разницу между двумя полами.
Высокое АД чаще встречается среди мужчин в возрасте до 50 лет , чем среди женщин того же возраста, и вероятность развития гипертонии увеличивается у женщин по сравнению с мужчинами после 55 лет.
Гипертония вызывает такие осложнения, как сердечный приступ и инсульт, и эти осложнения реже возникают у женщин, переживших менопаузу, чем у мужчин того же возраста.При сравнении рисков осложнений гипертонии между мужчинами и женщинами в возрасте от 40 до 70 лет видно, что мужчины имеют более высокий риск развития осложнений, чем женщины.
Эти данные свидетельствуют о том, что регулярный скрининг АД следует проводить для мужчин молодого и среднего возраста, когда они достигают 20-летнего возраста, и то же самое относится к женщинам, прошедшим стадию менопаузы.
Нормальный диапазон артериального давления для детей по возрасту и полу
| Возрастная группа | Диапазон АД для мужчин в мм рт. Ст. | Диапазон АД для женщин в мм рт. Ст. |
|---|---|---|
| 1-3 | 80 / 34-120 / 75 | 83 / 38-177 / 76 |
| 4-6 | 88 / 47-128 / 84 | 88 / 50-122 / 83 |
| 7-10 | 92 / 53-130 / 90 | 93 / 55-129 / 88 |
Нормальный диапазон АД постоянно меняется для детей на протяжении всего детства, а артериальное давление является самым низким в младенчестве и постоянно повышается, пока ребенку не исполнится 10 лет.Также важно отметить, что нормальное АД различается для девочек и мальчиков, принадлежащих к одной возрастной группе.
Как упоминалось ранее, дети с меньшей вероятностью страдают от проблем с артериальным давлением, если у них нет основного заболевания, такого как заболевание почек или диабет, и поэтому врачи редко проверяют АД у детей во время регулярных осмотров.
Определение диапазона нормального артериального давления у детей немного сложно, и все зависит от роста и возраста ребенка.Одно практическое правило, которое врачи используют для определения проблем с АД у детей, заключается в том, что ребенок считается страдающим предгипертонией . I если у него / нее артериальное давление выше, чем у 90% детей того же возраста и роста. Считается, что у ребенка гипертония, если его / ее артериальное давление на выше, чем у 95% детей того же возраста и размера .


Я опытный писатель-медик / научный писатель, стремящийся помочь людям жить счастливой и здоровой жизнью.Моя жажда письма преследовала меня на протяжении многих лет — она присутствует, когда я просыпаюсь, задерживаясь на краю своего сознания в течение дня, и дразнит меня ночью, когда я засыпаю.
,Уровни свинца в крови у детей в возрасте
Основные
Воздействие свинца на детей может вызвать необратимые неврологические нарушения ( 1 ). Расстройства поведения связаны с воздействием свинца даже при обнаруживаемых уровнях в крови 5 µ г / дл ( 1 — 4 ). Самый распространенный высококонцентрированный источник свинца для детей в Соединенных Штатах — это свинцовые краски. Когда краска, содержащая свинец, превращается в хлопья, стружку или мелкую пыль, маленькие дети легко ее вдыхают или проглатывают.
В 2011 г. 34 штата, округ Колумбия и город Нью-Йорк представили данные BLL в CDC; однако к 2013 году данные представили только 27 штатов, округ Колумбия и город Нью-Йорк (на 17% меньше участников). К 2014 году количество штатов, сообщающих данные по содержанию свинца в крови детей, увеличилось до 30 штатов, округа Колумбия и города Нью-Йорк. Хотя уменьшение количества государственных и местных отделов здравоохранения, представляющих данные в CDC, затрудняет оценку тенденции с течением времени, все еще возможно оценить новые случаи у детей с подтвержденными BLL ≥ 10 µ г / дл и случаи у детей с BLL. 5–9 µ г / дл из юрисдикций, которые продолжают предоставлять данные в CDC.
В 2014 г. в самые теплые месяцы погоды (август – октябрь) было выявлено 36% новых случаев, больше, чем за любой другой последовательный трехмесячный период (Таблица 1). В теплую погоду окна, возможно, окрашенные краской на основе свинца, открываются и закрываются, создавая свинцовую пыль в воздухе и на земле ( 13 ). Перекраска и ремонт также более обычны в теплые месяцы. Повышенное присутствие и активность детей в доме и вокруг него может привести к тому, что дети будут чаще контактировать с зараженной пылью, поверхностями и почвой ( 14 ).Этот контакт может привести к повышению BLL в конце лета и в начале осени.
Восточно-Северо-Центральный регион сообщил о наибольшем количестве новых случаев в 2014 году: 3157 детей в возрасте <5 лет с недавно подтвержденными BLL ≥10 µ г / дл, зарегистрированными в CDC, за ним следует Среднеатлантический регион с 2865 детьми ( Таблица 2). На эти два региона (включая девять государственных и местных департаментов здравоохранения, представивших данные) приходилось 68% новых случаев в США и примерно 49% детей в возрасте <5 лет, прошедших тестирование и представленных в CDC за 2014 г. (данные не показаны. ).На остальные семь географических регионов (включая 23 юрисдикции, представившие данные в CDC за 2014 г.) приходились оставшиеся 32% новых случаев и 51% детей в возрасте <5 лет, прошедших тестирование и представленных в CDC за 2014 г.
Число детей в возрасте <5 лет с впервые подтвержденным BLL ≥10 µ г / дл, о которых было сообщено CDC, продолжало снижаться с 2009 по 2013 год, но увеличилось в 2014 году, когда было восстановлено федеральное финансирование (Таблица 3). Хотя не все юрисдикции предоставили данные в CDC, знаменателем является все детское население в возрасте до 1 года и в возрасте 1–4 лет из США.С. Перепись по всем годам. У детей в возрасте 1–4 лет частота подтвержденных BLL ≥10 µ г / дл по-прежнему выше, чем у детей младше 1 года во все годы (50,7% против 19,9% соответственно), перорально
. Причины превышения нормы
Причины превышения нормы