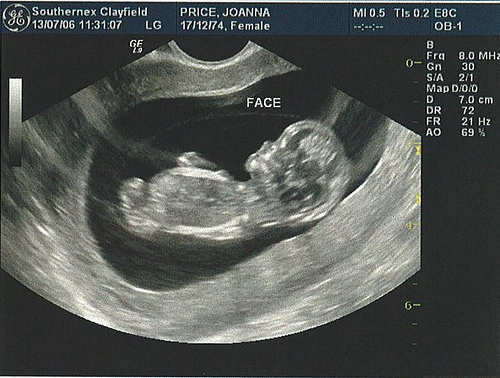
нормы размеров плода с 18 по 24 недели, как и когда делают
 Беременность — это важный и ответственный этап в жизни каждой женщины. В это время она чувствует ответственность не только за себя, но и за своего будущего ребенка. Эту тревогу и заботу разделяют с ней не только близкие, но и врачи. Забота о ребенке начинается еще до его рождения, а еще лучше до зачатия. Женщина должна быть готова пройти весь период беременности не только морально, но и физически. Стоит понимать, что какая бы подготовка ни была, но избежать риска возникновения осложнений или заболеваний во время беременности в той или иной степени, сохраняется всегда и как раз для такого случая существуют скрининги.
Беременность — это важный и ответственный этап в жизни каждой женщины. В это время она чувствует ответственность не только за себя, но и за своего будущего ребенка. Эту тревогу и заботу разделяют с ней не только близкие, но и врачи. Забота о ребенке начинается еще до его рождения, а еще лучше до зачатия. Женщина должна быть готова пройти весь период беременности не только морально, но и физически. Стоит понимать, что какая бы подготовка ни была, но избежать риска возникновения осложнений или заболеваний во время беременности в той или иной степени, сохраняется всегда и как раз для такого случая существуют скрининги.
Скрининги — это, говоря простым языком, профилактические обследования с целью заранее выявить отклонения, если они есть. Важной частью этих диагностических мероприятий является ультразвуковое исследование.
Кабинет УЗИ, при отсутствии заболеваний и рисков, беременная посещает 3 раза, в каждом из триместров. При этом существуют установленные сроки и пропускать какое-либо из обследований крайне не рекомендуется. Связано это с особенностями развития ребенка, из-за чего в каждом из сроков диагностируются конкретные заболевания. В этой статье речь пойдет о втором УЗИ скрининге, его сроках и будут предоставлены ответы на некоторые вопросы, волнующие будущих мам.
С какого срока УЗИ определяет беременность
Первое плановое обследование выполняется на 10-14 неделе. Но что же до этого? УЗИ не способно определить беременность? Попытаться определить наличие беременности можно уже на 5-7 день задержки. Шанс того, что УЗИ не показывает беременность, а тест показывает, достаточно велик в этот период, так как имплантация могла еще не завершиться, у женщины могут быть какие-либо анатомические особенности, а также роль сыграть может современность аппаратуры и уровень профессионализма сонолога. Поэтому тот факт, что тест положительный, а УЗИ все же не показывает беременность, весьма неудивителен и является вариантом нормы.
Раньше первого скрининга, УЗИ стоит выполнять в тех случаях, когда есть прямые показания, которые угрожают жизни женщины.А вот, если у женщины нет никаких признаков беременности, кроме положительного теста, то стоит задуматься о таком варианте, как гормонообразующая опухоль.
Когда делают второй УЗИ скрининг при беременности

УЗИ 22 недели
Теперь, когда ясно с какого срока УЗИ показывает беременность и в каких случаях тест и результаты УЗИ могут разниться, стоит перейти ко второму УЗИ скринингу. Сроки второго УЗИ скрининга с 20 по 24 неделю. В этот период можно диагностировать огромное количество всевозможных заболеваний плода, которые будет необходимо корректировать до или после рождения. К сожалению не исключено, что будет диагностировано заболевание, из-за которого будет необходимо прервать беременность. Врач объяснит причины, по которым следует провести аборт, но если будет заподозрено заболевание не смертельное, а приводящее, например, к серьезным порокам развития, как, например, синдром Дауна, то решение о прерывании беременности будет за родителями.
В этот период, как и любой другой, устанавливается срок беременности по результатам УЗИ. Он не всегда совпадает с акушерским сроком и причин этому может быть несколько.
- Достаточно часто причиной выступает неправильно рассчитанный акушерский срок. Иногда бывает и наоборот — неправильно установленный срок по УЗИ, но это гораздо реже и причиной такой ошибки может быть слишком старое оборудования или недостаточная компетентность врача-сонолога.
- Вторая причина, когда срок беременности по УЗИ не совпадает с акушерским — отставание плода в развитии. Уточнить, отстает плод в развитии или это ошибка по расчету сроков, позволит все то же УЗИ вместе с осмотром акушера-гинеколога и лабораторными анализами.
Когда обнаруживается какое-либо отклонение на втором УЗИ скрининге, то не стоит сразу пугаться, паниковать, бояться и т.д. Беременной стоит сохранять спокойствие, так как не исключено, что была допущена ошибка.
Она не всегда является результатом непрофессионализма врача или плохого оборудования. Порой это происходит попросту из-за какого-либо фактора, например положения плода. Из-за этого УЗИ беременным могут назначить повторно, для уточнения диагноза. В ряде случаев патология не обнаруживается и тогда можно спокойно ждать следующего скрининга, а там и роды не за горами. Но тут появляется другой вопрос.
Вредно ли Частое УЗИ при беременности?
 Когда женщине назначают повторную ультразвуковую диагностику, то тут она задумывается о вреде такого частого использования УЗИ. Можно ли беременным часто делать УЗИ? Ответ на этот вопрос не заставит себя ждать — безусловно да. Вреда от этого вида обследования нет и на данный момент никаких побочных эффектов не выявлено. Другими словами — УЗИ абсолютно безвредный метод обследования, который показан беременным и не только. Доказан этот фактор рядом опытов.
Когда женщине назначают повторную ультразвуковую диагностику, то тут она задумывается о вреде такого частого использования УЗИ. Можно ли беременным часто делать УЗИ? Ответ на этот вопрос не заставит себя ждать — безусловно да. Вреда от этого вида обследования нет и на данный момент никаких побочных эффектов не выявлено. Другими словами — УЗИ абсолютно безвредный метод обследования, который показан беременным и не только. Доказан этот фактор рядом опытов.
- При использовании УЗИ на беременных мышах, у них постоянно рождалось здоровое потомство. И только когда на них воздействовали ультразвуком с очень высокой частотой (у людей такой не применяется) и практически постоянно, родились мышата с незначительными отклонениями в строении головного мозга.
- Не стоит бояться, на беременную женщину никто не будет направлять столь мощное ультразвуковое излучение, и что более важно, так длительно. За все время использования ультразвука у людей не было ни одного случая, когда появлялась патология вследствие использования ультразвука.
- Чтобы подтвердить это еще раз, можно привести пример семьи врачей в которой женщине практически каждый день выполнялось УЗИ (будущие родители говорили, что они делают это чтобы “поздороваться” со своим малышом). Когда родился ребенок (девочка), то у нее не было никаких патологий.
По этой причине не стоит слушать людей, которые везде ищут заговоры или что-то подобное. Та информация, которую предоставляет ультразвуковое исследование, очень ценна, чтобы от нее отказываться из-за каких-то мифических страхов перед УЗИ.
Далее рассмотрим сроки с 18 по 24 неделю беременности.
Первые недели второго скрининга
 Хотя выше и было написано, что второй УЗИ скрининг начинается с 20 недели, но некоторые врачи предпочитают начинать его с 18 по 24 неделю. И все же, чаще всего УЗИ назначается на 20 неделю беременности. Но нельзя сказать, что ультразвуковая диагностика на 18 неделе неверна и абсолютно не относится ко второму скринингу УЗИ.
Хотя выше и было написано, что второй УЗИ скрининг начинается с 20 недели, но некоторые врачи предпочитают начинать его с 18 по 24 неделю. И все же, чаще всего УЗИ назначается на 20 неделю беременности. Но нельзя сказать, что ультразвуковая диагностика на 18 неделе неверна и абсолютно не относится ко второму скринингу УЗИ.
УЗИ на 18 неделе беременности является частью второго ультразвукового скрининга и на нем можно увидеть много важных параметров. Начать стоит с размеров. Расчет этих параметров, как и многих других, называется фетометрия. Перед тем как описать все размеры нужно разъяснить несколько понятий и аббревиатур.
- Первое, над чем может задаться беременная, смотря на результаты обследования: “Что такое БПР на УЗИ при беременности?”. БПР расшифровывается как бипариетальный размер. Это расстояние между теменными костями. То есть — это ширина головки плода.
- Далее ЛЗР (ЛЗ) — это лобно-затылочный размер. Объяснять тут особо нечего, так как из названия ясно, что это размер между лбом и затылком.
- Есть еще ОГ и ОЖ, что означает окружность головки и окружность живота соответственно.
Нормы размеров плода по УЗИ на 18 неделе беременности следующие:
- БПР — 37-47 мм;
- ЛЗ — 49-59 мм;
- ОГ — 131-161 мм;
- ОЖ — 104-144 мм.
Нормы размеров костей на УЗИ в 18 недель беременности следующие:
- бедренная — 23-31 мм;
- плечевая — 15-21 мм;
- голень — 17-31 мм;
- предплечье — 23-31 мм.
Смотря на размеры, стоит помнить, что ребенок должен развиваться пропорционально, поэтому, даже учитывая только какой-то один размер, нельзя судить о формировании всего организма ребенка. В этот период плод активно двигает ручками и ножками. У него уже достаточно хорошо развита мимика и можно увидеть то, как он зевает. Активно развиваются внутренние органы. Если плод мужского пола, то в этот период начинает развиваться простата.

Далее рассмотрим УЗИ на 19 неделе беременности. Тут все не особо сильно отличается от предыдущего скрининга, но отличия все же есть. У девочек на этом сроке можно рассмотреть развивающиеся яичники. Из пороков можно обнаружить такой, как макроглоссия — большой язык. У ребенка на этом сроке формируется режим сна и бодрствования. 6 часов он бодрствует, а остальное спит. Мама заметит это по его движениям, которые она будет ощущать. Заметно это по постоянно вытянутому языку у плода.
Нормы размеров плода по УЗИ на 19 неделе беременности следующие:
- БПР — 41-49 мм;
- ЛЗ — 53-63 мм;
- ОГ — 142-174 мм;
- ОЖ — 114-154 мм.
Нормы размеров костей на УЗИ в 19 недель беременности следующие:
- бедренная — 26-34 мм;
- плечевая — 23-31 мм;
- голень — 23-31 мм;
- предплечье — 20-26 мм.
Что показывает УЗИ с 20 по 24 неделю беременности
1. Далее 20 неделя беременности. В этот период органы уже более сформированы, а ребенок еще более активен. Режим его дня не меняется с 19 недели, и он все также активно двигает ручками и ножками, зевает и гримасничает. Размеры плода сильно не меняются, но он достаточно быстро растет.
Нормы размеров плода по УЗИ на 20 неделе беременности следующие:
- БПР – 43-52 мм;
- ОГ – 155-186 мм;
- ОЖ – 155-186 мм;
- длина бедренной кости – 30-37мм;
- длина плечевой кости – 25-34 мм.
Стоит помнить, что оценивать все эти параметры должен профессионал, но никак не врач сонолог и уж тем более родственники или будущая мама. Диагностика беременности на УЗИ дело только профессионалов.
2. На УЗИ в 21 неделю беременности пропорции тела ребенка принимают должный вид, в основном за счет более быстрого роста ног. Немаловажно и то, что в этот период ребенок начинает ощущать вкус, а значит, заглатывая околоплодные воды, он может ощутить вкус тех продуктов, которые съела мама. Ведь распространен тот факт, что если мама много ела сладкого, соленого, мучного, острого и т.д., то ребенок будет любить подобные продукты.
Нормы размеров плода по УЗИ на 21 неделе беременности следующие:
- БПР – 46-56 мм;
- ОГ – 60-72 мм;
- ОЖ – 166-200 мм;
- плечевая кость – 29-37 мм;
- бедренная кость – 32-40 мм.
3. С 21 по 23 неделю беременности происходит много изменений и оценивают их по социальным таблицам УЗИ, а также оценивая все вместе с другими анализами.
4. Финалом второго УЗИ скрининга является 24 неделя беременности. В этот период мимика у ребенка развита еще сильнее. Кроме этого у него уже есть волосы и ресницы. На 24 неделе беременности на УЗИ можно увидеть активные движения плода, если он, конечно, не будет спать. Что касается сна, то тут стоит отметить, что плод «живет своей жизнью» и его режим может не совпадать с режимом мамы. То есть, нет ничего удивительного в ощущении «танцев» в своем животе.
Нормы размеров плода по УЗИ на 24 неделе беременности следующие:
- БПР – 55-67 мм;
- ЛЗ – 71-85 мм;
- ОГ – 201-237 мм;
- ОЖ – 172-224 мм;
- бедренная кость – 40-48 мм;
- плечевая кость – 36-44 мм.
Можно заметить, что разброс некоторых параметров увеличился. Связанно это с индивидуальными особенностями. Другими словами, если родители высокие, то очень маленькая вероятность рождения у них низкорослого ребенка.

23-24 неделя беременности
Что объединяет все эти сроки?
На каждом из вышеприведенных сроков, можно определить ряд показателей, характерных для второго УЗИ скрининга.
- Пол ребенка, как правило, максимально точно определяется на этом сроке, так как на первом УЗИ скрининге определение затруднено недостаточно хорошо развитыми половыми органами, а на третьем ультразвуковом исследовании ребенок часто закрывает их и часто рассмотреть их слишком затруднительно. Если пол ребенка очень важен, то лучше прибегнуть к более точным методам, а именно к биопсии ворсин хориона. Процедура опаснее, чем УЗИ, но достаточно точно определяет пол и генетически патологии.
- Заболевания, определяемые на этих сроках похожи. Среди них есть пороки сердца и других органов, задержка внутриутробного развития и даже генетические заболевания, ярким примером которых является синдром Дауна.
- Очень важен факт того многоплодная беременность или нет. Двойня обнаруженная во время второго УЗИ скрининга может быть неожиданностью не только для мамы, но и для акушеров, ведь им придется подготовиться к приему сразу двух деток, а если будет тройня, то соответственно и к трем. Похожи тут также подготовка и проведения процедуры обследования.
Как проводится УЗИ на втором скрининге
- Перед разбором того, как делают 2-й УЗИ скрининг во время беременности нужно сказать пару слов о подготовке. Готовиться ко второму ультразвуковому скринингу не нужно, так как околоплодные воды позволят достаточно хорошо изучить плод.
- Выполняется ультразвуковое исследование трансабдоминально, то есть через переднюю брюшную стенку. Все что нужно сделать беременной, так это прийти в назначенное время и оголить живот, чтобы врач мог выбрать оптимальный «ракурс» для изучения плода. Небольшой дискомфорт может доставить гель, так как он может быть прохладным. Однако не стоит бояться аллергии, так как все гели для диагностики гипоаллергенны.
Допплер при беременности
 Это еще один вид ультразвуковой диагностики, который применяется для того, чтобы изучить кровоток и определить есть какие-либо нарушения. Назначают беременной УЗИ с допплером не всегда, но это исследование никогда не будет лишним. Данный метод основан на ультразвуке и аналогично УЗИ безвреден. Он очень важен, когда есть подозрения на гипоксию (кислородное голодание) плода. То, как делают допплер УЗИ во время беременности, не отличается от обычной диагностики. Тоже касается и подготовки.
Это еще один вид ультразвуковой диагностики, который применяется для того, чтобы изучить кровоток и определить есть какие-либо нарушения. Назначают беременной УЗИ с допплером не всегда, но это исследование никогда не будет лишним. Данный метод основан на ультразвуке и аналогично УЗИ безвреден. Он очень важен, когда есть подозрения на гипоксию (кислородное голодание) плода. То, как делают допплер УЗИ во время беременности, не отличается от обычной диагностики. Тоже касается и подготовки.
Что касается результатов, то для допплерографии плода при беременности норма для каждого срока своя и если обнаруживаются нарушения, то избавиться от них нужно в кратчайшие сроки.
Подводя итоги
В конце этой статьи хочется упомянуть, что ненужных скринингов не бывает, и нельзя пропускать заранее назначенное обследование. Это же касается и чрезмерной самостоятельности, ведь в данном случае лучше довериться профессионалам.
ПОДЕЛИТЕСЬ С ДРУЗЬЯМИ И ПРОГОЛОСУЙТЕ:Своевременное прохождение ультразвуковых и не только скринигов позволит принять меры при большинстве заболеваний, что часто спасает жизнь будущей маме и ее ребенку.
 Загрузка… 
Загрузка… 
Скрининг второго триместра – расшифровка, нормы и отклонения
Рассматриваемое обследование проводят в промежутке между 16 и 20 неделями беременности, и оно состоит из двух этапов: УЗИ и биохимического скрининга. При отсутствии каких-либо отклонений на УЗИ тройной тест зачастую не назначается.
В целом же, скрининг второго триместра беременности – процедура добровольная. В некоторых случаях результаты могут оказаться ложноположительными, что провоцирует стресс и негативно сказывается на здоровье матери.
С другой же стороны, благодаря такой диагностике можно выявить и своевременно устранить факторы, мешающие нормальному течению беременности.
Пренатальный скрининг — все виды диагностики и описание
Ультразвуковое исследование
Указанный вид диагностики дает возможность сделать полную оценку уровня развития плода, подтвердить или опровергнуть наличие физиологических отклонений.
Благодаря возрасту малыша, посредством датчика УЗИ можно зафиксировать следующие показатели:
1. Пол
Половую принадлежность можно определить, если эмбрион будет расположен соответствующим образом.
В противном случае будущие родители останутся в неведении до следующего скрининга, либо до рождения ребенка.
2. Фетометрические данные плода
Включают несколько составляющих:
- Длина плечевой кости и кости предплечья. Доктор проверяет наличие всех костных тканей, симметричность предплечий.
- Размеры бедренных костей и костей голени. Берется во внимание количество пальцев на руках и ногах
- Окружность живота.
- Лобно-затылочный размер и бипариентальные параметры головы эмбриона.
- Окружность головы.
- Длина носовой кости. Нормы рассматриваемого объекта исследования составляют: 3,7-7,3 мм на 16-17 неделях беременности; 5,3-8,1 мм на 18-19 неделях; 5,8-8,3 мм на 20-21 неделях. Если предыдущие показатели в норме, но присутствуют отклонения со стороны данной составляющей, считается, что у плода отсутствуют какие-либо хромосомные аномалии.
При значительных отклонениях от нормы всех указанных показателей существует два варианта: Доктор фиксирует следующие нюансы: Наиболее удачное место крепления плаценты – задняя стенка матки, или зона, приближенная к ее дну. В той ситуации, если плацента расположена на передней стенке матки, существует риск, что в будущем произойдет ее отслойка. Структура плаценты с 16 по 20 неделю должна быть однородной. При наличии отклонений назначают лечение, нацеленное на нормализацию кровообращения. При незначительном маловодии лечебные мероприятия ограничиваются витаминотерапией, коррекцией рациона питания, ограничением физических нагрузок. Как выполняется анализ амниотической жидкости? Выраженное маловодие требует более серьезных мер, которые будут включать прием специальных медикаментов. Это связано с тем, что подобное явление может негативно сказаться на развитии конечностей и позвоночника эмбриона, спровоцировать аномалии в нервной системе. Зачастую детки, которые были выношены в условиях маловодия, страдают умственной отсталостью и худобой. Не менее опасным для плода является выраженное многоводие. Беременную в таких ситуациях чаще всего госпитализируют и назначают комплексное лечение. Нормой считается состояние, когда у плода фиксируется две артерии и одна вена. В тех ситуациях, когда УЗИстом выявлено меньше сосудов, впадать в панику не стоит. Хорошие результаты биохимического анализа крови, а также отсутствие отклонений в развитии плода (согласно ультразвуковой диагностике) свидетельствует о том, что единственная артерия полностью компенсировала работу отсутствующей. В будущем родители должны следить за правильным питанием, укреплять защитные реакции организма малыша. Доктор обращает внимание на размеры шейки матки.3. Анатомические сведения
4. Информация о плаценте
5. Количество амниотической жидкости (околоплодных вод)
6. Количество сосудов пуповины
7. Параметры шейки и стенок матки
Тройной тест
После прохождения ультразвукового обследования беременную ожидает следующий этап скрининга: биохимический анализ венозной крови.
Главная задача указанного тестирования – определение трех показателей:
1.Свободного эстриола – полового гормона, который дает о себе знать с первых дней образования плаценты, и уровень которого с каждым месяцем увеличивается: 1,18-5, 52 нг/мл на 16-17 неделях беременности; 2,42-11,20 нг/мл на 18-19 неделях; 3,9-10,0 на 20-21 неделях.
Критическое (40% и более) снижение рассматриваемого гормона может быть следствием нескольких явлений: Уровень свободного эстриола в крови будущей мамы может повышаться при нескольких ситуациях: 2.Свободный бета-ХГЧ. Именно данный показатель благоприятствует появлению второй полоски при прохождении теста на беременность. Уровень хорионического гонадотропина человека во втором триместре беременности может меняться: 10-57 тыс. нг/мл на 16-й неделе; 8-57 тыс. нг/мл на 17-18 неделях; 7-48 тыс. нг/мл на 19-й неделе беременности. Количество свободного бета-ХГЧ в крови может повышаться, если: Низкий уровень ХГЧ может указывать на следующие явления: При неверно определенном сроке уровень ХГЧ также не будет соответствовать нормам. 3. Альфа-фетопротеин (АФП)— это белок ,который вырабатывается в синцитиотрофобласте и желточном мешке на ранних сроках, с 11-12 недель вырабатывается печенью плода. В амниотическую жидкость этот белок попадает через почки плода, а в кровь матери — путем плацентарной диффузии. На 15-19 неделях беременности допустимая норма альфа-фетопротеина варьируется в пределах 15-95 Ед/мл, после 20-й недели – 28-125 Ед/мл. Определение альфа-фетопротеина в крови беременной женщины помогает диагностировать пороки развития, связанные с дефектом нервной трубки: при этих заболеваниях уровень белка увеличивается. При хромосомной патологии — такой, как синдромы Дауна или Эдвардса — уровень белка снижен. Сейчас этот показатель редко используется, особенно после внедрения первого биохимического скрининга ,включающий в себя хгч+ papp-a, который является более информативным и своевременным. Если первый скрининг пройден, то 2-й биохимический скрининг не проводится. В настоящее время, наиболее достоверным методом для диагностики хромосомной патологии плода является неинвазивный пренатальный тест (НИПТ). Низкое содержание рассматриваемого белка может свидетельствовать о нескольких факторах: Повышение количества АФП в крови беременной может быть причиной следующих явлений: Если УЗИ подтверждает многоплодную беременность, врачи редко назначают биохимический скрининг: существующие показатели нормы применимы по отношению к одноплодной беременности. Определить, как именно будут меняться показатели, если женщина вынашивает два и более плода — весьма проблематично. Просчитать риск наличия у плода тех или иных патологий доктор может, внимательно изучив результаты всех тестов второго скрининга. При положительных результатах будущим мамочкам не следует сразу впадать в панику — в 10% случаев такие результаты оказываются ложными. Однако если по заключению скрининговой программы степень риска составляет 1:250, беременной следует обратиться к генетику. Данный специалист может назначать дополнительные неинвазивные методы диагностики, посредством которых определяется наличие/отсутствие у плода хромосомных или врожденных отклонений.Плохой второй скрининг — что делать и куда идти дальше?
Если же риск оценивают как 1:100, рекомендуется проходить инвазивные методы исследований, либо пройти неинвазивный пренатальный тест:
Если инвазивная диагностика подтвердит неблагополучные результаты второго скрининга, у женщины есть две опции:
сроки проведения УЗИ, нормы, расшифровка результатов, цена
- Беременность
- Развитие плода по неделям
- 1 триместр
- Скрининг 1 триместр
- 1-6 недели
- 1 неделя
- 2 неделя
- 3 неделя
- 4 неделя
- 5 неделя
- 6 неделя
- 7-12 недели
- 7 неделя
- 8 неделя
- 9 неделя
- 10 неделя
- 11 неделя
- 12 неделя
- 2 триместр
- Скрининг 2 триместра
- 13-18 недели
- 13 неделя
- 14 неделя
- 15 неделя
- 16 неделя
- 17 неделя
- 18 неделя
- 19-24 недели
- 19 неделя
- 20 неделя
- 21 неделя
- 22 неделя
- 23 неделя
- 24 неделя
- 3 триместр
- Скрининг 3 триместра
- 25-30 недели
- 25 неделя
- 26 неделя
- 27 неделя
- 28 неделя
- 29 неделя
- 30 неделя
- 31-36 недели
- 31 неделя
- 32 неделя
- 33 неделя
- 34 неделя
- 35 неделя
- 36 неделя
- 37-39 недели
- 37 неделя
- 38 неделя
- 39 неделя
- 37, 38, 39 недели у повторнородящих
- 1 триместр
- Как определить беременность
- Месячные и беременность
- Вопросы и рекомендации по беременности
- Выделения при беременности
- Питание при беременности
- Осложнения и боли при беременности
- Прерывание беременности
- Развитие плода по неделям
- Болезни
- Грипп Мичиган
- Рахит у грудничков
- Кишечная колика
- Пупочная грыжа
- Инструкции
- для детей
- при ОРВИ
- Виферон свечи
- Ибуклин Юниор
- Синупрет капли
- при кашле
- Аскорил сироп
- Бромгексин таблетки
- Пантогам сироп
- Синекод
- Саб симплекс
- Эриспирус сироп
- Эреспал сироп
- при гриппе
- Амоксиклав
- Амиксин
- Арбидол
- Панавир
- Ремантадин
- Тамифлю
- Циклоферон
- жаропонижающие
- Нурофен детский
- Панадол сироп
- Парацетамол сироп
- Цефекон свечи
- при болях
- Плантекс (от коликов)
- Смекта (от диареи)
- Энтерол (для кишечника) для детей
- Эспумизан беби (боли животика)
- Другие заболевания
- Вибуркол свечи (симптоматическое средство)
- Зиннат суспензия (отиты и т.п.)
- Изофра (риниты и синуситы)
- Мирамистин (антисептик)
- Отипакс (отит)
- Сиалор (ЛОР-заболевания)
- при ОРВИ
- при беременности и лактации
- при ОРВИ
- Анальгин
- Пиносол
- Тизин
- при кашле
- Биопарокс
- Гексорал спрей
- Лизобакт
- Либексин
- Сироп Алтея
- Стодаль
- Фарингосепт
- Цикловита
- при гриппе
- Арбидол
- Ацикловир
- Ремантадин
- Тамифлю
- жаропонижающие
- Ибупрофен
- при болях
- Ибупрофен
- Но-шпа
- Пенталгин
- Цитрамон
- Другие заболевания
- Клотримазол (грибок, инфекция половых органов)
- Линдинет 20 (противозачаточное)
- Мастодинон (нарушение менструации)
- Норколут (гормональный препарат)
- Полижинакс (противогрибковое)
- Тироксин (при гипотиреозе)
- Эстровэл (от женских заболеваний)
- Ярина (противозачаточное)
- при ОРВИ
- для взрослых
- при ОРВИ
- Амиксин
- Арбидол
- Гриппферон
- Интерферон
- Кипферон свечи
- Ротокан
- Ремантадин
- Синупрет
- Тамифлю
- при кашле
- АЦЦ
- Либексин
- Ренгалин
- Стоптуссин
- Стодаль
- при гриппе
- Амиксин
- Дибазол
- Кагоцел
- Лавомакс
- Ремантадин
- Флемоксин Солютаб
- Цефтриаксон
- жаропонижающие
- Индометацин
- Ибупрофен
- Ринза
- при болях
- Колофорт (для пищеварительного тракта)
- Кеторол
- Мовалис (противовоспалительное)
- Найз таблетки
- Тримедат (для кишечника)
- Невролгии, ЦНС, головной мозг
- Аспаркам
- Актовегин
- Комбилипен
- Нейромультивит
- Циннаризин
- Другие заболевания
- Адвантан (дерматологические заболевания)
- Азитромицин (ЛОР-заболевания)
- Диазолин (от аллергии)
- Лоратадин (при аллергии)
- Овесол (для печени)
- Эссенциале форте Н (для печени)
- Полидекса (ЛОР-заболевания)
- Клотримазол (грибок, инфекция половых органов)
- Циклоферон (инфекционные, бактериальные, грибковые заболевания)
- при ОРВИ
- для детей
- Грудное вскармливание
- Питание при ГВ
- Кормление грудью
- Таблетки при ГВ
- Болезни при ГВ
- Прикорм грудничка
- Вопросы и рекомендации
- Калькуляторы
- Калькулятор ХГЧ
- Спермограмма: расшифровка результата
- Календарь овуляции для зачатия
- Срок беременности по неделям и дням
- Дата родов по месячным, дате зачатия
- Календарь беременности по неделям
- Рассчитать пол ребенка
- Калькулятор роста и веса ребенка
Поиск
- Инструкции по применению (по алфавиту):
- А
Второй скрининг при беременности: нормы, расшифровка, паталогии
Во время беременности женщина находится под регулярным врачебным контролем. Это необходимо, чтобы вовремя выявить заболевания и патологии, спасти жизнь матери и ребёнку. Врачи настоятельно рекомендуют женщинам в интересном положении проходить все скрининги.

Скрининг второго триместра так же важен, как и первого. Обследование даёт возможность детально изучить малыша, функционирование и расположение плаценты, количество околоплодных вод. Каковы же нормы и расшифровка?
Что такое скрининг и как он проходит
Скрининг при беременности – это комплексное перинатальное обследование:
- УЗИ;
- биохимический анализ крови.
Во втором триместре срок проведения скрининга – 16-18 неделя беременности, крайний срок 23 неделя.
Время назначают обычно с утра, потому что кровь необходимо сдавать натощак.
УЗИ делается трансабдоминально. Женщина ложится на кушетку, оголяет живот. Врач обрабатывает живот специальным гелем и водит датчиком, а изображение отображается на мониторе.
Показания к обязательному проведению скрининга
На сегодняшний день обследование является добровольным, но существует ряд показаний при которых скрининг необходим:
- возраст одного из супругов 30+;
- наличие у женщины в анамнезе выкидышей, абортов и гинекологических операций;
- хронические заболевания;
- инцест;
- генетические болезни;
- в семье есть ребёнок с врождёнными патологиями;
- при угрозе прерывания;
- после перенесённых инфекционных болезней;
- при приёме сильных препаратов;
- при неудовлетворительных результатах первого УЗИ;
- слишком юный возраст роженицы до 18 лет.
Не нужно игнорировать рекомендации доктора и следует обязательно посетить скрининг. Он позволяет выявить заболевания на ранних стадиях, и тогда врач сможет предпринять меры по купированию. Возможно, патологию можно полностью вылечить или сохранить беременность до определённого срока без опасности.
Что включает обследование
Врач по ультразвуковому исследованию оценивает:
- Размеры малыша (окружность головы, груди, состояние лицевых костей, ножки и ручки).
- Уровень развития нервной трубки.
- Состояние лицевой части: глазницы, носогубный треугольник.
- Параметры позвоночника.
- Уровень развития внутренних органов (ЖКТ, мочеполовая система, почки, печень).
- Строение и формирование сердечно-сосудистой системы.
- Состояние плаценты (толщина, уровень зрелости, структура, количество сосудов, расположение).
- Количество амниотической жидкости.
Обязательно доктор осматривает и состояние женщины: матку, придатки. Делает биометрические замеры.

Кровь сдают на несколько анализов:
- Альфа-фетопротеин (АПФ) – отвечает за питание малыша и начинает вырабатываться с третьей недели жизни плода.
- Хорионический гонадотропин человека (ХГЧ) – именно он резко повышается при оплодотворении. Тесты на беременность реагируют на его количество. Гормон обеспечивает нормальное течение вынашивания.
- Свободный эстриол – контролируют работу кровообращение матки и плаценты, вырабатывается печенью ребёнка. Так же отвечает за молочные железы и репродуктивную функцию роженицы.
- Уровень содержания ингибин-А гормона. Этот анализ обычно необходим, если предыдущие показатели неудовлетворительны и без этого точную картину нельзя увидеть.
Нормы второго скрининга при беременности

Задача исследования
Скрининг назначается для выявления определённых показателей:
- определить риск развития синдрома Дауна, Эдвардса, Патау и прочих;
- степень функционирования и формирования ЦНС;
- состояние плода и соответствие нормам;
- выявить патологии плаценты, матки и цервикального канала.
Особое значение придаётся выявлению синдрому Дауна. При этом появляется добавочная хромосома 16 или 18, аномалия нервной трубки. Такие показатели свидетельствуют о серьёзных нарушениях развития плода. Но, к сожалению, оценить степень интеллекта и когнитивных функций по средствам УЗИ невозможно. Поэтому женщине обязательно назначаются дополнительные анализы и обследования.
При подозрениях на тяжёлые патологии у ребёнка, угрозе жизни матери, врачи могут порекомендовать сделать прерывание беременности. Но окончательный выбор делает только сама женщина. Конечно, существует небольшой процент погрешности и человеческий фактор, когда результаты скрининга могут быть ложные. Поэтому врачи всегда назначают дополнительные исследования и консультацию у генетика.
Подготовка к анализу
Для прохождения процедуры нужно подготовиться:
- за несколько дней исключить тяжёлую пищу и газированные напитки. За 5-6 часов ничего не есть;
- для сдачи анализа из крови нужно быть голодной;
- исключить употребление лекарственных препаратов;
- не волноваться и соблюдать эмоциональный покой.
Каких-то специальных мер для второго скрининга соблюдать не нужно. Все как обычно. Перед процедурой лечащий врач обязательно должен полностью проконсультировать пациентку.
Ложные результаты и погрешности
Процент неправильного результата не превышает 2.
Это может быть связано со следующими факторами:
- сильный стресс роженицы;
- лишний вес пациентки;
- прием антибиотиков;
- употребление алкоголя, никотина и наркотических препаратов;
- зачатие при ЭКО;
- многоплодная беременность;
- хронические заболевания;
- человеческий фактор.
В любом случае, доктор назначит повторное обследование.
Отклонения от нормы
Отклонениях тех или иных показателей от нормы свидетельствуют о возможных патологиях.
Высокий уровень АПФ:
- вынашивание нескольких плодов;
- аномалии ЦНС;
- некротический синдром врожденного характера;
- пупочная грыжа.
Низкий уровень АПФ:
- синдром Дауна, Эдвардса;
- задержка развития ребёнка;
- замирание беременности.
Повышенный уровень ХЧГ:
- болезни женщины;
- гестоз;
употребление препаратов, которые влияют на гормональный фон; - синдром Дауна, Эдвардса.
Низкий ХЧГ:
- большая вероятность замершей беременности;
- задержка роста плода;
- синдром Эдвардса.
Свободный эстирол увеличен:
- многоплодие;
- гестоз;
- хронические болезни женщины;
- синдром Дауна и Эдвардса.
Заниженный свободный эстирол:
- синдром Дауна и Эдвардса;
- аномалия нервной трубки;
- сложное вынашивание;
- употребление запрещённых препаратов.
Ингибин А повышен:
- хромосомные аномалии ребёнка;
- раковые образования;
- плацентарная недостаточность.
Понижен:
угроза самопроизвольного аборта.

Рекомендации
Для благополучной беременности врачи настоятельно советуют планировать зачатие обоим супругам. Обязательно пересмотреть свой рацион и образ жизни.
Если же оплодотворение уже произошло, то женщина должна соблюдать следующие рекомендации:
- правильно питаться. Рацион должен быть насыщен витаминами, кислотами, минеральными веществами;
- продукты качественные и свежие;
- правильный режим дня, качественный сон и удобная подушка с матрасом;
- лёгкие занятия спортом и гимнастикой;
- полный отказ от вредных привычек;
- посещение женской консультации регулярно;
- избегать стрессов;
- много времени проводить на свежем воздухе;
- укреплять иммунитет;
- все лекарственные препараты принимать только по назначению врача.
Современная медицина шагнула далеко вперёд и своевременные обследования беременной женщины позволяют выявить патологии на ранних сроках. Это огромное преимущество, врач может подобрать правильное лечение, купировать симптомы и прописать необходимые препараты. Поэтому пренебрегать современными методами не стоит. Скрининг – это полностью безопасная процедура и при нормальном течении беременности необходимо её пройти три раза. В некоторых случаях требуются дополнительные обследования.
УЗИ 20 недель беременности, нормы плода, расшифровка, фото
УЗИ в 20 недель – это второй плановый ультразвук во время вынашивания ребенка, его обязана пройти каждая беременная пациентка. Часто это сканирование делают в рамках второго пренатального скрининга. Его сроки ограничены 18-21 неделями, второе УЗИ назначают на 20-24 неделях. В это время с 90-процентной вероятностью можно определить пол ребенка, диагностировать самые тяжелые врожденные и хромосомные аномалии. Второй плановый ультразвук считается самым важным за всю беременность – и для будущей мамочки, и для малыша.

Что происходит с ребенком в 20 недель?
20-я неделя – это уже разгар второго триместра. Малыш в это время активно растет, размеры его в длину – 16-18 см, а весит ребеночек уже 230-300 гр.
На 20-й недели беременности улучшается работа детских внутренних органов, продолжают совершенствоваться основные системы – нервная, пищеварительная, дыхательная. Сформирована подкожная жировая клетчатка, кожа ребенка уже состоит из 4 слоев. На коже возникает первая защитная смазка, вырастает пушок (лануго). Он помогает смазке держаться на теле.
Иммунная система плода уже практически готова – скоро она начнет свою работу по защите неокрепшего организма. Почти сформирован головной мозг. Развитие половых органов тоже идет полным ходом – именно при втором УЗИ доктор готов точно сообщить родителям пол будущего ребеночка. В яичниках у девочек – до 10 миллионов яйцеклеток, к рождению останется только пятая часть. У мальчиков отчетливо видно пенис, яичники опускаются из брюшной полости в «законное место» — в мошонку.
Ребенок начинает различать время суток, может проявлять активность в какое-то конкретное время – по утрам или днем. Реагирует на сильные звуки, активно толкается, переворачивается, икает – все это прекрасно чувствует мама. УЗИ на 20 неделе частенько показывает, как малыш пытается открыть глазки, сосет пальчик, пытается зажать в кулачок пуповину. У будущего наследника уже есть не только пол, но и первые привычки и вкусы.
На что смотрят при ультразвуковом исследовании 20-й недели?
Основная задача УЗИ на 20 неделе беременности – полностью оценить состояние внутренних органов и систем будущего ребенка, определить наличие/отсутствие отклонений анатомического развития. А также генетических нарушений плода.
На что конкретно смотрят врачи во время ультразвука 20-й недельки?
- Количество плодов. Если беременность многоплодная, окончательно это подтверждается в 12-16 недель. Начиная с 20-й недели врач особо тщательно следит за развитием детишек. Если в это время один малыш чуть крупнее, ничего страшного нет – близняшки еще сравняются в размерах.
- Общее состояние будущего малыша, пол, состояние каждого из органов. Оцениваются хромосомные маркеры, которые могут указать на синдромы Дауна, Эдвардса и др.
- Оценивается состояние пуповины. Норма для нее – 3 сосуда, 2 артерии и одна пупочная вена. Также врачи на УЗИ смотрят, не обвивает ли пуповина шею ребеночка. Если да, то дополнительно назначается ультразвук с доплером (допплерометрия).
- Также важны основные показатели околоплодных вод: объем жидкости, наличие/отсутствие взвеси.
- Состояние плаценты: зрелость, локализация. Самый важный параметр здесь – на каком расстоянии от отверстия шейки матки расположена плацента.
Расшифровка УЗИ 20 недель обязательно включает и такие параметры, как состояние мышечной оболочки матки (есть ли гипертонус), шейки матки (длина, открыты или закрыты внутренний и внешний зев).
Основные нормы и показатели ультразвука в 20 недель
После ультразвука врач всегда сравнивает данные сканирования с таблицами размеров плода на 20-й неделями, стандартными параметрами состояния плаценты, матки, пуповины. Все эти моменты отражены в специальном заключении – такая расшифровка выдается после заключения.
Самостоятельно сравнивать все показатели будущей маме не рекомендуется – нередко размеры ребенка могут не совпадать с нормативами. А это вызовет только лишнее беспокойство. Полностью проанализировать документ, сравнить все данные с результатами прошлых УЗИ и анализов и сделать адекватные выводы сможет только лечащий гинеколог.
Расшифровка данных УЗИ на 20-й недельке беременности включает следующие нормы и показатели:
- общие размеры плода: вес в среднем 300 гр, рост – 164 мм;
- лобно-затылочный размер головки плода – 56-68 мм;
- бипариетальный размер головки – 55-77 мм;
- окружность головки ребенка – 154-186 мм;
- окружность детского животика – 103-164 мм;
- норма для бедренной кости – 29-37 мм;
- косточки плеча и предплечья – нормы 26-34 и 22-28 мм соответственно;
- длина голени у плода – 26-34 мм;
- толщина плаценты у мамы – 16,7-28,6 мм, степень зрелости должна быть нулевой;
- объем околоплодных (амниотических) вод — 86-230 мл;
- длина шейки матки – норма как минимум 3 см.
Если УЗИ на 20 неделе проводится с доплером, расшифровка будет содержать следующие параметры. Это сердечный ритм ребенка (норма – 120-160 уд./мин.), индекс резистентности плаценты (0,38-0,7) и пупочных артерий (0,65-0,84). А также систолодиастолическое отношение в пупочной (3,86-3,95) и маточной артерии (1,92-1,98).
В заключении по результатам УЗИ второго триместра беременности также указывается и пол ребеночка. Так что, если будущая мама хочет оставить пол малыша в тайне и сделать себе и папе сюрприз, нужно предупредить об этом доктора.
Как выглядит процедура УЗИ?
На 20-й недельке УЗИ-сканирование матки и плода обычно проводят только одним способом – трансабдоминальным. Такой ультразвук еще называют наружным. Его делают через наружную стенку живота при помощи специального ультразвукового датчика.
На 12-16-й неделях такой ультразвук требовал специальной подготовки. Сейчас этого не нужно: необходимый объем жидкости, для которого требовался полный мочевой пузырь, отлично восполняют амниотические воды. Кишечник сдвинут увеличенной маткой, поэтому газы в нем никак не мешают анализу.
Сама процедура проходит так: будущая мамочка ложится на спину или на левый бок, обнажает животик. Доктор наносит на него специальный гель-проводник, благодаря которому ультразвуковая волна отправится напрямую в матку. Когда специалист будет водить датчиком по животу пациентки, изображение полости матки с будущим наследником появится на экране.
В отдельных случаях врач может назначить в 20 недель и внутреннее УЗИ. Обычно это происходит, когда беременность протекает с нарушениями или в анамнезе у женщины имелись выкидыши и аборты. Также трансвагинальный ультразвук нужно делать, если есть подозрение на истмико-цервикальную недостаточность. Это преждевременное открытие шейки матки, которое во 2 триместре может спровоцировать излитие околоплодных вод или провисание плодного пузыря.
Возможные патологии на 20-й недели
Ультразвук на 20 недельке важен не только тем, что уже точно известен пол ребенка и можно проанализировать состояние всех внутренних органов и систем плода. Эта неделя – последняя, когда по медицинским показаниям разрешается сделать аборт. После этого срока – только искусственные роды, которые способны серьезно навредить здоровью будущей мамы, прежде всего психически.
Медицинский аборт во втором триместре можно сделать, если:
- у ребенка не хватает одной или нескольких конечностей;
- уже диагностирована глубокая инвалидность;
- сразу после рождения потребуется дорогая операция и (или) лечение;
- малыш нежизнеспособен или не сможет жить без постоянного лекарственного обеспечения или поддержки медоборудованием.
Для определения хромосомных сдвигов и анатомических патологий плода на ультразвуке врач внимательно отслеживает состояние сердца, наличие и симметричность всех 4 камер, сравнивает нормы для сосудов, их целостность, проверяет мозг и почки. Чтобы оценить риск некоторых генетических заболеваний, иногда важно знать и пол малыша. Определить это может не только ультразвук, но и амниоцентез (анализ вод).
Какие основные патологии у малыша можно увидеть при втором плановом ультразвуке? Это синдромы Дауна и Эдвардса (на них укажут увеличенная толщина воротниковой зоны и отсутствие носовой косточки), некоторые дефекты нервной трубки. Диагностируются также пороки сердца, водянка головного мозга, задержки внутриутробного развития.
При анализе результатов УЗИ учитывается общее течение беременности и состояние здоровья женщины. Здесь тоже могут диагностировать нарушения. Это касается состояния плаценты, а также амниотических вод. Нормы для плаценты разрешают любое место локализации, главное, чтобы она находилась на 6 и более см от внутреннего зева маточной шейки. Если плацента ниже или вообще перекрывает отверстие, говорят об ее предлежании.
При анализе околоплодных вод могут зафиксировать мало- или многоводие и наличие взвесей. В 20 недель воды должны быть абсолютно прозрачными – любые хлопья и сгустки указывают на инфекцию.
Скрининг на 20 неделе
20-я неделя беременности – это традиционное время для второго планового скрининга. Сроки пренатальных скринингов установлены государством, а их проведение обязательно для каждой будущей мамы. Скрининг при беременности является комплексной процедурой, включает не только ультразвук и процедуры с УЗИ-датчиком, но и анализ крови.
В скрининг на 20-й недельке обычно входят УЗИ, допплерометрия, биохимический анализ крови. В это время уже разрешается делать самое информативное УЗИ-сканирование – 3D и 4D. Объемная картинка при таком исследовании позволит не только точно увидеть пол ребенка, но и рассмотреть черты лица, все кости и органы.
Анализ крови на втором скрининге обычно называют тройным тестом, поскольку он оценивает 3 основных параметра. Это уровень АФП (альфа-фетопротеин), гормона бета-ХГЧ и уровень НЭ (неконъюгированный (свободный) эстриол).
Доплерометрия при скрининге 20 недели делается не всегда. Традиционно эта процедура входит в скрининг третьего триместра, но если есть медицинские показания, доктор назначает ее раньше. Это гипоксия плода, возможная задержка развития, некоторые другие патологии и др.
Ультразвук на 20-й неделе – это самое информативное сканирование за все время вынашивания малыша. Уже можно узнать пол ребеночка, сосчитать все пальчики, оценить общее состояние, посмотреть на черты лица маленького человечка. А главное – этот ультразвук помогает наиболее полно просчитать риски врожденных пороков и генетических заболеваний.
Похожие статьи
норма показателей УЗИ, диагностика, советы
При прохождении 2 скрининга норма показателей УЗИ интересует любую будущую мать. Назначение второго УЗИ выполняется при необходимости, если требуется подтверждение или опровержение каких-то данных, которые были получены, когда проводился первый скрининг. Результаты второго скрининга внимательно сопоставляются с полученными при первом обследовании и проверяются скрининга 2 триместра нормы по УЗИ. По результатам уже можно делать выводы.
Общие сведения
УЗИ скрининг помогает родителям получать более подробную информацию о том, в каком состоянии в утробе находится ребенок. Если все нормально, то поводов для беспокойства нет, а значит, можно просто ожидать появления ребенка. Если же расшифровка второго скрининга показала присутствие каких-то патологических изменений, выполняется лечение или вызываются роды раньше планируемых искусственным путем. Именно поэтому второй скрининг при беременности пропускать не рекомендуют.
В качестве стандартного обследования при беременности выступает только плановое УЗИ, двойной скрининг может быть выполнен по желанию беременной, которой хочется получить более подробную информацию по будущему малышу. Кроме этого, такое обследование помогает удостовериться на все сто процентов, что ребенок развивается правильно. Назначаться второй скрининг может и по решению врача, когда он подозревает проблемы с плодом. Речь идет о хромосомных патологиях.

Есть целая группа риска беременных, которым настоятельно рекомендуется прохождение соответствующей процедуры:


 Нормы скрининга 1 триместра1543
Нормы скрининга 1 триместра1543- беременные возрастом более 35 лет;
- возраст отца старше сорока лет;
- присутствие в роду наследственных аномалий;
- замершая беременность в прошлом, самопроизвольные выкидыши или рождение мертвого ребенка;
- присутствие в первом триместре заболеваний вирусной и инфекционной направленности;
- прием препаратов, опасных для плода.
Большинство беременных не понимают результаты, полученные после перинатального скрининга, поскольку используются медицинские термины, рассказывающие о комплексном состоянии плода, выявляется возможность развития патологий на уровне генов и хромосом. Назначается второго скрининга выполнение на протяжении второго триместра беременности. Однако, несмотря на охват такого обширного участка, выделяется наиболее идеальное время. Считается, что для прохождения второго скрининга идеально подходит период с 16 по 18 недели. Однако прохождение его доступно в период с 14 по 20 недели.
В данном виде обследования комплексной направленности предполагается использование УЗИ, если есть показания, с использованием Доплера. Дополнением исследования будет тройной биохимический скрининг-тест.
В большинстве случаев для проведения такой комплексной процедуры придется обратиться за платными услугами в клинику, что подчас сказывается на количестве желающих пройти процедуру. Однако все же получаемые в ее рамках данные порой слишком важны, чтобы задумываться о деньгах.
УЗИ и биохимия
Ко второму триместру, когда рекомендуется выполнять второй скрининг, ребенок уже заметно меняется с точки зрения внешнего облика. Многие показатели его увеличиваются, что отслеживается врачами в рамках исследования ультразвуковой направленности. Особое внимание приковывают показатели внутренних органов и структур физического типа.
Речь идет о лицевых структурах. На этом этапе может быть выявлено присутствие расщелин рта, неверное развитие носовой кости или глазных яблок. Важно при проверке учитывать и плодовые размеры, степень того, как созрели легкие. Врачами всегда проверяется строение внутренних органов, от мозга до кишечника. На конечностях считается количество пальцев, определяются и показатели плаценты. Речь идет о ее толщине и степени зрелости. Выясняется, в каком состоянии находится матка и ее придатки, измеряется количество вод амниотического типа.


УЗИ второго скрининга помогает в более точном определении пола ребенка, поскольку первичные половые признаки не требуют дополнительных инструментов для различия, они видны невооруженным глазом. Для подтверждения полученных сведений, дополнительно используется биохимический анализ крови, который выполняется в тот же день, после прохождения УЗИ.
Беременной осуществляется сдача венозной крови для «тройного теста». За счет полученных результатов можно определить показатели хорионического гонадотропина, АФП и НЭ. Под ХГЧ или хорионическим гонадотропином понимается гормон, который присутствует только у беременных женщин. Именно ХГЧ является клиническим подтверждением наступления беременности, он измеряется и домашними тестами.
АФП расшифровывается как альфа-фетопротеин. Под этим термином понимается белок, которым обеспечивается защита развивающегося младенца. Речь идет о защите от риска возникновения угрозы со стороны иммунитета матери. НЭ подразумевает под собой свободный эстриол, который является гормоном стероидной природы. Это основной эстроген, который позволяет организму матери и ребенка иметь нормальный обмен веществ.
Подготовка и выполнение
Если первым скринингом были выявлены некоторые отклонения, то подготовка ко второму будет более сложной с моральной точки зрения. Однако беспокоиться не стоит. Второй скрининг и направлен на то, чтобы прояснить ситуацию.
Чтоб получить правильные данные, нужно подготовиться к исследованию. В отличие от первого скрининга, подразумевающего полный мочевой пузырь, для второго диагностической важности это уже не представляет. За счет большого объема околоплодных вод, процедура УЗИ и так будет проведена качественно.
Количество продукта в кишечнике тоже не имеет определяющего значения. В рамках второго триместра данный орган начинает тесниться увеличивающейся в размере маткой, что не мешает проводить исследование ультразвуком. Однако за сутки до УЗИ врачи рекомендуют исключить из рациона аллергенные продукты. Речь идет о наиболее частых аллергенах. Лучше отказаться от употребления блюд жирных. Из термических обработок рекомендуется исключить жарку. В день, когда будет сдаваться анализ крови, обычно это делается в тот же, когда и проходится УЗИ, нельзя завтракать, так как это сказывается на результатах.


Проведение УЗИ и анализа крови выполняется в одной лаборатории. Порой в один день не удается сделать обе процедуры, но желательно постараться. Для обоих исследований не предполагается ощущений, которые могут доставить проблемы, разве что во время сдачи крови из вены при неправильных действиях медсестры.
Проведение УЗИ выполняется трансабдоминально. Датчик будет «просвечивать» через живот, который смазывается слоем геля, помогающего в проведении волн. По картинке, появляющейся на мониторе, с помощью компьютерных технологий выполняются замеры по заданной схеме. Врачом дается визуальная оценка состояния плода.
Если по УЗИ отсутствуют причины полагать присутствие нарушений генетической природы у ребенка, врач может отказаться от проведения анализов крови. Если же присутствуют какие-то опасения, выполняется забор по стандартной схеме. Венозная кровь забирается утром натощак и проверяется по трем параметрам.
Показатели нормы
Значения, считающиеся нормой для второго скрининга, не являются общими для всех. Это индивидуальные показатели, которые могут меняться, в зависимости от регионального состава, речь идет об этнических особенностях. В соответствии с ними и выполняется настройка программы для компьютера, которая отвечает за диагностику.
С учетом всех факторов, которые могут влиять, рассчитывается МоМ. Это отношение, которое получается лабораторным путем, и определяет значение исследуемого кровяного показателя по значению среднестатистической направленности при беременности, которая проходит без отклонений при прочих равных условиях. Значения МоМ, которые считаются нормальными для скрининга, будут универсальными, вне зависимости от лаборатории. Они определяются рамках от 0,5 до 2,5 МоМ.

Если говорить о нормальных показателях скрининга второго триместра – о биохимических маркерах, то меняться их показатели будут в зависимости от недели, на которой выполнялось исследование. Так, показатель АФП в период с 16 по 19 неделю должен находиться в пределах от 15 до 95 ед/мл. Для 20 недели характерно серьезное повышение до промежутка в 27-215 ед/мл. Уровень ХГЧ в период 16 недели должен быть на уровне 10-58 тыс. ед/мл. Для 17 и 18 недели характерны показатели от восьми до 57 тысяч. Для 19 показатель должен составлять от 7 до 49 тыс., а для 20 от 1,6 до 49 тыс.
Возможные отклонения
Факторы, которые становятся причиной отклонений, определяемых при биохимии крови от нормальных, не всегда говорят о присутствии аномального плодного развития. Это может быть сигналом нарушений или быть особенностью протекания беременности, нельзя исключать и проблемы со здоровьем будущей матери.
Так, повышение альфафетопротеина отмечается при многоплодной беременности, гестозе и осложненной беременности. Это может говорить о пороках плодного развития. В том числе о незаращении нервной трубки. Такое повышение может сигнализировать о проблемах с пищеводным развитием, о врожденном почечном нефрозе и пупочной грыже. В свою очередь недостаточно высокие показатели этого компонента, говорят о риске обнаружения пороков трисомии. К этому понятию относятся Синдромы Дауна и Эдвардса. Нельзя исключать внутриутробную задержку развития или плодную гибель. Присутствовать может пузырный занос и ряд проблем со здоровьем матери непосредственно.

Повышенные показатели ХЧГ являются признаком многоплодной беременности, гестоза, ряда заболеваний будущей матери, в том числе опухолевой природы. Если женщина принимает гормональные препараты, без повышения ХЧГ не обойтись. Однако вместе с этим такое повышение может говорить о развитии плодных пороков. Пониженный показатель повышает риск выкидыша, задержки развития на внутриутробной стадии или гибели плода и риск развития синдрома Эдвардса.
Повышение свободного эстриола может быть признаком многоплодной беременности или вынашивания крупного плода. Говорить это может и о заболеваниях будущей матери, связанных с мочеполовой системой. Пониженные значения являются более опасными, поскольку могут быть сигналами к развитию плодных пороков, причиной которых становится трисомия.
Нельзя исключать незаращение трубки нервного типа, проблемы с функционалом системы «матка-плацента». Кроме этого, речь может идти об осложненной беременности или приеме будущей мамой ряда медикаментов.
Последний показатель Игнибин А является второстепенным. При повышении его можно говорить о вероятности плодных пороков, связанных с аномалиями хромосом, пузырном заносе, заболеваниях опухолевой природы или развитии недостаточности фетоплацентарного типа. Низкие показатели создают риск прерывания беременности.
Ложные результаты
Среди причин отклонений показателей гормонов от нормальных значений, нельзя исключать и ошибку врача. Речь идет о неправильно установленном сроке беременности, а значит, о несоответствии ему полученных параметров. Кроме этого, важно правильно готовиться к скринингу беременной женщине, недопустимо нарушать правила, связанные со сбором материала.
Кроме этого, повлиять на результаты может беременность несколькими плодами одновременно, беременность, которая была достигнута в рамках процедуры ЭКО. Лишний вес беременной приводит к завышению показателей, а недостаточный к занижению. Повлиять на результаты может и присутствующий сахарный диабет.

Именно для исключения возможных ложных показателей перед проведением обследования выполняется обязательное анкетирование и предварительный осмотр. Важно учитывать все факторы при расшифровке полученных результатов. Это нужно для сохранения или прерывания беременности. Принимать решение всегда должен врач вкупе с пациенткой. В большинстве случаев специалисты отмечают, что стоит прислушаться ко мнению специалиста, потому что его приоритетной задачей является не только разрождение пациентки, но и сохранение ее здоровья даже в ущерб рождению ребенка.
Что делать дальше
Так как второй скрининг проводится уже в середине беременности, аборт исключается, даже при условии присутствия тяжелых отклонений генетического характера. По результатам анализа важно проконсультироваться с гинекологом, которым будет дана оценка полученным данным, особенно при высоких показателях. При риске патологий 1:100 проводятся инвазивные диагностические мероприятия.
Если диагноз был подтвержден, и корректировке терапевтического порядка он не подлежит, врач будет настаивать на искусственном вызове родов и извлечении плода. Если же патология является обратимой, назначается соответствующее лечение. Важно отметить, что при присутствии каких-то отклонений с самого начала беременности, стоит быть готовой к возможным преждевременным родам.
Важно подчеркнуть, что при расшифровке полученных данных, учитываются они именно комплексно. То есть сравниваются с результатами обследования, которое было проведено в прошлом триместре. Бессмысленно давать оценку каждому показателю по отдельности.
Необходимость обследования
Медики в течение последних нескольких лет не настаивают на обследовании всех подряд женщин, перешедших во вторую стадию беременности. Однако это не говорит об отсутствии важности или нужности такого комплексного обследования.
Главным направлением в проведении такого скрининга являются хромосомные отклонения. Речь идет о развитии синдрома Дауна. Особое внимание к этой патологии объясняется тем, что заболевание диагностируется достаточно часто. Если же сравнивать с другими патологиями, связанными с плодным развитием, то наиболее часто. Вследствие хромосомной ошибки в 1 из 700 случаев будет зарегистрирован соответствующий Синдром.

Важно проверить плод и на пороки развития под влиянием трисомии, обнаруживающейся по 21-ой хромосоме. Однако во время УЗИ такие проблемы проявляют себя редко, особенно, если выполняется оно в рамках срока позднее показательного. Однако на помощь в таком случае приходит биохимическая проверка крови. Другие аномалии плода хромосомной направленности обычно приводят к анатомическим дефектам, которые можно легко определить по УЗИ.


 Расшифровка анализов на ТОРЧ-инфекции1448
Расшифровка анализов на ТОРЧ-инфекции1448Стоит отметить, что Синдром Дауна является вполне совместимым с жизнью заболеванием, однако из-за ряда проблем, в том числе неизлечимых пороков развития, не каждый ребенок доживает до года. Это один из основных пунктов, которым руководствуются врачи, когда отправляют женщину с высоким риском рождения такого ребенка на скрининг.
Достаточно часто родители оказываются не готовы к воспитанию особенных детей и отказываются от них при рождении. Это создает определенные сложности и с точки зрения целого государства, поскольку возникают дополнительные финансовые заботы у специальных домов-интернатов.
За счет скрининговых результатов прогнозируется риск развития различных отклонений, если риск этот высок, то семье дают право решить – прерывать беременность или нет. После этого дополнительно проходится тест на кариотип плода. Это помогает окончательно подтвердить или опровергнуть присутствие хромосомных отклонений.
Скрининг при беременности: первый, второй и третий. Нормы УЗИ по неделям
Ангелина, опять вижу кнопку ответить только в середине нашей переписки, поэтому пишу сюда, надеюсь увидите ответ.
Результат амниоцентеза – 99% Даун по 21 хромосоме, указан пол и количество хромосом 47.
Но, повторюсь, если бы сначала все пошло адекватно со стороны сотрудников, то может и у нас бы вопросов может и не возникло. А они звонят, говорят что результат готов, мы приезжаем, нам говорят Вы же сдавали на ворсин хориона? Т.е. я приезжаю за результатом, а меня еще и спрашивают на что я сдавала. Уточню, в тот день все сдавали на ворсин хориона и девочек было много, и только я одна по сроку сдавала на амниоцентез. Не знаю имеет ли это отношение к анализу, но когда взяли жидкость, заведующая произнесла – воды чистейшие, прозрачные, это очень хорошо, не нервничай мамочка, все будет хорошо. Ну, собственно потом нам врач отдает результат, который готов уже через 10 дней и сама удивляется, что так быстро. Нам открыто говорит, что впервые у них так быстро пришел анализ на амниоцентез. При нас звонит в лабораторию, уточняет нет ли ошибки, ей говорят конечно нет, анализ может высеиться и на 10 день. Ладно, проходит день, мы в шоке, решаем все же перепроверить анализ. Муж едит туда и там ему показывают явный негатив, говоря – Вы после нас еще хотите анализ перепроверить??? И с усмешкой. Говорят приехать завтра, когда будет заведующая. Тоже весьма странно, любой врач нам должен был отдать наши стекла и пробирку, мы имеем полное право на это, тем более все в курсе какой у меня большой срок. Муж приезжает на следующий день, отдают одно стекло. Когда договариваемся с другой весьма крупной лабораторией, то они удивлены, что у нас только одно (абсолютно неинформативное) стекло и нет самое главное пробирки. Как я поняла анализ состоит из циклов, их должно быть от 8 что-ли, но не меньше, т.е. и стекол должно быть столько же. А нам дали одно, зная, что ни кто нам его не перепроверит. Мы с мужем едим вместе в лабораторию, где делали амниоцентез, они уже все напряжены. Требуем нашу пробирку, отходят и их нет минут 20, потом приходят и говорят, приезжайте завтра когда будет заведующая. Т.е. мы четко понимаем, что заведующая просто скрывается, ведь не может быть такого что ее практически никогда нет на месте в рабочие дни и приезжали мы всегда до обеда. Мы начинаем уже требовать, после чего нам признаются, что перерыли все и ни где нет нашей пробирки. Мы говорим, пишите нам письмо или мы пишем заявление, в котором просим Вас отдать наш биоматериал, а Вы отказываетесь и объясняете причину своего отказа. Все красные как раки и отправляют нас домой, чтобы мы приехали, когда будет заведующая. Все это очень подозрительно.
