Обезболивание при родах: что нужно знать
Процесс родов – очень волнительный и болезненный процесс, который сложно перенести не только морально, но и физически. Наверное, каждую рожавшую женщину во время схваток посещала мысль об обезболивании. Одни говорят, что это отличный выход, чтобы нормально перенести роды, а другие считают, что обезболивание может негативно отразиться на здоровье малыша и процессе родовой деятельности.
Методы обезболивания при родах
При начинающихся схватках и позже женщина испытывает сильные боли, которые иногда могут провоцировать сбой работы сердца, дыхания и давления. При определенных показаниях может быть рекомендовано обезболивание, чтобы обезопасить жизнь будущей матери и плода.
Медикаментозная анестезия
1. Масочный наркоз. При помощи закиси азота женщину вводят в состояние наркоза и таким образом помогают безболезненно перенести период родов, когда раскрывается шейка матки. Лекарство вводится с помощью ингаляции путем вдыхания.
2. Эндотрахеальный общий наркоз. Лекарство вводится в легкие через трахею и обеспечивает длительное обезболивание. Также в комплексе с таким видом наркоза используется искусственная вентиляция легких. Анестетик состоит из нескольких препаратов, его применение возможно только по назначению врача-акушера и анестезиолога. Такой вид обезболивания применяется при проведении кесарева сечения.
3. Внутривенная анестезия. Наркоз вводят в вену, благодаря чему роженица засыпает на непродолжительное время.
4. Местное обезболивание. Чтобы снизить чувствительность отдельных участков тела во время родовой деятельности, женщине могут сделать инъекцию внутримышечно, что позволит обезболить отдельную часть тела.
5. Эпидуральная анестезия. Новый и весьма популярный метод обезболивания во время родов. Делая наркоз такого типа, врач-анестезиолог вводит небольшую тонкую иглу между позвонками роженицы и через нее вводит анестетик под твердую оболочку спинного мозга. Так можно на время лишить чувствительности те участки тела, которые находятся ниже места укола. Метод хорош тем, что позволяет женщине быть в сознании и чувствовать себя довольно неплохо.
Минусом этого способа является то, что не испытывая боли при схватках, женщине трудно поддерживать родовую деятельность и способствовать появлению ребенка на свет.
6. Лекарственное обезболивание. Выбирая метод анестезии, следует поинтересоваться, какими лекарствами проводят обезболивание. Раньше широко применялись наркотические препараты, к которым относятся настойка опия, морфий, закись азота и другие. Известно, что они в той или иной степени негативно влияют на здоровье ребенка. В современной медицине применяется относительно безопасный аналог этих препаратов – промедол.
Кроме стандартных видов наркоза существуют нелекарственные способы обезболивания во время родов.
Немедикаментозное обезболивание
1. Психоэмоциональная подготовка. Один из важнейших факторов в борьбе с бо
суть, виды, показания и противопоказания, методы, осложнения, отзывы
Роды — процесс непростой, и от женщины требуется максимум терпения, концентрации и усилий, чтобы всё прошло гладко. Один из самых неприятных симптомов, что сопровождают появление малыша на свет, — это болезненные ощущения, которые могут колебаться от незначительных до очень сильных. Практически каждую женщину на пике схваток посещала мысль об обезболивании, но тут стоит чётко понимать — вопрос о введении анестезии в родах решается исключительно с врачом, так как подобная практика имеет массу как положительных, так и отрицательных аспектов.
Источники боли при родах
Все рожавшие женщины испытывали в родовой деятельности болезненные ощущения в разной степени интенсивности, и у этого есть объективные причины. Источник любой боли в организме — это сильное воздействие раздражителя на клеточные рецепторы, а в процессе появления малыша на свет факторов влияния масса. Так, первый дискомфорт появляется на схватках — эпизоды спазмирования матки, способствующие постепенному раскрытию шейки и продвижения плода. Спазм мышц проталкивает малыша, и его головка сильно давит на ткани матки, растягивает связочный аппарат органа, тем самым раздражая болевые рецепторы и провоцируя боль. Если поначалу интенсивность ощущений сравнивают с тянущим дискомфортом во время месячных, то на пике своей интенсивности боль становится опоясывающей и ярко выраженной. Многие женщины сравнивают схватку с судорогой в мышце, но только в области живота и поясницы — она постепенно нарастает, достигает своего максимума и идёт на спад. Боль при потугах (во время выхода плода при полном раскрытии) имеет немного другой характер. Она чёткая, давящая, имеет конкретную локализацию — сосредотачивается в области копчика, влагалища, промежности.


Во время родов плод оказывает сильное давление как на саму матку, так и на зон промежности, что и вызывает боль
Дарить новую жизнь — это непростое испытание, однако природой были заложены специальные механизмы, призванные облегчить процесс. Во время естественных нормально протекающих родов включается так называемая антиболевая система, тормозящая импульсы от рецепторов и защищающая от возникновения шоковых состояний. Считается, что ощущения роженицы — это только на треть результат раздражения нервных окончаний, основная часть боли является следствием страха и тревоги, снижающих болевой порог и вызывающих лишнее напряжение мышц родовых путей.
Виды обезболивания при родах
Все существующие методики обезболивания родовой деятельности можно разделить на две большие группы: медикаментозные (реализуются посредством введения препаратов в организм роженицы) и немедикаментозные.
Медикаментозное обезболивание родов
В современной анестезиологии существует масса усовершенствованных методик и препаратов для анестезии, которые находят широкое применение в акушерской практике. Подбор препарата и метода его введения производится строго индивидуально исходя из сложившейся ситуации, текущего состояния матери и малыша.
Ингаляционное обезболивание
Данный метод подразумевает вдыхание роженицей препарата через маску. Используется с целью снижения остроты болезненных ощущений на схватках при раскрытии шейки матки более 3–4 сантиметров. Для проведения процедуры требуется специальный аппарат, в котором активное вещество смешивается с воздухом или чистым кислородом. Обезболивание может производиться с помощью:
- закиси азота — самого распространённого средства в акушерской практике. Большим плюсом является полная безопасность и для роженицы, и для малыша, отсутствие резкого неприятного запаха, влияния на сокращения матки и быстрый эффект (уже через 30 секунд после первого вдыхания женщина чувствует облегчение). К минусам можно отнести невысокую эффективность обезболивания, ощущение подташнивания и головокружение при вдыхании, а также невозможность использования при проблемах с нервной системой и при нарушенных процессах транспорта кислорода в организме;
- Трилена — препарата со специфическим резким запахом, что оказывает выраженное обезболивающие действие с сохранением сознания пациента. Эффект от него ярко выражен даже при малых дозах, облегчение наступает быстро, не оказывая негативного влияния на саму родовую деятельность. Недостатками данного средства является едкий запах, который неприятно вдыхать роженицам, а также широкий спектр противопоказаний, в том числе заболевания сердца и мочевыводящей системы;
- Пентрана — средства с высокой обезболивающей активностью. Препарат может быть опасен для организма, но те концентрации, что применяются при родах, не способны угнетать родовую активность матки. В отличие от Трилена, запах у паров Пентрана сладковатый и приятный, а эффект наступает в течение 5 минут после первого вдоха. Значительным минусом является ограниченность применения средства по времени (долгое его вдыхание невозможно, так как он медленно выводится из организма и при несоблюдении мер осторожности может накапливаться до опасных концентраций).


Ингаляционное обезболивание обладает хорошей эффективностью и комфортно для роженицы с точки зрения возможности контролировать степень выраженности анестезии
Ингаляционный метод относится к числу способов самостоятельной анестезии — женщина может выбирать, когда сделать вдох, контролируя частоту и интенсивность обезболивания.
Внутривенное и внутримышечное
Данный подход подразумевает введение медикаментозных препаратов непосредственно в кровоток (вену) или в мышцу. Чаще всего таким путём обезболивают наркотическими анальгетиками — Нальбуфином, Бутторфанолом или Петидином в сочетании седативным средством (например, Диазепамом или Феназепамом), что даёт возможность снизить дозировку основного компонента. Вводиться внутривенная или внутримышечная анестезия может в интервалах между схватками для снижения их интенсивности, или же после родов при необходимости зашивать полученные в процессе разрывы. Продолжительность эффекта — от 10 минут до часа.


Введение препаратов внутривенно или внутримышечно даёт быстрый эффект, но может быть опасно из-за специфики наркотических обезболивающих средств
Преимуществом такого метода является возможность регулировать продолжительность эффекта и быстрое его наступление. Однако наркотические составы могут вызвать развитие осложнений со стороны нервной и дыхательной системы малыша, что часто становится причиной отказа от такого типа анестезии. После обезболивания могут наблюдаться побочные эффекты и у матери, в виде тошноты, рвоты, зуда на коже, затруднения мочеиспускания, однако все они кратковременны.
Местное
Местное обезболивание заключается во введении анестетика непосредственно в ту зону, где требуется снять болезненность путём угнетения функции болевых центров, и касается исключительно небольшого участка тканей. Так, подход находит своё применение после родов, когда возникает необходимость зашивать полученные разрывы или хирургическое рассечение (последствие эпизиотомии). В область промежности могут вводиться следующие препараты:
- Новокаин;
- Тримекаин;
- Ультракаин;
- Лидокаин и пр.
Регионарное обезболивание
Регионарное обезболивание можно сравнить с местной анестезией, вот только эффект распространяется на большую зону. Подход считается наилучшим способом обезболивания родов, он может использоваться как во время схваток, так и в процессе самой родовой деятельности для её облегчения, что является особенностью метода.
Стоит отметить, что термин анестезия, несмотря на своё повсеместное использование, не совсем корректен в случае родовой деятельности. Препараты вводятся только для снижения или потери болевой чувствительности, что называется аналгезией, а полной потери чувствительности, которую подразумевает анестезия, не происходит. Женщина продолжает чувствовать давление, может контролировать свою родовую деятельность, а боль её не отвлекает и не беспокоит.
Эпидуральная анестезия — это введение катетера на уровне поясницы в оболочку, окружающую спинной мозг (эпидуральное пространство), через который потом подаётся обезболивающий препарат. Как следствие, болевые рецепторы в нижней части туловища, ниже установленной иглы, отключаются. В качестве анестетиков могут использоваться Лидокаин, Маркаин, Бупивакаин или Наропин. Стоит отметить, что манипуляция может быть произведена только в том случае, если идёт активная родовая деятельность и раскрытие шейки матки ещё не превысило 7 см. Однозначными преимуществами эпидуральной анестезии являются:
- быстрое и эффективное обезболивающее действие;
- снижение уровня тревожности матери и повышение её концентрации над происходящими процессами;
- уменьшение продукции тревожных гормонов (адреналина, норадреналина), что снижает риски разрывов родовых путей и промежности.


Эпидуральная анестезия позволяет эффективно обезболить нижнюю часть тела, не лишая роженицу сознания и возможности контролировать свои ощущения
К минусам процедуры относят последствия, которые она может за собой повлечь, а именно: головная боль, боль в спине, падение артериального давления. Процесс постановки катетера требует от врача высокого профессионализма, а от роженицы — терпения и неподвижности, что не всегда просто во время схваток. В редких случаях эффект от обезболивания характеризуется как недостаточный, что частично перекрывает положительные стороны процедуры.
Спинальная анестезия отличается от эпидуральной только зоной, в которую внедряется катетер — препарат вводится не в оболочку спинного мозга, а в саму спинномозговую жидкость. Это позволяет получить эффективное обезболивание при уменьшенной дозе препарата, но такой подход актуален только при необходимости применения наркотических препаратов (аналогичных тем, что применяются при внутривенном обезболивании). Чаще всего такой тип анестезирования используются при плановом или экстренном кесаревом сечении. Его плюсами является:
- быстрое действие, эффект наступает уже через 3–4 минуты;
- процесс введение катетера проще, и реализуется быстрее по сравнению с эпидуральным методом;
- для получения результата требуется меньшее количество препарата.
К недостаткам можно отнести большую частоту появления побочных эффектов для матери, в частности головных и спинных болей, а также ограниченное время действия такой анестезии (в рамках 1–2 часов).
Наркоз
Общий наркоз вызывает быструю потерю сознания и реализуется без предварительных подготовок. Это крайняя мера, которая имеет место в безотлагательных случаях, при критическом ухудшении состояния матери или малыша и при невозможности произвести регионарное обезболивание для проведения операции кесарева сечения. При естественных родах данная методика не целесообразна и не применяется.
Общий наркоз имеет массу побочных эффектов, среди которых вероятность попадания содержимого желудка в лёгкие, боли в горле и кашель из-за постановки трубки в гортань, головокружение, спутанность сознания, тошнота, головные боли, угнетение нервной деятельности малыша и т.д. По этой причине в превалирующем большинстве случаев предпочтение отдаётся регионарному обезболиванию, в том числе и при кесаревом сечении.
Немедикаментозные методы обезболивания
Бо́льшая часть боли и дискомфорта во время родов — это следствие страха и зажатости. Подобное появляется из-за неподготовленности роженицы, её неинформированности, психологической неготовности к появлению малыша. Значительную долю неприятных ощущений можно исключить без введения препаратов, для этого разработаны специальные методики и правила поведения в родзале.
Релаксационные подходы
Основная задача будущей мамы на схватках — расслабиться и позволить всему идти своим чередом. Для этого стоит прислушаться к следующим советам:
- важно сохранять разумную активность, полезными окажутся лёгкие физические упражнения, покачивания, круговые движения тазом, перекатывания с носка на пятку;
- нужно проводить дыхательные упражнения. Во время схватки необходимо замедлиться, делая глубокий вдох на 3 секунды и протяжный выдох на 7 секунд. Чем интенсивнее схватка, тем медленнее должно быть дыхание (можно совершать вдох на 6 секунд, выдох на 12). Если замедление перестаёт быть эффективным, можно перейти к дыханию волной — сначала размеренно и плавно, на самом пике схватки перейти на частые и короткие вдохи и выдохи («собачкой»), а при стихании боли снова замедлиться. Ещё одно упражнение — пирамиды. Нужно совершать цикл вдох-выдох-выдувание воздуха ртом, 2 вдоха — 2 выдоха — выдувание ртом и т.д.;
- практиковать методику активного расслабления. Ещё во время беременности нужно уделять время своему расслаблению — ложиться на ровную поверхность и максимально расслаблять все части тела по очереди. Это позволит держать себя в руках и расслабляться на схватках, благодаря чему они будут менее болезненными.
Видео: правильное дыхание при родах
Методы отвлечения
Хорошо помогают переключиться с неприятных ощущений на схватках методы отвлечения, концентрирующие внимание на других объектах, а не на боли внутри. К ним относятся:
- использование фитбола. Сегодня гимнастические мячи есть во многих родильных залах, с их помощью роженица может занимать наиболее комфортные для неё позы, и при этом покачиваться, вращать тазом или немного пружинить. Вертикальное положение на мяче переносится женщиной легче, чем просто стоя, и при этом поддерживает активность родовой деятельности, способствуя лучшему раскрытию шейки матки;


Фитболы в родильных залах необходимы роженицам для поиска наиболее комфортных поз и поддержания полезной активности на схватках
- посещение душа. Наличие в палате индивидуальной ванной или душа сможет хорошо помочь будущей маме. Многие женщины легче переносят схватки под струями воды, регулируя их температуру по своему желанию;
- массаж. На схватке партнёр может массажировать роженице поясницу, совершая круговые движения прижатым кулаком или просто растирая ладонью.
Главное правило активного поведения в родах — прислушиваться к своим ощущениям и искать то положение, в котором Вам будет наиболее комфортно.
Опасные методы обезболивания
Основный критерий выбора способа обезболивания — его максимальная безопасность для матери и плода, поэтому все средства, которые вызывают серьёзные нарушения, в акушерской практике на сегодняшний день не используются. Опасными для применения во время родов считаются следующие вещества:
- Морфин — самый дешёвый препарат наркотической группы, но и один из самых опасных, так как способен вызывать угнетение дыхательной функции ребёнка;
- Меперидин — является причиной тяжёлой неонатальной депрессии плода, если вводится менее чем за 3 часа до родов;
- Фентанил — имеет потенциально высокий риск угнетение дыхания у ребёнка, причём даже после того, как закончилось его действие.
Показания и противопоказания к медикаментозному обезболиванию родов
Обезболивание при естественных родах может производиться как по медицинским показаниям, так и по желанию самой роженицы. Несомненно, облегчение схваток имеет свои плюсы: женщина имеет возможность отдохнуть перед потугами, болевые ощущения, а значит и уровень стресса, значительно снижаются, облегчая роды в целом. У анестезии есть выраженный психологический эффект — зная, что после процедуры перестанет беспокоить боль, женщина расслабляется и перестаёт бояться родов.
Однако стоит понимать, что при условии нормального протекания родовой деятельности естественные роды всегда лучше, ведь большинство вводимых при обезболивании препаратов попадают и к малышу. Рекомендуется прибегать к анестезии только при наличии весомых причин:
- гипертония (повышенное давление) у роженицы;
- заболевания сердечно-сосудистой системы;
- проблемы с дыхательными функциями;
- сахарный диабет;
- низкий болевой порог, не позволяющий переносить боли при родовой деятельности;
- крупный плод;
- ярко выраженный страх у роженицы.
Противопоказаниями к обезболиванию выступает наличие у роженицы аллергической реакции на выбранный препарат и высокий риск кровотечения. Основные ограничения касаются регионарного обезболивания:
- раны и травмы кожных покровов в зоне введение катетера в спину;
- плохая свёртываемость крови;
- выраженная деформация позвоночного столба;
- психические нарушения и неврологические отклонения.
Немедикаментозные методы обезболивания доступны каждой маме, они безопасны, поэтому не требуют разрешения врача, и повсеместно только поощряются и поддерживаются персоналом роддомов.
Возможные осложнения от обезболивания
Препараты, которые попадают в организм матери, могут проникать и к малышу через плацентарный барьер, оказывая влияние и на его состояние. Медикаментозная анестезия всегда связана с риском осложнений, как со стороны матери, так и со стороны плода. Для матери роды без боли могут обернуться:
- неспособностью правильно тужиться на потугах из-за недостаточной чувствительности;
- головными болями, болями в спине как следствие введение катетера при региональной анестезии;
- головокружением, вялостью, спутанностью сознания;
- аллергической реакцией на препараты;
- нарушениями чувствительности в нижней части тела (при допущении врачами ошибок во время введения эпидуральной анестезии).
Основной риск для малыша — угнетение его нервной и дыхательной активности, так называемое состояние медикаментозного стресса. Избежать рисков полностью невозможно, но их можно минимизировать, готовясь к родам заранее. Роженице стоит предварительно обсудить со своим врачом вероятность обезболивания и путь, которым оно будет производиться. Пусть доктор опишет, какие варианты он может предложить и чем может обернуться применение того или иного средства. Никто не имеет права вводить человеку лекарственные препараты без его ведома и согласия, о чём всегда нужно помнить.
Единственный путь полностью исключить побочные эффекты от обезболивания препаратами — отказаться от него. Применение немедикаментозных методик и психологическая готовность к родам способны сделать естественный процесс спокойным и терпимым.
Отзывы рожениц об обезболивании в родах
Обезболивание в родах на сегодняшний день доступно для рожениц в самых разных вариациях, начиная от местной анестезии зоны промежности, заканчивая общим наркозом с полной потерей чувствительности и сознания. Объём процедур определяется врачом с учётом конкретной ситуации, так как все медикаментозные методы имеют свои риски. Доступными для всех женщин остаются пути немедикаментозного обезболивания, подразумевающие правильное дыхание, активное поведение и массаж.
Внутривенное обезболивание при родах. Обезболивание при родах – эпидуральная анестезия
Роды – процесс сложный и болезненный. Многие беременные переживают о предстоящих событиях и боятся болевых ощущений. Боль, особенно продолжительная, негативно влияет на психику человека. Развитие медицины позволило создать разные варианты анестезии. Сегодня женщина может получить обезболивание при родах, но:
- Безопасно ли это?
- Как наркоз влияет на здоровье роженицы и на плод?
- Анестезия делается по показаниям или ее может выбрать любая пациентка?
Эти вопросы беспокоят беременных, и здесь мы подробно разберем тему обезболивания родового процесса.
В каких случаях показана анестезия во время родов?
Введение любых химических препаратов в организм будущей матери является нежелательным. Одни виды наркоза считаются относительно безопасными, другие могут привести к осложнениям.
Анестезия при родах показана далеко не всем, только врач решает, нужно ли вводить релаксирующий медикамент во время такого важного процесса.
Показания к обезболиванию:
Существует ряд показаний, при которых врач может предписать обязательную анестезию роженице- Гипертония и некоторые заболевания сердца, сосудов у роженицы.
- Сахарный диабет.
- Серьезные болезни дыхательной системы.
- Некоторые заболевания глаз.
- Повышенное внутричерепное давление.
- Дискоординация родовой деятельности (беспорядочное интенсивное сокращение отделов матки).
- Слишком крупный плод.
- Узкий таз.
- Дистоция шейки матки (чрезмерное растяжение тканей, приводящих к разрыву шейки).
- Психоэмоциональное расстройство (случается у абсолютно нормальных женщин от слишком длительной сильной боли).
- Гестоз (осложненная форма токсикоза).
- Ягодичное предлежание плода или иное неправильное положение.
- Затяжные роды (более 10 часов).
- Многоплодная беременность.
В зависимости от состояния беременной, наркоз может назначаться наблюдающим врачом планово, еще до начала родов или по обстоятельствам, уже в течение родовой деятельности.
Многие женщины хотят рожать с наркозом, даже если к этому нет никаких показаний. Конечно, заказать такую услугу можно, но стоит понимать, что любая анестезия имеет негативные последствия и при нормальных родах такое вмешательство в организм крайне нежелательно.
 Важно помнить, что любая анестезия может иметь негативные последствия.
Важно помнить, что любая анестезия может иметь негативные последствия.Виды обезболивания
Существуют медикаментозные и немедикаментозные (физиологические) методы обезболивания при родовой деятельности. Рассмотрим подробно все виды.
Немедикаментозные способы против боли
Такие методы не обладают сильным и быстрым эффектом, а больше рассчитаны на расслабление во время схваток. Но их основное преимущество – высокая безопасность.
Массаж
Физическое воздействие на определенные точки помогает значительно уменьшить боль при схватках. Научиться обезболивающему массажу женщина может самостоятельно на специальных курсах.
Некоторые роженицы нанимают в клинике специалиста, который массажирует тело на протяжении всего периода схваток. Массаж не только уменьшает болезненные ощущения, но и улучшает кровообращение, что полезно для роженицы и плода.
 Массаж позволяет у
Массаж позволяет уОбезболивание во время искусственных родов. Обезболивание при родах – все виды анестезии для будущих мам. Поглаживание живота во время схватки
Несмотря на постоянное развитие медицины, анестезия при родах по-прежнему не является обязательной процедурой. Многое зависит от особенностей болевого порога роженицы: если она может перенести естественные роды без применения обезболивающих препаратов — их не используют, если для этого нет показаний. Значительно реже при родах применяется общая анестезия препаратами, погружающими человека в глубокий сон, но они небезопасны для ребенка, поэтому чаще всего рекомендуется прибегать к спинальной или эпидуральной анестезии.
Многие женщины во время беременности интересуются вопросами обезболивания во время родов, так как ни для кого не секрет, что процесс всегда связаны с болью, которая может быть длительной и нестерпимой. Они задают вопросы врачу: можно ли родить без использования методов обезболивания и что лучше — эпидуральная анестезия или общий наркоз? Современные методы анестезии считаются условно безопасными как для матери, так и для ее ребенка, и делают роды более комфортными для женщины.
Виды обезболивания при естественных родах
Существуют немедикаментозные (естественные) и медикаментозные методы обезболивания. Естественные методы совершенно безопасны и эффективны. К ним относятся: техника дыхания, массаж, акупунктура, ароматерапия, релаксация и пр. Если их применение не принесло результата, прибегают к помощи медикаментозного обезболивания.
К методам лекарственной анестезии относятся:
- эпидуральная анестезия;
- спинальная анестезия;
- местное обезболивание;
- ингаляционная анестезия;
- общий наркоз.
В естественных родах прибегают к применению эпидуральной и спинальной анестезии.
Эпидуральная анестезия
Эпидуральная анестезия качественно устраняет чувствительность в нижней части тела роженицы, но при этом она никак не затрагивает ее сознание. Этап родов, на котором врач прибегает к эпидуральному обезболиванию, варьируется у разных пациенток в зависимости от их болевого порога.
При эпидуральном обезболивании, анестезиолог и врач-акушер оценивают состояние матери и пока не родившегося ребенка, а также обращаются к анамнезу о проведении анестезии в прошлом и протекании предыдущих родов, если таковые имелись.
При эпидуральной анестезии препарат вводится в пространство позвоночника, в котором локализуются нервные корешки. То есть процедура основана на блокаде нервов. Этот вид обезболивания обычно применяется при естественном родоразрешении с целью облегчения процесса схваток.

Техника выполнения:
- женщина принимает позу «зародыша», максимально выгибая спину;
- область введения обрабатывается антисептическим средством;
- в область позвоночника производится инъекция с обезболивающим препаратом;
- после того как лекарство начнет действовать, осуществляется прокол толстой иглой в эпидуральное пространство, пока анестезиолог не почувствует твердые мозговые оболочки;
- после этого вводится катетер, через который в организм женщины будут поступать анестетики;
- игла извлекается, катетер закрепляется с помощью клейкой ленты на спине и по нему проводится пробное введение препарата, во время которого врач внимательно наблюдает за состоянием женщины;
- некоторое время женщина должна находиться в положении лежа для избежания осложнений. Катетер остается в спине до окончания родов, периодически по нему будут вводить новую порцию лекарства.
Сама процедура катетеризации занимает не больше 10 минут, при этом женщина должна сохранять максимально неподвижное состояние. Препарат начинает свое действие примерно через 20 минут после введения. Для эпидурального обезболивания применяются лекарственные средства, которые не проникают через плацентарный барьер и не могут причинить вред ребенку: Лидокаин, Бупивакаин и Новокаин.
Показания к эпидуральной анестезии:
- болезни почек;
- близорукость;
- юный возраст будущей мамы;
- низкий болевой порог;
- преждевременная родовая деятельность;
- неправильное предлежание плода;
- тяжелые соматические заболевания, например: сахарный диабет.
Противопоказания :
- болезни сердца и сосудов;
- неудовлетворительная свертываемость крови;
- травмы и деформации позвоночника;
- высокий риск маточного кровотечения;
- воспалительные явления в области прокола;
- повышенное внутричерепное давление;
- пониженн
Анестезия при родах — Вся правда о наркозе
Комфортность ощущений является важной составляющей позитивных родов. Будущая мама должна обсудить вопросы обезболивания родов со своими врачами – акушер-гинекологом и анестезиологом.
По большому счету, можно выделить два метода обезболивания родов:
1 Парентеральное (внутривенное или внутримышечное) введение обезболивающих препаратов;
2 Эпидуральная анестезия родов.
В западных странах эпидуральная анестезия родов является основным и можно сказать единственным применяемым медикаментозным методом обезболивания родов. В таких постсоветских странах, как Россия, Белоруссия и Украина, главным, а в большинстве клиник и единственным вариантом обезболивания родов является метод парентерального введение обезболивающих лекарственных средств.

Внутривенное обезболивание родов
Для парентерального введения обезболивающих препаратов должно существовать два важных условия – во-первых, это наличие хорошей родовой деятельности, а, во-вторых, открытие шейки матки на 3-5 сантиметров.
При сильных болевых ощущениях, как правило, всем роженицам акушер-гинеколог для обезболивания родов использует внутримышечное введение какого-либо лекарственного препарата из группы спазмолитиков (баралгин, папаверин, но-шпа и др.), а при их недостаточном обезболивающем эффекте добавляет наркотический анальгетик промедол.
Если же выраженность боли не уменьшается, то на помощь для обезболивания родов вызываются врача-анестезиолога, который внутривенно вводит сильный наркотический анальгетик фентанил, а иногда, при необходимости, комбинирует его введение с каким-либо седативным препаратом (к примеру, диазепамом).
Так как лекарственные препараты, используемые для проведения парентерального метода обезболивания родов, вводятся в системный кровоток матери, то они также проникают и в кровоток плода, вызывая при этом некоторое временное угнетение его нервной системы и, что самое главное, способствуя угнетению дыхания новорожденного после его рождения. Хотя все эти негативные эффекты временны, однако иногда они могут быть причиной развития у новорожденного серьезных осложнений. Таким образом, главным отрицательным аспектом проведения такого метода обезболивания родов, как парентерального введения обезболивающих препаратов, является вероятный риск временного снижения рефлексов новорожденного и угнетения его дыхания при рождении.
Именно по этой причине во многих развитых странах этот метод обезболивания родов сегодня не применяется. В большинстве лечебных учреждений Европы наиболее распространенным методом обезболивания является эпидуральная анестезия при родах.
медикаментозное и естественное обезболивание. Медикаментозное обезболивание в родах. Способы обезболивания родов
Роды – процесс сложный и болезненный. Многие беременные переживают о предстоящих событиях и боятся болевых ощущений. Боль, особенно продолжительная, негативно влияет на психику человека. Развитие медицины позволило создать разные варианты анестезии. Сегодня женщина может получить обезболивание при родах, но:
- Безопасно ли это?
- Как наркоз влияет на здоровье роженицы и на плод?
- Анестезия делается по показаниям или ее может выбрать любая пациентка?
Эти вопросы беспокоят беременных, и здесь мы подробно разберем тему обезболивания родового процесса.
В каких случаях показана анестезия во время родов?
Введение любых химических препаратов в организм будущей матери является нежелательным. Одни виды наркоза считаются относительно безопасными, другие могут привести к осложнениям.
Анестезия при родах показана далеко не всем, только врач решает, нужно ли вводить релаксирующий медикамент во время такого важного процесса.
Показания к обезболиванию:
Существует ряд показаний, при которых врач может предписать обязательную анестезию роженице- Гипертония и некоторые заболевания сердца, сосудов у роженицы.
- Сахарный диабет.
- Серьезные болезни дыхательной системы.
- Некоторые заболевания глаз.
- Повышенное внутричерепное давление.
- Дискоординация родовой деятельности (беспорядочное интенсивное сокращение отделов матки).
- Слишком крупный плод.
- Узкий таз.
- Дистоция шейки матки (чрезмерное растяжение тканей, приводящих к разрыву шейки).
- Психоэмоциональное расстройство (случается у абсолютно нормальных женщин от слишком длительной сильной боли).
- Гестоз (осложненная форма токсикоза).
- Ягодичное предлежание плода или иное неправильное положение.
- Затяжные роды (более 10 часов).
- Многоплодная беременность.
В зависимости от состояния беременной, наркоз может назначаться наблюдающим врачом планово, еще до начала родов или по обстоятельствам, уже в течение родовой деятельности.
Многие женщины хотят рожать с наркозом, даже если к этому нет никаких показаний. Конечно, заказать такую услугу можно, но стоит понимать, что любая анестезия имеет негативные последствия и при нормальных родах такое вмешательство в организм крайне нежелательно.
 Важно помнить, что любая анестезия может иметь негативные последствия.
Важно помнить, что любая анестезия может иметь негативные последствия.Виды обезболивания
Существуют медикаментозные и немедикаментозные (физиологические) методы обезболивания при родовой деятельности. Рассмотрим подробно все виды.
Немедикаментозные способы против боли
Такие методы не обладают сильным и быстрым эффектом, а больше рассчитаны на расслабление во время схваток. Но их основное преимущество – высокая безопасность.
Массаж
Физическое воздействие на определенные точки помогает значительно уменьшить боль при схватках. Научиться обезболивающему массажу женщина может самостоятельно на специальных курсах.
Некоторые роженицы нанимают в клинике специалиста, который массажирует тело на протяжении всего периода схваток. Массаж не только уменьшает болезненные ощущения, но и улучшает кровообращение, что полезно для роженицы и плода.
 Массаж позволяет уменьшить боль при схватках.
Массаж позволяет уменьшить боль при схватках.Дыхательная гимнастика
Специальной технике дыхания во время схваток и родов женщин также обучают на курсах. Чередование вдохов и выдохов по определенной системе – полезное и существенное обезболивание при родах. Минус в том, что с усилением схваток многие женщины забывают о технике, и просто не находят в себе силы на правильное дыхание.
Гидротерапия
Водные процедуры значительно расслабляют мышцы, и ослабляют болезненность схваток. Но услуги по гидротерапии предоставляют, в основном, только высококлассные клиники, а позволить себе рожать платно могут далеко не все женщины.
 Водные процедуры позволят расслабиться и уменьшить боль от схваток.
Водные процедуры позволят расслабиться и уменьшить боль от схваток.Чрескожная электроанальгезия
Достаточно эффективный и безопасный способ, позволяющий обезболить течение схваток. Для этого используется специальный аппарат, оснащенный электродами. Датчики прикрепляются к пояснице роженицы и запускаются электрические импульсы, частоту и интенсивность которых можно регулировать. Ток блокирует сигналы боли, проходящие по нервным окончаниям спинного мозга. Электроанальгезия также улучшает циркуляцию крови, снижая риск гипоксии плода.
Психотерапия
Беременная может прибегнуть к услуге психотерапевта, и уменьшить свою боль путем гипнотических техник. Это прекрасный способ, при котором снижается боль и идет глубокая позитивная настройка на родовой процесс и последующие события.
В список естественных физиологических методов входит также обезболивание во время родов путем принятия специальных поз. Такой «гимнастике» беременных обучают на подготовительных занятиях. Найти релаксирующие позы может помочь специалист в роддоме.
На заметку! Обезболивающим и расслабляющим действием обладают некоторые эфирные масла (иланг-иланг, мята, бергамот, апельсин, жасмин). Вдыхание ароматов этих масел прекрасно сочетается с вышеописанными физиологическими методами и усиливает их эффект. Еще одним дополнением может стать приятная спокойная музыка .  Многие ароматические масла оказывают расслабляющее воздействие на организм.
Многие ароматические масла оказывают расслабляющее воздействие на организм.
Медикаментозное обезболивание
При медикаментозной анестезии используют химические препараты, действующие быстро и эффективно. Они полностью блокируют боль, но каждый из них имеет свои побочные эффекты. Рассмотрим все разновидности медикаментозной анестезии, допустимой для беременных.
Обезболивающее вещество подается через ингаляционную маску. В качестве препарата используется, в основном, Азот, реже Метоксифлюран, Пентран, Фторотан, Трилен.
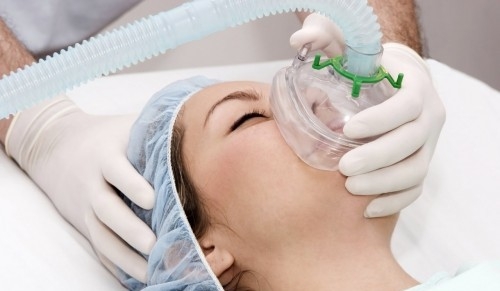
Женщина самостоятельно берет маску, прикладывает ее к лицу и вдыхает газ. Частота вдохов делается по определенной схеме, которую подбирает врач, ориентируясь на состояние роженицы.
Обычно выбирается один из трех вариантов:
- Вдох препарата каждые полчаса.
- Вдох с началом очередной схватки и снятие маски, как только спазм закончится.
