1. Первый патронаж к новорожденному. Поликлиническая педиатрия: конспект лекций
1. Первый патронаж к новорожденному
Проводятся сбор анамнеза для выявления и уточнения факторов риска, объективное обследование ребенка, инструктаж матери и оформление документа (ф. № 112).
Анамнез включает сбор социальных, биологических и генеалогических сведений. Параметрами социального анамнеза являются: полнота семьи и психологический климат в ней, жилищно-быто-вые условия, материальная обеспеченность, уровень санитарно-гигиенических условий для ухода за ребенком и квартирой, образ жизни. Биологический анамнез охватывает особенности антенатального периода, состояние здоровья матери и ребенка, генеалогический анамнез – состояние здоровья родителей и родственников (не менее 3 поколений). Мать передает врачу обменную карту, полученную при выписке из родильного дома. В ней содержатся сведения о беременности и родах, состоянии ребенка при рождении (оценка по шкале Апгар), основные параметры физического развития (масса тела, длина тела, окружность головы и грудной клетки), группа здоровья и группа риска.
Объективное обследование
Объективное обследование проводится по системам. Врожденные пороки развития, симптомы внутриутробной инфекции и гнойно-септических заболеваний, родовой травмы не должны остаться незамеченными.
Кожа новорожденного должна быть розовой, чистой и бархатистой. Изменение цвета кожных покровов (цианоз, иктерич-ность, землисто-серый оттенок и бледность) требуют специального обследования. Потница и опрелости указывают на дефекты ухода. Имеют значение тургор и эластичность кожи. При гнойничках на коже, гнойном отделяемом из пупочной ранки или гиперемии вокруг пупка необходимо направить ребенка в стационар для обследования и лечения.
Поза новорожденного может быть физиологической или патологической (поза «лягушки», «легавой собаки»). При физиологической позе преобладает тонус сгибателей рук и ног («эмбриональная» поза). Вынужденное положение указывает на патологию.
Голова новорожденного округлой формы. Иногда на ней может быть кефалогематома (поднадкостничное кровоизлияние в результате родовой травмы). Размеры большого родничка колеблются от 1 до 3 см по медианам. Малый родничок у большинства новорожденных закрыт. Выбухание родничка над уровнем костей черепа, страдальческое выражение лица свидетельствуют о повышении внутричерепного давления (при гидроцефалии, менингите, кровоизлиянии в мозг). Такой ребенок должен наблюдаться невропатологом.
При осмотре глаз зрачки должны быть симметричны, с живой реакцией на свет. Нистагм, симптом «заходящего солнца» обычно указывают на тяжелую патологию ЦНС и необходимость консультации у невропатолога. Недоразвитые и низкорасположенные ушные раковины могут сочетаться с врожденными пороками внутренних органов и глухотой. При осмотре зева обращают внимание на мягкое и твердое нёбо для выявления скрытой расщелины и арковидной конфигурации. Уздечка языка может быть укорочена, и, если это приводит к нарушению акта сосания, необходима ее хирургическая коррекция.
Грудная клетка активно участвует в акте дыхания, симметрична. Обращают внимание на частоту и характер дыхания, данные перкуссии и аускультации при обследовании легких и сердца. Следует помнить, что врожденные пороки сердца занимают первое место среди других врожденных пороков развития. Их первым проявлением может быть грубый шум, обнаруживаемый при ау-скультации впервые в периоде новорожденности. При аускультации хрипов в легких ребенку необходимо провести обследование в стационаре. Следует помнить, что перкуторные данные у новорожденного более достоверны, чем данные аускультации, так как из-за тонкой грудной клетки дыхание хорошо проводится с одной половины грудной клетки на другую, что мешает зафиксировать ослабленное дыхание.
Живот пальпируют против часовой стрелки. Край печени в норме может быть ниже реберной дуги на 1–2 см. При пальпации патологических образований следует направить ребенка на УЗИ органов брюшной полости.
Гениталии должны быть сформированы в соответствии с полом и возрастом ребенка.
Конечности. Ноги, согнутые в тазобедренных суставах под углом 90°, можно отвести до полного касания поверхности стола. При врожденном вывихе бедра будет слышен глухой щелчок. Параличи Эрба-Дюшена и Дежерин-Клюмпке свидетельствуют о родовом травматическом повреждении плечевого сплетения.
Нервную систему и психическое развитие оценивают при наблюдении за ребенком и общении с ним – по активности, взгляду, выраженности безусловных рефлексов. Наибольшую диагностическую значимость имеют рефлексы: сосательный, поисковый, хватательный, ползания, защитный, опоры и автоматической ходьбы, рефлекс Бабкина. Определяют сухожильные рефлексы, их симметричность, мышечный тонус.
Инструктаж
Инструктаж родителей касается вопросов ухода за ребенком, вскармливания и воспитания.
Рекомендации по уходу. Для здоровья новорожденного важна чистота. Детскую кроватку следует поставить в светлом месте комнаты, но не на сквозняке. Новорожденного кладут в кроватке на бок, без подушки. Температура воздуха поддерживается 20–22 °C.
Купание производится ежедневно в специальной детской ванночке, которую не используют для стирки пеленок или детского белья. Продолжительность купания – 10 мин.
Купать ребенка можно утром или вечером. Лучшее время – вечером, перед последним кормлением, так как это улучшает ночной сон ребенка. Перед купанием в первые 2 недели ванночку надо ошпаривать кипятком. Новорожденного следует купать в кипяченой воде, пока не зажила пупочная ранка. Температура воды 37–38 °C. Воду наливают в ванночку, чтобы она покрывала дно. Хорошо добавить в воду отвары трав (череды, ромашки). Ребенка следует постепенно погружать в воду, завернутым в пеленку, чтобы не вызвать беспокойства. Одной рукой поддерживают голову ребенка, а другой обмывают его.
Для обмывания удобно пользоваться индивидуальной мягкой губкой. Мыло используют 2 раза в неделю, только детское. После купания ребенка укладывают на ладонь лицом вниз, обхватив грудь, и ополаскивают водой из кувшина. Затем следует осушить кожу ребенка полотенцем, делая при этом промокательные движения. Особенно важно, чтобы сухими были кожные складки.
Их обрабатывают детским кремом, присыпкой или прокипяченным подсолнечным маслом. Каждая мама сама подбирает средства для ухода за кожей ребенка. Область пупочной ранки обрабатывают раствором бриллиантового зеленого или 5 %-ным раствором калия перманганата, или 5 %-ным раствором йода.
Утренний туалет – каждое утро после первого кормления ребенка умывают ватным тампоном, смоченным теплой кипяченой водой, глаза – от наружного угла к внутреннему, отдельным тампоном каждый глаз. Нос очищают ватными турундами, смоченными вазелиновым маслом.
Пеленание – важный момент ухода за новорожденным. Рекомендуют свободное и широкое пеленание. Для свободного пеленания ребенку надевают распашонку с зашитыми рукавами. Ноги укладывают в пеленку. Грудная клетка остается свободной, что облегчает дыхание и служит профилактикой заболеваний легких. Для широкого пеленания между бедер прокладывают дополнительную пеленку, благодаря чему бедра остаются в состоянии разведения, что способствует вправлению головки бедра в вертлужную впадину и при врожденном вывихе бедра является консервативным лечением.
Прогулки на свежем воздухе следует начинать сразу после выписки из родильного дома. Первый раз продолжительность прогулки 5 мин при температуре не ниже – 10 °C. С целью адаптации к окружающей среде продолжительность прогулок увеличивают постепенно, ежедневно прибавляя по 5 мин. Прогулки противопоказаны при болезни ребенка. Их следует возобновлять после выздоровления, постепенно увеличивая продолжительность.
Правильное вскармливание новорожденного обеспечивает его своевременное гармоничное развитие и формирует иммунитет. Прикладывание ребенка к груди сразу после рождения стимулирует лактопоэз. Необходимо разъяснить матери преимущества грудного вскармливания и на период становления лактации рекомендовать грудное кормление по требованию ребенка. При грудном вскармливании устанавливается очень важный эмоциональный контакт между матерью и ребенком, что благоприятно влияет на психоэмоциональное состояние матери и становление личности ребенка. Необходимо чередовать кормление каждой молочной железой. Для определения количества съеденного ребенком молока применяют контрольное взвешивание.
Перед кормлением мать должна надеть косынку, вымыть руки с мылом и сцедить одну каплю молока. Наиболее часто затруднения при грудном вскармливании обусловлены неправильной формой сосков, их трещинами. Для улучшения формы следует аккуратно оттягивать соски в течение 2–3 мин 3–4 раза в день. Для лечения трещин могут быть использованы 1–5 %-ный линимент синтомицина, 0,2 %-ная фурацилиновая мазь, мазь календулы. После применения этих средств перед кормлением ребенка грудь следует тщательно обмыть теплой водой с детским мылом.
Иногда грудное кормление противопоказано. Это может быть обусловлено состоянием матери или ребенка. Противопоказания к грудному вскармливанию со стороны матери включают почечную, сердечную недостаточность, злокачественные опухоли, тяжелые болезни крови, тяжелые инфекционные заболевания (такие как туберкулез, менингит, дифтерия, столбняк и др.).
Ребенка не прикладывают к груди при тяжелой внутричерепной родовой травме, дыхательной, сердечной недостаточности, глубокой недоношенности с отсутствием сосательного и глотательного рефлексов, гемолитической болезни новорожденного (если в молоке матери обнаруживаются антитела в высоком титре), наследственных нарушениях обмена веществ (фенилкетону-рии, галактоземии и др.). Все эти состояния относятся к абсолютным противопоказаниям. Относительным противопоказанием служит мастит у матери. При серозном характере воспаления разрешается кормление из здоровой грудной железы. При гнойном мастите грудное кормление полностью прекращается.
Иногда происходит снижение или прекращение лактации у матери. Гипогалактия может быть первичной и вторичной. Первичная гипогалактия обусловлена нейрогормональными расстройствами, поэтому для становления лактации назначают гормоны: лактин 70—100 ед. внутримышечно 1–2 раза в сутки 5–6 дней; окситоцин 1,5–2 ед. (0,3–0,4 мл) внутримышечно 2–3 раза в сутки ежедневно в течение 3 дней, питуитрин 2,5 ед. (0,5 мл) 1–2 раза в день внутримышечно 5–6 дней. Вторичная гипогалактия встречается чаще. Ее возникновению способствуют недостаточный сон, неполноценное питание, нарушение правил грудного кормления, прием медикаментов (антибиотиков, диуретиков, барбитуратов, фуразолидона и др.). Лечение вторичной гипога-лактии состоит в устранении ее причин. Для стимуляции лактопо-эза назначают витамины (A, B12, B6 С, РР), апилак (по 0,01 г 3 раза в сутки под язык 10–15 дней), сухие пивные дрожжи (по 1–2 г 3 раза в сутки внутрь 10–15 дней), используют фитотерапевтические средства (боярышник, мелиссу, листья земляники, траву душицы, укроп). Если восстановить лактацию невозможно, то необходимо обеспечить ребенка донорским женским молоком. Пункты сбора женского молока созданы при молочных кухнях. Женщина-донор должна быть здоровой и чистоплотной.
При отсутствии женского молока могут быть назначены его заменители – адаптированные к женскому молоку смеси. Неадаптированные простые смеси в настоящее время утратили свое значение.
Воспитание. С самого начала между родителями и ребенком устанавливается взаимопонимание при помощи конкретных сигналов, формируется уникальная форма взаимоотношений – привязанность. Новорожденный ребенок обладает способностью противостоять неблагоприятному воздействию новой обстановки и избирательно реагировать на определенные стимулы. Психическая структура личности новорожденного, индивидуальные особенности темперамента видны с первых дней жизни («трудный ребенок», «легкий ребенок»). Изменчивость поведения ребенка обусловлена изменениями его формирующегося сознания. Большую роль в воспитании маленького человека имеет грудное вскармливание. Ребенок, находящийся на грудном вскармливании, чувствует себя защищенным, нужным, желанным. В условиях положительного психического контакта дети растут более послушными.
С первых дней жизни малышу необходим правильный режим дня (чередование во времени основных физиологических потребностей: сна, бодрствования, питания, прогулок, гигиенических и закаливающих мероприятий). Это способствует формированию определенного ритма жизни. У детей вырабатывается рефлекс на время, формируется динамический стереотип поведения, устанавливаются биологические ритмы, что обеспечивает ему спокойное и быстрое засыпание, хороший аппетит, активное поведение во время бодрствования. Дети, живущие по установленному ритму, не нуждаются в дополнительном успокоении (укачивании, ношении на руках, пользовании пустышкой).
В дальнейшем такой ребенок легко привыкает к распорядку дня. Это приучает его к организованности и облегчает жизнь ему и родителям. Правильный режим дня не должен носить характер навязывания. Ребенка можно обучать лучше и быстрее, если приспосабливаться к уровню его умственного развития, индивидуальному биологическому ритму, учитывая физическое состояние и индивидуальные психические особенности. Допускаются отклонения от режима на 30 мин или в крайнем случае на 1 ч.
Ведущим режимным фактором является кормление ребенка. Вскармливание по требованию проводится в периоде адаптации с целью установления оптимального режима кормления для матери и ребенка. Последующий переход к кормлению по режиму должен быть постепенным. Критерием правильно выбранного режима является состояние здоровья ребенка, прежде всего функции центральной нервной системы. В условиях нарушения адаптации ребенок становится капризным, плаксивым и раздражительным.
В соответствии с режимом кормления формируются другие режимы: сна и бодрствования, прогулок, закаливающих и гигиенических мероприятий.
При первом патронаже новорожденного необходимо рассказать матери о состояниях, требующих срочной медицинской помощи, и сообщить, куда надо обращаться за помощью при заболеваниях.
Оформление документа
Информация о содержании первого патронажа к новорожденному регистрируется в истории развития ребенка (ф. № 112) под заголовком «Первый патронаж к новорожденному». Запись производится по схеме: анамнез, данные объективного обследования, диагноз с указанием группы здоровья и группы риска, рекомендации по уходу, вскармливанию и воспитанию. Если ребенок относится ко II–V группам здоровья, то следует дать рекомендации по реабилитации в соответствии с группой риска или нозологической формой болезни.
Данный текст является ознакомительным фрагментом.Читать книгу целиком
Поделитесь на страничкеСледующая глава >
Первичный патронаж новорожденного
Отделение новорожденных родильного дома должно иметь тесную связь с детской поликлиникой. О выписке новорожденного из родильного дома сообщают телефонограммой в детскую поликлинику. Эти учреждения должны взаимно сообщать как о случаях инфекционных заболеваний и родовых травм в родильном доме, так и о случаях заболевания выписанных новорожденных в первые недели.
Ребенок в первые месяцы жизни нуждается в систематическом наблюдении. Участковый врач и участковая медицинская сестра должны посетить ребенка в первые 3 дня после выписки из родильного дома. Они осматривают новорожденного, знакомятся с бытовыми условиями, дают подробные советы по уходу за ребенком и его вскармливанию.
В последующем на протяжении 1-го месяца жизни врач и сестра посещают ребенка 1 раз в 7—10 дней. При заболевании малыша его посещают ежедневно или через день в зависимости от состояния, при необходимости ребенка помещают в стационар.
В конце 1-го месяца жизни мать с ребенком должна посетить поликлинику, где малыша взвешивают и проводят антропометрические измерения. В это же время мать получает советы о введении витаминов и организации прогулок. При подозрении на недостаточное образование молока у матери (гипо-галактия) проводят контрольное кормление, т. е. взвешивают ребенка до и после кормления.
Систематический и полноценный патронаж новорожденных является одним из основных мероприятий, способствующих снижению детской заболеваемости и смертности.
Гигиена новорожденного в домашних условиях
Для ребенка в квартире или комнате нужно выделить отдельный уголок, использовав для этого самую светлую часть помещения. Комнату по возможности необходимо освободить от лишних вещей и предметов. Окно рекомендуется занавешивать только в верхней трети легкой занавеской. Подоконник не следует заставлять цветами и другими предметами.
Комнату, в которой находится ребенок, нужно содержать в чистоте. Пол, окна, двери, мебель следует ежедневно протирать влажной тряпкой. Помещение необходимо хорошо проветривать несколько раз в день. Летом окна должны быть открыты весь день и по возможности всю ночь. Чтобы не залетали мухи и комары, окна затягивают марлей или сеткой. В холодное время года для проветривания открывают фрамугу или форточку вначале в отсутствие ребенка, а затем и в его присутствии.
В комнате, где находится ребенок, нельзя курить, а также стирать и сушить белье. Надо решительно бороться с мухами — переносчиками микробов.
Ребенок должен спать в отдельной кроватке с боковыми сетчатыми или решетчатыми стенками. Кроватку рекомендуется выкрасить светлой масляной краской, чтобы можно было ее время от времени мыть и ежедневно протирать. Не следует пользоваться коляской как первой кроваткой ребенка, так как вместе с ней с улицы вносится пыль и, кроме того, она пропускает мало воздуха.
В кроватку кладут жесткий матрац из конского волоса, мочалы, морской травы или сена. Нельзя делать матрацы для детей из пуха или пера, так как это вызывает потливость. Матрац покрывают клеенкой, которую привязывают тесьмой к углам кровати. Поверх клеенки стелят простынку, которую загибают под матрац со всех сторон. Под головку кладут плоскую небольшую подушку. Большие подушки вредны, так как способствуют искривлению позвоночника. Не следует завешивать кровать пологом или занавеской, так как это нарушает вентиляцию воздуха и, кроме того, ребенок в той или иной мере лишается столь необходимого ему света.
Постельные принадлежности следует ежедневно проветривать на воздухе, а клеенку мыть с мылом.
Для новорожденного необходим следующий набор белья:
6 распашонок с разрезом сзади, 6 кофточек с длинными рукавами, 15 подгузников (60Х60 см), 12 легких и 6 теплых пеленок, 3 одеяла (байковое, тканевое, ватное), 2—3 косынки, подкладная клеенка.
Грязное детское белье следует хранить отдельно от белья взрослых в ведре или баке с крышкой и стирать его также отдельно от белья взрослых. Загрязненное белье вначале замачивают, отстирывают запачканные места мылом (употреблять стиральные порошки не желательно), затем кипятят я несколько раз прополаскивают. Белье лучше сушить на воздухе, а затем гладить горячим утюгом с двух сторон для уничтожения микробов. Выстиранное и выглаженное белье следует хранить в специальном шкафу или ящике отдельно от белья взрослых.
Новорожденного купают ежедневно в кипяченой воде, остуженной до 37 °С, с последующим обливанием водой с температурой на 1 °С ниже, чем в ванночке. Температура в помещении, где купают ребенка, должна быть не ниже 22 °С. Лучшее время для купания — вечернее, перед кормлением. Ванночка, в которой купают малыша, не должна употребляться для других целей, хранить ее нужно в чистом месте, накрыв чистой простыней. Заранее должны быть приготовлены необходимые для купания предметы: кувшин для обливания, чашка с кипяченой водой для обмывания лица, вата или мягкая рукавичка из байки для намыливания, растительное масло или крем («Детский», «Малыш», «Красная шапочка»), тальк, термометр, мыло «Детское» или шампунь «Малыш». Тело ребенка лучше мыть ваткой или мягкой тряпочкой, а не губкой, так как она не всегда хорошо промывается. Отдельно складывают чистое белье, распашонки, пеленки, простыни.
После каждого опорожнения кишечника и мочеиспускания следует подмывать ребенка теплой водой (36 °С). Подмывают влажной ваткой или струёй воды из умывальника спереди назад (от половых органов к заднему проходу), с тем чтобы не занести частицы испражнений и микробы в половые органы.
Ногти на руках и ногах осторожно обрезают один раз в 7—10 дней маленькими ножницами.
Для ухода за новорожденным дома необходимо иметь следующие предметы: банку с широким горлом и притертой пробкой для хранения стерильных салфеток, бинты, вату, пузырек со стерильным растительным маслом, термометр для измерения температуры воды в ванночке, резиновый баллон для клизмы в чистой банке, тазик для подмывания, ножницы и др.
Ребенок 1-го месяца жизни отличается очень большой восприимчивостью к инфекциям, поэтому нужно тщательно оберегать его от них. Микробы, которые имеются у здорового взрослого человека, могут вызвать тяжелое заболевание у новорожденного, поэтому не следует целовать ребенка в лицо и руки, нужно оберегать его от общения со взрослыми, для прогулок выбирать малолюдные места.
Пустышка представляет собой большую опасность как распространитель инфекций и, кроме того, вредит здоровью (нарушается нормальное развитие десен и зубов). Здоровый ребенок при правильном вскармливании и хорошем уходе может обойтись без пустышки. Если родителями сделана уступка ребенку и он пользуется пустышкой, то необходимо иметь их несколько штук, обязательно кипятить и хранить в стерильном закрытом стакане или банке.
Ухаживающие за ребенком должны соблюдать личную гигиену: следить за чистотой одежды, тела, особенно рук, ногтей, волосы повязывать косынкой.
Правильно организованный уход за ребенком — одно из главных условий сохранения его здоровья.
Первичный патронаж новорожденного ребенка :: SYL.ru
С появлением малыша в семью приходят не только огромное счастье, любовь, забота, но и неотъемлемые чувства тревоги и страха. Как бы будущие родители ни были подготовлены к рождению и воспитанию своего маленького чуда, но без посторонней помощи, особенно медицинской, им не обойтись.
В роддоме, где круглосуточно есть медицинский персонал, наблюдение и консультирование, мама и родственники чувствуют себя уверенно, а вот только им стоит покинуть стены этого заведения и остаться один на один с ребеночком, может возникнуть паника, неуверенность и определенные страхи. Поэтому и существует патронаж новорожденного.

После выписки из роддома поликлинической службе передаются данные о новорожденном. Если семья меняет прописку или место жительства, то они в обязательном порядке должны самостоятельно сообщить о своем переезде и встать на учет в детскую поликлинику по месту фактического проживания. Это необходимо для возможности медицинских работников провести патронаж новорожденного. Образец необходимых документов всегда есть в лечебно-профилактическом учреждении. Маленькие дети обслуживаются вне зависимости от места прописки или города рождения.
Сроки патронажа новорожденных
Диспансеризация и первичный визит медицинского персонала должны быть произведены в первые три дня после выписки из родильного отделения и являются регулярными в течение первого месяца. Следует отметить, что на знакомство и осмотр новорожденного врач приходит совместно с медицинской сестрой, а впоследствии, при отсутствии на то весомых оснований, визиты медсестра совершает самостоятельно. Она держит участкового педиатра в курсе состояния малыша, заполняя также всю необходимую медицинскую документацию.
Как происходит патронаж?
Первый патронаж новорожденного, если малыш отнесен к группе риска, должен быть выполнен в первые сутки после выписки. Первую неделю визиты наносятся ежедневно, затем их кратность уменьшается, и при отсутствии отклонений в развитии ребенка и физиологических изменений последующие посещения проводятся на третьей и четвертой неделях жизни малыша.
Основные задачи
Первичный патронаж новорожденного преследует такие цели:
- знакомство с новорожденным и его семьей;
- проверка здоровья малыша и мамы;
- оценка жилищных условий и социального статуса семьи;
- обучение мамы основным правилам ухода за ребенком;
- психологическая и консультативная помощь молодым родителям.
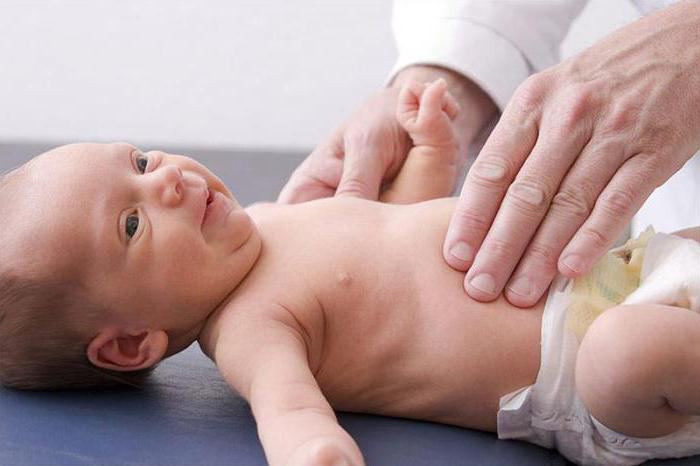
Безусловно, патронаж прежде всего заключается в оценке состояния здоровья и развития малыша. Для этого врач собирает подробный анамнез течения беременности и родов, возможных осложнений и патологических состояний, групп риска и хронических заболеваний у родителей и кровных родственников, проводит общий осмотр ребенка.
Затем врач приступает к непосредственному осмотру малыша. Особое внимание уделяется состоянию кожных покровов (их цвету, чистоте и наличию каких-либо высыпаний, опрелостей или ранок, особенно в складочках) и слизистых оболочек. Педиатр оценивает рефлексы, набор веса, особенности вскармливания, характер дыхания и сердцебиения, выраженность вздутия и характер испражнений. Дополнительно проводятся аускультация легких и сердца, пальпация живота, осмотр родничка и пупочной ранки.
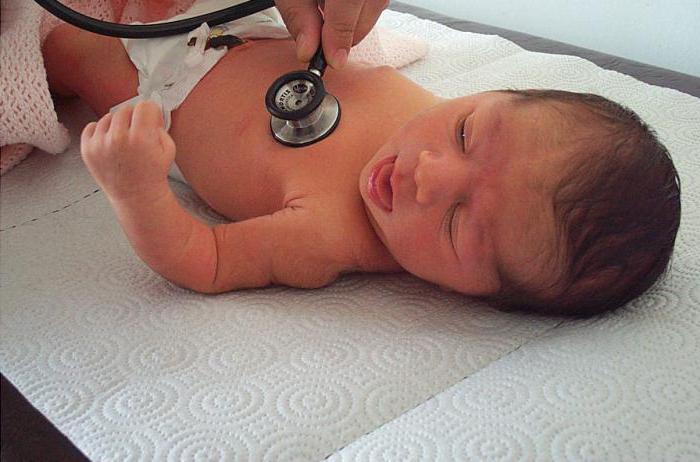
Настоящий патронаж новорожденного дополняется осмотром и мамы. Особое внимание уделяется груди, и если ребенок находится на грудном вскармливании, — правильности прикладывания и активности сосания малыша. Одновременно даются рекомендации по питанию мамы.
Дополнительно медицинский персонал может поинтересоваться наличием домашней аптечки и ее составляющими и в случае необходимости порекомендовать дополнить ее необходимыми медикаментами неотложной помощи и средствами ухода за ребенком.
Патронаж медсестры заключается не только в помощи врачу и заполнении рутинной документации, но и в непосредственной работе и общении с новорожденным и его семьей.
Медицинская сестра расскажет и на практике покажет, как правильно обрабатывать пуповинку, чистить носик, ушки и глаза, как купать младенца и подстригать ногтики.
Подготовка родителей к патронажу
Патронаж новорожденного ребенка требует подготовки не только медицинского персонала, но и самих родителей. Каких-либо особенных действий, конечно, не требуется, но стоит купить бахилы и бумажное полотенце. Также запаситесь одноразовыми перчатками и дезинфицирующими средствами и без стеснений просите осматривать вашего малыша в них и следите, чтобы врач не забыл обработать свой фонендоскоп спиртом, который вы ему любезно предложите.
Подготовьте место для удобного осмотра ребенка. Лучше всего, если это будет пеленальный столик со свободным доступом к нему. Не менее важно хорошее освещение в комнате.
Соберите всю медицинскую документацию и подготовьте список интересующих вас вопросов, поскольку, когда дело дойдет до них, вы от волнения можете забыть то, что хотели спросить.
Заполнение медицинской документации
После проведенного осмотра и консультирования заполняется вся необходимая документация. На этом можно считать завершенным патронаж новорожденного. Образец представлен ниже.
В возрасте _______, на ____ день выписки из роддома № ____, мальчик(девочка) от ____ беременности, ________родился(-ась) доношенный(-ая)/недоношенный(-ая). Вес при рождении ______, вес при выписке ______, рост _______, окружность головы ________. Состояние ребенка после родов ______. Диагноз __________, лечение (если проводилось) _____________. Ребенок находится на вскармливании _______________. состояние пупочной ранки ______. Желтуха появилась на ______ сутки, не было. Группа крови и резус-фактор ___________ ребенка. Хронические заболевания матери ________________________________, отца ____________________________. Контакт по туберкулезу __________. Состояние молочных желез матери _________________________________________________________________.
Общий осмотр ребенка: состояние __________, температура тела ________. Кожные покровы _________________________, тургор тканей ________________, мышечный тонус ________________. Склеры _________, форма головы ___________________, большой родничок _______________________, малый ______________. Рефлексы новорожденного _________________________________________________________. Костно-мышечная система __________________________________________________, легкие _________________________, частота дыхания ______________, аускультация __________________________, сердце ____________________________, тоны сердца _______________, ЧСС ________, живот ____________________________, печень _______________, селезенка ___________, половые органы _________________.
Опорно-двигательная система _______________________________________________ Заключение ______________________________________________________________
Вакцинация ______________________________________________________________ Консультация по вскармливанию ___________________________________________________________ Подпись медсестры _______________ Подпись врача __________________________
Постнатальная адаптация
По прошествии первого месяца активный осмотр на дому прекращается, и родители самостоятельно имеют возможность посещать поликлинику совместно со своим малышом. В течение первого года жизни необходим ежемесячный контроль. Во время осмотра врач оценивает развитие ребенка (физическое, нервно-психическое), консультирует родителей по поводу режима дня малыша, его возрастных потребностей и этапов развития, проводит антропологические измерения (определяет вес и рост, окружности головы и грудной клетки), осуществляет профилактические мероприятия, направленные на предупреждение развития анемических состояний, рахита и других витаминодефицитов.
Патронаж новорожденного подразумевает под собой еще одну важную функцию – это соблюдение графика прививок.

Кабинет здорового ребенка
Неотъемлемой частью успешной диспансеризации грудничков является наличие так называемого кабинета здорового ребенка. Благодаря его работе молодая мама может получить необходимую консультативную помощь и знания о развитии ее малыша, принципах рационального питания и сроках введения прикормов, основных правилах закаливания и техниках проведения массажа и профилактических упражнений. В данном кабинете всегда достаточно необходимой литературы и наглядных пособий, что облегчит понимание процессов развития младенцев, принципов рационального питания и организации правильного режима дня.
Заключение
Патронаж новорожденного – это не только необходимая, но и полезная методика наблюдения за маленьким членом общества, обеспечивающая своевременную диагностику патологических состояний и предотвращающая их развитие, дающая знания и умения по уходу за малышом, вселяющая уверенность в себе и своих действиях, способствующая контролируемому уходу за ребенком и уберегающая молодых родителей от многих ошибок.
Оценка состояния новорожденного при первом патронаже
Медицинский патронаж — комплекс мероприятий, осуществляемых врачом или медсестрой на дому у пациента, задачами которых являются лечение больного, профилактика у него различных заболеваний, а также консультирование.
Первичный патронаж новорожденного осуществляется согласно Приказу Министерства здравоохранения и социального развития РФ от 16 апреля 2012 г. №366н «Об утверждении Порядка оказания педиатрической помощи» (Приложение №1 «Правила организации деятельности кабинета врача-педиатра участкового» и Приложение №4 «Правила организации деятельности детской поликлиники (отделения)»).
Информация о содержании первого патронажа к новорожденному регистрируется в истории развития ребенка (ф. №112) под заголовком «Первый патронаж к новорожденному».
Участковая медсестра детской поликлиники посещает беременную женщину сразу же после постановки на учет в женской консультации, чтобы оценить условия, при которых протекает беременность, как семья готовится к рождению ребенка, основной задачей патронажа в этот момент является консультирование.
В середине третьего триместра медсестра должна прийти еще раз, чтобы проверить, выполнены ли ее рекомендации, и консультирует будущую маму по вопросам ухода за новорожденным и грудного вскармливания. В 1-2-й день после выписки матери и ребенка первый педиатрический патронаж к новорожденному осуществляет участковый педиатр и патронажная сестра.
О том, что на территории, обслуживаемой определенной детской поликлиникой, появился новорожденный пациент, лечебное учреждение информирует родильный дом. Старшая медицинская сестра детской поликлиники, получив сведения о выписке младенца из роддома, в тот же день заносит данные в журнал регистрации новорожденных; заполняет историю развития новорожденного, вклеивает в нее вкладыши дородового патронажа, передает историю развития в регистратуру или непосредственно участковой медицинской сестре.
Первичный патронаж осуществляется по адресу, где фактически живет ребенок, независимо от адреса регистрации. Система бесплатного патронажного наблюдения распространяется на всех новорожденных независимо от наличия у родителей постоянной регистрации и полиса обязательного медицинского страхования.
Цель первичного патронажа новорожденного:
- оценка состояния здоровья и развития ребенка,
- консультирование родителей по уходу за новорожденным,
- консультирование и практическая помощь в организации вскармливания новорожденного, содействие в грудном вскармливании,
- профилактика распространенных детских заболеваний (рахит, анемия и пр.),
- рекомендации в отношении профилактических осмотров ребенка до года педиатром и врачами-специалистами и профилактической вакцинации.
Первый патронаж к новорожденному должен быть выполнен не позже 1-2 дней после выписки из роддома; выписанных недоношенных детей с симптомами перинатальной и врожденной патологии медсестра и участковый доктор должны посетить уже в день выписки. Если этот день приходится на выходные или праздники, ребенка посещает дежурный врач-педиатр.
Для посещения новорожденного врач и медсестра должны получить чистые одноразовые халаты или многоразовые халаты, которые остаются на дому у новорожденного, за их чистотой следит мать. Халат возвращается матерью при первом посещении детской поликлиники по достижении ребенком возраста 1 месяца.
Сбор анамнеза
Анамнез включает сбор социальных, биологических и генеалогических сведений. Оценивается полнота семьи и психологический климат в ней, жилищно-бытовые условия и их санитарно-гигиенический уровень, а также состояние здоровья матери, особенности антенатального периода, генеалогический анамнез — состояние здоровья родителей и родственников (не менее 3 поколений), вредные привычки.
Мать передает врачу часть обменной карты (информация о ребенке), полученную при выписке из родильного дома, в которой содержатся сведения о беременности и родах, состоянии ребенка при рождении (оценка по шкале Апгар), основные параметры физического развития (масса тела, длина тела, окружность головы и грудной клетки), сведения о проведении профилактических прививках или об их отсутствии и причины противопоказаний к проведению профилактических прививок, если они не проведены.
Необходимо выяснить, принимает ли мать какие-либо препараты, давала ли она самостоятельно какие-либо лекарственные препараты ребенку. Необходимо выяснить, чем кормится ребенок и, если ребенок на грудном вскармливании, как он берет грудь, активность сосания, кормление по требованию, длительность перерывов между кормлениями, наличие и характер срыгиваний. Врач должен спросить у матери, как часто мочится ребенок, выяснить частоту и характер стула. Необходимо активно спросить у матери, замечала ли она слизь и прожилки крови в стуле.
Важно отметить, есть ли в обменной карте сведения о проведении аудиологического скрининга методом вызванной отоакустической эмиссии.
Осмотр новорожденного
В раннем неонатальном периоде у здоровых новорожденных нередко отмечаются признаки, так называемые пограничные состояния, которые необходимо дифференцировать с патологическими симптомами, но которые не требуют лечения. Внимательный осмотр при первичном патронаже и последующее наблюдение помогут вовремя определить необходимость дополнительных диагностических обследований и избежать ненужных и порой вредных вмешательств.
Осмотр ребенка начинается с наблюдения за положением головы, туловища, конечностей, спонтанных движений рук, ног, позы ребенка.
Здоровый ребенок имеет хороший мышечный тонус, поэтому руки и ноги умеренно согнуты и приподняты над горизонтальной поверхностью, на которой лежит ребенок. В вертикальном положении новорожденный способен в течение короткого времени удерживать голову, в положении на животе на короткий промежуток времени может приподнять голову и таз от поверхности.
Спонтанные движения, как правило, стереотипны, симметричны, с участием всех четырех конечностей. Периодически движения могут становиться беспорядочными, принимать характер тремора и клонусов. Симметричные клонусы являются нормальным явлением, которое необходимо дифференцировать с судорогами. В отличие от судорог тремор и клонусы прекращаются при удерживании конечности ребенка в неподвижном состоянии. Тремор и клонус необходимо дифференцировать с неонатальными судорогами, которые, в отличие от тремора клонусов, не прекращаются при удерживании конечности ребенка рукой.
Поведение новорожденного может варьировать от глубокого сна до высокого уровня спонтанной двигательной активности, сопровождающейся криком. Циклические изменения сна и бодрствования являются нормальным явлением. Периоды бодрствования короче, переход от сна к бодрствованию часто сопровождается вздрагиваниями.
Физиологические рефлексы новорожденного. Рефлекс Моро возникает в ответ на резкий звук или на отклонение головы новорожденного кзади: ребенок широко раскидывает руки, разводит пальцы, а затем делает инстинктивное обхватывающее движение, сопровождаемое сжатием кистей и пальцев. У здорового ребенка рефлекс живой и симметричный. У новорожденных с синдромом Дауна вызывается только первая фаза рефлекса. Асимметрия рефлекса, при которой одна рука не вовлекается аналогично второй, отражает мышечную слабость с одной стороны, что встречается при акушерском парезе плечевого сплетения, переломе руки вследствие родовой травмы.
Хватательный рефлекс вызывается при надавливании пальцами на ладонь или стопу новорожденного. Обычно сила хватательного рефлекса такова, что новорожденного можно слегка приподнять от поверхности, вложив свои пальцы в кулачки ребенка. Движение головы ребенка при этом запаздывает. Во время проверки хватательного рефлекса не следует одновременно касаться тыльных поверхностей кисти, так это раздражение вызывает обратный рефлекс выпрямления пальцев.
Поисковый и сосательный рефлексы оцениваются при раздражении кожи вокруг рта ребенка, которое вызывает движение головы в направлении раздражения. Если вложить кулачок ребенка или сосок в рот ребенку, возникает сосательный рефлекс значительной силы. Сосание и глотание — это скоординированный акт, требующий последовательного сокращения около 30 мышц. У недоношенных гестационного возраста менее 32 недель координация сосания и глотания нарушена.
При помещении стопы ребенка на твердую поверхность он начинает выполнять медленные примитивные движения, напоминающие ходьбу (рефлекс ходьбы). Безусловные физиологические рефлексы новорожденного постепенно редуцируются в течение нескольких месяцев, что необходимо для правильного развития, так как, например, развитие моторных навыков кисти было бы невозможным при сохраняющемся хватательном рефлексе.
Осмотр черепа. Во время родов череп новорожденного подвергается воздействию давления при прохождении через родовые пути. Это приводит к нахождению костей друг на друга. Физиологическое нахождение костей легко отличить от патологического синостоза, приложив небольшое давление в области шва и почувствовав подвижность костей.
Диастаз между костями сагиттального шва в норме составляет около 5 мм. Больший диастаз может свидетельствовать о повышенном внутричерепном давлении или о нарушенном остеогенезе у ребенка с задержкой внутриутробного развития. Для подтверждения диагноза необходимо ультразвуковое обследование.
У новорожденных с задержкой внутриутробного развития обычно отмечается нарушенное формирование костей черепа, проявляющееся их размягчением, особенно выраженным в затылочной области. Эти дефекты оссификации быстро самопроизвольно излечиваются и не имеют клинического значения.
Размер большого родничка варьирует в норме от одного до нескольких сантиметров. Когда новорожденный спокоен в положении на спине, большой родничок мягкий, немного запавший. В вертикальном положении втяжение родничка выражено несколько больше. Малые размеры большого родничка сами по себе не являются патологией, однако указывают на необходимость динамического наблюдения за увеличением окружности головы с возрастом. Малые размеры большого родничка не являются показанием к ограничению кальция и витамина Д в питании ребенка. Размеры малого родничка обычно составляют 1-2 мм. Между большим и малым родничками может пальпироваться третий родничок, происходящий из теменных костей, наличие которого также является вариантом нормы.
Родовая опухоль — тестовато-мягкая припухлость, образующаяся на предлежащей части в результате отека ее кожи и рыхлой клетчатки. Родовая опухоль образуется на той части головки, которая расположена ниже пояса прилегания, и на нее действует меньшее давление, чем на остальную часть головки. В связи с этим на мягких покровах этого участка головки сосуды усиленно наполняются кровью, возникает венозная гиперемия и серозное пропотевайие в клетчатку, окружающую сосуды. При затылочном предлежании родовая опухоль образуется в области малого родничка, преимущественно на одной из теменных костей.
Кефалогематома — кровоизлияние под надкостницу. Причиной кефалогематомы является травматично проведенные роды. При кефалогематоме кровоизлияние происходит под надкостницу теменной или затылочной костей, его размер ограничен размерами кости.
Кровотечение может продолжаться в течение двух дней после рождения. Большинство кефалогематом возникает после вакуум-экстракции, однако их появление возможно и при отсутствии инструментального пособия в родах. Кефалогематома медленно рассасывается в течение 6 недель, после чего приподнятый выступающий край кости может сохраняться несколько лет. В настоящее время не проводится пункция и аспирация гематом, так как это увеличивает риск инфекционных осложнений. Наличие кефалогематомы не влияет на психомоторное развитие, не описаны также и какие-либо неврологические последствия этого состояния.
Скафоцефалия/долихоцефалия — преждевременное закрытие сагиттального шва, в результате чего череп приобретает вытянутую форму лодки. При пальпации сагиттальный шов симметрично приподнят, неподвижен и неоднороден. Диагноз подтверждается рентгенологическим исследованием, рекомендуется хирургическое лечение. Исход в отношении неврологического и психомоторного развития благоприятный.
Оксицефалия/акроцефалия — преждевременное закрытие всех черепных швов. Часто имеются сопутствующие нарушения формирования скелета. Для коррекции требуются сложные хирургические вмешательства.
При микроцефалии окружность головы ребенка уменьшена более чем на 3 стандартных отклонения от средней. Причиной является недоразвитие головного мозга, при этом все черепные швы закрываются преждевременно, но это не является истинной причиной микроцефалии, а возникает вторично. Хирургическое лечение неэффективно.
Осмотр кожи. Кожа здорового новорожденного — розовая, чистая и бархатистая — отличается хорошим тургором и эластичностью. Изменение цвета кожных покровов (цианоз, желтуха, землисто-серый оттенок и бледность, «мраморный» рисунок) требуют специального обследования. Особое внимание необходимо обратить на акроцианоз (синюшный оттенок кистей и стоп) и периоральный цианоз (синюшный оттенок кожи вокруг рта), которые могут быть признаками скрытой сердечной и легочной недостаточности или начальными проявлениями инфекционного процесса.
Физиологическая желтуха появляется на 3-5-й день жизни у 60-80% здоровых доношенных новорожденных, при этом состояние ребенка остается удовлетворительным, печень и селезенка не увеличены, максимальная концентрация общего билирубина в сыворотке крови не более 255 мкмоль/л, концентрация прямой фракции билирубина — не выше 34 мкмоль/л. Распространение желтушной окраски кожи начинается с лица и в зависимости от концентрации билирубина распространяется сверху вниз, до бедер и голеней, постепенное угасание желтухи происходит к 8-10 суткам жизни. Примерно в половине случаев при физиологическом течении желтухи к 3-4 стукам возникает кратковременная непрямая гипер- билирубинемия, которая не имеет негативных последствий и не требует никаких медицинских вмешательств. Понятие «физиологическая желтуха» применимо только по отношению к доношенным и «поздним» недоношенным, родившимся на 35-36-й неделе гестации, детям.
Физиологическая эритема отмечается практически у всех новорожденных первой недели жизни. У недоношенных может сохраняться до 2-3 недель. Физиологическое шелушение кожи возникает на 3-5-й день жизни у детей с особенно яркой эритемой при ее угасании. Весьма обильное шелушение отмечается у переношенных детей. Лечение не требуется.
Токсическая эритема встречается у 20-30% новорожденных и возникает на 2-5-й день жизни. На коже появляются ярко-розовые, слегка плотноватые пятна с серовато-желтыми папулами или пузырьками в центре, располагаются чаще группами на разгибательных поверхностях конечностей, на ягодицах, груди, реже на лице и животе. Высыпания иногда обильные, иногда единичные; никогда не поражаются ладони, стопы, слизистые оболочки. Сыпь не требует лечения и бесследно исчезает в течение нескольких дней. Токсическая эритема не является патологическим признаком и не имеет отношения к аллергическим реакциям, не зависит от питания матери, гормонального статуса и температуры тела ребенка.
Милии отмечаются примерно у 80% новорожденных в области лица в виде точечных папул белого цвета и представляют собой мелкие кисты, заполненные секретом сальных желез, которые бесследно исчезают через 1,5-2 недели и лечения не требуют.
Примерно у 10% новорожденных независимо от пола отмечается более или менее выраженное физиологическое нагрубание грудных желез, которое является результатом влияния материнских гормонов. В некоторых случаях отмечается отделяемое из соска. Состояние регрессирует в течение нескольких месяцев и не требует лечения при отсутствии присоединения инфекции. Для профилактики инфицирования не рекомендуется закрывать соски, использовать компрессы и мази, выдавливать отделяемое из соска.
Макулярная гемангиома («щипок аиста»). Примерно каждый третий новорожденный имеет симметричные плоские пятна — гемангиомы — в области верхних век, на лбу, на переносице, на задней поверхности шеи, которые постепенно исчезают в течение нескольких первых лет жизни.
Монголоидные пятна характерны для народностей Африки и Азии. Это серовато-голубые неправильной формы пятна, локализованных обычно в области спины и ягодиц. Иногда подобное пятно может быть довольно большим, асимметричным, локализованным на руке или ноге новорожденного. Гистологически пятно содержит меланоциты, которые придают ему голубоватый колорит. Монголоидные пятна необходимо дифференцировать с гематомами. При пальпации поверхность пятна не отличается от окружающей кожи. Обычно пятна исчезают через 3-5 лет после рождения и практически всегда — к пубертатному периоду.
«Феномен арлекина» представляет собой эритему одной половины туловища, возникающую в положении на боку преимущественно у недоношенных детей. Эритема имеет четкую, ровную границу по средней линии туловища. Предположительный механизм возникновения — дисбаланс автономной регуляции сосудистого тонуса. Клинического значения данное явление не имеет и легко исчезает при изменении положения тела ребенка.
У доношенных детей при воздействии холода, а также при высоких цифрах гемоглобина может отмечаться «мраморный» рисунок кожи, который представляет собой сосудистую венозную сеть и считается нормальным явлением.
На губах новорожденного, а также в области кистей рук и предплечий могут наблюдаться отдельные пузыри с тонкими стенками размером около 0,5 см, исчезающие в первые дни после рождения, которые представляют собой физиологическую мозоль вследствие сосания.
Внутриэпидермальные пузыри — элементы диаметром около 1,5 см, заполненные жидкостью, располагаются обычно в области мошонки, однако могут встречаться и на других участках тела. Их целостность быстро нарушается, формируются поверхностные эрозии. Содержимое пузыря стерильно и не имеет отношения к инфекции. Считается, что это результат десквамации кожи на поздних сроках беременности.
Кожное углубление в области крестца — небольшое углубление (ямка), располагающееся по средней линии над анальным отверстием. Это явление считается абсолютно нормальным. При обнаружении в сакральной области невуса или липомы требуется углубленное обследование.
При гнойничках на коже, гнойном отделяемом из пупочной ранки или гиперемии вокруг пупка необходимо направить ребенка в стационар для обследования и лечения. Потница и опрелости указывают на дефекты ухода.
Внимательный осмотр лица в спокойном состоянии ребенка и при крике дает возможность уже при первом осмотре заподозрить наличие некоторых весьма серьезных заболеваний.
Вследствие вынужденного внутриутробного положения плода с плотно прижатой к одному плечу головкой может возникать асимметрия черепа и лица, заметная при рождении, она является вариантом нормы. В течение нескольких недель она исчезает.
Врожденный парез лицевого нерва становится заметным в момент плача ребенка и является, как правило, следствием наложения акушерских щипцов. Парализованная сторона лица неподвижна, в то время как на интактной стороне угол рта отклоняется вниз. В случаях, когда парез возник без травматического компонента, он является врожденным дефектом развития лицевого нерва и имеет постоянный характер.
Сочетание дисморфии лица с задержкой внутриутробного развития и аномалиями развития. Новорожденных, имеющих дисморфию лица, низкую массу тела при рождении и пороки развития, необходимо обследовать на наличие генетической патологии, включая определение кариотипа.
Осмотр пуповинного остатка/пупочной ямки. Пуповина, соединяющая ребенка и плаценту внутриутробно, состоит из кровеносных сосудов и соединительной ткани, покрытых мембраной, которая и омывается амниотической жидкостью. После рождения пуповина пересекается и ребенок физически отделяется от матери. В течение первой-второй недели жизни пуповинный остаток высыхает (мумифицируется), поверхность в месте прикрепления пуповины эпителизируется и сухой остаток пуповины отпадает. При естественном отпадении пуповины дно пупочной ранки покрыто эпителием.
Умеренная гиперемия пупочного кольца при отсутствии отека, гиперемии кожи вокруг пупочного кольца является отражением естественного процесса отпадения пуповинного остатка, а не признаком омфалита. К очевидным признакам воспалительного процесса пупочной ранки относятся отек пупочного кольца и окружающей кожи, гиперемия пупочного кольца и периумбиликальной области, неприятный запах (при инфицировании бактериями, относящимся к анаэробам).
При первичном патронаже и в дальнейшем при ежедневном осмотре не рекомендуется использовать повязки и дополнительное подвязывание пуповины для ускорения ее отпадения и обработку пуповинного остатка какими-либо антисептиками (растворы анилиновых красителей, спирт, раствор калия перманганата и т. п.). Пуповинный остаток должен быть сухим и чистым, необходимо предохранять его от загрязнения, а также от травмирования при пеленании или использовании одноразовых подгузников. В случае загрязнения (мочой, калом) пуповинный остаток и кожу вокруг пупочного кольца нужно промыть водой с жидким мылом и осушить чистой ватой или марлей. Неотпавший пуповинный остаток не является противопоказанием для ежедневного купания ребенка.
В настоящее время не рекомендуется насильственное удаление (отсечение) пуповинного остатка, так как подобная процедура опасна и может осложниться кровотечением, ранением стенки кишки при не диагностированной грыже пупочного канатика, инфицированием. Эффективность этой процедуры не доказана, а потенциальная опасность очевидна.
Осмотр глаз. Если пытаться осмотреть глаза ребенка при ярком свете или открывать глаза пальцами, ребенок сомкнет веки. Если же при осмотре осторожно наклонять голову ребенка вверх и вниз при умеренном освещении, новорожденный рефлекторно открывает глаза, после чего их можно осмотреть.
Доношенный ребенок способен фиксировать взгляд на короткий период времени, глазные яблоки могут двигаться несодружественно, особенно во время сна ребенка, что является нормой. Быстрые беспорядочные движения глазных яблок и нистагм тем не менее требуют консультации невролога. Офтальмоскопию проводит окулист, когда ребенку исполнится один месяц при первом посещении детской поликлиники.
Серповидной формы субконъюнктивальные кровоизлияния вокруг радужной оболочки, как правило, являются травматическими кровоизлияниями и часто наблюдаются после спонтанных родов и регрессируют спонтанно в течение нескольких недель.
Врожденная катаракта — редкая аномалия, которая может встречаться изолированно или в составе врожденного синдрома. Симптоматика включает нистагмоидные движения глазных яблок, ослабление красного рефлекса при офтальмоскопии, наличие белого пятна. Для предотвращения слепоты необходимо хирургическое вмешательство.
При осмотре нужно обратить внимание на размеры глазных яблок и целостность радужной оболочки. Недоразвитие глаза (микрофтальмия) обычно сочетается с колобомой (расщепление радужки и сетчатки), что нередко является частью синдромальной патологии и функционально приводит к нарушению зрения и слепоте.
Наличие прозрачного или слезного отделяемого при осмотре глазной щели и в уголках глаза может свидетельствовать о непроходимости слезно-носового канала, отводящего слезу от внутреннего угла глаза в носовой ход (дакриостеноз). Это обусловлено наличием эмбриональной мембраны, не успевающей рассосаться к моменту рождения ребенка и закрывающей выход из слезноносового канала в полость носа.
При присоединении инфекционно-воспалительного процесса в слезно-носовом канале и слезном мешочке может развиться дакриоцистит, что является показанием для госпитализации ребенка. Не стоит рекомендовать проведение массажа слезного канала, а необходимо направить на консультацию к врачу-окулисту.
При конъюнктивите (вирусном или бактериальном) – воспалении слизистой оболочки глаза (конъюнктивы) — отмечается отечность век, покраснение глаз, слизистые, гнойные выделения. При выраженном воспалении велика вероятность вовлечения в патологический процесс, помимо конъюнктивы, других тканей глаза и возникновения серьезных осложнений, и в этом случае необходима консультация офтальмолога и, возможно, госпитализация. Для успешной терапии важно начать лечение своевременно и быстро создать в пораженных тканях высокую концентрацию антимикробного препарата.
Осмотр носа и полости рта. Новорожденный ребенок дышит практически исключительно через нос с закрытым ртом. Затруднение носового дыхания приводит к развитию дыхательных нарушений с втяжением межреберных промежутков. Затруднение носового дыхания легко диагностируется путем выслушивания стетоскопом, поднесенным к ноздрям ребенка. Затяжной второй период родов или активная санация содержимого полости носа нередко являются причиной повреждения слизистой, отека и выраженной обструкции верхних дыхательных путей, что является причиной затруднения прикладывания к груди и сосания.
Твердое небо новорожденного обычно высокое и имеет по средней линии скопление эпителиальных клеток в виде «небных жемчужин» (жемчужины Эпштейна), что является нормой. Нижняя челюсть относительно небольших размеров, зубной ряд ее располагается на несколько миллиметров кзади по сравнению с зубным рядом верхней челюсти. В случае, если это расстояние превышает 1 см, диагностируется микрогнатия.
Некоторые дети имеют короткую уздечку языка, достигающую его кончика. При плаче кончик языка выглядит раздвоенным, что вызывает беспокойство родителей. Обычно подрезания короткой уздечки в неонатальном периоде не требуется, состояние регрессирует самостоятельно в течение первых лет жизни ребенка. Решение о хирургическом подрезании уздечки принимается в возрасте 2 лет в зависимости от влияния данного варианта строения на развитие речи ребенка.
Киста слюнной железы (мукоцеле). На дне полости рта новорожденного может обнаруживаться тонкостенная киста размером 1-2 см. Она является следствием закупорки протока слюнной железы. При больших размерах киста приподнимает язык и может нарушать процесс дыхания новорожденного. В этом случае проводятся повторные пункции содержимого до тех пор, пока киста не исчезнет. Кисты небольших размеров исчезают самостоятельно.
Врожденный стридор — появление во время плача ребенка высокотонального музыкального звука, продолжающегося и во время вдоха, иногда напоминающий «петушиный», в спокойном состоянии звук отсутствует. Причина состоит в том, что во время крика ребенок не может расслабить голосовые связки, которые во время вдоха также остаются закрытыми. Это состояние считается неопасным и исчезает вскоре после рождения. Если посторонний звук присутствует также во время спокойного дыхания, это означает частичную обструкцию верхних дыхательных путей. Выслушивание стетоскопом области гортани помогает локализовать источник звука.
Наиболее частая причина — мягкость хрящей гортани и трахеи (ларинготрахеомаляция). Трахеальные кольца в этом случае уплощены. Во время вдоха внугригрудное давление внутри просвета трахеи отрицательно по отношению к атмосферному, что приводит к коллапсу дыхательных путей. Иногда звук настораживает своей высокой интенсивностью, однако состояние неопасно и купируется самопроизвольно в течение 18-24 месяцев. В том случае, если указанная картина сопровождается цианозом, снижением насыщения гемоглобина кислородом и одышкой, показана срочная госпитализация ребенка.
Другие редкие причины, вызывающие врожденный стридор, — перегородки (перепонки) гортани, кисты, гемангиомы, папилломы, ларинготрахеоэзофагеальные расщелины требуют проведения ларингоскопии, рентгенографии в стационарных условиях. Сдавление трахеи извне сосудистыми аномалиями (удвоение дуги аорты, добавочная правая подключичная вена, петля легочной артерии) также является причиной сгридора: они могут также сдавливать пищевод. Независимо от наличия сгридора у ребенка будут отмечаться дыхательные нарушения во время кормления, иногда — эпизоды апноэ.
Осмотр верхних и нижних конечностей. У здоровых новорожденных конечности могут быть пронированы или супинированы в связи с фиксированным положением плода в матке. В отличие от врожденных аномалий в этом случае конечности легко приводятся в нормальное положение. Следует рекомендовать родителям аккуратно фиксировать конечности в правильном положении.
При первом осмотре необходимо проводить пальпацию ключиц. Перелом ключиц часто встречается у новорожденных с массой тела более 4000 г, а также при родах, осложненных дистоцией плечиков. У большинства детей с переломом ключицы отмечается крепитация или определяется уже костная мозоль. При тяжелых случаях спонтанные движения в руке ограниченны, наблюдается псевдопаралич, могут отмечаться также болезненность и гематома. Фиксирующая повязка у новорожденных в настоящее время не рекомендуется, вполне достаточно того, что они сами щадят руку на стороне перелома. При уходе за ребенком не следует потягивать его за руку со стороны поражения. По мере заживления перелома нарастание костной мозоли создает видимость увеличения размеров местного инфильтрата, что может вызвать тревогу у родителей. Регресс местных изменений происходит в течение нескольких месяцев.
Для выявления целой группы патологических изменений необходимо внимательно наблюдать за спонтанными движениями ручек ребенка. Отсутствие активных движений в конечностях также является признаком повреждения плечевого сплетения, которое возникает после осложненных самопроизвольных родов в ягодичном предлежании с затрудненным рождением ручек или дистоцией плечиков.
При первичном осмотре новорожденного необходимо проверять наличие симптомов врожденного вывиха бедра: ограничение разведения бедер в положении на спине, симптом Маркса — Ортолани (симптом «щелчка»), асимметрия паховых, подколенных и ягодичных складок, относительное укорочение пораженной конечности. У девочек заболевание встречается в 9 раз чаще, чем у мальчиков. Факторами риска возникновения врожденного вывиха бедра являются наличие врожденного вывиха бедра у сибсов или близких родственников; ягодичное предлежание плода; наличие других ортопедических и неврологических расстройств. Диагноз подтверждается при ультразвуковом исследовании, которое рекомендуется для проведения рутинного обследования всех новорожденных как метод скрининга.
При врожденной косолапости стопа повернута на 90 град внутрь и не может быть согнута в противоположном направлении. В некоторых случаях стопа «мягкая», свободно приводится в правильное положение, такая косолапость достаточно легко корригируется. В остальных случаях требуется наложение корригирующих шин и повязок.
Наличие добавочных пальцев на кисти или стопе (полидактилия) является наиболее часто встречающимся пороком развития кисти. Имеется множество вариантов этой аномалии. Хирургическое удаление маленького добавочного пальца на тонкой кожной ножке производится сразу после рождения. В более сложных случаях ампутация производится после первого года жизни.
Оценка дыхания и кровообращения. У здорового новорожденного грудная клетка активно участвует в акте дыхания, симметрична, частота дыхания не превышает 60 в 1 минуту. Обращают внимание на симметричность экскурсий грудной клетки частоту и характер дыхания, наличия втяжений яремных ямок, межреберий, подреберий. Осмотр позволяет выявить признаки сниженной растяжимости легких и, соответственно, повышенной работы дыхания — раздувание крыльев носа, втяжение уступчивых мест грудной клетки, экспираторное «хрюканье», тахипноэ.
При аускультации у здорового новорожденного дыхание должно проводиться во все отделы равномерно, умеренная жесткость дыхания у новорожденного определяется как пуэрильное дыхание. Иногда перкуторные данные у новорожденного более достоверны, чем данные аускультации, так как из-за тонкой грудной клетки дыхание хорошо проводится с одной половины грудной клетки на другую, что мешает зафиксировать ослабленное дыхание.
Частота сердечных сокращений у новорожденного обычно составляет 120-140 ударов в минуту. У здоровых новорожденных в течение короткого времени может быть выслушан систолический шум, связанный с турбулентным током крови, проходящей через закрывающийся артериальный проток.
Осмотр органов брюшной полости. При пальпации живота определяются размеры печени, почек, селезенки. Нижний край печени может выступать из-под края реберной дуги на 1-1,5 см, селезенка у здорового новорожденного при пальпации не определяется. Нижние полюса почек пальпируются бимануально, но определяются не всегда.
Осмотр половых органов. Длина пениса у новорожденного мальчика 2-3 см. Если длина пениса менее 1 см, такое состояние называется гипоплазией пениса, однако результаты осмотра могут быть ошибочны, так как у некоторых крупных мальчиков подкожно жировой слой на лобке может скрывать пенис. Крайняя плоть у новорожденных детей мужского пола узкая, головка не выводится. Это нормальное состояние, и родители должны знать, что не следует пытаться открыть головку, так как это может приводить к микротрещинам и фиброзу.
Одним из самых распространенных пороков развития половых органов у мальчиков является гипоспадия. Крайняя плоть не закрывает полностью головку, свисая с дорсальной части. При любой форме гипоспадии важно убедиться в том, что мочеиспускание не затруднено. Фимоз — патологическое сужение крайней плоти, обычно легко диагностировать при мочеиспускании, отмечается тонкая струя и вздувание крайней плоти.
В норме у новорожденного отмечается умеренно выраженное гидроцеле мошонки, которое разрешается в течение нескольких дней. У здорового доношенного новорожденного мальчика оба яичка находятся в мошонке. Пальпация яичек производится аккуратно от основания мошонки вниз. Если пальпацию начинать от дна мошонки, кремастерный рефлекс поднимет яичко в брюшную полость, что может явиться причиной ошибочной постановки диагноза «неопущение яичка».
Гематома мошонки может возникать у мальчиков, которые родились в тазовом предлежании, особенно если применялся вакуум-экстрактор. Обычно гематома разрешается самостоятельно в течение нескольких дней.
У здоровых доношенных девочек большие половые губы закрывают малые и клитор. У недоношенных девочек большие половые губы не закрывают малые и клитор, но это абсолютно нормальное состояние и не свидетельствует о нарушении со стороны гормонального статуса. Лоскут девственной плевы может отмечаться между малыми половыми губами, в дальнейшем регрессирует самостоятельно. В первые дни после рождения у девочек может наблюдаться небольшое вагинальное кровотечение, что является проявлением полового криза и не требует лечения.
Почти у всех новорожденных девочек в раннем неонатальном периоде отмечается повышенная вагинальная секреция в виде выделения серо-белого отделяемого из влагалища. Интенсивность выделений достигает максимума к шестому дню, затем самостоятельно прекращается.
Гематома половых органов у девочек возникает при родах в ягодичном предлежании. Большие и малые половые губы могут быть увеличены из-за гематомы. В этом случае не рекомендуется проведение пункции и аспирации гематомы, так как это может привести к инфицированию и значительной кровопотере.
Недифференцированный пол — состояние, при котором осмотр наружных половых органов не позволяет определить пол ребенка. Диагноз ставится на основании хромосомного исследования, определения гормонального профиля, ультразвукового исследования и в редких случаях — лапароскопии.
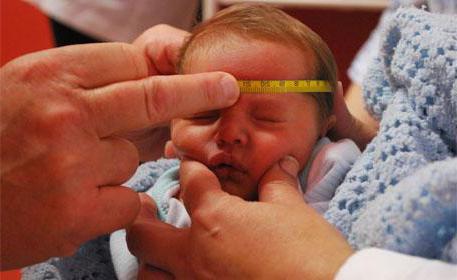
Антропометрия. Оценка массы тела, роста, окружности головы и груди проводится с использованием таблиц, рекомендованных Всемирной организацией здравоохранения. Физиологическая убыль массы тела наблюдается у всех новорожденных, максимальная убыль массы приходится на 3-4-й день жизни и обычно не превышает 10% от первоначальной массы. Первоначальная масса тела восстанавливается к 6-10-му дню; все здоровые новорожденные к 14-му дню должны восстановить свою первоначальную массу. Длина тела новорожденного измеряется один раз в месяц при посещении педиатра в поликлинике.
Консультированние матери (родителей) новорожденного является не менее важным аспектом врачебной деятельности, чем лекарственная терапия или какие-либо диагностические процедуры. В ходе врачебного консультирования родители ребенка получают исчерпывающую информацию о состоянии здоровья ребенка, об уходе за ребенком, о профилактике различных патологических состояний и о тех опасных признаках, при появлении которых необходимо обратиться к врачу. Для педиатра консультирование необходимо для того, чтобы убедиться, что родители не только поняли, но и приняли предложенный план действий и будут ему следовать.
И.И. Рюмина, В.В. Зубков
2017 г.
вопрос 1
Дородовые патронажи
(патронаж означает покровительство)
Цель — рождение здорового ребенка. После взятия бер-ной на учет в ж/к, сведения передаются в детскую поликлинику, где фиксируются в специальном журнале. Участковая м\с осуществляет 2 дородовых патронажа. Полученные данные записывает в историю развития ребенка (ф.112)
1 дородовый патронаж проводится в течение 10 дней с момента поступления сведений из ж/к.
Цель патронажа – собрать анамнез и провести инструктаж будущей матери.
М/с важно с первого общения установить контакт с семьей. Родители должны быть уверены, что она искренне заинтересована в судьбе ребенка, заботится о его здоровье. Анамнез включает в себя:
— паспортные данные (Ф И О, возраст женщины, адрес)
— кол-во беременностей и чем они закончились
— срок настоящей беременности, желанна ли она
— самочувствие, чем болела во время бер-ти, в какой срок, чем лечилась
— неблагоприятные факторы (проф. вредности, вред. привычки)
— наследственность
— состав семьи, психологический климат в семье
Дает советы по питанию, режиму дня, приглашает в «Школу молодой матери»
2 дородовый патронаж осуществляется на 32-34 неделе беременности.
Цель патронажа – проверка выполнения ранее данных рекомендаций, подготовка к послеродовому периоду. М/с
— собирает информацию об изменениях в состоянии здоровья женщины за прошедший период
— контролирует соблюдение режима дня, питания, получает ли она vit «Д» для проф-ки рахита
— уточняет предполагаемый срок родов и адрес, по которому будет жить ребенок
— оценивает социально-бытовые условия семьи
— дает рекомендации по подготовке сосков, одежде для бер-ной, по организации детского уголка и приобретению предметов ухода за ребенком.
Подготовка молочных желез к кормлению во время беременности
Для закаливания кожи сосков с первых месяцев бер-ти рек-ся ежедневное обмывание молочных желез водой комнатной t0, затем легкое растирание их сухим полотенцем.
Воздушные ванны
Для огрубения кожи сосков, с внутренней стороны бюстгальтера подшиваются кусочки холщевой ткани.
4. При необходимости вытягивание сосков (если сосок плоский или втянутый)
Патронаж к новорожденному
Патронаж к новорожденному – это когда м/с идет в семью с определенной программой, соответственно подготовившись, зная, на что нужно обратить внимание, на какие вопросы необходимо получить ответы.
Цель патронажа – оценить состояние ребенка, выявить риски для его здоровья, составить программу ухода за данным ребенком, оказать практическую помощь матери.
Первый патронаж к новорожденному м/с осуществляет в первые 2-3 дня после выписки реб. из р/д совместно с врачом. Первый ребенок в семье, дети с патологией в родах, из неблагополучной семьи, недоношенные осматриваются в день выписки из родильного дома.
Основные задачи:
Оценить состояние здоровья матери, ее отношение к ребенку
Выяснить уровень знаний матери о вскармливании ребенка, пропаганда грудного вскармливания
Осмотреть молочные железы матери (наличие трещин соска, уплотнений)
Посмотреть, как мать кормит ребенка, дать рекомендации
Проконтролировать социально-бытовые условия, соблюдение гигиенического режима, организацию уголка ребенка, дать рекомендации
Рассказать матери о причинах и проявлениях физиологических состояний
Ознакомить родителей с режимом работы поликлиники
Осмотреть ребенка, след от БЦЖ- вакцинации
Обработать пупочную ранку
Научить мать уходу за ребенком
Выполнить назначения врача
Дает рекомендации: о характере питания кормящей матери, t0 режиму в комнате, о правилах хранения и стирки детской одежды, организации прогулок, роли отца в уходе и воспитании ребенка.
Рекомендации участковой м/с
Уголок ребенка
1. Детская комната должна быть светлой, без лишней мебели, освещение умеренное, t 20-220С. В помещении поддерживается спокойная обстановка и тишина. Ежедневно необходимо проводить влажную уборку, комнату проветривать не менее 6 раз в сутки по 15-20 мин.
2. Детская кроватка не должна стоять под прямыми солнечными лучами, на сквозняке, возле отопительных приборов. Рядом с ней ставят стол для пеленания, тумбочку для предметов ухода. Кроватка должна быть с сетчатыми или решетчатыми стенками, дно жестким, на него кладут жесткий матрац. Под голову кладут пелёнку, свернутую в несколько слоёв (высотой 2-3см). Ребенка в кроватке кладут только на бок, со 2-го полугодия жизни можно на живот.
Обратить внимание матери, что:
Мягкий матрац и подушка способствуют искривлению позвоночника у ребенка.
Длительное пребывание ребенка в коляске способствует перегревания ребёнка и раздражению вестибулярного аппарата.
Предметы ухода
Марлевые салфетки, вата, бинты хранят в стерильной упаковке или прокипячённых стеклянных банках с крышками.
В отдельных стеклянных баночках хранят пипетки для глаз, носа
3 термометра: комнатный, медицинский, водный
Ванночка, рукавичка из байки для мытья ребёнка, детское мыло, кувшин
Детский крем, прокипяченное растительное масло, присыпка, порошок калия перманганата, 1% спиртовой р-р бриллиантового зеленого, 3% р-р перекиси водорода
Газоотводная трубка, резиновый баллон для клизмы
Индивидуальные ножницы для стрижки ногтей
Одежда новорожденного
Комплект белья должен включать:
— 5 простынок для кроватки
— 2 клеенки: 100х100; 30х30 см
— 10 фланелевых и 20 ситцевых пеленок
— 20 подгузников
— 6 фланелевых и 6 ситцевых распашонок
— 5 байковых кофточек
— 1 легкое и 1 теплое одеяло
— 2-3 пододеяльника
— 1-2 хлопчатобумажных и 1 фланелевый чепчика
— 1 шерстяную шапочку
1. Одежда должна быть из легко стирающихся тканей, хорошо впитывать влагу, воздухопроницаема, без грубых швов, не стеснять движения ребенка.
2. Детское белье стирают и хранят отдельно от вещей взрослых. При стирке используют детское мыло или специальные моющие средства.
3. До заживления пупочной ранки белье обязательно кипятят и проглаживают с двух сторон.
4. Запрещается использовать подсушенные после мочеиспускания пеленки.
Гигиенический режим
— В квартире, где находится ребенок недопустимо курение
— Перед тем как подойти к ребенку обязательно мытье рук
— Частая стирка халата (платья), в котором осуществляется уход
— Строгая изоляция заболевших членов семьи
Прогулки
Начинают сразу после выписки из роддома. Вначале длительность прогулки составляет 15-20 мин, постепенно увеличивают, затем – не менее 1-1,5 час 2-3 раза в день. При t до -50 прогулки разрешаются с 2-3 недельного возраста, при tдо -100 с 3 месяцев жизни. Летом дети могут находиться на воздухе весь день, рекомендуется сон на свежем воздухе.
Во время патронажей м/с
Постоянно изучает семью и ребенка, задает вопросы, выясняет жалобы матери, анализирует полученную информацию, выявляет факторы риска, обучает родителей, как уменьшить их влияние.
Изучает санитарное состояние квартиры, условия жизни ребенка
Тщательно осматривает ребенка, оценивает его кожные покровы, слизистые оболочки, пупочную ранку, грудные железы, характер стула и мочеиспускание.
Постоянно контролирует физическое и психическое состояние ребенка. Для этого м/с должна знать основные параметры его развития.
Контролирует кормление ребенка. Пропагандирует грудное вскармливание.
Обучает родителей элементам ухода за ребенком.
Дает советы по режиму дня, закаливанию, профилактике рахита, приобретению игрушек, воспитанию определенных навыков, характерных для возраста ребенка, профилактике травматизма.
5. Неонатальный период. Первый патронаж к новорожденному
5. Неонатальный период. Первый патронаж к новорожденному
После выписки новорожденного из родильного дома сведения по телефону передаются в детскую поликлинику, где в журнале посещения новорожденных записывают Ф. И. О. матери, адрес и дату рождения ребенка. В течение первых трех дней после выписки из родильного дома участковый врач и мецинская сестра выполняют первый патронаж новорожденного. Дети с факторами риска, врожденными аномалиями и заболеваниями, недоношенные или переношенные, а также первый ребенок в семье должны быть осмотрены в первый день после выписки из родильного дома.
Анамнез включает сбор социальных, биологических и генеалогических сведений. В обменной карте содержатся сведения о беременности и родах, состоянии ребенка при рождении (оценка по шкале Апгар), основные параметры физического развития (масса тела, длина тела, окружность головы и грудной клетки), группа здоровья и группа риска.
Объективное обследование проводится по системам: кожные покровы, поза, голова, грудная клетка, живот, гениталии, конечности, нервное и психичес-кое развитие
Проводят инструктаж родителей по вопросам ухода за ребенком, вскармливания и воспитания.
Рекомендации по уходу. Детскую кроватку сле-дует поставить в светлом месте комнаты, но не на сквозняке. Новорожденного кладут в кроватке на бок, без подушки.
Купание производится ежедневно в специальной детской ванночке, которую не используют для стирки пеленок или детского белья. Продолжительность купания – 10 мин. Хорошо добавить в воду отвары трав (череды, ромашки). Ребенка следует постепенно погружать в воду, завернутым в пеленку, чтобы не вызвать беспокойства.
Утренний туалет – каждое утро после первого кормления ребенка умывают ватным тампоном, смоченным теплой кипяченой водой, глаза – от наружного угла к внутреннему, отдельным тампоном каждый глаз. Нос очищают ватными турундами, смоченными вазелиновым маслом.
Пеленание – важный момент ухода за новорожденным. Рекомендуют свободное и широкое пеленание. Для свободного пеленания ребенку надевают распашонку с зашитыми рукавами. Ноги укладывают в пеленку.
Правильное вскармливание новорожденного обеспечивает его своевременное гармоничное развитие и формирует иммунитет. Прикладывание ребенка к груди сразу после рождения стимулирует лактопоэз. Необходимо разъяснить матери преимущества грудного вскармливания и на период становления лактации рекомендовать грудное кормление по требованию ребенка.
При отсутствии женского молока могут быть назначены его заменители – адаптированные к женскому молоку смеси.
С первых дней жизни малышу необходим правильный режим дня (чередование во времени основных физиологических потребностей: сна, бодрствования, питания, прогулок, гигиенических и закаливающих мероприятий). Это способствует формированию определенного ритма жизни.
При первом патронаже новорожденного необходимо рассказать матери о состояниях, требующих срочной медицинской помощи, и сообщить, куда надо обращаться за помощью при заболеваниях.
Поделитесь на страничкеСледующая глава >
Патронаж к новорожденному и ребенку первого года жизни — Медицина. Сестринское дело.
I. ЦЕЛИ сестринского дела:
— определить состояние здоровья ребенка и матери, условия жизни в семье, наличие факторов риска;
— наладить психологический контакт с матерью и другими родственниками ребенка;
— обработать пупочную ранку новорожденному:
— обучить мать навыкам ухода и вскармливания, информировать мать о работе поликлиники (при первичном патронаже новорожденного).
II. ПОКАЗАНИЯ:
выписка новорожденного из родильного дома (доношенного здорового новорожденного посещаем в первые два дня, а недоношенного и ребенка из «группы риска» — в день выписки, а также детей из двойни, тройни).
III. ПРОТИВОПОКАЗАНИЙ при сестринском процессе нет.
ТЕХНИКА БЕЗОПАСНОСТИ: не оставлять ребенка без присмотра.
Информировать мать о целях, задачах патронажа,
ВОЗМОЖНЫЕ ПРОБЛЕМЫ: отсутствие матери и ребенка дома в момент патронажа; негативное отношение матери к проведению патронажа,
неподготовленность матери к общению с ребенком и уходу за ним.
IV. ОСНАЩЕНИЕ:
чистый халат, маска, комплект для обработки пупочной ранки (для новорожденного).
V. Алгоритм выполнения простой медицинской услуги
Подготовка к процедуре:
- Представиться, поздравить с новорожденным.
- Собрать информацию о ребенке: состояние здоровья, аппетит, сон, индивидуальные особенности. Характер вскармливания: свободное или по режиму. Состояние здоровья матери, лактация (достаточная, нет), форма сосков. Информация об организации ухода: температурный режим в комнате, санитарное состояние комнаты, чистота белья, наличие аптечки для ухода за ребенком, организация прогулок, роль отца в уходе, эмоционально-психологический климат в семье.
- Вымыть руки.
Выполнение процедуры:
- Попросить маму распеленать ребенка
- Осмотреть кожу, слизистые, пупочную ранку, оценить их состояние
- Обработать пупочную ранку новорожденному
- Оценить состояние здоровья ребенка, его физическое, нервно-психическое развитие, развитие речи, эмоциональное состояние.
Окончание процедуры:
- Все полученные сведения занести в историю развития ребенка.
ОЦЕНКА ДОСТИГНУТОГО:
контакт у матери и медсестры хороший, мама доверяет медсестре. Обучить маму манипуляциям по уходу, если мама ими не владеет; сообщить расписание работы участкового врача и м/с. При необходимости дать направление на анализы, на прием к специалистам.
Робот блога считает, что это может быть вам интересно
- Взятие кала на копрограмму, яйца глистов у новорожденных. Сестринское дело.
- СЕСТРИНСКАЯ ИСТОРИЯ БОЛЕЗНИ ПО ПЕДИАТРИИ
- ВЕДЕНИЕ ДОКУМЕНТАЦИИ ПО УЧЕТУ ИММУНОПРОФИЛАКТИКИ НА УЧАСТКЕ
- Проведение профилактических прививок для маленьких детей.
- Местные ванны для маленьких детей: ручная, ножная ванна.
- Оральная регидратация. Сестринское дело.
- Техника взятия мазка из носоглотки на коклюш у ребенка
- Как сделать постановку согревающего компресса на ухо ребенку.
- Как сделать постановку очистительной клизмы для новорожденных младенцев.
- Инструкция Как пользоваться газоотводной трубкой для новорожденных.
- Уход за пуповинным остатком. Сестринский уход.
- Сбор мочи у новорожденных и маленьких детей с помощью МОЧЕПРИЁМНИКА
- Сбор мочи у детей раннего возраста. Сестринский процесс.
- Применение грелки для новорожденного. Сестринский уход.
- Как промерять температуру у новорожденного ребенка. Сестринское дело.
- Обработка бутылочек и сосок в сестринском деле
- Кормление ребенка(детей) до года. Сестринский процесс, уход.
- Контрольное кормление, взвешивание. Сестринское дело, уход.
- Утренний туалет грудного ребенка. Сестринский дело.
- Уход за пупочной ранкой. Сестринский уход.