Мизопростол, принимаемый перорально в низких дозах, для индукции родов
Мы изучили доказательства из рандомизированных контролируемых испытаний, чтобы выяснить, эффективен ли мизопростол, принимаемый перорально в низких дозах, для стимуляции родов у женщин в третьем триместре беременности с рождением живого ребенка. Мы сравнили применение мизопростола с другими широко используемыми методами индукции родов.
В чем суть проблемы?
Искусственное начало родов, или индукция, часто используется при беременности. Причинами могут быть высокое кровяное давление у матери во время беременности или переношенная беременность. Мизопростол — это тип простагландина, который можно принимать в низких дозах перорально для индукции родов. Простагландины — это гормоноподобные соединения, которые вырабатываются организмом для выполнения различных функций (включая естественное начало родов). В отличие от других простагландинов, таких как вагинальный динопростон, мизопростол не нужно хранить в холодильнике.
Почему это важно?
Хороший метод индукции позволяет добиться безопасных родов для матери и ребенка. Он эффективен, приводит к относительно низкому числу кесаревых сечений, имеет мало побочных эффектов и весьма приемлем для матерей. Некоторые методы индукции родов могут стать причиной большего числа случаев кесаревого сечения, поскольку они неэффективны для запуска родового процесса; другие методы могут привести к большему числу случаев кесаревого сечения, поскольку они вызывают слишком сильные схватки (гиперстимуляция), что приводит к дистрессу ребенка (изменение частоты сердечных сокращений плода).
Какие доказательства мы нашли?
Мы провели поиск доказательств на 14 февраля 2021 года и обнаружили 61 исследование с участием 20 026 женщин для включения в этот обзор. Не все исследования были высокого качества.
Немедленное начало перорального приема мизопростола может оказывать такое же влияние на частоту случаев кесаревого сечения (4 исследования, 594 женщины; доказательства низкой степени определенности), как и отсутствие лечения (мизопростолом) в течение 12-24 часов с последующим началом введения окситоцина, в то время как влияние мизопростола на гиперстимуляцию матки с изменением частоты сердечных сокращений плода неопределенно (3 исследования, 495 женщин; доказательства очень низкого качества). У всех женщин в этих испытаниях произошел разрыв плодных оболочек.
В 13 исследованиях (9676 женщин) пероральный мизопростол сравнивали с вагинальным введением динопростона. Применение мизопростола, вероятно, снизило риск кесарева сечения (доказательства умеренной степени определенности). Когда исследования были разделены по начальной дозе мизопростола, были получены доказательства, что использование препарата в дозе от 10 мкг до 25 мкг может быть эффективным для снижения риска кесаревого сечения (9 исследований, 8652 женщины), в то время как более высокая доза 50 мкг может не снизить риск (4 исследования, 1024 женщины).
В 33 исследованиях (6110 женщин) пероральный прием мизопростола сравнивали с вагинальным введением мизопростола. Пероральное применение могло привести к меньшему числу вагинальных родов в течение 24 часов (16 исследований, 3451 женщина; доказательства низкой степени определенности). Пероральное применение могло вызвать меньшую гиперстимуляцию с изменением частоты сердечных сокращений плода (25 определенности, 4857 женщин; доказательства низкой степени достоверности), особенно в дозе от 10 мкг до 25 мкг. В целом, не было отчетливых различий в числе случаев кесаревого сечения (32 исследования, 5914 женщин; доказательства низкой степени определенности), но пероральное применение, вероятно, привело к уменьшению числа случаев кесаревого сечения из-за опасений, что ребенок находится вдистрессе (24 исследования, 4775 женщин).
Когда пероральный прием мизопростола сравнивали с применением окситоцина для индукции, использование мизопростола, вероятно, привело к меньшему числу случаев кесаревого сечения (6 исследований, 737 женщин). Мы не обнаружили отчетливых различий в случаях вагинальных родов в течение 24 часов (3 исследования, 466 женщин; доказательства умеренной определенности) или гиперстимуляции с изменением частоты сердечных сокращений плода (3 исследования, 331 женщина; доказательства очень низкой определенности).
Пероральный прием мизопростола сравнивали с использованием балонного катетера, введенного в просвет шейки матки для механической индукции родов. Число вагинальных родов в течение 24 часов могло увеличиться при использовании мизопростола (4 исследования, 1044 женщины; доказательства низкой степени определенности). Мизопростол, вероятно, снизил риск кесаревого сечения (6 исследований, 2993 женщины; доказательства умеренной степени определенности), при этом риск гиперстимуляции с изменением частоты сердечных сокращений плода не изменился (4 исследования, 1044 женщины; доказательства низкой степени определенности).
В трех небольших исследованиях были изучены различные дозы и время перорального приема мизопростола. Определенность результатов этих исследований была либо низкой, либо очень низкой, поэтому мы не можем сделать какие-либо значимые выводы на основе этих данных.
Что это значит?
Пероральное использование мизопростола в низких дозах (50 мкг или менее) для индукции родов, вероятно, приводит к меньшему числу случаев кесаревого сечения и, следовательно, к большему числу вагинальных родов, чем применение динопростона (интравагинально), окситоцина и трансцервикального применения катетера Фолея. Частота гиперстимуляции с изменением частоты сердечных сокращений плода была сопоставимой при использовании этих методов. Пероральный прием мизопростола вызывает меньшую гиперстимуляцию с изменениями деятельности сердца плода по сравнению с вагинальным его применением.
Для определения наиболее эффективной схемы применения мизопростола для индукции родов необходимо провести дополнительные исследования, однако на настоящий момент результаты этого обзора поддерживают пероральное, а не вагинальное применение, и предполагают, что начало перорального приема мизопростола в дозе 25 мкг или менее может быть безопасным и эффективным.
Заметки по переводу:
Перевод: Уварова Карина Геннадьевна. Редактирование: Юдина Екатерина Викторовна. Координация проекта по переводу на русский язык: Cochrane Russia — Кокрейн Россия на базе Российской медицинской академии непрерывного профессионального образования (РМАНПО). По вопросам, связанным с этим переводом, пожалуйста, обращайтесь к нам по адресу: [email protected]
Макаров И.О. • Современные методы подготовки организма к родам, родовозбуждение и родостимуляция
УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Современные принципы подготовки к родам и их ведения должны обеспечивать рождение не только живого, но и здорового ребенка. Соответственно, от успешности подготовки к родам и качества их проведения во многом зависит дальнейшее физическое развитие и здоровье ребенка. Для эффективного начала и дальнейшего прогрессирования нормальной родовой деятельности одним из важных условий является наличие «зрелой» шейки матки, что отражает готовность организма матери и плода к родам. При «незрелой» шейке матки нельзя проводить родовозбуждение и усиливать родовую деятельность из-за опасности нарушения сократительной деятельности матки, возникновения гипоксии и травмы плода.
Для эффективного начала и дальнейшего прогрессирования нормальной родовой деятельности одним из важных условий является наличие «зрелой» шейки матки, что отражает готовность организма матери и плода к родам. При «незрелой» шейке матки нельзя проводить родовозбуждение и усиливать родовую деятельность из-за опасности нарушения сократительной деятельности матки, возникновения гипоксии и травмы плода.
Простагландины
Согласно современным представлениям подготовка шейки матки к родам происходит не только под влиянием гормонов, а в первую очередь под действием веществ, которые получили название простагландины. В данном случае речь идет о двух видах: простагландин Е2 и F2α. Так, в частности, простагландин Е2 вырабатывается плодовой частью плаценты, в организме плода, а также в тканях шейки матки. Он способствует изменению структуры тканей шейки матки, обеспечивая ее созревание, а также оказывает определенное расслабляющее действие на перешеек, шейку и нижний сегмент матки. При достижении должной степени созревания шейки матки, под действием простагландина Е2 постепенно начинается развитие родовой деятельности. Следовательно, именно простагландин Е2 принадлежит пусковая роль начала родов. Простагландин F2α вырабатывается в материнской части плаценты и в стенках матки. Он поддерживает уже начавшуюся родовую деятельность, оказывая наиболее сильное и эффективное сокращающее воздействие, способствует ограничению кровопотери в родах.
Следовательно, именно простагландин Е2 принадлежит пусковая роль начала родов. Простагландин F2α вырабатывается в материнской части плаценты и в стенках матки. Он поддерживает уже начавшуюся родовую деятельность, оказывая наиболее сильное и эффективное сокращающее воздействие, способствует ограничению кровопотери в родах.
Для подготовки шейки матки к родам наиболее физиологически обоснованным и рациональным является использование естественных стимуляторов развития родовой деятельности, т.е. препаратов, содержащих простагландин Е2. Введение простагландина Е2 должно приводить как к созреванию шейки матки, так и вызывать сокращения миометрия, являясь пусковым моментом для начала родов. Для предотвращения чрезмерно сильной сократительной деятельности матки, при использовании простагландина Е2 необходимо добиться равновесия между созреванием шейки матки и степенью ее зрелости с одной стороны, и стимуляцией сократительной активности матки, с другой. В связи с этим местное применение простагландина Е2 путем введения препарата в канал шейки матки или в задний свод влагалища является наиболее предпочтительным.
Широкое распространение способ местного применения простагландинов получил после того, как были разработаны специальные гели, содержащие необходимую дозу препарата. Обычно для достижения достаточной зрелости шейки матки и подготовки ее к родам простагландиновый гель вводят в канал шейки матки. Для успешного использования препарата и предотвращения возможных осложнений при его использовании следует соблюдать ряд условий, а также придерживаться соответствующих показаний и противопоказаний. Так, необходимость в применении простагландинового геля для подготовки шейки матки возникает при отсутствии биологической готовности организма к родам (незрелая шейка матки) и наличии показаний для срочного родоразрешения при различных акушерских или других осложнениях (например, при перенашивании беременности, гестозе, фетоплацентарной недостаточности и др.).
Противопоказаниями для применения препарата являются: наличие рубца на матке после кесарева сечения или после других операций на матке; предлежание плаценты; многоплодная беременность; выраженные признаки нарушения состояния плода; узкий таз; подтекание околоплодных вод; аллергия на простагландины; астма; повышенное внутриглазное давление. Простагландиновый гель применяют только в стационаре в следующих случаях: наличие незрелой или недостаточно зрелой шейки матки; целый плодный пузырь; отсутствие противопоказаний для проведения родов через естественные родовые пути.
Простагландиновый гель применяют только в стационаре в следующих случаях: наличие незрелой или недостаточно зрелой шейки матки; целый плодный пузырь; отсутствие противопоказаний для проведения родов через естественные родовые пути.
Родовозбуждение, подготовка шейки матки
Перед использованием препарата необходимо определить состояние шейки матки, частоту пульса и дыхания, величину артериального давления, а также оценить состояние плода и сократительную активность матки. Гель вводят в канал шейки матки в положении беременной на спине, под контролем зеркал. Для предотвращения вытекания геля беременную оставляют в положении лежа в течение 30 мин.
При последующем наблюдении за пациенткой осуществляют мониторный контроль за сократительной активностью матки и состоянием плода. Оценивают состояние шейки матки (каждые 2-3 час), пульс, артериальное давление и частоту дыхания. Под действием препарата происходит не только созревание шейки матки, может начаться родовая деятельность.![]() В этом случае, после достижения достаточной степени зрелости и открытия шейки матки не менее чем на 4 см вскрывают плодный пузырь, если до этого он не вскрылся самостоятельно. Чаще всего, после применения простагландинового геля в первые 3-4 часа более чем у половины пациенток уже отмечаются заметные изменения состояния шейки матки. При этом она укорачивается и размягчается, располагаясь по оси таза. В последующие 3 часа (через 6 часов после введения геля) зрелая шейка отмечается еще у 1/3 пациенток. У многих пациенток, в среднем через 9 -10 час развивается родовая деятельность. В том случае, если после применения геля в течение 6 час, шейка матки остается незрелой, то препарат вводят повторно в той же дозе.
В этом случае, после достижения достаточной степени зрелости и открытия шейки матки не менее чем на 4 см вскрывают плодный пузырь, если до этого он не вскрылся самостоятельно. Чаще всего, после применения простагландинового геля в первые 3-4 часа более чем у половины пациенток уже отмечаются заметные изменения состояния шейки матки. При этом она укорачивается и размягчается, располагаясь по оси таза. В последующие 3 часа (через 6 часов после введения геля) зрелая шейка отмечается еще у 1/3 пациенток. У многих пациенток, в среднем через 9 -10 час развивается родовая деятельность. В том случае, если после применения геля в течение 6 час, шейка матки остается незрелой, то препарат вводят повторно в той же дозе.
Максимально допустимо трехкратное введение геля в течение 24 часов. При дородовом или раннем излитии околоплодных вод повторное введение геля противопоказано, и далее роды ведут в зависимости от акушерской ситуации. Эффективным применение геля считают при достижение достаточной степени зрелости шейки матки в течение 12 час, и начале родовой деятельности в течение 24 час от момента его введения. Обычно после применения геля сократительная деятельность матки является нормальной, при этом не происходит патологических изменений артериального давления и частоты пульса у матери, а также не отмечается признаков нарушений со стороны плода.
Обычно после применения геля сократительная деятельность матки является нормальной, при этом не происходит патологических изменений артериального давления и частоты пульса у матери, а также не отмечается признаков нарушений со стороны плода.
Для родовозбуждения при достаточной степени зрелости шейки матки целесообразно применение геля, содержащего простагландин Е2, во влагалище. Препарат применяют в тех случаях, когда имеется необходимость срочного родоразрешения из-за акушерских или каких-то других осложнений. Условия и противопоказания для использования вагинального геля такие же, как и при использовании простагландинового геля для введения в канал шейки матки.
Основной целью введения этого препарата является, прежде всего, развитие родовой деятельности. В качестве дополнительного эффекта отмечается его положительное воздействие на процесс созревания шейки матки при её недостаточной готовности к родам. При последующем наблюдении и ведении пациенток необходимо соблюдение следующих принципов: каждые 3 часа после введения вагинального геля оценивают состояние шейки матки. Если раскрытие шейки матки происходит менее чем на 3 см после 6 час от момента введения геля, или отсутствует регулярная родовая деятельность за этот промежуток времени, то препарат вводят повторно еще 1 или 2 раза, также с интервалом в 6 часов. Если происходит спонтанное вскрытие плодных оболочек до истечения 6 ч от момента последнего введения геля, препарат более не вводят. Если после введения препарата происходит открытие шейки матки не менее чем на 4 см при регулярной родовой деятельности, возможно вскрытие плодного пузыря, однако не ранее чем через 6 часов после введения геля. При необходимости возможно введение окситоцина внутривенно капельно для родостимуляции, однако, не ранее чем через 6 часов после введения геля.
Если раскрытие шейки матки происходит менее чем на 3 см после 6 час от момента введения геля, или отсутствует регулярная родовая деятельность за этот промежуток времени, то препарат вводят повторно еще 1 или 2 раза, также с интервалом в 6 часов. Если происходит спонтанное вскрытие плодных оболочек до истечения 6 ч от момента последнего введения геля, препарат более не вводят. Если после введения препарата происходит открытие шейки матки не менее чем на 4 см при регулярной родовой деятельности, возможно вскрытие плодного пузыря, однако не ранее чем через 6 часов после введения геля. При необходимости возможно введение окситоцина внутривенно капельно для родостимуляции, однако, не ранее чем через 6 часов после введения геля.
В процессе наблюдения за роженицей проводят мониторный контроль состояния плода, сократительной активностью матки, контролируют пульс, артериальное давление и частоту дыхания. Коррекция слабой сократительной активности матки и неэффективной родовой деятельности должна предусматривать использование наиболее эффективных медикаментозных препаратов в соответствии с научными данными о механизмах развития родовой деятельности.
В акушерской практике для усиления сократительной активности матки при слабости родовых сил используются различные препараты, которые вводят внутривенно. Наиболее популярным среди них пока еще остается окситоцин. Однако в ряде случаев, например при недостаточно зрелой шейке матки и дородовом излитии околоплодных вод возможно применение внутривенно капельно препарата, содержащего простагландин Е2. А при первичной слабости родовой деятельности целесообразно внутривенное капельное введение препарата, содержащего простагландин F2α.
Особенности применения окситоцина
Результаты проведенных исследований указывают на то, что в процессе искусственного усиления сократительной деятельности матки происходит снижение антистрессовой устойчивости плода, подавление его защитно-приспособительных возможностей. При этом использование окситоцина для усиления родовой деятельности оказывает наименее благоприятное воздействие на течение родов, состояние плода и новорожденного в сравнении с препаратами, содержащими простагландины Е2 и F2α, которые используются с этой же целью и при сходной акушерской ситуации.
Неблагоприятное влияние окситоцина может быть особенно выражено в тех случаях, когда плод ещё до начала родов испытывал гипоксию, а введение окситоцина продолжалось более 3 часов. Выявленные данные подчеркивают высокий риск для здоровья новорожденного при длительном применении окситоцина. Комбинированное внутривенное применение раствора содержащего простагландин F2α и окситоцина в половинной дозировке оказывает более мягкое влияние на плод, и является целесообразным при необходимости усиления схваток в активную фазу родов.
Родостимуляция
Родостимуляция препаратами, содержащими простагландин Е2 позволяет добиться наилучшего эффекта при первичной слабости родовой деятельности, недостаточной зрелости шейки матки и дородовом излитии околоплодных вод. Для достижения наилучшего эффекта от введения препаратов для коррекции слабости родовой деятельности необходимо соблюдение некоторых принципов и условий. Так, перед родостимуляцией важно исключить узкий таз, неполноценность стенки матки вследствие многочисленных или осложненных искусственных абортов или воспалительных процессов.
Применение родостимуляции противопоказано при наличии рубца на матке после кесарева сечения или других операций, а также при неудовлетворительном состоянии плода. Родостимуляция должна как бы имитировать естественное развитие родовой деятельности, чтобы добиться физиологического темпа родов. В процессе родостимуляции осуществляют постоянный мониторный контроль за состоянием плода и сократительной деятельностью матки. Длительность родостимуляции не должна превышать 3-4 часов. При возникновении чрезмерной сократительной активности матки или при ухудшении состояния плода на фоне введения препаратов родостимуляцию прекращают.
УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Методы созревания шейки матки и индукции родов
ДЖОЗИ Л.
Индукция родов распространена в акушерской практике. Согласно самым последним исследованиям, этот показатель колеблется от 9,5 до 33,7 процента всех беременностей ежегодно. При отсутствии созревшей или благоприятной шейки матки успешные вагинальные роды менее вероятны. Следовательно, до выбора режима следует оценить созревание шейки матки или готовность к индукции. Оценка осуществляется путем подсчета баллов Бишопа. Когда оценка по шкале Бишопа меньше 6, рекомендуется использовать средство для созревания шейки матки до индукции родов. Немедикаментозные подходы к созреванию шейки матки и индукции родов включают травяные сборы, касторовое масло, горячие ванны, клизмы, половой акт, стимуляцию груди, иглоукалывание, точечный массаж, чрескожную стимуляцию нервов, а также механические и хирургические методы. Из этих немедикаментозных методов только механические и хирургические методы доказали свою эффективность для созревания шейки матки или индукции родов.
Роды — это процесс, посредством которого плод перемещается из внутриутробной во внематочную среду. Это клинический диагноз, определяемый как начало и сохранение сокращений матки с целью вызвать прогрессирующее сглаживание и раскрытие шейки матки. Точные механизмы, ответственные за этот процесс, в настоящее время недостаточно изучены. 1 Индукция родов относится к процессу, посредством которого сокращения матки инициируются медицинскими или хирургическими средствами до начала спонтанных родов.
За последние несколько лет все больше людей осознают, что если шейка матки неблагоприятна, успешные вагинальные роды менее вероятны. Были введены различные системы баллов для оценки шейки матки. В 1964 г. Бишоп систематически оценивал группу повторнородящих женщин для плановой индукции и разработал стандартизированную систему оценки шейки матки. Бишоп оценка (Таблица 1) 1 помогает определить пациентов, у которых с наибольшей вероятностью будет успешная индукция. Продолжительность родов обратно пропорциональна шкале Бишопа; оценка, превышающая 8, описывает пациентку, которая с наибольшей вероятностью добьется успешных вагинальных родов. При баллах по шкале Бишопа менее 6 обычно требуется, чтобы метод созревания шейки матки применялся раньше, чем другие методы.
Были введены различные системы баллов для оценки шейки матки. В 1964 г. Бишоп систематически оценивал группу повторнородящих женщин для плановой индукции и разработал стандартизированную систему оценки шейки матки. Бишоп оценка (Таблица 1) 1 помогает определить пациентов, у которых с наибольшей вероятностью будет успешная индукция. Продолжительность родов обратно пропорциональна шкале Бишопа; оценка, превышающая 8, описывает пациентку, которая с наибольшей вероятностью добьется успешных вагинальных родов. При баллах по шкале Бишопа менее 6 обычно требуется, чтобы метод созревания шейки матки применялся раньше, чем другие методы.
Правообладатель не предоставлял права на воспроизведение данного объекта на электронных носителях. Отсутствующий элемент см. в оригинальной печатной версии этой публикации.
Немедикаментозное созревание шейки матки
ТРАВЯНЫЕ ДОБАВКИ
Учитывая быстрый рост производства травяных добавок, неудивительно, что пациенты запрашивают информацию об альтернативных средствах для стимуляции родов.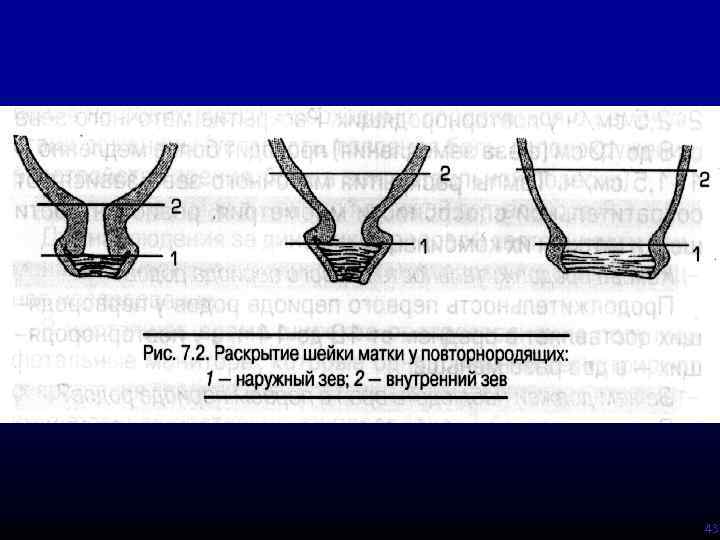 Обычно назначаемые средства включают масло примулы вечерней, боярышник черный, цимицифугу и листья красной малины. Хотя масло примулы вечерней является лекарством, наиболее часто используемым акушерками, 5 , неясно, может ли это вещество вызвать созревание шейки матки или вызвать роды. Черный боярышник, который, как было описано, оказывает тонизирующее действие на матку, 6 использовался для подготовки женщин к родам. Черный кохош имеет аналогичный механизм действия, в то время как голубой может стимулировать сокращения матки. Листья красной малины используются для усиления сокращений матки после начала родов. Риски и преимущества этих агентов до сих пор неизвестны, поскольку качество доказательств основано на давней традиции использования определенной популяцией 6 и отдельных отчетах о случаях. Единственный вывод, который можно сделать в настоящее время, заключается в том, что роль растительных лекарственных средств в созревании шейки матки или индукции родов все еще неясна.
Обычно назначаемые средства включают масло примулы вечерней, боярышник черный, цимицифугу и листья красной малины. Хотя масло примулы вечерней является лекарством, наиболее часто используемым акушерками, 5 , неясно, может ли это вещество вызвать созревание шейки матки или вызвать роды. Черный боярышник, который, как было описано, оказывает тонизирующее действие на матку, 6 использовался для подготовки женщин к родам. Черный кохош имеет аналогичный механизм действия, в то время как голубой может стимулировать сокращения матки. Листья красной малины используются для усиления сокращений матки после начала родов. Риски и преимущества этих агентов до сих пор неизвестны, поскольку качество доказательств основано на давней традиции использования определенной популяцией 6 и отдельных отчетах о случаях. Единственный вывод, который можно сделать в настоящее время, заключается в том, что роль растительных лекарственных средств в созревании шейки матки или индукции родов все еще неясна. 7
7
КАСТОРОВОЕ МАСЛО, ГОРЯЧИЕ ВАННЫ И КЛИЗМЫ
Касторовое масло, горячие ванны и клизмы также рекомендуются для созревания шейки матки или индукции родов. Механизмы действия этих методов неизвестны. Обзор литературы показывает, что в одном плохо спланированном исследовании с участием 100 участников изучалось касторовое масло по сравнению с отсутствием лечения. Хотя не было никакой разницы в акушерских или неонатальных исходах, все женщины, принимавшие касторовое масло, сообщали о тошноте. В настоящее время нет данных, подтверждающих использование этих трех модальностей в качестве жизнеспособных методов созревания шейки матки или индукции родов. 7,8
ПОЛОВОЙ КОНТАКТ
Половой акт обычно рекомендуется для стимулирования начала родов. Половые отношения обычно включают стимуляцию груди и сосков, что может способствовать высвобождению окситоцина. При проникновении стимулируется нижний сегмент матки. Эта стимуляция приводит к локальному высвобождению простагландинов. Было показано, что женские оргазмы включают сокращения матки, а человеческая сперма содержит простагландины, ответственные за созревание шейки матки. Только одно исследование 28 женщин дало минимально полезные данные, поэтому роль полового акта как метода стимулирования начала родов остается неопределенной. 7,9 [Ссылка 9 — Уровень доказательности B, систематический обзор нерандомизированных контролируемых исследований)]
Было показано, что женские оргазмы включают сокращения матки, а человеческая сперма содержит простагландины, ответственные за созревание шейки матки. Только одно исследование 28 женщин дало минимально полезные данные, поэтому роль полового акта как метода стимулирования начала родов остается неопределенной. 7,9 [Ссылка 9 — Уровень доказательности B, систематический обзор нерандомизированных контролируемых исследований)]
СТИМУЛЯЦИЯ ГРУДИ
Было показано, что массаж груди и стимуляция сосков способствуют высвобождению окситоцина из задней доли гипофиза. Наиболее часто назначаемый метод включает в себя легкий массаж груди или прикладывание теплых компрессов к груди в течение одного часа три раза в день. Высвобождается окситоцин, и исследования продемонстрировали отслеживание аномальной частоты сердечных сокращений плода (FHR), аналогичное тому, которое происходит при тестировании с окситоцином при беременности с более высоким риском. Эта ненормальная скорость может быть вызвана снижением плацентарной перфузии и гипоксией плода. 7 Два плохо спланированных исследования, проведенных в 1970-х и 1980-х годах, продемонстрировали разницу в группах вмешательства, но плохой дизайн исследования предполагает отсутствие доказательств в поддержку стимуляции груди как жизнеспособного метода стимуляции родов. 7
7 Два плохо спланированных исследования, проведенных в 1970-х и 1980-х годах, продемонстрировали разницу в группах вмешательства, но плохой дизайн исследования предполагает отсутствие доказательств в поддержку стимуляции груди как жизнеспособного метода стимуляции родов. 7
АКУПУНКТУРА/ЧРЕСКОЖНАЯ СТИМУЛЯЦИЯ НЕРВОВ
Иглоукалывание заключается во введении очень тонких игл в определенные места с целью профилактики или лечения заболеваний. В китайской системе медицины считается, что иглоукалывание стимулирует каналы ци (произносится как «чи») или энергии. Эта энергия течет по 12 меридианам с обозначенными точками вдоль этих меридианов. Каждой точке дается имя и номер, и она связана с определенной системой органов или функцией. 10
В западной медицине считается, что иглоукалывание и чрескожная стимуляция нервов (ЧЭНС) могут стимулировать высвобождение простагландинов и окситоцина. Большинство исследований, связанных с акупунктурой, были плохо спланированы и не соответствуют строгим критериям анализа, установленным Кокрановскими обозревателями. Необходимо хорошо спланированное рандомизированное контролируемое исследование (РКИ) для оценки роли акупунктуры и ЧЭНС в индукции родов. 11 [Уровень доказательности B, систематический обзор не-РКИ]
Необходимо хорошо спланированное рандомизированное контролируемое исследование (РКИ) для оценки роли акупунктуры и ЧЭНС в индукции родов. 11 [Уровень доказательности B, систематический обзор не-РКИ]
МЕХАНИЧЕСКИЕ МОДАЛЬНОСТИ
Все механические методы имеют сходный механизм действия, а именно некоторую форму местного давления, которое стимулирует высвобождение простагландинов. 1 Риски, связанные с этими методами, включают инфекцию (эндометрит и неонатальный сепсис были связаны с естественными осмотическими расширителями), кровотечение, разрыв плодных оболочек и разрыв плаценты.
Гигроскопические расширители поглощают эндоцервикальную и местную тканевую жидкости, заставляя устройство расширяться внутри эндоцервикса и обеспечивая контролируемое механическое давление. Доступные продукты включают натуральные осмотические расширители (например, Laminaria japonicum) и синтетические осмотические расширители (например, Lamicel). Основные преимущества использования гигроскопических расширителей включают амбулаторное размещение и отсутствие требований к мониторингу ЧСС. Техника установки гигроскопических расширителей описана в 9.0011 Таблица 2 . 7
Техника установки гигроскопических расширителей описана в 9.0011 Таблица 2 . 7
| Промежность и влагалище обработаны антисептиком. |
| С помощью стерильного зеркала для визуализации шейки матки расширитель вводят в эндоцервикс, позволяя «хвостам» попасть во влагалище. |
| Расширители постепенно устанавливаются до тех пор, пока эндоцервикс не станет «заполненным». Количество использованных расширителей отмечается в медицинской карте. |
| Во влагалище помещают стерильную марлевую подушечку, чтобы сохранить положение расширителей. |
Баллонные устройства обеспечивают механическое давление непосредственно на шейку матки по мере наполнения баллона. Можно использовать катетер Фолея (26 Fr) или специально разработанные баллонные устройства. Методика описана в таблице 3 . 7,12–15
В настоящее время в нескольких РКИ сравнивают использование баллонного устройства с введением экстраамниотического солевого раствора, ламинарии или простагландина E 2 (PGE 2 ). Результаты этих испытаний показывают, что каждый из этих методов эффективен для созревания шейки матки, и каждый из них имеет сопоставимую частоту кесарева сечения у женщин с неблагоприятным состоянием шейки матки. 12–14,16–18 [Список литературы 12 по 14,16 и 17 — Уровень А, RCT]
Результаты этих испытаний показывают, что каждый из этих методов эффективен для созревания шейки матки, и каждый из них имеет сопоставимую частоту кесарева сечения у женщин с неблагоприятным состоянием шейки матки. 12–14,16–18 [Список литературы 12 по 14,16 и 17 — Уровень А, RCT]
Хирургические методы
Университет мембран
Снижение мемориальных повышение активности фосфолипазы А 2 и простагландин F 2α (PGF 2α ), а также вызывает механическое расширение шейки матки, что приводит к высвобождению простагландинов. Мембраны отделяют, вводя исследовательский палец через внутренний зев шейки матки и перемещая его в круговом направлении, чтобы отделить нижний полюс мембран от нижнего сегмента матки. 7,19 [Ссылка 9 — Уровень доказательности C, общее мнение] Риски этого метода включают инфекцию, кровотечение, случайный разрыв плодных оболочек и дискомфорт пациента. Кокрановские обозреватели пришли к выводу, что удаление плодных оболочек само по себе, по-видимому, не дает клинически важных преимуществ, но при использовании в качестве дополнения, по-видимому, связано с более низкой средней необходимой дозой окситоцина и увеличением частоты нормальных родов через естественные родовые пути. 20 [Уровень доказательности A, РКИ]
Кокрановские обозреватели пришли к выводу, что удаление плодных оболочек само по себе, по-видимому, не дает клинически важных преимуществ, но при использовании в качестве дополнения, по-видимому, связано с более низкой средней необходимой дозой окситоцина и увеличением частоты нормальных родов через естественные родовые пути. 20 [Уровень доказательности A, РКИ]
Амниотомия
Предполагается, что амниотомия увеличивает выработку или вызывает локальное высвобождение простагландинов. Риски, связанные с этой процедурой, включают выпадение или компрессию пуповины, инфицирование матери или новорожденного, замедление ЧСС, кровотечение из-за предлежания плаценты или низко расположенной плаценты и возможное повреждение плода. Техника выполнения амниотомии описана в Таблица 4 . 7,19
| Тазовый осмотр проводится для оценки шейки матки и положения предлежащей части. |
Частота сердечных сокращений плода регистрируется до и после процедуры. |
| Предлежащая часть должна хорошо прилегать к шейке матки. |
| Оболочки над головкой плода удаляются осмотровым пальцем. |
| Шейный крючок вводят через зев шейки матки, проводя им вдоль кисти и пальцев (краем крючка к кисти). |
| Мембраны поцарапаны или загнуты для разрыва. |
| Регистрируется характер амниотической жидкости (прозрачная, кровянистая, густая или жидкая, меконий). |
Только в двух хорошо контролируемых исследованиях изучалось использование только амниотомии, и данные не подтверждали ее использование для индукции родов. 21 [Уровень доказательности A, систематический обзор РКИ]
Фармакологическое созревание шейки матки или индукция родов
ПРОСТАГЛАНДИНЫ
Простагландины действуют на шейку матки, обеспечивая созревание с помощью ряда различных механизмов.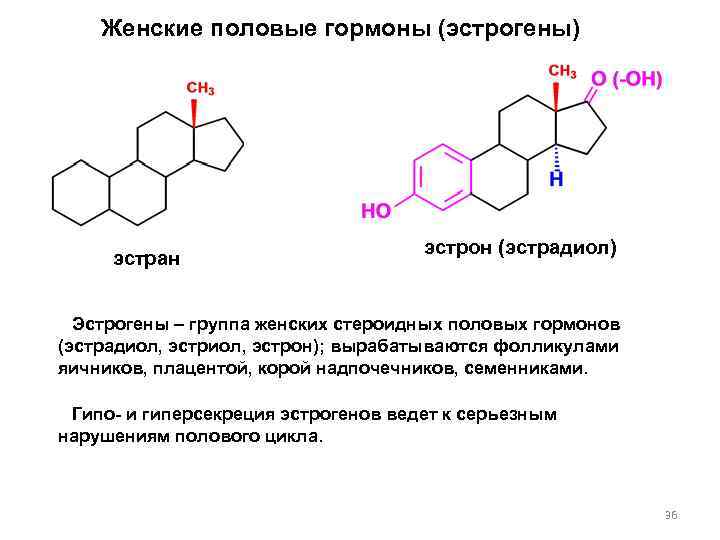 Они изменяют внеклеточное основное вещество шейки матки, а PGE 2 повышает активность коллагеназы в шейке матки. Они вызывают повышение уровня эластазы, гликозаминогликанов, дерматансульфата и гиалуроновой кислоты в шейке матки. Расслабление гладкой мускулатуры шейки матки способствует дилатации. Наконец, простагландины позволяют увеличить уровень внутриклеточного кальция, вызывая сокращение мышц миометрия. 22,23 Риски, связанные с применением простагландинов, включают гиперстимуляцию матки и побочные эффекты у матери, такие как тошнота, рвота, диарея и лихорадка. В настоящее время доступны два аналога простагландина для созревания шейки матки: гель динопростона (препидил) и вставки динопростона (цервидил). Препидил содержит 0,5 мг геля динопростона, а Цервидил содержит 10 мг динопростона в форме пессария. Методы размещения геля и пессария описаны в таблицах 5 и 6 9 .0012 соответственно. 19
Они изменяют внеклеточное основное вещество шейки матки, а PGE 2 повышает активность коллагеназы в шейке матки. Они вызывают повышение уровня эластазы, гликозаминогликанов, дерматансульфата и гиалуроновой кислоты в шейке матки. Расслабление гладкой мускулатуры шейки матки способствует дилатации. Наконец, простагландины позволяют увеличить уровень внутриклеточного кальция, вызывая сокращение мышц миометрия. 22,23 Риски, связанные с применением простагландинов, включают гиперстимуляцию матки и побочные эффекты у матери, такие как тошнота, рвота, диарея и лихорадка. В настоящее время доступны два аналога простагландина для созревания шейки матки: гель динопростона (препидил) и вставки динопростона (цервидил). Препидил содержит 0,5 мг геля динопростона, а Цервидил содержит 10 мг динопростона в форме пессария. Методы размещения геля и пессария описаны в таблицах 5 и 6 9 .0012 соответственно. 19
| Выбор пациента: | |
У пациента нет лихорадки. | |
| Активного вагинального кровотечения нет. | |
| Отслеживание сердечного ритма плода обнадеживает. | |
| Пациент дает информированное согласие. | |
| Оценка по шкале Бишопа < 4. | |
| Перед нанесением доведите гель до комнатной температуры в соответствии с инструкциями производителя. | |
| Постоянно контролируйте частоту сердечных сокращений плода и активность матки, начиная с 15–30 минут до введения геля и продолжая в течение 30–120 минут после введения геля. | |
| Введите гель в шейку матки следующим образом: | |
Если шейка матки не сглажена, используйте 20-мм эндоцервикальный катетер, чтобы ввести гель в шейку матки чуть ниже уровня внутреннего зева. | |
| Если шейка матки сглажена на 50 процентов, используйте эндоцервикальный катетер диаметром 10 мм. | |
| После нанесения геля пациент должен оставаться в лежачем положении в течение 30 минут, прежде чем ему будет разрешено ходить. | |
| Можно повторять каждые шесть часов, до трех доз в течение 24 часов. | |
| Конечные точки созревания включают сильные сокращения матки, 8 баллов по шкале Бишопа или изменение состояния матери или плода. | |
| Максимальная рекомендуемая доза составляет 1,5 мг динопростона (3 дозы) в течение 24 часов. | |
| Не начинайте введение окситоцина в течение 6–12 часов после введения последней дозы, чтобы обеспечить спонтанное начало родов и защитить матку от чрезмерной стимуляции. | |
Отбор пациентов (см. Таблица 5 ) Таблица 5 ) |
| Используя небольшое количество смешиваемой с водой смазки, поместите язычок в задний свод шейки матки. По мере того как устройство впитывает влагу и набухает, оно высвобождает динопростон со скоростью 0,3 мг в час в течение 12 часов. |
| Постоянно контролируйте частоту сердечных сокращений плода и активность матки, начиная за 15–30 минут до введения вставки. Поскольку гиперстимуляция может возникнуть в течение девяти с половиной часов после установки вставки, следует контролировать частоту сердечных сокращений плода и активность матки с момента установки вставки до 15 минут после ее удаления. |
| После введения пациент должен оставаться в лежачем положении в течение двух часов. |
| Удалите вставку, потянув за пуповину через 12 часов, когда начнутся активные роды или возникнет гиперстимуляция матки. |
Кокрановские обозреватели изучили 52 хорошо спланированных исследования с использованием простагландинов для созревания шейки матки или индукции родов. По сравнению с плацебо (или отсутствием лечения) использование вагинальных простагландинов увеличивало вероятность вагинальных родов в течение 24 часов. Кроме того, частота кесарева сечения была сопоставима во всех исследованиях. Единственным недостатком, по-видимому, является повышенная частота гиперстимуляции матки и сопутствующие изменения ЧСС. 16,18,24
По сравнению с плацебо (или отсутствием лечения) использование вагинальных простагландинов увеличивало вероятность вагинальных родов в течение 24 часов. Кроме того, частота кесарева сечения была сопоставима во всех исследованиях. Единственным недостатком, по-видимому, является повышенная частота гиперстимуляции матки и сопутствующие изменения ЧСС. 16,18,24
Мизопростол
Мизопростол (Cytotec) представляет собой синтетический аналог PGE 1 , который оказался безопасным и недорогим средством для созревания шейки матки, хотя он не маркирован Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США. Администрация для этого.
Клинические испытания показывают, что оптимальная доза и интервал дозирования составляют 25 мкг интравагинально каждые четыре-шесть часов. 1,25 Более высокие дозы или более короткие интервалы дозирования связаны с более высокой частотой побочных эффектов, особенно синдрома гиперстимуляции, определяемого как сокращения продолжительностью более 90 секунд или более пяти сокращений за 10 минут. Риски также включают тахисистолию, определяемую как шесть или более сокращений матки за 10 минут в течение двух последовательных 10-минутных периодов, и гиперсистолу, однократное сокращение продолжительностью не менее двух минут.
Риски также включают тахисистолию, определяемую как шесть или более сокращений матки за 10 минут в течение двух последовательных 10-минутных периодов, и гиперсистолу, однократное сокращение продолжительностью не менее двух минут.
Наконец, разрыв матки у женщин с кесаревым сечением в анамнезе также является возможным осложнением, что ограничивает его использование женщинами, у которых нет рубца на матке. 25–28 [Ссылка 27 — Уровень доказательности B, когортное исследование] Техника вагинального применения мизопростола описана в Таблица 7 . 29 [уровень доказательности А, РКИ]
| Поместите одну четвертую таблетки мизопростола интравагинально без использования геля (гель может препятствовать растворению таблетки). |
| Пациент должен лежать в течение 30 минут. |
Непрерывно контролируйте частоту сердечных сокращений плода и активность матки в течение как минимум трех часов после применения мизопростола, прежде чем пациентке будет разрешено ходить. |
| Когда требуется аугментация окситоцином (питоцином), рекомендуется минимальный интервал в три часа после приема последней дозы мизопростола. |
| Не рекомендуется для созревания шейки матки у пациенток с рубцом на матке. |
Кокрановские обозреватели пришли к выводу, что использование мизопростола привело к общему снижению частоты кесарева сечения. Кроме того, отмечается более высокая частота вагинальных родов в течение 24 часов после применения и сниженная потребность в аугментации окситоцином (питоцином). 30 [Уровень доказательности A, систематический обзор РКИ] Дополнительный обзор литературы показывает, что мизопростол является эффективным средством для созревания шейки матки. 15,31 [Ссылка 15 — Уровень доказательности A, РКИ; Ссылка 31 — Уровень доказательности А, систематический обзор РКИ]
МИФЕПРИСТОН
Мифепристон (Мифепрекс) является антипрогестероновым средством. Прогестерон угнетает сокращения матки, а мифепристон противодействует этому действию. В настоящее время ведется семь судебных процессов с участием 594 женщины использовали мифепристон для созревания шейки матки. Результаты показали, что женщины, получавшие мифепристон, с большей вероятностью имели благоприятное состояние шейки матки в течение 48–96 часов по сравнению с женщинами, получавшими плацебо. Кроме того, эти женщины чаще рожали в течение 48–96 часов и реже подвергались кесареву сечению. Однако имеется мало информации об исходах для плода и побочных эффектах у матери; таким образом, недостаточно информации в поддержку использования мифепристона для созревания шейки матки. 32
Прогестерон угнетает сокращения матки, а мифепристон противодействует этому действию. В настоящее время ведется семь судебных процессов с участием 594 женщины использовали мифепристон для созревания шейки матки. Результаты показали, что женщины, получавшие мифепристон, с большей вероятностью имели благоприятное состояние шейки матки в течение 48–96 часов по сравнению с женщинами, получавшими плацебо. Кроме того, эти женщины чаще рожали в течение 48–96 часов и реже подвергались кесареву сечению. Однако имеется мало информации об исходах для плода и побочных эффектах у матери; таким образом, недостаточно информации в поддержку использования мифепристона для созревания шейки матки. 32
РЕЛАКСИН
Считается, что гормон релаксин способствует созреванию шейки матки. Кокрановские обозреватели оценили результаты четырех исследований с участием 267 женщин и пришли к выводу, что в настоящее время недостаточно поддержки для использования релаксина. Как и для многих других методов, описанных в этом обзоре, необходимы дальнейшие испытания. 33
33
ОКСИТОЦИН
По мере развития беременности количество рецепторов окситоцина в матке увеличивается (в 100 раз в 32 недели и в 300 раз в начале родов). Окситоцин активирует путь фосфолипазы С-инозитол и повышает уровень внутриклеточного кальция, стимулируя сокращения гладкой мускулатуры миометрия. 23 Окситоцин является предпочтительным фармакологическим средством для индукции родов, когда шейка матки благоприятна или созрела. Многочисленные рандомизированные плацебо-контролируемые исследования были сосредоточены на использовании окситоцина для стимуляции родов. Было обнаружено, что низкие дозы (физиологические) и высокие дозы (фармакологические) окситоцина одинаково эффективны для установления адекватного характера родов. 34,35
Подготовка к родам — Fairfax OBGYN
Рекомендации и информация предоставлены Fairfax OB-GYN Associates
Массаж промежности
Промежность — это ткань между влагалищем и анусом. Исследования показывают, что массаж промежности, сделанный до родов, может помочь защитить промежность от разрыва при рождении. Если вам интересно, вы можете начать между 34 и 36 неделями и делать массаж один или два раза в неделю. Научившись дышать и расслаблять мышцы тазового дна, когда вы испытываете ощущение растяжения, подготовите вас к тому, чтобы делать то же самое, когда головка ребенка венчается. На следующем немедицинском веб-сайте есть разумные указания: Массаж промежности 9.0003
Исследования показывают, что массаж промежности, сделанный до родов, может помочь защитить промежность от разрыва при рождении. Если вам интересно, вы можете начать между 34 и 36 неделями и делать массаж один или два раза в неделю. Научившись дышать и расслаблять мышцы тазового дна, когда вы испытываете ощущение растяжения, подготовите вас к тому, чтобы делать то же самое, когда головка ребенка венчается. На следующем немедицинском веб-сайте есть разумные указания: Массаж промежности 9.0003
Водорастворимые лубриканты, такие как KY Jelly, прекрасно заменяют масла. Мы можем порекомендовать принимать масло примулы вечерней, если вы рожаете первого ребенка, если есть необходимость в индукции или если у вас ранее было кесарево сечение без раскрытия шейки матки.
Масло примулы вечерней, 500 мг мягких капсул, можно приобрести в магазинах, продающих пищевые добавки. Принимайте по одной капсуле до трех раз в день во время еды, начиная с 38 недель.
Если ваш мешок с водой цел и у вас нет вагинального кровотечения, вы также можете поместить одну мягкую капсулу с маслом примулы вечерней глубоко во влагалище на ночь, чтобы воздействовать непосредственно на шейку матки, пока вы спите. (Гелеобразное покрытие растает, поэтому будьте готовы к тому, что часть масла вытечет.)
(Гелеобразное покрытие растает, поэтому будьте готовы к тому, что часть масла вытечет.)
Ложные роды или настоящие роды
Некоторые нормальные физические изменения вовсе не роды.
Слизистая пробка. Вы можете заметить увеличение выделений из влагалища желтого или коричневого цвета. (Он также может быть красным или розовым, особенно после вагинального исследования.) В этом случае нет необходимости звонить в офис. Организм может заменить потерянную слизь, поэтому женщины могут отходить от «слизистой пробки» более одного раза. Вы можете обсудить это на следующем приеме.
Молния. Это процесс, когда ребенок начинает оседать в тазу, чтобы подготовиться к родам. Это вызовет повышение давления в области таза и может вызвать более частое мочеиспускание.
КЛЮЧЕВОЙ МОМЕНТ: Если вы пытаетесь выяснить, рожаете ли вы, единственной и самой важной вещью может быть получение некоторого ОТДЫХА, чтобы быть готовым ко всему, что будет дальше. Труд получил свое название не зря! (Также полезно перекусить, выпить много жидкости, возможно, прогуляться или принять расслабляющий душ. )
)
Настоящие роды определяются как прогрессирующее раскрытие шейки матки. Без проверки шейки матки, как мы можем судить о родах? Даже нам может быть трудно определить, являются ли схватки «настоящими» или только схватками Брэкстона-Хикса, или предварительными схватками.
Вот несколько советов:
Ложные схватки Схватки могут быть нерегулярными по частоте и интенсивности.
- Схватки со временем не становятся ближе друг к другу.
- Схватки могут быть короткими, менее 40 секунд.
- Если схватки продолжительные, они могут быть легкими, чтобы во время них можно было говорить.
- Ходьба либо не влияет на схватки, либо уменьшает их.
- Интенсивность схваток, похоже, не увеличивается.
Истинные роды Схватки обычно происходят через регулярные и частые промежутки времени.
- Время между схватками обычно сокращается с течением времени.
- Ходьба не снижает интенсивность схваток.
- Схватки со временем становятся сильнее (и часто дольше).

- Ваше дыхание может стать тяжелым, как будто вы занимаетесь спортом.
- Могут возникнуть тошнота, рвота или диарея.
- Вы можете разорвать мешок с водой. Жидкость продолжает вытекать после разрыва мешка.
Роды могут длиться МНОГО часов, поэтому отвлечение (кинофильмы и т. д.) может помочь на ранних стадиях, а методы релаксации помогут справиться с болью позже. Сильные сокращения обычно требуют полного внимания только для того, чтобы дышать через них. См. «Трудовые инструкции» о том, когда звонить.
Инструкции по трудовым отношениям
Позвоните в Fairfax OB-GYN Associates, (703) 391-1500, если вы считаете, что у вас настоящие роды:
Если ваш мочеиспускательный канал порвался, даже если у вас нет схваток, позвоните нам . Вы можете испытывать большой поток жидкости или непрерывную утечку жидкости.
Если у вас схватки, начните отсчитывать схватки. Запишите, как далеко они друг от друга (от начала одной до начала следующей) и как долго они длятся (от начала до конца каждой схватки).
В качестве альтернативы существуют телефонные приложения для определения времени сокращения, такие как «Полный срок» от Apple.
Если схватки происходят с интервалом в 5 минут или чаще и длятся 60 секунд или дольше в течение как минимум часа, позвоните нам.
ПРИМЕЧАНИЕ. Если вы уже рожали раньше и у вас были быстрые роды, сообщите об этом врачу или акушерке по вызову.
Мы принимаем роды в больнице Fair Oaks Hospital, 3600 Joseph Siewick Dr. in Fairfax, VA.
В нерабочее время выберите подсказку для экстренной связи, чтобы подключиться к нашей автоответчику. Они свяжутся либо с врачом, либо с акушеркой по вызову, поэтому, если вы хотите, чтобы акушерка пришла, скажите им, что вы являетесь пациентом акушерки. Убедитесь, что ваша линия открыта для обратного звонка. Если в течение 15 минут вам не ответят, позвоните еще раз.
Перед поездкой в больницу важно поговорить с дежурным врачом или акушеркой.
ИСКЛЮЧЕНИЕ: Если вы испытываете серьезное осложнение, такое как ярко-красное, обильное вагинальное кровотечение, подобное менструации, просто позвоните, сообщите свои данные и сразу обратитесь в больницу.
Лечение родов в пояснице
Многие женщины испытывают боли в пояснице во время схваток во время родов. Затяжная боль между схватками, хотя и реже, также может возникать.
Есть два аспекта лечения болей в спине во время родов:
- Попытка повернуть ребенка в более удобное положение.
- Меры по облегчению этого конкретного вида боли.
Возможной причиной сильной боли в спине является далеко не идеальное положение ребенка, обычно «задний затылок» (сокращенно OP). Это означает, что затылок ребенка обращен к спине матери. Проблема с такой ориентацией заключается в том, что головка ребенка не может легко войти глубоко в таз матери и плавно пройти поворот под лобковой костью матери.
К счастью, позы матери, облегчающие боли в спине, также могут облегчить поворот ребенка в идеальное положение.
Руки и колени
Это положение обеспечивает немедленную помощь при болях в пояснице и позволяет гравитации помочь ребенку перевернуться, если это необходимо. Дополнительным преимуществом этого положения является то, что оно является ЛУЧШИМ для матери положением для хорошего притока крови к плаценте, что дает ребенку много кислорода.
Дополнительным преимуществом этого положения является то, что оно является ЛУЧШИМ для матери положением для хорошего притока крови к плаценте, что дает ребенку много кислорода.
Также могут помочь плавные ритмичные покачивания тазом или бедрами из стороны в сторону. Вариант — положить грудь на мяч для упражнений, чтобы запястьям не приходилось поддерживать верхнюю часть тела. При желании можно слегка покатать мяч вперед-назад, создавая плавное движение.
Противодавление
Если помощник при родах оказывает давление руками на поясницу во время схваток, это может немного облегчить боль. Вам нужно будет направлять их в отношении того, какое давление кажется правильным и где именно они должны нажимать. Два теннисных мяча в носке с узлом наверху могут быть удобным инструментом для массажа и одновременного оказания противодавления. (Носок просто не дает шарикам скатываться с кровати и прыгать по комнате!) Теплый или холодный компресс, приложенный к воспаленной области, может быть приятным. Помощники могут легко дотянуться до вашей спины, когда вы стоите на четвереньках.
Помощники могут легко дотянуться до вашей спины, когда вы стоите на четвереньках.
Теплая вода
Принятие ванны может обеспечить плавучесть беременному животу, что успокаивает больную спину. Если доступен только душ, вы можете встать на руки и колени (со сложенными полотенцами, чтобы смягчить колени) и позволить воде падать прямо на поясницу. Еще один вариант — наклониться над шариком для рождения в душе.
Индукция родов
Индукция означает начало родов с помощью физических методов или лекарств или их комбинации. При необходимости в качестве начального шага можно назначить лекарство для созревания шейки матки. Внутривенный питоцин является наиболее известным методом стимуляции сокращений. Искусственный разрыв плодных оболочек или «разрыв мешка с водой» обычно используется для повышения продуктивности схваток.
При нормальной беременности с низким уровнем риска ожидание спонтанных родов является естественным способом позволить собственным гормонам женщины определить, когда начнется родовая деятельность.
