симптомы, причины, лечение, профилактика приступов
Бронхиальная астма у детей часто встречается как среди новорожденных, так и среди подростков. Согласно статистике, заболеванию подвержены от 5 до 10% всех детей. Патология может развиваться по разным причинам и сопровождаться дополнительными осложнениями. Избежать последствий и обострений можно, зная симптоматику и основные причины развития заболевания.
Описание бронхиальной астмы
Бронхиальная астма – патологический процесс, протекающий в хронической форме и имеющий воспалительную природу происхождения. При заболевании происходит воспаление дыхательных путей, что провоцирует развитие спазмов и отделение слизи. При этом нарушается вентиляция в дыхательных путях.

Бронхиальная астма у детей – патологический процесс, протекающий в легких
В более позднем возрасте спровоцировать развитие астмы может пневмония.
Классификация:
- Аллергенная форма – провокаторами болезни выступают различные аллергены: частицы домашней пыли, шерсть домашних питомцев, некоторые виды продуктов питания. В более чем 90% случаев наблюдается именно данный тип астмы.
- Неатопическая – выражается в гиперчувствительности к инфекционным возбудителям, выступающим в роли аллергена.
По характеру протекания болезни бывает легкой, средней и тяжелой степени. Генетическая предрасположенность у ребенка к развитию заболевания встречается в 60 случаях из 100.
Факторы и причины развития болезни
Главным провоцирующим фактором развития астмы является повышенная чувствительность бронхов детей к различным внешним раздражителям аллергенной природы.
Причины заболевания:
- продукты питания – цитрусовые, шоколад, молочная продукция, сладости;
- шерсть домашних животных;
- образование плесени в помещении, в котором проживает ребенок;
- домашняя пыль;
- цветущие деревья и растения, пыльца;
- некоторые группы лекарственных препаратов;
- наследственные факторы;
- избыточная масса тела – приводит к развитию одышки;
- генетическая предрасположенность.
Провокаторами могут служить выхлопные газы, перенесенные инфекционные или воспалительные заболевания, парфюмерия и химические средства, а также чрезмерные физические нагрузки, которые вызывают одышку. Нередко вызывать развитие патологии может предшествующий атопический дерматит.
Ребенку также следует избегать длительного пребывания в чрезмерно сухом или холодном помещении.
Признаки и симптомы
Проблематика постановки диагноза у детей связана со схожестью симптоматики, свойственной респираторным или инфекционным заболеваниям. Однако отличия все же существуют. При астме повышение температуры не наблюдается независимо от наличия и характера кашля.
Развитию симптоматики предшествуют различные дополнительные проявления, которые могут между собой отличаться в зависимости от индивидуальных особенностей организма. В большинстве случаев наблюдается повышенная возбудимость, раздражение и нарушение сна.
Предвестники болезни:
- образование и обильное выделение слизи из носовой полости, провоцирующей приступы чихания;
- развитие сухого кашля;
- развитие влажного кашля после пробуждения (схожие проявления имеет стеноз гортани).
Признаки болезни проявляются по прошествии одного-двух дней после начала сухого кашля.
Симптомы заболевания у детей до года:
- сильный кашель после сна;
- усиление и обострение кашли в горизонтальном положении;
- заложенность носа;
- возникновение одышки;
- прерывистость дыхания;
- при вдохах или выдохах наблюдается свист.
Признаки болезни у детей старше одного года:
- образование давления в районе грудной клетки;
- аллергические проявления: зуд, слезотечение;
- при ротовом дыхании образуется сильный кашель, оканчивающийся обильным выделением мокроты;
- возникновение спазмов кашля при посещении мест, имеющих повышенное содержание аллергена.
При подобных признаках рекомендуется незамедлительно обратиться к педиатру или другому узконаправленному специалисту.
При аллергической форме на фоне протекания болезни может развиться обструктивный бронхит.
Диагностика астмы у ребенка
Для назначения эффективной и адекватной терапии необходимо пройти ряд диагностических мероприятий, которые помогут определить причину патологии. Аллергенная и неаллергенная астма требуют разного терапевтического подхода.
Оценка состояния начинается с первичного визуального осмотра. Оцениваются кожные покровы, степень их бледности. При тяжелых формах наблюдается синюшность лица и губ. Для выявления заболевания проводятся стандартные лабораторные исследования крови и мочи. Повышенный уровень эритроцитов свидетельствует о наличии воспалительных процессов. Однако для постановки точного диагноза необходим ряд дополнительных исследований.
Виды диагностики бронхиальной астмы у детей:
- УЗИ – изучение строения дыхательных путей;
- рентгенография;
- кардиограмма;
- иммунограмма – определение состояния иммунной системы ребенка;
- спирометрия – изучение показателей дыхания;
- аускультация – прослушивание работы внутренних органов.
При аллергенной форме дополнительно назначается аллергенодиагностика, которая позволяет определить провокатор болезни.
Лечение астмы
Терапия зависит от формы заболевания и характера протекания болезни. Лечащий врач разрабатывает индивидуальную схему терапии с комплексным подходом, включающим в себя прием лекарственных препаратов, специальные физические упражнения, особую форму питания и физиотерапевтические методы лечения.

Для лечения астмы используют специальные ингаляторы
Медикаментозная терапия заключается в приеме препаратов, снимающих и купирующих симптомы заболевания, и лекарственных средств, направленных непосредственно на устранения причины патологии.
Первая группа помогает купировать спазмы бронхов и относится к бронхолитикам, которые запрещается использовать без назначения врача или в качестве профилактического средства.
Перечень групп препаратов:
- Гормональные средства – глюкокортикоиды, холиноблокаторы. Устраняют воспалительные реакции и удаляют из организма аллерген. Лечение данной группой препаратов должно проводиться под строгим наблюдение врача.
- Антигистаминные препараты – подавляют выработку гистамина.
- Антибактериальные средства.
- Мембраностабилизирующие средства.
Терапевтический эффект от применения базисных препаратов наступает через две-три недели при их систематическом приеме. При применении стероидных средств может наблюдаться развитие побочных реакций. Изредка при длительной гормональной терапии может развиваться сахарный диабет.
При непереносимости таблетированной формы стероидных препаратов могут назначаться ингаляционные глюкокортикоиды. Подобные средства обычно хорошо переносятся детьми любого возраста и не вызывают аллергических реакций.
В дополнение назначаются различные гимнастические упражнения, рефлексотерапия или посещение специальных мест: соляные шахты, гала-камеры.
Профилактические меры
Для закрепления терапевтического эффекта и поддержания организма ребенка необходимо проводить специальную профилактику, включающую в себя различные мероприятия. Подобные действия рекомендуется проводить детям, генетически предрасположенным к развитию астмы. Профилактика направлена на повышение и укрепление иммунитета и способствует улучшению общего состояния ребенка.
Профилактика:
- Грудное вскармливание до одного года. При отсутствии возможности и только после консультации с врачом необходимо тщательно подбирать готовые смеси.
- Период прикорма. Прикорм осуществляется только с разрешения специалиста. Продукты вводят в строгой последовательности. Из рациона исключают возможное аллергенное питание: шоколад, мед, цитрусы.
- По возможности избавиться от всех пылесборников: ковровых изделий, штор, шерстяной обивки. Книги рекомендуется держать в закрытых и недоступных для детей местах.
- Не рекомендуется заводить домашних животных.
- Постельное белье и одеяла должны быть изготовлены из гипоаллергенных материалов и с таким же наполнителем.
- Чистящие и моющие средства должны иметь гипоаллергенный состав.
- Обязательное ежедневное проветривание помещения.
- Рекомендуется проводить систематическую влажную уборку без использования химических средств.
- Способы поднятия иммунитета ребенка: гимнастика, закалка.
Также необходимо следить за психоэмоциональным состоянием ребенка. Необходимо проявлять любовь и заботу, особенно когда начинается приступ. Это поможет ускорить выздоровление.
Рекомендации для родителей детей-астматиков
Выявить заболевание у ребенка на ранних стадиях можно при знании некоторых факторов, которые указывают на наличие заболевания. Обращайте внимание на изменения в поведении ребенка и развивающиеся симптомы. При подозрениях на развитие болезни необходимо оценить внешний вид ребенка и измерить частоту дыхания. При нормальных показателях она равняется не более 20 вдохов за минуту. Необходимо прислушаться к дыханию для выявления хрипов.
При наличии сухого кашля, особенно в ночное время, рекомендуется незамедлительно обратиться к врачу. Симптом может свидетельствовать о различных проблемах с дыхательными путями.
Астматический приступ имеет схожие проявления с респираторными заболеваниями. Отличительным признаком является отсутствие температуры. При сильных приступах происходит посинение кожи в области рта и лица.
Развитие проявлений, свойственных бронхиальной астме, может спровоцировать геморрагический васкулит.
При первом возникновении криза требуется незамедлительно обратиться за медицинской помощью. Во время тяжелого приступа астмы необходима неотложная госпитализация и назначение медикаментозной терапии. При повторяющихся приступах необходимо иметь в наличии хотя бы один флакон ингалятора, рекомендованного специалистом.
Бронхиальная астма у детей развивается при повышенной чувствительности дыхательных путей к провокаторам или из-за генетической предрасположенности. Для определения причины необходимо обратиться за диагностикой в медицинское учреждение. Соблюдение всех рекомендаций и предписаний специалиста поможет надолго забыть о болезни и избежать развития рецидивов.
Также интересно: бронхоспазм у детей
симптомы и лечение. Что должны знать и уметь родители детей-астматиков.
Симптомы бронхиальной астмы у детей
В основном все признаки и симптомы бронхиальной астмы у детей сводятся к затрудненному дыханию, которое проявляется время от времени на фоне вполне обычных обстоятельств. Например — ночью во время сна, после физической активности, или в момент эмоционального потрясения (испуга, восторга и т.п.).
Главный симптом наличия бронхиальной астмы — это затрудненное дыхание. А именно — проблемный выдох. Если вы заметили, что ваш ребенок вдыхает легко, глубоко и тихо, а выдыхает тяжело, долго и с характерным свистом, вам следует записаться на консультацию к пульмонологу — у вашего ребенка очевидный признак бронхиальной астмы.
Обратите внимание, что у ребенка затрудненное дыхание с хрипами и свистом может быть и при других заболеваниях: например, при сильном насморке у детей, при обычном бронхите или простуде (ОРВИ). Однако, в этом случае проблемы с дыханием будут сопровождаться и другими симптомами — повышенной температурой, отсутствием аппетита, слезотечением. Но как только пройдет сама болезнь, заметно улучшится и дыхание. И только при бронхиальной астме затрудненное дыхание случается «беспричинно» и в отсутствие прочих симптомов.
Вы уже знаете, что главный симптом астмы — это затрудненный выдох. Но мало кто знает (даже среди врачей!), что скорость выдоха можно измерить. Для этого придуманы особые приборы, которые называются пикфлоуметры. С помощью этих приборов — компактных, не слишком дорогих и доступных каждой семье — можно не только достоверно узнать, если ли у ребенка признаки астмы или нет, но также и удостовериться — помогает ли ему введенное лекарство или же нет.
Лечение бронхиальной астмы у детей
Бронхиальная астма — болезнь «со стажем», ее не вчера открыли. И если медикам пока еще не вполне ясны причины ее возникновения у того или иного человека, то уж эффективные планы ее лечения уже давно разработаны и усовершенствованы. В арсенале медиков существуют специальные протоколы, четко предписывающие, чем и как должна лечиться бронхиальная астма у того или иного ребенка в зависимости от степени тяжести приступов, которое у него случаются.
Эти протоколы поддерживающей терапии помогают существенно облегчить жизнь больных детей в 99,9% случаев заболевания бронхиальной астмой. Причем не только облегчить, но и позволить этим деткам жить полноценной жизнью: заниматься спортом, путешествовать, заводить домашних питомцев.
Популярный детский врач, доктор Е. О. Комаровский: «Поверьте мне, ребенок, больной бронхиальной астмой, вполне может стать в будущем олимпийским чемпионом! Но только в том случае, если он получает адекватную и квалифицированную медицинскую помощь».
Основной группой лекарственных препаратов, с помощью которых осуществляется поддерживающая терапия при бронхиальной астме, так называемые топические стероиды.
И не нужно пугаться каких-либо (зачастую надуманных, а не реальных) побочных эффектов или привыкания. В случае лечения бронхиальной астмы, применяемые топические стероиды не оказывают влияния на весь организм в целом, попросту потому, что они не попадают в кровь.
Какой именно препарат группы топических стероидов подходит именно вашему ребенку, и как правильно его использовать — вам подробно расскажет лечащий врач.
Что делать в случае приступа бронхиальной астмы?
В случае серьезного приступа бронхиальной астмы (который может случиться где угодно и когда угодно, внезапно и зачастую без причины), необходимо применять уже меры не поддерживающей терапии, а неотложной помощи.
Ведь в ситуации с мгновенным воспалением в дыхательных путях (отек, нагнетание слизи и бронхоспазм) нет иного способа быстро и эффективно облегчить дыхание посиневшему и задыхающемуся ребенку, кроме как доставить в его дыхательные пути сильное бронхорасширяющее средство. Наилучший способ сделать это — опять же использовать ингалятор, который позволяет мельчайшим частицам лекарства за секунды достичь пораженной области в бронхах. А один из наиболее эффективных и проверенных препаратов для экстренной помощи при приступе бронхиальной астмы у детей — это аэрозоль сальбутамол.
Бронхиальная астма — причины, симптомы, диагностика и лечение

Бронхиальная астма – это хроническое неинфекционное заболевание дыхательных путей воспалительного характера. Приступ бронхиальной астмы часто развивается после предвестников и характеризуется коротким резким вдохом и шумным длительным выдохом. Обычно он сопровождается кашлем с вязкой мокротой и громкими свистящими хрипами. Методы диагностики включают оценку данных спирометрии, пикфлоуметрии, аллергопроб, клинических и иммунологических анализов крови. В лечении используются аэрозольные бета-адреномиметики, м-холинолитики, АСИТ, при тяжелых формах заболевания применяются глюкокортикостероиды.
Общие сведения
За последние два десятка лет заболеваемость бронхиальной астмой (БА) выросла, и на сегодняшний день в мире около 300 миллионов астматиков. Это одно из самых распространенных хронических заболеваний, которому подверженные все люди, вне зависимости от пола и возраста. Смертность среди больных бронхиальной астмой достаточно высока. Тот факт, что в последние двадцать лет заболеваемость бронхиальной астмой у детей постоянно растет, делает бронхиальную астму не просто болезнью, а социальной проблемой, на борьбу с которой направляется максимум сил. Несмотря на сложность, бронхиальная астма хорошо поддается лечению, благодаря которому можно добиться стойкой и длительной ремиссии. Постоянный контроль над своим состоянием позволяет пациентам полностью предотвратить наступление приступов удушья, снизить или исключить прием препаратов для купирования приступов, а так же вести активный образ жизни. Это помогает поддержать функции легких и полностью исключить риск осложнений.
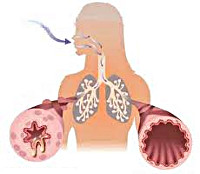
Бронхиальная астма
Причины
Наиболее опасными провоцирующими факторами для развития бронхиальной астмы являются экзогенные аллергены, лабораторные тесты на которые подтверждают высокий уровень чувствительности у больных БА и у лиц, которые входят в группу риска. Самыми распространенными аллергенами являются бытовые аллергены – это домашняя и книжная пыль, корм для аквариумных рыбок и перхоть животных, аллергены растительного происхождения и пищевые аллергены, которые еще называют нутритивными. У 20-40% больных бронхиальной астмой выявляется сходная реакция на лекарственные препараты, а у 2% болезнь получена вследствие работы на вредном производстве или же, например, в парфюмерных магазинах.
Инфекционные факторы тоже являются важным звеном в этиопатогенезе бронхиальной астмы, так как микроорганизмы, продукты их жизнедеятельности могут выступать в качестве аллергенов, вызывая сенсибилизацию организма. Кроме того, постоянный контакт с инфекцией поддерживает воспалительный процесс бронхиального дерева в активной фазе, что повышает чувствительность организма к экзогенным аллергенам. Так называемые гаптенные аллергены, то есть аллергены небелковой структуры, попадая в организм человека и связываясь его белками так же провоцируют аллергические приступы и увеличивают вероятность возникновения БА. Такие факторы, как переохлаждение, отягощенная наследственность и стрессовые состояния тоже занимают одно из важных мест в этиологии бронхиальной астмы.
Патогенез
Хронические воспалительные процессы в органах дыхания ведут к их гиперактивности, в результате которой при контакте с аллергенами или раздражителями, мгновенно развивается обструкция бронхов, что ограничивает скорость потока воздуха и вызывает удушье. Приступы удушья наблюдаются с разной периодичностью, но даже в стадии ремиссии воспалительный процесс в дыхательных путях сохраняется. В основе нарушения проходимости потока воздуха, при бронхиальной астме лежат следующие компоненты: обструкция дыхательных путей из-за спазмов гладкой мускулатуры бронхов или вследствие отека их слизистой оболочки; закупорка бронхов секретом подслизистых желез дыхательных путей из-за их гиперфункции; замещение мышечной ткани бронхов на соединительную при длительном течении заболевания, из-за чего возникают склеротические изменения в стенке бронхов.
В основе изменений бронхов лежит сенсибилизация организма, когда при аллергических реакциях немедленного типа, протекающих в виде анафилаксий, вырабатываются антитела, а при повторной встрече с аллергеном происходит мгновенное высвобождение гистамина, что и приводит к отеку слизистой бронхов и к гиперсекреции желез. Иммунокомплексные аллергические реакции и реакции замедленной чувствительности протекают аналогично, но с менее выраженными симптомами. Повышенное количество ионов кальция в крови человека в последнее время тоже рассматривается как предрасполагающий фактор, так как избыток кальция может провоцировать спазмы, в том числе и спазмы мускулатуры бронхов.
При патологоанатомическом исследовании умерших во время приступа удушья отмечается полная или частичная закупорка бронхов вязкой густой слизью и эмфизематозное расширение легких из-за затрудненного выдоха. Микроскопия тканей чаще всего имеет сходную картину – это утолщенный мышечный слой, гипертрофированные бронхиальные железы, инфильтративные стенки бронхов с десквамацией эпителия.
Классификация
БА подразделяется по этиологии, тяжести течения, уровню контроля и другим параметрам. По происхождению выделяют аллергическую (в т. ч. профессиональную БА), неаллергическую (в т. ч. аспириновую БА), неуточненную, смешанную бронхиальную астму. По степени тяжести различают следующие формы БА:
- Интермиттирующая (эпизодическая). Симптомы возникают реже одного раза в неделю, обострения редкие и короткие.
- Персистирующая (постоянного течения). Делится на 3 степени:
- легкая — симптомы возникают от 1 раза в неделю до 1 раза в месяц
- средняя — частота приступов ежедневная
- тяжелая — симптомы сохраняются практически постоянно.
В течении астмы выделяют обострения и ремиссию (нестабильную или стабильную). По возможности контроля над пристпуами БА может быть контролируемой, частично контролируемой и неконтролируемой. Полный диагноз пациента с бронхиальной астмой включает в себя все вышеперечисленные характеристики. Например, «Бронхиальная астма неаллергического происхождения, интермиттирующая, контролируемая, в стадии стабильной ремиссии».
Симптомы бронхиальной астмы
Приступ удушья при бронхиальной астме делится на три периода: период предвестников, период разгара и период обратного развития. Период предвестников наиболее выражен у пациентов с инфекционно-аллергической природой БА, он проявляется вазомоторными реакциями со стороны органов носоглотки (обильные водянистые выделения, непрекращающееся чихание). Второй период (он может начаться внезапно) характеризуется ощущением стесненности в грудной клетке, которое не позволяет дышать свободно. Вдох становится резким и коротким, а выдох наоборот продолжительным и шумным. Дыхание сопровождается громкими свистящими хрипами, появляется кашель с вязкой, трудно отхаркиваемой мокротой, что делает дыхание аритмичным.
Во время приступа положение пациента вынужденное, обычно он старается принять сидячее положение с наклоненным вперед корпусом, и найти точку опоры или опирается локтями в колени. Лицо становится одутловатым, а во время выдоха шейные вены набухают. В зависимости от тяжести приступа можно наблюдать участие мышц, которые помогают преодолеть сопротивление на выдохе. В периоде обратного развития начинается постепенное отхождение мокроты, количество хрипов уменьшается, и приступ удушья постепенно угасает.
Проявления, при которых можно заподозрить наличие бронхиальной астмы.
- высокотональные свистящие хрипы при выдохе, особенно у детей.
- повторяющиеся эпизоды свистящих хрипов, затрудненного дыхания, чувства стеснения в грудной клетке и кашель, усиливающийся в ночной время.
- сезонность ухудшений самочувствия со стороны органов дыхания
- наличие экземы, аллергических заболеваний в анамнезе.
- ухудшение или возникновение симптоматики при контакте с аллергенами, приеме препаратов, при контакте с дымом, при резких изменениях температуры окружающей среды, ОРЗ, физических нагрузках и эмоциональных напряжениях.
- частые простудные заболевания «спускающиеся» в нижние отделы дыхательных путей.
- улучшение состояние после приема антигистаминных и противоастматических препаратов.
Осложнения
В зависимости от тяжести и интенсивности приступов удушья бронхиальная астма может осложняться эмфиземой легких и последующим присоединением вторичной сердечно-легочной недостаточности. Передозировка бета-адреностимуляторов или быстрое снижение дозировки глюкокортикостероидов, а так же контакт с массивной дозой аллергена могут привести к возникновению астматического статуса, когда приступы удушья идут один за другим и их практически невозможно купировать. Астматический статус может закончиться летальным исходом.
Диагностика
Диагноз обычно ставится клиницистом-пульмонологом на основании жалоб и наличия характерной симптоматики. Все остальные методы исследования направлены на установление степени тяжести и этиологии заболевания. При перкуссии звук ясный коробочный из-за гипервоздушности легких, подвижность легких резко ограничена, а их границы смещены вниз. При аускультации над легкими прослушивается везикулярное дыхание, ослабленное с удлиненным выдохом и с большим количеством сухих свистящих хрипов. Из-за увеличения легких в объеме, точка абсолютной тупости сердца уменьшается, тоны сердца приглушенные с акцентом второго тона над легочной артерией. Из инструментальных исследований проводится:
- Спирометрия. Спирография помогает оценить степень обструкции бронхов, выяснить вариабельность и обратимость обструкции, а так же подтвердить диагноз. При БА форсированный выдох после ингаляции бронхолитиком за 1 секунду увеличивается на 12% (200мл) и более. Но для получения более точной информации спирометрию следует проводить несколько раз.
- Пикфлоуметрия. Измерение пиковой активности выдоха (ПСВ) позволяет проводить мониторинг состояния пациента, сравнивая показатели с полученными ранее. Увеличение ПСВ после ингаляции бронхолитика на 20% и более от ПСВ до ингаляции четко свидетельствует о наличии бронхиальной астмы.
Дополнительная диагностика включает в себя проведение тестов с аллергенами, ЭКГ, бронхоскопию и рентгенографию легких. Лабораторные исследования крови имеют большое значение в подтверждении аллергической природы бронхиальной астмы, а так же для мониторинга эффективности лечения.
- Анализа крови. Изменения в ОАК — эозинофилия и незначительное повышение СОЭ — определяются только в период обострения. Оценка газового состава крови необходима во время приступа для оценки тяжести ДН. Биохимический анализ крови не является основным методом диагностики, так как изменения носят общий характер и подобные исследования назначаются для мониторинга состояния пациента в период обострения.
- Общий анализ мокроты. При микроскопии в мокроте можно обнаружить большое количество эозинофилов, кристаллы Шарко-Лейдена (блестящие прозрачные кристаллы, образующиеся после разрушения эозинофилов и имеющие форму ромбов или октаэдров), спирали Куршмана (образуются из-за мелких спастических сокращений бронхов и выглядят как слепки прозрачной слизи в форме спиралей). Нейтральные лейкоциты можно обнаружить у пациентов с инфекционно-зависимой бронхиальной астмой в стадии активного воспалительного процесса. Так же отмечено выделение телец Креола во время приступа – это округлые образования, состоящие из эпителиальных клеток.
- Исследование иммунного статуса. При бронхиальной астме количество и активность Т-супрессоров резко снижается, а количество иммуноглобулинов в крови увеличивается. Использование тестов для определения количества иммуноглобулинов Е важно в том случае, если нет возможности провести аллергологические тесты.
Лечение бронхиальной астмы
Поскольку бронхиальная астма является хроническим заболеванием вне зависимости от частоты приступов, то основополагающим моментом в терапии является исключение контакта с возможными аллергенами, соблюдение элиминационных диет и рациональное трудоустройство. Если же удается выявить аллерген, то специфическая гипосенсибилизирующая терапия помогает снизить реакцию организма на него.
Для купирования приступов удушья применяют бета-адреномиметики в форме аэрозоля, для того чтобы быстро увеличить просвет бронхов и улучшить отток мокроты. Это фенотерола гидробромид, сальбутамол, орципреналин. Доза в каждом случае подбирается индивидуально. Так же хорошо купируют приступы препараты группы м-холинолитиков – аэрозоли ипратропия бромида и его комбинации с фенотеролом.
Ксантиновые производные пользуются среди больных бронхиальной астмой большой популярностью. Они назначаются для предотвращения приступов удушья в виде таблетированных форм пролонгированного действия. В последние несколько лет препараты, которые препятствуют дегрануляции тучных клеток, дают положительный эффект при лечении бронхиальной астмы. Это кетотифен, кромогликат натрия и антагонисты ионов кальция.
При лечении тяжелых форм БА подключают гормональную терапию, в глюкокортикостероидах нуждается почти четверть пациентов, 15-20 мг Преднизолона принимают в утренние часы вместе с антацидными препаратами, которые защищают слизистую желудка. В условиях стационара гормональные препараты могут быть назначены в виде инъекций. Особенность лечения бронхиальной астмы в том, что нужно использовать лекарственные препараты в минимальной эффективной дозе и добиваться еще большего снижения дозировок. Для лучшего отхождения мокроты показаны отхаркивающие и муколитические препараты.
Прогноз и профилактика
Течение бронхиальной астмы состоит из череды обострений и ремиссий, при своевременном выявлении можно добиться устойчивой и длительной ремиссии, прогноз же зависит в большей степени от того, насколько внимательно пациент относится к своему здоровью и соблюдает предписания врача. Большое значение имеет профилактика бронхиальной астмы, которая заключается в санации очагов хронической инфекции, борьбе с курением, а так же в минимизации контактов с аллергенами. Это особенно важно для людей, которые входят в группу риска или имеют отягощенную наследственность.
причины развития и правила лечения
Отзывов: 0 Автор статьи: Вечерская Ирина


Астма является хронической болезнью, она возникает по причине аллергии и воспаления, которые действует на дыхательные пути. В результате появляются спазмы трахеи и бронхов, увеличивается выделение мокроты. Когда в бронхах накапливается большое количество слизи, при условии сильного бронхоспазма, это влечет за собой обструкцию, то есть непроходимость дыхательных путей. Бронхиальная астма у детей развивается в разном возрасте, начиная от младенцев, и представляет собой большую опасность для здоровья и жизни. В данной статье рассказано о причинах и симптомах этой болезни, а также о способах борьбы с ней.
Из-за чего возникает астма


Данное заболевание подразделяется на 2 категории:
- Атопическое – имеет аллергическое происхождение.
- Неатопическое – не аллергическая природа появления.
Около 90% всех случаев болезни связаны с аллергической причиной возникновения. Бронхиальная астма у детей протекает в виде хронического заболевания, обострения чередуются с периодами ремиссии. Если у малыша есть проявления аллергических реакций, диатез, крапивница, то в таком случае повышается возможность формирования астматических приступов.
Большое значение имеет фактор наследственности. Когда отец или мать страдает от аллергических заболеваний, то с вероятностью в 27% ребенок может заболеть астмой. В том случае, если они оба больны – вероятность повышается до 78%.
Если у кого-либо из членов семьи есть болезни, связанные с аллергией на продукты питания, медикаменты, пыльцу, или аллергическое воспаление кожи, это осложняет ситуацию. На фоне данных недугов может сформироваться астма. В соответствии с данными статистики, примерно 59% детей, страдающих от астмы, имеют больных родственников.


Читайте также: Астматический бронхит: этиология заболевания и способы терапии
Что провоцирует развитие астмы


На младенцев (от 0 и до 12 месяцев) наиболее часто аллергены воздействуют, проникая в организм через желудок. Такая аллергия проявляется в виде диатезов. У ребят постарше причиной болезни является, в основном, поллиноз. Во многих случаях дети страдают от аллергенов, которые находятся в самой квартире, где они живут, а также от других факторов:
- домашняя пыль – в ней содержится огромное количество пылевых клещей, вызывающих сильную реакцию;
- старые книги;
- домашние питомцы: коты, собаки, птицы;
- сухой корм для рыбок;
- пыльца растений, которая вызывает поллиноз. Сильным аллергеном является лебеда и амброзия, которые цветут в июле-августе;
- лекарства, очень часто возникает аллергия на антибиотики;
- продукты питания, в особенности цитрусовые и натуральный мед, еда с пищевыми красителями.
В наибольшей степени способны вызывать бронхоспазмы мелкие пылевые клещи, которые невидимы для глаз. Они живут в ковровом ворсе, на мягких детских игрушках из меха и других ворсовых материалов, в постельном белье, и попадают в домашнюю пыль. Очень сильный аллерген – это подушки из перьев и пуха. Если в доме есть сырость и плесень на стенах, это также является фактором развития аллергических реакций.


Рассмотрим различные причины, провоцирующие развитие рассматриваемого недуга, более подробно.
Аллергия на домашних животных
Попугайчики и другие птицы, которые содержатся в доме, хомячки, свинки, все домашние любимцы способны провоцировать аллергические реакции у людей к этому предрасположенных. Аллергенами являются: шерсть, слюна, перья (особенно в тот период, когда животные и птицы линяют).
Вещества, вызывающие аллергию, накапливаются на всех предметах в квартире. Если была выявлена причина астмы и животное из квартиры было удалено, то количество аллергенов уменьшается не сразу, еще в течение нескольких лет они присутствуют в доме.



Токсичные вещества
Бронхиальная астма у детей может развиться из-за неблагоприятных факторов экологии и окружающей среды. К ним относятся:
- действие выхлопных газов, особенно если квартира, где проживает семья с ребенком, находится вблизи автомобильных дорог с интенсивным движением;
- сажа и выбросы промышленных предприятий;
- бытовая химия, стиральные порошки;
- косметические средства в аэрозолях: лак для волос, дезодоранты, освежители воздуха.
Эти причины вызывают нарушение иммунных процессов, и в результате развивается астма.


Табачный дым и астма
Негативное влияние оказывает никотин и другие токсичные вещества сигарет, которые вызывают спазмы бронхов. Дети находятся под влиянием пассивного курения, когда взрослые затягиваются прямо в квартире или поблизости от ребенка находятся курильщики. Если отец или мать курят, то их ребенок рискует заболеть астмой. Когда малыши постоянно вдыхают табачный дым, тормозится развитие их бронхолегочной системы на 80%. Дети подвергаются влиянию сильнейших аллергенов, у них возникают иммунные отклонения, они чаще болеют ОРЗ и ОРВИ, которые сопровождаются астматическими приступами.
Пассивное курение сказывается особенно неблагоприятно на малышах до 3-летнего возраста. Болезни дыхательных органов возникают у них гораздо чаще, особенно если курит мать в период кормления грудью (почти 100% заболеваемость). Даже если взрослый курит не в квартире, то на нем осаждается табачный дым, он выдыхает его остатки, которые действуют на ребенка неблагоприятно. Дети болеют бронхитом и пневмонией, возникает астма в тяжелой форме.


Бактериальные и вирусные инфекции
Когда ребенок заболевает пневмонией, гриппом или ОРЗ, это ослабляет бронхи и содействует инфильтрации в них различных аллергенов. При частом повторении бронхитов с обструкцией запускается механизм, приводящий к развитию бронхиальной астмы. Вирусы, бактерии и продукты их жизнедеятельности также являются сильными аллергенами.


Другие факторы
Астматические приступы могут возникать из-за различных воздействий: быстрая смена погодных условий, охлаждение, перегрев, перенапряжение. Стрессовые ситуации, крики, пугающие факторы также способны спровоцировать удушье. В некоторых случаях возникает приступ астмы, спровоцированный таблетками аспирина или продуктами питания, законсервированными при помощи ацетилсалициловой кислоты. Бронхоспазмы могут появиться после лечения нестероидными противовоспалительными лекарствами.
Если женщина курила во время беременности или употребляла большое количество продуктов, провоцирующих аллергию, а также лекарства, перенесла в этот период инфекционное заболевание, то после появления на свет, ребенок может заболеть астмой.


Бронхиальная астма у детей и ее симптомы



Болезнь может начаться скрытно, к примеру, вначале возникли признаки дерматита, который трудно поддается излечению. Часто астма формируется у малышей до 3-х лет. Родители должны насторожиться, если у их чада возникают такие симптомы:
- время от времени у ребенка появляется дыхание со свистом;
- иногда малыш кашляет, особенно по ночам.
Бронхиальная астма у детей проявляется приступами, во время которых ребенок не может нормально дышать. В основном, она возникает на фоне протекающей болезни – грипп, бронхит. В самом начале развития данного заболевание удушье появляется при повышенной температуре тела, при насморке. Часто приступы возникают ночью.
В дальнейшем спазмы бронхов, которые сопровождаются свистящим и затрудненным дыханием, возникают без присутствия вирусной или бактериальной инфекции. Они появляются из-за взаимодействия с разнообразными аллергенами, от резких запахов и перемены погоды, а также слишком влажного воздуха.
Вдох и выдох становятся затруднительными, слышны шумы и свист, а лицо краснеет. Ребенок мучительно пытается вдохнуть воздух, но спазм дыхательных путей этого не позволяет, поэтому кислорода становится недостаточно. Длительность приступа может составлять до нескольких часов.


Статья по теме: Чем лечить осипший голос
Лечение недуга



В первую очередь нужно обнаружить источник аллергии, который вызывает у ребенка приступы, и полностью исключить с ним контакт: удалить из дома животных, ежедневно делать влажную уборку в квартире. Для детей надо купить гипоаллергенные подушки и одеяла. Придется ограничить нахождение ребенка на улице, когда цветут растения.
Бронхиальная астма у детей – серьезное заболевание, лечить которое самостоятельно категорически нельзя. Поэтому все медикаменты назначает лечащий врач после установления точного диагноза, так как существуют разные формы астмы.


