Что такое вакцинация и для чего она нужна?
Что такое вакцинация и для чего она нужна?
Лет 30-40 тому назад родителям не надо было объяснять, чем страшна корь или дифтерия — примеров смерти детей от этих инфекций было сколько угодно.
Коклюшный кашель был слышен в любом городском дворе. Страх перед полиомиелитом был связан с его последствиями, когда утром ребенок не мог подняться на ноги из-за внезапно развившегося паралича. И в настоящее время мы встречаем взрослых, прикованных к инвалидной коляске, среди которых есть люди, переболевшие полиомиелитом.
С помощью вакцинации на земном шаре в 1978 году была ликвидирована натуральная оспа, которая опустошала целые селенья и города, а выжившие оставались с обезображенным лицом и телом.
В 2002 году в большинстве стран мира, в том числе и в Казахстане был ликвидирован полиомиелит. До «завозного» случая в 2010 году, последний раз полиомиелит был зарегистрирован в 1995 году.
До единичных случаев доведена заболеваемость столбняком, вирусным гепатитом «В» и коклюшем.
На протяжении последних 5 лет в стране не регистрируется заболеваемость населения дифтерией.
В связи с этим мы стали забывать, насколько тяжело протекали описанные выше заболевания, а молодые родители не видели и не слышали об этих инфекциях. На фоне такого обманчивого благополучия, все чаще стали возникать вопросы: а нужны ли нам вакцины и безопасны ли они?
Что такое вакцинация и для чего она нужна?
Вакцинация — самый надежный способ защиты детей и всего населения от целого ряда инфекций, таких как: полиомиелит, корь, краснуха, дифтерия, столбняк, коклюш, тяжелые формы туберкулеза, гепатит «В», эпидемический паротит, «гемофильная» инфекция и др.
Эти инфекции, попадая в организм человека, могут вызывать заболевания, которые, протекают тяжело и с осложнениями, при этом нередко заканчиваясь летальным исходом. Помимо этого, переболевший человек может стать источником и распространителем инфекции, т.н. бактерионосителем.
Вакцины — это препараты, приготовленные из микроорганизмов, являющихся возбудителями той или иной инфекционной болезни, или из продуктов жизнедеятельности этих микробов. При производстве вакцин их очищают от ненужных и вредных веществ, оставляя лишь то, что требуется для создания защиты от болезни. При этом, чтобы сделать вакцину безопасной для человека, возбудитель инфекции убивается или ослабляется до такого состояния, когда он не в состоянии вызвать заболевание, но способен выработать иммунитет.
К выпуску вакцин предъявляются весьма жесткие требования. Они проходят лабораторный и клинический контроль на безвредность, безопасность и эффективность, поэтому период их изготовления и промышленного выпуска весьма длителен. Кроме того, производителем проверяется каждая партия выпускаемой вакцины. Тщательную проверку проходит вакцина и при регистрации в стране, которая будет ее использовать.
Как проводятся прививки?
Родители должны знать, что первые прививки ребенок получает в родильном доме против гепатита В и туберкулеза, которые проводятся в прививочном кабинете родильного дома в присутствии мамы. На введение любой вакцины организм ребенка отвечает небольшими быстро проходящими реакциями, так как в этот период вырабатываются защитные силы организма, которые впоследствии защищают ребенка от данной инфекции.
Опасны ли прививки?
В последние годы в средствах массовой информации разных стран мира увеличилось количество публикаций, высказывающих сомнения в безопасности вакцинации. Такие обвинения спровоцировали у людей необоснованные страхи, что привело к снижению охвата населения прививками в ряде стран.
Являясь чужеродным для организма веществом, всякая вакцина может вызвать как местную, так и общую реакцию. Однако, необходимо знать, что эти реакции встречаются в тысячи раз реже, чем осложнения инфекций, против которых делают прививки, и они несоизмеримы с последствиями, к которым приводит заболевание. Подавляющее большинство возникающих реакций на прививку протекают легко и достаточно быстро проходят. Эти реакции находятся под контролем медицинских работников.
Основным элементом профилактики поствакцинальных реакций и осложнений, является оценка врачом состояния здоровья ребенка перед вакцинацией.
Перед прививкой врач (или фельдшер) осматривает ребенка, измеряет температуру, подробно расспрашивает маму о имеющихся жалобах, о том, как ребенок перенес предыдущую прививку, чтобы не пропустить состояния, которые могут являться временным противопоказанием к вакцинации, то есть острое заболевание или обострение хронического процесса, а также наличие тех процессов, которые являются причиной постоянного противопоказания.
Если у ребенка имеются противопоказания, то прививка временно переносится на другой срок, о чем объясняется маме.
Каждая вакцина имеет свои противопоказания, и их определяет только врач!
Необходимо четко понимать, что на данный момент вакцинация является единственным эффективным способом борьбы с распространением инфекционных заболеваний и прерывать ее нельзя.
Малейшие сбои в проведении прививок могут привести к накоплению восприимчивых к инфекции лиц и вызвать крупные вспышки.
В Казахстане в 1995 году была зарегистрирована одна из крупных вспышек дифтерии (1005 случаев из которых более 30 с летальным исходом). В целях купирования вспышки дифтерии в 1995-1996 года в Казахстане были организованы несколько раундов массовой вакцинации среди населения в возрасте от 3 до 60 лет, с охватом более 10 млн. населения.
Каким образом действует вакцина?
— при введении в организм небольшого количества микроорганизмов, специально подготовленных для вакцины, или их частиц в организме формируются антитела к возбудителю инфекции, которые при встрече с опасным микробом остановят развитие заболевания или ослабят его течение. Иногда действие вакцины прекращается, наш иммунитет, не встречаясь с микроорганизмом, «забывает» его и перестает вырабатывать антитела, поэтому бывает необходимо повторное введение вакцины. Есть инфекционные заболевания, осуществляющие «захват» организма так быстро, что при отсутствии заготовленной защиты в виде антител, даже такие лекарства, как антибиотики или противовирусные препараты, становятся неэффективны. Например, это наблюдается при гриппе — за 12 часов у не привитых заболевших гриппом количество вирусов в организме достигает уровня не доступного для противодействия болезни со стороны лекарств-антивирусов.
Почему при высокой эффективности прививок все-таки имеется к ним недоверие?
— Во первых, получив прививку в детстве мы порой забываем, что нас защищает от опасных болезней всю жизнь, а когда приводим детей на прививку или прививаемся сами уже взрослыми не располагаем полными сведениями, зачем нужна прививка. Недоверие к прививке рождается от незнания. Медицинские работники не всегда дают полную информацию, иногда только предупреждают о возможных негативных последствиях, которые хоть и бывают очень редко, однако оставляют недоверие в памяти, как медиков, так и населения. В соответствии с законодательством врач обязан представить, а гражданин имеет право на полную и объективную информацию, в том числе о свойствах и принципе действия вакцины, противопоказаниях к ней, какие заболевания могут возникнуть в случае отказа от прививки, и его последствия, какие признаки реагирования на прививку в пределах нормы, о побочных действиях вакцины, в каких случаях необходимо обратиться к врачу после прививки, как нужно себя вести после прививки, когда идет формирование иммунитета. Покупая лекарства в аптеке, эти сведения мы можем узнать из инструкции по применению к лекарству, и зачастую, читаем длинный перечень противопоказаний и побочного действия лекарства. У вакцин этот перечень намного короче и с ним медицинский работник должен ознакомить пациента перед прививкой.
Во-вторых, отрицательное влияние вакцины зачастую обсуждается намного шире, чем жизненная необходимость для здоровья прививки, в том числе для детей с различными патологиями, эти детям инфекционные заболевания более опасны, чем здоровым. Пока родители занимаются самообразованием через интернет или газетные публикации при недостатке информирования в медицинских учреждениях, они получают чаще всего информацию негативного характера. Вместе с тем, редко какой педиатр встречался на своем профессиональном пути с поствакцинальными осложнениями при иммунизации против таких опасных инфекций как дифтерия, полиомиелит, корь, столбняк и другие.
Заболевания, против которых надо прививаться в соответствии с календарем прививок.
1. Туберкулез
Туберкулез – наиболее распространенная инфекция. По данным ВОЗ треть населения Земли (более 2 млрд человек) заражено туберкулезом. Ежегодно в мире регистрируется около 4 млн новых случаев заболевания и около 3 млн людей умирают от данной инфекции.
Против туберкулеза существует вакцина, которая позволяет защитить ребенка от тяжелых форм туберкулеза, таких как туберкулезный менингит и генерализованная форма туберкулеза, которые трудно поддаются лечению и почти в 100% случаев заканчиваются смертью.
Поэтому вакцинация против туберкулеза проводится в первые дни рождения ребенка. Долгие годы ученые всего мира работают над созданием более эффективной вакцины против туберкулеза (БЦЖ вакцина), с помощью которой можно будет добиться эффективного снижения уровня заболеваемости.
2. Дифтерия
Дифтерия является широко распространенным тяжелым инфекционным заболеванием. В настоящее время в мире от дифтерии ежегодно умирают около 5 тыс. человек. Инфекция передается бактериями, попадающими в воздух при кашле, чихании или разговоре больного или носителя. Попав на слизистую оболочку зева, носа, верхних дыхательных путей дифтерийная палочка размножается, выделяет одновременно особый яд – дифтерийный токсин. Яд поражает сердце, сосуды и центральную нервную систему.
Единственно эффективным способом защиты детей и всех взрослых от дифтерии является вакцинация.
При этом используется комплексная вакцина, способствующая выработке иммунитета одновременно против дифтерии, коклюша и столбняка.
Многолетний опыт подтверждает необходимость соблюдения кратности прививок и интервалов между прививками, так как только при соблюдении этих условий возникает достаточно прочная невосприимчивость организма к заболеванию дифтерией, столбняком и коклюшем. Правильно привитые люди, в том числе дети, не болеют дифтерией
3. Столбняк
Ежегодно от столбняка умирают 410 тыс. жителей планеты. Возбудителем столбняка являются бактерии, обитающие в земле, куда они попадают с испражнениями животных. Возбудитель столбняка в земле сохраняет жизнеспособность в течение 10-20 лет, благодаря своей оболочке, которая помогает ему выжить. Столбняк не передается от человека человеку. Возбудитель столбняка может проникнуть в организм человека только через поврежденную кожу или слизистую при травмах, обморожениях и ожогах любой степени, абортах и родах в антисанитарных условиях, укусах животных. Для столбняка не имеют значения размеры травм. Достаточно незначительного укола загрязненным предметом, чтобы заразиться столбняком. И если человек не привит против столбняка, то в 100% случаев заболевание заканчивается смертью.
Возбудитель столбняка, попав в загрязненную рану человека, вырабатывает сильный нейротоксин, который вызывает судороги вначале в месте проникновения бактерии. Затем судороги распространяются на мышцы шеи, что затрудняет глотание, мышцы живота, мышцы всего тела. Невыносимая боль от спазма всех мышц тела протекает при полном сознании больного.
Для лечения больных столбняком не существует лекарств. Кроме того, у переболевших столбняком не вырабатываются защитные силы, в результате чего человек может повторно заболеть столбняком. Уничтожить все бактерии столбняка в окружающей среде (земле) невозможно. Поэтому предотвратить заболевание столбняком можно только путем вакцинации.
Вакцинация против столбняка проводится параллельно с вакцинацией против дифтерии, т.е. в 2, 3, 4, 18 месяцев, 6 лет, 16 лет, далее через каждые 10 лет.
Спасти больного от столбняка возможно только при немедленном обращении за медицинской помощью при травмах, когда пострадавшему будет немедленно введена по показаниям противостолбнячная сыворотка и вакцина против данной инфекции.
4. Коклюш
Коклюш – широко распространенная среди детей инфекция. Возбудитель коклюша распространяется через воздух, куда он попадает при кашле, чихании, разговоре больного. Коклюш особенно тяжело переносят дети первых месяцев жизни. Сначала у ребенка появляются признаки обычного простудного заболевания: насморк, подъем температуры, умеренный кашель. Постепенно кашель усиливается и переходит в приступообразный, повторяющийся многократно. Во время этих изнурительных кашлевых приступов происходит нарушение кровообращения головного мозга, кислородное голодание, приводящее впоследствии к нарушению психики и различной степени умственной отсталости. Коклюш опасен осложнениями, такими как воспаление легких (пневмония), поражение головного мозга. Для лечения больных коклюшем не существует лекарств.
Единственным надежным и эффективным способом защиты от коклюша является вакцинация, которая проводится комплексной вакциной одновременно против дифтерии и столбняка в возрасте 2, 3, 4 и 18 месяцев.
5. Заболевания, вызываемые гемофильной палочкой типа «b»
По данным Всемирной организации здравоохранения, гемофильная палочка вызывает ежегодно не менее 3 миллионов случаев серьезных заболеваний в мире, таких как пневмония и менингит, и до 400 тысяч смертельных исходов среди маленьких детей. Возбудитель гемофильной инфекции чаще поражает детей в возрасте от 4 до 18 месяцев.
Гемофильная бактерия присутствует в носоглотке человека и распространяется от больного человека к здоровому через воздух. Кроме того, существует «здоровое» бактерионосительство, когда дети или взрослые без каких-либо признаков заболевания могут заражать других людей. Даже при своевременном и правильном лечении антибиотиками от 3 до 20% больных умирают от менингита и пневмонии, вызванных гемофильной палочкой. До 40% выживших от данной инфекции становятся инвалидами, включая задержку умственного развития и глухоту. Вместе с тем, с каждым годом возрастает устойчивость возбудителя инфекции к антибиотикам.
К счастью, заболевания, вызываемые возбудителем гемофильной инфекции, можно предотвратить с помощью вакцинации детей. В настоящее время вакцинация против гемофильной инфекции внедрена в более 90 странах. Вакцинация проводится у детей одновременно с вакцинацией против дифтерии, коклюша и столбняка в возрасте 2, 3, 4 и 18 месяцов.
6. Полиомиелит
В мире более 10 млн детей и взрослых страдают параличами вследствие перенесенного полиомиелита. Полиомиелит вызывают 3 вида вируса.
Вирус полиомиелита попадает в организм ребенка через рот с загрязненной водой, молоком и другими пищевыми продуктами. Размножаясь в организме ребенка, вирус поражает нервную систему и вызывает параличи.
Появление параличей производит впечатление внезапности: вечером, засыпая, ребенок еще не имел никаких нарушений движений, утром у него неожиданно обнаруживается паралич той или иной конечности.
Локализация параличей бывает разнообразной. Практически нет ни одной мышцы, которая не поражается при полиомиелите, но чаще поражаются нижние конечности.
Особенно вирус полиомиелита опасен для ребенка, не получившего вакцинацию против данной инфекции. У таких детей развиваются необратимые параличи, и они остаются инвалидами, прикованными к инвалидной коляске на всю жизнь.
В 1988 году Всемирная организация здравоохранения приняла программу ликвидации полиомиелита во всем мире, благодаря наличию эффективной вакцины.
В 2002 году Республика Казахстан получила подтверждение от Всемирной организации здравоохранения, что территория Казахстана свободна от полиомиелита. Это было достигнуто только благодаря вакцинации детей.
Вместе с тем, в нескольких странах мира (Афганистан, Пакистан, некоторые страны Африки) продолжается регистрация данной инфекции. Следовательно, сохраняется опасность завоза полиомиелита в нашу страну. Вот почему мы продолжаем прививать своих детей против полиомиелита и должны помнить об основных симптомах этой тяжелой болезни.
Мамы должны помнить, что при появлении ограничений в движениях ребенка необходимо немедленно обратиться к врачу. Врач должен срочно лабораторно обследовать ребенка на полиомиелит, чтобы не пропустить данную инфекцию и оказать квалифицированную помощь.
Восстановление после параличей зависит от своевременного обращения родителей за медицинской помощью и правильно начатого лечения.
Вакцинация детей проводится 4-х кратно в медицинских организациях по месту жительства начиная с 2 месячного возраста, далее в 3, 4 одновременно с вакцинацией против коклюша, дифтерии и столбняка, а также в 12-15 месяцев – одновременно с вакцинацией против кори, краснухи и эпидпаротита.
7. Корь
На протяжении многих веков из-за высокой смертности корь называли детской чумой. Однако и в наше время смертность от кори велика. Ежегодно в мире от кори умирает около 900 тысяч детей.
Вирус кори попадает в организм через дыхательные пути и сосредотачивается главным образом в слизистой оболочке, в клетках которой и размножается. Затем через кровь вирус разносится по различным органам. Вирус может поражать миндалины, печень, легкие, а также костный мозг. Первыми симптомами заболевания является кашель, подъем температуры тела, слезотечение, чувствительность к свету и сыпь, которая первоначально появляется на лице, за ушами, затем по всему телу.
При тяжелом течении болезни развиваются осложнения – воспаление среднего уха, легких, трахеи, бронхов, а также воспаление мозга. От любого воспаления больной может умереть.
Единственно эффективным средством, предупреждающим заражения корью, а также от осложнений является только вакцинация. Вакцинация против кори проводится 2-кратно в возрасте 1 год и 6 лет.
8. Эпидемический паротит
Эпидемический паротит в народе называют «свинка», так как при этой инфекции наблюдаются воспаления околоушных слюнных желез, что приводит к изменению формы лица. Эпидемическим паротитом чаще болеют дети от 3 до 15 лет, но могут болеть подростки и взрослые. Приблизительно треть зараженных людей, в том числе детей, переносят инфекцию бессимптомно.
После перенесенного эпидемического паротита могут возникнуть очень серьезные осложнения – бесплодие, менингит, потеря слуха.
Для лечения эпидемического паротита не существует лекарств.
Единственным способом предупредить заболевание является вакцинация детей, которая проводится одновременно с профилактикой против кори и краснухи в возрасте 1 год и 6 лет.
9. Краснуха и синдром врожденной краснухи
Краснуха – широко распространенная инфекция. Различают приобретенную и врожденную краснуху. Приобретенная краснуха – это когда заражение происходит при контакте с больным человеком. Вирус краснухи передается от больного человека здоровому через воздух. Основными симптомами заболевания является сыпь, поэтому зачастую краснуху путают с корью и другими заболеваниями, протекающими с сыпью.
Врожденная краснуха, когда ребенок заражается краснухой от больной матери в период беременности. Особенно опасны для женщин первые 3 месяца беременности, когда в 50% случаев регистрируются выкидыши или же в 70% случаев ребенок рождается с дефектами развития, в том числе слепым, глухим, с пороками сердца, задержкой умственного развития. Возможны отставания в росте, нарастания дефектов развития за счет дальнейшего действия вируса.
Врожденная краснуха у новорожденного может развиться и в том случае, когда у беременной, заразившейся краснухой, заболевание протекает в легкой форме или без клиники. Вот почему крайне важно, чтобы каждая женщина была привита против краснухи.
Для предупреждения краснухи разработана и успешно используется почти во всех странах мира эффективная и безопасная вакцина.
Ежегодная вакцинация детей против краснухи в Казахстане проводится с 2005 года в возрасте 12 мес. и 6 лет.
В целях предупреждения развития врожденной краснухи у детей Министерством здравоохранения Республики Казахстан в 2005 году проведена массовая вакцинация женщин против краснухи в возрасте от 25 до 45 лет.
10. Гепатит «В»
По данным Всемирной организации здравоохранения, два миллиарда человек из числа живущих во всех странах мира, заражены вирусом гепатита «В». Ежегодно регистрируется 4 миллиона случаев острого гепатита «В» и около 1 миллиона смертельных исходов от развившегося цирроза или рака печени. Вирус гепатита «В» очень опасен для детей, у которых заболевание протекает в легкой форме или без клиники. Однако до 90% детей, заразившихся данной инфекцией, становятся хроническими носителями вируса и заражают окружающих себя людей.
Вирусный гепатит «В» распространяется различными путями: через инъекции нестерильными инструментами, половым путем, при пользовании общими предметами быта с больным человеком. Беременные женщины, страдающие хроническим гепатитом «В», могут передать вирус новорожденному.
Не существует лекарственных препаратов для лечения острой формы вирусного гепатита «В». Рекомендуется только поддерживающая терапия. Вот почему во многих странах мира предпочитают предупредить заражение своих детей от такой грозной инфекции, как вирусный гепатит «В» с помощью вакцинации.
Вакцинальный комплекс против вирусного гепатита «В» состоит из трех вакцинации до достижения 12 месяцев. Первую прививку новорожденный получает в течение первых 12 часов с момента рождения. В Казахстане последующие прививки против вирусного гепатита «В» дети получают в возрасте 2 и 4 месяцев.
11. Гепатит «А»
Гепатит А является острым, обычно самоограничивающимся заболеванием печени, вызванным вирусом гепатита А (ВГА). ВГА передается от человека к человеку в основном фекально-оральным путем. Наиболее распространенными путями передачи являются тесный контакт с инфицированным и употребление загрязненной пищи и воды. Вирус выделяется в окружающую среду с фекалиями человека как с симптомной, так и бессимптомной формой инфекции. При благоприятных условиях ВГА может выживать в окружающей среде в течение нескольких месяцев.
Передача ВГА через кровь иногда случается, но значительно реже. Клиническая картина острого гепатита А не отличима от других типов острого вирусного гепатита. Симптомы чаще всего включают в себя высокую температуру, недомогание, анорексию, тошноту и дискомфорт в области брюшной полости с последующими темного цвета мочой и желтухой. Тяжесть заболевания и смертоность увеличиваются в более старших возрастных группах. Период выздоровления после гепатита А может быть медленным и характеризуется усталостью, тошнотой и плохим аппетитом. Хотя обычно это заболевание не имеет серьезных последствий и имеет низкий уровень летальности, оно может стать причиной серьезных человеческих страданий. На данный момент отсутствуют медикаменты против вирусного гепатита А, а имеющиеся противовирусные препараты вряд ли представляют собой реальную альтернативу соответствующим вакцинам.
Ежегодно от инфекций, которые можно предупредить при помощи вакцинации, умирают или становятся инвалидами сотни тысяч людей.
Уважаемые родители! Помните!
Здоровье Вашего ребенка в Ваших руках!
Помогите Вашему ребенку своевременно получить прививки, и вырасти здоровым гражданином нашей страны.
сайт для детейКакие прививки нужны для поездки за границу. Вакцинация для путешествия
Разбираться с прививками для отпуска не хочется никому. Чтобы вы не тратили время, Скайсканер разобрался за вас — читайте простую и сжатую инструкцию о том, какие прививки пригодятся для путешествия по России и за границу.
Прививки — дело добровольное. Если вы считаете, что они нужны, но не знаете, какие стоит сделать для поездки, то проверьте:
(кликните, чтобы перейти к нужной главе)
1) привиты ли вы от основных болезней по российсскому национальному календарю. Это официальный документ со списком прививок, которые бесплатны для россиян. Они рекомендованы Минздравом РФ, даже если вы не собираетесь никуда ехать;
2) какие дополнительные прививки пригодятся для страны или местности, в которую вы едете.
Что еще полезно знать:
• Как узнать, какие прививки делали в детстве, если медкарта потерялась
• Какой врач занимается прививками
• Где взрослым сделать прививки перед поездкой
Обратиться за прививками лучше заранее. Для формирования иммунитета после вакцинации требуется 2–4 недели, плюс некоторые прививки (например, от бешенства и клещевого энцефалита) состоят из нескольких инъекций с интервалом между ними. ВОЗ рекомендует заняться прививками за 4–8 недель до поездки, но часть можно сделать и позднее.
Прививки — это долго и сложно?
Когда читаешь статьи про прививки, кажется, что это трудный процесс и на него уйдет куча времени. Сходить к врачу действительно придется, но во-первых, все можно сделать в одном медицинском центре, не обивая лишние пороги, а во-вторых, разные прививки обычно можно ввести за одно посещение.
Если у вас больше времени, чем денег, то прививки из национального календаря лучше сделать бесплатно в районной поликлинике, остальные — платно.
Если у вас больше денег, чем времени, сделайте все прививки платно в одном медцентре.
Прививки по национальному календарю
 Район озера Байкал эндемичен по клещевому энцефалиту. Перед поездкой стоит пройти курс из двух прививок от этой болезни. По ускоренной схеме вакцину вводят на 1-й и 14-й дни, иммунитет появляется через две недели после второй инъекции. Ревакцинация — в среднем через 9–12 месяцев и дальше каждые 3 года. Точные схемы вакцинации смотрите в инструкциях к вакцинам.
Район озера Байкал эндемичен по клещевому энцефалиту. Перед поездкой стоит пройти курс из двух прививок от этой болезни. По ускоренной схеме вакцину вводят на 1-й и 14-й дни, иммунитет появляется через две недели после второй инъекции. Ревакцинация — в среднем через 9–12 месяцев и дальше каждые 3 года. Точные схемы вакцинации смотрите в инструкциях к вакцинам.В каждой стране есть список прививок, которые рекомендованы всем ее жителям, независимо от того, живут ли они на одном месте или собираются в отпуск. Такие прививки называют рутинными или плановыми.
В России в национальный календарь профилактических прививок включены прививки от 28 болезней. Некоторые из них бесплатно делают всем, большую часть — по специальным показаниям. В эти спецпоказания может входить и поездка в эндемичные районы.
Прививки по национальному календарю бесплатны, но не обязательны. Сделать их детям предлагают в роддомах, поликлиниках, детских садах и школах. Взрослым о них даже не напоминают. Следить за графиком и обращаться за прививками к врачу взрослым приходится самим.
Требуются ли прививки взрослым
Часть прививок дает длительный иммунитет, и если вас вакцинировали в детстве, то повторять не нужно. Если вы пропустили прививку (например, в то время она еще не входила в календарь, или из-за медотвода, или данные о детских прививках потерялись), то она может быть актуальна и во взрослом возрасте.
Некоторые болезни для взрослых здоровых людей считаются неопасными, поэтому прививки рекомендуют только людям из групп риска, например, пожилым или страдающим определенными заболеваниями.
Другие болезни, наоборот, у взрослых протекают тяжелее, чем у детей. Например, краснуха во время беременности может привести к порокам развития плода и выкидышу.
По российскому национальному календарю всем взрослым полагаются прививки от дифтерии и столбняка — каждые 10 лет. Остальные прививки взрослым делают бесплатно при определенных условиях.
Основные прививки для взрослых по национальному календарю | |
|---|---|
| От какой болезни прививка | Кому положена |
| Дифтерия, столбняк | Всем взрослым каждые 10 лет после последней прививки (по нынешнему графику ее делают в 14 лет). |
| Гепатит B | Взрослым в возрасте от 18 до 55 лет, которые раньше не прививались (гепатит B включили в список обязательных прививок для детей в 1988 году). |
| Краснуха | Девушкам 18–25 лет, которые не болели краснухой, не были от нее привиты или вовремя не получили ревакцинацию (по графику вакцину вводят два раза), или не помнят, были ли привиты. |
| Корь | Взрослым в возрасте от 18 до 35 лет, которые не болели корью, не были от нее привиты или вовремя не получили ревакцинацию (по графику вакцину вводят два раза), или не помнят были ли привиты. Взрослым в возрасте от 36 до 55 при тех же вводных, но с дополнительным условием, что они из группы риска, например, работают в больнице или магазине. |
| Грипп | Студентам, представителям отдельных профессий, людям старше 60 лет, беременным, людям с хроническими заболеваниями, призывникам. |
Официальный список прививок в России: Приложение № 1 к приказу Минздрава от 21.03.2014 № 125н
В следующей таблице мы приводим прививки, которые в России положены бесплатно в определенных случаях — в основном, в районах, где распространена инфекция. На официальном языке это называется «по эпидемическим показаниям». Поездка в неблагополучный по какой-то инфекции район тоже может быть показанием, и тогда можно получить прививку бесплатно.
Прививки по эпидемическим показаниям(сокращенный список) | |
|---|---|
| От какой болезни прививка | Кому положена |
| Бешенство | Ветеринарам, егерям, охотникам, лесникам и тем, кто занимается отловом или содержанием животных. |
| Клещевой энцефалит | Живущим в неблагополучных по этой болезни регионах или выезжающим в них. Перед поездкой по России проверьте, не едете ли вы в места, где распространен клещевой энцефалит. Вот список областей и районов России, эндемичных по клещевому энцефалиту в 2017 году (в Московской области это Дмитровский и Талдомский районы). |
| Желтая лихорадка | Всем перед выездом в страну, неблагополучную по желтой лихорадке. Смотрите список стран. |
| Брюшной тиф | Работающим в сфере коммунального благоустройства (например, с мусором), живущим в местах с хроническими водными эпидемиями брюшного тифа, выезжающим в эндемичные по этой болезни места и тем, кто контактировал с больным. |
| Гепатит А | Людям определенных профессий (например, врачам), которые контактировали с больным в очаге гепатита А, а также тем, кто живет в неблагополучных по этой болезни регионах или выезжает туда. |
| Менингококковая инфекция | Всем в очагах менингококковой инфекции и в неблагополучных по этой болезни регионах, а также призывникам. |
| Паротит (свинка) | Тем, кто контактировал с больным в очаге паротита, если не болели паротитом, не были от него привиты или не имеют сведений о прививках. |
| Пневмококковая инфекция | Страдающим хроническими заболеваниями легких, пожилым старше 60 лет и призывникам. |
Полный список прививок и эпидемических показаний к ним смотрите в приложении № 2 к приказу Минздрава от 21.03.2014 № 125н. Точно узнать, положена ли вам бесплатная прививка, можно у участкового терапевта.
Прокрутить до глав:
Как узнать, какие прививки делали в детстве, если медкарта потерялась
Какой врач занимается прививками
Дополнительные прививки для поездки
 Для въезда в Таиланд обязательных прививок нет (если вы не летите туда из страны, где распространена желтая лихорадка — тогда требуется прививка от нее). Но есть рекомендованные для Таиланда прививки: как минимум от гепатита А и брюшного тифа, а в некоторых случаях еще от гепатита B, японского энцефалита и бешенства.
Для въезда в Таиланд обязательных прививок нет (если вы не летите туда из страны, где распространена желтая лихорадка — тогда требуется прививка от нее). Но есть рекомендованные для Таиланда прививки: как минимум от гепатита А и брюшного тифа, а в некоторых случаях еще от гепатита B, японского энцефалита и бешенства.Кроме прививок по национальному календарю, перед поездкой вам и вашим детям могут пригодиться дополнительные — от болезней, которые распространены там, куда вы едете. Списки рекомендованных прививок отличаются по разным странам. Напоминать о них никто не будет: проверьте сами, какие прививки нужны.
Как узнать, какие прививки нужны для поездки за границу
Теоретически получить информацию о специфических прививках для определенных регионов можно у любого терапевта, а для детей — у педиатра. Но на практике случаются проколы.
Ольга Трофимова:
«Я пришла к врачу по страховке и сказала, что собираюсь в Индию, в Гималаи. Он посоветовал привиться от брюшного тифа, гепатита А и японского энцефалита и пропить профилактические таблетки от малярии. Лишнего делать не хотелось, поэтому я перепроверила и оказалось, что в штате Химачал-Прадеш, куда я ехала, ни японского энцефалита, ни малярии нет. Шансов подхватить малярию за один день в Дели, куда я прилетала из России, тоже было мало, так что я успокоилась и вколола только прививку от брюшного тифа и гепатита А».
Хороший источник информации о рекомендованных прививках для поездки за границу — сайт Центров по контролю и профилактике заболеваний США (CDC):
1) В колонке For travelers выберите нужную страну. Если путешествуете с детьми, поставьте галку Traveling with Children. Нажмите Go;
2) Откроется страница с рекомендованными прививками и другими профилактическими мерами. Особенности вакцинирования детей написаны отдельной строкой под некоторыми прививками. Если не читаете по-английски, воспользуйтесь Google Переводчиком.
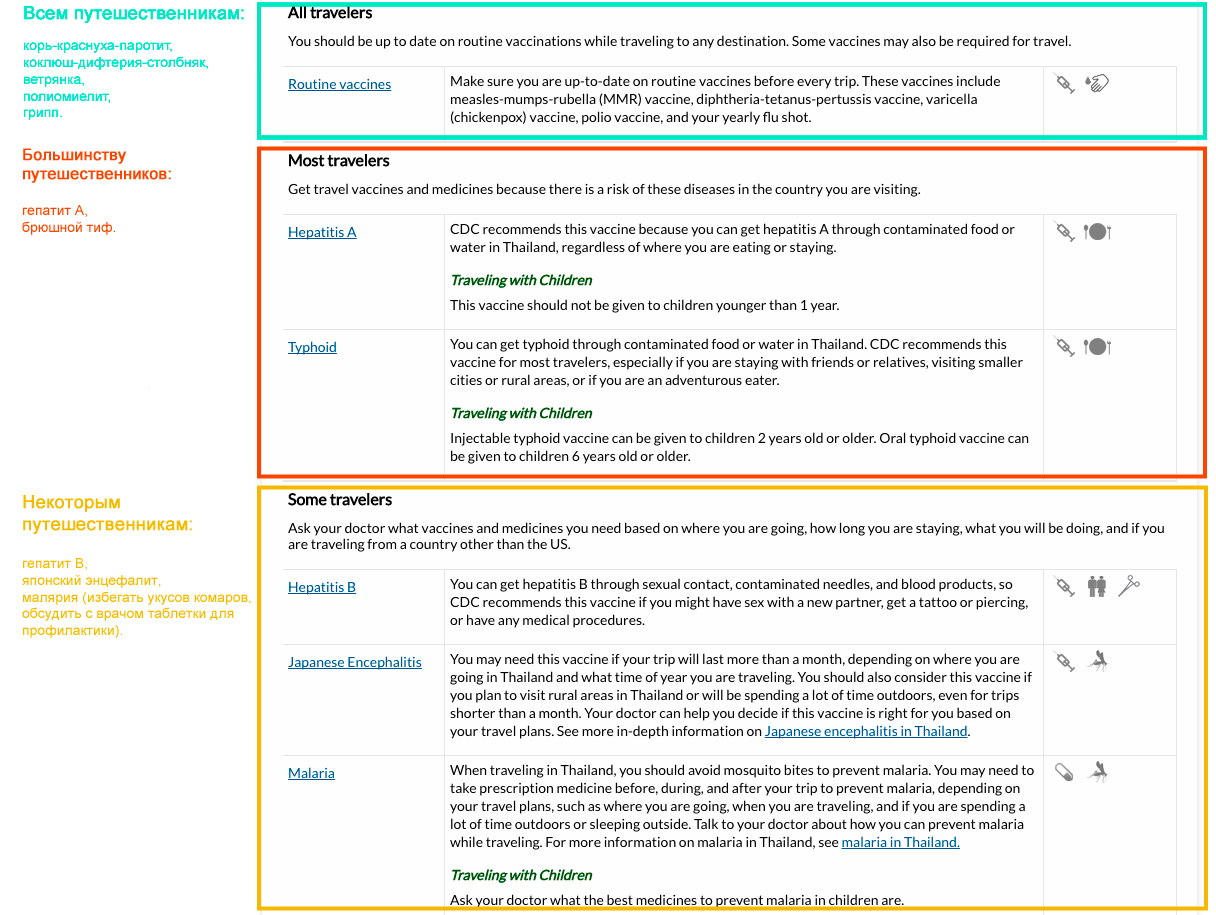 Вот как список рекомендованных прививок выглядит на сайте CDC
Вот как список рекомендованных прививок выглядит на сайте CDC Список разделен на три части:
All travelers — прививки, которые по американским нормам нужны всем. Эту часть можно использовать вместо российского национального календаря, чтобы сориентироваться, какие прививки полезно иметь в любом случае, а не только перед поездкой. Тем более что американский календарь шире нашего: к примеру, по нему взрослых прививают от ветрянки.
Most travelers — прививки, которые CDC рекомендуют сделать дополнительно большинству путешественников в конкретную страну. Для стран Азии, Африки и Латинской Америки в этот раздел обычно попадают прививки от гепатита А и брюшного тифа.
К примеру, обе эти прививки нужны для поездки в Таиланд, Индонезию (Бали), Вьетнам, Марокко, Тунис, Турцию, Египет, Индию, на Шри-Ланку и Мальдивы. Для путешествия в Армению, Грузию, Польшу, Беларусь и Литву достаточно только прививки от гепатита А.
Some travelers — прививки, рекомендованные при дополнительных условиях. Например, имеет смысл привиться от гепатита B, если есть шанс, что в отпуске вы заведете роман, решитесь на пирсинг или татуировку либо будете проходить медицинские процедуры, включая стоматологию.
Прививка от бешенства нужна, если вы собираетесь в дикие места: если там вас укусит собака или другое животное, то придется срочно возвращаться в город, чтобы получить три прививки от бешенства. Обезопасить себя можно заранее — вакцинацией от бешенства.
В списке CDC также есть рекомендации, принимать ли профилактические таблетки от малярии (прививки от этой болезни нет).
3) Покажите список врачу, чтобы вместе с ним принять решение, какие прививки нужны.
Прививка от желтой лихорадки
Для путешествия в некоторые страны, эндемичные по желтой лихорадке, вакцинация от этой болезни — обязательное условие. Ее нужно пройти всем туристам, начиная с 6–12-месячного возраста: точные правила зависят от страны. Сертификат с отметкой о прививке могут попросить пограничники на въезде в страну.
Некоторые государства требуют прививку от желтой лихорадки, если вы въезжаете из эндемичной по ней стране. В таблицу попали (и отмечены желтым) те из них, которые эндемичны сами и требуют прививку при въезде из эндемичных стран. Полный список государств смотрите в документе ВОЗ.
Страны, где есть риск заразиться желтой лихорадкой | ||
|---|---|---|
| Разными цветами выделены дополнительные условия. Голубой: для въезда в страну обязательна прививка от желтой лихорадки. Желтый: прививка от желтой лихорадки обязательна, если вы въезжаете из эндемичной по этой болезни стране. Если из других стран, то не нужна. При этом внутри самой страны или ее отдельных районов есть риск заражения желтой лихорадкой, и ВОЗ рекомендует пройти вакцинацию. Розовый: страны с низким риском заражения желтой лихорадкой. Прививка для въезда не нужна и не входит в рекомендации ВОЗ для путешественников, но в редких случаях может потребоваться в других странах после посещения этой, а также если вы въезжаете из эндемичной по этой болезни стране. | ||
| Ангола | ||
| Аргентина (исключая некоторые районы) | ||
| Боливия (исключая некоторые районы) | ||
| Бразилия (исключая некоторые районы) | ||
| Бурунди | ||
| Венесуэла (исключая некоторые районы; сертификат требуется при въезде из Бразилии) | ||
| Габон | ||
| Гайана | ||
| Гамбия | ||
| Гана | ||
| Гвинея | ||
| Гвинея-Бисау | ||
| Демократическая Республика Конго | ||
| Замбия | ||
| Камерун | ||
| Кения (исключая некоторые районы) | ||
| Колумбия (исключая некоторые районы) | ||
| Конго | ||
| Кот-д’Ивуар | ||
| Либерия | ||
| Мавритания (исключая некоторые районы) | ||
| Кот-д’Ивуар>Мали | ||
| Кот-д’Ивуар>Нигер (исключая некоторые районы) | ||
| Нигерия | ||
| Панама (исключая некоторые районы) | ||
| Парагвай (исключая некоторые районы) | ||
| Перу (исключая некоторые районы) | ||
| Руанда | ||
| Сан-Томе и Принсипи | ||
| Сенегал | ||
| Сомали | ||
| Судан (исключая некоторые районы; сертификат может потребоваться при выезде из страны) | ||
| Суринам | ||
| Сьерра-Леоне | ||
| Танзания | ||
| Того | ||
| Тринидад и Тобаго | ||
| Уганда | ||
| Французская Гвиана | ||
| Центральноафриканская Республика | ||
| Чад (исключая некоторые районы) | ||
| Эквадор (исключая некоторые районы) | ||
| Экваториальная Гвинея | ||
| Эритрея | ||
| Эфиопия (исключая некоторые районы) | ||
| Южный Судан | ||
Как узнать, какие прививки делали в детстве, если медкарта потерялась
Чтобы принимать решение о новых прививках, нужно знать, какие у вас уже есть. Но мало кто помнит, что было в детском саду, и далеко не у всех хранится младенческая медкарта.
Если ваша медицинская карточка либо медкарта ребенка потерялась или в ней нет записей о прививках (например, вы переехали, и на новом месте вам завели пустую карту), то можно попытаться восстановить их по архивам поликлиники. Но это долго и не факт, что получится.
Альтернативный способ понять, от каких болезней у вас действует иммунитет, — сдать специальные анализы крови (по каждой прививке отдельный анализ), которые покажут, сколько антител у вас есть к определенным заболеваниям.
Примерно прикинуть, какие прививки были положены людям вашего года рождения, можно с помощью сервиса на сайте mhlife.ru, который показывает списки плановых прививок для родившихся с 1946 по 2002 год. Но гарантировать этот список может только одно: если вы родились раньше, чем прививка появилась в календаре, вам ее не делали наверняка.
Удобный способ не забывать о прививках для себя и детей — завести прививочный сертификат. Его могут выдать в роддоме (для новорожденных), районной или частной поликлинике. Еще его можно купить самостоятельно в Санэпидемстанции или просто в киоске «Роспечати».
После каждой прививки врач будет заносить данные о ней в вашу карту и в прививочный сертификат (даже если он оформлен в другом месте), только не забывайте брать его на прием.
Когда ребенку делают прививку в саду или школе, то в идеале нужно приносить сертификат в день вакцинации, а потом забирать домой, но на практике бывает по-разному, уточните на месте. Информацию об уже сделанных прививках обычно вносит медсестра на основании записей в карте. Если про прошлые прививки ничего не известно, то прививочный сертификат можно в любой момент начать с чистого листа.
Какой врач занимается прививками
В районной поликлинике направление на прививки дает участковый терапевт.
Сложные вопросы по иммунизации лучше обсуждать с профильным специалистом — иммунологом, вакцинологом или инфекционистом. Он поможет разобраться, какие прививки нужны в вашей ситуации, и предложит, по какой схеме вакцинироваться.
Где взрослым сделать прививки перед поездкой
Москва
Центральный прививочный пункт для отъезжающих за границу
Находится в филиале № 2 городской поликлиники № 5 (бывшая поликлиника № 13)
Трубная улица, д. 19, стр. 1
Телефон отделения медицинской профилактики: 8 (495) 607-18-72
Инфекционная клиническая больница № 1
Волоколамское шоссе, д. 63
Запись на вакцинацию: 8 (499) 190-19-77
Поликлиника № 1 Управления делами Президента РФ
Сивцев Вражек переулок, 26/28
Телефон отделения аллергологии и иммунологии, пульмонологии и инфекционных заболеваний: 8 (499) 241-74-67
Санкт-Петербург
Клиника «СМТ»
Московский проспект, д. 22
Телефоны клиники: 8 (812) 210-30-32, запись на прием: 8 (812) 210-30-44
Медицинский центр «XXI век»
Большой Сампсониевский проспект, д. 45, лит. А
Запись на вакцинацию: 8 (812) 603-76-04
В этих местах вакцинируют от большинства инфекционных болезней, в том числе от желтой лихорадки. Там же можно получить международный прививочный сертификат. Он поможет, если вы едете за границу надолго и будете продолжать вакцинацию там, а также будет доказательством, что вы привиты от желтой лихорадки при въезде в эндемичную по этой болезни страну. Полный список мест, где в России можно привиться от желтой лихорадки, смотрите в письме Роспотребнадзора.
Если прививка от желтой лихорадки вам не нужна, то подойдет любая поликлиника, которая занимается вакцинацией.
Антонина Захарова:
«Мы собирались в Азию и зашли в районную поликлинику, чтобы сделать прививку от дифтерии и столбняка. Терапевт что-то посмотрел и говорит: «Сейчас я вас на эту прививку направить не могу. У вас предыдущая истекает через три недели — тогда и приходите». Я объяснила, что у нас через неделю самолет, мы уезжаем на полгода, и хорошо бы привиться заранее, а не бегать потом в поисках по Таиланду. Но нет, терапевт напрочь отказался: „не положено“».
В поликлинике по месту жительства вы можете бесплатно поставить положенные вам прививки из национального календаря.
В частном медицинском центре вам сделают все прививки, которые вы со своим врачом сочтете нужными, — разумеется, за деньги. Только надо заранее убедиться, что нужные вакцины есть в наличии.
Чтобы сориентироваться, какие в принципе бывают прививки, посмотрите оба списка Минздрава: вот плановые прививки, а вот прививки по эпидемическим показаниям.
Также читайте, как собрать дорожную аптечку и выбрать медицинскую страховку для путешествия.
Не пропустите:
Лучшие санатории с лечением в России и СНГ
Йога и не только: как провести отпуск с пользой для тела и души
Как получить загранпаспорт нового и старого образца
Какие документы и прививки нужны для перелета с животными
Самые дешевые страны для путешествий в этом году
Что такое вакцина
Знаете ли вы, что такое прививка?
Вакцинация (прививка) – это введение в организм человека медицинских иммунобиологических препаратов для создания специфической невосприимчивости к инфекционным болезням.
Предлагаем разобрать каждую часть этого определения, чтобы понять, что же такое вакцина и как она работает.
Часть 1. Медицинский иммунобиологический препарат
Все вакцины — это медицинские иммунобиологические препараты, т.к. они вводятся под контролем врача и содержат обработанные по специальной технологии возбудители заболеваний (биологические), против которых планируется создать иммунитет (иммуно-).
Кроме возбудителей или их частей-антигенов, вакцины иногда содержат специальные разрешенные консерванты для сохранения стерильности вакцины при хранении, а также минимальное допустимое количество тех средств, которые использовались для выращивания и инактивации микроорганизмов. Например, следовые количества дрожжевых клеток, используемых в производстве вакцин против гепатита В, или следовые количества белка куриных яиц, которые в основном используются для производства вакцин против гриппа.
Стерильность препаратов обеспечивают консерванты, рекомендованные Всемирной организацией здравоохранения и международными организациями по контролю безопасности лекарственных средств. Эти вещества разрешены для введения в организм человека.
Полный состав вакцин указан в инструкциях по их применению. Если у человека имеется установленная тяжелая аллергическая реакция на какой-то из компонентов конкретной вакцины, то обычно это является противопоказанием к её введению.
Часть 2. Введение в организм
Для введения вакцины в организм используются разные методы, их выбор определяется механизмом формирования защитного иммунитета, а способ введения указан в инструкции по применению.
Кликните на каждый из способов введения, чтобы больше о нем узнать.
Внутримышечный путь введения вакцин
Наиболее часто встречающийся путь для введения вакцин. Хорошее кровоснабжение мышц гарантирует и максимальную скорость выработки иммунитета, и максимальную его интенсивность, поскольку большее число иммунных клеток имеет возможность «познакомиться» с вакцинными антигенами. Удаленность мышц от кожного покрова обеспечивает меньшее число побочных реакций, которые в случае внутримышечного введения обычно сводятся лишь к некоторому дискомфорту при активных движениях в мышцах в течение 1-2 дней после вакцинации.
Место введения: Вводить вакцины в ягодичную область не рекомендуется. Во-первых, иглы шприц-доз многих вакцин недостаточно длинны для того, чтобы достичь ягодичной мышцы, в то время, как известно, и у детей, и у взрослых кожно-жировой слой может иметь значительную толщину. Если вакцина вводится в ягодичную область, то она, возможно, будет введена подкожно. Следует также помнить о том, что любая инъекция в ягодичную область сопровождается определенным риском повреждения седалищного нерва у людей с нетипичным его прохождением в мышцах.
Предпочтительным местом введения вакцин у детей первых лет является передне-боковая поверхность бедра в средней его трети. Это объясняется тем, что мышечная масса в этом месте значительна, при том, что подкожно-жировой слой развит слабее, чем в ягодичной области (особенно у детей, которые еще не ходят).
У детей старше двух лет и взрослых предпочтительным местом введения вакцин является дельтовидная мышца (мышечное утолщение в верхней части плеча, над головкой плечевой кости), в связи с небольшой толщиной кожного покрова и достаточной мышечной массой для введения 0,5-1,0 мл вакцинного препарата. У детей первого года жизни это место обычно не используется в связи с недостаточным развитием мышечной массы.
Техника вакцинации: Обычно внутримышечная инъекция проводится перпендикулярно, то есть под углом 90 градусов к поверхности кожи.
Преимущества: хорошее всасывание вакцины и, как следствие, высокая иммуногенность и скорость выработки иммунитета. Меньшее число местных побочных реакций.
Недостатки: Субъективное восприятие детьми младшего возраста внутримышечных инъекций несколько хуже, чем при других способах вакцинации.
Пероральный (т.е. через рот)
Классическим примером пероральной вакцины является ОПВ – живая полиомиелитная вакцина. Обычно таким образом вводятся живые вакцины, защищающие от кишечных инфекций (полиомиелит, брюшной тиф).
Техника пероральной вакцинации: несколько капель вакцины закапываются в рот. Если вакцина имеет неприятный вкус, ее могут закапывать либо на кусочек сахара, либо печенья.
Преимущества такого пути введения вакцины очевидны: нет укола, простота метода, его быстрота.
Недостатками Недостатками перорального введения вакцин можно считать разлив вакцины, неточность дозировки вакцины (часть препарата может выводиться с калом, не сработав).
Внутрикожный и накожный
Классическим примером вакцины, предназначенной для внутрикожного введения, является БЦЖ. Примерами вакцин с внутрикожным введением также являются живая туляремийная вакцина и вакцина против натуральной оспы. Как правило, внутрикожно вводятся живые бактериальные вакцины, распространение микробов из которых по всему организму крайне нежелательно.
Техника: Традиционным местом для накожного введения вакцин является либо плечо (над дельтовидной мышцей), либо предплечье – середина между запястьем и локтевым сгибом. Для внутрикожного введения должны использоваться специальные шприцы со специальными, тонкими иглами. Иголочку вводят вверх срезом, практически параллельно поверхности кожи, оттягивая кожу вверх. При этом необходимо убедиться, что игла не проникла под кожу. О правильности введения будет свидетельствовать образование специфической «лимонной корочки» в месте введения – белесый оттенок кожи с характерными углублениями на месте выхода протоков кожных желез. Если «лимонная корочка» не образуется во время введения, значит вакцина вводится неверно.
Преимущества: Низкая антигенная нагрузка, относительная безболезненность.
Недостатки: Довольно сложная техника вакцинации, требующая специальной подготовки. Возможность неправильно ввести вакцину, что может привести к поствакцинальным осложнениям.
Подкожный путь введения вакцин
Довольно традиционный путь введения вакцин и других иммунобиологических препаратов на территории бывшего СССР, хорошо известный всем уколами «под лопатку». В целом этот путь подходит для живых и инактивированных вакцин, хотя предпочтительно использовать его именно для живых (корь-паротит-краснуха, желтая лихорадка и др.).
В связи с тем, что при подкожном введении может несколько снижаться иммуногенность и скорость выработки иммунного ответа, этот путь введения крайне нежелателен для введения вакцин против бешенства и вирусного гепатита В.
Подкожный путь введения вакцин желателен для пациентов с нарушениями свертывания крови – риск кровотечений у таких пациентов после подкожной инъекции значительно ниже, чем при внутримышечном введении.
Техника: Местом вакцинации могут быть как плечо (боковая поверхность середины между плечевым и локтевым суставами), так и передне-боковая поверхность средней трети бедра. Указательным и большим пальцами кожа берется в складку и, под небольшим углом, игла вводится под кожу. Если подкожный слой у пациента выражен значительно, формирование складки не критично.
Преимущества: Сравнительная простота техники, незначительно меньшая болезненность (что несущественно у детей) по сравнению с внутримышечной инъекцией. В отличие от внутрикожного введения, можно ввести больший объем вакцины или другого иммунобиологического препарата. Точность введенной дозы (по сравнению с внутрикожным и пероральным способом введения).
Недостатки: «Депонирование» вакцины и как следствие — меньшая скорость выработки иммунитета и его интенсивность при введении инактивированных вакцин. Большее число местных реакций — покраснений и уплотнений в месте введения.
Аэрозольный, интраназальный (т.е. через нос)
Считается, что подобный путь введения вакцин улучшает иммунитет во входных воротах воздушно-капельных инфекций (например, при гриппе) за счет создания иммунологического барьера на слизистых оболочках. В то же время, созданный таким образом иммунитет не является стойким, и в то же время общий (т.н. системный) иммунитет может оказаться недостаточным для борьбы с бактериями и вирусами, уже проникшими в организм через барьер на слизистых оболочках.
Техника аэрозольной вакцинации: несколько капель вакцины закапывают в нос либо распыляют в носовых ходах с помощью специального устройства.
Преимущества такого пути введения вакцины очевидны: как и для пероральной вакцинации, для аэрозольного введения не требуется укола; такая вакцинация создает отличный иммунитет на слизистых оболочках верхних дыхательных путей.
Недостатками интраназального введения вакцин можно считать существенный разлив вакцины, потери вакцины (часть препарата попадает в желудок).
Часть 3. Специфическая невосприимчивость
Вакцины защищают только от тех заболеваний, против которых они предназначены, в этом заключается специфика иммунитета. Возбудителей же инфекционных заболеваний множество: они делятся на различные типы и подтипы, для защиты от многих из них уже созданы или создаются специфичные вакцины с разными возможными спектрами защиты.
Так, например, современные вакцины против пневмококка (одного из возбудителей менингита и пневмонии) могут содержать по 10, 13 или 23 штамма. И хотя ученым известно около 100 подтипов пневмококка, вакцины включают самые часто встречающиеся у детей и взрослых, например, самый широкий на сегодня спектр защиты — из 23 серотипов.
Однако нужно иметь в виду, что привитой человек имеет вероятность встретиться с каким-то редким подтипом микроорганизма, который не входит в вакцину и может вызвать заболевание, так как вакцина не формирует защиту против этого редко встречающегося микроорганизма, не входящего в её состав.
Означает ли это, что прививка не нужна, раз не может защитить от всех болезней? НЕТ! Вакцина дает хорошую защиту от наиболее распространенных и опасных из них.
Календарь прививок, подскажет вам, против каких инфекций необходима вакцинация. А мобильное приложение «Беби-Гид» поможет не забыть о сроках детских прививок.
Показать источники
Источники
Вакцинация: как работают прививки и почему их надо делать
Успехи медицины за последнее столетие связаны не только с разработкой новейших лекарств, излечивающих больных, но и с вакцинацией — введением вакцин еще не заболевшим.
Именно благодаря массовой вакцинации такие болезни, как полиомиелит, коклюш, дифтерия и столбняк, перестали представлять серьезную опасность, а о некоторых страшных именах, таких как черная оспа, человечество и вовсе почти забыло. Но в последнее время набирает силу антипрививочное движение, активисты которого утверждают, что побочное действие и осложнения от прививок, особенно у детей, — большее зло, чем те проблемы, которые решаются вакцинацией. Кто же прав?
Иммунная система состоит из двух основных частей — врожденного иммунитета и приобретенного. Обе части взаимодействуют друг с другом довольно тесно. Врожденный иммунитет не нуждается в настройке, он работает на примерно постоянном уровне. Примитивным организмам типа губок, насекомым и грибам с растениями его вполне хватает. Но если вы не гриб, то желающих в вас поселиться гораздо больше. Вам нужен иммунитет приобретенный — гибкая система, способная настраиваться на эффективную борьбу с инфекцией в зависимости от ее вида. Это свойство называется специфичностью иммунитета. Приобретенный иммунитет подразделяется на клеточный (Т-лимфоциты) и гуморальный (В-лимфоциты), они тесно взаимодействуют друг с другом с помощью третьего важнейшего компонента — антиген-презентирующих клеток (АПС).
Арифметика жизни

Шансы осложнений при заболевании корью/краснухой/паротитом у непривитых 1:300. Вероятность осложнений при вакцинации: судороги и повышение температуры — 1:3000, анафилаксия — 1:1000000, тромбоцитопения — 1:40000.
Шансы на летальный исход для непривитых при заболевании коклюшем 1:800, дифтерией 1:20, столбняком 1:5. Вероятность осложнений при вакцинации цельной вакциной дифтерия-столбняк+коклюш: анафилаксия — 1:50000, судороги и повышения температуры — 1−3:5000, потеря сознания и снижение давления — 1:350, острая энцефалопатия — менее 1:100000. (Для других типов вакцин от данных инфекций эти цифры меньше).
Риск заболеть туберкулезом в России у непривитых — 1: 1200. Шансы на осложнения в виде генерализованной инфекции при вакцинации БЦЖ — 1:200000.
Шансы анафилаксии при вакцинации от гепатита B — 1:600000. Шансы перехода гепатита в хроническую форму при заражении в течение первого года жизни 9:10, а вероятность летального исхода в дальнейшем от цирроза или рака печени при хроническом гепатите 1:4.
Шанс получить паралич при заболевании полиомиелитом — 1:100. Вероятность паралича при вакцинации живой полиомиелитной вакциной для первой дозы 1: 800000, общая 1:2500000.
Опознать и уничтожить
Первая линия обороны — врожденная (неспецифичная) иммунная система, клетки которой формируют барьеры на всех путях проникновения инфекции, она справляется с большинством проблем. При «прорыве» в бой вступает приобретенный, специфичный иммунитет. В тимусе, а также в костном мозге, где образуются Т- и В-лимфоциты, они приобретают Т-и В-клеточные рецепторы — датчики, реагирующие каждый на свою мишень. Мишенью для рецепторов будут служить антигены — кусочки вирусов или бактерий (чаще всего с поверхности). Одна клетка содержит лишь один вид рецептора, и у всех ее потомков рецептор будет не совсем идеально такой же, но очень близкий к материнскому. И хотя вирусов и бактерий насчитывается великое множество, видов рецепторов на В- и Т-лимфоцитах на порядки больше, чем известных на сегодняшний день микробных и прочих мишеней! Это достигается путем специальной хаотичной «перетасовки» генов при производстве рецепторов лимфоцитов. Таким образом, каждый из нас в крови имеет хотя бы один лимфоцит, способный опознать любой вымерший или существующий микроб и даже тот, который появится в будущем.
Впрочем, один в поле не воин. Поэтому, как только лимфоцит встречается со своим антигеном, запускается механизм усиления иммунной реакции. Лимфоцит с нужным в данный момент рецептором очень активно делится, и через 3−5 дней мы получаем десятки тысяч клеток, способных опознать проникший внутрь микроб. Теперь уничтожить его гораздо легче: созревшие В-лимфоциты становятся плазмоцитами и производят антитела, которые обезвреживают микробные токсины и облепляют микроб, делая его заметным и привлекательным для системы врожденного иммунитета. Т-лимфоциты в зависимости от их вида помогают В-лимфоцитам или уничтожают зараженные клетки.


На долгую память
У всех дочерних клеток, образовавшихся от нашедших свою мишень лимфоцитов, материнский рецептор немного изменен случайным образом, чтоб узнавание антигена было еще более точным, а связь с рецептором — прочней. Когда микроб удален, такое количество активированных лимфоцитов уже не нужно, и, получив специальные сигналы, эти клетки в большинстве своем умирают. Но их небольшое количество остается жить в течение долгого времени, иногда и на всю жизнь человека. Эти клетки называются B-клетками и Т-клетками памяти. И если тот же самый (или близкий по строению антигенов) микроб проникнет в организм еще раз, иммунный ответ на него будет в разы сильней и быстрей, потому что антигены встретятся уже с готовыми клетками памяти. А за счет вторичного изменения клеточных рецепторов они смогут опознать даже мутировавший микроб или его родственный вид, это свойство называется кросс-реактивностью. В итоге всех этих настроек болезнь, вызванная микробом, протекает гораздо легче, чем впервые возникшая, а может пройти вообще без симптомов, если возбудитель будет отловлен и обезврежен в самые первые часы. Именно этот механизм и используется при вакцинации.
Живые и мертвые
Вакцины могут представлять собой целый микроб — живой, но ослабленный. Живой микроб в вакцине видоизменен (мутациями) так, что он не может вызвать заболевание, но для иммунной системы выглядит аналогично естественному. Этот тип вакцин используют для профилактики кори, краснухи, ветрянки, ротавирусной инфекции, а также туберкулеза (БЦЖ) и полиомиелита (живая вакцина). Живые вакцины — самый эффективный способ иммунизации, но, к сожалению, и самый рисковый. Если у человека есть серьезный (например, генетический) дефект какого-то звена иммунитета и он постоянно болеет ангиной, бронхитом, кожными инфекциями и т. п., то микробы вакцины могут вызвать у него полноценное заболевание. Второй, крайне неприятный риск — микроб из ослабленного может мутировать в свою полноценную форму и вызвать опять же полноценное заболевание (такие случаи наблюдались при вакцинации живой полиомиелитной вакциной). Опасно ли это? Безусловно. Кому опасно? В основном той самой категории людей с нарушениями иммунитета, которые имели бы максимум проблем от болезни при заражении. Какова частота этого осложнения с живой полиомиелитной вакциной? От 0 до 13 случаев на 100 000 вакцинаций.
Не румяный гриб в лесу, а поганый грипп в носу

Вирус гриппа отличается от других инфекций крайне высокой антигенной изменчивостью. В результате мутаций почти каждый год-два эпидемию вызывает тот вирус гриппа, который не узнается иммунной системой человека, переболевшего (или привитого) в прошлом году. Раз в 30−40 лет антигенная структура меняется еще более кардинальным образом, что вызывает серьезные эпидемии (пандемии). При разработке вакцин от сезонного гриппа ученые предсказывают его следующий подтип. По данным ВОЗ, вероятность правильного предсказания, а значит и эффективности вакцин, в настоящее время составляет порядка 88%. Однако когда регистрируется вирус неизвестного ранее подтипа, недостаток информации не позволяет предсказать, насколько он будет опасен, что дает повод для апокалиптических прогнозов в СМИ и очередной подогреваемой паники.
Имеет ли смысл прививаться от сезонного гриппа всем подряд? Если вы не медицинский работник, не работаете в местах скопления людей, если у вас нет пожилых или больных родственников, а также маленьких детей, и у вас нет серьезных хронических заболеваний — скорее всего, обычная эпидемия гриппа не вызовет у вас никаких заметных проблем. Разумеется, привиться можно, если, например, вы не хотите пропускать работу (или просто болеть) — но острой необходимости в этом нет. А вот группам с ослабленным иммунитетом (дети, старики, больные) прививка как раз показана, так как именно у них развиваются серьезные осложнения (чаще всего пневмония), которые могут привести даже к летальному исходу (80% всех смертей от гриппа приходится на группу старше 65 лет). Стоит также вакцинироваться тем, кто контактирует с этой группой риска — грипп может быть не опасен для вас, но заразившись, вы можете стать опасны для ваших родственников.
Также открыт вопрос и об эффективности БЦЖ: например, в Санкт-Петербурге к 65−70 летнему возрасту на флюорограммах практически каждого можно найти очаг Гона (признак перенесенного первичного туберкулеза, чаще бессимптомного). Это означает, что прививка не гарантирует полной защиты от инфекции (к тому же эффективность БЦЖ падает со временем). Но у привитых реже встречается устойчивый к препаратам туберкулез и тяжелые формы заболевания. Общий вывод обзоров по поводу БЦЖ таков: в популяциях с высокой частотой туберкулеза (в России) прививка не особо эффективна для предотвращения заражения (риск снижается лишь в детстве), но уменьшает тяжесть течения заболевания.
Следующий вид вакцин — цельные, но каким-либо образом убитые микробы. Таковы вакцины против гепатита А, гриппа, менингококка, пневмококка, коклюша, бешенства, а также инактивированная вакцина против полиомиелита. Иммунный ответ на убитые микробы получается слабее, чем на живые, но он все равно эффективен. Заразиться от такой вакцины невозможно — там нет ничего живого. Но по сравнению с вакцинами, перечисленными ниже, цельные вакцины вызывают наибольшую частоту поствакцинальных реакций.

Расчлененка
Субъединичные вакцины представляют собой отдельные фрагменты микробов, которые также вызывают иммунный ответ. Они могут быть натуральными, полученными из микробов и очищенными (Менинго А+С, антигемофильная вакцина Акт-ХИБ, Пневмо 23, Тифим Ви для профилактики брюшного тифа) или изготовленными с помощью генной инженерии (например, вакцина от гепатита В). Некоторые виды субъединичных вакцин с трудом распознаются иммунной системой, поэтому их связывают с антигенами других микроорганизмов (антигемофильная вакцина) или добавляют адъювант- вещество, увеличивающее эффективность вакцины за счет постепенного высвобождения или стимуляции врожденного иммунного ответа. Самый распространенный адъювант- соли алюминия (квасцы).
Еще один вид вакцин — инактивированные микробные токсины. Они химически обработаны и не могут вызвать тех последствий, которые вызвали бы настоящие токсины, однако вызывают выработку антител против соответствующего токсина. Это, например, антистолбнячная и противодифтерийная вакцины.
Естественным путем
Одна из основных «страшилок», которой оперируют противники вакцинации, — «неестественный» путь попадания возбудителей болезней в организм человека. По их утверждению, возбудители болезней при инфекции проникают в организм через кожу, с дыханием и через слизистые ЖКТ и поэтому вызывают в итоге нормальный, зрелый и стойкий иммунитет. А прививки вводятся иглой под кожу или в мышцу — этот путь не предусмотрен эволюцией, на него не возникает нормального ответа, иммунная система от такого «сходит сума», истощается и ломается.
 Взаимодействие В-лимфоцитов, Т-лимфоцитов и антиген-презентирующих клеток. Микроб (1) захватывается антиген-презентирующей клеткой (2), которая его переваривает и по частям выставляет на своей поверхности в специальном комплексе (3). Этот комплекс узнается рецептором Т-лимфоцита (4), который в дальнейшем будет помогать (10) В-лимфоциту (9), узнавшему аналогичный антиген, активироваться, делиться и производить антитела. Кроме того, рецептор В-лимфоцита (6) способен сам узнавать антиген микроба (5), и презентировать его (7) в обработанном виде (8) Т-лимфоциту (4), получая от него помощь в активации и делении.
Взаимодействие В-лимфоцитов, Т-лимфоцитов и антиген-презентирующих клеток. Микроб (1) захватывается антиген-презентирующей клеткой (2), которая его переваривает и по частям выставляет на своей поверхности в специальном комплексе (3). Этот комплекс узнается рецептором Т-лимфоцита (4), который в дальнейшем будет помогать (10) В-лимфоциту (9), узнавшему аналогичный антиген, активироваться, делиться и производить антитела. Кроме того, рецептор В-лимфоцита (6) способен сам узнавать антиген микроба (5), и презентировать его (7) в обработанном виде (8) Т-лимфоциту (4), получая от него помощь в активации и делении.
Это утверждение представляет собой смесь правды и полуправды. Да, микробы чаще не попадают непосредственно в кровь, однако большинство инфекций как раз и запускает вторичный, приобретенный иммунный ответ тогда, когда первичный иммунитет, встречающий микроб на слизистых и коже, уже обойден. Микробы не могут находиться на коже и слизистых долго — их оттуда попросту смывает. Они пытаются проникнуть глубже, в лимфу и кровь, а затем и достигнуть своей цели, которая может быть очень далека от места инфицирования. Прививка как раз и создает искусственно такую же ситуацию, как «прорыв барьеров», какую создает настоящая инфекция.
Иммунитет: полноценный или нет?
Второй антипрививочный миф гласит, что у детей, которым делают прививки, иммунитет истощается, а иммунитет к заболеванию, от которого прививали, все равно неполноценен. Этот миф порожден пробелом в знаниях: дело в том, что мы не живем в стерильной пробирке. Наш организм ежедневно сталкивается с тысячами разных антигенов, и процесс, описанный во врезке, происходит непрерывно. Мы заражаемся какой-либо инфекцией каждый день, но чаще всего это заражение останавливается на барьерах или в ближайшем лимфоузле. Лимфоциты образуются, обучаются, активируются, делятся, взрослеют, умирают. И если бы иммунная система «истощалась», это привело бы к быстрому летальному исходу. На самом деле этого не происходит. Наоборот, в современном цивилизованном мире, довольно чистом с точки зрения гигиены, есть проблема нехватки антигенов для взросления иммунной системы, в связи с чем она ошибочно переключается на безвредные вещества, вызывая начало аллергии (можно почитать подробнее в материале «Ошибка иммунитета»).

Полноценен ли постпрививочный иммунитет? Противники прививок утверждают, что нет. Для развеивания этого мифа достаточно поинтересоваться данными статистики о заболеваемости и смертности от инфекций до введения прививок и после. Антипрививочники, впрочем, утверждают, что заболеваемость инфекционными болезнями упала сама собой, из-за изобретения антибиотиков и более эффективного лечения. Этот аргумент выглядел бы логично, если б не тот факт, что лечение той же ветрянки или краснухи за последние 50−100 лет не изменилось, плотность населения (то есть риск заражения) выросла на порядки, при этом привитые болеют меньше, а непривитые — больше.
Еще одно утверждение противников прививок гласит, что естественные болезни, которыми болеет ребенок, помогают «отлаживать» и тренировать иммунную систему наиболее естественным способом. И это, надо отметить, чистая правда. Однако стоит уточнить, что, увы, далеко не все дети доживают до финала такой «естественной тренировки». Сторонникам «естественного иммунитета» стоит задуматься о естественном же отборе: сто лет назад в деревнях из десяти детей до взрослого возраста доживали двое-трое, остальные умирали от болезней. При «неестественной тренировке» (вакцинации) шансы выжить существенно выше.
Автор статьи — аллерголог-иммунолог, кандидат медицинских наук
Статья «Я прививок не боюсь» опубликована в журнале «Популярная механика» (№11, Ноябрь 2010).