Обязательные профилактические прививки. Стоит ли делать
Основное действие прививок направлено на то, чтобы у ребенка выработался иммунитет против ряда заболеваний. По исследованиям Всемирной организации здравоохранения своевременно проведенная вакцинация спасает ежегодно 4 млн. детских жизней.

Безопасность прививок
Иммунизация населения производится препаратами зарубежного и российского производства. Которые проходят обязательную регистрацию, имеют сертификаты и разрешены к применению согласно инструкциям к вакцинам. Благодаря этому дети получают качественные, безопасные прививки.
Поэтому нет смысла тревожится, что вакцина плохо отразится на здоровье малыша. В последнее время имеет место тенденция отказываться от ввода препаратов вакцинации. Мотивируют родители свой отказ тем, что дети заболевают сразу после прививки и побочные действия все же присутствуют у некоторых препаратов.
Такое мнение является заблуждением. При соблюдении определенных правил проведения прививки результат всегда положительный и риск неприятных последствий отсутствует. Поствакциональные осложнения встречаются, если не распознаны противопоказания к ним. Но детей всегда осматривают врачи перед прививкой.
Зачем нужны прививки
Необходимость прививочной вакцинации не должна вызывать сомнения.
◉ Потому что у детей, получивших прививку, риск заболевания снижается в сотни раз. Если же дети заболевают, то недомогание проходит в легкой форме и без осложнений.
◉ Улучшается качество и продолжительность жизни всех возрастных групп, как детей, так и взрослых. Снижается детская смертность. Повышается иммунитет ребенка на длительное время.
◉ Прививка обеспечивает защиту не только от конкретного вируса. Но и создает неспецифическую защиту и устойчивость (резистентность) ко многим другим болезням.
◉ Вакцина нужна всем детям, находящимся в любом коллективе во избежание заражения при активном контактировании.
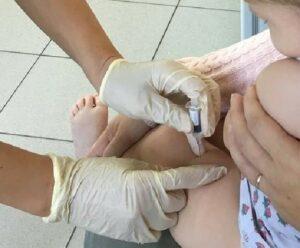
Как подготовить ребёнка к прививке
Решение о том делать прививку или нет, остается только за вами. Прививка делается только после подтверждения согласия родителей.
◍ Прежде, чем дать согласие убедитесь, что нет противопоказаний у малыша. Противопоказанием ко всем вакцинам будет сильная реакция на любую предыдущую прививку, осложнения после нее, имеющиеся злокачественное образование.
◍ Проводить прививки следует только во время полного здоровья ребенка! При вялости, недомогании отложите вакцинацию. Острые и хронические болезни в момент обострения будут также поводом перенести прививку.
◍ Плановую вакцинацию проводят только через 14-20 дней после выздоровления, либо когда нет обострений хронических недугов.
Обязательная подготовка заключается в соблюдении диеты ребенком и мамой. Главный принцип — исключение возможных аллергенов.
Неделю перед прививкой дают детям противоаллергические препараты.
Прививка против туберкулеза (БЦЖ)
Делается детям с весом более 2300 г. В третий-шестой день жизни проводится первое введение антител без постановки заранее реакции Манту. Вторая в семь лет.
Прививка Манту делается туберкулином в предплечье детям, имеющих вакцинацию БЦЖ с 1 года. Реакция манту может быть положительная, сомнительная, отрицательная.
Отрицательная — 1мм, сомнительная — 2-4 мм, положительная — от 5 мм. Каждые полгода значения могут меняться. Есть ли у ребенка заболевание или только он иммунизировался выясняет врач-фтизиатр. Не зависимо получил прививку в семь лет ребенок или нет, прививается повторно в 14 лет.
Прививка АКДС (полиомиелита, столбняка, коклюша, дифтерии)
Противопоказанием к данной прививке является заболевание центральной нервной системы с судорогами.
Вакцина АКДС вводится в ягодицу, четыре капли против полиомиелита капают в рот ребенка. Впервые в возрасте трех месяцев. Далее еще проводится два раза с интервалом в шесть недель (в 4,5 и 6 месяцев) Ревакцинация против этих заболеваний делается один раз в полтора года.
Против полиомиелита повторно прививают детей в 20 месяцев, третий раз в 14 лет.
Второй раз прививают против дифтерии и столбняка (АДС-м) в семь лет. После БЦЖ через полтора месяца.
Далее каждые десять лет вводится вакцина взрослым 24, 34 года и далее.
Прививка детям против гепатита В
Прививка делается новорожденному через двенадцать часов после появления на свет. Повторная прививка через один месяц, далее третья в 6 месяцев. Если по каким-то причинам по этой схеме малыш не был привит, делают вакцину в 13 лет.
Если мама больна гепатитом В, детей прививают следующим образом: 1 раз через 12 ч появления на свет, 2 раз – в 1 месяц. 3 раз – в 2 месяца. 4 раз – в 1 год.
Прививка от кори, краснухи, свинки (паротита)
Вакцина от этих инфекций не вводится малышам с тяжелыми аллергическими реакциями на антибиотики и непереносимостью белка яйца.
Начинается с 12 месяцев, потом через 3 месяца. Ревакцинация происходит в шестилетнем возрасте под лопатку. Девочкам повторно вводится в 13 лет.
Если пропускается время прививок, обращаться надо к врачу, чтобы решить вопрос о дальнейших прививках.
Осложнения. Реакция на прививки у детей
При любой осложненной реакции на прививки немедленно обратитесь к врачу!
● Аллергическая реакция
Проявляется кожными высыпаниями, отеками. Редко развивается синдром Стивена-Джонсона. После АКДС по сравнению с остальными вероятность возникновения выше. Состояние может быть достаточно тяжелым.
● Осложнения в нервной системе
Поражение нервной системы выражается судорогами, потерей сознания, энцефалитом, менингитом. Тяжелое течение, редко возможен летальный исход.
● Анафилактический шок
Тяжелейшая аллергическая реакция возникает при первичном и повторном введении вакцины даже минимальной дозы. Шок бывает молниеносный с неблагоприятным исходом.
● Сывороточная болезнь
Проявления на чужеродный для организма белок. В основном возникает при внутримышечном или подкожном введении.
● Местные реакции
Рожи, абсцессы, флегмоны.
календарь, правила и показания к проведению прививок детям
 Под профилактическими прививками подразумевается введение в организм антигенного материала. Цель плановой вакцинации – выработка иммунитета к болезни. Вакцина предотвращает заражение или ослабляет последствия заболевания. Иногда обязательные профилактические прививки вызывают нежелательные реакции, и если они возникают, необходимо поставить в известность лечащего врача.
Под профилактическими прививками подразумевается введение в организм антигенного материала. Цель плановой вакцинации – выработка иммунитета к болезни. Вакцина предотвращает заражение или ослабляет последствия заболевания. Иногда обязательные профилактические прививки вызывают нежелательные реакции, и если они возникают, необходимо поставить в известность лечащего врача.
Обязательно ли нужно делать прививки детям?
Для чего нужно делать прививки детям и какими препаратами проводится вакцинация? Для профилактики и лечения опасных для жизни инфекционных болезней применяются специальные иммунобиологические препараты: вакцины, сыворотки, иммуноглобулины.
Вакцины используют в целях профилактики для создания в организме искусственного активного иммунитета против конкретных инфекционных заболеваний: дифтерии, полиомиелита, гепатита, гриппа, менингита и т. д.

Сыворотки и иммуноглобулины вводят уже заболевшему ребенку в качестве экстренной помощи, чтобы одолеть недуг. Эти препараты содержат уже готовые антитела против той или иной болезни. Например, противостолбнячная и противодифтерийная сыворотки, антирабический, противококлюшный, антистафилококковый иммуноглобулины. То есть создается искусственный пассивный иммунитет. Так как в данном случае антитела организмом не вырабатываются, а поступают в готовом виде, иммунитет возникает ненадолго, а исчезает вместе с антителами, которые выполнили свою задачу и помогли организму в тяжелое для него время.
Особое место в длинном ряду санитарно-гигиенических и профилактических мероприятий по укреплению здоровья детей занимает проведение плановых профилактических прививок против инфекционных болезней.
Профилактические прививки детям, кажущиеся сегодня делом простым и обыденным, а некоторыми недальновидными людьми расценивающиеся как ненужные и даже вредные, своим появлением произвели настоящую революцию в медицине, открыли новое направление в науке, спасли жизнь и здоровье миллионам людей, избавили общество от неизлечимых ранее болезней. Ответ медиков на вопрос «обязательно ли делать прививки детям» однозначен – «да, вакцинация необходима».
А теперь узнайте об истории прививок и их создателях, избавивших мир от многих эпидемий.
Прививки от оспы и других болезней: факты, история и создатели
На протяжении всей многовековой истории человека преследовали инфекционные болезни, временами приобретавшие характер эпидемий и уносившие миллионы человеческих жизней.
Уже в древние века ученые мужи задумывались о причинах возникновения этих «поветрий», «моровых» или «повальных» болезней, пытались связать их появление с особыми «миазмами» — ядовитыми испарениями воздуха, с невидимыми глазу «контагиями», присутствующими в атмосфере. Карой, ниспосланной богом, считали люди эпидемии натуральной оспы, чумы и холеры, которые распространялись молниеносно по странам и континентам, не зная препятствий и границ, с одинаковым равнодушием поражая бедняка в жалкой лачуге и знатного вельможу в великолепном дворце.
Уже тогда люди пытались противостоять заболеваниям разными способами: укрывались в домах с закрытыми ставнями, окуривали помещения дымом, обтирали кожу уксусом и вином, принимали внутрь разные снадобья и возносили молитву богу, моля о спасении. Иногда эти примитивные меры личной профилактики давали положительный результат, если речь шла о холере, но защититься от чумы или оспы такими способами было невозможно.
Эпидемия XIV века унесла 25 миллионов жизней и много лет внушала безграничный ужас людям лишь при упоминании о чуме.
Тем выше должны мы ценить подвиги врачей-исследователей, ставивших на себе опыты с возбудителями чумы, холеры, пытаясь найти защиту от смертельных болезней.

У истоков истории прививок стоял голландский ученый Левенгук, который в XVIII веке при помощи микроскопа с 300-кратным увеличением обнаружил доселе неизвестную форму жизни — мир микроорганизмов. Но прошло еще много времени, прежде чем врачи догадались о прямой связи инфекционных болезней с мельчайшими живыми существами. Приходилось действовать вслепую, подвергая опасности свою жизнь.
Одним из самых известных исторических фактов о прививках является опыт, который провел на себе английский врач А. Уайт в 1802 году, введя в свой организм чумную субстанцию от больного. Опыт закончился трагически: Уайт умер, но у него нашлись последователи, которые продолжили опыты по самозаражению чумой, желая ценою собственной жизни избавить человечество от черной смерти и показать, что страх перед чумой, парализующий общественную жизнь, не обоснован, так как заболевал не каждый, даже когда свирепствовала эпидемия.
Найти пути защиты от натуральной оспы помогла сама природа. Из многолетних наблюдений было известно, что крестьянки, ухаживающие за коровами, болеющими коровьей оспой, и сами заразившиеся при дойке больной коровы, не болеют натуральной оспой или очень легко переносят это заболевание.
Начало истории прививок от оспы положил английский врач Эдвард Дженнер, который в 1776 году разработал метод прививания коровьей оспы людям с целью защитить их от натуральной. Именно Дженнеру человечество обязано спасением от одной из самых свирепых инфекций. Благодаря повсеместному оспопрививанию эта жестокая болезнь была ликвидирована во всем мире, и с января 1980 года плановая вакцинация против оспы в нашей стране отменена.
В 1955 году Национальная организация по борьбе с полиомиелитом, основанная в Америке по предложению и на средства Рузвельта, который сам был жертвой этого заболевания, объявила о созданной врачом Джонасом Солком вакцине против детского паралича. Работа над созданием этой вакцины шла непрерывно на протяжении полувека и увенчалась успехом. Благодаря вакцине Солка, усовершенствованной американским ученым Сэбином и нашими сооотечественниками Чумаковым и Смородинцевым, создана широкая прослойка людей, невосприимчивых к полиомиелиту, и эта ужасная болезнь в нашей стране ликвидирована.

А сколько горя принесла дифтерия, ужасавшая когда-то всех матерей, которые боялись этого посланника смерти детей больше, чем всех других болезней, вместе взятых! Во время болезни в носоглотке и в гортани образовывались пленки, которые перекрывали дыхательные пути, обрекая ребенка на мучительную смерть от удушья. Недаром в народе дифтерию называли «глотошной». Велико было отчаяние врачей из-за невозможности помочь страдающему пациенту. Это толкало врача на самоотверженный поступок — отсасывание пленок из горла ребенка собственным ртом, что нередко заканчивалось трагически для самого доктора. Такие случаи описаны в художественной литературе Чеховым, Вересаевым, Булгаковым, наблюдавшими дифтерию в собственной врачебной практике. Современные дети защищены и от этой болезни благодаря проведению профилактических прививок и другим защитным мероприятиям.
Добровольный отказ родителей от проведения детских прививок

Закон Российской Федерации «Об иммунопрофилактике инфекционных болезней» от 1998 года устанавливает правовые основы государственной политики в области иммунопрофилактики, определяет права и обязанности граждан при осуществлении иммунопрофилактики.
Любой гражданин имеет право на:
- отказ от профилактических прививок;
- получение полной и достоверной информации о необходимости профилактических прививок, о возможных поствакцинальных осложнениях;
- бесплатные профилактические прививки, включенные в национальный календарь;
- бесплатный медицинский осмотр, а при необходимости — и медицинское обследование перед прививками;
- бесплатное лечение и социальную защиту при возникновении поствакцинальных осложнений.
Если вы решили воспользоваться своим правом на отказ от детских прививок, подумайте о последствиях.
Кроме того, что ваш ребенок будет подвержен опасности заболеть различными инфекциями, впоследствии у него возникнут проблемы с выездом за границу для продолжения учебы, так как многие страны в соответствии с международными медико-санитарными правилами требуют наличия конкретных профилактических прививок.
При отказе родителей от прививок выросшему ребенку могут отказать в приеме на работу или отстранить от работ, выполнение которых связано с высоким риском заболевания инфекционными болезнями, в том числе и за рубежом.
Отказ в приеме непривитого ребенка в детское учреждение может быть только временным на период реальной угрозы инфекционного заболевания. После исчезновения вероятности эпидемии ребенка обязаны принять.
Новый закон дает матери право добровольного отказа от прививок, но принять решение необходимо в пользу вакцинации. Добровольный отказ от вакцинации должен быть тщательно продуман и иметь под собой серьезные основания, оправдывающие столь рискованное решение.
Во второй половине 80-х годов прошлого века многие родители стали отказываться от профилактических прививок под влиянием газетных статей, в которых всезнающие журналисты безапелляционно доказывали, что активная иммунизация наносит вред детскому здоровью, а иногда и лишает жизни.
Несколько лет в средствах массовой информации велась дискуссия между медиками и журналистами, в которой каждый доказывал свою правоту. Спор разрешился самым печальным образом: увеличение количества непривитых детей предоставило благодатную почву для возбудителей дифтерии, и они не преминули воспользоваться случаем. Два года бушевала эпидемия дифтерии в Москве, закончившаяся для некоторых семей слезами и горем.
В 1995 году в Чечне среди детей отмечалась вспышка полиомиелита, о котором на протяжении предыдущих нескольких десятков лет благодаря плановым прививкам никто и не вспоминал. В ходе военных действий была разрушена система охраны здоровья детей, в том числе и плановая вакцинация. Воюющим сторонам не было дела до здоровья мирного населения и профилактики болезней. Результатом безответственности политиков и чиновников стала вспышка полиомиелита и превращение здоровых детей в инвалидов.
В настоящее время в центре России, в основном в Москве и Подмосковье, проживает большое количество мигрантов с Кавказа и из Средней Азии. Подавляющее большинство их детей не имеют полисов обязательного медицинского страхования, поликлиниками не наблюдаются и остаются за бортом плановой вакцинации. Малолетние беспризорники, со всей страны стекающиеся в Москву и в другие крупные города в надежде на сладкую жизнь, пополняют ряды непривитого контингента. А это грозит новыми вспышками инфекционных заболеваний среди детей.
Современный период характеризуется нестабильной эпидемиологической ситуацией. Во многом это объясняется политической и экономической нестабильностью жизни бывших союзных республик, массовой миграцией населения, военными действиями в «горячих» точках с появлением множества беженцев по всей стране, ослаблением санитарно-эпидемиологического контроля.
Отказ от проведения прививок в этой обстановке не только безрассуден, но и преступен по отношению к своему ребенку и окружающим лицам. Как можно не привиться от туберкулеза, если заболеваемость этой инфекцией выросла в несколько раз и не стремится к снижению?
Растет заболеваемость гепатитом В и С, приводящим к развитию хронического воспаления печени и жировому перерождению этого важнейшего органа.

Безобидная краснуха, которую дети переносят в основном легко и без осложнений, является страшной угрозой для болеющих ею беременных женщин, ибо ребенок с почти стопроцентной вероятностью родится с каким-либо уродством.
Эпидемический паротит, называемый в народе заушницей, свинкой, нередко дает вспышки в интернатах, общежитиях, казармах, поражая не только слюнные, но и половые железы подростков и молодых мужчин, становясь причиной бесплодия.
Показаний к профилактическим прививкам намного больше, чем противопоказаний. Мы живем на пороховой бочке. Подумайте об этом, отказываясь от вакцинации. Если же, несмотря ни на что, вы остаетесь стойким противником профилактических прививок, уведомите об этом главного врача поликлиники в письменной форме.
Как вырабатывается иммунитет у ребенка после прививки

Ребенок рождается свободным от микробной флоры, но уже с первых часов его организм заселяется микроорганизмами, которые будут сопровождать его всю жизнь. Новорожденные и дети первых месяцев жизни обладают пассивным иммунитетом к инфекционным заболеваниям за счет антител, приобретенных через плаценту и молоко матери. Этим объясняется невосприимчивость детей до 6 месяцев к детским инфекционным болезням даже при тесном контакте с заболевшим.
Активный иммунитет вырабатывается после прививки или после перенесенного заболевания. Вакцинопрофилактика проводится по специально разработанной схеме, в которой учитывается возрастная способность организма ребенка к выработке стойкого иммунитета, возможность одновременной иммунизации несколькими вакцинами, эффективность применяемых вакцин и продолжительность поствакцинального иммунитета, опасность поствакцинальных осложнений.
Активная иммунизация проводится путем введения в организм специфических антигенов, в ответ на которые начинают вырабатываться собственные антитела. Таким образом формируется специфический иммунитет после прививки, защищая ребенка.
В качестве антигенов могут использоваться живые, но ослабленные каким-либо способом возбудители. Например, вакцины против кори, туберкулеза, полиомиелита, паротита.

Широкое применение имеют вакцины, приготовленные из убитых нагреванием или химическими веществами микробов, используемые для профилактики коклюша, брюшного тифа, холеры.
Если токсин, выделяемый микроорганизмом, обработать по специальной методике, то он превратится в анатоксин, потеряет свою ядовитость, но сохранит способность вызывать в организме выработку антител и может быть использован для специфической профилактики. Широко используются дифтерийный и столбнячный анатоксины.
В настоящее время ребенок одновременно прививается против нескольких заболеваний, поэтому постоянно идет работа над созданием и усовершенствованием ассоциированных вакцин, т. е. содержащих несколько антигенов. Примером такой поливакцины может служить широко известная адсорбированная коклюшно-дифтерийно-столбнячная вакцина (АКДС). Адсорбирование вакцины на гидрате окиси алюминия производится для более медленного и постепенного всасывания в кровь, что снижает риск развития поствакцинальных осложнений.



Пути введения вакцины различны. Так, вакцинация против полиомиелита проводится через рот, вакцина против туберкулеза вводится внутрикожно, вакцина АКДС — внутримышечно. После попадания вакцины в организм начинается выработка антител, происходит иммунологическая перестройка организма, повышается его устойчивость к соответствующей инфекции.
Но однократного введения вакцины недостаточно для развития стойкого длительного иммунитета ребенка после прививки, поэтому разработаны методы поэтапной вакцинации и ревакцинации, основанные на экспериментах и большом опыте прививочной работы.
Перечень профилактических прививок и национальный календарь проведения
В нижеприведенной таблице указан перечень профилактических прививок и возраст ребенка, под¬лежащего обязательной вакцинации:
| Возраст ребенка, подлежащего обязательной вакцинации | Наименование профилактической прививки |
| 12 часов | Первая вакцинация против вирусного гепатита В |
| 3-7 дней | Вакцинация против туберкулеза |
| 1 месяц | Вторая вакцинация против вирусного гепатита В |
| 2 месяца | Третья вакцинация против вирусного гепатита В (группа риска). Первая вакцинация против пневмококковой инфекции |
| 3 месяца | Первая вакцинация против дифтерии, коклюша, столбняка. Первая вакцинация против полиомиелита. Первая вакцинация против гемофильной палочки (группа риска) |
| 4,5 месяца | Вторая вакцинация против дифтерии, коклюша, столбняка. Вторая вакцинация против полиомиелита. Вторая вакцинация против гемофильной палочки (группа риска). Вторая вакцинация против пневмококковой инфекции |
| 6 месяцев | Третья вакцинация против дифтерии, коклюша, столбняка. Третья вакцинация против полиомиелита. Третья вакцинация против вирусного гепатита В. Третья вакцинация против гемофильной палочки (группа риска) |
| 12 месяцев | Вакцинация против кори, эпидемического паротита, краснухи. Четвертая вакцинация против вирусного гепатита В (группа риска) |
| 15 месяцев | Ревакцинация против пневмококковой инфекции |
| 18 месяцев | Первая ревакцинация против дифтерии, коклюша, столбняка. Первая ревакцинация против полиомиелита. Ревакцинация против гемофильной инфекции (группа риска) |
| 20 месяцев | Вторая ревакцинация против полиомиелита |
| 6 лет | Ревакцинация против кори, эпидемического паротита, краснухи |
| 7 лет | Вторая ревакцинация против дифтерии и столбняка. Ревакцинация против туберкулеза |
| 13 лет | Вакцинация против вирусного гепатита В. Вакцинация против краснухи (девочки) |
| 14 лет | Третья ревакцинация против дифтерии и столбняка. Третья ревакцинация против полиомиелита. Ревакцинация против туберкулеза |
По этому графику прививаются дети, не имеющие серьезных проблем со здоровьем. Министерство здравоохранения каждый страны устанавливает свой национальный календарь профилактических прививок.
Для детей, входящих в группу риска, календарь профилактических прививок имеет некоторые особенности. Так, дети с иммунодефицитными состояниями, анатомическими дефектами, онкогематологическими заболеваниями, ВИЧ-инфицированные, воспитывающиеся в закрытых детских учреждениях психоневрологического профиля, противотуберкулезных санаториях, получают вакцинацию от гемофильной инфекции в 3, 4,5 и 6 месяцев, а затем однократную ревакцинацию в 18 месяцев. Эту прививку могут предложить и вашему малышу, если он родился недоношенным, часто болеет простудными заболеваниями, с рождения находится на искусственном вскармливании, готовится к поступлению в детское дошкольное учреждение.
В прививочный график не включена вакцинация против ветряной оспы, против вируса папилломы человека, вызывающего рак шейки матки, но по желанию родителей эти прививки могут быть сделаны. Против ветряной оспы прививаются дети старше 12 месяцев, а вакцинация против ВПЧ (вируса папилломы человека) проводится трехкратно девочкам в 12 лет с интервалом 2-4 месяца.

При помощи вакцинации и четкого соблюдения правил проведения профилактических прививок врачи всего мира борются с наиболее опасными инфекциями, способными принимать характер эпидемий. Благодаря успехам эпидемиологов и врачей-инфекционистов в мире ликвидированы оспа и чума, значительно снижена заболеваемость дифтерией, столбняком, полиомиелитом, коклюшем, корью. Одной из основных задач иммунологии является разработка вакцины против СПИДа, над которой бьются ученые уже много лет, но пока безуспешно.
Санитарные правила и противопоказания к постановке прививок детям
Эффективность прививок зависит от соблюдения сроков и интервалов вакцинации, от полноценности антигенов, от состояния реактивности организма.
При неполноценном питании, недостаточном количестве белка и витаминов нарушается выработка антител и прививочного иммунитета.
Согласно санитарным правилам, перед прививкой ребенок должен быть осмотрен врачом с обязательной термометрией. Родители детей, посещающих детский сад и школу, должны быть предупреждены о дате вакцинации заранее, чтобы при необходимости обсудить с врачом все вопросы, связанные с прививками.
По правилам проведения прививок, если вакцинации предшествовало какое-то заболевание, то следует воздержаться от вакцинации до полного выздоровления и выдержать от 2 до 4 недель в зависимости от тяжести процесса.
Противопоказаниями ко всем прививкам детям являются острые инфекционные болезни, лихорадочные состояния, туберкулез в активной форме, болезни крови, сахарный диабет, болезни почек острые и обострения хронических, пороки сердца в стадии декомпенсации, аллергические и иммунодефицитные состояния. Также противопоказаниями к прививкам являются болезни центральной нервной системы.
Несоблюдение правил прививок для детей грозит развитием тяжелых поствакцинальных осложнений и приводит к слабой выработке иммунитета. Необоснованные отводы от прививок тоже неоправданны и подвергают детей риску заболевания соответствующими инфекциями.
Реакция организма детей на прививку (с фото)
Если соблюдены правила проведения прививок, дети в большинстве случаев переносят прививки без последствий. Но иногда могут возникнуть осложнения, о которых следует немедленно поставить в известность врача-педиатра. Какие нежелательные реакции на прививку могут возникнуть у детей?
Послепрививочные реакции проявляются в виде общих и местных симптомов: болезненный, но быстро рассасывающийся инфильтрат на месте инъекции, покраснение кожи вокруг нее, не требующие лечения.
Нежелательная реакция на прививку у детей выражается повышением температуры, недомоганием, аллергическими проявлениями в виде крапивницы или астматического состояния, могут развиться судороги, явления энцефалита.
Профилактика нежелательных реакций на прививки ведется в двух направлениях: усовершенствование вакцин с целью снижения их аллергенности и применение комплексного обследования детей для выявления группы риска.
В частности выращивание вирусной вакцины не на курином белке, а на культуре тканей человека значительно снижает риск развития тяжелых аллергических реакций.

Дети с аллергическими реакциями организма на прививки должны прививаться в период наименьшей аллергической активности заболевания, должна соблюдаться гипоаллергенная диета на период вакцинации, за 2-3 дня до прививки и в течение 10 дней после нее ребенок должен принимать антигистаминные препараты.
Вакцинация детей с заболеваниями нервной системы наиболее ответственна и требует индивидуального подхода. Большинство из них получают не АКДС, а облегченный АДС-М-анатоксин на фоне приема седативных, противосудорожных и жаропонижающих препаратов.
Дети, часто болеющие респираторными инфекциями, должны прививаться в теплое время года, в период наименьшей заболеваемости ОРВИ, при отсутствии контактов. Перед прививкой следует провести исследование крови и мочи.
Если у ребенка развилась тяжелая реакция на первую прививку АКДС, то целесообразно проводить дальнейшую вакцинацию АДС-М-анатоксином, но не переносить отвод от одной вакцины на другие виды вакцин. Этим детям не противопоказаны прививки против полиомиелита, кори и паротита.
При тяжелых поствакцинальных осложнениях, требующих длительного лечения, приведших к инвалидизации или смерти ребенка, закон определяет право граждан на социальную защиту, включающую в себя получение государственного единовременного пособия, ежемесячных денежных компенсаций, пособия по временной нетрудоспособности.
Здесь вы можете посмотреть фото реакций на прививку у детей:



Проведение прививок по эпидемическим показаниям
В каждой стране вакцинация детей проводится по национальному календарю профилактических прививок, аналогичному нашему, приведенному выше. Но разнообразие прививочной работы не исчерпывается лишь плановыми вакцинациями. В осенне-зимний период при угрозе наступления эпидемии гриппа проводится вакцинация детей и взрослых против этой вирусной инфекции, способной парализовать жизнь не только отдельной страны, но и целых континентов.
Неблагополучная обстановка по заболеваемости менингококковой инфекцией в Москве заставила осенью 2003 года выполнить проведение прививок по эпидемическим показаниям против менингита.
Всем известно, что при укусе человека бродячей собакой или диким животным возникает риск заболевания бешенством с печальным исходом. Отсюда вытекает необходимость введения укушенному антирабической вакцины, чтобы предотвратить развитие болезни. Только не пугайте детей необходимостью «получить 40 уколов в живот». Профилактика бешенства после укуса заключается во введении вакцины в первый день, а затем на 3-й, 7-й, 14-й и 28-й день. Одновременно с вакциной может вводиться антирабический иммуноглобулин

В районах, неблагополучных по сибирской язве, туляремии, проводится вакцинация людей, работа которых связана с уходом, забоем скота, переработкой туш и сырья животного происхождения. Прививки детям производятся только при непосредственном контакте с заболевшим.
Называется проведение таких профилактических прививок вакцинацией по эпидемическим показаниям и назначается по приказу органа здравоохранения, на территории которого возникла неблагополучная по данной инфекции обстановка.
Материал подготовлен редакцией сайта ladycharm.net
Прививка против | ||||||||||||
| Гепатита В1 Гепатит В может приводить к развитию цирроза и рака печени. Вирус может передаваться во время родов, через кровь, через зараженные предметы. | В соответствии с инструкцией по применению препаратов | В соответствии с инструкцией по применению препаратов | В соответствии с инструкцией по применению препаратов | |||||||||
| Туберкулеза Туберкулез может поражать людей из любых социальных групп. Инфекция распространяется в легкие, другие внутренние органы, кожу, кости, позвоночник. | В соответствии с инструкцией по применению препаратов | |||||||||||
| Пневмококковой инфекции Пневмококк — одна из причин пневмоний, гнойного менингита, отита. Менингит может привести к смертельному исходу. | В соответствии с инструкцией по применению препаратов | В соответствии с инструкцией по применению препаратов | ||||||||||
| Дифтерии Дифтерия: при инфекции в зеве образуются пленки, закрывающие дыхательные пути, и человек может задохнуться. |
Вакцинопрофилактика для детей — Medside.ru
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Булимия
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Е] Еюноскопия
- [Ж] Железы .. Жиры
- [З] Заместительная гормональная терапия
- [И] Игольный тест .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Магнитотерапия .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Общий анализ крови .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетк
Профилактические прививки детям. Детские врачи и родители – «за»! Кто – «против»? ( Коллектив авторов, 2013)
Инфекционные болезни встречаются у детей очень часто. Они могут протекать в тяжелой форме, давать осложнения, приводить к инвалидизации и даже смерти ребенка.
Целью иммунизации является формирование специфического иммунитета к инфекционному заболеванию посредством искусственного создания инфекционного процесса, который в большинстве случаев протекает бессимптомно (т. е. без проявлений) или в легкой форме. В то же время для многих инфекционных болезней характерно тяжелое течение. Несмотря на большие возможности современной медицины, они могут давать серьезные осложнения с длительными, стойкими последствиями. Кроме того, болезнь лишает человека трудоспособности, а ребенка – возможности посещать школу или детский сад.
Что такое вакцинация и как реагирует на нее ребенок
В ответ на вакцинацию в организме ребенка возникает цепочка иммунологических реакций. В этом процессе выделяют три периода.
Первый период (скрытый) продолжается с момента введения вакцины до появления специфических факторов защиты (антител) в крови. В это время в организме ребенка происходят сложные иммунологические реакции, в результате которых активируются В-лимфоциты, которые и вырабатывают антитела. Основной функцией антител является связывание (нейтрализация) вирусов и бактерий. Некоторые В-лимфоциты живут долго и сохраняют так называемую иммунологическую память.
Длительность первого периода варьирует от нескольких дней до 2 нед. и зависит от вида вакцины, способа ее введения и особенностей иммунной системы ребенка.
Второй период характеризуется повышением концентрации специфических антител в крови. После введения некоторых вакцин специфические антитела появляются очень быстро, и так же быстро повышается их содержание в крови, что позволяет использовать эти вакцинные препараты для экстренной профилактики при контакте с больными корью, полиомиелитом, эпидемическим паротитом, вирусным гепатитом А.
Второй период продолжается от 4 дней до 4 нед.
В третьем периоде после достижения максимального уровня специфических антител их количество начинает уменьшаться – вначале быстро, затем медленно. Такое уменьшение происходит в течение нескольких лет. При повторной встрече с антигеном (ревакцинации или инфицировании привитого ребенка) первый период отсутствует, так как активируются В-клетки памяти, специфический иммунный ответ возникает быстрее и отличается большей интенсивностью.
Население относится к вакцинации с пониманием, хотя не все достаточно хорошо осознают, почему она необходима. Родители хотят знать, от каких инфекционных болезней можно и нужно защитить ребенка, какие вакцины предлагаются их детям и каковы возможные варианты их применения. На страницах данной книги мы постараемся ответить на эти и многие другие актуальные вопросы.
Сегодня практически каждый ребенок может и должен быть вакцинирован. Родителям надо лишь своевременно обращаться к врачу-педиатру. При выявлении каких-либо индивидуальных особенностей детского организма доктор составляет индивидуальный план обследования ребенка, его медицинской подготовки к последующей вакцинации.
Не нужно бояться прививок – они спасают здоровье и жизнь наших детей!
Об этом еще в XIX в. очень красочно и профессионально грамотно рассказал в книге «Записки врача» В. В. Вересаев. В качестве примера он описал тяжелейшие последствия инфекций (дифтерии, столбняка, кори) и трагедии семей, потерявших любимого ребенка (иногда единственного). К сожалению, некомпетентные публикации в газетах, досужие разговоры несведущих людей породили у некоторых родителей необоснованную боязнь прививок и, соответственно, отказ от вакцинации. С этим связано снижение числа вакцинированных детей и уменьшение количества людей, имеющих защиту против той или иной инфекции (существует специальный термин – «иммунная прослойка населения»), что привело к увеличению числа заболевших столбняком, дифтерией, коклюшем, корью, эпидемическим паротитом, краснухой детей и взрослых.
Во время эпидемического повышения заболеваемости дифтерией в начале 90-х гг. XX столетия непривитые дети переносили тяжелые формы этой инфекционной болезни, причем нередко исход был смертельным. В то же время вакцинированные дети, как правило, дифтерией не заболевали или переносили легкие формы без осложнений, угрожающих жизни.
Ежегодно в мире от инфекционных заболеваний погибают около 12 млн детей. Почти 4 млн из них умирают от болезней, которые можно предотвратить с помощью вакцинации. В XIX в., поставив диагноз «корь», «дифтерия», «бешенство», «столбняк», доктор оказывался бессильным и мог лишь наблюдать за естественным течением инфекционной болезни. В XX в. благодаря медицинским достижениям (научным успехам в области микробиологии, вирусологии, фармакологии) у врачей появилась возможность снижать заболеваемость детей наиболее часто встречающимися инфекциями.
Эффективность программы Всемирной организации здравоохранения (ВОЗ) по ликвидации в мире натуральной оспы явилась одним из наиболее веских аргументов в пользу вакцинации. В 1974 г. ВОЗ разработала «Расширенную программу иммунизации», направленную на борьбу с шестью основными инфекциями: дифтерией, столбняком, туберкулезом, полиомиелитом, коклюшем, корью. Благодаря этой программе ежегодно предотвращается более 4 млн смертей и тысячам детей удается избежать слепоты, умственной отсталости и других причин инвалидности. К началу третьего тысячелетия европейский регион освободился от полиомиелита.
В настоящее время медики ставят глобальную цель – в ближайшее десятилетие снизить до минимума заболеваемость корью, краснухой, столбняком, дифтерией, эпидемическим паротитом.
Профилактические прививки детям. Детские врачи и родители – «за»! Кто – «против»? ( Коллектив авторов, 2013)
Глава 3. Какие бывают вакцины и способы их введения
В состав вакцин входят действующие вещества, или иммуногены, и вспомогательные вещества. Иммуногены отвечают за активизацию иммунитета. Вспомогательные вещества применяются для создания вакцин с оптимальным качественным составом, для повышения их эффективности, увеличения срока хранения.
Выделяют следующие виды вакцин.
Живые вакцины
Живые вакцины производят на основе ослабленных микроорганизмов со стойко закрепленной безвредностью (аттенуированные) или непатогенных для человека близкородственных возбудителю микроорганизмов (дивергентные), которые не могут вызвать заболевание. Возбудители в организме привитого размножаются и вызывают вакцинальный инфекционный процесс, формируя невосприимчивость. У большинства привитых вакцинальная инфекция протекает без выраженных клинических симптомов. Основное достоинство живых вакцин – полностью сохраненный набор антигенов возбудителя, что обеспечивает развитие длительной невосприимчивости даже после однократной иммунизации. Большинство таких вакцин способствует выработке длительно сохраняющегося на высоком уровне иммунитета. Они чувствительны к действию высоких температур и требуют неукоснительного соблюдения температурного режима. Живыми являются вакцины против кори, эпидемического паротита, краснухи, ветряной оспы и др.
Инактивированные (убитые) вакцины
Инактивированные (убитые) вакцины получают путем полного обезвреживания бактерий и вирусов с сохранением их иммуногенных свойств. Различают цельноклеточные, сплит-вакцины (расщепленные), субъединичные, рекомбинантные вакцины.
Цельноклеточные (цельновирионные) вакцины
Цельноклеточные (цельновирионные) вакцины создают путем высушивания (при низкой температуре в условиях вакуума), обработки химическим (формалин, спирт, фенол) или физическим (тепло, ультрафиолетовое облучение) воздействием. К ним относятся вакцины против коклюша (АКДС), вирусного гепатита А (Хаврикс, Аваксим, Геп-А-ин-Вак, Вакта), клещевого энцефалита (Вакцина против клещевого энцефалита концентрированная), Инактивированная цельновирионная гриппозная вакцина, Холерная вакцина, Лептоспирозная концентрированная жидкая вакцина и др.
Сплит-вакцины (расщепленные)
Сплит-вакцины изготавливают из разрушенных микроорганизмов. Они содержат фрагментированные и очищенные частицы возбудителей, в том числе поверхностные белки и другие компоненты. В эту группу входят вакцины против гриппа (Бегривак, Ваксигрип, Флюарикс) и др.
Субъединичные вакцины
Субъединичные вакцины содержат только поверхностные частицы микроорганизмов (поверхностные антигены), что позволяет уменьшить в вакцине содержание белка и, следовательно, снизить ее аллергенность. К субъединичным вакцинам относятся вакцины против гриппа (Гриппол, Агриппал, Инфлювак), полисахаридные вакцины против пневмококковой (Пневмо 23), менингококковой (Менинго А+С) и гемофильной (Акт-ХИБ, Хиберикс) инфекций, брюшного тифа, сибирской язвы и др.
Рекомбинантные вакцины
Они относятся к новому поколению иммунных препаратов, произведенных посредством встраивания антигена вируса в геном дрожжевых, вирусных или бактериальных клеток.
Для иммунопрофилактики вирусного гепатита В используется вакцина, представляющая поверхностный антиген (HBsAg) вируса (Энджерикс, Регевак В). Его получают из дрожжевых клеток, в которые введен вирусный ген (в форме плазмиды), кодирующий синтез HBsAg. Препарат очищают от дрожжевых белков и используют для иммунизации.
Анатоксины изготавливают из экзотоксинов (токсинов, выделяемых возбудителями), которые инактивируют термической обработкой или формалином. В результате образуются анатоксины, лишенные токсических свойств, но сохранившие иммуногенность. Анатоксины очищают, концентрируют и для усиления иммуногенных свойств адсорбируют на адъюванте (см. ниже) (обычно гидрооксид алюминия). Адсорбция анатоксинов значительно повышает их иммуногенную активность. С одной стороны, образуется депо препарата в месте его введения с постепенным поступлением в кровоток, с другой – действие адъюванта стимулирует развитие иммунного ответа, в том числе и в регионарных лимфатических узлах. Анатоксины выпускают в форме моно-(дифтерийный, столбнячный, стафилококковый) и ассоциированных (дифтерийно-столбнячный, ботулинический трианатоксин) препаратов. Они легко комбинируются с другими вакцинами (АКДС). При введении анатоксинов вырабатывается только антитоксический иммунитет.
Различают моновакцины (содержащие один антиген), ассоциированные, или комбинированные (имеющие несколько антигенов), и поливалентные вакцины (состоящие из различных штаммов одного вида микроорганизмов).
Вспомогательные вещества
К вспомогательным веществам вакцин относятся адсорбенты, консерванты, эмульгаторы, индикаторы кислотности рН, стабилизаторы.
Адсорбенты (адъюванты) – нерастворимые соли алюминия (фосфат или гидроокись), усиливающие действие вакцины и, следовательно, значительно увеличивающие силу иммунного ответа. Содержание их в вакцине мизерное. Иногда в качестве адсорбентов используются транспортные белки (они входят в состав дифтерийного, столбнячного анатоксинов, конъюгированных пневмококковой, гемофильной и менингококковой С вакцин).
Консерванты нужны для подавления размножения «посторонних» микроорганизмов. Для этой цели используют тиомерсал (мертиолят), формальдегид, феноксиэтанол, фенол и антибиотики (неомицин, гентамицин, полимиксин). Содержание консервантов в вакцинах крайне низкое, и в таких концентрациях они не представляют какой-либо опасности.
Небольшие количества эмульгаторов добавляют для улучшения растворения сухих вакцин.
При производстве многих сухих вакцин в качестве стабилизаторов используют декстран, сахарозу, сорбит, желатин, альбумин.
В качестве индикатора рН часто используют метиловый красный. Можно сразу обнаружить «сдвиг» показателя кислотности по изменению цвета препарата и забраковать пришедшую в негодность вакцину.
Способы введения вакцин
Как писал известный исследователь Шарль Мерье, «недостаточно изобрести вакцину: необходима вакцинация». Часто родители беспокоятся в связи с самим фактом необходимости инъекции и ее болезненностью. Что можно привести в качестве аргумента?
Формирование активного иммунитета происходит после поступления в организм определенных доз вакцин. Хотя чаще всего вакцины вводят посредством инъекции, существуют и другие методы иммунизации. Таким образом, термин «вакцинация» не означает «инъекция», как считают многие. Некоторые вакцины вводятся орально (через рот) в виде капсул или растворов, интраназально (распыление через носовые ходы). В настоящее время активно ведутся разработки с целью создания вакцин, которые можно будет вводить через слизистую оболочку; в будущем возможна замена инъекционного препарата аэрозольной вакциной.
В настоящее время все инъекции производятся только одноразовыми шприцами (для предупреждения заражения ВИЧ-инфекцией, вирусными гепатитами В и С). Кроме того, усовершенствован способ пневматической вакцинации – используется ее новейшая модификация Иммюль.
Приказ Минздрава РФ № 229 от 27.06.2001 г. расширил возможности одномоментной вакцинации с использованием любых сочетаний нескольких вакцин. Одновременное введение нескольких вакцин не сопровождается угнетением иммунитета. Это вполне объяснимо, так как наш организм постоянно сталкивается с огромным числом инфекционных возбудителей и на каждый из них вырабатывает антитела определенного вида. При сочетанных инфекциях (наличии нескольких микроорганизмов) число антител возрастает в геометрической прогрессии. Таким образом, количество вакцин, которое можно ввести ребенку одномоментно без всякого ущерба для его иммунитета, неограниченно.
При сочетанной иммунизации (вакцинации) не отмечается повышения частоты возникновения нежелательных реакций (побочных эффектов).
Всемирная организация здравоохранения поставила цель – создание комбинированной вакцины, которая могла бы защитить от 25–30 инфекций, вводилась бы однократно внутрь в самом раннем возрасте и не вызывала бы побочных явлений.
Вакцинацию можно проводить следующими способами: орально (через рот), интраназально (через нос), накожно, внутрикожно, подкожно и внутримышечно.
При оральной вакцинации дозу вакцины закапывают в рот. После прививки в течение часа не разрешается прием пищи и жидкости.
При интраназальной вакцинации препараты впрыскивают в носовые ходы, что способствует выработке не только общего, но и местного иммунитета.
Накожная (скарификационная) вакцинация оптимальна при иммунизации живыми вакцинами против особо опасных инфекций (чумы, туляремии и др.). Вакцины наносят на наружную поверхность плеча, а затем сухим оспопрививочным пером делают насечки через каплю.
Внутрикожное введение вакцины осуществляется в области наружной поверхности плеча (живая вакцина против туберкулеза (БЦЖ)).
Подкожная вакцинация используется для введения некоторых живых вакцин (коревой, паротитной и др.). Инъекцию делают в подлопаточную область или область наружной поверхности плеча.
Внутримышечная вакцинация в основном используется для введения инактивированных вакцин, так как местная реакция при данном способе иммунизации менее выражена. Следует отметить, что из мышечной ткани препарат всасывается лучше, чем из жировой. Детям в возрасте до 3 лет вакцины рекомендуется вводить в переднебоковую часть бедра, детям старше 3 лет, подросткам и взрослым – в область дельтовидной мышцы плеча.
Профилактические плановые прививки детям и взрослым
Много лет назад во время вспышек эпидемии смертельных болезней погибали тысячи людей. Сейчас же существуют вакцины, которые препятствуют развитию опасных патологий при проникновении возбудителей в организм. Первый препарат был синтезирован в 1798 году. С тех пор количество летальных исходов значительно уменьшилось. После введения вакцины в организме человека запускается процесс формирования специфического иммунного ответа. Ниже представлен список плановых профилактических прививок, который отражен в национальном календаре вакцинации.
От гепатита В
Поражение печени приводит к нарушению функционирования не только пищеварительной системы, но и других органов. Гепатит В — это заболевание, которое представляет угрозу не только для здоровья, но и для жизни человека.
Первая плановая прививка делается новорожденному вскоре после его появления на свет. Некоторые мамы испытывают недовольство по поводу раннего вмешательства в иммунную систему малыша, однако только вакцинация может его уберечь от заболевания, которое не имеет сезонности, то есть риск инфицирования остается стабильно высоким всегда.
Вторая плановая прививка от гепатита В делается в 1 месяц. Еще одна — через 5 месяцев. Последняя — в 1 год. Таким образом, ребенок 4 раза прививается от гепатита В. Подобная схема обеспечивает организму создание надежной защиты от патологии до 18-ти лет.
Кому еще показана вакцинация от гепатита В:
- Лицам, которым регулярно требуется переливание препаратов крови.
- Членам семьи, в которой кто-то болеет или является носителем возбудителя.
- Людям, часто контактирующим с зараженным биологическим материалом (всем медицинским работникам).
- Непривитым пациентам перед хирургическим вмешательством.
- Детям, мать которых является носителем вируса.
- Малышам в детдомах.
- Лицам, планирующим командировку или отдых в странах с неблагоприятной эпидемиологической обстановкой.
Таким образом, детям плановые прививки от гепатита В делают 4 раза. В дальнейшем вакцинация проводится по показаниям или по желанию пациента.
Препарат вводится внутримышечно. Маленьким детям плановая прививка ставится в переднебоковую зону бедра.
Согласно отзывам, вакцина хорошо переносится. В некоторых случаях в месте укола ощущается боль. Иногда незначительно ухудшается общее самочувствие. Наличие данных побочных эффектов не является поводом для обращения к врачу. В течение нескольких дней они проходят самостоятельным образом.
От туберкулеза
Согласно статистическим данным, более 1,6 млрд людей во всем мире страдают от данного заболевания. При этом у большей части диагностированы тяжелые формы туберкулеза, которые представляет серьезную опасность для окружающих. Единственной мерой профилактики является вакцинация. Но даже и она не гарантирует того, что человек никогда не заболеет. Однако важно знать, что привитые люди переносят патологию гораздо легче, кроме того, у них реже возникают осложнения.
График плановых прививок:
- Первый раз вакцину БЦЖ вводят детям на 3-5 день после рождения. При наличии противопоказаний профилактическое мероприятие откладывается на срок, определенный педиатром.
- Следующим этапом является ревакцинация. Проводится плановая прививка в 7 лет. В этом случае ребенок получает защиту перед поступлением в образовательное учреждение, где он может столкнуться с носителями возбудителя туберкулеза.
- Вторая ревакцинация проводится в 14 лет. Согласно статистике, очень часто патология диагностируется у подростков.
За несколько дней до прививки ставится проба Манту. Она является своеобразным индикатором, позволяющим понять, можно ли человеку вводить препарат или нет. Инъекция осуществляется в область нижней границы верхней трети плеча.
Абсолютные противопоказания к БЦЖ:
- Иммунодефицит.
- Новообразования злокачественного характера.
Относительные противопоказания:
- Масса тела ребенка при рождении составила менее 2 кг.
- Наличие симптомов внутриутробного инфицирования.
- Тяжелые формы дерматологических заболеваний.
- Родовые травмы, сопровождающиеся неврологическими нарушениями.
- Наличие воспалительных процессов.
- Гемолитическая болезнь.
- Наличие гнойно-септических состояний.
При наличии относительных противопоказаний плановые прививки делаются после выздоровления и нормализации физических параметров.
Взрослым вакцина вводится только по эпидемиологическим показаниям. Одна прививка защищает от туберкулеза на 7 лет.
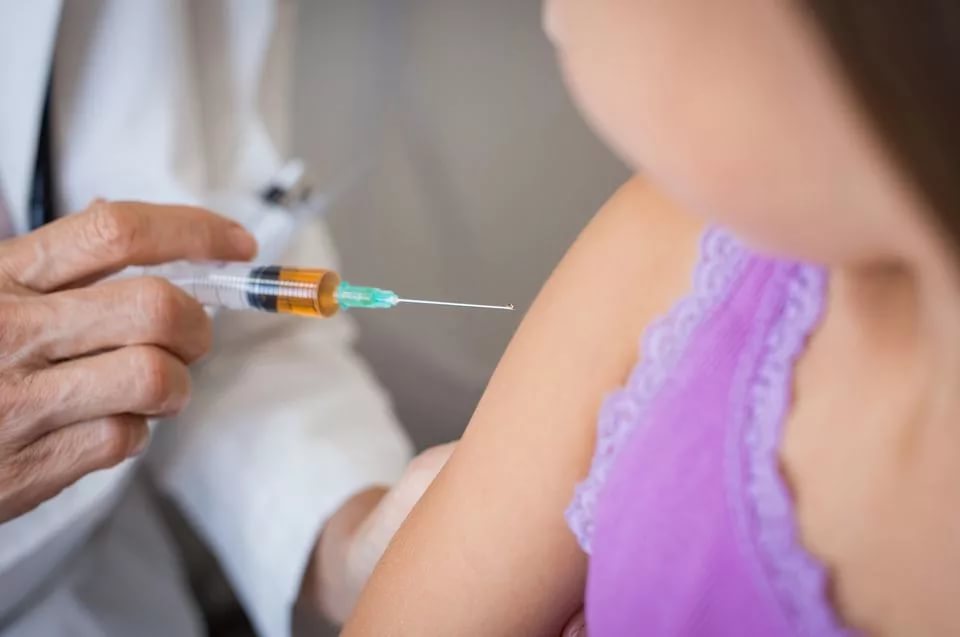
От коклюша, дифтерии и столбняка
В настоящее время вакцина АКДС вводится абсолютно всем детям, даже тем, которые проживают в развитых странах с благоприятной эпидемиологической обстановкой.
Ребенку до года плановые прививки делают 3 раза — в 3, 4-5 и 6 месяцев. Четвертый раз вакцину вводят в 1,5 года. Подобная схема обеспечивает формирование стойкого иммунитета. Иными словами, организм ребенка становится невосприимчивым к возбудителям коклюша, дифтерии и столбняка.
Делают следующую плановую прививку в 6 лет. Это ревакцинация, которая позволяет поддерживать необходимое количество антител в организме. Еще одна проводится в 14 лет. Взрослые люди должны ревакцинироваться каждые 10 лет.
Плановая прививка АКДС отличается от всех остальных максимальной степенью реактогенности составляющих. В связи с этим были разработаны общие правила:
- В момент вакцинации ребенок должен быть здоров.
- Препарат вводится натощак.
- Кишечник перед прививкой необходимо опорожнить.
- В предшествующие 3 дня нужно давать ребенку антигистаминные препараты.
- Сразу после введения препарата важно дать малышу «Нурофен» или «Парацетамол».
За состоянием ребенка нужно наблюдать в течение 3-х дней. При повышении температуры необходимо предлагать ему жаропонижающее средство. Возможно появление и местных реакций. Покраснение и отек в месте укола (передняя сторона бедра) диаметром до 8 см не являются тревожными признаками. При появлении судорог, тяжелой аллергической реакции, шока или энцефалопатии необходимо показать ребенка врачу. Это же касается и взрослых.
От кори, паротита и краснухи
Данные патологии инфекционного характера представляют серьезную опасность для человека. Они приводят к энцефалиту, слепоте, менингиту, тугоухости и заболеваниям ЦНС. У беременных они являются причиной выкидыша. В связи с этим от данных недугов показана иммунизация.
График плановых прививок по возрасту:
- Первый раз вакцина вводится в 12 месяцев.
- Затем препарат показан через 5 лет.
- Третий раз вакцина вводится спустя 10-12 лет.
- Четвертая прививка должна приходиться на возраст 22 года.
Взрослые в последующем должны обращаться в медицинское учреждение каждые 10 лет.
В отличие от АКДС, перед введением препарата не нужно проводить подготовку. Однако врачи все же рекомендуют в предшествующие 3 дня принимать антигистаминные препараты. Данная мера позволяет снизить риск развития осложнений до минимума.
Маленьким детям препарат вводится в переднюю часть бедра. В 6 лет инъекция осуществляется в плечо.
Возможные побочные эффекты:
- Болезненность и уплотнение в месте укола.
- Повышенная температура тела.
- Высыпания бледно-розового цвета.
- Увеличение лимфатических узлов.
- Ломота в суставах.
Плановые профилактические прививки проводятся только в том случае, если ребенок здоров. Вакцина не вводится при наличии ВИЧ, опухолей, низкого уровня тромбоцитов, тяжелых аллергических реакций.
От полиомиелита
Это опасное инфекционное заболевание, которое чаще всего диагностируется у детей. Патология характеризуется поражением серого вещества спинного мозга. Даже после полного выздоровления человек пожизненно становится инвалидом.
В настоящее время не существует лекарственного средства, способного избавить от полиомиелита. Но избежать развития патологии можно с помощью вакцинации. Иммунологами было разработано два препарата, отличных друг от друга:
- Содержащий угнетенные живые вирусы. Данная вакцина используется только в России. Она создает защиту от большинства штаммов возбудителя. Внешне она представляет собой жидкость розоватого цвета. Принимается орально.
- Содержащий мертвые частицы вируса. Данный препарат выпускается в виде инъекций. Согласно многочисленным исследованиям, он менее эффективен, чем вакцина, содержащая хоть и угнетенные, но живые вирусы.
Общие правила проведения вакцинации:
- В предшествующие 2 недели необходимо избегать возникновения простудных заболеваний. При их развитии введение препарата необходимо перенести.
- За 3 дня до вакцинации рекомендуется начать принимать антигистаминные препараты.
- Непосредственно в день инъекции пациента должен осмотреть врач. Рекомендуется также сдать кровь и мочу на анализ.
- Вакцина переносится намного лучше, если она была введена натощак. Ребенка рекомендуется не кормить 2 часа до и 1 час после инъекции. Взрослым плановую прививку также желательно делать натощак. Пить воду нельзя в течение 1-го часа после инъекции.
Важно знать о том, что и ребенок, и взрослый в первые 2 недели могут являться носителями инфекции. В этот период желательно ограничить контакт привитого человека с лицами, отказавшимися от вакцинации, с целью защиты последних.
Возможные побочные эффекты:
- Повышенная температура тела.
- Вялость.
- Сонливость.
- Беспокойство.
- Раздражительность.
- Аллергическая реакция.
- Диарея.
- Судороги.
- Отек тканей лица.
Делаются первые плановые прививки до года: в 3, 4,5 и 6 месяцев. При этом, как правило, используется препарат, содержащий мертвые частицы вируса. Процесс ревакцинации также состоит из 3-х этапов. Препарат, содержащий угнетенные частицы вируса, вводится в 1,5 года, 20 месяцев и 14 лет.
От гемофильной инфекции
Возбудитель заболевания является условно-патогенным микроорганизмом, который является составляющей микрофлоры носоглотки. Под воздействием каких-либо провоцирующих факторов запускается активный процесс жизнедеятельности гемофильной палочки, благодаря чему в организме начинают происходить необратимые изменения.
Возбудитель крайне устойчив к действию антибиотиков. В связи с этим любое лечение, зачастую, малоэффективно. Предотвратить развитие патологии можно только с помощью вакцинации.
Инъекция входит в список плановых прививок с рождения. Первый раз препарат вводится в 3 месяца, второй — в 4,5, третий — в 6. Ревакцинация проводится в 18 месяцев. Согласно проведенным исследованиям, эффективность прививки оценивается в 95-100%.
Большинство детей хорошо переносят вакцинацию. В некоторых случаях незначительно повышается температура тела и беспокоит болезненность в месте введения препарата. Данные признаки не являются поводом для обращения к врачу. Они проходят через 1-2 дня самостоятельным образом.
Противопоказания к проведению плановых прививок:
- Склонность к возникновению аллергических реакций.
- Наличие хронических заболеваний в стадии обострения.
- Патологии инфекционного характера.
Проводить вакцинацию необходимо через 2 недели после выздоровления или наступления периода ремиссии при хронических заболеваниях.
Прививка от дифтерии взрослым
Максимальное количество инъекций человек получает в первые 12 месяцев своей жизни. Всего до 18 лет ему ставят примерно 20 прививок. Большинство взрослых людей забывают, что на этом вакцинация не завершается. Каждые 10 лет необходимо делать прививку от дифтерии.
Данное заболевание имеет инфекционную природу. Возбудителем дифтерии является бацилла Леффлера. Предотвратить развитие патологии можно с помощью вакцины.
Многие взрослые люди игнорируют необходимость введения препарата. Этим они подвергают свое здоровье серьезному риску. Параличи, миокардит, смерть — это самые распространенные последствия дифтерии.
Если человек ранее не прививался, ему вводят ослабленную вакцину. Если все инъекции были проведены согласно национальному календарю, следующая осуществляется в 24 года. Вакцину нужно вводить каждые 10 лет. Еще несколько лет назад прививку делали до 64 лет. В настоящее время ограничения по возрасту сняты.
Если человек в детстве не прививался, график вакцинации меняется. Кроме того, используется препарат, содержащий меньшее число антигенов. Всего взрослым нужно сделать 2 прививки. Интервал между ними должен составлять 30-45 дней. Первая ревакцинация проводится через полгода, вторая — спустя 5 лет. Затем прививаться нужно каждые 10 лет. Препарат вводят в подлопаточную зону или в переднюю часть бедра.
Абсолютные противопоказания к вакцинации:
- Беременность.
- Период лактации.
- Дисфункция почек и печени.
- Индивидуальная непереносимость компонентов вакцины.
Введение препарата откладывается в том случае, если у человека имеется хроническая патология в фазе обострения.
Большинство взрослых людей хорошо переносят прививку. В единичных случаях возможно появление следующих побочных эффектов:
- Недомогания.
- Незначительного повышения температуры тела.
- Покраснения, отека или боли в месте укола.
- Инфильтрата в зоне введения препарата.
Важно знать о том, что современные вакцины тщательно очищены и не содержат токсичных соединений. В связи с этим риск развития осложнений после введения препарата минимален.

Прививка от столбняка взрослым
Вопреки распространенному мнению, введение вакцины показано не только маленьким детям. Инфекция легко проникает в организм даже через незначительные повреждения кожного покрова и слизистых оболочек. После этого патоген начинает синтезировать смертельно опасные для человека токсичные соединения. Об этом свидетельствуют судороги мышц всего тела. Как правило, после их прекращения наступает летальный исход.
Взрослым необходимо прививаться каждые 10 лет. Если человек не получал вакцину в детстве, ему делают первую прививку, вторую — через год. Далее препарат вводят каждые 10 лет.
Противопоказания к вакцинации:
- Иммунодефицит.
- Простудные заболевания.
- Патологии в стадии обострения.
- Беременность.
Список противопоказаний может быть расширен врачом во время проведения осмотра.
Таблица
Ниже представлен перечень плановых прививок по возрастам.
| Возраст | Названия болезней, против которых проводится вакцинация |
| 1 день | Гепатит В |
| 3-5 дней | Туберкулез |
| 1 месяц | Гепатит В |
| 3 месяца | Коклюш, дифтерия, столбняк, полиомиелит, гемофильная инфекция |
| 4 месяца | Коклюш, дифтерия, столбняк, полиомиелит, гемофильная инфекция |
| 6 месяцев | Коклюш, дифтерия, столбняк, полиомиелит, гепатит В, гемофильная инфекция |
| 1 год | Корь, паротит, краснуха |
| 1,5 года | Коклюш, дифтерия, столбняк, гемофильная инфекция |
| 20 месяцев | Полиомиелит |
| 6 лет | Дифтерия, столбняк, полиомиелит, корь, паротит, краснуха |
| 7 лет | Туберкулез |
| 14 лет | Дифтерия, столбняк, полиомиелит |
| 18 лет | Дифтерия, столбняк |
| 22 года | Корь, паротит, краснуха |
| 24 года и каждые последующие 10 лет | Дифтерия |
| 28 лет и каждые последующие 10 лет | Столбняк |
В заключение
Даже в современном мире существует большое количество смертельно опасных заболеваний, не поддающихся лечению. Для того, чтобы предотвратить их развитие, были созданы вакцины. На сегодняшний день это единственный метод профилактики опасных патологий. Список инъекций отражен в национальном календаре прививок.