Цитовир-3 сироп для детей инструкция по применению (2020 г.) от производителя МБНПК «Цитомед»
Состав
Действующие вещества:
Альфа-глутамил-триптофан натрий [Тимоген натрий] (в пересчете на альфа-глутамил-триптофан) 0,15 мг
Аскорбиновая кислота 12 мг
Бендазола гидрохлорид (дибазол) 1,25 мг
Вспомогательные вещества:
Сахароза 800,0 мг
Вода очищенная до 1 мл
Описание:
Сироп от бесцветного до жёлтого цвета.
Фармакотерапевтическая группа:
Иммуностимулирующее средство.
Код АТХ: L03AХ
Фармакологическое действие:
Фармакодинамика: препарат является средством этиотропной и иммуностимулирующей терапии, обладает опосредованным противовирусным действием в отношении возбудителей гриппа А и В, а также других вирусов, вызывающих острые респираторные заболевания. Снижает выраженность основных клинических симптомов гриппа и ОРВИ, а также сокращает продолжительность заболевания и способствует его неосложненному течению.
Увеличивает содержание секреторного иммуноглобулина А (slgA) в слизистой носоглотки – входных воротах инфекции, повышая местную иммунорезистентность организма к респираторным инфекциям вирусной и бактериальной природы.
При профилактическом действии препарат повышает потенциальную метаболическую активность клеток врожденного иммунитета (нейтрофильных гранулоцитов и моноцитов), что, в случае развития инфекции, увеличивает их способность к поглощению и разрушению бактериальных и вирусных агентов за счет усиления ферментативной (окислительной) активности, синтеза катионных белков и увеличения числа фагоцитирующих клеток. При этом исходное состояние метаболической активности клеток врожденного иммунитета, в отсутствии инфекционных агентов, не изменяется, находясь в пределах нормальных значений.
Бендазол индуцирует в организме выработку эндогенного интерферона, обладает иммуномодулирующим действием (нормализует иммунный ответ организма). Ферменты, выработка которых индуцируется интерфероном в клетках различных органов, ингибируют репликацию вирусов.

Альфа-глутамил-триптофан (тимоген) является синергистом иммуномодулирующего действия бендазола, нормализуя Т-клеточное звено иммунитета.
Аскорбиновая кислота активирует гуморальное звено иммунитета, нормализует проницаемость капилляров, уменьшая тем самым воспаление, и проявляет антиоксидантные свойства, нейтрализуя кислородные радикалы, сопровождающие воспалительный процесс, повышает устойчивость организма к инфекции.
Фармакокинетика:
при приеме внутрь препарат полностью всасывается из желудочно-кишечного тракта. Биодоступность бендазола – около 80 %, альфа-глутамил-триптофана – не более 15 %, аскорбиновой кислоты – до 70 %. Аскорбиновая кислота абсорбируется в ЖКТ (преимущественно в тощей кишке). Связь с белками плазмы – 25%. TCmax после приема внутрь – 4 ч. Легко проникает в лейкоциты, тромбоциты, а затем во все ткани, проникает через плаценту. Заболевания ЖКТ (язвенная болезнь желудка и 12-перстной кишки, нарушения моторики кишечника, глистная инвазия, лямблиоз), употребление овощных и фруктовых соков, щелочного питья уменьшают связывание аскорбиновой кислоты в кишечнике.
Показания к применению:
Профилактика и комплексная терапия гриппа и острых респираторных вирусных инфекций у детей от одного года.
Противопоказания:
гиперчувствительность к компонентам препарата, сахарный диабет, беременность, детский возраст до 1 года. В случае необходимости, пожалуйста, проконсультируйтесь с врачом перед приемом препарата.
Меры предосторожности при применении.
Проконсультируйтесь с врачом перед приемом препарата, если у Вас артериальная гипотензия.
Применение при беременности и в период грудного вскармливания:
в период беременности прием препарата не рекомендуется в связи с недостаточными клиническими данными. В период грудного вскармливания применение возможно, если предполагаемая польза для матери превышает потенциальный риск для ребёнка. В случае необходимости приема препарата в период грудного вскармливания, пожалуйста, проконсультируйтесь с врачом.
Способ применения и дозы:
Внутрь за 30 мин до еды.
Для лечения:
Детям в возрасте от 1 до 3 лет – по 2 мл 3 раза в день; детям в возрасте от 3 до 6 лет – по 4 мл 3 раза в день; детям в возрасте от 6 до 10 лет – по 8 мл 3 раза в день; детям в возрасте старше 10 лет – по 12 мл 3 раза в день.
Курс применения – 4 дня.
Для профилактики:
— при непосредственном контакте с больным гриппом и другими ОРВИ:
Детям в возрасте от 1 до 3 лет – по 2 мл 3 раза в день; детям в возрасте от 3 до 6 лет – по 4 мл 3 раза в день; детям в возрасте от 6 до 10 лет – по 8 мл 3 раза в день; детям в возрасте старше 10 лет – по 12 мл 3 раза в день.
Курс применения – 4 дня.
Профилактические курсы, при необходимости, повторяют через 3 недели (до нормализации эпидемической обстановки).
Побочное действие:
возможно кратковременное снижение артериального давления. Возможны аллергические реакции: крапивница. В этих случаях применение препарата прекращают и назначают симптоматическое лечение, антигистаминные средства.
Проконсультируйтесь с врачом, если у Вас проявились упомянутые побочные эффекты или другие побочные эффекты, не указанные в инструкции.
Передозировка:
Случаи передозировки не описаны.
Взаимодействие с другими лекарственными средствами:
Взаимодействие альфа-глутамил-триптофана с лекарственными средствами не выявлено.
Бендазол препятствует увеличению общего периферического сопротивления сосудов, обусловленному применением неселективных бета-адреноблокаторов. Усиливает гипотензивное (снижение артериального давления) действие гипотензивных и диуретических лекарственных средств. Фентоламин усиливает гипотензивное действие бендазола.
Аскорбиновая кислота повышает концентрацию в крови антибактериальных препаратов тетрациклинового ряда и бензилпенициллина. Улучшает всасывание в кишечнике препаратов железа (Fe). Снижает эффективность гепарина и непрямых антикоагулянтов. Ацетилсалициловая кислота (АСК), пероральные контрацептивы, свежие соки и щелочное питье снижают ее всасывание и усвоение.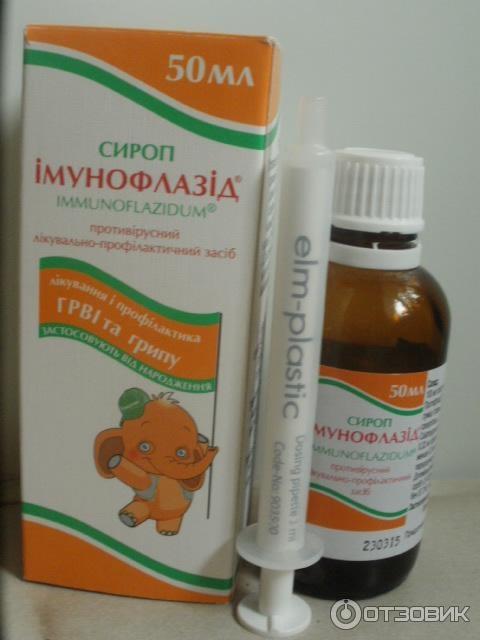
Проконсультируйтесь с врачом, если Вы принимаете указанные в разделе или другие препараты.

Особые указания:
после повторного курса рекомендован контроль концентрации глюкозы в крови.
Влияние на способность управлять транспортными средствами, механизмами:
препарат не влияет на способность управлять транспортными средствами, работать с движущимися механизмами и заниматься другими потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Форма выпуска:
Сироп [для детей]. По 50 мл во флаконе темного стекла. Флакон укупоривают пластмассовой крышкой с контролем первого вскрытия или пластмассовой крышкой с контролем первого вскрытия и защитой от детей.
Инструкцию по применению вкладывают в пачку или в виде сложенного листка помещают под открывающуюся часть этикетки. В пачку вкладывают дозирующее устройство: мерный стаканчик или ложку дозировочную, или пипетку дозировочную.

Условия хранения:
Хранить при температуре не выше 25 Сo. Хранить в недоступном для детей месте.
Срок годности:
2 года. Не использовать по истечении срока годности, указанного на упаковке.
Условия отпуска:
отпускают без рецепта.
Производитель / юридическое лицо, на имя которого выдано регистрационное удостоверение/ организация, принимающая рекламации по качеству препарата:
Акционерное общество «Медико-биологический научно-производственный комплекс «Цитомед» (АО «МБНПК «Цитомед»).
Адрес: Россия, 194356, г. Санкт-Петербург, Орлово-Денисовский проспект, дом 14, строение 1, тел.: 8 (800) 505-03-01,
cytomed.ru
Адрес производственной площадки:
Россия, г. Санкт-Петербург, г., Орлово-Денисовский проспект, дом 14, строение 1.
Генеральный директор А.Н. Хромов АО «Медико-биологический научно-производственный комплекс «Цитомед»
Клинический опыт применения наружного спрея у детей с ветряной оспой | #11/19
Ветряная оспа — вирусное заболевание, характеризующееся умеренно выраженной общей интоксикацией, доброкачественным течением, везикулезной экзантемой, длительной персистенцией вируса в виде латентной инфекции, при активации которой (чаще после 60 лет) протекает в виде опоясывающего лишая (опоясывающего герпеса) [1].
Ветряная оспа была описана итальянскими врачами V. Vidius и F. Ingrassia еще в XVI веке. Однако ее рассматривали как легкий вариант натуральной оспы. После эпидемии натуральной оспы в 1863–1874 гг. ветряная оспа была признана самостоятельным заболеванием. В нашей стране большой вклад в изучение этой инфекции внесли Н. Ф. Филатов, В. Н. Верцнер, Т. Т. Струке, М. А. Скворцов, А. Г. Рахманова, Ю. В. Лобзин, Б. М. Тайц [2].
Заболеваемость ветряной оспой остается высокой в связи с отсутствием массовой активной иммунизации детей. Всего в 2018 г. Роспотребнадзор зарегистрировал 837 829 случаев заболевания (571,22 случая на 100 000 населения), из них 768 762 случая у детей в возрасте до 14 лет (около 3000 случаев на 100 000 детей этого возраста или более 91% всех заболевших). Показатель заболеваемости ветряной оспой у взрослых находится в интервале от 300 до 800 и более на 100 000 населения, у детей составляет 7000 на 100 000 детского населения [3].
Ветряная оспа относится к детским инфекциям с очень высокой контагиозностью. Дети первых 2–3 месяцев жизни болеют редко, но при отсутствии иммунитета у матери могут заболеть даже новорожденные. После перенесенной инфекции формируется прочный иммунитет. Крайне редки повторные заболевания.
Дети первых 2–3 месяцев жизни болеют редко, но при отсутствии иммунитета у матери могут заболеть даже новорожденные. После перенесенной инфекции формируется прочный иммунитет. Крайне редки повторные заболевания.
Единственный источник инфекции — больной человек, в том числе и больной опоясывающим герпесом. Инкубационный период — от 10 до 21 дня.
Возбудитель — вирус герпеса 3-го типа. Содержит ДНК, размеры нуклеокапсида — 150–200 нм. Малоустойчив во внешней среде. Инфекция передается воздушно-капельным путем, при этом возможно заражение с током воздуха на большом расстоянии (до 20 метров), «переносится ветром», что объясняет название болезни. Возможно также заражение контактным путем и трансплацентарным — от матери к плоду. Больной заразен за 2 суток до появления сыпи и до 5-го дня со времени появления последнего элемента.
Основные патоморфологические изменения отмечаются в коже и слизистых. Кроме того, вирус нейротропен. Количество элементов у пациентов различно — описано появление максимально до 800 элементов. Характерен ложный полиморфизм сыпи — поскольку высыпания появляются толчкообразно и кожные элементы проходят следующие стадии развития: пятно, папула, везикула, корочка; а в случае нагноения везикулы — пустула с глубоким поражением кожи, что может приводить к образованию небольших западений в центре пустулы и, соответственно, рубца.
Характерен ложный полиморфизм сыпи — поскольку высыпания появляются толчкообразно и кожные элементы проходят следующие стадии развития: пятно, папула, везикула, корочка; а в случае нагноения везикулы — пустула с глубоким поражением кожи, что может приводить к образованию небольших западений в центре пустулы и, соответственно, рубца.
В соответствии с классификацией типичная (кожная) форма по тяжести подразделяется на легкую, среднетяжелую и тяжелую. К атипичной форме относят рудиментарную, геморрагическую, гангренозную, генерализованную (висцеральную) форму [4].
Осложнения редки и подразделяются на специфические, связанные с непосредственным действием вируса: энцефалит, менингоэнцефалит, миелит, пневмония, нефрит, миокардит, кератит, синдром Рея, артриты, ларингит; и неспецифические, обусловленные присоединением бактериальной инфекции: флегмона, абсцесс, стрептодермия, импетиго, стоматит, рожа, конъюнктивит, лимфаденит.
Диагностика основана на типичной клинической картине. В повседневной практике применяются специфические методы лабораторной диагностики (микроскопический — выявление телец Арагана (скопления вируса) в окрашенных серебрением по Морозову мазках жидкости везикул при обычной или электронной микроскопии; полимеразная цепная реакция для выявления ДНК вируса в везикулярной жидкости и крови, серологическая диагностика — реакция связывания комплемента и иммуноферментный анализ, иммунофлюоресцентный метод для определения ветряночного антигена в мазках-отпечатках из содержимого везикул. Вирус можно выделить на эмбриональных культурах клеток человека.
В повседневной практике применяются специфические методы лабораторной диагностики (микроскопический — выявление телец Арагана (скопления вируса) в окрашенных серебрением по Морозову мазках жидкости везикул при обычной или электронной микроскопии; полимеразная цепная реакция для выявления ДНК вируса в везикулярной жидкости и крови, серологическая диагностика — реакция связывания комплемента и иммуноферментный анализ, иммунофлюоресцентный метод для определения ветряночного антигена в мазках-отпечатках из содержимого везикул. Вирус можно выделить на эмбриональных культурах клеток человека.
В лечении пациентов с ветряной оспой очень важно соблюдать гигиенические мероприятия, цель которых — предотвращение вторичной инфекции. В период высыпания и лихорадки требуется соблюдение постельного режима. Элементы сыпи смазывают раствором анилиновых красителей. Показаны антигистаминные препараты. Эффективны в отношении лечения ветряной оспы противовирусные препараты (ацикловир, видарабин), применяют интерфероны, иммуностимуляторы — меглюмина акридонацетат (Циклоферон).
При тяжелой форме заболевания с выраженными симптомами интоксикации проводится дезинтоксикационная терапия. Антибиотики при ветряной оспе назначают в случае присоединения вторичной бактериальной инфекции и гнойных осложнений.
Поскольку высыпания при ветряной оспе, как правило, сопровождаются выраженным зудом, актуальным в местной терапии является применение средства, уменьшающего интенсивность, купирующего зуд и одновременно позволяющего предупредить вторичную бактериальную инфекцию [5].
Целью нашего исследования было оценить клиническую эффективность местного применения спрея для кожи Ветригард у детей, больных ветряной оспой.
Спрей Ветригард образует защитный слой на инфицированной коже, действуя как барьер, обеспечивает защиту кожных покровов, профилактику инфекции, оказывает успокаивающее и охлаждающее действие, мгновенно снимая за счет этого зуд и тем самым предотвращая появление рубцов.
Механизм действия обусловлен составом спрея Ветригард (комплекс на основе растительных экстрактов листа оливкового дерева и спирулины, обладающий доказанной противомикробной активностью (в том числе против Staphylococcus aureus)). Оксид цинка — обладает подсушивающим и заживляющим действием. Бисаболол — оказывает успокаивающий и противовоспалительный эффект. Глицерин — обеспечивает увлажнение. Полидеканол — местно-анестезирующий и обезболивающий эффект [6].
Оксид цинка — обладает подсушивающим и заживляющим действием. Бисаболол — оказывает успокаивающий и противовоспалительный эффект. Глицерин — обеспечивает увлажнение. Полидеканол — местно-анестезирующий и обезболивающий эффект [6].
Под нашим наблюдением находилось 30 детей, больных ветряной оспой (табл. 1): от 6 месяцев до 1 года — девочек — 3, мальчиков — 4; от 1 года до 3 лет — 4 девочки и 5 мальчиков; от 4 до 7 лет — соответственно 4 и 7; мальчик 11 лет и 2 девочки 9 и 14 лет.
Школьников — 5 человек; посещающих детский сад — 8; не посещающих детские организованные коллективы — 17 человек.
Пациенты находились на лечении в детском инфекционном (боксированном) отделении городской многопрофильной клинической больницы № 20 г. Ростов-на-Дону.
Все дети заболели остро. Госпитализированы в среднем на третий день заболевания (самое раннее — в первый день, максимально — в пятый день). Среднее время пребывания в стационаре составило 8 суток (минимально — 6, максимально — 13 суток).
У 25 детей (83,33%) выставлен диагноз «ветряная оспа, типичная форма, среднетяжелое течение»; у 1 ребенка (3,33%) — легкое течение; у 4 (13,33%) — тяжелое.
У мальчика 7 лет, с легким течением ветряной оспы (госпитализация по эпидемическим показаниям), синдром интоксикации был выражен незначительно, повышение температуры даже на фоне высыпания не превышало 38,5? С.
У всех пациентов со среднетяжелым течением заболевания — с первого дня болезни отмечался умеренно выраженный синдром интоксикации: повышение температуры тела — максимум до 39? С, слабость, вялость, снижение аппетита. У детей раннего возраста отмечались капризность, раздражительность, беспокойство. Школьники жаловались на головную боль.
У детей с тяжелым течением ветряной оспы наблюдалась выраженная интоксикация. Лихорадка превышала 39,6? С, экзантема обильно покрывала всю поверхность тела, на слизистых оболочках также множественные пузырьковые высыпания. У мальчика (2 года 7 месяцев) заболевание с первого дня осложнилось флегмоной правого бедра, что потребовало при поступлении в детское инфекционное отделение консультации детского хирурга и соответствующего оперативного лечения.
Чаще всего экзантема появлялась на второй день заболевания на фоне лихорадки около 39? С — у 21 ребенка (70%). Однако у 5 детей (16,7%) высыпание появилось в первый день, а у 4 (13,3%) детей высыпания были замечены в третий день болезни.
Существовали определенные трудности в объективной оценке интенсивности зуда, поскольку группы пациентов (и исследуемая, и контрольная) были неоднородны по возрастному составу, представлены большим количеством детей раннего возраста.
Лечебные мероприятия проводились в соответствии с клиническими рекомендациями (протоколом лечения) оказания медицинской помощи детям, больным ветряной оспой. Объем медикаментозной терапии зависел от тяжести состояния. В качестве противовирусного препарата назначался ацикловир в возрастной дозировке. По показаниям назначалась с дезинтоксикационной целью инфузионная терапия, парентальная антибактериальная терапия, антигистаминные препараты — хлоропирамин (Супрастин, таблетки), цетиризин (Зодак, капли для орального применения), симптоматическая терапия — жаропонижающие препараты [7].
В качестве антисептика и дезинфицирующего препарата для туширования элементов сыпи в контрольной группе применяли 1% спиртовой раствор бриллиантового зеленого, а в исследуемой группе — спрей Ветригард для кожи. Спрей наносили детям на кожу 3 раза в день, распыляя с расстояния 10–15 см.
У всех пациентов кожный зуд купировался в первый день лечения. Появление корочки на месте везикул — через день у 16 детей (53,3%), через 2 дня — у 14 (46,7%).
Контрольную группу составили 26 детей, единственным отличием в лечении которых был препарат для местной обработки кожных покровов: пациенты получали традиционный 1% спиртовой раствор бриллиантового зеленого 3 раза в день (от 6 месяцев до 1 года — девочек — 2, мальчиков — 6; от 1 года до 3 лет — 2 девочки и 7 мальчиков; от 4 до 7 лет — по трое детей разного пола; мальчики 11 лет и 9 лет и девочка 10 лет) (табл. 2).
У 4 детей (15,4%) диагностировано легкое течение, у 21 ребенка (80,8%)– среднетяжелое течение ветряной оспы и у 1 (3,8%) — тяжелое. Появление корочки в контрольной группе наблюдалось в среднем на четвертый день (от третьего до пятого дня) от начала лечения. Исчезновение зуда — в среднем через 3,7 суток (от третьего до пятого дня) (табл. 3, 4).
Появление корочки в контрольной группе наблюдалось в среднем на четвертый день (от третьего до пятого дня) от начала лечения. Исчезновение зуда — в среднем через 3,7 суток (от третьего до пятого дня) (табл. 3, 4).
При этом пациенты контрольной группы отмечали неприятное чувство жжения, которое ненадолго появлялось после применения 1% спиртового раствора бриллиантового зеленого, чувство сухости, «стянутости» кожи, а также нежелательный косметический эффект в связи с длительным присутствием на коже («трудно отмыть»), особенно на открытых частях тела (на лице).
Никаких нежелательных реакций (местных или общих), связанных с гиперчувствительностью к препаратам ни в исследуемой (применение спрея Ветригард), ни в контрольной (1% спиртовой раствор бриллиантового зеленого) группах пациентов не отмечалось.
Таким образом, результаты сравнения итогов местного лечения 1% спиртового раствора бриллиантового зеленого и спрея для кожи Ветригард детей, больных ветряной оспой, следующие:
- Кожный зуд купируется значительно быстрее при применении спрея Ветригард — у всех детей в первые сутки (практически «мгновенно»).
 При применении 1% спиртового раствора бриллиантового зеленого — в среднем на 3,7 суток.
При применении 1% спиртового раствора бриллиантового зеленого — в среднем на 3,7 суток. - Корочки на месте везикул образуются быстрее при применении спрея Ветригард — на первый-второй дни лечения. Появление корочки в контрольной группе наблюдалось в среднем на четвертый день.
- Дополнительными положительными эффектами при использовании спрея Ветригард (в отличие от 1% спиртового раствора бриллиантового зеленого) можно считать: отсутствие чувства сухости, «стянутости» кожи; дополнительное увлажнение; отсутствие чувства жжения, появляющегося сразу после туширования элементов сыпи; отсутствие нежелательного косметического эффекта; легко отстирываются одежда, нижнее и постельное белье, так как спрей Ветригард — бесцветный.
Литература
- Руководство по инфекционным болезням / Под ред. Ю. В. Лобзина. СПб, 2001. С. 429.
- Инфекционные болезни у детей: Учебник для педиатрических факультетов / Под ред. проф.
 В. Н. Тимченко и проф. Л. В. Быстряковой. 2001.
В. Н. Тимченко и проф. Л. В. Быстряковой. 2001. - Харченко Г. А., Кимирилова О. Г. Течение ветряной оспы у взрослых и детей // Детские инфекции. 2017. С. 56–60.
- Учайкин В. Ф., Нисевич Н. И., Шамшева О. В. Инфекционные болезни у детей. М.: ГЭОТАР-Медиа, 2011. 688 с.
- Инфекционные болезни у детей / Под ред. Э. Н. Симованьян. Ростов-на-Дону: Феникс, 2007. 766 с.
- Инструкция к препарату «Ветригард спрей».
- Лобзин Ю. В. Клинические рекомендации (протокол лечения) оказания медицинской помощи детям больным ветряной оспой. ГБОУ ВПО СПбГПМУ МЗ РФ, ФГБУ НИИДИ ФМБА РОССИИ, 2015.
Е. Г. Педченко*, 1, кандидат медицинских наук
А. Н. Григоренко**
* МБУЗ КДЦ «Здоровье», Ростов-на-Дону
** МБУЗ ГБ № 20, Ростов-на-Дону
1 Контактная информация: [email protected]
DOI: 10. 26295/OS.2019.60.92.010
26295/OS.2019.60.92.010
Клинический опыт применения наружного спрея у детей с ветряной оспой/ Е. Г. Педченко, А. Н. Григоренко
Для цитирования: Лечащий врач № 11/2019; Номера страниц в выпуске: 39-41
Теги: ветряная оспа, детские инфекции, иммунитет
Какова эффективность препаратов эхинацеи в профилактике и лечении респираторных инфекций у детей?
Острые респираторные заболевания (ОРЗ) и острые респираторные вирусные инфекции (ОРВИ) занимают значительное место в педиатрии. В последние десятилетия отмечается склонность к затяжному и осложненному течению ОРЗ/ОРВИ у детей. Дети болеют ОРЗ/ОРВИ в 3-4 раза чаще, чем взрослые. По данным разных авторов в России 20-65% детей относятся к часто болеющим. Заболеваемость респираторными инфекциями продолжает расти, особенно в крупных городах. Если взрослые в среднем переносят около четырех эпизодов простуды в год, то дети — до 6–10.
Многочисленными исследованиями показано, что в раннем детском возрасте высокая восприимчивость к возбудителям ОРЗ обусловлена незрелостью иммунитета и отсутствием иммунологической памяти предыдущих контактов с инфекционными агентами, при этом при повторяющихся ОРЗ не происходит адекватного восстановления функциональных характеристик иммунной системы. Вопрос своевременного лечения и профилактики данной группы заболеваний остро актуален.
Вопрос своевременного лечения и профилактики данной группы заболеваний остро актуален.
Лечение ОРЗ/ОРВИ должно быть комплексным. Оно включает снижение интоксикации, жаропонижающие, противовирусные препараты и др. Необходимы меры по защите микроциркуляторного русла, особенно при гриппе, что достигается назначением высоких доз витамина С и др. При доказанной бактериальной природе заболевания оправданно применение антибиотиков. У большинства часто болеющих детей выявляются различные виды иммунодефицитов, как правило, вторичных, поэтому для профилактики и лечения простуды и гриппа обоснованно применение эффективных и безопасных иммунотропных препаратов. К выбору иммуномодуляторов следует подходить крайне осторожно, поскольку неадекватное вмешательство в иммунную систему может привести к тяжелым отрицательным последствиям.
К доступным средствам, не требующим предварительного иммунологического обследования, без возрастных ограничений и с хорошей переносимостью, относят препараты растительного происхождения. На сегодня наиболее хорошо изучены и широко применяются в мире лекарства на основе эхинацеи (Echinacea purpurea).
На сегодня наиболее хорошо изучены и широко применяются в мире лекарства на основе эхинацеи (Echinacea purpurea).
В современной медицине препараты эхинацеи нашли наиболее широкое применение в лечении инфекций мочевыводящих путей и (при местном применении) — ран, а также как средства поддерживающей терапии при острых и хронических респираторных инфекциях.
Изучению эффективности и безопасности препаратов эхинацеи как средств профилактики и лечения простуды и ОРВИ посвящено не менее 234 клинических исследований, давших противоречивые результаты, что объясняется, во-первых, тем, что изучались препараты, полученные из разных ботанических видов эхинацеи; во-вторых, изучались разные лекарственные формы, полученные из разных частей растения (корней и наземной части) по разной технологии.
Тем не менее анализ 13 рандомизированных двойных слепых плацебоконтролируемых исследований, в которых препараты эхинацеи применялись с терапевтической целью при инфекциях верхних дыхательных путей, продемонстрировал их клиническую пользу.
Симптомы ОРВИ и гриппа доставляют заметный дискомфорт пациентам, особенно в первые дни болезни. Несмотря на активно проводимую во всем мире санитарно-просветительскую работу, рекомендации своевременного обращения к врачам, проведения противовирусного лечения и своевременной профилактики, в т. ч. вакцинации, по-прежнему наиболее востребованной остается симптоматическая терапия ОРВИ. Основная задача симптоматической терапии при ОРВИ — облегчение состояния больного (уменьшение выраженности клинических проявлений заболевания), в первую очередь купирование лихорадки, кашля и насморка.
Эхинацея оказывает противомикробное, противовирусное и противогрибковое воздействие, а благодаря высокой концентрации полисахаридов обладает выраженной иммуностимулирующей активностью. Эхинацея укрепляет защитные силы организма, увеличивает количество лейкоцитов, стимулирует производство в организме интерферона — специфического белка, защищающего клетки от проникновения вирусов. Обладает противовоспалительным действием.
Многочисленные двойные слепые исследования подтвердили эффективность эхинацеи при простудных заболеваниях и гриппе. Препарат эхинацеи эффективен при лечении простуды и способствует более быстрому выздоровлению (сокращает длительность заболевания). При включении препаратов эхинацеи при первых признаках респираторной инфекции заболевание протекает в более легкой форме (смягчаются основные симптомы).
Эхинацея — настоящий кладезь полезных элементов, обеспечивающих нормальное здоровье детей. Это микроэлементы, макроэлементы, витамины, минеральные соли, эфирные масла.
В наших аптеках достаточно лекарственных препаратов, изготовленных на её основе. Правда, детские препараты, содержащие эхинацею, значительно отличаются от их взрослых аналогов.
Детский организм имеет свои особенности, дозировка значительно отличается от взрослых. Если внимательно читать инструкцию, можно заметить, что способ приема препарата зависит от того, сколько ребенку лет.
- До 1 года от применения любых форм эхинацеи лучше отказаться.
 Этот вопрос решается индивидуально с лечащим врачом. Маленькому ребенку необходимо повышение иммунитета, но даже растительные средства могут вызвать побочные реакции. Только лечащий врач решает вопрос, с какого возраста назначать экстракт эхинацеи.
Этот вопрос решается индивидуально с лечащим врачом. Маленькому ребенку необходимо повышение иммунитета, но даже растительные средства могут вызвать побочные реакции. Только лечащий врач решает вопрос, с какого возраста назначать экстракт эхинацеи.
- В 2–4 года предпочтение отдается отвару, чаю. Данная лекарственная форма не имеет противопоказаний, кроме индивидуальной (в т. ч. аллергической) непереносимости, удобна в использовании, в отличие от таблеток. Высушенное сырье заготавливается самостоятельно, его можно купить в аптеке. Трава эхинацеи пурпурной выпускается в пачках от 30 до 100 г. В домашних условиях ее можно заваривать, готовя, таким образом, водный экстракт. Чайную ложку травы эхинацеи заливают двумя стаканами кипятка. Удобно заваривать чай в термосе. Через 10 минут процеживают. Эхинацея пурпурная экстракт жидкий по 50–100 мл пригоден для приготовления чаев. Если нет аллергии на мед, то полезно добавить в чай ложечку меда.
- Сироп содержит достаточное количество сахара, у детей до 3 лет он может вызвать диатез.
 Сироп рекомендуется немного развести водой. Принимать его нужно под присмотром врача. При возникновении покраснения на щечках, препарат отменяется.
Сироп рекомендуется немного развести водой. Принимать его нужно под присмотром врача. При возникновении покраснения на щечках, препарат отменяется.
- Сок эхинацеи рекомендуется принимать каплями, запивать небольшим количеством воды.
- Эхинацея для детей выпускается также в таблетках. Если ребенку меньше 5–8 лет, ее следует растолочь, ведь целую тяжело проглотить. Таблетки эхинацеи по 100–200 мг от 20 до 60 штук разными производителями выпускаются под другими торговыми названиями: Иммунал, Эстифан, Иммунорм и др. Иногда в таблетках добавлены витамины — Иммунал + С.
- Настойка широко применяется у взрослых, но у детей употребление ограничено, так как в состав входит спирт. Только после 12 лет препарат разрешен в определенном количестве. Это хорошее средство для борьбы с инфекциями, поддержания иммунитета, защитных сил организма. Детям старше 12 лет рекомендовано употреблять по 5–6 капель 2 раза в день как для лечения, так и для профилактики.
 Лекарство следует развести с чайной ложкой воды.
Лекарство следует развести с чайной ложкой воды.
- Кратность приема препаратов эхинацеи у детей — 3 раза в день. Повышать дозировку запрещено.
Для ребенка применение лекарства в таблетках менее комфортно. Зато сироп, пастилки (сосательные таблетки) ребенок в возрасте 2–3 года будет принимать с удовольствием. Гомеопатическое средство на основе разведений этой травы готовится в мелких гранулах, а не в таблетках. Есть даже гомеопатические растворы для внутримышечных инъекций — Эхинацея Композитум С.
Противопоказания эхинацеи включают:
- Системные заболевания: туберкулёз, лейкоз, коллагеноз, СПИД или ВИЧ инфекция, а также аутоиммунные заболевания.
- Индивидуальная непереносимость эхинацеи (всех растений семейства сложноцветных) либо остальных веществ препарата.
Непереносимость препаратов на основе эхинацеи чаще всего проявляется в виде аллергической реакции. В таком случае наблюдается покраснение, зуд кожи, на конечностях, животе появляются розовые пятна. Передозировка препарата проявляется повышенной возбудимостью, раздражительностью, проблемами со сном. Также пациенты жалуются на тошноту, рвоту, диарею, высыпания на коже. Потому рекомендовано строго придерживаться дозировки, особенно у маленьких детей.
Передозировка препарата проявляется повышенной возбудимостью, раздражительностью, проблемами со сном. Также пациенты жалуются на тошноту, рвоту, диарею, высыпания на коже. Потому рекомендовано строго придерживаться дозировки, особенно у маленьких детей.
Во всех вышеописанных случаях препарат нужно отменить.
Герпетические инфекции у детей
Герпесвирусные инфекции — группа инфекционных заболеваний, которые вызываются вирусами из семейства Herpesviridae, могут протекать в виде локализованных, генерализованных, рецидивирующих форм болезни, имеют способность к персистированию (постоянному нахождению вируса) в организме человека.
Герпесвирусные инфекции (ГВИ) относятся к наиболее распространенным вирусным болезням человека. Инфицированность и заболеваемость ими каждый год возрастает. Во всех странах мира 60-90% населения инфицированы тем или иным герпесвирусом.
Этиология
Герпесвирусы в своем составе содержат двунитчатую ДНК, имеют глико-липопротеиновую оболочку. Размеры вирусных частиц от 120 до 220 нм.
Размеры вирусных частиц от 120 до 220 нм.
На сегодня описано 8 типов герпесвирусов, которые выявлены у человека:
- два типа вируса простого герпеса (HSV-1, HSV-2),
- вирус ветряной оспы и опоясывающего герпеса (VZV или HHV-3),
- вирус Эпштейн-Барр (ЕBV или HHV-4),
- цитомегаловирус (CMV или HHV-5), HHV-6, HHV-7, HHV-8.
На основе биологических свойств вирусов сформированы 3 подсемейства герпесвирусов: (альфа-герпесвирусы, бетта-герпесвирусы и гамма-герпесвирусы). К a-герпесвирусам относятся HSV-1, HSV-2, VZV.
К бета-герпесвирусам относятся CMV, HHV-6, HHV-7. Они, как правило, медленно размножаются в клетках, вызывают увеличение пораженных клеток (цитомегалия), способны к персистенции, преимущественно в слюнных железах и почках, могут вызывать врожденные инфекции. К гамма-герпесвирусам относятся ЕBV и HHV-8.
Вирус простого герпеса 1 и 2 типов
Термин «герпетическая инфекция» (ГИ) обычно употребляется относительно заболеваний, которые вызываются HSV-1 и HSV-2. Источником HSV-инфекции являются больные люди различными формами заболевания, в том числе и латентной, а также вирусоносители.
Источником HSV-инфекции являются больные люди различными формами заболевания, в том числе и латентной, а также вирусоносители.
HSV-1 передается воздушно-капельным и контактным путем. Попавший на кожу во время кашля, чихания вирус, находящийся в капельках слюны, выживает в течение часа. На влажных поверхностях (умывальник, ванна и прочее) он сохраняет жизнеспособность в течение 3-4 часов, что нередко является причиной вспышек заболеваний в детских дошкольных учреждениях. Заражение может осуществляться при поцелуях, а также через предметы обихода, которые инфицированы слюной больного или вирусоносителя. HSV-2 передается половым или вертикальным путем. При последнем инфицирование происходит во время родов (контакт с родовыми путями матери), трансплацентарно или через цервикальный канал в полости матки. В связи с тем, что при генерализации инфекции имеет место вирусемия, возможен также трансфузионный или парентеральный путь передачи HSV-2 инфекции. HSV-2 вызывает, как правило, генитальный и неонатальный герпес.
Наибольшая восприимчивость у детей к ГИ в возрасте от 5 месяцев до 3 лет. В зависимости от механизма заражения различают приобретенную и врожденную форму ГИ. Приобретенная ГИ может быть первичной и вторичной (рецидивирующая), локализованной и генерализованной. Также выделяют латентную форму ГИ.
Ни одна инфекция не имеет такого многообразия клинических проявлений, как герпесвирусная. Она может вызывать поражение глаз, нервной системы, внутренних органов, слизистой оболочки желудочно-кишечного тракта, полости рта, гениталий, может являться причиной онкологических заболеваний, имеет определенное значение в неонатальной патологии и возникновении гипертонии. Распространение вируса в организме происходит гематогенным, лимфогенным, нейрогенным путем.
Частота первичной герпесвирусной инфекции возрастает у детей после 6 месяцев жизни, когда полученные от матери антитела исчезают. Пик заболеваемости приходится на возраст 2—3 года. Нередко ГИ встречается и у новорожденных детей, по данным ряда авторов диагностируется у 8% новорожденных с общесоматической патологией и у 11% недоношенных детей.
По данным ВОЗ, заболевания, обусловленные вирусом простого герпеса (HSV), занимают второе место после гриппа среди причин смертности от вирусных инфекций. Решение проблемы диагностики и лечения герпесвирусной инфекции с проявлениями на слизистой оболочке полости рта — одна из важнейших задач практической медицины.
В последнее десятилетие во всем мире значение герпесвирусных заболеваний как проблемы общественного здравоохранения постоянно растет. Представители семейства герпесвирусов человека поражают до 95% населения мира.
К первичным формам ГИ относятся: инфекция новорожденных (генерализованный герпес, энцефалиты, герпес кожи и слизистых), энцефалиты, гингивостоматиты, герпетиформная экзема Капоши, первичный герпес кожи, глаз, герпетический панариций, кератиты. Первичная ГИ возникает вследствие первичного контакта человека с HSV. Как правило, это происходит в раннем детском возрасте (до 5 лет). У взрослых в возрасте 16-25 лет, которые не имеют противовирусного иммунитета, первичная ГИ чаще может быть обусловлена HSV-2. Латентно переносят заболевание 80-90% первично инфицированных детей, и только в 10-20% случаев наблюдаются клинические проявления болезни.
Латентно переносят заболевание 80-90% первично инфицированных детей, и только в 10-20% случаев наблюдаются клинические проявления болезни.
Вторичными, рецидивирующими формами ГИ является герпес кожи и слизистых оболочек, офтальмогерпес, герпес половых органов.
Эпштейн-Барр-вирусная инфекция
Инфекционное заболевание, которое вызывается вирусом Эпштейн-Барр (ЕBV) и характеризуется системным лимфопролиферативным процессом с доброкачественным или злокачественным течением.
ЕBV выделяется из организма больного или вирусоносителя с орофарингеальным секретом. Передача инфекции происходит воздушно-капельным путем через слюну, часто во время поцелуев матерью своего ребенка, поэтому иногда ЕBV-инфекцию называют «болезнью поцелуев». Дети нередко заражаются ЭБВ через игрушки, загрязненные слюной больного ребенка или вирусоносителя, при пользовании общей посудой, бельем. Возможен гемотрансфузионный путь передачи инфекции, а также половой. Описаны случаи вертикальной передачи ЕBV от матери к плоду, предполагают, что вирус может быть причиной внутриутробных аномалий развития. Контагиозность при ЕBV-инфекции умеренная, что, вероятно, связано с низкой концентрацией вируса в слюне. На активацию инфекции влияют факторы, снижающие общий и местный иммунитет. Возбудитель ЕBV-инфекции имеет тропизм к лимфоидно-ретикулярной системе. Вирус проникает в В-лимфоидные ткани ротоглотки, а затем распространяется по всей лимфатической системе организма. Происходит инфицирование циркулирующих В-лимфоцитов. ДНК-вируса проникает в ядра клеток, при этом белки вируса придают инфицированным В-лимфоцитам способность беспрерывно размножаться, вызывая так называемое «бессмертие» В-лимфоцитов. Этот процесс является характерным признаком всех форм ЕBV-инфекции.
Контагиозность при ЕBV-инфекции умеренная, что, вероятно, связано с низкой концентрацией вируса в слюне. На активацию инфекции влияют факторы, снижающие общий и местный иммунитет. Возбудитель ЕBV-инфекции имеет тропизм к лимфоидно-ретикулярной системе. Вирус проникает в В-лимфоидные ткани ротоглотки, а затем распространяется по всей лимфатической системе организма. Происходит инфицирование циркулирующих В-лимфоцитов. ДНК-вируса проникает в ядра клеток, при этом белки вируса придают инфицированным В-лимфоцитам способность беспрерывно размножаться, вызывая так называемое «бессмертие» В-лимфоцитов. Этот процесс является характерным признаком всех форм ЕBV-инфекции.
ЕBV может вызывать: инфекционный мононуклеоз, лимфому Беркитта, назофарингеальную карциному, хроническую активную ЕBV-инфекцию, лейомиосаркому, лимфоидную интерстициальную пневмонию, «волосатую» лейкоплакию, неходжкинскую лимфому, врожденную ЕBV-инфекцию.
Варицелла-зостер-инфекция
Varicella-zoster вирус вызывает ветряную оспу и опоясывающий герпес. Источником инфекции при ветряной оспе может быть только человек, больной ветряной оспой или опоясывающим герпесом, включая последние 24-48 часов инкубационного периода. Реконвалесценты ветряной оспы остаются заразными на протяжении 3-5 дней после прекращения высыпаний на коже. Через третье лицо заболевание не передается. Возможно внутриутробное заражение ветряной оспой в случае заболевания беременной. Ветряная оспа может встречаться в любом возрасте, но в современных условиях максимальное количество больных приходится на детей в возрасте от 2 до 7 лет. Опоясывающий герпес развивается после первичного инфицирования вирусом Varicella-zoster, после перехода инфекции в латентную форму, при которой вирус локализуется в спинальных, тройничном, сакральном и других нервных ганглиях. Возможна эндогенная реактивация инфекции.
Источником инфекции при ветряной оспе может быть только человек, больной ветряной оспой или опоясывающим герпесом, включая последние 24-48 часов инкубационного периода. Реконвалесценты ветряной оспы остаются заразными на протяжении 3-5 дней после прекращения высыпаний на коже. Через третье лицо заболевание не передается. Возможно внутриутробное заражение ветряной оспой в случае заболевания беременной. Ветряная оспа может встречаться в любом возрасте, но в современных условиях максимальное количество больных приходится на детей в возрасте от 2 до 7 лет. Опоясывающий герпес развивается после первичного инфицирования вирусом Varicella-zoster, после перехода инфекции в латентную форму, при которой вирус локализуется в спинальных, тройничном, сакральном и других нервных ганглиях. Возможна эндогенная реактивация инфекции.
Цитомегаловирусная инфекция
Инфекционное заболевание, которое вызывается цитомегаловирусом (CMV) и характеризуется разнообразными клиническими формами (от бессимптомной до тяжелой генерализованной с поражением многих органов) и течением (острым или хроническим). Факторами передачи CMV могут быть практически все биологические субстраты и выделения человека, в которых содержится вирус: кровь, слюна, моча, ликвор, вагинальный секрет, сперма, амниотическая жидкость, грудное молоко. Потенциальным источником инфекции являются органы и ткани в трансплантологии, а также кровь и ее продукты в трансфузиологии. Пути передачи CMV-инфекции: воздушно-капельный, половой, вертикальный и парентеральный.
Факторами передачи CMV могут быть практически все биологические субстраты и выделения человека, в которых содержится вирус: кровь, слюна, моча, ликвор, вагинальный секрет, сперма, амниотическая жидкость, грудное молоко. Потенциальным источником инфекции являются органы и ткани в трансплантологии, а также кровь и ее продукты в трансфузиологии. Пути передачи CMV-инфекции: воздушно-капельный, половой, вертикальный и парентеральный.
Различают врожденную и приобретенную формы CMV-инфекции. Врожденная CMV-инфекция. При антенатальном инфицировании плода заражение происходит преимущественно трансплацентарно. При интранатальном инфицировании CMV поступает в организм при аспирации инфицированных околоплодных вод или секретов родовых путей матери.
У детей более старшего возраста приобретенная CMV-инфекция в 99% случаев протекает в субклинической форме. Наиболее частым проявлением такой формы CMV-инфекции у детей в возрасте старше года является мононуклеозоподобный синдром. Как правило, наблюдается клиника острого респираторного заболевания в виде фарингита, ларингита, бронхита.
Инфекции, вызванные шестым, седьмым и восьмым типами герпесвирусов Герпесвирусы шестого типа (HHV-6) могут явиться причиной эритематозной и розеолезной сыпи (внезапная экзантема), поражений ЦНС и костного мозга у иммуноскомпроментированных детей. Герпесвирусы седьмого типа (HHV-7) вызывают экзантему новорожденных
Для диагностики герпетической инфекции ценным являются цитологический, иммунофлюоресцентный, серологический и ПЦР методы.
Вирусологическое исследование при герпетической инфекции выявляет комплементсвязывающие антитела к ВПГ-1 или -2 в крови матери, пуповинной крови плода и амниотической жидкости.
ПЦР-метод. Материалом для исследования на герпес являются кровь, мазки из глотки, содержимое пузырьков, язв, моча.
Важное значение имеет исследование специфических антител различных подклассов: IgM, IgG1-2, IgG3 и IgG4 к герпес-вирусам. Выявление в сыворотке крови детей специфических иммуноглобулинов М, IgG3, IgG1-2 в титре > 1:20, вирусного антигена и специфических иммунных комплексов с антигеном свидетельствует об остроте инфекционного процесса (активная фаза), а определение только специфических IgG4 расценивается как латентная фаза инфекции или носительство материнских антител.
Лечение
Герпетической инфекции проходит в 3 этапа:
- 1 этап – в активной стадии или при обострении хронического течения заболевания;
- 2 этап – пролонгированное лечение поддерживающими дозами в период ремиссии;
- 3 этап – выявление и санация хронических очагов инфекции, обследование членов семьи для выявления источника инфицирования.
Во всех случаях препараты, их комбинация и длительность подбираются индивидуально с учетом проявлений заболевания, особенности иммунной системы ребенка, возраста, течения заболевания.
Минздрав дал рекомендации по профилактике и лечению COVID-19 у детей
Симптомы коронавируса у маленьких пациентов, их лечение и реабилитация, меры профилактики описаны с учетом отечественного и зарубежного опыта
Минздрав опубликовал вторую версию Методических рекомендаций «Особенности клинических проявлений и лечения заболевания, вызванного новой коронавирусной инфекцией (COVID-19) у детей»1. Как и в первой версии, опубликованной 24 апреля, во второй описаны особенности клинических проявлений инфекции у детей, порядок проведения диагностики и схемы лечения, меры профилактики инфекции. Дополнительно документ включает рекомендации по реабилитации детей после COVID-19. При его обновлении учитывался отечественный и зарубежный опыт наблюдения и лечения маленьких пациентов с коронавирусом. В разработке рекомендаций приняли участие российские педиатры, реаниматологи и инфекционисты.
Как и в первой версии, опубликованной 24 апреля, во второй описаны особенности клинических проявлений инфекции у детей, порядок проведения диагностики и схемы лечения, меры профилактики инфекции. Дополнительно документ включает рекомендации по реабилитации детей после COVID-19. При его обновлении учитывался отечественный и зарубежный опыт наблюдения и лечения маленьких пациентов с коронавирусом. В разработке рекомендаций приняли участие российские педиатры, реаниматологи и инфекционисты.
Как болеют дети с COVID-19?
В России среди заразившихся дети составляют 6–7%. Случаи заболевания связаны в основном с контактами с больными взрослыми. Не менее четверти детей переносят инфекцию бессимптомно. Клиническая симптоматика у остальных обычно менее выражена. Заболевание протекает легче, чем у взрослых. Реже требуется госпитализация –в 10% случаев. Тяжелое течение болезни отмечается примерно в 1% случаев. Чаще осложненные формы развиваются у детей с тяжелыми сопутствующими заболеваниями. В мировой статистике зарегистрированы единичные смертельные исходы заболевания у детей.
В мировой статистике зарегистрированы единичные смертельные исходы заболевания у детей.
Коронавирус регистрируется и у новорожденных. Однако доказательств внутриутробной инфекции не обнаружено. Считается, что во всех случаях дети заразились после рождения.
Наиболее частыми симптомами у детей являются высокая температура, кашель, возможно появление признаков интоксикации – болей в мышцах, тошноты, слабости. Иногда появляются боль в горле, заложенность носа, симптомы поражения желудочно-кишечного тракта, в том числе боли в животе, диарея и рвота, «ковидные» пальцы (внешне похожи на отмороженные). Возможна потеря обоняния и вкуса.
Выздоравливают дети обычно в течение 1–2 недель.
В каком случае ребенка госпитализируют?
Дети с бессимптомной формой заболевания изолируются дома. В домашних условиях лечатся пациенты с подозрением на COVID-19 и больные легкой степени тяжести. Больные со среднетяжелым и тяжелым течением болезни госпитализируются в специализированный инфекционный стационар. Пациенты с дыхательной недостаточностью II и большей степени, тяжелым течением пневмонии, критическими состояниями должны быть переведены в отделение реанимации и интенсивной терапии.
Пациенты с дыхательной недостаточностью II и большей степени, тяжелым течением пневмонии, критическими состояниями должны быть переведены в отделение реанимации и интенсивной терапии.
Показания для госпитализации детей:
- температура выше 38,5°С в день обращения или выше 38,0°С в течение 5 дней и больше, дыхательная недостаточность – учащенное поверхностное дыхание, одышка, участие вспомогательной мускулатуры в акте дыхания, раздувание крыльев носа при дыхании, кряхтящее или стонущее дыхание, хрипы, кивательные движения головы, синхронные со вздохом, и др.;
- тахикардия (увеличение частоты сердечных сокращений), геморрагическая сыпь, судороги, шок, тяжелая дыхательная недостаточность, тяжелое обезвоживание, сонливость или возбуждение, наличие тяжелого фонового заболевания – иммунодефицитного состояния, онкологического заболевания, болезни с нарушениями системы свертывания крови, заболевания сердца, легких, болезни эндокринной системы (сахарный диабет, ожирение), печени, почек, желудочно-кишечного тракта;
- невозможность изоляции при проживании с лицами из групп риска, отсутствие условий для лечения на дому или гарантий выполнения рекомендаций (проживание в общежитии, учреждении социального обеспечения, пункте временного размещения, в социально неблагополучной семье, при наличии неблагоприятных социально-бытовых условий).
В случае выявления коронавируса у ребенка в зависимости от формы заболевания применяются симптоматическое лечение, кислородная терапия, искусственная вентиляция легких, антибиотикотерапия, назначаются противовирусные препараты, антикоагулянты (лекарства, угнетающие активность свертывающей системы крови и препятствующие образованию тромбов) и т.д.
Как защитить ребенка от коронавируса?
Чтобы не допустить заражения, чаще мойте ребенку руки или обучите его 7-ступенчатой технике мытья рук. Научите его не дотрагиваться до рта, носа, глаз до мытья рук после возвращения из общественных мест, после кашля или чихания, перед едой, после посещения туалета. Соблюдайте масочный режим. Ограничьте использование общественного транспорта. Регулярно дезинфицируйте детские игрушки.
Важно следить за поддержанием иммунитета ребенка. Сбалансированное питание, физнагрузки (но не чрезмерные), умственная активность и эмоциональная стабильность, регулярное медицинское наблюдение и вакцинация помогут предотвратить заражение.
Даже в период пандемии необходимо сделать плановые прививки. Вакцинация не повышает риск заражения коронавирусом и не ослабляет иммунный ответ против возбудителя инфекции.
Особенно внимательно наблюдайте за ребенком, если он контактировал с заболевшим, – измеряйте температуру тела, следите за общим состоянием. При появлении симптомов болезни незамедлительно обращайтесь к врачу. Новорожденные от инфицированных матерей должны быть обследованы и изолированы дома или в отделении в зависимости от их состояния. Грудное вскармливание по возможности рекомендуется сохранить при обеспечении мероприятий по инфекционной безопасности.
1Методические рекомендации Минздрава России «Особенности клинических проявлений и лечения заболевания, вызванного новой коронавирусной инфекцией (COVID-19) у детей. Версия 2 (3 июля 2020 г.)». Первая версия Методических рекомендаций была опубликована на сайте Минздрава 24 апреля и обновлена 6 мая 2020 г.
Ваш ребенок и грипп: Медицинская энциклопедия MedlinePlus
СИМПТОМЫ ГРИППА У МЛАДЕНЦЕВ И ДЕТЕЙ
Грипп — это инфекция носа, горла и (иногда) легких. Если вы заметили какой-либо из следующих признаков, позвоните врачу вашего ребенка:
- Постоянная усталость и раздражительность и плохое питание
- Кашель
- Диарея и рвота
- Повышенная температура или ощущение лихорадки (при отсутствии термометра)
- Насморк
- Боли в теле и общее недомогание
КАК ЛЕЧИТЬ ГРИП У МЛАДЕНЦЕВ?
Детей младше 2 лет часто нужно лечить лекарствами, которые борются с вирусом гриппа.Это называется противовирусным препаратом. Если возможно, лекарство работает лучше всего в течение 48 часов после появления симптомов.
Озельтамивир (Тамифлю), вероятно, будет использоваться в жидкой форме. После обсуждения риска побочных эффектов при возможных осложнениях гриппа у вашего ребенка вы и ваш врач можете решить использовать это лекарство для лечения гриппа.
Ацетаминофен (Тайленол) и ибупрофен (Адвил, Мотрин) помогают снизить температуру у детей. Иногда ваш поставщик услуг советует вам использовать оба типа лекарств.
Всегда проконсультируйтесь с вашим врачом, прежде чем давать какие-либо лекарства от простуды вашему младенцу или малышу.
ДОЛЖЕН ЛИ МОЙ РЕБЕНОК ПОЛУЧИТЬ ВАКЦИНУ ОТ ГРИПА?
Все дети в возрасте 6 месяцев и старше должны быть вакцинированы против гриппа, даже если они болеют гриппоподобным заболеванием. Вакцина против гриппа не одобрена для детей младше 6 месяцев.
- Вашему ребенку потребуется вторая вакцинация от гриппа примерно через 4 недели после вакцинации в первый раз.
- Есть два типа вакцины против гриппа.Один вводится в виде укола, а другой распыляется в нос вашему ребенку.
Прививка от гриппа содержит убитые (неактивные) вирусы. От вакцины этого типа невозможно заразиться гриппом. Прививка от гриппа разрешена для людей в возрасте от 6 месяцев и старше.
В вакцине против гриппа в виде назального спрея используется живой ослабленный вирус вместо мертвого, такого как прививка от гриппа. Разрешен для здоровых детей старше 2 лет.
Всем, кто живет с ребенком младше 6 месяцев или находится в тесном контакте с ним, также следует сделать прививку от гриппа.
ВРЕДИТ ЛИ ВАКЦИНА МОЕМУ РЕБЕНКУ?
Ни вы, ни ваш ребенок НЕ МОЖЕТЕ заразиться гриппом ни от одной из вакцин. У некоторых детей через день или два после прививки может возникнуть субфебрильная температура. Если развиваются более серьезные симптомы или они длятся более 2 дней, вам следует позвонить своему врачу.
Некоторые родители опасаются, что вакцина может навредить их ребенку. Но дети в возрасте до 2 лет чаще заболевают гриппом в тяжелой форме. Трудно предсказать, насколько ваш ребенок может заболеть гриппом, потому что у детей сначала часто бывает легкое заболевание.Они могут очень быстро заболеть.
Небольшое количество ртути (называемое тимеросалом) является обычным консервантом в многодозовых вакцинах. Несмотря на опасения, вакцины, содержащие тимеросал, НЕ вызывают аутизм, СДВГ или любые другие проблемы со здоровьем.
Однако все стандартные вакцины также доступны без добавления тимеросала. Спросите своего поставщика, предлагают ли они этот тип вакцины.
КАК Я МОГУ ПРЕДОТВРАТИТЬ СВОЕГО РЕБЕНКА ОТ ЗАРАЖЕНИЯ ГРИППА?
Всем, у кого есть симптомы гриппа, не следует ухаживать за новорожденным или младенцем, включая кормление.Если человеку с симптомами необходимо ухаживать за ребенком, воспитатель должен использовать маску для лица и хорошо вымыть руки. Каждый, кто находится в тесном контакте с вашим ребенком, должен делать следующее:
- Прикрывайте нос и рот салфеткой, когда кашляете или чихаете. Выбросьте салфетку после ее использования.
- Часто мойте руки водой с мылом в течение 15–20 секунд, особенно после кашля или чихания. Вы также можете использовать средства для мытья рук на спиртовой основе.
Если вашему ребенку меньше 6 месяцев и он тесно контактирует с больным гриппом, сообщите об этом своему врачу.
ЕСЛИ У МЕНЯ ЕСТЬ СИМПТОМЫ ГРИППА, МОГУ ЛИ Я КОРМЛЕНИЕ грудью?
Если мать не болеет гриппом, кормление грудью поощряется.
Если вы заболели, вам может потребоваться сцеживание молока для кормления из бутылочки здоровым человеком. Маловероятно, что новорожденный заразится гриппом от грудного молока, когда вы больны. Грудное молоко считается безопасным, если вы принимаете противовирусные препараты.
КОГДА СЛЕДУЕТ ВЫЗВАТЬ ВРАЧУ?
Поговорите с врачом вашего ребенка или обратитесь в отделение неотложной помощи, если:
- Ваш ребенок не ведет себя настороженно или не чувствует себя более комфортно, когда температура снижается.
- Симптомы лихорадки и гриппа возвращаются после того, как исчезли.
- Ребенок не плачет, когда плачет.
- Детские подгузники не мокрые, или ребенок не мочился последние 8 часов.
- У вашего ребенка проблемы с дыханием.
4 варианта действий, если вы считаете, что у вашего ребенка грипп
Однажды утром ваш ребенок просыпается с классическими признаками болезни: насморком. Больное горло. Боли тела. Вы проверяете их температуру: она высокая.Так это простуда или грипп? А если это грипп, что делать?
Как узнать, грипп ли это
Грипп и простуда вызываются вирусами, и симптомы могут быть схожими — заложенность носа или насморк, боли в мышцах, усталость, боль в горле, лихорадка или головная боль. Самая большая разница в том, насколько быстро ваш ребенок чувствует эти симптомы — и насколько они серьезны.
Кажется, что через несколько дней к ним подкрадется простуда, но грипп больше похож на внезапное нападение: они очень быстро почувствуют себя плохо.И хотя при простуде у них может подняться температура, грипп почти всегда вызывает ее, что может вызвать у них усталость, боль и слабость. Дети также более склонны к рвоте и диарее при гриппе. Как правило, симптомы гриппа возникают по всему телу, а не только в голове.
Следующие шаги
- Вызовите врача. Грипп часто проходит сам по себе примерно через неделю, но в некоторых случаях может вызвать серьезные осложнения.Дети до 5 лет, особенно дети младше 2 лет, чаще страдают этими проблемами, как и дети, у которых есть другие заболевания, например, астма. Важно сообщить педиатру, если вы подозреваете, что у вашего ребенка грипп.
- Управляйте симптомами. Самое важное, что нужно вашему маленькому пациенту, — это много отдыха и жидкости. Существует не так много безрецептурных лекарств от простуды или гриппа, которые были бы безопасны для маленьких детей, но вы можете попробовать дать ацетаминофен или, для детей старше 6 месяцев, ибупрофен.(НЕ давайте детям аспирин.) Они могут помочь снизить температуру и облегчить боли. Если у вашего ребенка сильный кашель, врач может также назначить лекарство от кашля.
- Спросите о противовирусных препаратах. Это лекарства, отпускаемые по рецепту, которые могут лечить грипп, предотвращая размножение вируса в организме. Но для того, чтобы хорошо работать, ваш ребенок должен начать принимать их как можно скорее — в течение 48 часов с момента появления первых симптомов. Скорее всего, они будут принимать лекарство — таблетки, жидкость или ингалятор — в течение 5 дней.Противовирусные препараты могут облегчить симптомы гриппа и помочь им быстрее поправиться. Исследования также говорят, что они снижают вероятность возникновения других серьезных проблем со здоровьем, таких как пневмония.
- Знайте, когда обращаться за помощью. Важно обращать внимание на любые признаки осложнений гриппа. Сообщите своему педиатру, если у вашего ребенка высокая температура более 48 часов, он становится хуже или не лучше. (Это более 101 градуса у детей в возрасте от 3 месяцев — для детей младшего возраста следует обращаться к врачу при любой температуре).К другим тревожным признакам относятся признаки обезвоживания (сухость в глазах и во рту, очень слабое мочеиспускание), необычное дыхание (хрипы, одышка или проблемы с глубоким вдохом) или голубоватый оттенок губ или лица. Вам также следует позвонить врачу, если вашему ребенку кажется, что он «не в себе», или если он не будет есть и пить.
Когда они смогут вернуться в школу?
Грипп очень заразен, поэтому важно оставить ребенка дома, если он почувствует себя плохо. После того, как их температура спала хотя бы на 24 часа — если они не принимают жаропонижающие лекарства — их можно безопасно отправить обратно в класс.
Как он распространяется, причины, симптомы, лечение, профилактика
Не всегда легко определить, болен ли ваш ребенок гриппом. Болезнь наступает быстро и протекает более интенсивно, чем простуда. Дети, как правило, чувствуют себя хуже в течение первых 2-3 дней болезни.
Симптомы включают:
Некоторые родители принимают грипп за заболевание желудка. Это потому, что, в отличие от взрослых, у детей с гриппом может быть тошнота, боли в животе и рвота.
Что его вызывает?
Три основных типа вирусов гриппа могут заразить вас гриппом.Типы A и B вызывают ежегодные вспышки. Тип C приводит к легким случайным случаям.
Как распространяется?
Грипп очень заразен, особенно когда дети живут в тесноте, как в школьных классах. Он распространяется, когда они вдыхают капли, которые кашляет или чихает инфицированный человек, или когда они вступают в прямой контакт со слизью или слюной от кого-то, кто болеет гриппом.
Дети могут заразиться гриппом за день до появления симптомов и через 5-7 дней после заболевания.Он может легко переходить от ребенка к ребенку, поскольку они делятся такими вещами, как карандаши, игрушки, компьютеры, пульты дистанционного управления, ложки и вилки. Другой основной метод — это рукопашный контакт.
Как избежать гриппа?
Лучше всего делать ежегодную вакцинацию. CDC говорит, что все люди от 6 месяцев и старше должны получить его.
Беременные женщины и лица, осуществляющие уход за детьми младше 6 месяцев или детьми с определенными заболеваниями, должны получить вакцину.
Может ли грипп привести к другим проблемам?
Да.Это может быть инфекция носовых пазух, ушная инфекция, обострение астмы или пневмония. Позвоните врачу, если температура у вашего ребенка держится более 3-4 дней. Также звоните, если они жалуются на затрудненное дыхание, боль в ушах, заложенность носа или головы, кашель, который не проходит или кажется, что они ухудшаются.
Маленькие дети в возрасте до 2 лет, даже здоровые, чаще, чем дети старшего возраста, попадают в больницу из-за осложнений гриппа.
Могут ли дети принимать противовирусные препараты?
Если врач считает, что у вашего ребенка могут быть осложнения от гриппа, он может дать ему противовирусные препараты, такие как балоксавир, марбоксил (Xofluza), осельтамивир (Тамифлю) или занамивир (Relenza).
Продолжение
Эти лекарства можно прописать только в течение первых 48 часов после болезни. Они могут сократить грипп на 1-2 дня. В некоторых случаях они могут предотвратить это. Они останавливают размножение вируса, поэтому он не может распространяться. Тем не менее, лучший способ предотвратить грипп — это сделать вакцину.
Антибиотики не работают. Они лечат бактериальные инфекции, а грипп — вирусная инфекция.
Работают ли домашние средства правовой защиты?
Да. Эти процедуры могут помочь вашему ребенку почувствовать себя лучше:
- Много отдыха
- Много жидкости
- Использование ацетаминофена или ибупрофена для снижения температуры и облегчения боли — вы можете получить и то, и другое в детских версиях.
Не давайте аспирин детям и подросткам. Это может повысить риск синдрома Рея — редкого заболевания, которое может нанести вред их печени или вызвать повреждение мозга.
FDA и производители лекарств рекомендуют не давать детям младше 4 лет лекарства от кашля и простуды, отпускаемые без рецепта. Американская академия педиатров выступает выше — они предостерегают от их использования для детей младше 6 лет. Поговорите со своим врачом. прежде чем давать ребенку один из этих продуктов.
Продолжение
Если у вас очень маленький ребенок с заложенностью, используйте назальную луковицу для удаления слизи.Или распылите по три капли физиологического раствора назального спрея в каждую ноздрю. Солевой раствор для носа выпускается в форме геля, который можно использовать для минимизации заложенности носа после очищения ноздрей от слизи.
У некоторых детей грипп с большей вероятностью может иметь серьезные осложнения. Поговорите со своим врачом, как только вы узнаете, что ваш ребенок болен, если он моложе 5 лет или имеет постоянное (хроническое) заболевание, такое как астма или другое заболевание легких, сердечное заболевание или диабет.
Когда мне следует отвезти ребенка в больницу?
Обратитесь в отделение неотложной помощи или позвоните по номеру 911, если у них есть один из следующих симптомов:
- У них проблемы с дыханием, которое не улучшается после того, как вы отсасываете и промываете им нос.
- Их кожа становится синеватой или серой.
- Они кажутся хуже, чем в любом предыдущем эпизоде болезни, или не реагируют как обычно — например, если они не плачут, когда ожидали, или не поддерживают с вами хороший зрительный контакт, или если они вялые или апатичные.
- Он плохо пьет жидкость, продолжает часто рвать, проявляет признаки обезвоживания, такие как отсутствие слез, меньше плачет или меньше мочится (сухие подгузники), капризный или низкий уровень энергии.
- У них изъятие.
Грипп у младенцев и детей ясельного возраста — симптомы, лечение и профилактика гриппа
Детский грипп (сокращенно от «гриппа») — это тот же вирус, что и взрослый, но грипп не поражает младенцев и детей ясельного возраста. так же, как это делают взрослые.
Эта заразная и распространенная вирусная инфекция горла, носа и легких обычно поднимает свою уродливую голову в период с октября по апрель или даже в мае.
Разница в том, что любой ребенок до 5 лет считается «группой повышенного риска», потому что маленькие дети более подвержены осложнениям от гриппа, включая пневмонию, чем здоровые взрослые.
Поэтому, если вы подозреваете, что у вашего малыша грипп, немедленно позвоните своему врачу, чтобы поставить точный диагноз и пройти обследование.
Симптомы гриппа у младенцев и симптомы гриппа у детей ясельного возраста
Общие симптомы гриппа у младенцев и малышей включают:
- Лихорадку
- Сухой кашель
- Боль в горле
- Насморк или заложенность носа
- Мышечные боли
- Головная боль
- Истощение
- Озноб
- Потеря аппетита
- Головокружение
- Иногда тошнота, рвота и / или диарея
Имейте в виду, что некоторые из этих симптомов такие же, как и при COVID-19, хотя этот вирус часто проявляется не чем иным, как легкой простудой у младенцев и детей ясельного возраста.Если ваш ребенок болен какими-либо гриппоподобными симптомами, ваш педиатр, вероятно, попросит ее пройти тест на COVID-19, чтобы исключить это, а также на грипп, если тест на COVID окажется отрицательным.
Грипп у младенцев и грипп у детей ясельного возраста — что вызывает грипп у детей?
Виновником гриппа у младенцев и детей ясельного возраста является вирус гриппа, множество штаммов которого циркулируют по всему миру каждый год.
Ваш ребенок может заразиться гриппом, вступив в контакт с инфицированным человеком, особенно если этот больной маленький — или большой — кто-то чихает или кашляет на нее.
Ваш ребенок также может заболеть гриппом, дотронувшись до чего-то (игрушки, чашки-поилки), к которому прикоснулся инфицированный человек, а затем прикоснувшись к своему рту, носу или глазам.
Советы по здоровью для посетителей младенцев
Сколько времени нужно, чтобы симптомы гриппа проявились у младенцев и детей ясельного возраста?
У ребенка (или взрослого) симптомы гриппа обычно проявляются через 1-2 дня после заражения вирусом.
Сколько длится грипп у детей?
Если ваш ребенок заболел гриппом, симптомы обычно длятся около недели, но могут сохраняться до двух недель.Связанный с этим кашель иногда может длиться до четырех недель.
В чем разница между гриппом и желудочным гриппом?
Не путайте грипп с желудочным гриппом (он же гастроэнтерит). Это вызвано множеством других вирусов, не относящихся к гриппу, и приводит к сильной диарее и рвоте, иногда с лихорадкой.
Хотя грипп может сопровождаться рвотой, тошнотой и диареей, существуют и другие симптомы, такие как боли в теле, лихорадка, озноб, боль в горле и заложенность носа или кашель, которые не сопровождают вирусы желудка.Плюс гастроэнтерит обычно проходит намного быстрее.
Как долго ваш ребенок заразен гриппом?
Если кто-то болен гриппом, он может быть заразным за день до появления симптомов и может продолжать распространять болезнь через пять-семь дней после первого дня появления симптомов.
Но младенцы, малыши и дети старшего возраста могут быть заразными еще дольше, поэтому будьте осторожны, подвергая своего малыша контакту с больным гриппом.
Лечение гриппа у младенцев и детей ясельного возраста
В первую очередь, позвольте вашему ребенку обратиться к педиатру для диагностики и лечения гриппа.Дома ваше внимание будет сосредоточено на том, чтобы вашему малышу было комфортно, и на оказании ему ухода, необходимого для выздоровления.
Ваш врач, вероятно, порекомендует следующие методы лечения гриппа (но опять же, поговорите с педиатром и / или обратитесь к педиатру за медицинской консультацией, необходимой вам и вашему ребенку):
- Отдых. Помогите своему малышу как можно больше расслабиться, позволяя ей вздремнуть как можно чаще и поощряя много спокойных занятий в течение дня.
- Жидкости. Предложите много жидкости, чтобы предотвратить обезвоживание из-за лихорадки и потери аппетита. Вы можете продолжать кормить ребенка грудью и кормить его из бутылочки; если она ест твердую пищу, попробуйте дать ей немного яблочного пюре или бульона. Вы также можете дать своему малышу фруктовое мороженое.
- Обезболивающие. Дайте ацетаминофен или ибупрофен, чтобы снизить температуру, если она есть, и облегчить боль в теле (но не давайте ибупрофен детям младше 6 месяцев и никогда не давайте аспирин младенцам или детям ясельного возраста) в соответствии с рекомендацией врача и на этикетке.
- Противовирусные препараты. Ваш врач должен быть в состоянии прописать вашему ребенку или малышу безопасное противовирусное лекарство от гриппа, которое может сократить продолжительность вируса, облегчить симптомы и предотвратить осложнения гриппа, но эти лекарства необходимо давать в течение первых 48 часов после появления симптомов. начиная. Это еще одна причина, чтобы как можно скорее обратиться к педиатру с больным ребенком. И некоторые педиатры не рекомендуют их детям, потому что, хотя противовирусные препараты могут быть эффективными, они могут иметь серьезные побочные эффекты, от легких (тошнота или диарея) до более серьезных (рвота и галлюцинации).Вы и ваш врач должны обсудить риски и преимущества этих лекарств, особенно для вашего ребенка.
Еще несколько советов относительно того, что делать с гриппом у вашего ребенка или малыша:
Поскольку от гриппа вы часто чувствуете то жарко, то холодно, вы можете одеть ребенка в несколько слоев, которые вы можете снять. — или добавить — при необходимости.
Возможно, вы захотите использовать несколько капель в нос с физиологическим раствором, а затем резиновую присоску (которую вы найдете в проходе для младенцев в аптеке), чтобы удалить закупоренную слизь, особенно если заложенность носа мешает вашему ребенку отдыхать, есть или чувствовать себя комфортно.
Увлажнитель с холодным туманом, работающий в комнате вашего ребенка, особенно ночью, также может быть полезен (избегайте испарителя с горячей водой, который потенциально может обжечь вашего малыша, если она прикоснется к нему).
Никогда не давайте младенцам и малышам безрецептурные детские лекарства от простуды и гриппа, поскольку они не помогают и могут нанести вред. Всегда уточняйте у врача, что вы можете сделать, чтобы помочь своему ребенку вылечиться от гриппа.
Как предотвратить грипп у младенцев и детей ясельного возраста
Во время беременности защитить растущего ребенка от микробов гриппа несложно.Уютные и надежно запечатанные в этом уютном маточном коконе еще не родившиеся дети защищены от простуды и гриппа, даже если вы еще не родились. Но можно ли предотвратить заражение вашего малыша гриппом после рождения?
Защита новорожденного:
Перенесемся в жизнь вашего ребенка вне матки, особенно в первые шесть месяцев, прежде чем она сможет пройти безопасную вакцинацию от гриппа — и это может быть совсем другая история.
Как только ваш ребенок сделает эти первые вдохи воздуха, или коснется этих первых поверхностей, или его крошечные ручки сжимают и целуют посетители, которые приходят с микробами вместе со своими подарками, цветами и воздушными шарами, ваш ребенок становится уязвимым для вируса гриппа. .
И из-за ее новой, еще не проверенной иммунной системы, она особенно уязвима перед серьезными осложнениями гриппа, которые могут быть опасными для жизни.
Поскольку дети младше 6 месяцев еще недостаточно взрослые, чтобы сделать прививку от гриппа, эксперты рекомендуют сделать вакцинацию всем остальным членам семьи, включая тех, кто ухаживает за вашим ребенком.
Беременным мамам также нужна прививка от гриппа, чтобы защитить не только себя, но и своих будущих младенцев, пока они не станут достаточно взрослыми, чтобы пройти вакцинацию.Если вы решите кормить грудью, ваш ребенок также может получить часть ваших защитных антител с грудным молоком.
И убедитесь, что вы и все, с кем контактирует ваш ребенок, предприняли дополнительные меры, чтобы защитить себя от гриппа, часто мыть руки. Пока вы в пути, возьмите с собой дезинфицирующий гель для рук или салфетки на спиртовой основе на тот случай, если вас поймают с грязными рукавицами и никакой раковины в поле зрения.
Вам также следует сделать все возможное, чтобы ваша собственная иммунная система оставалась сильной, придерживаясь здоровой диеты (без пропуска приемов пищи), много отдыхая и следя за тем, чтобы фитнес стал частью вашей напряженной жизни.
Защита вашего ребенка после 6 месяцев:
Врачи рекомендуют вакцину против гриппа всем детям в возрасте от 6 месяцев в качестве наилучшей защиты от заражения вирусом. Если у вашего ребенка хроническое заболевание, такое как астма или диабет, ему особенно важно пройти вакцинацию, потому что грипп с большей вероятностью приведет к осложнениям у детей с другими проблемами со здоровьем.
Сделайте прививку ребенку до или в начале сезона гриппа, по возможности, к октябрю (но еще не поздно сделать вакцину в конце сезона).
Даже если доминирующие вирусы гриппа в этом сезоне окажутся отличными от штаммов, от которых защищает вакцина, вакцинация может облегчить симптомы гриппа. Так что, несмотря ни на что, у вашего ребенка будет определенный уровень защиты.
Вот еще несколько хороших способов защитить вашего ребенка или малыша от заражения гриппом:
- Регулярно мойте ребенку руки (и научите его основам мытья рук).
- По возможности держитесь подальше от других больных детей и родителей (и их тканей!), Чтобы избежать болезней.Если вы или ваш ребенок контактируете с больными людьми, следует как можно скорее после этого тщательно вымыть руки (и даже принять ванну). Так же обстоит дело с стиркой всей потенциально зараженной одежды и протиранием игрушек, книг и других предметов домашнего обихода дезинфицирующим средством.
- Убедитесь, что ваш ребенок много отдыхает, пьет жидкость и одет по погоде в сезон гриппа, даже если он не болен.
- Используйте детские салфетки и / или дезинфицирующее средство для рук в крайнем случае, если мытье посуды теплой водой с мылом невозможно сразу.
Когда звонить врачу
Если вы подозреваете, что ваш ребенок или малыш в раннем возрасте заразился гриппом, немедленно звоните своему врачу. И обязательно немедленно обратитесь к педиатру, если вы заметили следующие тревожные симптомы:
- Если вашему ребенку меньше 3 месяцев и у него температура 100,4 градуса по Фаренгейту или выше, немедленно обратитесь к врачу. Грипп может привести к серьезным осложнениям, особенно у маленьких детей, поскольку у них еще не было возможности укрепить свою иммунную систему.Если вашему ребенку от 3 месяцев до 3 лет, позвоните своему врачу с любой температурой выше 100,4 градусов по Фаренгейту, потому что вашему ребенку нужно будет пройти тест на COVID-19, чтобы исключить это. Если ее температура достигнет 101,5 градуса по Фаренгейту или выше, вы захотите, чтобы вашего ребенка проверили, даже если у него отрицательный результат на коронавирус.
- Сильная раздражительность (например, ваш ребенок даже не хочет, чтобы его держали)
- Недостаточное потребление жидкости
- Лихорадка с любым типом сыпи
- Симптомы улучшаются, но затем возвращаются хуже, чем раньше (это может быть признаком пневмонии или другая серьезная инфекция)
- Учащенное дыхание или затрудненное дыхание
- Синеватый цвет кожи или губ
- Ваш ребенок выглядит растерянным, не взаимодействует, не просыпается или у него судороги
Использование антиретровирусных препаратов для лечения ВИЧ-инфицированных детей младше 3 лет
Поиск в базах данных выявил в общей сложности 735 уникальных, ранее не проверенных исследований, из которых 731 были исключены, чтобы оставить 4 новых исследования для включения в обзор. В материалах конференции было выявлено четыре дополнительных исследования, всего 8 исследований, посвященных тому, когда начинать лечение (n = 2), с чего начинать (n = 3), заменять ли лопинавир / ритонавир (LPV / r) на невирапин (NVP). ) (n = 1), следует ли использовать стратегию индукционно-поддерживающей АРТ (n = 1) и следует ли прерывать лечение (n = 1).
Начало лечения бессимптомных младенцев с хорошим иммунологическим статусом было связано со снижением на 75% (HR = 0,25; 95% ДИ 0,12-0,51; p = 0,0002) смертности или прогрессирования заболевания в одном испытании с достаточной мощностью, чтобы ответить на этот вопрос. В меньшем пилотном исследовании через 12 месяцев после АРТ среднее количество лимфоцитов CD4 существенно не различалось между группами раннего и отложенного лечения.
Независимо от предыдущего приема невирапина для ППМР, риск неэффективности лечения через 24 недели составил 1.В 79 (95% ДИ 1,33, 2,41) раз выше у детей, начинающих АРТ по схеме на основе невирапина, по сравнению с теми, кто начинал с схемы на основе LPV / r (p = 0,0001), без явной разницы в эффекте, наблюдаемом для детей младшего или младшего возраста. старше 1 года. Риск вирусологической неудачи через 24 недели был в целом в 1,84 (95% ДИ 1,29, 2,63) раза выше для детей, начинающих АРТ по схеме на основе невирапина, по сравнению с теми, кто начинал с схемы на основе LPV / r (p = 0,0008) с большая разница во времени до вирусологической неудачи (или смерти) между схемами на основе невирапина и LPV / r, когда АРТ была начата в первый год жизни.
Младенцы, начинающие схему LPV / r и достигшие устойчивого вирусологического подавления, которые затем заменили LPV / r на невирапин после медианы 9 месяцев на LPV / r, имели меньшую вероятность развития вирусологической неудачи (определяемой как по крайней мере одна VL более 50 копий / мл) по сравнению с младенцами, которые начали и продолжали принимать LPV / r (HR = 0,62, 95% ДИ 0,41, 0,92, p = 0,02). Однако риск подтвержденной неудачи при более высокой вирусной нагрузке (> 1000 копий / мл) был выше среди детей, которые перешли на невирапин, по сравнению с теми, кто продолжал принимать LPV / r (HR = 10.19, 95% ДИ 2,36, 43,94, p = 0,002).
У детей, которым вводили поддерживающую АРТ по схеме на основе 4 ННИОТ в течение 36 недель с последующей АРТ из 3 препаратов, наблюдался значительно больший рост CD4, чем у детей, получавших стандартную АРТ на основе 3 препаратов на 36 неделе ( средняя разница 1,70 [95% ДИ 0,61, 2,79] p = 0,002) и значительно лучший ответ на вирусную нагрузку через 24 недели (OR 1,99 [95% ДИ 1,09, 3,62] p = 0,02). Однако иммунологические и вирусологические преимущества были краткосрочными.
Одно испытание прерывания лечения, в котором сравнивали детей, начинающих непрерывную АРТ с младенчества, с детьми, прерывающими АРТ, было прекращено досрочно, поскольку продолжительность прерывания лечения у большинства младенцев составляла менее 3 месяцев.Дети, прервавшие лечение, имели такой же рост и возникновение серьезных нежелательных явлений, как и дети, получавшие непрерывную терапию.
Беспокоитесь о том, что ваш ребенок заразится коронавирусом? Вот что вам нужно знать
Новый коронавирус SARS-CoV-2, вызывающий заболевание COVID-19, заразил почти
человек и на сегодняшний день стал причиной более 3000 смертей.
Родители по понятным причинам обеспокоены. Но важно иметь в виду, что сравнительно небольшое количество детей дали положительный результат на вирус, а смертельные случаи среди детей очень редки.
Вот что мы знаем о том, как страдают дети.
Читать далее: Теперь вопрос о том, когда, а не о том, для Австралии. Вот как мы готовимся к резкому росту случаев коронавируса
Напомните, что такое COVID-19?
COVID-19 вызван новым штаммом семейства вирусов, обнаруженным в 1960-х годах. Коронавирусы получили свое название от характерной короны или «короны» из сахаристых белков, окружающих вирус, если смотреть под мощным микроскопом.
Коронавирусы циркулируют среди людей, обычно вызывая легкое заболевание с кашлем и насморком. Коронавирусы также часто обнаруживаются у животных, подозреваемых, что COVID-19 возник от животных, скорее всего, от летучих мышей.
Коронавирусы имеют корону из сахаристых белков. ShutterstockВ этом столетии появилось три новых коронавируса.
В 2002–2003 годах в Китае возник SARS-CoV (коронавирус тяжелого острого респираторного синдрома), распространившийся на Северную Америку, Южную Америку и Европу.Выявлено более 8000 случаев, около 10% инфицированных умерли.
MERS-CoV (коронавирус ближневосточного респираторного синдрома) возник от верблюдов в Саудовской Аравии в 2012 году. В 2015 году в Южной Корее последовала крупная вспышка. Было зарегистрировано около 2500 случаев, и 34% инфицированных умерли.
Читать далее: Объяснитель: что такое вспышка MERS в Южной Корее?
Инфекции SARS-CoV и MERS-CoV у детей регистрируются реже, чем можно было бы ожидать.Например, 3,4% случаев коронавируса MERS в Саудовской Аравии приходятся на детей, из которых около 15% населения моложе 19 лет.
Аналогичная картина наблюдалась в отношении SARS, где уровень зарегистрированной инфекции среди детей до 14 лет был намного ниже, чем в старших возрастных группах.
COVID-19 был впервые обнаружен в Ухане, Китай, в декабре 2019 года и уже вызвал больше смертей, чем SARS-CoV и MERS-CoV вместе взятые.
Так что насчет детей?
Число зарегистрированных случаев COVID-19 у детей остается низким: из более чем 44000 подтвержденных случаев из Китая только 416 (менее 1%) были в возрасте девяти лет и младше.О случаях смерти в этой возрастной группе не сообщалось.
В Австралии пока подтверждена инфекция COVID-19 только у одного ребенка.
Почему дети так мало представлены? ShutterstockОстается неясным, вызвано ли низкое количество зарегистрированных детских инфекций:
- небольшое количество детей инфицированных вирусом
- Низкое количество инфицированных детей , или
- небольшое количество инфицированных детей развивающихся симптомов достаточно серьезных, чтобы обратиться за помощью.
Если большое количество детей не болеют, какое это имеет значение?
Если дети инфицированы, но имеют более легкие симптомы, они все равно могут играть решающую роль в передаче COVID-19. Дети подвижны, выделяют большое количество вирусов, собираются в группы и имеют меньший риск тяжелого заболевания, поэтому часто сохраняют свою повседневную активность.
Профилактика заражения детей школьного возраста гриппом зарекомендовала себя как эффективная стратегия профилактики в общинах.В отсутствие вакцины против COVID-19, возможно, потребуется рассмотреть вопрос о закрытии школ при поиске путей уменьшения распространения инфекции среди населения, если окажется, что дети являются основными переносчиками инфекции.
Какие симптомы у детей?
Китайские врачи сообщают, что у инфицированных детей часто бывает кашель, заложенность носа, насморк, диарея и головная боль. У менее половины детей температура. У многих симптомы отсутствуют.
Большинство детей и подростков с COVID-19 в Китае имели легкие инфекции и выздоравливали в течение одной-двух недель.
Даже младенцы, которые традиционно более восприимчивы к тяжелым респираторным инфекциям, болеют относительно легкими инфекциями.
Как узнать, что это COVID-19?
У большинства детей с COVID-19 наблюдаются респираторные симптомы и / или кашель, которые неотличимы от других распространенных вирусов, включая грипп и риновирус.
Но до сих пор все дети с подтвержденным COVID-19 имели членов семьи или тесный контакт с подтвержденной инфекцией.
Читать далее: Дети более уязвимы к гриппу — вот на что нужно обратить внимание этой зимой
На ранней стадии австралийской эпидемии подтверждение инфицирования COVID-19 будет иметь важное значение для направления наших ответных мер общественного здравоохранения. Однако, если количество случаев COVID-19 будет продолжать расти, этот подход к тестированию может измениться и теперь будут применяться только тестовые пациенты, которые госпитализированы, поскольку единственное преимущество подтверждения инфекции COVID-19 будет заключаться в информировании о методах лечения и контроля инфекции у госпитализированных пациентов.
На данном этапе неясно, полезны ли противовирусные методы лечения COVID-19. Многие старые препараты, такие как лопинавир, применяемый для лечения ВИЧ, использовались для лечения некоторых тяжелых случаев, но нуждаются в формальной оценке. Клинические испытания уже зарегистрированы, и вскоре ожидается получение некоторых результатов от китайских исследователей.
Однако, поскольку у детей такие легкие симптомы, было бы трудно оправдать воздействие на них потенциальных побочных эффектов противовирусных препаратов, таких как тошнота, рвота и аллергические реакции, с небольшой пользой.
Как мне предотвратить заражение своей семьи?
COVID-19 распространяется воздушно-капельным путем, когда инфицированный человек кашляет или чихает. Инфекция может передаваться, если человек прикасается к предметам или поверхностям, которыми инфицированный человек кашляет и чихает, а затем касается их рта, носа или лица.
Лучший способ избежать заражения COVID-19 (и заражения любым другим респираторным вирусом) — это мыть руки водой с мылом, прикрывать рот салфеткой или сгибом локтя, чтобы прикрыть рот при кашле или чихании, и избегать тесный контакт с нездоровыми людьми.
Лучший способ избежать респираторных инфекций — вымыть руки. ShutterstockМаски в сообществе помогают только предотвратить распространение болезни COVID-19 среди других людей. Существует мало доказательств, подтверждающих широкое использование хирургических масок у здоровых людей для предотвращения передачи инфекции в общественных местах, и почти невозможно заставить маленьких детей постоянно их носить.
До создания вакцины от COVID-19 еще далеко. Но вакцинация от гриппа имеет смысл.Это сделано не только для защиты вашего ребенка от гриппа, но и для снижения вероятности того, что у вашего ребенка может быть обнаружен COVID-19, и для сведения к минимуму других болезней в сообществе, которые потребуют ресурсов здравоохранения.
Читать далее: Вот почему ВОЗ утверждает, что до вакцины от коронавируса осталось 18 месяцев
Ремдесивир у детей с COVID-19: что нужно знать
FDA одобрило ремдесивир для госпитализированных пациентов в возрасте 12 лет и старше с COVID-19.(Изображение: AdobeStock / Иллюстрация: Себастьян Станкевич, Детский Бостон)В конце октября Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) официально одобрило противовирусный препарат ремдесивир (Veklury) для лечения COVID-19. Одобрение было неоднозначным, и многие ученые поставили под сомнение силу доказательств и предложили, чтобы препарат прошел дальнейшие клинические испытания, прежде чем получить полное одобрение FDA.
Что это означает для детей с положительным результатом теста на коронавирус? Большинство в остальном здоровых детей с COVID-19 имеют очень легкое заболевание.В результате они вряд ли получат ремдесивир или другие лекарства, учитывая их вероятное быстрое выздоровление.
Ремдесивир одобрен FDA для взрослых и детей от 12 лет и старше, которые достаточно больны, чтобы лечь в больницу. Тем не менее, большинство детей до 12 лет все еще могут получать ремдесивир в случае госпитализации. Препарат доступен либо в рамках текущих клинических испытаний, либо в соответствии с разрешением на экстренное использование FDA (которое позволяет использовать неутвержденные препараты в тяжелых или опасных для жизни ситуациях).
Чтобы узнать больше, мы поговорили с доктором Карен Оквейя, ученым-врачом отделения инфекционных болезней Бостонской детской больницы.
Что мы знаем о ремдесивире?
FDA основало свое одобрение ремдесивира на трех рандомизированных исследованиях у взрослых с легкой и тяжелой формой COVID-19.
Как работает ремдесивир
(Себастьян Станкевич / Adobe Stock)Чтобы сделать копии самого себя, коронавирус должен скопировать свой геном, который состоит из строительных блоков, называемых нуклеозидами, которые связаны между собой, как Legos.Ремдесивир блокирует этот процесс. Он «выглядит» как нуклеозид, поэтому вирус вставляет его в свой геном. Это останавливает процесс копирования генома и предотвращает репликацию вируса.
В крупнейшем и наиболее тщательном исследовании, опубликованном 8 октября 2020 г. в журнале «New England Journal of Medicine » 8 октября 2020 г., приняли участие около 1000 взрослых. При приеме ремдесивира время до выздоровления было короче: 10 дней по сравнению с 15 днями при приеме плацебо. Исследователи не отметили общего улучшения выживаемости.Однако пациенты, которым вначале требовался кислород, но не механическая вентиляция, имели немного более высокую выживаемость.
Два других испытания, оба в основном на взрослых, дали более слабые доказательства пользы. Один из них, опубликованный в мае в The New England Journal of Medicine , обнаружил клиническое улучшение у пациентов с тяжелым заболеванием. Но группы плацебо для сравнения не было, что затрудняло оценку того, действительно ли улучшение было связано с препаратом. Другое исследование, опубликованное в сентябре в JAMA , сравнивало ремдесивир со стандартным лечением.Через 28 дней не было никакой разницы в смертности или времени до выздоровления.
Во всех трех исследованиях ремдесивир оказался безопасным. Также было проведено гораздо более крупное исследование, спонсируемое Всемирной организацией здравоохранения (ВОЗ). Его промежуточные результаты, опубликованные 15 октября, еще не прошли полную проверку независимыми учеными. Однако они не показали значительной разницы в смертности, продолжительности госпитализации или потребности в аппарате искусственной вентиляции легких.
Работает ли ремдесивир у детей? Это безопасно?
В настоящее время данные, касающиеся применения ремдесивира у детей, ограничены.Из трех испытаний, на которых FDA основало свое одобрение, два включали небольшое количество детей в возрасте от 12 лет и старше. Gilead Sciences в настоящее время спонсирует международное клиническое исследование у детей. Boston Children’s является частью этого научного исследования, которое может дать больше ответов.
В июле компания Gilead опубликовала предварительную информацию о 77 детях с COVID-19, которые получили ремдесивир в рамках программы благотворительного использования. Препарат оказался безопасным, и 83 процента детей вылечились от COVID-19 к 28 дню.Но группы сравнения не было, поэтому мы не знаем, как бы эти дети справились без ремдесивира.
Используется ли ремдесивир для лечения COVID-19 в Детском центре Бостона?
Мы еще не знаем, какое количество ремдесивира может помочь детям с COVID-19, и мы хотели бы продолжить сбор данных о его эффективности. Но, судя по данным о безопасности, риск ремдесивира для большинства пациентов невысок. В настоящее время компания Boston Children’s назначает ремдесивир детям с тяжелыми симптомами COVID-19 и тем, кто нуждается в интенсивной терапии.Препарат доступен либо в рамках клинических испытаний, таких как исследование Gilead, либо по протоколам экстренного использования.
Мы продолжаем отслеживать данные по мере их появления, чтобы помочь определить, кому это может быть выгодно. Ремдесивир показал ряд побочных эффектов, включая расстройство желудочно-кишечного тракта и легкую обратимую токсичность для печени, поэтому мы внимательно следим за детьми, когда принимаем его.
Хотя ремдесивир является первым лекарством, одобренным FDA для лечения COVID-19, в настоящее время проходят испытания гораздо больше лекарств, а также ряд различных вакцин.Время покажет, какие профилактические и лечебные меры наиболее эффективны в борьбе с этим вирусом.
Узнайте больше о реакции детей Бостона на COVID-19.
 При применении 1% спиртового раствора бриллиантового зеленого — в среднем на 3,7 суток.
При применении 1% спиртового раствора бриллиантового зеленого — в среднем на 3,7 суток. В. Н. Тимченко и проф. Л. В. Быстряковой. 2001.
В. Н. Тимченко и проф. Л. В. Быстряковой. 2001. Этот вопрос решается индивидуально с лечащим врачом. Маленькому ребенку необходимо повышение иммунитета, но даже растительные средства могут вызвать побочные реакции. Только лечащий врач решает вопрос, с какого возраста назначать экстракт эхинацеи.
Этот вопрос решается индивидуально с лечащим врачом. Маленькому ребенку необходимо повышение иммунитета, но даже растительные средства могут вызвать побочные реакции. Только лечащий врач решает вопрос, с какого возраста назначать экстракт эхинацеи. Сироп рекомендуется немного развести водой. Принимать его нужно под присмотром врача. При возникновении покраснения на щечках, препарат отменяется.
Сироп рекомендуется немного развести водой. Принимать его нужно под присмотром врача. При возникновении покраснения на щечках, препарат отменяется. Лекарство следует развести с чайной ложкой воды.
Лекарство следует развести с чайной ложкой воды.