Внутричерепное давление у грудничков — признаки и симптом, лечение повышенных значений
Одной из наиболее распространенных проблем, с которой приходится столкнуться новорожденному ребенку, является повышение внутричерепного давления, которое, в свою очередь, провоцирует массу других клинически значимых симптомов.
Причины повышенного внутричерепного давления
Понятие повышенного ВЧД (код по мкб 10- i 10) стало очень распространенным, но в современной медицинской классификации нет как такового диагноза: «повышенное ВЧД» – это симптом, который является только лишь следствием каких-либо других патологий. Например, при перинатальной энцефалопатии (ПЭП) или гидроцефалии значительно возрастает давление в желудочках (полостях) мозга.
Собственно показатель ВЧД по своей природе представляет собой вполне естественное давление жидкости, находящейся внутри желудочков головного мозга и в спинномозговом канале.
С учетом того, что между мозгом, костями черепа и позвоночника также располагается жидкость, то и ее давление также отражается на ВЧД.
Это может произойти ввиду следующих обстоятельств:
- затяжной характер родов или осложненная беременность;
- обвитие пуповиной, и развитие гипоксического поражения головного мозга (оно вызывается недостатком кислорода). Мозг ребенка пытается компенсировать недостаток поступления кислорода повышенной секрецией жидкости, заполняющей череп и оказывающей давление на мозг.
После того как ребенок появится на свет, у него происходит реабилитация от полученных пре- и интранатальных проблем. Как правило, компенсаторные механизмы срабатывают в полной мере, ВЧД повышается незначительно, а со временем вообще приходит в норму. Однако в некоторых ситуациях у детей отмечается стойкое повышение ВЧД. Это имеет место при гидроцефалии (чрезмерном скоплении спинномозговой жидкости – ликвора – в полости черепа).
Выделяют 2 формы этого заболевания: приобретенную и врожденную. Второй вариант возникает в результате кровоизлияния в полость черепа, а также из-за генетических аномалий, различных анатомических дефектов путей оттока ликвора. Но уже в период новорожденности есть возможность выявить врожденную гидроцефалию, а ее своевременная и грамотная диагностика (а также этиотропное лечение) помогает младенцу в достаточной мере развиваться, дабы не отставать ни в чем от своих ровесников.
Это важно! Многократно повышает риск возникновение транзиторного увеличения ВЧД курение матери во время беременности, неблагоприятные погодные условия, различные врожденные или приобретенные остеопатии (рахит), а также родоразрешение путем кесарева сечения.
Кстати сказать, повышение черепного давления может возникать и у подростков, и снизить этот показатель у них будет куда сложнее, чем у новорожденных. Соответственно, необходимо периодически юношам и девушкам проверять этот показатель, причем проверка должна проводиться с использованием нейросонографии.
Признаки внутричерепного давления у грудничков
Диагностика заболеваний у новорожденного ребенка затруднена тем, что невозможно узнать у него жалобы, да и проявления самых разных патологий очень похожи. Однако все-таки можно выделить несколько особенностей, которые характерны именно для повышенного ВЧД:
- Постоянное беспокойство, очень сильный плач. Особенностью, патогномоничной для повышенного ВЧД является то, что на протяжении суток ребенок может проявлять относительное спокойствие, а вечером и ночью малыш очень громко плачет, не в состоянии никак вернуться в нормальное и уравновешенное состояние — его поведение по этой причине становится беспокойным. Обусловлена эта проблема строением систем оттока венозной крови и ликвора. Все дело в том, что вечером и ночью ребенок все же преимущественно пребывает в горизонтальном положении, в результате чего скорость венозного оттока замедляется, а вены, ответственные за кровоснабжение головного мозга и мягких тканей черепа переполняются кровью, а это приводит к росту объема цереброспинальной жидкости. Соответственно, замыкается «порочный круг» — происходит еще большее увеличение давления и, соответственно, прогрессирует симптоматика.
- Проблемы с засыпанием, нарушения самого сна, частые пробуждения. Все это также следствия повышенного ВЧД у новорожденных детей.
- Диспепсический синдром — тошнота, рвота, а также систематические, частые срыгивания большим количеством пищи. Данные проявления считаются рефлекторными и реализуются они по той причине, что при повышенном ВЧД происходит раздражение безусловнорефлекторных центров продолговатого мозга, непосредственно отвечающих некоторые безусловные рефлексы – рвоту, тошноту. Но при этом необходимо учитывать, что частые срыгивания у детей не являются патогномоничным синдромом и могут возникать совершенно по другим причинам (среди наиболее распространенных – перекармливание, аэрофагия), поэтому по причине одного лишь этого симптома нельзя делать однозначный вывод о наличии повышенного уровня ВЧД, но и исключать его нельзя.
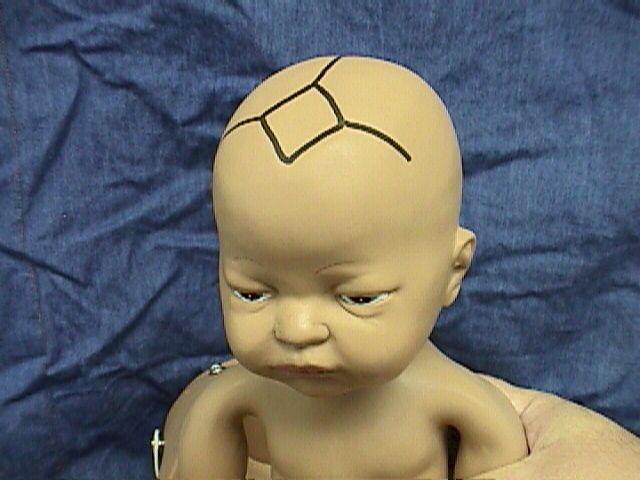
- Увеличение головы в размерах, особенно лобной ее части. Нарушение оптимальных пропорций, увеличение и выбухание «родничков», а также расхождение сутур костей черепа обусловлено накоплением цереброспинальной жидкости в полости ликворных резервуаров (желудочков) — то есть гидроцефалией.
- Отчетливо визуализирующаяся венозная сеть под кожей головы у ребенка. Возникновение этого симптома можно объяснить тем, что повышенное внутричерепное давление манифестирует чрезмерным наполнением сети церебральных вен кровью и ее застоем. Соответственно, эти нарушения и провоцируют расширение подкожных вен, из-за этого они становятся видимыми.
- Симптом Грефе. Это нарушение физиологического функционирования глазодвигательных нервов, возникающее как последствие родовой травмы, высокого ВЧД. Проявляется он отклонениями глазных яблок вниз, возникающими время от времени, которые не поддаются контролю. Во время отклонения между верхним краем радужки глаза и верхним веком становится заметной склера (белая полоска), по причине чего этот симптом был назван «симптомом заходящего солнца».
- Отказ от кормлений. При сосании физиологически повышается ВЧД, а в условиях патологического процесса это значительно повышает болезненные ощущения у ребенка.
- Отсутствие долженствующей прибавки в весе – является закономерным последствием отказа от кормлений.
- Заметное отставание в физическом и психоэмоциональном развитии. Следствие прямого поражающего воздействия патологии на нейроткани головного мозга и недостаточного поступления в организм ребенка нутриентов.
Вены на голове у грудничка
Вид и поведение собственного новорожденного ребенка у малоопытных родителей часто становится причиной выраженного беспокойства. Их пугают частые срыгивания, косоглазие, непривычный цвет кожных покровов, но больше всего — заметные невооруженным взглядом вены, проступающие на головке ребенка.
И у детей, и у взрослых процент жировых клеток под кожей головы низок, поэтому практически у всех можно визуализировать вены на голове. У младенцев же они заметней всего, потому что у них содержание подкожной клетчатки близко к нулю. Соответственно, нет ничего плохого в том, что можно заметить ровные, будто бы нарисованные наружные вены на головке своего ребенка.
Но совершенно другой вопрос, если сосуды эти имеют неправильную форму и чрезмерно выступают над кожей. Отличить норму от патологии можно по следующим критериям:
- В норме вены не должны выступать над поверхностью кожи — эти сосуды должны быть будто бы прорисованы на ее поверхности. Они обязательно ровные и прямые. В том случае, если нажать на вену и удерживать палец некоторое время, можно будет отметить то, что сосуд незначительно надулся и проступил над кожей.
- Патологией традиционно считаются извилистые и толстые сосуды, при этом возвышающиеся над поверхностью кожи. При воспрепятствовании кровотоку такие вены начинают чрезмерно раздуваться. Наличие таких изменений является основанием для немедленной госпитализации.
- Если у малыша постоянно и отчетливо заметны вены на голове, подобное состояние однозначно указывает на повышенное ВЧД, связанное с застоем ликвора.
Большой лоб у ребенка
Если у ребенка отмечается визуальное увеличение лобной доли, головы или другой части черепа — однозначно надо посоветоваться с профильным специалистом по этому вопросу. Проведенный визуальный осмотр, измерение наличествующих размеров головы, выполнение УЗИ позволят дифференцировать норму от патологии. Если при проведении исследования патология не будет идентифицирована, то нет необходимости обращать внимание на эту особенность. С возрастом человека кости черепа будут меняться, и все это придет в норму.
Увеличение лобной кости может являться как нормой, так и патологией. Причем приводить к его развитию в патологическом случае может тот же самый гидроцефалический синдром.
Расхождение швов черепа у грудничка
У детей первых месяцев жизни есть роднички, которые при внутричерепной гипертензии разрастаются и выбухают (сейчас речь идет исключительно о большом центральном родничке). Соответственно, в вертикальном положении большой родничок становится выше уровня головы. Другим симптомом повышения ВЧД у грудничков становится расхождение швов черепа, потому как в этом возрасте они еще не окостенели. Вены черепа несколько выступают, и образуют на голове венозную сетку, которая отчетливо видна.
Обратите внимание на то, что расхождения швов могут возникнуть при самых разных состояниях, не только при гидроцефалии. На самом деле, можно сказать, что выбухание родничков — это хорошо.
Данное явление можно объяснить следующим образом: природа сама по себе регулирует ВЧД, реализуя, таким образом, способность не сжимать череп, как бы «растягиваться», обеспечивая возможность новорожденному избежать значительных повреждений мозга. Иначе говоря, это компенсаторный механизм, который помогает избежать тяжелых осложнений. Все быстро приходит в норму, когда исчезает возможная опасность, снижается уровень ВЧД — швы достаточно быстро стабилизируются. Соответственно, растяжение швов само по себе — это следствие, а не болезнь. И придет все в норму тогда, когда исчезнет первопричина.
Диагностика
Первое, что необходимо пройти — это осмотр у профильного врача-невролога. При проведении объективной оценки состояния ребенка, доктор сможет идентифицировать отклонения в рефлексах, увеличение размеров головы и «родничков» у ребенка. Можно определить симптом Грефе.
Но и на родителях также лежит большая ответственность, потому как малыш еще не может пожаловаться и рассказать, что его беспокоит. Маме надо поведать об особенностях сна и бодрствования ребенка, а также уточнить – не менялся ли аппетит и поведение ребенка.
Необходим осмотр офтальмолога — он также может помочь в установлении этого диагноза. При повышенном ВЧД можно определить изменения на глазном дне патологического характера – дилятируются вены, спазмируются артерии, может приобрести отечный характер диск зрительного нерва и начать резко выбухать.
Невозможно установить окончательный диагноз без проведения дополнительных, инструментальных и лабораторных методов исследования:
- Нейросонография — УЗИ головного мозга. При данном исследовании определяется увеличение межполушарной щели, увеличение размеров желудочков, а также может быть деформация их, смещение мозговых структур в определенную сторону — как правило, этот симптом отмечается в тех случаях, когда присутствует какое-то объемное образование в головном мозге.
- Томография и энцефалограмма. Эти методы помогают более точно идентифицировать отклонения в функционировании головного мозга, измерить ВЧД и показать общее состояние.
- Спинномозговая пункция. Самый серьезный и сложный в осуществлении метод обследования, а потому применяется только в исключительных случаях. Пункция мозга позволяет объективно визуализировать и измерять состояние ликвора.
Лечение
Тактика ведения пациентов при повышенном ВЧД делится на два вида:
- При постановке так называемого мнимого диагноза – он выставляется, когда причина повышения ВЧД сводится к детским истерикам, никакие медикаменты просто не нужны. Пройдет небольшой отрезок времени, и давление нормализуется само по себе.
- Если диагноз повышенное ВЧД реальный (то есть, он является следствием какой-то серьезной патологии) — необходимо отправляться в больницу и получать разноплановое лечение.Главным направлением в лечении детей с перинатальной энцефалопатией является нормализация кровообращения и трофики нейротканей головного мозга. При этом обратите внимание на то, что диуретики не назначаются при нормальном количестве ликвора и нарушениях его гемодинамики. Здесь будет достаточно комплекса ЛФК, который будет «разгонять» метаболические процессы.
- Улучшение трофики нейротканей головного мозга с помощью ЛС с общим названием ноотропы.
- Различные физиопроцедуры – лазер, электрофорез, сухая иммерсия значительно ускоряют получение должного терапевтического эффекта.
- Как правило, эффективное лечение повышенного ВЧД (именно симптоматическое лечение данного состояния – терапия первопричины здесь не рассматривается априори) подразумевает сразу несколько направлений. Это и медикаментозная терапия, и сосудистые препараты, витамины, массаж, комплекс ЛФК, иглорефлексотерапия, интенсивная музыкотерапия способствует повышению эффективности лечебного процесса. При этом большое значение имеет и психологическая поддержка.
Советы специалистов
Кардиологи и нейрохирурги уверяют, что внутричерепная гипертензия (так называют ВЧД врачи) — симптом серьёзный и опасный, который требует незамедлительного лечения. К сожалению, бывает и так, когда он ставится вполне. В ситуациях, если ВЧД у грудничка до года стабильно высокое, то необходимо срочно предпринимать меры по идентификации первопричины такой патологии.
Ведь наибольшая трудность заключается в том, что повышенное ВЧД у младенца — это всего лишь симптом, а вот его первопричина кроется в развитии каких-то внутренних заболеваний. Именно из этих соображений настолько важно обеспечить систематический мониторинг внутричерепного давления у новорожденных.
Не нужно думать, что повышенное ВЧД у ребенка невозможно вылечить в принципе — как правило, любое заболевание, пусть даже оно приводит к нарушению ликвородинамики, может быть устранено хирургическим либо терапевтическим методом.
Современный потенциал медицины и фармакологии, грамотно проведенная терапия и хир. лечение помогут выздороветь без каких-либо последствий для детского организма. Важно неукоснительно выполнять назначения врача, целиком доверять ему. Комплексное лечение в каждом отдельно взятом случае назначается сугубо в зависимости от индивидуальных особенностей больного ребенка, проходит под неустанным медицинским контролем.
Вначале младенца необходимо отправить в стационар неврологического отделения дабы проверить состояние его органов и систем, понять, по причине чего имеет место гипертония черепной коробки и распознать ее этиологию, это определение имеет очень важное значение. Не исключено, что она имеет транзиторный, можно сказать — доброкачественный характер, и тогда ВЧГ пройдет само по себе.
Внутричерепное давление у грудничков лечить придется и в стационаре, и дома, потому как быстро понизить уровень церебрального давления у вас не получится. Того же мнения придерживается и Комаровский — известный педиатр уверяет, что снизить ВЧД можно только при грамотно подобранном неврологами лечении, и никакие народные средства в данном случае не актуальны.
Последствия
Если у ребенка повышение ВЧД носит исключительно транзиторный характер, и нет больше никаких других отклонений, то к полугоду жизни показатель должен самостоятельно приходить в норму. При отсутствии положительной динамики и неоказании своевременной, квалифицированной медицинской помощи, могут возникнуть следующие осложнения:
- задержка психического развития;
- манифест эпилептического синдрома;
- ухудшение остроты зрения;
- ОИМ или ОНМК;
- спутанность сознания;
- нарушение дыхательной деятельности;
- возникновение чувства слабости в руках и в ногах вследствие ущемления мозжечка.
При наличии каких-либо органических или функциональных осложнений, а также в той ситуации, если у ребенка к возрасту 1 года ВЧД не стабилизировалось, врачи могут поставить диагноз «минимальная мозговая дисфункция».
Это говорит о том, что у ребенка недостаточно развита нервная система и в случае какого-либо воздействия на нее неблагоприятного характера (стресс, перенапряжение и др.) возможно значительное повышение уровня ВЧД. В этом случае ребенок становится на диспансерный учет к невропатологу и систематически, раз в полгода проходит лечение, что предупреждает вероятность повышения ВЧД. Главенствующая задача родителей – осуществление контроля за физическим и психоэмоциональным состоянием.
ГипертонияРасхождение костей черепа у грудничка фото — Все про суставы
При рождении ребенок имеет эластичные и одновременно прочные черепные кости, которые соединяет большой и маленький родничок, а также швы, они выступают также в качестве естественных амортизаторов. По их состоянию возможно определение наличия ВЧД или характера течения родов. При прохождении по родовым путям череп новорожденного существенно деформируется за счет наложения костей друг на друга. Благодаря этому снижается риск получения травм как для младенца, так и для матери. Молодых родителей может несколько пугать неправильная форма головы, но не стоит переживать, так как через некоторое время она приобретет привычную форму.

Содержание статьи:
Зачем нужен родничок
Большой родничок у ребенка обеспечивает беспрепятственное развитие головного мозга. А его наиболее активный рост приходится, как известно, на первый год жизни, именно в то время, пока череп имеет пространство, закрытое мембраной.
Благодаря родничку возможно проведение обследования мозга без использования сложных методик и с наименьшим дискомфортом для малыша. Нейросонография позволяет выявить последствия перенесенных травм, кровоизлияния, различные новообразования, изменение мозговых структур на самой ранней стадии. Среди других функций стоит отметить обеспечение терморегуляции. Большой родничок у ребенка, в частности закрывающая его мембрана, охлаждает организм при достижении температуры тела отметки в 38 градусов. Дополнительный механизм терморегуляции существенно уменьшает вероятность возникновения отека мозга и судорог, которые могут быть вызваны высокой температурой. Он же выступает в качестве своеобразного амортизатора во время падений, без которых не обходятся первые шаги.

Сроки закрытия большого родничка у детей
Размеры в среднем составляют 2х2 см, родничок находится на макушке и имеет ромбовидную форму. С возрастом черепные кости срастаются и к году он исчезает. Но все дети имеют разное развитие, поэтому данный процесс может продолжаться до 18-20 месяцев. Это не должно вызывать беспокойства при условии других показателей, соответствующих норме.
Череп новорожденного отличается наличием малого родничка на затылке, который обладает намного меньшими размерами. Практически у всех детей он закрыт сразу после рождения, его можно обнаружить у младенцев, появившихся на свет раньше установленного срока. В этом случае его полное срастание отмечается через 4-8 недель.
Пульсация и размеры родничка имеют особое значение и позволяют врачам оценивать состояние ребенка. Ввиду своей функциональной нагрузки позднее или наоборот ранее зарастание в некоторых случаях может являться симптомом патологического роста черепных костей.
Течение беременности
Питание женщины в период беременности оказывает влияние на фосфорно-кальциевый обмен ребенка, что соответственно сказывается на времени зарастания родничка. Большой родничок у ребенка может быть плотным, иметь небольшой размер и отличаться тенденцией быстрого закрытия, в случае если будущая мама употребляла слишком много молочных продуктов с одновременным приемом витаминов. Это одна из причин необходимости строгого соблюдения установленной нормы, подбираемой гинекологом в зависимости от срока беременности. Стоит также отметить, что переизбыток кальция способствует раннему старению плаценты.
Помимо этого, из-за ограничения объема для роста мозга отмечается воздействие на его развитие.
Кальциево-фосфорный обмен
Избыток кальция в большинстве случаев является причиной раннего зарастания родничка, при его дефиците он закрывается позже установленного срока. Оба случая являются поводом для дополнительного обследования, так как низкий уровень кальция вызван недостаточным количеством витамина D, а его дефицит также способствует возникновению такого заболевания, как рахит. Из-за него костные ткани начинают изменяться, ноги становятся менее ровными и нарушается походка. Среди других симптомов отмечается облысение затылочной части головы, обильное потоотделение, характеризующееся кисловатым запахом, плохой сон. Нормализация обмена кальциево-фосфорных элементов предотвращает преждевременное срастание краев родничка.
Факторы воздействия
Если большой родничок у новорожденных закрывается слишком рано, это может говорить о вероятности наличия микроцефалии, краниостеноза, а при условии расхождения после закрытия стоит обратить особое внимание на возможное повышенное черепное давление.
Большой родничок у новорожденных должен иметь размеры в пределах 1-3 см. Превышение данного параметра может говорить о наличии заболеваний инфекционного характера, травм, полученных во время родов, гипоксии в период беременности и нарушенного оттока жидкости в мозговых желудочках. Помимо этого, дети, родившиеся раньше срока, а также имеющие пороки развития, эндокринные нарушения и неправильный обмен веществ, тоже могут иметь родничок большого размера.
Когда обращаться к врачу
При возникновении несоответствия требуется сдача анализов на выявление уровня кальция в моче и крови и прохождение медицинского дополнительного обследования. Это вызвано тем, что рахит, являющийся частой причиной неправильного размера родничка, приводит к деформации костей, снижению общего тонуса мышц и изменениям в работе нервной системы. При этом возможно возникновение запоров ввиду общей мышечной слабости. Ребенка необходимо показать неврологу, в случае если психомоторное развитие и родничок не соответствуют возрасту, чаще поводом для этого является внутричерепная гипертензия, которая устраняется специальными препаратами. При этом родители должны следить за развитием ребенка и при возникновении каких-либо сомнений обращаться к педиатру. Врач должен быть осведомлен о любых несоответствиях нормам и тревожных симптомах. К примеру, частый плач во сне и громкие крики при пробуждении могут указывать на головную боль, причиной которой является высокое внутричерепное давление. Родничок у грудничка при плаче становится напряженным, под ним ощущается артериальная пульсация.
Врачебного осмотра требует и вдавленная поверхность, это говорит об обезвоживании организма вследствие частой рвоты или диареи.
Чего боятся мамы
Новоиспеченные родители зачастую боятся даже нечаянно дотронуться до “мягкого” темени и спрашивают педиатра о необходимости специфического ухода. Родничок у грудничка, в частности его мембрану, нельзя повредить расчесыванием волос или поглаживанием головы, так как она намного прочнее, чем кажется. При этом в некоторых случаях нежелательно ныряние ребенка, даже при наблюдении квалифицированных специалистов, так как мозг подвергается воздействию разницы давлений.
При наблюдении за развитием крохи пульсация родничка не должна вызывать переживаний у родителей. Многие люди придерживаются мнения о том, что можно ускорить его зарастание при увеличении в рационе суточной дозы витамина D и кальция. Но такие действия не окажут какого-либо влияния при наличии генетической предрасположенности.
Вывод
В заключение вышесказанного стоит отметить основные причины несоответствия родничка установленным нормам:
- Рахит имеет наибольшее распространение. Но не стоит заниматься поиском симптоматики этого заболевания только при условии долго не зарастающего темени. Основным дополнительным симптомом является деформация скелета, в частности изменения отдельных частей тела, к примеру, ног или грудной клетки.
- Большой родничок у ребенка также может быть вызван гипотиреозом. Но такое нарушение работы щитовидной железы проявляется в возрасте до 1,5-2 лет достаточно редко.
- Наследственный фактор. В данном случае сроки срастания весьма размыты и могут доходить до 2,5 лет. О его наличии можно говорить при условии отсутствия других признаков и одновременного развития в соответствии с возрастом.
Source: fb.ru
Читайте также
Широкие черепные швы у новорожденного
Широкие черепные швы у новорожденного могут являться симптомом заболеваний, обусловленных как аномалиями развития черепа и головного мозга, так и повышением внутричерепного давления в результате опухолей мозга, инфекций и т.п.
При рождении череп ребенка находится в состоянии неполного окостенения. Кости черепа между собой скреплены плотной фиброзной перепонкой, которая при прохождении ребенка через родовой канал позволяет им заходить друг за друга. Уменьшение окружности головы таким образом позволяет головке ребенка пройти по родовым путям быстрее и минимизирует травмирующий эффект от сдавливания черепа мягкими тканями влагалища. Экстремальное уменьшение окружности головы ребёнка при прохождении по родовым путям, которое встречается при диспропорции, может привести к серьёзным внутречерепным нарушениям в виде разрыва мозжечкового намёта или субдурального кровоизлияния.
Пластины черепа новорожденного могут перекрываться и образовывать хребет. В таких случаях хребет обычно уходит через несколько дней, позволяя черепу приобретать нормальную форму.
С возрастом кости черепа срастаются, становясь неподвижными.
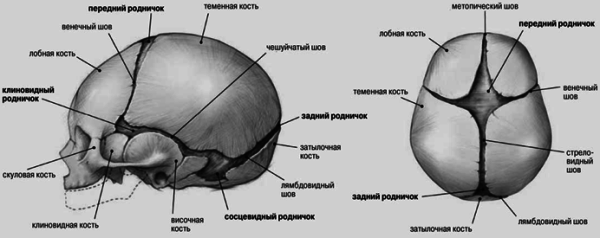
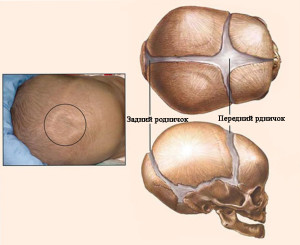
Различают сагиттальный, венечный и ламбдовидный зубчатые черепные швы. Для новорожденного характерно наличие на черепе родничков – места схождения трех и более костей черепа (соответственно, это места начала и окончания черепных швов).
Малый (затылочный) родничок у доношенных новорожденных, как правило, закрыт. Большой (лобный) родничок закрывается к году жизни. Эти роднички можно пальпировать. Имеющиеся на боковых поверхностях черепа в месте схождения теменной, височной и затылочной костей (задний) и лобной, височной, теменной и клиновидной костей (передний) роднички у здорового новорожденного не прощупываются.
Широкие черепные швы у новорожденного не могут интерпретироваться в отрыве от симптоматики и данных дополнительных методов исследования.
к оглавлению ↑Причины
Причин расхождения черепных швов у новорожденного множество. Одним из наиболее часто встречающихся факторов, обусловливающих появление данного симптома, является синдром внутричерепной гипертензии. Он встречается при таких состояниях как:
- Менингит и другие инфекции мозга.
- Гидроцефалия.
- Объемные образования черепа.
- Эндокринные патологии (заболевания щитовидной железы, болезнь Аддисона).
- Метаболические расстройства (диабет, печеночная энцефалопатия, уремия и т.п.).
- Повреждения мозга, вызванные иными причинами.
- Интоксикации.
Скопление избыточного количества спинномозговой жидкости в боковых желудочках мозга приводит к увеличению давления сначала на вещество мозга, а затем и на кости черепа. Кости черепа новорожденного расходятся, черепные швы становятся шире. У новорожденных с выраженной и длительной внутричерепной гипертензией череп, как правило, подвергается сильной деформации.
Широкие черепные швы могут иметь место при аномалии развития черепа или врожденных деформациях черепа, обусловленных генетическими нарушениями или дисэмбриогенезом.
Некоторые недостатки витаминов и минералов могут вызывать разделение швов. Ваш ребенок может недоедать и не получать надлежащих питательных веществ для поддержания здоровых соединительных тканей и костей. Обезвоживание(отсутствие жидкости) также может вызывать затонувшие роднички, которые напоминают разделение шва.
Травма, такая как не случайное жестокое обращение с детьми, может вызвать разделение швов, а также выпуклое мягкое пятно. Удар по голове может вызвать внутреннее кровотечение в мозге или накопление крови на поверхности мозга, известную как субдуральная гематома. Травма головы у младенца является чрезвычайной ситуацией и требует немедленной медицинской помощи.
к оглавлению ↑Симптомы
Клиника определяется основным заболеванием. При синдроме внутричерепной гипертензии характерен монотонный пронзительный, так называемый, мозговой крик. Новорожденный беспокоен, плохо спит, плохо питается.
Роднички напряжены, большой родничок пальпаторно имеет костяную плотность, в спокойном состоянии уплотнение не исчезает. При выраженном расхождении черепных швов могут пальпироваться малый и боковые роднички. Вены черепа набухшие, пульсируют, венозная сеть выражена. Наблюдается симптом заходящего солнца – при взгляде вниз видна белая полоска склеры.
При инфекционных состояниях наблюдается повышение температуры, рвота, учащение пульса, судороги.
При постепенном нарастании внутричерепного давления (при гидроцефалии, опухолях мозга) черепные швы расходятся медленно, симптоматика также нарастает со временем. Резкое повышение внутричерепного давления дает более выраженную тяжелую симптоматику. Как правило, при внутричерепной гипертензии на фоне гидроцефалии ширина сагиттального и венечного швов черепа увеличивается уже спустя 2 недели.
Если расхождение черепа вызвано аномалиями развития костей черепа и мозга, имеет место разнообразная неврологическая симптоматика. Аномалии краниогенеза, как правило, сопровождаются множественными пороками развития других органов.
Важно! Заметное невооруженным глазом расхождение черепных швов на фоне гипертензивно-гидроцефалического синдрома проявляется спустя время. В абсолютном большинстве случаев первична симптоматика основного заболевания.
к оглавлению ↑Диагностика
Размеры родничков у новорожденных, как правило, варьируют. Диагностика состояния предполагает комплексную оценку данных осмотра, анамнеза, дополнительных методов исследования и обычно не представляет трудностей.
При расспросе матери уделяется внимание акушерскому анамнезу. Имеет значение порядковый номер беременности, ее течение, особенности родоразрешения. Подробно выясняется наследственность (некоторые болезни, сопровождающиеся пороками краниогенеза, имеют наследственный, семейный характер), наличие вредных привычек у матери.
При осмотре обращает на себя внимание увеличение окружности головы ребенка, асимметрия мозгового и лицевого отделов черепов. Могут пальпироваться малый и боковые роднички. При запущенной гидроцефалии голова новорожденного может быть увеличена в несколько раз. Фиброзная перепонка между костями черепа растянута, большой родничок плотный, при перкуссии слышен четкий звук треснувшего горшка.
Дополнительно назначаются трансиллюминация черепа, компьютерная томография головы, краниография, эхо-ЭГ.
При подозрении на инфекционное заболевание назначается анализ ликвора.
к оглавлению ↑Осложнения
Осложнения при широких черепных швах связаны, в первую очередь, с основным заболеванием.
Общими для всех видов заболеваний, сопровождающихся расхождением черепных швов являются осложнения, связанные со сдавлением мозга (жидкостью или опухолью). Развиваются дислокационные синдромы, связанные с перемещением отделов мозга в полости черепа относительно друг друга. Сдавление продолговатого мозга приводит к остановке дыхания и сердцебиения, и смерти. Длительное сдавление участков мозга приводит к инфаркту сдавленного участка и его атрофии. Этот процесс необратим.
При повышении давления ликвора свыше 30 мм.рт.ст. наступает смерть мозга.
Основными осложнениями, связанными с нескорректированным краниосиностозом (условие, при котором один или несколько волокнистых швов в черепе преждевременно сливаются, превращаясь в кость ), являются повышенное внутричерепное давление, асимметрия лица и неправильный прикус. Асимметрия орбит приводит к косоглазию
к оглавлению ↑Прогноз
При ранней диагностике и лечении основного заболевания прогноз благоприятный. Снижение внутричерепного давления позволяет черепным швам со временем вернуться к нормальной величине.
Неблагоприятными в прогностическом отношении являются длительно текущая внутричерепная гипертензия, инфекции, опухоли, сдавливающие мозг, дислокационный синдром. У детей с атрофией мозгового вещества наблюдается разнообразная неврологическая симптоматика: судороги, кома, очаговые симптомы – параличи, парезы, косоглазие, нистагм. Они отстают в развитии, тяжело обучаемы, позже других детей начинают садиться, ходить, говорить.
Профилактикой состояния является отказ матери от вредных привычек, щадящее ведение родов, профилактика внутриутробной гипоксии, ранняя коррекция метаболических нарушений, раннее выявление инфекций нервной системы и опухолей полости черепа. Наследственные заболевания не лечатся.
Мягкие пятна могут выпучиваться, когда ребенок лежит на спине или плачет. Мягкое пятно должно вернуться в нормальное положение как только ваш ребенок успокоится, встанет вертикально или прекратит рвоту. Обратиться за медицинской помощью, если мягкое пятно продолжает выступать.
Краниосиностоз у детей – причины развития и чем опасна патология
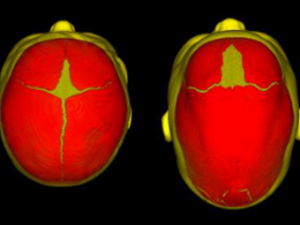
Краниосиностоз характеризуется преждевременным сращением одного или более черепных швов, что часто приводит к ненормальной форме головы. Это может быть результатом первичного неправильного окостенения (первичный краниосиностоз) или, что чаще встречается, нарушения роста головного мозга (вторичный краниосиностоз).
Заболевание зачастую возникает внутриутробно или в очень раннем возрасте. Оно поддается исключительно хирургическому лечению, хотя положительный исход возможен не во всех случаях.
Классификация краниосиностоза и причины его развития
Нормальная оссификация свода черепа начинается в центральной области каждой кости черепной коробки и проходит наружу к черепным швам. Что показывает на норму?
- Когда венечный шов отделяет две лобные кости от теменных костей.
- Метопический шов отделяет лобные кости.
- Сагиттальный шов отделяет две теменные кости.
- Лямбдовидный шов отделяет затылочную кость от двух теменных костей.
Основным фактором, который сдерживает несвоевременное сращение костей черепа, считается продолжающийся рост мозга. Стоит подчеркнуть, что нормальный рост каждой черепной кости происходит перпендикулярно к каждому шву.
- Простой краниосиностоз — это термин, используемый в ситуациях, когда только один шов сращивается преждевременно.
- Термин комплексный, или соединительный краниосиностоз, используется для описания преждевременного сращения нескольких швов.
- Когда дети, показывающие симптомы краниосиностоза, также страдают другими уродствами тела, это называется синдромальным краниосиностозом.
Первичный краниосиностоз
При преждевременном сращении одного или более швов рост черепа может быть ограничен перпендикулярными швами. Если несколько швов сращиваются в то время, когда мозг все еще меняется в размерах, внутричерепное давление может увеличиться. И это часто заканчивается рядом сложнейшей симптоматики, вплоть до летального исхода.
Разновидности первичного краниосиностоза (преждевременного сращения)
- Скафоцефалия — стреловидный шов.
- Передняя плагиоцефалия — первый венечный шов.
- Брахицефалия — двусторонний венечный шов.
- Задняя плагиоцефалия — раннее закрытие одного ламбдовидного шва.
- Тригоноцефалия — преждевременное сращение метопического шва.
Вторичный краниосиностоз
Чаще, чем при первичном типе, эта разновидность патологии может привести к раннему сращению швов по причине первичной недостаточности роста мозга. Поскольку рост мозга контролирует расстояние костных пластинок друг от друга, расстройство его роста является основной причиной преждевременного сращивания всех швов.
При этой разновидности патологии внутричерепное давление, как правило, нормальное, и тут редко бывает нужда в хирургии. Как правило, отсутствие роста мозга приводит к микроцефалии. Преждевременное закрытие шва, не создающее угрозу роста мозга, также не требует хирургического вмешательства.
Внутриматочные пространственные ограничения могут играть определенную роль в преждевременном сращении швов черепа плода. Это было продемонстрировано в наблюдениях при корональном краниосиностозе. Другие вторичные причины включают в себя системные расстройства, влияющие на костный метаболизм, такие как рахит и гиперкальциемия.
Причины и последствия раннего краниосиностоза
Несколько теорий были предложены для этиологии первичного краниосиностоза. Но наиболее широкое распространение получил вариант с этиологией первичного дефекта в мезенхимальных слоях костей черепа.
Вторичный краниосиностоз, как правило, развивается наряду с системными расстройствами
- Это — эндокринные нарушения (гипертиреоз, гипофосфатемия, дефицит витамина D, почечная остеодистрофия, гиперкальциемия и рахит).
- Гематологические заболевания, которые вызывают гиперплазию костного мозга, например, серповидно-клеточная болезнь, талассемия.
- Низкие темпы роста головного мозга, в том числе микроцефалия и ее основные причины, например, гидроцефалия.
Причины синдромального краниосиностоза заключаются в генетических мутациях, ответственных за рецепторы факторов роста фибробластов второго и третьего класса.
Другие важные факторы, которые стоит учитывать при изучении этиологии заболевания
- Дифференциация плагиоцефалии, что часто является результатом позиционного сращения (который не требует операции и достаточно часто встречается) от сращения лямбдовидного шва, является чрезвычайно важным аспектом.
- Наличие нескольких сращений наводит на мысль черепно-лицевого синдрома, который часто требует диагностической экспертизы в педиатрической генетике.
Симптомы краниосиностоза и методы диагностики
Краниосиностоз во всех случаях характеризуется неправильной формой черепа, которая у ребенка определяется по типу краниосиностоза.
Основные признаки
- Жесткий костный хребет, хорошо пальпируемый по ходу патологичного шва.
- Мягкое место (родничок) исчезает, голова ребенка меняет форму, чувствительность в этих областях, как правило, изменена.
- Голова ребенка не растет пропорционально с остальной частью тела.
- Повышенное внутричерепное давление.
В некоторых случаях, краниосиностоз не может быть заметен в течение нескольких месяцев после рождения.
Повышенное внутричерепное давление является частым признаком всех типов краниосиностозов, за исключением некоторых вторичных патологий. Когда только один шов сращивается преждевременно, повышенное внутричерепное давление встречается менее чем у 15 % детей. Тем не менее, при синдромальном краниосиностозе, где участвуют несколько швов, повышение давления может наблюдаться в 60 % случаев.
Если ребенок страдает легкой формой краниосиностоза, болезнь не может быть замечена, пока пациенты не начинают испытывать проблемы по причине увеличения внутричерепного давления. Это обычно происходит в возрасте от четырех до восьми лет.
Симптомы повышенного внутричерепного давления
- Начинаются со стойких головных болей, как правило, ухудшающихся утром и в ночное время.
- Проблем со зрением — двоением, помутнением зрения или нарушением цветного зрения.
- Необъяснимого снижения умственных способностей ребенка.
Если ребенок жалуется на любой из вышеперечисленных симптомов, следует обратиться к педиатру как можно скорее. В большинстве случаев эти симптомы не будут вызваны повышенным внутричерепным давлением, но их нужно непременно изучить.
При отсутствии лечения, другие симптомы повышенного внутричерепного давления могут включать в себя:
- рвоту;
- раздражительность;
- вялость и отсутствие реакции;
- опухшие глаза или трудности в наблюдении за движущимся объектом.
- нарушения слуха;
- затрудненное дыхание.
При внимательном рассмотрении черепа становится ясно, что его форма не всегда подтверждает диагноз краниосиностоза. В таких случаях применяют ряд методов визуального исследования, например, рентгенограмма черепа.
Рентгенография выполняется в нескольких проекциях — передней, задней, боковой и сверху. Преждевременно сращенные швы легко идентифицировать по отсутствию связных линий и наличию костных гребней по линии шва. Сами швы либо не видны, либо их локализация показывает доказательства склероза.
Черепная компьютерная томография с трехмерной проекцией, как правило, не требуется большинству младенцев. Метод иногда выполняется, когда операция рассматривается в качестве следующего шага лечения или если результаты рентгенограммы неоднозначны.
Методики коррекции патологии, возможные осложнения и последствия
В последние 30 лет в современной медицине сложилось более глубокое понимание патофизиологии и лечения краниосиностоза. В настоящее время хирургия, как правило, остается основным типом лечения для коррекции деформации черепа у детей со сращениями 1-2 швов, приводящих к уродливой форме головы. Для детей с микроцефалией, что часто наблюдается при умеренном краниосиностозе, хирургия обычно не требуется.
При составлении терапевтической схемы, специалисты обязательно учитывают ряд моментов.
- У пациентов с микроцефалией должна быть изучена причина этого заболевания.
- При первом обращении измеряется окружность головы в продольном направлении и в дальнейшем проводится наблюдение за изменениями. Врач должен убедиться в нормальном росте мозга у пациентов с первичным краниосиностозом.
- Регулярно должны проводиться наблюдения за признаками и симптомами повышенного внутричерепного давления.
- Если есть подозрение о повышенном внутричерепном давлении, то тут весьма уместно нейрохирургическое консультирование.
- Для сохранения зрительных функций у пациентов с повышенным внутричерепным давлением следует провести дополнительные офтальмологические консультации.
Хирургическое лечение обычно планируется при повышенном внутричерепном давлении или для коррекции деформации черепа. Операция, как правило, выполняется в первый год жизни.
Условия для хирургического вмешательства
- Если форма головы не изменяется в лучшую сторону в возрасте двух месяцев, то аномалия вряд ли изменится с возрастом. Раннее вмешательство показано, если дети могут стать кандидатами для проведения минимально инвазивной хирургии. Стоит отметить, что деформация более заметна в грудном периоде, и она может становиться менее очевидной с возрастом.
- Когда ребенок растет, у него появляется больше волос, видимые проявления аномалии могут уменьшаться.
- Показания для хирургической коррекции краниосиностоза зависят от возраста, общего состояния ребенка и количества преждевременно сращенных швов.
- Хирургическое лечение черепной или черепно-лицевой деформации выполняется у детей в возрасте 3-6 месяцев, хотя среди хирургов варьируется разнообразие подходов.
Хирургическое вмешательство у младенцев может привести к относительно большим потерям объема крови. Соответственно, должны быть рассмотрены минимально инвазивные хирургические методы. Одним из перспективных является использование интраоперационной транексамовой кислоты. Пациентов с показаниями к хирургической коррекции краниосиностоза подвергали предварительной обработке эритропоэтином и транексамовой кислотой, что позволяло поддерживать более низкие объемы потери крови.
Другие особенности оперативного вмешательства
- Хирургическое лечение у младенцев в возрасте старше 8 месяцев может быть связано с замедлением роста черепа.
- Младенцы с диагностированным синдромальным краниосиностозом должны быть прооперированы как можно скорее.
- Результаты операции лучше, если она выполняется у грудных детей возрастом младше 6 месяцев.
- Пациентам с соответствующими дефектами лица, возможно, потребуется поэтапный подход — хирургическое лечение усилиями целой команды многопрофильных специалистов.
- В некоторых случаях могут потребоваться формовочные шлемы, которые применяются в особо тяжелых случаях.
Расходятся кости черепа у грудничка. Особенности строения черепа новорожденного. Возрастные изменения черепа
ОСОБЕННОСТИ СТРОЕНИЯ ОПОРНО-ДВИГАТЕЛЬНОЙ СИСТЕМЫ У ДЕТЕЙ.
Особенности строения скелета туловища и конечностей в детском возрасте.
Костная система новорожденного характеризуется наличием большого количества хрящевой ткани, ретикулярным строением костей, в которых гаверсовы каналы имеют неправильную форму, богатой сосудистой сетью в области шейки кости (областях с большим пролиферативным развитием), значительной толщиной надкостницы. Вес хрящей и костей, из которых состоит скелет составляет 15-20 % общего веса тела. Процесс окостенения скелета начинается с появления ядер окостенения в соединительнотканных и хрящевых моделях костей. Ядра окостенения, которые появляются во внутриутробной жизни называются первичными ядрами, а те, которые появляются после рождения – вторичными. Полностью скелет развивается при появлении 806 ядер окостенения.
Очередность появления ядер окостенения носит наследственный характер, но время появления и скорость их развития зависят от целого ряда факторов: этно-территориальной, половой принадлежности, социальных условий. Обычно у девочек время появления ядер окостенения и их развитие наступают раньше, чем у мальчиков. В грудном возрасте разница во времени появления ядер окостенения равна приблизительно 1 неделе, у детей до 5 лет составляет год и более. В длинных трубчатых костях окостенение диафиза происходит во внутриутробном периоде. К моменту рождения точки окостенения могут появляться в дистальном эпифизе бедренной кости и проксимальном эпифизе большеберцовой, что служит признаком доношенности плода. Далее последовательно появляются точки окостененя в апофизах, последним окостеневает метафиз, что свидетельствует об окончании роста скелета.
У новорожденного в скелете всего 28 г. Cа, у годовалого — увеличивается в 3 раза, в 18 лет – 1035 г. Са.
Особенности черепа новорожденного.
Череп новорожденного имеет относительно большие размеры. Лицевой отдел значительно меньше мозгового (соотношение 1/4 , у взрослого – 1/2). Преобладание мозгового отдела связано с бурным развитием ЦНС (головного мозга) во внутриутробном периоде. Недоразвитие альвеолярных отростков, отсутствие зубов, недоразвитие параназальных пазух и носовой полости в целом, сглаженный рельеф костей лицевого черепа обуславливают меньшие размеры лицевого черепа.
В костях крыши черепа имеется большое количество соединительной ткани. Края костей ровные, промежутки между ними заполнены соединительной тканью, что создает относительную подвижность костей для приспособления головки к родовым путям (явление коноригурации). В области углов теменной кости соединительная ткань сохраняется в виде родничков. Сосцевидный и шиловидный роднички имеют небольшие размеры, и в норме закрываются к моменту рождения (или на первом месяце после рождения), затылочный – в первом полугодии, лобный имеет вид ромба, большие размеры закрываются на втором году жизни. Череп новорожденного имеет вид пятиугольника, так как хорошо выражены теменные, затылочный и лобные бугры (первичные точки окостенения покровных костей черепа).
В костях основания черепа сохраняется большое количество хрящевой ткани, которая в постнатальном периоде окостеневает и остается в виде временных и постоянных синхондрозов. Ячейки сосцевидного отростка находятся в зачаточном состоянии, их постоянное формирование идет к 3-м годам.
Череп от момента рождения до конца жизни претерпевает большие изменения.
Череп новорожденного имеет следующие характерные черты:
1) форма и размеры черепа, соотношение его частей значительно отличаются от черепа взрослого человека (рис. 73).
2) число костей больше, чем у взрослого;
3) между костями крыши и основания черепа наблюдаются значительные прослойки перепончатой соединительной ткани и хряща.
Череп новорожденного очень эластичен, так как многочисленные части костей соединены одна с другой прослойками соединительной ткани. Эта особенность несомненно облегчает приспособление головки плода к костно-фиброзному кольцу малого таза женщины во время родов
При рассмотрении черепа новорожденного спереди (рис. 73) отмечается значительное развитие мозговой части черепа по сравнению с лицевойицевой череп короткий и широкий, в нем хорошо развиты глазницы. Это обусловлено тем, что глазное яблоко и вспомогательный аппарат глаза хорошо развиты и подготовлены для восприятия световых раздражений. Верхняя чел