Вакцина Пентаксим на страже детского здоровья!
22.03.2020
Комбинированная вакцина Пентаксим предназначена для профилактики пяти наиболее опасных детских инфекций: коклюша, дифтерии, столбняка, полиомиелита, а также заболеваний, вызванных гемофильной палочкой (Haemophilus influenza типа b). Вакцина произведена компанией Sanofi Pasteur S.A. (Франция), в условиях, соответствующих требованиям Надлежащей производственной практики GMP (Good Manufacturing Practice).
Препарат уже много лет успешно используется для вакцинации детей в странах Евросоюза и США, на территории Российской Федерации вакцина Пентаксим применяется с 2008г .
На данный момент в России Пентаксим рекомендован к применению у детей, достигших трехмесячного возраста и разрешен к постановке до 5 лет 11 месяцев 29 дней, затем для дальнейшей ревакцинации применяют вакцины, содержащие уменьшенное количество антигенов (Адасель, АДС-м).
В соответствии с Национальным календарем профилактических прививок Российской Федерации, курс вакцинации для профилактики коклюша, дифтерии, столбняка, полиомиелита состоит из трех введений препарата с интервалом между прививками 45 дней, соответственно в возрасте 3, 4.5, 6 месяцев; ревакцинация проводится однократно в возрасте 18 месяцев.
Когда приходит время вакцинации ребенка, родители всегда задаются вопросами: какой вакциной лучше прививать ребенка? Велика ли разница между Пентаксимом и отечестенной вакциной АКДС, которую предлагают поставить в детской поликлинике?
Главным отличием Пентаксима от цельноклеточной вакцины АКДС является способ его получения, благодаря которому, Пентаксим характеризуется более низкой реактогенностью, в сравнении со своим аналогом. Пентаксим является бесклеточной вакциной, которая содержит в своем составе только лишь фрагменты антигенов коклюшного компонента — это делает французскую вакцину более безопасной, а сам укол менее болезненным, к тому же уменьшает нагрузку на иммунную систему ребенка.
Немаловажным «плюсом» Пентаксима является еще и то, что вакцина дает возможность провести иммунизацию ребенка от пяти заболеваний (против коклюша, дифтерии, столбняка, полиомиелита, гемофильной инфекции (Haemophilus influenza типа b) с помощью всего четырех инъекций.
Пентаксим безопасен, эффективен, при этом нагрузка антигенами значительно ниже, чем если бы ребенка прививали обычными способами от тех же самых заболеваний ( АКДС + полиомиелитная вакцина+ вакцина против гемофильной инфекции).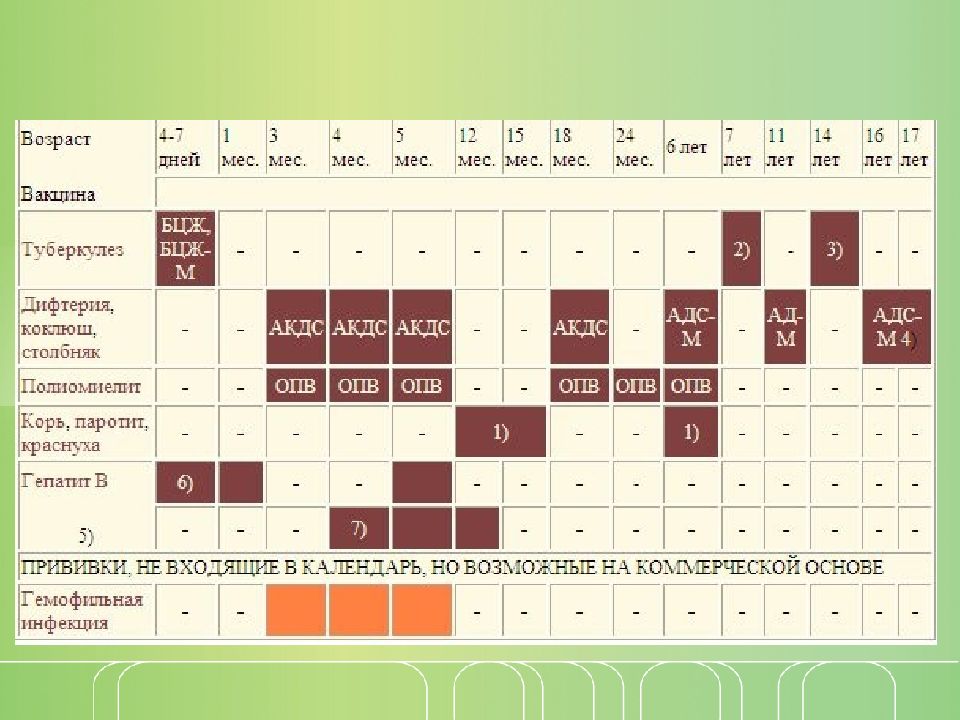
Во всех случаях нарушения графика вакцинации врач руководствуется инструкцией по применению лекарственного препарата и рекомендациями Национального календаря профилактических прививок РФ. Но несмотря на индивидуальные смещения плана календарных прививок, интервалы между введениями вакцинирующих доз препарата не изменяются, как и интервал перед ревакцинацией (он составляет 12 месяцев).
Пентаксим является лучшей импортной вакциной, которая изготавливается в соответствии с международными нормами производства вакцин, не содержит опасных компонентов, редко вызывает побочные эффекты и обладает хорошей переносимостью.
Благодаря разработкам современной фармакологии, многие смертельно опасные заболевания взяты под контроль. К одним из средств, стоящих на страже здоровья самых маленьких пациентов относится Пентаксим .
В завершение, отвечу на наиболее часто задаваемые вопросы о вакцинации препаратом Пентаксим:
Сделали вакцину Пентаксим, когда следующая?
— Три вакцинирующие дозы вакциной Пентаксим выполняются с интервалом в 45 дней, далее следует ревакцинация — срок её выполнения наступает через 12 месяцев после последней (третьей) вакцинации.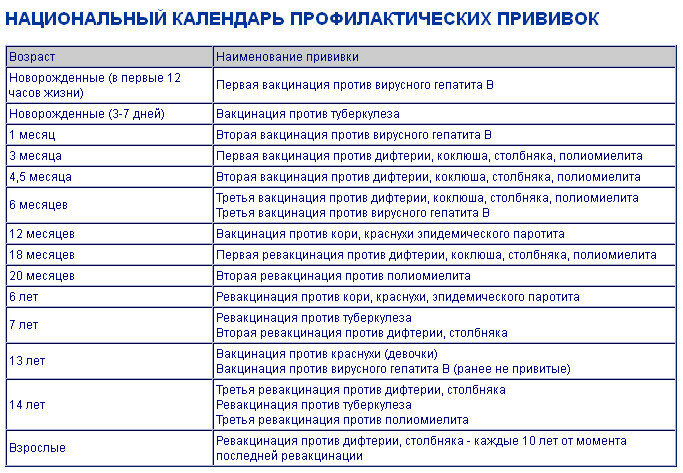
Можно ли ревакцинацию АКДС сделать Пентаксимом?
— Безусловно можно! Срок постановки ревакцинирующей дозы Пентаксим не изменяется и в Вашем случае составляет также 12 месяцев после третьей вакцинации АКДС, но стоит помнить еще и о том, что в составе вакцины Пентаксим есть еще и полиомиелитный компонент- необходимо учесть сроки ревакцинации против полиомиелита (если вакцинации АКДС и от полиомиелита выполнялись не одновременно, как это предусмотрено календарным планом вакцинации, а в разные дни).
Можно ли сделать ревакцинацию Пентаксимом?
— Можно, в случае если ревакцинации АКДС и от полиомиелита совпадают по срокам.
После Пентаксима сделали АКДС, можно ли продолжить вакцинацию снова Пентаксимом?
— Продолжать вакцинацию или выполнять ревакцинация после АКДС вакциной Пентаксим возможно с учетом вакцинации против полиомиелита.
Где сделать ребенку прививку Пентаксимом?
— Будем рады предложить Вам услуги Детского диагностического центра по вакцинации детей.
В январе поставили сыну прививку Пентаксим, врач сказала что нужно ставить ещё через 45 дней. А сколько нужно сделать прививку пентаксим? Каждый раз нужен осмотр врача?
— Прививка Пентаксим ставится трижды, с минимальным перерывом в 45 дней, и четвертая, ровно через год от третьей. Осмотр педиатром перед вакцинацией не просто «нужен», а строго необходим! Ведь при осмотре доктор решает вопрос: ставить прививку сегодня или перенести вакцинацию на другую дату? т.к. у ребенка на момент осмотра могут быть отклонения в состоянии здоровья, которые вероятно понесут за собой отрицательные последствия. Например, чтобы Вам было понятно: ребенок чувствует себя на приеме хорошо, а при осмотре выявлено «красное» горло, педиатр предлагает подойти на прививку в другую дату, а вечером у ребенка появился кашель, насморк и температура. И какая уж тут прививка?! Еще, кроме осмотра педиатра, в нашем центре перед вакцинацией необходимо сдать общие анализы крови и мочи, которые детки сдают не ранее, чем за 3 дня до вакцинации, чтобы быть на 100% уверенным, что данная вакцинация не навредит малышу.
Если у Вас остались какие-либо вопросы касательно вакцинации, приглашаем Вас на бесплатную консультацию педиатра по прививкам. Прием доктора осуществляется по предварительной записи.
Записаться на консультацию Вы можете, позвонив по одному из номеров телефонов:
+7(496)797-01-70
+7(925)518-83-86
Чтобы дети были здоровы — прививайте их своевременно и качественными вакцинами!
Возврат к списку
| Вид прививки | Возраст ребенка | Примечания |
| Первая вакцинация против вирусного гепатита В | Проводится новорожденному в первые сутки жизни | Инъекция делается в роддоме внутримышечно в плечо или бедро ребенка. Требуется письменное согласие на вакцинацию матери. |
| Вакцинация против туберкулеза (БЦЖ-М) | Проводится новорожденному на 3-7 день жизни | Инъекция делается в роддоме внутрикожно в левое плечо. Требуется письменное согласие на вакцинацию матери. Другие прививки можно проводить не ранее чем через 1 месяц после БЦЖ. Требуется письменное согласие на вакцинацию матери. Другие прививки можно проводить не ранее чем через 1 месяц после БЦЖ. |
| Вторая вакцинация против вирусного гепатита В | Проводится ребенку после 1 месяца от рождения | Если сроки были сдвинуты, то через 1 месяц после первой. Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Инъекция проводится внутримышечно в плечо или бедро ребенка. |
| Первая вакцинация против дифтерии, коклюша, столбняка (АКДС) | Проводится ребенку в 3 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Ребенок должен быть совершенно здоров и после болезни должен пройти месяц. Инъекция проводится внутримышечно в плечо, бедро или под лопатку. Детям до года чаще всего делают в бедро. |
| Первая вакцинация против полиомиелита | Проводится ребенку в 3 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. |
| Первая вакцинация против гемофильной инфекции | Проводится ребенку в 3 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцина против гемофильной инфекции делается в один день с АКДС и вакциной против полиомиелита. Вводится внутримышечно в бедро или плечо, но при этом это должна быть другая рука или нога, в которую еще не производились инъекции. |
| Вторая вакцинация против дифтерии, коклюша, столбняка (АКДС) | Проводится ребенку в 4,5 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери через 45 дней после первой вакцинации. Инъекция вводится внутримышечно в плечо, бедро или под лопатку. Инъекция вводится внутримышечно в плечо, бедро или под лопатку. |
| Вторая вакцинация против полиомиелита | Проводится ребенку в 4,5 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцинация от полиомиелита выполняется в один день с АКДС через 45 дней после первой вакцинации. Инъекция выполняется подкожно в плечо, под лопатку или внутримышечно в бедро. |
| Вторая вакцинация против гемофильной инфекции | Проводится ребенку в 4,5 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцинация от гемофильной инфекции проводится в один день с АКДС через 45 дней после первой вакцинации. Инъекция выполняется внутримышечно в бедро или плечо, но при этом это должна быть другая рука или нога, в которую еще не производились инъекции. |
| Третья вакцинация против дифтерии, коклюша, столбняка (АКДС) | Проводится ребенку в 6 месяцев | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери через 45 дней после второй вакцинации. Инъекция вводится внутримышечно в плечо, бедро или под лопатку. Инъекция вводится внутримышечно в плечо, бедро или под лопатку. |
| Третья вакцинация против полиомиелита | Проводится ребенку в 6 месяцев | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцинация от полиомиелита выполняется в один день с АКДС через 45 дней после второй вакцинации. Живая оральная полиомиелитная вакцина закапывается в рот на лимфоидную ткань глотки. Пить и есть в течение часа строго запрещается. |
| Третья вакцинация против гемофильной инфекции | Проводится ребенку в 6 месяцев | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцинация проводится в один день с АКДС через 45 дней после второй вакцинации. Инъекция проводится внутримышечно в бедро или плечо. |
| Третья вакцинация против вирусного гепатита В | Проводится ребенку в 6 месяцев | Прививка проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 6 месяцев после первой прививки. Инъекция проводится внутримышечно в плечо или бедро. Инъекция проводится внутримышечно в плечо или бедро. |
| Вакцинация против кори, эпидемического паротита, краснухи (КПК) | Проводится ребенку в 1 год | Прививка проводится в детской поликлинике после осмотра педиатра и письменного согласия матери. Инъекция вводится подкожно в бедро или плечо. |
| Первая ревакцинация против дифтерии, коклюша, столбняка | Проводится ребенку в 18 месяцев | Прививка проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через год после законченой вакцинации. Способы введения те же. |
| Первая ревакцинация против полиомиелита | Проводится ребенку в 18 месяцев | Прививка проводится в детской поликлинике после осмотра педиатра и письменного согласия матери совместно с АКДС. Живая оральная полиомиелитная вакцина закапывается в рот на лимфоидную ткань глотки. Пить и есть в течение часа строго запрещается.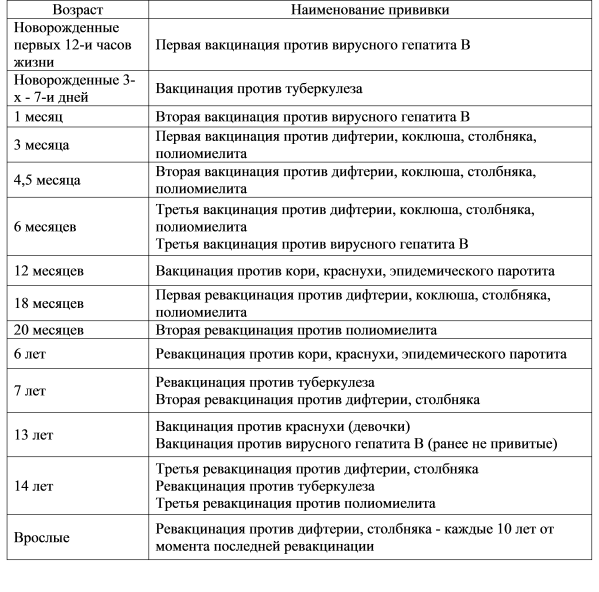 |
| Вторая ревакцинация против полиомиелита | Проводится ребенку в 20 месяцев | Прививка проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 2 месяца после первой ревакцинации живой оральной полиомиелитной вакциной. |
| Ревакцинация против кори, краснухи, эпидемического паротита | Проводится ребенку в 6 лет | Вакцинация проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 6 месяцев после вакцинации. Основным условием применения вакцины является отсутствие в анамнезе перенесенных заболеваний: кори, краснухи, эпидемического паротита до 6 лет. Способ введения тот же. |
| Вторая ревакцинация против дифтерии, столбняка (АДС) | Проводится ребенку в 6-7 лет | Вакцинация проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 5 лет после первой ревакцинации. Инъекция вводится внутримышечно под лопатку. Инъекция вводится внутримышечно под лопатку. |
| Ревакцинация против туберкулеза | Проводится ребенку в 7 лет | Вакцинация проводится в детской поликлинике после осмотра педиатра и письменного согласия матери при отрицательной реакции Манту. Инъекция вводится внутрикожно в левое плечо. |
| Третья ревакцинация против дифтерии, столбняка | Проводится подростку в 14 лет | Вакцинация проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 7 лет после второй ревакцинации. Инъекция вводится внутримышечно под лопатку. |
| Третья ревакцинация против полиомиелита | Проводится подростку в 14 лет | Вакцинация проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 12 лет 2 месяца после второй ревакцинации. Живая оральная полиомиелитная вакцина закапывается на поверхность небных миндалин, чтобы сформировался иммунитет.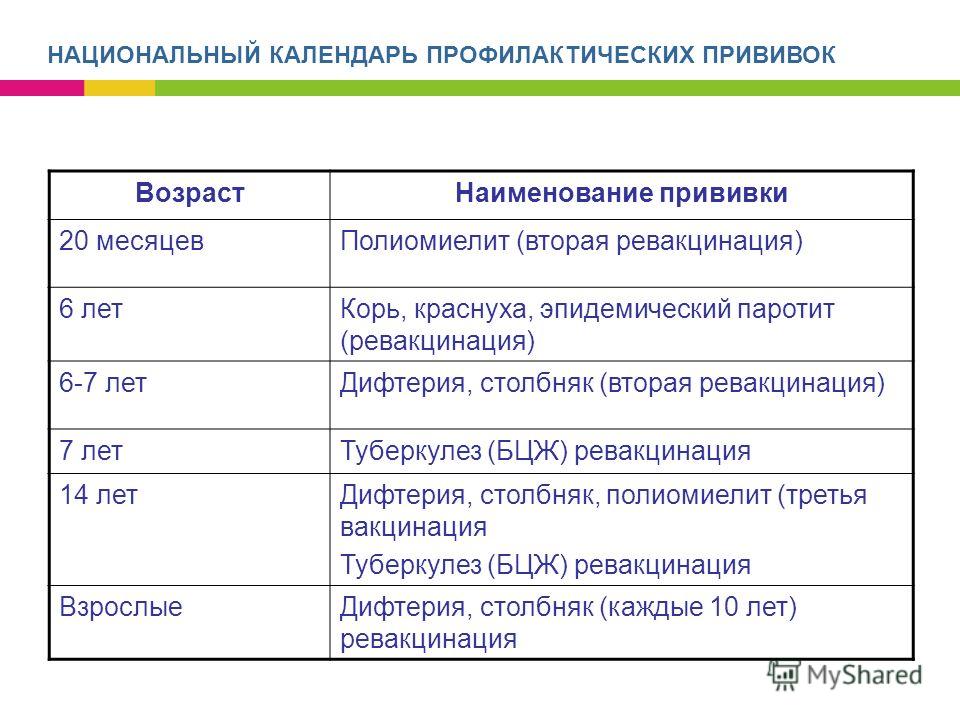 Нельзя пить и есть в течение часа после прививки. Нельзя пить и есть в течение часа после прививки. |
Ревакцинация АКДС, кори, краснухи, полиомиелита
Работаем без выходных и праздниковДанную процедуру по праву считают самым эффективным способом защитить свой организм от опасных вирусных инфекций. Сделав все необходимые прививки строго по графику, можно победить такие серьезные заболевания, как столбняк, коклюш, дифтерию, полиомиелит и другие.
Чтобы организм эффективно справлялся с возбудителями заболеваний, важно следовать графику прививок и своевременно делать ревакцинацию – повторно вводить вакцину схожего состава. Повторная прививка проводится обязательно в строго определенное время после первой. Это позволяет достигнуть максимального эффекта. Некоторые прививки ставятся только в детском возрасте. Часть вакцин необходимо периодически вводить в течение всей жизни.
Вакцинация и ревакцинация
Вакцинация представляет собой процесс, который формирует у ребенка иммунитет, защищающий организм от инфекций, приводящих к развитию определенного заболевания. Задача повторных прививок состоит в том, чтобы укрепить уже имеющийся иммунитет, полученный после первой прививки.
Обе процедуры проводят схожими составами.
Ревакцинация – это повторная прививка, она необходима для организма для достижения максимального эффекта. Процедура позволяет надежно закрепить реакцию иммунной системы на определенные возбудители заболеваний.
После первичной вакцинации результат может сохраняться в результате непродолжительного времени или проходить совсем. Чтобы этого не произошло, в организм необходимо ввести новую долю вакцины, что позволит усилить и закрепить эффект от первой прививки.
Когда проводят повторную иммунизацию
Определить срок посещения прививочного кабинета можно по Национальному календарю прививок или по индивидуально составленному графику.
У здоровых детей при соблюдении графика прививок ревакцинации начинаются с 15 месяцев в соответствии с видом вакцины. Организм вырабатывает иммунную защиту, которая поможет защитить ребенка до шестилетнего возраста, когда проводится дополнительная ревакцинация. Некоторые вакцины требуют ревакцинацию в подростковом возрасте.
После нескольких прививок в шестилетнем возрасте делается перерыв на шесть-семь лет.
Важно понимать, что Национальным календарем прививок могут руководствоваться только родители здоровых детей, которые точно не имеют противопоказаний к компонентам вакцин.
В противном случае график прививок сдвигается. Также специалист может посоветовать отказаться от некоторых видов уколов. Веской причиной является аллергия на какой-то компонент вакцины.
В идеале повторные прививки должны ставиться в следующем возрасте:
- туберкулез – в 7 и в 14 лет; при необходимости прививка ставится и взрослым;
- коклюш, дифтерия, столбняк – в 18 месяцев, в 7 и в 14 лет; взрослым прививка повторяется раз в 10 лет;
- корь, паротит, краснуха – в 6 лет; далее в 13 лет вакцину против краснухи вводят девочкам, а мальчикам – против эпидемического паротита.

Если прививки не делали…
Если вдруг по каким-то причинам (чаще в всего по медицинским показаниям) ребенку не сделали прививки, график следует составить таким образом, чтобы сначала поставить основные прививки и только после этого начинать процедуру ревакцинации.
Если же прививки не делались из-за нежелания родителей, врач также разработает индивидуальный график вакцинации, на который нужно будет ориентироваться при записи в прививочный кабинет.
Памятка по полиомиелиту | Министерство здравоохранения Калининградской области
Внимание!
Информация для родителей в связи регистрацией случаев
вакциноассоциированного паралитического полиомиелита.
В 2002 году Российская Федерация, как часть Европейского региона, объявлена территорией свободной от полиомиелита. В России и Калининградской области с 1997 года отсутствует циркуляция дикого вируса полиомиелита, однако в последние годы из-за увеличения числа непривитых против полиомиелита детей стали регистрироваться случаи вакциноассоциированного паралитического полиомиелита.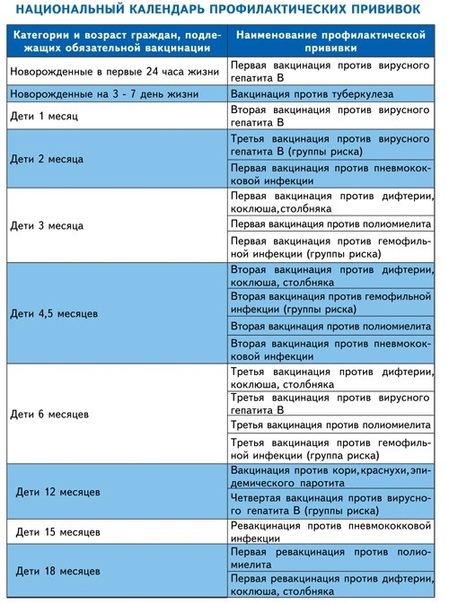
Вакциноассоциированный паралитический полиомиелит (ВАПП) — это полиомиелит, вызываемый вакцинными вирусами, которые выделяются из кишечника привитого ребенка в течение 1 — 2 месяцев после проведенной вакцинации оральной полиомиелитной вакциной.
Если в дошкольном учреждении проведена вакцинация оральной полиомиелитной вакциной, то в окружающую среду в течение этого времени поступает значительное количество вакцинных вирусов. Даже при идеальном соблюдении санитарных правил избежать вирусного обсеменения предметов окружающей среды очень трудно, что создает условия для их циркуляции и возможности инфицирования не привитых детей.
Вакциноассоциированный паралитический полиомиелит возникает у не привитых детей (преимущественно детей с нарушением состояния иммунитета) при их тесном контакте с детьми, недавно (до 2 месяцев) вакцинированными живой оральной полиомиелитной вакциной.
В соответствии с требованием санитарных правил 3.1.2951-11 «Профилактика полиомиелита» в целях профилактики вакциноассоциированного паралитического полиомиелита (ВАПП) предусмотрена изоляция не привитых детей. Не привитые дети должны быть изолированы из коллектива сроком на 60 дней. Данное требование санитарных правил распространяется на детей, находящихся как в семье, так и в организованных коллективах, и направлено на предупреждение инфицирования и заболевания незащищенного (не привитого) ребенка.
Не привитые дети должны быть изолированы из коллектива сроком на 60 дней. Данное требование санитарных правил распространяется на детей, находящихся как в семье, так и в организованных коллективах, и направлено на предупреждение инфицирования и заболевания незащищенного (не привитого) ребенка.
Несоблюдение данного требования создает угрозу жизни или здоровью ребенка, не прошедшего иммунизацию против полиомиелита.
В России в рамках национального календаря профилактических прививок проводится иммунизация против полиомиелита в 3 и 4,5 месяца инактивированной вакциной, в 6 месяцев — живой оральной полиомиелитной вакциной (ОПВ).
В возрасте 18, 20 месяцев и 14 лет также проводится ревакцинация против полиомиелита живой вакциной.
Предупреждаем родителей: при проведении прививок против полиомиелита в организованном детском коллективе живой оральной вакциной, существует риск заражения не привитых детей вакциноассоциированным паралитическим полиомиелитом.
Родители детей, не привитых против полиомиелита должны быть предупреждены медицинским персоналом о риске заражения не привитого ребенка и необходимости либо его прививки, либо — разобщения с детьми, недавно привитыми на срок до 60 дней.
Осложнения и реакции после вакцинации!Есть ли разница? — Детский медицинский центр Поллианна
Осложнения и реакции после вакцинации!Есть ли разница?
Существуют вакцинальные реакции, наиболее часто возникающие, и осложнения после прививок. Хотя для большинства родителей разницы не существует, необходимо знать, чем они отличаются.
Вакцинальные реакции — это то с чем чаще всего сталкиваются родители и врачи, то есть закономерные и ожидаемые реакции со стороны ребенка, получившего вакцину. К ним относят:
повышение температуры, возникающее преимущественно в первые сутки после вакцинации. Высокая температура после 2-х суток от проведения прививки чаще результат присоединения ОРВИ в день посещения врача.
Местная реакция в виде покраснения или припухлости (отека) в месте введения вакцины. Обычно сохраняется несколько дней и проходит самостоятельно. Сильная реакция в виде отека более 8 см встречается очень редко.
Пронзительный плач в течение 3 часов и более чаще связан с травмой нерва в месте укола. Проходит без последствий.
Осложнения — это неожидаемая и неправильная реакция организма на фоне или после введения вакцины. Различают несколько видов осложнений.
Осложнения вследствие индивидуальной чувствительности — самая частая причина реакций: аллергических (сыпь, крапивница, шок), неврологических (судороги, энцефалопатия).
Осложнения вследствие нарушения принципов вакцинации: некачественная вакцина, нарушение хранения или перевозки вакцин, нарушение техники введения вакцины или ее дозы.
Возможны также и косвенные ситуации, связанные с введением прививок, например, судороги на фоне повышения температуры после проведения вакцинации, т. е. не на прививку, а на повышение температуры после прививки.
Вакцинальные осложнения — это тяжелые и/или стойкие нарушения здоровья вследствие проведения прививок. К ним относят:
Вакцинассоциированный полиомиелит — редкое, но тяжелое заболевание, возникающее после вакцинации живой прививкой от полиомиелита (частота встречаемости по данным ВОЗ 1 случай на 1 000 000 привитых). В связи с этим решается вопрос о полном переходе на инактивированные вакцины (неживые).
Тромбоцитопения — резкое и значимое снижение количества тромбоцитов, что влечет за собой риск кровотечений. Встречается после проведения прививки против кори (частота 3-4 случая на 100 000 привитых)
Шок (анафилаксия) может быть связана с компонентами вакцин, но в большинстве случаев причина не выясняется. Для АКДС вакцины частота 1 случай на 50 000 прививаемых, для других вакцин риск значительно реже — 1 случай на 1 000 000 привитых. Реакция возникает через несколько минут, реже через 1-2 часа.
Осложнения при вакцинации БЦЖ (туберкулез) — язва, холодный абсцесс, увеличение лимфоузлов, даже воспаление кости (остеомиелит) с выделением из очага воспаления микобактерии туберкулеза. Все осложнения БЦЖ встречаются в 85% при вакцинации БЦЖ и в 15% при вакцинации БЦЖ-М. Генерализованный БЦЖит — очень тяжелое заболевание ребенка с иммунодефицитом, которому сделали прививку. Встречается крайне редко. За последние 6 лет в России — 4 ребенка.
Учитывая все возможные осложнения и реакции, каждый ответственный педиатр обязательно проводит полный осмотр ребенка перед прививкой, собирает анамнез, а также оценивает результаты анализов крови и мочи, а уж потом решает вопрос о проведении вакцинации.
Отсутствие прививок может стать причиной тяжелого инфекционного заболевания с различными последствиями, но отказ родителей от вакцинации не повлияет на оформление ребенка в детское учреждение, хотя в некоторых случаях ведет к определенным ограничениям.
Уважаемые родители! Информации много даже в этой небольшой статье, а в интернете получить адекватные знания, не имея медицинского образования, довольно сложно. Поэтому, если у вас есть вопросы или сомнения приходите к нам в клинику за квалифицированной консультацией.
Вакцинация и иммунопрофилактика
Вакцинация — это самое эффективное и экономически выгодное средство защиты против инфекционных болезней, известное современной медицине.
Вакцинация — это введение в организм человека ослабленный или убитый болезнетворный агент для того, чтобы стимулировать выработку антител для борьбы с возбудителем заболевания.
Среди микроорганизмов, против которых успешно борются при помощи прививок, могут быть вирусы (например возбудители кори, краснухи, свинки, полиомиелита, гепатита А и В и др.) или бактерии (возбудители туберкулеза, дифтерии, коклюша, столбняка и др.).
Чем больше людей имеют иммунитет к той или иной болезни, тем меньше вероятность у остальных (неиммунных) заболеть, тем меньше вероятность возникновения эпидемии.
Выработка специфического иммунитета до защитного уровня может быть достигнута при однократной вакцинации (корь, паротит, туберкулез) или при многократной (полиомиелит, АКДС).
Ревакцинация (повторное введение вакцины) направлена на поддержание иммунитета, выработанного предыдущими вакцинациями.
АКДС, АДС и АДС-м вакцины
АКДС вакцина защищает против дифтерии, столбняка и коклюша.Содержит инактивированные токсины дифтерийных и столбнячных микробов, а также убитые коклюшные бактерии.
АДС-м — вакцина против дифтерии и столбняка, с уменьшенным содержанием дифтерийного анатоксина. Применяется для ревакцинации детей старше 6 лет и взрослых через каждые 10 лет.
Дифтерия. Инфекционное заболевание, при котором нередко возникает сильная интоксикация организма, воспаление горла и дыхательных путей. Кроме того, дифтерия чревата серьезными осложнениями — отеком горла и нарушением дыхания, поражением сердца и почек. Дифтерия нередко заканчивается смертью. Широкое использование АКДС вакцины в послевоенные годы во многих странах практически свело на нет случаи дифтерии и столбняка и заметно уменьшило число случаев коклюша. Однако, в первой половине 90-х годов в России возникла эпидемия дифтерии, причиной которой был недостаточный охват привиками детей и взрослых. Тысячи людей погибли от заболевания, которое можно было предотвратить при помощи вакцинации.
Столбняк. При этом заболевании возникает поражение нервной системы, вызванное токсинами бактерий, попадающих в рану с грязью. Столбняком можно заразиться в любом возрасте, поэтому очень важно поддерживать иммунитет регулярными (через каждые 10 лет) прививками от этого заболевания.
Коклюш. При коклюше поражается дыхательная система. Характерным признаком заболевания является спазматический «лающий» кашель. Осложнения чаще всего возникают у детей первого года жизни. Наиболее частой причиной смерти является присоединившаяся вторичная бактериальная пневмония (воспаление легких). Пневмония возникает у 15% детей, заразившихся в возрасте до 6 месяцев.
Вакцина АКДС вводится внутримышечно в ягодицу или переднюю поверхность бедра.
Вакцинация АКДС является обязательным условием при устройстве ребенка в детский сад.
После проведения вакцинации и ревакцинации согласно календарю прививок проводятся ревакцинации взрослым каждые 10 лет вакциной АДС-М.
Вакцина против полиомиелита
Полиомиелит – в прошлом широко распространенная кишечная вирусная инфекция, грозным осложнением которой были параличи, превращающие детей в инвалидов. Появление вакцин против полиомиелита позволило успешно бороться с этой инфекцией. У более чем 90% детей после вакцинации вырабатывается защитный иммунитет.
Вакцинация против полиомиелита является обязательным условием при устройстве ребенка в детский сад. Проводится согласно календарю прививок. Ревакцинация взрослого человека рекомендуется в случае, если он выезжают в опасные по полиомиелиту районы. Взрослых людей, не получивших вакцинацию в детстве и не защищенных против полиомиелита, рекомендуется прививать.
Вакцина против туберкулеза
Туберкулез — инфекция поражающая преимущественно легкие, но процесс может затрагивать любые органы и системы организма. Возбудитель туберкулеза — микобактерия Коха — очень устойчива к применяемому лечению.
Для профилактики туберкулеза применяют БЦЖ вакцину. Она представляет собой живые, ослабленные микобактерии туберкулеза. Вакцинация проводится обычно в родильном доме.
Вводится внутрикожно в верхнюю часть левого плеча. После введения вакцины образуется небольшое уплотнение, которое может нагноится и постепенно, после заживления, образуется рубчик (как правило весь процесс длится от 2-3 месяцев и дольше). Для оценки приобретенного иммунитета, в дальнейшем, ребенку ежегодно проводится туберкулиновая проба (реакция Манту).
Вакцина против кори
Корь — вирусное заболевание, чрезвычайно заразное. При контакте с больным корью заболевают 98% непривитых или не имеющих иммунитета людей.
Вакцина готовится из живых ослабленных вирусов кори. Вакцина вводится подкожно под лопатку или в области плеча. Вакцинация против кори является обязательным условием при устройстве ребенка в детский сад. Вакцинация и ревакцинация проводится согласно календарю прививок
Вакцина против паротита (свинки)
Паротит — вирусное заболевание, поражающее преимущественно слюнные железы, поджелудочную железу, яички. Может быть причиной мужского бесплодия и осложнений (панкреатит, менингит). Иммунитет после однократной вакцинации, как правило, пожизненный. Вакцина готовится из живых ослабленных вирусов паротита. Вводится подкожно, под лопатку или в плечо.
Вакцина против гепатита B
Гепатит B — вирусное заболевание, поражающее печень. Опасным последствием этой болезни является ее затяжное течение с переходом в хронический гепатит, цирроз и рак печени. Заболевание передается половым путем и через контакт с кровью больного или носителя вируса гепатита В. Для заражения достаточно контакта с ничтожным количеством крови. Вакцина против гепатита В готовится генно-инженерными методами. Вводится внутримышечно в бедро или плечо.
Иммунизируются новорожденные, дети первого года жизни и взрослые из групп риска (медицинские работники, пациенты на гемодиализе или получающие в больших количествах препараты крови, лица поживающие в районах с высоким уровнем хронического носительства вируса гепатита В, наркоманы, гомосексуалисты, здоровые лица, имеющие в качестве полового партнера носителя HBs антигена, любые сексуально активные люди, имеющие большое число половых партнеров, индивидуумы с длительным сроком заключения в тюрьмах, пациенты учреждений для лиц с отставанием в развитии).
Отводы от прививок
Нередко принимаются решения о невозможности вакцинации детей с ослабленным здоровьем. Однако по рекомендации Всемирной Организации Здравоохранения именно ослабленные дети должны прививаться в первую очередь, так как они наиболее тяжело болеют инфекциями. В последнее время перечень заболеваний, считавшихся противопоказаниями для вакцинации, существенно сужен.
Абсолютными противопоказаниями для прививки являются: тяжелая реакция на предшествующее введение данного препарата, злокачественное заболевание, СПИД.
Временными противопоказаниями для прививок всеми вакцинами служат острые лихорадочные заболевания в периоде разгара или обострение хронических болезней. Плановая вакцинация откладывается до окончания острых проявлений заболевания и обострения хронических заболеваний. При нетяжелых ОРЗ, острых кишечных заболеваниях и др. прививки проводятся сразу же после нормализации температуры тела.
Прививки Пентаксим
Вакцинация по схеме
Первичная вакцинация делается курсом, схема которого предполагает три введения вакцины плюс 1 ревакцинация. Иммунизация производится следующим образом: введение 1 дозы, через 45 дней введение 2 дозы, по прошествии еще 45 дней – введение 3 дозы, а через год после этого – обязательная ревакцинация.
Вакцинация показана детям, начиная с трех месяцев.
Схему вакцинации нарушать нежелательно, поскольку напряженность иммунитета ребенка к активным веществам вакцины может снизиться. Для детей от 1 года и старше введение вакцины Пентаксим с гемофильным компонентом выполняется однократно, Профилактика у ребенка от 1 года и старше полиомиелита, столбняка, коклюша и дифтерии в дальнейшем выполняется вакциной Пентаксим, но уже без применения гемофильной составляющей.
Плановая вакцинация
В России утвержден Национальный календарь профилактических прививок, согласно которому прививка Пентаксим детям ставится трижды – по 1 дозе в возрасте 3, 4, 5 и 6 месяцев, а в возрасте 18 месяцев выполняется ревакцинация. Приказом от 31 января 2011 года за № 51 в данный календарь также включена прививка против гемофильной инфекции.
Одновременное введение препарата. Пентаксим с другими вакцинами
Поставить прививку Пентаксим детям допускается одновременно с любыми другими вакцинами из российского календаря профилактических прививок – в один день, но в разные части тела. Исключение составляет прививка БЦЖ.
На способность выработки иммунитета (иммуногенность) применение прививки Пентаксим вместе с другими вакцинами влияния не оказывает. Не увеличивается число побочных реакций, не становится хуже переносимость прививок.
На иммунитет введение в 1 день нескольких вакцин избыточной нагрузки не оказывает.
Использовать прививку Пентаксим можно на любом этапе курса вакцинации (завершение, продолжение), даже если он был начат другими прививками от гемофильной инфекции, столбняка, коклюша, полиомиелита, дифтерии. Причем взаимозаменяемыми являются все вакцины для профилактических прививок, указанные в российском календаре.
Побочные реакции
Прививка Пентаксим может вызывать общие и местные реакции.
Общие реакции на прививку в большинстве случаев – это лихорадка, субфебрильная (до 10% детей) или фебрильная (очень редко – до 1% детей). Еще реже осложнения более тяжелые (менее 1%), проявляющиеся уплотнением в месте укола, головной болью, раздражительностью, зудом, нарушением сна, лимфоаденопатией.
Местные реакции бывают не часто (до 10% детей), из них чаще всего проявляются болезненность, отек, покраснение в месте укола.
Противопоказания
Собираясь поставить прививку Пентаксим детям, следует учитывать некоторые противопоказания:
- гиперчувствительность (подтвержденная системная реакция) к любому из составляющих прививки;
- обострение хронических болезней, острые инфекционные заболевания, увеличение температуры тела вследствие болезни – в любом из этих случаев прививка переносится до полного выздоровления;
- аллергическая реакция, появившаяся после предшествующей прививки против полиомиелита, коклюша, столбняка, дифтерии и инфекции, возбудителем которой является Haemophilus influenzae типа b.
Дополнительная информация
Прививка Пентаксим не дает иммунитет против пневмоний и менингитов другой этиологии, как и против инфекций, возбудителями которых являются Haemophilus influenzae других типов.
Делать вакцины препаратом Пентаксим можно только полностью здоровым детям, перед прививкой в обязательном порядке нужно пройти осмотр у педиатра, чтобы оценить состояние здоровья ребенка и исключить инфекционные заболевания . Нельзя использовать прививку Пентаксим, если у ребенка имеются подтвержденные неврологом противопоказания со стороны нервной системы.
развенчано: связь вакцины против полиомиелита и ВИЧ
Когда в 1980-х годах был обнаружен вирус иммунодефицита человека (ВИЧ), люди сразу же задались вопросом, откуда он появился и как попал в организм человека. Одно из предположений, возникшее в 1990-х годах, возлагает вину за ВИЧ на меру общественного здравоохранения: вакцину против полиомиелита.
В конце 1950-х годов несколько различных групп исследователей разрабатывали вакцины против полиомиелита, который в то время все еще был эпидемией во всем мире. Одна из этих вакцин, разработанная доктором медицины Хилари Копровски (1916-2013), была использована в испытаниях в Африке после первых испытаний в Соединенных Штатах.Вирус вакцины был выращен в тканевых культурах, взятых у макак, прежде чем его вводили примерно миллиону человек в Бурунди, Руанде и на территории нынешней Демократической Республики Конго.
В 1992 году журнал Rolling Stone опубликовал статью, в которой пероральная полиовакцина Копровски (OPV) обсуждалась как возможный источник ВИЧ и, в свою очередь, эпидемии СПИДа. Копровски подал в суд на Rolling Stone и автора статьи, а в декабре 1993 года журнал опубликовал разъясняющее заявление, в котором говорилось (частично)
.Редакция Rolling Stone хотела бы пояснить, что они никогда не намеревались предложить в статье, что существует какое-либо научное доказательство, и они не знают никаких научных доказательств того, что Dr.Копровски, выдающийся ученый, на самом деле несет ответственность за распространение СПИДа среди населения или за то, что он является отцом СПИДа … Новаторская работа доктора Копровски по разработке вакцин против полиомиелита помогла избавить от страданий и смерти сотни тысяч потенциальных жертв паралитического полиомиелита и, возможно, является одним из его величайших вкладов в его жизнь, полную высоких и широко признанных достижений.
Rolling Stone Несмотря на разъяснения, журналист Эдвард Хупер написал в 1999 году книгу под названием The River: A Journey to the Source of HIV and AIDS , основанную на предположении о связи ОПВ / ВИЧ.Хупер утверждал, что клетки животных, использованные для культивирования вакцинного вируса, были клетками почек шимпанзе, живущими там, где применялась вакцина, и что эти шимпанзе были инфицированы вирусом иммунодефицита обезьян. По словам Хупера, вакцина, созданная на такой клеточной культуре, может привести к инфицированию человека ВИЧ.
Хотя утверждения Хупера получили широкую огласку, доказательства не подтверждают (а в некоторых случаях прямо противоречат) идею связи между ОПВ и ВИЧ.
Во-первых, оставшиеся запасы указанной вакцины против полиомиелита были исследованы независимыми лабораториями, и было подтверждено, что они были изготовлены с использованием клеток обезьяны, а не клеток шимпанзе, как утверждал Хупер.Более того, ни один из них не был заражен ВИЧ или SIV. Эти данные подтверждают утверждения разработчиков вакцины о том, что при производстве вакцины использовались только клетки обезьяны, а не клетки шимпанзе.
Во-вторых, исследование 2004 года, опубликованное в Nature , показало, что штамм SIV, поражающий шимпанзе в районе, где, по утверждению Хупера, была приготовлена вакцина с использованием клеток шимпанзе, генетически отличается от штаммов ВИЧ. Это опровергло утверждения Хупера с еще одной точки зрения: даже если для изготовления вакцины было использовано клеток шимпанзе из этой области , инфицированных вирусом иммунодефицита человека, они не могли быть источником ВИЧ.
Эпидемиологические исследования также подчеркивают серьезную проблему с утверждениями Хупера о связи ОПВ / ВИЧ: ВИЧ-1 (первый из двух известных видов ВИЧ, более инфекционный и вирулентный, чем второй, ВИЧ-2), вероятно, был введен людям до 1940 г., и в совершенно другой части Африки, чем место испытания вакцины против полиомиелита, вероятно, через зараженных шимпанзе в Камеруне. Испытания вакцины для Конго проводились в конце 1950-х годов — по крайней мере, через десять лет после того, как ВИЧ начал распространяться среди людей, а, по более поздним оценкам, возможно, и дольше (Worobey 2008).Вакцина не могла быть источником вируса, который уже много лет заражал людей.
Хупер, со своей стороны, поддерживает свои утверждения и заявляет об организованном сокрытии, но его аргументы в значительной степени низведены до статуса опровергнутой теории заговора. Тем не менее, несмотря на то, что его утверждения не были признаны обоснованными, им все же удалось нанести ущерб глобальным усилиям по искоренению полиомиелита. Слухи о том, что нынешняя пероральная вакцина против полиомиелита была намеренно заражена лекарствами, вызывающими бесплодие, и «вирусами, которые, как известно, вызывают ВИЧ и СПИД», привели к тому, что местные жители отказались принять вакцину в некоторых частях Африки.Вероятно, эти слухи связаны с первоначальными обвинениями в отношении ОПВ / ВИЧ. Частично в результате этих отказов полиомиелит снова вспыхнул в некоторых частях Африки после того, как вакцинация привела к положительным шагам в направлении искоренения.
Источники и дополнительная информация
- Коэн Дж. Судебная эпидемиология: теория вакцин о происхождении СПИДа, оспариваемая Королевским обществом. Наука . 2000; 289 (5486): 1850–1851.
- Jegede A. Что привело к бойкоту кампании вакцинации против полиомиелита в Нигерии? PLoS Med. 2007; 4 (3): e73.
- Корбер Б., Малдун М., Тейлер Дж., и др. Определение времени предка пандемических штаммов ВИЧ-1. Наука. 2000; 288 (5472): 1789–96.
- Offit PA. Вакцинировано: один человек в поисках победы над самыми смертоносными болезнями в мире . Нью-Йорк: Harper Perennial; 1988.
- Worobey M, Santiago M, Keele B, et al. Происхождение СПИДа: теория зараженной вакцины против полиомиелита опровергнута. Природа . 2004; 428 (6985): 820.
- Плоткин С.А. Оральная вакцина против полиомиелита CHAT не являлась источником вируса иммунодефицита человека типа 1 группы M для людей. Clin. Заразить Dis. 2001; 1 апреля; 32 (7): 1068-84.
- Плоткин С.А. Неправда и последствия: ложная гипотеза, связывающая вакцинацию против полиомиелита типа 1 ЧАТ с происхождением вируса иммунодефицита человека. Philos Trans R Soc Lond B Biol Sci. 2001: 29 июня: 356 (1410) 815-23.
- Sharp PM, Hahn BH. Эволюция ВИЧ-1 и происхождение СПИДа. Philos traqns R Soc Lond B Biol Sci. 27 августа 2010 г .: 365 (1552) 2487-94.
- Worobey M, Gemmel M, Teuwen DE et al. Прямые доказательства широкого разнообразия ВИЧ-1 в Киншасе к 1960 году. Nature. 2 октября 2008 г .; 455 (7213): 661-664.
Последнее обновление 10 января 2018
Профилактика заболеваний, предупреждаемых с помощью вакцин, у детей и подростков с ВИЧ-инфекцией
Профилактика заболеваний, предупреждаемых с помощью вакцин, у детей и подростков с ВИЧ-инфекцией
Вакцины являются чрезвычайно эффективным средством первичной профилактики, и вакцины, защищающие от 16 заболеваний, рекомендуются для рутинного использования у детей и подростков в Соединенных Штатах.Графики вакцинации детей от рождения до 18 лет ежегодно публикуются Центрами по контролю и профилактике заболеваний. Для получения дополнительной информации см .:
Эти расписания составлены на основе утвержденных рекомендаций по политике в отношении конкретных вакцин, которые стандартизированы в сотрудничестве с основными организациями, занимающимися разработкой политики в отношении вакцин и поставками вакцин (например, Консультативным комитетом по практике иммунизации [ACIP], Американской академией педиатрии [AAP]). ], Американской академии семейных врачей [AAFP] и Американского колледжа акушеров и гинекологов [ACOG]) (см. Рекомендации ACIP).
Дети с ВИЧ-инфекцией должны быть защищены от болезней, которые можно предотвратить с помощью вакцин. Большинство вакцин, рекомендованных для рутинного использования, можно безопасно вводить детям, которые контактировали с ВИЧ или заразились ВИЧ. Рекомендуемый график вакцинации для детей в возрасте от 0 до 18 лет, контактировавших с ВИЧ или ВИЧ-положительных, соответствует утвержденному ACIP графику для всех детей с одобренными ACIP дополнениями, специфичными для детей с включенной ВИЧ-инфекцией (см. Рисунок 1).
Все инактивированные вакцины — будь то убитый целый организм или субъединица, рекомбинантные, токсоидные, полисахаридные или конъюгированные с полисахаридным белком — можно безопасно вводить лицам с измененной иммунокомпетентностью.Кроме того, из-за риска повышения тяжести заболевания у детей с ВИЧ-инфекцией для детей с ВИЧ, старше обычного рекомендованного для здоровых детей возраста (если они не вводились ранее), рекомендуются специальные вакцины, такие как пневмококковая вакцина и конъюгированная вакцина Haemophilus influenzae типа b. в обычно рекомендуемом возрасте в раннем детстве). Также рекомендуются дополнительные вакцины, такие как пневмококковая полисахаридная вакцина для детей в возрасте ≥2 лет после получения пневмококковой конъюгированной вакцины и вакцина MenACWY, которую рекомендуется начинать в возрасте 2 месяцев.Другие вакцины могут быть рекомендованы вне обычного возрастного окна детям с ВИЧ, включая пневмококковую конъюгированную вакцину (PCV13) или вакцину против вируса папилломы человека для мужчин. Живая аттенуированная вакцина против гриппа (LAIV) противопоказана детям с ВИЧ. Ежегодная вакцинация против гриппа в соответствии с возрастом рекомендуется детям с ВИЧ в рамках плановой профилактики гриппа. 1 Эффективность любой вакцины может быть неоптимальной у человека с иммунодефицитным состоянием. 2-4
По сравнению с детьми с иммунодефицитом, дети с ВИЧ подвержены более высокому риску осложнений некоторых заболеваний, от которых доступны только живые вакцины. Основываясь на ограниченных данных по безопасности, иммуногенности и эффективности у детей с ВИЧ, вакцину против ветряной оспы с одним антигеном следует рассматривать для детей и подростков с ВИЧ-инфекцией с процентным содержанием Т-лимфоцитов CD4 (CD4) ≥15%. Соответствующие критериям дети должны получить 2 дозы с интервалом 3 месяца, причем первую дозу вводят как можно скорее после первого дня рождения ребенка.Две дозы вакцины против кори, эпидемического паротита и краснухи (MMR) рекомендуются для всех людей с ВИЧ в возрасте ≥12 месяцев, у которых нет доказательств тяжелой иммуносупрессии в настоящее время. 5
Оральная вакцина против брюшного тифа не должна вводиться детям с ВИЧ.
Если рекомендовано, вакцину против желтой лихорадки (ЖЖ) можно вводить детям в возрасте от 9 месяцев до 6 лет с процентным содержанием CD4> 24% от общего числа лимфоцитов или детям в возрасте ≥6 лет с числом CD4 ≥500 на мм 3 .Медицинские работники должны гарантировать, что пациенты не болеют СПИДом или другими клиническими проявлениями ВИЧ, что является противопоказанием.
Следует соблюдать меры предосторожности при проведении вакцинации против YFV, и введение YFV может быть рассмотрено для людей с ВИЧ в возрасте ≥6 лет с числом CD4 от 200 до 499 / мм 3 или детей в возрасте от 6 месяцев до 6 лет с процентом CD4 15% до 24% от общего числа лимфоцитов. Медицинские работники должны убедиться, что у пациентов нет СПИДа или других клинических проявлений ВИЧ, что является противопоказанием.Если требования к международным поездкам, а не повышенный риск заражения YFV, являются единственной причиной для вакцинации кого-либо с мерами предосторожности, это лицо должно быть освобождено от вакцинации и выдано медицинское разрешение на соблюдение санитарных норм.
YFV — противопоказан всем детям младше 6 месяцев. YFV также противопоказан всем детям со СПИДом, другими клиническими проявлениями ВИЧ и детям с числом CD4 <200 на мм 3 или <15% от общего количества лимфоцитов для детей в возрасте <6 лет.Если человек с тяжелой иммуносупрессией на основе числа CD4 (<200 на мм 3 или <15% всего), СПИД или симптоматический ВИЧ не может избежать поездки в район, в котором желтая лихорадка является эндемическим, должен быть предоставлен медицинский отказ и особое внимание следует уделить консультированию по мерам защиты от укусов комаров. Люди, которые были ВИЧ-положительными на момент введения начальной дозы YFV, должны получать бустерную дозу каждые 10 лет, если они продолжают путешествовать или живут в районах, которые подвергают их риску заражения вирусом желтой лихорадки.Подробный перечень мер предосторожности и противопоказаний для вакцинации против желтой лихорадки см. В «Желтой книге» и рекомендациях ACIP.
Имеются ограниченные данные по клиническим испытаниям безопасности ротавирусных вакцин у младенцев с ВИЧ-инфекцией, у которых на момент вакцинации клинические симптомы протекали бессимптомно или с умеренными симптомами. 6 Имеющиеся данные не предполагают, что профиль безопасности ротавирусных вакцин у младенцев с клинически бессимптомной или слабо симптоматической ВИЧ-инфекцией отличается от профиля безопасности у младенцев, не инфицированных ВИЧ. 7,8 Два других соображения поддерживают ротавирусную вакцинацию младенцев, контактировавших с ВИЧ или инфицированных ВИЧ: во-первых, диагноз перинатальной ВИЧ-инфекции не может быть установлен у младенцев, рожденных от матерей с ВИЧ-инфекцией до достижения самого старшего возраста, в котором проводится серия ротавирусных вакцин. можно вводить; 9 и, во-вторых, вакцинные штаммы ротавируса аттенуированы, что позволяет предположить, что если возникнет вызванное вакциной заболевание, оно будет легким. Перед введением ротавирусной вакцины рекомендуется проконсультироваться с иммунологом или специалистом по инфекционным заболеваниям для младенцев с известной или предполагаемой измененной иммунокомпетентностью, таких как младенцы с ВИЧ-инфекцией с низким процентом или количеством CD4.
Для некоторых вакцин (таких как гепатит А) ответ на вакцинацию может быть выше при восстановлении иммунитета после антиретровирусной терапии (АРТ), 10 или могут быть вариации иммуногенности в зависимости от вирусной нагрузки (например, улучшенный иммунный ответ при более низком уровне ВИЧ вирусная нагрузка), например, с YFV. 11 Для большинства вакцин пациенты с более высоким числом CD4 имеют улучшенный иммунный ответ, что также означает, что ответ (например, на вакцинацию от гриппа, MMR, желтой лихорадки), вероятно, улучшится после начала АРТ. 1,12,11,13 Обеспокоенность отсутствием защиты от вакцин, вводимых ребенку до начала АРТ, вызвала дебаты о необходимости плановой повторной иммунизации после того, как ребенок будет получать эффективную АРТ. 11,14 На основе низких показателей серопротекции кори у детей с ВИЧ, которые получали вакцину MMR до начала АРТ, а также безопасности и высоких показателей серопротекции кори, связанных с повторной иммунизацией MMR после того, как дети получали АРТ, 15 ACIP представил конкретные рекомендации по плановой повторной иммунизации MMR после начала АРТ. 5 Лица с перинатальной ВИЧ-инфекцией, которые были вакцинированы до начала эффективной АРТ, должны получить две соответствующим образом распределенные дозы вакцины MMR после того, как будет установлена эффективная АРТ, за исключением случаев, когда они имеют тяжелую иммуносупрессию или другие приемлемые текущие доказательства иммунитета к кори. 5 Для некоторых вакцин (например, от гепатита B) ACIP рекомендует провести серологическое исследование после вакцинации, чтобы гарантировать иммунный ответ.
Дети, живущие в семье со взрослым или ребенком с ВИЧ, могут получить вакцину MMR, поскольку вирусы, содержащиеся в этой вакцине, не передаются от человека к человеку.Все члены семьи в возрасте старше 6 месяцев могут ежегодно получать вакцины от гриппа. Иммунизация против ветряной оспы приветствуется для всех домашних контактов детей с ВИЧ-инфекцией, имеющих доказанный иммунитет к ветряной оспе. 15 Передача вируса вакцины против ветряной оспы от иммунизированного иммунокомпетентного человека домашнему контакту происходит редко.
Для получения более подробной информации о рекомендациях, мерах предосторожности и противопоказаниях для использования конкретных вакцин ознакомьтесь с конкретными заявлениями ACIP (доступными в Рекомендациях и руководствах по вакцинам ACIP) (см. Профилактика пневмококковой инфекции и использование схемы из двух доз для вакцинации против вируса папилломы человека). 10,12,15,16-27
Список литературы
- Fiore AE, Uyeki TM, Broder K и др. Профилактика гриппа и борьба с ним с помощью вакцин: рекомендации Консультативного комитета по практике иммунизации (ACIP), 2010 г. MMWR Recomm Rep . 2010; 59 (РР-8): 1-62. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/20689501.
- Крогер А.Т., Аткинсон В.Л., Маркузе Е.К., Пикеринг Л.К., Консультативный комитет по центрам практики иммунизации по болезни C, Профилактика.Общие рекомендации по иммунизации: рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep . 2006; 55 (RR-15): 1-48. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/17136024.
- Horster S, Laubender RP, Lehmeyer L, et al. Влияние антиретровирусной терапии на иммуногенность одновременных вакцинаций против гриппа, пневмококковой инфекции и гепатита А и В у лиц с положительным вирусом иммунодефицита человека. J Заражение. 2010; 61 (6): 484-491. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/20875454.
- Литгоу Д., Коул С. Повторное исследование уровня сероконверсии у лиц, вакцинированных против гепатита В. Biol Res Nurs. 2015; 17 (1): 49-54. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/25504950.
- Центры по контролю и профилактике заболеваний. Профилактика кори, краснухи, синдрома врожденной краснухи и эпидемического паротита, 2013 г .: сводные рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep. 2013; 62 (RR-04): 1-34. Доступно на: https://www.ncbi.nlm.nih.gov/pubmed/23760231.
- Стил А.Д., Мадхи С.А., Лоу CE и др. Безопасность, реактогенность и иммуногенность ротавирусной вакцины человека RIX4414 у младенцев с вирусом иммунодефицита человека в Южной Африке. Pediatr Infect Dis J. 2011; 30 (2): 125-130. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/20842070.
- Laserson KF, Nyakundi D, Feikin DR, et al. Безопасность пятивалентной ротавирусной вакцины (PRV), RotaTeq ((R)), в Кении, в том числе для ВИЧ-инфицированных и контактировавших с ВИЧ младенцев. Вакцина. 2012; 30 Приложение 1: A61-70. Доступно на: https://www.ncbi.nlm.nih.gov/pubmed/22520138.
- Левин М.Дж., Линдси Дж.С., Каплан С.С. и др. Безопасность и иммуногенность живой аттенуированной пятивалентной ротавирусной вакцины для контактировавших с ВИЧ младенцев с ВИЧ-инфекцией или без нее в Африке. СПИД. 2017; 31 (1): 49-59. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/27662551
- Центры профилактики заболеваний C. Достижения в области общественного здравоохранения. Снижение перинатальной передачи ВИЧ-инфекции — США, 1985–2005 гг. MMWR Morb Mortal Wkly Rep. 2006; 55 (21): 592-597. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/16741495.
- Fiore AE, Wasley A, Bell BP. Профилактика гепатита А посредством активной или пассивной иммунизации: рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep. 2006; 55 (RR-7): 1-23. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/16708058.
- Staples JE, Gershman M, Fischer M, Центры болезней C, Профилактика.Вакцина против желтой лихорадки: рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep. 2010; 59 (RR-7): 1-27. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/20671663.
- Watson JC, Hadler SC, Dykewicz CA, Reef S, Phillips L. Использование вакцины против кори, эпидемического паротита и краснухи и стратегии ликвидации кори, краснухи и синдрома врожденной краснухи и борьбы с эпидемическим паротитом: рекомендации Консультативного комитета по иммунизации Практики (ACIP). MMWR Recomm Rep. 1998; 47 (RR-8): 1-57. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/9639369.
- Sutcliffe CG, Moss WJ. Нужно ли ревакцинировать ВИЧ-инфицированных детей, получающих ВААРТ? Lancet Infect Dis. 2010; 10 (9): 630-642. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/20797645.
- Мелвин А.Дж., Мохан К.М. Ответ на иммунизацию вакцинами против кори, столбняка и Haemophilus influenzae типа b у детей, инфицированных вирусом иммунодефицита человека типа 1 и получающих высокоактивную антиретровирусную терапию. Педиатрия. 2003; 111 (6, часть 1): e641-644. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/12777579.
- Марин М., Гурис Д., Чавес С.С. и др. Профилактика ветряной оспы: рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep . 2007; 56 (RR-4): 1-40. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/17585291.
- Абзуг М.Дж., Цинь М., Левин М.Дж. и др. Иммуногенность, иммунологическая память и безопасность после ревакцинации против кори у ВИЧ-инфицированных детей, получающих высокоактивную антиретровирусную терапию. J Заразить Dis . 2012; 206 (4): 512-522. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/22693229.
- Cortese MM, Parashar UD, Центры по контролю и профилактике заболеваний. Профилактика ротавирусного гастроэнтерита среди младенцев и детей: рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep . 2009; 58 (РР-2): 1-25. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/19194371.
- Конъюгированные вакцины против Haemophilus b для профилактики болезни Haemophilus influenzae типа b среди младенцев и детей в возрасте двух месяцев и старше.Рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep. 1991; 40 (RR-1): 1-7. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/1899280.
- Fiore AE, Shay DK, Broder K и др. Профилактика гриппа и борьба с ним: рекомендации Консультативного комитета по практике иммунизации (ACIP), 2008 г. MMWR Recomm Rep . 2008; 57 (RR-7): 1-60. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/18685555.
- Консультативный комитет по практике иммунизации.Профилактика пневмококковой инфекции у младенцев и детей раннего возраста. Рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep. 2000; 49 (RR-9): 1-35. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/11055835.
- Prevots DR, Burr RK, Sutter RW, Murphy TV, Консультативный комитет по практике иммунизации. Профилактика полиомиелита в США. Обновленные рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep. 2000; 49 (РР-5): 1-22; викторина CE21-27. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/15580728.
- Mast EE, Margolis HS, Fiore AE и др. Комплексная стратегия иммунизации для ликвидации передачи инфекции вируса гепатита В в Соединенных Штатах: рекомендации Консультативного комитета по практике иммунизации (ACIP), часть 1: иммунизация младенцев, детей и подростков. MMWR Recomm Rep . 2005; 54 (RR-16): 1-31. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/16371945.
- Билуха О.О., Розенштейн Н., Национальный центр инфекционных заболеваний CDC, Профилактика. Профилактика и борьба с менингококковой инфекцией. Рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep. 2005; 54 (RR-7): 1-21. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/15917737.
- Центры по контролю и профилактике заболеваний. Примечание для читателей: рекомендация Консультативного комитета по практике иммунизации (ACIP) по применению четырехвалентной менингококковой конъюгированной вакцины (MCV4) у детей в возрасте 2 — 10 лет с повышенным риском инвазивного менингококкового заболевания. MMWR Morb Mortal Wkly Rep . 2007; 56: 1265-1266. Доступно по адресу: http://www.cdc.gov/mmwr/preview/mmwrhtml/mm5648a4.htm.
- Противококлюшная вакцина: использование бесклеточной коклюшной вакцины среди младенцев и детей раннего возраста. Рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep. 1997; 46 (RR-7): 1-25. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/9091780.
- Бродер К.Р., Кортезе М.М., Искандер Дж.К. и др. Профилактика столбняка, дифтерии и коклюша среди подростков: использование столбнячного анатоксина, редуцированного дифтерийного анатоксина и бесклеточных коклюшных вакцин Рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep . 2006; 55 (РР-3): 1-34. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/16557217.
- Центры по заболеванию C, Консультативный комитет по профилактике иммунизации. Пересмотренные рекомендации Консультативного комитета по практике иммунизации по вакцинации всех лиц в возрасте от 11 до 18 лет конъюгированной менингококковой вакциной. MMWR Morb Mortal Wkly Rep . 2007; 56 (31): 794-795. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/17694617.
вакцины против ВИЧ / СПИДа: почему у нас нет одной вакцины через 37 лет, когда у нас есть несколько вакцины от COVID-19 через несколько месяцев?
Сотрудник лаборатории извлекает ДНК из образцов для дальнейших тестов в Лаборатории дизайна и разработки вакцины против СПИДа.1 августа 2008 года в Нью-Йорке. (Крис Хондрос / Getty Images)Оспа была уничтожена с лица Земли в результате высокоэффективной всемирной кампании вакцинации. Паралитический полиомиелит больше не является проблемой в США из-за разработки и использования эффективных вакцин против полиовируса. В настоящее время миллионы жизней были спасены благодаря быстрому развертыванию эффективных вакцин против COVID-19. И тем не менее, прошло 37 лет с тех пор, как ВИЧ был обнаружен как причина СПИДа, а вакцины не существует.
Здесь я опишу трудности, с которыми сталкивается разработка эффективной вакцины против ВИЧ / СПИДа.
Я профессор патологии Медицинской школы Миллера Университета Майами. Моей лаборатории приписывают открытие вируса обезьян, называемого SIV, или вирусом обезьяньего иммунодефицита. SIV — это близкий родственник обезьяньего вируса, вызывающего СПИД у человека, — ВИЧ или вируса иммунодефицита человека. Мои исследования внесли важный вклад в понимание механизмов, посредством которых ВИЧ вызывает заболевание, и в усилия по разработке вакцины.
Усилия по разработке вакцины против ВИЧ не увенчались успехом
Вакцины, несомненно, были самым мощным оружием общества против вирусных заболеваний, имеющих важное медицинское значение. Когда в начале 80-х годов прошлого века на сцену вышло новое заболевание СПИД, а в 1983-84 годах был обнаружен вызвавший его вирус, было вполне естественно думать, что исследовательское сообщество сможет разработать вакцину против него.
На теперь известной пресс-конференции 1984 года, на которой было объявлено, что ВИЧ является причиной СПИДа, тогда У.Министр здравоохранения и социальных служб Маргарет Хеклер предсказала, что вакцина будет доступна через два года. Что ж, сейчас 37 лет спустя, а вакцины нет. Быстрота разработки и распространения вакцины против COVID-19 резко контрастирует с отсутствием вакцины против ВИЧ. Проблема не в провале правительства. Проблема не в недостатке средств. Трудность заключается в самом вирусе ВИЧ. В частности, это включает замечательное разнообразие штаммов ВИЧ и стратегии иммунного уклонения вируса.
На данный момент было проведено пять крупномасштабных испытаний эффективности вакцины против ВИЧ Фазы 3, каждое стоимостью более 100 миллионов долларов. Первые три из них довольно убедительно провалились; нет защиты от заражения ВИЧ, нет снижения вирусной нагрузки у инфицированных. Фактически, в третьем из этих испытаний, испытании STEP, была статистически значимо более высокая частота инфекции у вакцинированных лиц.
Четвертое испытание, противоречивое испытание RV144 в Таиланде, первоначально сообщало о предельной степени успешной защиты от заражения ВИЧ среди вакцинированных лиц.Однако последующий статистический анализ показал, что вероятность того, что защита от захвата была реальной, составляет менее 78%.
Пятое испытание вакцины, испытание HVTN 702, было приказано подтвердить и расширить результаты испытания RV144. Испытание HVTN702 было прервано досрочно из-за бесполезности. Нет защиты от приобретения. Никакого снижения вирусной нагрузки. Ой.
Сложность ВИЧВ чем проблема? Биологические свойства, которые приобрел ВИЧ, очень и очень затрудняют разработку успешной вакцины.Что это за свойства?
Прежде всего, это непрерывная неумолимая репликация вируса. Как только ВИЧ попадает в дверь, это «ошибка». Многие вакцины не защищают абсолютно от заражения инфекцией, но они способны серьезно ограничить репликацию вируса и любую болезнь, которая может возникнуть. Чтобы вакцина была эффективной против ВИЧ, она, вероятно, должна обеспечить абсолютный стерилизующий барьер, а не просто ограничивать репликацию вируса.
ВИЧ развил способность генерировать и переносить многие мутации в своей генетической информации.Следствием этого является огромное количество вариаций среди штаммов вируса не только от одного человека к другому, но даже внутри одного человека. Для сравнения воспользуемся гриппом. Всем известно, что людям необходимо проходить ревакцинацию против вируса гриппа каждый сезон из-за сезонной изменчивости циркулирующего штамма гриппа. Что ж, вариабельность ВИЧ в пределах одного инфицированного человека превышает всю изменчивость последовательности вируса гриппа во всем мире в течение всего сезона.
Что мы собираемся добавить в вакцину, чтобы покрыть такую степень изменчивости штаммов?
ВИЧ также развил невероятную способность защищаться от распознавания антителами. Оболочечные вирусы, такие как коронавирусы и вирусы герпеса, кодируют структуру на своей поверхности, которую каждый вирус использует для проникновения в клетку. Эта структура называется «гликопротеином», что означает, что она состоит как из сахаров, так и из белка. Но гликопротеин оболочки ВИЧ чрезвычайно высок. Это самый сахаросодержащий белок из всех вирусов всех 22 семейств.Более половины веса составляет сахар. И вирус нашел способ, то есть вирус эволюционировал в результате естественного отбора, чтобы использовать эти сахара в качестве щитов, чтобы защитить себя от распознавания антителами, которые пытается создать инфицированный хозяин. Клетка-хозяин добавляет эти сахара, а затем рассматривает их как свои собственные.
Эти свойства имеют важные последствия для усилий по разработке вакцины. Антитела, которые вырабатывает ВИЧ-инфицированный, обычно обладают очень слабой нейтрализующей активностью против вируса.Более того, эти антитела очень специфичны к штамму; они нейтрализуют штамм, которым заражен человек, но не тысячи и тысячи других штаммов, циркулирующих среди населения. Исследователи знают, как вызвать антитела, которые нейтрализуют один штамм, но не антитела, способные защищать от тысяч и тысяч штаммов, циркулирующих в популяции. Это серьезная проблема для усилий по разработке вакцин.
ВИЧ постоянно развивается у одного инфицированного человека, чтобы быть на шаг впереди иммунных ответов.Хозяин вызывает особый иммунный ответ, который атакует вирус. Это оказывает избирательное давление на вирус, и в результате естественного отбора появляется мутировавший вариант вируса, который больше не распознается иммунной системой человека. Результатом является непрерывная неумолимая репликация вируса.
Итак, должны ли мы, исследователи, сдаться? Нет, не надо. Один из подходов, который исследователи пробуют на животных моделях в нескольких лабораториях, заключается в использовании вирусов герпеса в качестве переносчиков для доставки белков вируса СПИДа.Семейство вирусов герпеса относится к категории «стойких». Заразившись вирусом герпеса, вы инфицированы на всю жизнь. И иммунные реакции сохраняются не только как память, но и постоянно активны. Однако успех этого подхода по-прежнему будет зависеть от выяснения того, как вызвать широту иммунных ответов, которые позволят охватить огромную сложность последовательностей ВИЧ, циркулирующих в популяции.
Другой подход — взглянуть на защитный иммунитет под другим углом.Хотя подавляющее большинство ВИЧ-инфицированных вырабатывают антитела со слабой штамм-специфической нейтрализующей активностью, некоторые редкие люди вырабатывают антитела с мощной нейтрализующей активностью против широкого спектра изолятов ВИЧ. Эти антитела редки и очень необычны, но у нас, ученых, они есть.
Кроме того, ученые недавно выяснили способ достижения защитных уровней этих антител для жизни с помощью однократного введения. Для жизни! Эта доставка зависит от вирусного вектора, вектора, называемого аденоассоциированным вирусом.Когда вектор вводится в мышцу, мышечные клетки становятся фабриками, которые непрерывно производят мощные нейтрализующие антитела широкого спектра действия. Исследователи недавно задокументировали непрерывную продуктивность обезьяны в течение шести с половиной лет.
Эта статья переиздана из The Conversation под лицензией Creative Commons. Прочтите оригинальную статью.
вакцины против ВИЧ / СПИДа: почему у нас нет одной вакцины через 37 лет, когда у нас есть несколько вакцины против Covid-19 через несколько месяцев?
Рональд К. Дерозье, профессор патологии, заместитель председателя по исследованиям Университета Майами.
Оспа была уничтожена с лица Земли в результате высокоэффективной всемирной кампании вакцинации.
Паралитический полиомиелит больше не является проблемой в США благодаря разработке и использованию эффективных вакцин против полиовируса.
В настоящее время миллионы жизней были спасены благодаря быстрому развертыванию эффективных вакцин против Covid-19. И тем не менее, прошло 37 лет с тех пор, как ВИЧ был обнаружен как причина СПИДа, а вакцины не существует.
Здесь я опишу трудности, с которыми сталкивается разработка эффективной вакцины против ВИЧ / СПИДа.
Я профессор патологии Медицинской школы Миллера Университета Майами. Моей лаборатории приписывают открытие вируса обезьян, называемого SIV, или вирусом обезьяньего иммунодефицита.
SIV является близким обезьяньим родственником вируса, вызывающего СПИД у человека, — ВИЧ или вируса иммунодефицита человека. Мои исследования внесли важный вклад в понимание механизмов, посредством которых ВИЧ вызывает заболевание, и в усилия по разработке вакцины.
Усилия по разработке вакцины против ВИЧ не увенчались успехом
Вакцины, несомненно, были самым мощным оружием общества против вирусных заболеваний, имеющих важное медицинское значение. Когда в начале 80-х годов прошлого века на сцену вышло новое заболевание СПИД, а в 1983-84 годах был обнаружен вызвавший его вирус, было вполне естественно думать, что исследовательское сообщество сможет разработать вакцину против него.
На знаменитой пресс-конференции в 1984 году, на которой было объявлено, что ВИЧ является причиной СПИДа, тогдашний министр здравоохранения и социальных служб США Маргарет Хеклер предсказала, что вакцина будет доступна через два года.
Ну, прошло 37 лет, а вакцины нет. Быстрота разработки и распространения вакцины против Covid-19 резко контрастирует с отсутствием вакцины против ВИЧ. Проблема не в провале правительства. Проблема не в недостатке средств.
Трудность заключается в самом вирусе ВИЧ. В частности, это включает замечательное разнообразие штаммов ВИЧ и стратегии иммунного уклонения вируса.
На данный момент было проведено пять крупномасштабных испытаний эффективности вакцины против ВИЧ Фазы 3, каждое стоимостью более 100 миллионов долларов США.Первые три из них довольно убедительно провалились; нет защиты от заражения ВИЧ, нет снижения вирусной нагрузки у инфицированных. Фактически, в третьем из этих испытаний, испытании STEP, была статистически значимо более высокая частота инфекции у вакцинированных лиц.
Четвертое испытание, противоречивое испытание RV144 в Таиланде, первоначально сообщало о предельной степени успешной защиты от заражения ВИЧ среди вакцинированных лиц.Однако последующий статистический анализ показал, что вероятность того, что защита от захвата была реальной, составляет менее 78%.
Пятое испытание вакцины, испытание HVTN 702, было приказано подтвердить и расширить результаты испытания RV144. Испытание HVTN702 было прервано досрочно из-за бесполезности. Нет защиты от приобретения. Никакого снижения вирусной нагрузки. Ой.
Сложность ВИЧ
В чем проблема? Биологические свойства, которые приобрел ВИЧ, очень и очень затрудняют разработку успешной вакцины.Что это за свойства?
Прежде всего, это непрерывная безжалостная репликация вируса. Как только ВИЧ попадает в дверь, это «ошибка». Многие вакцины не защищают абсолютно от заражения инфекцией, но они способны серьезно ограничить репликацию вируса и любую болезнь, которая может возникнуть. Чтобы вакцина была эффективной против ВИЧ, она, вероятно, должна обеспечить абсолютный стерилизующий барьер, а не просто ограничивать репликацию вируса.
ВИЧ развил способность генерировать и переносить многие мутации в своей генетической информации.
Следствием этого является огромное количество вариаций среди штаммов вируса не только от одного человека к другому, но даже внутри одного человека. Для сравнения воспользуемся гриппом.
Всем известно, что людям необходимо проходить ревакцинацию против вируса гриппа каждый сезон из-за сезонной изменчивости циркулирующего штамма гриппа. Что ж, вариабельность ВИЧ в пределах одного инфицированного человека превышает всю изменчивость последовательности вируса гриппа во всем мире в течение всего сезона.
Что мы собираемся добавить в вакцину, чтобы покрыть такую степень изменчивости штаммов?
ВИЧ также развил невероятную способность защищаться от распознавания антителами. Оболочечные вирусы, такие как коронавирусы и вирусы герпеса, кодируют структуру на своей поверхности, которую каждый вирус использует для проникновения в клетку.
Эта структура называется «гликопротеином», что означает, что она состоит как из сахаров, так и из белка. Но гликопротеин оболочки ВИЧ чрезвычайно высок.Это самый сахаросодержащий белок из всех вирусов всех 22 семейств.
Более половины веса составляет сахар. И вирус нашел способ, то есть вирус эволюционировал в результате естественного отбора, чтобы использовать эти сахара в качестве щитов, чтобы защитить себя от распознавания антителами, которые пытается создать инфицированный хозяин. Клетка-хозяин добавляет эти сахара, а затем рассматривает их как свои собственные.
Эти свойства имеют важные последствия для усилий по разработке вакцины. Антитела, которые вырабатывает ВИЧ-инфицированный, обычно обладают очень слабой нейтрализующей активностью против вируса.
Кроме того, эти антитела очень штаммоспецифичны; они нейтрализуют штамм, которым заражен человек, но не тысячи и тысячи других штаммов, циркулирующих среди населения. Исследователи знают, как вызвать антитела, которые нейтрализуют один штамм, но не антитела, способные защищать от тысяч и тысяч штаммов, циркулирующих в популяции.
Это серьезная проблема для разработки вакцин.
ВИЧ постоянно развивается у одного инфицированного человека, чтобы быть на шаг впереди иммунных ответов.Хозяин вызывает особый иммунный ответ, который атакует вирус. Это оказывает избирательное давление на вирус, и в результате естественного отбора появляется мутировавший вариант вируса, который больше не распознается иммунной системой человека. Результатом является непрерывная неумолимая репликация вируса.
Итак, должны ли мы, исследователи, сдаться? Нет, не надо. Один из подходов, который исследователи пробуют на животных моделях в нескольких лабораториях, заключается в использовании вирусов герпеса в качестве переносчиков для доставки белков вируса СПИДа.
Семейство вирусов герпеса относится к категории «стойких». Заразившись вирусом герпеса, вы инфицированы на всю жизнь. И иммунные реакции сохраняются не только как память, но и постоянно активны. Однако успех этого подхода по-прежнему будет зависеть от выяснения того, как вызвать широту иммунных ответов, которые позволят охватить огромную сложность последовательностей ВИЧ, циркулирующих в популяции.
Другой подход — взглянуть на защитный иммунитет под другим углом.Хотя подавляющее большинство ВИЧ-инфицированных вырабатывают антитела со слабой штамм-специфической нейтрализующей активностью, некоторые редкие люди вырабатывают антитела с мощной нейтрализующей активностью против широкого спектра изолятов ВИЧ. Эти антитела редки и очень необычны, но у нас, ученых, они есть.
Кроме того, ученые недавно выяснили способ достижения защитных уровней этих антител для жизни с помощью однократного введения. Для жизни! Эта доставка зависит от вирусного вектора, вектора, называемого аденоассоциированным вирусом.Когда вектор вводится в мышцу, мышечные клетки становятся фабриками, которые непрерывно производят мощные нейтрализующие антитела широкого спектра действия. Исследователи недавно задокументировали непрерывную продуктивность обезьяны в течение шести с половиной лет.
Мы прогрессируем. Мы не должны сдаваться.
Также в Global Health News: Ревакцинация ВИЧ-позитивных детей; Присвоенная помощь в Мали; ВИЧ в Индии; Помощь по мобильному телефону; Полиомиелит в Центральной Африке; Пневмококковые вакцины
ВИЧ-позитивным детям, получающим ВААРТ, может потребоваться ревакцинация
ВИЧ-инфицированных детей, получающих высокоактивную антиретровирусную терапию (ВААРТ), «могут нуждаться в ревакцинации для поддержания их иммунитета против предотвратимых детских болезней», — сообщают исследователи из школы общественного здравоохранения Блумберга Джонса Хопкинса, сообщает HealthDay / BusinessWeek.Изучив 38 исследований, исследователи обнаружили, что дети, получающие ВААРТ, «хуже реагируют на вакцины, чем неинфицированные дети», — сказал соавтор исследования Уильям Мосс. Дети «хорошо реагируют на ревакцинацию», и исследователи рекомендуют разработать стратегии вакцинации в регионах с высокой распространенностью ВИЧ, пишет служба новостей (9/8).
Мали арестовывает сотрудников министерства здравоохранения, подозреваемых в растрате средств помощи
«Мали арестовала семерых сотрудников министерства здравоохранения за хищение сотен тысяч долларов помощи, предназначенной для борьбы с малярией и другими заболеваниями, — сообщил в среду высокопоставленный чиновник министерства», — сообщает Reuters.Аресты произошли после того, как Глобальный фонд для борьбы со СПИДом, туберкулезом и малярией проверил свою программу в Мали. По сообщению службы новостей, этот случай «может поставить под угрозу потоки международной помощи в эту западноафриканскую страну». Представитель Глобального фонда Эндрю Херд «заявил, что более 300 000 долларов» из грантов группы для Мали были украдены, и организация не приостанавливала предоставление грантов стране. «Мы не будем рассматривать такие действия, пока не проведем полное расследование», — сказал Херд (Diallo, 9/8).
По данным Глобального фонда, Большинство ВИЧ-позитивных индийцев не получают лечение вовремя
«Только одна треть всех людей, которые, по оценкам, нуждаются» в лечении от ВИЧ в Индии, получают его вовремя, — сказал исполнительный директор Глобального фонда для борьбы со СПИДом, туберкулезом и малярией Мишель Казачкин, по данным Reuters. .«Очевидно, что Индия — одна из стран, где самый маленький процент бюджета здравоохранения от общего бюджета идет на здравоохранение, и это проблема», — сказал Казачкин. Он также подчеркнул необходимость тестирования и профилактики, чтобы охватить группы высокого риска, и сказал, что страна сталкивается с «проблемами», в том числе с лечением туберкулеза и малярии (Majumdar, 9/9).
Мобильные телефоны для помощи бедным в питании, сельском хозяйстве, банковском деле
The Washington Post сообщает об использовании мобильных телефонов для помощи бедным в мире.В статье рассматриваются проекты Grameen Foundation, в том числе проект, который «зарегистрировал 500 будущих родителей в районе Кассена-Нанкана в Гане, недалеко от границы с Буркина-Фасо, для получения бесплатных регулярных телефонных звонков и текстовых сообщений, помогающих им пережить беременность. На седьмой неделе беременности родитель получает текстовое напоминание о вакцинации от малярии. На 37 неделе родителю говорят, что, вопреки мифу, употребление в пищу фруктов, таких как манго, и белков, таких как яйца, питательно и не навредит плоду.В статье также исследуются программы мобильных телефонов, финансируемые Фондом Билла и Мелинды Гейтс, направленные на банковское дело и сельское хозяйство (Канг, 9/8).
Случаи полиомиелита в Центральной Африке угрожают усилиям по искоренению, предупреждает ВОЗ
«Всемирная организация здравоохранения предупредила, что новые случаи полиомиелита в Анголе и Конго указывают на то, что парализующее заболевание снова распространяется в Центральной Африке», — сообщает Canadian Press (9/8). В пресс-релизе ВОЗ говорится, что Центральная Африка подвергается «наибольшему риску для усилий Африки по ликвидации полиомиелита» и представляет «риск для достижения» искоренения полиомиелита в Африке к концу 2010 года.Организация рекомендовала усилить страновой эпиднадзор и кампании вакцинации, чтобы «минимизировать последствия любого заноса вируса» (9/8).
Иммунизация детей против некоторых штаммов пневмококкового вируса может сделать их более уязвимыми для других штаммов, результаты исследования
Исследование, опубликованное в среду в Журнале Американской медицинской ассоциации, показывает, что дети, вакцинированные пневмококковой вакциной Pfizer Prevnar 7, «с большей вероятностью, чем невакцинированные, заболеют штаммом болезни, известной как 19A, который не охвачен вакциной. , — сообщает Reuters.Результаты показывают, что «хотя вакцинация детей … резко снижает бремя пневмококковой инфекции, вызванной штаммами, на которые нацелена вакцина, необходимо постоянное наблюдение для проверки на наличие новых штаммов или серотипов» вируса, пишет служба новостей. «Пневмококковая инфекция — одна из самых серьезных причин смерти детей в мире, уносящая до 1,6 миллиона жизней в год», — продолжает агентство Reuters. Служба новостей отмечает, что 95 процентов смертей от этой болезни приходится на Африку и Азию (Kelland, 9/7).
Паралитический полиомиелит, связанный с применением живой пероральной вакцины против полиомиелита у ребенка с ВИЧ-инфекцией в Зимбабве: клинический случай
BMJ. 1999 27 марта; 318 (7187): 841–843.
Инам Читсике, педиатр, и Ральф ван Фурт, профессор иммунологии и инфекционных болезней ЮНЕСКО-Юнитвин; почетный профессор внутренней медицины и инфекционных болезней, Медицинский центр Лейденского университета, НидерландыКафедры педиатрии и иммунологии, Медицинская школа Университета Зимбабве, а / я A 178, Хараре, Зимбабве
ПредоставленоАвторы: IC и RvF несут ответственность по всем аспектам данной статьи и являются гарантами исследования.
Эта статья цитируется в других статьях в PMC.Реферат
Цель
Описать осложнение пероральной вакцинации живым аттенуированным вирусом полиомиелита у ребенка, инфицированного ВИЧ.
Окружение
Учебный госпиталь в Хараре, Зимбабве.
Субъекты
Мальчик четырех с половиной лет и его мать.
Основные показатели результата
Результаты клинико-лабораторных исследований.
Результаты
Через две недели после получения второй дозы пероральной вакцины против полиомиелита во время национальных дней иммунизации у ребенка развился паралич правой ноги.У него был высокий титр антител против полиовируса типа 2, а также антител против ВИЧ-1, низкий уровень CD4, соотношение количества CD4 и CD8 0,47 и гипергаммаглобулинемия. У него не было никаких антител против дифтерии, столбняка или полиовируса типов 1 и 3, хотя ему делали вакцины против дифтерии, столбняка, коклюша и пероральные вакцины против полиомиелита в течение первого года жизни и ревакцинацию против дифтерии, столбняка и коклюша в 24 мес. У него не было клинических симптомов СПИДа, но его мать болела СПИДом и туберкулезом.
Заключение
Паралитический полиомиелит у этого ребенка с ВИЧ-инфекцией был вызван полиовирусом 2 типа после пероральной вакцины против полиомиелита.
Ключевые сообщения
Цель ВОЗ по искоренению полиомиелита к 2000 году означает, что детям вводят живую пероральную вакцину против полиомиелита во время национальных дней иммунизации независимо от их истории вакцинации
Живые вакцины противопоказаны людям, инфицированным ВИЧ. из-за риска заражения ослабленными микроорганизмами
Заболеваемость паралитическим полиомиелитом, связанным с вакцинацией, низкая у детей, не инфицированных ВИЧ
У мальчика с положительной реакцией на ВИЧ развился паралитический полиомиелит после второй вакцинации. доза оральной полиомиелитной вакцины во время национальных дней иммунизации в Зимбабве
Поскольку преимущества вакцинации перевешивают риск заражения вирусом дикого полиомиелита, оральную полиомиелитную вакцину следует продолжать использовать в странах, где ВИЧ-инфекция носит эндемический характер
I ntroduction
Расширенная программа иммунизации в Зимбабве началась в 1981 году и охватывает около 85% в большинстве районов страны. 1 График вакцинации состоит из трех доз трехвалентной пероральной, живой аттенуированной вакцины против полиомиелита и вакцины против дифтерии, столбняка и коклюша в возрасте 3, 4 и 5 месяцев, с бустерной вакциной против дифтерии, столбняка и коклюша в 18 лет. месяцы. В соответствии с целью Всемирной организации здравоохранения по искоренению полиомиелита к 2000 году 2 детей в возрасте до 5 лет в Зимбабве получили две дозы пероральной вакцины, независимо от их истории вакцинации, во время национальных дней иммунизации в 1996 году. 3 Большинство детей, инфицированных ВИЧ, живут в развивающихся странах, поэтому влияние ВИЧ-инфекции на вакцинацию против полиомиелита имеет большое значение. Мы описываем случай паралитического полиомиелита у ребенка с ВИЧ-инфекцией после вакцинации пероральной полиомиелитной вакциной.
История болезни
Мальчик в возрасте 4,5 лет, инфицированный ВИЧ, был вакцинирован вакциной против дифтерии, столбняка, коклюша и пероральной вакциной против полиомиелита в возрасте 3, 4 и 5 месяцев и получил ревакцинацию от дифтерии. вакцина против столбняка и коклюша в 24 месяца.В дни национальной иммунизации 1996 г. (7 августа и 29 сентября) он получил пероральную вакцину от полиомиелита, и через несколько дней после второй иммунизации у него развились диарея и лихорадка. Через две недели у него появилась слабость в правой ноге. Его осмотрели в местной поликлинике первичной медико-санитарной помощи, но лабораторные исследования не проводились.
Три месяца спустя, в январе 1997 года, он обратился в больницу Париренятва в Хараре из-за стойкого паралича. При осмотре он получил хорошее питание и имел вялый паралич правой ноги с пониженным тонусом, силой и рефлексами.Магнитно-резонансная томография показала заметное истощение мышц ноги. Количество лимфоцитов составляло 2,1 × 10 90 · 10 5 6 90 · 106 / л, концентрация гемоглобина 108 г / л, скорость оседания эритроцитов 61 мм в первый час, а общая концентрация IgG 29,3 г / л (нормальное значение для детей 5-7 лет в Хараре. 8,0 (SD 3,2) г / л 4 ). Образец сыворотки не содержал антител к токсину столбняка или дифтерии (оба <0,01 МЕ / мл; анализ ингибирования связывания токсина).
Полиовирус и антитела к полиовирусу —
Полиовирус не культивировали из трех образцов стула, собранных с интервалом в 24 часа.Серологические тесты показали, что титр антител к полиовирусу 2 типа составляет 1: 1024, но отсутствуют антитела к полиовирусу типа 1 и 3 (оба титра <1: 8) (тест на микронейтрализацию; справочная лаборатория ВОЗ по полиомиелиту, Хараре). Эти титры были подтверждены Голландским национальным институтом здравоохранения и окружающей среды в Билтховене (титр антител к полиовирусу типа 2 1: 512 и отсутствие антител против полиовируса типов 1 и 2). Во втором образце сыворотки, взятом в декабре 1997 г., не было обнаружено антител IgM против полиовирусов типов 1, 2 и 3, а также антител IgG против полиовирусов типов 1 и 3; Титр IgG против полиовируса типа 2 составлял 1:16 (тест на микронейтрализацию, Голландский национальный институт).
Антитела к ВИЧ и количество CD4 —
Сывороточные антитела против ВИЧ-1 были обнаружены в двух иммуноферментных анализах (Sanofi Diagnostics Pasteur, Марн-ла-Кокетт, Франция, и Abbott, Висбаден-Делкенхайм, Германия). В январе 1997 года количество CD4 составляло 733 × 10 6 / л (нормальное количество для детей в возрасте 1-5 лет> 1000 × 10 6 / л), количество CD8 1576 × 10 6 / л, а соотношение Количество CD4-CD8 0,47. Во втором образце сыворотки, взятом в декабре 1997 г., устойчивость антител к ВИЧ-1 была подтверждена иммуноферментным анализом (Abbott) и вестерн-блоттингом (Genelabs Diagnostics, Сингапур).
Анамнез матери —
Во второй половине 1997 года мать пациентки серьезно заболела, сильно похудев. В течение шести месяцев она лечилась от туберкулеза в больнице недалеко от Хараре; ее серологический анализ на ВИЧ был положительным. У нее также была хроническая диарея. Согласно определениям ВОЗ, 5 у нее был СПИД. Она умерла в августе 1998 года.
Последующее наблюдение —
В феврале 1999 года у ребенка все еще был сильный паралич ноги и выраженная хромота. Он был госпитализирован из-за похудания.На рентгеновском снимке x была показана двусторонняя мутная инфильтрация легких, и он лечился от туберкулеза. Его ВИЧ-инфекция прогрессировала до СПИДа.
Обсуждение
Результаты медицинского осмотра и наличие антител к вирусу полиомиелита соответствуют критериям девятой редакции Международной классификации болезней (МКБ-9) для паралитического полиомиелита, поскольку паралич наступил в течение 4-30 дней после вакцинация. 1 Полиомиелит, вероятно, был вызван вакцинным штаммом полиовируса типа 2.Наличие антител к ВИЧ соответствует критериям ВОЗ для подтвержденной ВИЧ-инфекции 5 , которая, вероятно, была приобретена перинатально.
С 1990 г. в Зимбабве не было выделено ни одного полиовируса дикого типа (Справочная лаборатория ВОЗ по полиомиелиту, Хараре, личное сообщение). 1 В соседней стране Намибии, однако, в 1993 г. произошла вспышка полиомиелита, вызванного полиовирусом дикого типа 1 типа. 6 Обзор больничных записей в период 1990-2 годов показал, что у трех детей в возрасте до 15 лет развилась острая вялость. паралич в Зимбабве. 1 О выделении вируса и антителах не сообщалось, поэтому инфекция могла быть не вызвана полиовирусом. В 1995 г. в Зимбабве у 39 детей был диагностирован острый вялый паралич; Полиовирус типа 1 был выделен из образцов стула у двух детей в возрасте 5 и 6 лет, которые не остались парализованными. В 1996 г. среди 20 детей с острым вялым параличом полиовирус типа 2 был выделен у одного ребенка в возрасте 1 года, у которого был остаточный паралич (ВОЗ, Справочная лаборатория полиомиелита, Хараре, личное сообщение).ВИЧ-статус последних троих детей неизвестен.
У нашего пациента, вероятно, был гуморальный иммунодефицит, потому что после вакцинации у него не развились антитела против дифтерийного токсина, столбняка или полиовируса типов 1 и 3 и, вероятно, не против полиовируса типа 2 после пероральной вакцинации в младенчестве. Этот дефицит может быть связан с измененным иммунным состоянием в результате перинатальной инфекции ВИЧ-1. Интересно, что после заражения вакцинным штаммом он выработал антитела против полиовируса 2 типа.Дети, инфицированные ВИЧ-1, вырабатывают значительно меньше антител, чем неинфицированные дети, в ответ на дифтерийный анатоксин, столбнячный анатоксин и пероральную вакцину против полиомиелита. 7 , 8 Взрослые с ВИЧ-инфекцией и низким числом CD4 также вырабатывают меньше антител, чем те, у которых число CD4> 300 × 10 6 / л в ответ на дифтерийный анатоксин, столбнячный анатоксин и инактивированную вакцину против полиомиелита. 9
У нашего пациента гуморальный иммунодефицит, особенно отсутствие антител против полиомиелита, мог способствовать распространению вируса после вакцинации пероральной вакциной во время национальных дней иммунизации, вызывая таким образом инфекцию центральной нервной системы.Распространенность паралитического полиомиелита, связанного с пероральной вакциной против полиомиелита, невысока: один случай на 2,5 миллиона доз. Кроме того, 18% из тех, у кого развилось это осложнение, были с ослабленным иммунитетом, преимущественно дети младшего возраста с гипогаммаглобулинемией или агаммаглобулинемией. 3 , 10 , 11 Дети, инфицированные ВИЧ, потенциально подвергаются риску этого и других осложнений после вакцинации живыми аттенуированными микроорганизмами. 3 , 7 , 8 Мы полагаем, что только один случай паралитического паралича, связанного с пероральной вакциной против полиомиелита, был зарегистрирован у ребенка с ВИЧ-инфекцией из Румынии. 12 Таким образом, пероральная вакцина против полиомиелита кажется безопасной при введении в течение первого года жизни. 1 , 7 , 10 , 13 Насколько нам известно, наш случай является первым сообщением о полиомиелите, связанном с вакцинацией против полиомиелита, у ребенка, инфицированного ВИЧ из Африки. В странах, где ВИЧ-инфекция носит эндемический характер и риск заражения вирусом полиомиелита дикого типа высок, преимущества иммунизации перевешивают явно низкий риск паралича из-за вакцинации пероральной вакциной против полиомиелита.
Благодарности
Мы благодарим доктора Э. Н. Сибанды, факультет иммунологии, Университет Зимбабве, Хараре, за его помощь.
Сноски
Финансирование: Нет.
Конкурирующие интересы: не заявлены.
Список литературы
1. Анонимное наблюдение за острым вялым параличом, 1992, Зимбабве. Wkly Epidemiol Rec. 1993. 68: 264–266. [PubMed] [Google Scholar] 2. Райт П.Ф., Ким-Фарли Р.Дж., де Квадрос Калифорния, Робертсон С.Е., Скотт Р.М., Уорд Н.А. и др. Стратегии глобальной ликвидации полиомиелита к 2000 г.N Engl J Med. 1992; 325: 1774–1779. [PubMed] [Google Scholar]3. Робертсон С.Е. Иммунологические основы иммунизации. VI. Полиомиелит. WHO / EPI / GEN 1993; 16: 1-24. (Доступно в ВОЗ в Женеве.)
4. Гомо З., Сикунда Д. Уровни иммуноглобулинов у младенцев, посещающих обычную клинику поликлиники Мбаре. Центральноафриканский медицинский журнал. 1992; 38: 281–286. [PubMed] [Google Scholar] 5. Анонимный. Определения случаев СПИДа для эпиднадзора за СПИДом у взрослых и подростков ВОЗ. Wkly Epidemiol Rec.1994; 69: 273–275. [PubMed] [Google Scholar] 6. Ван Никерк ABW, Schoub BD, Chezzi C, Blackburn NK, Vries JB, Baard J. Вспышка полиомиелита в Намибии. Ланцет. 1994; 343: 51. [PubMed] [Google Scholar] 7. Райдер Р.У., Окстоби М.Дж., Мвула М., Баттер В., Баенде Э., Нса В. и др. Безопасность и иммуногенность бацилл Кальметта-Герена, дифтерии-столбняка-коклюша и пероральных полиомиелитных вакцин у новорожденных детей в Заире, инфицированных вирусом иммунодефицита человека типа 1. J Pediatr. 1993; 122: 697–702. [PubMed] [Google Scholar] 8.Барби М., Биффи М.Р., Бинда С., Клеричи-Шоллер М., Феррарис Г., Лураски С. и др. Иммунизация детей с серопозитивной ВИЧ-инфекцией при рождении: ответ антител на вакцину против полиомиелита и столбнячный анатоксин. СПИД. 1992; 6: 1465–1469. [PubMed] [Google Scholar] 9. Kroon FP, van Dissel JT, Labadie J, van Loon AM, van Furth R. Антительный ответ на вакцины против дифтерии, столбняка и полиомиелита в зависимости от количества CD4 + Т-лимфоцитов у взрослых, инфицированных вирусом иммунодефицита человека. Clin Infect Dis. 1995; 21: 1197–1203.[PubMed] [Google Scholar] 10. Nikowane BM, Wassilak SGF, Orenstein WA, Bart KJ, Schonberger LB, Hinman AR, et al. Паралитический полиомиелит, связанный с вакцинацией: 1973–1984 гг. JAMA. 1987; 257: 1335–1340. [PubMed] [Google Scholar] 11. Strebel PM, Sutter RW, Cochi SL, Biellik RJ, Brink EW, Kew OM и др. Эпидемиология полиомиелита в Соединенных Штатах через десять лет после последнего зарегистрированного случая заболевания, ассоциированного с местным диким вирусом. Clin Infect Dis. 1992. 14: 568–579. [PubMed] [Google Scholar] 12.Ион-Неделку Н., Добреску А., Штребель П.М., Саттер Р.В. Вакцино-ассоциированный паралитический полиомиелит и ВИЧ-инфекция. Ланцет. 1994; 343: 51–52. [PubMed] [Google Scholar] 13. Маклафлин М., Томас П., Онорато И., Олеске Дж., Николас С., Красински К. и др. Живые вирусные вакцины у детей, инфицированных вирусом иммунодефицита человека: ретроспективный обзор. Педиатрия. 1988. 82: 229–233. [PubMed] [Google Scholar]Прививка от полиомиелита привела к СПИДу?
Прививка от полиомиелита привела к СПИДу?
Происхождение вируса иммунодефицита человека (ВИЧ) вызвало значительный интерес и споры среди ученых всего мира.Этот интерес вызывает теория, выдвинутая Эдвардом Хупером, британским журналистом из Африки, который в своей книге The River, предположил, что происхождение пандемии синдрома приобретенного иммунодефицита (СПИДа) тесно связано с тем, как пероральный Вакцина против полиомиелита (ОПВ) была разработана в 1950-х годах. В 1987 году Луи Паскаль, независимый ученый из Нью-Йорка в США, предположил, что источником СПИДа были зараженные вакцины против полиомиелита, которые использовались на контролируемых Бельгией территориях центральной Африки (ныне Демократическая Республика Конго) в конце 1950-х годов.
Гипотеза вращается вокруг чат, экспериментальной вакцины против полиомиелита, разработанной в 1950-х годах польским биологом-исследователем Хилари Копровски. В период с 1957 по 1960 год эта вакцина была разработана в большом количестве в Институте Вистар в Филадельфии, США, а затем была введена миллионам африканцев. Хупер постулирует, что эти вакцины были выращены на почках обезьян, которые могли быть инфицированы вирусом иммунодефицита обезьян (siv). Поскольку до 1985 года не существовало скрининга на заражение siv, никто особо не изучал этот аспект.Вакцина была сделана детям младше одного месяца до того, как их иммунная система полностью сформировалась. Для обеспечения эффективной иммунизации в одном испытании младенцам давали дозу, в 15 раз превышающую стандартную. По словам Хупера, «siv позже мутировал в вирус иммунодефицита человека (hiv)». Джулиан Крибб, автор The White Death , первой книги, посвященной происхождению СПИДа, считает, что многие из миллионов африканцев (младенцы с прорезыванием зубов, люди с малярией, инфекциями легких или кишечника), получившие пероральную вакцину, уже были уязвимы. к новым вирусам, и эта ослабленная иммунная система дала siv возможность мутировать в hiv.
Теория основана главным образом на том факте, что самый ранний известный случай СПИДа произошел в Центральной Африке, в том же регионе, где был введен чат. Копровски отрицает, что клетки шимпанзе когда-либо использовались для приготовления вакцин. Он утверждает, что вакцина для чата вводилась также жителям Польши и других частей Европы, и вспышек ВИЧ не было. Критики также резко критикуют эту теорию, заявляя, что она не может объяснить другие вспышки СПИДа, связанные с ВИЧ-2, а также с ВИЧ-1 группами o и n.
Институт Вистар проверил свой набор чатов независимой комиссией, возглавляемой Клаудио Базилико, председателем кафедры микробиологии Медицинской школы Нью-Йоркского университета, Нью-Йорк, США. Анализ замороженных образцов подозрительной вакцины не выявил никаких доказательств наличия ВИЧ, и ДНК шимпанзе не была обнаружена ни в одном образце.
Еще одно измерение, которое вытекает из всей этой дискуссии, заключается в том, что с тех пор, как эта теория была выдвинута в 1987 году Луи Паскалем, научное сообщество в ответ либо игнорировало, либо отвергало исследование, как если бы оно было направлено на систематическое подавление общественного мнения. обсуждение и исследование этой гипотезы.Например, когда Королевское общество собралось в Лондоне в 2000 году для изучения теорий происхождения ВИЧ / СПИДа, ни один ученый, склонный высказываться в защиту теории ОПВ, не был приглашен на обсуждение. Вместо этого среди участников дискуссии были ученые, которые опровергли случай Хупера.
Тема настолько спорна по своей природе, что у нас и дальше будут противоположные взгляды, и они никогда не встретятся. Однако для такой развивающейся страны, как Индия, где полиомиелит все еще бушует, чрезвычайно важно, чтобы наука исследовала факты по столь важному вопросу.Стэнли Плоткин, аспирант в то время, когда был разработан чат, а сейчас работает в Пенсильванском университете в США, обеспокоен последствиями этих дебатов. Он говорит: «Я не думаю, что обвинение повлияло на разработку вакцины против СПИДа, но оно определенно подрывает вакцинацию от полиомиелита и доверие общества к вакцинам». Как очень лаконично выразился Крибб: «Спустя годы человечество, вероятно, согласится с тем, что, как и большинство болезней, СПИД является продуктом изменения технологий и поведения человека — и, следовательно, несчастным случаем, ужасным несчастным случаем со стороны преданных делу людей. по благородному делу.
