Ягодичное предлежание плода — причины, симптомы, диагностика и лечение
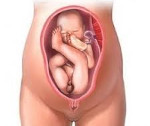
Ягодичное предлежание плода — это наиболее распространенный вариант тазового предлежания, при котором ребенок входит в малый таз ягодицами либо ягодицами и ступнями. Специфические симптомы отсутствуют, патология выявляется при выполнении наружного акушерского и вагинального исследований, планового УЗИ. До родов предпринимаются попытки повернуть плод головкой вниз. Способ родоразрешения выбирают с учетом данных о возрасте пациентки, повторности родов, размерах плода, обнаруженной акушерской, генитальной и экстрагенитальной патологии. Большинство беременностей завершают кесаревым сечением. При естественных родах зачастую применяют акушерские пособия и операции.
Общие сведения
Ягодичный вариант предлежания, согласно результатам исследований, выявляется в 2,6-4,9% случаях беременности. У многократно рожавших женщин такая акушерская патология диагностируется вдвое чаще, чем в первых родах. Поскольку при этом предлежании по родовым путям сначала проходят ягодицы либо ягодицы со ступнями ребенка, роды зачастую сопровождаются различными видами осложнений (повреждением мягких тканей, травматизацией ребенка, угрозой кислородного голодания). При этом существенно возрастает риск перинатальной смертности, предпочтительным способом разрешения беременности становится операция кесарева сечения. Ведение беременных и рожениц при разных ягодичных предлежаниях требует высокого профессионализма медицинского персонала.

Ягодичное предлежание плода
Причины
Обычно факторы, из-за которых плод не занимает естественное головное предлежание, остаются неизвестными. Однако специалисты в сфере акушерства и гинекологии выделяют ряд предпосылок, повышающих вероятность ягодичного предлежания. Такую акушерскую патологию могут спровоцировать:
- Недоношенность. Является самой частой предпосылкой ягодичного предлежания (около 20%). С одной стороны, это связано с началом родов до того, как плод успел повернуться на голову. С другой — с низкой массой и маленькой длиной ребенка, что обуславливает его повышенную подвижность.
- Многоплодная беременность. Многоплодие приводит к ягодичному предлежанию больше чем в 10% случаев. Когда в матке развивается не один, а несколько плодов, пространство для их свободного движения и поворота уменьшается. Кроме того, в таких ситуациях чаще наблюдается многоводие и гипотрофия плода.
- Повторные роды. Почти в 4% случаев ягодичное предлежание диагностируется у беременных, имеющих много родов в анамнезе. У этих женщин ослаблена мускулатура передней стенки живота, отмечается некоторая несостоятельность миометрия, обусловленная его анатомическими и нейротрофическими изменениями.
- Нарушение размеров или формы таза. Четвертая по распространенности причина ягодичного предлежания (до 1,5%). При суженном тазе или его аномальной форме подвижность плода несколько ограничена. В результате к 36-недельному сроку он так и не занимает наиболее безопасное для родов положение головкой вниз.
- Органическая патология репродуктивных органов. Физиологичному повороту плода могут препятствовать пороки строения матки (двурогая, седловидная матка), субмукозные узлы и другие новообразования в нижнем маточном сегменте, рубец после гинекологической операции или оперативного родоразрешения.
- Врожденные аномалии плода. Ягодичное предлежание чаще выявляют при гидроцефалии, анэнцефалии, синдроме Дауна, патологии развития органов пищеварения, сердца. Обычно речь идет о пороках, сопровождающихся увеличением размеров плода либо его отдельных частей или изменением их подвижности.
- Патология плодных оболочек и плаценты. Фиксации головки во входе в матку способна препятствовать предлежащая плацента. При маловодии и укорочении пуповинного канатика подвижность ребенка ограничена, а при многоводии — наоборот, в связи с повышенной подвижностью ему сложно удержаться в правильном положении.
- Дискоординированная родовая деятельность. В таких родах тонус миометрия неэффективно перераспределяется между различными участками матки. В итоге головка, являясь самой плотной и большой частью плода, отталкивается от области маточного зева, и ребенок переворачивается на ягодицы.
Ягодичное предлежание может стать проявлением «привычного тазового предлежания». По результатам некоторых наблюдений, в 10-22% случаев подобная акушерская патология развивается именно по указанной причине.
Патогенез
Ягодичное предлежание возникает на фоне несоответствия объема полости матки и величины плода. В нормальных условиях до 28-30 недели гестационного срока положение плода неоднократно меняется. Приблизительно к 36 неделе ребенок переворачивается головой вниз и именно так входит в роды. Однако при возникновении условий для повышенной подвижности (многоводие, недоношенность, ослабление брюшной и маточной мускулатуры) или, наоборот, ограничении пространства для движений (многоплодие, суженный таз, пороки развития, объемные процессы и т. п.) естественный поворот плода и его фиксация в физиологическом положении осложняются либо становятся невозможными.
Классификация
При определении варианта ягодичного предлежания учитывают то, как по отношению к внутреннему маточному зеву размещены ступни и ягодицы плода. Различают следующие виды предлежания:
- Чистое ягодичное. Составляет до 63-68% тазовых предлежаний. В родовые пути входят ягодицы плода, а его ножки вытянуты вдоль туловища. Более характерно для первых родов.
- Смешанное ягодичное. Наблюдается в 20-23% случаев. В таз ребенок входит ягодицами и ножками, согнутыми в коленных суставах. Чаще возникает у повторно родящих.
После начала родовой деятельности один вид предлежания может смениться другим. В каждом третьем случае происходит переход ягодичного предлежания в ножное, что значительно ухудшает прогноз родов.
Симптомы ягодичного предлежания плода
Какой-либо субъективной симптоматики, свидетельствующей о таком предлежании, не существует. Обычно патологическое расположение плода выявляется во время наружного акушерского исследования, планового или внепланового УЗИ при беременности. То, что ребенок находится в положении ягодицами вниз, женщина может заподозрить, если у нее высоко стоит дно матки, а в верхней части органа прощупывается плотное округлое образование (головка плода). Некоторые беременные сообщают, что чувствуют более интенсивное шевеление и сильные толчки ребенка в нижней части живота.
Осложнения
Роды с ягодичным предлежанием плода представляют опасность как для ребенка, так и для роженицы. В 28-32% они наступают преждевременно при гестационном сроке до 34 недель. Показатели перинатальной смертности при этом в 4-5 раз больше, чем при головном предлежании. В этих родах вдвое чаще преждевременно изливаются околоплодные воды, плод страдает от интранатальной гипоксии, выпадает пуповина, отмечается слабость родовых сил, возникают послеродовые септические заболевания. Из-за меньших размеров предлежащей ягодичной части плод начинает изгоняться при не полностью открытом маточном зеве, что повышает вероятность травмы шейки матки или спастического сокращения ее мышц, осложняющего дальнейшее рождение головки.
В родах с разными вариантами ягодичного предлежания ребенок часто запрокидывает ручки, что требует выполнения дополнительных манипуляций. Поскольку рождающаяся головка прижимает пуповину к тазовым костям, возрастает риск гибели плода вследствие асфиксии. Наибольшую опасность для ребенка представляет чрезмерное разгибание головки, приводящее к возникновению субдуральных гематом, инсультов в мозжечок и разрывов его намета, спинальных травм в шейном отделе. Повышенной травматичностью также отличается большинство классических акушерских пособий при ягодичных предлежаниях.
Диагностика
Для подтверждения ягодичного предлежания применяют как физикальные, так и инструментальные методики исследований. При подобной патологии наиболее информативны:
- Наружный акушерский осмотр. Дно матки стоит высоко. Плотная, хорошо баллотирующая головка определяется вверху матки, а внизу пальпируется крупная не баллотирующая ягодичная часть неправильной формы. При аускультации биение сердца ребенка выслушивается в районе пупка и даже несколько выше.
- Влагалищное исследование. Через открытый маточный зев пальпируются мягкие ткани. Прощупывается крестец, ягодичная щель и половые органы ребенка. При смешанном виде ягодичного предлежания рядом с ягодицами находится стопа, при чистом — паховая складка. Позицию ребенка оценивают по положению крестца.
- Трансабдоминальное УЗИ. Результаты ультразвукового исследования особенно важны для выбора оптимальной врачебной тактики и успешного родоразрешения. Метод позволяет точно определить, насколько согнута или разогнута головка, как расположены ножки ребенка и пуповина.
По показаниям на этапе дородовой подготовки выполняют компьютерную и магнитно-резонансную пельвиометрию, амниоскопию. Для динамического мониторинга состояния плода дополнительно назначают кардиотокографию. Дифференциальная диагностика проводится с другими видами положений и предлежаний. При необходимости пациентку консультирует анестезиолог-реаниматолог и неонатолог.
Тактика при ягодичном предлежании плода
Консервативные методы
Для коррекции патологического положения плода на 32-37 неделе гестационного периода применяют специальные комплексы физических упражнений. Если отсутствуют противопоказания, на 37-38 неделе возможен наружный поворот на головку по Архангельскому, выполняемый под ультразвуковым контролем. Однако повышенный риск возникновения осложнений (отслойки плаценты, разрыва матки, преждевременных родов) ограничивает назначение такой манипуляции. В акушерский стационар беременную женщину обычно госпитализируют на 38-39 неделе. Выбор акушерской тактики зависит от вероятности осложненного течения родов. Метод родоразрешения определяется с учетом принадлежности пациентки к одной из трех групп риска:
- I группа. Высокий риск: ребенок предположительно весит свыше 3 600 г, таз сужен, возраст первородящей роженицы превышает 30 лет, выявлены признаки гипоксии и экстрагенитальная патология, влияющая на роды. Показано плановое кесарево сечение.
- II группа. Средний риск: роды могут быть осложненными. Необходим постоянный мониторинг родовой активности и состояния ребенка. При обнаружении первых признаков осложнений выполняется экстренное кесарево сечение.
- III группа. Малый риск: вес ребенка не превышает 3 600 г, женщина имеет таз обычных размеров, беременность протекала без осложнений, по последним данным УЗИ ребенок вступает в роды с согнутой головкой. Рекомендована стандартная схема наблюдения за родами.
Оперативное родоразрешение
При диагностировании ягодичного предлежания у первородящих ориентируются на ряд абсолютных показаний для планового хирургического родоразрешения. Оперативное вмешательство проводят при возрасте от 30 лет, перенашивании беременности, экстракорпоральном оплодотворении, суженном тазе, пороках репродуктивной системы, наличии рубца на матке, выявлении экстрагенитальных заболеваний, при которых важно выключить потужную активность, значительных нарушениях липидного обмена, ожидаемом весе плода до 2,0 кг и от 3,6 кг. Согласно статистике, роды при выявленном ягодичном предлежании завершаются кесаревым сечением не менее чем в 80% случаев.
Естественные роды
В естественных родах важно обеспечить качественный мониторинг их течения и акушерскую защиту промежности. Для снижения нагрузки на мягкие ткани возможно выполнение эпизиотомии. При смешанном и чистом ягодичном предлежании роды зачастую завершают классическим ручным пособием или пособием по Цовьянову. При возникновении состояний, угрожающих жизни ребенка и роженицы (гипоксия, затяжные роды и т. д.), производят форсированное родоразрешение с экстракцией плода за тазовый конец. По завершении родов с учетом высокой вероятности разрывов важно качественно выполнить осмотр мягких тканей родовых путей.
Прогноз и профилактика
При выборе правильной тактики ведения и подходящего способа родоразрешения прогноз родов у женщин с диагностированным ягодичным предлежанием плода благоприятный. В условиях регулярного наблюдения у акушера-гинеколога риск для роженицы и ребенка возрастает только в том случае, если роды начинаются преждевременно. Профилактические мероприятия предполагают раннюю постановку на учет в женской консультации, своевременное прохождение плановых УЗИ, выполнение по показаниям специальных упражнений, которые способствуют повороту ребенка на головной конец. Вторичная профилактика направлена на предупреждение возможных осложнений в родах.
РОДЫ ПРИ ТАЗОВОМ (ЯГОДИЧНОМ) ПРЕДЛЕЖАНИИ ПЛОДА
- РОДЫ ПРИ ТАЗОВОМ (ЯГОДИЧНОМ) ПРЕДЛЕЖАНИИ ПЛОДА
- мед.
Тазовое предлежание классифицируют, исходя из положения
ног и ягодиц плода.
• Чисто ягодичное предлежание. Предлежат ягодицы, ножки плода согнуты в тазобедренных суставах, разогнуты в коленных суставах и вытянуты вдоль туловища. Наблюдают в 60-65% случаев тазового предлежания.
• Ножное предлежание. Предлежат одна или обе стопы либо (крайне редко) колени плода
• Различают полное и неполное ножные предлежания. При полном ножном предлежании предлежат обе ножки, при неполном — одна ножка или колени плода
• Наблюдают в 5% случаев тазового предлежания. Частота — 2,7-5,4% всех беременностей, в 15-30% случаев заканчивается рождением ребёнка с низкой массой тела (менее 2 500 г).Факторы риска
• Пороки развития плода, например анэнцефалия, гидроцефалия, синдром Дауна
• Предлежание плаценты
• Атония матки, большое количество родов в анамнезе
• Малая масса плода или недоношенность.Этиология
• Органические причины
• Сужение таза, аномальная форма таза
• Пороки развития матки
• Чрезмерная подвижность плода при многоводии
• Миоматозные узлы в нижнем сегменте матки
• Функциональные причины. Дискоординация родовой деятельности, приводящая к перераспределению тонуса миометрия между дном, телом и нижним сегментом матки; в таких случаях крупная плотная часть плода (головка) отталкивается от входа в таз, и плод переворачивается.Клиническая картина
• Высокое стояние дна матки, обусловленное расположением тазового конца плода над входом в таз
• При пальпации живота беременной определяют, что головка плода (округлое плотное баллотирующее образование) расположена в дне матки, а ягодицы (крупная неправильной формы не баллотирующая предлежащая часть) — над входом в малый таз
• Сердцебиение плода выслушивают выше пупка или на его уровне.Специальные исследования
• Влагалищное исследование во время родов
• При ягодичном предлежании предлежащая часть мягче, чем при головном. Можно пропальпировать борозду между ягодицами, крестец, половые органы плода
• При смешанном ягодичном предлежании рядом с ягодицами прощупывают стопу. С помощью пальпации крестца уточняют позицию и вид
• При ножных предлежаниях, чтобы ошибочно не принять ножку за выпавшую ручку (например, при поперечных положениях), необходимо помнить отличительные признаки конечностей плода
• По расположению подколенной ямки можно определить позицию плода. При первой позиции подколенная ямка обращена влево, при второй — вправо
• При УЗИ легко диагностируют тазовое предлежание.
Механизм родов
• Первый момент — опущение тазового конца. При вступлении ягодиц в малый таз их поперечный размер (межвертиль-ная линия) совпадает с одним из косых размеров таза. При переднем виде первой позиции ягодичная линия проходит в левом косом размере, при второй позиции — в правом. В косом размере ягодицы опускаются в малый таз, проводная точка — ягодица, обращённая кпереди и стоящая ниже задней, на ней образуется родовая опухоль.
• Второй момент — внутренний поворот ягодиц, происходящий по мере их продвижения. Передняя ягодица подходит к симфизу, задняя — к крестцу, межвертельная линия соответствует прямому размеру.
• Третий момент — врезывание и прорезывание ягодиц. После прорезывания передней ягодицы подвздошная кость плода упирается в симфиз (точка фиксации). Происходит сильное боковое сгибание туловища плода, затем рождается задняя ягодица. Если предлежание плода было смешанным ягодичным, вместе с ягодицами рождаются ножки. При чистом ягодичном предлежании ножки рождаются вместе с туловищем. После рождения тазового конца туловище выпрямляется и рождается до пупка, а затем, чуть поворачиваясь спинкой кпереди, до нижнего угла лопаток.
• Четвёртый момент — рождение плечевого пояса. В выходе таза плечики переходят из косого размера таза в прямой. Переднее плечико упирается в симфиз, и рождается заднее плечико. Если после этого ручки не рождаются сами, их освобождают при помощи ручного пособия.
• Пятый момент — рождение головки. Согнутая головка из косого размера таза, перпендикулярного тому, через который проходили ягодицы и плечики, переходит в прямой (затылком к симфизу). После появления в половой щели шеи головка упирается в нижний край лобковой дуги подзаты-лочной ямкой, становящейся точкой фиксации, — происходит рождение головки от подбородка до затылка.
• При ножном предлежании сначала рождаются ножки. Впереди идёт ножка, обращённая к симфизу. Ягодицы вступают в малый таз после рождения ножек до колена. Дальнейшее течение родов такое же, как при ягодичном предлежании.Тактика ведения
• Дородовое ведение
• С 35 нед беременности рекомендуют занятия лечебной корригирующей гимнастикой
• Некоторые врачи рекомендуют проведение наружного акушерского поворота для превращения тазового предлежания в головное, однако акушерский поворот небезопасен — могут возникнуть отслойка плаценты, сдавление и обвитие пуповины, преждевременные роды
• При тазовом предлежании следует решить вопрос, можно ли вести роды естественным путём или необходимо прибегнуть к кесареву сечению.
• Ведение родов
• Период раскрытия. Проводят профилактику преждевременного разрыва плодного пузыря. Показан строгий постельный режим. После отхождения околоплодных вод — влагалищное исследование (уточнение диагноза, исключение выпадения пуповины).
• Второй период родов. После рождения плода до уровня пупка головка прижимает пуповину. Если роды не заканчиваются в течение 10 мин, плод погибает от асфиксии. Также возникает угроза отслойки плаценты. Поэтому после рождения нижней части туловища необходима быстрая акушерская помощь.
• Ручное пособие при чисто ягодичном предлежании по методу Цовьянова применяют для предупреждения осложнений. Метод основан на сохранении нормального члено-расположения плода.
Техника. После прорезывания ягодицы захватывают следующим образом: большие пальцы располагают на прижатых к животу ножках, а остальные пальцы обеих рук — вдоль крестца, чтобы предотвратить преждевременное выпадение ножек. По мере рождения туловища руки продвигают по направлению к половой щели роженицы, продолжая прижимать вытянутые ножки к животу до момента рождения плечевого пояса. Если после рождения плечиков ручки не выпадают сами, плечевой пояс устанавливают в прямом размере таза и отклоняют туловище плода вниз (кзади). При этом рождается передняя ручка. Затем туловище отклоняют вверх (кпереди), после чего рождаются задняя ручка и ножки (пятки) плода. При рождении головки туловище плода также направляют вверх.
• Ручное пособие при ножных предлежаниях по методу Цовьянова. Метод основан на удерживании ножек во влагалище до полного раскрытия з.ева. Техника. Наружные половые органы женщины покрывают стерильной салфеткой. На вульву кладут ладонь, задерживая рождение ножек, что приводит к полному раскрытию зева. Таким образом плод из ножного предлежания переходит в смешанное ягодичное. После полного раскрытия зева роды ведут как при ягодичном предлежании.
• Иногда во время применения ручного пособия по Цовья-нову всё-таки происходит преждевременное выпадение ножек. В таких случаях применяют классическое ручное пособие.
• Если рождение головки задерживается, её освобождают приёмом Морисд-Леврё.
Техника. Туловище плода кладут верхом на предплечье руки, II или III палец этой же руки вводят во влагалище роженицы, следуя по его задней стенке, а затем в рот плода. Второй рукой плод охватывают за плечики и освобождают головку.
• Третий период родов при тазовом предлежании ведут как
обычно.
• После родов необходимо определить газовый состав крови в сосудах пуповины.Хирургическое лечение
Извлечение плода за тазовый конец считают не пособием, а акушерской операцией, потому что в процессе манипуляций искусственно воспроизводят все четыре этапа родов, прикладывая влекущую силу. Плод извлекают от пяток до макушки.
• Показания к операции
• Необходимость срочного влагалищного родоразрешения в связи с тяжёлым соматическим заболеванием роженицы (например, сердечно-сосудистое заболевание)
• Угрожающая гипоксия плода и отсутствие условий для кесарева сечения
• Предшествующий классический поворот плода на ножку.
• Условия проведения
• Полное раскрытие шейки матки
• Отхождение околоплодных вод
• Соответствие размеров плода и таза роженицы.
• Техника операции
• Первый момент. Различают 2 способа
• Извлечение плода за паховый сгиб. Указательным пальцем руки захватывают переднюю ножку плода за паховый сгиб, влечение производят во время потуги. Для захватывания тазового конца большие пальцы рук располагают на ягодицах, указательные — на паховом сгибе, а остальные — на бёдрах
плода. Извлекают плод до пупочного кольца
• Извлечение плода за ножку. Ножку захватывают всей рукой в области коленного сустава и тянут вниз. Вторая ножка рождается самостоятельно.
• Второй момент. Плод извлекают до уровня нижнего угла лопаток. Этот момент выделяют по двум причинам
• К высвобождению ручек можно приступить лишь после рождения плода до уровня нижнего угла лопаток
• После рождения плода до уровня пупка головка, входя в малый таз, может ущемить пуповину, что грозит гипоксиейГ
• Третий и четвёртый моменты. Ручки и головку плода высвобождают как при классическом ручном пособии. Кесарево сечение
• Показания к операции кесарева сечения при тазовых предлежаниях (дополнение к абсолютным показаниям при любом предлежании)
• Сочетание тазового пред-лежания с отягощённым акушерско-гинекологическим анамнезом (бесплодие, мертворождения, рождение ребёнка с травмой), миомой матки, пороками развития матки, сужением таза, гестозами, переношенной беременностью, возрастом первородящей 30 лет и более
• Рубец на матке
• Крупный плод
• Предлежание пуповины
• Частичное предлежание плаценты
• Задний вид тазового предлежания
• Противопоказания
• Внутриутробная гибель плода
• Терминальное состояние
• Уродство или глубокая недоношенность плода
• Острое инфекционное заболевание у женщины
• Затяжные роды (более 24 ч)
• Большое количество влагалищных исследований
• Применение акушерских щипцов при тазовом предлежании противопоказано
• Условия проведения кесарева сечения
• Плод жив и жизнеспособен (не всегда выполнимо при абсолютных показаниях)
• Женщина согласна на операцию (если нет жизненных показаний)
• У беременной нет признаков инфицирования
• Подготовка пациентки
• Если Ht меньше 30%, проводят инфузионную терапию для возмещения дефицита жидкости
• Необходимо подготовиться к возможному переливанию крови во время операции
• Мочевой пузырь женщины должен быть опорожнен
• Анестезия может быть ингаляционной (общей) или регионарной (спинномозговой или эпидуральной). Общая анестезия часто приводит к угнетению жизнедеятельности новорождённого, поэтому при проведении общего обезболивания интервал времени от начала наркоза до момента извлечения плода не должен превышать 10 мин
• Ход операции
• Рассечение брюшной стенки
• Вскрытие и отсепаровка пузырно-маточной складки брюшины, обнажение миометрия
• Рассечение миометрия (разрез по Кёрру-Русакову, по Селлхайму или по Сангеру)
• Ребёнка бережно извлекают руками, с помощью щипцов, вакуум-экстрактора
• Матку часто выводят из брюшной полости с целью массажа дна, обследования придатков и визуализации разреза при наложении швов. Для уменьшения кровопотери в мышцу матки вводят сокращающие матку средства (окситоцин, метилэргометрин и т.д.). После отделения плаценты необходимо ручное обследование полости матки для диагностики подслизистой миомы или для удаления остатков плодного яйца
• Двуслойное ушивание раны. Пузырно-маточную складку брюшины подшивают тонким рассасывающимся шовным материалом, а разрез брюшной стенки зашивают обычным способом
• После операции необходимо определить газовый состав крови в сосудах пуповины.
Информация для пациентки
• Госпитализацию необходимо провести в плановом порядке за 2-3 нед до родов
• Если принято решение о проведении кесарева сечения, женщина должна быть информирована о сути операции, возможных осложнениях и дать согласие на операцию (за исключением операции по жизненным показаниям). Наблюдение
• Во время родов следует осуществлять постоянный контроль за ЧСС плода
• Наблюдение за родильницей поводят в течение 6 нед (как и после других родов).Профилактика
Лечебная корригирующая гимнастика (показана с 35 нед беременности), наружный акушерский поворот (см. Тактика ведения).Осложнения
• Запрокидывайте ручек
• Несвоевременное излитие околоплодных вод
• Аномалии родовой деятельности
• Выпадение пуповины и мелких частей плода
• Спазм маточного зева с ущемлением туловища или шеи плода
• Разгибание головки
• Травмы головы и мягких тканей, плечевого сплетения и спинного мозга плода
• Асфиксия плода.Течение и прогноз
• Перинатальная заболеваемость и смертность выше в случае родов при тазовом предлежании плода
• При массе плода менее 1 500 г риск кровоизлияния в мозг, а также перинатальная смертность значительно выше в случае родов через естественные родовые пути, чем после кесарева сечения.МКБ
032.1 Ягодичное предлежание плода, требующее предоставления медицинской помощи матери 082 Роды одноплодные, родоразрешение посредством кесарева сечения 083.0 Извлечение плода за тазовый конец 083.1 Другое акушерское пособие родоразрешения в тазовом предлежанииПримечания
• Абсолютные показания к проведению кесарева сечения
• Полное предлежание плаценты
• Абсолютно узкий таз
• Клиническое несоответствие размеров таза женщины и головки плода
• Неполное предлежание плаценты при неподготовленных родовых путях и сильном кровотечении
• Преждевременная отслойка нормально расположенной плаценты при неподготовленных родовых путях и кровотечении
• Опухоли органов малого таза, препятствующие рождению ребёнка
• Грубые рубцовые изменения шейки матки и влагалища
• Угрожающий или начинающийся разрыв матки
• Тяжёлый гестоз при неэффективности консервативного лечения и неподготовленных родовых путях
• Несостоятельность рубца на матке
• Экстрагениталь-ный рак и рак шейки матки
• Серьёзная экстрагенитальная патология (например, отслойка сетчатки, осложнённая миопия, тяжёлые заболевания ССС)
• Приёмы Леопольда
• Первый приём. Ладони обеих рук кладут на дно матки, пальцы сближают, оценивают высоту стояния дна матки и определяют часть плода, прилежащую к дну матки
• Второй приём. Обе руки с дна матки перемещают книзу, располагают на её боковых поверхностях и определяют позицию и вид позиции плода
• Третий приём применяют для определения предлежащей части плода. Руку кладут выше симфиза так, чтобы первый палец находился на одной, а остальные 4 пальца — на другой стороне нижнего сегмента матки. Охватывают предлежащую часть. Головка пальпируется в виде плотной округлой части с отчётливыми контурами, а тазовый конец — в виде крупного, но менее плотного и менее округлого образования
• Четвёртый приём — дополнение и продолжение третьего приёма. Исследующий встаёт справа лицом к ногам беременной, ладони обеих рук располагает на нижнем сегменте матки справа и слева, кончиками пальцев доходит до симфиза и определяет предлежащую часть и высоту её стояния
• Приём Морисо-Левре — метод извлечения головки плода в тазовом предлежании, при котором головка сгибается введённым в рот плода указательным пальцем одной руки с последующей тракцией туловища другой рукой
• Отличительные признаки конечностей плода
• У ножки есть пяточная кость, пальцы ровные, короткие, большой палец не отставлен
• Большой палец ножки нельзя прижать к подошве, в отличие от большого пальца ручки, легко прижимающегося к ладони; с ручкой можно поздороваться
• Колено отличается от локтя подвижным надколенником, стопа переходит в голень под прямым углом
• Разрезы миометрия
• Разрез по
Кёрру-Гусакову (низкий поперечный) в настоящее время применяют наиболее широко. Разрез производят на несокращающейся части матки (нижний сегмент), что снижает вероятность разрыва или расхождения краёв рубца при следующих беременностях. Недостаток — опасность повреждения близлежащих сосудов
• Разрез по Сангеру (классический, или корпоральный, в настоящее время используют редко, по показаниям) — продольный разрез на передней поверхности дна матки
• Разрез по Селлхайму (низкий вертикальный) начинают в несократимой части матки и продолжают на тело матки.
Справочник по болезням. 2012.
- РОЛЫ ПРЕЖДЕВРЕМЕННЫЕ
- РОДЫ ПРИ УЗКОМ ТАЗЕ
Смотреть что такое «РОДЫ ПРИ ТАЗОВОМ (ЯГОДИЧНОМ) ПРЕДЛЕЖАНИИ ПЛОДА» в других словарях:
Роды — I Роды Роды (partus) физиологический процесс изгнания из матки плода, околоплодных вод и последа (плаценты, плодных оболочек, пуповины) после достижения плодом жизнеспособности. Жизнеспособным Плод, как правило, становится по истечении 28 нед.… … Медицинская энциклопедия
РОДЫ — РОДЫ. Содержание: I. Определение понятия. Изменения в организме во время Р. Причины наступления Р………………… 109 II. Клиническое течение физиологических Р. . 132 Ш. Механика Р. …………….. 152 IV. Ведение Р……………… 169 V … Большая медицинская энциклопедия
ТАЗОВЫЕ ПРЕДЛЕЖАНИЯ ПЛОДА — – положения плода в матке, при которых предлежит, т. е. располагается над входом в малый таз матери, тазовый конец плода. Встречаются у 3 – 5 % рожениц. Принято различать ягодичное (сгибательный тип) и ножное (разгибательный тип) предлежания. При … Энциклопедический словарь по психологии и педагогике
Акушерские ручные приёмы — I Акушерские ручные приёмы различные манипуляции, выполняемые без помощи инструментов с диагностическими и терапевтическими целями во время беременности, родов и раннего послеродового периода. К диагностическим А. р. п. относят некоторые приемы… … Медицинская энциклопедия
ВЕДЕНИЕ РОДОВ — мед. Разрыв оболочек может произойти на любом сроке беременности • Признаки внезапное излитие или подтекание прозрачной жидкости из влагалища. При доношенной беременности роды обычно происходят в течение 24 ч после разрыва плодных оболочек •… … Справочник по болезням
Медицина — I Медицина Медицина система научных знаний и практической деятельности, целями которой являются укрепление и сохранение здоровья, продление жизни людей, предупреждение и лечение болезней человека. Для выполнения этих задач М. изучает строение и… … Медицинская энциклопедия
Та́зовые предлежа́ния пло́да — положения плода в матке, при которых предлежит, т. е. располагается над входом в малый таз матери, тазовый конец плода. Встречаются у 3 5% рожениц. Среди Т. п. п. принято различать ягодичное (сгибательный тип) и ножное (разгибательный тип)… … Медицинская энциклопедия
Тазовое предлежание — Роды в тазовом предлежании Плод в чисто ягодичном предлежании, William Smellie, 179 … Википедия
Родова́я тра́вма новорождённых — патологическое состояние, развившееся во время родов и характеризующееся повреждениями тканей и органов ребенка, сопровождающимися, как правило, расстройством их функций. Факторами, предрасполагающими к развитию Р. т.н., являются неправильное… … Медицинская энциклопедия
РОДОВАЯ ТРАВМА НОВОРОЖДЁННЫХ — Факторами, предраспо латающими к родовой травме, являются неправильное положение плода, несоответствие размеров плода размерами малого таза беременной (крупный плод или суженный таз), особенности внутриутробного развития плода (хроническая… … Энциклопедический словарь по психологии и педагогике
Ягодичное предлежание и роды с ягодичным предлежанием плода
Как безопасно родить ребенка с ягодичным предлежанием?
Иногда врачу удается развернуть ребенка головой вниз, что называется наружный поворот плода головкой вниз. Специалисты настоятельно рекомендует делать по возможности эту процедуру. Не важно, как расположен плод, каждая родовая деятельность и роды проходят по-своему. Проконсультируйтесь с врачом, как Вам можно родить ребенка с ягодичным предлежанием самым безопасным способом.
В некоторых случаях, женщины рожают обычным способом, но, как правило, при ягодичном предлежании для безопасности плода делают кесарево сечение. Только незначительное количество врачей имеют опыт принятия родов с ягодичным предлежанием естественным образом. Вы вместе с врачом, может, и разработали план родовой деятельности и самих родов, но следует помнить, что очень часто случается неожиданности и врачу нужно быстро принимать решение для того, чтобы обезопасить Вас и Вашего ребенка.
Обзор лечения
В большинстве случаев к 36 недели беременности плод разворачивается головкой вниз. Это естественный путь рождения ребенка. Если у плода ягодичное предлежание на поздних строках беременности, лечащий врач наверняка порекомендует делать кесарево сечение. Если удается ребенка развернуть до начала родовой деятельности, женщина может попытаться родить естественным образом.
Разворачивание плода с ягодичным предлежанием
Попытка развернуть ребенка увеличивает шансы на роды естественным путем. Дома можно также попытаться принимать разное положение. Хотя этот метод еще недостаточно изучен, он считается безопасным и эффективным.
Наружный поворот плода на головку проводится в медицинских учреждениях с постоянным мониторингом сердцебиения плода. Следует также сделать УЗИ до и после процедуры. Врач даст Вам выпить медицинский препарат для расслабления мышц матки. Чтобы развернуть плод, врач надавливает на определенные области живота. Процедура может повторяться несколько раз, если не удается развернуть плод с первой попытки.
Вы сами можете дома принимать разное положение тела. Осторожно поднимайте таз выше головы несколько раз в день на протяжении нескольких недель.
Если врачу удалось развернуть ребенка головкой вниз, следует время от времени проверять положение плода вплоть до начала родов. При правильном положении плода нет необходимости в кесаревом сечении. Роды пройдут естественным путем или при помощи хирургического вмешательства — все зависит от протекания родовой деятельности. Как показывают исследования, женщины, которые раньше уже рожали, подвергаются меньшему риску кесаревого сечения после успешного разворачивания плода в сравнении с теми, кто рожают в первый раз.
 [13], [14], [15]
[13], [14], [15]
Роды с ягодичным предлежанием
В большинстве случаев ягодичного предлежания делается кесарево сечение, чтобы обезопасить плод. Если плод все еще остается в ягодичном предлежании или резко переворачивается тазом вниз перед самыми родами, врач назначит кесарево сечение. Но иногда это хирургическое вмешательство невозможно сделать и не рекомендуется. В случае стремительных родов родить ребенка можно только естественным образом. Когда рожают двойню, второго близнеца (с ягодичным предлежанием) лучше всего родить вагинально. Риск значительно уменьшается, если врач имеет большой опыт приема таких родов. Ребенка с ягодичным предлежанием может принять:
- перинатолог
- семейный доктор с соответствующей квалификацией
- акушер
Ваш педиатр или семейный врач может присутствовать во время родов на случай необходимости оказания неотложной помощи ребенку после рождения.
 [16], [17], [18]
[16], [17], [18]
Как принять правильное решение?
При наличии или отсутствии информации о ягодичном предлежании плода Вы сами можете помочь ребенку родиться здоровым.
- Регулярно посещайте врача во время беременности. Информация о ягодичном предлежании плода поможет предотвратить возможные осложнения.
- Придерживайтесь сбалансированного рациона питания.
- Избегайте вредных веществ, например, курения, алкогольных напитков или наркотиков, которые наносят вред ребенку.
Как родить ребенка с ягодичным предлежанием?
Если плод находится ягодицами вниз, поинтересуйтесь у врача, можно ли Вам принимать различное положение тела, которое способствует разворачиванию плода. Хотя не доказано, что такое положение способствует разворачиванию плода, также не доказано и то, что он может навредить ребенку. Естественно, что Вы беспокоитесь и расстраиваетесь, узнав о том, что плод расположен неправильно, особенно в тех случаях, когда попытки его развернуть заканчиваются неудачей. Если Вы обеспокоены здоровьем ребенка, проконсультируйтесь с врачом. Большинство детей с ягодичным предлежанием рождаются здоровыми. После родов при помощи кесаревого сечения Вам понадобится помощь со стороны близких по дому и по уходу за ребенком на протяжении первых нескольких недель. Хотя Вы сможете ходить уже через несколько дней, Вам все еще нельзя будет поднимать тяжести.
Роды при тазовом предлежании плода

Тазовым предлежанием называют такое положение плода в утробе, при котором в нижней части матки находятся ягодицы или ножки малыша. В последнее время детки упорно не хотят перед появлением на свет ложиться в «правильное» головное положение. Им больше нравится «сидеть на попке» и смотреть на мир из пузика не вверх ногами. Но вот врачи настоятельно пытаются перевернуть любопытного упрямца в естественное положение. Ведь именно так задумала матушка-природа для успешного родоразрешения. В ином случае могут возникнуть некие трудности при родах.
До 32 недели малыш свободно плавает в утробе, и только к концу беременности он должен принять головное предлежание. Причиной неправильного положения плода может быть высокая активность малыша, многоводие или маловодие, различные аномалии развития матки и прочее. К концу беременности женщина всяческими способами должна попробовать «перевернуть» своего карапуза. На сегодняшний день существует много различных методик и упражнений. Однако даже если все способы оказались безуспешными — волноваться не стоит. Так или иначе вы родите своего кроху – никуда не денетесь.
Упрямые детки в утробе были всегда. О тазовом предлежании наши бабушки узнавали уже во время самих родов, и ничего – рожали. Потом появились различные блага и тазовое предлежание начали считать патологией, а сами роды разрешать исключительно методом кесарева сечения. К счастью, мода на кесарево проходит, и каждая женщина имеет право и возможность на естественные вагинальные роды. Нет, вы не подумайте, что мы категорически против кесарева сечения. Никто не сомневается в плюсах данного метода родоразрешения, однако применять его нужно только в крайних обоснованных случаях.
Тазовое предлежание далеко не главный показатель к кесареву сечению, хотя и имеет свои особенности при естественном родоразрешении.
Однозначно, если на 37-38 неделе беременности малыш так и не перевернулся, то вам предстоит госпитализация в акушерский стационар за 2 недели до предполагаемого дня родов. Вот здесь и только сейчас решится окончательно вопрос о способе родоразрешения. Приготовьтесь к тому, что вас будут обследовать по полной программе, многие специалисты и всяческими способами.
Вот главные критерии, по которым оценят возможность родить малыша самостоятельно или хирургическим путем.
- Возраст. Хотя и принято в наше время детей рожать в любом возрасте (медицинских противопоказаний практически не существует), однако медики утверждают, что родить всех детей стоит до 35 лет. И вот если вам 35 и больше, беременны вы впервые, и малыш сидит в вашем животе на попе, то скорее всего вас «прокесерят». Причин тому может быть несколько: наличие хронических заболеваний, например, практически всегда является показанием к кесареву сечению; течение поздней беременности может осложняться поздним гестозом, отеками, повышенным АД и другими сложностями. Риск при естественном родоразрешении при тазовом предлежании плода увеличивается в несколько раз. Вряд ли вы и ваш врач захотите рискнуть в этом случае.
- Течение беременности. Если данная беременность протекала с многими осложнениями, то вполне вероятно назначение кесарева сечения в независимости от предлежания плода. Тяжелый гестоз, гипоксии плода, плацентарная недостаточность, переразгибание головки, а если ко всему этому добавляется и тазовое предлежание, то однозначно нужна операция. Делают кесарево также при многоплодной беременности, если первый малыш в «неправильном» предлежании. При выборе родоразрешения наличной беременности учитываются и предыдущие беременности. На окончательное решение влияет наличие абортов, исход предыдущих родов. Для успешного родоразрешения естественным путем наиболее благоприятна картина, когда роды вторые, а предыдущие имели положительный исход вагинально.
- Состояние здоровья репродуктивных органов. Для благоприятного родоразрешения естественным путем важно состояние шейки матки. При акушерском осмотре оценивается ее зрелость. Готовая к родам шейка мягкая, располагается в центре малого таза, укорочена до 2 сантиметров. Если же на матке имеется рубец от предыдущего кесарева сечения, то при тазовом предлежании необходимо повторное хирургическое вмешательство, ведь при естественных родах увеличится риск разрыва матки по шву. Показанием к кесареву сечению также являются аномалии развития и опухоли матки.
- Размеры таза. Анатомически узкий таз даже при «нормальном» положении плода является показателем к кесареву сечению. При тазовом предлежании накануне предстоящих родов проводится оценка размера костного таза роженицы при помощи рентгенопельвиометрии. Этот метод исследования дает возможность точно определить размеры и формы малого таза.
- Плод. Если ваш карапуз сидит на попе, да еще и весит более 3,5 кг, то самостоятельно вы родить его не сможете. Крупный плод при тазовом предлежании – прямое показание к операции. Самой благоприятной для естественных родов является масса тела плода от двух до трех с половиной килограмм. Также при выборе метода родоразрешения учитывается и состояние плода. Признаки хронической гипоксии, нехватки кислорода могут усугубить затяжные роды естественным путем.
- Тазовое предлежание плода. Есть несколько видов такого положения плода. Чистое ягодичное (ножки малыша вытянуты вверх и прижаты к туловищу, а к входу в малый таз прилежат ягодицы), смешанное ягодичное (предлежат ягодицы и стопы плода)и ножное. Ножное предлежание считается самым неблагоприятным и при естественных родах В таком случае возможны различные осложнения: выпадение ручки или ножки малыша, петель пуповины, удушье (асфиксия).
- Положение головки. Хирургическое родоразрешение показано при чрезмерном разгибании головки, так как при вагинальных родах в процессе прохождения головки могут возникнуть серьезные осложнения: травмы головного мозга, шейного отдела позвоночника и другие родовые повреждения.
Кесарево сечение также назначается если отсутствует эффект от родовозбуждения. Ну и настойчивое желание беременной женщины рожать «под наркозом» играет практически главную роль при выборе метода родоразрешения «сидячего» плода.
Течение родов при тазовом предлежании
Если все-таки по всем показаниям вы можете успешно родить своего малыша самостоятельно, то ваша главная задача настроится психологически на непростые роды, набраться сил, терпения и запастись знаниями о течении родов при тазовом предлежании.
Как и при любых естественных родах, вас ожидают схватки, потуги и рождение плаценты. Однако при тазовом предлежании на каждом этапе есть некоторые нюансы, которые должна учитывать и роженица и естественно медперсонал.
Раскрытие шейки матки
На этом этапе родов роженице положено лежать на том боку, куда обращена спинка плода. В противном случае высока вероятность осложнений: аномалии родовой деятельности, преждевременное излитие околоплодных вод, выпадение конечностей плода и петель пуповины, асфиксии плода, затяжное течение родов. В период схваток врачи оценивают сердечную деятельность малыша и сокращения матки. Вам могут ввести обезболивающие и спазмолитические препараты. Однако много врачей выступает против таких методов и придерживаются естественного течения родов («без рук»). Можно в этот период также провести профилактику развития у плода гипоксии.
Изгнание плода
При тазовом предлежании малыш появляется на свет в таком «порядке»: рождение до пупка, рождение от пупка до нижнего края угла лопаток, рождение плечевого пояса и ручек, рождение головки. На каждом этапе специалисты следят за состоянием плода и самой роженицы. Важно выполнять указания врачей во избежание возможных последствий. Обычно при прорезывании ягодиц врач проводит рассечение промежности. Это делается для того, чтобы уменьшить неизбежные разрывы при рождении головки и уменьшить тем самым вероятность родовых травм. Разрез проводится чаще всего от центра промежности в сторону.
Акушерская помощь может понадобиться после рождения плода до уровня пупка, ведь в этот период головка прижимает пуповину. Роды должны закончиться в течение 10 минут, а если этого не произойдет, то плод может погибнуть от удушья. Последствия кислородного голодания весьма неприятны.
При слабых потугах роженице внутривенно капельно вводят окситоцин, который стимулирует сокращения матки. Для профилактики спазма шейки матки вводят также спазмолитические средства (папаверин, но-шпу).
Послеродовой период
Рождение плаценты при родах с тазовым предлежанием ничем не отличается от родов с «нормальным» положением плода. В этом периоде особое внимание уделяют пульсу, АД, состоянию мочевого пузыря роженицы, следят за количеством кровяных выделений из матки. Вероятность ранних послеродовых кровотечений достаточно велика, поэтому для профилактики вводят средства, которые сокращают стенки матки.
В последнее время все больше врачей настаивает на родах без любых вмешательств. Даже при таком виде родов они отказываются от «выталкивания» малыша путем применения стимулирующих препаратов. Рождения должно происходить путем поступательного движения, а не методом вытягивания – утверждают они.
Обычно «ягодичные» детки ничем не отличаются от своих сверстников. После рождения таким малышам требуется консультация невропатолога. Возможны нарушения нервной системы и дисплазия тазобедренного сустава. При своевременной диагностике и лечении эти проблемы можно устранить.
Как бы не сидел ваш малыш в пузе – о родах не переживайте. Ведь ваша уверенность и позитив – основа успешных родов. Удачи!
Специально для beremennost.net — Таня Кивеждий
РОДЫ ПРИ ТАЗОВОМ (ЯГОДИЧНОМ) ПРЕДЛЕЖАНИИ ПЛОДА — Справочник по болезням
мед.
Тазовое предлежание классифицируют, исходя из положения
ног и ягодиц плода.
● Чисто ягодичное предлежание. Предлежат ягодицы, ножки плода согнуты в тазобедренных суставах, разогнуты в коленных суставах и вытянуты вдоль туловища. Наблюдают в 60-65% случаев тазового предлежания.
● Смешанное ягодичное предлежание. Ножки полностью согнуты в коленных суставах и прижаты к животу плода. Наблюдают в 25-35% случаев тазового предлежания.
● Ножное предлежание. Предлежат одна или обе стопы либо (крайне редко) колени плода
● Различают полное и неполное ножные предлежания. При полном ножном предлежании предлежат обе ножки, при неполном — одна ножка или колени плода
● Наблюдают в 5% случаев тазового предлежания. Частота — 2,7-5,4% всех беременностей, в 15-30% случаев заканчивается рождением ребёнка с низкой массой тела (менее 2 500 г). Факторы риска
● Пороки развития плода, например анэнцефалия, гидроцефалия, синдром Дауна
● Предлежание плаценты
● Атония матки, большое количество родов в анамнезе
● Малая масса плода или недоношенность.
.
❐ Этиология
● Органические причины
● Сужение таза, аномальная форма таза
● Пороки развития матки
● Чрезмерная подвижность плода при многоводии
● Миоматозные узлы в нижнем сегменте матки
● Функциональные причины. Дискоординация родовой деятельности, приводящая к перераспределению тонуса миометрия между дном, телом и нижним сегментом матки; в таких случаях крупная плотная часть плода (головка) отталкивается от входа в таз, и плод переворачивается.
.
❐ Клиническая картина
● Высокое стояние дна матки, обусловленное расположением тазового конца плода над входом в таз
● При пальпации живота беременной определяют, что головка плода (округлое плотное баллотирующее образование) расположена в дне матки, а ягодицы (крупная неправильной формы не баллотирующая предлежащая часть) — над входом в малый таз
● Сердцебиение плода выслушивают выше пупка или на его уровне.
.
❐ Специальные исследования
● Влагалищное исследование во время родов
● При ягодичном предлежании предлежащая часть мягче, чем при головном. Можно пропальпировать борозду между ягодицами, крестец, половые органы плода
● При чисто ягодичном предлежании можно найти паховый сгиб
● При смешанном ягодичном предлежании рядом с ягодицами прощупывают стопу. С помощью пальпации крестца уточняют позицию и вид
● При ножных предлежаниях, чтобы ошибочно не принять ножку за выпавшую ручку (например, при поперечных положениях), необходимо помнить отличительные признаки конечностей плода
● По расположению подколенной ямки можно определить позицию плода. При первой позиции подколенная ямка обращена влево, при второй — вправо
● При УЗИ легко диагностируют тазовое предлежание.
Механизм родов
● Первый момент — опущение тазового конца. При вступлении ягодиц в малый таз их поперечный размер (межвертиль-ная линия) совпадает с одним из косых размеров таза. При переднем виде первой позиции ягодичная линия проходит в левом косом размере, при второй позиции — в правом. В косом размере ягодицы опускаются в малый таз, проводная точка — ягодица, обращённая кпереди и стоящая ниже задней, на ней образуется родовая опухоль.
● Второй момент — внутренний поворот ягодиц, происходящий по мере их продвижения. Передняя ягодица подходит к симфизу, задняя — к крестцу, межвертельная линия соответствует прямому размеру.
● Третий момент — врезывание и прорезывание ягодиц. После прорезывания передней ягодицы подвздошная кость плода упирается в симфиз (точка фиксации). Происходит сильное боковое сгибание туловища плода, затем рождается задняя ягодица. Если предлежание плода было смешанным ягодичным, вместе с ягодицами рождаются ножки. При чистом ягодичном предлежании ножки рождаются вместе с туловищем. После рождения тазового конца туловище выпрямляется и рождается до пупка, а затем, чуть поворачиваясь спинкой кпереди, до нижнего угла лопаток.
● Четвёртый момент — рождение плечевого пояса. В выходе таза плечики переходят из косого размера таза в прямой. Переднее плечико упирается в симфиз, и рождается заднее плечико. Если после этого ручки не рождаются сами, их освобождают при помощи ручного пособия.
● Пятый момент — рождение головки. Согнутая головка из косого размера таза, перпендикулярного тому, через который проходили ягодицы и плечики, переходит в прямой (затылком к симфизу). После появления в половой щели шеи головка упирается в нижний край лобковой дуги подзаты-лочной ямкой, становящейся точкой фиксации, — происходит рождение головки от подбородка до затылка.
● При ножном предлежании сначала рождаются ножки. Впереди идёт ножка, обращённая к симфизу. Ягодицы вступают в малый таз после рождения ножек до колена. Дальнейшее течение родов такое же, как при ягодичном предлежании.
Тактика ведения
● Дородовое ведение
● С 35 нед беременности рекомендуют занятия лечебной корригирующей гимнастикой
● Некоторые врачи рекомендуют проведение наружного акушерского поворота для превращения тазового предлежания в головное, однако акушерский поворот небезопасен — могут возникнуть отслойка плаценты, сдавление и обвитие пуповины, преждевременные роды
● При тазовом предлежании следует решить вопрос, можно ли вести роды естественным путём или необходимо прибегнуть к кесареву сечению.
● Ведение родов
● Период раскрытия. Проводят профилактику преждевременного разрыва плодного пузыря. Показан строгий постельный режим. После отхождения околоплодных вод — влагалищное исследование (уточнение диагноза, исключение выпадения пуповины).
● Второй период родов. После рождения плода до уровня пупка головка прижимает пуповину. Если роды не заканчиваются в течение 10 мин, плод погибает от асфиксии. Также возникает угроза отслойки плаценты. Поэтому после рождения нижней части туловища необходима быстрая акушерская помощь.
● Ручное пособие при чисто ягодичном предлежании по методу Цовьянова применяют для предупреждения осложнений. Метод основан на сохранении нормального члено-расположения плода.
Техника. После прорезывания ягодицы захватывают следующим образом: большие пальцы располагают на прижатых к животу ножках, а остальные пальцы обеих рук — вдоль крестца, чтобы предотвратить преждевременное выпадение ножек. По мере рождения туловища руки продвигают по направлению к половой щели роженицы, продолжая прижимать вытянутые ножки к животу до момента рождения плечевого пояса. Если после рождения плечиков ручки не выпадают сами, плечевой пояс устанавливают в прямом размере таза и отклоняют туловище плода вниз (кзади). При этом рождается передняя ручка. Затем туловище отклоняют вверх (кпереди), после чего рождаются задняя ручка и ножки (пятки) плода. При рождении головки туловище плода также направляют вверх.
● Ручное пособие при ножных предлежаниях по методу Цовьянова. Метод основан на удерживании ножек во влагалище до полного раскрытия з.ева. Техника. Наружные половые органы женщины покрывают стерильной салфеткой. На вульву кладут ладонь, задерживая рождение ножек, что приводит к полному раскрытию зева. Таким образом плод из ножного предлежания переходит в смешанное ягодичное. После полного раскрытия зева роды ведут как при ягодичном предлежании.
● Иногда во время применения ручного пособия по Цовья-нову всё-таки происходит преждевременное выпадение ножек. В таких случаях применяют классическое ручное пособие.
● Если рождение головки задерживается, её освобождают приёмом Морисд-Леврё.
Техника. Туловище плода кладут верхом на предплечье руки, II или III палец этой же руки вводят во влагалище роженицы, следуя по его задней стенке, а затем в рот плода. Второй рукой плод охватывают за плечики и освобождают головку.
● Третий период родов при тазовом предлежании ведут как
обычно.
● После родов необходимо определить газовый состав крови в сосудах пуповины.
✎ Хирургическое лечение
Извлечение плода за тазовый конец считают не пособием, а акушерской операцией, потому что в процессе манипуляций искусственно воспроизводят все четыре этапа родов, прикладывая влекущую силу. Плод извлекают от пяток до макушки.
● Показания к операции
● Необходимость срочного влагалищного родоразрешения в связи с тяжёлым соматическим заболеванием роженицы (например, сердечно-сосудистое заболевание)
● Угрожающая гипоксия плода и отсутствие условий для кесарева сечения
● Предшествующий классический поворот плода на ножку.
● Условия проведения
● Полное раскрытие шейки матки
● Отхождение околоплодных вод
● Соответствие размеров плода и таза роженицы.
● Техника операции
● Первый момент. Различают 2 способа
● Извлечение плода за паховый сгиб. Указательным пальцем руки захватывают переднюю ножку плода за паховый сгиб, влечение производят во время потуги. Для захватывания тазового конца большие пальцы рук располагают на ягодицах, указательные — на паховом сгибе, а остальные — на бёдрах
плода. Извлекают плод до пупочного кольца
● Извлечение плода за ножку. Ножку захватывают всей рукой в области коленного сустава и тянут вниз. Вторая ножка рождается самостоятельно.
● Второй момент. Плод извлекают до уровня нижнего угла лопаток. Этот момент выделяют по двум причинам
● К высвобождению ручек можно приступить лишь после рождения плода до уровня нижнего угла лопаток
● После рождения плода до уровня пупка головка, входя в малый таз, может ущемить пуповину, что грозит гипоксиейГ
● Третий и четвёртый моменты. Ручки и головку плода высвобождают как при классическом ручном пособии. Кесарево сечение
● Показания к операции кесарева сечения при тазовых предлежаниях (дополнение к абсолютным показаниям при любом предлежании)
● Сочетание тазового пред-лежания с отягощённым акушерско-гинекологическим анамнезом (бесплодие, мертворождения, рождение ребёнка с травмой), миомой матки, пороками развития матки, сужением таза, гестозами, переношенной беременностью, возрастом первородящей 30 лет и более
● Рубец на матке
● Крупный плод
● Предлежание пуповины
● Частичное предлежание плаценты
● Задний вид тазового предлежания
● Противопоказания
● Внутриутробная гибель плода
● Терминальное состояние
● Уродство или глубокая недоношенность плода
● Острое инфекционное заболевание у женщины
● Затяжные роды (более 24 ч)
● Большое количество влагалищных исследований
● Применение акушерских щипцов при тазовом предлежании противопоказано
● Условия проведения кесарева сечения
● Плод жив и жизнеспособен (не всегда выполнимо при абсолютных показаниях)
● Женщина согласна на операцию (если нет жизненных показаний)
● У беременной нет признаков инфицирования
● Подготовка пациентки
● Если Ht меньше 30%, проводят инфузионную терапию для возмещения дефицита жидкости
● Необходимо подготовиться к возможному переливанию крови во время операции
● Мочевой пузырь женщины должен быть опорожнен
● Анестезия может быть ингаляционной (общей) или регионарной (спинномозговой или эпидуральной). Общая анестезия часто приводит к угнетению жизнедеятельности новорождённого, поэтому при проведении общего обезболивания интервал времени от начала наркоза до момента извлечения плода не должен превышать 10 мин
● Ход операции
● Рассечение брюшной стенки
● Вскрытие и отсепаровка пузырно-маточной складки брюшины, обнажение миометрия
● Рассечение миометрия (разрез по Кёрру-Русакову, по Селлхайму или по Сангеру)
● Ребёнка бережно извлекают руками, с помощью щипцов, вакуум-экстрактора
● Матку часто выводят из брюшной полости с целью массажа дна, обследования придатков и визуализации разреза при наложении швов. Для уменьшения кровопотери в мышцу матки вводят сокращающие матку средства (окситоцин, метилэргометрин и т.д.). После отделения плаценты необходимо ручное обследование полости матки для диагностики подслизистой миомы или для удаления остатков плодного яйца
● Двуслойное ушивание раны. Пузырно-маточную складку брюшины подшивают тонким рассасывающимся шовным материалом, а разрез брюшной стенки зашивают обычным способом
● После операции необходимо определить газовый состав крови в сосудах пуповины.
Информация для пациентки
● Госпитализацию необходимо провести в плановом порядке за 2-3 нед до родов
● Если принято решение о проведении кесарева сечения, женщина должна быть информирована о сути операции, возможных осложнениях и дать согласие на операцию (за исключением операции по жизненным показаниям). Наблюдение
● Во время родов следует осуществлять постоянный контроль за ЧСС плода
● Наблюдение за родильницей поводят в течение 6 нед (как и после других родов).
Профилактика. Лечебная корригирующая гимнастика (показана с 35 нед беременности), наружный акушерский поворот (см. Тактика ведения).
.
❐ Осложнения
● Запрокидывайте ручек
● Несвоевременное излитие околоплодных вод
● Аномалии родовой деятельности
● Выпадение пуповины и мелких частей плода
● Спазм маточного зева с ущемлением туловища или шеи плода
● Разгибание головки
● Травмы головы и мягких тканей, плечевого сплетения и спинного мозга плода
● Асфиксия плода.
.
❐ Течение и прогноз
● Перинатальная заболеваемость и смертность выше в случае родов при тазовом предлежании плода
● При массе плода менее 1 500 г риск кровоизлияния в мозг, а также перинатальная смертность значительно выше в случае родов через естественные родовые пути, чем после кесарева сечения.
✎ МКБ: 032.1 Ягодичное предлежание плода, требующее предоставления медицинской помощи матери 082 Роды одноплодные, родоразрешение посредством кесарева сечения 083.0 Извлечение плода за тазовый конец 083.1 Другое акушерское пособие родоразрешения в тазовом предлежании
Примечания
● Абсолютные показания к проведению кесарева сечения
● Полное предлежание плаценты
● Абсолютно узкий таз
● Клиническое несоответствие размеров таза женщины и головки плода
● Неполное предлежание плаценты при неподготовленных родовых путях и сильном кровотечении
● Преждевременная отслойка нормально расположенной плаценты при неподготовленных родовых путях и кровотечении
● Опухоли органов малого таза, препятствующие рождению ребёнка
● Грубые рубцовые изменения шейки матки и влагалища
● Угрожающий или начинающийся разрыв матки
● Тяжёлый гестоз при неэффективности консервативного лечения и неподготовленных родовых путях
● Несостоятельность рубца на матке
● Экстрагениталь-ный рак и рак шейки матки
● Серьёзная экстрагенитальная патология (например, отслойка сетчатки, осложнённая миопия, тяжёлые заболевания ССС)
● Приёмы Леопольда
● Первый приём. Ладони обеих рук кладут на дно матки, пальцы сближают, оценивают высоту стояния дна матки и определяют часть плода, прилежащую к дну матки
● Второй приём. Обе руки с дна матки перемещают книзу, располагают на её боковых поверхностях и определяют позицию и вид позиции плода
● Третий приём применяют для определения предлежащей части плода. Руку кладут выше симфиза так, чтобы первый палец находился на одной, а остальные 4 пальца — на другой стороне нижнего сегмента матки. Охватывают предлежащую часть. Головка пальпируется в виде плотной округлой части с отчётливыми контурами, а тазовый конец — в виде крупного, но менее плотного и менее округлого образования
● Четвёртый приём — дополнение и продолжение третьего приёма. Исследующий встаёт справа лицом к ногам беременной, ладони обеих рук располагает на нижнем сегменте матки справа и слева, кончиками пальцев доходит до симфиза и определяет предлежащую часть и высоту её стояния
● Приём Морисо-Левре — метод извлечения головки плода в тазовом предлежании, при котором головка сгибается введённым в рот плода указательным пальцем одной руки с последующей тракцией туловища другой рукой
● Отличительные признаки конечностей плода
● У ножки есть пяточная кость, пальцы ровные, короткие, большой палец не отставлен
● Большой палец ножки нельзя прижать к подошве, в отличие от большого пальца ручки, легко прижимающегося к ладони; с ручкой можно поздороваться
● Колено отличается от локтя подвижным надколенником, стопа переходит в голень под прямым углом
● Разрезы миометрия
● Разрез по
Кёрру-Гусакову (низкий поперечный) в настоящее время применяют наиболее широко. Разрез производят на несокращающейся части матки (нижний сегмент), что снижает вероятность разрыва или расхождения краёв рубца при следующих беременностях. Недостаток — опасность повреждения близлежащих сосудов
● Разрез по Сангеру (классический, или корпоральный, в настоящее время используют редко, по показаниям) — продольный разрез на передней поверхности дна матки
● Разрез по Селлхайму (низкий вертикальный) начинают в несократимой части матки и продолжают на тело матки.
Источник: Справочник-путеводитель практикующего врача на Gufo.me

роды при тазовом ягодичном предлежании плода — Медицинский словарь
РОДЫ ПРИ ТАЗОВОМ (ЯГОДИЧНОМ) ПРЕДЛЕЖАНИИ ПЛОДА Тазовое предлежание классифицируют, исходя из положения ног и ягодиц плода.
— Чисто ягодичное предлежание. Предлежат ягодицы, ножки плода согнуты в тазобедренных суставах, разогнуты в коленных суставах и вытянуты вдоль туловища. Наблюдают в 60-65% случаев тазового предлежания.
— Смешанное ягодичное предлежание. Ножки полностью согнуты в коленных суставах и прижаты к животу плода. Наблюдают в 25-35% случаев тазового предлежания.
— Ножное предлежание. Предлежат одна или обе стопы либо (крайне редко) колени плода
— Различают полное и неполное ножные предлежания. При полном ножном предлежании предлежат обе ножки, при неполном — одна ножка или колени плода
— Наблюдают в 5% случаев тазового предлежания. Частота — 2,7-5,4% всех беременностей, в 15-30% случаев заканчивается рождением ребёнка с низкой массой тела (менее 2 500 г). Факторы риска
— Пороки развития плода, например анэнцефалия, гидроцефалия, синдром Дауна
— Предлежание плаценты
— Атония матки, большое количество родов в анамнезе
— Малая масса плода или недоношенность. Этиология
— Органические причины
— Сужение таза, аномальная форма таза
— Пороки развития матки
— Чрезмерная подвижность плода при многоводии
— Миоматозные узлы в нижнем сегменте матки
— Функциональные причины. Дискоординация родовой деятельности, приводящая к перераспределению тонуса миометрия между дном, телом и нижним сегментом матки; в таких случаях крупная плотная часть плода (головка) отталкивается от входа в таз, и плод переворачивается. Клиническая картина
— Высокое стояние дна матки, обусловленное расположением тазового конца плода над входом в таз
— При пальпации живота беременной определяют, что головка плода (округлое плотное баллотирующее образование) расположена в дне матки, а ягодицы (крупная неправильной формы не баллотирующая предлежащая часть) — над входом в малый таз
— Сердцебиение плода выслушивают выше пупка или на его уровне. Специальные исследования
— Влагалищное исследование во время родов
— При ягодичном предлежании предлежащая часть мягче, чем при головном. Можно пропальпировать борозду между ягодицами, крестец, половые органы плода
— При чисто ягодичном предлежании можно найти паховый сгиб
— При смешанном ягодичном предлежании рядом с ягодицами прощупывают стопу. С помощью пальпации крестца уточняют позицию и вид
— При ножных предлежаниях, чтобы ошибочно не принять ножку за выпавшую ручку (например, при поперечных положениях), необходимо помнить отличительные признаки конечностей плода
— По расположению подколенной ямки можно определить позицию плода. При первой позиции подколенная ямка обращена влево, при второй — вправо
— При УЗИ легко диагностируют тазовое предлежание. Механизм родов
— Первый момент — опущение тазового конца. При вступлении ягодиц в малый таз их поперечный размер (межвертиль-ная линия) совпадает с одним из косых размеров таза. При переднем виде первой позиции ягодичная линия проходит в левом косом размере, при второй позиции — в правом. В косом размере ягодицы опускаются в малый таз, проводная точка — ягодица, обращённая кпереди и стоящая ниже задней, на ней образуется родовая опухоль.
— Второй момент — внутренний поворот ягодиц, происходящий по мере их продвижения. Передняя ягодица подходит к симфизу, задняя — к крестцу, межвертельная линия соответствует прямому размеру.
— Третий момент — врезывание и прорезывание ягодиц. После прорезывания передней ягодицы подвздошная кость плода упирается в симфиз (точка фиксации). Происходит сильное боковое сгибание туловища плода, затем рождается задняя ягодица. Если предлежание плода было смешанным ягодичным, вместе с ягодицами рождаются ножки. При чистом ягодичном предлежании ножки рождаются вместе с туловищем. После рождения тазового конца туловище выпрямляется и рождается до пупка, а затем, чуть поворачиваясь спинкой кпереди, до нижнего угла лопаток.
— Четвёртый момент — рождение плечевого пояса. В выходе таза плечики переходят из косого размера таза в прямой. Переднее плечико упирается в симфиз, и рождается заднее плечико. Если после этого ручки не рождаются сами, их освобождают при помощи ручного пособия.
— Пятый момент — рождение головки. Согнутая головка из косого размера таза, перпендикулярного тому, через который проходили ягодицы и плечики, переходит в прямой (затылком к симфизу). После появления в половой щели шеи головка упирается в нижний край лобковой дуги подзаты-лочной ямкой, становящейся точкой фиксации, — происходит рождение головки от подбородка до затылка.
— При ножном предлежании сначала рождаются ножки. Впереди идёт ножка, обращённая к симфизу. Ягодицы вступают в малый таз после рождения ножек до колена. Дальнейшее течение родов такое же, как при ягодичном предлежании. Тактика ведения
— Дородовое ведение
— С 35 нед беременности рекомендуют занятия лечебной корригирующей гимнастикой
— Некоторые врачи рекомендуют проведение наружного акушерского поворота для превращения тазового предлежания в головное, однако акушерский поворот небезопасен — могут возникнуть отслойка плаценты, сдавление и обвитие пуповины, преждевременные роды
— При тазовом предлежании следует решить вопрос, можно ли вести роды естественным путём или необходимо прибегнуть к кесареву сечению.
— Ведение родов
— Период раскрытия. Проводят профилактику преждевременного разрыва плодного пузыря. Показан строгий постельный режим. После отхождения околоплодных вод — влагалищное исследование (уточнение диагноза, исключение выпадения пуповины).
— Второй период родов. После рождения плода до уровня пупка головка прижимает пуповину. Если роды не заканчиваются в течение 10 мин, плод погибает от асфиксии. Также возникает угроза отслойки плаценты. Поэтому после рождения нижней части туловища необходима быстрая акушерская помощь.
— Ручное пособие при чисто ягодичном предлежании по методу Цовьянова применяют для предупреждения осложнений. Метод основан на сохранении нормального члено-расположения плода. Техника. После прорезывания ягодицы захватывают следующим образом: большие пальцы располагают на прижатых к животу ножках, а остальные пальцы обеих рук — вдоль крестца, чтобы предотвратить преждевременное выпадение ножек. По мере рождения туловища руки продвигают по направлению к половой щели роженицы, продолжая прижимать вытянутые ножки к животу до момента рождения плечевого пояса. Если после рождения плечиков ручки не выпадают сами, плечевой пояс устанавливают в прямом размере таза и отклоняют туловище плода вниз (кзади). При этом рождается передняя ручка. Затем туловище отклоняют вверх (кпереди), после чего рождаются задняя ручка и ножки (пятки) плода. При рождении головки туловище плода также направляют вверх.
— Ручное пособие при ножных предлежаниях по методу Цовьянова. Метод основан на удерживании ножек во влагалище до полного раскрытия з.ева. Техника. Наружные половые органы женщины покрывают стерильной салфеткой. На вульву кладут ладонь, задерживая рождение ножек, что приводит к полному раскрытию зева. Таким образом плод из ножного предлежания переходит в смешанное ягодичное. После полного раскрытия зева роды ведут как при ягодичном предлежании.
— Иногда во время применения ручного пособия по Цовья-нову всё-таки происходит преждевременное выпадение ножек. В таких случаях применяют классическое ручное пособие.
— Если рождение головки задерживается, её освобождают приёмом Морисд-Леврё. Техника. Туловище плода кладут верхом на предплечье руки, II или III палец этой же руки вводят во влагалище роженицы, следуя по его задней стенке, а затем в рот плода. Второй рукой плод охватывают за плечики и освобождают головку.
— Третий период родов при тазовом предлежании ведут как обычно.
— После родов необходимо определить газовый состав крови в сосудах пуповины. Хирургическое лечение Извлечение плода за тазовый конец считают не пособием, а акушерской операцией, потому что в процессе манипуляций искусственно воспроизводят все четыре этапа родов, прикладывая влекущую силу. Плод извлекают от пяток до макушки.
— Показания к операции
— Необходимость срочного влагалищного родоразрешения в связи с тяжёлым соматическим заболеванием роженицы (например, сердечно-сосудистое заболевание)
— Угрожающая гипоксия плода и отсутствие условий для кесарева сечения
— Предшествующий классический поворот плода на ножку.
— Условия проведения
— Полное раскрытие шейки матки
— Отхождение околоплодных вод
— Соответствие размеров плода и таза роженицы.
— Техника операции
— Первый момент. Различают 2 способа
— Извлечение плода за паховый сгиб. Указательным пальцем руки захватывают переднюю ножку плода за паховый сгиб, влечение производят во время потуги. Для захватывания тазового конца большие пальцы рук располагают на ягодицах, указательные — на паховом сгибе, а остальные — на бёдрах плода. Извлекают плод до пупочного кольца
— Извлечение плода за ножку. Ножку захватывают всей рукой в области коленного сустава и тянут вниз. Вторая ножка рождается самостоятельно.
— Второй момент. Плод извлекают до уровня нижнего угла лопаток. Этот момент выделяют по двум причинам
— К высвобождению ручек можно приступить лишь после рождения плода до уровня нижнего угла лопаток
— После рождения плода до уровня пупка головка, входя в малый таз, может ущемить пуповину, что грозит гипоксиейГ
— Третий и четвёртый моменты. Ручки и головку плода высвобождают как при классическом ручном пособии. Кесарево сечение
— Показания к операции кесарева сечения при тазовых предлежаниях (дополнение к абсолютным показаниям при любом предлежании)
— Сочетание тазового пред-лежания с отягощённым акушерско-гинекологическим анамнезом (бесплодие, мертворождения, рождение ребёнка с травмой), миомой матки, пороками развития матки, сужением таза, гестозами, переношенной беременностью, возрастом первородящей 30 лет и более
— Рубец на матке
— Крупный плод
— Предлежание пуповины
— Частичное предлежание плаценты
— Задний вид тазового предлежания
— Противопоказания
— Внутриутробная гибель плода
— Терминальное состояние
— Уродство или глубокая недоношенность плода
— Острое инфекционное заболевание у женщины
— Затяжные роды (более 24 ч)
— Большое количество влагалищных исследований
— Применение акушерских щипцов при тазовом предлежании противопоказано
— Условия проведения кесарева сечения
— Плод жив и жизнеспособен (не всегда выполнимо при абсолютных показаниях)
— Женщина согласна на операцию (если нет жизненных показаний)
— У беременной нет признаков инфицирования
— Подготовка пациентки
— Если Ht меньше 30%, проводят инфузионную терапию для возмещения дефицита жидкости
— Необходимо подготовиться к возможному переливанию крови во время операции
— Мочевой пузырь женщины должен быть опорожнен
— Анестезия может быть ингаляционной (общей) или регионарной (спинномозговой или эпидуральной). Общая анестезия часто приводит к угнетению жизнедеятельности новорождённого, поэтому при проведении общего обезболивания интервал времени от начала наркоза до момента извлечения плода не должен превышать 10 мин
— Ход операции
— Рассечение брюшной стенки
— Вскрытие и отсепаровка пузырно-маточной складки брюшины, обнажение миометрия
— Рассечение миометрия (разрез по Кёрру-Русакову, по Селлхайму или по Сангеру)
— Ребёнка бережно извлекают руками, с помощью щипцов, вакуум-экстрактора
— Матку часто выводят из брюшной полости с целью массажа дна, обследования придатков и визуализации разреза при наложении швов. Для уменьшения кровопотери в мышцу матки вводят сокращающие матку средства (окситоцин, метилэргометрин и т.д.). После отделения плаценты необходимо ручное обследование полости матки для диагностики подслизистой миомы или для удаления остатков плодного яйца
— Двуслойное ушивание раны. Пузырно-маточную складку брюшины подшивают тонким рассасывающимся шовным материалом, а разрез брюшной стенки зашивают обычным способом
— После операции необходимо определить газовый состав крови в сосудах пуповины. Информация для пациентки
— Госпитализацию необходимо провести в плановом порядке за 2-3 нед до родов
— Если принято решение о проведении кесарева сечения, женщина должна быть информирована о сути операции, возможных осложнениях и дать согласие на операцию (за исключением операции по жизненным показаниям). Наблюдение
— Во время родов следует осуществлять постоянный контроль за ЧСС плода
— Наблюдение за родильницей поводят в течение 6 нед (как и после других родов). Профилактика. Лечебная корригирующая гимнастика (показана с 35 нед беременности), наружный акушерский поворот (см. Тактика ведения). Осложнения
— Запрокидывайте ручек
— Несвоевременное излитие околоплодных вод
— Аномалии родовой деятельности
— Выпадение пуповины и мелких частей плода
— Спазм маточного зева с ущемлением туловища или шеи плода
— Разгибание головки
— Травмы головы и мягких тканей, плечевого сплетения и спинного мозга плода
— Асфиксия плода. Течение и прогноз
— Перинатальная заболеваемость и смертность выше в случае родов при тазовом предлежании плода
— При массе плода менее 1 500 г риск кровоизлияния в мозг, а также перинатальная смертность значительно выше в случае родов через естественные родовые пути, чем после кесарева сечения. МКБ. 032.1 Ягодичное предлежание плода, требующее предоставления медицинской помощи матери 082 Роды одноплодные, родоразрешение посредством кесарева сечения 083.0 Извлечение плода за тазовый конец 083.1 Другое акушерское пособие родоразрешения в тазовом предлежании Примечания
— Абсолютные показания к проведению кесарева сечения
— Полное предлежание плаценты
— Абсолютно узкий таз
— Клиническое несоответствие размеров таза женщины и головки плода
— Неполное предлежание плаценты при неподготовленных родовых путях и сильном кровотечении
— Преждевременная отслойка нормально расположенной плаценты при неподготовленных родовых путях и кровотечении
— Опухоли органов малого таза, препятствующие рождению ребёнка
— Грубые рубцовые изменения шейки матки и влагалища
— Угрожающий или начинающийся разрыв матки
— Тяжёлый гестоз при неэффективности консервативного лечения и неподготовленных родовых путях
— Несостоятельность рубца на матке
— Экстрагениталь-ный рак и рак шейки матки
— Серьёзная экстрагенитальная патология (например, отслойка сетчатки, осложнённая миопия, тяжёлые заболевания ССС)
— Приёмы Леопольда
— Первый приём. Ладони обеих рук кладут на дно матки, пальцы сближают, оценивают высоту стояния дна матки и определяют часть плода, прилежащую к дну матки
— Второй приём. Обе руки с дна матки перемещают книзу, располагают на её боковых поверхностях и определяют позицию и вид позиции плода
— Третий приём применяют для определения предлежащей части плода. Руку кладут выше симфиза так, чтобы первый палец находился на одной, а остальные 4 пальца — на другой стороне нижнего сегмента матки. Охватывают предлежащую часть. Головка пальпируется в виде плотной округлой части с отчётливыми контурами, а тазовый конец — в виде крупного, но менее плотного и менее округлого образования
— Четвёртый приём — дополнение и продолжение третьего приёма. Исследующий встаёт справа лицом к ногам беременной, ладони обеих рук располагает на нижнем сегменте матки справа и слева, кончиками пальцев доходит до симфиза и определяет предлежащую часть и высоту её стояния
— Приём Морисо-Левре — метод извлечения головки плода в тазовом предлежании, при котором головка сгибается введённым в рот плода указательным пальцем одной руки с последующей тракцией туловища другой рукой
— Отличительные признаки конечностей плода
— У ножки есть пяточная кость, пальцы ровные, короткие, большой палец не отставлен
— Большой палец ножки нельзя прижать к подошве, в отличие от большого пальца ручки, легко прижимающегося к ладони; с ручкой можно поздороваться
— Колено отличается от локтя подвижным надколенником, стопа переходит в голень под прямым углом
— Разрезы миометрия
— Разрез по Кёрру-Гусакову (низкий поперечный) в настоящее время применяют наиболее широко. Разрез производят на несокращающейся части матки (нижний сегмент), что снижает вероятность разрыва или расхождения краёв рубца при следующих беременностях. Недостаток — опасность повреждения близлежащих сосудов
— Разрез по Сангеру (классический, или корпоральный, в настоящее время используют редко, по показаниям) — продольный разрез на передней поверхности дна матки
— Разрез по Селлхайму (низкий вертикальный) начинают в несократимой части матки и продолжают на тело матки.
Источник: Медицинский словарь на Gufo.me

Ягодичное предлежание плода — запись пользователя МамОля (id2023237) в сообществе Благополучная беременность в категории Статьи, полезная информация
Начиная примерно с двадцатой недели беременности, женщина чувствует, что ее малыш толкается. Это значит, что ребенок не лежит все время на одном месте и в одном положении, он эти положения меняет.
Начиная примерно с двадцатой недели беременности, женщина чувствует, что ее малыш толкается. Это значит, что ребенок не лежит все время на одном месте и в одном положении, он эти положения меняет. На УЗИ можно видеть, что малыш сначала, например, сидел на попке, потом повернулся и лег на бочок, затем встал на ножки. В большинстве случаев, начиная с 33-34 недели, ребенок переворачивается головой вниз и таким образом готовится к своему рождению. Это нормальное, максимально безопасное для родов расположение ребенка в животе. Однако так случается не всегда. Примерно в 5% случаев малыши предпочитают сесть на попу и не переворачиваться. Так им проще и удобнее, так им больше нравится. Подобное расположение ребенка называют ягодичное предлежание плода.
Ягодичное предлежание плода причины
Оснований для ягодичного предлежания плода много, ниже мы назовем самые распространенные:
- Особенности матки.Наиболее удобная для ребенка форма матки — перевернутое яйцо. Любая другая форма матки для ребенка менее удобна, ему неудобно плавать в околоплодных водах, любые опухоли и прочие наросты мешают ребенку, соответственно, он старается найти для себя максимально удобное положение, которое часто не совпадает с правильным предлежанием.
- Любое отклонение количества околоплодных вод от нормы — много вод или мало вод — также является одной из причин ягодичного предлежания плода в утробе матери. При многоводии ребенок меняет положение хоть каждую минуту, при маловодии, наоборот, «застревает» в одном положении у мамы в животике.
- Заболевания половой системы, предлежание плаценты, узкий таз, тонус матки.
Бывает три вида ягодичного предлежания плода:
- Чисто ягодичное предлежание плода — ребенок просто уселся на попку, ножки вытянул вверх вдоль туловища к голове, коленки прямые.
- Смешанное ягодичное предлежание плода — ребенок как будто сидит «на корточках», колени согнуты, пяточки и ягодицы направлены вниз.
- Тазовое ягодичное предлежание плода — ребенок сидит на попке, но вверх к голове вытянул только одну ножку, а вторую согнул в колене и прижал к животику.
Виды положения плода
Помимо видов предлежания плода есть еще несколько видов положения плода.
- Продольное положение плода. Это норма. Данный термин означает, что главная ось ребенка — линия затылка, позвоночника, копчика — повторяет линии матки.
- Косое и поперечное положение плода.Неправильное расположение ребенка в матке. Всегда абсолютный показатель для кесарева сечения.
Итак, вам подтвердили диагноз ягодичное продольное предлежание плода. Можно ли что-то исправить? Да. При ягодичном продольном предлежании плода врачи рекомендуют выполнить ряд несложных упражнений, которые дают довольно высокий шанс перевернуть плод в правильное головное предлежание непосредственно перед родами.
Гимнастика при ягодичном предлежании плода: назначается только и исключительно вашим лечащим врачом, начинать делать гимнастику лучше с 35 недели беременности.
Упражнение 1. Лечь на пол или любую другую твердую поверхность. 10 минут лежать на левом боку, 10 минут лежать на правом боку. Сделать на каждый бок по три раза. Выполнять следует три раза в день за полтора часа до еды или через полтора часа после еды.
Упражнение 2. Лечь на пол. Таз оторвать от пола на 30 — 40 см. Можно подложить под попу подушки. Колени, попа, плечи должны быть на одной прямой линии.
Упражнение 3. «Поза животного». Встать на полу на четвереньки, упереться на локти и колени. Расслабить живот, грудь и промежность. Ребенку будет легче передвигаться у вас в животе. Так же при помощи этого упражнения снизится тонус матки.
Очень хорошо помогают плавание в бассейне хотя бы три раза в неделю и сон на боку, где находится спинка ребенка.
Главное верить и ждать. Частенько случается, что ребенок переворачивается в правильное положение либо перед родами, либо вообще во время родов.
Ребенок из ягодичного продольного предлежания все-таки перевернулся в правильное положение? Наденьте специальный бандаж. Зафиксируйте правильное положение.
При неправильном предлежании плода женщину за две недели до родов кладут в роддом под наблюдение врачей. Именно тогда, после проведения дополнительного обследования, согласовывают все детали родов.
Ягодичное предлежание плода и роды
Вы все испробовали, но малыш так и не захотел переворачиваться в правильное положение? Ничего страшного. Самое главное теперь успокоиться и выяснить у врача, каким способом вам лучше рожать — будут ли делать вам кесарево или вы можете родить естественным путем. После проведения всех необходимых дополнительных обследований доктор скажет вам, как вы будете рожать. Если у вас девочка, а строение таза довольно широкое, то, возможно, вы будете рожать самостоятельно.
Если вы ожидаете мальчика, то роды будут при помощи кесарева сечения. Это делается для сохранения жизни и здоровья мамы и ребенка и из-за особенностей