Свищ пупка у новорожденных и детей старше- лечение, показания к операции
Омфалит у взрослых: лечение и меры профилактики
Выставить предварительный диагноз подобной аномалии сегодня можно даже до рождения крохи, при проведении ультразвукового обследования плода в поздние сроки беременности.
Кроме того, пупочный свищ можно выявить при рождении, после перерезки пуповины, при первичном врачебном осмотре новорожденного после его появления на свет.
Точно определить наличие свища, определить его точные размеры и локализацию, особенности хода — или же опровергнуть диагноз — можно при проведении УЗИ брюшной полости и выполнении фистулографии.
Также можно применять методику зондирования свищевого хода для уточнения диагноза. Если специальный прибор – зонд, проводится внутрь хода на несколько сантиметров, тогда диагноз считают подтвержденным.
- К ним относятся ванночки со слабо-розовым раствором марганцовки, и примочки с нею.
- Также показана обработка свища пупка раствором перекиси водорода, а также подсушивание краев хода применением анилиновых красителей.
- Могут также применяться повязки с раствором хлорофиллипта.
В большинстве случаев, неглубокие неполные свищи зарастают у детей самостоятельно на протяжении первых полугода жизни. Если подобное не происходит, свищ не зарастает и мокнет, тогда показано проведение плановой операции.
Важно понимать, что неполные свищи могут быть опасными в плане развития возможных осложнений – воспалительных процессов и нагноения. Чтобы предотвратить воспалительные процессы в области пупка, необходима ежедневная тщательная обработка ранки, применение антисептиков и постоянный контроль за состоянием пупочной ранки.
Наличие полного свища пупка – это показание к оперативному лечению, они не склонны к самостоятельному заращению, в силу постоянного выделения через них жидкости или каловых масс.
Оперативное вмешательство ребенку проводится только под общим наркозом: проводится разрез, который окружает пупок, и он продолжается в направлении лобка, свищ иссекается, над ним ушиваются ткани пупка.
Свищи иссекаются скальпелем, образованные свищем дефекты в петле кишки или стенке мочевого пузыря ушиваются, техника оперативного вмешательства при обоих видах свищей единая.
После операции показано нахождение в стационаре, перевязки и контроль заживления.
Рецидивов обычно не возникает.
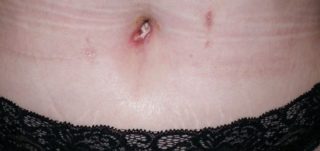

Гнойные выделения из пупка
Среди наиболее заметных симптомов омфалита у взрослых можно выделить:
- сильное или слабовыраженное покраснение кожных покровов;
- наличие серозных выделений в ямке;
- отек пупочной области;
- по мере развития болезни может появиться гной и кровавая сукровица;
- общее состояние постепенно ухудшается, повышается температура;
- на последних стадиях омфалита может появиться выпячивание, которое будет горячим на ощупь.
Если присутствует ранка, она будет покрыта толстой корочкой с собравшимся под ней гноем.


Обрабатывать пупок можно теми же средствами, что и новорожденному
Для определения типа омфалита, а также для назначения его эффективного лечения требуется полноценная диагностика. Специалист обязательно назначит анализы, УЗИ и рентген. Эти средства необходимы для исключения осложнений.
Если у взрослого человека воспалился пупок, ему нужно будет каждый день обрабатывать его для подавления бактерий и инфекций. При этом флегмонозная форма омфалита требует постоянного контроля со стороны врачей. Терапии эта патология поддается хорошо:
- Обработка обеззараживающим раствором. Для предотвращения масштабной гибели полезной микрофлоры врачи рекомендуют лечить воспаление пупочного кольца теми же средствами, что у новорожденных детей: 5% раствором марганцовки или 1-2% раствором зеленки.
- Применение перекиси. Необходимо использовать раствор, если есть гнойные или серозные выделения. Наносят перекись и вытирают ватной палочкой до использования зеленки и марганцовки.
- Использование антибактериальных мазей. Допускается при незаживающих ранках по показаниям врача. Чаще всего используются антибиотики широкого спектра действия, однако надолго закладывать мазь в кольцо нельзя. Дополнительно, если заболевание успело привести к осложнениям, назначают антибиотики в виде таблеток.


Антибактериальные мази применяются только по назначению врача
- Противостафилококковые иммуноглобулины. Назначаются в виде инъекций при тяжелых формах омфалита у взрослых, когда другие способы лечения не дают нужного эффекта.
Нельзя обойтись без физиотерапии, если возникло воспаление пупочного кольца у взрослого человека. Лучший метод – СВЧ-терапия, которая помогает бороться с болью и воспалением.
Хирургическое вмешательство назначают, если имеют место интенсивные гнойные процессы и отмирают ткани. Врач иссекает пораженную область и устанавливает дренаж, чтобы не скапливался гной.
Полезно принимать различные добавки для иммунитета. Если защитные силы находятся на должном уровне, процесс восстановления идет быстро и правильно:
- витаминотерапия А, В, С через инъекции – лучше усваиваются, быстрее действуют и не нагружают кишечную микрофлору;
- внутривенное введение глюкозы при наличии показаний;
- прием рекомендованных поливитаминов вместе с пищей.
При терапии воспаления пупка взрослые должны точно соблюдать рекомендации врача, вовремя приходить на консультации. Очень важно лечить болезнь систематически, следуя схеме, не пропуская процедур.
Такое заболевание, как омфалит, встречается не так часто среди населения. Наиболее подвержены ему новорожденные. Решающим фактором в этом случае является риск приобрести такое заболевание, если во время родов были определенные проблемы с ребенком. К примеру, ребенок недоношенный либо родился болезненным и прочее. Это грозит слабым иммунитетом, что ослабляет противодействие организма любым заболеваниям, в том числе и воспалению тканей вокруг пупка.
Омфалит у взрослых, по своей сути, является воспалением кожных тканей в области пупка. К нему может привести несоблюдение правил личной гигиены, отсутствие ухода за ранками в области пупка.
Часто воспаление в области пупка является следствием неудачного пирсинга.
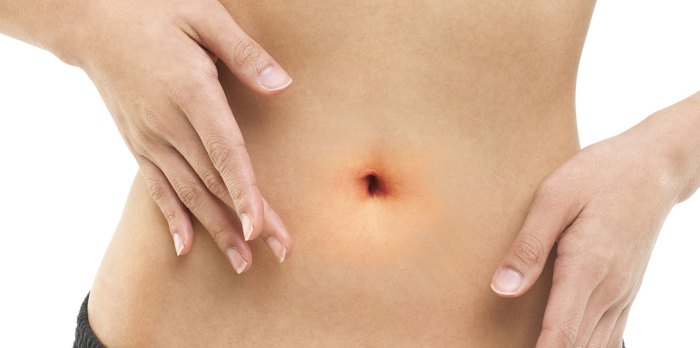

Омфалит у взрослых обычно проявляется на коже характерными признаками часто в период возможной травмы пупка и спустя неделю после этого. Именно в этот период ранка в пупке только начинает заживать. В нее легко попадают многие болезненные вирусы и микроорганизмы, которые и становятся возбудителями недуга. Нередко омфалит сопровождается серыми, кровяными и гнойными выделениями. Их легко распознать по цвету и неприятному запаху.
Наиболее опасным считается флегмонозный или гнойный омфалит. Он повреждает не только околопупочные ткани, но и распространяется на другие поверхности кожи.
При некротическом омфалите ткани возле пупка отмирают, что приводит к неприятным последствиям. Кожа приобретает темный вид, похожий на сильный удар или синяк. Впоследствии выступают язвы, разные по размеру. Но общее самочувствие может оставаться хорошим
Но вот если омфалит у взрослых приобретает тяжелую форму, появляются гнойные и кровяные выделения, тут страдает и общее состояние человека. Его пупок меняет форму, станет более выпяченным и кольцеватым. Возможно поднятие температуры до уровня 38-39 градусов. Особенно горячей будет область, где находится эпицентр воспаления. В связи с этим наступает отравление организма токсинами. Больной может быстро потерять вес.
Ранка покрывается толстой корочкой, под которой собирается весь гной. Если ее травмировать или случайно содрать, то появляется риск возникновения язвочек на поверхности пупка.
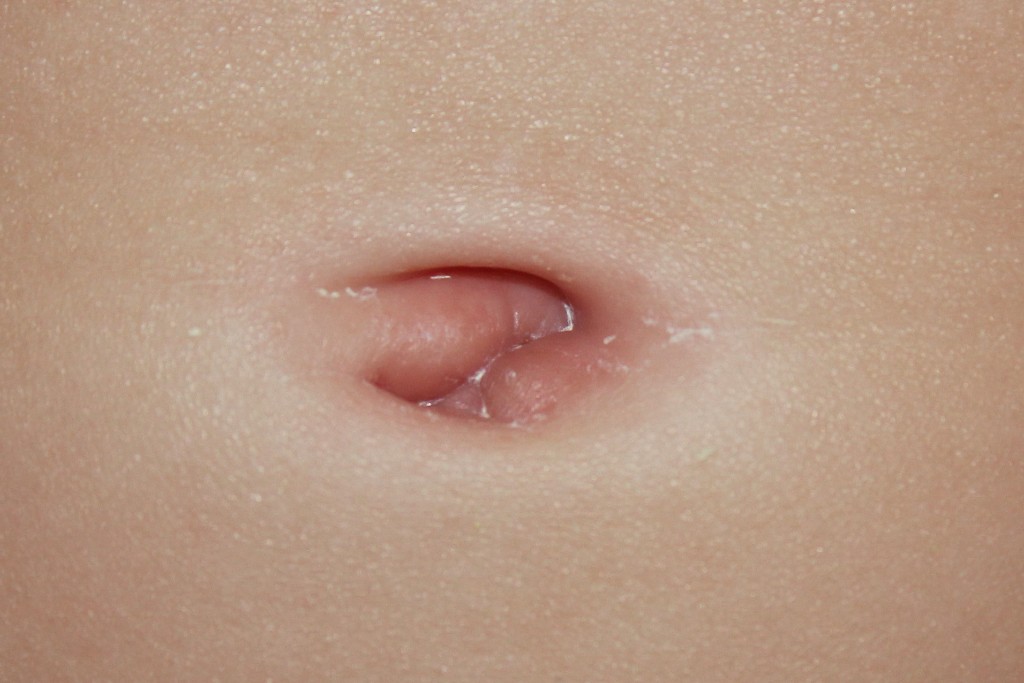

Каким бы неприятным был омфалит, он легко поддается лечению. Если вовремя начать выполнять назначенные процедуры, то исчезает риск проявления последствий болезни. Поэтому лучше сразу обращать внимание на ранки возле пупка и должным образом ухаживать за околопупочной областью, чтобы потом не пришлось долгое время посещать доктора.
Нередко омфалит у взрослых переходит в другие стадии, вызывая более сложные заболевания. Причина этого в том, что возбудитель инфекции может свободно перемещаться по лимфе к другим тканям. Наступает интоксикация организма.
Также легко инфекция попадает в вены и сосуды, что является для человеческого организма наиболее опасным варинтом развития болезни.
Омфалит у взрослых: лечение
Если омфалит находится в легкой стадии, то для лечения достаточно будет протирать ранку специальными дезинфицирующими средствами, антисептиками. Еще доктор может назначить прижигание нитратом серебра. Это довольно действенный метод, хотя и немного болезненный.
А вот гнойные воспаления пупка требует хирургического вмешательства. Чтобы избежать заражения инфекцией рядом расположенных органов и тканей, в первую очередь нужно вывести гной из ранки. Это процедура совершается с помощью специального зонда, который вставляется в надрезанное отверстие.
После очищения раны в домашних условиях необходимо обрабатывать ее мазями и гелями с необходимыми компонентами.
Иногда доктор назначает лечение антибиотиками, если организм на них не имеет особой чувствительности.
Омфалит у взрослых встречается реже, чаще ему подвержены новорожденные. Заболевание характеризуется воспалением тканей в пупочной зоне. У младенцев пупочная рана может загноиться из-за низкого иммунитета, некоторых врожденных заболеваний или плохой гигиены. В подростковом и возрасте болезнь может наступить при занесении инфекции после пирсинга, у взрослых вследствие травмы.
Самыми опасными считаются гнойный и флегмонозный омфалит, так как они, кроме области пупка поражают другие участки кожи. Внешне место поражения выглядит как синяк. Состояние больного может не отличаться от обычного, ухудшения начнутся при тяжелой форме. При развитии некротической формы, ткани начинают отмирать. Внешне наблюдается выпячивание пупка, поднимается температура, происходит сильная интоксикация организма.
Омфалит возникает из-за проникновения инфекции патогенного характера, грамотрицательных бактерий (кишечная и синегнойная палочка, протей, клебсиелла), грамположительных (стрептококки, стафилококки), анаэробной флоры, грибков кандиды.
Располагающими факторами у взрослых могут быть:
- меющиеся инфекционные болезни кожных тканей;
- гнойные процессы внутренних органов;
- механические травмы пупочной зоны;
- пирсинг, шрамирование, татуаж;
- воспаление швов после перенесенных операций.
Неполный свищ пупка: причина
Воспаление пупка у взрослых связано с одним из следующих факторов:
- образование свища в пупочной зоне – происходит в результате травмирования, операций на желудочно-кишечном или мочевом протоке;
- длительное воспаление брюшной стенки – появляются гнойные абсцессы;
- врожденные аномалии – в слишком узком и глубоком пупочном канале могут скапливаться бактерии и отмирающие клетки;
- раны и механические травмы – следы проколов, в том числе после пирсинга, нарушают местный иммунитет и способствуют воспалению.
Воспаление может возникнуть на фоне лишнего веса, а также стать следствием сахарного диабета, при котором изменяются обменные процессы.
Флегмона
Флегмона – одна из форм флегмонозного омфалита, которая всегда сопровождается гнойными выделениями. На фоне воспалительного процесса повышается температура, а в области пупка наблюдается сильная болезненность и отечность.
Нередко флегмона сопровождается воспалением брюшной стенки, в этих случаях лечение уже нельзя проводить в домашних условиях – требуется помощь хирурга. Если не лечить флегмону, инфекция быстро проникнет в брюшную полость, приведет к развитию некрозов и заражению крови.
Пузырный свищ
Мокнущий пупок образуется в начале развития пупочного свища, который появляется после операций или в результате нарушения целостности кишечного, мочевого, желчного протока. Причиной свища могут быть и длительные воспалительные процессы.
В редких случаях образование выделений из пупка связано с такими заболеваниями:
- Тромбофлебит пупочной вены. Диагностируется как у новорожденных, так и у взрослых. Обнаруживается после реанимационных процедур, катетеризации пупочных сосудов.
- Следствие пупочной грыжи. Если содержимое, выходящее из пупочного кольца, было ущемлено, это может приводить к выделениям и развитию воспаления.
- Киста урахуса. Врожденная патология, связанная с нарушением зарастания мочевого протока. Может обнаруживаться как после рождения, так и после 20-30 лет жизни.
У женщин эндометриоз матки иногда распространяется настолько широко, что достигает пупочных тканей. Врастая в брюшную стенку, эндометрий выходит к пупку, в результате чего он начинает гноиться и воспаляться.
Самой серьезной и опасной причиной покраснения пупка у ребенка является омфалит
. Это бактериальное воспаление дна пупочной ранки, пупочного кольца и окружающих тканей. Для омфалита характерно сильное покраснение кожи в пупочной области (она становится ярко-красной), припухлость и отечность, гипертермия (повышение температуры кожи и тела), а через несколько дней после появления этих признаков могут наблюдаться гнойные выделения.
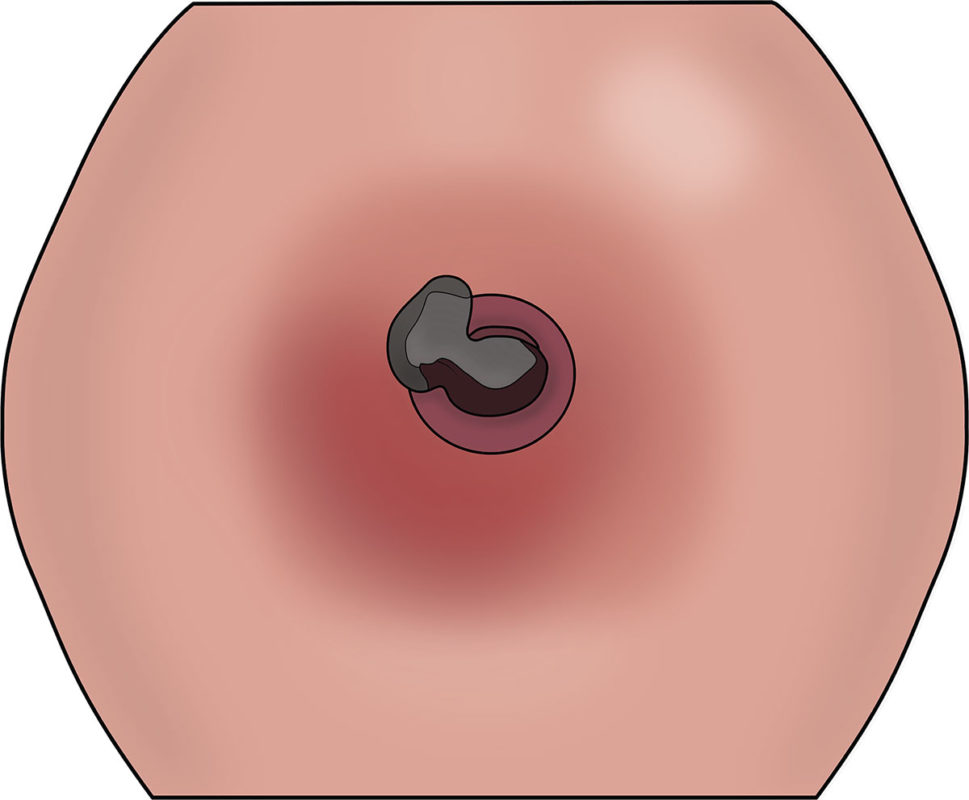

Омфалит доставляет дискомфорт малышу и в определенной степени влияет на его самочувствие и состояние здоровья. Ребеночек может быть ослабленным, капризным, беспокойным, плохо спать, есть и даже терять в весе. Но основная опасность кроется в том, что бактерии проникают вглубь пупочного дна, попадают в кровь и могут таким образом разносить инфекцию по всему организму.
Омфалит обычно образуется у новорожденных в первые дни и недели жизни. А вот красный пупок у ребенка может наблюдаться и в более поздние периоды его развития.
Приблизительно к концу третьего месяца своего развития новорожденный начинает изучать свои ручки и находить для них всяческие занятия. Позже он с увлечением изучает и тело, его отдельные части. В этом процессе малыши нередко находят на животике пупочек и увлеченно играются, ковыряясь в нем пальчиками. Такие манипуляции часто бывают причиной покраснения у деток 7, 8, 10 месяцев и даже старше!
Еще одной вероятной причиной красного пупка бывают аллергические реакции. Это может быть реакция детского организма на новый продукт, введенный в его или мамин рацион (если кроха находится на грудном вскармливании), на стиральный порошок или детскую косметику, на новые подгузники и даже одежду! Любые натирания, раздражения, опрелости, контакты с химическими или синтетическими веществами способны вызывать покраснение и припухлость на коже детей, в том числе и в области пупка. А у малышей кожица в этом месте может покраснеть даже после сильного натуживания или надрывного плача.
Омфалит у взрослых, по своей сути, является воспалением кожных тканей в области пупка. К нему может привести несоблюдение правил отсутствие ухода за ранками в области пупка.
Омфалит у взрослых обычно проявляется на коже характерными признаками часто в период возможной травмы пупка и спустя неделю после этого. Именно в этот период ранка в пупке только начинает заживать. В нее легко попадают многие болезненные вирусы и микроорганизмы, которые и становятся возбудителями недуга. Нередко омфалит сопровождается серыми, кровяными и Их легко распознать по цвету и неприятному запаху.
При некротическом омфалите ткани возле пупка отмирают, что приводит к неприятным последствиям. Кожа приобретает темный вид, похожий на или синяк. Впоследствии выступают язвы, разные по размеру. Но общее самочувствие может оставаться хорошим
Если омфалит находится в легкой стадии, то для лечения достаточно будет протирать ранку специальными дезинфицирующими средствами, антисептиками. Еще доктор может назначить прижигание Это довольно действенный метод, хотя и немного болезненный.
А вот пупка требует хирургического вмешательства. Чтобы избежать заражения инфекцией рядом расположенных органов и тканей, в первую очередь нужно вывести гной из ранки. Это процедура совершается с помощью специального зонда, который вставляется в надрезанное отверстие.
Пупок — рубец, который формируется после отпадения пуповины. С возрастом он становится незаметной частью на теле. Мы обращаем на него внимание, только если хотим сделать пирсинг или ощущаем дискомфорт в этой области. Пупок — благоприятное место для размножения бактерий, поэтому его могут поражать воспалительные инфекции.
Причиной неполного свища пупка у новорожденных является отсутствие нарастания соединительной ткани для закрытия дистального отдела в желточном протоке.
Иными словами, неполный свищ – это не закрывшиеся желчегонный и мочевой протоки, которые необходимы для обеспечения жизни плода во время беременности.
Это явление достаточно распространено у новорожденных. При отсутствии осложнений неполный свищ проходит самостоятельно до 6 месяцев.
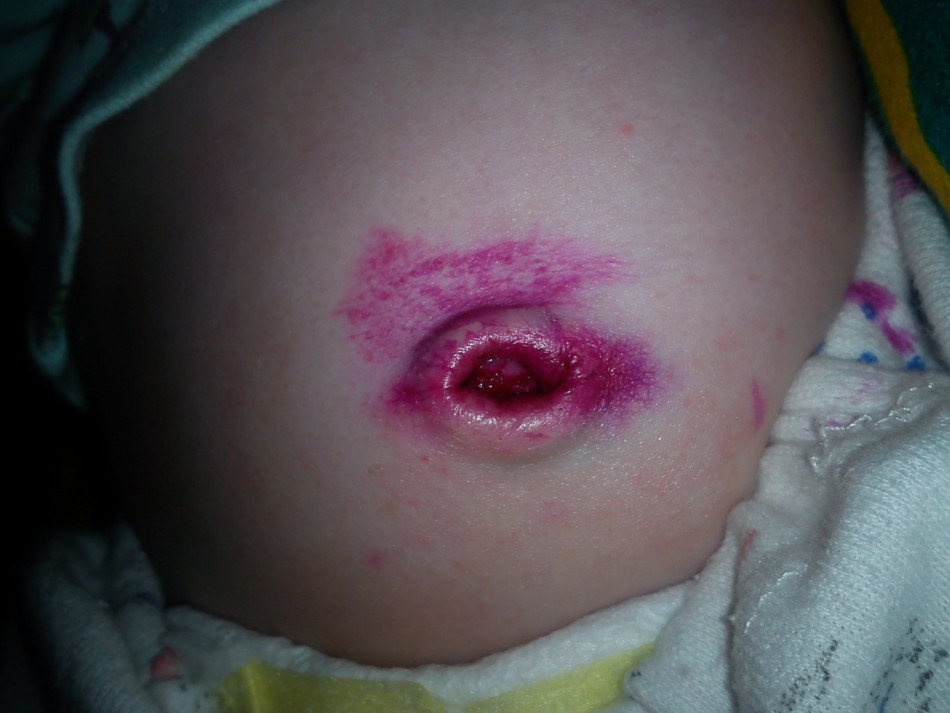 Неполный свищ – это не закрывшиеся желчегонный или мочевой проток
Неполный свищ – это не закрывшиеся желчегонный или мочевой проток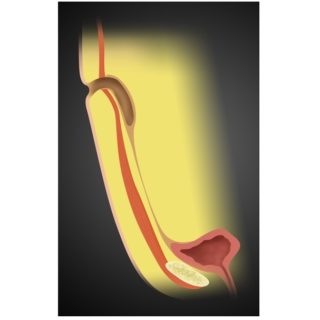

Пупочный свищ
Формы омфалита у взрослых
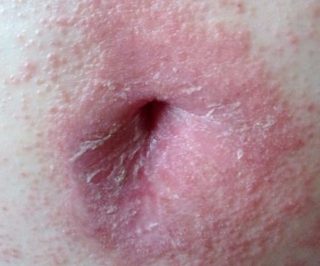

Флегмонозная форма омфалита
У детей болезнь прогрессирует очень быстро и в запущенных случаях может проходить до 5 стадий развития, меняя свои формы. У взрослых же наиболее распространены 2 типа патологии:
- Простая форма, или мокнущий пупок. Симптомы выражены слабо, гнойные выделения отсутствуют или минимальны, образуется тонкая корочка. При длительном течении болезни могут формироваться грибовидные опухоли.
- Флегмонозная форма. Опасный тип заболевания с острым воспалительным процессом, в который втягиваются окружающие ткани. В тяжелых случаях может развиваться флегмона, охватывающая ткани передней брюшной стенки. Очень часто на пупочном кольце образуется язва, окруженная кожным валиком, выделяющим гной.
Возможные осложнения омфалита

Несвоевременное или неправильное лечение перитонита в 100% случаев заканчивается смертью пациента
Считать патологию угрозой для жизни некорректно, так как омфалит легко поддается лечению. Но состояние пациентов может усложняться иммунодефицитами. Тогда любая бактерия и источник инфекции может стать причиной ухудшения самочувствия, развития интоксикации и лихорадки.
Среди наиболее распространенных осложнений при отсутствии быстрого лечения выделяют:
- артериит – воспаление жизненно важных артерий в области пупочной зоны;
- энтероколит – воспаление тонкого кишечника и острое нарушение пищеварения;
- флебит – воспаление пупочных сосудов;
- лимфангит пупочного кольца;
- остеомиелит – встречается крайне редко;
- развитие опухолей пупка при постоянном травмировании;
- флегмона брюшной полости;
- сепсис и перитонит.
Когда начинать бить тревогу
Постоянно мокрый пупок;
Болезненная пальпация пупочной зоны;
Множественная грануляция, обширные грибовидные разрастания;
Высокая температура, общее недомогание организма;
Усиленная гигиена не приносит результата.
Вывод
Таким образом, пупок требует внимательного отношения к себе не только у младенцев, но и у взрослых. Не стоит пренебрегать правилами личной гигиены. Принимая душ или ванну, уделите этой области повышенное внимание. Чистый пупок — здоровая кожа, которой не страшны бактерии.
Распространенные причины заболевания
Пузырный свищ
Пупочный свищ новорожденных или детей постарше это хирургическая патология, которая имеет вид патологического отверстия, соединяющего область пупка с различными внутренними органами — наиболее часто, это кишечные петли. Но могут быть сообщения и с другими органами и тканями.
Внешне эта аномалия выглядит, как незаживающая и постоянно мокнущая рана в области пупка, из которой, при малейших движениях или нажатиях, сочится жидкость.
Пупочный свищ новорожденных – патология, представляющая собой отверстие, которое соединяет пупок с другим внутренним органом (обычно с кишечником). Выглядит как мокнущая незаживающая пупочная рана, из которой то и дело выделяется жидкость.
Свищ пупка может быть:
- неполным – ранка мокнет, гноится, но выделений из кишечника нет
- полным – ранка мокнущая, кожа вокруг нее раздраженная, наблюдаются кишечные выделения в месте соединения пупка с кишкой
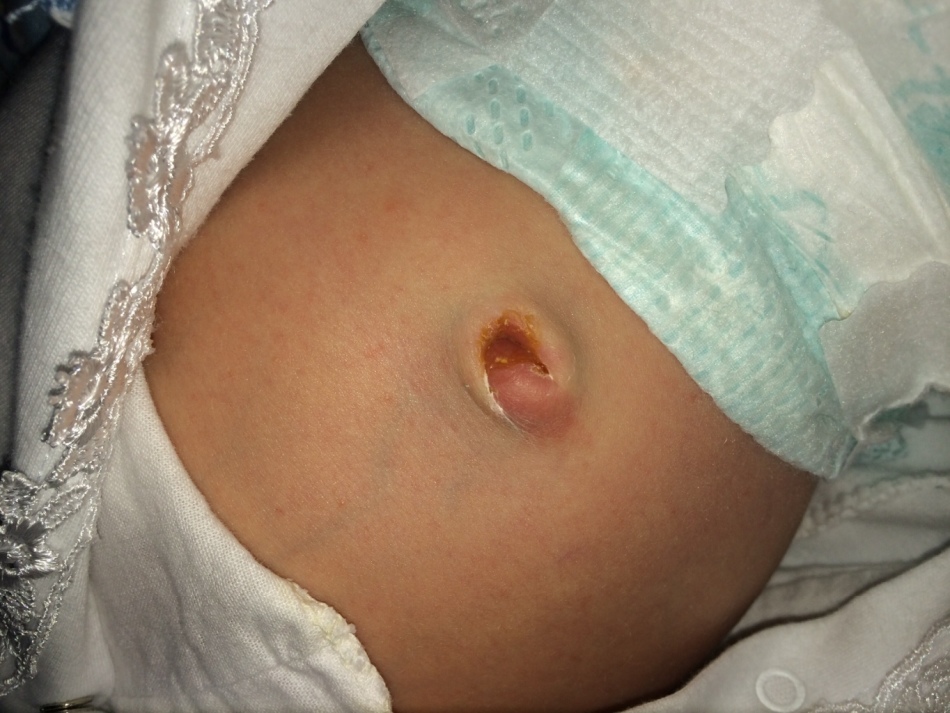 Неполный свищ пупка
Неполный свищ пупкаДиагностировать наличие аномалии у ребенка можно еще до его рождения, при проведении УЗИ. Также пупочный свищ могут обнаружить во время перерезания пуповины или при дальнейшем врачебном осмотре ребенка.
Утвердить или опровергнуть диагноз «свищ» и выяснить его точные размеры и локацию можно на основании результатов УЗИ или фистулографии.
Применяя метод зондирования свищевого хода, уточняют диагноз. Если зонд проходит внутрь на несколько сантиметров, то диагноз поставлен верно.
Свищ – канал, которым соединены разные полости. У новорожденных он часто является врожденной патологией. Но бывает и приобретенный свищ, возникающий после операций и воспалений.
У взрослых пупочные свищи могут образовываться из-за длительного и тяжелого воспаления брюшной стенки, а также в тех случаях вскрытия абсцесса и выброс гнойного содержимого через пупок.
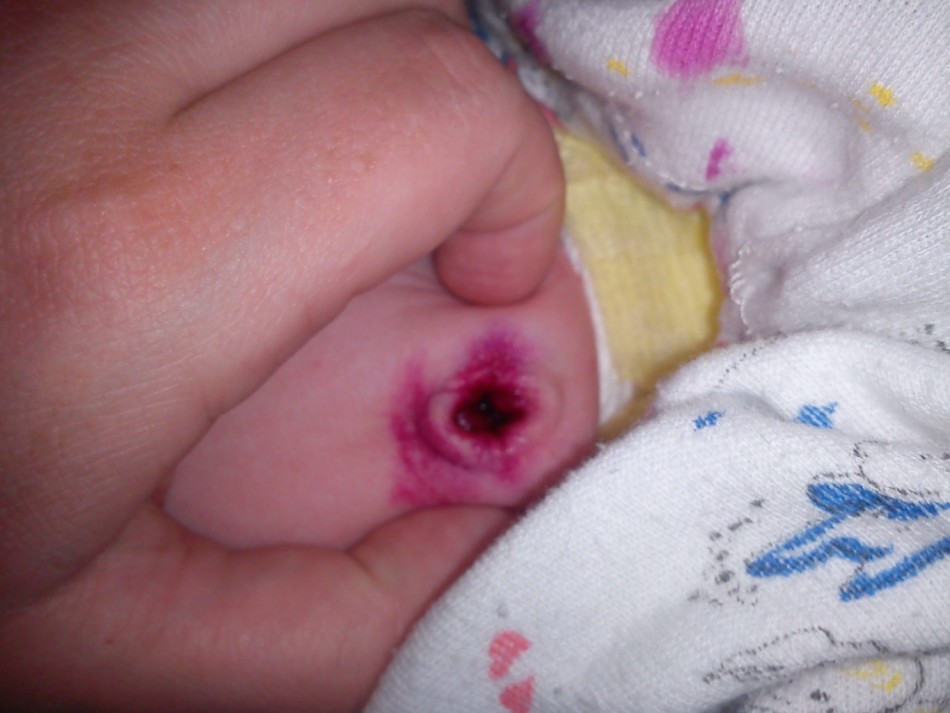 Неполный пупочный свищ у ребенка
Неполный пупочный свищ у ребенкаПолный пупочно-кишечный свищ часто осложняется воспалительными процессами в области пупка, а также потерей веса и заметным исхуданием ребенка. Из-за большой вероятности развития непроходимости кишечника, для лечения полных пупочно-кишечных свищей показана срочная операция.
При пузырно-пупочном свище (свище мочевого мочевого хода) из отверстия периодически выделяется моча. Если ребенок расслаблен, она выделяется по несколько капель, если напряжен, натужен – струйкой. Если свищ большой, весь объем мочи выделяется через него.
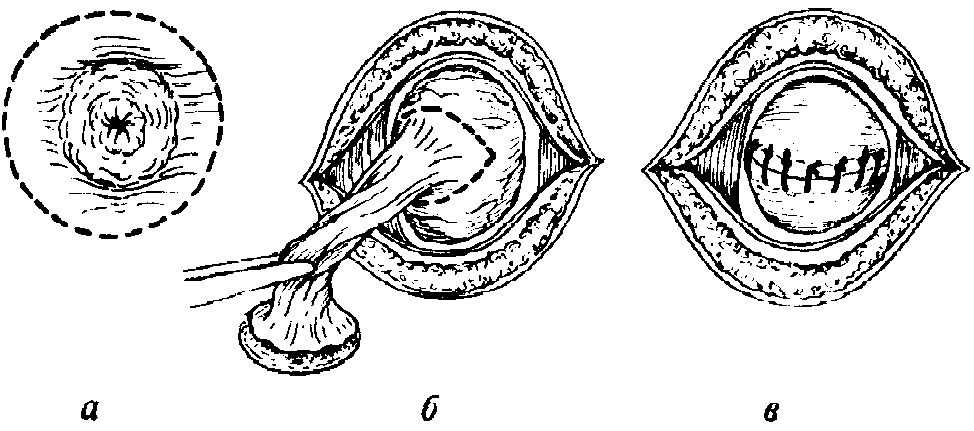 Операция при пупочно-кишечном свище
Операция при пупочно-кишечном свище- желчный — соединяет пупок с подвздошной кишкой
- мочевой — соединяет пупок с мочевым пузырем
Если облитерации желчного и мочевого протоков не случается, то развиваются пупочные свищи.
Когда весь желчный проток открыт, то у ребенка на месте пупка образуется свищ, через который выделяется кал.
При отсутствии облитерации урахуса, через образовавшийся пупочно-пузырный свищ выделяется моча.


Пупочный свищ
- свищи пупочного кольца – в большинстве случаев обнаруживаются в детском возрасте, но могут проявиться и позднее в виде рецидива;
- анатомические особенности организма – узкий пупочный канал, глубокое расположение ямки – все это вызывает интенсивное скопление отмерших клеток и продуктов деятельности сальных желез;
- недостаточная гигиена – если анатомические особенности сочетаются с тем, что человек уделяет мало внимания личной гигиене, пупок постоянно остается грязным, – может развиться воспаление;
- сниженный иммунитет – не может быть главной причиной воспаления пупка у взрослого, но может спровоцировать действие остальных факторов;
- постоянные раны пупка – из-за ношения тесного белья, пирсинга или сдавливания области живота аксессуарами с металлом, прилегающим к телу.
Точно определить причину поможет доктор. Для этого он проведет подробный опрос пациента и выявит факторы, которые долго действовали на организм и привели к развитию воспаления.
Свищ пупка у взрослых и детей: как лечат?
При неполном свище пупка лечение представляет собой ряд консервативных процедур:
- ванны с перманганатом калия
- обработка свища раствором перекиси водорода
- «подсушивание» йодом или зеленкой
- прикладывание повязок с раствором хлорофилипта
В большинстве случаев неглубокие неполные свищи зарастают к 6 месяцам. Если этого не произошло, детям старше полугода проводят операцию.
 Перекись водорода для лечения пупочных свищей
Перекись водорода для лечения пупочных свищейСвищ пупка у взрослых: народные средства
При помощи народных средств можно облегчить состояние больного, сняв воспаление и устранив гной пупочного свища.
Рецепт №1. Процеженным настоемцветов аптечной ромашки или календулы обрабатывают раны свища. Для его приготовления понадобятся:
- сухие цветы (1 – 1,5 ст.л.)
- кипяткок (1 ст.)
- Цветы поместить в стеклянную емкость
- Залить кипятком
- Накрыть крышкой
- Дать настояться 2 часа
- Протирать рану при помощи смоченного в настое ватного тампона.
Рецепт №2. Если необходимо вытянуть гной из раны, используют:
- листочки эвкалипта аптечного (40 шт)
- растительное масло (1ст.л.)
- средняя луковица (1шт)
- Измельчить листья эвкалипта
- Смешать с растительным маслом
- Смесь настоять 18-24 часа
- Натереть на терку некрупную луковицу
- Полученную кашицу добавить в масло с эвкалиптом
- Смесь тщательно перемешать
- Выложить в свернутую в несколько слоев марлю и прикладывать к ране на полчаса один раз в день.
 Настой ромашки для лечения пупочных свищей
Настой ромашки для лечения пупочных свищейСвищ пупка: операция
Операцию по удалению свища пупка проводят под общим наркозом. Разрез, который окаймляет пупок, продолжают по направлению к лобку, над свищом сшивают ткани пупка.
Свищ иссекают, дефекты, образованные при этом в пузыре или кишке, зашивают. Техника выполнения операции при пупочно-кишечных и пузырно-пупочных свищах одинаковая.
 Операция по иссечению свища пупка
Операция по иссечению свища пупкаЕсли во время домашнего лечения свища пупка состояние больного ухудшилось, на пораженном участке появилось воспаление или неожиданно повысилась температура тела, необходимо срочно обратиться к врачу, так как заболевание опасно высокой вероятностью присоединения вторичной инфекции.
Свищи пупка у детей. Полные и неполные свищи
Свищи пупка у детей наблюдаются нередко, особенно в грудном возрасте. Они представляют собой остатки функционирующих в первые 2 — 5 мес внутриутробной жизни эмбриональных протоков: желточного, через который зародыш получает питание из желточного мешка, соединенного с тонкой кишкой, и мочевого, из которого моча плода отходит в околоплодные воды. К моменту рождения ребенка указанные протоки подвергаются обратному развитию, но иногда сохраняются частично (неполные свищи) либо на всем протяжении (полные свищи). Кроме того, в области пупка могут встречаться свищи желудка, желчного пузыря, червеобразного отростка и др., которые образуются вследствие ущемления названных органов лигатурой при перевязке пупочного канатика, содержащего небольшую и нераспознанную эмбриональную грыжу.
Неполные свищи пупка у детей
Неполные свищи (рис. 74) наблюдаются чаще полных
Клиническая картина. Необлитерированный пупочный конец протока, выстланный слизистой оболочкой, секретирует. Скапливающаяся жидкость выделяется через пупочную ямку. Существование свища само по себе беспокойства ребенку не причиняет. Основные жалобы родителей сводятся к существованию длительно не заживающей пупочной ранки, отделяемое которой пачкает белье. При осмотре на дне пупочной ямки обнаруживают небольшой участок бледных грануляций, среди которых можно увидеть точечное свищевое отверстие. При надавливании на околопупочную область из свища появляется капелька серозной жидкости. В некоторых случаях можно прощупать тяж, идущий от пупка по направлению к мочевому пузырю.
Течение неполных свищей длительное. В некоторых случаях в результате инфицирования развивается воспалительный процесс в стенке свища, и тогда выделения принимают гнойный характер. Воспалительный процесс склонен к рецидивам. Наблюдаются случаи, когда после длительного лечения свищевое отверстие закрывается, ранка эпителизируется, но затем в результате скопления секрета в замкнутой полости наступает одномоментный прорыв его в пупочную ямку с обильным отхождением серозной или серозно-гнойной жидкости. Свищ возникает вновь, и картина повторяется. Иногда после одного — двух нагноений свища отделяемое из пупочной ранки становится все более скудным, ранка закрывается, и свищ самоизлечивается. Процесс самопроизвольного закрытия свища наступает чаще в промежутке между 2-м и 6-м месяцами жизни.
Распознавание неполного пупочного свища нетрудно. Его надо заподозрить во всех случаях, когда имеются указания на длительно незаживающую пупочную ранку. Для подтверждения диагноза производят исследование области пупочной ямки тонким пуговчатым зондом, которым находят свищевое отверстие среди грануляций. Обычно зонд проникает на глубину 1,5 — 2 см вертикально или по направлению к надлобковой области. Направление свищевого хода дает основание судить о его происхождении. Если свищ проникает на большую глубину, то целесообразно произвести рентгенофистулографию, введя через тупую иглу в свищевой ход 20% раствор сергозина или йодолипол (0,5 — 1 мл). Такое исследование необходимо для того, чтобы исключить наличие полного свища и составить точное представление о свищевом ходе. Иногда в глубине тканей свищевой ход заканчивается кистозным расширением больших или меньших размеров. При неглубоких (до 2 см) свищах необходимости в рентгенологическом исследовании нет.
Дифференциальный диагноз между свищом желточного протока и мочевого хода в амбулаторных условиях не имеет большого значения, ибо тактика и лечебные мероприятия при них едины.
Рис. 74. Неполные свищи пупка (а-б). Схема
Лечение: при неполных свищах следует придерживаться выжидательной тактики. Опыт показывает, что иногда часть их самостоятельно закрывается к 6 мес жизни. Родителям следует разъяснить, что существование неосложненного свища вреда здоровью не приносит. Опасность возникает лишь при нагноении. В целях профилактики нагноений важно следить за чистотой пупочной ямки. Помимо общих гигиенических ванн, рекомендуют по нескольку раз в день протирать пупок ватным тампоном, смоченным в слабом растворе калия перманганата.
Для ускорения процесса облитерации свищевого хода с успехом можно вводить в свищевой ход прижигающие и дезинфицирующие вещества. Наиболее доступными и безопасными из них являются 5% йодная настойка или 10% раствор нитрата серебра.
Через канюлю, осторожно введенную в свищевой ход, впрыскивают 0,2 — 0,3 мл вещества 1 раз в 7 — 10 дней. Курс лечения состоит из 4 — 5 инъекций. При отсутствии эффекта курс повторяют через 2 — 3 нед.
Если проводимое лечение успеха не приносит, надо рекомендовать удаление свища оперативным путем. Операция, которая состоит в иссечении пупка вместе со свищевым ходом, показана в возрасте после 6 мес. Ее производят в стационарных условиях. Показания к более раннему вмешательству ставят тогда, когда свищевой ход длинный и заканчивается кистоподобным расширением.
Полные свищи пупка у детей
Полные свищи (рис. 75) характеризуются тем, что через них постоянно вытекает содержимое органа, несущего свищ. Клиника их довольно типичная.
Клиническая картина. При свище желточного протекав ближайшие дни после отпадения пуповидного остатка замечают выделение содержимого тонкой кишки через пупочную ямку. При осмотре обнаруживают инфильтрированный и гиперемированный пупок, из которого иногда выпячивается ярко-красного цвета слизистая оболочка свища и вытекает жидкое кишечное содержимое. Со временем постоянное истечение кишечного содержимого приводит к нарушению питания и нагноению пупка. Ребенок плохо прибавляет в массе тела, отстает в физическом развитии. Широкий свищ может рано осложниться выворотом противоположной протоку кишечной стенки (эвагинация), чему способствует повышение внутри-брюшного давления при крике и натуживании. Эвагинат имеет вид ярко-красного с синюшным оттенком выпячивания неправильной или овальной формы, мягкоэластической консистенции. Эвагинация сопровождается явлениями кишечной непроходимости (рвота, вздутие живота, задержка стула и др.), ущемленная кишка некротизируется.
Рис. 75. Полные свищи пупка (а-б). Схема.
Свищ мочевого хода наблюдается реже. При нем через пупочную ямку по каплям выделяется прозрачная жидкость (моча). Если свищевой ход имеет широкий просвет, при крике и натуживании моча выделяется струей. Надавливая на область мочевого пузыря, можно почти полностью опорожнить орган.
В результате постоянного воздействия кишечного сока или мочи при полных свищах кожа вокруг пупка мацерируется, изъязвляется, инфицируется. Воспалительный процесс развивается и в стенке свищевого хода. Все это представляет большую опасность возникновения токсико-септического состояния.
Распознавание полного пупочного свища затруднений, как правило, не вызывает. Уже по характеру выделений можно довольно точно установить существование того или другого вида свища. Но иногда, если свищевое отверстие узкое, этих данных для точной диагностики недостаточно. Наблюдаются полные свищи желточного протока, при которых через узкий ход выделяется только мутноватая жидкость, напоминающая мочу. В этих случаях диагностике помогает зондирование свища (пуговчатый зонд «проваливается» в просвет кишки), а еще лучше рентгенофистулография. Последнюю целесообразно проводить в стационаре, ибо она имеет большое дифференциально-диагностическое значение, особенно если иметь в виду возможность существования свища желчного пузыря, желудка и др., возникшего в результате наложения лигатуры на эти органы во время перевязки пуповины.
При полном свище мочевого хода для уточнения диагноза правильнее также прибегать к рентгенофистулографии в стационаре. В поликлинике можно выполнить цветную пробу: в свищ через тонкую полиэтиленовую трубку вводят красящее вещество (раствор метиленового синего) и по наличию его в моче подтверждают диагноз. Можно ввести краску в мочевой пузырь через мягкий катетер и следить за ее выделением из свищевого отверстия.
Лечение: полные свищи самостоятельно не закрываются, поэтому лечение только оперативное, в стационаре. Учитывая опасность тяжелых осложнений при них, операцию следует рекомендовать в ближайшее время после установления диагноза. Возрастных противопоказаний к операции нет. В особенности нельзя откладывать операцию при кишечном свище. Только при узком свище мочевого хода операция может быть отложена до 6-месячного возраста.
Руководство по детской поликлинической хирургии.-Л.:Медицина. -1986г.
Еще статьи на эту тему:
— Свищи пупка
— Свищи: классификация свищей, лечение
— Гиперплазия молочной железы у мальчиков — гинекомасти
Неполный свищ пупка у новорожденных лечение. Что такое пупочный свищ у новорожденных, детей и взрослых, как выглядит, как лечить? Как сделать обследование пупка у новорожденного на свищи? Среди приобретенных причин выделяют
Сразу после рождения на месте отсечения пуповинного канала образуется глубокая ранка. У здорового ребенка она зарастает очень быстро, а корочка, которая образуется на пупке, на 5-6 день жизни отпадает, не оставляя следа. Если после отпадания пуповинной культи пупок представляет собой мокнущую ранку, возможно, у новорожденного образовался пупочный свищ.
Свищ пупка – это патологическое образование в виде канала между поверхностью живота и мочевого пузыря или тонкого кишечника. Канал свища – это не закрывшийся во время внутриутробного развития желточный или мочевой проток. В норме эти протоки функционируют в составе пупочного канатика, начиная с первых недель жизни плода. Они обеспечивают зародыш питанием. Протоки полностью выполняют свою функцию до 3-5 месяца беременности и затем подвергаются облитерации.
Если по какой-то причине заращение желточного или мочевого протока не произошло, после рождения ребенка диагностируется пузырно-пупочный или кишечно-пупочный свищ новорожденного.
Различают полную и неполную форму патологии, в зависимости от степени открытости желточного протока:
Полный пупочный свищ – проток совершенно не зарос, он полностью открыт и связан напрямую с мочевым пузырем или с тонким кишечником.
Неполный пупочный свищ – проток в этом случае подвергся частичной облитерации, наблюдается повышенная влажность в области пупка, но выделения мочи и кала нет.
При полном пупочно-кишечном свище новорожденных из пупка выделяется кал. Ребенок теряет в весе и заметно худеет. Это состояние опасно развитием непроходимости кишечника и является показанием к срочной операции.
При полном пупочно-пузырном свище новорожденных из свищевого хода выделяется моча. Если малыш расслаблен и спокоен, моча выделяется в виде нескольких капель. Во время натуживания и напряжения (например, во время плача) из пупка выделяется струйка мочи. Через широкий пупочно-пузырный свищ может выделиться весь объем мочи.

Проявления заболевания различаются в зависимости от вида патологии.
Симптомы полного пупочно-пузырного свища:
Из пупка выделяется моча;
От постоянных выделений кожа возле пупка раздражена и мацерирована.
Если к патологии присоединяется киста мочевого протока, при пальпации передней брюшной стенки обнаруживается болезненная опухоль.
Симптомы полного пупочно-кишечного свища:
На дне пупка заметна ярко-красная слизистая оболочка протока;
Из пупка выделяется кал;
Кожа отечна и мацерирована из-за воздействия на нее кишечных выделений;
Через широкий свищ может выпасть часть тонкой кишки.
Симптомы неполного пупочного свища:
Пупок имеет вид венчика слизистой оболочки кишки;
Ткани пупка подверглись гранулематозным изменениям;
Из пупка выходит зловонная жидкость или слизисто-гнойные выделения.

Для уточнения диагноза применяют следующие методы диагностики:
Ультрасонография пупочного канатика в области передней стенки брюшины;
УЗИ брюшной полости;
Введение контрастного вещества (метиленовый синий) в пупочный свищ – если контрастное вещество появилось в мочевом пузыре, значит, имеет место полный пупочно-пузырный свищ;
Рентгенография с контрастным веществом (фистулография) для дифференциации полной и неполной формы свища;
Зондирование пупочного канала – введение зонда более чем на 2 см подтверждает диагноз.

Если патология осложнена появлением кисты желточного протока, имеется высокий риск инфицирования последней с развитием перитонита в результате разрыва нагноившегося образования.
Другие осложнения:
Формирование грыжи;
Обтурационная кишечная непроходимость;
Заворот кишок;
Инфицирование пупочного свища.
Неполный свищ может осложниться развитием омфалита – воспалительного процесса в тканях пупка.

Неполный пупочный свищ можно вылечить методами консервативной терапии. При правильно подобранном лечении и тщательном соблюдении гигиенических мер по уходу за младенцем пупочный свищ окончательно затягивается к 6 месяцам жизни ребенка.
Если нет гнойных выделений, пупок обрабатывают в домашних условиях, для этого применяют следующие средства:
Перекись водорода;
Мазь Банеоцин;
Антисептический раствор Хлорофиллипт.
Выделение гноя, развитие воспалительного процесса – повод для ребенка. В больнице проводится курс лечения антибактериальными препаратами, используют УВЧ-терапию, проводят антисептическую обработку раны. Если неполный пупочный свищ не затянулся к 5-6 месяцам, провидится его хирургическое ушивание.
Полный пупочный свищ представляет опасность для жизни новорожденного, поэтому оперативное лечение проводится незамедлительно. Под общим наркозом хирург удаляет эмбриональные остатки желточного протока. Тактика лечения пупочно-пузырного свища заключается в выделении мочевого протока и его дальнейшей деструкции.
Вторичная профилактика
Даже тщательно проведенное лечение не может гарантированно уберечь от возникновения рецидивов заболевания. Чтобы этого не произошло, нужно исключить возможность появления , строго соблюдать гигиену пупочной ранки, выполнять специальные упражнения для укрепления мышц брюшины.
Образование: Диплом по специальности «лечебное дело» получен в Волгоградском государственном медицинском университете. Тут же получен сертификат специалиста в 2014 г.
Около четверти всех российский жителей так или иначе сталкивались с недугом, как пупочный свищ. Этому заболеванию подвержены, как младенцы, так и взрослое население. Причины возникновения пупочного свища у новорожденных детей и взрослых разнятся. У взрослых данный недуг случается после нагноения пупка, воспаления брюшной области или операции. Но, так или иначе, для устранения пупочного свища может потребоваться оперативное вмешательство.
Пупочный свищ у младенца — это патология развития, при которой пупок напрямую соединяется с каким-либо внутренним органом. В зависимости от того, к какому орг
Свищ пупка у взрослых. Пупочный сепсис симптомы и лечение.
Омфалит – это воспалительно-гнойный процесс пупка, окружающей его ткани и подкожной клетчатки. Обстоятельства развития данного заболевания напрямую связаны с несоблюдением гигиенических норм и требований по уходу за новорожденным, а в частности за пупочной ранкой. Риску развития заболевания значительно чаще подвергаются недоношенные. ослабленные заразой, дети, имеющие отягчающую наследственность. В случае если мать на протяжении беременности испытывала трудности со здоровьем, не легко протекали роды, то это кроме этого есть предрасположенностью к заболеванию.
Процесс развития заболевания происходит в большинстве случаев на второй недели жизни младенца. Сейчас пупочная ранка полностью не зажила и подвержена проникновению патогенной микрофлоры. Возбудителем омфалита возможно стафилококк, стрептококк, кишечная палочка и другие микробы. Клиническая картина заболевания начинается с проявлений признаков катарального омфалита. Это самый популярный вид омфалита среди многообразия форм. По сравнению с другими формами он легко поддается лечению и имеет благоприятный финал заболевания. Катаральный омфалит характеризуется наличием постоянных мокнутий в пупочном кольце. Время от времени появляются серозные либо серозно-геморрагические (с примесью крови) выделения. Образование множественных грануляций мешает заживлению пупочной ранки.
Гнойный омфалит включает в себя клиническую картину катарального омфалита. С развитием воспалительного процесса из пупочной ранки начинает выделяться гнойное отделяемое.
Флегмонозный омфалит – воспалительный процесс, который распространяется на близлежащие ткани. Характеризуется отеком и инфильтрацией тканей. Кожные покровы в месте воспаления гиперемированы, образуется припухлость около ранки, которая выступает над поверхностью брюшной полости, края ранки неровные, изрытые. В случае если флегмонозный процесс занимает громадную площадь, то состояние ребенка страдает из-за общей интоксикации.
Некротический либо гангренозный омфалит – это тяжелый гнойный процесс, на протяжении которого происходит некроз (омертвение тканей и последующее отторжение) тканей. Кожа около пупочной ранки багряно-светло синий. На месте отторжения омертвевших участков кожи и подкожной клетчатки образуются язвы, не легко поддающиеся лечению.
Симптомы
Состояние ребенка при катаральном омфалите не изменяется. Заболевание проявляется лишь местными трансформациями в пупочной ранке. Ребенок деятельно сосет грудь, ведет себя нормально.
Симптомы гнойного омфалита характеризуются проявлениями местного воспалительного процесса и нарушением неспециализированного состояния новорожденного. Пупочное кольцо и окружающие ткани гиперемированы и отечны. Пупок набухает и выступает над брюшиной. Кожа в месте воспаления тёплая на ощупь, четко просматривается рисунок расширенных вен. Температура возможно субфебрильной либо увеличиваться до 38 С, что зависит от масштаба процесса. Присоединяются симптомы общей интоксикации организма. Ребенок делается вялым, плаксивым не хорошо сосет грудь. Может уменьшаться прибавка веса. В крови лейкоцитоз, ускоренное СОЭ.
Флегмонозная форма омфалита проявляется местным поражением пупочного кольца и окружающими тканями. Сама ранка покрыта плотным фибринозным валиком, под которым скапливается гной. По окончании его удаления раскрывается язва. Состояние ребенка тяжелое, сопровождается большой температурой тела. Ребенок вялый, вялый, отказывается от груди, теряет вес.
Последствия
Прогноз катарального омфалита благоприятный, поскольку легко поддается лечению. Гнойный омфалит лечить пара сложнее, но квалифицированное лечение ведет к выздоровлению. Прогноз флегмонозной и некротической форм зависит от присоединения разных осложнений и сопротивляемости детского организма.
Способы лечения и вероятные осложнения
Омфалит осложняется присоединением лимфангита, который начинается при воспалительном ходе кожи и подкожной клетчатки. Инфекционный агент распространяется из очага инфекции и с движением лимфы продвигается к лимфатическим узлам. В качестве возбудителя возможно стрептококк либо стафилококк, каковые попадая в лимфатические сосуды, вызывают их воспаление. Выявить лимфангит возможно по характерным красным полосам, проступающим на коже. При пальпации ощущается уплотнение и они легко болезненны при надавливании. При таком осложнении на первое место выступают симптомы интоксикации организма.
Являясь очагом инфекции, омфалит может вызвать остеомиелит, энтероколит. Воспалительный процесс попадает в сосуды и приводит к артериитам и флебиты (воспаление артерий и вен). Серьёзными осложнениями флегмонозной формы омфалита являются: флегмона брюшной стены, контактный перитонит, абсцессы печени, сепсис.
Лечение катарального омфалита проводится амбулаторно. Назначаются дезинфицирующие и антисептические растворы для обработки пупочной ранки. Множественные грануляции в области пупка прижигаются раствором нитрата серебра.
Специфическое лечение гнойного омфалита проводится хирургом. Дабы не допустить развитие воспалительного процесса на близлежащие ткани и сосуды требуется провести оттекание гнойного содержимого. Этого возможно добиться посредством применения дренажа. В надрез пупочного кольца вставляется зонд, по которому осуществляется выход гноя. Такая процедура за маленькое время разрешает очистить очаг от гноя, тем самым снижая воспалительные явления. Для дополнительного очищения раны назначаются гипертонические растворы поваренной соли и магния сульфата. По окончании того, как рана фактически очистится, назначаются мази на базе антибиотиков. Используются линимент Бальзамический, линимент синтомицина, левомеколь. Не считая местного лечения употребляется бактерицидная терапия и витаминотерапия.
Лечение некротической формы омфалита требует целого комплекса нужных мероприятий. Назначается бактерицидная терапия. Для ее эффективности проводится посев на чувствительность микроорганизма к антибиотику. В большинстве случаев, назначается два антибиотика с широким спектром действия. Проводится внутривенно-капельное введение плазмы и плазмозаменителей, раствора глюкозы. Используется гамма-глобулин, десенсибилизирующие средства, иммуно и витаминотерапия. Конкретно в ране проводится иссечение некротических участков до здоровой ткани, а после этого местное лечение, как и в случае с гнойным омфалитом. Из способов физиотерапии употребляется УФО (ультрафиолетовое облучение) и УВЧ (ультравысокочастотная терапия).
На многие части нашего тела мы редко обращаем внимание, если они не приносят нам никакого дискомфорта. Однако в некоторых случаях такие участки преподносят нам неприятные сюрпризы. Одной из самых малозаметных частей на человеческом теле является пупок, являющийся ни чем иным, как рубцом, оставшимся после отпадения пуповины. Тем не мене, в определенных ситуациях такой участок может стать идеальным местом для активного размножения бактерий, что чревато развитием различных инфекционных процессов. Попробуем разобраться, отчего мокнет пупок у взрослого, назовем причины такого явления и его лечение.
Почему мокнет пупок у взрослого, причины этого какие?
Мокнущий пупок у взрослого человека – это серьезный повод для консультации с доктором.
Омфалит
Подобно
причины, симптомы, диагностика и лечение
Содержание статьи:
Пупочный свищ – это дырка в области пупка, относящаяся к хирургическим патологиям. Свищ соединяет область пупка с внутренними органами (кишечник, мочевой пузырь). Внешне он выглядит как мокнущая рана, которая не заживает в течение длительного времени и постоянно выделяет жидкость.
Причины появления свища пупка у взрослых
 Выделяют несколько форм свищей у взрослых, которые образуются по разным причинам:
Выделяют несколько форм свищей у взрослых, которые образуются по разным причинам:
- Свищ желчного протока (пупочно-кишечный). Формируется при неправильном зарастании желчного протока в результате операции. У новорожденных может быть следствием врожденной аномалии. При образовании такого свища в дырке будет видна красная слизистая оболочка. Если свищ полный, из него будут выделяться каловые массы, из неполного – только желтая жидкость. Полные свищи часто осложняются воспалением, похудением, высокой температурой и развитием непроходимости кишечника.
- Пузырно-пупочный свищ (мочевого хода). Предполагает неправильное заращивание стенки мочевого пузыря.
Врожденные свищи обычно обнаруживаются на первом году жизни, однако могут развиваться в течение некоторого времени.
В большинстве случаев поражения пупка становятся следствием операции у взрослых, когда происходит неправильный надрез в этой области. Также они развиваются по следующим причинам:
- наличие послеоперационных швов и проколов в пупочной зоне, их последующее нагноение и развитие тяжелой стадии омфалита;
- неправильная гигиена, которая привела к загноению пупка, а затем к развитию флегмоны.
Свищ пупка не лечится консервативными методами и требует хирургического вмешательства в большинстве случаев.
Клиническая картина
Распознать симптомы полного и неполного пупочного свища у взрослых можно по наличию следующих нарушений:
- кожа краснеет, пупочное кольцо раздражено и увеличено в размерах;
- повышается температура;
- возможно выделение гноя;
- при неполном свище выделяется жидкость, а при полном наружу выходит содержимое кишечника или мочевого пузыря;
- при напряжении пупок выпячивается наружу при полном свище.
Развитие патологии сопровождается формированием дыры, через которую видна слизистая оболочка, однако при неполном свище отверстие может быть закрыто соединительной тканью.
Диагностика патологии
 При появлении описанных симптомов человек обращается к доктору, который назначает дальнейшее обследование. Для уточнения формы патологии необходимо использовать 2 метода:
При появлении описанных симптомов человек обращается к доктору, который назначает дальнейшее обследование. Для уточнения формы патологии необходимо использовать 2 метода:
- Зондирование. В отверстие пупка вводят пуговчатый зонд, если он двигается на 1-2 и больше, то диагностируют наличие свища.
- Фистулография. Для диагностики используют рентген. В полость свища вводят 20% раствор сергозина. На снимке будет видна длина прохода и разветвление дыры, а также связь с органами.
Если глубина меньше определенных параметров, которые устанавливаются в каждом отдельном случае, фистулографию не проводят.
Методы терапии
Если поставлен диагноз неполного свища, чаще всего применяют консервативные методы лечения:
- Дезинфицирующие средства. Для ускорения заживления отверстия используют нитрат серебра 10% или йодный раствор 5%.
- Антибактериальная терапия. Показана при выявлении гнойных процессов и инфицирования раны. Антибиотики выбирают в зависимости от обнаруженного возбудителя.
- Физиотерапия. Регенерации тканей способствует УВЧ.
- Применение канюли. С помощью небольшой трубки в свищевое отверстие вводят лекарственные препараты.
- Применение жаропонижающих средств и иммуноглобулинов. Ибупрофен и парацетамол назначают при появлении соответствующих симптомов.
Консервативные методы также используются после оперативного вмешательства. Если пупочный свищ был прооперирован, обязательно используют дополнительную антибактериальную терапию. Если консервативная терапия не дает результатов, назначают операцию по иссечению неполного пупочного свища.
Хирургическое удаление назначают при полной форме образования. Процедура может привести к осложнениям, однако она не настолько опасна, как последствия невылеченного свища. Проводят операцию по следующим правилам:
- делают общий наркоз;
- полностью иссекают ткани свища;
- сформированные отверстия зашивают.
При восстановлении после операции пациент принимает медикаменты для предотвращения воспаления и болей. Можно воспользоваться некоторыми народными рецептами.
Нельзя игнорировать развитие пупочного свища во взрослом возрасте. Эта патология поддается простому хирургическому лечению и быстро проходит, если пациент соблюдает все рекомендации.
Народные средства при восстановлении после удаления свища

Польза календулы
Народные методы лечения нельзя считать единственно верными и безопасными, категорически запрещено применять их в качестве основного лечения до операции. После процедуры некоторые примочки и компрессы на основе натуральных ингредиентов способны улучшить восстановление:
- Травяной настой. Готовят из аптечной ромашки и календулы. Берут по 1 ст. л. каждого продукта и заливают 1,5 стаканами кипятка. Настаивают смесь до остывания, процеживают и промывают пупочную рану несколько раз в день.
- Травы от гноя в ранке. Смесь из 5 ст. л. эвкалипта, 1 ст. л. растительного масла и 1 измельченной луковицы способствует выведению лишнего гноя. Смесь тщательно измельчают и перемешивают, а затем дают настояться в течение суток. Накладывают кашицу на марлю и прикладывают на рану на 30 минут.
- Мазь для восстановления тканей. Готовят из 1 ч. л. меда, 1 ч. л.сливочного масла, такого же количества медицинского дегтя и сосновой живицы. Все компоненты нужно подогреть на водяной бане. Затем их накладывают на пупок на 30 минут.
- Капустный лист. Можно каждый день прикладывать слегка размятый лист капусты к пупочной ране.
Помогает от патологии мумие, разведенное небольшим количеством прохладной воды. К нему добавляют немного сока алоэ и прикладывают в виде компресса на рану.
Если игнорировать развитие пупочного образования, оно начнет гноиться. Это указывает на начало инфекции, лечение которой уже не может обойтись без антибиотиков. Осложненный омфалит переходит на глубокие ткани, достигая брюшной стенки и внутренних органов.
Может ли свищ появиться повторно
Гнойное воспаление будет появляться снова и снова, если не удалить его хирургическим путем. Даже если ранка затянется, но не будут вылечены пораженные ткани, в ямке будет скапливаться секрет. Он начнет гнить, вызывая повторное инфицирование.
Повторный свищ может возникнуть, если операция была проведена неправильно, и в пупочную зону попал инородный предмет. Также к рецидиву патологии приводит неправильный уход за раной после хирургического вмешательства. Для профилактики пациент должен каждый день обрабатывать рану антисептиками, не допускать ее длительного пребывания под одеждой, и тогда свищ исчезнет навсегда.