Сыпи у младенцев | Клиника Рассвет
Младенцы щедры на различные высыпания. По «доброй» традиции большинство из них считают аллергическими со всеми вытекающими — строгая диета кормящей маме, перевод на искусственное вскармливание, назначение лечебных смесей и т. д. На самом деле, истинные аллергические сыпи у младенцев не так уж и часто встречаются. К аллергическим заболеваниям, затрагивающим кожу у младенцев, можно отнести: атопический дерматит, острую крапивницу и отек Квинке. Острая крапивница крайне редка у младенцев- это острая аллергическая реакция в виде своеобразных высыпаний по типу волдырей (как при ожоге от крапивы, отсюда и название), которые внезапно появляются на коже и так же внезапно исчезают не оставляя после себя никакого следа, обычно не существуют на коже дольше суток и сопровождаются выраженным зудом, что проявляется в общем беспокойстве ребенка. Причиной, чаще всего, служат пищевые белки(например, коровьего молока), вирусные инфекции, укусы насекомых и лекарственные препараты (например, антибиотики).
Давайте разберемся, что чаще всего незаслуженно называют аллергией:
Токсическая эритема новорожденных — преходящая доброкачественная сыпь, точная причина появления неизвестна (возможно, вследствие раздражения кожи факторами внешней среды).
Появляется при рождении или в первые 24–48 часов жизни. Локализация — лицо, туловище, конечности, кроме ладоней и подошв. Исчезает самостоятельно в течение 5–7 дней, иногда, 3 недель. Лечения не требует.
Акне новорожденных (младенческие угри, неонатальный пустулез) — вызваны стимуляцией сальных желез ребенка андрогенами.
Пик высыпаний приходится на 3-ю неделю жизни. Локализуется чаще на лице, иногда распространяется на волосистую часть головы, реже в воротниковую зону.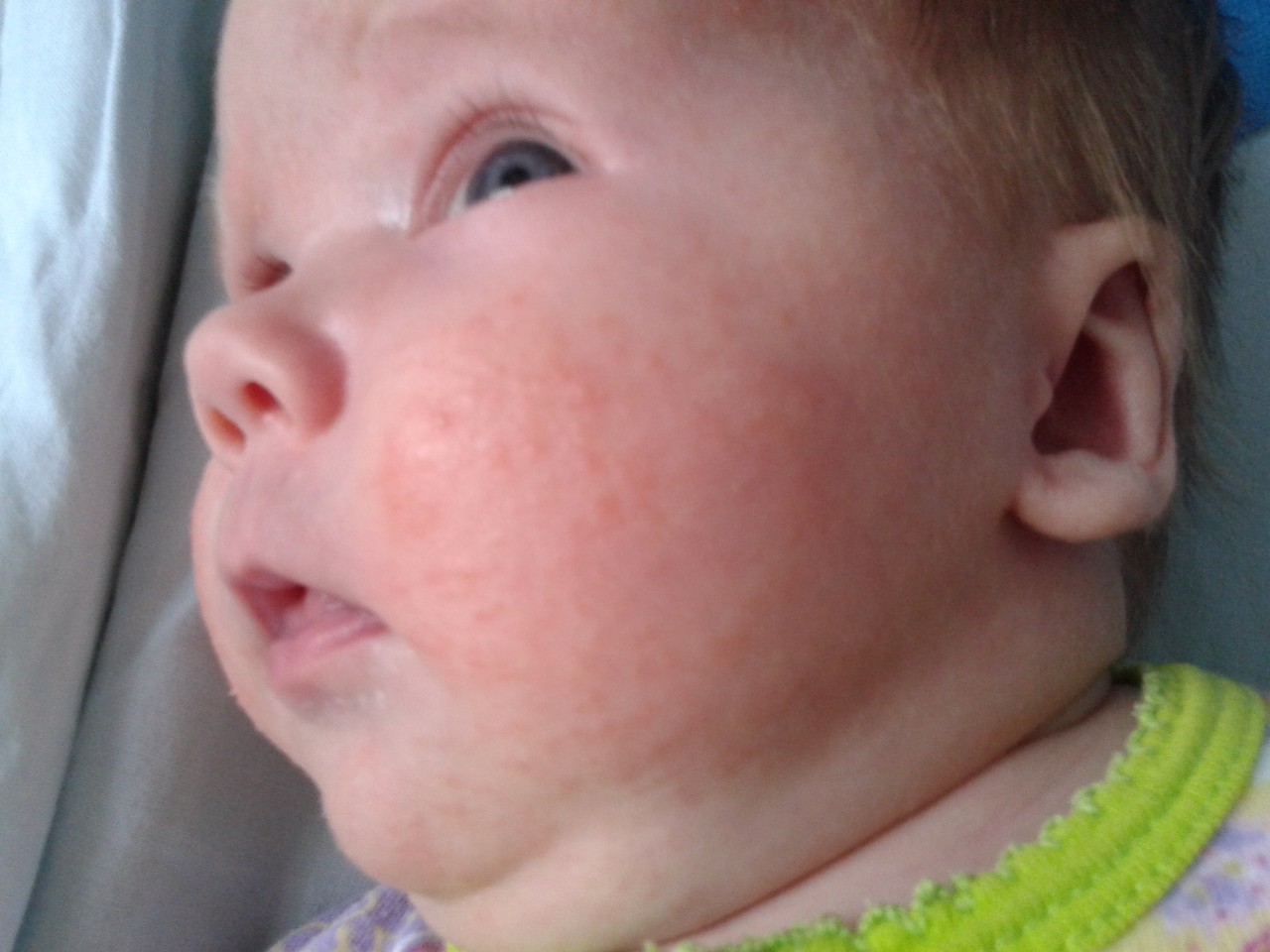 Разрешаются самопроизвольно. Кожа требует очищения и увлажнения, в некоторых случаях, может потребоваться применение
Разрешаются самопроизвольно. Кожа требует очищения и увлажнения, в некоторых случаях, может потребоваться применение
лечебных кремов.
Потница-сыпь, которая возникает в плохо «вентилируемых» областях в результате закупорки потовых желез. Может возникать в любом возрасте.
Локализация — складки кожи, ягодицы и задняя поверхность туловища, иногда лицо (после сна). В зависимости от глубины поражения бывает — кристаллическая потница, красная потница, глубокая потница (поверхностная).
Длительность сыпи — от нескольких часов до нескольких дней.
Лечение — прохладные водные ванны, воздушные ванны, профилактика перегрева. Для лечения некоторых случаев красной и глубокой потницы могут применяться лосьоны, содержащие каламин и крема с кортикостероидами и антибиотиками.
Себорейный дерматит — это кожное расстройство, которое формируется на богатых кожным салом областях. Точная причина неизвестна (определенная роль отводится кожному сапрофиту — грибку малассезия, который хорошо растет и размножается в сальном секрете).
Бывает очагами или распространенный, дерматит с отрубевидными чешуйками, которые на волосистой части головы могут образовывать корку («чепчик», гнейс).
Излюбленная локализация — волосистая часть головы, лицо, складки (!).
Начинаться может с 1-й — 2-й недели жизни или позже, разрешается спонтанно в течение нескольких недель или месяцев.
Лечение заключается в смягчении корок маслом или кремом с последующим их удалением, увлажнении кожи и, в некоторых случаях, нанесении противогрибковых и противовоспалительных кремов.
Простой контактный дерматит — это неспецифическое повреждение кожи вследствие длительного или многократного воздействия целого ряда веществ — слюна, соки фруктов, пенящиеся средства для ванн, моющие средства (их остатки на стенках ванны) и т. д. У младенцев слюна зачастую вызывает дерматит в области контакта с соской и в складках шеи.
Как правило, устранение повреждающего агента и кратковременное назначение противовоспалительных кремов быстро приводит к выздоровлению, но некоторые дети настолько чувствительны, что выявить причинный фактор практически невозможно.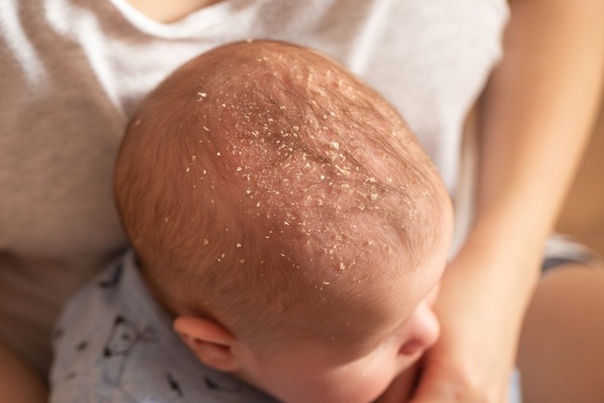
Пеленочный дерматит (прототип контактного дерматита) — поражение кожи, которое возникает под воздействием физических (перегрев), химических, ферментативных (контакт с потом, мочой и калом) и микробных факторов. Локализация — область подгузника или прилегания пеленок.
Лечение проводится с использованием аббревиатуры ABCDE (air, barrier, cleansing, diaper, education) — воздух, барьер, очищение, подгузник и обучение родителей. Помогает частая смена подгузников, обмывание кожи и тщательное ее просушивание. Эффективно предупреждает дерматит наложение на чистую кожу средств, полностью ее закрывающих (вазелин, цинковая паста). В упорных случаях могут быть рекомендованы лечебные крема, содержащие кортикостероиды, антибиотики или противогрибковые вещества.
А теперь пару слов об АД:
Атопический дерматит — это хроническое аллергическое воспаление кожи, генетически обусловленное, связанное с потерей кожного барьера и, ввиду этого, сопровождающееся сухостью, зудом и различными высыпаниями. В трети (!) случаев сочетается с пищевой аллергией (самые частые «виновники» — коровье молоко, куриное яйцо, пшеница, рыба, соя, орехи).
В трети (!) случаев сочетается с пищевой аллергией (самые частые «виновники» — коровье молоко, куриное яйцо, пшеница, рыба, соя, орехи).
Стартует чаще не ранее 3х месяцев жизни.
Самая частая локализация до 2–3 лет — лицо (щеки, лоб, подбородок), выпуклые части конечностей (разгибательные поверхности) и туловище, никогда не бывает у младенцев в складках (!).
Обострения провоцируются различными факторами — стресс, сухой воздух, пот, пища (гистаминолибераторы), инфекции, контакт с табачным дымом, шерстью животных, грубой тканью, остатками моющих средств на одежде и т. д.
Лечится тщательным уходом за кожей и использованием противовоспалительных кремов.
Существуют еще:
Псевдоаллергические реакции — это реакции внешне сходные с аллергическими (например, различные высыпания), но не являющиеся таковыми, ввиду не иммунного механизма их развития.
Причина — повышенное содержание гистамина (тирамина, серотонин) в продуктах, или способность продуктов усиливать выброс этих веществ в организме, или усиленное всасывание их, в связи с патологией желудочно-кишечного тракта (ферментопатии, воспаление в стенке кишечника и т.
Лечение включает диетические рекомендации, уход за кожей, в некоторых случаях, применение антигистаминных препаратов и противовоспалительных кремов.
Клинические проявления атопического дерматита, простого контактного дерматита у высокочувствительных детей и проявление псевдоаллергических реакций бывают очень похожи друг на друга, поэтому основной задачей остается создание «кожного барьера» путем постоянного увлажнения кожи с помощью эмолиентов, купирование обострения противовоспалительными кремами и исключение провоцирующих обострение факторов.
И последнее:
Инфекции кожи — герпесвирусная, стафилококковая пузырчатка, кандидоз тоже бывают у младенцев, не стоит забывать о них. Обратиться ко врачу стоит немедленно, если ребенок вялый, лихорадит, отказывается от груди или бутылочки, высыпания на коже сопровождаются выделением гноя или покрыты гнойными корками, есть пузыри или группа пызырьков, эрозии (нарушение целостности кожи), выраженный отек и покраснение кожи.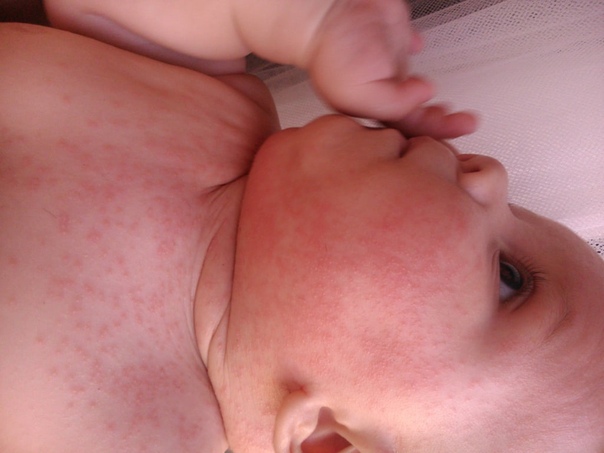
synlab: Сыпь у детей
Если родители увидели на коже у ребенка высыпания, они начинают волноваться и искать причину. Некоторые сразу вызывают врача, другие зачастую дают ненужные лекарства или вовсе не обращают на сыпь внимания, особенно если ребенок хорошо себя чувствует. Не стоит впадать в крайности. Достаточно всего лишь ориентироваться в основных видах и причинах сыпи, чтобы принять верное решение.
Сыпь у новорожденных
Практически у половины всех новорожденных на 2-3 день жизни могут быть высыпания, так называемая токсическая эритема, в виде бело-желтых папул или пустул диаметром 1-2 мм, окруженных красным ободком, которые самостоятельно проходят. С 3 недельного возраста у 20% младенцев на лице, реже на волосистой части головы и на шее, возникает сыпь в виде воспаленных папул и пустул, так называемые акне новорожденных. Причиной сыпи является активирование сальных желез материнскими гормонами. Лечения эти высыпания не требуют, проходят самостоятельно до 6 месяцев. Необходимы тщательная гигиена и увлажнение кожи специальными средствами — эмолентами.
Необходимы тщательная гигиена и увлажнение кожи специальными средствами — эмолентами.
В теплое время года на волосистой части головы, лице и шее, в области промежностей может появляться сыпь в виде пузырьков, пятен или пустул, так называемые опрелости. Их появление связано с повышенной влажностью кожи и с затрудненным выходом содержимого потовых желез при перегревании, если ребенок тепло одет. Опрелости не причиняют дискомфорта и проходят самостоятельно при хорошем уходе.
Младенческий атопический дерматит
Встречается часто у детей первого года жизни, особенно имеющих наследственную предрасположенность к аллергическим заболеваниям. Чаще сыпь появляется на лице, разгибательных поверхностях рук и ног. Беспокоит сильный зуд, усиливающийся ночью и при температурных или химических воздействиях на кожу. В острой стадии высыпания имеют вид красных папул с расчесами и жидким отделяемым. В последующем характерно шелушение кожи, иногда ее утолщение. Это связано с постоянным расчесыванием пораженных участков.
Это связано с постоянным расчесыванием пораженных участков.
Инфекционная сыпь
К инфекционным болезням, протекающим с появлением сыпи, относят: ветряную оспу, корь, краснуху, скарлатину, инфекционный мононуклеоз, инфекционную эритему, внезапную экзантему, менингококовый сепсис, импетиго. Часть из них не требует лечения и проходит самостоятельно, а часть угрожает здоровью и жизни ребенка. Поэтому, правильным будет, если родители проконсультируются с врачом и не будут заниматься самолечением.
Крайне важно, при наличии высокой температуры и сыпи, сразу же обратиться к врачу, т.к. это может говорить о наличии бактериальной инфекции. Особенностью сыпей вирусного происхождения является то, что сыпь появляется на 1-2 день болезни. Например, при кори, краснухе характерна этапность высыпаний (1 день – лицо, 2 день – туловище, 3 день – конечности). Для инфекционной сыпи не характерен сильный зуд, в отличии от аллергической.
Аллергическая сыпь
При индивидуальной непереносимости лекарств и пищевых продуктов у ребенка могут появиться аллергические высыпания. Они имеют различную форму и размеры, сыпь может располагаться по всему телу. Главной отличительной чертой аллергической сыпи является ее усиление при действии аллергена и исчезновение после отмены последнего. Обычно сильный зуд – единственный неприятный признак таких высыпаний. Крапивница может возникать также на лекарства и под воздействием температурных факторов (холодовая или солнечная).
Они имеют различную форму и размеры, сыпь может располагаться по всему телу. Главной отличительной чертой аллергической сыпи является ее усиление при действии аллергена и исчезновение после отмены последнего. Обычно сильный зуд – единственный неприятный признак таких высыпаний. Крапивница может возникать также на лекарства и под воздействием температурных факторов (холодовая или солнечная).
Сыпь при укусах насекомых
Чаще всего следы от укусов появляются на открытых участках кожи (на руках, ногах, лице, шее). Сыпь является реакцией на токсины насекомых. После расчесов могут быть микротравмы кожных покровов.
Ситуации, при которых необходимо немедленно вызвать врача:
· Сыпь сопровождается лихорадкой выше 40 градусов;
· Сыпь имеет вид звездчатых кровоизлияний;
· Сыпь сочетается с рвотой, головной болью и спутанностью сознания;
· Сыпь покрывает все тело, вызывая нестерпимый зуд;
· Сыпь сопровождается отеками и затруднением дыхания.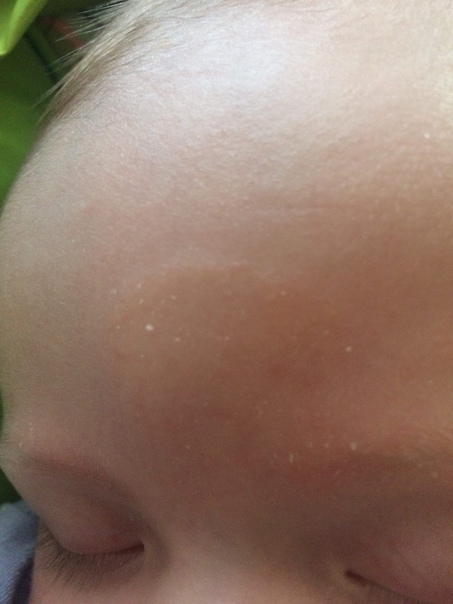
Если у Вашего ребенка появилась сыпь на коже, врачи-педиатры СИНЛАБ поставят правильный диагноз, подберут индивидуальную программу лечения и дадут грамотные рекомендации по профилактике других заболеваний.
Кожные высыпания у малышей — противопоказания к вакцинации. — «Мать и Дитя
При наличии кожных высыпаний вакцинация чаще всего откладывается, так как это является противопоказанием для введения большинства вакцин.
Дорогие родители! В день проведения вакцинации Вашему малышу обязателен осмотр врача-педиатра. Конечно же, ребенок должен быть здоров, у него необходимо накануне вечером и утром перед выходом из дома померить температуру тела и осмотреть кожные покровы. При наличии кожных высыпаний вакцинация чаще всего откладывается, так как это является противопоказанием для введения большинства вакцин. Поэтому мы рекомендуем родителям быть внимательными в отношении кожных высыпаний у малыша и всегда обсуждать причину их появления с медработниками.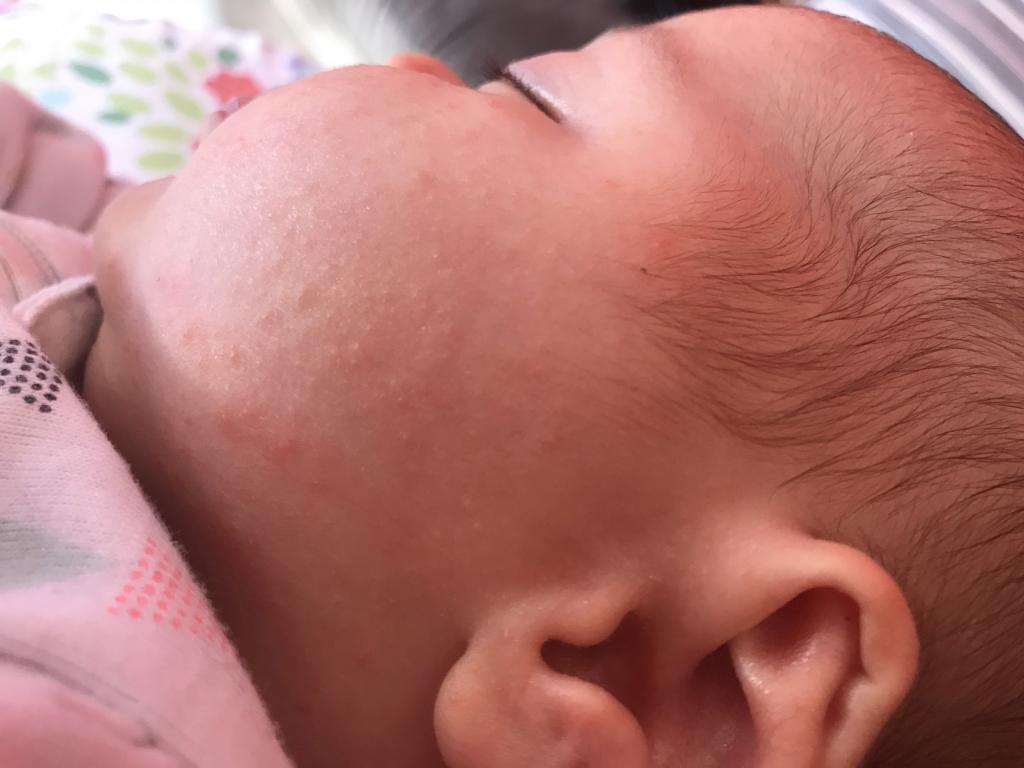
В связи с частым возникновением на приемах перед вакцинацией ситуаций, когда родители малышей не обращают внимание на кожные проявления у ребенка и приходят на прием в день вакцинации, мы предлагаем Вам ознакомиться с причинами кожных высыпаний у детей.
Так как наиболее интенсивный график вакцинации имеется у детей на первом году жизни, мы и рассмотрим причины появления сыпи у детей раннего возраста (до 3 лет). Но и в более старшем возрасте родителям необходимо не пренебрегать правилом- прививку делаем детям на фоне полного здоровья, отсутствия острых проявлений заболевания, при наличии показаний- на фоне проведения необходимой медикаментозной подготовки, в большинстве случаев- на фоне соблюдения гипоаллергенной диеты.
Итак, причины кожных высыпаний у детей раннего возраста:
- Аллергическая сыпь
- Опрелость (пеленочный дерматит)
- Потница
- Высыпания на коже при паразитарных инвазиях
- Сыпь при инфекционных заболеваниях
- Геморрагические высыпания при заболеваниях крови и сосудов
- Укусы насекомых
Аллергическая сыпь
Наиболее частой причиной высыпаний у детей первого года жизни является пищевая аллергия, проявления которой многообразны:
- различная по форме и яркости окраски сыпь на теле, чаще на щеках,
- покраснения, шелушение кожи, сопровождающиеся зудом,
- стойкие опрелости,
- гнейс на волосистой части головы и бровях, сохраняющийся после 3-4-го месяца жизни малыша,
- обильная потница при легком перегревании,
- появление на коже волдырей по типу ожога крапивой (крапивница),
- появление отечности кожи, подкожно-жировой клетчатки и слизистых оболочек (отек Квинке).

В последние годы растет количество детей с кожными проявлениями аллергии. Повышенный риск возникновения пищевой аллергии существует у детей, в семьях которых уже были зафиксированы случаи аллергии. При наличии аллергических заболеваний со стороны обоих родителей риск возникновения аллергии у ребенка равен примерно 70-80%, при наличии аллергической патологии со стороны матери — 60%, со стороны отца — 30%, при отсутствии аллергических проблем со стороны родителей — от 10 до 18%. Кроме наследственных факторов, к аллергическим реакциям у грудного ребенка может привести перенесенная гипоксия плода (кислородная недостаточность) во время беременности и родов, быстрый переход на искусственное вскармливание, перенесенные малышом острые респираторно-вирусные и кишечные инфекции с последующим нарушением состава кишечной микрофлоры.
Возникновение пищевой аллергии у детей первого года жизни связано с функциональными особенностями их пищеварительного тракта: низкая активность ферментов, низкий уровень выработки IgA — защитных антител, расположенных на поверхности слизистых оболочек желудочно-кишечного тракта. Именно они обеспечивают местную защиту слизистых оболочек кишечника от чужеродных агентов. По мере введения продуктов прикорма (индивидуально для каждого ребенка — с 4-6 месяцев жизни) происходит дальнейшее созревание ферментных систем. При нарушении сроков и правил введения прикорма возможно возникновение ферментопатии, нарушения равновесия микрофлоры в кишечнике, появление высыпаний на коже, связанных с воспалительной реакцией в стенке кишечника, требующей коррекции и лечения.
Именно они обеспечивают местную защиту слизистых оболочек кишечника от чужеродных агентов. По мере введения продуктов прикорма (индивидуально для каждого ребенка — с 4-6 месяцев жизни) происходит дальнейшее созревание ферментных систем. При нарушении сроков и правил введения прикорма возможно возникновение ферментопатии, нарушения равновесия микрофлоры в кишечнике, появление высыпаний на коже, связанных с воспалительной реакцией в стенке кишечника, требующей коррекции и лечения.
И конечно, аллергические реакции у детей, находящихся на грудном вскармливании, связаны с нарушениями в питании кормящей матери, с избыточным употреблением ею высокоаллергенных продуктов.
Выявить причинный аллерген помогает так называемый пищевой дневник, в котором мама регулярно (не менее 14 дней) отмечает все виды питания и питья, получаемые ею или малышом в течение дня, указывает состав блюд, особенности их кулинарной обработки, время кормления и появления нежелательных реакций (жидкий стул, срыгивания, кожные высыпания и т. д.). У детей после года отмечаются высыпания на введение таких продуктов в питание, как конфеты, шоколад, пирожные, кексы и другие кулинарные продукты промышленного производства, содержащие большое количество красителей и консервантов, часто вызывающих аллергические проявления на коже, даже у взрослых. Учитывая незрелость ферментативных систем пищеварительного тракта у детей раннего возраста, незрелость иммунной системы, данные продукты не рекомендуется вводить в рацион детям до 3 летнего возраста.
д.). У детей после года отмечаются высыпания на введение таких продуктов в питание, как конфеты, шоколад, пирожные, кексы и другие кулинарные продукты промышленного производства, содержащие большое количество красителей и консервантов, часто вызывающих аллергические проявления на коже, даже у взрослых. Учитывая незрелость ферментативных систем пищеварительного тракта у детей раннего возраста, незрелость иммунной системы, данные продукты не рекомендуется вводить в рацион детям до 3 летнего возраста.
Если у Вашего малыша периодически отмечаются проявления пищевой аллергии на коже, вакцинация откладывается до момента угасания высыпаний и проводится на фоне приема антигистаминных препаратов, назначаемых врачом-педиатром или аллергологом-иммунологом за несколько дней до вакцинации и после. Необходимо соблюдать гипоаллергенную диеты кормящей маме и ребенку не менее, чем за 7-10 дней до предполагаемой вакцинации и после нее. По назначению врача, вероятно, для стабилизации кожного процесса, необходимо будет применять и наружные средства для лечения кожи, чтобы вакцинация не послужила фактором, спровоцировавшим обострение.
Опрелость (пеленочный дерматит)
Опрелости обычно появляются в крупных складках кожи, особенно там, где детская кожа соприкасается с мочой, калом и подгузниками. Чаще всего опрелости появляются на ягодицах, в пахово-бедренных складках, но иногда кожа может покраснеть подобным образом в подмышечных и шейных складочках и даже за ушками. В запущенных случаях на поверхности могут появляться трещинки, эрозии и язвочки.
Профилактикой опрелостей является своевременная смена пеленок и подгузников, воздушные ванны. При опрелостях врач-педиатр в соответствии с типом кожи назначит ванны с отварами определенных трав, а также средство для нанесения после купания в складочки кожи.
Потница
Потница связана с особенностями строения и функционирования потовых желез. Обычно возникает в жаркую погоду, при перегревании ребенка из-за лихорадки, высокой температуры воздуха или чрезмерного укутывания.
Потница проявляется на коже множественными мелкими (1-2 мм) ярко — красными пятнышками. Высыпания у малышей чаще появляются на шее, груди и животе. Потница малыша практически не беспокоит, и при соблюдении правил ухода за кожей быстро исчезает. Небольшие проявления потницы не являются причиной для медотвода от вакцинации, если нет инфицированных элементов.
Высыпания на коже при паразитарных инвазиях
У грудных детей, чаще с 6-месячного возраста весьма вероятно заражение различными паразитами — острицами, лямблиями, аскаридами. Токсины, продукты жизнедеятельности паразитов, гельминтов всасываются в кровь и являются аллергизирующим фактором, в большинстве случаев могут вызвать появление высыпаний на коже ребенка.
Выявить данный вид высыпаний может только врач-педиатр после проведения осмотра и необходимых обследований, после чего индивидуально назначается лечение.
Сыпь при инфекционных заболеваниях
Если сыпь на коже сопровождается повышением температуры тела, ознобом, насморком, общим недомоганием, потерей аппетита, если отмечался контакт с больными в семье или в общественном месте в течении 7-14 дней вероятно, у ребенка отмечаются проявления инфекции.
Сыпи бывают при таких инфекционных заболеваниях, как: ветряная оспа, корь, краснуха, скарлатина, инфекционный мононуклеоз, менингококкововая инфекция, энтеровирусная инфекция и при других вирусных заболеваниях. Для постановки диагноза осмотр ребенка врачом-педиатром обязательно проводится на дому или в специальном боксе детской поликлиники.
Геморрагические высыпания при заболеваниях крови и сосудов
Кроме инфекций сыпь встречается при заболеваниях крови и сосудов. Геморрагические высыпания имеют вид пятен красного или темного цвета (синячков), не исчезающих при надавливании. При наличии геморрагической сыпи необходима консультация врача-педиатра, врача-гематолога и проведение дополнительных методов исследования.
Укусы насекомых
Дети раннего возраста часто страдают от укусов комаров и мошек. Высыпания на коже родители замечают утром, после пробуждения ребенка или после прогулок в лесо-парковой зоне. Характерно появление розовых или красноватых пятен в основном на открытых участках тела, и обязательно наличие элементов на лице или на одной его половине (в том случае, если ребенок спал на боку).
Характерно появление розовых или красноватых пятен в основном на открытых участках тела, и обязательно наличие элементов на лице или на одной его половине (в том случае, если ребенок спал на боку).
Чаще всего эта сыпь сопровождаются зудом, но не очень сильным. Общее состояние ребенка не страдает. Рекомендуется нанесение на высыпания антигистаминных гелей, назначенных врачом. Специальные гели уменьшают воспалительную реакцию кожи в месте укуса насекомого и оказывают противозудное действие.
Обнаружив высыпания на коже у ребенка, необходимо обратиться к врачу-педиатру. Для уточнения диагноза врач-педиатр может назначить дополнительное обследование, порекомендует лечение, при необходимости направит ребенка на консультацию к аллергологу-иммунологу, инфекционисту, гематологу или дерматологу.
Будьте здоровы!
Центр Иммунопрофилактики «Мать и дитя-ИДК»
г. Самара, ул. Гагарина, 30/Митирева,16
Самара, ул. Гагарина, 30/Митирева,16
г. Тольятти, ул. Ворошилова, 73
Телефон единой справочной: 8 800 250 24 24
Причины возникновения сыпи у детей
Естественно, что грамотно определить причину возникновения высыпания, поставить диагноз и назначить лечение ребенку может только детский врач-педиатр, дерматолог или аллерголог. Но оказать первоначальную помощь, снять зуд и помочь малышу могут и сами родители, зная основные признаки и причины возникновения сыпи. На первом этапе важно определить, какой характер носит высыпание — инфекционное, аллергическое или не относящееся ни к одному из вышеперечисленных.
Причины возникновения высыпаний у детей:
1. Угри новорожденных. Впервые могут возникнуть у новорожденных в возрасте 1 — 2 месяца. Как правило, такие высыпания носят гормональный характер, не заразны и не являются аллергией. Сыпь в виде прыщиков, иногда с белой точкой посередине появляется на голове, теле грудничка. Если нет гнойных отделений, то высыпание проходит самостоятельно и не требует лечения. Угри могут возникнуть и у подростков. Они чаще всего появляются на лице в виде черных точек и связаны с гормональными изменениями в организме подростка и усиленной работой сальных желез. Для предотвращения угревой сыпи существуют косметические лосьоны, гели для умывания и другие средства. При воспалении лучше обратиться за консультацией к детскому дерматологу или косметологу, т.к. может понадобиться лечение антибиотиками;
Как правило, такие высыпания носят гормональный характер, не заразны и не являются аллергией. Сыпь в виде прыщиков, иногда с белой точкой посередине появляется на голове, теле грудничка. Если нет гнойных отделений, то высыпание проходит самостоятельно и не требует лечения. Угри могут возникнуть и у подростков. Они чаще всего появляются на лице в виде черных точек и связаны с гормональными изменениями в организме подростка и усиленной работой сальных желез. Для предотвращения угревой сыпи существуют косметические лосьоны, гели для умывания и другие средства. При воспалении лучше обратиться за консультацией к детскому дерматологу или косметологу, т.к. может понадобиться лечение антибиотиками;
2. Крапивница – это аллергическая реакция на коже ребенка, сопровождающаяся зудом и появлением волдырей на различных участках тела, в некоторых случаях может повышаться температура и нарушаться стул ребенка. Волдыри появляются внезапно и также быстро могут исчезать, но иногда они проходят только через несколько дней.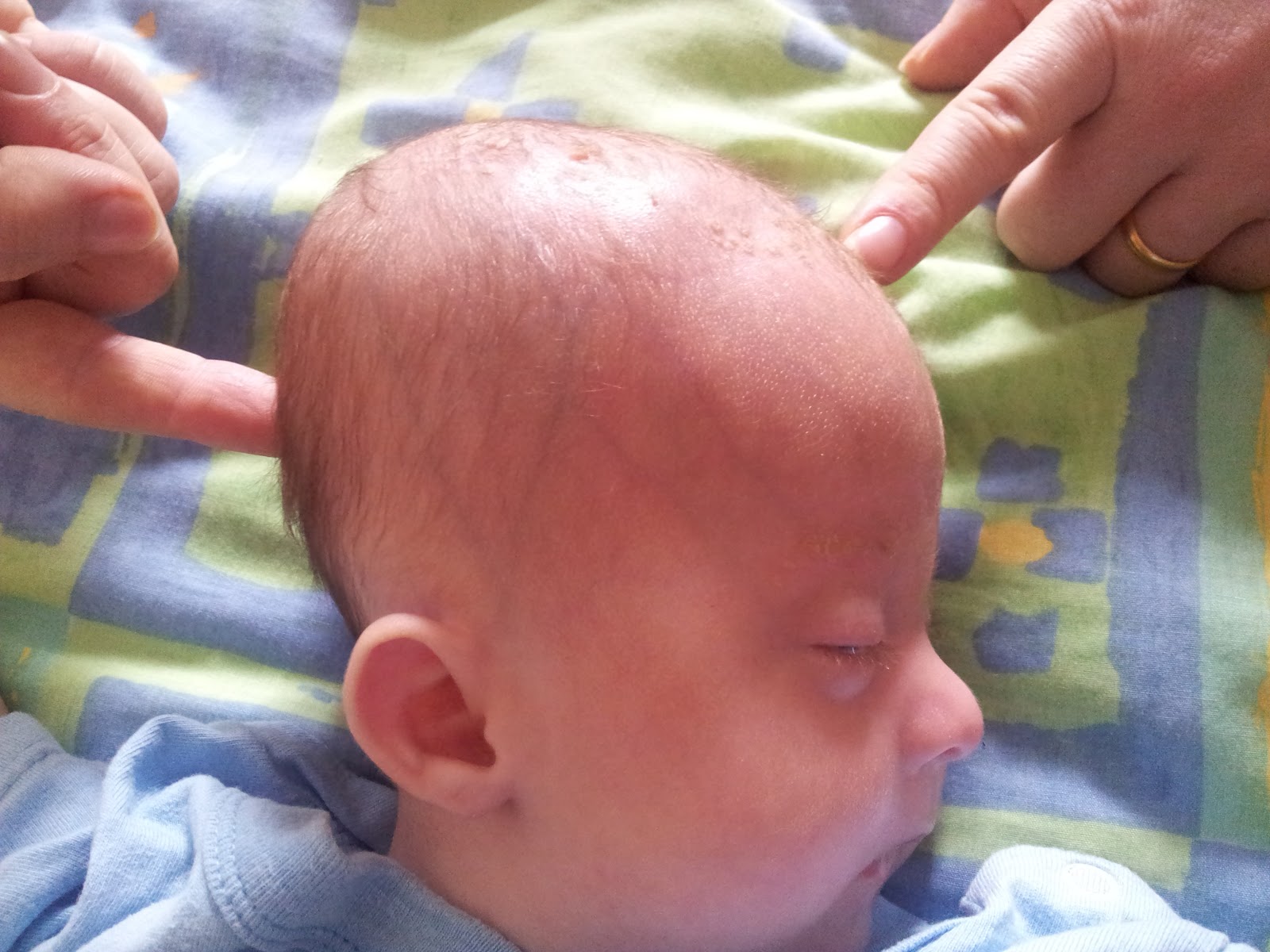 Причинами появления крапивницы могут быть различные факторы: гормональные нарушения, сбои в работе печени, почек, потребление продуктов, вызвавших аллергическую реакцию (рыба, яйца, цитрусовые и т.д.), укусы насекомых, реакция на солнечные лучи, перемену температур, эмоциональные стрессы и т.д.. Крапивница может быть хронической и не проходить в течение длительного времени, и острой – исчезающей через несколько часов. Для лечения крапивницы важно выявить основную причину, вызвавшую ее;
Причинами появления крапивницы могут быть различные факторы: гормональные нарушения, сбои в работе печени, почек, потребление продуктов, вызвавших аллергическую реакцию (рыба, яйца, цитрусовые и т.д.), укусы насекомых, реакция на солнечные лучи, перемену температур, эмоциональные стрессы и т.д.. Крапивница может быть хронической и не проходить в течение длительного времени, и острой – исчезающей через несколько часов. Для лечения крапивницы важно выявить основную причину, вызвавшую ее;
3. Пищевая аллергия проявляется в виде пятен розовато-красного цвета. Является немного выпуклой, отечной в местах расчесывания и сопровождается зудом. Локализуется, как правило, на щечках младенца, но может появляться и на других частях тела. Может возникнуть как у грудничков, так и у подростков. Если малыш находится на грудном вскармливании, то возникшая аллергия связана с продуктами, употребленными мамой. Если новорожденный на искусственном вскармливании, то аллергическая реакция может появиться на смесь.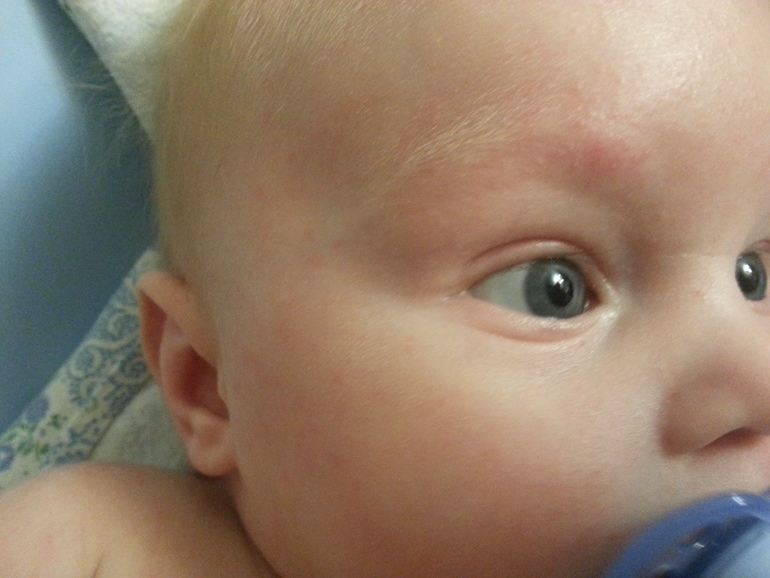 У детей старшего возраста пищевую аллергию могут вызывать рыба, яйца, орехи, шоколад, клубника и другие продукты питания;
У детей старшего возраста пищевую аллергию могут вызывать рыба, яйца, орехи, шоколад, клубника и другие продукты питания;
Аллергия, как правило, сопровождается отеками, которые в свою очередь при ненадлежащем лечении и несвоевременном оказании помощи вызывают удушье. При возникновении аллергии любого характера требуется консультация педиатра для помощи в подборе оптимальной смеси малышу, или детского дерматолога — аллерголога для направления на лабораторные исследования детей старшего возраста;
4.Бытовая аллергия. Может возникнуть как у новорожденных, так и у детей постарше. Проявляется, как правило, в виде прыщиков по всему телу и сопровождается слезоточением, чиханием. Причинами возникновения такой реакцией организма может быть стиральный порошок и другие моющие средства, пыль, растения, шерсть животных и т.д. Аллергическая сыпь отличается от инфекционной тем, что при ней ребенок не температурит, у него нет общих недомоганий, нет потери аппетита, сонливости;
5. Потница. Возникает в основном у детей грудного возраста. Проявляется в виде красных прыщиков по всему телу, особенно в паховой зоне. Пораженные места необходимо мазать специальным детским кремом, чаще устраивать крохе воздушные ванны и менять подгузник;
Потница. Возникает в основном у детей грудного возраста. Проявляется в виде красных прыщиков по всему телу, особенно в паховой зоне. Пораженные места необходимо мазать специальным детским кремом, чаще устраивать крохе воздушные ванны и менять подгузник;
6. Розеола (инфекционная эритема) – детское острое вирусное заболевание, поражающее только детей до 2 — х лет. Очень часто розеолу путают с ОРВИ или краснухой. В начале болезни у малыша резко повышается температура, которая держится 3 — 5 дней и после этого ребенок покрывается красно — розовой сыпью, исчезающей за 5 — 7 дней. Это не опасное заболевание, оно не требует лечения и в случае ее появления ребенку следует давать только жаропонижающие препараты;
7. Ветрянка. Это распространенное детское инфекционное заболевание, требующее лечения. Инкубационный период этого заболевания может длиться от 11 до 21 дня. Возникает в любом возрасте. Сопровождается сыпью на коже и слизистых оболочках в виде красных пятен, в центре которых локализуются волдыри с желтоватой жидкостью.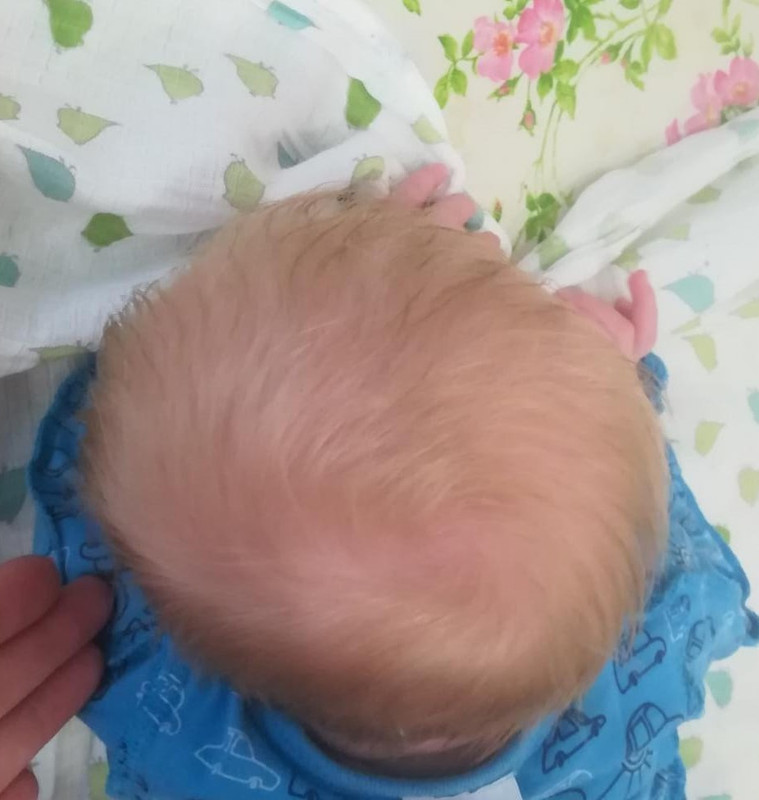 Сопровождается зудом. По мере протекания заболевания, волдыри лопаются, образуются корочки, оставляющие рубцы, если ребенок расчесал волдырь и занес инфекцию. Заболевание может вызывать также повышение температуры и головную боль;
Сопровождается зудом. По мере протекания заболевания, волдыри лопаются, образуются корочки, оставляющие рубцы, если ребенок расчесал волдырь и занес инфекцию. Заболевание может вызывать также повышение температуры и головную боль;
8. Корь – это острое инфекционное заболевание, встречающееся довольно редко в связи с применением прививок. Кроме того этот вирус редко активизируется у малышей до 8 месяцев, т.к. их защищает переданный матерью иммунитет. Болезнь начинается с симптомов обычного простудного заболевания — кашель, слезоточение, чихание и повышение температуры до 40 С. Далее у ребенка появляются белые пятна на слизистой поверхности щек, выделения из носа, сильная головная боль, светобоязнь. Затем в течение нескольких дней возникают красные пятна различной формы на лице, шее, около головы и далее по всему телу. Заболевание заразно в течение недели с момента появления первых признаков. Вирус опасен такими осложнениями, как: менингит, воспаление легких, развитие глухоты, поражение мозга и даже смерть;
9. Скарлатина – это острое инфекционное стрептококковое заболевание. Начинается с воспаления горла, высокой температуры, увеличения миндалин, в некоторых случаях с налетом. Далее появляется мелкая точечная сыпь на спине, груди, коленях, подмышках, в паху и быстро распространяется по всему телу и лицу. Белой остается только область вокруг рта. Горло и язык становятся очень красными. К концу болезни начинается шелушение кожи на пальцах ног и рук;
Скарлатина – это острое инфекционное стрептококковое заболевание. Начинается с воспаления горла, высокой температуры, увеличения миндалин, в некоторых случаях с налетом. Далее появляется мелкая точечная сыпь на спине, груди, коленях, подмышках, в паху и быстро распространяется по всему телу и лицу. Белой остается только область вокруг рта. Горло и язык становятся очень красными. К концу болезни начинается шелушение кожи на пальцах ног и рук;
10. Краснуха – это острое инфекционное заболевание. Болезнь начинается с незначительного повышения температуры и увеличения лимфатических узлов в околоушной и шейной области. Также появляется мелкая сыпь на лице и за ушами, а затем по всему телу. Краснуха очень опасна для беременных женщин, а у детей старшего возраста и подростков могут наблюдаться осложнения. У малышей заболевание протекает в достаточно легкой форме;
11. Менингит — это воспаление оболочек головного и спинного мозга. Сыпь при менингите не является основным признаком. Однако при этом заболевании высыпания появляются на задней стенке глотки, а также на бедрах, спине, ягодицах в виде красной сыпи различной формы. При менингите наблюдаются такие симптомы, как очень высокая температура, сильная головная боль, рвота, светобоязнь, напряжение мышц шеи. При малейших подозрениях на менингит родители должны срочно обратиться к врачу. Своевременная помощь при этом заболевании спасет ребенку жизнь;
Сыпь при менингите не является основным признаком. Однако при этом заболевании высыпания появляются на задней стенке глотки, а также на бедрах, спине, ягодицах в виде красной сыпи различной формы. При менингите наблюдаются такие симптомы, как очень высокая температура, сильная головная боль, рвота, светобоязнь, напряжение мышц шеи. При малейших подозрениях на менингит родители должны срочно обратиться к врачу. Своевременная помощь при этом заболевании спасет ребенку жизнь;
12. Стрептодермия – это кожное инфекционное заболевание, возбудителем которого является стафилококк. Болезнь поражает, как правило, околоносовую и околоротовую область. В начале появляются покраснения вокруг носа и рта, затем маленькие пузырьки с жидкостью. Когда они лопаются, остаются желтые корочки. Заболевание может сопровождаться повышением температуры;
13. Герпес — это инфекционное заболевание, сопровождающееся возникновением пузырьков на коже и слизистых оболочках, у детей чаще всего располагается на губах. Это заболевание крайне редко проявляется у новорожденных, т.к. им передается материнский иммунитет. Ему подвержены дети, начиная с 3 — 4 лет. Помимо сыпи, болезнь может сопровождаться болью в горле, повышением температуры.
Это заболевание крайне редко проявляется у новорожденных, т.к. им передается материнский иммунитет. Ему подвержены дети, начиная с 3 — 4 лет. Помимо сыпи, болезнь может сопровождаться болью в горле, повышением температуры.
Кожных высыпаний и заболеваний у детей великое множество, они могут быть очень похожими, но одни совершенно безобидны для здоровья вашего ребенка, другие же несут угрозу не только общему состоянию, но и детской жизни! Не рискуйте, и при малейших сомнениях, при появлении каких-либо пятен, сыпи и других симптомов обращайтесь к детскому врачу-педиатру, который при необходимости направит Вас с ребенком к детскому дерматологу, аллергологу, неврологу или другому узкопрофильному специалисту в зависимости от характера сыпи и тяжести протекания кожного заболевания.
Наши клиники в Санкт-Петербурге
Медицентр Юго-ЗападПр.
 Маршала Жукова 28к2
Маршала Жукова 28к2Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону +7 (812) 640-55-25
Типы сыпи у детей | Дети наше всё
Каждый родитель знает насколько чувствительная у малышей кожа. Сыпь на младенцах бывает очень часто, но вот какая именно это сыпь, что её вызвало и как лечить, вот в чем вопрос. Прочитайте сейчас и потом вы не будете паниковать зря.
Что вызывает сыпь у детей
Самые распространенные причины высыпаний у детей:
Раздражение: Обычными раздражителями, которые могут беспокоить чувствительную кожу ребенка, являются слюна, еда, детские салфетки, моющие средства, мыло и крема.
Аллергии: Аллергические реакции могут вызвать проявление сыпи у детей множества разных форм. Сыпь может быть зудящей, похожей на раны крапивницей или сухими зудными пятнами. Экзема является наиболее распространенной детской сыпью, вызванной аллергией.
Инфекции. Инфекции могут приводить к разным типам сыпи у детей, наиболее распространенными из которых являются грибковые высыпания. Иногда может развиться и вирусная сыпь. Вирусная сыпь может появляться в виде мелких точек на торсе, а иногда и на руках и ногах, и может длиться от нескольких дней до недели. Он может распространяться в течение нескольких дней, а затем начинает исчезать.
Детские прыщи
Описание.
Большие белые или красные шишки и прыщи, могут быть окружены красноватой кожей.
Обычно развиваются на щеках, носу и передней части головы.
Лечение.
Мойте водой и увлажняйте кожу специальными детскими средствами. Не используйте средства для взрослых.
После трех месяцев они могут вылезать с черной головкой и тогда вам следует обратиться к врачу.
Себорейный дерматит
Описание.
На волосистой части головы появляются желтоватые, жирные чешуйки. Иногда поражает лицо, уши и шея. Обычно это нисколько не беспокоит самого малыша. Это обычное состояние которое чаще всего проявляется в возрасте от двух до трех месяцев.
Лечение.
Обычно проходит само в течении нескольких недель или месяцев. Для профилактики дальнейшего развития:
· Очень аккуратно мойте голову с шампунем и нежно вычесывайте чешуйки.
· Размягчите чешуйки маслом для детей и нежно вычешите.
· Намажьте голову на ночь растительным маслом и помойте голову с шампунем с утра.
Экзема
Описание.
Длительное заболевание, которое вызывает зуд на коже, покраснение, сухость и трещины. Обычно в случае младенцев это атопический дерматит. Он вызывает аллергеном.
Обычно в случае младенцев это атопический дерматит. Он вызывает аллергеном.
Обычно появляется в виде сыпи на лице, голове и теле ребенка.
Лечение.
Конкретного лечения нет. Обычно с возрастом проходит само. Необходимо устранить аллерген. Попробуйте исключать из пищи все возможные аллергены у кормящей мамы, или если младенец на ИВ, то попробуйте выбрать питание на козьем молоке и без мальтодекстрина.
Для снижения зуда и частоты появления сыпи:
· Увлажняйте кожу каждый день используя увлажняющие лосьоны для детей.
· После двух лет можно использовать препараты на основе стероидов, например гидрокортизон.
· Антигистаминные препараты после консультации с врачом.
Токсическая эритема
Описание.
У половины всех новорожденных развивается кожная реакция характеризуемая красными пятнами. Это нормально для новорожденных в возрасте 2-3 дней. Обычно проходит сама через несколько дней.
Лечение.
Проходит сама в течении 7-10 дней, после того как иммунная система ребенка справляется с вирусом.
Крапивница
Описание.
Большая красная зудящая сыпь на коже. Вызвана взаимодействием с аллергеном либо является одним из проявлений какого-либо заболевания.
Лечение.
Обычно проходит достаточно быстро. Если повторяется постоянно, необходимо обратится к врачу.
· Удалить аллерген от ребенка. Если менялось питание, то верните старое, отмените новые продукты.
· В зависимости от возраста и тяжести возможно назначение антигистаминных препаратов.
Импетиго
Описание.
Поверхностное гнойничковое заболевания кожи. Возбудитель через поврежденные кожные покровы проникает в волосяные фолликулы, где начинает активно размножаться, вызывая появление пустулезной сыпи, которая затем сменяется образованием гнойных корочек на месте лопнувших гнойничков и, в некоторых случаях, эрозиями.
Лечение.
Обычно назначается мазь с антибиотиком.
Милиум
Описание.
Белый угорь, который образуется из-за закупорки пор. Размер примерно 1-2 миллиметра. Бывает у половины новорожденных.
Размер примерно 1-2 миллиметра. Бывает у половины новорожденных.
Лечение.
Обычно проходит само в течение первых четырех недель жизни.
Опрелости
Описание.
Обычно образуются под подгузником после длительного воздействия влаги или стула. Иногда могут быть вызваны грибковой инфекцией или редкими заболеваниями кожи.
Лечение.
· Используйте крем для подгузников.
· Давайте малышу время без подгузников.
· Всегда следите за чистотой кожи и меняйте подгузники чаще.
· Если опрелость вызвана грибком необходимо применение противогрибкового крема.
Стригущий лишай
Описание.
Частая грибковая инфекция, которая вызывает круговую красную сыпь. Локализация на теле возможно любая. Голова, ноги и пах самое частое место возникновения.
Лечение.
Обычно используются противогрибковые кремы, мази и спреи. Длительность применения примерно 2 недели.
Чесотка
Описание.
Заразное кожное заболевание, вызываемое микроскопическим паразитом — чесоточным клещом.
Обычно если ребенок заразился, то обычно это означает, что кто-то в семье недавно переболел чесоткой.
Проявляет себя в маленьких и очень зудящих пятнах по всему телу.
Лечение.
Используется крем от чесотки, например бензилбензоат.
Инфекционная эритема (пятая болезнь)( Парвовирус B19)
Описание.
Инфекция, переносимая воздушно-капельным путем. Часто поражает детей. Обычно проявляет себя большими красными пятнами на щеках и повышенной температурой.
Лечение.
Обычно не производится и проходит само за несколько дней.
Потница
Описание.
Сыпь, которая появляется от пота, обычно, когда ребенок слишком тепло одет. Слишком большое количество пота блокирует потовые каналы.
Лечение.
Не укутывайте ребенка слишком тепло.
Менингит
Описание.
Как определить, не менингитная ли сыпь.
· Плотно прижмите сторону прозрачного стакана к коже
· Пятна или сыпь могут сначала исчезнуть
· Продолжайте проверку
· Лихорадка с пятнами или сыпью, которые не исчезают под давлением — это повод вызвать скорую помощь.
Симптомы менингита:
· высокая температура
· выпуклый родничок
· раздражительность
· сбивчивое дыхание
· напряженная спина и шея
· рвота
· отсутствие аппетита
· кожа в пятнах
· сонливость и вялость
Лечение.
Вызов скорой помощи.
По материалам Национальной службы здравоохранения Англии
Акне новорожденных и все, что необходимо знать об этом — Allergika (Аллергика) Украина
Акне новорожденных встречается практически у каждого второго ребенка и обычно появляются в течение первого месяца после рождения, но могут появится и раньше. Некоторые дети уже рождаются с легкой формой акне.
Хорошей новостью является то, что у новорожденного акне является транзиторным состоянием и почти всегда проходят быстро и без лечения. Большинство случаев появления акне у новорожденного полностью исчезают к шести месячному возрасту.
Как определить, что высыпания у ребенка – это действительно акне?Акне новорожденных выглядят как маленькие красные бугорки, которые образовываются на лице, реже на спине или груди.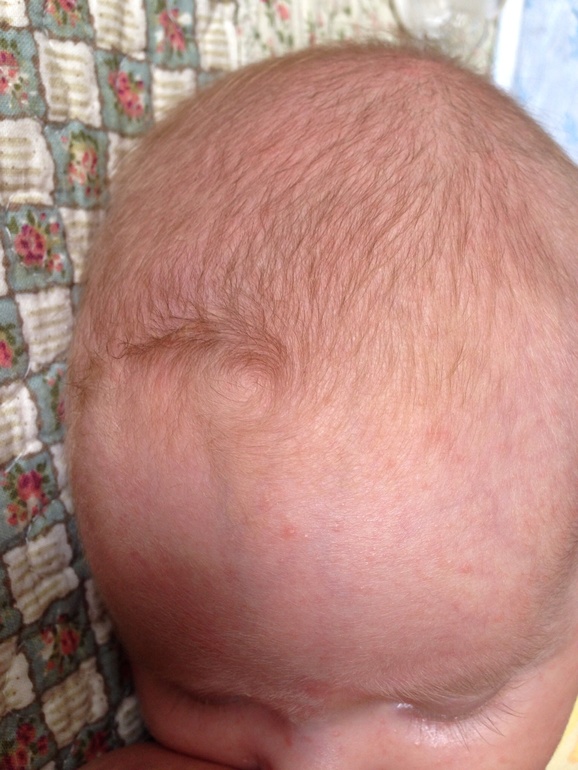 У некоторых детей прыщи у новорожденных выглядят, как грубая ухабистая красная сыпь. Акне новорожденных проходят самостоятельно в течение нескольких недель и могут становиться хуже, когда ребенок плачет или трет лицо руками.
У некоторых детей прыщи у новорожденных выглядят, как грубая ухабистая красная сыпь. Акне новорожденных проходят самостоятельно в течение нескольких недель и могут становиться хуже, когда ребенок плачет или трет лицо руками.
Многие другие кожные заболевания, часто встречающиеся у детей, такие как экзема, эритема, потница, могут напоминать акне.
Экзема
Экзема обычно проявляется в виде красных пятен с шелушением на лице и теле. Они также могут появится под коленями или в локтевых изгибах. Часто экзема возникает в более старшем возрасте.
Наиболее распространенный тип экземы известен как атопический дерматит.
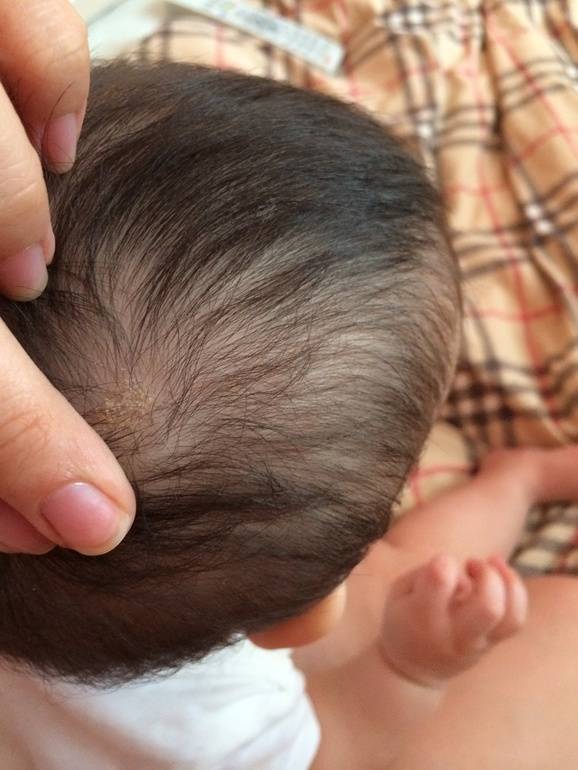
Себорейный дерматит — это состояние, чаще всего ошибочно принимают за акне новорожденных. Себорейный дерматит так же известный как гнейс или молочные корки.
Эритема токсическая
Токсическая эритема — еще одно распространенное заболевание кожи, которое может проявляться как сыпь, крошечные бугорки или красные пятна.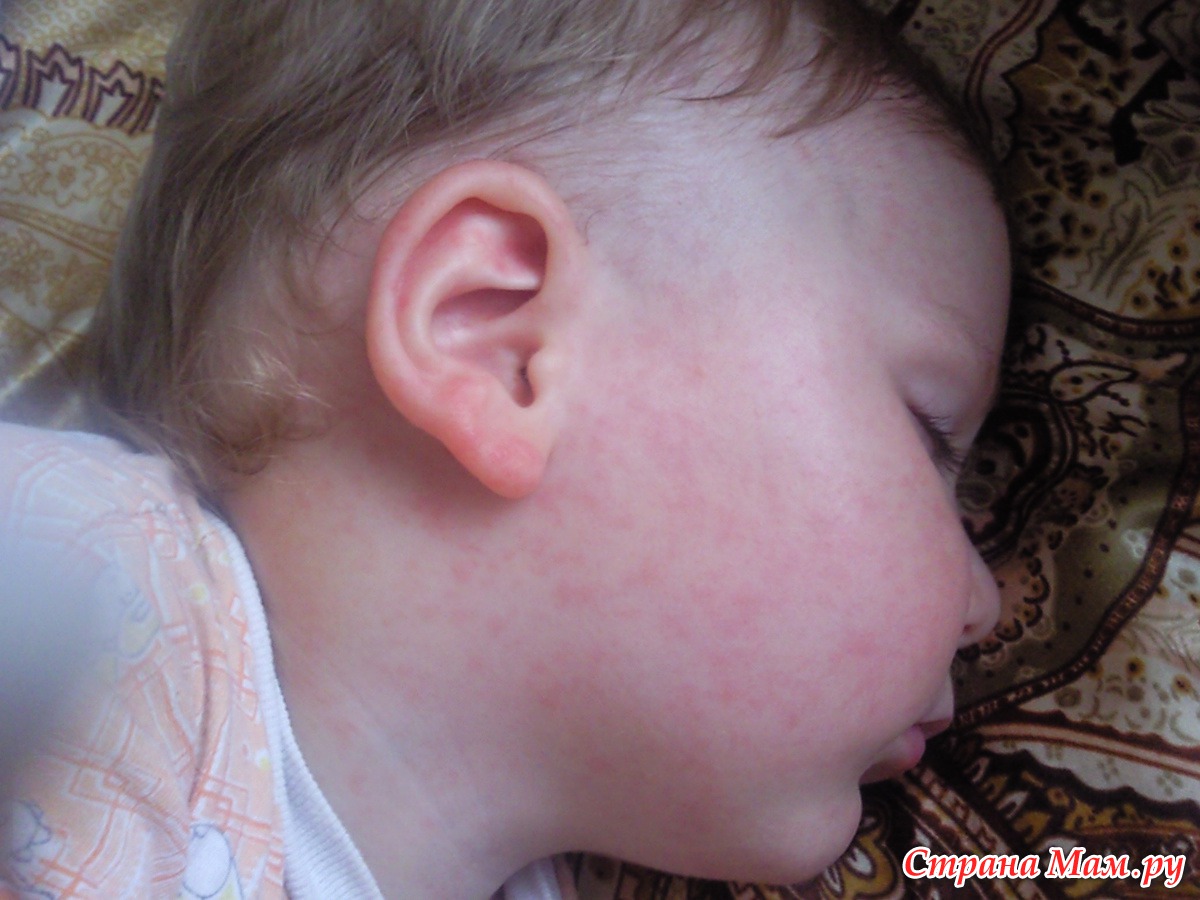 Их можно увидеть на лице, груди или конечностях вашего ребенка в первые несколько дней после его рождения. Обычно исчезает менее чем через неделю после рождения.
Их можно увидеть на лице, груди или конечностях вашего ребенка в первые несколько дней после его рождения. Обычно исчезает менее чем через неделю после рождения.
Милиумы — крошечные белые точечки на коже, похожие на пустулы, но без воспаления, которые часто встречаются у новорожденных. Милиумы появляются в течение первых нескольких недель жизни, и многие дети рождаются с ними. Милиумы абсолютно безвредны и, как акне у новорожденного ребенка, в подавляющем большинстве случаев исчезнет без лечения.
Причины появления акне новорожденныхАкне развиваются в течение первых недель после рождения под влиянием гормонов. В случае с новорожденными, однако, не их собственные гормоны, вызывают проблемы с кожей, а мамины, которые все еще циркулируют в кровотоке ребенка. Эти материнские гормоны стимулируют сальные железы, которые функционируют еще не в полном объёме. Это и является причиной появления высыпаний на подбородке, лбу, веках и щеках (а иногда и на голове, шее, спине и верхней части груди).
Кожа новорожденного очень нежная и чувствительная, и течение акне может усугубляться при попадании молока или молочной смеси на кожу, слюны. Грубые или синтетические ткани, а также стиральный порошок могут раздражать нежную кожу и ухудшать состояние везиколопустулеза у детей. Более того, поры в коже ребенка еще не полностью развиты, что делает их легкими мишенями для проникновения грязи и появления пятен.
Себорейный дерматит у детей: что делать с «молочными корочками» на голове?
Симптомы себорейного дерматита у детей
Себорейный дерматит новорожденных развивается обычно в возрасте от 2 недель до 12 месяцев: по статистике, практически у половины младенцев на коже головы появляются красноватые или желтые чешуйчатые пятна. Довольно часто отмечаются специфические корочки (гнейс) – жесткие затвердевшие желтые или коричневые струпья или чешуйки, которые также называют «молочными корочками». У детей старшего возраста себорейный дерматит на коже головы обычно проявляется обильной перхотью.
У младенцев себорейный дерматит также иногда может начаться на лице или в области подгузника и распространиться на другие части тела. Так, детский себорейный дерматит может поражать:
брови, кожу за ушами, область подгузников, а также складки на шеи и под руками.
Появление в складках кожи может отмечаться влажной красной сыпью, а не желтоватыми чешуйчатыми пятнами. Поэтому, несмотря на довольно специфичные симптомы себорейного дерматита у новорожденных, родители нередко ошибочно принимают его за опрелости (пеленочный дерматит).
Пятна при себорейном дерматите не зудят и не причиняют ребенку боль или дискомфорт в целом. Как правило, сами дети не обращают на это состояние внимания, хотя оно может вызвать нешуточное беспокойство у родителей.
Родителям необходимо лишь правильно ухаживать за кожей ребенка и следить за тем, чтобы к пятнам или корочкам не присоединилась бактериальная инфекция.
Как ухаживать за «молочными корочками» на голове?
Если у вашего ребенка отмечаются симптомы себорейного дерматита, ежедневно промывайте кожу головы теплой водой с небольшим количеством детского шампуня.
Пошаговый уход за молочными корочками:
Нанесите простое минеральное масло или вазелин на кожу головы ребенка примерно за час до купания, чтобы ослабить сцепление корочек с кожей. При мытье головы несколько минут аккуратно массируйте кожу головы вместе с шампунем, чтобы удалить корочки. Хорошо промойте водой и осторожно промокните кожу головы полотенцем насухо.
Старайтесь не использовать шампунь от перхоти, несмотря на то, что он действует лучше всего, он также может раздражать нежную кожу и жечь ребенку глаза. В любом случае, прежде чем использовать шампуни или другие продукты с активными лекарственными ингредиентами, стоит обсудить это с педиатром или дерматологом.
Чтобы смягчить корочки, аккуратно втирайте в области поражения детские средства на основе минеральных масел, а затем осторожно расчесываете детской расческой: это поможет снять гнейс максимально деликатно, без риска травмирования кожи головы.
Как правило, себорейный дерматит у детей не задерживается: симптомы исчезают до того, как ребенку исполнится год. (Хотя себорейный дерматит может вернуться в будущем, после достижения возраста половой зрелости.)
Причины себорейного дерматита новорожденных
Детский себорейный дерматит – состояние, которое встречается во всем мире и затрагивает все этнические группы.
Точная причина себорейного дерматита новорожденных неизвестна. Принято считать, что его предопределяет сочетание таких факторов, как
наследственная предрасположенность, особенности микрофлоры: дрожжевые микроорганизмы, которые естественным образом заселяют кожу, индивидуальная восприимчивость к химическим и климатическим раздражителям, жаркий сухой воздух, провоцирующий избыточную сальность кожи головы.
Некоторые ученые также полагают, что у себорейный дерматит у младенцев частично связан с гормональным статусом матери. Гипотеза заключается в том, что сверхактивные сальные железы на коже новорожденного под воздействием циркулирующих материнских гормонов могут более интенсивно выделять кожное сало, которое «цементирует» ороговевшие клетки кожи так, что они не отшелушиваются естественным образом, а остаются на коже головы и накапливаются в корочки.
Сыпь на лице ребенка: изображения, причины и методы лечения
У младенцев большинство высыпаний на лице безвредны и, как правило, проходят без лечения. Причины могут включать экзему, прыщи и инфекцию.
Однако иногда сыпь на лице ребенка может указывать на более серьезное заболевание.
Умение различать различные высыпания может помочь родителям или опекунам узнать, когда обращаться за профессиональной консультацией.
В этой статье мы расскажем о типичных высыпаниях на лице у младенцев, о методах лечения и о том, когда следует обратиться к врачу.
Экзема относится к группе состояний, при которых кожа становится грубой, раздраженной, зудящей и воспаленной.
Эти состояния часто встречаются у маленьких детей, часто проявляясь в возрасте от 6 месяцев до 5 лет. Многие дети выздоравливают от экземы.
По данным Национальной ассоциации экземы в США, если экзема развивается в течение первых 6 месяцев жизни, как правило, она появляется на щеках, подбородке, лбу или коже черепа. Сыпь будет сухой, красной и зудящей.
В возрасте от 6 до 12 месяцев экзема может развиться в других частях тела. Локти и колени особенно уязвимы, когда младенец начинает ползать.
Лечение
Хотя точная причина экземы неизвестна, эксперты считают, что здесь могут играть роль как генетические факторы, так и факторы окружающей среды.
Определенные триггеры окружающей среды могут чрезмерно активировать иммунную систему, вызывая воспаление и раздражение кожи.
При попытке установить причину экземы у ребенка может быть полезно вести дневник симптомов и потенциальных триггеров.Избегая этих триггеров, можно предотвратить обострение симптомов.
Ниже приведены некоторые распространенные триггеры экземы у младенцев:
- тепло и потоотделение
- сухая кожа
- раздражители, такие как мыло, моющие средства и сигаретный дым
- аллергены, такие как пылевые клещи, пыльца и перхоть домашних животных
- определенные ткани, такие как шерсть и нейлон
Лечения экземы включают:
- безрецептурные увлажнители
- рецептурные кремы и мази, такие как стероидные кремы
- иммунодепрессанты
- фототерапия
Врач может проконсультироваться с детским дерматологом и порекомендовать курс лечения.Они также могут посоветовать триггеры и способы их избежать.
Убедитесь, что лекарства, отпускаемые без рецепта, подходят для младенцев.
Себорейный дерматит вызывает появление сыпи на участках кожи, содержащих много сальных желез.
У младенцев сыпь в основном появляется на коже черепа, и люди обычно называют ее колыбелью. Однако колыбель может также повлиять на щеки, особенно вокруг глаз и носа.
Сыпь может иметь следующие характеристики:
- покраснение и воспаление
- маслянистый или жирный вид
- белые или желтые чешуйчатые или твердые пятна
Лечение
Колпачок люльки обычно безвреден и обычно исчезает между 6 и 12 месяцев возраста.
Если ребенок не испытывает дискомфорта, лечение может не потребоваться.
При легких симптомах отпускаемые без рецепта лекарства, такие как противогрибковые кремы и лечебные шампуни, могут помочь уменьшить дискомфорт и ускорить заживление. Однако посоветуйтесь с врачом, прежде чем использовать эти продукты для младенцев.
Если сыпь чешуйчатая, нанесение минерального масла или вазелина на кожу головы ребенка за 1 час до использования шампуня против перхоти может помочь ослабить и удалить чешуйки.
Детям с более серьезными симптомами врач может назначить местные стероиды для уменьшения воспаления.
Очень тяжелая крышка люльки может увеличить риск заражения. Немедленно обратитесь к врачу, если кожа ребенка:
- чувствует себя горячей
- сочится жидкостью
- испускает неприятный запах
Примерно у 40–50 процентов здоровых новорожденных появляются милиумы, которые представляют собой крошечные белые или желтые шишки размером примерно 1–1. Размером 3 мм.
Милии возникают в результате закупорки пор и обычно развиваются на лице, часто вокруг глаз и носа. Шишки могут появляться в большом количестве, и обычно примерно равное количество образуются на каждой стороне лица.
У младенцев милиумы также могут развиваться во рту. В данном случае медицинское название — жемчуг Эпштейна.
Лечение
Милии обычно проходят сами по себе в течение нескольких недель, как только поры открываются.
Обычно лечение не требуется. Избегайте использования кремов и мазей на коже ребенка, так как они могут еще больше закупорить поры и привести к увеличению количества милиумов.
Новорожденные или неонатальные прыщи вызывают появление маленьких красных прыщиков, обычно в возрасте 2–6 недель. Однако некоторые младенцы рождаются вместе с ними.
Медицинский термин, обозначающий прыщи, которые развиваются в возрасте от 6 недель до 6 месяцев младенческого возраста, и мы обсудим это ниже.
По данным Американской академии дерматологии, акне новорожденных поражает около 20 процентов новорожденных.
Прыщи имеют тенденцию развиваться на щеках и носу ребенка, но высыпания также могут появляться на:
- лбу
- подбородке
- волосистой части головы
- шее
- груди
- верхней части спины
Лечение
Как правило, акне новорожденных — не повод для беспокойства.Маловероятно, что он вызовет рубцы, и, как правило, проходит без лечения через несколько недель или месяцев.
Родители и опекуны должны:
- осторожно вымыть кожу ребенка теплой водой
- избегать очистки пораженных участков
- избегать жирных или жирных средств по уходу за кожей
- проконсультироваться с врачом ребенка перед использованием лекарств от прыщей или очищающих средств
Детские прыщи развиваются у малышей старше 6 недель. Обычно он появляется в возрасте от 3 до 6 месяцев.
Детские прыщи встречаются реже, чем новорожденные. Симптомы могут быть более серьезными и могут потребовать лечения.
Перед тем, как лечить детские угри, важно исключить другие состояния, такие как экзема и инфекции, которые чаще встречаются в этой возрастной группе.
Лечение
Детские прыщи обычно проходят в течение 6–12 месяцев после первого появления.
После постановки диагноза дерматолог может посоветовать лечение акне и предотвращение образования рубцов.Если они подозревают, что прыщи возникли в результате какого-либо заболевания, они могут проконсультироваться со специалистом.
Врач может диагностировать причину сыпи.
Синдром пощечины щеки — вирусная инфекция. Заболеть может каждый, но чаще всего развивается у детей школьного возраста.
Другие названия синдрома включают пятое заболевание и инфекционную эритему. Это результат заражения парвовирусом B19.
Определяющим признаком является ярко-красная сыпь на одной или обеих щеках.Сыпь обычно безболезненна. Обычно он появляется в течение 4–14 дней после заражения.
Сыпь на щеках часто исчезает в течение нескольких дней, но может появиться другая сыпь на таких участках, как грудь, руки и ноги. Эта сыпь обычно держится 7–10 дней, но может появляться и исчезать.
Сыпь на теле обычно пятнистая и светлая. Может быть зуд, но обычно это не болезненно.
Синдром пощечины щеки также может вызывать следующие симптомы:
Дети могут сначала передать инфекцию другим детям, но обычно она перестает быть заразной после появления сыпи.
Лечение
Симптомы синдрома пощечины обычно легкие, и основная инфекция обычно проходит без лечения.
Безрецептурные препараты, такие как парацетамол и ибупрофен, могут помочь облегчить любой дискомфорт. Однако посоветуйтесь с врачом, прежде чем давать эти препараты младенцам или маленьким детям.
Никогда не давайте детям аспирин, так как это может увеличить риск серьезного заболевания, называемого синдромом Рея.
Большинство высыпаний на детском лице безвредны.Обычно они проясняются самостоятельно.
Однако сыпь в этой области может указывать на инфекцию или основное заболевание.
Обратитесь к врачу, если сыпь серьезная или у ребенка есть:
- волдыри, заполненные жидкостью
- лихорадка
- потеря аппетита
- красные полосы, отходящие от сыпи
- крошечные красные или пурпурные пятна, которые не исчезают, когда кто-то оказывает давление
- опухшие лимфатические узлы
- летаргия
- кашель
Сыпь на лице часто встречается у младенцев и детей младшего возраста.Многие возможные причины включают экзему, прыщи и инфекции.
Большинство высыпаний проходят без лечения. Однако обратитесь к врачу, если сыпь серьезная или стойкая, или если она сопровождает другие симптомы.
Прочтите статью на испанском языке.
Сыпь на лице ребенка: изображения, причины и методы лечения
У младенцев большинство высыпаний на лице безвредны и, как правило, проходят без лечения. Причины могут включать экзему, прыщи и инфекцию.
Однако иногда сыпь на лице ребенка может указывать на более серьезное заболевание.
Умение различать различные высыпания может помочь родителям или опекунам узнать, когда обращаться за профессиональной консультацией.
В этой статье мы расскажем о типичных высыпаниях на лице у младенцев, о методах лечения и о том, когда следует обратиться к врачу.
Экзема относится к группе состояний, при которых кожа становится грубой, раздраженной, зудящей и воспаленной.
Эти состояния часто встречаются у маленьких детей, часто проявляясь в возрасте от 6 месяцев до 5 лет. Многие дети выздоравливают от экземы.
По данным Национальной ассоциации экземы в США, если экзема развивается в течение первых 6 месяцев жизни, как правило, она появляется на щеках, подбородке, лбу или коже черепа. Сыпь будет сухой, красной и зудящей.
В возрасте от 6 до 12 месяцев экзема может развиться в других частях тела. Локти и колени особенно уязвимы, когда младенец начинает ползать.
Лечение
Хотя точная причина экземы неизвестна, эксперты считают, что здесь могут играть роль как генетические факторы, так и факторы окружающей среды.
Определенные триггеры окружающей среды могут чрезмерно активировать иммунную систему, вызывая воспаление и раздражение кожи.
При попытке установить причину экземы у ребенка может быть полезно вести дневник симптомов и потенциальных триггеров. Избегая этих триггеров, можно предотвратить обострение симптомов.
Ниже приведены некоторые распространенные триггеры экземы у младенцев:
- тепло и потоотделение
- сухая кожа
- раздражители, такие как мыло, моющие средства и сигаретный дым
- аллергены, такие как пылевые клещи, пыльца и перхоть домашних животных
- определенные ткани, такие как шерсть и нейлон
Лечения экземы включают:
- безрецептурные увлажнители
- рецептурные кремы и мази, такие как стероидные кремы
- иммунодепрессанты
- фототерапия
Врач может проконсультироваться с детским дерматологом и порекомендовать курс лечения.Они также могут посоветовать триггеры и способы их избежать.
Убедитесь, что лекарства, отпускаемые без рецепта, подходят для младенцев.
Себорейный дерматит вызывает появление сыпи на участках кожи, содержащих много сальных желез.
У младенцев сыпь в основном появляется на коже черепа, и люди обычно называют ее колыбелью. Однако колыбель может также повлиять на щеки, особенно вокруг глаз и носа.
Сыпь может иметь следующие характеристики:
- покраснение и воспаление
- маслянистый или жирный вид
- белые или желтые чешуйчатые или твердые пятна
Лечение
Колпачок люльки обычно безвреден и обычно исчезает между 6 и 12 месяцев возраста.
Если ребенок не испытывает дискомфорта, лечение может не потребоваться.
При легких симптомах отпускаемые без рецепта лекарства, такие как противогрибковые кремы и лечебные шампуни, могут помочь уменьшить дискомфорт и ускорить заживление. Однако посоветуйтесь с врачом, прежде чем использовать эти продукты для младенцев.
Если сыпь чешуйчатая, нанесение минерального масла или вазелина на кожу головы ребенка за 1 час до использования шампуня против перхоти может помочь ослабить и удалить чешуйки.
Детям с более серьезными симптомами врач может назначить местные стероиды для уменьшения воспаления.
Очень тяжелая крышка люльки может увеличить риск заражения. Немедленно обратитесь к врачу, если кожа ребенка:
- чувствует себя горячей
- сочится жидкостью
- испускает неприятный запах
Примерно у 40–50 процентов здоровых новорожденных появляются милиумы, которые представляют собой крошечные белые или желтые шишки размером примерно 1–1. Размером 3 мм.
Милии возникают в результате закупорки пор и обычно развиваются на лице, часто вокруг глаз и носа. Шишки могут появляться в большом количестве, и обычно примерно равное количество образуются на каждой стороне лица.
У младенцев милиумы также могут развиваться во рту. В данном случае медицинское название — жемчуг Эпштейна.
Лечение
Милии обычно проходят сами по себе в течение нескольких недель, как только поры открываются.
Обычно лечение не требуется. Избегайте использования кремов и мазей на коже ребенка, так как они могут еще больше закупорить поры и привести к увеличению количества милиумов.
Новорожденные или неонатальные прыщи вызывают появление маленьких красных прыщиков, обычно в возрасте 2–6 недель. Однако некоторые младенцы рождаются вместе с ними.
Медицинский термин, обозначающий прыщи, которые развиваются в возрасте от 6 недель до 6 месяцев младенческого возраста, и мы обсудим это ниже.
По данным Американской академии дерматологии, акне новорожденных поражает около 20 процентов новорожденных.
Прыщи имеют тенденцию развиваться на щеках и носу ребенка, но высыпания также могут появляться на:
- лбу
- подбородке
- волосистой части головы
- шее
- груди
- верхней части спины
Лечение
Как правило, акне новорожденных — не повод для беспокойства.Маловероятно, что он вызовет рубцы, и, как правило, проходит без лечения через несколько недель или месяцев.
Родители и опекуны должны:
- осторожно вымыть кожу ребенка теплой водой
- избегать очистки пораженных участков
- избегать жирных или жирных средств по уходу за кожей
- проконсультироваться с врачом ребенка перед использованием лекарств от прыщей или очищающих средств
Детские прыщи развиваются у малышей старше 6 недель. Обычно он появляется в возрасте от 3 до 6 месяцев.
Детские прыщи встречаются реже, чем новорожденные. Симптомы могут быть более серьезными и могут потребовать лечения.
Перед тем, как лечить детские угри, важно исключить другие состояния, такие как экзема и инфекции, которые чаще встречаются в этой возрастной группе.
Лечение
Детские прыщи обычно проходят в течение 6–12 месяцев после первого появления.
После постановки диагноза дерматолог может посоветовать лечение акне и предотвращение образования рубцов.Если они подозревают, что прыщи возникли в результате какого-либо заболевания, они могут проконсультироваться со специалистом.
Врач может диагностировать причину сыпи.
Синдром пощечины щеки — вирусная инфекция. Заболеть может каждый, но чаще всего развивается у детей школьного возраста.
Другие названия синдрома включают пятое заболевание и инфекционную эритему. Это результат заражения парвовирусом B19.
Определяющим признаком является ярко-красная сыпь на одной или обеих щеках.Сыпь обычно безболезненна. Обычно он появляется в течение 4–14 дней после заражения.
Сыпь на щеках часто исчезает в течение нескольких дней, но может появиться другая сыпь на таких участках, как грудь, руки и ноги. Эта сыпь обычно держится 7–10 дней, но может появляться и исчезать.
Сыпь на теле обычно пятнистая и светлая. Может быть зуд, но обычно это не болезненно.
Синдром пощечины щеки также может вызывать следующие симптомы:
Дети могут сначала передать инфекцию другим детям, но обычно она перестает быть заразной после появления сыпи.
Лечение
Симптомы синдрома пощечины обычно легкие, и основная инфекция обычно проходит без лечения.
Безрецептурные препараты, такие как парацетамол и ибупрофен, могут помочь облегчить любой дискомфорт. Однако посоветуйтесь с врачом, прежде чем давать эти препараты младенцам или маленьким детям.
Никогда не давайте детям аспирин, так как это может увеличить риск серьезного заболевания, называемого синдромом Рея.
Большинство высыпаний на детском лице безвредны.Обычно они проясняются самостоятельно.
Однако сыпь в этой области может указывать на инфекцию или основное заболевание.
Обратитесь к врачу, если сыпь серьезная или у ребенка есть:
- волдыри, заполненные жидкостью
- лихорадка
- потеря аппетита
- красные полосы, отходящие от сыпи
- крошечные красные или пурпурные пятна, которые не исчезают, когда кто-то оказывает давление
- опухшие лимфатические узлы
- летаргия
- кашель
Сыпь на лице часто встречается у младенцев и детей младшего возраста.Многие возможные причины включают экзему, прыщи и инфекции.
Большинство высыпаний проходят без лечения. Однако обратитесь к врачу, если сыпь серьезная или стойкая, или если она сопровождает другие симптомы.
Прочтите статью на испанском языке.
Сыпь на лице ребенка: изображения, причины и методы лечения
У младенцев большинство высыпаний на лице безвредны и, как правило, проходят без лечения. Причины могут включать экзему, прыщи и инфекцию.
Однако иногда сыпь на лице ребенка может указывать на более серьезное заболевание.
Умение различать различные высыпания может помочь родителям или опекунам узнать, когда обращаться за профессиональной консультацией.
В этой статье мы расскажем о типичных высыпаниях на лице у младенцев, о методах лечения и о том, когда следует обратиться к врачу.
Экзема относится к группе состояний, при которых кожа становится грубой, раздраженной, зудящей и воспаленной.
Эти состояния часто встречаются у маленьких детей, часто проявляясь в возрасте от 6 месяцев до 5 лет. Многие дети выздоравливают от экземы.
По данным Национальной ассоциации экземы в США, если экзема развивается в течение первых 6 месяцев жизни, как правило, она появляется на щеках, подбородке, лбу или коже черепа. Сыпь будет сухой, красной и зудящей.
В возрасте от 6 до 12 месяцев экзема может развиться в других частях тела. Локти и колени особенно уязвимы, когда младенец начинает ползать.
Лечение
Хотя точная причина экземы неизвестна, эксперты считают, что здесь могут играть роль как генетические факторы, так и факторы окружающей среды.
Определенные триггеры окружающей среды могут чрезмерно активировать иммунную систему, вызывая воспаление и раздражение кожи.
При попытке установить причину экземы у ребенка может быть полезно вести дневник симптомов и потенциальных триггеров. Избегая этих триггеров, можно предотвратить обострение симптомов.
Ниже приведены некоторые распространенные триггеры экземы у младенцев:
- тепло и потоотделение
- сухая кожа
- раздражители, такие как мыло, моющие средства и сигаретный дым
- аллергены, такие как пылевые клещи, пыльца и перхоть домашних животных
- определенные ткани, такие как шерсть и нейлон
Лечения экземы включают:
- безрецептурные увлажнители
- рецептурные кремы и мази, такие как стероидные кремы
- иммунодепрессанты
- фототерапия
Врач может проконсультироваться с детским дерматологом и порекомендовать курс лечения.Они также могут посоветовать триггеры и способы их избежать.
Убедитесь, что лекарства, отпускаемые без рецепта, подходят для младенцев.
Себорейный дерматит вызывает появление сыпи на участках кожи, содержащих много сальных желез.
У младенцев сыпь в основном появляется на коже черепа, и люди обычно называют ее колыбелью. Однако колыбель может также повлиять на щеки, особенно вокруг глаз и носа.
Сыпь может иметь следующие характеристики:
- покраснение и воспаление
- маслянистый или жирный вид
- белые или желтые чешуйчатые или твердые пятна
Лечение
Колпачок люльки обычно безвреден и обычно исчезает между 6 и 12 месяцев возраста.
Если ребенок не испытывает дискомфорта, лечение может не потребоваться.
При легких симптомах отпускаемые без рецепта лекарства, такие как противогрибковые кремы и лечебные шампуни, могут помочь уменьшить дискомфорт и ускорить заживление. Однако посоветуйтесь с врачом, прежде чем использовать эти продукты для младенцев.
Если сыпь чешуйчатая, нанесение минерального масла или вазелина на кожу головы ребенка за 1 час до использования шампуня против перхоти может помочь ослабить и удалить чешуйки.
Детям с более серьезными симптомами врач может назначить местные стероиды для уменьшения воспаления.
Очень тяжелая крышка люльки может увеличить риск заражения. Немедленно обратитесь к врачу, если кожа ребенка:
- чувствует себя горячей
- сочится жидкостью
- испускает неприятный запах
Примерно у 40–50 процентов здоровых новорожденных появляются милиумы, которые представляют собой крошечные белые или желтые шишки размером примерно 1–1. Размером 3 мм.
Милии возникают в результате закупорки пор и обычно развиваются на лице, часто вокруг глаз и носа. Шишки могут появляться в большом количестве, и обычно примерно равное количество образуются на каждой стороне лица.
У младенцев милиумы также могут развиваться во рту. В данном случае медицинское название — жемчуг Эпштейна.
Лечение
Милии обычно проходят сами по себе в течение нескольких недель, как только поры открываются.
Обычно лечение не требуется. Избегайте использования кремов и мазей на коже ребенка, так как они могут еще больше закупорить поры и привести к увеличению количества милиумов.
Новорожденные или неонатальные прыщи вызывают появление маленьких красных прыщиков, обычно в возрасте 2–6 недель. Однако некоторые младенцы рождаются вместе с ними.
Медицинский термин, обозначающий прыщи, которые развиваются в возрасте от 6 недель до 6 месяцев младенческого возраста, и мы обсудим это ниже.
По данным Американской академии дерматологии, акне новорожденных поражает около 20 процентов новорожденных.
Прыщи имеют тенденцию развиваться на щеках и носу ребенка, но высыпания также могут появляться на:
- лбу
- подбородке
- волосистой части головы
- шее
- груди
- верхней части спины
Лечение
Как правило, акне новорожденных — не повод для беспокойства.Маловероятно, что он вызовет рубцы, и, как правило, проходит без лечения через несколько недель или месяцев.
Родители и опекуны должны:
- осторожно вымыть кожу ребенка теплой водой
- избегать очистки пораженных участков
- избегать жирных или жирных средств по уходу за кожей
- проконсультироваться с врачом ребенка перед использованием лекарств от прыщей или очищающих средств
Детские прыщи развиваются у малышей старше 6 недель. Обычно он появляется в возрасте от 3 до 6 месяцев.
Детские прыщи встречаются реже, чем новорожденные. Симптомы могут быть более серьезными и могут потребовать лечения.
Перед тем, как лечить детские угри, важно исключить другие состояния, такие как экзема и инфекции, которые чаще встречаются в этой возрастной группе.
Лечение
Детские прыщи обычно проходят в течение 6–12 месяцев после первого появления.
После постановки диагноза дерматолог может посоветовать лечение акне и предотвращение образования рубцов.Если они подозревают, что прыщи возникли в результате какого-либо заболевания, они могут проконсультироваться со специалистом.
Врач может диагностировать причину сыпи.
Синдром пощечины щеки — вирусная инфекция. Заболеть может каждый, но чаще всего развивается у детей школьного возраста.
Другие названия синдрома включают пятое заболевание и инфекционную эритему. Это результат заражения парвовирусом B19.
Определяющим признаком является ярко-красная сыпь на одной или обеих щеках.Сыпь обычно безболезненна. Обычно он появляется в течение 4–14 дней после заражения.
Сыпь на щеках часто исчезает в течение нескольких дней, но может появиться другая сыпь на таких участках, как грудь, руки и ноги. Эта сыпь обычно держится 7–10 дней, но может появляться и исчезать.
Сыпь на теле обычно пятнистая и светлая. Может быть зуд, но обычно это не болезненно.
Синдром пощечины щеки также может вызывать следующие симптомы:
Дети могут сначала передать инфекцию другим детям, но обычно она перестает быть заразной после появления сыпи.
Лечение
Симптомы синдрома пощечины обычно легкие, и основная инфекция обычно проходит без лечения.
Безрецептурные препараты, такие как парацетамол и ибупрофен, могут помочь облегчить любой дискомфорт. Однако посоветуйтесь с врачом, прежде чем давать эти препараты младенцам или маленьким детям.
Никогда не давайте детям аспирин, так как это может увеличить риск серьезного заболевания, называемого синдромом Рея.
Большинство высыпаний на детском лице безвредны.Обычно они проясняются самостоятельно.
Однако сыпь в этой области может указывать на инфекцию или основное заболевание.
Обратитесь к врачу, если сыпь серьезная или у ребенка есть:
- волдыри, заполненные жидкостью
- лихорадка
- потеря аппетита
- красные полосы, отходящие от сыпи
- крошечные красные или пурпурные пятна, которые не исчезают, когда кто-то оказывает давление
- опухшие лимфатические узлы
- летаргия
- кашель
Сыпь на лице часто встречается у младенцев и детей младшего возраста.Многие возможные причины включают экзему, прыщи и инфекции.
Большинство высыпаний проходят без лечения. Однако обратитесь к врачу, если сыпь серьезная или стойкая, или если она сопровождает другие симптомы.
Прочтите статью на испанском языке.
Сыпь на лице ребенка: изображения, причины и методы лечения
У младенцев большинство высыпаний на лице безвредны и, как правило, проходят без лечения. Причины могут включать экзему, прыщи и инфекцию.
Однако иногда сыпь на лице ребенка может указывать на более серьезное заболевание.
Умение различать различные высыпания может помочь родителям или опекунам узнать, когда обращаться за профессиональной консультацией.
В этой статье мы расскажем о типичных высыпаниях на лице у младенцев, о методах лечения и о том, когда следует обратиться к врачу.
Экзема относится к группе состояний, при которых кожа становится грубой, раздраженной, зудящей и воспаленной.
Эти состояния часто встречаются у маленьких детей, часто проявляясь в возрасте от 6 месяцев до 5 лет. Многие дети выздоравливают от экземы.
По данным Национальной ассоциации экземы в США, если экзема развивается в течение первых 6 месяцев жизни, как правило, она появляется на щеках, подбородке, лбу или коже черепа. Сыпь будет сухой, красной и зудящей.
В возрасте от 6 до 12 месяцев экзема может развиться в других частях тела. Локти и колени особенно уязвимы, когда младенец начинает ползать.
Лечение
Хотя точная причина экземы неизвестна, эксперты считают, что здесь могут играть роль как генетические факторы, так и факторы окружающей среды.
Определенные триггеры окружающей среды могут чрезмерно активировать иммунную систему, вызывая воспаление и раздражение кожи.
При попытке установить причину экземы у ребенка может быть полезно вести дневник симптомов и потенциальных триггеров. Избегая этих триггеров, можно предотвратить обострение симптомов.
Ниже приведены некоторые распространенные триггеры экземы у младенцев:
- тепло и потоотделение
- сухая кожа
- раздражители, такие как мыло, моющие средства и сигаретный дым
- аллергены, такие как пылевые клещи, пыльца и перхоть домашних животных
- определенные ткани, такие как шерсть и нейлон
Лечения экземы включают:
- безрецептурные увлажнители
- рецептурные кремы и мази, такие как стероидные кремы
- иммунодепрессанты
- фототерапия
Врач может проконсультироваться с детским дерматологом и порекомендовать курс лечения.Они также могут посоветовать триггеры и способы их избежать.
Убедитесь, что лекарства, отпускаемые без рецепта, подходят для младенцев.
Себорейный дерматит вызывает появление сыпи на участках кожи, содержащих много сальных желез.
У младенцев сыпь в основном появляется на коже черепа, и люди обычно называют ее колыбелью. Однако колыбель может также повлиять на щеки, особенно вокруг глаз и носа.
Сыпь может иметь следующие характеристики:
- покраснение и воспаление
- маслянистый или жирный вид
- белые или желтые чешуйчатые или твердые пятна
Лечение
Колпачок люльки обычно безвреден и обычно исчезает между 6 и 12 месяцев возраста.
Если ребенок не испытывает дискомфорта, лечение может не потребоваться.
При легких симптомах отпускаемые без рецепта лекарства, такие как противогрибковые кремы и лечебные шампуни, могут помочь уменьшить дискомфорт и ускорить заживление. Однако посоветуйтесь с врачом, прежде чем использовать эти продукты для младенцев.
Если сыпь чешуйчатая, нанесение минерального масла или вазелина на кожу головы ребенка за 1 час до использования шампуня против перхоти может помочь ослабить и удалить чешуйки.
Детям с более серьезными симптомами врач может назначить местные стероиды для уменьшения воспаления.
Очень тяжелая крышка люльки может увеличить риск заражения. Немедленно обратитесь к врачу, если кожа ребенка:
- чувствует себя горячей
- сочится жидкостью
- испускает неприятный запах
Примерно у 40–50 процентов здоровых новорожденных появляются милиумы, которые представляют собой крошечные белые или желтые шишки размером примерно 1–1. Размером 3 мм.
Милии возникают в результате закупорки пор и обычно развиваются на лице, часто вокруг глаз и носа. Шишки могут появляться в большом количестве, и обычно примерно равное количество образуются на каждой стороне лица.
У младенцев милиумы также могут развиваться во рту. В данном случае медицинское название — жемчуг Эпштейна.
Лечение
Милии обычно проходят сами по себе в течение нескольких недель, как только поры открываются.
Обычно лечение не требуется. Избегайте использования кремов и мазей на коже ребенка, так как они могут еще больше закупорить поры и привести к увеличению количества милиумов.
Новорожденные или неонатальные прыщи вызывают появление маленьких красных прыщиков, обычно в возрасте 2–6 недель. Однако некоторые младенцы рождаются вместе с ними.
Медицинский термин, обозначающий прыщи, которые развиваются в возрасте от 6 недель до 6 месяцев младенческого возраста, и мы обсудим это ниже.
По данным Американской академии дерматологии, акне новорожденных поражает около 20 процентов новорожденных.
Прыщи имеют тенденцию развиваться на щеках и носу ребенка, но высыпания также могут появляться на:
- лбу
- подбородке
- волосистой части головы
- шее
- груди
- верхней части спины
Лечение
Как правило, акне новорожденных — не повод для беспокойства.Маловероятно, что он вызовет рубцы, и, как правило, проходит без лечения через несколько недель или месяцев.
Родители и опекуны должны:
- осторожно вымыть кожу ребенка теплой водой
- избегать очистки пораженных участков
- избегать жирных или жирных средств по уходу за кожей
- проконсультироваться с врачом ребенка перед использованием лекарств от прыщей или очищающих средств
Детские прыщи развиваются у малышей старше 6 недель. Обычно он появляется в возрасте от 3 до 6 месяцев.
Детские прыщи встречаются реже, чем новорожденные. Симптомы могут быть более серьезными и могут потребовать лечения.
Перед тем, как лечить детские угри, важно исключить другие состояния, такие как экзема и инфекции, которые чаще встречаются в этой возрастной группе.
Лечение
Детские прыщи обычно проходят в течение 6–12 месяцев после первого появления.
После постановки диагноза дерматолог может посоветовать лечение акне и предотвращение образования рубцов.Если они подозревают, что прыщи возникли в результате какого-либо заболевания, они могут проконсультироваться со специалистом.
Врач может диагностировать причину сыпи.
Синдром пощечины щеки — вирусная инфекция. Заболеть может каждый, но чаще всего развивается у детей школьного возраста.
Другие названия синдрома включают пятое заболевание и инфекционную эритему. Это результат заражения парвовирусом B19.
Определяющим признаком является ярко-красная сыпь на одной или обеих щеках.Сыпь обычно безболезненна. Обычно он появляется в течение 4–14 дней после заражения.
Сыпь на щеках часто исчезает в течение нескольких дней, но может появиться другая сыпь на таких участках, как грудь, руки и ноги. Эта сыпь обычно держится 7–10 дней, но может появляться и исчезать.
Сыпь на теле обычно пятнистая и светлая. Может быть зуд, но обычно это не болезненно.
Синдром пощечины щеки также может вызывать следующие симптомы:
Дети могут сначала передать инфекцию другим детям, но обычно она перестает быть заразной после появления сыпи.
Лечение
Симптомы синдрома пощечины обычно легкие, и основная инфекция обычно проходит без лечения.
Безрецептурные препараты, такие как парацетамол и ибупрофен, могут помочь облегчить любой дискомфорт. Однако посоветуйтесь с врачом, прежде чем давать эти препараты младенцам или маленьким детям.
Никогда не давайте детям аспирин, так как это может увеличить риск серьезного заболевания, называемого синдромом Рея.
Большинство высыпаний на детском лице безвредны.Обычно они проясняются самостоятельно.
Однако сыпь в этой области может указывать на инфекцию или основное заболевание.
Обратитесь к врачу, если сыпь серьезная или у ребенка есть:
- волдыри, заполненные жидкостью
- лихорадка
- потеря аппетита
- красные полосы, отходящие от сыпи
- крошечные красные или пурпурные пятна, которые не исчезают, когда кто-то оказывает давление
- опухшие лимфатические узлы
- летаргия
- кашель
Сыпь на лице часто встречается у младенцев и детей младшего возраста.Многие возможные причины включают экзему, прыщи и инфекции.
Большинство высыпаний проходят без лечения. Однако обратитесь к врачу, если сыпь серьезная или стойкая, или если она сопровождает другие симптомы.
Прочтите статью на испанском языке.
Сыпь на лице ребенка: изображения, причины и методы лечения
У младенцев большинство высыпаний на лице безвредны и, как правило, проходят без лечения. Причины могут включать экзему, прыщи и инфекцию.
Однако иногда сыпь на лице ребенка может указывать на более серьезное заболевание.
Умение различать различные высыпания может помочь родителям или опекунам узнать, когда обращаться за профессиональной консультацией.
В этой статье мы расскажем о типичных высыпаниях на лице у младенцев, о методах лечения и о том, когда следует обратиться к врачу.
Экзема относится к группе состояний, при которых кожа становится грубой, раздраженной, зудящей и воспаленной.
Эти состояния часто встречаются у маленьких детей, часто проявляясь в возрасте от 6 месяцев до 5 лет. Многие дети выздоравливают от экземы.
По данным Национальной ассоциации экземы в США, если экзема развивается в течение первых 6 месяцев жизни, как правило, она появляется на щеках, подбородке, лбу или коже черепа. Сыпь будет сухой, красной и зудящей.
В возрасте от 6 до 12 месяцев экзема может развиться в других частях тела. Локти и колени особенно уязвимы, когда младенец начинает ползать.
Лечение
Хотя точная причина экземы неизвестна, эксперты считают, что здесь могут играть роль как генетические факторы, так и факторы окружающей среды.
Определенные триггеры окружающей среды могут чрезмерно активировать иммунную систему, вызывая воспаление и раздражение кожи.
При попытке установить причину экземы у ребенка может быть полезно вести дневник симптомов и потенциальных триггеров. Избегая этих триггеров, можно предотвратить обострение симптомов.
Ниже приведены некоторые распространенные триггеры экземы у младенцев:
- тепло и потоотделение
- сухая кожа
- раздражители, такие как мыло, моющие средства и сигаретный дым
- аллергены, такие как пылевые клещи, пыльца и перхоть домашних животных
- определенные ткани, такие как шерсть и нейлон
Лечения экземы включают:
- безрецептурные увлажнители
- рецептурные кремы и мази, такие как стероидные кремы
- иммунодепрессанты
- фототерапия
Врач может проконсультироваться с детским дерматологом и порекомендовать курс лечения.Они также могут посоветовать триггеры и способы их избежать.
Убедитесь, что лекарства, отпускаемые без рецепта, подходят для младенцев.
Себорейный дерматит вызывает появление сыпи на участках кожи, содержащих много сальных желез.
У младенцев сыпь в основном появляется на коже черепа, и люди обычно называют ее колыбелью. Однако колыбель может также повлиять на щеки, особенно вокруг глаз и носа.
Сыпь может иметь следующие характеристики:
- покраснение и воспаление
- маслянистый или жирный вид
- белые или желтые чешуйчатые или твердые пятна
Лечение
Колпачок люльки обычно безвреден и обычно исчезает между 6 и 12 месяцев возраста.
Если ребенок не испытывает дискомфорта, лечение может не потребоваться.
При легких симптомах отпускаемые без рецепта лекарства, такие как противогрибковые кремы и лечебные шампуни, могут помочь уменьшить дискомфорт и ускорить заживление. Однако посоветуйтесь с врачом, прежде чем использовать эти продукты для младенцев.
Если сыпь чешуйчатая, нанесение минерального масла или вазелина на кожу головы ребенка за 1 час до использования шампуня против перхоти может помочь ослабить и удалить чешуйки.
Детям с более серьезными симптомами врач может назначить местные стероиды для уменьшения воспаления.
Очень тяжелая крышка люльки может увеличить риск заражения. Немедленно обратитесь к врачу, если кожа ребенка:
- чувствует себя горячей
- сочится жидкостью
- испускает неприятный запах
Примерно у 40–50 процентов здоровых новорожденных появляются милиумы, которые представляют собой крошечные белые или желтые шишки размером примерно 1–1. Размером 3 мм.
Милии возникают в результате закупорки пор и обычно развиваются на лице, часто вокруг глаз и носа. Шишки могут появляться в большом количестве, и обычно примерно равное количество образуются на каждой стороне лица.
У младенцев милиумы также могут развиваться во рту. В данном случае медицинское название — жемчуг Эпштейна.
Лечение
Милии обычно проходят сами по себе в течение нескольких недель, как только поры открываются.
Обычно лечение не требуется. Избегайте использования кремов и мазей на коже ребенка, так как они могут еще больше закупорить поры и привести к увеличению количества милиумов.
Новорожденные или неонатальные прыщи вызывают появление маленьких красных прыщиков, обычно в возрасте 2–6 недель. Однако некоторые младенцы рождаются вместе с ними.
Медицинский термин, обозначающий прыщи, которые развиваются в возрасте от 6 недель до 6 месяцев младенческого возраста, и мы обсудим это ниже.
По данным Американской академии дерматологии, акне новорожденных поражает около 20 процентов новорожденных.
Прыщи имеют тенденцию развиваться на щеках и носу ребенка, но высыпания также могут появляться на:
- лбу
- подбородке
- волосистой части головы
- шее
- груди
- верхней части спины
Лечение
Как правило, акне новорожденных — не повод для беспокойства.Маловероятно, что он вызовет рубцы, и, как правило, проходит без лечения через несколько недель или месяцев.
Родители и опекуны должны:
- осторожно вымыть кожу ребенка теплой водой
- избегать очистки пораженных участков
- избегать жирных или жирных средств по уходу за кожей
- проконсультироваться с врачом ребенка перед использованием лекарств от прыщей или очищающих средств
Детские прыщи развиваются у малышей старше 6 недель. Обычно он появляется в возрасте от 3 до 6 месяцев.
Детские прыщи встречаются реже, чем новорожденные. Симптомы могут быть более серьезными и могут потребовать лечения.
Перед тем, как лечить детские угри, важно исключить другие состояния, такие как экзема и инфекции, которые чаще встречаются в этой возрастной группе.
Лечение
Детские прыщи обычно проходят в течение 6–12 месяцев после первого появления.
После постановки диагноза дерматолог может посоветовать лечение акне и предотвращение образования рубцов.Если они подозревают, что прыщи возникли в результате какого-либо заболевания, они могут проконсультироваться со специалистом.
Врач может диагностировать причину сыпи.
Синдром пощечины щеки — вирусная инфекция. Заболеть может каждый, но чаще всего развивается у детей школьного возраста.
Другие названия синдрома включают пятое заболевание и инфекционную эритему. Это результат заражения парвовирусом B19.
Определяющим признаком является ярко-красная сыпь на одной или обеих щеках.Сыпь обычно безболезненна. Обычно он появляется в течение 4–14 дней после заражения.
Сыпь на щеках часто исчезает в течение нескольких дней, но может появиться другая сыпь на таких участках, как грудь, руки и ноги. Эта сыпь обычно держится 7–10 дней, но может появляться и исчезать.
Сыпь на теле обычно пятнистая и светлая. Может быть зуд, но обычно это не болезненно.
Синдром пощечины щеки также может вызывать следующие симптомы:
Дети могут сначала передать инфекцию другим детям, но обычно она перестает быть заразной после появления сыпи.
Лечение
Симптомы синдрома пощечины обычно легкие, и основная инфекция обычно проходит без лечения.
Безрецептурные препараты, такие как парацетамол и ибупрофен, могут помочь облегчить любой дискомфорт. Однако посоветуйтесь с врачом, прежде чем давать эти препараты младенцам или маленьким детям.
Никогда не давайте детям аспирин, так как это может увеличить риск серьезного заболевания, называемого синдромом Рея.
Большинство высыпаний на детском лице безвредны.Обычно они проясняются самостоятельно.
Однако сыпь в этой области может указывать на инфекцию или основное заболевание.
Обратитесь к врачу, если сыпь серьезная или у ребенка есть:
- волдыри, заполненные жидкостью
- лихорадка
- потеря аппетита
- красные полосы, отходящие от сыпи
- крошечные красные или пурпурные пятна, которые не исчезают, когда кто-то оказывает давление
- опухшие лимфатические узлы
- летаргия
- кашель
Сыпь на лице часто встречается у младенцев и детей младшего возраста.Многие возможные причины включают экзему, прыщи и инфекции.
Большинство высыпаний проходят без лечения. Однако обратитесь к врачу, если сыпь серьезная или стойкая, или если она сопровождает другие симптомы.
Прочтите статью на испанском языке.
6 Обычных высыпаний у новорожденных | Педиатрия долины Юты
Краткий обзор статьи
- Сыпь у новорожденных — обычное явление, и большинство из них не требует лечения.
- Сыпь, как и экзема, имеет генетическую предрасположенность и может быть обработана увлажняющим кремом.
- Факторы окружающей среды, такие как жара и аллергены, также могут вызывать сыпь у новорожденных.
Симптомы и лечение
Сыпь у новорожденных — обычное дело, и большинство из них не требует лечения, но определенно могут вызвать беспокойство у молодых мам и пап. Если вы обнаружили у ребенка сыпь и не знаете, как (или если) лечить ее, позвоните нам. Мы будем рады ответить на ваши вопросы или, если необходимо, прийти на прием.
Пустулезный меланоз
Источник изображения: eMedicine MedScape
Пустулезный меланоз — это распространенная сыпь, которая появляется у новорожденных до их рождения, и чаще встречается у афроамериканцев.
- Маленькие прыщики на коже, заполненные мутной жидкостью
- Некоторые прыщики лопаются до рождения, оставляя темный круг или участок кожи
- Обычно обнаруживаются за ушами или на лбу, шее, спине и подбородке
- Не требует лечения
- Сыпь обычно исчезает в течение 2 недель.
Erythema Toxicum
Источник изображения :: eMedicine MedScape
Erythema Toxicum поражает примерно половину новорожденных.
- Симптомы могут проявиться в течение нескольких часов после рождения
- Красные пятна на коже с белыми или желтыми прыщиками
- Могут развиваться где угодно на теле, но чаще всего возникают на туловище и никогда на подошвах ног
- Нет вытолкните прыщи, так как это увеличивает вероятность заражения.
- Должен исчезнуть к тому времени, когда вашему новорожденному исполнится три-четыре недели.
Экзема
Изображение: © Bart’s Medical Library / Phototake — Все права защищены.
У некоторых новорожденных есть генетическая предрасположенность к экземе, хроническому заболеванию кожи, причиной которого, как считается, является слишком мало жировых клеток в коже. Кожа не удерживает влагу, и бактерии могут проникать через кожу.
- Симптомы обычно появляются в течение нескольких месяцев после рождения
- Сухая грубая кожа, которая может быть коркой
- Новорожденные с экземой могут царапать или натирать область
- Может развиваться где угодно на теле новорожденного
- У детей старшего возраста сыпь обычно появляется на коленях и локтях
- Обычно длится до школьного возраста, но может продолжаться и во взрослой жизни
- Наносите увлажняющий крем, когда кожа вашего ребенка влажная, например, после купания — промокните кожу, чтобы удалить излишки воды
- Используйте увлажняющий крем кремы один-два раза в день
- Если симптомы не исчезнут, поговорите со своим педиатром — вам могут быть прописаны стероидные кремы, и ваш педиатр может порекомендовать способы уменьшить триггеры экземы.
Экологические высыпания у новорожденных
У некоторых новорожденных появляются высыпания, связанные с определенными факторами окружающей среды, такими как тепло и аллергены. Вот основные виновники:
Тепловая сыпь
Тепловая сыпь чаще всего возникает в области подгузников, верхней части груди или других областях, где пот остается под кожей.
- Красные пятна со слегка шероховатой или гладкой текстурой
- На коже могут быть небольшие бугорки или прыщики
- Не требует лечения
Контактная сыпь
Контактная сыпь — это аллергическая реакция, вызванная чувствительностью к веществу прикоснувшиеся к коже вашего новорожденного.
- Обычно развивается в течение часов
- Похож на тепловую сыпь или отек
- Красный, может иметь чешуйчатую или грубую текстуру
- Эти высыпания обычно не вызывают дискомфорта, но могут быть некоторые зуды. увлажняющий крем по рецепту. Если сыпь не исчезнет, обратитесь к педиатру. Для лечения контактной сыпи могут быть назначены стероидные кремы.
Дрожжевые инфекции
Дрожжевые инфекции развиваются в теплых и влажных областях тела, таких как область подгузников, подмышками и вокруг шеи.
- Может выглядеть как разбросанные вокруг крошечные красные точки или розовые влажные участки, которые выглядят раздраженными.
- Если вы подозреваете, что у вашего новорожденного дрожжевая инфекция, поговорите со своим педиатром. Для устранения сыпи могут быть назначены лечебные кремы.
Примечание о стероидных кремах
Ваш педиатр может порекомендовать стероидные кремы от сыпи вашего новорожденного. Кремы уменьшают воспаление кожи. Поскольку воспаление является частью иммунного ответа организма на борьбу с инфекцией, стероидные кремы следует использовать только в соответствии с указаниями вашего педиатра и обычно наносить на кожу только один раз в день у детей младшего возраста.Стероидные кремы не следует использовать более одной-двух недель за раз. Если вы не заметите никаких улучшений на этом этапе, обратитесь к педиатру.
Дополнительная информация о распространенных сыпях у новорожденных
- eMedicine, March of Dimes и Parents.com — отличные ресурсы для изучения сыпи у новорожденных.
- Вы также можете позвонить нам, если у вас есть вопросы или вы хотите записаться на прием для вашего ребенка.
Сыпь у младенцев и детей
Многие вещи могут вызвать сыпь у младенцев и детей, и часто это не о чем беспокоиться.
Несрочный совет: обратитесь к терапевту, если:
- Ваш ребенок кажется нездоровым, у него сыпь и температура
(COVID-19): как связаться с GP
По-прежнему важно получить помощь от терапевта, если она вам нужна.Чтобы связаться с вашим терапевтом:
- посетите их веб-сайт
- используйте приложение NHS
- позвоните им
Узнайте об использовании NHS во время COVID-19
Используйте информацию на этой странице, чтобы понять, что делать с сыпью. Но не ставьте себе диагноз — обратитесь к терапевту, если вы беспокоитесь.
Сыпь с лихорадкой
Лихорадка и красные щеки
Кредит:
Лихорадка и ярко-красная сыпь на обеих щеках могут быть синдромом пощечины.Ваш ребенок может простудиться, и сыпь может распространиться на все тело.
Обычно проясняется в течение недели. Детский парацетамол может сбить температуру.
Волдыри на руках, ногах и во рту
Кредит:
Болезнь рук, ягодиц и рта — распространенное детское заболевание, вызывающее волдыри на руках и ногах и язвы на языке. Это также вызывает жар, и ваш ребенок может простудиться.
Обычно проясняется примерно через неделю.Детский парацетамол может сбить температуру.
Розово-красная сыпь
Кредит:
Скарлатина вызывает розово-красную сыпь, которая ощущается как наждачная бумага и выглядит как солнечный ожог.
Обычно начинается с опухшего языка, боли в горле, головной боли и лихорадки.
Немедленно обратитесь к терапевту, если вы подозреваете скарлатину. Лечится антибиотиками.
Красно-коричневая сыпь
Кредит:
Корь обычно начинается с лихорадки, воспаления глаз, чувствительности к светлым и серым пятнам внутри щек.
Через несколько дней на голове или шее появляется красно-коричневая сыпь, которая распространяется по всему телу.
Позвоните своему терапевту, если считаете, что у вас или у вашего ребенка корь.
Сыпь с зудом
Сыпь от тепла
Кредит:
Тепло и пот могут вызывать небольшие красные пятна, известные как потница или тепловая сыпь. Он чешется, поэтому вы можете заметить, что ваш ребенок чешется.
Тепловая сыпь должна исчезнуть без лечения.
Красная кожа или потрескавшаяся кожа
Кредит:
Зудящая, красная, сухая и потрескавшаяся кожа может быть экземой. Это обычное явление в области коленей, локтей и шеи, но может появиться где угодно.
Поговорите со своим терапевтом, если вы считаете, что у вашего ребенка экзема.
Повышенные зудящие пятна
Кредит:
Возникшая зудящая красная сыпь (крапивница) может появиться как аллергическая реакция на такие вещи, как укусы, лекарства или еда.
Обычно она проходит в течение дня или 2.
Поговорите со своим терапевтом, если у вашего ребенка продолжает появляться такая сыпь. У них может быть аллергия на что-то.
Позвоните в службу 999, если у них отек вокруг рта.
Зудящая круглая сыпь
Кредит:
Зудящая кольцеобразная сыпь может быть стригущим лишаем.
Попросите у фармацевта крем или лосьон для лечения стригущего лишая.
Поговорите со своим терапевтом, если он появляется на коже головы вашего ребенка, поскольку, возможно, потребуется лечение лекарствами.
Мелкие пятна и волдыри
Кредит:
Ветряная оспа вызывает появление красных пятен, которые превращаются в волдыри. Они могут вызывать зуд. Со временем они покрываются коркой и отпадают.
У некоторых детей есть несколько пятен, а у других они по всему телу.
Зудящие красные язвы или волдыри
Кредит:
Красные язвы или волдыри, которые лопаются и оставляют твердые золотисто-коричневые пятна, могут быть импетиго.
Язвы или волдыри могут вызывать зуд, увеличиваться в размерах или распространяться на другие части тела. Они часто появляются на лице, руках или около середины тела.
Поговорите со своим терапевтом, если у вашего ребенка импетиго.
Крошечные и очень зудящие пятна
Кредит:
Чесотка вызывается крошечными клещами, которые зарываются в кожу.
Попросите у фармацевта крем или лосьон от чесотки. Все члены семьи нуждаются в лечении одновременно, даже если у них нет симптомов.
Вам следует показать своего ребенка терапевту, если ему меньше 2 месяцев.
Сыпь без температуры и зуда
Белые пятна у младенцев
Кредит:
Маленькие белые пятна (милиумы) часто появляются на лице ребенка в возрасте нескольких дней.
Обычно они проходят в течение нескольких недель и не нуждаются в лечении.
Красные, желтые и белые пятна у младенцев
Кредит:
Выступающие красные, желтые и белые пятна (токсическая эритема) могут появиться у новорожденных после рождения.Обычно они появляются на лице, теле, плечах и бедрах.
Сыпь может исчезать и появляться снова.
Он должен пройти через несколько недель без лечения.
Пятна розового или телесного цвета
Кредит:
Маленькие твердые выпуклые пятна, которые могут появиться на любом участке тела, часто встречаются у детей и известны как контагиозный моллюск.
Лечение не рекомендуется, потому что пятна проходят сами по себе, хотя это может занять больше года.
Красные пятна на ягодицах
Кредит:
Сыпь от подгузников может представлять собой красные пятна на попе ребенка или вокруг всей области подгузника.
Кожа может выглядеть болезненной и горячей. Могут быть пятна или волдыри. Это может заставить вашего ребенка чувствовать себя некомфортно или расстраиваться.
Вы можете купить крем в аптеке, чтобы избавиться от него.
Прыщи на щеках, носу и лбу
Кредит:
Детские прыщи могут появиться в течение месяца после рождения, но обычно проходят через несколько недель или месяцев.
Может помочь умывание ребенка водой с мягким увлажняющим кремом.
Не используйте лекарства от прыщей, предназначенные для детей старшего возраста и взрослых.
Желтые чешуйчатые пятна на коже головы
Кредит:
Колыбель — это когда у ребенка появляются желтоватые жирные чешуйчатые пятна на коже черепа.
Обычно лучше без лечения через несколько недель или месяцев.
Осторожное мытье волос и кожи головы ребенка детским шампунем может помочь предотвратить появление новых пятен.
Последняя проверка страницы: 15 февраля 2018 г.
Срок следующей проверки: 15 февраля 2021 г.
/173250847-56a6fd5e5f9b58b7d0e5de89.jpg)