Сокращение матки после родов
Вынашивание и рождение малыша – это огромный о ответственный процесс для женщины и ее организма. Одну из главных ролей в этом процессе играет матка. Именно в ней все 9 месяцев вынашивается плод, а когда приходит время, именно сокращения матки выталкивают малыша. Растягивается матка в процессе вынашивания постепенно, по некоторым сведениям, примерно в пятьсот раз. Но сократиться быстро она не может http://vseomatke.ru/neodnorodnost-miometriya.html и на это может уйти несколько месяцев. Большую роль на время сокращения матки играют различные факторы, такие как, течение беременности, роды, время родов, многоплодная беременность, перенесенные заболевания и так далее. При нормальном стечении обстоятельств, матка теряет половину своего веса в течение недели.
В медицине существует такие понятия, как атония и гипотония. По сути это неспособность матки к сокращению. Атония представляет собой паралич мышц матки, который ведет к неспособности сокращению и потере тонуса миометрия. Гипотония также, представляет собой снижение тонуса и способности сокращаться, но в силу других причин. Например, ранние роды, перенесенные заболевания матки, стремительные или затяжные роды, многоводие, многоплодие и так далее. Такие заболевания встречаются достаточно редко.
Как же повлиять на более быстрое сокращение матки? После родов, примерно на четвертый день женщина начинает более активно двигаться, а движения способствуют сокращению. Грудное вскармливание весьма влияет на процесс сокращения. Также не маловажное значение имеет гигиена и уход за собой. Это нужно для того, чтобы исключить или снизить осложнения после родов.
В некоторых роддомах существует практика: кладут холодную грелку на живот родившей женщине в первые суки после родов и назначают сокращающие препараты.
Многие женщины, еще находясь в роддоме, берут инициативу в свои руки и перевязывают плотно живот шарфом или платком. Также можно использовать дородовой бандаж, он будет служить утягивающим поясом.
После выхода из роддома, можно использовать дома массажеры, подтягивающие крема. Если у Вас нет заболеваний, при которых матка не способна сокращаться, то процесс восстановления во многом зависит от Вас.
Не маловажную роль играет наследственность и Ваша конституция: если у Вас и до родов был лишний вес и живот, то вряд ли он уйдет после родов. Об этом тоже нужно помнить и учитывать.
В любом случае, когда рождается ребенок, все эти проблемы отходят на второй план и самое главное – это Ваш малыш, которого Вы ждали и желали. А процесс восстановления после родов, у многих происходит сам собой.
Повышенный тонус матки при беременности
Никотин сужает кровеносные сосуды будущей мамы, а также сосуды плаценты и пуповины, посредством которых осуществляется питание плода. Конечно, само по себе курение вряд ли приведет к гипертонусу, но в сочетании с другими факторами – вполне может
Гипертонус надо отличать от схваток Брекстона–Хикса: он длится гораздо дольше этих тренировочных схваток и сам обычно не проходит (или проходит только спустя какое-то длительное время)
что такое гипертонус
Основная ткань, из которой состоит матка, – мышечная, а по законам физиологии, мышечная ткань под воздействием любого фактора сокращается. Несильно матка сокращается у женщин каждый месяц во время менструации, гораздо сильнее – во время родовых схваток. Может сокращаться матка и во время беременности, врачи называют это состояние гипертонусом. Как он выглядит: вдруг в какой-то момент женщина чувствует, что ее живот напрягается, становится твердым, как бы «каменеет». Длится это состояние достаточно долго – полчаса, час, полдня или даже весь день.
схватки Брекстона–Хикса
Оказывается, живот может напрягаться не только при угрозе прерывания беременности. Начиная с конца II триместра будущая мама может чувствовать так называемые тренировочные схватки (схватки Брекстона–Хикса) – живот при них тоже на некоторое время напрягается, как бы «каменеет», – в общем, ощущения те же, что и при гипертонусе. Но основное отличие таких схваток от гипертонуса состоит в том, что длятся они совсем недолго (несколько секунд – пару минут) и проходят сами, а также если сменить положение тела или принять душ. Возникают схватки Брекстона–Хикса примерно до десяти раз в сутки, а к концу беременности они появляются еще чаще. Эти схватки – совершенно нормальное явление во время беременности, и ни о какой угрозе прерывания они не свидетельствуют. Просто с их помощью матка как бы готовится (тренируется) к родам.
откуда берется гипертонус
Гипертонус может появиться в любом триместре беременности. На ранних сроках он возникает чаще из-за того, что не хватает прогестерона – гормона, который нужен для нормального протекания беременности. Другая причина гипертонуса – какие-то изменения в стенке матки, например миома (узел из мышечной ткани матки), эндометриоз (разрастание слизистой матки в толщу стенки), воспалительные заболевания. В этих ситуациях стенка матки не способна растягиваться так, как надо. На более поздних сроках гипертонус может развиваться, наоборот, при перерастяжении матки (при многоводии, крупном плоде, многоплодной беременности). Очень часто гипертонус провоцирует какая-то слишком сильная для женщины физическая нагрузка, например если в порыве «гнездования» мама вдруг начала сама двигать и переставлять что-то в квартире или она просто очень долго двигалась не отдыхая.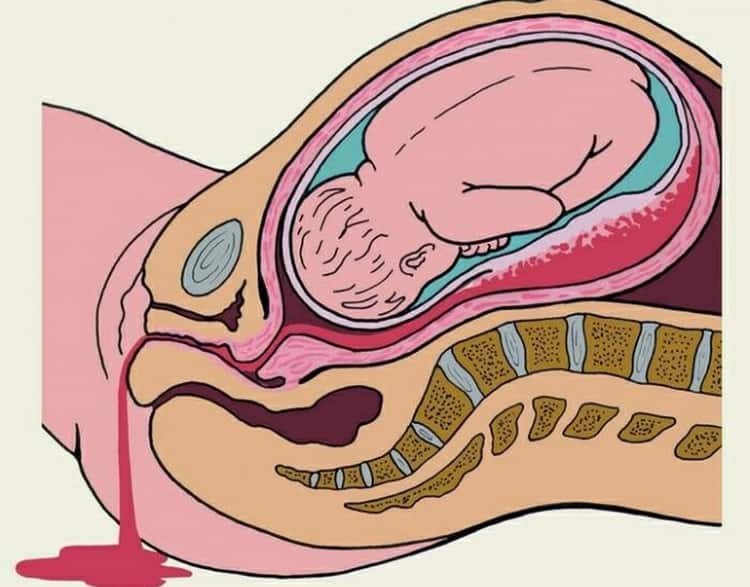
как узнать гипертонус
Гипертонус надо отличать от схваток Брекстона–Хикса – он, как говорилось раньше, длится гораздо дольше этих тренировочных схваток и сам обычно не проходит (или проходит только спустя какое-то длительное время). Но если мама не может понять, есть у нее гипертонус или нет, – стоит обратиться к врачу. Если повышенный тонус матки все же есть, врач, просто положив руку на живот, почувствует уплотнение, напряжение, вплоть до ощущения камня под рукой. Дополнительно всегда можно сделать УЗИ, на котором при гипертонусе видны участки локального утолщения мышечного слоя матки, а еще посмотреть шейку матки, по состоянию которой тоже можно судить, есть угроза прерывания беременности или нет.
что делать при гипертонусе
Если он появился, прежде всего нужно:
1. Успокоиться и по возможности прилечь. Не стоит паниковать, лишний стресс пользы не принесет, тем более что без консультации врача все равно не ясно, есть ли гипертонус и насколько он выражен. А может быть, тревога вообще ложная? Кроме того, можно воспользоваться техниками расслабления (дыхание, аутотренинг и т.п.).
2. Позвонить своему врачу. Конечно, заочно доктор диагноз не поставит, но так как он знает анамнез будущей мамы, ее настоящие или возможные проблемы, то сможет дать правильное направление для дальнейших действий.
3. Если нет возможности связаться со своим врачом, можно обратиться в любую клинику или женскую консультацию, где ведут беременных. Если медучреждения уже закрыты (поздним вечером, ночью), можно вызвать скорую помощь – она отвезет в ближайшую больницу или роддом (туда можно доехать и на такси).
4. Гипертонус хорошо устраняется специальными лекарствами, расслабляющими матку (токолитиками), и если доктор их назначил, то не надо бояться их принимать: они помогают достаточно быстро и вреда ребенку не приносят.
как предупредить гипертонус
Есть простые правила, которые могут предупредить гипертонус или снизить риск его появления:
1. Откажитесь от курения, следите за весом, не ешьте суррогатные продукты. Как бы банально это ни звучало, но именно здоровый образ жизни – основа нашего хорошего самочувствия.
Откажитесь от курения, следите за весом, не ешьте суррогатные продукты. Как бы банально это ни звучало, но именно здоровый образ жизни – основа нашего хорошего самочувствия.
2. Распределяйте свои силы правильно. Стирка, готовка могут и подождать, если будущая мама вдруг почувствует, что ей необходим отдых. Если какие-либо дела требуют физического или психологического напряжения – отмените их на некоторое время. Не посещайте мероприятия или места, где можете почувствовать дискомфорт, сократите общение с неприятными для вас людьми.
3. Следуйте рекомендациям своего врача: если он рекомендует какое-то обследование или лечение – не пренебрегайте ими.
Прислушайтесь к своему телу, следуйте советам врача, настраивайтесь на позитив – это залог успешного протекания беременности. И тогда никакой гипертонус вам не страшен!
Наблюдение в послеродовый период в Самаре — «Мать и дитя
Наиболее ответственный момент, завершающий 9 месяцев ожидания чуда позади, роды благополучно завершились, и вновь испеченная мама с малышом готовится к выписке из родильного отделения.
Все ли тревоги и волнения позади? Что ожидает молодую маму первые дни и месяцы после родов? Как вести себя, на что необходимо обратить внимание?
После родов выделяют ранний послеродовый период — 2 часа после родов и поздний — до 4–6 недель.
Физиологические изменения
Эволюционно в женском организме после родов происходят существенные физиологические преобразования, размеры матки уменьшаются в 10 раз, высота стояния матки ежедневно уменьшается на 1–2 см в сутки. Например, на 2 день после родов высота стояния дна матки составляет 12–15 см, на 6 день — 9–10 см, на 10 день — на уровне лонного сочленения, связочный аппарат матки восстанавливает тонус к концу 3 недели, а шейка матки к этому времени полностью сформирована.
Так как матка восстанавливается до размеров небеременной и полностью восстанавливает слизистую оболочку в области плацентарной площадки только к концу 6–8 недели, то и начинать половую жизнь, купаться в ванной врач разрешает не ранее данного срока.
Характер выделений из половых путей меняется от ярко красных (первые дни) до серозных (через 3–4 дня) и белых (после 10 дня).
У некормящих мам овуляция может восстановиться на 2–4 неделе после родов, менструация приходит первые 6–8 недель после родов, у кормящих мам овуляция происходит после 10 недели, менструации может не быть, но вероятность забеременеть наступает через 8–10 недель.
Упражнения
В комнате, где находятся мама с малышом необходимо проводить ежедневную влажную уборку, для восстановления тонуса мышц уже со 2 суток рекомендуют выполнять лечебную физкультуру. С 4 дня можно начинать упражнения для мышц тазового дня, с 5 дня — упражнения для мышц спины и передней брюшной стенки, желательно при этом использовать послеродовый бандаж с эластаном, поддерживающий переднюю брюшную стенку.
Питание
Питание ребенка напрямую зависит от того, что кушает его мама. Питание кормящей мамы должно быть дробным, частым. Рацион должен включать:
- полноценные животные и растительные белки,
- нежирные сорта мяса (говядина, курица, индейка) в отварном и тушеном виде,
- хлеб из муки грубого помола,
- молочнокислые продукты (0,5 литра кефира, бифидока, 100–200 г творога),
- крупы,
- запеканки,
- овощи в тушеном и сыром виде,
- обильное разнообразное питье.
В родильном доме акушерка и врач расскажут, как правильно прикладывать малыша к груди. Молоко прибывает на 3–4 сутки и важно своевременно обратить внимание на лактостаз, молочная железа после кормления или сцеживания должна быть абсолютно мягкой без шишек и уплотнений, трещины на сосках необходимо обрабатывать мазью Бепантен. Молочные железы необходимо дважды в день обмывать водой с мылом и обсушить чистым полотенцем. Старайтесь по возможности сохранить лактацию не менее года, этим Вы обеспечите ребенку здоровое пищеварение, сбалансированную микрофлору кишечника и крепкий иммунитет.
Молочные железы необходимо дважды в день обмывать водой с мылом и обсушить чистым полотенцем. Старайтесь по возможности сохранить лактацию не менее года, этим Вы обеспечите ребенку здоровое пищеварение, сбалансированную микрофлору кишечника и крепкий иммунитет.
Повторная беременность и контрацепция
Полностью организм мамы готов к повторной беременности только через 2 года после предыдущей, особенно это касается женщин с рубцом на матке после операции кесарево сечение.
Для избежания инфекционных осложнений и нежелательной беременности следует предусмотреть отказ от половой жизни в течение всего послеродового периода (6–8 недель) и контрацепцию не позднее чем через 2–3 месяца после родов. Несмотря на принцип лактационной аменореи, свидетельствующий о подавлении овуляции при условии регулярности грудного вскармливания не реже, чем через каждые 3 часа, следует позаботиться о надежном способе контрацепции. Помимо традиционной барьерной контрацепции (презерватив) и спермицидов врач акушер-гинеколог может порекомендовать «чистые» гестагенные препараты — Лактинет, Чарозетта, Эксклютон, внутриматочный контрацептив через 8 месяцев после неосложненных родов. «Ноу-хау» послеродовой контрацепции в нашей компании можно считать применение подкожного контрацептива депо — Импланона, разрешенного для кормящих матерей и сохраняющего контрацептивную активность на протяжении 3 лет после введения.
Наблюдение в послеродовой период в «Мать и дитя»
Общение с новорожденным — целый мир, открывающийся молодой маме. Наши доктора проинформируют о партнерских родах, преимуществах раннего прикладывания новорожденного к груди, кормлении по требованию ребенка, профилактике гипогалактии и маститов, воспалительных послеродовых осложнений.
Незрелость адаптационных механизмов новорожденного к внеутробному существованию проявляется физиологическим снижением массы тела на 3–10%, родовой опухолью, исчезающей через 2–3 дня, транзиторной лихорадкой, физиологической желтухой до 1–2 недель, половыми кризами, токсической эритемой.
Лекарственную терапию в послеродовом периоде необходимо минимизировать, однако повышенные потребности в витаминах, минералах и питательных веществах диктуют целесообразность назначения кормящим мамам поливитаминов (Элевитпронатал, витрумпренатал форте), препаратов йода и препаратов кальция, кроме того после родов может возникать обострение хронического наружного или внутреннего геморроя.
Для рационального суждения о состоянии здоровья пациентки после родов и выбора оптимального средства контрацепции мы рекомендуем в своей компании через 3–4 месяца после родов сдать общеклинический анализ крови и мочи, мазок на онкоцитологию и степень чистоты влагалища, пройти кольпоскопию. УЗИ молочных желез и ККФ рекомендуются после прекращения лактации.
Восстановление женского организма после родов
Что происходит с женским организмом после родов? Как быстро восстановиться после родов? Эти вопросы волнуют всех мам.
9 месяцев беременности позади и после родов вам предстоит заботиться не только о малыше, но и заняться собственным здоровьем. А «работы» тут немало – пока восстанавливается гормональный фон, необходимо поддерживать нормальную работу кишечника, осуществлять уход за швами после родов, если они были, наладить грудное вскармливание. С чего начать?
Восстановление после родов – важный процесс, который влияет на дальнейшее состояние здоровья. В первые часы после родов могут проявиться осложнения – кровотечение, повышенная температура, изменение артериального давления и т.д.
Послеродовой период состоит из 2 периодов – раннего и позднего. Ранний длится 2 часа после родов и проходит под наблюдением сотрудников роддома. Поздний длится примерно 6-8 недель, в течение которых идет восстановление всех органов и систем, которые были задействованы во время беременности и родов. Полное восстановление после родов может занять до двух лет. Особенно в том случае, если ребенок родился путем кесарева сечения. Некоторые изменения являются необратимыми, но внешне они незаметны (кроме растяжек), их могут определить гинекологи во время осмотра половых органов (меняется форма шейки матки и наружного зева, размеры матки и влагалища).
Некоторые изменения являются необратимыми, но внешне они незаметны (кроме растяжек), их могут определить гинекологи во время осмотра половых органов (меняется форма шейки матки и наружного зева, размеры матки и влагалища).
Что происходит с организмом в период восстановления после родов?
Репродуктивная система
После родов матка увеличена, и по мере восстановления организма она сокращается в размерах. В зависимости от варианта родоразрешения и кормления этот процесс может проходить с разной скоростью. Если роды прошли естественным образом и мама кормит малыша грудью, матка быстрее примет свой нормальный размер. Сокращение мышц матки стимулируется при помощи гормона окситоцина, который выделяется во время сосательных движений. Процесс кормления может сопровождаться болью различной интенсивности в нижней части живота, возможно незначительное увеличение кровяных выделений. Но дискомфорт будет ощущаться только первое время.
Сразу после рождения ребенка вес матки достигает порядка 1 килограмма. А спустя 2 месяца, в течение которых она активно сокращается в размерах, вес матки составляет около 50 грамм
40 дней после родов
После родов начинаются кровяные выделения – лохии. Длятся они примерно 4-6 недель. Пугаться не стоит — это не признак того, что с организмом что-то не так. Наоборот, это следствие постепенного заживления раневой поверхности на стенках матки, которая образовалась после родов. В течение всего срока восстановления характер лохий меняется. Выделения от кровяных умеренных переходят к сукровичным скудным и далее становятся слизистыми с прожилками крови.
В течение этого времени необходимо воздержаться от использования тампонов и регулярно принимать душ, чтобы не дать развиться инфекции в половых путях.
Молодая мама должна следить за своими выделениями. Тревожными признаками являются слишком обильное кровотечение, внезапное усиление выделений, резкий неприятный запах, изменившийся цвет, слишком большие сгустки крови, творожистые или гноевидные выделения. Если наблюдается хоть один из этих признаков, необходимо срочно показаться гинекологу.
Если наблюдается хоть один из этих признаков, необходимо срочно показаться гинекологу.
Еще во время беременности врачи рекомендуют делать упражнения Кегеля. Эти же упражнения помогают быстрее вернуть тонус мышцам влагалища после родов.
Гормональный фон
Уровень гормонов меняется еще во время беременности. Возглавляют их прогестерон, эстроген и ГХЧ (гонадотропина хориона человека), а также пролактин и окситоцин. После родов за начало грудного кормления отвечает гормон пролактин. Уровень пролактина постепенно повышается в течение беременности, и к наступлению родов он достигает необходимого уровня для начала грудного кормления. За опустошение молочных желез отвечает окситоцин.
Гормональный дисбаланс после родов явление частое. В основном в течение некоторого времени все стабилизируется без вмешательства со стороны . Но если спустя несколько месяцев после родов гормональный фон не пришел в норму, следует обратиться к гинекологу-эндокринологу, чтобы он подсказал, как его восстановить. Как правило, в таких случаях назначаются гормональные препараты. Они подбираются индивидуально для каждой девушки.
Признаки гормонального дисбаланса
-
повышенная потливость;
-
депрессия, раздражительность, апатия;
-
быстрая утомляемость;
-
снижение либидо;
-
активное выпадение волос/излишнее оволосение;
-
резкое изменение веса.
Мочевыводящая система
В первый день после родов может возникнуть проблема с мочеиспусканием. Причиной того, что мама не может помочиться, может быть давление головки плода на мочевой пузырь при родах, что приводит к отеку, либо спазм сфинктера мочевого пузыря. Вызвать мочеиспускание можно при помощи рефлекса от звука льющейся воды, в крайнем случае для этого применяются катетер или мочегонные средства.
Существует и противоположная проблема – недержание мочи. Обычно она встречается у тех, кто рожает не в первый раз. Это связано с ослаблением и растяжением мышц тазового дна. Проблема с недержанием может уйти сама собой спустя несколько дней. Но для улучшения тонуса мышц рекомендуется делать упражнения Кегеля.
Пищеварительная система
Первый стул после родов приходит на 2-3 день. Это связано с тем, что перед родами делается клизма. Врачи в роддоме следят за тем, чтобы опорожнение кишечника у рожениц происходило регулярно, при необходимости выдаются специальные стимулирующие свечки (например, глицериновые). При правильном питании работа кишечника как правило восстанавливается довольно быстро. После кесарева сечения на восстановление моторики желудочно-кишечного тракта может уйти до нескольких недель. Также в это время нормализуется функция печени, что отражается на нормализации показателей биохимического анализа крови.
Нервная система
После родов нервная система мамы сталкивается с новыми непривычными ощущениями. В зависимости от жизненных обстоятельств, раздражители бывают разные. Те, у кого ребенок первый, беспокоятся о том, как они будут заботиться о малыше, приходит осознание материнства и наваливается огромная ответственность. Для тех, у кого уже есть дети, тоже хватает поводов для беспокойств – как отнесутся к новому члену семьи старшие дети, как все успеть, когда отдохнуть…
Процесс рождения ребенка, неминуемо сопровождаемый болью и сильными переживаниями, – всегда стресс для новоиспеченной мамы. Неудивительно, что в послеродовой период многие мамы находятся на грани срыва, а кто-то не выдерживает, и срывается. Помочь в этой ситуации могут близкие, особенно муж. А также консультации психолога, которые можно получить бесплатно в женской консультации или в роддоме.
Швы после родов
В зависимости от обстоятельств, врачи накладывают на разрывы или разрезы разные шовные материалы: рассасывающиеся, нерассасывающиеся и металлические скобки. Первый, как следует из названия, рассасывается самостоятельно через 5-7 дней и не влечет за собой дальнейшего врачебного вмешательства, а остальные два требуют последующего снятия через 3-6 дней.
Первый, как следует из названия, рассасывается самостоятельно через 5-7 дней и не влечет за собой дальнейшего врачебного вмешательства, а остальные два требуют последующего снятия через 3-6 дней.
Уход за швами на шейке матки не предполагает особенных манипуляций, достаточно соблюдать обычную гигиену, описанную ниже. Швы начинают обрабатывать медсестры в роддоме зеленкой или марганцовкой, а потом после их снятия или рассасывания мама сама в домашних условиях следит за заживлением. Для скорейшего заживления швов также полезно принимать воздушные ванны.
При наличии швов запрещается сидеть в течение нескольких дней, либо сидеть в определенной позе с опорой на ту сторону, где нет швов. Хоть это и непривычно, но некоторым мамам придется какое-то время лежать, полулежать или стоять.
Как быстро восстановиться после родов
Каждой маме хочется как можно быстрее вернуть свой организм в нормальное состояние. Торопиться и закрывать глаза на подозрительные явления – не лучший выход, так как впоследствии эти уловки могут сильно отразиться на здоровье в будущем, даже спустя годы. Восстановление сил после родов у всех идет в своем индивидуальном ритме, главное – настроиться на успех и мыслить позитивно. Все трудности, связанные с родами, быстро забываются, а внимание переключается на заботу и воспитание ребенка. На эффективность восстановления влияют правильное питание, интимная гигиена, время для отдыха, упражнения Кегеля, помощь близких и позитивный настрой.
С чего начать восстановление?
По этому вопросу лучше проконсультироваться с врачом, чтобы не навредить своему здоровью, пытаясь поторопить организм. Первая консультация у врача, который вел беременность показана через 10 дней после родов. В первые дни после родов от жестких диет следует воздержаться, от силовых физических упражнений тоже. В это время лучше достаточно отдыхать, налаживать грудное вскармливание и вести активный образ жизни.
Тонус матки — Evaclinic IVF
Быть беременной, значит научится прислушиваться к своему организму, понимать его сигналы, желания. Беременность дает женщине уникальную возможность восстановить связь с самой собой.
Беременность дает женщине уникальную возможность восстановить связь с самой собой.
Любые изменения, которые могут происходить при беременности нельзя оставлять без внимания. Это относится и к тонусу матки.
Повышенный тонус матки – выражение часто произносимое врачами и самими пациентами. Матка, как и любой другой орган состоит из мышц и их сокращение есть тот самый тонус. Возникать он может как при повышенной физической активности, так и при смехе или чихании. Это абсолютно естественно и безопасно. Но если мышца сократилась и не вернулась в расслабленное состояние, то тогда следует обратиться к врачу.
Тонус матки на ранних стадиях опасен тем, что может спровоцировать выкидыш, со второго триместра – преждевременные роды.
Первые признаки, на которые женщина должна обратить внимание — это тянущие боли внизу живота (как при менструации). Возможно болевые симптомы могут распространиться на поясничную область.
На более поздних сроках беременности, тонус матки ощущается «каменением» живота.
Причин, способные вызвать повышенный тонус матки, несколько.
Первая и самая распространенная – это токсикоз на ранних сроках беременности.
Недостаточное количество в организме гормона прогестерона, резус-конфликт, заболевание кишечника (повышенное газообразование), воспалительные процессы малого таза.
Поэтому диагноз «тонус матки» нельзя рассматривать как самостоятельный. Это всегда будет следствием другого, более серьезного заболевания, происходящего в данный момент в организме беременной.
Кроме прямой угрозы для жизни плода, тонус матки опасен тем, что может влиять на его развитие. Напряженные мышцы могут сократить доступ кислорода, тем самым вызвав гипоксию плода.
Тонус матки нельзя рассматривать как отдельное заболевание.
И лечение в данном случае должно быть комплексное:
- физический покой,
- психологически расслабленное состояние
Стресс при беременности – это враг №1
Снять мышечный гипертонус помогают дыхательные упражнения.
Есть ряд лекарственных препаратов, применение которых не противопоказано при беременности. К ним относятся но-шпа и папаверин. Принимать самостоятельно лекарственные препараты во время беременности опасно для жизни плода. Только по назначению врача!
Если в течении нескольких дней тонус матки не снимается препаратами, то беременной рекомендуется пройти лечение в стационаре.
Окситоцин для предотвращения чрезмерной кровопотери у женщин в третьем периоде родов
В чем суть проблемы?
Было показано, что активное ведение третьего периода родов (AMTSL) снижает риск чрезмерной кровопотери после родов. Под этой стратегией понимают введение лекарства для повышения тонуса и усиления сокращений матки, раннее пережатие пуповины и осторожную тракцию за пуповину для облегчения рождения плаценты. Хотя AMTSL стало стандартной практикой во многих странах и учреждениях, варианты осуществления отдельных этапов различаются. Окситоцин – это утеротоник, который способствует повышению тонуса матки и усилению сокращений и обычно вводится в рамках AMTSL сразу после рождения плечиков ребенка. В этом обзоре рассматриваются эффективность и безопасность профилактического применения окситоцина в третьем периоде родов в сравнении с отсутствием утеротоников, плацебо и алкалоидами спорыньи; а также сочетание окситоцина с эргометрином в сравнении с алкалоидами спорыньи.
Почему это важно?
Послеродовое кровотечение – одна из самых распространенных причин материнской заболеваемости и смертности во всем мире, в связи с чем определение наиболее эффективных стратегий профилактики крайне важно.
Какие доказательства мы обнаружили?
Мы провели поиск доказательств в марте 2019 года и нашли шесть испытаний, отвечавших критериям включения в обзор. Исходы у дополнительных 1100 женщин из этих 6 испытаний были объединены с исходами из предыдущей версии этого обзора. Общее число женщин составило 10 018 (23 испытания). Стоит отметить, что два ранее включенных испытания были исключены из этого обзора из-за методологических проблем.
Стоит отметить, что два ранее включенных испытания были исключены из этого обзора из-за методологических проблем.
В большинстве испытаний, которые внесли информацию в этот обзор, риск смещения (систематической ошибки) был высоким. Качество доказательств варьировало от очень низкого до умеренного, и для большинства исходов было низким или очень низким.
Наши результаты показали, что в сравнении с отсутствием утеротоников или с плацебо, окситоцин может снижать риск кровопотери (качество доказательств: низкое) и необходимость в дополнительных утеротониках (качество доказательств: умеренное). Эффект окситоцина в сравнении с алкалоидами спорыньи является неопределенным в отношении кровопотери (качество доказательств: очень низкое), необходимости в дополнительных утеротониках (качество доказательств: очень низкое) и необходимости переливания крови (качество доказательств: очень низкое), но возможно повышение риска третьего периода родов длительностью более 30 минут (качество доказательств: умеренное). Остается неясным, приводит ли это к увеличению риска необходимости ручного удаления плаценты (качество доказательств: очень низкое). Этот потенциальный риск задержки отделения плаценты должен быть сопоставлен с потенциально повышенным риском побочных эффектов алкалоидов спорыньи, включая диастолическую гипертензию (качество доказательств: низкое), рвоту (качество доказательств: очень низкое) и головные боли (качество доказательств: очень низкое). Хотя сочетание окситоцина и эргометрина может немного снижать риск кровопотери в сравнении с алкалоидами спорыньи (качество доказательств: низкое), уверенность в этом выводе мала, учитывая низкое качество исследований.
Что это значит?
Окситоцин может снижать кровопотерю и необходимость в дополнительных утеротониках при профилактическом введении в третьем периоде родов и, следовательно, может рассматриваться как компонент AMTSL. Профиль побочных эффектов может быть более благоприятным, чем у алкалоидов спорыньи, что необходимо сопоставить с потенциально повышенным риском третьего периода родов длительностью более 30 минут и неясной пользой окситоцина или алкалоидов спорыньи в отношении кровопотери.
Для повышения качества данных, используемых при сравнении окситоцина и алкалоидов спорыньи, необходимы дальнейшие рандомизированные, плацебо-контролируемые, двойные слепые испытания. Будущие исследования должны включать такие важные исходы, как материнская смертность, шок, переход на более высокий уровень помощи, серьезные побочные эффекты и другие пациентоцентричные исходы. Большой комплексный обзор с анализом всех имеющихся данных по разным утеротоникам (сетевой мета-анализ) поможет выбрать подходящий утеротоник, а также лучший путь введения и дозу.
Препараты и лекарства с действующим веществом Окситоцин
{{/if}} {{each list}} ${this} {{if isGorzdrav}}Удалить
{{/if}} {{/each}} {{/if}} {{if AVE.favoriteStore && AVE.favoriteStore.isFavorite(store.name) && store.availability !== 0}} {{/if}} ${store.distance}Показания к применению
Для возбуждения и стимуляции родовой деятельности (первичная и вторичная слабость родовой деятельности, необходимость досрочного родоразрешения в связи с гестозом, резус-конфликтом, внутриутробной гибелью плода. переношенная беременность, преждевременное отхождение околоплодных вод). Для профилактики и лечения гипотонических маточных кровотечений после аборта (в т.ч. при больших сроках беременности), в раннем послеродовом периоде и для ускорения послеродовой инволюции матки. для усиления сократительной способности матки при кесаревом сечении (после удаления последа). Гиполактация в послеродовом периоде. Болезненный предменструальный синдром, сопровождающийся отеками, увеличением массы тела.
Гиполактация в послеродовом периоде. Болезненный предменструальный синдром, сопровождающийся отеками, увеличением массы тела.
Фармакологическое действие
стимулирующее родовую деятельность, утеротонизирующее, лактотропноеОбладает способностью селективно повышать тонус и сократительную активность гладкой мускулатуры матки, особенно к концу беременности, в течение родовой деятельности и непосредственно во время родоразрешения. Воздействует на специфические рецепторы в миометрии и повышает внутриклеточное содержание Ca2+. Стимулирует ритмические сокращения матки — усиливает и увеличивает их частоту. Действует на миоэпителиальные элементы молочной железы, вызывает сокращение гладкой мускулатуры стенок альвеол и стимулирует поступление молока в крупные протоки или синусы, облегчает его выделение. Обладает прессорными свойствами и может вызвать антидиуретический эффект при применении больших доз. T1/2 из плазмы — около 1–6 мин (уменьшается на поздних сроках беременности и во время лактации). После в/в введения окситоцина реакция матки проявляется практически немедленно, а затем постепенно снижается в течение 1 ч, после в/м — через 3–7 мин и длится 30 мин — 3 ч. Хорошо и быстро всасывается в системный кровоток через слизистую оболочку носа. T1/2 — менее 10 мин, выводится главным образом почками (только небольшое количество в неизменененном виде) и печенью. Активно секретируется лактирующими молочными железами. Эффект весьма индивидуален и зависит от плотности окситоциновых рецепторов в миометрии.
Передозировка
Симптомы: гиперстимуляция матки вплоть до разрыва, кровотечение после родов, маточно-плацентарная гипоперфузия, гипоксия и гиперкапния плода, водная интоксикация (возможны судороги).Лечение: отмена препарата, форсированный диурез, нормализация электролитного баланса.
Противопоказания
Гиперчувствительность, узкий таз (анатомический и клинический), поперечное и косое положение плода, лицевое предлежание плода, преждевременные роды, угрожающий разрыв матки, состояния с предрасположенностью к разрыву матки (включая травматические роды и операции кесарева сечения в анамнезе), чрезмерное растяжение матки, матка после многократных родов, частичное предлежание плаценты, маточный сепсис, инвазивная карцинома шейки матки, гипертонус матки (возникший не в ходе родов), сдавление плода, артериальная гипертензия, хроническая почечная недостаточность.
Применение при беременности и кормлении грудью
Категория действия на плод по FDA — X.
Какова роль тонуса в этиологии послеродового кровотечения (ПРК)?
Центры по контролю и профилактике заболеваний. Репродуктивное здоровье: система наблюдения за смертностью при беременности. Доступно по адресу https://www.cdc.gov/reproductivehealth/maternalinfanthealth/pmss.html. 29 июня 2017 г .; Доступ: 21 июля 2017 г.
ВОЗ. Снижение глобального бремени: послеродовое кровотечение. Обеспечение безопасной беременности . 2007. [Полный текст].
Американский колледж акушеров и гинекологов.Бюллетень практики ACOG: Руководство по клиническому ведению акушеров-гинекологов № 76, октябрь 2006 г .: послеродовое кровотечение. Акушерский гинекол . 2006 Октябрь 108 (4): 1039-47. [Медлайн].
Лютомски Дж., Бирн Б., Девейн Д., Грин Р. Тенденции к увеличению атонических послеродовых кровотечений в Ирландии: 11-летнее популяционное когортное исследование. BJOG . 2012 Февраль 119 (3): 306-14. [Медлайн].
BJOG . 2012 Февраль 119 (3): 306-14. [Медлайн].
Корзина TF. Осложнения третьего периода родов. Основное ведение неотложной акушерской помощи . 3-е изд. Бристоль, Англия: Клиническая пресса; 1999. 196-201.
Sentilhes L, Vayssière C, Deneux-Tharaux C и др. Послеродовое кровотечение: руководство по клинической практике Французского колледжа гинекологов и акушеров (CNGOF): в сотрудничестве с Французским обществом анестезиологии и интенсивной терапии (SFAR). евро J Obstet Gynecol Reprod Biol . 2016 Март 198: 12–21. [Медлайн].
Каннингем Ф.Г., Гант Н.Ф., Левено К.Дж. и др., Ред.Ведение нормальных родов и родов. Акушерство Уильямса . 21-е изд. Нью-Йорк, штат Нью-Йорк: Макгроу-Хилл; 2001. 320-5.
Роджерс Дж., Вуд Дж., МакКэндлиш Р., Эйерс С., Трусдейл А., Элбурн Д. Активное ведение третьего периода родов по сравнению с выжидательным: рандомизированное контролируемое исследование Хинчингбрука. Ланцет . 1998 7 марта. 351 (9104): 693-9. [Медлайн].
Begley CM, Gyte GM, Devane D, McGuire W., Weeks A. Активная тактика по сравнению с выжидательной тактикой у женщин в третьем периоде родов. Кокрановская база данных Syst Rev . 2015 г. 2 марта. CD007412. [Медлайн].
Джексон К.В. Младший, Олберт Дж. Р., Шеммер Г. К., Эллиот М., Хамфри А., Тейлор Дж. Рандомизированное контролируемое исследование, сравнивающее введение окситоцина до и после родов через плаценту для предотвращения послеродового кровотечения. Am J Obstet Gynecol . 2001 Октябрь 185 (4): 873-7. [Медлайн].
Шейнер Э., Сарид Л., Леви А. , Зайдман Д.С., Халлак М. Факторы акушерского риска и исход беременностей, осложненных ранним послеродовым кровотечением: популяционное исследование. J Matern Fetal Neonatal Med . 2005 Сентябрь 18 (3): 149-54. [Медлайн].
, Зайдман Д.С., Халлак М. Факторы акушерского риска и исход беременностей, осложненных ранним послеродовым кровотечением: популяционное исследование. J Matern Fetal Neonatal Med . 2005 Сентябрь 18 (3): 149-54. [Медлайн].
Бломберг М. Материнское ожирение и риск послеродового кровотечения. Акушерский гинекол . 2011 Сентябрь 118 (3): 561-8. [Медлайн].
Хэнли Г.Е., Смолина К., Минцес Б., Оберландер Т.Ф., Морган С.Г. Послеродовое кровотечение и использование антидепрессантов-ингибиторов обратного захвата серотонина во время беременности. Акушерский гинекол . 2016 Март 127 (3): 553-61. [Медлайн].
Хэлле Т.Венлафаксин связан с повышенным риском послеродового кровотечения. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/858900. 15 февраля 2016 г .; Доступ: 2 марта 2016 г.
Общество акушерства и гинекологии Канады. Послеродовое кровотечение. Руководство по тревоге . 15-е изд. 2008.
Rogers MS, Yuen PM, Wong S. Как избежать ручного удаления плаценты: оценка интра-пупочной инъекции утеротоников с использованием техники Pipingas для лечения приросшей плаценты. Acta Obstet Gynecol Scand . 2007. 86 (1): 48-54. [Медлайн].
Маркетт Г.П., Сколл М.А., Донтиньи Л. Рандомизированное испытание, в котором сравнивали пероральный мизопростол с простагландином F2альфа внутри амниотических сосудов при прерывании второго триместра. Банка J Obstet Gynaecol . 2005 27 ноября (11): 1013-8. [Медлайн].
[Рекомендации] Джеймс А.Х., Куидес П.А., Абдул-Кадир Р. и др. Болезнь фон Виллебранда и другие нарушения свертываемости крови у женщин: консенсус по диагностике и лечению международной группы экспертов. Am J Obstet Gynecol . 2009 Июль 201 (1): 12.e1-8. [Медлайн].
Am J Obstet Gynecol . 2009 Июль 201 (1): 12.e1-8. [Медлайн].
Хан GQ, Джон И.С., Вани С., Доэрти Т., Сибай Б.М. Контролируемое вытяжение за пуповину в сравнении с методами минимального вмешательства при доставке плаценты: рандомизированное контролируемое исследование. Am J Obstet Gynecol . 1997 Октябрь 177 (4): 770-4. [Медлайн].
McDonald S, Abbott JM, Higgins SP. Профилактика эргометрин-окситоцина по сравнению с окситоцином в третьем периоде родов. Кокрановская база данных Syst Rev . 2004. (1): CD000201.
Westhoff G, Cotter AM, Tolosa JE. Профилактический прием окситоцина в третьем периоде родов для предотвращения послеродового кровотечения. Кокрановская база данных Syst Rev . 2013 30 октября. CD001808. [Медлайн].
Дансеро Дж., Джоши А.К., Хелева М.Э. и др. Двойное слепое сравнение карбетоцина и окситоцина в профилактике атонии матки после кесарева сечения. Am J Obstet Gynecol .1999, март 180 (3, часть 1): 670-6. [Медлайн].
Оладапо О.Т., Фаволе Б., Блюм Дж., Абалос Э. Расширенное распространение мизопростола для профилактики и лечения чрезмерной кровопотери после рождения. Кокрановская база данных систематических обзоров . 15 февраля 2012г.
Американская академия педиатрии, Американский колледж акушеров и гинекологов. Руководство по перинатальной помощи . 4-е изд. Деревня Элк-Гроув, штат Иллинойс: Американская академия педиатрии; 1997 г.
Американский колледж акушеров и гинекологов. Образовательный бюллетень ACOG. Геморрагический шок. Номер 235, апрель 1997 г. (заменяет № 82, декабрь 1984 г. ). Американский колледж акушеров и гинекологов. Int J Gynaecol Obstet . 1997 Май. 57 (2): 219-26. [Медлайн].
). Американский колледж акушеров и гинекологов. Int J Gynaecol Obstet . 1997 Май. 57 (2): 219-26. [Медлайн].
Schuurmans N, MacKinnon K, Lane C, Etches D. Профилактика и лечение послеродового кровотечения. Банка J Soc Obstet Gynaecol . 2000. 22 (4): 271-81.
Ван Вольфсвинкель М.Э., Цварт Дж., Шютте Дж. М., Дувекот Дж., Пел М., Ван Роосмален Дж. Материнская смертность и серьезные материнские заболевания у свидетелей Иеговы в Нидерландах. BJOG . 2009 июль 116 (8): 1103-8.
Singla AK, Lapinski RH, Berkowitz RL, Saphier CJ. Подвержены ли риску материнской смерти женщины, являющиеся Свидетелями Иеговы ?. Am J Obstet Gynecol . 2001 Октябрь 185 (4): 893-5. [Медлайн].
Xiong X, Buekens P, Alexander S, Demianczuk N, Wollast E.Анемия во время беременности и исход родов: метаанализ. Am J Perinatol . 2000. 17 (3): 137-46. [Медлайн].
Stainsby D, MacLennan S, Hamilton PJ. Ведение массивной кровопотери: шаблонное руководство. Br J Anaesth . 2000 Сентябрь 85 (3): 487-91. [Медлайн].
Bonnar J. Массивное акушерское кровотечение. Baillieres Best Practices Clin Obstet Gynaecol . 2000 14 февраля (1): 1-18. [Медлайн].
ЖЕНЩИНА, соавторы исследования.Влияние раннего введения транексамовой кислоты на смертность, гистерэктомию и другие заболевания у женщин с послеродовым кровотечением (ЖЕНЩИНЫ): международное рандомизированное двойное слепое плацебо-контролируемое исследование. Ланцет . 2017 27 мая. 389 (10084): 2105-2116. [Медлайн].
Choi PT, Yip G, Quinonez LG, Cook DJ.Кристаллоиды против коллоидов в жидкостной реанимации: систематический обзор. Crit Care Med . 1999, 27 января (1): 200-10. [Медлайн].
Робертс И., Олдерсон П., Банн Ф., Чиннок П., Кер К., Ширхаут Г. Коллоиды против кристаллоидов для жидкостной реанимации у тяжелобольных пациентов. Кокрановская база данных Syst Rev . 18 октября 2004 г.: (4): CD000567.
Hewitt PE, Machin SJ. Массовое переливание крови. ABC или переливание крови .Лондон, Англия: Издательство BMJ; 1998. 49-52.
Hughes DB, Ullery BW, Barie PS. Современный подход к заботе о свидетелях Иеговы. J Trauma . 2008 июл.65 (1): 237-47. [Медлайн].
Атоеби В., Манди Н., Крокстон Т., Литтлвуд Т.Дж., Мерфи М.Ф. Необходимо ли вводить анти-D для предотвращения иммунизации RhD после переливания концентратов RhD-положительных тромбоцитов ?. Br J Haematol . 2000 Декабрь 111 (3): 980-3.[Медлайн].
Franchini M, Franchi M, Bergamini V, Salvagno GL, Montagnana M, Lippi G. Критический обзор использования рекомбинантного фактора VIIa при опасном для жизни акушерском послеродовом кровотечении. Семенной тромб Hemost . 2008 Февраль 34 (1): 104-12. [Медлайн].
Ахонен Дж., Джокела Р., Корттила К. Открытое нерандомизированное исследование рекомбинантного активированного фактора VII при большом послеродовом кровотечении. Acta Anaesthesiol Scand .2007 августа 51 (7): 929-36. [Медлайн].
[Медлайн].
Franchini M, Manzato F, Salvagno GL, Lippi G. Потенциальная роль рекомбинантного активированного фактора VII для лечения тяжелого кровотечения, связанного с диссеминированным внутрисосудистым свертыванием: систематический обзор. Фибринолиз свертывания крови . 2007 октября 18 (7): 589-93. [Медлайн].
Гиббинс KJ, Олбрайт CM, Роуз DJ. Послеродовое кровотечение в развитых странах: куда идти мизопростол ?. Am J Obstet Gynecol .1 августа 2012 г. [Medline].
O’Brien P, El-Refaey H, Gordon A, Geary M, Rodeck CH. Ректально вводимый мизопростол для лечения послеродового кровотечения, не реагирующего на окситоцин и эргометрин: описательное исследование. Акушерский гинекол . 1998 августа 92 (2): 212-4. [Медлайн].
Lokugamage AU, Салливан К.Р., Никулеску И. и др. Рандомизированное исследование, сравнивающее ректально вводимый мизопростол и синтометрин в сочетании с инфузией окситоцина для остановки первичного послеродового кровотечения. Acta Obstet Gynecol Scand . 2001 Сентябрь 80 (9): 835-9. [Медлайн].
Вайд А., Дадхвал В., Миттал С., Дека Д., Мисра Р., Шарма Дж. Б.. Рандомизированное контролируемое исследование профилактического сублингвального введения мизопростола в сравнении с внутримышечным введением метилэргометрина и внутримышечным введением 15-метил PGF2alpha при активном ведении третьего периода родов. Arch Gynecol Obstet . 2009 11 марта [Medline].
Tunçalp Ö, Hofmeyr GJ, Gülmezoglu AM. Простагландины для предотвращения послеродового кровотечения. Кокрановская база данных Syst Rev . 2012 15 августа 18; (3): CD000494. [Медлайн].
Quibel T, Ghout I, Goffinet F, Salomon LJ, Fort J, Javoise S, et al.Активное ведение третьего периода родов с помощью комбинации окситоцина и мизопростола для предотвращения послеродового кровотечения: рандомизированное контролируемое исследование. Акушерский гинекол . 2016 Октябрь 128 (4): 805-11. [Медлайн].
Diop A, Daff B, Sow M, Blum J, Diagne M, Sloan NL и др. Окситоцин через Uniject (предварительно заполненная одноразовая инъекция) по сравнению с пероральным мизопростолом для профилактики послеродового кровотечения на уровне сообщества: кластерное рандомизированное контролируемое исследование. Ланцетный шар Здоровье . 2016 4 (1) января: e37-44. [Медлайн].
Аттилакос Дж., Псароудакис Д., Эш Дж., Бьюкенен Р., Винтер К., Дональд Ф. и др. Карбетоцин по сравнению с окситоцином для профилактики послеродового кровотечения после кесарева сечения: результаты двойного слепого рандомизированного исследования. BJOG . 2010 июл.117 (8): 929-36. [Медлайн].
Крискуоло Дж. Л., Киблер М. П., Мишоле С. и др. [Значение антибиотикопрофилактики во время внутриматочных процедур во время родов через естественные родовые пути.Сравнительное исследование 500 пациентов. J Gynecol Obstet Biol Reprod (Париж) . 1990. 19 (7): 909-18. [Медлайн].
Hallak M, Dildy GA 3rd, Hurley TJ, Moise KJ Jr. Трансвагинальный компрессионный компресс при опасном для жизни тазовом кровоизлиянии, вызванном срастанием плаценты. Акушерский гинекол . 1991, ноябрь 78 (5, часть 2): 938-40. [Медлайн].
Трансвагинальный компрессионный компресс при опасном для жизни тазовом кровоизлиянии, вызванном срастанием плаценты. Акушерский гинекол . 1991, ноябрь 78 (5, часть 2): 938-40. [Медлайн].
Майер RC. Контроль послеродового кровотечения тампонами матки. Am J Obstet Gynecol .1993, август 169 (2 Pt 1): 317-21; обсуждение 321-3. [Медлайн].
Seror J, Allouche C, Elhaik S. Использование трубки Сенгстакена-Блейкмора при массивном послеродовом кровотечении: серия из 17 случаев. Acta Obstet Gynecol Scand . 2005 июль 84 (7): 660-4. [Медлайн].
Ахтер С., Бегум М.Р., Кабир З., Рашид М., Лайла Т.Р., Забин Ф. Использование презерватива для остановки массивного послеродового кровотечения. МедГенМед . 2003 11 сентября. 5 (3): 38. [Медлайн].
Brees C, Hensleigh PA, Miller S, Pelligra R. Надувная противошоковая одежда от акушерских кровотечений. Int J Gynaecol Obstet . 2004 ноябрь 87 (2): 119-24. [Медлайн].
Йохансон Р., Кумар М., Обхрай М., Янг П. Ведение массивного послеродового кровотечения: использование гидростатического баллонного катетера во избежание лапаротомии. BJOG . 2001 апр. 108 (4): 420-2. [Медлайн].
Propst AM, Thorp JM Jr.Травматические гематомы вульвы: консервативное против хирургического лечения. South Med J . 1998 Февраль 91 (2): 144-6. [Медлайн].
Lingam K, Hood V, Carty MJ. Ангиографическая эмболизация при лечении тазовых кровотечений. BJOG . 2000 Сентябрь 107 (9): 1176-8. [Медлайн].
Stanco LM, Schrimmer DB, Paul RH, Mishell DR Jr. Экстренная околородовая гистерэктомия и связанные с ней факторы риска. Am J Obstet Gynecol . 1993 Март.168 (3 Пет 1): 879-83. [Медлайн].
Экстренная околородовая гистерэктомия и связанные с ней факторы риска. Am J Obstet Gynecol . 1993 Март.168 (3 Пет 1): 879-83. [Медлайн].
Zelop CM, Harlow BL, Frigoletto FD Jr, Safon LE, Saltzman DH. Экстренная послеродовая гистерэктомия. Am J Obstet Gynecol . 1993 Май. 168 (5): 1443-8. [Медлайн].
Думуштсис С.К., Папагеоргиу А.Т., Арулкумаран С. Систематический обзор консервативного лечения послеродового кровотечения: что делать, если медикаментозное лечение не помогает. Obstet Gynecol Surv . 2007 августа 62 (8): 540-7. [Медлайн].
Plauche WC. Перипартальная гистерэктомия. Plauche WC, Morrison JC, O’Sullivan MJ, ред. Хирургическое акушерство . Филадельфия, Пенсильвания: У. Б. Сондерс; 1992. 447-65.
О’Лири JA. Перевязка маточной артерии при посткесарева сечении. Дж Репрод Мед . 1995 г., 40 (3): 189-93. [Медлайн].
AbdRabbo SA. Поэтапная деваскуляризация матки: новый метод лечения неконтролируемого послеродового кровотечения с сохранением матки. Am J Obstet Gynecol . 1994 Сентябрь 171 (3): 694-700. [Медлайн].
Кларк С.Л., Фелан Дж. П., Йе С.Ю., Брюс С.Р., Пол Р.Х. Перевязка подъязычной артерии при акушерском кровотечении. Акушерский гинекол . 1985 Сентябрь 66 (3): 353-6. [Медлайн].
Флойд Р.К., Моррисон Дж. Послеродовое кровотечение. Plauche WC, Morrison JC, O’Sullivan MJ, ред. Хирургическое акушерство . Филадельфия, Пенсильвания: У. Б. Сондерс; 1992. 373-82.
Vedantham S, Goodwin SC, McLucas B, Mohr G. Эмболизация маточной артерии: недостаточно используемый метод борьбы с тазовым кровотечением. Am J Obstet Gynecol . 1997 Apr.176 (4): 938-48. [Медлайн].
Эмболизация маточной артерии: недостаточно используемый метод борьбы с тазовым кровотечением. Am J Obstet Gynecol . 1997 Apr.176 (4): 938-48. [Медлайн].
Pelage JP, Le Dref O, Mateo J, et al. Угрожающее жизни первичное послеродовое кровотечение: лечение экстренной селективной артериальной эмболизацией. Радиология . 1998, август, 208 (2): 359-62. [Медлайн].
Chauleur C, Fanget C, Tourne G, Levy R, Larchez C, Seffert P. Серьезное первичное послеродовое кровотечение, артериальная эмболизация и будущая фертильность: ретроспективное исследование 46 случаев. Репродукция Человека . 2008 г., 23 (7): 1553-9. [Медлайн].
Парк Х.С., Шин Дж. Х., Юн Х. К. и др. Транскатетерная артериальная эмболизация при вторичном послеродовом кровотечении: результат у 52 пациентов в одном специализированном специализированном центре. J Vasc Interv Radiol . 2014, 27 июня. [Medline].
B-Lynch C, Coker A, Lawal AH, Abu J, Cowen MJ. Хирургическая техника B-Lynch для остановки массивного послеродового кровотечения: альтернатива гистерэктомии? Сообщается о пяти случаях. Br J Obstet Gynaecol . 1997 Mar.104 (3): 372-5. [Медлайн].
Price N, B-Lynch C. Техническое описание шовной нити B-Lynch для лечения массивных послеродовых кровотечений и обзор опубликованных случаев. Int J Fertil Womens Med . 2005 июль-авг. 50 (4): 148-63. [Медлайн].
Hayman RG, Arulkumaran S, Steer PJ. Компрессионные швы матки: хирургическое лечение послеродового кровотечения. Акушерский гинекол .2002 Март 99 (3): 502-6. [Медлайн].
Cho JH, Jun HS, Lee CN.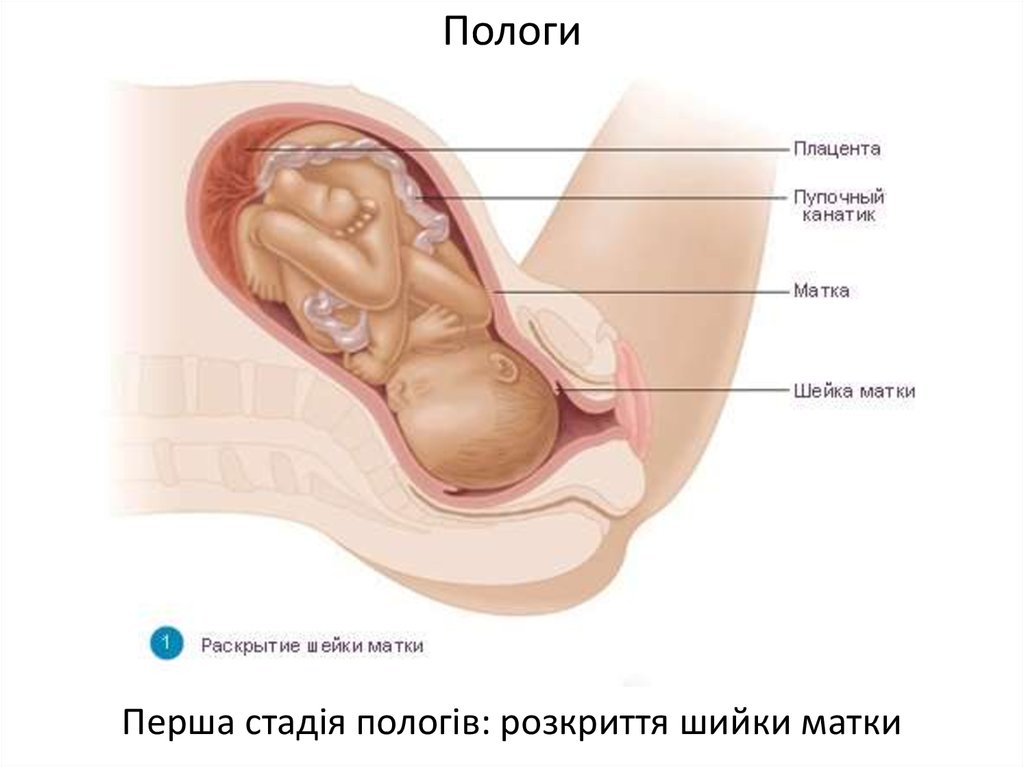 Гемостатическая техника наложения швов при маточном кровотечении во время кесарева сечения. Акушерский гинекол . 2000 Июль 96 (1): 129-131. [Медлайн].
Гемостатическая техника наложения швов при маточном кровотечении во время кесарева сечения. Акушерский гинекол . 2000 Июль 96 (1): 129-131. [Медлайн].
Дилди GA 3-й. Послеродовое кровотечение: новые возможности лечения. Clin Obstet Gynecol . 2002 июн. 45 (2): 330-44. [Медлайн].
Anorlu RI, Maholwana B, Hofmeyr GJ. Способы вывода плаценты при кесаревом сечении. Кокрановская база данных Syst Rev . 16 июля 2008 г. (3): CD004737.
Королевский колледж акушеров и гинекологов. Зеленое руководство № 27. Предлежание плаценты: диагностика и лечение. Доступно по адресу: http://www.rcog.org.uk/guidelines.asp?PageID=106&GuidelineID=17 . Лондон, Англия: RCOG Press; 2001. [Полный текст].
Descargues G, Douvrin F, Degre S, Lemoine JP, Marpeau L, Clavier E. Аномальная плацентация и избирательная эмболизация маточных артерий. евро J Obstet Gynecol Reprod Biol . 2001 ноябрь 99 (1): 47-52. [Медлайн].
Cook DJ, Рив Б.К., Гайатт Г.Х. и др. Профилактика стрессовой язвы у тяжелобольных. Разрешение противоречивых метаанализов. JAMA . 1996 24-31 января. 275 (4): 308-14. [Медлайн].
Smaill FM, Гривелл, РМ. Профилактика антибиотиками в сравнении с отсутствием профилактики инфекции после кесарева сечения. Кокрановская база данных Syst Rev .2014 28 октября. CD007482. [Медлайн].
Комитет по практическим бюллетеням-акушерству. Практический бюллетень № 183: Послеродовое кровотечение. Акушерский гинекол . 2017 Октябрь 130 (4): e168-e186. [Медлайн].
Видмер М., Пьяджио Г., Нгуен ТМХ и др. Термостойкий карбетоцин в сравнении с окситоцином для предотвращения кровотечения после вагинальных родов. N Engl J Med . 2018 27 июня. [Medline].
Как лечится атония матки при послеродовом кровотечении (ПРК)?
Автор
Maame Yaa AB Yiadom, MD, MPH Штатный врач, Отделение неотложной медицины, Больница Университета Купера, Университет медицины и стоматологии Нью-Джерси, Медицинская школа Роберта Вуда Джонсона
Maame Yaa AB Yiadom, MD, MPH является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия неотложной медицины, Американский колледж врачей неотложной помощи, Американская медицинская ассоциация, Американская ассоциация общественного здравоохранения, Национальная медицинская ассоциация, Общество академической неотложной медицины
Раскрытие: нечего раскрывать.
Соавтор (ы)
Даниэла Карузи, MD, MSc Инструктор по акушерству, гинекологии и репродуктивной биологии, Гарвардская медицинская школа; Врач-консультант, отделение акушерства и гинекологии, медицинский директор, отделение общей амбулаторной гинекологии, Бригам и женская больница
Даниэла Карузи, доктор медицинских наук, магистр наук является членом следующих медицинских обществ: Американский колледж акушеров и гинекологов, Ассоциация репродуктивного здоровья Специалисты, Медицинское общество Массачусетса
Раскрытие информации: раскрывать нечего.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
для: Medscape.
Марк Цвангер, доктор медицины, магистр делового администрирования
Марк Цвангер, доктор медицины, магистр делового администрирования является членом следующих медицинских обществ: Американский колледж врачей неотложной помощи
Раскрытие информации: раскрывать нечего.
Главный редактор
Брюс М Ло, доктор медицины, магистр делового администрирования, CPE, RDMS, FACEP, FAAEM, FACHE Начальник отделения неотложной медицины, больница общего профиля Сентара Норфолк; Врач-врач центра трансфера Sentara; Профессор и помощник директора программы, Основной академический факультет, Департамент неотложной медицины, Медицинская школа Восточной Вирджинии
Брюс М. Ло, MD, MBA, CPE, RDMS, FACEP, FAAEM, FACHE является членом следующих медицинских обществ: Американская академия Экстренная медицина, Американская ассоциация врачей-лидеров, Американский колледж врачей неотложной помощи, Американский колледж руководителей здравоохранения, Американский институт ультразвука в медицине, Ассоциация медсестер скорой помощи, Медицинское общество Вирджинии, Норфолкская медицинская академия, Общество академической неотложной медицины
Раскрытие информации : Ничего не раскрывать.
Дополнительные участники
Ассаад Дж. Саях, доктор медицины, FACEP Президент и главный исполнительный директор, Кембриджский альянс здравоохранения
Ассаад Дж. Саях, доктор медицины, FACEP является членом следующих медицинских обществ: Американский колледж врачей скорой помощи, Медицинское общество Массачусетса
Раскрытие информации: Нечего раскрывать.
Благодарности
Особая благодарность доктору Донни Беллу за его помощь с разделом «Визуализация» по этой теме.
Авторы и редакторы Medscape Drugs & Diseases с благодарностью признают вклад предыдущего автора, Майкла П. Уэйнскотта, доктора медицины, в разработку и написание этой статьи.
Уэйнскотта, доктора медицины, в разработку и написание этой статьи.
Причины, признаки, лечение и профилактика
Атония матки или атония матки — серьезное заболевание, которое может возникнуть после родов. Атония матки является опасным для жизни состоянием и может привести к смерти матери. Немедленное лечение требуется, если женщина переходит в это состояние.Читайте дальше, чтобы узнать больше об этом состоянии.
Что такое атония матки?
Атония матки, с медицинской точки зрения, означает потерю тонуса мускулатуры матки. Во время родов мышцы матки сокращаются, сдавливая кровеносные сосуды и уменьшая кровоток. Это, в свою очередь, увеличивает вероятность коагуляции и предотвращает кровотечение. Но когда матка не сокращается после родов, это называется атонией матки, и это может привести к послеродовым кровотечениям.Доказано, что 75-80% послеродовых кровотечений происходят из-за атонии матки.
Причины атонии матки
Мышцы матки не сокращаются после родов по многим причинам. Ниже перечислены некоторые из наиболее частых причин атонии матки.
- Продолжительные или отсроченные роды
- Быстрая работа
- Чрезмерное растяжение матки (увеличение матки) из-за избытка околоплодных вод (состояние, называемое многоводием) или большого ребенка
- Введение окситоцина, общей анестезии или других препаратов во время родов
- Стимулирование родов с помощью лекарств
Существует вероятность повышенного риска атонии матки при наличии нижеперечисленных факторов —
Вышеупомянутые факторы — это некоторые из причин, которые в зависимости от степени тяжести представляют риск послеродового кровотечения.Риск атонии матки — не единственная причина послеродового кровотечения; это могло произойти у женщин, у которых вообще не было факторов риска.
Признаки и симптомы атонии матки
Самый распространенный и главный симптом атонии матки — это то, что после родов матка остается расслабленной и без напряжения. Атония матки — основная причина послеродового кровотечения. Послеродовое кровотечение — это чрезмерное послеродовое кровотечение, которое возникает после выхода плаценты.Около 1-5% женщин имеют послеродовое кровотечение, и потеря более 500 миллилитров крови после родов плаценты определяется как послеродовое кровотечение. При большинстве кровотечений, возникающих сразу после родов (особенно при родах с помощью кесарева сечения), симптомы включают:
Атония матки — основная причина послеродового кровотечения. Послеродовое кровотечение — это чрезмерное послеродовое кровотечение, которое возникает после выхода плаценты.Около 1-5% женщин имеют послеродовое кровотечение, и потеря более 500 миллилитров крови после родов плаценты определяется как послеродовое кровотечение. При большинстве кровотечений, возникающих сразу после родов (особенно при родах с помощью кесарева сечения), симптомы включают:
- Неконтролируемое и чрезмерное кровотечение после родов
- Падение артериального давления
- Увеличение ЧСС
- Боль
- Боль в спине
Диагностика атонии матки
Атония матки диагностируется, когда матка мягкая, расслабленная и имеется избыточное кровотечение после рождения ребенка.Врач может оценить потерю крови, подсчитав количество влажных подушечек или взвесив губки, которые используются для впитывания крови. Медицинский осмотр врачом поможет исключить другие причины кровотечения, такие как разрыв шейки матки или кусочки плаценты в матке. Врач также будет следить за следующим.
- Частота пульса
- Артериальное давление
- Подсчет эритроцитов
- Факторы свертывания крови
Осложнения
К другим осложнениям атонии матки, помимо недостаточного сокращения матки, относятся —
- Головокружение, головокружение или дурноту из-за низкого кровяного давления, обычно называемое ортостатической гипотензией
- Анемия
- Усталость и усталость
Анемия или утомляемость после родов увеличивают вероятность того, что мать переживет послеродовую депрессию.Неконтролируемая и чрезмерная потеря крови, чем обычно, может привести к геморрагическому шоку. Если не контролировать кровопотерю, это может привести к опасной для жизни ситуации.
Лечение
Первая процедура предназначена для остановки кровотечения и восполнения утраченной крови. Медицинские эксперты следят за тем, чтобы матери без промедления вводили жидкости, кровь и продукты крови внутривенно.
Медицинские эксперты следят за тем, чтобы матери без промедления вводили жидкости, кровь и продукты крови внутривенно.
Другие методы лечения включают:
- Массаж матки, при котором врач помещает одну руку во влагалище, прижимая ее к матке, а другой рукой прижимая ее к брюшной стенке.
- Выписанные утеротонические препараты, включая окситоцин, метилэргоновин и простагландины
- Переливания крови
В тяжелых случаях лечение включает
- Операция по перевязке кровеносных сосудов.
- Эмболизация маточной артерии — включает инъекцию мельчайших и мелких частиц в маточную артерию, чтобы затруднить приток крови к матке.
- Гистерэктомия при неэффективности всех остальных методов лечения
Перспективы для людей с атонией матки
В странах с ограниченным количеством медицинских учреждений больше случаев смерти от послеродового кровотечения.Риск смерти увеличивается из-за задержки постановки диагноза, задержки доступа в медицинское учреждение и задержки в получении рекомендованного лечения. Если вовремя поставить диагноз и начать лечение, меньше вероятность осложнений.
Можно ли предотвратить атонию матки?
Нет, атонию матки нельзя предотвратить, но врач может помочь справиться с этим заболеванием на всех этапах родов. Если существует риск, то должны быть приняты соответствующие процедуры ухода за больными атонией матки.В медицинском учреждении должны быть готовы капельницы, под рукой прописанные лекарства и оборудование для лечения кровопотери.
Основные признаки кровотечения, возникшего после рождения, должны контролироваться врачом для выявления кровотечения. Окситоцин — это первая линия лечения, которая помогает матке сокращаться после родов. Массаж матки теперь стал обычной практикой после родов, чтобы снизить риск появления симптомов атонии матки. Прием регулируемых доз дородовых витаминов и добавок железа также может помочь предотвратить анемию и другие осложнения послеродовой атонии матки.
Атония матки является основной причиной первичного послеродового кровотечения, состояния, характеризующегося обильным кровотечением. Плановое и постоянное наблюдение за пациентом, доступ в хорошо оборудованную больницу, наличие крови, продуктов крови, лекарств и присутствие компетентного медицинского персонала во время родов жизненно важны для диагностики и прогноза атонии матки.
Также читайте: Осложнения во время родов
Атония матки — обзор
Патофизиология
Этиологию ПРК можно резюмировать в мнемонике 4Ts: тонус, травма, ткань и тромбин.
Атония матки — наиболее частая причина послеродовых кровотечений, составляющая от 70% до 80% случаев. 5 Это происходит при уменьшении сокращения миометрия. Постгравидная матка дряблая или дряблая и неспособна обеспечить адекватное сжатие для гемостаза. Факторы риска атонии включают многоплодную беременность, макросомию плода и затяжные роды.
Заворот матки, возможно связанный с атонией матки, является редким заболеванием, которое может вызвать ПРК. Заболеваемость составляет около 0.05%. Миометрий перевернутой матки не может сокращаться и втягиваться, что приводит к тяжелой кровопотере. Механизм развития инверсии матки неясен, но может быть связан с комбинированными факторами атонии матки, фундальной плаценты, повышенного давления на дно матки и чрезмерного тракции пуповины.
Родовая травма, приводящая к разрывам и гематомам, может быть причиной значительных ПРК, частота которых у этих пациентов составляет около 20%. 5 Травмы влагалища, шейки матки и матки приводят к кровотечению, учитывая сильно увеличившуюся васкуляризацию, которая возникла во время беременности.Факторы риска, которые увеличивают травму при родах, включают макросомию плода, любые инструменты (например, щипцы, вакуум), вагинальные роды после кесарева сечения или эпизиотомию. 2
Небольшая группа пациентов с родовой травмой может получить серьезные повреждения матки, классифицируемые как разрыв матки.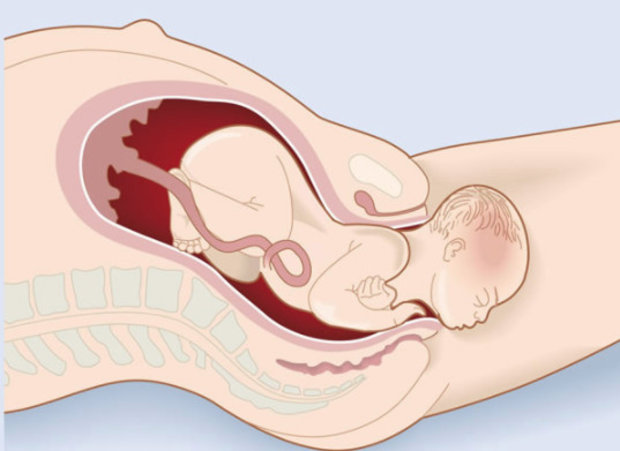 Заболеваемость составляет 0,6% у пациенток, рожающих через естественные родовые пути после кесарева сечения. 6 Риск разрыва матки увеличивается при классическом кесаревом сечении, коротком интервале между беременностями и множественных кесаревых сечениях в анамнезе, особенно у женщин, ранее не имевших вагинальных родов.Использование фармацевтических препаратов для стимуляции и / или увеличения родов также может увеличить скорость разрыва матки.
Заболеваемость составляет 0,6% у пациенток, рожающих через естественные родовые пути после кесарева сечения. 6 Риск разрыва матки увеличивается при классическом кесаревом сечении, коротком интервале между беременностями и множественных кесаревых сечениях в анамнезе, особенно у женщин, ранее не имевших вагинальных родов.Использование фармацевтических препаратов для стимуляции и / или увеличения родов также может увеличить скорость разрыва матки.
В среднем плацентарные роды происходят в течение 10 минут после рождения плода. Диагноз : задержка плаценты определяется как отсутствие изгнания плаценты через 30 минут. Примерно у 10% пациентов с ПРК задержка плацентарной ткани является первичной этиологией. 5 Оператор может предпринять несколько манипуляций для извлечения оставшейся ткани и / или лечения последующей кровопотери.Однако у части этих пациентов плоскость ткани между стенкой матки и плацентой не может быть идентифицирована или разделена, и следует учитывать диагноз аномальной плаценты или инвазивной плаценты. Факторы риска задержанной плаценты включают любые события, которые могли повредить слизистую оболочку эндометрия перед беременностью, многодольная плацента, предшествующая операция на матке или кесарево сечение.
Наличие инвазивной плаценты может быть опасно для жизни. В Соединенных Штатах общая частота составляет 1 из 533 родов, и эта частота, по-видимому, увеличивается и, вероятно, вторична по сравнению с увеличением частоты кесарева сечения или других маточных инструментов. 7 Существует три различных типа инвазивной плаценты в зависимости от глубины инвазии: (1) приросшая плацента , которая прикрепляется к миометрию, (2) приращенная плацента , которая проникает в миометрий, и (3) placenta percreta , проникающая через миометрий в серозную оболочку или через нее.
Нарушения свертывания крови могут привести к послеродовым кровотечениям и могут быть причинной этиологией у 1% пациентов.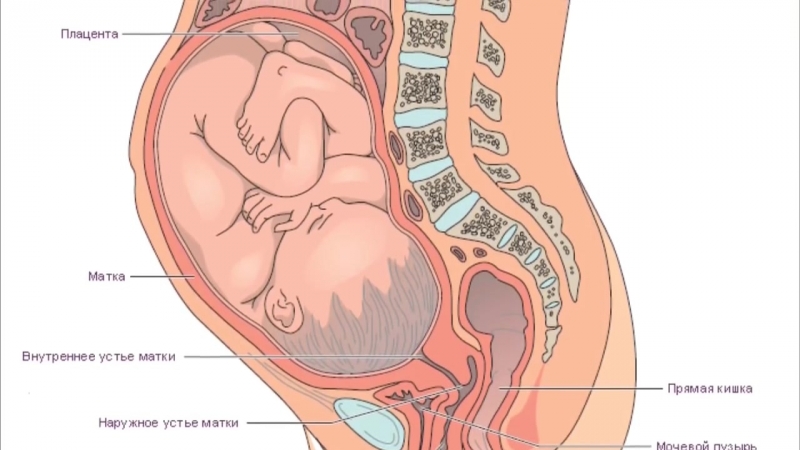 5 Существующее ранее заболевание может быть обнаружено до родов и позволяет провести подготовку и соответствующую профилактику.Примеры включают идиопатическую тромбоцитопеническую пурпуру, тромботическую тромбоцитопеническую пурпуру, дефицит фактора X, семейную гипофибриногенемию и болезнь фон Виллебранда. Диссеминированная внутрисосудистая коагуляция может происходить при сепсисе, отслойке плаценты и эмболии околоплодными водами.
5 Существующее ранее заболевание может быть обнаружено до родов и позволяет провести подготовку и соответствующую профилактику.Примеры включают идиопатическую тромбоцитопеническую пурпуру, тромботическую тромбоцитопеническую пурпуру, дефицит фактора X, семейную гипофибриногенемию и болезнь фон Виллебранда. Диссеминированная внутрисосудистая коагуляция может происходить при сепсисе, отслойке плаценты и эмболии околоплодными водами.
Павильон для женского блога | Павильон для женщин
12 апреля 2021 г. | Лорен Бейли
Фото любезно предоставлено Лорен Бейли
Будучи будущей мамой впервые, Лорен Бейли была взволнована мыслью, что однажды ее назовут «мамочкой».С каждым месяцем ее ребенок рос, а беременность протекала гладко. Но вскоре все изменилось во время планового 20-недельного анатомического сканирования ее ребенка в октябре 2020 года.
Акушер-гинеколог Лорен заметила аномальный рост на ее плаценте. Это была хориоангиома, доброкачественная сосудистая опухоль. Хориоангиомы встречаются примерно в 1% беременностей. Маленькие хориоангиомы обычно не вызывают симптомов и осложнений. Если хориоангиома большая, размером более 4 см, в некоторых случаях она может представлять серьезный риск…
09 апреля 2021 г. | Сяомин Гуань, MD, PhD
Фото любезно предоставлено Алленом Крамером (Детский павильон для женщин Техаса)
Как заведующий отделением малоинвазивной гинекологической хирургии Детского павильона для женщин Техаса®, я часто вижу пациентов со сложными хирургическими операциями. Благодаря удивительным достижениям в области роботизированной технологии с одним узлом и традиционной одноузловой и трансвагинальной эндоскопической хирургии с естественным отверстием (NOTES) для расширенной хирургии таза, многие состояния, такие как эндометриоз, миома матки, пролапс таза, гистерэктомия и рак репродуктивной системы, могут быть выполнены с малоинвазивные техники.
Удивительно, как далеко мы продвинулись в улучшении хирургической помощи нашим пациентам. В качестве …
22 марта 2021 г. | Грейсон Валентайн
Семейное фото любезно предоставлено Грейсоном Валентайном
Будущие родители Грейсон и Шон Валентайн и их двое детей только что переехали в свой новый дом в Бирмингеме, штат Алабама, в августе 2020 года. Когда они обосновались на новом месте, пара также с нетерпением ждала предстоящего визита на УЗИ, чтобы увидеть ребенка. номер три на большом экране.Но несколько недель спустя Валентинки снова собирались паковать чемоданы. На этот раз они направлялись в Хьюстон, штат Техас.
«Во время 24-недельного анатомического сканирования моей дочери мой акушер-гинеколог в Алабаме заметил что-то необычное на УЗИ», — сказал Грейсон. «После амниоцентеза и других …
01 марта 2021 г. | Эбби Камин, член городского совета Хьюстона, представитель округа C и председатель городского комитета общественной безопасности и внутренней безопасности
Фото любезно предоставлено Эбби Камин
Я только что достигла девяти месяцев и впервые забеременела, и я нервничаю по многим причинам.От того, правильно ли я ем и занимаюсь спортом, есть ли в моей больничной сумке все необходимое, и, конечно же, какими будут роды.
Но одной из самых больших опасений была угроза COVID-19. Как беременные женщины, мы гораздо более уязвимы, если заразимся COVID-19. Мы с большей вероятностью попадем в отделение интенсивной терапии и на систему жизнеобеспечения, и есть сообщения о других неблагоприятных исходах, включая, возможно, преждевременные роды. По этим причинам беременность включена в Государство…
23 февраля 2021 г. | Келли Парсонс
Келли и Брэд Парсонс были в восторге, когда узнали, что снова станут родителями. У них двое детей — 6-летняя дочь и 2-летний сын — и им не терпелось поприветствовать еще одного ребенка в своей семье. Как и предыдущие бесплодные беременности Келли, пара не ожидала, что эта беременность будет чем-то другим.
У них двое детей — 6-летняя дочь и 2-летний сын — и им не терпелось поприветствовать еще одного ребенка в своей семье. Как и предыдущие бесплодные беременности Келли, пара не ожидала, что эта беременность будет чем-то другим.
Келли и Брэд с нетерпением ждали предстоящего визита к своему сыну на УЗИ, чтобы они могли увидеть, как растет и развивается их ребенок. Но этот визит будет для них переломным. Когда техник УЗИ проводил 23-недельное анатомическое сканирование их сына, она заметила, что что-то не так. Несколько мгновений спустя акушер Келли сказал паре, что они нашли лишних …
Послеродовое кровотечение | Детская больница Филадельфии
Послеродовое кровотечение — это сильное кровотечение после рождения ребенка.Примерно от 1 до 5 процентов женщин имеют послеродовое кровотечение, и это более вероятно при кесаревом сечении. Кровоизлияние чаще всего возникает после выхода плаценты. Средний объем кровопотери после рождения единственного ребенка при естественных родах составляет около 500 мл (или около половины кварты). Средний объем кровопотери при кесаревом сечении составляет приблизительно 1000 мл (или одну кварту). В большинстве случаев послеродовые кровотечения возникают сразу после родов, но могут возникнуть и позже.
После рождения ребенка матка обычно продолжает сокращаться (напряжение мышц матки) и изгоняет плаценту.После выхода плаценты эти сокращения помогают сжать кровоточащие сосуды в области прикрепления плаценты. Если матка сокращается недостаточно сильно, что называется атонией матки, эти кровеносные сосуды кровоточат, и происходит кровотечение. Это наиболее частая причина послеродового кровотечения. Если небольшие кусочки плаценты остаются прикрепленными, вероятно кровотечение.
Некоторые женщины подвергаются большему риску послеродового кровотечения, чем другие. Состояния, которые могут увеличить риск послеродового кровотечения, включают следующее:
Отслойка плаценты.Ранняя отслойка плаценты от матки.

Предлежание плаценты. Плацента закрывает шейное отверстие или находится рядом с ним.
Чрезмерное расширение матки. Чрезмерное увеличение матки из-за слишком большого количества околоплодных вод или большого ребенка, особенно с массой тела при рождении более 4000 граммов (8,8 фунтов).
Многоплодная беременность. Более одной плаценты и чрезмерное расширение матки.
Гестационная гипертензия или преэклампсия.Повышенное артериальное давление при беременности.
Многократные роды
Длительные роды
Инфекция
Ожирение
Лекарства для стимулирования родов
Прекращение родов щипцов или вакуумных родов
Общая анестезия
Послеродовое кровотечение также может быть вызвано другими факторами, включая следующие:
Разрыв шейки матки или влагалищных тканей
Разрыв крови в матке сосуд
Кровотечение в скрытый участок ткани или пространство в тазу, которое перерастает в гематому, обычно в области вульвы или влагалища
Нарушения свертывания крови, такие как диссеминированное внутрисосудистое свертывание
Приросшая плацента.Плацента ненормально прикреплена к внутренней части матки (заболевание, которое возникает у одного из 2500 родов и чаще встречается, если плацента прикрепляется к предыдущему рубцу после кесарева сечения).
Прирост плаценты. Ткани плаценты проникают в мышцу матки.
Плацента percreta. Ткани плаценты полностью проникают в мышцу матки и могут прорваться (разрыв).
Разрыв матки, хотя и встречается редко, может быть опасным для жизни матери.Состояния, которые могут увеличить риск разрыва матки, включают операцию по удалению фиброидной (доброкачественной) опухоли и предшествующего кесарева сечения рубца. Предыдущий рубец на матке в верхней части дна имеет более высокий риск разрыва матки по сравнению с горизонтальным рубцом в нижнем сегменте матки, называемым нижним поперечным разрезом. Это также может произойти до родов и подвергнуть риску плод.
Предыдущий рубец на матке в верхней части дна имеет более высокий риск разрыва матки по сравнению с горизонтальным рубцом в нижнем сегменте матки, называемым нижним поперечным разрезом. Это также может произойти до родов и подвергнуть риску плод.
Чрезмерная и быстрая кровопотеря может вызвать резкое падение кровяного давления у матери и, если не лечить, может привести к шоку и смерти.
Ниже приведены наиболее частые симптомы послеродового кровотечения. Однако каждая женщина может испытывать симптомы по-разному. Симптомы могут включать:
Неконтролируемое кровотечение
Снижение артериального давления
Повышение частоты сердечных сокращений
Снижение количества эритроцитов (гематокрит)
и область промежности, если кровотечение вызвано гематомой
Симптомы послеродового кровотечения могут напоминать другие состояния или проблемы со здоровьем.Всегда консультируйтесь с врачом для постановки диагноза.
В дополнение к полному анамнезу и физическому обследованию диагноз обычно основывается на симптомах, а лабораторные анализы часто помогают в постановке диагноза. Тесты, используемые для диагностики послеродового кровотечения, могут включать в себя:
Оценка кровопотери (это может быть сделано путем подсчета количества пропитанных там подушечек или путем взвешивания пакетов и губок, используемых для впитывания крови; 1 миллилитр крови весит приблизительно один грамм. )
Измерение частоты пульса и артериального давления
Гематокрит (количество эритроцитов)
Факторы свертывания крови
Специфическое лечение послеродового кровотечения определит ваш врач на основании:
Ваша беременность, общее состояние здоровья и история болезни
Степень заболевания
Ваша переносимость определенных лекарств, процедур или методов лечения
Ожидания относительно течения состояния
Ваша мнение или предпочтение
Цель лечения послеродового кровотечения rhage — как можно быстрее найти и остановить причину кровотечения. Лечение послеродового кровотечения может включать:
Лечение послеродового кровотечения может включать:
Медикаменты (для стимуляции сокращений матки)
Ручной массаж матки (для стимуляции сокращений)
Удаление кусочков плаценты, оставшихся в матке
- матки и других тканей малого таза
Баллон Бакри или катетер Фолея для сжатия кровотечения внутри матки. Если нет баллона Бакри или катетера Фолея, можно использовать тампонирование матки губками и стерильными материалами.
Перевязка кровоточащих кровеносных сосудов маточными компрессионными швами
Лапаротомия. Операция по открытию брюшной полости для выяснения причины кровотечения.
Гистерэктомия. Хирургическое удаление матки; в большинстве случаев это крайняя мера.
Замена потерянной крови и жидкости важна при лечении послеродового кровотечения. Для предотвращения шока можно быстро вводить внутривенные (IV) жидкости, кровь и продукты крови.Мать также может получать кислород через маску.
Послеродовое кровотечение может быть довольно серьезным. Однако быстрое обнаружение и устранение причины кровотечения часто может привести к полному выздоровлению.
4 фактора послеродового кровотечения
28-летний G4P3 на 41 неделе поступает в отделение неотложной помощи через скорую помощь. Она в активных родах. При осмотре видна неонатальная голова. Через две минуты вы рожаете здорового энергичного мальчика и передаете его своему коллеге. Вы замечаете непрекращающееся кровотечение из влагалищного канала.Ее тахикардия увеличивается до 110 ударов в минуту, а ее последнее артериальное давление составляет 78/48 мм рт. Мы рассматриваем послеродовое кровотечение (ПРК) и 4 «Т» — вспомогательных средств для памяти, которые помогают специалистам по оказанию неотложной помощи справиться с этим опасным для жизни проявлением.
Определение
Послеродовое кровотечение определяется как> 500 см3 крови после нормальных стандартных вагинальных родов (NSVD) или> 1000 см3 после кесарева сечения. Он встречается почти у каждой пятой послеродовой матери и является наиболее частой причиной материнской заболеваемости в развитых странах. 1,2
Он встречается почти у каждой пятой послеродовой матери и является наиболее частой причиной материнской заболеваемости в развитых странах. 1,2
Наиболее распространенные этиологии можно вспомнить, запомнив 4 Т: 1,2
- Тон : атония матки (70% ПРК в мире)
- Травма : Травма генитального тракта
- Ткань : Задержанные продукты зачатия (POC)
- Тромбин : Коагулопатия
Другая этиология включает инверсию матки, разрыв и аномальную плацентацию. 1–3
Управление PPH
Важнейшие шаги управления включают доступ и ABC.Этим пациентам требуются 2 капельницы большого диаметра и быстрый тип и кросс для не менее 4 единиц крови или даже активация протокола массивного переливания в вашем отделении. Это будет продиктовано клинической картиной.
Неотложная консультация акушера-гинеколога также имеет первостепенное значение. Детали будут продиктованы вашей клинической средой, но в любом ED время, необходимое для запроса продуктов крови и согласования плана с акушерством-гинекологом, невозможно переоценить. Если ваши первые шаги не увенчались успехом, пациенту может потребоваться экстренная гистерэктомия и / или ИК-эмболизация.
После этих шагов или параллельно оцените матку. Убедитесь, что матка не перевернута (встречается в 0,05% родов). 1,2 Эти редкие случаи потребуют репозиции перед дальнейшим вмешательством на матке, например удалением плаценты или назначением утеротоников. Этим пациентам часто требуется общая анестезия, поскольку вправление очень болезненно.
Это изображение демонстрирует положение рук во время бимануального массажа. Одна рука находится во влагалище и прижимается к телу матки.Другая рука лежит на брюшной стенке и сдавливает глазное дно. Источник: AAFPАтония матки (тонус)
Если матка не перевернута, ваши следующие шаги в лечении — это оценка и лечение атонии матки. Может быть полезен массаж матки (на фото выше). Однако обычно необходимы фармакологические агенты: 1-3
Может быть полезен массаж матки (на фото выше). Однако обычно необходимы фармакологические агенты: 1-3
- Окситоцин (Питоцин)
- Метилэргоновин (Метергин)
- Карбопрост (Гемабат)
- Мизопростол
Препарат окситоцина
Окситоцин.Болюсная терапия или быстрая инфузия могут иметь побочные эффекты, такие как гипотензия. Обзор лекарств: 1–3
| Медикаменты | Механизм | Доза |
|---|---|---|
| Окситоцин | единиц внутримышечного сокращения | Мека открыт, пока матка не станет твердой, затем 200 см3 / час |
| Метилергоновин | Сокращение гладких мышц | 0.2 мг внутримышечно каждые 2-4 часа Примечание: противопоказано при HTN |
| Карбопрост | Сокращение матки и вазоконстрикция | 0,25 мг внутримышечно или интрамиометрически каждые 15 минут до всего 2 мг Примечание: противопоказано при астме |
| Мизопростол | Сокращение матки | 800-1000 мкг PR или SL |
По-прежнему кровотечение? Подумайте о травме
Оцените травму половых органов. Вам может потребоваться наложить швы и зашить любые рваные раны перед акушерско-гинекологическим обследованием в зависимости от вашей клинической среды.Приложите давление по мере необходимости.
Все еще кровотечение? Think Tissue
Оцените наличие задержанных очагов поражения (например, плаценты). Возможно, вам придется вручную исследовать полость матки. Важно быть предельно осторожным и деликатным при оценке оставшихся POC.
Все еще бьется? Think Thrombin
Осложнения беременности, такие как преэклампсия и HELLP-синдром, могут быть связаны с коагулопатией и тромбоцитопенией. Рассмотрите возможность применения СЗП, тромбоцитов, криопреципитата, ТХА и / или эритроцитов в зависимости от клинической картины. Уровень фибриногена может быть первичным или последующим лабораторным исследованием.
Уровень фибриногена может быть первичным или последующим лабораторным исследованием.
В 2017 году журнал Lancet опубликовал рандомизированное двойное слепое плацебо-контролируемое исследование The WOMAN Trial, в котором оценивалось влияние раннего введения TXA на женщин с ПРК. В анализе подгрупп смертность от ПРК была значительно ниже в группе ТХА, но только тогда, когда ТХА вводился в течение первых 3 часов после кровотечения. Число необходимых для лечения (NNT) составляло 250 с индексом хрупкости 0. 3,4
REBELEM более подробно рассмотрел это исследование в прошлом году, но, в целом, ранняя TXA при ПРК может снизить риск смерти из-за кровотечение.Однако он не должен заменять ABC, адресацию, T и введение продуктов крови по мере необходимости.
Все еще кровотечение? Рассмотрите вариант упаковки
Упакуйте матку баллоном Бакри или несколькими катетерами Фолея. Баллон Бакри — это, по сути, большая полость, которую можно вставить в полость матки и надуть, чтобы тампонировать источник кровотечения. Pro-Tip: вы можете ввести баллон Бакри под ультразвуковым контролем для подтверждения размещения. 1,2
После упаковки матки вы также можете упаковать вагинальный канал, вставив длинный рулон марли, пропитанной физиологическим раствором.Держите конец рулона вне пациента, чтобы потом можно было снять марлю, когда это возможно.
Резюме
ПРК — редкое явление в отделении неотложной помощи, но систематический подход жизненно важен для лечения этого опасного для жизни осложнения родов.
- Обратитесь к ABC пациента.
- Ранний вызов акушера-гинеколога.
- Ознакомьтесь со своим банком крови и протоколами массовых переливаний.
- Запомните 4 Ц: тонус, травма, ткань и тромбин.
- В некоторых случаях требуется экстренная гистерэктомия.
Ссылки
2.


