Удаление миндалин у детей и взрослых в Санкт-Петербурге
У многих людей необходимость обращения к ЛОР-врачу ассоциируется в первую очередь с воспалительной патологией небных миндалин (гланд) и обусловленной этим операцией по их удалению. Действительно, это одно их самых частых хирургических вмешательств на ЛОР-органах.
Операция по удалению миндалин или тонзиллэктомия чаще всего проводится в детско-подростковом возрасте. Но она также может быть рекомендована и взрослым. Причем в настоящее время предпочтение отдается малоинвазивным, щадящим и при этом высокоэффективным методикам, с использованием лазера и других современных технологий.
Зачем нужны миндалины
Гланды вместе с другими миндалинами (парными трубными, язычной, глоточной) и мелкими лимфоидными фолликулами глотки образуют ключевую функционально активную структуру: глоточное лимфоаденоидное кольцо Пирогова-Вальдейера.
Все миндалины образованы особой лимфоэпителиальной тканью и являются периферическими органами иммунной системы. Основная их роль – защитная, но им присущи и другие функции.
За что отвечает лимфоаденоидное кольцо:
- Участие в лимфопоэзе – образовании и созревании лимфоцитов (иммунных клеток крови). Это происходит в фолликулах в толще миндалин. В последующем лимфоциты мигрируют в общую лимфатическую систему или используются местно.
- Иммунокомпетентная (иммунологическая) роль. Все лимфоаденоидные структуры способны распознавать поступающие через нос или рот антигены и вырабатывать к ним соответствующие антитела. Это обеспечивают лимфоциты.
- В детском возрасте миндалины также оказывают определенное влияние на работу эндокринных органов, хотя сами и не секретируют никаких гормонов. Доказана их функциональная связь с тимусом, гипофизом, корой надпочечников, щитовидной железой.

Миндалины функционально активны практически всю жизнь. В настоящее время удаление миндалин у детей и взрослых проводят только по показаниям, предпочитая органосохраняющие щадящие операции.
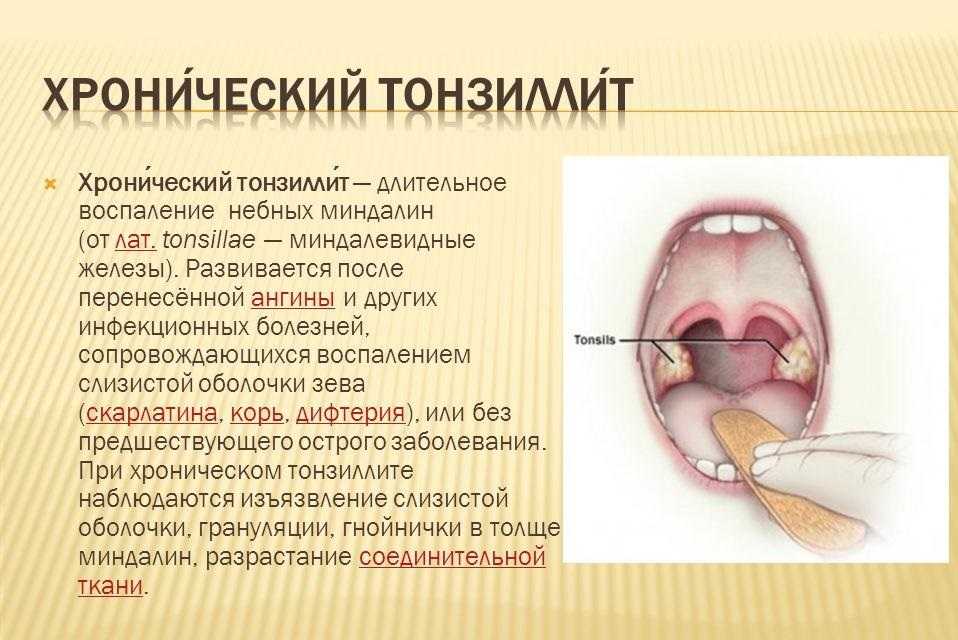
Причины хронического тонзиллита и постоянно увеличенных миндалин
Здоровые гланды гладкие, небольшого размера, сравнимы по цвету с окружающей слизистой оболочкой. В просвете их лакун нет гнойных пробок, а возникающая при респираторных инфекциях воспалительная реакция быстро проходит. Здоровые миндалины не доставляют дискомфорта и служат хорошо функционирующим барьером на пути инфекций.
При длительно существующем или часто рецидивирующем воспалении гланд, при их постоянном увеличении и болезненности диагностируют хронический тонзиллит. К этому предрасполагают различные факторы:
-
Неадекватное лечение острых тонзиллитов (ангин), что способствует сохранению инфекционных агентов в лакунах гланд.

- Хронические воспалительные заболевания соседних ЛОР-органов.
- Общее снижение иммунитета, иммунодефицитные состояния различного происхождения. А этому могут способствовать гиповитаминозы, хронические истощающие инфекции любой локализации (в т.ч. кариозные зубы), прием некоторых препаратов (цитостатиков и пр.).
- Частый, необоснованный прием антибактериальных средств.
- Анатомические особенности строения органов носоглотки, способствующие застойным явлениям и хронизации инфекций.
Хронический тонзиллит диагностируется почти у 10% взрослых. На самом деле этим заболеванием страдает до 35% населения, но многие придают особого значения состоянию своих гланд или предпочитают самолечение.
Действительно ли опасен хронический тонзиллит?
Не стоит недооценивать серьезность хронического воспалительного процесса в гландах. Длительно существующий тонзиллит – это не только дискомфорт в горле, склонность к частым ангинам и постоянно увеличенные миндалины. При хронической форме заболевания в гландах происходят изменения, последствия которых отражаются на всем организме. Возникающие при этом осложнения называются тонзиллогенными.
Длительно существующий тонзиллит – это не только дискомфорт в горле, склонность к частым ангинам и постоянно увеличенные миндалины. При хронической форме заболевания в гландах происходят изменения, последствия которых отражаются на всем организме. Возникающие при этом осложнения называются тонзиллогенными.
- При хроническом тонзиллите в лакунах образуются гнойные пробки, сами миндалины становятся очагом инфекции. Может присоединиться интратонзиллярный абсцесс (нагноение в толще гланды), есть риск перехода воспаления на клетчатку стенки глотки.
- Постоянно воспаленные гланды практически перестают выполнять защитную функцию, инфекционные агенты получают возможность беспрепятственно спускаться в нижние отделы дыхательной системы. Поэтому люди с хроническим тонзиллитом чаще других сталкиваются с трахеитами, бронхитами и даже с бронхопневмониями.
- При хроническом воспалении нарушается процесс иммунного распознавания, возникают токсико-аллергические реакции с вторичным поражением сердца, суставов, почек.

- Развитие реактивных вегетососудистых расстройств, что чаще всего проявляется хроническим астеническим синдромом. Характерны повышенная утомляемость, вялость, раздражительность, сниженный тонус мышц, нарушения сна.
- Присоединение нейроэндокринных нарушений. Постоянное раздражение рецепторной зоны в воспаленных гландах излишне стимулирует гипоталамо-гипофизарную систему в головном мозге. Это повышает риск развития сахарного диабета, гипертиреоза (усиления функции щитовидной железы), отклонений полового созревания у подростков.
Хронический тонзиллит – заболевание, способное дать серьезные осложнения и потому требующее грамотного комплексного лечения. Чаще всего достаточный эффект дает консервативная терапия, но ряду пациентов показано удаление миндалин.
В каких случаях гланды желательно удалять
Процедура удаления миндалин рекомендуется не всем пациентам с хроническим тонзиллитом, необходимо показание для операции.
Основания для хирургического вмешательства на гландах:
- Частые обострения заболевания (более 3 раз за год).
- Недостаточная эффективность используемой комплексной консервативной терапии, не позволяющей перевести процесс в клиническую ремиссию.
- Выявление вторичных тонзилогенных заболеваний сердечно-сосудистой системы (при наличии признаков текущей клинической декомпенсации тонзиллита, активного ревматического процесса).
Тонзиллэктомия в любом возрасте проводится строго по показаниям. Профилактическое удаление миндалин в настоящее время признано нецелесообразным.
Как оперируют гланды
Удаление миндалин – давно практикуемая ЛОР-операция, ее относят к классическим хирургическим пособиям.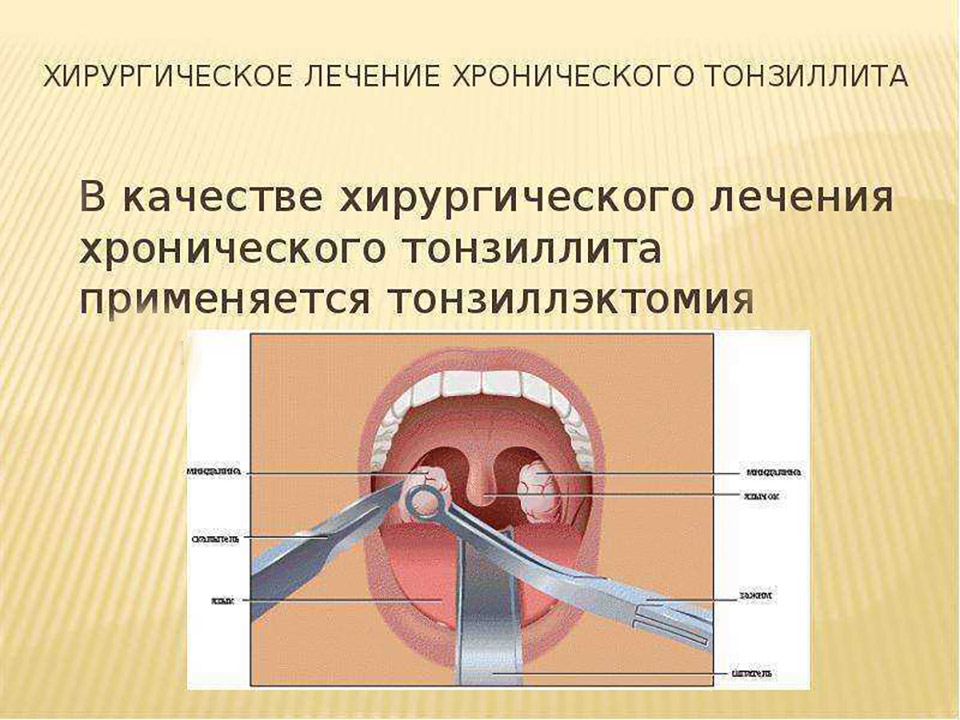 Она не требует применения общей анестезии (наркоза) и в большинстве случаев проводится в условиях стационара.
Она не требует применения общей анестезии (наркоза) и в большинстве случаев проводится в условиях стационара.
Существует несколько видов операций на гландах:
- Традиционная полная тонзиллэктомия, когда всю гланду с помощью инструментов вылущивают из псевдокапсулы и удаляют. Такая радикальная операция достаточно болезненна, сопровождается кровопотерей, требует восстановительного периода для заживления зоны вмешательства, нарушает работу лимфоаденоидного кольца и всей иммунной системы. В настоящее время проводится редко, лишь по строгим жизненным показаниям.
- Частичная тонзиллэктомия, с хирургическим удалением части пораженной миндалины. Требует дополнительных мер для остановки кровотечения. Хирург может использовать традиционный скальпель, приспособления для лакунотомии, лазер, электрокоагулятор, криодеструкцию (метод разрушающей глубокой заморозки), гальваноакустический прибор.

- Интратонзиллярная частичная лазерная деструкция.
Долгое время применялись различные варианты неполной тонзилэктомии, с использованием различных методик. Они позволяют сохранить функциональную активность лимфоаденоидного кольца, а удаление миндалин лазером к тому же оказывает обеззараживающее действие. Но все эти методики сопровождаются образованием рубцовых деформаций и значительным уменьшением объема иммуноактивной лимфоэпителиальной ткани.
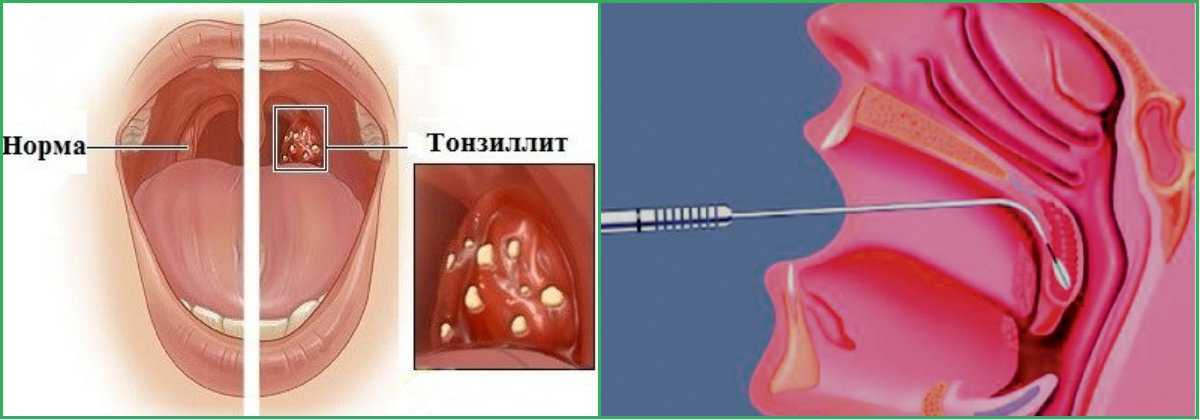
В 1994 году доктором Коренченко был запатентован более прогрессивный, щадящий и высокорезультативный метод лечения – интратонзиллярная лазерная деструкция.
Интратонзиллярная лазерная деструкция
Лазерная хирургия под контролем эндоскопа
Местная анестезия
Время вмешательства 10-20 минут
Время пребывания в клинике — 1 час
Бесплатное наблюдение — 1 год (тариф годовой)
Стоимость 29 900 руб
Запись на прием
Преимущества интратонзиллярной лазерной деструкции
См. также
также
Лечение ЛОР-заболеваний
Лечение вирусной ангины у детей
Кашель у ребенка
Интратонзиллярная деструкция имеет существенные отличия от частичной тонзиллэктомии:
- При лазерной деструкции прицельно разрушаются лишь очаги воспаления, а функционально активная ткань миндалин остается нетронутой. Удаление миндалин лазером – это неизбежная потеря части гланды со снижением ее иммунной активности.
- Интратонзиллярная деструкция не приводит к повреждению поверхностного эпителия, который выполняет важную роль в процессе распознавания антигенов. Лазерный метод удаления сопровождается образованием рубца.
- Интратонзиллярное воздействие активирует собственные процессы регенерации и противовоспалительные механизмы в соседних зонах миндалины.
- При интратонзиллярной лазерной деструкции происходит глубокая санация (очищение) всей миндалины, а при лазерной тонзилэктомии обеззараживается лишь зона операции.

Такая лечебная процедура приводит к полной ликвидации очагов воспаления с сохранением гланды, благотворно влияет на работу иммунной системы, оказывает профилактическое действие.
Негативные последствия удаления аденоидов и небных миндалин
Резюме. Результаты крупного популяционного исследования, проведенного учеными Австралии
Ученые Университета Мельбурна (University of Melbourne), Австралия, в ходе нового крупного популяционного исследования определили, что у людей, которым в детстве удалили небные миндалины или аденоиды, отмечается повышенный риск развития респираторных, инфекционных и аллергических заболеваний. Причем тонзиллэктомия ассоциирована с трехкратным повышением вероятности развития хронической обструктивной болезни легких и патологий нижних дыхательных путей, а аденоидэктомия — с двукратным. Результаты работы представлены онлайн в журнале «JAMA Otolaryngology–Head & Neck Surgery».
Лечащие врачи часто назначают удаление аденоидов и небных миндалин для лечения пациентов с рецидивирующим тонзиллитом и воспалительным заболеванием среднего уха. Однако понимание долгосрочных последствий такого метода лечения является критически важным, поскольку и аденоиды, и миндалины являются частью иммунной системы и играют важную роль в определении патогенов и защите от них организма. Обычно операции по удалению аденоидов и миндалин проводят в том возрасте, когда происходит активное развитие иммунной системы, и любое постороннее вмешательство может значительно повлиять на данный процесс.
Однако понимание долгосрочных последствий такого метода лечения является критически важным, поскольку и аденоиды, и миндалины являются частью иммунной системы и играют важную роль в определении патогенов и защите от них организма. Обычно операции по удалению аденоидов и миндалин проводят в том возрасте, когда происходит активное развитие иммунной системы, и любое постороннее вмешательство может значительно повлиять на данный процесс.
Риск развития респираторных заболеваний после операции
В ходе выполненной работы ученые проанализировали данные Датского реестра регистрации рождений, в котором содержится информация о состоянии здоровья около 1,2 млн человек от рождения до достижения 30 лет. Все участники, которые были включены в анализ, родились в 1979–1999 гг., наблюдение за ними осуществлялось до 2009 г. Исследователи отметили, что 17 460 участникам проведена аденоидэктомия, 11 830 — тонзиллэктомия, 31 377 — аденоидтонзиллэктомия. Остальные участники выборки составили группу контроля.
Оценив состояние здоровья участников, ученые рассчитали долгосрочные риски развития 28 различных групп патологий и определили, что тонзиллэктомия была ассоциирована практически с трехкратным повышением относительного риска (ОР) возникновения инфекционных патологий верхних дыхательных путей (ОР 2,72; 95% доверительный интервал (ДИ) 1,54–4,80). В свою очередь, аденоидэктомия была ассоциирована с двукратным повышением риска развития хронической обструктивной болезни легких (ОР 2,11; 95% ДИ 1, 53–2,92), других заболеваний дыхательной системы (ОР 1,99; 95% ДИ 1,51–2,63) и конъюнктивитов (ОР 1,75; 95% ДИ 1,35–2,26). Автор работы доктор Шон Бярс (Sean Byars) заметил, что по некоторым патологиям даже небольшое повышение ОР (ОР 1,17–1,65) приводило к значительному увеличению абсолютного риска и распространенности этих заболеваний среди населения.
Результаты работы
Проанализировав вероятность развития 28 групп патологий, ученые пришли к выводу, что ОР развития повышается после оперативных вмешательств у 78% из них. Например, ОР отита после аденоидэктомии повышается в 2–5 раз, а синусита — на 68% (ОР 1,68; 95% ДИ 1,32–2,14). В то же время исследователи подчеркнули, что хирургическое удаление аденоидов и небных миндалин связано не только с негативными долгосрочными последствиями. Так, аденоидэктомия, например, снижала ОР развития нарушений сна на 70% (ОР 0,30; 95% ДИ 0,15–0,60), к тому же обе операции снижали риск возникновения острого и хронического тонзиллита на 50 и 90% (ОР 0,09–0,54) соответственно.
Например, ОР отита после аденоидэктомии повышается в 2–5 раз, а синусита — на 68% (ОР 1,68; 95% ДИ 1,32–2,14). В то же время исследователи подчеркнули, что хирургическое удаление аденоидов и небных миндалин связано не только с негативными долгосрочными последствиями. Так, аденоидэктомия, например, снижала ОР развития нарушений сна на 70% (ОР 0,30; 95% ДИ 0,15–0,60), к тому же обе операции снижали риск возникновения острого и хронического тонзиллита на 50 и 90% (ОР 0,09–0,54) соответственно.
Ученые полагают, что полученные результаты должны стимулировать исследователей на разработку новых безоперационных методов лечения пациентов с хроническим тонзиллитом и отитом. К тому же они отмечают, что следует с осторожностью интерпретировать полученные выводы, поскольку основная причина операции может также негативно влиять на состояние здоровья.
Возможная причина недостоверности выводов
Комментируя полученные результаты, доктор Ричард Розенфельд (Richard Rosenfeld) из Медицинского центра «Сани Даунстейт» (SUNY Downstate Medical Center), Нью-Йорк, США, заметил, что придерживаться принципов доказательной медицины означает принимать клинические решения с учетом доказанных данных. Часто наиболее достоверные данные удается получить только в ходе обсервационных исследований. В то же время следует учитывать и уровень собственного доверия к результатам работ, который может быть для некоторых исследований невысоким.
Часто наиболее достоверные данные удается получить только в ходе обсервационных исследований. В то же время следует учитывать и уровень собственного доверия к результатам работ, который может быть для некоторых исследований невысоким.
Доктор Р. Розенфельд отметил наличие большого количества неконтролируемых факторов, которые могли повлиять на итоговые выводы, такие как запыленность воздуха, наличие обратной причинно-следственной связи между заболеваемостью бронхиальной астмой и респираторными инфекционными патологиями, отсутствие данных о показаниях к оперативному вмешательству у каждого участника. Такие факторы могут исказить результаты как по величине, так и по значимости. Следовательно, нельзя говорить о том, что полученные данные можно экстраполировать на другие группы населения. Их можно рассматривать как провокационные, но не как окончательные.
Юлия Котикович
Долгосрочные последствия тонзиллэктомии: что нужно знать реаниматологам
- Newsroom Home
- Архив новостей
- СМИ
- Корпоративные партнеры
Тонзиллэктомия является одной из наиболее распространенных операций, выполняемых у детей, и врачи давно верят, что с ее помощью можно лечить такие проблемы, как рецидивирующие инфекции горла или обструктивное апноэ во сне, без длительного воздействия на здоровье в долгосрочной перспективе.
Исследование, опубликованное прошлым летом в JAMA Otolaryngology , свидетельствует об обратном. Когда датские исследователи изучили данные о 1,2 миллионах человек, родившихся между 1979 и 1999 годами, они обнаружили, что у тех, кому удалили миндалины и/или аденоиды в возрасте девяти лет и младше, риск развития респираторных заболеваний по мере взросления был значительно выше.
Аденоидэктомия и тонзиллэктомия ассоциировались с 2–3-кратным увеличением заболеваний верхних дыхательных путей, а аденоидэктомия удваивала риск ХОБЛ и конъюнктивита. Аденотонзиллэктомия была связана с 17-процентным увеличением риска инфекционных заболеваний.
Более того, долгосрочные риски состояний, для лечения которых были направлены эти операции, часто существенно не отличались между теми, кто делал операцию, и теми, у кого ее не было.
Еще одно исследование , проведенное исследователями из Университета Вандербильта и опубликованное Pediatrics в 2017 году, подтверждает этот вывод.
Мета-анализ рассматривал исследования эффективности тонзиллэктомии, изучая уровень заболеваемости и качество жизни детей, перенесших операции, по сравнению с теми, кому было поручено выжидать инфекции горла.
Исследователи обнаружили, что, хотя инфекции горла и пропуски занятий в школе снизились в первый год после операций, эти преимущества не сохранялись с течением времени.
Сопутствующее исследование , проведенное некоторыми из тех же авторов, показало, что дети с обструктивным нарушением дыхания во сне имели лучшие результаты сна после тонзиллэктомии, чем дети, которым было назначено выжидательное наблюдение, но они подчеркнули, что исследования, включенные в этот метаанализ, в целом следовали детей в течение одного года и менее.
Они пришли к выводу, что отсутствует понимание долгосрочных результатов или эффектов в субпопуляциях.
Респираторные терапевты, которым поручено информировать пациентов и их семьи о рисках и преимуществах тонзиллэктомии, могут принять во внимание эти данные во время обсуждения.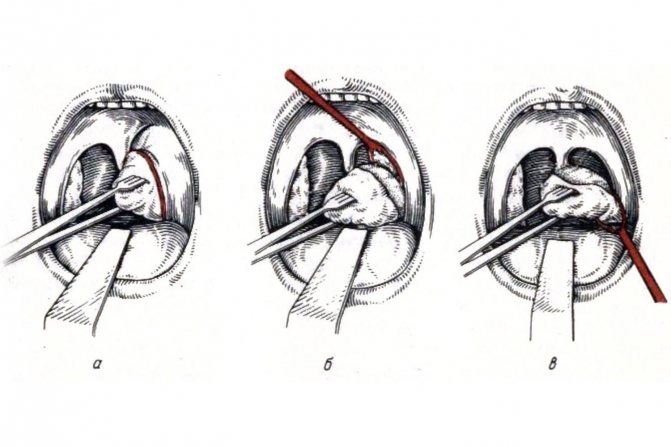
Электронная почта [email protected] с вопросами или комментариями, мы будем рады услышать от вас.
Хизер Уилден — директор по коммуникациям и СМИ AARC, где она разрабатывает стратегический контент для ассоциации и респираторных терапевтов во всем мире. Свяжитесь с ней о связях с общественностью и историях на электронная почта , AARConnect или LinkedIn . Когда она не работает, вы можете увидеть, как она ведет подкасты со своим мужем, исследует новые пешеходные маршруты, фотографирует и проводит время со своей семьей.
Похожие статьиПразднование нашего прошлого
Строим наше будущее . Если вы выберете кнопку «Принять файлы cookie» ниже, закроете это поле или продолжите использовать этот сайт, вы соглашаетесь на использование файлов cookie.
Чтобы узнать больше или обновить настройки файлов cookie, посетите нашу страницу с заявлением об отказе от ответственности .
Тонзиллэктомия и аденоидэктомия
Всеукраинская детская больница
Ваш ребенок назначен на прием к врачу ( Фото 1 ) в Национальной детской больнице. Медсестра из амбулаторного хирургического отделения позвонит вам во второй половине дня накануне операции и предоставит вам следующую информацию:
Медсестра также задаст вам вопросы о здоровье вашего ребенка, в том числе:
Недавний контакт с заразными болезнями
Любые лекарства, которые принимает ваш ребенок
Любая информация о здоровье вашего ребенка, которую необходимо знать врачам и медсестрам для ухода за вашим ребенком
Если вам удобнее, вы можете позвонить в Хирургический центр по телефону (614) 722-2920 после 14:00 .
Если до 17:00 с вами никто не связался, позвоните в главную операционную по телефону (614) 722-5200.
Подготовка к операции
Если возможно, посетите ознакомительную программу приветственной прогулки в Национальной детской больнице перед операцией вашего ребенка. Дети и их родители осмотрят больничное отделение, предоперационную зону и палату восстановления. Также есть «лечебные игры» для детей, пока медсестра разговаривает с родителями. Экскурсии в основном для детей от 2 до 12 лет и их родителей. Братья и сестры тоже приветствуются. Звоните (614) 722-4595, чтобы сделать предварительный заказ.
За 2 недели до операции не давайте аспирин или ибупрофен (например, Адвил®). Эти лекарства могут вызвать проблемы с кровотечением после T&A.
Объясните ребенку, что он будет спать, пока врач будет удалять миндалины и аденоиды. Он или она проснется в палате восстановления после операции. Специальный врач или медсестра будут следить за тем, чтобы ваш ребенок не проснулся до окончания операции.
Объясните ребенку, что у него будет очень болеть горло и ему нужно будет пить много жидкости, чтобы почувствовать себя лучше.
 Вашему ребенку дадут обезболивающее, чтобы облегчить боль в горле.
Вашему ребенку дадут обезболивающее, чтобы облегчить боль в горле.Пожалуйста, обратитесь в школу, детский сад, к друзьям и родственникам вашего ребенка, чтобы узнать, не подвергался ли ваш ребенок каким-либо инфекционным заболеваниям, включая ветряную оспу или грипп, в течение последнего месяца. Если он или она подверглись воздействию, позвоните в ЛОР-клинику по телефону (614) 722-6547 или в кабинет своего врача.
Примите ванну или душ дома перед операцией.
Ваш ребенок может принести несколько любимых игрушек. Пожалуйста, пометьте все предметы его или ее именем.
Еда и напитки перед операцией – очень важно в точности следовать этим инструкциям
Ваш ребенок может принимать ПРОЗРАЧНЫЕ ЖИДКОСТИ не позднее, чем за 2 часа до операции . После этого он может больше ничего не пить. Прозрачные жидкости — это те, которые вы можете видеть сквозь , в которых нет мякоти или кусочков пищи.
 Примерами прозрачных жидкостей являются вода, яблочный сок, сок белого винограда и Pedialyte®.
Примерами прозрачных жидкостей являются вода, яблочный сок, сок белого винограда и Pedialyte®.Вашему ребенку можно давать грудное молоко за 4 часа и молочную смесь за 6 часов до операции и воду или Pedialyte® за 2 часа до операции. Все другие жидкости, полужидкие и твердые продукты ДОЛЖНЫ БЫТЬ ПРЕКРАЩЕНЫ за 8 часов до операции .
Жевательная резинка, леденцы и леденцы не допускаются . Если ваш ребенок жевал резинку, операция будет отложена на 2 часа с момента выплевывания жевательной резинки. Если жевательная резинка была проглочена, операция будет отложена на 8 часов с момента ее проглатывания.
День хирургии
Подведите ребенка к входу в хирургическое отделение или хирургический центр (см. карту на стр. 6).
Если у вас есть медицинская карта или страховые полисы, возьмите их с собой.
 Вам также необходимо знать, сделаны ли вашему ребенку прививки.
Вам также необходимо знать, сделаны ли вашему ребенку прививки.Пожалуйста, принесите номер социального страхования вашего ребенка и номер социального страхования родителя или законного опекуна.
Вашего ребенка взвесят, измерят, а также измерят его кровяное давление и температуру.
Вашему ребенку будет проведен медицинский осмотр.
Перед операцией вы заполните форму и поговорите с анестезиологом.
Ваш ребенок получит игрушку на хранение.
На все время пребывания вашего ребенка в больнице к вам будет прикреплена медсестра. Медсестра будет оказывать вам сестринскую помощь и объяснять вам правила, процедуры и уход на дому.
Детям до 12 лет не разрешается посещать отделения для пациентов. Это помогает снизить риск заражения наших пациентов.

Родители должны постоянно носить розово-желтые значки. Посетители должны подойти к стойке информации и получить синий пропуск посетителя.
Что ожидать после операции – послеоперационная палата
У вашего ребенка будет очень болеть горло. Медсестра может давать обезболивающее каждые 3–4 часа вечером и ночью после операции. Чем больше ваш ребенок пьет, тем лучше он себя чувствует. Ваш врач может также выписать вам рецепт на обезболивающее.
Вашему ребенку будут вводить внутривенный катетер до тех пор, пока он не сможет пить самостоятельно. Капельницу вводят после того, как ребенок заснет в операционной.
У вашего ребенка может возникнуть рвота после операции, и это нормально. Если это произойдет, позвоните медсестре вашего ребенка.
Легкая лихорадка в течение нескольких дней после операции является нормальным явлением.

В течение первых 1–2 часов после операции ваш ребенок будет пить только воду. После этого вам будут давать прозрачные жидкости, такие как 7-Up®, фруктовое мороженое и яблочный сок. Твердую пищу дают позже, когда ребенок готов.
Уход на дому
У некоторых пациентов снижается аппетит после операции, но очень важно продолжать пить жидкости, чтобы избежать обезвоживания и уменьшить дискомфорт. Следуйте инструкциям своего врача о том, какую диету должен соблюдать ваш ребенок после операции. Прием пищи не повредит горлу. Убедитесь, что ваш ребенок часто пьет много прозрачных жидкостей ( Рисунок 2 ).
Боль в горле является наиболее распространенной жалобой после операции. Это может длиться от 7 до 10 дней. У некоторых детей боль в горле усиливается через 5–8 дней после операции. Там, где раньше были миндалины, появится серая или белая пленка.
 Примерно через неделю после операции эта пленка сойдет, и у вашего ребенка может снова болеть горло в течение дня. Уменьшить дискомфорт поможет обильное питье.
Примерно через неделю после операции эта пленка сойдет, и у вашего ребенка может снова болеть горло в течение дня. Уменьшить дискомфорт поможет обильное питье.У вашего ребенка может быть неприятный запах изо рта, «заложенность носа» и выделения в течение 7–10 дней после операции. Это нормально и пройдет по мере выздоровления.
У вашего ребенка может быть боль в ухе в течение недели после операции, и она может усиливаться ночью. Это нормально и исходит из области миндалин. Обычно помогает обезболивающее.
Поднимайте ребенка и не мешайте ему играть. Он может играть на открытом воздухе, но ему следует избегать плавания, контактных видов спорта, физических нагрузок и поездок в течение 2 недель после операции.
Ваш ребенок может вернуться в школу через 1 неделю после операции.
Обезболивающие средства после операции
Приказ врача
Врач вашего ребенка рекомендовал ацетаминофен.
 Tylenol®, Feverall®, Panadol® и Tempra® — некоторые из торговых марок этого лекарства. Используйте это по назначению. Полезно давать ребенку обезболивающее каждые 4–6 часов в течение первых 48 часов после операции, а затем по мере необходимости, чтобы контролировать боль. Не давайте Тайленол® одновременно с Лортабом или другими обезболивающими препаратами, содержащими ацетаминофен. Следуйте инструкциям на этикетке, чтобы определить количество таблеток или количество жидкости, которое нужно дать ребенку.
Tylenol®, Feverall®, Panadol® и Tempra® — некоторые из торговых марок этого лекарства. Используйте это по назначению. Полезно давать ребенку обезболивающее каждые 4–6 часов в течение первых 48 часов после операции, а затем по мере необходимости, чтобы контролировать боль. Не давайте Тайленол® одновременно с Лортабом или другими обезболивающими препаратами, содержащими ацетаминофен. Следуйте инструкциям на этикетке, чтобы определить количество таблеток или количество жидкости, которое нужно дать ребенку.Детям старше 3 лет врач может назначить наркотическое обезболивающее под названием Лортаб (гидрокодон и ацетаминофен) для контроля послеоперационной боли. Это лекарство следует давать по указанию. Регулярно проверяйте своего ребенка после того, как дали это лекарство. Не давайте это лекарство в течение 4 часов после введения Tylenol® или других содержащих ацетаминофен лекарств.
Ваш врач может порекомендовать ибупрофен (Motrin®, Advil®) для обезболивания.
 Эти лекарства можно чередовать с ацетаминофеном или лортабом, поскольку они не содержат ацетаминофен. Пожалуйста, обсудите со своим врачом, подходит ли ибупрофен для вашего ребенка после операции.
Эти лекарства можно чередовать с ацетаминофеном или лортабом, поскольку они не содержат ацетаминофен. Пожалуйста, обсудите со своим врачом, подходит ли ибупрофен для вашего ребенка после операции.Если у вашего ребенка сильная боль, которую не облегчают болеутоляющие препараты, принимаемые по назначению, позвоните врачу.
Побочные эффекты возникают редко, но если у вашего ребенка тошнота или рвота, кожная сыпь или синяки, прекратите давать это лекарство и обратитесь к врачу.
Советы по безопасности и другие рекомендации
Каждый раз перед тем, как дать ребенку это лекарство, читайте этикетку.
Дайте точное количество лекарства, назначенное врачом.
Если лекарство жидкое, используйте педиатрический измерительный прибор (имеется в аптеке) для измерения точной дозы. Не отмеряйте жидкие лекарства кухонными ложками.

Оставайтесь с ребенком, пока он или она не проглотит дозу лекарства.
Не давайте более 5 доз этого лекарства в течение 24 часов, если это не предписано врачом.
Храните все лекарства в недоступном для детей месте.
Если ваш ребенок или кто-то другой принимает слишком много этого лекарства, сначала позвоните в Центральный токсикологический центр штата Огайо по телефону 1-800-222-1222 (TDD 614-228-2272). Они скажут вам, что делать.
Когда следует звонить врачу
Позвоните врачу вашего ребенка в любом из следующих случаев:
У вашего ребенка может быть небольшая температура в течение нескольких дней после операции. Если температура поднимается выше 101 F, и она не снижается при назначении тайленола или мотрина, свяжитесь с нашим офисом по телефону (614) 722-6547. В нерабочее время позвоните главному оператору больницы по телефону (614) 722-2000 и попросите дежурного ЛОР-врача.





 Вашему ребенку дадут обезболивающее, чтобы облегчить боль в горле.
Вашему ребенку дадут обезболивающее, чтобы облегчить боль в горле.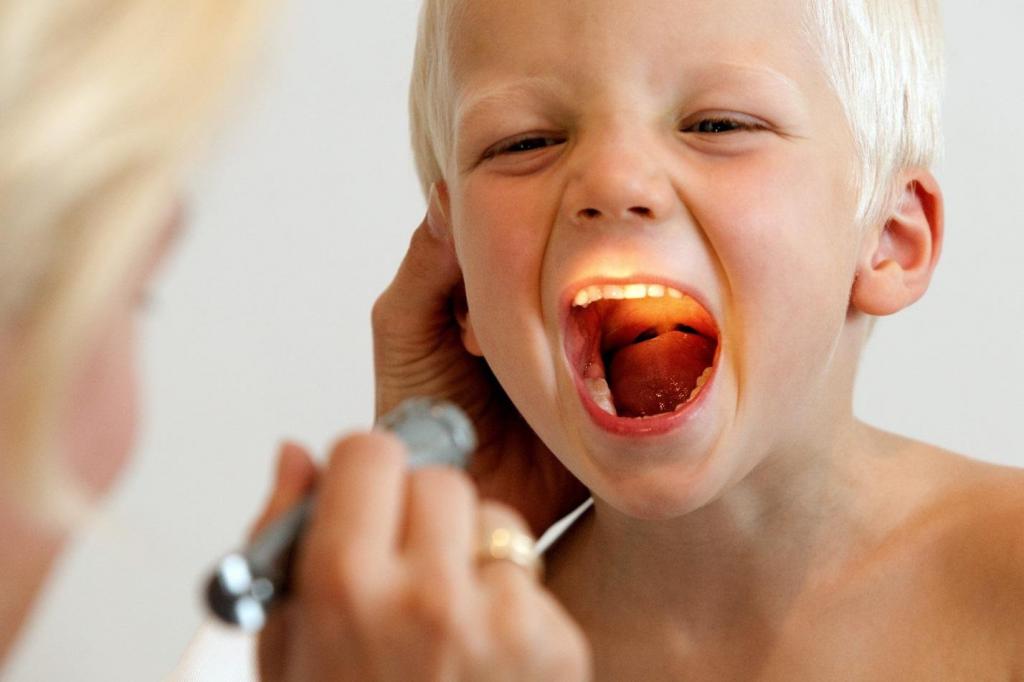 Примерами прозрачных жидкостей являются вода, яблочный сок, сок белого винограда и Pedialyte®.
Примерами прозрачных жидкостей являются вода, яблочный сок, сок белого винограда и Pedialyte®. Вам также необходимо знать, сделаны ли вашему ребенку прививки.
Вам также необходимо знать, сделаны ли вашему ребенку прививки.

 Примерно через неделю после операции эта пленка сойдет, и у вашего ребенка может снова болеть горло в течение дня. Уменьшить дискомфорт поможет обильное питье.
Примерно через неделю после операции эта пленка сойдет, и у вашего ребенка может снова болеть горло в течение дня. Уменьшить дискомфорт поможет обильное питье. Tylenol®, Feverall®, Panadol® и Tempra® — некоторые из торговых марок этого лекарства. Используйте это по назначению. Полезно давать ребенку обезболивающее каждые 4–6 часов в течение первых 48 часов после операции, а затем по мере необходимости, чтобы контролировать боль. Не давайте Тайленол® одновременно с Лортабом или другими обезболивающими препаратами, содержащими ацетаминофен. Следуйте инструкциям на этикетке, чтобы определить количество таблеток или количество жидкости, которое нужно дать ребенку.
Tylenol®, Feverall®, Panadol® и Tempra® — некоторые из торговых марок этого лекарства. Используйте это по назначению. Полезно давать ребенку обезболивающее каждые 4–6 часов в течение первых 48 часов после операции, а затем по мере необходимости, чтобы контролировать боль. Не давайте Тайленол® одновременно с Лортабом или другими обезболивающими препаратами, содержащими ацетаминофен. Следуйте инструкциям на этикетке, чтобы определить количество таблеток или количество жидкости, которое нужно дать ребенку. Эти лекарства можно чередовать с ацетаминофеном или лортабом, поскольку они не содержат ацетаминофен. Пожалуйста, обсудите со своим врачом, подходит ли ибупрофен для вашего ребенка после операции.
Эти лекарства можно чередовать с ацетаминофеном или лортабом, поскольку они не содержат ацетаминофен. Пожалуйста, обсудите со своим врачом, подходит ли ибупрофен для вашего ребенка после операции.
