УЗИ-скрининг новорожденных
Скрининг — это особые вид массовых исследований среди малышей, недавно появившихся на свет, который позволяет выявить у них серьезные патологии и направить их на дополнительные, более прицельные исследования. Проведение скрининга позволяет зачастую в ранние стадии заметить отклонения, которые именно в начальном периоде хорошо поддаются коррекции, и позволят ребенку в дальнейшем нормально расти и развиваться. Проводиться скрининг может в нескольких вариантах — аудиологический, биохимический и ультразвуковой. На последнем мы остановится подробнее.
Скрининг у младенца — не опасно ли?
Зачастую молодые родители, при первом посещении поликлиники узнавая о том, что им необходим скрининг при помощи ультразвука, сильно сомневаются в его целесообразности. Кроха выглядит вполне нормальным и здоровым хорошо растет, зачем его «облучать» лишний раз? Но это важное и совершенно безопасное обследование, его проходят бесплатно совершенно все дети в рамках плана наблюдения за малышом на первом году жизни. Такой скрининг может выявить серьезные проблемы со здоровьем, которые у крохи в первые недели жизни практически не заметны, но в дальнейшем могут ему сильно навредить. К ним относят пороки развития мозга, кисты или кровоизлияния, проблемы с сердцем и тазобедренными суставами, внутренними органами — печень, почки, мочевой пузырь. Нередко исправление врожденных пороков в таком возрасте поможет ребенку вырасти совершенно здоровым.
Скрининг новорожденного: что, кому и зачем?
Если ребенок рожден доношенным, и выписан из роддома без каких-либо серьезных нареканий, то первый раз он с родителями посещает поликлинику или семейного врача в возрасте одного месяца. До этого срока его наблюдают на дому педиатр и патронажная сестра. В возрасте месяца все дети направляются на подробные обследования и консультации специалистов — это позволяет комплексно оценить состояние их здоровья.
Помимо консультаций узких специалистов, детям необходим также скрининг новорожденного при помощи ультразвукового аппарата. Сразу стоит успокоить родителей, подобный скрининг новорожденного безопасен, он не дает лучевой нагрузки и совершенно безболезненный. Его проводят абсолютно всем детям, в рамках полиса ОМС в детских поликлиниках или диагностических центрах.
Показания к проведению скрининга новорожденного:
- выявление врожденных или приобретенных в период родов (послеродового периода) проблем со строением головного мозга и его ликворной системы (цистерны мозга, желудочки)
- определение неполноценности или врожденных аномалий в области тазобедренных суставов: это такие проблемы, как подвывихи или вывихи бедра, дисплазия в области сустава
- выявление врожденных пороков в области сердечных клапанов или перегородок, крупных сосудов
- обнаружение пороков строения внутренних органов в области брюшной полости (печень или почки, селезенка, мочевой пузырь).
Полученные при скрининге новорожденного данные оцениваются врачами-специалистами и педиатром, и если выявлены отклонения, дети направляются на дополнительные консультации и обследования, принимается решение о коррекции выявленных отклонений.
Не опасно ли проведение УЗИ скрининга детям?
Рутинное проведение УЗИ скрининга совершенно безопасно для детей и не приносит боли и дискомфорта. Этот метод исследования основан на совершенно безопасном для организма воздействии ультразвуком, который отражается от разных по плотности тканей с разной скоростью. Это создает картинку либо в плоском, двухмерном формате, либо объемную — трехмерную. При помощи данного УЗИ скрининга проводится обследование внутренних органов, а через большой родничок — и головного мозга. Кроме того, УЗИ скрининг выявляет врожденные пороки развития, аномалии в строении тканей и он вполне доступен в любой клинике. Методика не дает лучевой нагрузки, как рентген, а информации получить можно гораздо больше.
В среднем, дети проходят исследование на протяжении четверти часа. Во время процедуры волна будет контактировать с определенными участками тела, от которых она отражается. При этом никакого вреда она не наносит. На мониторе по отраженным волнам создается особая картинка. В целом же, дети контактируют с датчиком не более 8-10 минут. Когда проводится УЗИ скрининг, для улучшения контакта с телом и более четкой картинки тело обрабатывают особым гелем, имеющим водную основу. Это необходимо для того, чтобы воздух не искажал картинку. Обычно в один день проводится весь УЗИ скрининг, малышам смотрят сразу все области — головной мозг, суставы и внутренние органы.
Что сделать, чтобы получить правильные результаты скрининга

Одним из самых важных нюансов будет полноценная и правильная подготовка к исследованию, тогда будут получены верные результаты скрининга. Для проведения скрининга младенца не требуется особой подготовки, важно только знать точные показатели роста и веса. Это важно знать врачу, чтобы определить границы норм по органам и системам. Важно надеть на детей одежду, которая позволит быстро и без проблем обнажить живот, тазобедренные суставы и головку. Важно, чтобы во время исследования кроха был спокоен. Это позволит сократить время исследования и получить более точные результаты скрининга. Поэтому захватите для малыша бутылочку, пустышку или игрушку. При плаче малыша стоит переключать его внимание, постараться максимально его успокоить, отвлечь — кроха может быть просто напуган действиями окружающих.
Даже если результаты скрининга врачу не понравились, нужно не паниковать и сохранять спокойствие — это только предварительные и неточные данные. Важно во всем содействовать и помогать врачу, это исключит возможные ошибки. Детей первых месяцев жизни можно обследовать, пока они спят — это сократит время проведения процедуры.
Чтобы получить максимально точные результаты скрининга мочевой системы, желательно проводить обследование на полный мочевой пузырь. За 30-40 минут до УЗИ стоит покормить грудью или напоить кроху, к началу процедуры это позволит мочевому пузырю наполниться.
Скрининг новорожденных: что это такое

У каждого малыша в роддоме берут кровь из пятки и проводят анализ на генетические отклонения и заболевания. Многих родителей смущает то, что в таком возрасте младенцу уже начинают делать различные манипуляции, а некоторых это даже пугает.
Поэтому сегодня мы поговорим о том, на какие заболеванияпроводят анализы в роддоме, а также для чего необходимо делать скрининг новорожденных.
Зачем берут анализы у новорожденного
Существует достаточно большое количество генетических отклонений и заболеваний, которые невозможно выявить до тех пор, пока кроха не появится на свет. Поэтому еще в роддоме проводят скрининг новорожденных, чтобы как можно раньше выявить заболевание или исключить его. Это очень важно, ведь чем раньше начать лечение и необходимую терапию, тем у ребенка больше шансов на выздоровление и правильное физическое и умственное развитие.
В противном случае в организме малыша начинают происходить необратимые изменения и очень часто, когда болезнь определена на поздних сроках, лечение малоэффективно. Для его проведения у младенца берется кровь из пятки, поэтому его еще принято называть «пяточный тест».

Эта процедура не опасна для крохи, для ее проведения используются специальные инструменты, а забор крови проводит высококвалифицированный специалист. Именно «пяточный тест» является первым скринингом новорожденного.
Какие анализы берут у ребенка в роддоме
- Первое исследование, с которым сталкивается кроха с момента рождения – это оценка физического состояния по шкале «Апгар». Врачи оценивают цвет кожи, мышечный тонус, частоту пульса, дыхательные движения и врожденные рефлексы. Если состояние новорожденного 7 баллов и выше, его вместе с мамой переводят в палату для совместного пребывания.

- Также у малыша определяют группу крови и резус-фактор, по необходимости дополнительно исследуют кровь из пуповины.
- Всем новорожденным обрабатывают слизистую глаз специальным антибактериальным раствором, чтобы исключить развитие инфекции в глазах. Девочкам дополнительно обрабатывают наружные половые органы, чтобы свести к минимуму возникновение инфекций.
- В некоторых случаях малышу в роддоме проводят УЗИ исследование, чтобы выявить врожденные или приобретенные патологии внутренних органов крохи.

- Также младенцу проверяют слух, этот анализ еще называют аудиологическим скринингом, и проводят «пяточный тест» на некоторые генетические отклонения.
УЗИ скрининг новорожденных
УЗИ скрининг проводят новорожденным в возрасте 1-го месяца, но в некоторых случаях, если у ребенка есть показания, его делают еще в роддоме, для того чтобы оценить состояние внутренних органов. Во время УЗИ специалист оценивает состояние:
- тазобедренного сустава на наличие дисплазии, врожденного вывиха или подвывиха головки бедренной кости.
- головного мозга (нейросонография) на наличие кист, внутричерепного давления и других возможных отклонений в развитии.
- почек, мочеполовой системы и органов брюшной полости.
Такая процедура считается безопасной для ребенка и не вредит дальнейшему развитию малыша.

Данный анализ не требует особой подготовки:
- Родителям нужно знать точный вес и рост своего малыша. Эта информация может понадобиться доктору для того, чтобы рассчитать параметры каждого органа.
- Рекомендуется одеть новорожденного в удобную одежду, которую легко снять и одеть после проведения процедуры.
- Чтобы малыша можно было успокоить, необходимо также взять пустышку с собой и игрушку.
Генетический скрининг новорожденного в роддоме
Он является обязательным для проведения и позволяет исключить или заподозрить ряд генетических болезней, которые могут быть у младенца. Проводится он в роддоме на 4-е сутки (у деток, родившихся в срок) или на 7 сутки (у недоношенных детей). У новорожденного берут кровь из пятки, промпитывают ею специальные места на бланке и отправляют образцы в лабораторию.

С помощью данного скрининга определяются следующие болезни:
- Гипотериоз. При врожденном гипотериозе вырабатывается недостаточное количество гормонов щитовидной железы. Если такое состояние не лечить, ребенок будет отставать в физическом и умственном развитии. Своевременная гормональная терапия позволяет полностью купировать гормональную недостаточность, и малыш будет развиваться полноценно.
- Фенилкетонурия. У новорожденного в организме отсутствует специальный фермент, который расщепляет фенилаланин. Это аминокислота, которая входит в состав белковых продуктов. Она и ее производные накапливаются в организме и в большом количестве эти продукты отравляют его, поражают нервную систему и головной мозг малыша. В итоге это приводит к умственной отсталости, которая наблюдается в 100 % случаев, если ребенка не лечить. Такое нарушение обмена веществ поддерживается с помощью специальной диеты. Своевременное лечение гарантирует нормальное развитие малыша.
- Галактоземия. Это еще одно нарушение обмена веществ, при котором в организме новорожденного отсутствует или мутирован ген, который отвечает за выработку фермента галактазы. Галактаза необходима, чтобы расщеплять галактозу, которая находится в молочных продуктах. Это вещество накапливается в организме и начинает отравлять его. При избытке галактозы нарушается зрение, в конечном итоге это может привести к слепоте, поражается печень и может возникнуть умственная отсталость. Основой лечения такого состояния является специальная диета, которая полностью исключает молочные продукты. При соблюдении всех рекомендаций у таких малышей есть все шансы, чтобы нормально расти и развиваться.
- Адреногенитальный синдром. Это патологическое состояние, при котором нарушена выработка гормонов коры надпочечников. У ребенка в организме накапливается избыточное количество глюкокортикоидов и половых гормонов. В дальнейшем, по мере развития, происходит нарушение солевого обмена веществ, нарушается процесс роста и происходит неправильное развитие половых органов. Девочки развиваются «по мужскому типу», а мальчики – «по женскому». Своевременно назначенная гормональная терапия помогает решить эту проблему.
- Муковисцидоз. Это заболевание еще имеет другое название – кистозный фиброз. Это серьезная генная мутация, при которой нарушается выработка секрета в органах дыхания и пищеварения. Жидкость, которую выделяют клетки, становится густой, что приводит к нарушениям в работе легких, печени и поджелудочной железы. Врачи дают положительные прогнозы, если ребенку лечение назначено вовремя.

Чтобы провести такой анализ, не требуется особой подготовки.
Иногда родителям не сообщают о проведении такой процедуры, чтобы заранее не пугать, ведь в большинстве случаев анализы приходят отрицательные и у деток не находят подобных патологий.
Если же результат положительный, проводят повторный анализ и только после получения результата повторного скрининга уже определяется, болен ребенок или нет.
Аудиологический скрининг новорожденных – что это такое
Это обследование слуха младенца, с помощью специального прибора. Данный скрининг является обязательным и проводится перед выпиской новорожденного из роддома, примерно на 3-4 сутки. Это универсальный анализ, поэтому его проводят абсолютно всем детям. Основная цель аудиологического исследования заключается в том, чтобы своевременно выявить различные нарушения слуха у крохи и оказать своевременное лечение.
Доказано, что помощь, оказанная ребенку до 6 месяцев, наиболее эффективна. Чтобы его провести, кроха должен быть спокойным и неподвижным, желательно, чтобы он спал. В ухо (в наружный проход) новорожденного вставляется электроакустический зонд и происходит регистрация отоакустической эмиссии.
Важно, чтобы в момент регистрации сигнала кроха не сосал пустышку, т. к. из-за этого возникает дополнительный шум. Проводит исследование врач-неонатолог.

Можно ли отказаться от анализов
Все эти анализы являются обязательными. Государство таким образом делает новоиспеченным родителям своеобразный подарок. И если рассуждать здраво, то эти анализы действительно необходимо делать. Они не несут никакого вреда ребенку, но в то же время могут выявить различные отклонения и заболевания еще в самой начальной форме. И если новорожденному вовремя оказать необходимую терапию, в большинстве случаев вырастают здоровые и активные дети.
Конечно же, родители вправе отказаться от скрининга, для этого необходимо написать официальный отказ, в котором будет указано, что всю ответственность родители берут на себя.
Но насколько это будет правильно и нужны ли такие жертвы? На этот вопрос для себя должен ответить каждый родитель.
Видео о первом генетическом скрининге новорожденных
В данном видео подробно показано, как у новорожденного берется кровь для анализа, какие генетические заболевания проверяются, и для чего необходимо проводить такие исследования.
Полезная информация
Материнство непосредственно связано с грудным вскармливанием, и у многих женщин, особенно если речь идет о появлении первого ребенка, возникает масса вопросов, касательно этого. Кто-то пытается увеличить лактацию всевозможными методами, а кому-то необходимо уже отучать ребенка от грудного вскармливания.
Мамочки, которые уже успешно отлучили деток от груди, ищут информацию о том, как прекратить лактацию. А некоторые женщины сталкиваются с проблемой гипогалактии у своих деток. Эта информация будет полезна тем, кто уже столкнулся с подобными ситуациями, поэтому рекомендуем вам ознакомиться еще и с этими статьями.
Предлагали ли вам в роддоме сделать вашему новорожденному крохе скрининг на наследственные заболевания или данное исследование было обязательным? Поделитесь в комментариях своими историями. Если эта информация стала для вас полезной, будем рады, если вы оставите еще и ваши отзывы.
УЗИ скрининг новорожденного
Каждый родитель беспокоится про здоровье своего ребенка. И когда речь заходит о новорожденных, — эта тема актуальна как никогда. Ведь в отличии от более взрослых детей, определить состояние малыша «на глаз» просто невозможно. Например, выявить отклонения в строении органов.
Именно поэтому УЗИ скрининг новорожденного является идеальным решением, которое одновременно позволяет избавить родителей от мучительных догадок, и помочь предотвратить реальные угрозы для здоровья малыша, в виде врожденных, либо же приобретенных заболеваний.
Безопасность метода исследования.
Конечно же, первый вопрос, которым задаются родители – это насколько безопасна процедура скрининга для младенца? При качественном современном оборудовании и работе опытного доктора, риск нанести вред здоровью исключен. Многолетние исследования врачей и ученных по данной теме не дали ни единого подтверждения о вреде применения УЗИ для диагностики детей.
Сроки проведения.
Уже начиная с первого месяца, во время планового прохождения медицинского осмотра, направление на скрининг может быть выдано педиатром после осмотра малыша ортопедом-травматологом, либо же специалистами в области хирургии и невропатологии. Без основания данная процедура не назначается, но благодаря своей эффективности, может быть рекомендуема для полного понимания о состоянии исследуемых органов.
Эффективность исследования.
Качественный УЗИ скрининг позволяет получить максимально объективную информацию для диагностирования органов и суставов следующих областей:· Головной мозг;
· Шейный отдел позвоночника;
· Брюшная полость;
· Грудная клетка;
· Малый таз;
· Тазобедренные суставы.
И уже на основании полученных данных можно исключить наличие патологий в строении органов пищеварительной и выделительной системы, головном мозге, а также тазобедренных суставах малыша.
Рекомендации и назначения.
УЗИ скрининг головного мозга – нейросонография.
Особенность строения черепа у новорожденных позволяет провести УЗИ, недоступное взрослым и детям с уже полностью сформировавшейся черепной костью. Тем самым позволяя на ранних этапах от 1 – 2 месяцев получить необходимую информацию о состоянии головного мозга.
Это уникальная возможность обнаружить на ранней стадии проблемы, которые впоследствии могут иметь сложный, либо же необратимый процесс лечения, ведущий к серьезным нарушениям работы головного мозга. Помимо прочего, нейросонография позволяет выявить кисту, внутричерепное давление, кровоизлияние и пороки развития.
УЗИ скрининг шейного отдела позвоночника.
При малейшем подозрении на мышечную кривошею в следствии родовой травмы, настоятельно рекомендуется провести УЗИ. Особенность структуры позвонков младенца до трех месяцев, при своевременном обнаружении отклонения, позволяет максимально исправить ситуацию.
УЗИ сердца.
Помимо планового осмотра у врача в первый год жизни, малышу может быть выписано более ранее направление на УЗИ, при подозрении на наличие пороков сердца и отклонения в работе сосудов и клапанов. На сегодняшний день, наиболее достоверная информация о работе сердца доступна только лишь при данном виде обследования. Сканирование звуком позволяет в реальном времени увидеть работу органа и поставить точный диагноз.
УЗИ органов брюшной полости и почек.
Проходится в обязательном порядке на предмет выявления врожденных заболеваний, злокачественных образований, а также оценке состояния органов согласно нормам отечественной педиатрии. В частности, проверяется расположение и форма органов желудочно-кишечного тракта, а также выделительной системы. Сканируются для анализа и последующей диагностики:
· Печень;
· Селезенка;
· Двенадцатиперстная кишка;
· Желчный пузырь;
· Поджелудочная железа.
Также, при обследовании брюшной полости, врач может назначить срочные дополнительные процедуры УЗИ для почек, при малейшем подозрении на врожденный гидронефроз или УЗИ скрининг желудка, при симптомах пилоростеноза. Стоит отметить, что данные заболевания требуют хирургического лечения, а потому – процедура может быть срочной.
УЗИ органов малого таза.
При необходимости, исследования органов репродукции на предмет врожденных патологий, могут назначаться врачом для детей любого возраста. Процедура для мальчиков требуется при необходимости проведения оперативного вмешательства на примере водянки яичек, либо же отсутствии яичка в мошонке. УЗИ для девочек необходимо провести при симптомах генетической патологии, а также проверке матки и яичников на соответствие нормам отечественной гинекологии.
Необходимая подготовка для УЗИ новорожденного.
Психологический фактор.
Как и в большинстве других обследований, одним из ключевых условий для проведения быстрой и эффективной процедуры, является спокойное поведение малыша во время процесса сканирования.
И этот момент во многом зависит от Вас самих, поскольку дети крайне чутко реагируют на беспокойство родителей. Так что, перед процедурой УЗИ, не забудьте успокоить не только своего малыша, но и себя в первую очередь.
Спокойный тембр Вашего голоса и отвлечение внимания ребенка на себя активной жестикуляцией – это один из наиболее действенных методов быстрого и максимально точного проведения скрининга.
Также на скорость исследования положительно влияет удобная для быстрого снятия одежда, поскольку процесс затяжного раздевания может в любой момент испортить спокойное настроение грудничка.
Кормление.
Для исследования органов и каналов выделительной системы требуется наличие жидкости в мочевом пузыре. Для этого достаточно незадолго до начала процедуры (порядка 40 минут) дать ребенку чистой водички или покормить грудным молоком.
В случае с УЗИ органов пищеварительной системы, напротив, стоит сделать перерыв в кормлении до 3 часов перед началом обследования. Обязательно иметь с собой смесь для кормления, которая понадобится голодному малышу после процедуры.
Дополнительно.
Точные показатели веса и роста ребенка также имеют важное значение для правильной диагностики врачом полученных при обследовании данных. А потому позаботьтесь узнать эти цифры перед походом в кабинет.
Скрининг новорожденных в роддоме: генетический, аудиологический и ультразвуковой

Массовое обследование младенцев после рождения с целью выявления серьезных болезней называют скринингом.
Зачем он нужен?
Родителям не стоит отказываться от такого исследования, ведь оно способно выявить болезни, которые важно начать лечить как можно раньше. Благодаря скринингу выявляются патологии, которые невозможно выявить у малютки во время внутриутробного развития. При этом такие болезни способны привести к инвалидизации или даже летальному исходу, если упустить время и не начать лечение до первых проявлений.
Всего несколько анализов – и мама может не переживать, что у малютки чуть позже проявится серьезная патология, угрожающая здоровью и жизни крохи. Если же болезнь диагностируют, вовремя начатая терапия помогает остановить развитие заболевания и предотвратить осложнения.

Виды
В первый год жизни малютку ждет несколько скринингов, и с первым из них кроха столкнется еще в роддоме.
Неонатальный (генетический) на наследственные заболевания
Исследование направлено на раннее выявление наследственных генетических болезней. Его проводят на четвертом дне жизни у доношенных младенцев и на седьмом дне у деток, родившихся раньше срока. Кровь берут из пятки карапуза, поскольку его пальчики столь маленькие, что это не позволяет получить достаточно крови для исследования. Пяточку прокалывают и прикладывают к специальному бланку с кружками так, чтобы кровь насквозь их пропитала.
Исследование способно определить:
- Врожденный гипотиреоз. Патология выявляется у одного из 4-5 тысяч новорожденных. Заболевание поражает щитовидную железу, нарушая ее функцию вырабатывать гормоны. Это грозит задержкой развития и роста малыша. Вовремя диагностированную болезнь лечат приемом гормонов, благодаря чему ее развитие полностью останавливается.
- Адреногенитальный синдром. Заболевание выявляют у одного малыша на 5-20 тысяч новорожденных. При такой болезни нарушается работа коры надпочечников, поэтому у малыша не хватает кортизола и альдостерона. При позднем обнаружении патология приводит к проблемам с работой почек, функцией сердечно-сосудистой системы и формированием половых органов. Если выявить это наследственное заболевание после рождения, малышу успевают вовремя назначить гормональное лечение, предотвращая осложнения.
- Галактоземию. Патология наблюдается у одного на 15-20 тысяч детей. Заболевание обусловлено нехваткой фермента, преобразующего галактозу в глюкозу, что приводит к поражению печени, нервной системы и прочих органов малыша. Основным лечением является диета, при которой молочные продукты из рациона крохи исключаются.
- Муковисцидоз. Патологию выявляют у одного ребенка на 2-2,5 тысячи новорожденных. При такой наследственной болезни поражается дыхательная система и пищеварительный тракт. Выявив заболевание при скрининге, его начинают лечить своевременно.
- Фенилкетонурию. Частота болезни – 1 на 7000 детей. При данной генетической патологии в организме младенца отсутствует фермент, отвечающий за расщепление фенилаланина. Итогом будет накопление этой аминокислоты и токсичное ее воздействие на головной мозг. Лечение патологии предусматривает специальную диету, которую назначают на длительное время. Если выявить болезнь сразу после рождения, можно предупредить отставание в умственном развитии.
Это очень важный анализ, подробнее о нем читайте в статье про неонатальный скрининг новорожденных.

Аудиологический
Это обследование направлено на обнаружение глухоты и тугоухости. Для него применяется современное оборудование.
Раньше такой скрининг назначали лишь детям групп риска, но сейчас он рекомендован всем младенцам, поскольку раннее обнаружение проблем со слухом во многих случаях позволяет добиться регенерации слуха. К тому же, поставить протез можно в первые месяцы жизни, что позволит малышам с тугоухостью развиваться на том же уровне, что и нормальнослышащие детки.

УЗИ — ультразвуковой
Данный вид скрининга назначают в течение первых трех месяцев жизни крохи. Во время обследования могут быть выявлены:
- Патологии головного мозга – как врожденные, так и приобретенные внутриутробно либо во время родов. Если обнаружить такие проблемы несвоевременно, у малыша появятся неврологические расстройства и могут нарушиться функции мозга.
- Патологии внутренних органов. Такой скрининг показан, если у ребенка были выявлены проблемы во время внутриутробного развития, а также при задержке роста, нарушениях пищеварения, мочеиспускания и наличии прочих неблагоприятных симптомов.
- Патологии тазобедренных суставов. Если обнаружить проблемы в первые недели жизни, лечение будет более коротким, а операции можно избежать.

Сколько дней ждать результатов?
Результат неонатального скрининга через 10 дней после забора крови отправляют в поликлинику, в которой наблюдается новорожденный. Если нарушений не выявлено, результаты пробы просто вклеивают в карту, родителям об этом обычно не сообщают.
Если же вам позвонили или прислали уведомление по почте, то это означает, что показатели были повышенными и ребенку следует пройти обследование повторно. При подтверждении заболевания крохе немедленно назначается лечение.
Во время ультразвукового скрининга заключение выдается сразу же после исследования.
Результаты аудиологического обследования также готовы сразу.
Если у малыша выявлены проблемы со слухом, его повторно обследуют через 4-6 недель в сурдологическом центре.
Скрининг новорожденных: виды, как делают?
Самое первое обследование в жизни человек проходит еще в роддоме, а называется оно скрининг новорожденных.
Понятие «скрининг» происходит от английского слова «просеивание». Это значит, что посредством скрининга можно сделать отбор, определив, кто из новорожденных здоров, а у кого есть наследственные заболевания.
Специфика ранней диагностики
Многие генетические заболевания проявляются не сразу, а по мере взросления ребенка. В большинстве случаев проблема заключается в недостаточной выработке организмом ферментов и гормонов.
Поэтому если не делать неонатальный скрининг, можно в течение длительного времени даже не подозревать, что здоровье ребенка и качество его будущей жизни находятся под угрозой.
Скрининг, который делают в роддоме, позволяет своевременно вычислить нежелательную наследственность и начать лечение до того, как проявятся клинические симптомы заболевания.
Фото:
Для ребенка это шанс избежать тяжелого проявления заболевания и вылечиться.
Поэтому генетический скрининг новорожденных — мероприятие, которое, согласно приказу Министерства здоровья, должно обязательно проводиться в каждом роддоме в ранние сроки жизни ребенка.
Данные, которые дает скрининговый анализ, родителям сообщают только в случаях, когда были выявлены отклонения от нормы.
Неонатальный скрининг новорожденных представляет собой обычный анализ — взятия крови из пяточки ребенка. Поэтому анализ получил еще одно название — пяточный тест.
Такое исследование проводится, как правило, на 4 день после рождения младенца. Но если ребенок родился недоношенным, анализ назначают на 7 день жизни.
Чтобы пяточный тест обеспечил результат, достаточно всего несколько капель крови ребенка, взятой из пятки.
Видео:
Полученную кровь наносят на фильтровальный бланк, а затем исследуют в лаборатории генетической специализации.
Перед тем как отправить анализ в лабораторию, кровь на фильтровальном бланке специально подсушивают.
Для ребенка такой анализ из пятки проходит почти незаметно и не причиняет ему никакого дискомфорта.
Для родителей пяточный тест — это залог спокойствия относительно сложных последствий, которые могут вызвать генетические заболевания.
Если результаты исследования показали отклонения от биохимической нормы, то проводится повторный анализ.
Еще один пяточный тест необходим, чтобы убедиться в отсутствии врачебной ошибки. Как правило, повторный анализ делают, когда ребенок уже находится не в роддоме, а на дому.
В силу слабой информированности многие родители недоумевают, зачем нужно брать у такого маленького ребенка кровь и что дает пяточный тест.
Понять, зачем необходим этот анализ и другие подобные исследования, несложно, если поинтересоваться, какие заболевания они способны выявить, причем до того, как заболевания начнут проявляться сами в виде умственной недоразвитости, патологических процессов во внутренних органах или преждевременного полового созревания.
Видео:
В чем поможет скрининг?
Несколько капель крови, взятые у ребенка из пятки в роддоме, позволяют диагностировать такие генетические заболевания, как:
- фенилкетонурия. Возникает по причине наследственного дефицита фермента, отвечающего за расщепление аминокислот – фенилаланина. Фенилаланин — естественный компонент белка в составе многих обычных продуктов. Когда аминокислота и ее производные не выводятся из организма, а наоборот, накапливаются, они со временем становятся токсичными. В результате под удар попадает нервная система и мозг ребенка. Правильное и своевременное лечение поможет избежать умственной отсталости ребенка. Тем не менее, генетическая предрасположенность у ребенка останется и может передаться по наследству его потомкам;
- гипотиреоз — заболевание, возникающее по причине недостатка гормонов, продуцируемых щитовидной железой. Эти гормоны обеспечивают работу сердца, регулируют обмен веществ и умственное развитие. Отсутствие гормонов определяет замедление развития — позднее формирование костей и суставов, медленное развитие нервных тканей и мозга. Результат заболевания — физические и умственные дефекты. Устранить заболевание можно с помощью своевременной гормональной терапии;
- галактоземия — заболевание обмена веществ, при котором наблюдается мутация гена, отвечающего за преобразование галактозы в глюкозу. Ребенок с таким заболеванием не может употреблять грудное молоко или молочные смеси. Результат — поражение печени и зрения, нарушение физического и умственного развития. Без адекватной терапии ребенок может умереть в грудном возрасте вследствие тяжелых патологий. Лечение заболевания предусматривает специальную безмолочную диету;
- адреногенитальный синдром. Возникает по причине снижения активности фермента, обеспечивающего выработку гормонов надпочечников, что приводит к нарушению солевого обмена. Первые симптомы заболевания могут проявиться уже в первую неделю жизни ребенка в виде обезвоживания, судорог и падения давления. Провоцирует неправильное формирование половых органов и прекращение роста после 12 лет. Для девочек характерно развитие по мужскому типу. Остановить заболевание способна только гормональная терапия;
- муковисцидоз. Возникает из-за генной мутации, вследствие которой нарушается работа органов, отвечающих за выработку экзокринного секрета — поджелудочной железы и кишечника, потовых желез, бронхиальных клеток. В организме ребенка накапливается много густой слизи, тормозящей работу дыхательных органов и системы пищеварения. Последствия — тяжелые бронхиты в хронической форме, пневмонии, образования кист, фиброзы. У детей старшего возраста диагностика заболевания происходит с помощью УЗИ. Ранняя терапия позволяет снизить проявления болезни до минимума.
Скрининг младенцев — УЗИ
Наряду с неонатальным скринингом, выявляющим наследственные заболевания, скрининговое обследование в первый месяц после рождения предусматривает УЗИ, аудиологический скрининг новорожденных, а также осмотр врачей разных направлений.
Скрининговое УЗИ в первый месяц жизни необходимо для выявления отклонений в развитии скелета и внутренних органов.
Фото:
Обязательное обследование в первый месяц жизни включает:
- УЗИ головного мозга (нейросонографию). Данное исследование позволяет установить наличие врожденных заболеваний и перинатальных патологий. Оптимальные условия для процедуры доступны только в первый месяц жизни, пока у младенцев открыт родничок;
- УЗИ позвоночника. Данное исследование проводится для выявления травматических повреждений в шейном отделе позвоночника младенца, включая кровоизлияния и подвывихи;
- УЗИ внутренних органов позволяет установить патологические нарушения функциональности внутренних органов;
- УЗИ тазобедренных суставов дает возможность ранней диагностики врожденной дисплазии или вывиха бедра. Подобные заболевания не редкость, но их быстрое излечение способна обеспечить только ранняя диагностика. Лечение, проведенное в более поздние сроки, может затянуться на длительный период времени.
УЗИ — это простая, безопасная и очень информативная процедура, назначение которой даже в первый месяц жизни ребенка абсолютно безвредно. Особенности подготовки к УЗИ следует обсудить с педиатром.
Скрининг младенцев — осмотр специалистов
Очень информативная часть скрининга в первый месяц жизни — осмотр младенца специалистами. Какие именно врачи должны осмотреть новорожденного, определяет педиатр.
В список первоочередных специалистов входит хирург, окулист и невропатолог. Визит к хирургу позволяет получить информацию о состоянии костно-мышечной системы ребенка.
Особой эффективностью отличается осмотр, выполненный с использованием результатов УЗИ.
Хирург дает заключение о наличии или отсутствии у младенца грыж и косолапости. Также прием хирурга предусматривает осмотр половых органов мальчиков.
Окулист определяет наличие врожденных или воспалительных заболеваний глаз, а также слезных каналов.
К самым распространенным заболеваниям глаз, выявляемых при первом осмотре окулиста, относится врожденный дакриоцистит, сопровождающийся воспалением слезного мешка и нарушением проходимости носослезных протоков.
Видео:
Также окулист делает заключение о состоянии глазного дна и если находит какие-либо изменения, то дает свои рекомендации.
Осмотр невролога включает проверку рефлексов, измерение окружности головы, осмотр глазного дна и оценку результатов сонографии. При необходимости назначается лечение.
Осмотр педиатра предусматривает взвешивание младенца, измерение роста и оценку его физического, а также нервно-психического развития.
Если младенец здоров, педиатр выписывает направление на прививку от гепатита B. Для ребенка такая прививка будет уже второй, так как первую прививку от гепатита делают еще в роддоме.
Аудиологический скрининг младенцев
Важным этапом ранней диагностики является аудиологический скрининг новорожденных. Задача этого исследования — выявление нарушений слуха.
Если у ребенка плохой слух, это нарушение можно скорректировать и обеспечить нормальное развитие речевых функций.
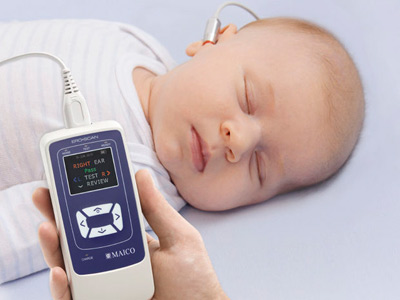
Аудиологический скрининг проводят в условиях роддома на 3 сутки после рождения ребенка. Для этого применяется специальный аппарат — аудиометр.
Исследование проходит следующим образом: в ухо ребенку подаются звуковые импульсы.
Когда сигнал достигает внутреннего уха, расположенные там волосковые клетки генерируют ответный звуковой импульс, который и улавливает аудиометр. Если волоски повреждены, диагностируется нейросенсорная тугоухость.
Фото:
Если в силу каких-либо причин скрининг младенца не был пройден в роддоме, то в выписке из роддома об этом обязательно указывается. В таком случае исследование назначает и контролирует уже участковый педиатр.
Родители новорожденного должны быть сами заинтересованы в том, чтобы их ребенок прошел скрининг.
Ведь такое простое исследование позволяет избежать многих неприятностей, связанных с неправильным развитием ребенка.
зачем и как его проводят

Каждую маму после рождения ребенка волнует состояние его здоровья. Различные внешние патологии можно заметить сразу, но вот большинство генетических заболеваний могут никак не проявляться в первый год жизни. Поэтому в роддомах было введено исследование — скрининг новорожденных, которое может обнаружить некоторые врожденные заболевания в первые дни жизни. Это позволит вовремя начать терапевтические мероприятия, чтобы полностью излечиться, либо хоть немного повысить качество жизни ребенка в будущем. Рассмотрим подробнее, что такое скрининг, как его проводят и какие наследственные заболевания выявляет.
Скрининг (просеивание) — анализ крови, позволяющий диагностировать у новорожденного определенное врожденное заболевание. На данный момент это исследование считается самым точным. Такая ранняя диагностика позволяет предотвратить развитие серьезных осложнений и инвалидности.
Скрининг новорожденных имеет народное название — «пяточный тест», так как забор крови происходит из пятки. Только так можно получить достаточный объем крови для исследования.
Положительный анализ не свидетельствует о том, что у ребенка имеется выявленное генетическое заболевание. Его направят к врачу для проведения более детального обследования.
Можно ли отказаться от анализа
 Мама может отказаться от проведения скрининга новорожденному. Для этого достаточно написать заявление. Неприятностей от этого никаких не возникнет.
Мама может отказаться от проведения скрининга новорожденному. Для этого достаточно написать заявление. Неприятностей от этого никаких не возникнет.
Отказавшись от генетического исследования, мама всю ответственность за здоровье своего ребенка берет на себя. Но перед принятием такого решения стоит несколько раз подумать и оценить потенциальный вред, пользу, которые такой отказ может принести.
Проведение генетического скрининга ребенку особенно нужно, если в семье диагностировались случаи врожденных заболеваний, даже у дальних родственников. Часто бывает, что здоровые родители являются носителями бракованных генов, которые могут передать детям.
Когда проводится анализ
Скрининг делают новорожденному в первую неделю после рождения, в зависимости от обстоятельств. У доношенных детей забор крови на фильтровальный бланк осуществляется в роддоме на 3 сутки жизни, недоношенных — на 7. Раньше этого времени проводить тест не стоит, так как существует риск получения ложноотрицательного или ложноположительного результата.
Если ребенок родился не в роддоме, а, например, дома, или скрининг по какой-то причине не проводился, то сдать кровь можно в поликлинике по месту жительства.
Необходимость придерживаться раннего проведения исследования у новорожденных заключается в том, что некоторые серьезные наследственные патологии проявляются в первый месяц жизни и требуют лечения.
Также младенцам может быть проведен расширенный генетический скрининг методом ТМС, включающий диагностику большинства патологий. Его делают после возраста 3 месяцев. Кровь берут из пальца.
Какие наследственные заболевания выявляет
 Обязательный скрининг новорожденных включает следующий список самых распространенных патологий:
Обязательный скрининг новорожденных включает следующий список самых распространенных патологий:
- Муковисцидоз (кистозный фиброз) — системное генетическое заболевание, вызывающее в организме образование вязкой слизи, в результате чего происходит нарушение работы органов дыхания, печени, желудочно-кишечный тракта, экзокринные желез. При раннем выявлении муковисцидоза можно значительно уменьшить риск осложнений, инвалидности и повысить продолжительность жизни. Встречается у 1 ребенка из 7000.
- Гипотиреоз — заболевание, при котором щитовидная железа вырабатывает недостаточно тиреоидных гормонов, что сильно ухудшает развитие всех систем и органов ребенка. При отсутствии терапии в первую очередь начинает страдать нервная система, что негативно влияет на умственном развитии. Также болезнь приводит к отставанию в физическом развитии. При своевременной диагностике гипотиреоз хорошо поддается лечению. Распространенность — 1 случай из 5000.
- Фенилкетонурия — нарушение аминокислотного обмена, вызванное недостаточной выработкой в печени определенных ферментов, осуществляющих превращение фенилаланина в аминокислоту тирозин. Последствия болезни тяжелые — серьезное нарушение умственного развития, поражения ЦНС. Но их можно избежать, если фенилкетонурия выявлена на ранней стадии. Лечение заключается в соблюдении специальной диеты. Встречается у 1 малыша из 15000.
- Адреногенитальный синдром — нарушение выработки гормона кортизола корой надпочечников. Патология проявляется у ребенка задержкой полового развития, нарушением роста (после 12 лет он останавливается) и солевого обмена. Вылечить синдром невозможно, но, с помощью гормональных препаратов его можно держать под контролем. Распространенность — 1 случай из 10000.
- Галактоземия — нарушение метаболизма углеводов, характеризующееся отсутствием некоторых ферментов в детском организме, что вызывает сбой в расщеплении галактозы (вещество, поступающее с молоком). Заболевание неизлечимо, но можно облегчить его течение. Раннее выявление поможет избежать тяжелых осложнений (желтуха, поражение органов, ЦНС) и даже смерти. В основу терапии входит специализированная диета, которой придерживаются около 5 лет. В тяжелых случаях ее нужно будет придерживаться всю жизнь. Также назначаются препараты для улучшения метаболизма, витамины, кальций. Распространенность — 1 случай из 10000-15000.
В список вошли именно эти врожденные патологии, потому что при ранней диагностике их можно вылечить, либо значительно снизить риск развития возможных от них тяжелых последствий. Но количество болезней, которые может определить это исследование, намного больше, и при желании родители могут провести новорожденному расширенный скрининг.
Как подготовиться к тесту
 Кровь у младенца берется только натощак — спустя 3 часа после кормления грудью. Так результат получится более точным.
Кровь у младенца берется только натощак — спустя 3 часа после кормления грудью. Так результат получится более точным.
Как проводится забор крови
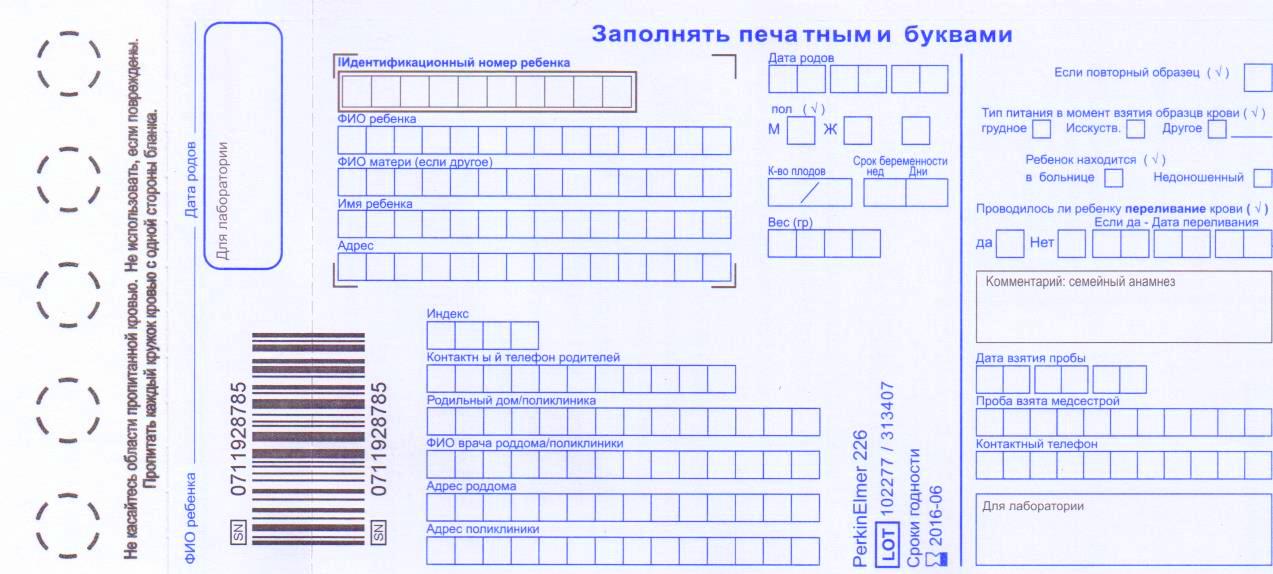
Медсестра обрабатывает пятку малыша ватой, смоченной в спиртовом растворе. Затем делает прокол глубиной 1-2 мм. Легкими надавливающими движениями начинает выдавливать кровь и наносить ее на специальный бумажный бланк. При чем она должна тщательно пропитать все 5 кружков, каждый из которых отвечает за конкретное заболевание. На бланке медсестра указывает информацию о ребенке (рост, вес, дату рождения), матери (контактный телефон, адрес проживания) и роддоме (название, номер). Затем он отправляется в лабораторию.
Обработка анализа происходит в течение двух недель. Родителей уведомляют только в случае положительного результата. Но это не значит, что уже поставлен диагноз. Заключение дает только врач после дополнительного обследования. Иногда скрининг новорожденных показывает ложноположительный результат. Часто происходит это по причине нарушения техники взятия крови. Поэтому, если анализ выявил генетическое заболевание у ребенка, то педиатр выписывает направление на сдачу теста повторно. Если результат снова положительный, то его направляют на прием к генетику или эндокринологу для проведения более детального обследования.
Чаще ложноположительный результат скрининга приходит на муковисцидоз. Но обычно при повторном прохождении теста он опровергается.
Расширенный неонатальный скрининг
Обычный анализ способен выявить только 5 генетических патологий, но их гораздо больше, и, к счастью, встречаются они редко. Некоторые родители малышу делают платный расширенный скрининг методом тандемной масс-спектрометрии (ТМС), чтобы получить полную информацию о его здоровье. Исследование может выявить или исключить генетическое заболевание из 37 возможных.
Забор крови для расширенного анализа происходит в том же порядке, что и при обычном. Результат будет известен через 2-3 недели. В случае отклонения от нормы хотя бы одного показателя, врач направит малыша на дополнительное обследование.
Аудиологический скрининг
Обследование проводится в родильном доме всем новорожденным. Оно позволяет обнаружить нарушения работы слухового аппарата на ранних стадиях, чтобы своевременно начать терапевтические мероприятия. Процедура является безболезненной и недолго длится.
Аудиологический скрининг ребенку проводят на 3 день после рождения и желательно во время сна. В ушко вставляют высокочувствительный микрофон (акустический зонд), подключенный к специальному прибору. Принцип его действия — передача сигналов в ухо и регистрация реакции волосковых клеток на них. Через минут на экране устройства высветится прошел или не прошел он тест. Отрицательный результат не является постановкой диагноза, необходимо будет также пройти дополнительное обследование.
Благодаря неонатальной диагностике можно обнаружить конкретное генетическое заболевание у новорожденного на начальных стадиях и своевременно начать лечение, чтобы он смог в дальнейшем полноценно расти, развиваться и жить. Поэтому отказываться от проведения скрининга не стоит, ведь даже здоровые родители могут быть носителями дефектных генов и легко могут передать их по наследству детям.
Просмотров: 1351.УЗИ детям | УЗИ на дому
Стандартный — 10800р
Перечень исследований:
- Органы брюшной полости
- Почки
- Тазобедренные суставы
- Эхокардиография (УЗИ сердца)
- Нейросонографию
Расширенный — 13800р
Дополнительно проводится:
- Комплексное обследование мочевыделительной системы
- УЗИ органов малого таза
- Магистральные сосуды
- Консультация специалиста
* Исследования и консультацию проводит врач-педиатр, врач УЗД.
** Цены и виды других УЗ-исследований для детей соответствуют общему прайсу.
Подробнее о скрининге новорожденных и УЗИ детей
Ультразвуковое исследование абсолютно безвредно, врачи УЗИ работают в обычной медицинской форме без всякой защиты. А гель, которым смазывается датчик, состоит из водной основы и служит для того, чтобы между датчиком и поверхностью тела не было воздушной прослойки.
Что исследуют с помощью УЗИ?
Ультразвуковое исследование органов и структур головного мозга называется нейросонография (НСГ) и осуществляется, пока у малыша открыты роднички, можно делать и несколько позже через некоторые участки костей черепа, где они тоньше и пропускают ультразвуковые волны, но в этом случае структуры головного мозга видны значительно хуже.
Показаниями для нейросонографии служат:
-недоношенность (особенно роды до 32 недель беременности с массой тела менее 1500 г)
-неврологическая симптоматика поражения головного мозга
-воспалительные заболевания головного мозга
-травматические повреждения головного мозга
-гипоксически-ишемические поражения (состояния, когда головной мозг ребенка испытывал недостаток кислорода)
-стигмы дисэмбриогенеза (изменение количества пальцев на руках или ногах, сандалевидная стопа, расщелина верхней губы, твердого или мягкого неба и т. д.).
Также только до 3-4 месяцев жизни ребенка целесообразно проводить УЗИ тазобедренных суставов. Показаниями для этого исследования у новорожденных и грудных детей служат:
-особенности течения родов и беременности (аномальные предлежания, особенно тазовые и ягодичные, многоплодная беременность)
-клиническая симптоматика (нарушение отведения бедер, наружная ротация ножки на пораженной стороне и т. д.)
-наличие у родителей врожденного вывиха бедра или другой ортопедической патологии
УЗИ сердца называется эхокардиография (эхо-КГ) и включает в себя УЗИ клапанов, полостей и внутренних структур сердца, внутрисердечных потоков крови, исследование корня и дуги аорты, клапана и ветвей легочной артерии, легочных вен и коронарных сосудов.
Показаниями для эхо-КГ служат
-наличие шумов в сердце
-цианоз (посинение) кожных покровов ребенка
-цианоз носогубного треугольника при плаче у новорожденного
-подозрения педиатров на порок сердца
Исследование органов брюшной полости и забрюшинного пространства включает в себя УЗИ печени, почек, надпочечников, селезенки, поджелудочной железы, желудка и кишечника. Часто выделяют в отдельное исследование УЗИ почек, мочевого пузыря и мочеточников, что является целесообразным при заболеваниях почек и мочевых путей.
На отдельной ступеньке стоит УЗИ органов малого таза у девочек и УЗИ мочеполовой системы у мальчиков
Первое УЗИ
Если ваш малыш родился в срок, проблем в родах не было и в первые дни жизни ребенка все проходило благополучно, то целесообразно в 1-1,5 месяца сделать:
- нейросонографию
- УЗИ тазобедренных суставов
- УЗИ брюшной полости, почек и малого таза
- эхокардиографию
Во многих странах вышеперечисленные ультразвуковые исследования детей до года являются скрининговыми, то есть проводятся всем деткам без исключения. К сожалению, материальное оснащение большинства поликлиник у нас в стране пока не может предоставить должный уровень оборудования для проведения УЗИ-скрининга. Но благодаря появившемуся высокоточному портативному УЗ-оборудованию и возможности выезда наших специалистов на дом, маленькие жители даже отдаленных районов так же проходят скрининговые исследования.
Именно в 1-1,5 месяца могут быть замечены и выявлены отклонения, которые не видны в первые дни жизни. Как уже было отмечено, ультразвуковое исследование абсолютно безвредно, поэтому число и кратность УЗИ не ограничено, и один орган может быть осмотрен до нескольких раз в течение суток, например при травме внутренних органов.
В дальнейшем, если вашему ребенку уже сделали полное УЗИ и никакой патологии не было выявлено, то профилактически обычно нет необходимости осматривать его чаще, чем раз в год.
Назначение и прохождение ежегодных осмотров зависит от осведомленности и компетентности врача-педиатра и от должного внимания со стороны родителей.