что такое, как и когда делают и где можно пройти процедуру?
Главный вопрос, который волнует родителей новорожденного малыша, — здоровье ребенка. Многие врожденные болезни коварны и никак себя не проявляют на первом году жизни. Именно по этой причине был разработан метод исследования, известный как скрининг новорожденных. Это несложный тест, позволяющий выявить наличие многих врожденных заболеваний в первые дни жизни ребенка.
Что такое скрининг новорожденных
Скрининг новорожденных — это анализ крови, позволяющий провести раннюю диагностику как минимум 50 врожденных заболеваний. Метод является самым точным на сегодняшний день способом ранней диагностики генетически обусловленных патологий. По рекомендации ВОЗ скрининг новорожденных включен в перечень обязательных медицинских тестов для малышей.
В России многие мамы называют скрининг новорожденных «пяточным тестом», поскольку кровь для него берут из пяточки малыша.
Следует знать, что положительный результат далеко не всегда означает, что у ребенка действительно есть то или иное заболевание. Для полной уверенности родителям выдадут направление на дополнительное обследование у соответствующего специалиста.
Когда проводится неонатальный скрининг у новорожденных
Это исследование проводится в первые 10 дней жизни ребенка, но точная дата может существенно меняться в зависимости от обстоятельств.
Скрининг новорожденных не рекомендуется делать в первые 2–3 дня жизни, поскольку при исследовании, проведенном так рано, есть риск ошибки — результат может быть ложноотрицательным или ложноположительным.
Обычно кровь на анализ у малышей, родившихся в срок, берут в роддоме на 4-ые сутки жизни. Недоношенным детям тест проводят на 7-ой день. Если мама с младенцем к этому времени уже выписалась из родильного отделения, кровь для скрининга берут на дому или в поликлинике.
Такие ранние сроки проведения анализа объясняются тем, что некоторые генетически обусловленные болезни проявляются в первые же недели жизни и крайне важно вовремя диагностировать их, чтобы начать терапию. Однако расширенный тест, включающий диагностику большего количества заболеваний, можно проводить и позже. Начиная с трехмесячного возраста кровь для анализа берут уже не из пятки, а из пальца.
Какие исследования входят в обязательную программу скрининга на наследственные заболевания
Поскольку болезней, которые могут быть выявлены посредством этого исследования, очень много, список патологий при обязательном скрининге сокращен до пяти самых распространенных:
- Гипотиреоз . Патология щитовидной железы, которая может привести к отставанию в физическом и психическом развитии. На сегодняшний день своевременно диагностированный гипотиреоз хорошо поддается гормональной терапии. Распространенность заболевания — 1 случай из 5 тысяч.
- Андрогенитальный синдром . Патология коры надпочечников, при которой нарушается нормальная выработка гормона кортизола. Может проявиться в виде задержки развития половой системы, проблем с сосудами и сердцем. Полному излечению этот синдром не поддается, но его можно держать под контролем при помощи гормональной терапии. Распространенность заболевания — 1 случай из 15 тысяч.
- Муковисцидоз . Заболевание проявляется заметным сгущением секрета в пищеварительном тракте и легких, что приводит к поражениям печени, ЖКТ, дыхательной системы и других органов. Поддается лечению. Распространенность заболевания — 1 случай из 3 тысяч.
- Фенилкетонурия . Заболевание, которое характеризуется нарушением выработки определенных ферментов. Последствия достаточно тяжелые. В первую очередь к ним относятся поражения ЦНС. Однако их можно избежать при помощи специальной диеты. Распространенность заболевания — 1 случай из 15 тысяч.
Данные заболевания были выбраны еще и потому, что при ранней диагностике их возможно вылечить или, по крайней мере, значительно облегчить последствия. Однако список патологий, которые можно определить при скрининге, намного шире, и при желании родители могут провести дополнительные тесты. В некоторых странах скрининг новорожденных включает диагностику большего количества заболеваний, например, в США — 40, а в Германии — 14.
Как подготовить малыша к исследованию
Чтобы результаты были максимально точными, кровь следует сдавать натощак, через 3 часа после последнего кормления. Анализ обычно проводят как минимум спустя 4 дня после начала грудного вскармливания. Подготовка к скринингу новорожденных очень проста. Перед забором крови ножку ребенка моют с мылом, протирают спиртом и насухо вытирают стерильной салфеткой — этим подготовительные меры и ограничиваются.
Как проводится забор крови
Эта процедура представляет собой довольно простой комплекс действий. На пяточке ребенка делается маленький прокол. Первая капля крови снимается стерильной салфеткой. Затем медсестра слегка сдавливает пяточку малыша и наносит полученную кровь на специальный бумажный тестовый бланк так, чтобы кровь пропитала пористую бумагу насквозь. В него вносится вся информация о новорожденном, а также об учреждении, где проводился забор крови. Бланк высушивается при комнатной температуре в течение 2–4 часов, помещается в конверт и отправляется в лабораторию или медико-генетический центр.
Интерпретация результатов анализа
На обработку образцов уходит 10–14 дней, после чего родители получают заключение генетической экспертизы. Результаты может интерпретировать только специалист. Помните, что результаты скрининга новорожденных — это еще не диагноз. Заключение может дать только врач соответствующего профиля на основании дополнительных исследований.
Несмотря на то, что скрининг новорожденных довольно точен, иногда он дает ложноположительные или ложноотрицательные результаты (чаще всего это связано с нарушением техники забора крови). Если результат анализа на какую-то болезнь положительный, родителям предлагают провести повторный тест. В случае повторного положительного результата малыш направляется на детальное обследование.
Полезная информация
Чаще всего ложноположительный результат при скрининге новорожденных дает тест на муковисцидоз.
Что такое расширенный неонатальный генетический скрининг методом ТМС?
Несмотря на то, что в программу обязательного скрининга новорожденных входит лишь пять заболеваний, генетически обусловленных болезней гораздо больше — около 500. К счастью, большинство врожденных патологий — большая редкость. Однако многие сознательные родители хотят получить как можно более полную информацию о здоровье ребенка и проходят расширенный неонатальный скрининг. Он позволяет выявить врожденные нарушения метаболизма в первые же недели жизни малыша.
Такой скрининг проводится методом тандемной масс-спектрометрии (ТМС) и дает возможность протестировать ребенка на 37 генетических заболеваний, среди которых — лейциноз, метилмалоновая ацидемия, недостаточность биотинидазы, аргининемия и множество других болезней. Из обязательного списка в такое исследование входит только фенилкетонурия.
Техника забора крови для расширенного скрининга ничем не отличается от порядка действий при плановом исследовании. Результаты анализа можно получить через 2–3 недели.
Расширенный неонатальный скрининг выявляет изменение концентрации метаболитов в ту или иную сторону, то есть повышенное или пониженное содержание этих веществ может говорить о наличии генетического заболевания. Например, при фенилкетонурии повышен фенилаланин.
Как и при обязательном скрининге, при серьезных отклонениях от нормы врач направляет малыша к узким специалистам для проведения дополнительных исследований и разработки схемы лечения, если диагноз подтвердится.
Генетический скрининг новорожденных особенно необходим, если раньше в семье были случаи наследственных заболеваний, пусть и в отдаленном прошлом. Довольно часто здоровые родители все же являются носителями дефектных генов и могут передать их потомству. Но даже если в вашей семье никто не страдал от генетических болезней, такой расширенный скрининг новорожденных сделать все равно стоит, поскольку риск наличия данных патологий у ребенка все равно есть.

Обследование ребенка в 1 месяц

С самого первого мгновения жизни младенец находится под непрерывным медицинским наблюдением.
Получив в родильном доме все необходимые процедуры, ребенок вместе с родителями отправляется домой.
В течение месяца врачом-педиатром и медсестрой проводится патронаж новорожденного. Самочувствие и развитие младенца постоянно контролируются.
Месяц пролетел, и наступает момент, когда ребенку предстоит пройти свой первый осмотр в поликлинике. Этот процесс у многих родителей вызывает большое волнение. Как все будет проходить? Что нужно взять с собой? Как много времени займет это мероприятие?
Первый скрининг младенца
В конце первого месяца жизни ребенка проводится первый скрининг.
Обследование включает в себя следующие процедуры.- УЗИ головного мозга. Данное обследование назначается детям в возрасте 1 месяца с целью обнаружения нарушений в функционировании ЦНС. В этот период обследование обязательно для всех детей, далее – по рекомендации врача-невролога.
- УЗИ тазобедренных суставов. Врожденный вывих бедра – серьезное отклонение, которое гораздо легче поддается лечению в младенчестве. Если обнаружена дисплазия тазобедренных суставов, что тоже нередко случается, достаточно массажа и лечебной гимнастики – с этим справится и сама мама.
- УЗИ почек и органов брюшины. У младенцев часто обнаруживаются такие аномалии, как увеличение печени или селезенки, поэтому важно вовремя их выявить и приступить к лечению. В случае обнаружения патологий почек дальнейшее лечение проводит нефролог.
- Аудиоскрининг. Проверка слуха младенца должна проводиться еще в родильном доме, но если по какой-то причине этого не было, то в возрасте одного месяца обследование нужно пройти.
- Электрокардиограмма. У многих малышей в этом возрасте обнаруживаются шумы в сердце. Они не представляют собой опасности и со временем проходят сами, но может быть по-другому. Важно провести своевременное обследование сердца и сосудов, чтобы диагностировать отклонения на ранних стадиях.
Перед тем как проходить обследования у специалистов узкой направленности, желательно иметь на руках результаты всех УЗИ-исследований, чтобы каждый врач смог опираться на них в своих выводах.
Лабораторные исследования
 В возрасте одного месяца для ребенка обязательной является сдача анализов. Чаще всего это общий анализ крови и мочи.
В возрасте одного месяца для ребенка обязательной является сдача анализов. Чаще всего это общий анализ крови и мочи.
Мочу у младенца собрать трудно, поэтому подойдет даже небольшое ее количество.
Первая утренняя моча является наиболее точной и результативной, но у маленьких детей более частое мочеиспускание, поэтому собрать ее не представляется возможным.
Главное условие – ребенок должен быть тщательно подмыт перед сбором мочи.
Забор крови у младенцев возрастом в один месяц проводится в любое время, независимо от приема пищи.
Перед посещением врачей результаты анализов лучше иметь при себе. Имея полный набор результатов исследований, доктор наиболее точно вынесет свое заключение.
Каких специалистов нужно посетить в возрасте одного месяца

В представленном возрасте родители должны посетить вместе с малышом следующих специалистов.
- Окулист. Осмотр у окулиста проводится в целях ранней диагностики болезней глаз и слезоотводящих путей врожденного или воспалительного характера. Специалист проверит состояние глазного дна, слезных желез новорожденного. Один месяц – это тот возраст, когда можно выявить предрасположенность к косоглазию. Также доктор проверит, способен ли ребенок фокусировать взгляд на определенном предмете.
- Невролог. Наблюдение за двигательной активностью ребенка, его умственным, нервным и психическим развитием – все это задачи невропатолога. У ребенка этого возраста проверяются рефлексы, тонус мышц, моторика, окружность головы и груди (а также их соотношение). В случае обнаружения патологии назначается лечение. Ранняя диагностика нарушений в работе центральной нервной системы – залог их успешной корректировки и устранения. На приеме доктор даст оценку результатам УЗИ головного мозга и осмотру глазного дна младенца (которое провел окулист).
- Ортопед. Оценку состояния костно-мышечной системы и двигательного аппарата проведет ортопед. Патология тазобедренных суставов встречается у детей нередко. Если ее распознать в таком возрасте, то в скором времени получится успешно ее вылечить. Обнаружить проблему можно уже при визуальном осмотре, подтвердив с помощью УЗИ. Также ортопед выявит косолапость, мышечную кривошею, плоскостопие. По результатам осмотра доктор назначит массаж, лечебную гимнастику или другое лечение.
- Хирург. Осмотр у хирурга не менее важен. Доктор оценит рефлекторное развитие, тонус мышц. Такие заболевания, как пупочная или паховая грыжа, нередки у младенцев. В этих случаях нужно провести лечение. Хирург диагностирует аномалии вроде гемангиомы, лимфангиомы, поражения сосудов и выпишет лечение. У мальчиков обязателен осмотр половых органов, ведь такие патологии, как фимоз, крипторхизм, водянка и гипоспадия, хорошо устраняются именно на ранних стадиях, не оставляя негативных последствий.
- ЛОР. Посещение отоларинголога подразумевает прохождение отоакустического исследования. С помощью специфического оборудования доктор проверит слух младенца. Раннее обнаружение проблем со слухом не допустит в дальнейшем серьезных заболеваний, ведь слух важен для малыша – от него зависит психическое и речевое развитие. Также обязателен осмотр миндалин и носового прохода. ЛОР-специалист определит наличие у ребенка серных пробок, инородного тела. Если у молодой мамы имеются проблемы с кормлением ребенка, когда он отказывается сосать грудь или бутылочку, это тоже может быть связано с заболеванием ЛОР-органов – например, с ушной болью у младенца. Специалист проконсультирует, как лучше решить данную проблему.
Осмотр у педиатра
 Осмотр у данного специалиста можно выделить отдельным пунктом по той причине, что именно этот врач будет сопровождать ребенка длительный период времени.
Осмотр у данного специалиста можно выделить отдельным пунктом по той причине, что именно этот врач будет сопровождать ребенка длительный период времени.
Он станет анализировать результаты лабораторных исследований и определять целесообразность дополнительных консультаций у других специалистов.
На приеме у педиатра проводятся взвешивание ребенка, измерение его роста и таких параметров, как окружность головы, груди.
В течение этого месяца ребенок должен был набрать 500-700 г веса и вырасти на 2-3 см.
В ходе обследования педиатр осматривает кожные покровы младенца, прослушивает частоту сердцебиения, дыхания, определяет мышечный тонус и рефлексы.
В обязательном порядке всем младенцам педиатр назначает прием витамина D, определяет его дозировку и длительность применения. Это направлено на предотвращение рахита.
В случае отсутствия противопоказаний со стороны педиатра ребенок направляется на прививку.
Посещение прививочного кабинета
 Повторная прививка от гепатита В младенцам в возрасте месяца –единственная рекомендованная вакцинация.
Повторная прививка от гепатита В младенцам в возрасте месяца –единственная рекомендованная вакцинация.
В течение первого года ребенок получит всего четыре прививки от этого заболевания.
Это способствует формированию иммунитета от гепатита В.
В дальнейшем даже при контакте с носителем данной инфекции неприятных последствий можно избежать.
Многие родители недооценивают важность таких прививок и отказываются от них, но иммунитет маленького ребенка недостаточно сформирован. Даже в случае излечения ребенка от гепатита В может развиться хроническая форма данного заболевания – так и происходит в 90 % случаев.
В целях подготовки к прививке нужно:
- поддерживать стабильный режим кормления младенца на протяжении недели, предшествующей прививке, и не допускать воздействия на ребенка факторов стресса;
- оберегать малыша от возможности получить какую-либо инфекцию – на момент проведения прививки он должен быть полностью здоров;
- педиатр для допуска к прививке должен проверить температуру тела ребенка.
При посещении прививочного кабинета на ребенка заводится прививочный сертификат. В него заносятся данные по каждой вакцинации, дата ее проведения и применяемая вакцина.
Что необходимо иметь при себе для прохождения обследования
Для того чтобы обследовать малыша у педиатра, с собой необходимо иметь следующие вещи:- 2 пеленки: одна расстилается на столик для пеленания, а вторая – на весы;
- соска-пустышка, если ребенок привык к ней;
- запасные памперсы и влажные салфетки;
- питье в бутылочке;
- блокнот с заранее подготовленными вопросами для врачей.
Родители не должны пренебрегать обязательными медицинскими осмотрами ребенка, ведь своевременная диагностика заболеваний в большинстве случаев помогает успешно побороть их на ранних стадиях. Особенно важны они для детей, которые родились недоношенными, с невысокими показателями по шкале Апгар и нарушениями мышечного тонуса.
Специалисты утверждают: пока у ребенка не закрылся родничок, отклонения хорошо поддаются корректировке. Главное – не упустить этот важный момент.
Видео на тему
Узи скрининг новорожденных в 1 месяц что это — Все о детях
Когда малыш появляется на свет, очень важно сразу определить опасные для жизни пороки развития, генетические мутации, а также предупредить развитие некоторых болезней. Поэтому еще в роддоме малышу проводят диагностику здоровья. В числе прочих анализов присутствует неонатальный скрининг.
Содержание статьи:
Что значит неонатальный скрининг?
В России уже второе десятилетие существует программа обязательного обследования новорожденных на ряд наследственных генетических заболеваний. В основном это болезни, связанные с нарушением обмена различных веществ — аминокислот, солей и прочих. Показывает наличие таких нарушений неонатальный скрининг.
Бояться его не нужно, это обычный анализ крови. Кровь берут из пяточки младенца на специальный бланк.
Когда и как проводят скрининг новорожденных детей: сроки проведения
Кровь берут в роддоме на четвертый день после родоразрешения. Это касается доношенных деток. В случае, если малыш родился раньше срока, то анализ переносят на седьмые сутки.
Обычно на это не требуется разрешения родителей (есть приказ Министерства здравоохранения об обязательном обследовании), маме сообщают сам факт, что анализ взят и результаты отправлены в генетическую лабораторию.
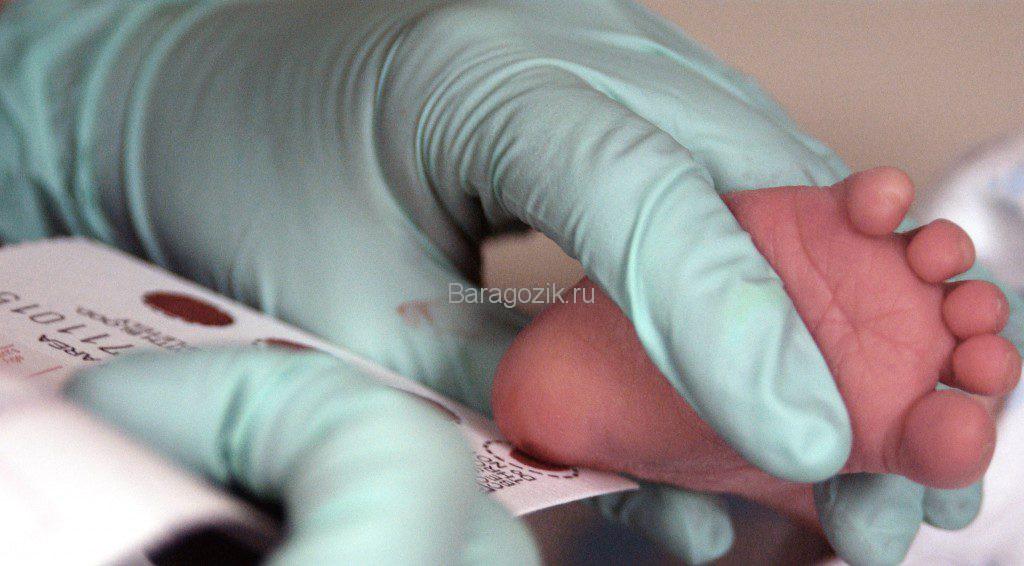
Если по каким-либо причинам в роддоме скрининг не провели, то анализ переносится на ближайшее время. Забирать кровь будет процедурная медсестра в детской поликлинике, куда прикреплен малыш.
Откладывать обследование неонатологи категорически не рекомендуют, так как некоторые болезни дают о себе знать уже в первую неделю жизни ребенка. Незнание о них и, соответственно, отсутствие своевременного лечения приведут к фатальным последствиям.
Что показывает скрининг новорожденных детей?
В настоящее время под программу попадают пять довольно редких, но очень опасных заболеваний, связанных с обменными процессами. Именно наличие одного из них и показывает или говорит об его отсутствии неонатальный скрининг.
| Название | Норма | Описание |
| Фенилаланин | До 2 мг% | Если значения превышают норму (2-8 мг%), то ставится вопрос о наличии у ребенка Фенилкетонурии. Превышение уровня аминокислоты фенилаланина приводит к серьезной задержке психомоторного развития, эмоциональной отсталости, ребенок может стать инвалидом. |
| Гормон ТТГ (тиреотропный гормон) | До 20 мемл | При повышенном уровне этого гормона у ребенка может развиться врожденный Гипотериоз. Нарушается работа щитовидной железы. Отклонения проявляются в психоневрологической сфере — задержки психического, моторного и эмоционального развития, также сильно страдает физическое развитие — у малышей появляются признаки анемии и рахита, неправильно формируется скелет. |
| Иммунореактивный трипсин (ИРТ) | До 70 нг/мл | В случае повышенного уровня ИРТ идет речь о таком заболевании, как Муковисцидоз. Довольно распространенное заболевание, затрагивающее дыхательную и пищеварительную системы. Нарушается работа поджелудочной и потовых желез, в дыхательных путях скапливается слизь, в кишечнике — каловые массы. |
| 17-ОН прогестерон | Менее 30 нмоль/л | При повышении уровня этого показателя у новорожденного подозревают Адроногенитальный синдром. Это весьма редкое заболевание, связанное с неправильным формированием, а в дальнейшем нарушенной работой коры надпочечников. В случае такого недуга страдает в первую очередь половая функция, в будущем может привести к бесплодию. |
| Галактоза | Самый редкий из рассматриваемых недугов. Галактоземия связана с нарушением усваиваемости галактозы. Если вовремя не определить заболевания, последствия скажутся практически на всех жизненно-важных функциях организма: нервной системе, почках, печени, зрении. |
Следует помнить, что порой результаты могут быть ложноположительными.
Так, например, если анализ сдавать не натощак, как это указано в предписании, то у крохи может быть значительно повышен уровень трипсина, так как он содержится в грудном молоке.
Если какой-то показатель повышен, то ребенка направляют на повторный скрининг, на бланке обязательно помечают «ПОВТОР», пишут какой именно показатель необходимо исследовать. Не стоит сразу паниковать, если вам сообщили о необходимости повторного обследования.
Даже если во второй раз показатели все также повышены, то это означает лишь, что ребенок находится в группе риска по данному заболеванию. Будет назначена консультация врача-генетика, врача-эндокринолога. Они в свою очередь предложат дополнительные анализы и обследования. Только после всех процедур ребенку будет поставлен окончательный диагноз.
Современные методы лечения при положительном результате скриннга
Несмотря на то, что все описанные диагнозы довольно редки, они достаточно изучены и имеют большой процент положительной динамики при своевременном и адекватном лечении.
| Заболевание | Способы лечения |
| Фенилкетонурия |
|
| Гипотериоз |
Прогноз: Если лечение начать с запозданием, то ткани головного мозга сильно пострадают и поимо компенсации функции щитовидной железы придется бороться с умственным отставанием ребенка. |
| Прогноз: К сожалению, при муковисцидозе прогнозы куда менее обнадеживающие. Смертность детей при таком диагнозе достигает 60%. Затронуты сразу две сферы: желудочно-кишечный тракт и дыхательная система. Болезнь проявляет себя уже на 2 день после рождения. Симптомы: Мекониевые массы скапливаются в тонком кишечнике, вызывая вздутие, рвоту и множество других неприятных последствий. Диагностика: Для точной постановки диагноза приходится пройти ряд обследований, после чего врачи разработают целую систему для поддержания жизненно-важных функций. Лечение:
| |
| Адроногенитальный синдром |
Прогноз: В целом прогнозы по данному заболеванию при своевременном и адекватном лечении положительные. |
| Галактоземия |
То есть грудное вскармливание таким детям не просто противопоказано, категорически запрещено.
Прогноз: Если лечение проводилось своевременно и правильно, то прогнозы для таких деток благоприятные. Если же результаты скрининга по каким-либо причинам задержались, то последствия такого нарушения обмена веществ становятся фатальными. Страдают практически все системы организма, в особенности нервная. |
Когда будет готов результат неонатального скрининга новорожденного?
Обычно анализ готов через 10 дней после забора крови.
Если с малышом все в порядке, и его вместе с мамой выписывают из роддома в намеченный срок, результаты приходят уже в поликлинику, ставятся все необходимые отметки в карту ребенка. Бывают случаи, когда результаты по объективным причинам задерживаются.
Как узнать результат неонатального скрининга?
В большинстве случаев родителям не сообщают результаты скрининга. Если у ребенка все показатели в норме, то их просто вписываются в карту. Если же есть какие-либо сомнения, то родителей извещают по телефону, который они указывают в своих данных в роддоме.
Поэтому очень важно в роддоме оставлять корректную информацию о месте пребывания ребенка и родителей в первые недели после рождения. Сюда относятся телефоны, адреса, точное название поликлиники, куда прикреплен ребенок.
Если по каким-либо причинам работники медучреждения связаться по телефону не могут, то высылается письмо по указанному адресу, либо патронажная медсестра сама приходит домой к малышу.
Все данные хранятся в лаборатории в течение 3-х лет. Если родители ребенка сомневаются в анализах или хотят что-то уточнить, то они могут узнать в роддоме контактные данные лаборатории и направить туда письменный запрос.
Ни в коем случае нельзя пренебрегать как самим скринингом, так и его результатами. От этого зависит жизнь, здоровье и общее благополучие ребенка. Несмотря на то, что все описанные болезни довольно редки, вероятность заболевания 1 : 2500, тем не менее риск родить больного ребенка есть даже у абсолютно здоровых родителей.
Поделитесь с друзьями:Source: baragozik.ru
Читайте также
голова, суставы, мозг, почки, сердце
Первое УЗИ только родившемуся ребенку рекомендуют делать тогда, когда ему исполнится ровно месяц. УЗИ новорожденным (норма) может стать уникальным способом выявлений скрытых патологий внутренних органов. Если таковые будут обнаружены, ребенка можно будет вылечить, так как время, необходимое на данную терапию, упущено не будет.
Норма УЗИ сердца у новорожденного
Эхокардиография новорожденного входит в список требуемых обследований, которые нужно сделать новорожденному малышу до исполнения года. Несмотря на это, существует список показаний к такому УЗИ:
- Шумы в сердце малыша, выявленные при аускультации;
- Незрелость новорожденного;
- Проблемы с сердцем у матери или у кого-либо из членов семьи;
- Проблемы с кормлением у малыша, такие как покраснение вокруг рта и посинение носогубного треугольника.

Нормы ультразвукового исследования для ребенка возрастом в месяц будут такими:
- Размер ЛЖ (диастола): у мальчиков-младенцев – от 1,9 до 2,5 см, у девочек-младенцев – 1,8 – 2,4 см;
- Величина ЛЖ (систола): примерно одинаковый у обоих полов – от 1,2 до 1,7 см;
- Стенка ПЖ в толщину составляет от 2 до 3 мм;
- Перегородка между желудочками имеет толщину от 3 до 6 мм;
- ЛП в диаметре: у мальчиков-младенцев от 1,3 до 1,8 см, у девочек-младенцев – от 1,2 до 1,7 см;
- ЛЖ в диаметре: у мальчиков-младенцев – от 0,6 до 1,4 см, у девочек-младенцев – от 0,5 до 1,3 см;
- Задняя стенка ЛЖ: у обоих полов ее толщина равняется 3 – 5 мм;
- Скорость прохождения крови возле клапана легочной артерии равняется 1,3 метра в секунду.
ЛЖ – левый желудочек, ПЖ – правый желудочек, ЛП – левое предсердие.
УЗИ новорожденного в 1 месяц: нормальные показатели мозга
УЗИ головного мозга у новорожденных (норма) представляет из себя очень важное обследование. УЗИ мозга у новорожденных (норма) иначе называется нейросонографией. УЗИ головы новорожденного и нормы данного исследования позволяют оценить состояние сосудов и кровотока в них, а также определить зону, где кровообращение не соответствует норме (ишемия) и зону инфаркта (клетки в данной зоне поражены ввиду недостаточного кровяного притока).
УЗИ головного мозга новорожденного, расшифровка (норма) которого проводится только доктором, также делается исходя из следующих показаний:
- Слишком быстрые или слишком медленно протекавшие роды;
- Вес родившегося ребенка менее 2 кг 800 гр;
- Проникновение инфекций в материнскую утробу во время беременности;
- Появление малыша на свет до тридцать шестой недели беременности;
- Отсутствие крика в момент, когда малыш появился на свет;
- Родовая травма и пребывание в реанимации после нее;
- Мозговая грыжа у новорожденного;
- Наличие патологии мозга во время прохождения обязательного УЗИ во время беременности;
- Операция кесарево сечение;
- Паралич, косоглазие и парезы.
УЗИ головы у новорожденных: норма и отклонения по результатам следующие:
- Извилины в норме должны четко просматриваться, если этого нет, то можно говорить об отклонении;
- Мозговые структуры должны быть локализованы симметрично;
- Стволовые структуры мозга не смещены;
- Подкорковые ядра и таламус эхогенны умеренно;
- Основная часть желудочка сбоку не превышает 4 мм в глубину;
- Жидкости в просвете между полушариями нет, а сама щель в ширину не превышает 2 мм;
- Размер третьего желудочка равняется от 2 до 4 мм;
- Длина переднего рога желудочка сбоку не превышает 1 – 2 мм;
- Размер большой цистерны от 3 до 6 мм.

Желудочки должны представлять из себя полости, внутри которых находится спинномозговая жидкость. Цели и показания необходимые для исследования. Если желудочек расширен, это может говорить о гидроцефалии, что означает скопление цереброспинальной жидкости в черепе.
Получить бесплатную консультацию врача
УЗИ тазобедренных суставов у новорожденного
УЗИ тазобедренных суставов новорожденных: норма углов и иные показатели могут быть полноценно расшифрованы только доктором, однако родителям также полезно знать эту информацию в целях понимания того, что происходит с организмом ребенка.
Основной задачей данного обследования является обнаружение дисплазии. Эта патология представляет из себя ситуацию, когда развитие суставов идет неправильно. УЗИ показано в таких случаях как:
- Ягодичное предлежание ребенка;
- Инфекции и неправильное питание матери во время протекания беременности;
- Маловодие и токсикоз во время вынашивания малыша;
- Постоянное воздействие на мать плохой экологии.
Главным образом такое УЗИ измеряет углы положения костей. Угол А определяет уровень костного возвышения вертлужной ямки, и он должен превышать шестьдесят градусов. Второй значимый угол, или угол B, указывает на развитие хрящевого пространства данной впадины и в норме он должен быть меньше 55 градусов.
Исходя из этих и иных данных, сверка которых проводится в соответствии с таблицами, выявляется имеющийся тип дисплазии у новорожденного.
УЗИ почек новорожденного: норма
Ультразвуковое исследование почек у новорожденного крайне необходимо, поскольку сегодня около пяти процентов детей рождаются с патологиями почек и мочевыводящей системы. Кроме того, такое исследование входит в перечень требующихся обследований новорожденного и сроки проведения данной процедуры.
Что касается размеров почек у новорожденного, они будут следующими:
- Ширина правой почки от 14 до 29 мм, ее длина от 37 до 59 мм, а толщина от 16 до 27 мм;
- Ширина почки слева составит от 14 до 27 мм, длина почки слева будет равняться от 36 до 60 мм, а толщина от 14 до 27 мм.
Правая почка находится у новорожденного ниже левой ввиду своей локализации под печенью. Контур почек у новорожденных может быть неровным и слегка бугристым, потому что структура почек еще не является завершенной.
Почечная паренхима должна дифференцироваться на корковый и мозговой слои. Лоханки рассмотреть при помощи ультразвуковой диагностики не представляется возможным. Диаметр чашечек и толщина лоханки не должны превосходить норму.
В любом случае, расшифровку УЗИ должен осуществлять квалифицированный специалист, которому можно будет задать любые тревожащие вопросы по поводу отклонений.