Внутричерепное давление в педиатрической практике.
23/12/19
Внутричерепное давление в педиатрической практике.
Подобный диагноз можно встретить чуть ли не у 80% детей в роддоме при обследовании, а остальным ставят угрозу по данному состоянию. Однако, детские неврологи утверждают: повышение именно внутричерепного давления (ВЧД) — не такая уж частая патология, и проявляется подобное состояние относительно редко. В связи с широким внедрением в практику обследований детей (таких как нейросонография) стали обнаруживаться различные отклонения от стандартной картины строения внутри головы. Многие доктора принимают их за проявления внутричерепной гипертензии, хотя на практике это далеко не так. Да и само по себе повышение давления внутри черепа у ребенка-это всего лишь симптом различного рода болезней (гидроцефалии, опухолевых процессов в области черепа, инфекционных поражений мозга, тяжелых травм головы, кровоизлияний в полости черепа, серьезных наследственных болезней).
Внутричерепное давление у детей проявляется основными признаками: головными болями, на высоте приступов которых появляется тошнота и рвота фонтаном, приносящая облегчение, постоянный сильный крик и срыгивания по утрам, нарушение зрения с формированием косоглазия. При осмотре окулистом глазного дна выявляются: застойные диски, отек зрительного нерва. В тяжелых случаях повышение внутричерепного давления проявляется нарушением сознания- от резкого возбуждения до оглушенности или комы.У детей первого года жизни ВЧГ проявляется: расхождением швов черепа и резким темпом роста окружности головы, родничок выбухает и напряжен, может пульсировать. При приступах повышения ВЧД провоцируются судороги. Однако признаками внутричерепной гипертензии могут являться только сочетание почти всех этих признаков, и каждый из них по отдельности может с равной вероятностью относиться к любой другой патологии.
Измерить уровень давления внутри черепа можно только на операционном столе при вскрытии черепа или при проведении спинномозговой пункции.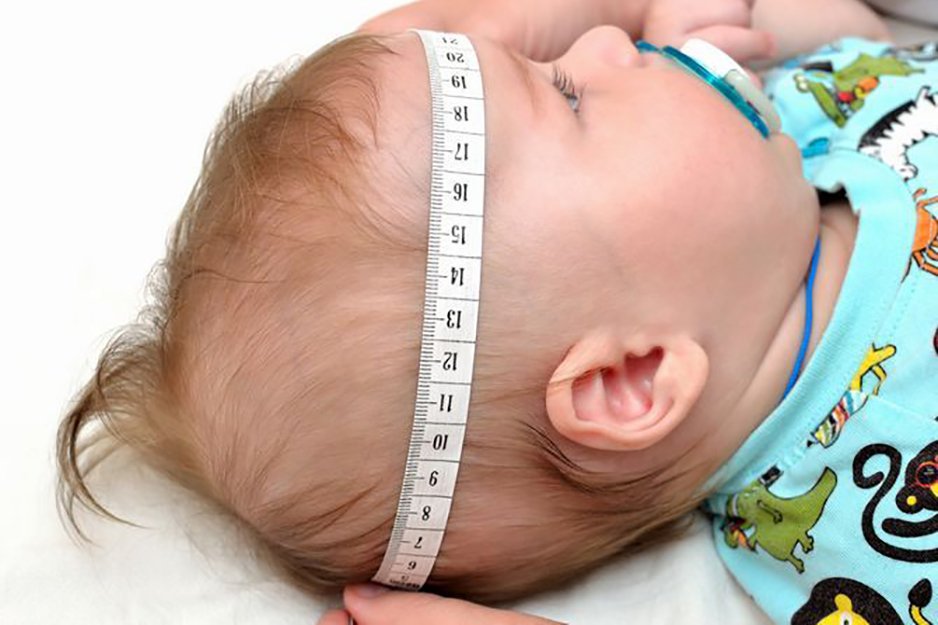
Родителям следует помнить, если у ребенка внутричерепная гипертензия, это — неотложное и угрожающее жизни состояние. Оно требует только стационарного лечения. Не бывает «легкого» или «слегка повышенного» черепного давления. Оно или повышено и ребенка следует лечить, или не повышено (что бывает в 90% случаев выставления подобных диагнозов).
Повышение внутричерепного давления (ВЧД) и другие проблемы детской неврологии.
Автор невролог Зайцев С.В.

Основная цель была достигнута, у многих родителей (и врачей) появилась определенная ясность в перинатальной неврологии, немало малышей было «спасено» от госпитализации, ненужных обследований и таблеток. У многих врачей и массажистов «объем работ» значительно уменьшился.
Кажется, все давно понятно, к сожалению, актуальность свою статья абсолютно не потеряла, поэтому пишу снова и снова …
Несмотря на свободный доступ к любой научной информации, и до настоящего времени более 90%! детей первого года жизни приходят на консультацию в специализированные неврологические центры по поводу несуществующего диагноза — перинатальная энцефалопатия (ПЭП). Детская неврология родилась сравнительно недавно, но уже переживает трудные времена. В настоящий момент многие врачи, практикующие в области неврологии грудного возраста, а также, родители грудных детей, имеющих какие-либо изменения нервной системы и психической сферы, оказались «между двух огней».

По данным перинатальных неврологов ведущих медицинских центров страны, до сих пор, не менее 80-90%! детей первого года жизни приходят по направлению педиатра или невролога из районной поликлиники на консультацию по поводу несуществующего диагноза — перинатальная энцефалопатия (ПЭП):
Диагноз «перинатальная энцефалопатия» (ПЭП или перинатальное поражение центральной нервной системы (ПП ЦНС), в старые времена был очень распространен в детской неврологии и крайне удобен: он описывал практически любые, настоящие или мнимые нарушения функции (и даже структуры) головного мозга в перинатальном периоде жизни ребенка (примерно с 7 месяца внутриутробного развития ребенка и до 1 месяца жизни после родов), возникающие вследствие патологии мозгового кровотока и дефицита кислорода. В дальнейшем, воплощая в жизнь «преемственность неврологической диагностики», перинатальная энцефалопатия (ПЭП) обязательно плавно трансформировалась в два других любимейших неврологических диагноза: ММД (минимальная мозговая дисфункция) и ВСД (вегето-сосудистая дистония).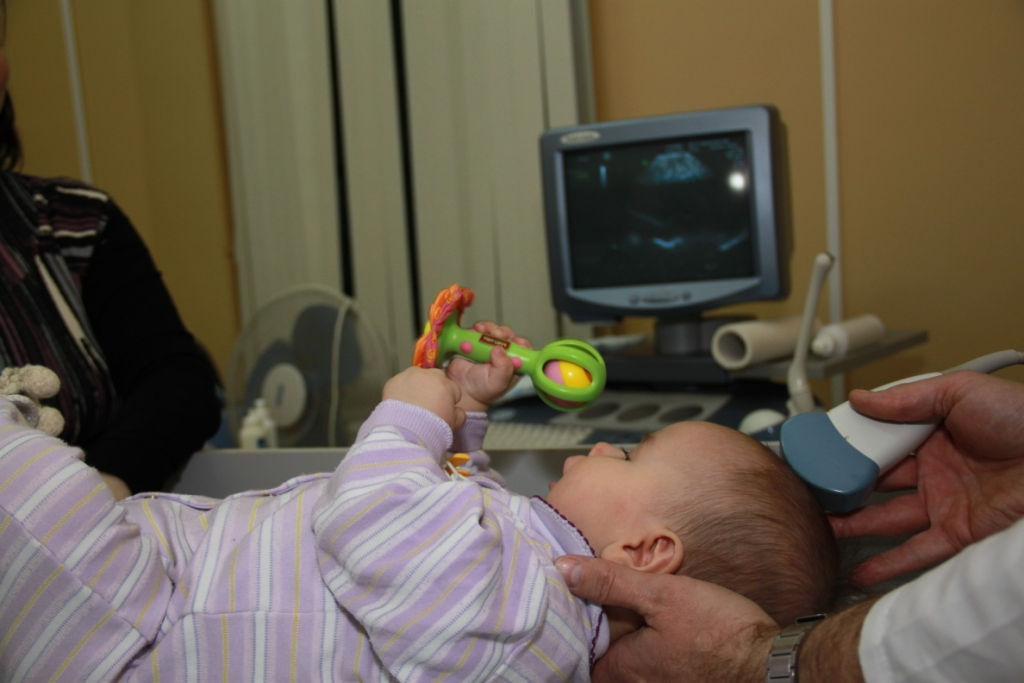
В основе диагноза «перинатальная энцефалопатия» (ПЭП) обычно располагались один или несколько наборов каких-либо признаков (синдромов) вероятного нарушения нервной системы, например — гипертензионно-гидроцефальный синдром (ГГС), синдром мышечной дистонии (СМД), синдром гипервозбудимости.
После проведения тщательного клинического осмотра, иногда в сочетании с дополнительными исследованиями, процент достоверных диагнозов перинатального поражения мозга (гипоксические, травматические, токсико-метаболические, инфекционные и пр.) быстро снижается до 3-4% — это более чем в 20 раз! Самое безрадостное в этих цифрах, не только определенное нежелание отдельных врачей использовать знания современной неврологии и добросовестное заблуждение, но и явно просматриваемая психологическая (и не только) комфортность такой гипердиагностики.
Гипертензионно-гидроцефальный синдром (ГГС): повышение внутричерепного давления (ВЧД) и гидроцефалия
Как и прежде, диагноз «гипертензионно—гидроцефальный синдром» (ГГС) или «внутричерепная гипертензия» (повышение внутричерепного давления (ВЧД)),один из наиболее употребительных и «любимых» медицинских терминов у детских неврологов и педиатров, которым можно объяснить практически все! и в любом возрасте жалобы родителей.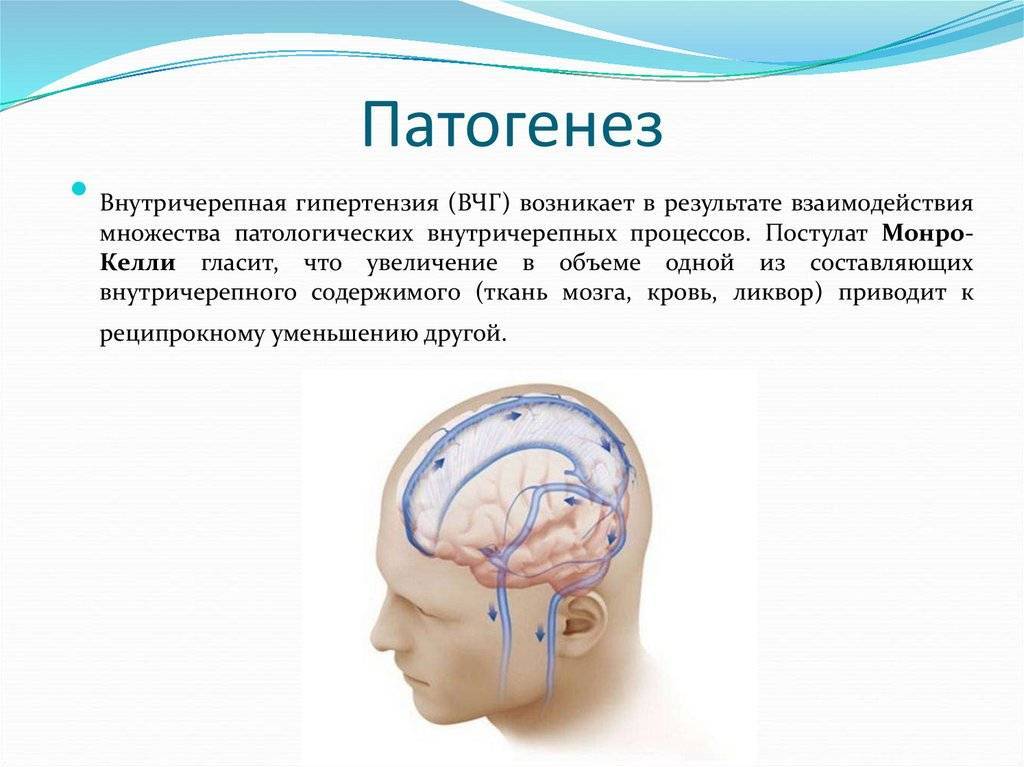 Это же крайне комфортно для врача!
Это же крайне комфортно для врача!
Например, ребенок часто плачет и вздрагивает, плохо спит, много срыгивает, плохо ест и мало прибавляет в весе, вытаращивает глаза, ходит на носочках, у него дрожат ручки и подбородок, бывают судороги и есть отставание психоречевого и двигательного развития: «виноват только он — гипертензионно-гидроцефальный синдром (ГГС) или повышение внутричерепного давления». Правда же, очень полезный и удобный диагноз?
Довольно часто при этом в качестве главного аргумента для родителей в ход идет «тяжелая артиллерия» — данные инструментальных методов исследования, абсолютно устаревшие и неинформативные эхоэнцефалография (ЭХО-ЭГ) и реоэнцефалография (РЭГ), либо обследования «не из той оперы» (
На самом деле, внутричерепная гипертензия — очень серьезная, и довольно редкая, неврологическая и нейрохирургическая патология. Она сопровождает тяжелые нейроинфекции и мозговые травмы, гидроцефалию, нарушение мозгового кровообращения, опухоли головного мозга и др.
Она сопровождает тяжелые нейроинфекции и мозговые травмы, гидроцефалию, нарушение мозгового кровообращения, опухоли головного мозга и др.
Госпитализация при этом обязательна и неотложна!
Кроме того, нет никакой прямой и достоверной связи внутричерепной гипертензии и просвечивающих сосудов на лице и волосистой части головы, ходьбы на цыпочках, дрожания ручек и подбородка, гипервозбудимости, нарушения развития, плохой успеваемости, носовых кровотечений, тиков, заикания, плохого поведения и т.д. и т.п.
Вот поэтому, если вашему малышу поставили диагноз «перинатальная энцефалопатия (ПЭП) или перинатальное поражение центральной нервной системы (ПП ЦНС), внутричерепная гипертензия или гипертензионно-гидроцефальный синдром (ГГС)», на основании «вытаращивания» глазок (не путать с истинным симптомом Грефе, симптомом «заходящего солнца»!) и ходьбы на цыпочках, то не стоит заранее сходить с ума. На самом деле эти реакции могут быть характерны для легковозбудимых детей раннего возраста. Они очень эмоционально реагируют на все, что их окружает и что происходит. Чуткие родители легко смогут заметить такую взаимосвязь.
Они очень эмоционально реагируют на все, что их окружает и что происходит. Чуткие родители легко смогут заметить такую взаимосвязь.
Начинать же лечение этой неуточненной «серьезной» патологии по рекомендациям одного врача на основании вышеперечисленных «аргументов» абсолютно неразумно, кроме того, такое необоснованное лечение может быть совсем не безопасным.
Но! Есть и другой, не менее важный аспект проблемы, который необходимо учитывать в данной ситуации. Иногда лекарства в самом деле необходимы, и неправомерный отказ от них, на основании только собственного убеждения мамы (а чаще папы!) в медикаментозной вредности, может привести к серьезным неприятностям.
Теперь несколько слов о не менее «обожаемых» гидроцефалии и гидроцефальном синдроме. К сожалению, в обычной жизни такой ошибочный «диагноз» встречается практически у каждого четвертого-пятого грудничка. Оказывается, нередко гидроцефалией (гидроцефальным синдромом) некоторые врачи неправильно называют стабильное (обычно незначительное) увеличение желудочков и других ликворных пространств головного мозга. Внешними признаками и жалобами это никак не проявляется, лечения не требует. Иногда при проведении нейросонографии врач ультразвуковой диагностики находит в головном мозге псевдокисты — но это совсем не повод для паники! Псевдокистами называют единичные округлые крошечные образования (полости), содержащие ликвор и располагающиеся в типичных участках мозга. Причины их появления, как правило, бывают достоверно неизвестны; обычно они исчезают к 8-12 мес. жизни. Важно знать что, существование таких кист у большинства детей не является фактором риска в отношении дальнейшего нервно-психического развития и не требует лечения. Тем не менее, хотя и достаточно редко, кисты образуются на месте субэпендимальных кровоизлияний, или имеют связь с перенесенной перинатальной церебральной ишемией или с внутриутробной инфекцией. Количество, размеры, строение и места расположения кист дают специалистам очень важную информацию, с учетом которой, на основе клинического осмотра формируются окончательные выводы.
Внешними признаками и жалобами это никак не проявляется, лечения не требует. Иногда при проведении нейросонографии врач ультразвуковой диагностики находит в головном мозге псевдокисты — но это совсем не повод для паники! Псевдокистами называют единичные округлые крошечные образования (полости), содержащие ликвор и располагающиеся в типичных участках мозга. Причины их появления, как правило, бывают достоверно неизвестны; обычно они исчезают к 8-12 мес. жизни. Важно знать что, существование таких кист у большинства детей не является фактором риска в отношении дальнейшего нервно-психического развития и не требует лечения. Тем не менее, хотя и достаточно редко, кисты образуются на месте субэпендимальных кровоизлияний, или имеют связь с перенесенной перинатальной церебральной ишемией или с внутриутробной инфекцией. Количество, размеры, строение и места расположения кист дают специалистам очень важную информацию, с учетом которой, на основе клинического осмотра формируются окончательные выводы.
Описание НСГ — это не диагноз и не повод для лечения!
Чаще всего, данные НСГ дают косвенные и неопределенные результаты, и учитываются только в совокупности с результатами клинического осмотра.
Еще раз должен напомнить о другой крайности: в сложных случаях иногда встречается явная недооценка со стороны родителей (реже — и врачей), имеющихся у ребенка проблем, что приводит к полному отказу от необходимого динамического наблюдения и обследования, в результате чего правильный диагноз ставится поздно, и лечение не приводит к нужному результату. Поэтому, при подозрении на повышенное внутричерепное давление и гидроцефалию, диагностика должна проводиться на самом высоком профессиональном уровне.
Что такое мышечный тонус и почему его так «любят» врачи и родители?
Посмотрите в медицинскую карточку своего ребенка: там нет такого диагноза, как «мышечная дистония», «гипертония» и «гипотония»? — наверное, вы просто не ходили со своим малышом до года в поликлинику к неврологу. Это, конечно же, шутка. Однако, диагноз «мышечная дистония» встречается нисколько не реже (а может быть и чаще), чем гидроцефальный синдром и повышение внутричерепного давления.
Это, конечно же, шутка. Однако, диагноз «мышечная дистония» встречается нисколько не реже (а может быть и чаще), чем гидроцефальный синдром и повышение внутричерепного давления.
Изменения мышечного тонуса могут быть, в зависимости от степени выраженности, как вариантом нормы (чаще всего), так и серьезной неврологической проблемой (это гораздо реже).
Заметить различие между физиологическими изменениями и патологическими симптомами за одну консультацию даже грамотному врачу иногда довольно трудно. Дело в том, что изменение мышечного тонуса не только связано с неврологическими расстройствами, но и сильно зависит от конкретного возрастного периода и других особенностей состояния ребенка (возбужден, плачет, голоден, сонлив, замерз и т.д.). Таким образом, наличие индивидуальных отклонений в характеристиках мышечного тонуса, далеко не всегда заставляет беспокоиться и требует какого-либо лечения.
Но даже в том случае, если функциональные нарушения мышечного тонуса подтвердятся, в этом нет ничего страшного. Хороший невролог, скорей всего, назначит массаж и занятия лечебной физкультурой (очень эффективны упражнения на больших мячах). Медикаменты назначаются крайне редко, обычно при выраженной мышечной гипертонии спастического характера.
Хороший невролог, скорей всего, назначит массаж и занятия лечебной физкультурой (очень эффективны упражнения на больших мячах). Медикаменты назначаются крайне редко, обычно при выраженной мышечной гипертонии спастического характера.
Cиндром гипервозбудимости (синдром повышенной нервно-рефлекторной возбудимости)
Частые плачи и капризы по поводу и без, эмоциональная неустойчивость и повышенная чувствительность к внешним раздражителям, нарушение сна и аппетита, обильные частые срыгивания, двигательное беспокойство и вздрагивания, дрожание подбородка и ручек (и т.д.), часто в сочетании с плохой прибавкой веса и нарушением стула — узнаете такого ребенка?
Все двигательные, чувствительные и эмоциональные реакции на внешние стимулы у гипервозбудимого ребенка возникают интенсивно и резко, и так же быстро могут угасать. Освоив те или иные двигательные навыки, дети беспрерывно двигаются, меняют позы, постоянно тянутся каким-либо предметам и захватывают их. Обычно дети проявляют живой интерес к окружающему, но повышенная эмоциональная лабильность нередко затрудняет их контакт с окружающими. У них тонкая душевная организация, они очень впечатлительные, переживательные и легко ранимые! Засыпают крайне плохо, только с мамой, постоянно просыпаются, плачут во сне. У многих из них отмечается длительная реакция страха на общение с незнакомыми взрослыми с активными реакциями протеста. Обычно синдром гипервозбудимости сочетается с повышенной психической истощаемостью и утомляемостью.
Обычно дети проявляют живой интерес к окружающему, но повышенная эмоциональная лабильность нередко затрудняет их контакт с окружающими. У них тонкая душевная организация, они очень впечатлительные, переживательные и легко ранимые! Засыпают крайне плохо, только с мамой, постоянно просыпаются, плачут во сне. У многих из них отмечается длительная реакция страха на общение с незнакомыми взрослыми с активными реакциями протеста. Обычно синдром гипервозбудимости сочетается с повышенной психической истощаемостью и утомляемостью.
Наличие таких проявлений у ребенка — это всего лишь только повод для обращения к неврологу, но, ни в коем случает не повод для родительской паники, и тем более, медикаментозного лечения.
Постоянная гипервозбудимость в причинном отношении мало специфична и чаще всего может наблюдаться у детей с особенностями темперамента (например, так называемый холерический тип реагирования).
Значительно реже, гипервозбудимость можно связать и объяснить перинатальной патологией центральной нервной системы. Кроме того, если поведение ребенка вдруг неожиданно и надолго нарушилось практически без видимых причин, у него появилась гипервозбудимость, нельзя исключить вероятность развития реакции нарушения адаптации (приспособления к внешним условиям среды) вследствие стресса. И чем быстрее ребенка посмотрят специалисты, тем легче и быстрее удается справиться с проблемой.
Кроме того, если поведение ребенка вдруг неожиданно и надолго нарушилось практически без видимых причин, у него появилась гипервозбудимость, нельзя исключить вероятность развития реакции нарушения адаптации (приспособления к внешним условиям среды) вследствие стресса. И чем быстрее ребенка посмотрят специалисты, тем легче и быстрее удается справиться с проблемой.
И, наконец, наиболее часто, преходящая гипервозбудимость бывает связана с педиатрическими проблемами (рахит, нарушения переваривания пищи и кишечные колики, грыжи, прорезывание зубов и др.).
В раннем возрасте состояние ребенка чрезвычайно переменчиво, поэтому минимальные отклонения в развитии и другие расстройства нервной системы иногда могут быть обнаружены лишь только в процессе длительного динамического наблюдения за малышом, при повторных консультациях. С этой целью определены конкретные даты плановых консультаций детского невролога на первом году жизни: обычно в 1, 3, 6 и 12 месяцев. Именно в эти периоды можно обнаружить большинство тяжелых болезней нервной системы детей первого года жизни (гидроцефалия, эпилепсия, ДЦП, обменные расстройства и др. ). Таким образом, выявление конкретной неврологической патологии на ранних этапах развития позволяет вовремя начинать комплексную терапию и достигать при этом максимально возможного результата.
). Таким образом, выявление конкретной неврологической патологии на ранних этапах развития позволяет вовремя начинать комплексную терапию и достигать при этом максимально возможного результата.
И в заключение, хотелось бы напомнить родителям: будьте участливы и внимательны к своим малышам! В первую очередь, именно ваша активно-осмысленная заинтересованность в жизни детей является основой их дальнейшего благополучия. Не пытайтесь вылечить их от «предполагаемых болезней», но если вас что-то тревожит и заботит, найдите возможность получить независимую консультацию квалифицированного специалиста.
Автор невролог Зайцев С.В.
September 27, 2017
Источник
причины, симптомы, лечение в Москве – Консультация и обследование при гипертензии – Неврология в Клинике № 1
Обследование и лечение
Внутричерепная гипертензия – это повышение давления, которое оказывает движущийся по проводящим путям головного мозга ликвор. Данная патология входит в список самых распространенных болезней мозга и является опасным заболеванием, оказывающим разрушительное влияние на его структуры. Чаще гипертензия является вторичным заболеванием, развивается на фоне различных факторов, в том числе – может иметь травматическую или онкологическую этиологию.
Данная патология входит в список самых распространенных болезней мозга и является опасным заболеванием, оказывающим разрушительное влияние на его структуры. Чаще гипертензия является вторичным заболеванием, развивается на фоне различных факторов, в том числе – может иметь травматическую или онкологическую этиологию.
Согласно статистике врачей-неврологов по всему миру, внутричерепной гипертензией в большей степени подвержены представители сильного пола, хотя у детей она с одинаковой частотой диагностируется как у мальчиков, так и у девочек.
Важно: провоцировать повышенное давление может не только ликвор, но также артериальная кровь или субстрат мозговой опухоли.
Пройдите диагностику внутричерепной гипертензии в Клинике №1:
- Осмотр глазного дна
- УЗДИ сосудов головного мозга
- Рентген головы
- ЭЭГ
- Ангиография
При единовременной оплате услуг – скидка 20%
ПозвонитьПричины развития
В нормальных условиях у здорового человека мозг окружен внутримозговой жидкостью. Эта жидкость безостановочно двигается с определенной скоростью и воздействуя при этом на мозг с определенным показателем нормального давления. При этом важным для понимания моментом является «круговорот» ликвора: часть жидкости всасывается в кровь, при это продуцируется новый ликвор, возмещая общий объем жидкости до нормального показателя. Если всасывание ликвора замедляется, или его продуцирование – чрезмерно активизируется, объем жидкости в какой-то момент начинает превышать норму. Очевидным следствием этого станет повышение давления при передвижении внутримозговой жидкости.
Внутричерепная гипертензия может развиваться и у новорожденных детей. Причиной этому, как правило, является, гидроцефалия любой этиологии. Среди новорожденных с гипертензией жидкости в черепе большой процент недоношенных малышей.
У взрослых пациентов внутричерепная гипертензия может развиться даже на фоне отека мозговой ткани, например, в результате черепно-мозговой травмы, менингита – инфекционного поражения мозговых оболочек, саркоидоза, или других заболевания мозга или сердца.
Также к повышению давления ликвора внутри черепа может привести длительный прием препаратов группы кортикостероидов, гормональных контрацептивов, антибиотиков.
Симптомы заболевания
Распознать повышенное внутричерепное давление можно по различным признакам.
- Головная боль, различной интенсивности. Чаще по ночам, так как в лежачем положении продуцирование ликвора активизируется, а его всасывание замедляется.
- При повышенном давлении мозговой жидкости человек страдает от тошноты и частой рвоты. Причем это не связано с пищеварительным процессом. Что характерно лишь для данной патологии – даже после рвоты не приходит облегчение, так как давление в мозгу не изменяется.
- Нервозность, раздражительность без причины, порой граничащая с агрессией, быстрая утомляемость, даже если этому состоянию не предшествовали значительные физические нагрузки. Такая симптоматика объясняется негативным влиянием гипертензии на психоэмоциональное состояние человека.
- Скачки артериального давления, повышенное потоотделение, тахикардия, быстрая утомляемость, озноб, кратковременные обмороки, и другие симптомы, присущие вегетососудистой дистонии, также могут развиваться, когда ликвор чрезмерно «давит» на мозг.
- При хронической внутричерепной гипертензии у человека снижается сексуальное влечение. Это характерно для пациентов любого пола.
Пройдите диагностику внутричерепной гипертензии в Клинике №1:
- Осмотр глазного дна
- УЗДИ сосудов головного мозга
- Рентген головы
- ЭЭГ
- Ангиография
При единовременной оплате услуг – скидка 20%
ПозвонитьК какому врачу обратиться?
При наличии симптомов повышенного внутричерепного давления, необходимо обратиться к специалисту – выбрав лучшего невролога, которому вы сможете доверить здоровье такого важного органа, как мозг. Специалисты проведут дифференциальную диагностику, поставив точный диагноз. После этого в борьбе с опасной и серьезной патологией пациент имеет все шансы на победу.
Диагностика повышенного мозгового давления
Пациентам с подозрением гипертензию сразу назначается МРТ. Также проводится:
- Осмотр глазного дна – безболезненный способ диагностики, позволяющий выявить отек зрительного нерва – характерный признак гипертензии.
- Ультразвуковое допплеровское исследование сосудов головного мозга – выявит при наличии «препятствий» на пути тока ликвора.
- Рентген головы – простой и точный метод диагностики состояния головного мозга, может проводиться с контрастом или без.
- Электроэнцефалограмма (ЭЭГ) – неинвазивный метод обследования, нацеленный на измерение электрической активности клеток мозга.
- Ангиография.
Лечение высокого внутричерепного давления
Жить с повышенным внутричерепным давлением довольно сложно, и к тому же – опасно. Если не лечить заболевание, у пациента развивается гормональный дисбаланс, нарушается система нервной регуляции, снижаются интеллектуальные способности.
Основа лечебной программы заключается в использовании препаратов, снижающих продуцирование цереброспинальной жидкости и активизирующих процесс ее всасывания. В тяжелых случаях врачи принимают решение о необходимости хирургического шунтирования.
Записаться на консультацию к неврологу
Опытные специалисты ведут прием в неврологическом отделении частного Многопрофильного Медицинского Центра в Москве – «Клиника №1». Избавьтесь от неприятных симптомов и предотвратите осложнения, к которым приводит повышенное внутричерепное давление – пройдя курс лечения.
Информация о ценах на первичный и повторный платный прием невролога представлена на нашем сайте. Записаться к специалисту на удобное время можно по телефону или с помощью онлайн формы на нашем сайте.
г. Москва, ул. Краснодарская, дом. 52, корп. 2
+7 (495) 152-33-19
Работаем в будние дни и выходные с 8.00 до 21.00
Цены на консультацию и прием врача невролога
| Название услуги | Стоимость |
| Бесплатная консультация врача после МРТ/КТ | 0,00 |
| Первичный прием невролога (консультация) | 1270,00 |
| Повторная консультация невролога | 810,00 |
| Вызов врача на дом | 5180,00 |
Внутричерепное давление у детей | Passion.ru
К основным признакам повышенного внутричерепного давления относят сильные головные боли, на высоте приступов которых появляется тошнота и в выраженных случаях – рвота, от которой становится легче. У детей это проявляется рвотой фонтаном, постоянным сильным криком, особенно сильны рвота и срыгивания по утрам.
Кроме того, признаками повышения давления внутри полости черепа служат нарушения зрения с формированием косоглазия, чаще двустороннего, застойные диски в области глазного дна, отек зрительного нерва, нарушается сознание – от резкого возбуждения до оглушенности или комы.
Кроме того, у детей в первый год их жизни повышение давления внутри головы приводит к расхождению швов черепа и резким темпам роста головы, что видно даже визуально. Родничок при этом сильно набухает горбиком, становится плотным, напряженным и может пульсировать. При приступах повышения давления провоцируются судороги, а если давление повышено длительно – страдает умственное развитие, возникает слепота и развиваются параличи.
Однако признаками внутричерепной гипертензии могут являться только сочетания почти всех этих признаков, и каждый из них по отдельности может с равной вероятностью относиться к любой другой патологии.
Что нужно помнить родителям детей, страдающих внутричерепной гипертензией
Родителям следует помнить, если у ребенка внутричерепная гипертензия, это неотложное и угрожающее жизни состояние, оно требует только стационарного лечения. Не бывает «легкого» или «слегка повышенного» черепного давления. Оно или повышено и ребенка следует лечить, или не повышено, что бывает в 90% случаев выставления подобных диагнозов.
Что не является ВЧД?
Есть ряд симптомов, которые совершенно не свидетельствуют о повышении черепного давления, но упорно трактуются многими педиатрами и детскими неврологами как признаки ВЧД.
Внутричерепное давление у грудничков внутричерепное давление у новорожденных внутричерепное давление симптомы и лечение у младенцев
Если младенец хорошо ест, много спит и не капризничает, значит с ним все хорошо. А если он беспокоен, отказывается от груди и все время кричит – с ним что-то не так.
И этим «не так» может быть повышенное внутричерепное давление у грудничков.
В полости черепа есть мозг, кровь и спинномозговая жидкость (ликвор). Так вот, эта жидкость циркулирует по желудочкам мозга, каналу спинного мозга, между ними, и, естественно, давит на их внутреннюю поверхность. Т.е. внутричерепное давление есть у всех, и само по себе не несет никакой опасность, но когда оно повышено – может быть сигналом о наличии различных заболеваний.
Причиной возникновения повышенного давления может быть гипоксии плода при беременности (токсикозы, отслойка или быстрое созревание плаценты, долгие роды, прием запрещенных медицинских препаратов и т.д.), долгие и трудные роды, обвитие пуповиной (удушение), т.е. все, что приводит к плохому притоку кислорода к ребенку.
Как правило, повышенное внутричерепное давление у грудничков можно выявить по следующим симптомам – выпячивание большого родничка, выкатывание глаз или симптом Грефе (отведение их вниз), быстрый рост головы, косоглазие, расхождение черепных швов, дрожание конечностей, постоянный крик, повышенный мышечный тонус и т.д. Понятно, что найти ребенка в возрасте до года, который бы не кричал, у которого бы не дрожали ручки – довольно непросто, тем не менее, лучше перестраховаться и обратиться к врачу.
Повышенное внутричерепное давление у грудничков может говорить о различного вида заболеваниях, например, менингите и энцефалите, опухолях мозга, абсцессе, травмах, серьезных нарушениях обмена веществ. Но основной в этом списке является гидроцефалия, которая часто является врожденной, но может быть и следствием тяжелых заболеваний или нейрохирургических вмешательств.
Повышенное внутричерепное давление у грудничков можно выявить следующими способами: ультрозвуковое исследование головного мозга (возможно до тех пор, пока не закрылся родничок), компьютерная или магнитно-резонансная томография (лучше не делать, если нет подозрения на серьезную внутричерепную патологию), эхоэнцефалография. Однако опираться только на эти исследования нельзя. Они скорее могут подтвердить догадку врача о возможном повышении внутричерепного давления. Достоверный же ответ может дать только пункция (введения иглы в спинномозговой канал или желудочки головного мозга). Конечно, это страшно, но лучше сделать, чем потом жалеть об упущенном времени.
Повышенное внутричерепное давление у ребенка | Материнство
Нередко уже с самого рождения у малыша в карточке появляются различные неврологические диагнозы, самым пугающим из которых становится повышение внутричерепного давления или сокращенно ВЧД. Современная педиатрия и детская неврология имеет тенденцию к гипердиагностике и порой назначается активное, но не вполне обоснованное лечение.
Родители при наличии аббревиатуры «ВЧД» в карточке теряются и пугаются. Многочисленные сомнительные материалы из сети интернет о жутких последствиях повышения давления внутри черепа подливают масла в огонь. Постараемся подробно и объективно разобраться в ситуации.
Откуда берется давление?Чтобы понять суть изменений и основу патологии, нужно коротко разобраться в анатомии детской головки и тех процессах, которые внутри нее происходят. Головной мозг крохи окружен особыми оболочками – паутинной, мягкой и твердой, покрытой сверху плотными костями черепа. Между внутренней оболочкой мозга, в области субарахноидального (подпаутиного) пространства расположена цереброспинальная или спинномозговая жидкость (ликвор). Мозг как бы плавает в ней, омываясь со всех сторон. Внутри самого мозга есть особые полости, называемые желудочками мозга, они полые, сообщаются между собой и заполнены также этой же жидкостью. Такая система циркуляции жидкости защищает мозг от негативных влияний и осуществляет его питание. Костный череп, оболочки мозга и ликвор защищают мозг от травм и сотрясений до определенных пределов, иначе даже легкие удары и толчки приводили бы к повреждению мозга. Ликвор всегда циркулирует внутри желудочков и около мозга с определенным давлением, соответственно, возможны и колебания этого давления, как в сторону повышения, так и понижения.
Всегда ли повышенное давление – это патология?В привычных условиях уровень давления не является постоянной величиной, в зависимости от активности ребенка оно периодически колеблется в определенных пределах. Его повышают натуживание и дефекация, крики и плач, сосание груди, стрессы, кашель, и такие колебания не несут для мозга никакой угрозы. Однако если внутричерепное давление повышено очень сильно или длительно, это может приводить к определенным изменениям в работе мозга, и требует лечения препаратами или иных вмешательств.
Кроме того, повышение внутричерепного давления – это не диагноз, это симптом каких-либо расстройств, в результате которых это самое давление повышается. Без причин само по себе давление не повышается, и поэтому нужно всегда искать причину, которая привела в гипертензии (так называют повышение давления).
Что же может вызвать повышение ВЧД?Прежде всего, причиной могут становиться объемные образования полости черепа – доброкачественные или злокачественные опухоли. Они занимают определенное пространство черепа, которое ограничено костями, поэтому жидкость вынуждена сжиматься (вытесняться ей некуда) и давление повышается. Из-за чрезмерного давления жидкости на мозговые ткани они деформируются и изменяются. Это приводит к тяжелой неврологической симптоматике.
Воспаление спинного (менингит) или головного (энцефалит) мозга, при котором происходит отек мозга и увеличение его объема, соответственно жидкости остается меньше места и давление ее повышается. Если это гнойный процесс, тогда изменяются еще и свойства ликвора, он становится вязким, хуже оттекает по узким протокам в области ликворо-циркулирующей системы.
Могут давать повышение ВЧД токсический отек головного мозга и развитие гидроцефалии (усиление производства ликвора или нарушение его оттока). При этом производство ликвора продолжается, отток жидкости и ее всасывание нарушаются, что приводит к скоплению избытка жидкости в замкнутой полости черепа. Давление ее, естественно, повышается.
Травма головы, приводящая к отеку вещества мозга и уменьшению объема ликворного пространства, из-за чего повышается давление жидкости. Особенно сильно может повышаться давление при наличии гематомы (разрыва сосуда с вытеканием крови, которая занимает определенный объем полости черепа, вытесняя ликвор).
Отек головного мозга может возникать в результате внутриутробной инфекции, родовой травмы или острой гипоксии плода в родах, кроме того, к повышению внутричерепного давления может приводить слишком раннее сращение костей черепа, из-за чего голова не может полноценно расти соответственно росту мозга. За счет роста мозга объема для жидкости остается все меньше, ее давление повышается.
Признаки повышенного ВЧД у детейЕсли при наличии диагноза «повышенное ВЧД» ребенок вполне бодр и весел, хорошо развивается, скорее всего, патология выставлена необоснованно. Все дело в том, что при реальном повышении давления ликвора проявляются достаточно яркие и выраженные симптомы, которые зависят от возраста ребенка. Проявления связаны как с самой причиной повышения давления, так и с избыточным давлением жидкости на мозг и оболочки. Кроме того, существенные различия будут в проявлениях у детей в младшем возрасте, до достижения ребенком годика, а также у детей более старшего возраста, которые имеют сросшиеся черепные швы и закрытые роднички.
Проявления ВЧД у младенцевДля повышенного ВЧД у младенцев типичны приступы плача и беспокойства, особенно выраженные к вечеру. На протяжении дня кроха может быть относительно спокойным, а в вечернее и ночное время могут быть приступы громкого и непрекращающегося плача, из-за которого ребенок никак не может успокоиться, уснуть. Это возникает за счет особенностей в строении венозных коллекторов и ликворных путей младенцев. В вечернее и ночное время младенцы более длительно находятся в горизонтальном положении, при этом отток крови по венам затрудняется, а сами вены внутри черепа и вокруг головного мозга переполняются кровью, что приводит к увеличению продукции спинномозговой жидкости. Увеличение объема ликвора приводит к еще большему застою крови в венах, что провоцирует подъем внутричерепного давления. Такие изменения провоцируют головные боли, из-за которых возникают проблемы с засыпанием, нарушения сна с частыми пробуждениями.
Характерны для повышеного ВЧД обильные и частые срыгивания, а также рвота фонтаном, позывы к рвоте на фоне плача или беспокойства.
Типичны также увеличенные размеры головы, непропорциональный ее рост с расхождением швов и выбуханием родничков, увеличением размеров лба и мозгового черепа. Это связно со скоплением жидкости в полости черепа и давлением ее на мозговые оболочки и кости черепа. С целью снижения давления происходит компенсаторное увеличение окружностей головы – формируется гидроцефалия. По мере увеличения размера головки ярче проявляется венозная сеточка под кожей на голове. Это происходит из-за растяжения кожи и ее истончения с застоем крови в области венозных сплетений, их переполнением и расширением подкожной венозной сети. Такие вены более заметны в толще кожи.
Может выявляться симптом Грефе – нарушение работы в области глазодвигательных нервов с неконтролируемыми отклонениями глазок книзу, из-за чего между верхним веком и радужкой глаза выявляется белая полоска белковой оболочки (такой симптом еще называют «заходящим солнцем»).
Дети могут отказываться от кормлений, так как при сосании физиологически усиливается внутричерепное давление и увеличивается интенсивность головных болей. При плохих кормлениях дети начинают хуже прибавлять в весе, худеют, их развитие нарушается, происходит формирование отставания в физическом и психо-эмоциональном развитии. Нарушение психического развития связано как с дефицитом питательных веществ, так и с воздействием ВЧД на ткани мозга.
Проявления ВЧД у детей в более старшем возрастеОсновные проявления повышенного ВЧД – головные боли, тошнота и рвота в результате раздражения рвотного центра. Рвота при наличии высокого давления не приносит ребенку облегчения, что отличает ее от рвоты, возникающей на фоне пищеварительных расстройств. Могут быть жалобы на боли внутри глазных яблок и внутри головы, что определяется давлением жидкости на зоны глазниц изнутри. Могут возникать двоение картины перед глазами, вспышки, мушки или ленты перед взором, что обусловлено отеком и раздражением нервов. Также типична сильная головная боль, нарастающая к вечеру и в ночь, раздражительность с плаксивостью и утомлением, нарушения сна.
Диагностика и лечение ВЧДНо чтобы подтвердить повышение ВЧД, требуется измерение этого показателя. Точно можно его определить только при спинномозговой пункции, когда ликвор вытекает из иглы под давлением. К такой методике прибегают редко, поэтому определяют ВЧД только по косвенным признакам. Для определения ВЧД и его последствий проводят полное и детальное обследование ребенка с применением современных методов диагностики.
Прежде всего, показан осмотр невролога и выявление косвенных признаков повышенного давления, описанных нами выше. Кроме того, врач будет обращать внимание на отклонения в рефлексах, мышечном тонусе и состоянии швов и родничков на голове ребенка. Дополнит клиническую картину осмотр глазного дна у офтальмолога. При наличии ВЧД вены в области глазного дна расширяются и полнокровны, а вот артерии находятся в спазме, диск зрительного нерва может быть отечным.
У детей при наличии открытых родничков одним из методов косвенной диагностики является НСГ мозга, с выявлением расширения межполушарной щели и увеличения объема желудочков мозга, деформации их или смещения мозговых структур в одну из сторон, особенно на фоне объемных образований. Метод абсолютно безвредный и может проводиться столько раз, сколько требуется. Однако только по данным НСГ диагноз внутричерепной гипертензии не ставится, это косвенная методика выявления проблемы.
У ребенка старше года, с закрытыми родничками, подтвердить диагноз поможет МРТ мозга.
Выбор тактики лечения зависит от степени повреждения мозговых структур и выраженности повышения давления. Комплексная терапия включает нормализацию режима, прогулки на воздухе, умеренную физическую нагрузку. При выраженном повышении давления применяют мочегонные препараты – диакарб иди триампур, а также средства для нормализации работы мозговой ткани, седативные средства, глицин и многие другие. Показана физиотерапия. При наличии объемных образований помочь в устранении ВЧД поможет только операция, а при гидроцефалии – шунтирование с отведением избытка жидкости в полости тела по катетерам.
Тяжелое и выраженное повышение ВЧД, оставленное без лечения, может обернуться для ребенка эпилептической активностью, ухудшением зрения, нарушениями психики и инсультами. Кроме того, могут нарушаться сознание, мозговая и сердечная деятельность, дыхание, возникать параличи. Но такое бывает только при выраженном повышении давления, что случается очень редко.
Фото — фотобанк Лори
Дата публикации 03.04.2017
Автор статьи: Алена Парецкая, педиатр
Внутричерепное давление у ребенка — Медицинский центр «Эхинацея»
Одно из основных направлений работы нашей клиники – детская неврология, психология и психиатрия, детская эпилептология. Мы работаем в постоянном контакте с родителями наших маленьких пациентов: Вы сможете поддерживать связь с лечащим врачом по телефону и электронной почте. Будем рады помочь вам и вашим детям!
Самое важное − найти причину возникновения повышенного внутричерепного давления у ребенка. Для этого рекомендуем в первую очередь получить консультацию у детского невролога и офтальмолога и сделать исследования, если они потребуются. После постановки точного диагноза назначается подходящее именно Вашему ребенку лечение. В большинстве случаев проблема повышенного внутричерепного давления разрешима.
Симптомы и причины
Головной мозг внутри и снаружи омывается цереброспинальной жидкостью, или ликвором. Она служит защитой для головного мозга, омывает его, питает и защищает от механических воздействий, помогает поддерживать постоянное внутричерепное давление, а также поддерживает обменные процессы между кровью и мозгом. Эта жидкость постоянно циркулирует внутри черепа, в желудочках головного мозга и в других пространствах головного и спинного мозга.
Цереброспинальная жидкость образуется в определенных областях головного мозга, оттуда вытекает, распределяясь по другим областям, и затем, всасывается обратно.
Существует определенный баланс между выделением и всасыванием этой жидкости. Если жидкости выделяется больше, чем может всосаться обратно, или всасывается меньше, чем выделяется, или где-то на пути есть препятствия оттоку жидкости, то она скапливается в определенном месте, тем самым вызывая внутричерепное давление. Поскольку голова – это замкнутая полость, мозг находится внутри черепной коробки и ему некуда деться, то скопившаяся жидкость начинает давить на головной мозг, сдавливая его, а он, со своей стороны, начинает противиться и, тем самым, вызывает нарастание внутричерепного давления. При этом ребенок постоянно или эпизодически может жаловаться на головную боль.
Повышенное внутричерепное давление у грудничков – не редкий случай. Такой ребенок с раннего возраста растет с повышенным внутричерепным давлением, но на головную боль не жалуется, потому что он ее уже не чувствует, так как вырос с ней. Сам головной мозг не имеет болевых рецепторов, а в мозговых оболочках они присутствуют. Длительное внутричерепное давление приводит к растяжению мозговых оболочек и возникает головная боль. Если ребенок перенес внутриутробную гипоксию или инфекцию, нейроинфекцию, травму при рождении, или присутствуют какие-либо врожденные пороки, недоношенность, то повышенное внутричерепное давление возможно с момента рождения.
Такие дети, как правило, не жалуются на головную боль, потому что это их обычное состояние. Но при этом ребенок может быть избыточно возбудимым или не может долго удерживать концентрацию внимания, или у ребенка медленно формируются какие-то отдельные психические функции: речь, ходьба, письмо, память, логика, счет, фонематический слух. Поэтому, практически при любых нарушениях функций нервной системы ребенка, рекомендуется проверять нервную систему на наличие повышенного внутричерепного давления. Часто бывает, что у ребенка обнаруживаются, якобы, психологические проблемы, а на самом деле, ребенку просто очень дискомфортно из-за проблем с высоким внутричерепным давлением.
Если ликвор долгое время давит на головной мозг, объем головного мозга под давлением уменьшается, а объем жидкостных полостей мозга увеличивается, и это называется гидроцефалией. Происходит частичное замещение вещества головного мозга жидкостью. В тяжелых случаях может произойти нарушение формирования функций нервной системы у новорожденных, даже детский церебральный паралич. Тяжелые случаи гидроцефалии оперируются, производится шунтирование и избыток жидкости отводится по шунту. Но, в большинстве случаев, с помощью неврологического и остеопатического лечения, удается справиться с подобными заболеваниями и без операции.
Диагностика внутричерепного давления у ребенка
Расширенные полости головного мозга можно увидеть при ультразвуковом исследовании через родничок на нейросонографии (УЗИ головного мозга). Если родничок уже закрылся, то МР-томография (МРТ) и рентгеновская компьютерная томография (КТ) помогут в постановке диагноза. По косвенным признакам определить повышенное внутричерепное давление, исследуя состояние глазного дна при помощи офтальмоскопии, на приеме у врача офтальмолога. Задняя стенка глаза – это место, где можно увидеть сосуды собственными глазами, в т.ч. соотношение ширины артерий и вен. Если вены на глазном дне расширены и в них есть застой крови –это является косвенным подтверждением того, что внутричерепное давление повышено. По глазному дну можно заподозрить диагноз и мониторировать, насколько хорошо работает назначенное лечение.
Признаки повышенного внутричерепного давления у ребенка можно определить при помощи исследования глазного дна
С чего начать и к кому обращаться с ВЧД у ребенка: к врачу или к психологу?
В первую очередь советуем Вам получить консультацию детского невролога и офтальмолога, для наибольшего эффекта желательно, чтобы данные специалисты работали в паре. Периодически нужно проводить электроэнцефалографию – есть риск эпилептических осложнений при повышенном внутричерепном давлении. На приеме у детского неврологаКогда диагноз установлен, самое главное – это соблюдать режим. Внутричерепное давление имеет свойство нарастать в лежачем положении и уменьшаться в вертикальном. Поэтому, желательно не давать больших объемов жидкости ребенку за два-три часа до сна. Нужно избегать употребления в больших количествах соленой пищи, чтобы уменьшить задержку жидкости в организме.
Если речь не идет о хирургическом вмешательстве, то лечение строится на режиме, о котором мы уже говорили, подбирается комплекс упражнений для снижения внутричерепного давления. Эти упражнения ребенок может выполнять самостоятельно. Также подбираются медикаменты, снижающие внутричерепное давление, которые поддерживают функцию формирования нервной системы. Очень хорошо себя зарекомендовало остеопатическое лечение, которое помогает увеличить отток венозной крови, улучшает работу ликворного насоса и таким образом снижает внутричерепное давление.
Вы всегда можете позвонить в клинику по возникающим в ходе лечения вопросам в течение всей рабочей недели с 9 до 21.00. Либо написать по электронной почте, адрес которой Вы получите в регистратуре. Также, Вы можете получить онлайн-консультацию у любого врача, даже если вы живете в другом городе.
Имплантация ИКД младенцам и маленьким детям: экстракардиальная техника
Задний план: Нет четкой методики имплантации внутреннего кардиовертера-дефибриллятора (ИКД) младенцам и маленьким детям. Целью этого исследования было оценить эффективность и безопасность техники экстракардиальной имплантации ИКД у педиатрических пациентов.
Пациенты и методы: Внекардиальная система ИКД была имплантирована восьми пациентам (возраст 0.3-8 лет; масса тела: 4-29 кг). Под контролем рентгеноскопии провод дефибриллятора вводили подкожно, начиная от передней подмышечной линии по ходу 6-го ребра, почти до достижения позвоночного столба. После частичной нижней стернотомии биполярные стероидные сенсорные электроды и электроды для стимуляции были пришиты к стенке предсердия (n = 2) и к передней стенке правого желудочка (n = 8). Устройство ИКД было имплантировано как «активная банка» в верхнюю часть живота. Пороги чувствительности, стимуляции и дефибрилляции (DFT), а также импедансы были проверены во время операции и через 3 месяца соответственно.
Полученные результаты: У семи из восьми пациентов интраоперационная DFT между подкожным электродом и устройством была <15 Дж. У восьмого пациента имплантация ИКД была технически невозможна из-за DFT> 20 Дж. Во время последующего наблюдения (в среднем 14,5 месяцев) соответствующие и эффективные разряды ИКД были отмечены у двух пациентов. DFT оставалась стабильной через 3 месяца у четырех из шести повторно протестированных пациентов.Ревизия потребовалась у одного пациента из-за миграции электродов, а у другого пациента из-за разрыва электродов.
Выводы: У младенцев и маленьких детей экстракардиальная имплантация ИКД была технически возможна. Опыт и последующие действия по-прежнему ограничены. Течение DFT неизвестно, ожидается дальнейший рост пациентов.
Имплантируемый кардиовертер-дефибриллятор в педиатрической практике: опыт единственного центра в Великобритании с акцентом на подкожную дефибрилляцию | EP Europace
34″ data-legacy-id=»s1″> Введение Оптимальное управление риском внезапной сердечной смерти (ВСС) в педиатрической практике является сложной задачей. Клиническая полезность и польза от имплантируемого кардиовертер-дефибриллятора (ИКД) хорошо известна, иногда с дополнительными антиаритмическими препаратами, кардиостимуляторами и симпатэктомией. 1–5
Во взрослой практике стандарт лечения ИКД — это предпекторальная имплантация генератора ИКД, подключенного к эндокардиальному датчику ритма / дефибрилляции, проведенному через венозную систему к правому желудочку (ПЖ). (с сопутствующими отведениями предсердия и коронарного синуса в двухкамерных устройствах и устройствах для ресинхронизации сердца, соответственно).Дополнительная катушка дефибрилляции может быть расположена в верхней полой вене, встроена в эндокардиальный отвод или как отдельная катушка. В других случаях может быть имплантирован отдельный подкожный массив для улучшения порогов дефибрилляции.
Однако недавней разработкой стала полностью подкожная система. Подкожно-имплантируемый кардиовертер-дефибриллятор (S-ICD; Cameron Health) не имеет эндокардиальных отведений и работает от одного подкожного отведения (состоящего из двух сенсорных электродов и катушки дефибрилляции) и настраиваемого распознавания аритмии. 6–8
В педиатрической практике анатомические ограничения препятствуют использованию технологий, разработанных для взрослых. Более того, установлен более высокий уровень несоответствующей шоковой терапии и системного сбоя (из-за переломов электродов) в педиатрической популяции по сравнению со взрослым населением. 9–11
По этим причинам, когда педиатрическая терапия ИКД требует высокого риска ВСС, необходимо применять новые подходы к проведению терапии ИКД.Мы описываем клинический подход к педиатрической терапии ИКД с особым упором на размещение катушек дефибрилляции; подкожный, трансвенозный и новый гибридный подход двух методов. В заключение мы приводим наши предложения по имплантации ИКД в зависимости от стадии роста ребенка.
45″ data-legacy-id=»s3″> Результаты50″ data-legacy-id=»s3b»> Обозначение имплантата Был ряд показаний для установки ИКД, наиболее частым из которых был врожденный синдром удлиненного интервала QT (8 случаев; 35%).
На рисунке 1 показаны показания для установки ИКД.
Рисунок 1
Круговая диаграмма, демонстрирующая показания имплантата ИКД.
Рис. 1
Круговая диаграмма, демонстрирующая показания имплантата ИКД.
Перед установкой ИКД 12 из 23 детей (52%) были успешно реанимированы после остановки сердца вне больницы и получили вставку ИКД для вторичной профилактики.
В число 11 детей, которым имплантировали ИКД без остановки сердца на открытом воздухе в целях первичной профилактики, относились: 4 ребенка с врожденным удлинением интервала QT с рецидивирующим обмороком, несмотря на максимальную медикаментозную терапию; 3 ребенка с синдромом Бругада (с диагнозом «провокация аджмалином» у 2 и генетически положительным у 1) все они имели сильную семейную историю ВСС; 2 ребенка (оба родных брата) с неспецифическими аномалиями реполяризации на электрокардиограмме (ЭКГ) с эпизодами синкопальных состояний наряду с сильным семейным анамнезом ВСС с матерью, имеющей МКБ in situ ; 1 ребенок с гипертрофической кардиомиопатией (ГКМП) и сильная семейная история внезапной смерти (с родителем, имеющим МКБ in situ ), и, наконец, 1 ребенок с ГКМП у ребенка с синдромом Нунана и рецидивирующими предсердными аритмиями.
61″ data-legacy-id=»s3d»> Оценка дефибрилляции и программирование имплантируемого кардиовертера-дефибриллятора Удовлетворительная дефибрилляция была подтверждена во время имплантации у всех детей индукцией и прекращением фибрилляции желудочков (ФЖ) с запасом прочности 10 Дж, повторенной как минимум дважды. Где применимо, во время тестирования продолжали стимулировать AAI. На момент тестирования в этой когорте у нас не было случаев неудачной дефибрилляции.
Данные конфигурации и программирования были доступны для 18 пациентов, и лишь ограниченные данные доступны в других случаях, когда последующее наблюдение продолжалось в другом центре.Устройства S-ICD выбирают лучший из трех векторов чувствительности и имеют уникальный алгоритм обнаружения аритмии, основанный на обнаружении частоты и извлечении признаков. Он обеспечивает непрограммируемый разряд 80 Дж с использованием автоматического вектора, способного менять полярность в случае отказа кардиоверта.
Для устройств с подкожными катушками вектор удара идет от переднего катода к заднему аноду, при этом генератор в цепи неактивен. Эта установка была выбрана, поскольку она обеспечивает постоянную безопасность вектора шока перед лицом роста и миграции, особенно там, где выбрано место генерации брюшной полости.Одно из других устройств было настроено на подачу разряда от генератора к катушке RV. Все остальные устройства были настроены на передачу разряда от катушки RV к генератору. Три устройства произвели начальный разряд ниже максимальной мощности, а все последующие разряды — на максимуме. Все остальные устройства производили все удары на максимальной мощности. Вектор шока был обращен в последней последовательности во всех случаях.
Обнаружение было установлено на 18/24 в 10 случаях и 30/40 в четырех случаях. Одно устройство было настроено на 24/32. Повторное обнаружение было соответствующим образом уменьшено во всех случаях.Шестнадцать устройств имели зону обнаружения VF, установленную на уровне 200 ударов в минуту или выше. Наивысшая зона была установлена на отметке 250 ударов в минуту. в аппарате и 240 уд. / мин. в устройствах Cameron Health. Самая низкая частота обнаружения была установлена на уровне 150 ударов в минуту. У девяти устройств была отдельная зона желудочковой тахикардии, все с частотой> 200 ударов в минуту.
68″ data-legacy-id=»s3f»> Последующая деятельность Общий период наблюдения за всеми типами ИКБ составлял от 0,17 до 11,08 года (в среднем 4,92 года). Девять детей (41%) получили соответствующую дефибрилляцию по поводу фибрилляции желудочков (пять детей более одного раза в течение периода наблюдения).
Пятеро детей (22%) получили несоответствующий электрошок, все из-за неправильного распознавания и распознавания синусовой или наджелудочковой тахикардии. У всех этих детей были эндокардиальные или эпикардиальные сенсорные отведения.Дальнейшие маневры были использованы для исправления этого с изменением конфигурации программного обеспечения, чтобы увеличить количество интервалов тахикардии, которые необходимо было обнаружить, чтобы объявить начало эпизода желудочковой аритмии, что удовлетворяет критериям обнаружения устройства (до 120/140 ударов) (Medtronic ™ Inc.).
Один ребенок умер по МКБ in situ . У этого ребенка была рефрактерная к шоку фибрилляция желудочков с ГКМП. ИКД правильно дефибриллировал несколько эпизодов, но повторное инициирование аритмии в этом случае привело к истощению терапии.
Пятерым детям в течение периода наблюдения было выполнено шесть дополнительных вмешательств. У всех этих детей было внутрисердечное отведение (трое детей переросли отведения, один перелом отведения, один миграция отведения, и у одного ребенка было позднее развитие инфекционного эндокардита основного врожденного поражения сердца, что потребовало удаления внутрисердечных электродов ИКД, 2 года после прошивки).
Не было никаких осложнений у детей с эксклюзивным подкожным устройством ИКД в течение среднего периода наблюдения, равного 0.83 года (диапазон 0,17–1,08 года).
Таблица 1 показывает подробную информацию о 23 детях в этой статье. Всем детям в возрасте до 16 лет ежегодно выполняли плановую рентгенографию грудной клетки, каждые шесть месяцев опрашивали с помощью ИКД и проводили клинический осмотр.
Таблица 1 Характеристики пациентов, включенных в это исследование
. Пол
. Диагностика
. OOH остановка сердца?
. Возраст при установке ИКД / лет
. Масса при установке ИКД / кг
. Радиологические данные имплантата
. Свинец и катушка
. Данные программирования
. Период наблюдения
. Время показа / мин
. Экспозиционная доза / микрогимм -2 . Сенсорный провод
. Катушка дефибрилляции
. Частота ФЖ / уд / мин
. Частота VT / уд. / Мин.
. Первоначальный шок / Дж
. Макс. энергия удара / Дж
. Вектор удара
. Обнаружение
. Повторное обнаружение
. ATP
. Срок, лет
. Соответствующая дефибрилляция?
. Ключевые события
. Обычный ИКД (эндокардиальные отведения) 1 M Идиопатическая остановка ФЖ, ранее благополучная Да 15,25 60,00 222,2 250 35 35 ПН к генератору 18/24 12/16 X10 5.08 Не требуется Несоответствующая дефибрилляция 2 M Синдром удлиненного интервала QT
Рецидивирующий обморок, несмотря на максимальное лечение Нет 13,00 58,90 Эндокардиальный 222,2 Нет 35 35 ПН к генератору 18/24 12/16 5.17 Не требуется Нет 3 M Синдром Бругада, внезапная смерть в семейном анамнезе Нет 12,92 41,35 u / a Эндокардиальный 250 200 35 35 RV к генератору u / a u / a 9.92 Не требуется Нет Нет 902 OOH остановка фибрилляции предсердий, причина не обнаружена, но в анамнезе повторяющиеся обмороки Да 33 82,00 10,44 561 Эндокардиальный Эндокардиальный 200 230,7 35 35 RV к генератору 30/40 1250 Да Несоответствующая дефибрилляция 5 F Аномальные изменения реполяризации на ЭКГ, у мамы есть ICD in situ для сильной FHx внезапной смерти Нет 13.92 47,50 u / a u / a Endocardial Endocardial 222.2 No. 9.67 31,12 0,08 3,3 Эндокардиальный Эндокардиальный 222,2 Нет 35 35 RV к генератору Нет 7 M Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 13,92 58.90 u / a u / a Endocardial Endocardial 222.2 Нет 35 35 RV к генератору 18/24 Не требуется Нет 8 M HOCM, синдром Нунана, рецидивирующие предсердные аритмии и синкопальные состояния Нет 16,00 56,00 2.35 173 Эндокардиальный Эндокардиальный 200 Нет 25 35 RV к генератору 30/40 18/24 7.50250 9 F HCM, семейный анамнез внезапной сердечной смерти, у мамы есть МКБ in situ No 15,75 58.20 u / a u / a Endocardial Endocardial 214.2 250 35 35 RV к генератору 30/40 Не требуется Миграция свинца 10 M HCM Да 10,08 30,89 9,29 177,2 Endocard2.5 240 35 35 RV к генератору 18/24 12/16 X5 10,83 Да Возможная инфекция поверхностной раны 1150
11 50 HOCM Да 8,42 23,80 4,13 162 Эндокардиальный Эндокардиальный 150 250 35 35 9025/2 9025/2 u / a 1.17 Да Умер (рефрактерная к шоку ФЖ) 12 F Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 15,33 59253 59153 Эндокардиальный u / a u / a u / a u / a RV к генератору u / a u / a u / a 5.92 Не требуется Нет 13 M Синдром удлиненного QT Да 14,67 68,90 15,29 464 15,29 464 Endocard2 35 35 RV к генератору 18/24 12/16 2,42 Да Нет Катушки для подкожной дефибрилляции с зондированием через 2 эпикардиальных или концевых отведения 14 M Синдром Бругада, семейный анамнез внезапной смерти Нет 11.50 35,81 0,52 u / a Endocardial S / C u / a Нет 21 31 u / a u / a u / a 6,17 Не требуется Нет 15 F Послеоперационная гистиоцитома ЛЖ и восстановление МК Да x 2 0,92 9,10 902 u / 03 Epicardial S / C 200 240 35 35 Катушка AP 18/24 12/16 Только во время зарядки 8.33 Да Миграция эпикардиального отведения, а затем отведение отросло 16 F Отсутствие уплотнения ЛЖ и задержка внутрижелудочковой проводимости Да 1,08 7,30 S / C 200 Нет 18 35 Катушка AP 18/24 12/16 1.83 Да Несоответствующая дефибрилляция11350 9025
Катехоламин полиморфный VT Да 1.25 9,30 0,15 0,8 Эпикардиал S / C 200 240 35 35 Катушка AP 24/32 Да Нет 18 M Предыдущее лечение ДОРВ и субаортального стеноза с заменой МК Да x 2 15,83 69,20 0.2 12,1 Эндокардиальный S / C 200 250 35 35 AP-катушка 30/40 12/16 X3 4,425 Да 12/16 X3 Эндокардит 19 M Удлиненный интервал QT и дилатационная кардиомиопатия Да 7,92 24.60 u / a u / a C 165253 31 31 AP Катушка u / a u / a 6.33 Не требуется Свинец разросся 20 F Синдром удлиненного интервала QT
Рецидивирующий обморок, несмотря на максимальное лечение, FHx внезапной смерти Нет 10.92 3725 Эндокард S / C 222,2 Нет 35 35 RV к генератору 18/24 12/16 4.92 Да Несоответствующая дефибрилляция Исключительный подкожный ИКД (Cameron Health Device) ( Рисунок 3 ) 21 M Синдром Бругада 902.105 5 S / C S / C 240 Нет 80 80 1.08 Не требуется Нет 22 F Синдром длинного QT Да 15,00 54,31 u / a 64,8 64,8 240 Нет 80 80 1,33 Не требуется Нет 23 M 33 31,40 0,02 6 S / C S / C 240 Нет 80 80
. Пол
. Диагностика
. OOH остановка сердца?
. Возраст при установке ИКД / лет
. Масса при установке ИКД / кг
. Радиологические данные имплантата
. Свинец и катушка
. Данные программирования
. Период наблюдения
. Время показа / мин
. Экспозиционная доза / микрогимм -2 . Сенсорный провод
. Катушка дефибрилляции
. Частота ФЖ / уд / мин
. Частота VT / уд. / Мин.
. Первоначальный шок / Дж
. Макс. энергия удара / Дж
. Вектор удара
. Обнаружение
. Повторное обнаружение
. ATP
. Срок, лет
. Соответствующая дефибрилляция?
. Ключевые события
. Обычный ИКД (эндокардиальные отведения) 1 M Идиопатическая остановка ФЖ, ранее благополучная Да 15,25 60,00 222.2 250 35 35 RV к генератору 18/24 12/16 X10 5.08 Не требуется Несоответствующая дефибрилляция 253 250
50
50 Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение
Нет 13.00 58,90 1,18 27 Эндокардиальный Эндокардиальный 222,2 Нет 35 35 RV к генератору 902 9025 1225 Не требуется Нет 3 M Синдром Бругада, внезапная смерть в семейном анамнезе Нет 12,92 41,35 u / a u / a 50 Endocardial 50 Endocardial 50 Endocardial 250 200 35 35 От ПП к генератору u / a u / a 9.92 Не требуется Нет 4 M Остановка ФЖ на наружной стенке, причина не обнаружена, но в анамнезе имеется рецидивирующий синкопе Да 15,33 82,00 10,44 56150 9025 Эндокардиальный 200 230,7 35 35 RV к генератору 30/40 12/16 X5 1,83 Да 902 902 902 902 902 9025 Аномальные изменения реполяризации на ЭКГ, мама имеет МКБ in situ для сильной ГГ при внезапной смерти Нет 13.92 47,50 u / a u / a Endocardial Endocardial 222.2 No. 9.67 31,12 0,08 3,3 Эндокардиальный Эндокардиальный 222,2 Нет 35 35 RV к генератору Нет 7 M Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 13,92 58.90 u / a u / a Endocardial Endocardial 222.2 Нет 35 35 RV к генератору 18/24 Не требуется Нет 8 M HOCM, синдром Нунана, рецидивирующие предсердные аритмии и синкопальные состояния Нет 16,00 56,00 2.35 173 Эндокардиальный Эндокардиальный 200 Нет 25 35 RV к генератору 30/40 18/24 7.50250 9 F HCM, семейный анамнез внезапной сердечной смерти, у мамы есть МКБ in situ No 15,75 58.20 u / a u / a Endocardial Endocardial 214.2 250 35 35 RV к генератору 30/40 Не требуется Миграция свинца 10 M HCM Да 10,08 30,89 9,29 177,2 Endocard2.5 240 35 35 RV к генератору 18/24 12/16 X5 10,83 Да Возможная инфекция поверхностной раны 1150
11 50 HOCM Да 8,42 23,80 4,13 162 Эндокардиальный Эндокардиальный 150 250 35 35 9025/2 9025/2 u / a 1.17 Да Умер (рефрактерная к шоку ФЖ) 12 F Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 15,33 59253 59153 Эндокардиальный u / a u / a u / a u / a RV к генератору u / a u / a u / a 5.92 Не требуется Нет 13 M Синдром удлиненного QT Да 14,67 68,90 15,29 464 15,29 464 Endocard2 35 35 RV к генератору 18/24 12/16 2,42 Да Нет Катушки для подкожной дефибрилляции с зондированием через 2 эпикардиальных или концевых отведения 14 M Синдром Бругада, семейный анамнез внезапной смерти Нет 11.50 35,81 0,52 u / a Endocardial S / C u / a Нет 21 31 u / a u / a u / a 6,17 Не требуется Нет 15 F Послеоперационная гистиоцитома ЛЖ и восстановление МК Да x 2 0,92 9,10 902 u / 03 Epicardial S / C 200 240 35 35 Катушка AP 18/24 12/16 Только во время зарядки 8.33 Да Миграция эпикардиального отведения, а затем отведение отросло 16 F Отсутствие уплотнения ЛЖ и задержка внутрижелудочковой проводимости Да 1,08 7,30 S / C 200 Нет 18 35 Катушка AP 18/24 12/16 1.83 Да Несоответствующая дефибрилляция11350 9025
Катехоламин полиморфный VT Да 1.25 9,30 0,15 0,8 Эпикардиал S / C 200 240 35 35 Катушка AP 24/32 Да Нет 18 M Предыдущее лечение ДОРВ и субаортального стеноза с заменой МК Да x 2 15,83 69,20 0.2 12,1 Эндокардиальный S / C 200 250 35 35 AP-катушка 30/40 12/16 X3 4,425 Да 12/16 X3 Эндокардит 19 M Удлиненный интервал QT и дилатационная кардиомиопатия Да 7,92 24.60 u / a u / a C 165253 31 31 AP Катушка u / a u / a 6.33 Не требуется Свинец разросся 20 F Синдром удлиненного интервала QT
Рецидивирующий обморок, несмотря на максимальное лечение, FHx внезапной смерти Нет 10.92 3725 Эндокард S / C 222,2 Нет 35 35 RV к генератору 18/24 12/16 4.92 Да Несоответствующая дефибрилляция Исключительный подкожный ИКД (Cameron Health Device) ( Рисунок 3 ) 21 M Синдром Бругада 902.105 5 S / C S / C 240 Нет 80 80 1.08 Не требуется Нет 22 F Синдром длинного QT Да 15,00 54,31 u / a 64,8 64,8 240 Нет 80 80 1,33 Не требуется Нет 23 M 33 31,40 0,02 6 S / C S / C 240 Нет 80 80
Таблица 1 Характеристики пациентов, включенных в это исследование
. Пол
. Диагностика
. OOH остановка сердца?
. Возраст при установке ИКД / лет
. Масса при установке ИКД / кг
. Радиологические данные имплантата
. Свинец и катушка
. Данные программирования
. Период наблюдения
. Время показа / мин
. Экспозиционная доза / микрогимм -2 . Сенсорный провод
. Катушка дефибрилляции
. Частота ФЖ / уд / мин
. Частота VT / уд. / Мин.
. Первоначальный шок / Дж
. Макс. энергия удара / Дж
. Вектор удара
. Обнаружение
. Повторное обнаружение
. ATP
. Срок, лет
. Соответствующая дефибрилляция?
. Ключевые события
. Обычный ИКД (эндокардиальные отведения) 1 M Идиопатическая остановка ФЖ, ранее благополучная Да 15,25 60,00 222,2 250 35 35 ПН к генератору 18/24 12/16 X10 5.08 Не требуется Несоответствующая дефибрилляция 2 M Синдром удлиненного интервала QT
Рецидивирующий обморок, несмотря на максимальное лечение Нет 13,00 58,90 Эндокардиальный 222,2 Нет 35 35 ПН к генератору 18/24 12/16 5.17 Не требуется Нет 3 M Синдром Бругада, внезапная смерть в семейном анамнезе Нет 12,92 41,35 u / a Эндокардиальный 250 200 35 35 RV к генератору u / a u / a 9.92 Не требуется Нет Нет 902 OOH остановка фибрилляции предсердий, причина не обнаружена, но в анамнезе повторяющиеся обмороки Да 33 82,00 10,44 561 Эндокардиальный Эндокардиальный 200 230,7 35 35 RV к генератору 30/40 1250 Да Несоответствующая дефибрилляция 5 F Аномальные изменения реполяризации на ЭКГ, у мамы есть ICD in situ для сильной FHx внезапной смерти Нет 13.92 47,50 u / a u / a Endocardial Endocardial 222.2 No. 9.67 31,12 0,08 3,3 Эндокардиальный Эндокардиальный 222,2 Нет 35 35 RV к генератору Нет 7 M Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 13,92 58.90 u / a u / a Endocardial Endocardial 222.2 Нет 35 35 RV к генератору 18/24 Не требуется Нет 8 M HOCM, синдром Нунана, рецидивирующие предсердные аритмии и синкопальные состояния Нет 16,00 56,00 2.35 173 Эндокардиальный Эндокардиальный 200 Нет 25 35 RV к генератору 30/40 18/24 7.50250 9 F HCM, семейный анамнез внезапной сердечной смерти, у мамы есть МКБ in situ No 15,75 58.20 u / a u / a Endocardial Endocardial 214.2 250 35 35 RV к генератору 30/40 Не требуется Миграция свинца 10 M HCM Да 10,08 30,89 9,29 177,2 Endocard2.5 240 35 35 RV к генератору 18/24 12/16 X5 10,83 Да Возможная инфекция поверхностной раны 1150
11 50 HOCM Да 8,42 23,80 4,13 162 Эндокардиальный Эндокардиальный 150 250 35 35 9025/2 9025/2 u / a 1.17 Да Умер (рефрактерная к шоку ФЖ) 12 F Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 15,33 59253 59153 Эндокардиальный u / a u / a u / a u / a RV к генератору u / a u / a u / a 5.92 Не требуется Нет 13 M Синдром удлиненного QT Да 14,67 68,90 15,29 464 15,29 464 Endocard2 35 35 RV к генератору 18/24 12/16 2,42 Да Нет Катушки для подкожной дефибрилляции с зондированием через 2 эпикардиальных или концевых отведения 14 M Синдром Бругада, семейный анамнез внезапной смерти Нет 11.50 35,81 0,52 u / a Endocardial S / C u / a Нет 21 31 u / a u / a u / a 6,17 Не требуется Нет 15 F Послеоперационная гистиоцитома ЛЖ и восстановление МК Да x 2 0,92 9,10 902 u / 03 Epicardial S / C 200 240 35 35 Катушка AP 18/24 12/16 Только во время зарядки 8.33 Да Миграция эпикардиального отведения, а затем отведение отросло 16 F Отсутствие уплотнения ЛЖ и задержка внутрижелудочковой проводимости Да 1,08 7,30 S / C 200 Нет 18 35 Катушка AP 18/24 12/16 1.83 Да Несоответствующая дефибрилляция11350 9025
Катехоламин полиморфный VT Да 1.25 9,30 0,15 0,8 Эпикардиал S / C 200 240 35 35 Катушка AP 24/32 Да Нет 18 M Предыдущее лечение ДОРВ и субаортального стеноза с заменой МК Да x 2 15,83 69,20 0.2 12,1 Эндокардиальный S / C 200 250 35 35 AP-катушка 30/40 12/16 X3 4,425 Да 12/16 X3 Эндокардит 19 M Удлиненный интервал QT и дилатационная кардиомиопатия Да 7,92 24.60 u / a u / a C 165253 31 31 AP Катушка u / a u / a 6.33 Не требуется Свинец разросся 20 F Синдром удлиненного интервала QT
Рецидивирующий обморок, несмотря на максимальное лечение, FHx внезапной смерти Нет 10.92 3725 Эндокард S / C 222,2 Нет 35 35 RV к генератору 18/24 12/16 4.92 Да Несоответствующая дефибрилляция Исключительный подкожный ИКД (Cameron Health Device) ( Рисунок 3 ) 21 M Синдром Бругада 902.105 5 S / C S / C 240 Нет 80 80 1.08 Не требуется Нет 22 F Синдром длинного QT Да 15,00 54,31 u / a 64,8 64,8 240 Нет 80 80 1,33 Не требуется Нет 23 M 33 31,40 0,02 6 S / C S / C 240 Нет 80 80
. Пол
. Диагностика
. OOH остановка сердца?
. Возраст при установке ИКД / лет
. Масса при установке ИКД / кг
. Радиологические данные имплантата
. Свинец и катушка
. Данные программирования
. Период наблюдения
. Время показа / мин
. Экспозиционная доза / микрогимм -2 . Сенсорный провод
. Катушка дефибрилляции
. Частота ФЖ / уд / мин
. Частота VT / уд. / Мин.
. Первоначальный шок / Дж
. Макс. энергия удара / Дж
. Вектор удара
. Обнаружение
. Повторное обнаружение
. ATP
. Срок, лет
. Соответствующая дефибрилляция?
. Ключевые события
. Обычный ИКД (эндокардиальные отведения) 1 M Идиопатическая остановка ФЖ, ранее благополучная Да 15,25 60,00 222.2 250 35 35 RV к генератору 18/24 12/16 X10 5.08 Не требуется Несоответствующая дефибрилляция 253 250
50
50 Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение
Нет 13.00 58,90 1,18 27 Эндокардиальный Эндокардиальный 222,2 Нет 35 35 RV к генератору 902 9025 1225 Не требуется Нет 3 M Синдром Бругада, внезапная смерть в семейном анамнезе Нет 12,92 41,35 u / a u / a 50 Endocardial 50 Endocardial 50 Endocardial 250 200 35 35 От ПП к генератору u / a u / a 9.92 Не требуется Нет 4 M Остановка ФЖ на наружной стенке, причина не обнаружена, но в анамнезе имеется рецидивирующий синкопе Да 15,33 82,00 10,44 56150 9025 Эндокардиальный 200 230,7 35 35 RV к генератору 30/40 12/16 X5 1,83 Да 902 902 902 902 902 9025 Аномальные изменения реполяризации на ЭКГ, мама имеет МКБ in situ для сильной ГГ при внезапной смерти Нет 13.92 47,50 u / a u / a Endocardial Endocardial 222.2 No. 9.67 31,12 0,08 3,3 Эндокардиальный Эндокардиальный 222,2 Нет 35 35 RV к генератору Нет 7 M Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 13,92 58.90 u / a u / a Endocardial Endocardial 222.2 Нет 35 35 RV к генератору 18/24 Не требуется Нет 8 M HOCM, синдром Нунана, рецидивирующие предсердные аритмии и синкопальные состояния Нет 16,00 56,00 2.35 173 Эндокардиальный Эндокардиальный 200 Нет 25 35 RV к генератору 30/40 18/24 7.50250 9 F HCM, семейный анамнез внезапной сердечной смерти, у мамы есть МКБ in situ No 15,75 58.20 u / a u / a Endocardial Endocardial 214.2 250 35 35 RV к генератору 30/40 Не требуется Миграция свинца 10 M HCM Да 10,08 30,89 9,29 177,2 Endocard2.5 240 35 35 RV к генератору 18/24 12/16 X5 10,83 Да Возможная инфекция поверхностной раны 1150
11 50 HOCM Да 8,42 23,80 4,13 162 Эндокардиальный Эндокардиальный 150 250 35 35 9025/2 9025/2 u / a 1.17 Да Умер (рефрактерная к шоку ФЖ) 12 F Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 15,33 59253 59153 Эндокардиальный u / a u / a u / a u / a RV к генератору u / a u / a u / a 5.92 Не требуется Нет 13 M Синдром удлиненного QT Да 14,67 68,90 15,29 464 15,29 464 Endocard2 35 35 RV к генератору 18/24 12/16 2,42 Да Нет Катушки для подкожной дефибрилляции с зондированием через 2 эпикардиальных или концевых отведения 14 M Синдром Бругада, семейный анамнез внезапной смерти Нет 11.50 35,81 0,52 u / a Endocardial S / C u / a Нет 21 31 u / a u / a u / a 6,17 Не требуется Нет 15 F Послеоперационная гистиоцитома ЛЖ и восстановление МК Да x 2 0,92 9,10 902 u / 03 Epicardial S / C 200 240 35 35 Катушка AP 18/24 12/16 Только во время зарядки 8.33 Да Миграция эпикардиального отведения, а затем отведение отросло 16 F Отсутствие уплотнения ЛЖ и задержка внутрижелудочковой проводимости Да 1,08 7,30 S / C 200 Нет 18 35 Катушка AP 18/24 12/16 1.83 Да Несоответствующая дефибрилляция11350 9025
Катехоламин полиморфный VT Да 1.25 9,30 0,15 0,8 Эпикардиал S / C 200 240 35 35 Катушка AP 24/32 Да Нет 18 M Предыдущее лечение ДОРВ и субаортального стеноза с заменой МК Да x 2 15,83 69,20 0.2 12,1 Эндокардиальный S / C 200 250 35 35 AP-катушка 30/40 12/16 X3 4,425 Да 12/16 X3 Эндокардит 19 M Удлиненный интервал QT и дилатационная кардиомиопатия Да 7,92 24.60 u / a u / a C 165253 31 31 AP Катушка u / a u / a 6.33 Не требуется Свинец разросся 20 F Синдром удлиненного интервала QT
Рецидивирующий обморок, несмотря на максимальное лечение, FHx внезапной смерти Нет 10.92 3725 Эндокард S / C 222,2 Нет 35 35 RV к генератору 18/24 12/16 4.92 Да Несоответствующая дефибрилляция Исключительный подкожный ИКД (Cameron Health Device) ( Рисунок 3 ) 21 M Синдром Бругада 902.105 5 S / C S / C 240 Нет 80 80 1.08 Не требуется Нет 22 F Синдром длинного QT Да 15,00 54,31 u / a 64,8 64,8 240 Нет 80 80 1,33 Не требуется Нет 23 M 33 31,40 0,02 6 S / C S / C 240 Нет 80 80
Антиаритмические препараты
Двенадцать пациентов (52%) получали хотя бы один антиаритмический препарат, прописанный в течение как минимум 1 месяца до имплантации ИКД.Трем детям прописали два препарата. Ни один ребенок не принимал более двух антиаритмических препаратов до имплантации ИКД. Из этих 12 пациентов 11 получали блокаторы β-адренорецепторов, трое — амиодарон, а один ребенок — флекаинид. После имплантации ИКД 15 детям были назначены антиаритмические препараты (во всех случаях это был блокатор β-адренорецепторов).
Обсуждение
В практике взрослых пациентов ИКД-терапия поддерживается значительной доказательной базой для управления риском ВСС. 12,13 Имплантация ИКД у детей растет, и данные демонстрируют безопасность и эффективность в педиатрической популяции. 11,14,15 Однако, поскольку терапия ИКД в детстве является относительно недавней разработкой с усовершенствованием технологий за последнее десятилетие, существует мало данных для очень долгосрочных результатов. Наши данные показывают, что эти дети очень хорошо справляются с устройствами ИКД in situ , со средним периодом наблюдения 4,9 года, при этом более 65% детей наблюдались более 5 лет.Это долгосрочное наблюдение важно, так как в течение 5-летнего периода у многих детей будет в некоторой степени скачок роста, что поднимает вопросы, связанные с риском миграции и исправления свинца. Мы продемонстрировали способность управлять этими детьми безопасно и эффективно, но при рассмотрении вопроса об имплантации ИКД детям важно принимать во внимание многие технические факторы.
Электрофизиологическое зондирование желудочков может осуществляться с помощью эндокардиальных, эпикардиальных или подкожных сенсорных проводов, хотя ведется работа над другими методами, такими как интраперикардиальные устройства. 16 Имплантируемый кардиовертер-дефибриллятор для шоковой терапии традиционно осуществлялся с помощью внутрисердечных дефибрилляционных катушек, но также может осуществляться с помощью подкожных катушек. Трансвенозный вводимый эндокардиальный электрод ИКД является общепринятым подходом у взрослых с техникой введения, аналогичной методике эндокардиальной стимуляции. Проблемы существуют с этой техникой в педиатрии. Во многих работах рассматриваются трудности с кардиостимуляцией у детей. 10,17 Многие из этих трудностей относятся к использованию педиатрических ИКД с дополнительными рисками, связанными с правильным размещением эндокардиальных спиралей в сердце у детей.
Таким образом, трансвенозный доступ у детей имеет те же риски, что и у взрослых; пневмоторакс, риск эндокардита и тромбоэмболические явления. Однако у ребенка есть некоторые уникальные проблемы, включая затрудненный доступ к сосудам, потребность в линейном росте, более узкие просветы сосудов с более высоким риском тромбоза / фиброза и более высокую частоту отказов отведения. Отказ отведения чаще встречается по мере роста ребенка. 10 Кроме того, введение эндокардиального электрода ИКД в детстве почти наверняка потребует пересмотра электрода в более позднем возрасте — процедура со значительными рисками.В нашей когорте 38,5% трансвенозных систем требовали ревизии. Данные для взрослых предполагают частоту пересмотра 12–20% за те же сроки, что и наша когорта. 18–20
До недавнего времени использование катушек дефибрилляции, установленных на трансвенозном электроде, соединенном с генератором ИКД, помещенных в пред- или постпекторальный карман, было основной конфигурацией дефибрилляции, применяемой ИКД в клинической педиатрической практике. . Однако из-за сложности конструкции катушка для определения ритма / дефибрилляции ICD более уязвима к физическим повреждениям и разрыву электродов, чем более простые, но более надежные электроды для стимуляции.Высокая частота отказов отведений ICD хорошо известна у всех производителей. 21,22 Отказ приводит к извлечению свинца и пересмотру системы, что само по себе связано со значительной заболеваемостью и риском. 23
Устройство ИКД для подкожного введения от Cameron Health представляет собой полностью подкожный датчик ИКД с дефибрилляцией. Если рассматривать его для детей, это может иметь некоторые преимущества. Это не требует введения каких-либо электродов в сосудистую сеть ребенка, оставляя возможность трансвенозного введения ИКД в более позднем возрасте.Один центр, 24 , сообщил об увеличении частоты несоответствующего разряда, но это может отражать относительную неопытность в отборе пациентов, поскольку это не было подтверждено в других отчетах. 25 Интуитивно можно утверждать, что легче заменить подкожный электрод по сравнению с системой эндокардиального отведения, хотя данные клинических испытаний или регистрационных данных, подтверждающие это утверждение, еще не существуют. Кроме того, имеющийся в продаже генератор подкожных устройств имеет большие размеры и не может быть удобно имплантирован маленьким детям.У детей, которым мы имплантировали эту систему, мы не сообщали о проблемах, связанных с эстетическим внешним видом или дискомфортом при использовании относительно больших устройств. Полностью подкожная система ИКД не требует стернотомии для имплантации, которая требуется, когда (по причинам болезни или анатомии) эпикардиальные электроды для определения ритма должны быть размещены для применения в традиционной терапии ИКД. Однако в этом случае эндокардиальный биполярный электрод может быть помещен и туннелирован к генератору ИКД, который затем присоединяется к катушкам подкожной дефибрилляции.Некоторые данные для взрослых показывают, что подкожные ИКД столь же эффективны, как и известные трансвенозные ИКД. 6 В нашей когорте ни одному из наших пациентов с эксклюзивными подкожными системами ИКД не потребовалась дефибрилляция. Поэтому мы не можем комментировать его эффективность шока на основе наших данных. Еще одним ограничением этой системы является неспособность обеспечить стимуляцию против брадикардии или тахикардии, поскольку отсутствует электрический интерфейс миокарда для обеспечения стимуляции эндокарда или эпикарда.
Насколько нам известно, существует ограниченная литература, касающаяся использования исключительно подкожных ИКД у детей. Данные, которые существуют в детстве, часто включают использование эпикардиальных отведений или трансвенозного эндокардиального ИКД, и обычно это касается детей с массой тела более 30 кг. 7
Мы использовали различные подходы для применения ИКД-терапии, включая полностью подкожный подход и гибридный подход, сочетающий эндокардиальные или эпикардиальные отведения для определения ритма с подкожными катушками дефибрилляции.
Принятый подход определялся анатомическими особенностями, терапевтическими потребностями и предпочтениями пациентов. Нашим намерением было свести к минимуму инвазию сосудов, так как мы осознаем, что ИКД-терапия, вероятно, потребуется этим пациентам на протяжении всей жизни, и ее необходимо будет использовать в других форматах в раннем взрослом возрасте. Сохраняя сосудистую сеть, мы защищаем варианты будущей терапии и снижаем риски заболеваемости и смертности, связанные с ранней неудачей эндокардиального отведения ИКД.Кроме того, по нашему опыту, конфигурация подкожной дефибрилляции шока более терпима к изменениям, связанным с ростом, чем, возможно, в случае с эндокардиальными отведениями, где адгезия к внутрисосудистым структурам ограничивает спонтанную адаптацию к изменяющейся анатомии растущего ребенка. Нашим ограничивающим фактором при рассмотрении вопроса о подкожном введении ИКД у детей является относительный размер ребенка по отношению к устройству.
Ограничения
Из-за низкой частоты имплантации ИКД детям во многих центрах размер нашей выборки невелик, хотя дети не были исключены.Кроме того, мы признаем, что это единый центр, ограниченный фиксированным количеством педиатрических имплантеров ИКД. Из-за изменений в нашей системе базы данных в течение отчетного периода некоторые данные не удалось получить с момента имплантации, несмотря на многочисленные попытки. Важно понимать, что количество пациентов Cameron Health особенно невелико (хотя это новая технология). В этой группе ни одному ребенку не требовалась соответствующая дефибрилляция. Мы не проводили интервью с пациентами в рамках этого периода наблюдения, поэтому не можем прокомментировать влияние имплантации ИКД на качество жизни.По нашему опыту, если у ребенка произошла остановка сердца на открытом воздухе или он находится в группе повышенного риска, многие родители недовольны тем, что их выписывают без ICD in situ . Дальнейшая работа более подробно рассмотрела психологическое воздействие и качество жизни пациентов с ИКД. 26,27
Выводы
Мы сообщили о различных подходах к использованию ИКД-терапии в педиатрической практике и практике врожденных пороков сердца, которые были предназначены для решения конкретных проблем, связанных с измененной анатомией сердца или размером пациента.К ним относятся гибридная подкожная дефибрилляция и отведения для эндокардиальной / эпикардиальной кардиостимуляции, полностью подкожная дефибрилляция и специальные функции детектирования ИКД, которые позволяют очень длительным периодам желудочковой тахикардии самостоятельно прекращаться и, таким образом, избегать ненужной шоковой терапии. Мы предлагаем использовать систематический подход для оценки оптимального обеспечения защиты от ВСС на разных этапах раннего периода жизни. Соображения включают необходимость защиты сосудистой сети от повреждения, связанного с ИКД, эффективное распознавание и распознавание аритмии, а также эффективность дефибрилляционной терапии.Таким образом, мы предполагаем, что (с учетом текущих коммерчески доступных технологий) подход должен быть следующим:
Мы продемонстрировали эффективность этих подходов в небольшой серии случаев с длительным периодом наблюдения.
В младенчестве: подкожная дефибрилляция, но эндокардиальное (только V-отведение) или эпикардиальное зондирование (A и V отведения, особенно при необходимости стимуляции и если доступ к эпикарду для имплантации свинца не был нарушен предыдущей операцией). Это потребует периодической переоценки эффективности системы.
В детстве: полностью (определение аритмии и отсутствие стандартной стимуляции) подкожная дефибрилляция, если ребенок достаточно большой для современных технологий, или «гибридная» подкожная система ИКД с отдельным кардиостимулятором ведет к эпикарду или эндокарду или полностью подкожно (определение аритмии и отсутствие стандартной кардиостимуляции) ИКД и отдельный кардиостимулятор (если показана кардиостимуляция для лечения брадикардии). Необходима дальнейшая работа для рассмотрения возможности гибридного подхода.
Постпубертатный скачок роста: при необходимости стимуляции: обычный ИКД или, если кардиостимуляция не требуется: полностью подкожный (определение аритмии и отсутствие стандартной стимуляции) дефибриллятор или подкожный ИКД (определение аритмии и отсутствие стандартной стимуляции) и отдельный кардиостимулятор.
Конфликт интересов: M.J.G., J.G., and M.H. не заявлять о конфликте интересов. J.M.M. получает исследовательскую поддержку, гонорары бюро докладчиков и гонорары за консультации от Medtronic Inc., St Jude Inc., Boston Scientific Inc. и Cameron Health Inc. J.A.R. получает неограниченный образовательный грант от Medtronic.
Список литературы
1. Внезапная смерть детей и подростков
, Сердце
, 2002
, т. 88
(стр. 426
— 31
) 2,,,,, и др. Риск фатальных аритмических событий у пациентов с синдромом удлиненного интервала QT после обморока
, J Am Coll Cardiol
, 2010
, vol. 55
(стр. 783
— 8
) 3,,,. Аритмическая внезапная смерть у детей
, Arch Cardiovasc Dis
, 2008
, vol. 101
(стр. 121
— 5
) 4,. Электрофизиологические вмешательства при синдромах наследственной аритмии
, Circulation
, 2007
, vol. 116
(стр. 1062
— 80
) 5,,,,, и др. Долгосрочное наблюдение за детьми и молодыми людьми, получавшими имплантируемый кардиовертер-дефибриллятор: собственный опыт авторов с оптимальным программированием имплантируемого кардиовертера-дефибриллятора
, Europace
, 2010
, vol. 12
(стр. 1245
— 50
) 6,,,,, и др. Полностью подкожный имплантируемый кардиовертер-дефибриллятор
, N Engl J Med
, 2010
, vol. 363
(стр. 36
— 44
) 7,,. Резюме 12993: подкожный имплантируемый кардиовертер-дефибриллятор у детей: ранний опыт
, Circulation
, 2010
, vol. 122
стр. A12993
8,,,,, и др. Прямое сравнение алгоритмов определения аритмии подкожной и трансвенозной ИКД: исследование START
, J Cardiovasc Electrophysiol
, 2012
, vol. 4
(стр. 359
— 66
) 9,,,,,. Значение имплантируемого кардиовертер-дефибриллятора при врожденных пороках сердца и педиатрии
, J Cardiovasc Electrophysiol
, 2004
, vol. 15
(стр. 72
— 6
) 10. Стимуляция сердца у младенцев и детей
, Сердце
, 2010
, т. 96
(стр. 1502
— 8
) 11,,,,,. Промежуточный опыт применения имплантируемых кардиовертер-дефибрилляторов у детей и молодых людей
, Europace
, 2010
, vol. 12
(стр. 1732
— 8
) 12 Национальный институт здравоохранения и клинического совершенства
, Имплантируемые кардиовертерные дефибрилляторы для лечения аритмий
, 2006
13,,. Использование имплантируемых кардиовертер-дефибрилляторов для предотвращения внезапной сердечной смерти: обзор доказательств и последствий
, Am J Med Sci
, 2005
, vol. 329
(стр. 238
— 46
) 14,,,,, и др. Результаты многоцентрового ретроспективного реестра имплантируемых кардиовертер-дефибрилляторов у детей и пациентов с врожденными пороками сердца
, J Am Coll Cardiol
, 2008
, vol. 51
(стр. 1685
— 91
) 15,,,. Пятилетний опыт применения имплантируемых дефибрилляторов у детей
, Am J Cardiol
, 1996
, vol. 77
(стр. 524
— 6
) 16,,,,, и др. Новая малоинвазивная внутриперикардиальная имплантируемая спиральная система кардиовертера-дефибриллятора: полезный подход к терапии аритмии у детей
, Ann Thorac Surg
, 2009
, vol. 87
(стр. 1234
— 9
) 17. Технические аспекты кардиостимуляции при врожденных пороках сердца у взрослых и детей
, Pacing Clin Electrophysiol
, 2008
, vol. 31
(стр. S28
— 31
) 18,,,,, и др. Более 10 лет с имплантируемым кардиовертером-дефибриллятором — долгосрочное наблюдение за 60 пациентами
, Кардиол Пол
, 2010
, vol. 68
(стр. 1023
— 9
) 19,,,,, и др. Отведения для трансвенной дефибрилляции: высокая частота неудач при длительном наблюдении
, J Cardiovasc Electrophysiol
, 2003
, vol. 14
(стр. 38
— 43
) 20,,,,, и др. Годовая частота дефектов электродов для трансвенозной дефибрилляции в имплантируемых кардиовертер-дефибрилляторах за период> 10 лет
, Circulation
, 2007
, vol. 115
(стр. 2474
— 80
) 21,. Возрастающая опасность отказа отведения имплантируемого кардиовертера-дефибриллятора Sprint Fidelis
, Heart Rhythm
, 2009
, vol. 6
(стр. 605
— 10
) 22,. Имплантируемый электрод кардиовертера-дефибриллятора: принципы, прогресс и перспективы
, Pacing Clin Electrophysiol
, 2009
, vol. 32
(стр. 1336
— 53
) 23,. Извлечение имплантируемых сердечных электронных устройств
, Curr Cardiol Rep
, 2011
, vol. 13
(стр. 407
— 14
) 24,,,,,. Клинический опыт полностью подкожных имплантируемых кардиовертер-дефибрилляторов у детей и взрослых: повод для осторожности
, Eur Heart J
, 2012
, vol. 33
(стр. 1351
— 9
) 25,,,,, и др. Подкожный массив с активным имплантируемым кардиовертером-дефибриллятором конфигурации: последующее исследование
, Congenit Heart Dis
, 2007
, vol. 2
(стр. 125
— 9
) 26,,,,, и др. Качество жизни педиатрических пациентов с имплантируемыми кардиовертерами-дефибрилляторами
, Am J Cardiol
, 2011
, vol. 107
(стр. 1023
— 7
) 27,,,,, и др. Психологическое функционирование и связанное с заболеванием качество жизни педиатрических пациентов с имплантируемым кардиовертер-дефибриллятором
, Pediatr Cardiol
, 2012
, vol. 33
(стр.569
— 75
) Опубликовано от имени Европейского общества кардиологов. Все права защищены. © Автор, 2013. Для получения разрешений обращайтесь по электронной почте: [email protected].
МКБ: Жить с ним хорошо | Детская больница CS Mott
Как добиться наилучших результатов от ИКД?
Используйте определенные электрические устройства с осторожностью.
Некоторые электрические устройства обладают сильным электромагнитным полем.Это поле может помешать вашему ИКД работать в течение короткого времени. Эти устройства есть у вас дома, в гараже, на рабочем месте и в больнице.
Многие другие устройства не влияют на работу ICD. Вы можете безопасно использовать их, когда они в хорошем рабочем состоянии.
Проконсультируйтесь с врачом или производителем вашего ИКД. Они могут дать вам полный список того, что безопасно, чего вам следует избегать и что нужно держать на небольшом расстоянии от вашего ИКД.
Вот несколько примеров.
Устройства, которых следует избегать
Избегайте устройств с сильными электромагнитными полями, например:
- Аппараты МРТ, если у вас нет устройства, которое безопасно в аппарате МРТ, или если ваш врач не говорит, что вы можете безопасно сделать МРТ с вашим ИКД.
- Некоторое сварочное оборудование.
- Электронные весы жира.
Устройства, с которыми нужно быть осторожнее
Держите ИКД на расстоянии не менее 2 футов (0.6 м) на расстоянии от:
- Индукционные плиты.
- Кабельные перемычки.
- Настольные пилы.
Держите ICD на расстоянии не менее 12 дюймов (30 см) от:
- Автомобильные зарядные устройства.
- Системы зажигания бензиновых двигателей или инструментов.
- CB радиостанции.
Держите ИКД на расстоянии не менее 6 дюймов (15 см) от:
- Мобильные телефоны и смартфоны.
- Планшеты и электронные книги.
- Носимые устройства, использующие беспроводные технологии, например фитнес-трекеры.
- Фены.
- Двигатели для пылесосов.
- Маленькие магниты.
- Электроинструменты, например дрель, газонокосилка или пила.
Не стойте рядом:
- Противоугонные датчики в магазинах.
- Системы безопасности в аэропортах.
Устройства, не влияющие на ICD
- Оборудование для кухни и ванной комнаты:
- Техника для ванных комнат (например, щипцы для завивки, электробритвы и электрические зубные щетки)
- Кухонная техника (например, тостеры, блендеры, электрические консервные ножи и холодильники)
- Микроволновая печь, газ , и электрические печи
- Прочие предметы домашнего обихода:
- Электрогрелки и электрические одеяла
- Стиральные и сушильные машины
- Пульт дистанционного управления
- Телевизоры, проигрыватели компакт-дисков, DVD-плееры
- Механизмы открывания гаражных ворот
- Оргтехника:
- Компьютеры
- Копировальные машины
- Принтеры
Что делать при электрошоке
Если вы получили разряд от ИКД, следуйте плану, который вы составили вместе с врачом.В общем, ваш план зависит от того, как вы себя чувствуете после шока и сколько раз вы испытываете шок.
После одного разряда:
- Позвоните 911 или другие службы экстренной помощи немедленно , если вы чувствуете себя плохо или у вас есть такие симптомы, как боль в груди.
- Немедленно позвоните своему врачу , если сразу почувствуете себя хорошо. Ваш врач может захотеть рассказать о шоке и назначить повторный визит.
После второго разряда в течение 24 часов:
- Немедленно позвоните своему врачу , даже если вы сразу почувствуете себя хорошо.
- После электрошока сделайте несколько дыхательных упражнений. Они могут помочь вам расслабиться.
- Сядьте или лягте в удобном положении. Положите одну руку на живот чуть ниже ребер, а вторую — на грудь.
- Сделайте глубокий вдох через нос и позвольте животу вытолкнуть руку наружу.Ваша грудь не должна двигаться.
- Выдохните через сжатые губы, как будто вы насвистываете. Почувствуйте, как рука на животе входит внутрь, и вытолкните ею весь воздух.
- Вдохните и выдохните, пока не почувствуете себя более расслабленным.
Позвоните своему врачу, если сработает сигнал тревоги.
Некоторые ИКД имеют систему сигнализации, которая может сказать вам, когда следует позвонить врачу. Сигнал тревоги не означает, что ваш ИКД не работает. Это означает, что вашему врачу нужно что-то проверить на вашем ИКД.Например, сигнал тревоги может означать, что необходимо проверить аккумулятор.
Ваш врач может сказать вам, как будет звучать ваш будильник. Вы можете услышать звуковой сигнал. Или вы можете почувствовать вибрацию, как вибрацию мобильного телефона.
Немедленно позвоните своему врачу, если вы услышите или почувствуете тревогу.
Медицинские анализы и процедуры
Многие медицинские анализы и процедуры не повлияют на работу кардиостимулятора. Но некоторые процедуры включают электромагнитные поля, которые могут повлиять на работу вашего ИКД.На всякий случай:
- Сообщите своим врачам, стоматологам и другим медицинским работникам, что у вас есть ИКД, до проведения какого-либо обследования, процедуры или операции.
- Попросите стоматолога поговорить с врачом перед стоматологической работой или операцией.
- Если вам нужна физиотерапия, попросите терапевта связаться с врачом перед использованием ультразвука, тепловой терапии или электростимуляции.
- Если вам нужна МРТ, сначала посоветуйтесь с врачом.МРТ можно сделать, если у вас есть ИКД, безопасный для МРТ. Если у вас есть другой тип ИКД, в некоторых случаях тест может быть проведен безопасно, но вам нужно будет поговорить с врачом о преимуществах и рисках.
Путешествие
Вы можете безопасно путешествовать с кардиологическим аппаратом. Но вам нужно подготовиться перед отъездом.
- Принесите список имен и номеров телефонов ваших врачей.
- Возьмите с собой идентификационную карту сердечного устройства.
- Знайте, что делать при прохождении службы безопасности аэропорта.
Вождение автомобиля
Если у вас аритмия или ИКД, из-за которых вам становится опасно водить машину, ваш врач может посоветовать вам прекратить водить машину, по крайней мере, на короткое время. Вам, вероятно, не нужно останавливать или ограничивать вождение, если ваша аритмия не вызывает серьезных симптомов. Чтобы узнать больше, см. Проблемы с сердечным ритмом и вождение.
Сообщаем другим
- Всегда носите с собой идентификационную карту ICD.Карта должна включать информацию о производителе и номер модели. Ваш врач может выдать вам удостоверение личности.
- Носите медицинские украшения, свидетельствующие о том, что у вас есть ИКД. Вы можете купить это в большинстве аптек.
Посещение контрольных визитов
Если вы считаете, что у вас есть инфекция рядом с устройством, немедленно позвоните своему врачу . Признаки инфекции включают:
- Изменения кожи вокруг устройства, такие как отек, тепло, покраснение и боль.
- Необъяснимая лихорадка.
Безопасные упражнения
Спросите своего врача, какой вид активности и интенсивность безопасен для вас. ИКД настроены на разряд при определенной частоте сердечных сокращений. Таким образом, ваша целевая частота пульса во время тренировки, вероятно, будет как минимум на 10-15 ударов ниже частоты пульса при разряде ИКД.
Ваш врач может помочь вам научиться использовать рейтинг воспринимаемой нагрузки (RPE) как способ определить, насколько интенсивно вы тренируетесь. Это может помочь вам поддерживать частоту сердечных сокращений на безопасном уровне во время тренировки.
Прекратите тренировку и позвоните своему врачу, если у вас есть:
- Давление или боль в груди, шее, руке, челюсти или плече.
- Головокружение, дурноту или тошноту.
- Необычная одышка или усталость.
- Сердцебиение, которое кажется вам необычным: слишком быстрое, слишком медленное или пропускающее удар.
- Другие симптомы, вызывающие у вас беспокойство.
- Шок от вашего ИКД.
Заниматься сексом
Большинство людей, у которых есть ICD (имплантируемый кардиовертер-дефибриллятор), могут вести активную половую жизнь. Если ваш врач говорит, что вы можете заниматься спортом и вести активный образ жизни, то, вероятно, заниматься сексом для вас безопасно.
После имплантации устройства вы дадите груди немного зажить, прежде чем возобновить половой акт. Если вы или ваш партнер беспокоитесь о возобновлении секса, поговорите со своим врачом о своих проблемах. Ваш врач или другой медицинский работник может оказать вам поддержку и совет.
Что делать, если меня шокирует? Многие люди с ИКД опасаются, что ИКД может шокировать их во время секса. Риск получить шок во время секса, кажется, такой же, как и при любых других подобных упражнениях. Если во время секса у вас случится шок, вы будете следовать своему плану относительно того, когда звонить врачу.
Будет ли мой партнер шокирован? Некоторые люди опасаются, что, если они получат шок во время секса, их партнер может пострадать. Но ваш партнер не будет шокирован и не почувствует боли, если вы будете шокированы.
Как справиться с беспокойством по поводу шока ИКД
Вы можете нервничать из-за того, что живете с ИКД, и можете бояться получить шок.
Шок может быть неудобным. Может показаться, что вас бьют ногой в грудь. У многих людей шок может вызвать беспокойство и депрессию.
Часто беспокоиться о жизни с ИКД. В конце концов, вы не знаете, когда может произойти шок, и шок может быть напоминанием о том, что ваше сердце не так здорово, как могло бы быть.Но если вы сделаете несколько простых шагов, вы почувствуете себя лучше, имея ICD.
- Попробуйте заменить негативные мысли о МКБ позитивными. Например: когда вы начинаете беспокоиться о шоке, напомните себе, что ИКД помогает спасти вашу жизнь. Или попробуйте сосредоточиться на позитивных вещах в своей жизни, например, на любовных отношениях, приятных занятиях или хороших друзьях.
- Поговорите со своим врачом о составлении плана действий в случае шока.
- Не меняйте то, что вы делаете. Возможно, вы захотите избежать действия, потому что считаете, что оно вызвало шок. Но шок может произойти в любой момент, и одними своими действиями предотвратить шок невозможно. Не прекращайте заниматься тем, что вам нравится, чтобы избежать шока.
Планирование на будущее
Планируя свое будущее и конец жизни, включайте планы для своего ИКД. Вы можете принять решение выключить ИКД в рамках необходимого лечения в конце жизни.Вы можете указать эту информацию в своем предварительном указании.
Имплантируемый кардиовертер-дефибриллятор (ИКД) | Американская кардиологическая ассоциация
ИКД полезны для предотвращения внезапной смерти у пациентов с известной устойчивой желудочковой тахикардией или фибрилляцией. Исследования показали, что ИКД играют роль в предотвращении остановки сердца у пациентов из группы высокого риска, у которых не было, но которые находятся в группе риска угрожающих жизни желудочковых аритмий.
ИКД нового поколения могут иметь двойную функцию, которая включает в себя способность служить кардиостимулятором.Функция кардиостимулятора будет стимулировать сердцебиение, если частота пульса будет слишком низкой.
Просмотрите анимацию ICD.
Что такое имплантируемый кардиовертер-дефибриллятор (ИКД)?
ИКД — это устройство с батарейным питанием, которое помещается под кожу и отслеживает частоту сердечных сокращений. Тонкие провода соединяют ИКД с вашим сердцем. При обнаружении аномального сердечного ритма устройство произведет электрический разряд, чтобы восстановить нормальное сердцебиение, если ваше сердце бьется хаотично и слишком быстро.
ИКД были очень полезны для предотвращения внезапной смерти у пациентов с известной устойчивой желудочковой тахикардией или фибрилляцией. Исследования показали, что они могут играть роль в предотвращении остановки сердца у пациентов из группы высокого риска, у которых не было, но которые находятся в группе риска угрожающих жизни желудочковых аритмий.
ИКД имплантируется под кожу прямо под ключицей. Он обнаруживает аритмию и реагирует электрическими сигналами, чтобы восстановить нормальный ритм вашего сердца.
Американская кардиологическая ассоциация рекомендует, чтобы перед тем, как пациент будет считаться кандидатом на ИКД, рассматриваемая аритмия должна быть опасной для жизни, и врачи исключили устранимые причины аритмии, такие как:
- Острый инфаркт миокарда (инфаркт)
- Ишемия миокарда (недостаточный приток крови к сердечной мышце)
- Электролитный дисбаланс и лекарственная токсичность
Поскольку многие люди не понимают своего основного состояния, такого как сердечная недостаточность или генетическая предрасположенность к риску внезапной остановки сердца, и поскольку ИКД используются в первую очередь для предотвращения внезапной сердечной смерти, они, в свою очередь, могут не понимать преимуществ по сравнению с ограничениями имплантированный ИКД.Если вы один из таких людей, здесь вы найдете информацию и рекомендации.
Зачем мне ИКД?
Ваш врач может порекомендовать ИКД, если вы или ваш ребенок подвержены риску опасной для жизни желудочковой аритмии из-за наличия:
Как имплантируется ИКД?
Генератор импульсов с батарейным питанием имплантируется в мешочек под кожу груди или живота, часто чуть ниже ключицы. Генератор размером с карманные часы. Провода или выводы проходят от генератора импульсов к позициям на поверхности или внутри сердца и могут быть проложены через кровеносные сосуды, что устраняет необходимость в операции на открытой груди.
Как работает ИКД?
Он знает, когда сердцебиение ненормальное, и пытается вернуть сердцебиение в норму.
- Если ваш ИКД оснащен кардиостимулятором, когда ваше сердцебиение слишком медленное, он работает как кардиостимулятор и посылает к сердцу крошечные электрические сигналы.
- Когда ваше сердцебиение слишком быстрое или хаотичное, оно дает дефибрилляцию, чтобы остановить ненормальный ритм.
- Работает 24 часа в сутки.
Новые устройства также обеспечивают «ускоренную» стимуляцию для электрического преобразования устойчивой желудочковой тахикардии (учащенного сердечного ритма) и «резервной» стимуляции при брадикардии (медленном сердечном ритме).Они также предлагают множество других сложных функций, таких как хранение обнаруженных аритмических событий и возможность выполнять электрофизиологическое тестирование. Сохраненная информация может помочь вашему врачу оптимизировать ИКД в соответствии с вашими потребностями.
Что мне следует спросить у врача или медсестру о жизни с ИКД?
Скорее всего, вы сможете вернуться к почти нормальному образу жизни. Но лучше всего спросить своего врача, каких типов машин или оборудования вам следует избегать. Также спросите, что вы можете, а что нельзя делать, если у вас есть ИКД.Прочтите о жизни с ИКД.
Просмотрите вопросы по МКБ, чтобы задать их врачу, чтобы узнать о предлагаемых вопросах для ваших медицинских работников, например:
- Когда я смогу вернуться к нормальной деятельности?
- Я умею плавать?
- Могу я бежать?
- Можно ли заниматься сексом?
- Могу ли я играть в видеоигры и пользоваться беспроводными устройствами?
- Каким будет ICD изо дня в день?
- Когда ждать шока?
- Шок болит?
Рекомендация AHA
Если у вас есть имплантируемый кардиовертер-дефибриллятор, помните о своем окружении и об устройствах, которые могут мешать его работе.К потенциально опасным устройствам относятся устройства с сильными магнитными полями. Следующие устройства могут нарушить сигнализацию ICD и помешать его правильной работе, иногда без вашего ведома. Чем дольше вы подвергаетесь воздействию потенциально мешающего устройства и чем ближе оно находится в непосредственной близости от вашего ICD, тем больше вероятность, что это повлияет на работу вашего ICD.
Узнайте об электромагнитной совместимости вашего ICD и других продуктов с помощью этого списка устройств, которые мешают работе ICD.
Загрузите и распечатайте нашу страницу «Ответы по сердцу: что такое ИКД?» (PDF)
Управление педиатрическим кардиостимулятором и дефибриллятором
Группа интервенционных электрофизиологов Children’s National разработала и усовершенствовала методы имплантации трансвенозного кардиостимулятора и дефибриллятора детям. Команда разработчиков использовала лазерную технику для извлечения сломанных электродов для кардиостимуляции.
Что такое постоянный кардиостимулятор?
Постоянный кардиостимулятор — это небольшое устройство, которое имплантируется под кожу и посылает электрические сигналы для запуска или регулирования медленного сердцебиения.Постоянный кардиостимулятор может использоваться для ускорения сердцебиения, если естественный кардиостимулятор сердца (синоатриальный узел или узел SA) не функционирует должным образом, и у него развилась ненормальная частота сердечных сокращений или ритм, или если электрические пути заблокированы. Кардиостимуляторы обычно используются при медленных аритмиях, таких как синусовая брадикардия, синдром слабости синусового узла или блокада сердца.
У младенцев и маленьких детей кардиостимуляторы обычно размещаются в брюшной полости. Провода, соединяющие кардиостимулятор с сердцем, размещаются на внешней поверхности сердца.Это положение выгодно, потому что жир в брюшной полости защищает провода кардиостимулятора и кардиостимулятора от травм, которые могут возникнуть во время повседневных детских занятий, таких как лазание и падение.
У детей школьного возраста и подростков кардиостимулятор может быть установлен в области плеча, непосредственно под ключицей. Провода кардиостимулятора часто помещаются внутри подключичной вены, большой вены, которая соединяется с верхней полой веной и правым предсердием, а затем направляются внутрь сердца.
Что такое имплантируемый кардиовертер-дефибриллятор (ИКД)?
ИКД — это небольшое устройство, немного больше кардиостимулятора, которое имплантируется под кожу, часто в области плеча, прямо под ключицей. У младенцев и маленьких детей ИКД размещаются в брюшной полости, а провода подключаются к внешней поверхности сердца, как описано выше для кардиостимуляторов. ICD определяет частоту сердечных сокращений. Когда частота сердечных сокращений превышает запрограммированную в устройстве частоту, ИКД производит небольшой электрический разряд в сердце, чтобы замедлить частоту сердечных сокращений.ИКД также могут работать как кардиостимулятор, подавая электрический сигнал для регулирования слишком медленной частоты сердечных сокращений. ИКД обычно используются при быстрых аритмиях, таких как желудочковая тахикардия или фибрилляция желудочков.
Когда нужен кардиостимулятор или ИКД?
При дисфункции естественного водителя ритма сердца сигналы, которые он посылает, могут стать беспорядочными: слишком медленными, слишком быстрыми или слишком нерегулярными, чтобы стимулировать адекватные сокращения камер сердца. Когда сердцебиение становится неустойчивым, это называется аритмией (ненормальный ритм сердца, из-за которого сердце может работать менее эффективно).
Аритмия может вызвать проблемы с сокращением камер сердца из-за:- Не позволяя камерам заполняться достаточным количеством крови, потому что электрический сигнал заставляет сердце работать слишком быстро.
- Не позволяет откачать достаточное количество крови к телу, потому что электрический сигнал заставляет сердце перекачивать кровь слишком медленно или неравномерно.
Американская кардиологическая ассоциация разработала рекомендации по показаниям для установки кардиостимуляторов или ИКД у детей.В целом, показания рассматриваются как следующие:
Класс I — вполне определенное доказательство того, что пациенту необходим кардиостимулятор или ИКД:- Расширенная блокада сердца второй или третьей степени, АВ-блокада, связанная с симптоматической брадикардией, замедленным сердцем. частота сердечных сокращений, застойная сердечная недостаточность или низкий сердечный выброс.
- Дисфункция синусового узла с более низкой частотой сердечных сокращений, чем ожидалось для возраста, со связанными симптомами (например, усталостью).
- Послеоперационная расширенная АВ-блокада второй или третьей степени, которая, как ожидается, не исчезнет или сохраняется не менее 7 дней после кардиохирургического вмешательства.
- Врожденная атриовентрикулярная блокада третьей степени с ускользающим ритмом широкого QRS или желудочковой дисфункцией.
- Врожденная атриовентрикулярная блокада третьей степени у младенца с желудочковой частотой <50-55 ударов в минуту или с врожденным пороком сердца и желудочковой частотой <70 ударов в минуту.
- Устойчивая пауза-зависимая желудочковая тахикардия (ЖТ) с удлиненным интервалом QT или без него, при которой эффективность стимуляции тщательно задокументирована.
Класс II — большинство врачей согласны с тем, что наличие кардиостимулятора или ИКД будет полезно.- Синдром брадикардии-тахикардии с необходимостью длительного антиаритмического лечения, отличного от дигиталиса.
- Врожденная атриовентрикулярная блокада третьей степени после первого года жизни со средней частотой сердечных сокращений <50 ударов в минуту или с длинными паузами между сердечными сокращениями.
- Синдром удлиненного интервала QT с атриовентрикулярной блокадой 2: 1 или атриовентрикулярной блокадой третьей степени.
- Бессимптомная синусовая брадикардия у ребенка со сложным врожденным пороком сердца с ЧСС в покое <35 ударов в минуту или паузами в ЧСС> 3 секунд.
Класс III — большинство врачей согласны с тем, что кардиостимулятор или ИКД не принесут пользы
- Временная послеоперационная АВ-блокада третьей степени, которая возвращается к синусовому ритму с остаточной бифасцикулярной блокадой.
- Врожденная атриовентрикулярная блокада третьей степени у бессимптомных новорожденных, детей или подростков с приемлемой частотой, узким комплексом QRS и нормальной функцией желудочков.
- Бессимптомная синусовая брадикардия у подростка с врожденным пороком сердца с ЧСС в покое <35 ударов в минуту или паузами в ЧСС> 3 секунд.
Какие показания для установки ИКД у детей?
Есть три показания для установки ICDS у детей. Это:
Класс I:
- Остановка сердца из-за фибрилляции желудочков (ФЖ) или ЖТ, которые не являются временными или обратимыми.
- Самопроизвольная длительная ЖТ.
- Обморок неустановленного происхождения с клинически значимой гемодинамически значимой устойчивой ЖТ или ФЖ, вызванной при электрофизиологическом исследовании, когда лекарственная терапия неэффективна, не переносится или не является предпочтительной.
Класс IIa Нет. Класс IIb
- Остановка сердца, предположительно вызванная ФЖ, когда электрофизиологическое исследование препятствует другим медицинским показаниям.
- Тяжелые симптомы, связанные с устойчивыми желудочковыми тахиаритмиями в ожидании трансплантации сердца.
- Семейные или унаследованные состояния с высоким риском возникновения опасных для жизни желудочковых тахиаритмий, таких как синдром удлиненного интервала QT или гипертрофическая кардиомиопатия.
- Рецидивирующие обмороки неустановленной этиологии при наличии желудочковой дисфункции и индуцибельных желудочковых аритмий при электрофизиологическом исследовании, когда другие причины обморока были исключены.
Что входит в состав постоянного кардиостимулятора / ИКД?
Постоянный кардиостимулятор или ИКД состоит из двух компонентов, включая следующие:
- Генератор импульсов, который имеет герметичную литиевую батарею и блок электронных схем.Генератор импульсов производит электрические сигналы, заставляющие сердце биться. Генераторы импульсов также могут принимать сигналы, посылаемые самим сердцем, и отвечать на них.
- Один или несколько проводов (также называемых выводами). Отведения представляют собой изолированные гибкие провода, по которым к сердцу передаются электрические сигналы от генератора импульсов. Отведения также могут передавать сигналы от сердца к генератору импульсов. Один конец электрода присоединяется к генератору импульсов, а электродный конец электрода располагается в предсердии (верхняя камера сердца) или в желудочке (нижняя камера сердца).
Отведения кардиостимулятора могут быть расположены в предсердии, желудочке или в обоих, в зависимости от состояния, требующего установки кардиостимулятора.
Кардиостимуляторы, которые стимулируют правое предсердие или правый желудочек, называются «однокамерными» кардиостимуляторами.
Кардиостимуляторы, которые стимулируют правое предсердие и правый желудочек сердца и требуют двух отведений для стимуляции, называются двухкамерными кардиостимуляторами. Кардиостимуляторы, которые стимулируют и правый, и левый желудочек, называются «двухжелудочковыми» кардиостимуляторами.
Как имплантируется кардиостимулятор / ИКД?
Установка кардиостимулятора / ИКД выполняется в больнице, в операционной или в лаборатории катетеризации сердца. Во время процедуры ребенок находится под общим наркозом.
У детей старшего возраста и подростков, которым установлен трансвенозный кардиостимулятор, делается небольшой разрез прямо под ключицей. Электрокардиостимулятор / электроды ИКД вводятся в сердце через кровеносный сосуд, проходящий под ключицей. Эта процедура обычно выполняется в лаборатории катетеризации.После завершения процедуры ребенок проходит период восстановления в несколько часов и обычно остается в больнице в течение 48 часов.
У детей младшего возраста кардиостимулятор можно ввести в брюшную полость через небольшой разрез. Второй разрез делается в груди, чтобы визуализировать сердце. Электрод (-а) направляются к сердцу, а затем помещаются на поверхность сердца. Эта процедура проводится в операционной. После завершения процедуры ребенок проходит период восстановления в несколько часов и часто готов отправиться домой через 1-2 дня после процедуры.
Пациенты, которым установлен кардиостимулятор или ИКД, будут осмотрены для последующего осмотра и осмотра ран через 1-2 недели после выписки из больницы. Еще один визит обычно назначается через 1 месяц после процедуры, и кардиостимулятор / ИКД проверяется снова. После послеоперационного периода пациенты обычно проходят осмотр у электрофизиолога и медсестры, работающей с кардиостимулятором, каждые 6 месяцев, если у них есть кардиостимулятор, и каждые 4 месяца, если им установлен ИКД. Вам не разрешат замачивать рану в воде (т.е. купаться или принимать ванну) в течение 1 месяца или до полного заживления раны. Пациентам, которым в верхнюю часть грудной клетки имплантирован трансвенозный кардиостимулятор или ИКД, мы рекомендуем не поднимать руку выше уровня плеча также в течение 1 месяца после операции.
После получения кардиостимулятора или ИКД вы получите от производителя идентификационную карту, которая включает информацию о конкретной модели кардиостимулятора вашего ребенка и серийный номер. Вы должны всегда носить эту карточку с собой, чтобы информация всегда была доступна любому медицинскому работнику, у которого может быть причина обследовать и / или лечить вашего ребенка.Ваш ребенок также может носить браслет или ожерелье с медицинской идентификацией, чтобы предупреждать других о кардиостимуляторе или ИКД в экстренных случаях.
Имплантация детского дефибриллятора и кардиостимулятора
Если у вашего ребенка нарушение сердечного ритма (аритмия), мы можем порекомендовать кардиостимулятор или дефибриллятор, чтобы регулировать сердцебиение вашего ребенка. Это устройства, которые мы размещаем непосредственно на сердце вашего ребенка или рядом с ним. Устройство посылает сердцу электрический импульс, чтобы помочь ему поддерживать нормальный ритм.
Имплантация кардиостимулятора и дефибриллятора: национальный подход для детей
В Детском национальном институте сердца наши электрофизиологи (EP) открывают новые подходы к имплантации устройств для детей. Для нас инновационные решения в области аритмии являются частью нашего настоящего и будущего.
- Малоинвазивные процедуры . Мы используем наименее инвазивные процедуры, чтобы ваш ребенок быстрее выздоровел. Наш центр EP является уникальным в регионе тем, что использует минимально инвазивный подход к лечению нарушений ритма у детей.
- Надежный, квалифицированный уход . Наши терапевты имеют более чем 20-летний опыт проведения процедур по имплантации кардиостимуляторов и дефибрилляторов детям. После процедуры дети выздоравливают в нашей известной комнате восстановления кардиологических процедур (CPRU). В CPRU педиатрические медсестры и персонал поддерживают и заботятся о вашем ребенке, когда он или она выздоравливает.
- Устройства специализированные. Мы лечим наших самых маленьких пациентов с помощью специализированных устройств и процедур, адаптированных к анатомии их маленького сердца.Мы используем наши обширные знания и опыт в этой области, чтобы адаптировать продукты для кардиостимуляторов и дефибрилляторов и сделать их подходящими для детей.
- Текущие исследования . Мы активно участвуем в исследованиях, работая с производителями кардиостимуляторов и дефибрилляторов, чтобы разработать устройства еще меньшего размера и менее инвазивные способы выполнения процедуры имплантации.
Кардиостимуляторы и дефибрилляторы: как они работают
Кардиостимуляторы и дефибрилляторы похожи друг на друга.Вот что они делают:
- Имплантируемый кардиовертер-дефибриллятор (ICD). ИКД помогает контролировать аритмию, которая опасна для жизни или может привести к внезапной остановке сердца. Во время этих аритмий сердце вашего ребенка не может нормально перекачивать кровь. ИКД подвергает сердце электрошоку, чтобы восстановить нормальный ритм сердца.
- Кардиостимулятор . Кардиостимулятор посылает в сердечную мышцу небольшие электрические сигналы. Обычно мы используем кардиостимуляторы для лечения менее опасных аритмий, таких как замедление сердечного ритма.
Извлечение отведения
Отведение (произносится как «светодиод») — это провод кардиостимулятора или ИКД, по которому электрический сигнал подается в сердечную мышцу. Удаление свинца — это когда нам нужно удалить один или несколько из этих проводов внутри сердца. Это может быть связано с:
- Повреждение отведения
- Рубцовая ткань, образующаяся на кончике отведения
- Инфекция, развивающаяся на отведении
- Сгусток или рубцовая ткань, блокирующие вену
Если мы определим вашего ребенка требуется добыча свинца, мы подробно обсудим с вами, в том числе причины добычи и следующие шаги.Наша команда EP состоит из всемирно известных экспертов по извлечению свинца. Мы используем специальное оборудование, включая лазерную технологию, чтобы обеспечить наиболее безопасную и эффективную процедуру удаления вашего ребенка.
Свяжитесь с нами
Для получения дополнительной информации позвоните нам по телефону 202-476-2020.
Ребенок, живущий с кардиостимулятором или имплантируемым кардиовертер-дефибриллятором (ИКД)
С развитием технологий имплантированные кардиостимуляторы и ИКД обычно служат от 5 до 7 лет или более (в зависимости от использования и типа устройства).В большинстве случаев ребенок с одним из этих устройств может вести нормальный образ жизни. Новые технологии также снизили риск помех от оборудования, такого как микроволновые печи. В прошлом эти предметы могли повлиять на эти устройства. Тем не менее, примите определенные меры предосторожности, когда ребенку имплантирован кардиостимулятор или ИКД.
Какие меры предосторожности следует соблюдать при имплантированном кардиостимуляторе или ИКД?
Ваш ребенок должен носить медицинский браслет или цепочку для удостоверения личности, чтобы в экстренных случаях сообщать другим об устройстве.Когда он или она достаточно взрослые, чтобы иметь бумажник, неплохо было бы также иметь при себе удостоверение личности.
Следующие элементы не изменяют функции сегодняшних кардиостимуляторов или ИКД:
Микроволновые печи
Кухонное оборудование, такое как блендеры, тостеры и электрические ножи
Телевизоры (включая пульт дистанционного управления), FM- и AM-радио и стереосистемы
Теле- и радиопередатчики
Радиолюбители и радиостанции CB
Электрические одеяла и грелки
Электробритвы, фены, щипцы для завивки и другие предметы личной гигиены
Садовая техника, например электрические триммеры
Устройство открывания гаражных ворот
Металлоискатели бытового назначения (маловероятно, что охранные металлоискатели причинят вред, но не стоит долго стоять рядом с ним)
Компьютеры
Копировальные и факсимильные аппараты
Надлежащим образом заземленные инструменты для мастерских (кроме генераторов или оборудования для дуговой сварки)
Сотовые телефоны и MP3-плееры
Обычно сотовые телефоны не влияют на кардиостимуляторы или ИКД.Большинство устройств, производимых сегодня, имеют фильтр, который позволяет использовать большинство сотовых телефонов во всем мире. Сюда входят аналоговые и цифровые телефоны. Однако Федеральная комиссия по связи (FCC) делает новые частоты доступными для сотовых телефонов, что может сделать кардиостимуляторы или ИКД менее надежными. Общие рекомендации включают в себя держать сотовый телефон на расстоянии не менее 6 дюймов от кардиостимулятора или ИКД. Также избегайте ношения мобильного телефона в нагрудном кармане над устройством. Точно так же не размещайте MP3-плееры и наушники рядом с кардиостимулятором, так как они могут вызывать некоторые помехи.
Безопасность
Убедитесь, что ваш ребенок осторожен, проходя через датчики безопасности в аэропортах и правительственных зданиях, например, в зданиях судов. Как правило, проходить через детекторы безопасности аэропорта безопасно. Они не должны повредить кардиостимулятор или ИКД. Но сообщите сотрудникам службы безопасности аэропорта, что у вашего ребенка есть кардиостимулятор или ИКД, прежде чем он или она пройдет проверку безопасности. Устройство может включить сигнализацию. Кроме того, если ваш ребенок выбран для более подробного поиска, вежливо напомните службе безопасности, что ручную металлическую палочку , а не следует держать над устройством в течение длительного периода времени (более одной или двух секунд).Магнит внутри палочки-детектора может временно изменить режим работы устройства. Будьте готовы предъявить удостоверение личности или медицинский браслет, чтобы пройти через контрольно-пропускные пункты.
Другие меры предосторожности
Следующие ситуации могут вызвать помехи в работе ICD. (Некоторые из упомянутых мероприятий не подходят до тех пор, пока ребенок не достигнет совершеннолетия, но могут повлиять на подростков старшего возраста.) Подробно обсудите следующее с врачом вашего ребенка:
Не работайте, не держите и не переносите магниты рядом с кардиостимулятором или ИКД.
Избегайте аппаратов магнитно-резонансной томографии (МРТ) или других сильных магнитных полей, так как они могут повлиять на программирование или работу устройства. Кроме того, быстро меняющееся магнитное поле внутри МРТ-сканера теоретически может вызвать нагрев выводов устройства. Часто есть альтернативы МРТ для людей с кардиостимуляторами, но если врач вашего ребенка определяет, что ему или ей абсолютно необходимо сканирование МРТ, тщательно обсудите это с кардиологом вашего ребенка, прежде чем продолжить.Если вы и кардиолог решите продолжить, ваш ребенок должен находиться под пристальным наблюдением во время сканирования, с помощью устройства программирования кардиостимулятора. Кроме того, нельзя допускать попадания металлических предметов рядом с аппаратами МРТ.
Воздерживаться от диатермии (использование тепла в физиотерапии для лечения мышц).
Отключайте большие двигатели, такие как автомобили или лодки, при работе с ними, так как они могут временно «сбить с толку» устройство.Не используйте цепные пилы из-за тесного контакта с компонентами двигателя.
Избегайте использования некоторых высоковольтных или радиолокационных машин, таких как аппараты для дуговой сварки, высоковольтные провода, радиолокационные установки, плавильные печи, электрические сталеплавильные печи и другое сильноточное промышленное оборудование.
Избегайте работы в ограниченном пространстве рядом с радио- или телевещательными вышками и антеннами.
Если вашему ребенку предстоит хирургическая процедура, которую проводит хирург или стоматолог, сообщите хирургу или стоматологу, что у вашего ребенка есть кардиостимулятор или ИКД.Некоторые хирургические процедуры требуют, чтобы устройство вашего ребенка было временно выключено или переведено в специальный режим. Это решение примет кардиолог вашего ребенка. Временное изменение режима на устройстве вашего ребенка может быть выполнено неинвазивно (дополнительных операций не требуется), но только квалифицированным медицинским персоналом.
Определенные медицинские процедуры могут иногда влиять на работу устройства, но могут быть успешно выполнены с некоторыми настройками кардиостимулятора или ИКД.Эти процедуры включают следующее:
Экстракорпоральная ударно-волновая литотрипсия (ЭУВЛ). Процедура растворения камней в почках.
Чрескожная электрическая стимуляция нервов (TENS). Устройство, используемое для облегчения острой или хронической боли.
Лучевая терапия при раке
Проконсультируйтесь с врачом вашего ребенка, прежде чем ваш ребенок будет проходить эти процедуры.
Всегда консультируйтесь с врачом вашего ребенка, если у вас есть какие-либо вопросы относительно использования определенного оборудования рядом с кардиостимулятором вашего ребенка.
Может ли мой ребенок заниматься обычными повседневными занятиями с кардиостимулятором или ИКД?
После имплантации устройства ваш ребенок, как правило, сможет выполнять те же действия, что и другие люди в той же возрастной группе. Лечащий врач вашего ребенка предоставит инструкции по занятиям, характерные для вашего ребенка.
Однако, когда ребенок занимается физической, развлекательной или спортивной деятельностью, ребенок с кардиостимулятором или ИКД должен избегать ударов в область над кардиостимулятором.Удар по груди или животу рядом с кардиостимулятором или ИКД может повлиять на его работу. По этой причине контактные виды спорта обычно не рекомендуются детям с кардиостимуляторами или ИКД. Если ваш ребенок получил удар в эту область, обратитесь к врачу вашего ребенка. Проконсультируйтесь с врачом вашего ребенка об ограничениях активности.
Всегда консультируйтесь с врачом вашего ребенка, если он или она чувствует себя плохо после занятия, или когда у вас есть вопросы о начале нового занятия.
Как я могу убедиться, что кардиостимулятор моего ребенка или ИКД работают правильно?
Хотя устройство вашего ребенка рассчитано на срок службы от 5 до 7 лет, всегда проверяйте его регулярно, чтобы убедиться, что оно работает должным образом.У разных врачей могут быть разные графики проверки устройств. Большинство из них проверяется дома с помощью телефона и специального оборудования, предоставленного производителем устройства вашего ребенка. Врач вашего ребенка также порекомендует вам лично проверять устройство через определенные промежутки времени. Любые изменения настроек устройства должны производиться лично обученным медицинским работником с использованием программатора устройства.
Срок службы батареи, состояние выводных проводов и различные функции проверяются с помощью так называемого «опроса устройства».Во время допроса устройство неинвазивно подключается к программатору устройства с помощью специальной палочки, помещаемой на кожу над кардиостимулятором или ИКД. Данные передаются от устройства к программисту и оцениваются. Большинство домашних систем опроса устройств используют беспроводную технологию для подключения устройства к специальному оборудованию, которое записывает данные и отправляет их врачу вашего ребенка.
Ваш врач может попросить вас периодически проверять частоту пульса вашего ребенка. Немедленно сообщайте врачу о любых необычных симптомах или симптомах, подобных тем, которые были у вашего ребенка до установки устройства.
При необходимости всегда консультируйтесь с врачом вашего ребенка для получения дополнительной информации.
Что такое пульс?
Частота пульса — это измерение частоты пульса или количества ударов сердца в минуту. Когда сердце проталкивает кровь по артериям, они расширяются и сужаются вместе с током крови. Это можно почувствовать в различных точках тела в виде пульса. Измерение пульса не только измеряет частоту сердечных сокращений, но также может указывать на следующее:
Сердечный ритм (ненормальный ритм может указывать на сердечное заболевание или аритмию)
Сила пульса (слабый пульс может указывать на учащенное сердцебиение, при котором некоторые удары слишком слабые, чтобы их можно было почувствовать, сердечная недостаточность или низкий объем крови в системе кровообращения)
Многие кардиостимуляторы имеют разную частоту, в зависимости от уровня активности вашего ребенка и других факторов.Частота пульса может колебаться и увеличиваться в зависимости от физических упражнений, болезней, травм и эмоций. У девочек-подростков и женщин, как правило, частота сердечных сокращений выше, чем у мальчиков и мужчин того же возраста. Спортсмены, например бегуны, которые много тренируют сердечно-сосудистую систему, могут иметь естественное замедление сердечного ритма.
Как проверить пульс вашего ребенка
Когда сердце нагнетает кровь по артериям, вы можете почувствовать биение, сильно надавив на артерию. Ваши артерии расположены близко к поверхности кожи в определенных точках тела.Пульс можно обнаружить сбоку на нижней части шеи, на внутренней стороне локтя или на запястье. При измерении пульса:
Сильно, но осторожно надавите на артерии кончиками первого и второго пальцев, пока не почувствуете пульс. Не нащупывайте пульс большим пальцем.
Начните отсчет импульсов, когда секундная стрелка часов будет на 12.
Считайте пульс в течение 60 секунд (или в течение 15 секунд, а затем умножьте на 4, чтобы вычислить удары в минуту).
Во время счета не смотрите постоянно на часы, а сосредоточьтесь на ударах пульса. Если у вас возникли проблемы с этим методом, попробуйте цифровой кухонный таймер и установите его на 1 минуту. Прекратите считать, когда сработает таймер.
Если вы не уверены в своих результатах, попросите другого человека посчитать за вас.
Возможно, лучше проверить пульс на запястье (лучевой артерии), чем на шее (сонной артерии).Если вам необходимо проверить пульс на шее, не давите сильно на шею и никогда не давите на обе стороны шеи одновременно; это может привести к потере сознания у некоторых людей из-за прекращения кровоснабжения мозга.
Если у вас возникли проблемы с измерением пульса вашего ребенка, проконсультируйтесь с врачом вашего ребенка.
.
Оптимальное управление риском внезапной сердечной смерти (ВСС) в педиатрической практике является сложной задачей. Клиническая полезность и польза от имплантируемого кардиовертер-дефибриллятора (ИКД) хорошо известна, иногда с дополнительными антиаритмическими препаратами, кардиостимуляторами и симпатэктомией. 1–5
Во взрослой практике стандарт лечения ИКД — это предпекторальная имплантация генератора ИКД, подключенного к эндокардиальному датчику ритма / дефибрилляции, проведенному через венозную систему к правому желудочку (ПЖ). (с сопутствующими отведениями предсердия и коронарного синуса в двухкамерных устройствах и устройствах для ресинхронизации сердца, соответственно).Дополнительная катушка дефибрилляции может быть расположена в верхней полой вене, встроена в эндокардиальный отвод или как отдельная катушка. В других случаях может быть имплантирован отдельный подкожный массив для улучшения порогов дефибрилляции.
Однако недавней разработкой стала полностью подкожная система. Подкожно-имплантируемый кардиовертер-дефибриллятор (S-ICD; Cameron Health) не имеет эндокардиальных отведений и работает от одного подкожного отведения (состоящего из двух сенсорных электродов и катушки дефибрилляции) и настраиваемого распознавания аритмии. 6–8
В педиатрической практике анатомические ограничения препятствуют использованию технологий, разработанных для взрослых. Более того, установлен более высокий уровень несоответствующей шоковой терапии и системного сбоя (из-за переломов электродов) в педиатрической популяции по сравнению со взрослым населением. 9–11
По этим причинам, когда педиатрическая терапия ИКД требует высокого риска ВСС, необходимо применять новые подходы к проведению терапии ИКД.Мы описываем клинический подход к педиатрической терапии ИКД с особым упором на размещение катушек дефибрилляции; подкожный, трансвенозный и новый гибридный подход двух методов. В заключение мы приводим наши предложения по имплантации ИКД в зависимости от стадии роста ребенка.
45″ data-legacy-id=»s3″> Результаты50″ data-legacy-id=»s3b»> Обозначение имплантата Был ряд показаний для установки ИКД, наиболее частым из которых был врожденный синдром удлиненного интервала QT (8 случаев; 35%).
На рисунке 1 показаны показания для установки ИКД.
Рисунок 1
Круговая диаграмма, демонстрирующая показания имплантата ИКД.
Рис. 1
Круговая диаграмма, демонстрирующая показания имплантата ИКД.
Перед установкой ИКД 12 из 23 детей (52%) были успешно реанимированы после остановки сердца вне больницы и получили вставку ИКД для вторичной профилактики.
В число 11 детей, которым имплантировали ИКД без остановки сердца на открытом воздухе в целях первичной профилактики, относились: 4 ребенка с врожденным удлинением интервала QT с рецидивирующим обмороком, несмотря на максимальную медикаментозную терапию; 3 ребенка с синдромом Бругада (с диагнозом «провокация аджмалином» у 2 и генетически положительным у 1) все они имели сильную семейную историю ВСС; 2 ребенка (оба родных брата) с неспецифическими аномалиями реполяризации на электрокардиограмме (ЭКГ) с эпизодами синкопальных состояний наряду с сильным семейным анамнезом ВСС с матерью, имеющей МКБ in situ ; 1 ребенок с гипертрофической кардиомиопатией (ГКМП) и сильная семейная история внезапной смерти (с родителем, имеющим МКБ in situ ), и, наконец, 1 ребенок с ГКМП у ребенка с синдромом Нунана и рецидивирующими предсердными аритмиями.
61″ data-legacy-id=»s3d»> Оценка дефибрилляции и программирование имплантируемого кардиовертера-дефибриллятора Удовлетворительная дефибрилляция была подтверждена во время имплантации у всех детей индукцией и прекращением фибрилляции желудочков (ФЖ) с запасом прочности 10 Дж, повторенной как минимум дважды. Где применимо, во время тестирования продолжали стимулировать AAI. На момент тестирования в этой когорте у нас не было случаев неудачной дефибрилляции.
Данные конфигурации и программирования были доступны для 18 пациентов, и лишь ограниченные данные доступны в других случаях, когда последующее наблюдение продолжалось в другом центре.Устройства S-ICD выбирают лучший из трех векторов чувствительности и имеют уникальный алгоритм обнаружения аритмии, основанный на обнаружении частоты и извлечении признаков. Он обеспечивает непрограммируемый разряд 80 Дж с использованием автоматического вектора, способного менять полярность в случае отказа кардиоверта.
Для устройств с подкожными катушками вектор удара идет от переднего катода к заднему аноду, при этом генератор в цепи неактивен. Эта установка была выбрана, поскольку она обеспечивает постоянную безопасность вектора шока перед лицом роста и миграции, особенно там, где выбрано место генерации брюшной полости.Одно из других устройств было настроено на подачу разряда от генератора к катушке RV. Все остальные устройства были настроены на передачу разряда от катушки RV к генератору. Три устройства произвели начальный разряд ниже максимальной мощности, а все последующие разряды — на максимуме. Все остальные устройства производили все удары на максимальной мощности. Вектор шока был обращен в последней последовательности во всех случаях.
Обнаружение было установлено на 18/24 в 10 случаях и 30/40 в четырех случаях. Одно устройство было настроено на 24/32. Повторное обнаружение было соответствующим образом уменьшено во всех случаях.Шестнадцать устройств имели зону обнаружения VF, установленную на уровне 200 ударов в минуту или выше. Наивысшая зона была установлена на отметке 250 ударов в минуту. в аппарате и 240 уд. / мин. в устройствах Cameron Health. Самая низкая частота обнаружения была установлена на уровне 150 ударов в минуту. У девяти устройств была отдельная зона желудочковой тахикардии, все с частотой> 200 ударов в минуту.
68″ data-legacy-id=»s3f»> Последующая деятельность Общий период наблюдения за всеми типами ИКБ составлял от 0,17 до 11,08 года (в среднем 4,92 года). Девять детей (41%) получили соответствующую дефибрилляцию по поводу фибрилляции желудочков (пять детей более одного раза в течение периода наблюдения).
Пятеро детей (22%) получили несоответствующий электрошок, все из-за неправильного распознавания и распознавания синусовой или наджелудочковой тахикардии. У всех этих детей были эндокардиальные или эпикардиальные сенсорные отведения.Дальнейшие маневры были использованы для исправления этого с изменением конфигурации программного обеспечения, чтобы увеличить количество интервалов тахикардии, которые необходимо было обнаружить, чтобы объявить начало эпизода желудочковой аритмии, что удовлетворяет критериям обнаружения устройства (до 120/140 ударов) (Medtronic ™ Inc.).
Один ребенок умер по МКБ in situ . У этого ребенка была рефрактерная к шоку фибрилляция желудочков с ГКМП. ИКД правильно дефибриллировал несколько эпизодов, но повторное инициирование аритмии в этом случае привело к истощению терапии.
Пятерым детям в течение периода наблюдения было выполнено шесть дополнительных вмешательств. У всех этих детей было внутрисердечное отведение (трое детей переросли отведения, один перелом отведения, один миграция отведения, и у одного ребенка было позднее развитие инфекционного эндокардита основного врожденного поражения сердца, что потребовало удаления внутрисердечных электродов ИКД, 2 года после прошивки).
Не было никаких осложнений у детей с эксклюзивным подкожным устройством ИКД в течение среднего периода наблюдения, равного 0.83 года (диапазон 0,17–1,08 года).
Таблица 1 показывает подробную информацию о 23 детях в этой статье. Всем детям в возрасте до 16 лет ежегодно выполняли плановую рентгенографию грудной клетки, каждые шесть месяцев опрашивали с помощью ИКД и проводили клинический осмотр.
Таблица 1 Характеристики пациентов, включенных в это исследование
. Пол
. Диагностика
. OOH остановка сердца?
. Возраст при установке ИКД / лет
. Масса при установке ИКД / кг
. Радиологические данные имплантата
. Свинец и катушка
. Данные программирования
. Период наблюдения
. Время показа / мин
. Экспозиционная доза / микрогимм -2 . Сенсорный провод
. Катушка дефибрилляции
. Частота ФЖ / уд / мин
. Частота VT / уд. / Мин.
. Первоначальный шок / Дж
. Макс. энергия удара / Дж
. Вектор удара
. Обнаружение
. Повторное обнаружение
. ATP
. Срок, лет
. Соответствующая дефибрилляция?
. Ключевые события
. Обычный ИКД (эндокардиальные отведения) 1 M Идиопатическая остановка ФЖ, ранее благополучная Да 15,25 60,00 222,2 250 35 35 ПН к генератору 18/24 12/16 X10 5.08 Не требуется Несоответствующая дефибрилляция 2 M Синдром удлиненного интервала QT
Рецидивирующий обморок, несмотря на максимальное лечение Нет 13,00 58,90 Эндокардиальный 222,2 Нет 35 35 ПН к генератору 18/24 12/16 5.17 Не требуется Нет 3 M Синдром Бругада, внезапная смерть в семейном анамнезе Нет 12,92 41,35 u / a Эндокардиальный 250 200 35 35 RV к генератору u / a u / a 9.92 Не требуется Нет Нет 902 OOH остановка фибрилляции предсердий, причина не обнаружена, но в анамнезе повторяющиеся обмороки Да 33 82,00 10,44 561 Эндокардиальный Эндокардиальный 200 230,7 35 35 RV к генератору 30/40 1250 Да Несоответствующая дефибрилляция 5 F Аномальные изменения реполяризации на ЭКГ, у мамы есть ICD in situ для сильной FHx внезапной смерти Нет 13.92 47,50 u / a u / a Endocardial Endocardial 222.2 No. 9.67 31,12 0,08 3,3 Эндокардиальный Эндокардиальный 222,2 Нет 35 35 RV к генератору Нет 7 M Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 13,92 58.90 u / a u / a Endocardial Endocardial 222.2 Нет 35 35 RV к генератору 18/24 Не требуется Нет 8 M HOCM, синдром Нунана, рецидивирующие предсердные аритмии и синкопальные состояния Нет 16,00 56,00 2.35 173 Эндокардиальный Эндокардиальный 200 Нет 25 35 RV к генератору 30/40 18/24 7.50250 9 F HCM, семейный анамнез внезапной сердечной смерти, у мамы есть МКБ in situ No 15,75 58.20 u / a u / a Endocardial Endocardial 214.2 250 35 35 RV к генератору 30/40 Не требуется Миграция свинца 10 M HCM Да 10,08 30,89 9,29 177,2 Endocard2.5 240 35 35 RV к генератору 18/24 12/16 X5 10,83 Да Возможная инфекция поверхностной раны 1150
11 50 HOCM Да 8,42 23,80 4,13 162 Эндокардиальный Эндокардиальный 150 250 35 35 9025/2 9025/2 u / a 1.17 Да Умер (рефрактерная к шоку ФЖ) 12 F Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 15,33 59253 59153 Эндокардиальный u / a u / a u / a u / a RV к генератору u / a u / a u / a 5.92 Не требуется Нет 13 M Синдром удлиненного QT Да 14,67 68,90 15,29 464 15,29 464 Endocard2 35 35 RV к генератору 18/24 12/16 2,42 Да Нет Катушки для подкожной дефибрилляции с зондированием через 2 эпикардиальных или концевых отведения 14 M Синдром Бругада, семейный анамнез внезапной смерти Нет 11.50 35,81 0,52 u / a Endocardial S / C u / a Нет 21 31 u / a u / a u / a 6,17 Не требуется Нет 15 F Послеоперационная гистиоцитома ЛЖ и восстановление МК Да x 2 0,92 9,10 902 u / 03 Epicardial S / C 200 240 35 35 Катушка AP 18/24 12/16 Только во время зарядки 8.33 Да Миграция эпикардиального отведения, а затем отведение отросло 16 F Отсутствие уплотнения ЛЖ и задержка внутрижелудочковой проводимости Да 1,08 7,30 S / C 200 Нет 18 35 Катушка AP 18/24 12/16 1.83 Да Несоответствующая дефибрилляция11350 9025
Катехоламин полиморфный VT Да 1.25 9,30 0,15 0,8 Эпикардиал S / C 200 240 35 35 Катушка AP 24/32 Да Нет 18 M Предыдущее лечение ДОРВ и субаортального стеноза с заменой МК Да x 2 15,83 69,20 0.2 12,1 Эндокардиальный S / C 200 250 35 35 AP-катушка 30/40 12/16 X3 4,425 Да 12/16 X3 Эндокардит 19 M Удлиненный интервал QT и дилатационная кардиомиопатия Да 7,92 24.60 u / a u / a C 165253 31 31 AP Катушка u / a u / a 6.33 Не требуется Свинец разросся 20 F Синдром удлиненного интервала QT
Рецидивирующий обморок, несмотря на максимальное лечение, FHx внезапной смерти Нет 10.92 3725 Эндокард S / C 222,2 Нет 35 35 RV к генератору 18/24 12/16 4.92 Да Несоответствующая дефибрилляция Исключительный подкожный ИКД (Cameron Health Device) ( Рисунок 3 ) 21 M Синдром Бругада 902.105 5 S / C S / C 240 Нет 80 80 1.08 Не требуется Нет 22 F Синдром длинного QT Да 15,00 54,31 u / a 64,8 64,8 240 Нет 80 80 1,33 Не требуется Нет 23 M 33 31,40 0,02 6 S / C S / C 240 Нет 80 80
. Пол
. Диагностика
. OOH остановка сердца?
. Возраст при установке ИКД / лет
. Масса при установке ИКД / кг
. Радиологические данные имплантата
. Свинец и катушка
. Данные программирования
. Период наблюдения
. Время показа / мин
. Экспозиционная доза / микрогимм -2 . Сенсорный провод
. Катушка дефибрилляции
. Частота ФЖ / уд / мин
. Частота VT / уд. / Мин.
. Первоначальный шок / Дж
. Макс. энергия удара / Дж
. Вектор удара
. Обнаружение
. Повторное обнаружение
. ATP
. Срок, лет
. Соответствующая дефибрилляция?
. Ключевые события
. Обычный ИКД (эндокардиальные отведения) 1 M Идиопатическая остановка ФЖ, ранее благополучная Да 15,25 60,00 222.2 250 35 35 RV к генератору 18/24 12/16 X10 5.08 Не требуется Несоответствующая дефибрилляция 253 250
50
50 Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение
Нет 13.00 58,90 1,18 27 Эндокардиальный Эндокардиальный 222,2 Нет 35 35 RV к генератору 902 9025 1225 Не требуется Нет 3 M Синдром Бругада, внезапная смерть в семейном анамнезе Нет 12,92 41,35 u / a u / a 50 Endocardial 50 Endocardial 50 Endocardial 250 200 35 35 От ПП к генератору u / a u / a 9.92 Не требуется Нет 4 M Остановка ФЖ на наружной стенке, причина не обнаружена, но в анамнезе имеется рецидивирующий синкопе Да 15,33 82,00 10,44 56150 9025 Эндокардиальный 200 230,7 35 35 RV к генератору 30/40 12/16 X5 1,83 Да 902 902 902 902 902 9025 Аномальные изменения реполяризации на ЭКГ, мама имеет МКБ in situ для сильной ГГ при внезапной смерти Нет 13.92 47,50 u / a u / a Endocardial Endocardial 222.2 No. 9.67 31,12 0,08 3,3 Эндокардиальный Эндокардиальный 222,2 Нет 35 35 RV к генератору Нет 7 M Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 13,92 58.90 u / a u / a Endocardial Endocardial 222.2 Нет 35 35 RV к генератору 18/24 Не требуется Нет 8 M HOCM, синдром Нунана, рецидивирующие предсердные аритмии и синкопальные состояния Нет 16,00 56,00 2.35 173 Эндокардиальный Эндокардиальный 200 Нет 25 35 RV к генератору 30/40 18/24 7.50250 9 F HCM, семейный анамнез внезапной сердечной смерти, у мамы есть МКБ in situ No 15,75 58.20 u / a u / a Endocardial Endocardial 214.2 250 35 35 RV к генератору 30/40 Не требуется Миграция свинца 10 M HCM Да 10,08 30,89 9,29 177,2 Endocard2.5 240 35 35 RV к генератору 18/24 12/16 X5 10,83 Да Возможная инфекция поверхностной раны 1150
11 50 HOCM Да 8,42 23,80 4,13 162 Эндокардиальный Эндокардиальный 150 250 35 35 9025/2 9025/2 u / a 1.17 Да Умер (рефрактерная к шоку ФЖ) 12 F Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 15,33 59253 59153 Эндокардиальный u / a u / a u / a u / a RV к генератору u / a u / a u / a 5.92 Не требуется Нет 13 M Синдром удлиненного QT Да 14,67 68,90 15,29 464 15,29 464 Endocard2 35 35 RV к генератору 18/24 12/16 2,42 Да Нет Катушки для подкожной дефибрилляции с зондированием через 2 эпикардиальных или концевых отведения 14 M Синдром Бругада, семейный анамнез внезапной смерти Нет 11.50 35,81 0,52 u / a Endocardial S / C u / a Нет 21 31 u / a u / a u / a 6,17 Не требуется Нет 15 F Послеоперационная гистиоцитома ЛЖ и восстановление МК Да x 2 0,92 9,10 902 u / 03 Epicardial S / C 200 240 35 35 Катушка AP 18/24 12/16 Только во время зарядки 8.33 Да Миграция эпикардиального отведения, а затем отведение отросло 16 F Отсутствие уплотнения ЛЖ и задержка внутрижелудочковой проводимости Да 1,08 7,30 S / C 200 Нет 18 35 Катушка AP 18/24 12/16 1.83 Да Несоответствующая дефибрилляция11350 9025
Катехоламин полиморфный VT Да 1.25 9,30 0,15 0,8 Эпикардиал S / C 200 240 35 35 Катушка AP 24/32 Да Нет 18 M Предыдущее лечение ДОРВ и субаортального стеноза с заменой МК Да x 2 15,83 69,20 0.2 12,1 Эндокардиальный S / C 200 250 35 35 AP-катушка 30/40 12/16 X3 4,425 Да 12/16 X3 Эндокардит 19 M Удлиненный интервал QT и дилатационная кардиомиопатия Да 7,92 24.60 u / a u / a C 165253 31 31 AP Катушка u / a u / a 6.33 Не требуется Свинец разросся 20 F Синдром удлиненного интервала QT
Рецидивирующий обморок, несмотря на максимальное лечение, FHx внезапной смерти Нет 10.92 3725 Эндокард S / C 222,2 Нет 35 35 RV к генератору 18/24 12/16 4.92 Да Несоответствующая дефибрилляция Исключительный подкожный ИКД (Cameron Health Device) ( Рисунок 3 ) 21 M Синдром Бругада 902.105 5 S / C S / C 240 Нет 80 80 1.08 Не требуется Нет 22 F Синдром длинного QT Да 15,00 54,31 u / a 64,8 64,8 240 Нет 80 80 1,33 Не требуется Нет 23 M 33 31,40 0,02 6 S / C S / C 240 Нет 80 80
Таблица 1 Характеристики пациентов, включенных в это исследование
. Пол
. Диагностика
. OOH остановка сердца?
. Возраст при установке ИКД / лет
. Масса при установке ИКД / кг
. Радиологические данные имплантата
. Свинец и катушка
. Данные программирования
. Период наблюдения
. Время показа / мин
. Экспозиционная доза / микрогимм -2 . Сенсорный провод
. Катушка дефибрилляции
. Частота ФЖ / уд / мин
. Частота VT / уд. / Мин.
. Первоначальный шок / Дж
. Макс. энергия удара / Дж
. Вектор удара
. Обнаружение
. Повторное обнаружение
. ATP
. Срок, лет
. Соответствующая дефибрилляция?
. Ключевые события
. Обычный ИКД (эндокардиальные отведения) 1 M Идиопатическая остановка ФЖ, ранее благополучная Да 15,25 60,00 222,2 250 35 35 ПН к генератору 18/24 12/16 X10 5.08 Не требуется Несоответствующая дефибрилляция 2 M Синдром удлиненного интервала QT
Рецидивирующий обморок, несмотря на максимальное лечение Нет 13,00 58,90 Эндокардиальный 222,2 Нет 35 35 ПН к генератору 18/24 12/16 5.17 Не требуется Нет 3 M Синдром Бругада, внезапная смерть в семейном анамнезе Нет 12,92 41,35 u / a Эндокардиальный 250 200 35 35 RV к генератору u / a u / a 9.92 Не требуется Нет Нет 902 OOH остановка фибрилляции предсердий, причина не обнаружена, но в анамнезе повторяющиеся обмороки Да 33 82,00 10,44 561 Эндокардиальный Эндокардиальный 200 230,7 35 35 RV к генератору 30/40 1250 Да Несоответствующая дефибрилляция 5 F Аномальные изменения реполяризации на ЭКГ, у мамы есть ICD in situ для сильной FHx внезапной смерти Нет 13.92 47,50 u / a u / a Endocardial Endocardial 222.2 No. 9.67 31,12 0,08 3,3 Эндокардиальный Эндокардиальный 222,2 Нет 35 35 RV к генератору Нет 7 M Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 13,92 58.90 u / a u / a Endocardial Endocardial 222.2 Нет 35 35 RV к генератору 18/24 Не требуется Нет 8 M HOCM, синдром Нунана, рецидивирующие предсердные аритмии и синкопальные состояния Нет 16,00 56,00 2.35 173 Эндокардиальный Эндокардиальный 200 Нет 25 35 RV к генератору 30/40 18/24 7.50250 9 F HCM, семейный анамнез внезапной сердечной смерти, у мамы есть МКБ in situ No 15,75 58.20 u / a u / a Endocardial Endocardial 214.2 250 35 35 RV к генератору 30/40 Не требуется Миграция свинца 10 M HCM Да 10,08 30,89 9,29 177,2 Endocard2.5 240 35 35 RV к генератору 18/24 12/16 X5 10,83 Да Возможная инфекция поверхностной раны 1150
11 50 HOCM Да 8,42 23,80 4,13 162 Эндокардиальный Эндокардиальный 150 250 35 35 9025/2 9025/2 u / a 1.17 Да Умер (рефрактерная к шоку ФЖ) 12 F Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 15,33 59253 59153 Эндокардиальный u / a u / a u / a u / a RV к генератору u / a u / a u / a 5.92 Не требуется Нет 13 M Синдром удлиненного QT Да 14,67 68,90 15,29 464 15,29 464 Endocard2 35 35 RV к генератору 18/24 12/16 2,42 Да Нет Катушки для подкожной дефибрилляции с зондированием через 2 эпикардиальных или концевых отведения 14 M Синдром Бругада, семейный анамнез внезапной смерти Нет 11.50 35,81 0,52 u / a Endocardial S / C u / a Нет 21 31 u / a u / a u / a 6,17 Не требуется Нет 15 F Послеоперационная гистиоцитома ЛЖ и восстановление МК Да x 2 0,92 9,10 902 u / 03 Epicardial S / C 200 240 35 35 Катушка AP 18/24 12/16 Только во время зарядки 8.33 Да Миграция эпикардиального отведения, а затем отведение отросло 16 F Отсутствие уплотнения ЛЖ и задержка внутрижелудочковой проводимости Да 1,08 7,30 S / C 200 Нет 18 35 Катушка AP 18/24 12/16 1.83 Да Несоответствующая дефибрилляция11350 9025
Катехоламин полиморфный VT Да 1.25 9,30 0,15 0,8 Эпикардиал S / C 200 240 35 35 Катушка AP 24/32 Да Нет 18 M Предыдущее лечение ДОРВ и субаортального стеноза с заменой МК Да x 2 15,83 69,20 0.2 12,1 Эндокардиальный S / C 200 250 35 35 AP-катушка 30/40 12/16 X3 4,425 Да 12/16 X3 Эндокардит 19 M Удлиненный интервал QT и дилатационная кардиомиопатия Да 7,92 24.60 u / a u / a C 165253 31 31 AP Катушка u / a u / a 6.33 Не требуется Свинец разросся 20 F Синдром удлиненного интервала QT
Рецидивирующий обморок, несмотря на максимальное лечение, FHx внезапной смерти Нет 10.92 3725 Эндокард S / C 222,2 Нет 35 35 RV к генератору 18/24 12/16 4.92 Да Несоответствующая дефибрилляция Исключительный подкожный ИКД (Cameron Health Device) ( Рисунок 3 ) 21 M Синдром Бругада 902.105 5 S / C S / C 240 Нет 80 80 1.08 Не требуется Нет 22 F Синдром длинного QT Да 15,00 54,31 u / a 64,8 64,8 240 Нет 80 80 1,33 Не требуется Нет 23 M 33 31,40 0,02 6 S / C S / C 240 Нет 80 80
. Пол
. Диагностика
. OOH остановка сердца?
. Возраст при установке ИКД / лет
. Масса при установке ИКД / кг
. Радиологические данные имплантата
. Свинец и катушка
. Данные программирования
. Период наблюдения
. Время показа / мин
. Экспозиционная доза / микрогимм -2 . Сенсорный провод
. Катушка дефибрилляции
. Частота ФЖ / уд / мин
. Частота VT / уд. / Мин.
. Первоначальный шок / Дж
. Макс. энергия удара / Дж
. Вектор удара
. Обнаружение
. Повторное обнаружение
. ATP
. Срок, лет
. Соответствующая дефибрилляция?
. Ключевые события
. Обычный ИКД (эндокардиальные отведения) 1 M Идиопатическая остановка ФЖ, ранее благополучная Да 15,25 60,00 222.2 250 35 35 RV к генератору 18/24 12/16 X10 5.08 Не требуется Несоответствующая дефибрилляция 253 250
50
50 Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение
Нет 13.00 58,90 1,18 27 Эндокардиальный Эндокардиальный 222,2 Нет 35 35 RV к генератору 902 9025 1225 Не требуется Нет 3 M Синдром Бругада, внезапная смерть в семейном анамнезе Нет 12,92 41,35 u / a u / a 50 Endocardial 50 Endocardial 50 Endocardial 250 200 35 35 От ПП к генератору u / a u / a 9.92 Не требуется Нет 4 M Остановка ФЖ на наружной стенке, причина не обнаружена, но в анамнезе имеется рецидивирующий синкопе Да 15,33 82,00 10,44 56150 9025 Эндокардиальный 200 230,7 35 35 RV к генератору 30/40 12/16 X5 1,83 Да 902 902 902 902 902 9025 Аномальные изменения реполяризации на ЭКГ, мама имеет МКБ in situ для сильной ГГ при внезапной смерти Нет 13.92 47,50 u / a u / a Endocardial Endocardial 222.2 No. 9.67 31,12 0,08 3,3 Эндокардиальный Эндокардиальный 222,2 Нет 35 35 RV к генератору Нет 7 M Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 13,92 58.90 u / a u / a Endocardial Endocardial 222.2 Нет 35 35 RV к генератору 18/24 Не требуется Нет 8 M HOCM, синдром Нунана, рецидивирующие предсердные аритмии и синкопальные состояния Нет 16,00 56,00 2.35 173 Эндокардиальный Эндокардиальный 200 Нет 25 35 RV к генератору 30/40 18/24 7.50250 9 F HCM, семейный анамнез внезапной сердечной смерти, у мамы есть МКБ in situ No 15,75 58.20 u / a u / a Endocardial Endocardial 214.2 250 35 35 RV к генератору 30/40 Не требуется Миграция свинца 10 M HCM Да 10,08 30,89 9,29 177,2 Endocard2.5 240 35 35 RV к генератору 18/24 12/16 X5 10,83 Да Возможная инфекция поверхностной раны 1150
11 50 HOCM Да 8,42 23,80 4,13 162 Эндокардиальный Эндокардиальный 150 250 35 35 9025/2 9025/2 u / a 1.17 Да Умер (рефрактерная к шоку ФЖ) 12 F Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 15,33 59253 59153 Эндокардиальный u / a u / a u / a u / a RV к генератору u / a u / a u / a 5.92 Не требуется Нет 13 M Синдром удлиненного QT Да 14,67 68,90 15,29 464 15,29 464 Endocard2 35 35 RV к генератору 18/24 12/16 2,42 Да Нет Катушки для подкожной дефибрилляции с зондированием через 2 эпикардиальных или концевых отведения 14 M Синдром Бругада, семейный анамнез внезапной смерти Нет 11.50 35,81 0,52 u / a Endocardial S / C u / a Нет 21 31 u / a u / a u / a 6,17 Не требуется Нет 15 F Послеоперационная гистиоцитома ЛЖ и восстановление МК Да x 2 0,92 9,10 902 u / 03 Epicardial S / C 200 240 35 35 Катушка AP 18/24 12/16 Только во время зарядки 8.33 Да Миграция эпикардиального отведения, а затем отведение отросло 16 F Отсутствие уплотнения ЛЖ и задержка внутрижелудочковой проводимости Да 1,08 7,30 S / C 200 Нет 18 35 Катушка AP 18/24 12/16 1.83 Да Несоответствующая дефибрилляция11350 9025
Катехоламин полиморфный VT Да 1.25 9,30 0,15 0,8 Эпикардиал S / C 200 240 35 35 Катушка AP 24/32 Да Нет 18 M Предыдущее лечение ДОРВ и субаортального стеноза с заменой МК Да x 2 15,83 69,20 0.2 12,1 Эндокардиальный S / C 200 250 35 35 AP-катушка 30/40 12/16 X3 4,425 Да 12/16 X3 Эндокардит 19 M Удлиненный интервал QT и дилатационная кардиомиопатия Да 7,92 24.60 u / a u / a C 165253 31 31 AP Катушка u / a u / a 6.33 Не требуется Свинец разросся 20 F Синдром удлиненного интервала QT
Рецидивирующий обморок, несмотря на максимальное лечение, FHx внезапной смерти Нет 10.92 3725 Эндокард S / C 222,2 Нет 35 35 RV к генератору 18/24 12/16 4.92 Да Несоответствующая дефибрилляция Исключительный подкожный ИКД (Cameron Health Device) ( Рисунок 3 ) 21 M Синдром Бругада 902.105 5 S / C S / C 240 Нет 80 80 1.08 Не требуется Нет 22 F Синдром длинного QT Да 15,00 54,31 u / a 64,8 64,8 240 Нет 80 80 1,33 Не требуется Нет 23 M 33 31,40 0,02 6 S / C S / C 240 Нет 80 80
Антиаритмические препараты
Двенадцать пациентов (52%) получали хотя бы один антиаритмический препарат, прописанный в течение как минимум 1 месяца до имплантации ИКД.Трем детям прописали два препарата. Ни один ребенок не принимал более двух антиаритмических препаратов до имплантации ИКД. Из этих 12 пациентов 11 получали блокаторы β-адренорецепторов, трое — амиодарон, а один ребенок — флекаинид. После имплантации ИКД 15 детям были назначены антиаритмические препараты (во всех случаях это был блокатор β-адренорецепторов).
Обсуждение
В практике взрослых пациентов ИКД-терапия поддерживается значительной доказательной базой для управления риском ВСС. 12,13 Имплантация ИКД у детей растет, и данные демонстрируют безопасность и эффективность в педиатрической популяции. 11,14,15 Однако, поскольку терапия ИКД в детстве является относительно недавней разработкой с усовершенствованием технологий за последнее десятилетие, существует мало данных для очень долгосрочных результатов. Наши данные показывают, что эти дети очень хорошо справляются с устройствами ИКД in situ , со средним периодом наблюдения 4,9 года, при этом более 65% детей наблюдались более 5 лет.Это долгосрочное наблюдение важно, так как в течение 5-летнего периода у многих детей будет в некоторой степени скачок роста, что поднимает вопросы, связанные с риском миграции и исправления свинца. Мы продемонстрировали способность управлять этими детьми безопасно и эффективно, но при рассмотрении вопроса об имплантации ИКД детям важно принимать во внимание многие технические факторы.
Электрофизиологическое зондирование желудочков может осуществляться с помощью эндокардиальных, эпикардиальных или подкожных сенсорных проводов, хотя ведется работа над другими методами, такими как интраперикардиальные устройства. 16 Имплантируемый кардиовертер-дефибриллятор для шоковой терапии традиционно осуществлялся с помощью внутрисердечных дефибрилляционных катушек, но также может осуществляться с помощью подкожных катушек. Трансвенозный вводимый эндокардиальный электрод ИКД является общепринятым подходом у взрослых с техникой введения, аналогичной методике эндокардиальной стимуляции. Проблемы существуют с этой техникой в педиатрии. Во многих работах рассматриваются трудности с кардиостимуляцией у детей. 10,17 Многие из этих трудностей относятся к использованию педиатрических ИКД с дополнительными рисками, связанными с правильным размещением эндокардиальных спиралей в сердце у детей.
Таким образом, трансвенозный доступ у детей имеет те же риски, что и у взрослых; пневмоторакс, риск эндокардита и тромбоэмболические явления. Однако у ребенка есть некоторые уникальные проблемы, включая затрудненный доступ к сосудам, потребность в линейном росте, более узкие просветы сосудов с более высоким риском тромбоза / фиброза и более высокую частоту отказов отведения. Отказ отведения чаще встречается по мере роста ребенка. 10 Кроме того, введение эндокардиального электрода ИКД в детстве почти наверняка потребует пересмотра электрода в более позднем возрасте — процедура со значительными рисками.В нашей когорте 38,5% трансвенозных систем требовали ревизии. Данные для взрослых предполагают частоту пересмотра 12–20% за те же сроки, что и наша когорта. 18–20
До недавнего времени использование катушек дефибрилляции, установленных на трансвенозном электроде, соединенном с генератором ИКД, помещенных в пред- или постпекторальный карман, было основной конфигурацией дефибрилляции, применяемой ИКД в клинической педиатрической практике. . Однако из-за сложности конструкции катушка для определения ритма / дефибрилляции ICD более уязвима к физическим повреждениям и разрыву электродов, чем более простые, но более надежные электроды для стимуляции.Высокая частота отказов отведений ICD хорошо известна у всех производителей. 21,22 Отказ приводит к извлечению свинца и пересмотру системы, что само по себе связано со значительной заболеваемостью и риском. 23
Устройство ИКД для подкожного введения от Cameron Health представляет собой полностью подкожный датчик ИКД с дефибрилляцией. Если рассматривать его для детей, это может иметь некоторые преимущества. Это не требует введения каких-либо электродов в сосудистую сеть ребенка, оставляя возможность трансвенозного введения ИКД в более позднем возрасте.Один центр, 24 , сообщил об увеличении частоты несоответствующего разряда, но это может отражать относительную неопытность в отборе пациентов, поскольку это не было подтверждено в других отчетах. 25 Интуитивно можно утверждать, что легче заменить подкожный электрод по сравнению с системой эндокардиального отведения, хотя данные клинических испытаний или регистрационных данных, подтверждающие это утверждение, еще не существуют. Кроме того, имеющийся в продаже генератор подкожных устройств имеет большие размеры и не может быть удобно имплантирован маленьким детям.У детей, которым мы имплантировали эту систему, мы не сообщали о проблемах, связанных с эстетическим внешним видом или дискомфортом при использовании относительно больших устройств. Полностью подкожная система ИКД не требует стернотомии для имплантации, которая требуется, когда (по причинам болезни или анатомии) эпикардиальные электроды для определения ритма должны быть размещены для применения в традиционной терапии ИКД. Однако в этом случае эндокардиальный биполярный электрод может быть помещен и туннелирован к генератору ИКД, который затем присоединяется к катушкам подкожной дефибрилляции.Некоторые данные для взрослых показывают, что подкожные ИКД столь же эффективны, как и известные трансвенозные ИКД. 6 В нашей когорте ни одному из наших пациентов с эксклюзивными подкожными системами ИКД не потребовалась дефибрилляция. Поэтому мы не можем комментировать его эффективность шока на основе наших данных. Еще одним ограничением этой системы является неспособность обеспечить стимуляцию против брадикардии или тахикардии, поскольку отсутствует электрический интерфейс миокарда для обеспечения стимуляции эндокарда или эпикарда.
Насколько нам известно, существует ограниченная литература, касающаяся использования исключительно подкожных ИКД у детей. Данные, которые существуют в детстве, часто включают использование эпикардиальных отведений или трансвенозного эндокардиального ИКД, и обычно это касается детей с массой тела более 30 кг. 7
Мы использовали различные подходы для применения ИКД-терапии, включая полностью подкожный подход и гибридный подход, сочетающий эндокардиальные или эпикардиальные отведения для определения ритма с подкожными катушками дефибрилляции.
Принятый подход определялся анатомическими особенностями, терапевтическими потребностями и предпочтениями пациентов. Нашим намерением было свести к минимуму инвазию сосудов, так как мы осознаем, что ИКД-терапия, вероятно, потребуется этим пациентам на протяжении всей жизни, и ее необходимо будет использовать в других форматах в раннем взрослом возрасте. Сохраняя сосудистую сеть, мы защищаем варианты будущей терапии и снижаем риски заболеваемости и смертности, связанные с ранней неудачей эндокардиального отведения ИКД.Кроме того, по нашему опыту, конфигурация подкожной дефибрилляции шока более терпима к изменениям, связанным с ростом, чем, возможно, в случае с эндокардиальными отведениями, где адгезия к внутрисосудистым структурам ограничивает спонтанную адаптацию к изменяющейся анатомии растущего ребенка. Нашим ограничивающим фактором при рассмотрении вопроса о подкожном введении ИКД у детей является относительный размер ребенка по отношению к устройству.
Ограничения
Из-за низкой частоты имплантации ИКД детям во многих центрах размер нашей выборки невелик, хотя дети не были исключены.Кроме того, мы признаем, что это единый центр, ограниченный фиксированным количеством педиатрических имплантеров ИКД. Из-за изменений в нашей системе базы данных в течение отчетного периода некоторые данные не удалось получить с момента имплантации, несмотря на многочисленные попытки. Важно понимать, что количество пациентов Cameron Health особенно невелико (хотя это новая технология). В этой группе ни одному ребенку не требовалась соответствующая дефибрилляция. Мы не проводили интервью с пациентами в рамках этого периода наблюдения, поэтому не можем прокомментировать влияние имплантации ИКД на качество жизни.По нашему опыту, если у ребенка произошла остановка сердца на открытом воздухе или он находится в группе повышенного риска, многие родители недовольны тем, что их выписывают без ICD in situ . Дальнейшая работа более подробно рассмотрела психологическое воздействие и качество жизни пациентов с ИКД. 26,27
Выводы
Мы сообщили о различных подходах к использованию ИКД-терапии в педиатрической практике и практике врожденных пороков сердца, которые были предназначены для решения конкретных проблем, связанных с измененной анатомией сердца или размером пациента.К ним относятся гибридная подкожная дефибрилляция и отведения для эндокардиальной / эпикардиальной кардиостимуляции, полностью подкожная дефибрилляция и специальные функции детектирования ИКД, которые позволяют очень длительным периодам желудочковой тахикардии самостоятельно прекращаться и, таким образом, избегать ненужной шоковой терапии. Мы предлагаем использовать систематический подход для оценки оптимального обеспечения защиты от ВСС на разных этапах раннего периода жизни. Соображения включают необходимость защиты сосудистой сети от повреждения, связанного с ИКД, эффективное распознавание и распознавание аритмии, а также эффективность дефибрилляционной терапии.Таким образом, мы предполагаем, что (с учетом текущих коммерчески доступных технологий) подход должен быть следующим:
Мы продемонстрировали эффективность этих подходов в небольшой серии случаев с длительным периодом наблюдения.
В младенчестве: подкожная дефибрилляция, но эндокардиальное (только V-отведение) или эпикардиальное зондирование (A и V отведения, особенно при необходимости стимуляции и если доступ к эпикарду для имплантации свинца не был нарушен предыдущей операцией). Это потребует периодической переоценки эффективности системы.
В детстве: полностью (определение аритмии и отсутствие стандартной стимуляции) подкожная дефибрилляция, если ребенок достаточно большой для современных технологий, или «гибридная» подкожная система ИКД с отдельным кардиостимулятором ведет к эпикарду или эндокарду или полностью подкожно (определение аритмии и отсутствие стандартной кардиостимуляции) ИКД и отдельный кардиостимулятор (если показана кардиостимуляция для лечения брадикардии). Необходима дальнейшая работа для рассмотрения возможности гибридного подхода.
Постпубертатный скачок роста: при необходимости стимуляции: обычный ИКД или, если кардиостимуляция не требуется: полностью подкожный (определение аритмии и отсутствие стандартной стимуляции) дефибриллятор или подкожный ИКД (определение аритмии и отсутствие стандартной стимуляции) и отдельный кардиостимулятор.
Конфликт интересов: M.J.G., J.G., and M.H. не заявлять о конфликте интересов. J.M.M. получает исследовательскую поддержку, гонорары бюро докладчиков и гонорары за консультации от Medtronic Inc., St Jude Inc., Boston Scientific Inc. и Cameron Health Inc. J.A.R. получает неограниченный образовательный грант от Medtronic.
Список литературы
1. Внезапная смерть детей и подростков
, Сердце
, 2002
, т. 88
(стр. 426
— 31
) 2,,,,, и др. Риск фатальных аритмических событий у пациентов с синдромом удлиненного интервала QT после обморока
, J Am Coll Cardiol
, 2010
, vol. 55
(стр. 783
— 8
) 3,,,. Аритмическая внезапная смерть у детей
, Arch Cardiovasc Dis
, 2008
, vol. 101
(стр. 121
— 5
) 4,. Электрофизиологические вмешательства при синдромах наследственной аритмии
, Circulation
, 2007
, vol. 116
(стр. 1062
— 80
) 5,,,,, и др. Долгосрочное наблюдение за детьми и молодыми людьми, получавшими имплантируемый кардиовертер-дефибриллятор: собственный опыт авторов с оптимальным программированием имплантируемого кардиовертера-дефибриллятора
, Europace
, 2010
, vol. 12
(стр. 1245
— 50
) 6,,,,, и др. Полностью подкожный имплантируемый кардиовертер-дефибриллятор
, N Engl J Med
, 2010
, vol. 363
(стр. 36
— 44
) 7,,. Резюме 12993: подкожный имплантируемый кардиовертер-дефибриллятор у детей: ранний опыт
, Circulation
, 2010
, vol. 122
стр. A12993
8,,,,, и др. Прямое сравнение алгоритмов определения аритмии подкожной и трансвенозной ИКД: исследование START
, J Cardiovasc Electrophysiol
, 2012
, vol. 4
(стр. 359
— 66
) 9,,,,,. Значение имплантируемого кардиовертер-дефибриллятора при врожденных пороках сердца и педиатрии
, J Cardiovasc Electrophysiol
, 2004
, vol. 15
(стр. 72
— 6
) 10. Стимуляция сердца у младенцев и детей
, Сердце
, 2010
, т. 96
(стр. 1502
— 8
) 11,,,,,. Промежуточный опыт применения имплантируемых кардиовертер-дефибрилляторов у детей и молодых людей
, Europace
, 2010
, vol. 12
(стр. 1732
— 8
) 12 Национальный институт здравоохранения и клинического совершенства
, Имплантируемые кардиовертерные дефибрилляторы для лечения аритмий
, 2006
13,,. Использование имплантируемых кардиовертер-дефибрилляторов для предотвращения внезапной сердечной смерти: обзор доказательств и последствий
, Am J Med Sci
, 2005
, vol. 329
(стр. 238
— 46
) 14,,,,, и др. Результаты многоцентрового ретроспективного реестра имплантируемых кардиовертер-дефибрилляторов у детей и пациентов с врожденными пороками сердца
, J Am Coll Cardiol
, 2008
, vol. 51
(стр. 1685
— 91
) 15,,,. Пятилетний опыт применения имплантируемых дефибрилляторов у детей
, Am J Cardiol
, 1996
, vol. 77
(стр. 524
— 6
) 16,,,,, и др. Новая малоинвазивная внутриперикардиальная имплантируемая спиральная система кардиовертера-дефибриллятора: полезный подход к терапии аритмии у детей
, Ann Thorac Surg
, 2009
, vol. 87
(стр. 1234
— 9
) 17. Технические аспекты кардиостимуляции при врожденных пороках сердца у взрослых и детей
, Pacing Clin Electrophysiol
, 2008
, vol. 31
(стр. S28
— 31
) 18,,,,, и др. Более 10 лет с имплантируемым кардиовертером-дефибриллятором — долгосрочное наблюдение за 60 пациентами
, Кардиол Пол
, 2010
, vol. 68
(стр. 1023
— 9
) 19,,,,, и др. Отведения для трансвенной дефибрилляции: высокая частота неудач при длительном наблюдении
, J Cardiovasc Electrophysiol
, 2003
, vol. 14
(стр. 38
— 43
) 20,,,,, и др. Годовая частота дефектов электродов для трансвенозной дефибрилляции в имплантируемых кардиовертер-дефибрилляторах за период> 10 лет
, Circulation
, 2007
, vol. 115
(стр. 2474
— 80
) 21,. Возрастающая опасность отказа отведения имплантируемого кардиовертера-дефибриллятора Sprint Fidelis
, Heart Rhythm
, 2009
, vol. 6
(стр. 605
— 10
) 22,. Имплантируемый электрод кардиовертера-дефибриллятора: принципы, прогресс и перспективы
, Pacing Clin Electrophysiol
, 2009
, vol. 32
(стр. 1336
— 53
) 23,. Извлечение имплантируемых сердечных электронных устройств
, Curr Cardiol Rep
, 2011
, vol. 13
(стр. 407
— 14
) 24,,,,,. Клинический опыт полностью подкожных имплантируемых кардиовертер-дефибрилляторов у детей и взрослых: повод для осторожности
, Eur Heart J
, 2012
, vol. 33
(стр. 1351
— 9
) 25,,,,, и др. Подкожный массив с активным имплантируемым кардиовертером-дефибриллятором конфигурации: последующее исследование
, Congenit Heart Dis
, 2007
, vol. 2
(стр. 125
— 9
) 26,,,,, и др. Качество жизни педиатрических пациентов с имплантируемыми кардиовертерами-дефибрилляторами
, Am J Cardiol
, 2011
, vol. 107
(стр. 1023
— 7
) 27,,,,, и др. Психологическое функционирование и связанное с заболеванием качество жизни педиатрических пациентов с имплантируемым кардиовертер-дефибриллятором
, Pediatr Cardiol
, 2012
, vol. 33
(стр.569
— 75
) Опубликовано от имени Европейского общества кардиологов. Все права защищены. © Автор, 2013. Для получения разрешений обращайтесь по электронной почте: [email protected].
МКБ: Жить с ним хорошо | Детская больница CS Mott
Как добиться наилучших результатов от ИКД?
Используйте определенные электрические устройства с осторожностью.
Некоторые электрические устройства обладают сильным электромагнитным полем.Это поле может помешать вашему ИКД работать в течение короткого времени. Эти устройства есть у вас дома, в гараже, на рабочем месте и в больнице.
Многие другие устройства не влияют на работу ICD. Вы можете безопасно использовать их, когда они в хорошем рабочем состоянии.
Проконсультируйтесь с врачом или производителем вашего ИКД. Они могут дать вам полный список того, что безопасно, чего вам следует избегать и что нужно держать на небольшом расстоянии от вашего ИКД.
Вот несколько примеров.
Устройства, которых следует избегать
Избегайте устройств с сильными электромагнитными полями, например:
- Аппараты МРТ, если у вас нет устройства, которое безопасно в аппарате МРТ, или если ваш врач не говорит, что вы можете безопасно сделать МРТ с вашим ИКД.
- Некоторое сварочное оборудование.
- Электронные весы жира.
Устройства, с которыми нужно быть осторожнее
Держите ИКД на расстоянии не менее 2 футов (0.6 м) на расстоянии от:
- Индукционные плиты.
- Кабельные перемычки.
- Настольные пилы.
Держите ICD на расстоянии не менее 12 дюймов (30 см) от:
- Автомобильные зарядные устройства.
- Системы зажигания бензиновых двигателей или инструментов.
- CB радиостанции.
Держите ИКД на расстоянии не менее 6 дюймов (15 см) от:
- Мобильные телефоны и смартфоны.
- Планшеты и электронные книги.
- Носимые устройства, использующие беспроводные технологии, например фитнес-трекеры.
- Фены.
- Двигатели для пылесосов.
- Маленькие магниты.
- Электроинструменты, например дрель, газонокосилка или пила.
Не стойте рядом:
- Противоугонные датчики в магазинах.
- Системы безопасности в аэропортах.
Устройства, не влияющие на ICD
- Оборудование для кухни и ванной комнаты:
- Техника для ванных комнат (например, щипцы для завивки, электробритвы и электрические зубные щетки)
- Кухонная техника (например, тостеры, блендеры, электрические консервные ножи и холодильники)
- Микроволновая печь, газ , и электрические печи
- Прочие предметы домашнего обихода:
- Электрогрелки и электрические одеяла
- Стиральные и сушильные машины
- Пульт дистанционного управления
- Телевизоры, проигрыватели компакт-дисков, DVD-плееры
- Механизмы открывания гаражных ворот
- Оргтехника:
- Компьютеры
- Копировальные машины
- Принтеры
Что делать при электрошоке
Если вы получили разряд от ИКД, следуйте плану, который вы составили вместе с врачом.В общем, ваш план зависит от того, как вы себя чувствуете после шока и сколько раз вы испытываете шок.
После одного разряда:
- Позвоните 911 или другие службы экстренной помощи немедленно , если вы чувствуете себя плохо или у вас есть такие симптомы, как боль в груди.
- Немедленно позвоните своему врачу , если сразу почувствуете себя хорошо. Ваш врач может захотеть рассказать о шоке и назначить повторный визит.
После второго разряда в течение 24 часов:
- Немедленно позвоните своему врачу , даже если вы сразу почувствуете себя хорошо.
- После электрошока сделайте несколько дыхательных упражнений. Они могут помочь вам расслабиться.
- Сядьте или лягте в удобном положении. Положите одну руку на живот чуть ниже ребер, а вторую — на грудь.
- Сделайте глубокий вдох через нос и позвольте животу вытолкнуть руку наружу.Ваша грудь не должна двигаться.
- Выдохните через сжатые губы, как будто вы насвистываете. Почувствуйте, как рука на животе входит внутрь, и вытолкните ею весь воздух.
- Вдохните и выдохните, пока не почувствуете себя более расслабленным.
Позвоните своему врачу, если сработает сигнал тревоги.
Некоторые ИКД имеют систему сигнализации, которая может сказать вам, когда следует позвонить врачу. Сигнал тревоги не означает, что ваш ИКД не работает. Это означает, что вашему врачу нужно что-то проверить на вашем ИКД.Например, сигнал тревоги может означать, что необходимо проверить аккумулятор.
Ваш врач может сказать вам, как будет звучать ваш будильник. Вы можете услышать звуковой сигнал. Или вы можете почувствовать вибрацию, как вибрацию мобильного телефона.
Немедленно позвоните своему врачу, если вы услышите или почувствуете тревогу.
Медицинские анализы и процедуры
Многие медицинские анализы и процедуры не повлияют на работу кардиостимулятора. Но некоторые процедуры включают электромагнитные поля, которые могут повлиять на работу вашего ИКД.На всякий случай:
- Сообщите своим врачам, стоматологам и другим медицинским работникам, что у вас есть ИКД, до проведения какого-либо обследования, процедуры или операции.
- Попросите стоматолога поговорить с врачом перед стоматологической работой или операцией.
- Если вам нужна физиотерапия, попросите терапевта связаться с врачом перед использованием ультразвука, тепловой терапии или электростимуляции.
- Если вам нужна МРТ, сначала посоветуйтесь с врачом.МРТ можно сделать, если у вас есть ИКД, безопасный для МРТ. Если у вас есть другой тип ИКД, в некоторых случаях тест может быть проведен безопасно, но вам нужно будет поговорить с врачом о преимуществах и рисках.
Путешествие
Вы можете безопасно путешествовать с кардиологическим аппаратом. Но вам нужно подготовиться перед отъездом.
- Принесите список имен и номеров телефонов ваших врачей.
- Возьмите с собой идентификационную карту сердечного устройства.
- Знайте, что делать при прохождении службы безопасности аэропорта.
Вождение автомобиля
Если у вас аритмия или ИКД, из-за которых вам становится опасно водить машину, ваш врач может посоветовать вам прекратить водить машину, по крайней мере, на короткое время. Вам, вероятно, не нужно останавливать или ограничивать вождение, если ваша аритмия не вызывает серьезных симптомов. Чтобы узнать больше, см. Проблемы с сердечным ритмом и вождение.
Сообщаем другим
- Всегда носите с собой идентификационную карту ICD.Карта должна включать информацию о производителе и номер модели. Ваш врач может выдать вам удостоверение личности.
- Носите медицинские украшения, свидетельствующие о том, что у вас есть ИКД. Вы можете купить это в большинстве аптек.
Посещение контрольных визитов
Если вы считаете, что у вас есть инфекция рядом с устройством, немедленно позвоните своему врачу . Признаки инфекции включают:
- Изменения кожи вокруг устройства, такие как отек, тепло, покраснение и боль.
- Необъяснимая лихорадка.
Безопасные упражнения
Спросите своего врача, какой вид активности и интенсивность безопасен для вас. ИКД настроены на разряд при определенной частоте сердечных сокращений. Таким образом, ваша целевая частота пульса во время тренировки, вероятно, будет как минимум на 10-15 ударов ниже частоты пульса при разряде ИКД.
Ваш врач может помочь вам научиться использовать рейтинг воспринимаемой нагрузки (RPE) как способ определить, насколько интенсивно вы тренируетесь. Это может помочь вам поддерживать частоту сердечных сокращений на безопасном уровне во время тренировки.
Прекратите тренировку и позвоните своему врачу, если у вас есть:
- Давление или боль в груди, шее, руке, челюсти или плече.
- Головокружение, дурноту или тошноту.
- Необычная одышка или усталость.
- Сердцебиение, которое кажется вам необычным: слишком быстрое, слишком медленное или пропускающее удар.
- Другие симптомы, вызывающие у вас беспокойство.
- Шок от вашего ИКД.
Заниматься сексом
Большинство людей, у которых есть ICD (имплантируемый кардиовертер-дефибриллятор), могут вести активную половую жизнь. Если ваш врач говорит, что вы можете заниматься спортом и вести активный образ жизни, то, вероятно, заниматься сексом для вас безопасно.
После имплантации устройства вы дадите груди немного зажить, прежде чем возобновить половой акт. Если вы или ваш партнер беспокоитесь о возобновлении секса, поговорите со своим врачом о своих проблемах. Ваш врач или другой медицинский работник может оказать вам поддержку и совет.
Что делать, если меня шокирует? Многие люди с ИКД опасаются, что ИКД может шокировать их во время секса. Риск получить шок во время секса, кажется, такой же, как и при любых других подобных упражнениях. Если во время секса у вас случится шок, вы будете следовать своему плану относительно того, когда звонить врачу.
Будет ли мой партнер шокирован? Некоторые люди опасаются, что, если они получат шок во время секса, их партнер может пострадать. Но ваш партнер не будет шокирован и не почувствует боли, если вы будете шокированы.
Как справиться с беспокойством по поводу шока ИКД
Вы можете нервничать из-за того, что живете с ИКД, и можете бояться получить шок.
Шок может быть неудобным. Может показаться, что вас бьют ногой в грудь. У многих людей шок может вызвать беспокойство и депрессию.
Часто беспокоиться о жизни с ИКД. В конце концов, вы не знаете, когда может произойти шок, и шок может быть напоминанием о том, что ваше сердце не так здорово, как могло бы быть.Но если вы сделаете несколько простых шагов, вы почувствуете себя лучше, имея ICD.
- Попробуйте заменить негативные мысли о МКБ позитивными. Например: когда вы начинаете беспокоиться о шоке, напомните себе, что ИКД помогает спасти вашу жизнь. Или попробуйте сосредоточиться на позитивных вещах в своей жизни, например, на любовных отношениях, приятных занятиях или хороших друзьях.
- Поговорите со своим врачом о составлении плана действий в случае шока.
- Не меняйте то, что вы делаете. Возможно, вы захотите избежать действия, потому что считаете, что оно вызвало шок. Но шок может произойти в любой момент, и одними своими действиями предотвратить шок невозможно. Не прекращайте заниматься тем, что вам нравится, чтобы избежать шока.
Планирование на будущее
Планируя свое будущее и конец жизни, включайте планы для своего ИКД. Вы можете принять решение выключить ИКД в рамках необходимого лечения в конце жизни.Вы можете указать эту информацию в своем предварительном указании.
Имплантируемый кардиовертер-дефибриллятор (ИКД) | Американская кардиологическая ассоциация
ИКД полезны для предотвращения внезапной смерти у пациентов с известной устойчивой желудочковой тахикардией или фибрилляцией. Исследования показали, что ИКД играют роль в предотвращении остановки сердца у пациентов из группы высокого риска, у которых не было, но которые находятся в группе риска угрожающих жизни желудочковых аритмий.
ИКД нового поколения могут иметь двойную функцию, которая включает в себя способность служить кардиостимулятором.Функция кардиостимулятора будет стимулировать сердцебиение, если частота пульса будет слишком низкой.
Просмотрите анимацию ICD.
Что такое имплантируемый кардиовертер-дефибриллятор (ИКД)?
ИКД — это устройство с батарейным питанием, которое помещается под кожу и отслеживает частоту сердечных сокращений. Тонкие провода соединяют ИКД с вашим сердцем. При обнаружении аномального сердечного ритма устройство произведет электрический разряд, чтобы восстановить нормальное сердцебиение, если ваше сердце бьется хаотично и слишком быстро.
ИКД были очень полезны для предотвращения внезапной смерти у пациентов с известной устойчивой желудочковой тахикардией или фибрилляцией. Исследования показали, что они могут играть роль в предотвращении остановки сердца у пациентов из группы высокого риска, у которых не было, но которые находятся в группе риска угрожающих жизни желудочковых аритмий.
ИКД имплантируется под кожу прямо под ключицей. Он обнаруживает аритмию и реагирует электрическими сигналами, чтобы восстановить нормальный ритм вашего сердца.
Американская кардиологическая ассоциация рекомендует, чтобы перед тем, как пациент будет считаться кандидатом на ИКД, рассматриваемая аритмия должна быть опасной для жизни, и врачи исключили устранимые причины аритмии, такие как:
- Острый инфаркт миокарда (инфаркт)
- Ишемия миокарда (недостаточный приток крови к сердечной мышце)
- Электролитный дисбаланс и лекарственная токсичность
Поскольку многие люди не понимают своего основного состояния, такого как сердечная недостаточность или генетическая предрасположенность к риску внезапной остановки сердца, и поскольку ИКД используются в первую очередь для предотвращения внезапной сердечной смерти, они, в свою очередь, могут не понимать преимуществ по сравнению с ограничениями имплантированный ИКД.Если вы один из таких людей, здесь вы найдете информацию и рекомендации.
Зачем мне ИКД?
Ваш врач может порекомендовать ИКД, если вы или ваш ребенок подвержены риску опасной для жизни желудочковой аритмии из-за наличия:
Как имплантируется ИКД?
Генератор импульсов с батарейным питанием имплантируется в мешочек под кожу груди или живота, часто чуть ниже ключицы. Генератор размером с карманные часы. Провода или выводы проходят от генератора импульсов к позициям на поверхности или внутри сердца и могут быть проложены через кровеносные сосуды, что устраняет необходимость в операции на открытой груди.
Как работает ИКД?
Он знает, когда сердцебиение ненормальное, и пытается вернуть сердцебиение в норму.
- Если ваш ИКД оснащен кардиостимулятором, когда ваше сердцебиение слишком медленное, он работает как кардиостимулятор и посылает к сердцу крошечные электрические сигналы.
- Когда ваше сердцебиение слишком быстрое или хаотичное, оно дает дефибрилляцию, чтобы остановить ненормальный ритм.
- Работает 24 часа в сутки.
Новые устройства также обеспечивают «ускоренную» стимуляцию для электрического преобразования устойчивой желудочковой тахикардии (учащенного сердечного ритма) и «резервной» стимуляции при брадикардии (медленном сердечном ритме).Они также предлагают множество других сложных функций, таких как хранение обнаруженных аритмических событий и возможность выполнять электрофизиологическое тестирование. Сохраненная информация может помочь вашему врачу оптимизировать ИКД в соответствии с вашими потребностями.
Что мне следует спросить у врача или медсестру о жизни с ИКД?
Скорее всего, вы сможете вернуться к почти нормальному образу жизни. Но лучше всего спросить своего врача, каких типов машин или оборудования вам следует избегать. Также спросите, что вы можете, а что нельзя делать, если у вас есть ИКД.Прочтите о жизни с ИКД.
Просмотрите вопросы по МКБ, чтобы задать их врачу, чтобы узнать о предлагаемых вопросах для ваших медицинских работников, например:
- Когда я смогу вернуться к нормальной деятельности?
- Я умею плавать?
- Могу я бежать?
- Можно ли заниматься сексом?
- Могу ли я играть в видеоигры и пользоваться беспроводными устройствами?
- Каким будет ICD изо дня в день?
- Когда ждать шока?
- Шок болит?
Рекомендация AHA
Если у вас есть имплантируемый кардиовертер-дефибриллятор, помните о своем окружении и об устройствах, которые могут мешать его работе.К потенциально опасным устройствам относятся устройства с сильными магнитными полями. Следующие устройства могут нарушить сигнализацию ICD и помешать его правильной работе, иногда без вашего ведома. Чем дольше вы подвергаетесь воздействию потенциально мешающего устройства и чем ближе оно находится в непосредственной близости от вашего ICD, тем больше вероятность, что это повлияет на работу вашего ICD.
Узнайте об электромагнитной совместимости вашего ICD и других продуктов с помощью этого списка устройств, которые мешают работе ICD.
Загрузите и распечатайте нашу страницу «Ответы по сердцу: что такое ИКД?» (PDF)
Управление педиатрическим кардиостимулятором и дефибриллятором
Группа интервенционных электрофизиологов Children’s National разработала и усовершенствовала методы имплантации трансвенозного кардиостимулятора и дефибриллятора детям. Команда разработчиков использовала лазерную технику для извлечения сломанных электродов для кардиостимуляции.
Что такое постоянный кардиостимулятор?
Постоянный кардиостимулятор — это небольшое устройство, которое имплантируется под кожу и посылает электрические сигналы для запуска или регулирования медленного сердцебиения.Постоянный кардиостимулятор может использоваться для ускорения сердцебиения, если естественный кардиостимулятор сердца (синоатриальный узел или узел SA) не функционирует должным образом, и у него развилась ненормальная частота сердечных сокращений или ритм, или если электрические пути заблокированы. Кардиостимуляторы обычно используются при медленных аритмиях, таких как синусовая брадикардия, синдром слабости синусового узла или блокада сердца.
У младенцев и маленьких детей кардиостимуляторы обычно размещаются в брюшной полости. Провода, соединяющие кардиостимулятор с сердцем, размещаются на внешней поверхности сердца.Это положение выгодно, потому что жир в брюшной полости защищает провода кардиостимулятора и кардиостимулятора от травм, которые могут возникнуть во время повседневных детских занятий, таких как лазание и падение.
У детей школьного возраста и подростков кардиостимулятор может быть установлен в области плеча, непосредственно под ключицей. Провода кардиостимулятора часто помещаются внутри подключичной вены, большой вены, которая соединяется с верхней полой веной и правым предсердием, а затем направляются внутрь сердца.
Что такое имплантируемый кардиовертер-дефибриллятор (ИКД)?
ИКД — это небольшое устройство, немного больше кардиостимулятора, которое имплантируется под кожу, часто в области плеча, прямо под ключицей. У младенцев и маленьких детей ИКД размещаются в брюшной полости, а провода подключаются к внешней поверхности сердца, как описано выше для кардиостимуляторов. ICD определяет частоту сердечных сокращений. Когда частота сердечных сокращений превышает запрограммированную в устройстве частоту, ИКД производит небольшой электрический разряд в сердце, чтобы замедлить частоту сердечных сокращений.ИКД также могут работать как кардиостимулятор, подавая электрический сигнал для регулирования слишком медленной частоты сердечных сокращений. ИКД обычно используются при быстрых аритмиях, таких как желудочковая тахикардия или фибрилляция желудочков.
Когда нужен кардиостимулятор или ИКД?
При дисфункции естественного водителя ритма сердца сигналы, которые он посылает, могут стать беспорядочными: слишком медленными, слишком быстрыми или слишком нерегулярными, чтобы стимулировать адекватные сокращения камер сердца. Когда сердцебиение становится неустойчивым, это называется аритмией (ненормальный ритм сердца, из-за которого сердце может работать менее эффективно).
Аритмия может вызвать проблемы с сокращением камер сердца из-за:- Не позволяя камерам заполняться достаточным количеством крови, потому что электрический сигнал заставляет сердце работать слишком быстро.
- Не позволяет откачать достаточное количество крови к телу, потому что электрический сигнал заставляет сердце перекачивать кровь слишком медленно или неравномерно.
Американская кардиологическая ассоциация разработала рекомендации по показаниям для установки кардиостимуляторов или ИКД у детей.В целом, показания рассматриваются как следующие:
Класс I — вполне определенное доказательство того, что пациенту необходим кардиостимулятор или ИКД:- Расширенная блокада сердца второй или третьей степени, АВ-блокада, связанная с симптоматической брадикардией, замедленным сердцем. частота сердечных сокращений, застойная сердечная недостаточность или низкий сердечный выброс.
- Дисфункция синусового узла с более низкой частотой сердечных сокращений, чем ожидалось для возраста, со связанными симптомами (например, усталостью).
- Послеоперационная расширенная АВ-блокада второй или третьей степени, которая, как ожидается, не исчезнет или сохраняется не менее 7 дней после кардиохирургического вмешательства.
- Врожденная атриовентрикулярная блокада третьей степени с ускользающим ритмом широкого QRS или желудочковой дисфункцией.
- Врожденная атриовентрикулярная блокада третьей степени у младенца с желудочковой частотой <50-55 ударов в минуту или с врожденным пороком сердца и желудочковой частотой <70 ударов в минуту.
- Устойчивая пауза-зависимая желудочковая тахикардия (ЖТ) с удлиненным интервалом QT или без него, при которой эффективность стимуляции тщательно задокументирована.
Класс II — большинство врачей согласны с тем, что наличие кардиостимулятора или ИКД будет полезно.- Синдром брадикардии-тахикардии с необходимостью длительного антиаритмического лечения, отличного от дигиталиса.
- Врожденная атриовентрикулярная блокада третьей степени после первого года жизни со средней частотой сердечных сокращений <50 ударов в минуту или с длинными паузами между сердечными сокращениями.
- Синдром удлиненного интервала QT с атриовентрикулярной блокадой 2: 1 или атриовентрикулярной блокадой третьей степени.
- Бессимптомная синусовая брадикардия у ребенка со сложным врожденным пороком сердца с ЧСС в покое <35 ударов в минуту или паузами в ЧСС> 3 секунд.
Класс III — большинство врачей согласны с тем, что кардиостимулятор или ИКД не принесут пользы
- Временная послеоперационная АВ-блокада третьей степени, которая возвращается к синусовому ритму с остаточной бифасцикулярной блокадой.
- Врожденная атриовентрикулярная блокада третьей степени у бессимптомных новорожденных, детей или подростков с приемлемой частотой, узким комплексом QRS и нормальной функцией желудочков.
- Бессимптомная синусовая брадикардия у подростка с врожденным пороком сердца с ЧСС в покое <35 ударов в минуту или паузами в ЧСС> 3 секунд.
Какие показания для установки ИКД у детей?
Есть три показания для установки ICDS у детей. Это:
Класс I:
- Остановка сердца из-за фибрилляции желудочков (ФЖ) или ЖТ, которые не являются временными или обратимыми.
- Самопроизвольная длительная ЖТ.
- Обморок неустановленного происхождения с клинически значимой гемодинамически значимой устойчивой ЖТ или ФЖ, вызванной при электрофизиологическом исследовании, когда лекарственная терапия неэффективна, не переносится или не является предпочтительной.
Класс IIa Нет. Класс IIb
- Остановка сердца, предположительно вызванная ФЖ, когда электрофизиологическое исследование препятствует другим медицинским показаниям.
- Тяжелые симптомы, связанные с устойчивыми желудочковыми тахиаритмиями в ожидании трансплантации сердца.
- Семейные или унаследованные состояния с высоким риском возникновения опасных для жизни желудочковых тахиаритмий, таких как синдром удлиненного интервала QT или гипертрофическая кардиомиопатия.
- Рецидивирующие обмороки неустановленной этиологии при наличии желудочковой дисфункции и индуцибельных желудочковых аритмий при электрофизиологическом исследовании, когда другие причины обморока были исключены.
Что входит в состав постоянного кардиостимулятора / ИКД?
Постоянный кардиостимулятор или ИКД состоит из двух компонентов, включая следующие:
- Генератор импульсов, который имеет герметичную литиевую батарею и блок электронных схем.Генератор импульсов производит электрические сигналы, заставляющие сердце биться. Генераторы импульсов также могут принимать сигналы, посылаемые самим сердцем, и отвечать на них.
- Один или несколько проводов (также называемых выводами). Отведения представляют собой изолированные гибкие провода, по которым к сердцу передаются электрические сигналы от генератора импульсов. Отведения также могут передавать сигналы от сердца к генератору импульсов. Один конец электрода присоединяется к генератору импульсов, а электродный конец электрода располагается в предсердии (верхняя камера сердца) или в желудочке (нижняя камера сердца).
Отведения кардиостимулятора могут быть расположены в предсердии, желудочке или в обоих, в зависимости от состояния, требующего установки кардиостимулятора.
Кардиостимуляторы, которые стимулируют правое предсердие или правый желудочек, называются «однокамерными» кардиостимуляторами.
Кардиостимуляторы, которые стимулируют правое предсердие и правый желудочек сердца и требуют двух отведений для стимуляции, называются двухкамерными кардиостимуляторами. Кардиостимуляторы, которые стимулируют и правый, и левый желудочек, называются «двухжелудочковыми» кардиостимуляторами.
Как имплантируется кардиостимулятор / ИКД?
Установка кардиостимулятора / ИКД выполняется в больнице, в операционной или в лаборатории катетеризации сердца. Во время процедуры ребенок находится под общим наркозом.
У детей старшего возраста и подростков, которым установлен трансвенозный кардиостимулятор, делается небольшой разрез прямо под ключицей. Электрокардиостимулятор / электроды ИКД вводятся в сердце через кровеносный сосуд, проходящий под ключицей. Эта процедура обычно выполняется в лаборатории катетеризации.После завершения процедуры ребенок проходит период восстановления в несколько часов и обычно остается в больнице в течение 48 часов.
У детей младшего возраста кардиостимулятор можно ввести в брюшную полость через небольшой разрез. Второй разрез делается в груди, чтобы визуализировать сердце. Электрод (-а) направляются к сердцу, а затем помещаются на поверхность сердца. Эта процедура проводится в операционной. После завершения процедуры ребенок проходит период восстановления в несколько часов и часто готов отправиться домой через 1-2 дня после процедуры.
Пациенты, которым установлен кардиостимулятор или ИКД, будут осмотрены для последующего осмотра и осмотра ран через 1-2 недели после выписки из больницы. Еще один визит обычно назначается через 1 месяц после процедуры, и кардиостимулятор / ИКД проверяется снова. После послеоперационного периода пациенты обычно проходят осмотр у электрофизиолога и медсестры, работающей с кардиостимулятором, каждые 6 месяцев, если у них есть кардиостимулятор, и каждые 4 месяца, если им установлен ИКД. Вам не разрешат замачивать рану в воде (т.е. купаться или принимать ванну) в течение 1 месяца или до полного заживления раны. Пациентам, которым в верхнюю часть грудной клетки имплантирован трансвенозный кардиостимулятор или ИКД, мы рекомендуем не поднимать руку выше уровня плеча также в течение 1 месяца после операции.
После получения кардиостимулятора или ИКД вы получите от производителя идентификационную карту, которая включает информацию о конкретной модели кардиостимулятора вашего ребенка и серийный номер. Вы должны всегда носить эту карточку с собой, чтобы информация всегда была доступна любому медицинскому работнику, у которого может быть причина обследовать и / или лечить вашего ребенка.Ваш ребенок также может носить браслет или ожерелье с медицинской идентификацией, чтобы предупреждать других о кардиостимуляторе или ИКД в экстренных случаях.
Имплантация детского дефибриллятора и кардиостимулятора
Если у вашего ребенка нарушение сердечного ритма (аритмия), мы можем порекомендовать кардиостимулятор или дефибриллятор, чтобы регулировать сердцебиение вашего ребенка. Это устройства, которые мы размещаем непосредственно на сердце вашего ребенка или рядом с ним. Устройство посылает сердцу электрический импульс, чтобы помочь ему поддерживать нормальный ритм.
Имплантация кардиостимулятора и дефибриллятора: национальный подход для детей
В Детском национальном институте сердца наши электрофизиологи (EP) открывают новые подходы к имплантации устройств для детей. Для нас инновационные решения в области аритмии являются частью нашего настоящего и будущего.
- Малоинвазивные процедуры . Мы используем наименее инвазивные процедуры, чтобы ваш ребенок быстрее выздоровел. Наш центр EP является уникальным в регионе тем, что использует минимально инвазивный подход к лечению нарушений ритма у детей.
- Надежный, квалифицированный уход . Наши терапевты имеют более чем 20-летний опыт проведения процедур по имплантации кардиостимуляторов и дефибрилляторов детям. После процедуры дети выздоравливают в нашей известной комнате восстановления кардиологических процедур (CPRU). В CPRU педиатрические медсестры и персонал поддерживают и заботятся о вашем ребенке, когда он или она выздоравливает.
- Устройства специализированные. Мы лечим наших самых маленьких пациентов с помощью специализированных устройств и процедур, адаптированных к анатомии их маленького сердца.Мы используем наши обширные знания и опыт в этой области, чтобы адаптировать продукты для кардиостимуляторов и дефибрилляторов и сделать их подходящими для детей.
- Текущие исследования . Мы активно участвуем в исследованиях, работая с производителями кардиостимуляторов и дефибрилляторов, чтобы разработать устройства еще меньшего размера и менее инвазивные способы выполнения процедуры имплантации.
Кардиостимуляторы и дефибрилляторы: как они работают
Кардиостимуляторы и дефибрилляторы похожи друг на друга.Вот что они делают:
- Имплантируемый кардиовертер-дефибриллятор (ICD). ИКД помогает контролировать аритмию, которая опасна для жизни или может привести к внезапной остановке сердца. Во время этих аритмий сердце вашего ребенка не может нормально перекачивать кровь. ИКД подвергает сердце электрошоку, чтобы восстановить нормальный ритм сердца.
- Кардиостимулятор . Кардиостимулятор посылает в сердечную мышцу небольшие электрические сигналы. Обычно мы используем кардиостимуляторы для лечения менее опасных аритмий, таких как замедление сердечного ритма.
Извлечение отведения
Отведение (произносится как «светодиод») — это провод кардиостимулятора или ИКД, по которому электрический сигнал подается в сердечную мышцу. Удаление свинца — это когда нам нужно удалить один или несколько из этих проводов внутри сердца. Это может быть связано с:
- Повреждение отведения
- Рубцовая ткань, образующаяся на кончике отведения
- Инфекция, развивающаяся на отведении
- Сгусток или рубцовая ткань, блокирующие вену
Если мы определим вашего ребенка требуется добыча свинца, мы подробно обсудим с вами, в том числе причины добычи и следующие шаги.Наша команда EP состоит из всемирно известных экспертов по извлечению свинца. Мы используем специальное оборудование, включая лазерную технологию, чтобы обеспечить наиболее безопасную и эффективную процедуру удаления вашего ребенка.
Свяжитесь с нами
Для получения дополнительной информации позвоните нам по телефону 202-476-2020.
Ребенок, живущий с кардиостимулятором или имплантируемым кардиовертер-дефибриллятором (ИКД)
С развитием технологий имплантированные кардиостимуляторы и ИКД обычно служат от 5 до 7 лет или более (в зависимости от использования и типа устройства).В большинстве случаев ребенок с одним из этих устройств может вести нормальный образ жизни. Новые технологии также снизили риск помех от оборудования, такого как микроволновые печи. В прошлом эти предметы могли повлиять на эти устройства. Тем не менее, примите определенные меры предосторожности, когда ребенку имплантирован кардиостимулятор или ИКД.
Какие меры предосторожности следует соблюдать при имплантированном кардиостимуляторе или ИКД?
Ваш ребенок должен носить медицинский браслет или цепочку для удостоверения личности, чтобы в экстренных случаях сообщать другим об устройстве.Когда он или она достаточно взрослые, чтобы иметь бумажник, неплохо было бы также иметь при себе удостоверение личности.
Следующие элементы не изменяют функции сегодняшних кардиостимуляторов или ИКД:
Микроволновые печи
Кухонное оборудование, такое как блендеры, тостеры и электрические ножи
Телевизоры (включая пульт дистанционного управления), FM- и AM-радио и стереосистемы
Теле- и радиопередатчики
Радиолюбители и радиостанции CB
Электрические одеяла и грелки
Электробритвы, фены, щипцы для завивки и другие предметы личной гигиены
Садовая техника, например электрические триммеры
Устройство открывания гаражных ворот
Металлоискатели бытового назначения (маловероятно, что охранные металлоискатели причинят вред, но не стоит долго стоять рядом с ним)
Компьютеры
Копировальные и факсимильные аппараты
Надлежащим образом заземленные инструменты для мастерских (кроме генераторов или оборудования для дуговой сварки)
Сотовые телефоны и MP3-плееры
Обычно сотовые телефоны не влияют на кардиостимуляторы или ИКД.Большинство устройств, производимых сегодня, имеют фильтр, который позволяет использовать большинство сотовых телефонов во всем мире. Сюда входят аналоговые и цифровые телефоны. Однако Федеральная комиссия по связи (FCC) делает новые частоты доступными для сотовых телефонов, что может сделать кардиостимуляторы или ИКД менее надежными. Общие рекомендации включают в себя держать сотовый телефон на расстоянии не менее 6 дюймов от кардиостимулятора или ИКД. Также избегайте ношения мобильного телефона в нагрудном кармане над устройством. Точно так же не размещайте MP3-плееры и наушники рядом с кардиостимулятором, так как они могут вызывать некоторые помехи.
Безопасность
Убедитесь, что ваш ребенок осторожен, проходя через датчики безопасности в аэропортах и правительственных зданиях, например, в зданиях судов. Как правило, проходить через детекторы безопасности аэропорта безопасно. Они не должны повредить кардиостимулятор или ИКД. Но сообщите сотрудникам службы безопасности аэропорта, что у вашего ребенка есть кардиостимулятор или ИКД, прежде чем он или она пройдет проверку безопасности. Устройство может включить сигнализацию. Кроме того, если ваш ребенок выбран для более подробного поиска, вежливо напомните службе безопасности, что ручную металлическую палочку , а не следует держать над устройством в течение длительного периода времени (более одной или двух секунд).Магнит внутри палочки-детектора может временно изменить режим работы устройства. Будьте готовы предъявить удостоверение личности или медицинский браслет, чтобы пройти через контрольно-пропускные пункты.
Другие меры предосторожности
Следующие ситуации могут вызвать помехи в работе ICD. (Некоторые из упомянутых мероприятий не подходят до тех пор, пока ребенок не достигнет совершеннолетия, но могут повлиять на подростков старшего возраста.) Подробно обсудите следующее с врачом вашего ребенка:
Не работайте, не держите и не переносите магниты рядом с кардиостимулятором или ИКД.
Избегайте аппаратов магнитно-резонансной томографии (МРТ) или других сильных магнитных полей, так как они могут повлиять на программирование или работу устройства. Кроме того, быстро меняющееся магнитное поле внутри МРТ-сканера теоретически может вызвать нагрев выводов устройства. Часто есть альтернативы МРТ для людей с кардиостимуляторами, но если врач вашего ребенка определяет, что ему или ей абсолютно необходимо сканирование МРТ, тщательно обсудите это с кардиологом вашего ребенка, прежде чем продолжить.Если вы и кардиолог решите продолжить, ваш ребенок должен находиться под пристальным наблюдением во время сканирования, с помощью устройства программирования кардиостимулятора. Кроме того, нельзя допускать попадания металлических предметов рядом с аппаратами МРТ.
Воздерживаться от диатермии (использование тепла в физиотерапии для лечения мышц).
Отключайте большие двигатели, такие как автомобили или лодки, при работе с ними, так как они могут временно «сбить с толку» устройство.Не используйте цепные пилы из-за тесного контакта с компонентами двигателя.
Избегайте использования некоторых высоковольтных или радиолокационных машин, таких как аппараты для дуговой сварки, высоковольтные провода, радиолокационные установки, плавильные печи, электрические сталеплавильные печи и другое сильноточное промышленное оборудование.
Избегайте работы в ограниченном пространстве рядом с радио- или телевещательными вышками и антеннами.
Если вашему ребенку предстоит хирургическая процедура, которую проводит хирург или стоматолог, сообщите хирургу или стоматологу, что у вашего ребенка есть кардиостимулятор или ИКД.Некоторые хирургические процедуры требуют, чтобы устройство вашего ребенка было временно выключено или переведено в специальный режим. Это решение примет кардиолог вашего ребенка. Временное изменение режима на устройстве вашего ребенка может быть выполнено неинвазивно (дополнительных операций не требуется), но только квалифицированным медицинским персоналом.
Определенные медицинские процедуры могут иногда влиять на работу устройства, но могут быть успешно выполнены с некоторыми настройками кардиостимулятора или ИКД.Эти процедуры включают следующее:
Экстракорпоральная ударно-волновая литотрипсия (ЭУВЛ). Процедура растворения камней в почках.
Чрескожная электрическая стимуляция нервов (TENS). Устройство, используемое для облегчения острой или хронической боли.
Лучевая терапия при раке
Проконсультируйтесь с врачом вашего ребенка, прежде чем ваш ребенок будет проходить эти процедуры.
Всегда консультируйтесь с врачом вашего ребенка, если у вас есть какие-либо вопросы относительно использования определенного оборудования рядом с кардиостимулятором вашего ребенка.
Может ли мой ребенок заниматься обычными повседневными занятиями с кардиостимулятором или ИКД?
После имплантации устройства ваш ребенок, как правило, сможет выполнять те же действия, что и другие люди в той же возрастной группе. Лечащий врач вашего ребенка предоставит инструкции по занятиям, характерные для вашего ребенка.
Однако, когда ребенок занимается физической, развлекательной или спортивной деятельностью, ребенок с кардиостимулятором или ИКД должен избегать ударов в область над кардиостимулятором.Удар по груди или животу рядом с кардиостимулятором или ИКД может повлиять на его работу. По этой причине контактные виды спорта обычно не рекомендуются детям с кардиостимуляторами или ИКД. Если ваш ребенок получил удар в эту область, обратитесь к врачу вашего ребенка. Проконсультируйтесь с врачом вашего ребенка об ограничениях активности.
Всегда консультируйтесь с врачом вашего ребенка, если он или она чувствует себя плохо после занятия, или когда у вас есть вопросы о начале нового занятия.
Как я могу убедиться, что кардиостимулятор моего ребенка или ИКД работают правильно?
Хотя устройство вашего ребенка рассчитано на срок службы от 5 до 7 лет, всегда проверяйте его регулярно, чтобы убедиться, что оно работает должным образом.У разных врачей могут быть разные графики проверки устройств. Большинство из них проверяется дома с помощью телефона и специального оборудования, предоставленного производителем устройства вашего ребенка. Врач вашего ребенка также порекомендует вам лично проверять устройство через определенные промежутки времени. Любые изменения настроек устройства должны производиться лично обученным медицинским работником с использованием программатора устройства.
Срок службы батареи, состояние выводных проводов и различные функции проверяются с помощью так называемого «опроса устройства».Во время допроса устройство неинвазивно подключается к программатору устройства с помощью специальной палочки, помещаемой на кожу над кардиостимулятором или ИКД. Данные передаются от устройства к программисту и оцениваются. Большинство домашних систем опроса устройств используют беспроводную технологию для подключения устройства к специальному оборудованию, которое записывает данные и отправляет их врачу вашего ребенка.
Ваш врач может попросить вас периодически проверять частоту пульса вашего ребенка. Немедленно сообщайте врачу о любых необычных симптомах или симптомах, подобных тем, которые были у вашего ребенка до установки устройства.
При необходимости всегда консультируйтесь с врачом вашего ребенка для получения дополнительной информации.
Что такое пульс?
Частота пульса — это измерение частоты пульса или количества ударов сердца в минуту. Когда сердце проталкивает кровь по артериям, они расширяются и сужаются вместе с током крови. Это можно почувствовать в различных точках тела в виде пульса. Измерение пульса не только измеряет частоту сердечных сокращений, но также может указывать на следующее:
Сердечный ритм (ненормальный ритм может указывать на сердечное заболевание или аритмию)
Сила пульса (слабый пульс может указывать на учащенное сердцебиение, при котором некоторые удары слишком слабые, чтобы их можно было почувствовать, сердечная недостаточность или низкий объем крови в системе кровообращения)
Многие кардиостимуляторы имеют разную частоту, в зависимости от уровня активности вашего ребенка и других факторов.Частота пульса может колебаться и увеличиваться в зависимости от физических упражнений, болезней, травм и эмоций. У девочек-подростков и женщин, как правило, частота сердечных сокращений выше, чем у мальчиков и мужчин того же возраста. Спортсмены, например бегуны, которые много тренируют сердечно-сосудистую систему, могут иметь естественное замедление сердечного ритма.
Как проверить пульс вашего ребенка
Когда сердце нагнетает кровь по артериям, вы можете почувствовать биение, сильно надавив на артерию. Ваши артерии расположены близко к поверхности кожи в определенных точках тела.Пульс можно обнаружить сбоку на нижней части шеи, на внутренней стороне локтя или на запястье. При измерении пульса:
Сильно, но осторожно надавите на артерии кончиками первого и второго пальцев, пока не почувствуете пульс. Не нащупывайте пульс большим пальцем.
Начните отсчет импульсов, когда секундная стрелка часов будет на 12.
Считайте пульс в течение 60 секунд (или в течение 15 секунд, а затем умножьте на 4, чтобы вычислить удары в минуту).
Во время счета не смотрите постоянно на часы, а сосредоточьтесь на ударах пульса. Если у вас возникли проблемы с этим методом, попробуйте цифровой кухонный таймер и установите его на 1 минуту. Прекратите считать, когда сработает таймер.
Если вы не уверены в своих результатах, попросите другого человека посчитать за вас.
Возможно, лучше проверить пульс на запястье (лучевой артерии), чем на шее (сонной артерии).Если вам необходимо проверить пульс на шее, не давите сильно на шею и никогда не давите на обе стороны шеи одновременно; это может привести к потере сознания у некоторых людей из-за прекращения кровоснабжения мозга.
Если у вас возникли проблемы с измерением пульса вашего ребенка, проконсультируйтесь с врачом вашего ребенка.
.
50″ data-legacy-id=»s3b»> Обозначение имплантата Был ряд показаний для установки ИКД, наиболее частым из которых был врожденный синдром удлиненного интервала QT (8 случаев; 35%).
На рисунке 1 показаны показания для установки ИКД.
Рисунок 1
Круговая диаграмма, демонстрирующая показания имплантата ИКД.
Рис. 1
Круговая диаграмма, демонстрирующая показания имплантата ИКД.
Перед установкой ИКД 12 из 23 детей (52%) были успешно реанимированы после остановки сердца вне больницы и получили вставку ИКД для вторичной профилактики.
В число 11 детей, которым имплантировали ИКД без остановки сердца на открытом воздухе в целях первичной профилактики, относились: 4 ребенка с врожденным удлинением интервала QT с рецидивирующим обмороком, несмотря на максимальную медикаментозную терапию; 3 ребенка с синдромом Бругада (с диагнозом «провокация аджмалином» у 2 и генетически положительным у 1) все они имели сильную семейную историю ВСС; 2 ребенка (оба родных брата) с неспецифическими аномалиями реполяризации на электрокардиограмме (ЭКГ) с эпизодами синкопальных состояний наряду с сильным семейным анамнезом ВСС с матерью, имеющей МКБ in situ ; 1 ребенок с гипертрофической кардиомиопатией (ГКМП) и сильная семейная история внезапной смерти (с родителем, имеющим МКБ in situ ), и, наконец, 1 ребенок с ГКМП у ребенка с синдромом Нунана и рецидивирующими предсердными аритмиями.
61″ data-legacy-id=»s3d»> Оценка дефибрилляции и программирование имплантируемого кардиовертера-дефибриллятора Удовлетворительная дефибрилляция была подтверждена во время имплантации у всех детей индукцией и прекращением фибрилляции желудочков (ФЖ) с запасом прочности 10 Дж, повторенной как минимум дважды. Где применимо, во время тестирования продолжали стимулировать AAI. На момент тестирования в этой когорте у нас не было случаев неудачной дефибрилляции.
Данные конфигурации и программирования были доступны для 18 пациентов, и лишь ограниченные данные доступны в других случаях, когда последующее наблюдение продолжалось в другом центре.Устройства S-ICD выбирают лучший из трех векторов чувствительности и имеют уникальный алгоритм обнаружения аритмии, основанный на обнаружении частоты и извлечении признаков. Он обеспечивает непрограммируемый разряд 80 Дж с использованием автоматического вектора, способного менять полярность в случае отказа кардиоверта.
Для устройств с подкожными катушками вектор удара идет от переднего катода к заднему аноду, при этом генератор в цепи неактивен. Эта установка была выбрана, поскольку она обеспечивает постоянную безопасность вектора шока перед лицом роста и миграции, особенно там, где выбрано место генерации брюшной полости.Одно из других устройств было настроено на подачу разряда от генератора к катушке RV. Все остальные устройства были настроены на передачу разряда от катушки RV к генератору. Три устройства произвели начальный разряд ниже максимальной мощности, а все последующие разряды — на максимуме. Все остальные устройства производили все удары на максимальной мощности. Вектор шока был обращен в последней последовательности во всех случаях.
Обнаружение было установлено на 18/24 в 10 случаях и 30/40 в четырех случаях. Одно устройство было настроено на 24/32. Повторное обнаружение было соответствующим образом уменьшено во всех случаях.Шестнадцать устройств имели зону обнаружения VF, установленную на уровне 200 ударов в минуту или выше. Наивысшая зона была установлена на отметке 250 ударов в минуту. в аппарате и 240 уд. / мин. в устройствах Cameron Health. Самая низкая частота обнаружения была установлена на уровне 150 ударов в минуту. У девяти устройств была отдельная зона желудочковой тахикардии, все с частотой> 200 ударов в минуту.
68″ data-legacy-id=»s3f»> Последующая деятельность Общий период наблюдения за всеми типами ИКБ составлял от 0,17 до 11,08 года (в среднем 4,92 года). Девять детей (41%) получили соответствующую дефибрилляцию по поводу фибрилляции желудочков (пять детей более одного раза в течение периода наблюдения).
Пятеро детей (22%) получили несоответствующий электрошок, все из-за неправильного распознавания и распознавания синусовой или наджелудочковой тахикардии. У всех этих детей были эндокардиальные или эпикардиальные сенсорные отведения.Дальнейшие маневры были использованы для исправления этого с изменением конфигурации программного обеспечения, чтобы увеличить количество интервалов тахикардии, которые необходимо было обнаружить, чтобы объявить начало эпизода желудочковой аритмии, что удовлетворяет критериям обнаружения устройства (до 120/140 ударов) (Medtronic ™ Inc.).
Один ребенок умер по МКБ in situ . У этого ребенка была рефрактерная к шоку фибрилляция желудочков с ГКМП. ИКД правильно дефибриллировал несколько эпизодов, но повторное инициирование аритмии в этом случае привело к истощению терапии.
Пятерым детям в течение периода наблюдения было выполнено шесть дополнительных вмешательств. У всех этих детей было внутрисердечное отведение (трое детей переросли отведения, один перелом отведения, один миграция отведения, и у одного ребенка было позднее развитие инфекционного эндокардита основного врожденного поражения сердца, что потребовало удаления внутрисердечных электродов ИКД, 2 года после прошивки).
Не было никаких осложнений у детей с эксклюзивным подкожным устройством ИКД в течение среднего периода наблюдения, равного 0.83 года (диапазон 0,17–1,08 года).
Таблица 1 показывает подробную информацию о 23 детях в этой статье. Всем детям в возрасте до 16 лет ежегодно выполняли плановую рентгенографию грудной клетки, каждые шесть месяцев опрашивали с помощью ИКД и проводили клинический осмотр.
Таблица 1 Характеристики пациентов, включенных в это исследование
. Пол
. Диагностика
. OOH остановка сердца?
. Возраст при установке ИКД / лет
. Масса при установке ИКД / кг
. Радиологические данные имплантата
. Свинец и катушка
. Данные программирования
. Период наблюдения
. Время показа / мин
. Экспозиционная доза / микрогимм -2 . Сенсорный провод
. Катушка дефибрилляции
. Частота ФЖ / уд / мин
. Частота VT / уд. / Мин.
. Первоначальный шок / Дж
. Макс. энергия удара / Дж
. Вектор удара
. Обнаружение
. Повторное обнаружение
. ATP
. Срок, лет
. Соответствующая дефибрилляция?
. Ключевые события
. Обычный ИКД (эндокардиальные отведения) 1 M Идиопатическая остановка ФЖ, ранее благополучная Да 15,25 60,00 222,2 250 35 35 ПН к генератору 18/24 12/16 X10 5.08 Не требуется Несоответствующая дефибрилляция 2 M Синдром удлиненного интервала QT
Рецидивирующий обморок, несмотря на максимальное лечение Нет 13,00 58,90 Эндокардиальный 222,2 Нет 35 35 ПН к генератору 18/24 12/16 5.17 Не требуется Нет 3 M Синдром Бругада, внезапная смерть в семейном анамнезе Нет 12,92 41,35 u / a Эндокардиальный 250 200 35 35 RV к генератору u / a u / a 9.92 Не требуется Нет Нет 902 OOH остановка фибрилляции предсердий, причина не обнаружена, но в анамнезе повторяющиеся обмороки Да 33 82,00 10,44 561 Эндокардиальный Эндокардиальный 200 230,7 35 35 RV к генератору 30/40 1250 Да Несоответствующая дефибрилляция 5 F Аномальные изменения реполяризации на ЭКГ, у мамы есть ICD in situ для сильной FHx внезапной смерти Нет 13.92 47,50 u / a u / a Endocardial Endocardial 222.2 No. 9.67 31,12 0,08 3,3 Эндокардиальный Эндокардиальный 222,2 Нет 35 35 RV к генератору Нет 7 M Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 13,92 58.90 u / a u / a Endocardial Endocardial 222.2 Нет 35 35 RV к генератору 18/24 Не требуется Нет 8 M HOCM, синдром Нунана, рецидивирующие предсердные аритмии и синкопальные состояния Нет 16,00 56,00 2.35 173 Эндокардиальный Эндокардиальный 200 Нет 25 35 RV к генератору 30/40 18/24 7.50250 9 F HCM, семейный анамнез внезапной сердечной смерти, у мамы есть МКБ in situ No 15,75 58.20 u / a u / a Endocardial Endocardial 214.2 250 35 35 RV к генератору 30/40 Не требуется Миграция свинца 10 M HCM Да 10,08 30,89 9,29 177,2 Endocard2.5 240 35 35 RV к генератору 18/24 12/16 X5 10,83 Да Возможная инфекция поверхностной раны 1150
11 50 HOCM Да 8,42 23,80 4,13 162 Эндокардиальный Эндокардиальный 150 250 35 35 9025/2 9025/2 u / a 1.17 Да Умер (рефрактерная к шоку ФЖ) 12 F Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 15,33 59253 59153 Эндокардиальный u / a u / a u / a u / a RV к генератору u / a u / a u / a 5.92 Не требуется Нет 13 M Синдром удлиненного QT Да 14,67 68,90 15,29 464 15,29 464 Endocard2 35 35 RV к генератору 18/24 12/16 2,42 Да Нет Катушки для подкожной дефибрилляции с зондированием через 2 эпикардиальных или концевых отведения 14 M Синдром Бругада, семейный анамнез внезапной смерти Нет 11.50 35,81 0,52 u / a Endocardial S / C u / a Нет 21 31 u / a u / a u / a 6,17 Не требуется Нет 15 F Послеоперационная гистиоцитома ЛЖ и восстановление МК Да x 2 0,92 9,10 902 u / 03 Epicardial S / C 200 240 35 35 Катушка AP 18/24 12/16 Только во время зарядки 8.33 Да Миграция эпикардиального отведения, а затем отведение отросло 16 F Отсутствие уплотнения ЛЖ и задержка внутрижелудочковой проводимости Да 1,08 7,30 S / C 200 Нет 18 35 Катушка AP 18/24 12/16 1.83 Да Несоответствующая дефибрилляция11350 9025
Катехоламин полиморфный VT Да 1.25 9,30 0,15 0,8 Эпикардиал S / C 200 240 35 35 Катушка AP 24/32 Да Нет 18 M Предыдущее лечение ДОРВ и субаортального стеноза с заменой МК Да x 2 15,83 69,20 0.2 12,1 Эндокардиальный S / C 200 250 35 35 AP-катушка 30/40 12/16 X3 4,425 Да 12/16 X3 Эндокардит 19 M Удлиненный интервал QT и дилатационная кардиомиопатия Да 7,92 24.60 u / a u / a C 165253 31 31 AP Катушка u / a u / a 6.33 Не требуется Свинец разросся 20 F Синдром удлиненного интервала QT
Рецидивирующий обморок, несмотря на максимальное лечение, FHx внезапной смерти Нет 10.92 3725 Эндокард S / C 222,2 Нет 35 35 RV к генератору 18/24 12/16 4.92 Да Несоответствующая дефибрилляция Исключительный подкожный ИКД (Cameron Health Device) ( Рисунок 3 ) 21 M Синдром Бругада 902.105 5 S / C S / C 240 Нет 80 80 1.08 Не требуется Нет 22 F Синдром длинного QT Да 15,00 54,31 u / a 64,8 64,8 240 Нет 80 80 1,33 Не требуется Нет 23 M 33 31,40 0,02 6 S / C S / C 240 Нет 80 80
. Пол
. Диагностика
. OOH остановка сердца?
. Возраст при установке ИКД / лет
. Масса при установке ИКД / кг
. Радиологические данные имплантата
. Свинец и катушка
. Данные программирования
. Период наблюдения
. Время показа / мин
. Экспозиционная доза / микрогимм -2 . Сенсорный провод
. Катушка дефибрилляции
. Частота ФЖ / уд / мин
. Частота VT / уд. / Мин.
. Первоначальный шок / Дж
. Макс. энергия удара / Дж
. Вектор удара
. Обнаружение
. Повторное обнаружение
. ATP
. Срок, лет
. Соответствующая дефибрилляция?
. Ключевые события
. Обычный ИКД (эндокардиальные отведения) 1 M Идиопатическая остановка ФЖ, ранее благополучная Да 15,25 60,00 222.2 250 35 35 RV к генератору 18/24 12/16 X10 5.08 Не требуется Несоответствующая дефибрилляция 253 250
50
50 Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение
Нет 13.00 58,90 1,18 27 Эндокардиальный Эндокардиальный 222,2 Нет 35 35 RV к генератору 902 9025 1225 Не требуется Нет 3 M Синдром Бругада, внезапная смерть в семейном анамнезе Нет 12,92 41,35 u / a u / a 50 Endocardial 50 Endocardial 50 Endocardial 250 200 35 35 От ПП к генератору u / a u / a 9.92 Не требуется Нет 4 M Остановка ФЖ на наружной стенке, причина не обнаружена, но в анамнезе имеется рецидивирующий синкопе Да 15,33 82,00 10,44 56150 9025 Эндокардиальный 200 230,7 35 35 RV к генератору 30/40 12/16 X5 1,83 Да 902 902 902 902 902 9025 Аномальные изменения реполяризации на ЭКГ, мама имеет МКБ in situ для сильной ГГ при внезапной смерти Нет 13.92 47,50 u / a u / a Endocardial Endocardial 222.2 No. 9.67 31,12 0,08 3,3 Эндокардиальный Эндокардиальный 222,2 Нет 35 35 RV к генератору Нет 7 M Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 13,92 58.90 u / a u / a Endocardial Endocardial 222.2 Нет 35 35 RV к генератору 18/24 Не требуется Нет 8 M HOCM, синдром Нунана, рецидивирующие предсердные аритмии и синкопальные состояния Нет 16,00 56,00 2.35 173 Эндокардиальный Эндокардиальный 200 Нет 25 35 RV к генератору 30/40 18/24 7.50250 9 F HCM, семейный анамнез внезапной сердечной смерти, у мамы есть МКБ in situ No 15,75 58.20 u / a u / a Endocardial Endocardial 214.2 250 35 35 RV к генератору 30/40 Не требуется Миграция свинца 10 M HCM Да 10,08 30,89 9,29 177,2 Endocard2.5 240 35 35 RV к генератору 18/24 12/16 X5 10,83 Да Возможная инфекция поверхностной раны 1150
11 50 HOCM Да 8,42 23,80 4,13 162 Эндокардиальный Эндокардиальный 150 250 35 35 9025/2 9025/2 u / a 1.17 Да Умер (рефрактерная к шоку ФЖ) 12 F Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 15,33 59253 59153 Эндокардиальный u / a u / a u / a u / a RV к генератору u / a u / a u / a 5.92 Не требуется Нет 13 M Синдром удлиненного QT Да 14,67 68,90 15,29 464 15,29 464 Endocard2 35 35 RV к генератору 18/24 12/16 2,42 Да Нет Катушки для подкожной дефибрилляции с зондированием через 2 эпикардиальных или концевых отведения 14 M Синдром Бругада, семейный анамнез внезапной смерти Нет 11.50 35,81 0,52 u / a Endocardial S / C u / a Нет 21 31 u / a u / a u / a 6,17 Не требуется Нет 15 F Послеоперационная гистиоцитома ЛЖ и восстановление МК Да x 2 0,92 9,10 902 u / 03 Epicardial S / C 200 240 35 35 Катушка AP 18/24 12/16 Только во время зарядки 8.33 Да Миграция эпикардиального отведения, а затем отведение отросло 16 F Отсутствие уплотнения ЛЖ и задержка внутрижелудочковой проводимости Да 1,08 7,30 S / C 200 Нет 18 35 Катушка AP 18/24 12/16 1.83 Да Несоответствующая дефибрилляция11350 9025
Катехоламин полиморфный VT Да 1.25 9,30 0,15 0,8 Эпикардиал S / C 200 240 35 35 Катушка AP 24/32 Да Нет 18 M Предыдущее лечение ДОРВ и субаортального стеноза с заменой МК Да x 2 15,83 69,20 0.2 12,1 Эндокардиальный S / C 200 250 35 35 AP-катушка 30/40 12/16 X3 4,425 Да 12/16 X3 Эндокардит 19 M Удлиненный интервал QT и дилатационная кардиомиопатия Да 7,92 24.60 u / a u / a C 165253 31 31 AP Катушка u / a u / a 6.33 Не требуется Свинец разросся 20 F Синдром удлиненного интервала QT
Рецидивирующий обморок, несмотря на максимальное лечение, FHx внезапной смерти Нет 10.92 3725 Эндокард S / C 222,2 Нет 35 35 RV к генератору 18/24 12/16 4.92 Да Несоответствующая дефибрилляция Исключительный подкожный ИКД (Cameron Health Device) ( Рисунок 3 ) 21 M Синдром Бругада 902.105 5 S / C S / C 240 Нет 80 80 1.08 Не требуется Нет 22 F Синдром длинного QT Да 15,00 54,31 u / a 64,8 64,8 240 Нет 80 80 1,33 Не требуется Нет 23 M 33 31,40 0,02 6 S / C S / C 240 Нет 80 80
Таблица 1 Характеристики пациентов, включенных в это исследование
. Пол
. Диагностика
. OOH остановка сердца?
. Возраст при установке ИКД / лет
. Масса при установке ИКД / кг
. Радиологические данные имплантата
. Свинец и катушка
. Данные программирования
. Период наблюдения
. Время показа / мин
. Экспозиционная доза / микрогимм -2 . Сенсорный провод
. Катушка дефибрилляции
. Частота ФЖ / уд / мин
. Частота VT / уд. / Мин.
. Первоначальный шок / Дж
. Макс. энергия удара / Дж
. Вектор удара
. Обнаружение
. Повторное обнаружение
. ATP
. Срок, лет
. Соответствующая дефибрилляция?
. Ключевые события
. Обычный ИКД (эндокардиальные отведения) 1 M Идиопатическая остановка ФЖ, ранее благополучная Да 15,25 60,00 222,2 250 35 35 ПН к генератору 18/24 12/16 X10 5.08 Не требуется Несоответствующая дефибрилляция 2 M Синдром удлиненного интервала QT
Рецидивирующий обморок, несмотря на максимальное лечение Нет 13,00 58,90 Эндокардиальный 222,2 Нет 35 35 ПН к генератору 18/24 12/16 5.17 Не требуется Нет 3 M Синдром Бругада, внезапная смерть в семейном анамнезе Нет 12,92 41,35 u / a Эндокардиальный 250 200 35 35 RV к генератору u / a u / a 9.92 Не требуется Нет Нет 902 OOH остановка фибрилляции предсердий, причина не обнаружена, но в анамнезе повторяющиеся обмороки Да 33 82,00 10,44 561 Эндокардиальный Эндокардиальный 200 230,7 35 35 RV к генератору 30/40 1250 Да Несоответствующая дефибрилляция 5 F Аномальные изменения реполяризации на ЭКГ, у мамы есть ICD in situ для сильной FHx внезапной смерти Нет 13.92 47,50 u / a u / a Endocardial Endocardial 222.2 No. 9.67 31,12 0,08 3,3 Эндокардиальный Эндокардиальный 222,2 Нет 35 35 RV к генератору Нет 7 M Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 13,92 58.90 u / a u / a Endocardial Endocardial 222.2 Нет 35 35 RV к генератору 18/24 Не требуется Нет 8 M HOCM, синдром Нунана, рецидивирующие предсердные аритмии и синкопальные состояния Нет 16,00 56,00 2.35 173 Эндокардиальный Эндокардиальный 200 Нет 25 35 RV к генератору 30/40 18/24 7.50250 9 F HCM, семейный анамнез внезапной сердечной смерти, у мамы есть МКБ in situ No 15,75 58.20 u / a u / a Endocardial Endocardial 214.2 250 35 35 RV к генератору 30/40 Не требуется Миграция свинца 10 M HCM Да 10,08 30,89 9,29 177,2 Endocard2.5 240 35 35 RV к генератору 18/24 12/16 X5 10,83 Да Возможная инфекция поверхностной раны 1150
11 50 HOCM Да 8,42 23,80 4,13 162 Эндокардиальный Эндокардиальный 150 250 35 35 9025/2 9025/2 u / a 1.17 Да Умер (рефрактерная к шоку ФЖ) 12 F Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 15,33 59253 59153 Эндокардиальный u / a u / a u / a u / a RV к генератору u / a u / a u / a 5.92 Не требуется Нет 13 M Синдром удлиненного QT Да 14,67 68,90 15,29 464 15,29 464 Endocard2 35 35 RV к генератору 18/24 12/16 2,42 Да Нет Катушки для подкожной дефибрилляции с зондированием через 2 эпикардиальных или концевых отведения 14 M Синдром Бругада, семейный анамнез внезапной смерти Нет 11.50 35,81 0,52 u / a Endocardial S / C u / a Нет 21 31 u / a u / a u / a 6,17 Не требуется Нет 15 F Послеоперационная гистиоцитома ЛЖ и восстановление МК Да x 2 0,92 9,10 902 u / 03 Epicardial S / C 200 240 35 35 Катушка AP 18/24 12/16 Только во время зарядки 8.33 Да Миграция эпикардиального отведения, а затем отведение отросло 16 F Отсутствие уплотнения ЛЖ и задержка внутрижелудочковой проводимости Да 1,08 7,30 S / C 200 Нет 18 35 Катушка AP 18/24 12/16 1.83 Да Несоответствующая дефибрилляция11350 9025
Катехоламин полиморфный VT Да 1.25 9,30 0,15 0,8 Эпикардиал S / C 200 240 35 35 Катушка AP 24/32 Да Нет 18 M Предыдущее лечение ДОРВ и субаортального стеноза с заменой МК Да x 2 15,83 69,20 0.2 12,1 Эндокардиальный S / C 200 250 35 35 AP-катушка 30/40 12/16 X3 4,425 Да 12/16 X3 Эндокардит 19 M Удлиненный интервал QT и дилатационная кардиомиопатия Да 7,92 24.60 u / a u / a C 165253 31 31 AP Катушка u / a u / a 6.33 Не требуется Свинец разросся 20 F Синдром удлиненного интервала QT
Рецидивирующий обморок, несмотря на максимальное лечение, FHx внезапной смерти Нет 10.92 3725 Эндокард S / C 222,2 Нет 35 35 RV к генератору 18/24 12/16 4.92 Да Несоответствующая дефибрилляция Исключительный подкожный ИКД (Cameron Health Device) ( Рисунок 3 ) 21 M Синдром Бругада 902.105 5 S / C S / C 240 Нет 80 80 1.08 Не требуется Нет 22 F Синдром длинного QT Да 15,00 54,31 u / a 64,8 64,8 240 Нет 80 80 1,33 Не требуется Нет 23 M 33 31,40 0,02 6 S / C S / C 240 Нет 80 80
. Пол
. Диагностика
. OOH остановка сердца?
. Возраст при установке ИКД / лет
. Масса при установке ИКД / кг
. Радиологические данные имплантата
. Свинец и катушка
. Данные программирования
. Период наблюдения
. Время показа / мин
. Экспозиционная доза / микрогимм -2 . Сенсорный провод
. Катушка дефибрилляции
. Частота ФЖ / уд / мин
. Частота VT / уд. / Мин.
. Первоначальный шок / Дж
. Макс. энергия удара / Дж
. Вектор удара
. Обнаружение
. Повторное обнаружение
. ATP
. Срок, лет
. Соответствующая дефибрилляция?
. Ключевые события
. Обычный ИКД (эндокардиальные отведения) 1 M Идиопатическая остановка ФЖ, ранее благополучная Да 15,25 60,00 222.2 250 35 35 RV к генератору 18/24 12/16 X10 5.08 Не требуется Несоответствующая дефибрилляция 253 250
50
50 Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение
Нет 13.00 58,90 1,18 27 Эндокардиальный Эндокардиальный 222,2 Нет 35 35 RV к генератору 902 9025 1225 Не требуется Нет 3 M Синдром Бругада, внезапная смерть в семейном анамнезе Нет 12,92 41,35 u / a u / a 50 Endocardial 50 Endocardial 50 Endocardial 250 200 35 35 От ПП к генератору u / a u / a 9.92 Не требуется Нет 4 M Остановка ФЖ на наружной стенке, причина не обнаружена, но в анамнезе имеется рецидивирующий синкопе Да 15,33 82,00 10,44 56150 9025 Эндокардиальный 200 230,7 35 35 RV к генератору 30/40 12/16 X5 1,83 Да 902 902 902 902 902 9025 Аномальные изменения реполяризации на ЭКГ, мама имеет МКБ in situ для сильной ГГ при внезапной смерти Нет 13.92 47,50 u / a u / a Endocardial Endocardial 222.2 No. 9.67 31,12 0,08 3,3 Эндокардиальный Эндокардиальный 222,2 Нет 35 35 RV к генератору Нет 7 M Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 13,92 58.90 u / a u / a Endocardial Endocardial 222.2 Нет 35 35 RV к генератору 18/24 Не требуется Нет 8 M HOCM, синдром Нунана, рецидивирующие предсердные аритмии и синкопальные состояния Нет 16,00 56,00 2.35 173 Эндокардиальный Эндокардиальный 200 Нет 25 35 RV к генератору 30/40 18/24 7.50250 9 F HCM, семейный анамнез внезапной сердечной смерти, у мамы есть МКБ in situ No 15,75 58.20 u / a u / a Endocardial Endocardial 214.2 250 35 35 RV к генератору 30/40 Не требуется Миграция свинца 10 M HCM Да 10,08 30,89 9,29 177,2 Endocard2.5 240 35 35 RV к генератору 18/24 12/16 X5 10,83 Да Возможная инфекция поверхностной раны 1150
11 50 HOCM Да 8,42 23,80 4,13 162 Эндокардиальный Эндокардиальный 150 250 35 35 9025/2 9025/2 u / a 1.17 Да Умер (рефрактерная к шоку ФЖ) 12 F Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 15,33 59253 59153 Эндокардиальный u / a u / a u / a u / a RV к генератору u / a u / a u / a 5.92 Не требуется Нет 13 M Синдром удлиненного QT Да 14,67 68,90 15,29 464 15,29 464 Endocard2 35 35 RV к генератору 18/24 12/16 2,42 Да Нет Катушки для подкожной дефибрилляции с зондированием через 2 эпикардиальных или концевых отведения 14 M Синдром Бругада, семейный анамнез внезапной смерти Нет 11.50 35,81 0,52 u / a Endocardial S / C u / a Нет 21 31 u / a u / a u / a 6,17 Не требуется Нет 15 F Послеоперационная гистиоцитома ЛЖ и восстановление МК Да x 2 0,92 9,10 902 u / 03 Epicardial S / C 200 240 35 35 Катушка AP 18/24 12/16 Только во время зарядки 8.33 Да Миграция эпикардиального отведения, а затем отведение отросло 16 F Отсутствие уплотнения ЛЖ и задержка внутрижелудочковой проводимости Да 1,08 7,30 S / C 200 Нет 18 35 Катушка AP 18/24 12/16 1.83 Да Несоответствующая дефибрилляция11350 9025
Катехоламин полиморфный VT Да 1.25 9,30 0,15 0,8 Эпикардиал S / C 200 240 35 35 Катушка AP 24/32 Да Нет 18 M Предыдущее лечение ДОРВ и субаортального стеноза с заменой МК Да x 2 15,83 69,20 0.2 12,1 Эндокардиальный S / C 200 250 35 35 AP-катушка 30/40 12/16 X3 4,425 Да 12/16 X3 Эндокардит 19 M Удлиненный интервал QT и дилатационная кардиомиопатия Да 7,92 24.60 u / a u / a C 165253 31 31 AP Катушка u / a u / a 6.33 Не требуется Свинец разросся 20 F Синдром удлиненного интервала QT
Рецидивирующий обморок, несмотря на максимальное лечение, FHx внезапной смерти Нет 10.92 3725 Эндокард S / C 222,2 Нет 35 35 RV к генератору 18/24 12/16 4.92 Да Несоответствующая дефибрилляция Исключительный подкожный ИКД (Cameron Health Device) ( Рисунок 3 ) 21 M Синдром Бругада 902.105 5 S / C S / C 240 Нет 80 80 1.08 Не требуется Нет 22 F Синдром длинного QT Да 15,00 54,31 u / a 64,8 64,8 240 Нет 80 80 1,33 Не требуется Нет 23 M 33 31,40 0,02 6 S / C S / C 240 Нет 80 80
Антиаритмические препараты
Двенадцать пациентов (52%) получали хотя бы один антиаритмический препарат, прописанный в течение как минимум 1 месяца до имплантации ИКД.Трем детям прописали два препарата. Ни один ребенок не принимал более двух антиаритмических препаратов до имплантации ИКД. Из этих 12 пациентов 11 получали блокаторы β-адренорецепторов, трое — амиодарон, а один ребенок — флекаинид. После имплантации ИКД 15 детям были назначены антиаритмические препараты (во всех случаях это был блокатор β-адренорецепторов).
Обсуждение
В практике взрослых пациентов ИКД-терапия поддерживается значительной доказательной базой для управления риском ВСС. 12,13 Имплантация ИКД у детей растет, и данные демонстрируют безопасность и эффективность в педиатрической популяции. 11,14,15 Однако, поскольку терапия ИКД в детстве является относительно недавней разработкой с усовершенствованием технологий за последнее десятилетие, существует мало данных для очень долгосрочных результатов. Наши данные показывают, что эти дети очень хорошо справляются с устройствами ИКД in situ , со средним периодом наблюдения 4,9 года, при этом более 65% детей наблюдались более 5 лет.Это долгосрочное наблюдение важно, так как в течение 5-летнего периода у многих детей будет в некоторой степени скачок роста, что поднимает вопросы, связанные с риском миграции и исправления свинца. Мы продемонстрировали способность управлять этими детьми безопасно и эффективно, но при рассмотрении вопроса об имплантации ИКД детям важно принимать во внимание многие технические факторы.
Электрофизиологическое зондирование желудочков может осуществляться с помощью эндокардиальных, эпикардиальных или подкожных сенсорных проводов, хотя ведется работа над другими методами, такими как интраперикардиальные устройства. 16 Имплантируемый кардиовертер-дефибриллятор для шоковой терапии традиционно осуществлялся с помощью внутрисердечных дефибрилляционных катушек, но также может осуществляться с помощью подкожных катушек. Трансвенозный вводимый эндокардиальный электрод ИКД является общепринятым подходом у взрослых с техникой введения, аналогичной методике эндокардиальной стимуляции. Проблемы существуют с этой техникой в педиатрии. Во многих работах рассматриваются трудности с кардиостимуляцией у детей. 10,17 Многие из этих трудностей относятся к использованию педиатрических ИКД с дополнительными рисками, связанными с правильным размещением эндокардиальных спиралей в сердце у детей.
Таким образом, трансвенозный доступ у детей имеет те же риски, что и у взрослых; пневмоторакс, риск эндокардита и тромбоэмболические явления. Однако у ребенка есть некоторые уникальные проблемы, включая затрудненный доступ к сосудам, потребность в линейном росте, более узкие просветы сосудов с более высоким риском тромбоза / фиброза и более высокую частоту отказов отведения. Отказ отведения чаще встречается по мере роста ребенка. 10 Кроме того, введение эндокардиального электрода ИКД в детстве почти наверняка потребует пересмотра электрода в более позднем возрасте — процедура со значительными рисками.В нашей когорте 38,5% трансвенозных систем требовали ревизии. Данные для взрослых предполагают частоту пересмотра 12–20% за те же сроки, что и наша когорта. 18–20
До недавнего времени использование катушек дефибрилляции, установленных на трансвенозном электроде, соединенном с генератором ИКД, помещенных в пред- или постпекторальный карман, было основной конфигурацией дефибрилляции, применяемой ИКД в клинической педиатрической практике. . Однако из-за сложности конструкции катушка для определения ритма / дефибрилляции ICD более уязвима к физическим повреждениям и разрыву электродов, чем более простые, но более надежные электроды для стимуляции.Высокая частота отказов отведений ICD хорошо известна у всех производителей. 21,22 Отказ приводит к извлечению свинца и пересмотру системы, что само по себе связано со значительной заболеваемостью и риском. 23
Устройство ИКД для подкожного введения от Cameron Health представляет собой полностью подкожный датчик ИКД с дефибрилляцией. Если рассматривать его для детей, это может иметь некоторые преимущества. Это не требует введения каких-либо электродов в сосудистую сеть ребенка, оставляя возможность трансвенозного введения ИКД в более позднем возрасте.Один центр, 24 , сообщил об увеличении частоты несоответствующего разряда, но это может отражать относительную неопытность в отборе пациентов, поскольку это не было подтверждено в других отчетах. 25 Интуитивно можно утверждать, что легче заменить подкожный электрод по сравнению с системой эндокардиального отведения, хотя данные клинических испытаний или регистрационных данных, подтверждающие это утверждение, еще не существуют. Кроме того, имеющийся в продаже генератор подкожных устройств имеет большие размеры и не может быть удобно имплантирован маленьким детям.У детей, которым мы имплантировали эту систему, мы не сообщали о проблемах, связанных с эстетическим внешним видом или дискомфортом при использовании относительно больших устройств. Полностью подкожная система ИКД не требует стернотомии для имплантации, которая требуется, когда (по причинам болезни или анатомии) эпикардиальные электроды для определения ритма должны быть размещены для применения в традиционной терапии ИКД. Однако в этом случае эндокардиальный биполярный электрод может быть помещен и туннелирован к генератору ИКД, который затем присоединяется к катушкам подкожной дефибрилляции.Некоторые данные для взрослых показывают, что подкожные ИКД столь же эффективны, как и известные трансвенозные ИКД. 6 В нашей когорте ни одному из наших пациентов с эксклюзивными подкожными системами ИКД не потребовалась дефибрилляция. Поэтому мы не можем комментировать его эффективность шока на основе наших данных. Еще одним ограничением этой системы является неспособность обеспечить стимуляцию против брадикардии или тахикардии, поскольку отсутствует электрический интерфейс миокарда для обеспечения стимуляции эндокарда или эпикарда.
Насколько нам известно, существует ограниченная литература, касающаяся использования исключительно подкожных ИКД у детей. Данные, которые существуют в детстве, часто включают использование эпикардиальных отведений или трансвенозного эндокардиального ИКД, и обычно это касается детей с массой тела более 30 кг. 7
Мы использовали различные подходы для применения ИКД-терапии, включая полностью подкожный подход и гибридный подход, сочетающий эндокардиальные или эпикардиальные отведения для определения ритма с подкожными катушками дефибрилляции.
Принятый подход определялся анатомическими особенностями, терапевтическими потребностями и предпочтениями пациентов. Нашим намерением было свести к минимуму инвазию сосудов, так как мы осознаем, что ИКД-терапия, вероятно, потребуется этим пациентам на протяжении всей жизни, и ее необходимо будет использовать в других форматах в раннем взрослом возрасте. Сохраняя сосудистую сеть, мы защищаем варианты будущей терапии и снижаем риски заболеваемости и смертности, связанные с ранней неудачей эндокардиального отведения ИКД.Кроме того, по нашему опыту, конфигурация подкожной дефибрилляции шока более терпима к изменениям, связанным с ростом, чем, возможно, в случае с эндокардиальными отведениями, где адгезия к внутрисосудистым структурам ограничивает спонтанную адаптацию к изменяющейся анатомии растущего ребенка. Нашим ограничивающим фактором при рассмотрении вопроса о подкожном введении ИКД у детей является относительный размер ребенка по отношению к устройству.
Ограничения
Из-за низкой частоты имплантации ИКД детям во многих центрах размер нашей выборки невелик, хотя дети не были исключены.Кроме того, мы признаем, что это единый центр, ограниченный фиксированным количеством педиатрических имплантеров ИКД. Из-за изменений в нашей системе базы данных в течение отчетного периода некоторые данные не удалось получить с момента имплантации, несмотря на многочисленные попытки. Важно понимать, что количество пациентов Cameron Health особенно невелико (хотя это новая технология). В этой группе ни одному ребенку не требовалась соответствующая дефибрилляция. Мы не проводили интервью с пациентами в рамках этого периода наблюдения, поэтому не можем прокомментировать влияние имплантации ИКД на качество жизни.По нашему опыту, если у ребенка произошла остановка сердца на открытом воздухе или он находится в группе повышенного риска, многие родители недовольны тем, что их выписывают без ICD in situ . Дальнейшая работа более подробно рассмотрела психологическое воздействие и качество жизни пациентов с ИКД. 26,27
Выводы
Мы сообщили о различных подходах к использованию ИКД-терапии в педиатрической практике и практике врожденных пороков сердца, которые были предназначены для решения конкретных проблем, связанных с измененной анатомией сердца или размером пациента.К ним относятся гибридная подкожная дефибрилляция и отведения для эндокардиальной / эпикардиальной кардиостимуляции, полностью подкожная дефибрилляция и специальные функции детектирования ИКД, которые позволяют очень длительным периодам желудочковой тахикардии самостоятельно прекращаться и, таким образом, избегать ненужной шоковой терапии. Мы предлагаем использовать систематический подход для оценки оптимального обеспечения защиты от ВСС на разных этапах раннего периода жизни. Соображения включают необходимость защиты сосудистой сети от повреждения, связанного с ИКД, эффективное распознавание и распознавание аритмии, а также эффективность дефибрилляционной терапии.Таким образом, мы предполагаем, что (с учетом текущих коммерчески доступных технологий) подход должен быть следующим:
Мы продемонстрировали эффективность этих подходов в небольшой серии случаев с длительным периодом наблюдения.
В младенчестве: подкожная дефибрилляция, но эндокардиальное (только V-отведение) или эпикардиальное зондирование (A и V отведения, особенно при необходимости стимуляции и если доступ к эпикарду для имплантации свинца не был нарушен предыдущей операцией). Это потребует периодической переоценки эффективности системы.
В детстве: полностью (определение аритмии и отсутствие стандартной стимуляции) подкожная дефибрилляция, если ребенок достаточно большой для современных технологий, или «гибридная» подкожная система ИКД с отдельным кардиостимулятором ведет к эпикарду или эндокарду или полностью подкожно (определение аритмии и отсутствие стандартной кардиостимуляции) ИКД и отдельный кардиостимулятор (если показана кардиостимуляция для лечения брадикардии). Необходима дальнейшая работа для рассмотрения возможности гибридного подхода.
Постпубертатный скачок роста: при необходимости стимуляции: обычный ИКД или, если кардиостимуляция не требуется: полностью подкожный (определение аритмии и отсутствие стандартной стимуляции) дефибриллятор или подкожный ИКД (определение аритмии и отсутствие стандартной стимуляции) и отдельный кардиостимулятор.
Конфликт интересов: M.J.G., J.G., and M.H. не заявлять о конфликте интересов. J.M.M. получает исследовательскую поддержку, гонорары бюро докладчиков и гонорары за консультации от Medtronic Inc., St Jude Inc., Boston Scientific Inc. и Cameron Health Inc. J.A.R. получает неограниченный образовательный грант от Medtronic.
Список литературы
1. Внезапная смерть детей и подростков
, Сердце
, 2002
, т. 88
(стр. 426
— 31
) 2,,,,, и др. Риск фатальных аритмических событий у пациентов с синдромом удлиненного интервала QT после обморока
, J Am Coll Cardiol
, 2010
, vol. 55
(стр. 783
— 8
) 3,,,. Аритмическая внезапная смерть у детей
, Arch Cardiovasc Dis
, 2008
, vol. 101
(стр. 121
— 5
) 4,. Электрофизиологические вмешательства при синдромах наследственной аритмии
, Circulation
, 2007
, vol. 116
(стр. 1062
— 80
) 5,,,,, и др. Долгосрочное наблюдение за детьми и молодыми людьми, получавшими имплантируемый кардиовертер-дефибриллятор: собственный опыт авторов с оптимальным программированием имплантируемого кардиовертера-дефибриллятора
, Europace
, 2010
, vol. 12
(стр. 1245
— 50
) 6,,,,, и др. Полностью подкожный имплантируемый кардиовертер-дефибриллятор
, N Engl J Med
, 2010
, vol. 363
(стр. 36
— 44
) 7,,. Резюме 12993: подкожный имплантируемый кардиовертер-дефибриллятор у детей: ранний опыт
, Circulation
, 2010
, vol. 122
стр. A12993
8,,,,, и др. Прямое сравнение алгоритмов определения аритмии подкожной и трансвенозной ИКД: исследование START
, J Cardiovasc Electrophysiol
, 2012
, vol. 4
(стр. 359
— 66
) 9,,,,,. Значение имплантируемого кардиовертер-дефибриллятора при врожденных пороках сердца и педиатрии
, J Cardiovasc Electrophysiol
, 2004
, vol. 15
(стр. 72
— 6
) 10. Стимуляция сердца у младенцев и детей
, Сердце
, 2010
, т. 96
(стр. 1502
— 8
) 11,,,,,. Промежуточный опыт применения имплантируемых кардиовертер-дефибрилляторов у детей и молодых людей
, Europace
, 2010
, vol. 12
(стр. 1732
— 8
) 12 Национальный институт здравоохранения и клинического совершенства
, Имплантируемые кардиовертерные дефибрилляторы для лечения аритмий
, 2006
13,,. Использование имплантируемых кардиовертер-дефибрилляторов для предотвращения внезапной сердечной смерти: обзор доказательств и последствий
, Am J Med Sci
, 2005
, vol. 329
(стр. 238
— 46
) 14,,,,, и др. Результаты многоцентрового ретроспективного реестра имплантируемых кардиовертер-дефибрилляторов у детей и пациентов с врожденными пороками сердца
, J Am Coll Cardiol
, 2008
, vol. 51
(стр. 1685
— 91
) 15,,,. Пятилетний опыт применения имплантируемых дефибрилляторов у детей
, Am J Cardiol
, 1996
, vol. 77
(стр. 524
— 6
) 16,,,,, и др. Новая малоинвазивная внутриперикардиальная имплантируемая спиральная система кардиовертера-дефибриллятора: полезный подход к терапии аритмии у детей
, Ann Thorac Surg
, 2009
, vol. 87
(стр. 1234
— 9
) 17. Технические аспекты кардиостимуляции при врожденных пороках сердца у взрослых и детей
, Pacing Clin Electrophysiol
, 2008
, vol. 31
(стр. S28
— 31
) 18,,,,, и др. Более 10 лет с имплантируемым кардиовертером-дефибриллятором — долгосрочное наблюдение за 60 пациентами
, Кардиол Пол
, 2010
, vol. 68
(стр. 1023
— 9
) 19,,,,, и др. Отведения для трансвенной дефибрилляции: высокая частота неудач при длительном наблюдении
, J Cardiovasc Electrophysiol
, 2003
, vol. 14
(стр. 38
— 43
) 20,,,,, и др. Годовая частота дефектов электродов для трансвенозной дефибрилляции в имплантируемых кардиовертер-дефибрилляторах за период> 10 лет
, Circulation
, 2007
, vol. 115
(стр. 2474
— 80
) 21,. Возрастающая опасность отказа отведения имплантируемого кардиовертера-дефибриллятора Sprint Fidelis
, Heart Rhythm
, 2009
, vol. 6
(стр. 605
— 10
) 22,. Имплантируемый электрод кардиовертера-дефибриллятора: принципы, прогресс и перспективы
, Pacing Clin Electrophysiol
, 2009
, vol. 32
(стр. 1336
— 53
) 23,. Извлечение имплантируемых сердечных электронных устройств
, Curr Cardiol Rep
, 2011
, vol. 13
(стр. 407
— 14
) 24,,,,,. Клинический опыт полностью подкожных имплантируемых кардиовертер-дефибрилляторов у детей и взрослых: повод для осторожности
, Eur Heart J
, 2012
, vol. 33
(стр. 1351
— 9
) 25,,,,, и др. Подкожный массив с активным имплантируемым кардиовертером-дефибриллятором конфигурации: последующее исследование
, Congenit Heart Dis
, 2007
, vol. 2
(стр. 125
— 9
) 26,,,,, и др. Качество жизни педиатрических пациентов с имплантируемыми кардиовертерами-дефибрилляторами
, Am J Cardiol
, 2011
, vol. 107
(стр. 1023
— 7
) 27,,,,, и др. Психологическое функционирование и связанное с заболеванием качество жизни педиатрических пациентов с имплантируемым кардиовертер-дефибриллятором
, Pediatr Cardiol
, 2012
, vol. 33
(стр.569
— 75
) Опубликовано от имени Европейского общества кардиологов. Все права защищены. © Автор, 2013. Для получения разрешений обращайтесь по электронной почте: [email protected].
МКБ: Жить с ним хорошо | Детская больница CS Mott
Как добиться наилучших результатов от ИКД?
Используйте определенные электрические устройства с осторожностью.
Некоторые электрические устройства обладают сильным электромагнитным полем.Это поле может помешать вашему ИКД работать в течение короткого времени. Эти устройства есть у вас дома, в гараже, на рабочем месте и в больнице.
Многие другие устройства не влияют на работу ICD. Вы можете безопасно использовать их, когда они в хорошем рабочем состоянии.
Проконсультируйтесь с врачом или производителем вашего ИКД. Они могут дать вам полный список того, что безопасно, чего вам следует избегать и что нужно держать на небольшом расстоянии от вашего ИКД.
Вот несколько примеров.
Устройства, которых следует избегать
Избегайте устройств с сильными электромагнитными полями, например:
- Аппараты МРТ, если у вас нет устройства, которое безопасно в аппарате МРТ, или если ваш врач не говорит, что вы можете безопасно сделать МРТ с вашим ИКД.
- Некоторое сварочное оборудование.
- Электронные весы жира.
Устройства, с которыми нужно быть осторожнее
Держите ИКД на расстоянии не менее 2 футов (0.6 м) на расстоянии от:
- Индукционные плиты.
- Кабельные перемычки.
- Настольные пилы.
Держите ICD на расстоянии не менее 12 дюймов (30 см) от:
- Автомобильные зарядные устройства.
- Системы зажигания бензиновых двигателей или инструментов.
- CB радиостанции.
Держите ИКД на расстоянии не менее 6 дюймов (15 см) от:
- Мобильные телефоны и смартфоны.
- Планшеты и электронные книги.
- Носимые устройства, использующие беспроводные технологии, например фитнес-трекеры.
- Фены.
- Двигатели для пылесосов.
- Маленькие магниты.
- Электроинструменты, например дрель, газонокосилка или пила.
Не стойте рядом:
- Противоугонные датчики в магазинах.
- Системы безопасности в аэропортах.
Устройства, не влияющие на ICD
- Оборудование для кухни и ванной комнаты:
- Техника для ванных комнат (например, щипцы для завивки, электробритвы и электрические зубные щетки)
- Кухонная техника (например, тостеры, блендеры, электрические консервные ножи и холодильники)
- Микроволновая печь, газ , и электрические печи
- Прочие предметы домашнего обихода:
- Электрогрелки и электрические одеяла
- Стиральные и сушильные машины
- Пульт дистанционного управления
- Телевизоры, проигрыватели компакт-дисков, DVD-плееры
- Механизмы открывания гаражных ворот
- Оргтехника:
- Компьютеры
- Копировальные машины
- Принтеры
Что делать при электрошоке
Если вы получили разряд от ИКД, следуйте плану, который вы составили вместе с врачом.В общем, ваш план зависит от того, как вы себя чувствуете после шока и сколько раз вы испытываете шок.
После одного разряда:
- Позвоните 911 или другие службы экстренной помощи немедленно , если вы чувствуете себя плохо или у вас есть такие симптомы, как боль в груди.
- Немедленно позвоните своему врачу , если сразу почувствуете себя хорошо. Ваш врач может захотеть рассказать о шоке и назначить повторный визит.
После второго разряда в течение 24 часов:
- Немедленно позвоните своему врачу , даже если вы сразу почувствуете себя хорошо.
- После электрошока сделайте несколько дыхательных упражнений. Они могут помочь вам расслабиться.
- Сядьте или лягте в удобном положении. Положите одну руку на живот чуть ниже ребер, а вторую — на грудь.
- Сделайте глубокий вдох через нос и позвольте животу вытолкнуть руку наружу.Ваша грудь не должна двигаться.
- Выдохните через сжатые губы, как будто вы насвистываете. Почувствуйте, как рука на животе входит внутрь, и вытолкните ею весь воздух.
- Вдохните и выдохните, пока не почувствуете себя более расслабленным.
Позвоните своему врачу, если сработает сигнал тревоги.
Некоторые ИКД имеют систему сигнализации, которая может сказать вам, когда следует позвонить врачу. Сигнал тревоги не означает, что ваш ИКД не работает. Это означает, что вашему врачу нужно что-то проверить на вашем ИКД.Например, сигнал тревоги может означать, что необходимо проверить аккумулятор.
Ваш врач может сказать вам, как будет звучать ваш будильник. Вы можете услышать звуковой сигнал. Или вы можете почувствовать вибрацию, как вибрацию мобильного телефона.
Немедленно позвоните своему врачу, если вы услышите или почувствуете тревогу.
Медицинские анализы и процедуры
Многие медицинские анализы и процедуры не повлияют на работу кардиостимулятора. Но некоторые процедуры включают электромагнитные поля, которые могут повлиять на работу вашего ИКД.На всякий случай:
- Сообщите своим врачам, стоматологам и другим медицинским работникам, что у вас есть ИКД, до проведения какого-либо обследования, процедуры или операции.
- Попросите стоматолога поговорить с врачом перед стоматологической работой или операцией.
- Если вам нужна физиотерапия, попросите терапевта связаться с врачом перед использованием ультразвука, тепловой терапии или электростимуляции.
- Если вам нужна МРТ, сначала посоветуйтесь с врачом.МРТ можно сделать, если у вас есть ИКД, безопасный для МРТ. Если у вас есть другой тип ИКД, в некоторых случаях тест может быть проведен безопасно, но вам нужно будет поговорить с врачом о преимуществах и рисках.
Путешествие
Вы можете безопасно путешествовать с кардиологическим аппаратом. Но вам нужно подготовиться перед отъездом.
- Принесите список имен и номеров телефонов ваших врачей.
- Возьмите с собой идентификационную карту сердечного устройства.
- Знайте, что делать при прохождении службы безопасности аэропорта.
Вождение автомобиля
Если у вас аритмия или ИКД, из-за которых вам становится опасно водить машину, ваш врач может посоветовать вам прекратить водить машину, по крайней мере, на короткое время. Вам, вероятно, не нужно останавливать или ограничивать вождение, если ваша аритмия не вызывает серьезных симптомов. Чтобы узнать больше, см. Проблемы с сердечным ритмом и вождение.
Сообщаем другим
- Всегда носите с собой идентификационную карту ICD.Карта должна включать информацию о производителе и номер модели. Ваш врач может выдать вам удостоверение личности.
- Носите медицинские украшения, свидетельствующие о том, что у вас есть ИКД. Вы можете купить это в большинстве аптек.
Посещение контрольных визитов
Если вы считаете, что у вас есть инфекция рядом с устройством, немедленно позвоните своему врачу . Признаки инфекции включают:
- Изменения кожи вокруг устройства, такие как отек, тепло, покраснение и боль.
- Необъяснимая лихорадка.
Безопасные упражнения
Спросите своего врача, какой вид активности и интенсивность безопасен для вас. ИКД настроены на разряд при определенной частоте сердечных сокращений. Таким образом, ваша целевая частота пульса во время тренировки, вероятно, будет как минимум на 10-15 ударов ниже частоты пульса при разряде ИКД.
Ваш врач может помочь вам научиться использовать рейтинг воспринимаемой нагрузки (RPE) как способ определить, насколько интенсивно вы тренируетесь. Это может помочь вам поддерживать частоту сердечных сокращений на безопасном уровне во время тренировки.
Прекратите тренировку и позвоните своему врачу, если у вас есть:
- Давление или боль в груди, шее, руке, челюсти или плече.
- Головокружение, дурноту или тошноту.
- Необычная одышка или усталость.
- Сердцебиение, которое кажется вам необычным: слишком быстрое, слишком медленное или пропускающее удар.
- Другие симптомы, вызывающие у вас беспокойство.
- Шок от вашего ИКД.
Заниматься сексом
Большинство людей, у которых есть ICD (имплантируемый кардиовертер-дефибриллятор), могут вести активную половую жизнь. Если ваш врач говорит, что вы можете заниматься спортом и вести активный образ жизни, то, вероятно, заниматься сексом для вас безопасно.
После имплантации устройства вы дадите груди немного зажить, прежде чем возобновить половой акт. Если вы или ваш партнер беспокоитесь о возобновлении секса, поговорите со своим врачом о своих проблемах. Ваш врач или другой медицинский работник может оказать вам поддержку и совет.
Что делать, если меня шокирует? Многие люди с ИКД опасаются, что ИКД может шокировать их во время секса. Риск получить шок во время секса, кажется, такой же, как и при любых других подобных упражнениях. Если во время секса у вас случится шок, вы будете следовать своему плану относительно того, когда звонить врачу.
Будет ли мой партнер шокирован? Некоторые люди опасаются, что, если они получат шок во время секса, их партнер может пострадать. Но ваш партнер не будет шокирован и не почувствует боли, если вы будете шокированы.
Как справиться с беспокойством по поводу шока ИКД
Вы можете нервничать из-за того, что живете с ИКД, и можете бояться получить шок.
Шок может быть неудобным. Может показаться, что вас бьют ногой в грудь. У многих людей шок может вызвать беспокойство и депрессию.
Часто беспокоиться о жизни с ИКД. В конце концов, вы не знаете, когда может произойти шок, и шок может быть напоминанием о том, что ваше сердце не так здорово, как могло бы быть.Но если вы сделаете несколько простых шагов, вы почувствуете себя лучше, имея ICD.
- Попробуйте заменить негативные мысли о МКБ позитивными. Например: когда вы начинаете беспокоиться о шоке, напомните себе, что ИКД помогает спасти вашу жизнь. Или попробуйте сосредоточиться на позитивных вещах в своей жизни, например, на любовных отношениях, приятных занятиях или хороших друзьях.
- Поговорите со своим врачом о составлении плана действий в случае шока.
- Не меняйте то, что вы делаете. Возможно, вы захотите избежать действия, потому что считаете, что оно вызвало шок. Но шок может произойти в любой момент, и одними своими действиями предотвратить шок невозможно. Не прекращайте заниматься тем, что вам нравится, чтобы избежать шока.
Планирование на будущее
Планируя свое будущее и конец жизни, включайте планы для своего ИКД. Вы можете принять решение выключить ИКД в рамках необходимого лечения в конце жизни.Вы можете указать эту информацию в своем предварительном указании.
Имплантируемый кардиовертер-дефибриллятор (ИКД) | Американская кардиологическая ассоциация
ИКД полезны для предотвращения внезапной смерти у пациентов с известной устойчивой желудочковой тахикардией или фибрилляцией. Исследования показали, что ИКД играют роль в предотвращении остановки сердца у пациентов из группы высокого риска, у которых не было, но которые находятся в группе риска угрожающих жизни желудочковых аритмий.
ИКД нового поколения могут иметь двойную функцию, которая включает в себя способность служить кардиостимулятором.Функция кардиостимулятора будет стимулировать сердцебиение, если частота пульса будет слишком низкой.
Просмотрите анимацию ICD.
Что такое имплантируемый кардиовертер-дефибриллятор (ИКД)?
ИКД — это устройство с батарейным питанием, которое помещается под кожу и отслеживает частоту сердечных сокращений. Тонкие провода соединяют ИКД с вашим сердцем. При обнаружении аномального сердечного ритма устройство произведет электрический разряд, чтобы восстановить нормальное сердцебиение, если ваше сердце бьется хаотично и слишком быстро.
ИКД были очень полезны для предотвращения внезапной смерти у пациентов с известной устойчивой желудочковой тахикардией или фибрилляцией. Исследования показали, что они могут играть роль в предотвращении остановки сердца у пациентов из группы высокого риска, у которых не было, но которые находятся в группе риска угрожающих жизни желудочковых аритмий.
ИКД имплантируется под кожу прямо под ключицей. Он обнаруживает аритмию и реагирует электрическими сигналами, чтобы восстановить нормальный ритм вашего сердца.
Американская кардиологическая ассоциация рекомендует, чтобы перед тем, как пациент будет считаться кандидатом на ИКД, рассматриваемая аритмия должна быть опасной для жизни, и врачи исключили устранимые причины аритмии, такие как:
- Острый инфаркт миокарда (инфаркт)
- Ишемия миокарда (недостаточный приток крови к сердечной мышце)
- Электролитный дисбаланс и лекарственная токсичность
Поскольку многие люди не понимают своего основного состояния, такого как сердечная недостаточность или генетическая предрасположенность к риску внезапной остановки сердца, и поскольку ИКД используются в первую очередь для предотвращения внезапной сердечной смерти, они, в свою очередь, могут не понимать преимуществ по сравнению с ограничениями имплантированный ИКД.Если вы один из таких людей, здесь вы найдете информацию и рекомендации.
Зачем мне ИКД?
Ваш врач может порекомендовать ИКД, если вы или ваш ребенок подвержены риску опасной для жизни желудочковой аритмии из-за наличия:
Как имплантируется ИКД?
Генератор импульсов с батарейным питанием имплантируется в мешочек под кожу груди или живота, часто чуть ниже ключицы. Генератор размером с карманные часы. Провода или выводы проходят от генератора импульсов к позициям на поверхности или внутри сердца и могут быть проложены через кровеносные сосуды, что устраняет необходимость в операции на открытой груди.
Как работает ИКД?
Он знает, когда сердцебиение ненормальное, и пытается вернуть сердцебиение в норму.
- Если ваш ИКД оснащен кардиостимулятором, когда ваше сердцебиение слишком медленное, он работает как кардиостимулятор и посылает к сердцу крошечные электрические сигналы.
- Когда ваше сердцебиение слишком быстрое или хаотичное, оно дает дефибрилляцию, чтобы остановить ненормальный ритм.
- Работает 24 часа в сутки.
Новые устройства также обеспечивают «ускоренную» стимуляцию для электрического преобразования устойчивой желудочковой тахикардии (учащенного сердечного ритма) и «резервной» стимуляции при брадикардии (медленном сердечном ритме).Они также предлагают множество других сложных функций, таких как хранение обнаруженных аритмических событий и возможность выполнять электрофизиологическое тестирование. Сохраненная информация может помочь вашему врачу оптимизировать ИКД в соответствии с вашими потребностями.
Что мне следует спросить у врача или медсестру о жизни с ИКД?
Скорее всего, вы сможете вернуться к почти нормальному образу жизни. Но лучше всего спросить своего врача, каких типов машин или оборудования вам следует избегать. Также спросите, что вы можете, а что нельзя делать, если у вас есть ИКД.Прочтите о жизни с ИКД.
Просмотрите вопросы по МКБ, чтобы задать их врачу, чтобы узнать о предлагаемых вопросах для ваших медицинских работников, например:
- Когда я смогу вернуться к нормальной деятельности?
- Я умею плавать?
- Могу я бежать?
- Можно ли заниматься сексом?
- Могу ли я играть в видеоигры и пользоваться беспроводными устройствами?
- Каким будет ICD изо дня в день?
- Когда ждать шока?
- Шок болит?
Рекомендация AHA
Если у вас есть имплантируемый кардиовертер-дефибриллятор, помните о своем окружении и об устройствах, которые могут мешать его работе.К потенциально опасным устройствам относятся устройства с сильными магнитными полями. Следующие устройства могут нарушить сигнализацию ICD и помешать его правильной работе, иногда без вашего ведома. Чем дольше вы подвергаетесь воздействию потенциально мешающего устройства и чем ближе оно находится в непосредственной близости от вашего ICD, тем больше вероятность, что это повлияет на работу вашего ICD.
Узнайте об электромагнитной совместимости вашего ICD и других продуктов с помощью этого списка устройств, которые мешают работе ICD.
Загрузите и распечатайте нашу страницу «Ответы по сердцу: что такое ИКД?» (PDF)
Управление педиатрическим кардиостимулятором и дефибриллятором
Группа интервенционных электрофизиологов Children’s National разработала и усовершенствовала методы имплантации трансвенозного кардиостимулятора и дефибриллятора детям. Команда разработчиков использовала лазерную технику для извлечения сломанных электродов для кардиостимуляции.
Что такое постоянный кардиостимулятор?
Постоянный кардиостимулятор — это небольшое устройство, которое имплантируется под кожу и посылает электрические сигналы для запуска или регулирования медленного сердцебиения.Постоянный кардиостимулятор может использоваться для ускорения сердцебиения, если естественный кардиостимулятор сердца (синоатриальный узел или узел SA) не функционирует должным образом, и у него развилась ненормальная частота сердечных сокращений или ритм, или если электрические пути заблокированы. Кардиостимуляторы обычно используются при медленных аритмиях, таких как синусовая брадикардия, синдром слабости синусового узла или блокада сердца.
У младенцев и маленьких детей кардиостимуляторы обычно размещаются в брюшной полости. Провода, соединяющие кардиостимулятор с сердцем, размещаются на внешней поверхности сердца.Это положение выгодно, потому что жир в брюшной полости защищает провода кардиостимулятора и кардиостимулятора от травм, которые могут возникнуть во время повседневных детских занятий, таких как лазание и падение.
У детей школьного возраста и подростков кардиостимулятор может быть установлен в области плеча, непосредственно под ключицей. Провода кардиостимулятора часто помещаются внутри подключичной вены, большой вены, которая соединяется с верхней полой веной и правым предсердием, а затем направляются внутрь сердца.
Что такое имплантируемый кардиовертер-дефибриллятор (ИКД)?
ИКД — это небольшое устройство, немного больше кардиостимулятора, которое имплантируется под кожу, часто в области плеча, прямо под ключицей. У младенцев и маленьких детей ИКД размещаются в брюшной полости, а провода подключаются к внешней поверхности сердца, как описано выше для кардиостимуляторов. ICD определяет частоту сердечных сокращений. Когда частота сердечных сокращений превышает запрограммированную в устройстве частоту, ИКД производит небольшой электрический разряд в сердце, чтобы замедлить частоту сердечных сокращений.ИКД также могут работать как кардиостимулятор, подавая электрический сигнал для регулирования слишком медленной частоты сердечных сокращений. ИКД обычно используются при быстрых аритмиях, таких как желудочковая тахикардия или фибрилляция желудочков.
Когда нужен кардиостимулятор или ИКД?
При дисфункции естественного водителя ритма сердца сигналы, которые он посылает, могут стать беспорядочными: слишком медленными, слишком быстрыми или слишком нерегулярными, чтобы стимулировать адекватные сокращения камер сердца. Когда сердцебиение становится неустойчивым, это называется аритмией (ненормальный ритм сердца, из-за которого сердце может работать менее эффективно).
Аритмия может вызвать проблемы с сокращением камер сердца из-за:- Не позволяя камерам заполняться достаточным количеством крови, потому что электрический сигнал заставляет сердце работать слишком быстро.
- Не позволяет откачать достаточное количество крови к телу, потому что электрический сигнал заставляет сердце перекачивать кровь слишком медленно или неравномерно.
Американская кардиологическая ассоциация разработала рекомендации по показаниям для установки кардиостимуляторов или ИКД у детей.В целом, показания рассматриваются как следующие:
Класс I — вполне определенное доказательство того, что пациенту необходим кардиостимулятор или ИКД:- Расширенная блокада сердца второй или третьей степени, АВ-блокада, связанная с симптоматической брадикардией, замедленным сердцем. частота сердечных сокращений, застойная сердечная недостаточность или низкий сердечный выброс.
- Дисфункция синусового узла с более низкой частотой сердечных сокращений, чем ожидалось для возраста, со связанными симптомами (например, усталостью).
- Послеоперационная расширенная АВ-блокада второй или третьей степени, которая, как ожидается, не исчезнет или сохраняется не менее 7 дней после кардиохирургического вмешательства.
- Врожденная атриовентрикулярная блокада третьей степени с ускользающим ритмом широкого QRS или желудочковой дисфункцией.
- Врожденная атриовентрикулярная блокада третьей степени у младенца с желудочковой частотой <50-55 ударов в минуту или с врожденным пороком сердца и желудочковой частотой <70 ударов в минуту.
- Устойчивая пауза-зависимая желудочковая тахикардия (ЖТ) с удлиненным интервалом QT или без него, при которой эффективность стимуляции тщательно задокументирована.
Класс II — большинство врачей согласны с тем, что наличие кардиостимулятора или ИКД будет полезно.- Синдром брадикардии-тахикардии с необходимостью длительного антиаритмического лечения, отличного от дигиталиса.
- Врожденная атриовентрикулярная блокада третьей степени после первого года жизни со средней частотой сердечных сокращений <50 ударов в минуту или с длинными паузами между сердечными сокращениями.
- Синдром удлиненного интервала QT с атриовентрикулярной блокадой 2: 1 или атриовентрикулярной блокадой третьей степени.
- Бессимптомная синусовая брадикардия у ребенка со сложным врожденным пороком сердца с ЧСС в покое <35 ударов в минуту или паузами в ЧСС> 3 секунд.
Класс III — большинство врачей согласны с тем, что кардиостимулятор или ИКД не принесут пользы
- Временная послеоперационная АВ-блокада третьей степени, которая возвращается к синусовому ритму с остаточной бифасцикулярной блокадой.
- Врожденная атриовентрикулярная блокада третьей степени у бессимптомных новорожденных, детей или подростков с приемлемой частотой, узким комплексом QRS и нормальной функцией желудочков.
- Бессимптомная синусовая брадикардия у подростка с врожденным пороком сердца с ЧСС в покое <35 ударов в минуту или паузами в ЧСС> 3 секунд.
Какие показания для установки ИКД у детей?
Есть три показания для установки ICDS у детей. Это:
Класс I:
- Остановка сердца из-за фибрилляции желудочков (ФЖ) или ЖТ, которые не являются временными или обратимыми.
- Самопроизвольная длительная ЖТ.
- Обморок неустановленного происхождения с клинически значимой гемодинамически значимой устойчивой ЖТ или ФЖ, вызванной при электрофизиологическом исследовании, когда лекарственная терапия неэффективна, не переносится или не является предпочтительной.
Класс IIa Нет. Класс IIb
- Остановка сердца, предположительно вызванная ФЖ, когда электрофизиологическое исследование препятствует другим медицинским показаниям.
- Тяжелые симптомы, связанные с устойчивыми желудочковыми тахиаритмиями в ожидании трансплантации сердца.
- Семейные или унаследованные состояния с высоким риском возникновения опасных для жизни желудочковых тахиаритмий, таких как синдром удлиненного интервала QT или гипертрофическая кардиомиопатия.
- Рецидивирующие обмороки неустановленной этиологии при наличии желудочковой дисфункции и индуцибельных желудочковых аритмий при электрофизиологическом исследовании, когда другие причины обморока были исключены.
Что входит в состав постоянного кардиостимулятора / ИКД?
Постоянный кардиостимулятор или ИКД состоит из двух компонентов, включая следующие:
- Генератор импульсов, который имеет герметичную литиевую батарею и блок электронных схем.Генератор импульсов производит электрические сигналы, заставляющие сердце биться. Генераторы импульсов также могут принимать сигналы, посылаемые самим сердцем, и отвечать на них.
- Один или несколько проводов (также называемых выводами). Отведения представляют собой изолированные гибкие провода, по которым к сердцу передаются электрические сигналы от генератора импульсов. Отведения также могут передавать сигналы от сердца к генератору импульсов. Один конец электрода присоединяется к генератору импульсов, а электродный конец электрода располагается в предсердии (верхняя камера сердца) или в желудочке (нижняя камера сердца).
Отведения кардиостимулятора могут быть расположены в предсердии, желудочке или в обоих, в зависимости от состояния, требующего установки кардиостимулятора.
Кардиостимуляторы, которые стимулируют правое предсердие или правый желудочек, называются «однокамерными» кардиостимуляторами.
Кардиостимуляторы, которые стимулируют правое предсердие и правый желудочек сердца и требуют двух отведений для стимуляции, называются двухкамерными кардиостимуляторами. Кардиостимуляторы, которые стимулируют и правый, и левый желудочек, называются «двухжелудочковыми» кардиостимуляторами.
Как имплантируется кардиостимулятор / ИКД?
Установка кардиостимулятора / ИКД выполняется в больнице, в операционной или в лаборатории катетеризации сердца. Во время процедуры ребенок находится под общим наркозом.
У детей старшего возраста и подростков, которым установлен трансвенозный кардиостимулятор, делается небольшой разрез прямо под ключицей. Электрокардиостимулятор / электроды ИКД вводятся в сердце через кровеносный сосуд, проходящий под ключицей. Эта процедура обычно выполняется в лаборатории катетеризации.После завершения процедуры ребенок проходит период восстановления в несколько часов и обычно остается в больнице в течение 48 часов.
У детей младшего возраста кардиостимулятор можно ввести в брюшную полость через небольшой разрез. Второй разрез делается в груди, чтобы визуализировать сердце. Электрод (-а) направляются к сердцу, а затем помещаются на поверхность сердца. Эта процедура проводится в операционной. После завершения процедуры ребенок проходит период восстановления в несколько часов и часто готов отправиться домой через 1-2 дня после процедуры.
Пациенты, которым установлен кардиостимулятор или ИКД, будут осмотрены для последующего осмотра и осмотра ран через 1-2 недели после выписки из больницы. Еще один визит обычно назначается через 1 месяц после процедуры, и кардиостимулятор / ИКД проверяется снова. После послеоперационного периода пациенты обычно проходят осмотр у электрофизиолога и медсестры, работающей с кардиостимулятором, каждые 6 месяцев, если у них есть кардиостимулятор, и каждые 4 месяца, если им установлен ИКД. Вам не разрешат замачивать рану в воде (т.е. купаться или принимать ванну) в течение 1 месяца или до полного заживления раны. Пациентам, которым в верхнюю часть грудной клетки имплантирован трансвенозный кардиостимулятор или ИКД, мы рекомендуем не поднимать руку выше уровня плеча также в течение 1 месяца после операции.
После получения кардиостимулятора или ИКД вы получите от производителя идентификационную карту, которая включает информацию о конкретной модели кардиостимулятора вашего ребенка и серийный номер. Вы должны всегда носить эту карточку с собой, чтобы информация всегда была доступна любому медицинскому работнику, у которого может быть причина обследовать и / или лечить вашего ребенка.Ваш ребенок также может носить браслет или ожерелье с медицинской идентификацией, чтобы предупреждать других о кардиостимуляторе или ИКД в экстренных случаях.
Имплантация детского дефибриллятора и кардиостимулятора
Если у вашего ребенка нарушение сердечного ритма (аритмия), мы можем порекомендовать кардиостимулятор или дефибриллятор, чтобы регулировать сердцебиение вашего ребенка. Это устройства, которые мы размещаем непосредственно на сердце вашего ребенка или рядом с ним. Устройство посылает сердцу электрический импульс, чтобы помочь ему поддерживать нормальный ритм.
Имплантация кардиостимулятора и дефибриллятора: национальный подход для детей
В Детском национальном институте сердца наши электрофизиологи (EP) открывают новые подходы к имплантации устройств для детей. Для нас инновационные решения в области аритмии являются частью нашего настоящего и будущего.
- Малоинвазивные процедуры . Мы используем наименее инвазивные процедуры, чтобы ваш ребенок быстрее выздоровел. Наш центр EP является уникальным в регионе тем, что использует минимально инвазивный подход к лечению нарушений ритма у детей.
- Надежный, квалифицированный уход . Наши терапевты имеют более чем 20-летний опыт проведения процедур по имплантации кардиостимуляторов и дефибрилляторов детям. После процедуры дети выздоравливают в нашей известной комнате восстановления кардиологических процедур (CPRU). В CPRU педиатрические медсестры и персонал поддерживают и заботятся о вашем ребенке, когда он или она выздоравливает.
- Устройства специализированные. Мы лечим наших самых маленьких пациентов с помощью специализированных устройств и процедур, адаптированных к анатомии их маленького сердца.Мы используем наши обширные знания и опыт в этой области, чтобы адаптировать продукты для кардиостимуляторов и дефибрилляторов и сделать их подходящими для детей.
- Текущие исследования . Мы активно участвуем в исследованиях, работая с производителями кардиостимуляторов и дефибрилляторов, чтобы разработать устройства еще меньшего размера и менее инвазивные способы выполнения процедуры имплантации.
Кардиостимуляторы и дефибрилляторы: как они работают
Кардиостимуляторы и дефибрилляторы похожи друг на друга.Вот что они делают:
- Имплантируемый кардиовертер-дефибриллятор (ICD). ИКД помогает контролировать аритмию, которая опасна для жизни или может привести к внезапной остановке сердца. Во время этих аритмий сердце вашего ребенка не может нормально перекачивать кровь. ИКД подвергает сердце электрошоку, чтобы восстановить нормальный ритм сердца.
- Кардиостимулятор . Кардиостимулятор посылает в сердечную мышцу небольшие электрические сигналы. Обычно мы используем кардиостимуляторы для лечения менее опасных аритмий, таких как замедление сердечного ритма.
Извлечение отведения
Отведение (произносится как «светодиод») — это провод кардиостимулятора или ИКД, по которому электрический сигнал подается в сердечную мышцу. Удаление свинца — это когда нам нужно удалить один или несколько из этих проводов внутри сердца. Это может быть связано с:
- Повреждение отведения
- Рубцовая ткань, образующаяся на кончике отведения
- Инфекция, развивающаяся на отведении
- Сгусток или рубцовая ткань, блокирующие вену
Если мы определим вашего ребенка требуется добыча свинца, мы подробно обсудим с вами, в том числе причины добычи и следующие шаги.Наша команда EP состоит из всемирно известных экспертов по извлечению свинца. Мы используем специальное оборудование, включая лазерную технологию, чтобы обеспечить наиболее безопасную и эффективную процедуру удаления вашего ребенка.
Свяжитесь с нами
Для получения дополнительной информации позвоните нам по телефону 202-476-2020.
Ребенок, живущий с кардиостимулятором или имплантируемым кардиовертер-дефибриллятором (ИКД)
С развитием технологий имплантированные кардиостимуляторы и ИКД обычно служат от 5 до 7 лет или более (в зависимости от использования и типа устройства).В большинстве случаев ребенок с одним из этих устройств может вести нормальный образ жизни. Новые технологии также снизили риск помех от оборудования, такого как микроволновые печи. В прошлом эти предметы могли повлиять на эти устройства. Тем не менее, примите определенные меры предосторожности, когда ребенку имплантирован кардиостимулятор или ИКД.
Какие меры предосторожности следует соблюдать при имплантированном кардиостимуляторе или ИКД?
Ваш ребенок должен носить медицинский браслет или цепочку для удостоверения личности, чтобы в экстренных случаях сообщать другим об устройстве.Когда он или она достаточно взрослые, чтобы иметь бумажник, неплохо было бы также иметь при себе удостоверение личности.
Следующие элементы не изменяют функции сегодняшних кардиостимуляторов или ИКД:
Микроволновые печи
Кухонное оборудование, такое как блендеры, тостеры и электрические ножи
Телевизоры (включая пульт дистанционного управления), FM- и AM-радио и стереосистемы
Теле- и радиопередатчики
Радиолюбители и радиостанции CB
Электрические одеяла и грелки
Электробритвы, фены, щипцы для завивки и другие предметы личной гигиены
Садовая техника, например электрические триммеры
Устройство открывания гаражных ворот
Металлоискатели бытового назначения (маловероятно, что охранные металлоискатели причинят вред, но не стоит долго стоять рядом с ним)
Компьютеры
Копировальные и факсимильные аппараты
Надлежащим образом заземленные инструменты для мастерских (кроме генераторов или оборудования для дуговой сварки)
Сотовые телефоны и MP3-плееры
Обычно сотовые телефоны не влияют на кардиостимуляторы или ИКД.Большинство устройств, производимых сегодня, имеют фильтр, который позволяет использовать большинство сотовых телефонов во всем мире. Сюда входят аналоговые и цифровые телефоны. Однако Федеральная комиссия по связи (FCC) делает новые частоты доступными для сотовых телефонов, что может сделать кардиостимуляторы или ИКД менее надежными. Общие рекомендации включают в себя держать сотовый телефон на расстоянии не менее 6 дюймов от кардиостимулятора или ИКД. Также избегайте ношения мобильного телефона в нагрудном кармане над устройством. Точно так же не размещайте MP3-плееры и наушники рядом с кардиостимулятором, так как они могут вызывать некоторые помехи.
Безопасность
Убедитесь, что ваш ребенок осторожен, проходя через датчики безопасности в аэропортах и правительственных зданиях, например, в зданиях судов. Как правило, проходить через детекторы безопасности аэропорта безопасно. Они не должны повредить кардиостимулятор или ИКД. Но сообщите сотрудникам службы безопасности аэропорта, что у вашего ребенка есть кардиостимулятор или ИКД, прежде чем он или она пройдет проверку безопасности. Устройство может включить сигнализацию. Кроме того, если ваш ребенок выбран для более подробного поиска, вежливо напомните службе безопасности, что ручную металлическую палочку , а не следует держать над устройством в течение длительного периода времени (более одной или двух секунд).Магнит внутри палочки-детектора может временно изменить режим работы устройства. Будьте готовы предъявить удостоверение личности или медицинский браслет, чтобы пройти через контрольно-пропускные пункты.
Другие меры предосторожности
Следующие ситуации могут вызвать помехи в работе ICD. (Некоторые из упомянутых мероприятий не подходят до тех пор, пока ребенок не достигнет совершеннолетия, но могут повлиять на подростков старшего возраста.) Подробно обсудите следующее с врачом вашего ребенка:
Не работайте, не держите и не переносите магниты рядом с кардиостимулятором или ИКД.
Избегайте аппаратов магнитно-резонансной томографии (МРТ) или других сильных магнитных полей, так как они могут повлиять на программирование или работу устройства. Кроме того, быстро меняющееся магнитное поле внутри МРТ-сканера теоретически может вызвать нагрев выводов устройства. Часто есть альтернативы МРТ для людей с кардиостимуляторами, но если врач вашего ребенка определяет, что ему или ей абсолютно необходимо сканирование МРТ, тщательно обсудите это с кардиологом вашего ребенка, прежде чем продолжить.Если вы и кардиолог решите продолжить, ваш ребенок должен находиться под пристальным наблюдением во время сканирования, с помощью устройства программирования кардиостимулятора. Кроме того, нельзя допускать попадания металлических предметов рядом с аппаратами МРТ.
Воздерживаться от диатермии (использование тепла в физиотерапии для лечения мышц).
Отключайте большие двигатели, такие как автомобили или лодки, при работе с ними, так как они могут временно «сбить с толку» устройство.Не используйте цепные пилы из-за тесного контакта с компонентами двигателя.
Избегайте использования некоторых высоковольтных или радиолокационных машин, таких как аппараты для дуговой сварки, высоковольтные провода, радиолокационные установки, плавильные печи, электрические сталеплавильные печи и другое сильноточное промышленное оборудование.
Избегайте работы в ограниченном пространстве рядом с радио- или телевещательными вышками и антеннами.
Если вашему ребенку предстоит хирургическая процедура, которую проводит хирург или стоматолог, сообщите хирургу или стоматологу, что у вашего ребенка есть кардиостимулятор или ИКД.Некоторые хирургические процедуры требуют, чтобы устройство вашего ребенка было временно выключено или переведено в специальный режим. Это решение примет кардиолог вашего ребенка. Временное изменение режима на устройстве вашего ребенка может быть выполнено неинвазивно (дополнительных операций не требуется), но только квалифицированным медицинским персоналом.
Определенные медицинские процедуры могут иногда влиять на работу устройства, но могут быть успешно выполнены с некоторыми настройками кардиостимулятора или ИКД.Эти процедуры включают следующее:
Экстракорпоральная ударно-волновая литотрипсия (ЭУВЛ). Процедура растворения камней в почках.
Чрескожная электрическая стимуляция нервов (TENS). Устройство, используемое для облегчения острой или хронической боли.
Лучевая терапия при раке
Проконсультируйтесь с врачом вашего ребенка, прежде чем ваш ребенок будет проходить эти процедуры.
Всегда консультируйтесь с врачом вашего ребенка, если у вас есть какие-либо вопросы относительно использования определенного оборудования рядом с кардиостимулятором вашего ребенка.
Может ли мой ребенок заниматься обычными повседневными занятиями с кардиостимулятором или ИКД?
После имплантации устройства ваш ребенок, как правило, сможет выполнять те же действия, что и другие люди в той же возрастной группе. Лечащий врач вашего ребенка предоставит инструкции по занятиям, характерные для вашего ребенка.
Однако, когда ребенок занимается физической, развлекательной или спортивной деятельностью, ребенок с кардиостимулятором или ИКД должен избегать ударов в область над кардиостимулятором.Удар по груди или животу рядом с кардиостимулятором или ИКД может повлиять на его работу. По этой причине контактные виды спорта обычно не рекомендуются детям с кардиостимуляторами или ИКД. Если ваш ребенок получил удар в эту область, обратитесь к врачу вашего ребенка. Проконсультируйтесь с врачом вашего ребенка об ограничениях активности.
Всегда консультируйтесь с врачом вашего ребенка, если он или она чувствует себя плохо после занятия, или когда у вас есть вопросы о начале нового занятия.
Как я могу убедиться, что кардиостимулятор моего ребенка или ИКД работают правильно?
Хотя устройство вашего ребенка рассчитано на срок службы от 5 до 7 лет, всегда проверяйте его регулярно, чтобы убедиться, что оно работает должным образом.У разных врачей могут быть разные графики проверки устройств. Большинство из них проверяется дома с помощью телефона и специального оборудования, предоставленного производителем устройства вашего ребенка. Врач вашего ребенка также порекомендует вам лично проверять устройство через определенные промежутки времени. Любые изменения настроек устройства должны производиться лично обученным медицинским работником с использованием программатора устройства.
Срок службы батареи, состояние выводных проводов и различные функции проверяются с помощью так называемого «опроса устройства».Во время допроса устройство неинвазивно подключается к программатору устройства с помощью специальной палочки, помещаемой на кожу над кардиостимулятором или ИКД. Данные передаются от устройства к программисту и оцениваются. Большинство домашних систем опроса устройств используют беспроводную технологию для подключения устройства к специальному оборудованию, которое записывает данные и отправляет их врачу вашего ребенка.
Ваш врач может попросить вас периодически проверять частоту пульса вашего ребенка. Немедленно сообщайте врачу о любых необычных симптомах или симптомах, подобных тем, которые были у вашего ребенка до установки устройства.
При необходимости всегда консультируйтесь с врачом вашего ребенка для получения дополнительной информации.
Что такое пульс?
Частота пульса — это измерение частоты пульса или количества ударов сердца в минуту. Когда сердце проталкивает кровь по артериям, они расширяются и сужаются вместе с током крови. Это можно почувствовать в различных точках тела в виде пульса. Измерение пульса не только измеряет частоту сердечных сокращений, но также может указывать на следующее:
Сердечный ритм (ненормальный ритм может указывать на сердечное заболевание или аритмию)
Сила пульса (слабый пульс может указывать на учащенное сердцебиение, при котором некоторые удары слишком слабые, чтобы их можно было почувствовать, сердечная недостаточность или низкий объем крови в системе кровообращения)
Многие кардиостимуляторы имеют разную частоту, в зависимости от уровня активности вашего ребенка и других факторов.Частота пульса может колебаться и увеличиваться в зависимости от физических упражнений, болезней, травм и эмоций. У девочек-подростков и женщин, как правило, частота сердечных сокращений выше, чем у мальчиков и мужчин того же возраста. Спортсмены, например бегуны, которые много тренируют сердечно-сосудистую систему, могут иметь естественное замедление сердечного ритма.
Как проверить пульс вашего ребенка
Когда сердце нагнетает кровь по артериям, вы можете почувствовать биение, сильно надавив на артерию. Ваши артерии расположены близко к поверхности кожи в определенных точках тела.Пульс можно обнаружить сбоку на нижней части шеи, на внутренней стороне локтя или на запястье. При измерении пульса:
Сильно, но осторожно надавите на артерии кончиками первого и второго пальцев, пока не почувствуете пульс. Не нащупывайте пульс большим пальцем.
Начните отсчет импульсов, когда секундная стрелка часов будет на 12.
Считайте пульс в течение 60 секунд (или в течение 15 секунд, а затем умножьте на 4, чтобы вычислить удары в минуту).
Во время счета не смотрите постоянно на часы, а сосредоточьтесь на ударах пульса. Если у вас возникли проблемы с этим методом, попробуйте цифровой кухонный таймер и установите его на 1 минуту. Прекратите считать, когда сработает таймер.
Если вы не уверены в своих результатах, попросите другого человека посчитать за вас.
Возможно, лучше проверить пульс на запястье (лучевой артерии), чем на шее (сонной артерии).Если вам необходимо проверить пульс на шее, не давите сильно на шею и никогда не давите на обе стороны шеи одновременно; это может привести к потере сознания у некоторых людей из-за прекращения кровоснабжения мозга.
Если у вас возникли проблемы с измерением пульса вашего ребенка, проконсультируйтесь с врачом вашего ребенка.
.
Был ряд показаний для установки ИКД, наиболее частым из которых был врожденный синдром удлиненного интервала QT (8 случаев; 35%).
На рисунке 1 показаны показания для установки ИКД.
Рисунок 1
Круговая диаграмма, демонстрирующая показания имплантата ИКД.
Рис. 1
Круговая диаграмма, демонстрирующая показания имплантата ИКД.
Перед установкой ИКД 12 из 23 детей (52%) были успешно реанимированы после остановки сердца вне больницы и получили вставку ИКД для вторичной профилактики.
В число 11 детей, которым имплантировали ИКД без остановки сердца на открытом воздухе в целях первичной профилактики, относились: 4 ребенка с врожденным удлинением интервала QT с рецидивирующим обмороком, несмотря на максимальную медикаментозную терапию; 3 ребенка с синдромом Бругада (с диагнозом «провокация аджмалином» у 2 и генетически положительным у 1) все они имели сильную семейную историю ВСС; 2 ребенка (оба родных брата) с неспецифическими аномалиями реполяризации на электрокардиограмме (ЭКГ) с эпизодами синкопальных состояний наряду с сильным семейным анамнезом ВСС с матерью, имеющей МКБ in situ ; 1 ребенок с гипертрофической кардиомиопатией (ГКМП) и сильная семейная история внезапной смерти (с родителем, имеющим МКБ in situ ), и, наконец, 1 ребенок с ГКМП у ребенка с синдромом Нунана и рецидивирующими предсердными аритмиями.
61″ data-legacy-id=»s3d»> Оценка дефибрилляции и программирование имплантируемого кардиовертера-дефибриллятора Удовлетворительная дефибрилляция была подтверждена во время имплантации у всех детей индукцией и прекращением фибрилляции желудочков (ФЖ) с запасом прочности 10 Дж, повторенной как минимум дважды. Где применимо, во время тестирования продолжали стимулировать AAI. На момент тестирования в этой когорте у нас не было случаев неудачной дефибрилляции.
Данные конфигурации и программирования были доступны для 18 пациентов, и лишь ограниченные данные доступны в других случаях, когда последующее наблюдение продолжалось в другом центре.Устройства S-ICD выбирают лучший из трех векторов чувствительности и имеют уникальный алгоритм обнаружения аритмии, основанный на обнаружении частоты и извлечении признаков. Он обеспечивает непрограммируемый разряд 80 Дж с использованием автоматического вектора, способного менять полярность в случае отказа кардиоверта.
Для устройств с подкожными катушками вектор удара идет от переднего катода к заднему аноду, при этом генератор в цепи неактивен. Эта установка была выбрана, поскольку она обеспечивает постоянную безопасность вектора шока перед лицом роста и миграции, особенно там, где выбрано место генерации брюшной полости.Одно из других устройств было настроено на подачу разряда от генератора к катушке RV. Все остальные устройства были настроены на передачу разряда от катушки RV к генератору. Три устройства произвели начальный разряд ниже максимальной мощности, а все последующие разряды — на максимуме. Все остальные устройства производили все удары на максимальной мощности. Вектор шока был обращен в последней последовательности во всех случаях.
Обнаружение было установлено на 18/24 в 10 случаях и 30/40 в четырех случаях. Одно устройство было настроено на 24/32. Повторное обнаружение было соответствующим образом уменьшено во всех случаях.Шестнадцать устройств имели зону обнаружения VF, установленную на уровне 200 ударов в минуту или выше. Наивысшая зона была установлена на отметке 250 ударов в минуту. в аппарате и 240 уд. / мин. в устройствах Cameron Health. Самая низкая частота обнаружения была установлена на уровне 150 ударов в минуту. У девяти устройств была отдельная зона желудочковой тахикардии, все с частотой> 200 ударов в минуту.
68″ data-legacy-id=»s3f»> Последующая деятельность Общий период наблюдения за всеми типами ИКБ составлял от 0,17 до 11,08 года (в среднем 4,92 года). Девять детей (41%) получили соответствующую дефибрилляцию по поводу фибрилляции желудочков (пять детей более одного раза в течение периода наблюдения).
Пятеро детей (22%) получили несоответствующий электрошок, все из-за неправильного распознавания и распознавания синусовой или наджелудочковой тахикардии. У всех этих детей были эндокардиальные или эпикардиальные сенсорные отведения.Дальнейшие маневры были использованы для исправления этого с изменением конфигурации программного обеспечения, чтобы увеличить количество интервалов тахикардии, которые необходимо было обнаружить, чтобы объявить начало эпизода желудочковой аритмии, что удовлетворяет критериям обнаружения устройства (до 120/140 ударов) (Medtronic ™ Inc.).
Один ребенок умер по МКБ in situ . У этого ребенка была рефрактерная к шоку фибрилляция желудочков с ГКМП. ИКД правильно дефибриллировал несколько эпизодов, но повторное инициирование аритмии в этом случае привело к истощению терапии.
Пятерым детям в течение периода наблюдения было выполнено шесть дополнительных вмешательств. У всех этих детей было внутрисердечное отведение (трое детей переросли отведения, один перелом отведения, один миграция отведения, и у одного ребенка было позднее развитие инфекционного эндокардита основного врожденного поражения сердца, что потребовало удаления внутрисердечных электродов ИКД, 2 года после прошивки).
Не было никаких осложнений у детей с эксклюзивным подкожным устройством ИКД в течение среднего периода наблюдения, равного 0.83 года (диапазон 0,17–1,08 года).
Таблица 1 показывает подробную информацию о 23 детях в этой статье. Всем детям в возрасте до 16 лет ежегодно выполняли плановую рентгенографию грудной клетки, каждые шесть месяцев опрашивали с помощью ИКД и проводили клинический осмотр.
Таблица 1 Характеристики пациентов, включенных в это исследование
. Пол
. Диагностика
. OOH остановка сердца?
. Возраст при установке ИКД / лет
. Масса при установке ИКД / кг
. Радиологические данные имплантата
. Свинец и катушка
. Данные программирования
. Период наблюдения
. Время показа / мин
. Экспозиционная доза / микрогимм -2 . Сенсорный провод
. Катушка дефибрилляции
. Частота ФЖ / уд / мин
. Частота VT / уд. / Мин.
. Первоначальный шок / Дж
. Макс. энергия удара / Дж
. Вектор удара
. Обнаружение
. Повторное обнаружение
. ATP
. Срок, лет
. Соответствующая дефибрилляция?
. Ключевые события
. Обычный ИКД (эндокардиальные отведения) 1 M Идиопатическая остановка ФЖ, ранее благополучная Да 15,25 60,00 222,2 250 35 35 ПН к генератору 18/24 12/16 X10 5.08 Не требуется Несоответствующая дефибрилляция 2 M Синдром удлиненного интервала QT
Рецидивирующий обморок, несмотря на максимальное лечение Нет 13,00 58,90 Эндокардиальный 222,2 Нет 35 35 ПН к генератору 18/24 12/16 5.17 Не требуется Нет 3 M Синдром Бругада, внезапная смерть в семейном анамнезе Нет 12,92 41,35 u / a Эндокардиальный 250 200 35 35 RV к генератору u / a u / a 9.92 Не требуется Нет Нет 902 OOH остановка фибрилляции предсердий, причина не обнаружена, но в анамнезе повторяющиеся обмороки Да 33 82,00 10,44 561 Эндокардиальный Эндокардиальный 200 230,7 35 35 RV к генератору 30/40 1250 Да Несоответствующая дефибрилляция 5 F Аномальные изменения реполяризации на ЭКГ, у мамы есть ICD in situ для сильной FHx внезапной смерти Нет 13.92 47,50 u / a u / a Endocardial Endocardial 222.2 No. 9.67 31,12 0,08 3,3 Эндокардиальный Эндокардиальный 222,2 Нет 35 35 RV к генератору Нет 7 M Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 13,92 58.90 u / a u / a Endocardial Endocardial 222.2 Нет 35 35 RV к генератору 18/24 Не требуется Нет 8 M HOCM, синдром Нунана, рецидивирующие предсердные аритмии и синкопальные состояния Нет 16,00 56,00 2.35 173 Эндокардиальный Эндокардиальный 200 Нет 25 35 RV к генератору 30/40 18/24 7.50250 9 F HCM, семейный анамнез внезапной сердечной смерти, у мамы есть МКБ in situ No 15,75 58.20 u / a u / a Endocardial Endocardial 214.2 250 35 35 RV к генератору 30/40 Не требуется Миграция свинца 10 M HCM Да 10,08 30,89 9,29 177,2 Endocard2.5 240 35 35 RV к генератору 18/24 12/16 X5 10,83 Да Возможная инфекция поверхностной раны 1150
11 50 HOCM Да 8,42 23,80 4,13 162 Эндокардиальный Эндокардиальный 150 250 35 35 9025/2 9025/2 u / a 1.17 Да Умер (рефрактерная к шоку ФЖ) 12 F Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 15,33 59253 59153 Эндокардиальный u / a u / a u / a u / a RV к генератору u / a u / a u / a 5.92 Не требуется Нет 13 M Синдром удлиненного QT Да 14,67 68,90 15,29 464 15,29 464 Endocard2 35 35 RV к генератору 18/24 12/16 2,42 Да Нет Катушки для подкожной дефибрилляции с зондированием через 2 эпикардиальных или концевых отведения 14 M Синдром Бругада, семейный анамнез внезапной смерти Нет 11.50 35,81 0,52 u / a Endocardial S / C u / a Нет 21 31 u / a u / a u / a 6,17 Не требуется Нет 15 F Послеоперационная гистиоцитома ЛЖ и восстановление МК Да x 2 0,92 9,10 902 u / 03 Epicardial S / C 200 240 35 35 Катушка AP 18/24 12/16 Только во время зарядки 8.33 Да Миграция эпикардиального отведения, а затем отведение отросло 16 F Отсутствие уплотнения ЛЖ и задержка внутрижелудочковой проводимости Да 1,08 7,30 S / C 200 Нет 18 35 Катушка AP 18/24 12/16 1.83 Да Несоответствующая дефибрилляция11350 9025
Катехоламин полиморфный VT Да 1.25 9,30 0,15 0,8 Эпикардиал S / C 200 240 35 35 Катушка AP 24/32 Да Нет 18 M Предыдущее лечение ДОРВ и субаортального стеноза с заменой МК Да x 2 15,83 69,20 0.2 12,1 Эндокардиальный S / C 200 250 35 35 AP-катушка 30/40 12/16 X3 4,425 Да 12/16 X3 Эндокардит 19 M Удлиненный интервал QT и дилатационная кардиомиопатия Да 7,92 24.60 u / a u / a C 165253 31 31 AP Катушка u / a u / a 6.33 Не требуется Свинец разросся 20 F Синдром удлиненного интервала QT
Рецидивирующий обморок, несмотря на максимальное лечение, FHx внезапной смерти Нет 10.92 3725 Эндокард S / C 222,2 Нет 35 35 RV к генератору 18/24 12/16 4.92 Да Несоответствующая дефибрилляция Исключительный подкожный ИКД (Cameron Health Device) ( Рисунок 3 ) 21 M Синдром Бругада 902.105 5 S / C S / C 240 Нет 80 80 1.08 Не требуется Нет 22 F Синдром длинного QT Да 15,00 54,31 u / a 64,8 64,8 240 Нет 80 80 1,33 Не требуется Нет 23 M 33 31,40 0,02 6 S / C S / C 240 Нет 80 80
. Пол
. Диагностика
. OOH остановка сердца?
. Возраст при установке ИКД / лет
. Масса при установке ИКД / кг
. Радиологические данные имплантата
. Свинец и катушка
. Данные программирования
. Период наблюдения
. Время показа / мин
. Экспозиционная доза / микрогимм -2 . Сенсорный провод
. Катушка дефибрилляции
. Частота ФЖ / уд / мин
. Частота VT / уд. / Мин.
. Первоначальный шок / Дж
. Макс. энергия удара / Дж
. Вектор удара
. Обнаружение
. Повторное обнаружение
. ATP
. Срок, лет
. Соответствующая дефибрилляция?
. Ключевые события
. Обычный ИКД (эндокардиальные отведения) 1 M Идиопатическая остановка ФЖ, ранее благополучная Да 15,25 60,00 222.2 250 35 35 RV к генератору 18/24 12/16 X10 5.08 Не требуется Несоответствующая дефибрилляция 253 250
50
50 Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение
Нет 13.00 58,90 1,18 27 Эндокардиальный Эндокардиальный 222,2 Нет 35 35 RV к генератору 902 9025 1225 Не требуется Нет 3 M Синдром Бругада, внезапная смерть в семейном анамнезе Нет 12,92 41,35 u / a u / a 50 Endocardial 50 Endocardial 50 Endocardial 250 200 35 35 От ПП к генератору u / a u / a 9.92 Не требуется Нет 4 M Остановка ФЖ на наружной стенке, причина не обнаружена, но в анамнезе имеется рецидивирующий синкопе Да 15,33 82,00 10,44 56150 9025 Эндокардиальный 200 230,7 35 35 RV к генератору 30/40 12/16 X5 1,83 Да 902 902 902 902 902 9025 Аномальные изменения реполяризации на ЭКГ, мама имеет МКБ in situ для сильной ГГ при внезапной смерти Нет 13.92 47,50 u / a u / a Endocardial Endocardial 222.2 No. 9.67 31,12 0,08 3,3 Эндокардиальный Эндокардиальный 222,2 Нет 35 35 RV к генератору Нет 7 M Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 13,92 58.90 u / a u / a Endocardial Endocardial 222.2 Нет 35 35 RV к генератору 18/24 Не требуется Нет 8 M HOCM, синдром Нунана, рецидивирующие предсердные аритмии и синкопальные состояния Нет 16,00 56,00 2.35 173 Эндокардиальный Эндокардиальный 200 Нет 25 35 RV к генератору 30/40 18/24 7.50250 9 F HCM, семейный анамнез внезапной сердечной смерти, у мамы есть МКБ in situ No 15,75 58.20 u / a u / a Endocardial Endocardial 214.2 250 35 35 RV к генератору 30/40 Не требуется Миграция свинца 10 M HCM Да 10,08 30,89 9,29 177,2 Endocard2.5 240 35 35 RV к генератору 18/24 12/16 X5 10,83 Да Возможная инфекция поверхностной раны 1150
11 50 HOCM Да 8,42 23,80 4,13 162 Эндокардиальный Эндокардиальный 150 250 35 35 9025/2 9025/2 u / a 1.17 Да Умер (рефрактерная к шоку ФЖ) 12 F Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 15,33 59253 59153 Эндокардиальный u / a u / a u / a u / a RV к генератору u / a u / a u / a 5.92 Не требуется Нет 13 M Синдром удлиненного QT Да 14,67 68,90 15,29 464 15,29 464 Endocard2 35 35 RV к генератору 18/24 12/16 2,42 Да Нет Катушки для подкожной дефибрилляции с зондированием через 2 эпикардиальных или концевых отведения 14 M Синдром Бругада, семейный анамнез внезапной смерти Нет 11.50 35,81 0,52 u / a Endocardial S / C u / a Нет 21 31 u / a u / a u / a 6,17 Не требуется Нет 15 F Послеоперационная гистиоцитома ЛЖ и восстановление МК Да x 2 0,92 9,10 902 u / 03 Epicardial S / C 200 240 35 35 Катушка AP 18/24 12/16 Только во время зарядки 8.33 Да Миграция эпикардиального отведения, а затем отведение отросло 16 F Отсутствие уплотнения ЛЖ и задержка внутрижелудочковой проводимости Да 1,08 7,30 S / C 200 Нет 18 35 Катушка AP 18/24 12/16 1.83 Да Несоответствующая дефибрилляция11350 9025
Катехоламин полиморфный VT Да 1.25 9,30 0,15 0,8 Эпикардиал S / C 200 240 35 35 Катушка AP 24/32 Да Нет 18 M Предыдущее лечение ДОРВ и субаортального стеноза с заменой МК Да x 2 15,83 69,20 0.2 12,1 Эндокардиальный S / C 200 250 35 35 AP-катушка 30/40 12/16 X3 4,425 Да 12/16 X3 Эндокардит 19 M Удлиненный интервал QT и дилатационная кардиомиопатия Да 7,92 24.60 u / a u / a C 165253 31 31 AP Катушка u / a u / a 6.33 Не требуется Свинец разросся 20 F Синдром удлиненного интервала QT
Рецидивирующий обморок, несмотря на максимальное лечение, FHx внезапной смерти Нет 10.92 3725 Эндокард S / C 222,2 Нет 35 35 RV к генератору 18/24 12/16 4.92 Да Несоответствующая дефибрилляция Исключительный подкожный ИКД (Cameron Health Device) ( Рисунок 3 ) 21 M Синдром Бругада 902.105 5 S / C S / C 240 Нет 80 80 1.08 Не требуется Нет 22 F Синдром длинного QT Да 15,00 54,31 u / a 64,8 64,8 240 Нет 80 80 1,33 Не требуется Нет 23 M 33 31,40 0,02 6 S / C S / C 240 Нет 80 80
Таблица 1 Характеристики пациентов, включенных в это исследование
. Пол
. Диагностика
. OOH остановка сердца?
. Возраст при установке ИКД / лет
. Масса при установке ИКД / кг
. Радиологические данные имплантата
. Свинец и катушка
. Данные программирования
. Период наблюдения
. Время показа / мин
. Экспозиционная доза / микрогимм -2 . Сенсорный провод
. Катушка дефибрилляции
. Частота ФЖ / уд / мин
. Частота VT / уд. / Мин.
. Первоначальный шок / Дж
. Макс. энергия удара / Дж
. Вектор удара
. Обнаружение
. Повторное обнаружение
. ATP
. Срок, лет
. Соответствующая дефибрилляция?
. Ключевые события
. Обычный ИКД (эндокардиальные отведения) 1 M Идиопатическая остановка ФЖ, ранее благополучная Да 15,25 60,00 222,2 250 35 35 ПН к генератору 18/24 12/16 X10 5.08 Не требуется Несоответствующая дефибрилляция 2 M Синдром удлиненного интервала QT
Рецидивирующий обморок, несмотря на максимальное лечение Нет 13,00 58,90 Эндокардиальный 222,2 Нет 35 35 ПН к генератору 18/24 12/16 5.17 Не требуется Нет 3 M Синдром Бругада, внезапная смерть в семейном анамнезе Нет 12,92 41,35 u / a Эндокардиальный 250 200 35 35 RV к генератору u / a u / a 9.92 Не требуется Нет Нет 902 OOH остановка фибрилляции предсердий, причина не обнаружена, но в анамнезе повторяющиеся обмороки Да 33 82,00 10,44 561 Эндокардиальный Эндокардиальный 200 230,7 35 35 RV к генератору 30/40 1250 Да Несоответствующая дефибрилляция 5 F Аномальные изменения реполяризации на ЭКГ, у мамы есть ICD in situ для сильной FHx внезапной смерти Нет 13.92 47,50 u / a u / a Endocardial Endocardial 222.2 No. 9.67 31,12 0,08 3,3 Эндокардиальный Эндокардиальный 222,2 Нет 35 35 RV к генератору Нет 7 M Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 13,92 58.90 u / a u / a Endocardial Endocardial 222.2 Нет 35 35 RV к генератору 18/24 Не требуется Нет 8 M HOCM, синдром Нунана, рецидивирующие предсердные аритмии и синкопальные состояния Нет 16,00 56,00 2.35 173 Эндокардиальный Эндокардиальный 200 Нет 25 35 RV к генератору 30/40 18/24 7.50250 9 F HCM, семейный анамнез внезапной сердечной смерти, у мамы есть МКБ in situ No 15,75 58.20 u / a u / a Endocardial Endocardial 214.2 250 35 35 RV к генератору 30/40 Не требуется Миграция свинца 10 M HCM Да 10,08 30,89 9,29 177,2 Endocard2.5 240 35 35 RV к генератору 18/24 12/16 X5 10,83 Да Возможная инфекция поверхностной раны 1150
11 50 HOCM Да 8,42 23,80 4,13 162 Эндокардиальный Эндокардиальный 150 250 35 35 9025/2 9025/2 u / a 1.17 Да Умер (рефрактерная к шоку ФЖ) 12 F Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 15,33 59253 59153 Эндокардиальный u / a u / a u / a u / a RV к генератору u / a u / a u / a 5.92 Не требуется Нет 13 M Синдром удлиненного QT Да 14,67 68,90 15,29 464 15,29 464 Endocard2 35 35 RV к генератору 18/24 12/16 2,42 Да Нет Катушки для подкожной дефибрилляции с зондированием через 2 эпикардиальных или концевых отведения 14 M Синдром Бругада, семейный анамнез внезапной смерти Нет 11.50 35,81 0,52 u / a Endocardial S / C u / a Нет 21 31 u / a u / a u / a 6,17 Не требуется Нет 15 F Послеоперационная гистиоцитома ЛЖ и восстановление МК Да x 2 0,92 9,10 902 u / 03 Epicardial S / C 200 240 35 35 Катушка AP 18/24 12/16 Только во время зарядки 8.33 Да Миграция эпикардиального отведения, а затем отведение отросло 16 F Отсутствие уплотнения ЛЖ и задержка внутрижелудочковой проводимости Да 1,08 7,30 S / C 200 Нет 18 35 Катушка AP 18/24 12/16 1.83 Да Несоответствующая дефибрилляция11350 9025
Катехоламин полиморфный VT Да 1.25 9,30 0,15 0,8 Эпикардиал S / C 200 240 35 35 Катушка AP 24/32 Да Нет 18 M Предыдущее лечение ДОРВ и субаортального стеноза с заменой МК Да x 2 15,83 69,20 0.2 12,1 Эндокардиальный S / C 200 250 35 35 AP-катушка 30/40 12/16 X3 4,425 Да 12/16 X3 Эндокардит 19 M Удлиненный интервал QT и дилатационная кардиомиопатия Да 7,92 24.60 u / a u / a C 165253 31 31 AP Катушка u / a u / a 6.33 Не требуется Свинец разросся 20 F Синдром удлиненного интервала QT
Рецидивирующий обморок, несмотря на максимальное лечение, FHx внезапной смерти Нет 10.92 3725 Эндокард S / C 222,2 Нет 35 35 RV к генератору 18/24 12/16 4.92 Да Несоответствующая дефибрилляция Исключительный подкожный ИКД (Cameron Health Device) ( Рисунок 3 ) 21 M Синдром Бругада 902.105 5 S / C S / C 240 Нет 80 80 1.08 Не требуется Нет 22 F Синдром длинного QT Да 15,00 54,31 u / a 64,8 64,8 240 Нет 80 80 1,33 Не требуется Нет 23 M 33 31,40 0,02 6 S / C S / C 240 Нет 80 80
. Пол
. Диагностика
. OOH остановка сердца?
. Возраст при установке ИКД / лет
. Масса при установке ИКД / кг
. Радиологические данные имплантата
. Свинец и катушка
. Данные программирования
. Период наблюдения
. Время показа / мин
. Экспозиционная доза / микрогимм -2 . Сенсорный провод
. Катушка дефибрилляции
. Частота ФЖ / уд / мин
. Частота VT / уд. / Мин.
. Первоначальный шок / Дж
. Макс. энергия удара / Дж
. Вектор удара
. Обнаружение
. Повторное обнаружение
. ATP
. Срок, лет
. Соответствующая дефибрилляция?
. Ключевые события
. Обычный ИКД (эндокардиальные отведения) 1 M Идиопатическая остановка ФЖ, ранее благополучная Да 15,25 60,00 222.2 250 35 35 RV к генератору 18/24 12/16 X10 5.08 Не требуется Несоответствующая дефибрилляция 253 250
50
50 Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение
Нет 13.00 58,90 1,18 27 Эндокардиальный Эндокардиальный 222,2 Нет 35 35 RV к генератору 902 9025 1225 Не требуется Нет 3 M Синдром Бругада, внезапная смерть в семейном анамнезе Нет 12,92 41,35 u / a u / a 50 Endocardial 50 Endocardial 50 Endocardial 250 200 35 35 От ПП к генератору u / a u / a 9.92 Не требуется Нет 4 M Остановка ФЖ на наружной стенке, причина не обнаружена, но в анамнезе имеется рецидивирующий синкопе Да 15,33 82,00 10,44 56150 9025 Эндокардиальный 200 230,7 35 35 RV к генератору 30/40 12/16 X5 1,83 Да 902 902 902 902 902 9025 Аномальные изменения реполяризации на ЭКГ, мама имеет МКБ in situ для сильной ГГ при внезапной смерти Нет 13.92 47,50 u / a u / a Endocardial Endocardial 222.2 No. 9.67 31,12 0,08 3,3 Эндокардиальный Эндокардиальный 222,2 Нет 35 35 RV к генератору Нет 7 M Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 13,92 58.90 u / a u / a Endocardial Endocardial 222.2 Нет 35 35 RV к генератору 18/24 Не требуется Нет 8 M HOCM, синдром Нунана, рецидивирующие предсердные аритмии и синкопальные состояния Нет 16,00 56,00 2.35 173 Эндокардиальный Эндокардиальный 200 Нет 25 35 RV к генератору 30/40 18/24 7.50250 9 F HCM, семейный анамнез внезапной сердечной смерти, у мамы есть МКБ in situ No 15,75 58.20 u / a u / a Endocardial Endocardial 214.2 250 35 35 RV к генератору 30/40 Не требуется Миграция свинца 10 M HCM Да 10,08 30,89 9,29 177,2 Endocard2.5 240 35 35 RV к генератору 18/24 12/16 X5 10,83 Да Возможная инфекция поверхностной раны 1150
11 50 HOCM Да 8,42 23,80 4,13 162 Эндокардиальный Эндокардиальный 150 250 35 35 9025/2 9025/2 u / a 1.17 Да Умер (рефрактерная к шоку ФЖ) 12 F Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 15,33 59253 59153 Эндокардиальный u / a u / a u / a u / a RV к генератору u / a u / a u / a 5.92 Не требуется Нет 13 M Синдром удлиненного QT Да 14,67 68,90 15,29 464 15,29 464 Endocard2 35 35 RV к генератору 18/24 12/16 2,42 Да Нет Катушки для подкожной дефибрилляции с зондированием через 2 эпикардиальных или концевых отведения 14 M Синдром Бругада, семейный анамнез внезапной смерти Нет 11.50 35,81 0,52 u / a Endocardial S / C u / a Нет 21 31 u / a u / a u / a 6,17 Не требуется Нет 15 F Послеоперационная гистиоцитома ЛЖ и восстановление МК Да x 2 0,92 9,10 902 u / 03 Epicardial S / C 200 240 35 35 Катушка AP 18/24 12/16 Только во время зарядки 8.33 Да Миграция эпикардиального отведения, а затем отведение отросло 16 F Отсутствие уплотнения ЛЖ и задержка внутрижелудочковой проводимости Да 1,08 7,30 S / C 200 Нет 18 35 Катушка AP 18/24 12/16 1.83 Да Несоответствующая дефибрилляция11350 9025
Катехоламин полиморфный VT Да 1.25 9,30 0,15 0,8 Эпикардиал S / C 200 240 35 35 Катушка AP 24/32 Да Нет 18 M Предыдущее лечение ДОРВ и субаортального стеноза с заменой МК Да x 2 15,83 69,20 0.2 12,1 Эндокардиальный S / C 200 250 35 35 AP-катушка 30/40 12/16 X3 4,425 Да 12/16 X3 Эндокардит 19 M Удлиненный интервал QT и дилатационная кардиомиопатия Да 7,92 24.60 u / a u / a C 165253 31 31 AP Катушка u / a u / a 6.33 Не требуется Свинец разросся 20 F Синдром удлиненного интервала QT
Рецидивирующий обморок, несмотря на максимальное лечение, FHx внезапной смерти Нет 10.92 3725 Эндокард S / C 222,2 Нет 35 35 RV к генератору 18/24 12/16 4.92 Да Несоответствующая дефибрилляция Исключительный подкожный ИКД (Cameron Health Device) ( Рисунок 3 ) 21 M Синдром Бругада 902.105 5 S / C S / C 240 Нет 80 80 1.08 Не требуется Нет 22 F Синдром длинного QT Да 15,00 54,31 u / a 64,8 64,8 240 Нет 80 80 1,33 Не требуется Нет 23 M 33 31,40 0,02 6 S / C S / C 240 Нет 80 80
Антиаритмические препараты
Двенадцать пациентов (52%) получали хотя бы один антиаритмический препарат, прописанный в течение как минимум 1 месяца до имплантации ИКД.Трем детям прописали два препарата. Ни один ребенок не принимал более двух антиаритмических препаратов до имплантации ИКД. Из этих 12 пациентов 11 получали блокаторы β-адренорецепторов, трое — амиодарон, а один ребенок — флекаинид. После имплантации ИКД 15 детям были назначены антиаритмические препараты (во всех случаях это был блокатор β-адренорецепторов).
Обсуждение
В практике взрослых пациентов ИКД-терапия поддерживается значительной доказательной базой для управления риском ВСС. 12,13 Имплантация ИКД у детей растет, и данные демонстрируют безопасность и эффективность в педиатрической популяции. 11,14,15 Однако, поскольку терапия ИКД в детстве является относительно недавней разработкой с усовершенствованием технологий за последнее десятилетие, существует мало данных для очень долгосрочных результатов. Наши данные показывают, что эти дети очень хорошо справляются с устройствами ИКД in situ , со средним периодом наблюдения 4,9 года, при этом более 65% детей наблюдались более 5 лет.Это долгосрочное наблюдение важно, так как в течение 5-летнего периода у многих детей будет в некоторой степени скачок роста, что поднимает вопросы, связанные с риском миграции и исправления свинца. Мы продемонстрировали способность управлять этими детьми безопасно и эффективно, но при рассмотрении вопроса об имплантации ИКД детям важно принимать во внимание многие технические факторы.
Электрофизиологическое зондирование желудочков может осуществляться с помощью эндокардиальных, эпикардиальных или подкожных сенсорных проводов, хотя ведется работа над другими методами, такими как интраперикардиальные устройства. 16 Имплантируемый кардиовертер-дефибриллятор для шоковой терапии традиционно осуществлялся с помощью внутрисердечных дефибрилляционных катушек, но также может осуществляться с помощью подкожных катушек. Трансвенозный вводимый эндокардиальный электрод ИКД является общепринятым подходом у взрослых с техникой введения, аналогичной методике эндокардиальной стимуляции. Проблемы существуют с этой техникой в педиатрии. Во многих работах рассматриваются трудности с кардиостимуляцией у детей. 10,17 Многие из этих трудностей относятся к использованию педиатрических ИКД с дополнительными рисками, связанными с правильным размещением эндокардиальных спиралей в сердце у детей.
Таким образом, трансвенозный доступ у детей имеет те же риски, что и у взрослых; пневмоторакс, риск эндокардита и тромбоэмболические явления. Однако у ребенка есть некоторые уникальные проблемы, включая затрудненный доступ к сосудам, потребность в линейном росте, более узкие просветы сосудов с более высоким риском тромбоза / фиброза и более высокую частоту отказов отведения. Отказ отведения чаще встречается по мере роста ребенка. 10 Кроме того, введение эндокардиального электрода ИКД в детстве почти наверняка потребует пересмотра электрода в более позднем возрасте — процедура со значительными рисками.В нашей когорте 38,5% трансвенозных систем требовали ревизии. Данные для взрослых предполагают частоту пересмотра 12–20% за те же сроки, что и наша когорта. 18–20
До недавнего времени использование катушек дефибрилляции, установленных на трансвенозном электроде, соединенном с генератором ИКД, помещенных в пред- или постпекторальный карман, было основной конфигурацией дефибрилляции, применяемой ИКД в клинической педиатрической практике. . Однако из-за сложности конструкции катушка для определения ритма / дефибрилляции ICD более уязвима к физическим повреждениям и разрыву электродов, чем более простые, но более надежные электроды для стимуляции.Высокая частота отказов отведений ICD хорошо известна у всех производителей. 21,22 Отказ приводит к извлечению свинца и пересмотру системы, что само по себе связано со значительной заболеваемостью и риском. 23
Устройство ИКД для подкожного введения от Cameron Health представляет собой полностью подкожный датчик ИКД с дефибрилляцией. Если рассматривать его для детей, это может иметь некоторые преимущества. Это не требует введения каких-либо электродов в сосудистую сеть ребенка, оставляя возможность трансвенозного введения ИКД в более позднем возрасте.Один центр, 24 , сообщил об увеличении частоты несоответствующего разряда, но это может отражать относительную неопытность в отборе пациентов, поскольку это не было подтверждено в других отчетах. 25 Интуитивно можно утверждать, что легче заменить подкожный электрод по сравнению с системой эндокардиального отведения, хотя данные клинических испытаний или регистрационных данных, подтверждающие это утверждение, еще не существуют. Кроме того, имеющийся в продаже генератор подкожных устройств имеет большие размеры и не может быть удобно имплантирован маленьким детям.У детей, которым мы имплантировали эту систему, мы не сообщали о проблемах, связанных с эстетическим внешним видом или дискомфортом при использовании относительно больших устройств. Полностью подкожная система ИКД не требует стернотомии для имплантации, которая требуется, когда (по причинам болезни или анатомии) эпикардиальные электроды для определения ритма должны быть размещены для применения в традиционной терапии ИКД. Однако в этом случае эндокардиальный биполярный электрод может быть помещен и туннелирован к генератору ИКД, который затем присоединяется к катушкам подкожной дефибрилляции.Некоторые данные для взрослых показывают, что подкожные ИКД столь же эффективны, как и известные трансвенозные ИКД. 6 В нашей когорте ни одному из наших пациентов с эксклюзивными подкожными системами ИКД не потребовалась дефибрилляция. Поэтому мы не можем комментировать его эффективность шока на основе наших данных. Еще одним ограничением этой системы является неспособность обеспечить стимуляцию против брадикардии или тахикардии, поскольку отсутствует электрический интерфейс миокарда для обеспечения стимуляции эндокарда или эпикарда.
Насколько нам известно, существует ограниченная литература, касающаяся использования исключительно подкожных ИКД у детей. Данные, которые существуют в детстве, часто включают использование эпикардиальных отведений или трансвенозного эндокардиального ИКД, и обычно это касается детей с массой тела более 30 кг. 7
Мы использовали различные подходы для применения ИКД-терапии, включая полностью подкожный подход и гибридный подход, сочетающий эндокардиальные или эпикардиальные отведения для определения ритма с подкожными катушками дефибрилляции.
Принятый подход определялся анатомическими особенностями, терапевтическими потребностями и предпочтениями пациентов. Нашим намерением было свести к минимуму инвазию сосудов, так как мы осознаем, что ИКД-терапия, вероятно, потребуется этим пациентам на протяжении всей жизни, и ее необходимо будет использовать в других форматах в раннем взрослом возрасте. Сохраняя сосудистую сеть, мы защищаем варианты будущей терапии и снижаем риски заболеваемости и смертности, связанные с ранней неудачей эндокардиального отведения ИКД.Кроме того, по нашему опыту, конфигурация подкожной дефибрилляции шока более терпима к изменениям, связанным с ростом, чем, возможно, в случае с эндокардиальными отведениями, где адгезия к внутрисосудистым структурам ограничивает спонтанную адаптацию к изменяющейся анатомии растущего ребенка. Нашим ограничивающим фактором при рассмотрении вопроса о подкожном введении ИКД у детей является относительный размер ребенка по отношению к устройству.
Ограничения
Из-за низкой частоты имплантации ИКД детям во многих центрах размер нашей выборки невелик, хотя дети не были исключены.Кроме того, мы признаем, что это единый центр, ограниченный фиксированным количеством педиатрических имплантеров ИКД. Из-за изменений в нашей системе базы данных в течение отчетного периода некоторые данные не удалось получить с момента имплантации, несмотря на многочисленные попытки. Важно понимать, что количество пациентов Cameron Health особенно невелико (хотя это новая технология). В этой группе ни одному ребенку не требовалась соответствующая дефибрилляция. Мы не проводили интервью с пациентами в рамках этого периода наблюдения, поэтому не можем прокомментировать влияние имплантации ИКД на качество жизни.По нашему опыту, если у ребенка произошла остановка сердца на открытом воздухе или он находится в группе повышенного риска, многие родители недовольны тем, что их выписывают без ICD in situ . Дальнейшая работа более подробно рассмотрела психологическое воздействие и качество жизни пациентов с ИКД. 26,27
Выводы
Мы сообщили о различных подходах к использованию ИКД-терапии в педиатрической практике и практике врожденных пороков сердца, которые были предназначены для решения конкретных проблем, связанных с измененной анатомией сердца или размером пациента.К ним относятся гибридная подкожная дефибрилляция и отведения для эндокардиальной / эпикардиальной кардиостимуляции, полностью подкожная дефибрилляция и специальные функции детектирования ИКД, которые позволяют очень длительным периодам желудочковой тахикардии самостоятельно прекращаться и, таким образом, избегать ненужной шоковой терапии. Мы предлагаем использовать систематический подход для оценки оптимального обеспечения защиты от ВСС на разных этапах раннего периода жизни. Соображения включают необходимость защиты сосудистой сети от повреждения, связанного с ИКД, эффективное распознавание и распознавание аритмии, а также эффективность дефибрилляционной терапии.Таким образом, мы предполагаем, что (с учетом текущих коммерчески доступных технологий) подход должен быть следующим:
Мы продемонстрировали эффективность этих подходов в небольшой серии случаев с длительным периодом наблюдения.
В младенчестве: подкожная дефибрилляция, но эндокардиальное (только V-отведение) или эпикардиальное зондирование (A и V отведения, особенно при необходимости стимуляции и если доступ к эпикарду для имплантации свинца не был нарушен предыдущей операцией). Это потребует периодической переоценки эффективности системы.
В детстве: полностью (определение аритмии и отсутствие стандартной стимуляции) подкожная дефибрилляция, если ребенок достаточно большой для современных технологий, или «гибридная» подкожная система ИКД с отдельным кардиостимулятором ведет к эпикарду или эндокарду или полностью подкожно (определение аритмии и отсутствие стандартной кардиостимуляции) ИКД и отдельный кардиостимулятор (если показана кардиостимуляция для лечения брадикардии). Необходима дальнейшая работа для рассмотрения возможности гибридного подхода.
Постпубертатный скачок роста: при необходимости стимуляции: обычный ИКД или, если кардиостимуляция не требуется: полностью подкожный (определение аритмии и отсутствие стандартной стимуляции) дефибриллятор или подкожный ИКД (определение аритмии и отсутствие стандартной стимуляции) и отдельный кардиостимулятор.
Конфликт интересов: M.J.G., J.G., and M.H. не заявлять о конфликте интересов. J.M.M. получает исследовательскую поддержку, гонорары бюро докладчиков и гонорары за консультации от Medtronic Inc., St Jude Inc., Boston Scientific Inc. и Cameron Health Inc. J.A.R. получает неограниченный образовательный грант от Medtronic.
Список литературы
1. Внезапная смерть детей и подростков
, Сердце
, 2002
, т. 88
(стр. 426
— 31
) 2,,,,, и др. Риск фатальных аритмических событий у пациентов с синдромом удлиненного интервала QT после обморока
, J Am Coll Cardiol
, 2010
, vol. 55
(стр. 783
— 8
) 3,,,. Аритмическая внезапная смерть у детей
, Arch Cardiovasc Dis
, 2008
, vol. 101
(стр. 121
— 5
) 4,. Электрофизиологические вмешательства при синдромах наследственной аритмии
, Circulation
, 2007
, vol. 116
(стр. 1062
— 80
) 5,,,,, и др. Долгосрочное наблюдение за детьми и молодыми людьми, получавшими имплантируемый кардиовертер-дефибриллятор: собственный опыт авторов с оптимальным программированием имплантируемого кардиовертера-дефибриллятора
, Europace
, 2010
, vol. 12
(стр. 1245
— 50
) 6,,,,, и др. Полностью подкожный имплантируемый кардиовертер-дефибриллятор
, N Engl J Med
, 2010
, vol. 363
(стр. 36
— 44
) 7,,. Резюме 12993: подкожный имплантируемый кардиовертер-дефибриллятор у детей: ранний опыт
, Circulation
, 2010
, vol. 122
стр. A12993
8,,,,, и др. Прямое сравнение алгоритмов определения аритмии подкожной и трансвенозной ИКД: исследование START
, J Cardiovasc Electrophysiol
, 2012
, vol. 4
(стр. 359
— 66
) 9,,,,,. Значение имплантируемого кардиовертер-дефибриллятора при врожденных пороках сердца и педиатрии
, J Cardiovasc Electrophysiol
, 2004
, vol. 15
(стр. 72
— 6
) 10. Стимуляция сердца у младенцев и детей
, Сердце
, 2010
, т. 96
(стр. 1502
— 8
) 11,,,,,. Промежуточный опыт применения имплантируемых кардиовертер-дефибрилляторов у детей и молодых людей
, Europace
, 2010
, vol. 12
(стр. 1732
— 8
) 12 Национальный институт здравоохранения и клинического совершенства
, Имплантируемые кардиовертерные дефибрилляторы для лечения аритмий
, 2006
13,,. Использование имплантируемых кардиовертер-дефибрилляторов для предотвращения внезапной сердечной смерти: обзор доказательств и последствий
, Am J Med Sci
, 2005
, vol. 329
(стр. 238
— 46
) 14,,,,, и др. Результаты многоцентрового ретроспективного реестра имплантируемых кардиовертер-дефибрилляторов у детей и пациентов с врожденными пороками сердца
, J Am Coll Cardiol
, 2008
, vol. 51
(стр. 1685
— 91
) 15,,,. Пятилетний опыт применения имплантируемых дефибрилляторов у детей
, Am J Cardiol
, 1996
, vol. 77
(стр. 524
— 6
) 16,,,,, и др. Новая малоинвазивная внутриперикардиальная имплантируемая спиральная система кардиовертера-дефибриллятора: полезный подход к терапии аритмии у детей
, Ann Thorac Surg
, 2009
, vol. 87
(стр. 1234
— 9
) 17. Технические аспекты кардиостимуляции при врожденных пороках сердца у взрослых и детей
, Pacing Clin Electrophysiol
, 2008
, vol. 31
(стр. S28
— 31
) 18,,,,, и др. Более 10 лет с имплантируемым кардиовертером-дефибриллятором — долгосрочное наблюдение за 60 пациентами
, Кардиол Пол
, 2010
, vol. 68
(стр. 1023
— 9
) 19,,,,, и др. Отведения для трансвенной дефибрилляции: высокая частота неудач при длительном наблюдении
, J Cardiovasc Electrophysiol
, 2003
, vol. 14
(стр. 38
— 43
) 20,,,,, и др. Годовая частота дефектов электродов для трансвенозной дефибрилляции в имплантируемых кардиовертер-дефибрилляторах за период> 10 лет
, Circulation
, 2007
, vol. 115
(стр. 2474
— 80
) 21,. Возрастающая опасность отказа отведения имплантируемого кардиовертера-дефибриллятора Sprint Fidelis
, Heart Rhythm
, 2009
, vol. 6
(стр. 605
— 10
) 22,. Имплантируемый электрод кардиовертера-дефибриллятора: принципы, прогресс и перспективы
, Pacing Clin Electrophysiol
, 2009
, vol. 32
(стр. 1336
— 53
) 23,. Извлечение имплантируемых сердечных электронных устройств
, Curr Cardiol Rep
, 2011
, vol. 13
(стр. 407
— 14
) 24,,,,,. Клинический опыт полностью подкожных имплантируемых кардиовертер-дефибрилляторов у детей и взрослых: повод для осторожности
, Eur Heart J
, 2012
, vol. 33
(стр. 1351
— 9
) 25,,,,, и др. Подкожный массив с активным имплантируемым кардиовертером-дефибриллятором конфигурации: последующее исследование
, Congenit Heart Dis
, 2007
, vol. 2
(стр. 125
— 9
) 26,,,,, и др. Качество жизни педиатрических пациентов с имплантируемыми кардиовертерами-дефибрилляторами
, Am J Cardiol
, 2011
, vol. 107
(стр. 1023
— 7
) 27,,,,, и др. Психологическое функционирование и связанное с заболеванием качество жизни педиатрических пациентов с имплантируемым кардиовертер-дефибриллятором
, Pediatr Cardiol
, 2012
, vol. 33
(стр.569
— 75
) Опубликовано от имени Европейского общества кардиологов. Все права защищены. © Автор, 2013. Для получения разрешений обращайтесь по электронной почте: [email protected].
МКБ: Жить с ним хорошо | Детская больница CS Mott
Как добиться наилучших результатов от ИКД?
Используйте определенные электрические устройства с осторожностью.
Некоторые электрические устройства обладают сильным электромагнитным полем.Это поле может помешать вашему ИКД работать в течение короткого времени. Эти устройства есть у вас дома, в гараже, на рабочем месте и в больнице.
Многие другие устройства не влияют на работу ICD. Вы можете безопасно использовать их, когда они в хорошем рабочем состоянии.
Проконсультируйтесь с врачом или производителем вашего ИКД. Они могут дать вам полный список того, что безопасно, чего вам следует избегать и что нужно держать на небольшом расстоянии от вашего ИКД.
Вот несколько примеров.
Устройства, которых следует избегать
Избегайте устройств с сильными электромагнитными полями, например:
- Аппараты МРТ, если у вас нет устройства, которое безопасно в аппарате МРТ, или если ваш врач не говорит, что вы можете безопасно сделать МРТ с вашим ИКД.
- Некоторое сварочное оборудование.
- Электронные весы жира.
Устройства, с которыми нужно быть осторожнее
Держите ИКД на расстоянии не менее 2 футов (0.6 м) на расстоянии от:
- Индукционные плиты.
- Кабельные перемычки.
- Настольные пилы.
Держите ICD на расстоянии не менее 12 дюймов (30 см) от:
- Автомобильные зарядные устройства.
- Системы зажигания бензиновых двигателей или инструментов.
- CB радиостанции.
Держите ИКД на расстоянии не менее 6 дюймов (15 см) от:
- Мобильные телефоны и смартфоны.
- Планшеты и электронные книги.
- Носимые устройства, использующие беспроводные технологии, например фитнес-трекеры.
- Фены.
- Двигатели для пылесосов.
- Маленькие магниты.
- Электроинструменты, например дрель, газонокосилка или пила.
Не стойте рядом:
- Противоугонные датчики в магазинах.
- Системы безопасности в аэропортах.
Устройства, не влияющие на ICD
- Оборудование для кухни и ванной комнаты:
- Техника для ванных комнат (например, щипцы для завивки, электробритвы и электрические зубные щетки)
- Кухонная техника (например, тостеры, блендеры, электрические консервные ножи и холодильники)
- Микроволновая печь, газ , и электрические печи
- Прочие предметы домашнего обихода:
- Электрогрелки и электрические одеяла
- Стиральные и сушильные машины
- Пульт дистанционного управления
- Телевизоры, проигрыватели компакт-дисков, DVD-плееры
- Механизмы открывания гаражных ворот
- Оргтехника:
- Компьютеры
- Копировальные машины
- Принтеры
Что делать при электрошоке
Если вы получили разряд от ИКД, следуйте плану, который вы составили вместе с врачом.В общем, ваш план зависит от того, как вы себя чувствуете после шока и сколько раз вы испытываете шок.
После одного разряда:
- Позвоните 911 или другие службы экстренной помощи немедленно , если вы чувствуете себя плохо или у вас есть такие симптомы, как боль в груди.
- Немедленно позвоните своему врачу , если сразу почувствуете себя хорошо. Ваш врач может захотеть рассказать о шоке и назначить повторный визит.
После второго разряда в течение 24 часов:
- Немедленно позвоните своему врачу , даже если вы сразу почувствуете себя хорошо.
- После электрошока сделайте несколько дыхательных упражнений. Они могут помочь вам расслабиться.
- Сядьте или лягте в удобном положении. Положите одну руку на живот чуть ниже ребер, а вторую — на грудь.
- Сделайте глубокий вдох через нос и позвольте животу вытолкнуть руку наружу.Ваша грудь не должна двигаться.
- Выдохните через сжатые губы, как будто вы насвистываете. Почувствуйте, как рука на животе входит внутрь, и вытолкните ею весь воздух.
- Вдохните и выдохните, пока не почувствуете себя более расслабленным.
Позвоните своему врачу, если сработает сигнал тревоги.
Некоторые ИКД имеют систему сигнализации, которая может сказать вам, когда следует позвонить врачу. Сигнал тревоги не означает, что ваш ИКД не работает. Это означает, что вашему врачу нужно что-то проверить на вашем ИКД.Например, сигнал тревоги может означать, что необходимо проверить аккумулятор.
Ваш врач может сказать вам, как будет звучать ваш будильник. Вы можете услышать звуковой сигнал. Или вы можете почувствовать вибрацию, как вибрацию мобильного телефона.
Немедленно позвоните своему врачу, если вы услышите или почувствуете тревогу.
Медицинские анализы и процедуры
Многие медицинские анализы и процедуры не повлияют на работу кардиостимулятора. Но некоторые процедуры включают электромагнитные поля, которые могут повлиять на работу вашего ИКД.На всякий случай:
- Сообщите своим врачам, стоматологам и другим медицинским работникам, что у вас есть ИКД, до проведения какого-либо обследования, процедуры или операции.
- Попросите стоматолога поговорить с врачом перед стоматологической работой или операцией.
- Если вам нужна физиотерапия, попросите терапевта связаться с врачом перед использованием ультразвука, тепловой терапии или электростимуляции.
- Если вам нужна МРТ, сначала посоветуйтесь с врачом.МРТ можно сделать, если у вас есть ИКД, безопасный для МРТ. Если у вас есть другой тип ИКД, в некоторых случаях тест может быть проведен безопасно, но вам нужно будет поговорить с врачом о преимуществах и рисках.
Путешествие
Вы можете безопасно путешествовать с кардиологическим аппаратом. Но вам нужно подготовиться перед отъездом.
- Принесите список имен и номеров телефонов ваших врачей.
- Возьмите с собой идентификационную карту сердечного устройства.
- Знайте, что делать при прохождении службы безопасности аэропорта.
Вождение автомобиля
Если у вас аритмия или ИКД, из-за которых вам становится опасно водить машину, ваш врач может посоветовать вам прекратить водить машину, по крайней мере, на короткое время. Вам, вероятно, не нужно останавливать или ограничивать вождение, если ваша аритмия не вызывает серьезных симптомов. Чтобы узнать больше, см. Проблемы с сердечным ритмом и вождение.
Сообщаем другим
- Всегда носите с собой идентификационную карту ICD.Карта должна включать информацию о производителе и номер модели. Ваш врач может выдать вам удостоверение личности.
- Носите медицинские украшения, свидетельствующие о том, что у вас есть ИКД. Вы можете купить это в большинстве аптек.
Посещение контрольных визитов
Если вы считаете, что у вас есть инфекция рядом с устройством, немедленно позвоните своему врачу . Признаки инфекции включают:
- Изменения кожи вокруг устройства, такие как отек, тепло, покраснение и боль.
- Необъяснимая лихорадка.
Безопасные упражнения
Спросите своего врача, какой вид активности и интенсивность безопасен для вас. ИКД настроены на разряд при определенной частоте сердечных сокращений. Таким образом, ваша целевая частота пульса во время тренировки, вероятно, будет как минимум на 10-15 ударов ниже частоты пульса при разряде ИКД.
Ваш врач может помочь вам научиться использовать рейтинг воспринимаемой нагрузки (RPE) как способ определить, насколько интенсивно вы тренируетесь. Это может помочь вам поддерживать частоту сердечных сокращений на безопасном уровне во время тренировки.
Прекратите тренировку и позвоните своему врачу, если у вас есть:
- Давление или боль в груди, шее, руке, челюсти или плече.
- Головокружение, дурноту или тошноту.
- Необычная одышка или усталость.
- Сердцебиение, которое кажется вам необычным: слишком быстрое, слишком медленное или пропускающее удар.
- Другие симптомы, вызывающие у вас беспокойство.
- Шок от вашего ИКД.
Заниматься сексом
Большинство людей, у которых есть ICD (имплантируемый кардиовертер-дефибриллятор), могут вести активную половую жизнь. Если ваш врач говорит, что вы можете заниматься спортом и вести активный образ жизни, то, вероятно, заниматься сексом для вас безопасно.
После имплантации устройства вы дадите груди немного зажить, прежде чем возобновить половой акт. Если вы или ваш партнер беспокоитесь о возобновлении секса, поговорите со своим врачом о своих проблемах. Ваш врач или другой медицинский работник может оказать вам поддержку и совет.
Что делать, если меня шокирует? Многие люди с ИКД опасаются, что ИКД может шокировать их во время секса. Риск получить шок во время секса, кажется, такой же, как и при любых других подобных упражнениях. Если во время секса у вас случится шок, вы будете следовать своему плану относительно того, когда звонить врачу.
Будет ли мой партнер шокирован? Некоторые люди опасаются, что, если они получат шок во время секса, их партнер может пострадать. Но ваш партнер не будет шокирован и не почувствует боли, если вы будете шокированы.
Как справиться с беспокойством по поводу шока ИКД
Вы можете нервничать из-за того, что живете с ИКД, и можете бояться получить шок.
Шок может быть неудобным. Может показаться, что вас бьют ногой в грудь. У многих людей шок может вызвать беспокойство и депрессию.
Часто беспокоиться о жизни с ИКД. В конце концов, вы не знаете, когда может произойти шок, и шок может быть напоминанием о том, что ваше сердце не так здорово, как могло бы быть.Но если вы сделаете несколько простых шагов, вы почувствуете себя лучше, имея ICD.
- Попробуйте заменить негативные мысли о МКБ позитивными. Например: когда вы начинаете беспокоиться о шоке, напомните себе, что ИКД помогает спасти вашу жизнь. Или попробуйте сосредоточиться на позитивных вещах в своей жизни, например, на любовных отношениях, приятных занятиях или хороших друзьях.
- Поговорите со своим врачом о составлении плана действий в случае шока.
- Не меняйте то, что вы делаете. Возможно, вы захотите избежать действия, потому что считаете, что оно вызвало шок. Но шок может произойти в любой момент, и одними своими действиями предотвратить шок невозможно. Не прекращайте заниматься тем, что вам нравится, чтобы избежать шока.
Планирование на будущее
Планируя свое будущее и конец жизни, включайте планы для своего ИКД. Вы можете принять решение выключить ИКД в рамках необходимого лечения в конце жизни.Вы можете указать эту информацию в своем предварительном указании.
Имплантируемый кардиовертер-дефибриллятор (ИКД) | Американская кардиологическая ассоциация
ИКД полезны для предотвращения внезапной смерти у пациентов с известной устойчивой желудочковой тахикардией или фибрилляцией. Исследования показали, что ИКД играют роль в предотвращении остановки сердца у пациентов из группы высокого риска, у которых не было, но которые находятся в группе риска угрожающих жизни желудочковых аритмий.
ИКД нового поколения могут иметь двойную функцию, которая включает в себя способность служить кардиостимулятором.Функция кардиостимулятора будет стимулировать сердцебиение, если частота пульса будет слишком низкой.
Просмотрите анимацию ICD.
Что такое имплантируемый кардиовертер-дефибриллятор (ИКД)?
ИКД — это устройство с батарейным питанием, которое помещается под кожу и отслеживает частоту сердечных сокращений. Тонкие провода соединяют ИКД с вашим сердцем. При обнаружении аномального сердечного ритма устройство произведет электрический разряд, чтобы восстановить нормальное сердцебиение, если ваше сердце бьется хаотично и слишком быстро.
ИКД были очень полезны для предотвращения внезапной смерти у пациентов с известной устойчивой желудочковой тахикардией или фибрилляцией. Исследования показали, что они могут играть роль в предотвращении остановки сердца у пациентов из группы высокого риска, у которых не было, но которые находятся в группе риска угрожающих жизни желудочковых аритмий.
ИКД имплантируется под кожу прямо под ключицей. Он обнаруживает аритмию и реагирует электрическими сигналами, чтобы восстановить нормальный ритм вашего сердца.
Американская кардиологическая ассоциация рекомендует, чтобы перед тем, как пациент будет считаться кандидатом на ИКД, рассматриваемая аритмия должна быть опасной для жизни, и врачи исключили устранимые причины аритмии, такие как:
- Острый инфаркт миокарда (инфаркт)
- Ишемия миокарда (недостаточный приток крови к сердечной мышце)
- Электролитный дисбаланс и лекарственная токсичность
Поскольку многие люди не понимают своего основного состояния, такого как сердечная недостаточность или генетическая предрасположенность к риску внезапной остановки сердца, и поскольку ИКД используются в первую очередь для предотвращения внезапной сердечной смерти, они, в свою очередь, могут не понимать преимуществ по сравнению с ограничениями имплантированный ИКД.Если вы один из таких людей, здесь вы найдете информацию и рекомендации.
Зачем мне ИКД?
Ваш врач может порекомендовать ИКД, если вы или ваш ребенок подвержены риску опасной для жизни желудочковой аритмии из-за наличия:
Как имплантируется ИКД?
Генератор импульсов с батарейным питанием имплантируется в мешочек под кожу груди или живота, часто чуть ниже ключицы. Генератор размером с карманные часы. Провода или выводы проходят от генератора импульсов к позициям на поверхности или внутри сердца и могут быть проложены через кровеносные сосуды, что устраняет необходимость в операции на открытой груди.
Как работает ИКД?
Он знает, когда сердцебиение ненормальное, и пытается вернуть сердцебиение в норму.
- Если ваш ИКД оснащен кардиостимулятором, когда ваше сердцебиение слишком медленное, он работает как кардиостимулятор и посылает к сердцу крошечные электрические сигналы.
- Когда ваше сердцебиение слишком быстрое или хаотичное, оно дает дефибрилляцию, чтобы остановить ненормальный ритм.
- Работает 24 часа в сутки.
Новые устройства также обеспечивают «ускоренную» стимуляцию для электрического преобразования устойчивой желудочковой тахикардии (учащенного сердечного ритма) и «резервной» стимуляции при брадикардии (медленном сердечном ритме).Они также предлагают множество других сложных функций, таких как хранение обнаруженных аритмических событий и возможность выполнять электрофизиологическое тестирование. Сохраненная информация может помочь вашему врачу оптимизировать ИКД в соответствии с вашими потребностями.
Что мне следует спросить у врача или медсестру о жизни с ИКД?
Скорее всего, вы сможете вернуться к почти нормальному образу жизни. Но лучше всего спросить своего врача, каких типов машин или оборудования вам следует избегать. Также спросите, что вы можете, а что нельзя делать, если у вас есть ИКД.Прочтите о жизни с ИКД.
Просмотрите вопросы по МКБ, чтобы задать их врачу, чтобы узнать о предлагаемых вопросах для ваших медицинских работников, например:
- Когда я смогу вернуться к нормальной деятельности?
- Я умею плавать?
- Могу я бежать?
- Можно ли заниматься сексом?
- Могу ли я играть в видеоигры и пользоваться беспроводными устройствами?
- Каким будет ICD изо дня в день?
- Когда ждать шока?
- Шок болит?
Рекомендация AHA
Если у вас есть имплантируемый кардиовертер-дефибриллятор, помните о своем окружении и об устройствах, которые могут мешать его работе.К потенциально опасным устройствам относятся устройства с сильными магнитными полями. Следующие устройства могут нарушить сигнализацию ICD и помешать его правильной работе, иногда без вашего ведома. Чем дольше вы подвергаетесь воздействию потенциально мешающего устройства и чем ближе оно находится в непосредственной близости от вашего ICD, тем больше вероятность, что это повлияет на работу вашего ICD.
Узнайте об электромагнитной совместимости вашего ICD и других продуктов с помощью этого списка устройств, которые мешают работе ICD.
Загрузите и распечатайте нашу страницу «Ответы по сердцу: что такое ИКД?» (PDF)
Управление педиатрическим кардиостимулятором и дефибриллятором
Группа интервенционных электрофизиологов Children’s National разработала и усовершенствовала методы имплантации трансвенозного кардиостимулятора и дефибриллятора детям. Команда разработчиков использовала лазерную технику для извлечения сломанных электродов для кардиостимуляции.
Что такое постоянный кардиостимулятор?
Постоянный кардиостимулятор — это небольшое устройство, которое имплантируется под кожу и посылает электрические сигналы для запуска или регулирования медленного сердцебиения.Постоянный кардиостимулятор может использоваться для ускорения сердцебиения, если естественный кардиостимулятор сердца (синоатриальный узел или узел SA) не функционирует должным образом, и у него развилась ненормальная частота сердечных сокращений или ритм, или если электрические пути заблокированы. Кардиостимуляторы обычно используются при медленных аритмиях, таких как синусовая брадикардия, синдром слабости синусового узла или блокада сердца.
У младенцев и маленьких детей кардиостимуляторы обычно размещаются в брюшной полости. Провода, соединяющие кардиостимулятор с сердцем, размещаются на внешней поверхности сердца.Это положение выгодно, потому что жир в брюшной полости защищает провода кардиостимулятора и кардиостимулятора от травм, которые могут возникнуть во время повседневных детских занятий, таких как лазание и падение.
У детей школьного возраста и подростков кардиостимулятор может быть установлен в области плеча, непосредственно под ключицей. Провода кардиостимулятора часто помещаются внутри подключичной вены, большой вены, которая соединяется с верхней полой веной и правым предсердием, а затем направляются внутрь сердца.
Что такое имплантируемый кардиовертер-дефибриллятор (ИКД)?
ИКД — это небольшое устройство, немного больше кардиостимулятора, которое имплантируется под кожу, часто в области плеча, прямо под ключицей. У младенцев и маленьких детей ИКД размещаются в брюшной полости, а провода подключаются к внешней поверхности сердца, как описано выше для кардиостимуляторов. ICD определяет частоту сердечных сокращений. Когда частота сердечных сокращений превышает запрограммированную в устройстве частоту, ИКД производит небольшой электрический разряд в сердце, чтобы замедлить частоту сердечных сокращений.ИКД также могут работать как кардиостимулятор, подавая электрический сигнал для регулирования слишком медленной частоты сердечных сокращений. ИКД обычно используются при быстрых аритмиях, таких как желудочковая тахикардия или фибрилляция желудочков.
Когда нужен кардиостимулятор или ИКД?
При дисфункции естественного водителя ритма сердца сигналы, которые он посылает, могут стать беспорядочными: слишком медленными, слишком быстрыми или слишком нерегулярными, чтобы стимулировать адекватные сокращения камер сердца. Когда сердцебиение становится неустойчивым, это называется аритмией (ненормальный ритм сердца, из-за которого сердце может работать менее эффективно).
Аритмия может вызвать проблемы с сокращением камер сердца из-за:- Не позволяя камерам заполняться достаточным количеством крови, потому что электрический сигнал заставляет сердце работать слишком быстро.
- Не позволяет откачать достаточное количество крови к телу, потому что электрический сигнал заставляет сердце перекачивать кровь слишком медленно или неравномерно.
Американская кардиологическая ассоциация разработала рекомендации по показаниям для установки кардиостимуляторов или ИКД у детей.В целом, показания рассматриваются как следующие:
Класс I — вполне определенное доказательство того, что пациенту необходим кардиостимулятор или ИКД:- Расширенная блокада сердца второй или третьей степени, АВ-блокада, связанная с симптоматической брадикардией, замедленным сердцем. частота сердечных сокращений, застойная сердечная недостаточность или низкий сердечный выброс.
- Дисфункция синусового узла с более низкой частотой сердечных сокращений, чем ожидалось для возраста, со связанными симптомами (например, усталостью).
- Послеоперационная расширенная АВ-блокада второй или третьей степени, которая, как ожидается, не исчезнет или сохраняется не менее 7 дней после кардиохирургического вмешательства.
- Врожденная атриовентрикулярная блокада третьей степени с ускользающим ритмом широкого QRS или желудочковой дисфункцией.
- Врожденная атриовентрикулярная блокада третьей степени у младенца с желудочковой частотой <50-55 ударов в минуту или с врожденным пороком сердца и желудочковой частотой <70 ударов в минуту.
- Устойчивая пауза-зависимая желудочковая тахикардия (ЖТ) с удлиненным интервалом QT или без него, при которой эффективность стимуляции тщательно задокументирована.
Класс II — большинство врачей согласны с тем, что наличие кардиостимулятора или ИКД будет полезно.- Синдром брадикардии-тахикардии с необходимостью длительного антиаритмического лечения, отличного от дигиталиса.
- Врожденная атриовентрикулярная блокада третьей степени после первого года жизни со средней частотой сердечных сокращений <50 ударов в минуту или с длинными паузами между сердечными сокращениями.
- Синдром удлиненного интервала QT с атриовентрикулярной блокадой 2: 1 или атриовентрикулярной блокадой третьей степени.
- Бессимптомная синусовая брадикардия у ребенка со сложным врожденным пороком сердца с ЧСС в покое <35 ударов в минуту или паузами в ЧСС> 3 секунд.
Класс III — большинство врачей согласны с тем, что кардиостимулятор или ИКД не принесут пользы
- Временная послеоперационная АВ-блокада третьей степени, которая возвращается к синусовому ритму с остаточной бифасцикулярной блокадой.
- Врожденная атриовентрикулярная блокада третьей степени у бессимптомных новорожденных, детей или подростков с приемлемой частотой, узким комплексом QRS и нормальной функцией желудочков.
- Бессимптомная синусовая брадикардия у подростка с врожденным пороком сердца с ЧСС в покое <35 ударов в минуту или паузами в ЧСС> 3 секунд.
Какие показания для установки ИКД у детей?
Есть три показания для установки ICDS у детей. Это:
Класс I:
- Остановка сердца из-за фибрилляции желудочков (ФЖ) или ЖТ, которые не являются временными или обратимыми.
- Самопроизвольная длительная ЖТ.
- Обморок неустановленного происхождения с клинически значимой гемодинамически значимой устойчивой ЖТ или ФЖ, вызванной при электрофизиологическом исследовании, когда лекарственная терапия неэффективна, не переносится или не является предпочтительной.
Класс IIa Нет. Класс IIb
- Остановка сердца, предположительно вызванная ФЖ, когда электрофизиологическое исследование препятствует другим медицинским показаниям.
- Тяжелые симптомы, связанные с устойчивыми желудочковыми тахиаритмиями в ожидании трансплантации сердца.
- Семейные или унаследованные состояния с высоким риском возникновения опасных для жизни желудочковых тахиаритмий, таких как синдром удлиненного интервала QT или гипертрофическая кардиомиопатия.
- Рецидивирующие обмороки неустановленной этиологии при наличии желудочковой дисфункции и индуцибельных желудочковых аритмий при электрофизиологическом исследовании, когда другие причины обморока были исключены.
Что входит в состав постоянного кардиостимулятора / ИКД?
Постоянный кардиостимулятор или ИКД состоит из двух компонентов, включая следующие:
- Генератор импульсов, который имеет герметичную литиевую батарею и блок электронных схем.Генератор импульсов производит электрические сигналы, заставляющие сердце биться. Генераторы импульсов также могут принимать сигналы, посылаемые самим сердцем, и отвечать на них.
- Один или несколько проводов (также называемых выводами). Отведения представляют собой изолированные гибкие провода, по которым к сердцу передаются электрические сигналы от генератора импульсов. Отведения также могут передавать сигналы от сердца к генератору импульсов. Один конец электрода присоединяется к генератору импульсов, а электродный конец электрода располагается в предсердии (верхняя камера сердца) или в желудочке (нижняя камера сердца).
Отведения кардиостимулятора могут быть расположены в предсердии, желудочке или в обоих, в зависимости от состояния, требующего установки кардиостимулятора.
Кардиостимуляторы, которые стимулируют правое предсердие или правый желудочек, называются «однокамерными» кардиостимуляторами.
Кардиостимуляторы, которые стимулируют правое предсердие и правый желудочек сердца и требуют двух отведений для стимуляции, называются двухкамерными кардиостимуляторами. Кардиостимуляторы, которые стимулируют и правый, и левый желудочек, называются «двухжелудочковыми» кардиостимуляторами.
Как имплантируется кардиостимулятор / ИКД?
Установка кардиостимулятора / ИКД выполняется в больнице, в операционной или в лаборатории катетеризации сердца. Во время процедуры ребенок находится под общим наркозом.
У детей старшего возраста и подростков, которым установлен трансвенозный кардиостимулятор, делается небольшой разрез прямо под ключицей. Электрокардиостимулятор / электроды ИКД вводятся в сердце через кровеносный сосуд, проходящий под ключицей. Эта процедура обычно выполняется в лаборатории катетеризации.После завершения процедуры ребенок проходит период восстановления в несколько часов и обычно остается в больнице в течение 48 часов.
У детей младшего возраста кардиостимулятор можно ввести в брюшную полость через небольшой разрез. Второй разрез делается в груди, чтобы визуализировать сердце. Электрод (-а) направляются к сердцу, а затем помещаются на поверхность сердца. Эта процедура проводится в операционной. После завершения процедуры ребенок проходит период восстановления в несколько часов и часто готов отправиться домой через 1-2 дня после процедуры.
Пациенты, которым установлен кардиостимулятор или ИКД, будут осмотрены для последующего осмотра и осмотра ран через 1-2 недели после выписки из больницы. Еще один визит обычно назначается через 1 месяц после процедуры, и кардиостимулятор / ИКД проверяется снова. После послеоперационного периода пациенты обычно проходят осмотр у электрофизиолога и медсестры, работающей с кардиостимулятором, каждые 6 месяцев, если у них есть кардиостимулятор, и каждые 4 месяца, если им установлен ИКД. Вам не разрешат замачивать рану в воде (т.е. купаться или принимать ванну) в течение 1 месяца или до полного заживления раны. Пациентам, которым в верхнюю часть грудной клетки имплантирован трансвенозный кардиостимулятор или ИКД, мы рекомендуем не поднимать руку выше уровня плеча также в течение 1 месяца после операции.
После получения кардиостимулятора или ИКД вы получите от производителя идентификационную карту, которая включает информацию о конкретной модели кардиостимулятора вашего ребенка и серийный номер. Вы должны всегда носить эту карточку с собой, чтобы информация всегда была доступна любому медицинскому работнику, у которого может быть причина обследовать и / или лечить вашего ребенка.Ваш ребенок также может носить браслет или ожерелье с медицинской идентификацией, чтобы предупреждать других о кардиостимуляторе или ИКД в экстренных случаях.
Имплантация детского дефибриллятора и кардиостимулятора
Если у вашего ребенка нарушение сердечного ритма (аритмия), мы можем порекомендовать кардиостимулятор или дефибриллятор, чтобы регулировать сердцебиение вашего ребенка. Это устройства, которые мы размещаем непосредственно на сердце вашего ребенка или рядом с ним. Устройство посылает сердцу электрический импульс, чтобы помочь ему поддерживать нормальный ритм.
Имплантация кардиостимулятора и дефибриллятора: национальный подход для детей
В Детском национальном институте сердца наши электрофизиологи (EP) открывают новые подходы к имплантации устройств для детей. Для нас инновационные решения в области аритмии являются частью нашего настоящего и будущего.
- Малоинвазивные процедуры . Мы используем наименее инвазивные процедуры, чтобы ваш ребенок быстрее выздоровел. Наш центр EP является уникальным в регионе тем, что использует минимально инвазивный подход к лечению нарушений ритма у детей.
- Надежный, квалифицированный уход . Наши терапевты имеют более чем 20-летний опыт проведения процедур по имплантации кардиостимуляторов и дефибрилляторов детям. После процедуры дети выздоравливают в нашей известной комнате восстановления кардиологических процедур (CPRU). В CPRU педиатрические медсестры и персонал поддерживают и заботятся о вашем ребенке, когда он или она выздоравливает.
- Устройства специализированные. Мы лечим наших самых маленьких пациентов с помощью специализированных устройств и процедур, адаптированных к анатомии их маленького сердца.Мы используем наши обширные знания и опыт в этой области, чтобы адаптировать продукты для кардиостимуляторов и дефибрилляторов и сделать их подходящими для детей.
- Текущие исследования . Мы активно участвуем в исследованиях, работая с производителями кардиостимуляторов и дефибрилляторов, чтобы разработать устройства еще меньшего размера и менее инвазивные способы выполнения процедуры имплантации.
Кардиостимуляторы и дефибрилляторы: как они работают
Кардиостимуляторы и дефибрилляторы похожи друг на друга.Вот что они делают:
- Имплантируемый кардиовертер-дефибриллятор (ICD). ИКД помогает контролировать аритмию, которая опасна для жизни или может привести к внезапной остановке сердца. Во время этих аритмий сердце вашего ребенка не может нормально перекачивать кровь. ИКД подвергает сердце электрошоку, чтобы восстановить нормальный ритм сердца.
- Кардиостимулятор . Кардиостимулятор посылает в сердечную мышцу небольшие электрические сигналы. Обычно мы используем кардиостимуляторы для лечения менее опасных аритмий, таких как замедление сердечного ритма.
Извлечение отведения
Отведение (произносится как «светодиод») — это провод кардиостимулятора или ИКД, по которому электрический сигнал подается в сердечную мышцу. Удаление свинца — это когда нам нужно удалить один или несколько из этих проводов внутри сердца. Это может быть связано с:
- Повреждение отведения
- Рубцовая ткань, образующаяся на кончике отведения
- Инфекция, развивающаяся на отведении
- Сгусток или рубцовая ткань, блокирующие вену
Если мы определим вашего ребенка требуется добыча свинца, мы подробно обсудим с вами, в том числе причины добычи и следующие шаги.Наша команда EP состоит из всемирно известных экспертов по извлечению свинца. Мы используем специальное оборудование, включая лазерную технологию, чтобы обеспечить наиболее безопасную и эффективную процедуру удаления вашего ребенка.
Свяжитесь с нами
Для получения дополнительной информации позвоните нам по телефону 202-476-2020.
Ребенок, живущий с кардиостимулятором или имплантируемым кардиовертер-дефибриллятором (ИКД)
С развитием технологий имплантированные кардиостимуляторы и ИКД обычно служат от 5 до 7 лет или более (в зависимости от использования и типа устройства).В большинстве случаев ребенок с одним из этих устройств может вести нормальный образ жизни. Новые технологии также снизили риск помех от оборудования, такого как микроволновые печи. В прошлом эти предметы могли повлиять на эти устройства. Тем не менее, примите определенные меры предосторожности, когда ребенку имплантирован кардиостимулятор или ИКД.
Какие меры предосторожности следует соблюдать при имплантированном кардиостимуляторе или ИКД?
Ваш ребенок должен носить медицинский браслет или цепочку для удостоверения личности, чтобы в экстренных случаях сообщать другим об устройстве.Когда он или она достаточно взрослые, чтобы иметь бумажник, неплохо было бы также иметь при себе удостоверение личности.
Следующие элементы не изменяют функции сегодняшних кардиостимуляторов или ИКД:
Микроволновые печи
Кухонное оборудование, такое как блендеры, тостеры и электрические ножи
Телевизоры (включая пульт дистанционного управления), FM- и AM-радио и стереосистемы
Теле- и радиопередатчики
Радиолюбители и радиостанции CB
Электрические одеяла и грелки
Электробритвы, фены, щипцы для завивки и другие предметы личной гигиены
Садовая техника, например электрические триммеры
Устройство открывания гаражных ворот
Металлоискатели бытового назначения (маловероятно, что охранные металлоискатели причинят вред, но не стоит долго стоять рядом с ним)
Компьютеры
Копировальные и факсимильные аппараты
Надлежащим образом заземленные инструменты для мастерских (кроме генераторов или оборудования для дуговой сварки)
Сотовые телефоны и MP3-плееры
Обычно сотовые телефоны не влияют на кардиостимуляторы или ИКД.Большинство устройств, производимых сегодня, имеют фильтр, который позволяет использовать большинство сотовых телефонов во всем мире. Сюда входят аналоговые и цифровые телефоны. Однако Федеральная комиссия по связи (FCC) делает новые частоты доступными для сотовых телефонов, что может сделать кардиостимуляторы или ИКД менее надежными. Общие рекомендации включают в себя держать сотовый телефон на расстоянии не менее 6 дюймов от кардиостимулятора или ИКД. Также избегайте ношения мобильного телефона в нагрудном кармане над устройством. Точно так же не размещайте MP3-плееры и наушники рядом с кардиостимулятором, так как они могут вызывать некоторые помехи.
Безопасность
Убедитесь, что ваш ребенок осторожен, проходя через датчики безопасности в аэропортах и правительственных зданиях, например, в зданиях судов. Как правило, проходить через детекторы безопасности аэропорта безопасно. Они не должны повредить кардиостимулятор или ИКД. Но сообщите сотрудникам службы безопасности аэропорта, что у вашего ребенка есть кардиостимулятор или ИКД, прежде чем он или она пройдет проверку безопасности. Устройство может включить сигнализацию. Кроме того, если ваш ребенок выбран для более подробного поиска, вежливо напомните службе безопасности, что ручную металлическую палочку , а не следует держать над устройством в течение длительного периода времени (более одной или двух секунд).Магнит внутри палочки-детектора может временно изменить режим работы устройства. Будьте готовы предъявить удостоверение личности или медицинский браслет, чтобы пройти через контрольно-пропускные пункты.
Другие меры предосторожности
Следующие ситуации могут вызвать помехи в работе ICD. (Некоторые из упомянутых мероприятий не подходят до тех пор, пока ребенок не достигнет совершеннолетия, но могут повлиять на подростков старшего возраста.) Подробно обсудите следующее с врачом вашего ребенка:
Не работайте, не держите и не переносите магниты рядом с кардиостимулятором или ИКД.
Избегайте аппаратов магнитно-резонансной томографии (МРТ) или других сильных магнитных полей, так как они могут повлиять на программирование или работу устройства. Кроме того, быстро меняющееся магнитное поле внутри МРТ-сканера теоретически может вызвать нагрев выводов устройства. Часто есть альтернативы МРТ для людей с кардиостимуляторами, но если врач вашего ребенка определяет, что ему или ей абсолютно необходимо сканирование МРТ, тщательно обсудите это с кардиологом вашего ребенка, прежде чем продолжить.Если вы и кардиолог решите продолжить, ваш ребенок должен находиться под пристальным наблюдением во время сканирования, с помощью устройства программирования кардиостимулятора. Кроме того, нельзя допускать попадания металлических предметов рядом с аппаратами МРТ.
Воздерживаться от диатермии (использование тепла в физиотерапии для лечения мышц).
Отключайте большие двигатели, такие как автомобили или лодки, при работе с ними, так как они могут временно «сбить с толку» устройство.Не используйте цепные пилы из-за тесного контакта с компонентами двигателя.
Избегайте использования некоторых высоковольтных или радиолокационных машин, таких как аппараты для дуговой сварки, высоковольтные провода, радиолокационные установки, плавильные печи, электрические сталеплавильные печи и другое сильноточное промышленное оборудование.
Избегайте работы в ограниченном пространстве рядом с радио- или телевещательными вышками и антеннами.
Если вашему ребенку предстоит хирургическая процедура, которую проводит хирург или стоматолог, сообщите хирургу или стоматологу, что у вашего ребенка есть кардиостимулятор или ИКД.Некоторые хирургические процедуры требуют, чтобы устройство вашего ребенка было временно выключено или переведено в специальный режим. Это решение примет кардиолог вашего ребенка. Временное изменение режима на устройстве вашего ребенка может быть выполнено неинвазивно (дополнительных операций не требуется), но только квалифицированным медицинским персоналом.
Определенные медицинские процедуры могут иногда влиять на работу устройства, но могут быть успешно выполнены с некоторыми настройками кардиостимулятора или ИКД.Эти процедуры включают следующее:
Экстракорпоральная ударно-волновая литотрипсия (ЭУВЛ). Процедура растворения камней в почках.
Чрескожная электрическая стимуляция нервов (TENS). Устройство, используемое для облегчения острой или хронической боли.
Лучевая терапия при раке
Проконсультируйтесь с врачом вашего ребенка, прежде чем ваш ребенок будет проходить эти процедуры.
Всегда консультируйтесь с врачом вашего ребенка, если у вас есть какие-либо вопросы относительно использования определенного оборудования рядом с кардиостимулятором вашего ребенка.
Может ли мой ребенок заниматься обычными повседневными занятиями с кардиостимулятором или ИКД?
После имплантации устройства ваш ребенок, как правило, сможет выполнять те же действия, что и другие люди в той же возрастной группе. Лечащий врач вашего ребенка предоставит инструкции по занятиям, характерные для вашего ребенка.
Однако, когда ребенок занимается физической, развлекательной или спортивной деятельностью, ребенок с кардиостимулятором или ИКД должен избегать ударов в область над кардиостимулятором.Удар по груди или животу рядом с кардиостимулятором или ИКД может повлиять на его работу. По этой причине контактные виды спорта обычно не рекомендуются детям с кардиостимуляторами или ИКД. Если ваш ребенок получил удар в эту область, обратитесь к врачу вашего ребенка. Проконсультируйтесь с врачом вашего ребенка об ограничениях активности.
Всегда консультируйтесь с врачом вашего ребенка, если он или она чувствует себя плохо после занятия, или когда у вас есть вопросы о начале нового занятия.
Как я могу убедиться, что кардиостимулятор моего ребенка или ИКД работают правильно?
Хотя устройство вашего ребенка рассчитано на срок службы от 5 до 7 лет, всегда проверяйте его регулярно, чтобы убедиться, что оно работает должным образом.У разных врачей могут быть разные графики проверки устройств. Большинство из них проверяется дома с помощью телефона и специального оборудования, предоставленного производителем устройства вашего ребенка. Врач вашего ребенка также порекомендует вам лично проверять устройство через определенные промежутки времени. Любые изменения настроек устройства должны производиться лично обученным медицинским работником с использованием программатора устройства.
Срок службы батареи, состояние выводных проводов и различные функции проверяются с помощью так называемого «опроса устройства».Во время допроса устройство неинвазивно подключается к программатору устройства с помощью специальной палочки, помещаемой на кожу над кардиостимулятором или ИКД. Данные передаются от устройства к программисту и оцениваются. Большинство домашних систем опроса устройств используют беспроводную технологию для подключения устройства к специальному оборудованию, которое записывает данные и отправляет их врачу вашего ребенка.
Ваш врач может попросить вас периодически проверять частоту пульса вашего ребенка. Немедленно сообщайте врачу о любых необычных симптомах или симптомах, подобных тем, которые были у вашего ребенка до установки устройства.
При необходимости всегда консультируйтесь с врачом вашего ребенка для получения дополнительной информации.
Что такое пульс?
Частота пульса — это измерение частоты пульса или количества ударов сердца в минуту. Когда сердце проталкивает кровь по артериям, они расширяются и сужаются вместе с током крови. Это можно почувствовать в различных точках тела в виде пульса. Измерение пульса не только измеряет частоту сердечных сокращений, но также может указывать на следующее:
Сердечный ритм (ненормальный ритм может указывать на сердечное заболевание или аритмию)
Сила пульса (слабый пульс может указывать на учащенное сердцебиение, при котором некоторые удары слишком слабые, чтобы их можно было почувствовать, сердечная недостаточность или низкий объем крови в системе кровообращения)
Многие кардиостимуляторы имеют разную частоту, в зависимости от уровня активности вашего ребенка и других факторов.Частота пульса может колебаться и увеличиваться в зависимости от физических упражнений, болезней, травм и эмоций. У девочек-подростков и женщин, как правило, частота сердечных сокращений выше, чем у мальчиков и мужчин того же возраста. Спортсмены, например бегуны, которые много тренируют сердечно-сосудистую систему, могут иметь естественное замедление сердечного ритма.
Как проверить пульс вашего ребенка
Когда сердце нагнетает кровь по артериям, вы можете почувствовать биение, сильно надавив на артерию. Ваши артерии расположены близко к поверхности кожи в определенных точках тела.Пульс можно обнаружить сбоку на нижней части шеи, на внутренней стороне локтя или на запястье. При измерении пульса:
Сильно, но осторожно надавите на артерии кончиками первого и второго пальцев, пока не почувствуете пульс. Не нащупывайте пульс большим пальцем.
Начните отсчет импульсов, когда секундная стрелка часов будет на 12.
Считайте пульс в течение 60 секунд (или в течение 15 секунд, а затем умножьте на 4, чтобы вычислить удары в минуту).
Во время счета не смотрите постоянно на часы, а сосредоточьтесь на ударах пульса. Если у вас возникли проблемы с этим методом, попробуйте цифровой кухонный таймер и установите его на 1 минуту. Прекратите считать, когда сработает таймер.
Если вы не уверены в своих результатах, попросите другого человека посчитать за вас.
Возможно, лучше проверить пульс на запястье (лучевой артерии), чем на шее (сонной артерии).Если вам необходимо проверить пульс на шее, не давите сильно на шею и никогда не давите на обе стороны шеи одновременно; это может привести к потере сознания у некоторых людей из-за прекращения кровоснабжения мозга.
Если у вас возникли проблемы с измерением пульса вашего ребенка, проконсультируйтесь с врачом вашего ребенка.
.
Удовлетворительная дефибрилляция была подтверждена во время имплантации у всех детей индукцией и прекращением фибрилляции желудочков (ФЖ) с запасом прочности 10 Дж, повторенной как минимум дважды. Где применимо, во время тестирования продолжали стимулировать AAI. На момент тестирования в этой когорте у нас не было случаев неудачной дефибрилляции.
Данные конфигурации и программирования были доступны для 18 пациентов, и лишь ограниченные данные доступны в других случаях, когда последующее наблюдение продолжалось в другом центре.Устройства S-ICD выбирают лучший из трех векторов чувствительности и имеют уникальный алгоритм обнаружения аритмии, основанный на обнаружении частоты и извлечении признаков. Он обеспечивает непрограммируемый разряд 80 Дж с использованием автоматического вектора, способного менять полярность в случае отказа кардиоверта.
Для устройств с подкожными катушками вектор удара идет от переднего катода к заднему аноду, при этом генератор в цепи неактивен. Эта установка была выбрана, поскольку она обеспечивает постоянную безопасность вектора шока перед лицом роста и миграции, особенно там, где выбрано место генерации брюшной полости.Одно из других устройств было настроено на подачу разряда от генератора к катушке RV. Все остальные устройства были настроены на передачу разряда от катушки RV к генератору. Три устройства произвели начальный разряд ниже максимальной мощности, а все последующие разряды — на максимуме. Все остальные устройства производили все удары на максимальной мощности. Вектор шока был обращен в последней последовательности во всех случаях.
Обнаружение было установлено на 18/24 в 10 случаях и 30/40 в четырех случаях. Одно устройство было настроено на 24/32. Повторное обнаружение было соответствующим образом уменьшено во всех случаях.Шестнадцать устройств имели зону обнаружения VF, установленную на уровне 200 ударов в минуту или выше. Наивысшая зона была установлена на отметке 250 ударов в минуту. в аппарате и 240 уд. / мин. в устройствах Cameron Health. Самая низкая частота обнаружения была установлена на уровне 150 ударов в минуту. У девяти устройств была отдельная зона желудочковой тахикардии, все с частотой> 200 ударов в минуту.
68″ data-legacy-id=»s3f»> Последующая деятельность Общий период наблюдения за всеми типами ИКБ составлял от 0,17 до 11,08 года (в среднем 4,92 года). Девять детей (41%) получили соответствующую дефибрилляцию по поводу фибрилляции желудочков (пять детей более одного раза в течение периода наблюдения).
Пятеро детей (22%) получили несоответствующий электрошок, все из-за неправильного распознавания и распознавания синусовой или наджелудочковой тахикардии. У всех этих детей были эндокардиальные или эпикардиальные сенсорные отведения.Дальнейшие маневры были использованы для исправления этого с изменением конфигурации программного обеспечения, чтобы увеличить количество интервалов тахикардии, которые необходимо было обнаружить, чтобы объявить начало эпизода желудочковой аритмии, что удовлетворяет критериям обнаружения устройства (до 120/140 ударов) (Medtronic ™ Inc.).
Один ребенок умер по МКБ in situ . У этого ребенка была рефрактерная к шоку фибрилляция желудочков с ГКМП. ИКД правильно дефибриллировал несколько эпизодов, но повторное инициирование аритмии в этом случае привело к истощению терапии.
Пятерым детям в течение периода наблюдения было выполнено шесть дополнительных вмешательств. У всех этих детей было внутрисердечное отведение (трое детей переросли отведения, один перелом отведения, один миграция отведения, и у одного ребенка было позднее развитие инфекционного эндокардита основного врожденного поражения сердца, что потребовало удаления внутрисердечных электродов ИКД, 2 года после прошивки).
Не было никаких осложнений у детей с эксклюзивным подкожным устройством ИКД в течение среднего периода наблюдения, равного 0.83 года (диапазон 0,17–1,08 года).
Таблица 1 показывает подробную информацию о 23 детях в этой статье. Всем детям в возрасте до 16 лет ежегодно выполняли плановую рентгенографию грудной клетки, каждые шесть месяцев опрашивали с помощью ИКД и проводили клинический осмотр.
Таблица 1 Характеристики пациентов, включенных в это исследование
. Пол
. Диагностика
. OOH остановка сердца?
. Возраст при установке ИКД / лет
. Масса при установке ИКД / кг
. Радиологические данные имплантата
. Свинец и катушка
. Данные программирования
. Период наблюдения
. Время показа / мин
. Экспозиционная доза / микрогимм -2 . Сенсорный провод
. Катушка дефибрилляции
. Частота ФЖ / уд / мин
. Частота VT / уд. / Мин.
. Первоначальный шок / Дж
. Макс. энергия удара / Дж
. Вектор удара
. Обнаружение
. Повторное обнаружение
. ATP
. Срок, лет
. Соответствующая дефибрилляция?
. Ключевые события
. Обычный ИКД (эндокардиальные отведения) 1 M Идиопатическая остановка ФЖ, ранее благополучная Да 15,25 60,00 222,2 250 35 35 ПН к генератору 18/24 12/16 X10 5.08 Не требуется Несоответствующая дефибрилляция 2 M Синдром удлиненного интервала QT
Рецидивирующий обморок, несмотря на максимальное лечение Нет 13,00 58,90 Эндокардиальный 222,2 Нет 35 35 ПН к генератору 18/24 12/16 5.17 Не требуется Нет 3 M Синдром Бругада, внезапная смерть в семейном анамнезе Нет 12,92 41,35 u / a Эндокардиальный 250 200 35 35 RV к генератору u / a u / a 9.92 Не требуется Нет Нет 902 OOH остановка фибрилляции предсердий, причина не обнаружена, но в анамнезе повторяющиеся обмороки Да 33 82,00 10,44 561 Эндокардиальный Эндокардиальный 200 230,7 35 35 RV к генератору 30/40 1250 Да Несоответствующая дефибрилляция 5 F Аномальные изменения реполяризации на ЭКГ, у мамы есть ICD in situ для сильной FHx внезапной смерти Нет 13.92 47,50 u / a u / a Endocardial Endocardial 222.2 No. 9.67 31,12 0,08 3,3 Эндокардиальный Эндокардиальный 222,2 Нет 35 35 RV к генератору Нет 7 M Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 13,92 58.90 u / a u / a Endocardial Endocardial 222.2 Нет 35 35 RV к генератору 18/24 Не требуется Нет 8 M HOCM, синдром Нунана, рецидивирующие предсердные аритмии и синкопальные состояния Нет 16,00 56,00 2.35 173 Эндокардиальный Эндокардиальный 200 Нет 25 35 RV к генератору 30/40 18/24 7.50250 9 F HCM, семейный анамнез внезапной сердечной смерти, у мамы есть МКБ in situ No 15,75 58.20 u / a u / a Endocardial Endocardial 214.2 250 35 35 RV к генератору 30/40 Не требуется Миграция свинца 10 M HCM Да 10,08 30,89 9,29 177,2 Endocard2.5 240 35 35 RV к генератору 18/24 12/16 X5 10,83 Да Возможная инфекция поверхностной раны 1150
11 50 HOCM Да 8,42 23,80 4,13 162 Эндокардиальный Эндокардиальный 150 250 35 35 9025/2 9025/2 u / a 1.17 Да Умер (рефрактерная к шоку ФЖ) 12 F Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 15,33 59253 59153 Эндокардиальный u / a u / a u / a u / a RV к генератору u / a u / a u / a 5.92 Не требуется Нет 13 M Синдром удлиненного QT Да 14,67 68,90 15,29 464 15,29 464 Endocard2 35 35 RV к генератору 18/24 12/16 2,42 Да Нет Катушки для подкожной дефибрилляции с зондированием через 2 эпикардиальных или концевых отведения 14 M Синдром Бругада, семейный анамнез внезапной смерти Нет 11.50 35,81 0,52 u / a Endocardial S / C u / a Нет 21 31 u / a u / a u / a 6,17 Не требуется Нет 15 F Послеоперационная гистиоцитома ЛЖ и восстановление МК Да x 2 0,92 9,10 902 u / 03 Epicardial S / C 200 240 35 35 Катушка AP 18/24 12/16 Только во время зарядки 8.33 Да Миграция эпикардиального отведения, а затем отведение отросло 16 F Отсутствие уплотнения ЛЖ и задержка внутрижелудочковой проводимости Да 1,08 7,30 S / C 200 Нет 18 35 Катушка AP 18/24 12/16 1.83 Да Несоответствующая дефибрилляция11350 9025
Катехоламин полиморфный VT Да 1.25 9,30 0,15 0,8 Эпикардиал S / C 200 240 35 35 Катушка AP 24/32 Да Нет 18 M Предыдущее лечение ДОРВ и субаортального стеноза с заменой МК Да x 2 15,83 69,20 0.2 12,1 Эндокардиальный S / C 200 250 35 35 AP-катушка 30/40 12/16 X3 4,425 Да 12/16 X3 Эндокардит 19 M Удлиненный интервал QT и дилатационная кардиомиопатия Да 7,92 24.60 u / a u / a C 165253 31 31 AP Катушка u / a u / a 6.33 Не требуется Свинец разросся 20 F Синдром удлиненного интервала QT
Рецидивирующий обморок, несмотря на максимальное лечение, FHx внезапной смерти Нет 10.92 3725 Эндокард S / C 222,2 Нет 35 35 RV к генератору 18/24 12/16 4.92 Да Несоответствующая дефибрилляция Исключительный подкожный ИКД (Cameron Health Device) ( Рисунок 3 ) 21 M Синдром Бругада 902.105 5 S / C S / C 240 Нет 80 80 1.08 Не требуется Нет 22 F Синдром длинного QT Да 15,00 54,31 u / a 64,8 64,8 240 Нет 80 80 1,33 Не требуется Нет 23 M 33 31,40 0,02 6 S / C S / C 240 Нет 80 80
. Пол
. Диагностика
. OOH остановка сердца?
. Возраст при установке ИКД / лет
. Масса при установке ИКД / кг
. Радиологические данные имплантата
. Свинец и катушка
. Данные программирования
. Период наблюдения
. Время показа / мин
. Экспозиционная доза / микрогимм -2 . Сенсорный провод
. Катушка дефибрилляции
. Частота ФЖ / уд / мин
. Частота VT / уд. / Мин.
. Первоначальный шок / Дж
. Макс. энергия удара / Дж
. Вектор удара
. Обнаружение
. Повторное обнаружение
. ATP
. Срок, лет
. Соответствующая дефибрилляция?
. Ключевые события
. Обычный ИКД (эндокардиальные отведения) 1 M Идиопатическая остановка ФЖ, ранее благополучная Да 15,25 60,00 222.2 250 35 35 RV к генератору 18/24 12/16 X10 5.08 Не требуется Несоответствующая дефибрилляция 253 250
50
50 Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение
Нет 13.00 58,90 1,18 27 Эндокардиальный Эндокардиальный 222,2 Нет 35 35 RV к генератору 902 9025 1225 Не требуется Нет 3 M Синдром Бругада, внезапная смерть в семейном анамнезе Нет 12,92 41,35 u / a u / a 50 Endocardial 50 Endocardial 50 Endocardial 250 200 35 35 От ПП к генератору u / a u / a 9.92 Не требуется Нет 4 M Остановка ФЖ на наружной стенке, причина не обнаружена, но в анамнезе имеется рецидивирующий синкопе Да 15,33 82,00 10,44 56150 9025 Эндокардиальный 200 230,7 35 35 RV к генератору 30/40 12/16 X5 1,83 Да 902 902 902 902 902 9025 Аномальные изменения реполяризации на ЭКГ, мама имеет МКБ in situ для сильной ГГ при внезапной смерти Нет 13.92 47,50 u / a u / a Endocardial Endocardial 222.2 No. 9.67 31,12 0,08 3,3 Эндокардиальный Эндокардиальный 222,2 Нет 35 35 RV к генератору Нет 7 M Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 13,92 58.90 u / a u / a Endocardial Endocardial 222.2 Нет 35 35 RV к генератору 18/24 Не требуется Нет 8 M HOCM, синдром Нунана, рецидивирующие предсердные аритмии и синкопальные состояния Нет 16,00 56,00 2.35 173 Эндокардиальный Эндокардиальный 200 Нет 25 35 RV к генератору 30/40 18/24 7.50250 9 F HCM, семейный анамнез внезапной сердечной смерти, у мамы есть МКБ in situ No 15,75 58.20 u / a u / a Endocardial Endocardial 214.2 250 35 35 RV к генератору 30/40 Не требуется Миграция свинца 10 M HCM Да 10,08 30,89 9,29 177,2 Endocard2.5 240 35 35 RV к генератору 18/24 12/16 X5 10,83 Да Возможная инфекция поверхностной раны 1150
11 50 HOCM Да 8,42 23,80 4,13 162 Эндокардиальный Эндокардиальный 150 250 35 35 9025/2 9025/2 u / a 1.17 Да Умер (рефрактерная к шоку ФЖ) 12 F Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 15,33 59253 59153 Эндокардиальный u / a u / a u / a u / a RV к генератору u / a u / a u / a 5.92 Не требуется Нет 13 M Синдром удлиненного QT Да 14,67 68,90 15,29 464 15,29 464 Endocard2 35 35 RV к генератору 18/24 12/16 2,42 Да Нет Катушки для подкожной дефибрилляции с зондированием через 2 эпикардиальных или концевых отведения 14 M Синдром Бругада, семейный анамнез внезапной смерти Нет 11.50 35,81 0,52 u / a Endocardial S / C u / a Нет 21 31 u / a u / a u / a 6,17 Не требуется Нет 15 F Послеоперационная гистиоцитома ЛЖ и восстановление МК Да x 2 0,92 9,10 902 u / 03 Epicardial S / C 200 240 35 35 Катушка AP 18/24 12/16 Только во время зарядки 8.33 Да Миграция эпикардиального отведения, а затем отведение отросло 16 F Отсутствие уплотнения ЛЖ и задержка внутрижелудочковой проводимости Да 1,08 7,30 S / C 200 Нет 18 35 Катушка AP 18/24 12/16 1.83 Да Несоответствующая дефибрилляция11350 9025
Катехоламин полиморфный VT Да 1.25 9,30 0,15 0,8 Эпикардиал S / C 200 240 35 35 Катушка AP 24/32 Да Нет 18 M Предыдущее лечение ДОРВ и субаортального стеноза с заменой МК Да x 2 15,83 69,20 0.2 12,1 Эндокардиальный S / C 200 250 35 35 AP-катушка 30/40 12/16 X3 4,425 Да 12/16 X3 Эндокардит 19 M Удлиненный интервал QT и дилатационная кардиомиопатия Да 7,92 24.60 u / a u / a C 165253 31 31 AP Катушка u / a u / a 6.33 Не требуется Свинец разросся 20 F Синдром удлиненного интервала QT
Рецидивирующий обморок, несмотря на максимальное лечение, FHx внезапной смерти Нет 10.92 3725 Эндокард S / C 222,2 Нет 35 35 RV к генератору 18/24 12/16 4.92 Да Несоответствующая дефибрилляция Исключительный подкожный ИКД (Cameron Health Device) ( Рисунок 3 ) 21 M Синдром Бругада 902.105 5 S / C S / C 240 Нет 80 80 1.08 Не требуется Нет 22 F Синдром длинного QT Да 15,00 54,31 u / a 64,8 64,8 240 Нет 80 80 1,33 Не требуется Нет 23 M 33 31,40 0,02 6 S / C S / C 240 Нет 80 80
Таблица 1 Характеристики пациентов, включенных в это исследование
. Пол
. Диагностика
. OOH остановка сердца?
. Возраст при установке ИКД / лет
. Масса при установке ИКД / кг
. Радиологические данные имплантата
. Свинец и катушка
. Данные программирования
. Период наблюдения
. Время показа / мин
. Экспозиционная доза / микрогимм -2 . Сенсорный провод
. Катушка дефибрилляции
. Частота ФЖ / уд / мин
. Частота VT / уд. / Мин.
. Первоначальный шок / Дж
. Макс. энергия удара / Дж
. Вектор удара
. Обнаружение
. Повторное обнаружение
. ATP
. Срок, лет
. Соответствующая дефибрилляция?
. Ключевые события
. Обычный ИКД (эндокардиальные отведения) 1 M Идиопатическая остановка ФЖ, ранее благополучная Да 15,25 60,00 222,2 250 35 35 ПН к генератору 18/24 12/16 X10 5.08 Не требуется Несоответствующая дефибрилляция 2 M Синдром удлиненного интервала QT
Рецидивирующий обморок, несмотря на максимальное лечение Нет 13,00 58,90 Эндокардиальный 222,2 Нет 35 35 ПН к генератору 18/24 12/16 5.17 Не требуется Нет 3 M Синдром Бругада, внезапная смерть в семейном анамнезе Нет 12,92 41,35 u / a Эндокардиальный 250 200 35 35 RV к генератору u / a u / a 9.92 Не требуется Нет Нет 902 OOH остановка фибрилляции предсердий, причина не обнаружена, но в анамнезе повторяющиеся обмороки Да 33 82,00 10,44 561 Эндокардиальный Эндокардиальный 200 230,7 35 35 RV к генератору 30/40 1250 Да Несоответствующая дефибрилляция 5 F Аномальные изменения реполяризации на ЭКГ, у мамы есть ICD in situ для сильной FHx внезапной смерти Нет 13.92 47,50 u / a u / a Endocardial Endocardial 222.2 No. 9.67 31,12 0,08 3,3 Эндокардиальный Эндокардиальный 222,2 Нет 35 35 RV к генератору Нет 7 M Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 13,92 58.90 u / a u / a Endocardial Endocardial 222.2 Нет 35 35 RV к генератору 18/24 Не требуется Нет 8 M HOCM, синдром Нунана, рецидивирующие предсердные аритмии и синкопальные состояния Нет 16,00 56,00 2.35 173 Эндокардиальный Эндокардиальный 200 Нет 25 35 RV к генератору 30/40 18/24 7.50250 9 F HCM, семейный анамнез внезапной сердечной смерти, у мамы есть МКБ in situ No 15,75 58.20 u / a u / a Endocardial Endocardial 214.2 250 35 35 RV к генератору 30/40 Не требуется Миграция свинца 10 M HCM Да 10,08 30,89 9,29 177,2 Endocard2.5 240 35 35 RV к генератору 18/24 12/16 X5 10,83 Да Возможная инфекция поверхностной раны 1150
11 50 HOCM Да 8,42 23,80 4,13 162 Эндокардиальный Эндокардиальный 150 250 35 35 9025/2 9025/2 u / a 1.17 Да Умер (рефрактерная к шоку ФЖ) 12 F Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 15,33 59253 59153 Эндокардиальный u / a u / a u / a u / a RV к генератору u / a u / a u / a 5.92 Не требуется Нет 13 M Синдром удлиненного QT Да 14,67 68,90 15,29 464 15,29 464 Endocard2 35 35 RV к генератору 18/24 12/16 2,42 Да Нет Катушки для подкожной дефибрилляции с зондированием через 2 эпикардиальных или концевых отведения 14 M Синдром Бругада, семейный анамнез внезапной смерти Нет 11.50 35,81 0,52 u / a Endocardial S / C u / a Нет 21 31 u / a u / a u / a 6,17 Не требуется Нет 15 F Послеоперационная гистиоцитома ЛЖ и восстановление МК Да x 2 0,92 9,10 902 u / 03 Epicardial S / C 200 240 35 35 Катушка AP 18/24 12/16 Только во время зарядки 8.33 Да Миграция эпикардиального отведения, а затем отведение отросло 16 F Отсутствие уплотнения ЛЖ и задержка внутрижелудочковой проводимости Да 1,08 7,30 S / C 200 Нет 18 35 Катушка AP 18/24 12/16 1.83 Да Несоответствующая дефибрилляция11350 9025
Катехоламин полиморфный VT Да 1.25 9,30 0,15 0,8 Эпикардиал S / C 200 240 35 35 Катушка AP 24/32 Да Нет 18 M Предыдущее лечение ДОРВ и субаортального стеноза с заменой МК Да x 2 15,83 69,20 0.2 12,1 Эндокардиальный S / C 200 250 35 35 AP-катушка 30/40 12/16 X3 4,425 Да 12/16 X3 Эндокардит 19 M Удлиненный интервал QT и дилатационная кардиомиопатия Да 7,92 24.60 u / a u / a C 165253 31 31 AP Катушка u / a u / a 6.33 Не требуется Свинец разросся 20 F Синдром удлиненного интервала QT
Рецидивирующий обморок, несмотря на максимальное лечение, FHx внезапной смерти Нет 10.92 3725 Эндокард S / C 222,2 Нет 35 35 RV к генератору 18/24 12/16 4.92 Да Несоответствующая дефибрилляция Исключительный подкожный ИКД (Cameron Health Device) ( Рисунок 3 ) 21 M Синдром Бругада 902.105 5 S / C S / C 240 Нет 80 80 1.08 Не требуется Нет 22 F Синдром длинного QT Да 15,00 54,31 u / a 64,8 64,8 240 Нет 80 80 1,33 Не требуется Нет 23 M 33 31,40 0,02 6 S / C S / C 240 Нет 80 80
. Пол
. Диагностика
. OOH остановка сердца?
. Возраст при установке ИКД / лет
. Масса при установке ИКД / кг
. Радиологические данные имплантата
. Свинец и катушка
. Данные программирования
. Период наблюдения
. Время показа / мин
. Экспозиционная доза / микрогимм -2 . Сенсорный провод
. Катушка дефибрилляции
. Частота ФЖ / уд / мин
. Частота VT / уд. / Мин.
. Первоначальный шок / Дж
. Макс. энергия удара / Дж
. Вектор удара
. Обнаружение
. Повторное обнаружение
. ATP
. Срок, лет
. Соответствующая дефибрилляция?
. Ключевые события
. Обычный ИКД (эндокардиальные отведения) 1 M Идиопатическая остановка ФЖ, ранее благополучная Да 15,25 60,00 222.2 250 35 35 RV к генератору 18/24 12/16 X10 5.08 Не требуется Несоответствующая дефибрилляция 253 250
50
50 Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение
Нет 13.00 58,90 1,18 27 Эндокардиальный Эндокардиальный 222,2 Нет 35 35 RV к генератору 902 9025 1225 Не требуется Нет 3 M Синдром Бругада, внезапная смерть в семейном анамнезе Нет 12,92 41,35 u / a u / a 50 Endocardial 50 Endocardial 50 Endocardial 250 200 35 35 От ПП к генератору u / a u / a 9.92 Не требуется Нет 4 M Остановка ФЖ на наружной стенке, причина не обнаружена, но в анамнезе имеется рецидивирующий синкопе Да 15,33 82,00 10,44 56150 9025 Эндокардиальный 200 230,7 35 35 RV к генератору 30/40 12/16 X5 1,83 Да 902 902 902 902 902 9025 Аномальные изменения реполяризации на ЭКГ, мама имеет МКБ in situ для сильной ГГ при внезапной смерти Нет 13.92 47,50 u / a u / a Endocardial Endocardial 222.2 No. 9.67 31,12 0,08 3,3 Эндокардиальный Эндокардиальный 222,2 Нет 35 35 RV к генератору Нет 7 M Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 13,92 58.90 u / a u / a Endocardial Endocardial 222.2 Нет 35 35 RV к генератору 18/24 Не требуется Нет 8 M HOCM, синдром Нунана, рецидивирующие предсердные аритмии и синкопальные состояния Нет 16,00 56,00 2.35 173 Эндокардиальный Эндокардиальный 200 Нет 25 35 RV к генератору 30/40 18/24 7.50250 9 F HCM, семейный анамнез внезапной сердечной смерти, у мамы есть МКБ in situ No 15,75 58.20 u / a u / a Endocardial Endocardial 214.2 250 35 35 RV к генератору 30/40 Не требуется Миграция свинца 10 M HCM Да 10,08 30,89 9,29 177,2 Endocard2.5 240 35 35 RV к генератору 18/24 12/16 X5 10,83 Да Возможная инфекция поверхностной раны 1150
11 50 HOCM Да 8,42 23,80 4,13 162 Эндокардиальный Эндокардиальный 150 250 35 35 9025/2 9025/2 u / a 1.17 Да Умер (рефрактерная к шоку ФЖ) 12 F Синдром удлиненного интервала QT
Рецидив обморока, несмотря на максимальное лечение Нет 15,33 59253 59153 Эндокардиальный u / a u / a u / a u / a RV к генератору u / a u / a u / a 5.92 Не требуется Нет 13 M Синдром удлиненного QT Да 14,67 68,90 15,29 464 15,29 464 Endocard2 35 35 RV к генератору 18/24 12/16 2,42 Да Нет Катушки для подкожной дефибрилляции с зондированием через 2 эпикардиальных или концевых отведения 14 M Синдром Бругада, семейный анамнез внезапной смерти Нет 11.50 35,81 0,52 u / a Endocardial S / C u / a Нет 21 31 u / a u / a u / a 6,17 Не требуется Нет 15 F Послеоперационная гистиоцитома ЛЖ и восстановление МК Да x 2 0,92 9,10 902 u / 03 Epicardial S / C 200 240 35 35 Катушка AP 18/24 12/16 Только во время зарядки 8.33 Да Миграция эпикардиального отведения, а затем отведение отросло 16 F Отсутствие уплотнения ЛЖ и задержка внутрижелудочковой проводимости Да 1,08 7,30 S / C 200 Нет 18 35 Катушка AP 18/24 12/16 1.83 Да Несоответствующая дефибрилляция11350 9025
Катехоламин полиморфный VT Да 1.25 9,30 0,15 0,8 Эпикардиал S / C 200 240 35 35 Катушка AP 24/32 Да Нет 18 M Предыдущее лечение ДОРВ и субаортального стеноза с заменой МК Да x 2 15,83 69,20 0.2 12,1 Эндокардиальный S / C 200 250 35 35 AP-катушка 30/40 12/16 X3 4,425 Да 12/16 X3 Эндокардит 19 M Удлиненный интервал QT и дилатационная кардиомиопатия Да 7,92 24.60 u / a u / a C 165253 31 31 AP Катушка u / a u / a 6.33 Не требуется Свинец разросся 20 F Синдром удлиненного интервала QT
Рецидивирующий обморок, несмотря на максимальное лечение, FHx внезапной смерти Нет 10.92 3725 Эндокард S / C 222,2 Нет 35 35 RV к генератору 18/24 12/16 4.92 Да Несоответствующая дефибрилляция Исключительный подкожный ИКД (Cameron Health Device) ( Рисунок 3 ) 21 M Синдром Бругада 902.105 5 S / C S / C 240 Нет 80 80 1.08 Не требуется Нет 22 F Синдром длинного QT Да 15,00 54,31 u / a 64,8 64,8 240 Нет 80 80 1,33 Не требуется Нет 23 M 33 31,40 0,02 6 S / C S / C 240 Нет 80 80
Антиаритмические препараты
Двенадцать пациентов (52%) получали хотя бы один антиаритмический препарат, прописанный в течение как минимум 1 месяца до имплантации ИКД.Трем детям прописали два препарата. Ни один ребенок не принимал более двух антиаритмических препаратов до имплантации ИКД. Из этих 12 пациентов 11 получали блокаторы β-адренорецепторов, трое — амиодарон, а один ребенок — флекаинид. После имплантации ИКД 15 детям были назначены антиаритмические препараты (во всех случаях это был блокатор β-адренорецепторов).
Обсуждение
В практике взрослых пациентов ИКД-терапия поддерживается значительной доказательной базой для управления риском ВСС. 12,13 Имплантация ИКД у детей растет, и данные демонстрируют безопасность и эффективность в педиатрической популяции. 11,14,15 Однако, поскольку терапия ИКД в детстве является относительно недавней разработкой с усовершенствованием технологий за последнее десятилетие, существует мало данных для очень долгосрочных результатов. Наши данные показывают, что эти дети очень хорошо справляются с устройствами ИКД in situ , со средним периодом наблюдения 4,9 года, при этом более 65% детей наблюдались более 5 лет.Это долгосрочное наблюдение важно, так как в течение 5-летнего периода у многих детей будет в некоторой степени скачок роста, что поднимает вопросы, связанные с риском миграции и исправления свинца. Мы продемонстрировали способность управлять этими детьми безопасно и эффективно, но при рассмотрении вопроса об имплантации ИКД детям важно принимать во внимание многие технические факторы.
Электрофизиологическое зондирование желудочков может осуществляться с помощью эндокардиальных, эпикардиальных или подкожных сенсорных проводов, хотя ведется работа над другими методами, такими как интраперикардиальные устройства. 16 Имплантируемый кардиовертер-дефибриллятор для шоковой терапии традиционно осуществлялся с помощью внутрисердечных дефибрилляционных катушек, но также может осуществляться с помощью подкожных катушек. Трансвенозный вводимый эндокардиальный электрод ИКД является общепринятым подходом у взрослых с техникой введения, аналогичной методике эндокардиальной стимуляции. Проблемы существуют с этой техникой в педиатрии. Во многих работах рассматриваются трудности с кардиостимуляцией у детей. 10,17 Многие из этих трудностей относятся к использованию педиатрических ИКД с дополнительными рисками, связанными с правильным размещением эндокардиальных спиралей в сердце у детей.
Таким образом, трансвенозный доступ у детей имеет те же риски, что и у взрослых; пневмоторакс, риск эндокардита и тромбоэмболические явления. Однако у ребенка есть некоторые уникальные проблемы, включая затрудненный доступ к сосудам, потребность в линейном росте, более узкие просветы сосудов с более высоким риском тромбоза / фиброза и более высокую частоту отказов отведения. Отказ отведения чаще встречается по мере роста ребенка. 10 Кроме того, введение эндокардиального электрода ИКД в детстве почти наверняка потребует пересмотра электрода в более позднем возрасте — процедура со значительными рисками.В нашей когорте 38,5% трансвенозных систем требовали ревизии. Данные для взрослых предполагают частоту пересмотра 12–20% за те же сроки, что и наша когорта. 18–20
До недавнего времени использование катушек дефибрилляции, установленных на трансвенозном электроде, соединенном с генератором ИКД, помещенных в пред- или постпекторальный карман, было основной конфигурацией дефибрилляции, применяемой ИКД в клинической педиатрической практике. . Однако из-за сложности конструкции катушка для определения ритма / дефибрилляции ICD более уязвима к физическим повреждениям и разрыву электродов, чем более простые, но более надежные электроды для стимуляции.Высокая частота отказов отведений ICD хорошо известна у всех производителей. 21,22 Отказ приводит к извлечению свинца и пересмотру системы, что само по себе связано со значительной заболеваемостью и риском. 23
Устройство ИКД для подкожного введения от Cameron Health представляет собой полностью подкожный датчик ИКД с дефибрилляцией. Если рассматривать его для детей, это может иметь некоторые преимущества. Это не требует введения каких-либо электродов в сосудистую сеть ребенка, оставляя возможность трансвенозного введения ИКД в более позднем возрасте.Один центр, 24 , сообщил об увеличении частоты несоответствующего разряда, но это может отражать относительную неопытность в отборе пациентов, поскольку это не было подтверждено в других отчетах. 25 Интуитивно можно утверждать, что легче заменить подкожный электрод по сравнению с системой эндокардиального отведения, хотя данные клинических испытаний или регистрационных данных, подтверждающие это утверждение, еще не существуют. Кроме того, имеющийся в продаже генератор подкожных устройств имеет большие размеры и не может быть удобно имплантирован маленьким детям.У детей, которым мы имплантировали эту систему, мы не сообщали о проблемах, связанных с эстетическим внешним видом или дискомфортом при использовании относительно больших устройств. Полностью подкожная система ИКД не требует стернотомии для имплантации, которая требуется, когда (по причинам болезни или анатомии) эпикардиальные электроды для определения ритма должны быть размещены для применения в традиционной терапии ИКД. Однако в этом случае эндокардиальный биполярный электрод может быть помещен и туннелирован к генератору ИКД, который затем присоединяется к катушкам подкожной дефибрилляции.Некоторые данные для взрослых показывают, что подкожные ИКД столь же эффективны, как и известные трансвенозные ИКД. 6 В нашей когорте ни одному из наших пациентов с эксклюзивными подкожными системами ИКД не потребовалась дефибрилляция. Поэтому мы не можем комментировать его эффективность шока на основе наших данных. Еще одним ограничением этой системы является неспособность обеспечить стимуляцию против брадикардии или тахикардии, поскольку отсутствует электрический интерфейс миокарда для обеспечения стимуляции эндокарда или эпикарда.
Насколько нам известно, существует ограниченная литература, касающаяся использования исключительно подкожных ИКД у детей. Данные, которые существуют в детстве, часто включают использование эпикардиальных отведений или трансвенозного эндокардиального ИКД, и обычно это касается детей с массой тела более 30 кг. 7
Мы использовали различные подходы для применения ИКД-терапии, включая полностью подкожный подход и гибридный подход, сочетающий эндокардиальные или эпикардиальные отведения для определения ритма с подкожными катушками дефибрилляции.
Принятый подход определялся анатомическими особенностями, терапевтическими потребностями и предпочтениями пациентов. Нашим намерением было свести к минимуму инвазию сосудов, так как мы осознаем, что ИКД-терапия, вероятно, потребуется этим пациентам на протяжении всей жизни, и ее необходимо будет использовать в других форматах в раннем взрослом возрасте. Сохраняя сосудистую сеть, мы защищаем варианты будущей терапии и снижаем риски заболеваемости и смертности, связанные с ранней неудачей эндокардиального отведения ИКД.Кроме того, по нашему опыту, конфигурация подкожной дефибрилляции шока более терпима к изменениям, связанным с ростом, чем, возможно, в случае с эндокардиальными отведениями, где адгезия к внутрисосудистым структурам ограничивает спонтанную адаптацию к изменяющейся анатомии растущего ребенка. Нашим ограничивающим фактором при рассмотрении вопроса о подкожном введении ИКД у детей является относительный размер ребенка по отношению к устройству.
Ограничения
Из-за низкой частоты имплантации ИКД детям во многих центрах размер нашей выборки невелик, хотя дети не были исключены.Кроме того, мы признаем, что это единый центр, ограниченный фиксированным количеством педиатрических имплантеров ИКД. Из-за изменений в нашей системе базы данных в течение отчетного периода некоторые данные не удалось получить с момента имплантации, несмотря на многочисленные попытки. Важно понимать, что количество пациентов Cameron Health особенно невелико (хотя это новая технология). В этой группе ни одному ребенку не требовалась соответствующая дефибрилляция. Мы не проводили интервью с пациентами в рамках этого периода наблюдения, поэтому не можем прокомментировать влияние имплантации ИКД на качество жизни.По нашему опыту, если у ребенка произошла остановка сердца на открытом воздухе или он находится в группе повышенного риска, многие родители недовольны тем, что их выписывают без ICD in situ . Дальнейшая работа более подробно рассмотрела психологическое воздействие и качество жизни пациентов с ИКД. 26,27
Выводы
Мы сообщили о различных подходах к использованию ИКД-терапии в педиатрической практике и практике врожденных пороков сердца, которые были предназначены для решения конкретных проблем, связанных с измененной анатомией сердца или размером пациента.К ним относятся гибридная подкожная дефибрилляция и отведения для эндокардиальной / эпикардиальной кардиостимуляции, полностью подкожная дефибрилляция и специальные функции детектирования ИКД, которые позволяют очень длительным периодам желудочковой тахикардии самостоятельно прекращаться и, таким образом, избегать ненужной шоковой терапии. Мы предлагаем использовать систематический подход для оценки оптимального обеспечения защиты от ВСС на разных этапах раннего периода жизни. Соображения включают необходимость защиты сосудистой сети от повреждения, связанного с ИКД, эффективное распознавание и распознавание аритмии, а также эффективность дефибрилляционной терапии.Таким образом, мы предполагаем, что (с учетом текущих коммерчески доступных технологий) подход должен быть следующим:
Мы продемонстрировали эффективность этих подходов в небольшой серии случаев с длительным периодом наблюдения.
В младенчестве: подкожная дефибрилляция, но эндокардиальное (только V-отведение) или эпикардиальное зондирование (A и V отведения, особенно при необходимости стимуляции и если доступ к эпикарду для имплантации свинца не был нарушен предыдущей операцией). Это потребует периодической переоценки эффективности системы.
В детстве: полностью (определение аритмии и отсутствие стандартной стимуляции) подкожная дефибрилляция, если ребенок достаточно большой для современных технологий, или «гибридная» подкожная система ИКД с отдельным кардиостимулятором ведет к эпикарду или эндокарду или полностью подкожно (определение аритмии и отсутствие стандартной кардиостимуляции) ИКД и отдельный кардиостимулятор (если показана кардиостимуляция для лечения брадикардии). Необходима дальнейшая работа для рассмотрения возможности гибридного подхода.
Постпубертатный скачок роста: при необходимости стимуляции: обычный ИКД или, если кардиостимуляция не требуется: полностью подкожный (определение аритмии и отсутствие стандартной стимуляции) дефибриллятор или подкожный ИКД (определение аритмии и отсутствие стандартной стимуляции) и отдельный кардиостимулятор.
Конфликт интересов: M.J.G., J.G., and M.H. не заявлять о конфликте интересов. J.M.M. получает исследовательскую поддержку, гонорары бюро докладчиков и гонорары за консультации от Medtronic Inc., St Jude Inc., Boston Scientific Inc. и Cameron Health Inc. J.A.R. получает неограниченный образовательный грант от Medtronic.
Список литературы
1. Внезапная смерть детей и подростков
, Сердце
, 2002
, т. 88
(стр. 426
— 31
) 2,,,,, и др. Риск фатальных аритмических событий у пациентов с синдромом удлиненного интервала QT после обморока
, J Am Coll Cardiol
, 2010
, vol. 55
(стр. 783
— 8
) 3,,,. Аритмическая внезапная смерть у детей
, Arch Cardiovasc Dis
, 2008
, vol. 101
(стр. 121
— 5
) 4,. Электрофизиологические вмешательства при синдромах наследственной аритмии
, Circulation
, 2007
, vol. 116
(стр. 1062
— 80
) 5,,,,, и др. Долгосрочное наблюдение за детьми и молодыми людьми, получавшими имплантируемый кардиовертер-дефибриллятор: собственный опыт авторов с оптимальным программированием имплантируемого кардиовертера-дефибриллятора
, Europace
, 2010
, vol. 12
(стр. 1245
— 50
) 6,,,,, и др. Полностью подкожный имплантируемый кардиовертер-дефибриллятор
, N Engl J Med
, 2010
, vol. 363
(стр. 36
— 44
) 7,,. Резюме 12993: подкожный имплантируемый кардиовертер-дефибриллятор у детей: ранний опыт
, Circulation
, 2010
, vol. 122
стр. A12993
8,,,,, и др. Прямое сравнение алгоритмов определения аритмии подкожной и трансвенозной ИКД: исследование START
, J Cardiovasc Electrophysiol
, 2012
, vol. 4
(стр. 359
— 66
) 9,,,,,. Значение имплантируемого кардиовертер-дефибриллятора при врожденных пороках сердца и педиатрии
, J Cardiovasc Electrophysiol
, 2004
, vol. 15
(стр. 72
— 6
) 10. Стимуляция сердца у младенцев и детей
, Сердце
, 2010
, т. 96
(стр. 1502
— 8
) 11,,,,,. Промежуточный опыт применения имплантируемых кардиовертер-дефибрилляторов у детей и молодых людей
, Europace
, 2010
, vol. 12
(стр. 1732
— 8
) 12 Национальный институт здравоохранения и клинического совершенства
, Имплантируемые кардиовертерные дефибрилляторы для лечения аритмий
, 2006
13,,. Использование имплантируемых кардиовертер-дефибрилляторов для предотвращения внезапной сердечной смерти: обзор доказательств и последствий
, Am J Med Sci
, 2005
, vol. 329
(стр. 238
— 46
) 14,,,,, и др. Результаты многоцентрового ретроспективного реестра имплантируемых кардиовертер-дефибрилляторов у детей и пациентов с врожденными пороками сердца
, J Am Coll Cardiol
, 2008
, vol. 51
(стр. 1685
— 91
) 15,,,. Пятилетний опыт применения имплантируемых дефибрилляторов у детей
, Am J Cardiol
, 1996
, vol. 77
(стр. 524
— 6
) 16,,,,, и др. Новая малоинвазивная внутриперикардиальная имплантируемая спиральная система кардиовертера-дефибриллятора: полезный подход к терапии аритмии у детей
, Ann Thorac Surg
, 2009
, vol. 87
(стр. 1234
— 9
) 17. Технические аспекты кардиостимуляции при врожденных пороках сердца у взрослых и детей
, Pacing Clin Electrophysiol
, 2008
, vol. 31
(стр. S28
— 31
) 18,,,,, и др. Более 10 лет с имплантируемым кардиовертером-дефибриллятором — долгосрочное наблюдение за 60 пациентами
, Кардиол Пол
, 2010
, vol. 68
(стр. 1023
— 9
) 19,,,,, и др. Отведения для трансвенной дефибрилляции: высокая частота неудач при длительном наблюдении
, J Cardiovasc Electrophysiol
, 2003
, vol. 14
(стр. 38
— 43
) 20,,,,, и др. Годовая частота дефектов электродов для трансвенозной дефибрилляции в имплантируемых кардиовертер-дефибрилляторах за период> 10 лет
, Circulation
, 2007
, vol. 115
(стр. 2474
— 80
) 21,. Возрастающая опасность отказа отведения имплантируемого кардиовертера-дефибриллятора Sprint Fidelis
, Heart Rhythm
, 2009
, vol. 6
(стр. 605
— 10
) 22,. Имплантируемый электрод кардиовертера-дефибриллятора: принципы, прогресс и перспективы
, Pacing Clin Electrophysiol
, 2009
, vol. 32
(стр. 1336
— 53
) 23,. Извлечение имплантируемых сердечных электронных устройств
, Curr Cardiol Rep
, 2011
, vol. 13
(стр. 407
— 14
) 24,,,,,. Клинический опыт полностью подкожных имплантируемых кардиовертер-дефибрилляторов у детей и взрослых: повод для осторожности
, Eur Heart J
, 2012
, vol. 33
(стр. 1351
— 9
) 25,,,,, и др. Подкожный массив с активным имплантируемым кардиовертером-дефибриллятором конфигурации: последующее исследование
, Congenit Heart Dis
, 2007
, vol. 2
(стр. 125
— 9
) 26,,,,, и др. Качество жизни педиатрических пациентов с имплантируемыми кардиовертерами-дефибрилляторами
, Am J Cardiol
, 2011
, vol. 107
(стр. 1023
— 7
) 27,,,,, и др. Психологическое функционирование и связанное с заболеванием качество жизни педиатрических пациентов с имплантируемым кардиовертер-дефибриллятором
, Pediatr Cardiol
, 2012
, vol. 33
(стр.569
— 75
) Опубликовано от имени Европейского общества кардиологов. Все права защищены. © Автор, 2013. Для получения разрешений обращайтесь по электронной почте: [email protected].
МКБ: Жить с ним хорошо | Детская больница CS Mott
Как добиться наилучших результатов от ИКД?
Используйте определенные электрические устройства с осторожностью.
Некоторые электрические устройства обладают сильным электромагнитным полем.Это поле может помешать вашему ИКД работать в течение короткого времени. Эти устройства есть у вас дома, в гараже, на рабочем месте и в больнице.
Многие другие устройства не влияют на работу ICD. Вы можете безопасно использовать их, когда они в хорошем рабочем состоянии.
Проконсультируйтесь с врачом или производителем вашего ИКД. Они могут дать вам полный список того, что безопасно, чего вам следует избегать и что нужно держать на небольшом расстоянии от вашего ИКД.
Вот несколько примеров.
Устройства, которых следует избегать
Избегайте устройств с сильными электромагнитными полями, например:
- Аппараты МРТ, если у вас нет устройства, которое безопасно в аппарате МРТ, или если ваш врач не говорит, что вы можете безопасно сделать МРТ с вашим ИКД.
- Некоторое сварочное оборудование.
- Электронные весы жира.
Устройства, с которыми нужно быть осторожнее
Держите ИКД на расстоянии не менее 2 футов (0.6 м) на расстоянии от:
- Индукционные плиты.
- Кабельные перемычки.
- Настольные пилы.
Держите ICD на расстоянии не менее 12 дюймов (30 см) от:
- Автомобильные зарядные устройства.
- Системы зажигания бензиновых двигателей или инструментов.
- CB радиостанции.
Держите ИКД на расстоянии не менее 6 дюймов (15 см) от:
- Мобильные телефоны и смартфоны.
- Планшеты и электронные книги.
- Носимые устройства, использующие беспроводные технологии, например фитнес-трекеры.
- Фены.
- Двигатели для пылесосов.
- Маленькие магниты.
- Электроинструменты, например дрель, газонокосилка или пила.
Не стойте рядом:
- Противоугонные датчики в магазинах.
- Системы безопасности в аэропортах.
Устройства, не влияющие на ICD
- Оборудование для кухни и ванной комнаты:
- Техника для ванных комнат (например, щипцы для завивки, электробритвы и электрические зубные щетки)
- Кухонная техника (например, тостеры, блендеры, электрические консервные ножи и холодильники)
- Микроволновая печь, газ , и электрические печи
- Прочие предметы домашнего обихода:
- Электрогрелки и электрические одеяла
- Стиральные и сушильные машины
- Пульт дистанционного управления
- Телевизоры, проигрыватели компакт-дисков, DVD-плееры
- Механизмы открывания гаражных ворот
- Оргтехника:
- Компьютеры
- Копировальные машины
- Принтеры
Что делать при электрошоке
Если вы получили разряд от ИКД, следуйте плану, который вы составили вместе с врачом.В общем, ваш план зависит от того, как вы себя чувствуете после шока и сколько раз вы испытываете шок.
После одного разряда:
- Позвоните 911 или другие службы экстренной помощи немедленно , если вы чувствуете себя плохо или у вас есть такие симптомы, как боль в груди.
- Немедленно позвоните своему врачу , если сразу почувствуете себя хорошо. Ваш врач может захотеть рассказать о шоке и назначить повторный визит.
После второго разряда в течение 24 часов:
- Немедленно позвоните своему врачу , даже если вы сразу почувствуете себя хорошо.
- После электрошока сделайте несколько дыхательных упражнений. Они могут помочь вам расслабиться.
- Сядьте или лягте в удобном положении. Положите одну руку на живот чуть ниже ребер, а вторую — на грудь.
- Сделайте глубокий вдох через нос и позвольте животу вытолкнуть руку наружу.Ваша грудь не должна двигаться.
- Выдохните через сжатые губы, как будто вы насвистываете. Почувствуйте, как рука на животе входит внутрь, и вытолкните ею весь воздух.
- Вдохните и выдохните, пока не почувствуете себя более расслабленным.
Позвоните своему врачу, если сработает сигнал тревоги.
Некоторые ИКД имеют систему сигнализации, которая может сказать вам, когда следует позвонить врачу. Сигнал тревоги не означает, что ваш ИКД не работает. Это означает, что вашему врачу нужно что-то проверить на вашем ИКД.Например, сигнал тревоги может означать, что необходимо проверить аккумулятор.
Ваш врач может сказать вам, как будет звучать ваш будильник. Вы можете услышать звуковой сигнал. Или вы можете почувствовать вибрацию, как вибрацию мобильного телефона.
Немедленно позвоните своему врачу, если вы услышите или почувствуете тревогу.
Медицинские анализы и процедуры
Многие медицинские анализы и процедуры не повлияют на работу кардиостимулятора. Но некоторые процедуры включают электромагнитные поля, которые могут повлиять на работу вашего ИКД.На всякий случай:
- Сообщите своим врачам, стоматологам и другим медицинским работникам, что у вас есть ИКД, до проведения какого-либо обследования, процедуры или операции.
- Попросите стоматолога поговорить с врачом перед стоматологической работой или операцией.
- Если вам нужна физиотерапия, попросите терапевта связаться с врачом перед использованием ультразвука, тепловой терапии или электростимуляции.
- Если вам нужна МРТ, сначала посоветуйтесь с врачом.МРТ можно сделать, если у вас есть ИКД, безопасный для МРТ. Если у вас есть другой тип ИКД, в некоторых случаях тест может быть проведен безопасно, но вам нужно будет поговорить с врачом о преимуществах и рисках.
Путешествие
Вы можете безопасно путешествовать с кардиологическим аппаратом. Но вам нужно подготовиться перед отъездом.
- Принесите список имен и номеров телефонов ваших врачей.
- Возьмите с собой идентификационную карту сердечного устройства.
- Знайте, что делать при прохождении службы безопасности аэропорта.
Вождение автомобиля
Если у вас аритмия или ИКД, из-за которых вам становится опасно водить машину, ваш врач может посоветовать вам прекратить водить машину, по крайней мере, на короткое время. Вам, вероятно, не нужно останавливать или ограничивать вождение, если ваша аритмия не вызывает серьезных симптомов. Чтобы узнать больше, см. Проблемы с сердечным ритмом и вождение.
Сообщаем другим
- Всегда носите с собой идентификационную карту ICD.Карта должна включать информацию о производителе и номер модели. Ваш врач может выдать вам удостоверение личности.
- Носите медицинские украшения, свидетельствующие о том, что у вас есть ИКД. Вы можете купить это в большинстве аптек.
Посещение контрольных визитов
Если вы считаете, что у вас есть инфекция рядом с устройством, немедленно позвоните своему врачу . Признаки инфекции включают:
- Изменения кожи вокруг устройства, такие как отек, тепло, покраснение и боль.
- Необъяснимая лихорадка.
Безопасные упражнения
Спросите своего врача, какой вид активности и интенсивность безопасен для вас. ИКД настроены на разряд при определенной частоте сердечных сокращений. Таким образом, ваша целевая частота пульса во время тренировки, вероятно, будет как минимум на 10-15 ударов ниже частоты пульса при разряде ИКД.
Ваш врач может помочь вам научиться использовать рейтинг воспринимаемой нагрузки (RPE) как способ определить, насколько интенсивно вы тренируетесь. Это может помочь вам поддерживать частоту сердечных сокращений на безопасном уровне во время тренировки.
Прекратите тренировку и позвоните своему врачу, если у вас есть:
- Давление или боль в груди, шее, руке, челюсти или плече.
- Головокружение, дурноту или тошноту.
- Необычная одышка или усталость.
- Сердцебиение, которое кажется вам необычным: слишком быстрое, слишком медленное или пропускающее удар.
- Другие симптомы, вызывающие у вас беспокойство.
- Шок от вашего ИКД.
Заниматься сексом
Большинство людей, у которых есть ICD (имплантируемый кардиовертер-дефибриллятор), могут вести активную половую жизнь. Если ваш врач говорит, что вы можете заниматься спортом и вести активный образ жизни, то, вероятно, заниматься сексом для вас безопасно.
После имплантации устройства вы дадите груди немного зажить, прежде чем возобновить половой акт. Если вы или ваш партнер беспокоитесь о возобновлении секса, поговорите со своим врачом о своих проблемах. Ваш врач или другой медицинский работник может оказать вам поддержку и совет.
Что делать, если меня шокирует? Многие люди с ИКД опасаются, что ИКД может шокировать их во время секса. Риск получить шок во время секса, кажется, такой же, как и при любых других подобных упражнениях. Если во время секса у вас случится шок, вы будете следовать своему плану относительно того, когда звонить врачу.
Будет ли мой партнер шокирован? Некоторые люди опасаются, что, если они получат шок во время секса, их партнер может пострадать. Но ваш партнер не будет шокирован и не почувствует боли, если вы будете шокированы.
Как справиться с беспокойством по поводу шока ИКД
Вы можете нервничать из-за того, что живете с ИКД, и можете бояться получить шок.
Шок может быть неудобным. Может показаться, что вас бьют ногой в грудь. У многих людей шок может вызвать беспокойство и депрессию.
Часто беспокоиться о жизни с ИКД. В конце концов, вы не знаете, когда может произойти шок, и шок может быть напоминанием о том, что ваше сердце не так здорово, как могло бы быть.Но если вы сделаете несколько простых шагов, вы почувствуете себя лучше, имея ICD.
- Попробуйте заменить негативные мысли о МКБ позитивными. Например: когда вы начинаете беспокоиться о шоке, напомните себе, что ИКД помогает спасти вашу жизнь. Или попробуйте сосредоточиться на позитивных вещах в своей жизни, например, на любовных отношениях, приятных занятиях или хороших друзьях.
- Поговорите со своим врачом о составлении плана действий в случае шока.
- Не меняйте то, что вы делаете. Возможно, вы захотите избежать действия, потому что считаете, что оно вызвало шок. Но шок может произойти в любой момент, и одними своими действиями предотвратить шок невозможно. Не прекращайте заниматься тем, что вам нравится, чтобы избежать шока.
Планирование на будущее
Планируя свое будущее и конец жизни, включайте планы для своего ИКД. Вы можете принять решение выключить ИКД в рамках необходимого лечения в конце жизни.Вы можете указать эту информацию в своем предварительном указании.
Имплантируемый кардиовертер-дефибриллятор (ИКД) | Американская кардиологическая ассоциация
ИКД полезны для предотвращения внезапной смерти у пациентов с известной устойчивой желудочковой тахикардией или фибрилляцией. Исследования показали, что ИКД играют роль в предотвращении остановки сердца у пациентов из группы высокого риска, у которых не было, но которые находятся в группе риска угрожающих жизни желудочковых аритмий.
ИКД нового поколения могут иметь двойную функцию, которая включает в себя способность служить кардиостимулятором.Функция кардиостимулятора будет стимулировать сердцебиение, если частота пульса будет слишком низкой.
Просмотрите анимацию ICD.
Что такое имплантируемый кардиовертер-дефибриллятор (ИКД)?
ИКД — это устройство с батарейным питанием, которое помещается под кожу и отслеживает частоту сердечных сокращений. Тонкие провода соединяют ИКД с вашим сердцем. При обнаружении аномального сердечного ритма устройство произведет электрический разряд, чтобы восстановить нормальное сердцебиение, если ваше сердце бьется хаотично и слишком быстро.
ИКД были очень полезны для предотвращения внезапной смерти у пациентов с известной устойчивой желудочковой тахикардией или фибрилляцией. Исследования показали, что они могут играть роль в предотвращении остановки сердца у пациентов из группы высокого риска, у которых не было, но которые находятся в группе риска угрожающих жизни желудочковых аритмий.
ИКД имплантируется под кожу прямо под ключицей. Он обнаруживает аритмию и реагирует электрическими сигналами, чтобы восстановить нормальный ритм вашего сердца.
Американская кардиологическая ассоциация рекомендует, чтобы перед тем, как пациент будет считаться кандидатом на ИКД, рассматриваемая аритмия должна быть опасной для жизни, и врачи исключили устранимые причины аритмии, такие как:
- Острый инфаркт миокарда (инфаркт)
- Ишемия миокарда (недостаточный приток крови к сердечной мышце)
- Электролитный дисбаланс и лекарственная токсичность
Поскольку многие люди не понимают своего основного состояния, такого как сердечная недостаточность или генетическая предрасположенность к риску внезапной остановки сердца, и поскольку ИКД используются в первую очередь для предотвращения внезапной сердечной смерти, они, в свою очередь, могут не понимать преимуществ по сравнению с ограничениями имплантированный ИКД.Если вы один из таких людей, здесь вы найдете информацию и рекомендации.
Зачем мне ИКД?
Ваш врач может порекомендовать ИКД, если вы или ваш ребенок подвержены риску опасной для жизни желудочковой аритмии из-за наличия:
Как имплантируется ИКД?
Генератор импульсов с батарейным питанием имплантируется в мешочек под кожу груди или живота, часто чуть ниже ключицы. Генератор размером с карманные часы. Провода или выводы проходят от генератора импульсов к позициям на поверхности или внутри сердца и могут быть проложены через кровеносные сосуды, что устраняет необходимость в операции на открытой груди.
Как работает ИКД?
Он знает, когда сердцебиение ненормальное, и пытается вернуть сердцебиение в норму.
- Если ваш ИКД оснащен кардиостимулятором, когда ваше сердцебиение слишком медленное, он работает как кардиостимулятор и посылает к сердцу крошечные электрические сигналы.
- Когда ваше сердцебиение слишком быстрое или хаотичное, оно дает дефибрилляцию, чтобы остановить ненормальный ритм.
- Работает 24 часа в сутки.
Новые устройства также обеспечивают «ускоренную» стимуляцию для электрического преобразования устойчивой желудочковой тахикардии (учащенного сердечного ритма) и «резервной» стимуляции при брадикардии (медленном сердечном ритме).Они также предлагают множество других сложных функций, таких как хранение обнаруженных аритмических событий и возможность выполнять электрофизиологическое тестирование. Сохраненная информация может помочь вашему врачу оптимизировать ИКД в соответствии с вашими потребностями.
Что мне следует спросить у врача или медсестру о жизни с ИКД?
Скорее всего, вы сможете вернуться к почти нормальному образу жизни. Но лучше всего спросить своего врача, каких типов машин или оборудования вам следует избегать. Также спросите, что вы можете, а что нельзя делать, если у вас есть ИКД.Прочтите о жизни с ИКД.
Просмотрите вопросы по МКБ, чтобы задать их врачу, чтобы узнать о предлагаемых вопросах для ваших медицинских работников, например:
- Когда я смогу вернуться к нормальной деятельности?
- Я умею плавать?
- Могу я бежать?
- Можно ли заниматься сексом?
- Могу ли я играть в видеоигры и пользоваться беспроводными устройствами?
- Каким будет ICD изо дня в день?
- Когда ждать шока?
- Шок болит?
Рекомендация AHA
Если у вас есть имплантируемый кардиовертер-дефибриллятор, помните о своем окружении и об устройствах, которые могут мешать его работе.К потенциально опасным устройствам относятся устройства с сильными магнитными полями. Следующие устройства могут нарушить сигнализацию ICD и помешать его правильной работе, иногда без вашего ведома. Чем дольше вы подвергаетесь воздействию потенциально мешающего устройства и чем ближе оно находится в непосредственной близости от вашего ICD, тем больше вероятность, что это повлияет на работу вашего ICD.
Узнайте об электромагнитной совместимости вашего ICD и других продуктов с помощью этого списка устройств, которые мешают работе ICD.
Загрузите и распечатайте нашу страницу «Ответы по сердцу: что такое ИКД?» (PDF)
Управление педиатрическим кардиостимулятором и дефибриллятором
Группа интервенционных электрофизиологов Children’s National разработала и усовершенствовала методы имплантации трансвенозного кардиостимулятора и дефибриллятора детям. Команда разработчиков использовала лазерную технику для извлечения сломанных электродов для кардиостимуляции.
Что такое постоянный кардиостимулятор?
Постоянный кардиостимулятор — это небольшое устройство, которое имплантируется под кожу и посылает электрические сигналы для запуска или регулирования медленного сердцебиения.Постоянный кардиостимулятор может использоваться для ускорения сердцебиения, если естественный кардиостимулятор сердца (синоатриальный узел или узел SA) не функционирует должным образом, и у него развилась ненормальная частота сердечных сокращений или ритм, или если электрические пути заблокированы. Кардиостимуляторы обычно используются при медленных аритмиях, таких как синусовая брадикардия, синдром слабости синусового узла или блокада сердца.
У младенцев и маленьких детей кардиостимуляторы обычно размещаются в брюшной полости. Провода, соединяющие кардиостимулятор с сердцем, размещаются на внешней поверхности сердца.Это положение выгодно, потому что жир в брюшной полости защищает провода кардиостимулятора и кардиостимулятора от травм, которые могут возникнуть во время повседневных детских занятий, таких как лазание и падение.
У детей школьного возраста и подростков кардиостимулятор может быть установлен в области плеча, непосредственно под ключицей. Провода кардиостимулятора часто помещаются внутри подключичной вены, большой вены, которая соединяется с верхней полой веной и правым предсердием, а затем направляются внутрь сердца.
Что такое имплантируемый кардиовертер-дефибриллятор (ИКД)?
ИКД — это небольшое устройство, немного больше кардиостимулятора, которое имплантируется под кожу, часто в области плеча, прямо под ключицей. У младенцев и маленьких детей ИКД размещаются в брюшной полости, а провода подключаются к внешней поверхности сердца, как описано выше для кардиостимуляторов. ICD определяет частоту сердечных сокращений. Когда частота сердечных сокращений превышает запрограммированную в устройстве частоту, ИКД производит небольшой электрический разряд в сердце, чтобы замедлить частоту сердечных сокращений.ИКД также могут работать как кардиостимулятор, подавая электрический сигнал для регулирования слишком медленной частоты сердечных сокращений. ИКД обычно используются при быстрых аритмиях, таких как желудочковая тахикардия или фибрилляция желудочков.
Когда нужен кардиостимулятор или ИКД?
При дисфункции естественного водителя ритма сердца сигналы, которые он посылает, могут стать беспорядочными: слишком медленными, слишком быстрыми или слишком нерегулярными, чтобы стимулировать адекватные сокращения камер сердца. Когда сердцебиение становится неустойчивым, это называется аритмией (ненормальный ритм сердца, из-за которого сердце может работать менее эффективно).
Аритмия может вызвать проблемы с сокращением камер сердца из-за:- Не позволяя камерам заполняться достаточным количеством крови, потому что электрический сигнал заставляет сердце работать слишком быстро.
- Не позволяет откачать достаточное количество крови к телу, потому что электрический сигнал заставляет сердце перекачивать кровь слишком медленно или неравномерно.
Американская кардиологическая ассоциация разработала рекомендации по показаниям для установки кардиостимуляторов или ИКД у детей.В целом, показания рассматриваются как следующие:
Класс I — вполне определенное доказательство того, что пациенту необходим кардиостимулятор или ИКД:- Расширенная блокада сердца второй или третьей степени, АВ-блокада, связанная с симптоматической брадикардией, замедленным сердцем. частота сердечных сокращений, застойная сердечная недостаточность или низкий сердечный выброс.
- Дисфункция синусового узла с более низкой частотой сердечных сокращений, чем ожидалось для возраста, со связанными симптомами (например, усталостью).
- Послеоперационная расширенная АВ-блокада второй или третьей степени, которая, как ожидается, не исчезнет или сохраняется не менее 7 дней после кардиохирургического вмешательства.
- Врожденная атриовентрикулярная блокада третьей степени с ускользающим ритмом широкого QRS или желудочковой дисфункцией.
- Врожденная атриовентрикулярная блокада третьей степени у младенца с желудочковой частотой <50-55 ударов в минуту или с врожденным пороком сердца и желудочковой частотой <70 ударов в минуту.
- Устойчивая пауза-зависимая желудочковая тахикардия (ЖТ) с удлиненным интервалом QT или без него, при которой эффективность стимуляции тщательно задокументирована.
Класс II — большинство врачей согласны с тем, что наличие кардиостимулятора или ИКД будет полезно.- Синдром брадикардии-тахикардии с необходимостью длительного антиаритмического лечения, отличного от дигиталиса.
- Врожденная атриовентрикулярная блокада третьей степени после первого года жизни со средней частотой сердечных сокращений <50 ударов в минуту или с длинными паузами между сердечными сокращениями.
- Синдром удлиненного интервала QT с атриовентрикулярной блокадой 2: 1 или атриовентрикулярной блокадой третьей степени.
- Бессимптомная синусовая брадикардия у ребенка со сложным врожденным пороком сердца с ЧСС в покое <35 ударов в минуту или паузами в ЧСС> 3 секунд.
Класс III — большинство врачей согласны с тем, что кардиостимулятор или ИКД не принесут пользы
- Временная послеоперационная АВ-блокада третьей степени, которая возвращается к синусовому ритму с остаточной бифасцикулярной блокадой.
- Врожденная атриовентрикулярная блокада третьей степени у бессимптомных новорожденных, детей или подростков с приемлемой частотой, узким комплексом QRS и нормальной функцией желудочков.
- Бессимптомная синусовая брадикардия у подростка с врожденным пороком сердца с ЧСС в покое <35 ударов в минуту или паузами в ЧСС> 3 секунд.
Какие показания для установки ИКД у детей?
Есть три показания для установки ICDS у детей. Это:
Класс I:
- Остановка сердца из-за фибрилляции желудочков (ФЖ) или ЖТ, которые не являются временными или обратимыми.
- Самопроизвольная длительная ЖТ.
- Обморок неустановленного происхождения с клинически значимой гемодинамически значимой устойчивой ЖТ или ФЖ, вызванной при электрофизиологическом исследовании, когда лекарственная терапия неэффективна, не переносится или не является предпочтительной.
Класс IIa Нет. Класс IIb
- Остановка сердца, предположительно вызванная ФЖ, когда электрофизиологическое исследование препятствует другим медицинским показаниям.
- Тяжелые симптомы, связанные с устойчивыми желудочковыми тахиаритмиями в ожидании трансплантации сердца.
- Семейные или унаследованные состояния с высоким риском возникновения опасных для жизни желудочковых тахиаритмий, таких как синдром удлиненного интервала QT или гипертрофическая кардиомиопатия.
- Рецидивирующие обмороки неустановленной этиологии при наличии желудочковой дисфункции и индуцибельных желудочковых аритмий при электрофизиологическом исследовании, когда другие причины обморока были исключены.
Что входит в состав постоянного кардиостимулятора / ИКД?
Постоянный кардиостимулятор или ИКД состоит из двух компонентов, включая следующие:
- Генератор импульсов, который имеет герметичную литиевую батарею и блок электронных схем.Генератор импульсов производит электрические сигналы, заставляющие сердце биться. Генераторы импульсов также могут принимать сигналы, посылаемые самим сердцем, и отвечать на них.
- Один или несколько проводов (также называемых выводами). Отведения представляют собой изолированные гибкие провода, по которым к сердцу передаются электрические сигналы от генератора импульсов. Отведения также могут передавать сигналы от сердца к генератору импульсов. Один конец электрода присоединяется к генератору импульсов, а электродный конец электрода располагается в предсердии (верхняя камера сердца) или в желудочке (нижняя камера сердца).
Отведения кардиостимулятора могут быть расположены в предсердии, желудочке или в обоих, в зависимости от состояния, требующего установки кардиостимулятора.
Кардиостимуляторы, которые стимулируют правое предсердие или правый желудочек, называются «однокамерными» кардиостимуляторами.
Кардиостимуляторы, которые стимулируют правое предсердие и правый желудочек сердца и требуют двух отведений для стимуляции, называются двухкамерными кардиостимуляторами. Кардиостимуляторы, которые стимулируют и правый, и левый желудочек, называются «двухжелудочковыми» кардиостимуляторами.
Как имплантируется кардиостимулятор / ИКД?
Установка кардиостимулятора / ИКД выполняется в больнице, в операционной или в лаборатории катетеризации сердца. Во время процедуры ребенок находится под общим наркозом.
У детей старшего возраста и подростков, которым установлен трансвенозный кардиостимулятор, делается небольшой разрез прямо под ключицей. Электрокардиостимулятор / электроды ИКД вводятся в сердце через кровеносный сосуд, проходящий под ключицей. Эта процедура обычно выполняется в лаборатории катетеризации.После завершения процедуры ребенок проходит период восстановления в несколько часов и обычно остается в больнице в течение 48 часов.
У детей младшего возраста кардиостимулятор можно ввести в брюшную полость через небольшой разрез. Второй разрез делается в груди, чтобы визуализировать сердце. Электрод (-а) направляются к сердцу, а затем помещаются на поверхность сердца. Эта процедура проводится в операционной. После завершения процедуры ребенок проходит период восстановления в несколько часов и часто готов отправиться домой через 1-2 дня после процедуры.
Пациенты, которым установлен кардиостимулятор или ИКД, будут осмотрены для последующего осмотра и осмотра ран через 1-2 недели после выписки из больницы. Еще один визит обычно назначается через 1 месяц после процедуры, и кардиостимулятор / ИКД проверяется снова. После послеоперационного периода пациенты обычно проходят осмотр у электрофизиолога и медсестры, работающей с кардиостимулятором, каждые 6 месяцев, если у них есть кардиостимулятор, и каждые 4 месяца, если им установлен ИКД. Вам не разрешат замачивать рану в воде (т.е. купаться или принимать ванну) в течение 1 месяца или до полного заживления раны. Пациентам, которым в верхнюю часть грудной клетки имплантирован трансвенозный кардиостимулятор или ИКД, мы рекомендуем не поднимать руку выше уровня плеча также в течение 1 месяца после операции.
После получения кардиостимулятора или ИКД вы получите от производителя идентификационную карту, которая включает информацию о конкретной модели кардиостимулятора вашего ребенка и серийный номер. Вы должны всегда носить эту карточку с собой, чтобы информация всегда была доступна любому медицинскому работнику, у которого может быть причина обследовать и / или лечить вашего ребенка.Ваш ребенок также может носить браслет или ожерелье с медицинской идентификацией, чтобы предупреждать других о кардиостимуляторе или ИКД в экстренных случаях.
Имплантация детского дефибриллятора и кардиостимулятора
Если у вашего ребенка нарушение сердечного ритма (аритмия), мы можем порекомендовать кардиостимулятор или дефибриллятор, чтобы регулировать сердцебиение вашего ребенка. Это устройства, которые мы размещаем непосредственно на сердце вашего ребенка или рядом с ним. Устройство посылает сердцу электрический импульс, чтобы помочь ему поддерживать нормальный ритм.
Имплантация кардиостимулятора и дефибриллятора: национальный подход для детей
В Детском национальном институте сердца наши электрофизиологи (EP) открывают новые подходы к имплантации устройств для детей. Для нас инновационные решения в области аритмии являются частью нашего настоящего и будущего.
- Малоинвазивные процедуры . Мы используем наименее инвазивные процедуры, чтобы ваш ребенок быстрее выздоровел. Наш центр EP является уникальным в регионе тем, что использует минимально инвазивный подход к лечению нарушений ритма у детей.
- Надежный, квалифицированный уход . Наши терапевты имеют более чем 20-летний опыт проведения процедур по имплантации кардиостимуляторов и дефибрилляторов детям. После процедуры дети выздоравливают в нашей известной комнате восстановления кардиологических процедур (CPRU). В CPRU педиатрические медсестры и персонал поддерживают и заботятся о вашем ребенке, когда он или она выздоравливает.
- Устройства специализированные. Мы лечим наших самых маленьких пациентов с помощью специализированных устройств и процедур, адаптированных к анатомии их маленького сердца.Мы используем наши обширные знания и опыт в этой области, чтобы адаптировать продукты для кардиостимуляторов и дефибрилляторов и сделать их подходящими для детей.
- Текущие исследования . Мы активно участвуем в исследованиях, работая с производителями кардиостимуляторов и дефибрилляторов, чтобы разработать устройства еще меньшего размера и менее инвазивные способы выполнения процедуры имплантации.
Кардиостимуляторы и дефибрилляторы: как они работают
Кардиостимуляторы и дефибрилляторы похожи друг на друга.Вот что они делают:
- Имплантируемый кардиовертер-дефибриллятор (ICD). ИКД помогает контролировать аритмию, которая опасна для жизни или может привести к внезапной остановке сердца. Во время этих аритмий сердце вашего ребенка не может нормально перекачивать кровь. ИКД подвергает сердце электрошоку, чтобы восстановить нормальный ритм сердца.
- Кардиостимулятор . Кардиостимулятор посылает в сердечную мышцу небольшие электрические сигналы. Обычно мы используем кардиостимуляторы для лечения менее опасных аритмий, таких как замедление сердечного ритма.
Извлечение отведения
Отведение (произносится как «светодиод») — это провод кардиостимулятора или ИКД, по которому электрический сигнал подается в сердечную мышцу. Удаление свинца — это когда нам нужно удалить один или несколько из этих проводов внутри сердца. Это может быть связано с:
- Повреждение отведения
- Рубцовая ткань, образующаяся на кончике отведения
- Инфекция, развивающаяся на отведении
- Сгусток или рубцовая ткань, блокирующие вену
Если мы определим вашего ребенка требуется добыча свинца, мы подробно обсудим с вами, в том числе причины добычи и следующие шаги.Наша команда EP состоит из всемирно известных экспертов по извлечению свинца. Мы используем специальное оборудование, включая лазерную технологию, чтобы обеспечить наиболее безопасную и эффективную процедуру удаления вашего ребенка.
Свяжитесь с нами
Для получения дополнительной информации позвоните нам по телефону 202-476-2020.
Ребенок, живущий с кардиостимулятором или имплантируемым кардиовертер-дефибриллятором (ИКД)
С развитием технологий имплантированные кардиостимуляторы и ИКД обычно служат от 5 до 7 лет или более (в зависимости от использования и типа устройства).В большинстве случаев ребенок с одним из этих устройств может вести нормальный образ жизни. Новые технологии также снизили риск помех от оборудования, такого как микроволновые печи. В прошлом эти предметы могли повлиять на эти устройства. Тем не менее, примите определенные меры предосторожности, когда ребенку имплантирован кардиостимулятор или ИКД.
Какие меры предосторожности следует соблюдать при имплантированном кардиостимуляторе или ИКД?
Ваш ребенок должен носить медицинский браслет или цепочку для удостоверения личности, чтобы в экстренных случаях сообщать другим об устройстве.Когда он или она достаточно взрослые, чтобы иметь бумажник, неплохо было бы также иметь при себе удостоверение личности.
Следующие элементы не изменяют функции сегодняшних кардиостимуляторов или ИКД:
Микроволновые печи
Кухонное оборудование, такое как блендеры, тостеры и электрические ножи
Телевизоры (включая пульт дистанционного управления), FM- и AM-радио и стереосистемы
Теле- и радиопередатчики
Радиолюбители и радиостанции CB
Электрические одеяла и грелки
Электробритвы, фены, щипцы для завивки и другие предметы личной гигиены
Садовая техника, например электрические триммеры
Устройство открывания гаражных ворот
Металлоискатели бытового назначения (маловероятно, что охранные металлоискатели причинят вред, но не стоит долго стоять рядом с ним)
Компьютеры
Копировальные и факсимильные аппараты
Надлежащим образом заземленные инструменты для мастерских (кроме генераторов или оборудования для дуговой сварки)
Сотовые телефоны и MP3-плееры
Обычно сотовые телефоны не влияют на кардиостимуляторы или ИКД.Большинство устройств, производимых сегодня, имеют фильтр, который позволяет использовать большинство сотовых телефонов во всем мире. Сюда входят аналоговые и цифровые телефоны. Однако Федеральная комиссия по связи (FCC) делает новые частоты доступными для сотовых телефонов, что может сделать кардиостимуляторы или ИКД менее надежными. Общие рекомендации включают в себя держать сотовый телефон на расстоянии не менее 6 дюймов от кардиостимулятора или ИКД. Также избегайте ношения мобильного телефона в нагрудном кармане над устройством. Точно так же не размещайте MP3-плееры и наушники рядом с кардиостимулятором, так как они могут вызывать некоторые помехи.
Безопасность
Убедитесь, что ваш ребенок осторожен, проходя через датчики безопасности в аэропортах и правительственных зданиях, например, в зданиях судов. Как правило, проходить через детекторы безопасности аэропорта безопасно. Они не должны повредить кардиостимулятор или ИКД. Но сообщите сотрудникам службы безопасности аэропорта, что у вашего ребенка есть кардиостимулятор или ИКД, прежде чем он или она пройдет проверку безопасности. Устройство может включить сигнализацию. Кроме того, если ваш ребенок выбран для более подробного поиска, вежливо напомните службе безопасности, что ручную металлическую палочку , а не следует держать над устройством в течение длительного периода времени (более одной или двух секунд).Магнит внутри палочки-детектора может временно изменить режим работы устройства. Будьте готовы предъявить удостоверение личности или медицинский браслет, чтобы пройти через контрольно-пропускные пункты.
Другие меры предосторожности
Следующие ситуации могут вызвать помехи в работе ICD. (Некоторые из упомянутых мероприятий не подходят до тех пор, пока ребенок не достигнет совершеннолетия, но могут повлиять на подростков старшего возраста.) Подробно обсудите следующее с врачом вашего ребенка:
Не работайте, не держите и не переносите магниты рядом с кардиостимулятором или ИКД.
Избегайте аппаратов магнитно-резонансной томографии (МРТ) или других сильных магнитных полей, так как они могут повлиять на программирование или работу устройства. Кроме того, быстро меняющееся магнитное поле внутри МРТ-сканера теоретически может вызвать нагрев выводов устройства. Часто есть альтернативы МРТ для людей с кардиостимуляторами, но если врач вашего ребенка определяет, что ему или ей абсолютно необходимо сканирование МРТ, тщательно обсудите это с кардиологом вашего ребенка, прежде чем продолжить.Если вы и кардиолог решите продолжить, ваш ребенок должен находиться под пристальным наблюдением во время сканирования, с помощью устройства программирования кардиостимулятора. Кроме того, нельзя допускать попадания металлических предметов рядом с аппаратами МРТ.
Воздерживаться от диатермии (использование тепла в физиотерапии для лечения мышц).
Отключайте большие двигатели, такие как автомобили или лодки, при работе с ними, так как они могут временно «сбить с толку» устройство.Не используйте цепные пилы из-за тесного контакта с компонентами двигателя.
Избегайте использования некоторых высоковольтных или радиолокационных машин, таких как аппараты для дуговой сварки, высоковольтные провода, радиолокационные установки, плавильные печи, электрические сталеплавильные печи и другое сильноточное промышленное оборудование.
Избегайте работы в ограниченном пространстве рядом с радио- или телевещательными вышками и антеннами.
Если вашему ребенку предстоит хирургическая процедура, которую проводит хирург или стоматолог, сообщите хирургу или стоматологу, что у вашего ребенка есть кардиостимулятор или ИКД.Некоторые хирургические процедуры требуют, чтобы устройство вашего ребенка было временно выключено или переведено в специальный режим. Это решение примет кардиолог вашего ребенка. Временное изменение режима на устройстве вашего ребенка может быть выполнено неинвазивно (дополнительных операций не требуется), но только квалифицированным медицинским персоналом.
Определенные медицинские процедуры могут иногда влиять на работу устройства, но могут быть успешно выполнены с некоторыми настройками кардиостимулятора или ИКД.Эти процедуры включают следующее:
Экстракорпоральная ударно-волновая литотрипсия (ЭУВЛ). Процедура растворения камней в почках.
Чрескожная электрическая стимуляция нервов (TENS). Устройство, используемое для облегчения острой или хронической боли.
Лучевая терапия при раке
Проконсультируйтесь с врачом вашего ребенка, прежде чем ваш ребенок будет проходить эти процедуры.
Всегда консультируйтесь с врачом вашего ребенка, если у вас есть какие-либо вопросы относительно использования определенного оборудования рядом с кардиостимулятором вашего ребенка.
Может ли мой ребенок заниматься обычными повседневными занятиями с кардиостимулятором или ИКД?
После имплантации устройства ваш ребенок, как правило, сможет выполнять те же действия, что и другие люди в той же возрастной группе. Лечащий врач вашего ребенка предоставит инструкции по занятиям, характерные для вашего ребенка.
Однако, когда ребенок занимается физической, развлекательной или спортивной деятельностью, ребенок с кардиостимулятором или ИКД должен избегать ударов в область над кардиостимулятором.Удар по груди или животу рядом с кардиостимулятором или ИКД может повлиять на его работу. По этой причине контактные виды спорта обычно не рекомендуются детям с кардиостимуляторами или ИКД. Если ваш ребенок получил удар в эту область, обратитесь к врачу вашего ребенка. Проконсультируйтесь с врачом вашего ребенка об ограничениях активности.
Всегда консультируйтесь с врачом вашего ребенка, если он или она чувствует себя плохо после занятия, или когда у вас есть вопросы о начале нового занятия.
Как я могу убедиться, что кардиостимулятор моего ребенка или ИКД работают правильно?
Хотя устройство вашего ребенка рассчитано на срок службы от 5 до 7 лет, всегда проверяйте его регулярно, чтобы убедиться, что оно работает должным образом.У разных врачей могут быть разные графики проверки устройств. Большинство из них проверяется дома с помощью телефона и специального оборудования, предоставленного производителем устройства вашего ребенка. Врач вашего ребенка также порекомендует вам лично проверять устройство через определенные промежутки времени. Любые изменения настроек устройства должны производиться лично обученным медицинским работником с использованием программатора устройства.
Срок службы батареи, состояние выводных проводов и различные функции проверяются с помощью так называемого «опроса устройства».Во время допроса устройство неинвазивно подключается к программатору устройства с помощью специальной палочки, помещаемой на кожу над кардиостимулятором или ИКД. Данные передаются от устройства к программисту и оцениваются. Большинство домашних систем опроса устройств используют беспроводную технологию для подключения устройства к специальному оборудованию, которое записывает данные и отправляет их врачу вашего ребенка.
Ваш врач может попросить вас периодически проверять частоту пульса вашего ребенка. Немедленно сообщайте врачу о любых необычных симптомах или симптомах, подобных тем, которые были у вашего ребенка до установки устройства.
При необходимости всегда консультируйтесь с врачом вашего ребенка для получения дополнительной информации.
Что такое пульс?
Частота пульса — это измерение частоты пульса или количества ударов сердца в минуту. Когда сердце проталкивает кровь по артериям, они расширяются и сужаются вместе с током крови. Это можно почувствовать в различных точках тела в виде пульса. Измерение пульса не только измеряет частоту сердечных сокращений, но также может указывать на следующее:
Сердечный ритм (ненормальный ритм может указывать на сердечное заболевание или аритмию)
Сила пульса (слабый пульс может указывать на учащенное сердцебиение, при котором некоторые удары слишком слабые, чтобы их можно было почувствовать, сердечная недостаточность или низкий объем крови в системе кровообращения)
Многие кардиостимуляторы имеют разную частоту, в зависимости от уровня активности вашего ребенка и других факторов.Частота пульса может колебаться и увеличиваться в зависимости от физических упражнений, болезней, травм и эмоций. У девочек-подростков и женщин, как правило, частота сердечных сокращений выше, чем у мальчиков и мужчин того же возраста. Спортсмены, например бегуны, которые много тренируют сердечно-сосудистую систему, могут иметь естественное замедление сердечного ритма.
Как проверить пульс вашего ребенка
Когда сердце нагнетает кровь по артериям, вы можете почувствовать биение, сильно надавив на артерию. Ваши артерии расположены близко к поверхности кожи в определенных точках тела.Пульс можно обнаружить сбоку на нижней части шеи, на внутренней стороне локтя или на запястье. При измерении пульса:
Сильно, но осторожно надавите на артерии кончиками первого и второго пальцев, пока не почувствуете пульс. Не нащупывайте пульс большим пальцем.
Начните отсчет импульсов, когда секундная стрелка часов будет на 12.
Считайте пульс в течение 60 секунд (или в течение 15 секунд, а затем умножьте на 4, чтобы вычислить удары в минуту).
Во время счета не смотрите постоянно на часы, а сосредоточьтесь на ударах пульса. Если у вас возникли проблемы с этим методом, попробуйте цифровой кухонный таймер и установите его на 1 минуту. Прекратите считать, когда сработает таймер.
Если вы не уверены в своих результатах, попросите другого человека посчитать за вас.
Возможно, лучше проверить пульс на запястье (лучевой артерии), чем на шее (сонной артерии).Если вам необходимо проверить пульс на шее, не давите сильно на шею и никогда не давите на обе стороны шеи одновременно; это может привести к потере сознания у некоторых людей из-за прекращения кровоснабжения мозга.
Если у вас возникли проблемы с измерением пульса вашего ребенка, проконсультируйтесь с врачом вашего ребенка.
.
Общий период наблюдения за всеми типами ИКБ составлял от 0,17 до 11,08 года (в среднем 4,92 года). Девять детей (41%) получили соответствующую дефибрилляцию по поводу фибрилляции желудочков (пять детей более одного раза в течение периода наблюдения).
Пятеро детей (22%) получили несоответствующий электрошок, все из-за неправильного распознавания и распознавания синусовой или наджелудочковой тахикардии. У всех этих детей были эндокардиальные или эпикардиальные сенсорные отведения.Дальнейшие маневры были использованы для исправления этого с изменением конфигурации программного обеспечения, чтобы увеличить количество интервалов тахикардии, которые необходимо было обнаружить, чтобы объявить начало эпизода желудочковой аритмии, что удовлетворяет критериям обнаружения устройства (до 120/140 ударов) (Medtronic ™ Inc.).
Один ребенок умер по МКБ in situ . У этого ребенка была рефрактерная к шоку фибрилляция желудочков с ГКМП. ИКД правильно дефибриллировал несколько эпизодов, но повторное инициирование аритмии в этом случае привело к истощению терапии.
Пятерым детям в течение периода наблюдения было выполнено шесть дополнительных вмешательств. У всех этих детей было внутрисердечное отведение (трое детей переросли отведения, один перелом отведения, один миграция отведения, и у одного ребенка было позднее развитие инфекционного эндокардита основного врожденного поражения сердца, что потребовало удаления внутрисердечных электродов ИКД, 2 года после прошивки).
Не было никаких осложнений у детей с эксклюзивным подкожным устройством ИКД в течение среднего периода наблюдения, равного 0.83 года (диапазон 0,17–1,08 года).
Таблица 1 показывает подробную информацию о 23 детях в этой статье. Всем детям в возрасте до 16 лет ежегодно выполняли плановую рентгенографию грудной клетки, каждые шесть месяцев опрашивали с помощью ИКД и проводили клинический осмотр.
Таблица 1Характеристики пациентов, включенных в это исследование
| . | Пол . | Диагностика . | OOH остановка сердца? . | Возраст при установке ИКД / лет . | Масса при установке ИКД / кг . | Радиологические данные имплантата . | Свинец и катушка . | Данные программирования . | Период наблюдения . | ||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Время показа / мин . | Экспозиционная доза / микрогимм -2 . | Сенсорный провод . | Катушка дефибрилляции . | Частота ФЖ / уд / мин . | Частота VT / уд. / Мин. . | Первоначальный шок / Дж . | Макс. энергия удара / Дж . | Вектор удара . | Обнаружение . | Повторное обнаружение . | ATP . | Срок, лет . | Соответствующая дефибрилляция? . | Ключевые события . | |||||||||||
| Обычный ИКД (эндокардиальные отведения) | |||||||||||||||||||||||||
| 1 | M | Идиопатическая остановка ФЖ, ранее благополучная | Да | 15,25 | 60,00 | ||||||||||||||||||||
| 222,2 | 250 | 35 | 35 | ПН к генератору | 18/24 | 12/16 | X10 | 5.08 | Не требуется | Несоответствующая дефибрилляция | |||||||||||||||
| 2 | M | Синдром удлиненного интервала QT Рецидивирующий обморок, несмотря на максимальное лечение | Нет | 13,00 | 58,90 | Эндокардиальный | |||||||||||||||||||
| 222,2 | Нет | 35 | 35 | ПН к генератору | 18/24 | 12/16 | 5.17 | Не требуется | Нет | ||||||||||||||||
| 3 | M | Синдром Бругада, внезапная смерть в семейном анамнезе | Нет | 12,92 | 41,35 | u / a | |||||||||||||||||||
| 250 | 200 | 35 | 35 | RV к генератору | u / a | u / a | 9.92 | Не требуется | Нет | ||||||||||||||||
| Нет | |||||||||||||||||||||||||
| Да | 33 | 82,00 | 10,44 | 561 | Эндокардиальный | Эндокардиальный | 200 | 230,7 | 35 | 35 | RV к генератору | 30/40 1250 | |||||||||||||
| Да | Несоответствующая дефибрилляция | ||||||||||||||||||||||||
| 5 | F | Аномальные изменения реполяризации на ЭКГ, у мамы есть ICD in situ для сильной FHx внезапной смерти | Нет | 13.92 | 47,50 | u / a | u / a | Endocardial | Endocardial | 222.2 | No. 9.67 | 31,12 | 0,08 | 3,3 | Эндокардиальный | Эндокардиальный | 222,2 | Нет | 35 | 35 | RV к генератору | 9025 Не требуется | Нет | ||
| 7 | M | Синдром удлиненного интервала QT Рецидив обморока, несмотря на максимальное лечение | Нет | 13,92 | 58.90 | u / a | u / a | Endocardial | Endocardial | 222.2 | Нет | 35 | 35 | RV к генератору | 18/24 | ||||||||||
| Не требуется | Нет | ||||||||||||||||||||||||
| 8 | M | HOCM, синдром Нунана, рецидивирующие предсердные аритмии и синкопальные состояния | Нет | 16,00 | 56,00 | 2.35 | 173 | Эндокардиальный | Эндокардиальный | 200 | Нет | 25 | 35 | RV к генератору | 30/40 | 18/24 | 7.50250 | ||||||||
| 9 | F | HCM, семейный анамнез внезапной сердечной смерти, у мамы есть МКБ in situ | No | 15,75 | 58.20 | u / a | u / a | Endocardial | Endocardial | 214.2 | 250 | 35 | 35 | RV к генератору | 30/40 | ||||||||||
| Не требуется | Миграция свинца | ||||||||||||||||||||||||
| 10 | M | HCM | Да | 10,08 | 30,89 | 9,29 | 177,2 | Endocard2.5 | 240 | 35 | 35 | RV к генератору | 18/24 | 12/16 | X5 | 10,83 | Да | Возможная инфекция поверхностной раны | 11 50 | 11 | |||||
| Да | 8,42 | 23,80 | 4,13 | 162 | Эндокардиальный | Эндокардиальный | 150 | 250 | 35 | 35 | 9025/2 9025/2u / a | 1.17 | Да | Умер (рефрактерная к шоку ФЖ) | |||||||||||
| 12 | F | Синдром удлиненного интервала QT Рецидив обморока, несмотря на максимальное лечение | Нет | 15,33 | 59253 | 59153 | Эндокардиальный | u / a | u / a | u / a | u / a | RV к генератору | u / a | u / a | u / a | 5.92 | Не требуется | Нет | |||||||
| 13 | M | Синдром удлиненного QT | Да | 14,67 | 68,90 | 15,29 | 464 | 15,29 | 464 | Endocard2 | |||||||||||||||
| 35 | RV к генератору | 18/24 | 12/16 | 2,42 | Да | Нет | |||||||||||||||||||
| Катушки для подкожной дефибрилляции с зондированием через 2 эпикардиальных или концевых отведения | |||||||||||||||||||||||||
| 14 | M | Синдром Бругада, семейный анамнез внезапной смерти | Нет | 11.50 | 35,81 | 0,52 | u / a | Endocardial | S / C | u / a | Нет | 21 | 31 | u / a | u / a | u / a | 6,17 | Не требуется | Нет | ||||||
| 15 | F | Послеоперационная гистиоцитома ЛЖ и восстановление МК | Да x 2 | 0,92 | 9,10 902 u / | 03 | Epicardial | S / C | 200 | 240 | 35 | 35 | Катушка AP | 18/24 | 12/16 | Только во время зарядки | 8.33 | Да | Миграция эпикардиального отведения, а затем отведение отросло | ||||||
| 16 | F | Отсутствие уплотнения ЛЖ и задержка внутрижелудочковой проводимости | Да | 1,08 | 7,30 | ||||||||||||||||||||
| 200 | Нет | 18 | 35 | Катушка AP | 18/24 | 12/16 | 1.83 | Да | Несоответствующая дефибрилляция113 50 9025 | Катехоламин полиморфный VT | Да | 1.25 | 9,30 | 0,15 | 0,8 | Эпикардиал | S / C | 200 | 240 | 35 | 35 | Катушка AP | 24/32 | ||
| Да | Нет | ||||||||||||||||||||||||
| 18 | M | Предыдущее лечение ДОРВ и субаортального стеноза с заменой МК | Да x 2 | 15,83 | 69,20 | 0.2 | 12,1 | Эндокардиальный | S / C | 200 | 250 | 35 | 35 | AP-катушка | 30/40 | 12/16 | X3 4,425 Да | 12/16 | X3 | Эндокардит | |||||
| 19 | M | Удлиненный интервал QT и дилатационная кардиомиопатия | Да | 7,92 | 24.60 | u / a | u / a | C | 16525331 | 31 | AP Катушка | u / a | u / a | 6.33 | Не требуется | Свинец разросся | |||||||||
| 20 | F | Синдром удлиненного интервала QT Рецидивирующий обморок, несмотря на максимальное лечение, FHx внезапной смерти | Нет | 10.92 | 3725 | Эндокард | S / C | 222,2 | Нет | 35 | 35 | RV к генератору | 18/24 | 12/16 | 4.92 | Да | Несоответствующая дефибрилляция | ||||||||
| Исключительный подкожный ИКД (Cameron Health Device) ( Рисунок 3 ) | |||||||||||||||||||||||||
| 21 | M | Синдром Бругада 902.105 | 5 | S / C | S / C | 240 | Нет | 80 | 80 | 1.08 | Не требуется | Нет | |||||||||||||
| 22 | F | Синдром длинного QT | Да | 15,00 | 54,31 | u / a | 64,8 | 64,8 | 240 | Нет | 80 | 80 | 1,33 | Не требуется | Нет | ||||||||||
| 23 | M | ||||||||||||||||||||||||
| 31,40 | 0,02 | 6 | S / C | S / C | 240 | Нет | 80 | 80 | |||||||||||||||||
| . | Пол . | Диагностика . | OOH остановка сердца? . | Возраст при установке ИКД / лет . | Масса при установке ИКД / кг . | Радиологические данные имплантата . | Свинец и катушка . | Данные программирования . | Период наблюдения . | ||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Время показа / мин . | Экспозиционная доза / микрогимм -2 . | Сенсорный провод . | Катушка дефибрилляции . | Частота ФЖ / уд / мин . | Частота VT / уд. / Мин. . | Первоначальный шок / Дж . | Макс. энергия удара / Дж . | Вектор удара . | Обнаружение . | Повторное обнаружение . | ATP . | Срок, лет . | Соответствующая дефибрилляция? . | Ключевые события . | |||||||||||||||||||
| Обычный ИКД (эндокардиальные отведения) | |||||||||||||||||||||||||||||||||
| 1 | M | Идиопатическая остановка ФЖ, ранее благополучная | Да | 15,25 | 60,00 | ||||||||||||||||||||||||||||
| 222.2 | 250 | 35 | 35 | RV к генератору | 18/24 | 12/16 | X10 | 5.08 | Не требуется | Несоответствующая дефибрилляция | |||||||||||||||||||||||
| Нет | 13.00 | 58,90 | 1,18 | 27 | Эндокардиальный | Эндокардиальный | 222,2 | Нет | 35 | 35 | RV к генератору | 902 9025 1225 | Не требуетсяНет | ||||||||||||||||||||
| 3 | M | Синдром Бругада, внезапная смерть в семейном анамнезе | Нет | 12,92 | 41,35 | u / a | u / a | ||||||||||||||||||||||||||
| 200 | 35 | 35 | От ПП к генератору | u / a | u / a | 9.92 | Не требуется | Нет | |||||||||||||||||||||||||
| 4 | M | Остановка ФЖ на наружной стенке, причина не обнаружена, но в анамнезе имеется рецидивирующий синкопе | Да | 15,33 | 82,00 | 10,44 56150 | |||||||||||||||||||||||||||
| 200 | 230,7 | 35 | 35 | RV к генератору | 30/40 | 12/16 | X5 | 1,83 | Да | 902 902 902 902 902 9025 | Аномальные изменения реполяризации на ЭКГ, мама имеет МКБ in situ для сильной ГГ при внезапной смерти | Нет | 13.92 | 47,50 | u / a | u / a | Endocardial | Endocardial | 222.2 | No. 9.67 | 31,12 | 0,08 | 3,3 | Эндокардиальный | Эндокардиальный | 222,2 | Нет | 35 | 35 | RV к генератору | 9025 Не требуется | Нет | |
| 7 | M | Синдром удлиненного интервала QT Рецидив обморока, несмотря на максимальное лечение | Нет | 13,92 | 58.90 | u / a | u / a | Endocardial | Endocardial | 222.2 | Нет | 35 | 35 | RV к генератору | 18/24 | ||||||||||||||||||
| Не требуется | Нет | ||||||||||||||||||||||||||||||||
| 8 | M | HOCM, синдром Нунана, рецидивирующие предсердные аритмии и синкопальные состояния | Нет | 16,00 | 56,00 | 2.35 | 173 | Эндокардиальный | Эндокардиальный | 200 | Нет | 25 | 35 | RV к генератору | 30/40 | 18/24 | 7.50250 | ||||||||||||||||
| 9 | F | HCM, семейный анамнез внезапной сердечной смерти, у мамы есть МКБ in situ | No | 15,75 | 58.20 | u / a | u / a | Endocardial | Endocardial | 214.2 | 250 | 35 | 35 | RV к генератору | 30/40 | ||||||||||||||||||
| Не требуется | Миграция свинца | ||||||||||||||||||||||||||||||||
| 10 | M | HCM | Да | 10,08 | 30,89 | 9,29 | 177,2 | Endocard2.5 | 240 | 35 | 35 | RV к генератору | 18/24 | 12/16 | X5 | 10,83 | Да | Возможная инфекция поверхностной раны | 11 50 | 11 | |||||||||||||
| Да | 8,42 | 23,80 | 4,13 | 162 | Эндокардиальный | Эндокардиальный | 150 | 250 | 35 | 35 | 9025/2 9025/2u / a | 1.17 | Да | Умер (рефрактерная к шоку ФЖ) | |||||||||||||||||||
| 12 | F | Синдром удлиненного интервала QT Рецидив обморока, несмотря на максимальное лечение | Нет | 15,33 | 59253 | 59153 | Эндокардиальный | u / a | u / a | u / a | u / a | RV к генератору | u / a | u / a | u / a | 5.92 | Не требуется | Нет | |||||||||||||||
| 13 | M | Синдром удлиненного QT | Да | 14,67 | 68,90 | 15,29 | 464 | 15,29 | 464 | Endocard2 | |||||||||||||||||||||||
| 35 | RV к генератору | 18/24 | 12/16 | 2,42 | Да | Нет | |||||||||||||||||||||||||||
| Катушки для подкожной дефибрилляции с зондированием через 2 эпикардиальных или концевых отведения | |||||||||||||||||||||||||||||||||
| 14 | M | Синдром Бругада, семейный анамнез внезапной смерти | Нет | 11.50 | 35,81 | 0,52 | u / a | Endocardial | S / C | u / a | Нет | 21 | 31 | u / a | u / a | u / a | 6,17 | Не требуется | Нет | ||||||||||||||
| 15 | F | Послеоперационная гистиоцитома ЛЖ и восстановление МК | Да x 2 | 0,92 | 9,10 902 u / | 03 | Epicardial | S / C | 200 | 240 | 35 | 35 | Катушка AP | 18/24 | 12/16 | Только во время зарядки | 8.33 | Да | Миграция эпикардиального отведения, а затем отведение отросло | ||||||||||||||
| 16 | F | Отсутствие уплотнения ЛЖ и задержка внутрижелудочковой проводимости | Да | 1,08 | 7,30 | ||||||||||||||||||||||||||||
| 200 | Нет | 18 | 35 | Катушка AP | 18/24 | 12/16 | 1.83 | Да | Несоответствующая дефибрилляция113 50 9025 | Катехоламин полиморфный VT | Да | 1.25 | 9,30 | 0,15 | 0,8 | Эпикардиал | S / C | 200 | 240 | 35 | 35 | Катушка AP | 24/32 | ||||||||||
| Да | Нет | ||||||||||||||||||||||||||||||||
| 18 | M | Предыдущее лечение ДОРВ и субаортального стеноза с заменой МК | Да x 2 | 15,83 | 69,20 | 0.2 | 12,1 | Эндокардиальный | S / C | 200 | 250 | 35 | 35 | AP-катушка | 30/40 | 12/16 | X3 4,425 Да | 12/16 | X3 | Эндокардит | |||||||||||||
| 19 | M | Удлиненный интервал QT и дилатационная кардиомиопатия | Да | 7,92 | 24.60 | u / a | u / a | C | 16525331 | 31 | AP Катушка | u / a | u / a | 6.33 | Не требуется | Свинец разросся | |||||||||||||||||
| 20 | F | Синдром удлиненного интервала QT Рецидивирующий обморок, несмотря на максимальное лечение, FHx внезапной смерти | Нет | 10.92 | 3725 | Эндокард | S / C | 222,2 | Нет | 35 | 35 | RV к генератору | 18/24 | 12/16 | 4.92 | Да | Несоответствующая дефибрилляция | ||||||||||||||||
| Исключительный подкожный ИКД (Cameron Health Device) ( Рисунок 3 ) | |||||||||||||||||||||||||||||||||
| 21 | M | Синдром Бругада 902.105 | 5 | S / C | S / C | 240 | Нет | 80 | 80 | 1.08 | Не требуется | Нет | |||||||||||||||||||||
| 22 | F | Синдром длинного QT | Да | 15,00 | 54,31 | u / a | 64,8 | 64,8 | 240 | Нет | 80 | 80 | 1,33 | Не требуется | Нет | ||||||||||||||||||
| 23 | M | ||||||||||||||||||||||||||||||||
| 31,40 | 0,02 | 6 | S / C | S / C | 240 | Нет | 80 | 80 | |||||||||||||||||||||||||
Характеристики пациентов, включенных в это исследование
| . | Пол . | Диагностика . | OOH остановка сердца? . | Возраст при установке ИКД / лет . | Масса при установке ИКД / кг . | Радиологические данные имплантата . | Свинец и катушка . | Данные программирования . | Период наблюдения . | ||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Время показа / мин . | Экспозиционная доза / микрогимм -2 . | Сенсорный провод . | Катушка дефибрилляции . | Частота ФЖ / уд / мин . | Частота VT / уд. / Мин. . | Первоначальный шок / Дж . | Макс. энергия удара / Дж . | Вектор удара . | Обнаружение . | Повторное обнаружение . | ATP . | Срок, лет . | Соответствующая дефибрилляция? . | Ключевые события . | |||||||||||
| Обычный ИКД (эндокардиальные отведения) | |||||||||||||||||||||||||
| 1 | M | Идиопатическая остановка ФЖ, ранее благополучная | Да | 15,25 | 60,00 | ||||||||||||||||||||
| 222,2 | 250 | 35 | 35 | ПН к генератору | 18/24 | 12/16 | X10 | 5.08 | Не требуется | Несоответствующая дефибрилляция | |||||||||||||||
| 2 | M | Синдром удлиненного интервала QT Рецидивирующий обморок, несмотря на максимальное лечение | Нет | 13,00 | 58,90 | Эндокардиальный | |||||||||||||||||||
| 222,2 | Нет | 35 | 35 | ПН к генератору | 18/24 | 12/16 | 5.17 | Не требуется | Нет | ||||||||||||||||
| 3 | M | Синдром Бругада, внезапная смерть в семейном анамнезе | Нет | 12,92 | 41,35 | u / a | |||||||||||||||||||
| 250 | 200 | 35 | 35 | RV к генератору | u / a | u / a | 9.92 | Не требуется | Нет | ||||||||||||||||
| Нет | |||||||||||||||||||||||||
| Да | 33 | 82,00 | 10,44 | 561 | Эндокардиальный | Эндокардиальный | 200 | 230,7 | 35 | 35 | RV к генератору | 30/40 1250 | |||||||||||||
| Да | Несоответствующая дефибрилляция | ||||||||||||||||||||||||
| 5 | F | Аномальные изменения реполяризации на ЭКГ, у мамы есть ICD in situ для сильной FHx внезапной смерти | Нет | 13.92 | 47,50 | u / a | u / a | Endocardial | Endocardial | 222.2 | No. 9.67 | 31,12 | 0,08 | 3,3 | Эндокардиальный | Эндокардиальный | 222,2 | Нет | 35 | 35 | RV к генератору | 9025 Не требуется | Нет | ||
| 7 | M | Синдром удлиненного интервала QT Рецидив обморока, несмотря на максимальное лечение | Нет | 13,92 | 58.90 | u / a | u / a | Endocardial | Endocardial | 222.2 | Нет | 35 | 35 | RV к генератору | 18/24 | ||||||||||
| Не требуется | Нет | ||||||||||||||||||||||||
| 8 | M | HOCM, синдром Нунана, рецидивирующие предсердные аритмии и синкопальные состояния | Нет | 16,00 | 56,00 | 2.35 | 173 | Эндокардиальный | Эндокардиальный | 200 | Нет | 25 | 35 | RV к генератору | 30/40 | 18/24 | 7.50250 | ||||||||
| 9 | F | HCM, семейный анамнез внезапной сердечной смерти, у мамы есть МКБ in situ | No | 15,75 | 58.20 | u / a | u / a | Endocardial | Endocardial | 214.2 | 250 | 35 | 35 | RV к генератору | 30/40 | ||||||||||
| Не требуется | Миграция свинца | ||||||||||||||||||||||||
| 10 | M | HCM | Да | 10,08 | 30,89 | 9,29 | 177,2 | Endocard2.5 | 240 | 35 | 35 | RV к генератору | 18/24 | 12/16 | X5 | 10,83 | Да | Возможная инфекция поверхностной раны | 11 50 | 11 | |||||
| Да | 8,42 | 23,80 | 4,13 | 162 | Эндокардиальный | Эндокардиальный | 150 | 250 | 35 | 35 | 9025/2 9025/2u / a | 1.17 | Да | Умер (рефрактерная к шоку ФЖ) | |||||||||||
| 12 | F | Синдром удлиненного интервала QT Рецидив обморока, несмотря на максимальное лечение | Нет | 15,33 | 59253 | 59153 | Эндокардиальный | u / a | u / a | u / a | u / a | RV к генератору | u / a | u / a | u / a | 5.92 | Не требуется | Нет | |||||||
| 13 | M | Синдром удлиненного QT | Да | 14,67 | 68,90 | 15,29 | 464 | 15,29 | 464 | Endocard2 | |||||||||||||||
| 35 | RV к генератору | 18/24 | 12/16 | 2,42 | Да | Нет | |||||||||||||||||||
| Катушки для подкожной дефибрилляции с зондированием через 2 эпикардиальных или концевых отведения | |||||||||||||||||||||||||
| 14 | M | Синдром Бругада, семейный анамнез внезапной смерти | Нет | 11.50 | 35,81 | 0,52 | u / a | Endocardial | S / C | u / a | Нет | 21 | 31 | u / a | u / a | u / a | 6,17 | Не требуется | Нет | ||||||
| 15 | F | Послеоперационная гистиоцитома ЛЖ и восстановление МК | Да x 2 | 0,92 | 9,10 902 u / | 03 | Epicardial | S / C | 200 | 240 | 35 | 35 | Катушка AP | 18/24 | 12/16 | Только во время зарядки | 8.33 | Да | Миграция эпикардиального отведения, а затем отведение отросло | ||||||
| 16 | F | Отсутствие уплотнения ЛЖ и задержка внутрижелудочковой проводимости | Да | 1,08 | 7,30 | ||||||||||||||||||||
| 200 | Нет | 18 | 35 | Катушка AP | 18/24 | 12/16 | 1.83 | Да | Несоответствующая дефибрилляция113 50 9025 | Катехоламин полиморфный VT | Да | 1.25 | 9,30 | 0,15 | 0,8 | Эпикардиал | S / C | 200 | 240 | 35 | 35 | Катушка AP | 24/32 | ||
| Да | Нет | ||||||||||||||||||||||||
| 18 | M | Предыдущее лечение ДОРВ и субаортального стеноза с заменой МК | Да x 2 | 15,83 | 69,20 | 0.2 | 12,1 | Эндокардиальный | S / C | 200 | 250 | 35 | 35 | AP-катушка | 30/40 | 12/16 | X3 4,425 Да | 12/16 | X3 | Эндокардит | |||||
| 19 | M | Удлиненный интервал QT и дилатационная кардиомиопатия | Да | 7,92 | 24.60 | u / a | u / a | C | 16525331 | 31 | AP Катушка | u / a | u / a | 6.33 | Не требуется | Свинец разросся | |||||||||
| 20 | F | Синдром удлиненного интервала QT Рецидивирующий обморок, несмотря на максимальное лечение, FHx внезапной смерти | Нет | 10.92 | 3725 | Эндокард | S / C | 222,2 | Нет | 35 | 35 | RV к генератору | 18/24 | 12/16 | 4.92 | Да | Несоответствующая дефибрилляция | ||||||||
| Исключительный подкожный ИКД (Cameron Health Device) ( Рисунок 3 ) | |||||||||||||||||||||||||
| 21 | M | Синдром Бругада 902.105 | 5 | S / C | S / C | 240 | Нет | 80 | 80 | 1.08 | Не требуется | Нет | |||||||||||||
| 22 | F | Синдром длинного QT | Да | 15,00 | 54,31 | u / a | 64,8 | 64,8 | 240 | Нет | 80 | 80 | 1,33 | Не требуется | Нет | ||||||||||
| 23 | M | ||||||||||||||||||||||||
| 31,40 | 0,02 | 6 | S / C | S / C | 240 | Нет | 80 | 80 | |||||||||||||||||
| . | Пол . | Диагностика . | OOH остановка сердца? . | Возраст при установке ИКД / лет . | Масса при установке ИКД / кг . | Радиологические данные имплантата . | Свинец и катушка . | Данные программирования . | Период наблюдения . | ||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Время показа / мин . | Экспозиционная доза / микрогимм -2 . | Сенсорный провод . | Катушка дефибрилляции . | Частота ФЖ / уд / мин . | Частота VT / уд. / Мин. . | Первоначальный шок / Дж . | Макс. энергия удара / Дж . | Вектор удара . | Обнаружение . | Повторное обнаружение . | ATP . | Срок, лет . | Соответствующая дефибрилляция? . | Ключевые события . | |||||||||||||||||||
| Обычный ИКД (эндокардиальные отведения) | |||||||||||||||||||||||||||||||||
| 1 | M | Идиопатическая остановка ФЖ, ранее благополучная | Да | 15,25 | 60,00 | ||||||||||||||||||||||||||||
| 222.2 | 250 | 35 | 35 | RV к генератору | 18/24 | 12/16 | X10 | 5.08 | Не требуется | Несоответствующая дефибрилляция | |||||||||||||||||||||||
| Нет | 13.00 | 58,90 | 1,18 | 27 | Эндокардиальный | Эндокардиальный | 222,2 | Нет | 35 | 35 | RV к генератору | 902 9025 1225 | Не требуетсяНет | ||||||||||||||||||||
| 3 | M | Синдром Бругада, внезапная смерть в семейном анамнезе | Нет | 12,92 | 41,35 | u / a | u / a | ||||||||||||||||||||||||||
| 200 | 35 | 35 | От ПП к генератору | u / a | u / a | 9.92 | Не требуется | Нет | |||||||||||||||||||||||||
| 4 | M | Остановка ФЖ на наружной стенке, причина не обнаружена, но в анамнезе имеется рецидивирующий синкопе | Да | 15,33 | 82,00 | 10,44 56150 | |||||||||||||||||||||||||||
| 200 | 230,7 | 35 | 35 | RV к генератору | 30/40 | 12/16 | X5 | 1,83 | Да | 902 902 902 902 902 9025 | Аномальные изменения реполяризации на ЭКГ, мама имеет МКБ in situ для сильной ГГ при внезапной смерти | Нет | 13.92 | 47,50 | u / a | u / a | Endocardial | Endocardial | 222.2 | No. 9.67 | 31,12 | 0,08 | 3,3 | Эндокардиальный | Эндокардиальный | 222,2 | Нет | 35 | 35 | RV к генератору | 9025 Не требуется | Нет | |
| 7 | M | Синдром удлиненного интервала QT Рецидив обморока, несмотря на максимальное лечение | Нет | 13,92 | 58.90 | u / a | u / a | Endocardial | Endocardial | 222.2 | Нет | 35 | 35 | RV к генератору | 18/24 | ||||||||||||||||||
| Не требуется | Нет | ||||||||||||||||||||||||||||||||
| 8 | M | HOCM, синдром Нунана, рецидивирующие предсердные аритмии и синкопальные состояния | Нет | 16,00 | 56,00 | 2.35 | 173 | Эндокардиальный | Эндокардиальный | 200 | Нет | 25 | 35 | RV к генератору | 30/40 | 18/24 | 7.50250 | ||||||||||||||||
| 9 | F | HCM, семейный анамнез внезапной сердечной смерти, у мамы есть МКБ in situ | No | 15,75 | 58.20 | u / a | u / a | Endocardial | Endocardial | 214.2 | 250 | 35 | 35 | RV к генератору | 30/40 | ||||||||||||||||||
| Не требуется | Миграция свинца | ||||||||||||||||||||||||||||||||
| 10 | M | HCM | Да | 10,08 | 30,89 | 9,29 | 177,2 | Endocard2.5 | 240 | 35 | 35 | RV к генератору | 18/24 | 12/16 | X5 | 10,83 | Да | Возможная инфекция поверхностной раны | 11 50 | 11 | |||||||||||||
| Да | 8,42 | 23,80 | 4,13 | 162 | Эндокардиальный | Эндокардиальный | 150 | 250 | 35 | 35 | 9025/2 9025/2u / a | 1.17 | Да | Умер (рефрактерная к шоку ФЖ) | |||||||||||||||||||
| 12 | F | Синдром удлиненного интервала QT Рецидив обморока, несмотря на максимальное лечение | Нет | 15,33 | 59253 | 59153 | Эндокардиальный | u / a | u / a | u / a | u / a | RV к генератору | u / a | u / a | u / a | 5.92 | Не требуется | Нет | |||||||||||||||
| 13 | M | Синдром удлиненного QT | Да | 14,67 | 68,90 | 15,29 | 464 | 15,29 | 464 | Endocard2 | |||||||||||||||||||||||
| 35 | RV к генератору | 18/24 | 12/16 | 2,42 | Да | Нет | |||||||||||||||||||||||||||
| Катушки для подкожной дефибрилляции с зондированием через 2 эпикардиальных или концевых отведения | |||||||||||||||||||||||||||||||||
| 14 | M | Синдром Бругада, семейный анамнез внезапной смерти | Нет | 11.50 | 35,81 | 0,52 | u / a | Endocardial | S / C | u / a | Нет | 21 | 31 | u / a | u / a | u / a | 6,17 | Не требуется | Нет | ||||||||||||||
| 15 | F | Послеоперационная гистиоцитома ЛЖ и восстановление МК | Да x 2 | 0,92 | 9,10 902 u / | 03 | Epicardial | S / C | 200 | 240 | 35 | 35 | Катушка AP | 18/24 | 12/16 | Только во время зарядки | 8.33 | Да | Миграция эпикардиального отведения, а затем отведение отросло | ||||||||||||||
| 16 | F | Отсутствие уплотнения ЛЖ и задержка внутрижелудочковой проводимости | Да | 1,08 | 7,30 | ||||||||||||||||||||||||||||
| 200 | Нет | 18 | 35 | Катушка AP | 18/24 | 12/16 | 1.83 | Да | Несоответствующая дефибрилляция113 50 9025 | Катехоламин полиморфный VT | Да | 1.25 | 9,30 | 0,15 | 0,8 | Эпикардиал | S / C | 200 | 240 | 35 | 35 | Катушка AP | 24/32 | ||||||||||
| Да | Нет | ||||||||||||||||||||||||||||||||
| 18 | M | Предыдущее лечение ДОРВ и субаортального стеноза с заменой МК | Да x 2 | 15,83 | 69,20 | 0.2 | 12,1 | Эндокардиальный | S / C | 200 | 250 | 35 | 35 | AP-катушка | 30/40 | 12/16 | X3 4,425 Да | 12/16 | X3 | Эндокардит | |||||||||||||
| 19 | M | Удлиненный интервал QT и дилатационная кардиомиопатия | Да | 7,92 | 24.60 | u / a | u / a | C | 16525331 | 31 | AP Катушка | u / a | u / a | 6.33 | Не требуется | Свинец разросся | |||||||||||||||||
| 20 | F | Синдром удлиненного интервала QT Рецидивирующий обморок, несмотря на максимальное лечение, FHx внезапной смерти | Нет | 10.92 | 3725 | Эндокард | S / C | 222,2 | Нет | 35 | 35 | RV к генератору | 18/24 | 12/16 | 4.92 | Да | Несоответствующая дефибрилляция | ||||||||||||||||
| Исключительный подкожный ИКД (Cameron Health Device) ( Рисунок 3 ) | |||||||||||||||||||||||||||||||||
| 21 | M | Синдром Бругада 902.105 | 5 | S / C | S / C | 240 | Нет | 80 | 80 | 1.08 | Не требуется | Нет | |||||||||||||||||||||
| 22 | F | Синдром длинного QT | Да | 15,00 | 54,31 | u / a | 64,8 | 64,8 | 240 | Нет | 80 | 80 | 1,33 | Не требуется | Нет | ||||||||||||||||||
| 23 | M | ||||||||||||||||||||||||||||||||
| 31,40 | 0,02 | 6 | S / C | S / C | 240 | Нет | 80 | 80 | |||||||||||||||||||||||||
Антиаритмические препараты
Двенадцать пациентов (52%) получали хотя бы один антиаритмический препарат, прописанный в течение как минимум 1 месяца до имплантации ИКД.Трем детям прописали два препарата. Ни один ребенок не принимал более двух антиаритмических препаратов до имплантации ИКД. Из этих 12 пациентов 11 получали блокаторы β-адренорецепторов, трое — амиодарон, а один ребенок — флекаинид. После имплантации ИКД 15 детям были назначены антиаритмические препараты (во всех случаях это был блокатор β-адренорецепторов).
Обсуждение
В практике взрослых пациентов ИКД-терапия поддерживается значительной доказательной базой для управления риском ВСС. 12,13 Имплантация ИКД у детей растет, и данные демонстрируют безопасность и эффективность в педиатрической популяции. 11,14,15 Однако, поскольку терапия ИКД в детстве является относительно недавней разработкой с усовершенствованием технологий за последнее десятилетие, существует мало данных для очень долгосрочных результатов. Наши данные показывают, что эти дети очень хорошо справляются с устройствами ИКД in situ , со средним периодом наблюдения 4,9 года, при этом более 65% детей наблюдались более 5 лет.Это долгосрочное наблюдение важно, так как в течение 5-летнего периода у многих детей будет в некоторой степени скачок роста, что поднимает вопросы, связанные с риском миграции и исправления свинца. Мы продемонстрировали способность управлять этими детьми безопасно и эффективно, но при рассмотрении вопроса об имплантации ИКД детям важно принимать во внимание многие технические факторы.
Электрофизиологическое зондирование желудочков может осуществляться с помощью эндокардиальных, эпикардиальных или подкожных сенсорных проводов, хотя ведется работа над другими методами, такими как интраперикардиальные устройства. 16 Имплантируемый кардиовертер-дефибриллятор для шоковой терапии традиционно осуществлялся с помощью внутрисердечных дефибрилляционных катушек, но также может осуществляться с помощью подкожных катушек. Трансвенозный вводимый эндокардиальный электрод ИКД является общепринятым подходом у взрослых с техникой введения, аналогичной методике эндокардиальной стимуляции. Проблемы существуют с этой техникой в педиатрии. Во многих работах рассматриваются трудности с кардиостимуляцией у детей. 10,17 Многие из этих трудностей относятся к использованию педиатрических ИКД с дополнительными рисками, связанными с правильным размещением эндокардиальных спиралей в сердце у детей.
Таким образом, трансвенозный доступ у детей имеет те же риски, что и у взрослых; пневмоторакс, риск эндокардита и тромбоэмболические явления. Однако у ребенка есть некоторые уникальные проблемы, включая затрудненный доступ к сосудам, потребность в линейном росте, более узкие просветы сосудов с более высоким риском тромбоза / фиброза и более высокую частоту отказов отведения. Отказ отведения чаще встречается по мере роста ребенка. 10 Кроме того, введение эндокардиального электрода ИКД в детстве почти наверняка потребует пересмотра электрода в более позднем возрасте — процедура со значительными рисками.В нашей когорте 38,5% трансвенозных систем требовали ревизии. Данные для взрослых предполагают частоту пересмотра 12–20% за те же сроки, что и наша когорта. 18–20
До недавнего времени использование катушек дефибрилляции, установленных на трансвенозном электроде, соединенном с генератором ИКД, помещенных в пред- или постпекторальный карман, было основной конфигурацией дефибрилляции, применяемой ИКД в клинической педиатрической практике. . Однако из-за сложности конструкции катушка для определения ритма / дефибрилляции ICD более уязвима к физическим повреждениям и разрыву электродов, чем более простые, но более надежные электроды для стимуляции.Высокая частота отказов отведений ICD хорошо известна у всех производителей. 21,22 Отказ приводит к извлечению свинца и пересмотру системы, что само по себе связано со значительной заболеваемостью и риском. 23
Устройство ИКД для подкожного введения от Cameron Health представляет собой полностью подкожный датчик ИКД с дефибрилляцией. Если рассматривать его для детей, это может иметь некоторые преимущества. Это не требует введения каких-либо электродов в сосудистую сеть ребенка, оставляя возможность трансвенозного введения ИКД в более позднем возрасте.Один центр, 24 , сообщил об увеличении частоты несоответствующего разряда, но это может отражать относительную неопытность в отборе пациентов, поскольку это не было подтверждено в других отчетах. 25 Интуитивно можно утверждать, что легче заменить подкожный электрод по сравнению с системой эндокардиального отведения, хотя данные клинических испытаний или регистрационных данных, подтверждающие это утверждение, еще не существуют. Кроме того, имеющийся в продаже генератор подкожных устройств имеет большие размеры и не может быть удобно имплантирован маленьким детям.У детей, которым мы имплантировали эту систему, мы не сообщали о проблемах, связанных с эстетическим внешним видом или дискомфортом при использовании относительно больших устройств. Полностью подкожная система ИКД не требует стернотомии для имплантации, которая требуется, когда (по причинам болезни или анатомии) эпикардиальные электроды для определения ритма должны быть размещены для применения в традиционной терапии ИКД. Однако в этом случае эндокардиальный биполярный электрод может быть помещен и туннелирован к генератору ИКД, который затем присоединяется к катушкам подкожной дефибрилляции.Некоторые данные для взрослых показывают, что подкожные ИКД столь же эффективны, как и известные трансвенозные ИКД. 6 В нашей когорте ни одному из наших пациентов с эксклюзивными подкожными системами ИКД не потребовалась дефибрилляция. Поэтому мы не можем комментировать его эффективность шока на основе наших данных. Еще одним ограничением этой системы является неспособность обеспечить стимуляцию против брадикардии или тахикардии, поскольку отсутствует электрический интерфейс миокарда для обеспечения стимуляции эндокарда или эпикарда.
Насколько нам известно, существует ограниченная литература, касающаяся использования исключительно подкожных ИКД у детей. Данные, которые существуют в детстве, часто включают использование эпикардиальных отведений или трансвенозного эндокардиального ИКД, и обычно это касается детей с массой тела более 30 кг. 7
Мы использовали различные подходы для применения ИКД-терапии, включая полностью подкожный подход и гибридный подход, сочетающий эндокардиальные или эпикардиальные отведения для определения ритма с подкожными катушками дефибрилляции.
Принятый подход определялся анатомическими особенностями, терапевтическими потребностями и предпочтениями пациентов. Нашим намерением было свести к минимуму инвазию сосудов, так как мы осознаем, что ИКД-терапия, вероятно, потребуется этим пациентам на протяжении всей жизни, и ее необходимо будет использовать в других форматах в раннем взрослом возрасте. Сохраняя сосудистую сеть, мы защищаем варианты будущей терапии и снижаем риски заболеваемости и смертности, связанные с ранней неудачей эндокардиального отведения ИКД.Кроме того, по нашему опыту, конфигурация подкожной дефибрилляции шока более терпима к изменениям, связанным с ростом, чем, возможно, в случае с эндокардиальными отведениями, где адгезия к внутрисосудистым структурам ограничивает спонтанную адаптацию к изменяющейся анатомии растущего ребенка. Нашим ограничивающим фактором при рассмотрении вопроса о подкожном введении ИКД у детей является относительный размер ребенка по отношению к устройству.
Ограничения
Из-за низкой частоты имплантации ИКД детям во многих центрах размер нашей выборки невелик, хотя дети не были исключены.Кроме того, мы признаем, что это единый центр, ограниченный фиксированным количеством педиатрических имплантеров ИКД. Из-за изменений в нашей системе базы данных в течение отчетного периода некоторые данные не удалось получить с момента имплантации, несмотря на многочисленные попытки. Важно понимать, что количество пациентов Cameron Health особенно невелико (хотя это новая технология). В этой группе ни одному ребенку не требовалась соответствующая дефибрилляция. Мы не проводили интервью с пациентами в рамках этого периода наблюдения, поэтому не можем прокомментировать влияние имплантации ИКД на качество жизни.По нашему опыту, если у ребенка произошла остановка сердца на открытом воздухе или он находится в группе повышенного риска, многие родители недовольны тем, что их выписывают без ICD in situ . Дальнейшая работа более подробно рассмотрела психологическое воздействие и качество жизни пациентов с ИКД. 26,27
Выводы
Мы сообщили о различных подходах к использованию ИКД-терапии в педиатрической практике и практике врожденных пороков сердца, которые были предназначены для решения конкретных проблем, связанных с измененной анатомией сердца или размером пациента.К ним относятся гибридная подкожная дефибрилляция и отведения для эндокардиальной / эпикардиальной кардиостимуляции, полностью подкожная дефибрилляция и специальные функции детектирования ИКД, которые позволяют очень длительным периодам желудочковой тахикардии самостоятельно прекращаться и, таким образом, избегать ненужной шоковой терапии. Мы предлагаем использовать систематический подход для оценки оптимального обеспечения защиты от ВСС на разных этапах раннего периода жизни. Соображения включают необходимость защиты сосудистой сети от повреждения, связанного с ИКД, эффективное распознавание и распознавание аритмии, а также эффективность дефибрилляционной терапии.Таким образом, мы предполагаем, что (с учетом текущих коммерчески доступных технологий) подход должен быть следующим: Мы продемонстрировали эффективность этих подходов в небольшой серии случаев с длительным периодом наблюдения.
В младенчестве: подкожная дефибрилляция, но эндокардиальное (только V-отведение) или эпикардиальное зондирование (A и V отведения, особенно при необходимости стимуляции и если доступ к эпикарду для имплантации свинца не был нарушен предыдущей операцией). Это потребует периодической переоценки эффективности системы.
В детстве: полностью (определение аритмии и отсутствие стандартной стимуляции) подкожная дефибрилляция, если ребенок достаточно большой для современных технологий, или «гибридная» подкожная система ИКД с отдельным кардиостимулятором ведет к эпикарду или эндокарду или полностью подкожно (определение аритмии и отсутствие стандартной кардиостимуляции) ИКД и отдельный кардиостимулятор (если показана кардиостимуляция для лечения брадикардии). Необходима дальнейшая работа для рассмотрения возможности гибридного подхода.
Постпубертатный скачок роста: при необходимости стимуляции: обычный ИКД или, если кардиостимуляция не требуется: полностью подкожный (определение аритмии и отсутствие стандартной стимуляции) дефибриллятор или подкожный ИКД (определение аритмии и отсутствие стандартной стимуляции) и отдельный кардиостимулятор.
Конфликт интересов: M.J.G., J.G., and M.H. не заявлять о конфликте интересов. J.M.M. получает исследовательскую поддержку, гонорары бюро докладчиков и гонорары за консультации от Medtronic Inc., St Jude Inc., Boston Scientific Inc. и Cameron Health Inc. J.A.R. получает неограниченный образовательный грант от Medtronic.
Список литературы
1.Внезапная смерть детей и подростков
,Сердце
,2002
, т.88
(стр.426
—31
) 2,,,,, и др.Риск фатальных аритмических событий у пациентов с синдромом удлиненного интервала QT после обморока
,J Am Coll Cardiol
,2010
, vol.55
(стр.783
—8
) 3,,,.Аритмическая внезапная смерть у детей
,Arch Cardiovasc Dis
,2008
, vol.101
(стр.121
—5
) 4,.Электрофизиологические вмешательства при синдромах наследственной аритмии
,Circulation
,2007
, vol.116
(стр.1062
—80
) 5,,,,, и др.Долгосрочное наблюдение за детьми и молодыми людьми, получавшими имплантируемый кардиовертер-дефибриллятор: собственный опыт авторов с оптимальным программированием имплантируемого кардиовертера-дефибриллятора
,Europace
,2010
, vol.12
(стр.1245
—50
) 6,,,,, и др.Полностью подкожный имплантируемый кардиовертер-дефибриллятор
,N Engl J Med
,2010
, vol.363
(стр.36
—44
) 7,,.Резюме 12993: подкожный имплантируемый кардиовертер-дефибриллятор у детей: ранний опыт
,Circulation
,2010
, vol.122
стр.A12993
8,,,,, и др.Прямое сравнение алгоритмов определения аритмии подкожной и трансвенозной ИКД: исследование START
,J Cardiovasc Electrophysiol
,2012
, vol.4
(стр.359
—66
) 9,,,,,.Значение имплантируемого кардиовертер-дефибриллятора при врожденных пороках сердца и педиатрии
,J Cardiovasc Electrophysiol
,2004
, vol.15
(стр.72
—6
) 10.Стимуляция сердца у младенцев и детей
,Сердце
,2010
, т.96
(стр.1502
—8
) 11,,,,,.Промежуточный опыт применения имплантируемых кардиовертер-дефибрилляторов у детей и молодых людей
,Europace
,2010
, vol.12
(стр.1732
—8
) 12Национальный институт здравоохранения и клинического совершенства
,Имплантируемые кардиовертерные дефибрилляторы для лечения аритмий
,2006
13,,.Использование имплантируемых кардиовертер-дефибрилляторов для предотвращения внезапной сердечной смерти: обзор доказательств и последствий
,Am J Med Sci
,2005
, vol.329
(стр.238
—46
) 14,,,,, и др.Результаты многоцентрового ретроспективного реестра имплантируемых кардиовертер-дефибрилляторов у детей и пациентов с врожденными пороками сердца
,J Am Coll Cardiol
,2008
, vol.51
(стр.1685
—91
) 15,,,.Пятилетний опыт применения имплантируемых дефибрилляторов у детей
,Am J Cardiol
,1996
, vol.77
(стр.524
—6
) 16,,,,, и др.Новая малоинвазивная внутриперикардиальная имплантируемая спиральная система кардиовертера-дефибриллятора: полезный подход к терапии аритмии у детей
,Ann Thorac Surg
,2009
, vol.87
(стр.1234
—9
) 17.Технические аспекты кардиостимуляции при врожденных пороках сердца у взрослых и детей
,Pacing Clin Electrophysiol
,2008
, vol.31
(стр.S28
—31
) 18,,,,, и др.Более 10 лет с имплантируемым кардиовертером-дефибриллятором — долгосрочное наблюдение за 60 пациентами
,Кардиол Пол
,2010
, vol.68
(стр.1023
—9
) 19,,,,, и др.Отведения для трансвенной дефибрилляции: высокая частота неудач при длительном наблюдении
,J Cardiovasc Electrophysiol
,2003
, vol.14
(стр.38
—43
) 20,,,,, и др.Годовая частота дефектов электродов для трансвенозной дефибрилляции в имплантируемых кардиовертер-дефибрилляторах за период> 10 лет
,Circulation
,2007
, vol.115
(стр.2474
—80
) 21,.Возрастающая опасность отказа отведения имплантируемого кардиовертера-дефибриллятора Sprint Fidelis
,Heart Rhythm
,2009
, vol.6
(стр.605
—10
) 22,.Имплантируемый электрод кардиовертера-дефибриллятора: принципы, прогресс и перспективы
,Pacing Clin Electrophysiol
,2009
, vol.32
(стр.1336
—53
) 23,.Извлечение имплантируемых сердечных электронных устройств
,Curr Cardiol Rep
,2011
, vol.13
(стр.407
—14
) 24,,,,,.Клинический опыт полностью подкожных имплантируемых кардиовертер-дефибрилляторов у детей и взрослых: повод для осторожности
,Eur Heart J
,2012
, vol.33
(стр.1351
—9
) 25,,,,, и др.Подкожный массив с активным имплантируемым кардиовертером-дефибриллятором конфигурации: последующее исследование
,Congenit Heart Dis
,2007
, vol.2
(стр.125
—9
) 26,,,,, и др.Качество жизни педиатрических пациентов с имплантируемыми кардиовертерами-дефибрилляторами
,Am J Cardiol
,2011
, vol.107
(стр.1023
—7
) 27,,,,, и др.Психологическое функционирование и связанное с заболеванием качество жизни педиатрических пациентов с имплантируемым кардиовертер-дефибриллятором
,Pediatr Cardiol
,2012
, vol.33
(стр.569
—75
)Опубликовано от имени Европейского общества кардиологов. Все права защищены. © Автор, 2013. Для получения разрешений обращайтесь по электронной почте: [email protected].
МКБ: Жить с ним хорошо | Детская больница CS Mott
Как добиться наилучших результатов от ИКД?
Используйте определенные электрические устройства с осторожностью.
Некоторые электрические устройства обладают сильным электромагнитным полем.Это поле может помешать вашему ИКД работать в течение короткого времени. Эти устройства есть у вас дома, в гараже, на рабочем месте и в больнице.
Многие другие устройства не влияют на работу ICD. Вы можете безопасно использовать их, когда они в хорошем рабочем состоянии.
Проконсультируйтесь с врачом или производителем вашего ИКД. Они могут дать вам полный список того, что безопасно, чего вам следует избегать и что нужно держать на небольшом расстоянии от вашего ИКД.
Вот несколько примеров.
Устройства, которых следует избегать
Избегайте устройств с сильными электромагнитными полями, например:
- Аппараты МРТ, если у вас нет устройства, которое безопасно в аппарате МРТ, или если ваш врач не говорит, что вы можете безопасно сделать МРТ с вашим ИКД.
- Некоторое сварочное оборудование.
- Электронные весы жира.
Устройства, с которыми нужно быть осторожнее
Держите ИКД на расстоянии не менее 2 футов (0.6 м) на расстоянии от:
- Индукционные плиты.
- Кабельные перемычки.
- Настольные пилы.
Держите ICD на расстоянии не менее 12 дюймов (30 см) от:
- Автомобильные зарядные устройства.
- Системы зажигания бензиновых двигателей или инструментов.
- CB радиостанции.
Держите ИКД на расстоянии не менее 6 дюймов (15 см) от:
- Мобильные телефоны и смартфоны.
- Планшеты и электронные книги.
- Носимые устройства, использующие беспроводные технологии, например фитнес-трекеры.
- Фены.
- Двигатели для пылесосов.
- Маленькие магниты.
- Электроинструменты, например дрель, газонокосилка или пила.
Не стойте рядом:
- Противоугонные датчики в магазинах.
- Системы безопасности в аэропортах.
Устройства, не влияющие на ICD
- Оборудование для кухни и ванной комнаты:
- Техника для ванных комнат (например, щипцы для завивки, электробритвы и электрические зубные щетки)
- Кухонная техника (например, тостеры, блендеры, электрические консервные ножи и холодильники)
- Микроволновая печь, газ , и электрические печи
- Прочие предметы домашнего обихода:
- Электрогрелки и электрические одеяла
- Стиральные и сушильные машины
- Пульт дистанционного управления
- Телевизоры, проигрыватели компакт-дисков, DVD-плееры
- Механизмы открывания гаражных ворот
- Оргтехника:
- Компьютеры
- Копировальные машины
- Принтеры
Что делать при электрошоке
Если вы получили разряд от ИКД, следуйте плану, который вы составили вместе с врачом.В общем, ваш план зависит от того, как вы себя чувствуете после шока и сколько раз вы испытываете шок.
После одного разряда:
- Позвоните 911 или другие службы экстренной помощи немедленно , если вы чувствуете себя плохо или у вас есть такие симптомы, как боль в груди.
- Немедленно позвоните своему врачу , если сразу почувствуете себя хорошо. Ваш врач может захотеть рассказать о шоке и назначить повторный визит.
После второго разряда в течение 24 часов:
- Немедленно позвоните своему врачу , даже если вы сразу почувствуете себя хорошо.
- После электрошока сделайте несколько дыхательных упражнений. Они могут помочь вам расслабиться.
- Сядьте или лягте в удобном положении. Положите одну руку на живот чуть ниже ребер, а вторую — на грудь.
- Сделайте глубокий вдох через нос и позвольте животу вытолкнуть руку наружу.Ваша грудь не должна двигаться.
- Выдохните через сжатые губы, как будто вы насвистываете. Почувствуйте, как рука на животе входит внутрь, и вытолкните ею весь воздух.
- Вдохните и выдохните, пока не почувствуете себя более расслабленным.
Позвоните своему врачу, если сработает сигнал тревоги.
Некоторые ИКД имеют систему сигнализации, которая может сказать вам, когда следует позвонить врачу. Сигнал тревоги не означает, что ваш ИКД не работает. Это означает, что вашему врачу нужно что-то проверить на вашем ИКД.Например, сигнал тревоги может означать, что необходимо проверить аккумулятор.
Ваш врач может сказать вам, как будет звучать ваш будильник. Вы можете услышать звуковой сигнал. Или вы можете почувствовать вибрацию, как вибрацию мобильного телефона.
Немедленно позвоните своему врачу, если вы услышите или почувствуете тревогу.
Медицинские анализы и процедуры
Многие медицинские анализы и процедуры не повлияют на работу кардиостимулятора. Но некоторые процедуры включают электромагнитные поля, которые могут повлиять на работу вашего ИКД.На всякий случай:
- Сообщите своим врачам, стоматологам и другим медицинским работникам, что у вас есть ИКД, до проведения какого-либо обследования, процедуры или операции.
- Попросите стоматолога поговорить с врачом перед стоматологической работой или операцией.
- Если вам нужна физиотерапия, попросите терапевта связаться с врачом перед использованием ультразвука, тепловой терапии или электростимуляции.
- Если вам нужна МРТ, сначала посоветуйтесь с врачом.МРТ можно сделать, если у вас есть ИКД, безопасный для МРТ. Если у вас есть другой тип ИКД, в некоторых случаях тест может быть проведен безопасно, но вам нужно будет поговорить с врачом о преимуществах и рисках.
Путешествие
Вы можете безопасно путешествовать с кардиологическим аппаратом. Но вам нужно подготовиться перед отъездом.
- Принесите список имен и номеров телефонов ваших врачей.
- Возьмите с собой идентификационную карту сердечного устройства.
- Знайте, что делать при прохождении службы безопасности аэропорта.
Вождение автомобиля
Если у вас аритмия или ИКД, из-за которых вам становится опасно водить машину, ваш врач может посоветовать вам прекратить водить машину, по крайней мере, на короткое время. Вам, вероятно, не нужно останавливать или ограничивать вождение, если ваша аритмия не вызывает серьезных симптомов. Чтобы узнать больше, см. Проблемы с сердечным ритмом и вождение.
Сообщаем другим
- Всегда носите с собой идентификационную карту ICD.Карта должна включать информацию о производителе и номер модели. Ваш врач может выдать вам удостоверение личности.
- Носите медицинские украшения, свидетельствующие о том, что у вас есть ИКД. Вы можете купить это в большинстве аптек.
Посещение контрольных визитов
Если вы считаете, что у вас есть инфекция рядом с устройством, немедленно позвоните своему врачу . Признаки инфекции включают:
- Изменения кожи вокруг устройства, такие как отек, тепло, покраснение и боль.
- Необъяснимая лихорадка.
Безопасные упражнения
Спросите своего врача, какой вид активности и интенсивность безопасен для вас. ИКД настроены на разряд при определенной частоте сердечных сокращений. Таким образом, ваша целевая частота пульса во время тренировки, вероятно, будет как минимум на 10-15 ударов ниже частоты пульса при разряде ИКД.
Ваш врач может помочь вам научиться использовать рейтинг воспринимаемой нагрузки (RPE) как способ определить, насколько интенсивно вы тренируетесь. Это может помочь вам поддерживать частоту сердечных сокращений на безопасном уровне во время тренировки.
Прекратите тренировку и позвоните своему врачу, если у вас есть:
- Давление или боль в груди, шее, руке, челюсти или плече.
- Головокружение, дурноту или тошноту.
- Необычная одышка или усталость.
- Сердцебиение, которое кажется вам необычным: слишком быстрое, слишком медленное или пропускающее удар.
- Другие симптомы, вызывающие у вас беспокойство.
- Шок от вашего ИКД.
Заниматься сексом
Большинство людей, у которых есть ICD (имплантируемый кардиовертер-дефибриллятор), могут вести активную половую жизнь. Если ваш врач говорит, что вы можете заниматься спортом и вести активный образ жизни, то, вероятно, заниматься сексом для вас безопасно.
После имплантации устройства вы дадите груди немного зажить, прежде чем возобновить половой акт. Если вы или ваш партнер беспокоитесь о возобновлении секса, поговорите со своим врачом о своих проблемах. Ваш врач или другой медицинский работник может оказать вам поддержку и совет.
Что делать, если меня шокирует? Многие люди с ИКД опасаются, что ИКД может шокировать их во время секса. Риск получить шок во время секса, кажется, такой же, как и при любых других подобных упражнениях. Если во время секса у вас случится шок, вы будете следовать своему плану относительно того, когда звонить врачу.
Будет ли мой партнер шокирован? Некоторые люди опасаются, что, если они получат шок во время секса, их партнер может пострадать. Но ваш партнер не будет шокирован и не почувствует боли, если вы будете шокированы.
Как справиться с беспокойством по поводу шока ИКД
Вы можете нервничать из-за того, что живете с ИКД, и можете бояться получить шок.
Шок может быть неудобным. Может показаться, что вас бьют ногой в грудь. У многих людей шок может вызвать беспокойство и депрессию.
Часто беспокоиться о жизни с ИКД. В конце концов, вы не знаете, когда может произойти шок, и шок может быть напоминанием о том, что ваше сердце не так здорово, как могло бы быть.Но если вы сделаете несколько простых шагов, вы почувствуете себя лучше, имея ICD.
- Попробуйте заменить негативные мысли о МКБ позитивными. Например: когда вы начинаете беспокоиться о шоке, напомните себе, что ИКД помогает спасти вашу жизнь. Или попробуйте сосредоточиться на позитивных вещах в своей жизни, например, на любовных отношениях, приятных занятиях или хороших друзьях.
- Поговорите со своим врачом о составлении плана действий в случае шока.
- Не меняйте то, что вы делаете. Возможно, вы захотите избежать действия, потому что считаете, что оно вызвало шок. Но шок может произойти в любой момент, и одними своими действиями предотвратить шок невозможно. Не прекращайте заниматься тем, что вам нравится, чтобы избежать шока.
Планирование на будущее
Планируя свое будущее и конец жизни, включайте планы для своего ИКД. Вы можете принять решение выключить ИКД в рамках необходимого лечения в конце жизни.Вы можете указать эту информацию в своем предварительном указании.
Имплантируемый кардиовертер-дефибриллятор (ИКД) | Американская кардиологическая ассоциация
ИКД полезны для предотвращения внезапной смерти у пациентов с известной устойчивой желудочковой тахикардией или фибрилляцией. Исследования показали, что ИКД играют роль в предотвращении остановки сердца у пациентов из группы высокого риска, у которых не было, но которые находятся в группе риска угрожающих жизни желудочковых аритмий.
ИКД нового поколения могут иметь двойную функцию, которая включает в себя способность служить кардиостимулятором.Функция кардиостимулятора будет стимулировать сердцебиение, если частота пульса будет слишком низкой.
Просмотрите анимацию ICD.
Что такое имплантируемый кардиовертер-дефибриллятор (ИКД)?
ИКД — это устройство с батарейным питанием, которое помещается под кожу и отслеживает частоту сердечных сокращений. Тонкие провода соединяют ИКД с вашим сердцем. При обнаружении аномального сердечного ритма устройство произведет электрический разряд, чтобы восстановить нормальное сердцебиение, если ваше сердце бьется хаотично и слишком быстро.
ИКДбыли очень полезны для предотвращения внезапной смерти у пациентов с известной устойчивой желудочковой тахикардией или фибрилляцией. Исследования показали, что они могут играть роль в предотвращении остановки сердца у пациентов из группы высокого риска, у которых не было, но которые находятся в группе риска угрожающих жизни желудочковых аритмий.
ИКД имплантируется под кожу прямо под ключицей. Он обнаруживает аритмию и реагирует электрическими сигналами, чтобы восстановить нормальный ритм вашего сердца.
Американская кардиологическая ассоциация рекомендует, чтобы перед тем, как пациент будет считаться кандидатом на ИКД, рассматриваемая аритмия должна быть опасной для жизни, и врачи исключили устранимые причины аритмии, такие как:
- Острый инфаркт миокарда (инфаркт)
- Ишемия миокарда (недостаточный приток крови к сердечной мышце)
- Электролитный дисбаланс и лекарственная токсичность
Поскольку многие люди не понимают своего основного состояния, такого как сердечная недостаточность или генетическая предрасположенность к риску внезапной остановки сердца, и поскольку ИКД используются в первую очередь для предотвращения внезапной сердечной смерти, они, в свою очередь, могут не понимать преимуществ по сравнению с ограничениями имплантированный ИКД.Если вы один из таких людей, здесь вы найдете информацию и рекомендации.
Зачем мне ИКД?
Ваш врач может порекомендовать ИКД, если вы или ваш ребенок подвержены риску опасной для жизни желудочковой аритмии из-за наличия:
Как имплантируется ИКД?
Генератор импульсов с батарейным питанием имплантируется в мешочек под кожу груди или живота, часто чуть ниже ключицы. Генератор размером с карманные часы. Провода или выводы проходят от генератора импульсов к позициям на поверхности или внутри сердца и могут быть проложены через кровеносные сосуды, что устраняет необходимость в операции на открытой груди.
Как работает ИКД?
Он знает, когда сердцебиение ненормальное, и пытается вернуть сердцебиение в норму.
- Если ваш ИКД оснащен кардиостимулятором, когда ваше сердцебиение слишком медленное, он работает как кардиостимулятор и посылает к сердцу крошечные электрические сигналы.
- Когда ваше сердцебиение слишком быстрое или хаотичное, оно дает дефибрилляцию, чтобы остановить ненормальный ритм.
- Работает 24 часа в сутки.
Новые устройства также обеспечивают «ускоренную» стимуляцию для электрического преобразования устойчивой желудочковой тахикардии (учащенного сердечного ритма) и «резервной» стимуляции при брадикардии (медленном сердечном ритме).Они также предлагают множество других сложных функций, таких как хранение обнаруженных аритмических событий и возможность выполнять электрофизиологическое тестирование. Сохраненная информация может помочь вашему врачу оптимизировать ИКД в соответствии с вашими потребностями.
Что мне следует спросить у врача или медсестру о жизни с ИКД?
Скорее всего, вы сможете вернуться к почти нормальному образу жизни. Но лучше всего спросить своего врача, каких типов машин или оборудования вам следует избегать. Также спросите, что вы можете, а что нельзя делать, если у вас есть ИКД.Прочтите о жизни с ИКД.
Просмотрите вопросы по МКБ, чтобы задать их врачу, чтобы узнать о предлагаемых вопросах для ваших медицинских работников, например:
- Когда я смогу вернуться к нормальной деятельности?
- Я умею плавать?
- Могу я бежать?
- Можно ли заниматься сексом?
- Могу ли я играть в видеоигры и пользоваться беспроводными устройствами?
- Каким будет ICD изо дня в день?
- Когда ждать шока?
- Шок болит?
Рекомендация AHA
Если у вас есть имплантируемый кардиовертер-дефибриллятор, помните о своем окружении и об устройствах, которые могут мешать его работе.К потенциально опасным устройствам относятся устройства с сильными магнитными полями. Следующие устройства могут нарушить сигнализацию ICD и помешать его правильной работе, иногда без вашего ведома. Чем дольше вы подвергаетесь воздействию потенциально мешающего устройства и чем ближе оно находится в непосредственной близости от вашего ICD, тем больше вероятность, что это повлияет на работу вашего ICD.
Узнайте об электромагнитной совместимости вашего ICD и других продуктов с помощью этого списка устройств, которые мешают работе ICD.
Загрузите и распечатайте нашу страницу «Ответы по сердцу: что такое ИКД?» (PDF)
Управление педиатрическим кардиостимулятором и дефибриллятором
Группа интервенционных электрофизиологовChildren’s National разработала и усовершенствовала методы имплантации трансвенозного кардиостимулятора и дефибриллятора детям. Команда разработчиков использовала лазерную технику для извлечения сломанных электродов для кардиостимуляции.
Что такое постоянный кардиостимулятор?
Постоянный кардиостимулятор — это небольшое устройство, которое имплантируется под кожу и посылает электрические сигналы для запуска или регулирования медленного сердцебиения.Постоянный кардиостимулятор может использоваться для ускорения сердцебиения, если естественный кардиостимулятор сердца (синоатриальный узел или узел SA) не функционирует должным образом, и у него развилась ненормальная частота сердечных сокращений или ритм, или если электрические пути заблокированы. Кардиостимуляторы обычно используются при медленных аритмиях, таких как синусовая брадикардия, синдром слабости синусового узла или блокада сердца.
У младенцев и маленьких детей кардиостимуляторы обычно размещаются в брюшной полости. Провода, соединяющие кардиостимулятор с сердцем, размещаются на внешней поверхности сердца.Это положение выгодно, потому что жир в брюшной полости защищает провода кардиостимулятора и кардиостимулятора от травм, которые могут возникнуть во время повседневных детских занятий, таких как лазание и падение.
У детей школьного возраста и подростков кардиостимулятор может быть установлен в области плеча, непосредственно под ключицей. Провода кардиостимулятора часто помещаются внутри подключичной вены, большой вены, которая соединяется с верхней полой веной и правым предсердием, а затем направляются внутрь сердца.
Что такое имплантируемый кардиовертер-дефибриллятор (ИКД)?
ИКД — это небольшое устройство, немного больше кардиостимулятора, которое имплантируется под кожу, часто в области плеча, прямо под ключицей. У младенцев и маленьких детей ИКД размещаются в брюшной полости, а провода подключаются к внешней поверхности сердца, как описано выше для кардиостимуляторов. ICD определяет частоту сердечных сокращений. Когда частота сердечных сокращений превышает запрограммированную в устройстве частоту, ИКД производит небольшой электрический разряд в сердце, чтобы замедлить частоту сердечных сокращений.ИКД также могут работать как кардиостимулятор, подавая электрический сигнал для регулирования слишком медленной частоты сердечных сокращений. ИКД обычно используются при быстрых аритмиях, таких как желудочковая тахикардия или фибрилляция желудочков.
Когда нужен кардиостимулятор или ИКД?
При дисфункции естественного водителя ритма сердца сигналы, которые он посылает, могут стать беспорядочными: слишком медленными, слишком быстрыми или слишком нерегулярными, чтобы стимулировать адекватные сокращения камер сердца. Когда сердцебиение становится неустойчивым, это называется аритмией (ненормальный ритм сердца, из-за которого сердце может работать менее эффективно).
Аритмия может вызвать проблемы с сокращением камер сердца из-за:- Не позволяя камерам заполняться достаточным количеством крови, потому что электрический сигнал заставляет сердце работать слишком быстро.
- Не позволяет откачать достаточное количество крови к телу, потому что электрический сигнал заставляет сердце перекачивать кровь слишком медленно или неравномерно.
Американская кардиологическая ассоциация разработала рекомендации по показаниям для установки кардиостимуляторов или ИКД у детей.В целом, показания рассматриваются как следующие:
Класс I — вполне определенное доказательство того, что пациенту необходим кардиостимулятор или ИКД:- Расширенная блокада сердца второй или третьей степени, АВ-блокада, связанная с симптоматической брадикардией, замедленным сердцем. частота сердечных сокращений, застойная сердечная недостаточность или низкий сердечный выброс.
- Дисфункция синусового узла с более низкой частотой сердечных сокращений, чем ожидалось для возраста, со связанными симптомами (например, усталостью).
- Послеоперационная расширенная АВ-блокада второй или третьей степени, которая, как ожидается, не исчезнет или сохраняется не менее 7 дней после кардиохирургического вмешательства.
- Врожденная атриовентрикулярная блокада третьей степени с ускользающим ритмом широкого QRS или желудочковой дисфункцией.
- Врожденная атриовентрикулярная блокада третьей степени у младенца с желудочковой частотой <50-55 ударов в минуту или с врожденным пороком сердца и желудочковой частотой <70 ударов в минуту.
- Устойчивая пауза-зависимая желудочковая тахикардия (ЖТ) с удлиненным интервалом QT или без него, при которой эффективность стимуляции тщательно задокументирована.
- Синдром брадикардии-тахикардии с необходимостью длительного антиаритмического лечения, отличного от дигиталиса.
- Врожденная атриовентрикулярная блокада третьей степени после первого года жизни со средней частотой сердечных сокращений <50 ударов в минуту или с длинными паузами между сердечными сокращениями.
- Синдром удлиненного интервала QT с атриовентрикулярной блокадой 2: 1 или атриовентрикулярной блокадой третьей степени.
- Бессимптомная синусовая брадикардия у ребенка со сложным врожденным пороком сердца с ЧСС в покое <35 ударов в минуту или паузами в ЧСС> 3 секунд.
Класс III — большинство врачей согласны с тем, что кардиостимулятор или ИКД не принесут пользы
- Временная послеоперационная АВ-блокада третьей степени, которая возвращается к синусовому ритму с остаточной бифасцикулярной блокадой.
- Врожденная атриовентрикулярная блокада третьей степени у бессимптомных новорожденных, детей или подростков с приемлемой частотой, узким комплексом QRS и нормальной функцией желудочков.
- Бессимптомная синусовая брадикардия у подростка с врожденным пороком сердца с ЧСС в покое <35 ударов в минуту или паузами в ЧСС> 3 секунд.
Какие показания для установки ИКД у детей?
Есть три показания для установки ICDS у детей. Это:
Класс I:
- Остановка сердца из-за фибрилляции желудочков (ФЖ) или ЖТ, которые не являются временными или обратимыми.
- Самопроизвольная длительная ЖТ.
- Обморок неустановленного происхождения с клинически значимой гемодинамически значимой устойчивой ЖТ или ФЖ, вызванной при электрофизиологическом исследовании, когда лекарственная терапия неэффективна, не переносится или не является предпочтительной.
Класс IIb
- Остановка сердца, предположительно вызванная ФЖ, когда электрофизиологическое исследование препятствует другим медицинским показаниям.
- Тяжелые симптомы, связанные с устойчивыми желудочковыми тахиаритмиями в ожидании трансплантации сердца.
- Семейные или унаследованные состояния с высоким риском возникновения опасных для жизни желудочковых тахиаритмий, таких как синдром удлиненного интервала QT или гипертрофическая кардиомиопатия.
- Рецидивирующие обмороки неустановленной этиологии при наличии желудочковой дисфункции и индуцибельных желудочковых аритмий при электрофизиологическом исследовании, когда другие причины обморока были исключены.
Что входит в состав постоянного кардиостимулятора / ИКД?
Постоянный кардиостимулятор или ИКД состоит из двух компонентов, включая следующие:
- Генератор импульсов, который имеет герметичную литиевую батарею и блок электронных схем.Генератор импульсов производит электрические сигналы, заставляющие сердце биться. Генераторы импульсов также могут принимать сигналы, посылаемые самим сердцем, и отвечать на них.
- Один или несколько проводов (также называемых выводами). Отведения представляют собой изолированные гибкие провода, по которым к сердцу передаются электрические сигналы от генератора импульсов. Отведения также могут передавать сигналы от сердца к генератору импульсов. Один конец электрода присоединяется к генератору импульсов, а электродный конец электрода располагается в предсердии (верхняя камера сердца) или в желудочке (нижняя камера сердца).
Отведения кардиостимулятора могут быть расположены в предсердии, желудочке или в обоих, в зависимости от состояния, требующего установки кардиостимулятора.
Кардиостимуляторы, которые стимулируют правое предсердие или правый желудочек, называются «однокамерными» кардиостимуляторами.
Кардиостимуляторы, которые стимулируют правое предсердие и правый желудочек сердца и требуют двух отведений для стимуляции, называются двухкамерными кардиостимуляторами. Кардиостимуляторы, которые стимулируют и правый, и левый желудочек, называются «двухжелудочковыми» кардиостимуляторами.
Как имплантируется кардиостимулятор / ИКД?
Установка кардиостимулятора / ИКД выполняется в больнице, в операционной или в лаборатории катетеризации сердца. Во время процедуры ребенок находится под общим наркозом.
У детей старшего возраста и подростков, которым установлен трансвенозный кардиостимулятор, делается небольшой разрез прямо под ключицей. Электрокардиостимулятор / электроды ИКД вводятся в сердце через кровеносный сосуд, проходящий под ключицей. Эта процедура обычно выполняется в лаборатории катетеризации.После завершения процедуры ребенок проходит период восстановления в несколько часов и обычно остается в больнице в течение 48 часов.
У детей младшего возраста кардиостимулятор можно ввести в брюшную полость через небольшой разрез. Второй разрез делается в груди, чтобы визуализировать сердце. Электрод (-а) направляются к сердцу, а затем помещаются на поверхность сердца. Эта процедура проводится в операционной. После завершения процедуры ребенок проходит период восстановления в несколько часов и часто готов отправиться домой через 1-2 дня после процедуры.
Пациенты, которым установлен кардиостимулятор или ИКД, будут осмотрены для последующего осмотра и осмотра ран через 1-2 недели после выписки из больницы. Еще один визит обычно назначается через 1 месяц после процедуры, и кардиостимулятор / ИКД проверяется снова. После послеоперационного периода пациенты обычно проходят осмотр у электрофизиолога и медсестры, работающей с кардиостимулятором, каждые 6 месяцев, если у них есть кардиостимулятор, и каждые 4 месяца, если им установлен ИКД. Вам не разрешат замачивать рану в воде (т.е. купаться или принимать ванну) в течение 1 месяца или до полного заживления раны. Пациентам, которым в верхнюю часть грудной клетки имплантирован трансвенозный кардиостимулятор или ИКД, мы рекомендуем не поднимать руку выше уровня плеча также в течение 1 месяца после операции.
После получения кардиостимулятора или ИКД вы получите от производителя идентификационную карту, которая включает информацию о конкретной модели кардиостимулятора вашего ребенка и серийный номер. Вы должны всегда носить эту карточку с собой, чтобы информация всегда была доступна любому медицинскому работнику, у которого может быть причина обследовать и / или лечить вашего ребенка.Ваш ребенок также может носить браслет или ожерелье с медицинской идентификацией, чтобы предупреждать других о кардиостимуляторе или ИКД в экстренных случаях.
Имплантация детского дефибриллятора и кардиостимулятора
Если у вашего ребенка нарушение сердечного ритма (аритмия), мы можем порекомендовать кардиостимулятор или дефибриллятор, чтобы регулировать сердцебиение вашего ребенка. Это устройства, которые мы размещаем непосредственно на сердце вашего ребенка или рядом с ним. Устройство посылает сердцу электрический импульс, чтобы помочь ему поддерживать нормальный ритм.
Имплантация кардиостимулятора и дефибриллятора: национальный подход для детей
В Детском национальном институте сердца наши электрофизиологи (EP) открывают новые подходы к имплантации устройств для детей. Для нас инновационные решения в области аритмии являются частью нашего настоящего и будущего.
- Малоинвазивные процедуры . Мы используем наименее инвазивные процедуры, чтобы ваш ребенок быстрее выздоровел. Наш центр EP является уникальным в регионе тем, что использует минимально инвазивный подход к лечению нарушений ритма у детей.
- Надежный, квалифицированный уход . Наши терапевты имеют более чем 20-летний опыт проведения процедур по имплантации кардиостимуляторов и дефибрилляторов детям. После процедуры дети выздоравливают в нашей известной комнате восстановления кардиологических процедур (CPRU). В CPRU педиатрические медсестры и персонал поддерживают и заботятся о вашем ребенке, когда он или она выздоравливает.
- Устройства специализированные. Мы лечим наших самых маленьких пациентов с помощью специализированных устройств и процедур, адаптированных к анатомии их маленького сердца.Мы используем наши обширные знания и опыт в этой области, чтобы адаптировать продукты для кардиостимуляторов и дефибрилляторов и сделать их подходящими для детей.
- Текущие исследования . Мы активно участвуем в исследованиях, работая с производителями кардиостимуляторов и дефибрилляторов, чтобы разработать устройства еще меньшего размера и менее инвазивные способы выполнения процедуры имплантации.
Кардиостимуляторы и дефибрилляторы: как они работают
Кардиостимуляторы и дефибрилляторы похожи друг на друга.Вот что они делают:
- Имплантируемый кардиовертер-дефибриллятор (ICD). ИКД помогает контролировать аритмию, которая опасна для жизни или может привести к внезапной остановке сердца. Во время этих аритмий сердце вашего ребенка не может нормально перекачивать кровь. ИКД подвергает сердце электрошоку, чтобы восстановить нормальный ритм сердца.
- Кардиостимулятор . Кардиостимулятор посылает в сердечную мышцу небольшие электрические сигналы. Обычно мы используем кардиостимуляторы для лечения менее опасных аритмий, таких как замедление сердечного ритма.
Извлечение отведения
Отведение (произносится как «светодиод») — это провод кардиостимулятора или ИКД, по которому электрический сигнал подается в сердечную мышцу. Удаление свинца — это когда нам нужно удалить один или несколько из этих проводов внутри сердца. Это может быть связано с:
- Повреждение отведения
- Рубцовая ткань, образующаяся на кончике отведения
- Инфекция, развивающаяся на отведении
- Сгусток или рубцовая ткань, блокирующие вену
Если мы определим вашего ребенка требуется добыча свинца, мы подробно обсудим с вами, в том числе причины добычи и следующие шаги.Наша команда EP состоит из всемирно известных экспертов по извлечению свинца. Мы используем специальное оборудование, включая лазерную технологию, чтобы обеспечить наиболее безопасную и эффективную процедуру удаления вашего ребенка.
Свяжитесь с нами
Для получения дополнительной информации позвоните нам по телефону 202-476-2020.
Ребенок, живущий с кардиостимулятором или имплантируемым кардиовертер-дефибриллятором (ИКД)
С развитием технологий имплантированные кардиостимуляторы и ИКД обычно служат от 5 до 7 лет или более (в зависимости от использования и типа устройства).В большинстве случаев ребенок с одним из этих устройств может вести нормальный образ жизни. Новые технологии также снизили риск помех от оборудования, такого как микроволновые печи. В прошлом эти предметы могли повлиять на эти устройства. Тем не менее, примите определенные меры предосторожности, когда ребенку имплантирован кардиостимулятор или ИКД.
Какие меры предосторожности следует соблюдать при имплантированном кардиостимуляторе или ИКД?
Ваш ребенок должен носить медицинский браслет или цепочку для удостоверения личности, чтобы в экстренных случаях сообщать другим об устройстве.Когда он или она достаточно взрослые, чтобы иметь бумажник, неплохо было бы также иметь при себе удостоверение личности.
Следующие элементы не изменяют функции сегодняшних кардиостимуляторов или ИКД:
Микроволновые печи
Кухонное оборудование, такое как блендеры, тостеры и электрические ножи
Телевизоры (включая пульт дистанционного управления), FM- и AM-радио и стереосистемы
Теле- и радиопередатчики
Радиолюбители и радиостанции CB
Электрические одеяла и грелки
Электробритвы, фены, щипцы для завивки и другие предметы личной гигиены
Садовая техника, например электрические триммеры
Устройство открывания гаражных ворот
Металлоискатели бытового назначения (маловероятно, что охранные металлоискатели причинят вред, но не стоит долго стоять рядом с ним)
Компьютеры
Копировальные и факсимильные аппараты
Надлежащим образом заземленные инструменты для мастерских (кроме генераторов или оборудования для дуговой сварки)
Сотовые телефоны и MP3-плееры
Обычно сотовые телефоны не влияют на кардиостимуляторы или ИКД.Большинство устройств, производимых сегодня, имеют фильтр, который позволяет использовать большинство сотовых телефонов во всем мире. Сюда входят аналоговые и цифровые телефоны. Однако Федеральная комиссия по связи (FCC) делает новые частоты доступными для сотовых телефонов, что может сделать кардиостимуляторы или ИКД менее надежными. Общие рекомендации включают в себя держать сотовый телефон на расстоянии не менее 6 дюймов от кардиостимулятора или ИКД. Также избегайте ношения мобильного телефона в нагрудном кармане над устройством. Точно так же не размещайте MP3-плееры и наушники рядом с кардиостимулятором, так как они могут вызывать некоторые помехи.
Безопасность
Убедитесь, что ваш ребенок осторожен, проходя через датчики безопасности в аэропортах и правительственных зданиях, например, в зданиях судов. Как правило, проходить через детекторы безопасности аэропорта безопасно. Они не должны повредить кардиостимулятор или ИКД. Но сообщите сотрудникам службы безопасности аэропорта, что у вашего ребенка есть кардиостимулятор или ИКД, прежде чем он или она пройдет проверку безопасности. Устройство может включить сигнализацию. Кроме того, если ваш ребенок выбран для более подробного поиска, вежливо напомните службе безопасности, что ручную металлическую палочку , а не следует держать над устройством в течение длительного периода времени (более одной или двух секунд).Магнит внутри палочки-детектора может временно изменить режим работы устройства. Будьте готовы предъявить удостоверение личности или медицинский браслет, чтобы пройти через контрольно-пропускные пункты.
Другие меры предосторожности
Следующие ситуации могут вызвать помехи в работе ICD. (Некоторые из упомянутых мероприятий не подходят до тех пор, пока ребенок не достигнет совершеннолетия, но могут повлиять на подростков старшего возраста.) Подробно обсудите следующее с врачом вашего ребенка:
Не работайте, не держите и не переносите магниты рядом с кардиостимулятором или ИКД.
Избегайте аппаратов магнитно-резонансной томографии (МРТ) или других сильных магнитных полей, так как они могут повлиять на программирование или работу устройства. Кроме того, быстро меняющееся магнитное поле внутри МРТ-сканера теоретически может вызвать нагрев выводов устройства. Часто есть альтернативы МРТ для людей с кардиостимуляторами, но если врач вашего ребенка определяет, что ему или ей абсолютно необходимо сканирование МРТ, тщательно обсудите это с кардиологом вашего ребенка, прежде чем продолжить.Если вы и кардиолог решите продолжить, ваш ребенок должен находиться под пристальным наблюдением во время сканирования, с помощью устройства программирования кардиостимулятора. Кроме того, нельзя допускать попадания металлических предметов рядом с аппаратами МРТ.
Воздерживаться от диатермии (использование тепла в физиотерапии для лечения мышц).
Отключайте большие двигатели, такие как автомобили или лодки, при работе с ними, так как они могут временно «сбить с толку» устройство.Не используйте цепные пилы из-за тесного контакта с компонентами двигателя.
Избегайте использования некоторых высоковольтных или радиолокационных машин, таких как аппараты для дуговой сварки, высоковольтные провода, радиолокационные установки, плавильные печи, электрические сталеплавильные печи и другое сильноточное промышленное оборудование.
Избегайте работы в ограниченном пространстве рядом с радио- или телевещательными вышками и антеннами.
Если вашему ребенку предстоит хирургическая процедура, которую проводит хирург или стоматолог, сообщите хирургу или стоматологу, что у вашего ребенка есть кардиостимулятор или ИКД.Некоторые хирургические процедуры требуют, чтобы устройство вашего ребенка было временно выключено или переведено в специальный режим. Это решение примет кардиолог вашего ребенка. Временное изменение режима на устройстве вашего ребенка может быть выполнено неинвазивно (дополнительных операций не требуется), но только квалифицированным медицинским персоналом.
Определенные медицинские процедуры могут иногда влиять на работу устройства, но могут быть успешно выполнены с некоторыми настройками кардиостимулятора или ИКД.Эти процедуры включают следующее:
Экстракорпоральная ударно-волновая литотрипсия (ЭУВЛ). Процедура растворения камней в почках.
Чрескожная электрическая стимуляция нервов (TENS). Устройство, используемое для облегчения острой или хронической боли.
Лучевая терапия при раке
Проконсультируйтесь с врачом вашего ребенка, прежде чем ваш ребенок будет проходить эти процедуры.
Всегда консультируйтесь с врачом вашего ребенка, если у вас есть какие-либо вопросы относительно использования определенного оборудования рядом с кардиостимулятором вашего ребенка.
Может ли мой ребенок заниматься обычными повседневными занятиями с кардиостимулятором или ИКД?
После имплантации устройства ваш ребенок, как правило, сможет выполнять те же действия, что и другие люди в той же возрастной группе. Лечащий врач вашего ребенка предоставит инструкции по занятиям, характерные для вашего ребенка.
Однако, когда ребенок занимается физической, развлекательной или спортивной деятельностью, ребенок с кардиостимулятором или ИКД должен избегать ударов в область над кардиостимулятором.Удар по груди или животу рядом с кардиостимулятором или ИКД может повлиять на его работу. По этой причине контактные виды спорта обычно не рекомендуются детям с кардиостимуляторами или ИКД. Если ваш ребенок получил удар в эту область, обратитесь к врачу вашего ребенка. Проконсультируйтесь с врачом вашего ребенка об ограничениях активности.
Всегда консультируйтесь с врачом вашего ребенка, если он или она чувствует себя плохо после занятия, или когда у вас есть вопросы о начале нового занятия.
Как я могу убедиться, что кардиостимулятор моего ребенка или ИКД работают правильно?
Хотя устройство вашего ребенка рассчитано на срок службы от 5 до 7 лет, всегда проверяйте его регулярно, чтобы убедиться, что оно работает должным образом.У разных врачей могут быть разные графики проверки устройств. Большинство из них проверяется дома с помощью телефона и специального оборудования, предоставленного производителем устройства вашего ребенка. Врач вашего ребенка также порекомендует вам лично проверять устройство через определенные промежутки времени. Любые изменения настроек устройства должны производиться лично обученным медицинским работником с использованием программатора устройства.
Срок службы батареи, состояние выводных проводов и различные функции проверяются с помощью так называемого «опроса устройства».Во время допроса устройство неинвазивно подключается к программатору устройства с помощью специальной палочки, помещаемой на кожу над кардиостимулятором или ИКД. Данные передаются от устройства к программисту и оцениваются. Большинство домашних систем опроса устройств используют беспроводную технологию для подключения устройства к специальному оборудованию, которое записывает данные и отправляет их врачу вашего ребенка.
Ваш врач может попросить вас периодически проверять частоту пульса вашего ребенка. Немедленно сообщайте врачу о любых необычных симптомах или симптомах, подобных тем, которые были у вашего ребенка до установки устройства.
При необходимости всегда консультируйтесь с врачом вашего ребенка для получения дополнительной информации.
Что такое пульс?
Частота пульса — это измерение частоты пульса или количества ударов сердца в минуту. Когда сердце проталкивает кровь по артериям, они расширяются и сужаются вместе с током крови. Это можно почувствовать в различных точках тела в виде пульса. Измерение пульса не только измеряет частоту сердечных сокращений, но также может указывать на следующее:
Сердечный ритм (ненормальный ритм может указывать на сердечное заболевание или аритмию)
Сила пульса (слабый пульс может указывать на учащенное сердцебиение, при котором некоторые удары слишком слабые, чтобы их можно было почувствовать, сердечная недостаточность или низкий объем крови в системе кровообращения)
Многие кардиостимуляторы имеют разную частоту, в зависимости от уровня активности вашего ребенка и других факторов.Частота пульса может колебаться и увеличиваться в зависимости от физических упражнений, болезней, травм и эмоций. У девочек-подростков и женщин, как правило, частота сердечных сокращений выше, чем у мальчиков и мужчин того же возраста. Спортсмены, например бегуны, которые много тренируют сердечно-сосудистую систему, могут иметь естественное замедление сердечного ритма.
Как проверить пульс вашего ребенка
Когда сердце нагнетает кровь по артериям, вы можете почувствовать биение, сильно надавив на артерию. Ваши артерии расположены близко к поверхности кожи в определенных точках тела.Пульс можно обнаружить сбоку на нижней части шеи, на внутренней стороне локтя или на запястье. При измерении пульса:
Сильно, но осторожно надавите на артерии кончиками первого и второго пальцев, пока не почувствуете пульс. Не нащупывайте пульс большим пальцем.
Начните отсчет импульсов, когда секундная стрелка часов будет на 12.
Считайте пульс в течение 60 секунд (или в течение 15 секунд, а затем умножьте на 4, чтобы вычислить удары в минуту).
Во время счета не смотрите постоянно на часы, а сосредоточьтесь на ударах пульса. Если у вас возникли проблемы с этим методом, попробуйте цифровой кухонный таймер и установите его на 1 минуту. Прекратите считать, когда сработает таймер.
Если вы не уверены в своих результатах, попросите другого человека посчитать за вас.
Возможно, лучше проверить пульс на запястье (лучевой артерии), чем на шее (сонной артерии).Если вам необходимо проверить пульс на шее, не давите сильно на шею и никогда не давите на обе стороны шеи одновременно; это может привести к потере сознания у некоторых людей из-за прекращения кровоснабжения мозга.
Если у вас возникли проблемы с измерением пульса вашего ребенка, проконсультируйтесь с врачом вашего ребенка.
.