Холестаз беременных женщин: причины, симптомы, лечение
Одним из опаснейших патологий для ребенка является холестаз. И хотя риск развития данной болезни весьма небольшой, но если у беременной имеется предрасположенность к этому, то шансы развития повышается. По каким причинам эта болезнь возникает врачи не могут точно сказать. Но перечисляют ряд факторов, которые могут служить причиной.

Содержание статьи
Особенности болезни
Это нарушение работы печени, которая приводит к застою желчи, как внутри органа, так и в наружных желчевыводящих путях. Что такое желчь? Для чего она необходима, и чем грозит малышу ее застой?
Желчь имеет вид желтоватой жидкости выработанной после фильтрации печенью крови. Она нужна организму для помощи в переваривании пищи в кишечнике. Ее застой в желчевыводящих каналах приводит к повышению концентрации билирубина в крови.
Основная опасность холестаза в приносимом вреде ребенку, при наличии этой патологии значительно повышается риск рождения мертвого плода.
Причины
Доктора выделяют несколько причин, способствующих развитию болезни:
- Плохая проходимость желчи по каналам из печени в желчный пузырь часто связана с высоким уровнем женского гормона эстрогена, который увеличивается на период вынашивания ребенка в тысячу раз.
- Нарушение работы печени вызывается сдавливанием желчегонных путей. Риск развития в этом случае возникает на последнем триместре беременности, когда размеры матки достигают своего пика.
- Наследственность также имеет место. Если у близких роженицы, были проблемы с печенью, то высок риск развития холестаза во время беременности. Наличие или перенесенные тяжелые заболевания печени, также вносят потенциальную маму в группу риска.
- Холестаз может развиться, если женщина вынашивает сразу несколько детей. В это время повышается давление на внутренние органы особенно печень.
- Если роженица уже сталкивалась с этой болезнью раньше, то риск рецидива многократно увеличивается, особенно когда организм ослаб.
- Стоит упомянуть, что ЭКО оплодотворения также может служить причиной развития холестаза, поэтому процент заболеваемости, гораздо выше в странах Северной Америки или Скандинавии.
Сам холестаз можно разделить на два типа:
- Застой желчи внутри печени.
- Задержка желчи во внешних выводящих каналах.
В первом случае патология поражает орган на клеточном уровне постепенно отравляя организм. Внутрипеченочный застой часто связан с перенесенными ранее болезнями органа, вроде гепатита, цирроза, наличие алкогольной зависимости, гормональный сбой, а также отрицательной реакцией на некоторые виды медицинских препаратов.
Закупорка желчевыводящих проходов внутри органа несколько форм:
- Функциональный — в это время падает уровень оттока желчи по внешним каналам, падает уровень желчных кислот.
- Морфологический — этот период накапливания желчных составляющих в клетках органа и выводящий каналах.
- Клинический — когда желчь уже не сдерживается печенью и ее можно обнаружить при сдаче анализов крови.
При закупорке внешних желчевыводящий путей, застой желчи наблюдается у беременных на третьем триместре срока. В основном это связано с тем, что в этот период уровень эстрогена самый высокий. А данный гормон влияет на выработку и выведение желчи из печени.
Симптомы
Наиболее благоприятный сезон для развития данной патологии, является холодный период. Поэтому если последний триместр выпадает на зиму, то следует с еще большим вниманием отнестись к своему здоровью.
Симптоматика при развитии холестаза такова:
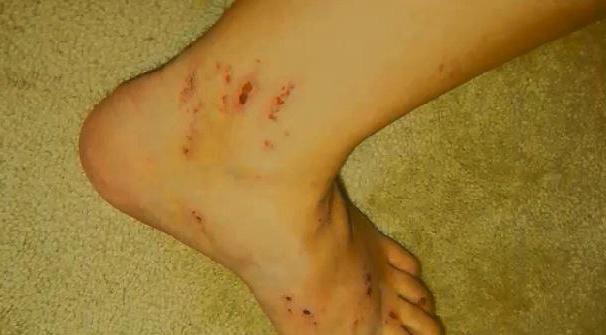
- Сильный зуд разных частей тела беременной, особенно обострение, начинается ночью, что приводит к бессоннице.
- По причине постоянного недосыпания развиваются другие проблемы, быстрая усталость, нервозность, стресс.
- Так как проблемы с печенью, то проявляются и внешние признаки вроде желтушности кожи, а также глаз, как при гепатите.
- Изменяется цвет мочи, становясь темного оттенка.
- Во время патологии желчь не выделяется в двенадцатиперстную кишку, поэтому бесцветный кал явный признак развития патологии. Также болезнь может сопровождаться запорами.
При наличии холестаза, зуд особенно беспокоит ступни и ладони беременной.
Сильный зуд это реакция организма на большое содержание желчи в крови, будущей мамы. Проблема состоит в интенсивности зуда, порой дело доходит до серьезных повреждений кожи. Поэтому если вы заметили подобный симптом лучше обратиться к терапевту.

В зависимости от формы болезни ее проявление уходят после родов, и организм молодой мамы приходит в норму, потому что восстанавливаются все процессы работы печени.
Хуже когда болезнь принимает тяжелую форму. Это часто приводит к более серьезным патологиями, налицо следующие признаки, вроде сильной тошноты, желтушности. В этом случае применяется медикаментозное лечение. Это форма опасна и тем, что малыш может умереть как внутри матери, так и в течение нескольких часов после рождения.
Что касается роженицы, то существует риск внутреннего кровотечения из-за серьезных повреждений печени.
Диагностика холестаза при беременности
Если женщина попадает в группу риска развития холестаза, то на протяжении всего срока беременности она находится под пристальным вниманием, особо следят за изменениями ее анализов. Таким женщинам врачи советуют перенести роды на более ранний срок, которые в большинстве случаев вызываются искусственно.
Как распознать проблему по анализам?
На результатах анализов крови, которые выдаются по окончании обследования можно выявить изменения и наличие проблемы.
- Уровень эритроцитов — нормой считается значение от 3,2 — 4,3*1012/л. Присутствие холестазного заболевания — 3,2 — 3,7*1012/л.
- Нормой СОЭ является — 1-15 мм/ч. если есть болезнь, то скорость оседания эритроцитов увеличивается до 10-35 мм/ч.
- Норма ретикулоцитов — 0,2-1,2%, если есть проблема, то уровень поднимается 1-2,8%.
- В норме гемоглобин должен быть — 120-140 г/л, если он падает, значит, есть проблема 90-120 г/л.
- Нормальный уровень лейкоцитов составляет — 4-9*109/л, в период болезни он выше — 7-10*109/л.
- Нормальное содержание тромбоцитов — 180-400*109/л, во время холестаза уровень падает — 170-180*109/л.
- Содержание белка при норме — 68-85 г/л, если есть нарушения то 60-70 г/л.
- В норме альбумин составляет — 40-50 г/л, при холестазе — 40-45 г/л.
- Норма глюкозы в крови — 3,3-5,5 ммоль/л, при болезни 3,0-5,0 ммоль/л.
- Норма общего билирубина — 8,6 — 20,5 ммоль/л, если есть холестаз — 20 — 80 ммоль/л.
- В норме прямой билирубин составляет — 8,6 ммоль/л, если есть болезнь — 40-60 ммоль /л.
- Норма показателя лактатдегидрогенеза — 0,8-0,4 ммоль/(ч.л), с развитием холестаза — 11,8-20,2 ммоль/(ч.л).
- Стандартный показатель щелочной фосфатазы — 50-120 МЕ/л. при нарушении — 100-150 МЕ/л.
Исследовательские анализы мочи:
- Показатель удельного веса мочи должен быть — 1012-1024, если он ниже, значит есть проблема — 1010-1020.
- Реакция на pH кислотность — при норме она должна быть слабокислая, если есть болезнь, то результатом будет щелочная среда.
- В норме анализ мочи не должен содержать белок, его наличие 0,01-1 г/л говорит о нарушении.
- Нормальный показатель эпителия составляет — 1-3 в поле зрения, превышение нормы признак наличия болезни — в поле зрения 10-15.
- Нормальное содержание лейкоцитов — 1-2 в поле зрения, превышение — 5-7 в поле зрения свидетельствует о болезни.
- Эритроцитов вообще не должно быть ни при норме, ни во время холестаза.

Помимо общих анализов, для постановки окончательного диагноза назначается УЗИ печени и биопсия органа.
Лечение
Холестаз опасен, в первую очередь, для ребенка. Потому что токсины, выделяемые в плаценту, пагубно влияют на организм малыша. Это часто приводит к кислородному голоданию, что влечет за собой смерть плода еще в утробе.
По этой причине и вызывают преждевременные роды у беременной, чтобы снизить риск смертельного исхода. Помимо радикальных мер, на протяжении всего срока вынашивания, будущей матери необходимо соблюдать строгую диету и принимать витамины прописанные врачом.
Лучшее лечение это профилактика здорового образа жизни. Помните, вы несете ответственность не только за свою жизнь, но и ребенка.
Для лечения холестаза используют следующие медицинские препараты:
- Урсодезоксихолевая кислота.
- Восстанавливающие печень ферменты, например мезим-фоте.
- Для правильной работы пищеварительной системы назначаются сорбенты, к примеру, лактувит или смекта.
- И наружная мазь для снижения зуда, чаще всего гидрокортизоновая.
Специальная диета включает в себя снижение опасных и тяжелых для печени элементов, типа:
- тяжелых жиров;
- яиц;
- всех молочных продуктов.
Желательно придерживаться следующего рациона:
- большее потребление белковой пищи, нежирных видов мяса;
- полезны разного рода овощи и фрукты;
- группы типа рисовой или гречневой.
Холестаз хоть и опасное заболевание, но его можно лечить и соблюдая все предписания врача и придерживаясь здорового образа жизни, вы сможет в итоге, насладится радостью материнства. Заботьтесь о себе и своем малыше еще на стадии планирования.
Также вы можете узнать, посмотрев этот видеоролик, более подробно о холистазе у беременных, как она проходит, какие основные её причины.
Холестаз беременных: симптомы, лечение, диета
Ни для кого не секрет, что во время беременности организм женщины испытывает очень большие нагрузки. Более того, резкое изменение гормонального фона нередко приводит к тем или иным осложнениям. В современной акушерской практике иногда встречается заболевание под названием холестаз беременных. При отсутствии своевременной терапии подобное состояние может быть опасным как для растущего ребенка, так и для материнского организма.
Именно поэтому многие будущие мамы интересуются вопросами о том, что же представляет собой эта болезнь и почему она возникает. Каковы ее основные симптомы? Какое лечение может предложить современная медицина? Существуют ли эффективные методы профилактики? Эта информация будет интересной многим читателям.
Что такое холестаз?
Холестаз беременных – заболевание, которое сопровождается дистрофическим поражением тканей печени. Подобное нарушение возникает на фоне повышения чувствительности гепатоцитов к половым гормонам, уровень которых значительно изменяется во время вынашивания ребенка. Результатом данного процесса является нарушение нормальных процессов обмена холестерина и желчных кислот. Как правило, у женщин с подобным диагнозом наблюдается изменение желчеобразования, а также сбои в нормальном оттоке желчи, что, соответственно, сказывается на работе всего организма.
Многие будущие мамы сталкиваются с подобным диагнозом. Но не стоит сразу же пугаться, так как в большинстве случаев с холестатическим гепатозом (другое название заболевания) удается справиться с помощью средств консервативной медицины без нанесения какого-либо вреда организму женщины или ребенка.
Распространенность заболевания
Сразу же стоит отметить, что в некоторых странах данное нарушение действительно очень распространено. Например, согласно статистическим исследованиям, на территории Скандинавии, Китая, Боливии и Чили от подобного заболевания страдают многие будущие матери. А вот в Швеции на 10 тысяч беременных приходится не более 40 случаев такой болезни.
На территории России холестаз во время беременности также считается сравнительно редким осложнением – его частота не превышает 2 %. Исключением являются лишь северные регионы страны, где болезнь диагностируется намного чаще. Исходя из подобных данных, ученые предполагают, что к группам риска можно отнести этническую принадлежность женщины.
Основные причины развития заболевания
На самом деле, сегодня до конца неизвестно, почему именно развивается внутрипеченочный холестаз беременных. Существует множество теорий и исследований, благодаря которым можно выделить три основных группы причин:
- повышенная чувствительность гепатоцитов к группе половых гормонов, которая обусловлена генетическими особенностями;
- врожденные нарушения нормального синтеза ферментов, которые обеспечивают транспорт компонентов желчи из гепатоцитов в желчные протоки;
- врожденное нарушение нормального синтеза желчных кислот, связанное с дефицитом некоторых ферментов. В свою очередь, подобное расстройство приводит к образованию атипичных желчных кислот.

Стоит отметить, что у пациентов с генетической предрасположенностью или врожденными расстройствами холестаз наблюдается не только во время беременности, но и при любом изменении уровня половых гормонов (например, во время менструаций, приема пероральных контрацептивов).
Патогенез холестаза. Что происходит во время болезни?
Холестаз беременных сопровождается тремя основными нарушениями:
- повышение уровня элементов желчи в крови;
- снижение количества секрета в кишечнике;
- токсическое воздействие желчи на клетки печени и билиарные канальцы.
Нарушение нормального синтеза и оттока жидкости, вырабатываемой печенью, связано с резким повышением уровня прогестерона и эстрогена. Подобное изменение гормонального фона замедляет природное движение желчи даже при нормальной беременности. А при наличии врожденных дефектов риск дистрофических изменений фильтрующего органа значительно повышается. Кром того, избыток половых гормонов воздействует на гипофиз, снижая его активность. В свою очередь, изменение работы этой железы сказывается на процессах выделения печенью билирубина и холестерина. Это приводит к нарушению механизмов образования и выделения желчи.
Классификация заболевания
На сегодняшний день существует множество систем классификации данного расстройства. Например, в зависимости от выраженности симптомов, выделяют легкую, среднюю и тяжелую формы заболевания.
По характеру течения холестаз может быть как острым, так и хроническим (при хронической болезни на фоне беременности развивается обострение). В зависимости от этиологии выделяют внепеченочный (развивается в форме обструкции желчных протоков) и внутрипеченочный холестаз (именно эти форма встречается у беременных женщин).
Холестаз беременных: симптомы и признаки
Любое отклонение от нормы в этот период жизни требует осмотра и консультации врача. Так как выглядит холестаз беременных?
Симптомы заболевания, как правило, начинают беспокоить в третьем триместре (28-35 нед.). Основным проявлением болезни является кожный зуд, причем он может иметь разную степень выраженности. Некоторые пациентки переносят это нарушение легко, в то время как другие страдают от постоянного, мучительного дискомфорта.
Зуд становится более выраженным в ночное время, что ведет к бессоннице и, соответственно, постоянной усталости, повышенной раздражительности, эмоциональным расстройствам. Наиболее часто это ощущение локализуется на коже кистей рук, предплечий, голеней и передней брюшной стенки. Холестаз беременных (фото которого представлены в медицинских справочниках) ведет к экскориации кожных покровов, так как женщины повреждают их в результате постоянного расчесывания.

К прочим симптомам заболевания можно отнести желтуху. Согласно статистическим исследованиям, подобное расстройство наблюдается у 10-20 % женщин. Как правило, все признаки нарушения исчезают сами по себе через 1-2 недели после родов. Тем не менее они могут возобновиться на фоне последующих гормональных сбоев (например, во время второй беременности).
Основные методы диагностики
При наличии тех или иных отклонений нужно сразу же обратиться к врачу. Сначала специалист соберет полный анамнез и проведет физикальный осмотр. У некоторых женщин можно отметить небольшую желтуху и характерное окрашивание склер глаз. При осмотре кожи можно заметить покраснения, ссадины, вызванные расчесыванием кожи.
Все эти признаки говорят о том, что у пациентки может быть холестаз беременных. Анализы концентрации сывороточных желчных кислот могут подтвердить подозрения о наличии нарушений в работе печени. Проводятся также различные биохимические исследования на содержание и активность ферментов печени. Также показано УЗИ, во время которого отмечают увеличение объема желчного пузыря наряду с нормальными размерами печени и однородной эхогенностью.
К каким осложнениям может привести болезнь?
В современной медицинской практике часто сталкиваются с проблемой под названием холестаз беременных. Опасно ли подобное состояние? Безусловно, да. Хотя здесь все зависит от тяжести патологического процесса, времени диагностики, подобранной терапии и т. д.

Тем не менее риск существует всегда. Нарушение образования и выведения желчи сказывается на процессах метаболизма. При подобном заболевании высока вероятность преждевременных родов. Кроме того, процент послеродовых кровотечений среди рожениц с подобным диагнозом также значительно выше, что связано с нарушением обмена витамина К и некоторыми факторами коагуляции.
При серьезных сбоях в работе печени существует риск гибели плода, поэтому в некоторых случаях врачи рекомендуют неотложные роды.
Медикаментозная терапия при беременности
Терапия зависит от степени тяжести заболевания и индивидуальных особенностей пациентки. Как правило, сначала назначают растительные гепатопротекторы, которые защищают печень от повреждений и не наносят вреда организму. Например, «Хофитол» при холестазе беременных дает неплохие результаты. Кроме того, в терапии используют препарат «Гепабене».
Помимо растительных лекарств применяют также и синтетические гепатопротекторы, в частности «Адеметионин». В качестве антиоксидантов при беременности назначают ацетат токоферола (витамин Е), а также аскорбиновую кислоту (витамин С). Кроме этого, необходим прием энтеросорбентов для связывания избытка желчных кислот в кишечнике. Эффективным и безвредным препаратом считается «Полифепан». В курс терапии входят лекарства, которые облегчают отток желчи и уменьшают уровень желчных кислот в крови. В частности, используются медикаменты, содержащие урсодезоксихолевую кислоту, например «Урсосан».
Холестаз беременных: лечение немедикаментозными средствами
Помимо лекарственных препаратов, используются и некоторые другие терапевтические процедуры. В частности, беременным женщинам нередко назначают курс плазмафереза и гемосорбции. Подобные процедуры предназначены для удаления из крови избыточного билирубина и пруритогенов, которые вызывают зуд. Такие манипуляции дают действительно хороший результат. Полный курс лечения, как правило, состоит из четырех процедур плазмафереза и одной гемосорбции.
Правильная диета – важная часть терапии
Безусловно, после диагностики врач подберет максимально эффективные и безвредные средства лечения. Но не менее важной частью терапии является диета. При холестазе беременных нужно в первую очередь побеспокоиться о рационе, который позволит уменьшить нагрузку на печень.
Пациенткам рекомендуется уменьшить количество жиров животного происхождения. В частности, нужно максимально ограничить употребление жирных сортов мяса, сливочного масла, молочных продуктов. Также следует отказаться от майонеза, соусов и жареной пищи. Поскольку жиры все-таки необходимы для нормального развития плода, то их дефицита можно избежать, употребляя вещества растительного происхождения (оливковое масло и т. д.).

Также противопоказаны зеленый чай, кофе и желчегонные напитки. Специалисты рекомендуют на время отказаться от яиц, оливок, бобовых, авокадо, маринованных продуктов, редиса, дыни, цветной и брюссельской капусты.
Рацион тем не менее должен быть насыщен витаминами и минералами, которые можно получить из свежих фруктов и овощей – именно они должны стать основой диетического питания. Разрешено употреблять каши, рыбу, нежирные сорта мяса. Полезными будут продукты, содержащие высокие дозы витамина С, в частности апельсины, шпинат, зелень, отвар из шиповника и т. д. Питаться нужно часто, но небольшими порциями. Также важно поддерживать баланс жидкости.
Существуют ли эффективные меры профилактики?
Многие женщины интересуются вопросами о том, можно ли как-то предотвратить холестаз беременных. К сожалению, нет средств, способных защитить от подобных нарушений. Поэтому пациенткам, которые относятся к группам риска, рекомендуют тщательное наблюдение на протяжении всей беременности.
Еще до появления первых симптомов женщинам назначают прием мягких гепатопротекторов, антиоксидантов и холеретиков. Также крайне важно соблюдать правильную диету. И, конечно же, будущая мама должна регулярно проходить обследования и сдавать анализы, так как это даст возможность обнаружить отклонения на ранней стадии.
Как справиться с симптомами? Рекомендации пациенток
Многие женщины сталкиваются с диагнозом «холестаз беременных». Отзывы пациенток свидетельствуют о том, что лечение действительно помогает устранить нарушения и сохранить здоровый плод. Тем не менее постоянный зуд существенно ухудшает качество жизни.

Бороться с этим ощущением можно с помощью специальных компрессов. Например, примочки и маски из отвара ромашки или овсяных хлопьев помогают устранить дискомфорт, а также положительно влияют на внешний вид кожи, снимают воспаление. Также помогают примочки из простой холодной воды, так как низкая температура замедляет кровоток, уменьшая зуд. Пациентки также рекомендуют спать в проветриваемых, прохладных помещениях и, конечно же, тщательно соблюдать диету.
отчего происходит, чем опасен застой желчи при беременности
Во время беременности важно особенно тщательно относиться к своему здоровью. Тело женщины в этот период меняется. В частности, изменяется гормональный фон, что влечёт за собой пагубные последствия. На фоне этого возникает холестаз при беременности патологического характера.


Во время беременности важно особенно тщательно относиться к своему здоровью
Что такое холестаз
Состояние, при котором возникает застой желчи во внутренней части желчного пузыря, желчевыводящих протоков, является холестаз. Болезнь протекает в двух основных формах: острой и хронической форме.
Желтая по окраске желчь образовывается во время работы печени, затем накапливается в области печёночных долек. Затем попадает по внутрипечёночным, внепечёночным желчным протокам в желчный пузырь. Она состоит из желчных кислот, холестерина, фосфолипидов, билирубина. Организм беременной женщины в это время страдает от патологического процесса в области печени. Во время хронических проявлений джвп беременности диагностируют также проявление язвы двенадцатиперстной кишки или панкреатит. Такие недуги влияют на процесс нормального процесса оттока желчи.
По данным статистических исследований, дискинезия желчевыводящих путей при беременности является редким заболеванием. Риск возникновения недуга составляет около 1 % женской части населения. Они хорошо знакомы с его симптоматикой и проявлениями. Показатель заболеваемости находится на высоком уровне в странах Южной Америки, Скандинавских странах, например, в Швеции, Дании, Исландии. В этих странах значение показателя – около 15%.
Появляется болезнь холецистит в желчном пузыре при беременности от частого воздействия стрессовых ситуаций, переедания или гиподинамии.
Всем будущим мамам стоит обращать внимание на изменение состояния своего здоровья. В частности это касается нехарактерной симптоматики. Это зуд в ночное время суток на ладонях, подошвах. Со временем неприятные ощущения переходят на другие части кожного покрова. Цвет мочи женщины меняется, становится темной окраски. Холестаз при беременности проявляется в виде пожелтения кожи, глаз, частого, светлого стула.
Чтобы диагностировать холестаз во время беременности необходимо обратиться за помощью к врачу. После 15-20 дней наблюдения зуда можно сдать необходимые анализы.
Виды холестаза беременных


Различают внутрипечёночный и внепечёночный типы холестаза у беременных
Можно выделить несколько видов того, как проявляется дискинезия у беременных женщин. В целом, различают внутрипечёночную и внепечёночный типы. В свою очередь они делятся на формы.
Распознать болезнь можно по наступлению 10 недели беременности, хотя часто проявления недуга появляются раньше этого срока.
Причиной развития недуга могут стать проблемы образования желчи и отклонения в её оттоке. Можно к первой группе отнести длительное воздействие алкогольных напитков, поражение печени путем перенесённых вирусных болезней, интоксикации. После длительного приёма медикаментов или при диагностике цирроза, эндоксемии, ранее перенесённого застоя компонентов желчи в ткани может возникнуть внутрипечёночный холестаз беременных.
К второй группе причин относят Болезнь Кароли, диагностику туберкулеза, саркоидоза, других болезней.
Характеризуется внутрипечёночный холестаз беременных поступлением компонентов желчи в кровь и ткани. В большей степени это касается желчных кислот.
Вне печени проявляется внепечёночный холестаз, внутри органа показатель желчи повышается при внутрипечёночном типе.
Возникает печёночный холестаз при беременности при внепечёночной обструкции касательно желчных протоков.
Проявляется внутрипечёночный холестаз в трех формах. Функциональный тип характеризуется замедлением желчи пути своего прохождения. При морфологическом типе снижается канальцевый ток желчи, органических анионов, печеночной экскреции воды. Наблюдается задержка в крови определённых компонентов, которые отвечают за нормальный функциональный отток желчи при клиническом типе.
Симптомы и признаки холестаза у беременных
Можно выделить характерные для печёночного холестаза при беременности симптомы, которые проявляются следующим образом:
- чрезмерное попадание желчи в ткани и кровь;
- наблюдается уменьшенный показатель желчи в области кишечника, может полностью отсутствовать.


Во время холестаза у беременных наблюдается зуд кожного покрова
Среди признаков лечение желчевыводящих путей необходимо, если наблюдается зуд кожного покрова, процесс переваривания, всасывания нарушается.
При обострении дискинезии во время беременности наблюдается сухость кожного покрова, сон женщины нарушается. Вследствие этого наблюдается стресс, ухудшение самочувствия.
Выделяют третий триместр развития холестаза беременным женщинам, начиная с 28 недели. Из-за внешних проявлений иногда болезнь путают с аллергией.
На первом месяце жизни тяжело диагностировать болезнь. После 2-3 недели наблюдаются первые признаки. Пациента направляют на анализы, дополнительные обследования для качественной диагностики.
Последствия такой болезни может быть образование камней в желчном пузыре, возникновение цирроза, недостаточности.
Боли появляются во время обострений болезни.
В том случае, если диагностируется холестаз при беременности симптомы которого следующие:
- слабость организма;
- наблюдается уменьшение веса;
- изменяют свою структуру, цветовую окраску кал и моча.
Холестаз на поздних сроках симптомы проявляются в виде внутриутробной гибели плода, смертью при рождении. Часто среди осложнений выделяют преждевременные роды.
Может вызвать застой желчи при беременности авитаминоз. В этот период организм испытывает дефицит витамином. Проявляется остеопороз, следствием чего кости пациента хрупкие, становятся по своей структуре ломкими.
Диагностика холестаза беременных


Для диагностики холестаза у беременных используют УЗИ
Для диагностики используют исследования, в крови обнаруживают инфекции, определяют количество анемии, эритроцитов, лейкоцитов.
Предполагает диагностика и лечение болезни использование МРТ, КТ, УЗИ, проводится биопсия, а также эндоскопический обзор желчных протоков.
Метод диагностики состоит из несколько шагов:
- специалист определяет признаки болезни, травмы в области печени;
- назначают процедуру исследования крови;
- при осмотре определяют наличие или отсутствие желтухи, других аллергических реакций;
- проводят анализ мочи.
Холестаз при беременности на поздних сроках является опасным для здоровья матери и плода. Специалист в этом случае предлагает искусственные роды. При последующей беременности признаки болезни могут повторно проявляться.
Лечение холестаза беременных
Для того чтобы лечить застой желчи, необходимо учитывать индивидуальные особенности женщины. При возникновении воспалительных процессов, специалисты назначают курс антибиотиков.
Часто женщины не знают во время беременности что делать при возникновении, диагностики данного недуга. Зависимо от тяжести болезни, степени, характерной симптоматики специалист назначает определенные лекарства.


Желчегонным средством при беременности являются гепапротекторы Силимара, Хофитол
Желчегонным средством при беременности является гепапротекторы Силимара, Хофитол. В группу глюкокортикостероидов можно отнести Медрол, Метилпред.
Для того, чтобы снять проявления зуда кожных покровов используют Рифампицин, Урсодезоксихолиевую кислоту.
Внепечёночный холестаз при повреждении кожи лечат недуг с помощью регулярного облучения.
Для того, чтобы устранить болезненные ощущения в костях, женщине назначают глюканат кальция с расчетом 15 мг на 1 кг веса. В том случае, если наблюдается нехватка витаминов, необходимых для организма беременной женщины компонентов используют специальный поливитаминный комплекс. В нем находится увеличенное количество А, Д, Е – витаминов. При возникновении кровотечений назначают комплекс витамина К.
Лечение холестаза при беременности предполагает использование курса плазмофереза, гемосорбции для очищения крови от токсинов, вредных веществ.
Важно! Перед приёмом препаратов желчегонного действия стоит проконсультироваться со специалистом. Он подберет необходимый вариант с учетов индивидуальных особенностей, противопоказаний.
Диета при холестазе беременных
При возникновении недуга следует соблюдать определённую диету. Этот несложный метод лечения является достаточно эффективным.
Необходимо ограничить употребление бобовых культур, жирных сортов мяса. Следует исключить из своего рациона кисломолочные продукты, а также масло. Что характерно для диеты, так это исключение жирного , жаренного, острого. Это касается данной ситуации. Спиртных напитков, дыни и авокадо, кофе, зеленого чая нельзя употреблять в этот период лечения.
Беременность дискинезия желчного пузыря проявляется по-разному. Часто эта симптоматика неприятная, вызывает дискомфортные ощущения. Поэтому следует подкорректировать питание, исключить определенные продукты.
В целом рацион питания должен быть богатым на витамины, кальций, питательные микроэлементы. Желательно в этот период употреблять свежие соки, овощные бульоны, каши, хлебцы из отрубей.
Народные методы


Полезное и эффективное средство лечения холестаза у беременных – свекла
Помимо традиционных методов лечения, можно выделить народные средства. Отвар зверобоя используют в качестве средства, которое имеет желчегонный, противовоспалительный эффект. Для приготовления отвара средство в сухом виде заливают кипяченой водой (1 ст.л. : 1 стакан). За один час до приема еды необходимо употреблять настой.
Полезное и эффективное средство лечения – свекла. Для приготовления ее очищают, режут мелкими квадратиками, затем варят. Четыре раза по 1 ст.л. нужно принимать продукт. Трава душицы часто используется в этой области. Для приготовления используют 30 г растения в сухом виде. После кипячения на протяжении часа настаивают. Важно после процеживания употреблять настой на голодный желудок.
Средства народной медицины эффективны в борьбе с воспалительными процессами. Они улучшают отток желчи. Можно выделить много рецептов с использованием целебных трав, которые действительно помогают справиться с недугом.
Перед их применением важно проконсультироваться с лечащим врачом для избегания негативных последствий, осложнений. Ведь, как известно, самолечение во время беременности, не приемлется.
Выводы
Для того, чтобы избежать возникновения данной болезни, следует вести активный, здоровый образ жизни. Это касается периода, когда женщина только находится в положении, а также и после него.
Важно придерживаться основ правильного питания, регулярно проходить обследования у врачей. Таким образом, можно избежать появления недуга, а при его возникновении – своевременно обнаружить и вылечить.
Видео
Внутрипеченочный холестаз беременных.
симптомы, анализы, лечение :: SYL.ru
Холестаз беременных — синдром, который характеризуется застоем и уменьшением поступления в двенадцатиперстную кишку желчи, вследствие нарушения ее секреции.
Общие сведения
Пусковым фактором для развития данного состояния является беременность, сопровождающаяся увеличением выработки желчи, повышением нагрузки на организм женщины, и мощная гормональная перестройка (повышенная выработка прогестерона, плацентарных гормонов и эстрогена).
Желчь вырабатывается в клетках печени, а затем через печеночные протоки и желчный пузырь попадает в 12-перстную кишку, где отвечает за переваривание и всасывание жиров и частично нейтрализует бактерии.
Основным признаком, сопровождающим холестаз беременных (фото ниже), является сильнейший зуд ладоней и/или стоп, возникающий или усиливающийся в ночное время, а затем распространяющийся по всему телу. После родов симптомы обычно исчезают.
Среди беременных третьего триместра данную патологию обнаруживают достаточно часто. Однако своевременное обращение к врачу и адекватное лечение позволяет избежать грозных осложнений для матери и ребенка.
Этиология
Причины возникновения холестаза беременных многообразны.
Основными из них являются определенные климатические условия (чаще возникает у жительниц Скандинавских стран, Боливии, Китая и Чили), сезонность и наследственность.
Второстепенными: заболевания печени, алкоголизм, цирроз, опухоли, сердечная недостаточность, прием медикаментов.
Факторы риска (эти факторы могут спровоцировать развитие болезни):
- Многоплодная беременность.
- Холестаз при предыдущих беременностях.
- Беременность с помощью ЭКО.
- Заражение паразитами.
- Травма печени во время настоящей беременности.
- Сниженный иммунитет.
Женщины, имеющие вышеперечисленные особенности, должны особо тщательно следить за своим здоровьем и при появлении малейших симптомов сразу обращаться к врачу.
Холестаз беременных. Симптомы заболевания
Признаки или симптомы холестаза проявляются обычно в третьем, реже во втором триместре беременности:
- Как указывалось выше, основным проявлением данной патологии является нестерпимый зуд ладоней и стоп, который затем охватывает все тело. Зуд усиливается в ночные часы и может быть настолько сильным, что женщина расчесывает кожу до крови.
- Не менее часто больные отмечают обесцвечивание кала, что связано с нарушением всасывания желчи в кишечнике. При этом стул может быть жидким и иметь неприятный запах.
- Желтушность кожных покровов и слизистых.
- Образование ксантом. Ксантомы — плоские либо немного приподнятые мягкие желтоватые образования, располагающиеся вокруг глаз, на молочных железах, сгибательных поверхностях суставов. Их появление связано с нарушением всасывания липидов. После нормализации состояния ксантомы бесследно исчезают.
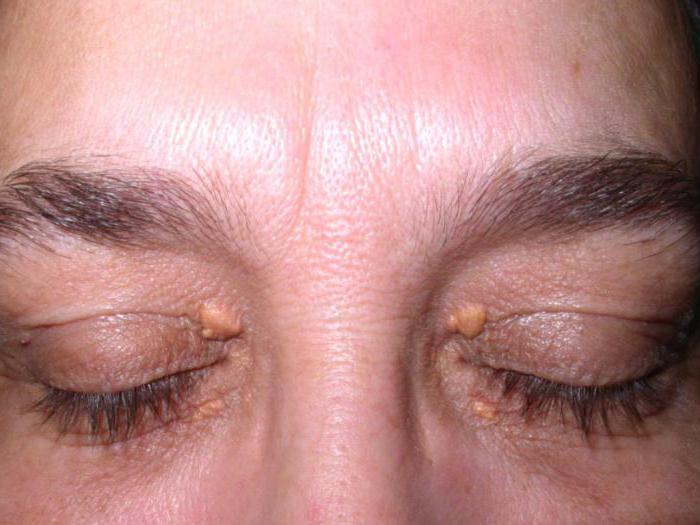
- Гиповитаминоз. Из-за нарушения всасывания жиров происходит прекращение всасывания жирорастворимых витаминов (А,D,Е, К) и, как следствие, снижение остроты зрения, ломкость костей, слабость и так далее.
- Похудание. Результат нарушения всасывания и усвоения жиров.
- Моча приобретает темно-коричневый цвет.
После лечения и родов холестаз беременных и его симптомы исчезают в течение нескольких недель.
Классификация
В зависимости от локализации процесса выделяют:
- Внутрипеченочный холестаз беременных. То есть нарушения происходят на уровне клеток печени.
- Внепеченочный холестаз. Нарушение оттока на уровне крупных желчевыводящих протоков.
В соответствии с наличием/отсутствием желтухи:
- Безжелтушный.
- Желтушный.
По течению заболевания:
- Острый — симптомы появляются внезапно.
- Хронический- характеризуется длительным течение с периодами обострения и затихания (ремиссии).
В соответствии с наличием/отсутствием цитолиза (разрушением гепатоцитов):
- Цитолизный.
- Безцитолизный.
В зависимости от патогенеза (механизма развития холестаза):
- Сбои в поступлении желчи в двенадцатиперстную кишку.
- Нарушение оттока желчи.
- Нарушение транспортировки компонентов желчи.
Осложнения
Несвоевременно проведенное лечение холестаза может привести к грозным последствиям, таким как:
- Цирроз печени.
- Преждевременные роды.

- Внутриутробная гобель плода.
- Печеночная недостаточность.
- Возникновение холестаза при последующих беременностях.
- Образование камней в желчном пузыре.
- Гибель ребенка после рождения.
Холестаз беременных. Анализы и другие исследования
Для диагностики данного синдрома применяют следующие методы:
- Сбор жалоб (беременная подробно описывает возникновение и интенсивность симптомов: зуда, изменения стула и так далее).
- Сбор анамнеза (на этом этапе выясняют наличие провоцирующих факторов и перенесенных заболеваний, которые могли способствовать развитию холестаза).
- Осмотр (доктор тщательно осматривает пациентку, отмечая наличие желтушности, расчесов, ксантом, увеличение/уплотнение печени и так далее).
- Проведение биохимического исследования крови (определение уровня билирубина), определение желчных кислот в сыворотке крови.
- Исследование мочи на билирубин.
- Ультразвуковое исследование печени.
- Компьютерная томография.
- Эндоскопическая холангиография (исследование желчных протоков с помощью эндоскопа).
- МРТ.
- Биопсия печени.
Распознавание холестаза беременных — трудоемкий процесс, ведь данное состояние легко спутать с жировым гепатозом беременной, вирусным гепетитом или HELLP-синдромом.
Однако опытный врач без проблем определит холестаз беременных, лечение в этом случае поможет избежать осложнений и приведет к скорому выздоровлению.
Лечение
Чтобы до минимума снизить риск мертворождения,женщину родоразрешают на сроке 36-37 недель.
До этого срока проводят терапию, направленную на уменьшение проявлений заболевания (в частности зуда) и восстановление функций печени.

Такими препаратами является урсосан (уменьшает зуд и нормализует функциональное состояние печени) или глюкокортикостероиды (дексаметазон). Также врач может порекомендовать применение растительных препаратов (расторопша). Независимо от выбора лекарства, состояние женщины и плода постоянно контролируют.
Медикаментозное лечение может сочетаться с проведением гемосорбции и плазмофереза.
Нарушения, связанные с гиповитаминозом, компенсируют приемом поливитаминов.
При холестазе достаточно высок уровень послеродовых кровотечений, а потому на протяжении всего лечения, вплоть до родов, назначают витамин К. После родов этот витамин назначают новороженому.
Для уменьшения зуда рекомендуются компрессы с ромашкой, календулой или оливковым маслом, увлажняющие лосьоны и ношение свободной хлопковой одежды. Также могут помочь отвлекающие компрессы со льдом на ладони или ступни и сон в хорошо проветриваемом прохладном помещении.
При холестазе женщина должна придерживаться строгой, но сбалансированной диеты. Из рациона необходимо исключить:
- Цветную и брюссельскую капусту.
- Яйца.
- Дыню.
- Редис, авокадо, оливки.
- Чай, желчегонные чаи, кофе.
- Маринованные продукты.
- Алкоголь.
- Майонез.
- Жирные и жаренные блюда.
- Мороженное.
- Сливочное масло.
- Кисломолочные продукты.
Питаться нужно малыми порциями, но часто. Употреблять много жидкости, включить в рацион побольше свежих овощей, фруктов, каш. Можно принимать свежевыжатые соки, мед и хлеб с отрубями. Также рекомендуется заменить тяжелые животные жиры небольшим количеством растительного масла.
Как избежать холестаза беременных?
Профилактика данного состояния сводится к:
- Ведению здорового образа жизни.

- Правильному питанию.
- Своевременному лечению патологий, что могут привести к холестазу.
- Регулярному посещению врача.
- В случае холестаза во время предыдущих беременностей необходима строгая диета и исключение оральных контрацептивов, содержащих эстрагены.
- Избавлению от паразитов.
Холестаз беременных, отзывы это подтверждают, — опасное заболевание, а потому при появлении настораживающих симптомов стоит немедленно обратиться к врачу!
причины, симптомы, диагностика, лечение и сопутствующая диета, профилактика + фото


Во время беременности риск развития многих заболеваний сильно увеличивается. Это обуславливается переменой гормонального фона в организме женщины. Иногда требуется непродолжительное лечение гомеопатическими средствами, иногда – хирургическое вмешательство. А есть недуги, которые возникают внезапно и исчезают только после родоразрешения. К таким относится холестаз. Что это за болезнь? Насколько серьёзны последствия? Существует ли терапия, помогающая избавиться от симптомов или облегчить их?
Что такое внутрипечёночный холестаз беременных: особенности заболевания
Жёлчь является особым ферментом, участвующим в переваривании жиров, которые поступают вместе с пищей. Выделяется она рефлекторно, когда еда начинает раздражать стенки кишки. Способствует пищеварительному процессу, усиливает перистальтику кишечника.
Холестаз – это снижение выделения жёлчи в двенадцатипёрстную кишку вследствие нарушения её образования, изменения состава (даже одного компонента) или каких-либо проблем с выведением из печени по жёлчным потокам.


Ткани печени во время холестаза
При развитии данной болезни происходит:
- Поступление жёлчи в кровь в больших объёмах.
- Снижение выделяемой жёлчи в кишечнике.
- Токсическое воздействие компонентов жёлчи на клетки печени и жёлчного пузыря.
Холестаз беременных — достаточно редкое заболевание. Оно встречается примерно у одного процента женщин. Однако в некоторых странах Южной Америки (Чили, Перу, Бразилия) и Скандинавии (Исландия, Норвегия, Швеция) этот показатель достигает пятнадцати процентов.
Обычно болезнь диагностируется в третьем триместре беременности, и сразу после родов она исчезает. Но примерно в 20–30% случаев её обнаруживают во втором триместре.
Существуют два варианта холестаза беременных:
- Однокомпонентный. Когда нарушаются образование и секреция билирубина (жёлчный пигмент), но другие компоненты жёлчи выделяются в нормальном объёме.
- Парциальный холеацидный. Поражение механизма принятия и секреции жёлчных кислот при бесперебойной транспортировке других составляющих. Прогноз выздоровления при таком виде холестаза всегда очень плохой.
Причины возникновения и факторы риска
Причины возникновения холестаза до сих пор обсуждаются экспертами. Наиболее вероятными считают несколько:
- Наследственная предрасположенность. В половине случаев у беременных в роду выявлялось наличие болезни у родственников.
- Избыток гормона эстрогена, содержание которого в организме женщины к концу беременности повышается в 1000 раз. Есть предположение, что повышенная чувствительность к гормону у заболевших обуславливается их генетической особенностью.
- Сдвиги внутренних органов. В период вынашивания ребёнка матка растёт и придавливает жёлчный пузырь и печень, что способствует нарушению их работы. В пользу этой теории говорит и тот факт, что заболевание проявляется в большинстве случаев в третьем триместре (36–40 недели), когда матка достигает своего максимального размера.
- Токсические и лекарственные повреждения печени.
- Врождённые болезни печени.
- Сепсис. Воспалительный процесс в органах (в этом случае в печени или жёлчном пузыре), появившийся в результате заражения крови. До 2008 года сепсис являлся основной причиной смерти матерей в Великобритании.


Повышение содержания в организме эстрогена — одна из причин возникновения холестаза у беременных
Факторами риска, вытекающими из причин, являются:
- Наличие близких родственников, которые ранее болели холестазом.
- Многоплодная беременность (рождение двойни или тройни).
- ЭКО (экстракорпоральное оплодотворение). Как правило, у пар, воспользовавшихся процедурой, рождаются сразу несколько малышей. То есть возможна многоплодная беременность. К тому же, есть риск занесения инфекции, а это увеличивает шансы появления сепсиса.
- Наличие перенесённых раннее болезней печени (нарушение моторики желчевыводящих путей, синдром Кароли – врождённое расширение жёлчных протоков), включая холестаз.
- Наличие беременностей, которые заканчивались или самопроизвольным абортом, или рождением мёртвого ребёнка. Согласно статистике половина женщин, больных идиопатическим — возникающим самостоятельно, независимо от имеющихся поражений — холестазом имели повторную беременность. Причём у четверти до этого уже были 2–3 беременности, которые прервались спонтанным выкидышем на раннем сроке, или же их малыш вследствие внутриутробной гипоксии умирал на первом месяце жизни.
- Приём комбинированных (содержащих два вида гормонов – эстрогены и прогестины) оральных контрацептивов. В медицинской литературе описываются такие случаи, и они подтверждаются практикой.
Симптомы
Симптомы проявления холестаза достаточно специфичны, поэтому при первых же жалобах пациента врач выдаёт направление на необходимые анализы. Признаки болезни:
- Кожный зуд, который усиливается в ночное время. Обычно он является предвестником желтухи;
- Желтуха. Пожелтение кожи и белков глаз возникает вследствие повышения уровня билирубина в крови. Проявляется через 2–3 недели после зуда;
- Потемнение мочи до грязно – жёлтого или коричневого цвета. Это возникает из-за высокого содержания уробилиногена, продукта восстановления билирубина;
- Обесцвечивание кала. Следствие нехватки билирубина;
- Стеаторея. Кал становится очень жирным, потому что не хватает жёлчи, которая участвует в расщеплении жиров.
- Боли в животе: в правом подреберье и в области желудка;
- Повышение температуры тела.
Помимо перечисленных симптомов, наиболее чётко указывающих на болезнь, возможно появление и других, которые являются общими и характерны для периода беременности:
- Головные боли.
- Тошнота.
- Изжога и метеоризм (повышенное газообразование).
- Боли в пояснице.
- Расстройство стула.
- Панкреатит (воспаление слизистой поджелудочной железы).
- Раздражительность.
- Одышка.
Также следует знать, что болезнь может протекать со слабовыраженными симптомами. Известны случаи, когда диагноз ставился женщине в первые недели уже после рождения ребёнка.
Если холестаз обусловлен беременностью, то все признаки исчезают в течение 5 –7 дней.
Галерея: Симптомы, проявляющиеся во время холестаза
-

- Повышение температуры тела — симптом холестаза
-

- Боли в области желчного пузыря — симптом начинающегося холестаза
-

- Желтуха может проявиться пожелтением белков глаз
-

- Зуд — самый распространённый симптом холестаза
Диагностика
Самым распространённым видом диагностики холестаза является пальпация печени. Однако из-за того что во время беременности органы сдвигаются, а их место занимает матка, то процедура пальпации печени не всегда информативна. Более того, в это время НЕ рекомендуется использовать в качестве методов определения болезни:
- радионуклидное сканирование печени (сцинтиграфию), когда в организм вводятся радиоактивные вещества, которые с кровью передвигаются к селезёнке. По месту расположения изотопов и их свечению можно определить, где находится повреждение или опухоль;
- лапароскопию. Исследование состояния органов или даже операция на них при помощи телескопической трубки, присоединённой к видеокамере через разрез — 0,5–1,5 см — в коже брюшной или тазовой полостей;
- компьютерную томографию. Особенно опасно её проводить в первом триместре беременности. В крайних случаях живот накрывают специальным свинцовым экраном;
- чрескожную чреспечёночную холангиографию (ЧЧХГ) из-за большой вероятности возникновения пороков развития и уродств у плода. Представляет собой рентгеноскопическое исследование после прямого введения в жёлчные протоки йодсодержащего контрастного вещества.
Поэтому традиционными способами диагностики холестаза у беременных остаются лабораторные исследования крови или мочи и ультразвук.
Галерея: Виды диагностики холестаза у беременных
-

- Биопсия абсолютно безопасна во время беременности
-

- УЗИ — безопасный метод диагностики холестаза
-

- Анализ мочи — один из способов диагностировать холестаз у беременных
-

- Анализ крови — метод диагностики холестаза
Анализ крови
Для диагностирования холестаза у беременных назначаются: общий анализ крови, биохимическое исследование крови и анализ крови на печёночные пробы.
Последний анализ очень важен, так как именно он даёт оценку работы печени.
- Общий белок и альбумин – напрямую зависимы от выполнения синтетической функции печени (обмен белков, жиров, углеводов).
- Содержание билирубина вне нормы указывает на повреждение печени и застой жёлчи.
- Щелочная фосфатаза – маркер застоя выделения жёлчи.
Также учитываются показатели аланинтрансаминазы (АЛТ) и аспартатаминотрансферазы (АСТ). Это ферменты, которые содержатся в клетках многих органов человека, но их выброс в кровь в большом количестве говорит о серьёзных проблемах с сердцем или с печенью. Норма АСТ и АЛТ у беременных женщин до 31 Ед/мл. Однако их уровень может быть немного повышен вследствие позднего токсикоза, а также в первом и во втором триместре. Поэтому он часто не является прямым указателем на развитие холестаза.
Лабораторные методы исследования проводятся натощак. Предварительно необходимо удержаться от приёма пищи на 10–12 часов.
В некоторых случаях назначается коагулограмма – анализ на свёртываемость крови. У беременных при этом заболевании возможны кровотечения.
Таблица: Отличие показателей нормы в крови от показателей при холестазе во время беременности
Анализ мочи
Для исследования беременной женщине предлагается сдать общий анализ мочи.
Таблица: Отличие показателей нормы в моче от показателей при холестазе во время беременности
УЗИ печени и жёлчного пузыря
Определение холестаза при помощи УЗИ печени и жёлчного пузыря считается одним из самых безопасных для матери и ребёнка. Оно позволяет узнать не только о месте, где есть препятствие оттоку жёлчи (камень, опухоль, новообразование), но о расширении протоков выше этого участка. Также можно увидеть увеличенные в объёмах исследуемые органы, что является проявлением болезни.
Биопсия печени
Биопсию печени, как правило, делают в тех случаях, когда другие методы диагностики дали противоречивые или недостоверные результаты. Эта процедура относительно безопасна в период беременности (хотя многие врачи всё же предпочитают не доходить до неё и использовать другие возможные способы, не требующие внутриполостного вмешательства).
Проводится она под контролем УЗИ. Специальную биопсийную иглу вводят в тело и берут небольшой образец тканей печени. Затем полученный материал исследуется под микроскопом. При холестазе будет видно расширение жёлчных капилляров.
Лечение


Врач назначит комплексное лечение холестаза во время беременности
Лечение холестаза комплексное и включает в себя применение лекарственных препаратов, хирургическое вмешательство (если оно необходимо), соблюдение специальной диеты, использование средств из народной медицины в качестве поддерживающей терапии.
Однако в части случаев рекомендуется немедленное родоразрешение, чтобы исключить кислородное голодание плода и уберечь от воздействия жёлчных кислот, которые поступают через плаценту и нарушают работу всех систем органов. Так как болезнь в основном диагностируется в третьем триместре (27–40 недели), то малыш уже достаточно развит для самостоятельной жизни.
Медикаментозное лечение
Если врач считает, что степень болезни невысокая или необходимо продление беременности (например, срок ещё маленький, но есть возможность рождения здорового ребёнка), то может назначить медикаментозное лечение следующими препаратами:
- Урсодеоксихолевая кислота («Урсосан», «Урсофальк»). Она защищает мембрану клеток печени, уменьшает содержание токсичных кислот, действуя на желудочно-кишечную циркуляцию жёлчных кислот, а также понижает содержание холестерина в крови.
- Ферменты («Мезим», «Креон», «Фестал»). Они будут помогать перевариваться пище, уменьшая нагрузку на печень.
- «Холестерамин». Это ионообменная смола, которая связывает жёлчные кислоты в кишечнике и не даёт им всасываться. Однако назначается он только после 24 недели беременности, потому что до конца не изучено его воздействие на плод.
- Желчегонные из группы холецистокинетиков (сульфат магния). Они раздражают слизистую оболочку двенадцатипёрстной кишки, что провоцирует выработку холецистокинина, который стимулирует сокращение жёлчного пузыря. Также применяется «Хофитол» — растительный препарат.
- Сорбенты («Эндеросгель», «Лактувит», «Смекта»). Они избирательно поглощают и выводят из желудочно-кишечного тракта токсины и тяжёлые металлы.
- Гидрокортизоновая мазь. Снимает зуд кожных покровов. Следует применять наружно, нанося на необходимые участки 2–3 раза в день.
- Витамин K. Улучшает свёртываемость крови, предотвращая кровотечения. Его дефицит возникает при длительном и тяжёлом холестазе.
- Антиоксиданты: витамин E, аскорбиновая кислота.
Сопутствующие процедуры


Плазмафарез — процедура для лечения холестаза у беременных
В случаях, когда не удаётся снять симптомы болезни (зуд и высокая концентрация билирубина и щелочной фосфатазы) назначаются специальные процедуры: плазмаферез и гемосорбция.
Противопоказания к проведению процедур:
- Содержание в крови общего белка <60 г/л.
- Содержание тромбоцитов в крови <140*10^9/л.
- Заболевания желудочно-кишечного тракта (язвенная болезнь).
- Заболевания крови (геморрагический диатез).
Методика проведения плазмафереза
Проводится 4 раза. Каждую процедуру удаляется 600–700 мл плазмы, замещая её изотоническим раствором хлорида натрия в пропорции 1:1,4 (1,4 части раствора и 1 часть плазмы).
Чтобы кровь не сворачивалась, используют раствор натрия цитрата (ACD-A), смешанный с кровью в соотношении 1:12 (1 часть раствора и 12 частей крови) из расчёта 150 Ед/кг массы тела.
Методика проведения гемосорбции
Через сорбционную колонку пропускают 3–3,5 л крови, а затем возвращают её в полном объёме в организм беременной. Доза крови, которая поступает в аппарат и потом возвращается обратно в тело, за один цикл составляет 9 мл. Процедура проводится один раз.
Для одного больного используются две сорбционные колонки: плазма насыщается в одной колонке и идёт в другую, пока первая восстанавливается.
Расчёт удаляемой плазмы всегда производится индивидуально по специальной формуле. Для беременных используются следующие плазмозаменители: протеин, альбумин, солевые растворы, гемодез.
Средства народной медицины
Любые средства народной медицины при беременности следует применять только после консультации с врачом. Дозировка дана примерная. Доктор должен назначать её индивидуально, исходя из степени заболевания. Также следует помнить, что некоторые ингредиенты (одуванчик, шиповник) обладают мочегонным действием, следовательно, повышается нагрузка на почки.
Отвар из одуванчика
Тёплый настой: столовую ложку сухих измельчённых корней одуванчика необходимо залить одним стаканом (200 мл) горячей кипячёной воды, а затем дополнительно кипятить ещё 15–20 минут. Остудить и процедить через марлю (или льняную ткань). Рекомендуется принимать в тёплом виде три раза в день по 1/3 стакана. Каждый раз нужно готовить свежий отвар.
Холодный настой: 2–3 чайные ложки свежего порезанного корня одуванчика залить одним стаканом (200 мл) холодной кипячёной воды. Настаивать в холодильнике в течение 8 часов. Принимать три раза в день по 1/3 стакана. Хранению не подлежит. Использовать только свежеприготовленный отвар.
Отвар из шиповника с крапивой
Измельчить в блендере 20 грамм плодов шиповника (без косточек) и 10 грамм листьев крапивы. Столовую ложку полученной смеси залить 1 стаканом (200 мл) кипятка и варить на водяной бане 15–20 минут. Остудить до полного охлаждения. Принимать 200 мл один раз в день (лучше утром) за 30 минут до еды. Использовать только свежеприготовленный отвар.
Крапива, шиповник и одуванчик считаются безопасными травами для приёма во время беременности и лактации. Не следует их использовать при индивидуальной непереносимости или при наличии болезней желудочно-кишечного тракта.
С зудом во время холестаза прекрасно помогут справиться примочки из отвара ромашки и овсяных хлопьев. Натуральные ингредиенты не только устранят неприятные ощущения, но и окажут благотворное воздействие на кожу будущей мамы.
Галерея: Средства народной медицины для лечения холестаза
-

- Холодный настой из одуванчиков наиболее быстр в приготовлении из всех средств
-

- Тёплый настой из одуванчиков поможет в борьбе с холестазом
-

- Отвар из крапивы и шиповника не только приятный на вкус, но и очень полезный при лечении холестаза
Сопутствующая диета
При заболевании печени, жёлчного пузыря и желчевыводящих путей назначается диета №5.
Список разрешённых продуктов:
- Хлебобулочные изделия из муки первого и второго сорта.
- Овощные супы (кроме грибного).
- Нежирные сорта мяса (телятина), птицы (курица, индейка), рыбы, морепродуктов, диетические колбасы («Докторская», «Молочная»), сосиски («Молочные»).
- Молочные продукты невысокой жирности (не более 4–5%, творог до 20% жирности).
- Яйца, приготовленные в виде омлетов.
- Овощи, тушённые или приготовленные на пару (кроме редиса, щавеля, шпината, редьки).
- Специи: петрушка, корица.
- Сладости: мармелад, мёд, варенье.
- Напитки: чай, кофе с молоком, овощные соки, кисели.
Галерея: Продукты, рекомендуемые к употреблению
-

- Мармелад — разрешённая сладость при соблюдении диеты №5
-

- Телятина — диетическое нежирное мясо
-

- Обезжиренный йогурт — продукт, разрешённый на диете №5
-

- Овощные супы в списке «разрешённых продуктов»
Список продуктов, не рекомендуемых к употреблению:
- Мясные, рыбные, грибные бульоны.
- Продукты, богатые щавелевой кислотой и эфирными маслами (бананы, апельсины, свёкла, гранаты).
- Жирные сорта мяса (свинина, баранина), птицы (утка), рыбы (форель).
- Свежий хлеб.
- Всё жареное, копчёное, острое.
- Молочные продукты с высоким процентом содержания жира (молоко 6%, сливки).
- Бобовые, редис, грибы, чеснок. Орехи, семечки.
- Шоколад, изделия из крема.
- Алкоголь, чёрный кофе, газированные напитки.
Галерея: Продукты, не рекомендуемые к употреблению
Также необходимо питаться дробно – каждые 3–4 часа малыми порциями, соблюдая баланс жиров, белков и углеводов.
Возможные осложнения и последствия заболевания на разных сроках
Возникновение холестаза при беременности и несвоевременная постановка диагноза приводят к довольно тяжёлым последствиям как для матери, так и для ребёнка:
- Внутриутробная гибель плода вследствие гипоксии из-за поражения плаценты.
- Угроза преждевременных родов.
- Смерть ребёнка в первый месяц жизни из-за негативного воздействия жёлчных кислот, проникающих через плаценту. Или же наличие врождённых патологий.
- Повторение холестаза при последующих беременностях.
Неблагоприятный прогноз течения беременности при холестазе реализуется, если болезнь возникла на ранних сроках (до 25–27 недель) и перешла в тяжёлую форму.
Профилактические меры


Занятия фитнесом и активный образ жизни во время беременности необходимы для здоровья женщины
Любое заболевание всегда легче предотвратить, чем лечить. Поэтому в период беременности рекомендуется:
- Соблюдать диету. Во-первых, это поможет не набрать лишние килограммы. Во-вторых, ребёнок будет получать необходимые микроэлементы в достаточном количестве. В — третьих, существенно снизится нагрузка на внутренние органы (печень, почки, желудок), которые и так сдавливаются растущей маткой.
- Вести активный образ жизни, найти время для лёгких физических нагрузок, например, занятий йогой или плаванием. Беременность – это не болезнь, а естественное состояние для женщины. Не нужно прописывать себе постельный режим.
- Своевременное лечение болезней внутренних органов.
- При наличии ранее перенесённых болезней печени сдать анализы и проконсультироваться с врачом на предмет поддерживающей терапии.
Не следует пугаться, если у вас во время беременности возник внутрипечёночный холестаз. Он относится к группе относительно доброкачественных заболеваний, которые поддаются лечению, и умело сдерживаются медиками при помощи лекарственных средств. Возможные последствия и осложнения всегда имеют место. Но чтобы их избежать, необходимо не пропускать приёмы у врача; проходить комплексное обследование у нескольких докторов, рекомендуемое гинекологами во время первого и второго триместров; при появлении первых симптомов немедленно сообщать, а не ждать их исчезновения или назначать себе препараты без предварительной консультации. Вы ответственны не только за своё здоровье, но и за здоровье маленького, ещё не родившегося человека.
Оцените статью: Поделитесь с друзьями!Холестаз беременных: лечение, симптомы, причины, профилактика, диагностика
Холестаз беременных – это застой желчи внутри желчного пузыря и желчевыводящих проток.
Желчь представляет собой жидкость желтого цвета, которая образовывается при фильтрации крови печенью, накапливается в печеночных дольках (морфофункциональная единица печени) и по внутрипеченочным и внепеченочным желчным протокам попадает в желчный пузырь – депо желчи.
Желчь состоит из билирубина (погибших эритроцитов), желчных кислот, фосфолипидов и холестерина.
Во время приема пищи желчь выделяется из желчного пузыря в двенадцатиперстную кишку рефлекторно, при раздражении стенки кишки едой и способствует процессу пищеварения – расщепляет жиры и усиливает перистальтику кишечника, способствуя продвижению каловых масс.
Холестаз беременных это редкое заболевание, которое встречается у 1% беременных женщин. Исключение составляют страны Южной Америки (Чили, Перу, Аргентина, Бразилия) и страны Скандинавии (Норвегия, Швеция, Дания, Финляндия, Исландия), где данный показатель возрастает до 15%.
Прогноз при заболевании для матери благоприятный, после родоразрешения все симптомы и изменения в лабораторных анализах исчезают. Для ребенка прогноз сомнительный, холестаз увеличивает риск внутриутробной гибели плода до 15%.
Причины возникновения
Причины развития холестаза беременных до конца не изучены. На данном этапе развития медицины существует три теории:
- Нарушение оттока желчи из печени в двенадцатиперстную кишку связывают с избытком гормона – эстрогена, который в период беременности в организме женщины повышается в 1000 раз;
- Сдавление желчного пузыря и печени беременной маткой. В пользу этой теории можно отметить возникновение холестаза только в третьем триместре беременности, когда матка достигает максимальных размеров;
- Холестаз беременности является наследственным заболеванием и в 50 – 60% случаев возникает у тех женщин, у кого в роду были случаи данной патологии.
Опираясь на вышеуказанные данные можно предположить группу факторов, которые могут увеличить риск возникновения холестаза беременных:
- ранее перенесенный холестаз;
- рождение двойни или тройни;
- поражение печени до родов какими-либо другими заболеваниями;
- наличие близких родственников, которые перенесли холестаз беременных;
- ЭКО (экстракорпоральное оплодотворение).
Классификация холестаза беременных
По месту возникновения выделяют:
- Внутрипеченочный холестаз – застой желчи во внутрипеченочных желчных путях;
- Внепеченочный холестаз – застой желчи во внепеченочных желчных путях.
Симптомы холестаза беременных
- зуд кожных покровов, который становится более интенсивным в ночное время;
- пожелтение кожных покровов и видимых слизистых оболочек;
- потемнение мочи;
- обесцвечивание кала.
После рождения ребенка все симптомы уходят в течение 1 – 2 суток.
Диагностика холестаза беременных
Лабораторные исследования крови:
Лабораторные исследования крови:
|
Показатель |
Нормальное значение |
Изменение при холестазе беременных |
|
Эритроциты |
3,2 – 4,3*1012/л |
3,2 – 3,7*1012/л |
|
СОЭ (скорость оседания эритроцитов) |
1 – 15 мм/ч |
10 – 35 мм/ч |
|
Ретикулоциты |
0,2 – 1,2% |
1 – 2,8% |
|
Гемоглобин |
120 – 140 г/л |
90 – 120 г/л |
|
Лейкоциты |
4 – 9*109/л |
7 – 10*109/л |
|
Тромбоциты |
180 – 400*109/л |
170 – 180*109/л |
|
Общий белок |
68 – 85 г/л |
60 – 70 г/л |
|
Альбумин |
40 – 50 г/л |
40 – 45 г/л |
|
Глюкоза |
3,3 – 5,5 ммоль/л |
3,0 – 5,0 ммоль/л |
|
Общий билирубин |
8,6 – 20,5 мкмоль/л |
20 – 80 мкмоль/л |
|
Прямой билирубин |
8,6 мкмоль/л |
40 – 60 мкмоль/л |
|
Лактатдегидрогеназа |
0,8 — 4,0 ммоль/(ч·л) |
11,8 — 20,0 ммоль/(ч•л) |
|
Щелочная фосфатаза |
50 – 120 МЕ/л |
100 – 150 МЕ/л |
Лабораторной исследование мочи:
|
Показатель |
Нормальное значение |
Изменение при холестазе беременных |
|---|---|---|
|
Удельный вес |
1012 — 1024 |
1010 — 1020 |
|
Реакция рН |
Слабокислая |
Щелочная |
|
Белок |
нет |
0,01 – 1 г/л |
|
Эпителий |
1 – 3 в поле зрения |
10 – 15 в поле зрения |
|
Лейкоциты |
1 – 2 в поле зрения |
5 – 7в поле зрения |
|
Эритроциты |
Нет |
Нет |
Инструментальные исследования:
- УЗИ печени и желчного пузыря: увеличение в объеме печени и желчного пузыря.
- Биопсия печени проводится под контролем УЗИ. Биопсионную иглу вводят в орган и берут образец ткани печени. Из полученного материала готовят препараты и изучают под микроскопом. На холестаз беременных указывает — расширение желчных капилляр в просвете печеночной дольки.
Лечение холестаза беременных
Холестаз беременных развивается в третьем триместре беременности (27 – 40 неделя), чтобы предотвратить негативные последствия для плода:
- кислородное голодание;
- токсическое действие желчных кислот, которые поступают через плаценту и нарушают работу всех органов и систем плода;
выполняют искусственную стимуляцию родов уже с 34 – 35 недель. К этому моменту организм ребенка уже достаточно развит, что не повлечет за собой никаких негативных последствий.
Медикаментозное лечение
- урсодезоксихолевая кислота (урсофальк, урсодез, урсосан) по 3 капсулы на ночь;
- ферменты (мезим-форте, креон, фестал) по 1 таблетка вместе с приемом пищи;
- сорбенты (эндеросгель, лактувит, смекта) 3 раза в день между приемами пищи;
- гидрокортизоновая мазь наружно при зуде кожных покровов.
Диета, облегчающая течение заболевания
Рекомендовано увеличить в рационе количество белков (куриное мясо, телятина, говядина) и продуктов, содержащих витамины В и С (свежие овощи, фрукты, рисовая, гречневая крупа).
Ограничить жиры, яйца и молочные продукты.
Осложнения
- для матери, возможно, в последующем, при повторных беременностях, возникновения холестаза;
- для плода:
- угроза преждевременных родов;
- внутриутробная гибель плода.
Профилактика
- соблюдение диеты при беременности;
- активный образ жизни;
- фитнес для беременных;
- своевременное лечение воспалительных заболеваний в печени;
- при планировании беременности прохождение обследования и сдача лабораторных анализов.
Холестаз беременных: симптомы и причины патологии
Холестаз беременных – это застой желчи, который связан с изменениями функций пищеварительной системы в связи с ожиданием ребёнка. В большинстве случаев данный процесс не считается опасным для жизни ребёнка и будущей матери. Более того, он легко лечится, а после родов полностью исчезает. В редких ситуациях холестаз беременных может привести к развитию тяжёлых болезней у будущей мамы и у плода. Именно поэтому данную болезнь в любом случае нельзя оставлять без диагностики.
Причины
Существует немало провоцирующих факторов, которые приводят к развитию заболевания. В частности на вероятность столкнуться с холестазом беременных влияет экологические условия. Если женщина проживает в загрязнённом органе, тогда у неё может произойти застой желчи. Также стоит учитывать и другие причины, приводящие к появлению болезни.

Провоцирующие факторы:
- Патологии инфекционного характера, которые перенесла мать во время беременности;
- Воздействие спиртных напитков на состояние печени;
- Влияние токсинов и химических веществ на орган;
- Сепсис, то есть, заражение крови, произошедшее по разным причинам;
- Сердечная недостаточность;
- Цирроз печени вне зависимости от стадии;
- Новообразования, как правило, злокачественного характера;
- Генетические и врождённые проблемы, связанные с внутренними органами.
Стоит отметить, что описанные патологии провоцируют болезни не только у беременных женщин, но и у обычных людей. При этом есть и те причины, которые характерны только для девушек в период ожидания ребёнка. О них тоже стоит знать, если женщина готовится стать матерью.
Причины:
- Гормональные изменения в организме. Они обязательно наблюдаются в период вынашивания ребёнка.
- Слабый иммунитет, а также негативное влияние на организм внешних раздражителей.
- Неестественное оплодотворение, то есть, ЭКО.
- Различные травмы печени, полученные во время беременности.
- Присутствие в организме девушки паразитов.
- Холестаз, который был при предыдущей беременности.
Как можно понять, существует немало причин, которые приводят к заболеванию. По этой причине людям стоит внимательнее следить за своим здоровьем, особенно во время беременности. Хоть холестаз беременных и не считается опасным состоянием, но при этом он всё-таки может вызвать различные осложнения. Именно поэтому важно тщательно проанализировать состояние здоровья, чтобы потом не было серьёзных проблем.
Классификация
Холестаз беременных бывает разных видов, по этой причине важно обязательно знать, как именно врачи классифицируют патологию. Внимание обращается на локализацию заболевания, на симптомы и на иные показатели. Например, бывает внутрипеченочный холестаз беременных, при котором застой желчи происходит непосредственно в печени. Если диагностируется внепечночный вид, тогда желчь собирается за пределами органа.

По времени проявления сиптоматики патология делится на острую и хроническую. В первом случае признаки появляются неожиданно для беременной женщины. При хроническом типе присутствуют стадии ремиссии, при которой уменьшаются симптомы патологии.
Если судить по изменению цвета кожи, то он может остаться прежним либо принять желтушный окрас. В этом случае дерма принимает жёлтый оттенок, также окрашивается слизистая глаз и ротовая полости. Если говорить о способности к разрушению клеток, то болезнь бывает цитолизной и безцитолизной. Также обязательно обращается внимание на принципы возникновения болезни. Может произойти уменьшенное количество оттока желчи. Также бывает задержка некоторых веществ из её состава. Бывает и такое, что расстраивается подача желчи в двенадцатиперстную кишку. В любом случае только медицинский специалист сможет точно сказать, с чем именно в конкретной ситуации приходится иметь дело.
Характерная симптоматика
Если появляется холестаз беременных, тогда можно наблюдать характерные признаки. Именно по ним удастся понять, есть ли у женщины патология. Не стоит ждать, пока самочувствие усугубится. Чем раньше пройти диагностику, тем проще будет понять, с чем именно приходится иметь дело.
Выделим следующие симптомы:
- Раздражение кожи. В этом случае возникает интенсивный зуд. Он может долгое время оставаться единственным признаком холестаза беременных. При этом зуд становится сильнее в ночное время, а днём, наоборот, успокаивается.
- Гиперпигментация кожного покрова. Также может дерма пожелтеть, но этот симптом не считается обязательным.
- Повышенная утомляемость и слабость. Данный признак может говорить о холестазе беременных только при наличии иных симптомов.
- Изменение кала. Он становится обесцвеченным, жидким и обладает ярким неприятным запахом.
- Недостаток таких витаминов, как A, E, D. Из-за этого может ухудшиться зрение, повыситься риск перелома костей. Также данный признак может говорить о том, что развевается холестаз беременных.
- Изменение оттенка мочи. Она начинает окрашиваться в темно-коричневый цвет, чего раньше не наблюдалось.

Достаточно часто уже после родов, примерно на второй или третий день, все симптомы патологии исчезают. При этом женщине всё равно следует наблюдаться у врача, чтобы убедиться в том, что нет опасности для её здоровья, а также для жизни ребёнка.
Важно учесть, что в некоторых ситуациях могут появиться осложнения холестаза беременных. Среди них можно выделить печеночную недостаточность, цирроз, преждевременные роды, а также смерть новорожденного. Может даже случиться внутриутробная гибель плода, но подобное бывает в редких случаях. Иногда наблюдаются камни в желчном пузыре, которые приводят к интенсивной боли. В любом случае стоит пройти диагностику, чтобы убедиться в отсутствии негативных последствий для организма.
Методы диагностики
При подозрениях на холестаз беременных понадобится пройти диагностику. Она выполняется в несколько этапов. Сначала врач узнает у пациентки о том, какие именно симптомы её тревожат, а также насколько долго они проявляются. Помимо этого, специалиста заинтересуют возможные травмы печени, которые могли произойти перед беременностью или уже во время неё.
Доктор проведёт осмотр пациенты для того, чтобы выявить наличие желтухи. Также он посмотрит, присутствуют ли характерные для холестаза высыпания. Если они имеются, тогда будет проще поставить точный диагноз.

Для анализа общего состояния организма назначается биохимия крови. Она требуется для того, чтобы удалось однозначно понять, как функционируют все органы. При отклонениях в показателях можно будет более точно понять, с чем именно приходится иметь дело.
Доктор проведёт исследование мочи для того, чтобы понять, в каком количестве содержатся вещества, появляющиеся только во время болезни. Уже по результатам данных анализов можно будет сделать вывод, имеется ли холестаз беременных или приходится иметь дело с другой патологией.
Дополнительно женщине могут назначить УЗИ брюшной полости, КТ и МРТ. Данные обследования позволяют точно понять, что именно происходит внутри тела, а также имеются ли сопутствующие заболевания. При этом именно врач сможет однозначно сказать, какие именно диагностические мероприятия потребуются в конкретной ситуации.
Нередко дополнительно назначают эндоскопический обзор желчевыводящих протоков. Также может понадобиться проведение биопсии. Данные обследования применяются в крайне случае. В большинстве ситуаций удаётся обойтись без них. После того как подтвердится холестаз беременных, удастся назначить подходящее лечение. Женщина обязательно должна соблюдать все предписания врача, потому как от этого зависит состояние будущего ребёнка, а также её здоровье.
Методы терапии
Холестаз у беременных сложно лечить по той причине, что женщинам в период вынашивания ребёнка запрещены многие препараты. Именно по этой причине приходится отказываться от применения медикаментов, которые могли бы быстро избавить от застоя желчи. Врач часто назначает дорогостоящие препараты, которые разрешены во время беременности. Стоит отметить, что они имеют высокую цену, которая неприятно удивит молодую семью.
Не все женщины соглашаются при помощи медикаментов лечить холестаз беременных. Некоторые ищут способы, которые не требуют применения препаратов. В частности придётся пересмотреть свой образ жизни для того, чтобы улучшить самочувствие. Конечно, подобное помогает не во всех случаях, но всё-таки способствует избавлению от застоя.

В первую очередь потребуется пересмотреть свой рацион и соблюдать специальную диету. В этом случае понадобится ограничить количество потребляемой пищи. Еда должна полностью покрывать энергетические потребности женщины, но при этом не превышать их. Правильным решением будет употреблять пищу небольшими порциями, но 5-6 раз в день. В этом случае питательные вещества станут постепенно поступить в организм. При этом желательно кушать в одно и то же время. В этом случае получится нормализовать выработку желчи, а также улучшить процессы пищеварения.
Стоит отметить, что важно будет ограничить потребление жиров, даже растительных. Энергетическая ценность пищи должна обеспечиваться благодаря белкам и углеводам.
Следует запомнить, что следующие продукты запрещены при холестазе у беременных:
- Жирные сорта рыбы и мяса. В частности не стоит употреблять рыбу из семейства лососевых, свинину и баранину.
- Яйца и жиры животного происхождения.
- Майонез, горчица и различные острые соусы.
- Мороженое.
- Молочные продукты, которые отличаются высокой жирностью. К ним можно отнести сметану, сливки и ряженку.
- Некоторые овощи. Придётся отказаться от редиса, цветной и брюссельской капусты, редьки.
- Кислые фрукты и ягоды, оливки, дыня и авокадо.
- Приправы, в особенности острые.
- Консервированные продукты и копчёности.
- Различные соленья и маринады.
- Кондитерские изделия, которые содержат крем. Также не допускается сдоба.
- Наваристые мясные бульоны. При первой варке мяса воду нужно слить и только со второго бульона делать суп.

Беременной женщине рекомендуется практически не употреблять мучные изделия, полуфабрикаты, консервированные блюда и сладости. Также стоит отказаться от солёных огурцов, а также от острых блюд. Правильным решением будет почаще употреблять свежие овощи и фрукты из числа разрешённых. Стоит забыть о газированных напитках, о крепком чае, а также о кофе. Всю пищу понадобится готовить на пару, при этом блюда подаются в тушёном, запечённом или отварном виде. О жареной пище можно забыть.
Полезно будет добавить в меню свежевыжатые овощи, а также соки из фруктов. Следует употреблять отрубной хлеб, а также зелень. Из напитков стоит предпочесть зелёный и фруктовый чай, компот, кисель, а также минеральную воду без газа. От приправ лучше полностью отказаться или добавлять минимальное количество.
Варианты медикаментозного лечения
Все препараты должен назначать исключительно врач, чтобы не было вреда для беременной женщины. Если имеется внутрипеченочный холестаз, тогда рекомендованы натуральные гепатопротекторы. Как правило, прописываются средства с расторопшей. Они улучшают функцию печени, берегут гепатоциты от повреждения, а также улучшают формирование желчи. Также могут потребоваться желчегонные препараты, но только в том случае, если в протоках отсутствуют камни. Эффект от перечисленных средств позволяет избавиться от холестаза беременных.
Если наблюдается гиповитаминоз, тогда необходимо будет принимать поливитаминные комплексы. Для устранения зуда лучше всего использовать компрессы из лекарственных отваров, которые обладают антисептическим и противовоспалительным действием. Чтобы предотвратить вероятность развития послеродовых кровотечений, женщине назначается витамин K. Его придётся применять до самых родов.

В редких ситуациях требуется хирургическое вмешательство для устранения препятствия. Беременным могут выполнить эндоскопию, которая минимально негативно воздействует на организм. При этом оперативное вмешательство рекомендовано только в крайних случаях. В большинстве ситуаций удаётся обойтись консервативными методами лечения. Самое главное, вовремя обратиться к врачу и не запустить заболевание.















